Острый лимфобластный лейкоз | Фонд «Подари жизнь»
Суть болезни
Лейкоз, или лейкемия – заболевание костного мозга, в обиходе иногда называемое «раком крови». При лейкозе нарушено нормальное кроветворение: производится избыточное количество аномальных незрелых клеток крови, обычно предшественников лейкоцитов. Эти бластные клетки, размножаясь и накапливаясь в костном мозге, мешают выработке и функционированию нормальных клеток крови, что и обусловливает основные симптомы заболевания. Кроме того, эти опухолевые клетки могут накапливаться в лимфоузлах, печени, селезенке, центральной нервной системе и других органах, также вызывая появление специфических симптомов.
Как известно, различные клетки крови развиваются по-разному и имеют разных предшественников – то есть относятся к различным линиям кроветворения (см. схему в статье «Кроветворение»). Линия кроветворения, приводящая к появлению лимфоцитов, называется лимфоидной; остальные же лейкоциты относятся к миелоидной линии.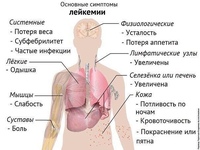
Острый лимфобластный лейкоз (ОЛЛ) – самый распространенный вид лейкоза у детей, но это заболевание нередко встречается и во взрослом возрасте. Термин «острый» означает быстрое развитие болезни, в противоположность хроническому лейкозу. Термин «лимфобластный» означает, что незрелые клетки, составляющие основу болезни, являются лимфобластами, то есть предшественниками лимфоцитов.
Частота встречаемости и факторы риска
На долю ОЛЛ приходится 75-80% всех опухолевых заболеваний кроветворной системы у детей (3-4 случая на 100 тысяч детей в год). Именно ОЛЛ – самое распространенное онкологическое заболевание у детей. Чаще всего ОЛЛ возникает в возрасте до 14 лет; пик детской заболеваемости приходится на возраст 2-5 лет.
Вероятность возникновения ОЛЛ несколько повышена у людей, ранее получавших лечение от какой-либо другой болезни (обычно злокачественной опухоли) с использованием облучения или определенных видов цитостатической химиотерапии. Также риск ОЛЛ повышен у детей с некоторыми генетическими нарушениями – например, с синдромом Дауна, нейрофиброматозом типа I или первичными иммунодефицитными состояниями.
Риск заболеть для ребенка выше среднего, если у его брата- или сестры-близнеца уже был диагностирован лейкоз.
Впрочем, в большинстве случаев ОЛЛ не удается обнаружить никакого из перечисленных факторов риска, и причины, вызвавшие болезнь, остаются неизвестными.
Признаки и симптомы
ОЛЛ характеризуется множеством различных признаков и у разных больных может проявляться совершенно по-разному. Большинство наблюдаемых симптомов, однако, обусловлено тяжелыми нарушениями кроветворения: избыток аномальных бластных клеток при ОЛЛ сочетается с недостаточным количеством нормальных функциональных клеток крови.
Обычно наблюдаются слабость, бледность, снижение аппетита, потеря веса, учащенное сердцебиение (тахикардия) – проявления анемии и опухолевой интоксикации. Недостаток тромбоцитов проявляется мелкими кровоизлияниями на коже и слизистых оболочках, кровотечениями из десен, носовыми и кишечными кровотечениями, кровоподтеками, синяками. Из-за накопления бластных клеток часто увеличиваются лимфоузлы – в частности, шейные, подмышечные, паховые. Нередко увеличиваются также печень и селезенка — как говорят, возникает гепатоспленомегалия.
Часто наблюдаются боли в костях и суставах, иногда возникают патологические (то есть вызванные заболеванием) переломы костей. Из-за недостаточного количества нормальных зрелых лейкоцитов возможны частые инфекции. Повышение температуры может наблюдаться как в связи с возникшей на фоне лейкоза инфекцией, так и из-за опухолевой интоксикации. Иногда одним из проявлений острого лейкоза является продолжительная ангина, плохо поддающаяся терапии антибиотиками.
В некоторых случаях ОЛЛ вызывает изменения и в других органах: глазах, почках, яичках у мальчиков и яичниках у девочек, причем у мальчиков поражение половых органов наблюдается чаще. Нередко возникает поражение центральной нервной системы — нейролейкемия.
Так как все наблюдаемые симптомы могут быть связаны и с другими заболеваниями и не специфичны для ОЛЛ, перед началом лечения необходима лабораторная диагностика, которая в срочном порядке производится в больничных условиях.
Диагностика
При ОЛЛ возникают изменения в обычном клиническом анализе крови: понижены уровни эритроцитов и тромбоцитов, появляются бластные клетки. Очень высокий лейкоцитоз возможен, но, вопреки распространенному мнению, наблюдается не во всех случаях. В целом же надежно поставить диагноз можно только при исследовании образца костного мозга; для этой цели необходима костномозговая пункция.
При морфологическом исследовании диагноз «острый лимфобластный лейкоз» ставится при обнаружении более 25% бластных клеток в костном мозге (в противном случае речь может идти о лимфобластной лимфома). Но обязательно производятся более тонкие исследования: цитохимическое (окрашивание клеток, позволяющее более точно установить их природу), цитогенетическое (изучение строения хромосом в лейкемических клетках), иммунофенотипирование (изучение белковых молекул на поверхности клеток). Дело в том, что при диагностике очень важно не только надежно отличить ОЛЛ от острого миелоидного лейкоза, но и определить конкретный вариант ОЛЛ, поскольку он сильно влияет на терапию и прогноз заболевания.
Но обязательно производятся более тонкие исследования: цитохимическое (окрашивание клеток, позволяющее более точно установить их природу), цитогенетическое (изучение строения хромосом в лейкемических клетках), иммунофенотипирование (изучение белковых молекул на поверхности клеток). Дело в том, что при диагностике очень важно не только надежно отличить ОЛЛ от острого миелоидного лейкоза, но и определить конкретный вариант ОЛЛ, поскольку он сильно влияет на терапию и прогноз заболевания.
Так, ОЛЛ может быть B-клеточным (около 80% случаев) и T-клеточным, в зависимости от того, относятся ли лейкемические клетки к B- или T-лимфоцитарной линии. В зависимости от «степени зрелости» бластных клеток среди как В-, так и Т-клеточных лейкозов выделяют несколько вариантов; их установление в ходе иммунофенотипирования важно для определения стратегии лечения. Все большую важность для определения терапии приобретают и генетические особенности опухолевых клеток.
В ходе диагностики ОЛЛ также необходимо исследовать состояние центральной нервной системы.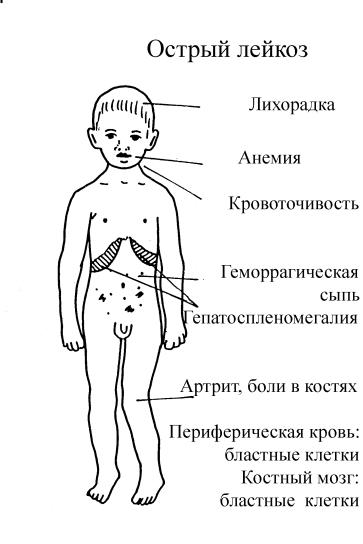
Возможны и дополнительные диагностические процедуры для исследования пораженных лимфоузлов и внутренних органов – компьютерная томография (КТ), ультразвуковое исследование (УЗИ) и так далее.
Диагностические исследования позволяют для каждого конкретного больного определить ту или иную группу риска, от которой зависят прогноз заболевания и планируемое лечение. Так, говорят о стандартном риске, высоком риске и т.д. Отнесение к той или иной группе зависит от многих факторов. Перечислим некоторые из них.
- Возраст больного: менее благоприятным считается возраст до 1 года или старше 10 лет.
- Количество лейкоцитов: риск увеличивается при очень высоком лейкоцитозе в момент диагноза.
- Т-клеточный ОЛЛ у детей традиционно считается связанным с несколько более высоким риском по сравнению с В-клеточным.

- Хромосомные аномалии в лейкемических клетках, связанные с числом хромосом и транслокациями. При некоторых из них усложняется лечение болезни. Так, филадельфийская хромосома – транслокация t(9;22) – требует подключения дополнительных таргетных лекарств к терапии. Транслокация t(4;11) часто требует трансплантации костного мозга. В то же время, например, транслокация t(12;21) чаще всего связана с относительно хорошим прогнозом.
- Распространение ОЛЛ в другие органы, помимо костного мозга (например, возникновение нейролейкемии), определяет более высокий риск.
- При раннем или повторном рецидиве лейкоза риск значительно повышается.
Лечение
Как упомянуто в предыдущем разделе, современное лечение ОЛЛ основано на разделении пациентов на группы риска – в зависимости от того, насколько вероятно у них достижение и сохранение ремиссии при одинаковой терапии. Соответственно, пациенты, относящиеся к группам более высокого риска (то есть те, у кого изначальный прогноз хуже), получают более интенсивную терапию, а в группах более низкого риска можно использовать менее интенсивную терапию и тем самым избегать излишней токсичности и тяжелых осложнений.
Терапия ОЛЛ, как правило, состоит из трех этапов:
Индукция ремиссии (то есть терапия, направленная на достижение ремиссии) проводится в течение нескольких первых недель лечения. Под ремиссией здесь подразумеваеся содержание менее 5% бластных клеток в костном мозге и отсутствие их в обычной (периферической) крови в сочетании с признаками восстановления нормального кроветворения.
В ходе индукции проводится интенсивная многокомпонентная химиотерапия лекарствами-цитостатиками, которые вызывают разрушение лейкемических клеток. На этом этапе могут применяться, в зависимости от протокола, такие лекарства, как гормоны-глюкокортикостероиды, аспарагиназа и пэгаспаргаза, винкристин, антрациклины (даунорубицин и др.), иногда и другие препараты. Индукция позволяет достигнуть ремиссии более чем у 95% детей и у 75-90% взрослых с ОЛЛ. При плохом ответе на терапию индукции пациент переводится в группу более высокого риска.Консолидация (закрепление) ремиссии направлена на уничтожение остаточных аномальных бластных клеток во избежание рецидива заболевания.
 Общая продолжительность этого этапа составляет несколько месяцев и сильно зависит от конкретного протокола лечения. В ходе курсов терапии на этапе консолидации могут использоваться, опять-таки в зависимости от конкретного протокола, метотрексат, 6-меркаптопурин, винкристин, преднизолон, а также циклофосфамид, цитарабин, даунорубицин, аспарагиназа и т.д.
Общая продолжительность этого этапа составляет несколько месяцев и сильно зависит от конкретного протокола лечения. В ходе курсов терапии на этапе консолидации могут использоваться, опять-таки в зависимости от конкретного протокола, метотрексат, 6-меркаптопурин, винкристин, преднизолон, а также циклофосфамид, цитарабин, даунорубицин, аспарагиназа и т.д.Поддерживающая терапия проводится для поддержания ремиссии, то есть для дополнительного снижения риска рецидива после этапов индукции и консолидации. Продолжительность поддерживающей терапии – полтора-два года. На этом этапе основными препаратами являются 6-меркаптопурин и метотрексат.
Поддерживающая терапия представляет собой этап наименее интенсивного лечения. Лекарства принимаются в виде таблеток, их прием не требует пребывания в больнице.
Для лечения и профилактики нейролейкемии на перечисленных этапах химиопрепараты должны вводиться интратекально, то есть в спинномозговой канал посредством люмбальных пункций. Иногда лекарства вводят в желудочки (особые полости) головного мозга через специальный резервуар Оммайя, который устанавливается под кожей головы. Для интратекального введения при ОЛЛ используется метотрексат, цитарабин и гормоны-глюкокортикостероиды. У некоторых пациентов используется и облучение головы – краниальное облучение.
Существует также понятие реиндукции: это периодически повторяемые уже после достижения ремиссии циклы интенсивной полихимиотерапии. Реиндукция позволяет дополнительно снизить число лейкемических клеток и тем самым повысить «надежность» ремиссии.
К сожалению, несмотря на все перечисленные меры, иногда возникает рецидив ОЛЛ – костномозговой, экстрамедуллярный (то есть вне костного мозга – например, с поражением центральной нервной системы или яичек) или комбинированный. В этом случае проводится противорецидивная терапия. Выбор метода лечения рецидива зависит от сроков его возникновения (ранний или поздний) и от того, является ли рецидив костномозговым или экстрамедуллярным. К сожалению, при раннем рецидиве шансы на успех лекарственной терапии значительно снижаются.
В этом случае проводится противорецидивная терапия. Выбор метода лечения рецидива зависит от сроков его возникновения (ранний или поздний) и от того, является ли рецидив костномозговым или экстрамедуллярным. К сожалению, при раннем рецидиве шансы на успех лекарственной терапии значительно снижаются.
В ходе лечения ОЛЛ может применяться трансплантация костного мозга от родственного или неродственного донора. Если по плану лечения предусмотрена трансплантация, то ее проводят после достижения ремиссии. Как правило, трансплантация показана только при высоком риске (например, после раннего рецидива или при плохом ответе на терапию индукции), поскольку вероятность хорошего ответа на стандартную терапию при ОЛЛ в среднем высока, особенно у детей.
Химиотерапия ОЛЛ высокоэффективна, но зачастую тяжело переносится и может быть связана с серьезными побочными эффектами. Так, в процессе лечения подавляется кроветворение и бывают необходимы переливания компонентов донорской крови – тромбоцитов во избежание кровотечений при очень низком уровне собственных тромбоцитов больного, эритроцитов для борьбы с анемией. Переливания донорских лейкоцитов (гранулоцитов) применяются только в редких случаях при тяжелых инфекционных осложнениях.
Переливания донорских лейкоцитов (гранулоцитов) применяются только в редких случаях при тяжелых инфекционных осложнениях.
В числе «обычных» побочных эффектов химиотерапии можно также назвать тошноту, рвоту, облысение. Серьезнае проблема связана с возможностью аллергических реакций на химиопрепараты, вплоть до анафилактического шока – жизнеугрожающего состояния, которое характеризуется отеком, затруднением дыхания, сильным зудом и т.д. Так, сравнительно часто встречается аллергия на аспарагиназу, и может быть необходимо использование аналогов этого препарата (онкаспар, эрвиназа).
Поскольку и лейкоз сам по себе, и используемая при его лечении химиотерапия резко снижают сопротивляемость организма различным инфекциям, то больным во время лечения необходимы эффективные антибактериальные и противогрибковые лекарства для профилактики и терапии инфекционных осложнений. Опасны как обычные, так и оппортунистические инфекции. В частности, серьезную проблему представляют такие грибковые инфекции, как кандидоз и аспергиллез.
Интенсивное лечение ОЛЛ накладывает серьезные ограничения на образ жизни больного. Необходимо соблюдать определенную диету и строгие гигиенические требования. Во избежание инфекций ограничиваются контакты с внешним миром. При очень низком уровне тромбоцитов нельзя не только допускать травмы, но даже, например, чистить зубы зубной щеткой, чтобы не спровоцировать кровотечение из десен. После достижения ремиссии строгость этих ограничений постепенно снижается. Врачи и медсестры сообщают каждому больному, что ему можно и что нельзя на текущем этапе лечения.
В последние годы появилось несколько новых возможностей лечения сложных случаев ОЛЛ. Особо следует отметить иммунопрепарат блинатумомаб и CAR T-клеточную терапию, применяемые при В-клеточном ОЛЛ.
Прогноз
Без лечения ОЛЛ приводит к гибели больного в течение нескольких месяцев или даже недель. Однако использование современных протоколов лечения дает при ОЛЛ очень хороший результат: можно вылечить 85-90% больных детей. У взрослых, особенно пожилых, результаты хуже, но, тем не менее, примерно у 40% взрослых больных удается достичь стойкой ремиссии – то есть отсутствия рецидивов болезни в течение многих лет.
У взрослых, особенно пожилых, результаты хуже, но, тем не менее, примерно у 40% взрослых больных удается достичь стойкой ремиссии – то есть отсутствия рецидивов болезни в течение многих лет.
Каковы симптомы и признаки лейкемии?
Что такое лейкемия?
Лейкемия — это общий термин для обозначения рака, который поражает кровь или костный мозг человека. Существуют различные типы лейкозов, но многие из них вызывают сходные признаки и симптомы из-за их воздействия на клетки крови.
В этой статье мы рассмотрим различные симптомы лейкемии и объясним, почему они возникают и когда человек должен обратиться к врачу. Мы также кратко обсудим причины и факторы риска, диагноз и варианты лечения.
Симптомы лейкемии
Возраст и тип лейкемии человека могут определять симптомы заболевания. Симптомы лейкемии могут варьироваться в зависимости от возраста человека, а также от типа лейкемии и стадии заболевания.
Детская лейкемия
Распознавание признаков лейкемии у ребенка может быть затруднено. Ребенок, возможно, не сможет описать свои симптомы так же легко как взрослый.
Ребенок, возможно, не сможет описать свои симптомы так же легко как взрослый.
Некоторые из наиболее распространенных признаков и симптомов лейкемии у детей: потеря аппетита, кровоточивость десен, головная боль, легкое кровотечение, легкая синева кожных покровов, лихорадка без других признаков инфекции, проблемы с болью при дыхании, сыпь, опухшие лимфатические узлы, которые человек может чувствовать под мышками, над ключицей или в паху, необъяснимая усталость, непреднамеренная потеря веса.
Многие из этих симптомов могут напоминать другие детские болезни, такие как грипп, респираторно-синцитиальный вирус, или пневмония.
Лейкемия у взрослых
Симптомы лейкоза у взрослых могут варьироваться от общего чувства нездоровья до отека брюшной полости из-за проблем с селезенкой — органом иммунной системы. Человек может испытывать следующие симптомы.
Неспецифические симптомы
Иногда человек может испытывать симптомы, напоминающие грипп, которые он необязательно ассоциирует с лейкозом. Эти симптомы обычно связаны с разрушением клеток крови в организме и увеличением количества энергии, необходимой организму для борьбы с болезнью.
Симптомы включают в себя: потеря аппетита, лихорадка, ночные поты, необъяснимая потеря веса. Человек может часто связывать эти симптомы с лейкозом, когда врач их диагностирует.
Вздутие живота
При увеличении количества лейкозных клеток они могут начать накапливаться в селезенке и печени. Наличие избытка клеток может привести к увеличению этих органов. В результате человек может испытывать чувство наполненности или отека брюшной полости.
Проблемы с кровотечением
Некоторые виды лейкемии могут разрушать тромбоциты, тип клеток крови, которые помогают остановить кровотечение. В результате человек может заметить, что он кровоточит дольше, если у него есть порез. У него также могут быть кровоточащие десны или частые носовые кровотечения.
Боль в костях или суставах
Аномальные клетки могут накапливаться вблизи или внутри костей, что может вызвать необъяснимую боль в костях или суставах. Эта боль может варьироваться от тупой боли до сильной боли и дискомфорта.
Увеличение числа инфекций
Лейкемия может разрушать лейкоциты, которые помогают бороться с инфекциями. В результате люди с этим заболеванием могут испытывать более высокие уровни инфекции и лихорадки из-за низкого количества лейкоцитов. Человек может чувствовать, что он всегда болен и борется с различными вирусными и бактериальными заболеваниями. Температура при этом может не повышаться.
Увеличение лимфатических узлов
Лимфатические узлы являются ключевым аспектом иммунной системы организма, поскольку они отфильтровывают жидкость и потенциально вредные вещества из организма. Если лейкозные клетки распространяются и размножаются, они могут достигать лимфатических узлов в организме.
Человек или врач могут чувствовать лимфатические узлы как заполненные жидкостью комки под кожей. Общие места, где может происходить увеличение лимфатических узлов, включают: любую сторону паха, стороны шеи, под руками. Иногда опухание лимфатического узла происходит не до такой степени, что человек может чувствовать опухшие узлы.
Синдром верхней полой вены (SVC)
У некоторых людей наблюдается лейкоз, который поражает Т-клетки в тимусе. Тимус — это железа около трахеи, или дыхательного горла, которая действует как орган иммунной и эндокринной системы. Если в тимусе присутствуют лейкозные клетки, железа может начать набухать и оказывать давление на SVC.
Эта крупная вена транспортирует кровь к сердцу из верхней части тела. Давление со стороны вилочковой железы на SVC может привести к скоплению крови в венах, что может привести к головокружению, головным болям и опуханию груди, рук, лица и шеи.
Некоторые люди могут даже испытывать изменения в мышлении и сознании из-за нарушения кровотока из вены. Синдром SVC является серьезным медицинским осложнением лейкемии, которое требует немедленного лечения.
Ранние признаки лейкемии
Лейкемия не всегда вызывает симптомы на ранних стадиях. Часто начальные симптомы очень похожи на симптомы гриппа, но в отличие от симптомов гриппа они не проходят.
Примеры распространенных ранних симптомов лейкемии включают в себя: потеря аппетита, боль в костях, появление синяков, лихорадка, частые инфекции, головные боли, сильное кровотечение, боль в суставах, ночная потливость, одышка. Если симптомы не проходят в течение нескольких недель, пациент должен поговорить с врачом.
Симптомы острого и хронического лейкоза
Врачи могут классифицировать лейкоз как острый или хронический. Острый лейкоз возникает внезапно, при нем раковые клетки размножаются быстро. Хронические состояния возникают в результате медленного развития раковых клеток, и могут пройти годы, прежде чем у человека появятся какие-либо симптомы.
Однако острый и хронический лейкоз имеют некоторые сходства. Они оба вызывают гриппоподобные симптомы, усталость и общее чувство нездоровья. Примерами симптомов хронического лейкоза являются: анемия, потеря аппетита или чувство наполненности в верхней части живота на левой стороне (где селезенка), легко появляющиеся синяки или кровотечение, быстрая утомляемость, увеличенные лимфатические узлы, которые не болезненны, ночная лихорадка, потеря веса.
Симптомы острой лейкемии могут включать в себя: боли в костях; порезы, которые медленно заживают; усталость, которая не проходит; постоянные инфекции; боли в суставах; низкая температура; лихорадка ночная потливость; бледная кожа; маленькие красные точки под кожей.
Это лишь некоторые примеры симптомов острого и хронического лейкоза. Человек может испытывать другие симптомы вместо или в дополнение к описанным.
Когда обращаться к врачу
Пациент должен обратиться к врачу, если у него возникают следующие симптомы: потеря аппетита, лихорадка низкой степени тяжести, которая не проходит, частые и длительные инфекции, необъяснимая усталость, необъяснимая потеря веса.
Если у пациента появились другие симптомы, которые несут с собой серьезные отрицательные изменения в здоровье и влияют на его благополучие, он также должен обратиться к доктору.
Причины и факторы риска
Ученые пока не определили главную причину лейкемии. Они предполагают, что на вероятность этого заболевания могут повлиять множественные факторы.
Эти факторы включают в себя: пожилой возраст, наследственность (родитель или близкий родственник, у которого была лейкемия), химиотерапии или облучения после лечения других видов рака, история курения сигарет, воздействие химических веществ, таких как бензол, история воздействия высокого уровня радиации.
Однако даже то, что у человека присутствуют эти факторы риска, совсем не означает, что у него обязательно возникнет лейкемия.
Диагностика лейкемии
Врачи обычно диагностируют лейкемию, используя комбинацию анализов крови, чтобы определить средние уровни определенных клеток крови. Врач также может сделать биопсию костного мозга для выявления раковых клеток или наличия других вредных клеток в организме.
Лечение лейкемии
Варианты лечения лейкемии зависят от типа лейкоза, который будет выявлен. Примеры возможных методов лечения: химиотерапия, иммуномодуляторы, иммуносупрессивная терапия, спленэктомия. Опять же, наилучшее лечение будет зависеть от первопричины лейкемии, поскольку некоторые типы лейкемии по-разному реагируют на определенное лечение.
Прогнозы и перспективы
Выживаемость для людей с лейкемией варьируется в зависимости от различных факторов, в том числе от типа лейкемии, возраста человека на момент постановки диагноза и того, как рано врач ставит диагноз. Пациент с диагнозом лейкемии должен поговорить со своим онкологом о своих прогнозах.
Выводы
Лейкемия может вызывать различные симптомы. Первоначально человек может отклонить эти симптомы, как вызванные вирусным или бактериальным заболеванием. Дальнейшие анализы крови могут выявить показатели крови хуже референтных значений и побудить к проведению дополнительных диагностических тестов. Если пациент подозревает, что его симптомы могут указывать на лейкоз, ему следует немедленно обратиться в больницу.
Южная Корея — лидирующая страна в мире по эффективности лечения лейкозов, как у взрослых, так и у детей. Подробнее о лечении онкологии в Корее вы можете почитать по этой ссылке.
Профилактика рака крови
Гемобластозы — опухолевые заболевания кроветворной и лимфатической ткани. Гемобластозы подразделяют на лейкозы и лимфомы. При лейкозах костный мозг поражается первично, а при лимфомах — вторично в результате метастазирования. При лейкозах опухолевые клетки обнаруживаются в крови, поэтому в литературе используется термин «лейкемия».
Согласно статистике, в год заболевает 25 из 100 000 человек. Чаще болеют дети в возрасте 3-4 года и люди пожилого возраста (от 60 до 70 лет).
Лейкоз (лейкемия, «белокровие», неправильно — «рак крови») — злокачественное заболевание системы крови, которое поражает костный мозг, лимфатические узлы, печень и селезенку. Характеризуется преобладанием процессов размножения клеток костного мозга. Производится большое количество аномальных белых клеток крови, которые замещают нормальные клетки крови и костного мозга.
Чрезмерное количество белых кровяных клеток (лейкоцитов и незрелых форм-предшественников) выбрасываются в кровь, где они циркулируют по всему организму и могут проникать в другие ткани, включая печень, кожу и центральную нервную систему.
Причины лейкоза
- Лучевое воздействие (100%).
- Наследственная предрасположенность.
- Работа на химическом производстве.
- Бесконтрольное введение в организм цефалоспоринов и антибиотиков пенициллинового ряда.
- Инфекционно-вирусный фактор. В 30% случаев мутация клеток крови происходит под воздействием вирусов и бактерий.
Каждый из факторов повышает вероятность возникновения заболевания, но не определяет обязательное его развитие. При сочетании факторов опасность лейкоза возрастает.
Признаки острого лейкоза
Заболевание начинается внезапно с общих признаков недомогания, присоединяются бактериальные инфекции, например, ангины. Все это сопровождается слабостью, подъемом температуры, отсутствием аппетита, тошнотой, рвотой, болями в костях и суставах. Увеличиваются все органы кроветворения: печень, селезенка, лимфатические узлы. Появляется точечные кровоизлияния и синяки на теле, носовые, а иногда и внутренние кровотечения. Снижается вес тела, появляется восковая бледность. Острые лейкозы без лечения очень быстро приводят к гибели больного. Но при своевременном и адекватном лечении может наступить выздоровление.
Признаки хронического лейкоза
Начинается и протекает медленно, иногда его обнаруживают случайно, при обследовании по поводу других заболеваний. Сначала появляется некоторая утомляемость, слабость, плохой аппетит, затем постепенно присоединяются более характерные для лейкозов признаки: частые инфекции и кровоточивость. Увеличиваются размеры печени, селезенки, лимфатических узлов. При хронических лейкозах больные живут без лечения в течение нескольких месяцев и лет.
Профилактика
Не существует четких мер для профилактики лейкоза. Общие принципы профилактики: ограничение контакта с ядовитыми химическими веществами, рентгеновским излучением и другим видами радиации; обращение к врачу при легком образовании синяков или кровотечений, возникновении постоянной сильной усталости, боли в костях, потере аппетита и веса, высокой температуре.
Успех лечения во многом зависит от возраста пациента. Как правило, чем моложе человек, тем выше вероятность достижения стойкой ремиссии.
Лейкемия — Docrates
Лейкемия – это самый распространенный вид рака у детей. Она не является наследственным заболеванием, однако иногда может диагностироваться у представителей нескольких поколений одной семьи. При некоторых наследственных или врожденных заболеваниях механизм восстановления генетического материала (ДНК) нарушен, и значительно повышается риск острой формы лейкоза.
По характеру течения заболевания лейкемия делится на две основные формы: острую и хроническую.
Острая лейкемия (острый лейкоз) подразделяется на острую миелобластную лейкемию (острый миелобластный лейкоз, острый миелолейкоз, острый миелобластоз) и острую лимфобластную лейкемию. Данные формы, в свою очередь, также имеют отдельные подтипы.
Говоря о хронической лейкемии, следует упомянуть две наиболее часто встречающиеся формы: хроническую лимфобластную лейкемию (самый распространенный вид лейкоза, около 150 диагностируемых случаев заболевания в год) и хроническую миелобластную лейкемию. К более редким хроническим формам лейкоза относятся: Т-клеточный пролимфоцитарный лейкоз, волосковоклеточный лейкоз и лейкоз из больших гранулярных лейкоцитов.
На сегодняшний день существуют передовые методы лечения лейкемии и найдены эффективные способы терапии различных форм этой болезни. Хроническая миелобластная лейкемия стала первым видом рака крови, для терапии которого был разработан комплекс целенаправленного лечения, благодаря чему в большинстве случаев течение лейкоза удается контролировать и добиваться ремиссии. Прогноз выздоровления пациентов с данным видом лейкемии значительно улучшился. При лечении других видов лейкемии с помощью химиотерапии и совмещенных с ней антител достигаются положительные результаты, а трансплантация стволовых клеток, взятых у здоровых людей (аллогенная пересадка стволовых клеток, пересадка костного мозга), все чаще дает положительные результаты.
Факторы риска лейкемии
Как правило, причину лейкемии установить не удается. Известно, однако, что, если у пациента был ранее диагностирован иной вид рака, то это может в некоторых случаях спровоцировать лейкемию (вторичный лейкоз). Еще одной причиной возникновения лейкемии могут стать различные генетические нарушения. При хронической миелобластной лейкемии (хроническом миелолейкозе) в самом раннем предшественнике клеток крови, стволовой клетке, вследствие замены участков 9 и 22 хромосом образуется мутантная (филадельфийская) хромосома, вызывающая рак крови. Причины возникновения других видов лейкемии на сегодняшний день изучены недостаточно. Некоторые факторы, например, ионизирующее излучение, контакт с растворителями (особенно бензолом) и другими химикатами, определенные виды химиотерапии, некоторые вирусы и редкие наследственные и врожденные заболевания повышают риск лейкемии.
Симптомы лейкемии
Симптомы лейкемии весьма различны и, как правило, появляются при острой форме лейкоза. Хроническая лейкемия может долгое время, даже в течение многих лет, протекать бессимптомно и диагностироваться только на основании рутинного анализа крови (особенно это касается хронической лимфобластной лейкемии). При остром лейкозе симптомы чаще всего возникают из-за недостатка клеток крови (при анемии, инфекциях и кровотечении), повышения вязкости лейкозных клеток или из-за нарушения работы органов, вызванного лейкозными клетками.
Хронические формы лейкемии могут сопровождаться похожими, хотя и более размытыми, долго развивающимися симптомами. Кроме того, может наблюдаться повышение температуры тела при отсутствии инфекции, снижение веса и сильное потоотделение по ночам. В некоторых случаях симптомы могут быть вызваны увеличением лимфатических узлов или селезенки.
Чаще всего при вышеуказанных симптомах диагностируется анемия (недостаток эритроцитов), при которой уровень гемоглобина падает ниже нормы, пониженные лейкоциты (белые клетки крови) при острых формах лейкемии и повышенные лейкоциты при хронических формах, а также понижение тромбоцитов в крови. Анемия проявляется усталостью, бледностью, учащенным сердцебиением, шумом в ушах и общим недомоганием. Низкий уровень тромбоцитов вызывает склонность к кровотечениям, которая проявляется, например, в виде самопроизвольных синяков, носового кровотечения, кровоточивости десен и долгой кровоточивости ран. Снижение уровня лейкоцитов ведет к повышенной восприимчивости к инфекциям. Хотя при хронических формах лейкемии лейкоциты в крови повышаются, уровень здоровых белых кровяных клеток в костном мозге и крови понижается, что может привести к повышенной восприимчивости к инфекциям.
Диагностика при лейкемии
При острой форме лейкемии симптомы появляются довольно быстро, что заставляет пациента обратиться к врачу. Болезнь диагностируется с помощью лабораторных анализов на основании изменений картины крови. Часто хроническая лейкемия обнаруживается случайно при рутинном анализе крови. На основании анализа крови можно проследить повышение уровня лейкоцитов в долгосрочной динамике. В Финляндии для подтверждения диагноза «лейкемия» и определения типа лейкоза проводятся специальные исследования в гематологическом отделении университетской больницы. Делается биопсия костного мозга: специальной иглой врач делает прокол и берет несколько образцов костного мозга на анализ. Для постановки диагноза и определения общего состояния организма необходимо множество различных лабораторных исследований крови.
При острых формах лейкемии в крови и костном мозге обнаруживаются незрелые, бластные, клетки. При хронических формах лейкемии лейкозные клетки схожи со здоровыми, однако присутствуют в крови в гораздо большем количестве. Определение поверхностных маркеров лейкозных клеток дает возможность поставить точный диагноз в кратчайшие сроки. Хромосомные и генетические исследования подтверждают точность поставленного диагноза и зачастую позволяют прогнозировать течение болезни. Возможные хромосомные и генетические изменения могут учитываться также при отслеживании реакции организма пациента на лечение.
Лечение лейкемии
Лечение лейкемии осуществляется под руководством гематолога. В Финляндии пациентов с острыми формами лейкемии обычно направляют на лечение в гематологическое отделение университетской больницы. Терапия хронических форм может проводиться также в отделениях гематологии других медучреждений: лечение, как правило, проводится амбулаторно, нахождения в стационаре не требуется. Стандартное лечение лейкемии включает терапию различными химиотерапевтическими препаратами, в некоторых случаях в сочетании с антителами, распознающими раковые клетки. Наряду с этим проводится поддерживающая терапия, например, прием препаратов крови, антибиотиков, лекарств от тошноты, препаратов, защищающих слизистую желудочно-кишечного тракта и почки.
При острых формах лейкемии пациент сначала получает большую дозу химиотерапии (индукционная терапия) для того, чтобы удалить лейкозные клетки из крови костного мозга (добиться так называемой морфологической ремиссии). При положительном результате данного этапа лечения проводятся разные виды терапии для улучшения реакции организма на лечение, на медицинском языке называемые консолидационной терапией. Если этими методами вылечить лейкемию не удается, или она рецидивирует, может быть рассмотрен вариант пересадки донорских стволовых клеток (аллогенной трансплантации). Поиск подходящего донора – задача довольно сложная, так как у донора и пациента должен быть идентичный тип ткани. На роль донора чаще всего подходят родные братья или сестры пациентов, но подходящий донор может быть также найден в соответствующем реестре добровольцев. Поиск ведется по Финскому реестру доноров стволовых клеток, находящемуся в ведомстве Финского Красного Креста. В реестре насчитывается около 22 000 добровольцев. В распоряжении финских врачей есть также аналогичные зарубежные реестры, общее число потенциальных доноров в которых составляет около 22 млн. человек.
Пересадка стволовых клеток представляет собой очень сложную процедуру, и некоторым пациентам она не может быть проведена. В некоторых случаях данная процедура может привести к смерти. Смерть может наступить из-за токсичности процедуры, возможного отторжения чужеродных клеток и рецидива болезни.
Повторная лейкемия часто встречается у взрослых пациентов. Большинство детей, перенесших лейкоз, выздоравливает. Благодаря современному лечению самую распространенную форму лейкемии у детей, острый лимфобластный лейкоз, удается вылечить в более чем 80% случаев.
Хронический лейкоз
Вам поставили диагноз: Хронический лейкоз?Наверняка Вы задаётесь вопросом: что же теперь делать?
Подобный диагноз всегда делит жизнь на «до» и «после». Все эмоциональные ресурсы пациента и его родных брошены на переживания и страх. Но именно в этот момент необходимо изменить вектор «за что» на вектор «что можно сделать». Очень часто пациенты чувствуют себя безгранично одинокими вначале пути. Но вы должны понимать — вы не одни.
Мы поможем вам справиться с болезнью и будем идти с вами рука об руку через все этапы вашего лечения.
Предлагаем вашему вниманию краткий, но очень подробный обзор хронического лейкоза.
Его подготовили высоко квалифицированные специалисты Отдела лекарственного лечения злокачественных новообразований МРНЦ имени А.Ф. Цыба и Отдела лекарственного лечения опухолей МНИОИ имени П.А. Герцена – филиалов ФГБУ «НМИЦ радиологии» Минздрава России под редакцией заведующих отделами, д.м.н. ФАЛАЛЕЕВОЙ Н.А. и д.м.н. ФЕДЕНКО А.А.
Филиалы и отделения, где лечат хронический лейкозМНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Хронический лимфолейкоз (ХЛЛ)— Опухолевое заболевание, морфологическим субстратом которого являются малого размера зрелые В-лимфоциты, обнаруживающиеся преимущественно в крови, костном мозге, лимфатических узлах, селезёнке и печени.
Для установления диагноза ХЛЛ, согласно современным критериям, необходимо наличие трех признаков: абсолютное число лимфоцитов крови не менее 5 х10 9 /л, более 30% лимфоцитов в костном мозге, иммунологическое подтверждение наличия опухолевых лимфоцитов со строго определенными характеристиками, без которого диагноз ХЛЛ не может считаться доказанным, поскольку дифференциальный диагноз с похожими заболеваниями проводится на основании именно иммунофенотипирования .
ХЛЛ — наиболее распространенный вид лейкоза в странах Европы и Северной Америки, где на его долю приходится до 30% всех лейкозов. Ежегодная заболеваемость ХЛЛ в этих странах составляет 3-3,5 случая на 100000 населения в год, при этом среди лиц старше 65 лет – до 20 случаев и старше 70 лет – до 50 на 100000.
Средний возраст заболевших — 65 лет, почти 70% заболевают между 50 и 70 годами, только около 10% — до 40 лет. Мужчины заболевают в 2 раза чаще женщин.
В большинстве случаев на ранних этапах ХЛЛ характеризуется медленным течением с постепенно нарастающим лейкоцитозом, который без лечения может достигать 500-1000 х109/л и более, лимфоцитозом, обычно коррелирующим с уровнем лейкоцитоза и составляющим 70-85-99%. Уровни гемоглобина, числа тромбоцитов на ранних этапах болезни обычно нормальные. При высоком лейкоцитозе и лимфоцитозе — уровни гемоглобина и числа тромбоцитов часто сниженные за счет вытеснения нормального кроветворения лейкозным клоном или присоединения нередких для ХЛЛ аутоиммунных осложнений – аутоиммунной гемолитической анемии и/или тромбоцитопении.
Темпы течения болезни и продолжительность жизни при ХЛЛ колеблются в широких пределах – от 2-3 до 20-30 лет. Медленное развитие в начале болезни – причина того, что у 70% пациентов с ХЛЛ диагностируется при анализе крови, сделанном в связи с другими заболеваниями. Примерно у 15-20% больных клинические и гематологические признаки заболевания остаются стабильными и минимально выраженными без лечения на протяжении многих лет и не влияют на продолжительность жизни.
При медленном прогрессировании ХЛЛ больной остается под наблюдением (выжидательная тактика), сигналом к началу лечения служат:
• Массивная инфильтрация костного мозга лимфоцитами (более 80% лимфоцитов в миелограмме), особенно если при этом имеется снижение уровня эритроцитов и тромбоцитов.
• Быстрое нарастание лимфоцитоза – удвоении абсолютного числа лимфоцитов в крови менее чем за 12 мес.
Химиотерапия хронического лейкоза:В настоящее время препаратом выбора при ХЛЛ являются флударабин и флударабинсодержащие режимы. Схема FCR (флударабин, циклофосфамид, ритуксимаб) является стандартом терапии 1-й линии у молодых пациентов без тяжелой сопутствующей патологии. Хлорамбуцил (лейкеран), в настоящее время остаются стандартом стартовой терапии у пациентов преклонного возраста. Увеличение показателей выживаемости без прогрессирования может быть достигнуто путем добавления к хлорамбуцилу ритуксимаба.
Препарат Бендамустин, вследствие своей низкой токсичности иногда является единственной возможностью терапии у пожилых пациентов, а также больных с сопутствующей патологией.
Таргетная (избирательная, точечная) терапия ХЛЛ: Важным шагом в разработке новых методов терапии при ХЛЛ стало добавление к флударабин-содержащим режимам моноклональных антител к антигену CD20 (ритуксимаб, обинотузумаб). В настоящее время лечение большинства пациентов проводится с использованием моноклональных анти-CD-20-антител.
Спектр таргетных препаратов при ХЛЛ расширяется с каждым годом. В настоящее время в России зарегистрирован препарат ибрутиниб (ингибитор тирозинкиназы Брутона) для лечения крайне неблагоприятной группы пациентов ХЛЛ с делецией хромосомы 17р или мутацией ТР53. Список таргетных препаратов постоянно обновляется.
Филиалы и отделения Центра, в которых лечат хронический лейкозФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов.
Отдел лекарственного лечения злокачественных новообразований МРНЦ имени А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России
Заведующая отделом, д.м.н. ФАЛАЛЕЕВА Наталья Александровна
8 (484) 399 – 31-30, г. Обнинск, Калужской области
Отдел лекарственного лечения опухолей МНИОИ имени П.А. Герцена –филиал ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделом, д.м.н. ФЕДЕНКО Александр Александрович
8 (494) 150 11 22
Лейкоз крупного рогатого скота — Министерство сельского хозяйства и продовольствия Московской области ГБУВ МО «Территориальное ветеринарное управление № 2» Пушкинская ветеринарная станция
Лейкоз крупного рогатого скота – вялотекущее онкологическое заболевание опухолевой природы. Патология характеризуется поражением кроветворной системы, лимфоцитозом, возникновением новообразований. Молоко больных коров содержит канцерогенные вещества, которые могут запустить опухолевый процесс у человека.
Данная статья сообщает скотоводам, как выявить заболевание, какую опасность оно несет, что делать, чтобы предотвратить ее возникновение.
Возбудитель – вирус лейкоза крупного рогатого скота (ВЛКРС) способен годами пребывать в изоляции, ожидая ослабления иммунитета.
Вирус лейкоза передается через биологические ликворы, сперму, молоко. Зараженный теленок может стать пожизненным вирусоносителем. Однако, клинические симптомы до полугодовалого возраста не проявляются. Признаки заболевания возникают в четырехлетнем возрасте, постепенно нарастая. Кроме КРС, к возбудителю лейкоза восприимчивы домашние и дикие жвачные.
Причины – для проявления клинических симптомов лейкоза необходимо сочетание следующих факторов:
- Сопутствующие хронические заболевания на фоне ослабления иммунной системы.
- Стресс.
- Генетические аномалии.
Стадии заболевания – лейкоз КРС характеризуется продолжительным инкубационным промежутком. Чаще всего лейкемия проявляется у коров, перешагнувших четырехлетний рубеж. Заболевание протекает двухстадийно. На гематологическом этапе лейкоз диагностируют по результатам анализа крови. Наблюдают лейкоцитоз, главным образом за счет лимфоцитов, появление в периферийной крови функционально незрелых клеток.
На онкологической стадии становятся заметными характерные клинические признаки.
Чаще скотоводы имеют дело с энзоотической формой лейкоза коров, диагностируемого по результатам серологических и гематологических исследований крови. Его проводят весной, а также осенью у животных, достигших полугода.
Симптомы – ранний этап развития лейкоза выявляют при проведении исследования крови. Заболевшими лейкемией считают коров, у которых концентрация лейкоцитов достигает 9*1012 /мл. В крови обнаруживают недоразвитые клетки, которым надо было дозревать в костном мозге.
На начальном этапе развиваются нижеперечисленные симптомы:
— Расстройство кишечника.
— Появление крови в кале.
— Метеоризм.
— Непропорциальное увеличение отдельных долей молочной железы коровы.
— Хромота.
— Коровы абортируют в начале стельности.
— Уменьшение удоя.
— Молоко становится водянистым, содержание белка в нем падает. Оно непригодно для производства сыра и масла.
На развернутом этапе лейкоза отмечают следующие симптомы:
— Утрачивается аппетит.
— Снижается упитанность.
— Обнаруживают увеличившиеся лимфоузлы.
— Разрастающиеся опухоли сдавливают нервы, что приводит к парезам, судорогам, параличам.
— Молочная продуктивность значительно уменьшаается.
— Корова быстро утомляется.
— Слизистые мембраны желтушны либо синюшны.
— Опухает вымя. Отек распространяется на живот и подгрудок.
Терминальный этап лейкоза характеризуется нарастанием симптомов и появлением новых, из которых наиболее показательным считают гипертрофию предлопаточного и выменного лимфоузла, которые становятся болезненными.
Лечение – при лейкемии КРС лечение неэффективно.
Меры борьбы – при подтверждении заболевания лейкозом на ферму накладывают карантин, сопровождающийся введением ограничительных мер, в соответствии с которыми не допускается:
- Перегруппировки поголовья без разрешения ветеринарного врача, обслуживающего данную ферму и населенный пункт.
- Вольная случка.
- Вывоз животных за территорию, на которую распространяются ограничения.
- Проведение зоотехнических или ветеринарных обработок с использованием непростерилизованного инвентаря, а также инструментов.
- Запрещается реализация молока, полученного от больных и здоровых коров.
- Инфицированный вирусом скот подвергают убою на мясокомбинатах.
Оздоровление стада – это длительный, продолжающийся годами процесс замены выявленных больных животных здоровыми. Поголовье регулярно проверяют на ВЛКРС. Выбраковывают коров с подтвержденным диагнозом, производят ремонт стада.
Профилактика – поддержание иммунитета животных на должном уровне и состоит в следующем:
- Содержание коров должно соответствовать рекомендуемым нормам.
- Кормление должно удовлетворять потребности жвачных животных. Сено, силос и сенаж обязаны быть I и II класса, длина частиц находиться в пределах 2,5-3,5 см. Требуется контролировать содержание энергии в сухом веществе, доля концентратов не должна быть выше 50%.
- В стойловый период оптимальным решением будет использование полносмешанного рациона с помощью автомобиля-миксера.
- В летний сезон следует содержать животных на окультуренных пастбищах, но лучшим решением является сеяных трав. Нельзя скармливать слишком сочную траву. Ее следует подвялить или разбавить сеном либо соломенной резкой.
- При ремонте стада лучше не завозить племенной скот, который в существующих условиях будет чувствовать себя хуже местного, а улучшать породу путем искусственного осеменения.
Что такое лейкоз (лейкемия): кто в зоне риска и какие признаки рака крови. Донорство костного мозга | ufa1.ru
— Насколько сложнее лечить острый лейкоз?
— В этом случае нужно как можно быстрее госпитализировать. Раньше больные «сгорали» за два месяца, сейчас очень развиты высокотехнологичные методы лечения, которые позволяет продлять пациенту жизнь надолго. Что мы делаем: в сочетании с высокодозной химиотерапией вводим больного в цитопению: убираем абсолютно весь костный мозг — и хорошие клетки, и плохие — и ждем, когда начнут расти новые. Параллельно проводим заместительную гемокомпонентную терапию: восполняем недостающие элементы крови у пациента — переливаем плазму, эритроциты и тромбоциты. В период лечения сопротивляемость организма падает, больной особенно подвержен воздействию инфекций, поэтому ему приходится длительное время проводить у нас больнице — в палатах со стерильным потоком воздуха. Лечение длительное, многоступенчатое, но домой они выписываются в удовлетворительном состоянии — рожают, разводятся, общаются с родственниками, живут обычной жизнью.
Шанс на жизнь
— Может спасти пациента пересадка костного мозга?
— Пересадку можно делать, если пациента ввели в ремиссию. Она бывает двух видов: аутотрансплантация, когда пересаживается костный мозг самого больного, и аллотрансплантация, в этом случае ткани забирают у донора. В первом случае у пациента из вены берется периферическая кровь, из нее при помощи сепаратора извлекают стволовые клетки, консервируют и передают на хранение в банк. Затем пациенту проводят сильнейшую химиотерапию, а следом проводят пересадку — так же, через вену, вводят стволовые клетки, и они начинают творить новое потомство. Технически это выглядит как переливание крови. Можно сделать пересадку и при хроническом лейкозе. Аллотрансплантация дает хорошие результаты, если доноры — родные сестра или брат, у них самый близкий фенотип. Пересадка даже от двоюродных родственников не всегда бывает столь успешна, но все равно это шанс на то, что человек будет жить.
6 признаков лейкемии, о которых должна знать каждая женщина
Библиотека научных фотографий — STEVE GSCHMEISSNER./getty images
Вы не поверите, но большинство новых клеток крови, которые вырабатывает ваш организм, поступает из костного мозга — жирного вещества, которое в больших количествах содержится в выпуклых и объемных концах ваших костей. У людей, страдающих лейкемией, одна из этих новых клеток крови мутирует и становится злокачественной. Затем он начинает клонировать — или делать копии самого себя — и вот так болезнь прогрессирует.(Хотите приобрести более здоровые привычки? Подпишитесь, чтобы получать советы по здоровому образу жизни и многое другое прямо на ваш почтовый ящик!)
«Для взрослых типичный возраст [начала лейкемии] составляет от 50 до 70», — говорит Марта Уодли, доктор медицинских наук, клинический директор Программы по лейкемии взрослых в Институте рака Дана-Фарбер.
Существует несколько «подтипов» лейкемии, которые определяются типом клеток крови, которые мутируют, а также тем, насколько рано в процессе производства клеток происходит эта мутация, объясняет Мередит Барнхарт, специалист по информации из The Leukemia & Информационный ресурсный центр Общества лимфомы.
И Барнхарт, и Уодли ясно дают понять, что когда дело доходит до лейкемии, не существует единого признака или симптома. (Вот 10 симптомов рака, которые большинство людей игнорируют.) «Симптомы зависят от подтипа», — говорит Барнхарт. Но есть некоторые частично совпадающие симптомы, которые, как правило, проявляются у людей, страдающих более распространенными типами лейкемии у взрослых.
Вот на что следует обратить внимание:
Реклама — продолжить чтение ниже
Усталость
Как и многие другие болезни, усталость — частый симптом лейкемии, — говорит Уодли.Если вы все время чувствуете себя разбитым, особенно если недостаток энергии является заметным изменением по сравнению с тем, как вы себя чувствовали раньше, сообщите об этом врачу. Анемия также может быть причиной вашей усталости.
Инфекции или лихорадка
Ваши клетки крови — важный компонент вашей иммунной системы. «Если они нездоровы, как в случае с лейкемией, можно ожидать, что они будут болеть чаще», — говорит Уодли. «Инфекции или лихорадка — одни из самых распространенных симптомов, которые мы наблюдаем», — добавляет она.
БОЛЬШЕ: 10 самых болезненных состояний
Одышка
По словам Барнхарта, наряду с ощущением истощения энергии необходимо следить за одышкой. Особенно во время физической активности, если вы заметили, что у вас одышка — и эта одышка кажется изменением того, к чему вы привыкли — вы захотите сообщить об этом своему врачу.
Медленное заживление
Если ваши порезы и царапины заживают бесконечно, или вы чувствуете, что у вас легко появляются синяки, эти симптомы могут указывать на типы сдвигов клеток крови, связанные с лейкемией, говорит Барнхарт.«Маленькие красные точки на коже — заболевание, известное как петехии, — также могут быть результатом лейкемии», — добавляет она. «Петехии обычно появляются на нижних конечностях», — добавляет Уодли.
Профилактическая премия: 5 страшных комбинаций лекарств, о приеме которых вы, вероятно, даже не подумали бы дважды
Другие симптомы
Хотя это не так часто, как пять симптомов, упомянутых выше, ночная потливость и болезненность суставов также связаны с лейкемией, — говорит Барнхарт.
«Потеря веса может быть или не быть симптомом, в зависимости от подтипа», — добавляет Уодли. Она также упоминает кровотечение из носа, опухшие или увеличенные лимфатические узлы, а также жар или озноб в качестве возможных симптомов.
Как работает диагностика
Если на основании ваших симптомов ваш врач подозревает лейкемию, он или она назначит анализы крови, чтобы проверить количество лейкоцитов и эритроцитов, а также количество тромбоцитов, объясняет Барнхарт. «Если результаты вызывают опасения, вас направят к гематологу — врачу, специализирующемуся на заболеваниях крови или раке», — говорит она.«Более специализированное тестирование может дать четкий диагноз».
Если вы все еще не уверены, заслуживает ли то, что вы испытываете, посещение врача, у Общества лейкемии и лимфомы есть отличные ресурсы.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти дополнительную информацию об этом и подобном контенте на сайте piano.io.
Реклама — продолжить чтение ниже
Лейкемия — Harvard Health
Лейкемия — это тип рака, который нарушает способность организма вырабатывать здоровые клетки крови.Он начинается в костном мозге, мягком центре различных костей. Здесь производятся новые клетки крови. Есть три основных типа клеток крови:
- красные кровяные тельца переносят кислород из легких в ткани тела и переносят углекислый газ в легкие
- тромбоциты способствуют свертыванию крови
- лейкоциты борются с инфекциями, вирусами и болезнями
Лейкозом обычно называют рак лейкоцитов. Он имеет тенденцию влиять на один из двух основных типов лейкоцитов: лимфоциты и гранулоциты.Эти клетки циркулируют через кровоток и лимфатическую систему, помогая организму бороться с вирусами, инфекциями и другими вторгающимися организмами. Лейкоз, вызванный злокачественными лимфоцитами, называется лимфолейкозом; лейкоз, вызванный злокачественными гранулоцитами, называется миелоидным или миелогенным лейкозом.
Лейкоз бывает острым (возникает внезапно) или хроническим (длится долгое время). Острый лейкоз поражает взрослых и детей. Хронический лейкоз редко поражает детей.
Лейкоз может возникнуть из-за
- генетические аномалии
- Воздействие радиации и химических веществ, таких как бензол (содержится в неэтилированном бензине) и других углеводородов
- воздействие агентов, используемых для лечения других видов рака или борьбы с ними, включая радиацию
Лейкоз обычно не передается по наследству.Это обычно случается с людьми, у которых не было семейной истории болезни. Однако некоторые формы лейкемии, такие как хронический лимфолейкоз, поражают близких родственников в одной семье.
Острый лейкоз
У людей, у которых развивается острый лейкоз, незрелые лейкоциты быстро размножаются в костном мозге. Со временем они вытесняют здоровые клетки. Это может вызвать неожиданное или чрезмерное кровотечение или инфекцию. Когда количество злокачественных лейкоцитов достигает большого количества, они могут распространяться на другие органы, вызывая повреждения.Особенно это актуально при остром миелоидном лейкозе.
Два основных типа острого лейкоза включают разные типы клеток крови:
- Острый лимфолейкоз — наиболее распространенный тип лейкемии у детей. В основном он поражает детей младше 10 лет, хотя иногда и у взрослых. Острый лимфолейкоз возникает, когда примитивные кроветворные клетки, называемые лимфобластами, воспроизводятся, не превращаясь в нормальные клетки крови. Эти аномальные клетки вытесняют здоровые клетки крови.Они могут накапливаться в лимфатических узлах и вызывать отек.
- На острый миелоидный лейкоз приходится половина случаев лейкемии, диагностируемых у подростков и людей в возрасте от 20 лет. Это самый распространенный острый лейкоз у взрослых. Острый миелоидный лейкоз возникает, когда примитивные кроветворные клетки, называемые миелобластами, воспроизводятся, не превращаясь в нормальные клетки крови. Незрелые миелобласты переполняют костный мозг и мешают выработке нормальных клеток крови. Это приводит к анемии — состоянию, при котором у человека не хватает эритроцитов.Это также может привести к кровотечению и синякам (из-за нехватки тромбоцитов, которые способствуют свертыванию крови) и частым инфекциям (из-за отсутствия защитных белых кровяных телец).
И острый лимфолейкоз, и острый миелоидный лейкоз имеют много подтипов. Лечение и прогноз могут несколько отличаться в зависимости от подтипа.
Хронический лейкоз
Хронический лейкоз — это когда организм производит слишком много клеток крови, которые развиваются лишь частично. Эти клетки часто не могут функционировать как зрелые клетки крови.Хронический лейкоз обычно развивается медленнее и является менее тяжелым заболеванием, чем острый лейкоз. Существует два основных типа хронического лейкоза:
- Хронический лимфолейкоз редко встречается у людей в возрасте до 30 лет. Вероятность его развития возрастает с возрастом. Большинство случаев возникает у людей в возрасте от 60 до 70 лет. При хроническом лимфолейкозе аномальные лимфоциты не могут бороться с инфекцией так же, как нормальные клетки. Эти раковые клетки живут в костном мозге, крови, селезенке и лимфатических узлах.Они могут вызвать опухоль, которая проявляется в виде опухших желез. Люди с хроническим лимфолейкозом могут жить долго даже без лечения. Чаще всего хронический лимфолейкоз обнаруживается, когда человек сдает обычный анализ крови, который показывает высокий уровень лимфоцитов. Со временем этот тип лейкемии может потребовать лечения, особенно если у человека есть инфекции или у него повышенное количество лейкоцитов.
- Хронический миелолейкоз чаще всего встречается у людей в возрасте от 25 до 60 лет.При хроническом миелоидном лейкозе аномальные клетки представляют собой тип клеток крови, называемых миелоидными клетками.
И хронический лимфолейкоз, и хронический миелоидный лейкоз имеют подтипы. Они также имеют некоторые общие характеристики с другими формами лейкемии. Лечение и прогноз могут различаться в зависимости от подтипа.
Редкие формы лейкемии
Лимфатические и миелогенные лейкозы являются наиболее распространенными. Однако может развиться рак других типов клеток костного мозга.Мегакариоцитарный лейкоз возникает из мегакариоцитов, клеток, которые образуют тромбоциты. (Тромбоциты способствуют свертыванию крови.) Другой редкой формой лейкемии является эритролейкоз. Он возникает из клеток, которые образуют красные кровяные тельца. Подобно хроническим и острым лейкозам, редкие формы заболевания можно разделить на подтипы. Подтип зависит от того, какие маркеры клетки несут на своей поверхности.
Симптомы
Ранние симптомы лейкемии включают
- лихорадка
- усталость
- Боль в костях или суставах
- головные боли
- Сыпь на коже
- Увеличение лимфатических узлов
- необъяснимая потеря веса
- кровотечение или опухание десен
- Увеличение селезенки или печени или чувство переполнения живота
- медленно заживающие порезы, носовые кровотечения или частые синяки
Диагностика лейкемии иногда требует времени, поскольку многие ее симптомы сопровождают грипп и другие распространенные медицинские проблемы.
Диагноз
Ваш врач может не заподозрить лейкемию только на основании ваших симптомов. Однако во время вашего медицинского осмотра он или она может обнаружить, что у вас увеличены лимфатические узлы или увеличена печень или селезенка. Обычные анализы крови, особенно количество клеток крови, могут дать ненормальные результаты.
На этом этапе ваш врач может назначить другие тесты, в том числе
- Анализы крови на наличие аномальных клеток
- биопсия костного мозга (образец костного мозга взят и исследован)
- тесты на генетические отклонения
Генетические тесты могут помочь точно определить, какой у вас лейкоз.Эти сложные тесты могут также помочь понять, как вы отреагируете на конкретную терапию.
Лечение лейкемии
Лечение лейкемии направлено на уничтожение раковых лейкоцитов. Но обычно это означает уничтожение здоровых лейкоцитов и нарушение способности организма бороться с инфекцией.
Острый лейкоз
Лечение острого лейкоза зависит не от того, насколько далеко зашла болезнь, а от состояния человека. У человека только что диагностировали болезнь? Или болезнь вернулась после ремиссии (периода, когда болезнь находится под контролем)?
При остром лимфолейкозе лечение обычно проводится поэтапно:
- фаза 1 использует химиотерапию в больнице, чтобы попытаться контролировать болезнь.
- фаза 2 продолжает химиотерапию, но в амбулаторных условиях, чтобы сохранить ремиссию болезни. Это означает, что человек возвращается в больницу для лечения, но не остается там на ночь. В фазе 3
- используются различные химиотерапевтические препараты для предотвращения попадания лейкемии в мозг и центральную нервную систему. Химиотерапию можно сочетать с лучевой терапией. Фаза 4
- включает регулярные медицинские осмотры и лабораторные анализы после лечения лейкемии, чтобы убедиться, что она не вернулась.
Если острый лимфолейкоз возвращается, для борьбы с болезнью используются разные дозы различных химиотерапевтических препаратов. Для поддержания ремиссии лейкемии может потребоваться несколько лет химиотерапии. Некоторым людям может быть сделана пересадка костного мозга.
При остром миелоидном лейкозе лечение обычно зависит от возраста человека и общего состояния здоровья. Это также зависит от количества клеток крови. Как и в случае острого лимфолейкоза, лечение обычно начинается с индукционной терапии, чтобы направить лейкоз в состояние ремиссии.Когда лейкозные клетки больше не видны, начинается консолидирующая терапия. Трансплантация костного мозга также может быть включена в план лечения.
Хронический лейкоз
Лечение хронического лимфолейкоза начинается с определения степени рака. Это называется постановкой. Выделяют пять стадий хронического лимфолейкоза:
- стадия 0: слишком много лимфоцитов в крови, но нет других симптомов
- стадия I: лимфатические узлы увеличены из-за образования слишком большого количества лимфоцитов
- стадия II: лимфатические узлы, селезенка и печень опухли из-за образования слишком большого количества лимфоцитов.
- стадия III: анемия возникла из-за того, что лимфоциты вытесняют эритроциты в крови.
- IV стадия: в крови слишком мало тромбоцитов. Лимфатические узлы, селезенка и печень могут увеличиваться. Может присутствовать анемия.
Лечение хронического лимфолейкоза зависит от стадии заболевания, а также от возраста человека и общего состояния здоровья. На стадии 0 лечение может не потребоваться, но за здоровьем человека будут внимательно следить. На стадии I или II обычным лечением является наблюдение (под тщательным наблюдением) или химиотерапия. На стадии III или IV стандартным лечением является интенсивная химиотерапия одним или несколькими лекарствами.Некоторым людям может потребоваться пересадка костного мозга.
Для лечения хронического миелоидного лейкоза препараты, известные как ингибиторы тирозинкиназы, стали стандартной терапией, особенно для людей на ранних стадиях заболевания. Они исправляют химические дефекты раковых клеток, которые позволили им бесконтрольно расти. Использование этих таргетных методов лечения значительно улучшило прогноз для многих людей с хроническим миелоидным лейкозом.
Поделиться страницей:
Заявление об ограничении ответственности:
В качестве услуги для наших читателей издательство Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного содержимого.Обратите внимание на дату последнего обзора или обновления всех статей. Никакой контент на этом сайте, независимо от даты, никогда не должен использоваться вместо прямых медицинских рекомендаций вашего врача или другого квалифицированного клинициста.
Лейкемия — Хронический лимфоцитарный — ХЛЛ: симптомы и признаки
НА ЭТОЙ СТРАНИЦЕ : Вы узнаете больше об изменениях тела и других вещах, которые могут сигнализировать о проблеме, которая может потребовать медицинской помощи. Используйте меню для просмотра других страниц.
Люди с ХЛЛ могут испытывать следующие симптомы или признаки.Чаще всего у людей с ХЛЛ симптомы отсутствуют. Или причиной симптома может быть другое заболевание, отличное от лейкемии
Часто людям ставят диагноз ХЛЛ, когда врач обнаруживает много лейкоцитов во время анализа крови, сделанного по другой причине. Кроме того, иммунная система людей с ХЛЛ может плохо работать. Это означает, что иммунная система организма иногда вырабатывает ненормальные антитела против собственных эритроцитов и / или тромбоцитов. Антитела разрушают эти клетки, вызывая анемию или низкое количество тромбоцитов.Этот тип антител называется аутоантителами. У людей с ХЛЛ могут развиваться аутоантитела в любое время, и это не обязательно связано с тяжестью ХЛЛ.
Другие возможные симптомы ХЛЛ:
Увеличение лимфатических узлов или желез на шее, под мышками или в паху. Это частый симптом, который люди с ХЛЛ обычно замечают первыми. Увеличенные лимфатические узлы обычно не вызывают боли.
Дискомфорт или ощущение полноты в верхней левой части живота, вызванные увеличением размера селезенки
Симптомы, часто называемые «B-симптомами», которые включают жар, озноб, ночную потливость и потерю веса
Рецидивирующие инфекции
Аномальное кровотечение
Одышка
Усталость
Чувство сытости, несмотря на то, что ел мало
Недомогание или общее плохое самочувствие
Если вас беспокоят какие-либо изменения, которые вы испытываете, проконсультируйтесь с врачом.В дополнение к другим вопросам врач спросит, как долго и как часто вы испытываете этот симптом (ы). Это поможет выяснить причину проблемы, которая называется диагностикой.
Если диагностирован лейкоз, облегчение симптомов остается важной частью ухода и лечения. Это может называться паллиативной или поддерживающей терапией. Обязательно поговорите со своим лечащим врачом о симптомах, которые вы испытываете, включая любые новые симптомы или изменение симптомов.
Следующий раздел в этом руководстве — Диагностика .В нем объясняется, какие тесты могут потребоваться, чтобы узнать больше о причине симптомов. Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
Признаков и Симптомов лейкемии | Моффит
Когда дело доходит до лейкемии, признаки и симптомы появляются внезапно в течение нескольких дней или недель. Однако иногда бывает трудно распознать начальные симптомы, потому что ранние признаки этого заболевания часто похожи на грипп. Кроме того, при хроническом миелоидном или лимфоцитарном лейкозе аномальные лейкозные клетки могут функционировать почти так же, как нормальные лейкоциты.В результате многие люди с этим заболеванием узнают о проблеме только тогда, когда им делают рутинный анализ крови.
Ранние признаки и симптомы лейкемии
Существует ряд общих симптомов лейкемии, многие из которых могут указывать на первые признаки этого заболевания. В их числе:
- Слабость и утомляемость
- Лихорадка или озноб
- Легкие синяки или кровотечения
- Петехии (небольшие пятна крови под кожей)
- Боль или болезненность в костях
- Похудание
- Безболезненные уплотнения на шее, подмышках, животе или паху
- Частые инфекции
- Увеличенная печень или селезенка
- Хроническое носовое кровотечение
- Чрезмерное потоотделение
Подход к лечению лейкемии Онкологического центра Моффитта
Конечно, многие из этих признаков и симптомов относительно доброкачественные, и единственный способ убедиться в том, что причиной является лейкемия, — это посетить специалиста для полной оценки и диагностики.В программе злокачественной гематологии онкологического центра Моффитта наша многопрофильная группа специалистов по лейкемии имеет большой опыт в выявлении и лечении всех типов лейкемии. Наша команда сможет диагностировать ваше заболевание, назначить подходящее лечение и ответить на любые ваши вопросы о лейкемии. Являясь единственным признанным Национальным институтом рака комплексным онкологическим центром во Флориде, мы можем предложить ряд инновационных методов лечения и клинических испытаний, которых нет больше нигде в этом регионе.
Чтобы узнать больше о наиболее распространенных симптомах лейкемии, позвоните по телефону 1-888-663-3488 и запишитесь на прием к одному из наших онкологов, специализирующихся на лейкемии. Или воспользуйтесь нашей удобной новой онлайн-формой регистрации пациента. Для посещения онкологического центра Моффитта направление не требуется.
Лейкемия — Hematology.org
Лейкоз — это тип рака, который обнаруживается в крови и костном мозге и вызывается быстрым образованием аномальных лейкоцитов.Эти аномальные белые кровяные тельца не способны бороться с инфекцией и ухудшают способность костного мозга вырабатывать красные кровяные тельца и тромбоциты.
Лейкоз бывает острым или хроническим. Хронический лейкоз прогрессирует медленнее, чем острый лейкоз, который требует немедленного лечения. Лейкоз также подразделяется на лимфоцитарный или миелогенный. Лимфоцитарный лейкоз относится к аномальному росту клеток костного мозга, которые становятся лимфоцитами, типом белых кровяных телец, которые играют роль в иммунной системе.При миелогенном лейкозе аномальный рост клеток происходит в клетках костного мозга, которые превращаются в эритроциты, лейкоциты и тромбоциты. Существует четыре широких классификации лейкозов:
- Острый лимфолейкоз (ОЛЛ)
- Острый миелогенный лейкоз (ОМЛ)
- Хронический лимфолейкоз (ХЛЛ)
- Хронический миелогенный лейкоз (ХМЛ)
Лейкоз встречается как у взрослых, так и у детей. ОЛЛ является наиболее частой формой лейкемии у детей , а ОМЛ — второй по распространенности.Десятилетия исследований привели к значительному улучшению результатов у детей с диагнозом ОЛЛ. Двумя наиболее распространенными лейкозами взрослых являются AML и CLL.
Я в опасности?
Хотя эксперты не уверены в причинах лейкемии, они определили несколько факторов риска, включая следующие:
- Воздействие высоких уровней радиации
- Многократное воздействие определенных химических веществ (например, бензола)
- Химиотерапия
- Синдром Дауна
- Сильный семейный анамнез лейкемии
Симптомы различаются в зависимости от типа и стадии лейкемии, но могут включать следующие:
- Лихорадка, озноб, ночная потливость и другие симптомы гриппа
- Слабость и утомляемость
- Опухшие или кровоточащие десны
- Головные боли
- Увеличение печени и селезенки
- Опухшие миндалины
- Боль в костях
- Бледность
- Красные пятна размером с булавочную головку на коже
- Похудание
Как лечится лейкемия?
Ваш врач проведет полный анализ крови (CBC), чтобы определить, есть ли у вас лейкемия.Этот тест может выявить, есть ли у вас лейкозные клетки. Аномальный уровень лейкоцитов и аномально низкий уровень эритроцитов или тромбоцитов также могут указывать на лейкемию. Если результат теста на лейкоз положительный, врач проведет биопсию вашего костного мозга, чтобы определить, какой у вас тип.
Лечение зависит от вашего возраста, общего состояния здоровья и типа лейкемии. Вы можете получить комбинацию лечения, которая может включать химиотерапию, биологическую терапию, лучевую терапию и трансплантацию стволовых клеток.Пациенты с острым лейкозом часто проходят химиотерапию, поскольку этот тип лечения нацелен на быстро делящиеся клетки. Многие пациенты с острым лейкозом успешно ответили на лечение. С другой стороны, поскольку при хроническом лейкозе клетки делятся медленнее, его лучше лечить таргетными методами лечения, которые атакуют медленно делящиеся клетки, в отличие от традиционной химиотерапии, нацеленной на быстро делящиеся клетки.
Для некоторых пациентов участие в клинических испытаниях обеспечивает доступ к экспериментальным методам лечения.Если вам поставили диагноз лейкемия, поговорите со своим врачом о том, подходит ли вам участие в клиническом исследовании.
Можно ли предотвратить лейкоз?
Поскольку причина лейкемии остается неизвестной, не существует определенного способа ее предотвратить. Однако избегание воздействия растворителей, таких как бензол и толуол, и ненужного воздействия рентгеновских лучей, как правило, является хорошей практикой. Если вы считаете, что у вас могут быть признаки лейкемии, важно знать факторы риска и симптомы, а также поговорить с врачом для ранней диагностики и лечения.Особенно важно, чтобы люди с семейным анамнезом лейкемии знали о симптомах и делились семейным анамнезом со своими врачами.
Хронический миелоидный лейкоз: путь пациента
Где я могу найти дополнительную информацию?
Если вы обнаружите, что хотите узнать больше о болезнях и расстройствах крови, вот еще несколько ресурсов, которые могут вам помочь:
Результаты клинических исследований, опубликованные в
КровьНайдите Blood , официальный журнал ASH, чтобы найти результаты последних исследований крови.В то время как для недавних статей обычно требуется вход в систему подписчика, пациенты, заинтересованные в просмотре статьи с контролируемым доступом в Blood , могут получить копию, отправив запрос по электронной почте в издательство Blood Publishing Office.
Группы пациентов
Список веб-ссылок на группы пациентов и другие организации, предоставляющие информацию.
Симптомов лейкемии: 7 скрытых признаков рака крови
Если вы когда-нибудь видели A Walk to Remember или читали My Sister’s Keeper (а кто не видел?), То вы уже в некоторой степени знакомы с термином «лейкемия».”
Рак на основе крови, лейкемия, возникает, когда клетки костного мозга начинают быстро делиться и размножаться, что серьезно ограничивает способность организма производить красные и белые кровяные тельца. По данным Национального института рака, в 2014 году в США около 387000 человек жили с лейкемией. И, как мы видели в фильмах, лейкемия может быть быстродействующей, изнурительной и чрезвычайно смертельной.
Уровень смертельного исхода лейкоза зависит от его типа — хронического или острого, — говорит Энн Рентериа, M.D., доцент кафедры медицины, гематологии и медицинской онкологии в Mt. Больница Синая в Нью-Йорке.
Когда у пациента хронический лейкоз, раковые клетки обнаруживаются в крови и костном мозге пациента, но они не делятся быстро и агрессивно. Хронические лейкозы чаще всего обнаруживаются при рутинном анализе крови и лечатся либо под наблюдением, либо с помощью химиотерапевтических таблеток. «Очень часто рак находится в вашем костном мозге, но он не вызывает болезни. Люди с ХМЛ и ХЛЛ работают и в основном живут нормальной жизнью », — говорит она.
Но острые лейкозы — это совсем другое дело, и вы, вероятно, видите острую форму рака, когда видите лейкоз на большом экране. Она объясняет, что острые лейкозы агрессивны и обычно проявляют крайние симптомы до того, как их диагностируют.
Вот почему, если вы испытываете какие-либо симптомы лейкемии, лучше перестраховаться и немедленно обратиться к врачу: «Вам нужно обратиться к кому-нибудь, например, к терапевту, который хорошо понимает, как устроен организм». она сказала.
Итак, каковы симптомы лейкемии, на которые следует обращать внимание? Вот семь самых распространенных.
Бледность
Когда у кого-то развивается острый лейкоз, раковые клетки в его костном мозге делятся так быстро, что у тела мало шансов вырабатывать другие компоненты, составляющие нашу кровь, такие как красные кровяные тельца, объясняет Рентерия. По ее словам, когда уровень эритроцитов ниже нормы (состояние, называемое анемией), ваша кожа теряет свой обычно розовый, здоровый блеск, в результате чего цвет лица становится на несколько оттенков светлее обычного.
Ваш врач, скорее всего, проведет анализ крови, чтобы определить количество эритроцитов.
Усталость
Один из отличительных симптомов острых лейкозов — утомляемость. «Истощение — это то, что мы все считаем нормальным», — говорит Рентерия, но когда вы непропорционально устали или обнаруживаете, что не можете выполнять простые дела, не заснув, пора что-то с этим делать. «Это проблема. когда обычная сумасшедшая жизнь, которую вы когда-то могли терпеть, внезапно становится невыносимой », — говорит она.
Хотя усталость, связанная с раком, еще полностью не изучена, по данным Американского онкологического общества, возможно, что рак изменяет уровень гормонов в организме, а также производит токсичные вещества, которые влияют на уровень энергии. Анемия, вызванная раком, также может иметь значение.
Связано: 5 признаков того, что ваше истощение является признаком гораздо более серьезной проблемы
Легко получить синяк
Быстро делящиеся раковые клетки также повреждают кровеносные сосуды и выталкивают тромбоциты, которые необходимы для свертывания крови.Когда кровь не свертывается, появляются синяки, объясняет Рентерия
.Если у вас появилось много синяков, казалось бы, из ниоткуда, или если вы обнаружите синяки в необычных местах, например, на спине, позвоните своему врачу STAT, — говорит она. Важно остановить любое внутреннее кровотечение, прежде чем оно вызовет серьезные осложнения или даже смерть.
Посмотрите, как горячий доктор объяснит, почему этот стойкий синяк не заживает:
Взаимодействие с другими людьмиЧрезмерное кровотечение
Подобно синяку, недостаток тромбоцитов, вызывающий свертывание крови, может привести к необычному или чрезмерному кровотечению.У некоторых людей может возникнуть внезапное кровотечение из десен или носовое кровотечение; другие могут заметить, что обычный порез из бумаги требует намного больше времени для правильного заживления, говорит она.
При возникновении необычного или чрезмерного кровотечения немедленно обратитесь за помощью.
Связано: 8 причин, почему ваш менструальный цикл внезапно короче обычного
Учащенное сердцебиение
Лейкемия может вызывать учащенное сердцебиение даже при легкой физической нагрузке, по словам Рентерии. «Вашему сердцу приходится работать вдвое тяжелее, чтобы восполнить нехватку эритроцитов», — говорит она.Пациенты с уже существующими сердечными заболеваниями, у которых развивается лейкемия, также могут испытывать боли в груди.
Это должно быть само собой разумеющимся, но если ваше сердце бьет ключом, попросите кого-нибудь отвезти вас в отделение неотложной помощи.
Постоянная болезнь
Клетки костного мозга также подавляют образование лейкоцитов, которые борются с инфекцией. В результате человек, больной лейкемией, может начать часто болеть или иметь болезни, которые длятся намного дольше обычного. «Грипп или простуда, которые обычно продолжаются пять дней, начинаются с двух недель», — объясняет Рената.«У вас может подняться температура или развиться пневмония. Ты просто все время болен ».
Итак, если у вас простуда, которую вы просто не можете трясти, или несколько раз подряд, возможно, пора отправиться к врачу.
По теме: «Как я сказал своему партнеру, что я ВИЧ-положительный»
Ночное потоотделение
Ночное потоотделение очень часто встречается при остром лейкозе, но, к сожалению, врачи не знают, почему именно, говорит Рентерия. Некоторые эксперты говорят, что это может быть связано с гормонами; другие — вещество, которое клетки крови выделяют для борьбы с раком.
Если вы обычно довольно потная девушка, вероятно, нет причин волноваться, но если ночные поты возникают без всякой причины, поговорить с вашим доктором не повредит.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти дополнительную информацию об этом и подобном контенте на сайте piano.io.
Лейкоз у детей | Сидарс-Синай
Не то, что вы ищете?Что такое лейкемия у детей?
Лейкоз — это рак крови.Это самая распространенная форма рака в детстве. Раковые клетки растут в костном мозге и попадают в кровь. Костный мозг — это мягкий губчатый центр некоторых костей. Он делает клетки крови. Когда у ребенка лейкемия, костный мозг вырабатывает ненормальные клетки крови, которые не созревают. Аномальные клетки обычно представляют собой белые кровяные тельца (лейкоциты). Костный мозг также производит меньше здоровых клеток. Аномальные клетки очень быстро размножаются. Они работают не так, как здоровые клетки.
Типы клеток крови включают:
- Красные кровяные тельца (эритроциты). Красные кровяные тельца переносят кислород. Когда у ребенка низкий уровень здоровых эритроцитов, это называется анемией. Ребенок может чувствовать усталость, слабость и одышку.
- Тромбоциты (тромбоциты). Тромбоциты способствуют свертыванию крови и останавливают кровотечение. Когда у ребенка низкий уровень тромбоцитов, у него легче появляются синяки и кровотечение.
- Лейкоциты (лейкоциты). Они борются с инфекциями и другими болезнями. Когда у ребенка низкий уровень лейкоцитов, он или она более подвержены инфекциям.
Есть разные типы лейкозов у детей. Большинство лейкозов у детей являются острыми, что означает, что они имеют тенденцию быстро расти. Некоторые из типов лейкемии, которые встречаются у детей, включают:
- Острый лимфоцитарный (лимфобластный) лейкоз (ОЛЛ). Это самый распространенный вид лейкемии у детей.
- Острый миелогенный (миелоидный, миелоцитарный, нелимфоцитарный) лейкоз (ОМЛ). Это второй по распространенности тип лейкемии у детей.
- Гибридный или смешанный лейкоз. Этот вид встречается редко. Это смесь ALL и AML.
- Хронический миелолейкоз (ХМЛ). Этот тип также редко встречается у детей.
- Хронический лимфолейкоз (ХЛЛ). Этот тип очень редко встречается у детей.
- Ювенильный миеломоноцитарный лейкоз (JMML). Это редкий тип рака, который не развивается быстро (острый) или медленно (хронический).
Что вызывает лейкоз у детей?
Точная причина лейкемии у детей неизвестна.Есть определенные условия, передающиеся от родителей к детям (по наследству), которые увеличивают риск лейкемии у детей. Но в большинстве случаев лейкемия у детей не передается по наследству. Исследователи обнаружили изменения (мутации) в генах клеток костного мозга. Эти изменения могут произойти в начале жизни ребенка или даже до его рождения. Но они могут возникать случайно (спорадически).Кто подвержен риску детской лейкемии?
Факторы риска детской лейкемии включают:
- Воздействие высоких уровней радиации
- Наличие определенных наследственных синдромов, таких как синдром Дауна и синдром Ли-Фраумени
- Имея наследственное заболевание, влияющее на иммунную систему организма
- Наличие брата или сестры, больных лейкемией
Каковы симптомы лейкемии у детей?
Симптомы зависят от многих факторов.Рак может быть в костном мозге, крови и других тканях и органах. Они могут включать лимфатические узлы, печень, селезенку, тимус, головной мозг, спинной мозг, десны и кожу.
Симптомы могут проявляться у каждого ребенка по-разному. Они могут включать:
- Бледная кожа
- Чувство усталости, слабости или холода
- Головокружение
- Головные боли
- Одышка, затрудненное дыхание
- Частые или длительные инфекции
- Лихорадка
- Легкие синяки или кровотечения, например носовые кровотечения или кровоточащие десны
- Боль в костях или суставах
- Вздутие живота (брюшной полости)
- Плохой аппетит
- Похудание
- Увеличение лимфатических узлов (узлов)
Симптомы лейкемии могут быть такими же, как и при других заболеваниях.Убедитесь, что ваш ребенок посещает врача для диагностики.
Как диагностируют лейкоз у детей?
Лечащий врач вашего ребенка задаст много вопросов о симптомах вашего ребенка. Он или она осмотрит вашего ребенка. Лечащий врач вашего ребенка может порекомендовать анализы крови и другие анализы. Полный анализ крови (CBC) показывает количество эритроцитов, различных типов лейкоцитов и тромбоцитов. Если результаты отклоняются от нормы, лечащий врач вашего ребенка может порекомендовать вашему ребенку обратиться к педиатрическому онкологу (педиатрическому онкологу).Онколог может попросить вашего ребенка пройти дополнительные тесты, в том числе:
- Аспирация или биопсия костного мозга. Костный мозг находится в центре некоторых костей. Здесь производятся клетки крови. Можно взять небольшое количество жидкости костного мозга. Это называется устремлением. Или может быть взята ткань твердого костного мозга. Это называется центральной биопсией. Костный мозг обычно берут из тазовой кости. Этот тест проводится для проверки наличия раковых (лейкозных) клеток в костном мозге.
- Лабораторные исследования образцов крови и костного мозга. Такие тесты, как проточная цитометрия и иммуногистохимия. Эти тесты определяют точный тип лейкемии. Также могут быть выполнены тесты ДНК и хромосом.
- Рентгеновский снимок . Рентген использует небольшое количество излучения, чтобы сделать снимки костей и других тканей тела.
- УЗИ (сонография). В этом тесте для создания изображений используются звуковые волны и компьютер.
- Биопсия лимфатического узла. Образец ткани берется из лимфатических узлов. Его проверяют на наличие раковых клеток под микроскопом.
- Люмбальная пункция. Специальная игла вводится в поясницу, в позвоночный канал. Это область вокруг спинного мозга. Это делается для проверки головного и спинного мозга на наличие раковых клеток. Небольшое количество спинномозговой жидкости (CSF) удаляется и отправляется на исследование. ЦСЖ — это жидкость, окружающая головной и спинной мозг.
При диагностировании лейкемии врач выясняет, какой именно тип лейкемии. Лейкемии не присваивается номер стадии, как большинству других видов рака.Вместо этого он делится на группы, подтипы или и то, и другое.
ОЛЛ (острый лимфоцитарный лейкоз) — наиболее распространенный лейкоз у детей. Он разделен на 2 группы в зависимости от типа лимфоцитов, в которых началась лейкемия. Это могут быть В-клетки или Т-клетки. Около 8 из 10 случаев ОЛЛ у детей являются В-клеточными ОЛЛ. Их можно разделить на подтипы. Остальные 2 случая из 10 — это Т-клеточные ОЛЛ.
AML (острый миелогенный лейкоз) — еще один вид лейкемии, который часто встречается у детей.Врачи используют 2 разные системы для классификации AML. Французско-американо-британская (FAB) система делит AML на 8 подтипов в зависимости от того, как клетки выглядят под микроскопом. Система классификации Всемирной организации здравоохранения (ВОЗ) новее. Он группирует AML во многие группы на основе таких вещей, как детали изменений генов в раковых клетках, а также подтипы FAB.
Классификация лейкозов очень сложна. Но это важная часть составления планов лечения и прогнозирования результатов лечения.Обязательно попросите лечащего врача вашего ребенка объяснить вам стадию лейкемии вашего ребенка понятным вам способом.
Как лечат лейкоз у детей?
Возможно, вашему ребенку сначала потребуется лечение от низкого показателя крови, кровотечения или инфекций. Ваш ребенок может получить:
- Переливание крови с эритроцитами при низких показателях крови
- Переливание крови с тромбоцитами для остановки кровотечения
- Антибиотик для лечения любых инфекций
Лечение будет зависеть от типа лейкемии и других факторов.Лейкоз можно лечить любым из следующих препаратов:
- Химиотерапия. Это лекарства, которые убивают раковые клетки или останавливают их рост. Их можно вводить в вену (IV) или позвоночный канал, вводить в мышцу или принимать внутрь. Химиотерапия является основным методом лечения большинства лейкозов у детей. Несколько лекарств часто назначают в разное время. Обычно это делается циклами с периодами отдыха между ними. Это даст вашему ребенку время оправиться от побочных эффектов.
- Лучевая терапия. Это высокоэнергетические рентгеновские лучи или другие виды излучения. Они используются, чтобы убить раковые клетки или остановить их рост. В некоторых случаях может использоваться излучение.
- Высокодозная химиотерапия с трансплантацией стволовых клеток. Молодые клетки крови (стволовые клетки) взяты у ребенка или другого человека. Затем следует большое количество химиотерапевтических препаратов. Это вызывает повреждение костного мозга. После химиотерапии происходит замена стволовых клеток.
- Таргетная терапия. Эти лекарства могут работать, когда химиотерапия не работает. Например, его можно использовать для лечения детей с хроническим миелоидным лейкозом (ХМЛ). Таргетная терапия часто имеет менее серьезные побочные эффекты.
- Иммунотерапия. Это лечение, которое помогает собственной иммунной системе организма атаковать раковые клетки.
- Поддерживающая терапия. Лечение может вызвать побочные эффекты. Лекарства и другие методы лечения можно использовать при боли, лихорадке, инфекции, тошноте и рвоте.
- Клинические испытания. Спросите у лечащего врача вашего ребенка, есть ли какие-либо проверяемые методы лечения, которые могут помочь вашему ребенку.
- Немедленное лечение важно для лучшего прогноза.
- Требуется постоянное наблюдение во время и после лечения.
- Новые методы лечения проходят испытания для улучшения результатов и уменьшения побочных эффектов.
Какие возможные осложнения лейкемии у ребенка?
У ребенка могут быть осложнения в результате опухоли или лечения. Они также могут быть краткосрочными или долгосрочными.
Лечение может иметь множество побочных эффектов. Некоторые побочные эффекты могут быть незначительными. Некоторые из них могут быть серьезными и даже опасными для жизни. Ваш ребенок может принимать лекарства, чтобы предотвратить или уменьшить побочные эффекты. Вам будут даны инструкции о том, чем вы можете заниматься дома.
Возможные осложнения лейкемии могут включать:
- Серьезные инфекции
- Сильное кровотечение (кровоизлияние)
- Сгущенная кровь из-за большого количества лейкозных клеток
Возможные отдаленные осложнения лейкемии или лечения могут включать:
- Возвращение лейкемии
- Рост других видов рака
- Проблемы с сердцем и легкими
- Проблемы с обучением
- Замедленный рост и развитие
- Проблемы с возможностью иметь детей в будущем
- Проблемы с костями, такие как истончение костей (остеопороз)
Что я могу сделать, чтобы предотвратить лейкемию у моего ребенка?
Большинство видов рака у детей, включая лейкоз, невозможно предотвратить.Риск от рентгеновских лучей и компьютерной томографии очень мал. Но врачи не рекомендуют их беременным женщинам и детям, если в этом нет крайней необходимости.Как я могу помочь своему ребенку жить с лейкемией?
Ребенку, больному лейкемией, требуется постоянный уход. Ваш ребенок будет осмотрен онкологами и другими поставщиками медицинских услуг для лечения любых поздних последствий лечения и для наблюдения за признаками или симптомами возвращения рака. Ваш ребенок будет проверен с помощью визуализационных тестов и других тестов.И ваш ребенок может обращаться к другим поставщикам медицинских услуг по поводу проблем, связанных с раком или лечением.
Вы можете помочь своему ребенку управлять лечением разными способами. Например:
- Ваш ребенок может плохо есть. Возможно, вам поможет диетолог.
- Ваш ребенок может очень устал. Ему или ей нужно будет сбалансировать отдых и активность. Поощряйте ребенка выполнять упражнения. Это полезно для здоровья в целом. И это может помочь уменьшить усталость.
- Получите эмоциональную поддержку для своего ребенка.Найдите консультанта или группу поддержки детей, которая может вам помочь.
- Убедитесь, что ваш ребенок посещает все контрольные приемы.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните поставщику медицинских услуг, если у вашего ребенка:
- Лихорадка
- Ухудшение симптомов
- Новые симптомы
- Побочные эффекты от лечения
Основные сведения о лейкемии у детей
- Лейкоз — это рак крови.Раковые клетки развиваются в костном мозге и попадают в кровь. Другие ткани и органы, которые могут быть поражены, включают лимфатические узлы, печень, селезенку, тимус, головной мозг, спинной мозг, десны и кожу.
- Когда у ребенка лейкемия, костный мозг производит аномальные клетки крови, которые не созревают. Аномальные клетки обычно представляют собой белые кровяные тельца (лейкоциты). А при лейкемии костный мозг производит меньше здоровых клеток.
- Общие симптомы лейкемии у детей включают чувство усталости и слабости, легкие синяки или кровотечения, а также частые или длительные инфекции.
- Лейкемия диагностируется с помощью анализов крови и костного мозга. Для выявления признаков лейкемии в различных частях тела может быть проведена визуализация.
- Химиотерапия является основным методом лечения большинства лейкозов у детей.
- Ребенок с лейкемией может иметь осложнения от лейкемии и лечения.
- Во время и после лечения необходимо постоянное наблюдение.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш врач дает вашему ребенку.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.



 Общая продолжительность этого этапа составляет несколько месяцев и сильно зависит от конкретного протокола лечения. В ходе курсов терапии на этапе консолидации могут использоваться, опять-таки в зависимости от конкретного протокола, метотрексат, 6-меркаптопурин, винкристин, преднизолон, а также циклофосфамид, цитарабин, даунорубицин, аспарагиназа и т.д.
Общая продолжительность этого этапа составляет несколько месяцев и сильно зависит от конкретного протокола лечения. В ходе курсов терапии на этапе консолидации могут использоваться, опять-таки в зависимости от конкретного протокола, метотрексат, 6-меркаптопурин, винкристин, преднизолон, а также циклофосфамид, цитарабин, даунорубицин, аспарагиназа и т.д.