Лейкоплакия шейки матки: лечение, симптомы, диагностика
Лечение лейкоплакии шейки матки
В нашей клинике мы используем радиоволновый метод лечения и используем инновационный аппарат PlasmaJet.
Основной целью лечения является устранение очагов лейкоплакии и предотвращение озлокачествления заболевания.
Основные методы лечения:
- Радиоволновая хирургия. Самый щадящий, бесконтактный метод лечения – все манипуляции выполняются при помощи электрода, в качестве скальпеля выступают радиоволны, разрушающие пораженные клетки и не затрагивающие здоровую ткань. Минимальная травматичность, рекомендуется для молодых девушек.
- Электрокоагуляция. Удаление пораженных очагов лейкоплакии проводится при помощи токов высокой частоты. Достаточно травматичный метод с длительным восстановлением;
- Криодеструкция. «Прижигание» холодом – лейкоплакические бляшки удаляются под воздействием низких температур.

- Лазерокоагуляция. Один из самых эффективных методов лечения лейкоплакии шейки матки. Благодаря минимальной травматичности, безболезненности и быстрому заживлению используется практически у всех категорий пациенток, в том числе и у нерожавших женщин;
- Химическая коагуляция. Используются специальные препараты, содержащие специальные кислоты и уничтожающие пораженные очаги.
Во время восстановления необходимо отказаться от барьерной контрацепции, используя оральные контрацептивы.
В сложных случаях лейкоплакии проводятся радикальные операции, вплоть до конизации и ампутации шейки матки.
В случае своевременного обращения к врачу, а также отсутствии выявленной атипии, прогноз на выздоровление благоприятный. Для предотвращения рецидива необходимо устранение всех пусковых факторов заболевания.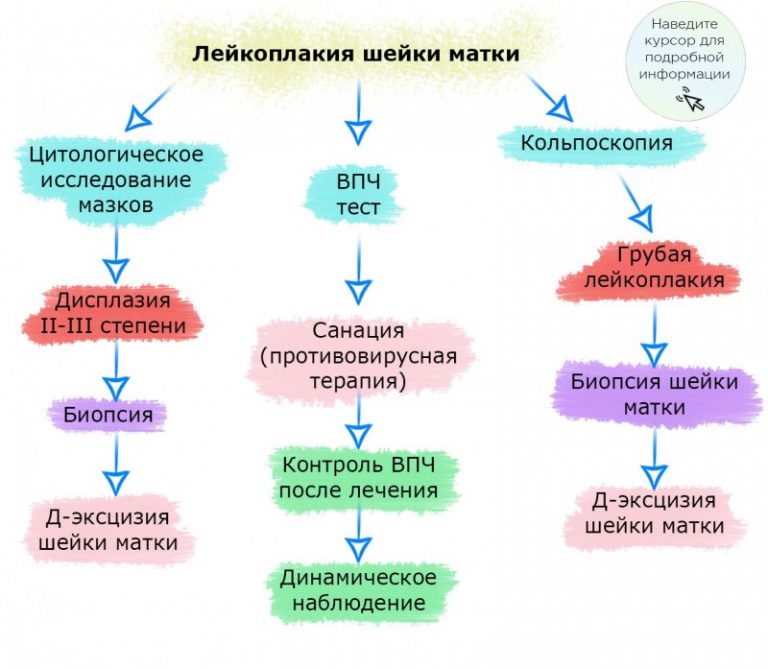
Лейкоплакия шейки матки лечение | KST-Clinic.ru
Появление обильных выделений белого цвета с примесями крови после полового акта — повод для беспокойства. Именно с такими жалобами чаще всего приходят на прием к гинекологу женщины, у которых в процессе обследования обнаруживаются изменения шейки матки. Заболевание получило название лейкоплакия шейки матки. Врачи трактуют такую патологию, как процесс, обусловленный изменением структуры многослойного плоского эпителия, происходящий из-за воздействия на организм различных негативных факторов.
Лейкоплакия шейки матки с точки зрения врачей еще во многом загадочное заболевание. Однозначно и до конца не прояснен вопрос о патогенезе данной патологии шейки матки, рисках перерождения новообразования в злокачественную опухоль.
Факторами-провокаторами лейкоплакии традиционно принято считать:
- инфекционные заболевания, передаваемые во время сексуальных контактов;
- гормональные нарушения, возникающие на фоне возраста, стресса, наследственной природы;
- повреждающее воздействие на шейку матки в процессе рождения ребенка, при медицинских манипуляциях.

О лейкоплакии шейки матки больше принято говорить в разрезе отечественной медицины. Под лейкоплакией понимают образование так называемых белесых участков на слизистой оболочке шейки матки. О частоте встречаемости лейкоплакии ведутся споры. Некоторые исследователи говорят о достаточно высоком уровне выявления данной патологии шейки матки – от 11,7 до 12,5%, другие же отмечают, что на долю лейкоплакии приходится всего 5,2% от заболеваний половых органов.
Прежде всего, патология опасна рисками формирования злокачественной опухоли – более, чем у 30% пациенток вследствие течения лейкоплакии шейки матки наблюдается онкогенная мутация клеток эпителия.
Необходимо получить консультацию по лечению лейкоплакии шейки матки?
Оставьте заявку и мы свяжемся с Вами в течение 30 минут.
Спасибо! Мы Вам скоро перезвоним!
Цены на лечение лейкоплакии шейки матки
Лечение эрозии шейки матки аппаратом «Сургитрон», размер менее 1 см5 600
Лечение эрозии шейки матки аппаратом «Сургитрон», размер более 1 см8 200)
Медикаментозное лечение эрозии шейки матки (без стоимости препарата)1 500
Лечение доброкачественной патологии шейки матки с использованием СО2 лазера 1 категория сложности (1/4 поверхности)8 500
Лечение доброкачественной патологии шейки матки с использованием СО2 лазера 2 категория сложности (1/2 поверхности)9 900
Лечение доброкачественной патологии шейки матки с использованием СО2 лазера 1 категория сложности (вся поверхность)12 500
- Запись на приём
Причины развития лейкоплакии
Хотя исследования еще ведутся, в настоящее время ведущей считается теория гормонального влияния на появление эрозии. Патология развивается из-за функциональных рассогласований в связке мозг-половые органы. Особенно негативное влияние оказывают сбои овуляции. Как итог – формирование дефицита гормона прогестерона, гиперэстрогения, развитие гиперпластических состояний слизистой шейки матки, а также непосредственно самой матки. Очаги формирования лейкоплакии шейки матки могут быть единичными или множественными. Данные статистики говорят о том, что патология шейки встречается при олигоменореи у 35,5% пациенток, а по типу неполноценной лютеиновой фазы цикла развивается у 64,5% женщин, обратившихся к врачу — гинекологу относительно лейкоплакии.
Патология развивается из-за функциональных рассогласований в связке мозг-половые органы. Особенно негативное влияние оказывают сбои овуляции. Как итог – формирование дефицита гормона прогестерона, гиперэстрогения, развитие гиперпластических состояний слизистой шейки матки, а также непосредственно самой матки. Очаги формирования лейкоплакии шейки матки могут быть единичными или множественными. Данные статистики говорят о том, что патология шейки встречается при олигоменореи у 35,5% пациенток, а по типу неполноценной лютеиновой фазы цикла развивается у 64,5% женщин, обратившихся к врачу — гинекологу относительно лейкоплакии.
С точки зрения физиологических процессов образование патологического очага представляет собой процессы постепенного ороговения плоского эпителия. Происходит перестройка структуры клеток, завершающаяся образованием роговых чешуек, в которых отсутствует гликоген.
Увеличить вероятность формирования очагов лейкоплакии могут вредные привычки, среди них – курение.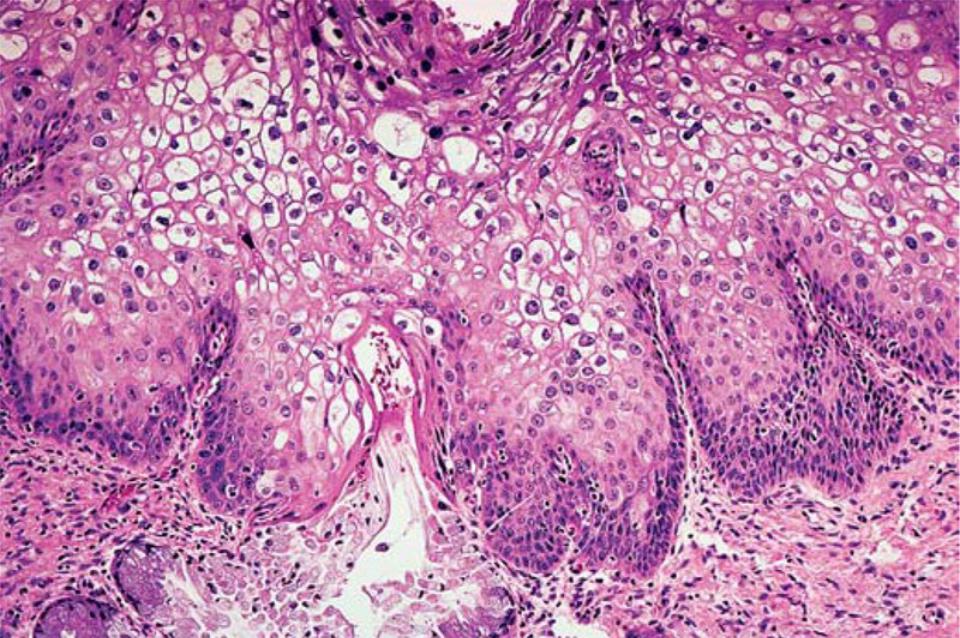 Также свою лепту вносит предшествующее заражение вирусом папилломы человека (ВПЧ). Кстати, исследователи отмечают, что очень большой риск развития онкологии на фоне появления лейкоплакии шейки матки связан именно с инфицированием организма женщины двумя генотипами вируса папилломы человека – ВПЧ 16 и ВПЧ 18. Данные типы вируса часто сопутствуют злокачественным опухолям шейки матки, вульвы, влагалища.
Также свою лепту вносит предшествующее заражение вирусом папилломы человека (ВПЧ). Кстати, исследователи отмечают, что очень большой риск развития онкологии на фоне появления лейкоплакии шейки матки связан именно с инфицированием организма женщины двумя генотипами вируса папилломы человека – ВПЧ 16 и ВПЧ 18. Данные типы вируса часто сопутствуют злокачественным опухолям шейки матки, вульвы, влагалища.
Еще один фактор развития лейкоплакии, особо настораживающий врачебное сообщество, связан с некачественным оказанием медицинской помощи, особенно при назначении терапии относительно эктопии шейки.
Таким образом, женщины находятся в группе риска развития лейкоплакии, если:
- менструации приходят нерегулярно. У дам, столкнувшихся с подобной проблемой, риск появления лейкоплакии шейки матки в 5 раз выше, чем среди женщин в целом;
- в анамнезе зафиксированы воспалительные заболевания репродуктивной системы;
- есть рецидивирующие эрозии;
- образ жизни далек от здорового – пристрастия к вредным привычкам.

Выявление лейкоплакии шейки матки требует неотложного лечения, в отличие от эрозии, возникшей не шейке. Своевременное предотвращение прогрессирования лейкоплакии – одна из возможностей профилактики онкологических заболеваний. Однако, всегда нужно тщательно выбирать врача и клинику, чтобы снизить риски медицинских ошибок.
Диагностика и лечение данной патологии
Прежде всего, важно отметить необходимость регулярного посещения гинеколога. Именно в этом случае врач сможет своевременно обнаружить лейкоплакию и безотлагательно начать адекватное лечение.
Схема и методы лечения заболевания может включать:
- Своевременную диагностику патологии, в том числе с применением современных приборов, что исключает риски постановки неправильного диагноза или вероятность не распознать маленький очаг лейкоплакии.
- Выявление и излечение инфекционных и вирусных заболеваний гениталий.
- Информирование женщин о рисках инфицирования вирусом папилломы человека, о необходимости своевременной постановки прививки.

- Обоснование необходимости использования контрацепции, прежде всего барьерных методов.
- Своевременное обнаружение причин сбоев менструального цикла.
- Восстановление нормальной работы иммунной системы.
Картина развития лейкоплакии
Выраженных симптомов патология шейки матки, как правило, не имеет. Единственное, что может настораживать женщину – появление обильных белей, а также крови или сукровицы после полового контакта.
Врачи классифицируют лейкоплакию в зависимости от выявления атипичных клеток.
Простая лейкоплакия шейки матки считается фоновым заболеванием. Атипия не выявлена, но при действии неблагоприятных факторов может возникнуть риск онкологии. Характеризуется патология обнаружением на шейке матки тонкой белой корочки, после удаления которой остаются блестящие розоватые участки, сосудистый рисунок на них отсутствует. Именно данные розовые точки позволяют сделать выводы о масштабах распространении лейкоплакии. Если определяется атипия, то врач бьет тревогу и говорит о наличии предракового состояния. Для точной постановки диагноза назначают комплексное обследование. Оно включает клинические, кольпоскопические, цитологические, по показаниям морфологические, а также бактериоскопические и бактериологические методы. Наиболее информативными являются расширенная кольпоскопия и морфологические исследования.
Для точной постановки диагноза назначают комплексное обследование. Оно включает клинические, кольпоскопические, цитологические, по показаниям морфологические, а также бактериоскопические и бактериологические методы. Наиболее информативными являются расширенная кольпоскопия и морфологические исследования.
К важным процедурам можно отнести:
- Стандартный осмотр шейки матки. Важна регулярность проведения процедуры. Для ранней диагностики рака берутся мазки с поверхности эпителия, выстилающего шейку матки.
- Цитологическое исследование – выявляет группы клеток многослойного плоского эпителия с явлениями возникновения, чрезмерного утолщения рогового слоя.
- Расширенная кольпоскопия. Уточняет размеры очага и тип поражения. Оптимально выбирать клинику, где процедуру могут провести при помощи максимально современных аппаратов. Кольпоскопия показывает очаги поражения тканей, как участки в виде многоугольника, разделенные капиллярами – своеобразное мозаичное панно.
 При обработке уксусной кислотой рисунок становится еще более отчетливым. Характерный рисунок указывает врачу на правильность заподозренного диагноза.
При обработке уксусной кислотой рисунок становится еще более отчетливым. Характерный рисунок указывает врачу на правильность заподозренного диагноза. - Главным методом диагностики лейкоплакии выступает исследование биоматериала с шейки. Для взятия образца, который будут исследовать, врач осуществляет биопсию, за выполнением которой следит через кольпоскоп. Одномоментно с этим может быть выполнено выскабливание слизистой оболочки цервикального канала для исключения рисков распространения возможного предракового патологического процесса на окружающие ткани.
При уточнении диагноза проводят дифференциацию с онкологическим заболеванием, с эктопией.
Разнообразие вариантов лечения
Основными стратегиями лечения данной патологии считаются способы малоинвазивного вмешательства. Каждый способ борьбы с болезнью имеет определенные достоинства и противопоказания. Какой выбрать, решает лечащий врач, при тщательном осмотре пациентки и после получения данных исследований.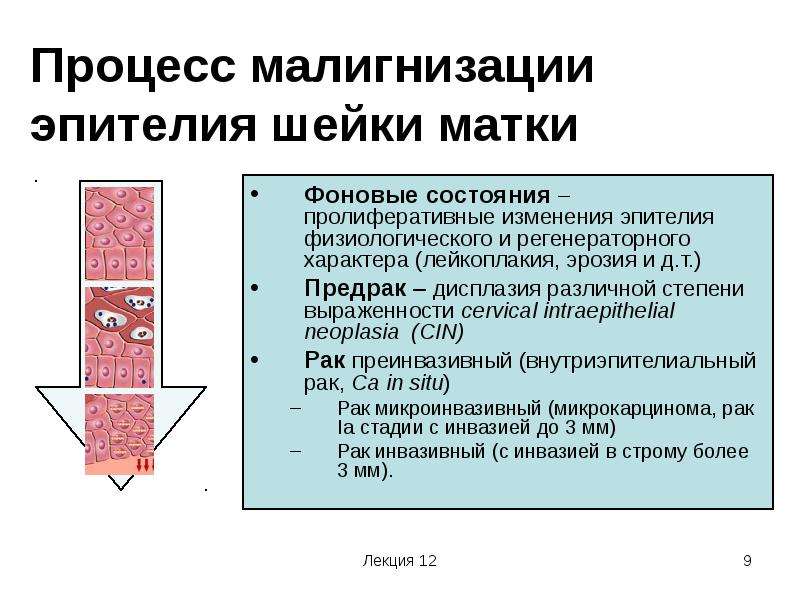 Врачи – гинекологи могут владеть следующими методиками:
Врачи – гинекологи могут владеть следующими методиками:
- Диатермоэлектрокоагуляция представляет собой воздействие высокочастотного тока, которое буквально провоцирует расплавление тканей. При этом организм женщины становится частью электрической цепи. Создание теплового эффекта происходит в самой шейке матки. Одним из частых осложнений может стать кровотечение во время манипуляции и в восстановительном периоде.
- Криодеструкция – основана на действии низких температур на пораженные участки. В качестве «заморозки» наиболее часто применяют жидкий азот, также используют закись азота или окись углерода. Достоинствами метода можно считать возможность выполнения процедуры в амбулаторных условиях, отсутствие кровотечения, болевых ощущений во время вмешательства. Чувствительные нервные окончания быстро разрушаются из-за воздействия холода. По данным исследователей и практикующих врачей действенность лечения может составлять от 80 до 90%. Но велик риск развития рецидивов, связанный с небольшой способностью проникновения в ткани, а также невозможностью точечной обработки поверхности.

- Лечение лазером означает применение инфракрасного излучения, сконцентрированного в невидимый луч. Целью его воздействия выступают клетки тканей, в которых высокая концентрация h3О. Наблюдается эффект испарения ткани. Лазерные приборы получают названия, обусловленные средой, в которой они создают излучение. Один из наиболее инновационных и современных приборов — СО2 лазер. Его «коллегами» можно считать гольмиевый, диодный лазеры. Успешно используются системы на основе кристаллов. Врач выбирает метод лазерной вапоризации, в первую очередь, чтобы осуществлять контроль за глубиной воздействия на участок лейкоплакии. В большинстве случаев в ходе выполнения манипуляций купируется развитие кровотечений. Также наблюдается минимальное повреждающее действие на состояние тканей, что может стать профилактикой грубых рубцовых деформаций слизистой. При выборе лазерной терапии излечения получается добиться у 97% пациенток и более. Как правило, лазерную процедуру проводят амбулаторно. Зачастую такая терапия не требует проведения процедуры по дополнительному обезболиванию, а это снижает риски негативного воздействия на организм женщины.
 Чаще всего процедуру назначают в первой половине цикла (на 4 – 7-й день менструации). Чтобы точно понимать размер зоны повреждения, и не затронуть здоровые участки, перед лазерным воздействием поверхность слизистой обрабатывают Люголем, специальным раствором. На фоне явного поражения тканей с распространением очагов заболевания на влагалище часто врачи рекомендуют провести двухэтапное лазерное лечение. Первый шаг состоит в воздействии лазера на пораженную часть шейки. Второй, в рамках следующего менструального цикла, предполагает удаление измененной ткани из влагалища. Выздоровление наблюдается в среднем в течение двух недель — полутора месяцев. Зависит это от размера очага заболевания и локализации повреждений.
Чаще всего процедуру назначают в первой половине цикла (на 4 – 7-й день менструации). Чтобы точно понимать размер зоны повреждения, и не затронуть здоровые участки, перед лазерным воздействием поверхность слизистой обрабатывают Люголем, специальным раствором. На фоне явного поражения тканей с распространением очагов заболевания на влагалище часто врачи рекомендуют провести двухэтапное лазерное лечение. Первый шаг состоит в воздействии лазера на пораженную часть шейки. Второй, в рамках следующего менструального цикла, предполагает удаление измененной ткани из влагалища. Выздоровление наблюдается в среднем в течение двух недель — полутора месяцев. Зависит это от размера очага заболевания и локализации повреждений. - Аргоноплазменная абляция — этот метод основан на энергии высокочастотного тока. Его сила передается на ткани с помощью ионизированного газа аргона. В процессе выполнения манипуляции необходимые места эпителия нагреваются и осуществляется коагуляция пораженного эпителия.
 Иногда требуется повторная процедура. Недостатком метода можно считать отсутствие возможности для морфологической оценки всего объема удаляемого с поверхности слизистой патологического материала.
Иногда требуется повторная процедура. Недостатком метода можно считать отсутствие возможности для морфологической оценки всего объема удаляемого с поверхности слизистой патологического материала. - Радиоволновая хирургия —это особая техника, не разрушающая мягкие ткани, но позволяющая сделать их разрез, осуществить коагуляцию. Эффект достигается за счет выделения тепла при сопротивлении тканей в ответ на проникающее действие высокочастотных радиоволн. Энергия собирается на наконечнике электрода и активирует образование энергии внутри клетки, приводя к разрушению ее структуры. Проще говоря, наблюдается испарение клетки. В научном сообществе метод признан малоинвазивным, бескровным, способствующим быстрому обновлению слизистой оболочки органа. Противопоказания для проведения процедуры выступают воспалительные заболевания женской половой сферы.
- Медикаментозный метод представляют собой терапию с помощью назначения средств для химической коагуляции. Часто используются препараты, в составе которых различные кислоты, органического и неорганического происхождения. К примеру, азотная, уксусная, щавелевая кислота. Выпускаются такие лекарства в виде растворов. Они оказывают коагулирующее действие на клетки эпителия, инициируя полное устранение очага патологии благодаря глубокому проникновению в ткани. Использование такой терапии требует частых визитов к врачу для оценки результатов. В некоторых случаях может быть показана повторная обработка поврежденного участка. Метод противопоказан при обнаружении клеточной дисплазии.
Что же касается непосредственно женщины, столкнувшейся с проблемой появления лейкоплакии. В первую очередь важно не паниковать и не акцентировать внимание на возможном негативном прогнозе развития заболевания. Чтобы избавиться от страха перед будущим, нужно найти грамотного гинеколога, который назначит необходимые обследования и выберет оптимальное лечение. Кстати, выполнять лазерные манипуляции имеют право только специалисты, имеющие специальные сертификаты, а значит прошедшие профильное обучение. Да и инновационным оснащением может похвастаться не каждая клиника.
Важно найти идеальный баланс. Выбрать медицинское учреждение с профессиональным коллективом врачей, которому можно доверить самое дорогое – женское здоровье.
Врачи, занимающиеся лечением заболеваний шейки матки:
Стоимость
| Лейкоплакия шейки матки лечение |
- Прием врача-акушера-гинеколога лечебно-диагностический, первичный, амбулаторный1 900
- Прием врача-акушера-гинеколога лечебно-диагностический, повторный, амбулаторный1 700
- Видеокольноскопия2 100
- Пайпель-аспирация содержимого полости матки3 800
- Биопсия шейки матки аппаратом «Сургитрон» петлевая3 200
- Биопсия шейки матки аппаратом «Сургитрон» конизационная5 500
- Лечение эрозии шейки матки аппаратом «Сургитрон», размер менее 1 см5 600
- Лечение эрозии шейки матки аппаратом «Сургитрон», размер более 1 см8 200
- Медикаментозное лечение эрозии шейки матки (без стоимости препарата)1 500
- Лечение доброкачественной патологии шейки матки с использованием СО2 лазера 1 категория сложности (1/4 поверхности)8 500
- Лечение доброкачественной патологии шейки матки с использованием СО2 лазера 2 категория сложности (1/2 поверхности)9 900
- Лечение доброкачественной патологии шейки матки с использованием СО2 лазера 1 категория сложности (вся поверхность)12 500
- Удаление кондилом НПО аппаратом «Сургитрон» до 3-х штук2 200
- Удаление кондилом НПО аппаратом «Сургитрон» от 3-х до 10-ти штук3 900
- Удаление кондилом НПО аппаратом «Сургитрон» множественное (более 10-ти )7 200
- Деструкция очагов эндометриоза шейки матки аппаратом «Сургитрон»2 700
* — Обращаем Ваше Внимание на то, что данный Интернет-ресурс носит исключительно информационный характер и не является публичной офертой! * — Прием специалистами клиники только по предварительной записи!
Клиническая больница | Лейкоплакия шейки матки
Лейкоплакия – поражение кожи и слизистых оболочек нижнего отдела половых органов, характеризующееся утолщением и разной степенью ороговения покровного эпителия. Утолщение слоя плоского многослойного эпителия происходит за счет герминативных элементов базального слоя, появления кератогиалинового и рогового слоев.
Выделяют плоскую и бородавчатую (лейкокератоз) формы лейкоплакии.
Причиной возникновения их могут быть эндогенные (нарушение гормонального гомеостаза) и экзогенные (инфекционные, химические и др.) факторы. Возможно, имеет значение инволюционная перестройка морфологических и функциональных свойств слизистой оболочки половых органов.
Лейкоплакии с признаками базально-клеточной гиперактивности и атипии относятся к предраковым процессам; преинвазивный плоскоклеточный рак развивается у 15-75 % больных данной формой заболевания.
Диагностика
Диагностика лейкоплакий не представляет значительных затруднений: они обнаруживаются при осмотре половых органов (область малых половых губ, клитора) и исследовании с помощью зеркал (область шейки и влагалища). Основная цель диагностики – определение характера лейкоплакии: простая или с проявлениями базально-клеточной гиперактивности и атипии клеток.
Комплексное исследование, необходимое для диагностики лейкоплакий, включает кольпоскопию и цитологическое исследование. При распознавании лейкоплакии на шейке матки биопсию выполняют с одновременным диагностическим выскабливанием слизистой оболочки цервикального канала.
Лечение
Лечение лейкоплакий с признаками базально-клеточной гиперактивности и атипией сводится к их иссечению, или деструкции.
В последние годы успешно применяется криотерапия, радиоволновая (Сургитрон) и лазерная терапия в сочетании с антибактериальным, иммуностимулирующим и гормональным лечением с коррекцией микробиоценоза. При локализации лейкоплакии на шейке матки производят эксцизию или конизацию с учетом состояния эндоцервикса, при обнаружении резко выраженной атипии выполняют ампутацию шейки матки.
Операция по удалению лейкоплакии шейки матки: цена в клинике Даная
Лейкоплакия — это заболевание, связанное с возникновением ороговевших слоев эпителия. Ороговевшие клетки обычно выглядят как белые бляшки, что и дало название заболеванию: с древнегреческого термин переводится как «белая пластинка».
Лейкоплакия считается не самой распространенной болезнью, но достаточно часто женщины обращаются в клинике с данной патологией. Главная опасность заболевания в том, что в прогрессирующей форме лейкоплакия способна перерасти в рак. Именно поэтому важно вовремя выявить инфекцию и начать лечение.
Запись к врачу
Основные причины лейкоплакии
Как правило, причины заражения делят на две большие группы:
- Экзогенные (внешние) причины лейкоплакии. В этом случае ороговение эпителиальных клеток спровоцировало травматическое воздействие на шейку матки. Например: повреждения при половых актах, последствия неправильного лечения эрозии шейки матки, травмы при абортах и родах. Различные болезни и воспалительные процессы матки и придатков также способны спровоцировать развитие лейкоплакии
- Эндогенные (внутренние) факторы развития болезненности. К ним относят имунные нарушения и проблемы с гормональным фоном женщины.
Формы заболевания
Выделяют несколько форм лейкоплакии:
- Простая (плоская). Самая «легкая» из форм заболеваемости: при ней на поверхности шейки матки образуются бляшки из ороговевших клеток. Чаще всего не доставляет женщине неудобств и неожиданно выявляется во время профилактического осмотра.
- Атипичная. При данной форме увеличивается скорость деления клеток и, соответственно, очаги заболевания. Атипичная лейкоплакия считается предраковой болезнью шейки матки, поэтому важно вовремя выявить заболевание.
Диагностика лейкоплакии
Заражение часто проходит бессистемно, но иногда лейкоплакия распознается по следующим симптомам:
- Сбой менструального цикла. Одна из причин возникновения ороговения эпителиальных клеток — гормональный дисбаланс, а сбой цикла — его распространенный симптом. Согласно статистике, лейкоплакия шейки матки встречается у каждой десятой женщины с нарушениями менструации
- Дискомфорт во влагалище (жжение, зуд)
- Нетипичные выделения из влагалища
Симптомы патологии схожи с признаками других гинекологических болезней, поэтому, окончательный диагноз способен поставить только гинеколог. Для верной диагностики лейкоплакии может понадобиться сдать мазок, пройти кольпоскопию или другие процедуры для постановки диагноза.
Этапы лечения лейкоплакии
Как правило после диагностики пациентке назначается процедура по устранению ороговевших тканей. Способов существует несколько: очаги лейкоплакии прижигают, удаляют с помощью радиоволн, холода или лазера.
Врачи клиники «Даная» подберут для вас нужный способ лечения ороговения эпителиальных клеток: подходящий именно для вашего случая, безопасный и максимально комфортный.
Медицинские центры находятся в двух районах: в Выборгском районе у метро «пр. Просвещения», «Озерки» и Кировском районе у метро «Ленинский проспект». Вы можете записаться на прием к гинекологу через форму на нашем сайте. Также возможно попасть на консультацию специалиста без предварительной записи в день обращения. Ждем вас в нашем медицинском центре!
Будьте здоровы!
Задайте ваш вопрос
Прием ведут:
Лейкоплакия шейки матки | ТС Клиника — Краснодар
Лейкоплакия шейки матки характеризуется нарушением функции многослойного плоского эпителия. В структуре гинекологической патологии данное заболевание выявляют у 5-8% женщин. При обращении к гинекологу с жалобами на различные нарушения менструального цикла, лейкоплакия диагностируется у 12-13 % пациенток.
Основная опасть заболевания заключается в том, что при определенных условиях измененный плоский эпителий может трансформироваться различные виды злокачественных опухолей, например, на фоне лейкоплакии шейки матки практически в четверти всех случаев выявляется преинвазивная карцинома, а почти в 30% случаев – внутриэпителиальный рак. Именно по этой причине своевременное выявление и лечение фоновых предраковых заболеваний шейки матки, к которым относится в том числе и лейкоплакия, играет важное значение для современной гинекологии.
Причины лейкоплакии шейки матки
Точных причин, которые способствуют развитию заболевания, не установлено. Однако на сегодняшний день имеется ряд предположений о возможных механизмах появления лейкоплакии. Среди них отмечаются:
- Инволюционная атрофия слизистой оболочки влагалища и шейки матки
- Хронические воспалительные заболевания женской репродуктивной системы
- Регулярное травмирование слизистой оболочки при проведении гинекологических процедур
- Воздействие химических или термических раздражителей на шейку матки
- Гормональные нарушения и длительный прием гормональных лекарственных препаратов
- Длительно существующий пролапс матки и влагалища.
Определенную роль в развитии заболевания играет наследственная предрасположенность и иммунодефицитные состояния. Также рассматривается теория вирусной природы лейкоплакии шейки матки. Некоторые исследователи считают, что заболевание могут вызывать некоторые типы вируса папилломы человека. Однако по современным данным эти два заболевания рассматривают в качестве сопутствующей патологии.
Специалисты отмечают, что некоторые причины могут утяжелять течение заболевания и способствовать его более быстрому началу. К таким причинам относятся психическое и эмоциональное перенапряжение, сахарный диабет, псориаз, атопический дерматит и другие экстрагенитальные заболевания.
Клинические проявления
Специфические симптомы, которые позволили бы своевременно заподозрить лейкоплакию, у большинства женщин отсутствуют. Именно поэтому заболевание часто выявляется случайно, во время профилактического осмотра у гинеколога или при обследовании по другому поводу.
В клинической картине у некоторых пациентов могут отмечаться незначительные контактные кровотечения после полового акта, но не все женщины обращают внимание на этот симптом и не обращаются к врачу. Еще одним возможным проявлением при лейкоплакии являются выделения из влагалища, которые имеют неприятный запах.
Если заболевание сочетается с другой гинекологической патологией, то в клинической картине могут присутствовать и другие симптомы, однако они не являются специфичными.
Визуально очаги лейкоплакии выглядят в виде белых пятен разного размера (от небольшой точки до обширных бляшек) с хорошо выраженными границами. Они могут локализоваться не только на шейке матки, но также и на стенках влагалища и вульвы. Структура очагов может быть различной. Если процесс ороговения эпителия выражен незначительно, то патологические участки будут тонкими и нежными, их можно легко удалить. Если функция многослойного эпителия нарушена в значительной степени, то очаги лейкоплакии будут плотными, грубыми и прочно спаянными с подлежащими тканями.
Конечно же самостоятельно выявить характерные изменения при лейкоплакии женщина не сможет. Для этого необходимо обратиться к гинекологу и пройти необходимое обследование.
Методы диагностики
Обследование начинается с опроса пациента, сбора анамнеза, выявления жалоб и предрасполагающих факторов. На следующем этапе врач переходит к стандартному гинекологическому осмотру на кресле. Осмотр и использованием зеркал – наиболее простой и информативный метод, который позволяет визуально оценить состояние шейки матки и выявить очаги лейкоплакии. Однако такого обследование не всегда бывает достаточно для постановки точного диагноза, планирования лечения и определения дальнейшей тактики ведения пациента. Поэтому часто в план обследования включаются и другие методы, среди которых:
- Кольпоскопия (простая и расширенная)
- Цитологическое исследование эпителия после соскоба с шейки матки
- Биопсия шейки матки с последующим гистологическим изучением материала
- Определение вируса папилломы человека методом ПЦР
- УЗИ органов малого таза
- Микрокольпогистероскопия
Кроме того, диагностика может дополняться различными лабораторными анализами, которые позволяют определить уровень половых гормонов, состояние иммунной системы, оценить общий уровень здоровья женщины.
Лечение лейкоплакии шейки матки
Суть лечения сводится к удалению участков патологически измененного эпителия. Для этого применяются малоинвазивные хирургические методы, в числе которых:
- Диатермокоагуляция
- Удаление лазером
- Криодеструкция
- Химическая коагуляция
- Радиоволновое удаление.
Дополнительно назначается лечение, которое препятствует повторному развитию лейкоплакии. Оно подразумевает назначение антибактериальной, противовоспалительной, гормональной терапии. Если у женщины во время обследования выявляются воспалительные заболевания репродуктивных органов, то сначала назначается терапия, направленная на их устранение, и только потом приступают к лечению лейкоплакии.
Каждый пациент требует индивидуального подхода, поэтому универсальных схем лечения лейкоплакии не существует. Например, если заболевание сочетается с деформацией шейки матки или ее гипертрофией, то наиболее оправданными считаются реконструктивно-восстановительные операции.
После проведенного лечения женщина должна продолжать посещать гинеколога с профилактической целью. Как правило, достаточно проходить контрольные осмотры 1-2 раза в год.
статьи клиники Оксфорд Медикал Киев
Информация в статье предоставлена для ознакомления и не является руководством к самостоятельной диагностике и лечению. При появлении симптомов заболевания следует обратиться к врачу.
Лейкоплакия шейки матки – это доброкачественное заболевание, при развитии которого происходит увеличение толщины и ороговение плоского эпителия. У большинства женщин оно протекает бессимптомно, не вызывая боли или других неприятных ощущений. Поэтому заболевание обнаруживают в основном на профилактических осмотрах. При распространении лейкоплакии у женщины могут появиться обильные белые выделения и боль во время полового акта, но эти симптомы встречаются и при других заболеваниях.
Что такое лейкоплакия шейки матки
Ороговение клеток кожи – это физиологический процесс, который развивается под воздействием окружающей среды. Ороговевшие клетки утолщаются и становятся более упругими. Они защищают нижние слои кожи от повреждений, проникновения инфекций и пересыхания. Чаще всего ороговение клеток происходит на руках и ступнях.
Ороговение клеток слизистых оболочек не является нормальным процессом, в частности лейкоплакия шейки матки – это ороговение эпителиальных клеток ее слизистой оболочки. Ороговевшие клетки утолщаются и меняют свою структуру, и на их месте постепенно появляются роговые чешуйки. В результате на влагалищной стороне шейки матки образуются белесые участки, которые врач может увидеть во время гинекологического осмотра.
По разным данным, лейкоплакия развивается у 1% женщин и занимает чуть больше 5% среди всех патологий шейки матки. В редких случаях она может перерасти в рак. При этом у женщин часто обнаруживают и другие факторы риска развития рака, например, инфицирование вирусом папилломы человека.
Виды заболевания
Лейкоплакию шейки матки разделяют на несколько видов по степени распространенности и характеру изменения структуры клеток.
Лейкоплакия может быть:
точечной (очаговой) – образуется один очаг на шейке матки;
обширной – образуется несколько очагов или поражается вся поверхность шейки матки.
Точечная лейкоплакия – это легкая форма заболевания, при которой происходит поражение только поверхностных тканей небольшого участка. При обширной лейкоплакии у пациентки может быть поражена вся поверхность шейки матки, а также могут присутствовать очаги на стенках влагалища. У некоторых пациенток обширная лейкоплакия сочетается с гипертрофией шейки матки, что увеличивает вероятность развития онкологии.
По морфологическим особенностям лейкоплакия бывает:
Простая – доброкачественная форма, которая не относится к предраковому состоянию из-за отсутствия атипичных клеток. При диагностике обнаруживают плоские очаги белесого цвета.
Чешуйчатая (бородавчатая) – очаги заболевания имеют плотную, неоднородную структуру и поднимаются над здоровым эпителием.
Эрозивная – на патологических очагах появляются трещины и эрозия (изъязвление), из-за чего при прикосновении возникает кровотечение.
При простой лейкоплакии происходит утолщение и ороговение верхних слоев эпителия. При чешуйчатой и эрозивной поражаются все слои. Также на этих стадиях могут образовываться атипичные клетки
Причины лейкоплакии шейки матки
Специалисты выделяют много факторов, которые повышают риск развития данной патологии. Одной из наиболее распространенных причин заболевания считается гормональный дисбаланс, в частности дефицит прогестерона и гиперпродукция эстрогена. Также большую роль играет наследственная предрасположенность, воспалительные заболевания и вирус папилломы человека. Установлено, что некоторые мутации генов могут провоцировать патологические изменения эпителия.
Причинами развития лейкоплакии считаются:
Эндокринные заболевания. Процессы деления и обновления клеток слизистой оболочки шейки матки зависят от гормонального фона, поэтому при его изменении может развиваться лейкоплакия.
Нарушение работы иммунной системы может привести к ослаблению иммунного барьера эпителиальных клеток, что делает их более уязвимыми к повреждениям и повышает риск развития лейкоплакии.
Инфекционные, вирусные и воспалительные (кольпит, вагинит) заболевания половых органов могут неблагоприятно влиять на клетки слизистой оболочки, провоцировать чешуйчатое отслоение и развитие патологических процессов.
Механическое повреждение шейки матки при половой близости, во время родов или аборта, обследований и лечебных процедур.
Основными причинами ороговения эпителиальных клеток являются гормональные нарушения, а также инфекционные и воспалительные болезни репродуктивной системы. Иногда лейкоплакия развивается на фоне дисплазии шейки матки.
Симптомы лейкоплакии шейки матки
У большинства женщин лейкоплакия шейки матки развивается бессимптомно. Заболевание может длительное время прогрессировать, не вызывая ни боли, ни дискомфорта. В таких случаях диагностировать его можно только во время профилактического осмотра у гинеколога. Симптомы появляются только у 30% женщин, как правило, с чешуйчатой и эрозивной формами лейкоплакии.
Симптомами заболевания могут быть:
обильные влагалищные выделения белого цвета;
зуд, дискомфорт в паховой области;
боль во время полового контакта;
контактные кровотечения, возникающие при половом акте и медицинском осмотре.
Эти симптомы могут появляться и при других женских заболеваниях. Основываюсь только на них, поставить правильный диагноз нельзя. Для этого нужно пройти гинекологический осмотр и сдать анализы.
Лейкоплакию обнаруживают в основном при профилактических осмотрах и обращениях женщин по поводу других нарушений, например, задержек менструального цикла. В таких случаях обе проблемы могут быть вызваны гормональным дисбалансом.
Последствия лейкоплакии шейки матки
Многие боятся, что лейкоплакия – это уже рак. На самом деле это доброкачественное заболевание. При лейкоплакии происходит ороговение и разрастание клеток многослойного эпителия. При этом атипичные клетки появляются очень редко. Вероятность развития рака увеличивается только на фоне других факторов риска, например, инфицирования вирусом папилломы человека.
Диагностика заболевания
Для выявления лейкоплакии шейки матки и других заболеваний в гинекологии применяют методы лабораторной и инструментальной диагностики. Во время первой консультации врач проводит гинекологический осмотр, узнает жалобы пациентки и изучает анамнез.
При подозрении на лейкоплакию акушер-гинеколог может назначить:
Кольпоскопию – осмотр шейки матки при многократном увеличении с помощью кольпоскопа. Позволяет оценить состояние эпителия, а также проверить наличие патологических изменений в тканях, сделав пробу с раствором уксуса и йода;
Микробиологическое исследование мазков – анализ на наличие возбудителей инфекционно-воспалительных заболеваний;
Цитологическое исследование – анализ, который позволяет выявить ороговевшие чешуйки, характерные для лейкоплакии;
Тест на ВПЧ – анализ мазка методом ПЦР на вирус папилломы человека;
Биопсию с гистологией – исследование образца ткани, которое позволяет установить точный диагноз, а также в случае выявления лейкоплакии определить ее форму.
Диагностировать лейкоплакию врач может во время осмотра с зеркалами. Для нее характерно образование на шейке матки очагов ороговевших клеток белесого цвета. На ранних стадиях они имеют однородную структуру, а на более поздних могут возвышаться над основной тканью, иметь трещины и язвы, кровоточить при касании.
Другие обследования являются дополнительными. Они помогают определить причину лейкоплакии и выявить сопутствующие заболевания.
Как лечить лейкоплакию шейки матки?
Целью лечения лейкоплакии шейки матки является устранение очагов патологически измененного эпителия. Для этого применяют разные методы малоинвазивной хирургии. Они, как правило, малотравматичны и позволяют сохранить репродуктивную функцию.
Методы лечения лейкоплакии шейки матки:
Консервативная терапия. Применяют препараты для химической коагуляции на основе различных кислот. Если лейкоплакия вызвана гормональными нарушениями, также назначают препараты для коррекции уровня гормонов.
Радиоволновая хирургия – это безболезненный, бескровный метод лечения лейкоплакии шейки матки. Во время процедуры разрушаются только патологически измененные клетки, при этом здоровые ткани не страдают, а форма шейки матки сохраняется. Деструкция происходит в результате воздействия на клетки высокочастотных радиоволн и выделения тепла, возникающего в результате сопротивления обрабатываемых тканей. На конце электрода образуется энергия, которая активирует формирование энергии внутри клетки, что приводит к разрушению ее структуры.
Лечение лазером – также безболезненная и бескровная методика, которая предусматривает воздействие на пораженные клетки инфракрасным излучением, сконцентрированным в невидимом луче. При обширной лейкоплакии ее иногда проводят в два этапа.
Хирургическое лечение – при обнаружении признаков злокачественного перерождения лейкоплакии применяют конизацию и удаление шейки матки. Данные оперативные методы приводят к травматизации мягких тканей, но позволяют сохранить репродуктивную функцию.
Выбор метода лечения зависит от степени лейкоплакии шейки матки, наличия сопутствующих патологий, возраста пациентки и других индивидуальных особенностей. Наиболее часто применяют малоинвазивную хирургию, криодеструкцию и прижигание. Эти методы позволяют провести лечение в амбулаторных условиях, избежать травматизации здоровых тканей и сократить реабилитационный период.
Также врач может назначить медикаментозную терапию. Если лейкоплакия появилась на фоне инфекционного или воспалительного заболевания, сначала нужно будет вылечить его. При эндокринных нарушениях может понадобиться гормональная терапия.
Профилактика лейкоплакии шейки матки
Профилактика лейкоплакии шейки матки основана на предупреждении и устранении причин, повышающих риск развития заболевания.
Специалисты рекомендуют:
регулярно проходить профилактические осмотры у гинеколога;
своевременно лечить все воспалительные и инфекционные заболевания;
использовать контактные методы контрацепции для защиты от инфекционных заболеваний и нежелательной беременности;
проводить вакцинацию от вируса папилломы человека;
контролировать гормональный фон.
Лейкоплакия является достаточно редким заболеванием, но полностью исключить вероятность ее развития нельзя. Поэтому гинекологи советуют регулярно проходить профилактические осмотры.
Реабилитация после лечения лейкоплакии
Хирургическое лечение лейкоплакии шейки матки, как правило, проводят в амбулаторных условиях. Пациентка может покинуть клинику и вернуться домой в день проведения процедуры.
Реабилитационный период составляет около двух месяцев. В это время женщинам рекомендуют придерживаться определенных правил.
В течение месяца после проведения операции пациентке не рекомендуют:
вступать в половые контакты;
принимать горячую ванну, посещать баню;
проводить спринцевание;
использовать тампоны во время менструации;
поднимать тяжелые предметы и проводить изнуряющие тренировки.
Для контроля за состоянием и заживлением эпителия шейки матки нужно регулярно посещать акушер-гинеколога. При необходимости он может назначить дополнительную медикаментозную терапию.
Лейкоплакия шейки матки и беременность
При обнаружении лейкоплакии специалисты рекомендуют сначала провести лечение и пройти реабилитационный период, а потом уже планировать зачатие. Если же заболевание обнаружили во время беременности, его лечение в большинстве случаев переносят на послеродовой период. Заболевание не может передаться плоду или вызвать серьезные осложнения беременности. Опасность заключается в том, что на фоне изменения гормонального фона повышается риск развития лейкоплакии и перерождения в злокачественную опухоль.
Часто задаваемые вопросы:
1. Опасна ли лейкоплакия шейка матки?
Лейкоплакия шейки матки – это доброкачественное заболевание, при котором происходит ороговение клеток эпителия. Иногда при прогрессировании лейкоплакии могут появляться атипичные клетки. Вероятность развития рака невысокая, но он она увеличивается при инфицировании ВПЧ и наличии других факторов риска.
2. Какой врач занимается лечением лейкоплакии?
Лечение лейкоплакии шейки матки проводит врач акушер-гинеколог. При необходимости проведения оперативного лечения он может перенаправить пациентку к гинекологу-хирургу.
3. Нужна ли операция при лейкоплакии?
При лейкоплакии операция нужна не всегда. Способ лечения зависит от распространенности лейкоплакии и степени изменения клеток. При простой лейкоплакии может быть рекомендовано наблюдение и/или медикаментозная терапия. При необходимости удаления клеток врач может назначить радиоволновое или лазерное лечение, а также конизацию или удаление тканей шейки матки.
4. Как долго лечится лейкоплакия?
Лейкоплакию шейки матки лечат методами малоинвазивной хирургии. Их проводят в амбулаторных условиях. Пациентка покидает клинику в тот же день. Срок реабилитации после проведения операции может достигать 2 месяцев.
Если лейкоплакия развилась на фоне воспалительного, инфекционного заболевания или эндокринных нарушений, их тоже надо пролечить. Время лечения может составлять от нескольких недель до нескольких месяцев.
5. Лейкоплакия шейки матки – это рак?
Лейкоплакия шейки матки – это доброкачественное заболевание, которое не является раком. Вероятность развития рака повышается в редких случаях, если женщина инфицирована ВПЧ и имеет другие факторы риска. При этом основной причиной выступает не лейкоплакия, а другие нарушения.
Сопутствующие услуги:
Консультация гинеколога
Источники:
American Journal of Obstetrics Gynecology
Science Direct
US National Library of Medicine
Лейкоплакия
Лейкоплакия– поражение слизистых оболочек нижнего отдела половых органов, характеризующееся утолщением и разной степенью ороговения покровного эпителия. Лейкоплакии имеют вид пленок и бляшек белого, серовато-белого цвета (иногда с перламутровым оттенком), они плоские или слегка возвышаются над поверхностью окружающей слизистой оболочки.
Выделяют плоскую и бородавчатую (лейкокератоз) формы лейкоплакии. Гистологически при простой форме лейкоплакии отмечается утолщение многослойного плоского эпителия за счет базального и зернистого слоев, явления паракератоза и ороговения (гиперкератоз).
Причины возникновения лейкоплакии:
- эндогенные (нарушение гормонального гемостаза) факторы,
- экзогенные (инфекционные, химические и др.) факторы,
- инволюционная перестройка морфологических и функциональных свойств слизистой оболочки половых органов.
Лейкоплакии развиваются не только на влагалищной части шейки матки, но и в области вульвы и слизистой оболочки влагалища. В некоторых случаях лейкоплакия может распространяться на слизистую оболочку цервикального канала на фоне плоскоклеточной метаплазии цилиндрического эпителия.
Симптомы лейкоплакии
Обычно лейкоплакии протекают бессимптомно и чаще всего обнаруживаются при гинекологическом исследовании по поводу других заболеваний или при профилактических осмотрах.
Диагностика лейкоплакии
Основная цель диагностики лейкоплакии – определение характера лейкоплакии: простая или с проявлениями базально-клеточной гиперактивности и атипии клеток. Особую настороженность в отношении активной пролиферации и атипии вызывают лейкоплакии с бородавчатой поверхностью.
Диагностические мероприятия:
- осмотр половых органов (область малых половых губ, клитора), исследование с помощью зеркал (область шейки и влагалища).
- кольпоскопия,
- цитологическое исследование (позволяет выявить атипию клеток),
- биопсия (выполняют с одновременным диагностическим выскабливанием слизистой оболочки цервикального канала),
гистологическое исследование.
На фото: лейкоплакия
Лечение лейкоплакий с признаками базально-клеточной гиперактивности и атипией сводится к их иссечению; успешно применяется лазерная терапия. При локализации лейкоплакии на шейке матки производят эксцизию или конизацию с учетом состояния эндоцервикса, при резко выраженной атипии выполняют ампутацию шейки матки. С 60-х годов практикуется диатермокоагуляция, с середины 70-х годов – воздействие лучом лазера.
При простых лейкоплакиях допускается тщательное наблюдение с обязательным кольпоскопическим контролем. Одновременно проводят лечение воспалительных процессов, эндокринных и других расстройств. У женщин пожилого возраста с простыми лейкоплакиями вульвы применяют мази.
Лейкоплакия — обзор | Темы ScienceDirect
Клинические особенности
Лейкоплакия — это заболевание, которое встречается у людей среднего и старшего возраста. Подавляющее большинство случаев происходит в возрасте старше 40 лет. Со временем был отмечен сдвиг в гендерной предрасположенности с почти равным уровнем заболеваемости лейкоплакией, по-видимому, в результате изменения привычек курения женщин.
Преобладающие места появления менялись с годами (вставка 3-9). В свое время язык был наиболее частым местом лейкоплакии, но эта область уступила место слизистой оболочке нижней челюсти и слизистой оболочке щек, на которые приходится почти половина лейкоплакий (рис.С 3-26 по 3-29). Несколько реже поражаются небо, верхнечелюстной гребень и нижняя губа, реже — дно рта и ретромолярные участки.
Относительный риск неопластической трансформации варьируется от региона к региону. Хотя дно ротовой полости составляет относительно небольшой процент (10%) лейкоплакий, большой процент лейкоплакий на этом участке при микроскопическом исследовании оказывается дисплазией, карциномой in situ или инвазивной карциномой.При лейкоплакии губ и языка также наблюдается относительно высокий процент диспластических или опухолевых изменений. В отличие от этих участков ретромолярная область демонстрирует эти изменения только примерно в 10% случаев.
При визуальном осмотре лейкоплакия может варьироваться от едва заметной неопределенной белизны на основе не воспламененной, нормально выглядящей ткани до окончательного белого утолщенного, кожистого, трещиноватого, бородавчатого (бородавчатого) поражения. Красные зоны также могут быть замечены при некоторых лейкоплакиях, что побудило использовать термин «крапчатая лейкоплакия » (эритролейкоплакия). Риск злокачественной трансформации пятнистой лейкоплакии выше, чем при однородных поражениях. При пальпации поражения могут быть мягкими, гладкими или мелкозернистыми. Другие поражения могут быть шероховатыми, узловатыми или уплотненными.
Пролиферативная веррукозная лейкоплакия (PVL) была отделена от других лейкоплакий. Этот тип лейкоплакии начинается с простого кератоза и со временем приобретает бородавчатый характер (рис. 3-30). Поражения имеют тенденцию быть стойкими, многоочаговыми, рецидивирующими и иногда местно инфильтративными.Метастазы в регионарные лимфатические узлы встречаются редко. Причина ПВЛ неизвестна, хотя ранние сообщения предполагают связь некоторых поражений с вирусом папилломы человека, но это не было подтверждено. Типичный пациент с ПВЛ чаще женщины, чем мужчины, и традиционные факторы риска, связанные с раком полости рта, такие как употребление табака и алкоголя, сильно отсутствуют. Диагноз устанавливают клинико-патологически и обычно ставят ретроспективно. Злокачественная трансформация в бородавчатую или плоскоклеточную карциному в результате предшествующих поражений более выражена, чем при эпителиальной дисплазии, и может происходить до 80% случаев.
Предраковые поражения — Фонд рака полости рта
Приведенный выше материал был разработан на основе этих ссылок.
1. Axell T, Pindborg JJ, Smith CJ, van der Waal I. Белые поражения полости рта с особым акцентом на предраковые и связанные с табаком поражения: выводы международного симпозиума, проведенного в Упсале, Швеция, 18-21 мая 1994 г. J Oral Патол Мед 1996; 25: 49-54.
2. Сильверман С. Младший, Горский М., Лозада Ф. Лейкоплакия полости рта и злокачественная трансформация: последующее исследование 257 пациентов.Рак 1984; 53: 563-8.
3. Shafer WG, Waldron CA. Эритроплакия полости рта. Рак 1975; 36: 1021-8.
4. Крутчков Д. Д., Айзенберг Э. Лихеноидная дисплазия: отдельная гистопатологическая сущность. Oral Surg Oral Med Oral Pathol 1985; 30: 308-15.
5. ДеЙонг ВФБ, Альбрехт М., Баноци Дж., Ван дер Ваал I. Дисплазия эпителия красного плоского лишая полости рта. Int J Oral Maxillofac Surg 1984; 13: 221-5.
6. Сильверман С. Младший, Горский М., Лозада-Нур Ф., Джаннотти К. Проспективное исследование результатов и лечения 214 пациентов с красным плоским лишаем полости рта.Oral Surg Oral Med Oral Pathol 1991; 72: 665-70.
7. Каугарс Дж. Э., Бернс Дж. К., Гансолли Дж. Эпителиальная дисплазия полости рта и губ. Рак 1988; 62: 2166-70.
8. Waldron CA, Shafer WG. Повторное посещение лейкоплакии. Клинико-патологическое исследование 3256 лейкоплакий полости рта. Рак 1975; 36: 1386-92.
9. Сильверман С.-младший, Горски М. Эпидемиологические и демографические обновления рака полости рта: Калифорния и национальные данные — 1973–1985 гг. J Am Dent Assoc 1990; 120: 495-9.
10.Минсер HH, Коулман С.А., Хопкинс К.П. Наблюдения за клиническими характеристиками поражений полости рта, показывающими гистологическую дисплазию эпителия. Oral Surg Oral Med Oral Pathol 1972; 33: 389-99.
11. Люмерман Х., Фридман П., Керпель С. Дисплазия эпителия полости рта и развитие инвазивной плоскоклеточной карциномы. Oral Surg Oral Med Oral Pathol 1995; 79: 321-9.
12. Крутчков Д.Д., Чен Дж., Айзенберг Э., Кац Р.В. Рак полости рта: исследование 566 случаев, проведенное Службой биопсии оральной патологии Университета Коннектикута, 1975-1986 гг.Oral Surg Oral Med Oral Pathol 1990; 70: 192-8.
13. Östör AG. Естественная история цервикальной интраэпителиальной неоплазии: критический обзор. Int J Gynecol Pathol 1993; 12: 186-92.
14. Richart RM, Barron BA. Контрольное исследование пациентов с дисплазией шейки матки. Am J Obstet Gynecol 1969; 105: 386-93.
15. Кристоферсон WM. Дисплазия, карцинома in situ и микроинвазивная карцинома шейки матки. Human Pathol 1977; 8: 489-501.
16. Сильверман С. Младший, Миглиорати С., Барбоза Дж.Окрашивание толуидиновым синим при обнаружении предраковых и злокачественных новообразований полости рта. Oral Surg Oral Med Oral Pathol 1984; 57: 379-82.
17. Машберг А., Самит А. Ранняя диагностика бессимптомного плоскоклеточного рака полости рта и ротоглотки. CA Cancer J Clin 1995; 45: 328-51.
18. Сотрудничающий центр ВОЗ по предраковым поражениям полости рта. Определение лейкоплакии и родственных поражений: помощь в исследованиях предрака полости рта. Oral Surg Oral Med Oral Pathol 1978; 46: 518-39.
19.Banoczy J, Csiba A. Возникновение эпителиальной дисплазии при лейкоплакии полости рта. Oral Surg Oral Med Oral Pathol 1976; 42: 766-74.
20. Роденбург Ю.Л., Пандерс А.К., Вермей А. Хирургия лейкоплакии полости рта с помощью углекислотного лазера. Oral Surg Oral Med Oral Pathol 1991; 71: 670-4.
21. Чу ФВК, Сильверман С. Младший, Дедо Х. Х. Лечение лейкоплакии полости рта лазером СО. Ларингоскоп 2 1988; 98: 125-9.
22. Vedtofte P, Holmstrup P, Hjorting-Hansen E, Pindborg JJ. Хирургическое лечение предраковых поражений слизистой оболочки полости рта.Int J Oral Maxillofac Surg 1987; 16: 656-64.
23. Тот BB, Мартин Дж. У., Липпман С. М., Гонконг В. К.. Химиопрофилактика как форма борьбы с раком. J Am Dent Assoc 1993; 124: 243-6.
24. Каугарс Г.Е., Сильверман С. мл., Ловас Дж.Г.Л. и др. Использование антиоксидантных добавок при лечении лейкоплакии ротовой полости человека. Oral Surg Oral Med Oral Pathol 1996; 81: 5-14.
25. Липпман С.М., Батсакис Дж. Г., Тот BB и др. Сравнение низких доз изотретиноина с бета-каротином для предотвращения орального канцерогенеза.N Engl J Med 1993; 328: 15-20.
26. Garewal HS, Meyskens FL, Killen D, et al. Ответ оральной лейкоплакии на бета-каротин. Дж. Clin
Oncol 1990; 8: 1715-20.
27. Тома С., Альбанезе М., Де Лоренци М. и др. Бета-каротин в лечении лейкоплакии полости рта. Proc Am Soc Clin Oncol 1990; 9: 179 (аннотация).
28. Малакер К., Андерсон Б.Дж., Бикрофт В.А., Ходсон Д.И. Управление дисплазией слизистой оболочки полости рта с помощью бета-каротина и ретиноевой кислоты: пилотное перекрестное исследование.Cancer Detect Prev 1991; 15: 335-40.
29. Стич Х.Ф., Канифоль М.П., Хорнби А.П. Ремиссия оральных лейкоплакий и микроядер у людей, пережевывающих табак / бетель, получавших бета-каротин и бета-каротин плюс витамин А. Int J Cancer 1988; 42: 195-9.
30. Тома С., Бенсо С., Альбанезе Э. и др. Лечение лейкоплакии полости рта бета-каротином. Онкология 1992; 49: 77-81.
31. Канлифф В.Дж., Миллер А.Дж. Ретиноидная терапия: обзор клинических и лабораторных исследований. Ланкастер, Англия: MTP Press Limited, 1984: 1-21.
32. Хонг В.К., Эндикотт Дж., Итри Л.М. 13-цис-ретиноевая кислота в лечении лейкоплакии полости рта. N Engl J Med 1986; 315: 1501-5.
33. zur Hausen H. Вирусы папилломы при аногенитальном раке как модель для понимания роли вирусов в раковых заболеваниях человека. Cancer Res 1989; 49: 4677-81.
34. Stoler MH, Rhodes CR, Whitbeck A, et al. Экспрессия генов вируса папилломы человека 16 и 18 типов при неоплазиях шейки матки. Human Pathol 1992; 23: 117-28.
35. Scheffner M, Werness BA, Huibregtse JM, et al.Онкобелок E7, кодируемый вирусом папилломы человека 16 и 18 типов, способствует деградации. Cell 1990; 63: 1129-36.
36. Ishiji T, Lace MJ, Parkkinen S, et al. Фактор усилителя транскрипции (TEF) -1 и его клеточно-специфический коактиватор активируют транскрипцию EG вируса папилломы 16 человека и онкогена E7 в кератиноцитах и клетках карциномы шейки матки. Embo J 1992; 11: 2271-81.
37. Гассенмайер А, Хорнштейн ОП. Наличие ДНК вируса папилломы человека при доброкачественных и предраковых лейкоплакиях полости рта и плоскоклеточном раке.Дерматология 1988; 176: 224-33.
38. Грир Р., Eversole LR. Обнаружение геномной ДНК ВПЧ при дисплазиях эпителия полости рта, лейкоплакиях, связанных с бездымным табаком, и злокачественных новообразованиях эпителия. J. Oral Maxillofac Surg 1990; 48: 1201-5.
39. Лонинг Т., Икенберг Х., Беккер Дж. Х. и др. Анализ оральных папиллом, лейкоплакий и инвазивных карцином IV-10 на ДНК, относящуюся к типу вируса папилломы человека. Дж. Инвест дерматол 1985; 84: 417-20.
40. Шройер К.Р., Грир РО. Обнаружение ДНК вируса папилломы человека путем гибридизации ДНК in situ и полимеразной цепной реакции при предраковых и злокачественных поражениях полости рта.Oral Surg Oral Med Oral Pathol 1991; 71: 708-13.
41. Абдельсаед Р.А. Изучение вируса папилломы человека при дисплазии эпителия полости рта и эпидермоидной карциноме при отсутствии употребления табака и алкоголя. Oral Surg Oral Med Oral Pathol 1991: 71: 730-2.
42. Сырьянен С.М., Сырьянен К.Дж., Хаппонен Р.П. Последовательности ДНК вируса папилломы человека (ВПЧ) в предраковых поражениях полости рта и плоскоклеточной карциноме, продемонстрированные гибридизацией in situ. J Oral Pathol 1988; 17: 273-8.
43. Джалал Х., Сандерс С.М., Прайм С.С. и др.Обнаружение ДНК вируса папилломы человека типа 16 в чешуях ротовой полости здоровых молодых людей. J Oral Pathol Med 1992; 21: 465-70.
44. Палефски Дж. М., Сильверман С. Младший, Абдель-Салам М., Дэниэлс Т. Э., Гринспен Дж. С.. Связь между пролиферативной бородавчатой лейкоплакией и инфекцией вирусом папилломы человека типа 16. J. Oral Pathol Med 1995; 24: 193-7.
45. Уоттс С.Л., Брюэр Е.Е., Фрай Т.Л. Типы ДНК вируса папилломы человека при плоскоклеточном раке головы и шеи. Oral Surg Oral Med Oral Pathol 1991; 71: 701-7.
46. Йеудалл В.А., Патерсон И.С., Пател В., Прайм С.С. Присутствие последовательностей вируса папилломы человека в опухолевых кератиноцитах ротовой полости человека, экспрессирующих мутант. Eur J Cancer, Часть B Oral Oncol
1995; 31B: 136-43.
47. Мин Б.М., Бэк Дж. Х., Шин К. Х. и др. Инактивация гена либо мутацией, либо инфекцией ВПЧ чрезвычайно часто встречается в клеточных линиях плоскоклеточной карциномы ротовой полости человека. Eur J Cancer, Часть B Oral Oncol 1994; 30B: 338-45.
48. Шин Д.М., Ким Дж., Ро СП.Активация экспрессии генов в предраковых поражениях при онкогенезе головы и шеи. Cancer Res 1994; 54: 321-6.
49. Беннер С.Е., Липпман С.М., Хиттельман В.Н., Гонконг В.К. Биомаркеры: промежуточные конечные точки для испытаний химиопрофилактики верхних дыхательных путей. Раковый Бык 1992; 44: 49-53. IV-11
Лейкоплакия языка | Cleveland Clinic Journal of Medicine
75-летний мужчина обратился в отделение стоматологии и челюстно-лицевой хирургии с бессимптомным белым пятном на правой боковой границе языка, которое присутствовало в течение неизвестного периода времени.У него была гипертония в анамнезе. Он пил алкоголь почти каждый день, но никогда не курил.
При интраоральном осмотре обнаружен однородный плоский белый налет с небольшими гофрами размером 45 мм на 20 мм (рис. 1), без уплотнения или болезненности при пальпации. Экстраоральное обследование шейной лимфаденопатии не выявило. Анализ крови и посев мазка из очага поражения не выявили значительных отклонений.
Рисунок 1На правой боковой границе языка был виден однородный плоский белый налет размером 45 мм × 20 мм с небольшими гофрами.
Была проведена инцизионная биопсия, и гистопатологическое исследование показало плоскоклеточную эпителиальную гиперплазию с паракератозом, совместимую с лейкоплакией. Мы предложили хирургическое иссечение, чтобы провести полное гистопатологическое исследование поражения, но пациент попросил только наблюдение из-за риска парестезии, дисгевзии и двигательной дисфункции языка. Три повторных биопсии в течение следующих 14 месяцев не показали значительных изменений в поражении.
ОСОБЕННОСТИ ЛЕЙКОПЛАКИИ ОРАЛЬНОЙ
Лейкоплакия полости рта является наиболее частым хроническим кератотическим поражением полости рта и потенциально является предраковым. 1,2 Это клинический диагноз, который характеризуется преимущественно прилипшими белыми бляшками на слизистой оболочке полости рта. 3
Оральная лейкоплакия имеет приблизительную распространенность 0,1% 3 и чаще всего встречается на языке курящих мужчин среднего и старшего возраста. 1
Оральная лейкоплакия имеет различные формы в зависимости от толщины, текстуры, цвета и регулярности, и каждая форма имеет различное биологическое поведение. 2 Болезненность и уплотнение при пальпации указывают на злокачественное новообразование. 1
Другие состояния, которые могут включать аналогичные белые бляшки, включают красный плоский лишай полости рта, кандидоз, красную волчанку, никотиновый стоматит, болезнь трансплантат против хозяина, невус белой губки, фрикционный гиперкератоз и плоскоклеточный рак. 1
УПРАВЛЕНИЕ
Золотым стандартом для начального лечения лейкоплакии полости рта является послеоперационная биопсия для гистопатологического исследования. Гистопатологические проявления лейкоплакии полости рта могут варьироваться от гиперкератоза до эпителиальной дисплазии различной степени. 3 Клинический диагноз лейкоплакии должен быть изменен на патогистологический диагноз при наличии карциномы in situ, плоскоклеточной карциномы или бородавчатой карциномы. 3
Злокачественная трансформация встречается в 2–3% случаев. Особенности, связанные с более высокой скоростью злокачественной трансформации: негомогенная лейкоплакия полости рта, наличие красных поражений (эритроплакия), большой размер поражения (> 200 мм 2 ), расположение на языке или дне рта, возраст старше 50 лет, женский пол , отсутствие курения в анамнезе и наличие тяжелой дисплазии. 4 Candida и вирус папилломы человека являются инфекционными факторами риска. 1
Подход к лечению — например, хирургическая резекция, лазерное лечение или тщательный мониторинг — следует выбирать на основе гистопатологической степени дисплазии и клинических особенностей. 2 Нехирургическое лечение включало введение ретиноидов, витамина С, добавок бета-каротина, 5-фторурацила и блеомицина. 3
Эти методы лечения могут быть эффективными для разрешения поражений; однако нет никаких доказательств того, что они предотвращают злокачественную трансформацию. 5
Но независимо от лечения долгосрочное наблюдение и периодическая биопсия важны для отслеживания рецидивов и признаков злокачественной трансформации. 3
- Авторские права © 2020 The Cleveland Clinic Foundation. Все права защищены.
Консультация врача — Текст книги
«
Консультация врача — Текст книги Райан: Гинекология Кистнера: принципы и практика, 6-е изд. , г. Авторское право © 1995 Mosby-Year Book, Inc.ДОБРОКАЧЕСТВЕННЫЕ ПОВРЕЖДЕНИЯ ЧЕРВИКА
Полипы шейки матки
Полипы шейки матки обычно происходят из эндоцервикса в результате хронического папиллярного эндоцервицита и проявляется в виде мягких, сферических, блестящих красные образования размером от нескольких миллиметров до нескольких сантиметров (рис.6-10) . Они часто довольно рыхлый и может быть связан с обильной лейкореей, вторичной по отношению к основной эндоцервицит. Гистологически они состоят из эндоцервикальных эпителий с фиброваскулярной ножкой. Дифференциальный диагноз включает: (1) выступающие полиповидные фрагменты эндоцервикальной карциномы или карциносаркомы через ос; (2) сохраненные продукты зачатия; (3) вздутие, похожее на виноград саркомы ботриоидес, которые иногда возникают в шейке матки ; и (4) выпадение подслизистые миомы или полипы эндометрия.Большинство полипов шейки матки можно захватить зажимом и свободно скрученной, а основание прижжено для гемостаза. Безусловно все полипы шейки матки должны быть отправлены на патологическое обследование, хотя злокачественное новообразование встречается крайне редко.
Лейомиомы
Лейомиомы или миомы — самые распространенные опухоли матки. Шейный вовлечение происходит в 8% случаев. Лейомиомы шейки матки и гистологически идентичны найденным в теле. Хотя они часто случайные находки при физикальном осмотре, с чрезмерными
P111
рост они могут вызвать симптомы со стороны кишечника или мочевого пузыря, диспареунию, или дистоция в родах.Лечение симптоматической миомы — миомэктомия. или гистерэктомия.Эндометриоз
Эндометриоз шейки матки везикулярно-красный или красновато-синий цвет поражения очевидны на экзоцервиксе. Обычно они протекают бессимптомно, но могут вызывать дисменорея или диспареуния, которая наиболее очевидна в предменструальный период. Биопсия образцы лучше всего брать в это время для адекватной патологической интерпретации. Такой тип эндометриоза часто наблюдается через несколько месяцев после шейного отдела позвоночника. биопсия, прижигание или трахелорафия у менструирующих женщин и, таким образом, предполагает имплантация как ее этиология.Однако области децидуальной реакции могут иногда быть замеченным в шейках беременных женщин, которые не подвергались цервикальному процедуры. Это говорит о том, что многопотенциальные клетки, способные реагировать к эстрогену и прогестерону, присутствующим в строме шейки матки.
Бесплодие связано с обширным эндометриозом шейки матки и вероятно связано с разрушением эндоцервикальных желез и уменьшением слизистой производство. После подтверждения биопсии лечение должно состоять из гормонов. терапия и потенциально глубокое прижигание, иссечение или лазерная вапоризация.Другие менее распространенные доброкачественные опухоли, которые могут поражать шейку матки , включают гемангиомы, аденомиомы, фиброаденомы, фибромы и липомы.
Кератинизация
Так как ороговение не является физиологическим свойством плоского шейного отдела эпителий, любая тенденция в этом направлении должна считаться ненормальной, хотя некоторая степень очагового ороговения может иногда наблюдаться при отсутствии других аномалий. Гиперкератоз и паракератоз обычно проявляются сильно. видимые как белые выпуклые бляшки (лейкоплакия) на порте.Микроскопически, гиперкератоз проявляется утолщенным слоем кератина, скудным интраэпителиальным гликоген и отсутствие цитологической атипии. Обычно это не наблюдается, за исключением случаев Proidentia. Паракератоз, наиболее частая патология, проявляющаяся белое поражение шейки матки, имеет схожие черты, но с сохранением пикнотические ядра в кератиновом слое (рис. 6-11) (Not Available). Нет никаких доказательств чтобы указать, что гиперкератоз или паракератоз являются предраковыми; тем не мение, эти гистологические особенности могут быть связаны с неоплазией шейки матки.Следовательно все белые поражения шейки матки заслуживают биопсии для тканевой диагностики.
Рисунок 6-11 (Рисунок недоступен) A, Гиперкератоз (x 120): нормальный восходящий клеточный
видно созревание с утолщенным кератиновым слоем. B, Паракератоз (x 200): пикнотические ядра очевидны в пределах
кератиновый слой. (x 200) (Предоставлено д-ром Робертом Эрманном и отделом
женской и перинатальной патологии, Бригам и женская больница, Бостон.)
P112
Слизисто-гнойный цервицит
Со времен самых ранних клинических и микроскопических описаний шейки матки, цервицит вовлечен в патогенез выворот шейки матки, плоскоклеточная метаплазия, гиперплазия базальных клеток, лейкоплакия, полипы и карциномы. В прошлом делалось различие между острым и острым. хронический цервицит. Хотя клинически трудно отличить, гистология может использоваться для различения двух сущностей.При хроническом цервиците: обнаружена нейтрофильная инфильтрация с некрозом эпителия; тогда как в острой цервицит, отек стромы с полиморфно-ядерным инфильтратом и слизистой оболочкой видны изъязвления. (101) (114)
Клинически проявляются гнойные выделения и посткоитальный или кровянистые выделения из влагалища после душа или кровотечение. При физическом осмотре покрасневший, часто рыхлая шейка матки покрыта густыми вязкими желтовато-белыми выделениями найден.Воспаление или инфекция могут ограничиваться шейкой матки или распространяться на шейку матки . к парацервикальным тканям, что дает картину воспалительного болезнь. Можно провести посев шейки матки , и наиболее частым результатом является Chlamydia trachomatis . Другие организмы можно культивировать и в порядке убывания частоты после Chlamydia включают следующие: Neisseria gonorrhoeae, Trichomonas vaginalis, Candida , стрептококк группы B , Gardnerella vaginalis, Mycoplasma hominis и Ureaplasma urealyticum .Не все случаи будут культурно-положительными и связь между слизисто-гнойным цервицитом и бактериальным вагинозом, использование оральных контрацептивов и половой контакт с мужчинами, у которых есть негонококковые инфекции. уретрит увеличивает вероятность появления подобных симптомов. (132)
Предварительный диагноз может быть поставлен при осмотре; биопсия и диагностика тканей являются обязательными, однако, чтобы исключить неоплазию шейки матки, которая может проявляться с аналогичной клинической картиной.Воспаление и кровотечение, связанные с с хроническим цервицитом делают мазки Папаниколау (Пап) ненадежными для исключения карцинома. И наоборот, пациенты, у которых мазки Папаниколау выявляют воспаление. имеют такие же шансы на положительный посев из шейки матки, как и пациенты мазки которых не выявляют воспаления. Поэтому мазки Папаниколау с воспалительным изменения не обязательно указывают на цервицит. (88)
После исключения карциномы может быть предложено лечение.Эти пациенты с подтвержденным посевом микроорганизмов можно лечить с помощью соответствующих антибиотиков. Пациенты, у которых культура не является положительной, могут получить эмпирическое лечение. курс антибиотиков. Если их цервицит не поддается лечению, другое лечение могут использоваться методы, обнажающие эпителий, такие как криохирургия или лазер. (107) Из-за обильных выделений из влагалища, которые сопровождают Этой проблеме пациенты часто предпочитают эмпирическое лечение.
Роль С.trachomatis в патогенезе заболеваний половых путей. 66% женщин в клиниках венерических болезней могут содержать Chlamydia в своих органах. Инфекция может протекать бессимптомно и ограничиваться шейка матки или может подниматься вверх и вызывать воспалительное заболевание тазовых органов. Диагноз требует методов культивирования или наличия характерных интрацитоплазматических Тельца включения, как видно на пятнах по Гимзе мазков из шейки матки. Хотя несколько Авторы сообщают о повышенном уровне неоплазии шейки матки в шейных отделах. укрывательство Хламидии , (73) (85) более недавнее исследование, которое контролировало наличие инфекция вируса папилломы человека не выявила какого-либо значительного увеличения прединвазивное заболевание. (56) На самом деле субфебрильная, плоскоклеточная интраэпителиальные поражения и атипия нередки при хламидийном инфекция, и лечение должно быть завершено перед повторным исследованием мазка из шейки матки. (77)
Рисунок 6-12 (Рисунок отсутствует) Мазок Папаниколау, демонстрирующий T. vaginalis .
(x 800) Характерные грушевидные простейшие с эксцентрично расположенными,
Показаны веретенообразные ядра ( стрелки, ).Жгутики обычно плохо видны на мазках Папаниколау. (любезно предоставлено доктором Робертом Эрманном и отделением женской и перинатальной патологии,
Бригам и женская больница, Бостон.)
Trichomonas vaginalis — жгутиковые простейшие, которые атакуют плоский эпителий влагалища и шейку матки и разрушает эпителиальные клетки при контакте. В ответ идет излияние полиморфноядерных лейкоцитов и заметное разрастание малой крови сосуды, которые имеют характерный кольпоскопический вид петлевых или шпильки капилляры.Хотя эта инфекция может протекать бессимптомно, классический предлежание — обильные зеленовато-серые пенистые выделения из влагалища с кожным зудом, дизурия и иногда вагинальные кровотечения. Диагноз легко ставится по наличие
P113
жгутик при микроскопическом исследовании выделений, разбавленных физиологическим раствором (Рис. 6-12) (Недоступно). Культура может потребуются, так как мокрые средства пропадают примерно у 30% инфицированных женщин. PH влагалища часто бывает щелочным в присутствии T.Вагиналис . Связь аномальных мазков Папаниколау с трихомонадными инфекции хорошо описаны. Устранение цитологических и кольпоскопических аномалий нормализуется при соответствующем лечении. (18)Туберкулезный цервицит встречается примерно в 3–5% всех случаев. туберкулеза половых органов. Пораженная шейка матки может казаться полностью нормальной, проявлять эритема со слизисто-гнойными выделениями или поражение грибковыми массами наводящий на мысль о карциноме.Гистологически казеозные или неказеозные гранулемы можно увидеть. Диагностика требует выявления кислотоустойчивых бацилл подходящие методы окрашивания или культивирование. Дифференциальный диагноз гранулематозный цервицит включает сифилис, венерическую лимфогранулему, гранулему паховый, шанкроид, саркоид, шистосомоз и острица.
Цервицит вирусный
Вирус простого герпеса
Herpesvirus hominis типов 1 и 2, этиологические агенты генитального герпеса, относятся к группе вирусов герпеса которые встречаются почти у всех изученных видов животных.Это большая ДНК вирусы с пятью членами, связанные с заболеванием человека: простой герпес вирус (HSV) типов 1 и 2, вирус ветряной оспы, цитомегаловирус и вирус Эпштейна-Барра вирус. Заражение требует прямого контакта с последующим инкубационным периодом. от 1 до 45 дней, в среднем 6 дней. Клинически генитальный герпес может быть удобно разделить на первичную или рецидивирующую инфекцию, первая зарезервировано для инфекции, возникшей в результате первого контакта с любым типом ВПГ 1 или 2, а последнее — при любой последующей инфекции.
Множественные болезненные пузырьки, обычно размером 1-2 мм, появляются на эритематозном фон; они быстро разрушаются и сливаются, образуя более крупные язвы. Шейный поражение встречается в 80% первичных инфекций и проявляется как неспецифический воспаление, везикулы, язвы или иногда в виде неразличимой грибковой массы от инвазивной карциномы. Симптомы включают боль в области вульвы и таза, дизурию, и выделения из влагалища, особенно при поражении шейки матки. Полный для заживления требуется несколько недель, поскольку симптомы и поражения постепенно исчезают.Рецидивирующие инфекции органов малого таза поражают шейку матки реже, чем при первичных инфекциях. инфекции. Клиническое впечатление может быть подтверждено культурой тканей. Серологический преобразование произойдет после первоначального заражения. Поэтому серология после начальная инфекция не поможет подтвердить последующие инфекции шейки матки. Цитология шейки матки, которая менее чувствительна, чем культура ткани, может продемонстрировать: многоядерные гигантские клетки или внутриядерные вирусные тельца включения (рис. 6-13) (недоступно).
Рисунок 6-13 (Рисунок недоступен) Мазок Папаниколау, демонстрирующий характерные черты герпесвирусной инфекции.(x 530.) Внутриядерные включения ( маленькие стрелки )
которые могут представлять вирусные частицы и многоядерные гигантские клетки.
Также можно увидеть увеличенные ядра, похожие на матовое стекло ( большая стрелка ). (любезно предоставлено доктором Робертом Эрманном и отделением
отделения женской и перинатальной патологии, Бригам и женская больница, Бостон.)
-P114
Вирус папилломы человека
Хотя вирус папилломы человека (ВПЧ) не вызывает слизисто-гнойный цервицит, это самая распространенная вирусная инфекция шейки матки.Клинические проявления инфекции ВПЧ можно разделить на два типа: классическая экзофитная бородавка, или изменения, связанные с неоплазией шейки матки. Классическая инфекция, описанный с римско-эллинистической эпохи, состоит из экзофитного, похожего на виноград поражение, видимое невооруженным глазом и редко обнаруживаемое на шейке матки (Рис. 6-14) (Недоступно). В литературе было зарегистрировано всего 254 случая образования бородавок шейки матки. по 1974 год. (119) Напротив, неоплазия шейки матки считается эпидемией, и ежегодно в Соединенные Штаты. (36)
Семейство papovaviridae состоит из двух ветвей: обезьяний вирус 40 и полиомавирус составляют одну сторону, а вирусы папилломы — другую. ВПЧ представляют собой ДНК-вирусы размером 8000 килобаз, состоящие из множества различных подтипов. Каждый подтип представляет собой вирус, имеющий менее 50% гомологии последовательности оснований ДНК с другие виды. В настоящее время существует более 60 типов ВПЧ, и каждый из них по-видимому, отдает предпочтение определенной эпителиальной поверхности. Например, ВПЧ 1-го типа поражает подошвенные бородавки, тогда как ВПЧ 5 и 14-го типов — при редком внешнем кожном заболевании — бородавчатой эпидермодисплазии.Типы ВПЧ 6, 11, 16, 18, 31, 35 и некоторые типы в возрасте 50 лет обнаруживаются в генитальном эпителии. поверхности.
Нашему пониманию инфекций ВПЧ сильно мешает отсутствие системы культивирования вируса. По пока неизвестным причинам зрелый вирусный частица для ВПЧ требует разрешающей среды зрелого кератиноцита формировать и воспроизводить. Это потребовало от следователей использования различных методов обнаружения. методы, такие как получение антител против белков вирусной капсулы. Затем антитела выявляют путем окрашивания иммунопероксидазой.Другое обнаружение методы включают характерные гистологические изменения и сложную гибридизацию ДНК.
Микроскопически классическая бородавка характеризуется папилломатозом, акантоз, удлинение и утолщение сетчатых штифтов, подслизистых капилляров пролиферация и наличие койлоцитов. Койлоциты, впервые описанные Косса и Дерфи в 1956 г., обнаруживают гиперхромазию, многоядерность и перинуклеарность. цитоплазматическая вакуолизация (Рис. 6-15) (Not Available). (67) Изначально, койлоциты считались патогномоничными для инфекций ВПЧ, но как понимание ВПЧ, размноженного посредством ДНК-гибридизации, эту постоянную ассоциацию назвали под сомнение.Кроме того, долгосрочные эпидемиологические исследования с обширным последующим наблюдением. будет необходимо, прежде чем мы сможем более четко определить цитологический результат койлоцитоза.
В 1977 г. Meisels et al описали два поражения шейки матки с койлоцитозом. атипия и другие признаки, указывающие на кондиломы, но без типичных грубые папиллярные особенности. (79) «Плоская кондилома» — это уплощенная область акантоза с легким акцентом на ретенционных штифтах и койлоцитотические изменения.Они указали на разительный контраст между существенно нормальные, более глубокие слои эпителия и поверхностные участки которые проявляют койлоцитоз. Второе описанное ими поражение — эндофитное. или перевернутая кондилома, которая демонстрирует поражение железы и может быть ошибочно для инвазивной карциномы. Обычно не видны без кольпоскопа, эти Поражения имеют мелкую пунктуацию на белом фоне.
Meisels et al рассмотрели 152 мазка из шейки матки с диагнозом легкая дисплазия. и обнаружили, что 70% предполагают инфекцию ВПЧ. (79) Это открытие побудило авторов рассматривать койлоцитотическую атипию как раннюю стадию. в естествознании неоплазии шейки матки. Отношения между кондиломами карцинома шейки матки будет более подробно обсуждена позже. Кондиломатозный цервицит это очень распространенное заболевание, при котором от 1% до 3% всех мазков Папаниколау обнаруживают койлоцитоз. изменения. Когда методы гибридизации ДНК используются на мазках Папаниколау, заболеваемость ВПЧ в десять раз выше и составляет от 10% до 20% всех мазков. (9) (72) Если полимеразная цепная реакция (ПЦР) используется в качестве основы для обнаружения, частота инфицирования ВПЧ варьируется от 2% до 80%. Разница обычно объясняется различиями в лабораторных условиях. техника и в популяции оценены. (120) (124) (125)
Лечение кондилом шейки матки зависит от нескольких факторов: наиболее важными из них являются гистология и
P115
предпочтения пациентов.Если гистология выявляет только кондиломы и не содержит цитологической атипии или дисплазии, поражение можно внимательно наблюдать или лечить с помощью местной терапии. Местная терапия, такая как трихлоруксусная кислота или 5-ФУ, вызывает отшелушивание эпителий. При цитологической атипии или дисплазии назначают абляционную терапию. такие как криокаутеризация или лазер должны быть настоятельно рекомендованы. С момента лечения одного клинического поражения не обязательно уничтожит ВПЧ пациента инфекции, она должна быть хорошо информирована о потенциальных рисках и преимуществах лечения и необходимость тщательного длительного обследования.Методы лечения будет более подробно обсуждаться в разделе «Цервикальный интраэпителиальный новообразования. Рисунок 6-14 (Рисунок недоступен) Кондилома остроконечная шейки матки . (от Kistner RW, Hertig AT: Obstet Gynecol 6: 147, 1955.)
Рисунок 6-15 (Рисунок недоступен) A, Койлоциты в мазке Папаниколау. (x 320.) Ядра
гиперхроматичны с характерной перинуклеарной цитоплазматической вакуолизацией.Налицо многоядерные формы. Нормальная поверхностная клетка показана для
сравнение ( стрелка ). В, Плоская кондилома. (x 530.) Койлоцитотические изменения можно увидеть в
поверхностные слои. (любезно предоставлено доктором Робертом Эрманном и отделением
отделения женской и перинатальной патологии, Бригам и женская больница, Бостон.)
MD Consult L.L.C. http: // www.mdconsult.com URL закладки: /das/book/view/110/620.html/top
»
Рак вульвы | Johns Hopkins Medicine
Вульва — это наружная часть женских половых органов. Включает:
Большие половые губы: две большие мясистые губы или складки кожи.
Малые половые губы: маленькие губы внутри больших половых губ, окружающие отверстия уретры и влагалища.
Вестибюль : пространство, в котором открывается влагалище
Prepuce : кожная складка, образованная малыми половыми губами, которая покрывает клитор
Клитор : небольшой выступ нервной ткани, чувствительный к стимуляции
Фуршет : область под влагалищным отверстием, где встречаются малые половые губы
Промежность : область между влагалищем и анусом
Анус : отверстие в конце анального канала
Уретра : соединительная трубка с мочевым пузырем
Что такое рак вульвы?
Рак вульвы может возникнуть в любой части внешних органов, но чаще всего поражает большие или малые половые губы.Рак вульвы — редкое заболевание, на его долю приходится 0,6 процента всех случаев рака у женщин, и оно может медленно развиваться в течение многих лет. Большинство видов рака вульвы представляют собой плоскоклеточные карциномы. Меланома — еще один распространенный тип рака вульвы, который обычно обнаруживается в малых половых губах или клиторе. Другие типы рака вульвы включают:
Аденокарцинома
Болезнь Педжета
Саркомы
Базальноклеточный рак
Профилактика рака вульвы
Причина рака вульвы в настоящее время неизвестна.Однако считается, что определенные факторы риска способствуют развитию болезни. Предложения по профилактике включают:
По возможности избегать известных факторов риска
Задержка начала половой жизни
Использование презервативов
Не курить
Регулярные медосмотры
Прививка от ВПЧ
Регулярные мазки Папаниколау и гинекологические осмотры
Регулярная проверка всего тела на предмет нерегулярного роста родинок и регулярная проверка вульвы на наличие каких-либо признаков рака вульвы
Вакцина против ВПЧ может предотвратить появление штаммов ВПЧ, вызывающих большинство видов рака шейки матки, влагалища и вульвы.Вакцины против ВПЧ могут использоваться только для предотвращения определенных типов ВПЧ. Их нельзя использовать для лечения существующей инфекции ВПЧ. Для максимальной эффективности одну из вакцин следует вводить до того, как человек станет сексуально активным.
Факторы риска рака вульвы
Следующие факторы могут увеличить риск развития рака вульвы у женщины:
Возраст: Среди женщин, у которых развивается рак вульвы, более 80 процентов старше 50 лет, а половина — старше 70 лет.
Заражение некоторыми видами ВПЧ
ВИЧ-инфекция
Склеротический лишай : Это может вызвать сильный зуд кожи вульвы и может немного увеличить вероятность рака вульвы.
Меланома или атипичные родинки на невульварной коже: наличие в семейном анамнезе меланомы и диспластических невусов на любом участке тела может повысить риск рака вульвы.
Интраэпителиальная неоплазия вульвы (VIN) : VIN возникает, когда на поверхностном слое кожи вульвы имеются аномальные клетки. Эти клеточные изменения представляют собой предраковое состояние, поэтому существует повышенный риск рака вульвы у женщин с VIN, хотя в большинстве случаев он не прогрессирует.
Другие виды рака половых органов
Курение
Симптомы рака вульвы
Хотя каждая женщина может испытывать симптомы по-разному, наиболее частыми симптомами являются:
Постоянный зуд
Изменения цвета и внешнего вида вульвы
Кровотечение или выделения, не связанные с менструацией
Сильное жжение, зуд или боль
Открытая рана, сохраняющаяся более месяца
Кожа вульвы выглядит белой и грубой на ощупь
Симптомы рака вульвы могут выглядеть как другие заболевания или проблемы со здоровьем.Всегда консультируйтесь с врачом для постановки диагноза.
Диагностика и лечение рака вульвы
Рак вульвы диагностируется с помощью биопсии, когда патолог берет небольшой кусочек ткани для исследования в лаборатории.
Лечение рака вульвы
Специфическое лечение рака вульвы будет назначено вашим врачом на основании:
Общее состояние вашего здоровья и история болезни
Степень заболевания
Ваша переносимость определенных лекарств, процедур или методов лечения
Ожидания по течению болезни
Лечение рака вульвы может включать:
Хирургия:
Лазерная хирургия : Эта операция использует мощный луч света для разрушения аномальных клеток.Луч можно направить на определенные части тела, не делая большого надреза (разреза). Этот вид терапии применяется только при предраковых (неинвазивных) заболеваниях вульвы.
Excision : Удаляются раковые клетки и край нормальной ткани вокруг опухоли.
Вульвэктомия : Все ткани вульвы удаляются хирургическим путем. Объем удаленной ткани зависит от размера и местоположения поражения.
Лучевая терапия: рентгеновские лучи, гамма-лучи и заряженные частицы используются для борьбы с раком.
Химиотерапия: Противораковые препараты используются для лечения раковых клеток.
Очень важно, чтобы эксперт поместил ваши конкретные выводы в контекст. Гинекологи-онкологи — это узкие специалисты с повышенным уровнем подготовки в области диагностики, лечения и наблюдения за раковыми заболеваниями у женщин, включая рак вульвы.
Включение дифференцированной дисплазии улучшает прогнозирование лейкоплакии полости рта с повышенным риском злокачественного прогрессирования
Варнакуласурия С., Джонсон Н., Ван дер Ваал И. Номенклатура и классификация потенциально злокачественных заболеваний слизистой оболочки полости рта. J Oral Pathol Med. 2007; 36: 575–80.
CAS Статья Google ученый
Рейбел Дж., Гейл Н., Хилле Дж., Хант Дж. Л., Линген М., Мюллер С. и др.Опухоли полости рта и подвижного языка. В: El-Naggar AK, Chan JKC, Grandis JR, et al. редакторы. Классификация опухолей головы и шеи ВОЗ, 4-е изд. Лион: пресса МАИР; 2017. с. 112–4.
Петти С. Объединенная оценка распространенности лейкоплакии в мире: систематический обзор. Oral Oncol. 2003; 39: 770–80.
Артикул Google ученый
van der Waal I. Потенциально злокачественные поражения слизистой оболочки полости рта и ротоглотки; терминология, классификация и настоящие концепции менеджмента.Oral Oncol. 2009; 45: 317–23.
Артикул Google ученый
Варнакуласурия С., Ариявардана А. Злокачественная трансформация лейкоплакии полости рта: систематический обзор обсервационных исследований. J Oral Pathol Med. 2016; 45: 155–66.
CAS Статья Google ученый
Лоди Дж., Франчини Р., Варнакуласурия С., Варони Е. М., Сарделла А., Керр А. Р. и др. Вмешательства по лечению лейкоплакии полости рта для предотвращения рака полости рта.Кокрановская база данных Syst Rev.2016; 7: CD001829.
PubMed Google ученый
Graveland AP, Bremmer JF, de Maaker M, Brink A, Cobussen P, Zwart M, et al. Молекулярный скрининг предрака полости рта. Oral Oncol. 2013; 49: 1129–35.
CAS Статья Google ученый
Brouns E, Baart J, Karagozoglu K, Aartman I., Bloemena E, van der Waal I. Злокачественная трансформация лейкоплакии полости рта в четко определенной когорте из 144 пациентов.Oral Dis. 2014; 20: e19 – e24.
Артикул Google ученый
Ву С.Б., Граммер Р.Л., Лерман М.А. Кератоз неустановленной значимости и лейкоплакия: предварительное исследование. Oral Surg Oral Med Oral Pathol Oral Radio. 2014; 118: 713–24.
Артикул Google ученый
Ли Дж.Дж., Хунг Х.К., Ченг С.Дж., Чен И-Дж., Чанг С.П., Лю Би-Й и др. Карцинома и дисплазия при лейкоплакии полости рта в Тайване: распространенность и факторы риска.Oral Surg Oral Med Oral Pathol Oral Radio Endod. 2006; 101: 472–80.
Артикул Google ученый
Arsenic R, Kurrer MO. Дифференцированная дисплазия является частым предшественником или ассоциированным поражением инвазивной плоскоклеточной карциномы полости рта и глотки. Арка Вирхова. 2013; 462: 609–17.
Артикул Google ученый
McCluggage WG. Предраковые поражения нижних отделов женских половых путей: шейки матки, влагалища и вульвы.Патология. 2013; 45: 214–28.
Артикул Google ученый
Dasgupta S, Ewing-Graham PC, van Kemenade FJ, van Doorn HC, Noordhoek Hegt V, Koljenović S. Дифференцированная интраэпителиальная неоплазия вульвы (dVIN): наиболее полезные гистологические особенности и полезность цитокератинов 13 и 17 Арка Вирхова. 2018; 473: 739–47.
CAS Статья Google ученый
Хоанг Л.Н., Парк К.Дж., Сослоу Р.А., Мурали Р. Плоскоклеточные предшественники вульвы: современная классификация и диагностические проблемы. Патология. 2016; 48: 291–302.
Артикул Google ученый
Podoll MB, Singh N, Gilks CB, Moghadamfalahi M, Sanders MA. Оценка CK17 как маркера для диагностики дифференцированной интраэпителиальной неоплазии вульвы. Int J Gynecol Pathol. 2017; 36: 273–80.
CAS Статья Google ученый
Нобусава А., Сано Т., Негиси А., Йоку С., Ояма Т. Паттерны иммуногистохимического окрашивания цитокератинов 13, 14 и 17 при дисплазии эпителия полости рта, включая ортокератотическую дисплазию. Pathol Int. 2014; 64: 20–27.
CAS Статья Google ученый
Abbey LM, Kaugars GE, Gunsolley JC, Burns JC, Page DG, Svirsky JA, et al. Надежность интраэкзаменатора и межэкзаменатора в диагностике дисплазии эпителия полости рта. Oral Surg Oral Med Oral Pathol Oral Radio Endod.1995; 80: 188–91.
CAS Статья Google ученый
Варнакуласурия С., Рейбель Дж., Буко Дж., Дабелстин Э. Системы классификации дисплазии орального эпителия: прогностическая ценность, полезность, слабые места и возможности для улучшения. J Oral Pathol Med. 2008. 37: 127–33.
CAS Статья Google ученый
Тилакаратне В.М., Шерифф М., Морган ПР, Оделл Е.В.Градация дисплазии эпителия полости рта: анализ индивидуальных особенностей. J Oral Pathol Med. 2011; 40: 533–40.
CAS Статья Google ученый
Ричард Дж., Де Лаурензи В., Дидона Б., Бэйл С. Дж., Комптон Дж. Г.. 13-точечная мутация кератина лежит в основе наследственного заболевания эпителия слизистой оболочки белого губчатого невуса. Нат Жене. 1995; 11: 453–5.
CAS Статья Google ученый
DePianto D, Kerns ML, Dlugosz AA, Coulombe PA. Кератин 17 способствует разрастанию эпителия и росту опухолей, поляризуя иммунный ответ кожи. Нат Жене. 2010; 42: 910–4.
CAS Статья Google ученый
Китамура Р., Тойосима Т., Танака Х., Кавано С., Киесуэ Т., Мацубара Р. и др. Связь экспрессии цитокератина 17 с дифференцировкой при плоскоклеточном раке полости рта. J Cancer Res Clin Oncol. 2012; 138: 1299–310.
CAS Статья Google ученый
Окура С., Кондо Н., Хада А., Араи М., Ямазаки Ю., Синдо М. и др. Дифференциальная экспрессия генов кератина-4, -13, -14, -17 и трансглутаминазы 3 во время развития плоскоклеточного рака полости рта из лейкоплакии. Oral Oncol. 2005; 41: 607–13.
CAS Статья Google ученый
Чжан Х, Ким К-И, Чжэн З., Базарсад С., Ким Дж.Номограмма для прогнозирования риска злокачественной трансформации у пациентов с лейкоплакией полости рта с использованием комбинированных биомаркеров. Oral Oncol. 2017; 72: 132–9.
CAS Статья Google ученый
Саката Дж., Йошида Р., Мацуока И., Нагата М., Хиросуэ А., Кавахара К. и др. Прогностическая ценность комбинации экспрессии SMAD4 и инфильтрации лимфоцитов при злокачественной трансформации лейкоплакии полости рта. Cancer Med. 2017; 6: 730–8.
CAS Статья Google ученый
Baran CA, Agaimy A, Wehrhan F, Weber M, Hille V, Brunner K и др. Экспрессия MAGE-A при лейкоплакии полости рта и гортани предсказывает злокачественную трансформацию. Мод Pathol. 2019; 32: 1068–81.
CAS Статья Google ученый
Вилла А, Челентано А, Глюрих I, Боргнакке В.С., Дженсен С.Б., Петерсон Д.Е. и др. Всемирный семинар по пероральной медицине VII: прогностические биомаркеры лейкоплакии полости рта: систематический обзор лонгитюдных исследований.Oral Dis. 2019; 25: 64–78.
Артикул Google ученый
Связанные с табаком поражения полости рта: Часть I. Незлокачественные поражения
Связанные с табаком поражения полости рта: Часть I. Незлокачественные поражения • Сайед М. Мирбод , доктор медицинских наук, магистр наук •
• Стивен И. Ахинг , DDS, FRCD (C) •
Аннотация
Чрезмерное употребление табачных изделий было связано с различными высыпания в полости рта.Поражения, связанные с курением, включают пятна на зубах, ссадины, меланоз курильщика, острый язвенно-некротический гингивит и другие заболевания пародонта. состояния, ожоги и кератотические пятна, черный волосатый язык, никотиновый стоматит, небный эрозии, лейкоплакия, дисплазия эпителия и плоскоклеточный рак. Рутина внутриротовое обследование у стоматолога может выявить большинство этих поражений на ранняя стадия, и раннее вмешательство может предотвратить серьезные последствия.Таким образом, обнаружение поражения, связанные с курением, в сочетании с консультацией стоматолога по поводу употребления табака. профессионалов стало стандартом ухода. Значение и лечение доброкачественные поражения, связанные с табаком, рассматриваются в первой части этого документа, состоящего из двух частей. серии. Злокачественные образования, основные принципы биопсии, профилактика и вмешательство стратегии обсуждаются в следующей части.
MeSH Ключевые слова: патология слизистой оболочки рта; курение / побочные эффекты; табак бездымный / побочные эффекты
J Can Dent Assoc 2000; 66: 252-6
Эта статья прошла рецензирование.
T
obacco был впервые представлен в Европе испанскими и Португальские исследователи Америки в начале 16 века. 1 Разные способы употребление табака приводит к значительным различиям во внешнем виде, местонахождении и частоте употребления поражений, связанных с табакокурением. В западных странах сигареты, сигары и трубки — основные способы употребления табака, но жевание табака и нюхательного табака погружение (бездымный табак) стало более популярным в последние годы. 1Несмотря на внимание, уделяемое табаку как главному этиологическому фактору лейкоплакии, эпителиальная дисплазия и плоскоклеточный рак, некоторые другие поражения, связанные с курением известны. Хотя злокачественные и незлокачественные поражения, связанные с употреблением табака, обсуждается отдельно в этой статье, употребление табака может привести к появлению большего количества чем один тип поражения у любого отдельного пациента. Основные незлокачественные поражения полости рта связанные с привычкой к табаку, описаны в разделах стоматология, десны и слизистые оболочки. условия.
Стоматологические условия
Изменение цвета шейного края зубов от темно-коричневого до черного, вызванное: смола и другие побочные продукты сгорания обычно связаны с курением. 2 Другие сопутствующие причины внешнего окрашивания, такие как пищевые вещества (например, кофе или чай), может способствовать обесцвечиванию ( Рис. 1 ). История пристрастия к табаку помогает установить правильный диагноз и этиология.Хотя отложения в первую очередь имеют эстетическое значение, они также могут способствовать накопление зубного налета. 3 Обработка состоит из механической полировки мягким абразивы. Однако пятна быстро появятся снова, если продолжать употреблять табак. Специально сформулированные зубные пасты или системы для отбеливания зубов домашнего использования могут быть полезными дополнениями в удаление или маскировка пятен табака. 4Курение трубки и употребление бездымного табака обычно ассоциируются с зубами истирание. 5,6 Истирание от курения трубки происходит на окклюзионных поверхностях в связь с размещением стержня трубки, тогда как истирание от бездымного табака обычно возникает на вестибулярной поверхности напротив пачки бездымного табака, но может затрагивают окклюзионные поверхности, если табак жевать ( Рис. 2 ). Истирание может привести к образованию дентина. гиперчувствительность, обнажение пульпы или апертогнатия (открытый прикус). Апертогнатия развивается в курильщиками трубки и обычно происходит в одностороннем порядке на стороне, которая больше всего нравится курильщику.Индивидуальное лечение может включать десенсибилизацию дентина, эндодонтию и коронки.
Состояние десен
Острый язвенно-некротический гингивит (ANUG) — болезненное и быстрое прогрессирующее заболевание свободной десны, прикрепленной десны и слизистой оболочки альвеол характеризуется некрозом десневого сосочка, сопровождающимся неприятным запахом изо рта ( Рис. 3 ). ANUG в первую очередь поражает молодых людей которые много курят и не соблюдают гигиену полости рта. 3 Хотя точное взаимодействие Между ANUG и курением не ясно, предполагаются местные и системные эффекты. 7 Прогрессирование ANUG может быть усилено накоплением зубного налета на участках с отложениями смолы. и ишемия тканей, вторичная по отношению к никотиновой вазоконстрикции. 8 Без При лечении ANUG может иногда прогрессировать с поражением маргинальной альвеолярной кости.
Начальная терапия в случаях, не осложненных поражением костей, включает санацию под местный анестетик, инструкция по гигиене полости рта и повышение осведомленности о роли табак.Резкое исчезновение поражений десен часто наблюдается в течение 48-72 часов. только эти меры. При наличии показаний антибиотики следует рассматривать как дополнение к местная хирургическая обработка раны. Пенициллин и метронидазол эффективны в случаях тяжелой ANUG. или когда истощение известно или подозревается. 7 Необходимо частое наблюдение пока межзубный сосочковый контур не придет в норму. Если этого не происходит, может потребоваться хирургическое вмешательство на пародонте. 9
Хотя гингивит и пародонтит вызываются бактериями, курение широко распространено. участвует в качестве фактора риска возникновения и распространения заболеваний пародонта (, таблица 1, ). 10 Курение связано с повышенным отложением зубного камня, что может ускорить накопление налета, рецессия и углубление пародонтальных карманов. 11 The Распространенность пародонтита выше у курильщиков, чем у некурящих 12 и альвеолярная кость более подвержена резорбции у курильщиков. 13 Несколько биологических были предложены механизмы. Курение было связано с нарушением нормального состояния хозяина иммунитет с точки зрения нейтрализации инфекции, 14 отрицательного воздействия на нейтрофилы функция 15 и уменьшение кровотока в деснах. 16 Курение сигарет был связан с нарушением заживления и меньшим улучшением в уменьшении карманов после простой операции по уменьшению кармана. 17
Меланоз курильщика встречается у 25–31% потребителей табака и характеризуется: отдельные или сливающиеся несколько коричневых пятен, которые обычно включают прикрепленную нижнюю челюсть десна на губной стороне, хотя пигментация неба и слизистой оболочки щеки также были связаны с курением трубки ( рис.4 ). 18 Меланоз, связанный с курением, возникает из-за повышенной выработки меланина меланоцитами. и его отложение в слое базальных клеток и собственной пластинке. Микроскопический появление меланоза по существу похоже на то, что наблюдается при физиологической пигментации или меланотическое пятно. 19 Другие объекты, которые следует учитывать при дифференциальной диагностике: расовый меланоз, меланоз, вызванный лекарствами, синдром Пейтца-Егера, Болезнь Аддисона и ранняя меланома.Меланоз курильщика доброкачественный, а не считается предраком, но может быть показана биопсия, чтобы исключить более серьезные состояния, в частности меланома. Постепенное возвращение к нормальной пигментации в течение нескольких от месяцев до лет после отказа от курения. 20
Состояние слизистой оболочки
Ожоги и кератотические пятна на губах на месте привычного курение сигарет, особенно если сигарета или сигара остается в качестве окурка для длительные периоды.Поражения обычно появляются на поверхности слизистой оболочки нижнего отдела позвоночника. и верхние губы в том месте, где держится сигарета. Для них характерны плоские или слегка приподнятые беловатые участки с красными полосами. Отказ от курения — это требуется лечение.
Повреждения, вызванные бездымным табаком, обычно имеют морщинистую поверхность, которая варьируется от непрозрачно-белого до полупрозрачного и расположены в области, где находится табак. проведен ( рис.5 ). Такие поражения обычно разрешиться в течение недели после прекращения употребления табака. Тщательный анамнез важен в установление правильного диагноза; однако может потребоваться биопсия, чтобы исключить карцинома или предраковые изменения, особенно если поражение связано с уплотнением, изъязвление, эритема и отсутствие разрешения в течение 2 недель после прекращения употребления табака. 21
Гипертрофия нитевидных сосочков и замедление нормальной скорости десквамации на дорсальная поверхность языка имеет волосовидный вид. 22 A черный волосатый язык в основном наблюдается у заядлых курильщиков. Клинически волосатый язык обычно начинается около отверстия слепой кишки и распространяется кпереди и латерально с удлиненными нитевидные сосочки достигают нескольких миллиметров в длину. Частные лица обычно протекает бессимптомно, но может появиться ощущение пощекотания или пощекотания, если сосочки становятся особенно долго. Биопсия обычно не требуется для постановки диагноза из-за типичных презентация. Соскабливание или чистка языка и отказ от курения улучшают решение этой проблемы.В крайних случаях может потребоваться обрезка сосочков.
Никотиновый стоматит встречается почти исключительно у заядлых курильщиков трубки и редко у курильщики сигарет или сигар. Обычно это проявляется кзади от морщин в виде покраснения. на нёбе, который позже приобретает серовато-белый цвет и узелковый вид из-за перидуктального ороговения малых слюнных желез ( Рис. 6 ). Характерной находкой является появление множества красных точек, которые представляют расширенные и воспаленные отверстия протоков малые слюнные железы.Термические и химические агенты, действующие на месте, несут ответственность за возникновение этого состояния. Никотиновый стоматит не считается предраковое поражение. Лучшее лечение — отказ от курения. 21
Болезненные эрозии неба из-за тяжелого курения могут возникать в дополнение к никотиновым стоматит. Эрозии возникают из-за повышенной температуры в полости рта в течение длительного времени. период. Также может наблюдаться утолщение эпителия и белые пятна.Прекращение курение и биопсия должны быть выполнены, чтобы исключить эпителиальную дисплазию или карциному. 21
Связь между курением и лейкоплакией не всегда ясна. Лейкоплакия слизистая оболочка полости рта может возникнуть у никогда не куривших пациентов. Хотя отказ от табака употребление иногда может привести к разрешению лейкоплакических поражений, связанных с курением, стойкость этих поражений не редкость, и это может отражать злокачественные трансформация.Большое количество карцином полости рта связано с предшествующими поражениями лейкоплакия; От 3 до 6% лейкоплакий претерпевают злокачественную трансформацию, причем с такой частотой увеличивается с более длительными периодами наблюдения. 23,24 Наличие или отсутствие злокачественное изменение в очаге поражения лейкоплакией слизистой оболочки полости рта не может быть достоверно определено с помощью визуальный осмотр. Ограничения также связаны с коммерчески доступным толуидином. синие наборы для скрининга, такие как высокие уровни ложноотрицательного окрашивания для карциномы in situ, дисплазия эпителия от умеренной до тяжелой или и то, и другое. 25,26 Таким образом, скрининг на оральные рак методами толуидинового синего не рекомендуется. Поражения с подозрением на злокачественные новообразования или предраковые должны быть исследованы с помощью быстрой послеоперационной биопсии независимо от окрашивания реакция на толуидиновый синий. Однако толуидиновый синий может быть полезен при выборе место биопсии при мультифокальных очагах поражения или при размерах поражения более 3 см. Лучшее лекарство от лейкоплакии — это отказ от любой табачной привычки.В случаях лейкоплакия, связанная с бездымным табаком, поражение почти всегда исчезает при прекращается употребление нюхательного или жевательного табака.
При лейкоплакии у пациента с табачной зависимостью всегда следует проводить биопсию, чтобы определить: наличие дисплазии эпителия или карциномы. Эпителиальная дисплазия — это новообразование. трансформация эпителия без инвазии в соединительную ткань. Серьезность эпителиальная дисплазия определяется степенью и степенью архитектурных и цитологических изменения внутри эпителия; Категории бывают легкими, средними или тяжелыми.Эпителиальный дисплазия может казаться клинически белой или красной из-за гиперкератоза или атрофии эпителия, соответственно. Эпителиальная дисплазия, которая затрагивает всю толщину эпителия, но не вторгаться в соединительную ткань называется карциномой in situ.
Пациенты с легкой или умеренной дисплазией имеют значительную, но не абсолютную потенциал для обратимости и может управляться с устранением подозреваемого этиологические факторы. Пациенты с тяжелой дисплазией или карциномой in situ имеют низкий потенциал для обратимости и должен управляться полным хирургическим иссечением очаг (я) с использованием обычного скальпеля с последующим гистологическим исследованием иссеченного ткань.Хирургические методы абляции, такие как электрохирургия, криохирургия и лазерная хирургия. могут быть приняты на работу; однако с помощью этих методов ткани для послеоперационного гистологическая оценка края. Этот недостаток можно частично преодолеть, проведя немедленная преабляционная биопсия края, но этот подход не решает проблему обнаружения микроскопических очагов ранней инвазивной карциномы, которые можно легко обнаружить с помощью послеоперационное микроскопическое исследование всего иссеченного поражения.Послеоперационный лечение включает долгосрочное наблюдение с регулярным мониторингом признаков злокачественных новообразований. преобразование и программы по прекращению употребления табака и алкоголя. Поражения слизистой оболочки, связанные с употреблением табака, и их значение суммированы в Таблице 2 .
Благодарности: авторы выражают благодарность за помощь Доктор Ширли Гелски и доктор Дэвид Сингер рецензируют рукопись.
Доктор Мирбод является резидентом по пародонтологии на втором курсе Университета Манитобы.
Доктор Ахинг — стоматолог-патолог и заведующий отделением стоматологической диагностики Университет Манитобы.
У авторов нет заявленной финансовой заинтересованности.
Для корреспонденции: Доктору Сайеду М. Мирбоду, стоматологический факультет, клиника пародонтологии, Университет Манитобы, 790 Bannatyne Ave., Виннипег, MB R3E 0W2. Электронная почта: [email protected]
Список литературы
1. Раус, HB, Бховмик, KR, приход JL, округ LC. Исторические аспекты употребления табака и курение. Clin Dermatol 1998; 16: 539-44.
2. Регези Дж., Скибба Дж. Патология полости рта. Клинико-патологические корреляции . 2-й изд. Филадельфия: Сондерс; 1998. с. 146-50.
3. Ратейчак К.М., Ратейчак Э.М. Цветной атлас стоматологической медицины.Пародонтология . 2-е изд. Нью-Йорк: Thieme Medical; 1989. стр. 49-53.
4. Rosenstiel SF, Gegauff AG, Johnson WM. Рандомизированное клиническое исследование эффективности и безопасность процедуры домашнего отбеливания. Quintessence Int 1996; 27: 413-24.
5. Боулз У.Х., Уилкинсон М.Р., Вагнер М.Дж., Вуди Р.Д. Абразивные частицы в табаке продукты: возможный фактор износа зубов. J Am Dent Assoc 1995; 126: 327-31.
6.Робертсон ПБ, Уолш М.М., Грин Дж. Устные последствия употребления бездымного табака профессиональные бейсболисты. Adv Dent Res 1997; 11: 307-12.
7. Уэйд Д.Н., Кернс Д.Г. Острый язвенно-некротический гингивит-пародонтит: а литературный обзор. Mil Med 1998; 163: 337-42.
8. Кардачи Б.Дж., Кларк Н.Г. Этиология острого язвенно-некротического гингивита: а гипотетическое объяснение. J Periodontol 1974; 45: 830-2.
9. Консенсусный отчет. Материалы всемирного семинара по клинической пародонтологии: острая язвенно-некротический гингивит. Американская академия пародонтологии 1989; 1: Х-34.
10. Сальви Г.Е., Лоуренс Х.П., Оффенбахер С., Бек Дж. Д.. Влияние факторов риска на патогенез пародонтита. Periodontology 2000 1997; 14: 173-201.
11. Соломон Х.А., Приоре Р., Бросс И. Курение сигарет и заболевания пародонта. Дж Ам Dent Assoc 1968; 77: 1081-4.
12. Хабер Дж., Кент Р.Л. Курение сигарет в пародонтологической практике. J Периодонтол 1992; 63: 100-6.
13. Бергстром Дж., Элиассон С. Курение сигарет и высота альвеолярных костей у субъектов. с высокими стандартами гигиены полости рта. J Clin Periodontol 1987; 14: 466-9.
14. Seymour GJ. Важность ответа хозяина в периодонте. J Периодонтол 1991; 18: 421-6.
15. Беннет К., Рид ПК. Уровни иммуноглобулина А в слюне у здоровых людей, табак курильщикам и пациентам с незначительными афтозными изъязвлениями. Oral Surg Oral Med Oral Pathol 1982; 53: 461-5.
16. Кларк Н.Г., Шепард Британская Колумбия, Хирш Р.С. Эффекты внутриартериального адреналина и никотин на кровообращение десен. Oral Surg Oral Med Oral Pathol 1981; 52: 577-82.
17. Пребер Х., Бергстром Дж.Влияние курения сигарет на заживление пародонта после хирургическая терапия. J Clin Periodontol 1990; 17: 324-8.
18. Hedin CA. Меланоз курильщиков: возникновение и локализация в прикрепленной десна. Arch Dermatol 1977; 113: 1533-8.
19. Brown FH, Houston GD. Меланоз курильщика: история болезни. J Периодонтол 1991; 62: 524-7.
20. Hedin CA, Pindborg JJ, Axell T. Исчезновение меланоза курильщика после сокращение курения. J Oral Pathol Med 1993; 22: 228-30.
21. Ласкарис Г. Цветной атлас болезней полости рта . 2-е изд. Штутгарт: Thieme Medical; 1994. стр. 64-7.
22. Манабе М., Лим Х.В., Винцер М., Лумис, Калифорния. Архитектурная организация нитей сосочки в нормальном эпителии и черном волосатом эпителии языка: рассечение дифференцировки пути в сложном эпителии человека в соответствии с их паттернами экспрессии кератина. Арка Dermatol 1999; 135: 177-81.
23. Сильверман С. Младший, Горский М., Лозада Ф. Лейкоплакия полости рта и злокачественная трансформация: катамнестическое исследование 257 пациентов. Cancer 1984; 53: 563-8.
24. Сильверман С. младший Рак полости рта . 4-е изд. Гамильтон: B.C. Декер; 1998. с. 25-33.
25. Мартин И.К., Керавала С.Дж., Рид М. Применение толуидинового синего в качестве диагностического средства. вспомогательное средство при обнаружении дисплазии эпителия. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1998; 85: 444-6.
26. Аллен СМ. Толуидиновый синий: соблюдать осторожность? Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1998; 86: 255.
Ресурсный центр CDA
Для получения дополнительной информации о пероральном воздействии табака и отказ от табака, обратитесь в Ресурсный центр CDA. Члены CDA могут узнать о наших Полный список сборов и услуг, связавшись с нами по телефону 1-800-267-6354 или (613) 523-1770 , доб.


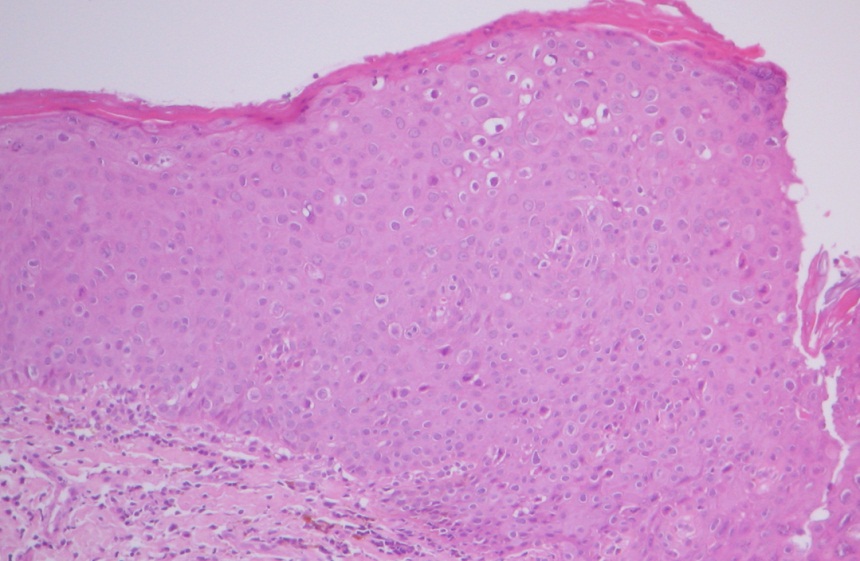


 При обработке уксусной кислотой рисунок становится еще более отчетливым. Характерный рисунок указывает врачу на правильность заподозренного диагноза.
При обработке уксусной кислотой рисунок становится еще более отчетливым. Характерный рисунок указывает врачу на правильность заподозренного диагноза.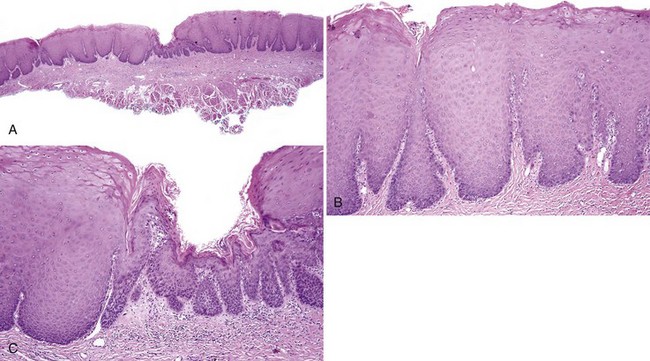
 Чаще всего процедуру назначают в первой половине цикла (на 4 – 7-й день менструации). Чтобы точно понимать размер зоны повреждения, и не затронуть здоровые участки, перед лазерным воздействием поверхность слизистой обрабатывают Люголем, специальным раствором. На фоне явного поражения тканей с распространением очагов заболевания на влагалище часто врачи рекомендуют провести двухэтапное лазерное лечение. Первый шаг состоит в воздействии лазера на пораженную часть шейки. Второй, в рамках следующего менструального цикла, предполагает удаление измененной ткани из влагалища. Выздоровление наблюдается в среднем в течение двух недель — полутора месяцев. Зависит это от размера очага заболевания и локализации повреждений.
Чаще всего процедуру назначают в первой половине цикла (на 4 – 7-й день менструации). Чтобы точно понимать размер зоны повреждения, и не затронуть здоровые участки, перед лазерным воздействием поверхность слизистой обрабатывают Люголем, специальным раствором. На фоне явного поражения тканей с распространением очагов заболевания на влагалище часто врачи рекомендуют провести двухэтапное лазерное лечение. Первый шаг состоит в воздействии лазера на пораженную часть шейки. Второй, в рамках следующего менструального цикла, предполагает удаление измененной ткани из влагалища. Выздоровление наблюдается в среднем в течение двух недель — полутора месяцев. Зависит это от размера очага заболевания и локализации повреждений. Иногда требуется повторная процедура. Недостатком метода можно считать отсутствие возможности для морфологической оценки всего объема удаляемого с поверхности слизистой патологического материала.
Иногда требуется повторная процедура. Недостатком метода можно считать отсутствие возможности для морфологической оценки всего объема удаляемого с поверхности слизистой патологического материала.