Почему понижены лейкоциты в крови и что с этим делать
Лейкоциты — это белые клетки крови, которые помогают организму бороться с разными инфекциями.
Пониженный уровень лейкоцитов в крови называют лейкопенией. Это не болезнь, а симптом, который сообщает: ваша иммунная система почему-то ослабела. А значит, вы стали более уязвимы перед заболеваниями. Стоит разобраться, почему.
Какой уровень лейкоцитов считается низким
Человеческое тело ежедневно производит около 100 миллиардов белых кровяных телец. Это оправданно, поскольку мы каждый день сталкиваемся с возбудителями разнообразных заболеваний.
Чтобы иммунная система была готова к этим встречам, в крови постоянно содержится стабильное количество лейкоцитов. У взрослого здорового человека это 4–11 тысяч штук на миллилитр крови (4–11 * 10⁹/л). У детей — 5–10 тысяч (5–10 * 10⁹/л).
О низком уровне лейкоцитов говорят, если общее количество белых кровяных телец становится меньше 4 тысяч штук на миллилитр крови (4 * 10⁹/л).
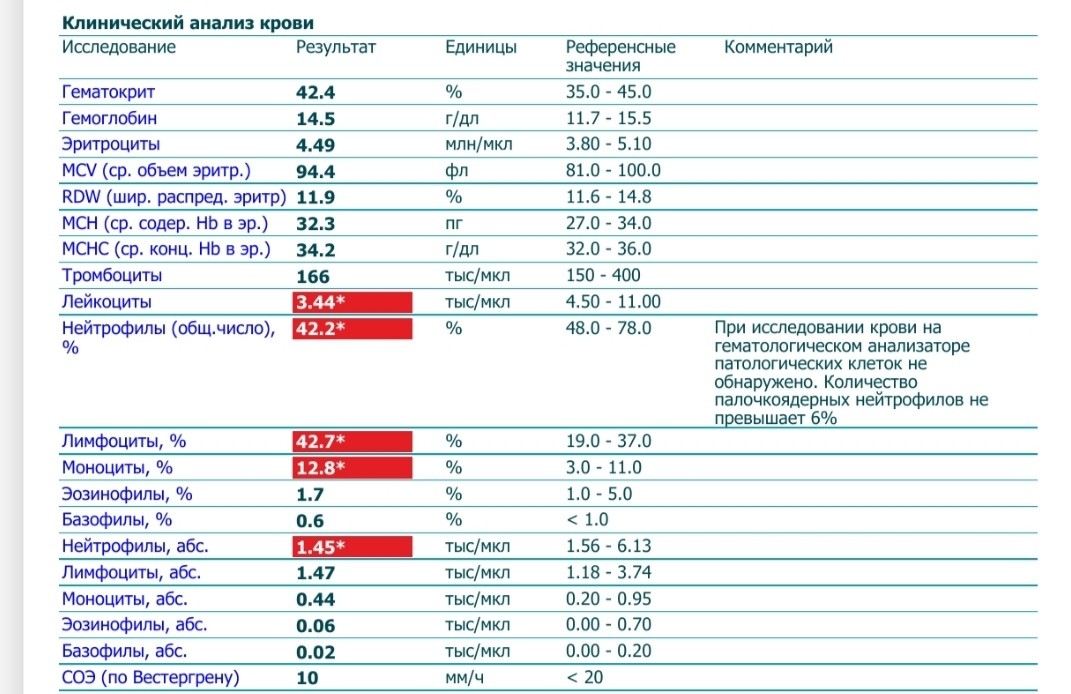
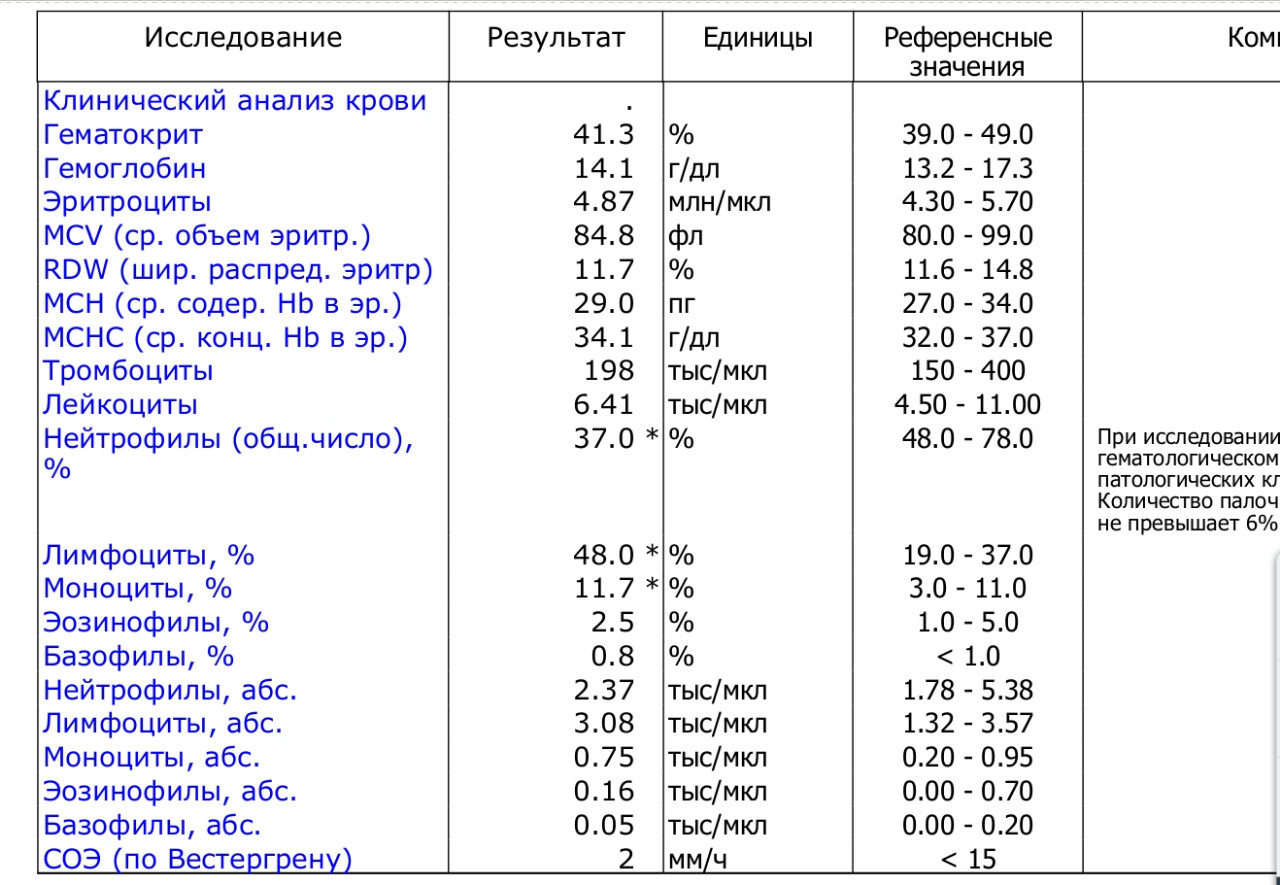
Лейкопения почти всегда связана со снижением уровня нейтрофилов. Это самая многочисленная группа лейкоцитов: именно нейтрофилы первыми атакуют патогенные бактерии, вирусы и другие чужеродные элементы, попавшие в организм.
Как узнать, что уровень лейкоцитов понижен
Специфических симптомов у лейкопении нет . Предположить это состояние можно в основном по косвенным признакам:
- то и дело повторяющиеся инфекции;
- увеличение лимфатических узлов;
- регулярно образующиеся язвочки во рту и анусе.
Чтобы однозначно установить лейкопению, нужно сделать общий анализ крови. Если вы обратитесь к терапевту по поводу слишком частых простуд или других заболеваний, специалист первым делом направит вас на этот тест.
Почему уровень лейкоцитов понижен
Обычно лейкопения означает, что костный мозг по каким-то причинам не вырабатывает необходимое количество белых кровяных телец. Или что ваш организм расходует лейкоциты активнее, чем успевает их воспроизводить.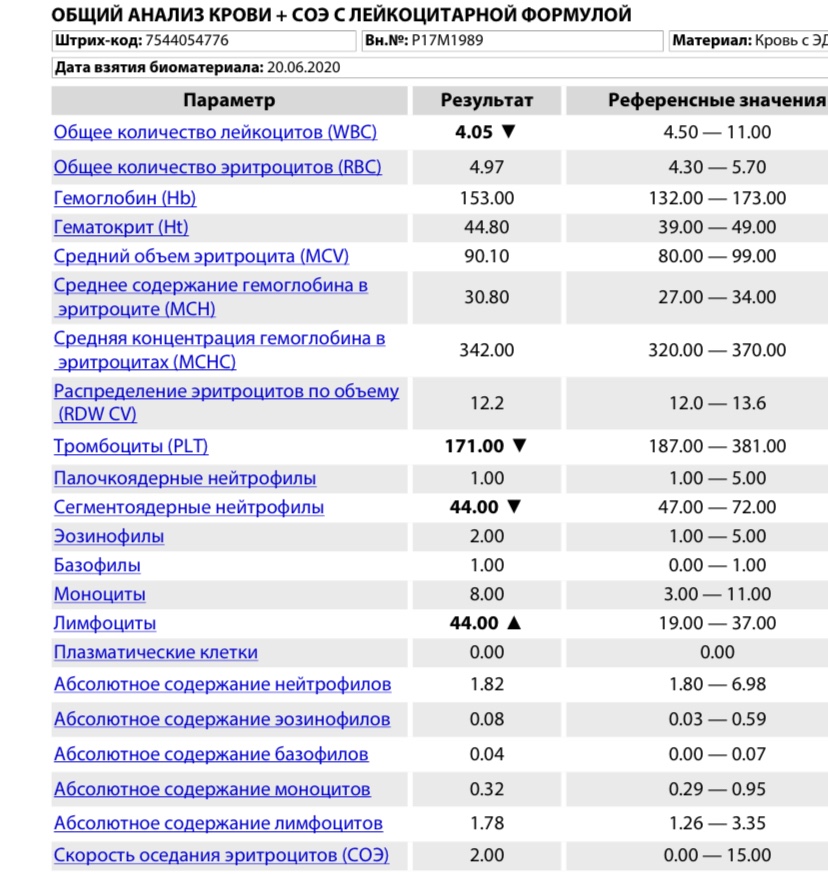
Иногда низкий уровень лейкоцитов бывает врождённым . Это не всегда опасно. И только врач может определить, вредит ли лейкопения вашему здоровью.
Вот несколько наиболее распространённых причин , которые приводят к снижению общего количества белых клеток крови.
1. Вирусные инфекции
Некоторые вирусы временно нарушают работу костного мозга. Из-за этого он производит меньше лейкоцитов, чем обычно.
2. Аутоиммунные заболевания
В этом случае иммунная система может атаковать клетки крови или костного мозга. К таким болезням относятся , например, системная красная волчанка и ревматоидный артрит.
3. Болезни иммунной системы
Самая распространённая — ВИЧ/СПИД.
4. Саркоидоз
Так называют заболевание неустановленной природы, при котором в организме появляются скопления воспалительных клеток (гранулём). Из-за необходимости реагировать на постоянное воспаление лейкоциты очень быстро расходуются.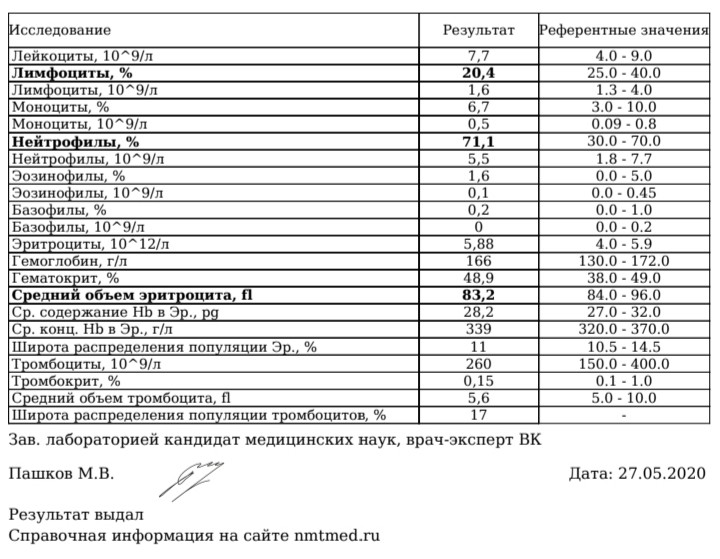
5. Заболевания костного мозга
Например, апластическая анемия, миелодиспластические синдромы или некоторые виды рака — та же лейкемия (лейкоз). Они нарушают работу клеток костного мозга, и те не могут производить столько лейкоцитов, сколько необходимо.
6. Некоторые другие заболевания
Речь о тяжёлых инфекциях, которые поражают значительную часть того или иного органа. Это может быть, например, серьёзная пневмония или туберкулёз. В таких случаях лейкоциты расходуются быстрее, чем организм успевает их производить.
7. Приём лекарств, способных разрушать лейкоциты
Пример таких препаратов — некоторые антибиотики. Или средства , которые используют для лечения гипертиреоза (повышенной активности щитовидной железы).
8. Химиотерапия
Такое лечение назначают людям, которые страдают от онкологических заболеваний. Химиотерапия снижает активность клеток костного мозга.
9. Недоедание
Из-за слишком суровых диет или несбалансированного питания организм недополучает важные питательные вещества (в том числе витамины и минералы), которые необходимы для производства белых клеток крови.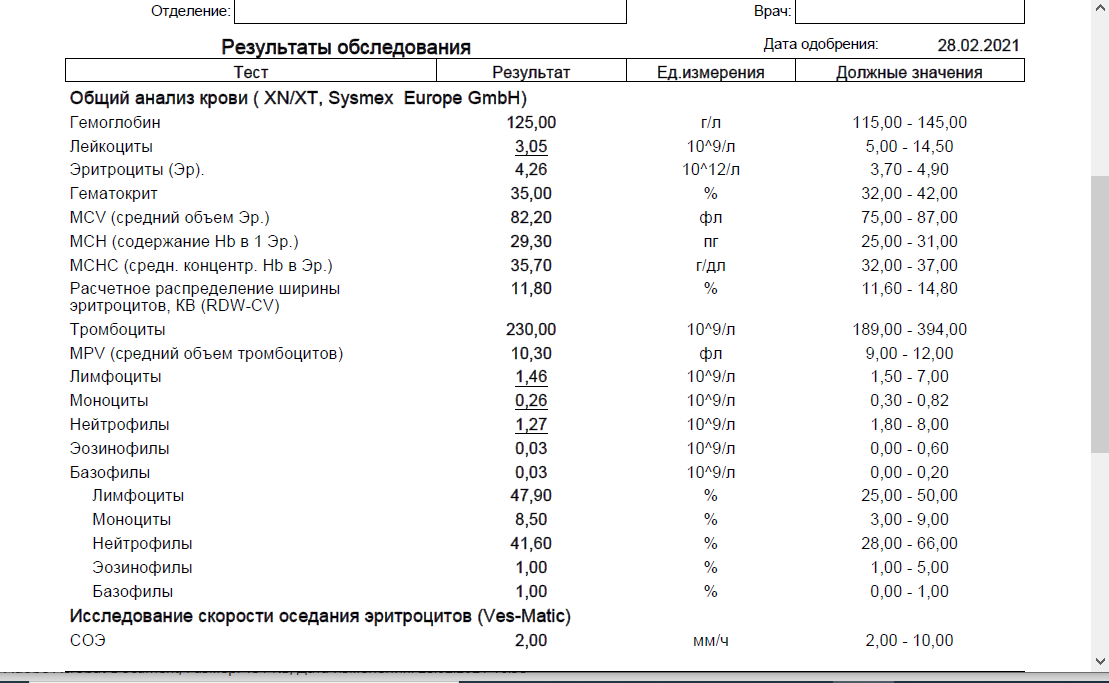
Как лечить лейкопению
Ещё раз повторим: снижение уровня лейкоцитов — это не самостоятельное заболевание, а симптом каких-то нарушений. Поэтому для начала необходимо поставить точный диагноз. Это может сделать только квалифицированный врач — например, терапевт или профильный специалист (пульмонолог, гематолог, ревматолог, онколог).
Медик выяснит причину лейкопении и на этом основании назначит лечение.
Иногда лечить лейкопению вообще не нужно: она рассматривается как индивидуальная особенность.
В других случаях, чтобы скорректировать уровень лейкоцитов, достаточно отменить или заменить лекарства, вызвавшие такой побочный эффект. Или избавиться от основного заболевания.
Учтите: пока количество лейкоцитов в вашей крови ниже нормы, вы более уязвимы перед различными инфекциями. Чтобы не заразиться, соблюдайте меры предосторожности :
- регулярно и тщательно мойте руки;
- старайтесь держать социальную дистанцию с другими людьми;
- откажитесь от поездок в общественном транспорте в час пик;
- не делитесь посудой (вилками, тарелками, чашками), едой, зубными щётками, косметикой, полотенцами с другими людьми;
- не ходите босиком;
- откажитесь от купания в прудах, озёрах, реках;
- если у вас есть маленькие дети или домашние животные, попросите кого-то другого менять подгузники и наполнитель для кошачьих туалетов.
 Постарайтесь вообще избегать любого контакта с фекалиями;
Постарайтесь вообще избегать любого контакта с фекалиями; - вычеркните из рациона сырые моллюски и яйца, слабо прожаренное мясо.
Читайте также 🧐
Что скрывает кровь: как по анализу «прочитать» болезни
Анализы крови так же индивидуальны, как и рисунок радужной оболочки глаз. И нередко только по ним врач может составить представление о состоянии здоровья человека. Параметров, которые исследуются, многие тысячи. О чем говорят те или иные «кровяные» показатели? Какие заболевания можно заподозрить, если что-то в анализе крови не соответствует норме?
Это только кажется, что бланк исследования биохимического анализа крови всегда выглядит одинаково и в него входят какие-то строго определенные показатели. На самом деле врач назначает такой анализ пациенту в зависимости от патологии – и только он определяет объем исследований. Показателей крови, которые исследуются биохимическим методом, великое множество. Существует порядка 140 комбинаций базовых клинических лабораторных тестов, используемых для диагностики более 140 отдельных заболеваний внутренних органов, которые могут в совокупности раскрыть истинную причину заболевания.
Существует порядка 140 комбинаций базовых клинических лабораторных тестов, используемых для диагностики более 140 отдельных заболеваний внутренних органов, которые могут в совокупности раскрыть истинную причину заболевания.
На основании биохимического исследования крови порой можно диагностировать болезнь или группу болезней. Например, сниженный уровень гемоглобина – повод говорить об анемии. Однако чтобы понять, чем она вызвана, нужны дополнительные исследования. Например, диагноз железодефицитной анемии, встречающийся более чем у 35% детей и 6-18% взрослых, устанавливается на основании совокупности лабораторных признаков. Здесь роль играет и снижение гемоглобина менее 116 г/л (норма — 120-150 г/л), и количество эритроцитов (менее 3,8 на 1012 г/л) и наличие микроцитоза, и отсутствие ретикулоцитов (норма — до 1%), и снижение содержания железа в сыворотке крови (менее 10,0 мкмоль/л) и многое другое.
Повышение уровня лейкоцитов и тромбоцитов в крови могут фиксироваться при проявлении первых симптомов простуды.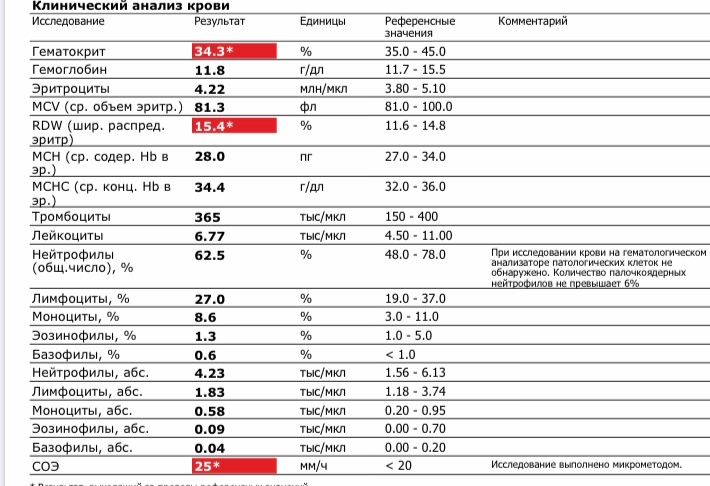
Увеличение содержания эритроцитов в крови может наблюдаться при легочных заболеваниях, при врожденных пороках сердца, пребывании на высоте, при патологии почек, различных опухолях, а также на фоне приема гормональных препаратов. Наоборот, уменьшение содержания эритроцитов может иметь место при нарушении водного баланса – избытке воды в кровяном русле.
Появление в формуле крови новых форм клеток белого ряда (превышение более 7% палочкоядерных лейкоцитов, появление миелоцитов и метамиелоцитов) свидетельствует о тяжести и глубине интоксикации, вызванной воспалительными процессами и является маской истинных заболеваний крови (лейкоза), которые необходимо исключать при помощи дополнительных исследований и наблюдения за больными.
Если же у пациента выявляется повышенный уровень тромбоцитов, врач должен исключить у него хронические воспалительные процессы (например, ревматоидный артрит, туберкулез), острые инфекции, а также рак и лимфому. Низкий же уровень тромбоцитов может быть симптомом как алкоголизма, цирроза печени, непереносимости определенных лекарств, так и метастазирующих опухолей и других патологий.
В ряде случаев правильно и оперативно назначенное и выполненное исследование спасает жизнь больного. Например, выявление лейкоцитоза до 12 и более тысяч клеток в 1 мм3 (при норме 4-9 тыс. в 1 мм3) при наличии болевой симптоматики в области пупка или правом боку, свидетельствует чаще всего о развитии острого воспаления аппендикса. А вот резкое снижение количества лейкоцитов до 2 тыс. и менее указывает на патологию со стороны органов кроветворения (костного мозга). Значение имеют малейшие детали, например, размер клеток. Средний размер эритроцита человека в норме составляет 7,5-8,5 мкм. При увеличении диаметра большинства клеток более 10-12 мкм можно заподозрить наличие пернициозной анемии, когда основной причиной заболевания является недостаток или нарушение усвоения витамина В12, — комментирует гематолог-трансфузолог Игорь Трофимов.
Справка «МК»
НОРМАЛЬНЫЕ ПОКАЗАТЕЛИ КРОВИ
Гемоглобин – основной компонент эритроцитов, переносчик кислорода. У женщин его нормальное содержание составляет 120,0 – 140,0 г/л, у мужчин – 130,0 – 160,0 г/л;
Эритроциты – красные кровяные клетки. Содержание у мужчин – 4,5-5,0×1012 клеток/л, у женщин – 3,8-4,5×1012 клеток/л.
Гематокрит – в норме составляет 0,36-0,42 л/л у женщин, 0,4-0,52 л/л – у мужчин;
Лейкоциты – клетки крови, подразделяющиеся на 5 видов: гранулоциты (нейтрофилы), эозинофилы, базофилы, моноциты и лимфоциты.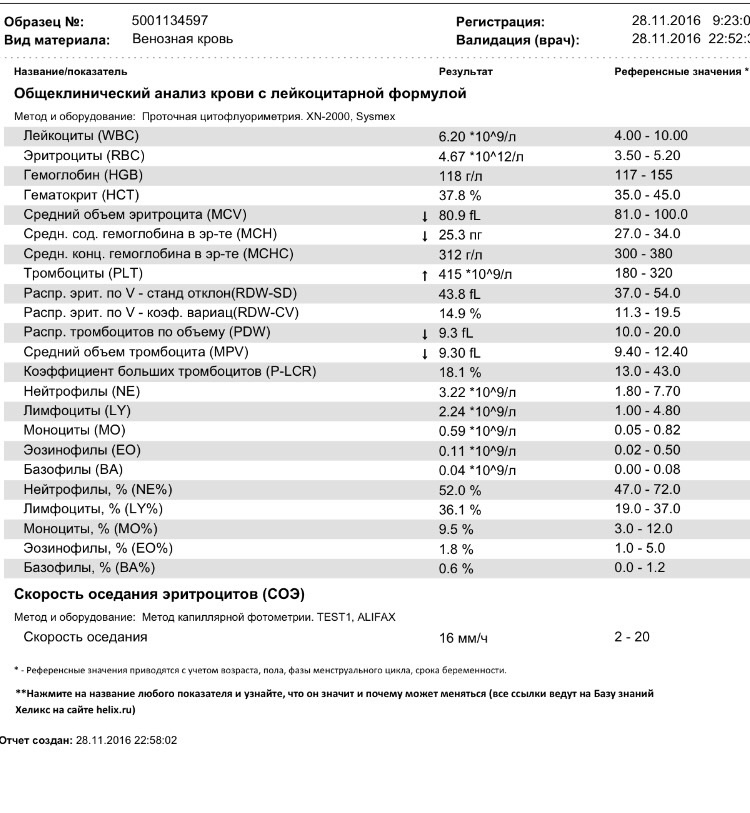 Основная их функция – защита организма от чуждых для него микроорганизмов. В норме общее количество лейкоцитов составляет 4-9×109 клеток/л. Подсчет в мазках крови процентного соотношения различных видов лейкоцитов составляет лейкоцитарную формулу крови человека. В норме палочкоядерных нейтрофилов встречается 1-6 %, сегментноядерных – 47-72 %, эозинофилов – 0,5-5%, базофилов – 0-1%, лимфоцитов – 19-37%, моноцитов – 3-11%;
Основная их функция – защита организма от чуждых для него микроорганизмов. В норме общее количество лейкоцитов составляет 4-9×109 клеток/л. Подсчет в мазках крови процентного соотношения различных видов лейкоцитов составляет лейкоцитарную формулу крови человека. В норме палочкоядерных нейтрофилов встречается 1-6 %, сегментноядерных – 47-72 %, эозинофилов – 0,5-5%, базофилов – 0-1%, лимфоцитов – 19-37%, моноцитов – 3-11%;
Тромбоциты – клетки крови, основной функцией которых является участие в процессе свертывания крови. Нормальное содержание – 180-320×109/л;
Скорость оседания эритроцитов (СОЭ) – неспецифический индикатор патологического состояния организма, используемый для слежения за течением болезни, чаще всего воспалительного характера. Нормальные значения у женщин составляют – 2-15 мм/час, у мужчин – 1-10 мм/час.
Какой уровень лейкоцитов в крови считается нормальным? | Вечные вопросы | Вопрос-Ответ
Лейкоциты (от древнегреческого leikos — белый и kytos — клетка) — это клетки, которые осуществляют иммунный контроль в организме человека.
Лейкоциты подразделяются на несколько видов: нейтрофилы, базофилы, эозинофилы, моноциты, лимфоциты. Разные виды лейкоцитов отличаются между собой внешним видом и выполняемыми функциями.
Определить показатели лейкоцитов можно с помощью развёрнутого общего анализа крови.
Какой уровень лейкоцитов считается нормой?
Уровень лейкоцитов может колебаться в зависимости от времени суток, физической активности, приёма пищи, эмоциональной нагрузки, болевых ощущений, переохлаждения или перегрева, а также перед месячными и во время беременности.
Нормы фракций лейкоцитов у взрослых женщин и мужчин:
(в % и абсолютных единицах; г/л = *109/л)
- нейтрофилы — 47-72% и 1,8-7,5 г/л;
- лимфоциты — 18-40% и 1-3,6 г/л;
- базофилы — 0-1% и 0-0,09 г/л;
- эозинофилы — 0,5% и 0-0,5 г/л;
- моноциты — 2-9% и 0,1-0,8 г/л.

С чем связано повышение уровня лейкоцитов?
Количество лейкоцитов помогает определить наличие обострения хронического заболевания.
Повышение уровня лейкоцитов происходит при следующих заболеваниях:
С чем связано понижение уровня лейкоцитов?
Сниженное количество лейкоцитов указывает на наличие длительной инфекции хронического характера. Кроме того, понижение уровня лейкоцитов может быть вызвано:
- онкологическими заболеваниями;
- лейкозом на ранней стадии;
- анемией;
- радиационным облучением;
- некоторыми инфекциями;
- приёмом гормональных средств;
- увеличением функции селезёнки.
Такие препараты, как антибиотики, противовирусные, психотропные и антигистаминные также могут привести к понижению уровня лейкоцитов.
Смотрите также:
Расшифровка общего анализа крови
Уважаемые пациенты! Когда Вы получаете бланк общего анализа крови, у Вас возникает вопрос: «Что означают эти показатели?» В данной статье Вы найдете объяснение основных показателей общего анализа крови.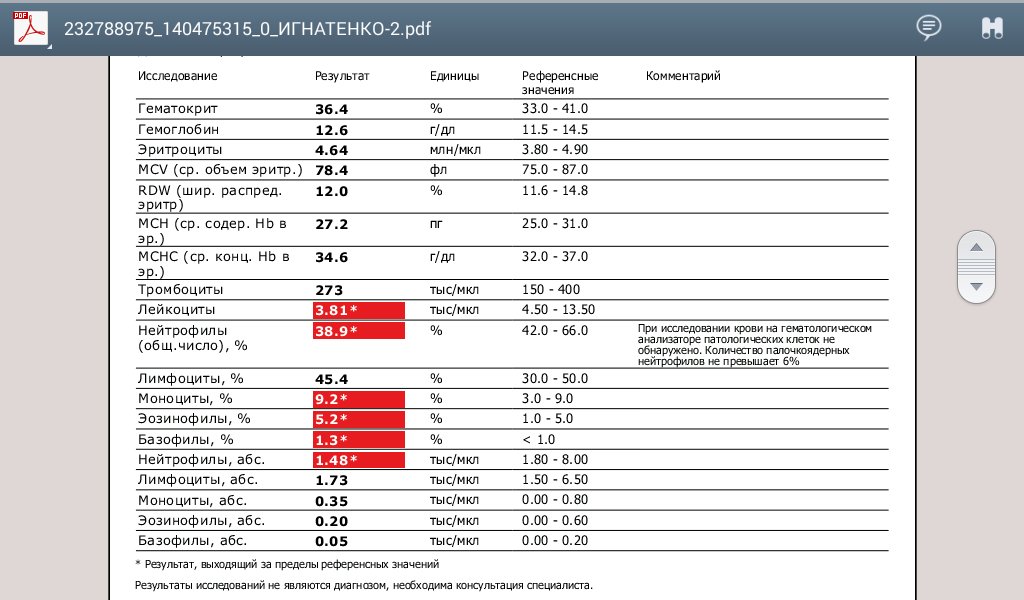 Предупреждение: для объяснения показателей анализа крови и постановки диагноза необходима консультация специалиста (врача)!
Предупреждение: для объяснения показателей анализа крови и постановки диагноза необходима консультация специалиста (врача)!
Нормальные показатели:
WBC – лейкоциты – от 4,0 до 10,0 млрд/литр,
Lymph –лимфоциты — от 0,8 до 4,0 млрд/литр,
Mid- (содержание смеси моноцитов, эозинофилов, базофилов и незрелых клеток) —
от 0,1 до 1,5 млрд/литр,
Gran – гранулоциты — от 2,0 до 7,0 млрд/литр,
Lymph% – лимфоциты — от 20 до 40%,
Mid%- (содержание смеси моноцитов, эозинофилов, базофилов и незрелых клеток) -от 3 до 15%,
Gran% — гранулоциты — от 50 до 70%,
HGB -гемоглобин — 20-160 гр/литр
RBC – эритроциты — от 3,5 до 5,5 трлн/литр,
HCT – гематокрит – от 37,0 до 54,0,
MCV — средний объем эритроцита- от 80,0 до 100,0 фемтолитров,
MCH – среднее содержание гемоглобина в эритроците — от 27,0 до 34,0 пикограммов,
MCHC – средняя концентрация гемоглобина в эритроците — от 320 до 360,
RDW – CV – ширина распределения эритроцитов — от 11,0 до 16,0,
RDW – SD — ширина распределения эритроцитов (стандартное отклонение) –
от 35,0 до 56,0,
PLT – тромбоциты — от 180 до 320 млрд/литр,
MPV – средний объем эритроцита — от 6,5 до 12,0,
PDW – относительная ширина распределения тромбоцитов по объему — от 9,0 до 17,0,
PCT – тромбокрит (доля тромбоцитов в общем объеме цельной крови) от 0,108 до 0,282
ESR — СОЭ — менее 12, но показатели нормы могут сильно изменяться в зависимости от возраста и пола.
Значение показателей:
WBC – лейкоциты . Лейкоциты (белые кровяные тельца) защищают организм от инфекций (бактерий, вирусов, паразитов. Высокий уровень лейкоцитов говорит о наличии бактериальной инфекции, а снижение числа лейкоцитов встречается при приеме некоторых лекарств, заболеваниях крови.
Lymph –лимфоциты — от 0,8 до 4,0 млрд/литр. Лимфоцит – это вид лейкоцита, который отвечает за выработку иммунитета и борьбу с микробами и вирусами. Увеличение числа лимфоцитов (лимфоцитоз) встречается при вирусных инфекционных заболеваниях , а также при заболеваниях крови (хронический лимфолейкоз и др). Уменьшение числа лимфоцитов (лимфопения) встречается при тяжелых хронических заболеваниях, приеме некоторых лекарств, подавляющих иммунитет (кортикостероиды и др.).
Mid. Моноциты, эозинофилы, базофилы и их предшественники циркулируют в крови в небольших количествах, поэтому нередко эти клетки объединяют в одну группу, которая обозначается как MID. Эти виды клеток крови также относятся к лейкоцитам и выполняют важные функции (борьбу с паразитами, бактериями, развитие аллергических реакций и др.)
Эти виды клеток крови также относятся к лейкоцитам и выполняют важные функции (борьбу с паразитами, бактериями, развитие аллергических реакций и др.)
Gran – гранулоциты. Это лейкоциты, которые содержат гранулы (зернистые лейкоциты). Гранулоциты представлены 3 типами клеток: нейтрофилы, эозинофилы и базофилы. Эти клетки участвуют в борьбе с инфекциями, в воспалительных и аллергических реакциях.
Lymph% – лимфоциты — от 20 до 40%,
Mid%- (содержание смеси моноцитов, эозинофилов, базофилов и незрелых клеток) -от 3 до 15%,
Gran% — гранулоциты — от 50 до 70%,
HGB –гемоглобин. Особый белок, который содержится в эритроцитах и отвечает за перенос кислорода к органам. Снижение уровня гемоглобина (анемия) приводит к кислородному голоданию организма. Повышение уровня гемоглобина, как правило, говорит о высоком количестве эритроцитов, либо об обезвоживании организма.
RBC – эритроциты. Эритроциты выполняют важную функцию питания тканей организма кислородом, а также удаления из тканей углекислого газа, который затем выделяется через легкие. Если уровень эритроцитов ниже нормы (анемия) организм получает недостаточные количества кислорода. Если уровень эритроцитов выше нормы (полицитемия, или эритроцитоз) имеется риск того, что красные кровные клетки склеятся между собой и заблокируют движение крови по сосудам (тромбоз).
Если уровень эритроцитов ниже нормы (анемия) организм получает недостаточные количества кислорода. Если уровень эритроцитов выше нормы (полицитемия, или эритроцитоз) имеется риск того, что красные кровные клетки склеятся между собой и заблокируют движение крови по сосудам (тромбоз).
HCT – гематокрит. Показатель, который отражает, какой объем крови занимают эритроциты. Повышенный гематокрит встречается при эритроцитозах (повышенное количество эритроцитов в крови), а также при обезвоживании организма. Снижение гематокрита указывает на анемию (снижение уровня эритроцитов в крови), либо на увеличение количества жидкой части крови.
MCV — средний объем эритроцита. Эритроциты с малым средним объемом встречаются при микроцитарной анемии, железодефицитной анемии и пр. Эритроциты с повышенным средним объемом встречаются при мегалобластной анемии (анемия, которая развивается при дефиците в организме витамина В12, либо фолиевой кислоты).
MCH – среднее содержание гемоглобина в эритроците.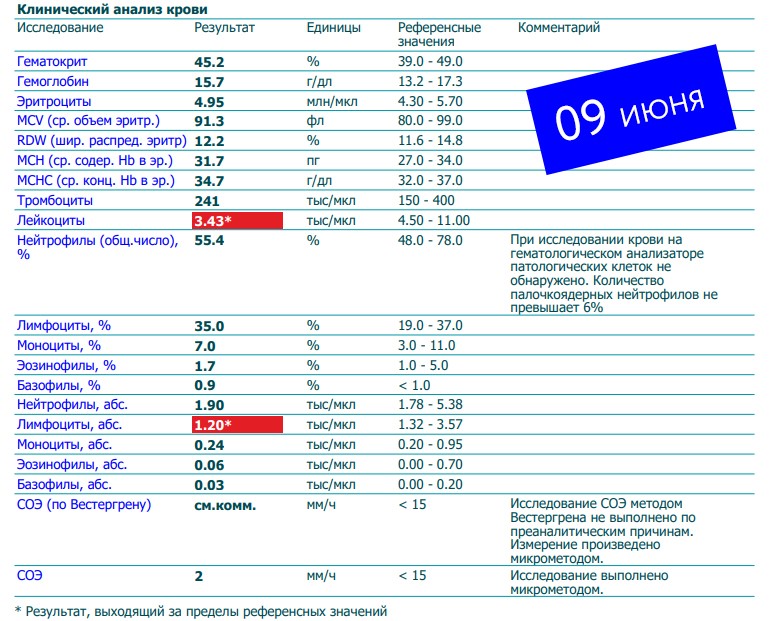 Снижение этого показателя встречается при железодефицитной анемии, увеличение – при мегалобластной анемии (при дефиците витамина В12 или фолиевой кислоты).
Снижение этого показателя встречается при железодефицитной анемии, увеличение – при мегалобластной анемии (при дефиците витамина В12 или фолиевой кислоты).
MCHC – средняя концентрация (насыщенность) гемоглобина в эритроците. Снижение этого показателя встречается при железодефицитных анемиях, а также при талассемии (врожденное заболевание крови). Повышение этого показателя практически не встречается.
RDW – CV – ширина распределения эритроцитов. Показатель используется при лабораторной оценке анемий, воспаления, онкопатологии, заболеваний сердечно-сосудистой системы и желудочно-кишечного тракта.
RDW – SD — ширина распределения эритроцитов (стандартное отклонение).
PLT – тромбоциты. Небольшие пластинки крови, которые участвуют в образовании тромба и препятствуют потере крови при повреждениях сосудов. Повышение уровня тромбоцитов в крови встречается при некоторых заболеваниях крови, а также после операций, после удаления селезенки. Снижение уровня тромбоцитов встречается при некоторых врожденных заболеваниях крови, апластической анемии (нарушение работы костного мозга, который вырабатывает кровяные клетки), идиопатической тромбоцитопенической пурпуре (разрушение тромбоцитов из-за повышенной активности иммунной системы), циррозе печени
MPV – средний объем эритроцита. Повышение MPV могут спровоцировать сахарный диабет, тромбоцитодистрофия, патологии крови (системная волчанка), спленэктомия, алкоголизм, миелоидный лейкоз, атеросклероз сосудов, талассемия (генетическое нарушение строения гемоглобина), синдром Мея-Хегглина, постгеморрагическое малокровие. Ниже нормы данный показатель опускается вследствие лучевой терапии, при циррозе печени, анемии (пластическая и мегалобластной), синдроме Вискота-Олдрича.
Повышение MPV могут спровоцировать сахарный диабет, тромбоцитодистрофия, патологии крови (системная волчанка), спленэктомия, алкоголизм, миелоидный лейкоз, атеросклероз сосудов, талассемия (генетическое нарушение строения гемоглобина), синдром Мея-Хегглина, постгеморрагическое малокровие. Ниже нормы данный показатель опускается вследствие лучевой терапии, при циррозе печени, анемии (пластическая и мегалобластной), синдроме Вискота-Олдрича.
PDW – относительная ширина распределения тромбоцитов по объему. Этот показатель косвенный, учитывающийся в комплексе других показателей.
PCT – тромбокрит (доля тромбоцитов в общем объеме цельной крови). Главным назначением этого исследования является оценка риска развития тромбоза или, наоборот, кровотечения, что и в обоих случаях может нести угрозу для жизни больного.
ESR — СОЭ. Неспецифический индикатор, повышающийся при многих патологических состояниях абсолютно разного происхождения т(инфекционные заболевания, болезни крови, опухоли, воспалительные процессы, аутоиммунные заболевания).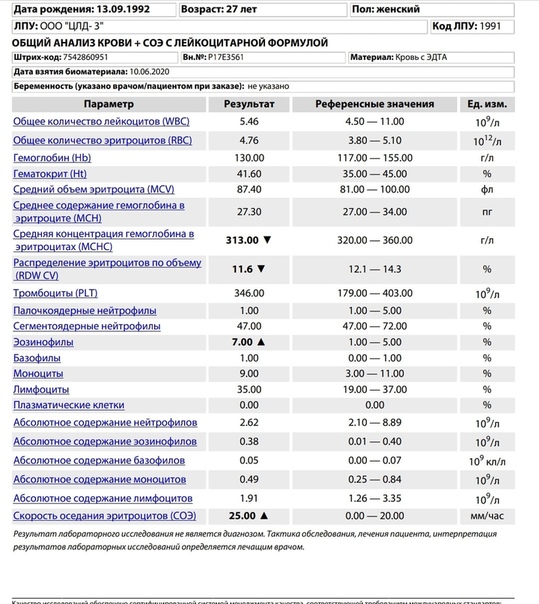
На общий анализ крови записываться не надо! Забор крови производится с 7.30 до 12.00.
С-реактивный белок — диагностика коронавирусной инфекции — — Статьи
Здравоохранение во всех странах мира сегодня стоит перед огромной проблемой диагностики и прекращения эпидемии коронавирусной инфекции COVID-19, вызванной вирусом SARS-CoV-2.
Определено, что у взрослых пациентов, у которых был обнаружен коронавирус COVID-19 (до 95%), была значимо повышена концентрация С-реактивного белка (СРБ), как при тяжелой, так и легкой формах заболевания. Исследования пациентов с COVID-19 показали, что уровни СРБ напрямую коррелируют с заболеванием: у тяжелобольных пациентов наблюдалось значительное повышение уровня СРБ. Количественное определение СРБ может служить достоверным диагностическим маркером тяжести, прогрессирования и исхода болезни. Так, например, в одном из исследований, которое было сосредоточено на изучении предикторов (маркеров-предсказателей) летального исхода при COVID-19, было показано, что у выживших пациентов средний уровень СРБ составлял ~ 40 мг/л, в то время как у умерших — в среднем 125 мг/л.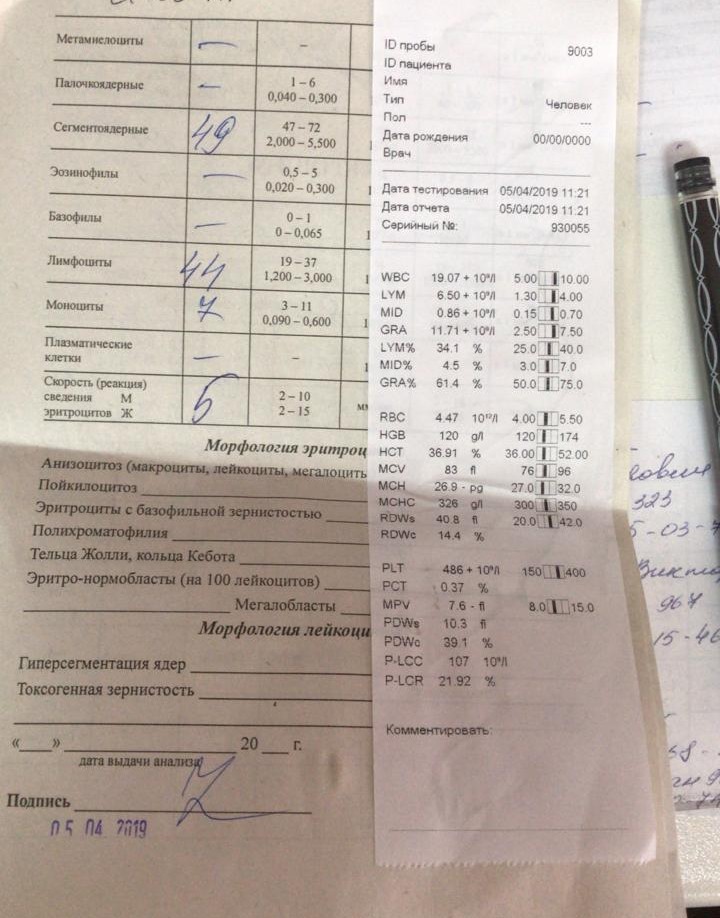
Важнейшее диагностическое преимущество С-реактивного белка заключается в том, что он является очень ранним маркером воспаления, возникающего при инфекции COVID-19: его концентрация повышается уже через 6-8 часов после заражения. При проникновении вируса SARS-CoV-2 в организм запускается иммунный ответ для борьбы с этим патогеном, что и приводит к повышению уровня СРБ. Другие маркеры воспаления, такие как количество лейкоцитов в крови, имеют недостаточную прогностическую способность различать инфекции бактериальной и вирусной природы.
В соответствии с Методическими рекомендациями Минздрава РФ по профилактике, диагностике и лечению новой коронавирусной инфекции, при подозрении на COVID-19 диагноз устанавливается на основании комплекса диагностических исследований, в котором СРБ является основным лабораторным маркером активности патологического процесса в легких. Повышение СРБ коррелирует с объемом поражения легочной ткани и является основанием для начала противовоспалительной терапии.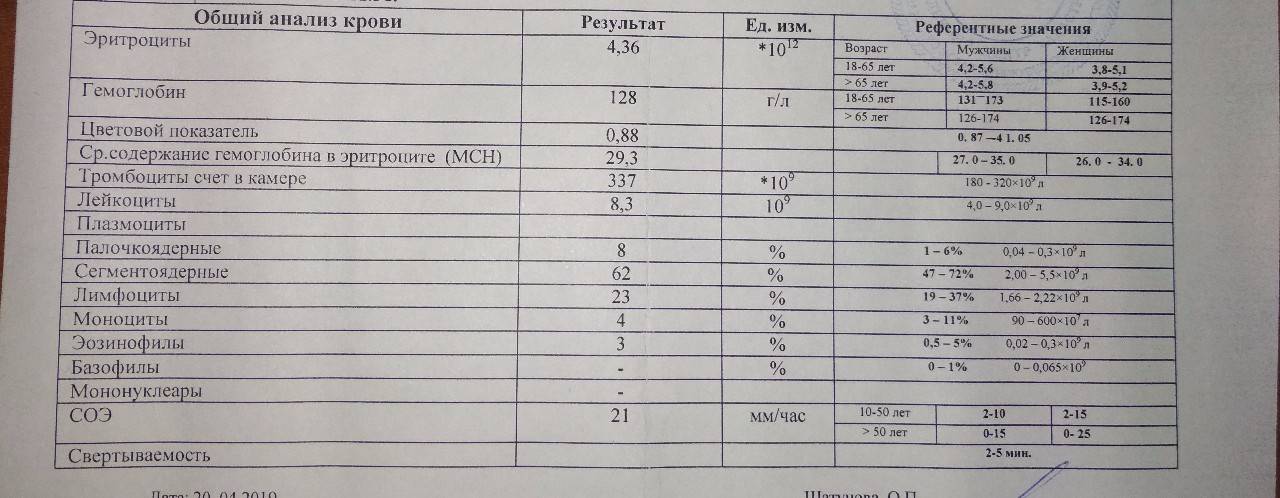
Общий биохимический анализ крови (мочевина, креатинин, электролиты, глюкоза, аланинаминотрансфераза, аспартатаминотрансфераза, билирубин, альбумин, лактат, лактатдегидрогеназа тропонин, ферритин) относится к дополнительной лабораторной диагностике COVID-19. Отклонения биохимических маркеров от нормы имеют определенное прогностическое значение, могут указывать на развитие осложнений и помогают в выборе лекарственных средств, а также в режиме их дозирования. Так, например, еще одной особенностью заболевания COVID-19 стало выраженное повышение уровня печеночных трансаминаз (АЛТ и АСТ), что может отражать вирусное повреждение печени. Показано, что повышение АЛТ и АСТ прямо коррелирует с тяжестью течения COVID-19.
Предлагаем полный перечень тестов для биохимического анализа маркеров COVID-19 в соответствии с Методическими рекомендациями Минздрава РФ по профилактике, диагностике и лечению новой коронавирусной инфекции (COVID-19), том числе наборы для количественного определения:
С- реактивный белок высокой чувствительности, иммунотурбидиметрический метод по конечной точке
Набор для количественного определения С- реактивного белка в сыворотке и плазме
| HT-C1122-40 | HT-C1122-100 | |
| Реагент 1 | 20 мл | 50 мл |
| Реагент 2 | 20 мл | 50 мл |
 Подробнее в каталоге биохимических реагентов
Подробнее в каталоге биохимических реагентов АЛТ Ферментативный кинетический метод
Набор для количественного определения аланинаминотрансферазы (АЛТ) в сыворотке крови.
| HT-A306-120 | HT-A306-240 | HT-A306-600 | |
| 100 мл | 2х100 мл | 500 мл |
| 20 мл | 2х20 мл | 100 мл |
АСТ Ферментативный кинетический метод
Набор для количественного определения аспартатаминотрансферазы (АСТ) в сыворотке крови
| HT-A309-120 | HT-A309-240 | HT-A309-600 | |
| 120 мл | 2х120 мл | 500 мл |
| 30 мл | 2х30 мл | 125 мл |
Фотометр лабораторный медицинский модели Вiochem SA — компактный настольный полуавтоматический биохимический анализатор.
Идеальное решение для лаборатории с небольшим потоком проб. Высокая производительность и инновационный дизайн.Автоматические биохимические анализаторы различной производительности серии BioChem для выполнения широкого спектра задач в лабораториях с небольшими и средними объемами биохимических исследований.
Вернуться
Повышены лейкоциты в моче – причины лейкоцитурии и лечение
Лейкоциты или белые кровяные тельца играют важную роль в нашем организме. Именно они принимают на себя первый удар при столкновении с патогенной флорой и вирусами. Именно поэтому при изучении результатов анализов мочи в первую очередь обращают внимание на их показатели. При повышении числа лейкоцитов в моче сверх нормы возникает состояние, которое называется лейкоцитурией.
Нефрологи и педиатры рекомендуют сдавать мочу не только в период болезни, но и в качестве профилактики. Такой подход позволяет заметить многие патологии на начальной стадии.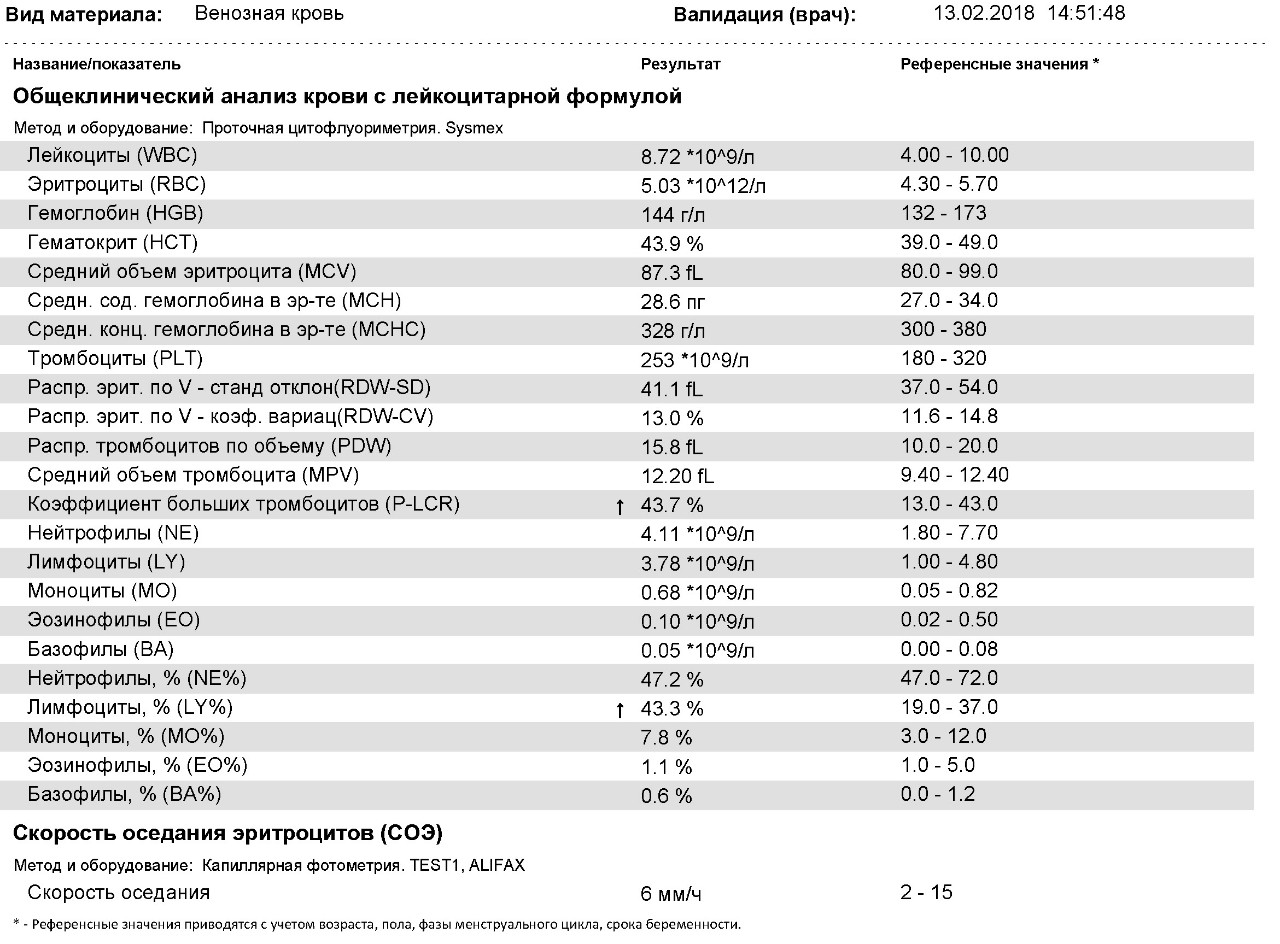 Показатели мочи могут многое сказать о здоровье человека в целом. Опытный врач только по ним может многое сказать о здоровье человека и поставить предварительный диагноз.
Показатели мочи могут многое сказать о здоровье человека в целом. Опытный врач только по ним может многое сказать о здоровье человека и поставить предварительный диагноз.
Откуда в моче лейкоциты?
Лейкоциты – это клетки крови. Поэтому многие не понимают, откуда они берутся в моче и зачем нужны там?
Термин «лейкоциты» включает целую группу различных клеток. Сюда входят:
- моноциты;
- эозинофилы;
- базофилы;
- нейтрофилы;
- лимфоциты.
Все они относятся к одной и той же группе и отвечают за защиту нашего организма от патогенных агентов. Эти клетки всегда присутствуют в нашем организме, однако при столкновении с болезнью их количество значительно возрастает.
При этом каждый из видов лейкоцитов отвечает за защиту от определенных инфекций. Например, повышение эозинофилов свидетельствует о наличии в организме аллергенов или паразитов. Если иммунная система сталкивается с вирусами, то наблюдается повышение моноцитов. При иммунных дисфункциях в несколько раз подскакивают показатели лимфоцитов. Таким образом, глядя на результаты анализов, врач может поставить предварительный диагноз пациенту.
При иммунных дисфункциях в несколько раз подскакивают показатели лимфоцитов. Таким образом, глядя на результаты анализов, врач может поставить предварительный диагноз пациенту.
Давайте разберемся, откуда в мочу попадают клетки крови? Лейкоциты всегда находятся в нашем организме. Они циркулируют по кровеносным сосудам и моментально реагируют на столкновение с патогенными агентами. В очаг заболевания сразу же направляются миллионы лейкоцитов. Чем дольше прогрессирует болезнь, тем больше белых кровяных телец накапливается в месте болезни.
Вся кровь, имеющаяся в нашем организме, регулярно фильтруется. Она проходит через почки и очищается от ненужных веществ, выводя их с мочей. Лейкоциты, содержащиеся в очаге воспаления в повышенном количестве тоже проходят через почечный «фильтр» и таким образом попадают в мочу. Также сама моча, омывая мочевыводящие органы может собирать на своем пути лейкоциты и патогенную флору. У здорового человека лейкоциты в моче содержатся в минимальных количествах или не содержатся вовсе.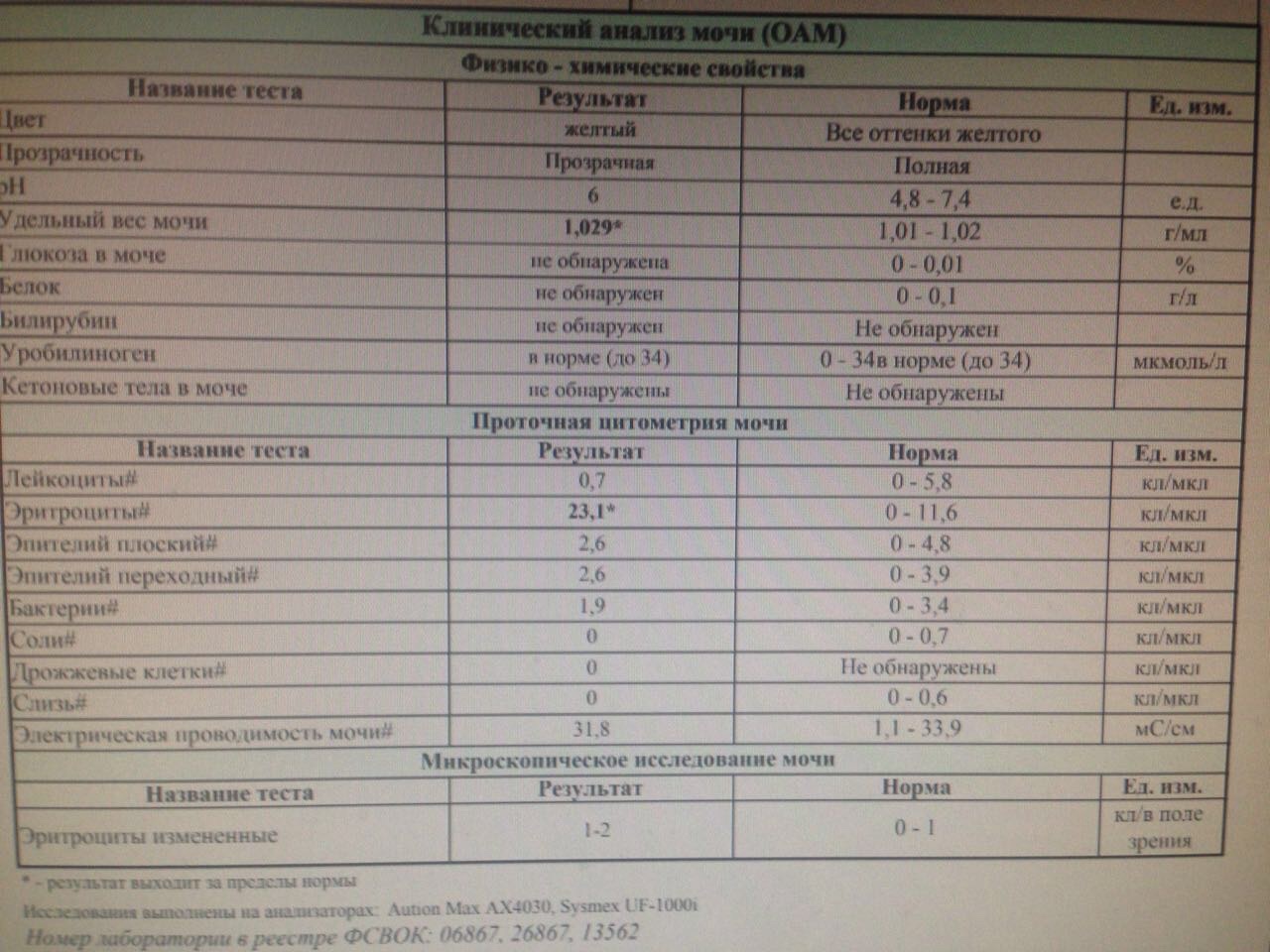
После того как врач получит результаты анализов с повышенными лейкоцитами, ему остается определить, где находится очаг болезни и что именно спровоцировало выброс белых кровяных телец. Для этого внимательно изучаются жалобы пациента, а при необходимости назначаются дополнительные обследования.
Нормальное количество лейкоцитов в моче
Как было отмечено выше, у здорового человека лейкоциты в моче должны полностью отсутствовать. Тем не менее, нормальными считаются результаты с показателями лейкоцитов в пределах 1-5.
Как же они проникают в мочу, если в организме нет очагов заболевания? Дело в том, что моча, покидая стерильную среду мочевого пузыря, сразу же сталкивается с тканями промежности и наружными мочеполовыми органами. В результате она «собирает» в себя всевозможные микроорганизмы, в том числе и лейкоциты.
Иногда у детей может наблюдаться изолированная лейкоцитурия. Это патологическое состояние, при котором количество лейкоцитов в моче превышает норму. Однако сам ребенок не имеет никаких признаков заболевания, например, недомогания или повышенной температуры. В этом случае для выяснения причины может потребоваться комплексное обследование.
Однако сам ребенок не имеет никаких признаков заболевания, например, недомогания или повышенной температуры. В этом случае для выяснения причины может потребоваться комплексное обследование.
Что такое изолированная лейкоцитурия?
Прежде всего врач должен убедиться в том, что анализ был собран правильно. Нарушение технологии сбора мочи может привести к искажению результатов. Для исключения подобной ошибки может потребоваться повторное исследование.
Также очень важно исключить заболевания наружных половых органов. У девочек вызвать повышение лейкоцитов могут такие патологии, как вагинит, вульвит и т. п. У мальчиков чаще всего диагностируются фимоз и сужение крайней плоти. Кроме того, необходимо обратить внимание на наличие врожденных патологий.
Помимо перечисленного, спровоцировать изолированную лейкоцитурию могут:
- микроорганизмы, обитающие в мочеполовых органах;
- глисты;
- патологии мочевыводящей системы;
- поликистоз почек;
- пузырно-мочеточниковый рефлюкс;
- мегауретер и т.
 п.
п.
Несмотря на хорошее самочувствие ребенка и полное отсутствие жалоб, игнорировать подобное состояние нельзя. Важно как можно быстрее обнаружить причину, чтобы избежать серьезных проблем в дальнейшем.
Какие виды исследований мочи используют для диагностики заболеваний?
Если ребенок попал к врачу с конкретными жалобами, например, болями во время мочеиспускания, повышенной температурой и общим недомоганием, в этом случае причиной повышения лейкоцитов могут стать патологии почек или мочевыделительной системы. Если диагноз заранее понятен врачу, он может назначить лечение, не дожидаясь результатов смежных обследований.
Однако в некоторых случаях поставить диагноз с первого раза бывает непросто. Существует несколько методик исследования мочи, позволяющих получить более точные сведения о нужных показателях. Наиболее распространенными способами являются:
Для получения более развернутого результата помимо мочи назначаются исследования крови:
Если анализов для постановки диагноза и назначения терапевтического курса недостаточно, пациенту назначают инструментальное обследование. Сюда относят:
Сюда относят:
- УЗИ;
- внутривенную урографию;
- цистографию.
Если результаты анализов не удовлетворяют нормальным значениям, пациента могут направить для дополнительной консультации к нефрологу, педиатру, терапевту, гинекологу или урологу.
Как правильно собирать мочу?
Чтобы получить максимально точные результаты, необходимо соблюдать следующие правила:
- Сдавать мочу только в чистой таре. Лучше всего купить стерильную баночку в аптеке.
- Подмываться не только перед анализом, но и накануне вечером.
- Стараться мочиться сразу в тару.
Помните о том, что сдавать мочу важно не только для постановки диагноза, но и для профилактики. Такой подход позволит вовремя обнаружить проблему и остановить болезнь.
Клинические случаи тромбоцитопении — ФГБУ Поликлиника №2
С.В. Кулешова, А.А. Алтаева, Е.А.Кузнецова
Клинические случаи ложной и истинной тромбоцитопении в амбулаторной практике.
ФГБУ «Поликлиника №2» Управления делами Президента РФ, 119146, Москва, Россия
Статья посвящена лабораторным нюансам диагностики тромбоцитопений в практике амбулаторно-поликлинического звена. На примере двух разных пациентов показана важность знаний базовых исследований в дифференциальной диагностике ложных и истинных тромбоцитопений.
Ключевые слова: тромбоцитопения, ЭДТА-зависимая тромбоцитопения, подсчёт тромбоцитов по Фонио.
В деятельности клинико-диагностической лаборатории амбулаторно-поликлинического звена на долю общего анализа крови приходится до 30% от всех выполненных анализов.
Обычно общий клинический анализ крови состоит из данных гематологического анализатора, а при отклонении в лейкоформуле – и дифференцированного подсчета лейкоцитов в мазке крови при световой микроскопии.
Сегодняшний уровень гематологических анализаторов позволяет выдавать до 70% результатов анализов без микроскопии мазка.
Тем не менее, врач не должен слепо доверять лабораторным анализаторам, а должен быть последней инстанцией, после проверки и одобрения которой результаты будут валидированы.
В работе врача клинической лабораторной диагностики мелочей не бывает. В потоке работы выбрать из данных гематологического анализатора те, которые нуждаются в дополнительных исследованиях, непросто. Примером необходимости широкого круга знаний и умений врача КДЛ может служить тромбоцитопения — снижение числа тромбоцитов в отсутствие иных отклонений при подсчете форменных элементов и в мазке крови. К тромбоцитопениям относят состояния, при которых количество тромбоцитов периферической крови составляет менее 150 х 109/л. Количество тромбоцитов 50х109/л еще позволяет проводить полостные операции при сохранении гемостаза. Количество тромбоцитов ≤ 20 х109/л. относится к критическим величинам с точки зрения клинической лабораторной диагностики [1]. Таким пациентам , согласно национальному стандарту показана трансфузия тромбоцитного концентрата [2]. Для подсчёта количества тромбоцитов унифицированными признаны:
- подсчёт в крови с помощью гематологического анализатора;
- подсчёт в мазках по методу Фонио.

Снижение количества тромбоцитов в анализе крови может быть истинным и тогда потребует немедленных действий согласно тяжести тромбоцитопении. Снижение количества тромбоцитов в анализе крови может не быть истинным. Тогда оно будет отражать индивидуальные особенности пациента или будет следствием ошибки на преаналитическом этапе. Кроме истинных тромбоцитопений возможно снижение количества тромбоцитов, которое обычно возникает из-за несвоевременного пропускания крови через анализатор, либо из-за спонтанной агрегации тромбоцитов. Ложные снижения количества тромбоцитов могут встречаться при широком спектре нарушений, таких как аутоиммунные заболевания, вирусные и бактериальные инфекции, хронические воспалительные заболевания. Спонтанная агрегация тромбоцитов может быть проявлением таких факторов как иммунологический (антитромбоцитарные антитела), химический (антикоагулянты) и физический (температурный). Венозная кровь предпочтительнее для проведения общего анализа крови. На сегодняшний день в качестве антикоагулянта используют калийные соли этилендиаминтетрауксусной кислоты – ЭДТА (ethylene-diamine-tetra-acetic acid). ЭДТА-зависимая тромбоцитопения является следствием взаимодействия антитромбоцитарных антител с антигенами тромбоцитов в присутствии ЭДТА и при воздействии низких температур. По данным зарубежных авторов на долю ЭДТА-зависимой псевдотромбоцитопении приходится от 0,07-0,11% от всех анализов крови [3]. ЭДТА-зависимая псевдотромбоцитопения проявляется в уменьшении количества тромбоцитов, причем эти явления прогрессируют по мере увеличения времени, прошедшего после взятия крови. Чтобы избежать агрегации рекомендуется пропускать кровь через анализатор в промежутке 0-5 мин. или через 1 час и более после взятия крови [4]. В промежутке 5 мин. — 1 час происходит временная агрегация тромбоцитов, что может привести к их ложному снижению в пробе крови. Непосредственно после взятия крови исключается возможность спонтанной агрегации тромбоцитов.
На сегодняшний день в качестве антикоагулянта используют калийные соли этилендиаминтетрауксусной кислоты – ЭДТА (ethylene-diamine-tetra-acetic acid). ЭДТА-зависимая тромбоцитопения является следствием взаимодействия антитромбоцитарных антител с антигенами тромбоцитов в присутствии ЭДТА и при воздействии низких температур. По данным зарубежных авторов на долю ЭДТА-зависимой псевдотромбоцитопении приходится от 0,07-0,11% от всех анализов крови [3]. ЭДТА-зависимая псевдотромбоцитопения проявляется в уменьшении количества тромбоцитов, причем эти явления прогрессируют по мере увеличения времени, прошедшего после взятия крови. Чтобы избежать агрегации рекомендуется пропускать кровь через анализатор в промежутке 0-5 мин. или через 1 час и более после взятия крови [4]. В промежутке 5 мин. — 1 час происходит временная агрегация тромбоцитов, что может привести к их ложному снижению в пробе крови. Непосредственно после взятия крови исключается возможность спонтанной агрегации тромбоцитов.
Мы хотим продемонстрировать важность такой рутинной методики как подсчёт тромбоцитов по методу Фонио. А также двумя клиническими случаями подчеркнуть необходимость для врача клинической лабораторной диагностики быть не только аналитиком , но и работать с микроскопом.
А также двумя клиническими случаями подчеркнуть необходимость для врача клинической лабораторной диагностики быть не только аналитиком , но и работать с микроскопом.
Первый клинический случай привычен в амбулаторной практике.
Пациентка М., 1962 года рождения. Обратилась за справкой в бассейн в рамках ежегодной диспансеризации. На момент осмотра активно жалоб не предъявляет. Общее состояние удовлетворительное. Температура тела 36.6°С. Сознание: ясное. Кожные покровы: розовые. Видимые слизистые розовые. Питание нормальное. Лимфоузлы: не увеличены. Щитовидная железа — не увеличена. Отеков нет. Костно-суставная система без патологии. Тоны звучные, ритм правильный. Патологические шумы не выслушиваются. ЧСС 68 в мин. САД 120/80 рт.ст. ДАД 120/80мм рт.ст Живот: не увеличен, участвует в дыхании, при пальпации мягкий, безболезненный. Печень не увеличена. Физиологические отправления в норме. Система мочевыделения:
Мочеиспускание не нарушено. Симптом поколачивания отрицательный с обеих сторон.
При выполнении общего анализа крови выявлено резкое снижение количества тромбоцитов – до 15х109/л.
| ОБЩИЙ АНАЛИЗ КРОВИ №_________ Дата направления 5 февраля 2014 г. 12:59 |
|
| Ф.,И.,О.М, 1962 г.р. Учреждение ФГБУ «Поликлиника №2» Диагноз при направлении:K29.30 |
ист. бол. № 287 По поручению врача |
|
Название параметра |
Результат |
Норма |
Ед. |
|
СОЭ по Панченкову |
5 |
2 — 10 |
мм/ч |
|
Гемоглобин (HGB) |
145.00 |
130. |
г/л |
|
Эритроциты ( RBC) |
4.75 |
4.00 — 5.00 |
1012/л |
|
Гематокрит (HCT) |
40.6 |
40 — 48 |
% |
|
(MCV) Ср.объем эритр. |
85.5 |
80 — 103 |
fl |
|
(MCH) Ср.сод.гем.в одном эритроците |
30.5 |
26 — 34 |
pg |
|
(МСНС) Ср.конц.гем.в одном эритроците |
35.7 |
30 — 38 |
g/dl |
|
Тромбоциты (PLT) |
15 |
150 — 400 |
109/л |
|
Лимфоциты (LYM) |
35. |
5 — 55 |
% |
|
Баз.,эоз.,моноциты (MXD) |
5.1 |
1 — 20 |
% |
|
Нейтрофилы (NEUT) |
59.2 |
5 — 95 |
% |
|
LYM#- абс.число лимфоцитов |
2.1 |
0.8 — 2.7 |
|
|
MXD#- абс.число базоф.,эозин.,моноцитов |
0.3 |
0.1 — 1.5 |
|
|
NEUT#- абс.число нейтрофилов |
3.5 |
1.2 — 5.3 |
|
|
RDW-SD- распред. |
40.7 |
33.4 — 49.2 |
|
|
Отн.-е объема крупных тромб. (P-LCR) |
47.7 |
13 — 43 |
% |
|
Средний объем тромбоцита (MPV) |
13.4 |
9 — 13 |
fl |
|
RDW-CV- распред.эритроц. по размеру частиц |
18.5 |
10.8 — 14.9 |
|
|
PDW(взвеш.распред.тромбоцитов) |
24 |
9.8 — 18.0 |
% |
|
Лейкоциты (WBC) |
5. |
4.00 — 9.00 |
109/л |
|
Палочко-ядерные (нейтрофилы) |
3 |
1.00 — 6.00 |
% |
|
Сегменто-ядерные (нейтрофилы) |
59 |
47.00 — 72.00 |
% |
|
Эозинофилы |
1 |
0.50 — 5.00 |
% |
|
Лимфоциты |
34 |
19.00 — 37.00 |
% |
|
Моноциты |
3 |
3.00 — 11.00 |
% |
Анализ выполнялся на гематологическом анализаторе Сисмекс KX-21N ( Sysmex KX-21N ) производитель Roche Diagnostics (Швейцария). Препарат для микроскопии был приготовлен и окрашен на аппарате для автоматизированной окраски мазков крови Гематек (HemaTek) ,производитель Bayer Diagnostics. При подсчете лейкоформулы были обнаружены частые и большие скопления тромбоцитов, что позволило предположить псевдотромбоцитопению. Пациентка была вызвана для повторного анализа крови. Был произведён забор крови и приготовлены стекла для подсчёта тромбоцитов по Фонио. Унифицированный метод подсчёта в мазках крови (по Фонио) основан на подсчёте числа тромбоцитов в окрашенных мазках крови на 1000 эритроцитов с последующим расчётом на 1 мкл (или 1 л) крови, исходя из известного содержания в этом объеме количества эритроцитов [5]. Приготовленные, фиксированные и окрашенные препараты по Романовскому — Гимзе микроскопировали с иммерсионным объективом, подсчитывая количество тромбоцитов в тонких местах препарата, где эритроциты расположены изолированно. В каждом поле зрения считали число эритроцитов и тромбоцитов, передвигая мазок до тех пор, пока не были просчитаны 1000 эритроцитов. Затем произвели пересчёт по количеству эритроцитов, полученному с анализатора.
Кровь пропустили через анализатор на 4 минуте :
| Ф.,И.,О. М, 1962 г.р. Учреждение ФГБУ «Поликлиника №2» Диагноз при направлении:K29.30 |
ист. бол. №287 По поручению врача |
|
Название параметра |
Результат |
Норма |
Ед. |
|
СОЭ по Панченкову |
5 |
2 — 10 |
мм/ч |
|
Гемоглобин (HGB) |
145.00 |
130.0 — 160.0 |
г/л |
|
Эритроциты ( RBC) |
4.7 |
4.00 — 5.00 |
1012/л |
|
Гематокрит (HCT) |
40.6 |
40 — 48 |
% |
|
(MCV) Ср.объем эритр. |
85.5 |
80 — 103 |
fl |
|
(MCH) Ср.сод.гем.в одном эритроците |
30.5 |
26 — 34 |
pg |
|
(МСНС) Ср.конц.гем.в одном эритроците |
35.7 |
30 — 38 |
g/dl |
|
Тромбоциты (PLT) |
225 |
150 — 400 |
109/л |
|
Лимфоциты (LYM) |
35.7 |
5 — 55 |
% |
|
Баз.,эоз.,моноциты (MXD) |
5.1 |
1 — 20 |
% |
|
Нейтрофилы (NEUT) |
59.2 |
5 — 95 |
% |
|
LYM#- абс.число лимфоцитов |
2.1 |
0.8 — 2.7 |
|
|
MXD#- абс.число базоф.,эозин.,моноцитов |
0.3 |
0.1 — 1.5 |
|
|
NEUT#- абс.число нейтрофилов |
3.5 |
1.2 — 5.3 |
|
|
RDW-SD- распред. эритроц.по размеру |
40.7 |
33.4 — 49.2 |
|
|
Отн.-е объема крупных тромб. (P-LCR) |
21.7 |
13 — 43 |
% |
|
Средний объем тромбоцита (MPV) |
9.4 |
9 — 13 |
fl |
|
RDW-CV- распред.эритроц. по размеру частиц |
12.5 |
10.8 — 14.9 |
|
|
PDW(взвеш.распред.тромбоцитов) |
11.8 |
9.8 — 18.0 |
% |
|
Лейкоциты (WBC) |
5.90 |
4.00 — 9.00 |
109/л |
|
Палочко-ядерные (нейтрофилы) |
1,5 |
1.00 — 6.00 |
% |
|
Сегменто-ядерные (нейтрофилы) |
58 |
47.00 — 72.00 |
% |
|
Эозинофилы |
1 |
0.50 — 5.00 |
% |
|
Лимфоциты |
35 |
19.00 — 37.00 |
% |
|
Моноциты |
4,5 |
3.00 — 11.00 |
% |
Нормальное количество тромбоцитов подтвердил и подсчёт по Фонио – 235х109/л.
Данная псевдотромбоцитопения не несла геморрагического риска или риска тромбообразования для пациента.
Следующий пример является иллюстрацией истинной тромбоцитопении, подлежащей, согласно стандарту ведения больных Американского общества гематологов, госпитализации для внутривенного введения иммуноглобулина и глюкокортикостероидов [6].
Пациент Л, 1991 года рождения. Обратился в поликлинику к дерматовенерологу по поводу геморрагических высыпаний и кровянистых выделений из носа. Самочувствие удовлетворительное. Из анамнеза стало известно, что после длительного пребывания на морозе, в течение двух часов при температуре -24 0С самостоятельно профилактически начал принимать Парацетамол+Фенилэфрин+Фенирамин+Аскорбиновую кислоту. За два дня до обращения появились первые высыпания, на коже ног, которые в течение последующих дней распространились по всему телу.
Хронические заболевания отрицает. Вредные привычки отрицает. Аллергоанамнез не отягощен.
Объективное состояние больного: Состояние относительно удовлетворительное. Температура тела 36,1 С.
Кожные покровы обычной окраски, геморрагические высыпания по типу множественных петехий размером 1-3 мм. на коже туловища, конечностей, слизистой полости рта. Отеков нет. Периферические лимфоузлы не увеличены. Зев умеренно гиперемирован, налётов нет.
Система органов дыхания: Над легкими перкуторно легочный звук, при аускультации дыхание везикулярное, хрипов нет. Чд 16 в 1 мин.
Сердечно-сосудистая система: Тоны сердца звучные, ритмичные. Пульс равен чсс — 82 в 1 мин. АД 110/70 мм.рт.ст. Система органов пищеварения:
Язык влажный, обложен белым налетом. Живот мягкий, болезненный в правом и левом подреберьях. Печень + 2 см, болезненная при пальпации. Селезенка увеличена. Стул в норме. Система мочевыделения:
Мочеиспускание не нарушено. Симптом поколачивания отрицательный с обеих сторон.
Основные данные лабораторного исследования:
Общий анализ крови, проведенный на анализаторе Сисмекс KX-21N ( Sysmex KX-21N ) производитель Roche Diagnostics (Швейцария) выявил лейкопению, относительный лимфоцитоз и полное отсутствие тромбоцитов.
| Ф.,И.,О. Л, 05.11.1991 Учреждение ФГБУ «Поликлиника №2» Диагноз при направлении:L95.80 |
ист. бол. №8 По поручению врача |
|
Название параметра |
Результат |
Норма |
Ед. |
|
СОЭ по Вестергрену |
10 |
2 — 15 |
мм/ч |
|
Гемоглобин (HGB) |
138.00 |
130.0 — 160.0 |
г/л |
|
Эритроциты ( RBC) |
4.61 |
4.00 — 5.00 |
1012/л |
|
Гематокрит (HCT) |
*37.4 |
40 — 48 |
% |
|
(MCV) Ср.объем эритр. |
81.1 |
80 — 103 |
fl |
|
(MCH) Ср.сод.гем.в одном эритроците |
29.9 |
26 — 34 |
pg |
|
(МСНС) Ср.конц.гем.в одном эритроците |
36.9 |
30 — 38 |
g/dl |
|
Тромбоциты (PLT) |
*0 |
150 — 400 |
109/л |
|
Лимфоциты (LYM) |
*73.1 |
5 — 55 |
% |
|
Баз.,эоз.,моноциты (MXD) |
2.4 |
1 — 20 |
% |
|
Нейтрофилы (NEUT) |
24.5 |
5 — 95 |
% |
|
LYM#- абс.число лимфоцитов |
2.2 |
0.8 — 2.7 |
|
|
MXD#- абс.число базоф.,эозин.,моноцитов |
0.1 |
0.1 — 1.5 |
|
|
NEUT#- абс.число нейтрофилов |
*0.7 |
1.2 — 5.3 |
|
|
RDW-SD- распред. эритроц.по размеру |
33.9 |
33.4 — 49.2 |
|
|
RDW-CV- распред.эритроц. по размеру частиц |
12.2 |
10.8 — 14.9 |
|
|
Лейкоциты (WBC) |
*3.00 |
4.00 — 9.00 |
109/л |
|
Палочко-ядерные (нейтрофилы) |
3 |
1.00 — 6.00 |
% |
|
Сегменто-ядерные (нейтрофилы) |
*18 |
47.00 — 72.00 |
% |
|
Эозинофилы |
5 |
0.50 — 5.00 |
% |
|
Лимфоциты |
*69 |
19.00 — 37.00 |
% |
|
Моноциты |
5 |
3.00 — 11.00 |
% |
При подсчёте тромбоцитов по методу Фонио их количество составило 4х109л.
На основании резко выраженной тромбоцитопении, клинической картины и анамнестических данных пациент был срочно госпитализирован в Центральную клиническую больницу УД ПРФ. Проведенные исследования крови и костного мозга выявили резко выраженные нарушения мегакариоцитопоэза и аутоиммунную природу тромбоцитопении. Был выставлен диагноз аутоиммунная тромбоцитопеническая пурпура.
Полагаем, что вышеизложенные примеры были полезны для повторения алгоритма проведения общего анализа крови и интерпретации тромбоцитопений.
Если внутренний настрой врача на то, что все тромбоцитопении являются ложными и не нуждаются в дополнительных исследованиях победит, то жизнь следующего пациента окажется в опасности. Критические значения тромбоцитов должны быть среди других утвержденных в лаборатории критических лабораторных значений. И ответственность за них необходимо нести персонально врачу клинической лабораторной диагностики.
Внедрение новых технологий в лабораторную практику неизбежно, централизация лабораторной службы — мировая тенденция, но базовые знания и умения не должны уходить на второй план в повседневной работе врача клинической лабораторной диагностики.
- Национальный Стандарт Российской Федерации Технологи лабораторные клинические. Обеспечение качества клинических лабораторных исследований ГОСТ Р 53079.3-2008 4.7.3
Nacional’nyj Standart Rossijskoj Federacii Tehnologi laboratornye klinicheskie. Obespechenie kachestva klinicheskih laboratornyh issledovanij GOST R 53079.3-2008 4.7.3
- Национальный Стандарт Российской Федерации Кровь донорская и ее компоненты. ГОСТ Р 53470-2009.
Nacional’nyj Standart Rossijskoj Federacii Krov’ donorskaja i ee komponenty. GOST R 53470-2009
- Alan D.Michelson Platelets. Academic press.2012;989-1011.
- Методические рекомендации Гематологические анализаторы. Интерпретация анализа крови. 2007 .
Metodicheskie rekomendacii Gematologicheskie analizatory. Interpretacija analiza krovi. 2007 .
- Справочник. Лабораторные методы исследования в клинике. Под ред.В.В.Меньшикова. Медицина. 1987.
Spravochnik. Laboratornye metody issledovanija v klinike. Pod red.V.V.Men’shikova. Medicina. 1987.
- George J.N., Woolf S.H., Raskob G.E., Wasser J.S., Aledort L.M., Ballem P.J., et al. Idiopathic thrombocytopenic purpura: a practice guideline developed by explicit methods for the American Society of Hematology. Blood 1996;88:3—40.
- Кулешова Светлана Вячеславовна, заведующая КДЛ ФГБУ «Поликлиника №2» УД П РФ , Москва, 119146, ул. 2-я Фрунзенская, д.4, (ассистент кафедры клинической лабораторной диагностики ФУВ РНИМУ им. Н.И.Пирогова) [email protected]
- Алтаева Александра Андреевна, канд.мед.наук, заведующая дерматовенерологическим кабинетом ФГБУ «Поликлиника №2» УД П РФ
- Кузнецова Елена Алексеевна, врач КДО ФГБУ «Поликлиника №2» УД П РФ
Низкое количество лейкоцитов: причины и диагностика
Обзор
Что такое белые кровяные тельца?
Лейкоциты создаются в костном мозге и являются частью иммунной системы. Лейкоциты помогают организму выявлять различные заболевания и инфекции и бороться с ними. Человеческое тело производит около 100 миллиардов лейкоцитов каждый день.
Есть пять основных типов лейкоцитов:
- Базофилы
- Эозинофилы
- Лимфоциты
- Нейтрофилы
- Моноциты
У кого, вероятно, будет низкий уровень лейкоцитов?
Низкое количество лейкоцитов может возникнуть у любого человека.Количество лейкоцитов в организме может варьироваться в зависимости от возраста, расы и пола человека, а также наличия у него определенных заболеваний.
У людей, проходящих определенное лечение рака, вероятно, будет пониженное количество лейкоцитов.
Возможные причины
Что вызывает низкое количество лейкоцитов?
Если у человека слишком много — или слишком мало — лейкоцитов в организме, это может означать, что у него какое-то заболевание. Уровень лейкоцитов менее 4000 клеток на микролитр крови считается низким.Иногда низкий уровень лейкоцитов — это то, с чем вы родились (генетическое заболевание), что может быть, а может и не быть поводом для беспокойства. Низкое количество лейкоцитов связано с определенными состояниями, в том числе:
- Рак (вызванный химиотерапией)
- Заболевания или повреждение костного мозга
- Аутоиммунные расстройства (проблемы с иммунной системой, при которых организм атакует сам себя), такие как волчанка
- Инфекции (включая туберкулез и ВИЧ)
- Состояние иммунной системы
- Болезнь Крона
- Недоедание
- Лучевая терапия рака
- Ревматоидный артрит
- Недостаточность витаминов
- Повреждение печени и / или увеличение селезенки
Уход и лечение
Как диагностируется низкое количество лейкоцитов?
Чтобы определить, есть ли у человека низкое количество лейкоцитов, врач назначит анализ крови, известный как полный анализ крови.Врач может регулярно назначать общий анализ крови, чтобы проверять пациента с определенными заболеваниями, такими как инфекция или нарушение иммунной системы. Другая информация из общего анализа крови поможет вашему врачу составить список возможных диагнозов. Ваш врач может порекомендовать направление к гематологу.
Что я могу сделать, чтобы избежать / предотвратить снижение количества лейкоцитов?
Чтобы свести к минимуму вероятность некоторых заболеваний и низкого количества лейкоцитов:
- Соблюдайте правила гигиены.Например, мойте руки после посещения туалета и перед приготовлением пищи.
- Будьте осторожны с домашними животными и другими животными, которые могут передавать инфекции.
- Перед употреблением убедитесь, что продукты тщательно приготовлены.
- Держитесь подальше от людей, у которых есть инфекции.
- Практиковать безопасный секс; избегайте наркотиков и совместного использования игл.
Когда звонить доктору
Когда мне следует обратиться к врачу по поводу возможного низкого уровня лейкоцитов?
Спросите своего врача, не беспокоит ли его или ее количество лейкоцитов у вас и нужны ли вам дополнительные тесты.Если у вас низкий уровень лейкоцитов и вы чувствуете, что у вас инфекция, немедленно обратитесь к врачу.
Понимание анализа крови | Общество лейкемии и лимфомы
Подсчет клеток крови дает врачу важную информацию о состоянии вашего здоровья до, во время и после лечения. Сами по себе анализы крови не могут определить, есть ли у вас рак крови, но они могут предупредить вашего врача, если потребуется дальнейшее обследование.
Полный анализ крови (CBC) — это количество и типы клеток, циркулирующих в вашей крови.Ваш общий анализ крови измеряется с помощью лабораторных тестов, для которых требуется небольшой образец крови.
Кровь состоит из нескольких типов клеток:
- Эритроциты , иногда называемые эритроцитами, улавливают кислород, когда кровь проходит через легкие, и выделяют его клеткам организма.
- Белые клетки , иногда называемые лейкоцитами, помогают бороться с бактериями и вирусами.
- Тромбоциты помогают свертыванию крови в ответ на порез или рану.
CBC также проверяет гемоглобин и гематокрит:
- Гемоглобин — это белок, используемый эритроцитами для распределения кислорода по другим тканям и клеткам организма.
- Гематокрит относится к количеству вашей крови, которое занято эритроцитами.
Нормальный анализ крови
Нормальные показатели крови попадают в диапазон, установленный тестированием здоровых мужчин и женщин всех возрастов. Количество клеток сравнивается со здоровыми людьми того же возраста и пола.Почти все лабораторные отчеты включают «нормальный» диапазон или высокие и низкие «значения», чтобы помочь вам понять результаты тестов.
Нормальные диапазоны количества клеток крови для здоровых взрослых и детей
| красных клеток на микролитр (мкл) крови | белых клеток на микролитр (мкл) крови | Тромбоциты на микролитр (мкл) крови | Гематокрит 1 % крови состоит из эритроцитов | Гемоглобин 1 грамма на децилитр (г / дл) | |
|---|---|---|---|---|---|
| Мужчины | 4.От 7 до 6,1 миллиона | от 5 000 до 10 000 | от 150 000 до 400 000 | 42–52 | от 14 до 18 |
| Женщины 2 | от 4,2 до 5,4 миллиона | от 4500 до 11000 | от 150 000 до 400 000 | от 37 до 47 | от 12 до 16 |
| Детский 3 | 4.От 0 до 5,5 миллиона | от 5 000 до 10 000 | от 150 000 до 400 000 | 32 по 44 | от 9,5 до 15,5 |
1 Отношение гематокрита к гемоглобину составляет примерно 3: 1.
2 Нормальные диапазоны для беременных женщин отличаются от этих диапазонов.
3 Эти диапазоны предназначены для детей от младенческого до подросткового возраста; поговорите со своим врачом, чтобы узнать конкретные значения для младенцев и детей младшего возраста.
Дифференциал белых клеток
Дифференциальный подсчет, иногда называемый «разницей», представляет собой разбивку различных типов белых клеток. Дифференциал лейкоцитов (WBC) также проверяет, кажутся ли белые клетки нормальными. Пять типов лейкоцитов и примерный процент, который они составляют в крови:
- Нейтрофилы (от 55% до 70%)
- Кольцевые нейтрофилы (от 0% до 3%)
- Лимфоциты (от 20% до 40%)
- Моноциты (от 2% до 8%)
- Эозинофилы (от 1% до 4%)
- Базофилы (0.От 5% до 1%)
До тех пор, пока детям не исполнилось 4 года, у них процент лимфоцитов в крови выше, чем у взрослых.
Как рак крови влияет на анализ крови
Рак крови может влиять на количество клеток крови разными способами, снижая или увеличивая показатели. Если вы в настоящее время получаете лечение рака, такое как химиотерапия, лекарственная терапия или лучевая терапия, это повлияет на ваши показатели крови. Показатели крови обычно возвращаются к норме после завершения лечения.
Следует ли вам отслеживать свои показатели крови?
Некоторые люди хотят знать результаты своих анализов крови, чтобы они могли принять профилактические меры для защиты своего здоровья или того, что вызывает их симптомы. Например:
- Если у вас анемия из-за низкого количества эритроцитов, вы поймете, почему у вас низкий уровень энергии или вы не можете выполнять повседневные задачи.
- Если у вас низкое количество лейкоцитов и у вас поднялась температура, вы должны незамедлительно обратиться к врачу.
- Если у вас слишком низкий уровень тромбоцитов, у вас легко может появиться кровотечение или синяк, поэтому вы можете отказаться от занятий, которые могут привести к травме.
Доброкачественные заболевания
Около 5 процентов здоровых людей будут иметь результаты анализов за пределами «нормального» диапазона. Если один или несколько из ваших показателей кровяных телец выше или ниже нормы, ваш врач попытается выяснить, почему. Многие доброкачественные заболевания могут способствовать низкому или высокому количеству клеток крови, как это показано в таблице ниже.
| Красные клетки | Белые клетки | Тромбоциты | |
|---|---|---|---|
| Высокие значения |
|
|
|
| Низкие значения |
|
|
|
Количество лейкоцитов (WBC)
Источники, использованные в текущем обзоре
2019 обзор выполнен Мишель Мой, М.Ad.Ed, MT (ASCP) SC, программный директор и доцент кафедры медицинских лабораторных и биомедицинских наук Университета Мадонны.
(15 декабря 2014 г.) Lewicki et al. Влияние добавок витамина B12 на уровень лейкоцитов и фенотип лимфоцитов у крыс, получавших низкобелковую диету. Доступно в Интернете по адресу https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4439950/. Доступ 8 июля 2019 г.
Американское общество гематологии. Основы крови для пациентов. Доступно в Интернете по адресу https: // www.hematology.org/Patients/Basics/. Доступ 8 июля 2019 г.
(2013) Балкарансингх. Диетические детерминанты количества лейкоцитов. Журнал Американского общества гематологии крови . Доступно в Интернете по адресу http://www.bloodjournal.org/content/122/21/1705?sso-checked=true. Доступ 8 июля 2019 г.
Элейн М. Кеохан PhD MLS (ASCP) SHCM (Автор), Кэтрин Н. Отто PhD MBA MLS (ASCP) CM SH DLM (Автор), Jeanine M. Walenga PhD MLS (ASCP) HCM (Автор) Гематология Родака: Клинические принципы и приложения Elsevier / Saunders; Выпуск 6 (11 марта 2019 г.), стр. 117-135.
Источники, использованные в предыдущих обзорах
Томас, Клейтон Л., редактор (1997). Циклопедический медицинский словарь Табера. Компания F.A. Davis, Филадельфия, Пенсильвания [18-е издание].
Пагана, Кэтлин Д. и Пагана, Тимоти Дж. (2001). Справочник Мосби по диагностике и лабораторным испытаниям, 5-е издание: Mosby, Inc., Сент-Луис, Миссури.
Сьюзан Дж. Леклер, доктор философии, CLS (NCA). Профессор медицинских лабораторных исследований Департамента медицинских лабораторных исследований Массачусетского университета, Дартмут, Массачусетс.
Пагана, Кэтлин Д. и Пагана, Тимоти Дж. (© 2007). Справочник Мосби по диагностике и лабораторным испытаниям, 8-е издание: Mosby, Inc., Сент-Луис, Миссури. Стр. 1003-1008.
Харменнинг Д. Клиническая гематология и основы гемостаза, пятое издание, F.A. Davis Company, Филадельфия, 2009 г., стр. 305-328.
Генри «Клиническая диагностика и лечение с помощью лабораторных методов». 21-е изд. Макферсон Р., Пинкус М., ред. Филадельфия, Пенсильвания: Saunders Elsevier: 2007, стр. 543-549, 552-560.
Клиническая гематология Винтроба. 12-е изд. Грир Дж., Ферстер Дж., Роджерс Дж., Параскевас Ф., Глэдер Б., Арбер Д., Средство Р., ред. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс: 2009, стр. 1512-1516, 1522-1524.
(обновлено 10 мая 2010 г.) Inoue S, et al. Лейкоцитоз, Справочная статья Medscape. Доступно в Интернете по адресу http://emedicine.medscape.com/article/956278-overview. По состоянию на март 2012 г.
(1 февраля 2011 г.) Национальный институт крови сердца и легких. Что такое лимфоцитопения? Доступно в Интернете по адресу http: // www.nhlbi.nih.gov/health/health-topics/topics/lym/. По состоянию на март 2012 г.
(23 января 2012 г.) Американское онкологическое общество. Острый лимфолейкоз. Доступно на сайте http://www.cancer.org. По состоянию на март 2012 г.
(7 декабря 2010 г.) Американское онкологическое общество. Острый миелоидный лейкоз. Доступно на сайте http://www.cancer.org. По состоянию на март 2012 г.
(25 октября 2010 г.) Американское онкологическое общество. Неходжкинская лимфома. Доступно на сайте http://www.cancer.org. По состоянию на март 2012 г.
(8 января 2010 г.) Кемперт П. Функция белых кровяных телец, Обзор иммунной системы. Справочная статья Medscape. Доступно в Интернете по адресу http://emedicine.medscape.com/article/960027-overview. По состоянию на март 2012 г.
(26 января 2010 г.) Наушад Х. Подсчет лейкоцитов (WBC). Справочная статья Medscape. Доступно в Интернете по адресу http://emedicine.medscape.com/article/2054452-overview#aw2aab6b2. По состоянию на март 2012 г.
Hsleh Matthew M, et al. Распространенность нейтропении в США.население: возраст, пол, статус курения и этнические различия. Анналы внутренней медицины . 2007; 146: 486-492.
Дагдейл Д. (Обновлено 13 февраля 2011 г.). Количество лейкоцитов — серия. MedlinePlus. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/presentations/100151_1.htm. Дата обращения 27.02.2015.
Национальный институт аллергии и инфекционных заболеваний (обновлено 23 февраля 2015 г.). Иммунная система. Доступно в Интернете по адресу http://www.niaid.nih.gov/topics/immunesystem/Pages/default.aspx. Дата обращения 27.02.2015.
Пагана, Кэтлин Д., Пагана, Тимоти Дж. И Пагана, Тереза Н. (© 2015). Справочник по диагностическим и лабораторным испытаниям Мосби, 12-е издание: Mosby, Inc., Сент-Луис, Миссури. С. 991-995.
Связь между возрастом и количеством лейкоцитов в периферической крови у пациентов с сепсисом
Int J Prev Med. Октябрь-декабрь 2011 г .; 2 (4): 238–242.
Зохре Аминзаде
1 Доцент, Исследовательский центр инфекционных болезней и тропической медицины, Университет медицинских наук Шахида Бехешти, Тегеран, Иран, и Центр клинических исследований Университета Квинсленда, Брисбен, Квинсленд, Австралия.
Эльхам Парса
2 Исламский университет Азад, Тегеран, Иран.
1 Доцент, Исследовательский центр инфекционных болезней и тропической медицины, Университет медицинских наук Шахида Бехешти, Тегеран, Иран, и Центр клинических исследований Университета Квинсленда, Брисбен, Квинсленд, Австралия.
2 Исламский университет Азад, Тегеран, Иран.
Для корреспонденции: Зохре Аминзаде, доцент, Исследовательский центр инфекционных болезней и тропической медицины, Университет медицинских наук Шахида Бехешти, Тегеран, Иран, и Центр клинических исследований Университета Квинсленда, Брисбен, Квинсленд, Австралия.Эл. Почта: moc.oohay@hedaznimaherhozПоступила 25 декабря 2010 г .; Принято 14 мая 2011 г.
Авторские права: © Международный журнал профилактической медициныЭто статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование, распространение и воспроизведение в любых средний при условии правильного цитирования оригинала.
Эта статья цитируется в других статьях в PMC.Реферат
Цели:
Общее количество лейкоцитов (лейкоцитов) немного снижается у пожилых людей.В ответ на острую инфекцию количество лейкоцитов увеличивается, а при сепсисе это увеличение очень резкое. Есть несколько сообщений о влиянии увеличения количества лейкоцитов как фактора, предрасполагающего к бактериемии. Также наблюдалась связь между нейтрофилией и эукопенией и повышенным уровнем смертности у пожилых людей. Мы сравнили количество лейкоцитов в периферической крови у молодых и пожилых пациентов с сепсисом.
Методы:
Исследование случай-контроль было проведено с участием 130 госпитализированных пациентов, которые были разделены на две группы в зависимости от возраста: ≥ 65 лет (группа случаев) и <65 лет (контрольная группа).Все пациенты были госпитализированы с диагнозом сепсис в две клинические больницы в Тегеране, Иран, 2001-2006 гг.
Результаты:
Среднее количество лейкоцитов во время госпитализации составило 17061,5 ± 14240,2 / мкл в группе случая и 13567,7 ± 9888,0 / мл в контрольной группе. Были статистически значимые связи между возрастом и историей инфекции и историей госпитализации в течение последнего месяца в группе случаев, а также между возрастом и источником инфекции (P <0,05).
Выводы:
История инфекции и история госпитализации в течение последнего месяца с сепсисом являются важными факторами риска для пожилых людей.
Ключевые слова: Сепсис, лейкоцитоз, пожилые люди
ВВЕДЕНИЕ
Как в больнице, так и в обществе бактериемия чаще встречается в пожилом возрасте. 1 Наличие сопутствующих заболеваний, несомненно, является определяющим фактором смертности, связанной с бактериемическими заболеваниями. 2 По сравнению с более молодыми инфицированными пациентами, у пожилых пациентов с бактериемией было меньше признаков или симптомов и не было лихорадки. 3 , 4
Белые кровяные тельца или лейкоциты производят, транспортируют и распределяют антитела как часть ответа иммунной системы.Нормальные значения лейкоцитов у взрослых составляют 4500–10 000. У пожилых людей общее количество лейкоцитов немного снизится. 5 В ответ на острую инфекцию, травму или воспаление количество лейкоцитов увеличивается, а при некоторых заболеваниях, таких как сепсис, увеличение лейкоцитов настолько резкое, что напоминает лейкемию (лейкемоидная реакция). 5
Имеются сообщения об эукопении, лимфопении, увеличении форм лейкоцитов и нейтрофилии у пожилых пациентов. 4 , 6 , 7 Место заражения, источник инфекции кровотока, пол, нейтрофилия и пожилой возраст являются факторами, связанными с повышенным уровнем смертности. 2 , 8
Повышенная выживаемость наблюдалась у пациентов, получавших соответствующие противомикробные препараты, независимо от возраста, источника инфекции или изолятов кровотока. 2 Хроническая почечная недостаточность, инфекция мочевыводящих путей, тяжелый сепсис, лейкоцитоз, эозинопения и тромбоцитопения были определены как факторы риска бактериемии. 9
Имеются сообщения об эффектах увеличения количества лейкоцитов как предрасполагающего фактора к бактериемии, а также общих изменениях лейкоцитов во время сепсиса, 5 , 10 ассоциации нейтрофилии и повышенной смертности среди пожилых людей , 10 взаимосвязь эукопении и бактериемии у пожилых людей, 4 , 8 и измененная классическая картина в пожилом возрасте. 4 Чтобы изучить эти проблемы у пожилых людей, мы сравнили количество лейкоцитов в периферической крови у молодых и пожилых пациентов с сепсисом.
МЕТОДЫ
Исследование случай-контроль было разработано для 130 пациентов, поступивших в больницу Логман-и-Хаким и больницу Бу Али в 2001–2006 годах в Тегеране, Иран. Пациенты были разделены на две группы: в группу наблюдения вошли 65 пациентов старше 65 лет с диагнозом сепсис на основании определения сепсиса, 10 , а в контрольную группу вошли 65 пациентов в возрасте до 65 лет с диагнозом «сепсис». сепсис.
Пациенты с ВИЧ, иммуносупрессивной терапией и злокачественными заболеваниями были исключены, и в это исследование были включены другие лица, совместимые с вышеуказанным определением.
Оценка симптомов, признаков и лабораторных данных проводилась при поступлении до начала приема антибиотиков. Отбор проб производился последовательным методом по имеющимся случаям. Статистический анализ проводили с использованием SPSS 12 (SPSS Inc, Чикаго, Иллинойс) с помощью t-критерия и критерия хи-квадрат. Р <0.05 считалось значительным.
РЕЗУЛЬТАТЫ
Сто тридцать пациентов были разделены по возрасту на ≥ 65 лет (группа случаев) и <65 лет (контрольная группа). В группу наблюдения вошли 32 (49%) женщины и 33 (51%) мужчины, средний возраст 79,43 ± 7,46 года. В контрольную группу вошли 24 (37%) женщины и 41 (63%) мужчина, средний возраст 42,5 ± 14,8 года.
Составить таблицу и показать историю болезни и показатели жизнедеятельности на момент поступления у пациентов обеих групп. Систолическое артериальное давление ≤ 90 мм рт. Ст. Было зафиксировано у 15 пациентов.5% случайной группы и 26% контрольной группы. Диастолическое артериальное давление ≤ 60 мм рт. Ст. Было обнаружено в 34% случаев и 46% в контрольной группе; также температура тела ≥ 38 ° C наблюдалась в 60% случаев и 63% в контрольной группе. Температура тела <37,2 ° C наблюдалась у 15 пожилых пациентов.
Таблица 1
Распределение пациентов с сепсисом на основе истории основных заболеваний, Тегеран, Иран, 2001-2006 гг.
Таблица 2
Распределение пациентов с сепсисом на основании показателей жизнедеятельности, Тегеран, Иран, 2001-2006 гг.
Креатинин сыворотки> 1,2 мг / дл присутствовал в 60% случаев и 45,5% в контрольной группе. показывает лейкоциты, тромбоциты и креатинин сыворотки в двух группах.
Таблица 3
Распределение пациентов с сепсисом на основе уровней лейкоцитов, тромбоцитов и креатинина, Тегеран, Иран, 2001-2006 гг.
Источник инфекции был неизвестен у 19 пациентов (29%) из группы случаев и 25 пациентов (38,5%) из контрольной группы. Распределение пациентов по источникам инфекции показано на рис.
Распределение пациентов с сепсисом в зависимости от источника инфекции
Существовали значимые корреляции между возрастом и историей недавней инфекции в течение последнего месяца (P <0,05), возрастом и историей госпитализации в течение последнего месяца (P <0,05 ) в группе case. Причем эта находка чаще встречалась у пациентов в возрасте 85-95 лет. Отмечены незначительные корреляции между возрастом и историей недавней инфекции в течение последнего месяца в группе случая и возрастом и историей госпитализации в течение последнего месяца в контрольной группе.
Наблюдалась значительная корреляция между источником инфекции и количеством лейкоцитов в группе случая (P <0,05), то есть количество лейкоцитов ≥ 14000 чаще встречалось при инфекциях мочевыводящих путей, желудочно-кишечного тракта и кожи. В контрольной группе такой корреляции не обнаружено. В отличие от группы случаев, в контрольной группе была значительная корреляция между количеством лейкоцитов и возрастом (P <0,05), то есть лейкоциты ≥ 12000 чаще встречались у пациентов в возрасте 45-64 лет, а лейкоциты <4000 чаще встречались у молодых пациентов. в возрасте до 30 лет.
Смерть наблюдалась у 33 пациентов основной группы (51%) и у 33 пациентов контрольной группы (51%). Не было значимой связи между количеством лейкоцитов и смертью или смертью и вероятным источником инфекции в какой-либо группе.
Не было существенной разницы между двумя группами в среднем количестве лейкоцитов на основании анализа независимого образца t-критерия.
Не было обнаружено значительной разницы между средним количеством тромбоцитов, средним систолическим артериальным давлением, средним диастолическим артериальным давлением, средней частотой дыхания и средними уровнями креатинина в сыворотке между двумя группами.
Наблюдалась значительная разница между средней частотой пульса и средней температурой тела между двумя группами на основании независимого анализа t-критерия (P <0,05), то есть частота пульса и температура тела были выше в контрольной группе.
ОБСУЖДЕНИЕ
Предыдущее исследование показало изменение нормальной температуры тела с возрастом, то есть у пожилых людей нормальная температура тела ниже, чем у молодых людей. 11 Кроме того, у некоторых пожилых пациентов с бактериемией была обнаружена афебрилитет. 3 В настоящем исследовании температура тела ≥ 38 ° C чаще встречалась в контрольной группе по сравнению с группой случая (63% против 60%, соответственно), а температура тела <37,2 ° C была обнаружена в 23% случаев. пожилые пациенты. В этом отношении не было существенной разницы между двумя группами.
В этом исследовании наиболее частыми источниками инфекции у пожилых пациентов были легкие (31%) и мочевыводящие пути (23%), тогда как в контрольной группе наиболее частыми вероятными источниками инфекции были желудочно-кишечный тракт (18.5%) и легкое (17%). В Ismail et al. исследования, легкие и мочевыводящие пути были наиболее частыми источниками инфекции у пожилых пациентов. Не было обнаружено значимой корреляции между смертью и источником инфекции ни в одной группе. Исмаил и др. заметил более высокий уровень смертности у пациентов с легочной инфекцией. Они также наблюдали хороший прогноз у пациентов с инфекцией мочевыводящих путей. 8 Это различие могло быть связано с внутрибольничной инфекцией у 33% пациентов. Однако Tal et al. выявили высокий уровень смертности пациентов с инфекциями мочевыводящих путей. 12 Разница между двумя исследованиями может быть связана с разными методами, используемыми последними. Chassange et al. воспринимается больше клинических доказательств инфекции у пожилых пациентов с бактериемией, чем у пациентов без бактериемии. 4 Мы обнаружили клинические доказательства инфекции у 71% пожилых пациентов по сравнению с 61,5% в контрольной группе, что показывает тяжесть заболевания у пожилых пациентов. В настоящем исследовании количество лейкоцитов ≤14000 / мл наблюдалось в 60% случаев и 68% в контрольной группе.Кроме того, количество лейкоцитов <4000 / мл было обнаружено в 6% случаев и 12,3% в контрольной группе. Не было значительной разницы между средним количеством лейкоцитов в двух группах.
Хотя высокий уровень смертности наблюдался в обеих группах этого исследования, не было какой-либо значимой корреляции между количеством лейкоцитов и смертностью в этих двух группах. Исмаил и др. показал худший исход у пациентов с лейкопенией. 8 Наши результаты указывают на значительную корреляцию между источником инфекции и количеством лейкоцитов в группе случаев (P <0.05), то есть количество лейкоцитов ≥ 14000 / мл чаще встречается при инфекциях мочевыводящих путей, желудочно-кишечного тракта и кожи. В контрольной группе такой корреляции не было. Кроме того, тромбоцитопения ≥ 150000 наблюдалась у 40% пожилых пациентов, но не было значительной корреляции между количеством тромбоцитов и смертью.
Раз определил лейкоцитоз и тромбоцитопению как факторы риска бактериемии и поставил под сомнение полезность посева крови у пожилых пациентов с сепсисом. 9 Настоящее исследование обнаружило значительную корреляцию между возрастом и историей недавнего заражения за последний месяц в данной группе случаев.Это согласуется с Макбином и Мейерсом, которые продемонстрировали, что бактериемия чаще встречается у пожилых людей как в больнице, так и в обществе. 1 , 2
Наши результаты показали, что систолическое артериальное давление ≤ 90 мм рт.ст. в 15,5% случаев и 26% в контрольной группе. Между двумя группами не было значительной разницы в среднем систолическом артериальном давлении. Не было обнаружено значимой корреляции между систолической гипотензией и смертностью в двух группах. Исмаил и др.указали на плохой клинический исход у гипотензивных пациентов пожилого возраста с бактериемией. 8
ЗАКЛЮЧЕНИЕ
Пожилые пациенты с сепсисом могут быть афебрильными. У них также может быть более низкая частота пульса по сравнению с молодыми пациентами с сепсисом. При оценке пожилых пациентов с сепсисом важно узнать историю недавней инфекции и историю госпитализации в течение последнего месяца. При наличии лейкоцитоза более 14000 следует уделять больше внимания инфекциям мочевыводящих путей, желудочно-кишечного тракта и кожи у пожилых пациентов с сепсисом.
Сноски
Заявление о конфликте интересов: Все авторы заявляют об отсутствии конфликта интересов.
Источник финансирования: Нет.
СПИСОК ЛИТЕРАТУРЫ
1. МакБин М., Раджамани С. Рост показателей госпитализации из-за сепсиса среди пожилого населения США, 1986–1997. J Infect Dis. 2001. 183 (4): 596–603. [PubMed] [Google Scholar] 2. Мейерс Б. Р., Шерман Э., Мендельсон М. Х. и др. Инфекции кровотока у пожилых людей. Am J Med. 1989. 86 (4): 379–84.[PubMed] [Google Scholar] 3. Глекман Р., Хиберт Д. Афебрильная бактериемия. Феномен у гериатрических пациентов. ДЖАМА. 1982. 248 (12): 1478–81. [PubMed] [Google Scholar] 4. Chassagne P, Perol MB, Doucet J, et al. Проявляется ли бактериемия у пожилых людей так же, как у более молодых пациентов? Am J Med. 1996. 100 (1): 65–70. [PubMed] [Google Scholar] 6. Fontanarosa PB, Kaeberlein FJ, Gerson LW, Thomson RB. Трудности прогнозирования бактериемии у пожилых пациентов, нуждающихся в неотложной помощи. Ann Emerg Med. 1992. 21 (7): 842–8. [PubMed] [Google Scholar] 7.Pfitzenmeyer P, Decrey H, Auckenthaler R, Michel JP. Прогнозирование бактериемии у пожилых пациентов. J Am Geriatr Soc. 1995. 43 (3): 230–5. [PubMed] [Google Scholar] 8. Исмаил Н.Х., Лиу П.К., Лиен К.Т., Линг М.Л. Бактериемия у пожилых людей. Ann Acad Med Singapore. 1997. 26 (5): 593–8. [PubMed] [Google Scholar] 9. Raz R, Ben Israel Y, Gronich D, Granot E, Colodner R, Visotzky I. Полезность посевов крови в ведении пациентов с лихорадкой в учреждениях длительного ухода. Eur J Clin Microbiol Infect Dis. 2005. 24 (11): 745–8.[PubMed] [Google Scholar] 10. Munford RS. Сепсис, тяжелый сепсис и септический шок. В: Манделл Г.Л., Беннетт Дж. Э., Долин Р., редакторы. Принципы и практика инфекционных заболеваний. 6-е изд. Филадельфия: Черчилль Ливингстон; 2005. С. 906–10. [Google Scholar] 11. Тегеран, Иран: иранские материалы 9-го Конгресса по инфекционным болезням и тропической медицине; 2001. Связь возраста с нормальной температурой у здоровых людей; С. 14–6. [Google Scholar] 12. Тал С., Гуллер В., Леви С. и др. Профиль и прогноз пожилых пациентов с лихорадкой и бактериемической инфекцией мочевыводящих путей.J Infect. 2005. 50 (4): 296–305. [PubMed] [Google Scholar]Лейкемия (для родителей) — Nemours Kidshealth
Что такое лейкемия?
Лейкоз — это рак лейкоцитов. Лейкоциты (также называемые лейкоцитами или лейкоцитами) борются с инфекциями и другими заболеваниями.
При лейкемии костный мозг (губчатый материал внутри костей) вырабатывает много ненормальных лейкоцитов. Эти аномальные лейкоциты переполняют костный мозг и попадают в кровоток.В отличие от здоровых лейкоцитов, они не могут защитить организм от инфекций.
Иногда лейкоз (loo-KEE-mee-uh) распространяется из костного мозга на другие части тела, такие как грудь, мозг или печень.
Лейкемия — наиболее распространенный тип рака у детей. Но большинство детей и подростков, лечившихся от лейкемии, излечились от болезни.
Какие типы лейкемии?
Большинство случаев лейкемии у детей:
К менее распространенным типам детской лейкемии относятся:
Каковы признаки и симптомы лейкемии?
Дети с лейкемией могут получить больше вирусных или бактериальных инфекций, чем другие дети.Это происходит потому, что их лейкоциты не могут бороться с инфекциями.
Они также могут заболеть анемией, то есть при низком количестве эритроцитов. Это происходит потому, что лейкозные клетки переполняют костный мозг. Это препятствует тому, чтобы костный мозг вырабатывал обычное количество красных кровяных телец, переносящих кислород.
Дети с анемией могут:
- бледный
- чувствую себя очень усталым, слабым или одышкой во время игры
- очень легко получить синяк, сильное кровотечение из носа или долгое кровотечение даже после небольшого пореза
Другие симптомы лейкемии могут включать:
- Боль в костях или суставах, иногда вызывающая хромоту
- Увеличение лимфатических узлов (лимфатических узлов) на шее, паху или в другом месте
- Плохой аппетит и похудание
- лихорадка без других симптомов
- боль в животе
Иногда лейкоз может распространяться или давать метастазы .Если он распространяется на мозг, симптомы могут включать головные боли, судороги, проблемы с равновесием или проблемы со зрением. Если он распространяется на лимфатические узлы в груди, симптомы могут включать проблемы с дыханием и боль в груди.
Что вызывает лейкемию?
Врачи точно не знают, что вызывает лейкоз. Но в большинстве случаев происходит спонтанное изменение (мутация) гена. Это означает, что генетическая мутация не передалась от родителей.
У детей больше шансов заболеть лейкемией, если они болеют:
- Однояйцевые близнецы, заболевшие лейкемией в молодом возрасте
- Неидентичные близнецы или другие братья и сестры, больные лейкемией
- прошли лучевую терапию или химиотерапию по поводу других видов рака
- принимали лекарства для подавления иммунной системы после трансплантации органов
- генетическая проблема со здоровьем, такая как:
Кто заболевает лейкемией?
Лейкоз поражает взрослых и детей.Это чаще встречается у мальчиков, чем у девочек. Различные типы лейкемии поражают разные возрастные группы:
- Острый лимфобластный лейкоз (ОЛЛ) чаще всего встречается у детей от 2 до 8 лет.
- Острый миелогенный лейкоз (ОМЛ) может возникнуть в любом возрасте, но в большинстве случаев это случается у детей младше 2 лет и подростков.
- Хронический миелолейкоз чаще всего встречается у подростков.
- Ювенильный миеломоноцитарный лейкоз (JMML) поражает детей грудного и раннего возраста.
Как диагностируется лейкемия?
Чтобы узнать, есть ли у ребенка лейкемия, врач позвонит:
- Задайте вопросы о симптомах.
- Проведите обследование, чтобы проверить наличие признаков инфекции, анемии, необычного кровотечения и увеличения лимфатических узлов.
- Пощупайте живот ребенка, чтобы проверить печень и селезенку, потому что лейкемия может увеличить эти органы.
Врач также назначит анализы крови. В зависимости от результатов другие проведенные испытания могут включать:
Как лечится лейкемия?
А педиатрическая
онколог (врач, специализирующийся на онкологических заболеваниях у детей) возглавит медицинскую бригаду, ухаживающую за ребенком, больным лейкемией.Онколог работает с другими специалистами, включая медсестер, социальных работников, психологов и хирургов.Химиотерапия — основное лечение лейкемии у детей. Дозировки и используемые препараты могут отличаться в зависимости от возраста ребенка и типа лейкемии.
Другие виды лечения включают:
- лучевая терапия: высокоэнергетические рентгеновские лучи, убивающие раковые клетки
- таргетная терапия: специальные препараты, которые находят и атакуют раковые клетки, не повреждая нормальные клетки
- Трансплантация стволовых клеток: введение здоровых стволовых клеток в организм
Взгляд вперед
При правильном лечении прогноз для детей и подростков, больных лейкемией, достаточно хорош.
У большинства детских лейкозов очень высокий уровень ремиссии, у некоторых до 90%. Ремиссия означает, что врачи не видят раковых клеток в организме. Большинство детей излечиваются от болезни. Это означает, что у них постоянная ремиссия.
Лечить ребенка от рака — это непросто для любой семьи. Но вы не одиноки. Чтобы найти поддержку, поговорите с кем-нибудь из группы по уходу или с социальным работником больницы. Доступно множество ресурсов, которые помогут вам и вашему ребенку.
Информацию и поддержку можно также найти в Интернете по адресу:
Руководство по анализу крови | OncoLink
Лечение рака (включая лучевую и химиотерапию) не только разрушает раковые клетки, но также может повлиять на здоровые клетки вашего тела. Терапия рака часто влияет на клетки крови. Это может привести к различным проблемам и симптомам в зависимости от функции клетки крови.
Используйте таблицу анализа крови, чтобы следить за своими показателями крови после лечения. Это поможет вам узнать, когда необходимы дополнительные меры предосторожности.Нормальные подсчеты, упомянутые в этой статье, могут отличаться от рекомендаций, используемых вашей медицинской бригадой.
Белые кровяные тельца (WBC): Эти клетки производятся в костном мозге и являются частью иммунной системы организма, помогая бороться с инфекциями. Нормальное количество лейкоцитов у взрослых составляет 4500-11000.
Нейтрофилы: Тип лейкоцитов. Это самый важный лейкоцит в борьбе с инфекцией, поэтому вы подвергаетесь более высокому риску заражения, когда это число ниже 1000. Нормальное количество (иногда называемое абсолютным подсчетом нейтрофилов или АНК) составляет 2,500–7000.Число ниже 1000 называется нейтропенией. Когда этот показатель низкий, часто мойте руки, избегайте большого скопления людей или тех, кто болен, и проверяйте свою температуру не реже двух раз в день. Сообщите своему лечащему врачу, если у вас температура выше 100,4 ° F (38,0 ° C), болит горло или простуда, а также если боль / рана не заживает.
Гемоглобин: Часть эритроцита, отвечающая за перенос кислорода к тканям. Нормальные уровни для взрослой женщины — 12-16 лет и 14-18 лет для взрослого мужчины.Низкий гемоглобин может вызвать у вас усталость. Если вы заметили затрудненное дыхание или боль в груди, сообщите об этом своему лечащему врачу. Если ваш счет становится слишком низким или вы испытываете затрудненное дыхание или давление в грудной клетке, вам могут сделать переливание крови.
Тромбоцит: Клетка крови, участвующая в свертывании крови. Когда это количество ниже 50 000, риск кровотечения повышается. Риск кровотечения увеличивается по мере уменьшения количества. Нормальное количество — 150 000–450 000 у взрослого.При низком уровне тромбоцитов вам не следует пользоваться бритвой (можно использовать электрическую бритву), не заниматься контактными видами спорта или принимать препараты аспирина или ибупрофена (они также могут увеличить риск кровотечения). Сообщите вашей медицинской бригаде, если у вас есть кровотечение, в том числе кровотечение из носа или кровоточивость десен. Если ваш счет становится слишком низким или если у вас кровотечение, вам может быть назначено переливание тромбоцитов.
Руководство по подсчету крови
Используйте столбец «Лечение» для записи дней, в течение которых вы получали химиотерапию, биотерапию или лучевую терапию, а также любые типы переливаний крови, которые вы могли получить.
Дата | WBC | Нейтрофилы | Гемоглобин | Тромбоциты | Тромбоциты | 6 9169 | |||||
|---|---|---|---|---|---|---|---|---|---|---|---|
0007 | 0007 | ||||||||||
Синдром расхождения между чернокожими и белыми в зависимости от родства чернокожих и белых клеток крови Молодые люди: Исследование сердца Богалуса
Реферат
ЦЕЛЬ Изучить связь между количеством лейкоцитов (WBC) и метаболическим синдромом (MetS) по периодам роста у чернокожих по сравнению с белыми в общей популяции.
ДИЗАЙН И МЕТОДЫ ИССЛЕДОВАНИЯ Когорта исследования состояла из 4 184 черных и белых подростков, подростков и взрослых. В этой когорте 743 взрослых наблюдались продольно в течение 8,1–20,8 лет.
РЕЗУЛЬТАТЫ У белых по сравнению с чернокожими было значительно выше количество лейкоцитов во всех возрастных группах. Количество лейкоцитов было связано с большим количеством компонентов MetS у белых, чем у черных. Средние значения WBC значительно увеличились с увеличением количества компонентов MetS с неблагоприятными уровнями у подростков и взрослых, с более сильной тенденцией у белых.Количество лейкоцитов было продольно связано с MetS только у белых ( P <0,001).
ВЫВОДЫ Полученные данные о связи между более высоким количеством лейкоцитов и MetS, начиная с детства, особенно у белых, подчеркивают потенциально механистическую связь между системным воспалением, MetS и риском сердечно-сосудистых заболеваний.
Эпидемиологические и клинические исследования показали, что количество лейкоцитов (WBC), важный клеточный маркер системного воспаления, связано с ишемической болезнью сердца, диабетом 2 типа и множественными компонентами метаболического синдрома (MetS), включая ожирение, инсулинорезистентность. , гипертония и дислипидемия (1–4).Целью настоящего исследования является изучение связи между количеством лейкоцитов и MetS по возрастным группам, в поперечном и продольном разрезе, у чернокожих и белых бессимптомных лиц, включенных в исследование сердца Богалуса.
ДИЗАЙН И МЕТОДЫ ИССЛЕДОВАНИЙ
Два поперечных опроса детей в возрасте 4–17 лет в 1988–1993 годах и два опроса молодых людей в возрасте 18–38 лет в 1988–1996 годах были проведены на предмет факторов риска сердечно-сосудистых заболеваний, включая количество лейкоцитов. Лица, у которых количество лейкоцитов выходило за пределы клинически нормального диапазона (ниже 2000 клеток / мкл или выше 12000 клеток / мкл), были исключены из анализов, чтобы исключить влияние острой бактериальной инфекции и других заболеваний.Исключались также субъекты, принимавшие лекарства от гипертонии, диабета и / или дислипидемии или имевшие пропущенные значения для любой из переменных риска MetS. Окончательный размер выборки для текущего перекрестного анализа составил 1137 подростков (в возрасте 4–11 лет), 1542 подростка (в возрасте 12–17 лет) и 1503 взрослых (в возрасте 18–38 лет). В этой когорте подгруппа из 743 взрослых наблюдалась в течение 8,1–20,8 лет со средним периодом наблюдения 12,7 года.
Статистические методы
В качестве компонентов метаболического синдрома были выбраныИМТ (у детей), окружность талии (у взрослых), холестерин ЛПВП, триглицериды натощак и глюкоза натощак.В перекрестном анализе предподростков, подростков и взрослых верхние квартили (нижний квартиль для холестерина ЛПВП) по полу и возрасту использовались для определения неблагоприятных уровней компонентов метаболического синдрома по расовым группам, поскольку общепринятые пороговые значения не являются приемлемыми. доступно для подростков и подростков. В продольной когорте взрослых для определения неблагоприятных уровней использовались пороговые значения Национальной образовательной программы по холестерину (NCEP) для взрослых (ATPIII). Корреляция Пирсона использовалась для оценки связи количества лейкоцитов с компонентами MetS с поправкой на возраст, пол и курение (для взрослых).Разницу в коэффициентах корреляции между группами рас проверяли с помощью теста Fisher z .
РЕЗУЛЬТАТЫ
У белых по сравнению с чернокожими было значительно более высокое количество лейкоцитов среди подростков (6472 против 5927 клеток / мкл, P <0,001), подростков (6270 против 5697 клеток / мкл, P <0,001) и взрослых (6496 против 6037 клеток / мкл, P <0,001). Расовые различия в распространенности МетС были значительными у подростков (белые по сравнению с чернокожими: 18.5 против 12,9%, P <0,05) и у взрослых (14,5 против 19,2%, P <0,05), но не у подростков (15,2 против 14,3%, P > 0,05). Средние значения лейкоцитов значительно увеличивались с увеличением количества компонентов метаболического синдрома с неблагоприятными уровнями у подростков ( P <0,001 у белых, P = 0,040 у чернокожих) и взрослых ( P <0,001 у белых, P = 0,015 в черных тонах). В таблице 1 показаны коэффициенты корреляции Пирсона количества лейкоцитов с переменными риска MetS по расе и возрастным группам с поправкой на возраст, пол и курение (для взрослых) в поперечном и продольном анализах.В целом, лейкоциты были связаны с большим количеством переменных MetS у белых, чем у чернокожих, особенно среди взрослых, как в поперечном, так и в продольном анализе. Кроме того, в продольном анализе средние значения исходного количества лейкоцитов значительно увеличились с увеличением количества компонентов MetS с неблагоприятными уровнями при последующем наблюдении у белых ( P, <0,001), но не у чернокожих ( P = 0,137). ).
Таблица 1Коэффициенты корреляции Пирсона количества лейкоцитов с переменными MetS по возрастным группам и расе, с поправкой на возраст, пол и курение (для взрослых)
ВЫВОДЫ
Настоящее исследование продемонстрировало выраженную черно-белую разницу во взаимосвязи между количеством лейкоцитов и переменными риска метаболического синдрома у детей и молодых людей как в поперечном, так и в продольном анализе.В исследовании «Развитие риска коронарных артерий у молодых людей» (CARDIA) изучались корреляты количества лейкоцитов у 4981 чернокожего и белого молодого человека в возрасте 18–30 лет, что соответствует возрастному диапазону данной когорты исследования; однако данные не анализировались отдельно по расовым группам (5). В исследовании «Риск атеросклероза в сообществах» (ARIC) связь количества лейкоцитов с социально-демографическими и сердечно-сосудистыми факторами риска была изучена у 4832 белых и 1830 чернокожих некурящих людей в возрасте 45–64 лет; этот перекрестный анализ не показал разницы между черным и белым в ассоциациях для большинства факторов риска (6).Таким образом, результаты контрастов черного и белого в настоящем исследовании нуждаются в подтверждении, особенно в популяциях одного возраста.
В настоящем исследовании количество лейкоцитов было значительно ниже у чернокожих, чем у белых; это расовое различие сохранялось с детства до взрослой жизни. Это наблюдение согласуется с отчетами других исследований (5–7). Однако в нашем предыдущем отчете в когорте из того же сообщества было обнаружено, что уровни С-реактивного белка, другого биомаркера воспаления, значительно выше у чернокожих, чем у белых (8).Хотя у чернокожих выше показатели распространенности диабета 2 типа и сердечно-сосудистых заболеваний (9), исследования, в том числе наши, как у детей, так и у взрослых, показали более низкую распространенность МетС у чернокожих (10–12). Предполагается, что этнические различия в уровнях триглицеридов и холестерина ЛПВП приводят к заниженной диагностике метаболического синдрома у чернокожих (12). В поперечном анализе настоящего исследования было обнаружено, что распространенность MetS ниже у чернокожих подростков, но выше у взрослых чернокожих, чем у их белых сверстников.Взятые вместе, патофизиологические механизмы, лежащие в основе ассоциации между количеством лейкоцитов и метаболическим синдромом в расовых группах, могут быть разными и нуждаются в разъяснении.
Благодарности
Это исследование было поддержано грантами HD-061437 и HD-062783 Национального института здоровья детей и развития человека, грантом 0855082E Американской кардиологической ассоциации, грантом 546145G1 Университета Тулейна и грантом AG-16592 Национального института старения.



 Постарайтесь вообще избегать любого контакта с фекалиями;
Постарайтесь вообще избегать любого контакта с фекалиями;
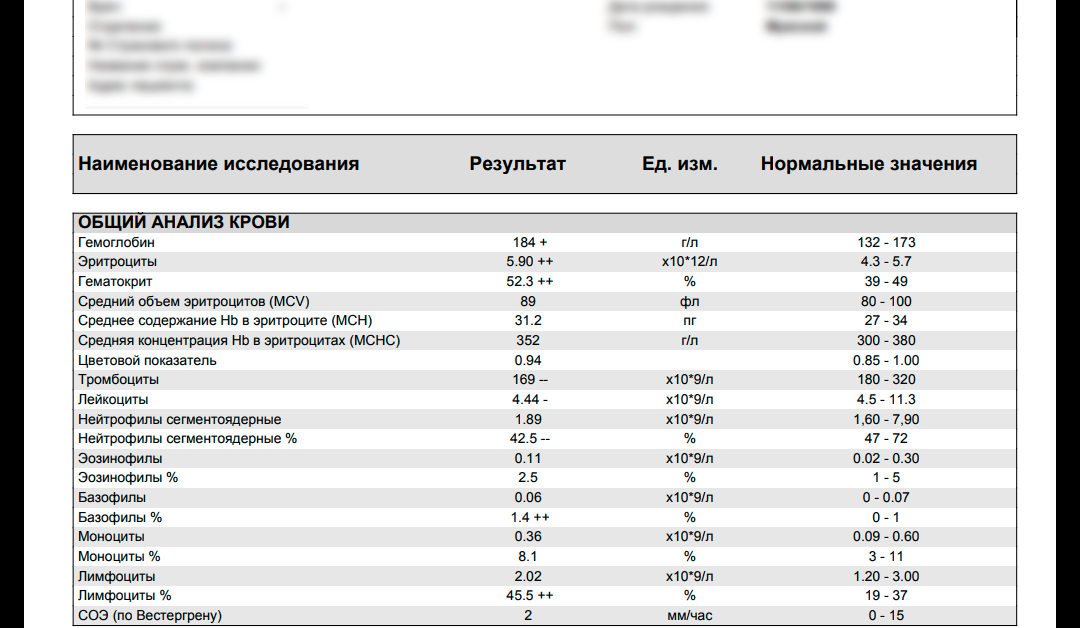 п.
п.
 0 — 160.0
0 — 160.0 7
7 эритроц.по размеру
эритроц.по размеру 90
90