Тревожный звонок. Шесть нюансов сердечной боли | Здоровая жизнь | Здоровье
Слово – врачу-реаниматологу специализированной бригады, главному специалисту по кардиологии Станции скорой и неотложной медицинской помощи имени А. С. Пучкова Москвы Алексею Соколову.
При возникновении болей в сердце важно действовать собранно и четко. Ведь этот симптом может быть сигналом серьезных проблем, вплоть до острого коронарного синдрома, представляющего собой совокупность патологических реакций организма, возникающих при развитии инфаркта миокарда. Чтобы не допустить сердечной катастрофы и правильно сориентировать диспетчера «скорой», необходимо обратить внимание на следующие нюансы:
Где болит?
При проблемах с сердцем наиболее характерна боль за грудиной (то есть в центре грудной клетки). Расположенные в этой зоне переплетения нервных окончаний создают наиболее чувствительные зоны, тонко реагирующие на сердечное неблагополучие.
Как болит? Для сердечного приступа характерна сжимающая, давящая, жгучая, иногда раздирающая боль.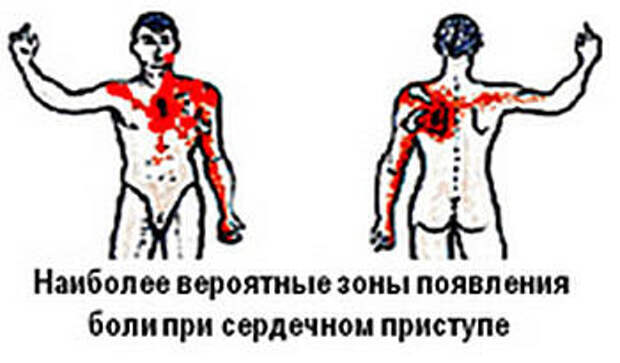
Как долго болит? При развивающемся инфаркте приступ сердечной боли длится гораздо дольше (от 15 минут и более), чем при стенокардии, часто провоцируется физической нагрузкой или стрессом, но может возникать и в покое, без видимых причин.
Куда отдает? Больше всего кардиологов настораживают жалобы на боль за грудиной, которая отдает в одно или два плеча и особенно в… челюсть. Некоторые ошибочно принимают такую боль за зубную и по окончании приступа даже обращаются к стоматологу, не подозревая о том, что были на полпути к инфаркту. Дело в том, что в проекции шейно-грудного отдела позвоночника проходят нервы, по которым идет иннервация и сердца, и подбородочной области, и области плечевых суставов.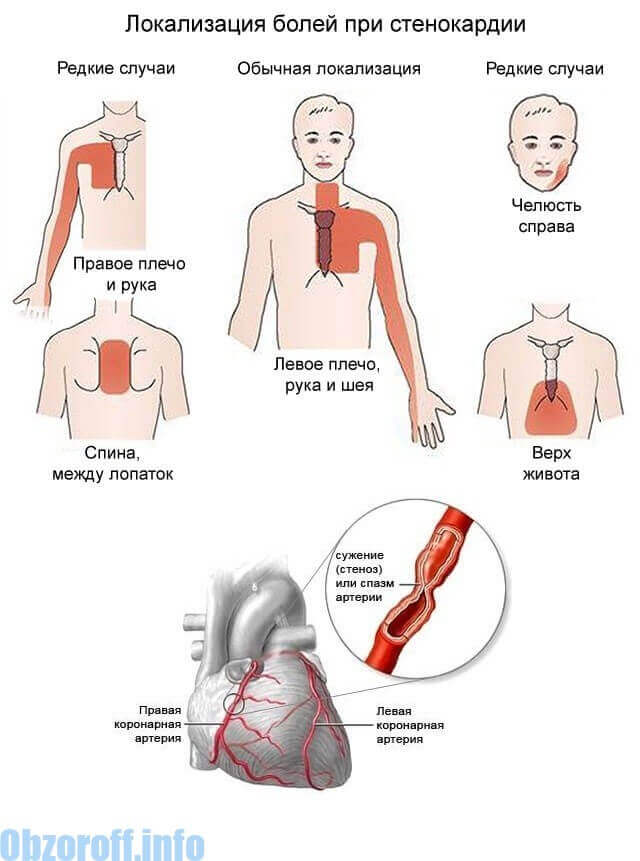
Зависит ли боль от движений? Ответив на этот вопрос, можно предположить, с чем связан возникший болевой синдром – с сердечно-сосудистой проблемой или межреберной невралгией, болезнями позвоночника (остеохондроз). Если боль у человека меняется или усиливается при вдохе, выдохе, при движении рукой, то она, скорее всего, носит не сердечный характер. Если же боль появилась во время обыкновенной прогулки по квартире или в состоянии покоя, это верный признак острого коронарного синдрома и повод для вызова «скорой».
Есть ли одышка? Для одышки, требующей серьезного внимания, характерно внезапное, острое начало. Особенно если ощущение нехватки воздуха возникло впервые, в состоянии покоя или при привычной для человека физической нагрузке (уборке квартиры, прогулке, по пути на работу), и уменьшается, когда человек присел или прилег.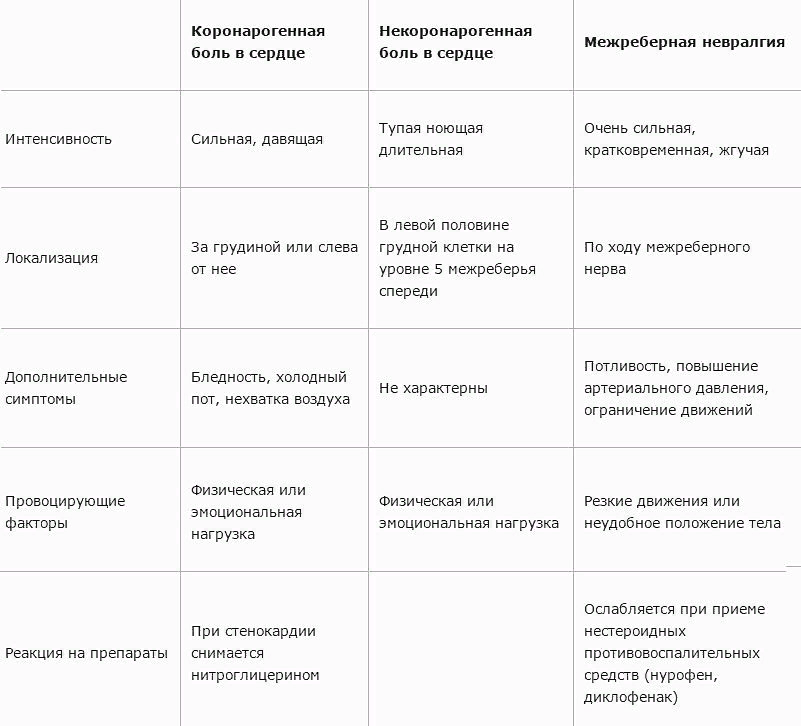 Иногда по такому типу может протекать ишемическая болезнь сердца (ИБС), легочная гипертония, острая коронарная недостаточность, безболевая форма инфаркта миокарда, тромбоэмболия легочной артерии.
Иногда по такому типу может протекать ишемическая болезнь сердца (ИБС), легочная гипертония, острая коронарная недостаточность, безболевая форма инфаркта миокарда, тромбоэмболия легочной артерии.
Однако одышка может быть и невротического происхождения, после эмоционального напряжения, когда в кровь выбрасываются гормоны стресса, увеличивающие число дыхательных движений. Так что этот симптом лучше рассматривать в комплексе с другими.
Важно
Если вы отмечаете у себя большинство из описанных выше проблем, смело вызывайте «скорую». До приезда врачей нужно присесть или прилечь на кровать с высоким изголовьем, обеспечить себе или пострадавшему приток свежего воздуха, прекратить любые физические нагрузки, попробовать подсчитать пульс и измерить артериальное давление.
При болях в сердце не возбраняется одно-, двукратный прием нитроспрея (лучше в положении сидя или лежа, это предупреждает резкое снижение АД и появление обморока). Кстати, применение нитроспрея можно расценивать в качестве своеобразного теста.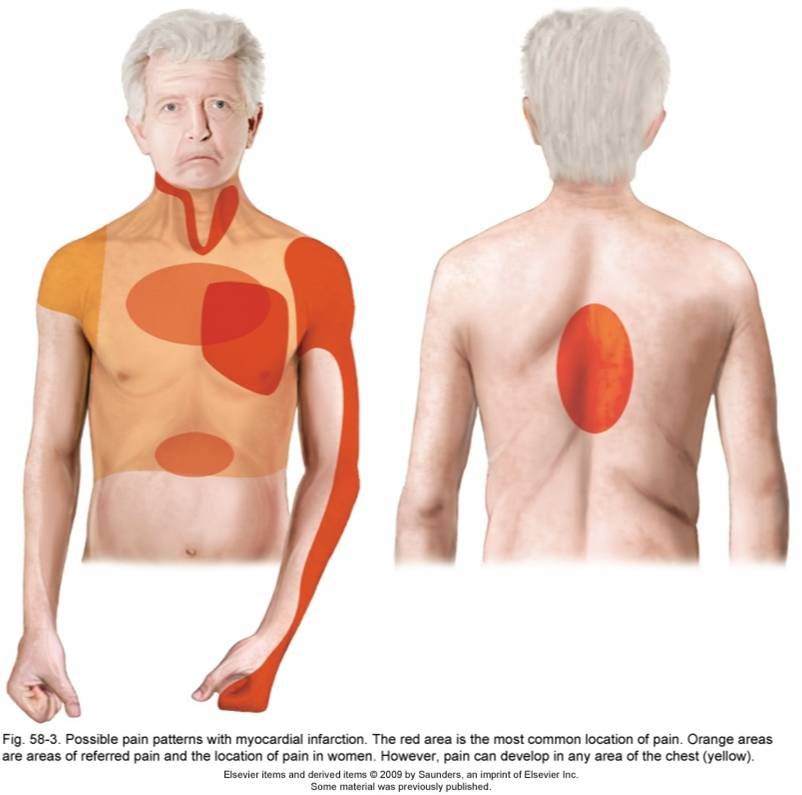 Если нитропрепарат не снимает боль или снимает ее незначительно, это может быть первым свидетельством того, что вы на полпути к инфаркту или, наоборот, данный болевой синдром не связан с сердцем. Однако важно помнить, что нитроглицерин учащает работу сердца и на фоне тахикардии в сочетании с повышением артериального давления его прием нежелателен.
Если нитропрепарат не снимает боль или снимает ее незначительно, это может быть первым свидетельством того, что вы на полпути к инфаркту или, наоборот, данный болевой синдром не связан с сердцем. Однако важно помнить, что нитроглицерин учащает работу сердца и на фоне тахикардии в сочетании с повышением артериального давления его прием нежелателен.
немецкие кардиологи назвали симптомы инфаркта
Кардиологи из Германии перечислили симптомы, которые могут указывать на проблемы с сердцем и предупреждать о риске сердечного приступа.
По словам специалистов, стоит немедленно обратиться к врачу, если экстрасистолия — один из видов аритмии — повторяется неоднократно в течение дня и длится дольше 30 секунд.
Кроме того, серьезными сигналами считаются также аритмия во время головокружения, боль и жжение в области груди, а также одышка. Записаться к специалисту стоит и при внезапном учащении пульса без видимых на то причин, например, при отсутствии физической нагрузки.
Указывать на проблемы с сердцем может боль в ногах. Так, болевые ощущения, возникающие в области икр при ходьбе и спадающие после остановки, являются симптомом атеросклероза сосудов нижних конечностей. Обратить внимание стоит и на боль вокруг пальцев ног, которая появляется в положении лежа и проходит, когда человек встает.
Кроме того, по словам кардиологов, подвержены риску люди, переболевшие гриппом. Если после выздоровления человек по-прежнему чувствует слабость и не может вернуться к привычному образу жизни, то это может говорить о воспалении мышечного среднего слоя сердца — миокардите. Другими его симптомами являются отек ног, ощущение давления в груди, нерегулярный пульс и одышка при низких физических нагрузках, пишут «Известия».
Большинство знает симптомы сердечного приступа: острая боль в груди, резкое повышение давления, головокружение, затруднение дыхания и холодный пот. Однако острый инфаркт — не единственная угроза сердцу. Существует также и так называемый «тихий инфаркт», который можно пережить и не понять этого.
Существует также и так называемый «тихий инфаркт», который можно пережить и не понять этого.
Исследование Гарвардского университета показало, что случаи незаметного инфаркта встречаются почти так же часто, как и острого. Соавтор научной работы профессор
В результате этого на сердце появляются рубцы, оно начинает работать хуже, а риск повторного приступа сильно возрастает.
Инфаркт легко можно спутать с заболеваниями пищеварительной системы, так как симптомы стенокардии – состояния, предшествующего сердечному приступу, часто напоминают боль в желудке или изжогу. Как различить эти два состояния.
ИБС (ишемическая болезнь сердца) — недостаточность кровоснабжения сердца.: причины, жалобы, диагностика и методы лечения на сайте клиники «Альфа-Центр Здоровья»
Патологическое нарушение кровоснабжения сердечной мышцы, сопровождается приступами загрудинной боли, усиливающейся после стресса и физической нагрузки, одышкой, головокружением, слабостью.
Ишемическая болезнь сердца (ИБС) — самая частая причина смерти людей в развитых странах. Россия не является здесь исключением. Причина ИБС — коронарный атеросклероз, то есть частичная или полная закупорка одной или нескольких коронарных артерий (артерий, обеспечивающих кровью само сердце) атеросклеротическими бляшками. Однако ИБС и коронарный атеросклероз — не синонимы. Для того, чтобы поставить диагноз ИБС необходимо доказать наличие ишемии миокарда с помощью методов функциональной диагностики.
Часто диагноз ИБС ставят необоснованно, особенно в пожилом возрасте. ИБС и пожилой возраст — это тоже не синонимы.
Существует несколько форм ИБС. Ниже будут рассмотрены самые частые из них — стенокардия напряжения, нестабильная стенокардия, инфаркт миокарда. К другим формам ИБС относятся ишемическая кардиомиопатия, безболевая ишемия миокарда, микроциркуляторная стенокардия (кардиальный синдром X).
Факторы риска ИБС
Факторы риска ИБС — те же, что и вообще для атеросклероза.
Симптомы
Основное проявление ишемии миокарда — боль в груди. Выраженность боли может быть разной — от легкого дискомфорта, чувства давления, жжения в груди до сильнейшей боли при инфаркте миокарда. Боль или дискомфорт чаще всего возникают за грудиной, посередине грудной клетки, внутри нее. Боль нередко отдает в левую руку, под лопатку или вниз, в область солнечного сплетения. Могут болеть нижняя челюсть, плечо. В типичном случае приступ стенокардии вызывается физической (реже эмоциональной) нагрузкой, холодом, обильной едой — всем, что вызывает увеличение работы сердца. Боль служит проявлением того, что сердечной мышце не хватает кислорода: того кровотока, который обеспечивает суженная коронарная артерия, при нагрузке становится недостаточно.
В типичных случаях приступ устраняется (купируется) в покое сам по себе либо после приема нитроглицерина (или иных быстродействующих нитратов — в виде таблеток под язык или спрея). Надо иметь в виду, что нитроглицерин может вызывать головную боль и снижение артериального давления — это непосредственные проявления его действия. Самостоятельно более двух таблеток нитроглицерина принимать не следует: это чревато осложнениями.
Жалобы могут и отсутствовать (это так называемая безболевая ишемия миокарда), иногда первым проявлением ИБС становится инфаркт миокарда или внезапная смерть. В этой связи всем, у кого есть факторы риска атеросклероза и кто собирается заниматься физкультурой, необходимо пройти нагрузочный тест (см. ниже) — убедиться в том, что при нагрузке не возникает ишемии миокарда.
Перебои в работе сердца (экстрасистолы) сами по себе не являются признаком ИБС. Причина экстрасистол чаще всего так и остается невыясненной, и лечения экстрасистолия сама по себе не требует. Тем не менее у больных ИБС нередко встречается экстрасистолия при физической нагрузке: если провести нагрузочный тест, и убедиться, что при нагрузке экстрасистолия исчезает, то это говорит о доброкачественном ее характере, о том, что она не опасна для жизни.
Тем не менее у больных ИБС нередко встречается экстрасистолия при физической нагрузке: если провести нагрузочный тест, и убедиться, что при нагрузке экстрасистолия исчезает, то это говорит о доброкачественном ее характере, о том, что она не опасна для жизни.
Жалобы при ишемической кардиомиопатии характерны для сердечной недостаточности любого иного происхождения. Прежде всего это одышка, то есть чувство нехватки воздуха при нагрузке, а в тяжелых случаях и в покое.
Стенокардия напряжения
Стенокардию напряжения иначе называют стабильной стенокардией. Стенокардия считается стабильной, если в течение нескольких недель ее тяжесть остается постоянной. Тяжесть стабильной стенокардии может несколько меняться в зависимости от уровня активности пациента, от температуры окружающей среды.
Впервые возникшей называют стенокардию, возникшую несколько недель назад. Это пограничное состояние между стабильной и нестабильной стенокардией.
Тяжесть стенокардии напряжения характеризует ее функциональный класс: от первого (самого легкого), когда приступы возникают лишь на фоне выполнения тяжелой физической работы, до четвертого, самого тяжелого (приступы при незначительной физической нагрузки и даже в покое).
Диагностика
Электрокардиограмма (или эхокардиография) в покое НЕ ЯВЛЯЮТСЯ методами диагностики ИБС. Иногда эти методы, однако, позволяют диагностировать или выявить ИБС, например если удается обнаружить признаки перенесенного инфаркта миокарда, или если выполнять их на фоне болей в грудной клетки.
Также не служит методом диагностики ИБС холтеровский мониторинг (мониторирование ЭКГ), хотя этот метод и применяется с этой целью неоправданно широко. Депрессии сегмента ST, которые выявляют при холтеровском мониторинге ЭКГ, часто неспецифичны (то есть носят ложный характер), особенно у женщин. Холтеровский мониторинг лишь позволяет выявить
Главным методом диагностики ИБС являются нагрузочные пробы. Основные виды нагрузочных проб: ЭКГ-пробы с физической нагрузкой и стресс-эхокардиография, то есть проведение эхокардиографии во время физической нагрузки (или сразу после ее окончания) либо на фоне введения препаратов, повышающих работу сердца (например, добутамина).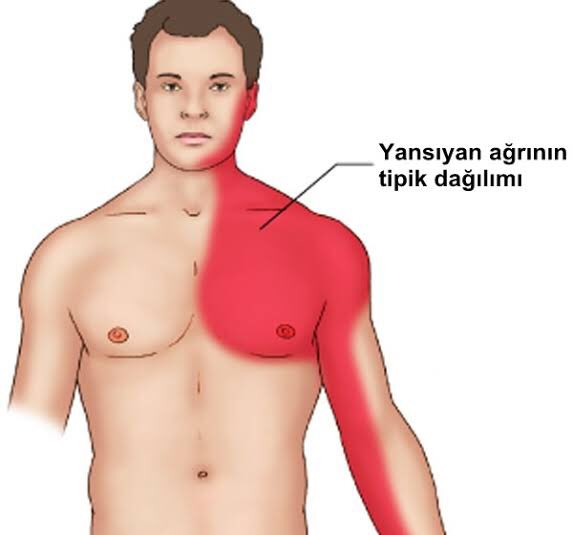 Сцинтиграфия миокарда (изотопное исследование сердца с нагрузкой) в России выполняется всего в нескольких центрах и практически малодоступна.
Сцинтиграфия миокарда (изотопное исследование сердца с нагрузкой) в России выполняется всего в нескольких центрах и практически малодоступна.
По результатам нагрузочных проб принимается решение, направлять ли пациента на коронарную ангиографию. Почти никогда не надо начинать обследование с коронарной ангиографии. Это лучший метод визуализировать (рассмотреть) поражения коронарных артерий (атеросклеротические бляшки), но оценить их функциональную значимость (вызывают ли они ишемию миокарда или нет) коронарная ангиография зачастую не может.
Лечение
Существует три главные возможности лечения стенокардии напряжения: медикаментозное, коронарное стентирование (ангиопластика с установкой стентов) и коронарное шунтирование. В любом случае лечение начинается с активного воздействия на факторы риска: с низкохолестериновой диеты, с отказа от курения, с нормализации артериального давления и т. д.
Каждый пациент, которому поставлен диагноз ИБС, должен в отсутствие противопоказаний принимать как минимум три препарата: бета-адреноблокатор (например, метопролол, бисопролол, надолол), антиагрегант (чаще всего — аспирин) и статин (например, аторвастатин, розувастатин).
Надо иметь в виду, что ни коронарное стентирование, ни коронарное шунтирование в целом не удлиняет жизнь. Есть лишь избранные группы пациентов, для которых это не верно. Так, шунтирование удлиняет жизнь у больных с поражением нескольких сосудов в сочетании с сахарным диабетом, при сильно сниженной общей сократительной функции сердца, при поражении проксимальных (начальных) отделов левой коронарной артерии.
Стентирование при стабильной стенокардии тоже имеет ограниченный набор жизненных показаний, и в целом служит улучшению качества жизни (то есть устранению симптомов), а не ее продолжительности. Надо иметь в виду, что стентированная артерия хоть и выглядит на снимках, как нормальная, на деле таковой не является. Стенты (расправленные металлические пружины) подвержены тромбозу и другим осложнениям. Поэтому после стентирования в течение длительного времени необходимо принимать не только аспирин, но и другой антиагрегант — клопидогрел, а это, в свою очередь, увеличивает риск кровотечений.
В любом случае решение о методе лечения надо принимать вместе с лечащим врачом, терапевтом или кардиологом, а не с ангиографистом и не с кардиохирургом — теми, кто выполняет стентирование или шунтирование.
Нестабильная стенокардия и инфаркт миокарда
Эти два угрожающих жизни состояния вызваны тем, что в какой-то момент атеросклеротическая бляшка в коронарной артерии становится нестабильной (нарушается ее оболочка, она изъязвляется). Нестабильная стенокардия и инфаркт миокарда составляют так называемый острый коронарный синдром, он требует немедленной госпитализации. Почти в половине случаев острому коронарному синдрому не предшествует стенокардия, то есть он развивается на фоне видимого здоровья.
Симптомы
Чаще всего острый коронарный синдром проявляется сильной нестерпимой болью в груди (за грудиной или ниже — в области солнечного сплетения, «под ложечкой»).
Диагностика и лечение
Современная тактика лечения таких больных состоит в немедленной доставке в больницу, где есть возможность выполнить экстренное стентирование коронарной артерии, в которой произошла катастрофа. Действовать надо немедленно: около половины тех, кто умирает от инфаркта миокарда, умирает в первый час после появления первых его признаков.
Действовать надо немедленно: около половины тех, кто умирает от инфаркта миокарда, умирает в первый час после появления первых его признаков.
Нестабильную стенокардию отличает от инфаркта миокарда обратимость поражения миокарда: при инфаркте часть миокарда, снабжаемого кровью из пораженной артерии отмирает и замещается рубцовой тканью, при нестабильной стенокардии этого не происходит.
При инфаркте миокарда имеются характерные изменения электрокардиограммы, рост, а затем снижение уровня нескольких белков — маркеров некроза миокарда, нарушения сократимости нескольких сегментов левого желудочка по данным эхокардиографии.
Для переднего инфаркта миокарда свойственны свои осложнения, для нижнего — свои. Так, при переднем инфаркте миокарда существенно чаще встречается кардиогенный шок, перикардит (так называемый эпистенокардитический перикардит), разрыв левого желудочка, ложные и истинные аневризмы левого желудочка, динамическая обструкция левого желудочка, блокада левой ножки пучка Гиса. Для нижнего инфаркта свойственны преходящие нарушения атриовентрикулярной проводимости, митральная недостаточность, разрыв межжелудочковой перегородки, поражение правого желудочка.
Для нижнего инфаркта свойственны преходящие нарушения атриовентрикулярной проводимости, митральная недостаточность, разрыв межжелудочковой перегородки, поражение правого желудочка.
После периода госпитализации проводится реабилитация: вырабатывается режим физических нагрузок, назначаются препараты для постоянного приема. Все, кто перенес инфаркт миокарда, должны в отсутствие противопоказаний постоянно принимать минимум четыре препарата: бета-адреноблокатор (например, метопролол, бисопролол, надолол), антиагрегант (чаще всего — аспирин), статин (например, аторвастатин, розувастатин) и ингибитор АПФ (эналаприл, лизиноприл и другие). Перед выпиской из стационара или сразу после нее необходимо провести нагрузочный тест (желательно — стресс-эхокардиографию) и решить вопрос о целесообразности коронарной ангиографии.
Боль в руке — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Болью могут сопровождаться различные патологические процессы верхних конечностей — травмы, дегенеративные и воспалительные поражения, неврологические синдромы. Боль в руке может быть одним из симптомов заболеваний сердечно-сосудистой, дыхательной и пищеварительной систем организма.
Разновидности боли в руке
Разнообразие болевых синдромов определяется не только сложностью строения верхних конечностей, но и многообразием функциональных нагрузок. По своему характеру боль может быть тянущей, простреливающей, ломящей. Она может беспокоить при нагрузке на руку, а может возникать ночью и нарушать сон. Кроме того, возможна иррадиация (отдача) боли в руку при инфаркте миокарда, стенокардии, коликах, холецистите, язве желудка.
Возможные причины боли в руке
Боль в руке может носить физиологический характер и быть вызвана мышечной усталостью после сильных или непривычных нагрузок.
Возникает она из-за накопления в мышечной ткани продуктов анаэробного метаболизма (лактата) и проходит в течение двух-трех дней.
После значительной физической нагрузки, превышающей порог выносливости мышц, могут возникать отставленные боли (через 1–2 дня после физической нагрузки). Специалисты считают, что они вызваны повреждением мышечных клеток, их мембран, соединений между микрофибриллами. Такие боли обычно бывают продолжительными.
Травмы – ушибы, переломы, растяжения сухожилий, разрывы мышц – характеризуются резким началом боли и ее интенсивностью. Ушибы и переломы сопровождаются сильной болью, отеком, кровоизлиянием из мелких или крупных сосудов.
Растяжение связок происходит при резком движении в суставе, поднятии значительных тяжестей, падении с упором на руку и характеризуется различной степенью повреждения волокон соединительной ткани. Такая травма сопровождается сильной болью, отеком и ограничением подвижности в суставе. Часто растяжение происходит в области лучезапястного и локтевого суставов после сильной нагрузки или монотонных повторяющихся много раз движений.
Такая травма сопровождается сильной болью, отеком и ограничением подвижности в суставе. Часто растяжение происходит в области лучезапястного и локтевого суставов после сильной нагрузки или монотонных повторяющихся много раз движений.
Разрывы и надрывы мышцы возникают при чрезмерной нагрузке. При этом помимо сильной боли отмечается кровоизлияние в области травмы и невозможность напрячь мышцу.
Одна из самых обширных групп заболеваний, которая дает выраженные боли в руке, – туннельные синдромы, обусловленные сжатием и воспалением нерва в узком пространстве (туннеле), образованном мышцами, связками и костями руки.
Дополнительным фактором, увеличивающим риск такого воспаления, являются эндокринные заболевания (сахарный диабет, гипотиреоз), нарушение подвижности суставов вследствие артрита или ревматизма, опухолевые образования в области нерва (нейрофиброма, шваннома) или за его пределами (гемангиома, липома). Как правило, туннельные синдромы развиваются при длительных однотипных движениях (при работе за компьютером, занятиях теннисом) или травмах. Этому способствует неправильная осанка, сколиоз, остеохондроз.
Этому способствует неправильная осанка, сколиоз, остеохондроз.Воспаление сухожилий и суставных связок также развивается при значительных физических нагрузках и травмах, особенно в случаях, когда сухожилия прикрепляются к мощным мышцам. Растяжение и микротравмы в месте прикрепления сопровождаются ломящей, ноющей болью, которая при физических нагрузках может становиться нестерпимой. Воспаление приводит к отеку и ограничению подвижности в суставе. Частой патологией руки считается эпикондилит, при котором воспаление захватывает место соединения мышцы и связки локтевого сустава. В этом случае боль локализуется в области локтя и сопровождает движение в локте, кисти и пальцах.
Поражение суставов при артрите вызывает не только боль, но и скованность движений. Причинами такого поражения могут быть остеоартроз, подагра и т.д.
В любом случае присутствуют все признаки воспаления: боль, отек, местное повышение температуры, покраснение кожи в проекции сустава, нарушение движений в суставе.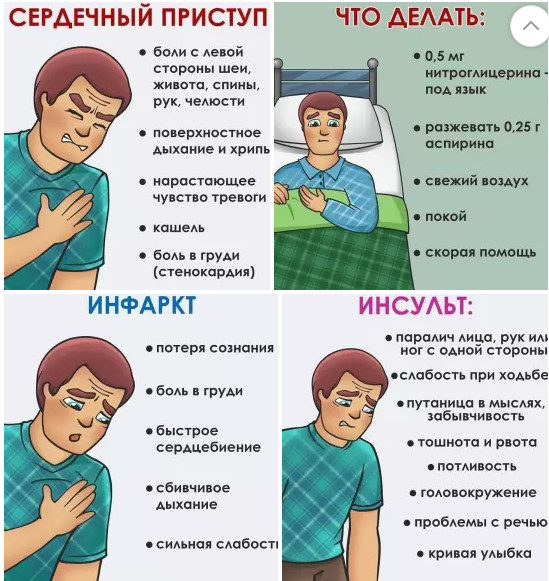
Отложение солей мочевой кислоты (уратов) в суставах – основное проявление подагры – приводит к появлению сильной боли. Ее интенсивность настолько велика, что дискомфорт вызывает даже простое прикосновение к больным суставам. В основе заболевания лежит нарушение обмена веществ.
При воспалении локтевой околосуставной синовиальной сумки – бурсите – боль возникает в локте и сопровождается припухлостью сустава. Помимо сильной боли в руке, которая ограничивает движения, могут наблюдаться локальное покраснение кожи и повышение температуры над областью сустава.
Боль в руке может быть следствием синдрома передней лестничной мышцы и сопровождаться спазмом мышцы и сдавлением нервов и сосудов плечевого пояса. В основе заболевания могут лежать дегенеративные изменения позвонков (остеохондроз) шейного отдела позвоночника, травма.
В основе заболевания могут лежать дегенеративные изменения позвонков (остеохондроз) шейного отдела позвоночника, травма.
Пациента беспокоит боль в шее, плечах, не дающая возможности поднимать руки вверх и отводить в стороны, совершать глубокий вдох, наклонять голову.
Остеохондроз шейного отдела позвоночника и его осложнения (протрузии дисков, межпозвоночная грыжа) вызывают боль в руке из-за защемления нерва, который обеспечивает ее иннервацию. При этом могут возникать не только резкие болевые ощущения, но и онемение руки, нарушение ее чувствительности.Существует еще одна причина, которую всегда следует иметь в виду при появлении боли в руке, – инфаркт миокарда. Пациент ощущает сильную боль за грудиной, которая может отдавать в шею, спину и левую руку. Такая боль не бывает единственным признаком этого опасного состояния. Как правило, присутствуют одышка, холодный пот, затрудненное дыхание.
Диагностика и обследования при боли в руке
Для диагностики заболевания, которое может вызывать боль в руке, необходимо учитывать, насколько остро возникла боль, а также события, предшествующие ее появлению. При тяжелых травмах постановка диагноза, как правило, не вызывает затруднения, но чтобы отличить ушиб от перелома, необходима рентгенография.
При тяжелых травмах постановка диагноза, как правило, не вызывает затруднения, но чтобы отличить ушиб от перелома, необходима рентгенография.
Как определить, серьезна ли боль в груди — Клиника Кливленда
Ощущение давления, боли или сдавливания в центре груди — классический симптом сердечного приступа. Боль часто распространяется на вашу челюсть, шею, спину или руку. Даже если он распространяется за пределы груди, это называется болью в груди или, с медицинской точки зрения, стенокардией. Но люди могут испытывать боль в груди не только из-за сердечного приступа, но и по другим причинам. Итак, как определить, возникла ли у вас боль в груди?
Клиника Кливленда — некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
«Если ваш дискомфорт длится три минуты или более или быстро усиливается, и особенно если вы также чувствуете одышку, головокружение, тошноту, сильную усталость, обливаетесь холодным потом или испытываете чувство обреченности, существует реальная возможность у вас сердечный приступ или вот-вот он, — говорит профилактический кардиолог Люк Дж. Лаффин, доктор медицины.«Немедленное обращение за медицинской помощью может спасти вам жизнь».
Лаффин, доктор медицины.«Немедленное обращение за медицинской помощью может спасти вам жизнь».
Если вы испытываете боль в груди любого типа, ответы на эти вопросы помогут вам определить источник ваших симптомов:
1. Боль резкая или тупая?
Ключевым отличительным признаком является интенсивность боли. В фильмах жертвы сердечного приступа часто хватаются за грудь и морщатся от боли, прежде чем упасть в обморок. Но сердечный приступ обычно вызывает сильную боль. Боль при сердечном приступе обычно описывается как непрекращающееся ощущение давления, как будто слон сидит вам на груди.
Острая, колющая кратковременная боль — например, поражение электрическим током — чаще всего возникает из-за проблемы с костью или нервом, например треснувшего ребра или растянутой мышцы.
«Этот тип боли может быть более болезненным, чем сердечный приступ, но он пройдет довольно быстро», — говорит д-р Лаффин. «Боль в груди от сердечного приступа может длиться 30 минут, а иногда и дольше».
2. Помогает ли смена позиций?
Боль уходит или ослабевает при смене положения? Например, чувствуете ли вы себя лучше, если наклонитесь или сядете в постели? Если это так, то боль в груди, скорее всего, вызвана заболеванием легких, например пневмонией или астмой.
«Если у вас сердечный приступ, вы не сможете найти положение, которое заставит боль уйти», — говорит д-р Лаффин. «Жертвы сердечного приступа описывают дискомфорт как неумолимый».
3. Лучше ли заниматься самолечением?
Если выпивка, прием антацидов или глубокий вдох облегчают боль, маловероятно, что это связано с сердцем.
4. Помогают ли упражнения?
Стенокардия ухудшится, если вы попытаетесь заниматься спортом. Если с помощью упражнений боль утихнет, это не сердечный приступ.
Если вы не можете быстро и уверенно исключить сердечный приступ, звоните 911.
Эта статья впервые появилась в Cleveland Clinic Heart Advisor .
Сердечный приступ или просто боль в груди? Что нужно знать
Не игнорируйте боль в груди
Как узнать, когда боль в груди является приоритетной? Когда тупая или колющая боль в груди не проходит, люди могут подумать, что у них сердечный приступ. Болезнь сердца — убийца номер 1 для мужчин и женщин.Любая боль в груди должна быть обследована медицинским работником. Частичная блокада коронарных артерий может вызвать стенокардию — тип боли в груди, вызванный снижением кровотока, который описывается как давление, боль или стеснение в груди.
Какие еще причины боли в груди?
Многие другие состояния, включая панкреатит, панические атаки и проблемы с пищеварением, могут вызывать боль в груди. Причиной могут быть и более серьезные проблемы, такие как тромбоэмболия легочной артерии. Каждый по-разному переживает сердечные приступы.Легкие симптомы легко игнорировать.
Боль в груди может быть следствием кислотного рефлюкса, изжоги или камней в желчном пузыре. Воспаленные ткани в грудной полости также можно принять за сердечный приступ. Заболевания, связанные с легкими, могут вызывать одышку или резкие боли. Наконец, психологический стресс может вызвать сердцебиение, головокружение и боль в груди.
Воспаленные ткани в грудной полости также можно принять за сердечный приступ. Заболевания, связанные с легкими, могут вызывать одышку или резкие боли. Наконец, психологический стресс может вызвать сердцебиение, головокружение и боль в груди.
Медленные и устойчивые симптомы
Большинство людей не осознают всех основных симптомов и предупреждающих знаков надвигающегося сердечного приступа. Симптомы начинаются медленно с легкой боли в груди.Эти симптомы легко игнорировать. Хотя боль в груди является признаком сердечного приступа, есть и другие симптомы сердечного приступа, на которые следует обращать внимание:
- Давление, сдавливание или стеснение в центре груди
- Дискомфорт в спине, животе, руках, шея или челюсть
- Одышка
- Тошнота
- Головокружение
- Усталость
- Холодный пот или приливы крови
Опишите симптомы
Лица, у которых наблюдаются какие-либо из этих симптомов, не должны откладывать обследование у лицензированного врача. Врачи потребуют от пациентов описания симптомов и могут использовать электрокардиограмму (ЭКГ) и анализы крови, чтобы определить причину дискомфорта. Диагноз зависит от источника боли, начала и прогрессирования симптомов, а также от сердечных приступов в анамнезе.
Врачи потребуют от пациентов описания симптомов и могут использовать электрокардиограмму (ЭКГ) и анализы крови, чтобы определить причину дискомфорта. Диагноз зависит от источника боли, начала и прогрессирования симптомов, а также от сердечных приступов в анамнезе.
Когда это сердечный приступ?
Сердечные приступы обычно вызывают дискомфортное давление или жжение, а не острую или колющую боль после дыхания или кашля. Кратковременная боль или боль в одной стороне тела не обязательно означает, что симптомы связаны с сердечным приступом.Боль при сердечном приступе будет распространяться из центра, а не оставаться локализованной в одном месте.
Не ждите, пока станет слишком поздно
Боль в груди, связанная с сердечным приступом или нет, является серьезной проблемой, которую следует немедленно решать. Даже у молодых людей в отличной форме случались сердечные приступы из-за болезней сердца. Выписка — это ответственное дело, позволяющее не упускать из виду надвигающиеся проблемы со здоровьем. Если симптомы не связаны с сердечным приступом, врачи постараются выяснить истинную причину.
Если симптомы не связаны с сердечным приступом, врачи постараются выяснить истинную причину.
Как узнать, когда боль в груди сигнализирует о сердечном приступе
Сердечные заболевания остаются основной причиной смерти мужчин и женщин в Соединенных Штатах.
Для многих боль в груди — первый тревожный симптом. Боль в груди, известная в медицине как стенокардия, возникает, когда сердечная мышца временно заблокирована и лишена доступа к необходимой крови и кислороду.
Ежегодно миллионы американцев попадают в отделения неотложной помощи из-за боли в груди.
Хотя необъяснимая боль в груди не всегда указывает на сердечный приступ, ее не следует игнорировать.Каждые 40 секунд у кого-то в США случается сердечный приступ. Понимание предупреждающих признаков сердечного приступа и того, когда на них реагировать, может спасти вам жизнь.
Стенокардия может ощущаться как сдавление или сдавливание в груди. Боль также может возникать в челюсти, плечах, спине, шее или руках. Хотя стенокардия встречается относительно часто, ее бывает трудно отличить от других типов боли в груди, например, от дискомфорта, связанного с несварением желудка.
Хотя стенокардия встречается относительно часто, ее бывает трудно отличить от других типов боли в груди, например, от дискомфорта, связанного с несварением желудка.
Существует два основных типа стенокардии: стабильная и нестабильная.Последнее иногда сигнализирует о сердечном приступе.
Характеристики стабильной стенокардии включают:
- Возникновение в результате физических упражнений или физических нагрузок (например, подъем по лестнице)
- Отдыхает или принимает лекарства
- Длится недолго (пять минут или меньше)
Характеристики нестабильной стенокардии включают:
- Возникает даже в состоянии покоя
- Не исчезает при приеме лекарств
- Неожиданно
- Может сигнализировать о сердечном приступе
- Боль более сильная и длится дольше (30 минут и более), чем при стабильной стенокардии
Если вы испытываете боль в груди, которая длится более пяти минут или сопровождается другими симптомами, такими как тошнота, одышка, слабость или головокружение, позвоните в службу 911 и немедленно обратитесь за помощью.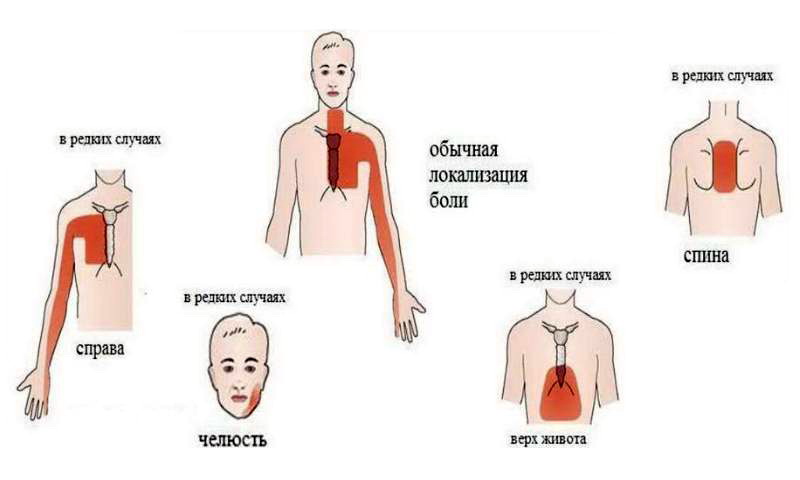
У женщины с сердечным приступом симптомы стенокардии могут отличаться от симптомов классической стенокардии. Женщины также могут испытывать тошноту, одышку, боль в животе, дискомфорт в шее, челюсти или спине и колющую боль в груди, а не давление.
Поскольку стенокардия может быть признаком основного заболевания сердца, важно поговорить с врачом о своих симптомах. У Американской кардиологической ассоциации есть трекер, с помощью которого вы можете записывать, когда возникают ваши симптомы и как долго они продолжаются.
Ваш врач может лечить стенокардию нитроглицерином, чтобы облегчить дискомфорт. Он может быть в форме таблеток, спрея, капсул или мази.
Ваш врач также может порекомендовать изменение образа жизни, чтобы устранить факторы риска. Изменения в образе жизни могут включать отказ от курения, изменение диеты для ограничения потребления соли и жиров, контроль артериального давления и уровня холестерина, избегание экстремальных температур и напряженной активности, а также снижение уровня стресса.
Скачать PDF: (Инфографика) Признаки сердечного приступа
В Edward-Elmhurst Health у вас есть доступ к последним достижениям в диагностике и лечении сердечных и сосудистых заболеваний.Узнайте больше о наших сердечно-сосудистых услугах.
Связанный блог:
Объяснение стенокардии: 5 вопросов и ответов о боли в груди
Боль в спине и сердечный приступ: какая связь ?: Медицинская клиника Голгофы: семейная медицина
Боль в груди остается наиболее частым симптомом сердечного приступа, но есть и другие предупреждающие знаки, которые нельзя игнорировать, например боль в спине. Интересно, что Американская кардиологическая ассоциация отмечает, что женщины чаще, чем мужчины, сообщают о боли в спине, возникающей до и во время сердечного приступа.
Наша команда лучших поставщиков медицинских услуг в Calvary Medical Clinic стремится предоставлять населению Кливленда, Ливингстона и Хамбла, штат Техас, выдающуюся медицинскую помощь, ориентированную на пациентов.
Часть наших обязательств по охране вашего здоровья включает предоставление информации, которая поможет вам определить предупреждающие признаки сердечного приступа, которые могут включать боль в спине и другие симптомы, которые могут вас удивить.
Основы сердечного приступа
Как и все остальные части вашего тела, сердце нуждается в непрерывном притоке насыщенной кислородом и богатой питательными веществами крови, чтобы оставаться здоровым и нормально функционировать.Сердечный приступ происходит, когда прекращается адекватный приток крови к сердцу, что обычно вызвано закупоркой коронарных артерий, питающих сердце.
Болезни сердца и связанные с ними сердечные приступы продолжают оставаться основной причиной смерти женщин и мужчин в Соединенных Штатах. К счастью, наряду с своевременной медицинской помощью, достижения в области медицинских технологий и лечения значительно увеличили ваши шансы на выживание после сердечного приступа.
Некоторые сердечные приступы происходят внезапно и без предупреждения. Однако очень часто симптомы сердечного приступа могут проявляться за несколько часов или недель до фактического события. Понимание этих неуловимых предупреждающих знаков может побудить вас обратиться за лечением на раннем этапе, когда лечение будет наиболее эффективным.
Однако очень часто симптомы сердечного приступа могут проявляться за несколько часов или недель до фактического события. Понимание этих неуловимых предупреждающих знаков может побудить вас обратиться за лечением на раннем этапе, когда лечение будет наиболее эффективным.
Симптомы сердечного приступа
Боль в груди, вероятно, самый знакомый признак сердечного приступа. Многие пациенты отмечают ощущение сдавливания и давления, которое часто описывается как тяжесть на груди. Однако иногда боль бывает гораздо более тонкой и лучше описывается как ноющий дискомфорт.
Хотя «боль в груди» может показаться довольно неопределенной, когда вы пытаетесь решить, когда звонить в службу экстренной помощи, вам может помочь знание других общих симптомов, сопровождающих надвигающийся сердечный приступ. К ним относятся:
- Симптомы, которые часто принимают за проблемы с животом, включая тошноту или изжогу
- Внезапное потоотделение и одышка без или с ограничением нагрузки
- Усталость при выполнении простых задач, таких как заправка кровати или покупка товаров
- Одышка в положении лежа, которая улучшается, когда вы садитесь
- Боль в груди, которая начинается при напряжении и прекращается, когда вы отдыхаете
Боль, связанная с сердечным приступом, часто излучается (распространяется) на другие части тела по мере раздражения близлежащих нервов и может включать:
- Боль в руке, обычно в левой руке у мужчин, но возникающая в одной или обеих руках у женщин
- Боль в верхней или нижней части спины, часто централизованная (т.
 е. между лопатками), и чаще встречается у женщин, чем у мужчин
е. между лопатками), и чаще встречается у женщин, чем у мужчин - Боль в левой нижней челюсти
Боль в спине, связанная с сердечным приступом, обычно возникает внезапно и без физических нагрузок, например, когда вы спите.
Когда обращаться к врачу
Важно немедленно позвонить в службу 911, если вы подозреваете возможный сердечный приступ, который требует неотложной медицинской помощи.
Регулярные медицинские осмотры и другие профилактические меры здравоохранения, такие как периодические проверки артериального давления, диагностические тесты и т. Д., также может помочь определить факторы риска развития проблем, которые могут привести к сердечным заболеваниям и сердечному приступу.
В Calvary Medical Clinic мы призываем людей приходить в любое время, когда они беспокоятся о своем здоровье. Запланируйте свой визит сегодня, позвонив в наиболее удобный для вас офис или записавшись на прием онлайн. Мы здесь, чтобы помочь.
У меня сердечный приступ?
Мне, студенту третьего курса-медика, работающему в отделении неотложной помощи в Нью-Йорке, посоветовали провести осмотр джентльмена из Организации Объединенных Наций, который пришел в больницу с жалобой на боли в спине. Он поднялся на два лестничных пролета и подумал, что просто, но болезненно потянул мышцу спины. После двух часов непрекращающейся боли его доставили в отделение неотложной помощи.
Он поднялся на два лестничных пролета и подумал, что просто, но болезненно потянул мышцу спины. После двух часов непрекращающейся боли его доставили в отделение неотложной помощи.
Когда я встретил его, он сильно вспотел и выглядел напуганным. Я попросил сделать ЭКГ (электрокардиограмму), которая определила, что у него сердечный приступ. Это событие вызвало интерес на всю жизнь к лечению болезней сердца, в частности сердечных приступов.
Около 735 000 американцев ежегодно страдают от сердечных приступов.Инфаркт миокарда, инфаркт миокарда, вызванный закупоркой коронарных артерий, является убийцей номер один как для мужчин, так и для женщин в Соединенных Штатах. Те, кто страдает от приступа и попадают в отделение неотложной помощи в течение нескольких часов после инцидента, имеют отличный шанс на выживание. Как говорят в терминах сердечных приступов, «время — мускулы»; чем раньше вы распознаете симптомы сердечного приступа, тем больше у вас шансов сохранить сердечную функцию.
КАКОВЫ СИМПТОМЫ СЕРДЕЧНОЙ АТАКИ ?
БОЛЬ В ГРУДЕ : Отличительным признаком сердечного приступа является боль в груди.Ощущение давления, полноты или сдавливания в средней части груди, обычно длится более нескольких минут, но может приходить и уходить. Боль может распространяться на руки, спину, голову или шею.
БОЛЬ В ЧЕЛЮСТИ или ЗУБНАЯ БОЛЬ : Может возникать с болью в груди или самостоятельно; также может быть связано с головной болью.
КОРОТКОЕ ДЫХАНИЕ или одышка : Затрудненное дыхание может разбудить вас ото сна или возникать до, во время или после боли в груди.
НАУЗА и РВОТА : Может возникать с чувством несварения желудка, которое также может быть связано с отрыжкой или отрыжкой.
БОЛЬ ВЕРХНЕЙ СРЕДНЕЙ ЖИВОТНОСТИ : Может быть неспецифической, больше похожей на тяжесть, чем на резкую боль, которая может возникнуть при язве.
ПОТЫВАНИЕ : Может возникать в такой степени, что вы чувствуете, что покрываетесь холодным потом.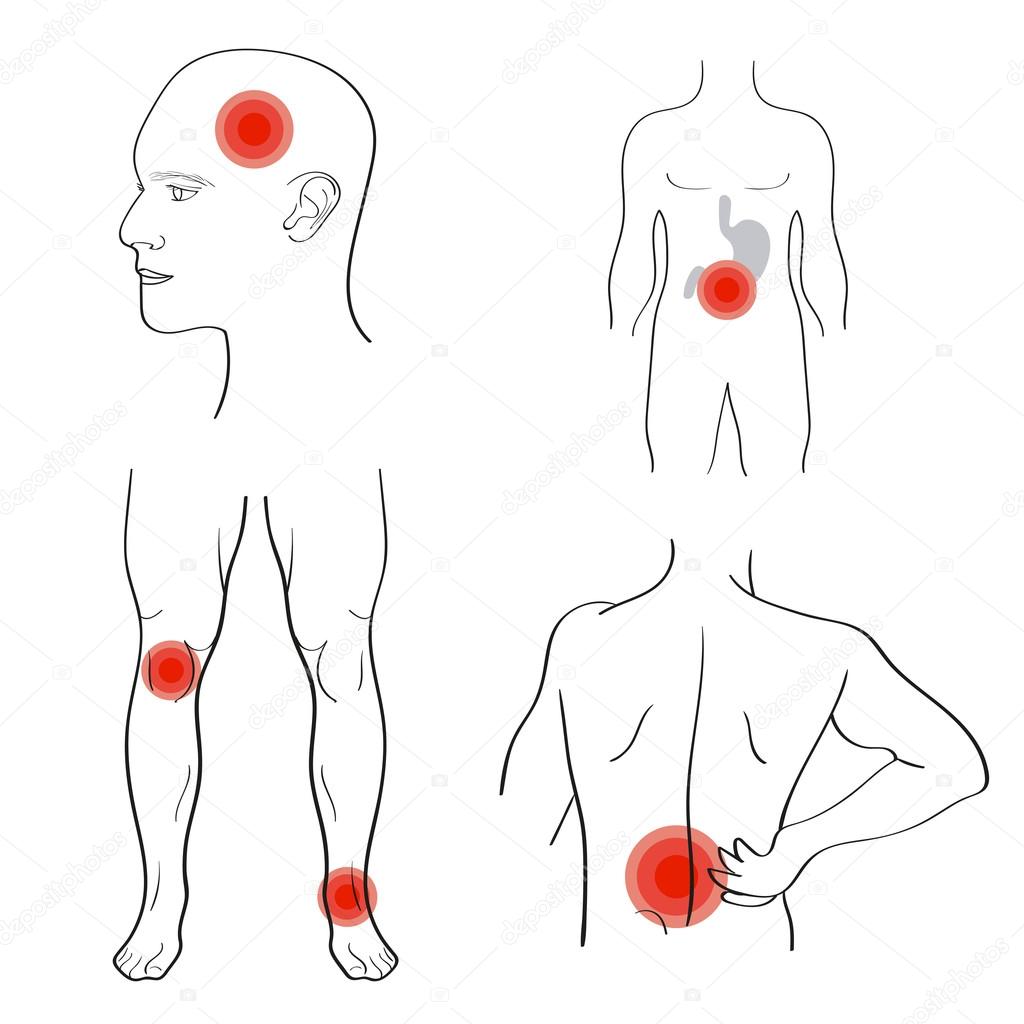
БОЛЬ В РУКЕ : Чаще поражается левой рукой, но может возникать и справа вниз по внешней стороне рук.
БОЛЬ В СПИНЕ : Обычно между лопатками, но может возникать и ближе к пояснице, но на боль в спине не обязательно влияет движение или скручивание спины.
ЧУВСТВО НАБЕГАЮЩЕЙ ОБРЕЗКИ : Вы чувствуете, что происходит что-то плохое.
ОБЩИЙ ВРЕДОНОС : Такое ощущение, что у вас начало гриппа. Это может произойти у диабетиков, в большей степени у женщин, чем у мужчин, или у пожилых людей.
ОТЛИЧАЮТСЯ ЛИ СИМПТОМЫ И ПРИЗНАКИ АТАКИ СЕРДЦА ЖЕНЩИНЫ ОТ МУЖЧИН?
Во время сердечного приступа у женщин может возникнуть боль в груди, аналогичная той, которую испытывают мужчины. Однако ощущение сдавливания, которое можно почувствовать, может возникать в любом месте груди, но не обязательно с левой стороны груди.Более того, боль в шее, спине, руках или челюсти чаще встречается у женщин.
Проблемы с выполнением простых задач или действий, длительная утомляемость и крайняя усталость также больше связаны с опытом женщин, чем мужчин.
Женщины могут идентифицировать боль в области живота или связанное с этим давление как единственный симптом и могут испытывать обильное потоотделение, возникающее из-за стресса.
Сердечные приступы могут маскироваться под любую из вышеперечисленных комбинаций симптомов.Если у вас был предыдущий сердечный приступ, у вас могут быть симптомы, похожие на следующий, или он может проявляться иначе.
Независимо от того, мужчина вы или женщина, при появлении вышеуказанных симптомов должен быть один универсальный ответ: немедленно наберите 911. Спаси свою сердечную мышцу, спаси свою жизнь.
Чтобы увидеть больше статей о здоровье сердца из серии «Месяц сердца», щелкните здесь.
Чтобы прочитать наши истории о пациентах Hearts of Jackson, щелкните здесь.
У вас сердечный приступ? | UCI Health
Как узнать, что у вас сердечный приступ? Во-первых, важно различать стенокардию и сердечный приступ.
Интервенционный кардиолог UCI Health доктор Ихаб Аломари говорит, что причиной стенокардии является снижение притока крови к сердцу; острый сердечный приступ возникает, когда кровоток к сердцу блокируется.
Стенокардия и сердечный приступ имеют много общих симптомов:
- Боль в груди, давление, тяжесть, сдавливание, обычно с левой стороны и иррадиирующей в левое плечо или руку, челюсть или спину
- Одышка
- Потоотделение
- Усталость
- Легкомысленность
- Тошнота
Улучшаются ли симптомы после отдыха?
Стабильная стенокардия усиливается при физической нагрузке или эмоциональном стрессе и длится 5–10 минут, затем улучшается при отдыхе.
«Стенокардия — это шаг до сердечного приступа», — объясняет Аломари. «Заподозрите сердечный приступ, если ваши симптомы появляются внезапно и очень сильно и не проходят после отдыха».
В этом случае он советует:
- Немедленно позвоните в службу 9-1-1
- Жуйте четыре детских аспирина или один обычный аспирин.
- Примите нитроглицерин, если он вам уже прописан.
- Отдыхайте и ждите прибытия помощи
Помощь при сердечном приступе
Если вы находитесь с кем-то, у кого, по вашему мнению, случился сердечный приступ, помогите этому человеку выполнить все вышеперечисленные действия и найдите ближайший автоматический внешний дефибриллятор (AED), который используется, если у человека происходит остановка сердца.AED расположены во многих местах, таких как аэропорты, парки, школы и спортивные залы.
Если человек не дышит и пульс отсутствует, немедленно начните СЛР и, если возможно, прикрепите AED, который определит, нужен ли разряд для перезапуска сердца.
Сердечные приступы без боли в груди
Однако люди могут испытывать как стенокардию, так и сердечные приступы без типичных симптомов боли в груди. Вместо этого у пациента может быть:
- Боль в спине
- Боль в верхней части живота
- Одышка
- Боль в челюсти
- Боль в руке
Это происходит в основном среди женщин, пожилых людей и диабетиков.
«Многие пациенты приходят на день или два позже, потому что не распознают симптомы», — говорит Аломари, доцент медицины и заместитель директора программы стипендий по интервенционной кардиологии Медицинской школы UCI.
«Когда у кого-то случается сердечный приступ, нам нужно как можно скорее доставить его в отделение неотложной помощи, где мы сделаем ангиограмму и постараемся открыть артерию в течение 90 минут».
Пациенты, у которых наблюдается стенокардия, стихающая в покое, должны как можно скорее обратиться к своему врачу или кардиологу, чтобы пройти обследование, которое может включать:
- Стресс-тест
- ЭКГ
- Эхокардиограмма
- Ангиограмма
Нестабильная стенокардия требует быстрых действий
Но есть разновидность стенокардии, называемая нестабильной стенокардией, которая намного опаснее.В отличие от стабильной стенокардии, она не связана с физической нагрузкой и может длиться до 30 минут. Это непосредственный предвестник сердечного приступа, как будто сердечный приступ возникает внезапно и становится сильнее; это не проходит с отдыхом.
Как и при подозрении на сердечный приступ, Аломари советует немедленно обратиться в отделение неотложной помощи.
Как предотвратить болезни сердца
Семейный анамнез может определить, есть ли у вас факторы риска сердечных заболеваний, которые находятся вне вашего контроля.Но есть также много шагов, которые люди могут предпринять для предотвращения сердечно-сосудистых заболеваний, говорит Аломари.
К ним относятся:
Похожие истории
Когда боли в груди требуют обращения в отделение неотложной помощи ?: Кунал Патель, доктор медицины, FACC: сертифицированный кардиолог
Боль в груди — распространенный симптом в США. Ежегодно более восьми миллионов американцев посещают скорую помощь из-за боли в груди. Это вторая по значимости причина посещений скорой помощи.
Наша команда в Институте сердечно-сосудистой системы штата Нью-Джерси, в которую входят сертифицированный кардиолог д-р.Кунал Патель знает, что боль в груди может пугать. Но мы также знаем, что не все случаи боли в груди требуют обращения в реанимацию. Итак, давайте обсудим, когда вам следует обратиться в скорую помощь при боли в груди.
Распространенные причины боли в груди
Хотя боль в груди является признаком проблем с сердцем, она может быть вызвана другим заболеванием, в том числе:
- Паническая атака
- Камни в желчном пузыре
- Тромбоэмболия легочной артерии
- Язвенная болезнь
- Миокардит
- Растяжения мышц, вызывающие воспаление в ребрах
- Изжога
При некоторых заболеваниях может возникать ощущение сердечного приступа.Например, миокардит имеет симптомы, аналогичные сердечному приступу. Поэтому важно знать, вызвана ли ваша боль в груди сердечным приступом или другим сердечным заболеванием.
Ишемическая болезнь сердца
Ишемическая болезнь сердца — серьезное заболевание, которое может привести к сердечному приступу. Это происходит, когда ваши артерии сужаются или закупориваются бляшками. Длительный высокий уровень холестерина часто вызывает ишемическую болезнь сердца.
Основными симптомами ишемической болезни сердца являются боль в груди и стенокардия.Стенокардия вызывает ощущение сдавливания или сдавливания в груди. Это также вызывает боль в груди, которая может распространяться на руки, шею и челюсть. Немедленно обратитесь в скорую помощь, если вы испытываете эти симптомы.
Боль в груди, не вызванная болезнью сердца
Боль в груди, вызванная растяжением мышц, — это не то же самое, что боль, связанная с сердцем. Вероятно, ваша боль в груди не от сердечного приступа, если:
- Бывает при определенных движениях
- Точно определить
- Боль возникает при глубоком вдохе
- Боль уходит через несколько секунд
Никогда не игнорируйте боль в груди — независимо от того, что ее вызывает.Если боль в груди сильная и беспокоит вас, обратитесь в скорую помощь. Не рискуйте, когда дело касается вашего здоровья.
Когда обращаться в отделение неотложной помощи при боли в груди
Вам следует обратиться в скорую помощь, если вы испытываете боль в груди наряду с другими симптомами. Обычно это указывает на сердечный приступ. Если вы испытываете боль в груди, позвоните 911 или сразу же обратитесь в скорую помощь:
.- Одышка
- Слабость
- Головокружение
- Тошнота или рвота
- Аритмия (нерегулярное сердцебиение)
- Потливость
- Боль в груди, которая перемещается по рукам, шее или челюсти
- Симптомы длятся более пяти минут
- Стенокардия (ощущение сдавливания, стеснения или сдавливания в груди)
Сердечные приступы часто заканчиваются смертельным исходом и могут нанести непоправимый вред вашему сердцу.Вот почему, если вы испытываете симптомы сердечного приступа, обратитесь за медицинской помощью. Чем раньше вылечить, тем меньше вреда.
Лечение боли в груди
Как уже упоминалось, не во всех случаях боли в груди требуется неотложная медицинская помощь. Однако в конечном итоге это может привести к более серьезным проблемам и повысить риск сердечных приступов.
Лечение боли в груди в Институте сердечно-сосудистой системы штата Нью-Джерси, расположенном в Ньюарке и Секауке, штат Нью-Джерси, может предотвратить серьезные осложнения.Чтобы назначить встречу с доктором Пателем, используйте наш инструмент онлайн-бронирования или позвоните в офис.
.

 е. между лопатками), и чаще встречается у женщин, чем у мужчин
е. между лопатками), и чаще встречается у женщин, чем у мужчин