Кашель с кровью
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кашель с кровью — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Кашель является одним из самых распространенных симптомов заболеваний органов дыхания.
Но если кашель сопровождается отделением не обычной мокроты, а с прожилками и даже сгустками крови, это тревожный сигнал, который может свидетельствовать о серьезном заболевании.
Для обозначения выделения крови из органов дыхания был введен специальный термин – кровохарканье. Объем выделяемой с мокротой крови варьирует: это могут быть единичные прожилки крови до массивного кровотечения.
Следует помнить, что независимо от количества крови в мокроте кровохарканье является опасным состоянием и требует обращения за медицинской помощью для выявления и ликвидации причин, приведших к появлению этого симптома.
Виды кровохарканья
Важно различать истинное и ложное кровохарканье.
Истинное кровохарканье возникает при истечении крови из сосудов органов дыхания. При этом кровь может смешиваться с мокротой и слюной.
Ложное кровохарканье возникает при попадании крови в органы дыхания из других органов, например, из желудка при желудочном кровотечении или из поврежденных сосудов полости рта.
Причины кровохарканья
В большинстве случаев причиной кровохарканья становятся патологические изменения сосудов бронхов и легких.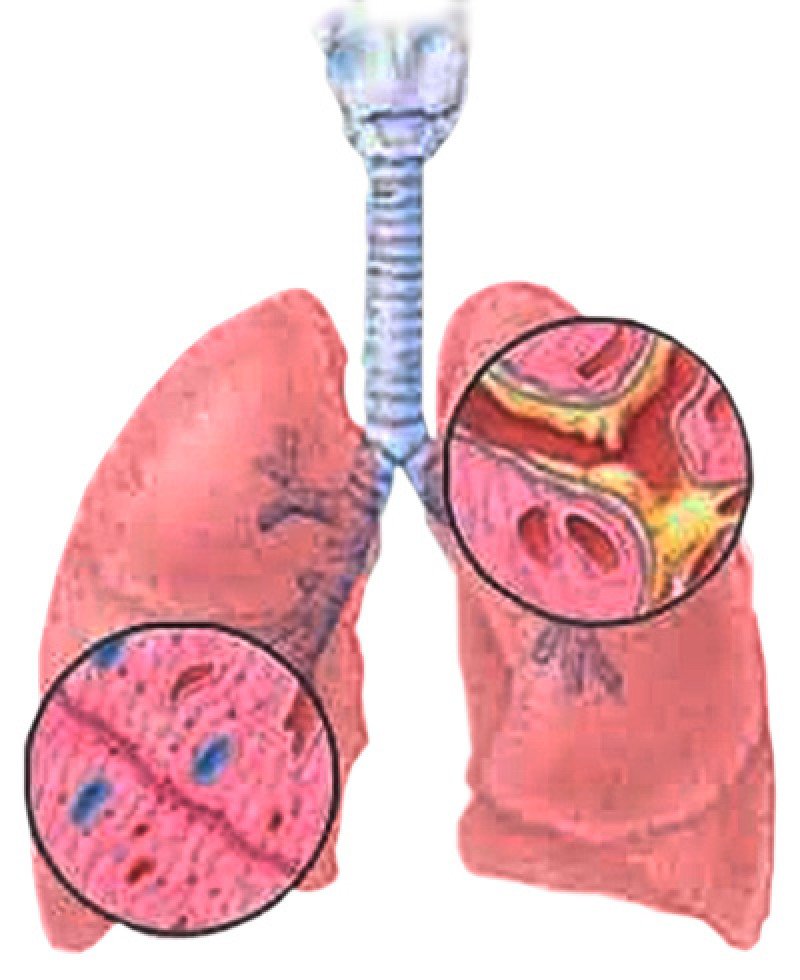
Большое значение имеет туберкулез легких и его осложнения. Микобактерии туберкулеза в процессе болезни вызывают разрушение легочной ткани, иногда с образованием полостей (каверн). При этом перестраивается сосудистое русло: происходит облитерация или разрастание мелких сосудов, что становится причиной последующих кровотечений.
Кровохарканье сопровождает многие инфекционные заболевания дыхательной системы: бронхиты, пневмонии. Некоторые бактерии обладают способностью разрушать ткань легких и повышать проницаемость легочных сосудов.
В случае развития пневмонии к кашлю с прожилками крови добавляются лихорадка, озноб, одышка, боль в груди, ночное потоотделение.
Для детей кровохарканье характерно при аспирации (вдыхании) мелких предметов – игрушек и их частей, колпачков от ручек, семечек.
Если инородное тело прошло глубоко, то выраженной одышки и признаков удушья не будет. Единственным симптомом может быть долгий мучительный кашель с небольшим количеством мокроты, иногда с кровью.
Единственным симптомом может быть долгий мучительный кашель с небольшим количеством мокроты, иногда с кровью.
Достаточно редко причиной кровохарканья могут служить гельминты (в частности, аскариды). При миграции паразиты повреждают мелкие сосуды, что вызывает появление крови в мокроте.
Еще одной причиной кровохарканья являются бронхоэктазы.
Бронхоэктазы – это необратимое патологическое расширение бронхов и бронхиол. Часто возникают у детей, больных муковисцидозом, при аспирации инородного тела, коклюше и частых респираторных инфекциях.
Иногда бронхоэктазы бывают врожденными – при нарушении формирования бронхиального дерева.
Достаточно часто причиной появления крови при кашле является травматическое повреждение грудной клетки. Происходит кровоизлияние в ткань легкого с выходом части крови с мокротой.
У взрослых пациентов причинами появления крови при кашле чаще служат сердечно-сосудистые патологии. При болезнях сердечной мышцы, будь то инфаркт миокарда, миокардит, возникает застой крови в малом круге кровообращения (в легких). Кровь просачивается через стенку капилляров в альвеолы – маленькие мешочки на концах бронхов. Образовавшаяся смесь альвеолярной жидкости, слизи бронхов и крови выходит при кашле.
При болезнях сердечной мышцы, будь то инфаркт миокарда, миокардит, возникает застой крови в малом круге кровообращения (в легких). Кровь просачивается через стенку капилляров в альвеолы – маленькие мешочки на концах бронхов. Образовавшаяся смесь альвеолярной жидкости, слизи бронхов и крови выходит при кашле.
При выраженной степени острой сердечной недостаточности появляется розовая пена – крайнее проявление отека легких.
Многие пороки сердца также вызывают застой в легких с одышкой и кровохарканьем. При приобретенных пороках сердца наиболее часто кровохарканье возникает у больных с поражением митрального клапана. Среди сосудистых заболеваний, которые вызывают внезапное кровохарканье, следует выделить тромбоэмболию легочных артерий (ТЭЛА).
Кровохарканье сопровождает около трети всех случаев ТЭЛА. Основными симптомами являются резкая одышка, кашель и боли в грудной клетке.
Более чем у половины больных раком легкого отмечается кровохарканье.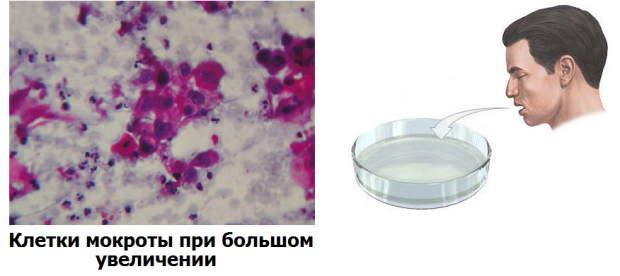 В основную группу риска по развитию злокачественных новообразований легких входят курильщики старше 40 лет. В случае рака легкого кровотечение может возникать при распаде опухоли, после чего мокрота смешивается с кровью и приобретает вид «малинового желе».
В основную группу риска по развитию злокачественных новообразований легких входят курильщики старше 40 лет. В случае рака легкого кровотечение может возникать при распаде опухоли, после чего мокрота смешивается с кровью и приобретает вид «малинового желе».
Доброкачественные опухоли легких редко вызывают кровохарканье.
К относительно редким причинам появления кашля с кровью относят аневризму и последующий прорыв сосуда в бронх.
Врожденная патология свертывающей системы крови, например, гемофилия, может стать причиной как остро возникшего легочного кровотечения, так и длительного небольшого по объему кровохарканья. Кровохарканье может быть одним из симптомов различных аутоиммунных патологий. Так, например, при гранулематозе с полиангиитом (болезнь Вегенера) происходит воспаление стенки сосудов с вовлечением в процесс верхних и нижних дыхательных путей.
Передозировка некоторых лекарственных средств при повышенном риске кровотечения может привести к кровохарканью.
К таким препаратам относятся: антикоагулянты (варфарин, ривароксабан, дабигатран), антиагреганты (ацетилсалициловая кислота, тикагрелол).
Употребление наркотических веществ (в частности, кокаина) приводит к повреждению сосудов слизистой носоглотки с последующим кровохарканьем.
К каким врачам обращаться при появлении кашля с кровью?
Появление крови при кашле требует обращения к врачу терапевтического профиля: терапевту или педиатру. После проведенного осмотра врач назначит комплекс инструментально-лабораторных исследований и направит при необходимости к узкому специалисту. Может потребоваться консультация пульмонолога, кардиолога, отоларинголога, ревматолога, фтизиатра, онколога.
Если есть подозрение на травму, кровотечение из дыхательных путей обильное, появилось головокружение, затруднение дыхания и учащенное сердцебиение, следует вызвать скорую помощь.
Диагностика и обследование при появлении кашля с кровью
В ходе обследования проводят:
- клинический анализ крови;
Кровь в мокроте | ЛРЦ. Лечебно-реабилитационный центр Минэкономразвития России
Кровохарканье — это появление крови в мокроте при кашле. Оно может быть связано с заболеванием как органов дыхания, так и сердечно-сосудистой, пищеварительной систем, носоглотки, полости рта. Кашель с кровью может сопровождаться другими жалобами: повышением температуры, нехваткой воздуха, болями в грудной клетке, сердцебиением, резким падением давления. Появление этих симптомов часто помогает врачу поставить правильный диагноз и определить причину кровохарканья.
Причины кровохарканья.
Чаще всего наличие прожилок крови в мокроте при сильном приступообразном кашле во время простудного заболевания у молодых людей не является грозным симптомом.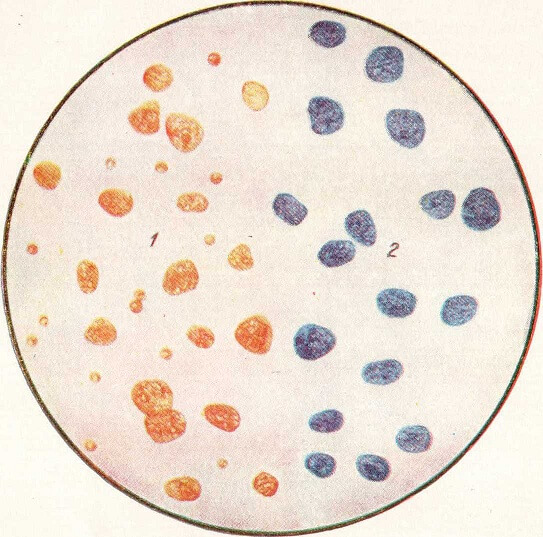
- Достаточно часто причиной кровохарканья являются заболевания глотки и придаточных пазух носа. В случае появления крови в мокроте, необходим осмотр ЛОР врача для исключения опухоли гортани, глотки или воспаления пазух (гайморит, фронтит)
- В 20% случаев причиной кровохарканья являются опухоли бронхолегочной системы.
- Тромбоэмболия легочных артерий (повреждение ткани легких из-за закупорки тромбом снабжающей этот участок легочной артерии) также может вызвать кровохарканье.
- Тяжелые болезни сердца: инфаркт миокарда, пороки сердца, кардиомиопатии могут стать причиной появления прожилок крови в мокроте.
 Это происходит потому, что высокое давление в легочных сосудах, развивающееся при болезнях сердца из-за слабости сердечной мышцы, приводит к расширению легочных сосудов и их повреждению.
Это происходит потому, что высокое давление в легочных сосудах, развивающееся при болезнях сердца из-за слабости сердечной мышцы, приводит к расширению легочных сосудов и их повреждению. - Иногда можно принять за кровохарканье появление крови во рту при заболеваниях пищевода или желудка.
Обследования, которые необходимо пройти для установления источника крови в мокроте
Если кровь в мокроте появилась впервые при сильном кашле на фоне простудного заболевания, то пациента должен осмотреть ЛОР врач и ему необходимо провести рентген органов грудной клетки. Если после окончания лечения вновь появляется кровь в мокроте или ее количество в ходе лечения увеличилось, то необходимо продолжить обследование.
Одним из основных методов обследования органов грудной клетки, который позволяет правильно поставить диагноз является компьютерная томография органов грудной клетки, при необходимости ее проводят с контрастированием.
Определить источник кровохарканья позволяет бронхофиброскопия — исследование, при котором в трахею и бронхи вводят бронхоскоп и осматривают трахею, крупные и средние бронхи.
Если в ходе этих обследований причина появления крови в мокроте не установлено, то проводят ультразвуковое исследование сердца, эзофагогастроскопию, пациента осматривает стоматолог.
Несмотря на применение разных методов, причину кровохарканья не удается обнаружить в 30–40% случаев.
Бронхит
Бронхит – это воспаление нижних дыхательных путей (бронхов), по которым воздух попадает в легкие. Воспаление вызывает отек, сужение просвета бронхов, усиленное образование мокроты.
Выделяют острый бронхит и хроническую обструктивную болезнь легких (ХОБЛ). У них разный механизм развития, разное течение, что требует, соответственно, разного подхода к лечению.
Острый бронхит очень распространен и чаще всего вызван вирусами, реже бактериями, еще реже грибковой инфекцией или токсинами. Прогноз при остром бронхите благоприятный – практически все случаи заканчиваются полным выздоровлением. Заболевание обычно длится около 10 дней, хотя кашель может беспокоить человека еще в течение нескольких недель.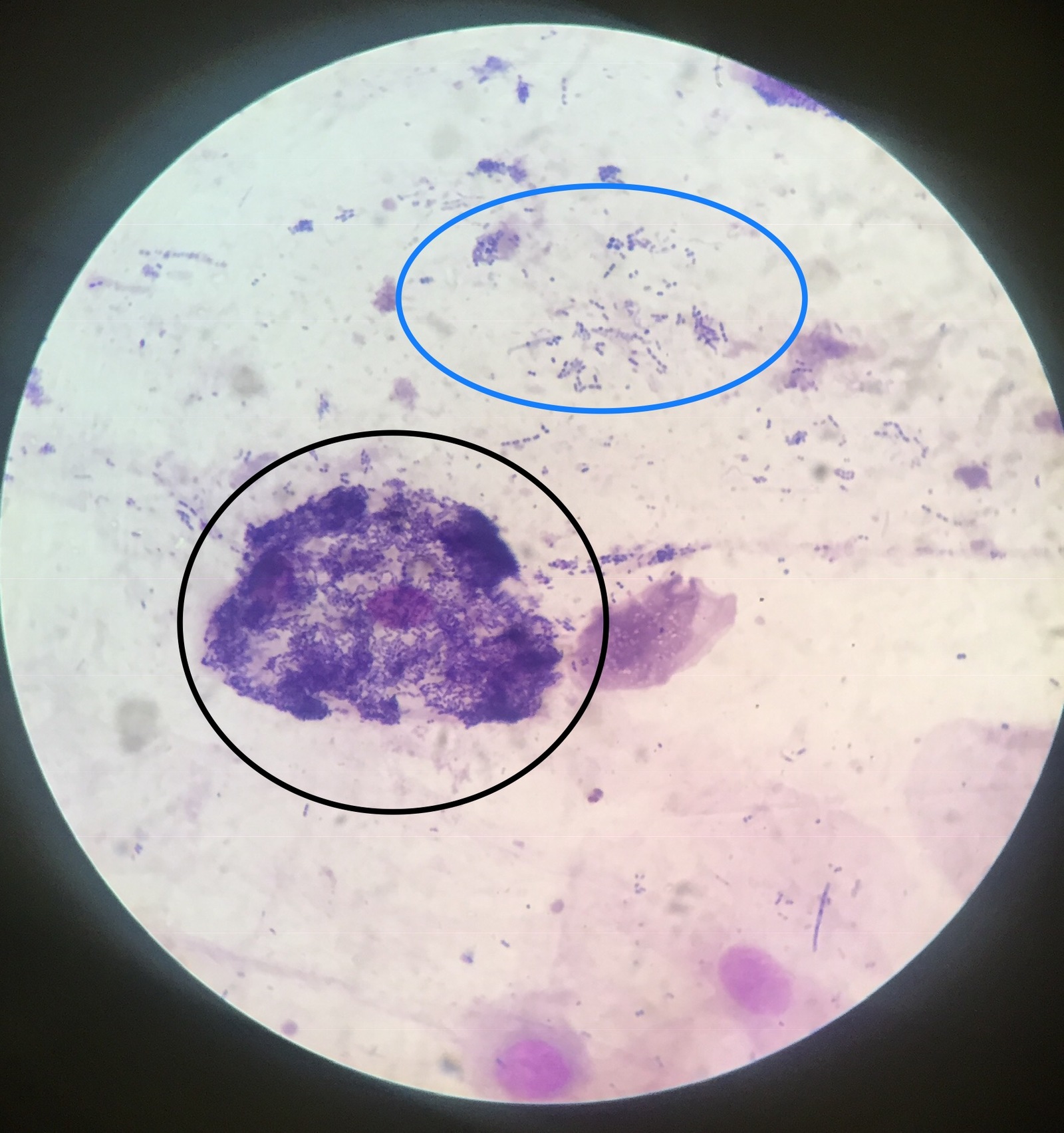
При ХОБЛ повреждаются не только бронхи, но и ткань легких. Патологические изменения развиваются в течение длительного времени, носят необратимый характер, значительно нарушают дыхание и, как следствие, работу всего организма. Основная причина ХОБЛ – курение. Прогноз при ХОБЛ в целом неблагоприятный, однако современные методы лечения позволяют облегчить состояние пациентов с ХОБЛ.
Синонимы русские
Острый бронхит, хронический бронхит, хроническая обструктивная болезнь легких, ХОБЛ, бронхиолит, хронические заболевания легких, хронические обструктивные заболевания легких, ХНЗЛ, хронические неспецифические заболевания легких
Синонимы английские
Chronic bronchitis, bronchiolitis, chronic airway inflammation, COPD, chronic obstructive pulmonary disease, chronic bronchitis, chronic obstructive airway disease, COAD, chronic obstructive lung disease, COLD, acute bronchitis, chest cold.
Симптомы
Основными симптомами острого бронхита и ХОБЛ являются:
- кашель,
- одышка,
- стеснение в груди.

Острый бронхит часто возникает после ОРВИ или гриппа, поэтому может сопровождаться лихорадкой, слабостью, недомоганием и другими неспецифическими признаками инфекции. Кашель при остром бронхите продолжается от 10 дней до нескольких недель, при ХОБЛ – в течение 3 месяцев в году на протяжении как минимум 2 лет.
Общая информация о заболевании
Бронхи представляют собой дыхательные трубки, по которым воздух попадает в легкие, при этом увлажняясь, очищаясь и согреваясь. Их стенка состоит из нескольких слоев и содержит хрящевые кольца, мышечные волокна. Изнутри бронхи выстилает оболочка, покрытая слоем слизи, которая вырабатывается бокаловидными клетками. Очищение бронхов происходит за счет движения отростков реснитчатых клеток слизистой оболочки. Пройдя через бронхи, воздух попадает в альвеолы – структурные элементы ткани легкого, где и происходит газообмен.
При остром бронхите происходит повреждение бронхов микробами и токсинами, разрушаются клетки слизистой оболочки, в результате нарушается движение ресничек, бокаловидные клетки и бронхиальные железы выделяют очень большое количество слизи, которая застаивается, просвет бронхов уменьшается, мелкие бронхи могут закупориваться. Слизистая оболочка отекает, воспаляется. Все это приводит к кашлю, затруднению дыхания. При остром бронхите эти процессы, как правило, претерпевают обратное изменение в течение трех недель.
Слизистая оболочка отекает, воспаляется. Все это приводит к кашлю, затруднению дыхания. При остром бронхите эти процессы, как правило, претерпевают обратное изменение в течение трех недель.
Основная причина ХОБЛ – курение, реже – длительное воздействие пыли, содержащей кадмий, свинец, кремний, органической пыли, паров аммиака, хлора, сероводорода, фосгена и других токсических веществ. При ХОБЛ симптомы заболевания возникают уже при значительных структурных изменений легких. В отличие от острого бронхита, повреждаются не только бронхи, но и альвеолы – их стенки истончаются, разрушаются, становятся менее эластичными. Стенки бронхиол сжимаются, стенки бронхов утолщаются, деформируются, возникает непроходимость дыхательных путей. ХОБЛ может привести к тяжелым легочным и сердечно-сосудистым осложнениям, это одна из основных причин смертности во всем мире.
Кто в группе риска?
- Курильщики.
- Пожилые люди.
- Дети.
- Люди со сниженным иммунитетом вследствие другого острого или хронического заболевания.

- Те, кто на работе часто контактирует с химикатами и токсинами (химики, металлурги, железнодорожники, шахтеры).
Диагностика
Диагноз бронхита основывается на наличии соответствующих симптомов, врачебном осмотре, результатах диагностических процедур.
Лабораторная диагностика
Другие методы исследования
- Рентгенография органов грудной клетки. Используется для исключения других заболеваний легких, которые могут вызвать кашель, или осложнений бронхита, например пневмонии. При неосложненном бронхите изменения на рентгенограмме, как правило, отсутствуют. При ХОБЛ бронхи могут деформироваться.
- Бронхоскопия. Проводится для исследования слизистой оболочки на наличие деформаций. Для этого используют специальный аппарат – бронхоскоп. Он состоит из гибкого стержня, оснащенного видеокамерой, подсветкой и манипулятором для взятия образца тканей бронхов, и позволяет провести непосредственный осмотр бронхов.
- Спирометрия. При исследовании пациент делает глубокий вдох, а затем быстро выдыхает в специальный прибор – спирометр. Это исследование проводится для выявления признаков астмы или эмфиземы, при которых появляются признаки задержки воздуха в легких.
Лечение
Лечениебронхита зависит от причины, вызвавшей его, вида бронхита, тяжести состояния пациента.
При остром бронхите необходим постельный режим, обильное теплое питье, увлажнение воздуха в квартире. Как правило, он успешно лечится в домашних условиях. Госпитализация требуется лишь в тяжелых случаях или для детей младшего возраста. Для лечения острого бронхита используют антибиотики (в случае бактериальной природы бронхита), муколитики (препараты, разжижающие мокроту), в некоторых случаях – противокашлевые препараты и бронходилататоры (препараты, расширяющие просвет бронхов).
Лечение при ХОБЛ не приводит к полному восстановлению проходимости и структуры легких – это заболевание неуклонно прогрессирует, несмотря на терапию. Однако оно помогает ослабить основные проявления болезни, замедлить ее развитие и позволяет пациенту вести более активный образ жизни.
При ХОБЛ могут применяться глюкокортикостероиды, оксигенотерапия, возможно хирургическое лечение. Глюкокортикостероиды используются в период обострения. При использовании стероидов ремиссия (облегчение) достигается быстрее и длится дольше. Оксигенотерапия – это дополнительное насыщение крови пациента кислородом, обычно с помощью маски. Терапия при ХОБЛ должна быть непрерывной, включать комплекс реабилитационных и общеоздоровительных процедур.
Профилактика
Чтобы снизить риск возникновения бронхита, необходимо:
- отказаться от курения,
- соблюдать правила гигиены,
- использовать средства защиты при работе с токсичными веществами,
- своевременно вакцинироваться.
Рекомендуемые анализы
- Общий анализ крови
- Лейкоцитарная формула
- СОЭ
- Общий анализ мокроты
- С-реактивный белок, количественно
виды при разных причинах, быстрая диагностика в Анапе
Кровохарканье – пугающее состояние, при котором во время кашля периодически выделяется вместе с мокротой кровь. В одних случаях это лишь кровянистые вкрапления, а в других кровь полностью окрашивает мокроту. По виду и количеству кровяных примесей можно примерно предположить источник и причину кровотечения, но затягивать визит к врачу недопустимо. В Анапе диагностикой и лечением заболеваний, вызывающих гемоптизис, занимаются в медицинском центре «НеоМед».
Основные причины гемоптизиса
Кровохарканье вызывают болезни и новообразования дыхательной системы, сердечно-сосудистые патологии, проблемы ЖКТ, инородные тела в органах дыхания, травмы.
Болезни легких приводят к кровохарканью, если начинают распадаться ткани и повреждаются сосуды. Причиной может оказаться:
- пневмония – воспаление легочной ткани;
- бронхоэктатическая болезнь – расширение бронхов в результате гнойно-воспалительного процесса;
- бронхит – воспаление слизистой оболочки бронхов;
- васкулит, разрушающий стенки кровеносных сосудов;
- туберкулез;
- гангрена;
- бронхиальные свищи;
- грибки и паразиты;
- врожденные пороки развития;
- хроническая обструктивная болезнь легких.
Сильный затянувшийся кашель при инфекциях дыхательных путей может привести к разрыву мелких кровеносных сосудов в слизистой гортани. Крови в таких случаях немного, она выделяется вкраплениями. Незначительное количество кровянистых выделений возможно при гайморите и фронтите.
Туберкулез сопровождает слизисто-гнойная мокрота с кровяными включениями яркого красного оттенка, чередующаяся с выделением чистой крови.
Вид мокроты при пневмонии зависит от типа:
- При крупозной – необильная бурого или коричневатого оттенка.
- При геморрагической – ярко-красная.
- Во время острой пневмонии может быть кашель чистой кровью или с примесями.
При злокачественных опухолях в легких отхаркиваются малиновой мокротой. Гемоптизис вызывают аденома бронха, гемангиома, другие новообразования.
Кровохарканье бывает тревожным признаком заболеваний сердечно-сосудистой системы. При митральном стенозе кровь с алыми прожилками. В случае с атеросклеротическим кардиосклерозом, гипертонией, инфарктом миокарда в начале кашля выделяется алая мокрота, переходящая в более насыщенную кровянистую.
Кровь выходит с кашлем при язве желудка или двенадцатиперстной кишки. У женщин кровохарканье может оказаться следствием эндометриоза – разрастания клеток эндометрия в респираторные органы.
Методы комплексной диагностики
Обследование начинается со сбора анамнеза – врач изучает жалобы пациента и расспрашивает его о характере и периодичности кровохарканья. На основании этих данных специалист уже может определить зону вероятного очага кровотечения. Для точного диагноза и установки провоцирующего заболевания проводят комплексную диагностику.
- Анализы крови. Объем анализа индивидуален. Возможно, врач посчитает нужным узнать уровень гемоглобина, выявить или исключить нарушения свертываемости.
- Исследование мокроты на наличие бактерий, грибков, атипичных клеток.
- Рентгенография грудной клетки проводится всегда, так как чаще всего кровохарканье вызывают болезни легких. Флюорография показывает туберкулез, пневмонию, другие патологии.
- Компьютерная томография дает более точную картину состояния легких. С ее помощью выявляют доброкачественные и злокачественные опухоли, состояние сердца.
- Бронхоскопия – эндоскопический метод исследования изнутри трахеи и бронхов для выявления изменений в дыхательных путях, новообразований, инородных тел. Это наиболее информативный метод установки причины кровохарканья. Бронхоскоп вводят через рот или нос. При необходимости сразу выполняют лечебные манипуляции и хирургические действия.
- Биопсия – взятие образца мокроты или тканей для цитологического или гистологического исследования. Биопсию выполняют в процессе бронхоскопии. Помогает на ранних стадиях выявить опасные патологии, если даже их признаки не обнаружены на КТ.
- ЭКГ для первичного выявления заболеваний сердца. Если есть подозрения – более детальное обследование.
При подозрении на кровотечение необходимо вызвать скорую помощь. Если кровохарканье носит эпизодический характер, обратитесь в диагностический центр «НеоМед». Здесь быстро установят диагноз и окажут эффективную помощь.
Лабораторная диагностика мокроты в СЗЦДМ
Патологическое отделяемое из дыхательных путей называется мокротой. Это секреторный продукт, который выделяется клетками эпителия и скапливается на стенках органов дыхания. В норме мокрота отсутствует, а секрет, который производит дыхательная система — проглатывается. Во время болезни его становится слишком много и он откашливается.
Исследование мокроты необходимо при наличии патологического процесса в легких и бронхах. Анализ позволит определить причины патологии, стадию процесса и характер болезни. Это исследование назначается в динамике, что позволяет оценить адекватность терапии и корректировать её, при необходимости.
Лечащий врач может назначить анализ мокроты, если есть длительный кашель, хронический патологический процесс в органах дыхательной системы, при неясности диагностической картины.
Виды исследования мокротыРазличают следующие виды исследования мокроты:
-
Макроскопическое
-
Микроскопическое
-
Микробиологическое
-
Химическое.
Перейти к анализам
Макроскопический анализ позволяет оценить общие свойства и характер мокроты. Оценивается количество мокроты, её консистенция, цвет, запах. Также, изучаются примеси, их характер и количество, различные волокна. Можно определить гной, слизистые частицы, серозную жидкость, элементы гнилостного процесса или распада тканей, кровь, волокна фибрина. Данные элементы могут отсутствовать, встречаться по одному или в комбинациях друг с другом.
Микроскопический анализ дает более точной представление о составе мокроты. Увеличение позволяет определить наличие клеток, элементов тканей. Это могут быть следы эпителия, лейкоциты, эозинофилы, эритроциты.
Бактериологическое исследование помогает подтвердить или исключить наличие микроорганизмов в мокроте. Это могут быть бактерии, грибок, паразиты. Проводится также анализ на чувствительность к антибактериальной терапии, что делает лечение более эффективным, сокращает его сроки и исключает неправильную тактику ведения пациента.
Химический анализ мокроты менее информативен. Проводится реакция на гемосидерин, что позволяет говорить о примеси крови. Также, оценивает кислотность биоматериала.
Виды мокротыМокроту можно классифицировать по нескольким признакам. Основным параметром является её характер. Различают такие виды мокроты:
Наблюдается при астме и воспалительных процессах. Имеет тягучую консистенцию, прозрачный цвет, стекловидный характер.
Сопровождает прорыв абсцесса или эмпиемы в просвет бронха. Имеет белый цвет с оттенком желтого или зеленого, непрозрачная, густая, имеет характерный запах.
- слизисто-гнойная мокрота продуцируется при воспалительных процессах с бактериальным возбудителем. Представляет собой вязкую массу, мутную, неоднородную, с вкраплениями гноя и слизи.
- кровянистая
Может содержать прожилки крови или сформированные сгустки. Это происходит при онкологическом процессе, туберкулезе. Кровь может быть алого или малинового цвета, в зависимости от вида и давности кровотечения.
Мокрота жидкой консистенции является результатом пропотевания воды из капилляров в легкие, наблюдается при задержке крови в малом кругу кровообращения, отеке легких. Может иметь розоватый цвет.
Собирать материал для анализа необходимо в утренние часы, натощак. Подготовка к сбору мокроты включает в себя полоскание ротоглотки, отплевывание слюны. Задача правильного сбора — выделение лишь той мокроты, которая откашливается, без примесей изо рта или носа.
Пациенту рекомендуют набрать побольше воздуха в легкие и начать кашлять. После этого происходит забор материала.
Материал для исследования собирается в стерильную посуду. После откашливания материала, контейнер закупоривается и отправляется в лабораторию. Важно, чтобы мокрота была свежей, иначе происходит изменение кислотности, а часть жидкости высыхает. Предусмотрены индивидуальные плевательницы с плотно прилегающей крышкой. До передачи в лабораторию, контейнер с собранным материалом хранится в холодильнике.
Как трактуются показатели анализа?
Оценка результатов всегда проводится в комплексе с анализом клинической картины, симптоматики и других исследований пациента. К примеру, на анализ сдается небольшое количество мокроты, но важно знать количество выделяемого вещества в сутки.
Наличие слизи наблюдается при остром бронхите, астме. Слизь и гной выделяются при бронхоэктазии, воспалении легких, абсцедировании, различных бронхитах. Кровь в мокроте наблюдается при тяжелом течении болезни, при инфаркте легкого, злокачественном росте, туберкулезе. Темный цвет и неприятный запах, наличие распадающихся тканей говорит о гангрене легкого.
Микроскопия мокроты позволяет исключить или подтвердить наличие паразитов. Это могут быть аскариды, эхинококк. Гнойные пробки формируются в мокроте при процессах гниения. Могут наблюдаться участки опухоли или легочных тканей, что говорит о распаде органа. Если в мокроте появилось большое количество плоского эпителия, скорее всего, материал смешан со слюной и требуется повторный анализ. Цилиндрические клетки эпителия в мокроте накапливается при остром воспалительном процессе в дыхательных путях, астме или онкологическом процессе. Лейкоциты входят в состав гнойной и слизистой мокроты и говорят о воспалении соответствующего характера. Наличие эозинофилов характерно для астмы или соответствующего вида пневмонии. Проводится исследование клеток на атипичность — если таковые обнаружены, возможно присутствует рост опухоли. Различные волокна говорят о распаде тканей. При астме также встречаются характерные спирали и кристаллы. Это слепки дыхательных путей, которые формируют элементы слизи.
Наличие грибка, мицелия, бактерий говорит о наличии соответствующей инфекции.
Какие болезни диагностируются с помощью анализа мокроты?
Анализ мокроты — ключевой этап диагностики целого ряда дыхательных патологий. Рассмотрим подробнее эти болезни.
Острый бронхит
Мокрота начинает выделяться на первых стадиях болезни. Вначале она слизистая и вязкая, но постепенно приобретает слизисто-гнойный характер. Постепенно растет и количество отделяемого материала. Под микроскопом можно обнаружить лейкоциты, много эпителиальных клеток, одиночные эритроциты.
Хронический бронхит
Пациенты с хроническим бронхитом отмечают регулярное отхаркивание большого количества мокроты слизисто-гнойного характера. Изредка встречаются прожилки крови, особенно после интенсивного кашля. В мокроте появляются альвеолярные макрофаги, фибринозные слепки дыхательных путей, а также представители флоры.
Астма
Мокрота при астме слизистая и вязкая, имеет стекловидный характер. Наблюдаются спиральные элементы Куршмана и кристаллические фрагменты Шарко-Лейдена, эозинофилы.
Бронхоэктазы
Для данной патологии характерно большое количество мокроты, которое может достигать 1 литра. Отделяемое имеет грязный, серо-зеленый оттенок. Если оставить мокроты в посуде на время, она расслоится на несколько видов: слизь, гной и серозная жидкость. Наблюдаются пробки Дитриха, значительное количество лейкоцитов, биохимические примеси.
Пневмония
Характерная мокрота продуцируется при крупозной пневмонии. Она имеет вязкую консистенцию, ржавый цвет, выделяется в небольшом количестве. С развитием болезни увеличивается её количество, приобретается слизисто-гнойный характер. Из примесей наблюдается фибрин, измененные эритроциты. Постепенно, эритроцитов становится меньше, повышается количество лейкоцитов.
Абсцесс легкого
Мокрота двухслойная, содержит большое количество гноя и примеси слизи. Микроскопическое исследование позволяет обнаружить лейкоциты, волокна тканей, элементы жирных кислот, гематоидин и холестерин. Бактериологический анализ позволяет оценить характер флоры.
Туберкулез
Мокрота продуцируется при кавернозной форме болезни. Это сопровождается гнойным отделяемым, с примесями крови и слизи. Микроскопия позволяет определить наличие линз оха, волокон, кристаллов кислот. Если наблюдаются обызвествленные участки, это говорит о распаде старого туберкулезного очага.
Злокачественная опухоль
Появление мокроты наблюдается при распаде. Она содержит участки тканей, волокна, кровь, атипичные клетки. Характер — кровянистый, слизистый.
Как видим, многие болезни имеют общие показатели мокроты. Это еще раз напоминает о необходимости целостной оценки клинической картины, в комплексе с симптомами и результатами других исследований.
Клиники Чайка — Chaika.com
Кровохарканье — это выделение крови вместе с кашлем. Может проявляться в виде кровавого окраса мокроты, наличия прожилок или сгустков крови в мокроте, откашливания сгустков мокроты или свежей крови при кашле. Массивным кровохарканьем называется выделение более 500 мл крови за одни сутки или более 100 мл за один час. Кровохарканье может быть ситуационным и постоянным. Причины кровохарканья можно разделить на легочные и внелегочные. Причинами легочного кровохарканья могут быть пневмония (в определенной стадии болезни), разрыв мелкого сосуда бронха при остром или хроническом кашле, изъязвление и разрыв крупного сосуда в области бронхоэктаза, распад туберкулезного инфильтрата и формирование туберкулезной каверны, распад или кровотечение из раковой опухоли. Легочное кровохарканье также встречается у пациентов с врожденными пороками развития легких и сердца. Кровохарканье может наблюдаться после проведения биопсии легких, после тупого или проникающего ранения легкого, при попадании инородного тела в легкое. Кровохарканье встречается в рамках системных заболеваний (например, при системной красной волчанке), наконец, кровохарканье может быть признаком тромбоэмболии легочной артерии или встречаться у пациентов с выраженной легочной гипертензией.
Внелегочное кровохарканье может быть связано с кровотечением из других органов — например, у пациентов с острой язвой желудка и желудочным кровотечением, у пациентов с патологией ЛОР-органов и носовыми кровотечениями, или у пациентов со стоматологическими проблемами и кровотечением из десен. Кровохарканье может встречаться у пациентов с тяжелым нарушением свертывающей системы крови: у пациентов с печеночной недостаточностью, онкогематологическими заболеваниями или на фоне приема препаратов, которые угнетают свертывающую систему крови. Среди редких причин выделяют кровохарканье у пациентов с системным эндометриозом, когда поражаются легкие. Также кровохарканье бывает у людей, которые употребляют наркотические вещества на основе кокаина. В 30% случаев причину установить невозможно.
Обследование при кровохарканье сложное и должно включать посещение пульмонолога, исследование мокроты, проведение рентгенологического или КТ-исследования легких с внутривенным контрастированием, обязательное проведение бронхоскопии и гастроскопии, ЭХО-КГ, ЭКГ и целого ряда анализов, способных оценить свертывающую систему крови и наличие системных заболеваний.
Бронхит: симптомы, причины и лечение
Бронхит — заболевание бронхов воспалительного характера. Бронхи — элемент дыхательной системы человека, который связывает трахею и легкие. Выделяют два главных бронха (с ними и связана трахея), а также их ответвления. Вместе они образуют бронхиальное дерево, посредством которого воздух попадает в легкие. По своей структуре бронхи похожи на трубочки. На их конце находятся альвеолы, через которые кислород проникает в кровь.
Бронхи воспаляются под воздействием вирусов, вторичных инфекционных поражений, токсичных веществ, пыли, аммиака, дыма и заболеваний легочной системы. Бронхит наиболее опасен для людей пожилого возраста, курильщиков и людей с патологиями сердца и легких хронической формы. Заболевание бывает хроническим и острым. Симптоматика этих форм несколько отличается.
Острая форма развивается в большинстве случаев зимой и по начальным признакам походит на простуду. Кашель в начале заболевания — сухой, затем постепенно переходит во влажный. Мокрота при этом белая, желтая, иногда зеленоватая. Бронхит острой формы может сопровождаться повышением температуры тела и продолжаться не более трех недель.
Хроническая форма говорит о длительном течении заболевания с периодическими обострениями. Такой бронхит часто развивается у заядлых курильщиков. При хронической форме причиной кашля является чрезмерное выделение мокроты слизистой бронхов, а при остром или инфекционном бронхите — воспалительный процесс дыхательных путей. При наличии у пациента одышки можно говорить об обструктивном типе заболевания.
Лечением бронхита занимаются врачи-пульмонологи. При наличии острой формы врачи назначают соблюдение постельного режима, обильное питье, обезболивающие и жаропонижающие средства, такие как парацетамол. При бактериальном бронхите пульмонологи рекомендуют антибактериальные препараты. При терапии хронической формы применяют бронходилататоры, антибиотики и кортикостероиды. В качестве профилактики может применяться вакцинация населения от гриппа и от патологий, спровоцированных пневмококками. Если не начать лечение бронхита своевременно, велика вероятность, что он перерастет в эмфизему и приведет к осложнению дыхания. Чтобы обезопасить себя, необходимо как минимум вести здоровый образ жизни, а также соблюдать профилактические правила.
Заразен ли бронхит?
Бронхит является инфекционным заболеванием, а значит представляет опасность для окружающих. Чихая или кашляя, человек распространяет инфекцию в окружающую среду. Заражение может произойти и при разговоре с больным. Таким образом, бронхит заразен по причине воздушно-капельного распространения его возбудителей.
Причины бронхита
Как мы уже выяснили, бронхит — заболевание инфекционной природы. Его возбудителями являются бактерии (стафилококки, пневмококки и стрептококки), вирусы (аденовирус, вирус гриппа и парагрипп, респираторный синцитиальный вирус и др.) и атипичные представители вроде хламидий и микоплазм. В редких случаях причиной развития бронхита может стать грибок. Развитию заболевания способствует снижение деятельности иммунной системы. В зону риска входят лица старше 50 лет, люди с никотиновой и алкогольной зависимостью, работники вредного производства и пациенты с сопутствующими хроническими патологиями внутренних органов.
Симптомы и признаки бронхита
Основным симптомом бронхита любой формы является кашель, который, в свою очередь, может быть сухим или влажным. Сухой кашель не сопровождается выделением мокроты и характерен для вирусного и атипичного бронхита. Влажный с зеленой мокротой — явный признак бактериального бронхита. Для острой формы характерен приступообразный кашель с сопутствующими головными болями. Рассмотрим особенности симптоматики острого и хронического бронхитов. К признакам острой формы относят:
- повышение температуры тела до 39°С;
- вялость и утомляемость;
- озноб;
- потливость;
- рассеянные хрипы и жесткое дыхание при аускультации;
- одышка и боли в области грудины (при тяжелом бронхите).
В большинстве случаев острый бронхит длится до двух недель и сопровождается ринитом и трахеитом.
Для хронической формы характерны:
- кашель с мокротой;
- сбивающееся дыхание при физических усилиях;
- возможна высокая температура.
Говоря о хроническом бронхите, важно уточнить, что в течение развития болезни симптомы могут усиливаться или ослабевать.
Кровохарканье при данном заболевании встречается редко. Обычно этот симптом сведен к минимуму, но приступы сильного кашля могут спровоцировать разрыв сосуда в слизистой трахее.
Типы бронхита
Мы уже говорили, что бронхит может быть острым и хроническим, но это не вся его классификация. Например, типология острого острой формы заболевания включает следующие виды:
По причине развития бронхита выделяют инфекционный, смешанный бронхит и бронхит как последствие ингаляционного воздействия. Инфекционный бронхит — заболевание, спровоцированное патологическим влиянием вирусов и бактерий. Как последствие ингаляций оно может развиться по причине химического фактора. Смешанный тип бронхита объединяет в себе несколько факторов, например, бактериальный и химический.
В зависимости от механизма развития заболевания выделяют первичный и вторичный типы бронхита. Первичный — самостоятельная патология, вторичный — следствие других заболеваний.
По локации поражения различают бронхиолит, трахеобронхит и бронхит, поражающий средние бронхи.
По характеру воспаления бронхит может быть гнойным (выделения гнойного характера) и катаральным (выделения слизистого характера).
По характеру нарушения вентиляции легких выделяют обструктивный и необструктивный бронхит. При обструктивной форме поражаются бронхиолы и мелкие бронхи. Для этого типа бронхита характерно длительное течение. При необструктивной форме отсутствует нарушение вентиляции легких, а само заболевание протекает в целом благоприятно для пациента.
В зависимости от характера протекания заболевания выделяют затяжной и рецидивирующий бронхит. Второй наиболее распространен среди детей дошкольного возраста.
При хронической форме выделяют:
- Первичный и вторичный бронхиты (развивается самостоятельно и является следствием заболеваний легких соответственно).
- В зависимости от характера выделений различают катаральный (слизистая мокрота), смешанный (слизисто-гнойная мокрота) и гнойный (гнойная мокрота) бронхиты.
- Бронхит с обструкцией и без нее.
- Дистальный и проксимальный типы бронхита (в зависимости от локации бронхиального поражения).
Также существует такое явление, как бронхит без температуры. Особенно оно распространилось в медицинской практике за последние годы. Симптомами бронхита без температуры могут стать сильная головная боль, апатия и одышка. Без температуры может протекать пластический бронхит. Он выражается в закупорке просвета бронха. Симптомами пластического бронхита являются кашель, боли, отдающие в бок, и спадение легкого либо его части. Как правило, данное заболевание развивается на почве аномалий развития лимфатических сосудов. Лечением бронхита любого типа и формы должен заниматься врач — при самостоятельном лечении вы рискуете получить серьезные осложнения.
Диагностика и обследование при бронхите
При подозрении на бронхит пациента обязательно направляют сдавать клинический анализ крови. Допуская возможность развития у больного пневмонии, врач дополнительно отправляет его и на рентген. Если при кашле у пациента выделяется мокрота, ее также исследуют: проводят микроскопическое исследование, окрашивая препарат по Граму.
При хронической форме бронхита следует провести посев мокроты на микрофлору и выявить чувствительность к антибактериальным средствам. Возможно взятие мазка из зева на выявление микрофлоры и грибов.
В случаях, когда бронхит становится частым явлением в жизни пациента, следует сделать анализ крови на антитела к инфекциям атипичного вида.
Спирография, или диагностика работы внешнего дыхания, проводится при наличии у пациента обструктивного бронхита. При нарушении бронхиальной проходимости дополнительно назначается проба с бронходилататором. Это помогает специалистам выявить сопутствующие заболевания и возможность обратимости патологии.
Определить наличие сопутствующих заболеваний помогает и бронхоскопия. При рецидивах бронхита врачи назначают рентгенологическую диагностику: флюорографию, рентгенографию и компьютерную томографию. Стоит сказать, что компьютерная томография наиболее информативна.
Лечение бронхита
Для успешного лечения бронхита важно провести своевременную диагностику и обратиться к пульмонологу для дальнейшего лечения. Врач подберет препараты и назначит процедуры в случае необходимости. В лечении бронхита важно соблюдать постельный либо полупостельный режим, иначе вместо выздоровления Вас ждут малоприятные последствия в виде осложнений. Для терапии бронхита используют противоинфекционные препараты. Как правило, такое лечение включает применение антибиотиков, противовирусных средств, отхаркивающих препаратов, бронходилататоров и витаминных комплексов.
Причины, диагностика и время обращения к врачу
Кровохарканье в мокроте или слизи при кашле или слюнотечении называется кровохарканьем. Хотя кровь может вызывать беспокойство, обычно это не повод для беспокойства, особенно у молодых или здоровых людей.
Кровь в мокроте — обычное явление при многих легких респираторных заболеваниях, включая инфекции верхних дыхательных путей, бронхит и астму.
Может настораживать откашливание значительного количества крови в мокроте или частое обнаружение крови в слизи.В тяжелых случаях это может быть связано с заболеванием легких или желудка.
В этой статье мы обсудим причины и методы лечения крови в мокроте.
Кровь в мокроте обычно поступает из легких, но также может поступать из желудка или пищеварительного тракта.
Ряд факторов может привести к появлению крови в мокроте. Также кровь может поступать из разных частей тела.
Кровь обычно поступает из легких, но реже она может поступать из желудка или пищеварительного тракта.Если кровь поступает из пищеварительного тракта, медицинский термин — гематемезис.
- Из легких (кровохарканье). Если кровь ярко-красная, пенистая и иногда смешанная со слизью, вероятно, она поступает из легких и может быть результатом постоянного кашля или легочной инфекции.
- Из пищеварительного тракта (гематемезис). Если кровь темная и со следами еды, вероятно, она произошла из желудка или другого места в пищеварительном тракте. Это может быть признаком более серьезного состояния.
Возможные причины появления крови в мокроте:
- Бронхит. Хронический бронхит часто возникает за появлением крови. Состояние включает стойкое или повторяющееся воспаление дыхательных путей, а также кашель и выделение мокроты.
- Бронхоэктазия. Это описывает постоянное увеличение частей дыхательных путей легких. Часто возникает при инфекции, одышке и хрипах.
- Продолжительный или сильный кашель. Это может вызвать раздражение верхних дыхательных путей и разрыв кровеносных сосудов.
- Сильное кровотечение из носа. Многие факторы могут вызвать кровотечение из носа.
- Употребление наркотиков. Наркотики, такие как кокаин, при вдыхании через ноздри могут раздражать верхние дыхательные пути.
- Антикоагулянты. Эти лекарства предотвращают свертывание крови. Примеры включают варфарин, ривароксабан, дабигатран и апиксабан.
- Хроническая обструктивная болезнь легких (ХОБЛ). ХОБЛ — это постоянное препятствие оттоку воздуха из легких. Обычно это вызывает затрудненное дыхание, кашель, выделение мокроты и хрипы.
- Пневмония. Эта и другие легочные инфекции могут вызывать кровянистую мокроту. Пневмония характеризуется воспалением легочной ткани, как правило, из-за бактериальной инфекции. Люди с пневмонией, как правило, испытывают боль в груди при дыхании или кашле, утомляемость, жар, потоотделение и озноб. Пожилые люди также могут испытывать замешательство.
- Тромбоэмболия легочной артерии. Это относится к сгустку крови в одной артерии легкого. Обычно это вызывает боль в груди и внезапную одышку.
- Отек легких. Это описывает жидкость в легких. Отек легких чаще всего встречается у людей с сердечными заболеваниями. Это вызывает розовую и пенистую мокроту, а также сильную одышку, иногда с болью в груди.
- Рак легких. У человека больше шансов заболеть раком легких, если он старше 40 лет и курит табак.Это может вызвать не проходящий кашель, одышку, боль в груди, а иногда и боль в костях или головные боли.
- Рак шеи. Обычно это начинается в горле, гортани или дыхательном горле. Это может вызвать отек или болезненность, которая не заживает, постоянную боль в горле и красное или белое пятно во рту.
- Муковисцидоз. Это наследственное заболевание серьезно повреждает легкие. Обычно это вызывает затрудненное дыхание и постоянный кашель с густой слизью.
- Гранулематоз с полиангиитом. Это описывает воспаление кровеносных сосудов в носовых пазухах, легких и почках. Обычно это вызывает насморк, кровотечение из носа, одышку, хрипы и лихорадку.
- Туберкулез. Бактерия вызывает эту тяжелую инфекцию легких, которая может вызывать жар, потоотделение, боль в груди, боль при дыхании или кашле, а также постоянный кашель.
- Суженные клапаны сердца. Сужение митрального клапана сердца, называемое стенозом митрального клапана, может вызвать одышку, особенно при физической нагрузке или в положении лежа.Другие симптомы включают опухшие ступни или ноги, учащенное сердцебиение или усталость, особенно при повышенной физической активности.
- Тяжелая травма. Травма груди может вызвать появление крови в мокроте.
Человеку, который кашляет с кровью в больших количествах или через частые промежутки времени, следует посетить врача.
Обратитесь к врачу или обратитесь за неотложной помощью, если при кашле появляется много крови или любая кровь через частые промежутки времени.
Если кровь темная и появляется на кусках пищи, немедленно обратитесь в больницу.Это может указывать на серьезную проблему, возникшую в пищеварительном тракте.
Также обратитесь к врачу, если кровь в мокроте сопровождается одним из следующих симптомов:
- потеря аппетита
- необъяснимая потеря веса
- кровь в моче или стуле
- боль в груди, головокружение, лихорадка или свет головокружение
- ухудшение одышки
Чтобы определить, вызывает ли какое-либо заболевание кровь в мокроте, врач обычно изучает историю болезни и проводит физический осмотр.
Во время обследования врач может попросить человека покашлять, и он может проверить нос и рот на предмет кровотечения. Врач также может взять образцы мокроты и крови для анализа.
В некоторых случаях необходимы дополнительные обследования. Они могут включать рентген грудной клетки, компьютерную томографию или бронхоскопию, при которой камера на конце трубки вводится в дыхательные пути.
Стероиды могут помочь, если воспалительное состояние вызывает кровотечение.
Лечение направлено на остановку кровотечения и устранение основной причины.
Возможное лечение:
- Стероиды. Стероиды могут помочь, когда за кровотечением стоит воспалительное состояние.
- Антибиотики. Антибиотики используются при пневмонии или туберкулезе.
- Бронхоскопия. Это позволяет внимательно изучить возможные источники кровотечения. Инструмент, называемый эндоскопом, вводится в дыхательные пути через нос или рот.К концу можно прикрепить инструменты. Некоторые предназначены для остановки кровотечения, а другие, например, могут удалять сгусток крови.
- Эмболизация. Если за кровь в мокроте отвечает крупный кровеносный сосуд, врач может порекомендовать процедуру, называемую эмболизацией. В сосуд вводят катетер, идентифицируют источник кровотечения и используют металлическую спираль, химическое вещество или фрагмент желатиновой губки для его закрытия.
- Переливание продуктов крови. Переливание элементов крови, таких как плазма, факторы свертывания или тромбоциты, может потребоваться, если проблемы со свертыванием или чрезмерно жидкая кровь являются причиной появления крови в мокроте.
- Химиотерапия или лучевая терапия. Их можно использовать для лечения рака легких.
- Хирургия. Это может потребоваться для удаления поврежденной или раковой части легкого. Хирургия обычно считается крайней мерой и возможна только при сильном или постоянном кровотечении.
Кровь в мокроте, особенно в небольших количествах, обычно не вызывает беспокойства. Однако у людей с респираторными заболеваниями в анамнезе или курящих часто требуется дополнительная оценка.
Респираторные инфекции, другие заболевания легких и, реже, проблемы с пищеварительным трактом могут вызывать появление крови. Некоторые причины легкие и разрешаются сами по себе. В остальных случаях необходимо медицинское вмешательство.
При сильном или частом кашле с кровью следует обратиться к врачу.
Прочтите статью на испанском языке.
Причины, диагностика и время обращения к врачу
Кровохарканье в мокроте или слизи при кашле или слюнотечении называется кровохарканьем.Хотя кровь может вызывать беспокойство, обычно это не повод для беспокойства, особенно у молодых или здоровых людей.
Кровь в мокроте — обычное явление при многих легких респираторных заболеваниях, включая инфекции верхних дыхательных путей, бронхит и астму.
Может настораживать откашливание значительного количества крови в мокроте или частое обнаружение крови в слизи. В тяжелых случаях это может быть связано с заболеванием легких или желудка.
В этой статье мы обсудим причины и методы лечения крови в мокроте.
Кровь в мокроте обычно поступает из легких, но также может поступать из желудка или пищеварительного тракта.
Ряд факторов может привести к появлению крови в мокроте. Также кровь может поступать из разных частей тела.
Кровь обычно поступает из легких, но реже она может поступать из желудка или пищеварительного тракта. Если кровь поступает из пищеварительного тракта, медицинский термин — гематемезис.
- Из легких (кровохарканье). Если кровь ярко-красная, пенистая и иногда смешанная со слизью, вероятно, она поступает из легких и может быть результатом постоянного кашля или легочной инфекции.
- Из пищеварительного тракта (гематемезис). Если кровь темная и со следами еды, вероятно, она произошла из желудка или другого места в пищеварительном тракте. Это может быть признаком более серьезного состояния.
Возможные причины появления крови в мокроте:
- Бронхит. Хронический бронхит часто возникает за появлением крови. Состояние включает стойкое или повторяющееся воспаление дыхательных путей, а также кашель и выделение мокроты.
- Бронхоэктазия. Это описывает постоянное увеличение частей дыхательных путей легких. Часто возникает при инфекции, одышке и хрипах.
- Продолжительный или сильный кашель. Это может вызвать раздражение верхних дыхательных путей и разрыв кровеносных сосудов.
- Сильное кровотечение из носа. Многие факторы могут вызвать кровотечение из носа.
- Употребление наркотиков. Наркотики, такие как кокаин, при вдыхании через ноздри могут раздражать верхние дыхательные пути.
- Антикоагулянты. Эти лекарства предотвращают свертывание крови. Примеры включают варфарин, ривароксабан, дабигатран и апиксабан.
- Хроническая обструктивная болезнь легких (ХОБЛ). ХОБЛ — это постоянное препятствие оттоку воздуха из легких.Обычно это вызывает затрудненное дыхание, кашель, выделение мокроты и хрипы.
- Пневмония. Эта и другие легочные инфекции могут вызывать кровянистую мокроту. Пневмония характеризуется воспалением легочной ткани, как правило, из-за бактериальной инфекции. Люди с пневмонией, как правило, испытывают боль в груди при дыхании или кашле, утомляемость, жар, потоотделение и озноб. Пожилые люди также могут испытывать замешательство.
- Тромбоэмболия легочной артерии. Это относится к сгустку крови в одной артерии легкого.Обычно это вызывает боль в груди и внезапную одышку.
- Отек легких. Это описывает жидкость в легких. Отек легких чаще всего встречается у людей с сердечными заболеваниями. Это вызывает розовую и пенистую мокроту, а также сильную одышку, иногда с болью в груди.
- Рак легких. У человека больше шансов заболеть раком легких, если он старше 40 лет и курит табак. Это может вызвать не проходящий кашель, одышку, боль в груди, а иногда и боль в костях или головные боли.
- Рак шеи. Обычно это начинается в горле, гортани или дыхательном горле. Это может вызвать отек или болезненность, которая не заживает, постоянную боль в горле и красное или белое пятно во рту.
- Муковисцидоз. Это наследственное заболевание серьезно повреждает легкие. Обычно это вызывает затрудненное дыхание и постоянный кашель с густой слизью.
- Гранулематоз с полиангиитом. Это описывает воспаление кровеносных сосудов в носовых пазухах, легких и почках.Обычно это вызывает насморк, кровотечение из носа, одышку, хрипы и лихорадку.
- Туберкулез. Бактерия вызывает эту тяжелую инфекцию легких, которая может вызывать жар, потоотделение, боль в груди, боль при дыхании или кашле, а также постоянный кашель.
- Суженные клапаны сердца. Сужение митрального клапана сердца, называемое стенозом митрального клапана, может вызвать одышку, особенно при физической нагрузке или в положении лежа. Другие симптомы включают опухшие ступни или ноги, учащенное сердцебиение или усталость, особенно при повышенной физической активности.
- Тяжелая травма. Травма груди может вызвать появление крови в мокроте.
Человеку, который кашляет с кровью в больших количествах или через частые промежутки времени, следует посетить врача.
Обратитесь к врачу или обратитесь за неотложной помощью, если при кашле появляется много крови или любая кровь через частые промежутки времени.
Если кровь темная и появляется на кусках пищи, немедленно обратитесь в больницу. Это может указывать на серьезную проблему, возникшую в пищеварительном тракте.
Также обратитесь к врачу, если кровь в мокроте сопровождается одним из следующих симптомов:
- потеря аппетита
- необъяснимая потеря веса
- кровь в моче или стуле
- боль в груди, головокружение, лихорадка или свет головокружение
- ухудшение одышки
Чтобы определить, вызывает ли какое-либо заболевание кровь в мокроте, врач обычно изучает историю болезни и проводит физический осмотр.
Во время обследования врач может попросить человека покашлять, и он может проверить нос и рот на предмет кровотечения. Врач также может взять образцы мокроты и крови для анализа.
В некоторых случаях необходимы дополнительные обследования. Они могут включать рентген грудной клетки, компьютерную томографию или бронхоскопию, при которой камера на конце трубки вводится в дыхательные пути.
Стероиды могут помочь, если воспалительное состояние вызывает кровотечение.
Лечение направлено на остановку кровотечения и устранение основной причины.
Возможное лечение:
- Стероиды. Стероиды могут помочь, когда за кровотечением стоит воспалительное состояние.
- Антибиотики. Антибиотики используются при пневмонии или туберкулезе.
- Бронхоскопия. Это позволяет внимательно изучить возможные источники кровотечения. Инструмент, называемый эндоскопом, вводится в дыхательные пути через нос или рот.К концу можно прикрепить инструменты. Некоторые предназначены для остановки кровотечения, а другие, например, могут удалять сгусток крови.
- Эмболизация. Если за кровь в мокроте отвечает крупный кровеносный сосуд, врач может порекомендовать процедуру, называемую эмболизацией. В сосуд вводят катетер, идентифицируют источник кровотечения и используют металлическую спираль, химическое вещество или фрагмент желатиновой губки для его закрытия.
- Переливание продуктов крови. Переливание элементов крови, таких как плазма, факторы свертывания или тромбоциты, может потребоваться, если проблемы со свертыванием или чрезмерно жидкая кровь являются причиной появления крови в мокроте.
- Химиотерапия или лучевая терапия. Их можно использовать для лечения рака легких.
- Хирургия. Это может потребоваться для удаления поврежденной или раковой части легкого. Хирургия обычно считается крайней мерой и возможна только при сильном или постоянном кровотечении.
Кровь в мокроте, особенно в небольших количествах, обычно не вызывает беспокойства. Однако у людей с респираторными заболеваниями в анамнезе или курящих часто требуется дополнительная оценка.
Респираторные инфекции, другие заболевания легких и, реже, проблемы с пищеварительным трактом могут вызывать появление крови. Некоторые причины легкие и разрешаются сами по себе. В остальных случаях необходимо медицинское вмешательство.
При сильном или частом кашле с кровью следует обратиться к врачу.
Прочтите статью на испанском языке.
Причины, диагностика и время обращения к врачу
Кровохарканье в мокроте или слизи при кашле или слюнотечении называется кровохарканьем.Хотя кровь может вызывать беспокойство, обычно это не повод для беспокойства, особенно у молодых или здоровых людей.
Кровь в мокроте — обычное явление при многих легких респираторных заболеваниях, включая инфекции верхних дыхательных путей, бронхит и астму.
Может настораживать откашливание значительного количества крови в мокроте или частое обнаружение крови в слизи. В тяжелых случаях это может быть связано с заболеванием легких или желудка.
В этой статье мы обсудим причины и методы лечения крови в мокроте.
Кровь в мокроте обычно поступает из легких, но также может поступать из желудка или пищеварительного тракта.
Ряд факторов может привести к появлению крови в мокроте. Также кровь может поступать из разных частей тела.
Кровь обычно поступает из легких, но реже она может поступать из желудка или пищеварительного тракта. Если кровь поступает из пищеварительного тракта, медицинский термин — гематемезис.
- Из легких (кровохарканье). Если кровь ярко-красная, пенистая и иногда смешанная со слизью, вероятно, она поступает из легких и может быть результатом постоянного кашля или легочной инфекции.
- Из пищеварительного тракта (гематемезис). Если кровь темная и со следами еды, вероятно, она произошла из желудка или другого места в пищеварительном тракте. Это может быть признаком более серьезного состояния.
Возможные причины появления крови в мокроте:
- Бронхит. Хронический бронхит часто возникает за появлением крови. Состояние включает стойкое или повторяющееся воспаление дыхательных путей, а также кашель и выделение мокроты.
- Бронхоэктазия. Это описывает постоянное увеличение частей дыхательных путей легких. Часто возникает при инфекции, одышке и хрипах.
- Продолжительный или сильный кашель. Это может вызвать раздражение верхних дыхательных путей и разрыв кровеносных сосудов.
- Сильное кровотечение из носа. Многие факторы могут вызвать кровотечение из носа.
- Употребление наркотиков. Наркотики, такие как кокаин, при вдыхании через ноздри могут раздражать верхние дыхательные пути.
- Антикоагулянты. Эти лекарства предотвращают свертывание крови. Примеры включают варфарин, ривароксабан, дабигатран и апиксабан.
- Хроническая обструктивная болезнь легких (ХОБЛ). ХОБЛ — это постоянное препятствие оттоку воздуха из легких.Обычно это вызывает затрудненное дыхание, кашель, выделение мокроты и хрипы.
- Пневмония. Эта и другие легочные инфекции могут вызывать кровянистую мокроту. Пневмония характеризуется воспалением легочной ткани, как правило, из-за бактериальной инфекции. Люди с пневмонией, как правило, испытывают боль в груди при дыхании или кашле, утомляемость, жар, потоотделение и озноб. Пожилые люди также могут испытывать замешательство.
- Тромбоэмболия легочной артерии. Это относится к сгустку крови в одной артерии легкого.Обычно это вызывает боль в груди и внезапную одышку.
- Отек легких. Это описывает жидкость в легких. Отек легких чаще всего встречается у людей с сердечными заболеваниями. Это вызывает розовую и пенистую мокроту, а также сильную одышку, иногда с болью в груди.
- Рак легких. У человека больше шансов заболеть раком легких, если он старше 40 лет и курит табак. Это может вызвать не проходящий кашель, одышку, боль в груди, а иногда и боль в костях или головные боли.
- Рак шеи. Обычно это начинается в горле, гортани или дыхательном горле. Это может вызвать отек или болезненность, которая не заживает, постоянную боль в горле и красное или белое пятно во рту.
- Муковисцидоз. Это наследственное заболевание серьезно повреждает легкие. Обычно это вызывает затрудненное дыхание и постоянный кашель с густой слизью.
- Гранулематоз с полиангиитом. Это описывает воспаление кровеносных сосудов в носовых пазухах, легких и почках.Обычно это вызывает насморк, кровотечение из носа, одышку, хрипы и лихорадку.
- Туберкулез. Бактерия вызывает эту тяжелую инфекцию легких, которая может вызывать жар, потоотделение, боль в груди, боль при дыхании или кашле, а также постоянный кашель.
- Суженные клапаны сердца. Сужение митрального клапана сердца, называемое стенозом митрального клапана, может вызвать одышку, особенно при физической нагрузке или в положении лежа. Другие симптомы включают опухшие ступни или ноги, учащенное сердцебиение или усталость, особенно при повышенной физической активности.
- Тяжелая травма. Травма груди может вызвать появление крови в мокроте.
Человеку, который кашляет с кровью в больших количествах или через частые промежутки времени, следует посетить врача.
Обратитесь к врачу или обратитесь за неотложной помощью, если при кашле появляется много крови или любая кровь через частые промежутки времени.
Если кровь темная и появляется на кусках пищи, немедленно обратитесь в больницу. Это может указывать на серьезную проблему, возникшую в пищеварительном тракте.
Также обратитесь к врачу, если кровь в мокроте сопровождается одним из следующих симптомов:
- потеря аппетита
- необъяснимая потеря веса
- кровь в моче или стуле
- боль в груди, головокружение, лихорадка или свет головокружение
- ухудшение одышки
Чтобы определить, вызывает ли какое-либо заболевание кровь в мокроте, врач обычно изучает историю болезни и проводит физический осмотр.
Во время обследования врач может попросить человека покашлять, и он может проверить нос и рот на предмет кровотечения. Врач также может взять образцы мокроты и крови для анализа.
В некоторых случаях необходимы дополнительные обследования. Они могут включать рентген грудной клетки, компьютерную томографию или бронхоскопию, при которой камера на конце трубки вводится в дыхательные пути.
Стероиды могут помочь, если воспалительное состояние вызывает кровотечение.
Лечение направлено на остановку кровотечения и устранение основной причины.
Возможное лечение:
- Стероиды. Стероиды могут помочь, когда за кровотечением стоит воспалительное состояние.
- Антибиотики. Антибиотики используются при пневмонии или туберкулезе.
- Бронхоскопия. Это позволяет внимательно изучить возможные источники кровотечения. Инструмент, называемый эндоскопом, вводится в дыхательные пути через нос или рот.К концу можно прикрепить инструменты. Некоторые предназначены для остановки кровотечения, а другие, например, могут удалять сгусток крови.
- Эмболизация. Если за кровь в мокроте отвечает крупный кровеносный сосуд, врач может порекомендовать процедуру, называемую эмболизацией. В сосуд вводят катетер, идентифицируют источник кровотечения и используют металлическую спираль, химическое вещество или фрагмент желатиновой губки для его закрытия.
- Переливание продуктов крови. Переливание элементов крови, таких как плазма, факторы свертывания или тромбоциты, может потребоваться, если проблемы со свертыванием или чрезмерно жидкая кровь являются причиной появления крови в мокроте.
- Химиотерапия или лучевая терапия. Их можно использовать для лечения рака легких.
- Хирургия. Это может потребоваться для удаления поврежденной или раковой части легкого. Хирургия обычно считается крайней мерой и возможна только при сильном или постоянном кровотечении.
Кровь в мокроте, особенно в небольших количествах, обычно не вызывает беспокойства. Однако у людей с респираторными заболеваниями в анамнезе или курящих часто требуется дополнительная оценка.
Респираторные инфекции, другие заболевания легких и, реже, проблемы с пищеварительным трактом могут вызывать появление крови. Некоторые причины легкие и разрешаются сами по себе. В остальных случаях необходимо медицинское вмешательство.
При сильном или частом кашле с кровью следует обратиться к врачу.
Прочтите статью на испанском языке.
Причины, диагностика и время обращения к врачу
Кровохарканье в мокроте или слизи при кашле или слюнотечении называется кровохарканьем.Хотя кровь может вызывать беспокойство, обычно это не повод для беспокойства, особенно у молодых или здоровых людей.
Кровь в мокроте — обычное явление при многих легких респираторных заболеваниях, включая инфекции верхних дыхательных путей, бронхит и астму.
Может настораживать откашливание значительного количества крови в мокроте или частое обнаружение крови в слизи. В тяжелых случаях это может быть связано с заболеванием легких или желудка.
В этой статье мы обсудим причины и методы лечения крови в мокроте.
Кровь в мокроте обычно поступает из легких, но также может поступать из желудка или пищеварительного тракта.
Ряд факторов может привести к появлению крови в мокроте. Также кровь может поступать из разных частей тела.
Кровь обычно поступает из легких, но реже она может поступать из желудка или пищеварительного тракта. Если кровь поступает из пищеварительного тракта, медицинский термин — гематемезис.
- Из легких (кровохарканье). Если кровь ярко-красная, пенистая и иногда смешанная со слизью, вероятно, она поступает из легких и может быть результатом постоянного кашля или легочной инфекции.
- Из пищеварительного тракта (гематемезис). Если кровь темная и со следами еды, вероятно, она произошла из желудка или другого места в пищеварительном тракте. Это может быть признаком более серьезного состояния.
Возможные причины появления крови в мокроте:
- Бронхит. Хронический бронхит часто возникает за появлением крови. Состояние включает стойкое или повторяющееся воспаление дыхательных путей, а также кашель и выделение мокроты.
- Бронхоэктазия. Это описывает постоянное увеличение частей дыхательных путей легких. Часто возникает при инфекции, одышке и хрипах.
- Продолжительный или сильный кашель. Это может вызвать раздражение верхних дыхательных путей и разрыв кровеносных сосудов.
- Сильное кровотечение из носа. Многие факторы могут вызвать кровотечение из носа.
- Употребление наркотиков. Наркотики, такие как кокаин, при вдыхании через ноздри могут раздражать верхние дыхательные пути.
- Антикоагулянты. Эти лекарства предотвращают свертывание крови. Примеры включают варфарин, ривароксабан, дабигатран и апиксабан.
- Хроническая обструктивная болезнь легких (ХОБЛ). ХОБЛ — это постоянное препятствие оттоку воздуха из легких.Обычно это вызывает затрудненное дыхание, кашель, выделение мокроты и хрипы.
- Пневмония. Эта и другие легочные инфекции могут вызывать кровянистую мокроту. Пневмония характеризуется воспалением легочной ткани, как правило, из-за бактериальной инфекции. Люди с пневмонией, как правило, испытывают боль в груди при дыхании или кашле, утомляемость, жар, потоотделение и озноб. Пожилые люди также могут испытывать замешательство.
- Тромбоэмболия легочной артерии. Это относится к сгустку крови в одной артерии легкого.Обычно это вызывает боль в груди и внезапную одышку.
- Отек легких. Это описывает жидкость в легких. Отек легких чаще всего встречается у людей с сердечными заболеваниями. Это вызывает розовую и пенистую мокроту, а также сильную одышку, иногда с болью в груди.
- Рак легких. У человека больше шансов заболеть раком легких, если он старше 40 лет и курит табак. Это может вызвать не проходящий кашель, одышку, боль в груди, а иногда и боль в костях или головные боли.
- Рак шеи. Обычно это начинается в горле, гортани или дыхательном горле. Это может вызвать отек или болезненность, которая не заживает, постоянную боль в горле и красное или белое пятно во рту.
- Муковисцидоз. Это наследственное заболевание серьезно повреждает легкие. Обычно это вызывает затрудненное дыхание и постоянный кашель с густой слизью.
- Гранулематоз с полиангиитом. Это описывает воспаление кровеносных сосудов в носовых пазухах, легких и почках.Обычно это вызывает насморк, кровотечение из носа, одышку, хрипы и лихорадку.
- Туберкулез. Бактерия вызывает эту тяжелую инфекцию легких, которая может вызывать жар, потоотделение, боль в груди, боль при дыхании или кашле, а также постоянный кашель.
- Суженные клапаны сердца. Сужение митрального клапана сердца, называемое стенозом митрального клапана, может вызвать одышку, особенно при физической нагрузке или в положении лежа. Другие симптомы включают опухшие ступни или ноги, учащенное сердцебиение или усталость, особенно при повышенной физической активности.
- Тяжелая травма. Травма груди может вызвать появление крови в мокроте.
Человеку, который кашляет с кровью в больших количествах или через частые промежутки времени, следует посетить врача.
Обратитесь к врачу или обратитесь за неотложной помощью, если при кашле появляется много крови или любая кровь через частые промежутки времени.
Если кровь темная и появляется на кусках пищи, немедленно обратитесь в больницу. Это может указывать на серьезную проблему, возникшую в пищеварительном тракте.
Также обратитесь к врачу, если кровь в мокроте сопровождается одним из следующих симптомов:
- потеря аппетита
- необъяснимая потеря веса
- кровь в моче или стуле
- боль в груди, головокружение, лихорадка или свет головокружение
- ухудшение одышки
Чтобы определить, вызывает ли какое-либо заболевание кровь в мокроте, врач обычно изучает историю болезни и проводит физический осмотр.
Во время обследования врач может попросить человека покашлять, и он может проверить нос и рот на предмет кровотечения. Врач также может взять образцы мокроты и крови для анализа.
В некоторых случаях необходимы дополнительные обследования. Они могут включать рентген грудной клетки, компьютерную томографию или бронхоскопию, при которой камера на конце трубки вводится в дыхательные пути.
Стероиды могут помочь, если воспалительное состояние вызывает кровотечение.
Лечение направлено на остановку кровотечения и устранение основной причины.
Возможное лечение:
- Стероиды. Стероиды могут помочь, когда за кровотечением стоит воспалительное состояние.
- Антибиотики. Антибиотики используются при пневмонии или туберкулезе.
- Бронхоскопия. Это позволяет внимательно изучить возможные источники кровотечения. Инструмент, называемый эндоскопом, вводится в дыхательные пути через нос или рот.К концу можно прикрепить инструменты. Некоторые предназначены для остановки кровотечения, а другие, например, могут удалять сгусток крови.
- Эмболизация. Если за кровь в мокроте отвечает крупный кровеносный сосуд, врач может порекомендовать процедуру, называемую эмболизацией. В сосуд вводят катетер, идентифицируют источник кровотечения и используют металлическую спираль, химическое вещество или фрагмент желатиновой губки для его закрытия.
- Переливание продуктов крови. Переливание элементов крови, таких как плазма, факторы свертывания или тромбоциты, может потребоваться, если проблемы со свертыванием или чрезмерно жидкая кровь являются причиной появления крови в мокроте.
- Химиотерапия или лучевая терапия. Их можно использовать для лечения рака легких.
- Хирургия. Это может потребоваться для удаления поврежденной или раковой части легкого. Хирургия обычно считается крайней мерой и возможна только при сильном или постоянном кровотечении.
Кровь в мокроте, особенно в небольших количествах, обычно не вызывает беспокойства. Однако у людей с респираторными заболеваниями в анамнезе или курящих часто требуется дополнительная оценка.
Респираторные инфекции, другие заболевания легких и, реже, проблемы с пищеварительным трактом могут вызывать появление крови. Некоторые причины легкие и разрешаются сами по себе. В остальных случаях необходимо медицинское вмешательство.
При сильном или частом кашле с кровью следует обратиться к врачу.
Прочтите статью на испанском языке.
Причины кашля с кровью — Клиника Мэйо
Кровохарканье — это откашливание крови из некоторой части легких (дыхательных путей).Кровь, поступающая откуда-то еще, например из желудка, может поступать из легких. Вашему врачу важно определить место кровотечения, а затем определить, почему вы кашляете кровью.
Основная причина кровохарканья — хронический бронхит или бронхоэктазы. Другие возможные причины кашля с кровью включают:
- ХОБЛ (хроническая обструктивная болезнь легких) обострение — ухудшение симптомов
- Муковисцидоз
- Употребление наркотиков, таких как кокаин-крэк
- Инородное тело
- Гранулематоз с полиангиитом (гранулематоз Вегенера)
- Абсцесс легкого
- Рак легкого
- Стеноз митрального клапана
- Паразитарная инфекция
- Пневмония
- Легочная эмболия (тромб в легочной артерии)
- Травма грудной клетки
- Туберкулез
Здесь показаны причины обычно ассоциируется с этим симптомом.Проконсультируйтесь с врачом или другим специалистом в области здравоохранения, чтобы поставить точный диагноз.
Указанные здесь причины обычно связаны с этим симптомом. Проконсультируйтесь с врачом или другим специалистом в области здравоохранения, чтобы поставить точный диагноз.
- Определение
- Когда обращаться к врачу
- Weinberger SE. Этиология и оценка кровохарканья у взрослых. http://www.uptodate.com/ home. По состоянию на 6 марта 2015 г.
- Ferri FF.Кровохарканье. В: Клинический советник Ферри, 2015: 5 книг в 1. Филадельфия, Пенсильвания: Мосби Эльзевьер; 2015: 543. https://www.clinicalkey.com. По состоянию на 6 марта 2015 г.
- Kapur S, et al. Кровохарканье и грибковые инфекции грудной клетки. Хирургические клиники Северной Америки. 2010; 90: 985.
- AskMayoExpert. Кровохарканье. Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2015.
.
Кашель с кровью (кровь в мокроте)
Кашель с кровью может вызывать тревогу, но не обязательно является признаком серьезной проблемы. Чем старше вы станете, тем больше поводов для беспокойства, особенно если вы курите. Вам следует как можно скорее обратиться к терапевту, если вы кашляете с кровью.
О кашле с кровью
Примерно в каждом пятом расследованном случае причина кровохарканья не обнаруживается.
Если вы кашляете кровью, вы можете кашлять:
- небольшое количество ярко-красной крови
- Пенистая мокрота с прожилками крови — мокрота представляет собой слюну (жидкость, выделяемую во рту) и мокроту (выделяющаяся густая жидкость, особенно когда человек простужен)
Кровь обычно из легких.Часто это результат продолжительного кашля или инфекции грудной клетки.
В основном, если вы откашляете кровь, кровотечение остановится само. Примерно у пяти процентов людей (впервые откашляющихся от крови) кровотечение будет сильным.
Это кровотечение может быть опасным для жизни — звоните 999, если это происходит.
Если кровь темная и содержит кусочки пищи или что-то похожее на кофейную гущу, это может быть из вашей пищеварительной системы.
Это тоже может быть серьезной проблемой.Вам следует немедленно обратиться в больницу, если вас рвет кровью.
Что делать при кашле с кровью
Если вы кашляете кровью, как можно скорее обратитесь к терапевту. Особенно важно обратиться к терапевту, если:
Ваш терапевт сможет определить, есть ли у вас серьезное заболевание, требующее обследования и лечения. Позвоните в нерабочее время службы терапевта, если вы не видите своего терапевта.
Позвоните в службу 999, чтобы вызвать скорую помощь, или немедленно обратитесь в ближайшее отделение неотложной помощи, если вы кашляете с большим количеством крови или изо всех сил пытаетесь дышать.
Тесты, которые могут потребоваться
Вас могут попросить взять образец мокроты для проверки на наличие инфекции. Также могут потребоваться другие анализы, такие как анализы крови.
Ваш терапевт может решить направить вас к специалисту в вашей местной больнице. Тесты, которые могут быть выполнены, включают:
- Рентген грудной клетки
- более подробное сканирование, такое как компьютерная томография (КТ)
В некоторых случаях могут потребоваться дополнительные анализы, чтобы выяснить, откуда берется кровь.Например, вам может быть назначен тест под названием бронхоскопия. Здесь основные дыхательные пути ваших легких исследуются с помощью трубки с камерой на одном конце.
Распространенные причины кашля с кровью
Приведенная ниже информация поможет вам лучше понять, что может быть причиной кровохарканья.
Не используйте его для постановки диагноза — всегда доверьте это врачу.
Самая частая причина кашля с кровью — инфекция грудной клетки.
При обнаружении конкретной причины наиболее частыми причинами являются:
- пневмония — опухоль (воспаление) ткани одного или обоих легких, обычно вызванная инфекцией, вызванной микробом (бактерией или вирусом)
- бронхит — инфекция основных дыхательных путей легких (бронхов), вызывающая их раздражение и воспаление (это может быть вызвано вирусом или бактериями, хотя вирусный бронхит встречается гораздо чаще)
- Туберкулез (ТБ) — тяжелая инфекция легких, связанная с лихорадкой и потоотделением, которую можно лечить антибиотиками
Иногда сильное кровотечение из носа или изо рта или горла может вызвать выделение крови в слюне при кашле.
Менее распространенные причины кровохарканья
Реже кашель с кровью может быть результатом:
Иногда от 15 до 20 процентов случаев не удается найти причину, и это никогда не повторяется.
Когда кашель с кровью — это неотложная проблема?
Кашель с кровью, также известный как кровохарканье, может быть очень пугающим. Поначалу это также может сбивать с толку. Действительно ли кровь идет из ваших легких или это может быть кровотечение из носа, пищевода или желудка? Хотя кровохарканье является наиболее специфическим симптомом рака легких, чаще оно возникает по доброкачественной причине.Взаимодействие с другими людьми
Давайте посмотрим на возможные причины, что можно сделать для диагностики основной проблемы и возможные варианты лечения. Мы также обсудим, когда откашливание крови может быть неотложным, но откашливание даже небольшого количества крови может быть опасным.
При откашливании трети стакана крови смертность составляет около 30%. Если вы кашлянули чайной ложкой или более крови, не ждите, чтобы записаться на прием. Звоните по телефону 911 Сейчас.
Симптомы
Кровохарканье может возникнуть при кровотечении в горле, трахее или в больших или малых дыхательных путях легких (бронхи или бронхиолы).Многие люди описывают свои симптомы как срыгивание слизи с прожилками крови. При кашле кровь часто смешивается с мокротой и может иметь пузырьковый вид.
Важно различать кашель с кровью и кровью, поступающей через рот из других частей тела. «Псевдогемоптизм» — это термин, который описывает срыгивание крови, которая не идет из легких или бронхов. «Гематемезис» — это термин, относящийся к крови, которая поступает из пищевода и желудка (извергающая кровь).Взаимодействие с другими людьми
Причины
Иллюстрация Нуши Ашджаи, VerywellЕсли вы кашляете с кровью, это не обязательно означает, что у вас рак легких. Есть много состояний, которые могут вызвать этот симптом, и только одно из них — рак легких. Но поскольку прогноз рака легких тем лучше, чем раньше он диагностирован, важно как можно скорее проконсультироваться с врачом.
Кровохарканье — это симптом только только у 7% людей, у которых диагностирован рак легких, и он считается симптомом, наиболее специфичным для диагноза.
Наиболее частые причины кашля с кровью — раздражение дыхательных путей от кашля или инфекции. Некоторые возможные причины мокроты с прожилками крови включают:
- Воспаление и раздражение дыхательных путей от повторного кашля
- Бронхит
- Бронхоэктаз
- Рак легких: Примерно 20% людей с раком легких в какой-то момент в ходе болезни испытывают кровохарканье, а рак грудной клетки (включая рак легких) является причиной примерно 25% случаев кровохарканья.
- Пневмония
- Отек легких
- Сгустки крови в легких (тромбоэмболия легочной артерии): при тромбоэмболии легочной артерии люди часто испытывают боль, покраснение или припухлость в икрах из-за тромбоза глубоких вен.
- Туберкулез: это наиболее частая причина кровохарканья во всем мире, но менее распространенная в Соединенных Штатах.
- Вдыхание инородного тела
- Нарушения свертываемости крови: они могут быть унаследованы или вызваны приемом лекарств или добавок, которые увеличивают время, необходимое для свертывания крови.
У детей
Кашель с кровью у детей, как правило, имеет разные причины, чем тот же симптом у взрослых. Наиболее частые причины — инфекции, такие как пневмония, бронхит и туберкулез.
Примерно в трети случаев причина не может быть определена, и симптом исчезает, не обнаружив причины (что-то, называемое «идиопатическим». Основное заболевание сердца является второй по частоте причиной кровохарканья у детей.
Когда идти в больницу
Кашель с кровью может быстро стать неотложной ситуацией.Откашливание более чем одной чайной ложки крови считается неотложной медицинской помощью. При кашле 100 кубических сантиметров (кубических сантиметров) крови — всего 1/3 стакана — называется массивное кровохарканье, и уровень смертности (смертности) превышает 50 процентов. Не пытайтесь водить машину самостоятельно или попросите кого-нибудь водить вас в больницу — звоните 911.
Вам также следует немедленно позвонить в службу экстренной помощи, если вы испытываете боль в груди, одышку или головокружение, даже если вы откашляете лишь следы крови. Проблема в том, что кашель с кровью может быстро вызвать обструкцию дыхательных путей и аспирацию крови в легкие.
Диагностика
Если вы кашляете кровью — даже очень небольшое количество всего один раз или даже если вы не уверены, что действительно кашляли кровью — важно записаться на прием к врачу.
Если возможно, принесите на прием к врачу образец того, что вы кашляли. Обертывание образца полиэтиленовой пленкой или вощеной бумагой может лучше сохранить образец, чем обертывание тканью.
Экзамен
Ваш врач задаст вам несколько вопросов в дополнение к тщательному физическому обследованию.Некоторые из них включают:
- Как давно это происходит?
- Когда это началось?
- Это произошло во время еды?
- Сколько крови вы откашлялись?
- Была ли кровь смешана со слизью?
- Какие еще симптомы у вас возникли? Например, постоянный кашель, симптомы аллергии, одышка, охриплость голоса, хрипы, необъяснимая потеря веса или утомляемость.
- Были ли у вас эпизоды удушья?
- Вы курили или курили когда-нибудь?
- Какие лекарства вы принимаете (включая любые травяные добавки или лекарства, отпускаемые без рецепта)?
- Какие у вас другие заболевания?
- Были ли у кого-нибудь в вашей семье бронхит, нарушение свертываемости крови, проблемы с легкими или рак легких?
В зависимости от количества крови, которую вы кашляете, ваш врач сначала захочет убедиться, что ваши дыхательные пути в порядке, чтобы предотвратить аспирацию (вдыхание содержимого, которое находится у вас во рту) и контролировать любое активное кровотечение.
Тесты
Затем ваш врач порекомендует тесты, чтобы определить причину. Возможные тесты могут включать:
- Лабораторные тесты для проверки показателей крови и поиска любой причины кровотечения
- Рентген грудной клетки для выявления любых признаков опухоли
- Компьютерная томография грудной клетки
- Бронхоскопия для проверки наличия инородных тел или выявления опухоли в дыхательных путях (при бронхоскопии гибкая трубка вводится через рот в бронхи)
Если у вас активное кровотечение, компьютерная томография обычно является предпочтительным методом визуализации для оценки кровотечения.Лечение будет зависеть от причины ваших симптомов, а также от количества крови, которую вы откашляете. Помните, что если вы кашляете с кровью только один раз, и даже если это небольшое количество, крайне важно как можно скорее обратиться к врачу.
Важно быть собственным защитником и продолжать задавать вопросы, если ответ не найден. Рак легких часто упускают из виду при регулярном рентгене грудной клетки, и необходимо дальнейшее обследование, в том числе компьютерная томография грудной клетки. Если вы не получаете ответов, подумайте о том, чтобы получить второе мнение.
Если ваш врач подозревает, что у вас может быть рак легких, вы можете узнать больше о том, как диагностируется рак легких, чего вы можете ожидать, и ваших возможных факторах риска рака легких (это выходит далеко за рамки курения и от 10% до 15% легких. диагноз рака возникает у никогда не курильщиков).
Не упускайте шанс, что у вас может быть рак легких, пока диагноз не будет исключен. Рак легких встречается у некурящих. Это происходит у молодых людей. И у женщин это почти так же часто, как и у мужчин.
К сожалению, среднее время между появлением симптомов и постановкой диагноза рака легких составляет 12 месяцев — время, в течение которого лечение часто может повлиять на исход болезни.
Лечение
Важным шагом в борьбе с кровохарканьем является поиск и лечение основной причины, но иногда симптом необходимо лечить напрямую (и немедленно), даже если причина не совсем ясна.
Первый шаг в лечении кровохарканья — убедиться, что дыхательные пути защищены.Может потребоваться интубация (введение эндотрахеальной трубки), особенно при массивном кровотечении. Когда кровотечение легкое, лечение может быть направлено на устранение первопричины. В противном случае можно рассмотреть следующие варианты.
Бронхоскопические варианты
Есть несколько методов, которые можно использовать во время бронхоскопии для остановки кровотечения, но они наиболее эффективны, когда кровотечение легкое или умеренное. Некоторые варианты включают:
- Эндобронхиальные вставки: с помощью эндоскопии можно ввести ряд веществ, чтобы попытаться остановить кровотечение местно.Некоторые из них включают замороженный физиологический раствор, фибриноген и окисленную регенеративную целлюлозу.
- Коагуляция с аргоноплазменной коагуляцией или фотокоагуляцией
- Электрокоагуляция (эндобронхиальная)
- Эндоброхиальная установка стента (особенно при раке легкого)
Эмболизация бронхиальной артерии
При очень значительном кровотечении (массивное кровохарканье) бронхоскопические процедуры гораздо менее эффективны. В настоящее время эмболизация бронхиальной артерии рекомендуется в качестве первой линии при массивном кровохарканье и может быть довольно эффективной (хотя вероятность успеха выше, если причиной является другой диагноз, а не рак).
В этой процедуре катетер вводится в артерию в верхней части бедра (бедренная артерия) и продвигается до легочной артерии. Затем для эмболизации артерии (образования сгустка) могут использоваться различные вещества, такие как желатиновая губка, частицы ПВХ или металлическая спираль.
Хирургия
Хирургическое вмешательство требуется реже, чем в прошлом, при кровохарканье, но все еще часто используется в таких ситуациях, как массивное кровохарканье из-за травмы. Хирургическое вмешательство может быть выполнено минимально инвазивным способом (торакоскопический доступ с использованием видео) или открытым способом.Чаще всего выполняется резекция клина легочной ткани в области кровотечения (субдолевая резекция).
Большинство кровотечений в дыхательных путях происходит из бронхиальных артерий, и эмболизация бронхиальной артерии (по сути, введение сгустка в артерию) часто является эффективным лечением.
Слово Verywell
Кашель с кровью может быть пугающим симптомом, и причины могут быть от легких, например, раздражение дыхательных путей от кашля, до таких серьезных, как рак легких или сгусток крови в легких.Даже небольшое кровотечение в легкие может быть опасным из-за риска аспирации (и удушья). Откашливание только чайной ложки крови считается неотложной медицинской помощью.
Хотя пугает, но даже при активном кровотечении многое можно сделать. Эмболизация бронхиальной артерии часто бывает очень эффективной в ситуации, которая в противном случае могла бы быть опасной для жизни.
Хотя кашель с кровью является первым симптомом только 7% случаев рака легких, важно исключить такую возможность у взрослых независимо от факторов риска.Как и в случае с другими видами рака, чем раньше будет диагностирован рак легких, тем больше шансов на излечение.
.

 Это происходит потому, что высокое давление в легочных сосудах, развивающееся при болезнях сердца из-за слабости сердечной мышцы, приводит к расширению легочных сосудов и их повреждению.
Это происходит потому, что высокое давление в легочных сосудах, развивающееся при болезнях сердца из-за слабости сердечной мышцы, приводит к расширению легочных сосудов и их повреждению.