Липидограмма, липидный профиль расширенный, сдать анализ на липидный/холестериновый обмен
Доступен выезд на дом
Онлайн-регистрация Триглицериды (Triglycerides)Триглицериды представляют собой форму жиров сыворотки крови. Тест используют в составе липидного профиля для оценки кардиориска, выявления нарушений липидного метаболизма.
Холестерин общий (холестерин, Cholesterol total)Оценку уровня холестерина в сыворотке крови используют для оценкисердечно-сосудистых рисков, в диагностике нарушений обмена липидов, а также в комплексных обследованиях пациентов с патологией почек, печени, эндокринной системы.
Аполипопротеин А1 (Apolipoprotein A-1)Апо А1 – основной белок липопротеидов высокой плотности («хороших»).
Апо В – основной белок липопротеидов низкой плотности («плохих»). Тест используют в комплексной оценке кардиорисков.
Липопротеин (a) (Lipoprotein (a), Lp(a))Исследование липопротеина «а» в комплексе тестов, направленных на оценку факторов кардиориска, целесообразно применять при обследовании лиц с выраженной семейной предрасположенностью к сердечно-сосудистым заболеваниям.
Доступен выезд на дом
Онлайн-регистрация Расширенное исследование липидного/холестеринового обмена. Риск атеросклероза.
Риск атеросклероза.Доступен выезд на дом
Онлайн-регистрацияСтрого натощак после ночного периода голодания от 12 до 14 часов. Накануне исследования необходимо исключить повышенные психо-эмоциональные и физические нагрузки (спортивные тренировки), приём алкоголя.
Липидный профиль, базовый. Узнать стоимость в лаборатории KDL.
Липидный профиль – комплекс тестов, который включает в себя анализ на общий холестерин, ЛПВП (липопротеины высокой плотности), ЛПНП (липопротеины низкой плотности), ЛПОНП (липопротеины очень низкой плотности) и триглицериды. Знать свой липидный профиль необходимо каждому, кто заботится о здоровье своей сердечно-сосудистой системы и хочет снизить риск развития атеросклероза и заболеваний сердца, а также тем, кто проходит лечение.
Показатели липидного профиля:
Общий холестерин – общий уровень холестерина в крови. Это вещество входит в состав мембран клеток и необходимо для функционирования всех систем организма, однако его избыток связывают с развитием атеросклероза и сердечно-сосудистых патологий.
ЛПВП – липопротеины высокой плотности. Их еще называют «хорошим холестерином». Высокий уровень ЛПВП снижает риск развития атеросклероза и сердечно-сосудистых заболеваний. ЛПВП помогают выводить часть холестерина из крови, возвращая его в печень. Следует стремиться к тому, чтобы уровень ЛПВП был как можно выше. Особенно это важно для пациентов, страдающих сердечно-сосудистыми заболеваниями.
ЛПНП и ЛПОНП – липопротеины низкой и очень низкой плотности. Именно этот тип холестерина считается «вредным» из-за доказанной связи между высоким содержанием ЛПНП и развитием сердечно-сосудистых заболеваний.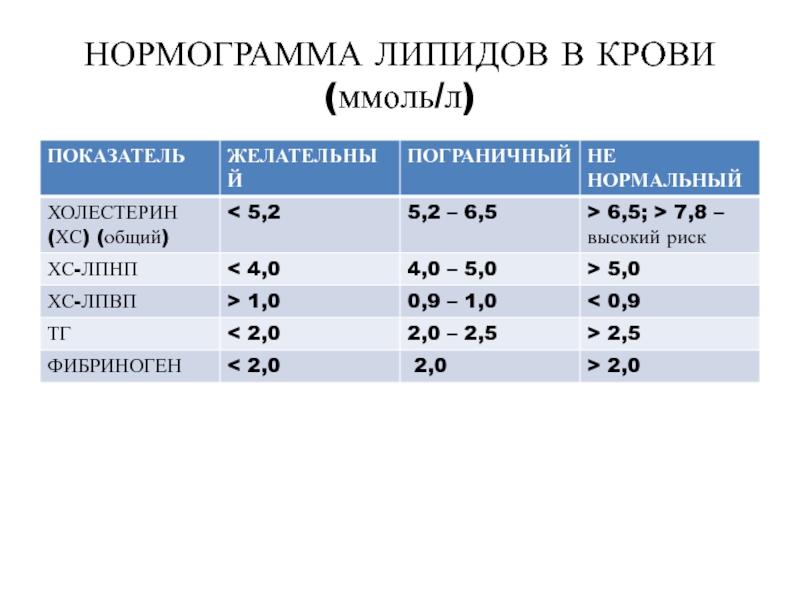 Главная цель при лечении в случае нарушений липидного обмена состоит именно в снижении уровня ЛПНП и ЛПОНП.
Главная цель при лечении в случае нарушений липидного обмена состоит именно в снижении уровня ЛПНП и ЛПОНП.
Триглицериды — частицы жира, уровень содержания которых в крови повышается при таких состояниях, как неконтролируемый диабет и ожирение. Злоупотребление алкоголем и прием некоторых лекарственных препаратов также способны повысить уровень триглицеридов. Высокие уровни триглицеридов означают более высокий риск развития сердечно-сосудистых заболеваний.
В каких случаях обычно назначают исследование?
- При профилактическом обследовании здоровых людей
- При повышении уровня общего холестерина.
- При наличии у ближайших родственников следующих состояний: сахарный диабет, инсульт, инфаркт миокарда, артериальная гипертензия.
- При наличии других факторов риска развития атеросклероза и сердечно-сосудистых заболеваний (возраст более 45 лет для мужчин и 55 лет для женщин, курение, избыточный вес, нарушения углеводного обмена, повышенное артериальное давление).

- При контроле эффективности гиполипидемической диеты и/или медикаментозного лечения статинами.
Что именно определяется в процессе анализа?
Проводится измерение концентрации различных показателей липидного профиля (общий холестерин, ЛПНП, ЛПОНП, ЛПВП, триглицериды) колориметрическим фотометрическим методом.
Что означают результаты теста?
При выдаче результата анализа на бланке будет указано полученное значение, а также границы, к которым надо стремиться. Врачи при ведении пациентов с рисками сердечно- сосудистых осложнений в первую очередь руководствуются не референсными значениями, а порогом принятия решений — целевыми значениями показателей липидного профиля, которые рассчитаны в соответствии с популяционными и клиническими критериями, подкреплены многочисленными статистическими данными и утверждены ВОЗ.
Для общего холестерина оптимальное значение должно быть ниже 5,2 ммоль/л. Это усредненная верхняя граница, к которой надо стремиться. Значения в диапазоне 5,2–6,1 ммоль/л считаются пограничными. При значениях выше 6,1 ммоль/л можно говорить о серьезных рисках развития атеросклероза.
Значения в диапазоне 5,2–6,1 ммоль/л считаются пограничными. При значениях выше 6,1 ммоль/л можно говорить о серьезных рисках развития атеросклероза.
Для ЛПНП оптимальное значение составляет не более 2,6 ммоль/л. Пограничными считаются значения от 2,6 до 3,3 ммоль/л. Выше 3,3 ммоль/л — риск развития атеросклероза.
Значение уровня ЛПВП в норме должно быть не менее 1,03 ммоль/л для пациентов с низким риском развития атеросклероза. Для пациентов группы риска, а также для пациентов, уже страдающих атеросклерозом, целевой показатель выше — более 1,55 ммоль/л.
Для триглицеридов нормой считается значение до 1,7 ммоль/л. От 1,7 до 2,2 ммоль/л — пограничное значение, выше 2,2 ммоль/л — опасно повышенное, связанное с риском развития атеросклероза. Однако следует помнить, что само по себе повышение триглицеридов может и не быть признаком атеросклероза или нарушения липидного обмена. Так, это может быть связано с тем, что пациент неправильно подготовился к сдаче анализа (не выдержал 10–12-часового голодного перерыва) или иными патологическими процессами.
Сроки выполнения теста.
Результат можно получить через 1-2 дня после сдачи анализа.
Как подготовиться к анализу?
Для того, чтобы сдать анализ на липидный профиль, рекомендуется воздерживаться от еды в течение 10–12 часов непосредственно перед взятием крови. Также перед сдачей анализа врачи рекомендуют:
- в течение трех недель соблюдать свой обычный режим и рацион питания
- за 3 дня до сдачи анализа воздержаться от употребления алкоголя
- непосредственно перед сдачей анализа воздержаться от курения
- осуществлять физические нагрузки в обычном режиме
- сообщить врачу о приеме лекарственных препаратов, т. к. некоторые препараты могут иметь влияние на липидный профиль.
Липидограмма крови (Липидный профиль): цена в Москве
Липидограмма – это комплекс анализов, определяющий соотношение белков и жиров в крови. Дело в том, что избыток жиров или холестерина может стать поводом к возникновению жировых отложений в стенках сосудов, что повлечет за собой ряд опасных заболеваний. Липидный профиль включает в себя анализ на уровень триглицеридов, липопротеидов высокой и низкой и очень низкой плотности (соответственно ЛПВП, ЛПНП, ЛПОНП), общего количества холестерина (ХС или холестерола). Также анализ липидограммы крови включает коэффициент атерогенности, который рассчитывается по вышеперечисленным параметрам.
Для общего холестерина оптимальное значение должно быть ниже 5,2 ммоль/л. Это усредненная верхняя граница, к которой надо стремиться. Значения в диапазоне 5,2–6,1 ммоль/л считаются пограничными. При значениях выше 6,1 ммоль/л можно говорить о серьезных рисках развития атеросклероза.
Для ЛПНП оптимальное значение составляет не более 2,6 ммоль/л. Пограничными считаются значения от 2,6 до 3,3 ммоль/л. Выше 3,3 ммоль/л — риск развития атеросклероза.
Значение уровня ЛПВП в норме должно быть не менее 1,03 ммоль/л для пациентов с низким риском развития атеросклероза. Для пациентов группы риска, а также для пациентов, уже страдающих атеросклерозом, целевой показатель выше — более 1,55 ммоль/л.
Липидный профиль включает в себя анализ на уровень триглицеридов, липопротеидов высокой и низкой и очень низкой плотности (соответственно ЛПВП, ЛПНП, ЛПОНП), общего количества холестерина (ХС или холестерола). Также анализ липидограммы крови включает коэффициент атерогенности, который рассчитывается по вышеперечисленным параметрам.
Для общего холестерина оптимальное значение должно быть ниже 5,2 ммоль/л. Это усредненная верхняя граница, к которой надо стремиться. Значения в диапазоне 5,2–6,1 ммоль/л считаются пограничными. При значениях выше 6,1 ммоль/л можно говорить о серьезных рисках развития атеросклероза.
Для ЛПНП оптимальное значение составляет не более 2,6 ммоль/л. Пограничными считаются значения от 2,6 до 3,3 ммоль/л. Выше 3,3 ммоль/л — риск развития атеросклероза.
Значение уровня ЛПВП в норме должно быть не менее 1,03 ммоль/л для пациентов с низким риском развития атеросклероза. Для пациентов группы риска, а также для пациентов, уже страдающих атеросклерозом, целевой показатель выше — более 1,55 ммоль/л.
Липидограмма крови — это анализ, призванный оценить концентрацию жирных веществ в жидкой соединительной ткани. Оснований для проведения мероприятия несколько:
— Избыточная масса тела. Рост веса практически всегда сопряжен с изменением концентрации жиров. Где тут причина, а где следствие сказать трудно. В любом случае, без этой методики не обойтись.
— Возраст 45+. С течением лет вероятность развития гиперлипидемии одного или сразу нескольких типов существенно растет. Необходимо провести тщательную оценку липидного спектра крови, чтобы на ранней стадии обнаружить проблему. Профилактическая оценка состояния здоровья пациента (скрининг).
— Отягощенная наследственность.
Оценка сердечно-сосудистого риска: липидный спектр
Липидный спектр (липидограмма/липидный профиль) крови – это анализ крови на холестерин и его различные фракции. Оценка липидного профиля – это обязательный анализ для оценки сердечно-сосудистого риска. Он необходим для определения баланса жирового обмена в организме, риска развития атеросклероза, гипертонии, тромбозов, а также риска развития инфаркта миокарда.
Данное исследование поможет выявить «скрытую» угрозу инфаркта, инсульта, гипертонии и вовремя скорректировать образ жизни без приема дополнительных препаратов. Если заболевание уже выявлено, то анализ поможет осуществлять полноценный контроль проводимой терапии для снижения прогрессирования болезни.
Если заболевание уже выявлено, то анализ поможет осуществлять полноценный контроль проводимой терапии для снижения прогрессирования болезни.
В Централизованной лаборатории Омского клинического диагностического центра проводится оценка липидного профиля. Почему у нас?
- полноценный липидный спектр (8 показателей): общий холестерин, триглицериды, холестерин липопротеинов высокой плотности, холестерин липопротеинов низкой плотности, холестерин липопротеинов очень низкой плотности, индекс атерогенности, аполипопротеин А1, аполипопротеин В1;
- комплексное исследование выгоднее, чем все показатели по отдельности;
- результаты будут готовы в день взятия крови;
- высокотехнологичное оборудование, которое обеспечивает высокую точность исследований, определение всех показателей прямыми методиками;
- в работе используются реагенты ведущих мировых производителей.
Липидограмму может сдать по собственному желанию любой человек. Согласно существующим рекомендациям липидный профиль должны сдавать:
Согласно существующим рекомендациям липидный профиль должны сдавать:
- Все люди после 40 лет для оценки сердечно-сосудистого риска.
- Лица младше 40 лет при наличии факторов риска сердечно-сосудистых заболеваний: уровень АД выше 140/90 мм рт.ст., курение, избыточный вес или ожирение, малоподвижный образ жизни.
- Лица с отягощенной наследственностью по сердечно-сосудистым заболеваниям (члены семьи страдают гипертонией, сахарным диабетом, гиперхолестеринемией, перенесли инфаркт или инсульт).
- Пациенты с ишемической болезнью сердца, после инфаркта, транзиторной ишемической атаки или инсульта, с атеросклеротическим поражением артерий (бляшками в сосудах), аневризмой аорты, после стентирования или шунтирования коронарных артерий, с семейной гиперхолестеринемией, сахарным диабетом, гипотиреозом, хронической болезнью почек, хроническими аутоиммунными заболеваниями, эректильной дисфункцией.
- Пациенты перед назначением липидснижающей терапии и с целью контроля эффективности лечения.

Липиды — Клиника Екатерининская
Нарушения липидного обмена играют важную роль в развитии атеросклероза сосудов и заболеваний сердечно-сосудистой системы. Научно доказано, что повышенное содержание холестерина в крови (гиперхолестеринемия) и локальные воспалительные изменения сосудистой стенки повышают риск утолщения и уплотнения стенки артерий с последующими нарушениями местного кровообращения. Атеросклеротическое поражение сосудов, по статистике, увеличивает вероятность инфаркта миокарда, инсульта, патологии почек.
Липидограмма позволяет оценить атерогенность (склонность к развитию атеросклероза) плазмы крови даже при нормальных уровнях общего холестерина. В исследовании липидного профиля определяются такие показатели, как триглицериды, общий холестерол (холестерин), липиды высокой, низкой и очень низкой плотности. Рассчитывается коэффициент атерогенности.
При расшифровке липидного профиля необходимо учитывать и другие факторы риска развития сердечно-сосудистых заболеваний. К ним относятся возраст, пол, наследственная предрасположенность к дислипидемиям и заболеваниям сердца и сосудов, нарушение углеводного обмена (сахарный диабет), повышение артериального давления, ожирение, курение, употребление алкоголя, патология почек.
К ним относятся возраст, пол, наследственная предрасположенность к дислипидемиям и заболеваниям сердца и сосудов, нарушение углеводного обмена (сахарный диабет), повышение артериального давления, ожирение, курение, употребление алкоголя, патология почек.
Для чего используется исследование?
- Чтобы оценить риск развития сердечно-сосудистых заболеваний.
- Для динамического наблюдения за пациентами с ишемической болезнью сердца, гипертонической болезнью, атеросклерозом сердца и сосудов, патологией почек, сахарным диабетом.
- Для обследования пациентов с семейным анамнезом по гиперхолестеринемии и высоким риском инфаркта миокарда или инсульта.
- Для контроля гиполипидемической терапии и диеты.
Когда назначается исследование?
- При профилактическом обследовании здоровых людей (после 20 лет рекомендовано раз в 5 лет определять уровень липидов в крови).
- При увеличении содержания общего холестерина.

- При повышенном уровне холестерина в анамнезе.
- При отягощенном наследственном анамнезе (сахарный диабет, инсульт, инфаркт миокарда, артериальная гипертензия).
- При наличии факторов, повышающих риск сердечно-сосудистых осложнений (возраст более 45 лет для мужчин и 55 лет для женщин, курение, избыточный вес, нарушения углеводного обмена, повышенное артериальное давление).
- При контроле эффективности гиполипидемической диеты и/или медикаментозного лечения статинами.
Показатели липидного обмена. Общий холестерин
Холестерин – жироподобное вещество, жизненно необходимое организму. Правильное научное именование этого вещества – «холестерол» (окончание «‑ол» указывает на принадлежность к спиртам), однако в отечественной литературе получило распространение наименование «холестерин».
Около 80‑85% всего холестерина синтезируется организмом человека (печенью, кишечником, почками,
надпочечниками,
половыми
железами), остальные 15‑20% поступают с пищей животного происхождения (в первую очередь мясо,
молочные
продукты, яйца).
Холестерин участвует в образовании клеточных мембран всех органов и тканей тела. Наибольшее количество холестерина участвует в формировании клеточных мембран эритроцитов (около 24%), мембраны клеток печени составляют 17%, мозг (белое вещество) – 15%, серое вещество головного мозга – 5‑7%. На основе холестерина создаются гормоны, которые участвуют в росте, развитии организма и реализации функции размножения. Из холестерина образуются желчные кислоты, которые входят в состав желчи, благодаря им в кишечнике всасываются жиры.
Общий холестерин – показатель, отражающий совокупность всех фракций холестерина, циркулирующих в крови. Сам по себе холестерин нерастворим в воде, поэтому для транспорта холестерина в организме образуются комплексные соединения за счет связывания с белковыми молекулами. Такие комплексы называют липопротеинами.
В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав
компонентов. В зависимости от размера частиц и их функций выделяют липопротеины высокой
плотности
(ЛПВП), липопротеины низкой плотности (ЛПНП), липопротеины очень низкой плотности (ЛПОНП), холестерин,
не связанный
с липопротеинами высокой плотности (не‑ЛПВП), и ряд других веществ. ЛПНП и ЛПОНП считаются
«плохими» видами холестерина, так как они способствуют образованию бляшек в артериях. ЛПВП,
напротив,
называют «хорошим», так как составе ЛПВП удаляются из сосудов избыточные количества холестерина.
В зависимости от размера частиц и их функций выделяют липопротеины высокой
плотности
(ЛПВП), липопротеины низкой плотности (ЛПНП), липопротеины очень низкой плотности (ЛПОНП), холестерин,
не связанный
с липопротеинами высокой плотности (не‑ЛПВП), и ряд других веществ. ЛПНП и ЛПОНП считаются
«плохими» видами холестерина, так как они способствуют образованию бляшек в артериях. ЛПВП,
напротив,
называют «хорошим», так как составе ЛПВП удаляются из сосудов избыточные количества холестерина.
Содержание холестерина в крови в значительной степени зависит от возраста. Его уровень при рождении
составляет менее 3,0 ммоль/л, затем постепенно возрастает. Появляющиеся различия в его концентрации
связаны
с половой принадлежностью. У мужчин концентрация холестерина в крови повышается в раннем
и среднем возрасте и снижается в старости. У женщин уровень холестерина с возрастом
увеличивается более медленно, вплоть до менопаузы; в дальнейшем может превышать показатели холестерина
у мужчин. Описанные возрастные изменения содержания холестерина в крови связывают с действием половых
гормонов: эстрогены снижают, а андрогены повышают уровень общего холестерина. Во время беременности
наблюдается физиологическое увеличение уровня общего холестерина.
Описанные возрастные изменения содержания холестерина в крови связывают с действием половых
гормонов: эстрогены снижают, а андрогены повышают уровень общего холестерина. Во время беременности
наблюдается физиологическое увеличение уровня общего холестерина.
Повышение уровня холестерина является одной из главных причин атеросклеротического поражения сосудов. Уровень общего холестерина в комплексе с данными об имеющихся заболеваниях, семейном анамнезе, возрасте, поле, уровне артериального давления, факте курения учитывают при оценке индивидуального риска развития тяжелых осложнений сердечно‑сосудистых заболеваний (инфаркта миокарда или инсульта) по шкале SCORE (SystematicCOronaryRiskEvaluation) при первичной профилактике.
Исходя из степени риска рассчитываются целевые показатели общего холестерина и прочих фракций липидов,
к которым необходимо стремиться, практикуя здоровый образ жизни и правильное питание. Изменением диеты
можно
снизить уровень холестерина в крови на 10‑15%, хотя чувствительность к изменениям содержания
холестерина
в пище и влияние диеты на уровень холестерина может быть разной. При недостижении целевых цифр
немедикаментозными методами назначается лекарственная терапия.
Изменением диеты
можно
снизить уровень холестерина в крови на 10‑15%, хотя чувствительность к изменениям содержания
холестерина
в пище и влияние диеты на уровень холестерина может быть разной. При недостижении целевых цифр
немедикаментозными методами назначается лекарственная терапия.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 8 часов перед исследованием.
- Исключить физическое и эмоциональное перенапряжение за 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Что может влиять на результат?
Повышают уровень общего холестерина:
- прием пищи, содержащей животные жиры.
- беременность (тест на холестерин следует сдавать по меньшей мере через 6 недель после родов),
- длительное голодание,
- сдача крови в положении стоя,
- прием анаболических стероидов, андрогенов, кортикостероидов,
- курение,
- холестаз (застой желчи),
- хроническое воспаление почек, приводящее к нефротическому синдрому,
- хроническая почечная недостаточность,
- снижение функции щитовидной железы (гипотиреоз),
- некомпенсированный сахарный диабет,
- ожирение,
- рак простаты или поджелудочной железы.

- подагра.
Снижают уровень общего холестерина:
- сдача крови в положении лежа,
- прием ряда лекарственных препаратов (аллопуринол, клофибрат, колхицин, противогрибковые препараты, статины, холестирамин, эритромицин, эстрогены),
- интенсивная физическая нагрузка,
- диета с высоким содержанием полиненасыщенных жирных кислот,
- заболевания печени,
- заболевания костного мозга,
- повышенная функция щитовидной железы (гипертиреоз),
- нарушения процессов всасывания в кишечнике,
- фолиево‑ или B12‑дефицитная анемия,
- распространенные ожоги,
- туберкулез,
- острые заболевания, острые инфекции,
- хроническая обструктивная болезнь легких.
Анализ крови на холестерин -расшифровка липидограммы
Мы привыкли считать холестерин врагом номер один.
 Но всё оказалось не так просто — жизнь без холестерина невозможна, да и он бывает не только «плохим», но и «хорошим».
Но всё оказалось не так просто — жизнь без холестерина невозможна, да и он бывает не только «плохим», но и «хорошим».
Для того, чтобы определить риск развития атеросклероза сосудов, достаточно сдать анализ на общий холестерин. Если показатель в норме, можно не волноваться. Правда, в случае, если вас ничего не беспокоит, а за плечами хорошая наследственность по сердечно-сосудистым заболеваниям. Если нет, или показатель повышен, важно сдать полноценный липидный профиль и выяснить «баланс сил» между различными фракциями холестерина. И своевременно проконсультироваться со специалистом.
Триглицериды (TG). Норма – 0,41−1,8 ммоль/л
Триглицериды – основное депо жиров в нашем организме, они образуются в печени. В большинстве
случаев повышенный уровень триглицеридов (так называемый хилёз крови) является следствием неправильного питания с избытком
жирной пищи и углеводов, поэтому сдавать анализ нужно не ранее, чем через 9 часов после последнего приёма
пищи. Причиной повышения могут быть первичные (наследственные) гиперлипидемии, и, намного чаще,
вторичные гиперлипидемии, среди которых – неправильное питание, ожирение, нарушение
толерантности к глюкозе и сахарный диабет, гипотиреоз, подагра, заболевания печени, поджелудочной железы и почек.
Также причиной повышения могут быть стресс, злоупотребление алкоголем, и прием некоторых лекарств
(бета-блокаторы, кортикостероиды, диуретики и некоторые другие). Снижение значений фиксируют при недостаточном
питании, гипертиреозе, нарушении всасывания, длительном приеме витамина С.
Причиной повышения могут быть первичные (наследственные) гиперлипидемии, и, намного чаще,
вторичные гиперлипидемии, среди которых – неправильное питание, ожирение, нарушение
толерантности к глюкозе и сахарный диабет, гипотиреоз, подагра, заболевания печени, поджелудочной железы и почек.
Также причиной повышения могут быть стресс, злоупотребление алкоголем, и прием некоторых лекарств
(бета-блокаторы, кортикостероиды, диуретики и некоторые другие). Снижение значений фиксируют при недостаточном
питании, гипертиреозе, нарушении всасывания, длительном приеме витамина С.
Общий холестерин (CHOL). Норма – 3,2−5,6 ммоль/л
Важнейший липид, являющийся структурным компонентом всех клеточных мембран, предшественником половых гормонов,
кортикостероидов, желчных кислот и витамина D. До 80% холестерина синтезируется в печени, остальной
поступает в наш организм с пищей. Содержание холестерина в крови в значительной степени зависит
от возраста, так для младенца верхняя граница нормы 5,25 ммоль/л, а для мужчины за 70
– 6,86 ммоль/л. Холестерин переносится с помощью курьеров, называемых липопротеинами,
которых существует три основных вида — высокой плотности, низкой плотности и очень низкой
плотности. Повышение общего холестерина, как и триглицеридов встречается при первичных и вторичных
гиперлипидемиях.
Холестерин переносится с помощью курьеров, называемых липопротеинами,
которых существует три основных вида — высокой плотности, низкой плотности и очень низкой
плотности. Повышение общего холестерина, как и триглицеридов встречается при первичных и вторичных
гиперлипидемиях.
Несмотря на то, что в скрининговых исследования приняты усредненные границы общего холестерина (5,6 ммоль/л) и его составляющих, в настоящее время врачи используют таблицы норм в соответствии с полом и возрастом. Поэтому при отклонении показателей, для расшифровки анализа обратитесь к врачу.
Холестерин-ЛПВП (HDL). Норма – не менее 0,9 ммоль/л
Эта фракция холестерина участвует в транспорте холестерина из периферических тканей в печень. Это
означает, что они забирают холестерин с поверхности сосудов, в том числе ног, сердца, головного мозга, и несут
его в печень. Значит, ЛПВП играет важную антиатерогенную роль, препятствуя образованию холестериновых бляшек и развитию
атеросклероза. И если уровень общего холестерина повышен за счёт холестерина ЛПВП, это считается хорошим
прогностическим фактором, и снижать холестерин не следует. При этом снижение уровня «хорошего»
холестерина ниже 0,90 ммоль/л для мужчин и 1,15 ммоль/л для женщин считается
фактором риска атеросклероза.
И если уровень общего холестерина повышен за счёт холестерина ЛПВП, это считается хорошим
прогностическим фактором, и снижать холестерин не следует. При этом снижение уровня «хорошего»
холестерина ниже 0,90 ммоль/л для мужчин и 1,15 ммоль/л для женщин считается
фактором риска атеросклероза.
Холестерин-ЛПНП (LDL). Норма – 1,71−3,5 ммоль/л
Липопротеиды низкой плотности — основной переносчик холестерина в нашем организме. Именно он разносит
синтезированный в печени жир к органам и тканям. Считается, что уровень холестерина в ЛПНП
значительно больше влияет на развитие атеросклероза, чем уровень общего холестерина. Именно поэтому его стали
называть «плохим» холестерином. В условиях, когда сосудистая стенка скомпрометирована факторами
риска (никотином, высокой концентрацией глюкозы, гомоцистеина, повышением артериального давления), холестерин из
ЛПНП откладывается в ней, формируя атеросклеротическую бляшку. Для людей с факторами риска атеросклероза
(возраст – более 45 лет для мужчин и 55 лет для женщин, случаи ранней смерти от сердечно-сосудистых
заболеваний среди родственников, курение, сахарный диабет, гипертоническая болезнь, ожирение) уровень холестерина
ЛПНП не должен превышать 3,37 ммоль/л, значения от 3,37 до 4,12
ммоль/л расценивают как средний фактор риска развития атеросклероза, а выше 4,14
ммоль/л – как высокий.
Для людей с факторами риска атеросклероза
(возраст – более 45 лет для мужчин и 55 лет для женщин, случаи ранней смерти от сердечно-сосудистых
заболеваний среди родственников, курение, сахарный диабет, гипертоническая болезнь, ожирение) уровень холестерина
ЛПНП не должен превышать 3,37 ммоль/л, значения от 3,37 до 4,12
ммоль/л расценивают как средний фактор риска развития атеросклероза, а выше 4,14
ммоль/л – как высокий.
Холестерин-ЛПОНП (VLDL). Норма – 0,26−1,04 ммоль/л
Эти липопротеиды синтезируются в печени и тонком кишечнике и служат предшественниками ЛПНП, то есть также относятся к переносчикам «плохого» холестерина.
Индекс (коэффициент) атерогенности
Это показатель, который можно рассчитать, исходя из результатов липидного профиля.
Нормальным считается показатель в диапазоне от 2,0 до 2,5 единиц. Максимальными значениями
нормы являются 3,2 для женщин и 3,5 для мужчин. Всё, что выше, говорит о значительном
риске развития атеросклероза и требует мер по его снижению, которые могут быть как немедикаментозными
(изменение режима питания, похудение, отказ от курения, борьба с гиподинамией, прием различным БАДов), так
и медикаментозными (прием лекарств из различных групп, главным образом статинов).
При необходимости врач индивидуально подберет Вам лекарственный препарат
Максимальными значениями
нормы являются 3,2 для женщин и 3,5 для мужчин. Всё, что выше, говорит о значительном
риске развития атеросклероза и требует мер по его снижению, которые могут быть как немедикаментозными
(изменение режима питания, похудение, отказ от курения, борьба с гиподинамией, прием различным БАДов), так
и медикаментозными (прием лекарств из различных групп, главным образом статинов).
При необходимости врач индивидуально подберет Вам лекарственный препарат
Читайте также по теме
Снижение уровня липидов в крови
Обратите внимание: Эта информация была актуальной на момент публикации. Но медицинская информация постоянно меняется, и некоторая информация, приведенная здесь, может быть устаревшей. Для получения регулярно обновляемой информации по различным темам, связанным со здоровьем, посетите familydoctor.org, веб-сайт AAFP по обучению пациентов.
Информация от вашего семейного врача
Am Fam Physician.:max_bytes(150000):strip_icc()/high-cholesterol-levels-680794849-5ae8b6d33037130036fe917e.jpg) 1 мая 1998 г .; 57 (9): 2207-2208.
1 мая 1998 г .; 57 (9): 2207-2208.
См. Соответствующую статью о дислипидемии.
Что такое липиды?
Жиры в крови называются липидами. Липиды соединяются с белком в крови с образованием липопротеинов. Липопротеины производят энергию для вашего тела, поэтому они важны для клеток вашего тела.
Три вида липопротеинов (также называемых холестерином) содержатся в вашей крови: (1) холестерин высокой плотности (также называемый для краткости ЛПВП), (2) холестерин низкой плотности (также называемый ЛПНП) и (3) холестерин очень низкой плотности (ЛПОНП).ЛПВП иногда называют «хорошим холестерином», потому что он препятствует накоплению холестерина в артериях. (Вы можете помнить, что это «хороший» холестерин, если вы думаете, что «H для здоровья».) ЛПНП можно рассматривать как «плохой» холестерин, потому что высокий уровень ЛПНП может увеличить риск сердечного приступа или инсульта. (Вы можете вспомнить, что это «плохой» холестерин, если вы думаете, что «L означает паршивый».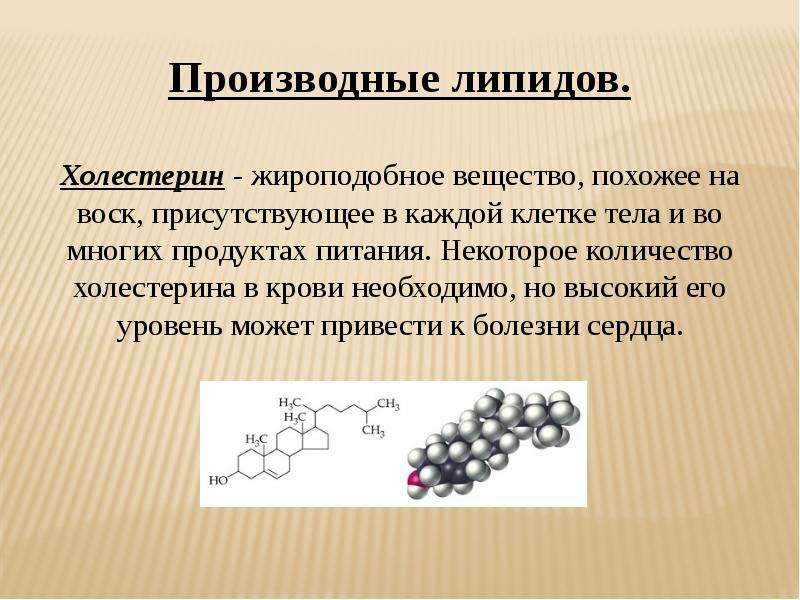 )
)
Каков нормальный уровень общего холестерина?
Нормальный уровень общего холестерина составляет 200 мг на дл или меньше.
Каков нормальный уровень ЛПНП?
Нормальный уровень ЛПНП составляет 130 мг на дл или меньше. Когда уровень ЛПНП выше 130, в стенках кровеносных сосудов может накапливаться жир. Этот жир может закупорить ваши артерии и не дать крови течь по ним. Если артерия, идущая к вашему сердцу, заблокирована, у вас может быть сердечный приступ. Если артерия, идущая к вашему мозгу, заблокирована, у вас может быть инсульт. Высокий уровень ЛПНП вызывает сердечные заболевания, инсульт, нарушение кровообращения и заболевания почек.
Что вызывает повышенный уровень жира в крови?
У большинства людей высокий уровень жира в крови из-за того, что они едят слишком много жирной пищи. У некоторых людей высокий уровень жира из-за наследственного заболевания. Высокий уровень липидов также может быть вызван такими заболеваниями, как диабет, гипотиреоз, алкоголизм, заболевания почек, печени и стресс. У некоторых людей определенные лекарства, такие как противозачаточные таблетки, стероиды и лекарства от артериального давления, могут вызывать высокий уровень липидов.
У некоторых людей определенные лекарства, такие как противозачаточные таблетки, стероиды и лекарства от артериального давления, могут вызывать высокий уровень липидов.
Когда мне следует проверить уровень холестерина?
Если вам больше 20 лет, вам следует сдать анализ крови, чтобы измерить уровень холестерина. Если у вас высокий уровень холестерина, ваш врач порекомендует лечение и будет периодически проверять ваш уровень холестерина.
Есть ли признаки повышенного уровня холестерина?
Часто знаков нет. Без анализа крови вы можете не знать, что у вас высокий уровень жира в крови, пока у вас не случится сердечный приступ или инсульт.У некоторых людей с высоким уровнем липидов на коже появляются желтоватые жирные бугорки.
Как лечить повышенный уровень липидов?
Первые способы снизить уровень липидов: (1) есть меньше жира, (2) регулярно заниматься спортом и (3) похудеть, если вы слишком много весите. Если вы курите, бросьте курить. Если эти шаги не позволят снизить уровень ЛПНП в достаточной степени, врач может попросить вас принять лекарство, чтобы убрать жир из крови.
Какими способами можно сократить количество жиров в моем рационе?
Купите нежирные куски мяса.Перед приготовлением срежьте весь видимый жир.
Снимите кожу с курицы перед приготовлением.
Не ешьте жареную пищу или соусы с высоким содержанием жира.
Вместо жарки мяса жарьте его или жарьте на гриле.
Не ешьте яичные желтки. Можно есть яичные белки или заменители яиц.
Используйте обезжиренные молочные продукты, такие как обезжиренное молоко или 1% -ное молоко, нежирный замороженный йогурт, нежирное мороженое и нежирные сыры.
Не используйте цельное молоко, жирное мороженое, сметану, сыр или молочный шоколад.
Включите в свой рацион больше клетчатки. Фрукты и овощи — хорошие источники клетчатки. Ешьте от трех до пяти порций овощей в день и от двух до четырех порций фруктов.
А как насчет упражнений?
Аэробные упражнения, такие как ходьба, бег, езда на велосипеде и плавание, являются хорошим способом снизить уровень холестерина в крови. Физические упражнения также снижают ваше кровяное давление, уровень сахара в крови и уровень стресса. Если вы слишком много весите, аэробные упражнения помогают сжигать калории.Это поможет вам похудеть. Аэробные упражнения следует выполнять на регулярной основе: доводите до тренировки по 30 минут четыре или пять раз в неделю. Вы также можете тренироваться в течение более короткого времени, например, от 10 до 15 минут. Но если вы тренируетесь всего от 10 до 15 минут за раз, вам нужно тренироваться чаще, чем четыре-пять раз в неделю.
Физические упражнения также снижают ваше кровяное давление, уровень сахара в крови и уровень стресса. Если вы слишком много весите, аэробные упражнения помогают сжигать калории.Это поможет вам похудеть. Аэробные упражнения следует выполнять на регулярной основе: доводите до тренировки по 30 минут четыре или пять раз в неделю. Вы также можете тренироваться в течение более короткого времени, например, от 10 до 15 минут. Но если вы тренируетесь всего от 10 до 15 минут за раз, вам нужно тренироваться чаще, чем четыре-пять раз в неделю.
А как насчет лекарств, снижающих уровень холестерина?
Лекарства для снижения уровня холестерина можно использовать, если вы подвержены высокому риску сердечных заболеваний или если уровень липидов не снижается после того, как вы в течение нескольких месяцев придерживались диеты с низким содержанием жиров.
Существуют различные лекарства, снижающие уровень холестерина. В зависимости от уровня холестерина вам может потребоваться принять только одно лекарство или несколько. Ваш врач будет время от времени сдавать анализы крови, чтобы проверять уровень холестерина и выяснять, подействует ли лекарство.
Ваш врач будет время от времени сдавать анализы крови, чтобы проверять уровень холестерина и выяснять, подействует ли лекарство.
Детали теста, подготовка и результаты
Общий холестерин (TC)
Непосредственно связано с риском заболеваний сердца и кровеносных сосудов.
Целевые значения:
- 75–169 мг / дл для лиц в возрасте 20 лет и младше
- 100-199 мг / дл для лиц старше 21 года
Приготовление:
Этот тест можно проводить в любое время дня без голодания.Однако, если тест проводится как часть общего липидного профиля, он требует 12-часового голодания (без еды и питья, кроме воды). Для получения наиболее точных результатов подождите не менее двух месяцев после сердечного приступа, операции, инфекции, травмы или беременности, чтобы проверить уровень холестерина.
Холестерин — это тип жира, который содержится в крови. Он вырабатывается вашим организмом, а также поступает из продуктов, которые вы едите (продукты животного происхождения). Холестерин необходим вашему организму для поддержания здоровья ваших клеток. Слишком высокий уровень холестерина приводит к ишемической болезни сердца.Уровень холестерина в крови зависит от продуктов, которые вы едите, или от генетических состояний (переданных от других поколений членов семьи).
Холестерин необходим вашему организму для поддержания здоровья ваших клеток. Слишком высокий уровень холестерина приводит к ишемической болезни сердца.Уровень холестерина в крови зависит от продуктов, которые вы едите, или от генетических состояний (переданных от других поколений членов семьи).
Липопротеины высокой плотности (ЛПВП) «Хороший холестерин»
Высокий уровень снижает риск заболеваний сердца и кровеносных сосудов. Чем выше ваш уровень ЛПВП, тем лучше.
Значение цели:
Подготовка:
Этот тест можно проводить в любое время дня без голодания.Однако, если тест проводится как часть общего липидного профиля, он требует 12-часового голодания (без еды и питья, кроме воды). Для получения наиболее точных результатов подождите не менее двух месяцев после сердечного приступа, операции, инфекции, травмы или беременности, чтобы проверить уровни ЛПВП.
HDL — это липопротеин (комбинация жира и белка), обнаруженный в крови./lipid-profile-testing-479935052-5ae9b16ceb97de0039e90d5b.jpg) Его называют «хорошим» холестерином, потому что он удаляет избыток холестерина из крови и доставляет его в печень. Высокий уровень ЛПВП снижает риск заболеваний сердца и кровеносных сосудов.
Его называют «хорошим» холестерином, потому что он удаляет избыток холестерина из крови и доставляет его в печень. Высокий уровень ЛПВП снижает риск заболеваний сердца и кровеносных сосудов.
Липопротеины низкой плотности (ЛПНП) «Плохой холестерин»
Высокие уровни связаны с повышенным риском заболеваний сердца и кровеносных сосудов, в том числе ишемической болезни сердца, сердечного приступа и смерти. Снижение уровня ЛПНП является основной целью лечения препаратами, снижающими уровень холестерина.
Целевые значения:
- Менее 70 мг / дл для пациентов с заболеваниями сердца или кровеносных сосудов, а также для других пациентов с очень высоким риском сердечных заболеваний (с метаболическим синдромом)
- Менее 100 мг / дл для пациентов с высоким риском (например,g., некоторые пациенты с множественными факторами риска сердечных заболеваний)
- Менее 130 мг / дл для лиц с низким риском ишемической болезни сердца
Приготовление:
Кровь следует собирать после 12-часового голодания (без еды и питья, кроме воды). Для получения наиболее точных результатов подождите не менее двух месяцев после сердечного приступа, операции, инфекции, травмы или беременности, чтобы проверить уровень ЛПНП.
Для получения наиболее точных результатов подождите не менее двух месяцев после сердечного приступа, операции, инфекции, травмы или беременности, чтобы проверить уровень ЛПНП.
ЛПНП — это липопротеин (комбинация жира и белка), обнаруженный в крови.Его называют «плохим» холестерином, потому что он забирает холестерин из крови и переносит его в клетки. Высокий уровень ЛПНП связан с более высоким риском заболеваний сердца и кровеносных сосудов.
Триглицериды (ТГ)
Повышен у пациентов с ожирением или диабетом. Уровень повышается от употребления простых сахаров или алкоголя. Связан с заболеванием сердца и кровеносных сосудов.
Значение цели:
Подготовка:
Кровь следует собирать после 12-часового голодания (без еды и питья, кроме воды).Для получения наиболее точных результатов подождите не менее двух месяцев после сердечного приступа, операции, инфекции, травмы или беременности, чтобы проверить уровень триглицеридов.
Триглицериды — это тип жира, который содержится в крови. На уровень этого типа жира в крови больше всего влияет еда, которую вы едите (например, сахар, жир или алкоголь), но он также может быть высоким из-за избыточного веса, заболеваний щитовидной железы или печени и генетических заболеваний. Высокий уровень триглицеридов связан с более высоким риском заболеваний сердца и кровеносных сосудов.
Эта информация относится к тестированию и процедурам и может включать инструкции, относящиеся к Cleveland Clinic. Пожалуйста, проконсультируйтесь со своим врачом для получения информации о вашем тестировании.
Липидная панель | Johns Hopkins Medicine
Есть ли у этого теста другие названия?
Липидный профиль, липопротеидный профиль
Что это за тест?
Эта группа тестов измеряет количество холестерина и других жиров в вашей крови.
Холестерин и триглицериды — это липиды или жиры.Эти жиры важны для здоровья клеток, но они могут быть вредными, когда накапливаются в крови. Иногда они могут привести к закупорке и воспалению артерий, что называется атеросклерозом. Это может помешать вашему сердцу нормально работать, если затронуты артерии сердечной мышцы.
Иногда они могут привести к закупорке и воспалению артерий, что называется атеросклерозом. Это может помешать вашему сердцу нормально работать, если затронуты артерии сердечной мышцы.
Эта панель тестов помогает предсказать ваш риск сердечных заболеваний и инсульта.
Липидная панель измеряет эти жиры:
- Общий холестерин
- ЛПНП («плохой») холестерин
- ЛПВП («хороший») холестерин
- Триглицериды, еще один тип жира, вызывающий затвердение артерий.
Зачем мне нужен этот тест?
Вам может понадобиться эта панель тестов, если у вас есть семейная история сердечных заболеваний или инсульта.
Вы также можете пройти этот тест, если ваш лечащий врач считает, что у вас есть риск сердечных заболеваний. Это факторы риска:
- Высокое кровяное давление
- Диабет или преддиабет
- Избыточный вес или ожирение
- Курение
- Недостаток упражнений
- Диета из нездоровой пищи
- Напряжение
- Высокий общий холестерин
Если вы уже лечитесь от болезни сердца, вы можете пройти этот тест, чтобы узнать, работает ли лечение.
Какие еще тесты я мог бы пройти вместе с этим тестом?
Ваш лечащий врач может также назначить другие тесты, чтобы проверить, насколько хорошо работает ваше сердце. Эти тесты могут включать:
- Электрокардиограмма, или ЭКГ, которая проверяет электрические импульсы вашего сердца, чтобы определить, нормально ли оно бьется
- Стресс-тест, при котором вам, возможно, придется тренироваться под контролем ЭКГ
- Эхокардиограмма с использованием звуковых волн для изображения вашего сердца
- Катетеризация сердца.Для этого теста врач вставляет трубку в ваши кровеносные сосуды и вводит краситель. Затем делается рентген для поиска засоров в артериях сердца
Ваш поставщик медицинских услуг может также назначить анализы на высокое кровяное давление, уровень сахара в крови или глюкозу.
Что означают мои результаты теста?
Результаты теста могут отличаться в зависимости от вашего возраста, пола, истории болезни, метода, использованного для теста, и других факторов. Результаты вашего теста могут не означать, что у вас есть проблема. Спросите своего лечащего врача, что для вас значат результаты анализов.
Результаты вашего теста могут не означать, что у вас есть проблема. Спросите своего лечащего врача, что для вас значат результаты анализов.
Результаты даны в миллиграммах на децилитр (мг / дл). Вот диапазоны общего холестерина у взрослых:
- Норма: менее 200 мг / дл
- Гранично-высокий: от 200 до 239 мг / дл
- Высокий: 240 мг / дл или выше
Это взрослые диапазоны холестерина ЛПНП:
- Оптимально: менее 100 мг / дл (это цель для людей с диабетом или сердечными заболеваниями).
- Почти оптимальная: от 100 до 129 мг / дл
- Гранично-высокий: от 130 до 159 мг / дл
- Высокая: от 160 до 189 мг / дл
- Очень высокий: 190 мг / дл и выше
Приведенные выше цифры являются общими рекомендациями, поскольку фактические цели зависят от количества факторов риска сердечных заболеваний.
Уровень холестерина ЛПВП должен быть выше 40 мг / дл. Этот тип жира на самом деле полезен, поскольку снижает риск сердечных заболеваний. Чем выше число, тем ниже ваш риск. 60 мг / дл или выше считается уровнем, защищающим вас от сердечных заболеваний.
Чем выше число, тем ниже ваш риск. 60 мг / дл или выше считается уровнем, защищающим вас от сердечных заболеваний.
Высокий уровень триглицеридов связан с повышенным риском сердечных заболеваний. Вот диапазоны для взрослых:
- Норма: менее 150 мг / дл
- Гранично-высокий: от 150 до 199 мг / дл
- Высокая: от 200 до 499 мг / дл
- Очень высокое: более 500 мг / дл
В зависимости от результатов вашего теста ваш лечащий врач решит, нужны ли вам изменения в образе жизни или лекарства для снижения уровня холестерина.
Ваши результаты и цели будут зависеть от вашего возраста и состояния здоровья. Если у вас высокое кровяное давление или диабет, у вас повышенный риск сердечных заболеваний. Возможно, вам придется принять лекарство, чтобы снизить уровень холестерина и триглицеридов.
Как проводится этот тест?
Для анализа используется образец крови, который берется через иглу из вены на руке.
Представляет ли этот тест какие-либо риски?
Анализ крови с помощью иглы сопряжен с некоторыми рисками.К ним относятся кровотечение, инфекция, синяки и головокружение. Когда игла уколола вашу руку или кисть, вы можете почувствовать легкое покалывание или боль. После этого сайт может болеть.
Что может повлиять на результаты моих тестов?
Болезнь или стресс, а также прием определенных лекарств могут повлиять на ваши результаты.
То, что вы едите, как часто вы занимаетесь спортом и курите, также может повлиять на ваш липидный профиль.
Как подготовиться к тесту?
Возможно, вам придется не есть и не пить ничего, кроме воды, в течение 12–14 часов перед этим тестом.Кроме того, убедитесь, что ваш лечащий врач знает обо всех лекарствах, травах, витаминах и добавках, которые вы принимаете. Сюда входят лекарства, рецепт на которые не требуется, и любые запрещенные препараты, которые вы можете употреблять.
липидов крови | Кардиология | JAMA
У людей с гиперлипидемией в крови слишком много липидов (жиров), а именно холестерина и триглицеридов.
Холестерин представляет собой восковой материал, вырабатываемый организмом, а также содержится в продуктах животного происхождения.Он имеет несколько применений в организме и является важной частью клеток. Хотя мы обычно говорим «холестерин», на самом деле этот термин включает 2 компонента: липопротеин низкой плотности (ЛПНП) и липопротеин высокой плотности (ЛПВП). Липопротеины переносят холестерин через кровоток. Липопротеины низкой плотности (ЛПНП) вредны (подумайте, L для паршивых), потому что они могут привести к накоплению холестерина в ваших артериях с образованием бляшек. Липопротеины высокой плотности (ЛПВП) полезны (подумайте о H для здоровья), потому что они помогают организму избавиться от холестерина.
Триглицериды — это еще один тип жира, который вырабатывается в организме. Также они содержатся в продуктах питания. Высокий уровень триглицеридов в основном является результатом выбора образа жизни, включая неправильное питание, курение, употребление алкоголя и отсутствие физических упражнений, но иногда генетика играет роль.
Высокий уровень триглицеридов в основном является результатом выбора образа жизни, включая неправильное питание, курение, употребление алкоголя и отсутствие физических упражнений, но иногда генетика играет роль.
Проблемы с гиперлипидемией
Высокий уровень холестерина может привести к образованию зубного налета на стенках кровеносных сосудов, который может заблокировать артерии и вызвать высокое кровяное давление, инсульт, сердечную болезнь или сердечный приступ.Высокий уровень триглицеридов повышает риск развития метаболического синдрома, что, в свою очередь, увеличивает риск сердечных заболеваний и других заболеваний, включая диабет.
Методы лечения гиперлипидемии, связанные с образом жизни
Для снижения уровня холестерина и триглицеридов рекомендуется придерживаться здоровой диеты с низким содержанием жиров и больше заниматься физическими упражнениями. Эти действия также могут способствовать повышению уровня холестерина ЛПВП.Чтобы снизить уровень холестерина ЛПНП, следует есть меньше красного мяса и яиц; потребляйте обезжиренные или обезжиренные молочные продукты, такие как обезжиренное молоко, чтобы снизить содержание насыщенных жиров и холестерина в своем рационе; ешьте меньше жареной пищи и готовьте с использованием полезных масел; ешьте больше клетчатки, включая фрукты, овощи, бобы и цельнозерновые; и сохранить здоровый вес или похудеть.
Эти действия также могут способствовать повышению уровня холестерина ЛПВП.Чтобы снизить уровень холестерина ЛПНП, следует есть меньше красного мяса и яиц; потребляйте обезжиренные или обезжиренные молочные продукты, такие как обезжиренное молоко, чтобы снизить содержание насыщенных жиров и холестерина в своем рационе; ешьте меньше жареной пищи и готовьте с использованием полезных масел; ешьте больше клетчатки, включая фрукты, овощи, бобы и цельнозерновые; и сохранить здоровый вес или похудеть.
Чтобы снизить уровень триглицеридов, вам следует похудеть, если у вас избыточный вес; увеличить количество физических нагрузок; бросить курить и употреблять алкоголь; ешьте продукты с низким содержанием насыщенных жиров, транс жиров и холестерина; и ешьте меньше углеводов и сладких продуктов, таких как десерты, газированные напитки и соки.
Лекарства от гиперлипидемии
Ваш врач может также назначить лекарство, например статины. Преимущества статинов намного перевешивают возможные побочные эффекты для большинства людей с гиперлипидемией. Прежде чем назначить лекарство, ваш врач оценит вашу историю сердечного приступа или закупорки артерий, а также рассмотрит такие факторы, как возраст, вес, семейный анамнез и наличие курения, высокое кровяное давление или диабет.
Преимущества статинов намного перевешивают возможные побочные эффекты для большинства людей с гиперлипидемией. Прежде чем назначить лекарство, ваш врач оценит вашу историю сердечного приступа или закупорки артерий, а также рассмотрит такие факторы, как возраст, вес, семейный анамнез и наличие курения, высокое кровяное давление или диабет.
Для получения дополнительной информации
Чтобы найти эту и предыдущие страницы пациентов JAMA, перейдите по ссылке на страницу пациента на веб-сайте JAMA по адресу jama.com. Многие из них публикуются на английском и испанском языках. Страница пациента JAMA, посвященная статинам, была опубликована 3 апреля 2013 г.
Раскрытие информации о конфликте интересов: Автор заполнил и отправил ICMJE Форму раскрытия информации о потенциальном конфликте интересов, и ни о чем не сообщалось.
Источники: Национальный институт сердца, легких и крови и Национальная медицинская библиотека.
Исправление: Эта статья была исправлена 19 ноября 2013 года из-за фактической ошибки в первом предложении.
Тема: Гиперлипидемия
Тестирование холестерина и панель липидов
Холестерин — это форма жира, которая нам нужна. Это помогает сделать внешние мембраны клеток нашего тела стабильными. Но на протяжении десятилетий врачи знали, что люди с высоким уровнем общего холестерина с большей вероятностью заболеют сердечными заболеваниями.Они также обнаружили, что разные формы холестерина («хороший» и «плохой») играют роль. Высокий общий холестерин, высокий уровень плохого холестерина или низкий уровень хорошего холестерина могут повысить ваши шансы.
Например, липопротеины низкой плотности (ЛПНП) или «плохой» холестерин могут прилипать к стенкам кровеносных сосудов. Со временем это может сыграть роль в закупорке артерий в процессе, называемом атеросклерозом. В результате сужения артерий в сердце могут внезапно образоваться тромбы, что приведет к сердечным приступам.
Триглицериды — это еще один жир, который врачи измеряют с помощью теста на холестерин.Высокий уровень может повысить ваши шансы на сердечный приступ или инсульт. Это особенно верно, когда у вас низкий уровень «хорошего» холестерина, называемого липопротеинами высокой плотности (ЛПВП). Высокий уровень триглицеридов также повышает вероятность развития диабета.
Американская кардиологическая ассоциация рекомендует всем людям старше 20 лет проходить тест на холестерин, чтобы вы знали, каковы ваши уровни, и могли бы что-то с ними сделать, если это необходимо.
Тесты на холестерин: хорошее, плохое и жирное
Различные виды холестерина и других жиров в вашей крови вместе называются липидами.Врачи измеряют и диагностируют проблемы с липидом с помощью простого анализа крови. Некоторые врачи просят вас голодать от 9 до 12 часов перед голоданием, чтобы убедиться, что на него не повлияла какая-либо пища, которую вы недавно ели. Но не во всех ситуациях требуется голодание. Он может не понадобиться, если вы моложе 25 лет, или если вам требуется только частичная липидная панель, или если ваш врач хочет получить результат «без голодания».
Он может не понадобиться, если вы моложе 25 лет, или если вам требуется только частичная липидная панель, или если ваш врач хочет получить результат «без голодания».
В частности, некоторых врачей особенно интересуют уровни триглицеридов «без голодания», но пока не ясно, как это помогает рассчитать риск сердечных заболеваний и других заболеваний, связанных с холестерином.Спросите своего врача, нужно ли вам голодать для прохождения теста.
Липидный профиль обычно дает результаты для четырех различных типов:
- Общий холестерин
- ЛПНП (липопротеины низкой плотности), «плохой холестерин»
- ЛПВП (липопротеины высокой плотности), «хороший холестерин»
- Триглицериды, наиболее распространенный тип жира в вашем теле
Некоторые липидные панели могут дать даже более подробную информацию, например о наличии и размерах различных жировых частиц в крови.Исследователи изучают, какое влияние эти черты оказывают на болезни сердца, если таковые имеются. Нет четких указаний относительно того, когда потребуется это более сложное тестирование.
Нет четких указаний относительно того, когда потребуется это более сложное тестирование.
Результаты теста на холестерин
Что означают цифры после того, как вы прошли тест?
Для общего холестерина:
- 200 миллиграммов на децилитр (мг / дл) или меньше — это нормально.
- от 201 до 240 мг / дл является пограничным показателем.
- Более 240 мг / дл — это высокий показатель.
Для ЛПВП («хороший холестерин») больше значит лучше:
- 60 мг / дл или выше хорошо — это защищает от сердечных заболеваний.
- От 40 до 59 мг / дл в порядке.
- Уровень ниже 40 мг / дл является низким, повышая вероятность сердечных заболеваний.
Для ЛПНП («плохой холестерин») чем ниже, тем лучше:
- Идеально менее 100 мг / дл.
- От 100 до 129 мг / дл может быть хорошо, в зависимости от вашего здоровья.
- От 130 до 159 мг / дл — это предел.
- От 160 до 189 мг / дл высокое.

- 190 мг / дл или более очень высока.
Для триглицеридов, чем ниже, тем лучше:
- Целью, рекомендованной вашим врачом, может быть 150 мг / дл или меньше, хотя Американская кардиологическая ассоциация считает, что более низкий уровень лучше для здоровья.
- От 151 до 200 мг / дл означает, что вы находитесь на пути к более высокому риску сердечных заболеваний.
- Более 200 мг / дл означает, что у вас повышенный риск сердечных заболеваний.
Ваш врач учтет вашу общую вероятность сердечного заболевания, чтобы установить ваш личный целевой уровень ЛПНП. Для людей с повышенным риском сердечно-сосудистых заболеваний или у тех, у кого они уже есть, уровень ЛПНП должен быть ниже 100 мг / дл. (Ваш кардиолог может порекомендовать еще более низкий уровень ЛПНП — менее 70 мг / дл — если у вас очень высок риск сердечных заболеваний.)
Если у вас умеренно высокий риск сердечных заболеваний, ваша цель — уровень ЛПНП ниже 130 мг / дл. Если ваш риск проблем с сердцем довольно низкий, менее 160 мг / дл, вероятно, вполне подойдет.
Что можно сделать с аномальным уровнем липидов
Изменение образа жизни — это первое, что нужно предпринять, чтобы снизить вероятность сердечных заболеваний. Ваш врач может также порекомендовать вам начать принимать рецептурные препараты, чтобы повысить уровень холестерина.
Образ жизни для снижения уровня холестерина
Снижающая уровень холестерина диета может снизить уровень плохого холестерина на 30%.Диета с низким содержанием насыщенных жиров и простых углеводов и не более 200 миллиграммов холестерина в день может снизить уровень холестерина ЛПНП. Также помогают клетчатка и растительные стерины (содержащиеся в специальных маргаринах и других продуктах).
Помните эти советы по питанию:
- Сократите количество насыщенных жиров до менее 7% от общего количества калорий.
- Полностью избегайте трансжиров. Проверьте этикетку с ингредиентами на наличие «частично гидрогенизированных» масел. Это трансжиры. Даже если в продукте написано «0 граммов трансжиров», в нем может быть небольшое количество трансжиров (менее половины грамма на порцию), и это складывается.
- Прочтите этикетки на пищевых продуктах. В продуктах с надписью «низкий холестерин» или «без холестерина» может быть слишком много насыщенных жиров или сахара.
Регулярные аэробные упражнения могут снизить уровень плохого холестерина (ЛПНП) и повысить уровень хорошего холестерина (ЛПВП). Если вы курите, бросьте.
Изменения образа жизни, такие как диета, упражнения и потеря веса, также являются эффективными способами повышения уровня триглицеридов. Попросите вашего врача составить разумную диету, которая вам поможет. Если вы курите, узнайте, как помочь вам бросить курить.
Лекарства и процедуры
Если изменения в образе жизни не снижают уровень холестерина в достаточной степени, вы можете попробовать лекарства или комбинацию методов лечения. Однако, если вы будете придерживаться новых здоровых привычек, возможно, вы сможете поработать со своим врачом, чтобы уменьшить количество принимаемых вами лекарств или полностью отменить их.
Ваш врач может выписать:
Статины. Это наиболее эффективные и часто используемые препараты холестерина. Они блокируют способность печени вырабатывать холестерин.Обычно они не вызывают проблем, но в редких случаях могут повредить печень и мышцы. По этой причине ваш врач проведет анализы крови, чтобы проверить вашу функцию печени после того, как вы начнете лечение, и если есть какие-либо признаки проблем. Также были сообщения о потере памяти и небольшом повышении риска диабета 2 типа. Преимущества могут перевешивать риски, поэтому поговорите о них со своим врачом.
Статины, доступные в США:
Ниацин. Врачи могут прописать это для повышения уровня холестерина ЛПВП («хорошего»).Чтобы он был эффективным, его нужно принимать в больших дозах. В таких количествах он часто вызывает покраснение кожи и расстройство желудка. Более новые версии ниацина, предназначенные для минимизации этих побочных эффектов, легче принимать. Несмотря на его влияние на уровень холестерина, недавно проведенное важное научное исследование показало, что добавление ниацина к терапии статинами не снижает риск сердечных заболеваний.
Фибраты. Врачи иногда назначают производные фиброевой кислоты, фибраты для повышения уровня холестерина ЛПВП и снижения уровня триглицеридов.Они также слегка снижают уровень ЛПНП.
Эзетимиб (Зетия). Этот препарат ограничивает количество холестерина, которое может абсорбировать тонкий кишечник. Люди, которые его принимают, также обычно принимают статины, которые могут снизить уровень холестерина еще на 25%. Тем не менее, Zetia вызывает споры из-за меньшего количества доказательств того, что он снижает риск сердечного приступа или смерти от сердечных заболеваний.
Секвестранты желчных кислот. Также известные как холестирамин и колестипол, они могут снижать общий холестерин и холестерин ЛПНП у некоторых людей.Побочные эффекты включают вздутие живота, газы и запор. Если ваш уровень холестерина нельзя контролировать с помощью лекарств, ваш врач может попытаться объединить секвестрант желчных кислот и статины.
Ингибиторы PCSK9. Это новый класс препаратов, снижающих уровень холестерина, которые используются пациентами с гетерозиготной семейной гиперхолестеринемией, которые не могут контролировать свой холестерин с помощью диеты и лечения статинами. Он также используется при клиническом атеросклеротическом заболевании сердца.Лекарства алирокумаб (Praluent) или эволокумаб (Repatha) блокируют белок печени PCSK9, который препятствует способности печени удалять холестерин ЛПНП из крови. Это снижает количество плохого холестерина в кровотоке. Эволокумаб, в частности, доказал свою эффективность в снижении риска сердечного приступа и инсульта у людей с сердечно-сосудистыми заболеваниями.
Триглицеридные препараты. Ваш врач может также назначить лекарство, если ваше триглицеридное число превышает 500 мг / дл.Возможно, вам придется принимать эти лекарства в течение длительного времени, чтобы уровень триглицеридов не превышал опасную зону.
Аферез ЛПНП. Это не наркотик. Это очищающая кровь процедура, которая может помочь при тяжелых генетических нарушениях холестерина. В течение нескольких часов кровь удаляется из организма, химически очищается от холестерина ЛПНП, а затем возвращается в организм. Процедуры каждые 2–3 недели могут снизить средний уровень холестерина ЛПНП на 50–80%, но они требуют больших затрат времени и денег.
Другие риски и последующее тестирование
Число холестерина не определяет вашу судьбу.Помните, что другие факторы, помимо холестерина, также могут привести к сердечным заболеваниям. Также важны диабет, курение, высокое кровяное давление, ожирение, физические упражнения и генетика.
Люди с нормальным холестерином могут иметь болезни сердца; люди с высоким уровнем холестерина могут иметь здоровое сердце. В целом, однако, больше людей с пониженным уровнем холестерина заболеют сердечными заболеваниями.
Большинству людей эксперты рекомендуют повторное тестирование холестерина каждые 5 лет. Если ваши липидные результаты не соответствуют вашим ожиданиям или у вас есть другие причины для беспокойства по поводу сердечных заболеваний, вам нужно будет чаще проводить анализы на холестерин.
Липидная панель | Мичиган Медицина
Обзор темы
Липидная панель — это анализ крови, который измеряет липиды — жиры и жирные вещества, используемые вашим организмом в качестве источника энергии. Липиды включают холестерин, триглицериды, липопротеины высокой плотности (ЛПВП) и липопротеины низкой плотности (ЛПНП).
Эта панель измеряет:
- Уровень общего холестерина.
- Уровень триглицеридов.
- Уровень холестерина ЛПВП. Это «хороший» холестерин.
- Уровень холестерина ЛПНП. Это «плохой» холестерин.
Другие измерения, которые могут быть выполнены для липидной панели, включают:
- Уровень холестерина липопротеинов очень низкой плотности (ЛПОНП).
- Отношение общего холестерина к ЛПВП.
- Отношение ЛПНП к ЛПВП.
Липиды находятся в крови и хранятся в тканях. Они являются важной частью клеток и помогают вашему организму нормально работать.Нарушения липидов, такие как высокий уровень холестерина, могут привести к опасным для жизни заболеваниям, таким как ишемическая болезнь сердца (ИБС), сердечный приступ или инсульт.
Ваш врач может назначить липидную панель в рамках регулярного медицинского осмотра. Ваш врач может использовать результаты этого теста, чтобы предотвратить, проверить или диагностировать заболевание.
Следуйте инструкциям вашего врача о том, как подготовиться к этому тесту. Если врач посоветует вам поститься перед обследованием, не ешьте и не пейте ничего, кроме воды, в течение 9–12 часов перед сдачей крови.Обычно утром перед анализом вам разрешается запивать лекарства водой. Пост не всегда необходим, но его можно рекомендовать. Не ешьте жирную пищу накануне исследования. Перед обследованием не употребляйте алкоголь и не делайте физических упражнений.
Если ваш врач обнаружит нарушение липидов, может быть начато лечение, чтобы снизить уровень липидов в крови. Ваше лечение может включать в себя лекарства, изменение диеты, потерю веса и упражнения.
Список литературы
Консультации по другим работам
- Chernecky CC, Berger BJ (2013).Лабораторные исследования и диагностические процедуры, 6-е изд. Сент-Луис: Сондерс.
- Fischbach FT, Dunning MB III, ред. (2009). Руководство по лабораторным и диагностическим исследованиям, 8-е изд. Филадельфия: Липпинкотт Уильямс и Уилкинс.
- Stone NJ, et al. (2013). Рекомендации ACC / AHA по лечению холестерина в крови для снижения риска атеросклеротического сердечно-сосудистого заболевания у взрослых, 2013 г .: Отчет Рабочей группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям.Тираж, опубликован на сайте 12 ноября 2013 г. DOI: 10.1161 / 01.cir.0000437738.63853.7a. По состоянию на 18 ноября 2013 г.
кредитов
Текущий по состоянию на: 31 августа 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Э. Грегори Томпсон, врач-терапевт,
Мартин Дж.Габица, доктор медицины, семейная медицина,
, Адам Хусни, доктор медицины, семейная медицина,
, Адам Хасни, доктор медицины, семейная медицина,
По состоянию на: 31 августа 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: E. Грегори Томпсон, врач внутренних болезней и Мартин Дж. Габика, доктор медицины, семейная медицина и Адам Хусни, доктор медицины, и Адам Хасни, доктор медицины, семейная медицина
NHSGGC: Высокие липиды (жиры) крови
Что такое липиды крови?
Что такое холестерин?
Что такое триглицериды?
Почему высокий уровень липидов в крови является фактором риска ишемической болезни сердца?
Как измеряются липиды крови?
Что я могу сделать, чтобы снизить уровень липидов в крови?
Что такое липиды крови?
«Липиды крови» — это термин, используемый для всех жирных веществ, содержащихся в крови, включая холестерин и триглицериды.У некоторых людей в крови слишком много холестерина (жира), и это увеличивает их шансы на сердечный приступ.
к началу
Что такое холестерин?
Холестерин — это жирное вещество, которое в основном вырабатывается в организме, когда печень расщепляет насыщенные жиры, содержащиеся в пище. Затем этот холестерин попадает в кровь.
Холестерин перемещается с кровотоком в двух формах:
- «Липопротеины низкой плотности» (ЛПНП) — это часто называют «плохим холестерином», поскольку он помогает доставлять холестерин в организм через кровоток.
- «Липопротеины высокой плотности» (ЛПВП) — его часто называют «хорошим холестерином», поскольку он помогает выводить плохой холестерин из кровотока из частей тела.
в начало
Что такое триглицериды?
Триглицериды — это еще один тип жира, который содержится в крови и в основном поступает с пищей. После еды жиры, содержащиеся в пище, расщепляются в печени на триглицериды. Печень также может преобразовывать лишние калории (например,грамм. от употребления слишком большого количества алкоголя, сахарных напитков или употребления слишком большого количества жирной пищи или мяса) в триглицериды. Эти жирные триглицериды попадают в вашу кровь, а затем транспортируются по вашему телу и используются в качестве энергии или сохраняются в виде жира.
к началу
Почему липиды крови являются фактором риска ишемической болезни сердца?
Высокое содержание жира в крови может привести к жировым отложениям в кровеносных сосудах тела, включая коронарные артерии (кровеносные сосуды, которые снабжают кровью сердечную мышцу).Это приводит к сужению или затвердеванию коронарных артерий. Более подробная информация представлена в разделе «Что такое ишемическая болезнь сердца (ИБС)».
Таким образом, цель состоит в том, чтобы иметь:
- низкий уровень общего жира в крови
- низкий уровень холестерина ЛПНП
- высокий уровень холестерина ЛПВП
- низкий уровень триглицеридов
наверх
Как измеряются липиды крови?
Липиды крови (холестерин и триглицериды) измеряются с помощью простого анализа крови.Ваша медсестра или врач возьмут образец вашей крови. Если вам измеряют уровень триглицеридов, вас попросят ничего не есть и пить только чистую воду в течение примерно 12 часов до взятия крови.
Липиды крови (холестерин и триглицериды) измеряются в единицах, называемых миллимолями на литр крови, которые обычно сокращаются до «ммоль / л». Ваша цель — иметь:
- уровень общего холестерина ниже 5 ммоль / л
- уровень ЛПНП ниже 3 моль / л
- уровень ЛПВП выше 1 ммоль / л
- уровень триглицеридов ниже 2 ммоль / л
Все это может показаться довольно запутанным, но не волнуйтесь.Если у вас случился сердечный приступ или у вас стенокардия, ваш терапевт или медсестра должны ежегодно проверять уровень липидов в вашей крови. Если ваш общий холестерин превышает 5 ммоль / л, вам следует принимать лекарства, снижающие уровень холестерина, обычно статины (например, симвастатин, атровастатин), если у вас стенокардия или сердечный приступ. Если вы не принимаете эти лекарства, спросите о них своего врача или медсестру.





