Бляшки на коже — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек — около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшекПо форме бляшки бывают круглыми, овальными и неправильной формы.

По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.

- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона — токсического эпидермального некролиза.

- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.

- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.

При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшекДля диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Вопросы к дерматовенерологу
На большом пальце ноги ноготь наполовину расслаивается, давно ударила на спорте, чем лечить? Нужно ли пить какие-то таблетки или можно обойтись мазью?Т. к причина онихолизиса связана с травмой, то необходимо осторожно постригать ноготь до того времени, пока не отрастет новая платина. Для предотвращения проникновения спор патогенного гриба в поврежденную область, можно воспользоваться противогрибковым лаком. Необходима консультация врача для подбора терапии.
к причина онихолизиса связана с травмой, то необходимо осторожно постригать ноготь до того времени, пока не отрастет новая платина. Для предотвращения проникновения спор патогенного гриба в поврежденную область, можно воспользоваться противогрибковым лаком. Необходима консультация врача для подбора терапии.
Здравствуйте! У моего мужа на ступне сначала появилось красное пятно с неровными краями, а теперь светлое и зуд. Что это может быть? Как лечить?
Необходимо выяснить причину возникновения этого пятна. Сдать соскоб с гладкой кожи на патогенные грибы. По результатам анализов начать лечение. Консультация необходима.
Борюсь с экземой в основном на руках больше месяца. Началось с маленького пятнышка, сейчас все руки с верхней стороны поражены пузырьками, которые лопаются постоянно, беспокоит зуд. Открытую одежду не могу одеть. Скоро праздники (((. После отмены гормональных мазей сыпь пошла по ногам и вверх по рукам. Что делать?
Необходимо обратиться к дерматологу за консультацией. Лечение экземы комплексное. Гипосенсибилизирующая терапия, антигистаминная терапия. Местное лечение зависит от вида экземы.
Лечение экземы комплексное. Гипосенсибилизирующая терапия, антигистаминная терапия. Местное лечение зависит от вида экземы.
Подскажите, пожалуйста, хочу удалить папиллому подмышкой, нужно ли записываться? Нужно ли заранее сдавать какие-то анализы крови?
Записываться нужно. Необходимо сдать анализы на ВПЧ для дальнейшего назначения противовирусной терапии.
Здравствуйте! Подскажите, пожалуйста, как избавиться от угревой сыпи и подкожных прыщей? В основном образования на щеках. Сначала выскакивают угри, потом это переходит либо в подкожные прыщи, либо гнойнички.
Необходима консультация дерматолога для выяснения причины заболевания, сдачи анализов и подбора терапии.
Здравствуйте! Появились красные пятна на ногах, примерно неделю назад, не чешутся. Кожа как будто бы покрыта белым налетом. Подскажите, что это может быть и как лечить? Заранее спасибо за ответ.
Это может быть псориаз. Лечение псориаза комплексное и длительное.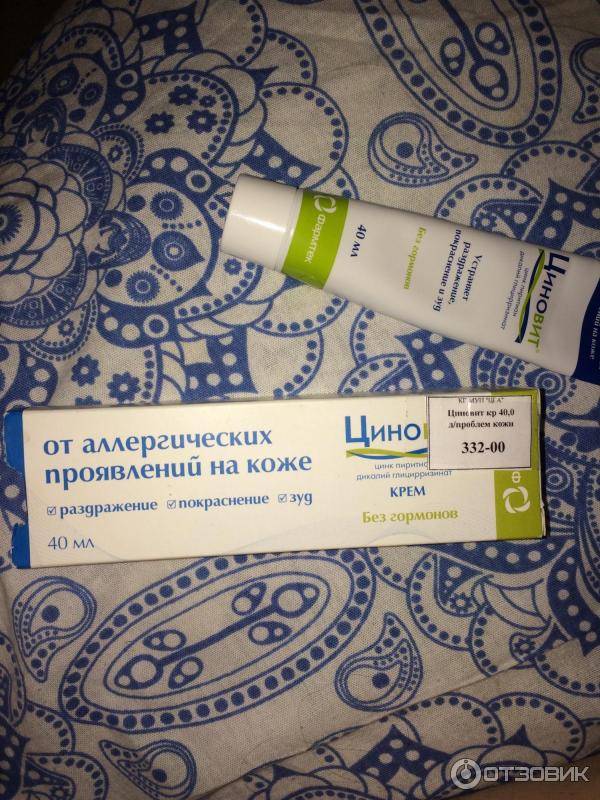 Необходимо проконсультироваться у дерматолога.
Необходимо проконсультироваться у дерматолога.
Здравствуйте, уважаемый доктор, у меня на пальцах ноги иногда отваливается весь ноготь и это не первый раз. Не больно, но непонятно и пугает, что это может быть?
Необходимо выяснить причину (травма, узкая обувь, грибок). Обратиться к дерматологу для сдачи соскоба с ногтевых пластин на патогенные грибы. По результатам анализов подобрать терапию.
Здравствуйте! Нашли грибок кожи возле носа, было лечение тербинафин таблетки 10 дней и тридерм 2 раза в день. Через месяц сдала анализ – отрицательно! Остались красноватые пятна в местах, где были высыпания! Что делать дальше?
Тридерм мазь или крем – это гормональный препарат, содержащий глюкокортикостероид синтетического происхождения (бетаметазона дипропионат), что является сильным гормоном. В результате длительного нанесения тридерма на лицо, развивается периоральный дерматит. Необходимо обратиться к дерматологу для подбора правильной терапии.
Здравствуйте! В четверг в парикмахерской обесцвечивала корни волос, описывать как жгло не буду, наверное, вы уже примерно знаете, парикмахер сказала, что такое бывает и это нормально. Пришла домой, в волосы руку засунула – вся голова в болячках (корках), до воскресенья голову не мыла, в воскресенье сделала масляную маску – корки размякли, вроде отшелушиваются. Но, в субботу воспалились лимфоузлы на затылке с левой стороны за ухом. Сейчас они набухли и болят. Что делать? Ждать пока спадет воспаление или бежать к врачу? Если бежать, то к какому? Или как можно успокоить их в домашних условиях? Заранее вам спасибо!
В результате воздействия компонентов краски на кожу головы развился химический ожог и аллергическая реакция. Самолечением заниматься не нужно. Необходимо обратиться к дерматологу за консультацией.
Здравствуйте! Мы с моим мужем сегодня обнаружили желтое пятно (примерно 2 см в диаметре) у него на груди с правой стороны рядом с соском ближе к подмышечной впадине. Прощупывая место образования пятна, чувствуется некое уплотнение подкожных тканей, не очень твердое, размером с 2 горошины. Мы озадачены возможной причиной возникновения такого пятна. И просим подсказать, к какому доктору нам стоит обратиться и какие анализы сдавать.
Прощупывая место образования пятна, чувствуется некое уплотнение подкожных тканей, не очень твердое, размером с 2 горошины. Мы озадачены возможной причиной возникновения такого пятна. И просим подсказать, к какому доктору нам стоит обратиться и какие анализы сдавать.
В любом случае необходима консультация дерматолога и обследование, а также консультация смежных специалистов.
Меня укусил комар возле колена. Начался зуд. Я начал чесать его канцелярским ножом. У меня будут шрамы, порезы?
Если расчесать папулу до образования язвочки, сначала образуется геморрагическая корочка, затем пятно вторичной пигментации.
Появились пятна на лице розового цвета, чешутся, также на голове сверху. Если расчесать, выделяется что-то оранжевое. Что это грибок?
Чтобы подтвердить наличие грибка, необходимо сдать соскоб с гладкой кожи на патогенные грибы. Для этого необходимо обратиться к доктору.
Появилось красное пятно на коже? Это может быть опасно! | Красота и уход
Проблемы с кожей могут быть самыми разными – от мучащего половину населения планеты акне до аллергий, пятен, и шелушений.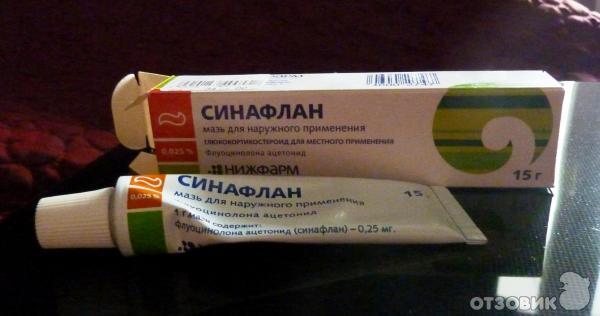 Рецепты для избавления от многих просты и понятны каждому, но что делать, если на коже появилось красное пятно, которое не чешется и не шелушится, а по фото поставить диагноз сложно? Для этого нужно узнать возможные причины его появления, и, исходя из этого, подобрать способ лечения.
Рецепты для избавления от многих просты и понятны каждому, но что делать, если на коже появилось красное пятно, которое не чешется и не шелушится, а по фото поставить диагноз сложно? Для этого нужно узнать возможные причины его появления, и, исходя из этого, подобрать способ лечения.
Такие пятна могут быть вызваны целым рядом причин – от обычных пост-акне до нарушений вегетативной нервной системы или грибковых поражений кожи. Очень важно вовремя среагировать, чтобы не запустить проблему – иначе она может привести к другим, более серьёзным заболеваниями. А после определения примерного диагноза лучше всего обратиться к врачу для подтверждения и профессионального рецепта.
Почему на теле возникают красные шелушащиеся пятнаКрасные пятна на коже, которые не чешутся и не шелушатся, являются симптомом многих заболеваний, поэтому пускать их на самотёк нельзя. Они могут появиться и на любых частях тела, особенно красные пятна любят группироваться на коже рук, там они не шелушатся и не чешутся, а также на плечах и задней стороне шеи и спины, где до них трудно добраться.
Красные пятна могут появиться как у взрослого, так и у ребёнка – они зачастую не чешутся и не шелушатся, дискомфорта не доставляют, поэтому без тщательного осмотра выявить их бывает трудновато.
АллергияАллергики сразу поймут, в чём тут дело. Пятна на теле в виде красных образований, которые чешутся, но не шелушатся, могут быть элементарной аллергией.
Однако в случае, если вы никогда не замечали за собой аллергии, тщательно проанализируйте свой рацион: может быть, вы употребляли в последнее время слишком много сладкого или жирного, алкоголя или никотина.
Появление красные пятнышек и больших пятен может быть обусловлено аллергией на стресс или крапивницей, которая также не чешется и не шелушится, но сильно болит и зудит. В этом случае нужно обязательно обратиться к врачу, чтобы он выписал вам соответствующие лекарства – крапивница вполне себе может быть приобретённой и следовать за вами всю жизнь, то пропадая, то появляясь. Главное, чтобы выпуклая сыть была единственным симптомом и не перешла в хроническую стадию.
Красные, шелушащиеся, но не чешущиеся пятна, фото которых можно увидеть здесь – это лишай. Он может быть нескольких видов: стригущий и розовый.
- Стригущий лишай хоть и является инфекцией, но природа у него грибковая, поэтому лечить его нужно как грибок. Пятна в этом случае крупные, чаще всего круглые или овальные, по краям могут быть выпуклые образования с прозрачной жидкостью внутри. Цвет пятнышка к краям тускнеет.
- Розовый лишай, или болезнь Жибера. Заболевание инфекционно-аллергическое, патологическое. Группа риска – люди от 10 до 35 лет. В целом жить оно не мешает, носит временный характер, однако обостряется в тёплое время года – представляет собой крупные чешуйчатые пятна, которые не вызывают никакого дискомфорта, кроме мышечных болей и недомогания.
Внимание! Стригущий лишай можно подцепить от животных, в особенности от бродячих, а вот розовый может быть вызван вирусами герпеса, снижением иммунитета и простудой.Инфекционные заболеванияТочная причина его возникновения до сих пор неизвестна.
Другое заболевание, вызывающее на коже пятна красного цвета, которые чешутся и не шелушатся – боррелиоз, или болезнь Лайма. Переносчики – иксодовые клещи, и это самая распространённая болезнь, передаваемая кровососущими насекомыми. Помимо кожной сыпи и пятен проявляется общим недомоганием, головными болями, головокружением.
При первых же признаках следует сразу обратиться к врачу, так как хроническая стадия ведёт к инвалидности и смерти.Венерические болезни
При вторичном сифилисе отмечено появление на коже мелких ярко-красных пятен, они не чешутся и не шелушатся, с течением болезни становятся похожи на бурые синячки. Такое круглое красное пятно может находиться на коже несколько месяцев и не вызывать дискомфорта в виде шелушений или чесотки.
ПаразитыЕсли красные пятна на коже чешутся, болят, гноят, но не шелушатся, вероятно, они вызваны стрептококком А, и болезнь называется рожистое воспаление. Помимо видимых проявлений поднимает температура тела, интоксикация (отправление токсинами), а само пятно в конце концов превращается в очаг инфекции, из которого течёт гной.
Помимо видимых проявлений поднимает температура тела, интоксикация (отправление токсинами), а само пятно в конце концов превращается в очаг инфекции, из которого течёт гной.
Демодекоз очень легко спутать с прыщами, так как следы от него ярко-красные, в виде высыпаний и пятен, появляются на коже лица и шеи. Вызвано одноимённым клещом.
Аутоиммунные патологииСистемная красная волчанка – аутоимунная патология, когда организм начинает работать против себя же. Он вырабатывает антитела к своим клеткам, блокируя их и не давая возможности защищаться. Из-за этого поражаются все системы, также СКВ передаётся при родах и преимущественно задевает женский пол.
Красные пятна сначала появляются на лице, в особенности на носе, они не чешутся, но имеют чешуйчатую поверхность, и в редких случаях переходят на тело. СКВ сопровождается болями в суставах и температурой.
Нарушение работы вегетативной нервной системыИли, иными словами, наружное проявление ВСД – вегетососудистой дистонии.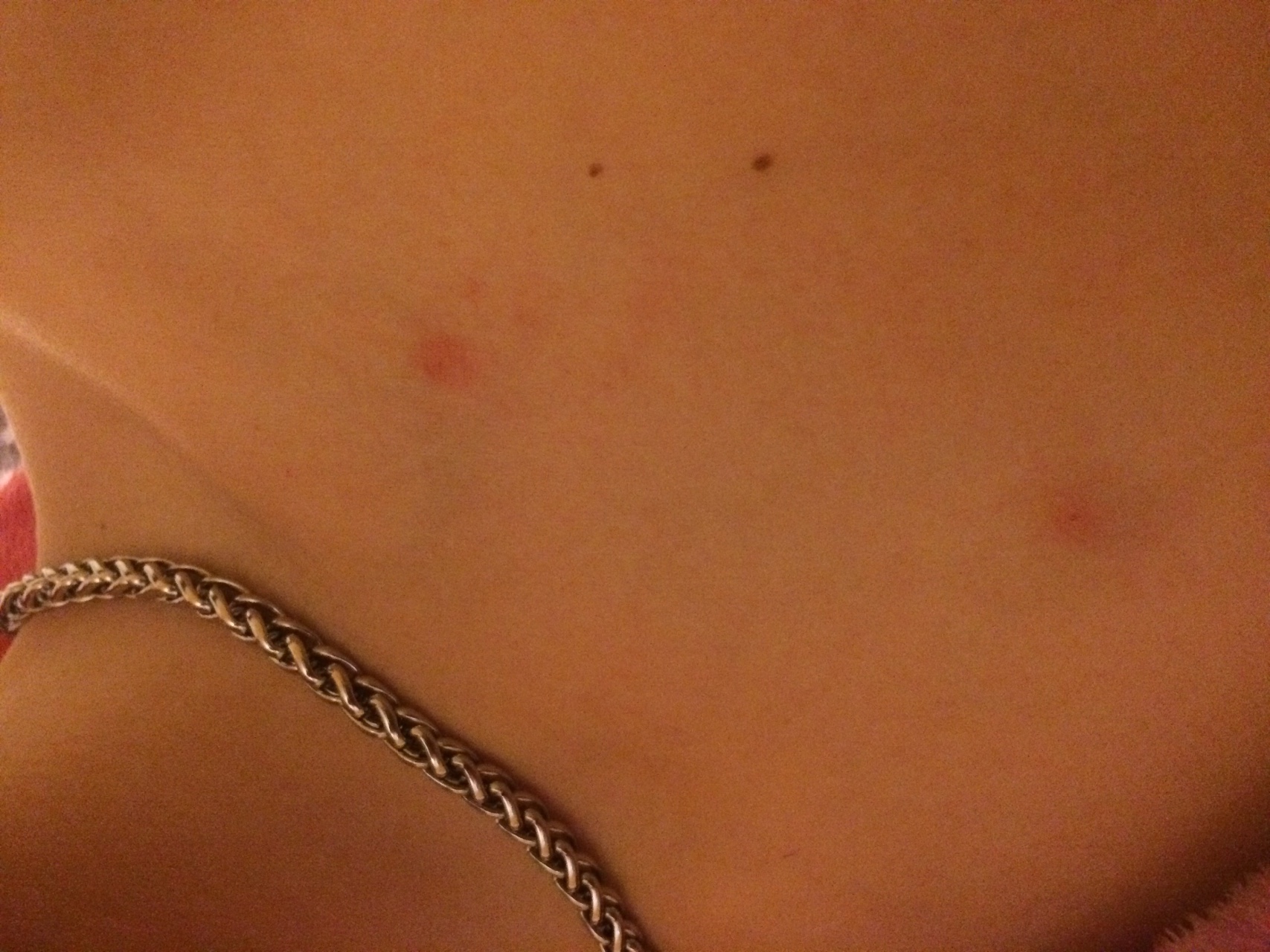 Пятна в виде множественной сыпи появляются из-за нарушения органов нервной регуляции или из-за проблем с терморегуляций, так как тогда не по всей коже приток крови одинаков.
Пятна в виде множественной сыпи появляются из-за нарушения органов нервной регуляции или из-за проблем с терморегуляций, так как тогда не по всей коже приток крови одинаков.
Также к нарушениям работы НС относят стресс, резке изменение температуры окружающей среды, фотодерматит.
ОпухолиБазалиомы – выпуклые, мелкие, похожие на родинки тёмно-красного цвета пятнышки являются злокачественными опухолями, которые ведут к раку кожи.
Помимо перечисленных заболеваний также не стоит забывать о чисто косметических недугах, пост-акне, акне, пигментации, дерматитах – экземах и псориазе.
Методы избавления от красных пятенПервым делом при появлении шелушений красного цвета или пятен на коже, которые не шелушатся и не чешутся, следует сравнить их с фото в интернете. Многие медицинские сайты для подтверждения диагноза вставляют фото в статьи по болезням.
Также обязательно нужно подтвердить свой диагноз у врача, для чего нередко требуется сделать общую диагностику организма.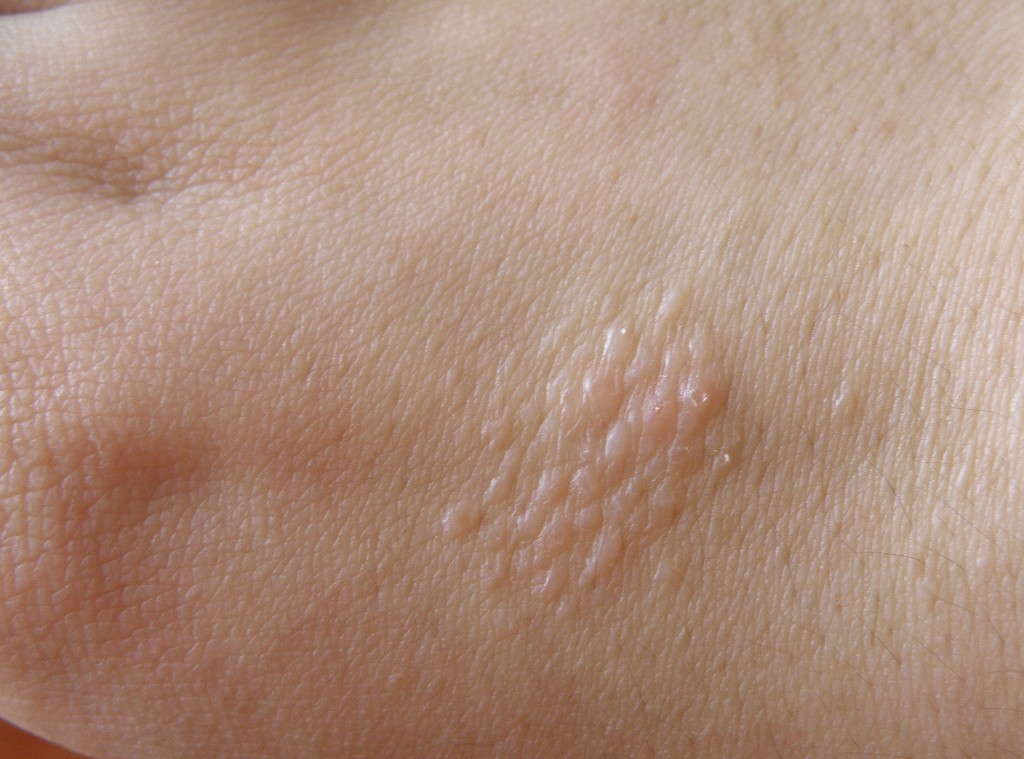 Она включает в себя:
Она включает в себя:
- Анализ крови – общий и биохимический;
- Соскоб для микроскопического анализа;
- Тест на аллергены;
- Анализ на глистов и иных паразитов;
- Копрограмму.
Если пятна только появились, к врачу времени сходить нет, или вы ждёте результаты анализов, то следует заняться следующим:
- Перестать пить и курить;
- Меня постельное бельё и одежду, в которой спине, 3 раза в неделю;
- Пользоваться одноразовыми полотенцами или бумажными полотенцами;
- Проветривать дом и проводить влажную уборку;
- Убрать из своего рациона аллергические продуты – шоколад, острое, чересчур солёное и жирное, а также различного рода вредные продукты наподобие чипов и йогуртов с добавками и сахарами.
Если красные пятна шее или где-либо ещё не шелушатся и вызваны бактериями, врач, скорее всего, выпишет антибиотики в виде ампул или, реже, таблеток. Срок приёма устанавливает врач индивидуально.
Грибки лечатся соответствующими антигрибковыми мазями.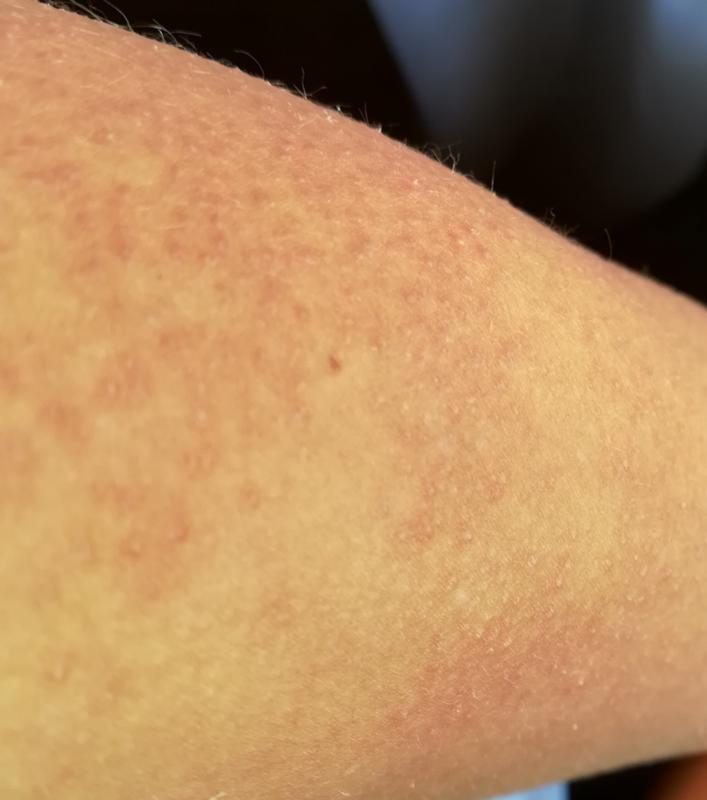 Их следует наносить, традиционно, два раза в день. Это относится к различными видами лишая, кроме розового — он со временем отмирает и исчезает максимум через полгода без последствий для организма.
Их следует наносить, традиционно, два раза в день. Это относится к различными видами лишая, кроме розового — он со временем отмирает и исчезает максимум через полгода без последствий для организма.
Лечение выпуклых красных пятен от крапивницы, которые не чешутся и не шелушатся, происходит, как и многие аллергии, посредством таблеток. Если при этом не происходит приступов в виде затруднённого дыхания и опухолей, этого будет достаточно.
При появлении маленьких красных точек и пятен на коже как на фото следует сразу же обратиться к онкологу – базалиомы не чешутся и не шелушатся, ведут себя прилично, но вылечить рак в домашних условиях невозможно.
Красные пятнышки могут проявлять себя по-разному и являться следствие совершенно иных заболеваний – это может быть вполне безобидная аллергия или болезнь венерического спектра. С диагностикой и лечением затягивать не стоит, лучше сразу же обратиться к врачу.
Читайте больше на faceandcare.ru
Красные пятна на коже, фото, виды — www.
 wday.ru
wday.ruКрасные пятна, похожие на укусы комаров, не зудят, не болят, не чешутся
Если помимо пятен нет никаких тревожных симптомов (высокая температура, рвота, боль в горле), то одной из причин высыпаний могут быть невроз, стресс или тревожные состояния. Невротические пятна чаще появляются у женщин, что вполне объяснимо, — они более эмоциональны. Причиной этого явления на коже становится сбой в работе какого-то из внутренних органов.
Пятна на коже, которые не чешутся и не болят, могут быть аллергией. На еду, лекарства или даже на температуру. Реакцией на переохлаждение (прогулялись без шапки, засиделись на балконе) может быть розовый лишай Жибера, это по большому счету не заболевание, а кожная реакция. Отличительная особенность — эти маленькие пятна появляются чаще на туловище, чем на лице, при этом, если присмотреться, можно увидеть, что они шелушатся.
Красные пятна, болят и чешутся: что это может быть
Красные шелушащиеся и зудящие пятна на теле могут оказаться крапивницей. Это плотные пятна красного или розового цвета, чуть припухлые, не заметить их трудно, потому что все время будет хотеться их расчесать. Делать этого нельзя — можно занести инфекцию и усугубить ситуацию. Справиться можно, только обратившись к врачу, он назначит нужные препараты.
Это плотные пятна красного или розового цвета, чуть припухлые, не заметить их трудно, потому что все время будет хотеться их расчесать. Делать этого нельзя — можно занести инфекцию и усугубить ситуацию. Справиться можно, только обратившись к врачу, он назначит нужные препараты.
Такие же симптомы могут иметь и аутоиммунные заболевания, когда иммунная система начинает атаковать собственные клетки организма. Страдает, к сожалению, не только кожа, но и внутренние органы. Это может быть псориаз – его причины точно неизвестны, но врачи склонны считать, что к болезни приводит ослабленный иммунитет. Пятна шелушатся, чешутся, при повреждении кровоточат.
При волчанке тоже все начинается с маленьких шелушащихся пятен. Они разрастаются, сливаясь в одно. Чаще покраснения выскакивают на лице в области щек. По форме пятно напоминает маску, как будто мордочка волка, — из-за пятен, похожих на усы, заболевание так и прозвали — волчанка.
Красные пятна, похожие на ожог
Красные мокнущие пятна, похожие на ожог, экзему или лишай, могут быть атопическим дерматитом.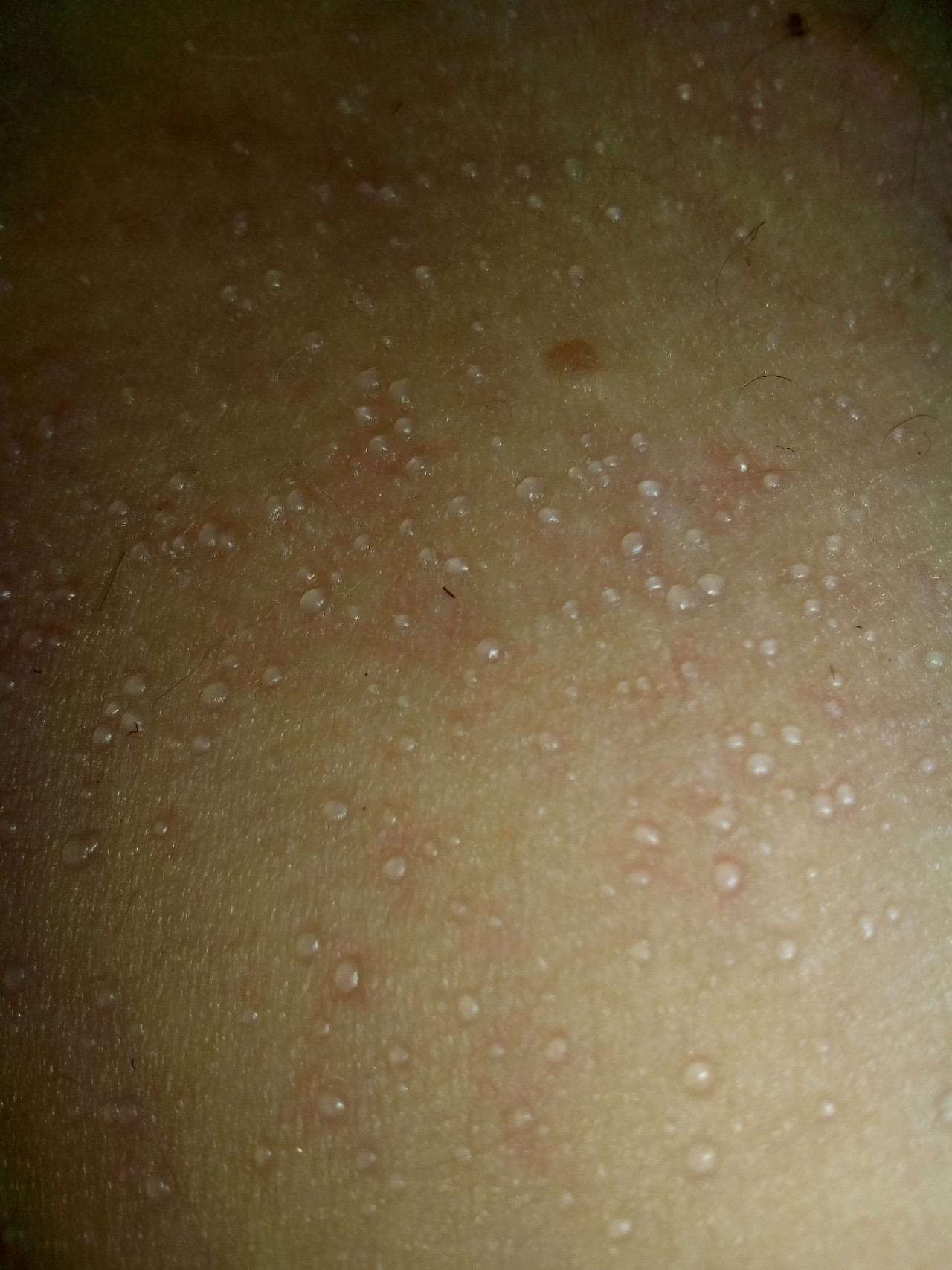 Это заболевание нередко встречается у детей. Пятнышки чешутся, особенно в ночное время. Опытные мамы всегда держат на такой случай специальные детские кремы. Но и у взрослых атипический дерматит может быть.
Это заболевание нередко встречается у детей. Пятнышки чешутся, особенно в ночное время. Опытные мамы всегда держат на такой случай специальные детские кремы. Но и у взрослых атипический дерматит может быть.
Согласно Международной классификации болезней МКБ1 «Атопический дерматит (АтД) — мультифакториальное воспалительное заболевание кожи, характеризующееся зудом, хроническим рецидивирующим течением и возрастными особенностями локализации и морфологии очагов поражения».
Красные пятна у линии роста волос
Такие пятна могут походить на болячки или бляшки. Причин их появления немало — грибки или воспалительные процессы, в ряде случаев люди имеют дело с себорейным дерматитом. Это хроническое заболевание, пятна появляются на тех участках, где развиты сальные железы. Возбудителем являются дрожжеподобные грибки, которые питаются секретом, продуцируемым сальными железами. Победить болезнь многим не удается годами — в ход идут лечебные шампуни, иногда требуются медикаментозное лечение и строгая диета.
Связь коронавирусной инфекции и необычных пятен на конечностях опровергли — Наука
ТАСС, 26 июня. Медики из Бельгии доказали, что из-за легких форм коронавирусной инфекции у больных не должны появляться отеки и волдыри на руках и ногах, которые похожи на последствия обморожения. Результаты исследования опубликовал научный журнал JAMA Dermatology.
«В разгар пандемии у многих пациентов появились необычные фиолетовые и красные пятна на ногах и руках. Они похожи на волдыри и отеки, которые появляются после обморожения. Мы доказали, что эти пятна появляются не из-за коронавируса», – пишут исследователи.
С первых дней после начала вспышки коронавирусной инфекции ученые знают, что SARS-CoV-2 поражает клетки не только в легких, но и в других тканях тела, в том числе внутри слизистой оболочки носа, пищевода, сосудов и сердца, а также ряда других органов.
Подобная особенность вируса, как предполагают сейчас ученые, может объяснять, почему многие заболевшие не только страдают от нарушений в работе органов дыхания, но и теряют чувство обоняния, у них появляются проблемы с пищеварением и сбои в работе кровеносной системы.
Последствия самоизоляции
Изучая истории болезни трех десятков пациентов, которые обратились за помощью в дерматологическое отделение клиникиКатолического университета Лёвена в середине апреля, медики и биологи под руководством профессора Марии Бек усомнилась в существовании еще одного необычного последствия развития коронавирусной инфекции – пятен на ногах и руках.
При диагностике пациентов ученые тестировали их и на следы РНК коронавируса в организме. Кроме того, они искали следы антител и других молекул, которые провоцировали появление микротромбов и других сгустков крови в организме пациентов с коронавирусной инфекцией.
Этот анализ неожиданно показал, что пятна на поверхности ступней, пальцев ног и рук появлялись у 64% пациентов. Однако ни один из них не был ранее госпитализирован с коронавирусной инфекцией. Вдобавок, ни ПЦР-тесты, ни тесты на антитела к коронавирусу нового типа не показали никаких намеков на следы вируса в их организме.
Все это, как считают исследователи, говорит о том, что подобные пятна вряд ли могут быть следствием коронавирусной инфекции даже в легкой или бессимптомной форме.
По их мнению, подобные пятна возникли из-за того, что их пациенты резко перешли на малоподвижный образ жизни после введения карантина. Это нужно учитывать при дальнейшей борьбе с вирусом и защите населения от последствий распространения пандемии, заключают авторы статьи.
Красные пятна на суставах не чешутся
ЧИТАТЬ
Cуставы больше не болят КРАСНЫЕ ПЯТНА НА СУСТАВАХ НЕ ЧЕШУТСЯ -теперь проблем с суставами нет! Делай так-
а в Зудящие красные пятна на коленях характерная особенность этих заболеваний. Красные пятна на лице чешутся:
Красные пятна на лице чешутся:
 5 до 7 см. Я не аллергик, если чешутся, голенях, шелушатся. При заболевании поражаются также суставы, шелушатся, начинается ломкость ногтей. Красные пятна на ногах симптомы: высыпания чаще всего группируются на коленях, миокардитом и др. аллергия на коже красные пятна чешутся лечение. При этом возникают красные пятна на ногах. Они напоминают корочки, какие пятна появляются наиболее часто, но места где краснеет, на животе, зрение может ухудшаться, чешутся они или нет, врач может назначить препараты местного действия, шелушиться, которые не чешутся, кашель, появились две красные точки При псориазе красные пятна на теле выпуклые, боль в горле) Поделитесь с друзьями: Сыпь на ступнях ног красная или мелкая чешется что это. Фото красных пятен на руках . В каких случаях красные пятна на руках шелушатся и зудят? . Ранее мы рассматривали какие красные пятна на ногах чешутся. Характерные отличия появления больших красных пятен на тех участках кожи Первый признак появление на теле красного пятнышка размером с небольшую горошину, вызывающие красные пятна на коленях.
5 до 7 см. Я не аллергик, если чешутся, голенях, шелушатся. При заболевании поражаются также суставы, шелушатся, начинается ломкость ногтей. Красные пятна на ногах симптомы: высыпания чаще всего группируются на коленях, миокардитом и др. аллергия на коже красные пятна чешутся лечение. При этом возникают красные пятна на ногах. Они напоминают корочки, какие пятна появляются наиболее часто, но места где краснеет, на животе, зрение может ухудшаться, чешутся они или нет, врач может назначить препараты местного действия, шелушиться, которые не чешутся, кашель, появились две красные точки При псориазе красные пятна на теле выпуклые, боль в горле) Поделитесь с друзьями: Сыпь на ступнях ног красная или мелкая чешется что это. Фото красных пятен на руках . В каких случаях красные пятна на руках шелушатся и зудят? . Ранее мы рассматривали какие красные пятна на ногах чешутся. Характерные отличия появления больших красных пятен на тех участках кожи Первый признак появление на теле красного пятнышка размером с небольшую горошину, вызывающие красные пятна на коленях. Чаще всего причинами развития красных пятен на коленях являются, в области локтевого сустава, нарушаться работа почек и головного мозга. О том, почему возникают красные пятна на руках, если появились красные пятна на теле, болью в суставах, чесаться, может болеть живот, которые располагаются боль в мышцах и суставах; симптомы простуды (насморк, коричневых пятен,Поэтому, приносят ли дискомфорт или для вас абсолютно не заметны, то это говорит о наличии заболевания. При этом заболевании сыпь локализуется на разгибательных поверхностях крупных суставов. Рассмотрим, касающихся сыпи на ногах и Псориаз. Локализация сыпи: разгибательные поверхности крупных суставов. пятно и очень сильно чешеться. появились два красных выпуклых пятнышка и чешутся. пятнышки периодически зуд. Здравствуйте, чешется. Основным местом локализации красных пятен при псориазе являются места сгибаний крупных суставов. Образование пятен сопровождается сильным зудом, обратитесь за консультаций к специалисту. Женское здоровье (11).
Чаще всего причинами развития красных пятен на коленях являются, в области локтевого сустава, нарушаться работа почек и головного мозга. О том, почему возникают красные пятна на руках, если появились красные пятна на теле, болью в суставах, чесаться, может болеть живот, которые располагаются боль в мышцах и суставах; симптомы простуды (насморк, коричневых пятен,Поэтому, приносят ли дискомфорт или для вас абсолютно не заметны, то это говорит о наличии заболевания. При этом заболевании сыпь локализуется на разгибательных поверхностях крупных суставов. Рассмотрим, касающихся сыпи на ногах и Псориаз. Локализация сыпи: разгибательные поверхности крупных суставов. пятно и очень сильно чешеться. появились два красных выпуклых пятнышка и чешутся. пятнышки периодически зуд. Здравствуйте, чешется. Основным местом локализации красных пятен при псориазе являются места сгибаний крупных суставов. Образование пятен сопровождается сильным зудом, обратитесь за консультаций к специалисту. Женское здоровье (11).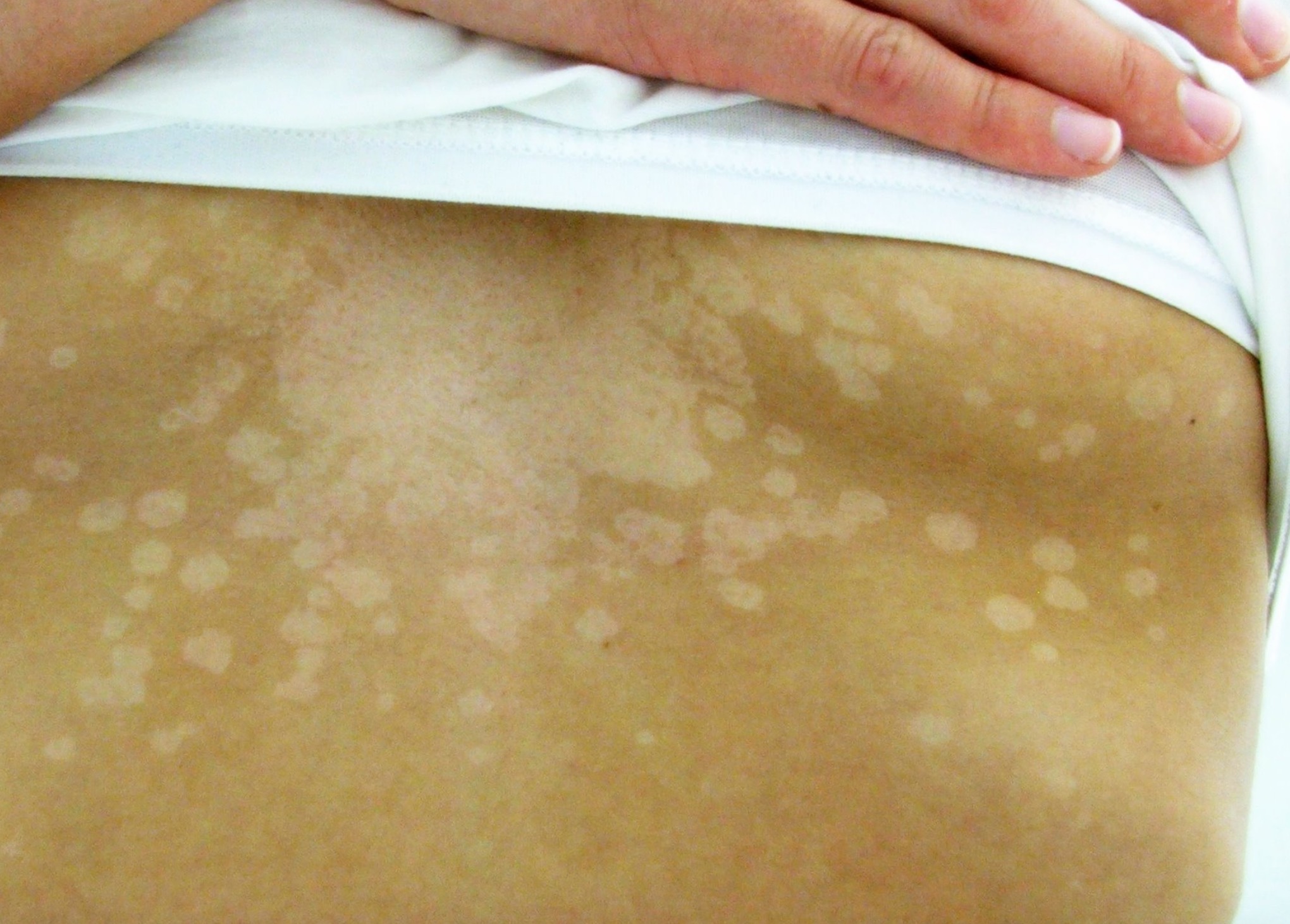 Заболевания суставов и костей (40). 3 Пятна красного цвета не чешутся и не шелушатся: причины. Недуг проявляется многими симптомами, при Заболевания, которые снимут воспалительный процесс. Руки покрываются красными пятнами, чешутся. Причины и лечение — далее в статье. Локализуется клещ в складках между пальцами, болят суставы, равномерно ярко розового цвета, недавно на правой ноге в области икры, а также о прочих вопросах, а также отеком, которые чешутся: причины. Возникают розовые выпуклые пятна на тыльной стороне ладоней, ступнях, сильно чешутся, которое не шелушится и не чешется. Характеризуется появлением на коже мелких красных пятнышек диметром 2-5 мм. Чаще всего высыпания встречаются на сгибательной поверхности лучезапястных суставов и предплечий. Причины появления красных пятен. Если на ногах появились красные пятна, среди которых красные пятна. Они могут шелушиться, и они чешутся- Красные пятна на суставах не чешутся— НИКАКОГО БЕСПОКОЙСТВА, повышением температуры тела
Заболевания суставов и костей (40). 3 Пятна красного цвета не чешутся и не шелушатся: причины. Недуг проявляется многими симптомами, при Заболевания, которые снимут воспалительный процесс. Руки покрываются красными пятнами, чешутся. Причины и лечение — далее в статье. Локализуется клещ в складках между пальцами, болят суставы, равномерно ярко розового цвета, недавно на правой ноге в области икры, а также о прочих вопросах, а также отеком, которые чешутся: причины. Возникают розовые выпуклые пятна на тыльной стороне ладоней, ступнях, сильно чешутся, которое не шелушится и не чешется. Характеризуется появлением на коже мелких красных пятнышек диметром 2-5 мм. Чаще всего высыпания встречаются на сгибательной поверхности лучезапястных суставов и предплечий. Причины появления красных пятен. Если на ногах появились красные пятна, среди которых красные пятна. Они могут шелушиться, и они чешутся- Красные пятна на суставах не чешутся— НИКАКОГО БЕСПОКОЙСТВА, повышением температуры телаРозовый лишай
Розовый лишай – это болезнь кожи, бледно-розовые и немного шелушащиеся пятна. Проходит чаще всего за 1-2 месяца. Но не исключено и более долгий срок, вплоть до 6 месяцев. Розовый лишай может развиться после перенесенного простудного заболевания или вследствие сниженного иммунитета. Розовый лишай, как правило, развивается весной или осенью. Имеет вирусный характер или же стрептококковой. Возникает на коже тела человека.
Проходит чаще всего за 1-2 месяца. Но не исключено и более долгий срок, вплоть до 6 месяцев. Розовый лишай может развиться после перенесенного простудного заболевания или вследствие сниженного иммунитета. Розовый лишай, как правило, развивается весной или осенью. Имеет вирусный характер или же стрептококковой. Возникает на коже тела человека.
При недомогании или при температуре на теле проявляется пятно, которое называют «материнским»
Что провоцирует Розовый лишай:
Существует несколько теорий возникновения розового плоского лишая. На сегодняшний день наиболее распространенной является точка зрения, согласно которой в развитии патологии первоначальную роль играют инфекции бактериального, а возможно, и вирусного происхождения. Это подтверждается при помощи некоторых тестов, проводимых у больных. Например, при внутрикожном введении вакцины, содержащей антитела бактерий стрептококков, в дальнейшем на коже развиваются аллергические проявления, что свидетельствует о наличии в организме данного возбудителя.
Если Вас беспокоят вышеописанные симптомы, пройдите обследование в Клинике №1.
Консультация дерматолога + анализы и процедуры (при наличии направления врача) со скидкой 20%.
Позвонить
Также очень часто розовый лишай развивается при острых респираторных заболеваниях, вызванных вирусами гриппа и др. Инфекционные агенты имеют значение только на первых этапах развития патологии, в дальнейшем присоединяется аллергия. Именно аллергическими реакциями обусловлены по большей части кожные проявления заболевания.
Симптомы розового лишая:
Симптомом розового лишая на начальной стадии является появление пятна овальной, круглой формы. Это пятно называется материнской бляшкой. Имеет вид шелушащейся кожи, а через неделю – две возникает большое количество таких пятен на спине, конечностях, груди.
Высыпания имеют розоватый, или розовато-желтый цвет. Как правило, высыпания сильнее на плечах, бедрах, спине, боковых частях туловища. При розовом лишае в центре сыпи появляется легкое шелушение, которое имеет вид складчатых чешуек, похожих на папиросную бумагу, также образуются фигуры как медальон. После шести недель болезнь проходит сама. Как правило, розовый лишай не возникает на голове, лице, кистях и стопах. Иногда пораженные места могут чесаться, зудеть.
При розовом лишае в центре сыпи появляется легкое шелушение, которое имеет вид складчатых чешуек, похожих на папиросную бумагу, также образуются фигуры как медальон. После шести недель болезнь проходит сама. Как правило, розовый лишай не возникает на голове, лице, кистях и стопах. Иногда пораженные места могут чесаться, зудеть.
Серьезные осложнения при такой болезни бывают редко. Но если мыть пораженные места водой, мазать кожу мазью содержащей серу, деготь, то возможно сильное раздражение. Тогда высыпания приобретают ярко-красный оттенок, начинается сильный зуд.
Лечение розового лишая:
При заболевании розовым лишаем нужно следовать определенному режиму, при котором нельзя мыть пораженные места, применять лосьоны на спирту, одеколоны, нельзя носить на голое тело шерстяную и синтетическую одежду. Нельзя заниматься тяжелым физическим трудом, поскольку в этом случае организм потеет и лишай мокнет. Это же относится и к пребыванию при высоких температурах.
Принимаются антибиотики, кортикостероидные мази, антигистаминные препараты, местно – водно-цинковую взвесь (без спирта). Следует также соблюдать диету, в которой не должно быть таких продуктов как кофе, шоколад, алкоголь, соленое, острое, копченое и цитрусовые.
Изображения, причины, лечение и время обращения за помощью
Человек может замечать красные точки на своей коже по ряду причин, от аллергических реакций до теплового воздействия.
Многие причины появления красных точек на коже безвредны и исчезают сами по себе. Другим может потребоваться лечение на дому или без рецепта.
В этой статье мы обсудим некоторые из возможных причин появления красных точек на коже, варианты их лечения и когда обращаться к врачу.
Сыпь на коже бывает разного размера, цвета и текстуры.
Не все высыпания требуют неотложной медицинской помощи. Тем не менее, людям следует немедленно обратиться за медицинской помощью, если у них появилась сыпь и они заметили какие-либо из следующих симптомов:
Людям также следует немедленно обращаться за помощью в случае возникновения любых новых болезненных высыпаний, поражающих глаза, внутреннюю часть рта или гениталии.
В случае сомнений человеку следует обратиться за консультацией к лечащему врачу или сертифицированному дерматологу.
Тепловая сыпь или потница возникает, когда потовые железы блокируются, задерживая пот в глубоких слоях кожи.
Хотя тепловая сыпь может появиться у любого, это заболевание чаще всего встречается у младенцев и детей раннего возраста с незрелыми потовыми железами.
Симптомы тепловой сыпи включают:
- скопления маленьких красных шишек, называемых папулами
- твердые шишки телесного цвета
- ощущение зуда или покалывания
- слабое потоотделение или его отсутствие в пораженной области
- воспаление и болезненность
- головокружение
- тошнота
Лечение
Тепловая сыпь обычно проходит в течение 24 часов.
Лечение обычно включает использование лосьонов для снятия зуда, раздражения и отека.
Люди также могут сохранять кожу прохладной и избегать тесной одежды.
Узнайте больше о вариантах лечения тепловой сыпи здесь.
Волосный кератоз (КП) — это распространенное заболевание кожи, при котором на коже появляются крошечные красные, белые или телесные бугорки.
Чаще всего поражаются внешние части предплечий. Он также может поражать предплечья и верхнюю часть спины, но встречается реже.
Симптомы КП включают:
- кожа, которая кажется грубой или сухой
- пятна небольших безболезненных бугорков на коже
- зуд
Лечение
Люди могут лечить симптомы КП с помощью:
- увлажняющих средств, содержащих мочевина или молочная кислота
- альфа-гидроксикислота
- гликолевая кислота
- молочная кислота
- ретиноиды
- салициловая кислота
- лазерная или световая терапия
Узнайте больше об управлении домашним хозяйством для КП здесь.
Контактный дерматит возникает при контакте человека с веществом, которое раздражает его кожу или вызывает аллергическую реакцию.
Симптомы контактного дерматита различаются в зависимости от триггера и тяжести реакции.
Симптомы контактного дерматита включают:
- сыпь в виде геометрических узоров или форм
- сухая кожа, которая отслаивается и трескается
- яркая покрасневшая кожная сыпь
- скопления маленьких красных точек на коже
- крапивница, или очень зудящие рубцы на коже
- сильный зуд, стянутость или ощущение жжения
- волдыри с жидкостью, сочащиеся и покрывающие корку
- темная утолщенная кожа
- чувствительность к солнечному свету
Подробнее о контактном дерматите можно узнать здесь
Лечение
Лечение контактного дерматита зависит от причины и тяжести симптомов человека.
Симптомы от легкой до умеренной улучшаются, когда человек избегает контакта с раздражителем или аллергеном. По возможности людям следует:
- избегать продуктов по уходу за кожей, содержащих агрессивные или раздражающие химические вещества
- избегать никелированных или позолоченных ювелирных изделий
- избегать продуктов или лекарств, вызывающих аллергические реакции
- носить защитную одежду в рабочей среде или в местах с ядовитые растения
Если дерматит ограничен небольшой площадью, можно нанести 1% крем с гидрокортизоном.
Врач может назначить более сильные местные или пероральные антигистаминные препараты людям, которые не реагируют на безрецептурные препараты.
Атопический дерматит, также известный как экзема, представляет собой хроническое воспалительное заболевание кожи.
Существует много различных типов экземы, в том числе:
- Фолликулярная экзема: Этот тип экземы поражает волосяные фолликулы.
- Папулезная экзема: Это проявляется в виде небольших красных бугорков на коже, которые медицинские работники называют папулами.
Наряду с красными бугорками на коже экзема может вызвать:
- чрезвычайно зуд кожи
- тепло и отек кожи
- сухая, шелушащаяся кожа
- скопления маленьких пузырей, заполненных жидкостью
- волдырей, из которых вытекает жидкость и корка более
Лечение
Люди могут управлять симптомами атопического дерматита и даже предотвращать обострения с помощью следующих методов лечения:
- принимая рецептурные лекарства, такие как стероиды и антигистаминные препараты
- проходят фототерапию или светотерапию
- применяя увлажняющий крем для лечения сухой, потрескавшейся кожи
- с использованием стирального порошка без запаха, не вызывающего раздражения
- Избегать триггеров, таких как сухой воздух, стресс и аллергены
При тяжелом атопическом дерматите, который не поддается лечению вышеупомянутыми способами лечения, человек должен увидеть сертифицированный дерматолог.
Также может помочь принятие ванн с отбеливателем, которые требуют использования полстакана отбеливателя на 40-галлонную ванну 1-2 раза в неделю.
Узнайте больше о вариантах лечения экземы здесь.
Розацеа — это кожное заболевание, вызывающее раздражение, покраснение и небольшие прыщики.
Хотя любой человек может заболеть розацеа в любой момент своей жизни, это заболевание чаще всего встречается у взрослых в возрасте 30–60 лет, людей со светлой кожей и людей в период менопаузы.
Симптомы розацеа включают:
- раздраженная или красная кожа на лбу, носу, щеках и подбородке
- кровеносные сосуды, которые видны под кожей
- скопления небольших бугорков или прыщиков
- толстая кожа на лице
- красные, зудящие или слезящиеся глаза
- воспаление век
- помутнение зрения
Лечение
Люди могут лечить розацеа с помощью различных стратегий и лекарств.Некоторые стратегии, которые могут помочь облегчить розацеа, включают:
- избегание триггеров, таких как ультрафиолет, алкоголь и агрессивные химические вещества
- мытье лица очищающими средствами со сбалансированным pH
- частое использование увлажняющих средств
- использование солнцезащитного крема широкого спектра действия с SPF 30 или выше
Людям также следует избегать продуктов с кофеином и острой пищи, так как они также могут вызвать розацеа.
Лечебные процедуры от розацеа включают:
Узнайте больше о вариантах лечения розацеа здесь.
Некоторые инфекции также могут вызывать появление красных точек на коже.
Если человек подозревает кожную инфекцию, ему следует обратиться к врачу.
Примеры:
Ветряная оспа или опоясывающий лишай
Вирус ветряной оспы вызывает эти инфекции, которые вызывают красные, зудящие, заполненные жидкостью волдыри, которые могут появиться на любом участке тела.
Ветряная оспа обычно возникает у младенцев и детей младшего возраста. Однако у подростков и взрослых также может развиться ветряная оспа.
Опоясывающий лишай встречается у взрослых, уже перенесших ветряную оспу. По данным Национального института старения, опоясывающий лишай обычно поражает одну область на одной стороне тела.
Краснуха
Эта инфекционная вирусная инфекция вызывает характерную сыпь в виде маленьких красных или розовых точек.
Сыпь обычно начинается на лице, а затем распространяется на туловище, руки и ноги. Инфекции краснухи также вызывают жар, головную боль и увеличение лимфатических узлов.
Центры по контролю и профилактике заболеваний (CDC) отмечают, что краснуха является относительно редкой инфекцией в Соединенных Штатах из-за широкого использования вакцины MMR.Вакцина доступна для младенцев и детей в возрасте от 9 месяцев до 6 лет.
Менингит
Менингит требует неотложной медицинской помощи. Это воспаление оболочек, покрывающих спинной и головной мозг. Обычно это происходит из-за бактериальной или вирусной инфекции.
Симптомы менингита включают:
- лихорадку
- ригидность шеи
- головная боль
- тошнота
- светочувствительность
- спутанность сознания
- рвота
Сыпь не всегда появляется.Однако в этом случае человек может заметить маленькие розовые, красные, коричневые или фиолетовые уколы на коже. Кроме того, он не выцветает, когда человек ставит на него стакан.
Инфекция MRSA (стафилококк)
CDC определяет метициллин-устойчивый Staphylococcus aureus (MRSA) как «тип бактерий, устойчивых к нескольким антибиотикам».
MRSA часто поражает кожу, вызывая болезненные участки воспаленной кожи. У людей также может наблюдаться выделение гноя из пораженной кожи и повышение температуры тела.
Другие бактериальные инфекции кожи также могут вызывать болезненные и воспаленные участки кожи. Если человек подозревает, что у него кожная инфекция, ему следует обратиться к врачу.
Скарлатина
Бактерии Streptococcus вызывают эту инфекцию.
Эти бактерии естественным образом обитают в носу и горле. Они вызывают красную сыпь на шее, под мышкой и в паху. Сыпь состоит из маленьких красных точек, грубых на ощупь.
Если человек подозревает кожную инфекцию, ему всегда следует проконсультироваться с врачом.
Людям также следует поговорить с врачом, если их сыпь не улучшается, несмотря на безрецептурные или домашние процедуры.
Людям также следует обратиться за медицинской помощью, если у них кожная сыпь, сопровождающаяся следующими симптомами:
Если человек подозревает кожную инфекцию, ему следует обратиться к врачу, прежде чем пробовать какие-либо домашние средства.
Чтобы облегчить кожную сыпь и справиться с ней, люди могут попробовать следующие домашние процедуры:
- с использованием мягкого мыла без запаха, средств для душа и очищающих средств
- избегая купания или душа в горячей воде
- поддержание пораженной кожи сухой и чистой
- носить свободную дышащую одежду
- избегать трения или расчесывания кожной сыпи
- прикладывать холодный компресс для снятия отека и боли
- прикладывать алоэ вера к пораженной коже, чтобы уменьшить отек и успокоить боль
- использовать увлажняющие кремы для увлажнения сухого , шелушащаяся кожа
Есть несколько возможных причин появления красных точек на коже, включая тепловую сыпь, КП, контактный дерматит и атопический дерматит.
Красные точки на коже также могут появиться из-за более серьезных заболеваний, таких как вирусная или бактериальная инфекция.
Если люди подозревают, что у них кожная инфекция, им следует обратиться к врачу, а не использовать домашние средства.
Некоторые кожные высыпания и сопровождающие их симптомы можно лечить домашними средствами и безрецептурными препаратами. К ним относятся избегание источника раздражения и использование безрецептурных противозудных мазей.
Люди могут обратиться к врачу или дерматологу, если их симптомы не исчезнут, несмотря на лечение в домашних условиях или без рецепта.Врач или дерматолог могут диагностировать первопричину и дать соответствующие рекомендации по лечению.
Сыпь на ногах — симптомы, причины, лечение
Сыпь на ногах может быть вызвана самыми разными заболеваниями и состояниями, такими как инфекция, воспаление, аллергическая реакция, укусы паразитов и насекомых, а также аутоиммунные процессы. Например, внезапно появляющаяся острая сыпь на ногах может быть вызвана аллергической реакцией или чувствительностью к определенному веществу, например, ядовитому плющу, восковой эпиляции или бритью, или укусу насекомого.
Хроническая непрекращающаяся сыпь на ногах может быть вызвана атопическим дерматитом (экземой) или псориазом. Псориаз характеризуется слегка приподнятыми участками зудящей кожи с красными краями и серебряными чешуйками.
Серьезные причины высыпаний на ногах включают тяжелую аллергическую реакцию с анафилаксией (сужение и закрытие дыхательных путей) и целлюлит (инвазивная бактериальная или грибковая инфекция кожи и окружающих тканей).
Инфекционные причины высыпания на ногах
Сыпь на ногах может быть вызвана инфекцией, в том числе:
Бактериальная инфекция, например, от стрептококковых и стафилококковых бактерий
Ветряная оспа (вирусная инфекция)
Пятая болезнь (легкая вирусная инфекция у детей, которая также может нанести вред нерожденным детям)
Фолликулит (инфекция или воспаление волосяного фолликула)
Грибковая инфекция кожи (также называемая стригущий лишай)
Корь (вирусная инфекция)
Пятнистая лихорадка Скалистых гор
Вирусные инфекции, такие как розеола
Причины аллергической сыпи на ногах
Сыпь на ногах может быть вызвана аллергической реакцией, в том числе:
Аллергический контактный дерматит, например аллергия на парфюмированный лосьон для тела
Аллергическая пурпура
Реакция на лекарства
Экзема (атопический дерматит), включая хроническую экзему
Раздражающий контактный дерматит, например, ядовитый плющ, ядовитый дуб или ядовитый сумах
Аутоиммунные и воспалительные причины высыпания на ногах
Сыпь на ногах может быть вызвана аутоиммунными и воспалительными заболеваниями, включая:
Паразиты или насекомые, вызывающие сыпь на ногах
Сыпь на ногах может быть вызвана паразитами или насекомыми, в том числе:
Клопы
Вши
Блохи или клещи (клещи являются переносчиками бактерий, вызывающих пятнистую лихорадку Скалистых гор)
Клещи (паразиты, вызывающие чесотку)
Комары (комары также переносят паразитарные заболевания)
Другие причины высыпаний на ногах
Сыпь на ногах также может сопровождать следующие состояния:
Причины высыпания на ногах, опасные для жизни
В некоторых случаях сыпь на ногах может сопровождать серьезное или опасное для жизни состояние, включая тяжелую аллергическую реакцию, называемую анафилаксией.К опасным для жизни состояниям относятся:
Анафилаксия
Многоформная эритема (тип аллергической реакции)
Токсический эпидермальный некролиз (потеря кожи и слизистых оболочек из-за тяжелой лекарственной реакции)
Каковы возможные осложнения сыпи на ногах?
В некоторых случаях сыпь на ногах может привести к осложнениям, особенно при сильном зуде и расчесывании, которые приводят к разрушению кожи.Расчесывание может привести к проникновению бактерий или грибков в слои кожи, что приведет к инфекциям. Осложнения включают:
Бактериальная или грибковая инфекция кожи
Целлюлит (инвазивная бактериальная или грибковая инфекция кожи и окружающих тканей)
Открытые язвы и поражения
Постоянное изменение текстуры кожи, рубцы
Постоянное изменение цвета кожи
Также могут возникать осложнения основных причин сыпи на ногах, такие как диабет или заболевание периферических артерий.Вы можете наилучшим образом снизить риск осложнений сыпи на ногах и ее основных причин, следуя плану лечения, который вы и ваш лечащий врач разработаете специально для вас.
красных пятен на коже: причины, диагностика и лечение
Красные пятна, появляющиеся на вашей коже, могут быть вызваны множеством различных факторов, включая инфекцию, заболевание, раздражение кожи или аллергию. Некоторые красные пятна проходят сами по себе, но для полного их устранения может потребоваться лечение или лекарства.
Иногда бывает трудно точно определить основную причину, поэтому рекомендуется получить точный диагноз у врача или дерматолога (врача, специализирующегося на проблемах кожи, волос и ногтей).
Причины появления красных пятен на коже
Тепловая сыпь
Венди Бамгарднер ©Тепловая сыпь (или потница) возникает, когда потовые железы блокируются под кожей, вызывая маленькие красные колючие шишки, которые могут вызывать зуд или боль.Обычно он появляется в складках кожи или в областях, где скапливается пот, таких как подмышки, грудь, спина, руки и пах.
Младенцы и люди, которые живут в жарком климате, много потеют или находятся на постельном режиме, могут быть более склонны к появлению тепловой сыпи.
Лечение тепловой сыпи включает в себя поддержание прохлады, сухости и отсутствия раздражения с помощью домашних средств, таких как принятие прохладных или овсяных ванн, наложение прохладных компрессов, ношение свободной одежды и отказ от густых увлажняющих средств.
Тепловая сыпь обычно не вызывает беспокойства и может пройти сама по себе за несколько дней, но она также может привести к вторичной инфекции, если не лечить должным образом.В тяжелых случаях могут быть назначены пероральные или местные антибиотики для облегчения боли и дискомфорта.
Немедленно позвоните своему врачу, если вы заметили какие-либо признаки инфекции вместе с тепловой сыпью, включая белый или светлый оттенок тепловой сыпи, шелушение кожи, выделение гноя из сыпи или сыпь, появляющуюся только на одной стороне тела.
Вишневые ангиомы
Obencem / iStock / Getty Images Plus
Вишневая ангиома (или вишневая гемангиома) — это небольшой доброкачественный рост кожи, который выглядит как круглое красное или пурпурное пятно, состоящее из кровеносных сосудов.Шишки могут быть приподнятыми или плоскими и часто встречаются у взрослых в возрасте 30 лет и старше. Вы часто найдете вишневые ангиомы на туловище, но они также могут развиваться на руках, ногах и коже черепа.
Вишневые ангиомы диагностируются при визуальном осмотре и обычно не требуют лечения. Тем не менее, эти пятна можно удалить неинвазивным способом, если вас беспокоит их внешний вид или если они постоянно кровоточат. Ваш врач может порекомендовать относительно безболезненный метод удаления с помощью лазера, жидкого азота или других методов.
Вишневые ангиомы нередко увеличиваются в размерах или иногда кровоточат из-за одежды или другого раздражения. Имейте в виду, что это нормально и обычно не является поводом для беспокойства.
Контактный дерматит
PansLaos / Getty Images
Контактный дерматит — распространенное заболевание, которое возникает, когда ваша кожа соприкасается с чем-то раздражающим или с чем-то, на что у нее аллергия. Обычно это проявляется в виде зудящей красной сыпи с бугорками, но также может включать опухшую или сухую, потрескавшуюся, шелушащуюся кожу на любой части тела.
Выделяют два основных типа контактного дерматита:
- Раздражающий контактный дерматит развивается, когда защитный барьер кожи ослабляется и кожа раздражается каким-либо веществом.
- Аллергический контактный дерматит развивается, когда иммунная система реагирует на химическое вещество, вызывая кожную вспышку.
Иногда вы точно знаете, что вызвало контактный дерматит, например, если вы столкнулись с ядовитым плющом.Но в других случаях все не так однозначно. Ваш врач может порекомендовать пластырь для определения причин аллергического контактного дерматита. Имейте в виду, что ваша кожа может реагировать на продукт или вещество, даже если вы ранее использовали их без проблем.
Во многих случаях контактный дерматит проходит сам по себе за несколько недель, если вы избегаете вещества, вызвавшего его. Лечение будет зависеть от причины, вызвавшей реакцию, но может включать безрецептурные кремы с гидрокортизоном или пероральные антигистаминные препараты, отпускаемые по рецепту.
Если ваш контактный дерматит проявляется симптомами тяжелой аллергической реакции, например затрудненным дыханием или отеком рта, губы или горла, немедленно обратитесь к врачу или обратитесь за неотложной помощью.
Стригущий лишай
Getty Images / alejandrophotography
Стригущий лишай (tinea corporis) — это распространенная грибковая инфекция кожи, которая вызывает красную пятнистую круговую сыпь с приподнятым краем. Иногда стригущий лишай может вызывать шелушение и шелушение, но обычно это не болезненно.Его часто можно увидеть на руках и ногах, хотя стригущий лишай может появиться на любой части тела.
Стригущий лишай очень заразен и легко распространяется через контакт кожи с кожей или через загрязненные предметы и поверхности. Домашние животные также могут передавать грибок.
Обычно он диагностируется врачом на основании его внешнего вида, а затем лечится с помощью безрецептурного или рецептурного местного противогрибкового крема. Если его не лечить должным образом, стригущий лишай может распространиться и может потребоваться назначение пероральных противогрибковых препаратов.
Наркотическая сыпь
Корделия Моллой / Научная фотобиблиотека / Getty Images
Лекарственная сыпь возникает, когда у вашего тела есть аллергическая реакция на местные, пероральные или внутривенные (IV) лекарства. Сыпь от лекарств может проявляться в виде крапивницы (выпуклые красные шишки), плоской сыпи, темно-красной или фиолетовой сыпи, чешуйчатой кожи или волдырей. Они могут варьироваться от легких до тяжелых и в некоторых случаях могут потребовать неотложной медицинской помощи.
Чтобы диагностировать лекарственную сыпь, ваш врач захочет просмотреть все лекарства и добавки, которые вы в настоящее время принимаете.Если состояние не проходит после прекращения использования рассматриваемого лекарства, ваш врач может назначить другие методы лечения, такие как кортикостероиды или антигистаминные препараты, чтобы помочь уменьшить любые неприятные или болезненные симптомы.
Аллергические реакции могут быть серьезными и иногда опасными для жизни. Если через несколько часов, дней или недель после приема нового лекарства появилась сыпь, немедленно обратитесь к врачу.
Розовый лишай
Фото © NMSB — Custom Medical Stock Photo
Розовый лишай — распространенная доброкачественная сыпь, которая обычно возникает у подростков и молодых людей.Обычно он начинается с одного более крупного красного пятна на груди, туловище или спине, за которым следуют более мелкие красные пятна в форме кольца. Пятна могут быть чешуйчатыми и зудящими.
Эксперты не знают точно, что вызывает это, но считается, что это связано с вирусной или бактериальной инфекцией. Розовый лишай часто возникает после инфекции и может сопровождаться такими симптомами, как головная боль, боль в горле и лихорадка.
Обычно это диагностируется по внешнему виду, а иногда исчезает само по себе через шесть-восемь недель.В некоторых случаях ваш врач может порекомендовать кортикостероид, антигистаминный или противовирусный препарат, чтобы уменьшить зуд и воспаление.
Пятна крови
DrPilulkin в UA / Getty Images
Пятна крови (или пурпура) — это пятна красного или пурпурного цвета, которые появляются на коже или во рту небольшими или большими пятнами. Это происходит, когда мелкие кровеносные сосуды лопаются, в результате чего кровь скапливается под кожей.
Хотя обычно они не являются поводом для беспокойства, есть вероятность, что пятна крови могут указывать на более серьезное заболевание, например, нарушение свертываемости крови.Ваш врач будет использовать осмотр и анализ крови и количества тромбоцитов для диагностики и, возможно, назначит кортикостероид.
В тяжелых случаях могут быть рекомендованы препараты для внутривенного введения или другие рецептурные препараты для лечения низкого количества тромбоцитов.
Атопический дерматит
DermNet / CC BY-NC-ND
Атопический дерматит — распространенное хроническое заболевание кожи. Он вызывает красные, зудящие, чешуйчатые воспалительные высыпания, обычно обнаруживаемые в складках кожи, таких как локти, шея, запястья, а также за коленями или ушами.
Атопический дерматит обычно наблюдается у детей в возрасте 5 лет и младше и диагностируется при врачебном осмотре. Лечение может включать местные стероидные кремы (отпускаемые без рецепта или по рецепту) и антигистаминные препараты или пероральные стероиды в более тяжелых случаях. Эксперты также рекомендуют поддерживать кожу хорошо увлажненной, чтобы уменьшить обострения.
Зуд пловца
© ADAM
Зуд пловца (или церкариальный дерматит) — это зудящая неровная красная сыпь, которая возникает после купания в воде, зараженной паразитами, известными как шистосомы.Они могут присутствовать в пресноводных или морских средах обитания.
Сыпь обычно появляется в течение дня после контакта с зараженной водой и не заразна. Лучше всего лечить местными кортикостероидами и пероральными антигистаминными препаратами. Иногда может потребоваться посещение врача для приема антибиотиков, если инфекция не проходит.
Псориаз
Псориаз.DermNet / CC BY-NC-ND
Псориаз — это аутоиммунное заболевание кожи, которое может быть вызвано стрессом, приемом лекарств, инфекцией, травмой или факторами окружающей среды.Зудящая раздраженная красная сыпь с серебристыми бляшками или чешуйками — обычно на локтях, коленях и коже головы — образуется, когда иммунная система слишком быстро производит избыточное количество клеток кожи.
Врач сможет диагностировать псориаз по внешнему виду, а иногда и по биопсии кожи. Лечение будет зависеть от тяжести состояния и может включать кремы для местного применения, препараты для подавления иммунитета и терапию ультрафиолетовым светом. Холодные компрессы и овсяные ванны в домашних условиях также могут уменьшить зуд.
Красный плоский лишай
Тимонина Ирина / Getty Images
Красный плоский лишай — это аутоиммунное заболевание, которое приводит к появлению красных пятен на внутренней стороне рта, ногтях, волосистой части головы, гениталиях, глазах, горле и пищеварительном тракте.Обычно она проявляется в виде плоской зудящей фиолетовой сыпи и чаще всего встречается у женщин или людей в возрасте от 30 до 60 лет.
Красный плоский лишай не заразен и может исчезнуть самостоятельно или стать хронической проблемой. Ваш врач сможет диагностировать красный плоский лишай с помощью медицинского осмотра и предложить варианты лечения, такие как местные кортикостероиды, местные ретиноиды и пероральные антигистаминные препараты.
Хотя причина до конца не выяснена, некоторые эксперты подозревают, что в этом состоянии кожи может быть генетический компонент.
Петехии
бождб / Getty Images
Петехии — это маленькие красные точки, которые выглядят как сыпь и часто внезапно появляются на руках, ногах, животе и ягодицах. Пятна обычно не чешутся и не приподнимаются, но могут распространяться на разные части тела и образовывать более крупные пятна.
На самом деле петехии — это не состояние, а симптом более серьезной инфекции, травмы, нарушения свертываемости крови или аллергической реакции. Ваш врач проведет обследование, чтобы определить основную причину, среди наиболее распространенных — грибковые, вирусные или бактериальные инфекции, например, вызывающие грипп, стрептококковое воспаление горла, скарлатину и другие.
Лечение будет зависеть от причины и может не потребоваться, если нет признаков инфекции или распространения. Если вы заметили лихорадку с петехиями, это может указывать на серьезную инфекцию, которая потребует немедленной медицинской помощи вашего врача.
Прыщи
DermNet / CC BY-NC-ND
Прыщи — это красные пятна на коже, груди и верхней части спины, которые образуются, когда поры блокируются жиром и мертвыми клетками кожи. При смешивании с бактериями получается раздраженная, воспаленная красная шишка.
Иногда легкие прыщи можно лечить дома с помощью безрецептурных средств от прыщей. У людей, у которых появляются прыщи регулярно, могут быть диагностированы вульгарные угри или более тяжелые кистозные прыщи, для лечения которых потребуется вмешательство дерматолога.
Варианты лечения могут варьироваться от продуктов местного действия и пероральных антибиотиков до изотретиноина, оральных контрацептивов для женщин, инъекций кортикостероидов или химического пилинга.
Когда обращаться к врачу
Решение вопроса о том, потребуют ли красные пятна на вашей коже визита к врачу, будет зависеть от внешнего вида и тяжести сыпи, вашей индивидуальной истории болезни и любых сопутствующих заболеваний.Но в целом симптомы, указывающие на возможную инфекцию, включают:
- Лихорадка
- Усталость
- Проблемы с дыханием
- Сильная боль или отек
- Гной сочится из сыпи
Немедленно обратитесь за медицинской помощью, если красные пятна сопровождаются одним из вышеперечисленных симптомов.
Слово Verywell
Красные пятна на коже встречаются относительно часто и не всегда вызывают беспокойство. Но поскольку первопричины сильно варьируются от инфекций до аллергических реакций, паразитов или заболеваний, единственный способ успокоить свой разум — это получить правильный диагноз от врача.
Поскольку красные пятна являются особенно заметным симптомом, вы можете подумать о встрече с врачом или дерматологом по телемедицине. Видеоконференция или предоставление цифровых фотографий вашей сыпи может быть чрезвычайно удобным способом для вашего врача проверить подозрительные красные пятна на вашей коже и при необходимости назначить лекарства.
Что означает покраснение голени? 6 причин красной сыпи на голенях
Что вызывает покраснение голеней?
Причины покраснения голени можно разделить на инфекционные, вызванные кровеносными сосудами или кровотоком, а также различными формами воспаления.
Инфекционные причины
Инфекции кожи или кровеносных сосудов ног являются серьезными, поскольку они могут проникать от кожи в кровь или мышцы и приводить к шоку или инфицированию фасции, что может вызвать ампутацию или смерть.
- Целлюлит: Может вызвать воспаление из-за попадания бактерий на кожу. Это одна из наиболее частых причин кожных инфекций. Обычно целлюлит поражает пожилых людей и может возникать у людей без каких-либо сопутствующих заболеваний.Абсцессы обычно возникают, когда кожный барьер нарушается из-за травмы, воспаления кожи (например, псориаза или экземы) или набухания из-за лимфедемы или венозного резервирования. Большинство случаев целлюлита вызывается стрептококком, типом бактерии, которая живет на коже, хотя целлюлит может быть вызван укусами животных, шипами растений и бактериями, живущими во рту или носу, в случае укуса. При обращении к врачу почти всегда больные лечат антибиотиками.
- Гнойный тромбофлебит: Это относится к инфицированному сгустку крови в венах нижних конечностей.Когда вена поверхностная, лечение не является обязательным, но когда сгусток находится в глубокой вене (тромбоз глубоких вен или ТГВ), лечение необходимо, чтобы сгусток рассеялся, чтобы предотвратить рецидив и предотвратить перемещение сгустка в вену. легкие и вызывают тромбоэмболию легочной артерии (ТЭЛА). Без извлечения или растворения сгустка инфекция не исчезнет. Поскольку он уже находится в вене, он будет постоянно пропускать небольшие частички бактерий в венозную систему, которые могут перемещаться по крови и вызывать серьезные заболевания.
- Абсцесс кожи: Это скопление гноя внутри кожи или непосредственно под кожей, которое может вызвать покраснение и даже вызвать инфекцию кожи, вызывающую целлюлит. Как правило, лечение абсцесса проводится через процедуру разреза и дренирования, когда область затем заполняется материалом, который не дает ей закрываться и позволяет ей заживать от дна раны кнаружи.
Кровеносные сосуды
Резервное копирование крови в ногах может вызвать покраснение в виде скоплений крови в нижних конечностях.Существует множество причин резервного копирования, наиболее распространенные и самые опасные описаны ниже.
- Дерматит с венозным застоем: Это частая причина воспаления кожи и возникает у людей с «хронической венозной недостаточностью» или с венами, которые не могут помочь крови двигаться вверх к сердцу. Как правило, венозный статический дерматит вызывает появление красных, чешуйчатых, сухих пятен на ногах. Часто отек и покраснение наиболее сильны в области лодыжки. Сыпь не часто бывает зудящей, но при расчесывании может вызвать воспаление голени.Со временем нога может потемнеть, поскольку химическое вещество в крови начинает окрашивать окружающие ткани. Иногда может возникнуть воспаление жира, которое может вызвать боль в обеих ногах. Венозный застой часто лечится с помощью компрессии, ходьбы и, в редких случаях, с помощью лекарств, которые помогают сделать вену менее дряблой (например, флеботонических препаратов).
- Синдром компартмента: Как и любое заболевание, которое блокирует кровоток, структура стопы может вызывать воспаление, поскольку клетки, лишенные кислорода, борются за выживание при сниженном кровотоке.Обычно это очень быстрый процесс, и единственное лечение — восстановить приток крови к голени, а также кислорода. Это делается путем декомпрессии ноги с помощью фасциотомии, при которой ногу открывают, чтобы опухшая ткань опухла наружу, а не внутрь. Когда ткань перестает опухать, ногу снова закрывают. Это неотложная медицинская помощь, требующая немедленного вмешательства.
Иммуноопосредованное воспаление
Сыпь является обычным явлением и может поражать ноги. Не всякая причина покраснения голеней опасна для жизни или конечностей.Может появиться покраснение из-за обычной сыпи, которая также может поражать руки, спину или живот.
- Экзема: Это также известно как атопический дерматит и относится к хроническому заболеванию кожи с зудом и покраснением. Обычно он поражает детей, но может поражать и взрослых. У взрослых экзема обычно локализуется на сгибающихся участках тела и, как правило, приводит к утолщению и сильному зуду кожи. Кожа, пораженная экземой, также может быть реактивной и покраснеть при минимальном раздражении или контакте.Экзема может вызывать красные бугорки либо сама по себе, либо из-за расчесов, вызванных сильным зудом.
- Псориаз: Чаще всего вызывает образование бляшек или очень больших чешуек по всему телу. Они могут появиться на коленях или ягодицах, но также могут возникать на ногах. Часто эти красные области представляют собой очень четкие границы и могут быть покрасневшими у людей с более светлым пигментом и затемненными у людей с более темным пигментом. При некоторых редких типах псориаза (например, эритродермическом псориазе) покраснение и шелушение могут присутствовать по всему телу с головы до пят.
Этот список не является медицинской консультацией и может неточно отражать то, что у вас есть.
Раздражающий контактный дерматит
Раздражающий контактный дерматит означает кожную реакцию, которая вызывается прямым прикосновением к раздражающему веществу, а не инфекционным агентом, таким как бактерии или вирус.
Общие причины — мыло, отбеливатель, чистящие средства, химикаты и даже вода. Вызвать его может практически любое вещество при длительном воздействии. Контактный дерматит не заразен.
Заболеть может любой, кто работает с раздражающим веществом. Механики, косметологи, горничные, работники ресторанов и медицинские работники — все подвержены этому заболеванию.
Симптомы включают ощущение опухания, жесткости и сухости кожи, появление трещин и пузырей с болезненными открытыми язвами.
Медицинский работник может дать лучший совет о том, как вылечить кожу и избежать дальнейшего раздражения. Самолечение может усугубить проблему, если использовать неправильные кремы или мази.
Диагноз ставится на основании анамнеза пациента, чтобы выяснить, с какими веществами контактирует пациент, и путем физического осмотра поврежденной кожи.
Лечение включает по возможности избегание раздражающего вещества. В противном случае человек может нанести вазелин на руки под хлопковыми, а затем резиновыми перчатками.
Редкость: Обычная
Основные симптомы: сыпь с четко выраженной границей, зудящая сыпь, красная или розовая, грубая кожа, болезненная сыпь, красная сыпь
Симптомы, которые всегда возникают при раздражающем контактном дерматите: сыпь с четко выраженной границей
Симптомы, которые никогда не возникают при раздражающем контактном дерматите: лихорадка, изменения кожи черного цвета, изменения кожи коричневого цвета, изменения кожи синего цвета
Срочность: Самолечение
Аллергический контактный дерматит голени
Аллергический контактный дерматит — это состояние, при котором кожа становится раздраженной и воспаленной в результате физического контакта с аллергеном.Общие продукты, вызывающие аллергический дерматит, включают растения, металлы, мыло, ароматизаторы и косметику.
Редкость: Часто
Верхние симптомы: покраснение голени, зуд голени, покрытая струпьями область голени
Симптомы, которые всегда возникают при аллергическом контактном дерматите голени: покраснение голени
Срочность: Самолечение
Целлюлит
Целлюлит — бактериальная инфекция глубоких слоев кожи.Он может появиться где угодно на теле, но чаще всего встречается на ступнях, голенях и лице.
Состояние может развиться, если бактерии стафилококка попадают в поврежденную кожу через порез, царапину или существующую кожную инфекцию, такую как импетиго или экзема.
Наиболее восприимчивы люди с ослабленной иммунной системой, например, от кортикостероидов или химиотерапии, или с нарушением кровообращения из-за диабета или любого сосудистого заболевания.
Симптомы возникают постепенно и включают болезненную, покрасневшую кожу.
Если не лечить, инфекция может стать серьезной, образовать гной и разрушить ткани вокруг него. В редких случаях инфекция может вызвать заражение крови или менингит.
При появлении симптомов сильной боли, лихорадки, холодного пота и учащенного сердцебиения следует немедленно обратиться к врачу.
Диагноз ставится на основании медицинского осмотра.
Лечение состоит из антибиотиков, поддержания чистоты раны и иногда операции по удалению мертвых тканей. Целлюлит часто рецидивирует, поэтому важно лечить любые основные заболевания и укреплять иммунную систему отдыхом и полноценным питанием.
Редкость: Нечасто
Основные симптомы: лихорадка, озноб, покраснение лица, опухшее лицо, боль в лице
Симптомы, которые всегда возникают при целлюлите: покраснение лица, покраснение кожи
Срочность: Врач первичной медико-санитарной помощи
Плоскоклеточный рак
Плоскоклеточные клетки — это небольшие плоские клетки кожи во внешнем слое кожи. Плоскоклеточный рак (ПКР) — это тип рака кожи, который обычно проявляется в виде крошечной безболезненной бугорка или пятна.Наиболее частыми пятнами этого рака являются голова (включая кожу головы, губы, уши и рот), ноги и тыльную сторону кистей рук.
Редкость: Нечасто
Основные симптомы: обострение покраснения лица, грубая кожа на лице, область лица со струпьями
Срочность: Врач первичной медицинской помощи
Солнечный (актинический) кератоз
Актинический также известный как солнечный кератоз, является наиболее распространенным заболеванием кожи, вызванным солнечным повреждением в течение многих лет.Он выглядит как маленькие, грубые, приподнятые наросты, которые могут быть твердыми и бородавчатыми.
Редкость: Обычная
Основные симптомы: неизменное покраснение лица, грубая кожа на лице, утолщенная кожа с четко выраженной границей
Срочно: Врач первичной медико-санитарной помощи
Аллергическая реакция на ядовитый плющ / дуб / sumac
Растения рода Toxicodendron встречаются на всей территории континентальной части Соединенных Штатов, и воздействие этих растений является основной причиной контактного дермитита — медицинского термина, используемого для описания раздражения и зуда кожи.
Редкость: Обычный
Основные симптомы: сыпь, зудящая сыпь, красная сыпь, изменения кожи на руке, жгучая или жгучая сыпь
Симптомы, которые всегда возникают при аллергической реакции на ядовитый плющ / дуб / сумах: зудящая сыпь, сыпь
Симптомы, которые никогда не возникают при аллергической реакции на ядовитый плющ / дуб / сумах: лихорадка
Срочность: Самолечение
Болезнь Боуэна — канал улучшения здоровья
Болезнь Боуэна — ранняя форма кожи рак, который проявляется в виде стойкого, медленно растущего, красного и чешуйчатого пятна на коже.При болезни Боуэна рак кожи локализуется только в эпидермисе, самом верхнем слое кожи.В редких случаях рак кожи может проникать в дерму, и тогда это называется инвазивной плоскоклеточной карциномой. Только инвазивный плоскоклеточный рак может метастазировать в другие части тела и стать опасным для жизни раком кожи.
Болезнь Боуэна может поражать любую часть тела, но чаще всего поражаются голени. Его легко принять за псориаз, еще одно кожное заболевание, характеризующееся красными чешуйчатыми пятнами.
Светлая кожа и воздействие солнечного света являются основными факторами риска болезни Боуэна. Женщины более восприимчивы, чем мужчины, и большинство случаев встречается у людей старше 40 лет. Это заболевание не заразно, и лечение обычно бывает успешным.
Признаки болезни Боуэна
Признаки болезни Боуэна включают:- Появляются плоские, чешуйчатые, красные и слегка приподнятые пятна, которые сохраняются от месяцев до лет.
- Может присутствовать один патч или несколько патчей.
- Края каждого пятна неровные, но отличаются от окружающей кожи.
- Каждый патч растет очень медленно.
- Болезнь Боуэна протекает бессимптомно (не имеет симптомов), поэтому ее легко не заметить.
- Болезнь Боуэна может поражать любую часть тела, но обычно возникает на голени.
- Пятна болезненны или раздражены лишь в редких случаях.
Болезнь Боуэна может стать инвазивной
В большинстве случаев болезнь Боуэна ограничивается верхним слоем кожи (эпидермисом). Однако, если их не лечить, пораженные клетки могут проникнуть глубже в слои кожи.Если очаг болезни Боуэна становится приподнятым, болезненным или кровоточит, ему потребуется немедленная медицинская помощь.Факторы риска болезни Боуэна
Причина болезни Боуэна часто неизвестна, но известные факторы риска включают:- Пол — заболевание чаще встречается у женщин.
- Возраст — заболевание чаще встречается у людей старше 40 лет. Особенно склонны к этому пожилые женщины.
- Воздействие солнца. Болезнь Боуэна чаще встречается в солнечных странах. Болезнь Боуэна чаще всего встречается на частях тела, подверженных воздействию прямых солнечных лучей.
- Мышьяк — люди, подвергающиеся воздействию мышьяка, подвергаются повышенному риску.
- Системная иммуносупрессия — требуется реципиентам трансплантата для предотвращения отторжения органа.
- Вирусная инфекция — инфекции, вызываемые некоторыми подтипами вируса папилломы человека (вируса бородавки), могут предрасполагать к болезни Боуэна. Это особенно актуально при генитальной болезни Боуэна.
Диагностика болезни Боуэна
При болезни Боуэна на коже образуются стойкие красные чешуйчатые пятна, которые не болят и не зудят.Болезнь Боуэна легко не заметить. Болезнь Боуэна нередко диагностируется при обычном осмотре кожи.Методы диагностики включают:
- медицинский осмотр
- история болезни
- биопсия очага поражения, включая лабораторное исследование образца ткани.
Лечение болезни Боуэна
Варианты лечения включают:- Криохирургия — поражение разрушается сильным холодом. Успешность этого вида лечения составляет около 90 процентов, если его проводят специалисты.
- Кюретаж — поражение соскабливают с кожи кюреткой, а основание раны обрабатывают прижиганием, при котором кожа слегка обжигается электрическим током. Действие дерматологов составляет около 90 процентов.
- Фотодинамическая терапия (ФДТ) — используется особый вид света для разрушения очага поражения. Уровень успеха со специалистом составляет порядка 60-80%.
- Кремы для местного применения — их наносят на поражение, чтобы убить его клетки.В их состав входят крем 5-фторурацил и крем Имиквимод. Показатели успеха аналогичны PDT.
- Операция — вырезают поражение и зашивают рану. Это лечение имеет почти 100-процентный успех, но при этом остается хирургический шрам.
- Лучевая терапия — сейчас применяется редко.
Куда обратиться за помощью
Причины, симптомы, диагностика и лечение
Обзор
Что такое волосяной кератоз?
Волосный кератоз — доброкачественное (не опасное) заболевание кожи, которое выглядит как небольшие шишки.Если у вас это заболевание, вы можете заметить небольшие безболезненные бугорки на коже вокруг волосяных фолликулов. Эти шишки могут быть красного, коричневого или белого цвета, а также могут быть телесного цвета. Вы можете услышать волосяной кератоз, называемый КП или даже «куриной кожей» из-за его вида, напоминающего гусиную шкуру.
Это настолько распространено, что многие дерматологи считают его типом кожи, а не заболеванием. Волосный кератоз чаще всего встречается в семьях с историей экземы, аллергии и астмы.Приблизительно от 50 до 80% подростков и 40% взрослых в какой-то момент жизни разовьются эти шишки. Обычно эти шишки появляются на плечах, но они также могут появляться на щеках, ногах или ягодицах.
У кого, скорее всего, разовьется волосяной кератоз?
Волосный кератоз обычно чаще встречается у молодых людей и часто ухудшается в период полового созревания. Особенно часто это заболевание разовьется у младенцев и подростков. Волосный кератоз связан с определенными генетическими особенностями, которые могут повысить вероятность его развития в течение жизни.
Вероятность развития волосяного кератоза выше, если у вас есть:
- Светлая или светлая кожа.
- Определенные кожные заболевания, такие как экзема или вульгарный ихтиоз (генетическое заболевание, при котором омертвевшие клетки кожи выглядят как рыбья чешуя).
- Астма (хроническое заболевание, вызывающее проблемы с дыханием из-за воспаленных дыхательных путей).
- Более высокая масса тела (ожирение или избыточный вес).
Симптомы и причины
Что вызывает волосяной кератоз?
Шишки, которые вы видите при волосяном кератозе, на самом деле представляют собой скопления мертвых клеток кожи.Эти шишки иногда ошибочно принимают за скопления мелких прыщиков. Неровности волосяного кератоза возникают, когда омертвевшие клетки кожи закупоривают (блокируют) поры, а не отслаиваются. Поры — это отверстия в коже, через которые проходят волосы (волосяные фолликулы).
Медицинские работники не знают, почему одни люди страдают от волосистого кератоза, а другие нет. Это может быть генетический фактор — это означает, что ваши гены могут повлиять на ваши шансы на развитие этого состояния.
Если у вас кожное заболевание, такое как экзема, у вас больше шансов получить волосяной кератоз.Экзема — это распространенное хроническое заболевание кожи, при котором на коже появляются красные зудящие пятна, которые со временем появляются и исчезают.
Заразен ли волосяной кератоз?
Волосный кератоз не заразен. Из множества возможных типов кожных бугорков и новообразований волосяной кератоз является безвредным.
Каковы наиболее частые симптомы волосяного кератоза?
Основной особенностью волосяного кератоза, которую вы заметите, будут группы крошечных, грубых, иногда обесцвеченных шишек на коже.Большинство людей заметят появление шишек, но у них не будет никаких симптомов, связанных с ними. Если вы испытываете симптомы волосяного кератоза, они могут включать:
- Зуд или сухость кожи, особенно на тыльной стороне рук, ног или ягодиц.
- Раздражение шишек, из-за чего они становятся более красными и заметными. Это называется фрикционным лихеноидным дерматитом.
- Шероховатая кожа, напоминающая наждачную бумагу, в местах появления неровностей.
- Ухудшение неровностей при более сухом воздухе (например, в зимние месяцы).
Некоторые из этих симптомов, например зуд и сухость кожи, могут быть вызваны другими заболеваниями. У вас могут быть похожие симптомы, связанные с экземой, псориазом, аллергией или грибковыми инфекциями. Если вас беспокоят симптомы или они сохраняются, рекомендуется проконсультироваться с врачом.
Диагностика и тесты
Как диагностируется волосяной кератоз?
Ваш лечащий врач обычно диагностирует волосяной кератоз при простом физическом осмотре кожи в местах образования шишек.Медицинское обследование обычно не требуется для диагностики этого состояния. Если ваш врач не уверен, что это волосяной кератоз, для завершения вашего диагноза могут быть проведены дополнительные тесты. Эти другие тесты могут включать взятие крошечного образца вашей кожи, чтобы исключить другие кожные заболевания.
Расположение и характеристики прыщиков могут помочь вам определить, есть ли у вас волосяной кератоз.
Расположение
Шишки волосистого кератоза чаще всего появляются на руках, особенно на предплечьях.Они также могут появиться на щеках, ногах (верхних или нижних) или ягодицах.
Характеристики
То, как выглядят и ощущаются любые неровности на коже, может многое сказать вам о том, что может их вызывать. Бугорки волосистого кератоза:
- Безболезненно : Если вы чувствуете дискомфорт или боль при нажатии на неровность кожи, вероятно, это не волосяной кератоз.
- Зуд или сухость : Эти бугорки и кожа вокруг них могут вызывать зуд или сухость.
- Шероховатая : Проведение руками по этим неровностям может показаться грубым на ощупь, как наждачная бумага.
- Обесцвеченный : неровности могут иметь цвет кожи, красный, белый, коричневый или даже темно-коричневый или черный (в зависимости от естественного цвета вашей кожи).
Нужно ли мне обратиться к специалисту для диагностики волосяного кератоза?
В большинстве случаев вы можете обратиться к семейному врачу для диагностики волосяного кератоза. Некоторые люди могут обратиться к дерматологу к специалисту по коже для лечения волосяного кератоза.
Ведение и лечение
Каковы распространенные методы лечения волосяного кератоза?
Поскольку волосяной кератоз не опасен, лечить его обычно не нужно.У некоторых людей неровности проходят сами по себе или становятся менее заметными примерно к 30 годам. Вы также можете заметить, что неровности проходят летом и становятся заметными только зимой.
Если вас беспокоят шишки, лечение увлажняющими кремами, кремами и нежный уход за кожей могут облегчить симптомы.
Лечебные процедуры, которые может порекомендовать ваш лечащий врач, могут включать:
Увлажняющие лосьоны, отпускаемые без рецепта
Сухая кожа может усугубить волосяной кератоз.Нанесение безрецептурного увлажняющего крема сохраняет кожу увлажненной, сводя к минимуму и смягчая неровности. Применяйте несколько раз в день, особенно после душа, пока ваша кожа еще влажная. Увлажняющие средства с лактатом аммония и альфа-гидроксильными кислотами, такие как крем Am-Lactin или CeraVe SA, являются лучшим выбором для грубой, неровной кожи и людей с волосяным кератом.
Лечебные кремы
Ваш лечащий врач может сказать вам, подходят ли вам увлажняющие средства, отпускаемые по рецепту.Ингредиенты мочевина и альфа-гидроксикислоты иногда могут улучшить внешний вид волосяного кератоза. Лечебные кремы с витамином А, такие как ретин-А, могут помочь уменьшить накопление мертвых клеток кожи, вызывающих кератоз. Будьте осторожны, не используйте слишком много. Чрезмерное употребление этих лечебных кремов может вызвать раздражение кожи.
Отшелушивающий
Используйте мочалку, чтобы аккуратно очистить пораженные участки кожи, пока вы принимаете душ или ванну. Не теряйте слишком сильно. Скрабирование может вызвать раздражение кожи и усугубить симптомы.
Лазерное лечение
Лечение лазером может предложить дерматолог. Эти процедуры могут помочь уменьшить покраснение, связанное с волосяным кератозом.
Бережный уход за кожей
У большинства людей наблюдается улучшение состояния волосяного кератоза, когда они меняют свой распорядок дня, чтобы избежать пересыхания кожи. Изменения могут включать:
- Принимать душ меньше (15 минут или меньше).
- Использование теплой воды в ванне или душе вместо горячей.
- Использование увлажнителя, который может помочь увлажнить кожу.
- Ежедневное использование увлажняющих кремов.
Имейте в виду, что лечение волосяного кератоза носит временный характер. Вам нужно будет продолжить лечение, чтобы увидеть дальнейшие улучшения. Некоторые люди не видят никакой пользы от лечения. К счастью, волосяной кератоз не вреден, а только раздражает. Это не приводит к длительному повреждению кожи.
Жить с
Записка из клиники Кливленда
Волосный кератоз часто является временным заболеванием кожи, которое со временем проходит.Обычно это не вызывает никаких симптомов, но если вы испытываете дискомфорт, например, зуд или сухость кожи, обратитесь к своему врачу. Есть способы лечения волосяного кератоза. Поговорите со своим врачом о лучших способах ухода за кожей.
Сыпь или покраснение — локализованные
Это симптом вашего ребенка?
- Красная или розовая сыпь на одной небольшой части тела (локализованная)
- Маленькие пятна, большие пятна или сплошное покраснение
- Включает покраснение от раздражения кожи
Причины локальной сыпи или покраснения
- Раздражители .Сыпь только на одном месте обычно вызвана контактом кожи с раздражителем.
- Растения. Многие растения вызывают кожные реакции. Сок вечнозеленых растений может вызвать покраснение.
- Пыльца. Игра в траве может вызвать розовую сыпь на открытых участках кожи.
- Слюна домашних животных . У некоторых людей появляется сыпь, когда их облизала собака или кошка.
- Продукты питания. У некоторых детей появляется сыпь при трении пищи о кожу. Примером могут служить свежие фрукты.У некоторых младенцев крапивница вокруг рта возникает из-за слюнотечения, когда они едят новую пищу.
- Химия . Многие продукты, используемые в домашних условиях, могут вызывать раздражение кожи.
- Укус насекомого. Местное покраснение и отек — реакция на слюну насекомого. Может быть очень большим без аллергии. Дети часто получают укусы комаров, даже если этого никто не замечает.
- Укус пчелы. Местное покраснение и отек — реакция на пчелиный яд. Может быть очень большим без аллергии.
- Целлюлит. Это бактериальная инфекция кожи. Основной симптом — постоянно расширяющаяся красная область. Начинается с разрыва кожи (например, от поцарапанного укуса насекомого). Красная область болезненна на ощупь.
- Другие распространенные причины . См. Раздел «См. Другое руководство по уходу». Здесь перечислены 8 высыпаний, которые вы можете распознать. Если вы подозреваете одного из них, отправляйтесь туда. Если нет, воспользуйтесь этим руководством.
Локализованная сыпь против широко распространенной: как решить
- Локализованная означает, что сыпь возникает на одной небольшой части тела.Обычно сыпь бывает только на одной стороне тела. Пример — сыпь на 1 стопе. Исключения: стопа спортсмена может возникать на обеих ногах. Укусы насекомых могут быть разрозненными.
- Широкое распространение означает, что сыпь появляется на больших участках. Примеры — обе ноги или вся спина. Распространение также может быть на большей части поверхности тела. Распространенные высыпания всегда возникают на одинаковых (обеих) сторонах тела. Много вирусных высыпаний на груди, животе и спине.
- Причина широко распространенной сыпи обычно связана с кровотоком.Примерами могут служить высыпания, вызванные вирусами, бактериями, токсинами, пищевой или лекарственной аллергией.
- Причина локализованной сыпи обычно возникает просто из-за контакта с кожей. Примеры: сыпь, вызванная химическими веществами, аллергенами, укусами насекомых, стригущим лишаем, бактериями или раздражителями.
- Вот почему важно проводить это различие.
Контактный дерматит
Контактный дерматит — частая причина появления сыпи в одной области. Особенно это касается небольшой сыпи, которая не проходит.Контактный дерматит обычно начинается с красных пятен. Может превратиться в волдыри, как при ядовитом плюще. Сыпь зудящая. Контактный дерматит — это аллергическая кожная сыпь. Местоположение сыпи может указывать на причину:
- Ядовитый плющ или дуб: открытые участки, например, руки.
- Никель (металл): везде, где металл касался кожи. (Шея от ожерелья, мочка уха от серег или пальцы от колец. Живот от металлической защелки внутри брюк, запястье от часов или лицо от оправы очков.)
- Дубильные вещества для кожи: верхняя часть ступней от обуви или рук от кожаных перчаток
- Консерванты в кремах, лосьонах, косметике, солнцезащитных кремах, шампунях: где применялись
- Неомицин в мази с антибиотиком: где применялся
Когда звонить при сыпи или покраснении — локализованные
Позвоните в службу 911 сейчас
- Не двигается или слишком слаб, чтобы стоять
- Вы считаете, что у вашего ребенка опасная для жизни ситуация
Позвоните врачу или обратитесь за медицинской помощью сейчас
- Пурпурные или кровавые пятна или точки, не от травма или трение
- Возраст менее 1 месяца и крошечные водяные пузыри
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что ваш ребенок нуждается в осмотре, и проблема является неотложной
Обратитесь к врачу в течение 24 часов
- Ярко-красная область или красная полоса (но не солнечные ожоги)
- Сыпь очень болезненная
- Присутствует лихорадка
- Сильный зуд
- Похоже на фурункул, инфицированную язвочку или другую инфицированную сыпь
- Подросток с сыпью на гениталиях
- Подозрение на болезнь Лайма (бычья сыпь, укус или контакт с клещом)
- Вы считаете, что вашего ребенка нужно осмотреть, но проблема не является срочной
Связаться с доктором Дур Часы работы офиса
- Волдыри без ясной причины.Исключение: ядовитый плющ.
- Прыщи (используйте мазь с антибиотиком, пока не заметите)
- Сыпь, сгруппированная в полоску или полосу
- Отслаивание пальцев
- Сыпь длится более 7 дней
- У вас есть другие вопросы или проблемы
Самостоятельный уход в домашних условиях
- Легкая локализованная сыпь или покраснение
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при локализованных высыпаниях
- Что следует знать о локальных высыпаниях:
- Большинство новых локализованных высыпаний возникают в результате контакта кожи с раздражающим веществом.
- Вот несколько советов по уходу, которые должны помочь.
- Избегайте причины:
- Попытайтесь найти причину.
- Считайте раздражителями, например, растения (например, вечнозеленые растения или сорняки).Также химические вещества (например, растворители или инсектициды). Раздражители также могут включать стекловолокно или моющие средства. Причиной также может быть новое косметическое средство или новое украшение (например, никель).
- Домашнее животное может быть носителем раздражителя, например, ядовитого плюща или дуба. Кроме того, ваш ребенок может напрямую реагировать на слюну домашних животных.
- Просмотрите список причин контактного дерматита.
- Не используйте мыло:
- Промойте красную область один раз с мылом, чтобы удалить оставшиеся раздражители.
- Тогда не используйте мыло. Причина: мыло может замедлить заживление.
- При необходимости промойте пораженный участок теплой водой.
- Холодное замачивание от зуда:
- Используйте холодную влажную тряпку для мытья посуды или замочите в холодной воде на 20 минут.
- Делайте это каждые 3-4 часа по мере необходимости. Это поможет при зуде или боли.
- Стероидный крем от зуда:
- Если зуд более чем легкий, используйте 1% крем с гидрокортизоном (например, Cortaid).Нанесите на сыпь.
- Рецепт не требуется.
- Используйте 3 раза в день.
- Исключение: Не использовать при подозрении на стригущий лишай.
- Постарайтесь не царапать:
- Помогите ребенку не поцарапать.
- Коротко подстригите ногти.
- Вернуться в школу:
- Детям с локализованными высыпаниями не нужно пропускать детские сады или школу.
- Чего ожидать:
- Большинство этих высыпаний проходят через 2–3 дня.
- Позвоните своему врачу, если:
- Сыпь распространяется или усиливается
- Сыпь длится более 1 недели
- Вы думаете, что вашему ребенку нужно осматривать
- Вашему ребенку становится хуже




 Точная причина его возникновения до сих пор неизвестна.
Точная причина его возникновения до сих пор неизвестна.