«Что нужно знать о носовых кровотечениях со сгустками крови» – Яндекс.Кью
Носовые кровотечения – повреждения кровеносных сосудов носа. В ответ на кровотечение образуется сгусток крови (тромб), который останавливает кровотечение
Кровотечения из носа встречаются очень часто, но крайне редко бывают опасными. Образующийся сгусток крови может быть разного размера в зависимости от количества крови.
При высмаркивании сгусток может выйти наружу, но может и остаться в носовой полости. При необходимости его можно удалить, осторожно сморкаясь после прекращения кровотечения.
Причины носовых кровотечений
Травма
Физическая травма, например, удар в лицо – одна из самых частых причин носового кровотечения.
Различные типы травмы могут вызвать кровотечение из носа, в том числе:
- ковыряние в носу
- удар предметом по носу
- удар в лицо
- неправильное использование назальных спреев
- инсуфляция, например, втягивание носом вещества или лекарства
Травма носа может вызвать разрыв мелких кровеносных сосудов, которые выстилают нос изнутри.
Самый частый тип носового кровотечения из носа в результате травмы — это кровотечение из передних отделов носа, например, когда травма приводит к разрыву кровеносных сосудов в нижней части носовой перегородки.
Носовая перегородка представляет собой тонкую хрящевую пластинку, которая отделяет ноздри друг от друга.
В большинстве случаев носовое кровотечение не требует какого-либо специального лечения, т.к. кровотечение останавливается самостоятельно.
В ином случае кровотечение из носа можно остановить, выполнив следующие три шага:
- Аккуратно высморкайте нос (если носовое кровотечение у ребенка, то этот шаг не обязателен)
- Наклонитесь вперед, прижав подбородок к груди. Это предотвратит стекание крови в горло.
- Аккуратно сдавите мягкие ткани с обеих сторон носа двумя пальцами, чтобы предотвратить вытекание крови наружу.
- Оставайтесь в этом положении около 10-15 минут (для детей – 5 минут) и подождите, пока кровь не перестанет течь.
 Если после этого кровотечение не прекратилось, продолжайте мягко давить на нос с обоих сторон еще 10-15 минут.
Если после этого кровотечение не прекратилось, продолжайте мягко давить на нос с обоих сторон еще 10-15 минут.
Повторяйте, пока кровотечение полностью не остановится.
Если сгусток крови мешает дыханию через нос, осторожно высморкайте его. Лучше подождать, пока кровотечение полностью не прекратится, и только потом высмаркивать сгусток крови.
Ринит и синусит
Другой частой причиной носовых кровотечений является воспаление полости носа, окружающих тканей и носовых пазух. Например, аллергия может вызвать воспаление в носовых ходах, аллергический ринит.
Похожим состоянием является синусит, при котором воспаление поражает околоносовые пазухи. В обоих случаях воспаление может привести к носовому кровотечению.
Эти состояния также могут вызывать заложенность носа. Заложенность приводит к расширению кровеносных сосудов, что повышает их чувствительность к повреждению и еще больше увеличивает риск носового кровотечения.
То же самое относится и к другим состояниям, которые вызывают заложенность носа, например, простуда.
Если одно из этих состояний является причиной носового кровотечения, можно выполнить описанные выше три шага, чтобы остановить кровь.
Однако следует отметить, что раздражение или заложенность носа могут причинять дискомфорт при давлении на нос для остановки кровотечения.
Большой сгусток крови может затруднить дыхание. Может возникнуть желание сосредоточиться на попытке дышать через рот. Следует избегать слишком сильного давления на нос.
Также не следует удалять слизь из носа с помощью высмаркивания или ковыряния. Для устранения заложенности после носового кровотечения лучше использовать назальный спрей.
Лучший метод борьбы с этими типами носового кровотечения это лечение основной причины, например, аллергического ринита или синуситов. Подробнее о синуситах читайте здесь
Сухой воздух
На большой высоте над уровнем моря, где воздух более сухой, носовые кровотечения возникают чаще.
Очень сухой воздух может вызвать носовое кровотечение из носа из-за высыхания слизистой оболочки носа и появления на ней трещин. В свою очередь, это приводит к повреждению кровеносных сосудов в носу и кровотечению.
В свою очередь, это приводит к повреждению кровеносных сосудов в носу и кровотечению.
Например, носовое кровотечение может возникнуть при пребывании в сухом жарком помещении. Такие виды носового кровотечения часто отмечаются в зимние месяцы. Также эти носовые кровотечения чаще происходят на большой высоте над уровнем моря, где воздух более сухой.
Следуя тем же трем шагам, можно остановить носовое кровотечение. Это позволит сформироваться сгустку крови.
Тем не менее, если условия окружающей среды не меняются, носовое кровотечение может возникнуть повторно. Использование увлажнителя уменьшит сухость воздуха и поможет предотвратить дальнейшие кровотечения из носа.
На большой высоте над уровнем моря можно наносить мягкий увлажняющий крем, чтобы уменьшить сухость.
Искривление носовой перегородки
Искривление носовой перегородки возникает, когда перегородка имеет неправильную форму или положение, с рождения или в результате травмы носа.
Искривленная носовая перегородка может ограничить поток воздуха в одной из ноздрей. В результате слизистая внутри ноздри высыхает и трескается, что увеличивает риск повреждения кровеносных сосудов.
В результате слизистая внутри ноздри высыхает и трескается, что увеличивает риск повреждения кровеносных сосудов.
Носовые кровотечения при искривлении носовой перегородки можно остановить, но высок риск того, они будут повторяться.
Заложенность носа можно уменьшить, используя назальные спреи и противоотечные препараты. Тем не менее, единственное радикальное решение — это хирургическая операция по исправлению носовой перегородки.
Некоторые виды лекарственных средств
Лекарственные препараты, которые разжижают кровь, или антикоагулянты, могут увеличивать вероятность носовых кровотечений, как и нестероидные противовоспалительные препараты.
Эти препараты увеличивают риск носового кровотечения, потому что они влияют на процесс образования сгустков крови. По этой причине такие виды носового кровотечения могут продолжаться дольше, так как сгусток крови не способен образоваться быстро.
Если кровотечение не прекращается, может потребоваться медицинская помощь. Медицинский работник может затомпонировать поврежденные кровеносные сосуды или использовать лекарственный препарат, чтобы остановить кровь.
Когда надо обращаться к врачу
Если кровотечение не прекращается в течение 30 минут, необходимо обратиться к врачу
В большинстве случаев носовые кровотечения не являются серьезными и не требуют медицинской помощи.
Однако если через 30 минут кровотечение не прекращается, немедленно обратитесь к врачу. Также необходимо обратиться к врачу, если носовое кровотечение сопровождается другими симптомами, в том числе:
- очень сильное кровотечение, при котором кровь стекает в горло
- резкая слабость
- боль в грудной клетке
- учащенное сердцебиение
И здесь заметим самое важное: носовое кровотечение НЕ ЯВЛЯЕТСЯ признаком повышенного артериального давление. Повышенное артериальное давление самостоятельно не вызывает носовых кровотечений. Соответственно, носовое кровотечение не повод обращаться к кардиологу и/или подозревать у себя высокое давление. Об артериальной гипертензии читайте
здесь
Соответственно, носовое кровотечение не повод обращаться к кардиологу и/или подозревать у себя высокое давление. Об артериальной гипертензии читайте
здесь
Носовые кровотечения возникают, когда кровеносные сосуды в носу лопаются, и кровь вытекает из них наружу.
Обычно организм образует сгусток крови, чтобы остановить кровотечение и устранить дефект в стенке сосуда. Травма является частой причиной носовых кровотечений, но они также могут возникать у людей, страдающих аллергией или синуситом.
Большинство носовых кровотечений не опасны, но важно обратиться к врачу, если кровотечение продолжается более 30 минут или сопровождается другими симптомами, например, в грудной клетке.
Простуда, ангина, синусит. Как понять, чем вы больны и когда идти к врачу?
Инфекции носа и горла случаются у каждого человека несколько раз в год. Как понять, что именно происходит в организме, когда нужно пойти к доктору, а когда просто достаточно переждать дома? На эти и другие вопросы в Лектории «Правмира» ответил оториноларинголог Владимир Коршок. Предлагаем нашим читателям текст и видеозапись его лекции.
Предлагаем нашим читателям текст и видеозапись его лекции.
Владимир Коршок — врач оториноларинголог (специалист по заболеваниям горла, носа, ушей и гортани). Интересуется в равной мере всеми аспектами своей специальности. Имеет опыт хирургических вмешательств в полости носа, горла. Особенно богат его опыт в уходе за пациентами после функциональных эндоскопических операций в полости носа и на околоносовых пазухах.
Идея этого цикла лекций в том, чтобы простым языком объяснить те вещи, относительно которых есть очень много разных мифов, предрассудков и неверных убеждений, переходящих из поколения в поколение, и относительно которых мы всё время спорим с родственниками, друзьями и не можем прийти к единому мнению.
Сегодня мы поговорим про те болезни, которые чаще всего встречаются у людей, – это острые инфекции носа и горла. Мы поговорим о вирусных болезнях, о бактериальных болезнях. Для этой лекции я сначала подготовил слайды, но потом понял, что аудитория будет камерная и что это будет, наверное, слишком занудно, и что мы лучше с вами как-то интерактивно пообщаемся, я могу ответить на какие-то вопросы и сразу в процессе моего рассказа, и потом, если они у вас возникнут.
Мы поговорим о вирусных болезнях, о бактериальных болезнях. Для этой лекции я сначала подготовил слайды, но потом понял, что аудитория будет камерная и что это будет, наверное, слишком занудно, и что мы лучше с вами как-то интерактивно пообщаемся, я могу ответить на какие-то вопросы и сразу в процессе моего рассказа, и потом, если они у вас возникнут.
Итак, об инфекциях верхних дыхательных путей. Каждый взрослый человек болеет простудой обычно два, три, четыре раза в год, иногда чаще. Дети, как правило, болеют еще чаще. То количество советов, которые можно услышать относительно лечения простуды, то количество лекарств, которые можно увидеть в аптеке – разных лекарств, которые должны вроде как помогать, вылечивать эти болезни, наверное, будет сложно сосчитать. И тем не менее какого-то лекарства, которое могло бы излечить от простуды в считанные дни, часы, мы, наверное, пока не знаем. И мы разберем наборы неких стереотипов, которые есть у многих людей. Мы будем говорить о том, что часто я могу услышать на своем врачебном приеме – о тех заблуждениях, которые есть у людей.
Но для начала я хотел бы сделать короткое, может быть, такое околонаучное вступление.
Есть вирусные инфекции и есть бактериальные, есть вирусы и бактерии. Кто из вас для себя довольно четко представляет, в чем отличие между этими микроорганизмами?
Вижу, что меньшинство. На самом деле это достаточно важный вопрос, и, я надеюсь, со временем в школьную программу включат эти достаточно простые сведения для того, чтобы у людей с детства обязательно было базовое представление о том, с чем мы сталкиваемся каждый год.
Вирусы – это внутриклеточные паразиты. Что это значит, если перевести это на русский язык? Это микроорганизмы, которые не могут жить самостоятельно, то есть вне живого организма. Они проникают в клетки, они заставляют клетку вырабатывать себе подобные организмы, и когда эта клетка исчерпывает свои ресурсы, они переходят в другие клетки. Таким образом, их жизнь вне клетки представляется очень короткой, они не могут существовать во внешней среде.
Бактерии – это более сложные организмы, которые не паразитируют внутри клеток человека или животных: они существуют в ряде случаев сами по себе. Они тоже часто зависят от других живых организмов, но не встраиваются в наши клетки, и в этом их большое отличие. В чем это выражается с точки зрения практики, я расскажу далее.
В своем выступлении я в большей степени буду стараться использовать научные данные, в меньшей степени – касаться моего собственного мнения относительно этих вопросов. Это достаточно важно, потому что всегда, когда мы слышим чье-то мнение, мы можем усомниться в этом. А когда мы оперируем большим массивом научных данных, доверия этим сведениям всегда больше.
Что часто можно услышать на врачебном приеме? Я сейчас попытаюсь воспроизвести, наверное, немножко в гипертрофированной форме, стереотипные представления людей, которые заболели и пришли на прием к доктору. Я даже себе выписал такие короткие фразы, которые можно услышать. «Постоянно стал болеть, я думаю, что у меня какая-то хроническая инфекция и нужно с этим что-то делать. У меня ослаб иммунитет. Сейчас я опять болею, и как только я заболеваю, я начинаю сразу принимать меры, чтобы инфекция не ушла ниже, не спустилась, не развилась в организме. С первого дня я обычно принимаю антибиотики или противовирусные лекарства». Я постараюсь на примере одной этой фразы разобрать целую массу существующих неправильных стереотипов.
У меня ослаб иммунитет. Сейчас я опять болею, и как только я заболеваю, я начинаю сразу принимать меры, чтобы инфекция не ушла ниже, не спустилась, не развилась в организме. С первого дня я обычно принимаю антибиотики или противовирусные лекарства». Я постараюсь на примере одной этой фразы разобрать целую массу существующих неправильных стереотипов.
Что такое острые инфекции и чем они отличаются от хронических? Есть достаточно распространенное мнение, что если инфекцию не вылечить вовремя – например, простудную – то она может стать хронической. На самом деле – нет. Дело в том, что острые болезни и хронические иногда называются одними и теми же словами, меняется только приставка в начале, но, как правило, эти болезни абсолютно разного происхождения. Для того чтобы болезнь стала хронической, нужны определенные предпосылки.
Если говорить о болезнях носа, то, как правило, хронические болезни возникают на фоне постоянно существующих состояний: например, аллергии на домашнюю пыль. Есть и другие состояния, вследствие которых в слизистой оболочке – это наш барьерный механизм, который защищает нас от инфекции, не дает ей проникнуть внутрь наших клеток – какие-то процессы идут не так, и возникает хроническая болезнь. Но не сама острая болезнь вызывает это. Острая болезнь отличается от хронической тем, что она начинается и заканчивается.
Есть и другие состояния, вследствие которых в слизистой оболочке – это наш барьерный механизм, который защищает нас от инфекции, не дает ей проникнуть внутрь наших клеток – какие-то процессы идут не так, и возникает хроническая болезнь. Но не сама острая болезнь вызывает это. Острая болезнь отличается от хронической тем, что она начинается и заканчивается.
По поводу слабого иммунитета. По телевизору можно увидеть удивительное количество рекламы, и не только рекламы, а каких-то научно-познавательных вещей, передач, посвященных тому, что иммунитет у человека ослабевает. На самом деле, с позиции науки, ослабленный иммунитет бывает в очень ограниченном количестве разных ситуаций. Как правило, это очень тяжелые болезни: ВИЧ-инфекция, поражение радиацией, несколько наследственных синдромов, то есть которые с детства у детей бывают. Но нарушение иммунитета, которым обычно объясняют участившиеся случаи простуды, – это неверная трактовка.
Нарушенный иммунитет не может проявляться, скажем, только насморком или только болью в горле.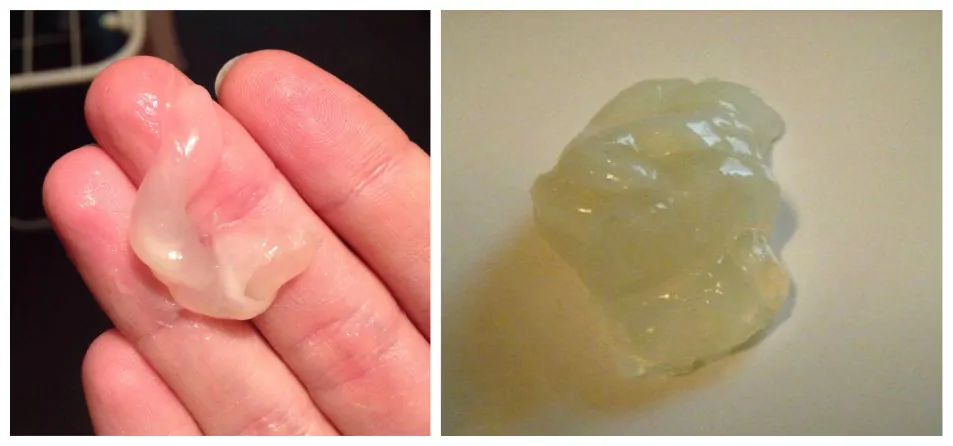 При настоящих иммунодефицитах – тех, которые требуют каких-то достаточно серьезных медицинских действий, как правило, ломается всё, то есть начинается инфекция не только в носу, в горле – начинается инфекция кожи, легких, мочеполовой системы, и эти состояния довольно трудно пропустить. То есть простуды, которые стали возникать чуть чаще, чем обычно, никак нельзя объяснить нарушением иммунитета.
При настоящих иммунодефицитах – тех, которые требуют каких-то достаточно серьезных медицинских действий, как правило, ломается всё, то есть начинается инфекция не только в носу, в горле – начинается инфекция кожи, легких, мочеполовой системы, и эти состояния довольно трудно пропустить. То есть простуды, которые стали возникать чуть чаще, чем обычно, никак нельзя объяснить нарушением иммунитета.
Что касается лекарств, которыми нам обещают повысить иммунитет, есть такая определенная закономерность: в мире, например, вирусные инфекции, которые случаются чаще всего у людей, никогда не лечат, пытаясь убить или как-то воздействовать на вирус. Есть определенные нюансы, связанные с вирусом гриппа, – это совершенно конкретный вирус, который протекает обычно тяжелее, чем другие простудные заболевания. Мы чуть позже коснемся того, как отличить грипп от других простудных инфекций.
У нас в аптеках противовирусные лекарства обычно занимают все первые полки. Но при этом важно знать, что ни по одному из этих лекарств нет научных исследований, проведенных на людях, которые были бы опубликованы.
Ни по одному.
Относительно вируса гриппа – есть несколько препаратов, их делают не у нас, которые очень активно используются в мире для его лечения, но когда были проведены масштабные исследования, которые не финансировались фармацевтическими компаниями, выяснилось, что максимум, чего можно добиться этими лекарствами, – это на 12 часов уменьшить длительность простуды. При этом риск тех осложнений, которые бывают при вирусной инфекции, никоим образом не снижался.
Это значит, что сейчас, в 2015 году, у людей нет никаких средств, которые могли бы остановить развитие вирусной инфекции в организме. Под вирусной инфекцией я имею в виду именно простудные заболевания: вирусы парагриппа, риновирусы, то есть те самые простуды. Хотя «простуды» – это такое немного упрощенное слово, которое имеет во многих языках такое же устоявшееся значение. Простуды мы понимаем как синоним вирусных инфекций верхних дыхательных путей.
Для многих идея, что простудная инфекция не может быть излечена, то есть что невозможно каким-то образом воздействовать на вирусы, которые вызывают болезнь, выглядит, во-первых, удивительной, во-вторых, немного пугающей. Но на самом деле, если мы посмотрим на идею о том, что мы не всегда знаем, отчего возникла болезнь и как ее вылечить, то есть как вылечить первоначальную причину болезни, то в большей части тех болезней, которыми болеют люди, мы чаще всего снимаем именно симптомы. Просто есть некоторые стереотипы, которые заставляют нас думать о том, что нужно обязательно что-то начинать лечить.
Но на самом деле, если мы посмотрим на идею о том, что мы не всегда знаем, отчего возникла болезнь и как ее вылечить, то есть как вылечить первоначальную причину болезни, то в большей части тех болезней, которыми болеют люди, мы чаще всего снимаем именно симптомы. Просто есть некоторые стереотипы, которые заставляют нас думать о том, что нужно обязательно что-то начинать лечить.
То есть, например, люди, страдающие повышенным артериальным давлением, иногда многие годы принимают лекарства, которые снижают артериальное давление. Доктора в этой ситуации не пытаются воздействовать на причину, потому что причина как таковая в этой ситуации чаще всего не ясна. Но людям просто принять вот этот факт: у меня повышается давление, я, соответственно, буду его снижать. Таким образом мы не воздействуем на причину – мы воздействуем на следствие болезни.
Так же и при вирусных инфекциях. Воздействовать на причину мы не можем, но при этом у нас есть достаточно много средств, которые очень хорошо помогают нам себя лучше чувствовать, а это самое важное. То есть мы можем, в отличие, например, от того, что было сто или двести лет назад, страдать гораздо меньше от этого, а организм всегда справляется с вирусной инфекцией сам. Много миллионов лет эволюции создали такой механизм, который позволяет вирусную инфекцию всегда побеждать.
То есть мы можем, в отличие, например, от того, что было сто или двести лет назад, страдать гораздо меньше от этого, а организм всегда справляется с вирусной инфекцией сам. Много миллионов лет эволюции создали такой механизм, который позволяет вирусную инфекцию всегда побеждать.
Некоторые инфекции протекают тяжелее, некоторые – проще. Иногда мы можем просто болеть насморком в течение двух-трех дней, может быть, слегка поболит горло и на этом всё заканчивается. Некоторые простудные заболевания могут длиться недели две. И то, и другое – это норма. Если человек болеет две недели, а не два-три дня, это не значит, что у него организм слабее или что у него что-то пошло не так.
Важно знать, что некоторые вирусные инфекции осложняются присоединением бактерий.
Бактерии очень часто живут на слизистой оболочке и горла, и носа, и других отделов слизистой, то есть с большинством бактерий мы сосуществуем в мире и согласии, это нормальная часть нашего организма. Например, в кишечнике – наверное, многие об этом знают или догадываются – несколько килограммов веса нашего тела составляют бактерии. Но в некоторых ситуациях некоторые бактерии могут размножаться избыточно, таким образом вызывая ту самую бактериальную инфекцию. И в некоторых ситуациях бактериальная инфекция может появляться вслед за вирусной инфекцией.
Например, в кишечнике – наверное, многие об этом знают или догадываются – несколько килограммов веса нашего тела составляют бактерии. Но в некоторых ситуациях некоторые бактерии могут размножаться избыточно, таким образом вызывая ту самую бактериальную инфекцию. И в некоторых ситуациях бактериальная инфекция может появляться вслед за вирусной инфекцией.
Почему это важно? Потому что против бактерий у нас есть средства, они называются антибиотики. И для человека, который заболел, важно понимать, что с ним происходит. Далеко не при каждой простуде можно и нужно идти к доктору, нужно обладать неким набором достаточно простых критериев, чтобы понять, а когда, собственно, наступает тот момент, когда действительно нужно вмешаться в процесс и не только облегчать себе жизнь, снимая симптомы, но и как-то повлиять на болезнь.
Как вам кажется, вы смогли бы определить, когда инфекция вирусная, а когда бактериальная? Для кого эта задача была бы разрешимой? Тоже меньшая часть зала подняла руки. На самом деле есть достаточно простые критерии для того, чтобы определить, что с нами случилось.
На самом деле есть достаточно простые критерии для того, чтобы определить, что с нами случилось.
Вирусная инфекция, о которой мы говорим, как правило, начинается или с боли в горле, или с насморка, но она редко протекает только в одном органе – как правило, мы имеем целую совокупность разных симптомов: боль в горле, насморк, кашель, иногда повышается температура, мы можем ощущать слабость. Бактериальная инфекция, как правило, редко возникает сама по себе у людей, у которых всё хорошо, то есть нет какого-то хронического заболевания.
Бактериальная инфекция обычно приходит после вирусной, это происходит обычно на пятый, шестой, седьмой день болезни. Бактериальная инфекция не бывает повсеместно распространенной – одновременно в носу, в горле, в легких. Вернее, это бывает в редких случаях, когда состояние у человека очень тяжелое и когда действительно ему нужна помощь, эти состояния очевидны для человека, когда у него совсем плохое самочувствие. Бактериальная инфекция, как правило, занимает какое-то одно место – там, где сформировались условия для того, чтобы она возникла.
Бактериальная инфекция, как правило, занимает какое-то одно место – там, где сформировались условия для того, чтобы она возникла.
Наверное, многие слышали про такие болезни, как гайморит, ангина. Ангина редко бывает осложнением вирусной инфекции, она возникает сама по себе, мы тоже затронем эту тему. Бронхит – например, бактериальный бронхит, который бывает после вирусной инфекции – вот это те самые бактериальные осложнения. Бывает пневмония, воспаление легких – это те осложнения, которые уже лучше лечить у доктора, лучше убедиться в том, что происходит с организмом, и правильно отреагировать на это.
Вирусная инфекция, как я уже говорил, начинается, как правило, с многих органов верхней дыхательной системы – с насморка, с боли в горле, с неприятных ощущений. Об осложнениях можно говорить, если эти симптомы на 6-7-й день начинают ухудшаться, а не улучшаться: например, нос стал дышать еще хуже, появились какие-то боли. Боли – это очень важный признак того, что что-то пошло не так, если это не кратковременная боль, очень сильная и ее нельзя быстро снять обезболивающими средствами.
Если боль продолжается долго – это один из признаков того, что возникло осложнение вирусной инфекции.
Если боль возникает в первые три дня болезни, то вероятность бактериальных осложнений достаточно низкая. Чаще всего это происходит на шестой, седьмой, восьмой день болезни. Если мы начинаем чувствовать себя хуже, значит, скорее всего, этот сценарий вирусной инфекции, которая началась и закончилась, пошел немного не туда.
Итак,
боль в лице – это один из признаков бактериальной инфекции. Боль в легких, боль в груди – это тоже признак бактериальной инфекции, которая присоединилась к простудному заболеванию.
Сухой кашель чаще всего является вирусным. Он может быть при простуде очень длительным симптомом, может оставаться еще 2-3 недели после простуды, и чаще всего с первопричиной этого кашля ничего не нужно делать. Как помочь себе в этой ситуации, как спокойно, например, засыпать, спать, высыпаться с кашлем? Мы тоже этой темы коснемся. Если кашель становится влажным, появляется мокрота, если мокрота окрашивается в зеленый цвет, и это происходит не сразу, не с первого дня простуды, а с седьмого, с шестого дня, то мы говорим о том, что присоединились какие-то бактериальные осложнения.
Если кашель становится влажным, появляется мокрота, если мокрота окрашивается в зеленый цвет, и это происходит не сразу, не с первого дня простуды, а с седьмого, с шестого дня, то мы говорим о том, что присоединились какие-то бактериальные осложнения.
Все ли бактериальные осложнения нужно лечить антибиотиками? Не все. Обычно в этой ситуации доктор должен оценить определенные риски, потому что некоторые люди – более пожилые или маленькие дети – при развитии бактериальной инфекции могут получить большее количество осложнений и более тяжелое течение этих болезней. Но сам факт наличия бактериальной инфекции уже дает нам возможность применять антибиотики.
Антибиотики часто назначают не совсем корректно, не совсем в тех ситуациях, когда они действительно нужны. Вообще это очень большая проблема в мире, даже на уровне каких-то национальных программ по борьбе с этой проблемой. Часто антибиотики назначают при вирусной инфекции. Во многих странах мира антибиотики не продаются в аптеке в качестве какого-то свободного доступного лекарства. И это достаточно правильная часть той самой политики, которая дает возможность не использовать антибиотики не в тех ситуациях, когда они действительно нужны. Это очень важно, потому что к антибиотикам некоторые бактерии могут приспосабливаться.
И это достаточно правильная часть той самой политики, которая дает возможность не использовать антибиотики не в тех ситуациях, когда они действительно нужны. Это очень важно, потому что к антибиотикам некоторые бактерии могут приспосабливаться.
Антибиотики – это очень важный резерв; они позволяют вылечивать многие болезни, это в какой-то мере переломный момент в истории человечества, когда мы смогли избавиться от гнойных осложнений ран, от пневмоний – то есть от тех вещей, которые случаются со многими людьми, и люди перестали умирать.
Мы действительно теперь можем вылечивать многие болезни, которые раньше представляли большую угрозу для людей. Но бактерии приспосабливаются к антибиотикам, и никаких новых антибиотиков за последние по меньшей мере два десятка лет не придумали. То есть мы сейчас находимся в определенном таком тупике: у нас есть достаточно большое количество антибиотиков, но при этом к части из них многие бактерии приспособлены. Поэтому схемы применения антибиотиков пересматриваются, дозировки плавно увеличиваются, и это в том числе благодаря тому, что в мире их использовали без контроля.
Антибиотик должен назначать доктор. Это важно, потому что как вы думаете, какие критерии, когда нужно назначать антибиотик? (Из зала: долго держится температура; по анализам крови). Какие-то есть еще идеи?
Я бы ответил проще: антибиотик нужно назначать тогда, когда мы знаем, что у человека бактериальная инфекция.
То есть нужно отличить вирусную инфекцию от бактериальной, и это та задача, которую на самом деле в значительной мере можете решить вы сами, и это та задача, которую должен определить доктор, когда вы пришли к нему на прием.
Иногда достаточно просто поговорить с человеком для того, чтобы с большой уверенностью сказать, что это бактериальная инфекция или что это вирусная инфекция. Как правило, одной беседы с доктором, если у него есть возможность вас внимательно послушать, а вы внимательно отнеслись к своим ощущениям, – обычно этого достаточно. Есть ряд вспомогательных тестов, но опять же – не нужно приходить к доктору с готовыми тестами, обычно их количество можно очень сильно уменьшить, если провести какую-то беседу с доктором.
Итак, антибиотики назначаются при бактериальной инфекции. Вирусная инфекция, которая случается гораздо чаще, чем бактериальная, не требует специального лечения, то есть никакие противовирусные лекарства, как мы уже сказали в самом начале, с позиции науки использоваться не должны.
О симптомах болезни. Есть целый ряд лекарств, которые снимают симптомы простуды, и нет нужды использовать их все сразу. То есть обычно нужно понять, что именно беспокоит. Кого-то беспокоит больше насморк и заложенность носа. В такой ситуации обычно используют простые сосудосуживающие капли. Используют их недолго, обычно достаточно нескольких дней, чтобы облегчить самочувствие. Потому что с ними проще выспаться, проще в течение дня себя лучше чувствовать. Температуру снижают жаропонижающими средствами, которые одновременно, как правило, являются обезболивающими. Есть два безопасных средства, которые используют чаще всего, – это парацетамол и ибупрофен.
Большая часть простудных заболеваний, то есть вирусных инфекций, протекают без температуры. Я думаю, что когда человек говорит, что у него болезни протекают без температуры, это больше связано с вероятностью переболеть именно теми вирусами, которые протекают без температуры. Многое зависит от текущего состояния организма, иммунная система, которая отвечает на вирусы, может находиться исходно в разном состоянии. Это не к тому, что у кого-то иммунитет слабый, просто к каким-то определенным вирусным инфекциям организм здесь и сейчас готов лучше, чем к другим.
Я думаю, что когда человек говорит, что у него болезни протекают без температуры, это больше связано с вероятностью переболеть именно теми вирусами, которые протекают без температуры. Многое зависит от текущего состояния организма, иммунная система, которая отвечает на вирусы, может находиться исходно в разном состоянии. Это не к тому, что у кого-то иммунитет слабый, просто к каким-то определенным вирусным инфекциям организм здесь и сейчас готов лучше, чем к другим.
Как правило, если очень долгое время простуда протекала без температуры, а потом появляется бактериальная инфекция, например, для ангины очень типична высокая температура, то всё пойдет своим чередом. Очень мало людей, у которых этот центр мозга, отвечающий за повышенную температуру, работает некорректно, – это довольно редкое состояние.
Ангина. Бактериальная это или вирусная болезнь? Бактериальная, совершенно точно. Ангина отличается от всех других болезней тем, что она очень быстро начинается, как правило, и при этом болит только горло.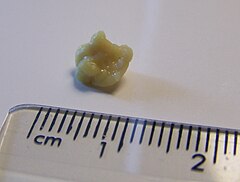 Как правило, довольно легко понять, что это именно ангина. Потому что обычно при ней возникает высокая температура, та самая, которая редко бывает при вирусных инфекциях у многих людей. При ангине обычно температура 39, и случается это внезапно, то есть, как правило, за полчаса горло может заболеть настолько сильно, что пропадет вообще желание есть из-за боли.
Как правило, довольно легко понять, что это именно ангина. Потому что обычно при ней возникает высокая температура, та самая, которая редко бывает при вирусных инфекциях у многих людей. При ангине обычно температура 39, и случается это внезапно, то есть, как правило, за полчаса горло может заболеть настолько сильно, что пропадет вообще желание есть из-за боли.
И для ангины характерно то, что нет ни насморка, ни кашля, болит только горло. Если посмотреть горло при ангине – многие могут сделать это дома, это достаточно легко – видно, что очень сильно увеличиваются небные миндалины. Небные миндалины – это два участка ткани, которые находятся сбоку от языка, то есть на боковой поверхности щеки, чуть глубже. При ангине они, как правило, покрыты белыми налетами и очень большого размера.
Опять же, почему важно отличить ангину от чего-то другого? Потому что при ангине антибиотик может помочь. Он помогает не только тому человеку, который болеет, – он помогает остановить распространение этой бактерии, которая достаточно легко может передаваться от одного человека к другому. При ангине бывают, хотя и редко сейчас, осложнения, достаточно неприятные, – это осложнения со стороны, прежде всего, сердца человека. Раньше они были более частыми, а сейчас, когда антибиотики применяются чаще, таких осложнений стало гораздо меньше.
При ангине бывают, хотя и редко сейчас, осложнения, достаточно неприятные, – это осложнения со стороны, прежде всего, сердца человека. Раньше они были более частыми, а сейчас, когда антибиотики применяются чаще, таких осложнений стало гораздо меньше.
Требует ли ангина похода к доктору? Если вы подозреваете у себя ангину, всё-таки лучше, я полагаю, к доктору пойти и подтвердить свои предположения для того, чтобы, опять же, этот факт подтверждения бактериальной инфекции существовал и вы могли, соответственно, начать лечение антибиотиками.
Как еще отличить бактериальную инфекцию от вирусной? Мы уже сказали, что обычно бактериальная инфекция является осложнением вирусной инфекции. Ангина – я, может быть, сейчас запутал всех – это самостоятельная болезнь, которая возникает сама по себе, это не осложнение вирусной инфекции. Бывает – редко – так, что после вирусной инфекции возникает ангина, но мы не говорим о том, что это осложнение простуды. Это две различных ситуации, которые имеют свое начало и свой конец.
Что мы имеем в виду под бактериальными осложнениями инфекций? Вот синуситы, это знакомое слово? Довольно часто можно услышать такую историю, что можно рассказывать человеку про синусит, а пациент всё это внимательно послушает и спросит: «У меня точно не гайморит?» Гайморит – это частный случай синусита. Что такое синусит? Если перевести на русский язык это слово, это значит воспаление в околоносовых пазухах, мы имеем в виду слизистую оболочку околоносовых пазух.
Гайморит – это воспаление гайморовой пазухи, то есть одной из околоносовых пазух. То есть гайморит – это частный случай синусита.
Да, действительно, синуситы бывают после вирусной инфекции. Чаще всего, если они не проявляются очень сильной болью в лице, заложенностью носа, которая не проходит в течение двух недель, то антибиотики можно при этом не назначать. Опять же в рамках такой вот борьбы с уменьшением использования антибиотиков, сейчас как раз такие рекомендации есть.
Многие считают, что у них хронический синусит. Чаще всего это не совсем оправданно, потому что у хронического синусита немного другие проявления. Он чаще всего не является осложнением простуды, там есть свои закономерности. Многие считают, что желтый или зеленый насморк – это признак синусита. Но когда прозрачные выделения из носа, которые обычно бывают при насморке, окрашиваются в желто-зеленый цвет, это не всегда говорит о том, что инфекция стала бактериальной.
Клетки нашего иммунитета, лейкоциты, тоже имеют такой цвет, и когда они массово погибают, когда погибают клетки слизистой оболочки, то выделения из носа могут окрашиваться в разные цвета: в желтый и зеленый. Если при этом нет боли, если нос более или менее дышит, если сосудосуживающие, например, капли, которые вы используете, помогают в течение долгого времени – не полчаса, а, например, шесть часов, это говорит о том, что скорее это вирусная инфекция. Если одновременно с желтыми или зелеными выделениями из носа есть в лице боль, если становится больно наклоняться вперед, есть ощущения жара и тяжести в лице, тогда чаще всего мы говорим о синусите.
Что довольно часто делают при такой болезни, как синусит? Промывание, да. Рентген. У нас это такая принятая в традиции штука, что если вроде как подозревают гайморит, надо идти на рентген. На самом деле, если сделать рентген ста пациентам с простудой, по меньшей мере у шестидесяти мы найдем какое-то затемнение в пазухах, и далеко не всегда это означает, что инфекция бактериальная.
Есть такая поговорка: перед тем как сделать анализ, подумай, что ты будешь делать, если результат окажется положительным, и что ты будешь делать, если результат отрицательный. Если действия совпадают, то анализ делать не нужно.
Затемнение – это отек слизистой оболочки пазух. Слизистая оболочка может отекать в носу – мы это ощущаем затрудненным носовым дыханием, и точно так же слизистая оболочка при вирусной инфекции может отекать внутри пазух – не у многих, но у некоторых людей. То есть если человек совершенно здоров, то иногда действительно бывает, что находят в пазухах отечное изменение слизистой при проведении рентгеновских исследований. Чаще всего – не на обычных снимках, а на компьютерной или магнитно-резонансной томограмме, которую делают по другому поводу. И чаще всего это бывает при хронических историях – например, при аллергическом рините, который проявляется каждый год. Но не только, там много разных состояний.
Если это никак не беспокоит человека, не вызывает нарушения носового дыхания, не вызывает постоянного насморка, то с этим ничего не нужно делать. Но с такой находкой, если она вдруг случайно была сделана, лучше обратиться к доктору. Далеко не всегда за этим будут какие-то последствия. Чаще всего можно будет услышать ответ: «У вас всё хорошо». Делать рентгеновские снимки – это такая наша традиция на самом деле, и она до сих пор достаточно крепкая и сильная, но если обратиться к международной практике, то сейчас обновилось очень много рекомендаций больших мировых врачебных обществ, в которых написано, что лишний раз не нужно делать визуализацию пазух – это не приводит ни к каким результатам.
Визуализация – это значит или рентгеновский снимок, или иногда делают УЗИ пазух – это тоже не очень распространенная в мире практика, а у нас сейчас почему-то это стало модно. Потому что нет разницы, не это является критерием – назначить антибиотик человеку или нет. Чаще всего рассказ заболевшего гораздо более ценен с точки зрения понимания, что с ним происходит, чем такой снимок. Но если доктор вам порекомендовал это сделать, если вы понимаете, зачем это, то, во всяком случае, это не очень вредно.
Есть такое еще предубеждение, что это довольно сильное облучение. На самом деле, как правило, если аппарат в этом веке выпущен, не в прошлом, то уровень облучения примерно такой же, как при перелете на самолете, когда мы поднимаемся немного выше в атмосфере, то есть это не так страшно. Просто когда мы делаем какие-то исследования, мы всё равно должны понимать, зачем мы их делаем. Иногда лишние данные только запутывают всех участников процесса. (Реплика из зала: и кошелек облегчается). И в том числе это, безусловно. То есть лишних исследований желательно не делать никогда, нужно четко понимать, зачем мы это делаем, к чему это приведет и какие шаги будут сделаны, если ответ «да» и если ответ «нет».
Что нужно рассказать, чтобы не назначали рентген? Если вы болеете меньше семи дней и у вас нет боли в лице, то в этом нет никакого смысла. То есть обычно не нужно даже подозревать у себя какую-то серьезную болезнь. Боль в лице – это достаточно важный признак того, что что-то пошло не так. Если боль после одной таблетки обезболивающего, того же ибупрофена или парацетамола, прошла и больше не возвращается – обычно эти таблетки действуют пять или шесть часов, то есть если через шесть, семь, восемь часов боль не вернулась, то это не страшно. Если боль остается, если она усиливается при изменении положения тела, если общее состояние какое-то некомфортное, тогда да, можно у себя заподозрить самостоятельно такую штуку.
Еще раз, возвращаясь к вопросу: что нужно рассказать доктору? Длительность, прежде всего, и как началась болезнь. Если одновременно у вас заболело горло, возник насморк, кашель, то это в большей степени похоже на вирусную инфекцию. Если при этом у вас нет острой боли, то, наверное, никакой снимок не нужно делать. Но обычно снимок нужно делать только тогда, когда мы что-то планируем. У нас есть такая традиция, в нашей культуре медицинской, пункции делать – это вот те самые иголки страшные, которыми протыкают. На самом деле страшного в этом ничего нет, но обычно нет и смысла – довольно много исследований посвящены тому, что, в общем-то, нет разницы в количестве дней, сколько человек болеет.
Многие коллеги могут со мной не согласиться, но в мире, как правило, такая практика не применяется. В мире обычно антибиотик назначают, если это острая болезнь – не хроническая, а острая, и она проходит. Про хроническую, как правило, человек знает, что она у него есть, и там есть свои нюансы, он уже обычно знает, как с этим быть, потому что это не первый и не второй раз.
Важно понимать, как передается инфекция между людьми. Как мы вообще заболеваем? Как вы думаете, температура, например, вот когда холодно на улице, перепады температуры, это повышает каким-то образом шансы заболеть? На самом деле это довольно-таки дискутабельный вопрос. Действительно, самый большой пик обращений к докторам по поводу острой вирусной инфекции возникает весной и осенью. Летом и зимой люди болеют меньше. Мы точно не знаем почему: есть теория о том, что вирусы более активны в такую погоду, но что именно заставляет их быть более активными, непонятно.
Самое простое объяснение – что когда возникает одновременно такая погода холодная и влажная, то люди просто чаще находятся в одном помещении, а вирусная инфекция передается от человека к человеку, и при большей плотности скопления людей в одном помещении шансы повышаются. Почему дети в детском саду болеют чаще? Потому что они, во-первых, находятся в очень тесном контакте друг с другом, и они не только дышат воздухом, потому что на самом деле вирусная инфекция передается чаще всего не по воздуху – чаще всего она передается контактно. Что это значит? Когда один – ребенок, взрослый, неважно – коснулся своего лица, прикоснулся к какой-то вещи, которой может касаться другой человек, то некоторое время – это может быть час, два, три часа – вирусы остаются еще в живом состоянии.
Сухость воздуха – есть достаточно разные мнения на этот счет, однозначного и единого с позиции науки мне не встретилось. Каких-то очень масштабных научных изысканий на эту тему, о которых можно было бы сказать: «ну это точно», то есть когда проведено двадцать исследований с хорошими, правильными вводными данными, увы, нет. Летом люди болеют меньше, но до сих пор окончательного ответа, почему так происходит, наверное, нет. В воздухе вирус жить не может – он может жить в какой-то жидкости. Вирусы – это очень большое количество молекул, они гораздо тяжелее воздуха, и они будут всё равно оседать.
Когда мы, например, чихаем и не закрываем рукой лицо, то мелкие капли, которые возникают при чихании, могут разлетаться на 5-10 метров. Да, мы этого не видим, но в экспериментах это удавалось повторить. Даже есть рекомендации чихать, например, не в ладонь, когда всё равно есть возможность улететь вот этому содержимому носа, а чихать в локоть – таким образом лучше прикрывается лицо. В воздухе не могут жить вирусы просто потому, что они не могут летать, они тяжелее воздуха, они будут оседать. Заражение через вентиляцию – это скорее из области мифов.
Еще вопрос о ношении масок. Этого мифа я тоже хотел коснуться, он хорошо изучен.
На самом деле маска никак не снижает риски заболеть. Это совершенно не нужно – ни болеющему, ни тем, кто не хочет заразиться. Никак не поможет маска. Вот головную боль она, как правило, увеличивает.
Когда изучали возможность передачи вирусов у людей с маской – обнаружили, что люди, которые носили маски, существенно чаще жаловались на головную боль. На удивление, в слюне гораздо меньше вирусов, чем в том, что выделяется из носа. Поэтому, например, при пользовании кружкой концентрация вируса может быть недостаточной для того, чтобы заразиться.
Самое опасное – это насморк, при насморке чаще всего предается вирусная инфекция. То есть человек коснулся лица или, например, в семье общее полотенце для рук, и им тоже вытирают лицо. Это самый простой способ. То есть кто-то высморкался – ну, руки он, может быть, и помыл, с мылом, а потом еще раз высморкался, вытер лицо. Пока полотенце влажное, вирус может жить на нем. Пришел другой человек, тоже вытер лицо – всё, готово. То есть контактный путь передачи имеет на порядок большее значение. Идеально, если болеющий человек в семье имеет свое полотенце, свою кружку – у кружки есть еще вот этот ободок, который, как правило, изнутри моют тщательней, а снаружи – менее тщательно.
Или, например, дверные ручки. Человек опять же коснулся лица, причем не обязательно, чтобы он как-то сильно сморкался: прикосновения к лицу уже достаточно для того, чтобы часть вирусов попала на кожу. Коснулся дверной ручки, другой касается ее же и переносит это себе на лицо. Этот путь заражения гораздо более значимый. Бактерии так передаются в значительно меньшей степени. То есть это путь передачи вирусной инфекции. Но если чихать не в сторону людей и в локоть – это, наверное, эквивалентно, а в большей степени это, наверное, ни на что не влияет. Но человек, который носит маску, как правило, приходит к умывальнику, касается лица, и всё происходит точно так же, как и без маски.
Достаточно важно мыть руки с мылом. Мытье рук с мылом – это очень хорошо изученный факт – достоверно снижает риск того, чтобы человек заболел. Есть спиртовые растворы, например, не всегда есть возможность на работе где-то помыть руки с мылом. Если вокруг много людей болеют, и вы знаете об этом, если вы болеете, имеет смысл в определенных ситуациях обрабатывать спиртовым раствором ладони – это может тоже помочь.
Есть такая группа препаратов – индукторы интерферона. Это препараты, которые вырабатывают интерфероны – самый главный компонент вирусной системы иммунитета. Ни в одном научном исследовании не было доказано, что они помогают. Когда мы делаем какое-то исследование in vitro, то есть в пробирке, там есть данные о том, что они эффективны. Но человек – это гораздо более сложная система, чем та модель, которую мы можем создать в пробирке. И об исследованиях на людях, если не брать в расчет каких-то очень маленьких научных исследований с сомнительными вводными данными, – нет таких публикаций.
В мире нигде не назначают противовирусные лекарства.
Исключение – грипп, против гриппа иногда назначают препараты, я в начале этого касался, но даже и по этим лекарствам, которые назначают против гриппа, не буду коммерческие названия произносить – наверное, это не очень корректно – можно сказать, что мы пока не имеем возможности влиять на сам вирусный компонент.
О прививке от гриппа. Надо, во-первых, понимать, что она защищает только от некоторых видов вируса гриппа. Против риновирусов, аденовирусов, то есть большей части тех самых простудных вирусных инфекций, она неэффективна. Почему есть прививка от гриппа и нет прививки от других вирусов? Потому что разновидностей вирусов гриппа довольно много, но их можно как-то систематизировать.
Вообще простудных вирусов существуют тысячи или даже десятки тысяч разновидностей, мы не успеваем за ними. У гриппа, в отличие от других простудных заболеваний, существенно выше риск осложнений. Вирусы гриппа очень сильно отличаются – есть более агрессивные и менее агрессивные вирусы. Вирус гриппа может действительно нанести какой-то ущерб человеку. Есть даже, хотя и редко, смертельные осложнения.
Так помогает ли прививка от гриппа? Каждый год по-разному.
Например, в 2014 году она была малоэффективна, в 2013-м лучше «попали» с тем количеством видов вируса гриппа, которые находились в этой прививке, и она была более эффективной. Нужно ли ее делать повсеместно? Те, кто производит прививки от гриппа, конечно, говорят, что да, но на самом деле есть достаточно четкие критерии, когда это действительно может помочь.
В первую очередь, прививка от гриппа нужна не тому человеку, который ее себе делает, а в том случае, если, например, он живет с пожилыми родственниками или маленькими детьми, то есть теми людьми, которые в большей степени подвержены осложнениям гриппа. Если, допустим, лежачий пожилой человек заболевает гриппом, то шансы на развитие пневмонии у него существенно выше. Таким образом, прививка от гриппа нужна, можно сказать, с научной позиции, тем, у кого есть такие родственники. Можно ли делать всем? Можно, это безопасно. Стоит ли на это обязательно тратить свои деньги? Сложный вопрос, зависит, наверное, от того, насколько это внушительная сумма для вас.
Есть еще такой миф, что после того, как прививку от гриппа сделали, можно заболеть настоящим гриппом. Нельзя. То есть так может совпасть, что, например, вам сделали прививку, и вы буквально на следующий день заболеваете настоящим гриппом, которым и так бы заболели, не будь у вас этой прививки. Вакцина от гриппа содержит компоненты вируса, а не сам вирус. То есть, грубо говоря, если разобрать какое-то огнестрельное оружие на части, то отдельно будет лежать затвор, пружина, и оно не может выстрелить никак. То же самое и здесь: если вирус разобран на части, он не может никак собраться в этой прививке и вызвать грипп. Но иммунный ответ, то есть подготовка нашей иммунной системы, при этом происходит.
Если у вас высокая температура, то гораздо лучше остаться дома, вы таким образом несколько снизите риск осложнений. Если это просто насморк, незначительная боль в горле, – я не видел статистики, чтобы такое состояние у людей, которые остались дома или пошли на работу, как-то существенно повышало шансы. То есть нужно оценивать общее свое состояние: если изначально слабость очень сильная, если есть высокая температура – выше 38 градусов, например, и еще важно температуру мерить, не используя перед этим парацетамол и ибупрофен, потому что эти лекарства снижают температуру. Если за час до измерения температуры выпить парацетамол, то с высокой вероятностью вы ее у себя не обнаружите, а это не значит, что организму не тяжело в этот момент.
В продолжение этой темы: нужно ли температуру снижать? Любую температуру, которая выше 37-37,5, нужно снижать. Не нужно ждать. Есть достаточно старое представление о том, что температура – это некая защитная реакция организма, которая сама помогает убивать инфекцию. Оно немного устарело: всё гораздо сложнее, одной такой схемой нельзя объяснить этот механизм. Температуру надо снижать.
Обычно температуры ниже 37,5 вы не чувствуете, хотя у всех людей по-разному. Кто-то при 37,5 будет лежать уже в постели и говорить: «Никуда мне не надо, я болею». А кто-то может при 39 совершенно запросто прыгать. Но если вы обнаружили у себя температуру больше 37,5, ее нужно снижать. Парацетамол, ибупрофен. У детей так же. Но у детей до года 37 – это вообще нормальная температура, чуть выше «взрослой» нормы. Эти лекарства очень здорово помогают улучшать самочувствие – это главное, чего мы должны добиться, то есть мы должны себя чувствовать нормально. Во всяком случае из того, что мне попадалось в литературе, согласно большей части взвешенных научных мнений температура – это не защитная реакция организма, а некий патологический процесс, который вызывается инфекцией, но никак не является ответом организма на инфекцию.
А почему, хотя нет научных данных, что противовирусные средства помогают лечению, но мы, как правило, себя лучше чувствуем после приема этих препаратов? Думаю, ответ достаточно простой: простуда, как правило, протекает первые дни тяжелее, а дальше симптомы начинают ослабевать. Довольно тяжело ориентироваться на свое самочувствие в этой ситуации.
Что такое научные исследования в этой ситуации? Мы не можем на одной или двух моделях спрогнозировать, как себя будут чувствовать многие люди. Нужно взять для этого много людей, дать одной половине из них лекарство, другой – таблетку, которая выглядит так же, как это лекарство, но при этом не содержит каких-то действующих веществ, это просто будет глюкоза или крахмал. Количество этих веществ в группах должно быть большим, иначе тоже возможны очень большие статистические погрешности. И желательно, чтобы ни пациент, ни доктор не знали, какая часть людей получили тот или иной препарат – это называется двойные слепые плацебоконтролируемые исследования.
Это то, чем мы должны оперировать сейчас и в будущем, когда мы отвечаем на вопрос, помогает ли то или иное лекарство. В идеале – если мы еще смотрим историю этих пациентов не только на этот короткий период наблюдения, но и в течение длительного времени. И вот таких исследований, которые бы показали эффективность этих лекарств, к сожалению, не существует. И, что самое важное, когда человек просто приходит в аптеку и просит что-нибудь от простуды, ему обязательно пытаются продать такие лекарства…
Я думаю, что это один из самых важных вопросов с точки зрения того, как будет развиваться медицина в будущем. Думаю, какого-то конкретного виновника того, почему так произошло, нет. Фармацевтические компании, конечно, хотят продавать больше лекарств. Это не значит, что они кромешные жулики и хотят нажиться, – им нужны деньги для того, чтобы исследовать другие препараты. Как правило, у любой фармацевтической компании есть несколько хороших и полезных лекарств, которые нужны людям, и другая половина лекарств, которые, в лучшем случае, пустышки, в худшем – способны усугубить какие-то болезни.
Когда у докторов недостаточно времени для того, чтобы оценить, что происходит с пациентом, когда у них недостаточно времени, чтобы заниматься своим образованием, как правило, их схемы упрощаются, и они действуют так, как их учат на пятилетних курсах по повышению квалификации, которые постоянно проходят. Часто бывает, что лекторы, которые эти курсы ведут, ангажированы фармацевтическими компаниями.
То есть здесь складывается всё: и государственная политика, и интересы бизнеса, и в том числе то, что система здравоохранения как таковая во всём мире немного устарела. То есть то, чем мы пользуемся сейчас, с точки зрения подхода переживает некий кризис. Но если бы все доктора ориентировались на результат научных тестов, – с одной стороны, это немного мешало бы прогрессу, когда люди пробуют что-то новое, иногда методом проб и ошибок находятся какие-то решения, но с другой стороны, это было бы как-то более всё организованно.
С этим надо бороться. Иногда людям проще подчиниться той системе, которая вокруг них, и плыть по течению, но лучше ориентироваться на современные тенденции в науке, которые нас в большей степени оберегают от того, чтобы использовать лишние лекарства, тратить лишние деньги, в том числе, на них.
Пить больше, чем хочется, то есть как бы давиться жидкостью, когда она уже совершенно не влезает, – это совершенно неправильно. Как правило, граница между тем, когда я мог бы в принципе попить, но сейчас мне просто неохота, и тем, когда я больше не могу совершенно, уберите от меня эту жидкость, – она достаточно большая, она может до полутора литров в сутки составлять.
Действительно, это частый такой совет, вряд ли он может навредить, хотя если вливать в себя жидкость даже тогда, когда в этом нет никой потребности, это может быть плохо, особенно для людей, у которых есть хронические проблемы с почками. Но обычное теплое питье не может навредить никак. И оно достаточно хорошо снимает такие симптомы, как першение в горле. То есть, например, если пить маленькими глотками теплый чай – вирусы совершенно никак не реагируют. Они, конечно, не умрут от теплого чая, и бактерии тоже. Но самочувствие – это же очень важно – обычно при этом немного у нас лучше.
Думаю, что здесь не может быть универсального совета для всех людей. Важно, чтобы вы ощущали себя лучше. Если вам нравится морс, вы должны пить морс. Если кому-то нравится молоко с медом, а кому-то не нравится, это не значит, что всем нужно в равной степени его пить. Еще раз: мы таким образом не победим инфекцию, мы позволим себе чувствовать себя лучше – это самое важное, чего мы должны добиться в этой ситуации.
Если кашель существует сам по себе – без насморка и без боли в горле – чаще всего это не совсем типично для вирусной инфекции, и надо понять, почему кашель возникает. Если все симптомы вирусной инфекции, кроме кашля, прошли, и начало кашля связано очевидно с этими симптомами, то есть он возник или чуть позже, или тогда же, когда возникли насморк и боль в горле, кашель такой может тянуться достаточно долго, я думаю, что в этой ситуации баня вряд ли как-то может вам повредить, если нет насморка, нет температуры и нет боли в горле. Во время острого периода вирусной инфекции – здесь мне придется всё-таки руководствоваться своим мнением, потому что никаких научных исследований про баню не доводилось читать – думаю, что было бы правильно остаться дома в этой ситуации, когда есть несколько признаков вирусной инфекции, кроме кашля.
Кашель можно разделить на два принципиально разных вида – это сухой кашель и влажный кашель. Сухой кашель – без мокроты, то есть он не приводит к появлению и откашливанию какой-то субстанции из легких. Сухой кашель – это один из самых частых симптомов при вирусной инфекции. Боль в горле, насморк, на третьем месте кашель.
Есть лекарства, которые останавливают кашель, – он бывает такой, что очень тяжело заснуть, например, или работать, сконцентрироваться, даже просто находиться дома тяжело, потому что кашель мучительный. Есть лекарства, которые подавляют кашлевой рефлекс. Если кашель сухой, можно их использовать. Действующее вещество, например, бутамират, у нас – в Европе, в Штатах есть другое действующее вещество, у нас оно почти не используется. Если кашель при этом стал влажным, то есть появилась мокрота, это лекарство нужно отменить, потому что оно будет мешать выходить жидкости из легких.
Кашель с мокротой может в некоторой мере свидетельствовать о том, что вирусная инфекция перешла в бактериальную. То есть если кашель глубокий, мы его чувствуем где-то в груди, если он не на уровне шеи, какого-то комка в горле, если он с мокротой, если эта мокрота зеленого цвета, например, и если это пятый, шестой, седьмой день болезни, то это повод сходить к доктору и посмотреть, что происходит. При бактериальных бронхитах иногда назначаются антибиотики. Не всегда. Иногда кашель бывает при пневмонии, которая сопровождается плохим самочувствием, болью в груди.
В мире считается, что до трех недель с кашлем можно, в общем-то, ничего не делать. Если кашель продолжается больше трех недель, то это повод задуматься, почему так произошло. Эта группа лекарств называется муколитики, они разжижают мокроту. У детей их применять нужно с очень большой осторожностью – на самом деле их назначают гораздо чаще, чем нужно. При сухом кашле их не надо использовать никогда. Если кашель с густой, очень трудно отходящей мокротой, то есть когда мы очень долго кашляем, ничего не получается, и только потом, спустя какое-то достаточно продолжительное время, выходит этот сгусток мокроты, – вот в этой ситуации можно использовать муколитики. Если просто кашель с мокротой, и он не мучительный, если она достаточно легко отходит, то любые лишние лекарства не нужно использовать – нужно понимать, зачем мы это делаем.
Чем меньше мы используем лекарств, тем лучше мы контролируем, что происходит, и уменьшаем риск возможных осложнений.
Муколитики позволяют испытывать меньше проблем с кашлем, он становится менее мучительным. Длительность – я, наверное, не совсем компетентен сказать, влияют ли они на длительность. Наверное, в некоторых ситуациях – да, но это достаточно редкие ситуации. Просто очень часто такие лекарства продают как раз в тех самых ситуациях: пришел в аптеку, «мне что-нибудь от простуды, давайте» – и пять, шесть, семь лекарств.
Ингаляции – надо понимать, какие и при каком кашле. Если вы имеете в виду просто дышать, например, паром… (Из зала: минеральной водой). Минеральная вода слегка облегчает кашель, но никак не позволяет вылечить его быстрее. (Из зала: лазолван). Лазолван – это муколитик, то есть правила точно такие же, как мы обсуждали по поводу муколитиков. При сухом кашле этого не нужно делать. Мы немного ушли в такую терапевтическую плоскость, но относительно эреспала и производителей этого лекарства есть достаточно много спорных мнений. Мне не встречались убедительные данные о том, что это лекарство полезно.
Как отличить грипп от другой простудной инфекции? Для гриппа характерен определенный ряд вирусов. Риновирусы, аденовирусы, вирус парагриппа в меньшей степени – они начинаются с боли в горле и с насморка. При гриппе, как правило, нет ни боли в горле, ни насморка. При гриппе обычно возникает сразу сухой кашель, першение в гортани и повышается температура. Это первые признаки заболевания – когда не болит горло, нет насморка, но при этом высокая температура, сильная слабость. Обычно при гриппе еще характерна такая ломота в мышцах, суставах, костях, то есть хочется просто лечь под одеяло и лежать. Если присутствует такая слабость одновременно с раздражением трахеи, то есть немного ниже горла, это характерные признаки гриппа.
Обычно температура при гриппе держится 2-3, иногда 4 дня. Лекарства, которые назначают от гриппа, нужно принять в первые 24 часа после начала симптомов. На самом деле и по этой части тоже доказательства весьма сомнительны, к сожалению, но они хотя бы в каком-то объеме присутствуют, то есть если начать лечение в первые сутки – это помогает немного уменьшить длительность симптомов гриппа, но при этом никак не позволяет влиять на шанс осложнений.
О цитомегаловирусе. Наличие в крови вируса – наверное, не совсем правильно так считать. Есть иммуноглобулины – это белки в крови, которые являются неким носителем памяти. Мы смотрим, в первую очередь, иммуноглобулин G и иммуноглобулин M. Иммуноглобулин G – это такие анализы, которые показывают, что иммунная система когда-то имела контакт с этим вирусом. Если взять сто человек, то по меньшей мере у тридцати или сорока будет положительный показатель. Это значит лишь то, что когда-то был контакт с этой инфекцией. Ничего больше. Иммуноглобулин M позволяет сказать, что сейчас есть активная фаза цитомегаловирусной инфекции. Но если есть активная цитомегаловирусная инфекция, обычно у нее достаточно явные признаки – сильно увеличенные лимфоузлы, начинается она, как правило, достаточно остро, и при этом еще ангины могут присоединяться вторично, очень часто – это как раз та ситуация, где ангина является вторичной болезнью.
Само по себе это заболевание никак лечить не надо, то есть опять-таки какого-то эффективного лекарства от него нет. Оно может продолжаться несколько месяцев, потом проходит. Там есть определенные нюансы с режимом, с тем, что нужно вообще делать с точки зрения работы, режима физических нагрузок и так далее. Но наличие вот такого иммунного ответа в прошлом никак не может повышать шанс развития простудных заболеваний в будущем.
Мы знаем о важности режима сна, то есть люди, которые спят полноценно, те самые восемь часов примерно, болеют обычно реже, чем те, кто спит меньше положенного. Есть определенные закономерности с пищей, которую используют люди. Тут достаточно сложная цепочка, и мы тоже не всё понимаем, но однозначно, если человек питается так, как мы сейчас считаем, что это питание более-менее здоровое, то риски заболеть немного ниже. Обычно риски заболеть ниже у тех, кто работает в условиях, где меньше людей находится в одном помещении. Физическая активность тоже уменьшает риск заболеть. То есть это очень многофакторный вопрос, здесь очень сложно дать анализ по поводу какого-то конкретного человека.
То, что один человек заболел пять раз в год простудой, а другой ни разу не заболел – это совершенно нормально. Если человек болеет пять раз в год простудой, но при этом ничего не возникает: у него нету постоянных пневмоний, синуситов, то есть это простуда та самая, о которой мы говорим, которая начинается и заканчивается на седьмой, восьмой, девятый день и не оставляет никаких следов, – это норма. Люди обычно начинают болеть, когда дети, например, пошли в детский сад – это совершенно обычная история. В семье, если все живут в квартире и старший ребенок ходит в сад, младший ребенок будет болеть, как правило, чаще простудными заболеваниями. В этом нет ничего необычного и ничего трагического, это совершенно нормально. Простуда сама по себе, если она не вызвала никаких осложнений, не имеет каких-то рисков того, что что-то пойдет не так в будущем. Это некая законченная история, она начинается и заканчивается, всё.
Об удалении аденоидов. Эта проблема сейчас достаточно четко сформулирована в мире. Можно услышать какие-то личные мнения докторов, они могут сильно отличаться, но вообще в мировой практике довольно четко определено, когда нужно удалять аденоиды. Их нужно удалять, когда ребенок длительно не дышит носом. Фактически единственная группа лекарств, которая при этом помогает, – это местные кортикостероидные гормоны. Это достаточно безопасная ситуация, но нужно, чтобы врач посмотрел и назначил их.
Если у ребенка нарушено носовое дыхание несколько месяцев, то есть у него дыхание через рот, он храпит ночью, дышит ртом в течение ночи, то это показания к удалению аденоидов. Если у ребенка есть задержки дыхания во сне и при этом храп, – это тоже показания к удалению аденоидов. И последнее из широко использующихся показаний – это рецидивирующиеся, постоянно повторяющиеся инфекции ушей: гнойные отиты. Еще бывает такое, что жидкость в ухе – не гной, а слизь, которая долго держится в ушах. То есть она остается, это снижает слух ребенка, в этой ситуации тоже аденоиды удаляют.
Мне не попадались данные о том, что удаление аденоидов как-то снижает частоту простуд. Если ребенок плохо дышит носом и постоянно дышит ртом, то у него немного неправильно формируются кости черепа. Он растет, а дыхание через рот – оно на самом деле неправильное, то есть это резервный механизм. Если у ребенка повторяющиеся инфекции ушей, то это может оставить последствия в ухе, и здесь тоже нужно достаточно быстро, как правило, принимать такие решения. Быстро – это не значит за дни, это значит за месяцы. Какого-то уникального средства, которое бы точно предотвращало развитие простуды или существенно снижало ее риск, к сожалению, пока не нашли.
Думаю, что если у человека есть потребность как-то себя укрепить, это само по себе достаточно важное действие в его жизни, то есть он как-то настроен на это. Это на самом деле довольно тонкие вещи. Но прежде всего это значит, что у него есть время этим заняться, то есть он более-менее себя чувствует неплохо.
Довольно часто боли в горле вообще не связаны с инфекцией. Они могут быть связаны с пересохшим горлом, когда нос плохо дышит. Боли в горле могут быть связаны с тем, что из желудка кислота через пищевод попадает на заднюю стенку горла, особенно часто это случается ночью, когда пищевод горизонтально расположен. Надо разобраться. Если горло поболело и сразу прошло, и больше боль не вернулась, то очень маловероятно, что мы говорим о вирусе – скорее всего, какая-то другая причина и, скорее всего, неинфекционная вызвала эту боль в горле.
Исследования на людях – это очень сложная штука. Их составление – это очень непростое дело, и часто такие исследования показывают совершенно неправильные вещи. Поэтому, как правило, когда речь идет о факте, который убедительно доказан наукой, мы говорим о том, что проведено не одно, а много исследований с разными вводными данными. И когда мы берем некие усредненные показатели по многим исследованиям, то хорошо бы, чтобы эти исследования не спонсировались фармакологическими компаниями, тогда мы получаем более или менее убедительные результаты. И то, например, через 20-40 лет, когда мы получим доступ к большим данным, которые могут уже собираться относительно всей жизни человека – что он делает, что он ест, когда он болеет – возможно, какие-то вещи будут пересмотрены.
У физически более активных людей меньше шансов заболеть вирусной инфекцией, я сформулировал это так. Конкретно о какой-то сопротивляемости организма – для меня самого этот термин не очень понятен. Но если взять сто физически активных людей и сто физически не активных, то те, которые физически не активны, будут болеть чаще. Скорее всего, риск развития простудных заболеваний немного, чуть-чуть, снизится у человека, который бегает. Но мы не всё знаем. Количество данных постоянно повышается, нужно постоянно за этим следить, и, как правило, можно оценить только верхушку.
– Вы сказали, что маска не работает. А есть что-нибудь, что работает, что может снизить риск заболеть при передвижении в транспорте, в метро?
– Мыть руки с мылом, это абсолютно достоверно.
Об оксолиновой мази. Никаких убедительных данных о том, что она убивает вирусы, тоже нет. Факторов, которые влияют на нас, гораздо больше, чем мы можем держать в голове. Обычно мы выделяем фактор, стереотипный для нас. Это от культуры зависит. Вот если араб заболеет вирусной инфекцией, он никогда не будет это связывать с кондиционерами, например. А у нас очень многие связывают. Каждый день мне приходится слышать: «Я когда посижу под кондиционером, сразу заболеваю». Мне здесь довольно сложно, потому что количество убежденных в этом людей заставляет иногда усомниться.
Но на самом деле подтверждения тому, что переохлаждение непосредственно связано с развитием вирусной инфекции, нет. Если бактериальные инфекции – осложнение вирусной, то мы начинаем с вирусной инфекции, то есть приходим к тому, с чего начали. Что касается бактериальных инфекций, то среди них первичных, то есть впервые возникших без каких-то предпосылок, довольно мало. Если мы говорим про верхние дыхательные пути, то чаще всего это ангина. Ангина точно никак не связана с переохлаждением, это достаточно агрессивно передающаяся бактерия, конкретный вид стрептококка – стрептококковые бактерии, которые передаются от одного человека к другому.
Например, есть такой факт: люди, которые живут на полярных станциях или где-нибудь на Шпицбергене, болеют гораздо реже, за счет того, что у них нету вирусов. Потому что там ограниченный какой-то коллектив, к ним не приезжают больные люди. Им не завозят вирусы туда, и люди на полярных станциях или на международной космической станции не болеют. Думаю, что если вы будете жить в одиночестве, например, в своем доме в Сибири, и проделаете такую вещь, скорее всего, вы не заболеете. Если же вы общаетесь с людьми и, соответственно, имеете какой-то источник вирусной инфекции, даже необязательно, чтобы это был прямо сильно больной человек, – во всяком случае, нужна какая-то слизистая оболочка для вируса, на которой он может существовать.
Сам по себе холод может вызвать, например, обморожение, это другая история, это не инфекционное заболевание.
– А воспаление легких?
– Воспаление легких – это заболевание инфекционное, оно не вызывается просто отрицательной температурой. Хронические болезни и острые болезни – это совершенно разные ситуации. Мы сейчас говорим и про бактериальные, и про вирусные инфекции. Острые инфекции – они имеют начало и конец. Есть такое убеждение тоже, что если инфекцию не лечить, она может стать хронической. Это неверно. У хронической инфекции есть очень четкие предпосылки. Если мы говорим о верхних дыхательных путях, то это чаще всего или сопутствующая аллергия, или, например, инородное тело в верхнечелюстной пазухе – вот это может стать причиной хронической инфекции.
Возможно, снизив физическую активность и находясь дома в те моменты, когда нам плохо, когда у нас высокая температура, мы таким образом в некоторой мере снижаем риск развития бактериальной инфекции. Но если речь о том, чтобы, например, выпить антибиотики заранее, вдруг будет инфекция, – это неправильно. Антибиотики, как мы говорили в начале, нужно использовать тогда, когда уже есть факт бактериальной инфекции, это очень важно. То есть бесконтрольно лекарства не нужно использовать.
Думаю, что через 20-30-40 лет мы будем знать гораздо больше. Сейчас мы не до конца понимаем все закономерности, несмотря на то, что это самая частая болезнь в мире. Эти данные достаточно быстро обновляются. Иногда бывает так, что какие-то научные данные заходят в тупик и оказывается, что всё это было неверно. И обязательно это произойдет еще много раз в понимании того, что вообще в нашем организме происходит.
Но это не значит, что не нужно оперировать теми научными данными, которые есть в настоящий момент. В этой ситуации наука способна оградить человека от лишних трат, побочных эффектов ненужных лекарств и ненужных действий, то есть как-то сэкономить силы и энергию для более полезных вещей, нежели впадать в ипохондрию по поводу обычной для человека простудной инфекции.
Есть некий сценарий, он связан с очень многими факторами – прежде всего с тем, что за вирус у нас вызывает конкретно вот эту болезнь. Разные вирусы немного по-разному распространяются в слизистой оболочке. Для каких-то вирусов более характерен насморк, для каких-то – кашель. Когда вы почувствовали симптомы болезни, это значит, что вы уже заболели. Такого понятия, как «я заболеваю», нет.
Если вы чувствуете першение в горле и насморк, у вас уже вирусная инфекция, то есть вы заболели. Она может протекать быстро, если это вирус, который не агрессивно распространяется в слизистой изначально, его не очень много, соответственно, попало в слизистую оболочку. На это влияют сотни факторов. Может возникнуть кашель, может не возникнуть, мы на это сейчас повлиять, к сожалению, не можем. Мы наблюдаем и смотрим, что происходит.
Опять же, сейчас показания к удалению миндалин достаточно четко сформулированы. Раньше удаляли всем. В какой-то определенный промежуток времени, это семидесятые годы, чуть ангина – всё, и позже, в восьмидесятых, тоже так делали. Сейчас показания к удалению небных миндалин сформулированы так: это более пяти ангин за один год, это более трех ангин в течение трех лет, это второй паратонзиллярный абсцесс.
Паратонзиллярный абсцесс – это когда бактерии скапливаются, это скопление жидкого гноя внутри какой-то определенной полости, в данном случае – за небной миндалиной. Это тяжело пропустить, это обычно лечат в больнице, такая неприятная штука. И последнее показание – если небные миндалины увеличены настолько, что они мешают глотать, дышать, такое тоже бывает.
Видео: Виктор Аромштам
Фото: Анна Гальперина
Просветительский лекторий портала «Православие и мир» работает с начала 2014 года. Среди лекторов – преподаватели духовных и светских вузов, ученые и популяризаторы науки. Видеозаписи и тексты всех лекций публикуются на сайте.
Читайте также:
Прозрачная мокрота — симптом какого заболевания?
Автор admin На чтение 3 мин. Просмотров 1.2k. Опубликовано
Мокрота — это жидкостные выделения из органов дыхания, появляющиеся как защитная реакция организма на воспалительные процессы. Выделение мокроты происходит при кашле или отхаркивании. Мокрота — это смесь слюны, слизистых выделений носа и бронхов. По внешнему виду мокроты, ее консистенции, наличию паразитов и примесей, врачи способны диагностировать патологию.
Диагностика заболеваний в зависимости от характера мокроты
Итак, специфика слизистых выделений помогает идентифицировать характер заболевания. Прозрачная мокрота при кашле может быть не только маркером болезни, но и следствием вредных привычек. Например, в утренние часы прозрачная мокрота выделяется при кашле у курильщиков.
Если говорить о недугах, прозрачная мокрота — это, прежде всего, маркер бронхита. При бронхите мокрота выделяется очень обильно, она бесцветная и не очень густая, без комочков и примесей. Бронхит эффективно лечится отхаркивающими сборами, которые стимулируют отделение прозрачной мокроты при кашле.
Кровянистая мокрота
Отдельного рассмотрения заслуживают прецеденты выделения мокроты с примесями или вкраплениями органических образований. Чаще всего в мокроту попадает кровь, и это очень серьезный сигнал о том, что в организме происходят серьезные отклонения.
Наличие крови в слизистых выделениях может быть свидетельством:
- туберкулеза: в мокроте содержится небольшое количество нитевидных сгустков крови; также могут содержаться фрагменты гнойных жидкостей
- рака легких: при онкологии легких в мокроте наблюдаются ярко-красные прожилки. Нужно незамедлительно сделать рентгеновские снимки легких на наличие опухолей
- острой формы бронхита: при остром бронхите кровяные вкрапления являются маркером тяжелой стадии заболевания
- пневмонии
- абсцесса легких: помимо кровяных выделений и больного наблюдается общая слабость, высокая температура, гнилостный запах изо рта, отсутствие аппетита.
Мокрота с зелеными или коричневыми вкраплениями
Также у больных могут встречаться зеленые и коричневые вкрапления в составе мокроты. Если у больного в мокроте начали появляться примеси подобного цвета, то обратиться к терапевту нужно незамедлительно. Зеленые сгустки в мокроте могут означать протекание острых воспалительных процессов в органах дыхания. Зеленые вкрапления — это гной. Источниками воспалительных процессов могут служить вирусные инфекции, аллергены попавшие в органы дыхания. Проблема в том, что мокрота с зелеными вкраплениями не является идентификатором какой-то конкретной патологии. Данный симптом универсален для рака легких, бронхиальной астмы.
При наличии зеленых вкраплений важную роль играет консистенция мокроты. Если слизистые выделения очень густые, то, скорее всего в легких начались застойные или даже некротические процессы и в этом случае потребуется длительный курс терапии антибиотиками.
Наличие коричневых примесей в отделяемой мокроте также свидетельствует о возможном воспалительном процессе, катализатором которого может быть целый ряд факторов — чаще всего, инфекции и бактерии. Проблема снова в том, что по одной лишь мокроте нельзя диагностировать точный недуг. Правда, слизистые выделения с коричневыми вкраплениями это более или менее точный признак зарождающийся пневмонии. Поэтому, нужна оперативная диагностика. Но коричневая мокрота характерна и для тяжелых форм ОРВИ.
Мокрота без цветовых выделений
Если началось отделение мокроты и в жидкости нет примесей, то не стоит успокаиваться. Прозрачная мокрота в горле может выделяться и без кашля. В таком случае больной имеет дело с процессами отека слизистой органов носоглотки или отека легких. Водянистая прозрачная мокрота с пузырьками свидетельствует об остром или хроническом поражении верхних и нижних дыхательных путей. Также отделение пенистой мокроты с пузырьками наблюдается при бронхиальной астме и эозинофилии.
Таким образом, мокрота является наглядной «лакмусовой бумажкой», которая даст понять о характере отклонений, происходящих в системе органов дыхания. При одновременном общем ухудшении самочувствия и обильном отделении слизких масс, необходимо сдать пробу мокроты лечащему врачу или в диагностический центр.
Возможные побочные эффекты варфарина и признаки сгустка крови
Каковы побочные эффекты варфарина?
Побочные эффекты варфарина встречаются нечасто, но могут случиться. Самый частый побочный эффект — кровотечение. Чтобы снизить вероятность кровотечения, ваше МНО должно быть в пределах установленного вами диапазона. Если у вас есть какие-либо из перечисленных ниже побочных эффектов, немедленно сообщите об этом своему врачу. Возможно, вам потребуется изменить дозу.
Признаки кровотечения или высокое INR:
- Непрекращающееся кровотечение из порезов
- Носовые кровотечения, которые не прекращаются
- Десны кровоточат при чистке зубов
- При кашле с кровью
- Рвота, похожая на кофейную гущу
- Синяк по неизвестной причине
- Обильные месячные или неожиданное кровотечение из влагалища
- Испражнения (испражнения), которые выглядят черными или с кровью в них
- Моча ржавого или темно-коричневого цвета (моча)
- Кровотечение в глазу
- Внезапная головная боль, головокружение или слабость
При появлении этих признаков позвоните своему врачу:
- Повышенная температура и озноб более двух дней
- Боль в животе или диарея более двух дней
- Сильная боль в животе, боль в животе или вздутие живота
- Сильная головная боль
- Кожная сыпь, крапивница или зуд
Очень редкие, но серьезные побочные эффекты — это некроз кожи (отмирание кожной ткани) и синдром пурпурного пальца стопы.
Какие признаки тромба?
Вы принимаете варфарин, чтобы защитить себя от образования тромба или предотвратить образование нового тромба. Позвоните своему врачу, если у вас есть:
- Болезненная и постоянная припухлость или покраснение в ступнях, голенях или руках
- Сильная головная боль
- Затуманенное зрение
- Головокружение
- Проблемы с дыханием
- Боль в груди
- Чувство сильной слабости
- Онемение или покалывание рук, ног или лица
- Невозможно двинуться
- Внезапное замешательство
Страница не найдена
Страница не найдена Медицинские услуги университета UTЗапрошенная страница не может быть найдена.Возможно, он был перемещен, переименован или удален.
University Health Services стремится предоставлять высококачественную помощь пациентам всех возрастов, рас, национальностей, физических способностей или атрибутов, религий, сексуальной ориентации или гендерной идентичности / выражения.
л л л л л l l
Симптомы гонореи | Stanford Health Care
Каковы симптомы гонореи?
Гонорея обычно протекает бессимптомно, особенно у женщин.Инкубационный период — время от контакта с бактериями до появления симптомов — обычно составляет от 2 до 5 дней. Но иногда симптомы могут не развиваться до 30 дней.
Гонорея может не вызывать симптомов, пока инфекция не распространилась на другие части тела.
Вы можете распространить гонорею, даже если у вас нет симптомов. Вы заразны, пока не пройдете курс лечения.
Симптомы у женщин
У женщин первые симптомы иногда настолько слабы, что их ошибочно принимают за инфекцию мочевого пузыря или вагинальную инфекцию.Симптомы могут включать:
- Болезненное или частое мочеиспускание.
- Анальный зуд, дискомфорт, кровотечение или выделения.
- Аномальные выделения из влагалища.
- Аномальное вагинальное кровотечение во время или после секса или между менструациями.
- Зуд половых органов.
- Нерегулярное менструальное кровотечение.
- Боль внизу живота.
- Лихорадка и общая усталость.
- Опухшие и болезненные железы у входа во влагалище (бартолиновые железы).
- Половой акт болезненный.
- Ангина. (Этот симптом встречается редко.)
- Конъюнктивит (конъюнктивит). (Этот симптом встречается редко.)
Симптомы у мужчин
У мужчин симптомы обычно более очевидны. Большинство мужчин получают лечение до того, как возникнут другие проблемы. Но у некоторых мужчин симптомы легкие или отсутствуют. Это означает, что они могут заразить своих половых партнеров и не подозревать об этом. Симптомы могут включать:
- Аномальные выделения из полового члена. Сначала выделения прозрачные или молочные.Затем он может стать желтым, кремовым или немного кровавым.
- Болезненное или частое мочеиспускание или уретрит.
- Анальный зуд, дискомфорт, кровотечение или выделения.
- Ангина. (Этот симптом встречается редко.)
- Конъюнктивит (конъюнктивит). (Этот симптом встречается редко.)
Другие симптомы
Диссеминированная гонококковая инфекция (DGI) возникает, когда инфекция гонореи распространяется на другие части тела. Это включает суставы, кожу, сердце или кровь.Симптомы DGI включают:
- Сыпь.
- Боль в суставах или артрит.
- Воспаление сухожилий.
Субконъюнктивальное кровоизлияние | Сидарс-Синай
Не то, что вы ищете?Что такое субконъюнктивальное кровоизлияние?
Субконъюнктивальное кровоизлияние когда в белке глаза разрывается кровеносный сосуд. Затем кровь скапливается ниже конъюнктива.Это приводит к появлению плоского ярко-красного пятна на белке глаза. Это похоже до синяка на коже.
Конъюнктива тонкий слой который покрывает внутреннюю часть век и поверхность глаза. Он содержит много крошечный кровеносные сосуды, доставляющие в глаз кислород и питательные вещества. Склера белая часть глаза, находящегося под конъюнктивой. Иногда кровеносный сосуд в конъюнктиве ломается и кровоточит.Затем кровь собирается под конъюнктивой и превращает часть в глаза красные. Через несколько недель ваше тело удаляет кровь.
Субконъюнктивальное кровоизлияние может выглядят довольно тревожно, но это обычное дело и часто безвредно. Они могут случиться с людьми из любой возраст. У пожилых людей они возникают чаще.
Что вызывает субконъюнктивальное кровоизлияние?
Во многих случаях причина не известный.Но некоторые состояния здоровья могут увеличить риск. Это включает:
- Травма глаза (в том числе травма глаза операция)
- Высокое кровяное давление
- Воспаление конъюнктивы
- Использование контактных линз
- Диабет
- Затвердение артерий
- Опухоль конъюнктивы
- Болезни, нарушающие свертываемость крови
- Сильное чихание, кашель или рвота
- Некоторые лекарства, которые могут усилить кровотечение, например аспирин
- Сильное давление во время родов
- Напряжение от запора
Некоторые из этих причин, например, глаз травмы и использование контактных линз чаще встречаются у молодых людей.Другие, например высокие кровь давление и диабет чаще встречаются у пожилых людей.
Каковы симптомы субконъюнктивального кровоизлияния?
Кроме красных глаз, вы, вероятно, не будет никаких симптомов. Вы можете почувствовать, что у вас что-то попало в глаз. Но это является необычно. Кровоизлияние не должно влиять на ваше зрение. И это не должно вызывать никаких боль.Если у вас действительно есть боль, у вас может быть другая проблема с глазом.
Некоторые люди замечают красные глаза после травма глаза. Другие люди могут заметить кровотечение без каких-либо травм. Они мая заметьте это утром после пробуждения.
В большинстве случаев только 1 глаз будет иметь кровоизлияние. Обычно это случается один раз, а потом уходит. Но некоторые состояния здоровья может вызвать повторные кровотечения.
Как диагностируется субконъюнктивальное кровоизлияние?
Ваш лечащий врач спросит об истории вашего здоровья. Вы можете пройти медицинский осмотр. Это включает в себя основной глаз экзамен. Поставщик первичной медико-санитарной помощи часто ставит диагноз. Они исключат другие причины красных глаз, которые могут нуждаться в другом лечении.
Ваш основной лечащий врач может направить вас к офтальмологу (офтальмологу), если они думают, что у вас другая проблема с твоим глазом.Вам нужно будет обратиться к офтальмологу, если у вас было травма глаза. Этот офтальмолог может использовать специальный микроскоп с подсветкой, чтобы посмотреть в Ваш глаз поподробнее. Это помогает показать офтальмологу, больно ли травма. в сам глаз, а не только его внешний слой.
Если это ваш первый субконъюнктивальное кровоизлияние, ваш лечащий врач может не назначить вам дополнительные анализы.если ты у вас было более одного, ваш лечащий врач может найти причину. Например, вам могут потребоваться анализы крови, чтобы проверить наличие нарушения свертываемости крови.
Как лечится субконъюнктивальное кровоизлияние?
Большинству людей не понадобится лечение. Это состояние часто проходит само по себе. Ваше субконъюнктивальное кровоизлияние скорее всего уйдет через несколько недель.Сначала цвет изменится с красного на коричневый, а затем к желтый. В настоящее время не существует лечения, которое ускорит этот процесс. Ваш врач может посоветовать использовать теплые компрессы и глазные капли (искусственные слезы) чтобы немного уменьшить покраснение.
Ваш лечащий врач будет в основном сосредотачивайтесь на лечении любых основных заболеваний, которые могли вызвать у вас субконъюнктивальное кровоизлияние.Например, вам может понадобиться лекарство от кровяного давления, если высокий кровяное давление могло помочь вызвать это.
Можно ли предотвратить субконъюнктивальное кровоизлияние?
В большинстве случаев субконъюнктивальный кровотечение невозможно предотвратить. Ищете регулярное лечение для вашего другого здоровья Условия могут помочь предотвратить некоторые случаи субконъюнктивального кровоизлияния.
Когда мне следует позвонить своему врачу?
Позвоните своему врачу, если ваше субконъюнктивальное кровоизлияние не пройдет через 2–3 недели.Также позвоните своему поставщик медицинских услуг, если у вас есть боль в глазах или потеря зрения.
Если у вас в анамнезе травмы глаза или повторные кровотечения, проверьте свой глаз. Офтальмологу необходимо изучить свой глаз и исключите более опасные причины. Вам также может понадобиться увидеть свой обычный поставщик медицинских услуг, чтобы исключить другие проблемы, такие как высокое кровяное давление или нарушение свертываемости крови.
Основные сведения о субконъюнктивальном кровоизлиянии
- Субконъюнктивальное кровоизлияние — это разрыв кровеносного сосуда. белок глаза.Это вызывает ярко-красное пятно на белке глаза.
- Это может показаться тревожным. Но в целом безвредно.
- Во многих случаях причина неизвестна. Но некоторые состояния здоровья могут увеличить риск.
- Вашему врачу потребуется исключите другие, более серьезные причины красных глаз. Возможно, вам понадобится помощь офтальмолога провайдер (офтальмолог).
- Большинству людей лечение не требуется. Это состояние часто проходит самостоятельно через несколько недель.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что говорит ваш поставщик ты.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения, или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знать, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если у вас назначена повторная встреча, запишите дату, время и цель для этого визит.
- Узнайте, как вы можете связаться с вашим поставщиком медицинских услуг, если у вас возникнут вопросы.
Медицинский обозреватель: Крис Хауперт, доктор медицины
Медицинский обозреватель: Стейси Войчик, MBA BSN RN
Медицинский обозреватель: Стейси Войчик, MBA BSN RN
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Возможные побочные эффекты ELIQUIS® (апиксабан)
— Нажмите, чтобы свернуть Не прекращайте прием ЭЛИКВИС, не посоветовавшись с врачом.
, который вам прописал.
Для пациентов, принимающих ЭЛИКВИС при фибрилляции предсердий: прекращение приема ЭЛИКВИС увеличивает риск инсульта.
Поговорите со своим лечащим врачом перед любыми медицинскими процедурами. ELIQUIS может потребоваться остановить перед операцией,
медицинской или стоматологической процедурой. Ваш врач скажет вам, когда вам следует прекратить прием ELIQUIS и когда вы можете начать прием
снова.
Если вам необходимо прекратить прием ЭЛИКВИСа, ваш врач может назначить другое лекарство, чтобы предотвратить образование сгустка крови
.
Обратите внимание на следующие
иконки, когда вы читаете
:
Поговорите со своей бригадой здравоохранения
Немедленно позвоните поставщику медицинских услуг
Полезная информация
, чтобы запомнить
Каковы возможные серьезные побочные эффекты ELIQUIS?
Это список некоторых серьезных побочных эффектов ELIQUIS.
Кровотечение
ELIQUIS может вызвать кровотечение, может быть серьезным и в редких случаях может привести к смерти. Это потому, что ЭЛИКВИС — это разжижающий кровь лекарство, которое снижает свертываемость крови. При приеме ЭЛИКВИСа у вас может появиться больше синяков, и для остановки кровотечения может потребоваться больше времени, чем обычно.
У вас может быть более высокий риск кровотечения, если вы принимаете ELIQUIS с другими лекарствами, которые увеличивают риск кровотечения, такими как:
- Аспирин
- Нестероидные противовоспалительные
лекарственные средства (называемые НПВП) - Варфарин
- Гепарин
- Селективные ингибиторы обратного захвата серотонина
(СИОЗС) или серотонин
ингибиторы обратного захвата норэпинефрина
(СИОЗСН)
- Другие лекарства для предотвращения
или лечения тромбов
Сообщите своему врачу, если вы принимаете какие-либо из этих лекарств.
Позвоните своему врачу или немедленно обратитесь за медицинской помощью, если у вас есть какие-либо из этих признаков или симптомов кровотечения при приеме ELIQUIS:
- Неожиданное кровотечение или кровотечение
, которое длится долгое время, например:
- Необычное кровотечение из
десны - Носовые кровотечения, которые
случаются часто - Менструальное или вагинальное
кровотечение
более тяжелое
, чем обычно
- Необычное кровотечение из
- Сильное кровотечение, которое невозможно контролировать
- Красная, розовая или коричневая моча
- Табуреты красные или черные
(похожи на деготь) - Кашель или рвота кровью
- Рвота, похожая на кофейную гущу
- Неожиданная боль, опухоль или боль в суставах
- Головные боли
- Чувство головокружения или слабости
Спинальные или эпидуральные тромбы (гематома)
Люди, принимающие ELIQUIS и получившие
лекарства, введенные в их позвоночник или в эпидуральную область
, или перенесшие спинномозговую пункцию,
имеют риск образования тромба, который может вызвать долгосрочную или необратимую потерю способности двигаться (паралич ).
Ваш риск развития спинномозгового или эпидурального тромба выше, если:
- Тонкая трубка, называемая эпидуральным катетером
, помещается в вашу спину с
по
дает вам
определенного лекарства
- Вы принимаете НПВП или лекарство с
по
, предотвращающее свертывание крови - У вас в анамнезе сложные или повторные эпидуральные или спинномозговые пункции
- У вас в анамнезе проблемы с позвоночником
, или вы перенесли операцию на позвоночнике
Если вы принимаете ELIQUIS и получаете спинномозговую анестезию или спинномозговую пункцию, ваш врач должен внимательно следить за вами на предмет появления симптомов спинальных или эпидуральных тромбов или кровотечения.
Немедленно сообщите своему врачу , если у вас есть какие-либо из этих признаков или симптомов (особенно в ногах и ступнях) при приеме ELIQUIS:
Реакция на сам ELIQUIS
Реакция на ELIQUIS может вызвать крапивницу, сыпь, зуд и, возможно, проблемы с дыханием. Такая реакция обычно возникает вскоре после приема дозы ELIQUIS.
Немедленно обратитесь за медицинской помощью , если у вас есть какие-либо из следующих симптомов:
- Внезапная боль в груди или
стеснение в груди
- Внезапный отек лица
или
язык - Проблемы с дыханием
- Свистящее дыхание
- Чувство головокружения или обморока
Поговорите со своим врачом о любых побочных эффектах, которые могут вас беспокоить или которые не проходят.Это не все возможные побочные эффекты ELIQUIS. Спросите у своего доктора о побочных эффектах.
Рекомендуем вам сообщать о любых побочных эффектах в FDA по телефону 1-800-FDA-1088. 1-800-FDA-1088.
Кому не следует принимать ЭЛИКВИС?
ELIQUIS не для пациентов, которым:
- имеют искусственные клапаны сердца.
- имеют антифосфолипидный синдром (APS),
особенно с положительным тестом на тройные антитела
, у которых в анамнезе
тромбов. - в настоящее время имеют определенные типы аномального кровотечения.
- имели серьезную аллергическую реакцию
на ELIQUIS.
Что мне следует обсудить со своим лечащим врачом перед запуском ELIQUIS?
Поговорите со своей медицинской бригадой о следующем:
- Если у вас синдром антифосфолипидов
- Любые другие заболевания
- Если у вас когда-либо было
проблемы с кровотечением
Сообщите своему врачу , если вы беременны или кормите грудью, или планируете забеременеть или кормите грудью.Вы и ваш врач должны решить, будете ли вы принимать ЭЛИКВИС или кормить грудью. Не следует делать и то, и другое.
Сообщите своей медицинской бригаде обо всех
лекарствах, которые вы принимаете, в том числе:
- Рецепты
- Лекарства, отпускаемые без рецепта
Во время лечения убедитесь, что вы поговорили со своим лечащим врачом, прежде чем начинать принимать какие-либо новые лекарства.
Как мне взять ЭЛИКВИС?
Принимайте ЭЛИКВИС точно в соответствии с предписаниями врача.
Дважды в день
С едой или без
Не меняйте дозу и не прекращайте прием ЭЛИКВИС, если ваш врач не скажет вам об этом.
Что делать, если я пропущу дозу ELIQUIS?
Если вы пропустите дозу ELIQUIS, примите ее, как только вспомните, и не принимайте более одной дозы одновременно.
Когда мне следует пополнить рецепт?
Если вы принимаете ЭЛИКВИС для лечения фибрилляции предсердий, прекращение приема препарата Эликвис может повысить риск инсульта.Не заканчивайте
ELIQUIS. Пополните рецепт до того, как у вас закончится
. При выписке из больницы после замены тазобедренного или коленного сустава убедитесь, что
у вас будет под рукой ELIQUIS, чтобы не пропустить какие-либо дозы.
ELIQUIS выпускается в двух разных таблетках. Ваш врач или поставщик медицинских услуг определит, какая доза вам подходит.
Таблетка 2,5 мг
Круглая, бледно-желтого цвета
ИЛИ
Таблетка 5 мг
Овальная, бледно-оранжевого или розового цвета
Примечание. Изображения не соответствуют фактическому размеру планшета.
На одной стороне каждой таблетки есть число, обозначающее дозировку
силы таблетки (в миллиграммах).
С другой стороны, есть идентификационный номер лекарства
.
Что такое ELIQUIS?
ELIQUIS — это лекарство, отпускаемое по рецепту, используемое в:
Снижение риска инсульта и
тромбов у людей с
фибрилляцией предсердий (AFib),
типом
нерегулярного сердцебиения,
не вызванным проблемой сердечного клапана
.
Лечить тромбы в
венах ног (тромбоз глубоких вен
— ТГВ) или легких
(тромбоэмболия легочной артерии — ТЭЛА),
и
снижают риск их повторного появления.
Уменьшите риск образования тромба в ногах (ТГВ)
и легких (ПЭ) у людей, которые только что перенесли операцию по замене тазобедренного или коленного сустава.
Информация о продукте, представленная на этом сайте
, предназначена только для жителей
США.Обсуждаемые здесь продукты могут иметь разную маркировку в
разных странах.
Медицинская информация, содержащаяся в данном документе, предназначена только для образовательных целей и не предназначена для замены обсуждения с
поставщиком медицинских услуг. Все решения
относительно ухода за пациентом должны приниматься врачом с учетом уникальных характеристик пациента.
Вам рекомендуется сообщать в FDA о побочных эффектах рецептурных препаратов.
Посетите www.fda.gov/medwatch или позвоните по телефону 1-800-FDA-1088. 1-800-FDA-1088.
побочных эффектов Eliquis и как их избежать
Eliquis побочные эффекты | Незначительное кровотечение против сильного | Усталость | Аллергические реакции | Предупреждения | Взаимодействия | Как избежать побочных эффектов | Когда обратиться к врачу | Прекращение производства Eliquis | Ксарелто против Эликвиса
Eliquis (апиксабан) — это фирменный разжижитель крови, который снижает риск инсульта или образования тромбов у людей с заболеванием, известным как фибрилляция предсердий (тип нерегулярного сердцебиения).Это также помогает уменьшить образование тромбов у тех, кто недавно перенес операцию по замене тазобедренного или коленного сустава. Ваш лечащий врач может назначить Eliquis для лечения или профилактики тромбоэмболии легочной артерии (ТЭЛА), которая представляет собой сгустки крови в легких, или тромбоза глубоких вен (ТГВ) — сгустков крови, чаще всего в ногах. Как разжижитель крови, Эликвис связан с некоторыми серьезными побочными эффектами. Ваш лечащий врач определит, подходит ли это вам, но вот некоторые побочные эффекты Eliquis, о которых следует знать.
СВЯЗАННЫЕ: Что такое Eliquis? | Сэкономьте на заправках Eliquis
Общие побочные эффекты Eliquis
Eliquis — это лекарство, отпускаемое по рецепту, одобренное FDA, но при этом могут возникать некоторые побочные эффекты.Общие побочные эффекты обычно легкие и быстро проходят. Однако вам следует поговорить со своим врачом, если следующие побочные эффекты не исчезнут:
- Легко появляются синяки
- Постоянное кровотечение (в случае кровотечения из носа или незначительных порезов и царапин)
- Тошнота
- Анемия, вызывающая чувство усталости и слабости
Серьезные побочные эффекты Eliquis
Согласно данным производителя Eliquis, Bristol-Myers Squibb, следующие серьезные побочные эффекты требуют медицинской помощи:
- Сильные головные боли
- Головокружение
- Слабость мышц
- Боль в суставах
- Сильное, неконтролируемое или необычное кровотечение (кровоточивость десен, частые носовые кровотечения, более сильные, чем обычно, менструальные кровотечения)
- Низкий уровень тромбоцитов (тромбоцитопения)
- Кровь при кашле
- Рвота кровью или рвотой, похожей на кофейную гущу
- Красный или черный дегтеобразный стул
- Моча розовая, красная или коричневая
- Реакции гиперчувствительности
- Низкое артериальное давление
- Обморок
- Спинальные или эпидуральные тромбы (гематомы)
- Повышенный риск образования тромбов или инсульта при резком прекращении приема препарата Эликвис
Minor vs.сильное кровотечение
Поскольку Эликис не позволяет вашей крови нормально свертываться, пациенты обычно кровоточат сильнее. Незначительное кровотечение часто безвредно и не требует неотложной медицинской помощи. Если у вас есть порез, который постоянно кровоточит, вы можете приложить чистую ткань к ране на 10–15 минут. При кровотечении из носа попробуйте встать прямо, зажав ноздри и наклонившись вперед.
Хотя синяки безвредны, они не выглядят привлекательными; вы можете сделать их менее заметными, приложив к пораженному участку пакет со льдом.
Один из самых опасных побочных эффектов Eliquis — чрезмерное кровотечение, особенно если кровотечение происходит внутри тела. Это может проявляться в виде кровавой розовой / красной / коричневой мочи, кровавого красного / черного дегтеобразного стула, кровавой рвоты или рвоты, напоминающей кофейную гущу, кашля с кровью, продолжительных кровотечений из носа (более 10 минут) и сильных головных болей. Если вы испытываете какие-либо из этих симптомов после приема Eliquis, немедленно обратитесь к врачу.
Ваш риск кровотечения еще выше, если вы принимаете определенные лекарства с Eliquis, например, нестероидные противовоспалительные препараты (НПВП).Сюда входят распространенные безрецептурные обезболивающие, такие как ибупрофен, аспирин и напроксен.
Общая усталость
Хотя во время клинических испытаний утомляемость не была побочным эффектом, некоторые пациенты сообщают о заметной нехватке энергии после приема препарата. Причинно-следственная связь, вероятно, связана с другими возможными побочными эффектами от приема Эликвиса, такими как анемия, потеря крови или тошнота / рвота.
Аллергические реакции
Как и на большинство лекарств, у небольшого числа пациентов может возникнуть аллергическая реакция на Эликвис.Однако, как правило, это менее 1% тех, кому было назначено это лекарство. Некоторые симптомы аллергической реакции на Эликвис:
- Зуд или раздражение кожи
- Приливы
- Крапивница / кожная сыпь
- Внезапная боль / ощущение стеснения в груди
- Внезапный отек лица или языка
- Чувство головокружения или обморока
- Свистящее дыхание
- Проблемы с дыханием
Аллергические реакции, опасные для жизни, возникают редко, но случаются.Тяжелые аллергические реакции требуют неотложной медицинской помощи.
Предупреждения Eliquis
Хотя Eliquis чрезвычайно эффективен, он подходит не всем. Препарат рекомендуется только взрослым старше 18 лет. Перед приемом препарата Эликвис посоветуйтесь со своим врачом, если вы:
- Ранее имелась аллергическая реакция на Eliquis или другие аналогичные лекарства в прошлом
- Иметь искусственный клапан сердца
- Вы беременны или пытаетесь зачать ребенка, так как Эликвис вреден для младенцев
- Кормите грудью или планируете кормить грудью, поскольку неизвестно, попадает ли Эликвис в грудное молоко.
- Были диагностированы проблемы с печенью
- Выздоравливаете после операции или травмы спинного мозга
- У вас открытая рана или травма, которая в данный момент сильно кровоточит
- Используйте другие лекарства для предотвращения свертывания крови
- Страдаете антифосфолипидным синдромом или любым другим заболеванием, вызывающим образование тромбов
Эликвис безопасно?
Eliquis считается лекарством повышенной готовности, а это означает, что при правильном приеме оно безопасно.При неправильном обращении это может привести ко многим серьезным рискам для здоровья, включая инсульт и сильное кровотечение. Таким образом, люди должны быть предельно осторожны при приеме препарата Эликвис.
Eliquis и несколько других лекарств являются частью серии пероральных антикоагулянтов прямого действия (DOAC). DOAC должны стать лучшей альтернативой другим разжижающим кровь препаратам, таким как кумадин (варфарин), поскольку они не требуют стольких ограничений диеты или контроля.
Однако в некоторых условиях Eliquis и большинство DOAC могут вызывать более сильное кровотечение, чем варфарин.Не было достаточного количества клинических исследований, чтобы показать вероятность серьезных побочных эффектов у людей с определенными заболеваниями, такими как гемодиализ.
Эликвис тяжело действует на почки?
Поскольку только около 25% Eliquis расщепляется почками, несколько ведущих кардиологов утверждают, что это лучшая альтернатива другим антикоагулянтам. Хотя это может быть хорошей новостью для пожилых пациентов с проблемами почек, FDA все еще изучает Eliquis, чтобы определить все эффекты, которые он оказывает на печень и почки.Обратитесь к FDA за дополнительной информацией о лекарствах.
Eliquis взаимодействия
Взаимодействие с лекарствами может снизить эффективность вашего лекарства и увеличить вероятность серьезных побочных эффектов. В приведенном ниже списке указаны только некоторые более серьезные лекарственные взаимодействия с Eliquis. Поэтому, если вы принимаете какие-либо лекарства или добавки, не перечисленные ниже, принесите их своему врачу, чтобы он дал подробные рекомендации.
Основные взаимодействия
Эти лекарства могут вызывать вредные побочные эффекты при приеме вместе с Eliquis.Если вы принимаете:
, обратитесь к врачу за дополнительной информацией.- Типранавир
- Betrixaban
- Inotersen
- Нестероидные противовоспалительные средства
- Тромболитики — препараты, предотвращающие или лечящие свертывание крови
Острое взаимодействие
Эти лекарства нельзя принимать вместе с Eliquis. Если вы принимаете:
, обратитесь к врачу за дополнительной информацией.- Мифепристон
- Алипоген Типарвовец
Антиагреганты и Eliquis
Антиагрегантные препараты снижают липкость небольших соединений в крови, называемых тромбоцитами.Хотя оба препарата предотвращают образование тромбов, их внутреннее действие сильно отличается. Таким образом, пациенты, принимающие Эликвис вместе с антиагрегантами, могут испытывать более сильное кровотечение.
Некоторые распространенные антитромбоцитарные препараты:
- Аспирин
- Прасугрель (Эффиент)
- Тикагрелор (Брилинта)
Травяные добавки и Eliquis
Известно, что некоторые травяные добавки уменьшают действие Eliquis. Зверобой может уменьшить количество Eliquis в вашем организме, что в конечном итоге сделает препарат менее эффективным.Поэтому большинство врачей порекомендуют вам прекратить прием зверобоя, пока вы принимаете Eliquis.
Еще одна распространенная трава, которая может помешать результатам от Eliquis, — это куркума. Куркума является распространенной травяной добавкой из-за ее противовоспалительных свойств. Поскольку некоторые противовоспалительные препараты отрицательно взаимодействуют с Эликвисом, врачи обычно советуют пациентам не принимать их во время приема препарата.
Алкоголь и эликис
Употребление алкоголя (особенно запоя) невероятно опасно во время приема Эликвиса.Алкоголь может усилить побочные эффекты, такие как чрезмерное кровотечение, и привести к серьезным проблемам со здоровьем. Умеренное употребление алкоголя (один стакан в день) вряд ли вызовет какие-либо проблемы. Тем не менее, настоятельно рекомендуется не пить, пока вы принимаете это лекарство.
Eliquis и пищевые взаимодействия
Грейпфрут: Единственная еда, которая, кажется, отрицательно взаимодействует с Эликвисом, — это грейпфрут. Исследования показывают, что если вы употребляете грейпфрут или грейпфрутовый сок во время приема Эликвиса, у вас больше шансов получить синяки или кровотечение.
Отсутствие аппетита: Одна из важных взаимосвязей между Eliquis и едой заключается в том, как она может резко снизить аппетит. Отсутствие голода обычно является результатом расстройства желудка, диареи или вздутия живота. Если вы заметили внезапное отсутствие аппетита или потерю веса после приема Эликвиса, проконсультируйтесь с врачом для получения дополнительной информации.
Как избежать побочных эффектов Eliquis
- Лучше всего принимать Eliquis в соответствии с графиком, установленным вашим лечащим врачом.В большинстве случаев Eliquis принимают два раза в день, с едой или без нее.
- Пациентам настоятельно рекомендуется не изменять дозу, не получив другого указания от врача. Внезапные изменения дозировки могут привести к серьезным и, возможно, опасным для жизни побочным эффектам. Позвоните своему врачу или обратитесь к руководству по лекарствам, если вы пропустите дозу Eliquis, чтобы узнать, когда принимать следующую дозу.
- Сообщите своему фармацевту и поставщику медицинских услуг об аллергии, предыдущих заболеваниях или недавних операциях, прежде чем принимать это лекарство.Ваш лечащий врач может проинформировать вас обо всех вещах, которых следует избегать при приеме этого лекарства, и о том, на какие предупреждающие знаки следует обращать внимание, если ваше тело отрицательно реагирует на лекарство.
Когда обращаться к врачу по поводу побочных эффектов Eliquis
Хотя Eliquis является эффективным лекарством, некоторые побочные эффекты требуют немедленной медицинской помощи. Немедленно позвоните своему врачу, если у вас возникли проблемы:
- Сильное кровотечение, которое не останавливается
- Периодические носовые кровотечения продолжительностью более 10 минут
- Кроваво-розовая, красная или коричневая моча
- Стул с кровью или черной смолой
- Аномальное вагинальное кровотечение
- Кровавая или кофейная рвота
- Сильные головные боли
- Головокружение или обморок
- Кашель с кровью
- Затрудненное дыхание
При возникновении любого из вышеперечисленных побочных эффектов вы должны немедленно обратиться к врачу, и это также может быть хорошим индикатором того, что пора прекратить прием Эликвиса и рассмотреть альтернативные лекарства, такие как варфарин или гепарин.
Сможете ли вы когда-нибудь слезть с Эликвиса?
Eliquis разработан для снижения риска инсульта за счет предотвращения образования тромбов. Если вы внезапно перестанете принимать его, у вас повысится риск инсульта или образования тромбов. Поэтому вам всегда следует проконсультироваться с врачом, прежде чем прекращать прием Эликвиса. Ваш врач обычно прописывает другое лекарство для предотвращения образования тромбов.
В некоторых ситуациях, таких как предстоящая операция или стоматологическая процедура, может потребоваться прекратить прием Эликвиса.В этом случае ваш врач может определить, какое временное решение является лучшим.
Что безопаснее: Xarelto или Eliquis?
Xarelto и Eliquis — быстрые и эффективные варианты лечения для людей с риском свертывания крови. Однако, поскольку они быстродействующие, они также быстро изнашиваются, вызывая потенциально серьезные осложнения. Ксарелто требуется только одна доза каждый день, а Эликвису — две, что увеличивает вероятность пропуска дозы.
Оба препарата обладают схожими побочными эффектами.Наиболее частое сходство — внезапные синяки и кровотечения. Однако риск кровотечения у Эликвиса ниже, чем у Ксарелто. Поскольку оба препарата являются антикоагулянтами, они во многом взаимодействуют с другими лекарствами. Таким образом, пациенты должны быть осторожны при приеме других лекарств одновременно с Eliquis и Xarelto.
Чтобы определить, какой из них безопаснее, вам нужно будет поговорить с врачом. Только они могут дать правильный медицинский совет относительно вашего состояния.
различных видов соплей и что с ними делать
различных K индексов S не и что с ними делать
Если вы похожи на большинство людей, вы, вероятно, не любите выдувать кучу вязких «соплей» в салфетку. Хотя может раздражать, что вы чувствуете себя фабрикой слизи, когда вы больны или страдаете аллергией, это важный компонент человеческого тела. Он также может многое рассказать о том, что происходит внутри вашего тела.Внешний вид ваших соплей может указывать на такие вещи, как аллергия, простуда, грипп, инфекция носовых пазух или синусит. Поэтому важно открыть эту ткань и взглянуть, если вы чувствуете себя неважно.
Слизь выполняет многие важные функции в организме
Нет, слизь присутствует не только для того, чтобы чувствовать себя несчастным, когда вы простужены. Знаете ли вы, что ваше тело на самом деле производит около 1–1,5 л его каждый день, даже когда вы здоровы? Большая часть этой слизи проглатывается и растворяется в желудке, поэтому вы никогда ее не увидите.Однако за кулисами слизь помогает вашему телу работать. Он выстилает ткани рта, носа, горла, носовых пазух и пищеварительного тракта. Это сохраняет их влажность и действует как защитный слой. Слизь также удерживает нежелательных посетителей от попадания в ваш организм, таких как бактерии и пыль. Когда слизь ловит этих чужеродных захватчиков, в ней появляются антитела, которые помогают организму их убить. Таким образом, даже если вы обвиняете свою слизь в том, что она делает вас несчастным, когда у вас грипп или инфекция носовых пазух, на самом деле она помогает сохранить ваше здоровье.
Сопли много вам расскажут
Как мы уже упоминали, сопли могут многое рассказать вам о том, что происходит в вашем теле. Это может быть признаком распространенных заболеваний, таких как простуда и грипп, или более серьезных, таких как синус
.или грибковая инфекция. Сопли бывают шести основных цветов, в том числе: прозрачный, белый, зеленый / желтый, красный / розовый, коричневый / оранжевый и черный. слизь может менять цвет по разным причинам, но каждый цвет говорит о том, что происходит в вашем теле.Кроме того, вязкость — или густота — слизи также может вам многое сказать.
Что означают цвета соплей?
Вот основная разбивка того, что означают разные цвета слизи:
Прозрачные: Если сопли чистые, это хорошо. Чистая слизь считается «нормальной» или здоровой. Однако, если у вас много прозрачных выделений из носа, это может быть признаком аллергического ринита. Это форма аллергии, которой страдает большинство людей.Вы можете быть спровоцированы пыльцой, пылью, шерстью животных или другими раздражителями.
Белый: Белая слизь отличается от прозрачной слизи, когда она выглядит мутной и более комковатой, чем обычно. Часто это указывает на простуду. Белые сопли возникают из-за того, что ваши сопли теряют содержание воды, делая их густыми и мутными. Вы также можете испытывать боль в горле, заложенность носа, кашель или субфебрильную температуру.
Желтый / зеленый: Желтые сопли — хороший знак, если вы испытываете симптомы болезни.Это означает, что ваша иммунная система сопротивляется. Желтый цвет вызван собиранием белых кровяных телец, чтобы убить захватчиков. Когда они будут готовы, они будут выброшены вместе с соплями и сделают их желто-коричневыми. Если ваши сопли становятся зелеными, это означает, что ваша иммунная система очень старается бороться с инфекцией. Часто при этом сопли становятся очень густыми. Это может быть признаком инфекции носовых пазух или более серьезной бактериальной инфекции.
Розовый / красный: Розовые или красные сопли обычно указывают на травму или травму носа.Сопли могут стать красными или розоватыми от крови. Это может произойти из-за удара по носу или из-за того, что вы чрезмерно сморкались, что привело к его высыханию и кровотечению.
Коричнево-оранжевый: Коричневато-оранжевые сопли могут быть вызваны тем, что старая кровь покидает тело и часто следует за розовыми / красными соплями. Это также может быть вызвано тем, что вы вдыхали, что обесцвечивает слизь, например, грязью.
Черный: Черные сопли почти всегда указывают на грибковую инфекцию.Это нечасто, но должно рассматриваться как серьезное и подтверждаться врачом. Черные сопли также могут появляться у людей, злоупотребляющих запрещенными наркотиками или сильно курящих.


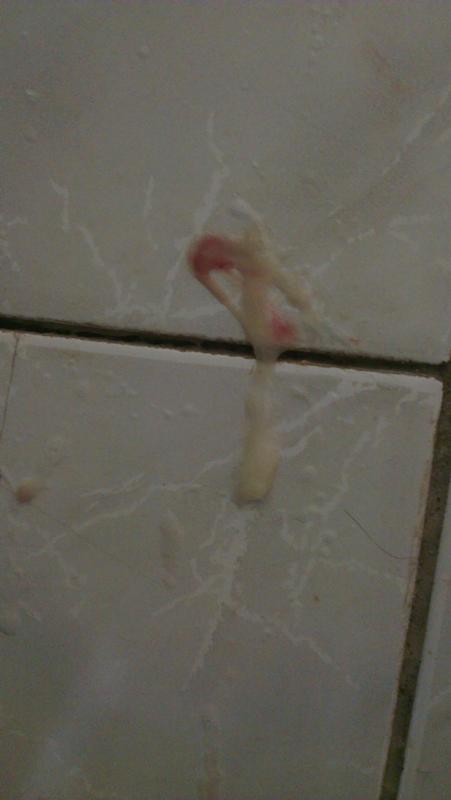 Если после этого кровотечение не прекратилось, продолжайте мягко давить на нос с обоих сторон еще 10-15 минут.
Если после этого кровотечение не прекратилось, продолжайте мягко давить на нос с обоих сторон еще 10-15 минут.  Ни по одному.
Ни по одному.