Показания для выполнения колоноскопии
1.Эндоскопическое исследование толстой кишки проводится при наличии жалоб у пациента с целью выявления воспалительных изменений, дивертикулов, полипов толстой кишки и исключения колоректального рака.
ОСНОВНЫЕ ЖАЛОБЫ, ПРИ КОТОРЫХ МОЖЕТ БЫТЬ НАЗНАЧЕНО ПРОВЕДЕНИЕ КОЛОНОСКОПИИ
*ПРИЗНАКИ КРОВОТЕЧЕНИЯ (ВЫДЕЛЕНИЕ АЛОЙ КРОВИ, КАЛА С ПРИМЕСЬЮ КРОВИ И СГУСТКОВ КРОВИ, СНИЖЕНИЕ УРОВНЯ ГЕМОГЛОБИНА)
*НАЛИЧИЕ СЛИЗИ В СТУЛЕ
*ЖИДКИЙ СТУЛ, ДЛЯЩИЙСЯ БОЛЕЕ НЕДЕЛИ
*ЧЕРЕДОВАНИЕ ЗАПОРОВ И ПОНОСОВ
*БОЛИ В ЖИВОТЕ
*ЧАСТО ВОЗНИКАЮЩЕЕ ЧУВСТВО РАСПИРАНИЯ И ВЗДУТИЯ ЖИВОТА
*ПОТЕРЯ МАССЫ ТЕЛА
*НЕОБЫЧНАЯ СЛАБОСТЬ
2.Диагностическая колоноскопия при отсутствии жалоб пациента (скрининг)
В основе предупреждения развития рака толстой кишки лежат принципы здорового образа жизни и регулярное обследование: анализ кала на скрытую кровь, ректальное обследование и колоноскопия. Чем раньше выявлены предраковые состояния или диагностирован рак, тем эффективней будет лечение.
Во время проведения колоноскопии специалист тщательно исследует всю внутреннюю поверхность толстого кишечника и при обнаружении полипа быстро и самое главное малотравматично удалит его. Также при обнаружении подозрительного участка произведет забор материала для проведения гистологического исследования.
В соответствии с международными рекомендациями по скринингу колоректального рака (Практическое руководство Всемирного гастроэнтерологического общества и международного союза по профилактике рака пищеварительной системы: Скрининг колоректального рака, 2008) КОЛОНОСКОПИЮ НЕОБХОДИМО ВЫПОЛНИТЬ КАЖДОМУ ЗДОРОВОМУ ЧЕЛОВЕКУ, НАЧИНАЯ С 50-ЛЕТНЕГО ВОЗРАСТА, И ПОВТОРЯТЬ ИССЛЕДОВАНИЕ КАЖДЫЕ 10 ЛЕТ,ЕСЛИ ПРИ ПЕРВИЧНОЙ КОЛОНОСКОПИИ НЕ БЫЛИ ВЫЯВЛЕНЫ НИКАКИЕ ИЗМЕНЕНИЯ СЛИЗИСТОЙ ТОЛСТОЙ КИШКИ.
ПРИ НАЛИЧИИ ДОПОЛНИТЕЛЬНЫХ ФАКТОРОВ РИСКА — ПОЛИПЫ, ОПУХОЛИ, ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ТОЛСТОЙ КИШКИ У РОДСТВЕННИКОВ, РЕКОМЕНДУЕТСЯ ПРОХОДИТЬ ПЕРВОЕ ЭНДОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ В ВОЗРАСТЕ 45 ЛЕТ.
ПРИ ВЫЯВЛЕНИИ КАКИХ-ЛИБО ИЗМЕНЕНИЙ СЛИЗИСТОЙ ПОСЛЕДУЮЩИЕ КОЛОНОСКОПИЧЕСКИЕ ИССЛЕДОВАНИЯ СЛЕДУЕТ ПРОВОДИТЬ С БОЛЕЕ ЧАСТЫМИ ИНТЕРВАЛАМИ В СООТВЕТСТВИИ С РЕКОМЕНДАЦИЯМИ.
Колоноскопия под наркозом, подготовка и противопоказания к исследованию – МЕДСИ
Оглавление
Колоноскопия является популярным методом диагностики, который используется для выявления заболеваний кишечника. Процедура достаточно болезненная, вызывает выраженный дискомфорт. По этой причине от обследования пациенты нередко отказываются, что приводит к затруднению постановки точного диагноза и оттягивает назначение терапии. Не удивительно, что в последнее время все более популярной является колоноскопия кишечника под наркозом. Такое обследование не доставляет явных неприятных ощущений, но при этом отличается достаточной точностью и безопасностью.
Особенности диагностики
Колоноскопия с наркозом – методика, которая позволяет избежать ряда неприятных ощущений. Как и стандартная, она проводится с использованием специального зонда, вводимого в анальное отверстие. Зонд крепится к трубке и дополняется микроскопической видеокамерой для фиксации всех внутренних изменений. Современное оборудование позволяет врачу исследовать всю поверхность слизистой оболочки толстого кишечника, а также прямой, слепой, сигмовидной и ободочной кишки.
Как и стандартная, она проводится с использованием специального зонда, вводимого в анальное отверстие. Зонд крепится к трубке и дополняется микроскопической видеокамерой для фиксации всех внутренних изменений. Современное оборудование позволяет врачу исследовать всю поверхность слизистой оболочки толстого кишечника, а также прямой, слепой, сигмовидной и ободочной кишки.
Дополнительно в рамках обследования можно выполнить
- Удаление полипов
- Биопсию: взятие образцов тканей для дальнейшей гистологии
- Устранение обнаруженных новообразований
Основной целью диагностики является обнаружение широкого перечня заболеваний и патологических состояний на ранних стадиях развития (в том числе до появления симптомов). Это позволяет сократить все риски для здоровья и жизни пациента и своевременно назначить адекватное лечение.
К основным достоинствам как стандартной колоноскопии, так и той, которая проводится с наркозом, относят:
- Выраженный терапевтический эффект.
 Методика не только направлена на диагностику, но и позволяет выполнять несложные хирургические вмешательства
Методика не только направлена на диагностику, но и позволяет выполнять несложные хирургические вмешательства - Возможности для быстрого определения локализации поврежденных тканей и стадии развития патологии
- Точную постановку диагноза. Во время диагностики врач может осмотреть большую часть полости кишечника
- Доступность метода. Диагностика проводится сегодня во многих медицинских учреждениях. Можно сделать сразу и колоноскопию, и ФГДС под наркозом. Это позволяет не только сэкономить время, но и получить точную информацию о работе верхних и нижних отделов желудочно-кишечного тракта
Обследование проводится с использованием нескольких вариантов анестезии.
- Местная. В этом случае обезболивающий препарат наносится непосредственно на эндоскоп, по мере продвижения которого средство соприкасается со стенками кишечника и немного сокращает болевые ощущения. При местной анестезии пациент находится в сознании и может испытывать дискомфорт.
 Поэтому такая процедура подходит далеко не всем
Поэтому такая процедура подходит далеко не всем - Медикаментозный сон (седация
- Общий наркоз. При такой анестезии пациент находится без сознания и не испытывает абсолютно никакого дискомфорта. Одновременно с этим при использовании препаратов повышаются риски повреждения стенок кишечника. Кроме того, реабилитация требует больше суток. Запрещено вводить общий наркоз пациентов с серьезными заболеваниями легких и бронхов, а также с сердечной недостаточностью и иными патологиями
Таким образом, оптимальным вариантом является именно седация. Колоноскопия с наркозом в Санкт-Петербурге проводится в МЕДСИ в состоянии медикаментозного сна.
Показания к проведению диагностики
Обследование (как под наркозом, так и без него) назначается при следующих симптомах:
- Регулярные нарушения стула: диарея и запор
- Боль во время акта дефекации
- Появление в кале примесей крови и слизи
- Вздутие кишечника
- Периодические или постоянные боли в нижней части живота
- Ухудшение аппетита (особенно если оно сопровождается общей слабостью)
- Периодическое повышение температуры
Также сделать колоноскопию под наркозом врач может посоветовать при геморрое, резкой потере веса, наличии в крови раковых клеток. Нередко обследование назначается с целью уточнения диагноза после проведения УЗИ, компьютерной томографии и иных диагностических манипуляций.
К прямым показаниям к использованию анестезии во время выполнения обследования относят
- Наличие воспалительно-деструктивных процессов в кишечнике, к которым относят колит и энтерит, а также язвенную болезнь.
 Это обусловлено тем, что при таких патологиях стенки кишечника имеют поврежденные поверхности, контакт с которыми эндоскопа может спровоцировать резкую и выраженную боль
Это обусловлено тем, что при таких патологиях стенки кишечника имеют поврежденные поверхности, контакт с которыми эндоскопа может спровоцировать резкую и выраженную боль - Возраст пациента до 12 лет. Без эффективного обезболивания ребенку не удастся в полной мере расслабить мышцы, а длительный болевой синдром может негативно сказаться на психологическом состоянии маленького пациента
- Спаечные образования в кишечнике, образованные в результате травматического воздействия (в том числе оперативного вмешательства) или наследственной предрасположенности. Движение воздуха в кишечнике во время исследования также может спровоцировать сильную боль
- Психологическую неуравновешенность пациента, патологический страх проведения любых медицинских процедур и низкий болевой порог
Колоноскопия кишечника под наркозом в МЕДСИ в Санкт-Петербурге также выполняется и по личному желанию пациента.
Возможные риски и осложнения
Разработанные сегодня методы анестезии позволяют существенно сократить и даже полностью устранить болевой синдром, но при этом существуют определенные риски и осложнения процедуры. По этой причине специалисты настоятельно советуют пациентам провести в стационаре хотя бы несколько часов после выполнения диагностики.
По этой причине специалисты настоятельно советуют пациентам провести в стационаре хотя бы несколько часов после выполнения диагностики.
Важно! Избежать негативных последствий во многом помогает предварительная консультация с врачом. Специалист может оценить степень возникновения некоторых рисков и осложнений.
К часто встречающимся последствиям процедуры относят
- Аллергические реакции на используемые препараты
- Тошноту и рвоту (особенно во время или после принятия пищи)
- Повышение температуры тела и показателей артериального давления
- Обострение заболеваний внутренних органов
- Боли в области живота, в спине, боках
В некоторых случаях выявляются такие осложнения, как проблемы с дефекацией и кровянистые выделения из анального отверстия, повреждения стенок кишечника и селезенки, инфекционные заболевания. Эти последствия обычно возникают при неправильном проведении процедуры. Именно поэтому очень важно ответственно подойти к вопросу выбора клиники, в которой будет выполняться диагностика.
Именно поэтому очень важно ответственно подойти к вопросу выбора клиники, в которой будет выполняться диагностика.
Противопоказания
Колоноскопия под наркозом не проводится при следующих заболеваниях и состояниях:
- Хронический бронхит и бронхиальная астма
- Перитонит
- Воспаление брюшины
- Беременность
- Гемофилия и иные патологии свертываемости крови
- Послеоперационный период
- Язвенный и ишемический колиты в поздней стадии
Общий наркоз категорически запрещен при стенозе митрального клапана, после инсультов и при сердечной недостаточности.
У детей обследование под наркозом не проводится при таких патологиях, как истощение, болезни легких, прогрессирующий рахит, инфекции верхних дыхательных путей, лиодермия.
Важно! Показания и противопоказания к проведению колоноскопии в Санкт-Петербурге в наших клиниках определяются исключительно врачом.
Преимущества проведения в МЕДСИ
- Опытные врачи. Наши эндоскописты постоянно повышают квалификацию и могут выполнять широкий перечень исследований с высокой точностью и минимальным дискомфортом для пациента
- Инновационное оборудование и современные технологии. Кабинеты для обследований оснащены аппаратурой экспертного класса известных иностранных производителей
- Безопасные и эффективные исследования. При проведении колоноскопии под наркозом используются инновационные составы. Они полностью устраняют дискомфорт и позволяют выполнить исследование даже пациентам с высокой чувствительностью. Мы обеспечиваем максимальный комфорт и заботимся об отсутствии болевых и иных неприятных ощущений у пациентов, стремимся к сокращению психологического дискомфорта (смущения, страха и др.)
- Наличие современных палат для подготовки к диагностике и восстановления после нее. Они оснащены удобными кроватями, техникой, санузлом.
 Пациент находится в максимально комфортных условиях и может полноценно подготовиться к исследованию и восстановиться после него
Пациент находится в максимально комфортных условиях и может полноценно подготовиться к исследованию и восстановиться после него
Если вы хотите записаться на колоноскопию кишечника под наркозом в нашу клинику в Санкт-Петербурге, узнать цену исследования, позвоните по номеру +7 (812) 336-33-33.
показания к проведению, как делают, результат после исследования
Колоноскопия: виды, методика проведения
Что это такое
Колоноскопия – это исследование толстого кишечника посредством специального зонда. Длится оно от 5 до 30 минут, не причиняет пациенту болезненных ощущений, лишь минимальный дискомфорт. Чтобы избежать и этого, врач может прибегнуть к разным видам седации.
Цели
Врач в ходе процедуры может обнаружить у пациента:
- Полипы;
- Язвы;
- Воспаления;
- Опухоли.
Кроме того, прибегая к манипуляции врач может взять биоптат для исследования, а также совершить лечебные действия.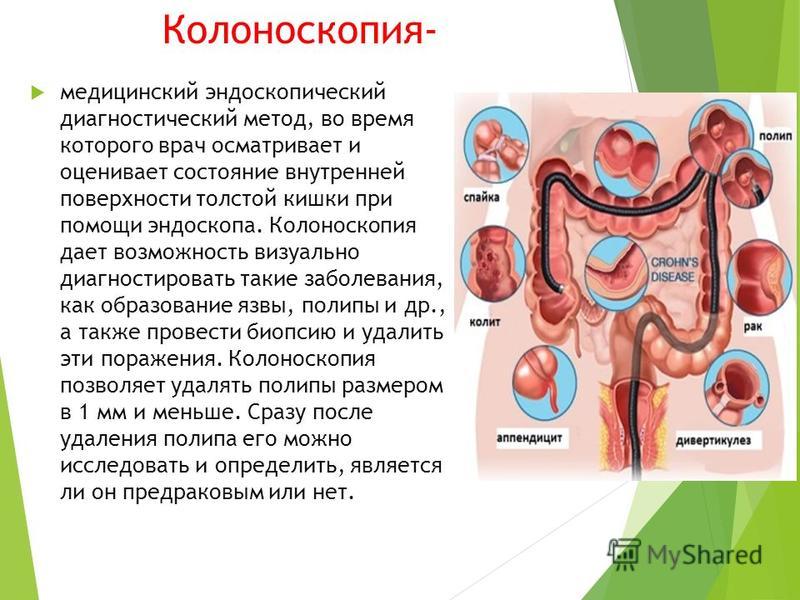
Существует рекомендация, согласно которой колоноскопию стоит выполнить в 50 лет. Далее все индивидуально.
Медицинская практика показывает: большинство новообразований толстой кишки обнаруживаются на зрелых стадиях, так как диагностику проводят слишком поздно.
Ранняя диагностика позволяет выявить предраковые заболевания, а значит, вовремя начать лечение. Здесь и приходит на помощь колоноскопия.
Возможности
Процедура дает точный и быстрый ответ на проблемы толстой кишки. Изображение передается на монитор в увеличенном виде. Это помогает в постановке диагноза еще до получения результата гистологического исследования.
Если врач сталкивается с полипами, он может удалить их эндоскопически, тем самым предотвратить их перерождение в раковую опухоль.
Подготовка
Обычно подготовка занимает два-три дня. Врач дает рекомендации пациенту, среди которых соблюдение диеты, прием слабительных препаратов, минимальный прием пищи накануне.
Диета занимает важное место в период подготовки.
Пациенту необходимо перейти на рацион с низким содержанием клетчатки, до минимума сократить или отказаться от свежих овощей и фруктов, забыть про сухофрукты, орехи, продукты цельнозерновые.
За пару дней до процедуры необходимо отказаться от твердой пищи. Есть бульоны, прозрачные фруктовые соки, чай и кофе, желе. Накануне необходимо употреблять больше жидкости.
За четыре часа до процедуры нужно совсем отказаться от пищи и воды, так как процедуру делают натощак.
Показания и противопоказания
- Наличие родственников с раковыми болезнями толстой кишки;
- Кровь либо слизь в стуле;
- Перенесенные операции на толстой кишке;
- Постоянные боли в животе неясной этиологии;
- Повышенная температура с анемией и потерей веса;
- Подозрения на онкологические заболевания, язвенный колит;
- Возраст старше 50 лет.

Противопоказания – активная стадия болезни Крона или язвенного колита.
Виды
Выделяют три вида процедуры:
- Диагностическая;
- Скрининговая;
- Контрольная.
Их названия говорят сами за себя. В первом случае главная цель – диагностика; во втором – раннее обнаружение предраковых и раковых заболеваний, в третьем – мониторинг обнаруженных патологий.
Скрининг опухолей
Как было отмечено, ранняя диагностика онкологических заболеваний, способствует успешной борьбе с ними, и наоборот. Как говорит медицинская статистика, 70% случаев онкологии в России выявляется в запущенных стадиях.
Поэтому важно проходить процедуру, если Вам уже 50 лет. Если же у Вас проблемы с кишечником, то начинать необходимо раньше. Тем более у процедуры практически нет противопоказаний.
Процедура и лечебные манипуляции
Мы отмечали, что во время процедура врач при необходимости может провести и мероприятия лечебного характера. Какие же? Вот самые частотные из них:
Какие же? Вот самые частотные из них:
- Удаление полипа;
- Остановка кишечного кровотечения;
- Устранение стеноз.
Методика проведения
Диагностическая манипуляция обычно проходит быстрее, чем лечебная.
Для комфорта пациенту применяют седацию.
Его укладывают на левый бок, ноги согнуты, колени приведены к животу.
Колоноскоп смазывают вазелином и осторожно вводят через задний проход, медленно продвигая.
Для обеспечения хорошего обзора кишечник раздувают газом.
Изображение демонстрируется на экран монитора, сам процесс записывают.
После осмотра кишечника колоноскоп извлекают.
Восстановление
Обычно процедуру выполняют в условиях амбулатории. Поэтому пациент может покинуть клинику, как только закончится действие наркоза.
Существуют определенные рекомендации, касающиеся восстановления и не только:
- Сутки нельзя садится за руль и принимать алкоголь;
- Сразу после процедуры рекомендуется походить, чтобы газ быстрее покинул кишечник;
- В течение дня рекомендуется отдохнуть;
Более конкретные рекомендации дает врач, учитывая ваше состояние и характер процедуры.
В случае повышения температуры, кровотечения, болей в области живота необходимо обратиться к врачу.
Осложнения
Мы говорим о безопасности процедуры, однако риски все же есть, хотя составляю они менее одного процента. Эти риски следующие:
- Аллергия на препараты для седации;
- Кровотечение после биопсии либо удаления полипа;
- Разрыв стенки кишечника.
Чем больше будет у Вас информации о процедуре, тем легче будет Вам ее пройти. Обратитесь в клинику интегративной онкологии Onco.Rehab, и Вам помогут.
Фиброколоноскопия (колоноскопия, ФКС) в Екатеринбурге
Колоноскопия или фиброколоноскопия – один из способов обследования толстого кишечника, при котором используются все преимущества эндоскопии. Фиброколоноскоп – прибор для проведения обследования, представляет собой длинный эластичный зонд с оптической системой и освещением на одном конце, снабженный трубкой для подачи воздуха и специальными щипцами, необходимыми для забора материала из просвета кишки для гистологического анализа.
Специалисты-проктологи городской больницы №41 давно и активно используют возможности фиброколоноскопии в диагностике различных патологий толстого кишечника. Процедура безопасна, безболезненна, проводится в специально оборудованном кабинете опытным колопроктологом. Для назначения исследования необходим первичный осмотр, который производится по предварительной записи.
Показания к колоноскопии:
- Профилактический осмотр 1 раз в год лицам после 40 лет;
- Патологические выделения из просвета кишки;
- Болевой синдром по ходу толстого отдела кишечника;
- Нарушения стула;
- Истощение больного, необъяснимая анемия, особенно при наличии в анамнезе рака толстой кишки у родственников;
- Сомнительный результат ирригоскопии, особенно при подозрении на рак;
- Инородное тело в просвете кишки;
- Наличие новообразований в терминальном отделе кишечника – прямой кишке и анальной зоне. Исследование необходимо для исключения такой же патологии в вышележащих отделах кишечной трубки.

Противопоказания к колоноскопии:
- Острые инфекции организма;
- Сердечно-легочная недостаточность;
- Нарушения в свертывающей системе крови;
- Перитонит;
- Острый язвенный колит.
Техника проведения обследования. Фиброколоноскопия
Больному предлагают принять коленно-локтевое положение, лежа на боку. Наконечник фиброколоноскопа смазывается вазелином, а на область промежности накладывается аппликация анестезирующего геля или мази – чаще, это дикаин, ксилокаин, лидокаин или другие средства.
Далее колопроктолог вводит эластичную трубку в просвет кишечника, осторожно продвигая ее вглубь. Периодически в зонд подкачивается воздух, чтобы облегчить продвижение и получить картину кишечного просвета и стенки для анализа. Фиброколоноскоп имеет видеоустройство, которое выводит полученное изображение на экран монитора. Таким образом, введение зонда производится под визуальным контролем и доступно для рассмотрения нескольким специалистам.
Продолжительность процедуры -15-20 минут. Если колонскопия сопровождается удалением полипов, кондилом или другими лечебными манипуляциями, а также при необходимости забора материала на гистологическое исследование, то время эндоскопического обследования ненадолго затягивается.
Пациент обычно не испытывает особого дискомфорта при проведении процедуры. Обычно самым неприятным моментом считается нагнетание воздуха в кишечник с появлением у больного чувства распирания и позыва на дефекацию. При этом пациенту необходимо просто расслабиться и глубоко дышать животом. Это поможет справиться с малоприятными ощущениями.
После окончания обследования пациент возвращается к своей обычной жизни. Иногда остается небольшое вздутие живота, однако оно быстро проходит самостоятельно. При желании больной может принять активированный уголь.
Колопроктологи ГБ №41 отмечают, что, в отличие от многих других методов исследования, фиброколоноскопия совершенно безвредна, безопасна и производится в самых комфортных условиях. Осложнений после проведения процедуры, как правило, не наблюдается.
Осложнений после проведения процедуры, как правило, не наблюдается.
Подготовка к ФКС
Основные положения:
1. Подготовка должна начинаться на фоне нормализованного стула. Если у пациента запоры необходимо применение слабительных до нормализации стула.
2. За 3 дня до исследования исключить из пищевого рациона овощи и фрукты с мелкими косточками и/или плотной кожицей (томаты, смородина, виноград, земляника и т.п.). Если назначены препараты железа, их так же следует отменить за 3 дня до исследования.
3. Если выполнялись исследования с барием (желудок, кишечник), то ФКС возможна не ранее, чем через 5-7 дней.
4. Для улучшения переносимости исследования рекомендуется в течение 3 дней перед исследованием прием препарата МЕБЕВЕРИН (ДЮСПАТАЛИН, СПАРЕКС) по 200 мг 2 раза в день и 200 мг в день исследования утром.
5. Последний прием пищи накануне исследования не позднее 12 часов. После этого до исследования пищу принимать нельзя. В случае если длительный голод противопоказан, до конца дня возможно принимать сладкий чай, кофе, осветленные соки (без мякоти), процеженный бульон.
В случае если длительный голод противопоказан, до конца дня возможно принимать сладкий чай, кофе, осветленные соки (без мякоти), процеженный бульон.
6. Если на фоне подготовки есть необходимость или желание приема жидкости, жидкость должна быть прозрачной и некрасящей: вода, минеральная вода, чай и растворимый кофе без молока или сливок, осветленные соки. Если исследование под наркозом (последний прием жидкости не менее чем за 4 часа).
7. Может случиться так, что при приеме препарата возникнет приступ тошноты – в этом случае необходимо приостановить прием препарата, успокоится, может быть полежать, и возобновить прием препарата после того как приступ тошноты пройдет. ВАЖНО ВЫПИТЬ ВЕСЬ ОБЪЕМ ПРЕПАРАТА БЕЗ ПОТЕРЬ НА РВОТУ!
8. Прием препарата и последующие 3 часа необходимо провести в активном состоянии для стимуляции опорожнения кишечника: ходьба, простые упражнения (наклоны, приседания и т.п.).
9. Из-за прохождения большого количества жидкости через анус возможно раздражение кожи заднего прохода. Даже если это произошло, смазывать задний проход кремом или мазью категорически нельзя − попадание масляного содержимого на оптику эндоскопа может сделать исследование невозможным.
Даже если это произошло, смазывать задний проход кремом или мазью категорически нельзя − попадание масляного содержимого на оптику эндоскопа может сделать исследование невозможным.
ДВУХЭТАПНАЯ СХЕМА
— более эффективная, легче переносится, приобретаем Эндофальк (1 уп. = 6 или 8 пакетов)
А. Накануне исследования:
· Половину пакетов из упаковки развести в двух литрах обычной кипяченой воды и выпить раствор с 17 до 19 часов равномерно (примерно 1 стакан за 15 мин). Вкус раствора может показаться неприятным, для улучшения можно его подкислить свежевыжатым соком лимона и, если возможно, охладить.
· Раствор не всасывается, проходит по кишке и «моет» ее, поэтому будет жидкий стул примерно до 21-22 часов.
Б. В день исследования:
· Оставшиеся пакеты препарата развести в двух литрах обычной кипяченой воды и выпить раствор с 6 до 8 часов равномерно, жидкий стул примерно будет до 10-11 часов.
2. Для исследования под наркозом:
1. В день исследования ничего не есть и не пить! (кроме препарата для подготовки в случае использования двухэтапной схемы). Если прием каких-либо лекарств крайне необходим, их необходимо принять не менее чем за 4 часа до исследования.
Если прием каких-либо лекарств крайне необходим, их необходимо принять не менее чем за 4 часа до исследования.
2. Для выявления противопоказаний к внутривенному наркозу обязательно иметь при себе следующие результаты обследования давностью не более 10 дней:
— ЭКГ;
— пациентам старше 60 лет анализ крови на сахар.
3. После выхода из наркоза запрещен прием пищи и жидкости в течение 2-х часов. Управлять автомобилем до конца дня нельзя.
4. Желательно иметь с собой сопровождающего.
Колоноскопия под наркозом и без в СПб в клинике MedSwiss
РЕКОМЕНДАЦИИ ПО ДИЕТЕ ПЕРЕД ОБСЛЕДОВАНИЕМ
Исключить за 3-4 дня до исследования из рациона – фрукты, овощи, как свежие, так и прошедшие кулинарную обработку, ягоды (в любом виде), грибы, морскую капусту, перловую, овсяную, гречневую каши, мюсли, отруби, хлеб из муки грубого помола, орехи, мак.
Можно употреблять продукты животного происхождения – мясо, птицу (курица, индейка), рыбу в отварном или тушеном виде, сыр, творог, кефир, омлет, сливочное масло, супы (жидкую часть без овощей), мед, отварной белый шлифованный рис. В неограниченных количествах разрешено употребление прозрачных жидкостей – минеральной воды без газа, прозрачных соков без мякоти, бульонов.
В неограниченных количествах разрешено употребление прозрачных жидкостей – минеральной воды без газа, прозрачных соков без мякоти, бульонов.
ПОДГОТОВКА ТОЛСТОЙ КИШКИ К КОЛОНОСКОПИИ
Хорошая подготовка толстой кишки к исследованию является основой качественного эндоскопического обследования!!!
Для прохождения колоноскопии с анестезиологическим обеспечением (т.е. под наркозом) необходима консультация гастроэнтеролога, который определит необходимость проведения процедуры и объяснит, как правильно подготовиться к ней. Исследование проводится натощак. Последний прием разрешенной пищи должен быть не позднее 16.00 накануне процедуры.
Для проведения колоноскопии под наркозом применяется одномоментный способ подготовки – накануне вечером. Во время курса подготовки и до окончания клинической процедуры противопоказано употреблять твердую пищу.
Важно! Интервал между окончанием приема жидкости (препарата или прозрачной жидкости) и началом проведения колоноскопии с анестезиологическим пособием (наркозом) должен составлять не менее 8 часов!
В день обследования необходимо быть в клинике за 1 час до обследования.
Перед исследованием под наркозом Вас консультирует врач-анестезиолог. На основании медицинской информации о состоянии здоровья пациента он определит оптимальный вид анестезии, который позволит пройти процедуру комфортно и безопасно.
На консультацию необходимо принести результаты:
- ЭКГ.
- Заключение врача-терапевта об отсутствии противопоказаний для проведения колоноскопии под наркозом.
Внимание!!!Во время подготовки к колоноскопии необходимо продолжить прием лекарственных средств, назначенных врачом в целях коррекции артериальной гипертензии, нарушений сердечного ритма, прочих жизненно важных лекарственных средств. От пероральных гипогликемических препаратов рекомендуется воздержаться в процессе подготовки и вернуться к их приему в начале нормального питания.
В случае приема антикоагулянтов (аспирин, тромбо-асс, кардиомагнил, ксарелто, эликвис, прадакса, варфарин и т. д.) необходимо поставить в известность эндоскописта и анестезиолога перед проведением исследования.
При проведении ФКС под наркозом — утром в день исследования не есть и не пить !!!
Подготовка кишки к исследованию препаратами
При наличии у пациента хронических запоров за 5 дней до проведения манипуляции рекомендуется начать прием форлакса по 1 пакетику 2 р. в сутки .Во время подготовки при появлении вздутия можно принять 4 капсулы эспумизана или 2 капсулы метеоспазмила.
При аритмии и др. проблемах с сердечно — сосудистой системой за 5 дней до колоноскопии и во время приема слабительных препаратов начать прием панангина по 2 т. 3 р. в сутки после еды.
Ниже перечисленные препараты используется для подготовки взрослых и лиц пожилого возраста.
ВНИМАНИЕ!!! Основная подготовка к колоноскопии (прием ниже перечисленных препаратов) не зависимо от наличия анестезиологического пособия проводится в один этап с 16 часов предыдущего перед процедурой дня.
Подготовка препаратом ЭЗИКЛЕН
Техника приготовления раствора:
Взять мерную емкость (прилагается), вылить 1 флакон (176 мл) и развести водой до метки 500 мл, выпить с 16:00 до 17:00.
Дополнительно выпить 1 литр воды (2 ёмкости по 500 мл) (или любой разрешенной прозрачной жидкости согласно инструкции по применению).
Повторить процедуру со вторым флаконом, раствор пьется с 19:00 до 20:00 по той же схеме.
Раствор (каждые 500мл) необходимо пить медленно в течении
30-60 мин
«МОВИПРЕП»
Техника приготовления раствора: для подготовки к исследованию применяют 2 л разведенного препарата. Для приготовления первого литра раствора — содержимое 1 саше А и 1 саше В растворяют в небольшом количестве воды и доводят до 1 л водой. Приготовленный р-р следует выпить в течение 1–2 ч. с 16:00 до 18:00. После каждого принятого литра препарата необходимо дополнительно выпивать 1 л прозрачной жидкости (вода, прозрачный суп, фруктовый сок без мякоти, безалкогольные напитки, чай и/или кофе без молока). Процедура разведения второго литра препарата аналогична. Во время подготовки и до окончания процедуры противопоказано употреблять твердую пищу.
КОЛОКИТ ( 1 упаковка -32 таблетки)
Подготовка : первые 20 таблеток необходимо выпить с 16.00 -17.00 часов ( по 4 таблетки в 5 приемов . Каждый прием нужно запить стаканом воды или любой прозрачной жидкости ( бульон , сок, компот из сухофруктов без ягод и сахара ).Вторую часть -12 таблеток необходимо выпить с 19:00 до 20:00 ( по 4 таблетки в 3 приема, каждый запить 1стаканом прозрачной жидкости) .
«Лавакол»:
Техника приготовления раствора: В упаковке 15 пакетов препарата. Каждый из них необходимо развести в одном стакане воды (200 мл).
Весь препарат необходимо принять накануне исследования во второй половине дня.
Рекомендуется осуществить прием «Лавакола» в период 16:00 до 20:00.
«Фортранс»:
Техника приготовления раствора: четыре пакетика растворить в 4 литрах воды. Начать прием с 16:00 часов в день предшествующий исследованию.
Внимание!!!! Запрещается проводить колоноскопию сразу после рентгеноконтрастных исследований (ирригоскопии, фистулографии и др.). Пожалуйста, принесите на исследование данные предыдущих эндоскопических и рентгенологических обследований толстой кишки.
[свернуть]
Колоноскопия под наркозом в Москве
Колоноскопия — диагностическая методика, которая позволяет визуально оценить состояние слизистой оболочки толстой кишки. Для этого используют специальный прибор — эндоскоп, который с помощью камеры высокого разрешения передает изображение на монитор. Процедура может сопровождаться неприятными субъективными ощущениями различной степени интенсивности. Для их предупреждения выполняют колоноскопию кишечника под наркозом. Безболезненно и с минимальным психологическим дискомфортом такую медицинскую методику можно пройти в клинике «Семейный доктор».
Кому необходима процедура?
Существуют абсолютные и относительные показания к проведению колоноскопии.
К первым относятся:
- подозрение на кровотечение из нижних отделов пищеварительного тракта;
- полипы в просвете кишечника;
- повторяющиеся эпизоды кишечной непроходимости;
- перманентные абдоминальные боли неясной этиологии;
- симптоматика язвенных заболеваний кишечника;
- комплексная диагностика новообразований при высоком уровне специфических онкомаркерах.
Кроме вышеперечисленных состояний, колоноскопию необходимо проводить у пациентов с триадой симптомов:
- снижение массы тела;
- лабораторные признаки анемии;
- незначительное повышение температуры тела без видимых причин.
Из относительных показаний наиболее часто встречается хроническое затруднение опорожнения кишечника.
Виды обезболивания при колоноскопии
Метод обезболивания и объем медикаментозных препаратов, используемых при колоноскопии кишечника под наркозом, определяется индивидуально. В зависимости от решения специалиста может применяться один из трех видов анестезии:
1. Местная, при которой по желанию пациента, перед выполнением исследования, на слизистую наносится раствор анестетика. Так же, это необходимо при выполнении Колоноскопии, при наличии не воспаленных наружных геморроидальных узлов.
2. Медикаментозный сон – оптимальный вид наркоза для проведения диагностических манипуляций. Для обезболивания используют один препарат, который вводится внутривенно, за счет чего колоноскопия не приносит никаких неприятных ощущений.
3. Общий наркоз, приводящий к глубокой, полной релаксации всей мускулатуры пациента, включая дыхательную. Дыхание, при этом, обеспечивается аппаратом искусственной вентиляции легких.
Ход процедуры и ее результаты
Длительность процедуры составляет 25-30 минут, но может быть увеличена, для выполнения биопсии или полипэктомии. После вводится эндоскоп. Для расправления просвета нижних отделов пищеварительного тракта используют воздух. Однако, после пробуждения, ощущение вздутия практически не беспокоит пациента. Воздух удаляется через специальный канал эндоскопа. Результаты обследования будут готовы в течение 10–15 минут.
Выполнение диагностических мероприятий в комфортных условиях клиники «Семейный доктор» уменьшает стрессовую нагрузку на организм, а качественное оборудование и опытные специалисты гарантируют точный результат.
ОЗНАКОМЬТЕСЬ С ПРАВИЛАМИ ПО ПОДГОТОВКЕ К ИССЛЕДОВАНИЮ ТОЛСТОЙ КИШКИ (КОЛОНОСКОПИИ)
Узнать цену колоноскопии под наркозом и записаться на прием можно по телефону в Москве +7 (495) 775 75 66, через форму on-line записи и в регистратуре клиники.
Стоимость
врач анестезиолог-реаниматолог
врач-эндоскопист
врач-эндоскопист, гастроэнтеролог, к.м.н.
Отзывы об услуге
Зинаида | 19.05.2018
Врач: Галайко Сергей Викторович
Доктор Сергей Викторович осуществлял ФГДС и колоноскопию — очень волнительные мероприятия. Поэтому делала «во сне». Благодаря профессионализму врача и его ассистенту процедуры прошли хорошо. По окончанию — врач пояснил результаты, отношение к пациентам уважительное….> Читать далее Рекомендую обратиться, если есть показания.
Уважаемая Зинаида! Благодарим Вас за еще один отзыв о работе специалистов отделения эндоскопии Клиники. Такие впечатления о проведенной у нас волнительной процедуре — лучшее доказательство того, что и Ваше самообладание, позитивный настрой и ответственность за свое здоровье являются важными факторами успеха для любого врача. Такие качества пациента в сочетании с профессионализмом наших специалистов делают чудеса, которые происходят как «во сне», так и наяву. Мы обязательно передадим Сергею Викторовичу и его команде Вашу благодарность и сохраним ее как ориентир для дальнейшей работы.
С уважением, Соколовская Эльвира Наильевна, Исполнительный директор ООО «МК «Семейный доктор»
< Свернуть
цены в диагностическом центре Томоград
Виртуальная колоноскопия
В последнее время в диагностике заболеваний кишечника все чаще используется виртуальная колоноскопия. Она постепенно вытесняет такие методы, как фиброколоноскопия и ирригоскопия.
Виртуальная колоноскопия дает возможность осмотреть внутреннюю поверхность кишечника и точно определить характер патологических изменений. К ее преимуществам относится безболезненность процедуры, возможность исследовать труднодоступные участки кишки и получить трехмерные снимки.
Когда проводится МСКТ
Исследование назначается при подозрении на онкологическое поражение кишечника, а также с целью выявления предопухолевых заболеваний. Показанием для проведения виртуальной колоноскопии является:
- отягощенный анамнез, когда родственники страдают от рака органов ЖКТ;
- язвенное поражение кишки;
- хронические воспалительные болезни;
- метеоризм;
- длительные запоры, диарея;
- боль по ходу кишечника;
- плохой аппетит;
- примесь крови в кале;
- продолжительный субфебрилитет;
- слабость, головокружение;
- снижение массы тела;
- быстрое истощение при физической нагрузке.
Если опухоль закрывает просвет кишки, развивается непроходимость кишечника. Клинически она проявляется сильными болями в животе, запором, задержкой газов, тошнотой и рвотой. При частичной непроходимости отмечаются частые запоры, метеоризм и дискомфорт в животе. При увеличении размеров опухоли, она может прощупываться через брюшную стенку.
Стоит заметить, что перечисленные симптомы не всегда указывают на поражение толстого отдела кишечника. Подобная клиническая картина также характерна для опухоли тонкого кишечника.
Учитывая высокий риск развития рака у людей с отягощенной наследственностью, им рекомендуется регулярное проведение виртуальной колоноскопии с профилактической целью. Это позволит выявить опухоль на начальной стадии и немедленно начать лечение, не допустив прогрессирования болезни.
Преимущества виртуальной колоноскопии перед традиционным исследованием:
- малоинвазивность;
- меньший дискомфорт;
- скорость проведения процедуры;
- отсутствие риска травмирования слизистой кишки;
- меньшая доза рентгеновского излучения, чем при ирригоскопии;
- высокая точность диагностики.
Несмотря на все преимущества МСКТ, все же не всегда ее можно применять вместо фиброколоноскопии. Дело в том, что при МСКТ нет возможности взять кусочек подозрительной ткани для гистологического анализа, который очень важен для диагностики онкологических заболеваний. Кроме того, при использовании виртуальной методики не удается удалить полип.
Перед тем как пройти МСКТ, необходимо проконсультироваться с врачом, что требуется для выявления противопоказаний для данного вида исследования. При отсутствии направления на диагностику от лечащего врача, показания для МСКТ устанавливает врач-рентгенолог центра.
Виртуальная колоноскопия выполняется с помощью рентгеновских лучей, однако доза облучения очень мала. Все это благодаря современному оборудованию и специально разработанным программам для исследования.
Процедура проводится следующим образом:
- пациент укладывается на специальную кушетку;
- в прямую кишку вводится трубка, и нагнетается воздух для расправления стенок кишечника;
- кушетка передвигается в сканер;
- аппарат движется вокруг пациента и выполняет серию снимков;
- по команде врача пациент должен задерживать дыхание;
- после диагностики из кишечника выпускают воздух.
Продолжительность обследования зависит от модели томографа и количества датчиков, которые делают фотографии. Обычно МСКТ занимает от 10 минут до получаса. Количество снимков достигает 1 тысячи. Все результаты записываются на диск.
Информативность исследования во многом зависит от качества подготовки пациента к МСКТ. Она включает:
- очищение кишечника с помощью слабительных средств, например, Фортранс, или клизмы;
- за два дня до колоноскопии необходимо отказаться от жирного мяса, молочных продуктов, черного хлеба, бобов, орехов, газированных напитков и капусты;
- утром в день исследования разрешается только чай или вода.
При использовании Фортранса следует помнить о наличии противопоказаний. Они включают возраст до 15-ти лет, кишечную непроходимость, тяжелое состояние пациента и гиперчувствительность к полиэтиленгликолю.
Неправильное использование колоноскопии
G&H В соответствии с согласованными рекомендациями, какие показания подходят для колоноскопии?
JJT Два наиболее широко используемых руководства по надлежащему использованию колоноскопии взяты из Американского общества эндоскопии желудочно-кишечного тракта (ASGE) и Европейской группы экспертов по целесообразности эндоскопии желудочно-кишечного тракта (EPAGE). Большинство колоноскопий выполняется для скрининга колоректального рака у бессимптомных лиц или для наблюдения после удаления аденомы толстой кишки или резекции колоректального рака.Другие соответствующие показания включают положительный анализ кала на скрытую кровь, гематохезию, необъяснимую железодефицитную анемию, хроническую диарею, скрининг на колоректальную дисплазию у пациентов с давней болезнью Крона или язвенным колитом, необъяснимую потерю веса и оценку аномалий толстой кишки, обнаруженной на визуализирующие исследования, такие как колонография с компьютерной томографией.
G&H Насколько серьезной проблемой является неправильное использование колоноскопии?
JJT Исследования, опубликованные в США, Европе и на Ближнем Востоке, показывают, что 20-50% колоноскопий выполняются по несоответствующим показаниям.Частота колоноскопий, выполняемых по неподходящим показаниям, увеличивается в отделениях эндоскопии открытого доступа, которые принимают пациентов от врачей первичной медико-санитарной помощи. Как и ожидалось, диагностическая ценность колоноскопии значительно ниже при колоноскопии, выполненной по неподходящим показаниям. Нет данных, отражающих последствия выполнения несоответствующей колоноскопии, но поскольку колоноскопия сопряжена с риском осложнений и тратой ценных ресурсов здравоохранения, последствия можно экстраполировать.
G&H Вы недавно выступили с докладом, в котором описали 10 причин не проводить колоноскопию. Не могли бы вы объяснить, почему колоноскопия неуместна в каждой из этих ситуаций?
JJT Десять причин не проводить колоноскопию включают:
Наблюдение за гиперпластическими полипами: Согласно согласованным рекомендациям, гиперпластические полипы не требуют колоноскопического наблюдения. Синдром гиперпластического полипоза — редкое исключение.
Слишком частое наблюдение за аденомами с низким риском и слишком редкое наблюдение за аденомами с высоким риском: расширенные аденомы (> 10 мм, ворсинчатые или тубуловиллярные, дисплазия высокой степени) и множественные (> 2) неразвитые аденомы следует обследовать в 3 года, тогда как 1 или 2 нераспространенные аденомы следует обследовать через 5 лет.
Слишком частое наблюдение за колоректальным раком: необходимо выполнить полную периоперационную колоноскопию, чтобы исключить синхронные поражения.Интервал наблюдения в первые 5 лет после резекции варьируется (1 и 3 года по сравнению с 3 годами). Последующие интервалы следует увеличить до 5 лет, если нет данных о высоком риске. Может быть роль дополнительной гибкой сигмоидоскопии для оценки местного рецидива после резекции рака прямой кишки.
Дивертикулит: Колоноскопия относительно противопоказана при остром дивертикулите из-за риска перфорации. Однако после эпизода дивертикулита рекомендуется колоноскопия для оценки ассоциированной колоректальной неоплазии.Распространенность колоректального рака в этой ситуации составляет 2% и увеличивается, если имеется связанный абсцесс, местная перфорация или свищ.
Фульминантный колит: Колоноскопия противопоказана при фульминантном колите из-за риска перфорации. Целесообразно тщательное обследование прямой кишки и нижней части сигмовидной кишки для проведения биопсии для выявления инфекционных причин колита, поскольку лечение может позволить пациенту избежать колэктомии.
Плановое наблюдение за воспалительным заболеванием кишечника: Пациенту с воспалительным заболеванием кишечника в стадии ремиссии, вероятно, не требуется колоноскопия до тех пор, пока не потребуется наблюдение за дисплазией.Однако будущие рекомендации могут включать колоноскопию для оценки заживления слизистой оболочки как успешного результата медикаментозной терапии.
Метастатическая аденокарцинома неизвестной первичной: только 6% метастатической аденокарциномы неизвестной первичной формы в конечном итоге вызваны колоректальным раком.
Острая диарея: диарея продолжительностью менее 4 недель обычно не требует колоноскопии, так как этиология обычно носит инфекционный характер, а диарея обычно проходит самостоятельно.
Неосложненный запор: длительный запор не требует колоноскопии, независимо от возраста. Запор, впервые возникший у более молодого пациента (<50 лет), не требует колоноскопии. Однако для исключения колоректального рака у пожилых пациентов с впервые возникшими запорами показана колоноскопия.
Неосложненная боль в животе у более молодых пациентов: боль в животе у пациентов младше 50 лет обычно не требует колоноскопии.Новая боль в нижней части живота у пожилого пациента является разумным показанием для колоноскопии, поскольку она может быть связана с колоректальным раком.
G&H Подходит ли колоноскопия в таких ситуациях?
JJT Совершенно верно. Соответствие должно определяться в индивидуальном порядке. В конечном итоге клиницисты должны руководствоваться здравым смыслом и учитывать все детали истории болезни пациента, чтобы определить, необходима ли колоноскопия и принесет ли она пользу пациенту.Я не предлагаю клиницистам исключать колоноскопию в данной ситуации (например, у всех молодых пациентов с неосложненной болью в животе), потому что существуют определенные обстоятельства, при которых показана колоноскопия (например, если есть подозрение на то, что молодой пациент с болью в животе) с болезнью Крона). Обсуждаемые выше причины не являются правилами; они предназначены для того, чтобы клиницисты понимали, что решение о проведении колоноскопии должно принимать во внимание диагностическую ценность и риск процедуры для данного конкретного пациента.
G&H Были ли исследования изучены уместность этих 10 показаний (или любых других) для колоноскопии?
JJT В исследовании, опубликованном в США в журнале Annals of Internal Medicine , были опрошены гастроэнтерологи и хирурги общего профиля, выполняющие колоноскопию, с целью проверки соблюдения рекомендаций в отношении наблюдения после удаления полипа. Исследователи обнаружили, что более 50% этих специалистов по колоноскопии рекомендовали контрольную колоноскопию для 1 или 2 нераспространенных аденом с интервалом менее 3 лет.Эта рекомендация контрастирует с согласованными рекомендациями, в которых говорится, что эти полипы следует обследовать с помощью колоноскопии с 5-летними интервалами.
Аналогичным образом, аудит, проведенный в Соединенном Королевстве, который изучал колоноскопию наблюдения после полипэктомии, показал, что 18% колоноскопий были выполнены надлежащим образом, 59% колоноскопий были выполнены слишком рано и 24% колоноскопий не были показаны. . Что касается гиперпластических полипов, которые не требуют контрольной колоноскопии в соответствии с согласованными руководящими принципами, 24% гастроэнтерологов и 54% хирургов в вышеупомянутом исследовании в США изучали гиперпластические полипы, а 23% специалистов-колоноскопов в вышеупомянутом британском аудите обследовали гиперпластические полипы. полипы.
В другом исследовании Morini и соавторы проспективно оценили 1 123 колоноскопии в эндоскопическом отделении открытого доступа для оценки показаний в соответствии с рекомендациями ASGE. Авторы определили, что 29% колоноскопий были неподходящими, и этот вывод был связан с направлением от врача первичной медико-санитарной помощи, а не к специалисту. Кроме того, диагностическая ценность колоноскопии была значительно выше, если копирование колоноскопии выполнялось по соответствующему показанию (43% против 16%; P <001).Аналогичные результаты были получены в последующем исследовании с использованием EPAGE для определения соответствия показания. Другие исследования показали, что неподходящая колоноскопия также связана с более молодыми пациентами, женским полом и симптомами боли в животе или диареи.
G&H Какие шаги были предприняты для исправления неправильного использования колоноскопии?
JJT Опубликованные руководства и исследования информируют специалистов по колоноскопии о правильном использовании колоноскопии.Кроме того, Канада и другие страны разрабатывают программы скрининга на колоректальный рак среди населения, которые контролируют показатели качества колоноскопии, включая выполнение колоноскопии через соответствующие интервалы наблюдения. Канадская ассоциация гастроэнтерологии приняла Глобальную рейтинговую шкалу, которая представляет собой исследование постоянного улучшения качества, адаптированное на основе данных Национальной службы здравоохранения Соединенного Королевства. Это обследование проводится дважды в год мультидисциплинарным комитетом и оценивает несколько аспектов эндоскопической процедуры с учетом интересов пациента.Примеры включают указание процедуры, гибкость бронирования, своевременность, оценку комфорта пациента под руководством медсестры во время процедуры, мониторинг очистки эндоскопа, частоту осложнений и своевременность завершения процедуры и отчета о патологии. Каждый аспект имеет контрольную ценность, и если она не соблюдается, подразделение должно иметь стратегию улучшения, а также действующую процедуру оценки того, была ли мера повышения качества успешной. В Соединенном Королевстве отделение эндоскопии должно достичь определенного уровня по Глобальной рейтинговой шкале, прежде чем участвовать в программе скрининга рака кишечника и пользоваться дополнительными ресурсами, связанными с этой программой.
G&H Как можно контролировать соответствие показаний к колоноскопии в эндоскопических кабинетах?
JJT Оценка целесообразности выполнения колоноскопии и других эндоскопических процедур является неотъемлемой частью любой программы обеспечения качества эндоскопической клиники. Каждая клиника должна прийти к соглашению, используя доступную литературу, относительно соответствующих показаний к эндоскопическим процедурам в своем отделении, а затем проводить регулярные проверки, чтобы гарантировать соблюдение этого соглашения.Участие в официальной программе качества, такой как Глобальная рейтинговая шкала, или программе, доступной через ASGE, очень помогает в структурировании обеспечения качества отдельного подразделения.
G&H Есть ли планы обновить согласованные руководящие принципы для решения проблемы несоответствующих показаний к колоноскопии?
JJT Рекомендации по надлежащему использованию колоноскопии для скрининга колоректального рака были обновлены в 2008 году. Я не знаю, были ли какие-либо мысли об обновлении согласованных в США рекомендаций по колоноскопии для наблюдения после удаления колоректальной неоплазии (постполипэктомии). и постраковую резекцию) или более общие рекомендации, в которых подробно описаны все показания к колоноскопии, включая ее надлежащее использование для оценки симптомов пациента.
G&H Какие исследования вы хотели бы видеть в этой области?
JJT Было бы интересно провести проспективное исследование эффективности колоноскопии у пациентов с желудочно-кишечными симптомами. Большинство исследований, посвященных колоноскопии у пациентов с симптомами, являются ретроспективными или оценивают связь между показаниями и диагнозом неоплазии. Перспективная оценка показаний для копирования колонок и определение того, повлияли ли результаты процедуры на ведение пациентов, было бы полезным дополнением к существующей литературе.
Руководство по лечению колоректального рака | Как часто проходить скрининговые тесты
Для людей со средним риском
Пандемия COVID-19 привела к тому, что многие выборные процедуры были приостановлены, что привело к значительному сокращению скрининга на онкологические заболевания. Медицинские учреждения проводят скрининг рака во время пандемии с соблюдением многих мер предосторожности. Узнайте, как вы можете поговорить со своим врачом и какие шаги вы можете предпринять для планирования, расписания и прохождения регулярных обследований на рак в Скрининг рака во время пандемии COVID-19.
ACS рекомендует людям со средним риском * колоректального рака начать регулярный скрининг в возрасте 45 лет . Это можно сделать либо с помощью чувствительного теста, который ищет признаки рака в стуле человека (тест на основе стула), либо с помощью исследования, которое исследует толстую и прямую кишку (визуальный осмотр). Эти варианты перечислены ниже.
Люди с хорошим здоровьем и ожидаемой продолжительностью жизни более 10 лет должны продолжать регулярный скрининг на колоректальный рак в течение лет 75 лет .
Для людей в возрасте от 76 до 85 решение о прохождении скрининга должно основываться на предпочтениях человека, ожидаемой продолжительности жизни, общем состоянии здоровья и предшествующем анамнезе скрининга.
Люди старше 85 больше не должны проходить скрининг на колоректальный рак.
* Для скрининга люди относятся к группе среднего риска, если у них нет :
- В личном анамнезе был колоректальный рак или определенные типы полипов
- Семейный анамнез колоректального рака
- В личном анамнезе воспалительное заболевание кишечника (язвенный колит или болезнь Крона)
- Подтвержденный или предполагаемый синдром наследственного колоректального рака, такой как семейный аденоматозный полипоз (FAP) или синдром Линча (наследственный неполипозный рак толстой кишки или HNPCC)
- В личном анамнезе облучение брюшной полости (живота) или области таза для лечения ранее перенесенного рака
Варианты тестов для скрининга колоректального рака
Для скрининга на колоректальный рак доступны несколько вариантов тестов:
Испытания на стул
- Высокочувствительный иммунохимический анализ кала (FIT) ежегодно
- Высокочувствительный анализ кала на скрытую кровь (gFOBT) на основе гваяковой кислоты ежегодно
- Многоцелевой анализ ДНК кала (мт-sDNA) каждые 3 года
Визуальные (структурные) исследования толстой и прямой кишки
- Колоноскопия каждые 10 лет
- КТ-колонография (виртуальная колоноскопия) каждые 5 лет
- Гибкая ректороманоскопия (ФСИГ) каждые 5 лет
Между этими тестами есть некоторые различия (см. Скрининговые тесты на колоректальный рак), но — самое важное — пройти скрининг, независимо от того, какой тест вы выберете .Поговорите со своим врачом о том, какие тесты могут вам подойти, и со своей страховой компанией о своем покрытии.
Если человек решает пройти скрининг с помощью теста, отличного от колоноскопии, любой отклоненный от нормы результат теста должен сопровождаться своевременной колоноскопией.
Для людей с повышенным или высоким риском
Людям с повышенным или высоким риском колоректального рака может потребоваться начать скрининг на колоректальный рак до 45 лет, проходить скрининг чаще и / или проходить специальные тесты.Сюда входят люди с:
- Сильный семейный анамнез колоректального рака или определенных типов полипов (см. Факторы риска колоректального рака)
- В личном анамнезе колоректальный рак или определенные типы полипов
- В личном анамнезе воспалительное заболевание кишечника (язвенный колит или болезнь Крона)
- Известный семейный анамнез синдрома наследственного колоректального рака, такого как семейный аденоматозный полипоз (FAP) или синдром Линча (также известный как наследственный неполипозный рак толстой кишки или HNPCC)
- В личном анамнезе облучение брюшной полости (живота) или области таза для лечения ранее перенесенного рака
Американское онкологическое общество не имеет рекомендаций по скринингу, специально предназначенных для людей с повышенным или высоким риском колоректального рака .Однако некоторые другие профессиональные медицинские организации, такие как Многопрофильная рабочая группа США по колоректальному раку (USMSTF), выпускают такие рекомендации. Эти рекомендации являются сложными, и их лучше всего рассматривать вместе с вашим врачом. Как правило, в этих рекомендациях люди делятся на несколько групп (хотя детали зависят от конкретных факторов риска каждого человека).
Люди с повышенным риском колоректального рака
Люди, у одного или нескольких членов семьи которых был рак толстой или прямой кишки
Рекомендации по скринингу для этих людей зависят от того, кто в семье болел раком и сколько им было лет, когда он был диагностирован.Некоторые люди с семейным анамнезом смогут следовать рекомендациям для взрослых со средним риском, но другим, возможно, потребуется проходить колоноскопию (а не какой-либо другой тип теста) чаще и, возможно, начиная с возраста 45 лет.
Люди, у которых во время колоноскопии были удалены определенные типы полипов
Большинству этих людей потребуется повторная колоноскопия через 3 года, но некоторым людям может потребоваться сделать ее раньше (или позже), чем через 3 года, в зависимости от типа, размера и количества полипов.
Люди, перенесшие рак толстой или прямой кишки
Большинству этих людей потребуется регулярно делать колоноскопию примерно через год после операции по удалению рака. Некоторым людям с раком прямой кишки также могут быть рекомендованы другие процедуры, такие как МРТ или проктоскопия с ультразвуком, в зависимости от типа перенесенной операции.
Люди, перенесшие облучение брюшной полости (живота) или области таза для лечения ранее перенесенного рака
Большинству из этих людей потребуется начать колоректальный скрининг (колоноскопию или анализ стула) в более раннем возрасте (в зависимости от того, сколько им было лет, когда они получили радиацию).Скрининг часто начинается через 5 лет после облучения или в возрасте 30 лет, в зависимости от того, что наступит позже. Этим людям также может потребоваться более частое обследование, чем обычно (например, не реже одного раза в 3-5 лет).
Люди с высоким риском колоректального рака
Люди с воспалительным заболеванием кишечника (болезнь Крона или язвенный колит)
Этим людям обычно необходимо проходить колоноскопию (а не какой-либо другой тип обследования) не ранее чем через 8 лет после того, как у них диагностировано воспалительное заболевание кишечника.Последующие колоноскопии следует проводить каждые 1–3 года, в зависимости от факторов риска развития колоректального рака и результатов предыдущей колоноскопии.
Люди с определенными генетическими синдромами или подозреваемыми в их наличии
Этим людям обычно требуется колоноскопия (а не какие-либо другие тесты). Скрининг часто рекомендуется начинать в молодом возрасте, возможно, уже в подростковом возрасте для некоторых синдромов — и его необходимо проводить гораздо чаще.Специфика зависит от вашего генетического синдрома и других факторов.
Если вы подвержены повышенному или высокому риску колоректального рака (или думаете, что можете быть), поговорите со своим врачом, чтобы узнать больше. Ваш провайдер может предложить вам лучший вариант скрининга, а также определить, какой график скрининга вам следует соблюдать, исходя из вашего индивидуального риска.
Колоноскопия Артикул
Непрерывное образование
Колоноскопия — жизненно важный инструмент, используемый сегодня в современной медицине.Его универсальность и полезность делают его жизненно важной процедурой как в краткосрочной, так и в долгосрочной перспективе. Его можно использовать при онкологических и неонкологических состояниях, включая заворот сигмовидной кишки, желудочно-кишечное кровотечение и закупорку толстой кишки. Скрининговая колоноскопия важна для выявления и лечения раннего колоректального рака. Он используется, чтобы помочь направить шаги в онкологическом лечении, включая планирование хирургических вмешательств. В этом упражнении будет обсуждаться и описываться польза колоноскопии, показания, противопоказания, персонал, препараты и методы для процедуры.
Целей:
- Определите показания для колоноскопии.
- Опишите оборудование, персонал, подготовку и технику, необходимые для выполнения колоноскопии.
- Рассмотрите возможные осложнения и клиническое значение колоноскопии.
- Обрисовать в общих чертах стратегии межпрофессиональной команды для улучшения координации помощи и коммуникации для продвижения колоноскопии и улучшения результатов.
Введение
Колоноскопия — это диагностическая, а также терапевтическая процедура, выполняемая для оценки толстой кишки (т. Е. Толстой кишки, прямой кишки и ануса), а также дистальной части тонкой кишки (подвздошной кишки). Это выполняется с помощью ручного гибкого трубчатого устройства, называемого колоноскопом, которое имеет камеру высокой четкости, установленную на конце эндоскопа, а также дополнительные каналы, которые позволяют вводить оборудование и жидкости для очистки линзы колоноскопа и толстой кишки. слизистая оболочка.Визуальные данные, которые камера передает на экран, помогают обнаружить аномалии, а также чрезмерное разрастание стенки толстой кишки и, в свою очередь, позволяют нам оценивать биопсию и удалять поражения слизистой оболочки с использованием различных типов инструментов для биопсии через эти дополнительные каналы. Обладая такой огромной полезностью, колоноскопия за последние несколько десятилетий вышла на передний план, сделав колоректальный рак легко предотвратимым и рано обнаруживаемым заболеванием. [1]
Анатомия и физиология
Желудочно-кишечная система делится на переднюю, среднюю и заднюю кишки.Соответственно, передняя кишка состоит из устья ко второй части двенадцатиперстной кишки (часть тонкой кишки), средняя кишка состоит из оставшейся двенадцатиперстной кишки (третья и четвертая части) примерно на две трети расстояния от поперечной ободочной кишки и задней кишки. состоит из дистальной трети ободочной кишки до ануса. Это важно помнить, когда речь идет о поражениях и патологии по всей толстой кишке, так как это поможет решить будущее хирургическое планирование, особенно в толстой кишке. Часть нашей желудочно-кишечной системы после желудка делится на тонкий и толстый кишечник.Проходя от проксимального к дистальному отделу, тонкий кишечник делится на двенадцатиперстную кишку, тощую кишку и подвздошную кишку. Подвздошная кишка заканчивается илеоцекальным клапаном, который открывается в первую часть толстой кишки. Это называется слепой кишкой, которая представляет собой мешкообразную структуру и далее продолжается восходящей ободочной кишкой, за которой следуют поперечная, нисходящая и сигмовидная ободочная кишка. Ободочная кишка открывается в прямую кишку, которая заканчивается анальным каналом. Общее расстояние от заднего прохода до слепой кишки варьируется от мужчины к женщине, но может составлять от 120 до 160 см.Восходящая ободочная кишка, печеночный изгиб и поперечная ободочная кишка составляют правую ободочную кишку, тогда как нисходящая ободочная кишка, селезеночный изгиб и сигмовидная кишка составляют левую ободочную кишку. Как правило, диаметр слепой, поперечной и нисходящей ободочной кишки составляет 9 см, 6 см и 3 см соответственно. Это важно помнить при навигации по колоноскопии и определении местоположения в толстой кишке.
Есть две первичные артерии, которые снабжают толстую кишку кровью: верхняя брыжеечная артерия (SMA) и нижняя брыжеечная артерия (IMA).SMA и IMA далее разветвляются на несколько других артерий, которые снабжают различные компоненты толстой кишки (среды 1 и 2). Тонкая кишка, слепая кишка, восходящая ободочная кишка и проксимальные две трети поперечной ободочной кишки снабжены SMA, в то время как дистальная треть, нисходящая ободочная кишка, сигмовидная кишка и проксимальная прямая кишка — все это обеспечивается IMA. Опять же, важно знать, когда требуется хирургическое вмешательство и когда рассматриваются соответствующие анатомические резекции.
Ободочная кишка, как и тонкий кишечник, состоит из различных слоев (от внутрипросветного до внепросветного):
- Слизистая оболочка
- Подслизистая основа
- мышечная
- Сероза
Хотя между толстым и тонким кишечником есть несколько заметных различий, одним из важных различий между ними является организация мышечных слоев.Muscularis слой состоит из круговых мышечных волокон и продольных мышечных волокон. В отличие от тонкой кишки, где эти волокна проходят через стенку кишечника, продольный слой сгруппирован в три ленточноподобные структуры, называемые taenia coli. Кроме того, толстая кишка содержит отростки, называемые хаустрой. Это может быть важно помнить при выполнении колоноскопии, поскольку эти хаустры действительно образуют складки по всей толстой кишке, в которых могут быть полипы, которые легко пропустить, если их не визуализировать должным образом.
Длина и диаметр толстой кишки важны при колоноскопии. Примерная длина указана ниже:
- Анальный канал: 4 см
- Прямая кишка: 15 см
- Сигмовидная кишка: 50 см
- Нисходящая ободочная кишка: 10 см
- Поперечная ободочная кишка: 50 см
- Восходящая ободочная кишка 10 см
- Слепая кишка: 5 см
Несмотря на обобщенные оценки длины, именно различные ориентиры и различия в толщине толстой кишки, цветовых тонах, сосудистой сети и анатомии помогают определить местоположение, поскольку колоноскоп может зацикливаться на себе и не обеспечивать точное измерение длины.
Показания
Колоноскопия может выполняться по нескольким причинам. Его можно разделить на диагностические и лечебные показания. Диагностические показания можно далее классифицировать как скрининговые и выборные. Скрининговые колоноскопии выполняются для оценки колоректального рака на основе риска пациента (средний или высокий). Скрининг на средний риск начинается в возрасте 50 лет и проводится не реже одного раза в 10 лет при условии, что результаты колоноскопии ничем не примечательны или не выявлена патология, которая подвергала бы пациента более высокому риску.Пациенты будут проходить повторную колоноскопию с 10-летними интервалами для продолжения скрининга на колоректальный рак или предраковые поражения. Последующие колоноскопии называются контрольной колоноскопией. Более раннее наблюдение проводится в зависимости от результатов первой (индексной) процедуры.
Пациенты с высоким риском развития колоректального рака проходят процедуру скрининга в возрасте до 50 лет, и ее повторяют каждые 1, 2 или 5 лет в зависимости от первичного риска и результатов, полученных во время процедуры.Примеры групп высокого риска включают воспалительное заболевание кишечника в анамнезе, семейный анамнез колоректального рака в возрасте <60 лет, наследственный полипоз (например, синдром Пейтца-Йегера и семейный аденоматозный полипоз, вызванный мутацией гена APC) и неполипоз. синдромы (LYNCH I и II) и наблюдение после резекции колоректального рака. Лицам, у родственников первой степени родства которых диагностирован рак толстой кишки, рекомендуется пройти первую колоноскопию в возрасте 40 лет или за 10 лет до возраста, в котором родственнику был поставлен диагноз, в зависимости от того, что наступит раньше.Элективная колоноскопия проводится по таким причинам, как известное или скрытое желудочно-кишечное кровотечение или положительный результат стула на скрытую кровь, необъяснимые изменения в привычках и характере кишечника, железодефицитная анемия или потеря веса у пожилых пациентов, стойкая боль в животе, подозрение на воспалительный или инфекционный колит и бариевая клизма. показывая рентгенологические структурные аномалии.
Терапевтические показания для колоноскопии включают, помимо прочего, иссечение и аблацию поражений, лечение кровоточащих поражений, расширение стеноза или стриктур, удаление инородного тела, декомпрессию заворота толстой кишки или мегаколона и паллиативное лечение известных новообразований.[1] [2]
Целевая группа профилактических услуг США (USPSTF) — это организация, которая предоставляет рекомендации по лечебным методам лечения и процедурам. Согласно рекомендациям, пациенты в возрасте 50–75 лет со средним риском развития колоректального рака должны проходить колоноскопию каждые 10 лет (рекомендация степени А) [3]. Доступны и другие методы скрининга, включая ежегодные анализы кала на скрытую кровь (FOBT) с гибкой ректороманоскопией каждые 5 лет и иммунохимическое исследование кала, однако это выходит за рамки данной статьи и обычно предназначено для пациентов со средним риском колоректального рака.Эти методы скрининга противопоказаны группам высокого риска. [4]
Хотя колоноскопия очень полезна при диагностике колоректального рака, она также используется для диагностики, лечения и планирования хирургических вмешательств при некоторых воспалительных, механических и анатомических заболеваниях. Некоторые примеры включают болезнь Крона, язвенный колит, синдром Огилви, дивертикулит и заворот сигмовидной кишки.
Противопоказания
Хотя колоноскопия используется для диагностики острой или хронической патологии, некоторые противопоказания все же существуют, и их следует учитывать при принятии решения о проведении колоноскопии.Естественно, всегда нужен желающий пациент, чтобы приступить к любой процедуре, особенно к колоноскопии. Подготовка кишечника, обсуждаемая в других разделах этой статьи, может быть неудобной и трудно переносимой, если у пациента мало желания продолжать. Кроме того, при принятии решения о проведении колоноскопии следует учитывать активное воспаление. Это может быть воспаление, вызванное токсическим мегаколоном, молниеносный колит, язвенный колит, синдром Крона, дивертикулит и многое другое.
Поскольку колоноскопия увеличивает расширение толстой кишки и внутрипросветное давление, увеличивается вероятность повреждения воспаленной и рыхлой ткани и повышается риск перфорации.Это необходимо учитывать при принятии решения о проведении колоноскопии. В общем, если при колоноскопии можно подождать, пока воспаление не исчезнет, следует использовать эту практику. Абсолютные противопоказания к колоноскопии включают отказ пациента, недавний инфаркт миокарда, гемодинамическую нестабильность, перитонит, недавнюю операцию с анастомозом толстой кишки или повреждение и восстановление кишечника. Как правило, пациенты должны подождать не менее 6 недель после острых событий, прежде чем приступить к колоноскопии.
Оборудование
Колоноскопия требует использования определенных инструментов и группы лиц, знакомых с процедурой.Набор для колоноскопии будет оснащен мониторами высокого разрешения, устройством для инсуффляции, которое создает положительное давление в просвете кишечника, аспирационным устройством, несколькими различными захватными инструментами и оборудованием, необходимым для орошения кишечника.
Колоноскоп — это длинная цилиндрическая трубка, гибкая, прочная, легко очищаемая и управляемая одним человеком. Существуют эндоскопы для детей и взрослых. Длина прицела составляет примерно 160-180 см, диаметр около 1.От 0 см до 1,2 см, в зависимости от производителя и размера прицела. В конце колоноскопа есть несколько жизненно важных рабочих частей. К ним относятся от двух до трех линз для обеспечения глубины и четкости изображений, два светодиода (LED), которые обеспечивают соответствующее освещение слизистой оболочки толстой кишки, и два небольших отверстия, которые функционируют как рабочие отверстия для прохождения ирригации и инструментов. (Изображение 4).
Колоноскоп имеет ручку, которую можно держать левой рукой, в то время как правая рука манипулирует и выдвигает / отводит зрительную трубу рядом с анусом.В основании рукоятки, в зависимости от марки прицела, находится циферблат для увеличения или уменьшения жесткости прицела. Это позволяет маневрировать в сложных углах и применять различную степень натяжения во время толкания и тяги колоноскопа. Слишком большая жесткость может усилить дискомфорт пациента и увеличить риск перфорации, поэтому следует проявлять осторожность, увеличивая ее слишком сильно во время колоноскопии. К рукоятке также прикреплены несколько рабочих инструментов, которые позволяют манипулировать наконечником прицела, регулировать качество изображения и управлять различными параметрами видеосъемки во время колоноскопии (запись, стоп-кадр, изображение, масштабирование и т. Д.). Два примечательных элемента управления на прицеле — колеса, прикрепленные справа от рукоятки. Они предназначены для манипулирования большим и указательным пальцами левой руки, хотя правая рука может помочь при необходимости. Колесо большего размера, расположенное проксимальнее рукоятки, позволяет перемещать прицел вверх и вниз, в то время как колесо меньшего размера, расположенное дистальнее рукоятки, позволяет перемещать прицел влево и вправо. Они, вместе с вращающимся аспектом колоноскопа, обеспечивают широкий диапазон движений и движений, что позволяет лучше визуализировать толстую кишку.Головка прицела без движения имеет угол обзора от 140 до 170 градусов, в зависимости от модели и производителя прицела. Это, в сочетании с перемещением конца прицела, обеспечивает почти 360-градусный обзор во всех направлениях. Также важно отметить, что проксимально и дистально по отношению к двум колесам находятся два переключателя, которые используются для блокировки функций вверх / вниз, влево / вправо прицела. Важно, чтобы перед началом процедуры эти переключатели были отпущены, а кончик прицела свободно двигался, прежде чем вставлять его в задний проход.Несоблюдение этого правила может вызвать дискомфорт у пациента и повредить чувствительную ткань заднего прохода. Кроме того, это усложнит процедуру и затруднит маневрирование прицелом через узкие стыки и повороты; это увеличивает риск случайной перфорации. Пожалуйста, смотрите изображения 3-7 для визуализации колоноскопии.
Два небольших отверстия, как упоминалось ранее, позволяют пропускать оборудование и орошение. Эти рабочие порты имеют решающее значение для успешной визуализации и терапевтического эффекта колоноскопии.В рабочий порт можно вставить длинные провода и инструменты. Сюда входят захваты, иглы, петли и приспособления для наложения клипс. Это позволяет применять широкий спектр методов лечения, включая остановку кровотечения из сосуда, удаление подозрительного полипа, нанесение татуировки на массу для будущего хирургического планирования или прижигание пораженной и кровоточащей ткани.
Персонал
Для безопасности пациента важно, чтобы в палате находился соответствующий персонал, помогающий опытному врачу с процедурой.Это будет включать, как минимум, медсестру для приема лекарств и техника, которая может помочь с настройкой оборудования, расположением пациента и устранением неисправностей. Наличие дополнительного набора рук позволяет оказывать помощь в манипулировании пациентом и при необходимости оказывать противодавление на брюшную полость. Было доказано, что наличие опытного ассистента повышает удовлетворенность пациентов и повышает эффективность колоноскопии. [5] Колоноскопию можно проводить без использования анестезиолога или сертифицированной медсестры-анестезиолога (CRNA).Тем не менее, это требует, чтобы специалист-колоноскоп был знаком с лекарствами для снятия седативных средств, противопоказаниями и требовал, чтобы его внимание было разделено между процедурой и состоянием комфорта пациента и седативным статусом. Чтобы лучше удовлетворить потребности пациентов, анестезиолог или CRNA могут помочь в обеспечении глубокой седации, особенно у пациентов с ожирением, извилистой толстой кишкой или анатомическими вариациями и заболеваниями (дивертикулез). [6]
Препарат
Подготовка к колоноскопии — самая большая жалоба большинства пациентов на проведение процедуры и основная причина несоблюдения скрининговых колоноскопий.Для того, чтобы колоноскопия могла успешно обнаружить злокачественные или предраковые образования и снизить потребность в повторных колоноскопиях, соответствующая подготовка кишечника является стандартом, который должен быть достигнут. Отсутствие адекватной подготовки кишечника можно рассматривать как противопоказание для продолжения процедуры, так как это увеличивает риск перфорации и ложноотрицательных результатов. Доступно несколько исследований, которые показывают значительно улучшенные результаты лечения пациентов и раннего выявления рака с использованием надлежащим образом очищенной толстой кишки перед колоноскопией.Это в сочетании с рядом других факторов, включая время до слепой кишки, частоту илеоцекальной интубации и время отмены, являются маркерами, определяющими успех соответствующей колоноскопии. [7]
Основа адекватной подготовки кишечника довольно проста; то есть в толстой кишке не должно быть стула и должна быть обеспечена адекватная визуализация слизистой оболочки толстой кишки. Хотя принцип прост, метод достижения этого может быть проблематичным компонентом колоноскопии и неудобным для пациентов.Существует множество различных лекарств и слабительных средств для приема внутрь, которые можно использовать в режиме подготовки кишечника, включая полиэтиленгликоль, цитрат магния, гидроксид магния, бисакодил и пикосульфат натрия. Было проведено несколько исследований для определения лучших режимов очищения кишечника. У каждого врача есть собственный режим, который они разработали и считают, что он лучше всего подходит для их практики. Однако при выборе режима очищения кишечника необходимо учитывать некоторые факторы. К ним относятся вкус вещества, количество, желудочно-кишечный дискомфорт и эффективность.Исследование Bowklean, проводившееся с 23 октября 2013 г. по 24 марта 2014 г., было организовано для определения того, какой режим, полиэтиленгликоль (от 2 до 4 л) или пикосульфат / цитрат магния (300 мл), обеспечивает лучший очищающий эффект и выше. удовлетворенность пациентов. В ходе своего исследования они обнаружили, что пациенты переносят раствор пикосульфата / цитрата магния лучше, чем полиэтиленгликоль, и что он обеспечивает лучшее очищение кишечника для адекватной визуализации во время колоноскопии. [8]
Хотя толстая кишка должна быть чистой, она никогда не очистится от стула полностью.Пациентам следует объяснить, что стул по-прежнему будет выделяться и что он может иметь какой-то цвет. Ключом к очищению кишечника является жидкий стул, который можно быстро очистить с помощью ирригационной функции колоноскопа. На сегодняшний день не существует идеального очищающего режима без дискомфорта. За день до процедуры пациенты должны придерживаться чистой жидкой диеты. В сочетании с химическим очищающим средством это дает наибольшие шансы на успешную колоноскопию.Для пациентов, которые не переносят 24-часовое очищение, возможно, они могут придерживаться прозрачной жидкой диеты в течение трех дней до процедуры с мягким слабительным режимом, чтобы помочь очистить толстую кишку.
Клизмы можно использовать перед колоноскопией, но сами по себе они не обеспечивают адекватной подготовки и не обеспечивают надлежащего очищения кишечника. Это в первую очередь связано с ограничениями клизмы и ее способностью достигать поперечной ободочной кишки, восходящей ободочной кишки и слепой кишки.Для прямой и сигмовидной кишки они могут помочь в окончательном очищении, но их использование ограничено.
Антибиотикопрофилактика при колоноскопии является предметом многочисленных споров. Несмотря на то, что нет веских указаний на использование профилактических антибиотиков при колоноскопии, следует принимать во внимание индивидуальный подход к применению антибиотиков с учетом факторов риска для пациента. Пациенты с ослабленным иммунитетом, получающие перитонеальный диализ или страдающие диабетом, могут подвергаться более высокому риску перитонита, чем население в целом, после колоноскопии и полипэктомии.Обращение к этим пациентам должно быть внимательным, и это может принести пользу. Обычному населению антибиотики, скорее всего, не показаны. [9]
В основе любой хорошей медицинской практики любые решения и процедуры должны быть подробно объяснены пациенту и даны ответы на все вопросы перед тем, как продолжить. Особенно при колоноскопии очень полезно сидеть и обсуждать этапы процедуры и предписанную подготовку кишечника. Исследования показали, что этот метод обучения обеспечивает более успешную подготовку кишечника, чем простая брошюра или раздаточный материал.Сообщается, что неполная подготовка кишечника составляет от 10% до 20% зарегистрированных колоноскопий. Благодаря личному обсуждению графика подготовки кишечника и ожиданий пациентов это увеличивает комплаентность и успешность колоноскопии. [10]
Техника
Выполнение колоноскопии требует практики и является трудным навыком. Хотя наблюдение за выполнением колоноскопии опытным клиницистом может показаться простым, эта техника требует времени, терпения и большой практики.Перемещение по цилиндрической трубке, которая может сгибаться, расширяться, сжиматься и двигаться, — непростая задача. Кроме того, при подготовке к колоноскопии необходимо учитывать такие факторы пациента, как ожирение, избыточная ткань толстой кишки, хирургический анамнез, соблюдение правил подготовки кишечника и лиц с недостаточным весом. Для того, чтобы клиницист мог стать специалистом в области колоноскопии, требуется несколько часов на симуляторе, а также колоноскопия под наблюдением опытного хирурга или специалиста по желудочно-кишечному тракту.
Крайне важно, чтобы врач ознакомился с оборудованием и проверил его перед началом колоноскопии. Как упоминалось ранее, колоноскоп состоит из множества компонентов. Манипулирование всеми элементами (вверх, вниз, вправо, влево, по часовой стрелке и против часовой стрелки) области действия усложняет процедуру.
Пациент должен находиться в положении лежа на левом боку. Тем не менее, некоторые врачи могут предпочесть, чтобы пациент лежал на спине или на правом боку, если того требуют обстоятельства.В левом положении ноги пациента должны быть согнуты, а вокруг его спины, головы и между коленями следует положить подушки, чтобы предотвратить повреждение костного выступа и сохранить положение. Техник или медсестра помогут сохранить устойчивость и предотвратить перекатывание пациента вперед или назад. Кроме того, они помогают оказывать противодействующее давление на брюшную полость, чтобы помочь эндоскописту ориентироваться в углах и поворотах. Согнутые к груди ноги помогают расслабить лобково-прямокишечные и лобково-копчиковые мышцы.Это облегчает вход и выход за угол крестцового выступа. Неспособность достичь этого положения затрудняет перемещение через прямую кишку на уровне крестца.
Эндоскопист должен стоять позади пациента. Перед установкой эндоскопа необходимо выполнить пальцевое ректальное исследование (DRE) с водорастворимой смазкой. В это время врач должен прощупать любые опухоли, выпуклости, ректоцеле или новообразования. Кроме того, они должны учитывать тонус прямой кишки, но также должны учитывать достигнутый пациентом уровень седации, так как это может повлиять на тонус заднего прохода.Следуя DRE, ручка эндоскопа должна находиться в левой руке врача, а эндоскоп должен находиться в правой руке на расстоянии примерно 10-20 см от рабочего конца или линзы эндоскопа. Следует снова использовать обильное количество водорастворимой смазки, чтобы предотвратить повреждение чувствительной ткани заднего прохода. Используя все компоненты эндоскопа (вверх, вниз, влево, вправо и вращение), эндоскоп перемещается по различным уровням прямой кишки, толстой кишки и подвздошной кишки.
Можно использовать определенные ориентиры, чтобы помочь врачу узнать, где они находятся в толстой кишке. Хотя обобщенные анатомические расстояния полезны, использование осциллографа для их измерения не всегда надежно, важно помнить, что осциллограф может поворачиваться и поворачиваться сам по себе и не будет обеспечивать точное измерение дальше в толстую кишку.
Важные ориентиры, которые следует помнить и учитывать при выполнении колоноскопии:
- Первая часть прямой кишки имеет три различных более крупных выхода.Это важно, поскольку оно действует как отсек для хранения фекалий и позволяет человеческому телу более продолжительное время работать без дефекации. Его легко определить через задний проход в начале колоноскопии.
- Второй ориентир начинается у сакрального выступа. Это означает проксимальный конец прямой кишки. Это может быть труднее пересечь, потому что крестец прижимается к толстой кишке, однако со временем и опытом, его становится легче пересечь.
- Taenia coli, как обсуждалось ранее, проходит по длине толстой кишки, именно в конце сигмовидной кишки и в начале прямой кишки эти волокна расширяются и больше не группируются в виде продольных полос.Эти Taenia coli, хотя они и не видны непосредственно в толстой кишке, обычно могут быть идентифицированы как вторичные по отношению к растягивающим силам, которые они оказывают на расширенный кишечник. Они могут помочь определить местоположение от прямой кишки до сигмовидной кишки. Это третий ориентир, который можно использовать для определения местоположения.
- Нисходящая кишка имеет более округлый вид, чем любой другой компонент толстой кишки. Его диаметр меньше диаметра поперечной и восходящей ободочной кишки, примерно от 3 до 5 см.При переходе в поперечную ободочную кишку не только изменяется диаметр и увеличивается в размерах, но и форма толстой кишки становится скорее треугольной, чем круглой. В первую очередь это связано с кишечной палочкой.
- Перемещение через изгиб селезенки может быть еще одним ориентиром, затрудняющим прохождение. Если ассистент оказывает противодавление в правом верхнем квадранте и правом нижнем квадранте живота, это может помочь протолкнуть эндоскоп через изгиб в поперечную ободочную кишку.Описаны и безопасны для использования две техники: техника давления Prechel, прижимающая предплечье к животу, и техника двух предплечий, когда оба предплечья прижимаются к животу пациента, должна использоваться ассистентом. Не рекомендуется использовать технику открытой ладони с надавливанием ладонью, так как это может привести к травме ассистента. [11]
- При изгибе печени можно заметить, что толстая кишка приобретает синеватый оттенок. Это печень, отражающаяся в толстую кишку, и может помочь врачу определить, что он находится рядом с изгибом печени и начинает движение в восходящую кишку.Важно отметить, что из-за слишком высокого давления в этой области может произойти повреждение печени, хотя это бывает редко.
- Восходящая ободочная кишка намного более расширена, чем нисходящая и поперечная ободочная кишка. Он будет продолжать увеличиваться по направлению к слепой кишке. Несколько характеристик, которые помогают определить это местоположение, включают: отверстие в аппендиксе, отверстие в илеоцекальном клапане и конвергенция taenia coli в одно очаговое пятно на конце слепой кишки — это также известно как знак Мерседеса и не требует пояснений.Эти ориентиры следует использовать для идентификации слепой кишки. Хотя использование трансиллюминации может помочь получить больше информации, его не следует использовать в качестве меры для того, чтобы прийти к такому выводу.
Важно, чтобы эндоскопист чувствовал любое напряжение или трудности при продвижении колоноскопа. Прицел никогда не следует увеличивать, если обзор нечеткий и просвет не визуализируется. Это увеличивает риск получения травм. Если клиницист обнаружит затруднения в увеличении объема, это возможно; они разработали цикл Alpha.Чаще это происходит в сигмовидной кишке. В этом случае эндоскопист также может обнаружить, что пациенту становится все хуже. Это еще один признак того, что образовалась петля. Для снятия петли применяется отсос, прицел снимается при вращении вала прицела по часовой стрелке. Это поможет удалить петлю и позволит расширить область применения. Важно помнить, что иногда, чтобы продвинуться дальше, объем должен быть снят.
Чтобы помочь завершить колоноскопию и предотвратить любые пропущенные поражения, а также помочь получить больше данных о том, что слепая кишка достигнута, эндоскопист должен попытаться интубировать илеоцекальный клапан.Это не только помогает получить больше информации о том, что слепая кишка действительно была введена, но также используется для визуализации подвздошной кости и помогает диагностировать воспалительное заболевание кишечника.
Войдя в толстую кишку и продвигаясь к слепой кишке, эндоскопист исследует слизистую оболочку и ищет возможные поражения. Если полип обнаружен, его следует, по возможности, сразу же удалить. Если поражение слишком велико для удаления, следует провести биопсию, нанести татуировку индийскими чернилами или метиленовым синим и отметить место поражения.Однако основная часть процедуры выполняется не во время прохождения толстой кишки. Извлечение колоноскопа было определено как наиболее важный компонент процедуры. Именно во время абстиненции врач должен осмотреть все компоненты толстой кишки и заглянуть за все складки.
Даже самые маленькие полипы могут быть идентифицированы в одной из этих складок, и если их не идентифицировать должным образом, это может привести к ложноотрицательному результату колоноскопии и потенциально пропущенному раку.Как упоминалось ранее, есть определенные маркеры, которые используются для определения успешной колоноскопии. Рекомендуется, чтобы клиницист потратил не менее шести-восьми минут на вывод из толстой кишки, чтобы это можно было считать успешной колоноскопией и провести соответствующий скрининг для пациента. Было обнаружено, что более быстрое удаление эндоскопа увеличивает риск пропущенных полипов и раннего рака. [12]
При выводе из толстой кишки жизненно важно выполнить аспирацию части инсуффляции, чтобы обеспечить лучшее выздоровление пациента, уменьшение метеоризма и дискомфорта при вздутии живота.Ближе к концу колоноскопии следует исследовать задний проход и зубчатую линию на предмет повреждений или геморроя с помощью ретрофлексии телескопа. Для ретрофлексии прицел перемещают назад сразу за край проксимального конца ануса. Используя анальный канал, прицел следует выдвинуть, повернув оба колеса назад до упора; это позволяет прицелу полностью ретрофлексировать в прямой кишке и визуализировать задний проход. После этого маневра оба колеса возвращаются в нейтральное положение, прямая кишка отсасывается, прицел извлекается и процедура завершается.
Осложнения
Как и при любой инвазивной процедуре, существуют неотъемлемые осложнения, которые следует знать и описывать пациенту, прежде чем продолжить. Общие осложнения, такие как реакции на анестезию, включая инсульт, сердечный приступ, респираторную недостаточность и смерть, всегда связаны с седативными процедурами и должны быть описаны при согласии. При проведении колоноскопии пациенты должны быть уведомлены о рисках разрыва прямой кишки, кровотечения, боли, вздутия живота и инфекции.Более серьезное осложнение, которое может возникнуть, хотя и редко, включает перфорацию кишечника. Риск перфорации составляет около 0,14% (или 1 из 1000 колоноскопий). Вообще говоря, риск перфорации при колоноскопии особенно низок, а процедура относительно безопасна. Это делает его отличным методом скрининга рака толстой кишки с низким риском, с уважением. [13] Перфорация может произойти в любом месте толстой кишки и подвздошной кишки. Но часто описывалось, что наиболее частым местом перфорации является сигмовидная кишка.Перфорация происходит в основном тремя разными способами; Сдвиговое повреждение, вторичное по отношению к толканию и оттягиванию стенки толстой кишки, чрезмерное растяжение из-за чрезмерного вдувания в ослабленную стенку толстой кишки и перфорация в результате механической полипэктомии и электрокоагуляции. [14] Каждый поворот или угол в толстой кишке выступает в качестве точки фокусировки для прицела, чтобы он мог продвигаться по толстой кишке. Маневры манипуляции, когда помощник прижимается к брюшной стенке, могут помочь смягчить некоторые толкающие и тянущие силы и предотвратить потенциальную травму.Сигмовидная кишка, являющаяся первым углом или поворотом толстой кишки, имеет самый высокий риск травмы, поскольку она подвергается наибольшей силе при продвижении зонда к слепой кишке.
Еще одно осложнение, хотя и редкое, о котором должен знать клиницист, включает синдром электрокоагуляции после полипэктомии (PPES). Когда полип удаляется, электрокоагуляция используется для удаления оставшихся клеток, которые могли остаться. Хотя риск трансмурального ожога невелик, он может возникнуть, если врач не оторвет ткань от стенки толстой кишки во время применения электрокоагуляции.Пациенты могут испытывать сильную боль в животе через несколько часов после колоноскопии, при которой выполнялась полипэктомия с электрокоагуляцией. Лаборатории могут продемонстрировать лейкоцитоз со сдвигом влево и КТ, показывающую вздутие кишечника и воспалительные изменения, но без признаков пневмоперитонеума. Лечится с помощью покоя кишечника, поддерживающей терапии, антибиотиков и проходит без хирургического вмешательства. Чтобы снизить вероятность развития PPES, врач может оторвать полип от стенки толстой кишки во время электрокоагуляции.Кроме того, под полип можно вводить физиологический раствор, чтобы приподнять слизистую оболочку от стенки толстой кишки, создавая изолирующий слой [15].
Клиническая значимость
Как упоминалось ранее, USPSTF рекомендует проводить скрининговую колоноскопию начиная с 50 лет для лиц со средним риском и проводить каждые 10 лет до 75 лет. Основанием для этого решения является понимание того, что для лиц среднего риска время от полипа до рака оценивается примерно в 10 лет.[16] [17]
Во время колоноскопии клиницист должен искать любые подозрительные поражения, которые требуют удаления, сокращения интервалов наблюдения или указывают на консультацию у хирурга или онколога. Любые выявленные подозрительные полипы следует удалить и отправить на патологоанатомическое лечение. В целом, гиперпластические полипы практически не связаны с риском колоректального рака. Аденомы, с другой стороны, считаются подозрительными поражениями, и их следует удалять, если они> 6 мм или имеют характерные черты.Способ удаления зависит от размера и формы полипа. В ожидании размера и внешнего вида полипа эндоскопист должен рассмотреть возможность нанесения татуировки на место, чтобы его было легче идентифицировать при повторной колоноскопии или хирургическом вмешательстве.
В США колоректальный рак (CRC) является третьей по значимости причиной смерти от рака как у мужчин, так и у женщин. Это в первую очередь связано с западным образом жизни: красное мясо, диета с низким содержанием клетчатки, курение, употребление алкоголя и употребление продуктов с высокой степенью переработки.[18] Было обнаружено, что скрининговая колоноскопия значительно снижает смертность от колоректального рака благодаря раннему выявлению и вмешательству. Важно, чтобы клиницисты были знакомы с рекомендациями по скринингу и поощряли пациентов начинать скрининг с помощью колоноскопии в возрасте 50 лет, если средний риск, или за 10 лет до возраста известного родственника с CRC, в зависимости от того, что наступит раньше.
Улучшение результатов команды здравоохранения
Уход за пациентами — это результат совместных усилий многих специалистов.В авангарде этой силы находится поставщик первичной медико-санитарной помощи (PCP). Они установили отношения с пациентами и видят их более регулярно, чем это сделал бы специалист. Важно, чтобы основной лечащий врач ежегодно посещал своих пациентов, чтобы поддерживать их здоровье и быть в курсе рекомендуемых руководств для своих пациентов. PCP должны рекомендовать скрининг на CRC в соответствии с текущими современными рекомендациями как для пациентов высокого, так и для среднего риска. Как обсуждалось ранее, существенными проблемами, которые успешно влияют на соблюдение рекомендованного скрининга CRC, являются комфорт пациента при подготовке кишечника и уязвимость процедуры.Было разработано множество исследований, чтобы помочь выработать решение, которое поможет пациентам пройти процедуры скрининга. Однако результаты показали, что даже активизация совместных усилий профессионалов здравоохранения по-прежнему приводит к несоблюдению рекомендованных обследований при колоноскопии. [19] [Уровень 2]
Некоторые исследования показали, что, хотя колоноскопия обеспечивает визуальный осмотр всей толстой кишки, она может быть не лучшим средством для скрининга. Другие возможные дополнения к обследованию пациентов со средним риском включают ежегодный или двухгодичный анализ кала на скрытую кровь в дополнение к гибкой ректороманоскопии каждые пять лет.Возможно, это было так же эффективно, если не лучше, чем колоноскопия каждые десять лет. Поскольку это менее инвазивная процедура, требующая более переносимой подготовки кишечника (клизма или очищение кишечника), пациенты могут быть более склонны следовать рекомендациям по скринингу и совместным усилиям более успешных PCP [2]. [Уровень 5] Специфика между колоноскопией, FOBT с гибкой ректороманоскопией и тестированием фекальной ДНК на CRC выходит за рамки данной статьи.
(Щелкните изображение, чтобы увеличить)
анатомия верхней брыжеечной артерии.Поперечная ободочная кишка, нисходящая ободочная кишка, Cacum Ilium
Предоставлено анатомическими пластинами Грея
(Щелкните изображение, чтобы увеличить)
Нижняя брыжеечная артерия и ее ветви, толстая кишка; По возрастанию; Поперечный; Нисходящий, нижний гемморроидальный, брюшная аорта
Предоставлено анатомическими пластинами Грея
(Щелкните изображение, чтобы увеличить)
Стандартный колоноскоп
Предоставлено Клайдом Штауффером, DO
(Щелкните изображение, чтобы увеличить)
Части и определения колоноскопа
Предоставлено Клайдом Штауффером, DO
(Щелкните изображение, чтобы увеличить)
Описание частей и компонентов колоноскопа
Предоставлено Клайдом Штауффером, DO
Что мне нужно знать о скрининге на колоректальный рак?
- Если вам от 45 до 75 лет, вам следует пройти обследование на колоректальный рак.
- Миллионы людей в США не проходят рекомендованный скрининг. Они упускают шанс предотвратить колоректальный рак или обнаружить его на ранней стадии, когда лечение работает лучше всего.
- Если вы считаете, что у вас повышенный риск развития колоректального рака, поговорите со своим врачом о том, когда начинать обследование, какой анализ подходит вам и как часто проходить обследование.
Скрининговый тест используется для выявления болезни, когда у человека нет симптомов.(Когда у человека появляются симптомы, используются диагностических тестов , чтобы выяснить причину симптомов.)
Колоректальный рак почти всегда развивается из предраковых полипов (аномальных новообразований) в толстой или прямой кишке. Скрининговые тесты позволяют обнаружить предраковые полипы, чтобы их можно было удалить до того, как они перерастут в рак. Скрининговые тесты также могут выявить рак прямой кишки на ранней стадии, когда лечение лучше всего.
Руководство по скринингу
Регулярное обследование, начиная с 45 лет, является ключом к профилактике колоректального рака и его раннему выявлению.Целевая группа профилактических услуг США (USPSTF) рекомендует, чтобы взрослые в возрасте от 45 до 75 лет проходили скрининг на колоректальный рак. Рабочая группа рекомендует взрослым в возрасте от 76 до 85 лет спросить своего врача, следует ли им пройти обследование.
Рабочая группа рекомендует несколько стратегий скрининга колоректального рака, включая тесты стула, гибкую ректороманоскопию, колоноскопию и КТ-колонографию (виртуальную колоноскопию). Узнайте об этих скрининговых тестах.
Когда мне следует начинать обследование?
Большинству людей следует начинать скрининг на колоректальный рак вскоре после того, как им исполнится 45 лет, а затем продолжать проходить скрининг через регулярные промежутки времени.Однако вам может потребоваться пройти тестирование раньше 45 или чаще, чем другим людям, если:
Если вы считаете, что у вас повышенный риск развития колоректального рака, поговорите со своим врачом о —
- Когда начинать обследование.
- Какой тест подходит именно вам.
- Как часто сдавать анализы.
Страхование и покрытие Medicare
Большинство страховых планов и Medicare помогают оплачивать обследование на колоректальный рак для людей в возрасте 50 лет и старше.Скрининговые тесты на колоректальный рак могут покрываться вашим полисом медицинского страхования без франшизы или доплаты. Для получения дополнительной информации о покрытии Medicare посетите сайт www.medicare.govexternal icon или позвоните по телефону 1-800-MEDICARE (1-800-633-4227). Пользователям TTY следует звонить по телефону 1 (877) 486-2048. Уточните в своем страховом плане, какие льготы покрываются при скрининге на колоректальный рак.
Диагностическая ценность колоноскопии с разбивкой по показаниям
Введение . Датские центры резервируют больше времени для скрининга колоноскопии и выделяют для этих случаев самых опытных эндоскопистов.Целью данного исследования является определение диагностической эффективности колоноскопии по различным показаниям для улучшения планирования деятельности колоноскопии и распределения высококвалифицированных эндоскопистов. Методы . Девяносто девять случайно выбранных пациентов из проспективно поддерживаемой базы данных были сгруппированы в определенные группы для направления к специалистам. Сравнивали пять групп по частоте выявления аденом и рака. Результатов . Двести восемьдесят девять из 1098 колоноскопий у 999 пациентов показали значительные неопластические признаки, в результате чего была выполнена 591 резекция аденомы.Восемьдесят пять процентов были обработаны петлевой резекцией и 15% — эндоскопической резекцией слизистой оболочки (EMR). Положительные результаты в группах показаний: (1) симптомы, 25%; (2) положительный скрининг — 17%; (3) предыдущая резекция аденом — 45%; (4) предыдущая резекция колоректального рака — 15%; и (5) наблюдение за пациентами с семейным анамнезом высокого риска, 35%. Заключение . Большинство аденом, обнаруженных во время колоноскопии, можно лечить простыми методами. Если рассматривать индивидуализированные временные интервалы, последующие колоноскопии аденомы, вероятно, будут самой трудоемкой группой с более чем вдвое большим количеством обнаруженных аденом по сравнению с другими показаниями.
1. Введение
Введение Национальной программы скрининга увеличило потребность в возможностях колоноскопии примерно на 25% [1]. Центры, выполняющие колоноскопию, сталкиваются с проблемой увеличения рабочей нагрузки, как это было в Великобритании и Нидерландах [2]. Это может привести к увеличению времени ожидания пациентов с симптомами и дополнительным расходам больниц [3]. Более чем соответственно возросла потребность в продвинутых эндоскопических процедурах [4]. Немногие преданные врачи владеют ими, и в большинстве датских отделений эндоскопии это приводит к направлению на вторую терапевтическую колоноскопию с помощью EMR, ESD или трансанальной эндоскопической микрохирургии (TEM) для удаления запущенных аденом [5].Таким образом, стратегия бронирования для колоноскопии, основанная на показаниях, может быть полезной для распределения нужных пациентов опытным эндоскопистам и / или резервирования индивидуальных временных интервалов для пациентов на основе априорного риска положительных результатов. Кроме того, инструкции как в Дании, так и в Великобритании рекомендуют отделениям направлять наиболее опытных эндоскопистов для проведения скрининговых колоноскопий без каких-либо подтверждающих доказательств (Danish Colorectal Cancer Group, DCCG Guidelines, August 2014, http: // dccg.dk / retningslinjer / august2014 / 2014_screening.pdf, цитируется в июне 2016 г.) [6].
Наиболее частыми показаниями для проведения колоноскопии являются необъяснимая анемия, гематохезия, диарея и положительный результат скринингового теста [7, 8]. Однако диагностическая ценность зависит от показаний, при этом необъяснимая диарея и кровь в стуле имеют высокую диагностическую ценность [9] наряду с обнаружением скрытой крови в стуле [10, 11].
Имеющиеся данные о распространенности, клинических особенностях и значении колоноскопии в оценке колоректальных полипов широко опубликованы [12, 13], но необходимо исследование диагностической ценности колоноскопии по различным показаниям.Целью нашего исследования было изучить частоту выявления аденомы и рака, стратифицированную по разным показаниям.
2. Методы
Набор 999 пациентов был произведен путем случайных выборок из перспективно поддерживаемой базы данных в соответствии с 5 определенными показаниями для направления в период с 1 сентября 2013 г. по 31 июня 2015 г. из нашего отделения. Показаниями были следующие: (1) симптомы, (2) положительный результат скринингового теста iFOBT, (3) наблюдение после ранее проведенной резекции аденом, (4) наблюдение после сегментарной резекции кишечника по поводу колоректального рака и (5) наблюдение. пациентов с семейным анамнезом высокого риска (HNPCC или FAP).
Данные были перепроверены с местным региональным регистром данных пациентов и локальными электронными картами пациентов. Пациенты были случайно выбраны из базы данных из списка пациентов, которые были направлены на колоноскопию в хирургическое отделение. Все показания были связаны с повышенным риском колоректальных аденом и рака. Пациенты, направленные на колоноскопию из-за симптомов, имели один или несколько из следующих симптомов: ректальное кровотечение или видимую кровь в стуле, дискомфорт в животе или изменение привычек кишечника в течение более 2 месяцев, непреднамеренная потеря веса или анемия.Положительный колоректальный скрининговый тест был основан на микроскопических исследованиях крови в кале, полученных иммунологическим методом FOBT в соответствии с датскими руководящими принципами, с пороговым значением 100 мкг г / л; 209 из 251 пациента впервые пришли на колоноскопию. Последующее наблюдение после лечения доброкачественных колоректальных аденом включало только эндоскопически резецированные опухоли. Наблюдение предлагалось пациентам с гистологическими признаками высокого риска, тяжелой дисплазией, опухолями размером более 10 мм или более 3 аденом, удаленных при одной и той же колоноскопии.Все резецированные аденомы были расценены эндоскопистом как макроскопически радикально резектированные, а патологоанатомом — микрорадикально резецированные со 100% уровнем согласия. Все резецированные аденомы прошли полную колоноскопию при индексной колоноскопии; Время от индексной колоноскопии до последующей колоноскопии составляло минимум 12 месяцев для пациентов, подвергшихся резекции с помощью EMR, и 1 год для пациентов, подвергнутых резекции с помощью простой петлевой техники, если они были с высоким риском, и 3 года, если они были с низким риском. Последующее наблюдение после лечения злокачественной опухоли предлагалось через 1 год и каждые три года для пациентов, которым была проведена резекция кишечника.Пациентам, включенным в наблюдение, был поставлен диагноз: семейный аденоматозный полипоз, синдром Пейтца-Егерса и наследственный неполипозный колоректальный рак, или по крайней мере у одного родственника первой степени родства было диагностировано одно из этих состояний. Каждые три года они проходили колоноскопию. Было проведено не менее 250 колоноскопий по всем показаниям, за исключением наблюдения за пациентами с семейным анамнезом колоректального рака. Только в эту группу нам удалось включить 96 колоноскопий.Всего было включено 999 пациентов для выполнения минимум 1000 колоноскопий; Всего было зарегистрировано 1098 колоноскопий (таблица 1).
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Цифры действуют как синонимы для групп индикации. 1 = симптомы. 2 = положительный результат скрининга на рак CRC. 3 = наблюдение после лечения доброкачественного полипа. 4 = наблюдение после лечения колоректального рака.5 = наблюдение за пациентами с высоким риском развития наследственного колоректального рака. Колоноскопии, в результате которых было обнаружено бесчисленное количество полипов, не включаются. Было проведено шесть колоноскопий с бесчисленным количеством полипов, пять случаев в группе 5 и 1 случай в группе 1. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Каждый пациент был зарегистрирован только один раз и мог быть отнесен только к одной группе показаний.
Были включены все аденомы независимо от размера и гистологии. В это исследование не было включено никаких зубчатых повреждений.
Получено общее одобрение Датского агентства по защите данных и одобрение местного этического комитета Южной Дании (регистрационный номер: s-20140075 / 2008-58-0035). База данных зарегистрирована как база данных оценки качества и, следовательно, не зарегистрирована на Clinicaltrials.gov или других свободно регистрируемых базах данных.
3. Результаты
3.1. Демографические данные
Было зарегистрировано девятьсот девяносто девять пациентов с 1098 колоноскопиями, 497 женщин и 601 мужчина, средний возраст 64 года.5 и 66,7 соответственно. Из общего количества колоноскопий в 289 были обнаружены значительные неопластические признаки, в результате чего была резецирована 591 аденома, 84% из которых были выполнены с помощью простой техники ловушки и 16% с помощью EMR или ESD во время второй процедуры (Таблица 1).
3.2. Показания и возможности диагностики
3.2.1. Симптомы
Примерно четверть (25,2%) колоноскопий, выполненных для выявления симптомов, выявила один или несколько полипов. Общее количество обнаруженных аденом составило 117. Среднее количество аденом на пациента было 1.86 (). 47 пациентам была проведена простая резекция петлевой петлей, 17 были направлены на расширенную местную резекцию и у 2 были обнаружены раковые опухоли. У четырех пациентов (6%) в анамнезе ранее были доброкачественные аденомы. При 187 из 250 (74,8%) колоноскопий аденомы обнаружены не были (таблица 2).
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Цифры действуют как синонимы для групп индикации.1 = симптомы. 2 = положительный результат скрининга на рак CRC. 3 = наблюдение после лечения доброкачественного полипа. 4 = наблюдение после лечения колоректального рака. 5 = наблюдение за пациентами с высоким риском развития наследственного колоректального рака. Предыдущее вмешательство. В этом столбце показано, какие процедуры ранее проходили пациенты этой группы показаний. Положительная колоноскопия. В этом столбце перечислены пациенты с положительной колоноскопией в настоящее время, стратифицированные по предыдущему вмешательству, которое у них было. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
3.2.2. Положительный скрининг
Семнадцать процентов () пациентов, которым колоноскопия предшествовала положительному скрининговому тесту, имели аденомы, 38 из них были резецированы петлей, 10 были направлены на расширенную эндоскопическую резекцию, а 3 рака были обнаружены (Таблица 2).
3.2.3. Наблюдение за аденомой
Почти половина пациентов, ранее леченных по поводу аденом, имели аденомы при последующем наблюдении (45%,). Семьдесят шесть процентов ранее лечились с помощью простой петлевой резекции, а 21% лечились с помощью EMR / ESD.В этой группе не было раковых заболеваний. Ни один из них не лечился ТЕМ или ЭСД. У трех процентов в анамнезе была сегментарная резекция кишечника по поводу доброкачественного заболевания (таблица 2).
3.2.4. Наблюдение за раком
Всем пациентам после лечения колоректального рака была выполнена сегментарная резекция кишечника. У пятнадцати процентов были аденомы (). Тридцать один был пролечен петлевой резекцией, а 3 — расширенной эндоскопической резекцией. Был обнаружен один рак, а 3 аденомы остались без лечения (Таблица 2).
3.2.5. Повышенный риск наследственного рака
Было 96 пациентов с наследственным колоректальным раком в анамнезе. Зарегистрировано 34 положительных колоноскопии; 30 из которых были пролечены простой петлевой резекцией. Один был направлен на колэктомию для лечения рака. Пятьдесят шесть процентов ранее перенесли простую петлевую резекцию аденомы, и у 33% из них была обнаружена новая аденома при контрольной колоноскопии (таблица 2).
4. Обсуждение
Почти у трети пациентов, направленных на колоноскопию, была значительная аденома.Возможности диагностики варьировались в зависимости от показаний для направления. Самая высокая частота аденомы наблюдалась у пациентов после эндоскопической резекции доброкачественной аденомы, что приводило к обнаружению аденомы почти в половине случаев. Пациенты ранее лечились от злокачественной колоректальной опухоли, и обследованные лица выявили наименьшую частоту аденом и рака.
Существует множество симптомов, ведущих к направлению пациентов на колоноскопию, что делает эту группу наиболее неоднородной в отношении показаний к колоноскопии.Тем не менее, эта группа показала довольно высокий уровень аденомы — 25%, что указывает на то, что клиническое заключение, сделанное врачом, является сильным предиктором патологических результатов, таких как скрининговый тест или контрольная колоноскопия. Из 250 колоноскопий в группе с симптомами 207 были колоноскопией впервые, в результате чего было обнаружено еще больше полипов, при этом 63 колоноскопии были положительными, что привело к 30% значимым результатам. У семи пациентов была сегментарная резекция кишечника по причинам, не связанным с раком.
Распространенность аденомы после положительного скринингового теста ниже по сравнению с другими исследованиями, особенно в Великобритании и Нидерландах, а также ниже, чем в Датской национальной базе данных по скринингу.В нашем отделении высокий уровень выявления аденомы по сравнению с другими национальными центрами (sundhed.dk, dts aarsrapport, январь 2016 г., https://www.sundhed.dk/sundhedsfaglig/kvalitet/kliniske-kvalitetsdatabaser/screening/dansk-tarmkraeftscreeningsdatabase/, цитируется. 2016, март), и низкая частота обнаруженных на экране аденом в этой популяции, скорее всего, является случайной. Эффективность диагностики аденомы у лиц, положительных по iFOBT, была почти у каждого пятого пациента; подавляющее большинство аденом было резецировано простой петлей.Диагностическая ценность контрольной колоноскопии после ранее проведенной резекции доброкачественной аденомы оказалась высокой. Почти у половины пациентов были аденомы. Большинство из них были резецированы петлей, но также было выявлено наибольшее количество аденом, отнесенных к расширенным эндоскопическим резекциям. У сорока четырех процентов пациентов с предыдущими простыми петлевыми резекциями была новая аденома. Еще один заслуживающий внимания момент в этой группе — большое количество обнаруженных аденом.
Самая низкая диагностическая ценность, по-видимому, после резекции по поводу злокачественной опухоли.Только у 15% из них была аденома. Всем, кроме 1 пациента, была проведена простая резекция петлей, и только у 1 был обнаружен рак. Можно рассмотреть возможность проведения контрольной колоноскопии с большими интервалами, которые уже определены в Дании. Другое очевидное объяснение редких находок в этой группе состоит в том, что у них был удален сегмент кишечника, что снизило вероятность новой патологии.
Как видно из группы с семейным анамнезом, колоноскопия наблюдения гарантирует своевременное обнаружение опухолей, выявляя только 1 рак и, в противном случае, аденомы, управляемые простой петлевой резекцией, хотя 58% пациентов в этом подгруппа имела аденомы и, следовательно, высокую диагностическую ценность аденом при наблюдательной колоноскопии.В нашем отделении мы выполняем 9000 колоноскопий в год. Если бы наши опытные эндоскописты, обученные EMR и ESD, проводили индексную колоноскопию в группах с наивысшим риском больших аденом, мы могли бы сэкономить примерно 360 пациентов в год для второй колоноскопии.
5. Заключение
Наше исследование показывает, что пациенты, которым ранее была проведена эндоскопическая резекция аденомы, и пациенты с семейным анамнезом наследственного колоректального рака, имеют самый высокий диагностический результат по данным эпиднадзорной колоноскопии.Мы обнаружили, что симптомы являются надежными предикторами положительных результатов. Многие пациенты получали простую петлевую резекцию. Следует обратить внимание на пациентов, у которых была резекция аденомы, из-за риска развития новых аденом и более высокого риска направления на расширенное эндоскопическое лечение.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Благодарности
Это исследование финансировалось Датским онкологическим обществом, Исследовательским фондом региона Южной Дании и Исследовательским фондом Университета Южной Дании.
% PDF-1.7 % 118 0 объект > эндобдж xref 118 371 0000000015 00000 н. 0000007739 00000 н. 0000008001 00000 н. 0000008060 00000 н. 0000215264 00000 н. 0000213282 00000 н. 0000213370 00000 н. 0000213458 00000 н. 0000213545 00000 н. 0000213632 00000 н. 0000213718 00000 н. 0000213805 00000 н. 0000213891 00000 п. 0000213978 00000 н. 0000214064 00000 н. 0000214150 00000 н. 0000214236 00000 п. 0000214322 00000 н. 0000214407 00000 н. 0000214493 00000 п. 0000214579 00000 н. 0000214664 00000 н. 0000214750 00000 н. 0000214836 00000 н. 0000214921 00000 н. 0000215007 00000 н. 0000215093 00000 н. 0000215178 00000 н. 0000212078 00000 н. 0000212163 00000 н. 0000212250 00000 н. 0000212336 00000 н. 0000212421 00000 н. 0000212508 00000 н. 0000212594 00000 н. 0000212679 00000 н. 0000212765 00000 н. 0000212850 00000 н. 0000212936 00000 н. 0000213022 00000 н. 0000213107 00000 п. 0000213195 00000 н. 0000207049 00000 н. 0000407550 00000 н. 0000407720 00000 н. 0000407844 00000 н. 0000407968 00000 н. 0000408092 00000 н. 0000408216 00000 н. 0000408340 00000 н. 0000408464 00000 н. 0000217565 00000 н. 0000217633 00000 н. 0000218650 00000 н. 0000218740 00000 н. 0000219692 00000 н. 0000220307 00000 н. 0000220857 00000 н. 0000232428 00000 н. 0000259001 00000 н. 0000259762 00000 н. 0000260193 00000 п. 0000218823 00000 н. 0000218997 00000 н. 0000219233 00000 н. 0000219619 00000 п. 0000363301 00000 н. 0000363864 00000 н. 0000364171 00000 н. 0000366087 00000 н. 0000366240 00000 н. 0000408643 00000 п. 0000409129 00000 н. 0000419224 00000 н. 0000409452 00000 н. 0000410137 00000 п. 0000421593 00000 н. 0000410535 00000 п. 0000411214 00000 н. 0000424999 00000 н. 0000248591 00000 н. 0000248780 00000 н. 0000249026 00000 н. 0000249469 00000 н. 0000232621 00000 н. 0000232819 00000 н. 0000233067 00000 н. 0000268773 00000 н. 0000269432 00000 н. 0000269750 00000 н. 0000411572 00000 н. 0000411748 00000 н. 0000427265 00000 н. 0000411995 00000 н. 0000412167 00000 н. 0000412398 00000 н. 0000412714 00000 н. 0000252054 00000 н. 0000252699 00000 н. 0000253182 00000 н. 0000258249 00000 н. 0000258639 00000 н. 0000064302 00000 п. 0000265391 00000 п. 0000265444 00000 н. 0000265851 00000 п. 0000266659 00000 н. 0000266783 00000 н. 0000266907 00000 н. 0000267031 00000 н. 0000267156 00000 н. 0000267281 00000 п. 0000267406 00000 н. 0000267531 00000 н. 0000267655 00000 н. 0000267779 00000 н. 0000267903 00000 н. 0000268028 00000 н. 0000268153 00000 н. 0000268278 00000 н. 0000268403 00000 п. 0000268527 00000 н. 0000268650 00000 н. 0000275090 00000 н. 0000275616 00000 н. 0000275888 00000 н. 0000249558 00000 н. 0000249989 00000 н. 0000250303 00000 н. 0000241572 00000 н. 0000242360 00000 н. 0000242915 00000 н. 0000276863 00000 н. 0000278482 00000 н. 0000282973 00000 н. 0000283097 00000 н. 0000283221 00000 н. 0000283343 00000 п. 0000283466 00000 н. 0000283591 00000 н. 0000283716 00000 н. 0000283840 00000 н. 0000283965 00000 н. 0000284090 00000 н. 0000284215 00000 н. 0000284340 00000 н. 0000284463 00000 н. 0000286394 00000 н. 0000292431 00000 н. 0000292556 00000 н. 0000292681 00000 н. 0000292806 00000 н. 0000292931 00000 н. 0000293056 00000 н. 0000293995 00000 н. 0000296461 00000 н. 0000296585 00000 н. 0000296710 00000 н. 0000296835 00000 н. 0000296960 00000 н. 0000297085 00000 н. 0000297208 00000 н. 0000297333 00000 н. 0000297455 00000 н. 0000297580 00000 н. 0000297705 00000 н. 0000297829 00000 н. 0000297954 00000 н. 0000298078 00000 н. 0000298203 00000 н. 0000298328 00000 н. 0000298453 00000 н. 0000298578 00000 н. 0000298703 00000 н. 0000298828 00000 н. 0000298953 00000 н. 0000299078 00000 н. 0000233627 00000 н. 0000234380 00000 н. 0000234751 00000 п. 0000299203 00000 н. 0000299689 00000 н. 0000299993 00000 н. 0000304220 00000 н. 0000306084 00000 н. 0000376925 00000 н. 0000377050 00000 н. 0000377175 00000 н. 0000377299 00000 н. 0000377424 00000 н. 0000377549 00000 н. 0000377674 00000 н. 0000377799 00000 н. 0000377923 00000 п. 0000378047 00000 н. 0000378172 00000 н. 0000378296 00000 н. 0000378421 00000 н. 0000378546 00000 н. 0000312875 00000 н. 0000313061 00000 н. 0000313316 00000 н. 0000378671 00000 н. 0000380580 00000 н. 0000215946 00000 н. 0000216071 00000 н. 0000216195 00000 н. 0000216319 00000 п. 0000216443 00000 н. 0000216566 00000 н. 0000216691 00000 п. 0000216816 00000 н. 0000216941 00000 н. 0000217065 00000 н. 0000217190 00000 н. 0000217315 00000 н. 0000217440 00000 н. 0000263888 00000 н. 0000373109 00000 н. 0000311883 00000 н. 0000312006 00000 н. 0000312129 00000 н. 0000312254 00000 н. 0000312378 00000 н. 0000312502 00000 н. 0000312627 00000 н. 0000312751 00000 н. 0000313679 00000 н. 0000313862 00000 н. 0000314100 00000 н. 0000314378 00000 п. 0000314445 00000 н. 0000314731 00000 н. 0000316603 00000 н. 0000322048 00000 н. 0000322172 00000 н. 0000322296 00000 н. 0000322419 00000 н. 0000322541 00000 н. 0000322666 00000 н. 0000322790 00000 н. 0000322915 00000 н. 0000323039 00000 н. 0000323163 00000 н. 0000323288 00000 н. 0000323411 00000 н. 0000325173 00000 н. 0000330561 00000 п. 0000330685 00000 н. 0000330807 00000 н. 0000330932 00000 н. 0000331055 00000 н. 0000331177 00000 н. 0000331301 00000 н. 0000331426 00000 н. 0000331551 00000 н. 0000331676 00000 н. 0000331801 00000 н. 0000331926 00000 н. 0000333595 00000 н. 0000337874 00000 н. 0000337959 00000 н. 0000338573 00000 н. 0000338698 00000 п. 0000338823 00000 н. 0000338948 00000 н. 0000339073 00000 н. 0000339198 00000 н. 0000339323 00000 п. 0000339448 00000 н. 0000341352 00000 н. 0000346926 00000 н. 0000347051 00000 н. 0000347174 00000 н. 0000347299 00000 н. 0000347424 00000 н. 0000347549 00000 н. 0000349478 00000 п. 0000355250 00000 н. 0000357158 00000 н. 0000363142 00000 н. 0000366589 00000 н. 0000368309 00000 н. 0000412779 00000 н. 0000413581 00000 н. 0000414411 00000 н. 0000415232 00000 н. 0000416031 00000 н. 0000416811 00000 н. 0000417607 00000 н. 0000418483 00000 н. 0000207757 00000 н. 0000208388 00000 н. 0000208587 00000 н. 0000208884 00000 н. 0000209306 00000 н. 0000209623 00000 н. 0000209980 00000 н. 0000210518 00000 н. 0000210672 00000 н. 0000210920 00000 н. 0000211108 00000 п. 0000386062 00000 н. 0000386463 00000 н. 0000386617 00000 н. 0000386865 00000 н. 0000387053 00000 п. 0000387397 00000 н. 0000387728 00000 н. 0000387882 00000 н. 0000388130 00000 н. 0000388318 00000 н. 0000388662 00000 н. 0000388988 00000 н. 0000389142 00000 н. 0000389375 00000 п. 0000389549 00000 н. 0000389987 00000 н. 00003 00000 н. 00003
00000 н. 00003
00000 н. 0000391099 00000 н. 0000391253 00000 н. 0000391501 00000 н. 0000391689 00000 н. 0000392033 00000 н. 0000392443 00000 н. 0000392597 00000 н. 0000392844 00000 н. 0000393018 00000 н. 0000393345 00000 п. 0000393499 00000 н. 0000393747 00000 н. 0000393935 00000 н. 0000394264 00000 н. 0000394418 00000 н. 0000394703 00000 н. 0000395057 00000 н. 0000395345 00000 н. 0000395539 00000 н. 0000395727 00000 н. 0000396071 00000 н. 0000396423 00000 н. 0000396814 00000 н. 0000397082 00000 н. 0000397685 00000 н. 0000398271 00000 н. 0000398891 00000 н. 0000399370 00000 н. 0000399840 00000 н. 0000400000 00000 п. 0000400604 00000 п. 0000400982 00000 н. 0000401460 00000 н. 0000401853 00000 н. 0000402327 00000 н. 0000402534 00000 н. 0000402973 00000 н. 0000403592 00000 н. 0000404086 00000 н. 0000404704 00000 н. 0000405137 00000 н. 0000405755 00000 н. 0000406355 00000 п. 0000406510 00000 н. 0000406701 00000 н. 0000406909 00000 н. 0000407062 00000 н. 0000407280 00000 н. 0000407489 00000 н. 0000205368 00000 н. трейлер \ 277 \ 0270 \ 004 \ 035) ] / Размер 489 / Назад 537576 / Инфо 117 0 R / Корень 119 0 R >> startxref 0 %% EOF 119 0 объект > / Страницы 378 0 R / Нитки 121 0 R / Тип / Каталог / Контуры 487 0 R / Имена 116 0 R / PageMode / UseOutlines >> эндобдж 120 0 объект > эндобдж 121 0 объект [122 0 руб. ] эндобдж 122 0 объект > / Ж 123 0 П >> эндобдж 123 0 объект > эндобдж 124 0 объект > эндобдж 125 0 объект > эндобдж 126 0 объект > эндобдж 127 0 объект > эндобдж 128 0 объект > эндобдж 129 0 объект > эндобдж 130 0 объект > эндобдж 131 0 объект > эндобдж 132 0 объект > эндобдж 133 0 объект > эндобдж 134 0 объект > эндобдж 135 0 объект > эндобдж 136 0 объект > эндобдж 137 0 объект > эндобдж 138 0 объект > эндобдж 139 0 объект > эндобдж 140 0 объект > эндобдж 141 0 объект > эндобдж 142 0 объект > эндобдж 143 0 объект > эндобдж 144 0 объект > эндобдж 145 0 объект > эндобдж 146 0 объект > эндобдж 147 0 объект > эндобдж 148 0 объект > эндобдж 149 0 объект > эндобдж 150 0 объект > эндобдж 151 0 объект > эндобдж 152 0 объект > эндобдж 153 0 объект > эндобдж 154 0 объект > эндобдж 155 0 объект > эндобдж 156 0 объект > эндобдж 157 0 объект > эндобдж 158 0 объект > эндобдж 159 0 объект > эндобдж 160 0 объект > / ProcSet [/ PDF /Текст ] / ExtGState> / Шрифт> >> / Большой палец 220 0 R / BleedBox [9 9 603 801 ] / ITXT (5.0,1) / Родитель 223 0 R / CropBox [9 9 603 801 ] / Повернуть 0 / ArtBox [9 9 603 801 ] / Содержание [401 0 R 402 0 руб. 403 0 руб. 404 0 руб. 405 0 руб. 406 0 руб. 407 0 руб. 408 0 руб. ] / MediaBox [9 9 603 801 ] / Тип / Страница >> эндобдж 161 0 объект > / Rect [149 532 287 546 ] / Подтип / Ссылка / Тип / Аннотация /Содержание () >> эндобдж 162 0 объект > эндобдж 163 0 объект > эндобдж 164 0 объект > эндобдж 165 0 объект > эндобдж 166 0 объект > эндобдж 167 0 объект > эндобдж 168 0 объект > / Прямоугольник [349 50 518 61 ] / Подтип / Ссылка / Тип / Аннотация /Содержание () >> эндобдж 169 0 объект [/ Разделение / els-blue-link / DeviceCMYK 170 0 руб. ] эндобдж 170 0 объект > поток H $ Ã {x
Когда самое подходящее время для повторной колоноскопии? — От редакции
ВИКРАМ БУЛЧАНД, доктор медицины, Медицинский колледж Университета Аризоны, Тусон, Аризона
Am Fam Physician. 1 апреля 2008 г .; 77 (7): 924-926.
Связанная статья
Постполипэктомия и наблюдение после резекции рака являются наиболее частыми показаниями к выполнению колоноскопии.1 Краткое изложение новых рекомендаций по колоноскопическому наблюдению за пациентами с этими показаниями опубликовано в этом выпуске журнала American Family Physician2. Совместно разработано США. Многосоциальная рабочая группа по колоректальному раку и Американское онкологическое общество, одобренная майором У.S. желудочно-кишечные организации, эти новые рекомендации были сделаны, чтобы прояснить несоответствия в предыдущих рекомендациях и обеспечить более сильный консенсус в отношении того, когда следует направлять пациентов на повторную колоноскопию. Исследования показали, что большое количество пациентов было направлено на повторную колоноскопию раньше, чем необходимо, что вызывает озабоченность по поводу того, что больше ресурсов потенциально тратится на скрининговые колоноскопии. слишком много колоноскопий и те, у кого их слишком мало или совсем нет.
Что рекомендуют новые рекомендации по постполипэктомическому надзору? По сути, они делят пациентов на одну из трех групп: без риска, с низким риском или с высоким риском развития колоректальной неоплазии на основании результатов их первоначальной скрининговой колоноскопии. Пациенты из группы без риска могут иметь небольшие гиперпластические полипы прямой кишки и должны пройти повторную колоноскопию через 10 лет. Пациенты из группы низкого риска имеют одну или две небольшие аденомы размером менее 1 см и не имеют дисплазии или имеют только дисплазию малой степени; они должны пройти повторную колоноскопию через 5-10 лет.Пациенты из группы высокого риска имеют три или более аденомы или полипа размером 1 см или больше, или дисплазию высокой степени, и им следует пройти повторную колоноскопию через три года.
В руководствах также рассматривается ряд других сложных вопросов, таких как пациенты с наследственным неполипозным колоректальным раком, пациенты с более чем 10 аденомами, пациенты, перенесшие частичную полипэктомию, а также качество колоноскопии.
Какие новые рекомендации рекомендуют для наблюдения после резекции колоректального рака? Первоначальная эндоскопическая оценка должна быть полной и тщательной.Если препятствующее поражение препятствует качественной очищающей колоноскопии, ее следует провести через три-шесть месяцев после резекции. Последующие колоноскопии должны проводиться через один, три или пять лет после резекции, если результаты не требуют более раннего обследования. У пациентов с раком прямой кишки местные эндоскопические обследования каждые три-шесть месяцев в течение двух-трех лет после резекции важны для оценки метахронного заболевания (т. Е. Неоплазии, развивающейся после первоначального поражения).
Важно помнить, что колоноскопия не идеальна. В редких случаях у пациентов, находящихся под наблюдением, могут развиться поражения высокого риска или рак намного раньше, чем можно было бы ожидать после колоноскопии.5,6 Текущие данные свидетельствуют о том, что это может быть результатом неполного удаления полипа, пропущенных поражений и быстро развивающегося рака. Гастроэнтеролог должен оценить качество исходной колоноскопии (т.е. качество подготовки, полноту удаления полипа и время отмены) и дать рекомендации пациенту и терапевту.Врачам следует использовать эти новые рекомендации, чтобы определить, когда следует повторить колоноскопию.


 Методика не только направлена на диагностику, но и позволяет выполнять несложные хирургические вмешательства
Методика не только направлена на диагностику, но и позволяет выполнять несложные хирургические вмешательства Поэтому такая процедура подходит далеко не всем
Поэтому такая процедура подходит далеко не всем Это обусловлено тем, что при таких патологиях стенки кишечника имеют поврежденные поверхности, контакт с которыми эндоскопа может спровоцировать резкую и выраженную боль
Это обусловлено тем, что при таких патологиях стенки кишечника имеют поврежденные поверхности, контакт с которыми эндоскопа может спровоцировать резкую и выраженную боль Пациент находится в максимально комфортных условиях и может полноценно подготовиться к исследованию и восстановиться после него
Пациент находится в максимально комфортных условиях и может полноценно подготовиться к исследованию и восстановиться после него
