Кашель в горизонтальном положении
Кашель — это сильный, форсированный выдох. Наиболее частыми причинами появления кашля в положении лежа являются бронхиальная астма, острый и хронический бронхиты, пневмония, опухоли легких, острые респираторные заболевания (ОРВИ, грипп, аденовирусная и риновирусная инфекции), плеврит, туберкулез, коклюш и другие инфекции. Появление данного симптома у ребенка возможно при аллергических заболеваниях, ларинготрахеите (воспалении трахеи и гортани), попадании инородных предметов и кори.
Кашель в положении лежа
Что провоцирует усиление кашля в положении лежа
Кашель в положении лежа может усиливаться в результате скопления мокроты в бронхах и трахее. Данное состояние встречается при обструктивном бронхите. Вначале секрет бронхов жидкий, но в случае присоединения бактериальной инфекции он становится густым. Секрет застаивается и нарушает вентиляцию (циркуляцию воздуха). Это приводит к раздражению рецепторов и покашливанию.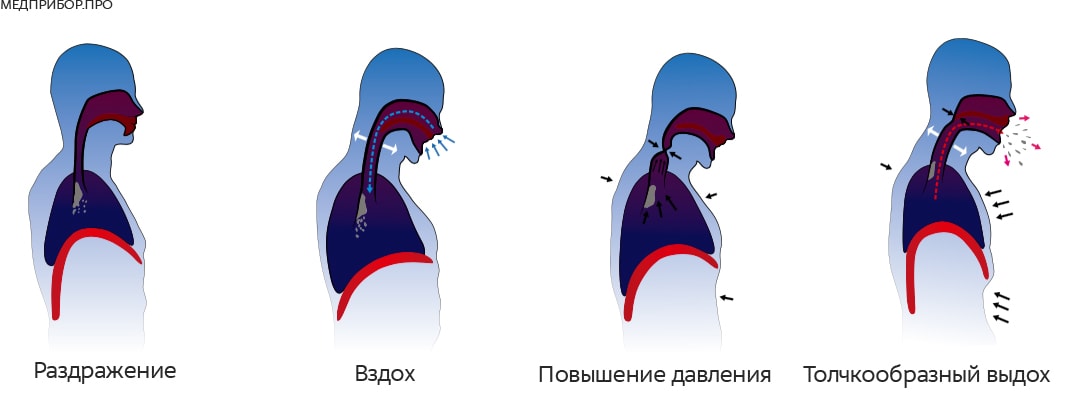
Если у человека лежа на спине усиливается кашель, то причиной тому может быть стекание слизи из носа и раздражение гортани с глоткой. Такие больные нередко ощущают наличие кома в горле. У человека возникает непроизвольная реакция в виде кашля. Усилению данного симптома ночью также способствуют курение, поздний прием пищи (приводит к рефлюксной болезни и забросу пищи в верхние дыхательные пути) и склонность к аллергическим реакциям.
По ночам кашель лежа может быть результатом вдыхания пыли, пуха или продуктов жизнедеятельности микроскопических клещей. С покашливанием часто сталкиваются люди, проживающие в помещениях с сухим воздухом. Приступы кашля по ночам могут провоцироваться лор-патологией (хроническим и острым ринитом, синуситом).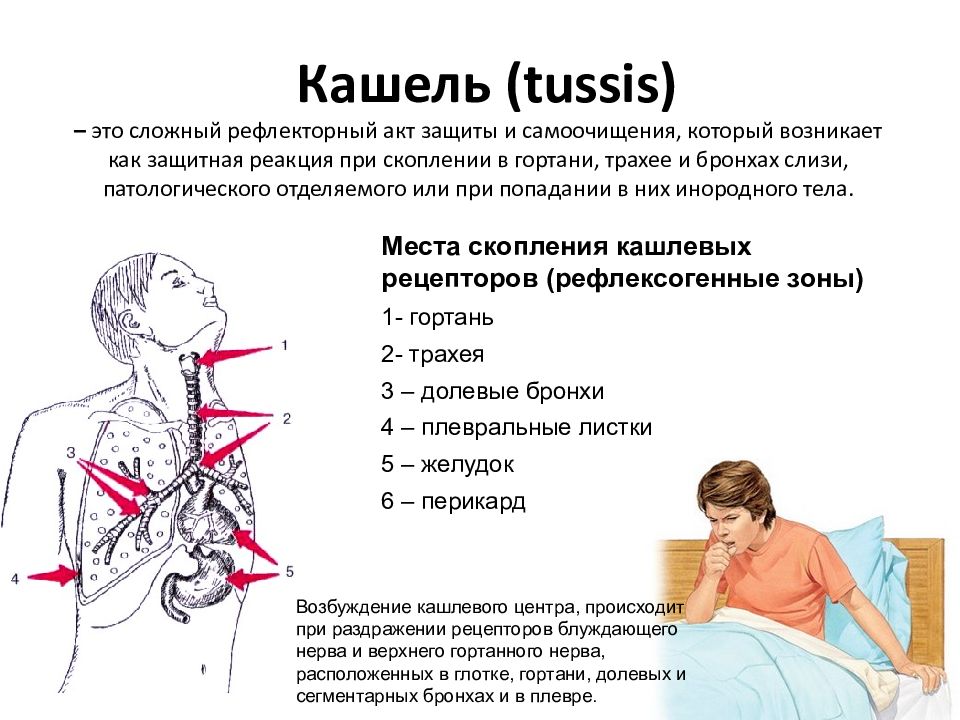
Что нужно делать, когда возникает кашель в положении лежа
Нужно знать не только причины ночного покашливания, но и как от него избавиться. В этом поможет врач-терапевт. При сухом и продуктивном кашле понадобятся:
- рентгенография;
- выслушивание легких;
- опрос пациента;
- общие клинические анализы;
- исследование мазков из зева;
- вирусологическое исследование;
- риноскопия;
- осмотр зева и глотки;
- исследование функций внешнего дыхания;
- бронхоскопия (при необходимости).
Если в вертикальном положении кашель слабый, а в горизонтальном у взрослого он усиливается, то рекомендуется сменить позу. Если это не помогает и мокрота скапливается в бронхах, то нужно отказаться от высоких подушек или спать с опущенной вниз головой — это способствует улучшению отхождению мокроты. Ночью можно принять положение сидя. Некоторым помогает правильное дыхание: медленно вдыхать воздух носом, а выдыхать его через рот.
Главными аспектами терапии являются:
- Применение медикаментозных средств.
- Ингаляции. При выявлении ларинготрахеита полезны щелочные и масляные ингаляции.
- Массаж грудной клетки. Он выполняется перед сном, чтобы человеку было легче спать, если кашель начинается в вечернее время.
- Постуральный (позиционный) дренаж. Позволяет вывести скопившуюся в бронхах мокроту. Дренаж показан при выраженном плеврите, двусторонней пневмонии, бронхоспазме и раке легких. Противопоказаниями к его проведению являются сердечная патология, повреждение позвоночника и ребер, высокое давление и легочное кровотечение. Больного помещают на кушетку на здоровый бок, затем тело наклоняют вперед и поднимают руки. Предварительно проводится массаж грудной клетки.
- Физиопроцедуры (УВЧ-терапия, лекарственный электрофорез, индуктотермия).
- Оксигенотерапия (вдыхание кислородной смеси).
 Показана при кашле на фоне гиперкапнии (повышения уровня углекислого газа в крови).
Показана при кашле на фоне гиперкапнии (повышения уровня углекислого газа в крови). - Горчичники. Назначаются по показаниям.
- Дыхательная гимнастика.
- Применение народных средств, оказывающих отхаркивающее и противокашлевое действие.
- Гипосенсибилизирующая терапия. Требуется при аллергической природе кашля.
При наличии усиливающегося по ночам кашля схема лечения определяется врачом в зависимости от возбудителя и основного заболевания. Наиболее часто применяются следующие медикаменты:
- Противовирусные средства (Ингавирин, Тамифлю, Кагоцел).
- Иммуностимуляторы
- Комбинированные препараты (Амиксин, Лавомакс).
- Бронхолитики (препараты, назначающиеся при спазме бронхов). К ним относятся Сальбутамол, Формотерол-Натив, Форадил, Беротек).
- Антибиотики (макролиды, пенициллины, цефалоспорины).
 Показаны при бактериальной природе кашля.
Показаны при бактериальной природе кашля. - Антигистаминные препараты (блокаторы гистаминовых рецепторов). Назначаются при кашле и чихании аллергической этиологии.
- Противокашлевые препараты (Кодеин + Парацетамол, Коделак, Коделак Нео в форме сиропа, Гербион, Синекод, Омнитус). Эти медикаменты назначаются при сухом кашле.
- Отхаркивающие препараты и муколитики (Коделак Бронхо, АЦЦ, Флуимуцил, Викс Актив Экспектомед, Лазолван, Амбробене, Амброксол, Флавамед, Орвис Бронхо, Бромгексин, Солвин, настой корня алтея).
- Противовоспалительные средства (Эреспал, Эпистат, Эладон, Феспален).
- Комбинированные препараты (Аскорил, Геломиртол). Аскорил оказывает бронхолитическое, отхаркивающее и муколитическое действие.
Если покашливания начинаются начинаться ночью на фоне стекания слизи из носа при насморке, то показаны назальные спреи и капли (Риностоп, Тизин Ксило).
- Феспален
- Эладон
- Эреспал
Как лечить кашель, который возникает в положении лежа, у детей
Если дети (ребенок) кашляют, то лечение направлено на главные этиологические факторы. Задачами терапии являются подавление кашлевого рефлекса (при отсутствии вязкой мокроты и влажных хрипов), разжижение мокроты и облегчение ее выведения, улучшение проходимости бронхов (устранение обструкции) и очищение дыхательных путей (глотки, бронхов, полости носа) от слизи, раздражающей слизистые.
Задачами терапии являются подавление кашлевого рефлекса (при отсутствии вязкой мокроты и влажных хрипов), разжижение мокроты и облегчение ее выведения, улучшение проходимости бронхов (устранение обструкции) и очищение дыхательных путей (глотки, бронхов, полости носа) от слизи, раздражающей слизистые.
Если кашлевые толчки появляются, появляется необходимость в применении противомикробных средств. В детском возрасте могут назначаться противовирусные средства и иммуномодуляторы. Применяются Тамифлю (с 1 года), Номидес (назначается с осторожностью), Инфлюцеин, Арбидол (с 6 лет), Трекрезан (с 12 лет), Ингавирин (с 13 лет), Амиксин (с 7 лет), Ремантадин (с 7 лет) и Анаферон Детский (с 1 месяца).
Из бронхолитиков применяются Вентолин и Сальбутамол. Эти препараты можно вводить ингаляционным способом при помощи небулайзера. Разжижающие мокроту лекарства (Мукалтин, Флюдитек, Бронхобос, Либексин Муко, Флуифорт, Амбробене, Доктор Мом, Ремеброкс, Халиксол, Лазолван) чаще всего используются в форме сиропа.
Внешние факторы, которые помогают уменьшить ночной кашель
Чтобы уменьшить начинающийся по ночам кашель при лежачей позе, необходимо:
- Не употреблять пищу по ночам. Ужин должен быть минимум за 2-3 часа до сна.
- Проветривать помещение. Чистый воздух улучшает легочную вентиляцию и препятствует возбуждению дыхательного и кашлевого центров.
- Исключить вдыхание прохладного воздуха. Воздух в помещении должен быть теплым и увлажненным. Можно приобрести специальные увлажнители.
- Чаще менять постельное белье.
- Проводить влажную уборку. Она позволяет уменьшить количество пыли в помещении.
- Отказаться от курения и тесного контакта с курильщиками. Это важно для людей, страдающих астмой и хроническим обструктивным бронхитом.
- Сменить вид деятельности. Покашливание возникнуть возникновения возникает нередко при наличии вредных профессиональных факторов (воздействии пыли, аэрозолей, паров).
- При контакте с потенциальными аллергенами пользоваться масками и респираторами.

- Отказаться от употребления спиртных напитков.
- Исключить стрессовые ситуации. У в лежа взрослого причина покашливания может быть психогенной.
- Исключить воздействие на органы обоняния агрессивных химических веществ и резкого запаха.
Если игнорировать данный симптом, то возможны осложнения в виде хронической обструктивной болезни легких, астмы и дыхательной недостаточности.
Рекомендуем прочитать: Барсучий жир от кашля. Антибиотики от кашля
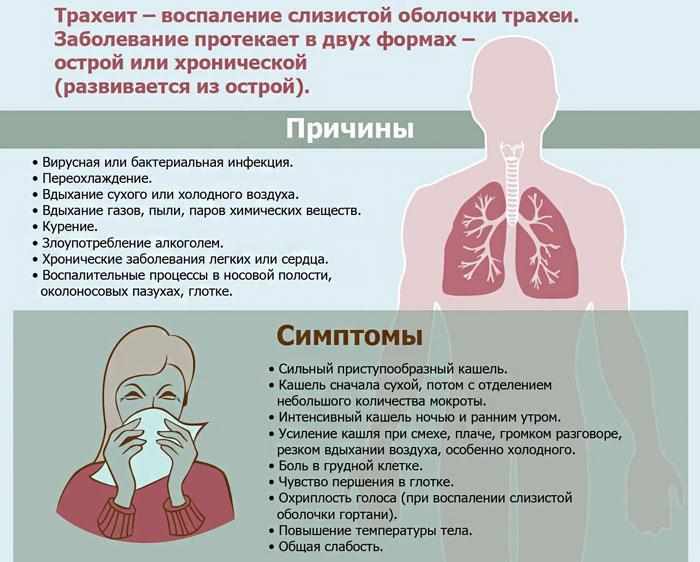
Кашель — грозный признак серьезного заболевания | Здоровая жизнь | Здоровье
Но, оказывается, не все так просто. Ведь этот симптом может говорить не только о простуде или ОРВИ, но и о многих других заболеваниях. Лечение каждого из них требует особого подхода.
Наш эксперт – врач-терапевт Илья Барабанов.
Если пациент жалуется на кашель, опытный доктор, прежде чем выписать ему таблетки и микстуры, проведет подробную беседу и выяснит всю подноготную этого симптома.
Разобраться непросто
Среди провокаторов хронического кашля могут быть, например, курение, туберкулез или рак бронхов и легких, бронхиальная астма, проблемы с желудком, некоторые сердечно-сосудистые заболевания и многое другое.
Иногда хронический кашель может являться побочным эффектом от приема некоторых лекарств. Этим свойством главным образом отличаются ингибиторы АПФ и бета-блокаторы, назначаемые при сердечных заболеваниях.
Медикам известен и так называемый идиопатический кашель, причину которого даже после активного обследования не удается установить. Обычно такой симптом наблюдается у женщин среднего возраста, у которых длительный сухой кашель начинается в период менопаузы, часто после перенесенного ОРВИ. Такой симптом, к сожалению, не лечится, остается лишь ограничиваться пожизненным применением противокашлевых препаратов.
Недуг подкрался незаметно
Но такая путаница характерна для длительного, хронического кашля. А с острым кашлем все обстоит более-менее понятно. Хотя и не так просто, как кажется на первый взгляд. И все же если на улице – сезон простуд, а хрипеть и кашлять больной стал внезапно, на фоне видимого благополучия, врач, скорее всего, заподозрит у него следующие заболевания.
А с острым кашлем все обстоит более-менее понятно. Хотя и не так просто, как кажется на первый взгляд. И все же если на улице – сезон простуд, а хрипеть и кашлять больной стал внезапно, на фоне видимого благополучия, врач, скорее всего, заподозрит у него следующие заболевания.
ОРВИ или грипп
Признаки. Сухой кашель, переходящий во влажный. Мокрота бывает прозрачной (признак вирусной инфекции) или гнойной (что указывает на присоединение бактериальной инфекции). Другие признаки: повышенная температура тела, насморк, слабость, недомогание.
Что делать. С первых же часов болезни нужно использовать противовирусное лечение. При влажном кашле помогают муколитики (препараты, разжижающие мокроту и облегчающие ее отхождение).
Признаки. Наиболее часто возникает при ОРВИ как его осложнение. Резкое повышение температуры (до 38,5–39°), низкий грудной кашель с обильным выделением мокроты, общее недомогание. Обычно кашель усиливается ночью в положении лежа на спине. При обструктивном бронхите мучительный приступообразный кашель сопровождается затруднением дыхания, свистящими хрипами (спастический кашель).
При обструктивном бронхите мучительный приступообразный кашель сопровождается затруднением дыхания, свистящими хрипами (спастический кашель).
Что делать. Лечение, главным образом, симптоматическое: снижение температуры, ингаляции, отхаркивающие средства. Важно принимать как можно больше жидкости – обильное питье предотвратит обезвоживание на фоне повышенной температуры, восстановит водный баланс, а также поможет разжижению и эффективному выведению мокроты.
Для облегчения дыхания при бронхите помогут ингаляции (несколько раз в день). Для их приготовления берут по 1 ст. ложке лекарственных трав: листьев мать-и-мачехи, ромашки, шалфея, чабреца. Сырье заливают кипятком, закрывают крышкой. В настой добавляют 1 ч. ложку пищевой соды и несколько капель ментолового или эвкалиптового масла. Однако надо учитывать, что ингаляции с экстрактами лекарственных растений могут быть опасны для аллергиков.
При бактериальном бронхите могут понадобиться антибиотики. Но принимать их самостоятельно опасно – лучше позвать опытного врача. Ведь при вирусной или аллергической природе болезни эти лекарства не только бесполезны, но и вредны. Они назначаются только при присоединении бактериальной инфекции. Тип антибиотика, доза и способ применения также определяются лечащим врачом.
Но принимать их самостоятельно опасно – лучше позвать опытного врача. Ведь при вирусной или аллергической природе болезни эти лекарства не только бесполезны, но и вредны. Они назначаются только при присоединении бактериальной инфекции. Тип антибиотика, доза и способ применения также определяются лечащим врачом.
Острый фарингит, ларингит, ларинготрахеит
Признаки. При ларингите кашель мучительный, сухой, голос осипший. При фарингите – сильное першение, покалывание или боль в горле, которые заставляют больного откашливаться, чтобы избавиться от ощущения застрявшего в горле комка.
Что делать. Показаться лор-врачу, сделать ларингоскопию. Для лечения обычно нужны антибиотики.
Коклюш
Признаки. Развивается постепенно. Появляется спастический сухой кашель, интенсивность которого постоянно нарастает (вплоть до появления рвоты).
Что делать. Диагноз ставится на основании определения в крови высокого уровня антитоксических антител. Помогают антибиотики, разжижающие мокроту лекарства, свежий воздух.
Помогают антибиотики, разжижающие мокроту лекарства, свежий воздух.
Пневмония и плеврит
Признаки. Сильный кашель, характерный для бронхита, встречается при пневмонии довольно редко. Наиболее существенный признак, который напрямую указывает на воспаление легких, – это боль в груди и затрудненное дыхание, которое может даже доходить до удушья. При плеврите кашель сухой, преобладает колющая боль в грудной клетке, усиливающаяся при кашле и глубоком дыхании. Для крупозной пневмонии характерно внезапное начало с повышением температуры, озноб, боль в грудной клетке и ребрах при дыхании, мокрота ржавого цвета. При пневмонии, вызванной палочкой Фридлендера, выделения кирпичного оттенка или цвета смородинового желе. При инфекции, вызванной стафилококком, мокрота цвета лосося. Стрептококк дает гнойную мокроту, микоплазменные бактерии – густые кровянистые выделения.
Что делать. Основной метод диагностики – рентген легких, основной метод лечения – антибактериальная терапия. При атипичной пневмонии больным обычно выписывают антибиотики из разряда макролидов, фторхинолонов, тетрациклинов. При кокковой или гемофильной инфекции – антибиотики из группы цефалоспоринов и пенициллинов.
При атипичной пневмонии больным обычно выписывают антибиотики из разряда макролидов, фторхинолонов, тетрациклинов. При кокковой или гемофильной инфекции – антибиотики из группы цефалоспоринов и пенициллинов.
В сложных или запутанных случаях, когда этиология пневмонии не ясна, а течение болезни носит угрожающий жизни характер, назначается не один препарат, а несколько сразу. Комплексная терапия более эффективна, но и побочных эффектов от нее больше. Поэтому все-таки лучше обходиться одним правильно подобранным антибиотиком.
В среднем лечение занимает 7–10 дней. Но оценка его эффективности происходит на 3–4-е сутки. Если к этому моменту улучшения не будет, придется назначать другой антибиотик. К сожалению, в последнее время появилось много бактерий, устойчивых к действию антибиотиков, что делает эти лекарства малоэффективными. И поэтому, если эмпирически назначенное лекарство не помогает, нужно обязательно сдавать анализы (крови или мокроты) и выявлять истинного виновника заболевания.
Почему кашель усиливается в положении лежа у взрослого и ребенка
Многих интересует, почему кашель усиливается в положении лежа. Он изматывает, вследствие чего человек не высыпается, ухудшается его физическое и психическое состояние. Чаще всего приступы проявляются при заболеваниях верхних и нижних дыхательных путей. Точный диагноз ставится только врачом, который также назначает правильную терапию. Самолечение не рекомендуется, особенно при появлении кашля у детей, поскольку оно часто приводит к осложнениям.
Причины кашля у здоровых людей в положении лежа
Многие интересуются, почему, когда ложишься спать, появляется сильный кашель. Это физиологический рефлекс, возникающий вследствие сокращения мышц дыхательных путей из-за раздражения рецепторов.
Если вы кашляете в положении лежа на спине, это следствие скопления слизи в носоглотке. Из-за горизонтального положения она не выводится в таких количествах, как в вертикальном, в результате чего появляется приступообразный кашель. Таким образом организм пытается устранить слизь.Кашель лежа становится более сильным в результате замедления кровотока в органах дыхательной системы и нарушения дренажной функции бронхов и легких. Постепенно накапливается мокрота, которая приводит к кашлю разной интенсивности.
Кашлять здоровый человек может по следующим причинам:
- Организм реагирует на смог и пыль. Такая проблема возникает у тех, кто проживает в мегаполисе, работников химических предприятий и людей, долгое время пребывающих в запыленных помещениях.
- Серьезным раздражителем является табак. Дыхательные пути страдают из-за постоянного воздействия ядовитого горячего дыма. Курильщикам в положении лежа на спине тяжело дышать, першит в горле, возникает сильный кашель с отхождением мокроты.
- Постоянно кашляют в лежачем положении астматики. Их мучает сильный сухой кашель, который сопровождается болью в грудной клетке, свистящими хрипами в бронхах, трудностями с дыханием.
- Прием перед сном большого количества пищи иногда провоцирует рефлюксную болезнь, когда содержимое желудка забрасывается в пищевод. Симптоматика усиливается после принятия горизонтального положения. При этом появляется чувство горечи во рту, изжога.
- Аллергическая реакция также может быть причиной кашля лежа на правом/левом боку и спине. Аллергия бывает на наполнитель подушек и одеял, на пылевых клещей или стиральный порошок. В этом случае кашель сухой, без температуры, иногда сопровождается течением из носа, кожной сыпью, першением в горле.
- Интенсивные сухие кашлевые приступы без отделения мокроты начинаются вследствие пониженной влажности в помещении, недостаточного проветривания.
- Мучительные приступы, когда человек лежит, усиливаются из-за сердечной недостаточности, в результате застойных явлений в органах дыхания. В таком случае кашель сухой, в редких случаях выделяется прозрачная мокрота. Если долго и только во время сна кашляет малыш, это иногда свидетельствует о врожденном пороке сердца.
Что влияет на усиление кашля при простуде
Кашель, когда ложишься спать, часто появляется вследствие заболеваний респираторного тракта. Если он долго не проходит, возможно, было проведено неправильное лечение или болезнь дала осложнения. Вот список патологий, которые вызывают приступы ночью:
- Болезни легких — эмфизема, неосложненная пневмония. Для этих патологий характерен кашель при смене положения тела на горизонтальное. Днем приступы слабовыраженные.
- Бронхит или трахеит на стадии обострения, при которых кашель в положении лежа приступообразный, кратковременный.
- Ринит. Кашель способен усилиться, когда человек лежит, от соплей, которые стекают по задней стенке носоглотки. Чрезмерное отхождение слизи – следствие ОРВИ, острого воспалительного процесса околоносовых пазух, гриппа.
Дополнительные симптомы
Кашель в лежачем положении у взрослого, когда он вызван заболеваниями бронхолегочного тракта, часто сопровождается дополнительной симптоматикой, ухудшающей состояние больного:
- слабостью, сонливостью;
- тяжестью и болевыми ощущениями в груди;
- лихорадочным состоянием, ознобом;
- учащенным дыханием, посинением носогубного треугольника;
- отечностью лица;
- мокротой с кровавыми примесями.
При рефлюксной болезни, кроме подкашливания, возникает изжога, кислая отрыжка, болевые ощущения, жжение в грудине, отдающее в зону лопаток, сухость, хрипота. При аллергической реакции краснеют кожные покровы, появляется зуд, частое чихание.
Если кроме приступа, возникающего, когда человек лежит, появилась температура и головная боль, проблемы с аппетитом, потливость, необходима консультация медика.
Чем лечить кашель, возникающий в положении лежа
Выбор способов терапии зависит от причины. Сразу нужно выяснить, почему человек кашляет, лежа на спине, какая дополнительная симптоматика и общее состояние больного. Лечение комплексное, назначается врачом.
Препараты
Лекарства прописываются в зависимости от того, по какой причине возникает кашель, когда человек лежит:
- В случае бронхиальной астмы — глюкокортикостероиды (Преднизолон, Дексаметазон), бронхорасширяющие препараты (Сальбутамол, Сальметерол), антигистамины (Зодак, Лоратадин), муколитики (АЦЦ, Амброксол).
- Рефлюксная болезнь — антациды (Алмагель, Ренни), прокинетики (Мотилиум), лекарства от изжоги (Омез, Омепразол), блокаторы h3-гистаминовых рецепторов (Ранитидин, Низатидин).
- Пневмонию или бронхит хронического течения лечат антибиотиками (Амоксиклав, Сумамед), нестероидными противовоспалительными средствами (Нимесулид, Ибупрофен), отхаркивающими лекарствами (Амброксол, Бромгексин).
- Сердечная недостаточность лечится ингибиторами АПФ (Каптоприл, Эналаприл), кардиотониками (Кордигит, Дигоксин), B-адреноблокаторами (Бисопролол, Атенолол), диуретиками (Лазикс).
Средства народной медицины
Если постоянно мучает кашель, когда человек лежит, можно прибегнуть к средствам альтернативной медицины, которые облегчат приступы и улучшат состояние. Наиболее эффективными являются:
- Молоко с медом и содой. Разжижает и выводит мокроту. В 200 мл теплого молока добавить 1 ст.л. меда и ¼ ч.л. соды. Принимать перед тем, как лечь спать.
- Настой из сосновых почек. 1 ст.л. сырья залить 200 мл кипятка. Пить в течение дня и обязательно перед сном.
- Черная редька с медом. В корнеплоде вырезать углубление, в которое налить мед. Через 4-6 часов образуется сок, который принимать 3-5 раз за сутки.
- Травяные отвары. Для их приготовления можно использовать шалфей, корень солодки, мать-и-мачеху. 2 ст.л. травы заливаем 200 мл кипятка, настаиваем или провариваем на водяной бане в течение 15 минут. Пьем по 50 мл 3-5 раз за день.
- Апельсиновый сок с минералкой (Нарзан, Боржоми) в одинаковой пропорции. Принимать по 100 мл после сна и на ночь.
Перед использованием народных методов необходимо проконсультироваться с доктором.
Другие методы
Кашель при положении лежа также лечится ингаляциями посредством небулайзера. При хрипоте и першении используется Лазолван, минеральная вода, Ротокан, Беродуал. Когда кашель сухой — Сальгим, Атровент, Беротек. При отхождении мокроты — Лазолван, Мукалтин, Пертуссин.
Хорошо помогают растирания Скипидарной мазью, мазью Доктор Мом, барсучьим жиром, мазью с камфорой, эвкалиптом, ментолом.
Для облегчения подкашливаний лежа во время дневного или ночного сна, можно делать массаж спины и грудной клетки.Как не допустить кашля в горизонтальном положении
Большинство больных не знает, как лечь, чтобы не кашлять. Достаточно приподняться в постели, подложив под голову еще одну подушку, чтобы принять полусидячее положение, либо повернуться на бок. Также следует соблюдать определенные меры профилактики:
- Перед тем как лечь спать, стараться не кушать. Последний прием пищи должен быть примерно за 2-3 часа до отхода ко сну.
- Регулярно стирать постельное белье. Если есть аллергия, заменить стиральный порошок на гипоаллергенный.
- Проветривать помещение, поскольку свежий воздух улучшает вентиляцию и предотвращает возбуждение кашлевого центра.
- Стараться поддерживать оптимальную влажность воздуха 45-65%. Для этого лучше приобрести увлажнитель.
- Отказаться от вредных привычек, особенно от курения, в том числе исключить вдыхание табачного дыма (пассивное курение).
- Если имеется профессиональный кашель, стоит сменить род деятельности.
- Если происходит контакт с факторами-провокаторами, желательно пользоваться маской.
- Стараться меньше нервничать.
Если игнорировать эти меры профилактики, кашель в положении лежа часто вызывает астму, хроническую обструктивную болезнь легких, дыхательную недостаточность.
этиология и побочные причины патологии, способы облегчения состояния и медикаментозная терапия
Иногда бывает так, что беспокоит кашель, когда ложишься. Это очень неприятное явление. В дневное время, когда мы активны, кашель не так сильно мешает. Почему же он дает о себе знать именно в лежачем положении, чем обусловлено такое положение вещей?
Этиология кашля в лежачем положении
Если обострения кашля появляются непосредственно в ночной период и утром, то это связано с тем, что человек находится в горизонтальном положении. Причиной этого является слизь, находящаяся в носоглотке. Она не может в положении лежа абсорбироваться в тех же количествах, как и в положении стоя. Образуются скопления слизи, которые забивают носоглотку, итогом чего является сухой, раздражительный кашель, когда ложишься. Мокротные выделения человека, который находится в лежачем виде, не могут немедленно и тщательно абсорбироваться, ведь в этой позе кровоток легких замедляется и количество крови в них уменьшается.
В целом можно выделить 2 основные причины появления кашля в лежачей позе:
- Кашель, когда больной лежит на спине, проявляется из-за того, что слизь при стекании через горло из носа оказывает раздражающее влияние на кашлевые органы рефлексов. Итогом этих процессов становится осуществление непроизвольной реакции, то есть кашля при горизонтальном расположении тела.
- Скопление выделений в трахее и легких. В этой ситуации возникает мокрый грудной кашель в горизонтальном положении, причем он может иметь характер приступов. Если он сохраняется в течение всего дня, но в лежачем положении усиливается и переходит в кашель во время сна, то перед отходом ко сну необходимо принимать лечебные средства, способствующие разжижению мокроты.
Побочные причины кашля и лечение
- Если у пациента сухой кашель, усиливающийся ночью, то речь идет, скорее всего, об ответном рефлекторном событии астматического порядка. Дело в том, что у людей с такой патологией происходит активное выделение отхаркивающегося секрета. Ночью он накапливается в дыхательных путях и закупоривает их. В это время у человека появляется сильный саднящий кашель с обильным выделением мокроты.
- Природные физиологические реакции в организме. Очень часто это наблюдается у людей, служащих на вредных предприятиях, и у жителей больших городов. В течение дневного времени в легкие попадают большие объемы вредных соединений. Поэтому, когда ложишься, появляется рефлекторное покашливание, которое переходит в кашель после сна.
- После излечения от хронического трахеита рефлекторное действие обладает следующими характерными симптомами: присутствует выделение секрета, непроизвольное действие имеет небольшую длительность, пациент не видит снов.
- Пневмония с неясным течением патологии. Одним из самых известных заблуждений об этом заболевании является такой миф: воспаление легких всегда является спутником высокой температуры и приносит целый спектр неприятных симптомов. На деле это абсолютно не так. Если у человека кашель, когда он ложится спать, то у него может быть и слабовыраженная пневмония. В этом случае во время покашливания, происходящего, когда больной лежит на спине, ощущаются тяжесть и легкая ломота в грудной клетке. Длительность данного рефлекторного акта может быть очень значительной. Часто присутствуют приступообразные явления непроизвольного характера, которые оканчиваются ощущением удушения, напоминающим кошмарный сон.
- Курение и злоупотребление алкогольными продуктами. Рефлекторная реакция может быть и в дневное время, но она увеличивается в лежачем положении перед сном. В таких случаях пациенты жалуются: «Ложусь спать и сразу кашляю».
- Аллергия. Непроизвольная реакция может возникать в ответ на перьевой наполнитель и синтетическое одеяло, из-за чего развивается кашель во время сна.
Что предпринять, чтобы облегчить положение больного с беспрерывным кашлем? В первую очередь нужно изменить питьевой режим: как можно чаще принимать горячий чай с малиной или черной смородиной, пить теплое молоко с медом, особенно перед тем, как ложиться.
Можно съесть чайную ложку липового меда, сделать ингаляцию теплым паром (одна чайная ложка соды на стакан горячей воды), приложить греющий компресс, после чего укутаться, лечь и пропотеть, устраняя таким образом и кашель во сне.
Если кашель надсадный и сухой, нужно преобразовать его в мокрый, перед тем как лечь. Для этого используют средства, благоприятствующие разжижению мокроты, ее более спокойному выходу.
Сразу, после того как сухой кашель в лежачем положении стал переходить в мокроту, эти средства нужно отменять.
Необходимо также пить целительные отвары из трав и увлажнять воздух в помещении, где находится больной.
Кашель у взрослых по ночам — причины приступов
Необходимо понимать, что не только болезнь, сопровождающая этот симптом, несет опасность, но и сам сильный сухой ночной кашель таит в себе множество неприятных моментов. Так, одними из серьезных последствий, которые могут подстригать человека во сне могут быть приступы рефлекторного характера, приводящие к апноэ (кратковременная потеря сознания). Здесь нельзя не отметить и сам процесс откашливания, который может сопровождаться удушьем, тошнотой, сильной одышкой.
Причины ночного кашля у взрослого
Если рефлекторный акт присутствует только по ночам, то причиной его развития могут выступать следующие факторы:
Сильно пересушенный воздух в помещении. Он раздражает слизистую дыхательных путей, что и приводит к приступу кашля только ночью у взрослого. В этом случае избавиться от навязчивого рефлекторного акта достаточно просто. По вечерам в спальне необходимо включать увлажнитель воздуха. При засыпании его можно выключить.
- Непроизвольное действие, которое появляется только в положении лежа, может свидетельствовать о развитии патологии в работе сердечно-сосудистой системы. Кроме этого симптома присутствует сильная одышка, даже при незначительных физических нагрузках. В тяжелых случаях появляется посинение носогубного треугольника.
- Негативное воздействие аллергенов, которое может закончиться у взрослого человека сильным и внезапным приступом кашля с удушьем. Так же является возможной потеря сознания из-за недостатка кислорода. Такие рефлекторные действия наблюдаются у людей, страдающих астмой. Причиной ночного непроизвольного действия является влияние раздражителей, например, таких как пыльца растений, попавшая в комнату из открытого окна, или мельчайшие частицы бытовой пыли из перьевой подушки.
- Хронические заболевания дыхательных путей, в частности бронхиты и воспаление плевры. В этом случае сильный кашель наблюдается не только ночью, но и в течение светлого времени суток, когда человек не находится в положении лежа.
- Патологии в работе желудочно-кишечного тракта.
Кашель только ночью у взрослых – это важный симптом, который требует очень серьезного внимания со стороны врачей и непосредственно самого больного. Человеку обязательно нужно пройти полное медицинское обследование, чтобы исключить наличие серьезных заболеваний сердечно-сосудистой системы и желудочно-кишечного тракта.
Лечение приступов кашля по ночам у взрослого
Причины ларингита – сильное напряжение голоса, переохлаждение, любые загрязнения или паровые выделения в воздух, курение. Обычно подобные симптомы сопровождаются небольшим воспалением гортани, и терапия возможна в домашних условиях. Но если вдруг лечение окажется затяжным и состояние здоровья будет только ухудшаться, то срочно требуется консультация врача, так как возможны серьезные осложнения.
Лечение ларингита
Для успешной терапии ларингита необходимо:
- обеспечить полный покой, не разговаривать даже шепотом;
- отказаться от алкоголя и курения;
- регулярно употреблять теплые напитки, сделанные из трав, таких как зверобой, липовый цвет, ромашка, шалфей, полоскать горло содой либо травами;
- периодически накладывать теплый компресс на горло;
- проводить щелочные ингаляции.
Кашель у взрослых, который сопровождается свистящим дыханием, чаще всего связан с бронхитом. Если других симптомов нет, то, значит, переживать не стоит до тех пор, пока не появились другие проявления.
Обычно такое дыхание не слышно, но при сильных нагрузках оно становится более заметным. Если начинаются другие недомогания, такие как температура выше 38° С, насморк, трахеит или ларингит, возможно развитие острого бронхита.
Его лечение протекает куда сложней, чем обычный кашель.
Нужно соблюдать следующие рекомендации:
- обильное питье;
- постельный режим;
- отказ от любых физических нагрузок.
Если в течение нескольких дней состояние здоровья ухудшилось, то нужно обратиться за помощью к специалисту.
Свистящее дыхание также может стать причиной бронхиальной астмы, приступ удушья происходит в процессе заболевания. В таком случае нужно обратиться за помощью к специалисту, который выяснит, с чем связаны приступы. Возможно, обнаружится, что у пациента аллергия, в этом случае лечение должно быть индивидуальным.
Но в любом случае обращение к врачу является обязательным, потому как последствия астмы могут стать плачевными. Появляются затруднения в дыхании, бледное лицо, испарина на лбу. Когда синеют губы, нужна срочная госпитализация. Человеку необходима помощь.
Обычно у людей, страдающих астмой, хранится ингалятор. Важно усадить больного на стул и использовать нужные лекарства однократно. Если состояние не улучшается, то повторить процедуру.
После этого освободить от верхней одежды, предложить наклонить голову и опереться на руки, так человеку легче перенести приступ. До приезда бригады скорой помощи важно соблюдать предложенные рекомендации.
Кашель по ночам у взрослых доставляет дискомфорт не только больному, но и окружающим. Особенно если возникает с новой силой, бессонная ночь обеспечена.
Но еще ночной кашель может сопровождать куда более серьезные проблемы, такие как боль в груди, пересыхание гортани, постоянное першение.
Больной попросту не может полностью освободить дыхание.
Только ночью организм не способен в полной мере функционировать полноценно, тем самым накапливается мокрота и симптомы ухудшаются. Нужно помнить о том, что причины ночного кашля у взрослых и детей могут стать серьезным поводом для беспокойства.
Причины ночного кашля:
- курение;
- неудобное положение тела во время сна;
- повышенная или пониженная температура воздуха в помещении, в котором находится человек;
- острый бронхит, хронический либо в легкой форме;
- аллергия;
- вирусная инфекция, грипп, простуда.
Народные средства для лечения
- Лечение медом. Нужно положить на язык чайную ложку меда и рассосать, кашель не будет беспокоить всю ночь. Также на ночь можно выпить стакан молока с добавлением чайной ложки меда и масла. Такой напиток согреет, если в помещении холодно, и смягчит горло.
- Нужно взять щепотку соли, подержать какое-то время во рту, а потом проглотить. Это старый метод помог уже многим.
- Сосновые почки также помогут избежать сильного ночного кашля. 1 столовая ложка сырья заваривается 1 стаканом крутого кипятка. При возникновении приступа сделать глоток настоя, сразу же почувствуется облегчение.
- Если прожевать листок золотого уса во время приступа кашля, то он со временем прекращается.
- Быстро снять сильный кашель у взрослого можно при помощи крапивы. Несколько листков либо столовую ложку сухой травы заварить 1 стаканом кипятка.
- Настой валерьянки не только поможет как следует выспаться, но и успокоит сильный кашель. На 1 стакан воды нужны 20 капель настоя. Средство пьется мелкими глотками.
- Черная редька режется пополам, в одной части ложкой устраняется содержимое, туда кладется несколько ложек меда. Средство закрывается на несколько часов. По прошествии времени лекарство настоится и будет обладать целебными свойствами. Соком черной редьки можно помазать область груди и спины.
- Настой из 1 столовой ложки шалфея и стакана крутого кипятка нужно принимать небольшими глотками во время сильного кашля.
Но при самостоятельном лечении не стоит забывать о том, что, если возникли любые осложнения, нужно немедленно обратиться к врачу.
Как распознать пневмонию?
Распознать недуг можно по следующим признакам:
- сильный кашель;
- внезапное ухудшение или улучшение состояния;
- бледность лица;
- боль в груди;
- повышенная температура тела;
- при высокой температуре лекарства не помогают;
- свистящее дыхание при напряжении связок или кашле.
При любых симптомах помощь специалиста обязательна. Врач должен назначить лечение, исходя из тяжести состояния пациента. В любом случае необходимы назначение антибиотиков и понижение температуры тела. Пневмонию не нужно лечить самостоятельно, тем более прибегать к народной медицине.
Источник: https://neb0ley.ru/kashel/kashel-v-gorizontalnom-polozhenii-u-vzroslogo.html
Кашель в горизонтальном положении
Наиболее частыми причинами появления кашля в положении лежа являются бронхиальная астма, острый и хронический бронхиты, пневмония, опухоли легких, острые респираторные заболевания (ОРВИ, грипп, аденовирусная и риновирусная инфекции), плеврит, туберкулез, коклюш и другие инфекции. Появление данного симптома у ребенка возможно при аллергических заболеваниях, ларинготрахеите (воспалении трахеи и гортани), попадании инородных предметов и кори.
Что провоцирует усиление кашля в положении лежа
Кашель в положении лежа может усиливаться в результате скопления мокроты в бронхах и трахее. Данное состояние встречается при обструктивном бронхите.
Вначале секрет бронхов жидкий, но в случае присоединения бактериальной инфекции он становится густым. Секрет застаивается и нарушает вентиляцию (циркуляцию воздуха).
Это приводит к раздражению рецепторов и покашливанию. В результате выделяется слизь (мокрота).
Если у человека лежа на спине усиливается кашель, то причиной тому может быть стекание слизи из носа и раздражение гортани с глоткой. Такие больные нередко ощущают наличие кома в горле.
У человека возникает непроизвольная реакция в виде кашля.
Усилению данного симптома ночью также способствуют курение, поздний прием пищи (приводит к рефлюксной болезни и забросу пищи в верхние дыхательные пути) и склонность к аллергическим реакциям.
По ночам кашель лежа может быть результатом вдыхания пыли, пуха или продуктов жизнедеятельности микроскопических клещей. С покашливанием часто сталкиваются люди, проживающие в помещениях с сухим воздухом. Приступы кашля по ночам могут провоцироваться лор-патологией (хроническим и острым ринитом, синуситом).
Что нужно делать, когда возникает кашель в положении лежа
Нужно знать не только причины ночного покашливания, но и как от него избавиться. В этом поможет врач-терапевт. При сухом и продуктивном кашле понадобятся:
- рентгенография;
- выслушивание легких;
- опрос пациента;
- общие клинические анализы;
- исследование мазков из зева;
- вирусологическое исследование;
- риноскопия;
- осмотр зева и глотки;
- исследование функций внешнего дыхания;
- бронхоскопия (при необходимости).
Если в вертикальном положении кашель слабый, а в горизонтальном у взрослого он усиливается, то рекомендуется сменить позу.
Если это не помогает и мокрота скапливается в бронхах, то нужно отказаться от высоких подушек или спать с опущенной вниз головой — это способствует улучшению отхождению мокроты. Ночью можно принять положение сидя.
Некоторым помогает правильное дыхание: медленно вдыхать воздух носом, а выдыхать его через рот. Помогают справиться с кашлем теплое питье, проветривание помещения и увлажнение воздуха.
Главными аспектами терапии являются:
- Применение медикаментозных средств.
- Ингаляции. При выявлении ларинготрахеита полезны щелочные и масляные ингаляции.
- Массаж грудной клетки. Он выполняется перед сном, чтобы человеку было легче спать, если кашель начинается в вечернее время.
- Постуральный (позиционный) дренаж. Позволяет вывести скопившуюся в бронхах мокроту. Дренаж показан при выраженном плеврите, двусторонней пневмонии, бронхоспазме и раке легких. Противопоказаниями к его проведению являются сердечная патология, повреждение позвоночника и ребер, высокое давление и легочное кровотечение. Больного помещают на кушетку на здоровый бок, затем тело наклоняют вперед и поднимают руки. Предварительно проводится массаж грудной клетки.
- Физиопроцедуры (УВЧ-терапия, лекарственный электрофорез, индуктотермия).
- Оксигенотерапия (вдыхание кислородной смеси). Показана при кашле на фоне гиперкапнии (повышения уровня углекислого газа в крови).
- Горчичники. Назначаются по показаниям.
- Дыхательная гимнастика.
- Применение народных средств, оказывающих отхаркивающее и противокашлевое действие.
- Гипосенсибилизирующая терапия. Требуется при аллергической природе кашля.
При наличии усиливающегося по ночам кашля схема лечения определяется врачом в зависимости от возбудителя и основного заболевания. Наиболее часто применяются следующие медикаменты:
- Противовирусные средства (Ингавирин, Тамифлю, Кагоцел).
- Иммуностимуляторы и общеукрепляющие средства (Трекрезан, Орвис Иммуно, Тилорам, Тилорон, Бронхо-Ваксом, Бронхо-Мунал).
- Комбинированные препараты (Амиксин, Лавомакс).
- Бронхолитики (препараты, назначающиеся при спазме бронхов). К ним относятся Сальбутамол, Формотерол-Натив, Форадил, Беротек).
- Антибиотики (макролиды, пенициллины, цефалоспорины). Показаны при бактериальной природе кашля.
- Антигистаминные препараты (блокаторы гистаминовых рецепторов). Назначаются при кашле и чихании аллергической этиологии.
- Противокашлевые препараты (Кодеин + Парацетамол, Коделак, Коделак Нео в форме сиропа, Гербион, Синекод, Омнитус). Эти медикаменты назначаются при сухом кашле.
- Отхаркивающие препараты и муколитики (Коделак Бронхо, АЦЦ, Флуимуцил, Викс Актив Экспектомед, Лазолван, Амбробене, Амброксол, Флавамед, Орвис Бронхо, Бромгексин, Солвин, настой корня алтея).
- Противовоспалительные средства (Эреспал, Эпистат, Эладон, Феспален).
- Комбинированные препараты (Аскорил, Геломиртол). Аскорил оказывает бронхолитическое, отхаркивающее и муколитическое действие.
Если покашливания начинаются начинаться ночью на фоне стекания слизи из носа при насморке, то показаны назальные спреи и капли (Риностоп, Тизин Ксило).
Как лечить кашель, который возникает в положении лежа, у детей
Если дети (ребенок) кашляют, то лечение направлено на главные этиологические факторы. Задачами терапии являются подавление кашлевого рефлекса (при отсутствии вязкой мокроты и влажных хрипов), разжижение мокроты и облегчение ее выведения, улучшение проходимости бронхов (устранение обструкции) и очищение дыхательных путей (глотки, бронхов, полости носа) от слизи, раздражающей слизистые.
Если кашлевые толчки появляются, появляется необходимость в применении противомикробных средств. В детском возрасте могут назначаться противовирусные средства и иммуномодуляторы.
Применяются Тамифлю (с 1 года), Номидес (назначается с осторожностью), Инфлюцеин, Арбидол (с 6 лет), Трекрезан (с 12 лет), Ингавирин (с 13 лет), Амиксин (с 7 лет), Ремантадин (с 7 лет) и Анаферон Детский (с 1 месяца).
Из бронхолитиков применяются Вентолин и Сальбутамол. Эти препараты можно вводить ингаляционным способом при помощи небулайзера. Разжижающие мокроту лекарства (Мукалтин, Флюдитек, Бронхобос, Либексин Муко, Флуифорт, Амбробене, Доктор Мом, Ремеброкс, Халиксол, Лазолван) чаще всего используются в форме сиропа.
Внешние факторы, которые помогают уменьшить ночной кашель
Чтобы уменьшить начинающийся по ночам кашель при лежачей позе, необходимо:
- Не употреблять пищу по ночам. Ужин должен быть минимум за 2-3 часа до сна.
- Проветривать помещение. Чистый воздух улучшает легочную вентиляцию и препятствует возбуждению дыхательного и кашлевого центров.
- Исключить вдыхание прохладного воздуха. Воздух в помещении должен быть теплым и увлажненным. Можно приобрести специальные увлажнители.
- Чаще менять постельное белье.
- Проводить влажную уборку. Она позволяет уменьшить количество пыли в помещении.
- Отказаться от курения и тесного контакта с курильщиками. Это важно для людей, страдающих астмой и хроническим обструктивным бронхитом.
- Сменить вид деятельности. Покашливание возникнуть возникновения возникает нередко при наличии вредных профессиональных факторов (воздействии пыли, аэрозолей, паров).
- При контакте с потенциальными аллергенами пользоваться масками и респираторами.
- Отказаться от употребления спиртных напитков.
- Исключить стрессовые ситуации. У в лежа взрослого причина покашливания может быть психогенной.
- Исключить воздействие на органы обоняния агрессивных химических веществ и резкого запаха.
Если игнорировать данный симптом, то возможны осложнения в виде хронической обструктивной болезни легких, астмы и дыхательной недостаточности.
Источник: https://RuPulmonolog.ru/kashel-simptomy-lechenie/kashel-v-gorizontalnom-polozhenii
Почему кашель усиливается в положении лежа у взрослого и ребенка
Многих интересует, почему кашель усиливается в положении лежа. Он изматывает, вследствие чего человек не высыпается, ухудшается его физическое и психическое состояние.
Чаще всего приступы проявляются при заболеваниях верхних и нижних дыхательных путей. Точный диагноз ставится только врачом, который также назначает правильную терапию.
Самолечение не рекомендуется, особенно при появлении кашля у детей, поскольку оно часто приводит к осложнениям.
Причины кашля у здоровых людей в положении лежа
Многие интересуются, почему, когда ложишься спать, появляется сильный кашель. Это физиологический рефлекс, возникающий вследствие сокращения мышц дыхательных путей из-за раздражения рецепторов.
Кашель лежа становится более сильным в результате замедления кровотока в органах дыхательной системы и нарушения дренажной функции бронхов и легких. Постепенно накапливается мокрота, которая приводит к кашлю разной интенсивности.
Если вы кашляете в положении лежа на спине, это следствие скопления слизи в носоглотке. Из-за горизонтального положения она не выводится в таких количествах, как в вертикальном, в результате чего появляется приступообразный кашель. Таким образом организм пытается устранить слизь.
Кашлять здоровый человек может по следующим причинам:
- Организм реагирует на смог и пыль. Такая проблема возникает у тех, кто проживает в мегаполисе, работников химических предприятий и людей, долгое время пребывающих в запыленных помещениях.
- Серьезным раздражителем является табак. Дыхательные пути страдают из-за постоянного воздействия ядовитого горячего дыма. Курильщикам в положении лежа на спине тяжело дышать, першит в горле, возникает сильный кашель с отхождением мокроты.
- Постоянно кашляют в лежачем положении астматики. Их мучает сильный сухой кашель, который сопровождается болью в грудной клетке, свистящими хрипами в бронхах, трудностями с дыханием.
- Прием перед сном большого количества пищи иногда провоцирует рефлюксную болезнь, когда содержимое желудка забрасывается в пищевод. Симптоматика усиливается после принятия горизонтального положения. При этом появляется чувство горечи во рту, изжога.
- Аллергическая реакция также может быть причиной кашля лежа на правом/левом боку и спине. Аллергия бывает на наполнитель подушек и одеял, на пылевых клещей или стиральный порошок. В этом случае кашель сухой, без температуры, иногда сопровождается течением из носа, кожной сыпью, першением в горле.
- Интенсивные сухие кашлевые приступы без отделения мокроты начинаются вследствие пониженной влажности в помещении, недостаточного проветривания.
- Мучительные приступы, когда человек лежит, усиливаются из-за сердечной недостаточности, в результате застойных явлений в органах дыхания. В таком случае кашель сухой, в редких случаях выделяется прозрачная мокрота. Если долго и только во время сна кашляет малыш, это иногда свидетельствует о врожденном пороке сердца.
Приступы у здорового человека могут появляться вследствие ослабления иммунитета. Часто это связано с неправильным образом жизни.
Что влияет на усиление кашля при простуде
Кашель, когда ложишься спать, часто появляется вследствие заболеваний респираторного тракта. Если он долго не проходит, возможно, было проведено неправильное лечение или болезнь дала осложнения. Вот список патологий, которые вызывают приступы ночью:
- Болезни легких — эмфизема, неосложненная пневмония. Для этих патологий характерен кашель при смене положения тела на горизонтальное. Днем приступы слабовыраженные.
- Бронхит или трахеит на стадии обострения, при которых кашель в положении лежа приступообразный, кратковременный.
- Ринит. Кашель способен усилиться, когда человек лежит, от соплей, которые стекают по задней стенке носоглотки. Чрезмерное отхождение слизи – следствие ОРВИ, острого воспалительного процесса околоносовых пазух, гриппа.
Дополнительные симптомы
Кашель в лежачем положении у взрослого, когда он вызван заболеваниями бронхолегочного тракта, часто сопровождается дополнительной симптоматикой, ухудшающей состояние больного:
- слабостью, сонливостью;
- тяжестью и болевыми ощущениями в груди;
- лихорадочным состоянием, ознобом;
- учащенным дыханием, посинением носогубного треугольника;
- отечностью лица;
- мокротой с кровавыми примесями.
В случае сердечной недостаточности приступы сопровождаются одышкой в процессе физической активности, а также в состоянии лежа на спине, отечностью, онемением рук, ног, обмороками.
При рефлюксной болезни, кроме подкашливания, возникает изжога, кислая отрыжка, болевые ощущения, жжение в грудине, отдающее в зону лопаток, сухость, хрипота. При аллергической реакции краснеют кожные покровы, появляется зуд, частое чихание.
Если кроме приступа, возникающего, когда человек лежит, появилась температура и головная боль, проблемы с аппетитом, потливость, необходима консультация медика.
Чем лечить кашель, возникающий в положении лежа
Выбор способов терапии зависит от причины. Сразу нужно выяснить, почему человек кашляет, лежа на спине, какая дополнительная симптоматика и общее состояние больного. Лечение комплексное, назначается врачом.
Препараты
Лекарства прописываются в зависимости от того, по какой причине возникает кашель, когда человек лежит:
- В случае бронхиальной астмы — глюкокортикостероиды (Преднизолон, Дексаметазон), бронхорасширяющие препараты (Сальбутамол, Сальметерол), антигистамины (Зодак, Лоратадин), муколитики (АЦЦ, Амброксол).
- Рефлюксная болезнь — антациды (Алмагель, Ренни), прокинетики (Мотилиум), лекарства от изжоги (Омез, Омепразол), блокаторы h3-гистаминовых рецепторов (Ранитидин, Низатидин).
- Пневмонию или бронхит хронического течения лечат антибиотиками (Амоксиклав, Сумамед), нестероидными противовоспалительными средствами (Нимесулид, Ибупрофен), отхаркивающими лекарствами (Амброксол, Бромгексин).
- Сердечная недостаточность лечится ингибиторами АПФ (Каптоприл, Эналаприл), кардиотониками (Кордигит, Дигоксин), B-адреноблокаторами (Бисопролол, Атенолол), диуретиками (Лазикс).
Если кашель в положении лежа образуется от соплей, необходимо регулярно промывать носовую полость солевыми растворами (Аквамарис, Долфин).
Средства народной медицины
Если постоянно мучает кашель, когда человек лежит, можно прибегнуть к средствам альтернативной медицины, которые облегчат приступы и улучшат состояние. Наиболее эффективными являются:
- Молоко с медом и содой. Разжижает и выводит мокроту. В 200 мл теплого молока добавить 1 ст.л. меда и ¼ ч.л. соды. Принимать перед тем, как лечь спать.
- Настой из сосновых почек. 1 ст.л. сырья залить 200 мл кипятка. Пить в течение дня и обязательно перед сном.
- Черная редька с медом. В корнеплоде вырезать углубление, в которое налить мед. Через 4-6 часов образуется сок, который принимать 3-5 раз за сутки.
- Травяные отвары. Для их приготовления можно использовать шалфей, корень солодки, мать-и-мачеху. 2 ст.л. травы заливаем 200 мл кипятка, настаиваем или провариваем на водяной бане в течение 15 минут. Пьем по 50 мл 3-5 раз за день.
- Апельсиновый сок с минералкой (Нарзан, Боржоми) в одинаковой пропорции. Принимать по 100 мл после сна и на ночь.
Перед использованием народных методов необходимо проконсультироваться с доктором.
Другие методы
Кашель при положении лежа также лечится ингаляциями посредством небулайзера. При хрипоте и першении используется Лазолван, минеральная вода, Ротокан, Беродуал. Когда кашель сухой — Сальгим, Атровент, Беротек. При отхождении мокроты — Лазолван, Мукалтин, Пертуссин.
Хорошо помогают растирания Скипидарной мазью, мазью Доктор Мом, барсучьим жиром, мазью с камфорой, эвкалиптом, ментолом.
Для облегчения подкашливаний лежа во время дневного или ночного сна, можно делать массаж спины и грудной клетки.
Как не допустить кашля в горизонтальном положении
Большинство больных не знает, как лечь, чтобы не кашлять. Достаточно приподняться в постели, подложив под голову еще одну подушку, чтобы принять полусидячее положение, либо повернуться на бок. Также следует соблюдать определенные меры профилактики:
- Перед тем как лечь спать, стараться не кушать. Последний прием пищи должен быть примерно за 2-3 часа до отхода ко сну.
- Регулярно стирать постельное белье. Если есть аллергия, заменить стиральный порошок на гипоаллергенный.
- Проветривать помещение, поскольку свежий воздух улучшает вентиляцию и предотвращает возбуждение кашлевого центра.
- Стараться поддерживать оптимальную влажность воздуха 45-65%. Для этого лучше приобрести увлажнитель.
- Отказаться от вредных привычек, особенно от курения, в том числе исключить вдыхание табачного дыма (пассивное курение).
- Если имеется профессиональный кашель, стоит сменить род деятельности.
- Если происходит контакт с факторами-провокаторами, желательно пользоваться маской.
- Стараться меньше нервничать.
Если игнорировать эти меры профилактики, кашель в положении лежа часто вызывает астму, хроническую обструктивную болезнь легких, дыхательную недостаточность.
Источник: https://tden.ru/health/pochemu-kashel-usilivaetsya-v-polozhenii-lezha
Особенности появления кашля в лежачем положении
Кашель в положении лежа может быть спровоцирован природными реакциями организма и различными заболеваниями. Если спазм доставляет дискомфорт, длится долго, не приносит облегчения и мешает ночному сну, стоит незамедлительно обратиться к врачу. Такое нарушение может свидетельствовать о развитии серьезных патологий. Лечить нужно не сам симптом, а недуг, который его спровоцировал.
Почему появляется спазм
Усиливаться кашель в лежачем положении может из-за застоя слизи в верхних или нижних дыхательных путях. Если мокрота скапливается в носу, то лежа на спине, человек может ощущать бронхоспазм. Это связано с затеканием выделений в глотку, они забивают ее и раздражают кашлевые рецепторы. В таких случаях наблюдается спазматический сухой кашель.
Скопление мокроты в легких и бронхах также может вызвать усиление кашля к ночи. Когда человек находится в вертикальном положении, осуществляется нормальное кровоснабжение органов дыхания, когда он ложится, оно нарушается.
Вследствие этого слизистые не могут нормально отделять жидкость и выводить ее из организма. Усиливающийся в горизонтальном положении спазм сопровождается обильным выделением слизи.
Причины нарушения
Рассмотрим, почему у взрослого может возникнуть спазм, когда он принимает горизонтальное положение.
- Реакция на неблагоприятную обстановку. Жители мегаполисов, работники вредных предприятий и люди, которые проводят много времени в запыленных помещениях, часто испытывают сильный кашель в горизонтальном положении. Это связано с тем, что бронхи не могут нормально выводить инородные тела из дыхательных путей.
- Астма. Приступообразный сухой кашель наблюдается в ночное время. При бронхиальной астме происходит сильное отделение мокроты, в лежачем положении она скапливается в дыхательных путях и закупоривает их, что приводит к появлению спазма.
- Стадия ремиссии при хроническом бронхите и трахеите. Вне обострения эти заболевания сопровождаются эпизодическим непродолжительным кашлем, когда человек лежит на спине или на боку. Спазм проходит довольно быстро, характерной особенностью нарушения является то, что больной не видит сны.
- Слабовыраженная пневмония. Довольно часто воспаление легких не сопровождается надсадным кашлем и повышением температуры тела. Это нарушение может проявляться несильным, но продолжительным ночным покашливанием. Мокрота, продуцируемая в легких, забивает дыхательные пути, что приводит к появлению спазма. При этом могут наблюдаться и другие симптомы, такие как ломота в верхней части тела и боль в области груди.
Табакокурение и злоупотребление алкоголем. Табачный дым и алкогольные напитки – это сильные раздражители, действующие на кашлевые рецепторы в глотке. Они в течение всего дня пагубно воздействуют на дыхательные пути, а вечером проявляют особенно высокую активность. У взрослого такое нарушение лечится только отказом от вредных привычек.
- Аллергическая реакция. Почему кашель усиливается именно ночью, можно выяснить, проверив вещи в своей комнате. Часто у больных обнаруживается аллергия на пыль, которая скапливается в постели, на наполнители одеял и подушек.
Профилактика
Инфекционные заболевания дыхательных путей, которые приводят к обострению кашля в лежачем положении, нужно лечить по схеме, прописанной врачом. Если спазм не приносит облегчения и не сопровождается выделением мокроты, перед сном рекомендовано употреблять муколитики, они разрежают мокроту.
Когда нарушение вызывает возбуждение нервных окончаний, то есть смысл принимать противокашлевые средства, они блокируют участки мозга, отвечающие за кашлевой рефлекс. При выделении слизи актуальным будет употребление отхаркивающих препаратов.
Также помогут такие меры:
обильное питье теплых напитков в течение дня;
- употребление перед сном стакана теплого молока или рассасывание чайной ложки меда;
- паровые ингаляции при отсутствии повышенной температуры тела;
- проветривание помещения;
- проведение влажной уборки 2 раза в день;
- обеспечение влажности в 60-70% и температуры воздуха в 20-22ᵒ С в комнате;
- устранение всех предметов, которые собирают пыль;
- использование аромаламп с лекарственными эфирными маслами;
- ограждение больного от резких запахов, табачного дыма;
- регулярные прогулки на свежем воздухе при отсутствии лихорадки.
Как не навредить
Использовать любые препараты для подавления кашлевого рефлекса без рекомендации врача нельзя. Особенно это касается противокашлевых сиропов и таблеток. В их состав входят наркотические вещества, назначают такие лекарства крайне осторожно.
Проведение согревающих процедур и применение народных средство также нужно согласовывать с доктором, так как некоторые компоненты могут вызвать аллергию.
Источник: https://kgkb6.ru/kashel/kashel-usilivaetsya-v-polozhenii-lezha-u-vzroslogo-prichiny-2019.html
Кашель в вертикальном положении
Кашель – это защитная рефлекторная реакция на раздражение слизистых оболочек дыхательных путей. При этом в ответ на раздражение из легких наружу выталкивается поток воздуха, вынося с собой причину кашля.
Причины кашля
- Воспаление (ларингит, бронхит, трахеит, бронхиолит) дыхательных путей или альвеол (абсцесс легкого, пневмония).
- Раздражение (механическое) – нарушение работы (проходимости) бронхов из-за их сдавления или повышенного тонуса (опухоли средностения или легких, бронхогенные образования, отек легких, фиброз, бронхиальная астма, и др.).
- Раздражение (химическое), — втягивание газов с резким запахом (к примеру, дым сигарет).
- Раздражение (термическое), — втягивание очень холодного или горячего воздуха.
У людей кашель бывает продуктивным, непродуктивным.
Продуктивный кашель также известен, как мокрый, потому что во время кашлевого рефлекса может отходить мокрота, в результате чего очищаются легкие. Обычно мокрый кашель начинается из-за вирусных инфекций, бронхита, турберкулеза, постоянного курения и раздражения горла, попадания желудочного сока в пищевод.
Непродуктивный (сухой) кашель приводит к раздражению слизистых оболочек, так как они не могут смазываться. Обычно он развивается в конце простуды, при аллергиях и брохоспазме, из-за пыли и холода.
Детский кашель может быть признаком острого ларингита, бронхиолита, вирусных заболеваний. Сухой кашель может быть психогенным и иногда связывается с переживанием.
Кашель у грудного ребенка обычно вызывается инфекцией в дыхательных путях. Если кашель начался внезапно, то он может быть признаком того, что в дыхательные пути попало инородное тело. У детей часто наблюдается психогенный кашель, являющийся симптомом отита, заложенности в ушах. К кашлю может привести прибывание в душной комнате, запыленном помещении, вдыхание дыма сигарет.
У людей часто отмечается кашель аллергического характера, который начинается только в определенный период времени. Обычно аллергический кашель является сухим и продолжительным. Кашель во время беременности становится отголоском хронического фарингита.
Виды кашля
- Сухой кашель. Возникает из-за отека оболочки (слизистой) горла, при этом жидкость из секрета не выделяется. Причина его возникновения – воспаления трахеи, гортани, носоглотки. Звук кашля носит «лающий» характер. Он обычно очень изматывает больного, при нем происходит нарушение сна, появляется психологическое и физическое чувство дискомфорта. Сухой кашель – частый спутник респираторных инфекционных заболеваний. Обычно появляется на третий день после начала болезни. Кашель может носить аллергический характер. Аллерген, попадая в дыхательные пути, вызывает иммунную реакцию, и организм старается избавиться от агрессора путем его физического удаления. При прекращении контакта с аллергеном, кашель уходит. Кашель может быть вызван инородным телом, которое попало в дыхательные пути. Об этом нужно всегда помнить при лечении сухого кашля у детей: малыши часто вдыхают мелкие предметы, и они могут попасть в бронхи. Кашель может быть рефлекторной реакцией на холодный воздух, резкий запах, дым и т.д. Такой кашель проходит самостоятельно, как только раздражающий фактор престает действовать. Рефлекторная природа кашля создает условия для реакции кашлем на эмоциональное перевозбуждение, посредством включения психосоматического механизма. Такой кашель может рассматриваться как астматический приступ.
Сухой кашель в клинике различных заболеваний
Сухой кашель может возникать при раздражении дыхательных путей на разных уровнях. У здорового человека, помимо вышеперечисленных причин, может возникнуть кашель при разговоре, сильном крике. При этом ненадолго может пропасть голос, после чего спонтанно возобновиться после нескольких минут молчания.
Обычно при респираторных инфекциях кашель появляется на третий день. Предпосылкой кашля может быть першение в горле, или он может возникать спонтанно, проходя в виде приступа.
Во время приступа сухого кашля работают не только дыхательные мышцы (межреберные, диафрагма), но и мышцы пресса. Надсадный, часто возникающий кашель бывает у курильщиков, в результате раздражения бронхолегочного дерева смолами, находящимися в табаке.
Лечение такого сухого кашля у взрослых возможно только в случае полного отказа от курения.
При туберкулезе может наблюдаться длительный (больше полугода) и слабовыраженный сухой кашель. При этом человека больше ничего может не беспокоить, в то время, как в легких идет процесс разрушения тканей микобактерией.
Нередко встречается кашель, причиной которого является не раздражение слизистых оболочек дыхательных путей, а спонтанно возникающие импульсы в кашлевом центре головного мозга. Такой кашель можно лечить препаратами, подавляющими работу этой структуры.
Особые приступы кашля возникают у детей при коклюше: ребенок совершает много кашлевых движений подряд, не может вдохнуть, синеет, теряет сознание. В конце приступа может возникнуть рвота.
Профилактика кашля
Какой бы природы ни был кашель, вызвать его приступ могут любые едкие запахи или холодный сухой воздух.
Если Вы больны, берегите дыхательные пути от пыли, табачного дыма, ароматизаторов и парфюмерии. Отложите ремонт до времени выздоровления, а после – пользуйтесь при работе респиратором.
Детский приступ коклюша могут спровоцировать резкие звуки, сильные эмоции, физическое переутомление.
Правильно, лучше делать профилактику, чем потом лечится.
Для меня кашель — первый «звоночек», что дело «плохо». По этому стараюсь, сразу уйти на больничный, чтобы не переносить на ногах. Лечусь народными средствами:чаем, мёдом, лимоном. Но для скорого эффекта, дополнительно помогаю иммунитету таблеткой Инфлюцида — три раза в сутки и дней через пять, я опять в «строю». Главное «не запускать».
Сухой кашель самый гадкий. Сразу стараюсь его перевести в мокрый, делаю ингаляции с каплями Проспана. Хороший результат выходит. И горло меньше дерет и мокрота начинает выходить постепенно. Так и лечусь уже пару лет.
В аптечке с недавних пор стоит сироп Просан. Я пролечила им сначала старшую дочь, а потом и сама пила от сухого кашля. Натуральный сироп, не содержит химии,важно, что помогает.
Смотрю на все три записи выше и мне смешно! Продвигать препараты таким безграмотным наглым образом очень не красиво!
Ох, у меня если кашель, то обязательно и насморк присоединяется. Времени отлеживаться нет, поэтому лечение начинаю сразу. Завариваю шиповник, промываю нос, пью сироп бронхобос, он кашель лечит и от заложенности носа здорово помогает. На ноги быстро встаю.
Источник: http://zarcentr.ru/kashel-v-vertikalnom-polozhenii/
Кашель только в вертикальном положении
Рефлекторный процесс в виде кашля, который возникает во время разговора, может сильно мешать пациенту. Он становится причиной серьезного дискомфорта, болевых ощущений и сильных приступов, которые доводят до слез и вызывают нарушение дыхательной функции.
Такой процесс не только неприятен, но и опасен для здоровья человека, поэтому при возможности пересыхание слизистой оболочки следует избегать.
Как правило, сухой кашель при разговоре возникает из-за пересушенного воздуха в помещении или из-за концентрации большого количества пыли. Но не всегда причина кашля кроется в окружающей среде. Не исключено, что сухость и раздражение горла возникло как симптом какого-либо заболевания. Чтобы выявить истинные причины нарушения дыхания обратитесь за консультацией к врачу.
Причины кашля при разговоре
Кашель во время общения может появиться в разных случаях. Для того чтобы определить характер воспаления в дыхательной системе, необходимо определить какой именно возник спазм. По виду и субстанции выделений, частоте приступов, продолжительности спазмов можно диагностировать характер воспаления.
Разберем вопрос, почему при разговоре начинается кашель более подробно, и расскажем основные причины воспаления.
Острые респираторные заболевания
Если пациента мучает сухой кашель, необходимо проверить состояние слизистых дыхательных путей, так как причина воспаления может крыться в острых респираторных инфекциях. В это время больного тревожит приступообразный кашель, который изнуряет больного и вызывает нарушение функций гортани.
Если сухой кашель появился после воспаления простуды или гриппа, то у больного диагностируют постинфекционное состояние. Кашель такой природы может продолжаться от одной недели до нескольких месяцев. Чтобы избежать риска образования хронического недуга пациент должен немедленно получить комплексное лечение и избавиться от периодического покашливания с помощью медикаментов.
Нарушение функционирования дыхательного эпителия сопровождается высокой температурой тела, ознобом, лихорадкой, вялостью, усталостью, болью в мышцах.
Помимо этого, больные часто жалуются на чувствительность кашлевых рецепторов.
Чтобы облегчить состояние при таких признаках больному назначаются физиологические процедуры в виде промывания полости горла, полоскания, прогревания и других методов.
Помимо кашля, в это время у больного может появиться насморк. Спазм при разговоре может возникнуть из-за затекания слизистых выделений в горло. Как правило, такой процесс возникает только при разговоре, но может проявиться в ночное время, когда человек спит.
Как лечить кашель ночью можно узнать в этом материале.
Коклюш
Причина кашля при разговоре может крыться в серьезном инфекционном заболевании под названием коклюш. Несмотря на то, что в современном мире данное заболевание встречается достаточно редко, оно не устранено совсем. В группу риска входят маленькие дети.
В первое время коклюш не проявляется острыми симптомами, поэтому диагностирование воспаления происходит не сразу. Тревожные признаки начинают мучить больного на третий день, когда пациент отказывается от еды, жалуется на плохое самочувствие, отмечает повышение температуры тела.
Кашель в это время считается непродуктивным и довольно сильным. Он может стать причиной рвоты, тошноты, спровоцировать появление головных болей. Помимо этого, пациенты отмечают приостановку дыхания.
Кашель курильщика
Употребление никотина – это самый распространенный симптом, который проявляется во время общения. Чаще всего он диагностируется у людей сорока лет, которые выкуривают более десяти сигарет в сутки.
«Кашель курильщика» проявляется из-за серьезного нарушения работы слизистой оболочки горла и гортани. Как правило, приступы усиливаются в утреннее время и продолжают мучать пациента в течение всего дня.
Как вылечить «кашель курильщика» можно узнать, прочитав эту статью.
Аллергическая реакция
Сухой кашель образуется на фоне воспаления слизистой части. В это время пациент замечает нарушение функций не только в горле, но и в области гортани, носоглотки и трахеи. Помимо инфекционного воспаления, причина может крыться в аллергической реакции или наличии инородных предметов в системе дыхания.
Психологический дискомфорт, который возникает при покашливании, также играет роль. Он может усилить приступы кашля, что ухудшит состояние больного.
Помимо этого, покашливание может появиться как естественная реакция на вдыхание чрезмерно холодного воздуха.
Аллергическое воспаление может проявиться при личной нетерпимости организма к каким-либо раздражителям. Воспаление может быть сезонного характера, когда пациент реагирует на цветение или пыль. Помимо этого, явными раздражителями выступают шерсть домашних животных, бытовая химия, косметика, парфюмерия и некоторые продукты питания.
Чтобы устранить реакцию больному необходимо выявить и устранить причину появления кашля. После этого больному назначают медикаменты, названия которых можно узнать тут.
Астма
Если аллергическую реакцию не вылечить вовремя, существует риск образования опасного заболевание в виде бронхиальной астмы. Если заболевание проявляется исключительно сухостью и зудом в горле, диагностировать воспаление довольно тяжело.
Спазмы могут сопровождаться выделениями слизистого характера или, наоборот, быть непродуктивным. Помимо этого, пациента мучают сильные приступы покашливания, усиливающиеся во время общения.
Определить наличие недуга можно проведя тест на бронхиальную гиперактивность. Как правило, недуг усиливается при контакте с аллергенами в виде пыли, грязи, строительных материалов или при вдыхании чрезмерно холодного воздуха.
Сердечно-сосудистые заболевания
Распространенной причиной кашля при общении считается патология сосудов и сердца. При сердечной недостаточности существует риск нарушения полноценного перекачивания крови, что приводит к застоям в верхних дыхательных путях.
Такой факт становится причиной разбухания слизистой оболочки, что вызывает сильное раздражение рецепторов. На фоне процесса пациент отмечает образование сильных спазмов и кашля, который проявляется в сухом виде.
Кроме этого, у пациента учащается сердцебиение, образуется одышка, слабость, плохое самочувствие.
Побочное действие медикаментов
Иногда покашливание при общении может появиться на фоне длительного применения лекарственных препаратов. Обычно на такой симптом жалуются пациенты, страдающие от сердечной недостаточности и гипертонии.
Чтобы устранить неприятный симптом, больному достаточно пересмотреть курс лечения и заменить те препараты, которые вызывают раздражение горла.
Онкологические заболевания
Страшнее всего, если причина покашливаний при общении кроется в наличие доброкачественных или злокачественных новообразований. Так как онкологические заболевания практически всегда сопровождаются приступами сильного кашля, пациенту необходимо пройти детальное диагностирование.
Особенно важно не откладывать поход к врачу, если кашель сопровождается кровавыми выделениями. Более подробные причины кровохарканья можно узнать тут.
Серные пробки
Как ни странно, но одной из самых распространенных причин частого кашля при разговоре считается наличие серных пробок. Из-за того, что кашлевые рецепторы находятся непосредственно в среднем ухе, скопление серных масс вызывает сильный спазм.
Устранить приступы можно удалив серные выделения при помощи специализированных медикаментов. Для этого врачи советуют приобрести «Ремо-Вакс» или «Ухонорм». Помимо этого, уши можно промыть. Как правильно провести процедуру описано тут.
Стандартное лечение
Чтобы определить, как и чем лечить кашель при разговоре, больному следует пройти диагностирование и определить истинные причины образования кашля. Паниковать не стоит, если такой симптом возник единожды, но в случае периодического проявления, откладывать посещение ЛОР-врача не стоит.
После осмотра и обработки анализов, больному назначают следующее лечение:
- Устранить мокроту при продуктивном воспалении можно при помощи муколитиков — «Лазолван», «Амброксол», «Мукалтин».
- Но перед тем как начать лечение препаратами, улучающие отток слизи, густые выделения следует разжижить. Для этого больному прописывают «Бромгексин», «Пектуссин», «Солутан».
- Если причина кроется в аллергической реакции, воспользуйтесь препаратами, подавляющиегистамины — «Диазолин», «Лоратадин», «Кларисенс», «Фенкарол», «Ломилан».
- Если возникает кашель при разговоре на фоне вирусногоразвития в дыхательной системе, необходимы такие препараты, как «Реленза», «Тамифлю», «Перамивир», «Амиксин».
- Чтобы избавиться от воспалительного процесса, наряду с другими препаратами, назначаются противовоспалительныесредства — «Акнекутан», «Метилурацил», «Назонекс», «Оксициклозоль».
- Если причина кроется в бактериальномпоражении, необходимы мощные антибиотики «Хлорамфеникол», «Левомицетин», «Имипенем», «Меропенем», «Эртапенем».
- При инфекционном воспалении достаточно воспользоваться откашливающимипрепаратами — «Гербион сироп подорожника», Бронхипрет», «Пертуссин», «Термопсол», «Стоптуссин-Фито», «Пектусин»
Лечение кашля при разговоре подразумевает прием полноценных процедур. Поэтому некоторые врачи советуют воспользоваться методами нетрадиционной медицины. Узнать, как вылечить кашель у взрослого человека народными методами можно здесь.
Не всегда кашель при общении возникает на фоне вирусного, простудного или инфекционного характера. В некоторых случаях сухость и зуд образуются при волнительном состоянии. Поэтому если кашель не мучает больного периодичностью и болевыми ощущениями, волноваться не стоит.
Источник: http://reko-lit.ru/kashel-tolko-v-vertikalnom-polozhenii/
Как остановить ночной кашель: причины и лечение
Кашель в ночное время значительно ухудшает самочувствие: человек не может отдохнуть, сон становится прерывистым, беспокойным. Это сказывается на общем состоянии больного: он не высыпается, просыпается вялым, уставшим, в дурном настроении.
Ночной кашель возникает по разным причинам. Среди них – астма, коклюш, аллергия, рефлюкс, вдыхание пыли или слишком холодного, сухого воздуха и даже психосоматика. Однако чаще всего это симптом ОРВИ.
Как возникает кашель при простуде?
Кашель – это защитный механизм, который помогает дыхательным путям очиститься. Он возникает в результате раздражения окончаний нервов, которые находятся в пазухах носа, носовой полости, трахее, глотке. Сигнал от нервных окончаний передается в кашлевой центр, который формирует импульс, поступающий к мышцам пресса, диафрагмы и грудной клетки. Мускулатура сокращается – человек кашляет.У многих людей кашель при ОРВИ возникает преимущественно в ночное время. С чем это связано? Когда человек спит, он находится в горизонтальном положении. Из-за этого затруднено отхождение мокроты из носа (а насморк – еще одно частое проявление ОРВИ). Слизь стекает по задней стенке глотки и раздражает ее, формируется кашлевой рефлекс. Он проявляется особенно сильно, когда больной резко меняет положение тела – переворачивается на бок или встает с постели.
Усиливает кашель и сухой воздух, который не редкость в квартирах с центральным отоплением в осенне-зимний период. Горячий сухой воздух еще больше раздражает слизистую, провоцирует постоянный дискомфорт и желание откашляться.
Как избавиться от ночного кашля?
Чтобы лечение ночного кашля было эффективным, нужно проконсультироваться с врачом и выявить настоящую причину проблемы. При ОРВИ подбирают препараты (таблетки или сиропы), которые смягчают слизистую горла, подавляют возбудимость рецепторов, тем самым купируют спазм бронхов. Когда мокроту следует разжижить, назначают средства с отхаркивающим действием. В случае раздражения слизистой полезными окажутся пастилки с левоментолом и алоэ вера.Помогут справиться с ночным кашлем следующие меры:
- Много пейте. Конечно, ночью это проблематично, но если вы не спите или проснулись из-за приступа, то выпейте травяного чая, компота из сухофруктов или просто теплой воды. А вот от кислых соков, морсов придется отказаться: они раздражают и без того воспаленную слизистую. Жидкость поможет смягчить и увлажнить горло. Можно рассосать ложку меда. Он увеличивает образование слюны, что способствует уменьшению раздражения, увлажнению дыхательных путей. Однако учтите, что мед может вызвать аллергию.
- Если у вас насморк, перед сном промойте нос. Для этого подходят растворы с морской водой: они удаляют слизь, а значит, она не будет стекать в глотку во время сна.
- Разотрите грудную клетку и спину согревающей мазью. Согревание и легкое раздражение этих областей улучшает кровообращение в легких и бронхах, благодаря чему уменьшается отек дыхательных путей, восстанавливается работа слизистой. Для растирания подойдет согревающий гель Дыши®, который используют при первых признаках простуды у взрослых и детей старше 1 года (подробнее о продукте можно узнать здесь). Он содержит левоментол, барсучий жир, эфирные масла (мяты, эвкалипта, лаванды, пихты), которые оказывают длительное согревающее, местно-раздражающее действие.
- Увлажняйте воздух. Перед сном обязательно проветрите помещение. Справиться с сухим воздухом помогут специальные увлажнители или народные средства: например, можно поставить в спальне емкость с водой или положить на батарею мокрое полотенце.
- Поддерживайте в спальне температуру около 18 °С. Именно ее ученые считают оптимальной для сна. Температура выше 24 °С неизбежно вызовет дискомфорт.
- Примите перед сном такую позу, чтобы голова находилась выше грудной клетки.
Поделитесь статьей:
Вас может заинтересовать:
Читайте также:
Кашель в положении лежа усиливается у взрослого
Сам по себе кашель – это достаточно неприятное и изматывающее явление, которое становится просто невыносимым, когда человек хочет прилечь, отдохнуть.
Многие замечают, что днем, приступы кашля не такие заметны, человек отвлекается, ему кажется, что приступы не сильные, и когда он ляжет, никаких осложнений не будет.
На самом деле все не так, зачастую, многие замечают, что, когда я ложусь, начинается сухой кашель, мешающий спать.
Почему так происходит, почему в горизонтальном положении, лежа на спине или левом боку наблюдается усиление приступов кашля? Что делать если у взрослого человека сильный, сухой кашель, в положении лежа, мешающий спать?
В первую очередь нужно определить причины, почему начинаются приступы кашля в горизонтальном положении и только потом приступать к его лечению. Определить причины кашля на левом боку может только врач, в любом случае не следует заниматься самолечением, ведь неправильная терапия способна только усугубить течение болезни.
Причины кашля в положении лежа
Если сухой кашель усиливается, когда человек находится в положении лежа, то этот свидетельствует о накоплении в носоглотке слизи.
Все дело заключается в том, что слизь неспособна в положении лежа абсорбироваться в таких же количествах, как и когда человек стоит. По этой причине стоит только взрослому или ребенку долго полежать, как начинаются приступы кашля.
Происходит образование накопления слизи, которая забивается в носоглотке, в результате чего, когда человек ложиться, его начинает мучить сухой изнуряющий кашель.
Выделения мокроты у человека, находящегося в лежачем виде, не имеют возможности быстро абсорбироваться, ведь в такой позе происходит замедление кровотока легких, а количество крови в них уменьшается.
Если говорить в целом про кашель лежа, то можно выделить две основные причины, когда происходит его усиление. Чаще всего кашель на левом боку или спине усиливается в таких случаях:
- Кашель, во время того, как больной лежит на спине, возникает в результате того, что слизь во время стекания через горло из носа оказывает раздражающее действие на кашлевые органы рефлексов. В результате чего происходит непроизвольная реакция, то есть начало кашля в горизонтальном положении. Он может усиливаться, как на левом боку, так и на правом.
- Накопление выделений в легких и трахеи. В таком случае человека беспокоит грудной мокрый кашель в положении лежа, причем он может возникать в виде приступов. Если он не проходит на протяжении всего дня, усиливаясь с наступлением сна, то вечером рекомендуется принимать специальные лекарственные препараты для разжижения мокроты.
Как можно заметить, существует не так много причин, когда наблюдается усиление кашля в положении лежа. В этом случае, кашель возникает как сопутствующий симптом заболеваний, к примеру, обычной простуды.
В первую очередь лечение должно быть направлено на устранение главного заболевание, и только потом кашля, как его следствия.
Почему усиливается кашель
Кашель в лежачем положении, к примеру, на левом боку, на самом деле может сопровождаться целой группой различных болезней легких. Такие заболевания, как пневмония и бронхит могут протекать малосимптомно, практически никак себя не проявляя.
На протяжении всего дня, когда человек ходит, движется, активно дышит, происходит более активное удаление из легких слизи. Однако в лежачем положении наблюдается снижение дыхательной активности, замедляется выведение мокроты, в результате чего у человека начинаются приступы кашля.
Существует несколько причин в результате которых наблюдается кашель в ночное время, при его почти полном отсутствии днем. К таким причинам можно отнести следующее:
- Кашель, который образуется исключительно с наступлением ночи, когда человек находится в лежачем положении может свидетельствовать о наличии коклюша;
- Нельзя не упомянуть о гастро-эзофагальном рефлексе. В большинстве случаев он появляется именно в лежачем положении и становится причиной кашля;
- Неожиданное возникновение приступа кашля, когда человек находится в горизонтальном положении может свидетельствовать о таком серьезном состоянии, как аспирация (попадание в дыхательные пути) инородного тела. Во время изменения положения тела, к примеру, на левом боку, происходит смещение предмета, раздражая дыхательные пути.
Что делать при кашле лежа?
Как можно заметить, существует достаточно много причин способных вызвать кашель в положении на диване, причем они могут быть самыми разнообразными. Важно, чтобы пациент показался врачу, чтобы определить причину и назначить соответствующее лечение.
В зависимости от того, в результате чего наблюдается усиление кашля в ночное время, врач может назначить следующую терапию:
- Если причина кроется в вирусной инфекции, то обычно не требуется госпитализации. Влажный воздух в помещении, обильное питье, применение соответствующих медикаментозных препаратов позволят облегчить общее состояние человека, снимая приступы кашля, например, это могут быть бронхолитики.
- Если причина кроется в аллергической реакции, то облегчить состояние помогут антигистаминные препараты. В таком случае не обойтись без влажной уборки помещения, в самых тяжелых случаях не обойтись без госпитализации. В любом случае необходимо устранить аллерген, ведь в противном случае прием препаратов даст временное облегчение.
Лечение детей
Если проблема кашля на левом боку возникла у детей, то одновременно с основным лечением, назначенным врачом, можно помочь ребенку справиться с приступами кашля. В большинстве случаев, у детей ночной кашель возникает в результате простудных заболеваний. В этом случае будет эффективно прогревание органов дыхания и помощь в выведении мокроты.
При этом не следует мучить ребенка всеми приведенными ниже способами терапии, достаточно выбрать один или два варианта, ведь они все довольно эффективны. Итак, что можно предпринять, если у ребенка возникают приступы кашля в ночное время суток?
Теплое питье и прочие методы
Теплое питание при сильном кашле способно согреть и смягчить горло малыша. Для этих целей необходимо давать ребенку смесь молока с минеральной водой (Боржоми), теплый чай, отвары из лекарственных трав: шалфея, ромашки, чабреца. Хорошо помогает имбирный чай и другие согревающие напитки.
В некоторых случаях бывает достаточно тепло укутать спинку и грудь ребенка, используя для этих целей шарф или теплый платок. Только такое укутывание не должно стать причиной дискомфортных ощущений у малыша. Также надо следить, чтобы это не вызвало перегрева.
Удивительно, но непосредственно после проведения ингаляции при кашле у детей наблюдается усиление приступов кашля. С этой целью, делать ингаляцию деткам старше полутора лет необходимо за два-три часа до предполагаемого сна.
Если у вас нет специального ингалятора, а у ребенка сильный кашель, если ложишься на левом боку, то можно просто подышать над отварной картошкой. Также можно использовать специальные, покупные ингаляторы с эфирными маслами, лекарственными травами и минеральной водой.
Альтернативой ингаляции могут быть горчичники, делать которые нужно также за 2-3 часа до сна.
Внешние факторы
У ребенка начинаются приступы кашля именно в лежачем положении. В таком случае, дайте ребенку высокую подушку, чтобы он смог уснуть в полу сидячем положении. Перед сном необходимо обязательно проветривать комнату и увлажнять воздух – это поможет справиться с любым видом кашля.
Во время кашля ребенку становится сложно дышать, поэтому лучше обеспечить дыхание носом: пусть малыш высморкается, промойте ему носик раствором соли. Чтобы не обжечь слизистую, раствор должен быть слегка солоноватый на вкус. Достаточно закапать пипеткой по 3 капли раствора в каждую ноздрю.
Закапывая носик положите ребенка на ровную поверхность, поверните на бок голову и аккуратно, по внешней стороне ноздри закапайте по одной капли. Далее поворачиваем голову на другую сторону и вновь повторяем процедуру.
Если у ребенка возник ночной кашель, лечение должно быть направлено на причину его возникновения: аллергию, бронхит либо ОРВИ. Кашель уйдет сам, после того, как основная болезнь отступит. Но некоторые описанный выше средства помогут ребенку, сделают приступы кашля более редкими и слабыми, дадут ему спокойно выспаться ночью. О кашле лежа интересно расскажет в видео в этой статье доктор Комаровский.
Диагностика и лечение кашля. Китайское национальное руководство | partners
Рабочая группа по изучению астмы Китайского общества по лечению респираторных заболеваний (CSRD), Китайская ассоциация медицинских работников
ИЦО: 10.3760/cma.j.issn.0366-6999.2011.20.002
Адрес для переписки: Д-р Лай Кефан, Государственная ключевая лаборатория болезней органов дыхания, Первая клиническая больница медицинского колледжа Гуанчжоу, Гуанчжоу, Гуандун 510120, Китай (Email: [email protected])
Кашель — это рефлекторная защитная реакция человеческого организма, направленная на выведение из дыхательных путей секрета и вредоносных элементов. Тем не менее, частые и сильные приступы кашля могут затруднять профессиональную и повседневную деятельность больного. Кашель является одним из наиболее распространенных симптомов в клинической практике, при этом существует множество причин его возникновения. Хронический кашель может остаться незамеченным лечащими врачами, особенно если рентгенография органов грудной клетки не выявляет каких-либо патологических признаков. Помимо этого в Китае у 70-80 % таких пациентов ошибочно ставят диагноз бронхита или хронического бронхита, а затем назначают длительные, но неэффективные, курсы антибиотиков, либо из-за неясности диагноза их направляют на повторное обследование, что доставляет дополнительное неудобство и увеличивает финансовые расходы.1
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко. Существует значительное число различных определений кашля. Так, наиболее популяризированным является определение, разработанное экспертами Британского торакального общества, которые определяют кашель, как «форсированный экспираторный маневр, происходящий обычно при закрытых голосовых связках, который сопровождается характерными звуками». Среди клинических определений стоит выделить следующее: кашель – это защитный рефлекторный акт, играющий большую роль в удалении из дыхательных путей мокроты, инородных тел (частиц пыли, дыма и пр.) [2-3]. Помимо того, что кашель является сам распространенным симптомом, приводящим к обращению за амбулаторной медицинской помощью [4], немаловажны и экономические потери, например, по расчетным данным, в Англии затраты на лечение острого кашля составляют не менее 979 млн. фунтов стерлингов ежегодно, при этом 104 млн. расходуется пациентами на покупку безрецептурных лекарственных препаратов. В США годовые расходы на покупку безрецептурных препаратов для лечения кашля и устранения симптомов простуды достигают 3,6 млрд. долларов [2-3, 5].
В последние годы отмечалась возрастающая обеспокоенность таким первичным симптомом, как кашель, которая привела к заинтересованности клиническими исследованиями, изучавшими этиологию, диагностику и лечение кашля, предварительные результаты которых были получены в Китае. В целях дальнейшей стандартизации диагностики и лечения острого и хронического кашля, а также содействия проведению клинических и базовых исследований в этой области, Рабочая группа по изучению астмы Китайского общества по лечению респираторных заболеваний (CSRD) в 2005 году поручила коллегии экспертов разработать проект первого издания Национальных методических рекомендаций Китая по диагностике и лечению кашля, которые опирались на доказательства, полученные в международных2,3 и местных4,5 клинических исследованиях по этой теме. С момента первой публикации эти рекомендации стали важнейшими инструкциями, применяющимися в домашней клинической практике в данной области, и с тех пор многие эксперты и другие ученые успели пополнить их своими ценными замечаниями. Чтобы собрать все эти комментарии воедино и отразить последние достижения в изучении кашля, Рабочая группа по изучению астмы Китайского общества CSRD выпустила данную версию документа. Это дополненное издание в целом имеет такую же структуру, как и рекомендации 2005 года, включает восемь разделов, и его основной темой по-прежнему остается хронический кашль. В программу было добавлено два новых раздела: подострый кашель и эмпирическое лечение хронического кашля. Также был изменен диагностический алгоритм в целях включения в него концепции эмпирического подхода к лечению, что позволит адаптировать данное руководство к применению в общественных и сельских больницах.
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко: На наш взгляд это важно и для отечественной практики ведения больных с кашлем, так как подострый/постинфекционный кашель занимает значительную долю в структуре амбулаторных обращений за медицинской помощью [2-3]. .
КЛАССИФИКАЦИЯ КАШЛЯ
Традиционно кашель классифицируют в зависимости от его длительности и экспекторации. Исследователи выделяют три варианта: острый кашель (продолжительностью до 3 недель), подострый (длящийся 3-8 недель) и хронический, сохраняющийся больше 8-недельного срока. По экспекторации кашель делится на продуктивный и непродуктивный (сухой).
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко: Стоит заметить, что продуктивный кашель наблюдается при заболеваниях, связанных с воспалительными/инфекционными поражениями дыхательных путей, сопровождающихся гиперпродукцией бронхиальной слизи [2-3].
Разные типы и формы кашля могут указывать на характерные этиологические факторы. Хронический кашель, например, может являться следствием целого спектра заболеваний и обычно предполагает развитие двух сценариев, в зависимости от показаний рентгенографических исследований. При первом варианте наличие очевидных патологических изменений на рентгенограмме органов грудной клетки зачастую обусловлено такими основными заболеваниями, как пневмония,6 туберкулез7 или рак легких8. Во втором варианте рентгенограммы с нормальными показателями, на которых кашель является основным или единственным симптомом, представляют тот тип хронического кашля, на котором будет сконцентрировано внимание в данной версии рекомендаций.
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко: На наш взгляд стоит рубрифицировать кашель также по интенсивности, так как это оказывает влияние на необходимость подключения противокашлевой терапии. По интенсивности выделяют покашливание, легкий и сильный кашель. По продолжительности кашлевого акта: эпизодический кратковременный или приступообразный и постоянный кашель [2-3].
АНАМНЕЗ, ОСМОТР БОЛЬНОГО И ОБСЛЕДОВАНИЯ
Общеизвестно, что для диагностики причин кашля первостепенное значение имеет подробный анамнез больного.9 Несмотря на единственное противоположное заявление в одном исследовании, проводившемся на 88 пациентах,10 тщательная оценка анамнеза и обстоятельный медицинский осмотр позволяют сократить круг дифференциальных диагнозов, что дает ключи к диагностике первопричинных заболеваний или даже позволяет поставить первичный диагноз и выбрать эмпирический подход к лечению. Первичная клиническая оценка также может помочь при выборе дальнейших исследований и ускорить выявление основных заболеваний.
Анамнез
Особое внимание следует обращать на длительность кашля, время возникновения, его частоту, природу, тон, характер, предрасполагающие или усугубляющие факторы, положение тела больного и другие сопутствующие симптомы. Значительную помощь в постановке диагноза может оказать анализ объема, цвета, запаха и консистенции отделяемой мокроты.
Длительность кашля может помочь определить его категорию (острый, подострый или хронический) и тем самым сузить количество вариантов диагноза. Также важным показателем является время возникновения кашля. Например, кашель, возникающий после физической нагрузки, наиболее характерен для астмы физического напряжения, ночной кашель чаще всего наблюдается при кашлевой форме астмы и болезнях сердца, а кашель с обильной или гнойной мокротой может развиваться на фоне инфекций дыхательных путей. Обострение хронического бронхита (ХБ) как правило происходит в зимний и весенний периоды и сопровождается выделением слизистой мокроты белого цвета. Выделение мокроты с кровью или кровохарканье (гемоптизис) может быть вызвано туберкулезом, бронхоэктазом или раком легких.
Для пациентов, у которых в клиническом или семейном анамнезе имеются случаи атопических или аллергических заболеваний, наиболее частыми подозрениями являются аллергический ринит и вызванный астмой кашель. Помимо этого, важными факторами возникновения хронического кашля являются курение и воздействие пыли или промышленных химикатов, связанное с профессиональной деятельностью человека. Больные, ранее страдавшие желудочными заболеваниями, наиболее подвержены хроническому кашлю на фоне гастроэзофагеальной рефлюксной болезни (ГЭРБ). Кашель может также возникать при хронической сердечной недостаточности. Более того, кашель может развиваться на фоне лечения гипертонии с помощью ингибиторов ангиотензинпревращающего фермента (иАПФ).
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко: Данный раздел требует существенного дополнения. Например, приступообразный «лающий» кашель (кашлевые репризы – частые, следующие друг за другом кашлевые толчки) характерен для инфекции, вызванной Bordetella pertussis (коклюш) [2-3]. Грубый, приступообразный кашель, усиливающийся во время разговора, смеха, характерен для синдрома трахеобронхиальной дискинезии (экспираторный стеноз трахеи). Приступообразный ночной кашель является нередким симптомом бронхиальной астмы, а малопродуктивный утренний кашель характерен для хронического бронхита «курильщика». Кашель, усиливающийся в положении лежа, может быть признаком патологического процесса в средостении (лимфаденопатия при саркоидозе, лимфопролиферативном или неопластическом процессе). Напротив, исчезающий в горизонтальном положении, кашель, возможно, связан с заболеванием плевры. Не менее важны анамнестические указания на взаимосвязь с переносимой/перенесенной инфекцией, началом приема лекарственных препаратов (прием иАПФ), пребыванием в промышленных районах (вдыхание аэрополлютантов).
Медицинский осмотр
Необходимо проводить тщательное обследование всех отделов дыхательных путей (носового канала, глотки, гортани, трахеи и легких). Следует обратить внимание на расположение трахеи, видимое расширение яремной вены, состояние глотки, гортани и носовой полости, а также на шумы при дыхании. При прослушивании легких определяют природу и локализацию шумов (свистящие, сухие и/или влажные хрипы). Если хрип выслушивается в фазу выдоха, то следует рассматривать диагноз бронхиальной астмы, в то время как хрипы на вдохе могут свидетельствовать об обструкции центральных дыхательных путей (рак легких или бронхиальный туберкулез). Что касается аускультации сердца, то она должна быть направлена на выявление признаков кардиомегалии и органических шумов в точках выслушивания клапанов.
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко: Аускультация легких является важным элементом осмотра. Наличие сухих свистящих хрипов свидетельствует о бронхообструкции − поражение нижних отделов дыхательных путей (острый бронхит, обострение хронического бронхита или бронхиальной астмы). Выявление участка крепитации является типичным признаком пневмонии [2-3]. Множественные фокусы влажных хрипов наблюдаются при отеке легких или ОРДС [6]. Разлитая инспираторная крепитация («треск целлофана») характерна для интерстициальных заболеваний легких. Аускультация сердца: возможно выявление признаков легочного сердца, таких как акцент второго тона над легочной артерией, характерные шумы при недостаточности клапана легочной артерии или трикуспидального клапана (стоит заметить, что при поражении трикуспидального клапана патологические шумы нередко не выслушиваются, появляются, как правило, в поздние сроки при значительном его разрушении).
Обследования
Индукция мокроты, которая используется преимущественно для получения образцов для цитологического исследования при диагностике бронхогенной карциномы, теперь также применяется в качестве основной методики оценки наличия эозинофилии, которая может приводить к развитию эозинофильного бронхита (ЭБ) у пациентов без бронхиальной гиперреактивности. В Китае методика исследования с помощью индуцированной мокроты была впервые использована для диагностики хронического кашля в начале этого столетия и сейчас стала одной из стандартных процедур, проводимых в ряде медицинских центров на территории страны. Индукция мокроты обычно проводится посредством ингаляции гипертонического раствора через ультразвуковой небулайзер (порядок проведения описан в Приложении 1). 11
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко: Учитывая плохую переносимость ингаляций гипертоническим раствором пациентами в настоящее время в России с целью получения мокроты для исследования данный метод практически не используется. А у пациентов с подозрением на специфический процесс индукция мокроты может послужить дополнительным фактором обсеменения окружающей среды микобактериями туберкулеза.
Также данный раздел требует существенного дополнения. Например, большое значение имеет общеклиническое исследование мокроты, позволяющее определить наличие клеточных элементов (нейтрофилы, эозинофилы, эритроциты), других специфических показателей [2-3]. Наличие в мокроте эозинофилов, спиралей Куршмана, кристаллов Шарко-Лейдена свидетельствует в пользу бронхиальной астмы. Высокое содержание нейтрофилов свидетельствует о воспалительном процессе (например, обострение хронического бронхита) и требует решения о назначении антибактериальной терапии и пр.
Визуальная диагностика
Было предложено включить рентгенографию органов грудной клетки в состав стандартной процедуры оценки каждого пациента с хроническим кашлем. При обнаружении существенных патологических изменений должно быть проведено дополнительное тщательное обследование в целях определения точного диагноза. Если же на рентгенограмме отсутствуют какие-либо отклонения, то обследование продолжают согласно диагностическому алгоритму, которому следуют при лечении хронического кашля (см. Приложение IV: диагностический алгоритм при хроническом кашле). КТ-исследование грудной клетки помогает выявить очаги поражения в легких и узлы в передней или задней области средостения, а также увеличение лимфатических узлов средостения. Помимо этого, КТ-сканирование может быть особенно полезно при выявлении тех патологических изменений, которые трудно обнаружить с помощью рентгенографии, и для установления некоторых из наименее типичных причин возникновения хронического кашля, таких как камни и инородные тела в бронхах. В дополнение может применяться КТ с высоким разрешением (КТВР) для диагностики интерстициальной легочной болезни и атипичного бронхоэктаза на ранней стадии.
Исследование функции легких
Тесты функции легочной вентиляции и бронходилатационные пробы являются эффективными методами дифференциальной диагностики таких обструктивных заболеваний дыхательных путей (ОЗДП), как астма, хроническая обструктивная болезнь легких и эндобронхиальные опухоли. Бронхопровокационный тест (БПТ) является основной методикой выявления кашлевой формы астмы (КФБА).
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко: В России тест с метахолином (бронхопровокационный тест) не является рутинной методикой и проводится только в крупных пульмонологических центрах.
Бронхоскопия
Метод бронхоскопии применяется при оценке эндобронхиальных патологий (например, рак легких, инородные тела и туберкулез).
24-часовая рН-метрия пищевода
Суточный мониторинг рН пищевода чаще всего используют при диагностике гастроэзофагеального рефлюкса (ГЭР), однако в условиях некислотного рефлюкса этот метод может быть не таким эффективным. При рН-метрии фиксируются значения шести параметров, включающих общее число рефлюксов с pH <4, длительность наиболее продолжительного рефлюкса (в минутах) и процент времени, в течение которого рН <4. Затем на основании данных параметров вычисляют индекс тяжести ГЭР по DeMeester. Параллельная регистрация кашлевых толчков в режиме реального времени позволяет измерить вероятность симптоматической связи (SAP) рефлюкса и кашля, которая дает представление о причинно-следственной связи (см. Приложение II). Некислотный рефлюкс диагностируют путем измерения внутреннего полного сопротивления или содержания билирубина в просвете пищевода.
Чувствительность кашлевых рецепторов
Оценка чувствительности кашлевых рецепторов проводится в провокационном тесте, в ходе которого больные вдыхают аэрозольные частицы раздражающих агентов, которые стимулируют работу рецепторов и таким образом вызывают кашель. Концентрация вдыхаемых частиц, способная вызвать кашлевой рефлекс, определяет кашлевой порог. Чаще всего в качестве провоцирующего кашель агента используют капсаицин (см. Приложение III). Усиление чувствительности обычно наблюдается при аллергическом, постинфекционном или вызванном ГЭРБ кашле и кашле неустановленной этиологии, также она отмечается у некоторых пациентов с КВБА, ЭБ или СПНЗ.12
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко: Тест для оценки чувствительности кашлевых рецепторов является крайне важным при ведении больных с хроническим кашлем! Однако, в РФ подобного рода исследование проводится только в исследовательских центрах (научно-исследовательские работы), а в рутинной практике обследования больных не проводится.
Другие исследования
Определение содержания эозинофилов в периферической крови помогает выявить фоновые паразитарные инфекции, атопические или аллергические заболевания. Также при диагностике аллергических заболеваний и подтверждении реакций на возможные аллергены проводят инъекционную кожную пробу и тест на специфический иммуноглобулин Е (IgE).
ДИАГНОСТИКА И ЛЕЧЕНИЕ ОСТРОГО КАШЛЯ
Причины возникновения острого кашля могут быть достаточно очевидными, наиболее распространенными из них являются респираторные инфекции и острый трахеобронхит.
ОРИ
Среди клинических проявлений ОРИ выделяют такие катаральные симптомы, как насморк и/или заложенность носа с прозрачными выделениями, постназальное затекание, чихание, першение в горле или дискомфорт приглотании, которые могут сопровождаться лихорадкой. Кашель при ОРИ, как правило, возникает из-за постназального затекания.
Необходимость применения антибактериальных препаратов обычно отсутствует, и в качестве первичного лечения назначают симптоматическую терапию. (1) Антиконгестанты: псевдоэфедрина гидрохлорид (30–60 мг три раза в день) и др. (2) Антигистаминные препараты: антигистаминные средства первого поколения, например, хлорфенирамина малеат (2–4 мг три раза в день) и др. (3) Жаропонижающие средства: жаропонижающие и обезболивающие. (4) Противокашлевые средства: пациентам с сильным кашлем в большинстве случаев назначают противокашлевые препараты центрального или периферического действия.
Применение вышеуказанных препаратов в комплексном лечении широко распространено в клинической практике. Так, наиболее предпочтительным вариантом для облегчения катаральных симптомов (чихание, заложенность носа и др.) являются антигистаминные средства первого поколения в сочетании с псевдоэфедрином.
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко: Действительно наиболее частой клинической ситуацией является обращение за медицинской помощью больного с острым кашлем, связанным, как правило, с течением ОРВИ (простуда, острый фарингит) [2-3, 5, 7]. В данной ситуации целесообразно назначение смягчающих, увлажняющих средств, обильное питье теплых растворов, щелочные ингаляции [7]. Назначение мукоактивных препаратов, чаще всего не требуется. Применение муколитиков может быть зарезервировано у больного с ОРВИ с жалобами на продуктивный кашель (нередко такая ситуация наблюдается у курильщиков). Назначение супрессантов кашля центрального или периферического действия может быть оправдано только при сильном надсадном кашле, нарушающем сон и дневную активность пациента! У пациента с предполагаемой гриппозной инфекцией назначение противокашлевых препаратов не рекомендуется! Одновременный прием противокашлевых и мукоактивных препаратов недопустим.
Острый трахеальный бронхит
Описание
Острый трахеальный бронхит представляет собой воспаление слизистой оболочки трахеи и бронхов, возникновение которого может быть спровоцировано как биологическими, так и небиологическими факторами. Наиболее часто острый трахеальный бронхит вызывается вирусами, которые впоследствии могут приводить к развитию вторичных бактериальных инфекций. Холодный воздух, воздействие аэрозольных частиц, раздражающих или токсичных газов также способствует развитию данного заболевания.
Клиническая картина
На начальной стадии у пациентов обычно обнаруживается инфекция верхних дыхательных путей. Вскоре кашель может постепенно усиливаться и сопровождаться отделением мокроты. При развитии бактериальной суперинфекции у пациента, как правило, наблюдается гнойная мокрота. Острый трахеальный бронхит в большинстве случаев является самокупируемым заболеванием, при котором общие симптомы обычно исчезают через несколько дней, однако кашель и отделение мокроты могут сохраняться еще на протяжении 2-3 недель. На рентгенограмме обычно не обнаруживаются какие-либо явные отклонения или же имеется лишь усиление легочного рисунка. Во время аускультации отмечается бронхиальное дыхание и влажные хрипы.
Диагностика
Диагностика проводится главным образом на основании имеющихся клинических проявлений, с учетом дифференциальных диагнозов, в том числе гриппа, пневмонии, туберкулеза, коклюша (судорожный кашель) и острого тонзиллита.
Лечение
Симптоматическая терапия имеет центральное значение в лечении данного заболевания. У больных с сильным сухим кашлем допускается применение противокашлевых препаратов. Для улучшения отхождения мокроты в случаях нарушения ее выделения могут применяться отхаркивающие средства. Для пациентов с бактериальными инфекциями, о чем свидетельствует наличие гнойной мокроты и увеличение числа лимфоцитов в периферической крови, предпочтительно проводить лечение антибактериальными препаратами, которые следует подбирать с учетом обнаруженного(ых) при микробиологическом исследовании возбудителя(ей) инфекции и его(их) чувствительности к лекарственным препаратам. Пока не будет подтверждено присутствие патогенных организмов, возможно эмпирическое назначение антибактериальных препаратов для приема внутрь (макролидов и бета-лактамных антибиотиков), основывающееся только на клинических признаках. Помимо этого, у больных с бронхоспазмами рекомендуется проводить противоастматическую терапию.
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко: Острый бронхит – это заболевание в основном вирусной этиологии и применение антимикробных препаратов в режимах стартовой терапии острого бронхита является ошибочным [8]. С целью разграничения вирусной и бактериальной инфекции целесообразно широкое внедрение в рутинную практику определения в крови уровня С-реактивного белка, что позволяет врачу принимать правильное решение о необходимости антимикробной или противовирусной терапии [9]. В случае вирусной инфекции данный показатель менее 20 мг/л. Учитывая вирусную этиологию ОБ по показаниям применяются ингибиторы нейроминидазы, интерфероны и их индукторы [10]. Коль скоро, основным клиническим симптомом ОБ является продуктивный кашель, то, очевидно, что основными препаратами, показанными для лечения данного заболевания являются мукоактивные средства [2-3, 8].Применение бронхолитиков (сальбутамол, фенотерол) оправдано у пациентов с ОБ с клинически выраженной бронхообструкцией, неотвязным кашлем и признаками бронхиальной гиперреактивности [8].
ДИАГНОСТИКА И ЛЕЧЕНИЕ ПОДОСТРОГО КАШЛЯ
Очень часто подострый кашель развивается из постинфекционного кашля, сопровождающегося синдромом воспаления верхних дыхательных путей (СВВДП) и КВБА.13 Следовательно, лечение подострого кашля обязательно должно начинаться с установления перенесенных респираторных инфекций и эмпирической терапии. Если такая первичная терапия оказывается неэффективной, то следует рассмотреть другие причины его возникновения и продолжить лечение в соответствии с диагностическим алгоритмом для определения этиологии хронического кашля.
Кашель может не прекращаться и прогрессировать даже после разрешения острых симптомов респираторной инфекции. Помимо наиболее распространенных респираторных вирусов следует учитывать и другие патогенные микроорганизмы, такие как микоплазма, хламидии и бактерии,14 поскольку они также способны провоцировать развитие постинфекционного кашля. Самой частой причиной возникновения такого кашля является острая респираторная инфекция, в связи с чем его также называют постгриппозным кашлем. Обычно он проявляется в виде сухого раздражающего кашля или с небольшим количеством слизистой мокроты, длится около 3-8 недель и дает нормальные показатели на рентгенограмме органов грудной клетки.
Постинфекционный кашель не требует специального лечения, в большинстве случаев симптомы проходят самостоятельно. В целом применение антибиотиков не обязательно, но при постинфекционном кашле, вызванном возбудителями Mycoplasma pneumoniae, Chlamydia pneumoniae и Pertussis bacillus, лечение макролидами15 будет наиболее эффективным. Больным с выраженными симптомами можно назначать короткие курсы противокашлевых, антигистаминных препаратов и антиконгестантов. Для некоторых пациентов также может быть эффективным применение ипратропия бромида.
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко: Причиной подострого («постинфекционного») кашля длительностью от 3 до 8 недель является гипереактивность бронхов [2-3]. Значимой по данным ряда авторов и недооцененной в клинической практике причиной подострого кашля у взрослых может также являться течение инфекции, вызванной Bordetella pertussis (коклюш). В ходе обследования не удается выявить признаков поражения легких, показатели ФВД в пределах должных значений. В связи с этим лечение назначается на основании клинических и анамнестических данных. Рекомендуемые способы лечения включают ингаляции ипратропия бромида, противокашлевые препараты (регалин, декстрометорфан, кодеинсодержащие средства), рассасывающие таблетки с противокашлевым эффектом, иГКС. В случае указаний на активную инфекцию Bordetella pertussis или Bordetella parapertussis, а также M.pneumoniae, C. pneumoniae назначается антибактериальная терапия макролидами (азитромицин, кларитромицин).
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ, ДИАГНОСТИКА И ЛЕЧЕНИЕ ХРОНИЧЕСКОГО КАШЛЯ
Самыми частыми причинами развития хронического кашля, составляющими от 70 до 95% всех случаев респираторных заболеваний в клинической практике, являются КВБА, СВВДП (ранее называвшийся синдромом постназального затекания (СПНЗ)), ЭБ и кашель на фоне ГЭРБ.4,16-19 Помимо этого есть и другие, реже встречающиеся болезни, но включающие множество патологий, локализующихся как в пределах, так и вне респираторной системы, например, хронический бронхит, бронхиальный туберкулез,20 шейный спондилез,21 эктопированная слюнная железа22 и аритмия.23 Поскольку большинство случаев хронического кашля не связано с инфекцией, лечение антибиотиками не требуется. В случае неоднозначной этиологии или невозможности исключить наличие инфекции следует с большой осторожностью назначать пероральные и внутривенные кортикостероиды или вовсе избегать их применения.
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко: Хронический (более 8 недель) продуктивный кашель может наблюдаться при синдроме постназального затека, БА, ХОБЛ, бронхоэктазах, новообразованиях дыхательных путей и легких и пр. [2-3, 11]. Непродуктивный хронический кашель нередко наблюдается у пациентов с заболеваниями желудочно-кишечного тракта (гастроэзофагеальная рефлюксная болезнь — ГЭРБ, грыжа пищеводного отверстия диафрагмы), болезнями сердечно-сосудистой системы (застойная сердечная недостаточность). Нередко кашель связан с приемом лекарственных препаратов (ингибиторы ангиотензин-превращающего фермента, амиодарон, ингаляционные препараты). Хронический кашель является показанием к углубленному обследованию больного с привлечением лучевых, лабораторных, инструментальных методов диагностики. И только лишь после установления диагноза! рассматривается вопрос о назанчении соответствующей фармакотерапии. Лечение кашля, в первую очередь, должно быть этиотропным, т.е. направленным на устранение причины кашля. Например, эффективная терапия обострения ХОБЛ/хронического бронхита, компенсация сердечной недостаточности, отмена препаратов, провоцирующих кашель, устранение контакта с аллергеном.
Синдром воспаления верхних дыхательных путей (СВВДП)/ Синдром постназального затекания (СПНЗ)
Описание
Синдром постназального затекания или постназальный синдром — воспалительный процесс, сопровождающийся преимущественно кашлем, который приводит к стеканию слизистого отделяемого по задней стенке носоглотки на фоне какого-либо заболевания полости носа, что прямо или опосредованно провоцирует стимуляцию кашлевых рецепторов.
В отношении кашля на фоне болезней верхних дыхательных путей остается нерешенным один вопрос: вызывают ли данные заболевания кашлевой рефлекс через общий конечный путь, что и постназальный синдром (СПНЗ), или же в некоторых случаях они провоцируют раздражение или воспаление верхних дыхательных путей, что напрямую стимулирует кашлевые рецепторы и активирует кашлевый рефлекс, независимо от сопутствующего СПНЗ или в сочетании с ним. В 2006 году Американским комитетом по разработке рекомендаций по лечению кашля было решено, что тремин СПНЗ следует заменить на СВВДП, чтобы в будущем избежать путаницы при установлении диагноза по этому типу кашля, пока не будет получена более подробная информация по данной проблеме.
СВВДП является одной из самых распространенных причин развития хронического кашля. Помимо ринита и синусита, данный синдром могут провоцировать заболевания, поражающие гортань и глотку, в том числе аллергический и неаллергический фарингит, ларингит, новообразования глотки и гортани, хронический тонзиллит.24
Клиническая картина
(1) Основные симптомы. Кроме кашля и отделения мокроты, у пациентов также присутствуют следующие симптомы: заложенность носа, большое количество отделяемой слизи, першение, частое покашливание, скопление мокроты на задней стенке глотки и постназальный затек. Основными симптомами аллергического ринита являются зуд в носу, чихание, обильные выделения из носа и зуд в области глаз. Для риносинусита характерны слизисто-гнойные и гнойные выделения из носа, ухудшение обоняния, а также лицевая, зубная и головная боль.
Аллергический фарингит главным образом характеризуется першением в горле и приступообразным кашлем. Основными проявлениями неаллергического фарингита являются боль в горле и чувство жжения или ощущение присутствия инородного тела в горле. Воспаление и новообразования в гортани обычно вызывают осиплость, дисфонию или потерю голоса.
(2) Признаки. При аллергическом рините слизистая оболочка носового канала обычно бледная, отечная. Внутри носового канала или у основания носовой полости может присутствовать жидкое серозное отделяемое или более густая слизь. При неаллергическом рините слизистая оболочка носа выглядит утолщенной и гиперемированной, а у некоторых больных поверхность слизистой ротоглотки становится неровной, по типу «булыжной мостовой», наблюдаются вязкие гнойные выделения, скапливающиеся на задней стенке глотки.
(3) Обследование. При визуализации особенностями хронического синусита являются утолщение слизистой оболочки и повышенный уровнь жидкости в придаточных пазухах носа. Больные с сезонным кашлем или кашлем, вызванным воздействием специфических аллергенов (пыльцой или пылью), должны пройти аллергологические пробы для подтверждения диагноза.
Диагностика
СВВДП/СПНЗ может быть следствием многих основных заболеваний, поражающих носовую полость, придаточные пазухи носа, глотку и гортань. Из-за этого результаты обследования включают огромный ряд различных признаков и симптомов, многие из которых являются неспецифическими и неинформативными. Поэтому возникают значительные трудности при постановке точного диагноза, основывающегося только на данных анамнеза и результатах обследования. Как только выдвигается дифференциальный диагноз, необходимо начинать надлежащее лечение, направленное на устранение основного заболевания, и если при этом достигается положительный ответ, эта дополнительная информация может способствовать установлению правильного диагноза. Кроме того, не следует исключать наличие заболеваний нижних дыхательных путей или ГЭР.
Лечение
Лечение должно основываться на устранении основного заболевания, провоцирующего СВВДП/СПНЗ. У больных с неаллергическим ринитом и ОРИ терапия первой линии должна обязательно включать антигистаминные пепараты первого поколения и антиконгестанты. У большинства пациентов клинический ответ достигается в период от нескольких дней до двух недель после начала лечения.
При аллергическом рините больным сначала назначают интраназальные глюкокортикостероиды и антигистаминные средства для приема внутрь. Беклометазон (50 г) или иные ингаляционные глюкокортикостероиды (ГКС) в эквивалентной дозе (будесонид или мометазон) следует принимать один или два раза в сутки. При аллергическом рините крайне эффективны различные антигистаминные средства. Следует рассмотреть использование антигистаминных препаратов 2-го поколения (неседативные), например, лоратадина, в качестве первоочередного лечения. Устранение или уменьшение воздействия специфических аллергенов на организм позволяет смягчить симптомы аллергического ринита. При необходимости в схему лечения можно включить антагонистов рецепторов лейкотриена, а также краткосрочные антиконгестанты для назального и перорального применения. У больных с тяжелыми симптомами, не поддающимися стандартному лечению, можно достичь положительных результатов с помощью аллерген-специфической иммунотерапии, однако до наступления клинических улучшений может пройти длительный период времени.
При бактериальном синусите следует назначать противомикробные препараты. Выбор антибиотиков должен учитывать их способность воздействовать на грамположительные, грамотрицательные и анаэробные бактерии. Предполагается, что противомикробная терапия при остром бактериальном синусите должна длиться 2 недели, и еще дольше — при хроническом бактериальном синусите, в зависимости от клинического состояния больного. Чаще всего используют такие лекарственные средства, как амоксициллин/клавулановая кислота, цефалоспорины или хинолоны. Было доказано, что длительное применение макролидов в малых дозах дает терапевтический эффект при хроническом синусите. В сочетании с ингаляционными кортикостероидами для назального применения продолжительность периода лечения может составлять более 3-х месяцев. Антиконгестанты способствуют уменьшению заложенности и отечности слизистой оболочки носа и выведению отделяемого. Длительность применения интраназальных спреев обычно составляет <1 недели. Комбинированную терапию с антигистаминными препаратами 1-го поколения и антиконгестантами рекомендуется проводить на протяжении 2-3 недель. Если у больного отсутствует ответ на указанные лекарственные препараты, следует проконсультироваться со специалистом, поскольку может потребоваться эндоскопическия операция на околоносовых пазухах.
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко: Синдром постназального затека не является самостоятельной нозологической формой. Наиболее частые причины, приводящие к постназальному затеку приведены в табл. 1.
Таблица 1. Наиболее частые причины постназального затека [2]
| У детей | У взрослых |
| Аллергический ринит Аденоиды Синусит ГЭРБ Полипозный риносинусит Анатомические аномалии полости носа Мукоцилиарная дисфункция | Аллергический ринит Синусит Полипозный риносинусит Анатомические аномалии полости носа Курение Атрофический ринит |
Предположение о том, что кашель обусловлен синдромом постназального затекания, как правило, не вызывает трудностей, так как при активном расспросе пациент описывает характерное ощущение секрета на задней части глотки (симптомы усиливаются по утрам, больные просыпаются с дискомфортом в глотке). Кашель при «синдроме постназального затекания» характеризуется пациентами как малопродуктивный, однако это утверждение базируется на выделении больным нескольких слизистых сгустков, как правило, по утрам на фоне длительного, мучительного (иногда до рвоты) кашля. После выделения комочков слизи кашель стихает. При осмотре глотки можно увидеть слизистые тяжи, тянущиеся из носоглотки за мягким небом.
Ключевым моментом для купирования проявлений синдрома постназального затекания является лечение основного заболевания! В случае ринита неаллергической природы, в терапии «постназального затека» применяют антигистаминные препараты I поколения и антиконгестанты – табл. 2.
Таблица 2. Деконгестанты [2, 5, 7]
| Местные для интраназального применения | |
| Препараты | Продолжительность эффекта |
| Нафазолин Тетризолин Инданазолин | Короткое действие (до 4-6 часов) |
| Ксилометазолин | Средней продолжительности (до 8-10 часов) |
| Оксиметазолин | Длительное действие (до 12 часов) |
| Системные | |
| Фенилэфрин Фенилпропаноламин* Псевдоэфедрин* | |
— относятся к группе сильнодействующих препаратов, исключены из списка безрецептурных средств
Основными методами медикаментозного лечения синдрома постназального затекания у пациентов с аллергическим ринитом является применение антигистаминных препаратов и интраназальных кортикостероидов. Предпочтительнее использование препаратов второго (цетиризин, лоратадин) и третьего (дезлоратадин, фексофенадин, левоцетиризин) поколений – табл. 3.
Таблица 3. Классификация антигистаминных препаратов [2]
| I поколение | II поколение | 3 поколение |
| Дифенгидрамин прометазин клемастин хлоропирамин мебгидролин диметинден хифенадин | лоратадин эбастин акривастин | дезлоратадин фексофенадин цетиризин левоцетиризин |
Частой ошибкой, допускаемой при лечении синдрома постназального затекания, является длительное применение сосудосуживающих капель для облегчения носового дыхания, что нередко приводит к развитию медикаментозного ринита.
Кашлевая форма бронхиальной астмы
КФБА является самой распространенной причиной возникновения хронического кашля в Китае, составляя 14-28% всех случаев.
Описание
Кашлевая астма — тип астмы, при котором единственным или основным клиническим симптомом является кашель.25 При КФБА обычно не бывает таких симптомов, как свистящее дыхание или одышка, однако наблюдается гиперреактивность дыхательных путей (ГРДП).
Клиническая картина
КФБА преимущественно выражается в сильных приступах сухого кашля, начинающихся в основном ночью, и возникает или обостряется при инфекциях дыхательных путей, при вдыхании холодного воздуха, пыли или паров.
Диагностика
В основном КФБА диагностируют по наблюдаемой совокупности клинических проявлений, отсутствию реакции на стандартную терапию против инфекционного заболевания и противомикробное лечение, положительному ответу на БПТ или бронходилатационный тест, а также по значительному уменьшению кашля на фоне противоастматической терапии.
Диагностические критерии: (1) хронический кашель, как правило раздражающий кашель ночью, (2) положительный БПТ, или вариабельность дневных значений пиковой скорости выдоха >20%, или положительный бронходилатационный ответ, (3) эффективность противоастматической терапии.
Лечение
При кашлевой астме следует применять такие же принципы лечения, как и при «классической» астме. У большинства больных будет эффективно лечение малыми дозами ингаляционных кртикостероидов (ИКС) в сочетании с бронхолитиками (β2-адреномиметики или аминофиллин) или комбинированными препаратами ИКС и бронхолитиков (например, будесонид/формотерол или флутиказон/сальметерол),26 а также при необходимости краткосрочное использование малых доз глюкокортикостероидов для приема внутрь. Длительность лечения должна составлять не менее восьми недель. Также были получены сведения о том, что антагонисты рецепторов лейкотриена играют активную роль в лечении КФБА,27 но их действие пока остается не подтвержденным ввиду недостаточного объема выборки.
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко: Кашлевой вариант бронхиальной астмы представляет собой одну из наиболее распространенных причин хронического кашля. Основой диагностики данного заболевания является бронхиальная гиперреактивность, выявляемая в бронхопровокационных тестах. Кашель при таком варианте бронхиальной астмы может быть ее единственным проявлением, а уменьшение кашля на фоне противоастматической терапии подтверждает диагноз. Основой терапии является применение иГКС (иГКС/ДДБА). В последние годы появляются свидетельства того, что антагонисты лейкотриеновых рецепторов демонстрируют хороший эффект в лечении данного заболевания!
Эозинофильный бронхит (ЭБ)
В нескольких исследованиях было показано, что эозинофильный бронхит является частой причиной развития хронического кашля (15-22% случаев в Китае). 18,19,28,29
Описание
Эозинофильный бронхит — тип неастматического ЭБ, при котором наблюдается эозинофильная инфильтрация дыхательных путей, отрицательный ответ при тестировании ГРДП, хороший ответ на лечение глюкокортикостероидами, и основным симптомом которого является кашель.
Клиническая картина
Основным и зачастую единственным клиническим симптомом ЭБ является хронический раздражающий кашель, непродуктивный или малопродуктивный (с отделением белой слизистой мокроты), возникающий в дневное или ночное время. Некоторые больные могут быть крайне чувствительны к парам пищевого растительного масла, пыли, запахам и холодному воздуху, поскольку они провоцируют возникновение кашля. При этом показатели функции легких и вариабельность пиковой скорости выдоха у больных находятся в норме, ГРДП не наблюдается.
Диагностика
ЭБ не имеет каких-либо специфических клинических признаков и у некоторых больных характеризуется теми же симптомами, что и КФБА. Физический осмотр обычно не выявляет каких-либо особенностей. Диагностика ЭБ главным образом основывается на дифференциальном подсчете клеток в индуцированной мокроте (подробное описание дано в Приложении II). Диагностические критерии: (1) хронический кашель: сухой раздражающий кашель или кашель с небольшим количеством слизистой мокроты; (2) нормальные показатели при рентгенографии; (3) нормальные показатели функции легких и вариабельности пиковой скорости выдоха, отсутствие ГРДП; (4) содержание эозинофилов в индуцированной мокроте ≥2,5%; (5) отсутствие других эозинофильных заболеваний; (6) ответ на пероральные и ингаляционные формы глюкокортикостероидов.
Лечение
В лечении ЭБ благоприятное действие оказывает терапия глюкокортикостероидами, способствующая быстрому снижению выраженности кашля и его устранению. Также часто применяются ИКС, например, беклометазона дипропионат 250-500 мкг или его эквиваленты, два раза в сутки в течение не менее 4-х недель. В дополнение к стартовому лечению у больных с сильным кашлем и высоким содержанием эозинофилов в мокроте назначают преднизолон внутрь в дозе 10-20 мг в сутки в течение 3-5 дней.
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко: Данный процесс – эозинофильный бронхит является нечастым заболеванием, фигурирующим в амбулаторых или стационарных картах больных в РФ. Очевидно, что его диагностика основывается на выявлении эозинофилов в мокроте при отсутствии признаков гиперерактивности ДП [2-3]. Кашель в данной ситуации хорошо купируется при назначении иГКС.
Кашель на фоне гастроэзофагеальной рефлюксной болезни (ГЭРБ)
В Китае кашель на фоне ГЭРБ составляет только 12%–14% всех случаев хронического кашля.4,19 Несмотря на более низкую частоту возникновения в сравнении с западными странами, этот тип кашля чаще всего игнорируется китайскими врачами. Среди механизмов, лежащих в основе патогенеза кашля при ГЭРБ, можно выделить микроаспирацию, стимуляцию эзофаготрахеобронхиального рефлекса, дисфункцию моторики пищевода, вегетативную дисфункцию и нейрогенное воспаление дыхательных путей. В настоящее время считается, что нейрогенное воспаление дыхательных путей, вызванное эзофаготрахеобронхиальным рефлексом, имеет ведущее значение в развитии кашля на фоне ГЭРБ. У небольшого числа пациентов кашель на фоне ГЭРБ также может быть вызван забросом желчи в пищевод.
Описание
Кашель на фоне ГЭРБ — тип ГЭРБ, при котором основным или единственным симптомом является кашель, возникающий при забросе в пищевод желудочной кислоты или другого желудочного содержимого.
Клиническая картина
У некоторых пациентов с кашлем на фоне ГЭРБ могут присутствовать типичные симптомы рефлюкса, включающие изжогу (чувство жжения в загрудинной области), заброс в пищевод кислоты и отрыжку, однако большинство больных может жаловаться только на кашель. Приступы кашля начинаются преимущественно в дневное время при вертикальном положении тела больного, имеют непродуктивный или малопродуктивный (с небольшим количеством белой слизистой мокроты) характер и возникают или усиливаются при употреблении в пищу кислых или жирных продуктов.
Диагностические критерии
(1) Хронический кашель, возникающий преимущественно днем, (2) обобщенный показатель DeMeester по данным 24-часового мониторинга pH в пищеводе ≥12,70 и/или SAP ≥75%, (3) Уменьшение или исчезновение кашля на фоне соответствующего медикаментозного лечения. Следует отметить, что иногда результаты мониторинга pH могут находиться в пределах нормы в случае некислотного рефлюкса, поэтому для уточнения диагноза рекомендуется проведение тестирования сопротивления в пищеводе или мониторинга желчного рефлюкса.
Низкий исходный индекс Demeester (<12,70) при суточном мониторировании pH в пищеводе наблюдается у здоровых лиц.30 У некоторых больных с нормальным показателем Demeester и высокой SAP оказывается эффективной противорефлюксная терапия. В случаях, когда мониторирование рН в пищеводе недоступно или затратно, рекомендуется проводить диагностику на основании результатов эмпирического лечения у больных со следующими признаками: (1) кашель, возникающий во время или после приема пищи, (2) типичные симптомы рефлюкса (изжога или отрыжка), (3) исключение диагнозов КФБА, СВВДП и ЭБ или плохой ответ на лечение по поводу данных заболеваний. Стандартное лечение блокаторами протонной помпы, например, омепразол в дозе 20 мг 2 раза в сутки, должно длиться не менее восьми недель. Диагноз ГЭРБ подтверждается, если кашель исчезает или значительно уменьшается на фоне лечения противорефлюксными средствами.
Лечение
(1) Изменение образа жизни: лицам, страдающим избыточным весом, рекомендуется нормализовать массу тела, придерживаться правильного режима питания, избегать поздних перекусов, исключить из рациона кислую и жирную пищу, кофе, а также отказаться от курения. (2) Медикаментозная терапия антацидами: часто назначают блокаторы протонной помпы (омепразол, лансопразол, рабепразол и эзомепразол) или H2-блокаторы (ранитидин или другие препараты такого же класса). Показано, что блокаторы протонной помпы более эффективны. (3) Средства, ускоряющие перистальтику: больным с замедленной эвакуацией содержимого желудка следует назначить домперидон. Применение средств, ускоряющих перистальтику, помогает улучшить исход среди пациентов, для которых монотерапия антацидами оказалась неэффективной. Медикаментозное лечение должно длиться как минимум три месяца, поскольку лечебные эффекты обычно начинают проявлятся лишь со 2-4 недели. При отсутствии положительного ответа на комплексное лечение вышеуказанными лекарственными средствами следует убедиться в адекватности выбора дозы и продолжительности терапии и рассмотреть возможность присутствия других этиологических факторов. При необходимости к работе следует привлечь соответствующих специалистов для выбора правильной схемы лечения. В малой когорте пациентам с сильным рефлюксом, у которых консервативное лечение оказалось неэффективным, может помочь противорефлюксная хирургическая операция. Перед ее проведением необходимо выполнить тщательную оценку всех показаний, поскольку существует риск возникновения послеоперационных осложнений и рецидивов.
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко: Гастроэзофагальный рефлюкс является одной из ведущих причин хронического кашля. Различают две формы гастроэзофагеального рефлюкса: физиологический, не вызывающий развития эзофагита, и патологический, сопровождающийся повреждением слизистой пищевода с развитием рефлюкс-эзофагита и ГЭРБ [2-3].
Механизм кашля в данном случае заключается в вагус-опосредованном эзофагеальном трахеобронхиальном рефлексе.
Диагноз подтверждается при фиброгастроскопии, а наиболее чувствительным и специфичным тестом является 24-часовая пищеводная рН-метрия. В данном случае важно провести оценку длительности, частоты эпизодов рефлюкса, а также установить взаимосвязь с эпизодами кашля. Если при рН-метрии подтверждается гастроэзофагальный рефлюкс как причина хронического кашля, в качестве терапии рассматривается прием блокаторов протонной помпы (омепразол, пантопразол, лансопразол, рабепразол и эзомепразол), прокинетиков (итоприд, домперидон). Терапия ГЭРБ также может включать антациды и альгинаты. Длительность лечения не менее 2-х месяцев.
При недоступности 24-часовой рН-метрии в лечебном учреждении, назначается эмпирическая антирефлюксная терапия. Необходимо отметить, что если исчезновение кашля на фоне антирефлюксной терапии достоверно свидетельствует в пользу ГЭРБ, то недостаточный эффект от лечения не исключает данного диагноза. В таких случаях необходимы более тщательное обследование и подбор адекватной терапии специалистом-гастроэнтерологом. Не следует исключать также возможность существования нескольких причин кашля у конкретного больного с верифицированной ГЭРБ и недостаточным эффектом антирефлюксной терапии.
Наряду с медикаментозным лечением пациенту с симптомами ГЭРБ следует дать ряд простых рекомендаций по изменению образа жизни и питания, соблюдение которых может сопровождаться уменьшением выраженности кашля. К таким рекомендациям относятся исключение курения и употребления алкоголя, переедания, нормализация массы тела, соблюдение режима питания (последний прием пищи за 3-4 ч до сна, употреблять пищу и питье дробно небольшими порциями), ограничение потребления жиров, газированных напитков, кофе, шоколада, мяты, ограничение физических нагрузок и наклонов туловища, особенно после еды, спать с приподнятым (на 15-20 см) головным концом кровати, не носить одежду и белье, стягивающих живот
ДИАГНОСТИКА И ЛЕЧЕНИЕ ХРОНИЧЕСКОГО КАШЛЯ НА ФОНЕ ДРУГИХ ЗАБОЛЕВАНИЙ
Аллергический кашель
Описание
В клинических условиях у некоторых пациентов с хроническим кашлем могут наблюдаться признаки аллергии, проявляется хороший ответ на лечение антигистаминными средствами и глюкокортикостероидами, но при этом отсутствуют какие-либо признаки астмы, аллергического ринита или ЭБ. Такой тип кашля называют аллергическим. В китайской практике определение аллергического кашля отличается от такого в японской31 по двум аспектам: (1) повышенное содержание эозинофилов в индуцированной мокроте, полученной при соответствующем тестировании, не учитывается при диагностике аллергического кашля, а служит признаком другого заболевания (ЭБ), (2) у больных с аллергическим кашлем не обязательно имеются признаки повышенной чувствительности кашлевых рецепторов. В западных странах аллергический кашель не рассматривается как этиологический диагноз. Вместо него выделяют «тихий» постназальный синдром, характеризующийся хроническим кашлем без симптомов ринита или синусита, но обладающим чувствительностью к антигистаминной терапии. В то же время, по данным одного национального исследования, было обнаружено, что аллергия является самой распространенной причиной возникновения кашля в Китае, несмотря на то, что патогенез данного состояния и его взаимосвязь с аллергическим фаринголарингитом, СВВДП и постинфекционным кашлем еще не до конца изучена.19
Клиническая картина
Аллергический кашель проявляется в виде приступообразного, сухого, раздражающего кашля, не изменяющегося в течение дня. Он легко возникает при воздействии паров пищевого растительного масла, пыли, холодного воздуха, а также при разговоре, и сопровождается першением в горле. При данном состоянии обычно показано проведение спирометрии и исследование индуцированной мокроты.
Диагностические критерии
На настоящий момент для аллергического кашля не существует четких диагностических критериев. Поэтому при диагностике рекомендуется обратить внимание на нижеследующие признаки: (1) Аллергический кашель часто зарактеризуется как сухой и раздражающий. (2) Типичные результатами обследования являются нормальные показатели функции легких и отсутствие ГРДП. (3) Помимо этого также могут присутствовать следующие признаки; (а) аллергия или профессиональное воздействие аллергенов, пыли или химикатов в анамнезе (б) положительная инъекционная кожная проба, (в) повышенный уровень содержания общего или специфического IgE в сыворотке, (г) повышенная чувствительность кашлевых рецепторов. (4) Кашель стихает на фоне лечения антигистаминными средствами и/или глюкокортикостероидами.
Лечение
У больных с аллергическим кашлем положительный результат дают антигистаминные препараты, при необходимости применяемые в сочетании с ингаляционными глюкокортикостероидами или коротким курсом (3-5 дней) глюкокортикостероидов в пероральной форме.
Хронический бронхит
Основным симптомом хронического бронхита является продуктивный кашель, который суммарно длится не менее трёх месяцев за год в течение двух лет подряд, при этом другие возможные причины хронического кашля должны быть исключены. Кашель и выделение мокроты (пенистой или густой), как правило, более интенсивны в утреннее время, но также могут возникать и ночью, в период обострения.
Хотя в эпидемиологических исследованиях во внебольничных условиях было обнаружено, что хронический бронхит является распространенной болезнью, в клиниках по лечению респираторных заболеваний лишь у небольшой доли пациентов с кашлем диагностируют данное нарушение.16,19 К сожалению, отсутствие объективных критериев диагностики хронического бронхита приводит к постановке другого диагноза у ряда больных с хроническим кашлем.
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко: Среди населения России заболеваемость ХБ, рассчитанная на обращаемости больных за медицинской помощью, составляет 10-20%. Впрочем, очевидно, что истинная распространенность заболевания значительно выше. В отношении хронической обструктивной болезни легких (ХОБЛ) известно, что в настоящее время это глобальная проблема, так как число пациентов достигает 15% взрослого населения развитых стран, а ежегодное число умерших составляет более 3 миллионов человек [12-13]. В рамках цитируемых рекомендаций каких-либо данных по распространенности кашля при ХОБЛ не приводится и на наш взгляд данный факт является существенным упущением. Тем более, что продуктивный кашель является важнейшим фактором риска обострений заболевания [14]. В случае хронического бронхита преимущественное значение имеют мукоактивные препараты, рациональная антибактериальная терапия во время обострения заболевания [13]. При ХОБЛ стандартом лечения является назначение длительнодействующих бронходилататоров и их комбинаций [12]. иГКС назначаются при наличии показаний (частые обострения, наблюдающиеся на фоне двойной бронходилатирующей терапии, количество эозинофилов более 300 в 1 мкл), а также мукоактивные препараты у пациентов с частыми обострениями и продуктивным кашлем.
Бронхоэктаз
Бронхоэктаз представляет собой необратимые локальные расширения участков бронхиального дерева с деформацией просвета дыхательных путей и нарушением структуры их стенок под действием хронического воспаления. Чаще всего бронхоэктаз возникает на уровне бронхов второго порядка. Среди его клинических проявлений выделяют кашель с гнойной мокротой и кровохарканье. У больных с характерными признаками в анамнезе обычно нетрудно диагностировать данное нарушение, однако оно так же легко может быть упущено из виду в случае слабовыраженного бронхоэктаза или наличия нетипичных проявлений.
При наличии сомнений ячеистая структура легочного рисунка при рентгенографии органов грудной клетки помогает при диагностике этого заболевания. Тем не менее, у пацентов с подозрением на бронхоэктаз предпочтительным диагностическим методом остается КТВР грудной клетки.
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко: В последние годы бронхоэктазам уделяется значительное внимание. Лечение бронхоэктазов является непростой задачей, так как эффективность многих лекарственных средств, в том числе муколитиков, в рандомизированных контролируемых исследованиях убедительно недоказана. Важное значение имеет применение различных методов лечения, позволяющих улучшить отхождение мокроты, атибактериальная терапия, направленная на эрадикацию P. aeruginosa, рациональная антибиотикотерапия во время обострений заболевания [15].
Бронхиальный туберкулез
В Китае бронхиальный туберкулез нередко становится причиной хронического кашля, хотя его распространенность остается неизвестной. В то время как внутрилегочный туберкулез обнаруживают у многих пациентов, у некоторых больных наблюдается только простой туберкулез бронхов, характеризующийся хроническим кашлем, который является либо единственным симптомом, либо сопровождается небольшим повышением температуры, ночной потливостью и потерей веса. Иногда при аускультации удается распознать хрипы на вдохе, но в очень редких случаях. На рентгенограммах органов грудной клетки зачастую отсутствуют видимые изменения, что приводит к постановке ошибочного диагноза или же упущению этого диагноза в клинической практике.20
Пациентов в группе высокого риска заболевания бронхиальным туберкулезом необходимо направлять на исследование мокроты, которое может указать на присутствие кислотоустойчивых микобактерий или Mycobacterium tuberculosis. При рентгенографии органов грудной клетки обнаруживается слишком мало специфических изменений. Среди неспецифических патологических изменений можно выделить утолщение стенок бронхов, а также сужение или закупоривание просвета. КТ-сканирование с высоким разрешением является более чувствительным методом выявления признаков очагов поражения, чем рентгенологическое обследование. Например, обнаружение повреждения бронхов третьего порядка при КТ-сканировании позволяет косвенно подтвердить наличие бронхиального туберкулеза. Также полезным методом диагностики туберкулеза бронхов является бронхоскопия, поскольку во время нее проводят биопсию и соскоб бронхов для получения образцов, которые могут дать положительную реакцию при микроскопическом исследовании.
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко: В нашей стране с высоким уровнем заболеваемости туберкулезом при обнаружении при рентгенографии/КТ изменений в легких данный процесс требует обязательного исключения [16]. Основой диагностики туберкулеза является обнаружение кислотоустойчивых микобактерий при световой/люминесцентной микроскопии в мазках мокроты (материала, полученного при фибробронхоскопии), окрашенных по Ziehl-Neelson. При этом должно исследоваться не менее 3-х проб мокроты в течение 3 последовательных дней и просматриваться не менее 100 полей зрения. Полимеразная цепная реакция позволяет выявить специфическую ДНК микобактерий. Определенное значение имеет туберкулиновая диагностика – отсутствие реакции свидетельствует в пользу нетуберкулезного поражения легких. Напротив, гиперергическая реакция (размер папулы 21 мм и более) позволяет предположить инфицирование микобактериями.
Кашель на фоне приема ингибиторов АПФ
Кашель является наиболее частым побочным эффектом, возникающим у приблизительно 10-30 % больных, принимающих ингибиторы АПФ (класс препаратов, используемых главным образом для лечения повышенного давления). Кашель на фоне приема ИАПФ составляет 1-3 % всех случаев хронического кашля. Диагноз подтверждается в том случае, если после отмены ИАПФ кашель прекращается, однако в некоторых случаях он может продолжаться до четырех недель. В качестве замены возможно назначение антагонистов рецепторов ангиотензина II, если кашель был спровоцирован приемом ИАПФ.
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко: Хронический кашель является широко известным побочным эффектом при приеме ингибиторов ангиотензин-превращающего фермента. По известным данным частота возникновения кашля на фоне применения иАПФ достигает 5-35%. Интересно, что кашель чаще развивается у пациентов, получающих терапию иАПФ при острой сердечной недостаточности, чем у пациентов, принимающих те же лекарства при артериальной гипертензии [2-3]. Кашель может появиться в любое время, как через несколько часов после приема первой дозы препарата, так и через несколько недель или месяцев. Единственным успешным методом лечения кашля, ассоциированного с приемом иАПФ, является прекращение приема препарата. Как правило, кашель прекращается в течение недели после прекращения терапии, реже для его купирования требуется более длительное время. Тактика ведения больного с длительным кашлем неизвестной этиологии, но принимающим иАПФ, должна включать отмену последнего. По завершении диагностического поиска и установлении альтернативной причины кашля возможно возвращение к приему препарата.
Бронхогенная карцинома
На ранней стадии брохогенная карцинома дает лишь слабые и нетипичные симптомы, которые далеко не всегда позволяют идентифицировать заболевание сразу. Кашель является ранним симптомом рака легких с центральной локализацией, однако на данной стадии при рентгенографии грудной клетки изменения могут не выявляться, что приводит к постановке ошибочного диагноза либо получению ложноотрицательного результата. Вследствие этого рак легких в качестве дифференциального диагноза должен рассматриваться в первую очередь у больных, являющихся заядлыми курильщиками, у которых наблюдается сухой кашель с кровянистой мокротой, боль в груди, необъяснимое снижение массы тела или изменения характера предшествующего кашля. В данных случаях показано проведение рентгенографических обследований и бронхоскопии.
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко: В случае хронического кашля обязательным является выполнение рентгенологического исследования и при наличии изменений проведение КТ! У курильщиков в возрасте старше 40 лет алгоритм с привлечением КТ является принципиально важным. При наличии изменений на КТ, указывающих на неопластический процесс, рекомендовано планировать проведение фибробронхоскопии.
Психогенный кашель
Кашель психогенного характера, также называемый кашлем «по привычке», свидетельствует о наличии серьезных психических расстройств либо представляет собой преднамеренное покашливание. Психогенный кашель довольно распространен среди детей и составляет 3-10% случаев кашля продолжительностью более одного месяца. Обычно кашель возникает в дневное время суток, часто сопровождается тревогой и проходит при переключении внимания или во сне.
Данный диагноз рассматривается в последнюю очередь, только когда все остальные возможные причины кашля были исключены. Для детей лечение внушением является основным методом.32 В качестве вспомогательной терапии назначают короткий курс противокашлевых препаратов. У более взрослых детей будут эффективны психологические консультации, психотерапия и адекватное назначение анксиолитических средств. Потенциальным дифференциальным диагнозом у детей с психогенным кашлем может быть синдром Туретта.
Комментарий д.м.н., профессора Зайцева А.А.
Главный военный клинический госпиталь имени Н.Н. Бурденко: Психогенный кашель в основном характерен для детей и подростков. Жалобы больного с психогенным кашлем чрезвычайно разнообразны: постоянный кашель, сухость, жжение, щекотание, першение во рту, оне¬мение, стеснение в горле [2-3]. Невротический кашель чаще сухой, хриплый, монотонный, иногда громкий, лающий. Его могут провоцировать резкие запахи, быстрая сме¬на погоды, аффективное напряжение, кашель возникает подчас под влиянием тревожных мыслей, стресса. При исключении иных причин и подозрении на психогенный генез кашля необходима консультация психиатра, а лечение складывается из рекомендаций этого специалиста (седативные средства и пр.) и при необходимости назначения коротких курсов противокашлевых препаратов.
Иные редкие заболевания
Иные редкие заболевания, провоцирующие хронический кашель, могут включать интерстициальные заболевания легких, присутствие инородных тел, легочный или бронхиальный микролитиаз, остеохондропластическую трахеобронхопатию, опухоли средостения, дисфункцию левого желудочка, шейный спондилез,21 эктопированную слюнную железу22 и аритмию.23
Читать продолжение
Что делать пациенту с хроническим кашлем? Простой подход к сложной задаче
Пермь Ж. Лето 2004; 8 (3): 27–29.
Введение
Хронический кашель, который некоторые авторы определяют как продолжающийся более восьми недель1, представляет собой проблему, часто наблюдаемую поставщиками первичной медико-санитарной помощи, а также специалистами2. Хотя выяснение причины хронического кашля может быть трудным и неприятным — и то и другое. для пациента и врача — систематическое обследование приводит к успешной диагностике и лечению почти в 100% случаев.1 Приблизительно у 95% пациентов с хроническим кашлем и отрицательными результатами рентгенологического исследования грудной клетки кашель вызван постназальным выделением жидкости, астмой, гастроэзофагеальным рефлюксом, курением сигарет, хроническим бронхитом, эозинофильным бронхитом или приемом ангиотензиновых препаратов. ингибитор превращающего фермента (АПФ ).1 Более чем один из этих диагнозов вызывает кашель в 18–93% случаев.1
История болезни
Некурящий мужчина 48 лет наблюдался в течение четырех месяцев с перерывами, непродуктивный кашель, который усиливался по вечерам после ужина.Он отрицал наличие каких-либо сопутствующих симптомов одышки, хрипов, заложенности носа, лихорадки или озноба. Кашель не был связан с физической нагрузкой. Пациент заявил, что кашель стал надоедливым, часто создавая неловкие ситуации для него на званых обедах. Он отметил, что кашель усиливается при стоянии и, кажется, улучшается, когда он ложится ночью. Он пробовал разные безрецептурные лекарства от кашля, но без облегчения симптомов. Результаты физикального обследования были нормальными, за исключением легкой болезненности вокруг ребер при глубокой пальпации.Рентгенологическое исследование грудной клетки нормальное. Профессиональный анамнез пациента не повлиял.
Первоначальная оценка
Врач должен сначала получить подробную историю болезни и провести полное физическое обследование, помня, что характер, качество и время кашля мало помогают в установлении диагноза. 1,3 Грудная клетка x Следует провести лучевое обследование и начать пробную эмпирическую терапию1. Поскольку хронический кашель часто имеет несколько причин, часто требуется добавление новой эмпирической терапии при продолжении предыдущего лечения.Постназальный капельный синдром, астма и гастроэзофагеальный рефлюкс являются наиболее частыми причинами хронического кашля и обычно сопровождаются нормальными результатами рентгенологического исследования грудной клетки (). Аномальный результат рентгенологического исследования грудной клетки должен побудить врача оценить менее распространенные причины, включая туберкулез, саркоидоз, интерстициальное заболевание легких и бронхогенную карциному. 4 Любой из нескольких симптомов — потеря веса, кровохарканье, гнойная мокрота или ночная потливость. — факторы риска иммуносупрессии являются показаниями для дополнительной оценки, включая направление к специалисту.4 Кашель, вызванный ингибиторами АПФ, должен исчезнуть в течение четырех недель после прекращения приема лекарства.1 Хотя употребление табака может быть причиной хронического кашля у курильщиков, у этих пациентов часто требуется оценка других причин.
Таблица 1.
| Общие причины | Другие причины |
|---|---|
| Постназальное выделение | Экологические раздражители |
| Астма | Инфекция |
| 33 Гастроэзофагеальный рефлюкс | pertussis, bordetella|
| Лекарство | Новообразование |
| Ингибитор АПФ, бета-блокатор, НПВП, аспирин | Бронхогенная карцинома |
| Карциноидная опухоль | |
| Курение | Гранулематоз |
| Интерстициальное заболевание легких | |
| Васкулит | |
| Застойная сердечная недостаточность | |
| Синдром Туретта | |
| Микроаспирации | |
| Бронхоэктазы | |
| Привычный кашель |
Синдром постназального оттока
Синдром постназального оттока, наиболее частая причина хронического кашля, представляет собой диагностическую дилемму.При отсутствии каких-либо объективных критериев для диагноза оценка полностью основывается на истории болезни, результатах физического обследования и пробной эмпирической терапии1. В анамнезе частое прочищение горла, заложенность носа, «капание в горло» или брусчатка (ротоглоточный лимфоид) гиперплазия), наблюдаемая при осмотре, может помочь в диагностике, но у многих пациентов кашель является единственным симптомом.2,5 Синдром постназального подтекания может быть вызван синуситом или ринитом (включая аллергический ринит), вазомоторными нарушениями, раздражителями окружающей среды, недавним инфекции верхних дыхательных путей, лекарства (медикаментозный ринит, вызванный гидрохлоридом оксиметазолина или кокаином) и беременность.1,2 Визуализация носовых пазух и тестирование на аллергию не могут помочь, потому что положительный результат теста не доказывает, что аллергия или синусит (даже если они есть) вызывают кашель.
У большинства пациентов с кашлем, вызванным синдромом постназального капельного синдрома, кашель улучшается в течение нескольких дней или недель после начала эмпирического исследования антигистаминных препаратов.1,2,5 Антигистаминные препараты сами по себе или в комбинации со скополамином должны помочь устранить водянистую постназальную капельницу, тогда как муколитические средства более эффективны для пациентов с более густой слизью.Хотя некоторые пациенты могут не проявлять клинически значимого ответа на этот терапевтический подход, тем не менее, постназальный капель может вызывать кашель. Следует рассмотреть возможность добавления других полезных методов лечения (например, назальный спрей ипратропиум при неаллергическом рините; противоотечные средства; стероидные препараты для носа; полоскание носовых пазух в больших объемах). — не всегда сопровождают это состояние2. Пациенты с астмой, у которых кашель является единственным симптомом, определяются как «кашлевые варианты астмы».2 В отличие от синдрома постназального потека, астму можно объективно оценить. Астму часто можно диагностировать с помощью бета-агонистов, чтобы изменить аномальные результаты спирометрии. Однако из-за прерывистого характера астмы многие пациенты с астмой имеют нормальные результаты рутинной спирометрии. У некоторых пациентов с кашлевой астмой может оказаться полезным эмпирическое испытание ингаляционных бета-агонистов. Пациентам с нормальными результатами спирометрии можно использовать провокацию метахолином, чтобы исключить астму.Пациентам с подозрением на астму ингаляционные кортикостероидные препараты показаны как часть аномальной метахолиновой провокации или спирометрии, а также в качестве возможного курса пероральных кортикостероидных препаратов, в зависимости от тяжести симптомов.1 Антагонист лейкотриеновых рецепторов зафирлукаст может быть полезным при кашлевая астма 6,7
Гастроэзофагеальный рефлюкс
У 10-20% пациентов с гастроэзофагеальным рефлюксом это состояние вызывает респираторные симптомы (кашель, хрипы, одышку, выделение мокроты), дисфункцию 2 евстахиевой трубы или заложенность носа ; и почти у 75% пациентов с кашлем, вызванным гастроэзофагеальным рефлюксом, кашель является единственным признаком гастроэзофагеального состояния.5 Кашель может быть связан с приемом пищи и может усиливаться, когда пациент находится в вертикальном положении (т. Е. Когда нижний сфинктер пищевода расслабляется), и улучшаться, когда пациент спит (т. Е. Когда временное расслабление нижнего сфинктера пищевода подавляется). .3,5 Врач должен выяснить, принимал ли пациент в анамнезе лекарства, снижающие давление сфинктера пищевода, включая теофиллин, пероральные (не вдыхаемые) бета-агонисты, нестероидные противовоспалительные препараты и аскорбиновую кислоту.3 Кашель, вызванный гастроэзофагеальным рефлюксом, можно диагностировать косвенно, используя пробную эмпирическую терапию. Ингибитор протонной помпы, принимаемый в течение как минимум двух месяцев вместе с соответствующими изменениями образа жизни, будет успешно лечить большинство случаев кашля, вторичного по отношению к гастроэзофагеальному рефлюксу.1,3,5 Обычные антациды и антагонисты h3 не играют большой роли для этих пациентов. Если никаких различий в симптомах не наблюдается, для контроля симптомов может потребоваться более высокая доза лекарств, более длительный курс лечения (иногда более шести месяцев) или операция.1 Мониторинг pH следует проводить только после неудачного терапевтического испытания ингибитора протонной помпы.
Заключение
Описанный здесь пациент типичен для многих пациентов, у которых наблюдается хронический кашель: подробный медицинский анамнез не выявил специфических триггеров (например, ингибиторов АПФ, раздражителей окружающей среды, сигаретного дыма), семейной истории астмы и аллергии; и результаты физикального обследования и рентгенологического исследования грудной клетки были нормальными. Пациент начал пробную терапию антигистаминными препаратами; и через несколько недель без улучшения кашля был добавлен ингибитор протонной помпы.Кашель, вызванный гастроэзофагеальным рефлюксом, был диагностирован после того, как симптомы начали улучшаться (в течение нескольких недель после начала лечения). Пациент успешно прекратил терапию через два месяца, к тому времени его кашель полностью исчез.
Блок-схема для оценки хронического кашля. Предыдущее лечение следует продолжить при добавлении нового лекарства.
АПФ: ангиотензин-превращающий фермент; CXR: рентгеновский снимок грудной клетки; OTC: без рецепта
Биографии
•
Джозеф Р. Шапиро, доктор медицины, , научный сотрудник Отделения аллергии и программы стипендий по клинической иммунологии, Медицинский центр Kaiser Permanente, Лос-Анджелес, Калифорния.Электронная почта: [email protected].
Ссылки
1. Ирвин Р.С., Мэдисон Дж. М.. Диагностика и лечение кашля. New Engl J Med. 2000, 7 декабря; 343 (23): 1715–21. [PubMed] [Google Scholar] 2. Ирвин Р.С., Буле Л.П., Клотье М.М. и др. Управление кашлем как защитный механизм и как симптом. Консенсусный отчет Американского колледжа грудных врачей. Грудь. 1998, август; 114 (2 дополнительных управляющих): 133S – 181S. [PubMed] [Google Scholar] 6. Глобальная инициатива по астме: глобальная стратегия лечения и профилактики астмы, обновленная в 2003 г.Bethesda (MD): Национальные институты здоровья, Национальный институт сердца, легких и крови; 2003 г. (Публикация NIH № 02-3659). Доступно по адресу: http://ginasthma.com/wr_clean.pdf (по состоянию на 26 апреля 2004 г.). [Google Scholar] 7. Дикпинигайтис П.В., Добкин Ж.Б. Влияние зафирлукаста на чувствительность кашлевого рефлекса у астматиков. J Asthma. 1999 Май; 36 (3): 265–70. [PubMed] [Google Scholar]Хронический постоянный кашель у взрослых — причины, диагностика и лечение
Каковы наиболее частые причины хронического кашля?
Существует много возможных причин кашля, но наиболее частыми являются следующие.
Курение
Сигаретный дым раздражает слизистую дыхательных путей, поэтому курение или нахождение рядом с другими людьми является частой причиной кашля. Кашель, связанный с курением, обычно сухой — другими словами, вы ничего не кашляете — и усиливается по утрам.
Лекарства
Группа лекарств, называемых ингибиторами ангиотензинпревращающего фермента (АПФ), обычно вызывает кашель. Примерами обычно используемых ингибиторов АПФ являются лизиноприл, рамиприл, трандолаприл и периндоприл.Если эти лекарства вызывают кашель, их обычно можно заменить другими лекарствами. Некоторые другие лекарства также могут иногда вызывать кашель. Кашель, вызванный ингибиторами АПФ, также часто бывает сухим.
Катар, исходящий из задней части носа
Любое заболевание, при котором у вас появляется больше гнили в носу, может привести к тому, что этот гниль будет стекать по задней стенке горла и вызвать у вас кашель. Примеры состояний, при которых это может происходить, включают аллергию, стойкий ринит и полипы носа.Это называется постназальным капельным синдромом или синдромом кашля в верхних дыхательных путях. Обычно оно ухудшается по утрам, а затем улучшается в течение дня, и вы обычно кашляете слизью, которая изначально выделялась из носа.
Кислотный рефлюкс
Часто, если у вас кислотный рефлюкс, вы знаете об этом и получаете ощущение жжения в пищеводе, которое называется изжогой. Однако иногда кашель является единственным признаком того, что кислота возвращается (рефлюкс) из желудка. Кислота желудка раздражает верхнюю часть дыхательных путей вокруг голосового аппарата (гортани) и вызывает кашель.Такой кашель иногда усиливается после еды или во время еды. Также может быть хуже, когда вы наклоняетесь или лежите в постели.
Астма
Обычно кашель при астме сопровождается другими симптомами, такими как одышка при физических упражнениях или хриплое дыхание. Однако астма может начаться просто с кашля. Кашель усиливается ночью или во время физических упражнений.
Хроническая обструктивная болезнь легких (ХОБЛ)
Кашель при ХОБЛ обычно сопровождается постепенно усиливающейся одышкой, когда вы что-то делаете.Простуда часто переходит в кашель, который переходит в инфекцию легких и затягивается. Обычно это вызвано многолетним курением.
Может ли это быть рак?
Вы и ваш врач всегда захотите исключить рак, если у вас затяжной кашель. Рак легких более вероятен, если вы курили, но может возникнуть у кого угодно. Признаки того, что это может быть рак, включают потерю веса и кровохарканье. Вы также можете испытывать боль в груди или плече. Рак легких не является одной из самых распространенных причин стойкого кашля, но его определенно стоит проверить.
Другие типы рака легких также могут вызывать кашель, например:
- Мезотелиома.
- Распространение рака из другого места рака (вторичные опухоли или метастазы).
- Лимфома — рак кровотока.
Какие менее частые причины хронического кашля?
Другие возможные причины включают:
- Туберкулез (ТБ). Это все еще очень распространено в некоторых частях мира, хотя и не так часто в Великобритании.
- Бронхоэктазия. Обычно, если у вас это заболевание, при кашле выделяется много мокроты.
- Что-то («инородное тело») застряло в дыхательных путях.
- Коклюш (коклюш). Этот кашель, как правило, сохраняется надолго, хотя обычно проходит к восьми неделям. Наблюдаются характерные приступы кашля, за которыми следует крик, когда вы переводите дыхание.
- Сердечная недостаточность. Это означает, что ваше сердце работает не так эффективно, как должно. Обычно симптомы включают одышку, усталость и опухшие лодыжки.Иногда может возникнуть кашель.
- Интерстициальная болезнь легких. Это рубцевание легочной ткани, вызывающее кашель и одышку.
Для получения дополнительной информации об этих условиях перейдите по доступным ссылкам.
Всегда ли причина будет найдена?
Нет, извините, не всегда. Все вышеперечисленные состояния в некоторых случаях можно исключить, но кашель все же не проходит. Иногда может остаться необъяснимый кашель. Существуют различные названия для этого, в том числе:
- Идиопатический кашель.(Идиопатический означает, что причина не обнаружена.)
- Хронический рефрактерный кашель.
- Синдром гиперчувствительности кашля.
- Нейрогенный или психогенный кашель.
Нужно ли мне обратиться к врачу?
Если у вас появился кашель, который не проходит через три недели, всегда обращайтесь к врачу. В частности, обратитесь к врачу, если у вас кашель вместе с:
- Потеря веса
- Боль в груди
- Проблемы с дыханием
- Пот.
Что сделает врач?
Когда у вас затяжной кашель, и вы идете к врачу, сначала они захотят задать вам несколько вопросов (возьмите историю болезни). Сюда могут входить:
- Вы курите?
- Есть ли у кого-нибудь в вашей семье заболевания грудной клетки?
- Были ли у вас астма или сенная лихорадка?
- У вас изжога?
- У вас заложенность носа или насморк?
- Вы недавно ездили за границу?
- Вопросы о кашле: Как долго он у вас? Когда это началось? Это началось после заражения? При кашле выделяется мокрота или кровь?
- Есть ли у вас другие симптомы? (Например, потеря веса, одышка, ночная потливость или боли в груди или плече.)
- Кем была / была ваша работа?
- Вы принимаете какие-либо лекарства?
После этого врач захочет вас осмотреть. Что проверено, может зависеть от ваших ответов на вопросы выше. Обследование может включать:
- Взгляд в горло и нос.
- Прислушиваясь к своей груди.
- Ощупывание шеи и верхней части грудной клетки на предмет лимфатических узлов.
- Посмотрите на форму своего ногтя (это может указывать на определенные заболевания легких).
- Проверка температуры.
- На ощупь животик.
- Проверка лодыжек на опухоль.
Затем врачи могут провести дополнительные анализы в операционной, в том числе:
- Проверка уровня кислорода. Это делается с помощью пульсоксиметра, который прикрепляется к вашему пальцу и измеряет ваш пульс и уровень кислорода.
- Проверка максимального расхода. Вас попросят подуть в трубку (пикфлоуметр), чтобы увидеть, насколько хорошо работают ваши легкие.
- Спирометрия. Это более сложный тест на функцию ваших легких, и вас попросят вернуться, чтобы сделать это на другом приеме.
Нужны ли мне тесты?
Помимо тестов, описанных выше, вам могут потребоваться дополнительные тесты, в зависимости от того, что было обнаружено на данный момент. Вам почти наверняка сделают рентген грудной клетки. Если при кашле у вас выделяется мокрота, ее отправят на анализ, чтобы проверить, нет ли в ней микробов, указывающих на инфекцию. Некоторые анализы крови могут быть полезны.
Если какой-либо из этих тестов покажет отклонения в ваших легких, вас могут направить к специалисту для дальнейшего обследования.Они могут включать:
- КТ
- Бронхоскопию. Камера с трубкой вводится в дыхательные пути, чтобы их было видно и можно было взять образцы изнутри.
Другие тесты могут быть предложены, если есть подозрение на рефлюкс или проблемы с носом / носовыми пазухами, и ваш кашель не проходит после лечения. Например, это может включать эндоскопию. Если подозревается проблема с сердцем, могут быть рекомендованы дальнейшие исследования сердца, такие как эхокардиограмма.
Как избавиться от кашля?
Это будет зависеть от причины.Курение раздражает дыхательные пути и является одной из основных причин кашля. Если это не вызывает кашля, то уж точно не поможет. Поэтому, если вы курите, подумайте о том, чтобы бросить курить.
В остальном лечение будет зависеть от причины. Например, при астме могут быть прописаны ингаляторы, при рефлюксе — антацидные препараты, при катарах из носа — спреи для носа.
Как вылечить мой кашель?
Это полностью зависит от причины.Важно сначала попытаться решить эту проблему, чтобы получить правильное лечение. Например, если окажется, что это инфекция, такая как туберкулез, вам будет назначен специальный режим приема антибиотиков. Если окажется, что это астма или ХОБЛ, вам дадут ингаляторы, и они будут корректироваться до тех пор, пока кашель не улучшится. Если у вас рефлюкс, вам могут назначить антирефлюксные лекарства, такие как ингибиторы протонной помпы (ИПП) или ранитидин. Если у вас заложенность носа, вам могут дать стероидный назальный спрей.Или вас могут направить к специалисту по ушам, носу и горлу (ЛОР) для дальнейшего обследования внутренней части носа и носовых пазух. Если вы принимаете лекарство, которое вызвало кашель, это можно прекратить.
Если вы курите, вам настоятельно рекомендуется бросить курить.
Какое будет лечение, если причина не найдена?
Это сложнее, но есть несколько вариантов, которые можно попробовать. К ним относятся:
- Успокаивающие препараты. Они не излечивают кашель, но могут немного его успокоить.Примеры включают простые сладости от кашля и линкта, которые можно купить в аптеке.
- Средства от кашля. Не существует волшебных средств для подавления кашля, но есть некоторые, которые могут быть полезны, например фолкодин или кодеин.
- Лекарства, облегчающие откашливание мокроты. Эти лекарства называются муколитиками. Они полезны только людям, у которых не сухой кашель.
- Ингаляторы стероидные. Они обычно используются для людей, страдающих астмой или ХОБЛ, но иногда помогают уменьшить воспаление в дыхательных путях и улучшить кашель.Они часто помогают, если в дыхательных путях сохраняется раздражение после перенесенной инфекции.
- Лекарства, снижающие чувствительность нервов. К ним относятся амитриптилин, габапентин и прегабалин.
- Логопед.
ХРОНИЧЕСКИЙ КАТАР: ЕГО СИМПТОМЫ, ПРИЧИНЫ И ПОСЛЕДСТВИЯ .; НЕСКОЛЬКО ПРАКТИЧЕСКИХ ЗАМЕЧАНИЙ ДР. Лайтхилл, автор «Популярного трактата о глухоте», «Письма о катарах». НЕТ. 34 ST. MARK’S-PLACE, НЬЮ-ЙОРК. СИМПТОМЫ КАТАРРА. ПРИЧИНЫ КАТАРРА.ЛЕЧЕНИЕ КАТАРРА. ОТ J.S. BEECHER, ESQ., ФИРМА IVES, BEECHER & CO., № 98, ПЕРЕДНЯЯ УЛ. ОТ MAJ. АЛВИН УОКЕР, ПЕЙМАСТЕР, США ОТ У. ЛАРРАБИ, ESQ.
Любое воспаление слизистой оболочки горла или носа способствует развитию катара. Обычные простуды, если их не лечить или усугубить из-за дополнительного воздействия, очень склонны к переходу в хронические и перерасти в катар, и они являются причиной почти двух третей всех случаев. Скарлатина, корь, дифтерия и все заболевания, поражающие горло, вдыхание пыли, нечистой атмосферы или воздушных паров являются одними из наиболее частых провоцирующих факторов.Катар атакует преимущественно тех, кто обладает слабым или золотушным телосложением и лимфатическим темпераментом; люди с мягкими волокнами, дышащие в нечистой или замкнутой атмосфере, или чьи системы ослаблены недостаточным или несущественным питанием; лица, ослабленные тяжелым физическим трудом, физическими перегибами или изнурительными заболеваниями; те, кто ведет праздный образ жизни или живет по своему усмотрению или по необходимости во влажных, плохо проветриваемых местах, лишенных чистого воздуха и необходимого солнечного света.Лица, подверженные превратностям погоды или недостаточно защищенные от холода, золотушные дети, хлоротичные самки и те, которые недавно были заморожены. Фактически, все, что ослабляет систему или нарушает конституцию, способствует развитию катара. Его широкое распространение в этой стране объясняется внезапными и частыми изменениями погоды и температуры, длительными поездками по железной дороге, когда люди содержатся в пыльных, плохо вентилируемых, переполненных и перегретых автомобилях.В случае с почтовым населением это часто можно отнести к чрезмерному и чрезмерному употреблению табака, который обессиливает организм и вызывает локальное воспаление слизистой оболочки горла. У женщин — к праздным и малоподвижным привычкам и их заключению в затемненных комнатах и гостиных, откуда благотворный солнечный свет старательно исключается в пользу мебели, ковров и цвета лица. Такой образ жизни делает организм слабым и щуплым, очень чувствительным к холоду или переменам погоды и неспособным противостоять какому-либо шоку организма.У детей это часто возникает из-за глупого и неосторожного обнажения их рук и ног, которые остаются открытыми из-за воображаемой идеи, что это улучшает их внешний вид. Эту практику нельзя слишком строго осуждать, поскольку она вызывает неравномерное кровообращение и, как следствие, скопления. Поскольку слизистая оболочка носовых ходов является наиболее чувствительной открытой поверхностью, повторные приступы холода являются результатом этого абсурдного обычая, и нередко следует катар.
Катар считался неизлечимой болезнью и на основании этого предположения игнорировался как профессионалами, так и общественностью.
Автор в течение многих лет делал эту жалобу своим специальным исследованием; был первым, кто опубликовал подробное описание его природы, симптомов и эффектов, и тем самым привлек внимание как специалистов, так и общественности к огромной важности этого предмета.
Судя по установленному и усовершенствованному им лечению, он бесспорно доказал излечимость катара при правильном лечении. Все сомнения в исправлении этого утверждения развеет прочтение прилагаемых свидетельств партий, занимающих известные позиции в обществе.
ОТЕЛЬ КЛАРЕНДОН, НЬЮ-ЙОРК.
Мне доставляет удовольствие рекомендовать доктора Лайтхилла тем, кто страдает катаром или заболеваниями горла, так как я сам несколько лет назад страдал от этих трудностей и был избавлен от эффективного и умелого лечения Доктора.
J.S. БИЧЕР.
№ 63 BLEECKER-ST., НЬЮ-ЙОРК.
Я много лет страдаю катаром в тяжелой и сложной форме, который очень усугублялся воздействием в поле и грозил самыми серьезными последствиями.
Я отдал себя под медицинское обслуживание доктора Лайтхилла, которого мне очень рекомендовали и которому я обязан радикальным лечением.
Что такое ортопноэ: симптомы, причины и лечение
Ортопноэ — это одышка, которая возникает у человека, когда он лежит, но исчезает в других положениях, например стоя или сидя. Ортопноэ часто является признаком сердечной недостаточности или заболевания легких, но также может быть результатом других состояний.
У людей с ортопноэ затруднение дыхания обычно быстро исчезает после того, как они встают из горизонтального положения.При родственном состоянии, известном как пароксизмальная ночная одышка, одышка будит человека через пару часов после того, как он засыпает.
В этой статье мы рассмотрим симптомы, причины, диагностику и лечение ортопноэ.
Ортопноэ — это симптом, а не состояние само по себе. Медицинский термин для обозначения одышки — одышка. Ортопноэ — это разновидность одышки, которая возникает только в положении лежа.
Люди часто описывают ортопноэ как ощущение стеснения в груди, которое затрудняет или затрудняет дыхание.Некоторые люди также могут испытывать боль в груди.
Ортопноэ может быть легким или тяжелым. Некоторые люди могут едва заметить этот симптом, когда используют одну или две подушки для поддержки верхней части тела. У других это может вызвать значительные затруднения дыхания, от которых они могут избавиться, только сидя прямо или стоя.
Могут возникнуть и другие симптомы, зависящие от первопричины. Например, частой причиной ортопноэ является сердечная недостаточность, которая также может вызывать следующие симптомы:
- усталость
- изменения аппетита
- тошнота
- спутанность сознания
- учащенное сердцебиение
- постоянный кашель или хрипы
часто является симптомом состояний, влияющих на нормальное функционирование легких.К ним могут относиться сердечные заболевания.
Болезнь сердца может привести к тому, что сердце не сможет эффективно перераспределять кровь и другие жидкости организма, когда человек лежит. Повышенное давление в кровеносных сосудах легких может выталкивать жидкость в альвеолы, вызывая состояние, известное как отек легких.
Альвеолы - это небольшие воздушные мешочки в легких. Здесь кислород переходит из легких в кровоток, а углекислый газ перемещается из крови в легкие. Жидкость в альвеолах может мешать этому газообмену, не позволяя человеку получать достаточно кислорода вокруг своего тела.
Некоторые другие состояния также могут вызывать ортопноэ, в том числе:
- хроническая обструктивная болезнь легких (ХОБЛ)
- ожирение
- тревога и расстройства, связанные со стрессом
- апноэ во сне
- храп
Как правило, ортопноэ является симптомом Другое состояние, такое как сердечная недостаточность, врач сосредоточит на попытке определить причину.
Врач может начать с медицинского осмотра, чтобы проверить тяжесть и время затруднения дыхания.Они также спросят о других симптомах и изучат историю болезни человека.
В зависимости от предполагаемой причины врач может порекомендовать один или несколько из следующих тестов:
- Рентген или компьютерная томография грудной клетки . Эти тесты создают изображение внутренней части грудной клетки, что позволяет врачу увидеть, есть ли какие-либо проблемы с легкими или сердцем.
- Электрокардиограмма (ЭКГ) . Этот тест включает размещение датчиков на коже человека для измерения электрических сигналов от сердца.Врачи используют ЭКГ, чтобы проверить работу сердца.
- Эхокардиограмма . Этот вид ультразвукового сканирования, также известный как «эхо», использует звуковые волны для создания изображения сердца. Врачи используют этот тест, чтобы проверить наличие каких-либо проблем с этим органом.
- Функциональные пробы легких . Эти тесты включают спирометрию, которая включает в себя дыхание в аппарат. Врач может использовать результаты, чтобы определить, насколько хорошо функционируют легкие.
- Газы артериальной крови .Это тип анализа крови, который проверяет, получает ли человек достаточно кислорода.
- Анализы крови . Они включают в себя взятие небольшого образца крови человека, который врачи используют для проверки на наличие признаков широкого спектра заболеваний.
Целью лечения ортопноэ является уменьшение симптомов и устранение основной причины.
Некоторые люди могут временно облегчить симптомы, если спят в более приподнятом положении.Простой способ сделать это — подпереть верхнюю часть тела подушками. В качестве альтернативы можно попробовать подложить под матрас клинья из пенопласта или приподнять изголовье кровати с помощью деревянных брусков.
Если человек страдает избыточным весом или ожирением, снижение веса также может помочь уменьшить ортопноэ. Врач или диетолог может посоветовать план упражнений или диету для похудения.
В зависимости от основной причины ортопноэ у человека врач может назначить лекарства, такие как:
- противовоспалительные препараты
- препараты для улучшения выведения слизи из легких
- стероиды
- диуретики
- сосудорасширяющие средства
- инотропные препараты, которые изменяют силу сердечных сокращений.
Ортопноэ часто является симптомом основного сердечного заболевания.Лечение этого состояния может включать постоянный уход и изменение образа жизни. В зависимости от тяжести сердечного заболевания человеку иногда может потребоваться операция.
Ортопноэ — это одышка, которая возникает в положении лежа, но обычно проходит в положении сидя или стоя. Ортопноэ часто является симптомом сердечной недостаточности, но оно может развиваться из-за других состояний, влияющих на нормальное функционирование легких, таких как ХОБЛ.
Любому, кто страдает ортопноэ, следует обратиться к врачу для обследования.Лечение ортопноэ будет зависеть от его первопричины. Тем не менее, человек может найти временное облегчение, приподняв голову и грудь с подушками, лежа в постели.
Типы, методы лечения, симптомы, причины и способы профилактики
Обзор
Распространенные виды грыжиЧто такое грыжа?
Грыжа возникает, когда внутренний орган или другая часть тела выступает через стенку мышцы или ткани, которая обычно их содержит.Большинство грыж возникает в брюшной полости, между грудью и бедрами.
Наиболее распространенные формы грыж:
- Паховая грыжа : У мужчин паховый канал является проходом для семенного канатика и кровеносных сосудов, ведущих к яичкам. У женщин паховый канал содержит круглую связку, которая поддерживает матку. При паховой грыже жировая ткань или часть кишечника проникают в пах в верхней части внутренней поверхности бедра. Это наиболее распространенный тип грыжи, который чаще поражает мужчин, чем женщин.
- Бедренная грыжа : Жировая ткань или часть кишечника выступает в пах в верхней части внутренней части бедра. Бедренные грыжи встречаются гораздо реже, чем паховые грыжи, и в основном поражают женщин старшего возраста.
- Пупочная грыжа : Жировая ткань или часть кишечника проталкивается через брюшную полость около пупка (пупка).
- Грыжа пищеводного отверстия диафрагмы : Часть желудка проталкивается в грудную полость через отверстие в диафрагме (горизонтальный слой мышцы, отделяющий грудную клетку от брюшной полости).
Другие типы грыж включают:
- Послеоперационная грыжа : Ткань выступает через место абдоминального рубца в результате удаленной абдоминальной или тазовой операции.
- Эпигастральная грыжа : Жировая ткань выступает через область живота между пупком и нижней частью грудины (грудиной).
- Спигелиева грыжа : Кишечник проталкивается через брюшную полость со стороны брюшной мышцы ниже пупка.
- Диафрагмальная грыжа : Органы в брюшной полости попадают в грудную клетку через отверстие в диафрагме.
Насколько распространены грыжи?
Из всех возникающих грыж:
- От 75 до 80% — паховые или бедренные.
- 2% — инцизионные или вентральные.
- От 3 до 10% являются пупочными, поражая от 10 до 20% новорожденных; наиболее близки сами по себе к 5-летнему возрасту.
- От 1 до 3% относятся к другим типам.
Симптомы и причины
Что вызывает грыжу?
Паховые и бедренные грыжи возникают из-за ослабленных мышц, которые могли присутствовать с рождения, или связаны со старением и повторяющимися растяжениями в области живота и паха.Такое напряжение может быть вызвано физическими нагрузками, ожирением, беременностью, частым кашлем или натуживанием в туалете из-за запора.
Взрослые могут получить пупочную грыжу при растяжении брюшной полости, из-за избыточного веса, длительного сильного кашля или после родов.
Причина возникновения грыж пищеводного отверстия диафрагмы до конца не выяснена, но ослабление диафрагмы с возрастом или давление на живот могут сыграть свою роль.
Каковы симптомы грыжи?
При грыже в брюшной полости или паху может образоваться заметная шишка или выпуклость, которую можно вдавить обратно или которая может исчезнуть в положении лежа.Смех, плач, кашель, натуживание во время дефекации или физическая активность могут привести к повторному появлению шишки после ее проталкивания. Другие симптомы грыжи включают:
- Припухлость или выпуклость в паху или мошонке (мешочке, в котором находятся яички).
- Усиление боли в месте выпуклости.
- Боль при подъеме.
- Увеличение размера выпуклости со временем.
- Ощущение тупой боли.
- Чувство сытости или признаки непроходимости кишечника.
В случае грыжи пищеводного отверстия диафрагмы нет выпуклостей на внешней стороне тела. Вместо этого симптомы могут включать изжогу, несварение желудка, затрудненное глотание, частую срыгивание (возвращение еды) и боль в груди.
Диагностика и тесты
Как диагностируется грыжа?
Обычно можно увидеть или почувствовать выпуклость в области грыжи при физическом осмотре.В рамках типичного медицинского осмотра мужчин на предмет паховых грыж врач прощупывает область вокруг яичек и паха, в то время как пациента просят кашлять. В некоторых случаях визуализация мягких тканей, например компьютерная томография, позволяет точно диагностировать состояние.
Ведение и лечение
К какому врачу вы обращаетесь по поводу грыжи?
Если у вас грыжа, лечение начнется с вашего лечащего врача.Если вам нужна операция по восстановлению грыжи, вас направят к хирургу общего профиля. Фактически, пластика вентральной грыжи — одна из самых распространенных операций, которые выполняют хирурги общего профиля в США.
Если вы думаете, что у вас грыжа, не ждите, чтобы обратиться за помощью. Запущенная грыжа может увеличиваться в размерах и становиться более болезненной — это может привести к осложнениям и, возможно, к экстренной операции. Раннее восстановление является более успешным, менее рискованным и обеспечивает лучшее восстановление и лучший результат.
Как лечится грыжа?
Грыжи обычно не проходят сами по себе, и хирургическое вмешательство может быть единственным способом их лечения.Однако ваш врач порекомендует лучший метод лечения вашей грыжи и может направить вас к хирургу. Если хирург считает, что вам необходимо восстановить грыжу, он подберет метод лечения, который наилучшим образом соответствует вашим потребностям.
В случае пупочной грыжи у ребенка может быть рекомендовано хирургическое вмешательство, если грыжа большая или не зажила к возрасту от 4 до 5 лет. К этому возрасту ребенок обычно может избежать хирургических осложнений.
Если у взрослого есть пупочная грыжа, обычно рекомендуется хирургическое вмешательство, потому что состояние вряд ли улучшится само по себе и риск осложнений выше.
Может быть проведен один из трех видов грыжесечения:
- Открытая операция , при которой на теле делается надрез в месте грыжи. Выступающая ткань возвращается на место, а ослабленная мышечная стенка сшивается. Иногда в эту область имплантируют сетку, чтобы обеспечить дополнительную поддержку.
- Лапароскопическая хирургия предполагает аналогичный вид ремонта. Однако вместо разреза на внешней стороне живота или паха делаются крошечные разрезы, позволяющие ввести хирургические инструменты для завершения процедуры.
- Роботизированная пластика грыжи , аналогична лапароскопической хирургии с использованием лапароскопа и выполняется с небольшими разрезами. В роботизированной хирургии хирург сидит за консолью в операционной и управляет хирургическими инструментами с консоли. Хотя роботизированную хирургию можно использовать для небольших грыж или слабых участков, теперь ее также можно использовать для восстановления брюшной стенки.
Каждый вид хирургии имеет свои преимущества и недостатки. Оптимальный подход определит хирург пациента.
Что может случиться, если не лечить грыжу?
Кроме пупочных грыж у младенцев, грыжи не исчезнут сами по себе. Со временем грыжа может увеличиваться в размерах и становиться более болезненной или же могут развиваться осложнения.
Осложнения нелеченой паховой или бедренной грыжи могут включать:
- Непроходимость (лишение свободы) : Часть кишечника застревает в паховом канале, вызывая тошноту, рвоту, боль в животе и болезненную опухоль в паху.
- Удушение : Часть кишечника застряла в ловушке, которая прерывает кровоснабжение. В таких случаях необходимо экстренное хирургическое вмешательство (в течение нескольких часов после его проведения), чтобы предотвратить гибель тканей.
Профилактика
Как можно предотвратить грыжу?
- Поддерживайте идеальную массу тела за счет здорового питания и физических упражнений.
- Ешьте достаточно фруктов, овощей и цельнозерновых продуктов, чтобы избежать запоров.
- Используйте правильную форму при подъеме тяжестей или тяжелых предметов. Избегайте подъема всего, что вам не по силам.
- Обратитесь к врачу, если вы больны постоянным кашлем или чиханием.
- Не курите, так как эта привычка может привести к кашлю, который вызывает грыжу.
Перспективы / Прогноз
Что можно ожидать после хирургического лечения грыжи?
После операции вам дадут инструкции.К ним относятся, какой диете придерживаться, как ухаживать за местом разреза и как избегать физического напряжения. Грыжи могут рецидивировать независимо от операций по восстановлению. Иногда это вызвано врожденной слабостью тканей или длительным заживлением. Курение и ожирение также являются основными факторами риска рецидива грыжи.
Влияние положения тела на функцию легких: систематический обзор | BMC Pulmonary Medicine
Исследования, включенные в обзор
Всего 43 исследования полностью соответствовали критериям включения и были включены в обзор (рис.1). Во всех исследованиях использовалась последовательная, удобная или добровольная выборка для включения здоровых людей или субъектов с различными заболеваниями. Все исследования обеспечивают уровень доказательности III класса.
Протоколы и уровень систематической ошибки в различных исследованиях показаны в Таблице 1 и Дополнительном файле 1: Таблица S1. Риск систематической ошибки был оценен как средний в 41 исследовании и низкий в двух. Вопросы качества были в первую очередь связаны с методами отбора проб для включения участников исследования. Во всех исследованиях использовалась неслучайная выборка.Некоторые исследования здоровых субъектов включали удобные выборки молодых участников, в основном студентов. Только 7 из 43 исследований сообщили о расчетах размера выборки, необходимых для достижения статистической мощности. Кроме того, подробности протокола вмешательства не были четко представлены в некоторых исследованиях (таблица 1), и из-за характера исследования оценщики не могли не знать о положении пациента или результатах предыдущих тестов.
Краткое описание характеристик исследования, включая изученные позиции, критерии исходов и основные результаты в соответствии с исследуемой популяцией, показано в таблице 2.Из 43 исследований 29 включали здоровых субъектов, девять — пациентов с заболеваниями легких, четыре — пациентов с заболеваниями сердца, семь — пациентов с травмой спинного мозга, три — пациентов с нервно-мышечными заболеваниями и четыре — пациентов с ожирением. Дополнительный файл 2: Таблица S2 суммирует только статистически значимые результаты для каждой релевантной переменной результата, в соответствии с положением, для каждой из изученных популяций.
Таблица 2 Краткое описание характеристик исследования в соответствии с исследуемой популяциейFVC
Связь между FVC и положением тела у здоровых субъектов исследовалась в 13 исследованиях [3, 17,18,19,20,21,22,23,24 , 25,26,27,28].Наблюдалось клиническое и статистически значимое увеличение ФЖЕЛ в положении сидя по сравнению с положением на спине [3, 18, 22,23,24,25,26,27], в положении сидя по сравнению с RSL и LSL [3, 21], стоя в сравнении с положением. лежа на спине [19, 23] и стоя в сравнении с RSL и LSL [19]. В меньшем количестве исследований не было изменений между стоянием и сидением [19], сидением и лежа на спине [17, 21, 28] или сидением и RSL или LSL [21], а в одном исследовании [22] было обнаружено снижение FVC от от положения сидя к стоянию, что было статистически, но не клинически значимым.Таким образом, в большинстве исследований более вертикальное положение было связано с увеличением ФЖЕЛ.
Четыре исследования включали пациентов с заболеваниями легких [29,30,31,32]. Среди пациентов с астмой в одном исследовании FVC значительно увеличился от положения лежа на спине до положения стоя [30]; однако не было существенной разницы между стоянием и сидением или между сидением и лежа на спине, RSL или LSL. В другом исследовании сообщалось о статистически и клинически значимом увеличении ФЖЕЛ при стоянии по сравнению с сидением, лежа на спине, RSL и LSL и в положении сидя по сравнению слежа на спине, RSL и LSL [31]. Среди пациентов с астмой, страдающих ожирением [32], и среди пациентов с хронической обструктивной болезнью легких (ХОБЛ) [29] не было обнаружено различий в ФЖЕЛ между стоянием и сидением.
Три исследования включали пациентов с застойной сердечной недостаточностью (ЗСН) [18, 21, 27]. В одном исследовании сообщалось, что FVC на 200 мл выше в положении сидя по сравнению с RSL и LSL [21], а в двух других исследованиях FVC была выше в положении сидя по сравнению с лежа на спине на 350–400 мл, что имеет клиническое значение [18, 27]. .
Шесть исследований включали пациентов с ТСМ [17, 33,34,35,36,37].Влияние положения тела на ФЖЕЛ зависит от уровня и степени травмы. Среди пациентов с шейной травмой спинного мозга, FVC был выше в положении лежа на спине, чем в положении сидя [17, 33, 34]. В других исследованиях [35,36,37] не было обнаружено значительных различий в FVC для пациентов с SCI в объединенной группе всех уровней травмы для этих положений. Однако у пациентов с шейной травмой спинного мозга, а также у пациентов с травмой грудной клетки в одном исследовании [36], наблюдалось увеличение FVC в положении лежа на спине по сравнению с сидением, в то время как у пациентов с травмой грудного или поясничного отдела FVC было выше в положении сидя [ 37].Различия не всегда достигали статистической значимости. Тем не менее, важно отметить, что у этих ослабленных пациентов с ТСМ даже небольшое изменение ФЖЕЛ, вероятно, является клинически значимым.
В трех исследованиях оценивали пациентов с нервно-мышечными заболеваниями [25, 34, 38]. У пациентов с миотонической дистрофией и у пациентов с боковым амиотрофическим склерозом (БАС) наблюдалось клинически и статистически значимое снижение ФЖЕЛ при переходе из положения сидя в положение лежа на спине [25, 34, 38]. У субъектов с ожирением (средний ИМТ 36.7) не было зарегистрировано существенной разницы между стоянием и сидением [32].
ОФВ1
У здоровых субъектов ОФВ1 был выше в сидячем положении по сравнению с лежачим [3, 18, 22, 23, 26, 27, 39], в сидячем положении по сравнению с RSL и LSL [3, 19, 20] , стоя или сидя [23], стоя и сидя, лежа на спине, RSL и LSL [19]. Однако в других исследованиях [21, 24, 28, 40] не было обнаружено существенной разницы для FEV1 между сидением и лежа на спине, RSL и LSL. В одном исследовании [22] сообщалось о снижении ОФВ1 на 120 мл при переходе из положения сидя в положение стоя, что статистически, но не клинически значимо.
Среди пациентов с астмой ОФВ1 был выше в положении стоя по сравнению с положением на спине, что является статистически и клинически значимым изменением; однако не было существенной разницы между положением сидя и лежа на спине, RSL и LSL [30]. Другое исследование с участием пациентов с астмой показало, что ОФВ1 выше в положении стоя по сравнению с сидением, лежа на спине, RSL и LSL, и в положении сидя по сравнению с положением на спине, RSL и LSL [31]. Среди пациентов с астмой, страдающих ожирением, и пациентов с ХОБЛ не было существенной разницы в FEV1 между стоянием и сидением [29, 32].
У субъектов с ХСН одно исследование обнаружило статистически и клинически значимое увеличение ОФВ1 в сидячем положении по сравнению с RSL и LSL, но без разницы между сидением и лежа [21], в то время как два других исследования сообщили о более высоком FEV1 в сидячем положении по сравнению с лежачим [ 18, 27].
Недавно сообщалось о повышении ОФВ1 у пациентов с ТСМ при переходе из положения сидя в положение лежа на спине [40]; однако другие исследования показали, что влияние положения на ОФВ1 у пациентов с ТСМ зависит от уровня и степени травмы. В одном исследовании среди всех субъектов с ТСМ на ОФВ1 не оказывалось значительного влияния при переходе из положения сидя в положение лежа на спине [35], но пациенты с травмами шейки матки показали тенденцию к увеличению ОФВ1 в положении лежа на спине по сравнению ссидячее положение, в то время как пациенты с травмами грудной клетки имели тенденцию к увеличению ОФВ1 в сидячем положении. В том же направлении, другое исследование [36] обнаружило увеличение ОФВ1 в положении сидя по сравнению с положением лежа на спине у пациентов с травмой поясницы, в то время как ОФВ1 был выше в положении лежа на спине у пациентов с травмами шейного отдела позвоночника или грудной клетки. Хотя различия между позициями не были статистически значимыми, влияние уровня травмы было статистически и клинически значимым.
В другом исследовании [33] ОФВ1 был выше в положении лежа на спине по сравнению ссидя у пациентов с полной тетраплегией, тогда как у пациентов с неполной травмой не было существенной разницы между положениями. Другая группа [37] не сообщила о значительном изменении ОФВ1 между положением сидя и лежа на спине для объединенной группы пациентов с ТСМ, но в подгруппе пациентов с неполной двигательной травмой и в группе пациентов с неполной двигательной травмой грудной клетки наблюдалось снижение положение лежа на спине.
У пациентов с миотонической дистрофией ОФВ1 снижался при переходе из положения сидя в положение лежа на спине [38].Среди пациентов с ожирением FEV1 был выше в положении сидя по сравнению с положением на спине как до, так и после бариатрической операции [41]. В другом исследовании среди пациентов с ожирением не было различий в FEV1 между стоянием и сидением [32].
FEV1 / FVC
В семи исследованиях сравнивали FEV1 / FVC для различных положений тела у здоровых субъектов [18, 19, 23, 24, 27, 28, 42]. В нескольких исследованиях сообщалось, что FEV1 / FVC выше в сидячем положении по сравнению с положением на спине [23, 28], в положении сидя по сравнению с LSL [19], и в положении стоя по сравнению с положением на спине, RSL и LSL [19]; однако ОФВ1 / ФЖЕЛ было> 70% во всех положениях тела, поэтому разница не была клинически значимой.Другие исследования не обнаружили разницы между сидением и лежа на спине [18, 24, 27] или стоянием, сидением и лежа на спине [42].
Среди пациентов с астмой, хронической сердечной недостаточностью и ожирением не было обнаружено статистически значимых различий в FEV1 / FVC между различными положениями тела [18, 27, 32, 42].
Жизненная емкость легких
Влияние положения тела на жизненную емкость легких оценивалось в шести исследованиях с участием здоровых людей [21, 24, 28, 39, 43, 44]. В большинстве исследований не сообщалось о различиях между сидением и лежа на спине [21, 24, 28, 43] или между сидением и RSL или LSL [21].Одно исследование [39] показало, что VC был выше в сидячем положении по сравнению с положением лежа на спине. Однако другое исследование [44] показало, что VC была выше в положении лежа на спине по сравнению с положением сидя, но только у женщин.
В одном исследовании сообщалось, что у пациентов с ХСН ЖЕЛ выше в положении сидя, чем в положении лежа на спине [27], в то время как другое исследование не обнаружило статистически значимой разницы между этими положениями [21]. У пациентов с травмой спинного мозга ЖЕЛ была выше в положении лежа на спине по сравнению с положением сидя [40]. У пациентов с ожирением не было зарегистрировано различий в ЖЕЛ между положением сидя и лежа на спине [41, 43].
PEF
PEF в различных положениях тела оценивалась в 13 исследованиях [3, 22, 23, 24, 31, 33, 45, 46, 47, 48, 49, 50, 51]. Восемь исследований оценивали только здоровых взрослых [3, 22, 23, 24, 45, 48, 50, 51], три — здоровых субъектов и пациентов с ХОБЛ или астмой [31, 46, 49], одно включало взрослых пациентов с муковисцидозом [47 ], и один включал субъектов с SCI [33]. Девять исследований, в которых сравнивали положение стоя или сидя с положением на спине или RSL и LSL, обнаружили более высокий PEF в положении стоя и сидя [3, 22, 23, 24, 31, 45, 46, 47, 48].В трех из шести исследований, сравнивающих положение стоя и сидя, было обнаружено более высокое значение PEF в положении стоя [46, 50, 51], а в одном — более высокое значение PEF в положении сидя [22]. Однако наиболее вероятно, что ни одно из описанных различий в PEF не является клинически значимым. У пациентов с ТСМ с полной тетраплегией PEF было на 12% выше в положении лежа на спине по сравнению с положением сидя [33].
FRC
FRC оценивали с использованием разведения гелия в пяти исследованиях [27, 41, 43, 52, 53]. Среди здоровых испытуемых FRC был выше в положении стоя [53] и сидя [27, 43] по сравнению слежа на спине, при этом различия достигают статистической и клинической значимости. Однако разница между сидением и лежа на спине не была значимой среди пациентов с ожирением (средний ИМТ 44–45) [41, 43] или ХСН [27], и была выше у пациентов, перенесших бариатрическую операцию (средний ИМТ 31) [41]. Другое исследование [52] с участием субъектов с ожирением от легкой до умеренной (средний ИМТ 32) показало, что FRC был значительно выше как статистически, так и клинически в сидячем положении по сравнению с лежачим.
Общая емкость легких
Два исследования, в которых оценивали ТСХ с использованием разведения гелия у здоровых субъектов [43] и у субъектов с ожирением [41, 43], не обнаружили статистически значимой разницы между сидячим и лежачим положениями.
Остаточный объем
Два исследования, в которых оценивали ПЖ с использованием разведения гелия у здоровых субъектов [43] и у лиц с ожирением [41, 43], не обнаружили статистически значимой разницы между сидением и лежа на спине.
PEmax
В шести исследованиях изучалась связь между положением тела и PEmax у здоровых субъектов [3, 28, 39, 46, 54, 55]. PEmax был выше в положении стоя по сравнению с положением на спине, в положении стоя по сравнению с сидением и RSL, в положении сидя по сравнению с положением на спине [54], а также в положении сидя по сравнению с положением на спине и RSL [46]; однако различия, о которых сообщалось в этих исследованиях, не были клинически значимыми.В других исследованиях не было обнаружено различий в PEmax в положении сидя и лежа на спине [28, 39] или между сидением, лежа на спине, RSL и LSL [3, 55].
У пациентов с ХОБЛ PEmax был выше в положении стоя или сидя по сравнению с положением на спине или RSL [46], и был выше в положении стоя и сидя по сравнению с RSL у пациентов с муковисцидозом [47]. Различия не были клинически значимыми.
У субъектов с травмой спинного мозга PEmax было значительно выше в положении сидя по сравнению с положением на спине для всех субъектов, а также у пациентов с полным двигательным повреждением или неполным двигательным повреждением шейки матки [37].
PImax
У здоровых субъектов PImax был улучшен в сидячем положении по сравнению с положением на спине в двух исследованиях [3, 54]. Однако другие исследования не обнаружили различий в PImax в положении сидя и лежа [28, 39, 55] или сидя в сравнении с RSL и LSL [3, 55]. У пациентов с хронической травмой спинного мозга не наблюдалось значительных изменений PImax в положении сидя и лежа на спине, за исключением подгруппы пациентов с полным грудным двигательным парезом, у которых наблюдалось статистически и клинически значимое улучшение при сидении [37].
DLCO
В семи исследованиях оценивалось влияние положения тела на диффузионную способность; в шесть были включены здоровые субъекты [18, 20, 21, 24, 56, 57], в трех — пациенты с ХСН [18, 21, 58] и в один — пациенты с ХОБЛ [57].
Среди здоровых субъектов два исследования [24, 56] обнаружили статистически и клинически значимое улучшение DLCO в положении лежа на спине по сравнению с сидением, а одно [57] обнаружило тенденцию к увеличению DLCO в положении лежа на спине по сравнению с сидением, однако эта разница не достигла статистических значений. значимость.Одно исследование [18] показало, что DLCO выше в сидячем положении по сравнению с положением лежа на спине, в то время как другое исследование не обнаружило разницы в DLCO между этими положениями [21]. В одном исследовании [21] сообщалось о более высоком DLCO в положении сидя по сравнению с положением лежа на боку, в то время как другое исследование [20] не обнаружило разницы между этими положениями. У пациентов с ХОБЛ не было обнаружено статистически значимых изменений DLCO между положением сидя и положением на спине [57].
Три исследования изучали диффузионную способность у пациентов с ХСН [18, 21, 58].Одно исследование [58] показало, что изменения позы из положения лежа на спине в положение сидя вызывают различные реакции в способности к диффузии. У некоторых пациентов диффузионная способность улучшилась в сидячем положении, а у других не наблюдалось никаких изменений или снижение. В среднем между двумя позициями не было обнаружено статистически значимой разницы. Авторы объясняют разницу в ответах на изменения давления в малом круге кровообращения. Другое исследование [18] не обнаружило значительной разницы в диффузионной способности между сидячим и лежачим положениями.Лежание на боку снижает DLCO по сравнению с сидением в третьем исследовании [21].
Когда кашель — это не просто кашель
Когда Шерил Дейгл начала кашлять в феврале 2013 года, она списала это на чихание и сопение, которые держали ее в заложниках на прошлой неделе. В конце концов, казалось, что все вокруг нее больны.
Однако по мере того, как дни превращались в недели, кашель Дейгла только усиливался, и каждый приступ начинался с пугающей неспособности сделать глубокий вдох.Дело дошло до переломного момента, когда она не могла отдышаться, проезжая 40 миль на работу. Она остановилась на парковке и позвала мужа на помощь.
«Я позвонила своему мужу и сказала:« Ты должен прийти за мной », — сказал Дейгл. «Он сказал мне позвонить в службу 911».
объявление
Дейгл, которой сейчас 57 лет, попала в отделение неотложной помощи Нью-Гэмпшира, где врачи лечили ее антибиотиками от бронхита. Когда ее симптомы не улучшились, ее лечащий врач прописал несколько дней стероидных таблеток, возможно, думая, что затяжной кашель и затрудненное дыхание Дейгл были вызваны астмой или десятилетиями курения сигарет, хотя Дейгл бросила курить примерно пятью годами ранее.
В течение следующего года Дейгл приходил и выходил из отделения неотложной помощи. Ей сделали рентген легких и обследование у специалистов, но ответов было мало. Каждый раз несколько дней приема стероидных таблеток помогали ей симптомы. Тем не менее, когда она перестала их принимать, «кашель сразу вернулся», — сказал Дейгл STAT.
объявление
Она также чувствовала одышку даже в состоянии покоя. «Мне было трудно набрать достаточно воздуха», — сказала она.
Поскольку лежание усиливало одышку, Дейгл спал в кресле.И у нее по-прежнему был насморк.
Затем врач Дейгл в Нью-Гэмпшире направил ее к доктору Лоре Бреннер, специалисту по легким в Массачусетской больнице общего профиля. Когда они впервые встретились весной 2014 года, действие стероидов поразило Бреннера больше, чем симптомы дыхания Дейгла.
«Мое лицо опухло, я поправилась на 25 фунтов, а кожа на руках и тыльной стороне ладоней была очень хрупкой», — сказал Дейгл. «У меня были участки, где кожа на моих руках просто отслаивалась, и если я касался чего-либо слишком сильно, она оставляла синяк или разрыв.Стероиды также подорвали способность ее организма перерабатывать сахар в крови, что привело к диабету, который требовал лечения инсулином.
Когда Дейгл описывала свои симптомы дыхания в кабинете Бреннера, список возможных причин в уме доктора был относительно коротким, но они выходили за рамки обычной астмы.
«Ее симптомы и то, сколько стероидов ей нужно, было много для астмы», — сказал Бреннер в интервью. «У взрослого также редко развивается новая астма, поэтому я подумал, не играет ли здесь что-то еще.”
Заболевание, называемое аллергическим бронхолегочным аспергиллезом, аллергической реакцией на грибок, повсеместно распространенный в окружающей среде, было одной из возможных причин. Другим вариантом был васкулит — воспаление стенок кровеносных сосудов — называемый эозинофильным гранулематозом с полиангиитом или EGPA, ранее известный как синдром Черга-Стросса.
Ничего не подходит
Анализы крови показали заоблачный уровень лейкоцитов, называемых эозинофилами, — признак продолжающейся аллергической реакции — и иммуноглобулина Е, антитела, участвующего в аллергических реакциях, которые также могут быть высокими при некоторых аутоиммунных заболеваниях.Анализ крови на другие антитела, включая цитоплазматические антитела против нейтрофилов, или ANCA, оказался отрицательным. Это указывало на аутоиммунное заболевание, но не делало его невозможным. Тесты на инфекции также не выявили.
Функциональное тестирование легких показало, что ее легкие не надуваются и не опорожняются. Ей сделали биопсию легкого, которая показала, что у нее заболевание, называемое неспецифической интерстициальной пневмонией. Как следует из названия, он может иметь широкий спектр основных причин, от аутоиммунных заболеваний до воздействия токсинов, и результаты подтвердили результаты компьютерной томографии грудной клетки.
Это побудило Бреннера послать Дейгла к доктору Эли Милославски, ревматологу и эксперту по васкулитам в Массачусетсе. Он тоже был поражен тем, насколько Дейгл зависела от стероидов, чтобы облегчить симптомы.
«Вероятно, у нее была самая тяжелая астма, которую я когда-либо видел, с точки зрения того, что она вообще не могла отказаться от стероидов», — сказал Милославский STAT.
Бреннер попробовал омализумаб, лекарство, которое связывается с иммуноглобулином Е, столь распространенным в кровотоке Дейгла, предотвращая его активацию каскада эффектов.Когда это не помогло, Дейгл переключился на ингаляционный стероид, противовоспалительный антибиотик и лекарство под названием монтелукаст, уменьшающее воспаление дыхательных путей.
И все же, как всегда, после приема меньшей дозы стероидных таблеток тревожные симптомы Дейгла восстановились.
«Я был крайне разочарован, потому что не мог получить никаких ответов о том, что со мной не так, — сказал Дейгл. Она проделывала свои ежедневные 40-мильные поездки на работу и долгие дни на работе, но это было невыносимо.
Неэффективность этого арсенала противоастматических препаратов заставила задуматься о том, была ли это вообще астма, и вернула EGPA на первый план в сознании Милославского.
В некотором смысле EGPA соответствует истории Дейгла: это аутоиммунное заболевание, как правило, начинается в возрасте около 50 лет и может вызывать астму, которая начинается в позднем возрасте, насморк и высокий уровень эозинофилов в крови. Это довольно редко; в Европе и США ежегодно заболевание диагностируется менее чем у двух человек из миллиона.
Тем не менее, проблемы с дыханием, обнаруживаемые при EGPA, обычно сопровождаются признаками васкулита, включая кожную сыпь и онемение или покалывание в ногах и ступнях.При биопсии легкого у Дейгл не было этих симптомов или признаков васкулита. Тем не менее, предположил Милославский, проблемы с дыханием, которые могут возникнуть из-за EGPA, могли развиться задолго до развития васкулита.
Когда лечение ведет к диагнозу
Милославский и Бреннер знали, что Дейгл страдает годами. Поэтому даже без точного диагноза они решили лечить ее так, как если бы у нее был EGPA, надеясь, что ее симптомы отреагируют.
«Иногда ставишь диагноз, и из этого следует лечение, но мы смотрели на нее с другой стороны», — сказал Милославский.«Мы подумали:« Что вам нужно, чтобы стать лучше? Мы не можем предложить ничего другого от вашей астмы, но вот еще один способ вылечить вас ».
Милославский выбрал инъекционный препарат ритуксимаб. Этот препарат подавит аутоиммунный ответ, что, как мы надеемся, позволит Дейглу прекратить прием стероидов.
Действительно, после начала приема ритуксимаба Дейгл успешно отказалась от стероидов, и с тех пор она дышит легко. На самом деле, она чувствует себя так же хорошо, как и до того, как все началось в 2013 году.
«Это было такое облегчение», — сказала Дейгл, чья энергия вернулась теперь, когда она спит всю ночь, избавившись от приступов кашля, которые ее разбудили. Ей уже два года не нужно пользоваться ингалятором, и теперь она снова ходит по магазинам, играет с внучкой и ухаживает за своим цветником.
Однако память о том, как все было плохо, все еще не давала покоя.
«Я боюсь, что он вернется», — сказал Дейгл. И некоторые эффекты стероидов сохраняются; Хотя она похудела на 40 фунтов и ее кожа уже не такая хрупкая, она по-прежнему страдает диабетом.
Замечательная реакция Дейгл на ритуксимаб заставляет Бреннер и Милославски думать, что у нее все время была ЭГПА, даже несмотря на то, что ее симптомы не были учебными.


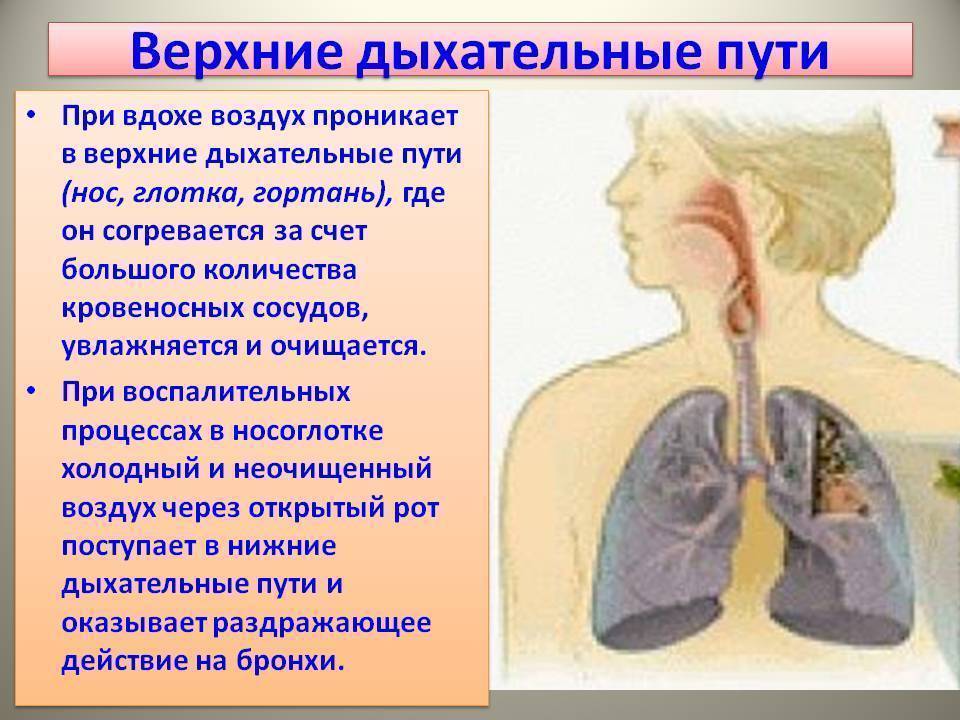 Показана при кашле на фоне гиперкапнии (повышения уровня углекислого газа в крови).
Показана при кашле на фоне гиперкапнии (повышения уровня углекислого газа в крови). Показаны при бактериальной природе кашля.
Показаны при бактериальной природе кашля.