Влажный кашель у грудничка | Мир мам: блог педиатра
Любые изменения в самочувствии грудного ребенка, особенно появление различных патологических симптомов, в том числе и кашель всегда настораживает заботливых родителей. Появление этого симптома является показателем какого-то неблагополучия в здоровье малыша.
Почему малыш кашляет?
Наряду с чиханием кашель является рефлекторной защитной реакцией организма, которая направлена на очищение дыхательных путей малыша. При чихании очищается верхний отдел воздухоносных путей, при кашле – трахея и бронхи. Поэтому родители должны знать, что нормально, если в течение дня малыш несколько раз чихнет или покашляет. Это говорит о хорошей защитной реакции дыхательной системы и развитии нервной системы грудничка.
Вся слизистая дыхательных путей покрыта слизью и микроскопическими ресничками, которые находятся в постоянном движении. Попадая на поверхность слизистой, чужеродная частица движениями ресничек и слизи удаляется из носа или бронхов.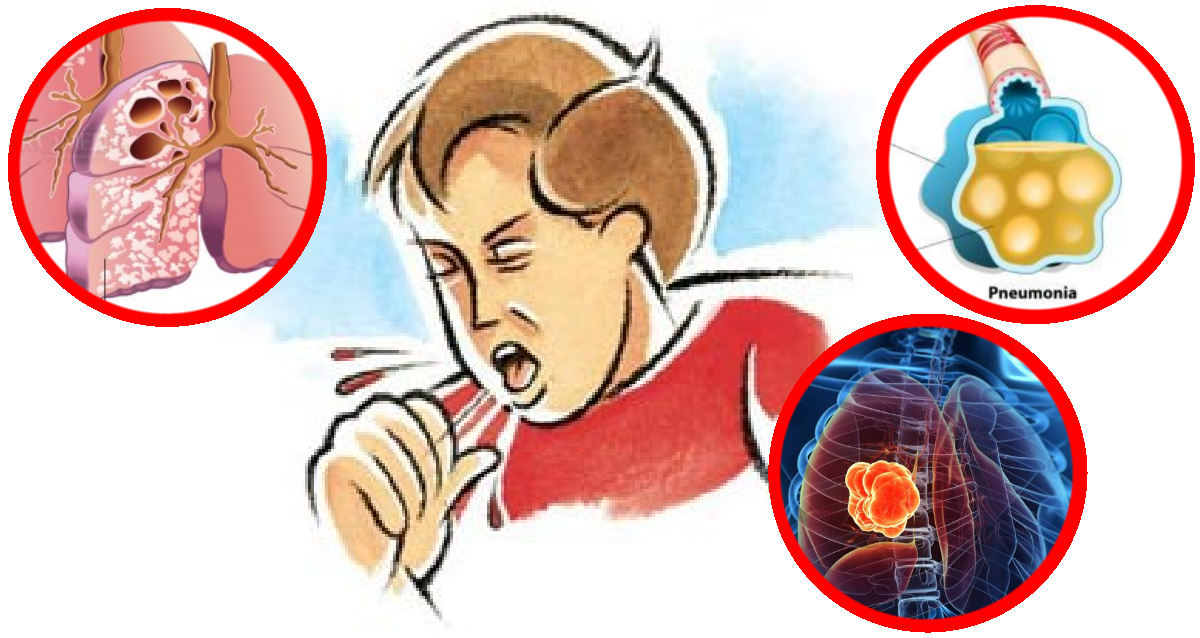 При большом количестве раздражающих веществ количество слизи увеличивается и возникает рефлекторный ее выброс наружу с кашлем или чиханием.
При большом количестве раздражающих веществ количество слизи увеличивается и возникает рефлекторный ее выброс наружу с кашлем или чиханием.
Влажный кашель характеризуется образованием большого количества мокроты – патологической слизи в ответ на проникновение чужеродного агента.
Особенности кашля у маленького ребенка:
- Слабый кашлевой рефлекс у недоношенных, маловесных и ослабленных малышей;
- Неспособность осознанно откашливать мокроту;
- Слабость дыхательных мышц и как следствие – слабый кашлевой толчок;
- Близость расположения рецепторов кашля и рвоты;
- Узость дыхательного тракта.
Именно эти факторы предрасполагают к недостаточной эффективности кашля и возникновению осложнений.
Причины влажного кашля у грудничка:
- ОРВИ — тогда часто наблюдается еще и насморк;
- Бактериальное воспаление (бронхит), чаще в виде осложнения вирусной инфекции верхних дыхательных путей;
- Аллергическая реакция — при попадании аллергена в дыхательные пути.

Все эти причины провоцируют патологическое образование мокроты и сопровождаются влажным кашлем.
Что делать при влажном кашле
При появлении кашля у грудничка нужно определиться с причиной, которая вызвала кашель, потому что существуют принципиальные особенности в лечении этих состояний.
Общие принципы лечения при возникновении кашля у грудничка:
- Создание благоприятных условий для образования и отхождения мокроты (чистый прохладный влажный воздух, ежедневная влажная уборка и проветривание).
- Обильное теплое питье (вода, отвар ромашки, шиповника, изюма, компот из сухофруктов).
- Помощь в откашливании.
- Увлажнение слизистой носа солевыми растворами.
- Использование лекарственных средств только по необходимости.
- Исключение паровых ингаляций.
Как помочь откашлять мокроту грудничку?
Освобождение от мокроты является важным составляющим эффективного лечения.
Для этого можно воспользоваться такими рекомендациями:
- предварительно провести легкий массаж грудной клетки спереди и сзади;
- расположить ребенка вниз головой, с приподнятым ножным концом на 45°С, можно на ногах родителей или на подушке;
- совершить несколько несильных постукивающих движений с правой и левой стороны задней поверхности грудной клетки по направлению от поясницы к шее;
- если рефлекторно кашель не возник, то аккуратно деревянным шпателем, детской ложечкой или чистым пальцем надавить на корень языка, при этом малыш начнет откашливаться;
- малыша постарше можно научить дуть в дудочку или в трубочку, опущенную в стакан с водой. Продолжительный выдох провоцирует кашлевой толчок.
Лечение кашля у грудничка
Кашель – защитный механизм дыхательных путей, но важно знать, от чего он возникает и как помочь крохе при этом.
Самолечение, а тем более использование противокашлевых средств при влажном кашле у грудничка строго противопоказано.Поставить диагноз и подобрать правильное лечение должен педиатр.
В современной аптечной сети большой выбор противокашлевых и отхаркивающих средств, но наука до сих пор не доказала преимущество эффективности любых лекарств от кашля перед обильным питьем и вибрационным массажем.
Очень часто для лечения кашля у ребенка родители используют большое количество ненужных лекарственных препаратов в надежде на скорейшее выздоровление малыша – от сосудосуживающих капель и спреев до противокашлевых препаратов и антибиотиков и это только усугубляет ухудшение самочувствия ребенка, снижая собственные защитные свойства организма, и может спровоцировать развитие осложненного течения болезни.
Правильный выбор лекарственных средств для терапии кашля у детей определяется основными факторами – причиной кашля, его видом и особенностями кашлевого рефлекса у ребенка.
Полный спектр всех этих факторов может оценить только специалист, который назначит малышу правильное в каждом конкретном случае лечение.
К множеству отрицательных последствий, развитию и прогрессированию опасных для здоровья и даже жизни осложнений может привести:
- угнетение кашлевого рефлекса у ребенка;
- нарушение кратности и длительности приема препарата;
- активное разжижение мокроты при влажном кашле и применение одновременно нескольких противокашлевых препаратов из разных групп;
- превышение дозировок.
Большинство родителей теряется от обилия ассортимента лекарств от кашля, и просят у фармацевта «хорошие лекарства от кашля».Но стоит отметить, что этого определения, как с медицинской, так и с фармацевтической точки зрения не существует.
Кашель — это только симптом болезни и его полное устранение, а иногда и его уменьшение может принести больше вреда, чем пользы.
Грудничок хрипит и кашляет. Что делать?
Кашель с хрипами у грудничка: причины
Чаще всего хриплое и свистящее дыхание на фоне кашля (мокрого или сухого) появляется из-за того, что в трахее или бронхах малыша накопилась слизь. От этого страдают сначала верхние дыхательные пути (ринит, фарингит, ларингит), а затем нижние (бронхит, воспаление легких).
От этого страдают сначала верхние дыхательные пути (ринит, фарингит, ларингит), а затем нижние (бронхит, воспаление легких).
Иногда хриплый кашель у младенца развивается из-за проникновения в дыхательные пути вирусов или бактерий (грипп). Инфекции сопровождаются высокой температурой, плохим аппетитом и насморком.
Еще одна причина затрудненного дыхания и кашля – астма. Приступы усиливаются после физических нагрузок или по ночам.
Хриплый кашель может быть симптомом острой аллергической реакции. Особенно опасен ложный круп – резкое сужение просвета дыхательных путей. При ложном крупе у грудничка начинается сухой лающий кашель, голос становится хриплым, младенец бледнеет, у него подскакивает температура. При первых же симптомах ложного крупа нужно вызывать скорую. Из-за острого аллергического приступа ребенок может задохнуться.
Реже кашель с хрипами сигнализирует о проблемах с сердцем и сосудами.
Иногда малыши начинают хрипеть и кашлять по совершенно безобидным причинам. В дыхательные пути крохи может попасть пыль или частички слюны. Такой кашель быстро проходит и не влияет на общее состояние крохи.
В дыхательные пути крохи может попасть пыль или частички слюны. Такой кашель быстро проходит и не влияет на общее состояние крохи.
Важно! У младенцев сила кашлевого толчка гораздо слабее, чем у взрослых, и закупоривание бронхов быстро приводит к кислородному голоданию. Если грудничка мучает хриплый кашель, нужно без промедлений вызвать врача на дом.
Кашель с хрипами у грудничка: лечение
Не пытайтесь решить проблему самостоятельно. Если вы начнете давать младенцу отхаркивающие сиропы, это только усугубит ситуацию. Ведь мокрота у новорожденного может находиться не в бронхах, а в верхних дыхательных путях. И в этом случае муколитики давать ребенку строго не рекомендуется.
Младенца с хрипами нужно показать врачу. Педиатр поставит диагноз и назначит верное лечение. При инфекционных заболеваниях детям прописывают антибиотики. При бронхите – ингаляции и компрессы. Если мокрота уже успела закупорить бронхи, грудничка подключают к аппарату ИВЛ. Если у малыша держится температура выше 39 °С, врач назначит жаропонижающие препараты (свечи).
Если у малыша держится температура выше 39 °С, врач назначит жаропонижающие препараты (свечи).
Если хриплый кашель у младенца вызван аллергической реакцией, из детской нужно убрать все предметы, собирающие пыль. Необходимо регулярно проводить влажную уборку помещения, не использовать рядом с ребенком бытовую химию. Средства гигиены следует выбирать с нейтральными запахами. Важно оградить младенца от табачного дыма.
Если кашель у грудничка безобидный, и мокрота не успела спуститься ниже трахеи, ему не назначат никаких лекарств. Вместо этого вам посоветуют часто проветривать детскую, следить за температурой в помещении (она должна быть 19-22 °С), установить в комнате увлажнитель воздуха (довести влажность до 70 %), регулярно прикладывать младенца к груди и допаивать его теплой водичкой. При насморке младенцу нужно
Резюме: Кашель с хрипами у новорожденного – серьезный симптом. Поставить правильный диагноз и назначить малышу лечение должен врач.
Как вылечить бронхит (кашель с мокротой) у ребенка
Бронхит — это кашель, сопровождаемый температурой и отхождением мокроты. Это его основной признак, в отличии от заболеваний верхних дыхательных путей, при которых дети тоже кашляют (ларингит, трахеит, фарингит).
Как нужно лечить кашель у детей, объясняет главный врач Клиники Бутейко — Андрей Евгеньевич Новожилов.
— Бывает, попил ребенок холодной воды, заработал трахеит. Он что, обязательно перейдет в бронхит?
— Нет. Бронхит — это воспаление слизистой оболочки, которая выстилает бронхи изнутри. Воспаление это возникает по разным причинам, как правило, это инфекция. Вирусная или микробная — какая угодно…
— А так называемые в народе «простуды» отчего?
— Они вызваны переохлаждением. Очень часто, именно переохлаждение является спусковым механизмом для развития воспалительного процесса в бронхах.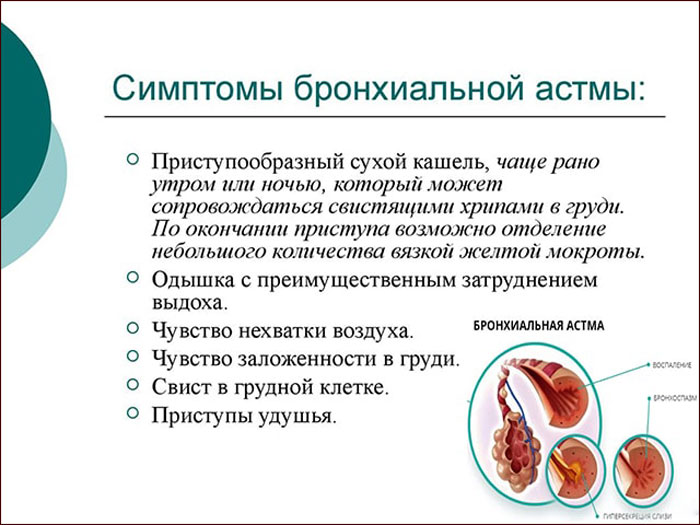 Схема проста — в результате переохлаждения понижается иммунитет, и инфекция незамедлительно этим пользуется. Часто в роли агрессора выступают собственные, «родные» бактерии и вирусы, которые до сей поры тихо мирно «жили» в организме. Начинается воспалительный процесс на слизистой оболочке бронхов, начинается повышенная секреция, появляется мокрота. При прослушивании обнаруживается так называемое «жесткое дыхание» — это когда врачу хорошо слышен и вдох, и выдох. В норме-то слышно лишь одну треть выдоха! В качестве звукового сопровождения появляются единичные хрипы, свисты, связанные с образованием мокроты.
Схема проста — в результате переохлаждения понижается иммунитет, и инфекция незамедлительно этим пользуется. Часто в роли агрессора выступают собственные, «родные» бактерии и вирусы, которые до сей поры тихо мирно «жили» в организме. Начинается воспалительный процесс на слизистой оболочке бронхов, начинается повышенная секреция, появляется мокрота. При прослушивании обнаруживается так называемое «жесткое дыхание» — это когда врачу хорошо слышен и вдох, и выдох. В норме-то слышно лишь одну треть выдоха! В качестве звукового сопровождения появляются единичные хрипы, свисты, связанные с образованием мокроты.
— А бывает, ребенка обнимешь, а у него так и булькает внутри!
— Да, это мокрота дает о себе знать. В нормальном состоянии мокрота образуется постоянно — это хорошо продуманный природой специальный защитный барьер, обладающий противомикробными, противовирусными свойствами. Необходимая для организма жидкость. У бронхов существуют дренажные функции — это когда происходит самоочищение бронхиального дерева, очищение бронхов, мокрота поднимается вверх и незаметно заглатывается.
— Как ребенок может избавиться от переизбытка мокроты?
— В начале заболевания, кашель у ребенка, как правило, сухой. Воспалительный процесс обостряет рефлекторные зоны, связанные с очищением бронхов, кашель усиливается. Затем, если образуется слишком большое количество мокроты, она сама начинает отходить во время кашля. Выплевывать все это или нет — абсолютно неважно. Самое главное при бронхите, не раскашливать себя нарочно, как некоторые советуют.  Слышит мама — кашель у ребенка и в груди у него все клокочет — это отходит мокрота. Значит, все идет по плану. Насильственное выведение мокроты очень вредно и чревато развитием обструктивного бронхита у детей. Кашель нужно всеми силами сдерживать, не давая себе раскашливаться. Это не всегда удается сделать, к примеру, очень трудно контролировать ночной кашель у детей. Но это имеет большое значение, мы ведь не только для приличия закрываем рот рукой во время кашля, тем самым мы интуитивно сдерживаем новые приступы. Можно, к примеру, карамельку пососать, если она отвлекает вас от кашля…
Слышит мама — кашель у ребенка и в груди у него все клокочет — это отходит мокрота. Значит, все идет по плану. Насильственное выведение мокроты очень вредно и чревато развитием обструктивного бронхита у детей. Кашель нужно всеми силами сдерживать, не давая себе раскашливаться. Это не всегда удается сделать, к примеру, очень трудно контролировать ночной кашель у детей. Но это имеет большое значение, мы ведь не только для приличия закрываем рот рукой во время кашля, тем самым мы интуитивно сдерживаем новые приступы. Можно, к примеру, карамельку пососать, если она отвлекает вас от кашля…
— А вот ментолово-мятные конфеты продаются, якобы от кашля. Вы как, одобряете?
— Я — не против. Это конечно же рекламный ход, так как вылечить кашель они не могут, но мята уменьшает дыхание, облегчает кашель, способствует уменьшению отека слизистой носоглотки. Этим и помогает. Даже мятная жвачка оказывает сдерживающий эффект, правда, очень кратковременный, помогает держать рот закрытым. А это главная задача. Когда-то Бутейко советовал — 2 капли обычной настойки перечной мяты накапать на кусок сахара, и затем рассасывать этот сахар во рту. Через минуту открывается нос, правда, ненадолго, но как мера скорой помощи годится. Так что, если такие леденцы помогают не раскашливаться, я могу их только рекомендовать к употреблению.
А это главная задача. Когда-то Бутейко советовал — 2 капли обычной настойки перечной мяты накапать на кусок сахара, и затем рассасывать этот сахар во рту. Через минуту открывается нос, правда, ненадолго, но как мера скорой помощи годится. Так что, если такие леденцы помогают не раскашливаться, я могу их только рекомендовать к употреблению.
— Чем опасен упомянутый Вами застой в легких?
— Проблемы начинаются тогда, когда туда попадает флора, вызывающая гнойно-воспалительный процесс. Мокрота приобретает гнойно-зеленый зловещий оттенок. Существует специальный анализ — сдача мокроты с целью определения вида флоры и антибиотика, который сможет ее побороть. Так что если процесс обширный, температура высокая, много гнойной мокроты, такой анализ необходим. Неизбежно в подобном случае и лечение правильно подобранным антибиотиком. Антибиотики широкого спектра уместны только тогда, когда «враг» неизвестен, когда невозможно по каким-либо причинам сдать нужный анализ.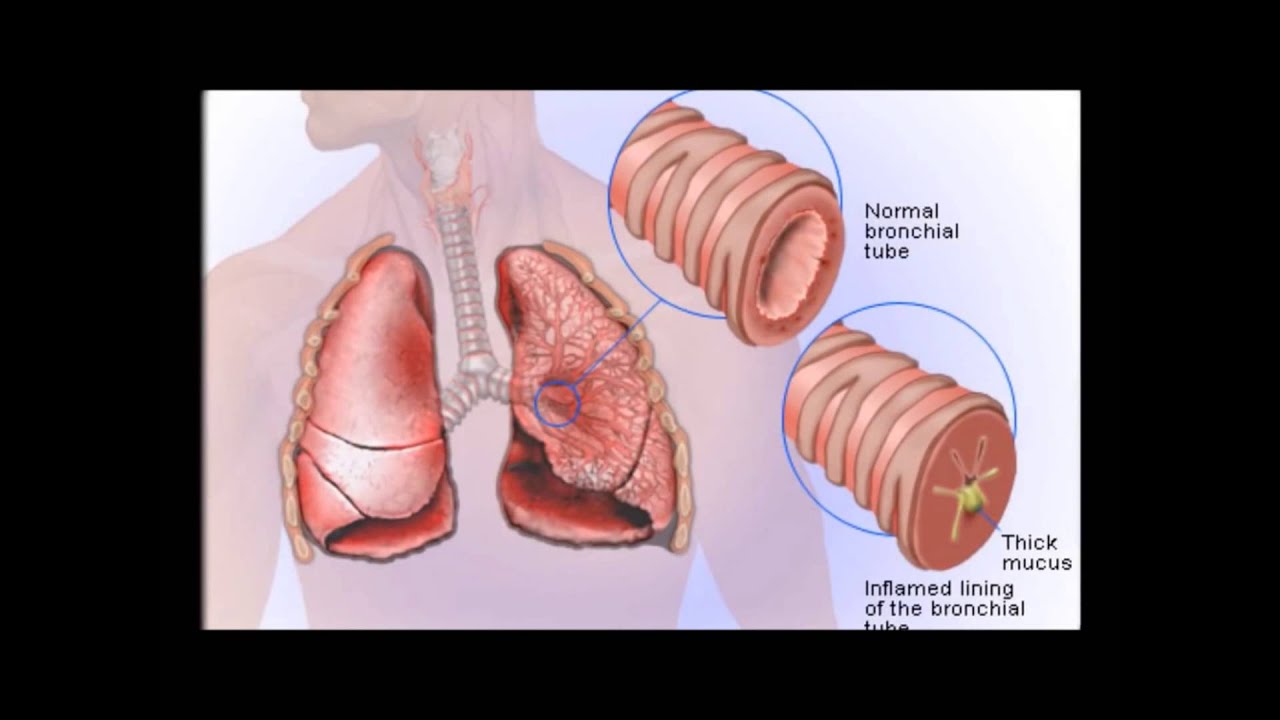 Если через три дня после начала приема лекарства явного улучшения нет, значит, к данному антибиотику флора не чувствительна, надо менять препарат. Еще. Уже начатый курс лечения необходимо довести до конца, принимать лекарство столько дней, сколько доктор прописал. Обычно, это 5–7 дней. Если бросить прием рекомендованного антибиотика на полпути, то флора приобретает устойчивость именно к этому препарату, и в следующий раз он не подействует. Наблюдающий ребенка лечащий врач обязан за всеми этими важными моментами проследить.
Если через три дня после начала приема лекарства явного улучшения нет, значит, к данному антибиотику флора не чувствительна, надо менять препарат. Еще. Уже начатый курс лечения необходимо довести до конца, принимать лекарство столько дней, сколько доктор прописал. Обычно, это 5–7 дней. Если бросить прием рекомендованного антибиотика на полпути, то флора приобретает устойчивость именно к этому препарату, и в следующий раз он не подействует. Наблюдающий ребенка лечащий врач обязан за всеми этими важными моментами проследить.
— Если лечение кашля у детей плохое, будет воспаление легких?
— Нет. Заболевание пройдет само…
— ????
— …или перейдет в хроническую форму. Сложно сказать, почему острый бронхит у детей в одном случае проходит бесследно, а в другом лечение острого бронхита переходит в хроническую форму. Как правило, это связано с состоянием иммунитета. Хронический бронхит с обострениями (обострение хронического бронхита раз в три месяца), к сожалению, не редкость.
Хронический бронхит с обострениями (обострение хронического бронхита раз в три месяца), к сожалению, не редкость.
— Кашляющие дети, пришедшие после болезни в детское учреждение заразны? Опасны для окружающих?
— При микробной инфекции — не опасны, при вирусной — да! Любой вирус, как и всем известный вирус гриппа, высоко заразен, передается воздушно-капельным путем. При разговоре, при кашле «разлетается» в районе 10 метров в поисках новой жертвы! Вообще, вирусы постоянно «вращаются» среди людей, но особенно они агрессивны в периоды эпидемий. Тогда болезни и приобретают массовый, повальный характер.
— Получается, что кашель у ребенка необходимо вылечить до полного исчезновения, и только потом идти в «мир».
— Да, в любом случае кашель необходимо лечить, тем более что не такая уж сложная это задача. Детей с недолеченным бронхитом нельзя вести в детское учреждение, так как мамы чаще всего не знают, какой именно вид воспаления вызвал кашель у ребенка. А если такой ребенок переохладиться, вспотеет, попадет под холодный воздух — детский бронхит опять повторится сначала. Так что, очень часто «слабенькими», постоянно болеющими детьми оказываются те малыши, которым родители просто не дают поболеть «как следует», и тем самым, не дают выздороветь. Бронхиты у детей не долечиваются. И происходит это постоянно! Я понимаю, ритм жизни таков, что всем надо быстрее на работу, в школу.… Вот и волокут едва оклемавшихся, кашляющих детей в сады и школы. Замкнутый круг какой-то! Надо выбирать, или мы растим здоровых детей, или делаем карьеру. Ребенку физиологически необходимо просидеть дома весь положенный для нормального выздоровления срок! В покое, в тепле, с чашкой горячего, душистого чая.… Считается, что через 2–3 недели острый бронхит неизбежно проходит. Болезнь просто вынуждена отступить в нормальных условиях, просто надо дать время.
А если такой ребенок переохладиться, вспотеет, попадет под холодный воздух — детский бронхит опять повторится сначала. Так что, очень часто «слабенькими», постоянно болеющими детьми оказываются те малыши, которым родители просто не дают поболеть «как следует», и тем самым, не дают выздороветь. Бронхиты у детей не долечиваются. И происходит это постоянно! Я понимаю, ритм жизни таков, что всем надо быстрее на работу, в школу.… Вот и волокут едва оклемавшихся, кашляющих детей в сады и школы. Замкнутый круг какой-то! Надо выбирать, или мы растим здоровых детей, или делаем карьеру. Ребенку физиологически необходимо просидеть дома весь положенный для нормального выздоровления срок! В покое, в тепле, с чашкой горячего, душистого чая.… Считается, что через 2–3 недели острый бронхит неизбежно проходит. Болезнь просто вынуждена отступить в нормальных условиях, просто надо дать время.
— Вы требуете абсолютно нереальных вещей!
— Смотрите сами. За неделю стандартного лечения лекарствами, мы добиваемся того, что уходят симптомы, признаки бронхита, нормализуется температура, возвращается хорошее самочувствие, но это только на первый взгляд! Остаточный воспалительный процесс, с нарушением функции дыхания, с нарушением дренажной функции бронхов, все еще держится, и «угасает» лишь в течение трех недель! Если, конечно, не перейдет в острый обструктивный бронхит.
За неделю стандартного лечения лекарствами, мы добиваемся того, что уходят симптомы, признаки бронхита, нормализуется температура, возвращается хорошее самочувствие, но это только на первый взгляд! Остаточный воспалительный процесс, с нарушением функции дыхания, с нарушением дренажной функции бронхов, все еще держится, и «угасает» лишь в течение трех недель! Если, конечно, не перейдет в острый обструктивный бронхит.
— А что тогда?
— Бронхит делится на обструктивный и нет. Обструкция бронхов — это сужение просвета воздухоносных путей. Появляются такие свистящие хрипы, возникает отек и гиперсекреция, «затыкается» мокротой просвет бронхов. Кстати, вовсе не обязательно, что все это закончится бронхиальной астмой. Только когда развивается спазм мышц в стенке бронхов, наступает опасность возникновения астмы. Для того чтобы «запустились» ее механизмы и прозвучал этот, крайне нежелательный диагноз, недостаточно одного возникновения воспалительного процесса на оболочке бронхов, надо чтобы слизистая оболочка перешла в состояние аллергического воспаления. При такой картине, прием антибиотиков будет усугублять ситуацию, и очень быстро хронический бронхит перейдет в астму.
— А бывает так, что аллергический и вирусный воспалительные процессы возникают одновременно?
— Да. Есть два вида воспаления: аллергическое, стерильное — там нет микробов, и вирусно-микробное, гнойное воспаление, дающее картину острого бронхита. Бывает, они протекают совместно, а бывают и сами по себе. Вот ребенок пошел в бассейн. Там он переохладился, понизил иммунитет и «схватил» аллергическую реакцию на хлорку. Если слизистая оболочка не перейдет в аллергический воспалительный процесс, такой ребенок поболеет бронхитом, и все закончится. Если в процессе острого бронхита появятся обструктивные моменты, ситуация усложнится. Обструктивный бронхит у ребенка требует серьезное лечение. Маме легко понять тревожное положение по свистящим звукам в груди. Приложить ухо к спинке ребенка и послушать, как он дышит. Ярко выраженные свисты по всей поверхности дыхательных путей — очевидный признак обструктивного бронхита. При таком состоянии назначение антибиотиков будет опасным. Детские врачи все это учитывают. При неопасном, в смысле перехода в астму, бронхите подобных явлений в большинстве случаев нет. Просто жесткое дыхание, и все. Никто по большому счету не знает наверняка — есть угроза астмы или нет. Придет сама, тогда станет ясно…
— Мрачная шутка.
— А что делать? Любой бронхит можно при желании превратить в бронхит обструктивный. Антибиотиками. Лечение бронхита антибиотиками — часто применяющаяся на сегодняшний день схема лечения бронхита. Применяя антибиотики от бронхита, мы часто способствуем развитию аллергического воспалительного процесса. Антибиотики вызывают общую аллергизацию организма. Например, применение сумамеда для лечения острых и хронических бронхитов, обострения хронического бронхита, может с второго-третьего раза дать бронхит с астматическим компонентом, а в дальнейшем и бронхиальную астму. Мощный антибиотик убивает флору, способствует аллергизации, развитию обструктивного компонента. Скажу больше, почти половина астматиков, приходящих к нам на консультацию, получили свое заболевание в результате лечения острого бронхита. Так что, при современной аллергизации общества применение антибиотиков — несомненный фактор риска. Я уже не говорю про дисбактериозы… Понятно, что о самолечении не может быть и речи. Ужасно, что нередко приходиться видеть людей, выбирающих «себе» антибиотики при бронхите в аптеках. Это непростительное невежество! Схема «Бронхит-Антибиотик-Лечение бронхита» может работать только под наблюдением опытного врача. Вероятность развития анафилактического шока при непродуманном применении антибиотиков тоже очень высока. Если у человека уже есть аллергия на какую-то группу препаратов, как правило, он об этом знает. Ребенка надо научить отвечать на вопросы врачей о совместимости лекарств. Если ребенок уже дал однажды яркую аллергическую реакцию на какой-то антибиотик, то в дальнейшем повторная ошибка может стать роковой. Анафилактический шок — это падение давления, остановка дыхания, потеря сознания и пр. Ничего хорошего, одним словом…
— А как может проявиться аллергическая реакция на препарат?
— Как угодно: сыпь, затруднение дыхания, пятна на коже. Любое ярко выраженное изменение состояния может расцениваться как аллергическая реакция.
— А если ребенок маленький и не помнит названия лекарства?
— Родители должны помнить. На карту ставится жизнь малыша — он может погибнуть!
— Какие существуют альтернативы?
— Очень просто. Антибиотики при лечении острого бронхита можно назначать только по очень серьезным показаниям: высокая температура, зеленая мокрота, тяжелое состояние. В остальных случаях надо просто отсидеться дома, используя простые, традиционные, «бабушкины» методы лечения: платок или шарф на шею, теплую вязаную жилетку на тело, обильное теплое, витаминизированное питье, травяные чаи, молоко с медом, средства разжижающие мокроту, легкий сбалансированный стол, покой и любовь домашних. В таких условиях, я вас уверяю, выздоравливают все. Дайте только срок: 2–3 недели, и хроники не будет. В случае острого бронхита эффективна группа сульфаниламидных препаратов (сульфадемизин, сульфадемитоксин). Эти лекарства действуют намного мягче антибиотиков, но это все равно не значит, что можно самостоятельно выбирать препарат! Только врач должен принимать столь ответственное решения.
— Сегодня родители много и тяжело работают. Ребенок, а тем более больной ребенок — серьезная проблема для карьеры. Вот родители и торопятся купить малышу «самое дорогое, самое лучшее» лекарство, ставя почему-то знак равенства между этими понятиями, в душе надеясь, что «поможет», и завтра можно будет пойти в сад или в школу, а им, несчастным, на работу.
— Да, а дети продолжают болеть…
— Но ребенка 5–6 лет не оставишь на целый день дома одного. Что же делать?
— Выход простой — применять лекарства, которые для этого существуют в положенном объеме или искать альтернативу медикаментам.
— Где?
— У нас, в Клинике Бутейко, давно разработаны и успешно применяются программы лечения хронического бронхита, его особо острых форм, лечение сухого кашля, а также аллергии и астмы с помощью нелекарственного метода Бутейко. Мы впервые объяснили как лечить бронхит у детей без возможности повторных обострений. Также успешно проводится лечение обструктивного бронхита. Наши пациенты умеют самостоятельно нормализовать свое состояние, за пару дней расправиться с кашлем и другими неприятными симптомами. У хорошо освоивших метод, простуды и вирусные заболевания просто не возникают — работает нормальный, сильный иммунитет. Кстати, дети уже на первом занятии «схватывают» методику, даже родителям объясняют, что к чему, потому что сразу видят результат. А результат — это облегчение состояния! Конечно, родителям приходится заниматься с детьми, только тогда будет продолжительный эффект. В этом смысле таблетку съесть проще… В идеале, родители должны сами владеть методом доктора Бутейко, применять его на себе. В этом случае, они смогут быстро помочь ребенку, сами будут ярким, убедительным примером здорового образа жизни. Не тяните время, не ждите что бронхит пройдет сам, звоните и записывайтесь на консультацию +7 (495) 921-41-77 . Так вы значительно сэкономите время и количество бесполезных курсов лекарственной терапии. Ваш ребенок сможет стать полностью здоровым.
— Что Вы можете посоветовать родителям, которые пока не могут прийти в вашу Клинику?
— Родители обязаны следить за тем, как ребенок дышит, не позволять ему дышать через открытый рот. Необходимо научить ребенка правильно кашлять, чтобы легко, без дополнительных усилий отходила мокрота. Уже немало… Метод Бутейко учит, как держать нос в «рабочем» состоянии. Это хотя бы не даст обострения воспалительного процесса. Все дело в том, что развитие любого воспаления возможно лишь в условиях низкого иммунитета. Переохлаждение и вирусы абсолютно не опасны для человека с высоким иммунитетом, хоть ложкой их ешь — ничего не случится… Главнейшая цель метода Бутейко — повысить иммунитет на необходимый, защитный уровень, когда болезни уже не страшны. Организм легко справляется с недугом без лекарств, своими собственными силами.
— А детям трудно осваивать метод Бутейко?
— Вовсе нет. Все рекомендации наших врачей понятные, легкие в исполнении, надо только регулярно и правильно их выполнять. Многие, кстати, рассказывают, что совершенно неосознанно, интуитивно сами приходят к методу — стараются не раскашливаться, сдерживаются, не позволяя себе дышать ртом. Очень важно не «биться в кашле», а позволять себе лишь легкие «кхекающие» звуки, обязательно закрывая рот. Необходимо также стараться не допускать первого судорожного вдоха после долгого, затяжного кашля. Холодный воздух в большом объеме раздражает рефлекторные зоны, и кашель начинает сам себя «поддерживать».
Виды, лечение и профилактика бронхитов:
Виды кашля у ребенка: симптомы и методы лечения
Он может быть сухим, надсадным, очень частым, как бы верхним, то есть исходящим из глотки. А еще грубым, лающим, резким, со звонкими нотками, когда воспалительный процесс затронул гортань, или глухим, влажным, идущим из глубины. Имеет значение, когда появляется детский кашель — ночью или днем, как выглядит мокрота (светлая, слизистая, гнойная, вязкая). Порой малыш не замечает кашля, а иногда он мучителен для ребенка. Все эти особенности важны для диагностики.
1 Сухой (поверхностный) кашель
Самая частая причина кашля — ОРВИ. Если вирусы вторглись в верхние дыхательные пути, а до бронхов не добрались, кашель у ребенка поверхностный, надсадный, без мокроты, или же она выделяется, то в малом количестве и бывает светлой, слизистой.
Не пропустите
- При сухом кашле мокроты очень мало, она вязкая и отходит с большим трудом. Ребенок будет кашлять сильно и надрывно, до тех пор, пока не отойдет хоть немного мокроты. Такой кашель вызывает болезненные ощущения.
- В начале простудного заболевания у малыша появляется першение в горле. Обычно так протекают фарингит, трахеит, начало бронхита и пневмонии.
- Сухой кашель с характерным сухим лающим звуком и осиплостью голоса может быть симптомом ложного крупа (стенозирующего ларинготрахеита).
Спазматический кашель с долгим свистящим вдохом — симптом коклюша, обструктивного бронхита, или приступа бронхиальной астмы.
Что делать
- При сухом детском кашле отлично помогает теплое питье, например, молоко с медом и содой на кончике ножа. Полезны и кислые (только не слишком) напитки — клюквенный, брусничный, облепиховый морс, например. Они разжижают густую слизь, скапливающуюся в зеве, которую ребенок пытается откашлять. Таким же действием обладает куриный бульон.
- Можно заваривать любые витаминные напитки из самых разных ягод — свежих, замороженных, сушеных (шиповник, малина, смородина) и трав (липовый цвет, ромашка), но только не черный чай. Оказывается, он обладает способностью усиливать кашель.
- Смягчить кашель помогут ингаляции. Если в доме нет соответствующего прибора, ребенок может втягивать мягкий, не обжигающий целебный пар от настоев, взяв в рот носик заварника. Ну или по старинке дышать над паром от сваренного в мундире картофеля, накрывшись полотенцем с головой.
Не пропустите
2 Мокрый кашель
Остановить вирусы в верхних дыхательных путях удается далеко не всегда, и тогда воспалительный процесс спускается вниз, охватывая бронхи. Кашель при этом делается глубоким, влажным, мокрота отхаркивается с трудом. Она становится слизисто-гнойной, приобретая зеленоватый цвет.
- При простуде у ребенка воспаляются аденоиды (носоглоточная миндалина), из них выделяется слизь, которая течет по задней стенке глотки, и закупоривает в горизонтальном положении дыхательные пути.
- Другой причиной утреннего влажного кашля может быть рефлюкс-эзофагит (это то же, что и срыгивание у младенцев). В горизонтальном положении происходит заброс желудочного содержимого обратно в пищевод, а иногда и выше — до задней стенки глотки. Рефлюкс — это движение в обратную сторону. ЛОР обычно видит в таких случаях покраснение задней стенки глотки.
- Если кашель не смолкает весь день, можно предположить воспаление дыхательных путей (при этом повышенная температура не обязательна). Вызывай педиатра.
Что делать
- По мере стихания воспалительного процесса мокроты становится все больше, но зато она начинает легче отходить. Чтобы ускорить этот процесс, педиатр порекомендует давать малышу отхаркивающие средства (муколитики) в виде детских сиропов от кашля. Большинство из них имеет растительное происхождение (корень алтея, лист эвкалипта и подорожника, фиалка трехцветная, мать-и-мачеха, багульник), поэтому могут быть дополнены домашней фитотерапией того же рода.
- Если у ребенка нет аллергии на мед, давай малышу по десертной ложке три-четыре раза в день сок черной редьки пополам с медом.
3 Длительный, затяжной кашель
Очень часто малыш может продолжать кашлять и после окончания бронхита. Это так называемый «привычный» кашель, он происходит из-за возбуждения кашлевого центра. Лечить его не нужно, он проходит сам.
Что делать
- При длительном кашле (больше двух-трех недель) нужно показать малыша нескольким специалистам: педиатру (он послушает бронхи и легкие, даст направление на клинический анализ крови), ЛОРу (пусть посмотрит, нет ли у ребенка хронического фарингита или воспаления аденоидов), а при необходимости — аллергологу, пульмонологу или фтизиатру (возможно, понадобится рентген легких или проверка реакции Манту).
- Если у ребенка есть температура, нужно записывать результаты утром, днем и вечером. Причины для упорного кашля могут быть самые различные: аллергия, коклюш, паракоклюш, хронический бронхит, трахеит, туберкулез, даже глистная инвазия (аскаридоз).
4 Приступообразный кашель
Иногда кашель расходится не на шутку. У детей (да и у взрослых тоже) могут быть как приступы сухого кашля, когда не отделяется мокрота, так и влажного, когда мокроты слишком много, и ребенок из-за нее захлебывается.
- Кашель, вызванный рефлекторной реакцией на вирусные инфекции (трахеит, бронхит, пневмония), длится обычно две или три недели. Он сопровождается вначале слабым, а потом нормальным отделением мокроты. Сильный приступ кашля мешает нормальному дыханию и может закончиться рвотой.
- Если приступообразный кашель, несмотря на лечение, не утихает дольше двух недель, он может быть признаком одной из самых опасных детских инфекций — коклюша.
Что делать
- Для увлажнения слизистой оболочки гортани сразу же начинай паровые ингаляции (с ромашкой, содой).
- Давай малышу щелочное питье (теплое молоко с содой или разбавленное наполовину щелочной минеральной водой).
5 Ложный круп
Это состояние часто встречается у малышей и требует немедленной госпитализации!У ребенка с ОРВИ наступает аллергическая реакция на возбудитель, что приводит к отеку гортани и сужению просвета верхних дыхательных путей. В результате начинается удушье, сопровождающееся очень характерным «лающий» кашлем. Даже если родители каким-то образом смогли снять приступ удушья, малышу все равно необходима госпитализация.
Что делать
- Пока едет скорая помощь, нужно дать ребенку теплое молоко, можно пополам с минеральной водой. Отек снимает холодный воздух, поэтому откройте окно и устройте малыша так, чтобы он мог дышать свежим воздухом.
- Постарайтесь не суетиться и не кричать, чтобы не напугать малыша, так как от страха дыхательная недостаточность может усилиться.
6 Аллергический кашель
- Аллергия (на пылевых клещей, шерсть домашних животных, табачный дым, пыльцу цветущих растений) приводит к тому, что у ребенка обильно выделяется мокрота. В тяжелых случаях дыхательные пути отекают.
- Нередко аллергический кашель путают с простудным. Как их различить? Кашель при простуде сопровождается насморком, болью в горле, небольшой температурой. При аллергии присутствует заложенность носа, зуд в носу и горле, частое чихание и небольшое воспаление слизистой.
- Аллергический кашель начинается неожиданно и протекает приступообразно. Со временем возникает еще и насморк.
Что делать
- Немедленно вызывай скорую помощь.
- До приезда скорой помощи дай малышу детское средство от аллергии.
Массаж при кашле для отделения мокроты у ребёнка
Массаж при кашле, или перкуссионный массаж, помогает отделению мокроты от стенок бронхов у вашего малыша. При помощи массажа слизь быстрее выйдет и ребенку станет легче дышать. Техника массажа не сложная, доступна для родителей и безопасна для ребёнка. Массаж при кашле улучшает кровообращение в области спины и груди ребенка, что тоже способствует отделению мокроты. Перкуссионный массаж легко выполнить в домашних условиях. Однако, следует понимать, что такой массаж не является лечением, а лишь способом немного облегчить состояние ребенка при мучительном кашле.
Суть перкуссионного массажа заключается в ритмичном постукивании грудной клетки. Создаваемая при этом вибрация приводит к отделению мокроты от стенок бронхов.
Дети первых лет жизни тяжело переносят респираторные инфекции. Даже при отсутствии температуры мучительный кашель и затрудненное дыхание нарушают сон и аппетит малышей. У малышей кашель возникает рефлекторно. Чаще он носит поверхностный, не эффективный характер, а специально усилить его ребенок пока не умеет.
Как делать перкуссионный массаж ребёнку
Перкуссионный массаж – процедура безболезненная и даже приятная. Можно превратить массаж в игру, предложив ребенку произносить нараспев любые гласные звуки. Так курс пройдет весело, ребенок будет ждать нового сеанса. В день можно проводить от 3 до 6 таких процедур. Чтобы избавить малыша от кашля, делайте постукивания регулярно в течение 10-15 дней.
Перкуссионный массаж проводят на твердой поверхности при температуре воздуха 22-25°C. Лучше делать постукивания до еды, но после дневного или ночного сна, когда в бронхах скопилось большое количество мокроты. Заранее успокойте ребенка и убедитесь, что температура его тела не повышена.
- Уложите малыша на живот и положите под таз подушку или валик из полотенца, чтобы таз оказался выше плеч. Ручки ребенка вытянуты вперед.
- Вначале сделайте несколько проглаживающих движений ладонями по спине, чтобы разогреть кожу спины. Старайтесь не затрагивать позвоночник, особенно у ребенка раннего возраста.
- Движения ладонями вдоль позвоночника снизу вверх – от ягодиц до линии плеч.
- Горизонтальные движения ладонями от позвоночника к бокам.
- Далее можно приступать непосредственно к перкуссионному массажу от кашля. В течение 15 минут простукивайте подушечками пальцев между ребрами: сначала в нижнем отделе легких, а затем все выше и выше.
- Через каждые 2-3 минуты ребенка необходимо сажать в вертикальное положение и помогать ему откашляться.
- Малышам младше 1 года также можно делать перкуссионный массаж. Но в этом случае длительность процедуры не более 5-10 минут и массаж выполняется через ладонь: левую ладонь положите на область легкого, а пальцами правой простукивайте через нее.
- После перкуссионного массажа посадите ребенка вертикально и помогите ему откашляться.
Важно! При температуре выше 38°С массаж лучше не делать. Сначала стабилизируйте температуру тела у ребенка. При правильном выполнении перкуссионный массаж от кашля не должен доставлять болезненных ощущений. Если ребенок жалуется на боль, возможно, вы прикладываете слишком большое усилие.
Кроме лечения заболеваний органов дыхания, перкуссионный массаж грудной клетки применяют в ортопедии для коррекции нарушений осанки, при вегето-сосудистой дистонии у подростков, а также в качестве реабилитации после травм.
Записаться на прием, получить консультацию:
+7 (423) 267-61-30; +7 (423) 274-32-22; +7 914-704-32-22.
Записаться на приём он-лайн:
Если остались вопросы, задайте их в форме комментариев ниже↓↓↓
Сильный кашель и «свист» в груди у ребенка: ответы на вопросы
Сильный кашель и «свист» в груди у ребенка: ответы на вопросыМатериалы для родителей
Вы привели ребёнка с сильным кашлем на обследование и педиатр вас удивляет: у него в груди «свист». Конечно, беспокойства не избежать, а тем более вопросов.
Опасен ли «свист» в груди?
Эта проблема может встречаться у маленьких детей. Тончайшие ветви бронхов – бронхиол – у детей очень нежные и узкие. Слизистая легко воспаляется, образуя секрет, который трудно отходит из-за дополнительного спазма. Это состояние называется бронхиолитом. Ребёнок плохо откашливает секрет, на помощь приходят дыхательные мышцы, и родитель замечают затрудненное и учащенное дыхание, в верхней части живота и над грудиной.
Наиболее частые причины – вирусы. Лечение – ингаляции с лекарством, которое расширяет бронхи и способствует выведению секрета. Приступы лёгкой и средней степени тяжести успешно лечатся в домашних условиях под руководством педиатра. В тяжёлых случаях показана госпитализация в стационар, где круглосуточно наблюдают за состоянием ребенка и проводят необходимую терапию.
Говорит ли «свист» о развитии астмы?
Нет, у многих детей эта проблема возникает без развития астмы. Диагноз: «Бронхиальная астма» устанавливается после наблюдения детского пульмонолога и специальных респираторных обследований – спирометрии, пульсовой осциллометрии. Учитывается количество перенесенных ребенком бронхитов и бронхиолитов, их тяжесть, в какой период они появляются, в каком возрасте начались, есть ли другие аллергические заболевания, наследственность, а также реакция на лечение, необходимость госпитализации и т. д.
Виноват грязный воздух?
Мелкие частицы пыли раздражают слизистую дыхательной системы, но не являются главным виновником «свиста» в грудной клетке. В России около 10-15% детей страдают бронхиальной астмой, а в скандинавских странах с более чистым воздухом – 30%. Важны наследственность, атопический рельеф (атопический дерматит, аллергический ринит, пищевая аллергия и др.). У детей, проживающих в сельской местности, вероятность заражения бактериями, паразитами и другими микроорганизмами выше, вероятность развития астмы ниже. Их иммунная система «обучена» и работает в правильном направлении, а не против их собственного тела. Все чаще пропагандируется «гигиеническая» гипотеза, как одна из причин астмы. Когда ребёнок растёт в слишком чистой стерильной среде, иммунная система не сталкивается с «раздражителями» и не учится на них реагировать.
Астма – это пожизненный диагноз?
В 75% случаев приступы не тяжёлые, и при длительном лечении исчезают к 7-8 годам. В других случаях астма длится всю жизнь с обострением в период полового созревания. Чтобы этого не случилось, лечение должно быть назначено детским пульмонологом. И строго соблюдаться родителями.
Поделиться:
возможные причины и методы терапии. Что дать грудничку от кашля
При кашле у ребенка родители сразу же начинают подозревать ОРВИ, но если грудничок не капризничает, не отказывается от пищи и хорошо спит, то не стоит паниковать. Кашель без температуры у грудного ребенка может быть физиологическим явлением. Такое встречается очень часто и в большинстве случаев связано с естественным процессом скопления слизи. Но иногда приступы кашля указывают на аллергию, заболевания дыхательных путей или другие серьезные проблемы. В таком случае необходимо как можно скорее подобрать правильное лечение.
Основные типы кашля
Кашель у грудного ребенка без температуры может быть сухим или влажным (в зависимости от наличия или отсутствия мокроты). Сухой кашель обычно возникает в начале респираторного вирусного заболевания. Через несколько часов прибавляются признаки простуды: насморк, вялость, плохой аппетит, повышение температуры, капризность. Мокрота при сухом кашле отходит трудно или вообще отсутствует, что только усиливает раздражение слизистых оболочек. У детей до года такой симптом может наблюдаться, потому что кашлевой рефлекс еще недостаточно развит.
При влажном кашле активно образуется мокрота, при отхождении которой происходит самоочищение дыхательных путей. При бактериальной инфекции слизь зеленая или желтая, при вирусной — прозрачная. Влажный кашель возникает уже на заключительном этапе болезни, но если выздоровление длительное, то не следует оставлять симптом без внимания. Часто без температуры могут протекать бронхит или пневмония — опасные заболевания, которые требуют обязательного лечения под наблюдением педиатра.
Причины кашля у грудничков
Чем может быть спровоцирован кашель у грудничка без температуры? Самыми распространенными причинами являются следующие:
- Инфекции, вызванные попаданием в организм вируса. В самом начале болезни возникает сухой кашель. Патология может локализоваться в верхних дыхательных путях (нос, носоглотка, ротоглотка) или нижних (легкие, бронхи, трахея, гортань).
- Воспаления лор-органов, бронхиальная астма, аденоиды. При этом кашель может не сопровождаться повышением температуры тела.
- Высокая концентрация в воздухе вредных веществ. Кашель у грудничка без температуры может начаться, если ребенок находится в задымленном или прокуренном помещении.
- Попадание инородных предметов в дыхательные пути. Это могут быть мелкие детали игрушек, пыль, крошки, частички пищи.
- Сухость и высокая температура в комнате. Происходит раздражение слизистой дыхательных путей, вследствие чего начинается кашель.
- Болезни, которые не связаны с дыхательной системой. Приступы могут возникать при патологиях сердечно-сосудистой системы или органов пищеварения. Диагностика в таком случае осложняется, поэтому придется пройти комплексное медицинское обследование, чтобы выявить точные причины кашля.
- Психогенный или рефлексогенный кашель является характерным симптомом при отите, образовании серных пробок в слуховом проходе.
- Физиологический кашель у новорожденных считается нормой. Грудничок может кашлять утром рефлекторно. Так дыхательные пути очищаются от слизи.
Физиологический кашель
Кашель у младенца без температуры — это распространенное физиологическое явление, которое не нужно лечить. Так дыхательные пути освобождаются от слизи. Возникает физиологический кашель до двадцати раз в сутки в виде покашливаний. Это происходит преимущественно утром или после сна. Родителям не нужно беспокоиться, если при этом не поднимается температура тела ребенка, грудничок не капризничает, хорошо кушает и спит достаточное количество времени.
Кашель может быть связан с тем, что во время кормления небольшое количество пищи попадает в трахею. Младенцы могут кашлять при плаче (особенно интенсивном), из-за большого количества слюны в период прорезывания первых зубов и активного развития слюнных желез. Такое состояние является нормой.
При прорезывании зубов может наблюдаться сухой кашель или кашель с мокротой у грудничка без температуры. Причинами являются соответственно заложенность носа, из-за чего слизистая становится сухой, или скопление слизи. Чтобы не перепутать защитную реакцию организма с симптомом того или иного заболевания, нужно обратить внимание на сопутствующие признаки прорезывания зубов: раздражение кожи на подбородке из-за сильного слюнотечения, отделение водянистой слизи без посторонних примесей и запаха, отсутствие хрипов при кашле, покраснение и отек десен, капризное поведение. Возможен понос, повышение температуры.
Кашель при сухом воздухе
Чрезмерная сухость воздуха провоцирует у ребенка сухой грудной кашель (без температуры и других признаков заболевания). Особенно проблема становится актуальной в холодное время года, когда включена система центрального отопления. В комнате, где находится ребенок, оптимальная температура воздуха составляет 22 градуса по Цельсию, уровень влажности — не менее 40 %. Чтобы повысить влажность, нужно проводить влажную уборку, проветривать помещение (предварительно ребенка одеть теплее или перенести в другую комнату), использовать увлажнитель воздуха.
Попадание инородного тела
Кашель рефлекторно возникает при попадании инородных предметов в дыхательные пути. Это могут быть крошки, мелкие детали игрушек, кусочки пищи. У грудных детей не стоит исключать попадание пыли в дыхательные пути. При резком приступе обязательна срочная медицинская помощь. Чтобы помочь грудничку, нужно положить ребенка на колени, наклонить корпус и аккуратно постучать ребром ладони по спине. Помогает выкладывание на живот. После приступа обязателен осмотр ребенка специалистом.
Заболевания дыхательной системы
Лающий кашель у месячного ребенка может быть симптомом опасных заболеваний (ложный круп, ларингит или бронхиальная астма). Приступы начинаются внезапно и, как правило, ночью. Ребенок сильно пугается и плачет, начинает кашлять и задыхаться. В тяжелых случаях слышится свистящее дыхание и одышка. Мокрота не отходит, из-за этого стенки гортани раздражаются, вызывая болезненные ощущения. При развитии отека возникает состояние, опасное для жизни ребенка. При сильном кашле у младенца без температуры и других симптомов ОРВИ родители должны немедленно вызвать врача — это может быть серьезное заболевание дыхательной системы. Если приступов нет, но кашель беспокоит, нужно посетить педиатра, чтобы определить диагноз и вовремя начать лечение.
Кашель как проявление аллергии
Аллергический кашель является закономерной реакцией организма на попадание аллергенов в дыхательные пути. При контакте аллергена со слизистой возникает реакция, которая приводит к воспалению. В результате слизистая оболочка отекает и раздражается, что приводит к кашлю. Приступ может начаться из-за мокроты, которая начинает активно вырабатываться.
При аллергической реакции кашель сухой, чаще возникает ночью или после попадания в организм раздражителя, может длиться несколько недель. Приступы внезапны, дополнительные симптомы болезни (повышение температуры, капризность, вялость, отказ от пищи) обычно не наблюдаются. Мокрота без гноя, светлого оттенка, отделяется в конце приступа.
Лечение аллергии в основном медикаментозное. Применяются антигистаминные средства: «Эриус» в виде сиропа разрешен с одного года, «Цетрин» в сиропе — с двух лет, «Зиртек» (капли) — с шести месяцев, «Зодак» (капли) — после года. С месячного возраста может применяться «Супрастин» (внутримышечные инъекции). Кроме того, назначаются отхаркивающие препараты, ингаляции. При тяжелых аллергических реакциях в условиях стационара возможно применение кортикостероидов. Чем лечить кашель у грудничка без температуры, может определить только врач. Самолечение категорически недопустимо.
Тактика лечения грудничков
Чем лечить кашель без температуры у грудничка? Перед тем как давать грудному ребенку какое-то лекарство, нужно обязательно получить консультацию педиатра. Кашель может быть физиологическим явлением. В таком случае в проведении терапии нет необходимости. Иногда симптом можно убрать, если повысить уровень влажности в помещении или просто чаще гулять. Но кашель может свидетельствовать и о серьезном заболевании. Тогда необходимо тщательно подобранное лечение.
Средства от кашля для грудничков
В большинстве случаев грудничков и годовалых детей лечат каплями и сиропами. Это безопасные формы медицинских препаратов. Что дать грудничку от кашля? Нужно использовать тот препарат, который порекомендует педиатр. Все лекарства от кашля принято делить на три основные группы:
- Муколитики. Выпускаются на основе амброксола, гидрохлорида, ацетилцистеина, или бромгексина, которые разжижают мокроту. Безопасны для детей до года сиропы от кашля «Флюдитек», «Мукодин», «Бромгексин», «Амбробене», «Лазолван» «Флавамед». Использовать можно только после консультации педиатра. При сухом длительном кашле у грудничка без температуры. Перечисленные сиропы способствуют отхождения мокроты, которой при сухом кашле нет.
- Противокашлевые. Назначаются при сухом кашле, который возникает в виде приступов. Лекарства снижают кашлевый рефлекс. Большинство препаратов могут назначаться только с двух лет. Разрешены для детей до года сиропы от кашля «Синекод» и «Панатус», но терапия должна проводиться только под контролем врача.
- Отхаркивающие. Эффективные при влажном кашле с трудным отхождением мокроты. Грудничкам, как правило, назначают сиропы на основе экстрактов подорожника или плюща. В состав включены дополнительные растительные компоненты: тимьян, солодка, багульник, мать-и-мачеха, девясил, чабрец, душица, анис, алтей. Педиатры часто рекомендуют «Доктор МОМ», «Бронхикум», «Доктор Тайсс», «Геделикс», «Проспан». Последний препарат разрешен с четырехмесячного возраста. При применении нужно следить за реакцией, потому что возможна аллергия. При появлении отечности или кожной сыпи прием лекарства нужно отменить.
Сироп «Амбробене» для детей
Инструкция по применению допускает использование препарата в виде сиропа с первых дней жизни. Препарат назначают не только при кашле, но и для предупреждения слипания альвеол и в качестве профилактики бронхита. Действие лекарства начинается через 30 минут после приема и длится 6-12 часов. Для устойчивого и длительного эффекта необходимо не менее четырех дней применять «Амброксол».
Инструкция по применению сиропа для детей по поводу дозировки содержит такие рекомендации: грудничкам и детям до двух лет — 2,5 мл (половина мерного стаканчика, который идет в комплекте) максимум дважды в сутки, с двух до шести лет — такая же доза максимум трижды в сутки, с шести до двенадцати лет можно давать 5 мл два или три раза в сутки. Обычная продолжительность курса составляет пять дней.
Что дать грудничку от кашля? Врачи чаще всего назначают «Амбробене» в виде сиропа, но возможно применение раствора для приема внутрь или инъекций. Если по каким-то причинам невозможно применение лекарства перорально, назначаются инъекции. Суточный объем препарата до 24 месяцев составляет 1 мл, количество инъекций в сутки — 2. Если речь идет о растворе для внутреннего применения, то суточный объем — 2 мл, два приема в сутки. Кашель у грудного ребенка (без температуры и сопутствующих симптомов ОРВИ) облегчится уже через несколько часов.
Так как «Амбробене» применяется для лечения даже грудных детей, список противопоказаний очень короткий. Нельзя использовать любую форму лекарства при бронхиальной астме, таблетки запрещены при недостатке лактазы и детям до шести лет, сироп противопоказан при непереносимости глюкозы. Нельзя использовать «Амбробене» при эпилепсии и судорожном синдроме, с осторожностью применять при нарушении работы почек, болезнях печени, обострении язвенной болезни. Коррекция дозы требуется при болезнях почек.
Препарат назначается при пневмониях и бронхитах, ХОБЛ , для купирования респираторного дистресс-синдрома. Показанием к применению являются воспалительные болезни нижних дыхательных путей с затруднением отхаркивания мокроты. «Амбробене» препятствует застою слизи в бронхах, обеспечивает выведение патологического секрета, не дает слипаться ресничкам эпителия бронхов, повышает количество слизи, что способствует восстановлению баланса компонентов мокроты.
Первая помощь ребенку
Кашель и чихание у грудничка без температуры и других признаков ОРВИ требуют консультации педиатра. До прихода врача можно облегчить состояние ребенка в домашних условиях. Показано обильное питье (новорожденного можно допаивать только водой, а при естественном вскармливании — чаще предлагать грудь, с шести месяцев можно давать отвар липы или шиповника, компот из сухофруктов), прогулки на воздухе (если кроме кашля нет больше никаких симптомов болезни, а общее состояние нормальное), безопасные ингаляции (при сухом кашле врачи советуют наполнить ванну горячей водой, добавить соду и посидеть в ванной комнате с ребенком на руках). Необходимо контролировать влажность воздуха и не кутать грудничка в теплую одежду.
Профилактика кашля у грудничка
Кашель без температуры у грудного ребенка может быть очень опасным, так что родителям нужно принимать меры профилактики. С первых дней жизни малыша нельзя допускать контакта с инфекционными больными, нужно отказаться от домашних животных и цветущих комнатных растений (на первый год жизни ребенка), регулярно проводить влажную уборку, обеспечивать приток свежего воздуха, часто мыть руки, закаливать малыша. Кормящей маме следует обеспечить полноценный рацион и принимать подходящие витамины.
Муковисцидоз: помощь вашему ребенку от кашля Слизь
Введение
При муковисцидозе слизь становится густой и липкой, что может закупоривать легкие и вызывать серьезные проблемы. Вы можете помочь своему ребенку поддерживать функцию легких и избежать осложнений из-за скопления и закупорки слизи, выполнив технику очистки дыхательных путей (ACT). Постуральный дренаж и перкуссия грудной клетки (PD&P) — это один из нескольких методов очистки дыхательных путей, которые помогают удалить слизь из легких вашего ребенка.
- Чтобы легкие оставались чистыми, важно ежедневно выполнять технику очистки дыхательных путей (например, постуральный дренаж и перкуссию грудной клетки). PD&P хорошо работает при регулярном использовании.
- Эти методы являются частью более широкого плана лечения муковисцидоза.
- Вы можете не сразу заметить улучшение функции легких вашего ребенка. Но прекращение этого лечения приведет к снижению функции легких примерно через 3 недели у детей с легкими или умеренными проблемами с легкими. сноска 1
Вашему ребенку важно регулярно посещать врача и вносить необходимые изменения в лечение.
Как сделать постуральный дренаж?
Есть несколько позиций постурального дренажа. Различные положения помогают отводить слизь из разных участков легких. Все люди с муковисцидозом должны выполнять все позы, за исключением младенцев, которых нельзя размещать в положении вниз головой («опрокидывание»). Опрокидывание ребенка может вызвать рефлюкс, когда содержимое желудка попадает в пищевод.
Поговорите со своим врачом или респираторным терапевтом перед тем, как начать PD&P. Он или она может показать вам, как проводится лечение, и сказать, как часто и как долго оно должно длиться. Большинство врачей рекомендуют проводить PD&P не реже одного раза в день.
PD&P — это трудоемкий процесс. Обычно это занимает от 20 до 30 минут. Как правило, младенцу или маленькому ребенку, у которого нет симптомов заложенности носа, может потребоваться меньше времени на лечение, чем ребенку более старшего возраста, который звучит перегруженным и много кашляет.
Поначалу PD&P может показаться сложным. Но с помощью и практикой лечение становится легче, особенно когда вы замечаете пользу для своего ребенка. Важно выполнять эти упражнения точно в соответствии с инструкциями.
- Прежде чем начать, соберите необходимые материалы, например салфетки, подушки, тонкую ткань или полотенца. Если у вас есть младенец или маленький ребенок, вы можете сесть в кресло, положив его на колени. Если ваш ребенок старше, он или она может лежать в постели, используя подушки для разных положений.Возможно, вам придется поэкспериментировать, чтобы найти лучшее место для лечения, чтобы вам и вашему ребенку было комфортно.
- Расположите вашего ребенка. Ваш врач или терапевт порекомендуют определенные позы для использования.
- Хлопайте ребенка по спине или груди ладонью быстро и ритмично. Это разжижает слизь, позволяя ей стекать. Не хлопайте прямо по коже — накройте пораженное место тонкой одеждой или тканью.Согните руку в запястье и сформируйте чашку. Когда вы хлопаете в ладоши, вы должны услышать глухой хлопок. Если вы слышите звук хлопка, ваша рука недостаточно сложена. Вы можете спокойно хлопать по ребрам, но не хлопайте ниже нижних ребер, по позвоночнику или женской груди. Выполните эту процедуру для каждой позиции.
- Сколько силы прикладывать при хлопке, и как долго вы хлопаете, зависит от ребенка. Примите во внимание следующее:
- Детям младшего и младшего возраста требуется меньше сил и времени, чем детям старшего и старшего возраста или подросткам.
- Следите за ребенком на предмет признаков боли и дискомфорта. Если вы заметили это, возможно, вы приложили слишком много силы.
- У вашего ребенка заложенность носа, но слизь не выходит? В таком случае вам, возможно, потребуется приложить больше силы.
- После хлопка потрясите. В конце каждого положения вы можете вибрировать в области груди, чтобы помочь разжижить и отвести слизь. Попросите ребенка сделать большой вдох и с силой выдохнуть. Когда ребенок начинает выдыхать, положите руку на область груди и слегка надавите.Затем быстро сократите и расслабьте мышцы рук и плеч, чтобы вызвать вибрацию в области груди. Чтобы получить максимальную отдачу от этой техники, попросите своего врача или респираторного терапевта научить вас, как делать это правильно. Когда ваш ребенок подрастет, его или ее сотрудничество облегчит выполнение этой техники.
- После вибрации попросите ребенка фыркнуть и кашлять. Хрип — это принудительный выдох, при котором слизь поднимается выше и появляется возможность откашливать больше слизи.Лучше всего научиться пыхтению с помощью демонстрации, поэтому попросите своего врача или респираторного терапевта показать вам и вашему ребенку, как это делать. Пыхтение включает в себя глубокий вдох, а затем сильный выдох, произнося «фырканье». Ваш ребенок сделает это 2 или 3 раза, прежде чем кашляет. Если выдохнуть правильно, вы действительно можете услышать, как слизь движется вверх. Ваш ребенок будет выплевывать слизь, которая выходит наружу.
Ссылки
Цитаты
- Иган М (2011).Муковисцидоз. В RM Kliegman et al., Eds., Учебник педиатрии Нельсона , 19-е изд., Стр. 1481–1497. Филадельфия: Сондерс.
Кредиты
Текущий по состоянию на: 27 мая, 2020
Автор: Healthwise Staff
Медицинский обзор:
Джон Поуп, доктор медицины, педиатрия
Кэтлин Ромито, доктор медицины, семейная медицина
Кэтрин О’Мэлли, RRT — респираторная терапия
По состоянию на 27 мая 2020 г.
Иган М. (2011).Муковисцидоз. В RM Kliegman et al., Eds., Учебник педиатрии Нельсона , 19-е изд., Стр. 1481-1497. Филадельфия: Сондерс.
Отсасывание носа и рта вашего ребенка | Путь к росту
Возможно, вашему ребенку потребуется отсосать рот и нос с помощью шприца с грушей или отсасывающего катетера. Родители и все лица, осуществляющие уход в больнице, могут использовать шприц с грушей. Перед тем, как пойти домой, мы научим вас пользоваться шприцем с грушей.Медсестра, врач или респираторный терапевт отсасывает заднюю часть носа и горло, чтобы достать слизь, которая находится слишком далеко в горле, чтобы ее можно было удалить шприцем с грушей или отсасывающим катетером с пластиковым наконечником.
Почему моему ребенку нужно отсосать?
Заложенный нос может затруднить дыхание ребенку. Это может сделать вашего ребенка суетливым, особенно когда он пытается есть или спать. Отсасывание необходимо, когда из-за болезни в организме вырабатывается слишком много слизи. Некоторые примеры заболеваний, которые вызывают выделение излишка слизи в организме:
- Простуда
- Респираторно-синцитиальный вирус (RSV)
- Бронхиолит
- Пневмония
- Грипп
При отсутствии сильного кашлевого рефлекса также необходимо отсасывание. достаточно, чтобы избавиться от слизи, слюны или рвоты.
- У некоторых младенцев, особенно недоношенных, рефлексы кашля развиты не полностью.
- Болезни или травмы, поражающие нервы или мозг, могут повлиять на способность кашлять. Избыточная слизь может скапливаться в задней части глотки, носа и рта.
- Глубокий кашель для очистки от слизи может быть затруднен после некоторых операций.
Как приготовить раствор соленой воды для отсасывания луковицы:
Слизь может быть густой. Для разжижения слизи и облегчения ее удаления можно использовать раствор соленой воды.Раствор соленой воды (физиологический раствор) можно купить в аптеке или приготовить самостоятельно дома, следуя инструкциям ниже. Для отсасывания используйте раствор соленой воды до 4 раз в день.
- 1. Смешайте 1/4 чайной ложки поваренной соли и 1 стакан кипяченой воды.
- 2. Дать остыть до комнатной температуры.
- 3. Хранить в чистой закрытой банке или бутылке. Этикетка с датой изготовления.
- 4. Выбросить через 3 дня. Если вам нужно больше, приготовьте новую смесь.
Отсасывание с помощью шприца с баллончиком
Ваш ребенок не может высморкаться, поэтому вам нужно использовать шприц с баллончиком, чтобы удалить излишки слизи.Шприц с грушей (или всасывающая груша) представляет собой небольшой резиновый предмет с длинным наконечником на конце луковицы.
Подготовьте таз с водопроводной водой для очистки груши между попытками всасывания.
Есть несколько способов расположить ребенка так, чтобы он / она не отталкивал вас и не вылетал из ваших рук. Медсестра / медбрат поможет вам найти лучшее положение для вашего ребенка.
Если необходимо отсосать и изо рта, и из носа, сначала отсосите рот. При отсасывании жидкости изо рта приложите кончик шприца с грушей к внутренней стороне щеки ребенка.
Мойте руки до и после отсасывания.
- Удерживайте кончик лампочки между средним и указательным пальцами. Лампа должна касаться ладони. Прежде чем вставить кончик в нос ребенку, большим пальцем вытолкните воздух. Если слизь густая, закапайте ребенку 2-3 капли раствора соленой воды, прежде чем вводить шприц с грушей в нос.
- Вставьте кончик лампочки в рот или нос и медленно отпустите большой палец.Всасывание создается, когда большой палец нажимает на лампочку. Это позволит удалить слизь или жидкость из носа или рта вашего ребенка.
- Если луковица не надувается повторно, это обычно происходит из-за того, что ее кончик упирается в щеку или слизистую носа, или потому, что кончик забит густой слизью. Если при оттягивании колбы назад колба не накачивается, снимите и прочистите шприц для колбы.
- Выньте шприц с грушей изо рта или носа ребенка. Большим пальцем вытолкните слизь или жидкость из шприца с лампочкой на салфетку или бумажное полотенце.
- При необходимости повторите. Позвольте вашему ребенку прийти в себя и дышать между каждой попыткой отсасывания. При необходимости аккуратно протрите нос ребенку салфеткой.
- Когда закончите, очистите шприц с грушей, используя таз с мыльной водой, втягивая мыльную воду в грушу и отжимая ее. Дайте шприцу с грушей высохнуть на воздухе.
- Когда закончите, очистите шприц с грушей, используя таз с мыльной водой, втягивая мыльную воду в грушу и выжимая ее. Дайте шприцу с грушей высохнуть на воздухе.Сжимая грушу большим пальцем, поместите наконечник в таз с теплой водой, а затем отпустите большой палец, чтобы набрать воду в шприц с грушей. Надавите на лампочку большим пальцем, чтобы вытолкнуть грязную воду в раковину или другую таз. Не выталкивайте грязную воду в чистую.
- Используйте отдельный шприц с грушей для каждого из ваших детей. Выбросьте шприцы с грушами через 7 дней.
Когда следует отсасывать ребенку рот или нос?
- Каждый раз, когда у вашего ребенка затрудненное дыхание или шумное дыхание из-за избытка слизи.
- Перед кормлением или кормлением грудью, если заложен нос. Ваш ребенок будет есть лучше, если его / ее нос прочищен. Слишком быстрое отсасывание после еды или питья может вызвать рвоту.
- Если у вашего ребенка затрудненное дыхание после рвоты или «срыгивания». Постарайтесь ограничить отсасывание до двух-трех раз в день. Более частое отсасывание может вызвать высыхание, болезненность и кровотечение изнутри носа.
Постарайтесь ограничить отсасывание до двух-трех раз в день. Более частое отсасывание может вызвать высыхание, болезненность и кровотечение изнутри носа.
Назофарингеальное отсасывание (NP)
Медсестра, врач или респираторный терапевт может принять решение об использовании NP-отсасывания, если:
- Слизь не может быть удалена с помощью шприца с баллончиком или жесткого катетера с пластиковым наконечником (Yankeur).
- Они слышат необычные звуки дыхания, когда прислушиваются к груди вашего ребенка.
- Вашему ребенку нужен кислород или больше кислорода, чем обычно.
- Ваш ребенок слишком много работает, чтобы дышать, дышит слишком быстро или ему трудно дышать и есть одновременно.
Маленькая всасывающая трубка подсоединяется к всасывающему устройству. Солевой раствор можно использовать для разжижения и разжижения слизи, а также для увлажнения внутренней части носа. Трубка будет осторожно введена ребенку в нос, пока она не коснется задней стенки его горла. Это вызывает у большинства детей кашель. Кашель поможет доставить слизь к задней стенке глотки, где ее можно будет удалить. Трубка будет осторожно и медленно вытащена из носа вашего ребенка, пока он будет отсасывать, чтобы избавиться от слизи.Возможно, придется проделать это несколько раз с каждой стороны носа. После того, как нос вашего ребенка очистится, можно использовать другую аспирационную трубку для отсасывания его / ее рта.
Есть ли проблемы со всасыванием НП?
Внутренняя часть носа вашего ребенка может опухнуть, если ему / ей требуется частое отсасывание НП. Кроме того, у вашего ребенка может быть легкое носовое кровотечение. В этом случае можно использовать аспирационную трубку меньшего размера или другой инструмент, называемый «neosucker», до тех пор, пока кровотечение или опухоль не исчезнут.
Если вашему ребенку нужно отсосать в течение 30 минут после еды, у него может возникнуть рвота.
NP всасывание выполняется только при необходимости. Хотя отсасывание может расстроить вашего ребенка на несколько минут, он почувствует себя лучше и станет дышать легче, когда излишки слизи будут удалены.
Если у вас есть вопросы или опасения, поговорите с медсестрой, врачом или респираторным терапевтом.
Заявление об ограничении ответственности : Эта информация не предназначена для замены или замены профессиональной медицинской консультации, которую вы получаете от врача вашего ребенка. Содержимое, представленное на этой странице, предназначено только для информационных целей и не предназначено для диагностики или лечения проблем со здоровьем или заболеваний.Пожалуйста, проконсультируйтесь с лечащим врачом вашего ребенка с любыми вопросами или проблемами, которые могут у вас возникнуть в отношении состояния здоровья.
Дата отзыва: 09/2018
Что такое RSV? — Плато педиатрия
Я бы отказался от годовой зарплаты, если бы у меня была безопасная и эффективная вакцина против RSV!
Что такое RSV?RSV (респираторно-синцитиальный вирус) — очень распространенный вирус зимней простуды. Взрослые и дети, которые болеют им, как правило, имеют кашель, заложенный нос и боль в горле, что неотличимо от большинства других зимних простуд.Однако они могут передать его младенцам и детям дошкольного возраста, и результат может быть тяжелым. Он очень заразен и передается при кашле и чихании. Младенцы обычно получают это от своих родителей, старших братьев или сестер или старших товарищей по играм в детском саду, которые могут казаться просто простудными или иногда вообще не иметь симптомов.
Что такое бронхиолит?Младенцы с RSV обычно просто очень сильно простужаются с ужасно насморком. На самом деле, у младенцев может выделяться столько слизи из носа, что они могут подавиться или подавиться ею.К сожалению, они также могут получить «бронхиолит» — воспаление дыхательных путей глубоко в легких ребенка. Бронхиолит вызывает сильный кашель, учащенное поверхностное дыхание и хрипы. Иногда это может быть настолько серьезным, что младенцы попадают в больницу.
Что я могу сделать при заражении моего ребенка RSV?Начните с того, что вы сделали бы при любой сильной простуде у ребенка:
Поощряйте пить много жидкости. Жидкости помогают ребенку хорошо обезвоживаться, что предотвращает выделение слизи.Ребенок может не пить столько, сколько обычно, поэтому предлагайте кормление в два раза чаще, чем обычно. Грудное молоко, смесь, сок или вода подходят для детей старшего возраста (старше 6 месяцев). Младенцы должны получать только грудное молоко или смесь, если не указано иное.
Держите нос в чистоте с помощью назальных капель физиологического раствора и груши для аспирации. Инфекции RSV у младенцев вызывают невероятное количество слизи. Солевые капли в нос смачивают твердую сухую слизь; луковица помогает высасывать слизь у ребенка, который слишком молод, чтобы высморкаться.Возможно, вам придется какое-то время делать это несколько раз в час — подумайте, сколько вам нужно сморкаться, когда вы больны. Ознакомьтесь с нашим информационным листом о том, как использовать аспирацию носовой луковицы.
Включите увлажнитель холодного тумана в детской комнате. Точно так же, как капли для носа разжижают слизь в носу, влажный воздух разжижает слизь в легких ребенка, позволяя ему откашляться от слизи.
Поднимите изголовье детской кроватки с помощью блоков или книг. Это поможет слизи ребенка стекать из носа, а не стекать в горло, вызывая кашель и удушье.
Не разрешайте никому курить в доме или в машине с младенцем. Не позволяйте никому держать ребенка после курения, если он не вымыл руки и не сменил одежду. Дым всегда усиливает хрипы.
Если RSV-инфекция вашего ребенка перерастет в бронхиолит, вы захотите, чтобы мы проверили его в офисе. В дополнение к перечисленным выше действиям вам нужно будет очень внимательно следить за дыханием вашего ребенка:
Как быстро ваш ребенок дышит? Вы можете посчитать, сколько раз ваш ребенок дышит за минуту.В норме здоровые младенцы дышат примерно 30-35 раз в минуту. Младенцы с бронхиолитом дышат 45-80 раз в минуту. Если ваш ребенок дышит более 60 раз в минуту, его, вероятно, нужно положить в больницу (дети, дышащие так быстро, обычно не могут есть и пить).
Насколько тяжело дышит ваш ребенок? Наблюдайте, как грудь вашего ребенка поднимается и опускается. Если он плавно поднимается и опускается, ваш ребенок в хорошей форме. Если ребенок быстро набирает и выдвигает живот, а его ребра сильно раздвигаются и сжимаются, это признак того, что ребенку становится хуже.
Хрипит ли ребенок? Это отличается от простого шумного или затрудненного дыхания. Истинные хрипы возникают при выдохе малыша. Попросите нас продемонстрировать вам разницу между шумным дыханием и хрипом.
Достаточно ли у ребенка еды и питья? Если ребенок берет бутылочку, прижимает ее и смачивает подгузник каждые 4-6 часов, это хороший признак того, что его дыхание недостаточно тяжелое, чтобы он не мог есть. Однако, если ребенок не может или не хочет есть из-за дыхания или кашля, его нужно увидеть.
Если вы считаете, что дыхание вашего ребенка ухудшается, немедленно осмотрите его. Очень часто больные дети возвращаются в офис три или четыре дня подряд для повторного осмотра, чтобы не допустить их в больницу.
К сожалению, не существует единственного лекарства, которое хорошо помогло бы от RSV. Ниже приведены некоторые лекарства, которые использовались для лечения инфекций RSV:
Дыхательные процедуры.Альбутерол — это ингаляционный препарат, который расслабляет узкие дыхательные пути. Хотя альбутерол в течение многих лет применялся для лечения детей с РСВ, недавние исследования оспаривают эту практику. Последняя информация показывает, что альбутерол редко помогает здоровым детям с RSV. В редких случаях мы можем порекомендовать вашему ребенку дыхательные процедуры с альбутеролом. Если кто-то другой предлагает вашему ребенку альбутерол, но мы его не рекомендовали, позвольте нам предоставить вам дополнительную информацию о конкретном случае вашего ребенка.
Антибиотики.RSV — это вирус, а антибиотики никогда не помогают вирусам. Однако младенцы с RSV имеют более высокий риск заражения бактериальными инфекциями (например, ушными инфекциями), для которых мы рекомендуем антибиотики.
Лекарства, отпускаемые без рецепта. Большинство безрецептурных средств от кашля и простуды не помогут этим маленьким детям. Фактически, мы не рекомендуем средства для подавления кашля при RSV, потому что ребенку необходимо откашливать слизь, чтобы поправиться. Ацетаминофен (Тайленол®) можно использовать при лихорадке выше 101, если ребенку некомфортно.
Кислород. Младенцы, которые из-за болезни не получают достаточного количества кислорода, могут вдыхать кислород в больнице.
Внутривенные жидкости. Младенцы, страдающие обезвоживанием из-за болезни, могут получить внутривенное введение жидкости в больнице.
Прочие лекарства. В течение многих лет врачи прописывали другие лекарства, такие как стероиды и противовирусные препараты (например, рибавирин) от RSV. Теперь мы знаем, что их следует избегать, поскольку исследования показали, что они не помогают и могут иметь нежелательные побочные эффекты.
Самые сильные простуды длятся 7-10 дней. RSV может держаться дольше; в некоторых тяжелых случаях кашель и заложенность носа могут длиться две недели и более. Недавнее исследование, проведенное в Южной Африке, показало, что у 10% детей с бронхиолитом через месяц после заражения все еще сохраняются некоторые симптомы! Однако по прошествии недели ребенку будет становиться немного лучше с каждым днем. Если нет, мы должны увидеть вашего ребенка в офисе, чтобы убедиться, что нет осложнений, таких как пневмония или ушная инфекция.
Если вы получите RSV один раз, сможете ли вы получить его снова?К сожалению, да. РСВ похож на грипп — заразиться им можно более одного раза. Хорошая новость заключается в том, что первое заражение — самое тяжелое, а последующие — более легкие.
Что такое Synagis?Synagis — это инъекция, которую вводят ежемесячно в зимний период для предотвращения заражения RSV у младенцев с высоким риском RSV. Это не вакцина, поэтому она не дает постоянного иммунитета. Он работает хорошо, но его стоимость настолько высока (иногда 6000 долларов за серию инъекций), что страховые компании одобряют прививки только для детей с особыми проблемами, такими как недоношенность, пороки сердца, больные легкие и т. Д.Мы сообщим вам, будет ли ваш ребенок кандидатом в Synagis.
Как расшифровать кашель вашего ребенка
Что вызывает кашель?
Кашель — это естественный рефлекс, предназначенный для защиты дыхательных путей вашего ребенка от закупорки. Тело кашляет до:
- Очистите горло и грудную клетку от раздражителей, таких как слизь, пыль или дым.
- Из-за воспаления дыхательных путей или легких в результате инфекции.
Большинство случаев кашля вызвано простудой, но есть несколько других причин, по которым у вашего ребенка может быть кашель, включая аллергию, астму и инфекцию носовых пазух.
Детский кашель: когда волноваться
Кашель часто встречается у маленьких детей и обычно не опасен. Кашель у новорожденных встречается реже. Если вашему ребенку меньше 4 месяцев, кашель может быть признаком чего-то серьезного.
В общем, пора вызывать врача, если у вашего ребенка кашель и:
- Моложе 4 месяцев
- Дышит быстрее, чем обычно, или выглядит так, будто дышит тяжелее
- Хрипит
- Откашливает слизь желтого, зеленого или с прожилками крови
- Отказывается пить что-либо в течение многократное кормление
- Имеет лихорадку и ведет себя не так, как он сам
- Имеет хроническое заболевание, такое как болезнь сердца или легких
- Кашляет так сильно, что его рвет
- Постоянный кашель после того, как подавился чем-то
- не становится лучше примерно через две недели.
И, конечно же, если у вашего ребенка когда-нибудь возникнут серьезные проблемы с дыханием, немедленно позвоните в службу 911.
Типы детского кашля
Существует два типа кашля, которые помогают очистить дыхательные пути вашего ребенка, и иногда причина обоих этих типов кашля может быть одинаковой:
Влажный кашель, также называемый продуктивным кашлем, обычно вызывает выделение слизи или мокроты, которая представляет собой смесь слизи, мусора и клеток из легких.
Сухой или непродуктивный кашель не вызывает выделения слизи.
Симптомы кашля у ребенка и их значение
Есть много причин, по которым ваш ребенок может кашлять. Ниже приведены некоторые из наиболее частых причин кашля и характерные симптомы, на которые следует обратить внимание.
Детский кашель с заложенным носом
Вероятная причина: Простуда
Другие симптомы:
- Чихание
- Слезотечение
- Слабый аппетит или его отсутствие
- Низкая температура
Что делать: Простуда — самая частая причина кашля у детей.Если у вашего ребенка простуда:
- Не давайте ему лекарства от кашля. Кашель — важный способ очистить дыхательные пути.
- Попробуйте мед, если ребенку больше года. Вы можете дать ему от 2 до 5 миллилитров меда или кукурузного сиропа, чтобы разжижить слизь и ослабить кашель (но никогда не давайте мед ребенку до 1 года, потому что он может вызвать детский ботулизм — редкое, но потенциально смертельное заболевание) .
Детский кашель с простудой и затрудненным дыханием
Возможная причина: Респираторно-синцитиальный вирус (RSV)
Что это: RSV чаще всего встречается у младенцев и детей младшего возраста, хотя дети любого возраста могут заразиться им.Обычно RSV вызывает симптомы простуды только у здоровых детей. Но это может привести к более серьезным респираторным заболеваниям, таким как бронхиолит (воспаление мелких дыхательных трубок) и пневмония (воспаление легких), особенно у детей младше года. RSV обычно поражает с ноября по середину марта
.Другие симптомы (если RSV может приводить к бронхиолиту или пневмонии):
- Ухудшение кашля
- Свистящее дыхание
- Учащенное дыхание
- Сильная усталость
- Лихорадка
- Голубоватые или серые губы и ногти (из-за пониженного содержания кислорода в крови)
Что делать: Большинство детей выздоравливают без RSV лечение, но вызовите врача, если подозреваете, что у вашего ребенка может развиться бронхиолит или пневмония.
Детский кашель с лихорадкой и затрудненным дыханием
Возможные причины: пневмония или бронхит
Что это: Многие случаи пневмонии, инфекции легких, начинаются с простуды. Бронхит возникает при инфицировании бронхов (трубок, по которым воздух поступает в легкие), часто после простуды или гриппа. Это может вызвать тянущий кашель в течение нескольких недель.
Другие симптомы:
Что делать: Если у вашего ребенка симптомы пневмонии или бронхита, запишитесь на прием к врачу.Вашему ребенку может потребоваться антибиотик, чтобы избавиться от инфекции и кашля. (Если инфекция вирусная, ему станет лучше без антибиотиков.)
Детский лающий кашель
Вероятная причина: Круп
Что это: Круп обычно вызывается инфекцией голосовых связок (гортани), дыхательного горла (трахеи) и бронхов (бронхов), что приводит к отеку. Кашель через опухшие голосовые связки издает звук, похожий на лай тюленя.
Другие симптомы:
- Кашель усиливается ночью
- Стридор (пронзительный свистящий звук), когда ребенок вдыхает.
Что делать: Каким бы ужасным ни казался этот кашель, в большинстве случаев он не слишком серьезен и его можно лечить в домашних условиях. Вот несколько советов:
- Утешайте ребенка , чтобы успокоить его и помочь ему дышать лучше, если он просыпается от кашля.
- Держите ребенка гидратированным. Убедитесь, что ваш ребенок пьет много жидкости.
- Поднимите голову. Если вашему ребенку больше года, вы можете попробовать немного приподнять его голову, пока он спит, чтобы облегчить его кашель.(Не используйте подушки с младенцами, так как это увеличивает риск СВДС.)
- Используйте увлажнитель с прохладным туманом или отведите ребенка в душную ванную. Это может помочь уменьшить отек дыхательных путей, хотя это не доказано научно.
Дополнительные идеи можно найти в нашей статье о крупе у младенцев.
Если кажется, что круп вашего ребенка не улучшается, обратитесь за советом к врачу. Возможно, она захочет, чтобы вы привели своего ребенка на обследование.
Детский кашель, который не проходит
Возможные причины: Аллергия, астма, раздражители окружающей среды и синусит
Что это такое:
- Аллергия — это реакции организма, такие как отрывистый сухой кашель, которые обычно вызываются сверхактивной иммунной системой.
- Астма вызывает воспаление трубок, по которым воздух поступает в легкие, даже если симптомы, которые могут включать кашель, отсутствуют.
- Раздражители окружающей среды могут включать такие вещи, как сигаретный дым или загрязнение окружающей среды.
- Синусит — воспаление слизистой оболочки носа и носовых пазух. Он может быть вирусным или бактериальным.
Другие симптомы:
- Заложенный или насморк с прозрачной слизью
- Кашель после бега, ночью или после переохлаждения (если это астма)
- Кашель и насморк, продолжающийся не менее 10 дней без признаков улучшения, и кашель усиливается ночью (признак синусита)
Что делать:
- Если вы подозреваете, что кашель вызван аллергией, астмой или синуситом, запишитесь на прием к врачу вашего ребенка для постановки диагноза.(Если врач определит, что у вашего ребенка бактериальный синусит, он назначит антибиотик. Кашель должен прекратиться после того, как пазухи снова очистятся).
- Если есть подозрение на наличие раздражителя окружающей среды, вам нужно сразу определить и устранить проблему.
Детский кашель без других признаков болезни
Возможная причина: Проглатывание или вдыхание предмета
Почему : кашель, продолжающийся неделю или более без каких-либо других признаков болезни (например, насморк, лихорадка или летаргия) или аллергии (прозрачные выделения). означают, что у вашего ребенка что-то застряло в горле или легких.Этот сценарий более распространен среди маленьких детей, которые мобильны, имеют доступ к мелким предметам и любят класть их в рот.
Что делать: Если врач вашего ребенка подозревает, что инородное тело вызывает кашель, он назначит рентген грудной клетки. Если он показывает что-то застрявшее в легких, объект придется удалить хирургическим путем.
Детский кашель с последующим криком
Вероятная причина: Коклюш, также известный как коклюш.
Что это такое: Коклюш — очень заразная инфекция дыхательных путей, вызываемая бактериями коклюша. Это стало менее распространенным благодаря широкому использованию вакцины DTaP, но вспышки все еще происходят. В 2018 году в США было зарегистрировано более 15000 случаев заболевания.
Другие симптомы:
- Ребенок с коклюшем обычно кашляет без перерыва в течение 20 или 30 секунд, а затем изо всех сил пытается дышать, прежде чем начнется следующий приступ кашля.
- Симптомы простуды, такие как чихание, насморк и легкий кашель, на срок до двух недель, прежде чем начнутся более сильные приступы кашля.
Что делать: Если это похоже на то, что есть у вашего ребенка, немедленно позвоните его врачу. Коклюш может быть тяжелым, особенно у детей младше одного года. Если у вашего ребенка коклюш, врач, вероятно, назначит ему антибиотики. Некоторых младенцев необходимо госпитализировать.
Детский кашель с густой желтой или зеленой слизью
Возможная причина: Муковисцидоз
Что это такое: Муковисцидоз поражает примерно 1 из 3000 детей в Соединенных Штатах, и постоянный кашель с густой желтой или зеленой слизью является одним из самых ярких признаков того, что ребенок унаследовал это заболевание.
Другие симптомы:
- Рецидивирующая пневмония и инфекции носовых пазух
- Не набирает вес
- Кожа с соленым привкусом
- Большой жирный стул.
Что делать: Если врач подтверждает диагноз муковисцидоза, используются антибиотики для лечения сопутствующих легочных инфекций, а также различные методы, помогающие откашлять густые выделения в легких.
Привычный кашель
Это маловероятно для ребенка, хотя иногда младенцы кашляют, чтобы проверить свой голос или привлечь внимание.Однако иногда у малышей или детей старшего возраста кашель возникает из-за болезни, и они продолжают кашлять по привычке, даже если в остальном он здоров. Если ваш ребенок кашляет по привычке, он не будет этого делать, пока спит, и это редко будет мешать ему есть или говорить. Однако это может быть разрушительным (например, в классе).
Что делать: Обычно, если вы переждете, ваш ребенок сам перестанет кашлять. Если вашему ребенку 4 года и старше, вы можете попробовать дать ему леденцы или леденцы от кашля, чтобы отвлечь его от кашля.
Могу ли я дать ребенку лекарство от кашля?
Нет, детям нельзя давать лекарства от кашля.
Если у вас есть ребенок старшего возраста, посоветуйтесь с врачом, прежде чем давать ему лекарства от кашля или простуды, отпускаемые без рецепта. Эти лекарства обычно не рекомендуются для маленьких детей, и Американская академия педиатрии утверждает, что вы можете лечить кашель и простуду без них.
Вот рекомендации по возрасту:
- Моложе 4 лет: не давайте ребенку лекарства от кашля или простуды.
- Возраст от 4 до 6: Используйте эти лекарства только в том случае, если это рекомендует врач вашего ребенка.
- Возраст от 6 лет и старше: Вы можете дать ребенку безрецептурное лекарство от кашля или простуды — просто убедитесь, что оно соответствует его возрасту, и отмерьте каждую дозу точно в соответствии с инструкциями. Кроме того, никогда не давайте ребенку более одного лекарства от кашля или простуды за раз. Они часто включают в себя несколько ингредиентов, и вы не захотите давать ребенку двойную дозу любого из них.
Дополнительную информацию о безопасности лекарств см. В нашем возрастном руководстве по детской медицине. Советы о других способах облегчения кашля и симптомов простуды у вашего ребенка можно найти в нашей статье о безопасных домашних средствах.
Узнать больше
Химик Директ | Ваш ребенок страдает от грудного кашля?
Кашель может вызвать у ребенка насморк, боль в горле, умеренную температуру и выделение слизи или мокроты. Кашель — это естественный процесс организма, направленный на выведение раздражителя или отложений, образовавшихся в горле.Иногда бывает трудно увидеть, как ваш малыш испытывает симптомы грудного кашля. Однако, понимая основные причины грудного кашля вашего ребенка, вы можете помочь ему избавиться от раздражающих симптомов.
Распространенные причины грудного кашля у младенцев
Есть различные факторы, которые могут вызвать кашель у вашего ребенка. К наиболее вероятным причинам можно отнести следующие:
Простуда и другие вирусы — Это наиболее частая причина кашля вашего ребенка.Вирусная инфекция может привести к грудному кашлю.
Круп — Наиболее частым признаком крупа является высокий звук кашля, напоминающий лай. Обычно оно ухудшается ночью, а также может вызывать свистящий звук, когда ребенок дышит.
Бронхиолит — Это инфекция грудной клетки, которая может вызывать хрипы и кашель.
Дым — Если ваш ребенок курит, это может вызвать симптомы кашля.
Сенная лихорадка — Может быть вызвана шерстью животных, плесенью или пылевыми клещами и может вызывать чихание и насморк в дополнение к грудному кашлю.
Allergy — Если у вашего ребенка аллергия на какие-либо аллергены, это может вызвать симптомы кашля у вашего ребенка. В таком случае желательно посетить врача.
Астма — Это хронический симптом, который может вызывать периодические приступы кашля в ответ на аллергическую реакцию, физические упражнения или воздействие холодного воздуха.
Когда обращаться к врачу?
Младенцы часто кашляют при простуде и скоплении слизи в задней части глотки. Если ваш ребенок правильно пьет, кормит, ест и дышит, это обычно не является серьезным заболеванием. Однако вам следует проконсультироваться с врачом в следующих случаях:
- Если кашель у вашего ребенка не проходит через неделю
- Высокая температура при кашле может быть признаком инфекции грудной клетки.При бактериальной инфекции потребуются антибиотики, чтобы избавиться от инфекции.
- Если ваш ребенок кашляет всю ночь и не может нормально спать.
- Если у вашего ребенка в какой-то момент возникнет одышка, вам следует немедленно обратиться к врачу, поскольку это может быть признаком астмы.
- Если слизь у вашего ребенка стала желтой или зеленой, или в ней есть пятна крови.
- Если ваш ребенок очень сильно кашляет, что приводит к рвоте
- Если ваш ребенок бледнеет из-за сильного кашля
Как вы можете помочь своему ребенку?
- Важно, чтобы ваш ребенок оставался гидратированным.Младенцам младше шести месяцев рекомендуется употреблять молочные смеси или грудное молоко. Детям младшего возраста можно попробовать дать им раствор электролита, разбавленный сок или молоко.
- Давайте ребенку натуральный мед, чтобы облегчить боль в горле и кашель. Младенцам до 1 года мед нельзя давать.
- Вы также можете попробовать травяные чаи, такие как зеленый чай или чай с тимьяном, чтобы облегчить состояние вашего ребенка.
- Горячий душ может творить чудеса с грудным кашлем вашего ребенка.Вы можете добавить в ванну несколько капель масла эвкалипта или шалфея, чтобы очистить грудную клетку.
- Вашему ребенку также могут помочь специальные лекарства от кашля. Детский сироп от кашля Nelsons Sootha, не содержащий сахара и алкоголя, может помочь вам избавиться от симптомов кашля. Вы также можете попробовать дать Benylin Children’s Night Coughs, чтобы облегчить симптомы и дать вашему ребенку спокойный сон.
Важно проконсультироваться с врачом, прежде чем пробовать какое-либо лечение или лекарства.Кроме того, если вы заметили какие-либо серьезные симптомы, вам следует немедленно показать ребенка специалисту.
Простуда, кашель и вирусные инфекции у детей
Дети могут заразиться вирусными инфекциями, такими как простуда и грипп, легче, чем взрослые. Это потому, что их иммунная система все еще развивается.
Предотвратить заражение вашего ребенка или распространение вирусных инфекций
Чтобы помочь предотвратить заражение вашего ребенка или распространение вируса, научите его:
- как правильно и регулярно мыть руки
- всегда носить с собой салфетки и прикрывать рот и нос с салфеткой, если они кашляют или чихают
- , чтобы кашлять или чихать в согнутый локоть, а затем мыть руки, если у них нет салфетки
- , чтобы убрать использованные салфетки, затем мыть руки
- , чтобы не делиться бутылки с водой, чашки, стаканы или что-либо еще, что они кладут в рот
- , чтобы не прикасаться к их глазам или носу при плохом самочувствии
- во избежание тесного контакта с кем-либо, у кого, как вы знаете, есть симптомы простуды или гриппа
Убедитесь, что у вашего ребенка есть вакцины или вакцинация актуальна.
Некоторые родители учат детей старшего возраста «вытирать», когда они чихают. Даббинг — это танцевальное движение, при котором ребенок опускает голову на согнутый локоть. Это может быть интересным способом для вашего ребенка приучить себя соблюдать правила гигиены при чихании.
Детские простуды
Нормально, когда ребенок болеет 8 и более простудных заболеваний в год. Существуют сотни различных вирусов простуды. Маленькие дети не имеют иммунитета ни к одному из них, как никогда раньше.
Постепенно повышают иммунитет и реже болеют простудными заболеваниями.
Простуда обычно начинается с боли в горле. После этого у вашего ребенка может начаться чихание, заложенность носа или насморк. Они также могут кашлять и чувствовать недомогание.
Подробнее о симптомах и причинах простуды
Восстановление после простуды
Большинство простуд проходят через 5–7 дней, но у маленьких детей это может занять до 3 недель.
Не отпускайте ребенка в школу, если он недостаточно здоров, чтобы посещать школу.
Подождите, пока они:
- чувствуют себя лучше
- едят и пьют как обычно
- их температура вернулась к норме — ниже 38 градусов по Цельсию
Поговорите со своим фармацевтом
Обычно вы можете лечить ребенка от простуды дома.В большинстве случаев посещение терапевта не требуется. Вместо этого поговорите со своим фармацевтом.
Спросите их о том, чтобы дать вашему ребенку жидкий парацетамол или ибупрофен, если ваш ребенок:
Если у него заложен или заложен нос, могут помочь солевые капли или спреи для носа с солевым раствором.
Заставьте свою семью регулярно мыть руки, чтобы предотвратить распространение холода.
Связанная тема
Как мыть руки
Средства от кашля и простуды для детей
Дети младше 6 лет не должны иметь безрецептурные средства от простуды, если только не посоветовал терапевт или фармацевт.Сюда входят противоотечные средства (лекарства для прочистки заложенного носа).
Если вашему ребенку больше 6 лет, фармацевт может дать вам лекарство от кашля, отпускаемое без рецепта.
Не давайте эхинацею детям младше 12 лет.
Не давайте эхинацею детям младше 12 лет. Не ясно, безопасно ли это для маленьких детей.
Нет никаких доказательств того, что введение ребенку чеснока или витамина С поможет ему вылечиться от простуды.
Но если вашему ребенку меньше года, убедитесь, что вы даете ему добавку витамина D.
Детский кашель
Дети часто кашляют во время простуды из-за стекающей по задней стенке глотки слизи.
Если ваш ребенок ест, пьет, ест и дышит нормально и нет хрипов, кашель обычно не о чем беспокоиться.
Хотя слышать кашель ребенка неприятно, кашель помогает удалить мокроту из грудной клетки или слизь из задней части глотки.
Лечение кашля
Если вашему ребенку больше 1 года, он может попробовать теплый напиток из лимона и меда.
Чтобы приготовить горячий лимон с медом в домашних условиях, необходимо:
- выдавить половину лимона в кружку с кипяченой водой
- добавить 1-2 чайные ложки меда
- пить еще теплым (горячие напитки не давать маленькие дети)
Когда обращаться к терапевту
Приведите ребенка к терапевту, если он:
- не лучше через 3 недели
- задыхается или кажется, что у него проблемы с дыханием
- очень беспокоит кашель
- не пьет столько, сколько обычно
- много просыпается по ночам, кашляет
- страдает астмой или хроническими заболеваниями сердца или легких или проблемами с иммунной системой
Если ваш ребенок находится в срочном порядке, обратитесь к терапевту:
- 3 месяца и температура 38 градусов по Цельсию или выше, или вы думаете, что у них лихорадка
- от 3 до 6 месяцев и температура 39 градусов по Цельсию или выше, или вы думаете, что у них высокая температура. e лихорадка
Если вашему ребенку больше 6 месяцев и у него высокая температура, вы обычно можете присматривать за ним дома.
Доверяйте своим инстинктам. Отведите ребенка к терапевту, если вы беспокоитесь о нем.
Симптомы астмы
Если кашель продолжается в течение длительного времени, особенно если он усиливается ночью или вызван бегством вашего ребенка, отведите его к терапевту.
Ваш терапевт может захотеть проверить вашего ребенка на наличие таких заболеваний, как астма. Астма, как правило, передается по наследству. Поэтому всегда сообщайте своему терапевту, есть ли в семье другие больные астмой.
Если вашему ребенку трудно дышать, немедленно позвоните по номеру 999.
Симптомы гриппа
Простуда или кашель могут быть симптомами гриппа. Если у вашего ребенка есть другие симптомы гриппа, оставьте его дома не менее 5 дней после появления симптомов.
Другие симптомы включают:
- высокая температура — более 38 градусов по Цельсию
- боли
- усталость
- боль в горле
- головные боли
Вакцина против гриппа
Дети в возрасте от 2 до 12 лет теперь могут заболеть назальным гриппом вакцина бесплатно.
Вакцина против гриппа поможет защитить вашего ребенка от гриппа и уменьшить распространение гриппа среди других людей. Например, их братья и сестры, родители, бабушки и дедушки.
Подробнее о вакцине против гриппа для детей в возрасте от 2 до 12 лет
Связанная тема
Грипп
Круп
У ребенка с крупом характерен лающий кашель. При вдохе они издают резкий звук, известный как стридор.
У них также могут быть насморк, боль в горле и высокая температура.
Круп обычно диагностируется врачом общей практики и лечится дома.
Симптомы у вашего ребенка могут быть серьезными, и ему может быть трудно дышать. В этом случае обратитесь в ближайшее отделение неотложной помощи (ED) или немедленно позвоните по номеру 999. Им потребуется срочное лечение в больнице.
Подробнее о симптомах крупа.
Зимняя рвота
Зимняя рвота вызвана микробом, который называется норовирусом. Заразиться норовирусной инфекцией можно в любое время года.Но чаще бывает зимой.
Если ваш ребенок заболел зимней рвотой, ему может пройти 1-2 дня, прежде чем у него появятся симптомы. Они могут внезапно заболеть.
Симптомы обычно длятся от 2 до 3 дней и могут включать:
- рвота снарядом — рвота с силой выбрасывается из тела, она может продвигаться на несколько футов
- водянистая диарея
- высокая температура — более 38 градусов по Цельсию
- спазмы желудка
- мышечные боли
- боли
Связанные темы
Норовирус
Последняя проверка страницы: 02.07.2020
срок следующего обзора: 07.02.2023
Расшифруйте кашель вашего ребенка
Характеристики Разный кашель
И что они могут значить для вашего ребенка
Ваш ребенок кашляет, но что это за кашель? Кашель — это симптом, предупреждающий об основной проблеме.Кашель — это способ защиты организма от болезней. Малейшие изменения в звуке, силе и длине могут помочь вам понять, что действительно беспокоит дыхательные пути вашего ребенка. Это руководство поможет вам сузить круг возможных вариантов и узнать, когда звонить педиатру.
Сухой кашель
У вашего ребенка сухой кашель, если вы не слышите, как он откашливает мокроту или слизь. Хрипов и хрипов не слышно. Сухой кашель связан с раздражителями дыхательных путей. Сухой кашель может означать, что ваш ребенок простудился или страдает аллергией.Обратите внимание на другие факторы, такие как насморк и чихание. Если это аллергия, симптомы могут сохраниться, если окружающая среда вашего ребенка не изменится. Встречаются ли они с домашним животным каждый день? Вы берете их с собой на прогулку, и в них много пыльцы? Сухой кашель считается острым или кратковременным, поскольку обычно длится менее трех недель.
Кашель и свистящее дыхание
Кашель, сопровождающийся хрипом, может быть классическим признаком астмы. Однако иногда единственным признаком астмы является кашель.Это называется кашлевой астмой. Астма возникает, когда дыхательные пути воспаляются и сужаются. Кашель, вызванный астмой, обычно достигает пика во время физических упражнений, воздействия холодного воздуха, воздействия аллергенов и ночью. Детская больница Бостона рекомендует обратиться к врачу вашего ребенка, если у вас еще нет рецептурного ингалятора или небулайзера.
Хронический кашель
Хронический кашель длится более четырех недель у детей и восьми недель у взрослых. Трудно помочь своему малышу встряхнуть его, потому что сузить основную причину сложно.Клиника Мэйо сообщает, что наиболее частыми причинами хронического кашля являются постназальный капельный синдром, астма, кислотный рефлюкс и употребление табака. Кашель может сохраняться и после того, как ваш ребенок переболел простудой, гриппом или пневмонией. Когда следует беспокоиться о хроническом кашле? Клиника Майо рекомендует обратиться к врачу, если кашель мешает спать. Гарвардская медицинская школа говорит, что пора звонить врачу, если продолжительный кашель сопровождается лихорадкой, одышкой, потерей веса, болью в груди, ночным потоотделением или кровью.
Ночной кашель
Кашель вашего малыша может усиливаться по ночам.Когда младенцы и дети лежат в постели, заложенность носа и носовых пазух стекает по их горлу. Это заставляет их сильнее кашлять. Астма также может стать причиной того, что ваш ребенок просыпается и кашляет по ночам. По данным детской больницы Бостона, в ночное время дыхательные пути становятся более чувствительными и раздражительными. Подумайте о том, чтобы приподнять голову ребенка, положив еще несколько подушек, чтобы предотвратить образование капель из носа. Для младенцев в кроватках подложите книгу под одну сторону матраса. Их голова должна быть слегка приподнята.
коклюш
Коклюш обычно называют коклюшем. Это прозвище происходит от звука, который ваш ребенок издает после нескольких недель борьбы с болезнью. После одной-двух недель симптомов простуды кашель у ребенка меняется. Центры по контролю и профилактике заболеваний заявляют, что кашель становится более быстрым и неконтролируемым. Кашель заканчивается пронзительным криком. CDC сообщает, что коклюш трудно диагностировать в первые несколько недель, когда нет характерного кашля.
Вероятно, ваш ребенок получил первую из многих прививок от коклюша, начиная с двухмесячного обследования. Это часть вакцины DTaP. DTaP означает дифтерию, столбняк и коклюш. Ваш ребенок получит серию этих прививок до шести лет.
Респираторно-синцитиальный вирус (RSV)
Респираторно-синцитиальный вирус имитирует простуду, но может вызвать гораздо более серьезные проблемы с дыханием вашего ребенка. CDC заявляет, что RSV часто обвиняют в том, что он вызывает бронхиолит и пневмонию у детей в возрасте до одного года.Симптомы RSV могут длиться от одной до двух недель. По данным CDC, большинство детей заражаются вирусом до того, как отметят свой первый день рождения. Заболеваемость RSV увеличивается осенью, зимой и весной. В настоящее время вакцины против RSV нет.
Круп
Круп сопровождается отчетливым кашлем, напоминающим лай.



 Поставить диагноз и подобрать правильное лечение должен педиатр.
Поставить диагноз и подобрать правильное лечение должен педиатр.