Медикаментозное прерывание беременности на ранних сроках в Нижнем Новгороде в клинике Тонус, сделать медицинский аборт, мини аборт
Раннее прерывание беременности. Медикаментозный аборт
Медикаментозное прерывание беременности – это один из самых безопасных методов и является прекрасной альтернативой хирургическому аборту. Медикаментозный аборт проводится на сроке до 6 недель беременности. При проведении медикаментозного прерывания беременности на ранних сроках используются лекарственные препараты, по своему механизму действия подавляющие синтез прогестерона.
Медикаментозный аборт выполняется только под строгим контролем врача-гинеколога. После медикаментозного прерывания беременности обязательно проведение УЗИ для осмотра полости матки.
Прерывание беременности на ранних сроках методом медикаментозного аборта не нарушает репродуктивную функцию женщины. По данным множества исследований, после проведения медикаментозного прерывания беременности восстановление овуляции происходит в кратчайшие сроки. Дополнительным положительным качеством медикаментозного аборта считается возможность его проведения непосредственно в день обращения.
Прерывание беременности на ранних сроках – мини-аборт
Мини-аборт как метод раннего прерывания беременности можно проводить на сроке с 6 по 12 неделю. Основная методика проведения мини-аборта – это вакуум-аспирация. Плодное яйцо удаляется из полости матки с помощью специального электрического отсоса. Этот вариант раннего прерывания беременности носит более щадящий характер, чем стандартные варианты хирургического аборта.
Нельзя забывать о том, что чем раньше сделать аборт, тем меньше риск возникновения осложнений.
Процедура длится около 5 минут, женщина может пойти домой уже через несколько часов после выполнения манипуляции. Слизистая матки, в отличие от выскабливания, травмируется незначительно. Противопоказанием к проведению прерывания беременности таким способом является наличие инфекции в остром периоде. После проведения мини-аборта выполняется контрольное УЗ-исследование полости матки.
Противопоказанием к проведению прерывания беременности таким способом является наличие инфекции в остром периоде. После проведения мини-аборта выполняется контрольное УЗ-исследование полости матки.
Где сделать аборт?
Многие женщины (особенно юного возраста), чтобы не афишировать беременность начинают искать варианты, где сделать аборт. Нужно запомнить, что правильнее всего сделать аборт, в клинике, под наблюдением специалистов, а не с помощью народных средств.
“У меня был выкидыш”: как не бояться рассказывать о пережитом
- Анастасия Анисимова
- для Би-би-си
Автор фото, ASHLEY MACLURE
Книга Мишель Обамы, в которой она призналась, что пережила выкидыш, вызвала на Западе бурную дискуссию о том, почему женщины до сих пор не решаются открыто говорить об этой теме. Выход книги совпал с публичными признаниями российских знаменитостей, которые тоже пережили потерю неродившегося ребенка.
В своей биографической книге «Становление» бывшая первая леди США впервые рассказала, что до рождения дочерей, которые были зачаты с помощью ЭКО, у нее был выкидыш.
«Я чувствовала себя потерянной и одинокой. Мне казалось, что это моя проблема. Тогда я не знала, насколько распространены выкидыши. Мы не говорим об этом в обществе. Мы, женщины, храним эту боль в себе. Мне кажется, это самое страшное, что мы сами делаем с собой — не делимся друг с другом правдой о нашем теле и о том, где бывают сбои», — рассказала экс-первая леди в интервью телекомпании Эй-би-си.
Признание Мишель Обамы неожиданно отозвалось в России. На прошлой неделе актриса Эвелина Бледанс записала в своем «Инстаграме» видеобращение к подписчикам с просьбой не спрашивать ее о беременности, потому что «у нее не получилось иметь девочек» (ранее актриса публично заявила, что беременна двойней) .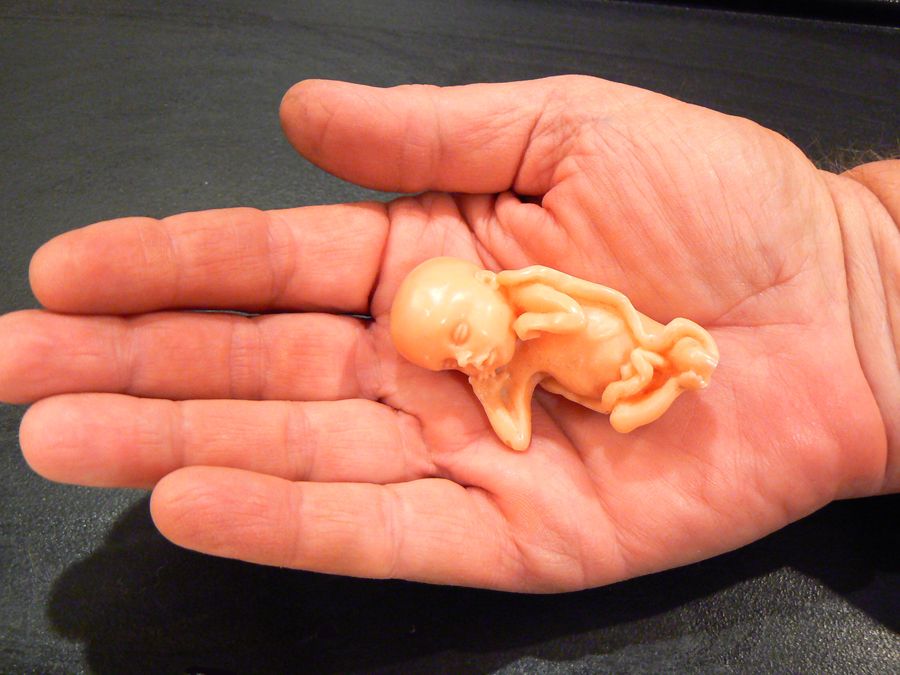
Спустя несколько дней на телеканале НТВ появилось интервью бывшего депутата Госдумы, оперной певицы Марии Максаковой, которая рассказала, как на втором месяце беременности перенесла выкидыш.
Автор фото, ASHLEY MACLURE
В западных медиа идет дискуссия о том, почему сегодня, когда женщины постепенно отвоевывают право голоса во всех сферах жизни, о выкидыше они все еще говорят шепотом, а большинство не говорит совсем.
«В этом есть какая-то ужасная ирония — миллионы женщин во всем мире переживают прерванную беременность, и никто об этом не говорит вслух, — пишет Telegraph — Чувство вины, которое женщина держит в себе, не длится какой-то промежуток времени — оно может преследовать ее всю жизнь. Постепенно она просто учится с этим жить».
Что чувствует женщина?
«Выкидыш — это одинокий, болезненный и разрушающий тебя изнутри — практически на клеточном уровне — опыт», — пишет в книге Мишель Обама.
«Выкидыш — это страх. Моим фанатам, которые ходили на мои концерты, наверное, сложно в это поверить, но во время второй беременности, когда я пела и танцевала на сцене, я постоянно чувствовала внутри этот парализующий страх, который рождается в тебе, когда ты теряешь ребенка. Страх потери еще одного», — вспоминает певица Бейонсе, которая ранее тоже призналась, что пережила выкидыш.
«Выкидыш — это когда ты чувствуешь себя недоженщиной, потому что ты не смогла выносить ребенка. Тебе кажется, что твое собственное тело виновато, оно тебя подвело», — говорит художница Эшли Маклюр.
Автор фото, ASHLEY MACLURE
«Это настоящее горе. По-другому не объяснить. В тот момент главное, о чем я думала, — что у меня не получится родить и в следующий раз. Все-таки и возраст уже. Я смогла это пережить только потому, что забеременела после очень быстро — через три месяца. Если бы не забеременела, то я бы себя сгрызла, наверное», — вспоминает Мария Максакова.
Несмотря на отсутствие публичной дискуссии, на российских форумах и в группах в социальных сетях можно найти сотни комментариев женщин, которые пытаются пережить выкидыш и понять, как рассказать об этом родителям, родственникам, друзьям и новым партнерам.
Почему она это чувствует?
«Всем женщинам сложно говорить о выкидышах — это очень личная тема. Они винят в этом, в первую очередь, себя, не понимая, что причина может крыться, например, в хромосомных нарушениях в самом эмбрионе, что напрямую не зависит от женщины», — рассказала Русской службе Би-би-си врач-гинеколог Елена Гришанова.
По ее словам, женщины в России часто боятся, что мужчины уйдут от них, если узнают, что они у них был выкидыш. «Женщины считают это своим дефектом», — говорит Гришанова.
Автор фото, ASHLEY MACLURE
Психологи отмечают, что информационный вакуум влияет не только на самих женщин, но и на их партнеров, которые тоже переживают серьезный стресс, и на общество, которое зачастую не знает, как реагировать, когда женщина все же решается рассказать о своем опыте. Большинство просто не понимают, что говорить женщине в этой ситуации и как ее поддержать.
А что на самом деле?
Беременность и рождение ребенка зачастую окутаны предрассудками и суевериями. Считается, что нельзя, например, фотографировать аппарат УЗИ, многие не рекомендуют стричься во время беременности, высоко поднимать руки (не держаться за поручень в автобусе) — и конечно, не принято объявлять о своей беременности на ранних сроках.
Причем последнее — далеко не только российское явление. Газета Guardian отмечает, что в Англии многие женщины тоже умалчивают о беременности в первые недели и месяцы — на всякий случай, мало ли что может случиться…
Автор фото, ASHLEY MACLURE
Случиться действительно может. В Великобритании это случается с каждой четвертой беременностью. В России сосчитать количество выкидышей непросто — Росстат объединяет в одну строку и естественное прерывание беременности (выкидыши), и искусственное (аборты). В документах минздрава России говорится, что 10-20% клинически диагностированных беременностей заканчиваются выкидышем.
В России сосчитать количество выкидышей непросто — Росстат объединяет в одну строку и естественное прерывание беременности (выкидыши), и искусственное (аборты). В документах минздрава России говорится, что 10-20% клинически диагностированных беременностей заканчиваются выкидышем.
Врачи отмечают, что реальная цифра может быть выше и включает процент не диагностируемых случаев — не все женщины обращаются к врачу.
Одна из главных причин выкидыша — это генетические нарушения у плода, также существенны и другие факторы: иммунологическая несовместимость пары, стрессы, инфекции и лекарственные препараты.
Британская ассоциация помощи женщинам, пережившим выкидыши, подчеркивает, что важно помнить: вероятность потери ребенка из-за действий — или бездействия — самой женщины крайне мала.
Автор фото, ASHLEY MACLURE
Врачи призывают женщин не забивать боль внутрь и не замалчивать эту тему, а делиться своим опытом с близкими, и особенно — со своими подрастающими детьми.
В США началась дискуссия о том, как именно учителя должны рассказывать школьникам о выкидышах на уроках сексуального воспитания.
«Тема естественного прерывания беременности должна быть больше интегрирована в наше представление о самом процессе беременности, — пишет Washington Post. Тексты в учебниках, сайты по половому воспитанию, пособия по биологии и брошюры о беременности должны предоставлять нам и нашим детям точную информацию. Сегодня схемы развития эмбриона, нарисованные в учебниках, показывают, будто оплодотворенная яйцеклетка всегда становится ребенком. Но мы ведь знаем, что это не так».
В статье использованы рисунки художницы Эшли Маклюр. Публикуются с разрешения автора. Все права защищены.
Выкидыш – причины, симптомы, как определить на раннем сроке
Статистика утверждает, что в зависимости от страны, где проходит беременность, выкидыш случается в среднем у 10-20% женщин. Но это только те случаи беременности, о которых было известно женщине.
Но это только те случаи беременности, о которых было известно женщине.
Оказывается, фактически женщины беременеют примерно втрое чаще, чем замечают, но в двух третях случаев беременность прерывается естественным путем на ранней стадии.
Читайте также: Замершая беременность: причины и как распознать
Как ни печально, выкидыш – это самый частый результат оплодотворения. Это один из двух природных вариантов развития событий в процессе размножения человека.
Однако, ученые предупреждают, что причиной раннего выкидыша могут стать не только нежизнеспособность эмбриона, но и стресс или чрезмерные физические нагрузки женщины в первые недели после зачатия. Да и в последующие недели беременности перенапрягаться не стоит.
Самые частые причины выкидыша
1. Генетические факторы – составляют 3-6%.
2. Анатомические факторы – 10-16%.
3. Врожденные аномалии развития матки (полное удвоение матки, двурогая, седловидная, единорогая матка, частичная или полная внутриматочная перегородка), приобретенные анатомические дефекты, внутриматочные синехии (синдром Ашермана), субмукозная миома матки.
4. Эндокринные факторы – от 8 до 20%. Чаще всего это: недостаточность лютеиновой фазы (НЛФ), гиперсекреция ЛГ, гиперандрогения, дисфункция щитовидной железы, сахарный диабет.
5. Иммунологические факторы – до 80%. ️Антифосфолипидный синдром. Наличие у супругов повышенного количества (более 3) общих антигенов системы главного комплекса гистосовместимости (часто при родственных браках), низкий уровень блокирующих факторов в сыворотке матери.6. Инфекционные факторы. Более характерны для поздних выкидышей и преждевременных родов. Но и на ранних этапах может послужить причиной выкидыша вследствии хронического эндометрита.
Симптомы выкидыша
Во время выкидыша возможно появление боли в нижнем участке живота, которая нередко отдает в поясничный отдел. Наблюдаются схваткообразные тупые боли, ухудшение самочувствия, слабость, тошнота, головокружение. Наличие таких симптомов совсем не обязательно свидетельствует о выкидыше, но при их появлении лучше незамедлительно обратиться к врачу.
Наличие таких симптомов совсем не обязательно свидетельствует о выкидыше, но при их появлении лучше незамедлительно обратиться к врачу.
Читайте также: Немножко беременна: врач назвал симптомы ложной беременности
Когда самая большая угроза выкидыша?
По данным различных исследований, на раннем сроке (до тринадцати недель) прерывается около 20% беременностей – а из всех случаев прерывания беременности 80% происходит именно в первом триместре.
Иногда женщина не успевает понять, что именно произошло, бывает так называемая биохимическая беременность, которая определяется только по уровню гормонов. Иногда не успевает наступить даже задержка менструации, и если такая беременность прервется, женщина может не заметить изменений совсем. Еще несколько десятков лет назад такие случаи невозможно было обнаружить.
Когда нужно идти к врачу?
Потеря плода вызывает целый спектр эмоций, и многим женщинам хочется найти однозначную причину и устранить ее, но при однократном выкидыше с большой вероятностью речь идет о генетических причинах. После одного спонтанного выкидыша не нужно углубляться в расследование и искать какие-то генетические или иммунологические факторы риска, лучше потратить силы и время на свое психоэмоциональное восстановление.
Конечно, после внезапного выкидыша нужно убедиться, что не произошло инфицирование и репродуктивные органы в порядке: хотя в большинстве случаев организм отторгает нежизнеспособный эмбрион, иногда все же нужно медикаментозное или даже хирургическое вмешательство.
Привычное невынашивание – это когда происходит выкидыш или не развивается беременность три раза подряд или более. Такая ситуация требует обследования, а для сохранения следующей беременности нужна помощь врачей.
Больше новостей, касающихся лечения, медицины, питания, здорового образа жизни и многое другое – читайте в разделе Здоровье.
Аборт и его последствия — Медико-санитарная часть №1
Статистика печальна: в России из трех беременностей только одна заканчивается родами. Почти 10% женщин детородного возраста раз в год делают аборт, причем 60% женщин прерывают, таким образом, первую беременность. То есть, аборт остается самым распространенным методом «контрацепции». В чем истоки этого, можно сказать, национального феномена — тема отдельного разговора. А пока обратимся к прошлому…
Почти 10% женщин детородного возраста раз в год делают аборт, причем 60% женщин прерывают, таким образом, первую беременность. То есть, аборт остается самым распространенным методом «контрацепции». В чем истоки этого, можно сказать, национального феномена — тема отдельного разговора. А пока обратимся к прошлому…
Немного истории
В Древней Греции и Риме жизнь плода законом не охранялась. Искусственное прерывание беременности никак не каралось. Оно наказывалось лишь в тех случаях, когда производилось в корыстных целях или по другим низменным побуждениям. В то время для производства аборта применяли препараты растения, вызывающего спастические сокращения маточной мускулатуры и изгнание плода. Этот способ не всегда провоцировал выкидыш и обладал серьезными побочными явлениями. Позднее — когда Римская империя стала нуждаться в увеличении числа рабов и солдатах для захвата чужих земель — женщин и лиц, способствовавших производству аборта, начали строго наказывать.
Согласно христианскому вероучению, плод с момента зачатия обладает душой, а потому истребление его в утробе — большой грех, отягощаемый тем обстоятельством, что ребенок, лишенный возможности родиться, лишается и благодати крещения. Поэтому в средние века аборт квалифицировался как тяжкое преступление, аналогичное убийству родственника. Под влиянием церкви в XVI веке почти во всех европейских странах (Англии, Германии, Франции) производство аборта каралось смертной казнью, которая впоследствии была заменена каторжными работами и тюремным заключением. Причем это касалось не только врача, но и пациентки. Такое положение сохранялось во многих странах вплоть до 1-й половины XX века. В Англии аборт был разрешен по медицинским показаниям, а также в случае наступления беременности после изнасилования. И в настоящее время во многих европейских странах аборт запрещен.
Установление факта беременности. Беременность или задержка?
Излишне напоминать, что святое женское дело — следить за своим месячным циклом.
Конечно, если Вы не беременны, а задержка произошла, то к врачу обратиться все равно придется, чтобы выяснить причину нарушения менструального цикла, пройти обследование и лечение по этому поводу. А если все-таки беременны? Чем позднее Вы решитесь на аборт, тем больше вероятность осложнений. Дело в том, что большинство нехирургических методов прерывания беременности эффективны только на ранних сроках, при задержке в несколько дней. Но дамы, к сожалению, в подобной ситуации чаще всего «ждут у моря погоды»…
Как же установить факт беременности?
Задержка менструации — это не обязательно беременность. Нервное напряжение, недосыпание, похудание (будь то просто недоедание или применение таблеток для снижения веса) имеют право отражаться на вашем цикле. Кстати, даже у самой здоровой женщины при снижении веса до предельного минимума начнутся перебои в месячных, а затем они и вовсе прекратятся. Природой устроено так, чтобы в критических ситуациях глобального масштаба (войны, революции), которые обязательно сопровождаются стрессом и голодом, женщины и кровь не теряли, и практически не беременели, и не рожали.
Всегда ли можно верить УЗИ?
Единственным достоверным способом установления беременности является ультразвуковое исследование (УЗИ). УЗИ — один из самых надежных методов диагностики. Однако на первых днях задержки он не всегда способен достоверно «рассмотреть» беременность.
«Тест-полоска». Это наиболее простое из средств экспресс-диагностики беременности, которое можно купить в любой аптеке. Принцип такой диагностики прост — во время беременности, с первого же дня после зачатия, происходит изменение уровня гормонов в крови женщины. Плодное яйцо (будущий плод) вырабатывает гормоны, которые поступают в кровь, а оттуда в мочу, на определении уровня одного из этих гормонов (хорионического гонадотропина) и основан тест. Иногда (но не часто!) тест может ошибаться.
Это наиболее простое из средств экспресс-диагностики беременности, которое можно купить в любой аптеке. Принцип такой диагностики прост — во время беременности, с первого же дня после зачатия, происходит изменение уровня гормонов в крови женщины. Плодное яйцо (будущий плод) вырабатывает гормоны, которые поступают в кровь, а оттуда в мочу, на определении уровня одного из этих гормонов (хорионического гонадотропина) и основан тест. Иногда (но не часто!) тест может ошибаться.
Совет — покупайте тест с вечера и применяйте наутро: в утренней порции мочи концентрация гормона гораздо выше, чем в течение дня.
Лабораторные анализы. Более сложные методы определения беременности основаны на измерении уровня гормонов в организме женщины лабораторным способом. Вы сдаете анализ: кровь из вены или мочу, а через некоторое время получаете результат. В этом случае определяют обычно уровень другого, более специфичного гормона — трофобластического бета-глобулина, который дает более достоверную информацию о сроках возможной беременности. Лабораторный метод гораздо надежнее, хотя и отнимает больше времени и средств.
Итак, беременность установлена
Если сохранять эту беременность вы по каким-либо причинам не собираетесь, то о чем, прежде всего, должен рассказать вам хороший врач?
Во-первых, о том, что всевозможные кустарные методы, вроде сидения в горячей ванне со стаканом водки, эффективны лишь в том случае, если никакой беременности на самом деле не было.
Вывод: никогда не пытайтесь избавиться от беременности самостоятельно!
Во-вторых, о том, что любой, даже грамотно проведенный аборт, может повлечь за собой негативные последствия для женского организма:
1. в результате аборта у 12% женщин нарушается менструальный цикл, возможны кровотечения между месячными, у рожавшей женщины после аборта менструальный цикл может восстановиться через 3-4 месяца; у нерожавшей восстановление всех функций может затянуться на срок до полугода и более;
2. аборт — наиболее частая причина гинекологических заболеваний, после аборта они развиваются у каждой пятой женщины;
аборт — наиболее частая причина гинекологических заболеваний, после аборта они развиваются у каждой пятой женщины;
3. аборт нарушает работу эндокринной и нервной систем, снижает сопротивляемость организма; женщина подсознательно воспринимает аборт как насилие над собственным телом;
4. это психологический стресс, который может привести к изменениям психики;
5. как и любая другая операция, аборт может вызвать ряд осложнений различной степени тяжести.
В-третьих, если все эти доводы вас не убедили, и вы все же решились на аборт, хороший врач должен подсказать вам, как действовать, чтобы свести последствия аборта к минимуму. И посоветует он вам примерно следующее:
1. Поставьте в известность о беременности отца будущего ребенка, чтобы вы вместе приняли решение. Будет очень полезен совет мамы, родителей или более старшего близкого для вас человека.
2. Если решение о нежелательности беременности принято окончательно, то делайте аборт как можно раньше (безопаснее прерывать беременность на сроке до 5 недель). Еще раз следует отметить, что при первом подозрении на наступление незапланированной беременности (задержка месячных) нужно немедленно обратиться к гинекологу. Не откладывайте, для вашего здоровья дорог каждый день!
В зависимости от вашей ситуации выберите наиболее безопасный метод прерывания беременности.
Какой метод подходит именно вам, подскажет врач, познакомит со всеми возможностями современной медицины, и лишний раз (увы, зачастую вовсе не лишний!) предупредит: определяя метод аборта, вы лишь выбираете наименьшее из нескольких зол.
Выбор человека, действительно заботящегося о своем здоровье, — это выбор средств контрацепции, если рождение детей пока не входит в его планы.
Хороших абортов не бывает
Аборты обычно делят на ранние (срок до 12 недель беременности) и поздние (от 12 до 28 недель), выполняющиеся по особым показаниям. На практике чаще всего применяют искусственный аборт в ранние сроки беременности. Есть также такое понятие, как мини-аборт, его делают на сроках от 12 до 25 дней задержки.
Есть также такое понятие, как мини-аборт, его делают на сроках от 12 до 25 дней задержки.
Методы прерывания беременности
Нехирургические методы прерывания беременности имеют огромное преимущество по сравнению с традиционным абортом, так как сводят к минимуму возможные осложнения. Нет проникновения инструментов в матку, поэтому нет надрывов, разрывов или каких-либо иных механических травм. Нет воспалительных осложнений и, наконец, нет осложнений, связанных с наркозом. Среди недостатков — наличие ряда противопоказаний и резкое снижение эффективности по мере увеличения срока беременности.
Но если сроки упущены, в запасе остается лишь классический аборт. Выбирая женскую консультацию или частную клинику для производства этой операции, важно обратить внимание на следующие обстоятельства: прежде всего, у клиники должна быть лицензия, а у врача — сертификат. Операцию обязательно должны проводить под общим обезболиванием (наркозом). Делать ее, естественно, следует в стерильных условиях. Весьма желательно после аборта провести курс лечения антибиотиками для профилактики инфицирования и дальнейшей реабилитации, которая включает применение гормональной контрацепции, если нет к ней противопоказаний.
Осложнения после аборта
После операции у женщины некоторое время имеют место кровянистые выделения. Их количество и длительность индивидуальны и зависят от срока беременности, сократительной способности матки и свертываемости крови.
Осложнения после аборта бывают двух видов: ранние и поздние. Ранние развиваются во время аборта или сразу после него, а поздние проявляются через некоторое время, иногда через годы после операции. Вообще, осложнения после аборта — не такое уж редкое явление. Однако, прежде чем говорить о них подробнее, перечислим категории женщин, входящих в «группу риска» получения возможных осложнений.
Группа риска
Вероятность возникновения осложнений наиболее высока у женщин:
сделавших два и более абортов; страдающих воспалительными заболеваниями половых органов, нарушениями менструального цикла, заболеваниями крови; ранее перенесших операцию на матке и яичниках; прерывающих хирургическим путем первую беременность.
Ранние осложнения
Самое страшное осложнение аборта — нарушение целостности стенки матки (перфорация) и ее разрыв. Перфорация может привести к повреждению крупных сосудов, кишечника, мочевого пузыря и воспалению брюшины (перитониту). Зачастую такое осложнение приводит к бесплодию.
Наиболее частые осложнения — кровотечение, повреждение шейки матки, нарушение свертываемости крови, эмболия (закупорка сосудов). Довольно часто случается неполное извлечение плодного яйца. Для предупреждения этого осложнения проводят ультразвуковое исследование, а в случае обнаружения остатков плодного яйца — повторное выскабливание. Кроме того, после аборта обостряются хронические заболевания половых органов (сальпингоофорит, эндометрит и т.д.). Значительно более серьезную опасность представляет занос инфекции в матку во время аборта (инфицированный аборт). Если бактерии проникли в матку, то велика вероятность ее воспаления или воспаления яичников и их придатков. Чаще всего инфекция не заносится инструментами (они стерильны), а проникает из влагалища после раскрытия шейки матки, поэтому важно пройти предабортную подготовку, которую вам назначит ваш врач.
Поздние осложнения
К ним относятся воспалительные заболевания половых органов, гормональные нарушения, эндометриоз, дисфункция яичников, бесплодие, осложнения течения будущих, часто уже желанных беременностей.
Использование во время аборта расширителей нередко влечет за собой развитие недостаточности (неполного смыкания) шейки матки. Шейка представляет собой массу кольцевидных и цилиндрических мышц, и при насильственном быстром расширении они зачастую растягиваются и рвутся. В дальнейшем это может привести к слабости мышечного аппарата шейки матки, снижению запирательной функции и, как следствие, к поздним выкидышам на сроке 18-24 недели следующей беременности.
После аборта резко возрастает частота внематочных беременностей. При последующих беременностях и родах возрастает вероятность нарушения родовой деятельности и аномалий расположения плаценты; мертворождения и заболеваний новорожденных, связанных с патологией сосудов матки.
После единичного аборта угроза выкидыша при последующей беременности составляет 26%, после двух — возрастает до 32%, а после трех и более опасность самопроизвольного прерывания беременности достигает 41 %. Увеличивается и риск образования опухолей молочных желез, шейки и тела матки.
Советы врача-гинеколога
Итак, выбор решившейся на аборт женщины, по возможности, должен падать на безоперационные методы.
Конечно, они дороже стоят, но в данной ситуации экономия на здоровье вряд ли уместна. Из хирургических методов предпочтителен «мини-аборт», характеризующийся наименьшей частотой побочных явлений за счет минимальной травматизации матки и сокращения времени операции.
Любое хирургическое прерывание беременности настоятельно рекомендуется проводить «под прикрытием» антибиотиков: для профилактики воспалительных процессов, как правило, врач предписывает прием антибиотиков широкого спектра действия за 1-2 дня до аборта. Желательно после аборта оставаться под наблюдением врача — вплоть до восстановления нормального менструального цикла. Половую жизнь после нехирургических абортов можно возобновить примерно через 7-14 дней, после инструментальных — не ранее чем через месяц.
Методы прерывания беременности
Медикаментозный аборт
• Блокируются специфические рецепторы матки, отвечающие за развитие и сохранение беременности, в результате чего происходит изгнание плодного яйца. Эффективность 90-95% при задержке до 42 дней.
Хирургические методы прерывания беременности
• Ваккум-аспирация («мини-аборт») На сроках беременности до 4-5 недель.
• Инструментальное удаление плодного яйца с одновременным выскабливанием полости матки. На сроках беременности до 12 недель.
• «Поздний аборт» В плодный пузырь вводятся растворы, вызывающие родовую деятельность. Проводится уже на сроках более 12 недель беременности, но исключительно по особым показаниям.
• Малое кесарево сечение Прерывание беременности на большом сроке по медицинским показаниям.
Еще раз напоминаем!
Основной путь оптимального планирования семьи и снижения числа абортов, если Вы решили пока отложить рождение детей, – это
грамотное использование современных методов контрацепции!
Сохранить любой ценой: причины прерывания беременности
По данным Википедии, самопроизвольным абортом заканчиваются 15-20 % клинически установленных случаев беременности. Эти цифры являются нижней оценочной границей, так как во многих случаях выкидыш происходит на ранних стадиях — до того, как женщина поймет, что она забеременела. Ведь часто клинические признаки выкидыша ошибочно принимают за обильные месячные или за их задержку.
Каковы причины прерывания беременности на разных сроках? Как подготовиться к беременности после неудачного опыта, завершившегося выкидышем? На эти вопросы ответил врач акушер-гинеколог высшей категории МЦ «Bullfinch» АЛЕКСАНДР ГИЛЬ.
— Александр Вадимович, большинство выкидышей случается в начале беременности, и многие женщины недоумевают: отчего это могло произойти?
— Главная причина выкидышей на сроке до 6 недель — это естественный отбор. Идет закладка беременности с врожденными пороками эмбриона, который уже не жизнеспособен — таким образом, осуществляется естественный отбор, в который мы не можем вмешаться.
Вы никогда не узнаете точную причину выкидыша на этом сроке, даже если после абразии (выскабливания слизистой оболочки матки), содержимое отправят на исследование. Как правило, приходит ответ: «беременность на малом сроке» и больше ничего.
Есть еще одна причина прерывания беременности, особенно если она не первая, — резус-конфликт (когда у женщины кровь резус-отрицательная, а мужчины — резус-положительная). Но в нашей стране применяется эффективная профилактика резус-конфликта, так что неприятностей можно избежать на этапе планирования беременности.
В структуре раннего прерывания беременности никто не исключает инфекции и проблемы, связанные с гормонами. На сроке 6-8 недель перспективные беременности часто прерываются в связи с нехваткой гормонов. При нормальной беременности у женщины в одном из яичников есть так называемое желтое тело, которое вырабатывает эндогенный прогестерон.
К сожалению, функционирование желтого тела заканчивается примерно к 7 неделям беременности, и если изначально не хватало эндогенного прогестерона, беременность перестает развиваться: происходит отслойка плодного яйца и наступает так называемая замершая беременность.
В некоторых случаях при отслойке плодного яйца, беременность можно сохранить, главное: обратиться вовремя к специалисту. Если по результатам УЗИ-исследования врач видит, что эмбрион ещё живой, беременным женщинам назначают экзогенный прогестерон в таблетках или в свечах. Также существует этот гормон в виде инъекций, — используется, чтобы быстрее насытить организм и предотвратить выкидыш.
— Согласитесь, когда женщина забеременела, она не может подозревать, что у неё в организме не хватает прогестерона. Что должно её насторожить? Какие признаки на это указывают?
— Любые выделения от скудных тёмно-коричневых до более обильных кровянистых — плохой признак. Стоит, не медля, обратиться к гинекологу.
При появлении мажущих кровянистых выделений показано ультразвуковое исследование, анализ крови на прогестерон.
Хочу сказать, что нехватка прогестерона может быть причиной выкидыша до 15 недель. В 15-16 недель окончательно формируется плацента, которая будет выделять (продуцировать) этот гормон.
— Александр Вадимович, а какие проблемы могут возникнуть с плацентой во время беременности?
— На ранних сроках хорион (несформировавшаяся плацента) может перекрывать внутренний зев, может быть краевое его расположение — это большой риск прерывания беременности. В таком случае женщину кладут в больницу и наблюдают до 16 недель — к этому сроку хорион, как правило, поднимается. Но остается процент беременных, у которых плацента перекрывает зев матки — это называется «центральное расположение плаценты». Для сохранения беременности такие женщины, как правило, все время должны находиться в клинике и под наблюдением.
Но остается процент беременных, у которых плацента перекрывает зев матки — это называется «центральное расположение плаценты». Для сохранения беременности такие женщины, как правило, все время должны находиться в клинике и под наблюдением.
— Какова тактика лечения инфекций, появившихся на фоне беременности?
— Инфекции могут появиться даже у тех женщин, которые до беременности тщательно обследовались. Нередко такая проблема возникает из-за кровянистых выделений — это благоприятная среда для развития инфекций.
Эктопия (эрозия) шейки матки — это тоже инфекция, которая является явной угрозой для беременности. Поэтому так важно перед зачатием пройти кольпоскопию и пролечиться от эктопии, если её обнаружат.
Инфекция восходящим путём может проникать внутриутробно и негативным образом отражаться на здоровье плода. Есть такое осложнение, как внутриутробная пневмония плода, которая лечится очень плохо и занимает большой процент в структуре младенческой смертности.
И мы лечим инфекции по возможности любым способом, который прописан в протоколе. Есть такая тактика, которая заключается в приёме антибиотиков. Бояться их не нужно, так как врач назначит только разрешенные для беременных лекарства. Иногда приходится использовать те препараты, польза от которых больше, чем риск появления побочных реакций.
— Какие угрозы могут повлиять на беременность в середине срока?
— Среди многих причин, которые приводят к самопроизвольным выкидышам — истмико-цервикальная недостаточность. Это состояние, при котором перешеек и шейка матки не справляются с возрастающей нагрузкой (растущий плод, околоплодные воды), начинают раскрываться — и ребенок рождается преждевременно.
Есть показания для профилактики этого состояния — наложение кругового подслизистого шва на шейку матки. Самый лучший срок — 16-17 недель. Можно сделать данную процедуру и после 20 недель, но эффект будет меньше.
В середине беременности у женщины может произойти отслойка плаценты. В части случаев беременность можно сохранить при помощи препаратов, влияющих на свёртываемость крови. Но нередко врачи вынуждены прибегать к операции малое кесарево сечение. Как правило, роды до 22 недель заканчиваются гибелью плода, и здесь уже идет речь о спасении жизни матери.
В части случаев беременность можно сохранить при помощи препаратов, влияющих на свёртываемость крови. Но нередко врачи вынуждены прибегать к операции малое кесарево сечение. Как правило, роды до 22 недель заканчиваются гибелью плода, и здесь уже идет речь о спасении жизни матери.
Я призываю женщин в положении воздержаться от перелётов на самолете. В моей врачебной практике было несколько случаев, когда отслойка плаценты у пациенток случилась во время полета. Кто вам окажет квалифицированную помощь в таком случае? Советую не рисковать.
В Беларуси, как и в других европейских странах, роды начинаются со срока 22 недель, но они считаются преждевременными. Врачи делают всё возможное, чтобы любыми способами сохранить перспективную беременность. Главное, всегда быть под наблюдением у специалиста и соблюдать все его рекомендации.
— Александр Вадимович, самовольное прерывание желаемой беременности — всегда большая психологическая травма для женщины. Пережить такое повторно никому не хочется. Каковы особенности подготовки к следующей беременности после выкидыша?
— Прежде, чем задумываться о повторной беременности, женщинам, которые испытывают душевные муки, целесообразно пройти курс психотерапии. Это очень важно, потому как проблемы психического характера могут быть очень серьезными, особенно у женщин после неудачного экстракорпорального оплодотворения (ЭКО).
Главное правило: не беременеть после выкидыша 6 месяцев. Предохраняться в это время лучше всего оральными контрацептивами, которые назначит врач. Это нужно для того, чтобы восстановить нормальную детородную функцию.
Набор обследований для женщин, у которых был выкидыш, назначается индивидуально. Но общие рекомендации такие:
1. Диагностика инфекций, передающихся половым путем: микоплазмоз, уреаплазмоз, хламидиоз, вирус простого герпеса, папилломавирус человека (ВПЧ).
Также нужно обследоваться на те инфекции, которые были возможной причиной выкидыша при предыдущей беременности.
2. Анализ на половые гормоны — если назначит врач.
3. Гормоны щитовидной железы (ТТГ, Т4 свободный, АТПО), УЗИ щитовидной железы, консультация эндокринолога.
4. По необходимости, консультация терапевта и других специалистов, анализ крови на сахар, на сифилис, ВИЧ.
5. УЗИ брюшной полости и почек. При беременности многие хронические заболевания обостряются, в т.ч. и заболевания почек. Нужно пролечиться до зачатия.
6. Кольпоскопия (осмотр шейки матки под микроскопом).
7. Анализ спермограммы партнера.
Обследование у врача-генетика показано, если при планировании беременности женщине 36 лет, а мужчине 45 лет и выше. Также данного доктора нужно посетить паре, у которой были подряд две неразвивающиеся беременности на раннем сроке.
— Когда женщина забеременела после выкидыша, должна ли она более тщательно наблюдаться у врача?
— Конечно, ведь эта женщина уже входит в группу риска по какой-то определенной группе (невынашивание, инфицирование, преждевременная отслойка и т.д.).
Врачи рекомендуют в такой ситуации женщинам вести более размеренный и спокойный образ жизни, т.е. беречься. Важно оградить беременную от переживаний, не давать ей впечатляться «страшилками» по поводу беременности. Надо четко настроиться, что в этот раз всё будет хорошо.
Еще один совет из практики. Многие женщины, едва забеременев, спешат подтвердить это на УЗИ. Конечно, нет прямых доказательств того, что подобное исследование приносит вред плоду, однако нет и обратных доказательств, что оно абсолютно безвредно. Раз вы так желаете эту беременность, рисковать не стоит и грамотный доктор обязательно предостережет женщину от того, чтобы делать УЗИ на раннем сроке без особых к тому показаний.
Определить беременность и её перспективность можно при помощи анализа крови на ХГЧ (хорионический гонадотропин человека), а проще — гормон беременности. Это абсолютно безвредно для беременности. Целесообразно сдать кровь в начале задержки, через неделю — ещё раз. Если прибавка по ХГЧ нормальная, значит, беременность перспективная, не внематочная — и показаний к УЗИ нет.
Если прибавка по ХГЧ нормальная, значит, беременность перспективная, не внематочная — и показаний к УЗИ нет.
Первый раз на УЗИ-диагностику женщина должна прийти на сроке беременности — 11-12 недель.
Источник: infodoktor.by
Интервью давал врач акушер-гинеколог высшей гкатегории/врач УЗИ МЦ «Bullfinch» Гиль Александр Вадимович
Другие статьи по этой теме
20 Июля 2020 Стоматология
Как сохранить здоровье зубов? Советы по уходу за зубамиКрасивая улыбка располагает окружающих. Кривые и потемневшие зубы, напротив — провоцируют отвращение и неприязнь. Однако в отношении зубов важна не только эстетическая сторона вопроса. Подорванное здоровье ротовой полости вредит всему организму. Чтобы избежать неприятных последствий, необходима регулярная гигиена.
20 Июля 2020 Гинекология
Заболевания МВС у пациентов пожилого возрастаСтарение населения — одна из глобальных проблем. Увеличение продолжительности жизни и снижение рождаемости так или иначе приводит к старению наций. В этой связи возникают вопросы, касающиеся повышения качества жизни пожилых и людей старческого возраста.
8 Июня 2020 Гинекология
5 фактов о физической активности, которые помогут Вам начать заниматься Гиподинамия — проблема XXI века. От недостатка активности страдают и взрослые, и дети. Современный образ жизни, популярность интернета и распространенность дистанционных технологий приводят к ежегодному снижению физической активности у людей по всему миру. Уже давно доказано, что гиподинамия — фактор риска для развития многих заболеваний. Низкая активность провоцирует психические нарушения, онкологические заболевания, снижает качество и продолжительность жизни!
Уже давно доказано, что гиподинамия — фактор риска для развития многих заболеваний. Низкая активность провоцирует психические нарушения, онкологические заболевания, снижает качество и продолжительность жизни!
🧬 Прерывание беременности на ранних сроках, аборт на ранней стадии
Методы прерывания беременности
На предварительной консультации акушер-гинеколог GMS Clinic беседует с пациенткой, собирает подробную информацию о ее здоровье, об имеющихся заболеваниях и психологическом состоянии. Вместе они обсуждают риски прерывания беременности на ранних сроках, как проходит процедура и как надо будет контролировать свое состояние после нее. Доктор рекомендует пройти ряд исследований и анализов. Выбор метода прерывания беременности зависит от нескольких факторов:- срока беременности;
- общих и гинекологических заболеваний пациентки.
1. Медикаментозный аборт на сроке до 6 недель, если у пациентки нет осложнений;
2. Вакуум-аспирацию или мини-аборт до 6 недель;
3. Искусственное прерывание беременности по медицинским показаниям до 12 недель;
4. По показаниям также проводится удаление остатков плодного яйца под контролем гистероскопии.
Наиболее щадящие методы прерывания беременности — медикаментозный аборт и вакуумная аспирация — проводят только на ранних сроках. При условии, что у женщины нет противопоказаний, например миомы матки. В GMS Clinic можно провести искусственное прерывание не позднее 12 недель по медицинским показаниям. Если беременность развивается более 6 недель, чаще всего предлагается вакуум-аспирация в сочетании с инструментальным обследованием полости матки. Так удается полностью удалить плодное яйцо, исключить риск воспалительных процессов и повторного вмешательства.
Иногда после самопроизвольного аборта на раннем сроке или искусственного прерывания беременности без контроля УЗИ в матке могут сохраниться элементы плодного яйца. Тогда женщину могут беспокоить боли внизу живота, недомогание, высокая температура. Мы рекомендуем удаление остатков плодного яйца под контролем гистероскопии. В матку вводится стерильная жидкость, которая ее расширяет. А оптический аппарат гистероскоп помогает тщательно исследовать полость матки, чтобы специалист полностью удалил остатки плодного яйца.
Допустимые сроки
По закону в нашей стране женщина вправе принять решение об аборте на раннем сроке беременности (не более 12 недель) по любой причине. В GMS Clinic можно обратиться для прерывания беременности на сроке до 12 недель по медицинским показаниям и по желанию.Возможность фармакологического аборта или вакуумной аспирации обсуждается на консультации. Чаще всего эти методы применяют при беременности до 6 недель. Но сказать заранее, возможно ли применение того или иного метода на определенном сроке, нельзя.
Противопоказания
В каких случаях прерывание беременности проводить нельзя:- при воспалительных заболеваниях мочеполовой системы;
- при острых инфекционных заболеваниях.
Преимущества GMS Clinic
- Акушеры-гинекологи GMS Clinic проходят стажировку и имеют опыт работы в лучших зарубежных клиниках и госпиталях.
- Лаборатория быстро и точно выполняет анализы и предоставляет пациенту и лечащему врачу.
- Диагностика проводится на аппаратуре последнего поколения.
- Операции проходят в стационаре с комфортными палатами и операционными, укомплектованными современным оборудованием.

Невынашивание беременности: первичное и привычное, почему происходит самопроизвольное прерывание беременности
Оглавление
Невынашивание беременности – патологическое состояние, которое заключается в прерывании (самопроизвольном) беременности на сроке до 37 недель. Если после первого выкидыша не проводилось соответствующее лечение, риск повторного возрастает. Именно поэтому важно своевременно обращаться к врачу. Это сократит риски повторного невынашивания, позволит устранить имеющиеся патологии и забеременеть.
Следует понимать, что нет ничего стыдного в диагнозе «невынашивание беременности», лечение должно проводиться своевременно и профессионалами!
Невынашивание беременности – проблема, которая сегодня коснулась огромного количества женщин во всем мире. Она отрицательно сказывается на рождаемости и имеет важное с точки зрения социально-экономического развития значение. Невынашивание беременности, причины которого изучаются постоянно, в зависимости от срока возникновения может классифицироваться как самопроизвольный аборт (ранний: до 12 недель, поздний: до 22 недели) или преждевременные роды (ранние: с 22 по 28 неделю, поздние: с 28 по 37 неделю).
Причины
Невынашивание беременности, причины и лечение которого исследуются специалистами, является сложной патологией.
Обычно ее провоцируют патологические состояния организма женщины, иммунологические нарушения в системе «мать-плацента-плод», хромосомные и генные нарушения, социально-биологические (физиологические, химические и иные факторы).
К причинам патологического состояния относят:
- Искусственные аборты
- Нарушения протекания обменных процессов
- Аномалии строения внутренних органов (преимущественно матки)
- Нарушения в работе иммунной системы
- Воспаления органов малого таза: гонорею, трихомониаз и др.

- Нарушение кровотока в матке или плаценте
Зачастую специалистами диагностируется не одна, а сразу несколько причин невынашивания.
Невынашивание беременности на ранних сроках
Прерывание беременности на ранних сроках обычно возникает вследствие патологий эндокринной системы, генетических факторов или воспалительных процессов. Выкидыши во втором триместре случаются достаточно редко. Если патология возникает, то обычно под действием таких факторов, как нарушения процессов свертываемости крови.
Спровоцировать прерывание беременности на ранних сроках могут и такие причины, как:
- Миома
- Аномалии строения матки
- Предлежание плаценты
Важно! Угроза выкидыша существует постоянно, не только на ранних сроках. Именно поэтому следует регулярно обследоваться в женской консультации или у врача в крупной клинике. Только своевременная диагностика позволит избежать патологического состояния и предотвратить выкидыш на ранних или поздних сроках. При любых непривычных ощущениях или признаках следует обращаться к врачу! Так вы сможете сохранить беременность и выносить здорового ребенка даже при наличии предрасположенности к прерыванию.
Привычное невынашивание беременности
Диагноз «привычное невынашивание» ставится, если прерывание произошло более 2-3 раз подряд. Женщина нуждается не только в наблюдении врача, но и тщательном обследовании. Вся терапия проводится на основе факторов и причин невынашивания. При необходимости пациентка наблюдается не только у гинеколога, но и эндокринолога, генетика, других специалистов. Особое внимание уделяется выяснению основных и дополнительных причин, спровоцировавших выкидыш.
Угроза невынашивания беременности
Невынашивание беременности – патологическое состояние, которое может возникнуть сегодня практически у каждой женщины.
Это обусловлено тем, что провоцируется оно такими факторами, как:
- Постоянные серьезные физические нагрузки
- Работа в ночные смены
- Воздействие стрессовых факторов
- Курение и прием алкоголя
- Аборты
- Кесарево сечение и другие операции на органах малого таза
- Генетика: невынашивание у матери или бабушки
- Возраст: до 16 лет и после 35
- Сердечно-сосудистые патологии
- Сахарный диабет
- Заболевания почек
- Ожирение 2-3 степени
- Заболевания щитовидной железы
- Повышенные показатели свертываемости крови и др.
Причиной прерывания беременности (особенно на ранних сроках) в некоторых случаях становится даже обычная вирусная инфекция.
Диагностика патологии
Диагностика патологии проводится при наличии клинических признаков невынашивания (постоянных выкидышей, остановок развития плода, мертворождениях) и симптомов угрозы прерывания беременности, к которым относят кровянистые выделения из половых путей и тянущие боли внизу живота на любом из сроков беременности.
Для диагностики патологии проводятся:
Общий осмотр пациентки
Врач выполняет его комплексно, обращая внимание на:
- Телосложение
- Соотношение роста и массы тела
- Показатели артериального давления
- Наличие кожных стрий
- Состояние печени
- Особенности работы сердечно-сосудистой системы
- Выраженность вторичных половых признаков
О повышенных рисках невынашивания могут свидетельствовать и такие признаки, как:
- Психоэмоциональная нестабильность пациентки
- Повышенная потливость
- Бледность или синюшность кожи
- Учащенный пульс
Гинекологическое обследование
Оно заключается в:
- Обнаружении рубцов на шейке матки
- Определении размеров наружного зева канала шейки
- Фиксации параметров шейки
- Выявлении типа оволосения
Во время гинекологического осмотра специалист может зафиксировать наличие кондилом и других образований, а также опухолевых процессов, определить размеры яичников, обнаружить воспаления и пороки развития внутренних органов.
Специальные обследования
Диагностика проводится в два этапа. На первом оценивается общее состояние репродуктивной системы пары, на втором – уточняются причины патологического состояния (если оно выявлено).
Гормональные исследования
При диагностике определяются причины гормонального дисбаланса в организме. Благодаря такому исследованию врачам удается быстро подобрать необходимые средства терапии.
Анализы направлены на изучение таких гормонов, как:
- Прогестерон
- Тестостерон
- Тиреотропный гормон и др.
Полный комплекс исследований озвучивает специалист.
Иммунологическое тестирование
При такой диагностике определяются показатели иммуноглобулинов, гормона роста, гормонов щитовидной железы и другие параметры, определяющие способность организма женщины к вынашиванию ребенка.
Бактериологические исследования
Такая диагностика заключается в исследовании:
- Материалов из влагалища, шейки и полости матки
- Мочи
- Крови
Специалисты определяют не только возбудителей инфекцией, но и наличие антител к ним.
Генетические исследования
Диагностика проводится при:
- Прерываниях беременности на ранних сроках
- Наличии в анамнезе случаев рождения мертвых детей
- Возрасте пары старше 35 лет
Генетик обязательно изучает родословную пары, получает сведения, которые позволяют понять закономерность или случайность факторов невынашивания.
Важно! Диагностику при подозрениях на патологию проходит не только женщина, но и мужчина.
Какие анализы и обследования необходимы?
Женщины при подозрениях на невынашивание беременности и для постановки точного диагноза сдают следующие анализы:
- Клинический анализ мочи и крови
- Биохимическое исследование крови
- Определение резус-фактора и группы крови
- Определение гормонального профиля
- Вирусологическое исследование
- Генетическую диагностику
- Иммунологическое исследование
Также проводится УЗИ малого таза с определением овуляции.
Мужчине предстоит:
- Пройти вирусологическое и генетическое исследование
- Сдать спермограмму
- Посетить уролога-андролога с целью комплексного осмотра и консультации
Важно! Только комплексное обследование позволяет выяснить все основные и сопутствующие причины невынашивания, после него можно разработать индивидуальный план терапии даже при сочетании ряда факторов, провоцирующих выкидыши.
Обследование: особенности проведения
При такой патологии, как невынашивание беременности, анализы сдаются пациенткой и ее партнером постоянно.
При первом посещении беременной гинеколога и постановке на учет проводятся:
- Сбор анамнеза
- Гинекологический осмотр
- УЗИ
- Лабораторные исследования (анализы крови и мочи)
При диагностировании тромбофолии (нарушениях свертываемости крови) выявляются причины патологии. Сразу же после этого проводится необходимая терапия. Обязательно исследуется показатель ТБГ (маркера плацентарной недостаточности). Если показатель снижен в первом триместре, врач может судить о наличии риска выкидыша.
На 15-20 неделях беременности проводятся:
- Осмотр шейки матки
- УЗИ
- Мазки из влагалища и шейки матки (при повышенных показателях лейкоцитов)
- Специализированные исследования, позволяющие исключить болезнь Дауна и другие генетические аномалии
На 24 неделе беременности выполняются:
- Тесты на толерантность к глюкозе
- Трансвиганильное УЗИ
- Ручное обследование шейки матки
- Мазки из канала шейки
- Допплерометрическое исследование с целью определения плацентарного и маточного кровотоков
На 32 неделе оцениваются:
- Двигательная активность плода
- Отсутствие в крови антител (при отрицательном резусе)
- Сократительная активность матки
- Бактериологический статус (наличие инфекций во влагалище)
- Маркеры преждевременных родов
При необходимости проводится госпитализация женщины. Она направлена на профилактику невынашивания и лечение в случае обнаружения патологических процессов.
На 37 неделе:
- Берется анализ крови на сахар
- Оцениваются показатели лейкоцитов и общего белка
- Определяется сократительная функция матки
- Оценивается состояние плода
- Исследуются мазки
- Берутся анализы на гепатиты, ВИЧ и СПИД
Этапы подготовки к беременности при невынашивании и лечение
Подготовка к беременности при диагнозе «невынашивание» всегда проводится по индивидуальной схеме, которая разрабатывается в соответствии с состоянием пациентки и результатами проведенной диагностики.
Подготовка может включать:
- Устранение воспалительных процессов
- Восстановление иммунного статуса
- Коррекцию сопутствующих патологий
- Восстановление гормонального статуса
- Устранение метаболических нарушений и др.
Обычно на подготовку к беременности уходит как минимум 2-3 месяца.
Обязательной становится и психологическая поддержка женщины.
Специалистам важно:
- Снять все психологические барьеры
- Научить женщину говорить о проблеме
- Настроить пациентку на успешную беременность
Подготовка невозможна и без поддержки близких. Ни в коем случае не стоит отмахиваться от проблем женщины, которая не может выносить ребенка. Следует уделять время ее проблеме, разговаривать с ней, настраивать на положительный исход предстоящей беременности. Не стоит забывать о том, что одной из причин патологического состояния становятся стрессы.
Лечение невынашивания во многом зависит от тех причин, которые спровоцировали трудности.
Пациенткам могут назначаться:
- Седативные растительные средства
- Спазмолитики
- Гормональные препараты
- Иммуноглобулиновые средства
Лечение возможно при плацентарной недостаточности, преждевременном излитии околоплодных вод, воспалительных и иных негативных и агрессивных процессах.
В некоторых случаях проводится и лечение партнера.
Сегодня особое внимание уделяется и профилактике патологического состояния.
Она направлена на:
- Определение провоцирующих невынашивание факторов
- Комплексное обследование пары
- Подготовку к успешной беременности
- Обязательный контроль над возникновением осложнений в ходе вынашивания ребенка
- Прием специальных препаратов
Профилактика при таком состоянии, как невынашивание беременности, позволяет сократить осложнения (риски их возникновения) в несколько раз.
При грамотном подходе удается:
- Добиться сокращения вероятности прерывания беременности
- Предотвратить гнойные заражения, обильные кровотечения, распространение инфекции при выкидыше
- Сократить риски преждевременных родов недоношенным плодом и гибель только что родившегося ребенка
Безусловно, при таком состоянии, как невынашивание беременности, реабилитация после выкидыша должна проводиться только под контролем опытных специалистов. Проходить восстановление женщина может как в стационаре, так и в домашних условиях. Решение о госпитализации принимается пациенткой совместно с врачом.
Обязательно учитываются такие факторы, как:
- Необходимость в постоянной медикаментозной поддержке
- Психологический статус пациентки
- Наличие сопутствующих заболеваний
Преимущества лечения в клиниках МЕДСИ
- Помощь пациенткам при первичном и привычном невынашивании на различных сроках. Поддержка оказывается опытными специалистами, которые повышают уровень квалификации
- Наличие возможностей для комплексной диагностики женщины и ее партнера. Для обследований применяются современные установки известных производителей. Наличие собственной лаборатории позволяет проводить анализы в режиме CITO (срочно)
- Использование в диагностике, лечении, профилактике и реабилитации классических и современных методик
- Экспертные консультации гинекологов, обеспечивающие получение «второго мнения» по вашей ситуации
- Возможности для проведения консервативного и оперативного лечения с применением современных препаратов и инновационных методик и оборудования
- Прием репродуктолога-гемостазиолога по вопросам нарушения свертываемости крови, которое в некоторых случаях является причиной невынашивания беременности
- Предоставление полного комплекса услуг женщине и ее партнеру
- Программы по подготовке к беременности, позволяющие сократить риски невынашивания
- Комфортные условия и приятная психологическая атмосфера в клиниках
- Возможности для психотерапевтической поддержки
- Привлечение к работе с пациенткой нескольких врачей
Записывайтесь на прием по телефону +7 (495) 7-800-500. Мы поможем вам стать счастливыми родителями!
Что на самом деле происходит во время выкидыша
Примерно каждая пятая беременность заканчивается выкидышем, но то, что происходит на самом деле, не часто обсуждается. Если у вас случился выкидыш, вы, вероятно, чувствуете себя очень эмоционально и тревожно. Эта статья призвана дать вам представление о том, чего вы можете ожидать.
Предупреждение
Эта статья содержит графические описания того, что вы можете увидеть во время выкидыша.
Если вы считаете, что у вас выкидыш, позвоните своему врачу или акушерке за советом и поддержкой.Обратитесь в отделение неотложной помощи, если:
- у вас очень сильное кровотечение (вы замачиваете более 2 подушечек в час или выделяете сгустки размером больше, чем мячи для гольфа)
- У вас сильная боль в животе или плече
- у вас жар
- у вас головокружение или обморок
- у вас выделения из влагалища с неприятным запахом
- у вас диарея или боль при дефекации (помочитесь)
Пожалуйста, позвоните по телефону «Беременность, роды и рождение ребенка» по номеру 1800 882 436, если у вас есть какие-либо вопросы или вы хотите обсудить эту тему дополнительно.
Что я могу чувствовать во время выкидыша
Многие женщины терпят выкидыш на ранних сроках беременности, даже не подозревая об этом. Они могут просто подумать, что у них тяжелые месячные. Если это произойдет с вами, у вас могут быть спазмы, более сильное кровотечение, чем обычно, боль в животе, тазу или спине, а также чувство слабости. Если у вас начались кровянистые выделения, помните, что это нормально для многих беременностей, но на всякий случай поговорите со своим врачом или акушеркой.
На более поздних сроках беременности вы можете заметить такие признаки, как схваткообразная боль, кровотечение или выделение жидкости и сгустков крови из влагалища.В зависимости от того, на какой неделе вы беременны, у вас могут пройти ткани, которые больше похожи на плод или полностью сформировавшегося ребенка.
При некоторых типах выкидыша у вас могут не быть никаких симптомов — выкидыш может быть обнаружен только после следующего ультразвукового исследования. Или вы можете просто заметить, что утреннее недомогание и болезненность груди исчезли.
Это нормально — чувствовать себя очень эмоционально и расстроиться, когда вы понимаете, что у вас выкидыш. Чтобы понять, что происходит, может потребоваться время.Убедитесь, что с вами кто-то есть, и постарайтесь быть добрыми к себе.
Что происходит во время выкидыша?
К сожалению, невозможно остановить начавшийся выкидыш. Лечение направлено на предотвращение обильного кровотечения или инфекции.
Ваш врач может посоветовать вам, что лечение не требуется. Это называется «выжидательная тактика», и вы просто ждете, чтобы увидеть, что произойдет. В конце концов, ткань беременных (плод / ребенок, беременный мешок и плацента) пройдет естественным путем.Это может занять от нескольких дней до 3-4 недель.
Ожидание выкидыша может быть очень эмоционально тяжелым, потому что вы не знаете, когда он произойдет. Когда это начнется, вы заметите кровянистые выделения и спазмы, а затем довольно быстро начнется сильное кровотечение. Судороги будут усиливаться, пока они не станут ощущаться как схватки, и вы потеряете ткань беременных.
Некоторые женщины предпочитают принимать лекарства, чтобы ускорить процесс. В этом случае ткань беременности, скорее всего, пройдет в течение нескольких часов.
Если не все ткани проходят естественным путем или у вас есть признаки инфекции, вам может потребоваться небольшая операция, называемая «дилатация и выскабливание» (Д и С). Возможно, вам придется подождать некоторое время до приема в больницу. Операция под общим наркозом занимает всего 5-10 минут, и в тот же день вы отправитесь домой.
Пока вы ждете окончания выкидыша, лучше всего отдыхать дома, но вы можете пойти на работу, если чувствуете, что она готова. Вы можете использовать парацетамол при любой боли.Если у вас кровотечение, используйте гигиенические прокладки, а не тампоны.
Что я могу увидеть во время выкидыша?
На первом месяце беременности ваш ребенок размером с рисовое зерно, поэтому его очень трудно увидеть. У вас может быть сгусток крови или несколько сгустков крови из влагалища, и в них может быть какая-то белая или серая ткань. Кровотечение прекратится через несколько дней, хотя это может занять до 2 недель.
В 6 недель
Большинство женщин не видят ничего, что они могут распознать, когда у них выкидыш в это время.При кровотечении вы можете увидеть сгустки с небольшим мешочком, заполненным жидкостью. Ребенка размером с ноготь на мизинце и плаценту можно увидеть сбоку от мешочка. Вы также можете заметить что-то похожее на пуповину.
В 8 недель
Ткань, которую вы пройдете, может выглядеть темно-красной и блестящей — некоторые женщины называют ее похожей на печень. Вы можете найти мешок с младенцем внутри размером с боб. Если вы присмотритесь, вы сможете увидеть, где формировались глаза, руки и ноги.
В 10 недель
Вылетевшие сгустки темно-красного цвета и похожи на желе. У них может быть что-то вроде мембраны внутри, которая является частью плаценты. Мешочек будет внутри одного из сгустков. В этом возрасте ребенок обычно полностью сформирован. пальцами, руками, ногами и пальцами ног и может быть замечен внутри мешка.
От 12 до 16 недель
Если у вас сейчас выкидыш, вы можете заметить, что сначала из влагалища выходит вода, а затем кровотечение и сгустки. Ребенок будет крошечным и полностью сформированным.Если вы видите ребенка, он может быть уже вне мешка. Он также может быть прикреплен к пуповине и плаценте.
От 16 до 20 недель
Это часто называют «поздним выкидышем». Вы можете пройти через большие блестящие красные сгустки, похожие на печень, а также на другие кусочки ткани, которые выглядят и ощущаются как мембрана. Это может быть болезненно и похоже на схватки, и вам может потребоваться обезболивание в больнице. Ваш ребенок будет полностью сформирован и поместится у вас на ладони.
После выкидыша
После выкидыша у вас будут схваткообразные боли и кровотечение, как при менструации. Он постепенно станет светлее и обычно прекращается в течение 2 недель.
Признаки беременности, такие как тошнота и болезненность груди, исчезнут через несколько дней после выкидыша. Если у вас был поздний выкидыш, из груди может вырабатываться молоко. У вас, вероятно, будут следующие месячные через 4-6 недель.
Дополнительная информация
Подробнее о выкидышах здесь:
Позвоните по телефону «Беременность, роды и рождение ребенка» по номеру 1800 882 436, с 7 утра до полуночи (AET), чтобы поговорить с медсестрой по охране здоровья матери и ребенка за советом и эмоциональной поддержкой.
Выкидыш в первом триместре
Выкидыш — потеря беременности до 20-й недели — обычное дело. По оценкам, 20 процентов известных беременностей заканчиваются выкидышем. Фактическое количество потерь выше, потому что многие выкидыши происходят очень рано, еще до того, как женщина узнает, что она беременна, и могут просто показаться тяжелыми менструациями по графику или близкому к нему. Шансы на выкидыш значительно снижаются после того, как сердцебиение было обнаружено на УЗИ или с помощью допплеровского стетоскопа, и продолжают уменьшаться с каждой неделей первого триместра.
Прочтите личные истории женщин, перенесших выкидыш.Подавляющее большинство выкидышей невозможно предотвратить; это случайные события, которые вряд ли повторятся. Более 80% всех выкидышей вызваны хромосомными аномалиями. Другие известные (но гораздо более редкие) причины включают инфекцию, аномалии матки или шейки матки, курение, злоупотребление психоактивными веществами, физические травмы, воздействие экологических или промышленных токсинов, диабет, заболевания щитовидной железы и аутоиммунные заболевания. В редких случаях у женщин происходит выкидыш после диагностических тестов, таких как биопсия ворсин хориона (CVS) или амниоцентез.У женщин старше 30 лет вероятность выкидыша выше, чем у женщин более молодого возраста.
Около 1 из 4 женщин испытывают вагинальные кровотечения или кровянистые выделения в течение первого триместра. Если кровотечение легкое и длится всего один-два дня, оно не связано с повышенным риском выкидыша. Однако обильное кровотечение связано с выкидышем; примерно у 1 из 4 женщин с сильным кровотечением произойдет выкидыш. Если у вас есть вагинальное кровотечение во время беременности, ваш лечащий врач может помочь определить, может ли кровотечение привести к выкидышу.
Чего ожидать от выкидыша
Многие женщины узнают о выкидышах во время обычного дородового осмотра до того, как у них появятся какие-либо физические симптомы. Иногда на УЗИ эмбрион не виден, или эмбрион может быть намного меньше ожидаемого, или он может не иметь сердцебиения.
Если вы знаете, что выкидыш неизбежен, у вас может быть несколько вариантов. Возможно, вы сможете подождать, пока выкидыш произойдет и завершится естественным путем. Обычно это происходит в течение двух недель. Возможно, вы сможете принять лекарство, такое как мизопростол, которое вызывает сокращение матки и выкидыш в течение нескольких дней.Или вы можете запланировать небольшую хирургическую процедуру, известную как D&C (дилатация и выскабливание), которая включает расширение шейки матки и использование аспирации и / или медицинского инструмента, называемого кюреткой, для удаления оставшейся ткани беременности. D&C может выполняться в амбулаторных условиях в клинике, акушерстве, больнице или отделении неотложной помощи с анестезией или без нее. Некоторые женщины чувствуют, что D&D обеспечит чувство контроля и замкнутости; это также снижает риск заражения и чрезмерного кровотечения.
У других женщин первыми признаками выкидыша являются кровянистые выделения или кровотечение, за которыми следуют судороги в нижней части спины или живота. Другие признаки включают выход жидкости или ткани из влагалища. Если вы выкидываете естественным путем или с помощью лекарств, вы, вероятно, завершите выкидыш в домашних условиях. Процесс может завершиться быстро или занять несколько дней. Постарайтесь найти надежного и знающего человека, который будет с вами на протяжении всего процесса, при необходимости, в течение всей ночи. Подумайте о том, где вам будет наиболее комфортно и что вам понадобится, например, постельное белье и гигиенические прокладки, или бутылки с горячей водой, и массаж, чтобы успокоить вас и помочь при спазмах.Ваш лечащий врач может предложить вам обезболивающее, чтобы помочь вам пережить это заболевание.
Кровотечение усиливается, и спазмы могут быть болезненными, поскольку шейка матки расширяется. Внематочная (трубная) беременность может вызвать кровотечение и боль, поэтому, если у вас сильная боль или есть факторы риска внематочной беременности, такие как предыдущая внематочная беременность, текущее использование ВМС, предшествующая тазовая инфекция или бесплодие, немедленно обратитесь за медицинской помощью. Внематочная беременность требует неотложной медицинской помощи из-за риска внутреннего кровотечения.
Если на момент выкидыша срок беременности меньше восьми недель, выделенные ткани не будут отличаться от обильных менструальных кровотечений.Если у вас более поздний срок беременности, вы можете увидеть некоторые сгустки крови и более плотную или бугорчатую ткань, которая является тканью плаценты или последа. Чем дальше вы продвигаетесь, тем сильнее кровотечение и сильнее спазмы.
После того, как все в вашей матке будет удалено, кровотечение продолжится, уменьшаясь в течение нескольких дней. Если кровотечение усиливается или остается ярко-красным, или если у вас есть выделения с неприятным запахом, жар или постоянные спазмы, обратитесь к своему врачу.Если ткань беременных остается в вашей матке, ваш врач может провести D&C, чтобы удалить ее и тем самым предотвратить инфекцию. Если кровотечение продолжается даже после D&C, немедленно обратитесь к своему врачу. У вас может быть беременность вне матки (например, в одной из трубок), которая может разорваться и кровоточить.
Физическое восстановление после выкидыша занимает от нескольких дней до пары недель. Ваши месячные вернутся в течение четырех-восьми недель. Как только кровотечение прекратится и шейка матки закрыта, вы можете заниматься инсерционным сексом без повышенного риска инфицирования.Поскольку трудно определить, когда шейка матки полностью закрылась, большинство врачей рекомендуют подождать не менее двух недель. Повторный тест на беременность через несколько недель важен, чтобы убедиться, что уровень гормонов беременности вернулся к норме. Если вы чувствуете головокружение или усталость, сообщите об этом своему врачу, чтобы вас проверили на анемию.
Эмоциональное восстановление может занять больше времени. Дайте себе время горевать и искать других, у которых были выкидыши. Знайте, что насколько бы трудно это ни было, выкидыши — обычная часть детородного опыта.Подавляющее большинство женщин, у которых произошел выкидыш, остаются здоровыми.
Рецидивирующие выкидыши
Выкидыши в первом триместре обычно являются случайными событиями, вероятность повторения которых отсутствует. Однако у небольшого числа женщин происходит два или более выкидыша подряд, что считается повторным выкидышем. Если это случилось с вами, и вы хотите снова забеременеть, вы можете пройти медицинские тесты, чтобы определить причину и посмотреть, можно ли что-нибудь сделать для предотвращения выкидышей в будущем.
Прочтите личные истории женщин, которые боролись с бесплодием и повторяющимися выкидышами или другими потерями во время беременности.Ваш лечащий врач, акушер / гинеколог или специалист по фертильности могут провести анализы крови у вас и у отца или донора, чтобы попытаться выявить или исключить гормональные, иммунологические или хромосомные аномалии. Обследование матки с помощью ультразвука, гистероскопии, гистеросальпингографии и / или биопсии эндометрия также может предоставить важную информацию. Единственный точный способ узнать, что вызвало выкидыш, — это отправить ткань плода, оставшуюся после выкидыша, патологу для генетических тестов и подробного микроскопического исследования.
Если у вас есть D&C, врач может сохранить ткани плода и последа для тестирования. Если во время выкидыша вы находитесь дома, вы можете собрать ткань в чистый контейнер. В этом случае охладите салфетку до тех пор, пока вы не принесете ее своему лечащему врачу.
После завершения тестирования попросите показать все отчеты о патологии и попросите полное объяснение всей терминологии. Если вас не устраивает данное вам объяснение, вы можете попросить, чтобы ткань потери была исследована кем-то, кто специализируется на анализе тканей потери беременности.
Более 80% всех выкидышей вызваны генетической проблемой. Небольшое количество этих потерь вызвано сгустками крови или иммунологическими нарушениями. Примерно в 10% случаев конкретная причина не может быть обнаружена.
Даже если причина не может быть определена после тестирования, вы сможете исключить вероятные причины повторного выкидыша и будете знать, что сделали все возможное, чтобы получить ответ.
Как определить разницу
Эта статья также доступна на: português, español
Если менструация началась позже, чем ожидалось, это может вызвать стресс.Хотя продолжительность менструального цикла может варьироваться, некоторые люди могут беспокоиться, что их поздний период на самом деле является очень ранним выкидышем (также известный как самопроизвольный аборт ).
Выкидыш или потеря беременности в первые 20 недель (1) — очень распространенное явление. По крайней мере, каждая третья беременность заканчивается выкидышем (2), хотя люди не всегда знают, что они были беременны, когда это происходит. Иногда яйцеклетка имплантируется только на короткий период времени, а затем теряется. При таком сценарии большинство людей не знали бы, что они беременны.По оценкам, примерно каждая пятая клинически признанная беременность, то есть беременность, о которой знает большинство людей, часто вызывающая задержку менструации, заканчивается выкидышем (2,3).
Выкидыши чаще всего возникают в первые шесть недель беременности, вероятность их возникновения снижается по мере развития беременности (2,3). Если беременность случается, то, скорее всего, это происходит в первом триместре (первые 13 недель по сроку беременности) (4).
Когда выкидыш происходит до того, как человек узнает, что он беременен, может быть трудно отличить нормальный менструальный цикл от выкидыша.
Симптомы обоих менструальных периодов
и выкидыш могут включать:Если у вас выкидыш
, кто-то также может заметить:Уменьшение или исчезновение симптомов беременности (например, тошнота, рвота) (5)
Признаки болезни, например лихорадка (если выкидыш вызван инфекцией) (5,6)
Если у вас менструация менее чем через 2 недели после менструации — ожидается , трудно понять, поздние месячные или выкидыш.Выкидыши в этот период времени обычно не сопровождаются более сильным или продолжительным кровотечением (7).
Кроме того, у людей, у которых выкидыш на столь ранней стадии (то есть менее чем через две недели после ожидаемого периода), очень маловероятно возникновение осложнений.
Загрузите Clue, чтобы отслеживать свои месячные и кровотечения.
4,8
оценка выше 2M +
Чем позже происходит выкидыш, тем больше он будет отличаться от менструального цикла.
Кровотечение от более позднего выкидыша будет содержать ткань плода, а сгустки крови, вероятно, будут больше, чем во время нормальных менструальных периодов. Ткань, вероятно, будет отличаться от менструальной крови по цвету (например, серому), консистенции / текстуре и форме.
Выкидыши и фертильность
Хотя выкидыши, произошедшие примерно во время менструации, не представляют угрозы для здоровья человека, люди могут беспокоиться о своих шансах на здоровую беременность в будущем.
Поскольку выкидыши на очень ранних сроках происходят довольно часто, и многие люди, которые переживают эти типы выкидышей, даже не подозревают, что они вообще выкидыши, маловероятно, что единственный ранний выкидыш, произошедший до того, как он был даже обнаружен, повлияет на долгосрочную фертильность . Многие люди, у которых случился выкидыш, даже на более поздних сроках беременности и несколько раз, в будущем могут иметь здоровую беременность (2,6,8).
Если вы нервничаете по поводу беременности и хотите узнать, является ли ваше кровотечение выкидышем или нормальным периодом, вам следует пройти тест на беременность или обратиться к врачу.
Когда проводить тест на беременность
Если у вас поздние месячные, вы пытаетесь забеременеть или беспокоитесь, что беременны, и вы не уверены, следует ли вам проходить тест на беременность, рассмотрите свой риск беременности:
Вы рискуете забеременеть, если у вас был незащищенный половой член во влагалище или если у вас был высокий риск контакта сперматозоидов с вашими гениталиями . Риск меняется в течение вашего цикла.
Для людей с регулярными циклами (например, время между менструациями редко меняется более чем на пару дней), воздействие
сперматозоидов представляет самый высокий риск беременности от примерно середины цикла до примерно 2 недель до ваш ожидаемый период, потому что это время овуляции у большинства человек.Это верно только для в целом и может не отражать какой-либо конкретный цикл, поэтому вам не следует полагаться на эту приблизительную оценку для предотвращения беременности.
(Обратите внимание, что день овуляции, отображаемый в Clue, является лишь приблизительным — ваш фактический день овуляции может иметь другое время, которое может варьироваться от цикла к циклу вместе с датой начала менструации.)
Воздействие спермы к началу или к концу цикла в целом представляет меньший риск беременности, потому что менее вероятно, что овуляция у человека произошла близко или в это время.
Вам следует пройти тест на беременность или обратиться к своему врачу, если у вас задержка месячных на девять или более дней.
Если вы хотите пройти тест на беременность раньше, обычно рекомендуется подождать не менее двух недель после предполагаемого дня овуляции или примерно до того момента, когда вы ожидаете начала менструации. Для получения наиболее точных результатов лучше подождать несколько дней после ожидаемого периода. Некоторые тесты на беременность рекламируют, что вы можете сдать их раньше, но чем раньше вы сдадите тест, тем он менее точен (9).Вам решать, хотите ли вы принять это раньше.
Если у вас нерегулярный цикл (т. Е. Вы не знаете, когда наступят месячные, а разница между вашим самым длинным и самым коротким циклами составляет более 7–9 дней),незащищенный секс или воздействие спермы на ваши гениталии в большинстве случаев представляет более высокий риск, потому что труднее определить, когда вы подверглись воздействию. Вы можете пройти тест на беременность примерно через две недели после последнего незащищенного полового акта, хотя подождите несколько дней, чтобы повысить точность результатов.
(Здесь мы подробнее поговорим о том, как работают тесты на беременность.)
Если вы используете активную форму естественного контроля над рождаемостью (так называемые методы, основанные на осведомленности о фертильности или естественное планирование семьи) или отслеживаете признаки фертильности для повышения телесной грамотности, у вас будет лучше понять время овуляции и использовать это для оценки риска беременности.
(Помните, любая форма незащищенного секса в любое время представляет собой риск инфекций, передаваемых половым путем .)
Если вы знаете, что беременны и у вас началось кровотечение
, важно связаться с вашим лечащим врачом. Кровотечение на ранних сроках беременности является обычным явлением и не обязательно является признаком выкидыша (10), но полезно сообщить им, что происходит.
Если вы испытываете ненормальное кровотечение, сильную боль от таза до плеч, чувствуете слабость или теряете сознание, вам следует немедленно обратиться за медицинской помощью (11).Это могут быть признаки внематочной беременности (когда оплодотворенная яйцеклетка прикрепляется и растет где-то помимо матки, чаще всего в маточной трубе) (11).
Внематочная беременность опасна для жизни и требует неотложной медицинской помощи.
Статья была впервые опубликована 7 ноября 2017 года.
Как долго длится выкидыш?
Выкидыши у каждой женщины разные. Некоторые люди могут захотеть узнать, как долго длится процесс, чтобы они могли подготовиться как морально, так и физически.
Выкидыш, или потеря беременности, классифицируется как беременность, которая заканчивается раньше 20 недель.Это встречается чаще, чем многие думают, и встречается примерно в 8–20 процентах клинически подтвержденных случаев первой беременности.
Выкидыши после этого срока случаются редко. Потери во втором триместре, между 13 и 19 неделями, происходят всего в 1–5 процентах беременностей.
Некоторые женщины хотят понять процесс прерывания беременности, чтобы они могли отвлечься от повседневной жизни и обратиться за эмоциональной поддержкой. Другим людям может понадобиться информация, которая поможет близким, потерпевшим беременность.
У каждой женщины свой опыт потери беременности. Стадия их беременности влияет на ее продолжительность и на выздоровление.
Потеря беременности может включать в себя множество физических и эмоциональных симптомов. Физические симптомы могут включать кровотечение, спазмы желудка, ощущение опорожнения матки или восприятие гормональных сдвигов по мере того, как организм приспосабливается. Эмоциональное воздействие часто связано с периодом печали. Эти сдвиги могут занять несколько недель и часто незаметны.
Врачи не могут назвать точные сроки выкидышей. Каждая беременность уникальна. Сроки значительно различаются в зависимости от беременности. Иногда врач может оценить, как долго могут длиться кровотечение, спазмы и другие симптомы, в зависимости от типа выкидыша, срока беременности и точности датировки.
На ранней стадии прерывание беременности может длиться несколько дней, а ближе к концу кровотечение становится слабее. На более поздних сроках беременности у женщины может наблюдаться кровотечение, которое длится намного дольше.
Иногда люди на поздних сроках беременности могут вообще не испытывать никаких симптомов и не узнают, что произошло, до тех пор, пока не пройдут обычное сканирование.
На восстановление организма после потери беременности может уйти до месяца. Согласно March of Dimes, у женщин могут оставаться гормоны беременности в крови в течение 2 месяцев после потери беременности, но это зависит от продолжительности беременности. Обычно менструация возобновляется через 4-6 недель.
Выкидыш может произойти на любом этапе беременности.
Ранние стадии
Очень ранний выкидыш иногда называют химической беременностью. Этот тип потери беременности происходит до того, как на УЗИ будут видны какие-либо признаки беременности, и часто это происходит еще до того, как женщина узнает о своей беременности.
Некоторые женщины могут заметить химическую беременность, когда проходят тест на беременность очень скоро после зачатия, что может быть до или примерно в то время, когда у них пропущены месячные. Они могут узнать, что они потеряли беременность, только когда через несколько дней у них начнется кровотечение.
Поскольку химическая беременность наступает так рано, кровотечение, связанное с этой потерей, часто напоминает обычный период. Хотя вагинальное кровотечение часто является единственным симптомом, некоторые женщины сообщают, что кровотечение более сильное или длится немного дольше, чем обычно. Кровотечение должно прекратиться в течение нескольких дней.
Первый и второй триместры
Выкидыши в первом триместре наступают до 12 недель. Однако большинство случаев прерывания беременности происходит в течение 8 недель после того, как женщина забеременела.
Женщины могут испытывать более серьезные симптомы по мере протекания беременности. Симптомы потери беременности в первом триместре, такие как кровотечение, спазмы и боль в животе, обычно длятся несколько дней.
Женщины, потерявшие беременность во втором триместре, могут почувствовать, что у них начались схватки. Симптомы часто более интенсивны, чем в первом триместре, поскольку в матке содержится больше ткани, которая должна выйти наружу.
Кровотечение может происходить за несколько дней до или после родов.Людям, у которых на этом этапе произошел выкидыш, скорее всего, потребуется медицинская помощь.
Поздняя стадия
Выкидыш, наступивший через 20 недель, считается потерей на поздней стадии, и врачи называют это мертворождением или внутриутробной смертью. Женщина может обнаружить потерю беременности на поздней стадии, только начав преждевременные роды или пройдя обычное ультразвуковое исследование.
Поделиться на PinterestЖенщине следует обратиться к врачу, если она чувствует, что пережила потерю беременности.Не всем женщинам, потерпевшим беременность, требуется лечение, особенно на ранних стадиях.Во многих случаях матка женщины опорожняется сама по себе без каких-либо осложнений.
Однако для постановки точного диагноза важно обратиться к врачу. Не все вагинальные кровотечения означают, что женщина потеряет беременность. Важно определить, не стало ли причиной выкидыша проблемы со здоровьем.
Через несколько дней после начала выкидыша обратитесь к врачу или акушерке для осмотра, чтобы убедиться, что матка опорожнена, так как любой оставшийся материал может вызвать осложнения.
Иногда выкидыш бывает неполным, что означает, что матка не опорожняется полностью сама по себе.Есть три способа справиться с этим: дождаться естественного протекания процесса, ускорить процесс выкидыша с помощью лекарств или провести хирургическое вмешательство.
Операция иногда проводится, когда есть инфекция или когда кто-то чувствует эмоциональную неспособность дождаться естественного выкидыша. В этих случаях врач выполнит медицинскую процедуру, называемую дилатацией и выскабливанием (D&C), чтобы удалить плод, плаценту и другие ткани из матки.
Врач может проводить процедуру под общей или местной анестезией.Некоторые люди после этого испытывают спазмы, а у многих в течение нескольких дней идет кровотечение.
Иногда развивается инфекция, требующая антибиотиков или, в более редких случаях, госпитализации.
Женщинам следует обратиться к врачу в случае выкидыша, когда:
- у них наблюдается вагинальное кровотечение
- образец вагинального кровотечения, ранее проверенный врачом, становится более тяжелым или болезненным
- плод перестает двигаться
- есть признаки преждевременных родов , например, сильные спазмы
- невынашивание беременности, ранее диагностированное врачом, вызывает сильную боль или жар
Большинство случаев невынашивания беременности невозможно предотвратить.Генетические аномалии развивающегося плода — наиболее частая причина выкидыша.
При выкидышах, произошедших до 10 недель беременности, генетические проблемы могут составлять до 80 процентов выкидышей.
Чтобы снизить риск выкидыша:
- Лечите любые сопутствующие заболевания. Неконтролируемые заболевания, такие как диабет и заболевания щитовидной железы, могут стать причиной потери беременности.
- Избегайте употребления алкоголя, наркотиков и отпускаемых по рецепту лекарств, отмеченных как небезопасные для беременности.Лекарства могут увеличить риск генетических изменений у плода, которые могут привести к осложнениям или потере беременности.
- Принимайте витамины для беременных и соблюдайте здоровую и сбалансированную диету.
- Обратитесь за помощью к врачу или акушерке на ранних сроках беременности. Хорошая дородовая помощь позволяет выявить и лечить некоторые состояния, повышающие риск выкидыша.
В большинстве случаев прерывание беременности происходит из-за проблем с развивающимся плодом и не имеет ничего общего с беременной женщиной.У большинства женщин не бывает двух выкидышей подряд.
Исследование, проведенное в 2016 году, показало, что для людей, как правило, безопасно начинать попытки зачать еще одного ребенка немедленно, если они этого хотят. Фактически, шансы на успешную беременность через 3 месяца после выкидыша могут быть даже немного выше.
Выкидыш может быть тяжелым и эмоциональным временем. Многие женщины и их партнеры чувствуют себя обездоленными и подавленными и могут пройти через процесс скорби.
Рекомендуется поговорить с врачом о причине прерывания беременности и убедиться в безопасности повторной попытки.
Хотя у женщины относительно часто случается несколько выкидышей в течение жизни, тем, у кого несколько выкидышей подряд, следует поговорить с врачом. Выкидыши при многоплодной беременности могут указывать на то, что требует лечения.
В большинстве случаев люди, решившие попробовать еще раз, будут иметь здоровую беременность.
Выкидыш — канал лучшего здоровья
Самопроизвольный выкидыш определяется как потеря беременности до 20 недель беременности. Большинство самопроизвольных выкидышей (от 75 до 80 процентов) происходит в первые 12 недель беременности.По оценкам, каждая четвертая беременность заканчивается выкидышем. Многие выкидыши не регистрируются или остаются незамеченными, потому что происходят на очень ранних сроках беременности.Причины выкидыша
Выкидыш обычно происходит из-за неправильного развития беременности. Развитие ребенка из женской и мужской клетки — очень сложный процесс. Если с процессом что-то пойдет не так, беременность перестанет развиваться. Выкидыши чаще встречаются у пожилых женщин, чем у молодых женщин, в основном потому, что хромосомные аномалии чаще встречаются с возрастом.
Другой причиной выкидыша может быть то, что развивающаяся беременность не вошла должным образом в слизистую оболочку матки (матки). Естественная реакция матки — изгнать нежизнеспособную беременность.
Симптомы выкидыша
Боль и кровотечение на ранних сроках беременности могут означать выкидыш, но не всегда. Кровотечение очень распространено на ранних сроках беременности, им страдает примерно каждая четвертая женщина, многие из которых будут иметь здорового ребенка. Раннее кровотечение, не ведущее к выкидышу, не причинит вашему ребенку никакого вреда.
Если кровотечение вызвано выкидышем, нет лечения или терапии, которые могли бы остановить выкидыш. Однако по-прежнему очень важно, чтобы вы обратились к специалисту в области здравоохранения.
Лечение выкидыша
Ничего нельзя сделать, чтобы остановить начавшийся выкидыш. Лечение направлено на предотвращение обильного кровотечения и инфицирования. Он также направлен на то, чтобы заботиться о вас как физически, так и эмоционально.
Возможно, вам придется немного подождать до начала лечения.Если в это время вы испытываете сильное кровотечение со сгустками и спазматическую боль, скорее всего, вы выходите из ткани беременной. Кровотечение, сгустки и боль обычно проходят, когда большая часть беременных тканей отходит. Иногда кровотечение будет по-прежнему сильным, и вам может потребоваться дальнейшее лечение. Если вы считаете, что у вас был или был выкидыш, вам следует обратиться к врачу или в отделение неотложной помощи.
Вам следует обратиться в ближайшее отделение неотложной помощи, если у вас:
- Повышенное кровотечение — например, если вы замачиваете две подушечки в час или пропускаете сгустки размером с мяч для гольфа
- Сильная боль в животе или плечах
- Лихорадка или озноб
- Головокружение или обморок
- Выделения из влагалища с неприятным запахом
- Понос или боль при открытии кишечника.
Типы выкидыша
Типы выкидыша, которые могут произойти, включают:
- Замершая беременность — происходит, когда беременность не удалась, хотя кровотечения или других признаков не было. Иногда прерванная беременность может оставаться в матке в течение недель или даже месяцев до начала кровотечения. Замещенная беременность подозревается, когда симптомы беременности исчезают и матка перестает расти. Диагноз ставится при ультразвуковом исследовании.
- Зараженная яйцеклетка — это происходит, когда плодный мешок формируется, но в нем нет развивающегося ребенка.Это диагностируется на УЗИ, обычно после небольшого кровотечения.
- Внематочная беременность — это происходит, когда развивающаяся беременность имплантируется в маточные трубы, а не в матку. От одного до двух процентов всех беременностей являются внематочными, и без лечения внематочная беременность может серьезно повлиять на ваше здоровье и фертильность.
Реакция на выкидыш
Не существует «правильного» ощущения после выкидыша. Ряд чувств — это нормально, и они часто сохраняются на некоторое время после выкидыша.Реакции могут включать в себя следующие чувства:
- Пустота
- Гнев и неверие
- Разочарование
- Печаль и чувство изоляции.
Некоторая степень горя очень распространена, даже если беременность не была запланирована. Партнеры могут по-разному реагировать, так же как люди могут по-разному реагировать на продолжающуюся беременность. Постарайтесь уделять этому день за раз и признавайте свои чувства и реакции по мере их возникновения.
Помимо горя, которое вы можете испытывать, ваше тело претерпит множество гормональных изменений, которые могут вызвать у вас сильные эмоции.Семья или близкие друзья могут быть отличным источником поддержки в это время. В качестве альтернативы вы можете обратиться за профессиональной поддержкой.
Не вините себя за выкидыш
Иногда после выкидыша проводят патологические анализы, но обычно причину установить невозможно. Это может усилить чувство дистресса и недоверия, а также вызвать чувство вины. Однако врачи соглашаются, что выкидыш редко бывает вызван чем-то, что мать сделала или не сделала (например, выпила бокал вина, съела определенную пищу, занималась сексом или недостаточно отдыхала).В большинстве случаев следующая беременность протекает доношенным.
После выкидыша
Часто после выкидыша часть беременных тканей остается в матке. Если его не удалить путем соскоба с матки кюреткой (инструментом в форме ложки), у вас может продолжаться кровотечение или развиться инфекция. Если не прошли все ткани беременных, ваш врач обычно порекомендует выполнить кюретку (также называемую «D&C» — дилатация и выскабливание). Это делается под легким наркозом, и вы обычно можете пойти домой в тот же день.Образец ткани обычно отправляют на патологическое исследование.
После кюретки
У большинства женщин кровотечение после кюретки составляет от пяти до 10 дней. Обратитесь к врачу, если у вас появятся:
- Длительное или сильное кровотечение
- Сгустки крови или сильная боль в животе
- Изменения в выделениях из влагалища
- Лихорадка или симптомы гриппа.
Следующие месячные после выкидыша
В яичниках обычно вырабатывается яйцеклетка примерно через две недели после выкидыша.Первые месячные должны наступить в течение четырех-шести недель. Вам следует пройти осмотр у врача через шесть недель после выкидыша, чтобы убедиться в отсутствии проблем и убедиться, что ваша матка вернулась к нормальному размеру. Вы также можете задать любые вопросы по поводу выкидыша в это время, включая результаты любых патологических анализов.
Влияние выкидыша на будущую беременность
Большинство проблем, вызывающих выкидыш, случаются случайно и вряд ли повторится снова.Один выкидыш не увеличивает риск того, что произойдет и во время следующей беременности, если не будет обнаружена конкретная причина. Тестирование обычно не предлагается женщинам, у которых случился один или два выкидыша, потому что очень маловероятно, что что-то будет найдено.
Тем не менее, женщины, у которых было три выкидыша подряд, подвергаются риску повторного выкидыша. Если вы попадаете в эту категорию, вы можете посещать клинику повторных выкидышей при Королевской женской больнице для дальнейшего обследования, консультирования и ведения будущих беременностей.
Попытка зачать новую беременность после выкидыша
Сейчас нет подходящего времени, чтобы попытаться зачать новую беременность. Некоторые пары решают, что им нужно время, чтобы приспособиться к своей потере, в то время как другие хотят сразу же попробовать снова. Обычно рекомендуется подождать окончания следующего цикла, прежде чем пытаться снова. Поскольку можно сразу же снова забеременеть, важно использовать противозачаточные средства, пока вы не будете готовы повторить попытку.
Если у вас резус-отрицательный результат
Если у вас резус-отрицательная группа крови, вам потребуется инъекция анти-D иммуноглобулина после выкидыша.Это предотвратит проблемы с резус-фактором при будущих беременностях. Ваш врач обсудит это с вами дополнительно.
Подготовка к следующей беременности после выкидыша
Хотя распространенные причины выкидыша предотвратить невозможно, вы можете повысить свои шансы на долгосрочную фертильность и успешную беременность:
- Отказ от курения
- Регулярные физические упражнения и сбалансированное питание
- Снижение стресса
- Поддержание веса в рекомендуемых пределах.
Принимайте фолиевую кислоту.
Всем женщинам, планирующим беременность, рекомендуется принимать фолиевую кислоту, поскольку она способствует нормальному развитию нервной системы ребенка. Вам нужно будет принимать 0,5 мг в день в течение одного месяца до беременности и до 12 недель беременности.
Куда обратиться за помощью
- Королевская женская больница Тел. (03) 8345 2000
- Клиника повторных выкидышей, Королевская женская больница Тел. (03) 8345 2000
- Поддержка мертворождений и неонатальной смерти (SANDS) Тел.(03) 9899 0218
- Bonnie Babes Foundation, для оказания психологической помощи тел. (03) 9803 1800 и 1300 266 643
Что следует помнить
- Выкидыш означает потерю беременности до 20 недель беременности.
- Примерно каждая четвертая беременность заканчивается выкидышем.
- Следующая беременность обычно протекает доношенным.
Неполный выкидыш | Tommy’s
Что такое неполный выкидыш?
Иногда не вся беременность проходит после выкидыша.Неполный выкидыш — это когда выкидыш начинается, но часть тканей беременности остается в матке.
Признаки неполного выкидыша
У всех женщин наблюдается кровотечение или боль во время и после выкидыша. Но если у вас неполный выкидыш, у вас могут быть следующие симптомы:
- сильное кровотечение — обратитесь за медицинской помощью, если вы промокнете через подушечку в течение часа
- кровотечение, которое продолжается и не успокаивается
- проходящие сгустки крови
- усиливающаяся боль в животе, которая может ощущаться как спазмы или схватки
- Повышенная температура (жар) и симптомы гриппа.
Немедленно обратитесь за медицинской помощью, если вы заметили любой из этих предупреждающих знаков.
Лечение неполного выкидыша
Если у вас неполный выкидыш, вам потребуется лечение. Доступно 3 варианта:
Ваш врач должен обсудить с вами, что может быть лучшим вариантом для вас. Вам нужно дать некоторое время, чтобы диагноз «погрузился» в суть дела и подумал о том, что вы хотите делать.
«Это нормально — не торопиться с принятием решения.У вас может быть интуиция по поводу того, как справиться с выкидышем, а может и нет. Обсудите возможные варианты с медицинскими работниками. Я знаю, что они невероятно заняты, но нам нужны были ответы. Я позвонила по номеру, который нам дали после второго невынашивания беременности, и задала все свои вопросы. Это помогло нам принять решение ».
Екатерина
Как к вам относятся, — ваш выбор. Однако вам могут посоветовать немедленно сделать операцию, если возникнут какие-либо проблемы, например инфекции.
Узнайте больше о том, как вы будете справляться с выкидышем.
Ваше эмоциональное здоровье
Выкидыш может иметь разрушительные последствия. Вы можете бороться с горем, тревогой и шоком, но вам не нужно проходить через это в одиночку. Есть много организаций, которые могут дать совет и поддержку.
Если вы беспокоитесь, что вы или ваш партнер изо всех сил пытаетесь справиться с ситуацией после потери ребенка, обратитесь к своему терапевту. Они смогут помочь вам получить необходимую поддержку.
Вы также можете бесплатно поговорить с акушеркой Томми. Вы можете позвонить им с понедельника по пятницу с 9:00 до 17:00 по номеру 0800 0147 800 или отправить их по электронной почте на адрес [электронная почта защищена]. Наши акушерки обучены оказанию помощи при тяжелой утрате, поэтому они смогут поговорить с вами о том, что вы переживаете.
Узнайте больше о поддержке после выкидыша.
Как долго длится выкидыш? Типы, продолжительность, симптомы, многое другое
Выкидыш — это потеря беременности в течение первых 20 недель беременности.Его также часто называют преждевременным прерыванием беременности или самопроизвольным абортом.
Выкидыши на удивление распространены. Фактически, от 10 до 15 процентов известных беременностей заканчиваются выкидышем, а 80 процентов из них случаются в первом триместре.
Эта статистика может показаться тревожной, но информация о выкидышах может помочь вам подготовиться к беременности. Небольшая подготовка и знания могут иметь большое значение.
Наши тела — сложные машины. Беременность добавляет еще один уровень сложности.Хотя не всегда ясно, почему случаются выкидыши, есть определенные факторы риска, о которых следует знать.
Возраст обычно является самым большим фактором риска. Чем старше вы во время беременности, тем выше риск хромосомных проблем плода и потери беременности.
Другими распространенными факторами являются выкидыши в анамнезе, проблемы с репродуктивными органами или сопутствующие заболевания, такие как высокое кровяное давление или СПКЯ.
Хотя эти факторы риска в значительной степени находятся вне вашего контроля, вы можете снизить свой риск за счет изменения таких факторов образа жизни, как курение, потребление алкоголя и масса тела.
Причины выкидыша разнообразны и иногда неизвестны. Но вот что мы точно знаем:
Примерно половина выкидышей происходит из-за того, что сперма, яйцеклетка или плод не имеют нужного количества хромосом. Эти нарушения мешают правильному развитию плода.
Проблемы с маткой или шейкой матки, инфекции, физические травмы и хронические заболевания также могут привести к выкидышу.
Нет никаких научных доказательств того, что сексуальная активность, физические упражнения или обычные условия труда могут привести к выкидышам.Шок, испуг или использование противозачаточных средств до беременности также не вызывают выкидыша.
Большинство выкидышей происходит еще до того, как женщина осознает, что беременна. Выкидыш на этой ранней стадии выглядит как нормальное менструальное кровотечение и часто появляется одновременно с обычными менструациями.
Контрольными признаками выкидыша в первом и втором триместрах являются:
Но не беспокойтесь слишком сильно — многие женщины обнаруживают кровотечение или кровотечение в начале беременности и в дальнейшем беременеют здоровой.
Выкидыши сложны и проявляются в нескольких формах.
Угроза выкидыша
Как следует из названия, угроза выкидыша — это когда есть шанс и признаки выкидыша. Симптомы — легкое кровотечение и спазмы. С медицинской помощью вы сможете предотвратить выкидыш.
Неизбежный выкидыш
Кровотечение, кровянистые выделения и спазмы указывают на неизбежность выкидыша.
Пропущенный выкидыш
Это когда эмбрион умирает, но никакие ткани не покидают тело.Вы можете даже не осознавать, что у вас был выкидыш, пока не пойдете на прием к врачу. Это происходит примерно в 15 процентах известных беременностей.
Неполный выкидыш
Эмбрион умирает и часть тканей плода выходит, но часть остается в утробе матери. Это может вызвать сильное кровотечение и спазмы.
Полный выкидыш
Это когда организм освободил все ткани, связанные с беременностью. По мере опорожнения матки все еще могут быть кровотечение и спазмы.
Септический выкидыш
Выкидыш без лечения, хотя и случается редко, может перерасти в серьезную инфекцию матки.
Рецидивирующий выкидыш
У некоторых женщин случаются множественные выкидыши (это тоже редко). Лучше всего обсудить повторную потерю беременности со своим врачом. Вместе вы сможете определить возможные причины и составить план лечения.
Вы лучше всех знаете свое тело. Если что-то кажется «неправильным» или вы заметили признаки выкидыша, как можно скорее позвоните своему врачу.
Во время обследования ваш поставщик медицинских услуг оценит ваши симптомы. Они могут порекомендовать УЗИ и проверить уровень гормонов беременности, чтобы убедиться, что эмбрион все еще растет.
В зависимости от результатов вашего медицинского осмотра ваш лечащий врач может порекомендовать различные варианты лечения.
При угрозе выкидыша они могут порекомендовать постельный режим или инъекции гормонов или устранить другие заболевания, чтобы спасти беременность.
Неполный выкидыш обычно требует медицинского вмешательства для удаления остатков беременных тканей.Лекарства или хирургическая процедура могут удалить оставшийся материал, если он не покидает ваше тело естественным путем.
Некоторые выкидыши не требуют лечения или медицинского вмешательства, поскольку все ткани проходят сами по себе. Это особенно характерно для выкидышей на очень ранних сроках беременности. Если кровотечение и спазмы не проходят, лучше всего обратиться к врачу, чтобы убедиться, что все ткани прошли.
Чтобы снизить риск заражения после выкидыша, вас могут попросить не вставлять ничего во влагалище в течение короткого времени.Позвоните своему врачу или обратитесь в скорую помощь, если у вас жар, озноб или другие симптомы инфекции.
Каждый выкидыш индивидуален, и опыт зависит от человека.
Как упоминалось ранее, выкидыш на ранней стадии может произойти без вашего ведома и до того, как вы вообще узнаете, что беременны. Симптомы могут казаться обычным ежемесячным циклом и быстро заканчиваются.
У некоторых женщин выкидыш протекает более заметно.
Несколько факторов влияют на продолжительность выкидыша и его ощущения, в том числе:
- сколько недель беременности вы были
- как быстро ваше тело проходит через ткань плода и послед
- количество плодов у вас было ношение
Учитывая все обстоятельства, выкидыш может длиться от часов до недель.В то время как у одной женщины кровотечение и спазмы могут быть незначительными, у другой кровотечение может продолжаться несколько дней. Обычно физический процесс выкидыша происходит постепенно и проходит в течение 2 недель.
После выкидыша ваше тело может физически восстановиться в течение месяца или более. Ваши месячные должны вернуться через 4-6 недель. Гормоны беременности могут задерживаться в вашем организме на пару месяцев.
Психологические последствия выкидыша имеют собственный график.
Послеродовая депрессия
У женщин риск развития депрессии намного выше, чем у мужчин.Добавьте к этому гормоны беременности и опыт выкидыша, и шансы еще выше.
Послеродовая депрессия (ППД) — это период тяжелой депрессии после родов или выкидыша.
Частично это связано с колебаниями уровня эстрогена и прогестерона. Среди других возможных причин — изменение уровня щитовидной железы, эмоциональная и физическая усталость и горе. До 15 процентов женщин испытывают PPD.
Симптомы
PPD имеет множество маркеров, которые могут появиться в любом месте от нескольких недель до нескольких месяцев после выкидыша.Поговорите со своим лечащим врачом, если вы испытываете эти симптомы в течение 2 недель или дольше:
- много плачет (необычно и сильно)
- боли в теле или проблемы с пищеварением, которые не проходят
- изменения в диете или сне
- чувство пустоты, безнадежности, раздражительности, подавленности, беспокойства, грусти или замкнутости
- отсутствие связи с близкими
- отсутствие эмоций, энергии, мотивации или интереса к приятным занятиям
- мысли о самоубийстве или самоповреждении
- проблемы с концентрацией, фокусировкой или запоминанием
Лечение
К счастью, PPD хорошо известны и легко управляемы.Обычные методы лечения включают терапию и лекарства. Ваш врач будет знать лучшие варианты для вашей конкретной ситуации.
Продолжительность PPD варьируется от женщины к женщине. Согласно обзору исследований 2014 года, около половины женщин, получающих лечение от ППД, не имеют симптомов в течение года. Без лечения PPD может занять больше времени.
Некоторые женщины могут испытывать постоянные симптомы депрессии, которые могут быть связаны с депрессией в личном анамнезе.
Если вы подозреваете, что у вас послеродовая депрессия, немедленно обратитесь к своему врачу.Депрессия — серьезное заболевание, которое поддается лечению, и вам не обязательно проходить через него в одиночку.
Доступна помощь:
Национальная линия помощи по предотвращению самоубийств работает 24 часа в сутки, поэтому звоните по телефону: 1-800-273-8255. Вы также всегда можете позвонить или посетить ближайшее отделение неотложной помощи, чтобы поговорить со специалистом по психическому здоровью.
Если вы предпочитаете отправлять текстовые сообщения, перейдите в строку «Crisis Text Line», отправив текстовое сообщение «ДОМОЙ» на номер 741-741.
Выкидыши обычно находятся вне вашего контроля, и их невозможно предотвратить.Но вот как вы можете минимизировать свой риск:
- Решите любые проблемы со здоровьем, которые могут повлиять на вашу беременность.
- Избегайте наркотиков, алкоголя и слишком большого количества кофеина.
- Регулярно обследуйтесь на протяжении всей беременности. (Это ключ к раннему выявлению и предотвращению развития угрозы выкидыша.)
- Выбирайте здоровый образ жизни: ешьте питательную пищу, много спите, регулярно двигайтесь, пытайтесь контролировать уровень стресса и следуйте рекомендациям врача по поддержание здорового веса при беременности.
- Убедитесь, что любые лекарства и добавки, которые вы принимаете без рецепта, безопасны для беременности.
- Защитите свой живот и будьте особенно осторожны, чтобы избежать несчастных случаев.



