Пульмикорт инструкция по применению: показания, противопоказания, побочное действие – описание Pulmicort сусп. д/ингал. дозированная 1 мг/2 мл: контейнеры однодозовые 20 шт. (1801)
Бронхиальная астма
Дозу препарата подбирают индивидуально. В том случае, если рекомендуемая доза не превышает 1 мг/сут, всю дозу препарата можно принять за один раз (единовременно). В случае приема более высокой дозы рекомендуется ее разделить на два приема. Для всех пациентов желательно определить минимальную эффективную поддерживающую дозу.
Рекомендуемая начальная доза
Дети в возрасте от 6 месяцев и старше: 0.25-0.5 мг/сут. При необходимости доза может быть увеличена до 1 мг/сут.
Взрослые/пожилые пациенты:1-2 мг/сут.
Доза при поддерживающем лечении
Дети в возрасте от 6 месяцев и старше: 0.25-2 мг/сут.
Взрослые/пожилые пациенты: 0. 5-4 мг/сут.
5-4 мг/сут.
В случае тяжелых обострений доза может быть увеличена.
В случае необходимости достижения дополнительного терапевтического эффекта можно рекомендовать увеличение суточной дозы препарата Пульмикорт® вместо комбинации препарата с пероральными ГКС, благодаря более низкому риску развития системных эффектов.
Наступление эффекта при поддерживающем лечении
Улучшение контроля над бронхиальной астмой на фоне поддерживающей терапии препаратом Пульмикорт® может наступать в течение 3 дней после начала лечения, хотя максимальный эффект может быть не достигнут за 2-4 недели.
Пациенты, получающие пероральные ГКС
Отмену пероральных ГКС необходимо начинать на фоне стабильного состояния пациента. В течение 10 дней необходимо принимать высокую дозу препарата Пульмикорт® на фоне терапии пероральными ГКС в привычной дозе. В дальнейшем в течение месяца следует постепенно снижать дозу пероральных ГКС (например, по 2.
ХОБЛ
Поддерживающая терапия ХОБЛ
Дозу препарата подбирают индивидуально. В том случае, если рекомендуемая доза не превышает 1 мг/сут, всю дозу препарата можно принять за один раз (единовременно). В случае приема более высокой дозы рекомендуется ее разделить на два приема. Для всех пациентов желательно определить минимальную эффективную поддерживающую дозу.
Рекомендуемая начальная доза
Взрослые/пожилые пациенты: 1-2 мг/сут.
Доза при поддерживающем лечении
Взрослые/пожилые пациенты: 0.5-4 мг/сут.
Обострения ХОБЛ
Взрослые/пожилые пациенты: суточная доза составляет 4-8 мг. Дозу следует разделить на 2-4 приема. Лечение следует продолжать до достижения клинического улучшения, но не более 10 дней.
Наступление эффекта
После ингаляции препарата Пульмикорт® для лечения обострений ХОБЛ период времени до улучшения симптомов сопоставим с таковым при применении системных кортикостероидов.
Стенозирующий ларинготрахеит (ложный круп)
Дети в возрасте от 6 месяцев и старше: 2 мг/сут.
Дозу препарата можно принять за один раз (единовременно) или разделить ее на два приема по 1 мг с интервалом в 30 мин.
Нарушение функции печени или почек
Нет данных о применении будесонида у пациентов с нарушением функции печени или почек. Принимая во внимание тот факт, что будесонид выводится путем биотрансформации в печени, можно ожидать увеличения экспозиции препарата у пациентов с выраженным циррозом печени.
Определение дозы препарата
| Доза (мг) | Объем препарата | |
0. 25 мг/мл 25 мг/мл |
0.5 мг/мл | |
| 0.25 | 1 мл* | — |
| 0.5 | 2 мл | — |
| 0.75 | 3 мл | — |
| 1 | 4 мл | 2 мл |
| 1.5 | — | 3 мл |
| 2 | — | 4 мл |
| 4 | — | 8 мл |
* Следует разбавить 0.9% раствором натрия хлорида до объема 2 мл.
Поскольку препарат Пульмикорт®, применяемый в виде суспензии с помощью небулайзера, попадает в легкие при вдохе, важно проинструктировать пациента вдыхать препарат через мундштук небулайзера спокойно и ровно.
Применение препарата Пульмикорт® с помощью небулайзера
Пульмикорт® применяется для ингаляций с использованием соответствующего небулайзера, оснащенного мундштуком и специальной маской. Небулайзер соединяется с компрессором для создания необходимого воздушного потока (5-8 л/мин), объем заполнения небулайзера должен составлять 2-4 мл.
Небулайзер соединяется с компрессором для создания необходимого воздушного потока (5-8 л/мин), объем заполнения небулайзера должен составлять 2-4 мл.
Важно проинформировать пациента:
- внимательно прочитать инструкцию по использованию препарата;
- для применения препарата Пульмикорт® суспензии не подходят ультразвуковые небулайзеры;
- Пульмикорт® суспензию смешивают с 0.9% раствором натрия хлорида или с растворами тербуталина, сальбутамола, фенотерола, ацетилцистеина, натрия кромогликата и ипратропия бромида; разбавленную суспензию следует использовать в течение 30 мин;
- после ингаляции следует прополоскать рот водой для снижения риска развития кандидоза ротоглотки;
- для предотвращения раздражения кожи после использования маски следует промыть кожу лица водой;
- рекомендуется регулярно проводить очистку небулайзера в соответствии с указаниями изготовителя.
В случаях, когда ребенок не может самостоятельно сделать вдох через небулайзер, применяется специальная маска.
Как использовать Пульмикорт® с помощью небулайзера
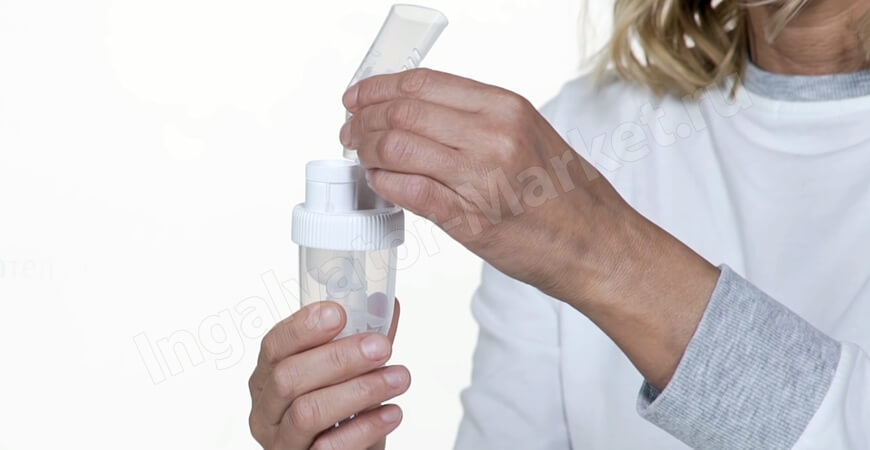
1. Перед применением осторожно встряхнуть контейнер легким вращательным движением.
2. Следует держать контейнер прямо вертикально и открыть его, поворачивая и отрывая «крыло».
3. Аккуратно поместить контейнер открытым концом в небулайзер и медленно выдавить содержимое контейнера.
Контейнер, содержащий разовую дозу, маркирован линией. Если контейнер перевернуть, то эта линия будет показывать объем, равный 1 мл.
Если необходимо использовать только 1 мл суспензии, содержимое контейнера выдавливают до тех пор, пока поверхность жидкости не достигнет уровня, обозначенного линией.
Открытый контейнер следует хранить в защищенном от света месте.
Открытый контейнер должен быть использован в течение 12 ч.
Перед тем, как использовать остаток жидкости, содержимое контейнера следует осторожно встряхнуть вращательным движением.
Примечание
1. После каждой ингаляции следует полоскать рот водой.
После каждой ингаляции следует полоскать рот водой.
2. Если пациент пользуется маской, необходимо убедиться, что при ингаляции маска плотно прилегает к лицу. После ингаляции следует вымыть лицо.
Очистка
Камеру небулайзера, мундштук или маску следует очищать после каждого применения.
Камеру небулайзера, мундштук или маску моют теплой водой, используя мягкий детергент, или в соответствии с инструкциями производителя.
Следует хорошо прополоскать и высушить небулайзер, соединив камеру с компрессором или входным воздушным клапаном.
Сколько дышать ингалятором взрослому и ребенку
Ларингиты, трахеиты, фарингиты, бронхиты сопровождают нас с тех пор, как ребенок начал ходить в детский сад. Устав от бесконечных сиропов, таблеток и инъекций, обратились к опытному педиатру, который и порекомендовал купить ингалятор в качестве домашнего средства лечения насморка и кашля. Выбирали долго, тщательно изучали каждую модель. После приобретения возник вопрос, сколько дышать ингалятором, чтобы не нанести вреда организму. Скрупулезно собирали материал и хотим поделиться полученной информацией.
После приобретения возник вопрос, сколько дышать ингалятором, чтобы не нанести вреда организму. Скрупулезно собирали материал и хотим поделиться полученной информацией.
Сколько дышать ингалятором взрослому и ребенку при кашле
Ингаляции при кашле различной природы очень эффективны. Лекарственное средство распыляется в мелкодисперсный аэрозоль и целенаправленно поступает в пораженную зону дыхательных путей. При этом препарат минует кишечник и желудок, что позволяет достичь быстрого результата. Но любые фармсредства требуют дозированного применения. И очень важно знать, сколько дышать ингалятором взрослому и ребенку при кашле:
- процедуры с физраствором для разжижения мокроты и увлажнения дыхательных путей – взрослым и подросткам для одной процедуры взять 3 мл и дышать не менее 5 минут, детям допускается брать до 2 мл в течение 2-х минут; как правило, регулярность – дважды в сутки в течение 5-7 дней; при необходимости разрешается до 4-х раз в сутки в течение 7 дней;
- для лечения влажного кашля пользуются лазолваном или амбробене – их разводят физраствором; малышам до 1-го года не больше 1 мл до двух раз ежесуточно в течение пяти дней; старшим детям и взрослым дозу увеличивают до 2-3 мл с такой же периодичностью;
- сухой кашель устраняют с помощью беродуала; взрослым и детям больше 12 лет для лечения необходимо 40 капель препарата, детям до 6 лет нужно уменьшить вдвое – до 20 капель, малышам дошкольного возраста потребуется 10 капель; процедуры проводятся трижды в день на протяжении пяти дней;
- при бронхитном кашле эффективны ингаляции с раствором фурацилина – взрослым и подросткам необходимо 4 мл готовой смеси; процедуры проводятся дважды в лень в течение пяти суток.

В медицинской практике используется множество лекарственных средств от кашля разной природы – аллергического, астматического, бактериального, бронхитного. Выбор конкретного препарата всегда оставляйте за лечащим врачом. Он же устанавливает дозировку, продолжительность и сроки ингаляционных процедур. Самолечение в данном случае противопоказано, поскольку чревато серьезными осложнениями.
Сколько дышать ингалятором взрослому и ребенку при насморке
Насморк относится к числу самых распространенных недугов среди дошкольников. У малышей многие сосудосуживающие средства вызывают высыхание слизистой, аллергическую реакцию. На собственном опыте убедились, что гораздо эффективнее использовать ингаляции. Выбрали на сайте ingalyator-market.ru/ingalyatory/b-well-wn-114-child-cena – ингалятор B.Well WN-114 kids для ребенка простой, удобный аппарат для домашнего применения. Правила использования:
- абсолютно безопасны и комфортны процедуры с физраствором или минеральной водой (типа Боржоми или Нарзана) – допускается дышать ежедневно с интервалом в 4 часа по 5 минут детям и до 10 минут взрослым в течение 5-10 дней до улучшения состояния;
- для облегчения состояния при насморке можно применять эфирные масла (эвкалипта, хвойных растений, облепихи) – процедуры проводится один раз в сутки на протяжении 5-10 дней; используется только паровой ингалятор с крупнодисперсным аэрозолем – мелкие частицы могут достигнуть бронхиол и стать причиной масляной пневмонии;
- прополис перед ингаляцией необходимо растворить физраствором (1:20) – для процедуры взять готового раствора в количестве 3 мл, заполнить ингалятор и дышать в течение 10 минут взрослым, можно и детям – до 5 минут.

При насморке допускаются ингаляции отварами лекарственных трав – календулы, шалфея, череды, ромашки. Новорожденным и младенцам ингаляции проводятся не больше 1 мин, поскольку носовые проходы у них очень узкие и могут закупориться набухшей слизью. Ингаляции у детей вне зависимости от продолжительности производятся обязательно в присутствии взрослых.
Сколько дней можно делать ингаляции с Беродуалом детям и взрослым в день
При появлении заболеваний дыхательной системы врачи часто назначают данное лекарство. С ним можно делать ингаляции, чтобы ускорить выздоровление. После первой процедуры наступают улучшения. Небулайзер важно правильно использовать, чтобы не столкнуться с побочными действиями. Перед терапией важно уточнить у врача, можно ли Беродуалом дышать глубоко через небулайзер. Специалист даст ответ, основываясь на показаниях и противопоказаниях. После этого необходимо будет следовать назначенной терапевтической схеме.
Показания к применению
Медикамент улучшает дыхание, избавляет от хрипов и упрощает откашливание. Препарат нормализует дренажную функцию бронхов. Средство устраняет спазмы и борется с воспалительными процессами. С его помощью удаётся привести в норму секрецию бронхов.
Препарат нормализует дренажную функцию бронхов. Средство устраняет спазмы и борется с воспалительными процессами. С его помощью удаётся привести в норму секрецию бронхов.
Лекарство делает лучше общее состояние организма. Помогает при бактериальных инфекциях и эффективно устраняет симптомы патологии.
Показания к ингаляции:
- обструктивный бронхит;
- пневмония;
- бронхиальная астма;
- хобл.
Препарат устраняет мокроту и убирает хрипы. Он эффективен при затруднённом вдохе, непродуктивном кашле, хрипах.
Отдельно многих наших читателей интересует вопрос, можно ли при аденоидах дышать Беродуалом. Врачи разрешают использовать медикамент, но строго по инструкции. Рекомендуется приобретать ампулы для ингаляций. Аэрозоль можно применять для тех случаев, когда нет возможности использовать небулайзер.
Как применять Беродуал
Раствор потребуется отмерить в специальном мерном стакане, после чего развести с физраствором 1 к 1. Дистиллированную воду не следует использовать.
Само ингалирование проводится следующим образом:
1 | Потребуется залить подготовленный раствор в прибор. |
2 | Далее нужно подсоединить трубку к аппарату, а к камере маску. |
3 | Необходимо активировать прибор и делать ингаляцию. |
4 | Когда будет подаваться аэрозоль, потребуется глубоко вдыхать и медленно выдыхать. |
5 | Полезно задерживать дыхание на 2 секунды. |
6 | Выдох обязательно следует делать носом. |
Взрослым людям делать ингаляции следует 5-6 минут. Детям время увеличивается до 3-4 минут. Курс лечения определяет доктор в зависимости от состояния здоровья пациента. В среднем терапия длится до 7 дней. Её можно продлить, если в этом будет необходимость.
Спросите обязательно у своего врача, сколько дней можно делать ингаляции с Беродуалом в Вашем конкретном случае. Он даст однозначный ответ и рекомендации по поводу терапии.
Внимание! Ингаляции могут быть опасны для здоровья. Рекомендуем внимательно ознакомиться со статьей: Опасность и вред ингаляций.
Пять фактов об ингаляторах, которые должен знать каждый
Ингаляции считаются самым эффективным способом лечения заболеваний дыхательных путей. Процедура охватывает всю поверхность слизистой оболочки, действующее вещество быстро всасывается в кровь, чего нельзя сказать о таблетках. Да и зачем подвергать нагрузке желудок и печень, если можно избавиться от микробов, мокроты и слизи в дыхательной полости быстрее? Однако у ингаляторов есть немало противопоказаний и особенности, которые следует учитывать всем без исключения. Как правильно выбрать ингалятор, чтобы не навредить здоровью, корреспонденту «МИР 24» рассказал кандидат медицинских наук, врач-оториноларинголог Владимир Зайцев.
Компрессионный не самый лучший
Современный рынок медицинской техники предлагает три типа ингаляторов: компрессорный, ультразвуковой и небулайзерный. Если необходимо справиться с заболеванием, которое затронуло легкие, бронхи и трахеи, то лучше всего выбрать набулайзерный инголятор, а вот от компрессороного стоит отказаться.
«Компрессор – это самый простой и не самый лучший на сегодняшний день. Ультразвуковой – это неплохой вариант, но, если мы говорим про заднюю стенку глотки и носоглотку, то лучше всего выбрать небулайзерный. Он лучше всего производит дробление, что подходит для бронхов, легких и трахеи», – сказал врач.
Показаний к применению очень много
Медики настоятельно рекомендуют держать ингаляторы в каждой семье из-за большого количества показаний к применению. Среди основных: заболевания лор-органов, бронхолегочной системы, трахеи и легких.
«Ингалятор должен быть в каждом доме исемье, потому что показаний много. Во-первых, это заболевания лор-органов: для слизистой оболочки полости носа, при воспалении слизистой, для задней стенки глотки, для нёбных миндалин, при хроническом тонзиллите, для носоглотки, при аденоидах у детей, при синуситах – тоже назначаются для того, чтобы разжижить слизь в носу, при ларингитах. Далее – это для бронхолегочной системы. Это заболевания трахеи – трахеиты, бронхов – бронхиты, и заболевания легких – это воспаление легких и пневмония», – сказал Зайцев.
Если у вас нет вышеперечисленных заболеваний, а просто сильный кашель, то ингаляторами тоже можно пользоваться.
«Можно использовать ингаляции с антисептиком или с препаратами, которые разжижают слизь, можно комбинировать. При сильном кашле тоже очень неплохо они помогают, потому что есть препараты, которые снимают напряжение слизистой оболочки. Уходит напряжение слизистой, а с ним активный кашель», – добавил оториноларинголог.
Спасут не только от сухого воздуха
Также ингаляторы необходимы детям, у которых по ночам возникает ложный круп. Это острое воспаление гортани. Проявляется оно сухим «лающим» кашлем и хрипом.
«Ложный круп, как правило, возникает у детей. Ингалятор может помочь. Он будет увлажнять слизистую гортани и трахеи, снимет симптомы. А если добавить препараты кортикостероидные ингаляционные и подышать ими, то отек и воспаление быстро будут купированы», – пояснил Зайцев.
Кроме того, ингаляторы хорошо помогают увлажнить слизистую и привести ее в норму, если в помещении слишком сухой воздух.
«При сухом воздухе тоже возникает желание кашлять. Сухой воздух возникает, например, во время ремонта или зимой, когда работает паровое отопление. Вот тогда ингаляторы спасают от сухости и увлажняет слизистую, приводят ее в норму», – сказал он.
Есть и противопоказания
Если у вас появился отек, симптомы ангины или температура тела поднялась выше 38,5 градусов, то ингаляторы категорически запрещено использовать.
«Если есть выраженный отек, то ингалятор использовать не надо, поскольку увлажнение может вызвать еще больший отек. При ангине, например, когда высокая концентрация бактериального вещества (стрептококковые, стафилококковые инфекции) ингаляции делать не нужно. При хроническом тонзиллите, в обострение – тоже запрещено. Иначе из миндалин бактериальное вещество разнесется по всей бронхолегочной системе. При высокой температуре тела (38,5-39 градусов) и выше ингаляции могут привести к выраженному отеку и состоянию удушья. В этом случае можно проводить только небулайзерные ингаляции, от остальных нужно отказаться», – сказал Зайцев.
Без назначения врача
Любое применение ингаляторов необходимо обсудить с врачом. Он назовет точную дозировку, тип ингалятора и препарата, который подойдет лично вам. Однако если речь идет о ложном крупе у детей или необходимости отхаркивания, то применять ингаляторы можно самостоятельно.
«Самостоятельно можно использовать без назначения, если возникает ложный круп у ребенка. Тут уж не до назначений: просто применить ингалятор с физраствором и вызывать бригаду скорой помощи. Второй случай – это когда ребенку нужно хорошее отхаркивание. Нужно использовать физраствор в качестве лекарственного начала и к нему добавлять препарат, который разжижает мокроту, в соотношении 1:10 (1 мл препарата, 10 мл физраствора) Все остальное, тем более, если это касается гормональных препаратов, должен назначать врач в клинике. Он должен рекомендовать сколько раз в день, по сколько минут, какой именно препарат использовать, да и, собственно говоря, сам ингалятор. Все ингаляторы не только разные по медикоментозным характеристикам, но и по цене. С помощью врача вы сможете сэкономить», – заключил Зайцев.
Сколько раз в день можно делать ингаляции с физраствором ребенку?
Ингаляционные способы введения лекарственных препаратов являются наиболее эффективными методами лечения заболевания дыхательной системы. Ингаляции рекомендуется делать не только взрослым, но и деткам. В зависимости от вида заболевания назначаются соответствующие препараты. Назначать лекарственные препараты вправе только врачи, а самостоятельно можно проводить ингаляции физраствором или минеральной водой без газов. Как часто можно проводить ингаляции детям, выясним детальней.
Ингаляция с физраствором: в чем заключается ее эффективность
Физрастворы представляют собой натрия хлорид, который является идеальным для человеческого организма. Это обусловлено тем, что в физрастворе содержится такое количество солей, которое равняется содержанию в плазме крови человека.
Из этого вытекает, что физраствор является абсолютно безвредным веществом, каким способом бы он не вводился в организм. Как только физраствор попадает на слизистые оболочки органов человека, то происходит моментальное их увлажнение без раздражающего эффекта.
Важно знать! Именно поэтому врачи рекомендуют регулярно увлажнять слизистую носа детям в любом возрасте, особенно при пониженной влажности воздуха.
Проведение процедур при помощи физраствора как для ребенка, так и взрослому, имеет следующие преимущества:
- Увлажнение слизистых. Это позволяет облегчить дыхание, а также устранить раздражение в горле и снизить симптомы сухого кашля.
- Разжижение мокрот, а также облегчение их выведения.
- Физраствор способен оказывать необходимые противовоспалительные действия.
К основным показаниям проведения ингаляций физраствором на небулайзере относятся:
- ларингиты;
- астма;
- тонзиллиты;
- эмфизема легких;
- синуситы.
Несмотря на эффективность процедур небулайзером с помощью физраствора, при кашле целесообразно применять специальные противокашлевые и разжижающие препараты. Какие препараты необходимо применять для проведения ингаляций при тех или иных недугах, необходимо уточнить у специалиста.
Количество физраствора для детей
Дышать физраствором через неулайзер для детей очень полезно, так как это способствует увлажнению органов дыхания. Прежде чем выяснять, сколько по времени делать ингаляцию деткам, нужно уточнить количество необходимого препарата. О количестве хлорида натрия, необходимого для проведения ингаляции детям, следует уточнить в инструкции или у специалиста. Для проведения одного сеанса процедуры требуется около 2-5 мл физраствора. В каждом конкретном случае лучше уточнить у врача, какое количество средства заправить в прибор.
Если делаете ингаляции с помощью небулайзеров, то в распылителе имеется соответствующая мерная шкала. По ней необходимо ориентироваться при заправке небулайзера. В продаже имеется физраствор в ампулах с различной дозировкой по 100, 200 и 400 мл.
Важно знать! С возрастом количество необходимого физраствора увеличивается, поэтому рекомендуется внимательно читать инструкцию или консультироваться со специалистом.
Количество процедур для детей
Один из наиболее популярных вопросов, сколько дней можно делать ингаляции для малышей? В сутки ребенку можно сделать не более 2 процедур при профилактике и легком протекании заболеваний. Как часто необходимо производить ингаляционные процедуры детям при серьезных заболеваниях? При тяжелых формах недугов нужно проводить ингаляции через каждые 4-6 часов. При этом немаловажно понимать, что часто проводить ингаляции с помощью медикаментов противопоказано. Какое количество ингаляций в сутки необходимо проводить, следует уточнить у врача.
Сколько минут делать процедуры небулайзером ребенку, зависит от его возраста. Если для взрослых время проведения процедуры может продолжаться свыше 10 минут, то ребенок до 5 лет должен дышать не дольше 1-2 минут. Для детей старше 5 лет разрешается ингаляция физраствором продолжительностью 2-6 минут.
Важно знать! В каком количестве делают ингаляции лекарственными препаратами, зависит от самого медикамента, а также формы заболевания. Зачастую продолжительность для взрослого не превышает 10 минут, а для детей до 3-5 минут.
Некоторые препараты рекомендуется вводить три раза в день. К таковым препаратам относятся:
- Туссамаг.
- Хлорофиллипт.
- Мирамистин.
Физрастворы же являются абсолютно безопасными, поэтому нет ничего страшного, если малыш дышит в день по 3-4 раза. Гораздо сложнее заставить достичь такого количества процедур в течение дня, так как дети очень неохотно любят подобного рода медицинские процедуры.
Особенности проведения ингаляций с помощью физраствора
Небулайзеры, по сравнению с паровыми ингаляторами, можно применять даже при наличии высокой температуры у ребенка. Выполняют ингаляции для улучшения дыхания деткам, начиная с 2 лет. Если малыш с 1 года приемлет проведение данной процедуры, то родители делают процедуры и в более раннем возрасте, но только после разрешения врача.
Сколько раз в день можно делать ингаляции с физическим раствором ребенку, зависит от возраста детей. Необходимое количество физраствора для проведения ингаляционной процедуры также зависит от возраста малыша. Детям в возрасте 3-4 лет необходимо 2 мл раствора, а в возрасте 5-7 лет понадобиться 3 мл. Для детей старше понадобится не менее 4 мл.
Перед тем, как мама делала ингаляцию для ребенка, она должна убедиться в том, что средство имеет температуру 37-40 градусов. Именно такой температуры должен быть физраствор, перед тем, как малыш будет его вдыхать. После приготовления раствора, можно приступать к проведению процедуры.
Ингаляции при влажном кашле
При влажном кашле у детей требуется ускорить процесс ее выведения. Делающие процедуры родители при помощи растворов должны понимать, что в сутки достаточно 2-3 процедур для ускорения процедуры выведения мокроты. Часто педиатру родители задают вопрос следующего характера: «Мы дышали на небулайзере и делали ингаляции ежедневно ребенку по 2-3 раза в день, но кашель при этом как был, так и стался». В таком случае не нужно разъяснять, что вылечить кашель (даже мокрый) с применением только одного физраствора практически невозможно. Для этого обязательно нужна терапия противокашлевыми препаратами, муколитическими сиропами и прочими видами лекарств, что зависит от формы и вида заболевания. Из этого следует, что если мы дышим физраствором, то облегчаем протекание симптомов кашля, но избавиться от него невозможно без медикаментов.
При кашле следует отдать предпочтение следующим препаратам:
- Лазолван.
- Амбробене.
- Флуимуцил.
- АЦЦ.
Как правильно делать ингаляции ребенку физраствором
Многие родители отдают предпочтение небулайзерм компрессионного и ультразвукового типа. Реже применяются мембранные аппараты, но при этом все эти три типа вытеснили паровые ингаляторы, существенным недостатком которых является невозможность проведения процедуры, если у малыша имеется температура.
Прежде чем проводить процедуры паровых ингаляций с ребенком, необходимо убедиться в отсутствии у него температуры. При развитии практически любого заболевания у детей в обязательном порядке подскакивает жар, поэтому паровые способы применения лекарств уже давно отошли на второй план.
Особенности проведения ингаляций при помощи небулайзеров обусловлены следующими особенностями:
- Для начала нужно выдержать перерыв между проведением процедур и приемом пищи. Для этого должно пройти не менее 1 часа.
- Предварительно подготовить раствор, после чего залить его в камеру прибора.
- В зависимости от того, что необходимо лечить, применяется маска или мундштук. Мундштук используется при ларингите, а маски при синуситах, аденоидах, и прочих недугах дыхательной системы.
- Во время проведения процедуры с детьми важно, чтобы родители объяснили малышу, как правильно нужно дышать. Дыхание должно быть спокойным и равномерным.
- Курс ингаляций обычно длится от 7 до 10 дней. В индивидуальном случае врач может назначить больше или меньше сеансов. В качестве профилактики рекомендуется проводить процедуры 1 раз в месяц по 5 -7 дней.
- После окончания процедуры нельзя выходит на улицу в течение 1 часа.
Важно знать! Ингаляции не вредны, поэтому применять их можно даже для грудных детей до года, но при этом провести данную процедуру крайне сложно.
Советы для родителей
Существует ряд рекомендаций, на которые родителям следует обратить особое внимание при проведении ингаляций детям:
- В устройство небулайзера нельзя заливать масляные растворы.
- Процедуры следует проводить исключительно в сидячем или стоячем положении.
- Если врач назначил паровые ингаляции, то их всегда можно заменить небулайзером.
- Небулайзерные процедуры можно проводить в домашних условиях при наличии прибора.
- Разводить лекарства можно только физраствором или минеральной водой.
- По окончанию процедуры нужно промыть лицо малыша, а также проследить, чтобы он пополоскал рот.
- Пить и кушать после завершения процесса можно не раньше, чем через 30-60 минут.
В завершении следует также отметить, что, несмотря на безопасность применения небулайзеров, имеются у них и противопоказания, с которыми можно ознакомиться в инструкции.
Показания к проведению ингаляции у детей. Особенности процедуры
Применение ингаляций для детей – когда нужно делать, технология процесса, особенности процедуры
Лечение простуды у детей – дело хлопотное, но если пользоваться не только современными лекарственными препаратами, а и хорошо знакомыми, проверенными методами, то можно значительно упростить этот процесс. Применение ингаляций для детей во время простуды всегда считалось оправданным – и народная медицина, и официальные научные мужи одобряют подобные процедуры, а такое единодушие встретишь редко.
Родители должны понимать, что ингаляции – лечебная процедура, поэтому ее нужно проводить с соблюдением некоторых правил.
Особенности проведения ингаляций детям
Очень важно понимать, что ингаляции должны делаться ребенку только после консультации с врачом – специалист не только оценит возможные риски проведения такой процедуры, но и подробно расскажет, какие делать ингаляции ребенку, как долго и в каких дозировках. Но если врача «под рукой» нет, то стоит запомнить следующие рекомендации:
- Ингаляции будут полезными при любом виде кашля – сухом или мокром. Воздействуя непосредственно на слизистые дыхательных путей, ингаляционный пар способствует образованию и полноценному отхождению мокроты.
- Простуда, как правило, сопровождается не только кашлем, и многие родители задаются вопросом, делать ли ребенку ингаляции при насморке. Ответ специалистов однозначный – обязательно! Причем, одинаково эффективными будут ингаляции на отварах лекарственных трав, на эфирных маслах и назначенных врачом медикаментах. Кстати, родители могут совмещать ингаляции от кашля и насморка, лечебный эффект все равно будет оказываться.
- Делать ингаляции нужно только через пару часов после приема пищи. Нужно приложить усилия, чтобы ребенок делал правильные вдохи и выдохи, не рекомендуется отвлекать его книжкой или мультфильмами, разговаривать во время процедуры больному также нельзя.
Более подробную информацию о том, сколько дней можно делать ингаляции ребенку, какие лекарственные растения и эфирные масла могут использоваться, можно получить на страницах нашего сайта Добробут. ком.
Очень важно понимать, что даже такие безобидные, на первый взгляд, процедуры, имеют противопоказания к проведению. Например, ингаляции для ребенка будут находиться под запретом в случае частого возникновения у него носовых кровотечений, при ангине и диагностированных заболеваний сердца. Многие родители задаются вопросом, можно ли делать ингаляции при температуре детям? Ответ категоричен – нет! Даже незначительное повышение температуры тела (до субфебрильных показателей) является строгим противопоказанием к проведению ингаляций.
Как правильно проводить ингаляции
Ингаляции могут проводиться старым способом – в кастрюлю или другую посуду наливается подготовленный раствор с лекарственным средством, ребенок наклоняется над сосудом, а сверху его накрывают одеялом. Родители должны быть предельно внимательны и не допускать нахождения в таком «укрытии» ребенка одного, стоит вместе с ним пройти процедуру. Температура воды должна быть не выше 40 градусов, а максимальное расстояние между лицом ребенка и водой должно быть 30 см. В связи с развитием современной медицины и введением в эксплуатацию многочисленных инструментов и приборов возникает закономерный вопрос, можно ли делать ингаляции небулайзером ребенку. Да, врачи разрешают такие процедуры, тем более этот прибор просто в применении и позволяет обеспечить направленное воздействие лечебного пара.
Какие средства лучше использовать для ингаляций:
- эфирные масла ментола, сосны, эвкалипта, можжевельника и герани помогут избавиться от заложенности носа и снизят отечность слизистой при насморке;
- чабрец, душица, лаванда, мать-и-мачеха эффективны при першении в горле и сухом кашле;
- листья дуба, березы, цветки ромашки лекарственной, можжевельник и листья черной смородины помогают в начальной стадии ринита, когда из носовых ходов выделяется прозрачная слизь;
- раствор пищевой соды, сбор из листьев малины и перечной мяты, липовый цвет, мать-и-мачеха целесообразно использовать при проведении ингаляций против кашля (и влажного, и сухого).
Обратите внимание: все перечисленные ингредиенты относятся к категории аллергенов, поэтому перед проведением ингаляционных процедур нужно обязательно исключить неадекватную реакцию детского организма на них.
Обычно ингаляции назначаются детям старше 2 лет, но есть ситуации, когда именно эта лечебная процедура может быстро облегчить состояние больного, имеется четкая инструкция, как делать ингаляции детям до года, но целесообразно будет доверить эту работу профессионалам.
Ингаляции могут стать единственно эффективным способом быстро вылечить простуду у ребенка или облегчить его состояние, снизив интенсивность кашля. Самое главное – правильно их проводить, чтобы выздоровление не сопровождалось неприятными последствиями.
Связанные услуги:
Консультация педиатра
Ингаляции с минеральной водой
Минеральная вода, как средство для ингаляции, абсолютно безвредна, так как является натуральным природным продуктом, не имеющим в своем составе синтетических препаратов. В то же самое время, минеральные ингаляции не менее эффективны специальных лекарственных средств. В водах некоторых природных источников растворены необходимые организму минеральные соли. Именно их целебное воздействие при правильном использовании минеральной воды облегчает боль в горле и уменьшает воспалительные процессы в легких и бронхах. Все чаще сейчас врачи рекомендуют использовать минеральную воду для ингаляций.
Какую минеральную воду лучше использовать для ингаляций? Хорошо подходит для этих целей любая щелочная вода, например, «Нарзан», «Ессентуки», «Боржоми», «Дарида» и др.
Лечение насморка
Для одной процедуры потребуется 2-5 мл воды. Делать ингаляции можно через каждый час. Только нужно помнить, что начинать можно только спустя 1,5-2 часа после еды или физических нагрузок, так как ваш организм перед ингаляцией должен находиться в спокойном и расслабленном состоянии. Дыхание не должно ничем затрудняться. Данная процедура успешно послужит для разжижения мокроты в носовой полости и горле и быстрому их очищению от накопившейся слизи.
Лечение кашля
При ингаляции щелочная среда минеральной воды сделает свое дело. Мельчайшие капельки проникнут в легкие, бронхи, попадут в каждый воспаленный участок. Кашель из сухого превращается в продуктивный, слизистые оболочки дыхательных путей смягчаются. Мокрота начинает быстро выводиться из легких или бронхов. Вожно помнить, что при ангине, пневмонии или отеке легких ингаляции делать запрещается!
Также соблюдайте следующие правила ингаляции с минеральной водой:
1. Прежде всего, нужно знать, что ребенку, у которого диагностированы сердечная или дыхательная недостаточность, а также, наблюдаются частые носовые кровотечения, любые ингаляции противопоказаны.
2. Не забудьте перед ингаляцией убедиться, что у ребенка нет высокой температуры. В этом случае процедуру придется отменить.
3. Заблаговременно до ингаляции выпустите газ из бутылки с минеральной водой. Для этого перелейте часть воды в стакан, хорошо перемешайте, дайте отстояться не менее часа.
4. С помощью специальной измерительной емкости налейте в небулайзер требуемую для ребенка дозу минеральной воды.
5. Если у ребенка бронхит, заболевание трахей, глотки, то ему следует вдыхать аэрозольное вещество через рот, а если вы лечите воспалительные процессы носа – то вдыхать нужно через нос. Заранее потренируйте малыша, для того, чтобы он дышал без напряжения.
6. Ингаляцию проводите через час или полтора часа после еды. Кроме того, после процедуры в течение часа не давайте малышу пить, есть, а также, разговаривать.
7. Ребенку до 5 лет максимальная длительность ингаляции всего 3 минуты, детям постарше – 5-10 минут. В течение дня проводите ребенку не более 1-2 ингаляции.
Температура нагревания минеральной воды
Минеральную воду для ингаляции можно использовать без нагревания и с подогревом. Соответственно, различают ингаляции влажные (температура воды до 30 С), тепло-влажные (температурой 30-40 С) и паровые (подогрев до кипения). Малышу до года лучше использовать влажные минеральные ингаляции. Для этих целей идеально подойдет небулайзер, снабженный специальной маской для вдыхания. Для детей постарше используют тепло-влажные ингаляции. А вот паровые ингаляции детям применять не рекомендуется. В этом случае существует большая вероятность получения ожогов слизистой оболочки внутренних органов.
Хлорид натрия, вдыхание, побочные эффекты и предупреждения
Общее название: хлорид натрия (ингаляция) (SOE dee um KLOR ide)
Фирменное наименование: Hyper-Sal, NebuSal, хлорид натрия, вдыхание
Класс препарата: Минералы и электролиты, разные респираторные агенты
Проведено медицинское освидетельствование Drugs.com 23 ноября 2020 г. Автор: Cerner Multum.
Что такое хлорид натрия?
Хлорид натрия — химическое название соли.Хлорид натрия может уменьшить количество некоторых видов бактерий в определенных выделениях организма, например, в слюне.
Хлорид натрия, ингаляция используется для получения мокроты (слизи или мокроты) изо рта, чтобы помочь улучшить функцию легких у людей с муковисцидозом, или для сбора мокроты для медицинских исследований. Это лекарство также можно использовать для разбавления других лекарств, вдыхаемых через небулайзер.
Хлорид натрия при вдыхании также может использоваться для других целей, не указанных в данном руководстве.
Предупреждения
Перед тем, как использовать хлорид натрия, сообщите своему врачу обо всех ваших заболеваниях и аллергиях. Также убедитесь, что ваш врач знает, беременны вы или кормите грудью. В некоторых случаях вы не сможете использовать хлорид натрия, или вам может потребоваться скорректировать дозу или принять особые меры предосторожности.
Сообщите своему врачу обо всех других лекарствах, которые вы принимаете, особенно о добавках калия, диуретиках, стероидах, лекарствах от кровяного давления или лекарствах, содержащих натрий (например, Alka-Seltzer или Zegrid).
Немедленно сообщите своему опекуну, если у вас есть боль в груди, затрудненное дыхание, отек рук или ног, усталость, мышечные подергивания, спутанность сознания, неравномерное сердцебиение, сильная жажда, учащенное или уменьшенное мочеиспускание, дискомфорт в ногах, мышечная слабость или ощущение хромоты, или если вы чувствуете, что можете потерять сознание.
Перед приемом этого лекарства
Вы не должны использовать это лекарство, если у вас когда-либо была аллергическая реакция на хлорид натрия.
Чтобы убедиться, что хлорид натрия безопасен для вас, сообщите своему врачу, если у вас есть:
FDA категория беременности C.Неизвестно, вреден ли хлорид натрия при вдыхании для будущего ребенка. Сообщите своему врачу, если вы беременны или планируете забеременеть во время лечения.
Неизвестно, проникает ли хлорид натрия в грудное молоко или может нанести вред кормящемуся ребенку. Сообщите своему врачу, если вы кормите ребенка грудью.
Как вводится хлорид натрия?
Следуйте всем указаниям на этикетке с рецептом. Не используйте это лекарство в больших или меньших количествах или дольше, чем рекомендуется.
Натрия хлорид, для ингаляций используется небулайзер. Вы будете вдыхать лекарство через маску для лица, мундштук или другое устройство, подключенное к небулайзеру.
Ваш врач, медсестра или другой поставщик медицинских услуг могут показать вам, как правильно пользоваться небулайзером.
Хлорид натрия — это жидкость, которую помещают в камеру для лекарств небулайзера. Затем к камере для лекарства прикрепляют мундштук или лицевую маску вместе с воздушным компрессором.
Чтобы подготовиться к вдыханию хлорида натрия через небулайзер, вам могут дать другое ингаляционное лекарство для предотвращения бронхоспазма (сокращения мышц в дыхательных путях легких).Врач также может попросить вас высморкаться, прополоскать рот водой или протереть внутреннюю часть рта салфеткой. Для достижения наилучших результатов внимательно следуйте инструкциям врача.
В большинстве случаев вы будете принимать это лекарство, сидя прямо в удобном положении. Дышите медленно и равномерно, используя маску, загубник или другое дыхательное устройство. Вам также могут дать зажим для носа, который закроет носовые проходы, и вы будете вдыхать только через рот.
Если вы принимаете это лекарство в рамках анализа мокроты, вам нужно будет плевать каждые 5 минут или в соответствии с указаниями вашего лечащего врача. Глубоко кашляйте из груди, чтобы получить оптимальный образец для анализа.
Продолжайте дышать через небулайзер так долго, как предписано врачом. После того, как вы завершите ингаляцию в течение предписанного времени, выбросьте всю жидкость, которая осталась в камере для лекарств. Не сохраняйте его для дальнейшего использования.
Если вы храните хлорид натрия дома, храните его при комнатной температуре вдали от влаги и тепла.
Что произойдет, если я пропущу дозу?
Поскольку хлорид натрия иногда используется только по мере необходимости, вы можете не соблюдать график дозирования. Если вы принимаете лекарство регулярно, примите пропущенную дозу, как только вспомните. Пропустите пропущенную дозу, если пришло время для следующей запланированной дозы. Не используйте дополнительное лекарство, чтобы восполнить пропущенную дозу.
Что произойдет, если я передозирую?
Обратитесь за неотложной медицинской помощью или позвоните в справочную службу Poison по телефону 1-800-222-1222.
Чего следует избегать при использовании хлорида натрия?
Следуйте инструкциям врача о любых ограничениях в еде, напитках или занятиях.
Хлорид натрия, побочные эффекты
Получите неотложную медицинскую помощь, если у вас есть какие-либо из этих признаков аллергической реакции : крапивница; затрудненное дыхание; отек лица, губ, языка или горла.
Немедленно сообщите опекуну, если у вас есть:
боль в груди, затрудненное дыхание;
ощущение головокружения, будто вы можете потерять сознание;
опухоль в руках или ногах;
усталость, подергивание мышц;
спутанность сознания, неравномерное сердцебиение, сильная жажда, учащенное или уменьшенное мочеиспускание, дискомфорт в ногах, мышечная слабость или ощущение хромоты.
Другие частые побочные эффекты могут включать соленый привкус, легкое жжение или раздражение во рту.
Это не полный список побочных эффектов, которые могут возникнуть. Спросите у своего доктора о побочных эффектах. Вы можете сообщить о побочных эффектах в FDA по телефону 1-800-FDA-1088.
Какие другие препараты повлияют на хлорид натрия?
Расскажите своему врачу обо всех лекарствах, которые вы используете, и о тех, которые вы начинаете или прекращаете использовать во время лечения хлоридом натрия, особенно:
Этот список не полный.Другие препараты могут взаимодействовать с хлоридом натрия, включая лекарства, отпускаемые по рецепту и без рецепта, витамины и растительные продукты. В этом руководстве по лекарствам перечислены не все возможные взаимодействия.
Дополнительная информация
Помните, храните это и все другие лекарства в недоступном для детей месте, никогда не передавайте свои лекарства другим и используйте это лекарство только по назначению.
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Copyright 1996-2021 Cerner Multum, Inc. Версия: 2.02.
Время ингаляции гипертонического раствора у людей с муковисцидозом
Обзорный вопрос
Мы рассмотрели данные о том, было ли время (в отношении методов очистки дыхательных путей или в зависимости от времени суток) гипертонического раствора (сильный , стерильный раствор соленой воды) через небулайзер улучшает физические свойства мокроты, стимулирует кашель, улучшает клинические исходы (например, функцию легких) и улучшает воспринимаемый эффект методов очистки дыхательных путей при муковисцидозе.Это обновление ранее опубликованного Кокрейновского обзора.
Предпосылки
Регулярное вдыхание гипертонического раствора улучшает клинические исходы людей с муковисцидозом. Неясно, лучше ли вдыхать гипертонический раствор до, во время или после очистки дыхательных путей с помощью физических методов, а также лучше ли вдыхать его утром или вечером. Мы искали испытания, в которых сравнивали эти разные временные режимы.
Дата поиска
Доказательства актуальны на: 28 февраля 2019 г.
Характеристики исследования
Обзор включал три исследования с 77 людьми с муковисцидозом в возрасте от 18 до 64 лет . В исследованиях изучали влияние времени ингаляции гипертонического солевого раствора на методы очистки дыхательных путей. В исследованиях сообщалось о немедленных результатах после ингаляции гипертонического раствора до, во время или после физических методов очистки дыхательных путей. Все исследования были короткими, включали от одного до трех курсов лечения в каждом временном режиме.
Ключевые результаты
Хотя такие результаты, как функция легких, не показали каких-либо различий между схемами, люди с муковисцидозом считают, что вдыхание гипертонического раствора до или во время методов очистки дыхательных путей может быть более эффективным и удовлетворительным, чем вдыхание гипертонического раствора после прохождения дыхательных путей. оформление. Не было найдено исследований, сравнивающих утреннее и вечернее вдыхание. Долгосрочная эффективность гипертонического раствора была установлена только для ингаляций два раза в день; однако, если переносится только одна доза в день, время суток, в которое она вдыхается, может зависеть от удобства или переносимости до тех пор, пока не появятся дополнительные доказательства.
Качество доказательств
В целом качество доказательств было низким. Единственные проблемы, которые, возможно, влияли на качество, были связаны с тем фактом, что участники не могли не знать о лечении, которое они получали. Однако, поскольку исследования были краткосрочными и большинство значимых результатов основывалось на предполагаемой эффективности, время введения гипертонического раствора требует дальнейшего изучения.
Эффект 3% и 6% физиологического раствора при вирусном бронхиолите: рандомизированное контролируемое исследование
Реферат
Бронхиолит — распространенное заболевание у маленьких детей, которое часто требует госпитализации.За исключением возможного эффекта распыленного гипертонического раствора (хлорида натрия), нет доказательной терапии. В этом исследовании изучалась эффективность распыленного 3% и 6% гипертонического раствора по сравнению с 0,9% гипертоническим раствором у детей, госпитализированных с вирусным бронхиолитом.
В этом многоцентровом двойном слепом рандомизированном контролируемом исследовании дети, госпитализированные с острым вирусным бронхиолитом, были рандомизированы для получения 3%, 6% гипертонического раствора или 0,9% физиологического раствора в виде небулайзера в течение всего пребывания в больнице.Сальбутамол был добавлен для предотвращения возможного сужения бронхов. Первичной конечной точкой была продолжительность пребывания в больнице. Вторичными исходами были потребность в дополнительном кислороде и зондовом питании.
Из 292 детей, включенных в исследование (средний возраст 3,4 месяца), 247 завершили исследование. Средняя продолжительность пребывания в стационаре не различалась между группами: 69 часов (межквартильный размах 57), 70 часов (IQR 69) и 53 часа (IQR 52) для 3% (n = 84) и 6% (n = 83). ) гипертонический раствор и 0,9% (n = 80) физиологический раствор соответственно (p = 0.29). Потребность в дополнительном кислороде или питании через зонд существенно не различалась. Побочные эффекты были одинаковыми в трех группах.
Распыление гипертоническим раствором (3% или 6% хлорида натрия), хотя и безопасно, не уменьшало продолжительность пребывания в больнице, продолжительность дополнительного кислорода или зондового питания у детей, госпитализированных с вирусным бронхиолитом средней и тяжелой степени тяжести.
Абстрактные
Распыление гипертоническим солевым раствором не привело к сокращению госпитализации детей с вирусным бронхиолитом http: // ow.ly / xRVVx
Введение
Острый вирусный бронхиолит — вирусная инфекция нижних дыхательных путей у младенцев [1, 2]. Обычные вирусы, вызывающие бронхиолит, включают респираторно-синцитиальный вирус (РСВ), метапневмовирус человека, аденовирус, вирус (пара) гриппа, риновирус и коронавирус [3]. Бронхиолит является основной причиной госпитализации младенцев в течение первого года жизни и поражает миллионы младенцев во всем мире [4]. Ежегодные затраты на госпитализацию по поводу бронхиолита только в США составляют более 500 миллионов долларов [5].До сих пор было показано, что потенциально терапевтические вмешательства, такие как распыленные кортикостероиды, адреналин, бета-агонисты, антибиотики и рекомбинантная дезоксирибонуклеаза человека, неэффективны [6–10]. Следовательно, лечение бронхиолита остается поддерживающим с добавлением кислорода, поддержанием баланса жидкости и механической вентиляции, если это необходимо [11].
Отек дыхательных путей и закупорка слизью являются преобладающими патологическими признаками у младенцев с острым вирусным бронхиолитом [12]. Распыленный гипертонический раствор (HS) с использованием хлорида натрия может иметь положительное влияние на бронхиолит, так как он может уменьшить отек подслизистой оболочки, уменьшить воспалительные медиаторы и вязкость слизи, а также улучшить клиренс слизистых оболочек [13–16]. In vitro HS улучшает реологические свойства слизи (эластичность и вязкость) и ускоряет скорость транспорта слизи [17]. Исследования последнего десятилетия показали, что легкая небулайзерная ГВ сокращает продолжительность пребывания в больнице младенцев с легким и умеренно тяжелым бронхиолитом [4, 18–25]. Все эти исследования, кроме одного, включали небольшое количество пациентов из отдельных центров и использовали плохо определенные результаты; исследовательские группы были неоднородными, а некоторые не были четко определены [4, 26–28].Исследования на пациентах с муковисцидозом показали, что распыленный HS в концентрации 5–7% более эффективен, чем изотонический раствор, и этот эффект оказался дозозависимым [29–34]. У младенцев в возрасте 4 месяцев и старше с муковисцидозом было доказано, что ГС безопасна [35]. Поэтому мы провели рандомизированное контролируемое исследование различных концентраций распыленного HS у младенцев, госпитализированных по поводу вирусного бронхиолита. Мы предположили, что распыление HS в зависимости от дозы сократит продолжительность пребывания в больнице и продолжительность поддерживающей терапии.
Методы и материалы
Настройка
Это двойное слепое рандомизированное контролируемое исследование проводилось в 11 больницах общего профиля и одном медицинском центре третичного уровня в Нидерландах. Исследование было одобрено центральным комитетом по медицинской этике Нидерландов (Голландский регистр испытаний, номер: NTR 1494) и местными комитетами по этике всех участвующих больниц. Перед началом исследования от имени каждого ребенка по крайней мере один законный опекун подписал форму информированного согласия.
Пациенты
Дети в возрасте 0–24 месяцев соответствовали критериям участия в исследовании, если они были госпитализированы в одну из участвующих больниц из-за легкого или тяжелого вирусного бронхиолита и имели балл Ванга ≥3 на момент обращения. Шкала клинической тяжести Wang состоит из четырех пунктов: частота дыхания, хрипы, втягивания и общее состояние (таблица 1) [36]. Диагноз «бронхиолит» ставился клинически по симптомам инфекции верхних дыхательных путей с хрипом, тахипноэ и одышкой [11].Чтобы снизить вероятность включения детей с атопическим хрипом, все дети получали однократную ингаляцию 2,5 мг сальбутамола перед включением в исследование. Дети были исключены, если оценка Ванга улучшилась как минимум на 2 балла после ингаляции. Другими критериями исключения были гемодинамически важные врожденные пороки сердца, хронические предсуществующие заболевания легких, Т-клеточный иммунодефицит, лечение кортикостероидами и предшествующие хрипы, (пищевая) аллергия или экзема.
Таблица 1- Система оценки клинической тяжести инфекций нижних дыхательных путей у младенцев по шкале ВангаИсследуемый препарат
Исследуемый препарат для всех центров был подготовлен международно сертифицированным фармацевтом-исследователем (Sterop Pharmacobel, Брюссель, Бельгия).Для предотвращения возможной бронхиальной обструкции к каждой дозе добавляли 2,5 мг сальбутамола. Концентрации физиологического раствора были рассчитаны таким образом, чтобы концентрация окончательного раствора с сальбутамолом составляла 0,9%, 3% или 6% хлорида натрия, а общий объем составлял 4 мл на ингаляцию.
Все участники, лица, обеспечивающие уход, и медицинский персонал не знали о составе исследуемых растворов, которые были идентичны по упаковке флаконов, цвету, запаху и другим физическим характеристикам. Флаконы использовались до 24 часов после открытия.Срок годности всех флаконов — 31 декабря 2011 года. Код был сдан на хранение фармацевту.
Дизайн исследования
Пациенты были набраны в период с ноября 2009 г. по май 2011 г., во время сезона бронхиолитов. При поступлении регистрировался клинический анамнез пациента, который включал продолжительность симптомов до госпитализации, прием лекарств, а также анамнез пациента и его семейную историю атопии. Мазок из носоглотки был взят для анализа на вирус. Если ребенок соответствовал критериям включения и было получено согласие родителей, распыление исследуемого препарата начиналось в течение 12 часов после поступления.
Все отобранные пациенты были случайным образом распределены в одну из двух групп вмешательства или в контрольную группу. Рандомизация проводилась по центрам и группировалась в блоки по шесть пациентов. Каждый пациент получил последовательно рандомизированное количество, которое соответствовало идентичным пузырькам на 20 мл, которые содержали разные растворы хлорида натрия. Группы вмешательства получали ингаляции с 3% или 6% HS, а контрольная группа получала ингаляции с 0,9% хлоридом натрия (физиологический раствор (NS)).
Растворы распыляли каждые 8 ч при постоянном потоке кислорода 6-8 л · мин -1 из розетки в сочетании с небулайзером HOT Top Plus (Intersurgical, Уден, Нидерланды), массовый средний аэродинамический диаметр ( MMAD) 4 мкм, через плотно прилегающую лицевую маску и вводили до опорожнения. Распыление продолжали до выписки.
Всех детей обследовали дважды в день, основываясь на физикальном осмотре, шкале Ванга, частоте сердечных сокращений, сатурации, частоте дыхания, потребности в дополнительном кислороде и питании через зонд.Обследование проводил дежурный педиатр. Перед началом исследования весь медицинский персонал, участвовавший в исследовании, был обучен тому, как оценивать пациентов и классифицировать систему оценки клинической тяжести Ванга, чтобы улучшить согласие между наблюдателями.
Согласно заранее определенным критериям, дополнительное кислородное питание начиналось у младенцев с насыщением воздуха в помещении 93% или ниже в течение> 10 минут или острым раскислением <85%. Это было остановлено, когда насыщение постоянно составляло> 93%.Показанием для начала и прекращения кормления через зонд было минимальное потребление, рассчитанное как 75% от нормального. Потеря жидкости из-за обезвоживания или диареи компенсировалась добавлением потерянной жидкости к минимальному потреблению. Дополнительные лекарства и другая поддерживающая терапия были предоставлены в соответствии с рекомендациями больницы.
Все дополнительные лекарства, время и количество дополнительного кислорода и зондового питания регистрировались в регистрационной форме, как и частота сердечных сокращений, сатурация кислорода, температура и побочные эффекты.Побочные реакции определялись как любые наблюдаемые нежелательные эффекты, независимо от того, были ли они связаны с исследуемым лекарством или нет. Возможные известные побочные эффекты ингаляции с HS включали ринорею, беспокойство, кашель и бронхиальную обструкцию [4, 34, 37].
Первичным результатом была продолжительность пребывания в больнице, которую рассчитывали как количество часов между первой дозой исследуемого лекарства и клиническим решением о выписке. Таким образом, на первичную конечную точку не повлияло дополнительное пребывание в больнице из-за социальных или административных факторов.По словам ответственного педиатра, критерии выписки, определенные протоколом, включали отсутствие необходимости в дополнительном кислороде, питании через зонд или внутривенном введении жидкости. Вторичными исходами были переводы в педиатрическое отделение интенсивной терапии (PICU) из-за дыхательной недостаточности, необходимости и продолжительности дополнительного кислорода или зондового питания. Безопасность лечения измеряли путем регистрации нежелательных явлений.
Статистические методы
Предыдущие исследования показали уменьшение продолжительности пребывания в больнице с 4 до 3 дней после вдыхания 3% HS [18].Основываясь на этом сокращении пребывания в больнице на 25%, для текущего исследования потребовался размер выборки из 65 пациентов в каждой экспериментальной группе, чтобы достичь мощности 90% при значении p <0,05. Все данные были анонимно записаны, введены в электронную таблицу Excel (Microsoft Corp, Редмонд, Вашингтон) и импортированы в программное обеспечение SPSS версии 19.0 (SPSS Inc, Чикаго, Иллинойс) для анализа. Анализы проводились в соответствии с принципами назначения лечения и протокола. Различия между включенными и исключенными пациентами в отношении характеристик пациентов оценивались с помощью независимого t-критерия (возраст) и критерия хи-квадрат (пол и вмешательство).Все непрерывные переменные (продолжительность пребывания в больнице, часы дополнительного кислорода и зондового питания) были проверены на нормальность. В случае нормального распределения различия между тремя группами были проверены с помощью ANOVA, а в случае ненормального распределения использовался тест Крускала-Уоллиса. Для категориальных переменных различия в распределении между группами вмешательства были проверены с помощью критерия хи-квадрат. Одномерные различия во времени до выписки из больницы между группами вмешательства были проверены с помощью лог-рангового теста.
Результаты
В период с ноября 2009 г. по май 2011 г. в исследование были включены и рандомизированы 292 ранее здоровых ребенка с вирусным бронхиолитом средней и тяжелой степени тяжести (рис. 1). До включения в исследование большинство пациентов получали назальные деконгестанты: 21 — сальбутамол (спейсер), 10 — парацетамол, 4 — амоксициллин, 3 — омепразол, 3 — нистатин и 1 — вальпроевая кислота.
Фигура 1-Включение пациентов в исследование и процедуры последующего наблюдения и анализа.
Два пациента были выписаны из-за быстрого улучшения клинического состояния и поэтому были исключены из исследования до того, как была введена первая доза исследуемого препарата. Всего 290 младенцев (средний возраст 3,4 месяца, диапазон от 10 дней до 23 месяцев) были включены в исследование и проанализированы в анализе намерения лечиться. 43 (15%) пациента были исключены для анализа по протоколу, а 18 (6,2%) пациентов не завершили лечение из-за побочных эффектов. Из них девять пациентов ушли из-за кашля или возбуждения во время и после распыления, а девять других из-за клинического ухудшения, такого как повышенная потребность в кислороде, усилие дыхания или прогрессирующая обструкция дыхательных путей.Отзыв информированного согласия привел к исключению еще девяти (3,1%) пациентов. Тринадцать младенцев были исключены из исследования из-за отклонения от протокола. Трем пациентам (1,2%) потребовалась искусственная вентиляция легких в отделении интенсивной терапии интенсивной терапии в течение болезни: у одного пациента ухудшение состояния произошло через 5 часов после первой ингаляции с 6% HS; клиническое состояние одного пациента, рандомизированного в группу 6%, ухудшилось после 6 дней лечения и потребовалось госпитализации в реанимацию; и один пациент, получавший NS, имел дыхательную недостаточность при поступлении, и это клиническое состояние не изменилось после приема одной дозы исследуемого лекарства в ожидании перевода в PICU (рис.1). Количество отказов (по причинам) существенно не различалось между группами вмешательства (p = 0,47).
Всего 247 младенцев завершили исследование и были проанализированы в соответствии с протоколом анализа; 84 получили 3% HS, 83 получили 6% HS и 80 получили NS (рис. 1). Исходные характеристики пациентов существенно не различались между тремя группами (таблица 2). Результаты анализа намерения лечиться и анализа по протоколу не различались по исходным характеристикам или по каким-либо первичным или вторичным исходам (данные не показаны).Помимо исследуемого препарата, пациенты получали: назальные деконгестанты n = 161, парацетамол n = 30, антибиотики n = 11, сальбутамол n = 6, ибупрофен n = 1, нистатин n = 1 и ранитидин n = 1. Применение назальных деконгестантов (ксилометазолина и хлорида натрия) было равномерно распределено среди исследуемых групп (данные не показаны).
Таблица 2- Исходные характеристики зарегистрированных младенцевСредняя продолжительность пребывания в больнице составила 69 часов в группе 3% HS, 70 часов в группе 6% HS и 53 часа в группе NS (p = 0.29) (таблица 3). Различия во времени до выписки между тремя группами не были статистически значимыми (p = 0,26) (рис. 2).
Фигура 2-Процент младенцев, оставшихся в больнице, отображается в зависимости от времени до выписки в соответствии с вмешательством.
Таблица 3– Первичные и вторичные исходы для трех групп вмешательстваДополнительный кислород потребовался 50 (59,5%) младенцам в группе 3% HS, 53 (63,9%) младенцам в группе 6% HS и 51 (63,8%) младенцам в группе 0.9% группа NS (p = 0,70) со средней продолжительностью 54, 54 и 40 часов соответственно (p = 0,14).
Дополнительное зондовое питание потребовалось 29 (34,5%) младенцам в группе 3% HS, 31 (37,3%) младенцам в группе 6% HS и 22 (27,5%) младенцам в группе 0,9% NS (p = 0,39) , со средней продолжительностью 62, 52 и 54 часа соответственно (p = 0,87) (таблица 3).
Средний балл по Вангу при выписке составлял 2,0 в группе NS и в группе 3% HS и 1,0 в группе 6% HS (p = 0,53). Оценка Ванга при выписке улучшилась независимо от схемы лечения (таблицы 3 и 4) без существенных различий между группами (p = 0.80).
Таблица 4– Средний балл по Вангу через 24, 48 и 72 часа для трех групп вмешательстваЗначительное количество побочных эффектов было отмечено во всех группах лечения (таблица 5). За исключением кашля, который достоверно чаще возникал в группах HS (p = 0,03), различий между группами не обнаружено. Исключения из-за побочных эффектов не различались между группами (p = 0,59). Большинство нежелательных явлений, вероятно, были связаны с основным вирусным бронхиолитом.
Таблица 5– Нежелательные явления, зарегистрированные у зарегистрированных младенцевОбсуждение
В этом двойном слепом рандомизированном многоцентровом исследовании мы сравнили 3% и 6% HS с NS у детей, госпитализированных с вирусным бронхиолитом.Ни 3% HS, ни 6% HS не уменьшили продолжительность пребывания в больнице, оценку тяжести клинической картины Ванга при выписке, продолжительность дополнительного кислорода или зондового питания по сравнению с NS. Эти результаты контрастируют с результатами, опубликованными в литературе [18–22]. Объединенные результаты трех небольших исследований [18–20] продемонстрировали сокращение продолжительности госпитализации на 0,9 дня в пользу группы 3% HS по сравнению с группой NS, тогда как Луо и его коллеги [21, 22] обнаружили сокращение на 0,9 дня. 1.4 и 1,6 дня, соответственно, в своих исследованиях при бронхиолите от легкой до умеренной и от умеренного до тяжелого. Однако Аль-Ансари et al. [24] сравнил распыление 3% HS и 5% HS с NS при относительно легком бронхиолите у младенцев, находящихся в отделении для краткосрочного пребывания, и не показал влияния на продолжительность пребывания в больнице, которую он описал как подверженную медицинским и медицинским воздействиям. социальные факторы.
Хотя критерии диагностики вирусного бронхиолита были менее четко определены в большинстве этих исследований, за исключением исследования Kuzik et al .[20], различия в исследуемых популяциях между нашим исследованием и предыдущими исследованиями вряд ли могут объяснить различия между различными результатами. Наша исследуемая популяция была сопоставима по возрасту, клинической тяжести, продолжительности заболевания до госпитализации и с преобладанием РСВ-положительных младенцев. В дополнение к критерию исключения предшествующих хрипов, атопических проявлений, таких как экзема или пищевая аллергия, мы старались избегать включения младенцев, которым может помочь сальбутамол. Действительно, недавнее исследование показало, что у детей с бронхиолитом оценка Ванга значительно улучшилась у детей с атопией, чем у детей без атопии, когда к лекарству был добавлен сальбутамол [23], что поддерживает наш подход.Принимая во внимание возможное быстрое реагирование на однократную дозу сальбутамола [12], можно утверждать, что наш протокол исследования привел к исключению быстро реагирующих людей, что, возможно, повлияло на результаты. В целом 14% всех детей, прошедших скрининг на включение, пришлось исключить из-за положительной реакции на сальбутамол. Однако, даже если бы этих младенцев включили и случайным образом распределили в исследуемые группы, их количество было бы слишком маленьким, чтобы существенно повлиять на результаты.
Метаанализ показал обратную зависимость между тяжестью заболевания и эффектом распыленного HS [4].Следовательно, различия в степени тяжести бронхиолита между исследуемыми популяциями могут объяснить разные результаты. Однако, похоже, что это не так, поскольку на исходном уровне оценка Ванга в нашем исследовании составляла 6,2 по сравнению с 5,8 в исследовании, что составляет половину веса метаанализа [21], в то время как другие исследования метаанализа в анализ были включены пациенты с более высокими оценками Ванга [18–20]. Наше исследование не было разработано для изучения подгрупп с разной степенью тяжести заболевания, и дальнейшие исследования должны выяснить, может ли HS быть особенно полезным в подгруппах младенцев с более тяжелым заболеванием.
Мы не можем исключить, что различия в типах небулайзеров и частоте небулайзеров сыграли свою роль. Мы использовали один и тот же небулайзер с MMAD 4 мкм для всех исследуемых пациентов, что привело к отложению в основном в нижних дыхательных путях [38]. Потенциально может влиять небулайзер с меньшим MMAD и другим отложением в легких [39]. Тип небулайзера и MMAD не были описаны в других исследованиях, поэтому дальнейшее сравнение невозможно. Только в двух предыдущих исследованиях участвовали участники, которым применяли небулайзерную терапию чаще, чем в нашем исследовании [20, 22].Однако не было никаких кинетических данных о периоде полураспада эффекта HS, и частое распыление не рекомендуется [20]. Следовательно, маловероятно, что различия в типе и частоте распыления могут объяснить наши выводы.
Большинство ранее опубликованных исследований были одноцентровыми исследованиями. Возможно, на результаты повлияли такие различия, как местные привычки в диагностике и лечении. Настоящее исследование представляет собой многоцентровое исследование, которое, возможно, могло бы уменьшить эти факторы.Для каждого центра была проведена рандомизация, что позволило провести анализ для каждого центра; но мы не обнаружили существенных различий между центрами.
Сильные стороны нашего исследования заключаются в использовании строгих критериев включения и выписки. Мы использовали строгое, клинически значимое определение времени выписки, на которое не влияли социальные или административные факторы [24]. Следовательно, мы ограничили продолжительность пребывания в больнице временем пребывания в больнице по медицинским показаниям. Это может объяснить нашу относительно короткую продолжительность пребывания в больнице (53, 69 и 70 часов для NS, 3% HS и 6% HS соответственно) по сравнению с 2.6–6,0 дней для 3% HS и 3,0–7,4 дней для NS в предыдущих исследованиях [18–22]. Ни в одном из этих исследований не учитывались потенциально влияющие социальные и административные факторы; в большинстве исследований использовались только клинические решения врачей.
Возможное объяснение того, почему это исследование не обнаружило разницы между группами вмешательства и контрольной группой, может заключаться в том, что NS не может быть истинным плацебо. Однако дизайн нашего исследования не может исключить положительный эффект ингаляции NS у младенцев с вирусным бронхиолитом.На этот вопрос можно было бы ответить с помощью исследования не меньшей эффективности, сравнивающего NS и HS. Физиологически адекватное количество жидкости, выстилающей дыхательные пути, имеет решающее значение для нормального функционирования мукоцилиарного клиренса дыхательных путей. Известно, что бронхиолит приводит к снижению содержания воды в жидкости слизистой оболочки дыхательных путей, вызывая уменьшение мукоцилиарного клиренса [12]. In vivo изменение жидкости на поверхности дыхательных путей и улучшение клиренса слизи после ингаляции NS или HS, вероятно, является прямым эффектом общей массы хлорида натрия, добавляемого к поверхности дыхательных путей [13].У пациентов с амбулаторным бронхиолитом распыление с большим объемом NS было так же эффективно, как и с меньшим объемом 3% HS [40]. Пока это не показано для более тяжелых заболеваний. Более ранние исследования, которые показали положительный эффект 3% HS, также проводили распыление три раза в день, что дало такую же общую дозу [18, 19, 21]. Следовательно, хотя более высокая доза общего хлорида натрия может иметь влияние, это вряд ли объяснит разные результаты исследования. Наши результаты были подтверждены недавним исследованием, в котором сравнивали NS с 7% HS и использовали частоту ингаляций четыре раза в день, которое не показало положительного эффекта HS, даже при более высокой общей дозе хлорида натрия [41].Ipek et al. [23] сравнивали действие распыленных NS и HS с сальбутамолом и без него у амбулаторных пациентов с легким бронхиолитом. Все исследуемые группы показали значительное снижение клинической степени тяжести без различий между группами, что позволяет предположить, что NS может иметь некоторый терапевтический эффект также и у пациентов, не страдающих атопией. Это подтверждает наши выводы о том, что не было обнаружено значительных различий между использованием HS и NS у пациентов с бронхиолитом.
Хотя в текущем исследовании серьезных побочных эффектов не наблюдалось, у значительного числа детей наблюдались побочные эффекты (таблица 5), которые в значительной степени могли быть вызваны самим бронхиолитом.У 6,2% всех включенных пациентов причиной отмены были побочные эффекты. Более того, кашель был более распространенным в обеих группах HS. Это требует дальнейшего внимания, поскольку предыдущие исследования не включали точного описания побочных эффектов.
В заключение, мы показали, что распыление 3% HS или 6% HS не уменьшало продолжительность пребывания в больнице, оценку тяжести клинической картины Ванга при выписке, потребность в дополнительном кислороде или потребность в питании через зонд у детей в возрасте до 2 лет. госпитализированных с вирусным бронхиолитом, по сравнению с применением НС.Наши результаты не подтверждают рутинное использование HS у младенцев с бронхиолитом.
Благодарности
Авторы хотели бы поблагодарить следующих участников исследования: Нико Ольденхоф (Медицинский центр VieCuri, Венло, Нидерланды) за процедуру рандомизации; Грета Велдхейс (Медицинский центр VieCuri, Венло, Нидерланды) за координацию работы сотрудников аптеки; Барт Роттьер (Университетский медицинский центр, Гронинген, Нидерланды) за промежуточный анализ; Тван Малдер (Университетский медицинский центр, Маастрихт, Нидерланды) и Бриджит ван дер Брюгген-Богартс (Медицинский центр VieCuri, Венло, Нидерланды), которые были независимыми врачами для пациентов с вопросами; Йохану де Йонгсте (Университетский медицинский центр, Роттердам, Нидерланды) за критический обзор рукописи; и Loes Janssen (Центр VieCuri, Венло, Нидерланды) за контроль статистических расчетов.
Участвовавшие центры: Медицинский центр VieCuri, Венло; Медицинский центр Маастрихтского университета, Маастрихт; Медицинский центр Орбис, Ситтард; Больница Катарины, Эйндховен; Медицинский центр Максима, Велдховен; Больница Лаврентия, Рурмонд; Больница Элькерлик, Хелмонд; Госпиталь Рейнстейт, Арнем; Больница Маасстад, Роттердам; Больница Амфия, Бреда; Госпиталь Тви Стеден, Тилбург; и больница Святой Елизаветы, Тилбург, Нидерланды.
Сноски
Редакционные комментарии см. На стр. 827.
Клиническое испытание: Испытание зарегистрировано в Голландском реестре испытаний, номер NTR1494, и в Реестре клинических испытаний ЕС, EudraCT, номер 2008-003886-17.
Заявление о поддержке: Финансовая поддержка исследования была предоставлена за счет образовательных грантов от Schering Plough BV (Маарссен, Нидерланды), Nutricia (Зутермейер, Нидерланды) и Фонда Кристин Бадер из детской больницы Ирэн (Арнем, Нидерланды) .
Конфликт интересов: раскрытие информации можно найти вместе с онлайн-версией этой статьи на сайте www.erj.ersjournals.com
- Получено 11 сентября 2013 г.
- Принято 16 мая 2014 г.
Использование, дозировка, побочные эффекты, взаимодействия, предупреждение
МЕРЫ ПРЕДОСТОРОЖНОСТИ
Общие
Альбутерол, как и все симпатомиметические амины, следует использовать с осторожностью у пациентов с сердечно-сосудистыми заболеваниями, особенно с коронарной недостаточностью, гипертонией и сердечной аритмией; у пациентов с судорожными расстройствами, гипертиреозом или сахарным диабетом; и у пациентов, которые необычно чувствительны к симпатомиметическим аминам.Клинически значимые изменения систолического и диастолического артериального давления наблюдались у отдельных пациентов, и можно ожидать, что они возникнут у некоторых пациентов после применения любого бета-адренергического бронходилататора.
Сообщалось, что большие дозы альбутерола внутривенно обостряют ранее существовавший сахарный диабет и кетоацидоз. Как и другие бета-агонисты, альбутерол может вызывать у некоторых пациентов значительную гипокалиемию, возможно, из-за внутриклеточного шунтирования, которое может вызывать неблагоприятные сердечно-сосудистые эффекты.Уменьшение обычно носит временный характер и не требует дополнительных приемов пищи.
Повторное введение 0,15 мг / кг ингаляционного раствора альбутерола детям в возрасте от 5 до 17 лет, у которых изначально была нормокалиемия, было связано с бессимптомным снижением уровня калия в сыворотке на 20-25%.
Информация для пациентов
Действие VENTOLIN Inhalation Solution может длиться до 6 часов или дольше. ВЕНТОЛИН раствор для ингаляции не следует использовать чаще, чем рекомендуется.Не увеличивайте дозу или частоту VENTOLIN Inhalation Solution, не посоветовавшись с врачом. Если вы обнаружите, что лечение с помощью VENTOLIN Inhalation Solution становится менее эффективным для облегчения симптомов, ваши симптомы ухудшаются и / или вам необходимо использовать продукт чаще, чем обычно, вам следует немедленно обратиться за медицинской помощью. Пока вы используете раствор для ингаляции VENTOLIN, другие вдыхаемые препараты и лекарства от астмы следует принимать только по указанию врача. Общие побочные эффекты включают учащенное сердцебиение, боль в груди, учащенное сердцебиение, тремор или нервозность.Если вы беременны или кормите грудью, обратитесь к врачу по поводу использования раствора для ингаляции ВЕНТОЛИН. Эффективное и безопасное использование раствора для ингаляции VENTOLIN включает понимание того, как его следует вводить.
Чтобы избежать микробного заражения, каждый раз при открытии бутылки следует использовать надлежащие асептические методы. Следует принять меры для предотвращения контакта кончика капельницы флакона с любой поверхностью, включая резервуар небулайзера и связанное с ним вентиляционное оборудование.Кроме того, если раствор изменит цвет или станет мутным, его нельзя использовать.
Совместимость лекарств (физическая и химическая), эффективность и безопасность раствора для ингаляции ВЕНТОЛИН при смешивании с другими лекарствами в небулайзере не установлены.
См. Иллюстрацию Инструкцию пациента по применению .
Канцерогенез, мутагенез, нарушение фертильности: В двухлетнем исследовании на крысах Sprague-Dawley сульфат альбутерола вызывал значительное дозозависимое увеличение частоты доброкачественных лейомиом мезовариума при диетических дозах 2.0, 10 и 50 мг / кг (приблизительно 2, 8 и 40 раз, соответственно, максимальная рекомендуемая суточная доза ингаляции для взрослых на основе мг / м 2 или приблизительно 3/5, 3 и 15 раз, соответственно максимальная рекомендуемая суточная ингаляционная доза у детей на основе мг / м 2 ). В другом исследовании этот эффект был заблокирован одновременным введением пропранолола, неселективного антагониста бета-адренорецепторов. В 18-месячном исследовании на мышах CD-1 сульфат альбутерола не показал признаков онкогенности при диетических дозах до 500 мг / кг (примерно в 200 раз больше максимальной рекомендованной суточной ингаляционной дозы для взрослых на основе мг / м 2 ). или примерно в 75 раз больше максимальной рекомендованной суточной ингаляционной дозы для детей на основе мг / м 2 ).В 22-месячном исследовании на золотистых хомячках сульфат альбутерола не показал признаков онкогенности при диетических дозах до 50 мг / кг (примерно в 25 раз больше максимальной рекомендованной суточной ингаляционной дозы для взрослых на основе мг / м 2 или примерно в 10 раз больше максимальной рекомендованной суточной ингаляционной дозы для детей на основе мг / м 2 ).
Сульфат альбутерола не был мутагенным в тесте Эймса с метаболической активацией или без нее с использованием тестовых штаммов S. typhimurium TA1537, TA1538 и TA98 или E.coli WP2, WP2uvrA и WP67. Не было обнаружено прямой мутации в штамме дрожжей S. cerevisiae S9 и какой-либо конверсии митотического гена в штамме дрожжей S. cerevisiae JD1 с метаболической активацией или без нее. Анализы флуктуации в S. typhimurium TA98 и E. coli WP2, оба с метаболической активацией, были отрицательными. Сульфат альбутерола не был кластогенным в анализе периферических лимфоцитов человека или в анализе микроядер мыши штамма Ah2 при внутрибрюшинных дозах до 200 мг / кг.
Исследования репродукции на крысах не продемонстрировали никаких доказательств нарушения фертильности при пероральных дозах до 50 мг / кг (примерно в 40 раз больше максимальной рекомендованной суточной ингаляционной дозы для взрослых на основе мг / м 2 ).
Беременность
Тератогенные эффекты: Беременность категории C. Было показано, что альбутерол оказывает тератогенное действие на мышей. Исследование на мышах CD-1 при подкожных дозах 0,025, 0,25 и 2,5 мг / кг (приблизительно 1/100, 1/10 и 1.0 раз, соответственно, максимальная рекомендуемая суточная ингаляционная доза для взрослых на основе мг / м ( 2 ) показала образование волчьей пасти у 5 из 111 (4,5%) плодов при 0,25 мг / кг и у 10 из 108 (9,3%) плоды в дозе 2,5 мг / кг. Препарат не вызывал образования волчьей пасти в самой низкой дозе 0,025 мг / кг. Расщелина неба также возникла у 22 из 72 (30,5%) плодов от женщин, получавших 2,5 мг / кг изопротеренола (положительный контроль) подкожно (примерно в 1,0 раза больше максимальной рекомендованной суточной ингаляционной дозы для взрослых на основе мг / м 2 ). .
Исследование репродукции на кроликах Stride Dutch выявило краниошизис у 7 из 19 (37%) плодов при пероральном введении альбутерола в дозе 50 мг / кг (примерно в 80 раз больше максимальной рекомендованной суточной ингаляционной дозы для взрослых в дозе мг / м3). 2 базис).
Адекватных и хорошо контролируемых исследований у беременных женщин не проводилось. Альбутерол следует использовать во время беременности, только если потенциальные выгоды оправдывают потенциальный риск для плода.
В течение всего периода маркетинга во всем мире редко сообщалось о различных врожденных аномалиях, в том числе волчьей пасти и дефектах конечностей у потомков пациентов, получавших альбутерол.Некоторые матери во время беременности принимали несколько лекарств. Невозможно выделить какой-либо устойчивый паттерн дефектов, и не установлена взаимосвязь между употреблением альбутерола и врожденными аномалиями.
Использование в родах
Из-за потенциального влияния бета-агонистов на сократительную способность матки использование раствора для ингаляции ВЕНТОЛИНА для облегчения бронхоспазма во время родов должно быть ограничено теми пациентами, для которых преимущества явно перевешивают риск.
Токолиз: Альбутерол не был одобрен для лечения преждевременных родов. Соотношение польза: риск при применении альбутерола для токолиза не установлено. Сообщалось о серьезных побочных реакциях, включая отек легких у матери, во время или после лечения преждевременных родов бета- 2 -агонистами, включая альбутерол.
Кормящие матери
Неизвестно, выделяется ли этот препарат с грудным молоком.Из-за потенциальной онкогенности альбутерола, показанной в некоторых исследованиях на животных, следует принять решение о прекращении кормления грудью или о прекращении приема препарата, принимая во внимание важность препарата для матери.
Использование в педиатрии
Безопасность и эффективность VENTOLIN Inhalation Solution доказаны для детей от 2 лет и старше. Использование VENTOLIN Inhalation Solution в этих возрастных группах подтверждается данными адекватных и хорошо контролируемых исследований VENTOLIN Inhalation Solution у взрослых; вероятность того, что течение заболевания, патофизиология и действие препарата у детей и взрослых в значительной степени схожи; и опубликованные отчеты об исследованиях с участием педиатрических пациентов в возрасте 3 лет и старше.Рекомендуемая доза для педиатрической популяции основана на трех опубликованных сравнительных исследованиях эффективности и безопасности у детей от 5 до 17 лет, а также на профиле безопасности как у взрослых, так и у педиатрических пациентов при дозах, равных или превышающих рекомендуемые дозы. Безопасность и эффективность VENTOLIN Inhalation Solution у детей младше 2 лет не установлены.
Распыленный физиологический раствор может служить активным средством лечения острого вирусного бронхиолита
8 января 2020
2 мин чтения
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей.Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если проблема не исчезнет, обратитесь по адресу [email protected].Вернуться в Healio
Недавний метаанализ, опубликованный в JAMA Pediatrics , предполагает, что небулайзерный физиологический раствор может считаться активным лечением в отличие от плацебо в исследованиях, оценивающих методы лечения острого вирусного бронхиолита у детей младшего возраста.
«В большинстве рандомизированных клинических испытаний небулайзерный физиологический раствор используется в качестве плацебо, что логично, учитывая, что физиологический раствор также используется в качестве носителя для распыления активного лечения. Однако в исследованиях бронходилататоров было отмечено последовательное улучшение показателей, превышающих ожидаемые, у пациентов, получавших плацебо », — пишут исследователи. «Растущий и убывающий характер бронхиолита может объяснить эти результаты, но, учитывая сильную тенденцию к улучшению, также возможно, что распыленный физиологический раствор действует как эффективное лечение.”
Для дальнейшего изучения этого вопроса исследователи отобрали 29 рандомизированных клинических испытаний с участием 1583 пациентов, в которых сравнивали детей в возрасте 2 лет и младше с бронхиолитами, получавших небулайзерный физиологический раствор. Исследования с группой лечения, получавшей альтернативное плацебо, также были включены для сравнения нормального физиологического раствора с другими плацебо. Затем исследователи изучили объединенные оценки связи с респираторными баллами, частотой дыхания и насыщением кислородом в течение 60 минут после лечения распыленным физиологическим раствором по сравнению с другим плацебо и изменениями до и после распыления физиологического раствора.
В метаанализе три исследования включали сравнение распыленного физиологического раствора с не распыляемым плацебо. Результаты показали, что стандартизованные средние различия в респираторных показателях благоприятствовали группе нормального физиологического раствора по сравнению с другой группой плацебо на –0,9 балла (95% ДИ, –1,2–0,6) через 60 минут после терапии, без каких-либо значительных различий в частоте дыхания или кислороде. насыщение между физиологическим раствором и другими группами плацебо.
Двадцать пять исследований предоставили данные о совокупных респираторных показателях у пациентов, получавших небулайзерный физиологический раствор.В метаанализе исследователи обнаружили, что стандартизированная средняя разница в респираторных показателях после распыления физиологического раствора составляла –0,7 (95% ДИ, –0,7–0,6; I 2 = 62%).
Индекс оценки респираторного дистресса (RDAI), который был наиболее часто используемой оценкой и единственной оценкой, которая использовалась достаточно часто для выполнения сохраняющей шкалы анализа подгруппы, использовалась в 13 исследованиях. При анализе этих исследований средневзвешенная разница в RDAI после распыления физиологического раствора составила -1.6 баллов (95% ДИ, от –1,9 до –1,3; I 2 = 72%).
Кроме того, средневзвешенная разница после распыления физиологического раствора составила -5,5 вдохов в минуту (95% ДИ, от -6,3 до -4,6; I 2 = 24%) в 17 исследованиях, предоставляющих информацию о частоте дыхания и взвешенном Средняя разница в насыщении кислородом после распыления физиологического раствора составляла –0,4% (95% ДИ, –0,6–0,2; I 2 = 79%) в 23 исследованиях, в которых были представлены данные о насыщении кислородом.
ПЕРЕРЫВ СТРАНИЦЫ
Анализ чувствительности, удаляющий выбросы или исследования с высоким риском систематической ошибки, существенно не изменил точечные оценки, но в некоторых случаях снизил неоднородность.
«Этот метаанализ предполагает, что распыленный физиологический раствор может быть активным средством лечения острого вирусного бронхиолита, а не инертным плацебо», — писали они. «Необходимо провести дальнейшую оценку распыления физиологического раствора по сравнению с имитацией распыления и / или пероральным плацебо, чтобы установить, является ли распыленный физиологический раствор истинным плацебо.Планы будущих исследований должны учитывать потенциальный лечебный эффект распыленного физиологического раствора на краткосрочные результаты ». — Мелисса Фостер
Раскрытие информации s : Авторы не сообщают о раскрытии соответствующей финансовой информации.
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей.Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если проблема не исчезнет, обратитесь по адресу [email protected].Вернуться в Healio
Re: Пациентам с положительным результатом на SARS-COV-2 лечения небулайзером следует избегать
Уважаемый редактор
Недавнее исследование оценило стабильность SARS-CoV-2 и SARS-CoV-1 в аэрозолях и на различных поверхностях и оценило скорость их распада.Оба вируса оставались жизнеспособными в аэрозолях на протяжении всего эксперимента (3 часа) со снижением инфекционного титра с 103,5 до 102,7 TCID50 на литр воздуха (1).
В Италии, поскольку COVID-19 перегрузил систему здравоохранения по всей северной Италии, пациенты с легким заболеванием остаются дома, где лекарства с помощью небулайзера часто назначаются самостоятельно, физиологический раствор, муколитики, бронходилататоры, ингаляционные стероиды и другие препараты для облегчения состояния. кашель. К сожалению, во время распыления богатые вирусами частицы испускаются пациентом во время выдоха, кашля, чихания и разговора и могут часами оставаться жизнеспособными в аэрозолях в палате пациента, подвергая членов семьи и / или сожителей заражению SARS-COV-2.
Как указано в недавнем документе COVID-19: Руководство по профилактике инфекций и контролю за ними в медицинских учреждениях (1), «во время распыления аэрозоль поступает из не относящегося к пациенту источника (жидкость в камере распылителя) и не несет вирусные частицы. Если частица в аэрозоле сливается с загрязненной слизистой оболочкой, она перестанет переноситься по воздуху и, следовательно, не будет частью аэрозоля ». К сожалению, не все частицы слипаются на поверхности слизистых оболочек, и многие из них выводятся наружу во время выдоха, кашля, чихания и разговора.Эти частицы были в тесном контакте с вирусом и потенциально заразны. Если SARS-COV-2 может оставаться жизнеспособным в аэрозолях не менее 3 часов (1), лечение небулайзером инфицированного пациента может привести к распространению Covid-19. Следовательно, этого следует избегать с положительными людьми SARS-COV-2 в домашних условиях. Небулайзер следует использовать только в четко определенных ситуациях, поскольку текущая пандемия случаев COVID-19 требует более строгих мер инфекционного контроля (3). Наконец, такой же риск может представлять вдыхание пара.
1) Н. ван Дормален, Ph.D. Т. Бушмейкер, Д. Х. Моррис, М. Г. Холбрук, А. Гэмбл, Б.Н. Уильямсон, А. Тамин, Дж. Л. Ааркорт, Н. Дж. Торнбург, С. И. Гербер, Дж. Ллойд-Смит, Э. де Вит, В. Дж. Манстер, Аэрозоль и стабильность поверхности SARS-CoV-2 по сравнению с SARS-CoV-1. NEJM. 17 марта 2020 г. DOI: 10.1056 / NEJMc2004973.
2) COVID-19. Руководство по профилактике инфекций и контролю за ними в медицинских учреждениях Адаптировано из публикации Pandemic Influenza: Guidance for Infection Prevention and Control in Healthcare Settings 2020.Выпущено совместно Министерством здравоохранения и социального обеспечения (DHSC), Общественным здравоохранением Уэльса (PHW), Агентством общественного здравоохранения (PHA) Северной Ирландии, Здравоохранением Шотландии (HPS) и Общественным здравоохранением Англии в качестве официального руководства. https: //assets.publishing.service.gov.uk/government/uploads/system/uploa … По состоянию на 20 марта 2020 г.,
3) I. Amirav, M.T. Новый дом. RE: Передача вируса короны через небулайзер — серьезный, недооцененный риск! CMAJ. 3 марта 2020 г. https://www.cmaj.ca/content/re-transmission-corona-virus-nebulizer-serio…
Солевой назальный спрей: применение, дозы, меры предосторожности
Солевой назальный спрей — это простой раствор соленой воды, который можно использовать как детям, так и взрослым. Он может помочь вам избавиться от сухости в носу (помогает предотвратить кровотечение из носа), заложенности носа, связанной с простудой или аллергией, или даже от храпа. Это также может быть полезным дополнительным лечением, если у вас синдром обструктивного апноэ во сне. Обычно они выпускаются в виде шприцевых бутылочек или бутылочек с помпой для непосредственного использования в носу и продаются без рецепта.Солевой назальный спрей имеет небольшой риск побочных эффектов и может использоваться сколько угодно часто.
Бургер / Getty ImagesЧто такое назальный солевой спрей?
Большинство солевых спреев для носа содержат стерилизованную воду, соль (хлорид натрия), а иногда и консерванты, чтобы продлить срок их хранения. Обычная система доставки — это шприц или флакон с помпой. Точно так же есть солевые капли для носа для младенцев, которые используют капельницу.
Солевые назальные спреи можно купить без рецепта в большинстве аптек или даже в продуктовом магазине в проходе с лекарствами.Существует множество магазинов и торговых марок, включая вариации на несколько тем: Ocean Mist, Ocean Spray, Ocean, Simply Saline Nasal Mist и т. Д. Эти продукты не дорогие, часто доступны всего за несколько долларов, но всегда менее 10 долларов.
Вы также можете сделать свой собственный назальный спрей с солевым раствором и использовать его с маленькой бутылочкой для шприца.
Использует
Есть ряд состояний, которые можно улучшить с помощью назального солевого спрея. К ним относятся:
- Сухой нос
- Заложенность носа из-за простуды или инфекции носовых пазух
- Аллергия
- Профилактика носового кровотечения (носового кровотечения)
- Храп
- Постназальный капельница
Если у вас есть состояние, при котором назначают стероидные назальные спреи, ваш врач может порекомендовать использовать назальный спрей с солевым раствором перед каждым применением.
Некоторые люди с обструктивным апноэ во сне могут также использовать назальный солевой раствор, чтобы уменьшить заложенность носа ночью при использовании CPAP. Поскольку он может вымывать частицы, называемые аллергенами, это может уменьшить отек слизистой оболочки носа. Это может улучшить поток воздуха через нос и предотвратить дыхание через рот (что также может способствовать храпу).
Преимущество солевого назального спрея заключается в том, что отсутствует риск отскока заложенности (когда духота становится хронической по мере того, как действие лекарства прекращается).Эта проблема может возникнуть при длительном использовании противоотечных назальных спреев, таких как Африн (оксиметазолин).
Дозировка
Спрей с солевым раствором можно наносить через ноздри так часто, как того требуют симптомы. Его можно использовать ежедневно без потенциального вреда. Эффект может быть относительно кратковременным, требуя многократного использования в день. При чрезмерном использовании вы можете просто заметить насморк по мере того, как вытечет лишняя вода.
Модификации
Солевой назальный спрей безопасен для детей и взрослых.Для младенцев предпочтительны солевые капли для носа.
Он не взаимодействует с другими лекарствами, но если вы используете солевой назальный спрей вместе с лекарственными назальными спреями (такими как стероидный назальный спрей), его следует использовать в первую очередь. Если вы используете его после применения лечебного назального спрея, вы можете смыть лекарство и, следовательно, снизить его эффективность.
Как принимать назальный солевой спрей
Прочтите инструкции к продукту, чтобы определить, как лучше всего использовать спрей.
Для получения общих рекомендаций выполните следующие действия:
- Можно находиться в вертикальном положении, при этом не нужно запрокидывать голову назад.
- Очистите ноздри, осторожно высморкавшись.
- Закройте ноздрю, в которую не собираетесь распылять спрей, надавив на нее пальцем.
- Поместите баллончик с распылителем под ноздрю, на которую вы наносите его, чтобы прицелиться от перегородки (середины носа), чтобы не повредить ее.
- Закройте рот и слегка вдохните через ноздрю, осторожно сжимая или накачивая аппликатор спрея. Обычные инструкции заключаются в применении двух сжатий.
Сделай сам
Вы можете сделать свой собственный солевой назальный спрей из поваренной соли и водопроводной воды. Простой рецепт: смешайте 1 чайную ложку соли с 1 литром водопроводной воды. В целях безопасности кипятите соленую воду в течение 20 минут, затем охладите ее, пока она не станет чуть теплой.Используйте чистую бутылку для отжима.
Побочные эффекты
Если вы заметили какое-либо покалывание, это может быть связано с консервантами в солевом спрее для носа, который вы используете.В этом случае поищите продукты без консервантов или сделайте свой собственный физиологический раствор.
Альтернативы
В зависимости от ваших симптомов могут быть другие эффективные варианты лечения. Например, некоторым полезно использовать нети-пот с физиологическим раствором для снятия аллергии или для устранения заложенности носа.
Если у вас есть постоянные проблемы с заложенностью носа или пазух, обратитесь к врачу, чтобы ваша проблема могла быть правильно диагностирована и решена.
Использование других методов лечения аллергии или хирургического вмешательства, включая уменьшение носовых раковин, может быть даже возможным, в зависимости от характера проблемы.