Гистология родинки — Онкология — 8.11.2017
Курзанова Варвара (Женщина, 33 года)
Гистология родинкиДобрый день. Сегодня пришел результат гистологии родинки. Удалял дерматоонколог после дерматоскопии. По дерматоскопии сказали доброкачественное. Но так как на стопе, на пальце удалили сургитроном. Вот результат. Стоит ли его пересматривать…
Яна Середа (Женщина, 25 лет)
Гистология родинкиДобрый день! Муж нечаянно содрал родинку. Утром её срезал дерматолог и отправил на гистологию . Результат анализа: бвнутридермальный папилломатозный невус, с очаговой меланоцитарной дисплазией слабой степени D1 и выраженным хроническим…
анонимно (Женщина, 30 лет)
Гистология родинкиДобрый день! Помогите расшифровать результат гистологии: дермо-эпидермальный пигментный невус кожи папилломатозного строения. Надо срочно бежать к врачу?
анонимно (Женщина, 28 лет)
Помогите расшифровать гистологию родинкиЗдравствуйте. Удалила родинку с ноги, результат гистологии: в препарате фрагменты кожи , плоский эпителий с выраженным гипнркератозом.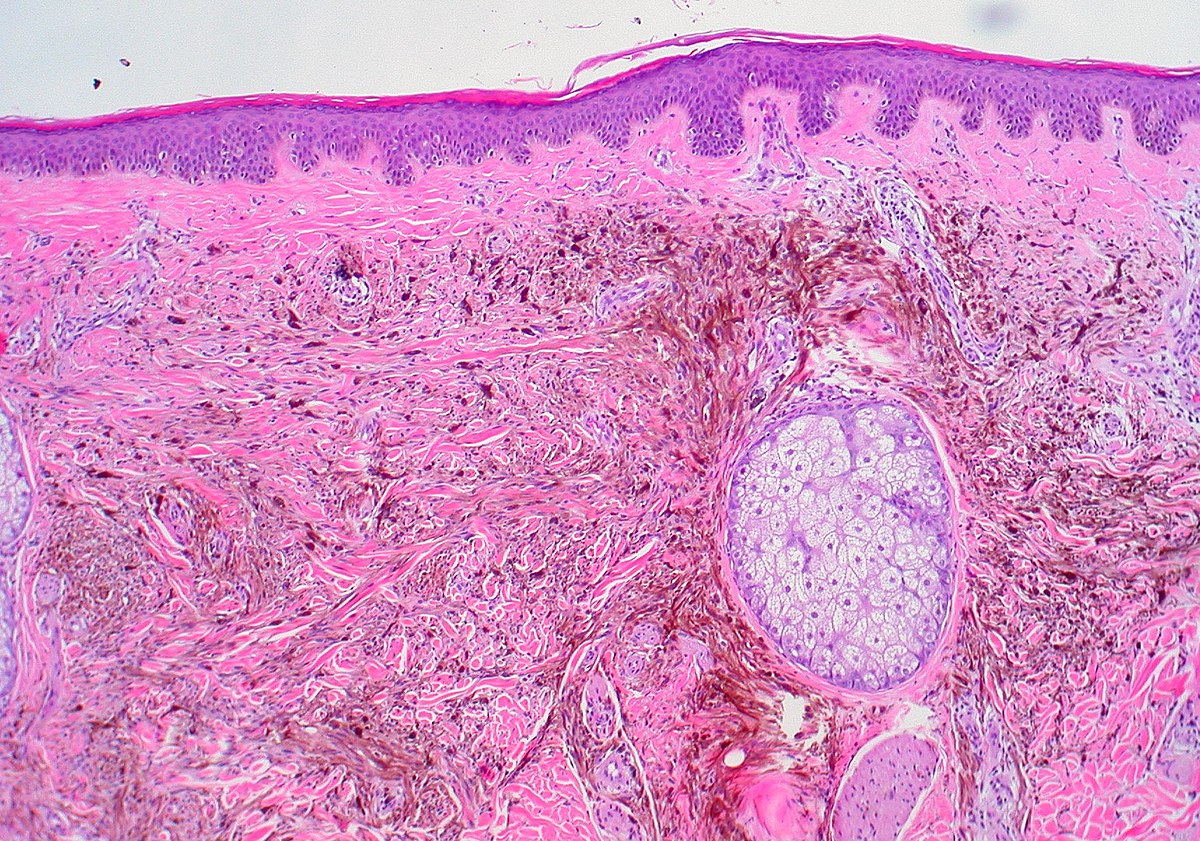 Невусных клеток в присланном материале не обнаружено. Вопрос как это нет невусных клеток?…
Невусных клеток в присланном материале не обнаружено. Вопрос как это нет невусных клеток?…
анонимно (Женщина, 33 года)
Вопрос по результатам гистологии родинкиЗдравствуйте. Мне пришли результаты гистологии удаленной родинки. В них указано: образование серого цвета, диам.0,5См. Но моя родинка была маленькой 1-2мм и коричн. И св-коричн. Цвета. Нет могла ли произойти ошибка?…
анонимно (Женщина, 25 лет)
Гистология родинкиЗдравствуйте! Я повредила родинку и она начала отсыхать. Когда я пошла в онкодиспансер на удаление, она уже еле держалась и была практически вся засохшая. Мне удалили ее электрокоагуляцией. Гистология показала…
анонимно
Гистология родинкиЗдравствуйте! Мне удалили 2 родинки, пришел анализ гистологического исследования — Заключение: в гистопрепаратах фрагметны образования, имеющие строение папилломатозного смешанного (сложного) невуса кожи. Можете проконсультировать по результату гистологии? Родинки были доброкачественные?
причины, симптомы, диагностика, лечение, профилактика
Представляет собой выступающую над поверхностью кожи бугристую родинку, которая внешне напоминает папиллому.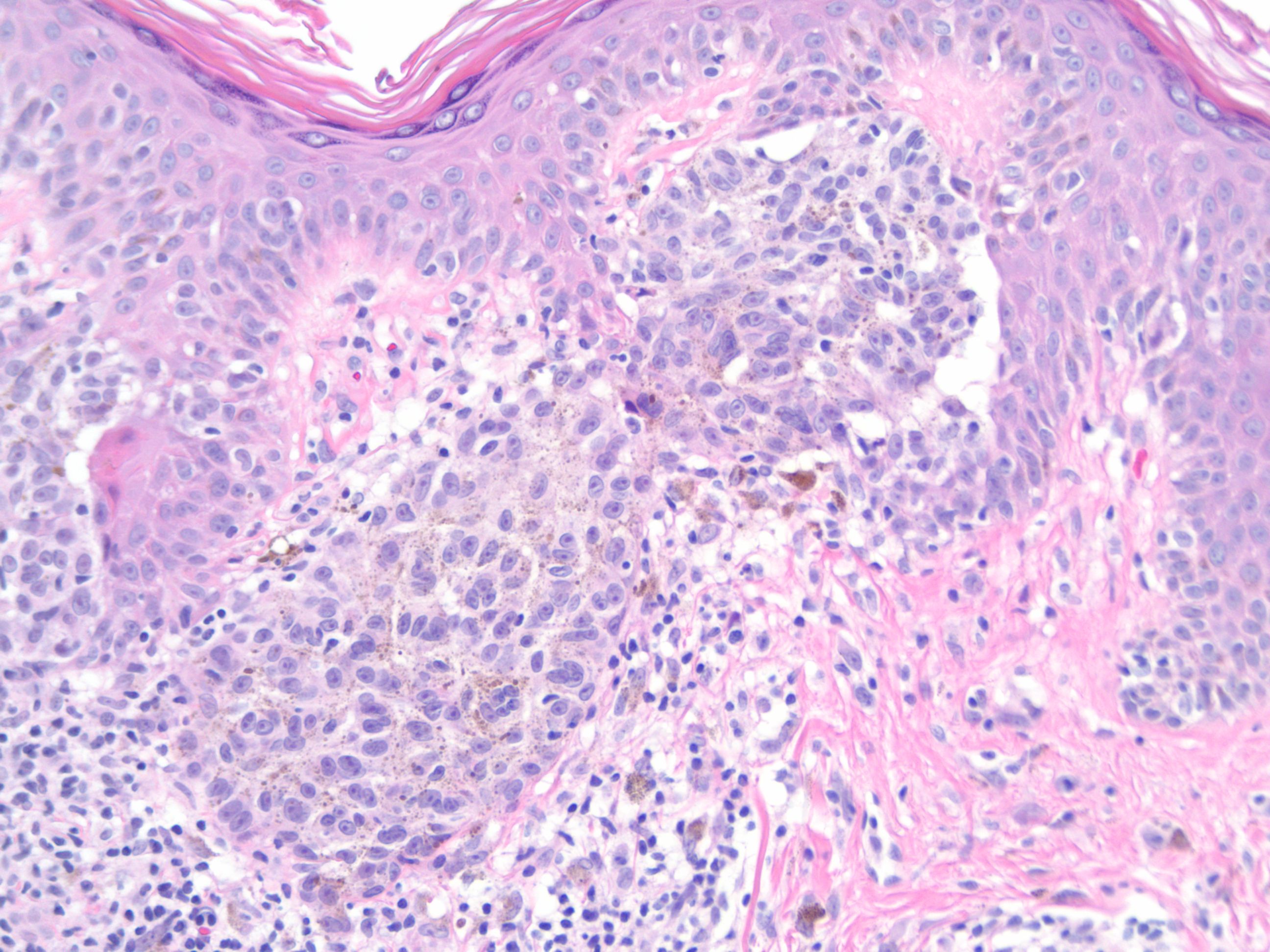
Папилломатозный невус является доброкачественным новообразованиям кожи и может быть врожденным или возникать в течение жизни. Папилломатозный невус, подобно фиброэпителиальному невусу, невус Сеттона, монгольскому пятну, внутридермальнрму пигментному невусу относится к группе меланомонеопасным образованиям. Риск трансформации данного образования в меланому отсутствует.
Папилломатозный невус обладает неправильными очертаниями и своеобразной бугристостью и выступает над общим уровнем кожи. Образование может быть иметь цвет неизмененной кожи или является пигментированным с коричневым или бурым оттенком. В редких случаях встречаются папилломатозные невусы черного цвета. В большинстве случаев папилломатозный невус пронизан пигментированным волосом, что делает его похожим на фиброэпителиальный невусом. Папилломатозные невусы могут быть множественными или единичными. Чаще всего они локализуются на волосистой части головы, на лице и шеи, но могут обнаруживаться на любом участке кожного покрова.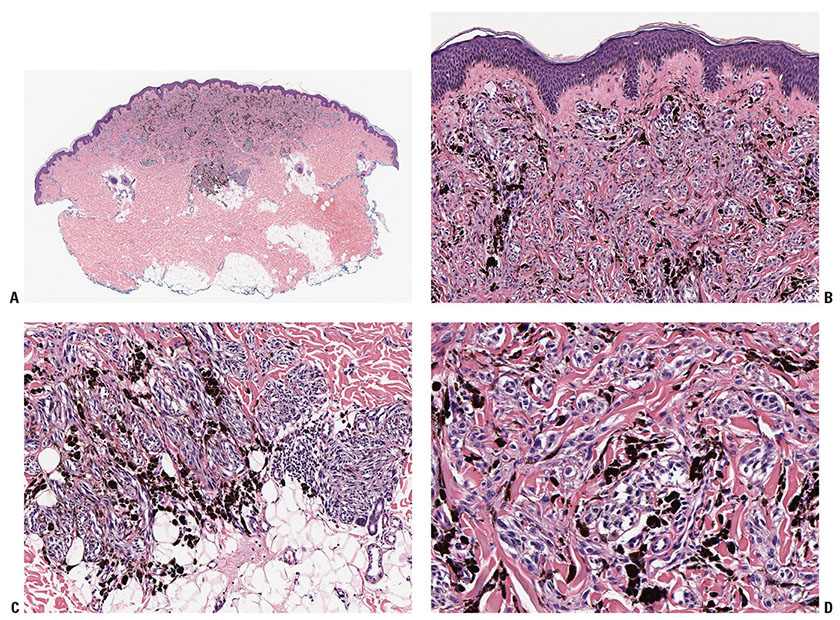
Папилломатозный невус отличается медленным прогрессирующим увеличением в размерах. Образование появляясь с рождения либо в любой период жизни человека, такой невус в начале незаметен, однако по мере роста он начинает доставлять некоторое неудобства своему хозяину. При локализации на голове, в зоне роста волос, невус подвергается частому травмированию при расчесывании, вследствие чего может возникнуть его воспаление, проявляющееся болезненностью и покраснением в области образования.
В большинстве случаев располагаются на голове и шеи, крупные образоования, с предрасположенность к постоянному увеличению, что превращает папилломатозный невус в серьезный косметический дефектом, который может доставлять человеку значительный психологический дискомфорт. У подростков и лиц с лабильной нервной системой такая ситуация может стать причиной развития депрессии, нарушения сна, неврастении.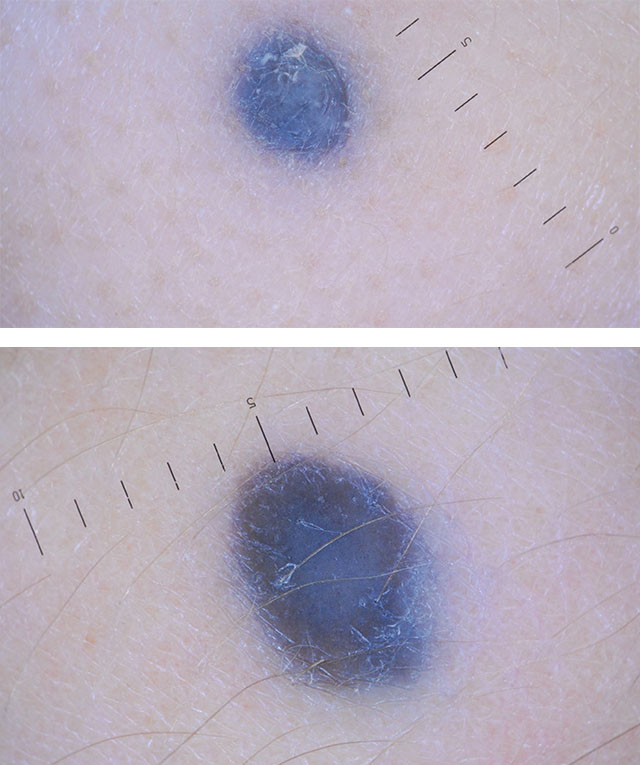
Даже в том случае, даже если образование не вызывает у человека никаких неприятных ощущений, ее следует показать дерматологу. Точная диагностика вида новообразования необходима для исключения меланомы и меланомоопасных невусов, а также определения адекватного лечения.
Чаще всего опытный дерматолог на основании осмотра родинки и данных дерматоскопии сможет установить диагноз папилломатозного невуса и дифференцировать его от папилломы, веррукозного невуса, меланомы, пигментного пограничного невуса, фиброэпителиального невуса, нитевидной бородавки.
В диагностике пигментированного невуса при необходимости дополнительно может использоваться сиаскопическое исследование. В затруднительных диагностических случаях может потребоваться проведение биопсия образования. Малейшие сомнения в диагнозе являются поводом для консультации дерматоонколога, что позволит исключить меланому.
Предрасположенность невуса к травматизации, психологический дискомфорт и появление воспалительных изменений являются показанием для его удаления.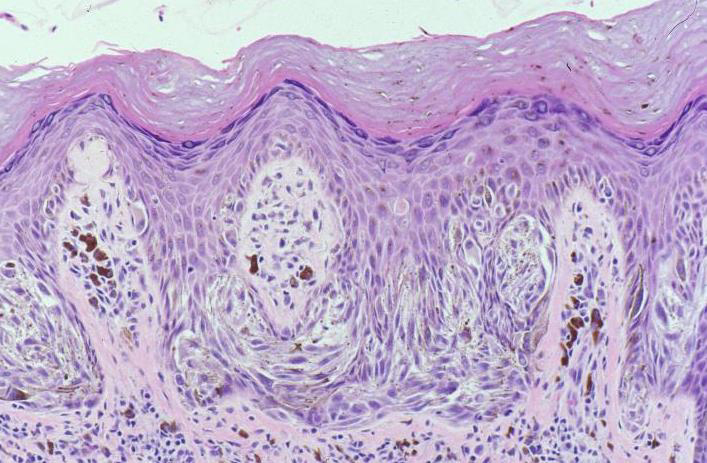 В тех случаях, когда в ходе диагностики не удалось на все сто процентов исключить меланому, дерматология рекомендует удаление невуса с обязательным дальнейшим гистологическим изучением новообразования. Удаление данного образования может проводится посредством лазера, криодеструкции или радиоволновым методом, а также методом электрокоагуляции или при помощи хирургического иссечения. Применение любого из вышеперечисленных методов в большинстве случаев проводится под местным обезболиванием.
В тех случаях, когда в ходе диагностики не удалось на все сто процентов исключить меланому, дерматология рекомендует удаление невуса с обязательным дальнейшим гистологическим изучением новообразования. Удаление данного образования может проводится посредством лазера, криодеструкции или радиоволновым методом, а также методом электрокоагуляции или при помощи хирургического иссечения. Применение любого из вышеперечисленных методов в большинстве случаев проводится под местным обезболиванием.
При локализации образования в области лица или шеи часто практикуется удаление лазером. Данный метод при корректном уходе за раной после удаления, имеет наилучший косметический эффект. Однако его не используют при необходимости удаления сомнительных в диагностическом плане случаев, так как обычно он не оставляет возможности для гистологического исследования удаленных тканей.
ПрофилактикаНа данный момент методы, позволяющие предупредить развитие папилломатозного невуса не разработаны.
Виды родинок у человека: доброкачественные и злокачественные
Разные виды родинок имеют схожие механизмы формирования. Они образуются в результате разрастания эпителия, в составе которого есть меланоциты – клетки кожного пигмента. Патологический процесс может зарождаться в поверхностных слоях эпидермиса или углубляться в дерму. В большинстве случаев он носит доброкачественный характер. Но бывают случаи, когда родинка перерождается в меланому.
Родинка: определение и основные свойства
У родинки есть медицинское название «невоклеточный или меланоформный невус». Она формируется из разных клеточных структур (из элементов поверхностного эпидермиса или глубокого слоя кожного покрова), но в ее строении обязательно участвуют меланоциты – клетки, обеспечивающие выработку кожного пигмента.
Родинки есть у каждого человека, нет их только у альбиносов. Они бывают врожденными или приобретенными. Врожденные проявляют себя не сразу, а только на втором-третьем месяце жизни ребенка.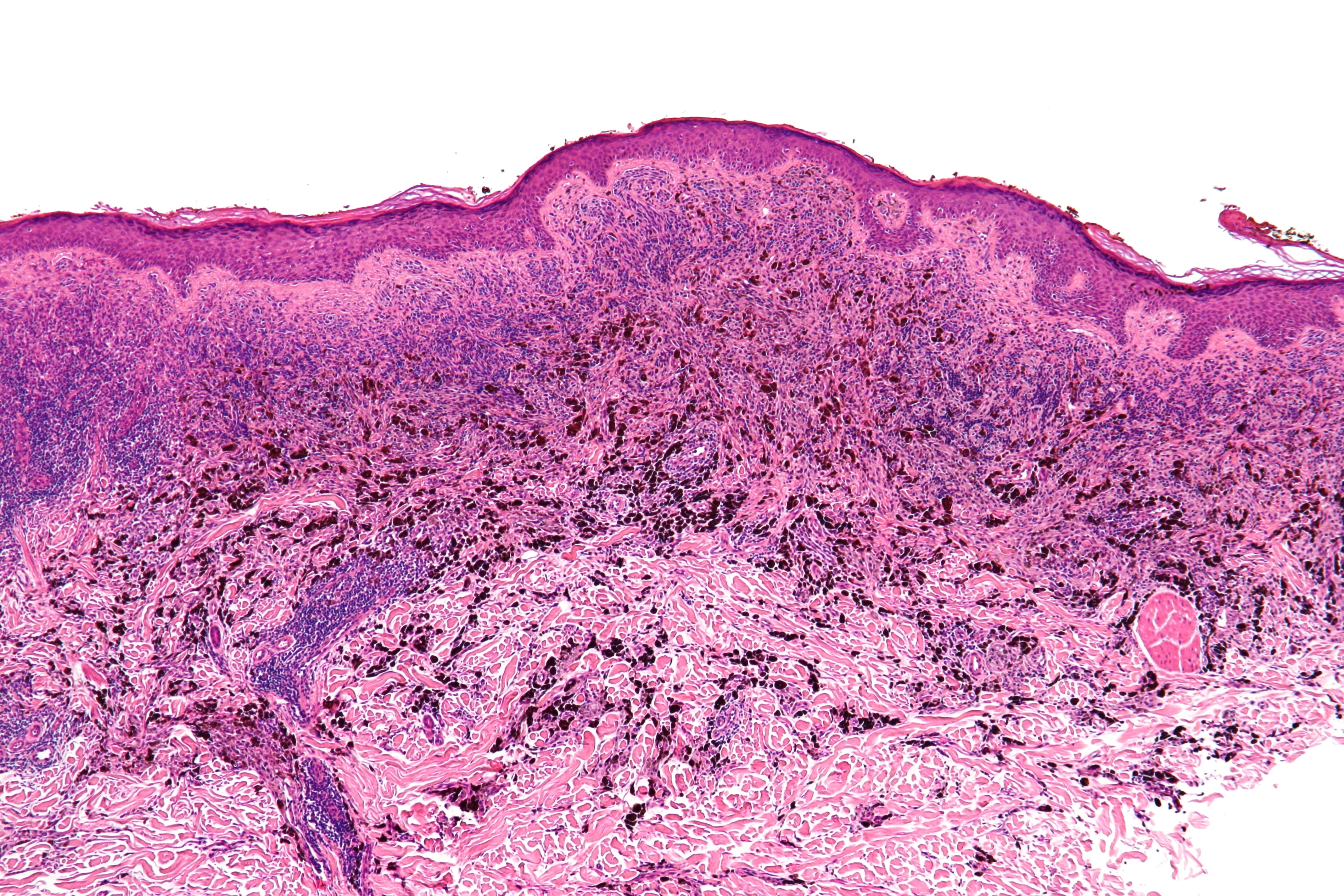 Потом растут вместе с человеком, но увеличиваются в размерах только потому, что увеличивается размер самого кожного покрова.
Потом растут вместе с человеком, но увеличиваются в размерах только потому, что увеличивается размер самого кожного покрова.
Приобретенные родинки могут начать формироваться в любом возрасте. Никаких ограничений в этом вопросе не существует. Но медики отмечают, что наиболее активный рост невусов происходит в периоды гормональных перестроек (пубертатный период, беременность, менопауза).
Виды существующих родинок
Сегодня существует несколько классификаций, описывающих разные виды родинок. В диагностике используются две из них. Гистологическая (при ее составлении учитывается, какие клетки кожи участвуют в образовании невусов). С учетом этого критерия выделяются следующие типы родинок:
- Образования, формирующиеся только при помощи клеток эпидермиса (невус сальных желез, папилломатозный, веррукозный, фиброэпителиальный, галоневус, сложный, ювенильная меланома, пограничный, эпидермальный и интрадермальный).
- Образования, в структуре которых присутствуют клетки дермы (невус Ота, Ито, пятно Чингисхана, синий невус).

- Образования, в структуре которых присутствуют только клетки пигмента (невус розовый, диспластический, атипический).
- Смешанные родинки (невус врожденный и комбинированный).
Онкологическая (при ее составлении учитываются возможные риски малигнизации). С этой точки зрения родинки делятся на меланомоопасные и меланомобезопасные.
У каждой разновидности родинок есть свои характеристики, по которым и производится их идентификация, а также оценка рисков для жизни пациента.
Пограничный невус
Чаще всего бывает врожденным новообразованием, реже он формируется у подростков, входящих в пубертатный период. Свое название получил из-за особенностей образования. Он формируется из клеток, которые присутствуют на границе дермы и эпидермиса. Дерматология относит данную разновидность родинок к меланомоопасным невусам. Внешне образование похоже на плоский узелок светло или темно-коричневого цвета. Его размеры могут варьироваться от нескольких миллиметров до одного сантиметра. Поверхность родинки гладкая и сухая, может быть шероховатой на ощупь. Главный диагностический признак – отсутствие волос на поверхности родинки (на ней не растут даже пушковые волосы).
Поверхность родинки гладкая и сухая, может быть шероховатой на ощупь. Главный диагностический признак – отсутствие волос на поверхности родинки (на ней не растут даже пушковые волосы).
У пограничного невуса нет «излюбленной» локализации. Он может появляться где угодно, в том числе на коже ладошек и стоп. Другие разновидности родинок обычно на таких участках тела не растут. Случаи множественного пограничного невуса встречаются крайне редко. Обычно это одиночное образование.
Пограничный невус
К этому типу родинок относится и кокардный невус. Для него характерно постепенное усиление пигментации по краям образования. Со временем такая родинка становится похожей на концентрические кольца. Внутри них присутствует градиент: от центра к периферии цвет темнеет. Ближе к центру он светлеет, ближе к краю приобретает насыщенность.
Такие родинки могут быстро расти, покрываться трещинами и эрозиями. Появление красного кольца вокруг родинки, расплывчатости границ может свидетельствовать о перерождении доброкачественного образования в злокачественную опухоль.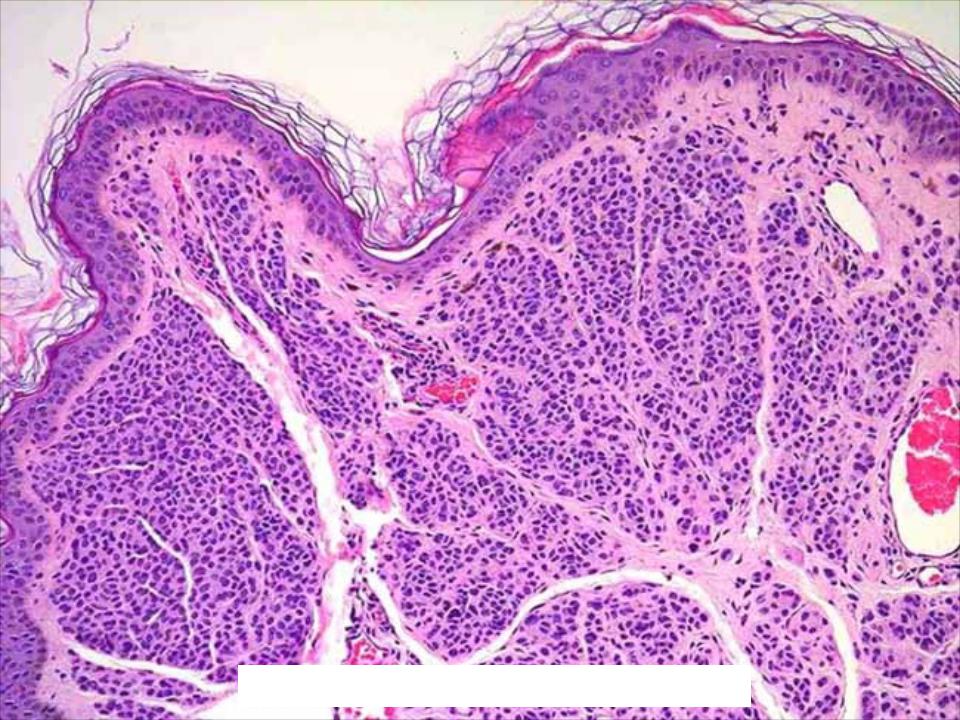
Эпидермальный невус
Медики называют его доброкачественной гамартомой. По сути, это группа линейно расположенных друг к другу папул, внешне похожих на бородавки. Они могут быть разного цвета (от цвета нормальной кожи до темно-коричневого). Чаще всего растут вдоль линии Блашко (распространяются вдоль конечностей). Размеры могут варьироваться от нескольких миллиметров до нескольких сантиметров. С такими родинками люди рождаются. Сначала они похожи на пятна. В подростковом возрасте начинают трансформироваться, расти, сильно походить на бородавки. В процессе их формирования происходит гиперпродукция кератиноцитов, находящихся в базальном слое дермы.
Эпидермальный невус
В зависимости от того, как разрастается образование, производится классификация. В медицине выделяют следующие типы эпидермального невуса:
- локализованный унилатеральный;
- распространенный системный;
- линейный эпидермальный;
- веррукозный воспалительный.

Идентифицируются дерматологом на основании первичного осмотра, опроса пациента. Диагностическими показаниями являются возраст пациента, в котором обнаруживается эпидермальный невус, семейный анамнез, отсутствие зуда.
Интрадермальный невус
Самая распространенная разновидность родинок. С ними не рождаются, они появляются на теле человека в процессе жизни. Внешне такие невусы похожи на узелки. Они имеют куполообразную форму. Размеры могут быть разными: самые маленькие – не менее двух миллиметров, самые большие – несколько сантиметров. Цвет может быть коричневым или черным, редко розовым или телесным. Поверхность всегда неровная и бугристая.
В большинстве случаев растут такие родинки на голове или шее, ниже спускаются довольно редко. Чаще появляются у детей в возрасте от десяти лет и у взрослых до тридцати. В процессе роста могут трансформироваться в головку на ножке.
Интрадермальный невус
Со временем клетки невуса отмирают, скапливаются, отчего родинка роговеет и покрывается трещинами. Это создает благоприятные условия для бактериального инфицирования. Интрадермальный невус относится к меланомоопасным родинкам. Риски перерождения возрастают, если:
Это создает благоприятные условия для бактериального инфицирования. Интрадермальный невус относится к меланомоопасным родинкам. Риски перерождения возрастают, если:
- образование появляется на теле человека уже в зрелом возрасте;
- невус постоянно растет и приобретает очень большие размеры;
- рядом появляются группы похожих образований;
- родинка формируется в местах соприкосновения с одеждой и постоянно травмируется;
- кожа вокруг нароста воспаляется или гноится.
Обращаться к врачам нужно, если рост интрадермального невуса сопровождается покалыванием, жжением и зудом, если его поверхность видоизменяется, если сквозь него начинают прорастать волосы, если границы становятся нечеткими, а поверхность постоянно сочится сукровицей.
Невус сальных желез
Врожденное образование, которое всегда имеет большие размеры (в диаметре до шести сантиметров), характерный желтый цвет и бугристую поверхность. На пораженном участке волосы не растут.
На начальном этапе это плоское пятно, со временем оно постепенно начинает возвышаться над кожей. Чаще всего появляется на голове прямо в волосяном покрове, на лице или на верхней части корпуса. В своем формировании проходит три стадии.
Невус сальных желез
| Периоды развития | Время образования | Клинические признаки |
| Первая стадия | Младенчество | Поверхность невуса состоит из сосочковых образований, верхняя часть которых не выступает над поверхностью кожи |
| Вторая стадия | Подростковый период | На пораженном участке формируются мелкие папулы. Группируясь, они становятся похожими на поле бугристой бородавки, окрашиваются в оранжевый или желтый цвет |
| Третья стадия | Период юношества | Присутствует высокий риск перерождения в раковую опухоль, поэтому человек с такой родинкой должен постоянно находиться под наблюдением дерматоонколога. |
По предположению врачей, такая разновидность невуса развивается из-за гиперплазии сальных желез.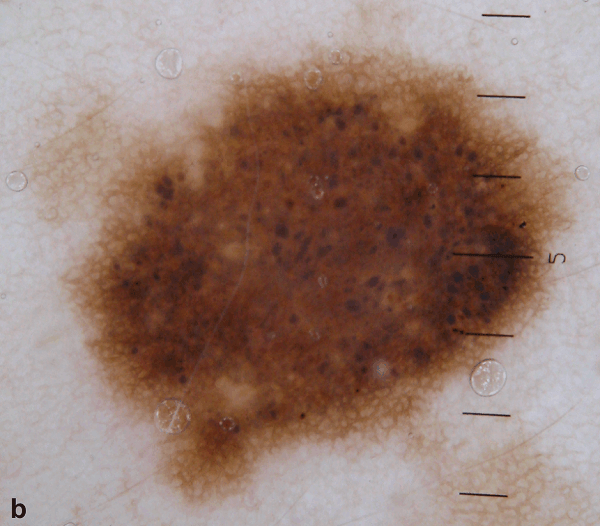 Большую роль играет и наследственная предрасположенность. Наличие такого невуса у близких родственников увеличивает риски перерождения родинки в злокачественную опухоль. Спровоцировать трансформацию могут и болезни пищеварительного тракта. Негативно сказываются на прогнозах токсические отравления, чрезмерное воздействие ультрафиолета, термические ожоги.
Большую роль играет и наследственная предрасположенность. Наличие такого невуса у близких родственников увеличивает риски перерождения родинки в злокачественную опухоль. Спровоцировать трансформацию могут и болезни пищеварительного тракта. Негативно сказываются на прогнозах токсические отравления, чрезмерное воздействие ультрафиолета, термические ожоги.
Невус сальных желез имеет врожденное происхождение, он формируется еще у плода, ребенок с ним уже рождается на свет. У образования отсутствует системная симптоматика.
Сложный невус
Свой рост начинает в эпидермисе, затем прорастает вглубь, в дерму, поэтому одновременно располагается в разных слоях кожи. Отсюда и название. Изначально сложный невус – доброкачественное новообразование, но он классифицируется как меланоопасный, риски перерождения велики (50-80%).
Невус сложный ороговевающий
Сложный невус – твердый на ощупь узел куполообразной формы. В большинстве клинических случаев он имеет гладкую поверхность.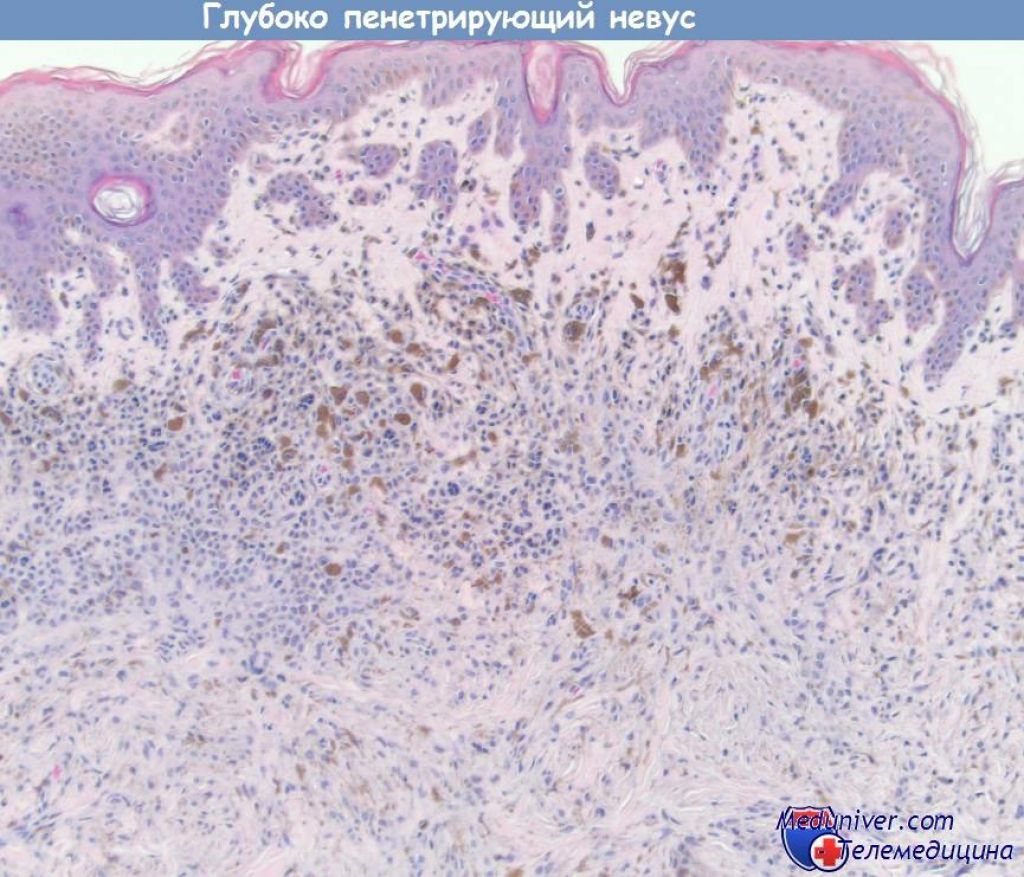 На ней отмечается рост щетинистых волос. Встречаются образования сложной формы с бородавчатой поверхностью. Чаще всего такие невусы растут на лице или на волосистой части головы, хотя могут появиться на любой другой части тела. В диаметре редко вырастают более одного сантиметра.
На ней отмечается рост щетинистых волос. Встречаются образования сложной формы с бородавчатой поверхностью. Чаще всего такие невусы растут на лице или на волосистой части головы, хотя могут появиться на любой другой части тела. В диаметре редко вырастают более одного сантиметра.
Эпителиоидный невус
Второе название – ювенильная меланома или невус Шпица. Образование внешне похоже на резко ограниченный округлый узел. Его диаметр не превышает одного сантиметра. Поверхность розового, красно-коричневого, темно-коричневого цвета (может быть неравномерной), на ощупь гладкая, бородавчатая или папилломатозная. Волосы сквозь такую родинку не растут. В большинстве случаев это единичный нарост, множественные образования встречаются только у 2% людей. Существует три вида эпителиоидного невуса:
- бляшечная;
- ангиоматозная;
- фиброматозная.
Появляются такие родинки всегда внезапно, в основном у детей в десятилетнем возрасте. Очень быстро растут и вырастают до сантиметра. При этом другие жалобы отсутствуют. Любая, даже самая незначительная травма вызывает кровоточивость.
При этом другие жалобы отсутствуют. Любая, даже самая незначительная травма вызывает кровоточивость.
Невус Шпица
В 90% случаях эпителиоидные невусы не имеют никаких ассоциативных связей с другими образованиями на коже, они не обнаруживают признаков наследственного заболевания.
Невус Сеттона
При его формировании в первую очередь появляется обычная пигментная бородавка красно-коричневого или молочно-коричневого цвета. Она похожа на узелок, головка которого в форме полусферы возвышается над кожей и имеет четкие границы. Постепенно вокруг бородавки образуется ободок депигментированной кожи. Его диаметр в три-четыре раза больше диаметра самой родинки. У некоторых больных до образования белого круга появляется участок покраснения.
Чаще всего такое образование формируется на корпусе человека, на коже верхних конечностей. Очень редко появляется на лице. У одного пациента выявляется наличие сразу нескольких подобных элементов. Они меланомонеопасные. Однако их наличие может свидетельствовать о склонности к аутоиммунным заболеваниям или к развитию витилиго, тиреоидита Хасимото. Главный диагностический критерий, по которому определяется разновидность родинки, – стадийность ее развития:
Главный диагностический критерий, по которому определяется разновидность родинки, – стадийность ее развития:
- Сначала в центре появляется пигментное образование.
- Через месяц вокруг него формируется круг депигментированной кожи.
- Постепенно депигментированный ободок окрашивается до цвета здоровых кожных покровов.
Невусы Сеттона способны со временем самостоятельно исчезать.
Невус из баллонообразующих клеток
Это крайне редко встречающийся вид родинок. Он не имеет характерных клинических особенностей. В эту группу относятся те образования, гистология которых позволяет выявлять наличие в структуре баллонных клеток. Число их может колебаться, поэтому и внешний вид образования бывает разным. Чаще всего такие невусы похожи на пятна коричневого цвета, которые имеют желтый ободок.
Монгольское пятно
Это врожденный пигментный невус. Свое название он получил из-за того, что с ним рождается 90% детей, принадлежащих монголоидной расе. Внешне монгольское пятно похоже на участок серо-синей пигментации. Локализуется преимущественно в области крестца. Имеет овальную форму.
Внешне монгольское пятно похоже на участок серо-синей пигментации. Локализуется преимущественно в области крестца. Имеет овальную форму.
Объяснить механизм образования такого кожного дефекта несложно: кожа состоит из двух слоев – внешнего (эпидермиса) и более глубокого (дермы). Маланоциты находятся в верхних слоях эпидермиса. У лиц европейской расы их синтез осуществляется под действием ультрафиолетовых лучей. Таким способом формируется загар. У людей, принадлежащих другим расам, выработка меланина происходит на постоянной основе, поэтому кожа приобретает более темный насыщенный цвет. Его интенсивность зависит не от количества меланоцитов, а от их функциональной активности.
При эмбриональном развитии меланоциты мигрируют в эпидермис из эктодермы. Возможность формирования монгольского пятна ученые связывают с неполным завершением подобного процесса (часть клеток пигмента остается в дерме). Они продолжают быть активными, продуцируемый ими меланин и является причиной характерного окрашивания кожи в области крестца.
Его диагностический признак – равномерность окрашивания, характерная локализация, принадлежность к монгольской расе. В некоторых случаях наблюдается миграция пятна с крестца на ягодицы или на верхнюю часть поясницы. Типичным считается наличие одного пятна, но встречаются и множественные образования серо-голубого цвета. Обычно к семи годам они полностью исчезают. На сегодня ни выявлено не одного случая трансформации монгольского пятна в злокачественное образование.
Невус Ота
Подобное образование носит имя японского офтальмолога. В медицине используются другие названия – «кожно-глазной меланоз», «окупо-дермальный меланоцитоз». Выявляется в основном у людей монголоидной расы. Образование представляет собой темно-синее пятно неправильной формы, которое проявляется на поверхности кожи, охватывающей участок вокруг виска, нижнего века, верхней части скулы или целой поверхности щеки. Чаще формируется с одной стороны, симметричное расположение – явление редкое.
Невус Ота
Пятно имеет однородную пигментацию или состоит из нескольких переходящих друг в друга темных пятен. У одних людей пигментация выражена слабо, у других она принимает форму уродливой синевы. В отдельных случаях наблюдается распространение пигментации на радужную оболочку глаз, на склеры и конъюнктивы, на кайму губ и дальше на слизистую оболочку рта, горла, носа.
У одних людей пигментация выражена слабо, у других она принимает форму уродливой синевы. В отдельных случаях наблюдается распространение пигментации на радужную оболочку глаз, на склеры и конъюнктивы, на кайму губ и дальше на слизистую оболочку рта, горла, носа.
Невус Ота имеет одну характерную особенность: основные его структуры формируются по линии ветвей троичного нерва, но неврологические и зрительные расстройства при этом отсутствуют. Медики относят это образование в группу врожденных. В отличие от монгольского пятна, со временем оно не проходит, не исчезает самостоятельно, а остается на всю жизнь. В редких случаях подвергается малигнизации.
При перерождении синее пятно начинает видоизменяться. Оно темнеет или светлеет, цвет начинает проявляться неравномерно, на его границе появляется линия воспаления, контуры размываются, поверхность становится бугристой на ощупь, на ней появляются трещины и язвы. При обнаружении таких симптомов человек должен немедленно обратиться за медицинской помощью.
Невус Ито
Для его формирования тоже характерно появление темно-синего пятна, но оно локализуется преимущественно на шее, на плечах и на лопатках, а также по ходу дельтовидной мышцы. Патологический процесс зарождается еще на этапе внутриутробного развития. Нарушается закладка клеток по ходу троичного нерва. В результате этого рождается ребенок с характерным синим пятном на теле. Оно способно проявляться не сразу, а спустя какое-то время после рождения. Но это обязательно происходит до двадцати лет.
Голубой невус
Приобретенное образование. Может возникнуть у людей разного возраста и пола. Чаще всего обнаруживается на тыльной стороне кистей, на подошве, на голенях, на ягодицах у подростков, входящих в пубертатный период. Растет очень медленно, имеет небольшие размеры. Плотный узелок формируется внутри кожи, его верхняя часть слегка возвышается над ней. Такая родинка имеет округлую форму, темно-синюю или иссиня-черную окраску, плотную и эластичную консистенцию, гладкую поверхность, сквозь которую волоски не прорастают.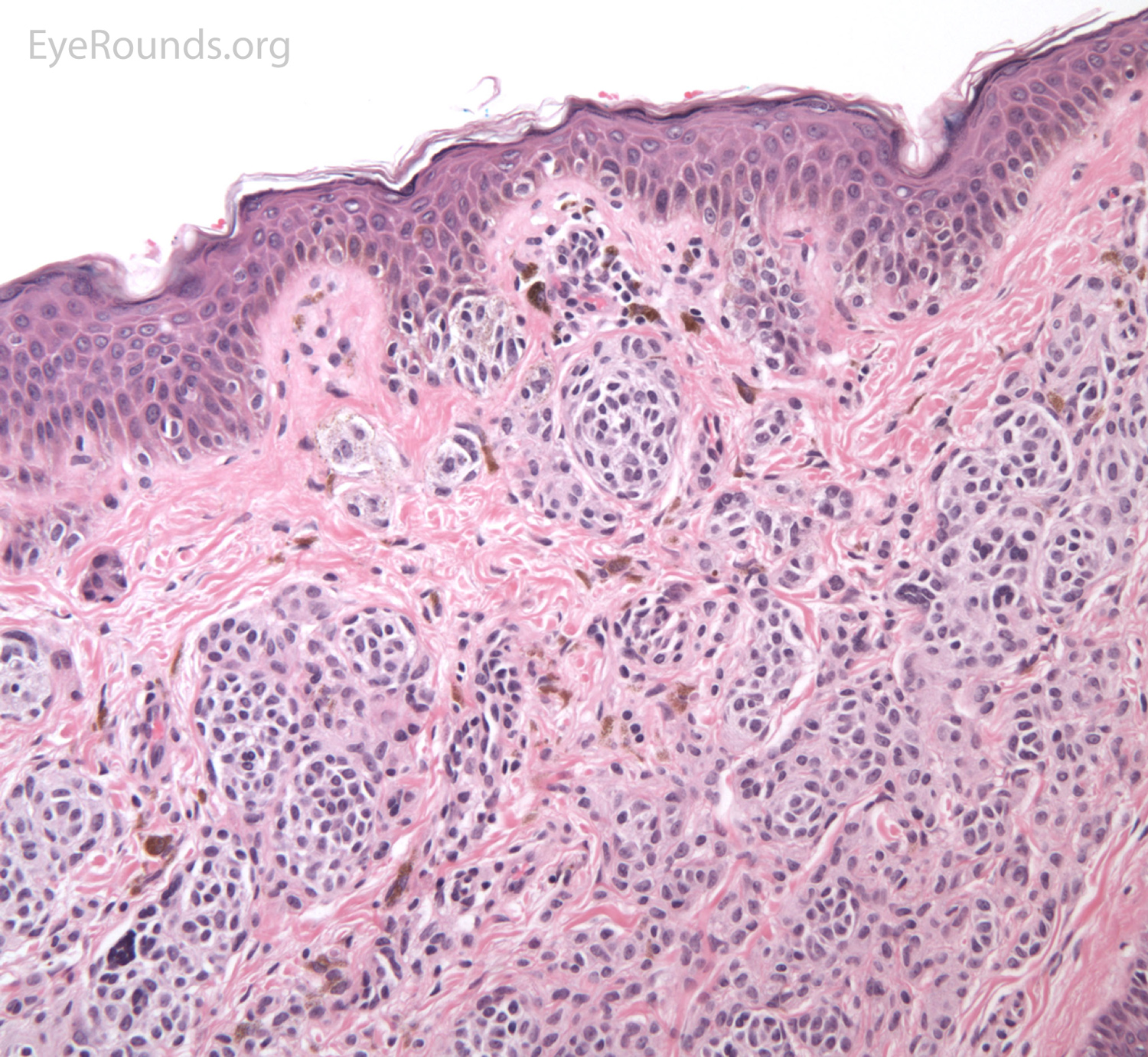
Голубой невус
Появление на теле голубого невуса не рождает дискомфортных ощущений, они возникают только в том случае, если родинка постоянно травмируется. Она может перерождаться в злокачественную опухоль. Заподозрить трансформацию можно по ускоренному росту, изменению цвета, снижению четкости контуров, появлению зуда, жжения.
Диспластический невус
Невоидная опухоль встречается у 5% белого населения планеты. Относится она к группе родинок, которые способны перерождаться и озлокачествляться. Внешне диспластический невус похож на пигментированное пятно с границами причудливой формы. Оно окрашено неравномерно, по центру обязательно располагается более темная концентрация цвета.
Форма у пигментированного пятна плоская, его поверхность слегка возвышается над уровнем участков здоровой кожи. Типичной локализации не имеет, нет ограничений и по количеству высыпавших элементов. От других схожих образований диспластический невус отличается тем, что изначально имеет крупные размеры, нестандартную локализацию (грудь, волосистая часть головы, ягодицы), способность появляться в любой момент на протяжении всей жизни человека. Подобное образование имеет высокие риски малигнизации.
Подобное образование имеет высокие риски малигнизации.
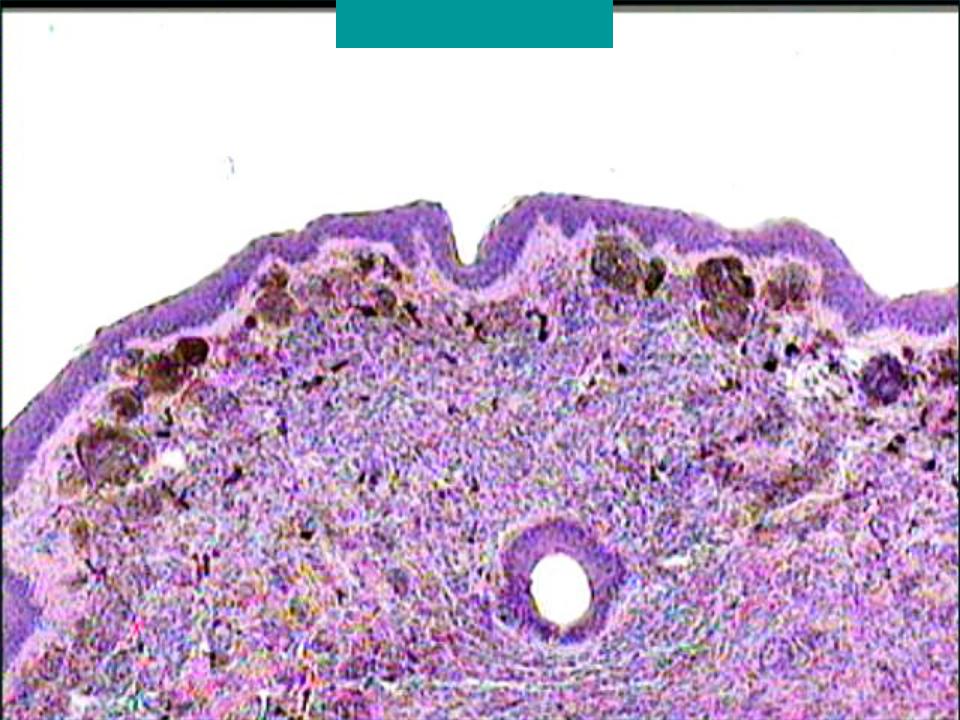
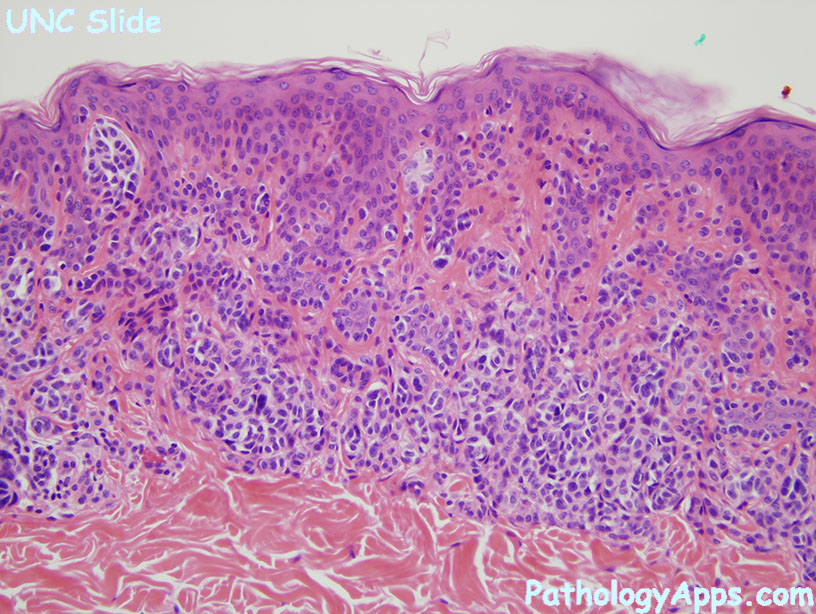
Папилломатозный невус
Папилломатозный невус
Образование внешним видом напоминает папиллому. Отсюда и название. Оно имеет выпуклую форму, неправильные очертания, бугристую поверхность. Появляется в форме наростов. Бывает розового цвета, редко выявляются пигментированные папилломатозные невусы с коричневым или бурым оттенком. Насквозь образование обязательно пронизано волосом.
Может быть врожденным и приобретенным, единичным или множественным. Растет очень медленно: вначале незаметно, со временем становится похожим на кочан цветной капусты. При прощупывании родинка мягкая и безболезненная. Если невус растет в волосах, он постоянно травмируется, отчего воспаляется и становится болезненным. Несмотря на неприглядный внешний вид, такие родинки совершенно безопасны. Они никогда не перерождаются в рак.
Фиброэпителиальный невус
Эти родинки способны вырастать до 1,5 см. Они представляют собой доброкачественное маланомонеопасное образование, которое имеет полушаровидную форму, мягкую и эластичную консистенцию. Тело невуса значительно выступает над поверхностью кожного покрова. Внешне оно сильно похоже на тело папилломы. На ощупь оно ровное, гладкое. Сквозь образование проступают пушковые волосы. У женщин такие невусы могут быть пронизаны целым пучком грубых волос. Розовая поверхность такой родинки часто имеет выраженный сосудистый компонент. Он обозначается характерным рисунком, который хорошо проступает под кожей.
Тело невуса значительно выступает над поверхностью кожного покрова. Внешне оно сильно похоже на тело папилломы. На ощупь оно ровное, гладкое. Сквозь образование проступают пушковые волосы. У женщин такие невусы могут быть пронизаны целым пучком грубых волос. Розовая поверхность такой родинки часто имеет выраженный сосудистый компонент. Он обозначается характерным рисунком, который хорошо проступает под кожей.
В большинстве случаях фиброэпителиальный невус – единичное образование, но бывают люди, у которых на теле растет до нескольких десятков родинок фиброэпителиального типа. Они появляются где угодно, «излюбленного» места локализации нет. Растут очень медленно, в процессе роста не меняют своего внешнего вида. Опасных осложнений невус не вызывает. При травмировании воспаляется. Тогда родинка подлежит удалению.
Розовый меланоцитный невус
Это обычная эпидермальная родинка, которая имеет светлый цвет. Появляется на теле у людей со светлой кожей, поскольку только у них меланоциты вырабатывают пигмент такого типа. Такие невусы не опасны: они не способны перерождаться и озлокачествляться.
Такие невусы не опасны: они не способны перерождаться и озлокачествляться.
Комбинированный невус
Этот термин используется для обозначения родинок, у которых присутствуют признаки простого голубого невуса с двумя или с тремя компонентами других видов доброкачественных меланоцитарных образований. Внешне такой невус выглядит, как пестро окрашенный бугорок. Неравномерный окрас – первый признак малигнизации.
Комбинированный невус
Веррукозный невус
Это пигментное разрастание внешне напоминает бородавку. Имеет бугристую поверхность, состоящую из отдельных долевых элементов. Локализованная форма похожа на кочан цветной капусты, системная форма – на ленту тянущейся гирлянды. Располагается на туловище по ходу нервов или сосудов. Родинка может быть пигментированной или иметь розовый цвет. Чаще всего растет на коже конечностей, реже на лице. Рост образования больше происходит в высоту, а не в диаметре. Появляется на теле преимущественно в младшем возрасте. Формируясь и развиваясь, никогда не трансформируется в раковую опухоль.
Врожденный невус
В народе его называют родимым пятном. Представлено такое образование широким диапазоном степени пигментации. Может выглядеть как пятна, бляшки или узелки. В структуре преимущественно представлены невусные клетки. Образуются они еще на этапе эмбрионального развития. В основе их присутствует так называемый нервный гребень. Им называют совокупность элементов, которые служат основой для формирования различных анатомических объектов. Они – база для создания нервных узлов, оболочек, которыми покрыто мозговое вещество. Это строительный материал и для меланоцитов.
По каким-то причинам подобные элементы не достигают зрелости, которая позволяет нервным гребням перейти в разряд клеток кожного пигмента. Поэтому они не перемещаются в эпидермис, а остаются в дерме.
В своем развитии врожденный невус проходит несколько этапов:
- На начальном образование является внутриэпителиальным.
- Потом родимое пятно переходит в пограничное состояние.

- К тридцати годам становится внутридермальным.
У пожилых людей случается обратное развитие: клетки спускаются в нижние слои дермы и заменяются соединительной тканью. Встречаются подобные образования в среднем у одного процента детей белой расы. Появляются сразу после рождения или немного позже. Иногда достигают гигантских размеров. Обычно имеют самые разные формы, коричневый цвет, но рисунок может быть совершенно любым. Их поверхность слегка выступает над участками здоровой кожи, границы обычно четкие, но размытые края не считаются патологическим отклонением. Сквозь родимые пятна могут расти волосы.
Важный диагностический критерий – расположение пигментных клеток и в нижних слоях дермы, и в подкожной клетчатке. Врожденные невусы никогда не исчезают самостоятельно. Наряду с диспластическими родинками они наиболее часто перерождаются в злокачественные опухоли.
Красные родинки
Все образования такого типа являются ангиомами. Если такой невус вырастает до огромных размеров, диагностируется гемангиома. Классифицируются они и по размерам, и по форме, и по локализации. Ангиомы делятся на две группы. Они бывают:
Классифицируются они и по размерам, и по форме, и по локализации. Ангиомы делятся на две группы. Они бывают:
- мономорфными;
- полиморфными.
Первые – это сосудистые родинки. Их структура состоит из элементов венол и капилляров. Вторые – сочетания элементов сосудистой стенки. Именно они часто озлокачествляются.
Гемангиомы бывают четырех типов:
| Название формы | Клинические признаки |
| Пещерные | Формируются из губчатых полостей, которые потом заполняются кровью. Внешне такая родинка похожа на узел багрово-синюшного цвета. На ощупь он мягкий и эластичный |
| Кавернозные | Формируются под кожей, на ощупь их поверхность намного горячее поверхности здоровой кожи. При надавливании невус белеет, при восстановлении кровотока снова приобретает ярко-красный или даже бардовый цвет |
| Рацелюзная | Формируется в результате сцепления извилистых стволов венол и капилляров.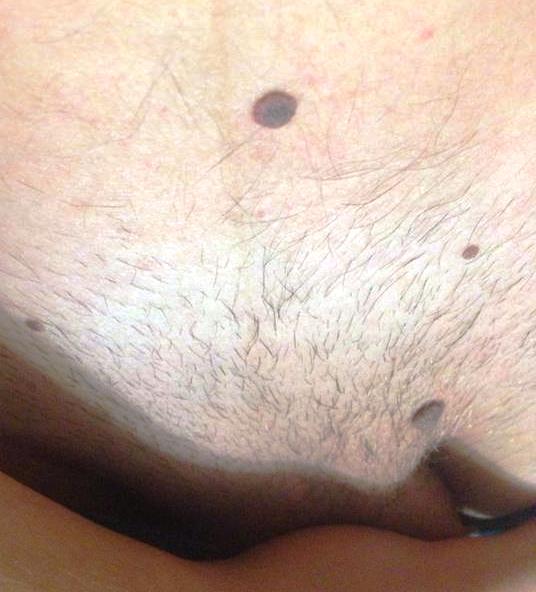 Такая родинка «живет»: она постоянно пульсирует, над ней формируется легкое дрожание. Эти родинки очень опасны: любая травма заканчивается сильным кровотечением. Постоянное травмирование повышает риски малигнизации. Чаще всего образуются на лице, на руках и ногах Такая родинка «живет»: она постоянно пульсирует, над ней формируется легкое дрожание. Эти родинки очень опасны: любая травма заканчивается сильным кровотечением. Постоянное травмирование повышает риски малигнизации. Чаще всего образуются на лице, на руках и ногах |
| Комбинированные | Такие невусы имеют признаки простой и кавернозной ангиомы. Формирование внешних признаков зависит от того, какая форма преобладает |
После сорока лет на теле могут появляться старческие (синельные) ангиомы. Это множественные образования. Они имеют мелкие размеры, ярко-красный окрас. В местах региональных лимфатических узлов иногда появляются лимфангиомы. Излюбленная их дислокация – шея, паховая область, подмышки, язык и губы.
Висячие родинки
Такие образования чаще всего появляются на шее, в подмышечной впадине, у женщин под молочными железами. В одних случаях это действительно родинки, в других – папилломы. В первом случае нечего опасаться, во втором есть риски малигнизации.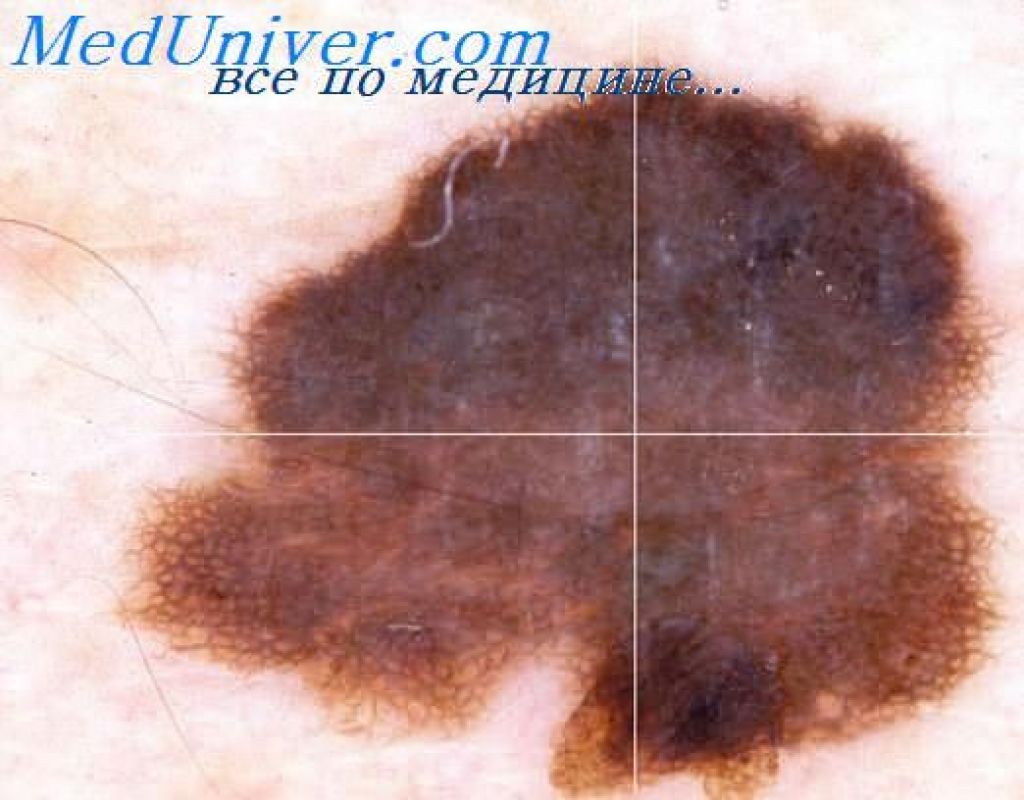 Отличить родинку от папилломы по внешним признакам не может даже опытный врач. Но он способен идентифицировать образование, собирая анамнез. Диагностировать родинку можно по следующим критериям:
Отличить родинку от папилломы по внешним признакам не может даже опытный врач. Но он способен идентифицировать образование, собирая анамнез. Диагностировать родинку можно по следующим критериям:
- Она появляется на теле еще в подростковом возрасте до вступления в половую жизнь.
- Невус имеет светло-коричневый или темный цвет, он не меняет свой размер и форму.
- Висячая родинка – единичный элемент, встречаются и множественные элементы, но они растут рядом и группируются по два-три элемента, не больше.
Папилломы всегда розового цвета. Они могут появляться на теле в любом возрасте. Висячие папилломы редко растут по одной, в большинстве случаев появляется целое их скопление. Единичные элементы формируются один за другим.
В каких случаях необходимо удалять родинки
Как правило, родинки появляются на теле человека еще в юном возрасте. Каждый из нас быстро привыкает к ним и воспринимает как неизбежность. Вопрос об удалении встает только тогда, когда образование приносит выраженный эстетический дискомфорт или представляет угрозу жизни. Определить, когда наступают такие случаи, можно, обращая внимание на следующие особенности:
Определить, когда наступают такие случаи, можно, обращая внимание на следующие особенности:
- Образование постоянно растет и быстро увеличивается в размерах.
- Родинка формируется на том месте, где она постоянно травмируется воротничками одежды, шарфами или украшениями, подвергается солнечному излучению.
- На одном месте появляется большое количество невусов. Если это происходит в зрелом возрасте, есть повод заподозрить активность вируса папилломы человека. Врач должен произвести дифференциальную диагностику и назначить адекватное лечение.
- Меняется цвет родинки: она темнеет, на ее поверхности появляются черные пятнышки. Изменение со светлого оттенка до почти черного цвета за короткий период – верный признак малигнизации.
- На поверхности образования появляются трещинки, изъявления, возникает кровоточивость. Вокруг родинки кожа воспаляется и отекает. Весь этот процесс сопровождается выраженным жжением или сильным зудом. Это неблагоприятные симптомы, особенно, если они возникают одновременно.

При обнаружении перечисленных изменений необходимо записываться на прием к дерматологу и пройти рекомендованные им обследования. На основании расшифровок полученных результатов специалист выбирает необходимый вид терапии. Иногда он принимает решение еще понаблюдать за родинкой, иногда переправляет своего пациента к онкологу и уже вместе с ним разрабатывает дальнейшую тактику лечения. В большинстве случаев родинка, начавшая активно меняться, подлежит удалению.
Невусы и меланомы. Морфогенез невусов
1. Невусы и меланомы
2. Морфогенез невусов
1. эпидермальный(пограничный)
2. сложный
3. внутридермальный
4. сложный
3. Классификация меланоцитарных невусов
Эпидермальные невусыА.
1.
2.
3.
Интраэпидермальный (пограничный)
Интрадермальный
Сложный
Б. Особые типы
1.
Веретеноклеточный, эпителиоидноклеточный –
ювенильная меланома (невус Спитц)
2.
Баллонообразный
3.
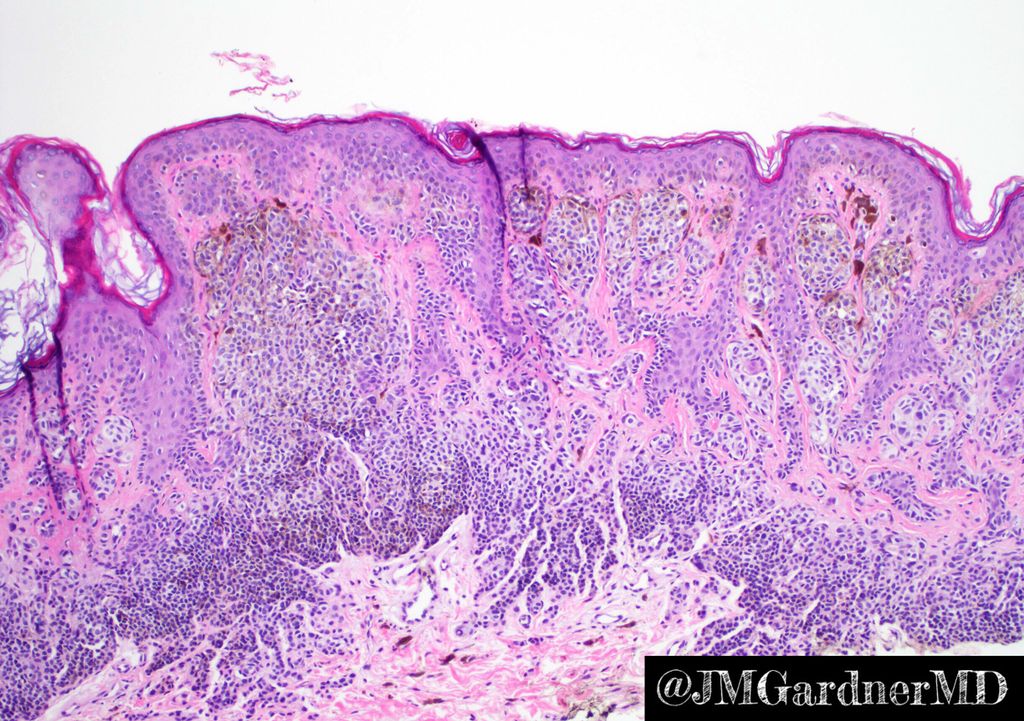
Гало-невус
4. Классификация меланоцитарных невусов
1.2.
3.
4.
1.
2.
3.
1.
Дермальные невусы
Монгольское пятно
Невус Ото
Невус Ито
Голубой невус
Смешанные эпидермального и дермального генеза
(комбинированные)
Невусы – предшественники меланом
Врожденный (в том числе гигантский)
Диспластический
Рецидивирующий и глубоко пенетрирующий
Предраковые меланоцитарные поражения
Предраковый меланоз Дюбрейля, меланотическое
пятно Хатчинсона
12. Невус Шпитц
13. Невус Шпитц (ювенильный невус)
14. Типы роста меланом
1. горизонтальный2. вертикальный
3. смешанный
15. Классификация меланом
ЭпидермальныеДермальные
Клинико-морфологические формы
1.
Поверхностно распространяющаяся (80%)
2.
Узловая (15%)
3.
Злокачественная лентиго-меланома типа
злокачественного лентиго (5-10%)
4.
Акрально –лентигелезная (10%)
5.

Малигнизированный голубой невус
6.
Неклассифицируемые формы
16. Классификация меланом
1.2.
3.
4.
Особые формы
Десмопластическая
Нейротропная
Баллонная
Минимально отклоненная форма
Узлы менее 0,75 мм с ранней стадией вертикального роста
Близкие по гистологии невусу Спитц
Близкие по гистологии к гало-невусу
Пролиферация на фоне врожденного невуса
Пролиферация на фоне внутридермального компонента
невуса
Пигментированные веретеноклеточные поражения
ретикулярного слоя дермы
17. Уровень по Кларку
I.II.
III.
IV.
V.
В пределах
эпидермиса
Верхний отдел
сосочкового слоя
Сосочковый слой до
придатков
Сетчатый слой за их
пределами
Жировая клетчатка
Эпидермальный невус: причины, симптомы, лечение
Внутридермальный пигментный невус, не проявляющий опасных симптомов возобновления активности, не являющийся объектом регулярного травмирования и косметическим дефектом, не требует лечения. Во всех остальных случаях рекомендуется удаление беспокоящего образования у онкодерматолога с последующим гистологическим исследованием образцов удаленного невуса.
Консервативное лечение эпидермального невуса с помощью лекарственных средств обычно не проводится, поскольку такая тактика может привести к трагическим последствиям. Меланому на ранних стадиях по внешнему виду легко спутать с доброкачественным эпидермальным образованием. Ни один здравомыслящий врач не посоветует лекарства для наружного применения с целью избавления от родинки, даже если она кажется вполне безопасной и доброкачественной.
В аптеках и в интернете предлагается много разных препаратов, способных устранить косметические недостатки – наросты на коже, в том числе и родинки. Их можно приобрести без рецепта, выписанного врачом. Тем не менее такое лечение категорически не рекомендуется, поскольку существует серьезный риск, что родинка окажется вовсе не доброкачественной. А механизм действия лекарств для удаления родинок основан на химической послойной деструкции образования, поэтому в результате лечения такими средствами можно создать себе большие проблемы. Кроме того, вряд ли наружные средства, предназначенные для размягчения и удаления рогового слоя эпидермиса, будут эффективны в нашем случае, когда невус растет из дермы.
Например, мазь Стефалин, распространяемая в интернете, позиционируется как эффективное средство для удаления кожных новообразований, созданное исключительно на растительной основе. В аптеке продается спиртовой концентрат вытяжки из чистотела, называется препарат Горный чистотел. Он тоже имеет в своем составе растения, кроме чистотела, там содержатся экстракты горечавки, череды, рододендрона золотистого и гусиной лапки. В инструкции указано, что раствор предназначен для устранения бородавок и папиллом, о родинках там не упоминается. Более эффективным является раствор Суперчистотел, расфасованный в маленький флакончик с аппликатором. В его составе нет растительных компонентов, действующим ингредиентом является смесь щелочей, механизм действия основан на кератолитическом эффекте от ожога щелочами. Клетки кожи, на которые попало средство, погибают, на верхней части новообразования появляется корочка, которая со временем отпадет. Внутридермальный невус расположен в самом глубоком слое. В лучшем случае от такого лечения останется шрам, в худшем, если родинка имела измененные клетки, оно может дать толчок к быстрому развитию злокачественного процесса.
Из аптечных препаратов для удаления невусов используется только раствор Солкодерм. И то, если внимательно ознакомиться с инструкцией, можно понять, что с его помощью удаляются только доброкачественные образования, следовательно, предварительная диагностика необходима. Да и сам раствор предназначен для использования медицинскими специалистами.
Витамины и физиотерапевтическое лечение обычно также не используются при жалобах на дискомфорт в зоне расположения эпидермального невуса. Витаминно-минеральные препараты могут быть назначены для общего укрепления организма, физиотерапия может поспособствовать более эффективному заживлению кожи после операции по удалению родинки. Но любое воздействие на родинку с терапевтической целью не приветствуется, поскольку может быть опасным.
Народное лечение – также не вариант. Официальная медицина не нашла подтверждения его эффективности. В лучшем случае, родинка, растущая из слоя дермы, никуда не денется, даже если ее, регулярно распаривая, прижигать пастой из чеснока или уксусной эссенцией, а потом счищать верхний слой пемзой. Лечение травами, а в основном – это чистотел, проводится таким же образом. Даже доброкачественный невус не выдержит постоянного механического воздействия и, как минимум, воспалится. А если в невусе уже имеются измененные клетки?
Гомеопатия, возможно, и сможет помочь. Однако, официального подтверждения этому нет. По крайне мере, в этом случае не предполагается механическое воздействие на объект лечения, так что априори доброкачественный невус просто может остаться на месте, а вот в случае с меланомой – потерянное время может обернуться бедой.
Единственным реальным на сегодняшний день методом избавления от эпидермального невуса является хирургическое лечение. Причем предпочтение при удалении меланоцитарных невусов отдается классической операции – родинка удаляется скальпелем с небольшим участком окружающей ткани с последующим исследованием образцов удаленной ткани для исключения неопластических изменений невусных клеток. Особенно это касается крупных и гигантских невусов.
Если на родинке не растут волосы, и она не слишком велика, то может применяться так называемое, бритвенное иссечение. Эта процедура менее травматична, место операции быстрее заживает и не остается рубца, а возможность исследования сохраняется.
Хирургическое лечение эпидермального невуса не проводится беременным женщинам, лицам с психическими патологиями, в период острых и обострений хронических заболеваний, при наличии онкологических патологий, декомпенсированных заболеваний сердечно-сосудистой системы и аутоиммунного спектра.
В оснащенных современным оборудованием клиниках могут быть предложены методы удаления лазерным и/или радиоволновым ножом.
Лазерным ножом послойно срезается новообразование до здоровой кожи. Операция бескровная, высокоточная и относительно безболезненная. Отсутствует непосредственный контакт с инструментом и, соответственно, опасность инфицирования. В отличие от выпаривания лазерным лучом сохраняется материал для последующего исследования, поэтому удаляя меланомоопасные невусы, используют именно нож, хотя при этом методе существует вероятность получения ожога во время процедуры.
При лазерном выпаривании не остается материала для исследования, этот метод высокоточен и безопасен, его хорошо применять для удаления родинок, находящихся на открытых или в труднодоступных метах тела. Однако, его используют только в случаях, когда доброкачественность невуса не вызывает сомнения.
Радиоволновой нож оставляет возможность исследования удаленного объекта. Операция, проведенная с его помощью, безболезненная, малотравматичная, безопасная и высокоточная. После нее быстро восстанавливаются поврежденные участки кожи, а здоровые не травмируются. С помощью радиоволнового ножа удаляют и меланомоопасные новообразования, кроме особенно крупных и гигантских. Этот метод не подходит пациентам, имеющим кардиостимулятор, а также перечисленные выше противопоказания.
После операции по удалению эпидермальных невусов необходимо соблюдать определенные меры предосторожности, рекомендованные врачом: беречь послеоперационную поверхность от повреждений, при необходимости делать антисептическую обработку и накладывать повязку, не подвергать ее длительной инсоляции, не купаться в естественных и искусственных водоемах. Обнаружив в зоне удаленного новообразования какие-либо изменения, например, плотности или цвета кожи, необходимо сразу же обращаться к врачу.
Невус сальных желез: как лечить, симптомы, диагностика
Патологическое новообразование, которое называется невус сальных желез Ядассона, является врожденным заболеванием. Обнаруживается у ребенка сразу после рождения или немного позже. Существует опасность перерождения в злокачественную опухоль. Поэтому заметив даже незначительные изменения структуры или цвета бородавки, необходимо немедленно обратиться к врачу.
Невус сальных желез Ядассона – врождённое образование на коже, которое отличается большим размером и цветом.Общая информация
Сальный невус достигает до 6-ти сантиметров в диаметре. Имеет гладкую бугристую поверхность желтого цвета. На месте новообразования отсутствует волосяной покров. Плоское пятно с четко очерченными краями при рождении постепенно возвышается над кожей, превращаясь в бородавку. Часто локализуется на голове в волосяном покрове, лице или на верхней части туловища.
| Стадии образования сального невуса | ||
| Стадии | Время образования | Характеристика |
| 1-я стадия | Период младенчества | Невус имеет гладкую поверхность с небольшими сосочками, волосяной покров отсутствует. У новорожденного невус не выступает над поверхностью кожи. |
| 2-я стадия | Подростковый период | На поверхности кожи появляются мелкие папулы, внешне напоминающие бородавки. Окрашены в оранжевый или желтый оттенок. Имеют тесное расположение друг около друга. |
| 3-я стадия | Период юношества | Заболевание в это время крайне опасно. Присутствует высокий риск перерождения в раковую опухоль. На 3-й стадии сального невуса больному надо находиться под постоянным наблюдением врача. |
Причины возникновения невуса сальных желез
Точные причины, провоцирующие возникновение патологии, неизвестны. Большинство ученых склоняется к теории, что гиперплазия сальных желез — один из главных факторов. На фоне патологического разрастания ткани путем усиленного аномального деления клеток волосяных фолликулов, эпидермиса и апокриновой железы формируется невус Ядассона.
| Факторы, вызывающие перерождение сального невуса в злокачественную опухоль | |
| Факторы | Описание |
| Патологическое развитие клеток | Активно увеличивается количество клеток сальной железы, наступает гиперплазия. Бляшки могут срастаться, образовывая большие бородавки. |
| Генетическая предрасположенность | Болезнь передается от родителей на генном уровне. Наличие болезни у членов семьи увеличивает риск малингизации невуса. |
| Хронические болезни | Воспалительные процессы в пищеварительном тракте способствуют перерождению сального невуса в злокачественное новообразование. |
| Внешние факторы | Негативное влияние токсических веществ или облучение, постоянное влияние солнечных лучей и термические ожоги часто предшествуют патологическому перерождению невуса. |
Эпидемиология
Новообразования чаще всего имеют врожденное происхождение. Возникают во внутриутробном, детском или подростковом периоде. Заболеванию подвержен как женский, так и мужской пол. Генетически передается редко, чаще эта болезнь спорадическая. Типичные случаи врожденные и имеют 2-е стадии развития: инфантильную, или препубертатную — период младшего школьного возраста и пубертатную — подростковый период.
Вернуться к оглавлениюСимптомы и течение
Как правило, системная симптоматика отсутствует. Известны случаи, когда заболевание сального невуса сопровождалось зрительными аномалиями, нарушениями в работе центральной нервной системы или патологиями в строении скелета. При диагностике необходима дифференциация с другими новообразованиями.
Новообразование растет очень медленно, со временем возвышается над кожным покровом, становится более толстым в диаметре и принимает папилломатозный внешний вид. По статистике, около 10% таких патологий имеют неопластические изменения, которые выглядят как узелки или язвы. Трихобластома, сосочковая сирингоцистаденома и трихолеммома — наиболее часто встречающиеся новообразования, возникшие из сальных невусов.
Вернуться к оглавлениюРиск осложнений
Риск перерождения невуса Ядассона невелик.По статистическим данным, в 15% случаев себорейный невус перерождается в базальноклеточный рак. Реже развиваются доброкачественные образования — эпителиальная аденома. Существует риск появления таких сопутствующих болезней, как блефарит и ринофима. Базальноклеточный рак — самое опасное из возможных осложнений развития новообразования, возникающее в возрасте 40-ка и более лет.
Опасность перерождения возникает в тот момент, когда происходит травматизация новообразования. Поэтому до момента удаления к этому участку надо относиться с повышенным вниманием и крайне аккуратно. Так как пораженные невусом места часто находятся в волосяном покрове, микротравмы могут быть нанесены при чесании волос.
Вернуться к оглавлениюДиагностика
Особое внимание при сборе анамнеза болезни уделяется возрастному периоду, в котором появилась патология и наличию подобных заболеваний в семье. Предварительный диагноз ставится после первичного осмотра. Для дифференциации болезни от других патологий (рака кожи, сосочкового невуса, солидарной мастоцитомы), проводится лабораторная диагностика. Для подтверждения диагноза используется гистологический метод. С его помощью определяется конкретная разновидность новообразования и глубина поражения эпидермиса. Анализ на наличие атипичных клеток дает возможность исключить процесс развития раковой опухоли.
Вернуться к оглавлениюЕсли возникла необходимость, врач назначает исследование мазка жидкости из новообразования, чтобы определить степень риска перерождения. Минус этого метода в том, что при его проведении травмируется нежная поверхность невуса.
Как лечить?
Наиболее эффективное лечение невуса Ядассона – хирургия.Лечить патологию надо только по рекомендациям врача. Самолечение или попытки самостоятельно удалить новообразование могут привести к непоправимым последствиям. Так как высок риск перерождения в злокачественную опухоль, рекомендуется удалять невус, но делать это следует до наступления периода полового созревания.
Наиболее эффективный метод удаления — хирургический. Любые другие виды удалений (лазерное, криодеструкция, электрокаутеризация) не исключают повторный рост сального невуса. Иссечение образования производят по тонкой полосе со здоровой кожей. Если операцию невозможно выполнить за 1 раз, производятся поэтапные удаления поврежденной ткани. При этом перерывы между операциями необходимо свести к минимуму. Часто месторасположение (голова, лицо) патологического образования осложняет выполнение операции. Все операции производят в клиниках, специализирующихся на лечении раковых болезней. После каждого удаления иссеченные ткани отправляют на гистологический анализ.
Операцию проводят под общим наркозом или местной анестезией. Вид анестезии выбирает врач, основываясь на возрасте оперируемого и характеристике новообразования: размерах и месторасположении. Когда невус удален, на край раны накладывается шов. Если его размер был большой и располагался на лице или другом видимом месте, используется пересадка кожи. Швы закрывают стерильной повязкой. На протяжении 7-и дней ежедневно делаются перевязки, а рану обрабатывают антисептическими средствами. Когда рана заживает, швы снимают.
Вернуться к оглавлениюПрофилактика и прогноз
Факторы, которые способны предупредить появление сального невуса, неизвестны. Рекомендуется удалять образование в детском (до 12-ти лет) или младенческом возрасте. Своевременное удаление дает 100% положительный результат. Рецидивов болезни после операций отмечено не было. Прогноз чаще благоприятный. По статистическим данным, около 10% больных страдают от базалиомы. Еще реже невус трансформируется в злокачественную опухоль.
%d0%bd%d0%b5%d0%b2%d1%83%d1%81%20%d0%b8%d1%85%d1%82%d0%b8%d0%be%d0%b7%d0%b8%d1%84%d0%be%d1%80%d0%bc%d0%bd%d1%8b%d0%b9%20%d0%b1%d1%83%d0%bb%d0%bb%d1%91%d0%b7%d0%bd%d1%8b%d0%b9 — с русского на все языки
Все языкиАбхазскийАдыгейскийАфрикаансАйнский языкАканАлтайскийАрагонскийАрабскийАстурийскийАймараАзербайджанскийБашкирскийБагобоБелорусскийБолгарскийТибетскийБурятскийКаталанскийЧеченскийШорскийЧерокиШайенскогоКриЧешскийКрымскотатарскийЦерковнославянский (Старославянский)ЧувашскийВаллийскийДатскийНемецкийДолганскийГреческийАнглийскийЭсперантоИспанскийЭстонскийБаскскийЭвенкийскийПерсидскийФинскийФарерскийФранцузскийИрландскийГэльскийГуараниКлингонскийЭльзасскийИвритХиндиХорватскийВерхнелужицкийГаитянскийВенгерскийАрмянскийИндонезийскийИнупиакИнгушскийИсландскийИтальянскийЯпонскийГрузинскийКарачаевскийЧеркесскийКазахскийКхмерскийКорейскийКумыкскийКурдскийКомиКиргизскийЛатинскийЛюксембургскийСефардскийЛингалаЛитовскийЛатышскийМаньчжурскийМикенскийМокшанскийМаориМарийскийМакедонскийКомиМонгольскийМалайскийМайяЭрзянскийНидерландскийНорвежскийНауатльОрокскийНогайскийОсетинскийОсманскийПенджабскийПалиПольскийПапьяментоДревнерусский языкПортугальскийКечуаКвеньяРумынский, МолдавскийАрумынскийРусскийСанскритСеверносаамскийЯкутскийСловацкийСловенскийАлбанскийСербскийШведскийСуахилиШумерскийСилезскийТофаларскийТаджикскийТайскийТуркменскийТагальскийТурецкийТатарскийТувинскийТвиУдмурдскийУйгурскийУкраинскийУрдуУрумскийУзбекскийВьетнамскийВепсскийВарайскийЮпийскийИдишЙорубаКитайский
Все языкиАнглийскийНемецкийНорвежскийКитайскийИвритФранцузскийУкраинскийИтальянскийПортугальскийВенгерскийТурецкийПольскийДатскийЛатинскийИспанскийСловенскийГреческийЛатышскийФинскийПерсидскийНидерландскийШведскийЯпонскийЭстонскийТаджикскийАрабскийКазахскийТатарскийЧеченскийКарачаевскийСловацкийБелорусскийЧешскийАрмянскийАзербайджанскийУзбекскийШорскийРусскийЭсперантоКрымскотатарскийСуахилиЛитовскийТайскийОсетинскийАдыгейскийЯкутскийАйнский языкЦерковнославянский (Старославянский)ИсландскийИндонезийскийАварскийМонгольскийИдишИнгушскийЭрзянскийКорейскийИжорскийМарийскийМокшанскийУдмурдскийВодскийВепсскийАлтайскийЧувашскийКумыкскийТуркменскийУйгурскийУрумскийЭвенкийскийБашкирскийБаскский
Меланоцитарная патология невуса | DermNet NZ
Автор: A / Prof Patrick Emanuel, дерматопатолог, Окленд, Новая Зеландия; Харриет Ченг BHB, MBChB, отделение дерматологии, больница Вайкато, Гамильтон, Новая Зеландия, 2013.
Приобретенный меланоцитарный невус
Приобретенный меланоцитарный родинок или родинка — распространенная доброкачественная опухоль, обычно возникающая в детском и подростковом возрасте. Воздействие солнца является причинным фактором, особенно в детстве. Точечная мутация в гене BRAF (чаще всего v600E) обычно является инициирующей генетической мутацией.Поражения развиваются с возрастом, начальное поражение представляет собой макулярный участок с гнездами пролиферирующих меланоцитов, ограниченными дермоэпидермальным соединением. Со временем гнезда расширяются в дерму, и поражения становятся выше. С дальнейшим созреванием узловая активность прекращается, и невус становится внутрикожным.
Многие меланоцитарные невусы со временем регрессируют, и количество невусов уменьшается после 50 лет.
Классификация обыкновенных приобретенных невусов основана в первую очередь на местонахождении гнезд (напр.грамм. соединительные, сложные, кожные или комбинированные невусы), приводящие к особенностям, которые часто клинически распознаются. Дерматоскопия также полезна для классификации невусов, особенно при наличии атипичных клинических признаков, вызывающих подозрение на меланому.
Соединительные невусы
Соединительные невусы при клиническом осмотре обычно представляют собой пигментированные пятна. Гистологически пролиферирующие меланоциты обнаруживаются в дермоэпидермальном соединении. Клетки в гнездах имеют овальную или кубовидную форму, с прозрачной цитоплазмой и различной пигментацией (рис. 1).
Патология узлового меланоцитарного невуса
Составные невусы
Составные меланоцитарные невусы имеют приподнятую центральную область с окружающей плоской пигментацией. Эпидермис может быть нормальным по внешнему виду, акантозным или иметь изменения, похожие на себорейный кератоз. Гнезда меланоцитов находятся в дермоэпидермальном соединении и внутри дермы. Меланоциты созревают по мере того, как они становятся глубже и имеют тенденцию быть меньше с меньшей пигментацией. (рисунки 2, 3).
Сложная меланоцитарная патология невусов
Внутрикожные невусы
Внутрикожные невусы представляют собой куполообразные, узловые или полиповидные поражения, которые могут стать непигментированными, особенно на лице.Гнезда меланоцитов приурочены к дерме. Меланоциты могут демонстрировать «псевдовключения», которые представляют собой инвагинации цитоплазмы в ядро, приводящие к появлению ядерных включений или клеток с множеством ядер. Глубже клетки невуса могут стать веретенообразными или «невротизированными». Жировая дифференциация не редкость. Костеобразование — очень редкая находка у обыкновенных невусов (невусов Нанты) (рис. 4).
Внутридермальная патология невуса
Мейерсон невус
Невус Мейерсона имеет экзематозный ореол, окружающий соединительный, сложный или внутрикожный невус.Существует одновременная находка подострого спонгиотического дерматита с меланоцитарным невусом (рис. 5).
Патология невуса Мейерсона
Баллонные клетки невуса
Баллонные клетки — это большие клетки невуса с прозрачной цитоплазмой. Невус из баллонных клеток обычно диагностируется, когда более половины всех клеток невуса в очаге поражения составляют баллонные клетки. Клинически эти поражения не различимы (рис. 6).
Баллонно-клеточная патология невуса
Regressing naevi
Меланоцитарные невусы могут со временем регрессировать; клетки невуса заменяются коллагеном, жиром, эластином и основным веществом (рис. 7, невус с жировой и нервной метаплазией).
Регресс может быть провозглашен лимфоцитарной деструкцией невусных клеток, приводящей к ореолу невуса. В этих поражениях дерма показывает плотные лимфоцитарные инфильтраты, окружающие гнезда меланоцитов (рисунки 8, 9). Из-за того, что инфильтрат скрывает меланоцитарное поражение, оценка цитологии иногда может быть сложной. Клинически имеется ореол депигментации вокруг одного или нескольких невусов. Halo naevi может быть связано с витилиго.
Регрессивная меланоцитарная патология невуса
Местные особенности меланоцитарных невусов
Доброкачественные меланоцитарные невусы в различных участках могут иметь необычные гистопатологические особенности, которые могут имитировать меланому.
Naevi из области ушной раковины, груди, конъюнктивы и голеностопного сустава иногда имеют довольно атипичное разрастание меланоцитов в эпидермисе, часто с пагетозом и цитологической атипией. Могут быть отмечены некоторые особенности диспластических невусов, такие как ламеллярная фиброплазия поверхностной дермы. Признаки доброкачественного диагноза включают четкое очертание и созревание с опусканием в дерму. Важно, чтобы эти поражения не подвергались частичной биопсии, поскольку их интерпретация может быть затруднена.Частичная биопсия может не продемонстрировать обнадеживающих признаков (особенно дискретного бокового очертания).
Генитальные невусы
Атипичные генитальные невусы, вероятно, представляют собой особые невусы, которые чаще всего диагностируются как меланома (рис. 10). Это, очевидно, может привести к значительной заболеваемости, если операция по нанесению увечий выполняется для достижения широких границ. Наложенный склеротический лишай на генитальный невус — классический симулятор злокачественной меланомы. В этих случаях может быть очень полезна клиническая корреляция.
Патология меланоцитарного невуса половых органов
Acral naevi
Меланоцитарные акральные невусы часто демонстрируют довольно выраженный пагетоз, иногда до верхних уровней эпидермиса, который может имитировать меланому in situ. Аббревиатура MANIAC (меланоцитарные акральные невусы с внутриэпидермальным подъемом клеток) была применена для описания этих доброкачественных невусов. Ключевой полезной особенностью является преимущественно гнездовая природа поражения с пагетоидными очагами, возникающими над этими гнездами, а не диффузная лентигинозная пролиферация, обычно наблюдаемая при акральной меланоме.В роговом слое над этими гнездами можно увидеть отдельные участки меланиновых «дымовых столбов», в отличие от диффузного отложения меланина в роговице, наблюдаемого при меланоме. Кроме того, акральные невусы должны демонстрировать некоторое дермальное созревание, если есть дермальный компонент (рисунки 11, 12).
Патология акрально-меланоцитарных невусов
Диспластический невус
Диспластический невус также называют невусом Кларка. Это довольно спорная вещь — некоторые авторитеты требуют исключить этот термин из дерматопатологической лексики.Диспластические невусы или невусы Кларка — это доброкачественные, часто большие родинки с необычными клиническими и характерными гистологическими особенностями. Хотя обычно спорадические, бывают семейные случаи (синдром диспластического невуса).
Гистологически дисплазические невусы имеют следующие характерные особенности (рисунок 13):
- Внутриэпидермальная лентигинозная гиперплазия меланоцитов с пролиферацией единичных меланоцитов и базальных гнезд.
- Цитологическая атипия меланоцитов с увеличенными гиперхроматическими ядрами и выступающими ядрышками.Степень атипии классифицируется некоторыми патологами как легкая, умеренная или тяжелая (хотя для этого не существует диагностических рекомендаций).
- Стромальный ответ с фиброплазией (рубцеванием) папиллярной дермы и пролиферацией дермальных дендроцитов. Также может быть фиброз верхнего ретикулярного слоя дермы, указывающий на регресс.
- Архитектурная атипия, в том числе «феномен плеча», когда соединительное вложение простирается шире, чем дермальный компонент.
Диспластическая меланоцитарная патология невуса
Поверхностная атипичная пролиферация меланоцитов неизвестного значения
Некоторые патологи используют термин «Поверхностная атипичная пролиферация меланоцитов неизвестной значимости» или SAMPUS для описания диспластических меланоцитарных поражений, при которых трудно исключить меланому in situ или инвазивную меланому в фазе радиального роста.SAMPUS часто применяется, когда нельзя поставить окончательный диагноз. В идеале этого термина следует избегать.
Гистологические изменения SAMPUS накладываются на диспластические невусы (лентигинозная пролиферация меланоцитов с цитологической атипией), однако дополнительно наблюдается очаговое пагетоидное распространение одиночных или вложенных меланоцитов (рисунки 14, 15).
Патология поверхностных атипичных меланоцитов неизвестного значения (SAMPUS)
Дифференциальный диагноз
Самым важным дифференциалом является меланома, но может потребоваться рассмотрение других форм меланоцитарных невусов, таких как врожденный невус, невус шпица или синий невус.
Интересные неучтенные находки при меланоцитарных невусах | Хирургическая и экспериментальная патология
Существует три различных морфологических спектра невусных клеток. Они могут быть большими и эпителиоидными (тип A), маленькими, как лимфоциты (тип B), или веретенообразными (тип C) (под редакцией Элдера и др., 2018). Случаи нейральной метаплазии богаты клетками типа C. Чаще всего это изменение обнаруживается при метаплазии адипоцитов. Таким образом, невротизация рассматривается как завершающий этап развития внутрикожных меланоцитарных невусов.Дифференциация с нейрофибромами может быть сложной и возможна только тогда, когда клетки типа A или B обнаруживаются в неневротизированных областях. Мы также подчеркнули, что меланоцитарные и нервные клетки имеют общее эмбриологическое происхождение от нервного гребня (Fernandez-Flores and Cassarino, 2016), и эти поражения следует отличать от меланомы с нейронной дифференцировкой (Massi and LeBoit 2014).
Псевдоваскулярная лакуна — это изменение, характеризующееся свободными расширенными пространствами между меланоцитами, также называемое паттерном псевдо-Дабски в связи с эндоваскулярной папиллярной ангиоэндотелиомой (Fernandez-Flores and Cassarino, 2016).Происхождение этих пространств остается неясным. Большинство невусов с псевдоваскулярной лакуной — это невусы Унны, Мейшера или врожденные невусы. Это открытие неизвестно ни для невусов Кларка, ни для невусов Шпица (Massi and LeBoit, 2014).
Согласно книге ВОЗ врожденные невусы могут представлять клетки невуса в непосредственной близости или внутри придатков кожи, таких как мышца (под редакцией Элдера и др., 2018). Проникновение в мышцу также может быть обнаружено при злокачественных поражениях, таких как меланома шпица (Hashimoto et al. 2012). Эти особенности можно обнаружить и в приобретенных меланоцитарных невусах.Сомнительно, являются ли эти поражения врожденными и могут ли они стать видимыми после отложения пигмента, или они развиваются из периневральных меланобластов и колонизируют дерму и ее придатки (Massi and LeBoit 2014).
Ангиоаднексоцентрический паттерн распределения также описан в большинстве врожденных невусов (Fernandez-Flores and Cassarino, 2016; Massi and LeBoit, 2014). Ангиолимфатическая инвазия чаще всего рассматривается как признак злокачественного новообразования. Тем не менее его можно обнаружить при доброкачественных образованиях.В этом контексте некоторые капилляры настолько поверхностны, что исчезают в случае окрашивания срезов для гистохимии или иммуногистохимии. Во многих случаях ангиолимфатическая инвазия отсутствует. Фактически, это всего лишь ретракция стромы. Существуют теории о лимфатическом переносе клеток меланоцитов в лимфатический узел, чтобы попытаться объяснить узловые отложения меланоцитарных клеток (Holt et al. 2004).
Иногда результаты не цитологические. Архитектурный узор — важная часть оценки меланоцитарных поражений.Учитывая ангиоцентрическое распределение невусных клеток, при малом увеличении поражение можно рассматривать как инфильтрацию кровеносных сосудов, похожую на рукавную оболочку. Тем не менее, когда вы наблюдаете за поражением, вы можете увидеть некоторые особенности меланоцитов в виде вложенного рисунка и псевдоядерных включений, подтверждающих ангиоцентрический невус (Hashimoto et al. 2012).
Себоцитоподобные меланоциты описываются в спектре изменений светлых клеток и некоторыми авторами рассматриваются как часть спектра изменений баллонных клеток.Это очень распространенная находка, сообщается о 30% невусов Унна (Fernandez-Flores and Cassarino, 2016).
Отложения муцина могут возникать во многих кожных новообразованиях. В важной серии меланоцитарных невусов изменение муцина было обнаружено в 0,55% сложных меланоцитарных невусов и 2,75% внутрикожных. Описаны три модели отложения муцина в меланоцитарных невусах: межклеточные образования тонких тяжей муцина, образования миксоидных пулов разного размера в строме, окруженные клетками невуса, или смешанный образец.Причина продукции муцина в меланоцитарных невусах до сих пор остается неясной (Perdiki and Bhawan 2008). Обычно муцин легко обнаруживается при окрашивании гематоксилином и эозином, но когда он очень очаговый, может потребоваться Alcien blue и коллоидное железо (Massi and LeBoit 2014).
Амилоидные отложения, связанные с меланоцитарными невусами, встречаются довольно редко. Обычно эозинофильные отложения обнаруживаются в сосочках дермы над меланоцитарной опухолью. Двумя возможными объяснениями являются то, что отложения являются вторичными по отношению к царапинам или являются частью процесса дегенерации меланоцитарных или эпителиальных клеток (Hanami and Yamamoto 2013).
Что касается митозов, когда мы анализируем ювенильное пигментное поражение, патолог должен быть осторожен, чтобы не переоценить его как злокачественный. Несмотря на тенденцию к снижению частоты митозов с возрастом, около 40% невусов у молодых пациентов имели хотя бы одну внутрикожную митозу (Brown, Tallon, 2017). Затем, в случае пигментных поражений, удаленных у молодых пациентов, митозы не могут быть неправильно поняты, если они редкие и поверхностные.
Реакция на инородное тело была описана примерно в 4% доброкачественных невусов.Голова и шея являются наиболее частыми областями невусов с такими изменениями. Возможное объяснение — наличие в прошлом исчезнувшей эпидермальной кисты или удушение волосяного покрова (Knox et al. 1993). В одном из этих случаев это также было связано с обызвествлением.
В заключение, гистологический анализ является золотым стандартом диагностики меланомы и основан на критериях, которые нельзя считать изолированными. Тем не менее, рекомендуется клиническая и дерматологическая корреляция. Кроме того, при доброкачественных меланоцитарных невусах возможны такие изменения, как инфильтрация сосудов, периневральная инвазия, метаплазия, кальцификация, отложения амилоида или муцина, митозы, псевдоваскулярная лакуна и реакция на инородное тело.
Меланоцитарный невус в наружном слуховом проходе с накоплением кератина
Невус — доброкачественное меланоцитарное новообразование и наиболее распространенный тип опухоли кожи. Это может произойти где угодно на коже, но редко в наружном слуховом проходе (EAC). Мы представляем случай меланоцитарного невуса в EAC с накоплением кератина. При микроскопической хирургии новообразование было полностью иссечено, и медиальная часть воскового и кератинового материала EAC позади новообразования была удалена. У этого пациента меланоцитарный невус в EAC вызвал симптомы потери слуха и накопления серы и кератина.Для меланоцитарного невуса в EAC необходимо выполнить удаление и патологическое подтверждение при наличии симптомов или подозрении на злокачественную трансформацию.
1. Введение
Невус — доброкачественное меланоцитарное новообразование и наиболее распространенный тип опухоли кожи [1–4]. Это может произойти где угодно на коже, но редко в наружном слуховом проходе (EAC) [1, 2, 4–6]. Мы представляем случай меланоцитарного невуса в EAC с накоплением кератина.
2. Изложение клинического случая
Женщина 57 лет обратилась с жалобой на потерю слуха на левой стороне на несколько дней.За несколько месяцев до этого она сообщила, что испытывала чувство полноты в ухе слева. При физикальном обследовании в задней хрящевой части левого EAC было обнаружено коричневатое, плотное, папилломатозное, безболезненное образование (рис. 1). Воск и слущенный кератиновый материал также наблюдались в медиальной части EAC позади новообразования. На компьютерной томографии височной кости в хрящевой части левого межпозвоночного диска наблюдали образование низкой плотности размером 0,5 × 0,5 см, а медиальнее образования — материал низкой плотности с прилегающей костью эрозии (рис. 2).Учитывая возможность опухолевого поражения, включая холестеатому EAC, было запланировано полное иссечение под местной анестезией.
При микроскопической хирургии была полностью иссечена плотная папилломатозная масса размером 0,5 × 0,5 см (рис. 3 (а)) и удалена медиальная часть воскового и кератинового материала EAC позади массы. Симптомы потери слуха и полноты ушей улучшились сразу после операции. При гистопатологическом исследовании в дерме наблюдались гнезда клеток невуса с папилломатозной пролиферацией.Кожные гнезда и шнуры клеток невуса не показали соединительной активности (рис. 3 (б)). Таким образом, был диагностирован внутрикожный меланоцитарный невус. Год и месяц спустя рецидива и эрозии костей не было (рис. 3 (c)).
3. Обсуждение
Патогенез меланоцитарного невуса, как полагают, заключается в пролиферации узловых гнезд в эпидермисе, при этом клетки невуса мигрируют в сосочковый слой дермы, что приводит к образованию скоплений клеток [3]. Факторы, связанные с меланоцитарным невусом, включают возраст, расу, генетику и факторы окружающей среды, такие как чрезмерное воздействие солнечного света [3, 4].
Меланоцитарные невусы подразделяются на приобретенные и врожденные по времени появления. Большинство случаев приобретаются и появляются в детстве или в период полового созревания с пиком в четвертом десятилетии [3]. Несколько исследований меланоцитарного невуса в EAC показали преобладание у женщин [3, 5, 7].
Меланоцитарный невус можно разделить на пять различных типов: плоский, слегка приподнятый, папилломатозный, куполообразный и на ножке [1, 2, 4–6]. Первые три типа всегда пигментированы, а последние два типа могут быть или не быть пигментированными [2].Его также можно разделить по месту скопления клеток невуса; скопления клеток невуса в эпидермисе можно классифицировать как соединительный невус, в дерме как внутрикожный невус и в обеих областях как сложный невус [1–3, 5, 6]. Клетки невуса эволюционируют из эпидермиса в дерму, поэтому узловой невус часто встречается у детей, а внутрикожный невус — у взрослых [5]. Большинство куполообразных и папилломатозных невусов обнаруживаются во внутрикожных невусах [3].
Большинство меланоцитарных невусов доброкачественные, и лечение не требуется, если они протекают бессимптомно [3, 5].Хирургическое иссечение может рассматриваться для облегчения симптомов или в случаях неровных границ или внезапного увеличения размера [5]. Сообщений о рецидивах после удаления не было [7].
Меланоцитарный невус в EAC может окклюзировать EAC, а воск и слущенный кератин могут накапливаться в медиальной части массы EAC. Нарушение миграционной функции стенки EAC из-за меланоцитарного невуса в EAC может вызвать холестеатому EAC. Ранее сообщалось о внутрикожных невусах с вторичной холестеатомой EAC [5].Любая большая масса, закрывающая EAC, может вызвать холестеатому EAC. Если образование пигментированное, куполообразное или папилломатозное, следует учитывать меланоцитарный невус. Холестеатома EAC или обтурационный кератоз могут сопровождаться меланоцитарным невусом большого размера.
Меланоцитарный невус следует дифференцировать от веснушек, себорейного кератоза, старческого кератоза, пигментного актинического кератоза, обычных бородавок, пигментированной фиброзной гистиоцитомы, плоской папилломы, дерматофибромы, диспластического невуса, плоскоклеточной карциномы 2–5 и 7–5].Однако злокачественная меланома является наиболее важным дифференциальным диагнозом [3]. Меланома со временем прогрессирует, тогда как меланоцитарный невус растет до точки, стабилизируется, а затем инвертируется [2].
Некоторые авторы предлагают удалить все невусы EAC, тогда как другие рекомендуют удаление только симптоматических образований. Хотя не было сообщений о трансформации меланоцитарного невуса EAC в злокачественную меланому, большая масса в EAC могла вызвать симптомы потери слуха и холестеатому EAC, поэтому следует удалить меланоцитарный невус EAC и провести патологическое подтверждение.В частности, в случаях скопления кератина и воска за массой, массу и скопившийся материал следует удалить, чтобы предотвратить прогрессирование холестеатомы EAC.
У этого пациента меланоцитарный невус в EAC вызвал симптомы потери слуха и накопление серы и кератина. Потеря слуха улучшилась сразу после удаления опухоли и скопившихся кератина и воска. Для меланоцитарного невуса в EAC необходимо выполнить удаление и патологическое подтверждение при наличии симптомов или подозрении на злокачественную трансформацию.
Доступность данных
Совместное использование данных не применимо к этой статье, поскольку в ходе текущего исследования не были созданы или проанализированы наборы данных.
Этическое разрешение
Это исследование было проведено в соответствии с Хельсинкской декларацией 1964 года и более поздними поправками к ней или сопоставимыми этическими стандартами. Институциональный наблюдательный совет больницы Ильсана Национальной службы медицинского страхования исключил возможность рассмотрения этого исследования (NHIMC 2020-09-027).
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Благодарности
Авторы хотели бы поблагодарить Mi Kyung Lee, MD (отделение патологии, больница Ilsan Национальной службы медицинского страхования) за ее помощь с гистопатологическим изображением.
Морфологические изменения приобретенных меланоцитарных невусов с эксцентрическими очагами гиперпигментации («признак Болонии») по оценке с помощью дерматоскопии | Дерматология | JAMA дерматология
Фон Меланоцитарные невусы с эксцентрическими очагами гиперпигментации («признак Болоньи») можно рассматривать как имитирующий меланому тип приобретенного меланоцитарного невуса.Мы сообщаем о морфологических изменениях этого типа меланоцитарного невуса за 39-месячный период дерматоскопического наблюдения.
Наблюдения У 5-летней девочки на правом плече была обнаружена коричневая папула диаметром 4 мм с периферической сине-черной зоной. Эксцентрический очаг гиперпигментации дерматоскопически соответствовал сине-серой области пигментации, связанной с неправильными коричнево-черными глобулами или точками и частично с поверхностной черной сетью. Через 39 месяцев был обнаружен приобретенный меланоцитарный невус глобулярного типа, который клинически и дерматоскопически оказался полностью доброкачественным.Почти идентичная ситуация наблюдалась в 5 других меланоцитарных невусах, что подчеркивает инволюцию пигментированных очагов в этих невусах. Гистопатологический диагноз 2 поражений соответствовал сложному типу приобретенного меланоцитарного невуса с эксцентрическими очагами гиперпигментации.
Выводы Дерматоскопия позволяет идентифицировать морфологический путь изменений, вероятно, типичных для этого типа меланоцитарного невуса у детей, и, следовательно, позволяет избежать хирургического иссечения с сопутствующим гипертрофическим рубцеванием у детей.И наоборот, у взрослых, когда при дерматоскопическом исследовании меланоцитарных невусов выявляются эксцентрические очаги гиперпигментации, показано хирургическое удаление поражения.
Меланоцитарные невусы с эксцентрическими очагами гиперпигментации, описанные в 1994 Bolognia et al 1 как «маленькие темные точки», можно рассматривать как имитирующий меланому тип приобретенного меланоцитарного невуса. Обоснованием этого предположения является то, что эксцентрическая периферическая гиперпигментация также часто обнаруживается при меланоме. 2 Клинически эксцентрические маленькие темные точки выглядят как округлые участки от коричневой до черной гиперпигментации 3 мм или меньше, локализованные по периферии; некоторые также имеют слегка сине-серый оттенок. 1 Гистопатологически эксцентрическая очаговая гиперпигментация в большинстве случаев (почти 70% случаев в исходной серии Bolognia et al. 1 ) связана с увеличением содержания меланина в эпидермальных меланоцитах и / или кератиноцитах, что обычно включает повышенное количество поверхностных кожных меланофагов.Другой причиной появления маленьких темных точек является увеличение количества меланофагов и / или увеличение количества меланина в меланоцитах в сосочковом слое дермы и верхней ретикулярной дерме. Около 3% маленьких темных точек представляют собой очаг меланомы в ранее существовавшем невусе. 1 Учитывая, что эксцентрические очаги гиперпигментации также могут быть обнаружены в комбинированных невусах, невусах Кларка, 3 , 4 и в других типах невусов, мы предполагаем, что название «признак Болонии» можно дать эксцентрическим очагам гиперпигментация невусов.
Здесь мы сообщаем о случае 5-летней девочки с несколькими меланоцитарными невусами с эксцентрическими очагами гиперпигментации и подчеркиваем морфологические изменения, обнаруженные в течение 39 месяцев дерматоскопического наблюдения.
В июне 2001 года 5-летняя девочка была доставлена ее матерью в Национальный институт рака Авиано, Италия, с пигментным поражением на правом плече. Поражение размером 4 мм представляло собой коричневую папулу с сине-черной областью, расположенной по периферии.У ребенка было еще одно подобное поражение на спине. По внешнему виду очаги поражения были клинически диагностированы как меланоцитарные невусы с эксцентрическими очагами гиперпигментации. Во время контрольных осмотров, которые проводились каждые 6 месяцев в течение 39 месяцев, оба очага показали явные изменения. Кроме того, на спине, туловище и руках появилось не менее 6 новых подобных образований. Во время каждого последующего визита все поражения оценивали с использованием стандартных дерматоскопических критериев и фотографировали с помощью оборудования Dermaphot (Heine, Herrsching, Германия), получая дерматоскопические изображения с фиксированным увеличением × 10.Здесь мы описываем 3 из этих повреждений: расположенные на правом плече, туловище и левом бедре.
Клинически поражение правого плеча (рис. 1А) показало эксцентрический очаг гиперпигментации от синего до черного на его нижней половине. На первом дерматоскопическом изображении этого поражения (рис. 1B) можно распознать многокомпонентный узор, характеризующийся светло-коричневой диффузной пигментацией с правильными коричневыми глобулами или точками в верхней части поражения, неправильными коричневато-черными глобулами или точками и поверхностная черная сеть на правой периферии поражения.Гомогенная сине-серая пигментация также может наблюдаться в нижней половине поражения. На втором дерматоскопическом изображении (рис. 1C), сделанном через 6 месяцев, можно увидеть уменьшение поверхностной черной сети и количества неправильных коричневато-черных глобул или точек на правой периферии поражения, в то время как появляются обычные более крупные коричневые глобулы. в верхней части поражения, а однородная сине-серая пигментированная область в нижней половине поражения увеличилась в размерах.
Рисунок 1.
Одно пигментное поражение на правом плече у девочки 5 лет (исходное увеличение × 10 для всех фотографий). А. На клиническом изображении эксцентрический очаг гиперпигментации от синего до черного («маленькие темные точки») имеет размер 3 мм и локализован в нижней половине поражения. B. На первом дерматоскопическом изображении можно распознать многокомпонентный узор, характеризующийся светло-коричневой диффузной пигментацией, неправильными коричневато-черными точками или глобулами и структурами атипичной пигментной сети на правой периферии поражения.Гомогенная сине-серая пигментация также может наблюдаться в нижней половине поражения. C. На втором дерматоскопическом изображении, сделанном через 6 месяцев, можно наблюдать уменьшение количества неправильных коричневато-черных точек или глобул и нетипичных структур пигментной сети на правой периферии поражения, в то время как однородные сине-голубые Область серой пигментации увеличилась в размерах, а в верхней части поражения появляются регулярные крупные коричневые шарики. D. Третье дерматоскопическое изображение, сделанное через 12 месяцев, показывает, что поражение состоит всего из 2 частей: большой однородной области сине-серой пигментации и небольшой области обычной светло-коричневой диффузной пигментации на краю поражения.E. Напротив, четвертое дерматоскопическое изображение того же поражения, сделанное через 24 месяца, показывает характерный шаровидный узор с небольшим намеком на светло-серую пигментацию в правой нижней части. F, Сделанное через 27 месяцев, пятое дерматоскопическое изображение показывает шаровидный тип невуса Кларка с очень небольшой остаточной площадью сине-серой пигментации в правой нижней части поражения, а также изменение его формы. G, последнее дерматоскопическое изображение, сделанное через 39 месяцев, показывает шаровидный узор, обычно обнаруживаемый при приобретенном меланоцитарном невусе.
Третье дерматоскопическое изображение того же поражения (рис. 1D), сделанное через 12 месяцев после первого осмотра, показывает поражение, состоящее из однородной сине-серой пигментации и небольшой области правильной светло-коричневой диффузной пигментации и коричневых шариков или точек. на краю поражения. Напротив, характерный шаровидный узор был четко различим на четвертом дерматоскопическом изображении (рис. 1E), сделанном через 24 месяца наблюдения. Этот узор был типичен в виде регулярных коричневых шариков и точек, простирающихся по всему поражению, с небольшим легким намеком на сине-серую пигментацию в правой нижней части.На пятом дерматоскопическом изображении того же поражения (рис. 1F), сделанном через 27 месяцев после визита исходного уровня, присутствует меланоцитарный невус глобулярного типа с очень небольшой площадью остаточной сине-серой пигментации в правой нижней части. Кроме того, теперь можно определить небольшое изменение его формы. Последнее дерматоскопическое изображение того же поражения (рис. 1G), сделанное через 39 месяцев, показывает глобулярный узор, обычно обнаруживаемый при приобретенном меланоцитарном невусе. Из-за своего совершенно доброкачественного вида это поражение не было иссечено.
В январе 2003 г., через 19 месяцев после базовой оценки, на туловище пациента появилось новое асимметричное поражение. Клинически это поражение (рис. 2А) показало эксцентрический очаг гиперпигментации от синего до черного в его нижней половине. Дермоскопически это изображение (рис. 2В) состояло из однородной светло-коричневой пигментации в верхней части и неправильных коричнево-черных глобул и точек в нижней части. Кроме того, в нижней половине поражения также наблюдалась область сине-серой пигментации.Через 6 месяцев (рис. 2С) было отмечено уменьшение количества неправильных коричнево-черных глобул и точек, а также увеличение площади сине-серой пигментации и поверхностной черной сети. Спустя девять месяцев синяя область постепенно увеличивалась, в то время как поверхностные структуры черной сети стали более очевидными. Таким образом, в сентябре 2003 г., после общего наблюдения в течение 9 месяцев, поражение было иссечено, а гистопатологический анализ выявил сложный тип приобретенного меланоцитарного невуса с очаговым увеличением количества меланофагов в сосочковом слое дермы (рис. 2E).
Рис. 2.
Одно пигментное поражение на туловище 5-летней девочки (исходное увеличение × 10 для панелей A-D; × 100 для панели E). А. Клиническое изображение показывает эксцентрический очаг гиперпигментации от синего до черного («маленькие темные точки») размером 3 мм, локализованный в нижней половине поражения. B. Первое дерматоскопическое изображение показывает многокомпонентный узор, характеризующийся однородной светло-коричневой пигментацией, неравномерными коричнево-черными шариками и точками, а также участком сине-серой пигментации.C. Второй дерматоскопический снимок, сделанный 6 месяцев спустя, показывает уменьшение количества неправильных коричнево-черных глобул и точек и усиление сине-серой пигментации. D. Третье дерматоскопическое изображение, полученное через 9 месяцев после исходной оценки, показывает увеличение количества структур атипичной пигментной сети и прогрессирующее увеличение сине-серой пигментации. E, гистопатологический анализ выявляет сложный диспластический невус с очаговой гиперпигментацией, гнезда меланоцитов в эпидермисе и папиллярной дерме, а также меланофаги в сосочковом слое дермы.
В мае 2004 г. на левом бедре пациента появилось еще одно новообразование. Клинически поражение (рис. 3А) показало эксцентрический очаг гиперпигментации от синего до черного размером 3 мм, локализованный на правой стороне поражения. Дермоскопически поражение (рис. 3В) характеризовалось однородной светло-коричневой пигментацией с правильными коричневыми глобулами и неправильными темными точками, локализованными на правой периферии. В этой области также наблюдалась сине-серая пигментация.В октябре 2004 г., после 5 месяцев наблюдения, в поражении были обнаружены незначительные изменения (рис. 3C) с небольшим уменьшением синей области и нерегулярных коричневых точек и глобул. Синяя область была вырезана и взят образец пункционной биопсии, чтобы получить лучшую гистопатологическую характеристику этой области. Гистопатологически было обнаружено наличие гнезд небольших регулярных меланоцитов в дермоэпидермальном соединении и в сосочковом слое дермы в сочетании с многочисленными меланофагами в сосочковом слое дермы, соответствующих сине-черной гиперпигментации.Гистопатологический диагноз соответствовал сложному типу приобретенного меланоцитарного невуса (рис. 3D). Клинически и дерматоскопически этот невус был подобен другим меланоцитарным невусам с эксцентрическими очагами гиперпигментации, присутствующими у этого пациента.
Рис. 3.
Одно пигментное поражение на левом бедре у 5-летней девочки (исходное увеличение × 10 для панелей A-C; × 200 для панели D). A. Клиническое изображение показывает эксцентрический очаг гиперпигментации от синего до черного («маленькие темные точки») размером 3 мм, локализованный на правой периферии поражения.B. Первое дерматоскопическое изображение показывает однородную светло-коричневую пигментацию, правильные светло-коричневые глобулы и неправильные темные точки, локализованные на правой периферии поражения. В этой области также может наблюдаться сине-серая пигментация. C. Второй дерматоскопический снимок, сделанный 5 месяцев спустя, показывает поражение с небольшими изменениями: только небольшое уменьшение сине-серой области и неправильных темных точек. D, Гистопатологический анализ показывает сложный диспластический невус с очаговой гиперпигментацией, гнезда меланоцитов в эпидермисе и папиллярной дерме и меланофаги в сосочковом дерме.
С клинической точки зрения приобретенные меланоцитарные невусы с эксцентрическими очагами гиперпигментации являются симуляторами меланомы, возникающей в ранее существовавшем невусе. Фактически, у этих невусов такие клинические признаки, как асимметрия и пестрота окраски, явно указывают на меланому. 1 Кроме того, меланоцитарные невусы с эксцентрическими очагами гиперпигментации также можно спутать с эксцентрическим периферическим гиперпигментированным типом невуса Кларка, описанным Hofmann-Wellenhof et al. 3 Невусы Кларка (атипичные меланоцитарные невусы) — приобретенные меланоцитарные образования, названные в честь Уоллеса Х. Кларка, исследовательская группа которого впервые обратила внимание на этот конкретный тип невусов, изучая многочисленные меланоцитарные невусы у пациентов с сопутствующими меланомами. 5 Для клинического диагноза невуса Кларка должны присутствовать по крайней мере 3 из следующих характеристик: диаметр более 5 мм, нечеткие границы, неровный край, различные цветовые оттенки внутри поражения и одновременное присутствие папулезных и компоненты желтого пятна.Обычные меланоцитарные невусы — это те, у которых наблюдается менее трех из этих признаков атипии. 6 , 7 Эксцентричный периферический гиперпигментированный тип невусов Кларка дерматоскопически характеризуется ретикулярным или ретикулярно-гомогенным рисунком с областью эксцентрично расположенной гиперпигментации, достигающей границы поражения. В некоторых случаях эксцентрический периферический гиперпигментированный тип невуса Кларка также имеет атипичную пигментную сеть, которая выглядит как меланома. 3
Другие дифференциальные диагнозы приобретенных меланоцитарных невусов с эксцентрическими очагами гиперпигментации включают комбинированные невусы. 8 -10 Комбинированный невус первоначально относился к возникновению обычного меланоцитарного невуса внутри синего невуса. 8 Термин комбинированных невусов был придуман в 1977 году Гартманном и Мюллером 9 для описания невусов, характеризующихся наличием двух или более из следующих типов невусов: обычных невусов, голубых невусов, клеточных голубых невусов и шпица. невусы. По мнению некоторых авторов, любой вид меланоцитарного невуса (обычный приобретенный невус, врожденный невус или невус Кларка) может сочетаться с другими меланоцитарными невусами или с синим невусом или невусом Шпица. 10 Комбинация может включать как приобретенные поражения, так и приобретенные плюс врожденные поражения. Фактически, некоторые авторы идентифицировали случаи врожденного невуса в сочетании с синим невусом, невусом Шпица или невусом Кларка, а также случаи обычного внутрикожного меланоцитарного невуса в сочетании с невусом Кларка. 4 Комбинированные невусы, в частности вариант комбинированного невуса Кларка, трудно интерпретировать клинически и гистопатологически, и их можно ошибочно принять за меланому, связанную с невусом. 4
Эксцентрические очаги гиперпигментации трех описанных здесь невусов дерматоскопически соответствуют сине-серым участкам пигментации, связанным с неправильными глобулами и точками и частично с поверхностной черной сеткой. 11 Во время развития первого поражения поверхностная черная сеть, а также неправильные глобулы и точки постепенно исчезали, в то время как сине-серые области сначала увеличивались, достигая своего полного развития через 1 год наблюдения.Позже, однако, сине-серые области полностью регрессировали и были заменены правильными слегка пигментированными точками и глобулами по всему невусу. Через 39 месяцев наблюдения был обнаружен приобретенный меланоцитарный невус глобулярного типа, который оказался полностью доброкачественным как с клинической, так и с дерматоскопической точки зрения.
Почти идентичное наблюдение было сделано в 5 других меланоцитарных невусах у этого ребенка, что подчеркивает инволюцию пигментных очагов в этих невусах. Основываясь на наших наблюдениях у детей, эксцентрические очаги гиперпигментации в меланоцитарных невусах можно рассматривать как особый фенотипический путь на ранней стадии развития глобулярного типа приобретенного меланоцитарного невуса.В более раннем исследовании дерматоскопического наблюдения за пигментированным невусом шпица у ребенка во время фазы его роста наша исследовательская группа смогла продемонстрировать его эволюцию от шаровидного до звездообразования и, наконец, до однородного паттерна. 12
Таким образом, мы особо подчеркиваем важность последующего дерматологического наблюдения у детей для лечения меланоцитарных невусов с очагами эксцентрической гиперпигментации. Используя последующие дерматологические наблюдения, мы можем идентифицировать морфологический путь модификаций, вероятно, типичных для этого типа меланоцитарного невуса, и, следовательно, избежать хирургического иссечения.Эти данные неприменимы к подобным поражениям у взрослых, потому что этот тип атипичного невуса следует рассматривать как наиболее подходящий симулятор ранней меланомы в невусах Кларка. 3 Фактически эксцентрическая периферическая гиперпигментация обнаруживается в 25,3% меланом и только в 4,5% доброкачественных меланоцитарных поражений. 13 У взрослых эксцентрические очаги гиперпигментации внутри невусов могут быть признаком возможной морфологической трансформации атипичного невуса (невуса Кларка) в кожную меланому, 14 поэтому, по нашему мнению, этот тип невуса должен быть иссечено.У детей дерматоскопическое наблюдение за меланоцитарными невусами с эксцентрическими очагами гиперпигментации может представлять собой действенную альтернативу хирургическому удалению.
Для корреспонденции: Мария А. Пиццичетта, доктор медицинских наук, отделение медицинской онкологии C – профилактическая онкология, Центр онкологии риферименто, Via Pedemontana Occidentale 12, I-33081 Aviano, Италия ([email protected]).
Раскрытие финансовой информации: Нет.
Предыдущая презентация: Это исследование было частично представлено на 10-м Всемирном конгрессе по раку кожи; 13-16 мая 2005 г .; Вена, Австрия.
Принята к публикации: 21 августа 2005 г.
Вклад авторов: Концепция и дизайн исследования : Пиццичетта и Сойер. Сбор данных : Пиццичетта, Массоне, Гранди, Пелиццо и Сойер. Анализ и интерпретация данных : Пиццичетта и Сойер. Составление рукописи : Пиццичетта.
Благодарность: Мы благодарим Anna Maria Colussi, RN, за помощь в редактировании.
1. Болонья JLLin Ашапиро PE Значение эксцентрических очагов гиперпигментации (маленькие темные точки) внутри меланоцитарных невусов. Arch Dermatol 1994; 1301013-1017PubMedGoogle ScholarCrossref 2.Kenet ROKang СКенет Минет и другие. Клиническая диагностика пигментных поражений с использованием цифровой эпилюминесцентной микроскопии: протокол классификации и атлас. Arch Dermatol 1993; 129157-174PubMedGoogle ScholarCrossref 3.Hofmann-Wellenhof RBlum Волк IH и другие. Дермоскопическая классификация атипичных меланоцитарных невусов (невусов Кларка). Arch Dermatol 2001; 1371575-1580PubMedGoogle ScholarCrossref 5.Clark WH JrReimer RRGreene MAinsworth AMMastrangelo MJ Происхождение семейных злокачественных меланом из наследственных меланоцитарных поражений: синдром родинок B-K. Arch Dermatol 1978; 114732-738PubMedGoogle ScholarCrossref 6.Бауэр JGarbe C Приобретенные меланоцитарные невусы как фактор риска развития меланомы: всесторонний обзор эпидемиологических данных. Pigment Cell Res 2003; 16297-306PubMedGoogle ScholarCrossref 7.Garbe CButtner PWeiss J и другие. Факторы риска развития кожной меланомы и критерии выявления лиц, входящих в группу риска: многоцентровое исследование случай-контроль Центрального реестра злокачественных меланом Немецкого дерматологического общества. J Invest Dermatol 1994; 102695-699PubMedGoogle ScholarCrossref 9.Gartmann HMuller H Комбинированное появление голубого невуса и невуса из клеток в одной и той же опухоли (комбинированный невус) [на немецком языке]. Z Hautkr 1977; 52389-398PubMedGoogle Scholar10.Scolyer RAZhuang LPalmer AA и другие. Комбинированный невус: доброкачественное образование, которое клинически и патологически часто ошибочно диагностируется как меланома. Патология 2004; 36419-427PubMedGoogle ScholarCrossref 11.Argenziano GSoyer HPFerrara грамм и другие.Поверхностная черная сеть: дополнительный дерматоскопический ключ для диагностики пигментного веретена и / или невуса из эпителиоидных клеток. Дерматология 2001; 203333- 335PubMedGoogle ScholarCrossref 12.Pizzichetta MAArgenziano GGrandi грамм и другие. Морфологические изменения пигментного невуса шпица, оцененные с помощью дерматоскопии. J Am Acad Dermatol 2002; 47137-139PubMedGoogle ScholarCrossref 13.Blum ASoyer HPGarbe C и другие. Дермоскопическая классификация атипичных меланоцитарных невусов (невусов Кларка) полезна для различения доброкачественных меланоцитарных образований от злокачественных. Br J Dermatol 2003; 1491159-1164PubMedGoogle ScholarCrossref 14. Кларк WH Младший Дегерри D IV и другие. Изучение опухолевой прогрессии: предвестники поверхностного распространения и узловой меланомы. Hum Pathol 1984; 151147-1165PubMedGoogle ScholarCrossrefНовые и развивающиеся концепции меланоцитарных невусов и меланоцитом
Pollock PM, Harper UL, Hansen KS, et al. Высокая частота мутаций BRAF в невусах.Нат Жене. 2003; 33: 19–20.
CAS PubMed Статья Google ученый
Ван Рамсдонк С.Д., Безруков В., Грин Г. и др. Частые соматические мутации GNAQ при увеальной меланоме и синем невине. Природа. 2009; 457: 599–602.
PubMed Статья CAS Google ученый
Yeh I, von Deimling A, Bastian BC. Клональные мутации BRAF в меланоцитарных невусах и инициирующая роль BRAF в меланоцитарной неоплазии.J Natl Cancer Inst. 2013; 105: 917–9.
CAS PubMed PubMed Central Статья Google ученый
Van Raamsdonk CD, Griewank KG, Crosby MB, et al. Мутации в GNA11 при увеальной меланоме. N Engl J Med. 2010; 363: 2191–9.
PubMed PubMed Central Статья Google ученый
Wiesner T, He J, Yelensky R, et al. Слияние киназ часто встречается при опухолях шпица и меланоме шпица.Nat Commun. 2014; 5: 3116.
PubMed PubMed Central Статья CAS Google ученый
Ханахан Д., Вайнберг, РА. Признаки рака: следующее поколение. Клетка. 2011; 144: 646–74.
CAS PubMed PubMed Central Статья Google ученый
Батай В., Като Б.С., Фальчи М. и др. Размер и количество невусов связаны с длиной теломер и представляют собой потенциальные маркеры замедленного старения in vivo.Биомарк эпидемиологии рака Пред. 2007; 16: 1499–502.
CAS Статья Google ученый
Даффи Д.Л., Чжу Г., Ли Х и др. Новые плейотропные локусы риска меланомы и плотности невусов связаны с множеством биологических путей. Nat Commun. 2018; 9: 4774.
PubMed PubMed Central Статья CAS Google ученый
Wachsmuth RC, Turner F, Barrett JH, et al.Влияние пребывания на солнце на определение плотности невусов у британских близнецов-подростков. J Invest Dermatol. 2005. 124: 56–62.
CAS PubMed Статья Google ученый
Newton-Bishop JA, Chang Y-M, Iles MM, et al. Меланоцитарные невусы, гены невусов и риск меланомы в большом исследовании методом случай-контроль в Соединенном Королевстве. Биомарк эпидемиологии рака Пред. 2010; 19: 2043–54.
CAS Статья Google ученый
Li W-Q, Cho E, Weinstock MA и др. Кожные невусы и риск смерти от меланомы у женщин и мужчин: проспективное исследование. J Am Acad Dermatol. 2019; 80: 1284–91.
PubMed Статья Google ученый
Massi G, LeBoit PE. Гистологический диагноз невусов и меланомы. Берлин, Гейдельберг: Спрингер; 2014.
Книга Google ученый
Ронгиолетти Ф., Урсо С., Батоло Д. и др.Меланоцитарные невусы груди: гистологическое исследование случай-контроль. Дж. Кутан Патол. 2004; 31: 137–40.
CAS PubMed Статья Google ученый
Ронгиолетти Ф., Болл Р.А., Маркус Р. и др. Гистопатологические особенности изгибных меланоцитарных невусов: исследование 40 случаев. Дж. Кутан Патол. 2000; 27: 215–7.
CAS PubMed Статья Google ученый
Fabrizi G, Pagliarello C, Parente P и др. Атипичные невусы волосистой части головы у подростков. Дж. Кутан Патол. 2007; 34: 365–9.
PubMed Статья Google ученый
Кларк У.Х. младший, Худ А.Ф., Такер М.А. и др. Атипичные меланоцитарные невусы генитального типа с обсуждением реципрокных паренхимно-стромальных взаимодействий в биологии новообразований. Hum Pathol. 1998; 29: S1–24.
PubMed Статья Google ученый
Kerl H, Trau H, Ackerman AB. Отличие меланоцитарных невусов от злокачественных меланом ладоней, подошв и ногтевого ложа исключительно по признакам ороговевшего слоя эпидермиса. Am J Dermatopathol. 1984; 6 (Прил. :): 159–60.
PubMed Google ученый
Boyd AS, Rapini RP. Акральные меланоцитарные новообразования: гистологический анализ 158 очагов. J Am Acad Dermatol. 1994; 31: 740–5.
CAS PubMed Статья Google ученый
Requena C, Requena L, Kutzner H, et al. Невус шпица: клинико-патологическое исследование 349 случаев. Am J Dermatopathol 2009; 31: 107–16.
PubMed Статья Google ученый
Эррейд П.А., Шапиро ЧП. Возрастное распределение невуса шпица в сравнении со злокачественной меланомой. Arch Dermatol. 1996. 132: 352–3.
CAS PubMed Статья Google ученый
Паниаго-Перейра C, Maize JC, Ackerman AB.Невус большого веретена и / или эпителиоидных клеток (невус Шпица). Arch Dermatol. 1978; 114: 1811–23.
CAS PubMed Статья Google ученый
Уидон Д., Литтл Дж. Х. Веретенообразные и эпителиоидно-клеточные невусы у детей и взрослых. Обзор 211 случаев невуса шпица. Рак. 1977; 40: 217–25.
CAS PubMed Статья Google ученый
Шпиц С.Меланомы детства. Am J Pathol. 1948; 24: 591–609.
CAS PubMed PubMed Central Google ученый
Bastian BC, LeBoit PE, Pinkel D. Мутации и увеличение числа копий HRAS в невусах шпица с отличительными гистопатологическими особенностями. Am J Pathol. 2000; 157: 967–72.
CAS PubMed PubMed Central Статья Google ученый
Боттон Т., Йе И., Нельсон Т. и др. Рецидивирующие слияния киназ BRAF в меланоцитарных опухолях открывают возможность для таргетной терапии. Pigment Cell Melanoma Res. 2013; 26: 845–51.
CAS PubMed Статья Google ученый
Йе И., Боттон Т., Талевич Э. и др. Активация перестройки киназы MET в опухолях меланомы и шпица. Nat Commun. 2015; 6: 7174.
PubMed PubMed Central Статья Google ученый
Yeh I, Tee MK, Botton T, et al. Слияния киназы NTRK3 в опухолях шпица. J Pathol. 2016; 240: 282–90.
CAS PubMed PubMed Central Статья Google ученый
VandenBoom T, Quan VL, Zhang B, et al. Геномные слияния в пигментированном веретено-клеточном невусе тростника. Am J Surg Pathol 2018; 42: 1042–51.
PubMed Статья Google ученый
Цюань В.Л., Чжан Б., Мохан Л.С. и др. Активация структурных изменений в генах MAPK является отдельными генетическими драйверами в уникальной подгруппе спицоидных новообразований. Am J Surg Pathol 2019. https://doi.org/10.1097/PAS.0000000000001213.
PubMed Статья Google ученый
Ньюман С., Фан Л., Прибнов А. и др. Клиническое секвенирование генома обнаруживает потенциально целевые усечения и слияния MAP3K8 в спицоиде и других меланомах.Нат Мед 2019; 25: 597–602.
CAS PubMed Статья Google ученый
Busam KJ, Kutzner H, Cerroni L, et al. Клинические и патологические данные невусов Шпица и атипичных опухолей Шпица со слияниями ALK. Am J Surg Pathol. 2014; 38: 925–33.
PubMed PubMed Central Статья Google ученый
Yeh I, de la Fouchardiere A, Pissaloux D, et al.Клинические, гистопатологические и геномные особенности опухолей шпица со слияниями ALK. Am J Surg Pathol. 2015; 39: 581–91.
PubMed PubMed Central Статья Google ученый
Amin SM, Haugh AM, Lee CY, et al. Сравнение морфологических и молекулярных особенностей спицоидных новообразований слияния BRAF, ALK и NTRK1. Am J Surg Pathol. 2017; 41: 491–8.
PubMed Статья Google ученый
Yeh I, Busam KJ, McCalmont TH, et al. Филигранно-подобные сетчатые гребни, дольчатые гнезда, розеткообразные структуры и преувеличенное созревание характеризуют опухоли шпица со слиянием NTRK1. Am J Surg Pathol. 2019; 43: 737–46.
PubMed Статья Google ученый
Möller I, Murali R, Müller H, et al. Активация мутаций цистеинилового лейкотриенового рецептора 2 (CYSLTR2) в синих невусах. Мод Pathol 2016. https://doi.org/10.1038/modpathol.2016.201.
PubMed PubMed Central Статья CAS Google ученый
Griewank KG, Müller H, Jackett LA, et al. SF3B1 и BAP1 мутации в синей невусоподобной меланоме. Мод Pathol. 2017; 30: 928.
CAS PubMed PubMed Central Статья Google ученый
Бастиан до н.э. Молекулярная патология меланомы: комплексная систематика меланоцитарной неоплазии.Анну Рев Патол. 2014; 9: 239–71.
CAS PubMed PubMed Central Статья Google ученый
Baykal C, Yılmaz Z, Sun GP, et al. Спектр доброкачественных дермальных дендритных меланоцитарных разрастаний. J Eur Acad Dermatol Venereol. 2019; 33: 1029–41.
CAS PubMed Статья Google ученый
Карвонен С.Л., Вааялахти П., Маренк М. и др.Родинки у 4346 новорожденных в Финляндии. Acta Derm Venereol. 1992; 72: 55–7.
CAS PubMed Google ученый
Castilla EE, da Graça Dutra M, Orioli-Parreiras IM. Эпидемиология врожденных пигментных невусов: II. Факторы риска. Br J Dermatol. 1981; 104: 421–7.
CAS PubMed Статья Google ученый
Krengel S, Scope A, Dusza SW, et al.Новые рекомендации по классификации кожных особенностей врожденных меланоцитарных невусов. J Am Acad Dermatol. 2013; 68: 441–51.
PubMed Статья Google ученый
Bauer J, Curtin JA, Pinkel D, et al. Врожденные меланоцитарные невусы часто содержат мутации NRAS, но не мутации BRAF. J Invest Dermatol. 2007; 127: 179–82.
CAS PubMed Статья Google ученый
Сальгадо С.М., Басу Д., Никифорова М. и др. Мутации BRAF также связаны с нейрокожным меланоцитозом и большими / гигантскими врожденными меланоцитарными невусами. Pediatr Dev Pathol. 2015; 18: 1–9.
PubMed Статья Google ученый
Sarin KY, Sun BK, Bangs CD и др. Активация мутации hras в заостренных невусах шпица, возникающих в спилусе невуса. JAMA Dermatol. 2013; 149: 1077–81.
CAS PubMed Статья Google ученый
Dessars B, De Raeve LE, El Housni H, et al. Хромосомные транслокации как механизм активации BRAF в двух случаях крупных врожденных меланоцитарных невусов. J Invest Dermatol. 2007; 127: 1468–70.
CAS PubMed Статья Google ученый
Мартинс да Силва В., Мартинес-Барриос Е., Телль-Марти Г. и др. Генетические аномалии от больших до гигантских врожденных невусов: за пределами мутаций NRAS. J Investigation Dermatol 2018. https: // doi.org / 10.1016 / j.jid.2018.07.045.
CAS PubMed Статья Google ученый
Балтрес А., Салхи А., Улье А. и др. Злокачественная меланома с участками рабдомиосаркоматозной дифференцировки, возникающая в гигантском врожденном невусе со слиянием гена RAF1. Pigment Cell Melanoma Res 2019. https://doi.org/10.1111/pcmr.12785.
Radentz WH, Vogel P. Врожденный общий голубой невус. Arch Dermatol. 1990; 126: 124–5.
CAS PubMed Статья Google ученый
Кавасаки Т., Цубои Р., Уэки Р. и др. Врожденный гигантский общий голубой невус. J Am Acad Dermatol. 1993; 28: 653–4.
CAS PubMed Статья Google ученый
Бусам К.Дж., Ломанн К.М. Врожденный паучемеланотический клеточный голубой невус. Дж. Кутан Патол. 2004; 31: 312–7.
PubMed Статья Google ученый
Ли М.Ю., Джин С., Ли К-Х и др. Клеточный синий невус с пигментным эпителиоидным меланоцитомоподобным рисунком на ипсилатеральном плече, связанный с врожденным голубым невусом типа бляшки на руке. Дж. Кутан Патол. 2019; 46: 383–8.
PubMed Статья Google ученый
Финдлер Г., Хоффман Х. Дж., Томсон Х. Г. и др. Гигантский невус волосистой части головы, связанный с внутричерепной пигментацией. История болезни. J Neurosurg. 1981; 54: 108–12.
CAS PubMed Статья Google ученый
Марано С.Р., Брукс Р.А., Спецлер Р.Ф. и др. Гигантский врожденный клеточный голубой невус на волосистой части головы новорожденного с основным дефектом черепа и инвазией в твердую мозговую оболочку. Нейрохирургия. 1986; 18: 85–9.
CAS PubMed Статья Google ученый
Madaree A, Ramdial PK, Du Trevou M. Гигантский врожденный невус черепа и черепа: отчет о болезни и обзор литературы.Br J Plast Surg. 1997; 50: 20–5.
CAS PubMed Статья Google ученый
Micali G, Innocenzi D, Nasca MR. Клеточный синий невус волосистой части головы, проникающий в подлежащую кость: отчет о болезни и обзор. Pediatr Dermatol. 1997. 14: 199–203.
CAS PubMed Статья Google ученый
Курокава Р., Ким П., Кавамото Т. и др. Интрамедуллярная и забрюшинная меланоцитарная опухоль, связанная с врожденным голубым невусом и ярким невусом: отчет о необычном сочетании нейрокожного меланоза и пигментно-сосудистого факоматоза.Neurol Med Chir. 2013; 53: 730–4.
Артикул Google ученый
Küsters-Vandevelde HVN, van Engen-van Grunsven IACH, Coupland SE, et al. Мутации в генах, кодирующих g-белок, и хромосомные изменения в первичных лептоменингеальных меланоцитарных новообразованиях. Pathol Oncol Res. 2015; 21: 439–47.
PubMed Статья CAS Google ученый
Thomas AC, Zeng Z, Rivière J-B, et al.Мутации, активирующие мозаику в GNA11 и GNAQ, связаны с пигментно-васкулярным факоматозом и обширным кожным меланоцитозом. J Investigate Dermatol. 2016; 136: 770–8.
CAS PubMed Статья Google ученый
Кумар А., Застров Д.Б., Кравец Э.Дж. и др. Внекожные проявления при факоматозе cesioflammea и cesiomarmorata: серия случаев и обзор литературы. Am J Med Genet Часть A. 2019; 179: 966–77.
PubMed Статья Google ученый
Ширли, доктор медицины, Тан Х, Галлионе С.Дж. и др. Синдром Стерджа – Вебера и винные пятна, вызванные соматической мутацией в GNAQ. N Engl J Med. 2013; 368: 1971–199.
CAS PubMed PubMed Central Статья Google ученый
Groesser L, Peterhof E, Evert M, et al. Мутации BRAF и RAS при спорадической и вторичной пиогенной гранулеме. J Invest Dermatol. 2016; 136: 481–6.
CAS PubMed Статья Google ученый
Liau J-Y, Lee J-C, Tsai J-H и др. Высокая частота мутаций GNA14, GNAQ и GNA11 в гемангиоме вишни: гистопатологическое и молекулярное исследование 85 случаев, показывающее, что GNA14 является наиболее часто мутируемым геном в сосудистых новообразованиях. Мод Pathol 2019. https://doi.org/10.1038/s41379-019-0284-y.
CAS PubMed Статья Google ученый
Старейшина Д.Е., Масси Д., Сколайер Р. и др. Классификация опухолей кожи ВОЗ.4-е изд. Лион, Франция: IARC Press; 2018.
Zembowicz A, Carney JA, Mihm MC. Пигментная эпителиоидная меланоцитома: меланоцитарная опухоль низкой степени злокачественности с метастатическим потенциалом, неотличимая от меланомы животного типа и эпителиоидного голубого невуса. Am J Surg Pathol. 2004; 28: 31–40.
PubMed Статья Google ученый
Zembowicz A, Knoepp SM, Bei T, et al. Потеря экспрессии протеинкиназы — регуляторной субъединицы 1альфа в пигментированной эпителиоидной меланоцитоме, но не в меланоме или других меланоцитарных поражениях.Am J Surg Pathol. 2007; 31: 1764–75.
PubMed Статья Google ученый
Мандал Р.В., Мурали Р., Лундквист К.Ф. и др. Пигментная эпителиоидная меланоцитома: благоприятный исход через 5 лет наблюдения. Am J Surg Pathol. 2009; 33: 1778–82.
PubMed Статья Google ученый
Коэн Дж. Н., Джозеф Н. М., Норт Дж. П. и др. Геномный анализ пигментных эпителиоидных меланоцитом выявляет повторяющиеся изменения в генах PRKAR1A и PRKCA.Am J Surg Pathol. 2017; 41: 1333–46.
PubMed Статья Google ученый
Isales MC, Mohan LS, Quan VL, et al. Отчетливые геномные паттерны пигментной эпителиоидной меланоцитомы: молекулярный и гистологический анализ 16 случаев. Am J Surg Pathol. 2019; 43: 480–8.
PubMed Статья Google ученый
Киршнер Л.С., Карни Дж. А., Пак С. Д. и др.Мутации гена, кодирующего регуляторную субъединицу альфа-протеинкиназы A типа I у пациентов с комплексом Карни. Нат Жене. 2000; 26: 89–92.
CAS PubMed Статья Google ученый
Seab JA, Graham JH, Helwig EB. Глубокопроникающий невус. Am J Surg Pathol. 1989; 13: 39–44.
PubMed Статья Google ученый
Yeh I, Lang UE, Durieux E, et al.Комбинированная активация пути киназы MAP и передачи сигналов β-катенина вызывает глубоко проникающие невусы. Nat Commun. 2017; 8: 644.
PubMed PubMed Central Статья CAS Google ученый
High WA, Alanen KW, Golitz LE. Является ли меланоцитарный невус с очаговыми атипичными эпителиоидными компонентами (клональный невус) поверхностным вариантом глубоко проникающего невуса? J Am Acad Dermatol. 2006; 55: 460–6.
PubMed Статья Google ученый
Дадрас С.С., Лу Дж., Зембович А. и др. Гистологические особенности и исход перевернутых меланоцитарных невусов типа А. Дж. Кутан Патол, 2018 г. https://doi.org/10.1111/cup.13106.
PubMed Статья Google ученый
Cerroni L, Barnhill R, Elder D, et al. Меланоцитарные опухоли с неопределенным злокачественным потенциалом. Am J Surg Pathol. 2010; 34: 314–26.
PubMed Статья Google ученый
Визнер Т., Обенауф А.С., Мурали Р. и др. Мутации зародышевой линии в BAP1 предрасполагают к меланоцитарным опухолям. Нат Жене. 2011; 43: 1018–21.
CAS PubMed PubMed Central Статья Google ученый
Бусам К.Дж., Сунг Дж., Визнер Т. и др. Комбинированные BRAF (V600E) -положительные меланоцитарные поражения с крупными эпителиоидными клетками без экспрессии BAP1 и обычными невомеланоцитами. Am J Surg Pathol. 2013; 37: 193–9.
PubMed Статья Google ученый
Yeh I, Mully TW, Wiesner T, et al. Неоднозначные меланоцитарные опухоли с потерей 3p21. Am J Surg Pathol. 2014; 38: 1088–95.
PubMed PubMed Central Статья Google ученый
Визнер Т., Мурали Р., Фрид И. и др. Отдельная подгруппа атипичных опухолей шпица характеризуется мутацией BRAF и потерей экспрессии BAP1. Am J Surg Pathol. 2012; 36: 818–30.
PubMed PubMed Central Статья Google ученый
Абдель-Рахман М.Х., Пиларски Р., Себулла С.М. и др. Мутация BAP1 зародышевой линии предрасполагает к увеальной меланоме, аденокарциноме легких, менингиоме и другим видам рака. J Med Genet 2011. https://doi.org/10.1136/jmedgenet-2011-100156.
CAS PubMed Статья Google ученый
Carbone M, Yang H, Pass HI, et al. BAP1 и рак. Нат Рев Рак. 2013; 13: 153–9.
CAS PubMed PubMed Central Статья Google ученый
Попова Т., Эбер Л., Жакмен В. и др. Мутации BAP1 зародышевой линии предрасполагают к почечно-клеточному раку. Am J Hum Genet 2013. https://doi.org/10.1016/j.ajhg.2013.04.012.
CAS PubMed Статья Google ученый
Harvell JD, Meehan SA, LeBoit PE. Невусы Шпица с реакцией ореола: гистопатологическое исследование 17 случаев. Дж. Кутан Патол. 1997; 24: 611–9.
CAS PubMed Статья Google ученый
Requena C, Sanz V, Nagore E, et al. BAP1-дефицитная и VE1-отрицательная атипичная опухоль шпица. Дж. Кутан Патол. 2015; 42: 564–7.
PubMed Статья Google ученый
Бусам К.Дж., Мурали Р., Пулитцер М. и др. Атипичные спицоидные меланоцитарные опухоли с положительными сторожевыми лимфатическими узлами у детей и подростков и сравнение с гистологически однозначными и летальными меланомами. Am J Surg Pathol. 2009; 33: 1386–95.
PubMed Статья Google ученый
Дункан Л.М. Атипичные опухоли шпица и сторожевые лимфатические узлы. Ланцет Онкол. 2014; 15: 377–8.
PubMed Статья Google ученый
Фуллен Д. Р., Пойнтер Дж. Н., Лоу Л. и др. Мутации BRAF и NRAS при меланоцитарных поражениях шпицоидов. Мод Pathol. 2006; 19: 1324–32.
CAS PubMed Статья Google ученый
Да Форно П.Д., Прингл Дж. Х., Флетчер А. и др.Мутации BRAF, NRAS и HRAS в опухолях спицоидов и их возможное патогенетическое значение. Br J Dermatol. 2009; 161: 364–72.
PubMed Статья CAS Google ученый
Лазова Р., Порнопуттапонг Н., Халабан Р. и др. Невусы шпица и меланомы шпица: секвенирование экзома и сравнение с обычными меланоцитарными невусами и меланомами. Мод Pathol 2017. https://doi.org/10.1038/modpathol.2016.237.
CAS PubMed PubMed Central Статья Google ученый
Gerami P, Scolyer RA, Xu X, et al. Оценка риска атипичных меланоцитарных новообразований спицоидов с использованием FISH для выявления аберраций числа хромосомных копий. Am J Surg Pathol. 2013; 37: 676–84.
PubMed Статья Google ученый
Ли С., Барнхилл Р.Л., Даммер Р. и др. Мутации промотора TERT позволяют прогнозировать агрессивное клиническое поведение пациентов со спицоидными меланоцитарными новообразованиями. Научный доклад 2015; 5: 11200.
CAS PubMed PubMed Central Статья Google ученый
Герами П., Купер С., Баджадж С. и др. Исходы атипичных опухолей шпица с аберрациями хромосомных копий и обычных меланом у детей. Am J Surg Pathol. 2013; 37: 1387–94.
PubMed Статья Google ученый
Шаин А.Х., Йе И., Ковалишин И. и др. Генетическая эволюция меланомы от предшественников поражений. New Engl J Med. 2015; 373: 1926–36.
PubMed Статья CAS Google ученый
Кинслер В.А., О’Хара П., Булстроуд Н. и др. Меланома врожденных меланоцитарных невусов. Br J Dermatol. 2017; 176: 1131–43.
CAS PubMed PubMed Central Статья Google ученый
Bastian BC, Xiong J, Frieden IJ, et al. Генетические изменения новообразований, возникающих при врожденных меланоцитарных невусах: различия между узловыми пролиферациями и меланомами. Am J Pathol. 2002; 161: 1163–9.
CAS PubMed PubMed Central Статья Google ученый
Мерфи М.Дж., Джен М., Чанг М.В. и др. Молекулярная диагностика доброкачественного пролиферативного узелка, развивающегося в врожденном меланоцитарном невусе у 3-месячного младенца. J Am Acad Dermatol. 2008; 59: 518–23.
PubMed Статья Google ученый
Рокас Д., Кастильо С., Ламарка С. и др. Непигментированный узелок с потерей экспрессии BAP1 в врожденном невусе среднего размера. Eur J Dermatol. 2015; 25: 201–2.
PubMed Google ученый
Невус шпица и другие опухоли шпица у детей — Часть 1: Клинические, гистопатологические и иммуногистохимические характеристики
ВведениеНевус шпица — это меланоцитарное новообразование, образованное эпителиоидными или веретеновидными клетками, впервые описанное Дарье и Сиватт.1 Она была охарактеризована в 1948 году Шпицем с использованием термина ювенильная меланома как меланоцитарная опухоль, присутствующая в детстве, с клиническими и патологическими особенностями, аналогичными меланоме, но с доброкачественным поведением. 2 Впоследствии было обнаружено, что она поражает все возрастные группы. Согласно первому описанию до настоящего времени, поражение было спорным, учитывая его сходство с меланомой и отсутствие консенсуса для установления либо его диагностических признаков, либо стратегии клинического лечения.
Меланоцитарные новообразования со спицоидной морфологией включают в себя ряд форм поведения от доброкачественных до злокачественных.За последние несколько десятилетий появилась тенденция классифицировать эти поражения по 3 типам, которые порой трудно отличить друг от друга: обычный невус шпица, атипичная опухоль шпица и меланома шпица. Эта концепция промежуточной категории, обозначаемая как атипичная опухоль шпица или с неопределенным злокачественным потенциалом, относится к тем гистологическим поражениям с недостаточными атипичными характеристиками, чтобы поставить диагноз меланомы.4–6 Эта категория подвергалась большой критике. Некоторые авторы считают, что должно быть четкое различие между доброкачественными и злокачественными опухолями, и утверждают, что введение этого термина привело к путанице в отношении значения биологического поведения.7 Однако недавние статьи предполагают, что многие патологи принимают эту концепцию промежуточных поражений8 и что существует ряд генетических мутаций в этих поражениях (см. Часть 2).
ЭпидемиологияОбщая заболеваемость невусами шпица хорошо документирована, но считается, что она составляет от 1,4 до 7 случаев на 100 000 человек в год. 9–11 Эти поражения составляют менее 1% меланоцитарных опухолей, которые иссекают в детстве. .12
Невусы шпица обычно появляются в детстве или у молодых людей, хотя они могут поражать все возрастные группы.Они крайне редко встречаются у лиц старше 30 лет.10 Врожденные случаи, присутствующие при рождении или проявляющиеся в первые 24 месяца жизни, являются исключительными.13 Одно исследование 349 пациентов показало, что 40% поражений появляются у детей младше 15 лет и 77% присутствуют в возрасте до 30 лет.14 Риск того, что очаг со спицоидным внешним видом на самом деле является меланомой, увеличивается с возрастом, в то время как вероятность того, что это невус шпица, уменьшается.
Обычно нет различий в заболеваемости по полу, хотя между 15 и 30 годами наблюдается небольшое преобладание среди женщин (3: 1).Было высказано предположение, что это различие может быть связано с возможным гормональным влиянием. 3,12,15,16
Невусы шпица чаще встречаются у белых, чем у азиатских или африканских людей. в детстве появляются как одиночные четко очерченные, куполообразные папулы или образования твердой консистенции и цвета от телесного, розового, красного до коричневого (рис. 1). Цвет, часто красноватый, обусловлен низким содержанием меланина и высокой васкуляризацией, хотя 10% поражений пигментированы (рис.2) .3 Поражения быстро растут в течение от 3 до 6 месяцев и, хотя их размер обычно составляет менее 5-6 мм, они могут достигать 1-2 см в диаметре. После этой фазы быстрого роста поражение может оставаться статическим в течение многих лет, демонстрируя прогрессирующую трансформацию, пока не приобретет вид обычного меланоцитарного невуса или не исчезнет полностью. 18,19 У взрослых поражение обычно пигментировано до коричневого цвета. и черный.
Хотя поражение может располагаться где угодно, включая слизистые оболочки, у детей есть склонность к голове и шее (37%), тогда как у молодых людей оно преимущественно локализуется на нижних конечностях (28%).20,21
Невус тростника или пигментный веретено-клеточный невусНевус тростника был описан в 1975 году как доброкачественное, сильно пигментированное меланоцитарное образование темного или черного цвета и размером обычно менее 8 мм (рис. 3) .22 Эти поражения обычно присутствуют на ногах у детей старшего возраста и подростков, чаще на бедрах у молодых женщин и на туловище у взрослых23. Некоторые авторы считают, что невус Рида является подтипом невуса шпица, тогда как другие рассматривают его как самостоятельную сущность. Обнаружение могло увеличиться с введением дерматоскопии.18
Множественные невусы шпицаМножественные невусы шпица характеризуются наличием 2 или более невусов шпица у одного и того же пациента. Такое проявление необычно, и, в зависимости от распределения поражений, состояние можно разделить на 2 подгруппы: сгруппированные или диссеминированные.24 Множественные сгруппированные невусы шпица могут развиваться на пятне кофе с молоком25 (рис. 4), в норме. кожа, реже на гипопигментированном фоне. Когда появляются множественные невусы Шпица с диссеминированным рисунком, если они развиваются в течение короткого периода времени, они известны как множественные эруптивные невусы Шпица.Их этиология неизвестна, хотя предполагалось, что их появление могло быть связано с генетической предрасположенностью или пусковыми факторами. Сообщалось о случаях после солнечного ожога, периоперационного стресса, беременности, злоупотребления наркотиками, болезни Аддисона, химиотерапии и трансплантации аллогенных гемопоэтических стволовых клеток.24
Десмопластический невус шпицаДесмопластический невус шпица — редкий подтип, чаще встречается у лиц в позднем подростковом возрасте или в подростковом возрасте. взрослые, чем у детей. Клинически поражения представляют собой папулы с ограниченной или отсутствующей меланоцитарной пигментацией, плохо очерченными границами и древесной консистенцией.Чаще всего они локализуются на конечностях.26
Атипичная опухоль шпицаАтипичная опухоль шпица обычно больше (> 10 мм), чем классические невусы шпица, и, в отличие от последних, обычно асимметрична, обычно с неровными границами, а поверхность может быть изъязвленными3,6 (Таблица 1) (Рис. 5). В ретроспективном исследовании 72 спицоидных новообразований у пациентов в возрасте от 1 до 18 лет было обнаружено, что 7% являются атипичными опухолями шпица.27
Меланома шпицаМеланома редко встречается у детей; однако большинство меланом, диагностируемых у детей, — это меланомы спицоидные.Это необычный вариант меланомы, который при исследовании патологии может напоминать невусы Шпица. Как правило, это обычно амеланотические или пигментные поражения разного цвета, которые показывают прогрессирующий рост; они могут вырасти до более 1 см в диаметре, часто с изъязвлением. Поражения обычно располагаются на голове, шее или конечностях. Их биологическое поведение похоже на обычную меланому, хотя более благоприятные результаты наблюдаются при спицоидных меланомах у детей в возрасте до 10 лет или детей препубертатного возраста.28,29
ДиагнозДиагностика невуса шпица может быть затруднена из-за его сходства с другими опухолями кожи, и необходим дифференциальный диагноз (Таблица 2).
Внедрение дерматоскопии позволило повысить точность диагностики невусов Шпица, учитывая идентификацию множества паттернов, которые предоставляют дополнительную информацию об их морфологии (Таблица 3) .30,31 Хотя идентификация этих паттернов способствовала улучшению обнаружения опухолей, ни один из них не является специфическим для невусов шпица, и они также могут присутствовать при меланоме, поэтому тщательная интерпретация имеет большое значение.32
Невусы классического шпица чаще ассоциируются с наличием точечного сосудистого рисунка. Он состоит из точечных и мономорфных сосудов, равномерно распределенных по розоватому фону (рис. 6). Этот паттерн присутствует в 51% невусов шпица. В пигментированных невусах шпица чаще наблюдается звездообразование или шаровидный узор. Этот узор характеризуется однородной центральной пигментацией с оттенками серого, голубоватого и черного, с радиальными выступами на периферии в случае рисунка звездообразования (рис.7) и округлые или овальные структуры коричнево-черного цвета, равномерно распределенные по периферии в случае шаровидного рисунка; эти паттерны присутствуют в 51% и 17% невусов Шпица соответственно.30,31,33 Другой паттерн, изначально связанный с меланомой, но также присутствующий в невусах Шпица, — это паттерн ретикулярной депигментации, который состоит из пересекающихся линий, окружающих пигментированные глобулы или сосуды.32 Этот последний образец может присутствовать в сочетании с точечным или запятым сосудистым рисунком или глобулярным рисунком.34,35 Интересно отметить, что если глобулярный узор не связан с ретикулярной депигментацией, он не характерен для невусов Шпица, поскольку эти правильные круглые или овальные структуры на периферии часто наблюдаются в меланоцитарных невусах у детей (27,36). Другие паттерны, такие как гомогенный паттерн, который характеризуется коричневой или черной пигментацией при отсутствии других структур, или ретикулярный паттерн, в котором наблюдается пигментная сеть, аналогичная другим приобретенным меланоцитарным невусам, могут присутствовать в естественном течении. невусов шпица.Было описано последовательное течение, при котором невусы Шпица могут проходить через серию различных дерматоскопических паттернов с постепенным преобразованием от шаровидного паттерна к паттерну звездообразования и даже к гомогенному паттерну до инволюции и спонтанного исчезновения более чем в 50% случаев. case.18,37–39 Многокомпонентный узор характеризуется неравномерным распределением цветов и структур.33,40 В исследовании, в котором оценивались дерматоскопические особенности атипичных опухолей шпица, было замечено, что большинство поражений имели этот узор и 16.4% показали общий точечный сосудистый рисунок.41
Несмотря на то, что дерматоскопия является полезным методом, ее не всегда достаточно, чтобы отличить невус Шпица от меланомы. Симметрия расположения структур и цветов по всему поражению характерна для шпицевого рисунка и должна наводить на мысль о диагнозе невуса шпица, в то время как асимметрия, наличие многокомпонентного рисунка или визуализация куколки, хотя потенциально присутствует в невусах шпица, вызывает силу. нам рассмотреть меланому.31 В исследовании случай-контроль, проведенном с участием детей, в котором дерматоскопические особенности сравнивались в соответствии с возрастными группами (0-6, 7-12 и 13-18 лет), было замечено, что сосудистые и глобулярные модели были более распространены в дошкольных учреждениях. детей, тогда как звездообразование или многокомпонентный паттерн преобладали у детей школьного возраста, а паттерн ретикулярной депигментации чаще наблюдался у подростков.27 Однако систематический обзор, который включал 15 исследований случай-контроль и серии случаев с пациентами всех возрастов, но с большим количеством взрослых, чем детей, пришел к выводу, что тип рисунка не связан с возрастом пациента.31
HistopathologySpitz NevusНевусы шпица — это симметричные, четко очерченные меланоцитарные поражения, обычно сложные, хотя, как и другие меланоцитарные невусы, они могут располагаться на стыке дермы и эпидермиса или внутри дермы. Для них характерно наличие эпителиоидных (округлых или многоугольных) или веретеновидных меланоцитов с увеличенными правильными ядрами с периферическим краем. Они показывают обильную цитоплазму и выступающие центральные ядрышки. Клетки распределены в виде однородных гнезд с вертикальной ориентацией, и иногда пагетоидное распространение изолированных меланоцитов может присутствовать в самых верхних слоях эпидермиса или на стыке.Дермальный компонент созревает с глубиной и, в меньшей степени, к периферии. Эпидермис может сохраняться или проявлять регулярную гиперплазию; дермальные сосуды обычно расширены, и среди гнезд меланоцитов можно увидеть щели.14,41–44 В эпидермисе или сосочках дермы часто присутствуют эозинофильные глобулы, которые содержат белки базальной мембраны; эти структуры также известны как тела Камино.45 Они характерны для невусов шпица, но они также могут присутствовать при меланоме, хотя в последнем случае они обычно не очень большие или хорошо сформированные.46 Воспалительный лимфоцитарный инфильтрат также может наблюдаться в основании и периваскулярной области. Типичный митоз также может иногда появляться (обычно менее 2 / мм2) в средней или верхней части поражения; эта находка редко встречается в глубоких слоях дермы, и атипичный митоз не наблюдается. Пигмент может быть гранулированным и располагаться в поверхностной части поражения 14,41–44 (Таблица 4) (Рис. 8–10).
Атипичные опухоли шпицаАтипичные опухоли шпица не проявляют всех типичных гистопатологических признаков невусов шпица, но они также не соответствуют критериям меланомы.Атипичные опухоли шпица проявляют по крайней мере 1 из следующих признаков: асимметрия, плохое латеральное разграничение, большее распространение вниз, отсутствие созревания в дерме, изъязвление, отсутствие телец Камино, наличие митоза в дерме (обычно более 2-6 митозов. / мм2) и обильные изолированные меланоциты в поверхностной дерме вместо гнезд 3,47,48 (рис. 11).
Наличие большого количества митозов на глубине, асимметрии, цитологической атипии высокой степени и изъязвления считаются гистопатологическими критериями, которые коррелируют с более высоким риском метастазирования.47
Пигментированный веретено-клеточный невус или Reed NevusПигментированный веретено-клеточный невус — это небольшое, четко выраженное меланоцитарное поражение, состоящее из симметричной пролиферации веретеновидных клеток с интенсивной пигментацией. Клетки расположены в округлых гнездах в вертикальном или горизонтальном расположении на стыке дермы и эпидермиса. Клетки обычно меньше, чем веретеновидные клетки большинства обычных невусов Шпица (рис. 12). Хотя митотическая активность может присутствовать, атипичные фигуры митоза обычно не видны.Если это так, мы можем исключить веретено-клеточную меланому, которая крайне редко встречается в детстве.44
Десмопластический невус шпицаДесмопластический невус шпица — это внутрикожная пролиферация веретено-клеточных меланоцитов, окруженных обильными утолщенными коллагеновыми цепями, которые образуют гнезда на поверхности. кожи. Клетки более широко рассредоточены по периферии. Митоз можно обнаружить в поверхностных частях поражения, но не в более глубоких слоях. Дифференциальный диагноз должен включать десмопластическую меланому.44,49
Комбинированный невус шпицаКомбинированный невус шпица характеризуется наличием двух разных подтипов невуса: невуса шпица и другого типа невуса, такого как приобретенный меланоцитарный невус или голубой невус. Невус шпица после частичного или полного удаления может напоминать меланому; гистологические критерии классического невуса шпица частично совпадают с точки зрения наличия асимметрии и распространения пагетоида на зарубцеванных участках. Диагностика может быть затруднена, особенно когда возникает многоочаговый рецидив.Может быть полезно повторно оценить исходный биопсийный материал. 50,51
Halo Spitz NevusАрхитектура невуса шпица наблюдается с заметным воспалительным лимфоцитарным инфильтратом. Клинически ореол проявляется в виде эритемы, увеличения размера или зуда на месте невуса шпица; поражение обычно иссекают до того, как на нем обнаруживается ореол депигментации.44
Пагетоидный невус шпицаПагетоидный невус шпица характеризуется обилием изолированных меланоцитов с внутрикожным распространением пагетоидов; бывает трудно отличить это поражение от меланомы in situ.52,53
Трубчатый невус шпицаТрубчатый невус шпица — это редкий вариант невуса шпица с трубчатым внешним видом. Внутрикожные узелки располагаются вокруг оптически пустого центра. Эти узелки состоят из эпителиоидных клеток невуса. Поражение может быть связано с интенсивным воспалительным инфильтратом. 14,44,54
Было выдвинуто несколько теорий, объясняющих внешний вид канальцев. Первоначально тубулярная форма считалась продуктом апоптоза центральных клеток невуса.54 Впоследствии было предложено, чтобы это был артефакт ретракции после фиксации в формальдегиде, а не истинный вариант невуса шпица.55
Невус шпица из баллонной клеткиНевус шпица из баллонной клетки характеризуется наличием крупных клеток с вакуолизированной цитоплазмой и мелких базофилов. ядра, называемые баллонными клетками, в дополнение к обычным клеткам невуса Шпица. Баллонные клетки составляют не менее 50% клеток невуса.56
Миксоидный или гиалинизирующий невус шпицаМиксоидный или гиалинизирующий невус шпица возникает, когда в невусе шпица возникают миксоидные или гиалинизирующие изменения.57,58
Плексиформный невус шпицаПлексиформный невус шпица демонстрирует архитектуру невуса шпица с меланоцитами, которые образуют гнезда с заметным пучковидным кожным ростом. Некоторые авторы рассматривают их как тип атипичной опухоли шпица.59
Другие вариантыДругие варианты включают полиповидный невус шпица и бородавчатый невус шпица, оба из которых характеризуются явно экзофитной структурой роста60. Ангиоматоидный невус шпица, первоначально считавшийся вариантом. десмопластического невуса шпица — это классический невус шпица с заметной пролиферацией сосудов.44,61
Меланома шпицаКак упоминалось ранее, меланома шпица может очень напоминать невусы шпица, с гнездами эпителиоидных или веретеновидных меланоцитов, связанных с большим количеством атипичных признаков, чем у атипичных опухолей шпица, такими как плохое разграничение, асимметрия, обширный пагетоид. распространение, рост дермы с глубиной созревания и отсутствие или ограниченное количество атипичных митозов, а также клеточная атипия высокой степени (таблица 4) .28,29
ИммуногистохимияИммуногистохимические маркеры используются в качестве дополнительного инструмента в случаях, когда гистопатологическая диагностика невуса шпица под вопросом, с целью лучшей дифференциации между невусом Шпица, с одной стороны, и атипичной опухолью Шпица и меланомой, с другой (Таблица 5).Хотя иммуногистохимия полезна для выявления злокачественных признаков, интерпретация может быть субъективной, по мнению патолога.
- •
MIB1: это моноклональное антитело, которое реагирует с белком Ki-67, ядерным белком, участвующим в регуляции клеточного цикла. Он является маркером пролиферации и сильнее экспрессируется в ядрах меланом и атипичных опухолей Шпица по сравнению с невусами Шпица. Экспрессия постепенно снижается от злокачественных поражений к доброкачественным, с экспрессией в 37% меланом, 10% атипичных опухолей шпица, 5% невусов шпица и 0%.5% обычных невусов.62,63
- •
HMB45: Это маркер созревания с глубиной. Он выражается в поверхностных областях с уменьшающимся градиентом к основанию поражения у невусов Шпица, в то время как он деструктурируется с потерей градиента (более равномерное распределение, сохраняющееся в дерме) в меланоме. Паттерн экспрессии в атипичных опухолях Шпица не установлен, и отрицательный результат не исключает диагноза меланомы.64
- •
p53: Этот белок экспрессируется в невусах Шпица слабее, чем в меланоме, хотя паттерн экспрессии является более слабым. не постоянный.65
- •
p21 и циклин D1: эти белки сверхэкспрессируются в невусах шпица, в то время как их экспрессия снижается при неспецифической меланоме.66
- •
p16: Этот белок регулирует клеточный цикл, кодируя ген CDKN2A, расположенный на хромосома 9р. Он показывает более интенсивную реактивность дермы у невусов шпица, чем у меланомы. Он интенсивно окрашивает десмопластические невусы Шпица, в отличие от десмопластической меланомы, где он обычно отсутствует.67–69 В спицоидных меланоцитарных опухолях были идентифицированы три паттерна:
- ◦
Однородное выражение: этот паттерн обычно наблюдается в невусах Шпица и представляет собой потерю. гетерозиготности по хромосоме 9р или интактной хромосоме 9р.
- ◦
Полная потеря экспрессии: это обычное явление для меланомы и соответствует потере гомозиготности по хромосоме 9p, точечной мутации в CDKN2A или метилированию промотора CDKN2A.
- ◦
Гетерозиготная потеря экспрессии: это можно наблюдать в сложных опухолях со смешанными клонами. Сомнительно, чтобы это было полезно для дифференциации атипичных опухолей шпица и меланомы, поскольку потеря атипичных опухолей шпица может быть очень разной; 67% поражений с потерей гетерозиготности в 9p21 демонстрируют экспрессию p16, тогда как в поражениях с потерей гомозиготности ее не экспрессируют.70,71
- ◦
- •
E-кадгерин: это антиген, который диффузно экспрессируется в невусах шпица и других доброкачественных образованиях.
- •
CD99: Это трансмембранный гликопротеин, который чаще экспрессируется при меланоме (56%), чем при невусе шпица (5%). В меланоме окрашивание может быть диффузным, в отличие от невуса шпица, где картина обычно является очаговой при экспрессии.72
- •
MART1: Это антиген меланоцитарной дифференцировки, который экспрессируется как в невусе шпица, так и в меланоме.73
- •
S100: слабое окрашивание невусов шпица по сравнению с меланомой.74
- •
S100A6: окрашивание более интенсивное и диффузное в невусе шпица, с пятнистым рисунком или отрицательным рисунком в невусе тростника, тогда как узор более слабый и неравномерная меланома.75
Авторы заявляют, что у них нет конфликта интересов.
Патология меланомы — Oxford Medicine
1. Lin JY, Fisher DE. Биология меланоцитов и пигментация кожи. Природа . 2007; 445: 843–850. Найдите этот ресурс:
2. Уолтерс Р.Ф., Гробен П.А., Бусам К. и др. Поглощение эпидермиса: критерий дифференциальной диагностики меланомы и диспластических невусов, связанный с увеличением глубины просвета и образованием язв. Ам Дж. Дерматопатол . 2007; 29: 527–533. Найдите этот ресурс:
3. Massi G, LeBoit PE. Гистологический диагноз невусов и меланомы . 2-е изд. Нью-Йорк: Спрингер; 2013. Найдите этот ресурс:
4.Видон Д. Лентигины, невусы и меланома. В: Weedon D, Strutton G, Rubin AI. Патология кожи Уидона . 3-е изд. Черчилль Ливингстон Эльзевьер; 2010: 705–756. Найдите этот ресурс:
5. Балч С.М., Гершенвальд Дж. Э., Сунг С. Дж. И др. Окончательная версия стадии и классификации меланомы AJCC 2009 г. Дж. Клин Онкол . 2009; 27: 6199–6206. Найдите этот ресурс:
6. Бреслоу А. Толщина, площади поперечного сечения и глубина инвазии в прогнозе меланомы кожи. Энн Сург . 1970; 172: 902–908. Найдите этот ресурс:
7. Кларк WH, мл., From L, Bernardino EA, et al. Гистогенез и биологическое поведение первичных злокачественных меланом кожи человека. Cancer Res . 1969; 29: 705–727. Найдите этот ресурс:
8. In ‘t Hout FE, Haydu LE, Murali R, et al. Прогностическое значение степени изъязвления у пациентов с клинически локализованной меланомой кожи. Энн Сург . 2012; 255: 1165–1170. Найдите этот ресурс:
9.Gimotty PA, Van Belle P, Elder DE, et al. Биологическое и прогностическое значение кожной экспрессии Ki67, митозов и онкогенности при тонкой инвазивной кожной меланоме. Дж. Клин Онкол . 2005; 23: 8048–8056. Найдите этот ресурс:
10. Balch CM. Микроскопические спутники вокруг первичной меланомы: еще один фрагмент головоломки в определении стадии меланомы. Энн Сург Онкол . 2009; 16: 1092–1094. Найдите этот ресурс:
11. Etoh T, Byers HR, Mihm MC, Jr. Экспрессия интегринов при злокачественной меланоме и их роль в прикреплении клеток и миграции на белках внеклеточного матрикса. Дж Дерматол . 1992; 19: 841–846. Найдите этот ресурс:
12. Strickler AG, Schaefer JT, Slingluff CL, Jr., et al. Иммуномечение p16, WT1 и Fli-1 при определении фазы роста кожных меланом. Ам Дж. Дерматопатол . 2014; 36: 718–722. Найдите этот ресурс:
13. Кларк У.Х. младший, старейшина Д.Е., Ван Хорн М. Биологические формы злокачественной меланомы. Хум Патол . 1986; 17: 443–450. Найдите этот ресурс:
14. Геномная классификация кожной меланомы. Ячейка . 2015; 161: 1681–1696. Найдите этот ресурс:
15. Bastian BC. Молекулярная патология меланомы: комплексная систематика меланоцитарной неоплазии. Анну Рев Патол . 2014; 9: 239–271. (стр.29) Найдите этот ресурс:
16. Busam KJ, Kutzner H, Cerroni L, et al. Клинические и патологические данные невусов Шпица и атипичных опухолей Шпица со слияниями ALK. Am J Surg Pathol . 2014; 38: 925–933. Найдите этот ресурс:
17. Wiesner T, He J, Yelensky R, et al.Слияние киназ часто встречается при опухолях шпица и меланоме шпица. Нац Коммуна . 2014; 5: 3116. Найдите этот ресурс:
18. Ходи Ф.С., Корлесс С.Л., Джобби-Хердер А. и др. Иматиниб для меланом, содержащих мутационно активированный или усиленный KIT, возникающий на слизистой, акральной и хронически поврежденной солнцем коже. Дж. Клин Онкол . 2013; 31: 3182–3190. Найдите этот ресурс:
19. Chen LL, Jaimes N, Barker CA, et al. Десмопластическая меланома: обзор. J Am Acad Dermatol .2013; 68: 825–833. Найдите этот ресурс:
20. Виснер Т., Киуру М., Скотт С.Н. и др. Мутации NF1 часто встречаются при десмопластической меланоме. Am J Surg Pathol . 2015. Найдите этот ресурс:
21. Нарита Н., Танемура А., Мурали Р. и др. Функциональный полиморфизм RET G691S при кожной злокачественной меланоме. Онкоген . 2009; 28: 3058–3068. Найдите этот ресурс:
22. Prasad ML, Patel SG, Huvos AG, et al. Первичная меланома слизистой оболочки головы и шеи: предложение для микростадирования локализованных опухолей I стадии (без лимфоузлов). Рак . 2004; 100: 1657–1664. Найдите этот ресурс:
23.