Инструкция и дозировка пульмикорта для ингаляций для детей
Пульмикорт для ингаляций для детей при кашле — одно из часто назначаемых средств для его лечения. Оно назначается врачом и имеет определенные особенности применения на практике.
Что такое Пульмикорт
Пульмикорт — это препарат на основе стероидного гормона — будесонида (международное название лекарства). Лекарство выпускается в форме суспензии, помещенной в одноразовые полиэтиленовые контейнеры. Перед применением взвешенный порошок разводят с физраствором.
Механизм воздействия
Пульмикорт помогает снимать отек бронхов. Основное его действие — облегчение отхождения мокроты и уменьшение ее выработки.
Инструкция и дозировка Пульмикорта для ингаляций для детей
Пульмикорт эффективен в следующих случаях:
- бронхиальная астма;
- обструктивный бронхит и другие обструктивные заболевания;
- астма аллергического характера;
- ларингит;
- функциональная непроходимость бронхов;
- аллергический ларингоспазм и др.

Решение о целесообразности применения Пульмикорта принимается только врачом. Хотя это лекарство и хорошо переносится пациентами и редко вызывает побочный эффект, это не лекарство для самолечения.
В какой дозировке
Дозировка лекарства и длительность курса определяются тяжестью состояния.
Обычно врач предписывает курс лечения длиной в 7-14 дней, однако иногда ребенку достаточно и более короткого срока применения. Частота проведения процедур зависит от дозировки, назначенной врачом. Если врач назначил минимальную дозировку 0,25 мг, то это означает проведение одной ингаляции, лучше всего перед сном. Увеличение дозы чаще всего означает увеличение количества ингаляций. Очень важно четко следовать рекомендациям врача. Самостоятельно менять дозировку и количество ингаляций нельзя.
Как разводить Пульмикорт для ингаляций ребенку
Пульмикорт при кашле у ребенка используется в виде ингаляций. Ингаляции надо проводить с помощью специального компрессорного ингалятора, который называется небулайзер.
Как разводить Пульмикорт для ингаляций: инструкция для детей 0,25 мг, 0,5 мг, 0,75 мг:
| Доза препарата | Количество контейнеров | Требуемое количество физраствора |
|---|---|---|
| 0.25 мг | 1 | 1 мл |
| 0.5 мг | 2 | 2 мл |
| 0.75 мг | 3 | 3 мл |
Препарат разводят перед каждой ингаляцией. Процесс подготовки лекарства такой:
- Перед разведением контейнер с Пульмикортом промыть и высушить салфеткой.
- Залить содержимое контейнера в соответствующий отсек небулайзера, можно непосредственно из контейнера, можно — с помощью инсулинового шприца.
- Добавить требуемое количество физраствора. Можно отмерить необходимое количество с помощью шприца без иголки, но если ребенку назначена дозировка 0,25, то можно доливать физраствор до отметки 2 на шкале отсека.

- Надеть на ребенка маску и включить прибор.
Проведение процедуры
Ингаляция не должна длиться более 10 минут. Очень важно помочь ребенку активно и глубоко вдыхать препарат.
После ингаляции обязательно:
- помочь ребенку прополоскать рот водой;
- умыть его;
- вымыть и высушить все части небулайзера.
При длительном использовании нужно периодически кипятить мундштук, после окончания лечения — все компоненты небулайзера.
Желательно проводить ингаляции не ранее чем через час после еды. Оптимальное время — на ночь.
Переносимость и побочные эффекты
Большинством детей препарат переносится хорошо и дает быстрое облегчение симптомов. Врачи тоже высоко ценят этот препарат как эффективный. Однако и здесь возможны подводные камни — препарат может вызвать побочные эффекты. Самый частый из них — кандидоз ротоглотки. Ребенок может испытывать сухость во рту и охриплость голоса.
Также возможна кожная реакция на прикосновение маски. Этого можно избежать, омывая лицо ребенка водой после контакта с маской небулайзера. Разумеется, возможна реакция гиперчувствительности на компоненты препарата, что возможно при применении любого лекарства.
И конечно, длительное применение этого гормонального препарата может негативно сказаться на надпочечниках.
Решение о назначении Пульмикорта принимается врачом, это не лекарство для самолечения.
Цена
Это препарат средней ценовой категории, стоимость одного контейнера на сегодняшний день — 40-50 р. Он продается упаковками по 20 контейнеров, но во многих аптеках можно купить отдельные блистеры по 5 контейнеров, что бывает выгодно при назначении врачом короткого курса лечения.
0
0
99394
Мой мир
Вконтакте
Одноклассники
показания, порядок проведения, обзор препаратов, дозировка
Дни становятся короче, а ночи — холоднее. На улице опадают листья и моросит дождь, а это значит, что снова пришла осень и ее постоянные спутники — простуда и ОРВИ. Пришел с работы простуженный папа, чихнул сосед в лифте, кто-то рядом в общественном транспорте громко кашлял и сморкался — и вот уже болеет вся семья. Если кашель и насморк донимают вашего малыша днем, а ночью не дают уснуть, пора достать с полки небулайзер. Что это такое? Чем делать ингаляции при кашле небулайзером ребенку? Какие есть противопоказания? Можно ли вообще делать ингаляции от кашля детям в домашних условиях?
На улице опадают листья и моросит дождь, а это значит, что снова пришла осень и ее постоянные спутники — простуда и ОРВИ. Пришел с работы простуженный папа, чихнул сосед в лифте, кто-то рядом в общественном транспорте громко кашлял и сморкался — и вот уже болеет вся семья. Если кашель и насморк донимают вашего малыша днем, а ночью не дают уснуть, пора достать с полки небулайзер. Что это такое? Чем делать ингаляции при кашле небулайзером ребенку? Какие есть противопоказания? Можно ли вообще делать ингаляции от кашля детям в домашних условиях?
Что такое небулайзер?
Помните одну из распространенных картинок своего детства, когда во время простуды мама накрывала вас с кипящей кастрюлей толстым одеялом, добавляла туда картошку или бальзам «Звездочка» — в зависимости от квалификации лечащей мамы — и вы со слезящимися глазами дышали над импровизированным домашним «ингалятором»?
Те далекие времена уже давно в прошлом, и сегодня почти в каждом доме, где есть ребенок, поселился небулайзер — аппарат, который превращает жидкое лекарство в аэрозоль и доставляет его по гортани через трахею к бронхам и бронхиолам. Отек слизистой уменьшается, лекарства оказывают противовоспалительный эффект, улучшают отхождение мокроты, и малыш чувствует себя лучше. Таким образом, ингаляции при кашле у ребенка — быстрый и действенный способ помочь ему справиться с болезнью.
Отек слизистой уменьшается, лекарства оказывают противовоспалительный эффект, улучшают отхождение мокроты, и малыш чувствует себя лучше. Таким образом, ингаляции при кашле у ребенка — быстрый и действенный способ помочь ему справиться с болезнью.
Первый небулайзер был представлен на суд общественности фирмой «Сеилс-Жеронс» во Франции в 1858 году. Он работал по принципу велосипедного насоса. В 1864 году ингалятор был усовершенствован и представлен жителям Германии. И только к 1930 году распылители стали принимать знакомый нам вид и работать от электричества. В 1964 году впервые был опробован ультразвуковой небулайзер, принцип работы которого и в настоящее время используется в увлажнителях воздуха.
Механизм действия
Механизм действия ингалятора основывается на дисперсном распылении лекарства, которое подается больному через маску или специальную трубку-мундштук. Так как лекарственный препарат распыляется на микрочастицы, действующее вещество практически моментально доставляется к месту скопления мокроты и легко усваивается организмом.
Виды небулайзеров
Современный рынок предлагает нам огромный ассортимент небулайзеров. Незнающему человеку очень сложно сориентироваться во всем этом многообразии и выбрать подходящий ингалятор. Попробуем разобраться, какой же из них лучше.
Ультразвуковой небулайзер
Такой ингалятор создает аэрозоль при помощи системы резонансных колебаний. Размеры распыляемых частиц не превышают 5 мкм. Такие частицы могут проникнуть в трахею и бронхи, а вот на бронхиолы воздействие будет минимальным.
Очевидным плюсом такого прибора является отсутствие шума при работе и маленький размер.
Ультразвуковые небулайзеры отлично подходят для ингаляции с физраствором при кашле у детей. К сожалению, они не предназначены для распыления антибиотиков, кортикостероидов и средств для разжижения мокроты, так как разрушают их структуру. Это крайне ограничивает их область применения.
Компрессорные небулайзеры
Компрессорные небулайзеры — самый распространенный тип приборов для ингаляций. В них лекарственное средство преобразуется в мелкодисперсную взвесь при помощи направленного потока воздуха. Основной недостаток таких приборов — высокий уровень шума.
В них лекарственное средство преобразуется в мелкодисперсную взвесь при помощи направленного потока воздуха. Основной недостаток таких приборов — высокий уровень шума.
Ингалятор состоит из двух частей: емкости, куда заливают лекарство, и компрессора. Взвесь формируется в момент встречи воздушного потока и жидкости. Лекарство в виде мельчайших капель размером от 1 до 5 микрометра вдыхается пациентом через маску или трубку.
По сравнению с ультразвуковыми компрессорные ингаляторы предназначены для более широкого спектра лекарств. В них можно наливать любые средства, подходящие для небулайзерной терапии, в том числе бронходилататоры, кортикостероиды, антибиотики.
Компрессорные небулайзеры достаточно громоздкие и тяжелые — прибор может весить до двух килограммов. Такие устройства очень немобильны, так как работают от источника постоянного тока, зато относительно дешевы и надежны.
Все компрессорные небулайзеры можно разделить на три типа относительно их принципа работы:
Конвекционные.
 Это ингаляторы, функционирующие в непрерывном режиме. После активации кнопки «Пуск» ингалятор начинает производить аэрозоль. Часть лекарства рассеивается в воздухе.
Это ингаляторы, функционирующие в непрерывном режиме. После активации кнопки «Пуск» ингалятор начинает производить аэрозоль. Часть лекарства рассеивается в воздухе.Небулайзеры с ручным управлением. В таких ингаляторах аэрозоль также производится постоянно, одновременно больной активирует поступление лекарства нажатием кнопки «вдох».
Приборы, реагирующие на дыхание. В таких небулайзерах есть специально сконструированный клапан, который открывается на вдохе, одновременно активируется производство аэрозоля.
Дозиметрические распылители. Самая современная модель ингаляционного устройства. В таких приборах встроен специальный электронный датчик, реагирующий на вдох. Такие модели достаточно дороги, зато согласно исследованиям обеспечивают качественно иной уровень ингаляций.
Конвекционные модели рекомендуются для ингаляции при кашле небулайзером для детей и пожилых людей, так как у них недостаточная сила вдоха, чтобы использовать любые другие клапанные ингаляторы.
Мембранные ингаляторы
Мембранные модели (или меш-небулайзеры) соединили в себе плюсы ультразвуковых и компрессорных распылителей. Они не производят шума, достаточно маленького размера, чтобы быть мобильными, позволяют работать с любыми лекарствами и растворами.
Базой такого прибора является электронная сеть, сквозь которую под действием ультранизкочастотных вибраций проходит ингалируемое вещество. Меш-распылители могут работать от батареек. Сам прибор достаточно герметичен — это единственная модель небулайзера, которая позволяет производить процедуру в лежачем положении. Это несомненный плюс при работе с людьми, прикованными к постели.
У мембранного ингалятора есть лишь один существенный недостаток — его дороговизна. Такой прибор обойдется покупателю почти втрое дороже его компрессионного или ультразвукового аналога.
Выбираем насадку
В комплект небулайзеров, как правило, входит несколько различных насадок:
Маски (одна детская и одна взрослая).
 Их используют для ингалирования детей младшего возраста или больных, прикованных к постели. Ими удобно пользоваться, но при процедуре существенная часть лекарственного средства рассеивается в окружающую среду.Часть лекарства может осесть на коже пациента, что нежелательно для малышей.
Их используют для ингалирования детей младшего возраста или больных, прикованных к постели. Ими удобно пользоваться, но при процедуре существенная часть лекарственного средства рассеивается в окружающую среду.Часть лекарства может осесть на коже пациента, что нежелательно для малышей.Идеально использовать маску для небулайзера при ингаляции физраствором детям при кашле.
Мундштуки. Подобную насадку рекомендуется использовать для малышей, достигших возраста 6 лет, подростков и взрослых. При ее применении практически все лекарство доставляется по месту назначения — к бронхам и альвеолам, тем самым достигается лучший эффект от ингаляции.
Назальные трубочки. Тонкая раздвоенная трубочка, предназначенная для того, чтобы вставлять ее в нос. При использовании этой насадки лекарство оседает преимущественно на слизистой оболочке носа и в пазухах. Не поможет подобная ингаляция при влажном кашле у детей, зато избавит от ринита, синусита и существенно облегчит течение гайморита.

Чтобы выбрать подходящую именно вам модель ингалятора и необходимую насадку на распылитель, нужно проконсультироваться с лечащим оториноларингологом. Он поможет подобрать аппарат, основываясь на индивидуальных особенностях пациента.
Показания
Среди врачей мировой практики до сих пор нет однозначного мнения, делать ингаляции ребенку при кашле и насморке небулайзером или нет. Считается, что при ингаляциях количество активного вещества, попадающего на слизистую носа, чрезвычайно мало и не может оказывать какого-либо существенного эффекта в терапии насморка. В то время, как одни светила науки утверждают, что ингаляционная терапия показана лишь при обструктивном бронхите и ложном крупе, другие назначают небулайзер при любых видах кашля, а малышам до года — и при насморке.
Типичные ошибки при использовании небулайзера
Самолечение.
Нельзя самостоятельно решать, какие ингаляции делать кашле ребенку. Прежде всего малыша следует показать лечащему врачу, чтобы он определил, какой у больного кашель, насколько вязкая мокрота, нет ли сужения бронхов или отека слизистой ткани. Только на основании всех перечисленных данных врач может подобрать препарат, который будет максимально эффективен именно в этом случае.
Делать ингаляции при помощи масляных растворов.
Нельзя добавлять в небулайзер растворы, не предназначенные для ингаляций. Жиры, содержащиеся в масляных растворах, могут закупорить альвеолы, осесть на стенках бронхов и привести к непоправимым последствиям.
Ингалироваться слишком часто.
Сколько раз в день, как долго и чем делать ингаляции при кашле небулайзером ребенку — решает только лечащий врач. Большинство препаратов следует применять не чаще трех раз в день. Однако некоторые нужно использовать каждые шесть часов. Все тонкости и нюансы знакомы только специалисту.
Считать температуру противопоказанием для проведения ингаляции.
Помните про паровые ингаляции, о которых мы рассказали в самом начале? Запрет распространяется только на них. Они могут усилить температуру, вызвать сильный отек тканей и осложнить кашель. Использование современных небулайзеров для ингаляции при кашле для детей во время жара совершенно безопасно.
Пользоваться одним ингалятором для всей семьи.
Мелкодисперсная взвесь, которую образует небулайзер, может содержать микробы и бактерии, которые оставил на маске или трубке предыдущий больной. Поэтому пользоваться одним ингалятором для всех как минимум негигиенично. В лучшем случае стоит приобрести отдельную маску для каждого члена семьи, или хотя бы тщательно мыть оборудование каждый раз после использования.
Технология проведения ингаляции
Несмотря на кажущуюся простоту лечебной процедуры, родителям следует принять во внимание, что ингаляции должны проводиться с соблюдением следующих правил:
нельзя ингалировать ребенка раньше, чем через два часа после приема пищи;
малышу следует надеть свободную одежду, которая не будет затруднять движения или дыхание;
нельзя давать перед процедурой любые муколитические препараты;
если для ингаляции используется маска, а не мундштук, после процедуры следует тщательно умыть малыша;
не рекомендуется кормить ребенка в течение получаса после процедуры;
нельзя проводить процедуру позднее, чем за четыре часа до сна.
Схема проведения ингаляций:
Взрослому необходимо вымыть руки с мылом.
Тщательно вымыть все детали небулайзера, желательно прокипятить их или обдать кипятком.
Собрать ингалятор чистыми руками.
В емкость залить лекарство в предписанной врачом дозировке.
Разбавить препарат физраствором до указанной лечащим оториноларингологом или педиатром концентрации.
Удобно сесть, желательно посадить малыша себе на колени.
Использовать маску для малыша или мундштук для детей постарше.
Включить ингалятор и засечь время.
После процедуры обязательно вымыть ребенку лицо.
Дозировку, продолжительность, частоту ингаляции, а также длительность лечения должен назначать лечащий врач ребенка на основе собранного анамнеза, тяжести заболевания и возраста малыша.
Минеральная вода
Большинству детей ингаляции от кашля в домашних условиях помогают. Если вы заметили у своего малыша первые признаки простуды — легкий насморк или кашель, обязательно запишитесь к врачу. Одновременно, пока ждете приема у врача, можно начать ингаляции минеральной водой. Используйте для этого минералку «Нарзан», «Ессентуки» №4 и №17, «Боржоми». Это немного подсушит слизистую носа и простимулирует выход мокроты.
Для ингаляции необходимо залить 2-4 миллилитра заранее подготовленной минералки в чистый резервуар небулайзера. Рекомендуется проводить ингаляцию в течение 3-5 минут не меньше, чем три раза в день. Вполне возможно при раннем начале терапии болезни и вовсе получится избежать.
Изотонический раствор
Изотонический раствор (физраствор) очень широко используется в медицинской практике. Врачи назначают его для восполнения водного баланса или детоксикации, используют для промывания ран и разведения лекарственных препаратов. Многие знают, что физраствор крайне эффективен при насморке в качестве средства для промывания носа.
Ингаляция физраствором детям при кашле небулайзером аналогична ингаляции минеральной водой. Часто она помогает решить проблему на самом начальном этапе и предотвратить развитие болезни.
Дозировка ингаляции с физраствором детям при кашле: 2-4 мл раствора примерно каждые 4 часа.
Физраствор можно легко приготовить самостоятельно — достаточно смешать 9 граммов обычной поваренной соли и 1 литр остывшей кипяченой воды. Полученная смесь и будет изотоническим раствором. При желании можно заменить пищевую соль на морскую. Концентрация полезных веществ в морской соли очень высока и потому ингаляции подобным раствором принесут еще большую пользу. Ингаляции с физраствором при кашле у детей помогают как при сухом, так и при влажном кашле.
Berodual
При сухом кашле ребенку можно делать ингаляцию с раствором «Беродуала». Применять его необходимо также под контролем врача. «Беродуал» зарекомендовал себя как крайне эффективное средство при спазме бронхов, поэтому в большинстве случаев ингаляции при кашле у ребенка «Беродуалом» назначаются при обструктивном бронхите, бронхоэктатической болезни легких, ларингите и астме. Легче становится уже через 10 минут после процедуры.
Стандартная дозировка для детей старше 12 лет и взрослых составляет 1-2 миллилитра (или 20-40 капель) до четырех раз в день, но не больше 8 мл.
Детям младше 12 лет дозу препарата следует уменьшить. У детей 6-12 лет максимальная доза лекарства — 2 миллилитра раствора, разделенные на 4 ингаляции в день.
Для малышей младше 6 лет дозировку рассчитывают, основываясь на массе тела. При этом общий объем не должен быть выше, чем 0,5 мл на одну процедуру.
«Беродуал» можно применять для лечения кашля у грудных детей. Дозировка в таких случаях подбирается индивидуально лечащим врачом.
«Атровент»
Еще одним действенным средством для ингаляции при сухом кашле детям является лекарственный раствор «Атровент». Его назначает лечащий педиатр ребенка, если ингаляции с «Беродуалом» не имели успеха.
Данный препарат следует применять с осторожностью. В терапии детей младше 5 лет использовать «Атровент» запрещено. Детям до 12 лет «Атровент» назначают по 10-20 капель, разведенных до объема 4 мл. Ингаляции проводят только под надзором медперсонала.
«Сальгим» (раствор)
«Сальгим» в виде раствора является достаточно редким средством ингаляции при сухом кашле. Детям он назначается с осторожностью. Как правило он необходим при обострении астмы или в запущенных случаях обструктивного бронхита. Данное лекарство не подходит для ингаляций при кашле детям в домашних условиях — лечение проводится строго в условиях стационара. Для одной ингаляции требуется 2,5 миллилитра препарата. Минимальный интервал между процедурами должен быть не менее 6 часов.
«Амбробене»
В предыдущих разделах мы разобрались, чем делать ингаляции при сухом кашле ребенку. Если сухой кашель перешел во влажный и стал продуктивным, а значит, тактику лечения тоже пора сменить. Обычно врач назначает муколитики — лекарства, увеличивающие количество мокроты и улучшающие ее отхождение. Одним из таких лекарств является «Амбробене» — одно из торговых названий препарата «Амброксол». Применять его следует только при назначении и под контролем врача.
«Амбробене» — это раствор, который может употребляться как внутрь, так и в качестве ингаляции. Его назначают при острых и хронических бронхитах, пневмонии, астме. Ингаляция ребенку при кашле с «Амбробене» проводится по следующей схеме:
детей до двух лет ингалируют 30 каплями раствора два раза в день;
детям от 2 до 5 лет — 45 капель лекарства два раза в день;
детям старше 5 лет и взрослым — 70-80 капель препарата три раза в день.
Нужно принять во внимание, что при ингаляции лекарство нужно разбавить физраствором до объема 5 миллилитров. Не рекомендуется использовать терапию с «Амбробене» дольше, чем 4-5 дней. Если в течение этого времени не наступило облегчение, проконсультируйтесь с оториноларингологом, терапевтом или педиатром.
«Лазолван»
«Лазолван» — это другое торговое название уже известного нам «Амброксола», но с немного иной концентрацией действующего вещества. Он выпускается в виде сиропа, драже и ингаляционных растворов. Ребенку при кашле «Лазолван» должен назначаться только лечащим врачом по следующей схеме:
детям старше 5 лет, подросткам и взрослым 15-20 мг, четыре раза в день;
детям младше 5 лет — 10-15 мг два раза в сутки.
Прежде чем делать ингаляции «Лазолваном» при кашле у ребенка младше двух лет, проконсультируйтесь с педиатром.
«Синупрет»
«Синупрет» — гомеопатический фитопрепарат, хорошо зарекомендовавший себя как эффективное средство против синуситов, гайморитов и трахеобронхитов со сложным отхаркиванием мокроты.
Официальных исследований по поводу использования «Синупрета» в качестве средства для ингаляции при влажном кашле небулайзером детям не проводилось, однако врачебная практика показывает, что препарат помогает быстрее справиться с острой стадией бронхита и даже лечит так называемый «застарелый», остаточный кашель после перенесенного острого заболевания.
Рекомендуемая дозировка:
подросткам старше 16 лет — 1 мл лекарственного средства смешать с 1 мл изотонического раствора соли;
детям 6-16 лет — 1 мл «Синупрета» и 2 мл изотонического раствора соли;
малышам от 2 до 6 лет — 1 мл лекарства развести 3 мл изотонического раствора.
Желательно проводить не менее трех ингаляций при кашле у ребенка в день.
«Пульмикорт»
«Пульмикорт» — это лекарственный раствор, синтетический аналог гормона надпочечников, регулирующий водно-солевой обмен в организме. Он применяется для лечения обструктивных бронхитов. Каковы дозировки ингаляции «Пульмикортом» детям при кашле? Безопасно ли использование такого сильного препарата в детском возрасте?
«Пульмикорт» облегчает дыхание, расширяя и расслабляя бронхи, он имеет хорошее противовоспалительное и противоаллергическое действие. Как правило, это лекарственное средство хорошо переносится, в редких случаях может вызвать побочные эффекты. Показан при бронхите, лагингите, астме, рините.
Дозировка:
дети от 6 месяцев до 1 года — 0,25 мг в сутки;
дети 2-3 лет — 0,25-0,5 мг в сутки;
дети 4-5 лет — 0,5-1 мг в сутки;
от 6 лет и старше — 1-2 мг в сутки.
Паровые ингаляции
При всем многообразии современных противокашлевых средств, нельзя забывать и про известные и зарекомендовавшие себя многолетним использованием горячие паровые ингаляции.
При любых формах лихорадки подобное лечение запрещено и может привести к непоправимым последствиям. Если жара нет, никакого вреда паровая ингаляция не принесет. Из-за возможности обширного ожога следует с осторожностью проводить паровые ингаляции у малышей.
Схема проста и известна с детства — вскипятить воду в кастрюле, добавить опционально травы или аромомасла и несколько минут вдыхать пар носом, а выдыхать ртом.
Наиболее популярная и известная еще со времен древней Руси паровая ингаляция — это ингаляция парами вареного картофеля. Как бы парадоксально это не звучало, очень часто метод «подышать над картошкой» помогает предотвратить болезнь на самой ранней ее стадии, а также хорошо снимает отек слизистой при заложенном носе.
Вторая по популярности паровая ингаляция в России — это ингаляция с бальзамом «Звездочка». Содержащиеся в «Звездочке» масла эффективно смягчают кашель, разжижают и улучшают отхождение мокроты, помогают при заложенности или обильных выделениях из носа.
При сухом кашле облегчение принесут паровые ингаляции с отварами лекарственных трав: мята, чабрец, хвоя, эвкалипт и дуб. Отхаркивающие травяные сборы можно приобрести в ближайшей аптеке.
При бронхите, ларингите и трахеите полезно дышать парами чеснока — в кипящую воду добавляют 2-3 истолченных зубчика и дышат 5-7 минут. Часто такие ингаляции помогают справиться с болезнью в самом начале.
Однако не откладывайте визит к врачу, ведь только он может решить, какие ингаляции при кашле детям показаны и безопасны, а какие приведут к еще большей обструкции. Средства народной медицины можно использовать только как дополнение к классической терапии, но не как полноценную ее замену.
Профилактика кашля у детей
Нельзя забывать, что проблему всегда намного проще предупредить, чем решить. На дворе осенне-зимний период с его моросящими дождями, изменчивой погодой, слякотью и пронизывающим ветром. Сейчас самое лучшее время для вирусов и микробов, поэтому следует своевременно подумать о профилактике, чтобы потом не бегать по врачам и не успокаивать ночами уставшего больного ребенка.
Питье. Первая и основная профилактика всевозможных простудных заболеваний — обильное питье и долгие прогулки. Что именно пить, особой роли не играет — главное, чтобы не сахарные газированные напитки и концентрированные соки. В остальном можно полагаться на личный вкус — морсы, компоты, различные чаи, кислородные коктейли, настои трав помогут вымыть все бактерии из организма прежде, чем они успеют распространиться и вызвать заболевание.
Свежий воздух. Первое место делят с обильным питьем продолжительные прогулки в любую погоду.
Практичные немцы часто говорят — не бывает неподходящей погоды, бывает неподходящая одежда. Поэтому в шкафчике детского сада маленького гражданина Германии всегда лежит и панамка, и крем от солнца, и дождевик, и резиновые сапоги, и толстые непромокаемые штаны. Прогулки закаляют детей, а свежий прохладный воздух мягко стимулирует иммунные системы организма.
Своевременный курс мультивитаминов. Ни для кого не секрет, что подавляющее большинство современных детей страдают нехваткой полезных веществ. Питание современного детсадовца и школьника достаточно скудно на содержание микроэлементов, а потому в осеннюю промозглую пору курс мультивитаминов будет как нельзя кстати.
Физические нагрузки соответственно возрасту. Дети рождены для того, чтобы прыгать, лазать, бегать, а не все время сидеть на месте в музыкальной или художественной школе. Научно доказано, что дети, занимающиеся спортом, в первую очередь плаванием, меньше подвержены простудным заболеваниям, а также гораздо быстрее своих сверстников справляются с болезнями.
Витамин С. Недаром говорят, что не бывает передозировки витамина С. Он существенно повышает барьерные силы организма.
Детям полезно пить стакан свежевыжатого апельсинового сока в день, добавлять ломтики лимона в чай, есть в неограниченном количестве киви. Осенью можно взять за правило давать малышу по утрам пару аскорбинок.
Сон в прохладной, хорошо проветриваемой комнате. Дети, которые спят в проветриваемых помещениях, в три раза меньше подвержены ОРЗ и ОРВИ, быстрее восстанавливаются после болезни, реже получают осложнения.
Закаливание. Если ребенок бегает по квартире босиком, а родители считают, что пол слишком холодный, не надо спешить натягивать на малыша носки и тапочки. Стопа устроена таким образом, чтобы компенсировать температуру поверхности пола, тем самым защищая организм от бессмысленной потери тепла. Любимое всеми детьми мороженое отлично закалит горло и поможет снизить частоту возникновения ларингита и ангины.
Когда речь заходит о здоровье детей, многие родители становятся очень щепетильными. И это единственно правильный подход. Известная аксиома гласит — в ложке лекарство, а чашке — яд. То же самое применимо и к такой на первый взгляд простой и безобидной процедуре, как ингаляция. Неважно, назначено ли больному трехразовое орошение дыхательных путей каждые три часа «Беродуалом» или ингаляция физраствором детям при кашле небулайзером, дозировка врача должна оставаться неизменной. Каждый лишний миллилитр лекарственного средства может стать той самой последней каплей, которая превратит лекарство в яд.
Ингаляции с физраствором при кашле у детей небулайзером. Отзывы
Ингаляционный способ введения лекарств при заболеваниях дыхательных путей считается одним из самых эффективных.
Даже популярный доктор Е. О. Комаровский советует его использовать для лечения детей любого возраста.
В зависимости от вида имеющейся патологии и тяжести ее течения врачи рекомендуют применять различные препараты. Одними из самых простых, безопасных и в то же время результативных являются ингаляции с физраствором при кашле детям.
Физраствор для небулайзера детям: что дает ингаляция с физраствором?
Физраствор, основными компонентами которого выступает натрия хлорид и вода для инъекций, является идеальным для человеческого организма, поскольку концентрация соли в нем идентична ее содержанию в плазме крови.
Поэтому при любом способе введения он не вызывает абсолютно никаких нежелательных реакций, а при попадании на слизистые оболочки, которыми выстланы все участки дыхательных путей, быстро увлажняет их, не оказывая раздражающего действия.
Итак, чем хороша процедура и в каких случаях делают такую ингаляцию? Преимущества, солевого раствора, которым и является физраствор следующие:
- увлажняет слизистые, благодаря чему устраняет раздражение в горле, часто сопутствующее сухому кашлю;
- разжижает вязкую мокроту и облегчает ее выведение;
- оказывает легкое противовоспалительное действие.
Из того, чем полезна процедура, логично вытекают показания к ее проведению. В качестве основных приведем:
- ринофарингит, тонзиллит;
- ларингит, трахеит;
- бронхит, в том числе и обструктивный;
- бронхиальная астма;
- эмфизема лёгких;
- синуситы и т.д.
Таким образом, плюсы ингаляционной терапии очевидны, она помогает облегчить и перевести в продуктивный сухой кашель, избавиться от саднения при боли в горле и т.д.
Важно
Но не стоит забывать, что ею нельзя заниматься при температуре у детей! Если показатели термометра превышают отметку 38°С, манипуляцию откладывают до нормализации состояния малыша.
Тем не менее эффект от процедуры значительно ниже, чем от вдыхания аэрозоля лекарств от кашля.
Например, при сухом кашле, спровоцированном обструктивным бронхитом, намного результативнее использование Беротека, Сальбутамола, Беродуала, Атровента, разведенных физраствором.
А при влажном или при остаточном кашле лучше вводить муколитики (Амбробене, Флуимуцил и пр.). Но назначать препараты должен врач!
Физраствор для ингаляций ребенку своими руками
Уже понятно, из чего состоит и что входит в физраствор промышленного производства. И хоть каждый может позволить себе купить готовый в аптеке, сделать его самостоятельно не составит никакого труда.
- Достаточно вскипятить очищенную негазированную воду.
- Отмерить 100 мл и развести 0,9 г поваренной или морской соли. Если выбор пал на вторую, то непременно надо проследить, чтобы в ней не содержалось дополнительных веществ.
- Идеально определять вес соли на кухонных электронных весах.
- Но если их нет, можно на 1000 мл воды добавить 1 ч. л. соли. Важно полностью растворить даже самые маленькие кристаллики, чтобы они не повредили прибор и дыхательные пути. Готовое средство хранят не более суток в холодильнике.
Такое соотношение подходит для большинства маленьких пациентов.
Но если малыш жалуется на дискомфорт и чувство жжения в носу или горле во время процедуры, ее немедленно прекращают и заменяют раствор в приборе более разбавленным.
Приготовленное средство оставляют остывать естественным путем. Немаловажным моментом является определение, какой температуры должен быть готовый солевой раствор. При ингаляционном пути введения применяют жидкости, температура которых не превышает 40 °С.
Сколько физраствора наливать в небулайзер для ребенка?
Сколько нужно медикамента для одной процедуры указано в инструкции к прибору и зависит от возраста пациента. В среднем на 1 манипуляцию требуется не более 2–5 мл. Но лучше спросить у педиатра, какое количество необходимо залить в ингалятор или небулайзер в каждом конкретном случае.
Доза физраствора определяет очень легко. В продаже имеются ампулы, объемом от 1 мл и флаконы по 100, 200 и 400 мл. Если с ампулами все понятно, то из флакона жидкость набирают шприцом нужного объема, проколов резиновую крышку.
Помните
Важно не удалять эту пробку полностью, чтобы не допустить нарушения стерильности.
Ингаляции физраствором ребенку: как делать с небулайзером?
Небулайзер – современное устройство для проведения ингаляций, как взрослым, так и детям. Он может быть ультразвуковым, компрессионным или мембранный. Инструкция по применению любого из них детально описывает, что можно заливать в камеру, а что нет.
Оптимальным соотношением цены и широты возможностей отличаются компрессионные модели. С их помощью можно проводить ингаляционную терапию практически с любыми медикаментами, так как поток воздуха, в отличие от ультразвука, не разрушает их.
Чтобы провести процедуру необходимо:
1
Выдержать перерыв между манипуляцией и принятием пищи не менее часа.
2
Залить подготовленный раствор в камеру прибора и запустить его.
3
Для лечения заболеваний нижних ДП, например, при ларингите, используют мундштук, если карапуз уже в состоянии вдыхать через него распыляемую смесь.
При лечении же патологий верхних ДП, в том числе, при аденоидах, синуситах и т.п., предпочтение отдают назальной насадке. Для малышей, не способных дышать через специализированные насадки, выбирают маску, закрывающую рот и нос одновременно.
4
Дыхание должно быть ровным и спокойным, не нужно делать глубоких или поверхностных вдохов, если это не оговорено педиатром. Это обусловлено тем, что глубокие вдохи в основном показаны при тяжелых воспалительных патологиях бронхов и лёгких.
Сколько минут будет длиться одна манипуляция, зависит от количества набранной в камеру жидкости, обычно она не превышает 2–5 минут, а в день проводят до двух сеансов.
5
Курс ингаляций традиционно длится 7–10 дней, но в каждом отдельном случае сколько надо проводить процедуры обсуждают с лечащим врачом.
Возможно, вашему чаду потребуется более короткий, или, наоборот, длинный период лечения. В последней ситуации не стоит опасаться, что манипуляции нанесут вред здоровью крохи, так как физраствор совершенно безвреден даже при длительном применении.
6
После сеанса запрещается выводить на улицу час. Также желательно в это время не пить.
Грудничкам и детям до года
Если говорить, с какого возраста можно заниматься ингаляционной терапией, то тут ограничений нет. Они с равной долей безопасности и эффективности проводятся и новорожденным, и малышу в 2 месяца и для 5-месячного ребенка.
При кашле у грудничка достаточно залить в небулайзер 1–2 мл средства. Можно ли использовать другие лекарства следует обязательно уточнить у педиатра, а при назначении таковых строго соблюдать дозировку.
Детям, которым еще не исполнился 1 год, манипуляцию осуществляют с помощью маски, закрывающей одновременно рот и нос.
Как делать ингаляцию с физраствором ребенку ингалятором
Хотя небулайзеры также являются ингаляторами, как правило, так называют паровые устройства. Их использование показано исключительно при лечении детей старше 2-х лет, особенно при сухом кашле, поскольку малыши не всегда способны откашлять увеличивающуюся под влиянием пара мокроту.
Сколько физраствора заливать в ингалятор определяется возрастом пациента. Так, для ребенка в 3–4 года достаточно 2 мл, в 5–7 лет – 3 мл, а для более старших детей можно наливать 4 мл раствора.
Физраствор для ингалятора предварительно подогревают до 37–40 °С. Определить температуру не сложно. С этой целью опускают палец (хорошо вымытый) в жидкость.
Если она кажется еле-еле теплой, это считается показателем достижения оптимальной степени нагрева. Особо педантичным родителям рекомендуем пользоваться специальными термометрами.
Сколько раз в день можно делать ингаляции с физраствором ребенку
Как часто проводить сеансы зависит от тяжести имеющегося заболевания. При легком течении патологии хватает пары раз в день. В более же серьезных ситуациях допускается выполнение процедуры каждые 4–6 часов.
Время ингаляции также отличается и в большей степени зависит от возраста больного, а значит, и количества используемой жидкости. Поэтому у малышей она занимает пару минут, у дошкольников и младших школьников – 2–4 мин., а у более взрослых детей – 4–10 мин.
Ингаляции при влажном кашле физраствором ребенку
Проводить паровые процедуры детям лучше с 2-х или даже 3-х лет, чтобы минимизировать риск затруднения дыхания увеличившейся в объеме мокротой. При легком течении одного лишь физиологического раствора ингалируемого 1–2 раза в сутки, вполне хватает для облегчения откашливания скопившейся мокроты.
Но в тяжелых случаях следует либо дополнительно принимать детские сиропы с муколитическими свойствами, либо проводить ингаляции смесью выбранного препарата с физраствором. В качестве таковых могут выступать:
- Лазолван;
- Амбробене;
- Флуимуцил;
- АЦЦ и др.
Перед процедурой обязательно нужно ознакомиться с аннотацией к лекарству, дабы убедиться, что оно не противопоказано к использованию вашему ребенку, и понять, какое его количество следует отмеривать для малыша конкретной возрастной группы.
В помощь к лечению:Оптимальным вариантом будет консультация педиатра, но поскольку это не всегда возможно при условии отсутствия аллергии и тяжелых системных заболеваний родители могут самостоятельно проводить сеансы ингаляционной терапии ребенку старше 3 лет.
От насморка у детей
При обычном насморке ингаляционная терапия не противопоказана, но и огромной пользы она не принесет. Намного действеннее промывания физраствором или любым другим солевым раствором, так как это способствует не только увлажнению слизистых и разжижению соплей, но и механическому их вымыванию из носовой полости.
Для этого в нос вводят жидкость шприцом, спринцовкой или через специальный заварочный чайник.
Но поскольку промывания сопровождаются дискомфортом от попадания воды в нос, многие дети категорически отказываются их делать.
В таких случаях и придут на помощь ингаляции, так как они не сопряжены с возникновением неприятных ощущений. Дозировка физраствора аналогична вышеприведенной.
Ингаляции с Нафтизином и физраствором для детей
Достаточно часто от доктора можно получить рецепт на проведение ингаляций с Нафтизином, являющимся сосудосуживающим препаратом, и физраствором. Это необходимо при сильной заложенности носа или сухом лающем кашле.
При приготовлении средства следует соблюдать пропорции:
- 1 мл Нафтизина 0,05%;
- 5 мл физиологического раствора.
[ads-pc-1][ads-mob-1]
Полученной смеси хватает на два сеанса (по 3 мл). Это соответствует необходимому количеству процедур в день. Готовое средство хранят в холодильнике в герметично закрытой стеклянной емкости не долее суток.
Отзывы
[su_quote cite=»Альбина, 27 лет»]Мы приобрели небулайзер по рекомендации участкового педиатра, и он стал незаменимым помощником при любых болезнях ребенка. При появлении соплей или кашля немедленно начинаем им пользоваться, заливая простой физраствор.
Метод работает отлично: за пару суток сын снова отправляется в сад абсолютно здоровым. Кстати, он помогает и от горла, особенно, когда оно постоянно раздражается во время приступов сухого кашля.[/su_quote]
[su_quote cite=»Давид, 30 лет»]При очередном ОРВИ вызвали доктора на дом. Он назначил сироп от кашля, противовирусные свечи, капли в нос и… ингаляции с изотоническим раствором. Сомневался в эффективности последнего, долго оценивал, будет польза или вред от этого, но решил попробовать. Надо сказать, дочь поправилась быстрее, чем обычно, хотя вирус подцепила крепкий.[/su_quote]
[su_quote cite=»Анна, 34 года»]Мы использовали при обструктивном бронхите изначально смесь Беродуала с физиологическим раствором. За 3 дня сужение ушло, и доктор отменил Беродуал, но настоял, чтобы продолжали делать с физраствором. Процедуры заметно улучшали состояние ребенка, ей легче дышалось, пропала одышка после подвижных игр, и кашель перестал быть таким надсадным.[/su_quote]
[su_quote cite=»Камилла, 42 года»]Камилла: в нашем доме всегда имеются ампулы раствора натрия хлорида, которые мы сразу же используем при появлении первых признаков начала болезни. В большинстве случаев это позволяет избежать ее развития и останавливает патологический процесс на корню.[/su_quote]
[su_quote cite=»Камилла, 37 года»]У меня двое детей, и если заболевает один, то скоро начинает болеть вся семья. Чтобы этого не допустить мы всегда используем приготовленный дома солевой раствор. Им промываем нос, делаем ингаляции, так что за раз уходит весь литр.
Но если всем подходит средство в обычной концентрации, то у младшего от него появляется жжение в носу, поэтому для него готовлю менее концентрированный раствор. Обращайте внимание на состояние чада во время процедур, если он жалуется на неприятные чувства, стоит прислушаться и изменить количество соли, растворяемой в 1 л воды.[/su_quote]
Видео по теме
Поделитесь с друзьями
Оцените статью: Загрузка…инструкция по применению раствора для приема внутрь и ингаляции Лазолван® — Общие дети, г. Воронеж
Небулайзер для детей. Когда и как им пользоваться
На смену самодельным ингаляционным системам по принципу «кастрюлька-картошка-полотенце» пришли современные препараты и устройства для лечения заболеваний органов дыхания.
Одно из таких приспособлений, популярных среди большого числа родителей, — небулайзер.
Небулайзер распыляет жидкое лекарство в виде газа (аэрозоля), который могут легко вдыхать дети разного возраста.
Если ребенок боится использовать обычный небулайзер, можно использовать детский (выглядит как игрушка — в виде животных, машинок и так далее). Это значительно облегчает процесс лечения — успокаивает и развлекает ребенка.
В каких случаях нужно использовать небулайзер?
Поговорите с вашим педиатром о небулайзере для ребенка, если вы отмечаете у ребенка один из следующих симптомов:
- свистящее (хрипящее) дыхание, дистанционные свисты
- кашель
- сбивчивое дыхание, одышка
- частое дыхание
- боль в груди
- затрудненное дыхание
- задержка выздоровления при остром бронхите
Что можно добавлять в небулайзер?
- физиологический раствор (NaCl 0,9%) (также используется для разведения других веществ)
- гормональные средства для ингаляций (например, будесонид при стенозирующем ларинготрахеите, бронхиальной астме, хронической обструктивной болезни легких)
- бронхолитические препараты для ингаляций (например, ипратропия бромид/фенотерол, сальбутамол при бронхоспазме, бронхиальной астме, хронической обструктивной болезни легких)
- в некоторых случаях адреналин (при стенозирующем ларинготрахеите)
- в некоторых случаях антибиотики (при муковисцидозе, бронхоэктатической болезни)
- в некоторых случаях муколитики (при муковисцидозе, бронхоэктатической болезни)
- в некоторых случаях гипертонический раствор (при муковисцидозе, бронхоэктатической болезни)
Что не следует добавлять в небулайзер
Эти вещества не предназначены для ингаляций, опасны отравлением и/или бронхоспазмом:
- эфирные масла
- экстракты и отвары трав
- сиропы
- минеральная вода
- антисептические препараты (например, мирамистин, хлоргексидин)
Что важно иметь в виду
Небулайзер используется для лечения определенных респираторных состояний (при которых часто наблюдается кашель), но при необходимом частом использовании родители могут поверить, что это эффективное средство при любых состояниях, проявляющихся кашлем. Не занимайтесь самолечением!
Советы по использованию небулайзера
Перед использованием прибора покажите ребенку, как нужно делать ингаляции. Дайте малышу рассмотреть аппарат, подержать его, понажимать кнопки. Не заставляйте ребенка долго дышать через аппарат, достаточно 7-10 минут, в противном случае он откажется от повторных процедур.
У детей младшего возраста используйте маску. Следите за тем, чтобы ребенок правильно дышал, чтобы маска прилегала к лицу. Если маска находится на расстоянии всего одного сантиметра, то действие лекарства резко снижается. При необходимости используйте завязки, чтобы укрепить маску, но правильнее будет, чтобы вы контролировали процесс ингаляций.
В случае проведения назначенной ингаляционной терапии не рекомендуется отменять ингаляции через небулайзер из-за высокой температуры, отказ от ингаляций может навредить ребёнку.
Не проводите ингаляции сразу после еды.
Не используйте небулайзер во время сна: процесс ингаляции во время сна может показаться удобным, но этот процесс не оказывает никакого влияния, если он выполняется во время сна, так как дыхательные движения во время сна и бодрствования отличаются. Лекарству будет трудно добраться туда, куда ему нужно, если рот закрыт, а дыхание замедлено.
Не стерилизуйте детали небулайзера с помощью нагревания. В большинстве случаев детали изготовлены из пластика или других материалов, которые могут деформироваться при горячем воздействии. Вместо этого вы должны строго придерживаться инструкции, которая прилагается к оборудованию.
И последнее — не бойтесь ингаляций. Когда речь идет о детях, они, как правило, следят за эмоциями родителей. Если вы относитесь к ингаляциям позитивно, то и детям эта процедура кажется легкой и увлекательной. Важно не критиковать процесс ингаляций перед детьми и следить за тем, чтобы этот процесс проходил гладко.
Как правильно делать ингаляцию ребенку — советы практикующих врачей
Небулайзером можно лечить разнообразные заболевания дыхательных путей, даже шахтерам и химикам иногда прописывают ингаляции при помощи небулайзера. Когда речь заходит о ребенке и лечении карапуза, тут главное не перестараться. Всегда уточняйте у доктора, какое лекарство лучше подойдет для лечения бронхита, насморка или ОРЗ и потом прибегайте к помощи небулайзера. Ведь ингалятор не панацея — это прибор, при помощи которого лекарственное вещество попадает на необходимые участки — слизистую носа, гортань, бронхи, легкие, все воспаления в этих участках можно лечить при помощи ингалятора (небулайзера).
Допустим, Вы выбрали подходящий небулайзер (кстати, мы написали на эту тему интересную статью: “Как правильно выбрать небулайзер (ингалятор)? Какой лучше купить ингалятор?”) Вы уже знаете, что нельзя лечить крупнодисперсными небулайзерами нижние дыхательные пути (астму, бронхит), соответственно мелкодисперсными — верхние дыхательные пути (ринит), если Вам интересно более досконально узнать про небулайзеры, то советуем прочитать статью “Польза небулайзера (ингалятора) — небулайзер все за и против”. Естественно возникают вопросы: как правильно использовать ингалятор для ребенка? Запомните, небулайзер — это не панацея, это как шприц для лекарства, не стоит делать ингаляции, когда Вы не уверены в диагнозе и очень осторожно относитесь к подбору лекарств, всегда помните, что на кону здоровье ребенка. Как правильно сделать ингаляцию ребенку? — об этом Вы узнаете из этой статьи.
Небулайзер детский, как пользоваться
Давайте обратимся к профессионалам. При написании статьи нас консультировала доктор-пульмонолог Елизавета Павловна и на вопрос, что делает небулайзер детский, как пользоваться им дома, дала следующие рекомендации:
“Перед процедурой не кормите ребенка, должно пройти 1,5 часа после еды. Одежда должна быть максимально удобной и комфортной. Для ингаляции нужно принять положение сидя, максимально расслабиться, дышать глубоко и спокойно. Во время процедуры пациент вдыхает ртом (для лечения астмы) и задерживает дыхание на пару секунд, выдыхает. Для детей дошкольного возраста процедура по времени не должна превышать 3-х минут. После ингаляции рекомендуется 30 минут отдыха и спокойствия: ребенок должен полежать и расслабиться.”
Хотим добавить — поговорите с крошкой, для него это такой же стресс, как и для Вас. Всё поменялось, теперь нужно привыкать к новым реалиям жизни, пусть и ненадолго, ведь терапия при помощи небулайзеров крайне эффективна.
Ответит на частые вопросы — ингалятор для детей, как пользоваться, — наш знакомый врач педиатр Анатолий Сергеевич.
“Ингалятор детский как пользоваться? Расскажу шаг за шагом, а вы записывайте” — смеется доктор, но мы реально записываем. — “В первую очередь аккуратно, при помощи шприца переливаем лекарство в специальный контейнер. Потом подсоединяем контейнер с лекарством к компрессору специальной трубкой. Одеваем на малыша маску для ингаляций, в комплекте должна быть детская. Нажимаем кнопку старт и начинаем процедуру. Вот и все дела. В зависимости от препарата процедура может занимать около 10-15 минут, на это время попробуйте чем то развлечь ребенка, почитать сказку, чтобы он сильно не заскучал. Это у взрослых 15 минут, как два раза моргнуть, а малыши очень быстро утомляются от монотонного сидения.”
А как правильно делать ингаляцию ребенку 1 год или даже младше? Помните, что детям до года не желательно проводить ингаляционную терапию без назначения доктора, если лечиться при помощи ингалятора, то только по предписанию врача.
Софья Алексеевна работает в детской поликлинике уже более 15 лет и видела как развивалась ингаляционная терапия за последние годы.
“Для совсем маленьких детей не требуется никаких особых правил ингаляции. Просто включите прибор и поднесите к личику спящего ребенка. Помните, если ротик закрыт — то Вы лечите верхние дыхательные пути, ротик открыт — лекарство будет попадать непосредственно в легкие и бронхи. Если у Вас стационарный небулайзер предложите ребенку поиграть с прибором, например налейте в него воды, пусть малыш сам включит и выключит прибор, наша задача, чтобы ребенок не боялся лечения. Если малыш капризничает или у него плохое настроение дождитесь, когда настроение выровняется. Тогда лечение будет связано с позитивными эмоциями, а небулайзер не будет ассоциироваться с пыткой или наказанием. Это основные моменты которые нужно учитывать проводя ингаляцию для грудничка.”
Памятка
Дорогие наши родители! Главное в лечении — это соблюдать бодрость духа и хорошее настроение. Все небулайзеры и ингаляторы созданы исключительно для нашего удобства и скорейшего выздоровления. Спектр болезней, которые лечат при помощи небулайзеров очень большой: ингаляторы приобретают, чтобы лечить астму, пневмонию, также Вы можете лечиться ими при сезонных заболеваниях, и использовать для оздоровительных и даже косметических процедур. Мы сделали для Вас подборку самых качественных небулайзеров по версии этого года, ознакомиться с ними Вы можете в статье “Самый лучший ингалятор небулайзер — отзывы врачей, рейтинг топ 10 небулайзеров (ингаляторов)”. Благо сейчас такое количество моделей, что можно выбрать подходящий прибор отдельно для ребенка или ту, которая вписывается в семейный бюджет и удовлетворит любые требования пользователя.
Здоровья Вам и Вашему малышу!
(смотреть «Ингаляторы (небулайзеры)» в нашем магазине)
инструкция по применению и какие использовать
|
Статья подготовлена Беликовой Екатериной Вячеславовной, врач, с высшим образованием. Специально для сайта medprostor.by |
При заболеваниях респираторного тракта терапевты часто назначают раствор для ингаляции. Для этого необходимо иметь специальный прибор – небулайзер. Такой способ лечения применим при патологии любого отдела респираторного тракта. Необходимо правильно подобрать раствор и его дозировку, чтобы получить лечебные действия без побочных эффектов.
Классификация препаратов для ингаляций
Выделяется обширная классификация растворов, применяемых для ингаляций. Разновидность препарата зависит от диагноза.
-
Бронхолитики. Применяются для расширения бронхов при их сужении (обструктивный бронхит, бронхиальная астма). Используя Беродуал, Атровент, Беротек.
-
Муколитики. Разжижают и выводят мокроту вверх по респираторному тракту. Используются в случае, если мокрота становится слишком вязкой. Применяют Амброксол, АЦЦ, Лазолван.
-
Противовоспалительные и гормональные средства. Применяют при ларингите и других заболеваниях, сопровождающихся воспалением. Использовать Пульмикорт, Декасан.
-
Антибактериальные препараты, антисептики. Используют только при доказанной природе инфекционного заболевания, например, трахеит или бронхит с гнойной мокротой. Применяют Фурацилин, Флуимуцил-Антибиотик ИТ.
-
Антигистаминные средства. Применяют во время аллергии: Кромгексал.
-
Иммуномодуляторы. Используют в качестве дополнительной терапии, когда человек часто болеет респираторными вирусными инфекциями. Используют Интерферон, Деринат.
Категорически не рекомендуется применение средства самостоятельно. Могут возникнуть серьезные побочные эффекты. Например, если использовать антибиотики при вирусных заболеваниях, состояние пациента может обостриться грибковой инфекцией.
Какие растворы подходят для детей
Раствор для ингаляций включает инструкцию по применению, ей следует строго руководствоваться. На всех средствах указан возраст, с которого можно начинать использовать раствор.
Большинство антибактериальных препаратов для ингаляции применимы только с 2-3 летнего возраста. Гормональные средства рекомендуется применять с 4-6 летнего возраста. Для усиления выведения мокроты при продуктивном кашле используют Амбробене, Амброксол. Они применимы с 3 месяцев. Более серьезным считается Флуимуцил. Его используют с 2 лет.
Чтобы снизить концентрацию препарата, его необходимо развести. Педиатр расскажет, как разводить препарат физраствором для ингаляций, чтобы получить эффект.
Какие растворы подходят для взрослых
Для назначения лекарства учитывают состояние здоровья. Например, если человек страдает от иммунодефицита, не рекомендуется применять ингаляции с антибиотиками. Это вызовет грибковую инфекцию. Гормональные ингаляции не делают людям эндокринными нарушениями.
Если здоровье пациента удовлетворительно, он может использовать любые препараты для ингаляции, в соотношении с определяемыми симптомами болезни. У терапевта узнают, какие растворы для ингаляций применимы.
Подбор раствора для ингаляции в зависимости от диагноза
Лекарственные средства определяются врачом терапевтом, инфекционистом, пульмонологом и другими специалистами в зависимости от поставленного диагноза. Если самостоятельно выбрать раствор, высок риск осложнений, так как нужно знать, как развести раствор для ингаляции правильно.
Многие препараты разбавляют физраствором. Некоторые пациенты не знают, каким физраствором делать ингаляцию. Для этого применяется стерильная жидкость из аптеки, которую набирают шприцем и перемещают в небулайзер.
Не рекомендуется самостоятельно делать физраствор из поваренной соли, так как он должен быть стерилен. Поэтому пациенту нет необходимости знать, как приготовить раствор для ингаляций, его только покупают.
Бронхит
Бронхит – воспалительное заболевания бронхиального дерева. При нем возможен сухой или влажный кашель.
-
Пертуссин. Разжижает и выводит мокроту. Препарат примененим для влажного и сухого кашля. Обладает сильным противокашлевым действием. Взрослые осуществляют ингаляции до еды по 15 мл 3 раза в сутки. Для детей от 3 до 6 лет используется 5 мл 2 раза в сутки. После 6 лет применяют 10 мл 3 раза в сутки.
-
Лазолван, Амброгексал. Раствор для ингаляций, разжижающий и выводящий мокроту. В основе средства лежит амброксола гидрохлорид. По инструкции к применению средство используют с 2-летнего возраста в концентрации 2 мл до 2 раз в сутки. Детям старше 6 лет: 3 мл 2 раза в день. Взрослым: 4 мл 3 раза в сутки.
-
Минеральная вода Боржоми или Нарзан. В них содержится на соль, которая способствует увлажнению слизистой оболочки. Раствор можно применять для любых возрастов. В детском возрасте используют 3-4 мл 2-3 раза в сутки. Взрослым: 5 мл 3-4 раза в сутки.
-
Хлорофиллипт. Обладает антисептическим эффектом. Подходит для бронхита с гнойной мокротой. Разведение осуществляют в концентрации 1 мл препарата на 10 мл физраствора. Детям делают ингаляции 2 в день по 3 мл раствора. Взрослым можно делать 4 ингаляции в день концентрации 5 мл раствора.
-
АЦЦ, Флуимуцил. Сильно разжижают и выводят мокроту. Детям с 2 до 6 лет применяют 2 мл средства до 2 раз в день. С 6 до 12 лет дозировка увеличивают до 2 мл 3 раза в сутки. Взрослым можно использовать 3 мм до 4 раз в сутки.
-
Пульмикорт. Относится к гормональным веществам на основе будесонида. Показан при воспалительном бронхите. Его разводят в соотношении 1 мл препарата на 2 мл физраствора. Детям от 6 месяцев и старше применяют дозировку 0,25- 0,5 мг за 1 сутки. Для взрослых дозировку увеличивают до 2 мг в сутки.
Чтобы не переразжижить мокроту, все дозировки следует соблюдать полностью.
Бронхоспазм
При бронхоспазме сужается просвет бронхов, поэтому мокрота не может выйти наружу.
-
Беродуал. Расширяет просвет бронхов, степень действия зависит от количества препарата. Для детей до 6 лет средство должно применяться не более 10 капель. Детям старше 6 лет применяют до 40 капель, в зависимости от тяжести заболевания. Взрослым можно применять по 80 капель в тех же критериях.
-
Пульмовент. Раствор для ингаляций, по инструкции устраняет спазм бронхов. Детям до 6 лет назначают до 12 капель. После 6 лет используют до 24 капель. Взрослым – до 48 капель. Применяют 3-4 раза в день.
Бронхоспазм – опасное состояние, которое необходимо быстрее устранить.
Насморк
Перед проведением ингаляции рекомендуется прочистить носовые ходы, чтобы пары проходили беспрепятственно.
-
Синупрет. Растительное средство, снимающее воспаление, отек. Обладает небольшим антибактериальным действием. Устраняет воспаление в носовых пазухах. Используют для детей от 2 лет. Его разводят соотношении 1 мл препарата на 2 мл физраствора. Применяют 2 раза в сутки. Для детей от 6 лет разведение 1:2, применяют 2 раза в сутки. Для взрослых разведение 1:1, применяется в 3 раз в сутки.
-
Эвкалиптовое масло. Препарат разводят в соотношении 7 капель на 100 гр. раствора. Вдхание может осуществляться только с помощью паровых приборов, но не небулайзеров. Обладает увлажняющим, антибактериальным действием. Снимает раздражение и воспаление.
-
Физраствор. Это наиболее подходящее средство, практически не имеет противопоказаний, применяется в любом возрасте. Родители должны знать, как делать ингаляции с физраствором ребенку. Используют концентрацию 2 мл для детей, 4-5 мл – для взрослых. Ингаляции делают 2-3 раза в сутки. Как заправить ингалятор физраствором: жидкость помещается в контейнер и плотно закручивается крышкой, подсоединяются трубочки и маска.
Также можно применять ингаляции с помощью Нарзана и Боржоми в той же концентрации.
Гайморит
Гайморит – воспалительный процесс в носовых пазухах. Применяются те же препараты, что и при насморке, но обязательно должны употребляться системные антибактериальные средства.
Фарингит
Фарингит – воспаление горла и окружающей лимфоидной ткани.
-
Тонзилгон Н. Растительное, антисептическое средство. Подходит для детей с самого рождения. Для детей с 1 года применяют 1мл препарата на 2 мл физраствора. Для взрослых используется в отношении 1:1. Используют 1-2 раза в сутки.
-
Ротокан. Это средство на основе ромашки, календулы. Обладает антисептическим, успокаивающим действием. Для получения необходимой жидкости 10 мл препарата разводят 50 мл физраствора. Для детей используют концентрацию 2 мл 2 раза в сутки, взрослым можно использовать 4мл 4 раз в сутки.
При фарингите средства используются редко, в основном применимы для полоскания.
Ларингит
Ларингит – воспаление гортани, которое сопровождает простудное заболевание.
-
Дексаметазон. Гормональное средство, показано для снятия воспаления. Как сделать раствор для ингаляции: 2 мл препарата на 2 мл физраствора. Показан к применению с трёхлетнего возраста. Рекомендуется единократное использование для устранения лающего кашля.
-
Применяют те же препараты, что и при фарингите.
Рекомендовано перед применением гормонального средства проконсультироваться с терапевтом для снижения риска побочных эффектов.
Ангина
Ангина – гнойное воспаление миндалин.
-
Хлорофиллипт в том же разведении, что и для бронхита.
-
Мирамистин. Обладает антисептическим, успокаивающим действием. Как приготовить раствор для ингаляции: 2 мл средства на 2 мл физраствора. Ингаляции 2 раза в сутки.
- Фурацилин. Антибактериальное средство. Его не разводят, оно практически не имеет противопоказаний, применимо с детского возраста. Используется 2 мл для детей, 5 мл для взрослых. Можно применять 2-3 раза в день.
Если появилось побочное действие от выбранного препарата, следует незамедлительно прекратить его употребление. После завершения лечения рекомендуется повторно пройти обследование у врача.
Краткие выводы
- Раствор для ингаляции выбирается исходя из диагноза поставленного врачом.
- Раствор для ингаляции детям должен выбираться только под руководством врача, так как дети более чувствительны на лекарства.
- Взрослый выбирает раствор для ингаляции в зависимости от состояния здоровья. Если человек страдает от иммунодефицита, не использование антибиотиков, в любом другом случае применяется любое лекарство в зависимости от поставленного диагноза
Лекарства для небулайзерной терапии и ингаляций
Группы ингаляционных препаратов:
- Антисептики (Фурацилин, Диоксидин, Мирамистин)
- Антибиотики (Гентамицин, Тобрамицин)
- Анестетики (Лидокаин)
- Гормональные препараты (Кромогексал, Будесонит, Пульмикорт, Дексаметазон)
- Иммуномодуляторы (Интерферон, Деринат)
- Муколитики (Флуимуцил, Лазолван, Амброксол, Амброгексал, Пульмозим, Ацетилцистеин)
- Бронходилятаторы (Беродуал, Фенотерол, Вентолин, Беротек, Саламол)
- Фитотерапия (Ротокан, Туссамаг, Хлорофиллипт)
- Сосудосуживающие средства (Адреналин, Нафтизин)
- Щелочные и солевые растворы (0,9% физиологический раствор)
Не рекомендуются использовать для небулайзеров:
- Все растворы, содержащие масла
- Суспензии и растворы, содержащие взвешенные частицы, в том числе отвары и настои трав
- Растворы эуфиллина, папаверина, платифиллина, димедрола и им подобные средства
- Препараты, содержащие спиртовые растворы
- Рекомендации при проведении ингаляций детям:
- Нельзя заставлять ребенка дышать часто во время ингаляций
- Нельзя проводить ингаляции сразу после еды
- Нельзя самопроизвольно назначать или увеличивать лекарственные дозы, назначенные врачом
- После ингаляций дайте ребенку отдохнуть
Растворы для ингаляций при лечении детей:
-
Бронходилятаторы (препараты, которые расширяют бронхи)
Беродуал (фенотерол и бромид ипратропиума раствор для ингаляций)
Взрослым и детям старше 12 лет – 2 мл (40 капель) препарата на 1 ингаляцию, до 4 раз в день
Детям от 6 до 12 лет – 1 мл (20 капель) препарата на 1 ингаляцию, до 4 раз в день
Детям до 6 лет – 0,5 мл (10 капель) препарата на 1 ингаляцию, до 3 раз в день
Атровент (бромид ипратропиума 0,025% раствор для ингаляций)
Взрослым и детям старше 12 лет – 0,5 мг (40 капель) на 1 ингаляцию, 3–4 раза в день
Детям 6–12 лет – 0,25 мг (20 капель) на 1 ингаляцию, 3–4 раза в день
Детям до 6 лет – по 0,1–0,25 мг (8-20 капель) на 1 ингаляцию, 3–4 раза в день (под наблюдением врача).
Рекомендованную дозу перед применением разводят физиологическим раствором до объема 4 мл.
- Муколитики (препараты, разжижающие мокроту
АЦЦ (ацетилцистеин 10% раствор для инъекций)
Взрослым и детям старше 12 лет – 3 мл препарата на 1 ингаляцию, 1-2 раза в день
Детям от 6 до 12 лет – 2 мл препарата на 1 ингаляцию, 1-2 раза в день
Детям от 2 до 6 лет – 1-2 мл препарата на 1 ингаляцию, 1-2 раза в день
Рекомендуемую дозу препарата необходимо развести с физиологическим раствором в соотношении 1:1.
Лазолван (амброксол — раствор для ингаляций и приема внутрь)
Взрослым и детям старше 6 лет – 2-3 мл раствора на 1 ингаляцию, 1-2 раза в день
Детям от 2 до 6 лет – 2 мл раствора на 1 ингаляцию 1-2 раза в день
Детям до 2 лет – 1 мл раствора на 1 ингаляцию, 1-2 раза в день
Для приготовления ингаляционного раствора необходимо развести дозу препарата с физиологическим раствором в соотношении 1:1
Нарзан, Боржоми (слабощелочные минеральные воды)
На 1 ингаляцию используют 3-4 мл минеральной воды, 2-4 раза в день.
Перед ингаляцией минеральную воду следует отстоять до дегазации.
Синупрет (гомеопатический фитопрепарат — капли на основе экстрактов растений)
Для приготовления ингаляционного раствора препарат необходимо предварительно развести в физиологическом растворе:
Для взрослых и детей старше 16 лет – в соотношении 1:1 (на 1 мл препарата 1 мл физраствора)
Для детей от 6 до 16 лет – в соотношении 1:2 (на 1 мл препарата 2 мл физраствора)
Для детей от 2 до 6 лет – в соотношении 1:3 (на 1 мл препарата 3 мл физраствора)
На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
Мукалтин (таблетки на основе экстракта корня алтея)
Для приготовления ингаляционного раствора необходимо 1 таблетку растворить в 80 мл физиологического раствора до полного растворения таблетки без оставления осадка
На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
- Гормональные и антигистаминные препараты
Пульмикорт (будесонид — суспензия для ингаляций. «детская» (0,25 мг/мл) и «взрослая» (0,5 мг/мл) дозировка
Взрослые/пожилые и дети старше 12 лет – 1 мг на 1 ингаляцию, 1-3 раза в день
Дети от 6 мес. и до 12 лет – 0,25 мг на 1 ингаляцию, 1-3 раза в день
Этот препарат не используют в ультразвуковых небулайзерах. Если разовая доза препарата меньше 2 мл, то необходимо добавить физиологический раствор для увеличения объема раствора до 2 мл.
Суточная доза препарата:
0,25 мг/мл – 1 мл по 0,25 мг/мл
0,5 мг/мл – 2 мл по 0,25 мг/мл
0,75 мг/мл – 3 мл по 0,25 мг/мл
1 мг/мл – 4 мл по 0,25 мл/мг или 2 мл по 0,5 мг/мл
1,5 мг/мл – 3 мл по 0,5 мг/мл
2 мг/мл – 4 мл по 0,5 мг/мл\
Дексаметазон (0,4% раствор для инъекций, 4 мг/мл)
На 1 ингаляцию используют 0,5 мл (2 мг) препарата, до 4 раз в день.
Для приготовления ингаляционного раствора добавляют к рекомендуемой дозе 3 мл физиологического раствора.
- Антибиотики и антисептики
Фурацилин (нитрофурал 0,024% водный раствор, 1:5000)
Для ингаляции используют готовый раствор фурацилина по 4 мл на 1 ингаляцию 2 раза в день. Раствор приготавливается и покупается в аптеке, также можно приготовить раствор самостоятельно, растворив 1 таблетку фурацилина в 100 мл физиологического раствора до полного растворения таблетки без осадка.
Гентамицин (4% раствор сульфата гентамицина для инъекций, 40 мг/мл)
Взрослым и детям старше 12 лет – 0,5 мл (20 мг) препарата на 1 ингаляцию, 1-2 раза в день
Детям от 2 до 12 лет – 0,25 мл (10 мг) препарата на 1 ингаляцию, 1-2 раза в день
Для приготовления ингаляционного раствора к дозе препарата следует добавить 3 мл физиологического раствора.
Мирамистин (0,01% раствор)
Взрослым и детям старше 12 лет для ингаляции используют готовый 0,01%-ный раствор мирамистина по 4 мл на 1 ингаляцию 3 раза в день.
Детям до 12 лет для приготовления раствора для ингаляций препарат следует развести физиологическим раствором в соотношении 1:2.
Как сделать правильно ингаляцию с физраствором? Ингаляции физраствором ребенку
Человек может заболеть в любое время года. Причин этому много: слабый иммунитет, резкие перепады температуры, банальный сквозняк и многое другое. Современные родители не хотят лишний раз давать ребенку сильные лекарственные препараты, ведь любое средство имеет много побочных эффектов, а взрослые часто мучаются от аллергии на таблетки. И тем, и другим сможет помочь обычный физраствор. Он помогает устранить ринит, ларингит, фарингит, бронхит, воспаление легких и многие другие заболевания дыхательных путей.
Если вы не знали, то физраствор можно приготовить даже в домашних условиях. Для этого нужно взять 1 литр кипяченой воды и 10 грамм соли. Тщательно перемешать соль, и раствор готов. Хранить его нужно в холодильнике не больше суток. Иначе вместо лечебного действия он окажет противоположное. Перед использованием раствора его необходимо подогреть. Но следует быть аккуратным, ведь слизистая носоглотки очень нежная, ее легко можно обжечь.
Ингаляции физраствором при кашле
Почему же из всех лекарственных средств физраствор оказывается самым лучшим? Все очень просто. Маленькие дети не умеют глотать таблетки, к тому же у фармпрепаратов много побочных эффектов; капли практически сразу попадают в пищевод; мази задерживаются на слизистой оболочке, но практически не достигают дыхательных путей; действие аэрозолей кратковременно.
Какими же достоинствами обладает физраствор? Применение этого средства не вызывает аллергии и других побочных явлений, оказывает увлажняющее действие на слизистую носоглотки. Кроме того, соль является хорошим антисептиком. При попадании на слизистую она убивает болезнетворные бактерии. Также соль смягчает кашель и помогает вывести мокроту из легких.
Как делать ингаляцию с физраствором?
Для проведения лечебных процедур все-таки лучше брать физраствор в аптеке, потому что там он продается в стерильном виде.
Для устранения кашля необходимо налить физраствор в ингалятор и глубоко вдыхать его пары. При сильном кашле в лечебную жидкость можно добавлять лекарственные средства.
При сухом кашле назначаются препараты «Беродуал» или «Пульмикорт». При влажном лучше использовать средства «Лазолван», АЦЦ, «Флуимуцил». Также в физраствор можно добавлять антибиотики: «Биопарокс», «Флуимуцил» и т.д.
Нужно помнить о важности температурного режима. Для детей младше 3 лет физраствор должен быть не теплее 30 градусов, до 5 лет – 40 градусов. С 6 лет можно применять лечебную жидкость температурой в 52 градуса, а для взрослых – в 54 градуса.
Детям до трех лет ингаляции можно делать один раз в сутки, от 3 лет и взрослым – трижды в день. Курс лечения будет зависеть от вида кашля и наличия осложнений, а также от возраста.
Что такое небулайзер?
Небулайзер – это специальный аппарат, в котором лекарственные жидкости превращаются в капли. Последние, попадая на слизистую носоглотки или легких, проникают внутрь и оказывают очень хороший терапевтический эффект.
Какие же отличия имеет эта ингаляция физраствором? Небулайзером смогут пользоваться как самые маленькие дети, так и пожилые люди. Все дело в том, что при использовании этого прибора не нужно делать сильный вдох или подстраиваться под его работу. Вдох делается тогда, когда вам это удобно. Лекарство никуда не испаряется, а находится в специальном резервуаре.
На мелкие частицы физраствор распадается при помощи специального компрессора, встроенного в прибор и работающего от сети.
Основные правила ингаляции небулайзером
Тщательно вымойте руки.
2. Соберите небулайзер.
3. Подготовьте лекарственное вещество и подогрейте его до необходимой температуры.
4. Влейте раствор в стаканчик небулайзера.
5. Плотно закройте устройство и присоедините к нему лицевую маску, мундштук или носовую канюлю.
6. Соедините небулайзер с компрессором.
7. Включите компрессор и начинайте вдыхать лекарственное средство.
8. После окончания процедуры выключите компрессор и отсоедините прибор.
9. Промойте все части небулайзера 15%-ным содовым раствором.
10. Прокипятите все в течение 10 минут.
11. Высушите составные части прибора и храните их в чистой салфетке.
Проведение процедуры при насморке
Ингаляцию с физраствором можно проводить даже новорожденным детям. Попадая на слизистую носа, лечебная жидкость смягчает ее и способствует выведению слизи. При насморке процедуру нужно проводить каждые 4 часа. Начинать лечение нужно при первых проявлениях недуга, если болезнь длится уже несколько дней, физраствор не поможет. Потребуется применение лекарственных препаратов.
В ингаляцию с физраствором можно добавлять различные эфирные масла, например, хвои, эвкалипта. Также используют сок алоэ или каланхоэ. Но применять все эти средства нужно с осторожностью. Очень часто они вызывают аллергию.
Правила проведения ингаляции при насморке
1. Температура раствора должна быть не ниже 37 градусов и не выше 45.
2. С осторожностью используйте эфирные масла.
3. При использовании эфирных масел нужно помнить, что для лечебного действия требуется всего несколько капель.
4. Лечение должно быть постоянным — ежедневно, каждые 4 часа, до исчезновения признаков заболевания.
Правила использования ингалятора
1. Перед процедурой вымойте руки.
2. Запрещено проводить ингаляцию сразу после еды. Лучше подождать 1,5 часа и затем начинать лечение.
3. В период лечения необходимо отказаться от курения хотя бы за 1 час до проведения процедуры.
4. Во время проведения процедуры нельзя разговаривать.
5. На пациенте должна быть легкая одежда, не затрудняющая дыхание.
6. При заболевании верхних дыхательных путей (насморке) вдох и выдох нужно делать через нос.
7. При недугах нижних дыхательных путей (бронхите, воспалении легких) вдох и выдох делают через рот.
8. Если в раствор был добавлен гормональный препарат, после процедуры нужно ополоснуть рот. Детям можно просто дать попить воды. Если использовалась маска, то нужно умыть лицо и глаза.
9. После ингаляции необходимо 30-40 минут лежать. Нельзя курить, выходить на улицу, тем более в холодное время года.
При многих болезнях нам помогают ингаляции. Насморк или кашель можно отнести к категории легких недугов, если у вас есть ингалятор и физраствор. Ингаляции физраствором ребенку никогда не навредят. Очень часто у малышей возникает заложенность носа из-за сухого воздуха в квартире. В этом случае также можно использовать ингаляции. Вдыхать физраствор ребенку понравится, ведь он не имеет горького вкуса (как таблетки) или неприятного запаха (как мази).
Лечение насморка или не очень сильного кашля можно начать и без назначений врача. Но добавлять лекарственные препараты в ингаляцию с физраствором нужно только после консультации с терапевтом.
С какого возраста можно делать ингаляции детям | Med-magazin.ua
Для повышения эффективности лекарственной терапии, применяемой в ходе лечения простудных заболеваний у детей, врачи рекомендуют в обязательном порядке комбинировать ее с физиотерапевтическими процедурами. Чаще всего педиатры назначают ингаляционные процедуры с использованием специального ингалятора – небулайзера. Именно поэтому родители часто задают вопрос, с какого возраста можно пользоваться ингалятором детям, и какие препараты для этого пригодятся.
Особенность небулайзера заключается в том, что он доставляет лекарственный препарат к непосредственному месту действия в форме аэрозоля. Максимальная температура, до которой он может прогреваться, комнатная, что выгодно отличает небулайзер от парового ингалятора, используя который можно получить термический ожог.
На вопрос, со скольки месяцев можно пользоваться ингалятором, может ответить только врач, особенно если необходимо использовать лекарственные препараты. Во многих источниках указывается возраст – 1 месяц, но в любом случае родители должны обратиться к врачу и только после его рекомендации начинать процедуры.
Для лечения малыша надо приобрести не только ингалятор, а и специальную маску, нельзя использовать не соответствующую по размеру маску, так как она не будет плотно прилегать к лицу, и лекарственный аэрозоль будет попадать не в дыхательные пути, а в окружающее пространство. Эффективность процедуры снижается, так как необходимая концентрация препарата в дыхательных путях не будет достигнута.
В руководстве пользователя указано со скольки лет можно пользоваться ингалятором, что также надо учитывать в ходе терапии. Что касается препаратов для ингаляции, то их набор и дозы может рассчитать педиатр в соответствии с состоянием ребенка, интенсивностью заболевания и возможными аллергическими реакциями.
Статья полезна для 16 из 20 пользователей
Ингаляции: показания и противопоказания — Санатории им. Воровского
Для лечения и профилактики заболеваний нижних и верхних дыхательных путей в Санатории имени Воровского проводится ингаляционная терапия – вдыхание воздуха, насыщенного лекарственными средствами. Основное назначение процедуры – разжижение мокроты и ее вывод из легких и бронхов.
Мельчайшие частицы лечебных веществ в виде пара или аэрозоля равномерно оседают на ткани дыхательных путей и через кровь быстрее разносятся по организму. В качестве лечебных составляющих используют травы, минеральную воду, эфирные масла, медицинские препараты.
Кому полезны ингаляции
Эта процедура является одной из основных в комплексной терапии хронических заболеваний дыхательной системы. В санатории имени Воровского ингаляции проводят для профилактики и лечения респираторных заболеваний, неврозов, ринитов, аллергических реакций. Кроме этого, данную процедуру назначают людям пожилого возраста для увлажнения слизистой носоглотки, работникам «пыльных» производств, профессиональным ораторам или певцам.
Лечебные эффекты процедуры
В зависимости вводимого в организм лекарства можно добиться следующих лечебных эффектов:
- противовоспалительного;
- антимикробного;
- отхаркивающего;
- бронхолитического;
- иммуноукрепляющего;
- успокаивающего.
Показания к процедуре
В большинстве случаев ингаляции показаны при следующих заболеваниях:
- бронхите, фарингите, ларингите и др.;
- бронхиальной астме;
- гайморите;
- ОРВИ и ОРЗ и др.
Также терапия полезна для укрепления иммунитета, лечения бессонницы, аллергии, в послеоперационный период.
Противопоказания
К общим противопоказаниям процедуры относятся:
- повышенная температура тела;
- носовые кровотечения и предрасположенность к ним;
- эмфизема легких в тяжелой форме;
- сердечно-сосудистые заболевания, отягощенные дыхательной недостаточностью;
- индивидуальная непереносимость компонентов и др.
Санаторий имени Воровского располагает широким ассортиментом лекарственных препаратов для проведения ингаляций. Это дает возможность применять целебную терапию для пациентов с различными недугами.
Дыхательные упражнения для детей — Здоровье детей
Для большинства из нас дыхание — это автоматический процесс, который мы почти не замечаем. Однако простой вдох и выдох может иметь большое влияние на наше настроение и мысли. Глубокое дыхание давно используется как метод релаксации и помогает как детям, так и взрослым.
«Обучая детей дыхательным упражнениям, мы даем им ценный инструмент, — говорит Стефани Ричардсон, LCSW, руководитель группы социальной работы в отделении неотложной помощи Детского здравоохранения».»Дети могут использовать глубокое дыхание, чтобы помочь им в течение дня, независимо от того, чувствуют ли они себя подавленными или тревожными, нуждаются ли они в расслаблении или засыпании, успокаивают свое тело после тренировки или даже просто делают паузу и восстанавливают силы, когда они полны энергии. »
Узнайте больше о дыхательных упражнениях для детей, которые помогают снизить стресс и беспокойство и улучшить общее самочувствие.
Как дыхательные упражнения могут помочь детям и подросткам?
Дыхательные упражнения могут помочь детям и подросткам:
- Расслабление тела
- Перефокусировка ума
- Снижение стресса и беспокойства
- Снижение пульса
- Повышение уровня кислорода в организме, имеющее успокаивающее действие
Глубокий, осознанный вдох может успокоить человека физически и морально.Техники глубокого дыхания активируют парасимпатическую нервную систему (часть нервной системы, которая контролирует реакцию на стресс), а также перенаправляют ум на простую задачу, отвлекая от тревожных мыслей.
Какие виды дыхательных упражнений для детей?
Существует множество различных видов дыхательных упражнений, которые могут побудить детей делать глубокие вдохи. Примеры дыхательных упражнений для детей включают дыхание перьями, дыхание воздушным шаром, дыхание пузырями или подсчет вдохов.
Дыхание животом (также называемое диафрагмальным дыханием) — одно из самых простых дыхательных упражнений для детей, потому что здесь не нужны никакие вспомогательные средства, и эту технику можно использовать в любое время и в любом месте. «Дети и подростки могут применять дыхание животом где угодно, не привлекая к себе внимания, независимо от того, начинают ли они беспокоиться в школе или с друзьями», — говорит Ричардсон. «Это быстрый способ успокоиться в данный момент, например, перед тренировками, во время соревнований или просто когда они нервничают.«
Как научить ребенка дыханию животом?
Вот шаги по обучению и практике глубокого дыхания животом с вашим ребенком:
- Попросите ребенка нормально дышать и замечать, как он себя чувствует в данный момент.
- Попросите ребенка положить одну руку ему на живот (над пупком), а другую — на верхнюю часть груди.
- Скажите ребенку, чтобы он сделал глубокий вдох через нос, наполняя легкие воздухом вниз к животу.
- По мере того, как их живот расширяется вверх и наружу, обратите внимание, что их нижняя рука поднимается.
- Затем скажите ребенку, чтобы он медленно выдохнул через рот, чувствуя, как нижняя рука снова опускается вниз.
- Чтобы стимулировать медленный выдох, вы можете попросить ребенка притвориться, что он задует свечи, зажать рот рукой, чтобы почувствовать дыхание, или даже шуметь на выдохе.
- После нескольких глубоких вдохов животом спросите ребенка, как он себя чувствует и заметили ли какие-либо изменения.
Если рука вашего ребенка на груди — единственная рука, движущаяся вверх и вниз во время дыхания, поощрите его сосредоточиться на продвижении воздуха глубже в живот. Неглубокое грудное дыхание больше связано с тревожным дыханием.
По мере того, как ваш ребенок учится дыханию животом, может помочь ему лечь на спину во время дыхательного упражнения. Вместо рук вы можете положить им на живот какой-нибудь предмет, например, маленькую мягкую игрушку или книгу, и попросить их попытаться заставить этот предмет подниматься и опускаться во время дыхания.
Другие советы по дыханию животом для детей
Практикуйтесь, когда ваш ребенок спокоен
Одна из самых важных вещей, которую следует помнить при обучении дыханию животом, — это практиковать, когда ваш ребенок спокоен. Практикуя, когда ребенок чувствует себя хорошо, он сможет использовать этот инструмент в моменты стресса или беспокойства. Ричардсон рекомендует заниматься ночью перед сном и говорит, что это может превратиться в ночной распорядок, который поможет вашему ребенку заснуть, независимо от того, тревожится он или нет.
Старт молодой
Глубокое дыхание — ценный инструмент для детей любого возраста. Хотя маленьким детям, например, малышам, может быть трудно понять концепцию дыхания животом, родители могут начать с того, что научат их замедлять дыхание, когда они расстроены или сердиты. Дети младшего школьного возраста будут лучше подготовлены к изучению основ дыхания животом.
Использование подсчета
Когда ваш ребенок практикует дыхание животом, посоветуйте ему сосчитать до трех на вдохе, сделайте небольшую паузу и затем выдохните, считая до четырех.В зависимости от возраста вашего ребенка или его способности к дыханию он может дольше считать. Фактическая длина вдоха и выдоха не так важна, как замедление дыхания и сосредоточение внимания на этой задаче.
Адаптируйтесь к тому, что лучше всего подходит для вашего ребенка
Родители могут увидеть, что лучше всего подходит для их ребенка, обучая и выполняя дыхательные упражнения. Нет необходимости практиковать глубокое дыхание одним точным или правильным способом. «Делайте то, что заставляет вашего ребенка чувствовать себя наиболее комфортно, потому что это цель», — поощряет Ричардсон.«Чем комфортнее ваш ребенок себя чувствует при выполнении дыхательного упражнения, тем больше вероятность, что он воспользуется этой техникой, когда в ней больше всего нуждается».
Простой вдох и выдох может иметь большое влияние на настроение. @Childrens объясняет преимущества глубокого дыхания животом для детей и подростков.
Подробнее об управлении стрессом и тревогой
Стресс может проявляться по-разному и влиять на здоровье ребенка. Ознакомьтесь с советами по выявлению и преодолению стресса у детей и подростков, а также узнайте больше о наших комплексных услугах детской психиатрии и психологии для поддержки психического здоровья детей.
Вы также можете получить эмоциональную помощь и поддержку, не выходя из дома, с помощью программы Virtual Visit Behavioral Health. Записавшись на прием к специалисту по охране психического здоровья, вы можете поговорить с сертифицированным психиатром или лицензированным терапевтом, используя видеотехнологию. Узнайте больше о поведенческом здоровье виртуального посещения.
Зарегистрироваться
Следите за новостями о здоровье, которые важны для ваших детей. Подпишитесь на рассылку новостей здоровья детей и получайте больше советов прямо на ваш почтовый ящик.
Как научить ребенка глубоко дышать
Если у вас есть ребенок, который борется с тревогой, гневом или нетерпением, вы, вероятно, хорошо знакомы с фразами: «успокойся» и «сделай глубокий вдох».
Даже если вы не уверены, что эти фразы действительно работают, вы продолжаете их произносить, потому что не знаете, что еще сказать.
Глубокий вдох — очень ценный навык, к сожалению, большинство детей (и некоторые взрослые) не знают, как сделать хороший успокаивающий глубокий вдох.
Дело не в том, что они не могут, просто их никогда должным образом не обучали механике глубокого дыхания.
Пока ваш ребенок находится в спокойном состоянии, выберите один из этих приемов глубокого дыхания и вместе практикуйте глубокое дыхание.
Уловки глубокого дыхания
Не забудьте сказать ребенку, что дыхание должно доходить до живота, а не просто поднимать и опускать его плечи. Попросите их выделить несколько секунд на вдох, подождать, а затем выделить несколько секунд на выдох.Ваш ребенок сможет продлить время с практикой.
Понюхайте цветок — Научитесь нюхать различные цветы, специи и другие запахи. Некоторым детям (особенно маленьким) трудно дышать через нос. Когда у них появится идея, вы можете потренироваться с шелковым цветком или даже притвориться, что держите цветок в руке, когда они вдыхают.
Задувные свечи — Позвольте вашему ребенку потренироваться задуть несколько свечей (конечно, под присмотром взрослых).В дальнейшем выставляйте пальцы как «свечи»; побуждайте ребенка «выдувать» по одному пальцу за раз с большим выдохом (опускайте один палец на каждый сильный выдох).
Вертушка — Купите недорогую вертушку. Попросите ребенка держать вертушку на расстоянии нескольких дюймов ото рта. Попросите их вдохнуть, а затем используйте выдох, чтобы крутить вертушку. Когда они научатся дышать с такого расстояния, предложите им вытянуть руку и посмотреть, смогут ли они продолжать вращать вертушку.
Пузырьки — Призовите ребенка подуть в пузырчатую палочку ровным, ровным дыханием. Сравните это с тем, что происходит, когда они дуют в нее с быстрым и резким вдохом. Чаще всего дети обнаруживают, что они могут надувать пузыри лучше, когда делают глубокий вдох и медленно дуют в палочку.
Катание на мягких игрушках — Попросите ребенка лечь на диван или кровать и положите ему на живот мягкую игрушку среднего размера. Попросите ребенка сделать глубокий вдох. Когда ваш ребенок дышит, животное будет подниматься и опускаться на вдохе и выдохе.Ваш ребенок также может вместо этого положить руку себе на живот.
Многие из этих стратегий написаны для очень маленьких детей. Однако не позволяйте простоте вводить вас в заблуждение! Дети старшего возраста, подростки и взрослые могут использовать эти наглядные пособия для обучения и практики глубокого дыхания. Не стесняйтесь адаптировать эти визуальные эффекты к потребностям вашего ребенка.
СвязанныеУпражнения для глубокого дыхания для детей — Навыки преодоления трудностей для детей
Вдохните, как цветок, выдохните, как если бы вы задували свечи на день рождения.
Вдохните голубое небо, Выдохните серое небо.
Представьте, что ваш живот похож на воздушный шар. Вдохните и увеличьте шарик, затем выдохните и заставьте шарик сжаться.
Понюхайте суп, охладите суп или понюхайте горячее какао, охладите горячее какао
Дыхание Дарта Вейдера — Представьте, что у вас во рту соломинка, втяните через соломинку и вдохните. Выдохните, как Дарт Вейдер .
Ocean Breathing — вдохните и представьте, как волна накатывается, выдохните и представьте, как волна накатывается.
Цветное дыхание — Вдохните и представьте спокойный, счастливый и позитивный цвет. Выдохните и представьте, как цвет, представляющий стресс, тревогу и т. Д., Покидает ваше тело.
Мягкий живот — Скажите себе «мягкий» на вдохе и «живот» на выдохе.
Дыхание китаСидя крест-накрест яблочное пюре, сядьте прямо и сделайте глубокий вдох, задержите дыхание, считая до 5 пальцами, затем наклоните голову вверх, чтобы выдуть из дыхало.Вы также можете положить руки на макушку, чтобы создать отверстие для дыхания.
Змеиное дыханиеВдохните, сделайте короткую паузу, затем медленно выдохните, издавая шипящий звук как можно дольше.
Bunny BreathВы можете делать это дыхание сидя или добавляя к нему движения.
Сидящий вариант — сложите руки «зайчиками» перед грудью и понюхайте, как кролик.
Вариант движения — начните с приседания и подпрыгните вперед, быстро принюхиваясь к кролику.
Дыхание шмеляВдохните и представьте, что чувствуете запах цветка. На выдохе издайте жужжание пчелы. Попробуйте разные способы создания звука — длиннее или короче, высокие или низкие звуки.
5 — 5 — 10 дыханиеВдох 5, задержка 5 и выдох 10
4-7-8 Дыхание от Go Zen3 дыхательных упражнения для успокоения Дети всех возрастов
компанией Parent Co.7 апреля 2017 г.
Теперь все знают, насколько важно научить детей распознавать свои эмоции и научиться правильно их выражать. Дети, которые умеют управлять своими эмоциями, счастливее и успешнее в жизни.
Широко признано, что дыхательные упражнения — один из наиболее эффективных способов успокоить и детей, и взрослых.Дыхание часто используется в медицинских учреждениях для уменьшения стресса и беспокойства. Но приказ вашему ребенку «сделать глубокий вдох» в разгар приступа вряд ли успокоит его, потому что большинство детей не знают, «как сделать глубокий вдох». Обучение детей упражнениям на визуальное дыхание может помочь им научиться эффективно использовать дыхание.
Три дыхательных упражнения для детей
Животное дыхание
Животное дыхание (также известное как глубокое дыхание, брюшное дыхание или диафрагмальное дыхание) оказалось очень эффективным как в качестве стратегии успокоения, так и для здоровья.
Согласно Консультационному центру Техасского университета, дыхание животом «является способом прервать реакцию« бей или беги »и вызвать нормальную реакцию организма на расслабление».
Как заставить работать дыхание животом у вашего ребенка:
- Попросите ребенка лечь на спину.
- Попросите его закрыть глаза и нормально дышать, обращая внимание на все части его тела, которые двигаются, когда он дышит.
- Попросите его положить одну руку ему на верхнюю часть груди, а другую — на живот.
- Скажите ребенку, чтобы он вдыхал через нос в живот. Рука на его животе должна двигаться вверх, а рука на груди должна оставаться неподвижной.
- Скажите ему вдохнуть на счет до четырех, а затем задержать дыхание на счет до четырех.
- Попросите ребенка выдохнуть. Скажите ему выпустить воздух из живота. Положенная на живот рука будет двигаться вниз.
- Повторяйте упражнение в течение 5–10 минут или пока ребенок не почувствует себя расслабленным.
Использовать перья
Использование перьев — отличный способ научить вашего ребенка дышать.
- Собирайте разные перья. Перья бывают разных цветов и размеров, так что это также может быть забавным занятием для вашего ребенка.
- Попросите ребенка выбрать одно перышко и подержать его в руке.
- Попросите ее сделать глубокий вдох. Чтобы помочь ей узнать о глубоком дыхании, попросите ее положить руку на живот и сказать, что, когда она вдыхает, ее дыхание подталкивает ее руку вверх. Попросите ее вдохнуть на счет до четырех, а затем задержать дыхание на счет до четырех.
- Попросите ее медленно выдохнуть через нос. Скажите ей, что перо должно трепетать, когда она выдыхает.
- Повторяйте упражнение в течение 5–10 минут или пока ребенок не почувствует себя расслабленным.
- Альтернативный способ использования перьев — попросить ребенка взять перо и положить его на плоскую поверхность (например, на стол). Когда она выдыхает, перо должно двигаться по столу.
Использовать цветы
Цветы — отличный способ научить детей дышать, а также простой способ помочь ребенку регулярно практиковаться, потому что они легко доступны.
- Попросите ребенка выбрать цветок.
- Скажите ему вдохнуть через нос на счет до четырех и понюхать цветок, а затем задержать дыхание на счет до четырех.
- Попросите его выдохнуть через рот.
- Повторяйте упражнение в течение 5–10 минут или пока ребенок не почувствует себя расслабленным.
- Вы также можете попросить ребенка визуализировать воображаемый цветок («Представьте, что он нюхает ваш любимый цветок»).
При обучении ребенка использовать дыхание в качестве стратегии успокоения следует помнить о нескольких вещах
- Практикуйтесь в спокойные моменты, а не когда она расстроена.
- Научитесь определять триггеры вашего ребенка, чтобы предлагать дыхательные упражнения, прежде чем ситуация выйдет из-под контроля. Всегда легче справиться с сильными эмоциями, прежде чем они станут слишком подавляющими.
- Практикуйте, используя природу. Например, сделайте привычкой просить детей остановиться и понюхать цветы или оценить другие вещи, которые им нравятся.
Какие дыхательные упражнения подходят вашим детям? Пожалуйста, дайте нам знать в комментариях.
12 веселых и легких упражнений на глубокое дыхание для детей
Время от времени наши любимые человечки могут столкнуться с большими эмоциями.Будь то ссора с братом или сестрой или запрещение съесть печенье перед ужином, разочарование и гнев могут всплыть на поверхность, и, скорее всего, это произойдет не в то время и не в месте, которое вы выберете.
И хотя эти ситуации могут быть неприятными для вас, представьте, как сложно это для того, кто не знает, как с ними справиться. Когда вспыхивает гнев, дыхательные упражнения — одна из самых эффективных успокаивающих стратегий для детей, которые сталкиваются с тяжелыми эмоциями.
Любой, кто когда-либо пробовал это, может сказать вам, что в глубоком очищающем дыхании много силы. Для детей глубокое дыхание — отличный способ заставить их сосредоточиться на чем-то другом в данный момент, а не на «вещи» (или вещах), которые их огорчают, злят или расстраивают. Более того, дыхание успокаивает детей, физически замедляя их. Чтобы практиковать глубокое дыхание, они должны прекратить все, что они делают, чтобы завершить упражнение.
Некоторые из документально подтвержденных преимуществ глубокого дыхания включают:
- Снижение чувства тревоги и подавленности
- Снижение уровня стресса
- Расслабление мышц
- Повышение уровня энергии
Дыхательные упражнения для детей
Когда дело доходит до упражнений на глубокое дыхание для детей, главное — сделать эти упражнения увлекательными и легко запоминающимися, когда все идет с ног на голову.В следующих дыхательных упражнениях используются образы, которые нравятся детям, и язык, который им без труда понять.
Помните, что когда вы знакомите своих детей с этими осознанными дыхательными упражнениями, обязательно делайте это вне эмоционально напряженной ситуации. Вместо этого вводите эти дыхательные упражнения в спокойные моменты, когда ваш ребенок будет восприимчив к информации и захочет практиковать их вместе с вами. Их заблаговременная подготовка позволит им лучше справляться с ситуациями, когда они возникают, даже когда вас нет рядом.
Пахнущие цветы
Попросите вашего малыша представить, что он нюхает цветок, глубоко вдыхая через нос и выдыхая через рот. Обоняние цветов — одно из самых простых дыхательных упражнений, которое нужно освоить, и хорошая отправная точка для вашего ребенка.
Дыхание кролика
Как маленький кролик в саду, поощряйте ребенка сделать три быстрых вдоха через нос и один длинный выдох через рот.
Свеча выдувная
Попросите вашего ребенка задуть свечи на выдуманном праздничном торте, сделав глубокий вдох через рот и сильно выдохнув через рот.
Змеиное дыхание
Скажите ребенку, чтобы он представил себя змеей и шипит, глубоко вдыхая через нос и выдыхая через рот с мягким и низким шипящим звуком.
Мыльные пузыри
Напомните ребенку, как нужно мягко дуть, чтобы получить красивый большой пузырь. Поощряйте их сделать глубокий вдох, а затем сделать его мягким и долгим выдохом.
Понюхать цветок и задуть свечу
Попросите ребенка представить, что у него / нее цветок в одной руке и свеча в другой.Первый шаг — понюхать цветок, сделать глубокий вдох через нос и наполнить легкие воздухом. Затем попросите ребенка выдохнуть и задуть свечу другой рукой.
Дыхание шмеля
Пусть ваш ребенок сядет поудобнее и вдохнет через нос, держа рот закрытым. Затем, с закрытым ртом, попросите их издавать гудящие или жужжащие звуки (как шмель) на выдохе. Ваш ребенок также может сложить ладони вокруг ушей, чтобы усилить жужжание.
Глубокое дыхание животом
Попросите ребенка положить одну руку ему на живот, а другую — на грудь. Пусть они сделают глубокий вдох на четыре счета, а затем медленно выдохнут (через нос) на четыре счета. Напомните им, чтобы они обращали внимание на подъем и опускание груди и живота во время выполнения упражнения.
Сушильный барабан
Пусть ваш ребенок сядет, скрестив ноги, и устроится поудобнее. Попросите их указать указательными пальцами друг на друга перед ртом.После того, как ваш ребенок глубоко вдохнет через нос, попросите его выдохнуть через рот и при этом помахать пальцами (как в сушилке для белья). Самое интересное в этом заключается в том, что они слышат свистящий шум на выдохе.
Огненное дыхание дракона
Попросите ребенка сцепить пальцы под подбородком и на вдохе поднять локти как можно выше вокруг шеи и лица. На выдохе попросите их снова опустить локти.
Дыхание на воздушном шаре
Для дыхания на воздушном шаре попросите ребенка удобно сесть и сложить ладони вокруг рта.Попросите их сделать глубокий вдох, а на выдохе (через рот) предложите им вытянуть руки наружу, как если бы они надували гигантский воздушный шар.
Дыхание, перекатывающее плечами
Дыхание с перекатыванием плечом — отличное дыхательное упражнение для детей, оно дает дополнительное преимущество в виде расслабления напряженных мышц и небольшого напряжения. Пусть ваш ребенок сядет поудобнее; когда они делают глубокий вдох, поощряйте их поднимать плечи к ушам, а затем опускать плечи на выдохе.
Если ни одна из вышеперечисленных техник не привлекает внимания вашего малыша, вам может помочь это управляемое дыхательное упражнение с SleepyPaws от Moshi Sleep.
Упражнения на глубокое дыхание могут помочь детям восстановиться, саморегулироваться и более здоровым образом отреагировать на стресс. Но родителям важно помнить, что осознанное дыхание не обязательно интуитивно понятно, особенно в моменты разочарования. Часто, когда ваш ребенок злится, расстроен или что-то еще, кроме спокойствия, вам нужно напоминать ему, чтобы он дышал глубоко.При этом помните следующее:
Достигните их уровня
Когда ребенок смотрит на уровень глаз, он дает ему понять, что он полностью сосредоточен на вашем внимании. Когда вы опускаетесь на уровень своего ребенка, смотрите ему в глаза и говорите мягко, ваше сообщение с большей вероятностью будет услышано и получено.
Найдите тихое место
Если срыв происходит посреди детской площадки или вечеринки по случаю дня рождения, стимуляция со стороны окружения вашего ребенка не поможет вернуть его / ее в состояние спокойствия.Сделайте все возможное, чтобы вывести ребенка из ситуации. Найдите тихое место, чтобы поговорить с ребенком и подышать вдумчиво.
Дыхательные упражнения хороши тем, что они ничего не стоят, и их можно использовать где угодно и когда угодно. Хотя эти дыхательные техники эффективны для успокоения вашего ребенка в моменты подавленности, они также эффективны для успокоения вашего ребенка перед сном.
Приложение Moshi наполнено постоянно растущей библиотекой успокаивающих историй, управляемых медитаций и упражнений на глубокое дыхание, которые помогут вашему малышу успокоиться и расслабиться.Дыхательные упражнения Моши даже помогут вашему малышу расслабиться и расслабиться, а занятия для детей всех возрастов найдутся для всех.
глубокое дыхание
Упражнения на глубокое дыхание для детей — Самый счастливый ребенок
Об упражнениях на глубокое дыхание для детей
Вы когда-нибудь были так расстроены, что кто-то сказал вам «сделать глубокий вдох»? Когда мы напряжены, напуганы или испытываем боль, мы автоматически сжимаемся и задерживаем дыхание. Со временем это может вызвать головные боли, беспокойство и даже высокое кровяное давление.
Умение сохранять спокойствие — очень важный жизненный навык. К сожалению, многие люди в нашей культуре никогда не учатся этому (или могут успокоиться только с помощью еды, сна, просмотра телевизора или употребления наркотиков и алкоголя). Тем не менее, у всех взрослых и детей есть мощное естественное средство для снятия стресса: простое дыхание!
Всего несколько медленных глубоких вдохов (волшебное дыхание) могут быстро принести чувство покоя. Упражнения на глубокое дыхание помогают импульсивным малышам научиться выключать мотор. Немного потренировавшись, ваш маленький друг сможет научиться использовать это превосходное умение успокаивать себя в любое время, когда он расстроен, напуган, ранен или злится.Это инструмент самоконтроля, которым ваш ребенок может пользоваться вечно.
Преимущества упражнений на глубокое дыхание
Упражнения на глубокое дыхание имеют ряд преимуществ. Глубокое дыхание …
- Снимает стресс и тревогу
- Успокаивает
- Повышает иммунную функцию
- Увеличивает энергию
- Помогает ясно мыслить
Когда ваш ребенок готов к упражнениям на глубокое дыхание?
Лучше всего использовать для малышей старше 2 лет (которые уже могут терпеливо подождать минуту).
Упражнения для глубокого дыхания для детей
Магическое дыхание — или глубокое дыхание — так же просто, как дыхание, но прежде чем вы научите свою прыгучую малышку, вам важно научиться этому.
Сначала вы практикуете упражнения на глубокое дыхание:
- Расслабьте лицо. Когда в доме тихо, выключите телефон и уделите себе 2-3 минуты. Сядьте в удобное кресло, расставьте ноги, положите руки на колени, опустите плечи и, что самое важное, позвольте крошечным мышцам вокруг рта и глаз стать очень мягкими и расслабленными.
- Сделайте несколько медленных вдохов. Медленно вдохните через нос (пока вы молча считаете до 5), а затем медленно выдохните через нос (еще один молчаливый счет на 5). Когда воздух втекает и выходит, издавайте тихий свистящий звук и никогда не задерживайте дыхание.
- На вдохе позвольте одной руке медленно подняться, а на выдохе позвольте ей медленно опуститься.
Практикуйтесь там, где ваш ребенок может смотреть. Он может проявить любопытство и захотеть подражать вам.
Теперь вы готовы учить своего малыша!
Как научить вашего ребенка упражнениям на глубокое дыхание
- Скажите: «Дыши с мамой.«Начните с того, что проведите его через пару быстрых вдохов (2 счета на вдох, 2 на отсчет), используя свой свистящий звук и движение руки, чтобы направлять его. Не расстраивайтесь, если он не сможет сделать это сразу. Ему может потребоваться дюжина попыток, чтобы понять это.
- Награждайте любое дыхание поощрением: «Хорошее дыхание!» «Хорошо, следишь за моей рукой». Сделайте чек и сразу же продолжите игру. (Позже днем поговорите о его хорошем дыхании с супругой, его плюшевым мишкой или птичкой на улице.)
- Постепенно заставляйте ребенка дышать чаще и медленнее (старайтесь делать не менее 5 вдохов за один присест). Как только он научится магическому дыханию, практикуйте его в разных местах и в разное время дня.
Советы по упражнениям для глубокого дыхания
- Будьте образцом для подражания. Ваш ребенок будет быстрее изучать магическое дыхание, если будет видеть, что вы делаете это каждый день.
- Как раз вовремя. Делайте это перед сном или после еды, когда малыш уже немного расслабился.
- Выберите «волшебное» место.Детям нравится слово «волшебство»! Выберите «волшебное» место, чтобы сесть, и «волшебную» подушку, чтобы сесть. (Это будет еще более особенным, если вы прикрепите изображения «волшебных» деревьев или бабочек на стене своего «волшебного» места.) Он мгновенно расслабится, как только сядет и начнет дышать.
- Не будь напористым. Если он сопротивляется, предложите развлечься после его волшебного дыхания. Если он по-прежнему отказывается, скажите: «Нет проблем». Затем займитесь чем-нибудь и не обращайте на него внимания несколько минут. Попробуйте предложить дыхание снова позже в тот же день и на следующий.Если ваш ребенок отказывается каждый раз, подождите месяц или два и попробуйте еще раз.
- Практикуйтесь часто. Дети, которые практикуют магическое дыхание каждый день, быстро становятся маленькими экспертами в самоуспокоении.
Совместите дыхание с игрой. Даже дикие дети сделают несколько вдохов, зная, что будут за это вознаграждены. Итак, сделайте пару медленных вдохов, затем сделайте что-нибудь веселое, а затем сделайте последний вдох или два после того, как игра остановится. Это отличный способ для вашего нецивилизованного друга научиться успокаиваться даже после напряженной игры.
Посмотреть больше сообщений с тегами toddler, behavior & development
Есть вопросы о продукте Happiest Baby? Наши консультанты будут рады помочь! Свяжитесь с нами по адресу [email protected]
Заявление об ограничении ответственности: Информация на нашем сайте НЕ является медицинской консультацией для какого-либо конкретного человека или состояния. Это только общая информация. Если у вас есть какие-либо медицинские вопросы или опасения по поводу вашего ребенка или себя, обратитесь к своему врачу.
Проглоченные или вдыхаемые предметы | Детская больница CS Mott
Вы проглотили или вдохнули какой-либо предмет?
Да
Проглоченный или вдыхаемый предмет
Нет
Проглоченный или вдыхаемый предмет
Сколько вам лет?
Менее 12 лет
Менее 12 лет
12 лет и старше
12 лет и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (например, яичникам, семенникам, простате, груди, пенису или влагалищу), которые у вас сейчас в районе, где у вас наблюдаются симптомы.
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам может потребоваться дважды пройти через этот инструмент сортировки (один раз как «мужской», а второй — как «женский»). Это гарантирует, что инструмент задает вам правильные вопросы.
Вы глотали или вдыхали что-то ядовитое?
Да
Проглотил известный или предполагаемый яд
Нет
Проглотил известный или предполагаемый яд
Вы полностью потеряли сознание (потеряли сознание)?
Если вы отвечаете за кого-то еще: этот человек сейчас без сознания?
(Если вы отвечаете на этот вопрос для себя, скажите нет.)
Вы вернулись к своему нормальному уровню бдительности?
После обморока нормально чувствовать себя немного смущенным, слабым или головокружительным, когда вы впервые просыпаетесь или приходите в себя. Но если что-то не так, эти симптомы должны пройти довольно быстро, и вскоре вы почувствуете себя таким же бодрым и бодрым, как обычно.
Да
Пришел в норму после потери сознания
Нет
Вернулся в норму после потери сознания
Потеря сознания произошла в течение последних 24 часов?
Да
Потеря сознания за последние 24 часа
Нет
Потеря сознания за последние 24 часа
У вас проблемы с дыханием (больше, чем заложенный нос)?Да
Затрудненное дыхание, больше, чем заложенный нос
Нет
Затрудненное дыхание, больше, чем заложенный нос
Вы проглотили острый предмет (например, зубочистку, булавку, кость или иглу) или длинный?
Длинный означает не менее 2 дюймов.(5 см) для взрослых и детей старшего возраста и не менее 1,25 дюйма (3 см) для младенцев и детей младшего возраста.
Да
Проглоченный острый или длинный предмет
Нет
Проглоченный острый или длинный предмет
Есть ли у вас боль в горле, груди или животе после проглатывания или вдыхания предмета?
Да
Боль в горле, груди или животе после проглатывания или вдыхания предмета
Нет
Боль в горле, груди или животе после проглатывания или вдыхания предмета
Были ли у вас легкие боли более часа?
Да
Слабая боль более 1 часа
Нет
Слабая боль более 1 часа
Не застрял ли какой-либо предмет в вашем горле в течение последних 2 дней и заставил вас задохнуться?
Да
Эпизод удушья за последние 2 дня
Нет
Эпизод удушья за последние 2 дня
Вы кашляете или хрипите?
Да
Кашель или свистящее дыхание сейчас
Нет
Кашель или свистящее дыхание сейчас
Вы кашляете кровью?
Это означает, что кровь течет из груди или горла.Кровь, которая стекает из носа в горло (например, из-за носового кровотечения), — это не одно и то же.
Были ли применены удары спиной или маневр Геймлиха, чтобы выбить еду или предмет из горла?
Да
Использовались удары спиной или маневр Геймлиха
Нет
Применялись удары спиной или маневр Геймлиха
У вас рвота или проблемы с глотанием?
Да
Рвота или проблемы с глотанием
Нет
Рвота или проблемы с глотанием
У вас текут слюни и вы не можете глотать?
Да
Слюнотечение и неспособность глотать
Нет
Слюнотечение и неспособность глотать
Как вы думаете, какой-то предмет может застрять у вас в горле?
Да
Ощущается, что предмет застрял в горле
Нет
Ощущается, будто предмет застрял в горле
У вас рвота кровью или чем-то похожим на кофейную гущу?
Если есть только одна или две полосы крови, которые, как вы уверены, вышли из вашего носа или рта, у вас не рвота кровью.
Да
Рвота кровью или чем-то похожим на кофейную гущу
Нет
Рвота кровью или чем-то похожим на кофейную гущу
Рвало ли вас более одного раза?
Да
Рвота 2 или более раз
Нет
Рвота менее 2 раз
Было ли ощущение, что что-то застряло у вас в горле более чем на 30 минут?
Да
Предмет в горле более 30 минут
Нет
Предмет в горле более 30 минут
Были ли у вас какие-либо изменения в испражнениях после проглатывания предмета?
Да
Изменения дефекации после проглатывания предмета
Нет
Изменения дефекации после проглатывания предмета
Были ли у вас:
По крайней мере 1 стул, в основном черный или кровавый?
Как минимум 1 стул, в основном черный или кровавый
Как минимум 1 стул, частично черный или кровавый?
Как минимум 1 стул частично черный или с кровью
Полоски крови в стуле?
Полоски крови в стуле
Вы проглотили монету?
Вы проглотили монету более 24 часов назад?
Большинство монет без проблем проходят через тело за 24 часа.Если вы не сдадите монету в этот срок, лучше проконсультироваться с врачом.
Да
Проглоченная монета более 24 часов назад
Нет
Проглоченная монета более 24 часов назад
Монета вышла из вашего тела вместе с стулом?
Да
Монета вышла из тела в стуле
Нет
Монета вышла из тела в стуле
У вас все еще есть проблемы более чем через неделю после проглатывания предмета?
Да
Обеспокоенность по поводу предмета, проглоченного более 1 недели назад
Нет
Обеспокоенность по поводу предмета, проглоченного более 1 недели назад
Многие факторы могут повлиять на то, как ваше тело реагирует на симптом и какой уход может вам понадобиться.К ним относятся:
- Ваш возраст . Младенцы и пожилые люди, как правило, быстрее заболевают.
- Общее состояние вашего здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, лечебные травы или добавки, могут вызывать симптомы или усугублять их.
- Недавние события со здоровьем , такие как операция или травма. Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваши привычки в отношении здоровья и образ жизни , такие как привычки в еде и упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали). Вам может потребоваться помощь раньше.
Кровь в стуле может поступать из любого места пищеварительного тракта, например из желудка или кишечника. В зависимости от того, откуда идет кровь и как быстро она движется, она может быть ярко-красной, красновато-коричневой или черной, как смола.
Небольшое количество ярко-красной крови на стуле или на туалетной бумаге часто возникает из-за легкого раздражения прямой кишки.Например, это может произойти, если вам нужно сильно напрячься, чтобы опорожнить стул, или если у вас геморрой.
Большое количество крови в стуле может означать наличие более серьезной проблемы. Например, если в стуле много крови, а не только на поверхности, вам может потребоваться немедленно позвонить врачу. Если на стул или подгузник попало всего несколько капель, возможно, вам придется сообщить об этом своему врачу сегодня, чтобы обсудить ваши симптомы. Черный стул может означать, что у вас есть кровь в пищеварительном тракте, которая может нуждаться в немедленном лечении или может уйти сама по себе.
Некоторые лекарства и продукты питания могут влиять на цвет стула . Лекарства от диареи (такие как Пепто-Бисмол) и таблетки железа могут сделать стул черным. Употребление большого количества свеклы может вызвать красный цвет стула. Употребление в пищу продуктов с черным или темно-синим пищевым красителем может сделать стул черным.
Если вы принимаете аспирин или другое лекарство (называемое разжижителем крови), которое предотвращает образование тромбов, это может вызвать образование крови в стуле. Если вы принимаете антикоагулянт и в стуле постоянно течет кровь, обратитесь к врачу, чтобы обсудить симптомы.
Боль у взрослых и детей старшего возраста
- Сильная боль (от 8 до 10) : Боль настолько сильна, что вы не можете терпеть ее более нескольких часов, не можете спать и не можете делать это. что-нибудь еще, кроме сосредоточения на боли.
- Умеренная боль (от 5 до 7) : Боль достаточно сильная, чтобы нарушить вашу нормальную деятельность и ваш сон, но вы можете терпеть ее часами или днями. Умеренная также может означать боль, которая приходит и уходит, даже если она очень сильная.
- Слабая боль (от 1 до 4) : вы замечаете боль, но ее недостаточно, чтобы нарушить ваш сон или деятельность.
Боль у детей младше 3 лет
Трудно сказать, насколько сильно болит ребенок.
- Сильная боль (от 8 до 10) : Боль настолько сильна, что ребенок не может спать , не может устроиться поудобнее и постоянно плачет, что бы вы ни делали. Ребенок может пинаться, сжиматься в кулаке или гримасничать.
- Умеренная боль (от 5 до 7) : ребенок очень суетлив, много цепляется за вас и, возможно, плохо спит, но реагирует, когда вы пытаетесь его или ее утешить.
- Слабая боль (от 1 до 4) : ребенок немного суетлив и немного цепляется за вас, но реагирует, когда вы пытаетесь его или ее утешить.
Симптомы затрудненного дыхания могут варьироваться от легких до тяжелых. Например:
- Вы можете немного запыхаться, но все еще можете говорить (легкое затрудненное дыхание), или вы можете настолько запыхаться, что вообще не можете говорить (серьезное затрудненное дыхание).
- Возможно, вам становится трудно дышать при активности (легкое затруднение дыхания), или вам, возможно, придется очень много работать, чтобы дышать, даже когда вы находитесь в состоянии покоя (серьезное затруднение дыхания).
Серьезное затруднение дыхания означает:
- Вы вообще не можете говорить.
- Надо очень много работать, чтобы дышать.
- Вам кажется, что вам не хватает воздуха.
- Вы не чувствуете бдительности или не можете ясно мыслить.
Умеренное затруднение дыхания означает:
- Трудно говорить полными предложениями.
- Тяжело дышать активностью.
Легкое затруднение дыхания означает:
- Вы чувствуете небольшую одышку, но все еще можете говорить.
- От активности становится трудно дышать.
Серьезное затруднение дыхания означает:
- Ребенок не может есть или говорить, потому что он или она очень тяжело дышит.
- Ноздри ребенка раздуваются, а живот движется взад и вперед с каждым вдохом.
- Ребенок, кажется, утомляется.
- Ребенок кажется очень сонным или растерянным.
Умеренное затруднение дыхания означает:
- Ребенок дышит намного быстрее, чем обычно.
- Ребенок должен делать перерывы в еде или разговоре, чтобы дышать.
- Ноздри раздуваются или живот движется внутрь и наружу, когда ребенок дышит.
Легкое затруднение дыхания означает:
- Ребенок дышит немного быстрее, чем обычно.
- Ребенок немного запыхался, но все еще может есть или говорить.
Дисковые батареи — это маленькие круглые батареи, используемые в игрушках, фотоаппаратах, часах и других устройствах.Из-за химических веществ, которые они могут выделять, они могут вызвать серьезные проблемы при проглатывании или застревании в ухе или носу. Маленькие магниты , используемые в предметах домашнего обихода, и предметы , содержащие много свинца (например, пули, картечь, рыболовные грузила и грузила, а также некоторые игрушки), также могут вызвать проблемы при проглатывании.
- Если дисковая батарея застряла в ухе или носу :
- Батарею необходимо вынуть немедленно — по возможности в течение 1 часа.
- Пинцетом попробуйте извлечь аккумулятор. Если вы не можете удалить его, обратитесь за медицинской помощью.
- Если вы проглотили дисковую батарею, магнит или свинцовый предмет :
- Немедленно обратитесь за медицинской помощью.
- Не пытайтесь рвать.
- Ничего не есть и не пить.
Обратитесь за помощью сегодня
Основываясь на ваших ответах, вам может потребоваться помощь в ближайшее время . Проблема, вероятно, не исчезнет без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшатся, скорее обратитесь за помощью.
Позвоните по телефону 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другую службу экстренной помощи сейчас .
Иногда люди не хотят звонить в службу 911.Они могут думать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить. Или они могут быть обеспокоены стоимостью. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Обратитесь за помощью сейчас
Основываясь на ваших ответах, вам может потребоваться немедленная помощь . Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев, когда:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-нибудь отвезти вас.
Ингаляции с Мирамистином – эффективные детям и взрослым, показания к применению
Ингаляции с «Мирамистином» — лечебная процедура, назначаемая оториноларингологами для устранения очагов заболевания слизистой носа, а также для очищения и нормализации работы системы дыхательной системы организма человека. Ангина (тонзиллит), бронхит, гайморит, ларингит, пневмония, отит, ринит, синусит — только часто болезней, с которыми борется «Мирамистин». Действие препарата направлено на устранение бактерий, вирусов, микробов и прочих инфекций, которые поразили организм.
«Мирамистин» — довольно эффективное и распространенное антисептическое средство, а потому используя его во время ингаляций, вы не просто снимите симптомы своего заболевания, а полностью избавитесь от него. Следует отметить такой положительный факт о растворе: он не имеет цвета — жидкость прозрачная, а также не обладает неприятным запахом. Цена на средство весьма приемлема, а потому позволить себе такое ценное приобретение может каждый человек со средним заработком.
В нашей статье мы расскажем вам о том, для каких целей можно применять данный лекарственный препарат, то есть каковы показания к его использованию, а также том, в каких случаях лучше отказаться от «Мирамистина», заменяя его на другое средство, к которому не будет противопоказаний; поделимся нюансами приготовления раствора для ингаляций в домашних условиях. Из этого материала вы узнаете о том, как правильно проходить лечебную процедуру и каковы отличия между ингаляциями для детей и взрослых.
Сфера применения «Мирамистина»
Сфера применения «Мирамистина» достаточно широкая, в современной медицине данный лекарственный препарат используется во многих областях. Средство назначается докторами при:
- дерматологами для лечения гнойничковых заболеваний кожного покрова, микоза стопы и микробной экземы;
- гинекологами для разрешения серьезных проблем — вагинита, вульвовагинита, кольпита;
- венерологами в качестве профилактического средства при не соблюдении правил защиты во время полового акта;
- стоматологами для устранения источника болезней ротовой полости — гингивита, стоматита, периодонтита;
- хирургами во время очищения гнойных полостей, а также для обработки частей тела и внутренних органов после получения ранений, травм, ожогов и прочих повреждений;
- урологами для стабилизации работы мочевой, половой системы, решения проблем с циститом, уретритом, простатитом;
- пульмонологами во время лечения таких серьезных заболеваний как бронхит, воспаление легких и другие;
- оториноларингологами для очищения слизистой носа и дыхательных путей от вирусов, инфекций и налаживания работы системы данных органов, то есть лечения ангины, гайморита, ларингита, насморка (ринита), отита, фарингита.
Детальнее мы остановимся на последних двух, потому как «Мирамистин» как лекарственный препарат для ингаляций применяется именно в этих областях медицины. Согласно инструкции в упаковке, раствор действует местно и только в таком случае будет эффективным и быстродейственным. По этой причине доктора в поликлиниках, ЛОР- и пульмонологических отделениях назначают «Мирамистин» для промывания, полоскания горла, орошения при помощи насадки-распылителя.
Однако, стоит отметить, что в информации по применению «Мирамистина» отсутствует пункт о том, что средством можно воспользоваться для прохождения ингаляционных процедур. Тем не менее, медицинские работники осведомлены о пользе ингаляционного применения лекарственного препарата, а потому рекомендуют задействовать его для данной процедуры во время прохождения лечения и курса терапии.
Ингаляции с «Мирамистином» будут эффективными на начальном периоде заболевания при скорейшем обнаружении симптомов для уничтожения источника, например, насморка, а также положительного результата во время прохождения лечебного курса устранения ангины, аденоидов, фарингита, ларингита, трахеита, бронзита и прочих.
Показания к применению ингаляций «Мирамистином» таковы:
- насморк (ринит), синусит, гайморит — лекарственный препарат оказывает воздействие на очаг заболевания, устраняет причины, в результате чего наступает скорейшее выздоровление;
- влажный или сухой кашель — медикаментозное средство борется с очагом заболевания, способствует отхождению мокроты, если речь о сухом кашле, ускоряет процесс выздоровления, используясь как вспомогательный препарат наряду с другими препаратами, действие которых также направлено на ликвидацию заболевания; важная информация! Детям назначаются ингаляции «Мирамистином» при кашле на ранних стадиях заболевания, как только была обнаружена симптоматика. Обладая антибактериальными свойствами, антисептик сразу вступает в реакцию с вирами и инфекциями, ускоряя процесс их гибели в организме ребенка:
- бронхит — это серьезное заболевание, протекающее в острой или хронической форме, наблюдать за использованием медикаментов во время лечения которого должен исключительно доктор, контролируя препараты и их дозировку. «Мирамистин» — противомикробное средство, действие которого направлено на возбудителей болезни и ускорение их уничтожения;
- аденоиды — с данной проблемой антисептик полностью справиться не способен, потому как вылечить аденоиды можно только хирургическим вмешательством, дополнительно употребляя иммуностимуляторы, антибиотики и проходя витаминный курс. «Мирамистин» в данном случае устраняет вирусы и микробы, поразившие только поверхность слизистой, то есть он оказывает только противоинфекционное действие.
Обязательно принять к сведению! Положительного результата — выздоровления вы добьетесь только в случае применения ингаляционных процедур с «Мирамистином» в чистом, готовом виде или с физраствором, если речь о детях, вы сможете достигнуть только в случае комплексного прохождения оздоровительного курса, то есть используя лекарство наряду с прочими, преследующими ту же цель — антисептики, антибиотики, спреи, сиропы, таблетки против вирусных, инфекционных заболеваний носа, горла, дыхательных путей.
Правила процедуры в домашних условиях
Правила процедуры в домашних условиях имеются, их в обязательном порядке нужно придерживаться, дабы ингаляции «Мирамистином» дали результат долгожданного выздоровления.
Пожалуй, самыми распространенными вопросами, волнующими пациентов, являются те, которые связаны с продолжительностью ингаляционного лечения, дозировкой, пропорциями:: «Какова длительность лечения?», «Сколько раз на протяжении дня использовать для ингаляций небулайзер?», «Какова дозировка для взрослых и детей?», «В каких пропорциях следует разводить средство для ребенка?» и прочие на эту тему. Мы дадим ответы на все эти вопросы.
- Во-первых, касательно длительности курса лечения «Мирамистином». Продолжительность терапевтических процедур определяется лечащим врачом. Исходя из стадии заболевания, отсутствия или наличия осложнений доктор назначает дозировку и дает рекомендации насчет частоты применения лекарственного препарата. В среднем курс длится пять-десять дней.
- Во-вторых, о том, сколько времени занимает сама ингаляционная процедура. Есть различия для разных возрастных категорий: взрослым требуется проходить одну процедуру минимум десять минут, максимум — пятнадцать; у детей одна ингаляция займет пять-десять минут — этого времени для ребенка будет достаточно. О детском возрасте, о том, можно ли делать ингаляции детям до трех лет — грудничкам, до года, годовалым, малышам мы расскажем вам чуть позже.
- В-третьих, на протяжении дня необходимо проводить одну-три процедуры, чтобы добиться желаемого эффекта.
На дозировках мы остановимся, ведь здесь имеются важные нюансы. Для того чтобы провести одну процедуру, вам понадобится 4 мл «Мирамистина». Если ингаляционная процедура будет проводиться взрослым человеком, то раствор используется в чистом виде. Купить 0,01-процентный состав можно в любом аптечном пункте по сходной цене. В случае предназначения раствора для ребенка, которому еще не исполнилось 12 лет, купленное лекарственное средство нужно предварительно развести в стерильной посуде. Разводят «Мирамистин» либо с физраствором, либо с чистой очищенной через фильтр водой в пропорциях 1:2, где 1 — антисептик, 2 — физраствор или вода. По рекомендации врача разводить препарат можно с другими, например «Лазолваном», «Дексаметазоном», «Граммидином». Вспомогательные компоненты для лекарственного средства против боли в горле, сухого и влажного кашля, заболеваний носа, опять же, уточняются у врача.
Смесь заготавливается непосредственно перед началом ингаляционной процедуры. Хранение уже готовой смеси осуществлять не рекомендуется. От средства, которое использовано не было, следует избавиться. Последующее его применение едва ли будет результативным.
Как же осуществить процедуру ингаляций «Мирамистином»? Для этих целей необходим небулайзер — это специальный прибор, работа которого заключается в превращении жидкого антисептического медикамента в аэрозоль, который нужно вдыхать, что, собственно, и будет способствовать его проникновению в гортань, легкие, бронхи, трахеи, нос. Так как форма у аэрозоля мелкодисперсная, препарат не станет обжигать слизистую ротовую полость, а также носоглотку. Огромный плюс применения небулайзера во время сухого, влажного кашля, насморка, гайморита, ларингита, ангины, пневмонии – лекарство воздействует на бактерии, грибки, вирусы и прочие инфекции, добираясь конкретно до возбудителя заболевания, ускоряя их гибель.
Ингаляционные процедуры, осуществляемые в домашних условиях, не отличаются сложностью. Провести их легко, нужно лишь иметь под рукой лекарственный препарат и специальное приспособление. Для этого не обязательно отправлять в больницы и поликлиники. Совет очень важен, поскольку во время заболевания выходить на улицу не стоит, дабы не усугубить болезнь, а также не распространять вирусы и бактерии на окружающих людей, добирая до пункта назначения. Если начать делать ингаляции «Мирамистином» на ранних стадиях, сразу после обнаружения симптомов, можно быстро сразить инфекцию внутри, не дав ей поразить весь организм, ухудшая общее самочувствие и превращая, например, насморк в гайморит, а легкую боль в горле, першение — в ангину.
Итак, как правильно проходить ингаляционную процедуру «Мирамистином» с компрессорным небулайзером? Следуйте дальнейшим рекомендациям:
- Надевайте на себя или одевайте ребенка максимально комфортно в плане одежды, которая не обтянет тело, вследствие чего дыхание будет затрудненным из-за сдавливания органов дыхательной системы. Здесь никаких застегнутых под горло рубашек с воротником, галстуков, свитеров с хомутом, водолазов, гольфов и прочей неподходящей для процедуры одежды. Вы должны себя чувствовать полностью удобно.
- Проходить процедуру необходимо спустя час после последнего приема пищи, а уже после ингаляции нужно повременить с кушаньем на пару часов. Никаких первых, вторых блюд, гарниров, перекусов, десертов, фруктов и даже напитков. Делается этот интервал для того, чтобы оставшееся концентрированное лекарственное средство на слизистой оболочке носоглотки и органов дыхательной системы не попало вместе с едой внутрь, а сражалось с инфекцией.
- Перед началом процедуры в домашних условиях нужно очистить нос от образований слизи, а также рекомендуется прополоскать горло и ротовую полость травяными лечебными настойками, например, из ромашки, календулы, шалфея, эвкалипта. Данный подготовительный этап усилит положительный эффект от применения антисептического препарата для ингаляции с помощью небулайзера.
- Усаживайтесь на стул или кресло, садите ребенка. То есть поверхность должна быть твердой, чтобы сидеть можно было ровно. Небулайзер необходимо разместить неподалеку, например, на тумбе около места сидения.
- Температура раствора должна быть комнатной. Для ребенка можно подогреть состав на водяной бане. Сделать это очень просто: возьмите две емкость — меньше и больше. В ту, которая по размеру меньше, налейте «Мирамистин» и натрия хлорид (физиологический раствор) и поместите во второй сосуд с теплой водой, которая превышает размеры первой. Запрещается разогревать лекарственный препарат в микроволновой печи или доводить состав до кипения на плите.
- Во время гайморита, насморка вдыхать нужно через нос, а выдыхать ртом; при ларингите, тонзиллите, бронхите, трахеите осуществляется процедура наоборот: вдох через рот, выдох — нос.
- Дышать нужно не спеша, делая глубокие, спокойные вдохи.
Придерживаясь перечисленных выше нюансов, ингаляции с «Мирамистином» через небулайзер будут протекать в правильном режиме, и как следствие — выздоровление наступит скорее.
Ингаляции «Мирамистином» детям и взрослым
Ингаляции «Мирамистином» детям и взрослым имеют свои особенности. Разумеется, главными являются дозировка и длительность каждой процедуры.
| На что обратить внимание | Взрослым | Детям |
| Пропорции и дозы | 4 мл покупного лекарства в готовом виде | «Мирамистин» и натрия хлорид (физраствор) или вода в соотношении 1:2 |
| Продолжительность процедуры | 10-15 минут | 5-10 минут |
| Частота ингаляций в день | 3 раза | 3 раза |
«Мирамистин» является нетоксичным средством, обладающим антибактериальными, противовирусными и противомикробными свойства, как следствие — имеет высокую эффективность в плане лечения множества инфекционных и грибковых заболеваний: насморка, гайморита, пневмонии, бронхита, ларингита, трахеита. В пульмонологическом и ЛОР-отделениях, а также докторами-терапевтами в поликлиниках лекарственный препарат назначают для полоскания при боли в горле, орошения и смазывания гортани детям, чей возраст еще не достиг и года.
Следует быть осторожными во время ингаляционной процедуры для ребенка с сухим или влажным кашлем, потому как у детей, особенно до 2, 3 лет наблюдается отек гортани, то есть ларингоспазмы. По этой причине родителям не стоит заниматься лечением в домашних условиях без рекомендаций доктора. Нанесите визит врачу, а после уже проводите необходимые процедуры.
В период беременности женщинам стоит избегать употребления чрезмерного количества препаратов, дабы не нанести вред малышу. Лечение будущих мам по возможности протекает без антибиотиков, медикаментов, содержащих спиртовые вещества. «Мирамистин» в данном случае, когда он применяется для ингаляций, попадает в бронхи, трахеи и легкие, а потому есть небольшой риск того, что лекарство проникнет в кровь. А исходя из того, что эффективность «Мирамистина» как антибактериального средства достаточно велика, действие его на вирусы такое же, как и у антибиотиков — вирусы и инфекции погибают. Исходя из этого, женщины при беременности должны наблюдаться у доктора, прислушиваться к его настоятельным рекомендациям и использовать антисептический препарат только по его разрешению, чтобы была от ингаляций исключительно польза.
Вред и противопоказания
Вред и противопоказания от применения ингаляций с «Мирамистином» весьма существенны. Они таковы:
- индивидуальная непереносимость на действующее вещество;
- сахарный диабет первого типа;
- предрасположенность к аллергии у людей всех возрастов;
- бронхиальная астма;
- туберкулез легких;
- бронхоэктаз;
- газ и воздух в плевральной полости, то есть пневмоторакс;
- сердечно-легочная недостаточность;
- кровавое харканье.
При наличии перечисленных болезнейй и проблем проводить процедуры со столь полезным антисептиком как детям, так и взрослым, особенно беременным женщинам, не стоит. В таком случае лучше прибегнуть к использованию другого медикамента.
Ингаляции с «Мирамистином» справляются с многочисленными заболеваниями, помогают вылечить организм. Придерживайтесь наших инструкций, рекомендаций врача и выздоровление не заставит себя долго ждать. Удачи!
Применение препарата Мирамистин® при лечении детей с острым назофарингитом | #01/14
На правах рекламы
Острые респираторные заболевания (ОРЗ) являются серьезной проблемой для здравоохранения в России вследствие высокой распространенности у детей [1]. ОРЗ представляют собой полиэтиологичную группу инфекций. Среди этиологических факторов у детей удельный вес вирусов составляет 65–90% [2–4]. Наиболее частыми бактериальными возбудителями, выявляемыми при ОРЗ у детей, являются Str. pneumoniae, H. influenzae, Str. pyogenes, Staph. aureus, M. catarrhalis [5]. Особенно высока роль бактериальной флоры в развитии осложнений и повторных респираторных заболеваний у часто болеющих детей [6].
У детей значительно чаще регистрируется осложненное течение острых респираторных заболеваний в виде воспалительных заболеваний полости носа, околоносовых пазух, глотки, имеющих рецидивирующее течение.
В настоящее время лечение этих заболеваний эффективно при применении, прежде всего, антисептических средств в комплексе с симптоматическими препаратами [7, 8].
В последние годы широкое применение находит антисептик нового поколения — Мирамистин®, обладающий выраженной активностью в отношении целого ряда микробов — вирусов, бактерий, грибов. В настоящее время обычными способами введения раствора препарата Мирамистин® являются полоскания, промывания, орошения.
В комплексном лечении наряду с медикаментозной терапией уcпешно используются физические факторы [9–11].
Одной из актуальных проблем современной физиотерапии является развитие физиофармакотерапевтических технологий, позволяющих вводить лекарственные средства с помощью методов аппаратной физиотерапии [12].
Эффективным методом лечения заболеваний верхних дыхательных путей является аэрозольтерапия в виде ингаляций лекарственных веществ, имеющих более высокую химическую и физическую активность, чем обычные жидкие лекарства, вследствие увеличения суммарной поверхности дисперсной фазы.
Преимуществом лекарственного электрофореза является введение малых, но достаточно эффективных доз действующего вещества в наиболее химически активной форме — в виде ионов; пролонгированность действия; возможность введения вещества непосредственно в очаги воспаления, блокированные в результате нарушения локальной микроциркуляции.
Целью исследования являлось научное обоснование возможности применения раствора препарата Мирамистин® при остром назофарингите у детей с помощью технологий физиотерапии и повышение эффективности комплексного лечения.
Материалы и методы исследования
Клинические наблюдения и сравнительные исследования проведены у 60 детей с острым назофарингитом. Часть пациентов получали Мирамистин® путем эндоназального электрофореза (20 детей), вторая группа — ингаляции аэрозоля препарата Мирамистин® с помощью маски через небулайзер (20 детей), также была выделена группа пациентов, не получавших физиотерапевтического лечения с использованием препарата (20 детей — контрольная группа). Возраст детей составлял от 2 до 17 лет.
Эндоназальный электрофорез проводили по следующей методике. В обе ноздри вводятся марлевые турунды, обильно смоченные препаратом Мирамистин®. Их свободные концы укладываются поверх клеенки на верхней губе, а затем на них же располагают токопроводящую пластину, соединенную с анодом. Нижний край клеенки затягивают на токопроводящую пластину, с последующей фиксацией бинтом. Второй электрод площадью 50–60 см2 размещают на задней поверхности шеи (нижние шейные позвонки) и присоединяют к катоду. Силу тока в процессе курсового лечения постепенно повышают от 0,3 мА до 1 мА. Продолжительность процедуры составляет 8–10 минут, на курс назначается 8–10 ежедневных процедур.
Ингаляции крупно- или среднедисперсного аэрозоля препарата Мирамистин® проводили с помощью загубника или маски, используя компрессорный или ультразвуковой небулайзер. Дыхание через рот и нос. Для проведения процедуры необходимо 3–4 мл препарата Мирамистин®. Ингаляции проводят ежедневно в течение 10 минут. Курс лечения составляет 8–10 ингаляций.
Оценка эффективности применения препарата Мирамистин® проводилась на основании данных динамического наблюдения, в соответствии с результатами различных методов исследования (общий анализ крови, риноскопия, фарингоскопия. Оценка динамики субъективных жалоб проводилась с использованием сенсорно-аналоговой шкалы (САШ), по 10-балльной системе, мониторирование артериального давления и ЧСС, уровень физического развития и физической подготовленности.
Исследования проводились в соответствии с требованиями Хельсинкской декларации. Статистическая обработка результатов исследования проводилась с использованием стандартных компьютерных программ Statistika 7.0 и SPSS 15.0.
Результаты и их обсуждение
До начала исследования 45 детей (75,0%) жаловались на плохое самочувствие, недомогание. У 24 детей (40,0%) явления ринита были осложнены симптомами катарального синусита: затрудненное носовое дыхание, тяжесть и боль в голове, в проекциях пазух. При риноскопии у 17 детей (28%) отмечалось слизисто-гнойное отделяемое из носа в среднем и нижнем носовых ходах, у 43 (72,0%) — слизистое, у 29 больных (48,0%) определялись гиперемия и отечность слизистой носовых ходов. При фарингоскопии наблюдалось покраснение слизистой оболочки глотки, стекание слизи по задней стенке глотки в 48,1% случаев. У детей наряду с насморком отмечались признаки острого фарингита, что сопровождалось першением в горле и сухим кашлем, в 55% случаев кашель имел приступообразный характер.
О наличии активности острого воспалительного процесса у большинства детей (75,0%) с острым назофарингитом, особенно осложненным катаральным синуситом, свидетельствовали лейкоцитоз до 11,08 ± 1,4 × 109/л у 19 (31,7%) детей, повышение скорости оседания эритроцитов (СОЭ) в среднем до 16,2 ± 1,45 мм/час в 45,0% случаев.
Сравнительный анализ динамики клинических симптомов заболевания у детей, получавших эндоназальный электрофорез препарата Мирамистин®, показал, что у большинства больных (60%) регресс клинических симптомов отмечался уже после 4-й процедуры — кашель стал мягче, реже, уменьшилась заложенность носа, улучшился отток и изменился характер носового секрета, улучшилось носовое дыхание. Отечность слизистой полости носа при риноскопии к середине курса эндоназального электрофореза препарата Мирамистин® сохранялась лишь у 4 детей (14%), к концу курса отечность полностью исчезла у всех больных. Под влиянием ингаляций препаратом Мирамистин® у половины детей уменьшение выраженности клинической симптоматики наблюдалась после 5-й процедуры, отечность слизистой носовых ходов сохранилась к концу лечения у двух детей. В контрольной группе положительная динамика клинических симптомов была менее выраженной и наступила в более поздние сроки (рис. 1).
Оценка динамики субъективных жалоб с использованием САШ показала, что к концу курса лечения у детей всех групп улучшились самочувствие, двигательная активность.
У 90% детей, получавших эндоназальный электрофорез, исчез кашель, заложенность носа снизилась по данным САШ с 8,50 ± 0,157 до 1,00 ± 0,00 балла, выделения из носовых ходов — с 9,50 ± 0,135 до 1,00 ± 0,01.
При применении ингаляций препаратом Мирамистин® кашель исчез у 75% больных, заложенность носа по САШ уменьшилась с 8,49 ± 0,137 до 2,00 ± 0, выделения из носовых ходов — с 9,25 ± 0,155 до 2,00 ± 0,10.
В группе контроля по САШ динамика выраженности заложенности носа и отделяемого из носа уменьшились с 7,99 ± 0,207 до 4,00 ± 0,100 и с 8,89 ± 0,266 до 4,92 ± 0,140 соответственно (рис. 2, 3).
В ответ на курсовое воздействие эндоназального электрофореза и ингаляций препаратом Мирамистин® выявлена нормализация показателей периферической крови, характеризующих наличие воспалительного процесса.
Мониторирование артериального давления и частоты сердечных сокращений выявило отклонения указанных параметров у детей всех групп в пределах физиологических колебаний.
Данные повторного изучения функционального состояния мышечной системы у всех детей с назофарингитом после выздоровления свидетельствовали о положительной динамике скоростно-силовых показателей физической подготовленности (прыжок в длину с места, динамометрия).
Комплексная оценка эффективности физиофармакотерапевтических методов показала высокую терапевтическую эффективность технологий физиотерапии — эндоназального электрофорезапрепаратом Мирамистин® (90,0%) и ингаляций препаратом Мирамистин® (85,0%), что достоверно выше, чем в контрольной группе (71,0%, р < 0,05).
Заключение
Таким образом, на основании проведенных исследований научно обоснована возможность применения раствора препарата Мирамистин® методами эндоназального электрофореза и ингаляции.
Установлена более высокая терапевтическая эффективность введения раствора препарата Мирамистин® с помощью технологий физиотерапии.
Выявлено выраженное противовоспалительное действие эндоназального электрофореза и ингаляций препаратом Мирамистин®, благоприятное влияние на клиническую симптоматику острого назофарингита, показатели периферической крови, сроки выздоровления.
Установлена целесообразность включения эндоназального электрофореза и ингаляций препаратом Мирамистин® в комплексное лечение детей с острым назофарингитом, в том числе осложненным катаральным синуситом.
Высокая эффективность, отсутствие побочных реакций, наличие отечественного препарата Мирамистин® расширяют спектр физиофармакотерапевтических методов в педиатрии и позволяют рекомендовать для применения в различных детских учреждениях системы здравоохранения (поликлиника, больница, санаторий, центр медицинской реабилитации) и образования (школы здоровья, оздоровительные лагеря, детские сады).
Литература
- Самсыгина Г. А. Противовоспалительная терапия острых респираторных инфекций у детей // Педиатрия. 2011, т. 90, № 1, с. 102–106.
- Таточенко В. К. Острые респираторные заболевания у детей — антибиотики или иммуностимуляция? // Вопросы современной педиатрии. 2004, т. 3, № 2, c. 35–42.
- Cohen R., Just J., Koskas M. et al. Gaudelus Infections respiratoires recidivantes: quel bilan, quels traitements? // Archives de pediatrie. 2005, 12, 183–190.
- Ключников С. О., Зайцева О. В., Османов И. М., Крапивкин, Кешишян Е. С., Блинова О. В., Быстрова О. В. Острые респираторные заболевания у детей (Пособие для врачей) // Российский вестник перинатологии и педиатрии. 2008, № 3, с. 1–36.
- Савенкова М. С. Многоликая острая респираторная инфекция: от основных возбудителей к выбору препаратов // Лечащий Врач. 2011, № 3, с. 58–64.
- Булгакова В. А., Балаболкин И. И., Ушакова В. В. Современное состояние проблемы часто болеющих детей // Пед. фармакология. 2007, № 4 (2), с. 48–52.
- Спичак Т. В. Место противовоспалительной терапии при острых респираторных заболеваниях у детей // Педиатрия. 2012, 91 (5): 67–73.
- Пискунов Г. З., Пискунов С. З. Клиническая ринология. М.: Миклош, 2002. 390 с.
- Хан М. А., Вахова Е. Л. Оздоровительные технологии в педиатрии // Вопросы курортологии, физиотерапии и лечебной физкультуры. 2012, № 4, с. 53–56.
- Хан М. А., Хоруженко О. В., Вахова Е. Л. Физические факторы в терапии острого риносинусита у детей // Вестник востановительной медицины. 2012, № 6, с. 59–62.
- Хан М. А., Лян Н. А., Микитченко Н. А. Применение элиминационной терапии в комплексном лечении риносинуситов у детей // Педиатрия. 2012, № 2, с. 62–66.
- Улащик В. С. Физиофармакотерапия как направление в лечении, профилактике и реабилитации // Вопросы курортологии, физиотерапии и лечебной физической культуры. 2013, № 3, с. 3–10.
М. А. Хан1, доктор медицинских наук, профессор
Н. А. Лян, кандидат медицинских наук
Е. Л. Вахова, кандидат медицинских наук, доцент
Н. А. Микитченко, кандидат медицинских наук
ФГБУ РНЦ МРиК МЗ РФ, Москва
1 Контактная информация: [email protected]
Abstract. The article presents results of clinical observations and special research of children with acute nasopharyngitis treated by physiotherapy technologies with preparation Miramistin®. Proposed treatment method is effective, it is characterized by antiphlogistic, trophic action, normalizaion of mucociliary clearance. Optimal methods of research of using Miramistin® for treatment of children with acute nasopharyngitis were developed on the base of obtained results.
Что нужно знать об ингаляции с эфирными маслами
Оздоровление ингаляционным способом (с латинского «inhalo» — вдыхаю) заложено самой природой, так как организм всех живых существ на планете получает массу полезных веществ из окружающей среды посредством вдоха. Процедура современной ингаляции разительно отличается от картофельных паровых ванн по бабушкиному рецепту или от огромных шумных машин в стационарных поликлиниках прошлого. При помощи современных ингаляторов можно в домашних условиях делать как лекарственные, так и масляные ингаляции. Главное правильно подобрать правильный согласно преследуемой цели и предполагаемого лекарства.
Исторический экскурс
«Терапия вдыхания» датируется 1554 годом до н.э. в древнеегипетских папирусах, а также упоминается в трудах Гиппократа, использующим для лечения дыхательных путей пары трав и смол, вскипяченных на масле. Сам термин «ингалятор» появился в 1778 году и стал названием для изобретения английского врача Джона Маджа. Терапевт переоборудовал оловянную кружку под прибор для вдыхания опиума.
| Царица Клеопатра активно использовала для ингаляций масляные композиции и настои из трав |
Следующий этап развития ингаляторов выпал на 1864 год: немецкий врач Зибель разработал устройство, нагревающее воду до кипения от спиртовой горелки, а издаваемые пары лекарств вдыхались через специальный мундштук. Прибор Зибеля можно считать прародителем современных паровых ингаляторов, где роль горелки выполняет электричество.
В 1858 году во Франции был представлен ингалятор, функционирующий под давлением, он то и стал предшественником небулайзера (устройство для ингаляций, с использованием малого дисперсного распыления лекарственных веществ), который через пару лет изобретут в Германии.
В 1930 году мир увидел первый электрический распылитель, открывший дверь в эпоху компрессорных ингаляторов. Со временем ингаляторы стали оснащать фреоном, а позже развитие медицины привело к рождению ультразвуковых ингаляторов, которые по сей день успешно используются для лечения многих заболеваний.
Разновидности ингаляторов
| Ингаляторы бывают компрессорные, ультразвуковые и паровые |
Современную медицину сложно представить без использования ингаляторов, а эфирные масла для ингаляции считаются панацеей не только для лечения верхних дыхательных путей, но и применяются в качестве гигиены голоса у людей, чья профессия связана с большой нагрузкой на голосовые связки (певцы, дикторы, ведущие, учителя).
Представленные в продаже ингаляторы можно разделить на три основных типа:
Самые популярные и часто используемые ингаляторы в домашних условиях — паровые. С их помощью осуществляются ингаляции, способные снять воспаление, устранить кашель и мокроту, а также оказывать антибактериальное действие.
Работа парового ингалятора происходит за счет нагрева воды, а температура устройства существенно выше, чем у других разновидностей. В ингаляторах с тепловым испарением эффективно используются эфирные масла от бронхита, благоприятно влияющие на прогревание верхних дыхательных путей. Но из-за высоких температур прибор имеет ряд противопоказаний и совместим не со всеми лекарственными препаратами. Эффективнее всего использовать в паровых ингаляторах эфирные масла, настои и другие фитопрепараты.
| Для ингаляций эфирными маслами необходимо использовать только паровые ингаляторы |
Горячие ингаляции эфирными маслами
Ароматерапия издавна была почитаема как народными знахарями, так и прогрессивными медиками. Эфирные масла применялись для самых различных целей: лечение высыпаний, от укусов и шрамов, в качестве успокоительного и конечно, как масла для ингаляции. Последний вариант чаще используется для лечения верхних дыхательных путей, а также для восстановления голосовых функций.
Ниже мы рассмотрим примеры использования эфирных композиций, эффективных при заболеваниях ЛОР системы и для которых отлично подойдет масляный ингалятор.
| Композиции из эфирных масел облегчают симптомы простуды, а также оказывают положительное воздействие на все органы ЛОР системы |
| Эфирное масло | Полезные свойства | Дополнительно |
|---|---|---|
| Кедр атласский | противовирусное, отхаркивающее, антибактериальное, успокаивающее | Для облегчения симптомов простуды и гриппа делать горячую ингаляцию в течении семи минут с 5–6 каплями масла. Противопоказано при беременности, инфекциях почек, повышенной нервной возбудимости, а также детям до 12 лет. |
| Эвкалипт | антисептическое действие, отхаркивающее, смягчающее | Для облегчения симптомов ринита, лечения трахеита, хронического бронхита полезна пятиминутная ингаляция с несколькими каплями масла. Не рекомендуется людям с тяжелыми заболеваниями печени и желчевыводящих путей. Абсолютно противопоказано при бронхиальной астме и детям до года. |
| Чайное дерево | служит хорошим иммуностимулятором, обладает антибактериальными и противовирусными свойствами | Ежедневные горячие ингаляции с 2–3 каплями масла чайного дерева рекомендуются как профилактика ОРЗ в холодное время. |
| Анис | облегчает отхаркивание, смягчает кашель | Не стоит превышать разовую концентрацию препарата (рекомендованная доза 1–5 капель). Противопоказано в период беременности и лактации, не рекомендовано для детей до 3-х лет. |
| Пихта | благоприятно воздействует на трахею и бронхи, очищая их от слизи, имеет противовирусное и бактерицидное действие | Эффективны горячие ингаляции с 2–3 каплями масла, не более пяти минут. Не стоит использовать масло в период беременности, а также осторожно применять людям, страдающим от язвы желудка, гастрита и заболеваний почек. |
| Апельсин | снимает отечность, выводит застой жидкости | На 200 мл воды—2–3 капли масла. Продолжительность ингаляции 5–7 минут. Провоцирует аппетит, поэтому необходимо с осторожностью принимать людям, сидящим на диете, а также тем, кто склонен к аллергии на цитрусы. |
| Базилик | обладает противомикробными и антибактериальными свойствами, особенно эффективен в комплексе с маслом лаванды и эвкалипта | рекомендуется ингаляция в течении 3–7 минут с 1–3 каплями масла. |
Важно! Несмотря на то, что эфирные масла славятся чудодейственными возможностями, перед выполнением ингаляций или при ином использовании масла, необходимо удостовериться, что вы не склонны к аллергическим реакциям. С осторожностью необходимо выполнять манипуляции во время беременности и лактации, а также внимательно изучать инструкцию препарата, так как некоторые эфирные масла имеют множество противопоказаний и побочных действий.
Другие разновидности ингаляторов не менее популярны, но использование в них масла категорически запрещено, так как эфирные композиции можно вдыхать исключительно испарившиеся, а компрессорные и ультразвуковые ингаляторы имеют иной способ работы. Поэтому, если вы не сторонник лечения «рецептами Клеопатры», а выбираете аптечные средства, рассматривайте альтернативные модели паровым ингаляторам.
| Компрессорные ингаляторы совместимы практически со всеми лекарственными препаратами |
Компрессорные ингаляторы считаются универсальными, так как их можно использовать практически с любыми лекарственными составами, используемыми для ингаляции. Распыление препарата производится встроенным компрессором, обеспечивающим интенсивный поток воздуха, что позволяет говорить о высокой производительности устройства.
Компрессорные ингаляторы могут быть как бытовыми с дополнительными насадками и работающими от сети, так и карманными, функционирующими от аккумулятора. Основным недостатком такой разновидности ингаляторов принято считать шумную работу.
| Ультразвуковые ингаляторы отличаются бесшумной работой |
Ультразвуковые ингаляторы. Работа устройства осуществляется при помощи специальной пластины, работающей на низких вибрационных частотах, благодаря чему прибор не издает шума. Преимущество заключается и в том, что принцип их работы позволяет создавать портативные модели, которые можно брать с собой куда-угодно. К тому же ультразвуковые ингаляторы удобны в транспортировке. Но у данной категории ингаляторов есть и свои минусы — несовместимость со многими лекарствами, так как ультразвуковое распыление может разрушить полезные соединения некоторых препаратов.
Как лекарственные, так и фито-ингаляции имеют высокий терапевтический эффект и способны в кратчайшие сроки не просто снять симптомы заболевания, но и полностью от него избавится. Какой бы ингалятор или средство для него вы не выбрали, для достижения положительного результата необходимо получить квалифицированные рекомендации врача.
Самостоятельный выбор ингалятора или лекарственных препаратов для него, могут усугубить заболевание и вызвать ряд побочных эффектов!
Читайте также:
Пятерка тепловентиляторов для быстрого и эффективного обогрева помещенийПринцип работы тепловентиляторов основан на принудительной циркуляции нагретого воздуха. Как работают очки виртуальной реальности
C помощью VR-очков можно получить новые эмоции от фильмов и игр. Без заносов и скольжений: топовые зимние покрышки R17
Максимальная безопасность на зимних дорогах при предсказуемой реакции авто на действия водителя. ТОП-5 энергоэффективных холодильников для большой семьи
Энергосберегающие холодильники: экономия на счетчике, достаток на столе. Дисплей без границ: ТОП-5 безрамочных смартфонов
Когда почти вся площадь лицевой панели мобильного гаджета — это экран.
RSV-Бронхиолит
Это симптом вашего ребенка?
- У вашего ребенка диагностирован бронхиолит
- Это инфекция самых мелких дыхательных путей в легких
- Вызывается вирусом RSV (респираторно-синцитиальный вирус)
- Свистящее дыхание в течение первых 2 лет жизни часто вызывается бронхиолитом
- Вы задаетесь вопросом, нужно ли вашему ребенку снова осматривать
Симптомы бронхиолита
- Свистящее дыхание — это главный симптом, который помогает при постановке диагноза.Свистящее дыхание — это пронзительный мурлыкающий или свистящий звук.
- Лучше всего это слышно, когда ребенок выдыхает.
- Учащенное дыхание с частотой более 40 вдохов в минуту.
- Тяжелое дыхание (приходится тяжело работать, чтобы выпустить воздух).
- Кашель (может откашливать очень липкую слизь).
- Лихорадка и насморк часто начинаются раньше, чем проблемы с дыханием.
- Средний возраст заболеть бронхиолитом составляет 6 месяцев (диапазон: от рождения до 2 лет).
- Симптомы похожи на астму.
- Около 30% детей, заболевших бронхиолитом позже, действительно заболевают астмой. Это более вероятно, если у них есть близкие родственники, страдающие астмой. Также вероятно, если у них бронхиолит более 2 раз.
Причина бронхиолита
- Сужение мельчайших дыхательных путей в легких (бронхиол) вызывает хрипы. Это сужение является результатом отека, вызванного вирусом.
- Респираторно-синцитиальный вирус (RSV) вызывает большинство бронхиолитов. Эпидемии RSV случаются почти каждую зиму.
- У людей не развивается пожизненный иммунитет к вирусу RSV. Это означает, что они могут заразиться много раз.
Проблемы с дыханием: как определить
Проблемы с дыханием — это повод немедленно обратиться к врачу. Дыхательная недостаточность — это медицинское название затрудненного дыхания. Вот симптомы, о которых следует беспокоиться:
- Схватка при каждом вдохе или одышка.
- Плотное дыхание, чтобы ребенок едва мог говорить или плакать.
- Ребра втягиваются с каждым вдохом (это называется втягиванием).
- Дыхание стало шумным (например, хрипы).
- Дыхание намного быстрее обычного.
- Губы или лицо становятся синими.
Диагностика бронхиолита
- Врач может диагностировать бронхиолит, послушав грудную клетку с помощью стетоскопа.
Предотвращение передачи инфекции другим людям
- Прикрывайте нос и рот салфеткой при кашле или чихании.
- Часто мойте руки. Важно время после кашля или чихания.
Когда звонить по поводу RSV-бронхиолита
Позвоните по номеру 911 сейчас
- Сильное затруднение дыхания (с трудом при каждом вдохе, едва может говорить или плакать)
- Обморок или остановка дыхания
- Губы или лицо синюшные, когда не кашляют
- Вы считаете, что у вашего ребенка есть опасные для жизни
Позвоните врачу или обратитесь за помощью сейчас
- Проблемы с дыханием, но не серьезные
- Губы или лицо посинели, но только во время кашля
- Новый резкий звук при вдохе (называемый стридором)
- Свистящее дыхание (мурлыканье или свистящий звук) хуже, чем при осмотре
- Дыхание намного быстрее, чем при осмотре
- Подозрение на обезвоживание.Отсутствие мочи более 8 часов, моча темного цвета, очень сухость во рту, слезы нет.
- Ребенок из группы высокого риска (например, хроническое заболевание легких) и ухудшение состояния
- Лихорадка у ребенка в возрасте до 12 недель. Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Возраст менее 6 месяцев и хуже в любом случае
- Температура выше 104 ° F (40 ° C)
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что вашего ребенка нужно осматривать, и проблема является неотложной
Обратиться к врачу в течение 24 часов
- Непрерывный кашель
- Проблемы с кормлением хуже, чем когда видели
- Боли в ушах или дренаж ушей
- Лихорадка длится более 3 дней
- Лихорадка возвращается после того, как ее не было более 24 часов
- Вы думаю, что вашего ребенка нужно осмотреть, но проблема не срочна
Обратиться к врачу в рабочее время
- Кашель вызывает рвоту 3 или более раз
- Слабые свистящие звуки продолжаются более 7 дней
- Кашель продолжается более 3 недель
- У вас есть другие вопросы или проблемы
Самостоятельное лечение на дому
- Бронхиолит такой же или лучший, чем при последнем посещении
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при бронхиолите
- Что следует знать о бронхиолите:
- Бронхиолит часто встречается в течение первых 2 лет жизни.
- У большинства детей просто кашель и учащенное дыхание.
- У некоторых появляется свистящее дыхание. Это означает, что нижние дыхательные пути становятся плотными.
- Если вам назначили повторный прием, обязательно сохраните его.
- Вот несколько советов по уходу, которые могут помочь.
- Лекарства от астмы:
- Некоторым детям с бронхиолитом помогают лекарства от астмы. Большинству детей эти лекарства не помогают.
- Если вашему ребенку прописали один препарат, дайте его в соответствии с инструкциями.
- Продолжайте давать лекарство, пока хрипы у вашего ребенка не исчезнут в течение 24 часов.
- Приступы или заклинания при кашле:
- Дышать теплым туманом (например, принимая душ в закрытой ванной комнате).
- Дать выпить теплой прозрачной жидкости. Примеры — яблочный сок и лимонад.
- Сумма. В возрасте от 3 до 12 месяцев давайте каждый раз по 30 мл. Ограничьте до 4 раз в день. Если вы старше 1 года, давайте столько, сколько необходимо.
- Причина: оба расслабляют дыхательные пути и разжижают мокроту.
- Домашнее лекарство от кашля:
- Не давайте детям с хрипом какие-либо лекарства от кашля, отпускаемые без рецепта. Вместо этого лечите кашель, используя следующие советы:
- Возраст от 3 месяцев до 1 года: давайте теплые прозрачные жидкости для лечения кашля.Примеры — яблочный сок и лимонад. Количество: используйте дозу 1-3 чайных ложки (5-15 мл). Давайте 4 раза в день при кашле. Внимание: не используйте мед до 1 года.
- Возраст от 1 года: при необходимости используйте мед от ½ до 1 чайной ложки (2–5 мл). Он работает как домашнее лекарство от кашля. Он может разжижать слизь и ослабить кашель. Если у вас нет меда, можно использовать кукурузный сироп.
- Назальный физиологический раствор для открытия заложенного носа:
- Ваш ребенок не может кормить грудью или пить из бутылочки, если нос заблокирован.Одно лишь отсасывание не может удалить сухую или липкую слизь.
- Используйте солевые (соленую воду) капли для носа или спрей, чтобы разжижить засохшую слизь. Если у вас нет физиологического раствора, вы можете использовать несколько капель бутилированной воды или чистой водопроводной воды. Если младше 1 года, используйте воду в бутылках или кипяченую воду из-под крана.
- Шаг 1: Капните по 3 капли в каждую ноздрю. (Если возраст до 1 года, используйте 1 каплю).
- Шаг 2: Отсосите каждую ноздрю, закрывая при этом другую ноздрю. Затем сделайте другую сторону.
- Шаг 3: Повторяйте введение капель в нос и отсасывание, пока выделения не исчезнут.
- Как часто: принимайте физиологический раствор, когда ваш ребенок не может дышать через нос. Лимит: не более 4 раз в сутки.
- Солевые капли или спрей для носа можно купить в любой аптеке. Рецепт не требуется.
- Другой вариант: принять теплый душ для разжижения слизи. Вдохните влажный воздух, затем сделайте вдох.
- Увлажнитель:
- Если воздух в вашем доме сухой, используйте увлажнитель. Причина: сухой воздух усиливает кашель.
- Меньшие порции кормления:
- Используйте небольшие частые кормления, когда у вашего ребенка есть энергия, чтобы пить.
- Причина: Детям с хрипом не хватает энергии для длительного кормления.
- Предложите достаточно жидкости, чтобы предотвратить обезвоживание.
- Избегайте табачного дыма:
- Табачный дым усиливает кашель и хрипы.
- Не позволяйте никому курить рядом с вашим ребенком.
- Чего ожидать:
- Хрипы и учащенное дыхание чаще всего проходят через 2-3 дня.
- Слабые хрипы могут длиться до 1 недели.
- Кашель может длиться 3 недели.
- Некоторым детям (2%) с бронхиолитом требуется госпитализация. Этим детям нужен кислород или жидкость, вводимая через вену.
- Возврат в детский сад:
- Ваш ребенок может вернуться в детский сад после того, как хрипы и лихорадка исчезнут.
- Позвоните своему врачу, если:
- Возникло затрудненное дыхание
- Свистящее дыхание усиливается (становится затрудненным)
- Возникают проблемы с кормлением
- Лихорадка длится более 3 дней
- Вы думаете, что ваш ребенок нуждается в осмотре
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 30.05.2021
Последняя редакция: 11.03.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Простуда / кашель / заложенность | ДеКальб Педиатрия
Инфекция верхних дыхательных путей — наиболее частое вирусное заболевание детского возраста
Инфекции верхних дыхательных путей могут поражать нос, рот, носовые пазухи или горло.Обычно это вирусные инфекции, которые очень часто встречаются у младенцев и детей. У большинства детей бывает 6-8 простуд в год, и они часто длятся 7-10 дней. Некоторым детям, особенно детям из детских садов, кажется, что они всегда простужаются. Иногда простуда приводит к инфекции уха или носовых пазух, но в большинстве случаев простуда проходит самостоятельно и проходит сама по себе. Мы можем немного помочь с мерами комфорта, но нет ничего, кроме времени, чтобы холода исчезла.
Симптомы:
- Душный или насморк
- Дыхание через рот
- Боль в горле, першение в горле, хриплый голос
- Плаксивость, раздражительность, снижение аппетита и активности
- Кашель, особенно в положении лежа
- Лихорадка слабая или выше
Что вы можете сделать:
- Солевые капли для носа — Можно использовать безрецептурные капли или сделать свои собственные.Капните по несколько капель в каждую ноздрю и через минуту или две осторожно рассосите нос с помощью назального аспиратора. Это может вызывать раздражение, поэтому в этом нет необходимости, если ваш ребенок хорошо спит и ест.
- Увлажнитель холодного тумана
- Поднять изголовье кровати
- Следите за потреблением жидкости у вашего ребенка
- Тайленол или Мотрин (более 6 месяцев) можно использовать для облегчения состояния или повышения температуры. См. Наше руководство по дозированию.
Профилактика:
- Хорошая ручная стирка
- Не делитесь стаканами, посудой и полотенцами
Лекарство от простуды, важная информация по безопасности
Поскольку простуда — вирусная инфекция , антибиотики не помогают и не назначаются при простуде .
Мы согласны с утверждениями Академии педиатрии и FDA, которые рекомендуют НЕ использовать отпускаемые без рецепта препараты от простуды и кашля у младенцев в возрасте до 2 лет из-за высокого риска опасных для жизни побочных эффектов. Также в настоящее время многие исследования показывают, что препараты от кашля и простуды не действуют у детей младше 6 лет. На самом деле не было проведено исследований для определения правильных дозировок, и большинство производителей изменили этикетки на своих продуктах, чтобы запретить их использование в возрасте до 4 или 6 лет.
Что безопасно?
- Тайленол и мотрин (более 6 месяцев). См. Наше руководство по дозированию.
- Мед перед сном помогает при кашле. Доза составляет ½ чайной ложки на срок от 1 года до 5 лет, 1 чайную ложку для 6-11 лет и 2 чайные ложки для детей старше 12 лет. Мед не следует использовать в возрасте до 1 года.
- Бенадрил — антигистаминный препарат, безопасный для детей старше 1 года . Это может вызвать сонливость и у некоторых детей может развиться гипертермия, но это хорошее лекарство от зуда и аллергических реакций.Иногда это помогает при насморке и дренировании. Его можно вводить каждые 6 часов, и жидкость дозируется так же, как и тайленол — если ваш ребенок по весу получает 1 чайную ложку тайленола, доза Бенадрила также составляет 1 чайную ложку. Общее название Бенадрила — дифенгидрамин.
- Возраст старше 2 лет : Vicks VapoRub одобрен для этой возрастной группы, но нет медицинских доказательств того, что он помогает при симптомах у всех пациентов.
- Старше 4 лет : Некомбинированные ингредиенты, отпускаемые без рецепта, могут не помочь, но их можно безопасно попробовать, если вы очень внимательно следите за указаниями по дозировке на флаконе.
КОГДА ЗВОНИТЬ
Немедленно позвоните, если:
- У вашего ребенка проблемы с дыханием, например, втягивание между ребрами, вздутие носа или частое дыхание
- Ваш ребенок суетливый или безутешный, несмотря на Тайленол или Мотрин
- У вашего ребенка признаки обезвоживания
- Вашему ребенку меньше 3 месяцев, и у него ректальная температура> 100,4
Позвонить в рабочее время, если:
- Простуда вашего ребенка длится более 10-14 дней
- У вашего ребенка появляется боль в ухе или он тянет за ухо
- Лихорадка длится более 3-4 дней
- Ваш ребенок остается суетливым, несмотря на Тайленол или Мотрин
- Кашель, возникающий днем и ночью, который длится> 3-4 дней
- Вы слышите хрипы или у вас есть другие проблемы
Ацетилцистеин (путь вдыхания) Использование по назначению
Использование по назначению
Информация о лекарствах предоставлена: IBM Micromedex
Используйте ацетилцистеин только по назначению.Не используйте его больше и не используйте его чаще, чем прописал врач. Это может увеличить вероятность побочных эффектов.
Если вы принимаете это лекарство дома, убедитесь, что вы точно знаете, как его применять. Если у вас есть какие-либо вопросы по этому поводу, посоветуйтесь со своим врачом.
После приема ацетилцистеина попробуйте откашлять разжиженную или разжиженную слизь. Если это не сработает, возможно, придется отсосать. Это предотвратит накопление слишком большого количества слизи в легких. Если у вас есть какие-либо вопросы по этому поводу, посоветуйтесь со своим врачом.
Дозирование
Доза этого лекарства будет отличаться для разных пациентов. Следуйте указаниям врача или указаниям на этикетке. Следующая информация включает только средние дозы этого лекарства. Если ваша доза отличается, не меняйте ее, если это вам не скажет врач.
Количество лекарства, которое вы принимаете, зависит от его силы. Кроме того, количество доз, которые вы принимаете каждый день, время между приемами и продолжительность приема лекарства зависят от медицинской проблемы, для которой вы принимаете лекарство.
- Для ингаляционной лекарственной формы (раствора):
- Для разжижения или растворения слизи при заболеваниях легких:
- Взрослые и дети—
- От 3 до 5 миллилитров (мл) 20% раствора или от 6 до 10 мл 10% раствора, используемых в небулайзере три или четыре раза в день. Лекарство вдыхают через маску для лица, мундштук или трахеостому.
- 10 или 20% раствор можно использовать для ингаляции в виде густого тумана в палатке или крупете.
- Иногда 10 или 20% раствор вводится непосредственно в трахею или через катетер в трахею при определенных условиях.
- Взрослые и дети—
- Для использования в тестах для диагностики проблем с легкими:
- Взрослые и дети? 1-2 мл 20% раствора или 2-4 мл 10% раствора, используемого для ингаляции или помещенного непосредственно в трахею два или три раза перед тестом.
- Для разжижения или растворения слизи при заболеваниях легких:
Пропущенная доза
Если вы пропустите прием этого лекарства, примите его как можно скорее.Однако, если пришло время для следующей дозы, пропустите пропущенную дозу и вернитесь к своему обычному графику дозирования. Не принимайте двойные дозы.
Хранилище
Хранить в холодильнике. Не мерзни.
Хранить в недоступном для детей месте.
Не храните устаревшие лекарства или лекарства, которые больше не нужны.
Храните неоткрытые флаконы с этим лекарством в холодильнике. Не мерзни. Необходимо сразу использовать открытый флакон с лекарством.
Открытый контейнер следует выбросить через 4 дня.
Последнее обновление частей этого документа: 1 февраля 2021 г.
Авторские права © IBM Watson Health, 2021 г. Все права защищены. Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях.
.
Лечение и ведение крупа: подходы, кортикостероиды, эпинефрин
Бенсон Б.Е., Баредес С., Шварц Р.А. Стридор.Справочник по Medscape от WebMD . 26 января 2010 г. [Полный текст].
Американская педиатрическая академия. Вирусные инфекции парагриппа. Пикеринг Л.К., изд. Красная книга: Отчет Комитета по инфекционным болезням 2003 г. . 26-е изд. Деревня Элк-Гроув, Иллинойс: Американская академия педиатрии; 2003. 479-81.
Sung JY, Lee HJ, Eun BW и др. Роль человеческого коронавируса NL63 у госпитализированных детей с крупом. Pediatr Infect Dis J .2010 сентября 29 (9): 822-6. [Медлайн].
Williams JV, Harris PA, Tollefson SJ, et al. Метапневмовирус человека и заболевания нижних дыхательных путей у здоровых младенцев и детей. N Engl J Med . 2004 29 января. 350 (5): 443-50. [Медлайн]. [Полный текст].
Уорролл Г. Круп. Врач Кан Фам . 2008 апр. 54 (4): 573-4. [Медлайн].
Bjornson C, Russell KF, Vandermeer B, et al. Распыленный адреналин при крупе у детей. Кокрановская база данных Syst Rev . 2011 16 февраля. CD006619. [Медлайн].
Сегал А.О., Крайтон Э.Дж., Моинеддин Р., Мамдани М., Апшур РЭ. Крупные госпитализации в Онтарио: анализ временных рядов за 14 лет. Педиатрия . 2005 июл.116 (1): 51-5. [Медлайн].
Бернштейн Т., Брилли Р., Якобс Б. Меняется ли бактериальный трахеит? Стаж работы в педиатрическом отделении интенсивной терапии 14 месяцев. Clin Infect Dis . 1998, 27 сентября (3): 458-62.[Медлайн].
Donnelly BW, McMillan JA, Weiner LB. Бактериальный трахеит: отчет о восьми новых случаях и обзор. Ред. Заразить Dis . 1990 сентябрь-октябрь. 12 (5): 729-35. [Медлайн].
Эдвардс К.М., Дандон MC, Альтемайер, Вашингтон. Бактериальный трахеит как осложнение вирусного крупа. Педиатр Инфекция Дис . 1983 сентябрь-октябрь. 2 (5): 390-1. [Медлайн].
Джонс Р., Сантос Дж. И., Дж. С. Младший. Бактериальный трахеит. ЯМА . 1979 24-31 августа. 242 (8): 721-6. [Медлайн].
Соболь С.Е., Запата С. Эпиглоттит и круп. Otolaryngol Clin North Am . 2008 июн. 41 (3): 551-66, ix. [Медлайн].
Hoa M, Kingsley EL, Coticchia JM. Корреляция клинического течения рецидивирующего крупа с данными эндоскопии: ретроспективное обсервационное исследование. Энн Отол Ринол Ларингол . 2008 июн.117 (6): 464-9. [Медлайн].
Джонсон Д.Круп. Clin Evid (онлайн) . 2009 10 марта 2009: [Medline]. [Полный текст].
[Рекомендации] Медицинская ассоциация Альберты. Руководство по диагностике и лечению крупа. Руководство по клинической практике Альберты, 2005 г., обновление . [Полный текст].
Руководство по диагностике и лечению крупа. Обновление 2008 г. Медицинская ассоциация Альберты . 2011.
Chun R, Preciado DA, Zalzal GH, Shah RK.Полезность бронхоскопии при рецидивирующем крупе. Энн Отол Ринол Ларингол . 2009 июл.118 (7): 495-9. [Медлайн].
Делани ДР, Джонстон ДР. Роль прямой ларингоскопии и бронхоскопии при рецидивирующем крупе. Otolaryngol Head Neck Surg . 2015 Январь 152 (1): 159-64. [Медлайн].
Вальд ЭЛ. Круп: общие синдромы и терапия. Педиатр Энн . 2010 Январь 39 (1): 15-21. [Медлайн].
Swingler GH, Зваренштейн М.Рентгенограмма грудной клетки при ОРЗ. Кокрановская база данных Syst Rev . 2008. (1): CD001268. [Медлайн].
Хуанг CC, Ши SL. Образы в клинической медицине. Крутой признак крупа. N Engl J Med . 2012 Июль 5. 367 (1): 66. [Медлайн].
Киркс DR. Дыхательная система. Практическая педиатрическая визуализация: диагностическая радиология младенцев и детей . 3-е изд. Филадельфия, Пенсильвания: Липпинкотт-Рэйвен; 1998 г.651-53.
Бьорнсон С., Рассел К.Ф., Вандермейер Б., Дурек Т., Классен Т.П., Джонсон Д.В. Распыленный адреналин при крупе у детей. Кокрановская база данных Syst Rev . 2011 16 февраля. CD006619. [Медлайн].
Scolnik D, Coates AL, Stephens D, Da Silva Z, Lavine E, Schuh S. Контролируемое родоразрешение при высокой и низкой влажности в сравнении с терапией туманом для крупа в отделениях неотложной помощи: рандомизированное контролируемое исследование. ЯМА . 2006 15 марта. 295 (11): 1274-80.[Медлайн].
Colletti JE. Миф: прохладный туман — эффективное средство от крупа. CJEM . 2004 Сентябрь 6 (5): 357-8. [Медлайн].
Ингаляции увлажненным воздухом для лечения крупа [база данных онлайн]. Кокрановская база данных систематических обзоров; 2006 .
Бьёрнсон К.Л., Классен Т.П., Уильямсон Дж. И др. Рандомизированное исследование однократного перорального приема дексаметазона при легком крупе. N Engl J Med .2004 Сентябрь 23, 351 (13): 1306-13. [Медлайн].
Cetinkaya F, Tufekci BS, Kutluk G. Сравнение распыления будесонида, внутримышечного и перорального дексаметазона для лечения крупа. Int J Педиатр Оториноларингол . 2004 апр. 68 (4): 453-6. [Медлайн].
Chub-Uppakarn S, Sangsupawanich P. Рандомизированное сравнение дексаметазона 0,15 мг / кг и 0,6 мг / кг для лечения среднего и тяжелого крупа. Int J Педиатр Оториноларингол .2007 марта 71 (3): 473-7. [Медлайн].
Fifoot AA, Ting JY. Сравнение однократной пероральной дозы преднизолона и перорального дексаметазона при лечении крупа: рандомизированное двойное слепое клиническое исследование. Emerg Med Australas . 2007 февраля 19 (1): 51-8. [Медлайн].
Russell K, Wiebe N, Saenz A, et al. Глюкокортикоиды при крупе. Кокрановская база данных Syst Rev . 2004. CD001955. [Медлайн].
Зоороб Р., Сидани М., Мюррей Дж.Круп: обзор. Ам Фам Врач . 2011 1 мая. 83 (9): 1067-73. [Медлайн].
Гейтс А., Гейтс М., Вандермейер Б., Джонсон С., Хартлинг Л., Джонсон Д.В. и др. Глюкокортикоиды при крупе у детей. Кокрановская база данных Syst Rev . 2018 22 августа 2018: CD001955. [Медлайн].
Kairys SW, Olmstead EM, O’Connor GT. Стероидное лечение ларинготрахеита: метаанализ данных рандомизированных исследований. Педиатрия .1989 Май. 83 (5): 683-93. [Медлайн].
Amir L, Hubermann H, Halevi A, Mor M, Mimouni M, Waisman Y. Пероральный бетаметазон по сравнению с внутримышечным дексаметазоном для лечения легкого и умеренного вирусного крупа: проспективное рандомизированное исследование. Скорая помощь педиатру . 2006 22 августа (8): 541-4. [Медлайн].
Geelhoed GC. Будесонид не дает никаких преимуществ при добавлении к пероральному дексаметазону при лечении крупа. Скорая помощь педиатру .2005, 21 июня (6): 359-62. [Медлайн].
Sparrow A, Geelhoed G. Преднизолон по сравнению с дексаметазоном в крупе: рандомизированное исследование эквивалентности. Арка Дис Детский . 2006 июль 91 (7): 580-3. [Медлайн]. [Полный текст].
Багвелл Т., Холлингсуорт А., Томпсон Т., Абрамо Т., Хакаби М., Чанг Д. и др. Ведение крупа в отделении неотложной помощи: роль многократного распыления адреналина. Скорая помощь педиатру . 2017 25 сен.[Медлайн].
McGee DL, Wald DA, Hinchliffe S. Гелий-кислородная терапия в отделении неотложной помощи. J Emerg Med . 1997 май-июнь. 15 (3): 291-6. [Медлайн].
Vorwerk C, Coats TJ. Использование гелий-кислородных смесей в лечении крупа: систематический обзор. Emerg Med J . 2008 25 сентября (9): 547-50. [Медлайн].
Beckmann KR, Brueggemann WM Jr. Лечение тяжелого крупа гелиоксом. Am J Emerg Med .2000 октября 18 (6): 735-6. [Медлайн].
Terregino CA, Nairn SJ, Chansky ME, Kass JE. Влияние гелиокса на круп: пилотное исследование. Acad Emerg Med . 1998 5 ноября (11): 1130-3. [Медлайн].
Weber JE, Chudnofsky CR, Younger JG, et al. Рандомизированное сравнение гелий-кислородной смеси (Heliox) и рацемического адреналина для лечения умеренного и тяжелого крупа. Педиатрия . 2001 июн 107 (6): E96. [Медлайн].
Vorwerk C, Коутс Т.Гелиокс при крупе у детей. Кокрановская база данных Syst Rev . 2010 17 февраля. CD006822. [Медлайн].
Moraa I, Sturman N, McGuire T, van Driel ML. Гелиокс при крупе у детей. Кокрановская база данных Syst Rev . 2013 7 декабря: CD006822. [Медлайн].
Dobrovoljac M, Geelhoed GC. 27 лет крупа: обновленная информация об эффективности 0,15 мг / кг дексаметазона. Emerg Med Australas . 2009 21 августа (4): 309-14.[Медлайн].
Мур М., Литтл П. Ингаляции увлажненного воздуха для лечения крупа: систематический обзор и метаанализ. Фам Прак . 2007 сентября, 24 (4): 295-301. [Медлайн].
Cruz CI, Patel D. Ударная батарейка-пуговица, маскирующаяся под круп. J Emerg Med . 30 января 2013 г. [Medline].
Эльбулук О, Шиба Т, Шапиро Н.Л. Ларингомаляция, проявляющаяся рецидивирующим крупом у младенца. Корпус Реп Отоларингол .2013. 2013: 649203. [Медлайн]. [Полный текст].
Ибрагимов М., Йоллу У, Акил Ф, Айдын Ф, Енер М. Инородное тело гортани, имитирующее круп. Дж. Краниофак Сург . 2013 24 января (1): e7-8. [Медлайн].
Распыление для младенцев и детей: типы, советы и побочные эффекты
Наша цель FirstCry Parenting — предоставить вам наиболее полную, точную и актуальную информацию.Каждая статья, которую мы публикуем, соответствует строгим правилам и включает несколько уровней рецензирования, как со стороны нашей редакционной группы, так и со стороны экспертов.Мы приветствуем ваши предложения по повышению полезности этой платформы для всех наших пользователей. Напишите нам по адресу [email protected]
.Последнее обновление:
Возможно, вы видели детей или младенцев с пластиковыми масками вокруг лица во время осмотра в клинике или при посещении больницы. Это так называемые небулайзеры, которые помогают ребенку правильно дышать, и лечение называется небулайзером.
Что такое ингаляция?
Проще говоря, распыление — это вид лечения, которое помогает дышать.При этом лекарство, которое требуется ребенку, вводится непосредственно через небулайзер и ребенок вдыхает, так что оно легко достигает тела и быстро всасывается для немедленного эффекта.
Безопасно ли это для детей?
Распылениесовершенно безопасно для большинства детей. Это лечение начинается только после того, как врач проверит вашего ребенка и убедится, что распыление — это путь вперед.
Что такое небулайзер?
Небулайзер — это устройство, которое выполняет процесс распыления.Лекарства, необходимые ребенку, вводятся ребенку с помощью аппарата, обычно через маску для распыления.
Как работает небулайзер?
При использовании небулайзера для детей лекарство добавляется в аппарат. Затем небулайзер использует лекарство и преобразует его в аэрозоль или форму, содержащую воздушные капли лекарства. Эта комбинация газа и жидкости достигается за счет использования кислорода, ультразвука или воздуха, сжатого машиной. Когда аэрозоль готов, его выпускают через маску для распыления, которую надевают на ребенка.
Типы лекарственных средств, используемых для распыления
Существует два типа лекарств, обычно используемых для распыления. Они,
1. Немедикаментозная жидкость
Когда у ребенка сухой нос и его слизистая оболочка должна быть увлажнена, распыление можно проводить с помощью простого физиологического раствора вместо лекарств. Это мягко смачивает мембрану и уменьшает сухость.
2. Жидкое лекарство
Детям, страдающим ринитом, астмой или подобными заболеваниями, рекомендуется использовать небулайзеры с использованием лечебных жидкостей, содержащих химические вещества, необходимые для лечения болезни.В случаях тяжелой астмы кортикостероиды или комбинация бронходилататоров могут использоваться в лечебной жидкости и вводиться путем распыления.
Как часто можно делать ингаляцию своему ребенку?
Нет единого ответа на вопрос, сколько раз нужно распылить ребенка. Иногда может хватить пары доз. Иногда может потребоваться более частое распыление, в зависимости от проблемы и ее серьезности. Врачи рекомендуют держать под рукой небулайзер, поскольку в таких случаях очень важно быстро принимать лекарства.Лучше проконсультироваться с лечащим врачом по поводу частоты приема лекарств.
Как небулизация может помочь вашему ребенку при простуде и кашле?
При обычном кашле и простуде нос обычно сохнет изнутри и становится очень заложенным. Это приводит к заложенности носа, и дети начинают дышать ртом.
Использование небулайзера с простым физиологическим раствором помогает увлажнить внутреннюю оболочку носа. Это разжижает слизь, застрявшую внутри, и расширяет носовой ход.Это самый быстрый способ избавиться от заложенного носа, и ребенок очень скоро сможет начать нормально дышать.
Стоит ли покупать небулайзер?
Серьезность проблемы вашего ребенка, частота его потребности в небулайзере, стоимость, комфорт и т. Д. Играют жизненно важную роль в принятии решения о необходимости использования небулайзера дома. под заботой и руководством персонала больницы. Когда заболевание требует не более нескольких раундов распыления, такой вариант является выгодным и экономичным.
Наличие собственного небулайзера гарантирует, что дети смогут пользоваться им в безопасных условиях окружающей среды. Кроме того, если требуется повторное введение лекарства, лучше всего использовать домашний небулайзер, который оказывается более доступным.
Какие бывают типы небулайзеров?
На рынке доступно несколько типов небулайзеров. В зависимости от состояния вашего ребенка врач может порекомендовать лучший небулайзер для детей.
1. Стационарные небулайзеры
- Обычно прочный, прочный и долговечный.
- Достаточно дешево с довольно длительной гарантией.
- Обычно предназначен для использования только внутри дома.
2. Мобильные небулайзеры
- Используется в портативном режиме.
- Работает от батарей или других источников.
- Можно носить с собой и использовать на улице.
- Маленький размер и легкий вес.
3. Ультразвуковые небулайзеры
- Использует колебания с высокой частотой для преобразования жидкого лекарства в аэрозоль.
- Не издавать ни звука.
- Маленький размер.
- Работает от батареи, но работает быстро.
4. Струйные небулайзеры
- Пропустите воздух через пластиковую маску, которая превращает жидкое лекарство в воздушную форму.
- Работает от электричества, поэтому его нельзя носить с собой в поездках.
- Издает громкий звук, но довольно недорого.
5. Сетчатые небулайзеры
- Использует мембрану, которая вибрирует с частотой для преобразования жидкости в аэрозольный препарат.
- Маленький по размеру и самый быстрый дозатор лекарств.
- Работает от батареек, не издает звука.
- Намного дороже остальных.
- Следует осторожно обращаться и часто чистить.
Подготовка небулайзера для лечения дыхания ребенка
Прежде чем прикасаться к какой-либо части небулайзера, убедитесь, что ваши руки тщательно вымыты и вымыты. Это предотвратит попадание в небулайзер любых внешних организмов.
- Выберите удобное место со столом или твердой поверхностью.
- Не забудьте очистить воздушный фильтр небулайзера перед использованием. Если он грязный, промойте его холодной водой и дайте высохнуть.
- Включите машину в розетку. Принесите ампулу с лекарством и поместите ее в контейнер с лекарством небулайзера. Если ваш врач посоветовал вам смешать несколько лекарств вместе, используйте пипетку или шприц, чтобы отмерить нужное количество каждого лекарства, а затем смешайте их вместе.
- В некоторых случаях может потребоваться добавление солевой воды к лекарству для создания хорошего аэрозоля. Не создавайте дома соленую воду. Всегда покупайте стерильный физиологический раствор в аптеке и используйте его вместе с лекарством.
- Установите емкость и подсоедините ее к машине через трубку.
- Убедитесь, что маска для лица чистая, и подсоедините ее к верхней части небулайзера.
Советы по использованию небулайзера для вашего ребенка
- Установите фиксированный распорядок использования небулайзера, чтобы ребенок познакомился с ним.
- Превратите распыление в увлекательное занятие, превратив его в игру или рассказав ребенку историю во время процесса.
- Чтобы вашему ребенку было удобнее работать с машиной, вы можете наклеить на нее картинки из его любимых мультфильмов.
- При использовании на младенце, если он постоянно двигается, дайте ему поспать. Затем осторожно используйте небулайзер на ребенке, когда он находится в глубоком сне.
- Большинство детей боятся маски и думают, что не смогут в ней дышать.Покажи им примеры. Попробуйте надеть его сами и покажите ребенку, что вы легко можете дышать через него.
- Каждый раз, когда ваш ребенок успешно завершает цикл распыления, обнимайте его или дайте ему пять. Сделайте это своего рода миссией, где каждый раунд помогает победить вражеские микробы внутри тела.
Очистка небулайзера
Важно очищать небулайзер и маску для лица после каждого цикла, даже если следующий цикл нужно сделать через несколько часов.
- Вымойте маску для лица и контейнер, используя несколько капель средства для мытья посуды и теплой воды.
- Стряхните воду и дайте ей высохнуть.
- Провести полную дезинфекцию небулайзера. За исключением маски, все остальные части небулайзера следует погрузить в горячую воду, содержащую несколько капель уксуса. Дайте деталям впитаться примерно 60 минут.
- Хорошо промойте и дайте полностью высохнуть.
- Перед тем, как убрать небулайзер, убедитесь, что нигде не осталось капель воды.
Побочные эффекты ингаляции у детей
Некоторые обычные и нормальные побочные эффекты:
- Сухость в горле или странный привкус во рту
- Вкус лекарства может вызвать чувство тошноты или изжоги
- В случае сильных лекарств могут возникнуть определенные случаи, когда у ребенка кровотечение из носа, боль в животе или головокружение
Когда следует вызывать врача?
- Проблемы с дыханием обостряются после распыления
- Стягивание в груди или на теле сыпь и крапивница
- У вашего ребенка сильная головная боль или начинает дрожать
- Лечение не оказывает видимого эффекта
Часто задаваемые вопросы
1.Ингаляция только для детей, страдающих астмой?
Нет, многие другие болезни тоже можно лечить с помощью небулайзера. Распыление может также проводиться с использованием простого физиологического раствора для детей, страдающих кашлем.
2. Могу ли я использовать небулайзер дома?
Небулайзерыможно легко использовать дома. Однако никакие лекарства, кроме стерильных физиологических растворов, не следует принимать без рекомендации врача.
3. Ингалятор и небулайзер — одно и то же?
Ингалятор не работает от электричества и обычно используется для приема лекарств от астмы.Небулайзеры используются для различных целей, включая астму.
4. Можно ли использовать небулайзер при респираторных заболеваниях?
Да, если ваш врач посоветовал лекарство, дозировку и частоту использования.
5. Потребуется ли моему ребенку глубоко дышать во время ингаляции?
Вовсе нет. Нормальное дыхание — это нормально.
6. Вызывает ли ингаляция зависимость?
Нет никакой зависимости, единственная разница — это способ доставки лекарства.
7. Используются ли в небулайзере лекарственные средства в высоких дозах?
Напротив, дозировка меньше, чем в таблетках или сиропах.
8. Как выбрать небулайзер для дома?
Выберите рентабельный, простой в чистке и обращении небулайзер от известного бренда, универсальный в использовании.
Обязательно проконсультируйтесь с педиатром, если у вашего ребенка есть респираторные жалобы, для правильного диагноза и лечения. Процесс распыления для младенцев поначалу может быть довольно пугающим, да и сами младенцы могут испугаться от него.Правильная среда и правильная поддержка могут помочь вашему ребенку привыкнуть к процессу распыления и быстро и легко избавиться от болезни.
Ссылки и ресурсы:
- Линия здоровья
- WebMD
Также читают:
Бронхит у детей
Синусит у детей
Респираторно-синцитиальный вирус (RSV): симптомы, лечение, помощь
Обзор
RSV у младенцев и детейЧто такое респираторно-синцитиальный вирус (RSV)?
Респираторно-синцитиальный вирус (RSV) — распространенный респираторный вирус.Он поражает легкие и их бронхиолы (более мелкие проходы, по которым воздух попадает в легкие). RSV — одна из наиболее частых причин детских болезней, поражающая большинство детей к двухлетнему возрасту. RSV может также инфицировать взрослых.
У большинства здоровых детей и пожилых людей, инфицированных РСВ, заболевание протекает в легкой форме с симптомами простуды. Обычно требуется только забота о себе или «забота о комфорте».
Тяжелая инфекция RSV может привести к пневмонии (инфекции легких) и бронхиолиту (воспалению мелких дыхательных путей в легких) и может потребовать госпитализации.Наибольшему риску тяжелой инфекции подвержены очень молодые (младше шести месяцев), люди старше 65 лет и люди любого возраста с заболеваниями сердца или легких или ослабленной иммунной системой. RSV также может усугубить существующие проблемы с сердцем и легкими.
Заразен ли респираторно-синцитиальный вирус (РСВ)? Как это распространяется? Как долго это длится?
Да, RSV очень заразен, особенно в течение трех-семи дней у человека появляются симптомы. Некоторые младенцы и люди с ослабленной иммунной системой могут оставаться заразными до четырех недель.
Вирус распространяется при тесном контакте, когда инфицированный человек чихает или кашляет, и вирус переносится по воздуху и попадает в ваше тело через глаза, нос или рот. Он также распространяется при прикосновении к объектам, на которые приземлился вирус, а затем при прикосновении к вашему лицу. RSV может жить на твердых поверхностях в течение многих часов.
Проявление симптомов с момента контакта человека с RSV занимает от двух до восьми дней. Симптомы обычно длятся от трех до семи дней. Большинство детей и взрослых полностью выздоравливают через одну-две недели.
Насколько распространен респираторно-синцитиальный вирус (RSV)?
Большинство детей заражаются RSV до двух лет. Инфекция легко распространяется среди маленьких детей из-за их тесного контакта с другими детьми, которые могут быть инфицированы, путем совместного использования игрушек и постоянного прикосновения к предметам, которые могут быть заражены вирусом. Ежегодно около 57000 детей в возрасте до пяти лет нуждаются в стационарной помощи из-за RSV в США
Среди взрослых около 177 000 пожилых людей ежегодно госпитализируются по поводу RSV.Ежегодно около 14 000 взрослых умирают от этой инфекции.
Является ли респираторно-синцитиальный вирус (РСВ) сезонным заболеванием?
Да, как и грипп, RSV — это сезонное заболевание. Это происходит в большинстве районов США, начиная с поздней осени и длится до ранней весны.
Кто заражается респираторно-синцитиальным вирусом (RSV)?
RSV заражает почти всех детей хотя бы один раз в возрасте до двух лет. В большинстве случаев этот вирус вызывает лишь незначительные симптомы простуды.Однако для некоторых младенцев и некоторых взрослых инфекция может быть более опасной.
Младенцы и взрослые с наибольшим риском тяжелой или опасной для жизни инфекции RSV:
- Недоношенные дети (потому что их легкие недоразвиты).
- Младенцы в возрасте до 6 месяцев.
- Младенцы, рожденные с заболеваниями сердца или легких.
- Дети и взрослые с ослабленной иммунной системой, в том числе перенесшие трансплантацию органов или проходящие химиотерапию.
- Дети, которые испытывают затруднения при глотании или не могут очистить слизистые.
- Взрослые от 65 лет и старше.
- Взрослые с заболеваниями сердца и легких, такими как застойная сердечная недостаточность, хроническая обструктивная болезнь легких или астма.
Симптомы и причины
Каковы признаки и симптомы респираторно-синцитиального вируса (РСВ) у младенцев?
Общие симптомы RSV у младенцев включают:
- Насморк.
- Снижение аппетита.
- Чихание и кашель.
- Лихорадка (температура выше 100 градусов по Фаренгейту). Лихорадка может присутствовать не всегда.
Симптомы у младенцев младшего возраста включают:
- Суетливость / раздражительность.
- Снижение активности / большая усталость, чем обычно.
- Пониженный аппетит.
- Паузы в дыхании.
Симптомы тяжелого RSV у младенцев включают:
- Короткое, поверхностное и учащенное дыхание.
- Расширение (расширение) ноздрей при каждом вдохе.
- Дыхание животом (ищите «прогиб» груди в виде перевернутой буквы «V», начинающейся под шеей).
- Голубоватая окраска губ, рта и ногтей.
- Свистящее дыхание (это может быть признаком пневмонии или бронхиолита.)
- Плохой аппетит.
Каковы симптомы респираторно-синцитиального вируса (РСВ) у детей старшего возраста и взрослых?
Многие дети старшего возраста и взрослые не имеют симптомов или имеют очень легкие симптомы. Общие симптомы RSV у тех, у кого есть симптомы, аналогичны простуде и включают:
- Насморк.
- Перегрузка.
- Легкая головная боль.
- Боль в горле.
- Лихорадка.
- Кашель.
- Усталость.
К каким серьезным заболеваниям может привести респираторно-синцитиальный вирус (RSV)?
Серьезные условия, которые могут возникнуть в результате RSV, включают:
- Пневмония или бронхиолит.
- Ухудшение симптомов у людей с такими состояниями, как хроническая обструктивная болезнь легких, астма и застойная сердечная недостаточность.
Диагностика и тесты
Как диагностируется респираторно-синцитиальный вирус (РСВ)?
Ваш лечащий врач изучит вашу историю болезни или вашего ребенка и спросит о симптомах.Медицинский осмотр будет включать прослушивание легких ваших или вашего ребенка и проверку уровня кислорода с помощью простого пальцевого теста (пульсоксиметрия). Они могут заказать анализ крови, чтобы проверить наличие признаков инфекции (например, количество лейкоцитов выше нормы), или взять мазок из носа для проверки на вирусы.
Если есть подозрение на более тяжелое заболевание, ваш лечащий врач закажет вам визуализацию (рентген, компьютерную томографию), чтобы проверить ваши легкие или легкие вашего ребенка.
Ведение и лечение
Как лечится респираторно-синцитиальный вирус (RSV)?
Если у вас или у вашего ребенка легкие симптомы, лечение по рецепту обычно не требуется.RSV проходит сам по себе через одну-две недели. Антибиотики не используются для лечения вирусных инфекций, в том числе вызванных RSV. (Однако могут быть назначены антибиотики, если анализ показывает, что у вас или у вашего ребенка бактериальная пневмония или другая инфекция.)
Некоторых маленьких детей, у которых развивается бронхиолит, возможно, придется госпитализировать для получения кислородного лечения. Если ваш ребенок не может пить из-за учащенного дыхания, ему может потребоваться внутривенное введение жидкости, чтобы избежать обезвоживания. В редких случаях инфицированным младенцам потребуется респиратор, чтобы помочь им дышать.Лишь около 3% детей с RSV нуждаются в госпитализации. Большинство детей могут вернуться домой из больницы через два-три дня.
Если вы пожилой человек и особенно если у вас ослабленная иммунная система, вам может потребоваться госпитализация, если RSV тяжелый. Находясь в больнице, вы можете получать кислород или пользоваться аппаратом искусственной вентиляции легких, чтобы помочь вам дышать, или внутривенно вводить жидкости для облегчения обезвоживания.
Доступна ли вакцина для предотвращения респираторно-синцитиального вируса (РСВ)?
Вакцины для лечения RSV пока нет.Ученые работают над его разработкой.
Есть ли лекарство от респираторно-синцитиального вируса (RSV)?
В настоящее время лекарства от RSV не существует. Однако ученые продолжают изучать вирус и искать способы предотвратить заражение или лучше справиться с тяжелым заболеванием.
Что такое паливизумаб (Synagis®)?
Павливимаб — это лекарство, одобренное для профилактики тяжелого РСВ у некоторых младенцев и детей с высоким риском тяжелого заболевания. Препарат не лечит RSV, не используется для лечения детей, у которых уже есть тяжелая форма RSV, и не может предотвратить инфекцию RSV.Это делается в виде ежемесячных инъекций во время сезона RSV. Спросите своего врача, подходит ли павливимаб для предотвращения инфекции RSV у вашего ребенка.
Если я или мой ребенок заразимся респираторно-синцитиальным вирусом (РСВ) один раз, сможем ли мы заразиться им снова?
Люди, которые заражаются определенными вирусами, иногда могут выработать иммунитет к вирусу. Это означает, что они не заразятся снова в течение некоторого времени или даже навсегда. Это не относится к RSV. Вы или ваш ребенок можете заразиться RSV более одного раза в жизни и даже более одного раза в течение одного сезона RSV.
Хорошая новость заключается в том, что повторные инфекции, как правило, менее серьезны, чем первоначальная инфекция. Однако если вы пожилой человек или взрослый человек с ослабленной иммунной системой или длительным заболеванием сердца или легких, инфекция RSV может быть более серьезной, если вы снова заразитесь.
Профилактика
Что я могу сделать, чтобы предотвратить заражение респираторно-синцитиальным вирусом (RSV) или предотвратить распространение RSV в случае заражения?
Вы можете соблюдать те же меры предосторожности, что и при простуде, гриппе или другом заразном заболевании:
- Часто мойте руки.Стирать 20 секунд. Если мыло и вода недоступны, используйте дезинфицирующее средство для рук на спиртовой основе, которое содержит не менее 60% спирта. (Средства на спиртовой основе хорошо подходят для маленьких детей, у которых отсутствует координация или концентрация внимания для правильной техники мытья рук.)
- Не прикасайтесь к глазам, носу и рту, чтобы вирусы не распространялись через руки.
- Прикрывайте рот и нос салфеткой при чихании и кашле или при чихании и кашле в локоть. Выбросьте салфетку в мусор.После этого вымойте руки. Никогда не кашляйте и не чихайте в руки!
- Избегайте тесного контакта (в пределах 6 футов) с теми, кто переболел RSV, кашляет, простужен или болен. Если ты заболел, оставайся дома.
- Не делитесь чашками, игрушками, бутылками или какими-либо предметами. Вирусы могут жить на таких поверхностях часами (и передаваться вам в руки).
- Если вы предрасположены к болезням или у вас ослабленная иммунная система, держитесь подальше от больших скоплений людей.
- Очистите часто используемые поверхности (например, дверные ручки и столешницы) дезинфицирующим средством, уничтожающим вирусы.
Дополнительные советы для детей:
- Не давайте детям присматривать за детьми, когда они или другие дети заболеют.
- Если у вас есть ребенок с высоким риском развития тяжелой формы RSV, постарайтесь ограничить время пребывания в детских учреждениях или на собраниях большого количества детей во время сезона RSV.
- Часто мойте игрушки.
Как сделать так, чтобы мой ребенок, больной респираторно-синцитиальным вирусом (РСВ), чувствовал себя лучше дома?
- Не позволяйте никому курить рядом с ребенком или дома.Это может затруднить дыхание.
- Попробуйте использовать испаритель прохладного тумана, чтобы успокоить сухие дыхательные пути, если это рекомендовано вашим доктором. Следует избегать использования испарителей с горячим воздухом из-за риска ожогов.
- Убедитесь, что ваш ребенок получает много жидкости, например грудного молока или смеси для младенцев, или молока, соков и воды для детей старшего возраста. Грудное молоко содержит антитела, которые помогают бороться с инфекциями.
- При лихорадке давайте ребенку (старше 6 месяцев) такие лекарства, как ацетаминофен (детский тайленол®) или ибупрофен.Никогда не давайте ребенку аспирин, так как аспирин может вызвать синдром Рея.
- Нанесите солевые капли для носа, чтобы разжижить слизь в носу.
- Часто сморкайтесь (или аккуратно сосите нос ребенка).
- Позвольте вашему ребенку много отдыхать, если это необходимо.
- Дайте все лекарства в соответствии с указаниями врача вашего ребенка.
Перспективы / Прогноз
Чего можно ожидать, если у меня или моего ребенка разовьется респираторно-синцитиальный вирус (RSV)?
В большинстве случаев RSV протекает в легкой форме и вызывает симптомы, похожие на простуду.Почти все дети в возрасте до двух лет будут инфицированы RSV.
В большинстве случаев RSV у взрослых и здоровых детей не требует лечения. У младенцев и пожилых людей с наибольшим риском развития тяжелой формы РСВ может развиться пневмония или бронхиолит или ухудшиться состояние сердца и легких, и может потребоваться госпитализация.
Вы можете помочь предотвратить распространение RSV, следуя здравым советам по гигиене и чистоте.
Всегда обращайтесь к своему врачу или в отделение неотложной помощи, если у вас проблемы с дыханием, высокая температура или вас беспокоят какие-либо симптомы у вас или вашего ребенка.
Жить с
Когда мне следует позвонить своему врачу?
Позвоните своему врачу, если у вас или вашего ребенка есть следующие симптомы:
- Лихорадка (температура выше 100 градусов по Фаренгейту).
- Лихорадка, продолжающаяся более двух дней.
- Серый или голубой оттенок языка, губ или кожи.
- Затрудненное дыхание.
- Обострение симптомов простуды.
Дополнительные симптомы, на которые следует обратить внимание у маленьких детей, включают:
- Сильная суетливость, снижение внимания.
- Обезвоживание (признаки включают менее одного влажного подгузника каждые 8 часов, сухость во рту и плач без слез).
- Кашель продолжается днем и ночью.
- Плохой аппетит.
Как часто младенцам рекомендуется ингаляция? Использование небулайзера, побочные эффекты, факты
Для младенцев и детей с тяжелым затруднением дыхания или острым заболеванием распыление является простым способом введения лекарства. Вместо многократного приема пероральных лекарств ребенок эффективно лечится небулайзером.[ Know — Вакцинация детей в возрасте от 0 до 5 лет, меры предосторожности и важность ревакцинации]
Распыление может быть страшной темой для многих родителей. Безопасно ли пользоваться небулайзером для младенцев и младенцев? Каковы побочные эффекты небулайзера для ребенка? Следует ли назначать его младенцам? Так много вопросов! Чтобы упростить вам жизнь, мы не только ответили на 8 распространенных вопросов, которые родители задают о небулайзерах экспертом, но и придумали несколько интересных советов, которые помогут вам решить, хотите ли вы использовать небулайзер для вашего дома. ребенок или нет.
Что такое небулайзер?
Небулайзер — это электронное устройство или устройство с батарейным питанием, используемое для введения жидкого лекарства непосредственно в легкие для облегчения респираторных заболеваний. Распылитель превращает жидкость в мелкий туман, который при вдыхании достигает дыхательных путей. Когда у младенцев есть проблемы с дыханием или респираторными заболеваниями, есть большая вероятность, что врач пропишет небулайзер. Поскольку маленькие младенцы и дети не могут использовать ингаляторы сами по себе, небулайзеры кажутся хорошим выбором для временного облегчения.Некоторые родители предпочитают небулайзерную терапию, в то время как другие предпочитают принимать лекарства внутрь или домашние средства. Для молодого родителя, который плохо знаком с небулайзерами, неоднозначная информация может быть пугающей, поскольку вокруг использования небулайзеров существует несколько мифов.
Использование и преимущества небулайзера
Его также можно использовать без лекарств при обычных симптомах кашля и простуды. Солевой раствор или даже солевой раствор можно вводить один или два раза в день для быстрого облегчения. Распыление помогает увлажнить и разжижить слизь, которую позже можно очистить тканью.
Распыленные лекарства работают быстрее, поскольку они попадают прямо в легкие, в отличие от пероральных лекарств, которые сначала всасываются в желудок, а затем воздействуют на болезнь.
Небулайзер безопаснее пероральных лекарств. Когда вы даете ребенку пероральное лекарство, оно измеряется в миллиграммах (мг). В небулайзере лекарство вводят в микрограммах (мкг). (1 мкг = 0,001 мг). [ Check — Детские вакцины, побочные эффекты, меры предосторожности и успокаивающие советы]
Побочные эффекты от небулайзера намного меньше, чем от пероральных лекарств, потому что их дозировки ниже.
Если ребенок слишком активен или боится маски, можно также использовать небулайзер, пока ребенок спит.
Для младенцев, которые не могут держать мундштук или пользоваться ингаляторами, небулайзеры являются наиболее эффективным способом решения респираторных заболеваний.
Детям, страдающим астмой или бронхитом, необходимо повторное распыление. В таком случае покупка небулайзера дома может облегчить жизнь как родителям, так и ребенку.
При кашле и простуде использование небулайзера дает ребенку быстрое облегчение. Вместо приема пероральных лекарств, против чего многие дети возражают, небулайзер может помочь с меньшими усилиями.
Как работает небулайзер?
Распылитель состоит из трех частей: самого устройства, чашки распылителя и лицевой маски. Требуемое лекарство или физиологический раствор помещается в чашку небулайзера, также известную как медицинский дозатор, и он соединяется с аппаратом и лицевой маской через прилагаемые трубки.Затем маска надевается на лицо ребенка, подбирается и включается. Лекарство начинает превращаться в крошечные капельки в воздухе, и ребенка заставляют дышать в течение 5-10 минут. Вдыхание гарантирует, что легкие ребенка получат лекарство, и принесет немедленное облегчение. Распыление очень хорошо подходит для маленьких детей, так как лекарство может напрямую и легко попасть в легкие, оказывая максимальный эффект.
Могут ли родители использовать небулайзер для детей?
Да, небулайзер для детей безопасен, чтобы помочь им справиться с респираторными проблемами.Младенцы, страдающие хроническими заболеваниями, такими как астма и муковисцидоз, недоношенные дети, рожденные с такими острыми заболеваниями, как пневмония, бронхит и т. Д., Могут получить особую пользу от использования небулайзера. Поскольку небулайзеры поставляются с маской, а младенцы не могут держать мундштук во рту, они представляют собой эффективный способ справиться с респираторными проблемами у младенцев.
Ингалятордля младенцев — хорошо или плохо?
Для младенцев с тяжелым затруднением дыхания из-за простуды или кашля рекомендуется распыление.Однако вам не следует использовать небулайзер для младенцев практически для всего! И никогда не используйте какие-либо лечебные растворы, если это не посоветовал ваш врач. Всегда используйте соленую воду при незначительных недомоганиях, таких как кашель, простуда, смена сезона и т. Д. Распыление очень эффективно, когда младенцы и дети не могут принимать лекарства, поскольку они доставляют лекарства в легкие и обеспечивают немедленное облегчение.
Мы надеемся, что ответили на ваши самые важные сомнения по поводу распыления. Если у вас все еще есть вопрос, на который нет ответа, не стесняйтесь оставлять свой вопрос в комментариях.Мы будем рады его разрешению, проконсультировавшись с нашими экспертами на панели.
Как часто небулайзер можно использовать для ребенка?
Небулайзерыможно использовать в соответствии с рекомендациями вашего врача, которые будут зависеть от серьезности респираторной проблемы вашего ребенка. Обычно врачи назначают использование небулайзеров один раз перед сном, при нормальном кашле и простуде, или несколько раз в день при острых респираторных заболеваниях. Младенцам-астматикам могут понадобиться небулайзеры чаще, поскольку они постоянно страдают от простуды, чихания и аллергических проблем.Как только у вашего ребенка разовьется иммунитет и его дыхание станет управляемым, вы можете прекратить использовать для него небулайзеры. Но до тех пор распыление может быть очень эффективным способом получения лекарств, которые попадут в дыхательную систему вашего ребенка.
Детский небулайзер от холода
Когда ребенок простужается, его дыхательные пути блокируются, и у него могут возникнуть проблемы с дыханием. Заложенность носа может быть особенно сложной для младенцев и маленьких детей, поскольку они не могут высморкаться и плевать мокротой.Помимо домашних средств от простуды, вы также можете использовать небулайзер, чтобы очистить нос ребенка. Распыление помогает увлажнить и разжижить слизь, которую затем можно очистить тканью. Таким образом, распыление может помочь убрать заложенность носа у младенцев, помогая им лучше дышать.
Когда ребенок может перестать пользоваться небулайзерами?
Как только у вашего ребенка разовьется иммунитет и его дыхание станет управляемым, вы можете прекратить использовать для него небулайзеры. Но до тех пор распыление может быть очень эффективным способом добиться, чтобы лекарства достигли дыхательной системы вашего ребенка.Опять же, ваш врач сообщит вам, когда вашему ребенку больше не нужны лекарства или когда небулайзер можно будет остановить.
В заключение скажу, что небулайзер — это эффективное средство для введения вашему ребенку респираторных препаратов. При практически незначительных побочных эффектах врачи часто рекомендуют небулайзер, чтобы успокоить и избавить ребенка от заложенности носа и затруднения дыхания. В то же время это наиболее практичное лекарственное средство для детей, страдающих астмой, бронхитом и другими респираторными заболеваниями.
Нужно ли использовать в небулайзере лекарства?
Небулайзерыможно использовать как с лекарствами, так и без них. По сути, небулайзер — это просто способ наполнить легкие лекарством. От простого кашля и простуды можно использовать физиологический раствор, чтобы разжижить слизь, застрявшую в дыхательных путях, и облегчить сухость дыхательных путей. Использование небулайзера при кашле с мокротой помогает малышам лучше дышать. Для пациентов с респираторными заболеваниями, такими как аллергический ринит или астма, назначают кортикостероиды, бронходилататоры и другие состояния, нестероидные противовоспалительные препараты и т. Д.используются в небулайзере. В зависимости от состояния здоровья ребенка врач может выписать —
- Солевые растворы различной концентрации для повседневных и небольших проблем
- В тяжелых случаях можно лечить нестероидными препаратами
- В случае экстренной помощи могут быть прописаны препараты на основе стероидов
Побочные эффекты использования небулайзеров для младенцев
Хотя идея заключается в том, что использование небулайзера может иметь побочные эффекты для ребенка, это далеко от истины.Врачи обычно назначают физиологические растворы при обычных проблемах, и только в случае респираторных заболеваний выдают лекарства. Небулайзер безопасен для младенцев и детей, и потенциальные побочные эффекты при использовании ингаляционных стероидов, хотя и встречаются редко, можно суммировать ниже —
- Ребенок чувствовал, что у него пересохло или раздражено горло
- Он может жаловаться на тошноту или неприятный привкус во рту
- Иногда дети могут жаловаться на изжогу
- Неправильное смешивание лекарств может вызвать кровотечение из носа или боль в животе
- Использование нечистой чашки небулайзера может вызвать боль в животе и другие серьезные проблемы.
Другим недостатком небулайзера является то, что некоторые дети могут не захотеть носить маску или испугаться или раздражаться при ее использовании.Лучшее, что можно сделать здесь, — это отвлечь внимание ребенка или предложить стимулы. Например, разрешите ребенку посмотреть телевизор в маске или послушать рассказ. Вы также можете наклеить на машинку картинки, чтобы она выглядела более привлекательной для ребенка.
Сколько стоит небулайзерная машина?
Различные бренды, такие как Phillips, Dr.Morepen, Rossmax, Omron и Equinox, предлагают разные модели в разных ценовых диапазонах. Выберите тот, который больше подходит для детей и соответствует вашим потребностям. Хороший распылитель может стоить от рупий.1500 рупий 3000.
Как сделать так, чтобы моему ребенку было удобно пользоваться небулайзером?
Для получения максимальной пользы от небулайзера необходимо, чтобы ребенок чувствовал себя комфортно при его использовании. Прочтите несколько указателей, которые могут помочь вашему ребенку научиться пользоваться небулайзерами —
- Устранение страха масок: Если ваш ребенок боится масок, важно правильно отреагировать на этот страх. Попробуйте превратить ее в веселую игру, примерив различные маски супергероя и устроив ему удобство.Вы также можете носить маску, когда он принимает лечение
- Позвольте ему украсить: Предоставление вашему ребенку возможности украсить маску наклейками, придающими ему индивидуальный вид, может помочь ему в использовании небулайзера
- Make It Fun: Самая большая проблема может заключаться в том, чтобы заставить вашего ребенка усидеть в процессе. В этом отношении вам нужно сделать процесс увлекательным и увлекательным — петь песни, читать ему или играть его стишки или что-нибудь, что заставляет его сидеть на одном месте.Избегайте рисования или просмотра телевизора, из-за которых он может отвлечься от небулайзера
- Комфорт в приоритете: Убедитесь, что вашему ребенку удобно сидеть. Некоторые дети предпочитают сидеть на высоком стульчике, а некоторые по-прежнему предпочитают устроиться на коленях у матери. Определите, что лучше всего подходит для вашего ребенка
- Будьте позитивными и цени своего ребенка: Положительное подкрепление имеет большое значение. Убедитесь, что вы не обсуждаете свои опасения по поводу небулайзера, и всегда цените своего ребенка после завершения процесса
Часто задаваемые вопросы и ответы эксперта
Ниже представлена подборка распространенных вопросов и заблуждений по поводу ингаляции, с ответами известного педиатра из Гургаона и эксперта по делам родителей, доктораВанит Пармар.
- В. Распыление приводит к передозировке лекарств. Это правда?
A. Когда вы даете ребенку пероральные лекарства, они выражаются в миллиграммах (мг). В небулайзере лекарство вводят в микрограммах (мкг). Один мкг равен всего 0,001 мг. Таким образом, представление о том, что с помощью ингалятора мы даем ребенку больше лекарств, чем требуется, является мифом
- В. Распыление имеет больше побочных эффектов по сравнению с пероральными лекарствами.Это правильно?
A. С другой стороны, побочные эффекты, если таковые имеются, намного ниже, поскольку количество вводимого лекарства намного ниже по сравнению с пероральной дозой. Распыленные лекарства действуют быстрее, так как попадают прямо в легкие, в отличие от пероральных лекарств, которые сначала всасываются в желудок, а затем воздействуют на недуг
- В. Распыление только для тяжелых астматических пациентов?
А. Распыление проводится при многих респираторных заболеваниях, включая сильную простуду и кашель, бронхит, астму, ХОБЛ и эмфизему. Ваш врач посоветует распыление только в том случае, если это необходимо
- В. Не слишком ли молоды младенцы для распыления?
A. Распыление помогает удалить мокроту, которую младенцы не могут сделать самостоятельно. Это можно делать в любом возрасте, но дозировка будет отличаться в зависимости от возраста и состояния пациента
- В.Насколько дорого обходится распыление?
A. Флаконы для распыления стоят намного дешевле по сравнению с другими формами лекарств
- В. Распыление в домашних условиях невозможно произвести должным образом. Это правда?
A. Многие думают, что это сложный процесс, но он довольно прост и может выполняться дома. Вы можете проконсультироваться с врачом, и если члену семьи требуется частое распыление, вы можете приобрести небулайзер.В наши дни существует множество портативных компактных небулайзеров, которые можно легко использовать дома или брать с собой во время путешествий. Короче говоря, распылять в домашних условиях — это нормально. Делайте это правильно, но не переусердствуйте. Правильная чистка и уход за устройством также очень важны
- В. Вызывает ли распыление привыкание?
A. Я бы хотел это исправить. Часто родители, а не ребенок, становятся чрезмерно зависимыми даже при легкой простуде и кашле, некоторые родители склонны распылять информацию о ребенке, надеясь на мгновенное облегчение.Обычно считается, что врач назначит такое же лечение, поэтому мы можем проводить его дома. Кроме того, распыление — это только способ доставки лекарств. При повторном приеме лекарство, а не способ доставки может вызвать привыкание
- В. Можно ли вылечить все респираторные проблемы в домашних условиях, если у вас есть небулайзер?
A. При легкой простуде или кашле распыление воздуха не требуется. Фактически, мы видим много пострадавших или госпитализаций в ОИТ из-за обострения астмы или дыхательной недостаточности из-за того, что пациента слишком сильно распыляли дома, когда его должны были доставить в больницу.Если состояние сохраняется или ухудшается, лучше всего как можно скорее обратиться к врачу.
Прочтите беседы с родителями и родительские блоги о распылении. Пожалуйста, также проверьте Взгляд родителей на Распыление для младенцев
.


 Это ингаляторы, функционирующие в непрерывном режиме. После активации кнопки «Пуск» ингалятор начинает производить аэрозоль. Часть лекарства рассеивается в воздухе.
Это ингаляторы, функционирующие в непрерывном режиме. После активации кнопки «Пуск» ингалятор начинает производить аэрозоль. Часть лекарства рассеивается в воздухе.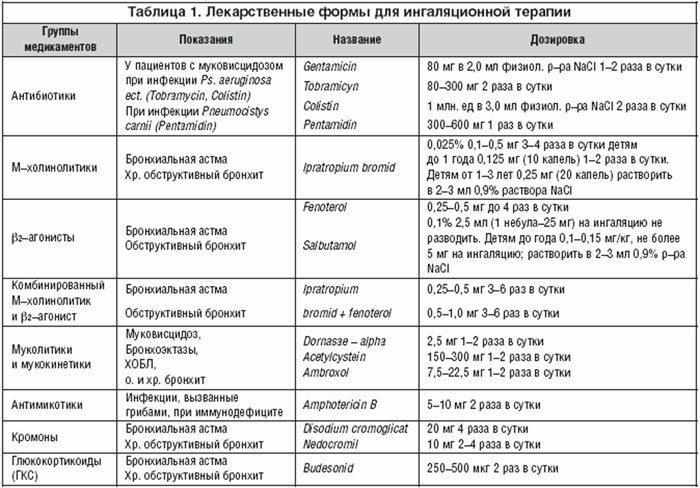 Их используют для ингалирования детей младшего возраста или больных, прикованных к постели. Ими удобно пользоваться, но при процедуре существенная часть лекарственного средства рассеивается в окружающую среду.Часть лекарства может осесть на коже пациента, что нежелательно для малышей.
Их используют для ингалирования детей младшего возраста или больных, прикованных к постели. Ими удобно пользоваться, но при процедуре существенная часть лекарственного средства рассеивается в окружающую среду.Часть лекарства может осесть на коже пациента, что нежелательно для малышей.