Хрипы в груди
Хрипы – возникают при воспалении трахеи, бронхов или в полости, их делят на сухие и влажные.
Сухие хрипы. Различают свистящие (дискантовые, высокие) и басовые (низкие, более музыкальные). Первые чаще бывают при сужении бронхов, особенно мелких; вторые образуются от колебания густой мокроты, особенно в крупных бронхах, дающих резонанс. Сухими хрипами называют их потому, что в их образовании жидкость не играет большой роли. Они отличаются непостоянством и изменчивостью, встречаются при ларингитах, фарингитах, бронхитах, астме.
Влажные хрипы образуются при скоплении в просвете бронхов жидкого секрета (мокрота, отечная жидкость, кровь) и прохождении воздуха через этот секрет, они выслушиваются в фазу вдоха и выдоха и в зависимости от просвета бронхов делят на мелко-, средне- и крупнопузырчатые, последние могут выслушиваться над полостями.
Влажные хрипы могут быть звучными или консонирующими и незвучными, неконсонирующими. Звучные влажные хрипы выслушиваются, когда бронхи окружаются плотной легочной тканью и могут указывать на воспаление легких.
Характерной особенностью хрипов является их изменчивость после покашливания (они усиливаются или исчезают).
Следует отличать от хрипов крепитацию, которая образуется при разлипании терминальных отделов бронхиол. Локально определяемая крепитация свидетельствует о пневмоническом очаге.
При крупозной пневмонии различают начальную крепитацию в стадии прилива в первые 1-3 дня болезни и конечную – хрипы, появляющиеся в стадии разрешения пневмонии, рассасывания экссудата – на 7-10-й день болезни.
Шум трения плевры возникает при трении висцерального и париетального листков плевры и выслушивается только при патологических состояниях:
– при воспалении плевры, когда она покрывается фибрином или на ней образуются очаги инфильтрации, что приводит к неровностям, шероховатостям плевральной поверхности;
– при поражении плевры опухолью, туберкулезе плевры.
 К каким врачам обращаться:
К каким врачам обращаться:— Кардилог
— Терапевт
Страница не найдена |
Страница не найдена |404. Страница не найдена
Архив за месяц
20212223242526
27282930
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Метки
Настройки
для слабовидящих
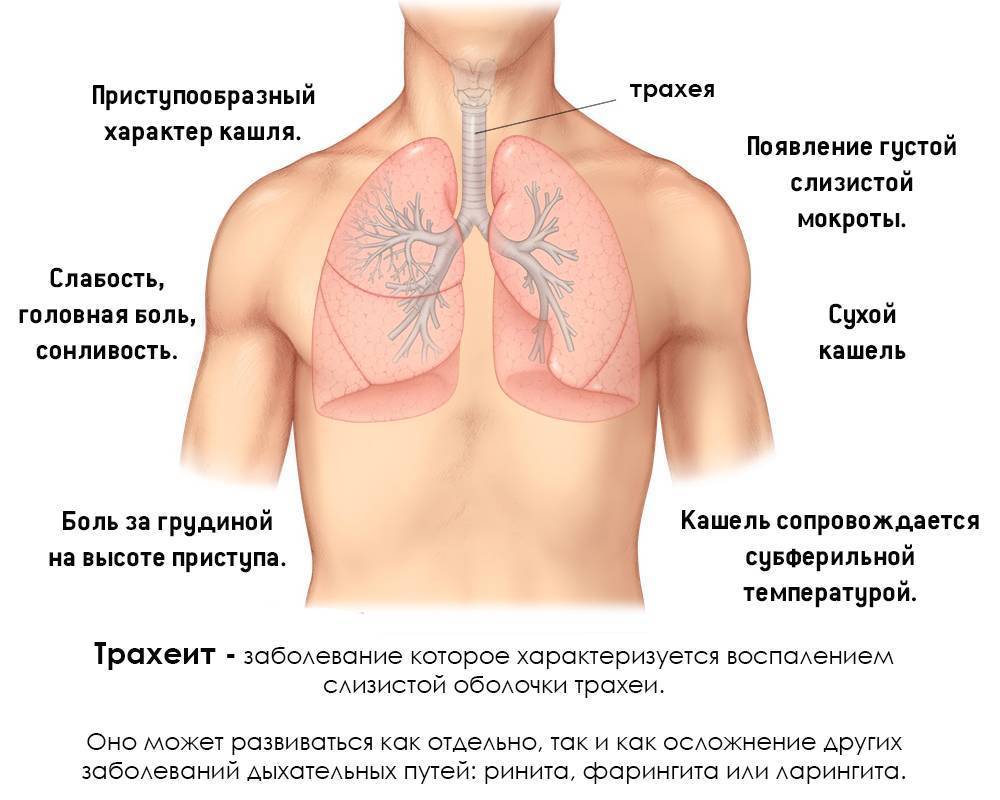
Бронхиальная астма
Бронхиальная астма (БА) — хроническое воспалительное заболевание дыхательных путей иммунно-аллергического происхождения, препятствующее нормальному дыханию.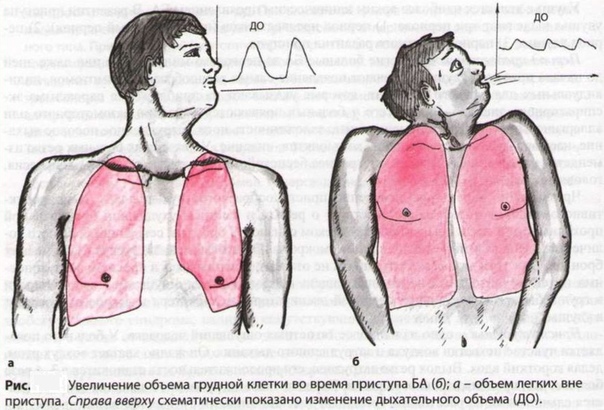
При БА из-за воспаления, отека и образования мокроты сужаются дыхательные пути, что приводит к повторяющимся приступам свистящих хрипов, одышки, кашля, особенно в ночное время или ранним утром, чувству заложенности в груди.
Предрасполагающими факторами к возникновению БА принято считать наследственность, неблагоприятное загрязнение окружающей среды. Механизмом запуска болезни служит хроническая инфекция органов дыхания, домашняя пыль, цветочная пыльца, шерсть животных и многое другое.
Астма может возникнуть в любом возрасте и клинически проявляется по-разному — от небольшого затруднения дыхания, свиста и кашля, одышки до стеснения в груди и приступов удушья. Но самый характерный признак БА — приступы удушья на выдохе.
Позволяют заподозрить заболеваниеследующие клинические признаки:
- хрипы, удушье, чувство заложенности в грудной клетке, кашель, особенно ночью и ранним утром, возникающие при физической нагрузке, после воздействия аллергенов или холодного воздуха, приема аспирина или бета-блокаторов,
- наличие астмы и/или атопических заболеваний у родственников.

Главное не упустить начало заболевания. Многие зачастую не обращают внимание на кашель или небольшой приступ удушья, одышку, принимая их как следствие духоты в помещении. При периодически повторяющихся приступах удушья неободимо немедленно обратиться к специалисту — пульмонологу для проведения обследования.
Диагноз БА устанавливается на основании жалоб, тщательного сбора анамнеза пациента, функционального обследования с оценкой степени бронхиальной обструкции (рентгенография грудной клетки, спирометрия, бронходилатационный тест), аллергологического обследования (кожные тесты с аллергенами и/или специфический IgЕ в сыворотке крови), а также обследования для исключения других заболеваний.
Больным Б. А. проводится комплексное лечение. Основная цель — как можно более быстро и долговременно уменьшить или вовсе устранить проявления болезни, если это возможно при определенной стадии болезни.
Медикаментозная терапия при БА базируется на контроле патологического процесса.
СПЕЦИАЛИСТЫ
Сельницын Игорь Вячеславович
врач-пульмонологРязанова Вера Владимировна
заведующий отделением, врач-нефролог, врач-пульмонолог первой квалификационной категорииМазур Татьяна Александровна
врач-пульмонолог высшей квалификационной категорииЧернявская Мария Александровна
врач-пульмонологХрипы в грудной клетке | Пропедевтика внутренних болезней
Хрипы относятся к добавочным дыхательным шумам и бывают сухие и влажные.
Сухие хрипы возникают при сужении просвета бронхов или (реже) трахеи в результате неравномерного набухания их слизистой оболочки при воспалении, а также вследствие спазма гладкой мускулатуры бронхов (при бронхиальной астме, астматическом бронхите), при деформации бронхов в результате развития соединительной ткани в их стенках либо в соседней легочной ткани (бронхоэктазы, пневмосклероз), при наличии в просвете бронха вязкой мокроты, которая при прохождении воздуха может натягиваться, как струна, и колебаться.
Сухие хрипы чаще выслушиваются на обеих дыхательных фазах, реже — только на вдохе или только на выдохе.
По громкости, высоте и тембру сухие хрипы могут быть самыми разнообразными, что зависит от степени сужения бронхов и от того, какого калибра бронх поражен.
Громкость сухих хрипов зависит от глубины расположения пораженных бронхов и от силы акта дыхания.
Сухие хрипы делятся на свистящие (высокие, дискантовые) и жужжащие (низкие, басовые). Первые обычно бывают при сужении просвета мелких бронхов (при их воспалении, бронхиальной астме и др.), вторые — крупных (при воспалении бронхов среднего и крупного калибра).
Первые обычно бывают при сужении просвета мелких бронхов (при их воспалении, бронхиальной астме и др.), вторые — крупных (при воспалении бронхов среднего и крупного калибра).
Сухие хрипы отличаются протяженностью.
Влажные хрипы возникают при прохождении воздуха через жидкий или полужидкий секрет (кровь, мокрота, транссудат), скапливающийся в просвете бронхов или в полости легкого, сообщающейся с бронхом. Образующиеся при этом пузырьки воздуха лопаются и издают звук. Влажные хрипы слышны на обеих дыхательных фазах. Различают мелко-, средне- и крупнопузырчатые влажные хрипы. Мелкопузырчатые образуются в мельчайших бронхах, среднепузырчатые — в средних, крупнопузырчатые — в крупных бронхах и легочных полостях, в больших бронхоэктазах (расширения бронхов).
Влажные хрипы при наличии бронхоэктазов или полости в легком выслушиваются на ограниченном участке, при застойных явлениях в легких (возникают в результате недостаточности левых отделов сердца) — с двух сторон.
Если по соседству с участком, где образуются влажные хрипы, легочная ткань уплотнена, хрипы выслушиваются очень отчетливо, как будто под самым ухом. Они называются звучными (звонкие, консонирующие). Их следует отличать от незвучных (незвонких, неконсонирующих), образующихся в бронхах, окруженных воздушной легочной тканью, плохо проводящей звуки.
Над полостями легкого, как правило, выслушиваются звучные, влажные крупно- или среднепузырчатые хрипы, так как полость часто бывает окружена плотной тканью. Кроме того, большая полость может стать резонатором и усиливать звучание хрипов. При бронхитах (острых и хронических) влажные хрипы бывают незвучными.
Влажные, сухие хрипы:
Шумы при аускультации легких (время начала каждой части указано в описании. В фильме: везикулярное дыхание, ларинготрахеальное дыхание, бронхиальное дыхание, амфорическое дыхание, жесткое дыхание, саккадированное дыхание, побочные дыхательные шумы, влажные хрипы, крепитация, шум трения плевры и т. д.):
д.):
Большое количество различных дыхательных шумов можно послушать на сайте http://medicine-live.ru/atlas/ausc/Breath.htm.
Перевод терминов с английского на русский (подробнее о западной терминологии читайте здесь):
- crackles — общее название для влажных хрипов и крепитации,
- wheezes — высокие сухие хрипы,
- rhonchi — низкие сухие хрипы,
- coarse crackles — крупнопузырчатые (влажные) хрипы [coarse = грубый],
- fine crackles — мелкопузырчатые (влажные) хрипы,
- late inspiratory crackles — крепитация (поздние инспираторные хрипы),
- pleural rub — шум трения плевры,
- wispering pectroliocy (правильно whispered pectoriloquy) — пекторилоквия, резко усиленная бронхофония.

Как проверить легкие: виды диагностики
Многие из нас сталкиваются с проверкой органов дыхания только в виде ежегодного снимка для допуска к работе или учёбе. Но если вас беспокоят боли в груди, кашель и затруднённое дыхание, вам необходимо задуматься и о том, как проверить лёгкие и бронхи на наличие заболеваний.
Когда следует задуматься о проверке грудной клетки?
Обычному человеку делать флюорографию и проверять состояние легких необходимо раз в год. Для некоторых категорий граждан, например, работающих в учебных заведениях, с детьми, требуют делать это два раза в год. Это необходимо для раннего выявления больных туберкулёзом — заболеванием, которое быстро распространяется в коллективе.
Помимо профилактики, проверить лёгкие также необходимо при первых признаках заболеваний. К ним относят:
- одышку в состоянии покоя,
- долгие приступы кашля: сухого или с вкраплениями крови и гноя в мокроте,
- хрипы и свисты при дыхании,
- чувство тяжести в грудной клетке,
- повышенная температура, общее ухудшение самочувствия, снижение аппетита.

Обычно проверку лёгких назначает лечащий врач. Только специалист сможет оценить симптомы и определить, какой из видов диагностики подойдёт в вашем случае. Но есть случаи, при которых доктора можно посетить с уже готовыми материалами:
- У вас произошёл рецидив болезни, о которой вы уже знаете.
- Симптомы не выражены ярко, нет острого болевого синдрома.
В любом случае, если вы покажете доктору уже сделанные снимки, это ускорит постановку диагноза.
Проверка лёгких входит в полное обследование организма.
Варианты диагностики органов грудной клетки
Виды диагностики, доступные без направления, ограничиваются неинвазивными методами. Эндоскопию без заключения со стороны лечащего врача вам не выполнят. Но даже так видов диагностики достаточно много:
- Ультразвуковое исследование не сможет показать вам заболевания лёгких. Обычно его используют для выявления жидкости в плевральной полости, поэтому, если вы не знаете своего диагноза, нет смысла отправляться на УЗИ.

- Флюорография: самый быстрый способ исследования лёгких. Во время процедуры грудную клетку просвечивают низкой дозой рентгеновского излучения. Изображение печатается на плёнке или отображается на мониторе. Её несомненный плюс в безопасности: ФЛГ для профилактики делают детям от 14 лет. Однако на полученном снимке можно обнаружить патологию, но нельзя рассмотреть в деталях. Скорее всего, после флюорографии врач направит вас на более подробное исследование — КТ легких.
- Рентгенография — это уже более высокие дозы облучения. Рентген даст снимок высокого качества, на котором можно будет хорошо рассмотреть все детали. Результат будет напечатан на плёнке. Но врачи не рекомендуют часто проводить такое обследование, так как можно получить большую дозу излучения.
Томография как способ проверить легкие
Более точным и безопасным способом как проверить легкие является томография. Она даёт высокоточный результат о состоянии легочной ткани и органов средостения.
Сейчас все больше завоевывает авторитет исследование НДКТ легких — низкодозная компьютерная томография. Это исследование в десятки раз превосходит флюорографию и рентгенографию по информативности, а доза облучения у него ниже.
Мультиспиральная компьютерная томография легких также действует с помощью рентгеновских лучей, поэтому её нельзя проводить беременным и кормящим женщинам. МСКТ назначают, чтобы подготовить пациента к операции или оценить результаты оперативного вмешательства. Может проводиться как без контраста, так и с контрастным усилением.
С помощью этого вида обследования можно отследить отклонения, выявить травмы грудной клетки, новообразования на ранних стадиях и воспалительные заболевания. При помощи данного метода можно увидеть патологические изменения легких, бронхов и трахеи на 3D изображении. Детальная картина помогает врачу поставить безошибочный диагноз.
Компьютерную томографию назначают для выявления:
- туберкулеза,
- саркоидоза,
- абсцесса легких,
- рака легких,
- воспалительных заболеваний легких, бронхов, плевры,
- инородных тел,
- лимфопролиферативных заболеваний,
- патологий органов средостения.

Также КТ отслеживают для наблюдения за послеоперационным и дооперационным состоянием проблемного органа.
Инвазивные способы проверки лёгких
Есть ряд исследований, которые даже в платных центрах выполняют только по назначению. Это эндоскопические методы. Благодаря ним можно детально рассмотреть органы и взять образцы тканей на анализ, а в некоторых случаях сразу же провести лечение. К таким обследованиям относятся:
- Бронхоскопия: эндоскоп вводится через носоглотку. Можно осмотреть трахею и бронхи.
- Торакоскопия — это введение датчика прямо в лёгкие через проколы в грудной клетке. Выполняется это исследование только под общим наркозом.
- Торакотомия — разрез грудной клетки, чтобы врач смог самостоятельно осмотреть все органы.
- Пункции плевральной полости и биопсия плевры помогут найти причину воспаления, сделать анализы на антитела к злокачественным опухолям и определить инфекцию.

На эти обследования вас направит ваш доктор, если будет необходимо. Однако на такие обследования направляют только в довольно тяжёлых случаях, поэтому скорее всего при проблемах с легкими вам понадобятся флюорография, снимок или томография.
хрипы в грудной клетке — 25 рекомендаций на Babyblog.ru
Выкладываю — памятка, которую дают при выписке из нашего областного «отделения стенозников», о том, как лечить его дома и не попадать в больницу 🙂
Основной принцип лечения стенозирующего ларинготрахеита — не дать ничего, что может раздражать горло, чтоб не спровоцировать еще больший отек. Итак, непосредственно памятка (расшифровка ниже ) :
Категорически запрещается:
Линкас, афлубин, аскорил, геделикс, гексорал, биопарокс, сироп солодки, ингалипт, пропасол, горчичники, скипидарная мазь, банки, грудной сбор, ромашка, мед, медовые компрессы, паровые ингаляции, эфирные масла в нос (туя пихта и т.д.) барсучий жир, малина, любые препараты на основе сиропов, фитопрепараты, аэрозоли для полости рта с ментолом, пертуссин, молоко с медом или маслом, леденцы для рассасывания, бронхолитин, тонзилгон, каметон, раствор Люголя
Разрешается: препараты в виде таблеток и растворов, бромгексин, амбробене, амброксол,Лазолван, амброгексал, халиксол
В нос: називин, тизил, ксамелин, для нос, альбуцид, протаргол
на фоне ОРВИ подключать антигистаминные — супрастин, тавегил
________________________________
Если вы к стенозам склонны (а склонны даже если это был один раз но тяжелый), все эти «можно» и «нельзя» распространяются на любую простуду — даже не стенозную
Стандартная схема лечения у нас при любом орви с кашлем — это лазолван , супрастин (для ребенка старше 2-х лет), ил фенистил — маленькому. И все. Если врач увидел ангину бактериальную — антибиотик, если вирусная — можно виферон (мы не даем) и больше ничего нельзя.
И все. Если врач увидел ангину бактериальную — антибиотик, если вирусная — можно виферон (мы не даем) и больше ничего нельзя.
При стенозирующей ларингите-трахеите (с слышимым громким хрипом при дыхании и севшим голосом) мы лечимся-
1.) ингаляции с лазолваном и
2.) пульмикортом (разводим с физраствором 2 мл физраствора 1 мл пульмикорта большому ребенку(два года) и 0,5 маленькому (с трех месяцев))(обязательно пульмикорт после лазолвана, через часик, потому что лазолван кашел усиливает, а пульмикорт подсушивает и уменьшает)пульмикорт два раза в сутки, от трех до пяти дней. Отменять постепенно ( еще пару раз сделать только на ночь)
3.) Супрастин.
антибиотик-виферон по показаниям, гипоаллергенная диета.
Нельзя Никаких сиропов, спреев, травок — все лекарства только в форме таблеток и растворов, жаропонижающее — растолочь таблетку парацетамола, или кто умеет — жаропонижающий укол.
При приступе: Приступ лающего кашля, ребенок задыхается или если ребенок дышит со слышимым издалека (с трех шагов 🙂 ) хрипом — тоже ненормально и считается за приступ, совсем плохо если пропадает голос (кашля у маленьких может и не быть, температура тоже необязательна) Если ребенок уже на пульмикорте и супрастине — то можно сделать дополнительную ингаляцию пульмикорта. Если пульмикорта нет,
Если пульмикорта нет,
1.) даем супрастин.
2.) успокаиваем ребенка,
3.) держим его вертикально-
4.) укутываем и открываем окно (холодный воздух),
(после закрытия окна не забываем что влажность упала, а увлажненный воздух — это самое главное после супрастина) — и если через часик-полтора лучше не стало — звоним в скорую.
Стеноз длится три дня, точнее три ночи — главное их пережить благополучно- не расслабляться когда после первой ночи днем ребенок выглядит абсолютно здоровым, все сюрпризы случаются ночью.
——————————————————
Как было у нас, когда мы еще ничего не знали 🙂 или стеноз в первый раз
Ребенок 2, 2 года в пятницу приболел — кашлял, небольшая температура 37,6 на след. день вызвали врача (дежурного, дура, которая нас и довела), обратили ее внимание на то что ребенок похрипывает при дыхании, на что она сказала что это нормально, не париться, легкие чистые, а хрипит всего лишь горло. Назначила сиропы-отхаркиающие, чтоб не случился бронхит (все из запрещенного списка)
Назначила сиропы-отхаркиающие, чтоб не случился бронхит (все из запрещенного списка)
Всю ночь ребенок похрипывал при дыхании, просыпался с плачем и приступами кашля, мы поили, успокаивали как могли. Дожили до утра.
Утром он улыбался, но был вялым и почти не говорил — сильно сел голос. Несвойственно для него через час после подъема попросился поспать. Хрипит во сне. Ни кашля ни температуры. На душе было неспокойно, мы позвонили посоветоваться в скорую, врач скорой спокойно сказала ( чтоб не наводить панику) что все нормально, ждите. И через 10 минут у нас на пороге стояла бригада реанимации 0_о При осмотре ребенка сначала они тоже ничего критичного не увидели, но муж сказал что как то странно ходит живот при дыхании, врач поднял майку….и тут все забегали.
( В общем единственный признак-отличие реанимационного случая от обычного — это…даже не знаю как объяснить…дышит всем животом и грудной клеткой, честно говоря я сама не сильно поняла как это отличается на вид, и для себя уяснила — хрипы дольше часа-полутора — однозначно скорая. )
)
Катетер, адреналин, сели в машину, там обвешали датчиками. Ребенок с это время — ребенок как ребенок, только очень вялый и хрипит когда дышит. По пути он стал «засыпать», сделали еще адреналин и врач уже стал натягивать перчатки и открыл чемоданчик для трахеостомии. Водителю сказали гнать по встречной (по основной были пробки), по приезду в больницу ребенка у меня подхватили и унесли со словами «звоните в восемь»
В реанимации мы провели бесконечные для нас двое суток, не буду описывать, это была жуть для нас, жили от звонка до звонка (два раза в день), на консультацию с врачом пускали раз в день. Радовало одно — и реанимация и отделение — специализированные для детских стенозов. Сказали такая тяжелая форма случилась из за приема лекарств, которые нельзя было пить категорически. Сказали просто не повезл, врач молодая, диагноз попутала. Отдали нам ребенка всего в следах катеторов, запуганного затихшего.
В общем тогда мы с врачей вытрясли всю возможную информацию о стенозах и впредь лечимся дома за три дня, ребенок даже не успевает сообразить что болел 😀
С младшим (три месяца) все было еще быстрее и проще — лег спать здоровый ребенок, среди ночи понимаю сквозь сон что ребенок хрипит, думаю ему бы прокашлятся, просыпаюсь, начинаю его будить, а он пытается заплакать — и не может, голос севший, вдыхает через хрип с трудом. Опять реанимобиль — больница, хотя в больнице нам сказали «вы ж у нас были, знаете что делать, чего приехали?» а мы были-то были, но дозировку лекарств для маленьких не знали — опять все в больнице узнали, обсмотрели, врачей распросили все о болезни («консультации врачей» ), и уже буквально через месяц когда так же проснулись от того что ребенок задыхался — не растерялись, пульмикорт и т.д. — переболели легко дома.
Опять реанимобиль — больница, хотя в больнице нам сказали «вы ж у нас были, знаете что делать, чего приехали?» а мы были-то были, но дозировку лекарств для маленьких не знали — опять все в больнице узнали, обсмотрели, врачей распросили все о болезни («консультации врачей» ), и уже буквально через месяц когда так же проснулись от того что ребенок задыхался — не растерялись, пульмикорт и т.д. — переболели легко дома.
У малыша — не было ни кашля ни температуры. Как нам сказали — еще кашлять толком не умеет, потому так. Просто задыхающийся ребенок. У скорой даже была версия что он подавился. Так что стеноз он такой. Основной признак — хрипящее дыхание и севший голос.
И кстати стенозы эти перерастают только лет в 10.
Всем не болеть, пусть детишки растут здоровыми и сильными. Пусть вам пост мой не пригодится 🙂
дополнительная инфа по результатам комментариев.
Лечение пульмикортом курсом снижает максимальную продолжительность болезни с семи до пяти дней.
Источник — научная статья (исследование) здесь http://www.mif-ua.com/archive/article/971
Оттуда график
Хрипы в бронхах. Как действовать, чтобы бронхит быстрее прошел
31March 25, 2020March 26, 2020March 27, 2020March 28, 2020March 29, 2020March 30, 2020March 31, 2020April 1, 2020April 2, 2020April 3, 2020April 4, 2020April 5, 2020April 6, 2020April 7, 2020April 8, 2020April 9, 2020April 10, 2020April 11, 2020April 12, 2020April 13, 2020April 14, 2020April 15, 2020April 16, 2020April 17, 2020April 18, 2020April 19, 2020April 20, 2020April 21, 2020April 22, 2020April 23, 2020April 24, 2020April 25, 2020April 26, 2020April 27, 2020April 28, 2020April 29, 2020April 30, 2020May 1, 2020May 2, 2020May 3, 2020May 4, 2020May 5, 2020May 6, 2020May 7, 2020May 8, 2020May 9, 2020May 10, 2020May 11, 2020May 12, 2020May 13, 2020May 14, 2020May 15, 2020May 16, 2020May 17, 2020May 18, 2020May 19, 2020May 20, 2020May 21, 2020May 22, 2020May 23, 2020May 24, 2020May 25, 2020May 26, 2020May 27, 2020May 28, 2020May 29, 2020May 30, 2020May 31, 2020June 1, 2020June 2, 2020June 3, 2020June 4, 2020June 5, 2020June 6, 2020June 7, 2020June 8, 2020June 9, 2020June 10, 2020June 11, 2020June 12, 2020June 13, 2020June 14, 2020June 15, 2020June 16, 2020June 17, 2020June 18, 2020June 19, 2020June 20, 2020June 21, 2020June 22, 2020June 23, 2020June 24, 2020June 25, 2020June 26, 2020June 27, 2020June 28, 2020June 29, 2020June 30, 2020July 1, 2020July 2, 2020July 3, 2020July 4, 2020July 5, 2020July 6, 2020July 7, 2020July 8, 2020July 9, 2020July 10, 2020July 11, 2020July 12, 2020July 13, 2020July 14, 2020July 15, 2020July 16, 2020July 17, 2020July 18, 2020July 19, 2020July 20, 2020July 21, 2020July 22, 2020July 23, 2020July 24, 2020July 25, 2020July 26, 2020July 27, 2020July 28, 2020July 29, 2020July 30, 2020July 31, 2020August 1, 2020August 2, 2020August 3, 2020August 4, 2020August 5, 2020August 6, 2020August 7, 2020August 8, 2020August 9, 2020August 10, 2020August 11, 2020August 12, 2020August 13, 2020August 14, 2020August 15, 2020August 16, 2020August 17, 2020August 18, 2020August 19, 2020August 20, 2020August 21, 2020August 22, 2020August 23, 2020August 24, 2020August 25, 2020August 26, 2020August 27, 2020August 28, 2020August 29, 2020August 30, 2020August 31, 2020September 1, 2020September 2, 2020September 3, 2020September 4, 2020September 5, 2020September 6, 2020September 7, 2020September 8, 2020September 9, 2020September 10, 2020September 11, 2020September 12, 2020September 13, 2020September 14, 2020September 15, 2020September 16, 2020September 17, 2020September 18, 2020September 19, 2020September 20, 2020September 21, 2020September 22, 2020September 23, 2020September 24, 2020September 25, 2020September 26, 2020September 27, 2020September 28, 2020September 29, 2020September 30, 2020October 1, 2020October 2, 2020October 3, 2020October 4, 2020October 5, 2020October 6, 2020October 7, 2020October 8, 2020October 9, 2020October 10, 2020October 11, 2020October 12, 2020October 13, 2020October 14, 2020October 15, 2020October 16, 2020October 17, 2020October 18, 2020October 19, 2020October 20, 2020October 21, 2020October 22, 2020October 23, 2020October 24, 2020October 25, 2020October 26, 2020October 27, 2020October 28, 2020October 29, 2020October 30, 2020October 31, 2020November 1, 2020November 2, 2020November 3, 2020November 4, 2020November 5, 2020November 6, 2020November 7, 2020November 8, 2020November 9, 2020November 10, 2020November 11, 2020November 12, 2020November 13, 2020November 14, 2020November 15, 2020November 16, 2020November 17, 2020November 18, 2020November 19, 2020November 20, 2020November 21, 2020November 22, 2020November 23, 2020November 24, 2020November 25, 2020November 26, 2020November 27, 2020November 28, 2020November 29, 2020November 30, 2020December 1, 2020December 2, 2020December 3, 2020December 4, 2020December 5, 2020December 6, 2020December 7, 2020December 8, 2020December 9, 2020December 10, 2020December 11, 2020December 12, 2020December 13, 2020December 14, 2020December 15, 2020December 16, 2020December 17, 2020December 18, 2020December 19, 2020December 20, 2020December 21, 2020December 22, 2020December 23, 2020December 24, 2020December 25, 2020December 26, 2020December 27, 2020December 28, 2020December 29, 2020December 30, 2020December 31, 2020January 1, 2021January 2, 2021January 3, 2021January 4, 2021January 5, 2021January 6, 2021January 7, 2021January 8, 2021January 9, 2021January 10, 2021January 11, 2021January 12, 2021January 13, 2021January 14, 2021January 15, 2021January 16, 2021January 17, 2021January 18, 2021January 19, 2021January 20, 2021January 21, 2021January 22, 2021January 23, 2021January 24, 2021January 25, 2021January 26, 2021January 27, 2021January 28, 2021January 29, 2021January 30, 2021January 31, 2021February 1, 2021February 2, 2021February 3, 2021February 4, 2021February 5, 2021February 6, 2021February 7, 2021February 8, 2021February 9, 2021February 10, 2021February 11, 2021February 12, 2021February 13, 2021February 14, 2021February 15, 2021February 16, 2021February 17, 2021February 18, 2021February 19, 2021February 20, 2021February 21, 2021February 22, 2021February 23, 2021February 24, 2021February 25, 2021February 26, 2021February 27, 2021February 28, 2021March 1, 2021March 2, 2021March 3, 2021March 4, 2021March 5, 2021March 6, 2021March 7, 2021March 8, 2021March 9, 2021March 10, 2021March 11, 2021March 12, 2021March 13, 2021March 14, 2021March 15, 2021March 16, 2021March 17, 2021March 18, 2021March 19, 2021March 20, 2021March 21, 2021March 22, 2021March 23, 2021March 24, 2021March 25, 2021March 26, 2021March 27, 2021March 28, 2021March 29, 2021March 30, 2021March 31, 2021April 1, 2021April 2, 2021April 3, 2021April 4, 2021April 5, 2021April 6, 2021April 7, 2021April 8, 2021April 9, 2021April 10, 2021April 11, 2021April 12, 2021April 13, 2021April 14, 2021April 15, 2021April 16, 2021April 17, 2021April 18, 2021April 19, 2021April 20, 2021April 21, 2021April 22, 2021April 23, 2021April 24, 2021April 25, 2021April 26, 2021April 27, 2021April 28, 2021April 29, 2021April 30, 2021May 1, 2021May 2, 2021May 3, 2021May 4, 2021May 5, 2021May 6, 2021May 7, 2021May 8, 2021May 9, 2021May 10, 2021May 11, 2021May 12, 2021May 13, 2021May 14, 2021May 15, 2021May 16, 2021May 17, 2021May 18, 2021May 19, 2021May 20, 2021May 21, 2021May 22, 2021May 23, 2021May 24, 2021May 25, 2021May 26, 2021May 27, 2021May 28, 2021May 29, 2021May 30, 2021May 31, 2021June 1, 2021June 2, 2021June 3, 2021June 4, 2021June 5, 2021June 6, 2021June 7, 2021June 8, 2021June 9, 2021June 10, 2021June 11, 2021June 12, 2021June 13, 2021June 14, 2021June 15, 2021June 16, 2021June 17, 2021June 18, 2021June 19, 2021June 20, 2021June 21, 2021June 22, 2021June 23, 2021June 24, 2021June 25, 2021June 26, 2021June 27, 2021June 28, 2021June 29, 2021June 30, 2021July 1, 2021July 2, 2021July 3, 2021July 4, 2021July 5, 2021July 6, 2021July 7, 2021July 8, 2021July 9, 2021July 10, 2021July 11, 2021July 12, 2021July 13, 2021July 14, 2021July 15, 2021July 16, 2021July 17, 2021July 18, 2021July 19, 2021July 20, 2021July 21, 2021July 22, 2021July 23, 2021July 24, 2021July 25, 2021July 26, 2021July 27, 2021July 28, 2021July 29, 2021July 30, 2021July 31, 2021August 1, 2021August 2, 2021August 3, 2021August 4, 2021August 5, 2021August 6, 2021August 7, 2021August 8, 2021August 9, 2021August 10, 2021August 11, 2021August 12, 2021August 13, 2021August 14, 2021August 15, 2021August 16, 2021August 17, 2021August 18, 2021August 19, 2021August 20, 2021August 21, 2021August 22, 2021August 23, 2021August 24, 2021August 25, 2021August 26, 2021August 27, 2021August 28, 2021August 29, 2021August 30, 2021August 31, 2021September 1, 2021September 2, 2021September 3, 2021September 4, 2021September 5, 2021September 6, 2021September 7, 2021September 8, 2021March 25, 2020March 26, 2020March 27, 2020March 28, 2020March 29, 2020March 30, 2020March 31, 2020April 1, 2020April 2, 2020April 3, 2020April 4, 2020April 5, 2020April 6, 2020April 7, 2020April 8, 2020April 9, 2020April 10, 2020April 11, 2020April 12, 2020April 13, 2020April 14, 2020April 15, 2020April 16, 2020April 17, 2020April 18, 2020April 19, 2020April 20, 2020April 21, 2020April 22, 2020April 23, 2020April 24, 2020April 25, 2020April 26, 2020April 27, 2020April 28, 2020April 29, 2020April 30, 2020May 1, 2020May 2, 2020May 3, 2020May 4, 2020May 5, 2020May 6, 2020May 7, 2020May 8, 2020May 9, 2020May 10, 2020May 11, 2020May 12, 2020May 13, 2020May 14, 2020May 15, 2020May 16, 2020May 17, 2020May 18, 2020May 19, 2020May 20, 2020May 21, 2020May 22, 2020May 23, 2020May 24, 2020May 25, 2020May 26, 2020May 27, 2020May 28, 2020May 29, 2020May 30, 2020May 31, 2020June 1, 2020June 2, 2020June 3, 2020June 4, 2020June 5, 2020June 6, 2020June 7, 2020June 8, 2020June 9, 2020June 10, 2020June 11, 2020June 12, 2020June 13, 2020June 14, 2020June 15, 2020June 16, 2020June 17, 2020June 18, 2020June 19, 2020June 20, 2020June 21, 2020June 22, 2020June 23, 2020June 24, 2020June 25, 2020June 26, 2020June 27, 2020June 28, 2020June 29, 2020June 30, 2020July 1, 2020July 2, 2020July 3, 2020July 4, 2020July 5, 2020July 6, 2020July 7, 2020July 8, 2020July 9, 2020July 10, 2020July 11, 2020July 12, 2020July 13, 2020July 14, 2020July 15, 2020July 16, 2020July 17, 2020July 18, 2020July 19, 2020July 20, 2020July 21, 2020July 22, 2020July 23, 2020July 24, 2020July 25, 2020July 26, 2020July 27, 2020July 28, 2020July 29, 2020July 30, 2020July 31, 2020August 1, 2020August 2, 2020August 3, 2020August 4, 2020August 5, 2020August 6, 2020August 7, 2020August 8, 2020August 9, 2020August 10, 2020August 11, 2020August 12, 2020August 13, 2020August 14, 2020August 15, 2020August 16, 2020August 17, 2020August 18, 2020August 19, 2020August 20, 2020August 21, 2020August 22, 2020August 23, 2020August 24, 2020August 25, 2020August 26, 2020August 27, 2020August 28, 2020August 29, 2020August 30, 2020August 31, 2020September 1, 2020September 2, 2020September 3, 2020September 4, 2020September 5, 2020September 6, 2020September 7, 2020September 8, 2020September 9, 2020September 10, 2020September 11, 2020September 12, 2020September 13, 2020September 14, 2020September 15, 2020September 16, 2020September 17, 2020September 18, 2020September 19, 2020September 20, 2020September 21, 2020September 22, 2020September 23, 2020September 24, 2020September 25, 2020September 26, 2020September 27, 2020September 28, 2020September 29, 2020September 30, 2020October 1, 2020October 2, 2020October 3, 2020October 4, 2020October 5, 2020October 6, 2020October 7, 2020October 8, 2020October 9, 2020October 10, 2020October 11, 2020October 12, 2020October 13, 2020October 14, 2020October 15, 2020October 16, 2020October 17, 2020October 18, 2020October 19, 2020October 20, 2020October 21, 2020October 22, 2020October 23, 2020October 24, 2020October 25, 2020October 26, 2020October 27, 2020October 28, 2020October 29, 2020October 30, 2020October 31, 2020November 1, 2020November 2, 2020November 3, 2020November 4, 2020November 5, 2020November 6, 2020November 7, 2020November 8, 2020November 9, 2020November 10, 2020November 11, 2020November 12, 2020November 13, 2020November 14, 2020November 15, 2020November 16, 2020November 17, 2020November 18, 2020November 19, 2020November 20, 2020November 21, 2020November 22, 2020November 23, 2020November 24, 2020November 25, 2020November 26, 2020November 27, 2020November 28, 2020November 29, 2020November 30, 2020December 1, 2020December 2, 2020December 3, 2020December 4, 2020December 5, 2020December 6, 2020December 7, 2020December 8, 2020December 9, 2020December 10, 2020December 11, 2020December 12, 2020December 13, 2020December 14, 2020December 15, 2020December 16, 2020December 17, 2020December 18, 2020December 19, 2020December 20, 2020December 21, 2020December 22, 2020December 23, 2020December 24, 2020December 25, 2020December 26, 2020December 27, 2020December 28, 2020December 29, 2020December 30, 2020December 31, 2020January 1, 2021January 2, 2021January 3, 2021January 4, 2021January 5, 2021January 6, 2021January 7, 2021January 8, 2021January 9, 2021January 10, 2021January 11, 2021January 12, 2021January 13, 2021January 14, 2021January 15, 2021January 16, 2021January 17, 2021January 18, 2021January 19, 2021January 20, 2021January 21, 2021January 22, 2021January 23, 2021January 24, 2021January 25, 2021January 26, 2021January 27, 2021January 28, 2021January 29, 2021January 30, 2021January 31, 2021February 1, 2021February 2, 2021February 3, 2021February 4, 2021February 5, 2021February 6, 2021February 7, 2021February 8, 2021February 9, 2021February 10, 2021February 11, 2021February 12, 2021February 13, 2021February 14, 2021February 15, 2021February 16, 2021February 17, 2021February 18, 2021February 19, 2021February 20, 2021February 21, 2021February 22, 2021February 23, 2021February 24, 2021February 25, 2021February 26, 2021February 27, 2021February 28, 2021March 1, 2021March 2, 2021March 3, 2021March 4, 2021March 5, 2021March 6, 2021March 7, 2021March 8, 2021March 9, 2021March 10, 2021March 11, 2021March 12, 2021March 13, 2021March 14, 2021March 15, 2021March 16, 2021March 17, 2021March 18, 2021March 19, 2021March 20, 2021March 21, 2021March 22, 2021March 23, 2021March 24, 2021March 25, 2021March 26, 2021March 27, 2021March 28, 2021March 29, 2021March 30, 2021March 31, 2021April 1, 2021April 2, 2021April 3, 2021April 4, 2021April 5, 2021April 6, 2021April 7, 2021April 8, 2021April 9, 2021April 10, 2021April 11, 2021April 12, 2021April 13, 2021April 14, 2021April 15, 2021April 16, 2021April 17, 2021April 18, 2021April 19, 2021April 20, 2021April 21, 2021April 22, 2021April 23, 2021April 24, 2021April 25, 2021April 26, 2021April 27, 2021April 28, 2021April 29, 2021April 30, 2021May 1, 2021May 2, 2021May 3, 2021May 4, 2021May 5, 2021May 6, 2021May 7, 2021May 8, 2021May 9, 2021May 10, 2021May 11, 2021May 12, 2021May 13, 2021May 14, 2021May 15, 2021May 16, 2021May 17, 2021May 18, 2021May 19, 2021May 20, 2021May 21, 2021May 22, 2021May 23, 2021May 24, 2021May 25, 2021May 26, 2021May 27, 2021May 28, 2021May 29, 2021May 30, 2021May 31, 2021June 1, 2021June 2, 2021June 3, 2021June 4, 2021June 5, 2021June 6, 2021June 7, 2021June 8, 2021June 9, 2021June 10, 2021June 11, 2021June 12, 2021June 13, 2021June 14, 2021June 15, 2021June 16, 2021June 17, 2021June 18, 2021June 19, 2021June 20, 2021June 21, 2021June 22, 2021June 23, 2021June 24, 2021June 25, 2021June 26, 2021June 27, 2021June 28, 2021June 29, 2021June 30, 2021July 1, 2021July 2, 2021July 3, 2021July 4, 2021July 5, 2021July 6, 2021July 7, 2021July 8, 2021July 9, 2021July 10, 2021July 11, 2021July 12, 2021July 13, 2021July 14, 2021July 15, 2021July 16, 2021July 17, 2021July 18, 2021July 19, 2021July 20, 2021July 21, 2021July 22, 2021July 23, 2021July 24, 2021July 25, 2021July 26, 2021July 27, 2021July 28, 2021July 29, 2021July 30, 2021July 31, 2021August 1, 2021August 2, 2021August 3, 2021August 4, 2021August 5, 2021August 6, 2021August 7, 2021August 8, 2021August 9, 2021August 10, 2021August 11, 2021August 12, 2021August 13, 2021August 14, 2021August 15, 2021August 16, 2021August 17, 2021August 18, 2021August 19, 2021August 20, 2021August 21, 2021August 22, 2021August 23, 2021August 24, 2021August 25, 2021August 26, 2021August 27, 2021August 28, 2021August 29, 2021August 30, 2021August 31, 2021September 1, 2021September 2, 2021September 3, 2021September 4, 2021September 5, 2021September 6, 2021September 7, 2021September 8, 2021
Свистящее дыхание, одышка — Пациент ACAAI
Триггеры
Симптомы астмы, такие как одышка, часто тесно связаны с аллергией и воздействием аллергических триггеров, таких как амброзия, пыльца, перхоть животных или пылевые клещи. Раздражители в воздухе, такие как дым, химические пары, резкие запахи или экстремальные погодные условия, также могут быть триггерами. Иногда физические упражнения или болезнь, особенно болезнь, которая влияет на ваше дыхание, например, грипп или бронхит </span>» rel=»tooltip»> , могут вызвать симптомы астмы.Кроме того, если вы начинаете хрипеть или кашлять во время упражнений, или если физическая нагрузка затрудняет вам дыхание, у вас может быть бронхоспазм, вызванный физической нагрузкой, или EIB. Это также известно как астма, вызванная физической нагрузкой.
Раздражители в воздухе, такие как дым, химические пары, резкие запахи или экстремальные погодные условия, также могут быть триггерами. Иногда физические упражнения или болезнь, особенно болезнь, которая влияет на ваше дыхание, например, грипп или бронхит </span>» rel=»tooltip»> , могут вызвать симптомы астмы.Кроме того, если вы начинаете хрипеть или кашлять во время упражнений, или если физическая нагрузка затрудняет вам дыхание, у вас может быть бронхоспазм, вызванный физической нагрузкой, или EIB. Это также известно как астма, вызванная физической нагрузкой.
Эмоции также могут влиять на дыхание человека. Физические действия, такие как плач, смех или крик, могут вызвать астму. Попытка расслабиться и следовать набору инструкций помогает справиться с приступом астмы, но паника может усугубить ситуацию. Учащенное дыхание, которое часто сопровождается сильными эмоциями, может еще больше сузить дыхательные пути.
Беременность может быть триггером для женщин, страдающих астмой, по нескольким причинам. Гормональные изменения, происходящие во время беременности, могут повлиять на нос и носовые пазухи, а также на легкие. Повышение уровня эстрогена способствует закупорке крошечных кровеносных сосудов слизистой оболочки носа, что, в свою очередь, приводит к заложенности носа, особенно в третьем триместре. Повышение уровня прогестерона также может вызвать одышку. Эти события можно спутать с аллергическими или другими триггерами астмы или добавить к ним.
Повышение уровня прогестерона также может вызвать одышку. Эти события можно спутать с аллергическими или другими триггерами астмы или добавить к ним.
Узнайте об общих </span>» rel=»tooltip»> триггерах аллергии , которые могут способствовать развитию симптомов астмы, и о том, как их избежать:
Как пройти обследование
Аллергологи являются специалистами в диагностике и лечении астмы и других аллергических заболеваний.А аллергологи специально обучены определять факторы, вызывающие астму или аллергию.
Астму иногда трудно диагностировать, потому что она может выглядеть как другие проблемы с дыханием, такие как эмфизема, бронхит и инфекции нижних дыхательных путей. Некоторые люди, страдающие астмой, не осознают, что у них она есть, и никогда не получают лечения. Иногда единственный симптом — хронический кашель, особенно ночью. В других случаях кашель или хрипы могут возникать только при физической нагрузке. Некоторые люди ошибочно думают, что у них частый бронхит, поскольку респираторные инфекции обычно проникают в грудную клетку людей, страдающих астмой.
Чтобы диагностировать астму и отличить ее от других заболеваний легких, аллергологи полагаются на сочетание истории болезни и тщательного медицинского обследования, включая определенные тесты. Тесты включают спирометрию (с использованием прибора, который измеряет воздух, поступающий в легкие и выходящий из них), мониторинг пикового потока (еще один показатель функции легких), рентген грудной клетки, а иногда и тесты крови и аллергии.
Тесты включают спирометрию (с использованием прибора, который измеряет воздух, поступающий в легкие и выходящий из них), мониторинг пикового потока (еще один показатель функции легких), рентген грудной клетки, а иногда и тесты крови и аллергии.
Когда обращаться к аллергологу
Обратитесь к аллергологу, если у вас появляются хрипы необъяснимого характера, которые продолжают возвращаться или наряду с другими симптомами, такими как учащенное дыхание или проблемы с вдыханием воздуха.
Если вы начали хрипеть после укуса насекомого, приема лекарств или еды, на которую у вас аллергия, обратитесь за неотложной помощью. Вам также следует обратиться за неотложной помощью, если вам трудно дышать или ваша кожа станет синей.
Если у вас легкое свистящее дыхание, связанное с простудой или инфекцией верхних дыхательных путей, вам может не потребоваться лечение.
Это также может быть…
Другие состояния — некоторые из которых связаны с аллергией и астмой, а некоторые нет — могут вызывать хрипы. Если ваш аллерголог исключает аллергию или астму, спросите, что еще может быть причиной вашего хрипа, например:
Если ваш аллерголог исключает аллергию или астму, спросите, что еще может быть причиной вашего хрипа, например:
- Анафилаксия (тяжелая аллергическая реакция, например, на укус насекомого, еду или лекарство)
- Бронхит
- Эмфизема
- Вдыхание инородного предмета
- ГЭРБ (гастроэзофагеальная рефлюксная болезнь)
- Лекарства, особенно аспирин
- Пневмония
- Респираторно-синцитиальный вирус (RSV) — особенно у маленьких детей
- Инфекция дыхательных путей — особенно у детей младше 2
- Курение
- Опухоли
- Дисфункция голосовых связок (состояние, которое влияет на движение голосовых связок)
ХОБЛ: хрипы и стеснение в груди
При ХОБЛ обычными симптомами являются хрипы, одышка и стеснение в груди.Свистящее дыхание — это свистящий или скрипящий звук при вдохе или выдохе. Стеснение в груди может казаться, что вам трудно сделать глубокий вдох или трудно дышать. Это может вызвать чувство одышки.
Как ХОБЛ вызывает хрипы и стеснение в груди?
ХОБЛ — это заболевание, при котором ваши легкие не работают должным образом. Работа легких — втягивать воздух в тело и выходить из него. Внутри легких воздух движется по трубкам, называемым дыхательными путями. В здоровых дыхательных путях воздух легко входит и выходит.При ХОБЛ повреждаются легкие и дыхательные пути. Это повреждение вызывает набухание слизистой оболочки дыхательных путей. Дыхательные пути также могут разрушиться. Тогда воздух не поступает и не выходит из тела нормально. Это может привести к хрипу и стеснению в груди.
ХОБЛ — это термин для двух основных состояний. Это хронический бронхит и эмфизема. В обоих случаях повреждаются дыхательные пути и легкие. Повреждение обычно происходит из-за вдыхания раздражителей в течение длительного периода времени.Основным раздражителем, вызывающим ХОБЛ, является сигаретный дым. Другими раздражителями являются загрязнения, пыль, пары и химические вещества.
При хроническом бронхите поврежденные дыхательные пути выделяют больше слизи, чем обычно. Слизь представляет собой густую липкую жидкость. Он задерживает вдыхаемый дым и другие вредные раздражители. Это помогает защитить дыхательные пути. Но слишком много слизи может сузить дыхательные пути. Бронхит также может вызывать опухание дыхательных путей. Мышцы, окружающие дыхательные пути, могут стягиваться. Эти проблемы вызывают еще большее сужение дыхательных путей.Это означает, что меньше воздуха попадает в легкие и выходит из них.
Воздух содержит кислород. Это газ, которым тело должно дышать. В здоровых легких воздух перемещается в воздушные мешочки (альвеолы). Это пучки круглых мешочков на концах дыхательных путей. Кислород проходит из воздушных мешочков в кровоток. Затем он переносится на остальную часть тела. Поскольку организм использует кислород, остается углекислый газ. Этот газ возвращается в воздушные мешочки. Затем его выдыхают из тела. Этот процесс называется газообменом.
При эмфиземе плохо проходит газообмен. Это потому, что воздушные мешки повреждены. Также повреждены дыхательные пути. Они не такие эластичные, как должны быть. Они становятся гибкими и могут разрушиться при выдохе. Это задерживает несвежий воздух в воздушных мешках. Тогда можно будет вдохнуть меньше свежего воздуха. Из-за этого будет сложнее сделать глубокий вдох.
Лечение хрипов и стеснения в груди
Нет лекарства от ХОБЛ.Но некоторые виды лечения могут помочь при хрипе и стеснении в груди:
- Бронходилататоры. Эти лекарства помогают открыть дыхательные пути и улучшить дыхание.
- Комбинированные препараты. К ним относятся бронходилататор и стероид. Стероиды помогают предотвратить опухание и воспаление слизистой оболочки дыхательных путей. Это помогает уменьшить отек и образование слизи.
- Антибиотики. Респираторная инфекция может усугубить симптомы ХОБЛ.
 Антибиотики — это лекарства, которые помогают лечить инфекции.
Антибиотики — это лекарства, которые помогают лечить инфекции. - Легочная реабилитация (реабилитация). Эта программа учит, как облегчить симптомы ХОБЛ. Он включает в себя советы по упражнениям, правильной осанке, способам сбережения энергии и правильному питанию для улучшения дыхания.
- Кислородная терапия. Если уровень кислорода в крови слишком низкий, ваш лечащий врач может назначить кислород. Или, когда легкие не могут получить достаточно кислорода для крови, вы можете получить дополнительный кислород.Кислород можно использовать какое-то время или большую часть времени.
- Хирургия. Это можно сделать при тяжелых симптомах, когда другие методы лечения не помогли. Операция удаляет наиболее поврежденные части легких.
Ваш лечащий врач будет работать с вами, чтобы выбрать лучшее лечение для вас.
Советы по уходу за хрипом и стеснением в груди
Есть способы избавиться от симптомов ХОБЛ:
- Бросьте курить.
 Курение сигарет — основная причина ХОБЛ. Отказ от курения — самый важный шаг, который вы можете предпринять для лечения ХОБЛ. Если вам нужна помощь в отказе от курения, поговорите со своим врачом.
Курение сигарет — основная причина ХОБЛ. Отказ от курения — самый важный шаг, который вы можете предпринять для лечения ХОБЛ. Если вам нужна помощь в отказе от курения, поговорите со своим врачом. - Держитесь подальше от пассивного курения и других раздражителей. Старайтесь держаться подальше от дыма, химикатов, дыма и пыли. Не позволяйте никому курить в вашем доме. В дни, когда туман, оставайтесь дома.
- Предотвратить инфекции легких. Наличие ХОБЛ увеличивает риск заболевания гриппом и пневмонией.Спросите своего лечащего врача о вакцинах от гриппа и пневмонии. Примите меры для предотвращения простуды и других инфекций легких.
- Практикуйте правильную стирку рук. Часто мойте руки водой с мылом. Если вы не можете мыть руки, используйте дезинфицирующее средство для рук. Держитесь подальше от толпы во время сезона простуды и гриппа.
- Делайте дыхательные упражнения.
 Научитесь дышать животом и поджатыми губами. Эти два упражнения помогут вам лучше дышать.Старайтесь делать каждое упражнение по 5-10 минут каждый день.
Научитесь дышать животом и поджатыми губами. Эти два упражнения помогут вам лучше дышать.Старайтесь делать каждое упражнение по 5-10 минут каждый день. - Не бойтесь проявлять активность. Из-за активности у вас может возникнуть одышка. Тем не менее, это полезно для ваших легких. Упражнения укрепляют мышцы, помогающие дышать. Спросите своего врача о безопасных упражнениях для вас.
- Ешьте небольшими порциями в течение дня. Ваш желудок не наполнится до отказа. Тогда у ваших легких будет больше возможностей для расширения.
- Пейте много воды. Это делает слизь более жидкой и легче отхаркивается. Спросите своего лечащего врача, сколько воды вам следует пить.
Когда звонить своему врачу
Немедленно позвоните своему врачу, если у вас возникла какая-либо из этих проблем:
- Температура 100,4 ° F (38 ° C) или выше, или по указанию врача
- Симптомы, которые не проходят или не ухудшаются
- Новые симптомы
© 2000-2020 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Стоит ли беспокоиться, если у вашего ребенка хрипит?
Иногда дети издают смешные или громкие звуки, когда дышат. Врач вашего ребенка может сказать вам, что он хрипит. Но что такое хрипы? А почему дети хрипят? И что еще более важно, что вы делаете, когда ваш ребенок хрипит?
Когда мы дышим, воздух попадает в легкие и выходит из них.Дыхание позволяет нашему телу получать необходимый ему кислород, потому что кислород находится в воздухе, которым мы дышим. Воздух входит в наши легкие и выходит из них через серию трубок, соединяющих рот и нос с легкими. Другое название серии трубок — «дыхательные пути». Если по какой-либо причине дыхательные пути сужаются или сужаются, воздух не может попасть в легкие и выйти из них. Когда это происходит, может возникнуть хрип.
Хрип — это шум, издаваемый, когда воздух не может легко перемещаться по дыхательным путям в легких. Это немного похоже на свисток. Когда человек издает этот шум во время дыхания, мы говорим, что он хрипит. Иногда хрипы тихие и могут быть услышаны только врачом с помощью стетоскопа. Но иногда хрипы бывают очень громкими. Настоящие хрипы всегда исходят из груди. Свистящее дыхание — это не то же самое, что громкий звук или свист, который ребенок может издать из-за сильной заложенности носа. Свистящее дыхание также отличается от храпа.
Это немного похоже на свисток. Когда человек издает этот шум во время дыхания, мы говорим, что он хрипит. Иногда хрипы тихие и могут быть услышаны только врачом с помощью стетоскопа. Но иногда хрипы бывают очень громкими. Настоящие хрипы всегда исходят из груди. Свистящее дыхание — это не то же самое, что громкий звук или свист, который ребенок может издать из-за сильной заложенности носа. Свистящее дыхание также отличается от храпа.
Дыхательные пути в легких могут сужаться и вызывать хрипы двумя основными способами.Во-первых, тонкие слои мышц вокруг дыхательных путей могут сжиматься, в результате чего дыхательные пути становятся более узкими. Другая причина заключается в том, что слизь и воспаление могут выстилать внутреннюю стенку дыхательных путей, блокируя поток воздуха.
Есть несколько условий, при которых у детей могут возникать хрипы. Самая частая причина хрипов у детей — астма. Астма — это хроническое заболевание, при котором дыхательные пути ребенка особенно чувствительны к определенным факторам, которые мы называем «триггерами». Когда ребенок испытывает один из этих триггеров, дыхательные пути сужаются и воспаляются.Обычными триггерами являются инфекции верхних дыхательных путей (также известные как «простуда»), дым, физические упражнения или пыльца. Напряжение мышц вокруг дыхательных путей вызывает их сужение, что в свою очередь вызывает хрипы. Дыхательные пути также воспаляются в ответ на пусковые механизмы, что также сужает дыхательные пути и вызывает хрипы. Вдыхаемые лекарства, такие как альбутерол, помогают обратить сужение дыхательных путей.
Когда ребенок испытывает один из этих триггеров, дыхательные пути сужаются и воспаляются.Обычными триггерами являются инфекции верхних дыхательных путей (также известные как «простуда»), дым, физические упражнения или пыльца. Напряжение мышц вокруг дыхательных путей вызывает их сужение, что в свою очередь вызывает хрипы. Дыхательные пути также воспаляются в ответ на пусковые механизмы, что также сужает дыхательные пути и вызывает хрипы. Вдыхаемые лекарства, такие как альбутерол, помогают обратить сужение дыхательных путей.
Когда маленький ребенок простужается, вирус, вызывающий простуду, часто вызывает у ребенка хрипы.Поскольку дыхательные пути в легких ребенка намного меньше, чем у взрослого, небольшое воспаление, вызванное вирусом, может фактически вызвать у ребенка затрудненное дыхание. Свистящее дыхание может быть одним из этих симптомов. Когда вирус вызывает эти симптомы у ребенка, состояние называется «бронхиолит». Респираторно-синцитиальный вирус (RSV) — это название наиболее распространенного вируса, вызывающего бронхиолит, но другие вирусы также могут вызывать бронхиолит. В отличие от астмы, такие лекарства, как альбутерол, обычно не очень помогают при бронхиолите.Как и от простуды, нет лекарства, кроме времени.
В отличие от астмы, такие лекарства, как альбутерол, обычно не очень помогают при бронхиолите.Как и от простуды, нет лекарства, кроме времени.
Если у вашего ребенка диагностирован бронхиолит, лучше всего поддержать его во время болезни. Важно следить за тем, чтобы ваш ребенок пил, чтобы избежать обезвоживания. Не используйте безрецептурные лекарства от кашля или простуды для младенцев и маленьких детей. Эти лекарства не рекомендуются детям младше четырех лет, потому что они не доказали свою эффективность и могут иметь опасные побочные эффекты. Самое главное, позвоните своему врачу или обратитесь за медицинской помощью, если ваш ребенок хрипит, испытывает затрудненное дыхание, не пьет, ведет себя очень плохо или у него высокая температура.Младенцы с бронхиолитом, похоже, имеют более высокий шанс снова начать хрипеть в раннем детстве, но это не означает, что у них будет астма или они будут хрипеть всю оставшуюся жизнь.
У ребенка хрипы могут вызывать и другие вещи. Например, если ребенок, страдающий аллергией, подвергается воздействию чего-то, на что у него аллергия (например, на арахис), у ребенка может быть тяжелая реакция и хрипы. Если ребенок чем-то подавится, например, кусочком еды или маленькой игрушкой, ребенок может хрипеть. Вирус также может иногда вызывать хрипы у детей старшего возраста, даже если у них нет астмы.Но все это гораздо менее частые причины хрипов.
Если ребенок чем-то подавится, например, кусочком еды или маленькой игрушкой, ребенок может хрипеть. Вирус также может иногда вызывать хрипы у детей старшего возраста, даже если у них нет астмы.Но все это гораздо менее частые причины хрипов.
Не забывайте: если вы беспокоитесь, что у вашего ребенка проблемы с дыханием, вам следует обратиться за медицинской помощью. Если ваш ребенок когда-либо перестал дышать, стал синим или серым, у него возникли серьезные проблемы с дыханием или возникла другая неотложная ситуация, позвоните в службу 911. Может быть трудно определить, почему ребенок хрипит, и врач вашего ребенка может помочь определить, что не так. и что делать.
Автор Лаура Лоулер, доктор медицины, FAAP, руководитель педиатрической больницы Christiana Care.
Свистящее дыхание у детей
Хрип — это свистящий звук, который издается при дыхании человека. В основном это слышно, когда человек выдыхает. В большинстве случаев свистящее дыхание вызвано звуком воздуха, который пытается пройти через дыхательные трубки легких, когда они становятся узкими или тесными.Дыхательные трубки часто называют дыхательными путями легких.
В основном это слышно, когда человек выдыхает. В большинстве случаев свистящее дыхание вызвано звуком воздуха, который пытается пройти через дыхательные трубки легких, когда они становятся узкими или тесными.Дыхательные трубки часто называют дыхательными путями легких.
Причины хрипов у маленького ребенка или малыша
Вирусные инфекции грудной клетки
Свистящее дыхание у детей дошкольного возраста почти всегда вызывается вирусной инфекцией грудной клетки. Большинство детей будут хрипеть только один или два раза, в то время как некоторые дети будут хрипеть регулярно при вирусных инфекциях.
До двух третей детей, у которых часто бывают приступы хрипов, не будут хрипеть к 6 годам и у них не будет развиваться астма.
Вирусные инфекции грудной клетки вызывают отек и скопление слизи в дыхательных путях. Это сужает дыхательные пути и вызывает кашель и хрипы. Многие вирусы могут вызывать хрипы у маленьких детей. Эти вирусы чаще встречаются зимой.
Это сужает дыхательные пути и вызывает кашель и хрипы. Многие вирусы могут вызывать хрипы у маленьких детей. Эти вирусы чаще встречаются зимой.
Астма
Свистящее дыхание у детей старшего возраста часто возникает из-за астмы.
Сигаретный дым
Маленькие дети, которые вдыхают сигаретный дым окружающих их людей (пассивное курение), имеют более высокий риск свистящего дыхания.Обеспечение запрета на курение в доме и в машине на интервале все раз — это жизненно важный шаг, который поможет избежать хрипов у вашего ребенка.
Как узнать, от чего у моего ребенка хрипит?
Ваш врач задаст вам вопросы о медицинском прошлом вашего ребенка и семьи. Это поможет вашему врачу решить, является ли это просто вирусом, вызывающим хрипы, или есть вероятность, что это также может быть астма.
Тесты
Ваш врач может проверить наличие вируса, взяв немного слизи из задней части носа вашего ребенка через длинную тонкую трубку. Тест занимает всего несколько секунд. Затем слизь проверяется на вирусы в лаборатории. Эти тесты иногда полезны, но не всегда помогают в постановке диагноза.
Тест занимает всего несколько секунд. Затем слизь проверяется на вирусы в лаборатории. Эти тесты иногда полезны, но не всегда помогают в постановке диагноза.
На данный момент нет специальных тестов на астму. Дыхательные тесты у детей старше 5 лет могут определить, присутствует ли обструкция, которая может быть астмой. Иногда можно попробовать лекарство от астмы, чтобы определить, болен ли ваш ребенок астмой.
Лечение хрипов
При вирусной инфекции грудной клетки
Антибиотики не помогают при вирусных инфекциях грудной клетки, поэтому в большинстве случаев они не нужны. Вирус уйдет сам по себе.
Некоторым детям с тяжелыми респираторными инфекциями в больнице может потребоваться кислород, чтобы облегчить их дыхание. Кислород подается через маску для лица или через тонкую трубку, которая находится внутри носа. Медсестры, ухаживающие за вашим ребенком, будут внимательно следить за его дыханием и потребностью в кислороде.
Медсестры, ухаживающие за вашим ребенком, будут внимательно следить за его дыханием и потребностью в кислороде.
Лекарства от астмы можно попробовать для детей старше 12-18 месяцев. Для детей младшего возраста с вирусным хрипом лекарства от астмы менее эффективны.
Если врач подозревает астму
Пуховик и спейсер для астмы
Будет введено лекарство от астмы, такое как Вентолин, и, если у ребенка астма, это поможет открыть его дыхательные пути, чтобы облегчить дыхание.
Вам могут назначить стероидные препараты, чтобы помочь вашему ребенку быстро вылечиться от астмы. Обычно его принимают в виде сиропа или таблетки в течение 3-5 дней. При таком приеме он очень безопасен и не вызывает побочных эффектов стероидов.
Узнайте больше о лекарствах от астмы и ингаляторах.
Уход за хрипящим ребенком в домашних условиях
Если вашему ребенку давали успокаивающее лекарство, вам должны были показать, как пользоваться ингалятором.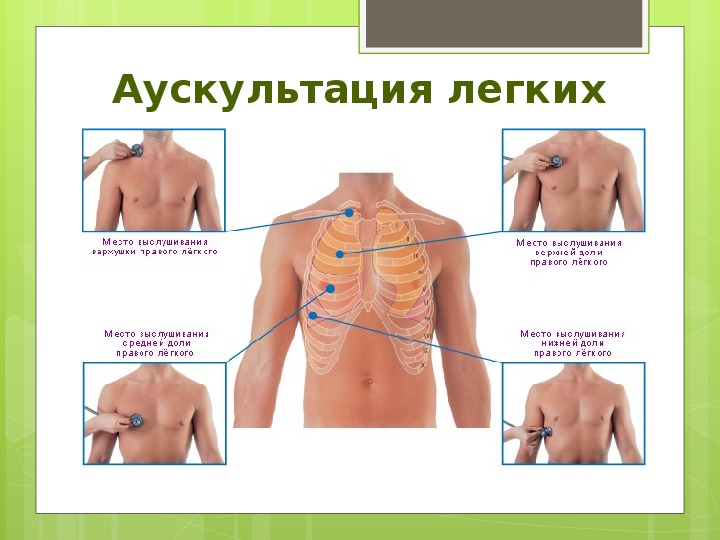
Рекомендуется отвезти ребенка на прием к врачу в течение недели после того, как он вернется домой из больницы. Это важно, чтобы ваш врач мог: Взрослый помогает ребенку с пуховиком и спейсером для лечения астмы
Вам также дадут план действий, чтобы вы знали, сколько пуховика для облегчения давать дома, как часто давать и когда прекращать. В нем также подробно описано, что вам нужно знать на случай, если у вашего ребенка снова случится свистящее дыхание.
Повторный прием к врачу
- проверьте, улучшился ли ваш ребенок
- проверьте, сколько еще нужно вашему ребенку принимать лекарства
- сообщит вам, когда следует снова осмотреть вашего ребенка.
Что мне делать, если мой ребенок когда-либо хрипит или у него снова возникнут проблемы с дыханием в будущем?
Следуйте инструкциям, изложенным в плане действий вашего ребенка.
Держите план действий под рукой, чтобы его можно было использовать при необходимости. Как можно скорее отвезите ребенка к врачу.
Как можно скорее отвезите ребенка к врачу.
Как я узнаю, есть ли у моего ребенка проблемы с дыханием или ему нужно использовать пуховик с питательной средой?
Важно помнить, как ваш ребенок выглядит и ведет себя, когда он здоров, чтобы вы заметили разницу, если у него начнутся проблемы с дыханием.Внимательно следите за любыми признаками простуды или гриппа, так как могут последовать проблемы с хрипом или дыханием.
Любой из следующих признаков означает, что ваш ребенок усердно работает, чтобы дышать:
- всасывание между ребрами или у основания шеи при вдохе
- дышит тяжелее или быстрее обычного
- животик втягивается и выдвигается при дыхании
- хрипит
- непрекращающийся кашель.
Если у вашего ребенка проявляются какие-либо из вышеперечисленных симптомов, следуйте плану действий вашего ребенка, дайте ему вспомогательное средство и как можно скорее обратитесь к врачу.
Когда мне вызывать скорую помощь?
Наберите тройной ноль (000), чтобы вызвать скорую помощь по любому из следующих номеров:
- Если у вашего ребенка посинели губы
- , если ваш ребенок не может сказать больше нескольких слов за раз, потому что ему тяжело дышать
- Если ваш ребенок так устал, он выглядит так, будто собирается перестать дышать
- , если ваш ребенок очень быстро дышит, не может утешиться, беспокоится
- , если у вашего ребенка проблемы с кормлением из-за его одышки
- , если вы или ваш ребенок испугались происходящего.

В ожидании машины скорой помощи делайте ребенку пуховик для облегчения через прокладку 4 раза каждые 4 минуты, пока не приедет скорая помощь.
Последний раз просмотрено: 01.07.2019
БлагодарностиСлужба охраны здоровья детей и подростков — Общественное здравоохранение (CAHS CH)
Данная публикация предназначена только для образовательных и информационных целей.Это не замена профессиональной медицинской помощи. Информация о терапии, услуге, продукте или лечении не подразумевает одобрения и не предназначена для замены совета вашего лечащего врача. Читатели должны иметь в виду, что со временем актуальность и полнота информации могут измениться. Все пользователи должны проконсультироваться с квалифицированным медицинским работником для постановки диагноза и ответов на свои медицинские вопросы.
Читатели должны иметь в виду, что со временем актуальность и полнота информации могут измениться. Все пользователи должны проконсультироваться с квалифицированным медицинским работником для постановки диагноза и ответов на свои медицинские вопросы.
ХОБЛ: хрипы и стеснение в груди
Обычными симптомами ХОБЛ являются хрипы, одышка и стеснение в груди.Свистящее дыхание — это свистящий или скрипящий звук при вдохе или выдохе. Стеснение в груди может казаться, что вам трудно сделать глубокий вдох или трудно дышать. Это может вызвать чувство одышки.
Как ХОБЛ вызывает хрипы и стеснение в груди?
ХОБЛ — это заболевание, при котором ваши легкие не работают должным образом. Работа легких — втягивать воздух в тело и выходить из него. Внутри легких воздух движется по трубкам, называемым дыхательными путями. В здоровых дыхательных путях воздух легко входит и выходит.При ХОБЛ повреждаются легкие и дыхательные пути. Это повреждение вызывает набухание слизистой оболочки дыхательных путей. Дыхательные пути также могут разрушиться. Тогда воздух не поступает и не выходит из тела нормально. Это может привести к хрипу и стеснению в груди.
Дыхательные пути также могут разрушиться. Тогда воздух не поступает и не выходит из тела нормально. Это может привести к хрипу и стеснению в груди.
ХОБЛ — это термин для двух основных состояний. Это хронический бронхит и эмфизема. В обоих случаях повреждаются дыхательные пути и легкие. Повреждение обычно происходит из-за вдыхания раздражителей в течение длительного периода времени.Основным раздражителем, вызывающим ХОБЛ, является сигаретный дым. Другими раздражителями являются загрязнения, пыль, пары и химические вещества.
При хроническом бронхите поврежденные дыхательные пути выделяют больше слизи, чем обычно. Слизь представляет собой густую липкую жидкость. Он задерживает вдыхаемый дым и другие вредные раздражители. Это помогает защитить дыхательные пути. Но слишком много слизи может сузить дыхательные пути. Бронхит также может вызывать опухание дыхательных путей. Мышцы, окружающие дыхательные пути, могут стягиваться. Эти проблемы вызывают еще большее сужение дыхательных путей. Это означает, что меньше воздуха попадает в легкие и выходит из них.
Это означает, что меньше воздуха попадает в легкие и выходит из них.
Воздух содержит кислород. Это газ, которым тело должно дышать. В здоровых легких воздух перемещается в воздушные мешочки (альвеолы). Это пучки круглых мешочков на концах дыхательных путей. Кислород проходит из воздушных мешочков в кровоток. Затем он переносится на остальную часть тела. Поскольку организм использует кислород, остается углекислый газ. Этот газ возвращается в воздушные мешочки. Затем его выдыхают из тела. Этот процесс называется газообменом.
При эмфиземе плохо проходит газообмен. Это потому, что воздушные мешки повреждаются. Также повреждены дыхательные пути. Они не такие эластичные, как должны быть. Они становятся гибкими и могут разрушиться при выдохе. Это задерживает несвежий воздух в воздушных мешочках. Тогда можно будет вдохнуть меньше свежего воздуха. Из-за этого будет сложнее сделать глубокий вдох.
Дыхательные пути при хроническом бронхите. |
| Дыхательные пути с эмфиземой. |
Хрип — обзор | Темы ScienceDirect
Хрипы — это непрерывные высокие сопутствующие звуки легких, которые накладываются на нормальные звуки дыхания. Хрипы — это звуки, которые производятся колебаниями стенок дыхательных путей с жидкостью в просвете дыхательных путей, которые возникают, когда диаметр дыхательных путей сужается до критического значения. Высота хрипа зависит от упругих свойств стенок дыхательных путей, вязкости жидкости в дыхательных путях и характеристик газа, проходящего через суженные дыхательные пути.Хотя астма часто считается наиболее частой причиной хрипов, существует ряд неастматических легочных состояний и нелегочных заболеваний, связанных с хрипом. Различные диагностические исследования могут быть использованы для оценки пациента с хрипом для определения этиологии хрипов.
Первоначальная оценка пациента с хрипом должна определить степень респираторного дистресса, который он перенес. Пациентам с признаками приближающейся дыхательной недостаточности, включая тахипноэ с задействованием дополнительных мышц, гипоксемию, цианоз или тяжелый острый респираторный ацидоз, требуется экстренная эндотрахеальная интубация.Диагностические исследования для определения этиологии хрипов можно проводить после первоначальной стабилизации состояния пациента. Поскольку необходима быстрая терапия, следует рассмотреть возможность диагностики анафилаксии. Если это вероятная причина хрипов и / или стридора, требуется немедленное введение адреналина.
Дыхательная недостаточность в результате тяжелой астмы — это состояние, известное как астматический статус . Ранняя диагностика этого состояния важна для начала соответствующей терапии.ABG могут быть полезны при раннем обследовании пациентов с обострениями астмы, но не должны откладывать терапию. На начальных стадиях обострения астмы у пациента часто возникает респираторный алкалоз в результате тахипноэ. Острый респираторный ацидоз у пациента с астмой является зловещим признаком надвигающейся дыхательной недостаточности и требует рассмотрения возможности интубации. Основными методами лечения астматического статуса являются ингаляционные бета-агонисты и внутривенные кортикостероиды.Поскольку для достижения оптимального эффекта от этих методов лечения может потребоваться несколько часов, первоначальное лечение пациентов с астматическим статусом может быть затруднено и часто требует специализированных услуг по лечению респираторных заболеваний.
На начальных стадиях обострения астмы у пациента часто возникает респираторный алкалоз в результате тахипноэ. Острый респираторный ацидоз у пациента с астмой является зловещим признаком надвигающейся дыхательной недостаточности и требует рассмотрения возможности интубации. Основными методами лечения астматического статуса являются ингаляционные бета-агонисты и внутривенные кортикостероиды.Поскольку для достижения оптимального эффекта от этих методов лечения может потребоваться несколько часов, первоначальное лечение пациентов с астматическим статусом может быть затруднено и часто требует специализированных услуг по лечению респираторных заболеваний.
Подробный медицинский анамнез, включая личный, семейный и социальный анамнез, может дать подсказки, которые приведут к правильному диагнозу. В личном анамнезе следует указать возраст появления симптомов, триггеры хрипов, а также отягчающие и облегчающие состояния.В качестве потенциальных причин хрипов следует указывать прошлый медицинский анамнез, включая аллергический ринит с симптомами постназального подтекания, историю аспирации или состояния, предрасполагающие к аспирации, а также наличие в анамнезе застойной сердечной недостаточности (ЗСН). Статус курения, а также воздействие на рабочем месте и в домашних условиях также важны для определения причины хрипов. Семейный анамнез астмы также наводит на мысль о диагнозе астмы. Наличие в анамнезе лихорадки и выделения мокроты повышает вероятность пневмонии или вирусного бронхита.
Неинвазивные тесты, такие как рентгенографические исследования и исследования функции легких, полезны для дифференциации расстройств, связанных с хрипом. Рентгенограммы грудной клетки — простой способ начать оценку хрипов. Рентгенограммы грудной клетки помогают диагностировать крупные новообразования, вызывающие обструкцию дыхательных путей и приводящие к хрипу. Исследование легочной функции — еще один полезный инструмент для исследования хрипов. Для выявления обструкции используется спирометрия, определяемая как FEV 1 / FVC (объем форсированного выдоха за 1 секунду / форсированная жизненная емкость легких) <70%.Кроме того, петли потока-объема могут выявить обструкцию верхних дыхательных путей и помочь дифференцировать внегрудные и внутригрудные, фиксированные и переменные, а также обструктивные поражения.
Астма — наиболее частое заболевание, связанное с хрипом. Астма — это хроническая обструктивная болезнь легких (ХОБЛ), которая связана с воспалением дыхательных путей, приводящим к обратимой обструкции дыхательных путей . Астма обычно связана с обструктивным паттерном при исследованиях функции легких, который, по крайней мере, частично обратим бронходилататорами, такими как альбутерол.Обратимость обструкции воздушного потока определяется как улучшение ОФВ 1 или ФЖЕЛ на 200 куб. См и на 12% после ингаляции альбутерола. Пациенты, у которых в анамнезе есть астма и нормальные исследования легочной функции, могут быть дополнительно изучены с помощью метахолинового бронхопровокационного исследования. Пациентам, у которых наблюдается снижение ОФВ 1 на 20% при вдыхании метахолина, диагностируется астма. Основными методами лечения астмы являются ингаляционные кортикостероиды, ингаляционные бета-агонисты и блокаторы лейкотриеновых рецепторов.При трудноизлечимой астме могут потребоваться системные кортикостероиды. Частое использование системных кортикостероидов, ночные симптомы, посещения отделений неотложной помощи и предыдущие интубации по поводу астмы — все это характеристики, которые указывают на плохо контролируемую астму и часто предвещают худший прогноз ее исходов.
Неполностью обратимая обструкция воздушного потока, продемонстрированная снижением отношения FEV 1 / FVC с минимальным улучшением или отсутствием улучшения после вдыхания бронходилататора, свидетельствует о ХОБЛ, такой как хронический бронхит и эмфизема.Эти состояния могут указывать на курение или хроническое выделение мокроты. Раннее начало ХОБЛ или семейный анамнез ХОБЛ с ранним началом вызывают подозрение на дефицит альфа-1-антитрипсина. Это можно оценить, измерив уровни альфа-1-антитрипсина. Плохо обратимая обструкция воздушного потока у молодого пациента с чрезмерным выделением мокроты и бронхоэктазами на КТ повышает вероятность муковисцидоза. Муковисцидоз диагностируется на основании анализа хлоридов пота или генетических исследований. Лихорадка и кашель могут указывать на вирусную этиологию свистящего дыхания как у пациентов без заболеваний легких в анамнезе, так и у лиц с ранее существовавшей ХОБЛ.Комбинация симптомов, включая хрипы, приливы и обильную диарею, характерна для карциноидного синдрома, который характеризуется повышенным уровнем 5-гидроксииндолуксусной кислоты (5-HIAA) в моче. Это редкая причина хрипов.
Множество других атипичных состояний могут быть связаны с хрипом. Диагноз других состояний свистящего дыхания, кроме ХОБЛ, следует рассматривать у всех пациентов, первоначальная оценка которых несовместима с астмой или когда хрипы продолжаются, несмотря на традиционное лечение астмы.Постназальное выделение — частая причина хрипов. Постназальный капель вызывает хрипы из-за воспаления верхних дыхательных путей и сужения дыхательных путей, что чаще всего возникает на уровне голосовых связок. Лечение этого состояния с помощью ингаляционных кортикостероидов является методом выбора. Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) и аспирация — два других состояния, часто связанных с хрипом. Важно отметить, что, хотя ГЭРБ ассоциируется с обострениями астмы, рефлюкс также является независимой причиной хрипов у пациентов без обструктивных заболеваний легких.Наконец, при различных интерстициальных заболеваниях легких (ILD) хрипы могут быть компонентом атипичных проявлений. КТ может помочь с этим диагнозом.
Легочная эмболия (ТЭЛА) — менее частая причина хрипов. КТ-исследования с контрастным усилением могут помочь в постановке этого диагноза. У пациентов обычно возникает острая одышка, которая может быть связана с хрипом. У пациентов обычно обнаруживается синусовая тахикардия, но на эхокардиограмме могут быть характерны правостороннее перенапряжение сердца.У пациентов, у которых установлен диагноз тромбоэмболии легочной артерии и нарушена функция почек, сканирование вентиляции / перфузии (V / Q) может помочь в диагностике тромбоэмболии легочной артерии.
Хрип, связанный с ЗСН, обычно называют сердечной астмой, потому что он имитирует хрип, связанный с астмой. Наличие в анамнезе ортопноэ, пароксизмальной ночной одышки, увеличения веса и отеков нижних конечностей должно указывать на возможность возникновения ХСН как потенциальной этиологии хрипов у некоторых пациентов.Трансторакальная эхокардиограмма полезна для оценки сердечной функции. Диурез — это лекарство от этой причины хрипов.
Инвазивное диагностическое тестирование должно проводиться для пациентов, у которых не была определена альтернативная причина хрипов. Инвазивные процедуры, такие как бронхоскопия с бронхоальвеолярным лаважем, трансбронхиальная или эндобронхиальная биопсия, биопсия иглой Ванга, медиастиноскопия, биопсия под контролем КТ и биопсия открытого легкого, могут быть выполнены, когда диагноз не может быть установлен неинвазивными методами.Идеальный инвазивный диагностический подход может быть сделан после консультации с пульмонологом, торакальным хирургом и интервенционным радиологом.
Диагностика хрипов у детей
1. Martinez FD, Райт А.Л., Тауссиг Л.М., Хольберг CJ, Халонен М, Морган WJ. Астма и хрипы в первые шесть лет жизни. Группа Health Medical Associates. N Engl J Med . 1995; 332 (3): 133–138 ….
2. Райзман Дж. Дж., Кэнни Дж. Дж., Левисон Х.Свистящее дыхание у младенцев и детей младшего возраста. В: Tinkelman DG, Naspitz CK. Детская астма: патофизиология и лечение. 2-е изд. Нью-Йорк, Нью-Йорк: Деккер; 1993: 255–282.
3. Мартинати LC, Boner AL. Клиническая диагностика хрипов в раннем детстве. Аллергия . 1995. 50 (9): 701–710.
4. Национальный институт сердца, легких и крови, Национальная программа обучения и профилактики астмы. Отчет экспертной комиссии 3: Рекомендации по диагностике и лечению астмы.Полный отчет 2007 г. Вашингтон, округ Колумбия: Департамент здравоохранения и социальных служб США, Национальные институты здравоохранения, Национальный институт сердца, легких и крови; 2007. http://www.nhlbi.nih.gov/guidelines/asthma/asthgdln.pdf. По состоянию на 16 ноября 2007 г.
5. Bastien N, Чуй Н, Робинсон Дж. Л., и другие. Обнаружение бокавируса человека у канадских детей в ходе однолетнего исследования. Дж. Клин Микробиол . 2007. 45 (2): 610–613.
6. Балбани А.П., Вебер С.А., Montovani JC.Обновленная информация о синдроме обструктивного апноэ во сне у детей. Rev Bras Otorrinolaringol (Engl Ed) . 2005. 71 (1): 74–80.
7. Буш А. Диагностика астмы у детей до пяти лет. Prim Care Respir J . 2007. 16 (1): 7–15.
8. Зал CB. Респираторно-синцитиальный вирус и вирус парагриппа. N Engl J Med . 2001; 344 (25): 1917–1928.
9. Леунг А.К., Келлнер Дж. Д., Дэвис HD. Респираторно-синцитиальный вирусный бронхиолит. J Natl Med Assoc . 2005. 97 (12): 1708–1713.
10. СП «Уильямс», Харрис PA, Толлефсон SJ, и другие. Метапневмовирус человека и заболевания нижних дыхательных путей у здоровых младенцев и детей. N Engl J Med . 2004. 350 (5): 443–450.
11. Алландер Т, Джартти Т, Гупта С, и другие. Бокавирус человека и острое свистящее дыхание у детей. Клиническая инфекция .2007. 44 (7): 904–910.
12. Wasowska-Królikowska K, Toporowska-Kowalska E, Крогульская А. Астма и гастроэзофагеальный рефлюкс у детей. Медицинский Научный Монит . 2002; 8 (3): RA64 – RA71.
13. Стёрдал К., Йоханнесдоттир, Великобритания, Бентсен Б.С., и другие. Подавление кислоты не изменяет респираторные симптомы у детей с астмой и гастроэзофагеальной рефлюксной болезнью. Арч Дис Детский . 2005. 90 (9): 956–960.
14. Holroyd HJ. Аспирация инородного тела: потенциальная причина кашля и хрипов. Педиатр Ред. . 1988. 10 (2): 59–63.
15. Boogaard R, Huijsmans SH, Пейненбург MW, Тидденс HA, де Йонгсте JC, Merkus PJ. Трахеомаляция и бронхомаляция у детей: частота и характеристика пациентов. Сундук . 2005. 128 (5): 3391–3397.
16. Finder JD. Понимание заболеваний дыхательных путей у младенцев. Курр Пробл Педиатр . 1999. 29 (3): 65–81.
17. Вирант Ф.С., Шапиро Г.Г. Обследование ребенка с хроническим кашлем и / или хрипом. В: Tinkelman DG, Naspitz CK. Детская астма: патофизиология и лечение. 2-е изд. Нью-Йорк, Нью-Йорк: Деккер; 1993: 303–327.
18. de Jongste JC, Шилдс МД. Кашель. 2: Хронический кашель у детей. Грудь . 2003. 58 (11): 998–1003.
19. Контакт I, Пиленко С, Бост М. Дифференциальная диагностика астмы у младенцев и детей раннего возраста [на французском языке]. Арх Педиатр . 2002; 9 (доп. 3): 361с – 364с.
20. Ким И.Г., Браммитт WM, Хамфри А, Сиомра SW, Уоллес WB. Инородное тело в дыхательных путях: обзор 202 случаев. Ларингоскоп . 1973; 83 (3): 347–354.
21. Swanson KL. Инородные тела в дыхательных путях: что нового? Semin Respir Crit Care Med . 2004. 25 (4): 405–411.
22. Серсар С.И., Ризк WH, Билал М, и другие.Вдыхаемые инородные тела: представление, лечение и ценность анамнеза и простой рентгенографии грудной клетки при отсроченном представлении. Отоларингол Хирургия головы и шеи . 2006. 134 (1): 92–99.
23. Четный L, Хено Н, Талмон Y, Самет Э, Зонис З, Кугельман А. Диагностическая оценка аспирации инородного тела у детей: проспективное исследование [опубликованная коррекция опубликована в J Pediatr Surg. 2005; 40 (11): 1815]. J Педиатр Хирургия .2005. 40 (7): 1122–1127.
24. Панич HB. Хрипы и обструкция нижних дыхательных путей. В: Шидлоу Д.В., Смит Д.С. Практическое руководство по детским респираторным заболеваниям. Филадельфия, Пенсильвания: Hanley & Belfus; 1994: 39–48.
25. Мур EH. Рентгенологическая оценка новообразований средостения. Chest Surg Clin North Am . 1992; 2 (1): 9.
26. Николай Т. Детская бронхоскопия. Пульмонол Педиатр . 2001. 31 (2): 150–164.
27.Пиччони П., Боррачино А, Forneris MP, и другие. Референтные значения объемов форсированного выдоха и легочного потока у детей 3–6 лет: кросс-секционное исследование. Respir Res . 2007; 8: 14–24.
28. Kercsmar CM. Современные тенденции в неонатальной и педиатрической респираторной помощи: итоги конференции. Respir Care . 2003. 48 (4): 459–464.
29. Мортимер К.М., Фалло А, Бальмес-младший, Тагер И.







 Антибиотики — это лекарства, которые помогают лечить инфекции.
Антибиотики — это лекарства, которые помогают лечить инфекции. Курение сигарет — основная причина ХОБЛ. Отказ от курения — самый важный шаг, который вы можете предпринять для лечения ХОБЛ. Если вам нужна помощь в отказе от курения, поговорите со своим врачом.
Курение сигарет — основная причина ХОБЛ. Отказ от курения — самый важный шаг, который вы можете предпринять для лечения ХОБЛ. Если вам нужна помощь в отказе от курения, поговорите со своим врачом. Научитесь дышать животом и поджатыми губами. Эти два упражнения помогут вам лучше дышать.Старайтесь делать каждое упражнение по 5-10 минут каждый день.
Научитесь дышать животом и поджатыми губами. Эти два упражнения помогут вам лучше дышать.Старайтесь делать каждое упражнение по 5-10 минут каждый день.