Цервицит у женщин — причины и лечение
Цервицит — острое или хроническое воспалительное заболевание шейки матки, которое развивается при ослаблении барьерной функции выстилающего ее цилиндрического эпителия под воздействием патогенной или условно-патогенной микрофлоры.
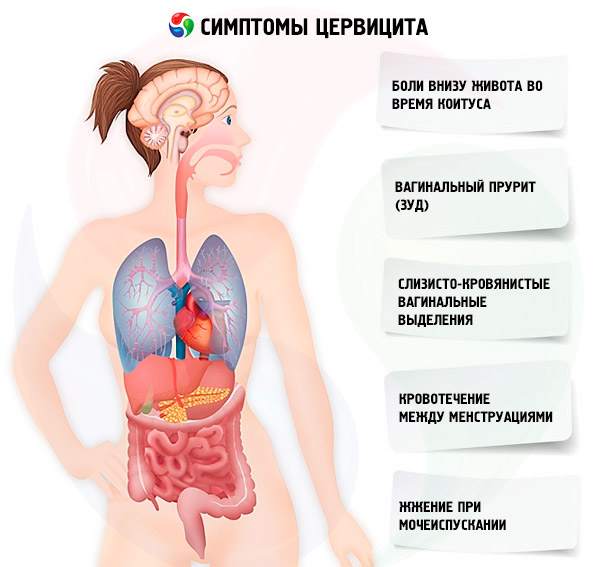
Воспалительный процесс шейки матки может протекать бессимптомно или сопровождаться болевыми ощущениями внизу живота в момент мочеиспускания или полового акта, выделениями гнойного или слизистого характера.
Цервицит не изолированное заболевание и чаще всего сопровождается вагинитом, вульвинитом, псевдоэрозией, бартолинитом или эктропионом (выворот шейки матки).
Цервицит не изолированное заболевание и чаще всего сопровождается вагинитом, вульвинитом, псевдоэрозией, бартолинитом или эктропионом (выворот шейки матки).
По стадиям развития и последствиям для организма женщины, заболевание классифицируется на острую и хроническую форму.
При острой форме заболевания мы выявляем изменения непосредственно в слизистой.
При хроническом цервиците поражаются более глубокие – мышечные – слои, что приводит к деформации, уплотнению и формированию наботовых кист или полипов шейки матки. Такое изменение органа на фоне хронической инфекции ранее было принято называть цервикозом. Современная классификация упразднила этот термин.
Симптомы цервицита: когда обратиться к врачу.
Цервицит шейки матки может проявляться по-разному, в зависимости от состояния иммунитета женщины и типа возбудителя. Давайте обсудим, на какие симптомы прежде всего стоит обратить внимание, чтобы вовремя обратиться к врачу.
Появление болезненных ощущений во время интимной близости. Обычно это глубокая боль, которая локализуется в области лобка и усиливается при давлении. Кровянистые выделения после полового акта – важный симптом, свидетельствующий о том, что шейка матки поражена и легко травмируется. Изменение характера выделений, должны взволновать и озадачить женщину. Особенно если они сопровождаются зловонным запахом. Такой симптом говорит о том, что в организме женщины имеется воспаление, вызванное патогенным микроорганизмом. Симптомы гонорейного и стафилококкового воспаления самые выраженные, поскольку присутствует болевой синдром с сопутствующими выделениями, а вот при хламидийной разновидности заболевания симптоматика практически отсутствует, и выявить поражение можно лишь при обследовании. Дискомфорт в лонной области во время мочеиспускания, также может появляться вследствие цервицита шейки матки. Обусловлен он анатомической близостью мочевого пузыря и влагалища, в которое выступает шейка матки. Межменструальные кровянистые выделения – очень частый симптом, сопутствующий патологии шейки матки. Его ни в коем случае нельзя оставлять без внимания, так как он может свидетельствовать о деструктивном или пролиферативном процессе в органе.
Такой симптом говорит о том, что в организме женщины имеется воспаление, вызванное патогенным микроорганизмом. Симптомы гонорейного и стафилококкового воспаления самые выраженные, поскольку присутствует болевой синдром с сопутствующими выделениями, а вот при хламидийной разновидности заболевания симптоматика практически отсутствует, и выявить поражение можно лишь при обследовании. Дискомфорт в лонной области во время мочеиспускания, также может появляться вследствие цервицита шейки матки. Обусловлен он анатомической близостью мочевого пузыря и влагалища, в которое выступает шейка матки. Межменструальные кровянистые выделения – очень частый симптом, сопутствующий патологии шейки матки. Его ни в коем случае нельзя оставлять без внимания, так как он может свидетельствовать о деструктивном или пролиферативном процессе в органе.
При длительном течении или неэффективном лечении заболевание приобретает хроническую форму. Последствия такой стадии — тяжелый воспалительный процесс, поражающий мягкие ткани, а также образование кист, инфильтратов, полипов. Кроме этого сама шейка становится более уплотненной, меняется форма цилиндрического эпителия, что влечет за собой непоправимые последствия.
Шейка матки — очень важный внутренний орган женщины, выступающий в качестве барьерной защиты верхних отделов репродуктивной системы. Железы цервикального канала выделяют слизистый секрет, который формирует слизистую пробку защищающую полость матки от проникновения инфекций и болезнетворных микробов. Определенные факторы негативно влияют на защитную функцию шейки, что сопровождается нарушением микрофлоры, проникновением чужеродных микроорганизмов, обуславливающих возникновение экзоцервицита (воспаление влагалищного сегмента шейки матки), эндоцервицита (воспаление маточного сегмента шейки) эндоцервикса- воспаление цервикального канала.
Причины
Чтобы назначить лечение цервицита, мы в обязательном порядке выясним причину заболевания. В основном, развитие патологий такого типа провоцируют постоянные инфекционно-воспалительные процессы во влагалище, вызванные условно-патогенной и патогенной флорой такой как:
хламидии, вирусы герпеса и ВПЧ, уреаплазма, стафилококк, микоплазма, стрептококк, гонорея, кишечная палочка.Если своевременно не вылечить бактериальный вагиноз, то инфекция восходящим путем распространяется в область слизистой шейки матки и о станет причиной рецидивирующего (хронического) цервицита.
 Аллергия на средства интимной гигиены, латекс, лубриканты, контрацептивные спермициды также может вызывать повреждение многослойного плоского эпителия, выстилающего шейку матки.
Аллергия на средства интимной гигиены, латекс, лубриканты, контрацептивные спермициды также может вызывать повреждение многослойного плоского эпителия, выстилающего шейку матки. Зияние половой щели вследствие:
пролапса тазовых органов;
эпизиотомии;
травмы полученной женщиной во время родов;
является этиологическим фактором вагиноза и цервицита.
Деонтологические ошибки медицинских работников в процессе установки внутриматочных спиралей, хирургического прерывания беременности, особенно если они выполнены неопытными специалистами, могут привести к повреждению и воспалению слизистой шейки.Диагностика
В большинстве случаев цервицит протекает без явных патологических признаков. Тем не менее, женщины, должны обратить внимание на изменения в общем состоянии здоровья – появление болей внизу живота, мажущих выделений после полового контакта или осмотра гинеколога, постепенном увеличении объема выделений бело-желтоватого цвета, дискомфорта в области половых губ..gif)
Если появился хотя бы один из перечисленных признаков, то нужно прийти к гинекологу. В этом случае специалист определит степень хронической патологии с применением следующих диагностических методов:
Хроническая стадия цервицита при исследовании и в анализах проявляется видоизменением клеток эпителия, их формы.
На острый цервицит укажет повышенный уровень лейкоцитов в мазке пациентки (выше 30). Бактериологическая диагностика выявит этиологию патологической микрофлоры, которая сопутствует данному заболеванию.
Также анализы помогут определить перечень антибактериальных средств для предстоящего курса лечения. Таким образом, выявление любой стадии данного заболевания невозможно без цитоморфологии мазка, ПЦР, анализа ИФА (иммуноферментное диагностирование) и бактериального посева с определением чувствительности к антибиотикам.
На основании полученных данных врач определяет области возникновения патологий, возможное присоединение бактериальных, грибковых и воспалительных инфекций, разрабатывает схему лечения. Если болезнь уже имеет хронический характер, то медикаментозное лечение малоэффективно, и пациенток направляют на хирургическое лечение – лазерную вапоризацию и радиоволновую терапию.
Нужна консультация специалиста?
Оставьте заявку и мы свяжемся с Вами в течение 30 минут.
Спасибо! Мы Вам скоро перезвоним!
Лечение цервицита шейки матки
Цервицит относится к числу тех заболеваний, при которых важно ликвидировать факторы, провоцирующие его (иммунные, гормональные, анатомические или обменные нарушения).
Лечением цервицита рекомендовано заниматься под пристальным присмотром врачей, назначающих комплекс необходимых препаратов. В терапии будут использоваться антибактериальные, противомикробные, противовирусные и иммуностимулирующие препараты. Их перечень и классификация будет зависеть от разновидности возбудителя и причин, повлекших за собой развитие хронических или острых форм воспаления.
Антибиотиками тетрациклинового ряда (мономицин, доксициклин) лечат хламидийный цервицит. Кандидозный же цервицит устраняется с применением флуконазола. При необходимости ликвидации симптомов или организации терапевтических манипуляций могут использоваться комбинированные средства, форма выпуска которых предполагается в виде свечей или кремов.
Цервицит в тяжелой или запущенной форме, вирусные поражения органов или влагалища лечатся гораздо тяжелее и требуют комплексного, вдумчивого подхода.
В лечении цервицита, как и сопутствующих заболеваний, участвуют оба половых партнера.
В лечении цервицита, как и сопутствующих заболеваний, участвуют оба половых партнера.
К сожалению, цервицит в затяжной форме редко подвергается лечению только медикаментозными курсами. Из-за развития сопутствующих поражений шейки матки в данном случае используют хирургические методы: лазеротерапия, криотерапия или диатермокоагуляция. Цервицит лечится с постоянным контрольным проведением кольпоскопии и сдачей анализов.
Лечение осложнений хронического цервицита
С хроническим цервицитом шейки матки сталкиваются многие женщины репродуктивного возраста. При нем на видимой, влагалищной части шейки матки под воздействием разнообразных факторов образуется очаг, который постепенно увеличивается и деформирует структуру ткани.
Если своевременно не лечить цервицит, он перейдет в хроническую форму и вызовет более серьезные изменения шейки. В результате повышается риск образования наботовых кист, полипов, патологических инфильтратов. В этом случае для лечения заболевания потребуются современные технологии.
Лечение СО2-лазером. Лазерная вапоризация — сравнительно новый метод быстрого и безопасного лечения болезней женской репродуктивной системы. Под воздействием инфракрасных лучей патологические клетки нагреваются и выпариваются, что устраняет причину цервикоза. При этом у специалиста есть возможность дозировать мощность, глубину, площадь воздействия лазера без затрагивания здоровых тканей шейки матки.
Лечение высокочастотными волнами. Еще один способ устранить осложнения нелеченого цервицита – использовать радиоволновую терапию. Для этого врач делает небольшие надрезы в пораженной области шейки и воздействует на эти участки высокочастотными радиоволнами. Процедура занимает в среднем 5-10 минут, не вызывает образования отеков, кровотечений, а при заживлении не остается рубцов, поэтому женщина в дальнейшем сможет планировать беременность. Так как на поверхности участка образуется фибриновая пленка, заживление протекает достаточно быстро. Общий процесс восстановления занимает несколько дней.
Специалисты нашей клиники применяют оба метода в своей гинекологической практике. Наша клиника оснащена высокотехнологичным оборудованием для оказания качественной помощи нашим пациенткам.
Профилактика
Цервицит — заболевание, которое можно избежать, если придерживаться простых правил:
Два раза в год профилактически посещать гинеколога. Не забывать о личной гигиене. Исключить случайные или незащищенные половые связи. Профилактикой поражений шейки матки также выступают исключение вероятности абортов, своевременное лечение эндокринных нарушений.Кроме этого, цервицит гораздо легче лечить на ранних стадиях, поэтому рекомендовано при появлении неприятных запахов из влагалища, выделений, болезненных ощущений во время полового акта посещать специализированных врачей своевременно. Важно помнить, что цервицит — заболевание, поддающееся лечению, главное — правильная постановка диагноза и комплексная терапия.
Врачи, занимающиеся лечением заболеваний шейки матки:
Стоимость
| Цервицит шейки матки лечение |
- Прием врача-акушера-гинеколога лечебно-диагностический, первичный, амбулаторный1 900
- Прием врача-акушера-гинеколога лечебно-диагностический, повторный, амбулаторный1 700
- Видеокольпоскопия2 100
- Пайпель-аспирация содержимого полости матки3 800
- Биопсия шейки матки аппаратом «Сургитрон» петлевая3 200
- Биопсия шейки матки аппаратом «Сургитрон» конизационная5 500
- Лечение эрозии шейки матки аппаратом «Сургитрон», размер менее 1 см5 600
- Лечение эрозии шейки матки аппаратом «Сургитрон», размер более 1 см8 200
- Медикаментозное лечение эрозии шейки матки (без стоимости препарата)1 500
- Лечение доброкачественной патологии шейки матки с использованием СО2 лазера 1 категория сложности (1/4 поверхности)8 500
- Лечение доброкачественной патологии шейки матки с использованием СО2 лазера 2 категория сложности (1/2 поверхности)9 900
- Лечение доброкачественной патологии шейки матки с использованием СО2 лазера 1 категория сложности (вся поверхность)12 500
* — Обращаем Ваше Внимание на то, что данный Интернет-ресурс носит исключительно информационный характер и не является публичной офертой!
лечение и симптомы, диагностика воспаления шейки матки в Москве, Клинический Госпиталь на Яузе
Цервицит — это воспаление шейки матки, которое возникает при проникновении микроорганизмов из влагалища, либо из-за механического или химического воздействия.
Причиной цервицита могут стать:
- половые инфекции (гонококки, бледная трепонема, трихомонады, хламидии, микоплазмы и др.),
- условно-патогенная микрофлора (стрептококки, стафилококки, кандида), которая активизируется при снижении иммунной защиты,
- микробы из прямой кишки (кишечная палочка), попадающие во влагалище при несоблюдении правил гигиены (неправильном подмывании, например),
- инфекции, попавшие в шейку матки через лимфу и кровь.
- Также причиной заболевания могут стать травматические повреждения при родах, абортах, диагностических выскабливаниях, установке и удалении ВМС, химическом воздействии некоторых препаратов при спринцевании и иных процедурах, затрагивающих шейку матки.
Чаще всего цервицит развивается на фоне других хронических воспалительных процессов в женской половой системе – кольпитов (воспаления влагалища), бартолинита (воспаления бартолиновых желёз в преддверии влагалища).
На фоне климакса возможны атрофические изменения в женских половых органах, в том числе развитие атрофического цервицита.
Виды цервицита
Различают:
- По течению — острый и хронический цервицит.
- По локализации — экзо- и эндоцервицит. Экзоцервицит – воспаление влагалищного отдела шейки матки. Эндоцервицит – воспаление внутреннего канала шейки матки, цервикального канала.
- По распространённости процесса – очаговый (локальный) и диффузный (распространённый).
- По возбудителю — специфический и неспецифический цервицит. Специфический цервицит провоцируют половые инфекции, возбудителями которых являются гонококки, хламидии, микоплазмы. Неспецифический цервицит вызывается условно-болезнетворными микроорганизмами, такими, как гарднерелла, стрептококки, энтерококки, кишечная палочка, синегнойная палочка, грибами кандида. Также возможен вирусный цервицит, вызванный вирусом генитального герпеса, вирусом папилломы человека (ВПЧ).

Симптомы цервицита
У женщин при церцивите может вообще отсутствовать выраженная симптоматика, либо проявления могут быть незначительными — мутно-слизистые выделения из половых путей. Нередко заболевание обнаруживается при профилактическом обследовании у гинеколога. Это характерно для стёртого хронического течения болезни.
Признаки острого цервицита и обострения хронического:
- слизисто-гнойные бели (выделения из влагалиша),
- кровянистые выделения (при развитии эрозий),
- боли в нижней части живота,
- дискомфортные ощущения при мочеиспускании или половом акте,
- зуд и жжение во влагалище.
В целом симптоматика варьирует в зависимости от возбудителя заболевания.
Цервицит может протекать бессимптомно или иметь смазанные признаки. В таком случае узнать о развитии болезни можно только во время осмотра гинеколога. Запишитесь на прием к врачу, чтобы выявить скрытые патологии и вернуть женское здоровье.
Запишитесь на прием к врачу, чтобы выявить скрытые патологии и вернуть женское здоровье.
Записаться к гинекологу
Осложнения цервицита
Эрозия шейки матки
Отсутствие лечения и переход заболевания в хроническую стадию способствует возникновению и развитию на воспалённой слизистой участков эрозии шейки матки – разрушения эпителиального слоя, утолщению слизистой. Эрозия – частое осложнение цервицита.
Эктопия шейки матки
Если разрушения целостности слизистой оболочки нет, а есть смещение слизистой, типичной для цервикального (внутришеечного) канала шейки матки, в область влагалищной её части, говорят об эктопии слизистой. Это не осложнение цервицита, а физиологическая особенность, не требующая лечения. Но на фоне эктопии шейки матки возможно развитие цервицита. Равно, как и на фоне хронического цервицита, возможно изменение клеток эпителия, замена многослойного плоского эпителия влагалищной части шейки матки на цилиндрический и формирование эктопии.
Кисты, полипы, атрофия
Воспалительные изменения на слизистой шейки матки могут приводить к формированию кист в этой области, полипов, атрофических изменений.
Восходящая инфекция
Распространение инфекционного процесса на матку и придатки может вызывать развитие эндометрита (воспаления внутренней оболочки матки), сальпингоофорита (воспаление яичников и маточных труб).
Бесплодие
Цервицит может стать причиной развития бесплодия (проблем с зачатием, невынашивания беременности).
Осложнения беременности
Хронический цервицит при беременности может стать причиной невынашивания беременности, внутриутробного инфицирования плода и нарушения его развития, преждевременных родов. А после родов повышает риск гнойно-воспалительных осложнений у женщин. Своевременное полное обследование при подготовке к беременности и на ранних её сроках, своевременная санация шейки матки сводит к минимуму риск подобных осложнений.
Чтобы остановить прогрессирование заболевания и не допустить осложнений, важно вовремя обратиться к специалисту.
Цервицит крайне редко бывает изолированным. В подавляющем большинстве случаев он сопровождается выворотом шейки матки, бартолинитом, эрозией, вульвинитом и другими патологиями репродуктивной системы. Запишитесь на прием к врачу клиники на Яузе. Получите точную диагностику и эффективное лечение цервицита и всех сопутствующих проблем.
Диагностика цервицита в Клиническом госпитале на Яузе
Гинекологи Клинического госпиталя на Яузе диагностируют цервицит после осмотра, на основе анамнеза, результатов кольпоскопии, лабораторных исследований (микроскопии мазка, бактериологического посева на микрофлору и чувствительность к антибиотикам, ПЦР и др.).
При осмотре при цервиците может присутствовать гиперемия (покраснение) слизистой, её отёчность, воспалительные выделения, эктопия. Детально изучить состояние слизистой, отследить динамику в процессе лечения позволяет кольпоскопия.
При остром цервиците в цитограмме мазка из цервикального канала и соскоба с шейки матки обнаруживается большое количество лейкоцитов, лимфоцитов, клеток изменённого эпителия. При этом важно не пропустить предраковые изменения клеток, особенно, если при ПЦР диагностике выявлены онкогенные штаммы вируса папилломы (ВПЧ).
ПЦР поможет выявить и другие опасные инфекции (вирус герпеса, хламидии, микоплазмы и др.) по генетическому материалу их возбудителей.
Лечение цервицита в Клиническом госпитале на Яузе
Специалисты Клинического госпиталя на Яузе проводят комплексное лечение цервицита (воспаления шейки матки) и сопутствующих патологических процессов.
Консервативное.
При остром цервиците врач назначает пациентке лечение антибактериальными препаратами с учётом чувствительности выявленного возбудителя заболевания к антибиотикам, либо противовирусную терапию, а также противовоспалительные препараты.
Проводится как общая фармакотерапия, так и местное лечение цервицита – свечи с антибактериальными, противогрибковыми и другими средствами.
Если выявлена инфекционная природа заболевания, лечение цервицита у женщин необходимо проводить одновременно с лечением её полового партнера. Через 2-3 недели после окончания курса лечения цервицита проводится контрольное обследование по лабораторным анализам.
Хирургическое.
Если одной из причин хронического цервицита является рубцовая деформация шейки матки, после купирования воспаления, устранения инфекции женщине может быть проведена хирургическая (лазерная или радиоволновая) коррекция.
Цервицит — это заболевание, которого можно избежать, соблюдая простые правила профилактики. Записывайтесь на консультацию к гинекологу клиники на Яузе. Во время приема вы получите исчерпывающую информацию о профилактике цервицита и других болезней мочеполовой системы.
Записаться на прием
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Статья проверена врачом акушером-гинекологом Палкиной О.И., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Эндоцервицит и цервицит | ТС Клиника — г. Краснодар
Проблема воспалительных заболеваний половых органов у женщин сегодня весьма актуальна, так как на их долю приходится более половины всех обращений к врачам-гинекологам. Наиболее распространенными патологиями данной группы являются эндоцервицит и цервицит. Эти заболевания имеют сходную симптоматику и причины возникновения.
Основное различие между ними – локализация патологического процесса в шейке матки. Эндоцервицит представляет собой изолированное воспаление слизистой ее канала (цервикального), а цервицит – еще и внутренних тканей.
Причины заболевания
Воспалительный процесс в области шейки матки развивается под воздействием тех или иных инфекционных агентов. Приводить к болезни могут быть как условно-патогенные микроорганизмы (которые в норме не приносят вреда, а проявляют болезнетворные свойства при снижении сопротивляемости организма), так и возбудители инфекций, передаваемых половым путем (хламидии, гонококки, трихомонады и др.). Хронический цервицит в 80% случаев сочетается с инфицированием вирусом папилломы человека.
Приводить к болезни могут быть как условно-патогенные микроорганизмы (которые в норме не приносят вреда, а проявляют болезнетворные свойства при снижении сопротивляемости организма), так и возбудители инфекций, передаваемых половым путем (хламидии, гонококки, трихомонады и др.). Хронический цервицит в 80% случаев сочетается с инфицированием вирусом папилломы человека.
Основными факторами, которые способствуют возникновению воспалительного процесса в шейке матки, являются:
- Внутриматочные вмешательства: аборты, инвазивные диагностические процедуры, хирургические манипуляции с расширением цервикального канала
- Травмы во время родов
- Воспалительные заболевания других органов мочеполовой системы (вульвовагинит, эндометрит, цистит и др.)
- Беспорядочная половая жизнь без использования контрацептивов барьерного типа
- Снижение иммунной защиты организма при сопутствующих заболеваниях других органов и систем; прием иммуносупрессивной терапии.

К возможным причинам развития эндоцервицита также относятся аллергические реакции на использование химических спермицидов, некачественных презервативов. Раздражение слизистой может вызывать и внутриматочная спираль. При климаксе появлению воспаления способствуют атрофические изменения внутренней оболочки цервикального канала.
Клиническая картина
Основной симптом, который в большинстве случаев сопровождает воспаление шейки матки, представляет собой изменение количества и особенностей выделений. При остром патологическом процессе они становятся обильными, мутными, жидкими или тягучими, слизистого или гнойного характера. Еще один распространенный симптом цервицита и эндоцервицита – умеренные боли внизу живота в покое или при половом акте.
Выраженность и характер симптоматики во многом зависит от возбудителя заболевания. Например, хламидийный цервицит, как правило, протекает практически бессимптомно, а гонорейный сопровождается яркой воспалительной реакцией.
При наличии сопутствующих воспалительных заболеваний мочеполовых органов, симптоматика становится более разнообразной. Чаще всего и эндоцервицит, и цервицит сопровождаются вульвовагинитом. В таком случае пациентку будут беспокоить зуд, жжение и покраснение наружных половых органов, болезненное мочеиспускание.
Если женщина вовремя не обратилась за медицинской помощью или получила неправильное лечение, то воспалительный процесс может приобрести хронический характер. При этом клинические проявления заболевания стихают или полностью исчезают. Обострение хронического цервицита может спровоцировать переохлаждение, инфекция, смена полового партнера, сильный стресс.
Диагностика
При подозрении на наличие эндоцервицита или цервицита врач-гинеколог назначает комплексное обследование, в которое включаются следующие методы:
- Осмотр в зеркалах. Выявляется покраснение шейки матки, могут быть заметны выделения. Прикосновение тампоном часто приводит к кровоточивости.
 При эндоцервиците определяется ярко-красный ободок вокруг внутреннего зева шейки матки
При эндоцервиците определяется ярко-красный ободок вокруг внутреннего зева шейки матки - Забор и микроскопия мазка из влагалища. Оценивается количество лейкоцитов в биоматериале и возможное наличие патогенной микрофлоры (кандиды, гонококки и др.)
- Кольпоскопия. Осмотр шейки матки под увеличением позволяет выявить признаки воспаления, не видимые невооруженным глазом
- Цитологический анализ влагалищного мазка. Помогает определить глубину распространения воспалительного процесса. Данное исследование также используют для контроля за эффективностью проводимого лечения
Для выявления конкретного микроорганизма, который вызвал воспаление шейки матки, и определения его чувствительности к тому или иному виду антибактериальной терапии, производят бактериологический посев цервикального мазка. Также для обнаружения специфических инфекционных агентов может быть использованы такие методы диагностики, как ПЦР и ИФА.
Лечение
Целью лечения цервицита является снижение подавление воспаления при помощи антибактериальной, противовирусной или противогрибковой терапии (в зависимости от причины заболевания)..gif) В каждом конкретном случае средства местного или системного действия подбираются индивидуально.
В каждом конкретном случае средства местного или системного действия подбираются индивидуально.
При выявлении инфекции, передаваемой половым путем, к процессу лечения привлекается врач-дерматовенеролог. Терапия в обязательном порядке назначается не только женщине, но и ее половому партнеру.
В рамках комплексного лечения часто применяются и иммуностимулирующие препараты, которые повышают общую сопротивляемость организма. Также с целью повышения эффективности терапии могут быть использованы физиотерапевтические методы: УВЧ и УФО.
Для лечения рецидивирующего цервицита может быть применена абляция шейки матки. Наиболее эффективным считается комплексный подход, в рамках которого подбирается лечение, направленное и на устранение основных симптомов заболевания и на ликвидацию его причин.
Современные аспекты диагностики и лечения хламидийного цервицита Текст научной статьи по специальности «Клиническая медицина»
УДК 616. 97
97
СОВРЕМЕННЫЕ АСПЕКТЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ХЛАМИДИЙНОГО ЦЕРВИЦИТА
© 2010 г. С.В. Мураков
Дорожная клиническая больница ОАО РЖД, Road Clinical Hospital OAO RZD,
Спортивный пр., 3, г. Москва, 109386, Sportivny Ave, 3, Moscow, 109386,
info@semashko. com [email protected]
Анализируются актуальные стороны диагностики и лечения хламидийного цервицита. Рассматривается возможность комплексного подхода в терапии цервицита хламидийной этиологии.
Ключевые слова: хламидиоз, хламидийный цервицит, хламидийная инфекция, урогенитальный хламидиоз, шейка матки, диагностика хламидийного цервицита, лечение хламидийного цервицита.
The paper analyzes the current approaches for the diagnosis and treatment of chlamydial cervicitis.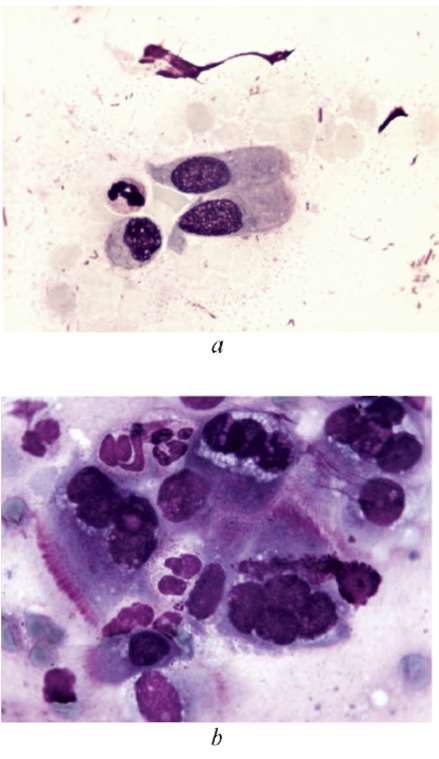 It considers whether a comprehensive approach can be applied in the therapy of cervical Chlamydia trachomatis infection.
It considers whether a comprehensive approach can be applied in the therapy of cervical Chlamydia trachomatis infection.
Keywords: chlamydiasis, chlamydial cervicitis, chlamydial infection, urogenital chlamydiasis, cervix, diagnosis of chlamydial cervicitis, treatment of chlamydial cervicitis.
Урогенитальный хламидиоз, вызываемый патогенным для человека микроорганизмом Chlamydia trachomatis, является наиболее распространённой инфекцией, передающейся половым путём [1]. До 1994 г. ни в одной стране мира, кроме Швеции, не осуществлялся статистический учет больных хламидийной инфекцией, однако экстраполированные данные свидетельствуют о трехкратном превышении уровня заболеваемости хламидиозом по сравнению с гонореей. В различных странах число зарегистрированных больных уро-генитальным хламидиозом увеличилось в несколько раз: отмечена четкая корреляция уровня инфицирован-ности Chlamydia trachomatis с возрастом моложе 20-25 лет, рискованным сексуальным поведением, использованием оральных контрацептивов [2].
Хламидийная инфекция — одна из важнейших медицинских и социальных проблем в здравоохранении вследствие широкого ее распространения и влияния на репродуктивное здоровье населения, основная причина развития хронических воспалительных процессов урогенитального тракта и как результат вторичного бесплодия у лиц обоего пола. Установлено, что длительно персистирующая хламидийная инфекция в 17 раз повышает риск развития рака шейки матки [3]. Серьёзной проблемой является то, что симптомы хламидийной инфекции, в частности, хламидий-ного цервицита, не являются специфичными, включая повышенную контактную кровоточивость слизистой оболочки, межменструальные кровянистые выделения из половых органов, слизисто-гнойные выделения из цервикального канала, наличие эктопии [4].
При этой инфекции большие затруднения возникают при асимптомном течении заболевания. У 70 % женщин с хламидийным цервицитом (по данным разных авторов — от 49 до 93 %) наблюдаются стертая клиническая картина или бессимптомное течение инфекции и лишь у 5-10 % женщин отмечаются острые и подострые воспалительные процессы мочеполовых органов. Хламидии влияют на внутриутробное разви-
Хламидии влияют на внутриутробное разви-
тие плода, исход родов и течение послеродового периода. У 40-60 % детей, родившихся от матерей, страдающих хламидийным цервицитом, обнаруживают клинические проявления хламидийной инфекции: конъюнктивит, ринит, назофарингит, пневмонию. Частота инфицирования беременных колеблется от 10 до 40 %, а при осложненном гинекологическом анамнезе (сальпингоофорит, бесплодие, невынашивание) возрастает до 63 % [1].
Исходя из топографии поражения, различают хла-мидийное поражение нижнего (цервицит, уретрит, цистит, вульвовагинит) и верхнего отделов мочеполовой системы, а также экстрагенитальную локализацию патологического процесса.
Хламидийный цервицит является самой частой клинической формой хламидийной инфекции у женщин, так как C. trachomatis обладают выраженным тропизмом к цилиндрическому эпителию. В клиническом и эпидемиологическом отношении является важным субъективно-асимптомное течение хламидийного цер-вицита у 2/3 инфицированных женщин. Последние данные свидетельствуют в пользу того, что при неос-ложненной цервикальной инфекции у значительного числа пациенток имеется субклиническая хламидийная инфекция верхних отделов репродуктивной системы [5].
В клиническом и эпидемиологическом отношении является важным субъективно-асимптомное течение хламидийного цер-вицита у 2/3 инфицированных женщин. Последние данные свидетельствуют в пользу того, что при неос-ложненной цервикальной инфекции у значительного числа пациенток имеется субклиническая хламидийная инфекция верхних отделов репродуктивной системы [5].
Диагностика хламидийного цервицита основывается, прежде всего, на методах лабораторных исследований с учетом анамнеза и клинических данных. Методы лабораторной идентификации C. trachomatis: цитологический, культуральный, серодиагностика, ДНК-специфические.
При цитоскопическом методе одновременно с поиском цитоплазматических клеток-включений Галь-бершедтера-Провачека учитывается количество лейкоцитов как показателя воспаления, а также дополнительная информация о наличии сопутствующей бактериальной микрофлоры, дрожжеподобных грибов, трихомонад и т. п. Материалом для исследования служат соскобы из цервикального канала. Цитоскопиче-
п. Материалом для исследования служат соскобы из цервикального канала. Цитоскопиче-
ский метод широко доступен, но эффективен лишь при острых формах инфекции, значительно менее эффективен и информативен при хронических формах заболевания. При урогенитальном хламидиозе частота обнаружения телец Провачека в соскобах цервикаль-ного канала не превышает 10-12 %. Наличие этих телец подтверждает диагноз хламидиоза, однако их отсутствие не исключает наличие инфекции.
Иммуноморфологические методы основаны на обнаружении антигенных субстанций хламидий в эпителии и других тканях путем обработки препаратов антителами. Метод прямой иммунофлюоресценции (ПИФ) предусматривает прямое выявление антигенов хламидий. Диагностическая информативность ПИФ связана с тем, что с ее помощью выявляются не только корпускулярные, но и растворимые антигены хла-мидий. Этот метод не зависит от возможного изменения тинкториальных свойств микроорганизма в процессе заболевания и лечения. ПИФ-метод является важнейшим скрининговым методом диагностики уро-генитального хламидиоза. Его чувствительность и специфичность при использовании моноклональных антител составляет 65-90 и 85-90 % соответственно. Непрямой метод иммунофлюоресценции применяют в тех случаях, когда нет в наличии ФИТЦ-конъюгата антихламидийных антител.
ПИФ-метод является важнейшим скрининговым методом диагностики уро-генитального хламидиоза. Его чувствительность и специфичность при использовании моноклональных антител составляет 65-90 и 85-90 % соответственно. Непрямой метод иммунофлюоресценции применяют в тех случаях, когда нет в наличии ФИТЦ-конъюгата антихламидийных антител.
Методы иммуноферментного анализа основаны на обнаружении растворимого антигена хламидий в исследуемых пробах. Выявление в сыворотке крови антител к липополисахаридному антигену хламидий класов IgG, IgA, IgM с определением их титра позволяет определить стадию заболевания, обосновать необходимость антибактериального лечения и оценить его эффективность [6].
Полимеразная цепная реакция в реальном времени (Real-time PCR) может использоваться для качественного и количественного определения ДНК C. trachomatis и может иметь значение при длительном течении хламидийной инфекции [7]. Недостатком моле-кулярно-биологических методов является высокая вероятность контаминации ДНК, в результате чего возможно появление ложноположительных результатов. Возможны также ложноотрицательные результаты из-за присутствия в пробах различных ингибиторов ПЦР и ЛЦР [8].
Недостатком моле-кулярно-биологических методов является высокая вероятность контаминации ДНК, в результате чего возможно появление ложноположительных результатов. Возможны также ложноотрицательные результаты из-за присутствия в пробах различных ингибиторов ПЦР и ЛЦР [8].
В настоящее время не существует лабораторного метода, позволяющего избежать как ложноположи-тельных, так и ложноотрицательных результатов, поэтому необходима комплексная лабораторная диагностика, позволяющая выявить возбудителя, определить стадию заболевания, обосновать необходимость назначения антибактериальных препаратов. Изучение иммунного статуса и обоснованное применение им-муномодуляторов позволит повысить эффективность лечения в отдаленные после заражения сроки [6]. Кроме того, пациенты, у которых обнаружены C. trachomatis, должны быть обследованы на другие ИППП (гонорея, трихомониаз, сифилис), а также ВИЧ-инфекцию и вирусные гепатиты [2].
Цель лечения хламидийного цервицита — элиминация C. trachomatis, разрешение клинических симптомов заболевания, а также профилактика тяжёлых
trachomatis, разрешение клинических симптомов заболевания, а также профилактика тяжёлых
осложнений и предотвращение инфицирования половых партнёров и новорождённых [1].
При выборе средств и методов терапии необходимо учитывать то, что к антибиотикам чувствительны только размножающиеся внутриклеточные формы хламидий -ретикулярные тельца. Элементарные тельца и персисти-рующие формы хламидий к антибиотикам не чувствительны. Бета-лактамные антибиотики, цефалоспорины, левомицетин, сульфаниламидные препараты не являются этиотропными и способствуют трансформации хламидий в персистирующие и L-формы. Аналогичный эффект наблюдается при использовании субтерапевтических доз противохламидийных антибиотиков.
Для лечения применяются антибиотики, действующие на внутриклеточные формы хламидий. Данные свойства среди антибиотиков наилучшим образом представлены у макролидов. Длительное время основными средствами в лечении хламидиоза являлись препараты тетрациклинового ряда. Однако они требуют довольно длительного приема, что повышает риск появления тяжких побочных явлений [9].
Длительное время основными средствами в лечении хламидиоза являлись препараты тетрациклинового ряда. Однако они требуют довольно длительного приема, что повышает риск появления тяжких побочных явлений [9].
Монотерапия антибиотиками должна быть рассчитана на 6-7 циклов развития хламидий (не менее 2 недель) и применяться при свежих формах заболевания и наличии клинических проявлений. При хронических и персистирующих формах хламидийного цервицита этиотропные препараты назначаются в течение 3 недель и более, одновременно проводится целенаправленная иммунотерапия: пирогенал, такти-вин, тималин, полиоксидоний, индукторы интерферона (амиксин, циклоферон, неовир, иммунофар, ридо-стин и т.д.), ронколейкин. Кроме того, необходимо назначать средства для системной энзимотерапии (лидаза, трипсин), гепатопротекторы (эссенциале, карсил), антиоксиданты, эубиотики (бифидум бакте-рин, энтерол). Перед назначением иммунотропных препаратов необходимо расширенное иммунологическое обследование пациентки (включая профиль CD-антигенов, интерфронов). Для профилактики канди-доза назначают нистатин, леворин, кетоконазол в виде пероральных, мазевых или влагалищных форм. Кроме того, показана физиотерапия: диатермия, ванночки с отварами трав [10].
Для профилактики канди-доза назначают нистатин, леворин, кетоконазол в виде пероральных, мазевых или влагалищных форм. Кроме того, показана физиотерапия: диатермия, ванночки с отварами трав [10].
Таким образом, лечение хламидийного цервицита включает этиотропную, патогенетическую, эубиотиче-скую, иммуномодулирующую терапию, системную энзимотерапию, противогрибковые препараты; при наличии обильных выделений используют также местные противомикробные препараты [11].
Препаратом выбора в лечении хламидийного цер-вицита является джозамицин — макролидный антибиотик, который быстро абсорбируется из желудочно-кишечного тракта после приёма внутрь. Пик концентрации в сыворотке крови отмечается примерно через 1 ч после приёма препарата, а период полувыведения составляет около 2 ч. Повторный приём джозамицина позволяет достигнуть максимальной концентрации в крови на 2-4-е сут. Препарат быстро всасывается и накапливается в тканях в высоких концентрациях [12].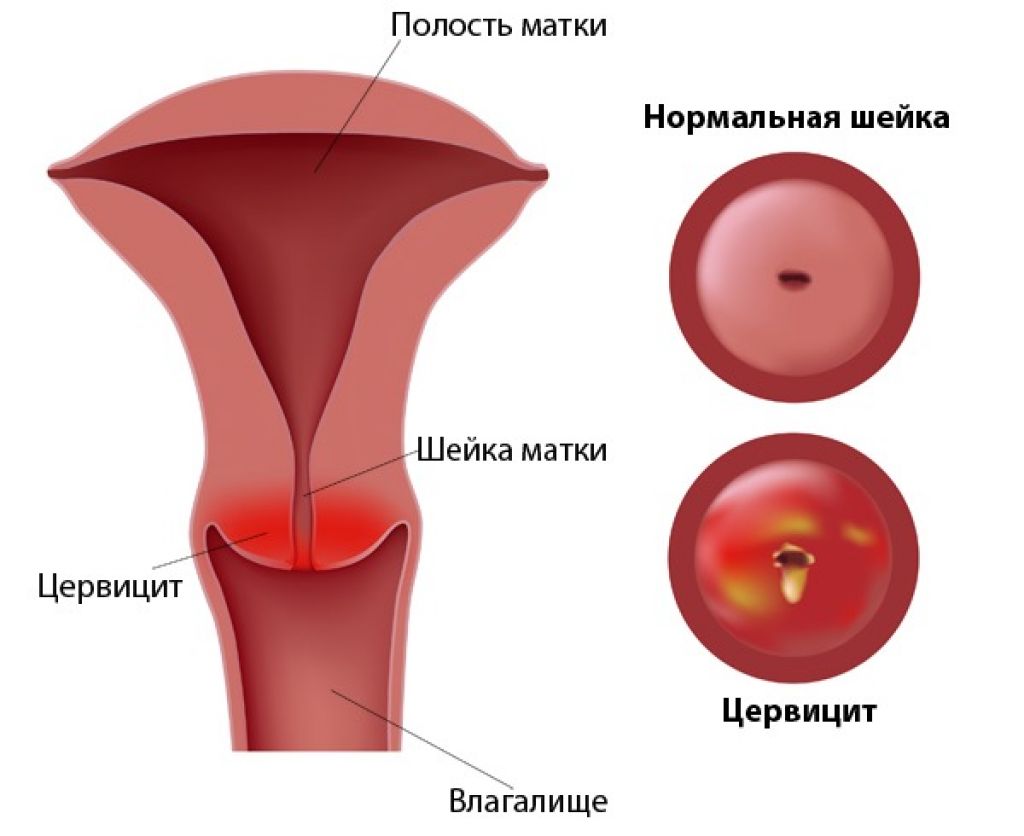
Установление клинико-микробиологических критериев излеченности хламидийной инфекции проводится с использованием:
1. ИФА на IgA через 1,5-2 мес. после лечения (выздоровление: IgA нет).
2. ИФА на IgG через 1,5-2 мес. после лечения (выздоровление: снижение титра в 4-8 раз).
3. ПЦР через 1,5-2 мес. после лечения (выздоровление: ПЦР отрицательна) [6, 13].
Ведение половых партнеров женщин, которые получают лечение по поводу цервицита, должно быть таким же, как и для пациентов, которые считаются инфицированными или уже определенно больны ИППП. Партнеров необходимо регистрировать, обследовать и лечить в случае наличия или подозрения на хламидийную, гонококковую, трихомонадную или другую ИППП. Для предотвращения реинфекции пациенты и их половые партнеры должны воздерживаться от половых отношений до окончания курса терапии (в течение 7 дней после начала терапии одной дозой или в течение всего срока терапии в случае 7-дневной схемы лечения) [14].
Литература
1. Современный взгляд на патогенез и лечение персисти-
рующей и хронической хламидийной урогенитальной
инфекции / В.А. Молочков [и др.] // Рос. журн. кожных
и венерических болезней. 2008. № 2. С. 61-65.
2. Кисина В.И. Урогенитальный хламидиоз: оптимальная
программа лечения // Consilium medicum. 2006. № 8. С. 1.
Поступила в редакцию
3. A population-based prospective study of Chlamydia tracho-
matis infection and cervical carcinoma / K.L. Wallin [et al. ] // Int. J. Cancer. 2002. Vol. 101. Р. 371-374.
] // Int. J. Cancer. 2002. Vol. 101. Р. 371-374.
4. Ridgway G.L., Geisler W.M. Treatment of chlamydial genit-
al infection // J. of Antimicrobial. Chemotherapy. 1997. Vol. 40. Р. 311-314.
5. Management of uncomplicated Chlamydia trachomatis in-
fections in adolescents and adults: evidence reviewed for the 2006 Centers for Disease Control and Prevention sexually transmitted diseases treatment guidelines // Clin Infect Dis. 2007. № 44. suppl. 3. Р. 77-83.
6. Бочкарев Е.Г. Лабораторная диагностика хламидийной
инфекции. М., 2005. С. 10.
7. Хламидийная инфекция урогенитального тракта / А.П.
Стрельников [и др. ]. М., 2005. С. 85-109.
]. М., 2005. С. 85-109.
8. Савичева А.М., Башмакова М.А. Урогенитальный хла-
мидиоз у женщин и его последствия. Н. Новогород, 1998. С. 150.
9. Кузьмин В.Н. Современные аспекты диагностики и ле-
чения хламидийной инфекции в акушерско-гинеколо-гической практике // Consilium medicum (Венерология). 2003. Т. 5, № 3. C. 15-19.
10. Адаскевич В.П., Козин В.М. Кожные и венерические
болезни. М., 2006. С. 524.
11. ГранитовВ.М. Хламидиозы. М., 2000. С. 85.
12. Джозамицин (вильпрафен) в терапии урогенитального
хламидиоза / Н. С. Потекаев [и др.] // Вестн. дерматологии и венерологии. 2002. № 1. С. 48-50.
С. Потекаев [и др.] // Вестн. дерматологии и венерологии. 2002. № 1. С. 48-50.
13. Баткаев Э.А., Липова Е.В. Урогенитальный хламидиоз.
М., 2004. С. 57.
14. Данилов С.И. Инфекции, передающиеся половым путем.
СПб., 2001. С. 26.
17 декабря 2009 г.
Цервицит: причины, диагностика, лечение | «Клиника семейного здоровья Медэксперт» Белгород
Диагноз цервицит – крайне неприятная новость. Представляет собой заболевание матки. Вызывает неприятные симптомы, носит неуклонно прогрессирующий характер, неблагоприятно влияет на репродуктивную систему женского организма. Без должного лечения проблема только усугубляется – патологический процесс нередко распространяется на соседние ткани и органы, способствует развитию диспластических изменений шейки матки, способен послужить пусковым механизмом для возникновения ракового заболевания.
Что такое цервицит
В структуре гинекологической заболеваемости цервициты занимают значительное место. Данным термином обозначают воспаление шейки матки. Этот нижний сегмент женского детородного органа действует как барьер, предупреждая попадание патогенных микроорганизмов из внешней среды во внутреннюю полость. Сбой защитных функций эпителия обуславливает проникновение бактерий, вирусов, возникновение воспалительного процесса. Очаг может быть сосредоточен во влагалищном сегменте или мигрировать на ближайшие области. Практика показывает, что изолированно цервицит протекает редко.
Ввиду того, что органы мочеполовой системы и влагалище образуют единую биосистему, ему нередко сопутствует уретрит, вагинит, вульвит и пр.
Цервицит регистрируется преимущественно у женщин репродуктивного возраста.
Виды цервицита
Цервицит классифицируют по площади распространения. Если воспаление локализовано исключительно в ограниченной зоне, то говорят об очаговом цервиците. Если же оно распространилось по всей поверхности слизистых, то о диффузном типе.
Если же оно распространилось по всей поверхности слизистых, то о диффузном типе.
В зависимости от того, какие участки поражены, различают 2 разновидности:
- Экзоцервицит – патологический процесс охватывает влагалищную часть шейки матки.
- Эндоцервицит – воспалена слизистая цервикального канала, а в последующем строма эндометрия.
Почему начинается цервицит
Причины разные. По этиологии цервициты разделяют на 2 категории:
- специфические – вызваны возбудителями ИППП. К передающимся половым путем относится хламидийная, гонококковая инфекция, трихомониаз, генитальный герпес. На их фоне возникает гнойный цервицит;
- неспецифические – развились под действием условно-патогенных факторов (стафило- и стрептококки, микоплазмы, эшерихиоз), гормональных нарушений, а также в результате дисбактериоза влагалища, ослабления организма, использования контрацептивов, травмы при родах, аборте и пр.
Симптомы
Цервициты часто протекают бессимптомно. О его развитии могут свидетельствовать:
О его развитии могут свидетельствовать:
- межменструальные вагинальные кровотечения;
- ощущение дискомфорта, зуда во влагалище;
- ноющая боль в малом тазу;
- выделения слизистого характера – от прозрачных, зеленоватых со зловонным запахом до гнойных желтых;
- ложные позывы к мочеиспусканию;
- болезненное половое сношение.
На фоне длительного течения возникает хронический цервицит. Его характерные признаки:
- скудные или умеренные выделения;
- незначительные боли, в т.ч. после полового контакта;
- посткоитальные кровотечения.
Наиболее опасные осложнения
Затяжной хронический цервицит чреват:
- утолщением или истончением слизистого слоя;
- появлением эрозии;
- распространением инфекции с переходом в верхние отделы половых путей;
- возникновением аднексита;
- риском инфицирования плода, невынашиванием беременности;
- раком шейки матки;
- бесплодием.

Диагностика
Ввиду скудной симптоматики цервицит в большинстве случаев диагностируется лишь при плановом обследовании. При осмотре в зеркалах гинеколог может увидеть гиперемию и отечность тканей, наличие экссудата, изменения в эпителии, кровоточивость.
Для уточнения диагноза потребуется комплексное обследование, включающее:
- кольпоскопию – дает увеличенное изображение поверхности, показывает все дефекты слизистой;
- мазок на флору – определение вида, количества бактерий, наличия и степени выраженности воспаления;
- онкоцитологию (мазок) – обнаружение раковых наростов;
- бактериологическое исследование – проверка на наличие возбудителя инфекции, чувствительности к антибиотикам;
- цитограмму (соскоб) – изучение клеточной структуры, выявление патологии в шеечных тканях;
- ПЦР-анализ – выявление скрытой инфекции с определением концентрации возбудителя.
В качестве дополнительных методов могут назначить биопсию, общий анализ мочи, УЗИ органов малого таза, тест на ВИЧ.
Лечение цервицита
План лечения составляется после получения точной картины всех процессов и с учетом вида возбудителя, стадии цервицита, сопутствующих патологий. Устранение первопричины (возбудителя) и провоцирующих факторов является первостепенной задачей. Второй этап – восстановление нарушенной бактериальной среды влагалища.
Основной комплекс мер:
- Медикаментозная терапия – антибиотики, противопротозойные препараты, противовирусные, антимикотики. Для нормализации микрофлоры назначают Вагилак, Ацилакт, Лактобактерин. При менопаузе показаны гормональные препараты.
- Лечебно-гигиенические спринцевания для санации половых путей.
- Физиотерапевтические процедуры – электрофорез с цинком, дарсонвализация.
- Хирургическое лечение – лазерное прижигание, диатермокоагуляция, криохирургия.
Внимание! Не занимайтесь самолечением. Для эффективного лечения необходимо пройти диагностику и посетить врача.
Виды диагностики и лечения в нашем медицинском центре
Для получения консультации или записи звоните или оставьте заявку через форму “Заказать звонок”, и мы вам перезвоним.
+7(4722) 250-222
Публикации в СМИ
Цервицит — воспаление слизистой оболочки шейки матки. Инфекционный цервицит чаще возникает при ЗППП. Его могут вызывать хламидии (Chlamydia trachomatis), гонококки (Neisseria gonorrhoeae), ВПГ, трихомонады (Trichomonas vaginalis), реже — другие микроорганизмы. При хроническом цервиците патогенные микроорганизмы выявляют крайне редко.
Статистические данные. Цервицит распространён среди сексуально активных женщин • Цервицит при гонорее — 166 на 100 000 (у 2% сексуально активных женщин моложе 30 лет) • Хламидийный цервицит — 1040/100 000 (около 15% женщин) • Цервицит при трихомониазе — 1200/100 000 (у 5–25% женщин).
Этиология • Chlamydia trachomatis • Neisseria gonorrhoeae • ВПГ • Trichomonas vaginalis • Причины хронического цервицита неизвестны.
Факторы риска • Беспорядочные половые связи • ЗППП в анамнезе • Послеродовый период.
Патоморфология. В мазках по Папаниколау обнаруживают воспалительные изменения.
Клиническая картина • Слизисто-гнойные (жёлтого цвета) выделения из канала шейки матки • Гиперемия шейки матки, нередко эрозия • Легко возникает кровотечение из слизистой оболочки шейки матки (метрорагия, посткоитальные кровотечения) • Болезненность шейки матки • Диспареуния • Возможны дизурия и боли в низу живота • Часто цервицит протекает бессимптомно.
Лабораторные исследования • Исследование мазка, взятого из канала шейки матки и окрашенного по Граму: при цервиците в большом поле зрения выявляют 10 лейкоцитов и более • Бактериологический посев для выявления хламидий и гонококков • Гонозим-тест — твёрдофазный иммунодиагностикум для выявления АТ к Аг гонококков • Для точной и быстрой диагностики хламидиоза проводят исследование, основанное на прямой иммунофлюоресценции, — флюоресценция меченых моноклональных АТ к поверхностным хламидийным Аг при нанесении на предметное стекло с мазком эндоцервикальных клеток • Ферментный анализ (хламидиазим и другие) для проведения массовых исследований на хламидии • Исследование влажных мазков для диагностики цервицита, обусловленного Trichomonas vaginalis • Приготовление мазков из влагалища и канала шейки матки в р-ре гидрооксида калия (исключение гарднереллёза) • При изъязвлении слизистой оболочки влагалища и шейки матки показано исследование на ВПГ (получение культуры ВПГ из везикулярной жидкости) • Лабораторные исследования для исключения сифилиса.
Специальные исследования. При хроническом цервиците показана кольпоскопия с биопсией подозрительных областей.
Дифференциальная диагностика • Вагинит • Рак шейки матки • Синдром Райтера.
ЛЕЧЕНИЕ
Тактика ведения • При инфекционной природе заболевания — выявление возбудителя и проведение этиологического лечения (одновременно проводят лечение полового партнёра) • Необходимо учитывать, что нередко больные страдают смешанной инфекцией (например, гонореей и хламидиозом одновременно) • Хронический цервицит при отсутствии возбудителей в биоптатах и бактериальных посевах можно лечить при помощи криохирургии.
• Препараты выбора •• При подозрении на инфекционную этиологию лечение следует начать до получения результатов бактериологического исследования — цефтриаксон 125 мг в/м однократно, затем или доксициклин по 100 мг внутрь 2 р/сут в течение 7 дней, или азитромицин 1 мг однократно •• При трихомониазе — метронидазол 2 г однократно, а также или по 1 г 2 р/сут в течение 1 дня, или по 500 мг 2 р/сут в течение недели. Противопоказан в I триместр беременности •• При хламидиозе — доксициклин по 100 мг 2 р/сут в течение 7 дней. Противопоказан при беременности и кормлении грудью •• При герпетической инфекции — ацикловир по 200 мг 5 р/сут 7 дней •• При хроническом цервиците при атрофических изменениях слизистой оболочки влагалища в постменопаузе — кремы (мази), содержащие эстрогены.
Противопоказан в I триместр беременности •• При хламидиозе — доксициклин по 100 мг 2 р/сут в течение 7 дней. Противопоказан при беременности и кормлении грудью •• При герпетической инфекции — ацикловир по 200 мг 5 р/сут 7 дней •• При хроническом цервиците при атрофических изменениях слизистой оболочки влагалища в постменопаузе — кремы (мази), содержащие эстрогены.
• Альтернативные препараты •• Вместо цефтриаксона ••• Цефиксим 400 мг внутрь однократно ••• Офлоксацин 400 мг внутрь однократно или по 300 мг 2 р/сут в течение 7 дней ••• Спектиномицин 2 г в/м однократно •• Вместо доксициклина (например, беременным) — эритромицин по 500 мг 4 р/сут внутрь •• Вместо метронидазола — крем, содержащий сульфаниламид-аминакрин-аллантоин •• Вместо эритромицина — клиндамицин •• Азитромицин 1 г однократно (при наличии беременности учитывать, что препарат отнесён к категории В) •• Амоксициллин+клавулановая кислота по 250 мг внутрь через каждые 8 ч в течение 7 дней.
Наблюдение • Если возбудителем цервицита были хламидии или гонококки, показаны повторные исследования влагалищных мазков после проведения лечения. Критерий излеченности гонореи: в течение 3 мес отрицательный результат бактериологического обследования после провокаций • При хроническом цервиците у сексуально активных больных проводят ежегодное исследование мазков по Папаниколау • Трихомониаз — повторные исследования нативных препаратов влагалищных выделений, приготовленных на 0,9% р-ре натрия хлорида • После хламидиоза также показано повторное исследование.
Осложнения • В 8–10% случаев цервицита, вызванного хламидиями или гонококками, развивается воспалительный процесс в полости таза • При цервиците на фоне ЗППП (особенно вызванном хламидиями) возможны бартолинит, сальпингит, синдром ФитцХью–Кёртиса • Более редкие осложнения — остроконечные кондиломы и рак шейки матки.
Течение и прогноз • Инфекционный цервицит обычно хорошо поддаётся антибиотикотерапии • Хронический цервицит хуже поддаётся лечению, необходимо внимательное наблюдение для своевременной диагностики цервикальной дисплазии.
Возрастные особенности • Дети. Инфекционный цервицит у детей — редкая патология; при обнаружении врачу следует предположить возможные сексуальные извращения • Лица пожилого возраста •• Хронический цервицит в постменопаузе чаще обусловлен недостатком эстрогенов •• Не следует исключать возможность инфекционного цервицита.
Особенности при беременности • Всех беременных необходимо обследовать на наличие инфекционного цервицита, т.к. возможна передача инфекции плоду.
Профилактика • Инфекционный цервицит — лечение полового партнёра и использование барьерных методов контрацепции • Недостаток эстрогенов — заместительная терапия эстрогенами.
Синоним. Слизисто-гнойный цервицит.
МКБ-10 • N72 Воспалительные болезни шейки матки
Инфекции передающиеся половым путем / Лечение ИППП
Еще совсем недавно многие даже не догадывались, что инфекции, передающиеся половым путем (ИППП), без лечения могут привести к развитию серьезных заболеваний, вплоть до онкологических.
Отметим, что к инфекциям, передающимся половым путем, относятся не только сифилис, гонорея и ВИЧ, но и хламидиоз, микоплазмоз, уреаплазмоз, трихомониаз, вирус папилломы человека (ВПЧ), генитальный герпес, гепатиты В и С.
Инфекционные заболевания опасны тем, что они подтачивают здоровье незаметно. Зачастую женщина долгое время чувствует себя хорошо, в то время как в ее организме уже вовсю идут воспалительные процессы. Если вовремя не обратиться к врачу, вполне возможно, что инфекция попадет в мочевой пузырь и далее — по мочеточникам, в лоханки почек, в матку и яичники. В данном ключе особенно рекомендуется сдать анализы и пройти обследование на ИППП беременным женщинам, поскольку такого рода вирусы опасны для здоровья будущего малыша. К сожалению, за отказ от анализов можно заплатить слишком высокую цену.
Причины
Значительную долю среди заболеваний женской половой сферы, вызванных половыми инфекциями, занимают воспалительные процессы шейки матки. Также одно из наиболее распространенных инфекций, передающихся половым путем, — это хламидиоз. Хламидийный цервицит (воспалительный процесс) может вызвать серьезные осложнения:
- бесплодие;
- внематочная беременность;
- заболевания органов малого таза;
- развитие дисплазии (предрака) шейки матки;
- эндометрит;
- сальпингоофорит и т. д.
Опасность
По данным ВОЗ, не вылеченная своевременно хламидийная инфекция в 40-50% случаев приводит к заражению ребенка. Это является причиной того, что только что появившиеся на свет малыши подвержены респираторным заболеваниям (вплоть до пневмонии) и страдают конъюнктивитом.
Очень серьезно могут сказаться на здоровье женщины мико- и уреаплазменная инфекции. Начиная лечить кольпиты и эрозию шейки матки, доктора очень часто сталкиваются с этими вирусами. У больных отмечаются снижение либидо и невротические симптомы, может развиться бесплодие. Воспалительный процесс крайне опасен для беременной женщины. Мико- и уреаплазменная инфекции приводят к внутриутробному заражению плода, поражают многие органы и систем у ребенка, способствуют развитию врожденных пороков.
Не менее опасны также урогенитальные трихомонады, вызывающие многоочаговое заболевание трихомониаз. У женщин эти «простейшие» поражают, прежде всего, слизистую влагалища. При отсутствии профессионального лечения инфекция проникает в матку и трубы, вызывая эрозийные процессы. Трихомониаз, как и хламидиоз, может длительное время протекать без особенных внешних проявлений, поэтому больные с вялотекущим воспалительным процессом могут, сами того не знаю, заразить партнеров.
Цервицит (хламидиоз или гонорея), вылеченный
У вас цервицит. Это когда отверстие в матке (шейка матки) воспаляется и раздражается. Часто это вызвано инфекцией и требует лечения.
Причины
Острый цервицит обычно вызывается инфекцией.
Инфекция часто передается половым путем (ИППП). Они передаются половым путем с высоким риском или сексом с несколькими партнерами.
Хламидиоз и гонорея — два распространенных ИППП, вызывающих цервицит. Эти ИППП очень заразны. Они могут передаваться во время секса от инфицированного человека до тех пор, пока он не получит лечение.
Другие бактерии, которые могут вызывать цервицит, включают Mycoplasma genitalium, трихомонаду и герпес.
Иногда причину цервицита установить невозможно.
Симптомы
Сначала цервицит может протекать бессимптомно или проявлять только легкие симптомы.Когда возникают симптомы, они могут появиться быстро. Наиболее частые симптомы:
Выделения из влагалища
Вагинальное кровотечение
Тазовая боль
Боль при мочеиспускании
Боль при половом акте
Часто лихорадка отсутствует. Если у вас высокая температура, это может быть признаком того, что болезнь распространилась на маточные трубы и вызвала воспалительное заболевание тазовых органов (ВЗОМТ).
По прошествии многих дней или нескольких недель эти симптомы исчезнут, и у вас может не появиться никаких симптомов.Но инфекция все еще существует, и вы все еще можете передать ее другим.
Лечение
Помните, что цервицит часто является результатом ИППП. Вы можете дать или получить его, не зная, нет ли у вас симптомов.
Независимо от того, есть ли у вас симптомы, важно лечить цервицит. Это сделано для предотвращения повреждения матки, распространения на фаллопиевы трубы и превращения ВЗОМТ. Если не лечить, хламидиоз или гонорея могут вызвать рубцевание матки и маточных труб. Рубцы могут вызвать бесплодие (невозможность иметь детей).ВЗОМТ также увеличивает риск беременности вне матки (внематочная беременность) в будущем.
Эту инфекцию можно вылечить и вылечить. Инфекция лечится антибиотиками.
Чтобы выяснить, какой у вас тип инфекции и выбрать лучшее лечение, ваш лечащий врач может провести несколько тестов, например:
Тестирование нуклеиновой кислоты (ДНК) на признаки микробов
Анализ образцы под микроскопом
Культуры, которые представляют собой образцы клеток, выращенных и наблюдаемых в лаборатории
Для получения результатов ДНК-тестов и культур может потребоваться несколько дней.
Уход на дому
После того, как ваше состояние будет диагностировано, ваш сексуальный партнер также должен пройти лечение в то же время, даже если симптомы отсутствуют. Ваш партнер должен позвонить своему врачу. Или он или она может пойти в клинику неотложной помощи или в отдел общественного здравоохранения для обследования и лечения. В некоторых случаях ваш лечащий врач может выписать вашему партнеру рецепт на антибиотики. Это называется ускоренной партнерской терапией.
Не занимайтесь сексом до тех пор, пока вы и ваш партнер не закончите прием всех антибиотиков и ваш лечащий врач не скажет вам, что вы больше не заразны.
Принимайте все лекарства, пока они не закончатся. В противном случае болезнь может повториться.
Узнайте о методах «безопасного секса» и используйте их в будущем. Самый безопасный секс — с партнером, который дал отрицательный результат и занимается сексом только с вами. Презервативы могут защитить вас от некоторых ИППП, включая гонорею, хламидиоз и ВИЧ. Но они не гарантия. Вам также может быть полезно принимать лекарства для предотвращения ВИЧ. Спросите своего лечащего врача, следует ли вам начинать принимать ПКП (постконтактная профилактика ВИЧ) или ПрЭП (доконтактная профилактика ВИЧ).
Последующее наблюдение
Наблюдение за вашим лечащим врачом или в соответствии с рекомендациями.
Если был проведен анализ ДНК или посев, вам сообщат, нужно ли изменить лечение. Вы можете позвонить по указанию для получения результатов.
Проконсультируйтесь с вашим лечащим врачом или в отделе общественного здравоохранения для полного обследования на ИППП, включая тестирование на ВИЧ.
Позвоните
911Позвоните 911 в случае возникновения любого из этих событий:
Проблемы с дыханием
Озноб или лихорадка
Боль в животе
Неконтролируемое 911 вагинальное кровотечение Сильное замешательство
Сильная сонливость или проблемы с пробуждением
Обморок или потеря сознания
Учащенное сердцебиение
Когда обращаться за медицинской помощью
Немедленно позвоните своему врачу, если произойдет одно из этих событий:
Нет улучшения после 3 дней лечения
Новая или усиливающаяся боль в нижней части живота или боли в спине
Вагинальное кровотечение между менструациями
Слабость или головокружение
000 Повторяющаяся рвота
Невозможность ури nate из-за болиСыпь или боль в суставах
Болезненные открытые язвы вокруг наружного влагалища
Увеличенные болезненные лимфатические узлы (шишки) в паху
Лихорадка 100.4ºF (38ºC) или выше, или по указанию вашего поставщика медицинских услуг
Новый визуальный индикатор хламидийного цервицита?
Введение
Эффективные стратегии выявления цервикальных хламидийных инфекций, особенно среди молодых женщин, были предметом значительных исследований из-за их серьезных репродуктивных последствий при отсутствии лечения. 1
Клинически наблюдаемые характеристики шейки матки использовались для прогнозирования наличия хламидийной инфекции у женщин.Среди них слизисто-гнойные (желтые) выделения из шейки матки и легко индуцируемое кровотечение шейки матки (рыхлость), как было показано в нескольких исследованиях, являются прогностическими факторами хламидийной инфекции шейки матки. 2 — 4 Эти визуальные индикаторы хламидийного цервицита представляли интерес для использования при немедленном лечении женщин с клиническими признаками инфекции (предполагаемый диагноз), 5 , 6 и рентабельность выявление женщин с повышенным риском для скрининга на хламидиоз (выборочный скрининг). 7
Еще одним потенциально ценным визуальным индикатором хламидийной инфекции, в отличие от желтого цвета и легко вызываемого кровотечения, может быть помутнение эндоцервикальных выделений. Связь между помутнением отделяемого из шейки матки и хламидийным цервицитом была обнаружена в двух предыдущих исследованиях, в которых конкретно оценивалась прозрачность отделяемого из шейки матки. 4 , 7 В данном исследовании оценивалась статистическая независимость и сила связи непрозрачности выделений относительно слизисто-гнойных выделений из шейки матки и хрупкости шейки матки в трех выборках женщин в одном городе.
Методы
ТЕХНИЧЕСКИЕ ХАРАКТЕРИСТИКИ ОБРАЗЦА
Сексуально активные женщины в возрасте 16 лет и старше были зачислены в период с 1989 по 1992 год из одной городской и одной пригородной клиники планирования семьи (всего n = 1002), из поликлиники студенческого здравоохранения Университета Макмастера (n = 191), и из клиники терапевтического аборта (n = 225), все в Гамильтоне, Онтарио. Женщины из клиник планирования семьи и студенческой поликлиники в основном не имели симптомов и обращались за обычным уходом, и были исключены, если было известно, что они беременны или принимали антибиотики в течение предыдущих 14 дней.Все женщины дали письменное информированное согласие, которое было одобрено комитетом по этике Университета Макмастера. Самостоятельно заполнялась анкета, касающаяся демографической информации, сексуального, гинекологического и акушерского анамнеза, а также симптомов.
КЛИНИКО-ЛАБОРАТОРНОЕ ОБСЛЕДОВАНИЕ
Всем женщинам проведено гинекологическое обследование. После очистки шейки матки от избыточной слизи с помощью большого ватного тампона были получены три эндоцервикальных образца для культуры Chlamydia trachomatis , иммуноферментного анализа на хламидий (EIA) с подтверждением блокирования (Chlamydiazyme, Abbott Laboratories, North Chicago, IL, USA) и Культура Neisseria gonorrhoeae для всех женщин, как описано ранее. 7 Все образцы были собраны в соответствии со стандартизированным протоколом.
Выделения из шейки матки оценивали на прозрачность (непрозрачность или прозрачность) in situ и на цвет (желтый или белый) на исходном тампоне с белым кончиком. Было отмечено легко индуцированное кровотечение слизистой оболочки, если кровотечение происходило при любом мазке из шейки матки. Характеристики шейки матки и эндоцервикального отделяемого регистрировали в стандартных бланках.
СТАТИСТИЧЕСКИЕ МЕТОДЫ
Случай хламидийной инфекции был определен как положительный по культуре или положительный по ИФА шейки матки.Данные были проанализированы точными статистическими методами с использованием пакета egret (Epidemiological Graphics, Estimation and Testing, Egret Statistical Software and Epidemiology Research Corporation, Сиэтл, Вашингтон, США, 1990), чтобы проверить связь хламидийной инфекции с визуальными (клиническими проявлениями). ) индикаторы. Ассоциации были также проверены на неоднородность по клинике и другим визуальным показателям. Также была исследована связь хламидийной инфекции с различными комбинациями показателей.
Вероятность (двусторонняя) ошибки типа I была установлена на 0,05.
Результаты
ХАРАКТЕРИСТИКИ ОБРАЗЦА
Средний возраст женщин в клиниках планирования семьи, здоровья студентов и терапевтических абортов составлял 21,4 (стандартное отклонение 3,1), 21,7 (1,9) и 25,0 (6,6) лет соответственно. О смене партнера в предыдущем году сообщили 44,8%, 51,3% и 26,7%, а о перенесенных заболеваниях, передающихся половым путем, сообщили 23 человека.9%, 19,5% и 19,9% соответственно. Распространенность C trachomatis составляла 7,0% в клиниках планирования семьи, 4,2% в студенческой поликлинике и 4,9% в клинике терапевтического аборта. N gonorrhoeae был выделен у четырех женщин в клиниках планирования семьи.
АССОЦИАЦИИ МЕЖДУ ВИЗУАЛЬНЫМИ ПОКАЗАТЕЛЯМИ И ХЛАМИДИАЛЬНОЙ ИНФЕКЦИЕЙ
Не скорректированные отношения шансов для трех визуальных индикаторов, непрозрачности эндоцервикальных выделений (OP), желтого цвета (YE) и легко индуцируемого кровотечения слизистой оболочки (BL), составили 2.9, 2.8 и 2.3 соответственно. Все были статистически значимыми (р <0,01). Отношения шансов для трех визуальных индикаторов, скорректированных для трех типов клиник (планирование семьи, здоровье учащихся и терапевтический аборт), показаны в таблице 1. Каждый визуальный индикатор оставался статистически значимо связанным с хламидийной инфекцией после учета типа клиники (таблица 1 ) и каждый из других индикаторов (данные не показаны). Не было обнаруженной неоднородности в отношениях шансов между слоями, определенными поправочными коэффициентами, и общие скорректированные оценки отношений шансов лишь незначительно отличались от нескорректированных оценок.
Стол 1Связь каждого из трех визуальных индикаторов с хламидийным цервицитом, расслоение по другим факторам и тестирование на гетерогенность
ИСПЫТАТЕЛЬНЫЕ КОМБИНАЦИИ ТРЕХ ВИЗУАЛЬНЫХ ИНДИКАТОРОВ
Чувствительность, специфичность, положительные и отрицательные прогностические значения трех визуальных индикаторов в различных комбинациях и отношения шансов (стратифицированные по клинике) комбинаций показаны в таблице 2.Наличие как непрозрачных выделений из шейки матки, так и желтых выделений из шейки матки было комбинацией, которая имела наиболее сильную связь (отношение шансов = 4,9) с хламидийной инфекцией (p <0,0001). Только наличие легко индуцируемого кровотечения из слизистой оболочки шейки матки было единственным показателем с самой высокой чувствительностью (0,43). По сравнению с индивидуальными факторами, комбинации факторов имели гораздо более низкую чувствительность и более высокую специфичность. Этого следовало ожидать, учитывая, что требование сочетания факторов представляет собой более строгое определение инфекции.
Таблица 2Чувствительность, специфичность, положительные и отрицательные прогностические значения и ассоциации трех визуальных индикаторов по отдельности и в комбинациях с хламидийным цервицитом, стратификация по трем типам клиник
Обсуждение
Помутнение внутрицервикальных выделений, в дополнение к желтому цвету эндоцервикальных выделений и легко индуцируемому цервикальному кровотечению, по-видимому, является полезным предиктором хламидийного цервицита у молодых женщин.Результаты можно обобщить, поскольку в оценке принимали участие несколько врачей. Врачей обучали клиническим методам только в клинике планирования семьи; однако наблюдаемые ассоциации не различались в зависимости от клиники. Хотя амплификация нуклеиновых кислот не использовалась для обнаружения хламидиоза, каждая женщина была протестирована с помощью посева и EIA, и мы считаем, что чувствительность была адекватной.
Связь между каждым из этих трех визуальных индикаторов и хламидийной инфекцией после поправки на тип клиники и возможные смешивающие эффекты других индикаторов были статистически значимыми и существенными.В то время как другие исследования, изучающие клинические показатели хламидийного цервицита, обнаружили связь между желтыми эндоцервикальными выделениями, легко индуцируемым кровотечением из слизистой оболочки и цервикальными хламидийными инфекциями, 2 , 3 , 7 — это исследование 9 был первым, кто продемонстрировал, что непрозрачные выделения из шейки матки связаны с инфекцией, независимо от наличия двух других показателей.
В будущих исследованиях выборочного и универсального скрининга молодых женщин на хламидийный цервицит непрозрачность выделений должна быть дополнительно оценена на предмет ее способности прогнозировать инфекцию, поскольку это может повысить эффективность правил выборочного скрининга по сравнению с предыдущими исследованиями. 3 , 4 , 7 , 9 — 12 Другая роль, которую могут играть визуальные индикаторы, — это предварительная диагностика хламидийного цервицита до того, как будут доступны результаты анализов, но где они маловероятно, что пациент вернется на лечение.
В развивающихся странах синдромное ведение 5 может снизить бремя болезней, передающихся половым путем. Учитывая, что внутренние обследования с использованием зеркала в настоящее время не являются частью подхода к синдромному лечению, эти три визуальных индикатора хламидийного цервицита по-прежнему имеют ограниченное применение.Мы предлагаем рассмотреть все три показателя для включения в будущие исследования инновационных подходов к диагностике.
Благодарности
Соавторы: JWS был главным исследователем оригинального исследования и написал рукопись; SDW провела большую часть анализа данных и оказала помощь в интерпретации результатов и редактировании рукописи; MH провел некоторый анализ данных и помог написать введение и обсуждение.
Каталожные номера
- ↵
Wëstrom L.Заболеваемость, распространенность и тенденции острых воспалительных заболеваний органов малого таза и их последствий в промышленно развитых странах. Am J Obstet Gynecol 1980; 138 (7 Pt 2): 880–92.
- ↵
Brunham RC, Paavonen J, Stevens CE, et al. Слизисто-гнойный цервицит — игнорируемый аналог уретрита у мужчин у женщин. N Engl J Med 1984; 311: 1–6.
- ↵
Johnson BA, Poses RM, Fortner CA, et al. Получение и проверка клинической диагностической модели хламидийной цервикальной инфекции у женщин из университетов. JAMA 1990; 264: 3161–5.
- ↵
Lindner LE, Geerling S, Nettum JA, et al. Клиническая характеристика женщин с хламидийным цервицитом. J Reprod Med 1988; 33: 684–90.
- ↵
Всемирная организация здравоохранения. Глобальная программа по СПИДу.Ведение болезней, передаваемых половым путем . Женева: ВОЗ, 1997 г. (WHO / GPA / TEM / 94.1 Rev 1).
- ↵
Продавцы Дж., Ховард М., Пикард Л., и др. Хламидийный цервицит: тестирование практических рекомендаций для предположительного диагноза. Can Med Assoc J 1998; 158: 41–6.
- ↵
Продавцы JW, Pickard L, Gafni A, et al. Эффективность и действенность выборочного и универсального скрининга на хламидийную инфекцию у сексуально активных молодых женщин. Arch Intern Med 1992; 152: 1837–44.
Холмс, доктор медицины, Сафьер С.М., Бикелл Н.А., и др. Хламидийная инфекция шейки матки у заключенных женщин. Am J Public Health 1993; 83: 551–5.
- ↵
Stergachis A, Scholes D, Heidrich FE, et al. Селективный скрининг на инфекцию Chlamydia trachomatis среди женщин, оказывающих первичную медицинскую помощь. Am J Epidemiol 1993; 138: 143–53.
Remafedi G, Abdalian SE. Клинические предикторы эндоцервицита Chlamydia trachomatis у женщин подросткового возраста. Ищем правильное сочетание. Am J Dis Child 1989; 143: 1437–42.
Аддисс Д.Г., Вон М.Л., Голубятников Р., и др. Инфекция Chlamydia trachomatis у женщин, посещающих городские клиники планирования семьи и общинные клиники Среднего Запада: факторы риска, выборочный скрининг и оценка некультуральных методов. Sex Transm Dis 1990; 17: 138–46.
- ↵
Marrazzo JM, Celum CL, Hillis SD, et al. Эффективность и экономическая эффективность критериев выборочного скрининга на инфекцию Chlamydia trachomatis у женщин. Значение для национальной стратегии борьбы с хламидиозом. Sex Transm Dis 1997; 24: 131–41.
Диагностика, тестирование и лечение
Обзор
Что такое цервицит?
Цервицит — это воспаление шейки матки (конца матки).Это воспаление может иметь острый или хронический характер. Цервицит может не иметь симптомов, или у женщины с цервицитом могут быть аномальные выделения из влагалища.
Кто заболевает цервицитом?
Цервицит очень распространен. Прогнозируется, что более половины всех взрослых женщин в какой-то момент заболеют цервицитом. Женщины, которые практикуют рискованное сексуальное поведение и имеют нескольких партнеров, подвержены более высокому риску развития цервицита. Женщины, перенесшие заболевания, передающиеся половым путем, или женщины, у которых есть партнеры с заболеваниями, передающимися половым путем, также подвержены более высокому риску цервицита.Однако сексуальная практика — далеко не единственная причина этого состояния.
Симптомы и причины
Каковы причины цервицита?
Цервицит может быть вызван множеством причин. Острый цервицит обычно вызывается инфекцией. Хронический цервицит чаще возникает по неинфекционной причине.
Инфекция может возникнуть в результате попадания в матку бактерий стафилококка или стрептококка. Хламидиоз и гонорея, передающиеся половым путем, также являются серьезными причинами цервицита.По оценкам, 40 процентов случаев цервицита связаны с хламидиозом. Иногда причиной также являются вирус простого герпеса, трихомонады и микоплазма гениталий.
Неинфекционные причины цервицита включают воздействие химикатов или механическое раздражение. К ним относятся:
- Химическое раздражение от спермицидов или спринцеваний или латекса, используемого в презервативах
- Реакция на вставленные диафрагмы, цервикальные колпачки, тампоны или пессарии
- Лучевая терапия или системные воспалительные заболевания
Каковы симптомы цервицита?
Симптомы цервицита могут включать:
- Аномальные выделения из влагалища, которые могут быть желтыми, белыми или серыми с неприятным запахом.Это может сохраняться в течение длительного периода времени.
- Половой акт может стать болезненным.
- Раздражение вульвы или влагалища.
Цервицит часто протекает бессимптомно. Это одна из причин, по которой женщинам следует регулярно посещать гинеколога. Особенно важно пройти обследование, если вы заметили какой-либо из вышеперечисленных симптомов и / или перенесли в прошлом хламидиоз или другое заболевание, передающееся половым путем.
Диагностика и тесты
Как диагностируется цервицит?
Если у вас есть какие-либо из вышеперечисленных симптомов или если вы вступали в сексуальные отношения с высоким риском, вам следует обратиться к врачу для полного обследования органов малого таза.На этом осмотре врач может провести анализы, включая мазок Папаниколау. В этом тесте мазок используется для сбора клеток из шейки матки и матки для поиска аномалий.
Врач также возьмет образец любых выделений из влагалища для проверки на наличие бактерий, таких как бактериальный вагиноз, под микроскопом. Также будут сданы анализы на гонорею и хламидиоз, передающиеся половым путем.
Ваш врач также проведет полное мануальное обследование органов малого таза, ища:
- Любое покраснение на шейке матки
- Разряд
- Кровь во влагалище или шейке матки
- Воспаление стенок влагалища
Для проведения этих тестов вы лягте на экзаменационный стол со ступнями в стременах.
Ведение и лечение
Как лечится цервицит?
Если ваш врач определяет, что у вас цервицит, вам обычно прописывают антибиотик для лечения любых бактериальных инфекций, которые могут вызывать это состояние. Женщин в возрасте до 25 лет или женщин, ведущих образ жизни с высоким риском, можно лечить антибиотиками, даже если бактерии не обнаружены при диагностике. Некоторые бактерии трудно обнаружить, но они все же могут присутствовать. Вам следует воздержаться от полового акта до завершения лечения.
Антибиотики в большинстве случаев успешно лечат цервицит. Если цервицит не удается успешно лечить антибиотиками, может потребоваться лазерная терапия или хирургическое вмешательство. Ваш врач может лучше всего определить лечение вашего цервицита, исходя из вашего возраста, привычек, диагностических тестов и продолжительности заболевания.
подробных фактов о ЗППП — Chlamydia
Базовый информационный бюллетень | Подробная версия
Подробные информационные бюллетени предназначены для врачей и лиц, у которых есть конкретные вопросы о заболеваниях, передающихся половым путем.Подробные информационные бюллетени включают в себя конкретные рекомендации по тестированию и лечению, а также цитаты, чтобы читатель мог изучить тему более глубоко.
Что такое хламидиоз?
Хламидиоз — распространенное заболевание, передающееся половым путем (ЗППП), вызываемое инфицированием Chlamydia trachomatis . Он может вызывать цервицит у женщин и уретрит и проктит у мужчин и женщин. Хламидийные инфекции у женщин могут привести к серьезным последствиям, включая воспалительные заболевания органов малого таза (ВЗОМТ), бесплодие трубного фактора, внематочную беременность и хроническую тазовую боль.Венерическая лимфогранулема (LGV), еще один тип ЗППП, вызываемых разными сероварами одной и той же бактерии, часто встречается в развивающихся странах, а в последнее время стала причиной вспышек проктита среди мужчин, практикующих секс с мужчинами (МСМ), во всем мире. 1,2
Насколько распространен хламидиоз?
По оценкам CDC, в 2018 году было четыре миллиона хламидийных инфекций. 3 Хламидиоз также является наиболее часто регистрируемой бактериальной инфекцией, передаваемой половым путем в Соединенных Штатах. 4 Однако о большом количестве случаев не сообщается, потому что у большинства людей хламидиоз протекает бессимптомно и не обращаются за тестированием. Хламидиоз чаще всего встречается у молодежи. Две трети новых хламидийных инфекций приходится на молодежь в возрасте 15-24 лет. 3 По оценкам, 1 из 20 сексуально активных молодых женщин в возрасте 14-24 лет страдает хламидиозом. 5
Сохраняются различия между группами расовых и этнических меньшинств. В 2019 году зарегистрированные уровни хламидиоза среди афроамериканцев / чернокожих были почти в шесть раз выше, чем среди белых. 4 Хламидиоз также распространен среди геев, бисексуалов и других мужчин, имеющих половые контакты с мужчинами (МСМ). Среди МСМ, прошедших скрининг на ректальную хламидийную инфекцию, положительный результат варьировал от 3,0% до 10,5%. 6,7 Среди МСМ, прошедших скрининг на хламидийную инфекцию глотки, положительные результаты варьировались от 0,5% до 2,3%. 7,8
Как люди заражаются хламидиозом?
Хламидиоз передается половым путем с половым членом, влагалищем, ртом или анусом инфицированного партнера. Для передачи или приобретения хламидиоза эякуляция не обязательна.Хламидиоз также может передаваться перинатально от нелеченной матери ее ребенку во время родов, что приводит к офтальмии новорожденных (конъюнктивит) или пневмонии у некоторых подвергшихся воздействию новорожденных. В опубликованных проспективных исследованиях хламидийный конъюнктивит был выявлен у 18-44%, а хламидийная пневмония — у 3-16% младенцев, рожденных женщинами с нелеченой хламидийной инфекцией шейки матки во время родов. 9-12 Хотя было показано, что ректальная или генитальная хламидийная инфекция сохраняется в течение одного года или дольше у младенцев, инфицированных при рождении, 13 следует учитывать возможность сексуального насилия у детей препубертатного возраста после неонатального периода с вагинальными, уретральными или вагинальными инфекциями. ректальная хламидийная инфекция.
Люди, переболевшие хламидиозом и проходившие курс лечения, могут снова заразиться при половом контакте с человеком, инфицированным хламидиозом. 14
Кто подвержен риску хламидиоза?
Любой сексуально активный человек может заразиться хламидиозом. Это очень распространенное заболевание, передаваемое половым путем, особенно среди молодежи. 3 По оценкам, 1 из 20 сексуально активных молодых женщин в возрасте 14-24 лет страдает хламидиозом. 5
Сексуально активные молодые люди подвержены высокому риску заражения хламидиозом по сочетанию поведенческих, биологических и культурных причин.Некоторые молодые люди не пользуются презервативами постоянно. 15 Некоторые подростки могут переходить от одних моногамных отношений к другим быстрее, чем период вероятной заразности хламидиоза, что увеличивает риск передачи. 16 Девочки-подростки и молодые женщины могут иметь эктопию шейки матки (где клетки эндоцервикса присутствуют на эктоцервиксе). 17 Эктопия шейки матки может увеличить восприимчивость к хламидийной инфекции. Более высокая распространенность хламидиоза среди молодежи также может отражать многочисленные препятствия для доступа к услугам по профилактике ЗППП, такие как отсутствие транспорта, стоимость и предполагаемая стигма. 16-20
Мужчины, практикующие секс с мужчинами (МСМ), также подвержены риску хламидийной инфекции, поскольку хламидиоз может передаваться через оральный или анальный секс. Среди МСМ, прошедших скрининг на ректальную хламидийную инфекцию, положительный результат варьировал от 3,0% до 10,5%. 6,7 Среди МСМ, прошедших скрининг на хламидийную инфекцию глотки, положительные результаты варьировались от 0,5% до 2,3%. 7,8
Каковы симптомы хламидиоза?
Хламидиоз известен как «тихая» инфекция, потому что у большинства инфицированных людей симптомы отсутствуют и при физикальном обследовании отсутствуют отклонения от нормы.Оценки доли инфицированных хламидиозом людей, у которых развиваются симптомы, различаются в зависимости от условий и методологии исследования; По данным двух опубликованных исследований, в которых использовались методы моделирования для устранения ограничений точечных обследований распространенности, симптомы развиваются только у 10% мужчин и 5–30% женщин с лабораторно подтвержденной хламидийной инфекцией. 21.22 Инкубационный период хламидий плохо определен. Однако, учитывая относительно медленный цикл репликации организма, симптомы могут появиться только через несколько недель после воздействия у тех людей, у которых развиваются симптомы.
У женщин бактерии первоначально заражают шейку матки, где инфекция может вызывать признаки и симптомы цервицита (например, слизисто-гнойные выделения из шейки матки, легко индуцируемое эндоцервикальное кровотечение), а иногда и уретру, что может приводить к появлению признаков и симптомов уретрита (например, , пиурия, дизурия, учащенное мочеиспускание). Инфекция может распространяться из шейки матки в верхние половые пути (например, матку, маточные трубы), вызывая воспалительные заболевания органов малого таза (ВЗОМТ), которые могут протекать бессимптомно («субклинические ВЗОМТ») 23 или острые, с типичными абдоминальными и абдоминальными симптомами. / или боль в области таза, наряду с признаками болезненности при движении шейки матки и болезненностью матки или придатков при осмотре.
Мужчины с симптомами, как правило, страдают уретритом с слизистыми или водянистыми выделениями из уретры и дизурией. У меньшинства инфицированных мужчин развивается эпидидимит (с симптоматическим уретритом или без него), проявляющийся односторонней болью в яичках, болезненностью и отеком. 24
Хламидиоз может инфицировать прямую кишку у мужчин и женщин либо напрямую (через восприимчивый анальный секс), либо, возможно, через шейку матки и влагалище у женщин с цервикальной хламидийной инфекцией. 25, 26 Хотя эти инфекции часто протекают бессимптомно, они могут вызывать симптомы проктита (например, боль в прямой кишке, выделения и / или кровотечение). 26-28
Хламидийный конъюнктивит, приобретенный половым путем, может возникать как у мужчин, так и у женщин при контакте с инфицированными генитальными выделениями. 29
Хотя хламидиоз также может быть обнаружен в горле у женщин и мужчин, занимающихся оральным сексом с инфицированным партнером, обычно он протекает бессимптомно и не считается важной причиной фарингита. 26
Какие осложнения могут возникнуть при хламидийной инфекции?
Первоначальный ущерб, наносимый хламидиозом, часто остается незамеченным. Однако хламидийные инфекции могут привести к серьезным проблемам со здоровьем как с краткосрочными, так и с долгосрочными последствиями.
У женщин нелеченый хламидиоз может распространяться в матку или фаллопиевы трубы и вызывать воспалительные заболевания тазовых органов (ВЗОМТ). Симптоматический ВЗОМТ возникает примерно у 10-15 процентов женщин с нелеченым хламидиозом. 30,31 Однако хламидиоз также может вызывать субклиническое воспаление верхних отделов половых путей («субклинические ВЗОМТ»).И острый, и субклинический ВЗОМТ могут вызвать необратимое повреждение маточных труб, матки и окружающих тканей. Повреждение может привести к хронической тазовой боли, бесплодию трубного фактора и потенциально смертельной внематочной беременности. 32,33
У некоторых пациентов с хламидийным ВЗОМТ развивается перигепатит, или «синдром Фитц-Хью-Кертиса», воспаление капсулы печени и окружающей брюшины, которое сопровождается болью в правом верхнем квадранте.
У беременных женщин нелеченый хламидиоз был связан с преждевременными родами, 34 , а также с офтальмией новорожденных (конъюнктивитом) и пневмонией у новорожденных.
Реактивный артрит может возникать у мужчин и женщин после симптоматической или бессимптомной хламидийной инфекции, иногда как часть триады симптомов (с уретритом и конъюнктивитом), ранее называвшейся синдромом Рейтера. 35
А как насчет хламидиоза и ВИЧ?
Необработанный хламидиоз может увеличить шансы человека заразиться или передать ВИЧ — вирус, вызывающий СПИД. 36
Как хламидиоз влияет на беременную женщину и ее ребенка?
У беременных женщин нелеченый хламидиоз был связан с преждевременными родами, 34 , а также с офтальмией новорожденных (конъюнктивитом) и пневмонией у новорожденных.В опубликованных проспективных исследованиях хламидийный конъюнктивит был выявлен у 18-44%, а хламидийная пневмония — у 3-16% младенцев, рожденных женщинами с нелеченой хламидийной инфекцией шейки матки во время родов. 9-12 Неонатальная профилактика гонококкового конъюнктивита, обычно проводимая при рождении, не позволяет эффективно предотвратить хламидийный конъюнктивит. 37-39
Обследование и лечение хламидиоза у беременных — лучший метод профилактики хламидийной болезни новорожденных.Все беременные женщины должны пройти скрининг на хламидиоз при первом дородовом посещении. Беременным женщинам в возрасте до 25 лет и женщинам с повышенным риском хламидиоза (например, женщинам, имеющим нового или более одного полового партнера) следует повторно обследоваться в третьем триместре. Беременные женщины с хламидийной инфекцией должны пройти повторное обследование через 3 недели и 3 месяца после завершения рекомендованной терапии. 40
Кого следует обследовать на хламидиоз?
Любой сексуально активный человек может заразиться хламидиозом.Любой человек с генитальными симптомами, такими как выделения, жжение во время мочеиспускания, необычные язвы или сыпь, должен воздерживаться от секса до тех пор, пока он не сможет поговорить с врачом по поводу своих симптомов.
Кроме того, любой человек, имеющий партнера орального, анального или вагинального секса, которому недавно был поставлен диагноз ЗППП, должен обратиться к врачу для обследования.
Поскольку хламидиоз обычно протекает бессимптомно, для выявления большинства инфекций необходим скрининг. Доказано, что программы скрининга снижают частоту неблагоприятных последствий у женщин. 31 , 41 CDC рекомендует ежегодно проводить скрининг на хламидиоз всех сексуально активных женщин моложе 25 лет, а также пожилых женщин с такими факторами риска, как новые или множественные партнеры, или половые партнеры, у которых есть инфекция, передающаяся половым путем. 40 Тестирование ректального хламидиоза может быть рассмотрено для женщин на основе сексуального поведения и воздействия. 40 Беременным женщинам в возрасте до 25 лет или более старшим беременным женщинам с повышенным риском хламидиоза (например, женщинам, у которых есть новый или более одного полового партнера) следует обследоваться во время первого дородового визита и еще раз во время третьего триместра. 40 Женщины с диагнозом хламидийная инфекция должны пройти повторное обследование примерно через 3 месяца после лечения. 40 Любая сексуально активная женщина должна обсудить факторы риска с врачом, который затем определит необходимость более частого обследования.
Обычный скрининг мужчинам не рекомендуется. Однако скрининг сексуально активных молодых мужчин следует рассматривать в клинических условиях с высокой распространенностью хламидиоза (например, подростковые клиники, исправительные учреждения и клиники ЗППП), когда позволяют ресурсы и не препятствуют усилиям по скринингу среди женщин. 40
Сексуально активные мужчины, практикующие секс с мужчинами (МСМ), которые имели инсерционный половой акт, должны проходить скрининг на уретральную хламидийную инфекцию, а МСМ, имевшие рецептивный анальный половой акт, должны проходить скрининг на ректальную инфекцию не реже одного раза в год; скрининг на инфекцию глотки не рекомендуется. МСМ, в том числе с ВИЧ-инфекцией, рекомендуется более частый скрининг на хламидиоз с 3-месячными интервалами, если рискованное поведение сохраняется или у них или их сексуальных партнеров есть несколько партнеров. 40
При первичном посещении врача в связи с ВИЧ поставщики медицинских услуг должны тестировать всех сексуально активных людей с ВИЧ-инфекцией на хламидиоз и проводить тестирование не реже одного раза в год в течение лечения в связи с ВИЧ. Лечащий врач пациента может определить необходимость более частого скрининга, исходя из факторов риска пациента. 42
Как диагностируется хламидиоз?
Существует ряд диагностических тестов на хламидиоз, включая тесты амплификации нуклеиновых кислот (NAAT), культивирование клеток и другие.NAAT являются наиболее чувствительными тестами, и их можно проводить на легко доступных образцах, таких как вагинальные мазки (собранные врачом или пациентом) или моча. 43
Вагинальные мазки, собранные пациентом или врачом, являются оптимальным образцом для скрининга генитального хламидиоза с использованием NAAT у женщин; Моча — образец выбора для мужчин и эффективный альтернативный тип образцов для женщин. 43 Самостоятельно собранные образцы вагинальных мазков работают не хуже, чем другие утвержденные образцы с использованием NAAT. 44 Кроме того, пациенты могут предпочесть собранные самостоятельно вагинальные мазки или скрининг на основе мочи более инвазивным образцам эндоцервикальных или уретральных мазков. 45 Девочки-подростки могут быть особенно хорошими кандидатами для самостоятельного сбора вагинальных мазков или скрининга на основе мочи, потому что гинекологические осмотры не показаны, если они бессимптомны.
NAAT продемонстрировали улучшенную чувствительность и специфичность по сравнению с культурой для обнаружения C. trachomatis в ректальных и ротоглоточных участках. 40 Определенные тестовые платформы NAAT были одобрены FDA для этих негенитальных участков; и данные показывают, что эффективность NAAT для ректальных мазков, взятых самостоятельно, сопоставима с ректальными мазками, собранными врачом. 40
Как лечить хламидиоз?
Хламидиоз легко вылечить антибиотиками. ВИЧ-положительные люди с хламидиозом должны получать такое же лечение, как и ВИЧ-отрицательные.
Людям с хламидиозом следует воздерживаться от половой жизни в течение 7 дней после однократной дозы антибиотиков или до завершения 7-дневного курса антибиотиков, чтобы предотвратить распространение инфекции на партнеров.Важно принимать все лекарства, прописанные для лечения хламидиоза. Лекарства от хламидиоза нельзя никому передавать. Хотя лекарства излечивают инфекцию, они не устраняют необратимых повреждений, нанесенных болезнью. Если симптомы у человека сохраняются более нескольких дней после лечения, ему или ей следует вернуться к поставщику медицинских услуг для повторной оценки.
Повторное заражение хламидиозом является обычным явлением. 49 Женщины, половые партнеры которых не прошли надлежащее лечение, подвергаются высокому риску повторного заражения.Наличие множественных хламидийных инфекций увеличивает риск серьезных осложнений для репродуктивного здоровья женщины, включая воспалительные заболевания органов малого таза и внематочную беременность. 50,51 Женщин и мужчин, больных хламидиозом, следует повторно обследовать примерно через три месяца после лечения начальной инфекции, независимо от того, считают ли они, что их половые партнеры успешно вылечены. 40
У младенцев, инфицированных хламидиозом, может развиться офтальмия новорожденных (конъюнктивит) и / или пневмония. 10 Хламидийную инфекцию у младенцев можно лечить антибиотиками.
А как насчет партнеров?
Если человеку был поставлен диагноз и лечили от хламидиоза, он должен сообщить об этом всем недавним партнерам по анальному, вагинальному или оральному сексу (всем половым партнерам в течение 60 дней до появления симптомов или диагноза), чтобы они могли обратиться к врачу. и лечиться. Это снизит риск того, что у половых партнеров разовьются серьезные осложнения от хламидиоза, а также снизит риск повторного инфицирования человека.Человек с хламидиозом и все его или ее половые партнеры должны избегать секса до тех пор, пока они не завершат лечение от хламидиоза (то есть через семь дней после однократного приема антибиотиков или до завершения семидневного курса антибиотиков) и до тех пор, пока они не прекратят лечение. есть симптомы. Советы о том, как поговорить с партнерами о сексе и тестировании на ЗППП, можно найти на сайте www.gytnow.org/talking-to-your-partner/external icon
.Чтобы помочь партнерам быстро вылечить их, поставщики медицинских услуг в некоторых штатах могут давать инфицированным людям дополнительные лекарства или рецепты для их сексуальных партнеров.Это называется ускоренной партнерской терапией или EPT. В опубликованных клинических испытаниях, сравнивающих EPT с традиционным направлением пациентов (то есть с просьбой пациента направить своих партнеров для лечения), EPT было связано с меньшим количеством стойких или повторяющихся хламидийных инфекций у основного пациента и с большим количеством партнеров, получавших лечение. 52 Для медицинских работников EPT представляет собой дополнительную стратегию партнерского ведения пациентов с хламидийной инфекцией; Партнеров по-прежнему следует побуждать обращаться за медицинской помощью, независимо от того, получают ли они EPT.Чтобы получить дополнительную информацию о EPT, в том числе о правовом статусе EPT в определенной области, см. Правовой статус ускоренной партнерской терапии.
Как предотвратить хламидиоз?
Мужские презервативы из латекса при регулярном и правильном использовании могут снизить риск заражения или заражения хламидиозом. 53 Самый надежный способ избежать хламидиоза — это воздержаться от вагинального, анального и орального секса или иметь длительные взаимные моногамные отношения с партнером, который прошел тестирование и заведомо не инфицирован.
Где я могу получить дополнительную информацию?
внешний значок
Поставщики медицинских услуг с запросами на консультацию по ЗППП могут обращаться в Сеть клинических консультаций по ЗППП (STDCCN). Эта услуга предоставляется Национальной сетью центров клинической профилактики ЗППП и работает пять дней в неделю. STDCCN удобен, прост и бесплатен для медицинских работников и врачей. Более подробная информация доступна на сайте www.stdccn.orgexternal icon.
Отдел профилактики ЗППП (DSTDP)
Центры по контролю и профилактике заболеваний
www.cdc.gov/std
Контактный центр CDC-INFO
1-800-CDC-INFO (1-800-232-4636)
Телетайп: (888) 232-6348
Связаться с CDC-INFO
Национальная сеть профилактических мероприятий CDC (NPIN)
P.O. Box 6003
Rockville, MD 20849-6003
1-800-458-5231
1-888-282-7681 Факс
1-800-243-7012 TTY
Электронная почта: [email protected]
Американская ассоциация сексуального здоровья (ASHA) внешний значок
P.O. Box 13827
Research Triangle Park, NC 27709-3827
1-800-783-987
Список литературы
1.О’Фаррелл Н., Морисон Л., Мудли П. и др. Язвы на половых органах и сопутствующие жалобы у мужчин, посещающих клинику по лечению инфекций, передаваемых половым путем: значение для лечения инфекций, передаваемых половым путем. Болезни, передающиеся половым путем 2008; 35: 545-9.
2. Белый JA. Проявления и лечение венерической лимфогранулемы. Текущее мнение по инфекционным болезням 2009; 22: 57-66.
3. Крайзел К.М., Спикнолл И.Х., Гаргано Дж. В., Льюис Ф.М., Льюис Р.М., Марковиц Л.Е., Робертс Х., Сэтчер Джонсон А., Сонг Р., Св.Сир С.Б., Уэстон Э.Дж., Торрон Э.А., Вайншток Х.С. Инфекции, передаваемые половым путем среди женщин и мужчин в США: оценки распространенности и заболеваемости, 2018 г. Sex Transm Dis 2021; под давлением.
4. CDC. Эпиднадзор за заболеваниями, передаваемыми половым путем, 2019 г. Атланта, Джорджия: Департамент здравоохранения и социальных служб; Апрель 2021 г.
5. Торроне Э., Папп Дж., Вайншток Х. Распространенность Chlamydia trachomatis Генитальная инфекция среди лиц в возрасте 14–39 лет — США, 2007–2012 гг. MMWR 2014; 63: 834-8.
6. Маркус Дж. Л., Бернштейн К. Т., Стивенс С. К. и др. Дозорный эпиднадзор за ректальным хламидиозом и гонореей среди мужчин — Сан-Франциско, 2005-2008 гг. Болезни, передаваемые половым путем 2010; 37: 59-61.
7. Пинский Л., Кьярилли ДБ, Клауснер Дж. Д. и др. Частота бессимптомной неуретральной гонореи и хламидиоза среди университетских мужчин, практикующих секс с мужчинами. Журнал здоровья американских колледжей: J of ACH 2012; 60: 481-4.
8. Парк Дж., Маркус Дж. Л., Пандори М., Снелл А., Филип С. С., Бернштейн К. Т..Дозорный эпиднадзор за хламидиозом глотки и гонореей среди мужчин, практикующих секс с мужчинами — Сан-Франциско, 2010 г. Болезни, передаваемые половым путем, 2012 г .; 39: 482-4.
9. Фроммелл Г.Т., Ротенберг Р., Ван С., Макинтош К. Хламидийная инфекция матерей и их младенцев. Журнал педиатрии 1979; 95: 28-32.
10. Hammerschlag MR, Chandler JW, Alexander ER, English M, Koutsky L. Продольные исследования хламидийных инфекций в первый год жизни. Детская инфекционная болезнь 1982; 1: 395-401.
11. Heggie AD, Lumicao GG, Stuart LA, Gyves MT. Chlamydia trachomatis Инфекция у матерей и младенцев. Перспективное исследование. Американский журнал болезней детей (1960) 1981; 135: 507-11.
12. Шахтер Дж., Гроссман М., Свит Р.Л., Холт Дж., Джордан К., Бишоп Э. Проспективное исследование перинатальной передачи Chlamydia trachomatis . JAMA: журнал Американской медицинской ассоциации 1986; 255: 3374-7.
13. Белл Т.А., Штамм В.Э., Ван С.П., Куо С.К., Холмс К.К., Грейстон Дж. Т..Хронические инфекции Chlamydia trachomatis у младенцев. JAMA: журнал Американской медицинской ассоциации 1992; 267: 400-2.
14. Batteiger BE, Tu W., Ofner S, et al. Повторные Chlamydia trachomatis генитальные инфекции у женщин подросткового возраста. Журнал инфекционных болезней 2010; 201: 42-51.
15. Итон Д.К., Канн Л., Кинчен С. и др. Эпиднадзор за рискованным поведением среди молодежи — США, 2011 г. Еженедельный отчет о заболеваемости и смертности Сводные данные эпиднадзора (Вашингтон, округ Колумбия: 2002 г.) 2012; 61: 1-162.
16. Kraut-Becher JR, Aral SO. Длина промежутка: важный фактор передачи заболеваний, передающихся половым путем. Болезни, передающиеся половым путем 2003; 30: 221-5.
17. Певица А. Шейка матки от подросткового возраста до климакса. Британский журнал акушерства и гинекологии 1975; 82: 81-99.
18. Каннингем С.Д., Керриган Д.Л., Дженнингс Дж. М., Эллен Дж. М.. Взаимосвязь между предполагаемой стигмой, связанной с ЗППП, стыдом, связанным с ЗППП, и скринингом на ЗППП среди выборки подростков в домохозяйстве.Перспективы сексуального и репродуктивного здоровья 2009; 41: 225-30.
19. Эллиотт Б.А., Ларсон Дж. Т.. Подростки в средних и сельских общинах: упущенная помощь, предполагаемые препятствия и факторы риска. Журнал здоровья подростков: официальное издание Общества подростковой медицины 2004; 35: 303-9.
20. Тилсон Е.С., Санчес В., Форд С.Л. и др. Препятствия на пути к бессимптомному скринингу и другим услугам на ЗППП для подростков и молодых людей: обсуждения в фокус-группах. BMC Public Health 2004; 4: 21.
21. Фарли Т.А., Коэн Д.А., Элкинс В. Бессимптомные заболевания, передаваемые половым путем: случай для скрининга. Профилактическая медицина 2003; 36: 502-9.
22. Коренромп Е.Л., Сударё М.К., де Влас С.Дж. и др. Какая часть эпизодов гонореи и хламидиоза становится симптоматической? Международный журнал STD & AIDS 2002; 13: 91-101.
23. Wiesenfeld HC, Sweet RL, Ness RB, Krohn MA, Amortegui AJ, Hillier SL. Сравнение острого и субклинического воспалительного заболевания органов малого таза.Венерические болезни 2005; 32: 400-5.
24. Бергер Р. Э., Александр Э. Р., Монда Г. Д., Анселл Дж., Маккормик Г., Холмс К. К.. Chlamydia trachomatis как причина острого «идиопатического» эпидидимита. Медицинский журнал Новой Англии 1978; 298: 301-4.
25. Барри П.М., Кент К.К., Филип С.С., Клауснер Д.Д. Результаты программы тестирования женщин на ректальный хламидиоз и гонорею. Акушерство и гинекология 2010; 115: 753-9.
26. Джонс Р. Б., Рабинович Р. А., Кац Б. П. и др. Chlamydia trachomatis в глотке и прямой кишке гетеросексуальных пациентов с риском генитальной инфекции. Анналы внутренней медицины 1985; 102: 757-62.
27. Quinn TC, Goodell SE, Mkrtichian E, et al. Chlamydia trachomatis Проктит. Медицинский журнал Новой Англии 1981; 305: 195-200.
28. Томпсон К.И., Маколей А.Дж., Смит И.В. Chlamydia trachomatis Инфекции в прямой кишке у женщин. Мочеполовая медицина 1989; 65: 269-73.
29.Калайоглу М.В. Глазные хламидийные инфекции: патогенез и новые стратегии лечения. Текущие мишени для лекарств Инфекционные расстройства 2002; 2: 85-91.
30. Хаггерти К.Л., Готтлиб С.Л., Тейлор Б.Д., Лоу Н, Сюй Ф., Несс РБ. Риск осложнений после Chlamydia trachomatis генитальной инфекции у женщин. Журнал инфекционных болезней 2010; 201 Приложение 2: С134-55.
31. Окшотт П., Керри С., Агаизу А. и др. Рандомизированное контролируемое испытание скрининга Chlamydia trachomatis для предотвращения воспалительных заболеваний органов малого таза: испытание POPI (предотвращение инфекции органов малого таза).BMJ (изд. Клинических исследований) 2010; 340: c1642.
32. Cates W, Jr., Wasserheit JN. Генитальные хламидийные инфекции: эпидемиология и репродуктивные последствия. Американский журнал акушерства и гинекологии 1991; 164: 1771-81.
33. Вестром Л., Джозеф Р., Рейнольдс Г., Хагду А., Томпсон С.Е. Воспалительные заболевания органов малого таза и фертильность. Когортное исследование 1844 женщин с лапароскопически подтвержденным заболеванием и 657 женщин контрольной группы с нормальными результатами лапароскопии. Болезни, передаваемые половым путем 1992; 19: 185-92.
34. Rours GI, Duijts L, Moll HA и др. Chlamydia trachomatis Инфекция во время беременности, связанная с преждевременными родами: популяционное проспективное когортное исследование. Европейский эпидемиологический журнал 2011; 26: 493-502.
35. Картер Дж. Д., Инман Р. Д.. Реактивный артрит, вызванный хламидиозом: скрыт на виду? Передовой опыт и исследования Клиническая ревматология 2011; 25: 359-74.
36. Fleming DT, Wasserheit JN. От эпидемиологической синергии к политике и практике общественного здравоохранения: вклад других заболеваний, передаваемых половым путем, в передачу ВИЧ-инфекции половым путем.Инфекции, передаваемые половым путем 1999; 75: 3-17.
37. Белл Т.А., Сандстром К.И., Граветт М.Г. и др. Сравнение офтальмологического раствора нитрата серебра и эритромициновой мази для профилактики инфицирования Chlamydia trachomatis в естественных условиях. Болезни, передающиеся половым путем 1987; 14: 195-200.
38. Chen JY. Профилактика офтальмии новорожденных: сравнение нитрата серебра, тетрациклина, эритромицина и отсутствие профилактики. Журнал детских инфекционных болезней 1992; 11: 1026-30.
39.Isenberg SJ, Apt L, Wood M. Контролируемое испытание повидон-йода в качестве профилактики офтальмии новорожденных. Медицинский журнал Новой Англии 1995; 332: 562-6.
40. Workowski, KA, Bachmann, LH, Chang, PA, et. al. Руководство по лечению инфекций, передаваемых половым путем, 2021 г. MMWR Recomm Rep 2021; 70 (№ 4): 1-187.
41. Скоулз Д., Стергачис А., Гейдрих Ф. Э., Андрилла Х., Холмс К. К., Штамм В. Е.. Профилактика воспалительных заболеваний органов малого таза путем скрининга на хламидийную инфекцию шейки матки.Медицинский журнал Новой Англии 1996; 334: 1362-6.
42. CDC. Включение профилактики ВИЧ в медицинское обслуживание людей, живущих с ВИЧ. Рекомендации CDC, Управления ресурсов и служб здравоохранения, Национальных институтов здравоохранения и Ассоциации медицины ВИЧ Американского общества инфекционистов. MMWR Рекомендации и отчеты: еженедельный отчет о заболеваемости и смертности Рекомендации и отчеты / Центры по контролю за заболеваниями 2003; 52: 1-24.
43.APHL. Лабораторное диагностическое исследование на Chlamydia trachomatis и Neisseria gonorrhoeae. Сводный отчет консультативного совещания экспертов. 13-15 января 2009 г. Атланта, Джорджия.
44. Schachter J, Chernesky MA, Willis DE, et al. Влагалищные мазки являются образцом выбора при скрининге на Chlamydia trachomatis и Neisseria gonorrhoeae : результаты многоцентровой оценки анализов APTIMA для обеих инфекций. Болезни, передаваемые половым путем 2005; 32: 725-8.
45. Доши Дж. С., Пауэр Дж., Аллен Э. Приемлемость скрининга на хламидиоз с использованием взятых самостоятельно вагинальных мазков. Международный журнал STD & AIDS 2008; 19: 507-9.
46. Бахманн Л.Х., Джонсон Р.Е., Ченг Х. и др. Тесты амплификации нуклеиновых кислот для диагностики Neisseria gonorrhoeae и Chlamydia trachomatis ректальных инфекций. Журнал клинической микробиологии 2010; 48: 1827-32.
47. Mimiaga MJ, Mayer KH, Reisner SL, et al. Бессимптомная гонорея и хламидийные инфекции, обнаруженные с помощью тестов амплификации нуклеиновых кислот среди мужчин из Бостона, практикующих секс с мужчинами.Болезни, передаваемые половым путем 2008; 35: 495-8.
48. Шахтер Дж., Монкада Дж., Лиска С., Шаевич С., Клауснер Дж. Тесты амплификации нуклеиновых кислот в диагностике хламидийных и гонококковых инфекций ротоглотки и прямой кишки у мужчин, практикующих секс с мужчинами. Венерические болезни 2008; 35: 637-42.
49. Hosenfeld CB, Workowski KA, Berman S, et al. Повторное заражение хламидиозом и гонореей среди женщин: систематический обзор литературы. Венерические заболевания 2009; 36: 478-89.
50. Хиллис С.Д., Оуэнс Л.М., Марчбэнкс, Пенсильвания, Амстердам, Л.Ф., Мак Кензи, Р.Р. Рецидивирующие хламидийные инфекции повышают риск госпитализации по поводу внематочной беременности и воспалительных заболеваний органов малого таза. Американский журнал акушерства и гинекологии 1997; 176: 103-7.
51. Баккен И.Дж., Скельдестад ФЕ, Лидерсен С., Нордбо С.А. Роды и внематочные беременности у большой группы женщин, протестированных на Chlamydia trachomatis . Болезни, передаваемые половым путем 2007; 34: 739-43.
52.Trelle S, Shang A, Nartey L, Cassell JA, Low N. Повышение эффективности уведомления партнера для пациентов с инфекциями, передаваемыми половым путем: систематический обзор. BMJ (Издание клинических исследований) 2007; 334: 354.
53. Холмс К.К., Левин Р., Уивер М. Эффективность презервативов в предотвращении инфекций, передаваемых половым путем. Бюллетень Всемирной организации здравоохранения 2004; 82: 454-61.
Цервицит | Johns Hopkins Medicine
Что такое цервицит?
Цервицит — это раздражение или инфекция шейки матки.Вызвать это может ряд различных организмов. Цервицит может быть острым, что означает, что симптомы возникают внезапно и могут быть тяжелыми, или хроническими, длящимися в течение нескольких месяцев или дольше.
Что вызывает цервицит?
Цервицит может быть вызван любой из ряда инфекций, передающихся половым путем, включая:
Его часто путают с вагинитом.
Каковы симптомы цервицита?
Хотя каждая женщина может испытывать симптомы по-разному, наиболее частыми симптомами цервицита являются следующие:
Инфекция во влагалище легко передается в шейку матки.Тогда ткань шейки матки может воспалиться и образовать открытую язвочку. Одним из первых признаков этого являются гнойные выделения из влагалища.
Симптомы цервицита могут быть похожи на другие состояния или проблемы со здоровьем. Всегда консультируйтесь со своим врачом для постановки диагноза.
Как диагностируется цервицит?
Наряду с полным анамнезом и физическим осмотром и осмотром органов малого таза вы также можете пройти обследование на хламидиоз, гонорею, герпес и трихомониаз. Ваш лечащий врач также проведет вагинальный осмотр, чтобы определить, есть ли у вас воспалительные заболевания органов малого таза.
Как лечится цервицит?
Конкретное лечение цервицита будет назначено вашим лечащим врачом на основании:
Ваш возраст, общее состояние здоровья и история болезни
Степень заболевания
Тип и тяжесть симптомов
Ваша переносимость определенных лекарств, процедур или методов лечения
Ожидания по течению болезни
Ваше мнение или предпочтение
Лечение направлено на уменьшение симптомов и предотвращение распространения инфекции и может включать:
Каковы осложнения цервицита?
Цервицит вызывается микроорганизмами, которые могут проникать в матку и фаллопиевы трубы, если их не лечить.Это может вызвать воспалительное заболевание органов малого таза (ВЗОМТ). ВЗОМТ может привести к бесплодию и перитониту, опасной для жизни инфекции. Микроорганизмы также могут передаваться половым партнерам, у которых могут развиться серьезные осложнения.
Ключевые моменты
Цервицит — это раздражение или инфекция шейки матки.
Это часто вызывается какой-либо из инфекций, передающихся половым путем.
Симптомы могут включать гнойные выделения, боль в области таза, кровотечение между менструациями или после полового акта или проблемы с мочеиспусканием.
При отсутствии лечения организмы, вызывающие цервицит, могут проникать в матку и маточные трубы, вызывая воспалительные заболевания органов малого таза.
Лечение цервицита включает антибиотики и лечение половых партнеров.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения врача:
Перед визитом запишите вопросы, на которые хотите получить ответы.
Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
Во время посещения запишите названия новых лекарств, методов лечения или тестов, а также все новые инструкции, которые дает вам поставщик.
Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
Узнайте, как вы можете связаться с вашим поставщиком медицинских услуг, если у вас возникнут вопросы.
Цервицит «Состояния» Ada
Что такое цервицит?
Цервицит — воспалительное заболевание шейки матки, шейки матки. Воспаление может быть инфекционным, чаще всего вызванным бактериями или вирусами, или неинфекционным, вызванным физическим или химическим раздражением, повреждением шейки матки или аллергией.
Инфекции, передаваемые половым путем (ИППП), включая хламидиоз и гонорею, являются наиболее частой причиной цервицита.
Некоторые женщины вообще не испытывают никаких симптомов в результате цервицита, в то время как другие могут испытывать такие симптомы, как выделения из влагалища, боль в нижней части живота (желудка) или боль и кровотечение после сексуальной активности. Для лечения инфекционного цервицита могут потребоваться антибиотики или противовирусные препараты, однако большинство людей полностью выздоравливает от этого состояния.
Симптомы цервицита
Цервицит может не вызывать никаких симптомов или таких симптомов, как:
- Сероватые или желтоватые выделения из влагалища
- Вагинальное кровотечение или кровянистые выделения; либо после полового акта, либо между периодами
- Боль при половом акте
- Чувство жжения при мочеиспускании; обычно результат распространения состояния на уретру
Если цервицит распространяется на матку, маточные трубы или яичники, это состояние называется воспалительным заболеванием органов малого таза (ВЗОМТ). Люди с ВЗОМТ могут испытывать такие симптомы, как боль в животе и лихорадка.
Подробнее о Воспалительном заболевании органов малого таза (ВЗОМТ)
Людям, у которых наблюдаются симптомы, которые могут быть связаны с цервицитом или ВЗОМТ, следует в срочном порядке обратиться за медицинской помощью. Бесплатное приложение Ada также можно использовать для оценки симптомов.
Причины цервицита
Цервицит обычно вызывается инфекциями, чаще всего инфекциями, передаваемыми половым путем (ИППП).
ИППП, которые могут вызывать цервицит, включают:
Реже цервицит может быть вызван такими факторами, как:
- Бактериальный вагиноз, нарушение баланса нормальных бактерий во влагалище
- Аллергия на химические вещества, содержащиеся в презервативах, спермицидах или спринцевании
- Травма или раздражение, вызванные такими предметами, как диафрагмы, тампоны или пессарии
- Гормональный дисбаланс
- Рак или лечение рака
Диагностика цервицита
Женщинам с симптомами цервицита следует обратиться к врачу для диагностики. Врачи смогут определить состояние, а также любые другие состояния, сопровождающиеся схожими симптомами.
Диагностика цервицита обычно включает следующие тесты:
Осмотр зеркала
В этом тесте во влагалище вводится устройство, называемое зеркалом. Зеркало осторожно открывается, чтобы расширить влагалище, чтобы можно было увидеть внутреннюю часть влагалища и шейку матки. Врач будет искать признаки покраснения, выделения и воспаления стенок влагалища.
Мазок Папаниколау
Также известный как тест Папаниколау , этот экзамен включает взятие мазков из влагалища и шейки матки и тестирование этих клеток на наличие аномалий. Это можно сделать во время осмотра зеркала.
Бимануальное исследование органов малого таза
Этот тест заключается в том, что врач вводит палец в перчатке во влагалище, чтобы проверить наличие аномалий.
Тесты на ИППП
ИППП, на которые проводится скрининг, обычно включают хламидиоз, гонорею, трихомониаз и герпес.
Лечение цервицита
Специфического лечения цервицита не существует. Вместо этого врач порекомендует метод лечения, основанный на основной причине состояния, а также на симптомах, возрасте, общем состоянии здоровья и истории болезни пострадавшего человека.
Лечение цервицита: антибиотики и противовирусные препараты
В случаях, когда цервицит вызван бактериальной инфекцией, обычно назначают антибиотики. Также обычно назначают определенные виды антибиотиков, если подозревается или подтверждается инфекция микроскопическим паразитом трихомонадой. Антибиотики следует принимать в соответствии с указаниями врача, а также в соответствии с инструкциями, вложенными в упаковку. Важно принимать антибиотики в течение всего предписанного курса, даже если проблема исчезнет до этого времени.
Если вызвано вирусом, например вирусом герпеса, обычно назначают противовирусные препараты. Это лекарство может быть местным, то есть наноситься непосредственно на пораженный участок или вводиться перорально, или и то, и другое.
В лечении всегда должны участвовать как пострадавший, так и его половой партнер. Без этого риск повторного заражения друг друга очень высок. Более того, вся сексуальная активность должна быть прекращена в течение семи дней после завершения лечения каждым партнером или на срок, указанный врачом.
Лечение цервицита: другие методы
Если состояние является результатом раздражения от презервативов или тампонов, например, лечение может включать прекращение использования этих продуктов, чтобы дать время на заживление.
Если симптомы цервицита особенно серьезны или переросли в воспалительное заболевание органов малого таза, человек беременен или его иммунная система ослаблена, пострадавшего можно госпитализировать для получения специализированной помощи и поддержки.
Цервицит при беременности
Недавно беременные женщины или те, кто пытается забеременеть, должны как можно скорее пройти обследование на цервицит. Цервицит, вызванный ИППП, может привести к негативным последствиям во время беременности, включая преждевременные роды и выкидыш.
Подробнее о Осложнениях беременности »
Люди, ведущие половую жизнь с несколькими партнерами во время беременности, также должны проходить тестирование после каждого контакта. Врачи умеют эффективно лечить цервицит во время беременности, но важно, чтобы это лечение было начато как можно раньше.
Профилактика цервицита
Использование презервативов во время полового акта может помочь предотвратить бактериальные и вирусные инфекции шейки матки. Однако презервативы не могут гарантировать полную защиту. Избегание причин неинфекционного цервицита, например вещей, вызывающих аллергию, может помочь предотвратить некоторые эпизоды цервицита.
Осложнения цервицита: воспалительные заболевания органов малого таза (ВЗОМТ)
Если цервицит вызван хламидиозом или гонореей и распространяется на матку или фаллопиевы трубы, это может привести к состоянию, известному как воспалительное заболевание органов малого таза (ВЗОМТ). Симптомы ВЗОМТ включают боль в животе и лихорадку, а в некоторых случаях могут привести к проблемам с фертильностью.
ВЗОМТ обычно можно лечить с помощью антибиотиков. Людям, у которых наблюдаются симптомы, которые могут быть связаны с ВЗОМТ, следует как можно скорее обратиться к врачу. Бесплатное приложение Ada также можно использовать для оценки симптомов.
Подробнее о Воспалительном заболевании органов малого таза (ВЗОМТ)
Часто задаваемые вопросы о цервиците
В: В чем разница между острым цервицитом и хроническим цервицитом?
A: Разница между острым и хроническим цервицитом зависит от продолжительности состояния.5]
В: Можно ли заразиться цервицитом без ИППП?
A: Да, в некоторых случаях цервицит не вызван ИППП. Инфекции, передаваемые половым путем, являются наиболее частой причиной этого состояния, но оно также может быть вызвано, помимо прочего, аллергией, травмой и дисбалансом вагинальных бактерий (бактериальный вагиноз).
В: Может ли цервицит вызвать бесплодие?
A: Да, в тех случаях, когда цервицит вызван хламидиозом или гонореей и распространяется на матку или фаллопиевы трубы через механизмы, еще не полностью изученные, но, вероятно, связанные с различными воспалительными процессами при инфекциях трихомонадой или тазовых Воспалительное заболевание (ВЗОМТ), связанное с ним заболевание, развивается.Если вас беспокоит возможность осложнений цервицита, рекомендуется немедленно обратиться за медицинской помощью. Приложение Ada также можно использовать для оценки симптомов.
Цервицит: симптомы, причины и лечение
Цервицит — это воспаление шейки матки — нижнего конца матки, который открывается во влагалище.
Цервицит встречается часто. Это может быть вызвано рядом факторов, включая инфекции, химические или физические раздражения и аллергии.
Важно определить причину цервицита.Если инфекция является проблемой, она может распространиться за пределы шейки матки на матку и фаллопиевы трубы, в тазовую и брюшную полость и вызвать опасную для жизни инфекцию. Это может вызвать проблемы с фертильностью — возможностью забеременеть. Или это может вызвать проблемы с вашим будущим ребенком, если вы уже беременны.
Вот что вам нужно знать о симптомах, причинах, факторах риска, тестах, диагностике и лечении цервицита.
Что такое цервицит?
Цервицит — это воспаление шейки матки, которое может быть вызвано:
- Раздражением
- Инфекцией
- Повреждением клеток, выстилающих шейку матки
Эти раздраженные или инфицированные ткани могут стать красными, опухшими и выделять слизь и гной. .Они также могут легко кровоточить при прикосновении.
Что вызывает цервицит?
Тяжелые случаи воспаления обычно вызваны инфекциями, передающимися во время половой жизни.
Заболевания, передающиеся половым путем (ЗППП), которые могут вызывать цервицит, включают:
Но у многих женщин с цервицитом нет положительных результатов теста на какой-либо тип инфекции. Другие причины воспаления могут включать:
- Аллергия на химические вещества в спермицидах, спринцевании или на латексную резину в презервативах
- Раздражение или повреждение от тампонов, пессариев или противозачаточных устройств, таких как диафрагмы
- Бактериальный дисбаланс; нормальные, здоровые бактерии во влагалище подавляются нездоровыми или вредными бактериями.Это также называется бактериальным вагинозом.
- Гормональный дисбаланс; относительно низкий уровень эстрогена или высокий уровень прогестерона может повлиять на способность организма поддерживать здоровую ткань шейки матки.
- Рак или лечение рака; в редких случаях лучевая терапия или рак могут вызывать изменения шейки матки, соответствующие цервициту.
Симптомы цервицита
Многие женщины с цервицитом не имеют никаких симптомов. Состояние может быть обнаружено только после обычного осмотра или теста.
Признаки и симптомы, если таковые имеются, могут включать:
Факторы риска цервицита
Вы можете подвергаться повышенному риску цервицита, если: Были перенесены цервицит до
Исследования показывают, что цервицит рецидивирует у 8–25% женщин, которые им заболеют.
Диагностика цервицита
Если ваш врач подозревает, что у вас цервицит, он может провести гинекологический осмотр.Это позволяет врачу поближе взглянуть на шейку матки.
Врач, вероятно, также возьмет мазок из шейки матки, чтобы собрать влагалищную жидкость или проверить, насколько легко она кровоточит.
Ваш врач, вероятно, также задаст вопросы о вашей сексуальной истории. Врач захочет узнать:
- Количество партнеров, которые у вас были в прошлом
- Были ли у вас половые контакты без презерватива
- Тип контрацепции, который вы использовали
Даже если вы этого не сделаете Если у вас есть симптомы, ваш врач проведет плановое обследование для выявления цервицита, если:
- Вы беременны
- Врач считает, что вы подвержены высокому риску ЗППП
Анализы на цервицит
Ваш врач может взять мазок из шейки матки чтобы проверить, нет ли выделений, отека, болезненности и кровотечения.Ваш врач проверит вашу вагинальную жидкость на наличие вредных бактерий или вирусов.
Лечение цервицита
Вам может не потребоваться лечение цервицита, если его причиной не является инфекция, передающаяся половым путем.
При подозрении на инфекцию основной целью лечения является устранение инфекции и предотвращение ее распространения на матку и фаллопиевы трубы или, если вы беременны, на вашего ребенка.
В зависимости от того, какой организм вызывает инфекцию, ваш врач может прописать:
Ваш врач может также порекомендовать вашему партнеру лечение, чтобы убедиться, что вы больше не заразитесь.Вы не должны заниматься сексом, пока вы и ваш партнер не закончите лечение.
Лечение особенно важно, если вы ВИЧ-инфицированы. Это потому, что цервицит увеличивает количество вируса, выделяемого шейкой матки. Это может увеличить ваши шансы заразить партнера. Кроме того, наличие цервицита может облегчить вам заражение ВИЧ от ВИЧ-инфицированного партнера.
Если симптомы не исчезнут, несмотря на лечение, вам следует пройти повторное обследование у врача.
Немедикаментозные методы лечения, такие как спринцевание или терапия на основе йогурта, не работают при цервиците и могут фактически ухудшить симптомы.



 При эндоцервиците определяется ярко-красный ободок вокруг внутреннего зева шейки матки
При эндоцервиците определяется ярко-красный ободок вокруг внутреннего зева шейки матки