Что показывает мазок на флору?
Методика мазка на флору очень проста. При осмотре в зеркалах берётся отделяемое со слизистой оболочки уретры, шейки матки и влагалища. Наносится на предметной стекло, высушивается, окрашивается, после чего врач-лаборант исследует препарат под микроскопом.
Это не больно, безопасно, быстро и недорого.
⠀
Условия для качественного мазка:
— вне менструации
— накануне исключить вагинальные свечи, таблетки, спринцевания, ванны
— за 1-2 дня не иметь половые контакты
— за 1-2 часа не мочиться
⠀
Нормальный мазок — это:
— умеренное количество слизи и клеток эпителия
— количество лейкоцитов до 10 в поле зрения в уретре и влагалище, до 30 — в цервикальном канале
— преобладание грам+ палочковой флоры
— отсутствие гонококков, трихомонад, ключевых клеток, кандида.
⠀
О чем могут свидетельствовать отклонения от нормы?
⠀
✳ Повышение лейкоцитов (а это наши защитники при любой инфекции) — признак воспаления.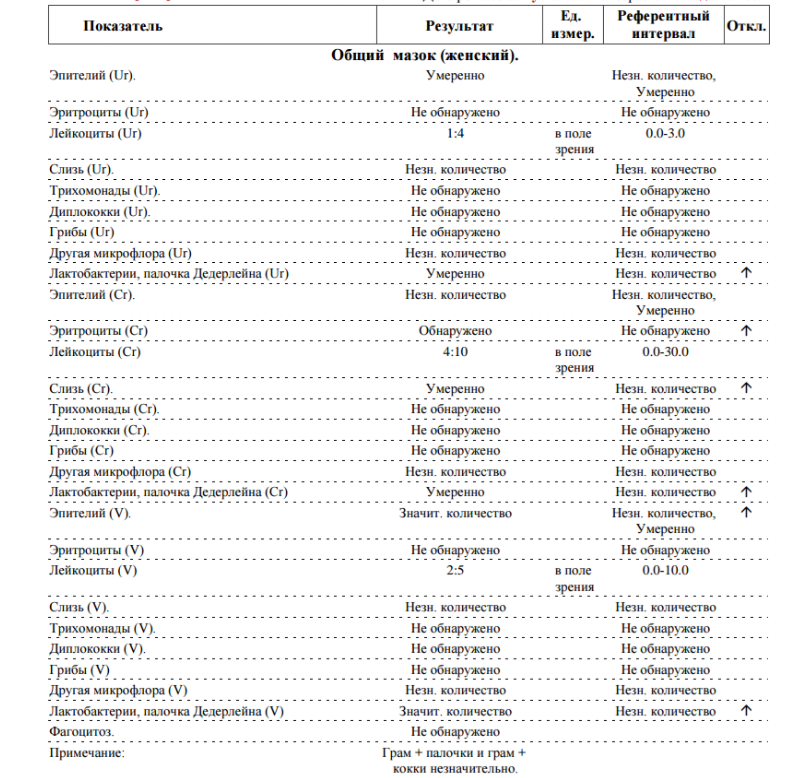
⠀
✳Выявлены ключевые клетки, гарднереллы, лептотриксы, снижено количество лактобацилл, преобладает кокковая флора — бак. вагиноз (дисбактериоз влагалища), промежуточное состояние между нормой и патологией, снижение местного иммунитета, условие для воспаления. Основная цель терапии — нормализация микрофлоры и рН влагалища.
⠀
✳При кандидозе (молочнице) в мазке выявляются нити мицелия и(или) споры гриба. Если есть жалобы, признаки воспаления — лечим.
⠀
✳С гонореей, трихомониазом, я думаю, все понятно. Лечение без вариантов.
⠀
Надо чётко понимать, что мазок на флору — лишь базовое исследование.
⠀
Хламидии, микоплазмы, уреоплазмы — слишком мелкие микробы и в мазке на флору не определяются.
⠀
Мазок на флору не показывает количество и соотношение микробов, не даёт чувствительность к антибиотикам. Для этого используются другие методы.
dr.kuchumova_gyn
Есть вопросы? Напишите доктору.
Гинекологический мазок на флору — Клиника Здоровье 365 г. Екатеринбург
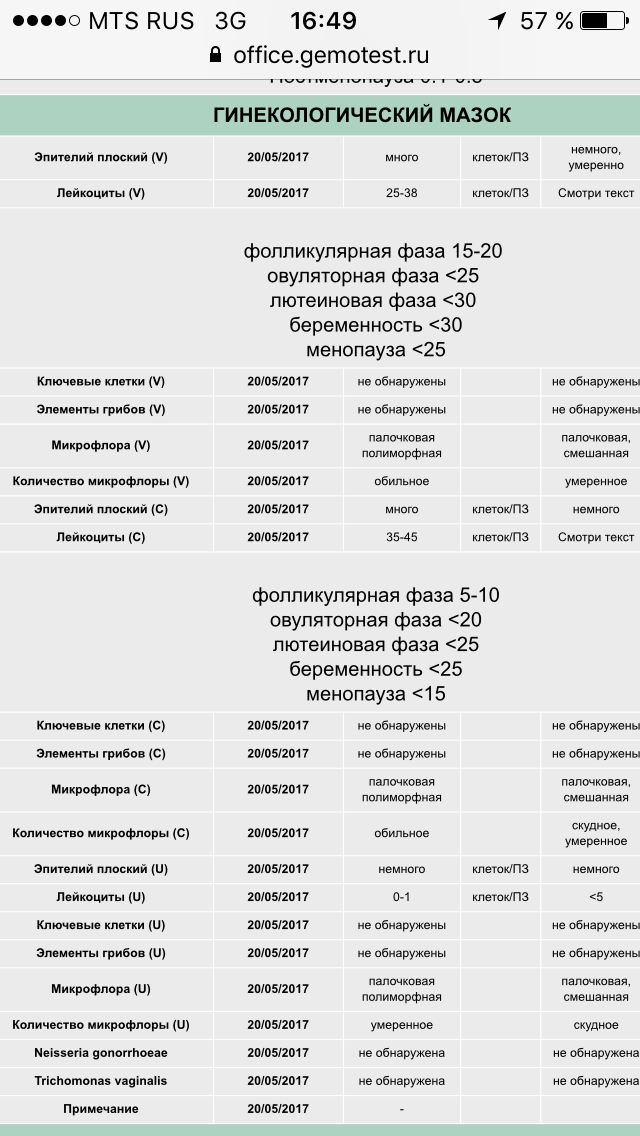
Гинекологический мазок – простой и быстрый лабораторный метод исследования нормальной и патогенной флоры под микроскопом. Для информативности мазков, перед посещением врача женщина не должна проводить санации влагалища, пользоваться вагинальными препаратами и иметь половые контакты (в течение 48 часов), т.к. все перечисленное может изменить микроскопическую картину. Забор осуществляется врачом-гинекологом одноразовым шпателем из трех точек – из наружного отверстия уретры («U»), влагалища («V») и шейки матки («C»). Взятый материал распределяется на предметное стекло, высушивается и направляется в лабораторию на микроскопию. Разные части клеток и бактерии окрашиваются в разные цвета, что позволяет оценить состав выделений из уретры, влагалища и шейки матки.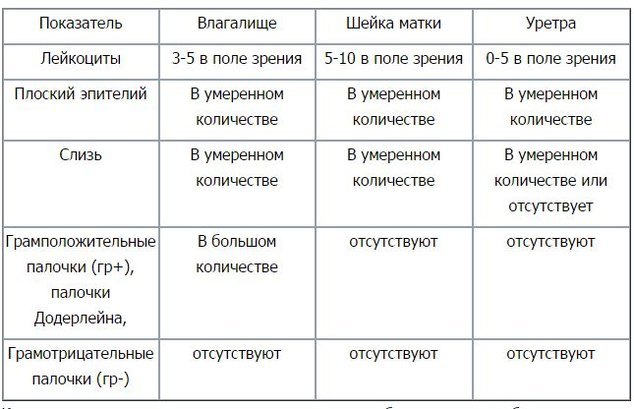
В данном мазке могут быть обнаружены:
Плоский эпителий
– слой клеток, выстилающий влагалище и шейку матки. В норме эпителий должен присутствовать. Отсутствие его в мазке свидетельствует об атрофии эпителиальных клеток.
Лейкоциты
– норма до 15 единиц в поле зрения (в мочеиспускательном канале до 5, во влагалище до 10 и в шейке матки до 15 единиц в поле зрения). Количество лейкоцитов в мазке резко возрастает при воспалении влагалища (кольпит, вагинит). Чем больше лейкоцитов, тем острее протекает заболевание. При остром воспалении значение этого показателя будет «до 100 в поле зрения» или «покрывают все поле зрения».
Палочки
в мазке составляют нормальную микрофлору влагалища. Кроме палочек в мазке не должно быть других микроорганизмов.
«Ключевые» клетки
в мазке — это гарднереллы – возбудители гарднереллеза. Дрожжевые грибы – признак кандидоза (молочницы).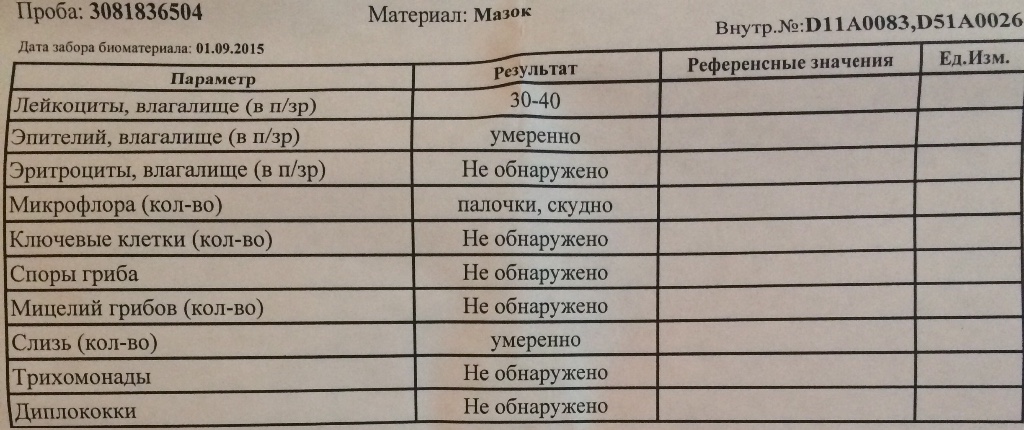 В скрытых (бессимптомных) стадиях молочницы грибок в мазке может обнаруживаться в виде спор.
В скрытых (бессимптомных) стадиях молочницы грибок в мазке может обнаруживаться в виде спор.
Лептотрикс (Leptothrix) — анаэробная грамотрицательная бактерия. Чаще всего лептотрикс встречается при смешанных половых инфекциях — трихомониазе и хламидиозе, при кандидозе и бактериальном вагинозе. Определение его в мазке должно настораживать врача и предусматривать дальнейшее более углубленное обследование.
Мобилункус анаэробный микроорганизм, один из представителей транзиторной микрофлоры мочеполовых органов. Часто встречается у женщин с бактериальным вагинозом и кандидозом.
Трихомонада – простейший микроорганизм, представляет собой подвижный одноклеточный организм со жгутиком, вызывающий воспалительные заболевания мочеполовой сферы.
Гонококки (диплококки) – возбудители гонореи — в мазке норме не определяются.
Микроскопическое исследование отделяемого мочеполовых органов женщин (микрофлора), 3 локализации
Это исследование, называемое также «мазок на флору», позволяет определить состав микрофлоры мочеполовых органов женщины (уретры, влагалища и цервикального канала), количество лейкоцитов, эпителия и их соотношение, количество слизи и морфологический тип бактерий, а также выявить ряд специфических возбудителей, таких как грибы рода Candida, трихомонады и гонококки.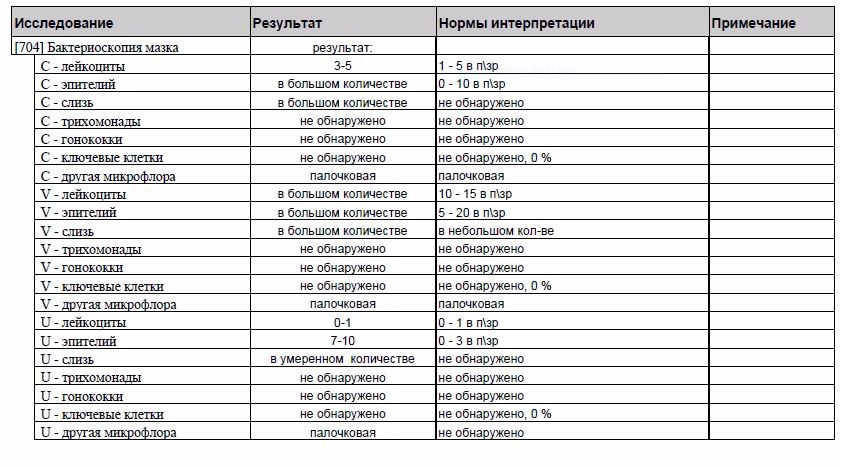
Синонимы русские
Исследование на микробиоценоз влагалища с микроскопией, урогенитальный мазок на микрофлору.
Синонимы английские
Gram’s Stain. Bacterioscopic examination of smears (vaginal, cervical, urethral).
Метод исследования
Микроскопия.
Какой биоматериал можно использовать для исследования?
Мазок из половых путей женщины.
Как правильно подготовиться к исследованию?
Женщинам рекомендуется сдавать анализ до менструации или через 2-3 дня после ее окончания.
Общая информация об исследовании
В состав нормальной микрофлоры мочеполовых органов женщины входит около 40 видов бактерий. Доминирующими микроорганизмами у женщин репродуктивного возраста являются молочнокислые бактерии (лактобактерии), которые составляют 95-98 % всей микрофлоры влагалища. За счет продукции перекиси водорода и молочной кислоты лактобактерии подавляют размножение патогенных микроорганизмов и создают кислую реакцию среды (pH = 3,8-4,5).
Микроскопическое исследование мазка у женщин позволяет полуколичественно оценить общую микробную обсемененность, состояние эпителия влагалища, наличие и выраженность воспаления (по лейкоцитарной реакции), состав микрофлоры, а также выявить молочницу, трихомониаз и гонорею.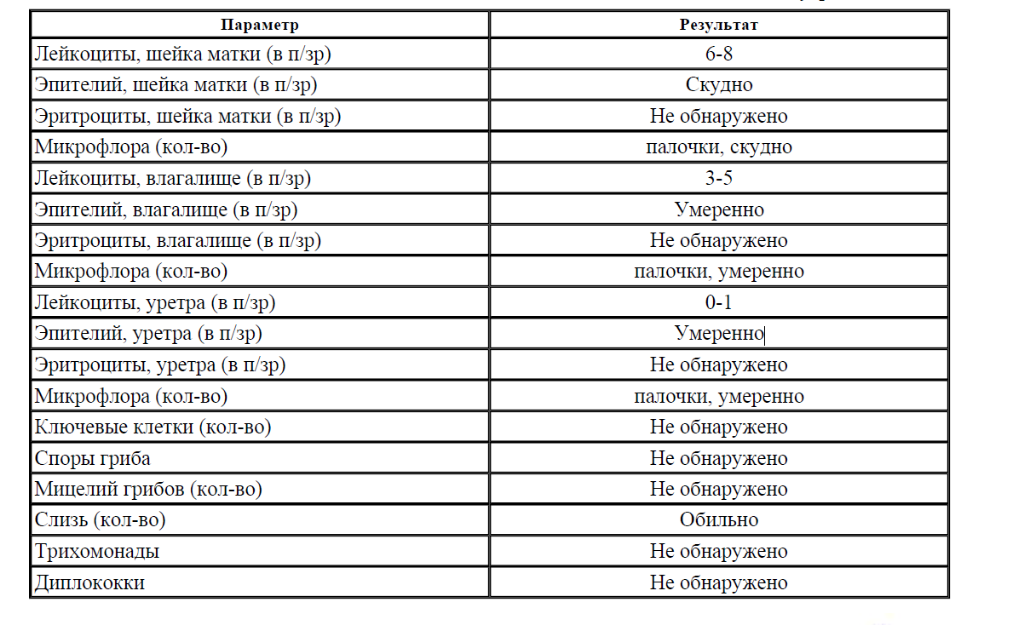 Этот метод является «золотым стандартом» для диагностики бактериального вагиноза (чувствительность – 100 %). Норма мазка на флору определяется следующими показателями:
Этот метод является «золотым стандартом» для диагностики бактериального вагиноза (чувствительность – 100 %). Норма мазка на флору определяется следующими показателями:
- должен присутствовать плоский эпителий, его отсутствие может быть связано с атрофией эпителиальных клеток, с недостатком эстрогенов или избытком мужских половых гормонов,
- количество лейкоцитов не должно превышать 15 в поле зрения, его увеличение указывает на воспалительный процесс,
- слизь,
- палочки (бациллы) в мазке составляют нормальную микрофлору влагалища,
- кокки и диплококки – выявление грамотрицательных диплококков в мазке свидетельствует о гонорее,
- «ключевые», или атипичные, клетки характерны для дисбактериоза влагалища,
- споры или мицелий грибов свидетельствует о кандидозе (молочнице),
- наличие подвижных бактерий в нативном мазке (трихомонад) характерно для трихомониаза,
- эритроциты выявляются при кровотечениях из матки, эрозиях или новообразованиях.

Для чего используется исследование?
- Чтобы оценить состав микрофлоры мочеполовой системы.
- Для диагностики бактериального вагиноза.
- Для выявления некоторых специфических инфекций, передающихся половым путем (кандидоза, трихомониаза, гонореи).
Когда назначается исследование?
- При симптомах дисбиоза или воспалительных заболеваний органов мочеполовой системы.
- При профилактических осмотрах.
Что означают результаты?
Референсные значения для различных видов микроорганизмов зависят от их локализации (точки взятия биологического материала).
На основании микроскопической картины выделяют 4 типа микробиоценоза влагалища.
|
Тип микробиоценоза |
Общая информация об исследовании |
|
Нормоценоз |
Доминирование лактобацилл, отсутствие грамотрицательной микрофлоры, спор, мицелия и псевдогифов, наличие единичных лейкоцитов и «чистых» эпителиальных клеток. |
|
Промежуточный |
Умеренное или сниженное количество лактобацилл, наличие грамположительных кокков и грамотрицательных палочек, лейкоцитов, моноцитов, макрофагов, эпителиальных клеток. Этот тип мазка на флору часто наблюдается у здоровых женщин и редко сопровождается явными симптомами. |
|
Дисбиоз |
Незначительное количество или полное отсутствие лактобацилл, обильная полиморфная грамотрицательная и грамположительная палочковая и кокковая микрофлора, наличие «ключевых» клеток, вариабельное количество лейкоцитов, отсутствие или незавершенность фагоцитоза. Вместе с этим часто обнаруживаются гарднереллы, микоплазмы, уреаплазмы, вибрионы рода Mobiluncus, анаэробные кокки. |
|
Вагинит |
Полимикробная картина мазка с большим количеством лейкоцитов, макрофагов, эпителиальных клеток, с выраженным фагоцитозом и практически полным отсутствием лактобацилл. |
Что может влиять на результат?
Местное применение антисептиков, антибактериальных, противогрибковых и противозачаточных препаратов.
Какие анализы ежегодно сдавать женщине
Если вы пришли на плановое ежегодное обследование, и вас ничего не беспокоит, то вам достаточно сдать мазок на флору и цитологию. Если результаты этих исследований в норме — отлично! Впрочем, дополнительно можно сдать анализ на половые инфекции. На всякий случай. 🙂
Мазок на флору
Итак, сначала мазок на флору. Это вроде бы и формальность, но при правильном обращении является очень информативное исследование. Разберёмся?
- Главное, что показывает мазок (а точнее количество лейкоцитов в мазке) — это наличие воспаления во влагалище и цервикальном канале.
 Присутствие большого количества лейкоцитов говорит нам о том, что воспаление есть. В свою очередь воспаление вызывается присутствием бактерии или вируса. Кстати, бактерии чаще живут во влагалище, а вирусы — в цервикальном канале.
Присутствие большого количества лейкоцитов говорит нам о том, что воспаление есть. В свою очередь воспаление вызывается присутствием бактерии или вируса. Кстати, бактерии чаще живут во влагалище, а вирусы — в цервикальном канале. - Наличие спор и мицелий грибов. Тут речь идёт о всеми нами нелюбимой молочнице.
- Ключевые клетки — показатель изменения микрофлоры в сторону развития бактериального вагиноза (это когда в большом количестве размножается gardnerella и иже с ними).
- Флора в норме должна быть палочковая, так как основная масса бактерий влагалища — лактобактерии, а они по форме в виде палочек.
- Трихомонады — простейшие одноклеточные патогены — сейчас встречаются не так часто, но тем не менее бывают кокки и диплококки. Наличие кокковой флоры может говорить о воспалении или бактериальном вагинозе. Диплококки — это кокки в виде кофейных зёрнышек. Это плохо, потому что это специфическое строение гонококка, а он, как известно, вызывает гонорею.

Цитология
Далее, цитология. Это исследование клеточного состава эпителия шейки матки и цервикального канала. Оно помогает выявить раковые и предраковые состояния на раннем этапе. Существует несколько методик исследования: на данный момент самым современным и информативным является жидкостная цитология. Здоровой женщине достаточно сдавать цитологическое исследование 1 раз в год.
Анализы на инфекции
Анализ на инфекции (ЗППП и условно-патогенную флору). Далеко не все бактерии и вирусы, обнаруживающиеся во влагалище, необходимо лечить. Например, у вас обнаружилась уреаплазма. Она относится к условно-патогенной флоре, которая имеет право находиться во влагалище. При благоприятных условиях ее наличие не вызывает воспаления и лечить её не надо (то же самое относится к другим у/п бактериям). Обязательно лечить лишь хламидии и микоплазму гениталиум. Это истинные патогены, и даже в небольшом количестве их быть не должно. А все остальное нуждается в лечении лишь при наличии воспаления и дискомфорта.
А все остальное нуждается в лечении лишь при наличии воспаления и дискомфорта.
Итак: если обнаружилась условно-патогенная флора, она нуждается в лечении лишь при сопутствующем воспалении. Если воспаления нет — живите спокойно и не ешьте горстями лишние лекарства!
Яна Александровна Никитенко, врач акушер-гинеколог специалист УЗ-диагностики.
Мазок на степень чистоты | Клинико-диагностические лаборатории «ОЛИМП»
Мазок – это метод обследования, при котором исследуемый материал берется с поверхности слизистой оболочки. Целью анализа является оценка состава микрофлоры и выявления воспалительных заболеваний.
Забор производится с трех участков: с мочеиспускательного канала, с влагалища и шейки матки. Материал с данных участков обозначается на предметном стекле буквами «U», «V» и «C» соответственно.
В половые органы женщины заселены нормальной флорой – микроорганизмами, не приносящие вреда организму, кроме того, они способствуют задержке развития условно-патогенных микробов, которые становятся причиной воспаления при определенных условиях (не относятся к половым инфекциям). Самой полезной флорой является палочка Дедерлейна (лактобацилла), помогающая «очищать» половые органы от различных возбудителей. Определение качественного и количественного взаимоотношения флоры – является важным этапом в постановке диагноза и определения тактики лечения.
Самой полезной флорой является палочка Дедерлейна (лактобацилла), помогающая «очищать» половые органы от различных возбудителей. Определение качественного и количественного взаимоотношения флоры – является важным этапом в постановке диагноза и определения тактики лечения.
Оценка стояния естественной флоры имеет в своей классификации четыре степень чистоты влагалища:
1 степень – в мазке эпителиальные клетки и нормальное количество лактобацилл, рН – кислая;
2 степень – небольшое количество лейкоцитов, лактобацилл меньше, присутствуют грамположительные диплококки. рН – остается кислой;
3 степень – повышенное количество клеток эпителия и лейкоцитов, снижение лактобацилл, множество кокковых бактерий, рН – слабокислая или щелочная;
4 степень – в большом количестве эпителий и лейкоциты, гноеродные микроорганизмы, отсутствие лактобацилл, рН – щелочная.
Что может быть обнаружено в мазке:
Лейкоциты – небольшое количество обнаруживается в норме, так как эти клетки необходимы для защиты организма от микробов.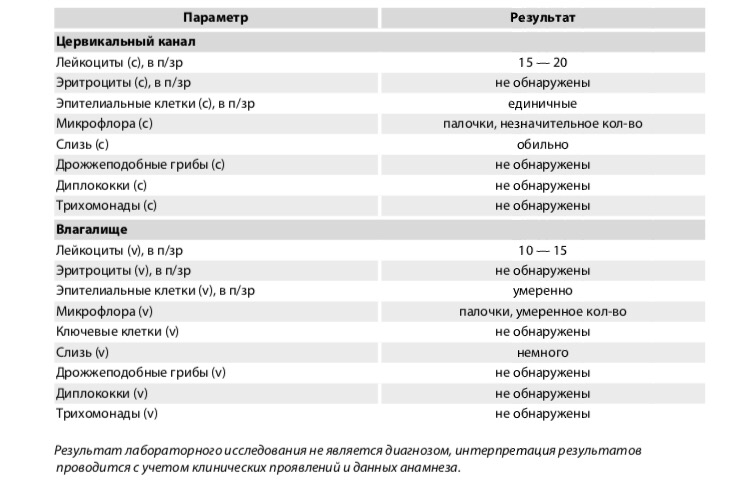 Лейкоциты свыше нормы — признак воспалительного процесса.
Лейкоциты свыше нормы — признак воспалительного процесса.
Эпителий — также в небольшом количестве присутствует в биоматериале. Его отсутствие свидетельствует о гормональном дисбалансе у женщины: дефицит женских эстрогенов, избыток мужского тестостерона. Эпителий в большом количестве – один из признаков воспалительного процесса. Количество также зависит от фазы менструального цикла.
Слизь – продуцируется железами влагалища, обнаружение слизи в уретре говорит о воспалении в мочевыводящих путях.
Эритроциты – красные кровяные тельца, могут присутствовать в зависимости от фазы менструального цикла. Если их число превышает допустимую нормы, то предполагается травматизация слизистой влагалища, эррозивные процессы или воспаление.
Микрофлора – преобладание тех или иных неидентифицированных микроорганизмов: кокки, палочки…
Атипичные клетки — свидетельствуют о предраковом состоянии.
Ключевые клетки — клетки эпителия, «склеенные» гарднереллами или другими микробами.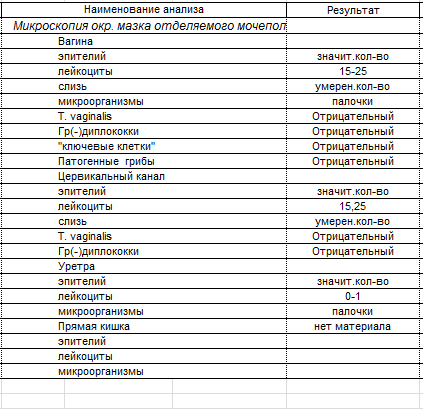 Подобные клетки наблюдаются при снижении иммунитета, при гарднереллезе.
Подобные клетки наблюдаются при снижении иммунитета, при гарднереллезе.
Гарднереллы — мелкие бациллы в мазке. В норме могут присутствовать в небольшом количестве. Повышенное количество (при дисбактериозе влагалища) этих бактерий приводит к бактериальному вагинозу.
Кандида — грибок, как и гарднереллы, присутствует в небольшом количестве у здоровых женщин. Если лактобактерий становится меньше, чем кандид, то развивается вагинальный кандидоз (в народе— «молочница»). Основная причина увеличения кандид — снижение иммунитета, в том числе при беременности, или при приеме антибиотиков.
Кокки — шарообразные бактерии, которые бывают как условно-патогенными (стафилококк), так и патогенными (гонококк).
Гонококк – возбудитель гонореи. Может поражать не только влагалище, но и мочеиспускательный канал, маточные трубы и прямую кишку. Относятся к половой инфекции
Стафилококк — при благоприятных для него условиях (снижение иммунитета) вызывает стойкое воспаление.
Стрептококк — бактерия, которая обитает в небольшом количестве в желудочно-кишечном тракте, в дыхательных путях, а также в полости рта и носа. В единичном количестве стрептококки в мазке расцениваются как норма. Увеличение концентрации стрептококка приводит к неспецифическому воспалению
Энтерококк – естественный обитатель микрофлоры ЖКТ. Энтерококк в большом количестве указывает на воспаления мочеполовой системы или органов малого таза.
Проблема заключается в том, что этим микроорганизмам не всегда уделяется должное внимание и лечится только половая инфекция, в то время как у стафилококков, стрептококков и энтерококков развивается устойчивость к антибиотикам. КДЛ «ОЛИМП» рекомендует при обнаружении подобной микрофлоры выполнять анализ «бакпосев соскоба из влагалища с определением чувствительности к антибиотикам», который позволяет подобрать оптимальное медикаментозное лечение.
Трихомонада. Мазок на инфекции не всегда выявляет трихомонаду, так как эта бактерия может иметь измененные формы. Чтобы подтвердить ее наличие, делают бактериологический посев.
Чтобы подтвердить ее наличие, делают бактериологический посев.
Цитологическое исследование мазка (соскоба) с купола влагалища (при отсутствии шейки матки): исследования в лаборатории KDLmed
Цитологическое исследование, которое позволяет выявить атипичные клетки в слизистой влагалища и диагностировать рецидив рака шейки матки.
Синонимы русские
Цитология мазка с культи влагалища.
Синонимы английские
Vaginal cuff cytology.
Метод исследования
Цитологический метод.
Какой биоматериал можно использовать для исследования?
Мазок с внешней поверхности шейки матки, мазок с внутренней поверхности шейки матки (из цервикального канала).
Как правильно подготовиться к исследованию?
Подготовки не требуется.
Общая информация об исследовании
Рак шейки матки (РШМ) по распространенности занимает 3-е место среди всех злокачественных опухолей у женщин (после рака молочной железы и рака толстой кишки). Частота инвазивного рака шейки матки в мире составляет 15-25 на 100 000 женщин. Новообразования шейки матки возникают в основном в среднем возрасте (35-55 лет), редко диагностируются у женщин моложе 20 лет и в 20 % случаев выявляются после 65 лет.
Частота инвазивного рака шейки матки в мире составляет 15-25 на 100 000 женщин. Новообразования шейки матки возникают в основном в среднем возрасте (35-55 лет), редко диагностируются у женщин моложе 20 лет и в 20 % случаев выявляются после 65 лет.
5-летняя выживаемость при локализованном (местном, in situ) раке шейки матки равна 88 %, в то время как выживаемость при распространенном раке не превышает 13 %.
К факторам риска развития рака шейки матки относятся инфицирование вирусом папилломы человека (онкогенные серотипы HPV-16, HPV-18, HPV-31, HPV-33, HPV-45 и др.), курение, хламидийная или герпетическая инфекция, хронические воспалительные гинекологические заболевания, длительное применение противозачаточных препаратов, неоднократные роды, случаи рака шейки матки в семье, раннее начало половой жизни, частая смена половых партнеров, недостаточное поступление с пищей витаминов А и С, иммунодефициты и ВИЧ-инфекция.
Метод лечения зависит от распространенности процесса, вида опухоли, расположения новообразования на шейке матки, возраста женщины. При ранних стадиях рака (in situ) используют криохирургию, лазерную хирургию, клиновидное удаление части шейки матки. При распространении злокачественного процесса за пределы эпителия шейки матки выполняют более обширные операции – гистерэктомию (удаление матки), в некоторых случаях в сочетании с химио- и лучевой терапией.
При ранних стадиях рака (in situ) используют криохирургию, лазерную хирургию, клиновидное удаление части шейки матки. При распространении злокачественного процесса за пределы эпителия шейки матки выполняют более обширные операции – гистерэктомию (удаление матки), в некоторых случаях в сочетании с химио- и лучевой терапией.
После хирургического удаления шейки матки существует вероятность сохранения опухолевых клеток, способных к дальнейшему росту. В связи с этим все женщины, перенесшие операцию (гистерэктомию или экстирпацию матки) по удалению новообразований шейки матки, должны проходить регулярный цитологический контроль для своевременной диагностики и лечения онкологического заболевания (или его рецидива).
Для чего используется исследование?
- Для цитологического контроля эффективности лечения рака матки / шейки матки.
- Для диагностики рецидива новообразований органов малого таза.
Когда назначается исследование?
- При наблюдении за женщинами после удаления шейки матки из-за новообразований ежегодно, 3 года подряд, затем при трехкратных отрицательных результатах каждые 2 года.

Что означают результаты?
I Количество материала
- Материал полноценный (адекватный) – полноценным материалом считается мазок хорошего качества, содержащий достаточное количество соответствующих типов клеток.
- Материал недостаточно полноценный (недостаточно адекватный) – скудный клеточный состав.
- Материал неполноценный (неадекватный) – по материалу невозможно судить о наличии или отсутствии патологических изменений.
II Интерпретация результатов по наличию или отсутствию атипичных клеток.
Большое количество лейкоцитов – признак воспаления.
При подозрении на злокачественное образование необходимо тщательное дообследование.
Что может влиять на результат?
Искаженный результат может быть получен, если:
- женщина должным образом не подготовлена к исследованию:
- в препаратах присутствуют сперматозоиды;
- загрязнение мазка спермицидными и антибактериальными кремами, смазкой с презервативов, гелем для УЗИ;
- до сдачи цитологического материала проведено бимануальное исследование (загрязнение материала тальком).

- не соблюдены условия получения материала;
- небрежно выполнено приготовление мазка.
Важные замечания
- Нельзя получать мазки в течение 24 часов после полового контакта, в течение 48-72 часов после использования любрикантов, раствора уксуса или Люголя, тампонов или спермицидов, спринцевания, введения во влагалище медикаментов, свечей, кремов, в том числе гелей для выполнения ультразвукового исследования.
Также рекомендуется
- Цитологическое исследование мазков (соскобов) с поверхности шейки матки (наружного маточного зева) и цервикального канала на атипию
- Антиген плоскоклеточной карциномы (SCCA)
- Human Papillomavirus высокого канцерогенного риска (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 типы), ДНК без определения типа [ПЦР]
- CA 125 II
- Общий анализ крови (без лейкоцитарной формулы и СОЭ)
- Лейкоцитарная формула
- Скорость оседания эритроцитов (СОЭ)
Кто назначает исследование?
Гинеколог, онкогинеколог.
Литература
- Danforth’s Obstetrics and Gynecology. 9th Ed. Lippincott Williams and Wilkins, 2003.
- Videlefsky A, Grossl N, and others. Routine vaginal cuff smear testing in post-hysterectomy patients with benign uterine conditions: when is it indicated? J Am Board Fam Pract. 2000 Jul-Aug;13(4):233-8.
- Новик В. И. Эпидемиология рака шейки матки, факторы риска, скрининг.
- Материалы и рекомендации Противоракового общества России.
Гинекологические анализы без приема врача
Возможность сдать гинекологические анализы без приема врача экономит ваше время и затраты.Пожалуй, почти каждая женщина знает, что посещать гинеколога необходимо регулярно. Но решиться на визит к этому врачу бывает сложно: в силу предрассудков, нежелания испытывать болевые ощущения и других причин. А ведь именно своевременное обследование у гинеколога поможет выявить начальную стадию опухоли, заподозрить миому, найти причину гормональных расстройств или бесплодия. Для удобства и комфорта женщин в поликлинике Республиканской больницы можно сдать анализы без приема врача. На основании одного мазка можно провести анализ на множество инфекций, передающихся половым путем.
Для удобства и комфорта женщин в поликлинике Республиканской больницы можно сдать анализы без приема врача. На основании одного мазка можно провести анализ на множество инфекций, передающихся половым путем.
ПЦР диагностика ИППП: хламидия, гонорея, трихомонада, уреаплазма, микоплазма хоминис, микоплазма гениталиум, гарднерелла, кандида, вирус простого герпеса, цитомегаловирус, токсоплазмос
Стоимость исследований: смотреть подробнее
Мазок на микрофлору позволяет увидеть врачу эпителий, лейкоциты и патогенную флору.
Нарушение микрофлоры влагалища характерно для таких заболеваний как бактериальный вагиноз, молочница, вагинит. Рекомендуется сдавать один раз в 6 месяцев, если ничего не беспокоит и при следующих симптомах:
1. Боль и чувство дискомфорта внизу живота
2. Наличие подозрительных выделений из половых путей
3. Зуд в области половых органов
Стоимость исследований:
Микроскопическое исследование отделяемого женских половых органов
При сдаче анализов на ИППП отдельный мазок на микрофлору не требуется.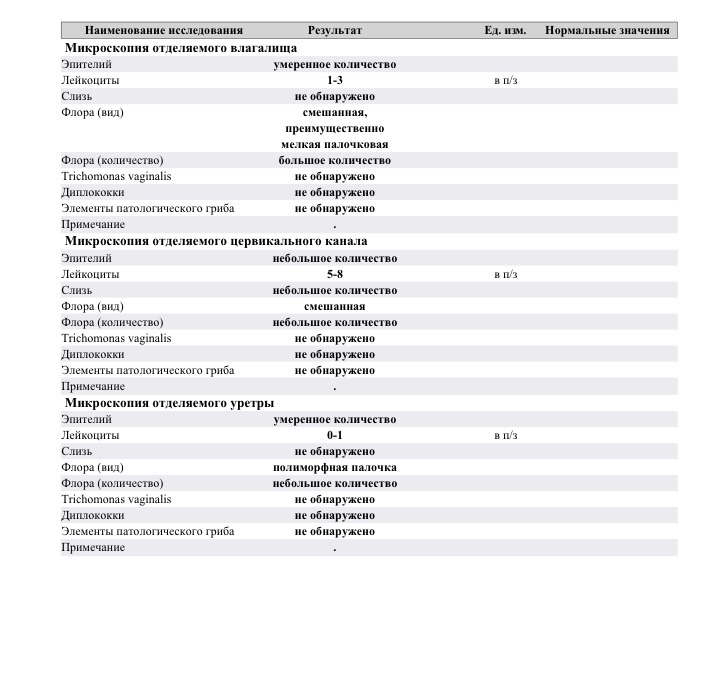
Диагностика биоценоза (фемофлор)
Комплексная диагностика микрофлоры влагалища у женщин, включает в себя исследование 29 групп микроорганизмов генитального тракта женщин (нормальная, патогенная, условно-патогенная микрофлора):
При сдаче анализов на фемофлор отдельный мазок на микрофлору не требуется.
Стоимость исследования:
Молек.-биол. исcл. отделяемого на бактериальный вагиноз (Фемофлор)
Жидкостная цитология
Это лабораторное микроскопическое исследование, которое осуществляется с целью ранней диагностики патологии шейки матки. В мазке на цитологию оценивается размер, количество, форма и расположение клеток эпителия шейки матки, что позволяет выявлять фоновые состояния, предраковые и раковые заболевания шейки матки. Тест на цитологию необходимо ежегодно осуществлять всем женщинам. А также в следующих случаях:
1. Нарушение менструального цикла
2. Бесплодие
3. Планирование беременности
4.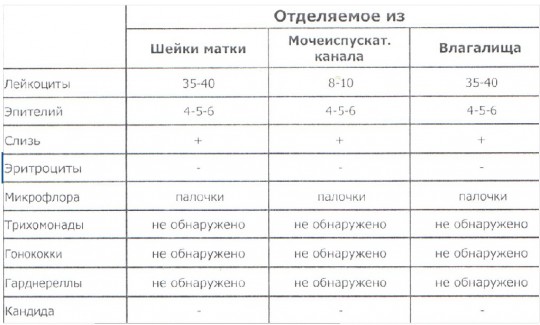 Различные воспалительные заболевания, вызванные вирусами (генитальный герпес, генитальные бородавки или остроконечные кондиломы и др.)
Различные воспалительные заболевания, вызванные вирусами (генитальный герпес, генитальные бородавки или остроконечные кондиломы и др.)
5. Появление патологических выделений из половых путей
6. Длительный прием гормональных препаратов
7. Перед установкой внутриматочной спирали
Жидкостная цитология имеет целый ряд преимуществ перед традиционным методом приготовления мазка со слизистой оболочкой шейки матки, в том числе:
— Надежность – меньше риска пропустить патологию
— Эффективность – меньше ненужных повторных исследований
— Достоверность – 100% собранного материала мазка попадает в лабораторию
— Универсальность — один мазок – множество исследований
— Точность – 100%
— Безопасность – не вызывает аллергических реакций
Стоимость исследования:
Жидкостное цитологическое исследование мазка с шейки матки и цервикального канала
Цитологическое исследование соскоба с шейки матки и цервикального канала (2 локация)
Диагностика папилломавирусной инфекции
Патофизиологическое поражение, развивающееся в теле человека и провоцирующее появление, как остроконечных кондилом, так и бородавок в интимных зонах.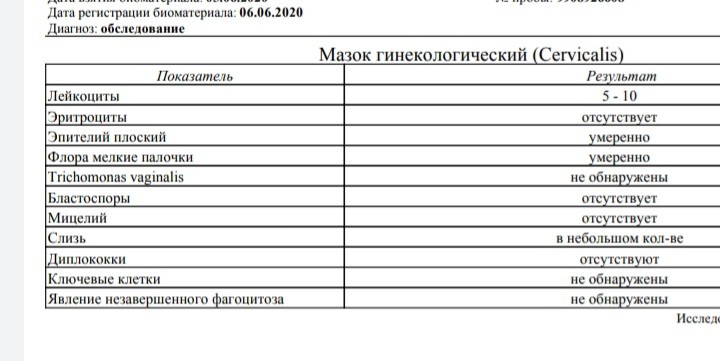 Отдельные штаммы вируса в состоянии вызывать и более тяжелые изменения – возникновение опухолей. Присутствие вируса папилломы человека высокой степени онкогенности (ВПЧ онкогенного типа) увеличивает риски развития раковых изменений у женщин, особенно шейки матки.
Отдельные штаммы вируса в состоянии вызывать и более тяжелые изменения – возникновение опухолей. Присутствие вируса папилломы человека высокой степени онкогенности (ВПЧ онкогенного типа) увеличивает риски развития раковых изменений у женщин, особенно шейки матки.
Стоимость исследования:
Определение ДНК вирусов папилломы человека ВКР в соскобе, количественное исследование
При выявлении патологии Вам следует обратиться к врачу по профилю: гинекологу, венерологу или урологу
Преимущества программ комплексного обследования
Программы тщательно разработаны врачами с учетом возрастных особенностей.
Обследование проводится в сжатые сроки за 1-2 дня
Вас обследуют на современном диагностическом оборудовании, позволяющем получить точный и достоверный результат, с заключением опытных врачей диагностов.
После обследования Вас пригласят на прием к профильному специалисту. Врач проанализирует полученные результаты, предоставит заключение о состоянии Вашего здоровья и рекомендации.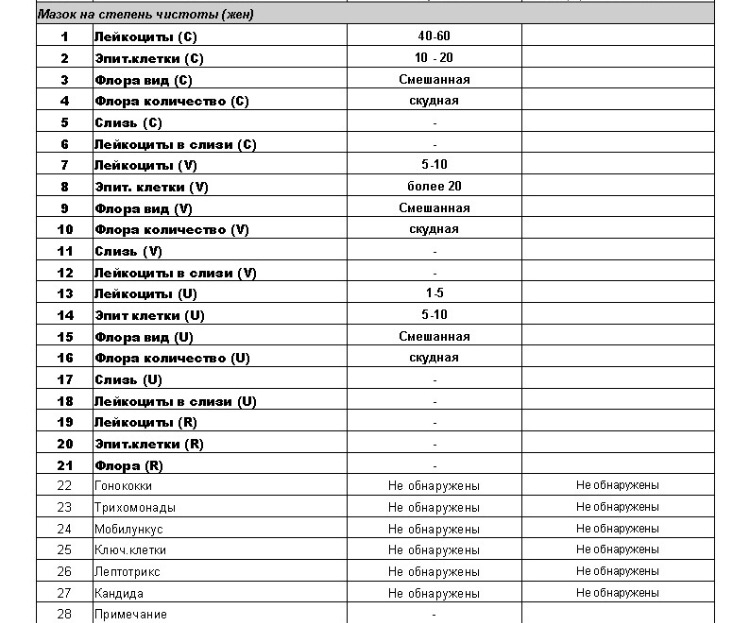
Подобрать необходимую Вам программу обследования поможет менеджер по работе с клиентами по тел. 8 (3012) 37-72-32, 622-002 в будние дни с 08.00-17.00. Программа проводится на платной основе.
В настоящее время во всем мире меняется отношение к болезни и профилактике. Слово «болезнь» уходит на задний план. Все больше человек задумывается о профилактике заболеваний, здоровом образе жизни. Легче предотвратить болезнь, чем справляться с ее последствиями.
Будьте здоровы!
Вагинальные полиморфно-ядерные лейкоциты и бактериальный вагиноз как маркеры гистологического эндометрита у женщин без симптомов воспалительного заболевания органов малого таза
Задача: Исследование было проведено, чтобы определить, можно ли использовать вагинальные полиморфно-ядерные лейкоциты в качестве предикторов гистологического эндометрита у женщин с риском острого воспалительного заболевания тазовых органов, но без симптомов.
Дизайн исследования: Пятьсот тридцать семь женщин с инфекцией тазовых органов или подверженных риску заболевания прошли обследование органов малого таза, включая биопсию эндометрия. Этих женщин обследовали на наличие вагинальных полиморфно-ядерных лейкоцитов, бактериального вагиноза, заболеваний, передающихся половым путем, и гистологического эндометрита.
Полученные результаты: Вагинальные нейтрофилы присутствовали у 240 (44.7%), а гистологический эндометрит присутствовал у 77 (14,3%) исследуемой популяции. У женщин с гистологическим эндометритом вероятность наличия вагинальных нейтрофилов была значительно выше, с отношением шансов 3,2 (95% ДИ 1,9–5,7). Когда участники исследования были стратифицированы по наличию заболеваний, передающихся половым путем, и вагинальных нейтрофилов, распространенность гистологического эндометрита была самой высокой у женщин с обоими состояниями, с отношением шансов 7,0 (95% ДИ 3,5–14,3). Когда субъекты были стратифицированы по наличию бактериального вагиноза и вагинальных нейтрофилов, распространенность гистологического эндометрита снова была самой высокой у женщин с обоими состояниями с отношением шансов 4.8 (95% ДИ 1,4-16,3). Наличие вагинальных нейтрофилов, диагностированных с помощью влажного раствора физиологического раствора, имело высокую чувствительность (90,9%) и отрицательную прогностическую ценность (94,5%), но низкую специфичность (26,3%) и положительную прогностическую ценность (17,1%) для диагностики верхних отделов половых путей. инфекционное заболевание.
Когда субъекты были стратифицированы по наличию бактериального вагиноза и вагинальных нейтрофилов, распространенность гистологического эндометрита снова была самой высокой у женщин с обоими состояниями с отношением шансов 4.8 (95% ДИ 1,4-16,3). Наличие вагинальных нейтрофилов, диагностированных с помощью влажного раствора физиологического раствора, имело высокую чувствительность (90,9%) и отрицательную прогностическую ценность (94,5%), но низкую специфичность (26,3%) и положительную прогностическую ценность (17,1%) для диагностики верхних отделов половых путей. инфекционное заболевание.
Заключение: Наличие вагинальных полиморфно-ядерных лейкоцитов имеет высокую чувствительность и отрицательную прогностическую ценность для диагностики инфекции верхних отделов половых путей.
Тесты на выделения из влагалища — Клинические методы
Определение
Нормальные выделения из влагалища белые, неоднородные и вязкие.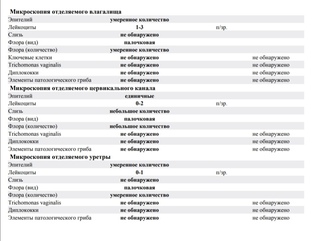 Он содержит клетки плоского эпителия влагалища в серозном транссудате, а также материал сальных, потовых и бартолиновых желез, а также секреты шейки матки. Можно увидеть небольшое количество полиморфно-ядерных лейкоцитов, вероятно, исходящих из шейки матки. PH ниже 4,5, обычно между 3.8 и 4.2. Преобладающие организмы — лактобациллы, крупные грамположительные палочки.
Он содержит клетки плоского эпителия влагалища в серозном транссудате, а также материал сальных, потовых и бартолиновых желез, а также секреты шейки матки. Можно увидеть небольшое количество полиморфно-ядерных лейкоцитов, вероятно, исходящих из шейки матки. PH ниже 4,5, обычно между 3.8 и 4.2. Преобладающие организмы — лактобациллы, крупные грамположительные палочки.
Количество нормальных выделений варьируется от женщины к женщине и увеличивается во время овуляции, в предменструальный период и во время беременности. Нормальные выделения не имеют неприятного запаха и не связаны с раздражением влагалища, зудом или жжением.
Методика
Можно сделать различные тесты и посевы секрета, полученного во время гинекологического осмотра. Нет ничего важнее микроскопического исследования.С помощью ватной палочки получите выделение из задней четвертины. Чтобы подготовить wetpap , используйте один из двух следующих методов.
Поместите образец в 1 мл физиологического раствора и встряхните, чтобы перемешать.
 Возьмите каплю этой смеси и поместите ее на горку.
Возьмите каплю этой смеси и поместите ее на горку.Поместите каплю физиологического раствора на предметное стекло и добавьте небольшое количество выделений.
В любом случае накройте покровным стеклом. Первый метод предпочтительнее, если выделения обильные, так как он разбавляет выделения, так что отдельные клетки могут быть лучше видны.
Стекло можно ненадолго согреть (для увеличения подвижности трихомонад), и его следует немедленно осмотреть. Следует провести тщательный поиск нескольких полей как на средней, так и на высокой мощности на предмет трихомонад, ключевых клеток и дрожжей. Трихомонады — это подвижные жгутиковые организмы размером с лейкоцит (WBC). Их лучше всего узнать по характерным скручивающим движениям. Ключевыми клетками являются вагинальные эпителиальные клетки с прилипшими коккобациллами. Дрожжи могут быть видны как почкующиеся или гифальные формы, и лучше всего их можно увидеть при добавлении гидроксида калия.
Наконец, следует отметить наличие или отсутствие большого количества лейкоцитов. Некоторые из них могут быть нормальными, но более 10 на одно высокомощное поле ненормально.
Некоторые из них могут быть нормальными, но более 10 на одно высокомощное поле ненормально.
Следует взять дополнительный тампон и поместить немного выделений на предметное стекло. Добавьте каплю 10% гидроксида калия (КОН) и накройте покровным стеклом. Нагрейте слайд до тех пор, пока под покровным стеклом не образуются пузырьки, но не дольше. Это способствует лизису клеток, но оставляет грибки. Затем следует внимательно изучить предметное стекло на наличие почкующихся дрожжей или гиф.
pH вагинального секрета можно получить, поместив образец с боковой стенки влагалища на pH-бумагу. Бумага должна включать диапазон pH от 4,0 до 5,0 выше. Нормальный pH составляет 4,5 или меньше.
Тест на запах — это тест на рыбный запах, который возникает при бактериальном вагинозе (ранее называвшемся гарднереллезным вагинитом и неспецифическим вагинитом). Капля КОН смешивается с выделениями из влагалища. Положительный результат теста не соответствует норме и имеет характерный рыбный запах.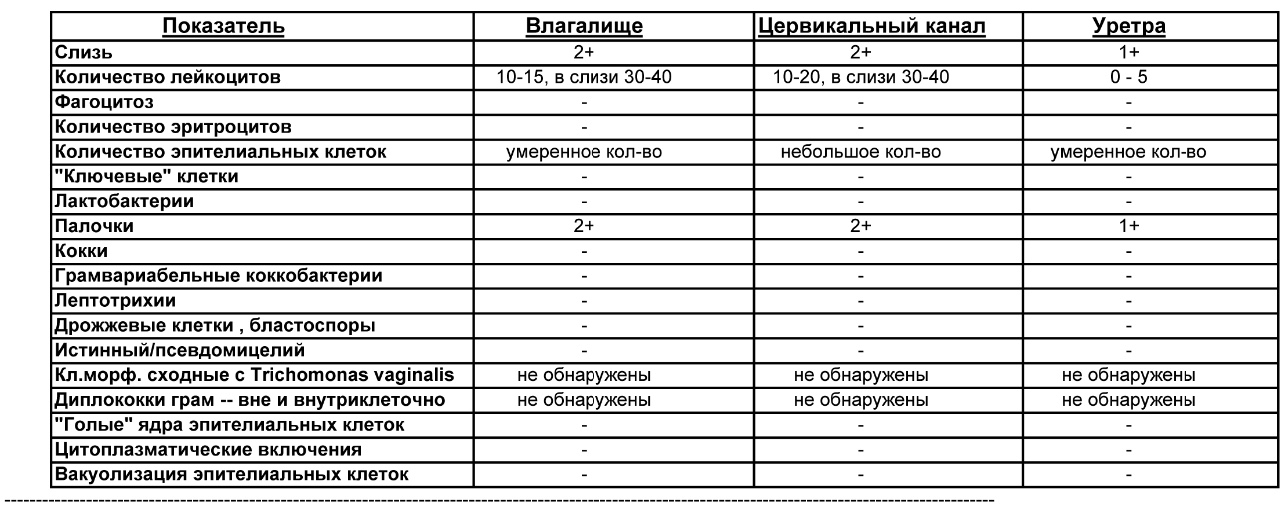
Окрашивание по Граму выделений из влагалища можно провести стандартными методами. Дрожжи будут обнаружены, и можно будет оценить преобладающую бактериальную флору (например, нормальные грамположительные палочки или аномальные грамотрицательные коккобациллы и палочки). Ключевые клетки можно точно идентифицировать.
Окраска слизистой оболочки шейки матки по Граму может быть полезной при оценке цервицита. Если грамотрицательные диплококки обнаруживаются внутри клеток, это диагностический признак для Neisseria gonorrhea.Однако это относительно нечувствительный тест, и он не должен заменять культуру. Избыток лейкоцитов (более 10 / hpf) в слизистой оболочке шейки матки указывает на хламидийный цервицит, поэтому необходимо провести соответствующие исследования.
В дополнение к информации о цитологии шейки матки, мазок Папаниколау (Пап) часто добавляет информацию о возможных вагинальных и цервикальных патогенах. Например, можно увидеть трихомонаду или дрожжи. Определенные цитологические изменения могут указывать на хламидийный цервицит.Эндоцервикальный и эктоцервикальный мазки Папаниколау должны быть получены, как описано в главе 179.
Определенные цитологические изменения могут указывать на хламидийный цервицит.Эндоцервикальный и эктоцервикальный мазки Папаниколау должны быть получены, как описано в главе 179.
Культуры никогда не должны заменять тщательный сбор анамнеза, физикальное обследование и микроскопическое исследование влажного препарата. В зависимости от результатов влагалищного посева без микроскопического исследования секрета часто возникают ошибки в лечении. Тем не менее в некоторых случаях посев из шейки матки может быть особенно полезным.
Дрожжи будут расти как при обычном культивировании, так и на определенных средах.Трихомонады можно культивировать, но это недоступно в большинстве лабораторий. Посев из шейки матки на N. gonorrhea проводится путем помещения стерильного тампона в эндоцервикальный канал. В идеале это должно быть немедленно посеяно на определенном носителе, поскольку задержка резко снижает урожайность. Посевы хламидиоза дороги, и для получения результатов требуется неделя. Недавно стали доступны методы иммунофлуоресценции. Это дешевле, и результаты будут получены раньше.
Недавно стали доступны методы иммунофлуоресценции. Это дешевле, и результаты будут получены раньше.
Фундаментальная наука
Патологические выделения из влагалища вызываются различными инфекционными и неинфекционными причинами.Выделения могут быть вызваны инфекциями самого влагалища, но инфекции или воспаление шейки матки также приводят к увеличению выделений из влагалища. У многих пациентов присутствует более одной причины.
Тщательный анамнез и физикальное обследование могут помочь разделить эти два состояния и указать на их этиологию. При гинекологическом осмотре следует обратить особое внимание на наличие или отсутствие воспаления шейки матки, обычно проявляющееся в виде отека или рыхлости, а также на наличие или отсутствие слизистой оболочки шейки матки, то есть слизистых выделений в эндоцервикальном канале.Воспаление шейки матки или слизистая оболочка предполагают цервицит, но цервикальные инфекции, такие как N. gonorrhea и C. trachomatis , могут присутствовать без них, и их следует искать у соответствующих пациентов.
Тремя основными причинами вагинита являются трихомонады, кандидоз и бактериальный вагиноз. Их можно отличить с помощью соответствующих лабораторных тестов.
Trichomonas vaginalis
Trichomonas vaginalis — простейшие паразиты.Лучше всего растет в умеренно анаэробных условиях при pH от 5,6 до 6,5. Его можно увидеть у бессимптомных женщин, но при симптомах он вызывает выделения от белого до желтого цвета, которые могут быть пенистыми. Классические признаки петехий влагалища относительно редки. Может присутствовать запах. Уровень pH обычно высокий (более 5,0), а выделения часто содержат множество лейкоцитов. В сложных случаях влажная подготовка выявляет множество подвижных организмов, но в более легких случаях необходимо провести тщательный поиск во многих областях, чтобы увидеть один или два подвижных организма.Мокрая подготовка не чувствительна на 100%. Было обнаружено, что пациенты с положительной культурой имеют положительную реакцию на влажную подготовку всего в 50-60% случаев.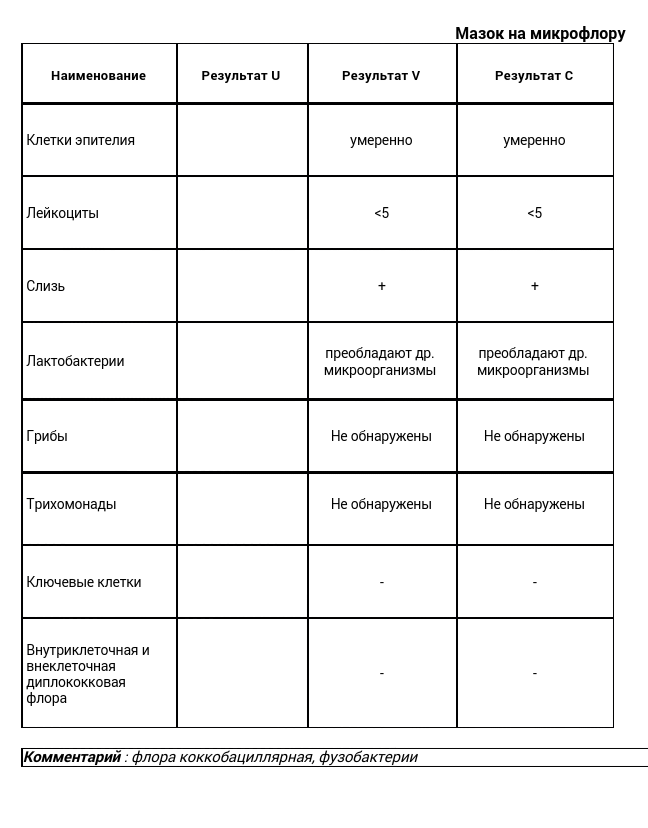 Хотя культуры более точны, они недоступны в большинстве лабораторий. Следовательно, нельзя исключать наличие трихомонады у пациентов с отрицательной влажной подготовкой. Мазки Папаниколау также могут выявить трихомонады. Выделения с большим количеством лейкоцитов у пациента, не страдающего цервицитом, свидетельствуют о трихомонаде.
Хотя культуры более точны, они недоступны в большинстве лабораторий. Следовательно, нельзя исключать наличие трихомонады у пациентов с отрицательной влажной подготовкой. Мазки Папаниколау также могут выявить трихомонады. Выделения с большим количеством лейкоцитов у пациента, не страдающего цервицитом, свидетельствуют о трихомонаде.
Кандида
Кандидозный вагинит может не вызывать выделений из влагалища, просто вызывая эритему вульвы и / или влагалища.Если есть выделения, это обычно густые белые, так называемые творожные. PH в норме. Нет аномального запаха, и тест на запах отрицательный.
Влажный препарат показывает нормальные эпителиальные клетки. Возможно небольшое увеличение количества лейкоцитов. Бактерии — это нормальные лактобациллы. Влажная подготовка может выявить дрожжи в виде почкующихся форм или псевдогифов. Гидроксид калия несколько более чувствителен, но его чувствительность варьируется и составляет всего 20% в некоторых сериях пациентов с положительным посевом. Следовательно, лечение часто должно основываться только на клинических подозрениях.
Следовательно, лечение часто должно основываться только на клинических подозрениях.
Candida можно выращивать на различных средах. Посевы более точны, чем только микроскопическое исследование, но значение положительного посева у бессимптомных пациентов неизвестно, поэтому посевы следует проводить только для подтверждения подозреваемых случаев.
Неспецифический или бактериальный вагиноз
Эта форма вагинита, вероятно, является наиболее распространенной. Диагноз ставится при наличии трех из следующих четырех критериев: прилипшие и однородные выделения; положительный запах запаха; клетки-подсказки; или pH больше 4.5. Положительный результат теста на запах вызван ароматизацией ароматических аминов в присутствии КОН. Окраска по Граму выявляет грамотрицательные коккобациллы, прикрепленные к эпителиальным клеткам. Если лейкоциты присутствуют в большом количестве, следует подозревать сосуществование трихомонад или цервицита, поскольку бактериальный вагиноз не вызывает воспалительной реакции.
Можно культивировать на Gardnerella vaginalis (т. Е. Организм, по крайней мере, частично несет ответственность за это заболевание), но положительный посев не является диагностическим, поскольку Gardnerella может присутствовать в небольших количествах у здоровых женщин, поэтому диагноз остается. по вышеуказанной комбинации выводов.
Цервицит
Цервицит может вызывать гнойные выделения из шейки матки. Выделения не будут иметь запаха и будут состоять из листов лейкоцитов; рН влагалища варьируется. Окраска по Граму может выявить грамотрицательные внутриклеточные диплококки, если причиной является N. gonorrhea . Необходимо сделать соответствующие тесты на гонорею и тесты на хламидиоз, но нельзя откладывать лечение, поскольку может возникнуть восходящая инфекция. обобщает лабораторные данные.
Клиническая значимость
Вагинит и цервицит — чрезвычайно распространенные состояния, вызывающие частые посещения кабинетов и причиняющие большой дискомфорт пациентам.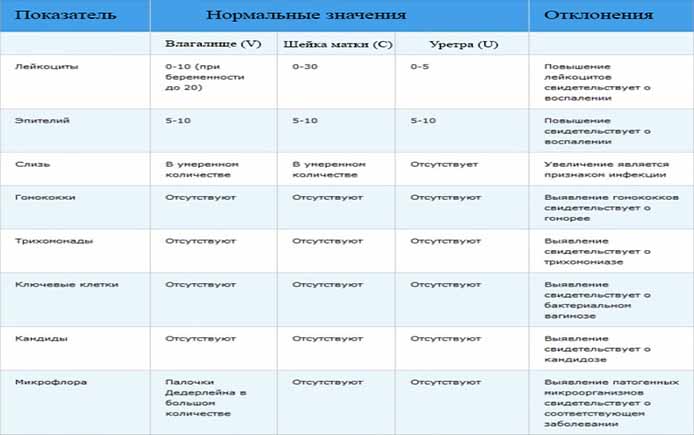 Цервицит может привести к серьезным восходящим инфекциям и последующему трубному бесплодию. Из-за этого точная и своевременная диагностика обязательна. Нет оправдания попыткам диагностировать причину выделений из влагалища без использования лабораторных тестов. Самым важным является влажная подготовка, которая позволяет врачу различать три распространенные причины вагинита. Цервицит можно заподозрить на основании результатов физикального обследования или при наличии большого количества лейкоцитов при микроскопическом исследовании, особенно если они не могут быть объяснены трихомонадной инфекцией.
Цервицит может привести к серьезным восходящим инфекциям и последующему трубному бесплодию. Из-за этого точная и своевременная диагностика обязательна. Нет оправдания попыткам диагностировать причину выделений из влагалища без использования лабораторных тестов. Самым важным является влажная подготовка, которая позволяет врачу различать три распространенные причины вагинита. Цервицит можно заподозрить на основании результатов физикального обследования или при наличии большого количества лейкоцитов при микроскопическом исследовании, особенно если они не могут быть объяснены трихомонадной инфекцией.
В некоторых случаях необходимо провести скрининг культур на гонорею и тесты на хламидиоз. Эти случаи могут включать женщин, страдающих другими заболеваниями, передающимися половым путем, такими как трихомонада; женщины с несколькими сексуальными партнерами; и, возможно, другие группы. Посевы обязательно у женщин со слизисто-зудным цервицитом.
Лечение причины выделения из влагалища должно основываться на том, что врач считает вероятным возбудителем после сбора анамнеза, физического осмотра и исследования выделений.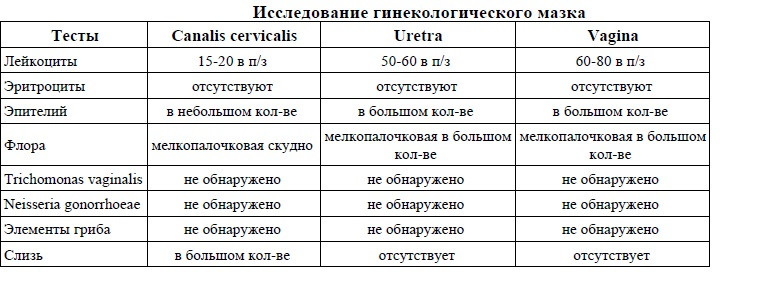 Правильная терапия и успешный результат зависят от точности диагноза.
Правильная терапия и успешный результат зависят от точности диагноза.
Ссылки
- Brunham RC, Paavonen J, Stevens CE. и другие. Слизисто-гнойный цервицит — игнорируемый аналог уретрита у мужчин у женщин. N Engl J Med. 1984; 311: 1–6. [PubMed: 6427611]
Eschenbach DA. Вульвовагинальные выделения. В: Пекхэм Б.М., Шарио СС, ред. Признаки и симптомы в гинекологии. Филадельфия: Дж. Б. Липпинкотт, 1983; 254–61.
- Fleury FJ. Вагинит у взрослых.Clin Obstet Gynaecol. 1981; 24: 407–38. [PubMed: 7307366]
Холмс К.К. Инфекции нижних отделов половых путей у женщин: цистит / уретрит, вульвовагинит и цервицит. В: Холмс К.К., Мард П.А., Спарлинг П.Ф. и др., Ред. Венерические заболевания. Нью-Йорк: Макгроу-Хилл, 1984; 557–89.
- Маклеллан Р., Спенс М.Р., Брокман М. и др. Клинический диагноз трихомониаза. Obstet Gynecol. 1982; 60: 30–34. [PubMed: 6896368]
- Паавонен Дж. Физиология и экология влагалища.Scand J Infect Dis (Дополнение).
 1983; 40: 31–35. [PubMed: 6582587]
1983; 40: 31–35. [PubMed: 6582587] Пиот П., Вандерхейден Дж. Gardnerella vaginalis и неспецифический вагинит. В: Холмс К.К., Мард П.А., Спарлинг П.Ф. и др., Ред. Венерические заболевания. Нью-Йорк: Макгроу-Хилл, 1984; 421–27.
Рейн М.Ф., Мюллер М. Trichomonas vaginalis. В: Холмс К.К., Мард П.А., Спарлинг П.Ф. и др., Ред. Венерические заболевания. Нью-Йорк: МакГроу-Хилл, 1984; 525–36.
- Stamm WE, Hamson R, Alexander ER.и другие. Диагностика инфекции Chlamydia trachomatis путем прямого иммунофлуоресцентного окрашивания генитального секрета. Ann Intern Med. 1984; 101: 638–41. [PubMed: 60
] - Tam MR, Stamm WE, Hundsfield HH. и другие. Культура. Независимая диагностика Chlamydia trachomatis с использованием моноклональных антител. N Engl J Med. 1984; 310: 1146–50. [PubMed: 6369136]
Доказательства инфекции у бессимптомных женщин?
Справочная информация . Значение возможного наличия инфекции в мазке Папаниколау бессимптомных женщин по цитологическим критериям практически неизвестно.
 Материалы и методы . В общей сложности 1117 бессимптомных небеременных женщин прошли мазок Папаниколау и были выполнены посевы из влагалища и шейки матки (622 с воспалением и 495 без воспаления в мазке Папаниколау). Результатов . Из 622 женщин с воспалением по Пап-тесту 251 (40,4%) имели отрицательные культуры (присутствует нормальная флора), а у 371 (59,6%) женщины были положительные культуры с различными патогенами. Напротив, в группе женщин без воспаления на мазке Папаниколау значительно увеличился процент отрицательных культур (67.1%,) и снижение процента положительных культур (32,9%,). Бактериальный вагиноз диагностировался чаще в обеих группах и значительно чаще в группе с воспалением на мазке Папаниколау по сравнению с группой без воспаления (). Выводы . Отчет о воспалительных изменениях в мазке Папаниколау шейки матки не может быть использован для надежного прогнозирования наличия инфекции половых путей, особенно у бессимптомных женщин. Тем не менее, выделение различных патогенов примерно у 60% женщин с воспалением на мазке Папаниколау нельзя упускать из виду и к нему следует относиться с беспокойством.
Материалы и методы . В общей сложности 1117 бессимптомных небеременных женщин прошли мазок Папаниколау и были выполнены посевы из влагалища и шейки матки (622 с воспалением и 495 без воспаления в мазке Папаниколау). Результатов . Из 622 женщин с воспалением по Пап-тесту 251 (40,4%) имели отрицательные культуры (присутствует нормальная флора), а у 371 (59,6%) женщины были положительные культуры с различными патогенами. Напротив, в группе женщин без воспаления на мазке Папаниколау значительно увеличился процент отрицательных культур (67.1%,) и снижение процента положительных культур (32,9%,). Бактериальный вагиноз диагностировался чаще в обеих группах и значительно чаще в группе с воспалением на мазке Папаниколау по сравнению с группой без воспаления (). Выводы . Отчет о воспалительных изменениях в мазке Папаниколау шейки матки не может быть использован для надежного прогнозирования наличия инфекции половых путей, особенно у бессимптомных женщин. Тем не менее, выделение различных патогенов примерно у 60% женщин с воспалением на мазке Папаниколау нельзя упускать из виду и к нему следует относиться с беспокойством.
1. Введение
Инфекции половых путей часто встречаются у женщин репродуктивного возраста, и связанные с этим расходы являются значительными. Было отмечено, что многие женщины остаются бессимптомными при наличии вагинита или цервицита [1, 2]. Папаниколау (Пап-тест) — это простая, быстрая и безболезненная процедура, выполняемая на клетках шейки матки и используемая в качестве скринингового теста для профилактики рака шейки матки [3, 4]. При сообщении результатов мазка Папаниколау шейки матки обычно делается замечание о возможном наличии инфекции на основании цитологических критериев [5].Клиническое значение воспаления в мазке Папаниколау у бессимптомных женщин практически неизвестно, так как не существует рекомендаций по соответствующему лечению. Таким образом, клиницисты часто сталкиваются с дилеммой, следует ли рекомендовать этим женщинам делать посевы из влагалища / шейки матки, чтобы изолировать возможные патогены [6, 7]. В этом исследовании оценивалась возможная связь между воспалением на мазках Папаниколау и наличием цервикальных / вагинальных патогенов, определяемая посевом.

2.Материалы и методы
Исследуемая популяция состояла из бессимптомных небеременных женщин репродуктивного возраста, поступивших в амбулаторную клинику акушерства и гинекологии университетской больницы Аретайо для рутинного анализа мазка Папаниколау в период с января 2008 года по май 2012 года и которые дали согласие на включение в это исследование. . Комитет по этике больницы Aretaieio одобрил исследование, и от всех субъектов были получены формы информированного согласия.
Женщин посоветовали явиться в больницу через 10–20 дней после первого дня менструального цикла без использования вагинального душа или лекарств в течение как минимум месяца.Мазки, показывающие воспалительные изменения или отсутствие воспаления, были включены в это исследование, в то время как неадекватные мазки и мазки, показывающие любую атипичную морфологию, были исключены. Воспалительные изменения, обнаруженные в мазке, окрашенном по Папаниколау, включали присутствие клеток с увеличенными ядрами, пикноз или кариорексис, перинуклеарные ореолы и вакуоли.
 Часто регистрировали повышенное количество полиморфноядерных лейкоцитов или нейтрофилов и парабазальных клеток с генерализованной эозинофилией клеток. Кроме того, наличие эпителиальных клеток, покрытых окрашенными в синий цвет кокковыми бактериями, на окрашенном мазке из шейки матки вместе с уменьшенным количеством или отсутствием лактобацилл свидетельствует о бактериальном вагинозе.
Часто регистрировали повышенное количество полиморфноядерных лейкоцитов или нейтрофилов и парабазальных клеток с генерализованной эозинофилией клеток. Кроме того, наличие эпителиальных клеток, покрытых окрашенными в синий цвет кокковыми бактериями, на окрашенном мазке из шейки матки вместе с уменьшенным количеством или отсутствием лактобацилл свидетельствует о бактериальном вагинозе.Бессимптомных женщин с воспалительными изменениями в мазке Папаниколау или без них вызывали для посева. Образцы половых путей (вагинальные и шейные) были доступны для анализа. Влажный образец, а также мазок, окрашенный по Граму, исследовали под микроскопом для выявления Trichomonas vaginalis и для получения ценной информации о присутствующих микроорганизмах (дрожжах и бактериях), а также для диагностики бактериального вагиноза с использованием методов Амселя и Ньюджента. критерии [8, 9].Женщин проверяли на наличие различных аэробных бактерий, то есть видов Candida , стрептококков группы B, Gardnerella vaginalis и Neisseria gonorrhoeae , а также анаэробных бактерий.
 Таким образом, клинические образцы, собранные у пациентов, высевали на соответствующие чашки для стандартных аэробных и анаэробных культур и инкубировали при 37 ° C в течение 24 и 48 часов соответственно. Выделенные патогены идентифицировали с помощью автоматизированной системы VITEK 2 (BioMerieux, Marcy l’Etoile, Франция).Кроме того, присутствие Chlamydia trachomatis , а также Ureaplasma urealyticum и Mycoplasma hominis в исследованных образцах определяли с помощью теста COBAS AMPLICOR Chlamydia trachomatis (Roche Diagnostics, США) и Mycoplasma. BioMerieux, Marcy l’Etoile, Франция) соответственно.
Таким образом, клинические образцы, собранные у пациентов, высевали на соответствующие чашки для стандартных аэробных и анаэробных культур и инкубировали при 37 ° C в течение 24 и 48 часов соответственно. Выделенные патогены идентифицировали с помощью автоматизированной системы VITEK 2 (BioMerieux, Marcy l’Etoile, Франция).Кроме того, присутствие Chlamydia trachomatis , а также Ureaplasma urealyticum и Mycoplasma hominis в исследованных образцах определяли с помощью теста COBAS AMPLICOR Chlamydia trachomatis (Roche Diagnostics, США) и Mycoplasma. BioMerieux, Marcy l’Etoile, Франция) соответственно.Статистический анализ проводился с использованием критерия хи-квадрат, и значения ≤0,05 считались значимыми.
3.Результаты
Всего у 1117 женщин были сданы анализы мазков и посевы из влагалища и шейки матки (622 с воспалением и 495 без воспаления на мазке Папаниколау). Результаты посева в исследуемой популяции представлены в таблице 1.
 У женщин с воспалением на Пап-тесте процент отрицательных посевов значительно снизился (), а процент положительных посевов увеличился (). Среди женщин с выявленными возбудителями половых путей бактериальный вагиноз диагностировался чаще в обеих группах.Интересно, что в группе с воспалением на мазке Папаниколау женщин с диагнозом бактериальный вагиноз было значительно больше по сравнению с группой без воспаления (). Выделение других патогенов, таких как видов Candida , Chlamydia trachomatis и T. vaginalis , а также случаи, диагностированные как аэробный вагинит (характеризуемые выделением Streptococcus agalactiae , грамотрицательных палочек и метициллин-устойчивых палочек). Staphylococcus aureus ) не различались между двумя группами.
У женщин с воспалением на Пап-тесте процент отрицательных посевов значительно снизился (), а процент положительных посевов увеличился (). Среди женщин с выявленными возбудителями половых путей бактериальный вагиноз диагностировался чаще в обеих группах.Интересно, что в группе с воспалением на мазке Папаниколау женщин с диагнозом бактериальный вагиноз было значительно больше по сравнению с группой без воспаления (). Выделение других патогенов, таких как видов Candida , Chlamydia trachomatis и T. vaginalis , а также случаи, диагностированные как аэробный вагинит (характеризуемые выделением Streptococcus agalactiae , грамотрицательных палочек и метициллин-устойчивых палочек). Staphylococcus aureus ) не различались между двумя группами.Результаты посева Воспаление () Нет воспаления () P значение <0,001 Положительные культуры 371 (59,6) 163 (32,9) <0,001 Бактериальный вагиноз 274 274 02 Candida spp. 
43 12 NS C. trachomatis 3 0 NS T. vaginalis 2 2 NS вагинит49 15 NS 4. Обсуждение
В нашем исследовании мы провели посевы из влагалища и шейки матки на широкий спектр микроорганизмов без воспаления у женщин с Пап-тест для определения прогностической ценности этого вывода на предмет наличия патогенов у бессимптомных женщин.Мы установили, что почти 60% женщин с воспалительными изменениями в мазках из шейки матки имели положительные культуры на различные патогены. Характеристика цервиковагинальной микробной флоры необходима, и, таким образом, было бы целесообразно для всех пациентов с воспалением по Пап-тесту пройти микробиологическое обследование шейно-влагалищного отдела для выявления потенциальных патогенов для правильной диагностики и лечения.
 Келли и Блэк обнаружили, что 47% женщин с воспалительными изменениями при исследовании мазка из шейки матки имели микробиологически подтвержденную инфекцию [10].Wilson et al. также сообщили, что воспаление при цитологическом исследовании часто связано с инфекцией половых путей [11]. Подобные результаты и сопоставимые с нашими результатами были опубликованы в литературе [2, 12, 13]. Однако примерно у одной трети женщин без воспалительных изменений при мазке мазка посевы были положительными. Предыдущие исследования показали, что женщины без воспалительных изменений в мазках из шейки матки могут содержать патогены половых путей. Бертолино и др. отметили, что воспаление на мазке Папаниколау имеет относительно низкую прогностическую ценность для наличия вагинальных патогенов у бессимптомных женщин [5], в то время как Parsons et al.обнаружили высокий уровень положительных культур как у женщин с воспалительными изменениями, так и у женщин без воспалительных изменений при мазке мазка, что позволяет предположить, что воспаление на мазке Папаниколау является плохим индикатором цервикальной инфекции [6].
Келли и Блэк обнаружили, что 47% женщин с воспалительными изменениями при исследовании мазка из шейки матки имели микробиологически подтвержденную инфекцию [10].Wilson et al. также сообщили, что воспаление при цитологическом исследовании часто связано с инфекцией половых путей [11]. Подобные результаты и сопоставимые с нашими результатами были опубликованы в литературе [2, 12, 13]. Однако примерно у одной трети женщин без воспалительных изменений при мазке мазка посевы были положительными. Предыдущие исследования показали, что женщины без воспалительных изменений в мазках из шейки матки могут содержать патогены половых путей. Бертолино и др. отметили, что воспаление на мазке Папаниколау имеет относительно низкую прогностическую ценность для наличия вагинальных патогенов у бессимптомных женщин [5], в то время как Parsons et al.обнаружили высокий уровень положительных культур как у женщин с воспалительными изменениями, так и у женщин без воспалительных изменений при мазке мазка, что позволяет предположить, что воспаление на мазке Папаниколау является плохим индикатором цервикальной инфекции [6]. С другой стороны, Берк и Хики продемонстрировали, что распространенность инфекции была выше в группе мазка воспалительного процесса, тем самым подтверждая, что женщины с мазком воспаления более склонны к заражению половых путей, чем женщины, мазок которых не показывает признаков воспаления [7]. .
С другой стороны, Берк и Хики продемонстрировали, что распространенность инфекции была выше в группе мазка воспалительного процесса, тем самым подтверждая, что женщины с мазком воспаления более склонны к заражению половых путей, чем женщины, мазок которых не показывает признаков воспаления [7]. .Бактериальный вагиноз — это состояние, при котором происходят впечатляющие микроэкологические изменения влагалищной флоры, характеризующиеся снижением количества Lactobacillus spp. и чрезмерный рост Gardnerella vaginalis вместе с анаэробами и потенциально патогенными бактериями, включая Ureaplasma urealyticum и Mycoplasma hominis . Воспаление на мазке Папаниколау было связано с 30–50% случаев бактериального вагиноза [14, 15], что согласуется с нашими данными.Более того, другие сообщают, что большинство мазков с воспалительными изменениями содержали ключевые клетки, что указывает на бактериальный вагиноз и делает вывод, что мазок Папаниколау хорошо подходит для диагностики цервикальных инфекций, связанных с бактериальным вагинозом [2, 7, 12].

Флора влагалища представляет собой сложную микросреду, которая состоит из различных видов бактерий в постоянно изменяющихся количествах и пропорциях. Хотя некоторые патологические состояния и клинические проявления четко определены, присутствие некоторых аэробных микроорганизмов можно рассматривать как колонизацию.В 2002 году Donders et al. предложили термин «аэробный вагинит», чтобы лучше определить патологическое состояние, которое коррелирует с присутствием аэробных бактерий, в основном стрептококков группы B, Escherichia coli и Staphylococcus aureus [16]. Интересно, что уже сообщалось, что Streptococcus agalactiae подавляет рост лактобацилл, а Gardnerella vaginalis , но не S. aureus [17, 18]. В нашей исследуемой популяции распространенность S.agalactiae и грамотрицательных палочек (в основном E. coli ) было ниже, чем в недавнем сообщении [19], но было похоже на сообщение Donders et al. [16] и Лукич и др. [20].
Staphylococcus aureus Влагалищная колонизация широко изучалась с момента возникновения синдрома токсического шока несколько десятилетий назад.
 Однако вагинальное носительство метициллин-резистентного S. aureus (MRSA) недостаточно документировано. Распространенность MRSA была низкой в нашей популяции и аналогична предыдущим отчетам в амбулаторной, негоспитализированной и бессимптомной выборке [16, 21].
Однако вагинальное носительство метициллин-резистентного S. aureus (MRSA) недостаточно документировано. Распространенность MRSA была низкой в нашей популяции и аналогична предыдущим отчетам в амбулаторной, негоспитализированной и бессимптомной выборке [16, 21].Сорок три женщины (11,6%) с воспалением на мазке Папаниколау были положительными на инфекцию Candida , при этом большинство из них были диабетиками. Эти результаты согласуются с предыдущими результатами, представленными в литературе [16], но не согласуются с недавним отчетом, в котором в другой популяции частота инфицирования Candida у пациентов с воспалительными изменениями была очень высокой, 73,8% [13]. . С другой стороны, наши результаты высоки по сравнению с другими сообщениями в литературе [2, 6, 22].
В некоторых исследованиях сообщается о корреляции между признаками воспаления при тестировании мазка и положительными образцами на Chlamydia trachomatis [5, 7, 12]. В нашей выборке распространенность положительного результата теста на C.
 trachomatis составила 0,8%, что соответствует предыдущим отчетам [6, 13, 15]. Скрининг на инфекцию нижних отделов половых путей с использованием интрацервикального или вагинального мазка на инфекцию Chlamydia следует проводить, даже если в некоторых популяциях заявленная распространенность низкая, поскольку инфекция хламидиоза, в частности, имеет долгосрочные последствия для фертильности из-за ее потенциальной возможности. вызвать бессимптомное повреждение маточных труб.
trachomatis составила 0,8%, что соответствует предыдущим отчетам [6, 13, 15]. Скрининг на инфекцию нижних отделов половых путей с использованием интрацервикального или вагинального мазка на инфекцию Chlamydia следует проводить, даже если в некоторых популяциях заявленная распространенность низкая, поскольку инфекция хламидиоза, в частности, имеет долгосрочные последствия для фертильности из-за ее потенциальной возможности. вызвать бессимптомное повреждение маточных труб.Trichomonas vaginalis — паразит, вызывающий симптоматическую и бессимптомную инфекцию женской мочеполовой системы. Доказано, что выздоровление T. vaginalis чаще происходило у женщин с воспалением на мазке Папаниколау, чем у женщин без воспаления [5, 12]. В нашем исследовании только два образца были положительными на T. vaginalis у женщин с воспалением, что согласуется с данными других исследований о низкой распространенности [16, 22, 23] и отличается от исследований, в которых была обнаружена повышенная частота этого паразита [2, 13].

5. Выводы
Результаты нашего исследования показывают, что отчет о воспалительных изменениях в мазке Папаниколау шейки матки не может быть использован для надежного прогнозирования наличия инфекции половых путей, особенно у бессимптомных женщин. Необходимы дальнейшие исследования с продольным характером для изучения возможного наличия инфекции на основе цитологических критериев. Тем не менее, изоляция различных патогенов примерно у 60% женщин с воспалительными изменениями в мазке Папаниколау при отсутствии видов Lactobacillus не может быть упущена из виду и должна рассматриваться с беспокойством.
Мазок из влагалища — обзор
Развитие и распространение эксфолиативной цитологии
Вторая эра цитопатологии началась в 1941 году с публикации статьи Джорджа Н. Папаниколау, специалиста Джорджа Н. Папаниколау о диагностической ценности мазков из влагалища при карциноме матки. анатома и гинеколога Герберта Ф. Траута. 15 За этой статьей в 1943 году последовала их монография Диагностика рака матки по вагинальному мазку , 16 с великолепно выполненными акварельными рисунками расслоенных клеток и тканей.
 Гинекологи, особенно в США, быстро осознали значение этих двух публикаций, на смену которым в течение следующих двух десятилетий пришло гораздо больше публикаций Папаниколау и его коллег, посвященных цитологической диагностике рака множества других органов. Хотя раковые клетки в вагинальных мазках были признаны, кратко описаны и проиллюстрированы в публикациях девятнадцатого века, 4,5 Папаниколау внес двоякий вклад в эту область: он признал важность влажной фиксации цитологических образцов и систематически начал накапливать примеры раковых клеток в мазках из влагалища, кульминацией чего стала его статья New Cancer Diagnosis. 17 Первоначальное исследование Папаниколоу касалось эстрального цикла млекопитающих с использованием клеточных образцов из влагалища морских свинок. Позже он распространил эту работу на людей и, неизбежно, получил мазки из влагалища от женщин с раком шейки матки и случайно обнаружил, что способен распознавать раковые клетки в этих мазках.
Гинекологи, особенно в США, быстро осознали значение этих двух публикаций, на смену которым в течение следующих двух десятилетий пришло гораздо больше публикаций Папаниколау и его коллег, посвященных цитологической диагностике рака множества других органов. Хотя раковые клетки в вагинальных мазках были признаны, кратко описаны и проиллюстрированы в публикациях девятнадцатого века, 4,5 Папаниколау внес двоякий вклад в эту область: он признал важность влажной фиксации цитологических образцов и систематически начал накапливать примеры раковых клеток в мазках из влагалища, кульминацией чего стала его статья New Cancer Diagnosis. 17 Первоначальное исследование Папаниколоу касалось эстрального цикла млекопитающих с использованием клеточных образцов из влагалища морских свинок. Позже он распространил эту работу на людей и, неизбежно, получил мазки из влагалища от женщин с раком шейки матки и случайно обнаружил, что способен распознавать раковые клетки в этих мазках. Практически в то же время Аурел А. Бабес (1885–1961), выдающийся академический патолог в Румынии, опубликовал основную статью 18 на ту же тему, которой предшествовали презентации в Бухарестском гинекологическом обществе, 19,20 в в котором он точно описал появление клеток плоскоклеточного рака в соскобах с шейки матки.Однако эти презентации практически не повлияли на цитологическую сцену. Техника подготовки, окрашивания и исследования мазков из влагалища у младенцев существенно отличалась от методики Папаниколау и никогда не поддалась бы массовому скринингу на рак шейки матки без изменений.
Практически в то же время Аурел А. Бабес (1885–1961), выдающийся академический патолог в Румынии, опубликовал основную статью 18 на ту же тему, которой предшествовали презентации в Бухарестском гинекологическом обществе, 19,20 в в котором он точно описал появление клеток плоскоклеточного рака в соскобах с шейки матки.Однако эти презентации практически не повлияли на цитологическую сцену. Техника подготовки, окрашивания и исследования мазков из влагалища у младенцев существенно отличалась от методики Папаниколау и никогда не поддалась бы массовому скринингу на рак шейки матки без изменений.Публикации Папаниколау и Траута в 1941 и 1943 годах ознаменовали вторую эру цитопатологии и появление скрининга на рак шейки матки. Прорыв состоял в том, что «злокачественные клетки» можно было наблюдать в соскобах с шейки матки, которые были совершенно нормальными для невооруженного глаза, взятыми у здоровой бессимптомной женщины.Возникла идея предраковых изменений клеток.
 Одновременно с развитием скрининга шейки матки цитологический метод диагностики рака стал все более широко применяться в отношении дыхательных, пищеварительных и мочевыводящих путей, а также серозных полостей и центральной нервной системы. В 1954 г. Папаниколау опубликовал свой большой труд, исчерпывающий Атлас эксфолиативной цитологии (рис. 1.2). 21 Этот акцент на развитии цитологии Папаниколау и его коллегами не должен отвлекать от многих тщательно выполненных ранее или современных исследований цитологии других органов, рассмотренных в публикациях Грунце и Сприггс. 3,4 Но, несомненно, импульс развития цитопатологии в том виде, в каком мы ее знаем сегодня, явился результатом кропотливых исследований Папаниколау в США. Путешествие Папаниколау, которого справедливо называют отцом цитопатологии, от места его рождения в Кими на Эгейском острове Эвия до его должности на кафедре анатомии Корнельского университета задокументировано многими цитопатологами, включая Нейлора и Косса.
Одновременно с развитием скрининга шейки матки цитологический метод диагностики рака стал все более широко применяться в отношении дыхательных, пищеварительных и мочевыводящих путей, а также серозных полостей и центральной нервной системы. В 1954 г. Папаниколау опубликовал свой большой труд, исчерпывающий Атлас эксфолиативной цитологии (рис. 1.2). 21 Этот акцент на развитии цитологии Папаниколау и его коллегами не должен отвлекать от многих тщательно выполненных ранее или современных исследований цитологии других органов, рассмотренных в публикациях Грунце и Сприггс. 3,4 Но, несомненно, импульс развития цитопатологии в том виде, в каком мы ее знаем сегодня, явился результатом кропотливых исследований Папаниколау в США. Путешествие Папаниколау, которого справедливо называют отцом цитопатологии, от места его рождения в Кими на Эгейском острове Эвия до его должности на кафедре анатомии Корнельского университета задокументировано многими цитопатологами, включая Нейлора и Косса. 1,22
1,22 Как мазок Папаниколау может спасти вашу жизнь: акушеры-гинекологи: акушеры-гинекологи
Поскольку январь является Национальным месяцем осведомленности о раке шейки матки, наша команда специалистов по акушерству и гинекологии напоминает вам о важности обычного мазка Папаниколау.Этот простой неинвазивный скрининг — ваша первая линия защиты от рака шейки матки и других проблем репродуктивного здоровья.
Основы мазка Папаниколау
Пап-тест — это профилактический скрининг, используемый для выявления самых ранних стадий рака шейки матки. Тест также может определить, развиваются ли в шейке матки аномальные клетки, которые могут увеличить риск рака в будущем.
Как правило, мазок Папаниколау рекомендуется женщинам, начиная с 21 года, и его следует повторять каждые один-три года.Если у вас есть история болезни или семейная история рака, вам может потребоваться более частое обследование.
Мазок Папаниколау выполняется во время обычного гинекологического осмотра.
 Ваш врач собирает образец клеток шейки матки. Этот процесс сбора очень прост и требует лишь быстрого взятия мазка из области шейки матки. После сбора клеток ваш врач отправляет их в медицинскую лабораторию для дальнейшего анализа.
Ваш врач собирает образец клеток шейки матки. Этот процесс сбора очень прост и требует лишь быстрого взятия мазка из области шейки матки. После сбора клеток ваш врач отправляет их в медицинскую лабораторию для дальнейшего анализа.Результат мазка Папаниколау
Результаты мазка Папаниколау классифицируются как нормальные или ненормальные.Нормальные результаты анализов показывают, что в клетках шейки матки нет никаких признаков рака.
Если результаты не соответствуют норме, это не означает, что у вас рак автоматически. Есть ряд причин, по которым ваши результаты Папаниколау могут быть ненормальными, и ваш врач может порекомендовать еще один тест Папаниколау, прежде чем рекомендовать следующий шаг.
Возможные причины отклонений от нормы результатов мазка Папаниколау помимо рака включают:
- Вагинальная инфекция
- Недавняя сексуальная активность
- Инфекция мочевыводящих путей (ИМП)
- Недавнее использование тампонов или спринцевания
Аномальные результаты мазка Папаниколау могут также выявить присутствие вируса папилломы человека (ВПЧ), заболевания, передающегося половым путем, которое может вызывать остроконечные кондиломы и повышать риск рака.

В некоторых случаях результаты мазка Папаниколау могут быть ненормальными без всякой причины.
Раннее выявление рака
Если аномальные результаты мазка Папаниколау действительно указывают на наличие предраковых или раковых клеток, ваш врач может назначить еще один тест Папаниколау для подтверждения результатов. Они также могут выполнить тест на ВПЧ, чтобы подтвердить или исключить наличие инфекции.
Если есть опасения по поводу рака, вам, скорее всего, предстоит пройти процедуру кольпоскопии, при которой в вагинальный канал вводится специальный микроскоп, чтобы тщательно изучить шейку матки.Во время этого теста ваш врач может провести биопсию.
Этот тип биопсии известен как коническая биопсия, при которой для оценки удаляется небольшая конусообразная часть ткани шейки матки. Особая форма ткани гарантирует, что ваш врач удалит хороший образец клеток в области, где обычно образуются аномальные клетки.
Если раковые клетки присутствуют, они могут быть эффективно уничтожены путем замораживания или с помощью процедуры электрохирургического удаления петли (LEEP).
 В этой процедуре используется специальный проволочный инструмент с подогревом, который удаляет пораженные ткани шейки матки.
В этой процедуре используется специальный проволочный инструмент с подогревом, который удаляет пораженные ткани шейки матки.Во многих случаях процедура LEEP может удалить все аномальные клетки. Если ваша биопсия подтверждает рак, ваш врач-акушер-гинеколог тесно сотрудничает с вами, чтобы определить лучший курс лечения.
Почему так важно раннее обнаружение
Поскольку эффективность мазка Папаниколау может помочь вашему врачу быстро выявить и удалить аномальные клетки, само собой разумеется, что этот простой профилактический скрининг может спасти вам жизнь. В противном случае аномальные и раковые клетки могут проявить симптомы через месяцы или годы — часто когда уже слишком поздно для того, чтобы лечение было эффективным.По этой причине обычные мазки Папаниколау обязательны для всех женщин.
Запланируйте тест Папаниколау сегодня и узнайте больше о подходящем для вас графике тестирования, позвонив специалистам по акушерству / гинекологии или воспользовавшись функцией онлайн-бронирования.

Инфекционный вагинит | GLOWM
ВВЕДЕНИЕ
Выделения из влагалища в основном состоят из воды с электролитами, микроорганизмами, эпителиальными клетками и органическими соединениями, такими как жирные кислоты, белки и углеводы. 19 Влагалищную жидкость в основном получают из транссудата сыворотки влагалища, который просачивается из капилляров через межклеточные каналы.Меньшее количество жидкости поступает из бартолиновых желез, шейки матки, эндометрия и маточных труб. Клеточные элементы представляют собой отшелушенные клетки столбчатого эпителия шейки матки и плоскоклеточного эпителия влагалища. Лейкоциты присутствуют только в небольшом количестве среди женщин без вагинита. 20
Эстроген и pH — два важных фактора, которые влияют на типы бактерий, присутствующих во влагалищной флоре. Содержание молочной кислоты во влагалище обеспечивает кислый рН менее 4,5 у взрослых женщин.Молочная кислота вырабатывается метаболизмом Lactobacillus и вагинальными эпителиальными клетками путем расщепления гликогена.
 Низкий pH способствует росту ацидофильных организмов, таких как Lactobacillus , но подавляет рост большинства других бактерий. Lactobacillus занимает центральное место в ограничении роста других бактерий. 6 Lactobacillus также способны продуцировать H 2 O 2 , 21 , который подавляет рост бактерий, не содержащих каталазу.Комбинация галогенид-иона, такого как хлорид, в изобилии присутствующего во влагалище, с пероксидазой, присутствующей в эндометрии и влагалищной жидкости, 22 и H 2 O 2 , продуцируемых некоторыми штаммами Lactobacillus , образует мощную ингибирующую систему для некоторых бактерий во влагалище 23 и ВИЧ и других вирусов in vitro . 9
Низкий pH способствует росту ацидофильных организмов, таких как Lactobacillus , но подавляет рост большинства других бактерий. Lactobacillus занимает центральное место в ограничении роста других бактерий. 6 Lactobacillus также способны продуцировать H 2 O 2 , 21 , который подавляет рост бактерий, не содержащих каталазу.Комбинация галогенид-иона, такого как хлорид, в изобилии присутствующего во влагалище, с пероксидазой, присутствующей в эндометрии и влагалищной жидкости, 22 и H 2 O 2 , продуцируемых некоторыми штаммами Lactobacillus , образует мощную ингибирующую систему для некоторых бактерий во влагалище 23 и ВИЧ и других вирусов in vitro . 9 Нормальные вагинальные микроорганизмы
Из влагалища женщин можно извлечь от 5 до 10 микроорганизмов, и основное внимание уделяется количеству восстановленных бактерий.Большинство исследований не контролировали наличие BV или «промежуточной» флоры на основе окрашивания по Граму, 24 , и, в зависимости от популяции, значительный и широкий круг людей страдает такими вагинальными состояниями.
 25
25 Таблица 1 описывает частоту и концентрацию микроорганизмов, выделенных культивированием из влагалища беременных женщин, стратифицированных по критериям окраски по Граму. 24 Lactobacillus видов было выделено из 96% нормальной группы. 23 Исходя из средней log концентрации, Lactobacillus присутствовала в концентрации, в 10 раз большей, на log 10 7 уровнях, чем концентрация следующего микроорганизма, Gardnerella vaginalis , присутствующая при log 10 6 уровни примерно у половины пациентов. 23 Lactobacillus присутствовал в концентрации от 90 до 100 раз выше, чем у следующих по численности микроорганизмов, видов Enterococcus и Ureaplasma urealyticum .Для половины женщин без G. vaginalis , видов Lactobacillus составляли 98% или более от фактического количества микроорганизмов, а у женщин с G. vaginalis , Lactobacillus составляли около 90% от общего числа микроорганизмов.
 количество микроорганизмов во влагалище людей с нормальными результатами окрашивания по Граму и Lactobacillus — доминирующей флорой. На основании этих результатов можно оценить полное доминирование видов Lactobacillus во влагалище женщин с нормальной флорой влагалища.В этой нормальной флоре только от 1% до 5% концентрации составляют потенциально патогенные аэробные бактерии и микоплазмы, такие как Staphylococcus aureus , стрептококки группы B, E. coli или некоторые из потенциально патогенных анаэробов.
количество микроорганизмов во влагалище людей с нормальными результатами окрашивания по Граму и Lactobacillus — доминирующей флорой. На основании этих результатов можно оценить полное доминирование видов Lactobacillus во влагалище женщин с нормальной флорой влагалища.В этой нормальной флоре только от 1% до 5% концентрации составляют потенциально патогенные аэробные бактерии и микоплазмы, такие как Staphylococcus aureus , стрептококки группы B, E. coli или некоторые из потенциально патогенных анаэробов.ТАБЛИЦА 1. Частота и логарифмическая концентрация выбранных микроорганизмов во влагалище, стратифицированных по образцу окраски по Граму
Частота (логарифмическая концентрация) 25
Промежуточный
BV
Микроорганизм
(n = 39)
P
значение
Всего Lactobacillu с
96 (10 7.
 0 )
0 )85 (10 6,6 )
67 (10 6,3 )
<0,001
9000ive2 H 2 obacillus
obacillus
61 (10 7,2 )
40 (10 6,5 )
5
<0,001
02 Gardne 6.0 ) 79 (10 6,5 )
92 (10 7,7 )
<0,001
Стрептококки группы B (4,2 )
17 (10 4,1 )
21 (10 5,8 )
0,2
Escherichia coli
9402311 ) 15 (10 3,0 )
21 (10 4,6 )
0,6
Mycoplasma hominis1
38 (10 4,8 )
61 (10 5,2 )
<0,001
Ureaplasma urealyticum
91 (10 5 )
92 (10 5 )
0.
 01
01Анаэробный грамотрицательный стержень
91 (10 4,3 )
89 (10 5,0 )
100 (10 6,00005 )
> 10 5 КОЕ / мл
33
45
62
0,002
9002
(10 4.1 )
68 (10 4,6 )
77 (10 5,5 )
0,1
> 10 5
5
> 10 5
5
21
39
0,005
Bacteroides ureolyticus
36 (10 3 )
59 (10 4.
 0 )
0 )0,01
Mobiluncus sp.
5
13
28
0,004
Fusobacterium nucleatum
2.9 ) 21 (10 3.8 )
0,05
Peptostreptococcus sp.
91 (10 8,2 )
91 (10 4,9 )
90 (10 5,3 )
0,7
КОЕ / мл 26
47
59
0,002
Candida albicans
0.
 4
4
КОЕ / мл, колониеобразующая единица на миллилитр вагинальной жидкости; БВ, бактериальный вагиноз.
Данные Hillier SL, Krohn MA, Rabe LK et al. Нормальная микрофлора влагалища, H 2 O 2 -продуцирующая лактобациллы и бактериальный вагиноз у беременных. Clin Infect Dis 1993; 16 (Дополнение 4): S273.Распространенность Lactobacillus значительно снижается в случаях BV, в которых видов Lactobacillus больше не являются доминирующими микроорганизмами.В БВ концентрация G . vaginalis (присутствует у 92% пациентов) обнаруживается при средней логарифмической концентрации 10 7,7 . 23 При БВ распространенность Lactobacillus снижается, H 2 O 2 -положительных Lactobacillus практически исчезает, а концентрация анаэробных грамотрицательных палочек и видов Prevotella увеличивается. В случае BV Lactobacillus составляет 1% или менее от количества присутствующих бактерий (Таблица 1).

Женщины в этом отчете с промежуточной флорой имели одинаковую распространенность и концентрацию Lactobacillus и G . vaginalis , а около 10% остальных микроорганизмов составили Enterococcus , U . urealyticum и анаэробные грамотрицательные палочки. 23 Ожидается, что хирургическая процедура, зараженная подавляющим большинством непатогенных Lactobacillus , вызовет значительно меньшую инфекцию, чем операции, в которых существуют более высокие концентрации патогенных бактерий.
Механизмы вагинальной инфекции
При изменении сложного баланса микроорганизмов потенциально патогенные эндогенные микроорганизмы, которые являются частью нормальной флоры, такие как Candida albicans в случае кандидоза и G. vaginalis и анаэробные бактерии в случае BV, размножаются до концентрации, вызывающей симптомы. Мало что известно о факторах, способствующих разрастанию нормальной флоры. Патогенные экзогенные микроорганизмы, передающиеся половым путем, такие как Trichomonas vaginalis , N.
 gonorrhoeae и C. trachomatis также могут вызывать инфекцию.
gonorrhoeae и C. trachomatis также могут вызывать инфекцию.ДИАГНОСТИКА
Диагностика вагинита не может основываться исключительно на наличии или отсутствии симптомов. У женщин с вагинитом встречается широкий спектр симптомов, который во многом перекликается с симптомами, которые возникают у женщин без инфекции или вагинита. Для постановки диагноза вагинита врачи должны использовать физические и лабораторные параметры, а не симптомы. За исключением некоторых людей с типичными и четко выраженными симптомами кандидоза, самодиагностика еще более неточна. 3
Диагноз вагинита в значительной степени основывается на микроскопических критериях. При обнаружении трихомонад, ключевых клеток или гиф специфичность составляет практически 100%. Однако чувствительность определения любого из этих трех микроскопических признаков с помощью влажного крепления составляет всего около 80% в идеальных условиях 26 и намного ниже при рецидивирующем кандидозе и у неопытных микроскопистов.
 Синдромальный диагноз и лечение неточны и неприемлемы ни в одном современном медицинском учреждении.Если диагноз не может быть установлен с уверенностью, через несколько дней следует провести отобранные культуры и повторное обследование, по крайней мере, женщинам с симптомами и подозрением на вагинит для постановки конкретного диагноза и женщинам с симптомами и предполагаемыми нормальными выделениями для дальнейшего исключения вагинита. Два обследования с нормальными результатами теоретически повышают диагностическую точность в обеих категориях до 96% (80% + [0,80 × 20%]). Использование повторного обследования снижает склонность врача исключать вагинит после одного «нормального обследования» у женщин с симптомами инфекции и может дать уверенность женщинам с симптомами инфекции с нормальными результатами обоих обследований об отсутствии инфекции.
Синдромальный диагноз и лечение неточны и неприемлемы ни в одном современном медицинском учреждении.Если диагноз не может быть установлен с уверенностью, через несколько дней следует провести отобранные культуры и повторное обследование, по крайней мере, женщинам с симптомами и подозрением на вагинит для постановки конкретного диагноза и женщинам с симптомами и предполагаемыми нормальными выделениями для дальнейшего исключения вагинита. Два обследования с нормальными результатами теоретически повышают диагностическую точность в обеих категориях до 96% (80% + [0,80 × 20%]). Использование повторного обследования снижает склонность врача исключать вагинит после одного «нормального обследования» у женщин с симптомами инфекции и может дать уверенность женщинам с симптомами инфекции с нормальными результатами обоих обследований об отсутствии инфекции.ФИЗИЧЕСКОЕ ОБСЛЕДОВАНИЕ
Внешний вид вульвы
Вульву следует обследовать на предмет географической эритемы или трещин, которые могут возникнуть при кандидозе и контактном дерматите, на наличие белого эпителия склероза лишайников, гипертрофического эпителия при нейродермите ( и других поражениях).
 например бородавок, кист, рака). Тонкие выделения из влагалища часто присутствуют во входе в рот у женщин с трихомониазом или БВ. Пациентов с чрезмерной болезненностью вульвы следует тщательно обследовать на предмет вестибулита, особенно если они испытывают боль при проникновении во время полового акта.При вестибулите вестибулярная область на отметках 4 и 8 часов вне гименального кольца обычно красная и болезненная даже при легком прикосновении. 27
например бородавок, кист, рака). Тонкие выделения из влагалища часто присутствуют во входе в рот у женщин с трихомониазом или БВ. Пациентов с чрезмерной болезненностью вульвы следует тщательно обследовать на предмет вестибулита, особенно если они испытывают боль при проникновении во время полового акта.При вестибулите вестибулярная область на отметках 4 и 8 часов вне гименального кольца обычно красная и болезненная даже при легком прикосновении. 27 Появление выделений из влагалища
Нормальные выделения из влагалища обычно белые и комковатые, и они скапливаются во влагалище. Напротив, выделения из BV серые и однородные (, т.е. водянистый вид обезжиренного молока) и присутствуют на передней и боковой стенках влагалища. 20 Candida может вызвать «творожный» налет на стенке влагалища, 4 и трихомониаз часто вызывает гнойные выделения. 28 Характеристики выделений из влагалища достаточно разные, чтобы их можно было использовать при первоначальной классификации (рис. 1). Однако обычно нельзя поставить конкретный диагноз только по внешнему виду выделений, потому что у большинства пациентов нет «типичного» внешнего вида.
Рис. 1. Характеристики выделений из влагалища.
Внешний вид шейки матки
Во время ранней фазы менструального цикла с преобладанием эстрогена прозрачные слизистые эндоцервикальные выделения являются нормальным явлением.В более поздней прогестероновой фазе цикла цервикальная слизь густая, скудная или незаметная. Выделения из влагалища на эктоцервиксе необходимо удалить с шейки матки ватным тампоном, чтобы проверить наличие гнойных выделений из влагалища. Наличие гнойного отделяемого в эндоцервикальном канале должно указывать на диагноз цервицита. N . gonorrhoeae и C . trachomatis присутствуют примерно у половины женщин с цервицитом. 18 При цервиците может возникнуть эндоцервикальное кровотечение из шейки матки из-за чрезмерной рыхлости столбчатого эпителия.
Офисный анализ
pH
Простой офисный анализ влагалищных выделений полезен и недорого. Результаты позволяют отнести пациентов к одной из двух основных диагностических категорий: нормальные выделения / кандидоз, если pH нормальный, или BV / трихомониаз / десквамативный вагинит, если pH повышен (рис. 1). Индикатор pH должен иметь диапазон от 4 до 6.Уровень pH следует проверить, поместив каплю влагалищных выделений на pH-бумагу или потерев ею стенку влагалища. Следует избегать цервикальной слизи, поскольку она имеет щелочной pH. Нормальный pH практически исключает BV.
ЗАПАХ АМИНА.
Капля 10% гидроксида калия (КОН), смешанная с нормальной вагинальной жидкостью, на предметном стекле не производит запаха. 29 Рыбный запах триметиламина встречается у женщин с БВ и у многих женщин с трихомониазом. Запах рыбы вызван улетучиванием в основном триметиламина, который является побочным продуктом анаэробного метаболизма.
Микроскопический анализ
Отношение влагалищных выделений к нормальному физиологическому раствору приблизительно 1: 4 смешивают на предметном стекле и покрывают покровным стеклом, чтобы получить влажный раствор физиологического раствора. Смешивают влагалищные выделения с большим соотношением 2: 1 к 10% КОН, ощущают запах амина, и образец покрывают покровным стеклом, чтобы получить влажную основу КОН. Микроскопическое исследование следует проводить в течение нескольких минут после подготовки предметного стекла. На основе предыдущего внешнего вида и химических определений ищется наиболее вероятная характеристика, которую можно идентифицировать с помощью микроскопии (рис.1). Наиболее вероятным признаком у пациентов с pH 4,5 и отсутствием запаха амина является Lactobacillus , что свидетельствует о нормальной флоре или гифах у пациентов с кандидозом. Напротив, микроскописты должны искать ключевые клетки, трихомонады, морфотипы мелких бактерий и лейкоциты (лейкоциты) у пациентов с pH> 4,5 и запахом амина. Систематический анализ нескольких микроскопических особенностей — ключ к точному диагнозу.
БЕЛЫЕ КЛЕТКИ КРОВИ.
Несколько лейкоцитов могут присутствовать во влагалище в результате физиологических выделений из шейки матки, особенно в предменструальный период, но их количество обычно не превышает количества вагинальных эпителиальных клеток.Большое количество лейкоцитов указывает на трихомониаз, цервицит или, иногда, на кандидоз. Женщины с десквамативным воспалительным вагинитом (DIV) также имеют большое количество лейкоцитов.
LACTOBACILLUS МОРФОТИПЫ.
Выделения женщин с кандидозом или нормальными выделениями обычно содержат преимущественно большие палочки, которые при окрашивании являются грамположительными. Эти большие стержни можно увидеть на препарате для влажного крепления и представляют лактобациллы. Их количество обычно уменьшается или они отсутствуют у пациентов с BV, трихомонадной инфекцией или DIV.
КОРОТКИЕ МОРФОТИПЫ БАКТЕРИЙ.
В отличие от пациентов с нормальной флорой Lactobacillus , у пациентов с BV, трихомональной инфекцией и DIV обычно преобладают кокки или мелкие коккобациллярные формы и отсутствуют или имеется лишь несколько морфотипов Lactobacillus . Эти мелкие бактерии особенно многочисленны при BV.
ТРИХОМОНАД.
Трихомонады — это подвижные жгутиковые микроорганизмы, которые немного больше лейкоцитов. Полностью подвижные трихомонады легко идентифицировать по характерным волнообразным плавательным движениям.Однако лейкоциты часто препятствуют их подвижности, и примерно у 20% женщин с трихомониазом подвижные трихомонады не наблюдаются при низком 100-кратном увеличении, но бьющиеся жгутики могут быть обнаружены на стационарных трихомонадах при 400-кратном увеличении. Около половины женщин с трихомониазом при посеве имеют слишком мало трихомонад, чтобы их можно было обнаружить с помощью прямой микроскопии. К счастью, у большинства этих пациентов симптомы отсутствуют.
КЛЕЙНЫЕ КЛЕТКИ.
Ключ-ключ — это вагинальная эпителиальная клетка, к которой прикрепляется такое большое количество бактерий, что граница клетки не видна и имеет зубчатый вид.Ячейки-подсказки наиболее объективно идентифицируются, наблюдая за отсутствием прямой границы ячеек через объектив 400x. У женщин с БВ от 5% до 50% вагинальных эпителиальных клеток являются ключевыми клетками.
HYPHAE.
Гифы идентифицируются на влажном держателе 10% КОН. Гифы имеют характерный вид ветвления, который обычно можно определить с помощью 100-кратного объектива. Следует сканировать всю поверхность покровного стекла, потому что даже у женщин с симптомами гифы могут скучиваться только в одной области стекла.Почки дрожжей также могут определить опытные микроскописты.
ГРАММОВАЯ ПЯТНА.
Для обнаружения лейкоцитов, преобладающей бактериальной флоры и дрожжевых форм вместо влажного образца можно использовать окраску по вагинальному Граму. Окрашивание по Граму бесполезно для обнаружения трихомонад. У пациентов с БВ преобладает флора мелких грамотрицательных бацилл (, например, Gardnerella spp., Анаэробы) и относительно отсутствует крупная грамположительная палочка (, например, морфотипы Lactobacillus ).Окрашивание по Граму полезно для выявления нормальной, промежуточной флоры и флоры BV. 24 Окраска по Граму более чувствительна, чем влажное крепление, для идентификации Candida .
Вагинальные культуры
Вагинальные бактериальные культуры имеют ограниченную пользу для диагностики вагинита. Культуры следует использовать только в определенных обстоятельствах. Цервикальные тесты на N. gonorrhoeae и C. trachomatis должны быть получены у любой женщины с гнойным экссудатом шейки матки. Гонорейные и хламидийные инфекции также распространены среди женщин с трихомониазом.Тесты на обнаружение ДНК (, т.е. , полимеразная цепная реакция или лигазная цепная реакция) являются наиболее чувствительными и доступными. 30
Вагинальные посевы на микроорганизмов Candida полезны для женщин с подозрением на кандидоз, но с нормальными результатами подготовки КОН. Посевы Candida должны быть получены от женщин без гиф в мазке КОН, у которых есть зуд, эритематозная сыпь вульвы, трещины вульвы или белые бляшки вульвы, а также у женщин, не реагирующих на противогрибковые препараты.
Культуры трихомонад на среде Даймонда можно получить при гнойных выделениях из влагалища, когда повторные микроскопические исследования не позволяют идентифицировать организм. Мокрые мазки выявляют только от 50% до 70% бессимптомных женщин с трихомониазом. 31 Однако эти культуры не всегда доступны во многих клинических условиях.
Влагалищные посевы на G. vaginalis , другие нормальные бактерии вагинальной флоры или генитальные микоплазмы практически не помогают диагностировать вагинит. G. vaginalis изолированы примерно от 50% бессимптомных женщин без вагинита, поэтому их наличие плохо коррелирует с вагинитом и БВ.
ФИЗИОЛОГИЧЕСКИЕ ВЫДЕЛЕНИЯ из влагалища
Около 10% женщин с жалобами на выделения из влагалища имеют физиологическое увеличение количества нормальной цервикальной слизи или нормального экссудата влагалищной жидкости. У женщин с физиологическими выделениями обычно отсутствуют аномалии вульвы и белые хлопьевидные (комковатые) выделения из влагалища. Выделения очень густые и имеют тенденцию скапливаться в нижней части влагалища.Поверхности эпителия влагалища и шейки матки имеют нормальный розовый цвет. PH нормального слива обычно меньше 4,5, и при нанесении KOH запаха амина отсутствует (рис. 1). Наиболее поразительной находкой под микроскопом является обилие вагинальных эпителиальных клеток и больших палочек, представляющих нормальные грамположительные лактобациллы (рис. 1). Не видно никаких ключевых клеток, трихомонад или мицелия, и только несколько лейкоцитов и бактерий с короткими палочками присутствуют при микроскопии.
Цервикальная слизь может вызывать обильные выделения, особенно у женщин с большой площадью поверхности столбчатого эпителия шейки матки.У таких женщин в середине цикла обычно наблюдаются чрезмерные выделения. Осмотр шейки матки в середине цикла выявляет большое количество прозрачной цервикальной слизи и, как правило, большую площадь цилиндрического эпителия. Окраска по Граму выделений из шейки матки выявляет только единичные лейкоциты. У этих женщин выделения из влагалища под микроскопом выглядят как физиологические выделения из влагалища. Чтобы исключить их присутствие, необходимо провести анализы на цервикальные гонококки и хламидии.
Женщины с физиологическими выделениями должны быть уверены, что выделения нормальные и что терапия не требуется.Пациенты с симптомами, которые все еще подозревают, что у них инфекционный вагинит, должны быть повторно обследованы через 1-2 недели. Следует избегать длительного использования тампонов, чтобы предотвратить изъязвление влагалища. Хотя такая практика обычно не приветствуется, некоторые женщины настаивают на спринцевании, и в этом случае следует использовать мягкий раствор уксуса или воду. Тем не менее, многократное высушивание многократных спринцеваний может увеличить количество выделений, а спринцевание коммерческими препаратами может вызвать аномальные сдвиги во влагалищной флоре. 32 Спринцевание не рекомендуется из-за его связи с сальпингитом. 33 Антимикробные схемы не следует назначать женщинам с физиологическими выделениями из влагалища из-за их неэффективности, склонности вызывать кандидоз, стоимости и, что наиболее важно, потому, что их неспособность устранить симптомы создает ненужные опасения. Криокаутеризация, лазерное прижигание, электрическое прижигание и обработка нормального столбчатого эпителия нитратом серебра обычно не требуется при чрезмерных нормальных выделениях из шейки матки.
КАНДИДАЗ
Candida albicans вызывает от 80% до 90% вагинальных грибковых инфекций, а другие виды Candida и Torulopsis вызывают остальные. 34 Эти сапрофитные грибы могут быть изолированы в небольшом количестве от 5% до 20% бессимптомных женщин. Симптомы обычно возникают только тогда, когда эти организмы размножаются в больших количествах.
Эпидемиология
Истинная заболеваемость кандидозным вульвовагинитом неизвестна. Женщины-носители C . albicans в половых путях может протекать бессимптомно или иметь симптомы сильного воспаления. Симптомы отражают иммунный ответ хозяина. Диагноз без использования микроскопии или посева показывает, что у половины женщин с диагнозом кандидоз вместо этого есть другие заболевания. 1 К студенческому возрасту около половины женщин имеют один эпизод кандидоза, диагностированный врачом. 35 Кандидоз увеличивается после менархе, что частично связано с началом половой жизни. 36 , 37 Частота кандидоза увеличивается во время беременности. Женщины в постменопаузе, получающие заместительную терапию эстрогенами, могут иметь кандидоз.
Частота половых контактов связана с кандидозом. 36 , 37 Количество половых партнеров 36 и орально-генитальный контакт 37 не увеличивает заболеваемость кандидозом. Кандидоз, по-видимому, слабо связан с противозачаточными таблетками с высокими дозами эстрогена. 38 Половой акт с использованием спермицида ноноксинола-9, по-видимому, увеличивает колонизацию Candida. 39 Спринцевание коммерческими продуктами, по-видимому, временно изменяет флору влагалища 32 и периодически было связано с рецидивирующей инфекцией Candida . 36 , 37
Антибиотики сильно связаны с кандидозом, 40 , и эта связь может быть особенно важна для женщин с рецидивирующей инфекцией. 41 Неясно, убивают ли антибиотики бактерии, такие как Lactobacillus , которые могут подавлять рост Candida , или используют другие механизмы. 6
Диета может мало играть роль кандидоза. 42 Гигиенические методы, включая частое опорожнение кишечника, направление вытирания после дефекации, тип защиты от менструации, ткань нижнего белья и тесная одежда, по-видимому, не играют роли при кандидозе. 37 Иммуносупрессия ВИЧ-инфекции связана с C . torulopsis инфекция 34 и повышенная частота пищевода и, возможно, вагинального C . albicans инфекция. Неконтролируемый диабет связан с кандидозом, особенно с нечувствительными инфекциями.
Диагноз
Рецидивы типичных тяжелых симптомов, таких как зуд и раздражение вульвы, часто представляют собой кандидоз, но примерно в половине случаев самостоятельно диагностируются атипичные или минимальные симптомы. 43 Помимо обнаружения низкого pH и ранее обсужденных результатов микроскопии, необходимы культуры для женщин с подозрением на кандидоз, у которых микроскопические результаты для Candida отрицательны.Среди женщин с положительной культурой и симптомами наружной дизурии, зуда, отека или покраснения вульвы тест на влажный тест КОН был положительным только около 60%, в результате чего 30% женщин не были диагностированы с помощью КОН. 4
Неосложненный кандидоз относится к спорадическим нечастым эпизодам с легкими или умеренными симптомами у нормальной небеременной женщины. Практически все неосложненные инфекции вызываются C . Альбиканс . Осложненный кандидоз — это рецидивирующая инфекция, инфекция с тяжелыми симптомами или инфекция у беременных, диабетических женщин или женщин с ослабленным иммунитетом.Многие случаи осложненной инфекции вызываются не видами albicans, а видами.
Лечение
НЕЧАСТНАЯ, НЕОСЛОЖНЕННАЯ ОСТРАЯ ИНФЕКЦИЯ.
Местная терапия азолами остается препаратом первого выбора для лечения нечастого острого кандидоза. Азолы обладают фунгистатическим действием, поскольку они ингибируют синтез эргостерина (и мембран). Candida организмов уничтожаются лимфоцитами хозяина посредством клеточно-опосредованных иммунных механизмов. Только ограниченный фунгицидный эффект может быть достигнут за счет высокой концентрации азолов, вызывающих прямое повреждение мембран.Азолы для местного применения эффективны, хорошо переносятся и относительно недороги. Доступные продукты включают буконазол (Фемстат), клотримазол (Гин-Лотримин, Мицелекс), миконазол (Монистат) и терконазол (Теразол). Доступен широкий диапазон доз в форме кремов и суппозиториев (Таблица 2). Для некоторых препаратов интервал лечения был увеличен до двух раз в день или доза была увеличена со 100 до 200 мг, в то время как продолжительность лечения была одновременно сокращена с 7 до 3 дней. Показатели излечения для 3-дневного курса были равны более длительным курсам для неосложненного кандидоза.Кратковременное (от 7 до 30 дней) излечение при использовании местных азолов в течение от 3 до 7 дней обычно составляет от 80% до более 90%. Нет никаких предположений о том, что скорость излечения различается для разных азолов или между суппозиторием и кремом.
ТАБЛИЦА 2. Рекомендованные схемы лечения вульвовагинальным кандидозом азолом
Азол
Интравагинальная доза
But252 )
2% крем hs
3 дня
Клотримазол (Gyne-Lotrimin, Mycelex)
100 мг таблетки 2 раза в день
9000
100 мг таблетки hs
7 дней
1% крем hs
7 дней
-мг суппозитории HS 3 дня
Суппозитории 100-ms hs
7 дней
Терконазол (теразол)
80-mg суппозитории000 hs
0.4% крем hs
7 дней
Флуконазол
Таблетка 150 мг
1 доза
Я не рекомендую однократную терапию что однодневные курсы менее эффективны, чем указывают опубликованные отчеты. Частично это может быть объяснено тенденцией включать в исследования женщин с легкими краткосрочными симптомами и без предшествующего кандидоза.Обычно сообщается только о краткосрочных (от 7 до 30 дней) показателях клинического излечения, а более высокая частота микологических неудач происходит через 30 дней, когда пациентам вводят однократную дозу, по сравнению с более длительным курсом терапии. 44 Однако нет уверенности в том, что повышенная скорость выздоровления Candida после лечения связана с увеличением частоты последующего клинического кандидоза, и продолжительность терапии может иметь меньшее значение при неосложненной спорадической инфекции, чем в случаях осложненной инфекции. .
Пероральный азол флуконазол делает пероральные препараты безопасным выбором при вагинальном кандидозе. Одноразовая пероральная доза 150 мг эффективна для пациентов с легкими или умеренными симптомами. 45 Этот препарат стал популярным среди пациентов, потому что вагинальный крем не используется, и среди врачей, потому что краткосрочное применение не оказывает токсического воздействия на печень — проблема, которая помешала широкому использованию кетоконазола. Однако для очень симптоматических пациентов дозу часто необходимо повторять через 4–5 дней из-за высокой частоты неудач, которая в противном случае превышает частоту неудач местной терапии. 45 Врачам необходимо знать о лекарственном взаимодействии между флуконазолом и антигистаминными препаратами, которые удлиняют интервал QTc, пероральными гипогликемическими средствами, кумадином и другими лекарственными средствами (см. Справочник лекарств). 46 Среди пациентов без иммуносупрессии широкое использование, вероятно, не приводит к устойчивости.
Местная полиеновая терапия, состоящая из нистатина, в значительной степени была заменена местным лечением азолом. Нистатин хорошо переносится и недорог, но показатели излечения от 50% до 80% ниже, чем у азолов.Нистатин — препарат второй линии для лечения неосложненного кандидоза.
Капсулы с борной кислотой (600 мг или порошок борной кислоты в желатиновых капсулах 0 размера), вставляемые дважды в день в течение 14 дней, обеспечивают клиническое излечение, аналогичное действию азолов для местного применения. 47 Ион бора в крови не обнаружен, 48 и борная кислота недорогая и хорошо переносится. Однако борная кислота может вызвать язвы пищевода при непреднамеренном проглатывании, и препарат следует хранить во флаконах с защитными крышками для детей, хранить в закрытой аптечке и использовать с осторожностью, когда маленькие дети находятся в доме.Из-за недоказанной безопасности для плода борную кислоту нельзя использовать во время беременности. Лечение генцианвиолетом эффективно для лечения кандидоза, но окрашивание одежды и кожи ограничивает его использование в редких случаях, когда не поддаются лечению другие лекарства. Сорбат калия и повидон-йод имеют ограниченную эффективность против кандидоза.
Местное Терапия Candida обычно хорошо переносится, а реакции необычны. Если во время использования возникает повышенное раздражение влагалища, лечение следует немедленно прекратить и заменить на другой препарат.Большинство этих раздражений возникает в результате реакции на «неактивные» соединения в кремовом носителе.
БЫСТРО РЕЦИОНАЛЬНАЯ ИНФЕКЦИЯ.
Пациенты, у которых симптомы вернулись через несколько дней после завершения курса лечения, обычно принимали только короткий курс или не соблюдали его. Часто бывает достаточно более длительного курса или другой подготовки. Устойчивость Candida к противогрибковым препаратам встречается редко, и у некоторых пациентов с постоянными симптомами есть другие заболевания. Пациенты с быстрым рецидивом должны иметь документально подтвержденный кандидоз с помощью мокрого образца КОН, посева или того и другого.Пациенты без объективных свидетельств Candida , но со стойкими симптомами должны быть обследованы на предмет вагинита или вульвита, вызванного другими состояниями. Следует учитывать нейродермит, красный плоский лишай, склероз лихена, синдром жжения вульвы и незначительное воспаление вестибулярных желез.
У небольшого числа пациентов с лекарственной устойчивостью обычно наблюдается уменьшение симптомов во время лечения, но быстрое повторение симптомов после прекращения приема лекарств. C. albicans почти одинаково чувствителен ко всем азолам.Однако устойчивость к азолам чаще встречается среди необычных грибов, таких как Candida glabrata, Candida tropicalis или других видов Candida , отличных от albicans, 49 , и при наличии этих грибов следует учитывать возможную устойчивость. Можно попробовать лечение терконазолом, поскольку он обладает большей активностью, чем другие азолы, против C. glabrata и C. tropicalis . Пациентов можно перевести на ноназольные препараты, нистатин или борную кислоту. Борная кислота более эффективна, чем флуконазол, для лечения вульвовагинального кандидоза, отличного от albicans . 49 , 50 Терапия генцианвиолетом также может принести пользу. В редких случаях ни одно из местных лекарств не эффективно для устранения вагинальных грибков, и нистатин или борную кислоту необходимо вводить каждые 2–3 дня на неопределенный срок, чтобы подавить, а не устранить резистентные грибки.
Неудачи лечения кандидоза были настолько редкими, что систематические исследования для определения причин неудач лечения не проводились. Период наблюдения был слишком коротким (30 дней или меньше), чтобы точно оценить частоту неудач.Были упомянуты несоблюдение требований, псевдонарушения из-за реакции на носитель и устойчивость к лекарствам. Две другие известные теории неудач лечения требуют обсуждения.
Первая теория гласит, что рецидивирующий вагинальный кандидоз возникает из желудочно-кишечного тракта. Candida. Микроорганизмы Candida чаще встречаются в полости рта и желудочно-кишечном тракте пациентов с кандидозом, чем в контрольной группе. 51 Однако большинство пациентов переносят Candida в желудочно-кишечном тракте без развития вагинального кандидоза, и в долгосрочных исследованиях вагинальный кандидоз не был связан с желудочно-кишечным кандидозом Candida. Пероральная терапия нистатином дала смешанные результаты. Пероральный нистатин не оказал заметного эффекта, хотя небольшое статистически значимое снижение последующего вульвовагинита Candida произошло в группе, получавшей пероральный нистатин, по сравнению с плацебо. 52 Употребление 4 унций йогурта, содержащего лактобациллы, два раза в день также обеспечило умеренное сокращение рецидивов. 53
Вторая теория предполагает передачу рецидивирующего кандидоза половым путем.Мужчины-половые партнеры пациенток с вагинальным кандидозом имеют более высокий уровень колонизации гениталий, чем контрольная группа. 54 Передача половым путем, вероятно, действительно происходит у небольшого числа (по оценкам, от 10% до 15%) мужчин, у которых наблюдается баланит Candida , сочетающийся с вагинальным кандидозом их партнера. Тем не менее, только 20% половых партнеров-мужчин колонизированы Candida, и лечение мужчин не уменьшило вагинальный кандидоз у женщин. Большинство мужчин выглядят пассивно колонизированными самками, а не играют главную роль в рецидивирующем вагинальном кандидозе.
АДЮНКТИВНОЕ ЛЕЧЕНИЕ.
Временное уменьшение симптомов вульвы происходит с помощью сидячей ванны с последующим пересушиванием кожи феном при низкой температуре. Кремы с азолом для местного применения также могут быть прописаны для непосредственного использования вульвы, но информации об их эффективности мало.
Диета для снижения высокого уровня углеводов оказалась полезной для части пациентов, у которых развился кандидоз вскоре после приема необычно большого количества сахара.Среди диабетиков лечение кандидоза обычно не приносит успеха, пока не будет достигнут контроль уровня глюкозы. Популяризуется отказ от продуктов, приготовленных из дрожжевых грибов, но научных данных об их эффективности нет. Дрожжевые организмы в пище — это не те виды, которые вызывают вагинит. Дрожжи, вызывающие вагинит, настолько распространены в окружающей среде и на коже, что трудно поверить, что бездрожжевая диета влияет на вагинальный кандидоз. Прекращение антибактериальной терапии может быть рассмотрено, когда это возможно, у небольшого числа пациентов, постоянно принимающих противомикробные препараты.Прекращение приема оральных контрацептивов спорно и, вероятно, имеет ограниченную пользу. Отказ от тесной, плохо вентилируемой одежды, вероятно, принесет мало пользы.
ХРОНИЧЕСКАЯ РЕЦИОНАЛЬНАЯ ИНФЕКЦИЯ.
Значительная часть пациентов была идентифицирована с хроническими или часто рецидивирующими (не менее четырех раз в год) эпизодами вагинального кандидоза. Эти пациенты составляют значительное количество пациенток с вагинальным кандидозом, посещающих определенные клиники.
Неясно, имеют ли пациенты с хроническим рецидивирующим кандидозом ограниченный иммунологический дефект, при котором лимфоциты не убивают Candida микроорганизмы во влагалище, или другие причины рецидива.Рецидив не связан с необычными или устойчивыми к лекарствам штаммами Candida , и лишь немногие пациенты страдают диабетом или принимают оральные контрацептивы, иммунодепрессанты или антибиотики. Женщин с частыми рецидивами вагинального кандидоза или кандидоза, которые не поддаются лечению, следует рассмотреть для прохождения тестирования на ВИЧ. Однако немногие женщины с рецидивирующим кандидозом имеют ВИЧ или какой-либо другой общепризнанный фактор, предрасполагающий пациентов к кандидозу.
Симптоматическое заболевание часто трудно поддается лечению, но важным прорывом стала хроническая супрессивная терапия, аналогичная той, которая используется при инфекциях мочевыводящих путей.В первоначальном исследовании использовалась терапевтическая доза 400 мг перорального кетоконазола в течение 14 дней с последующей поддерживающей дозой в течение 6 месяцев. 55 Потенциальная токсичность для печени и затраты ограничивают использование кетоконазола, и теперь 14-дневный режим должен включать флуконазол, вводимый каждые 4 дня, или вагинальный азол. В контролируемом исследовании частота рецидивов кетоконазола через 6 месяцев составила 70% для тех, кто принимал плацебо, и 5% для тех, кто принимал кетоконазол ежедневно. 55 Практические поддерживающие схемы включают местное введение азола раз в две или в неделю. 56 Подобные результаты достигаются при пероральном применении итраконазола или флуконазола в качестве поддерживающей борной кислоты или местного применения. 57 Рецидив вагинального кандидоза может возобновиться с той же скоростью, что и до подавления после прекращения поддерживающей терапии. 55
ЛЕЧЕНИЕ ПРИ БЕРЕМЕННОСТИ.
Системная абсорбция азолов или нистатина из влагалища настолько ограничена, что их можно безопасно использовать в течение всех триместров беременности. Борная кислота, флуконазол, итраконазол и кетоконазол не следует применять во время беременности.По сравнению с небеременными женщинами кандидоз во время беременности более устойчив к лечению, с большей вероятностью рецидивирует и лучше реагирует на 7- или даже 14-дневную терапию по сравнению с 1-3-дневной терапией.
ТРИХОМОНИАЗ
T. vaginalis — это повсеместный анаэробный паразит, передающийся половым путем. T. vaginalis был связан с вагинитом, атипичными цитологическими мазками и другими инфекциями, передаваемыми половым путем. До половины женщин, больных гонореей, также страдают трихомониазом. 58 Воспаление, вызванное Trichomonas , может увеличить передачу ВИЧ в два-три раза. 59 По оценкам, во всем мире инфицировано 200 миллионов человек. С 1970-х годов в США наблюдается постепенное снижение числа людей, пролеченных от трихомониаза, 60 , возможно, связанных с лечением БВ метронидазолом. Однако только у 50% женщин с трихомонадами есть симптомы. 61
T. vaginalis передается исключительно половым путем.Организм существует во влагалище, уретре, мочевом пузыре, а также во бартолиновых и скеновых железах. Инфекция чаще всего встречается у молодых сексуально активных женщин, особенно с новым партнером. 7 Хотя трихомонозная инфекция встречается у студентов колледжей нечасто, она была вылечена более чем у 12% беременных городских женщин, в основном женщин с низким социально-экономическим статусом. 62 Более двух третей женщин и до 60% мужчин заболевают трихомониазом, когда их половой партнер оказывается инфицированным. 63 , 64 Значительное количество мужчин переносят этот организм в течение длительного времени, хотя некоторые мужчины излечиваются без лечения.Мужчины, контактировавшие с мужчинами, с большей вероятностью являются носителями трихомонад, если они будут обследованы в течение 6 дней после их последнего контакта, но 33% контактировавших с ними мужчин были носителями трихомонад через 6 или более 60 дней после последнего контакта. 65 Этот микроорганизм присутствовал в 14-60% мужчин, контактировавших с женщинами с трихомониазом в 19 исследованиях, что подтверждает передачу половым путем и необходимость лечения партнеров-мужчин. 66
T. vaginalis вызывает клеточный и гуморальный иммунный ответ.Однако эти ответы не защищают от повторного заражения, которое является обычным явлением. Полиморфно-ядерный лейкоцитарный ответ на T. vaginalis часто бывает интенсивным и связан с количеством организмов. 67
Диагноз
Женщины с симптомами обычно жалуются на обильные, зловонные и часто неприятные выделения из влагалища, которые вызывают внутреннюю и внешнюю дизурию. 28 Также может присутствовать ощущение полноты вульвы и влагалища и болезненность в нижней части живота.Симптомы обычно обостряются во время менструации.
При осмотре вульва может быть слегка эритематозной и отечной. Вульва и влагалище могут быть покрыты зелеными или желтыми гнойными, пенистыми и пахнущими выделениями. 28 Классические выделения встречаются примерно у трети женщин. Небольшие участки субэпителиальной гиперемии влагалища и шейки матки обычно требуют кольпоскопии для идентификации, но эти области иногда выявляются на эпителии шейки матки ( i.е. клубника шейки матки) невооруженным глазом. Эта находка характерна для трихомониаза. 28 , 67
Инфекция, передающаяся половым путем, часто встречается у женщин с трихомониазом. Сопутствующая болезненность слизистой шейки матки, матки и брюшной полости часто встречается у женщин с трихомониазом, и если эти признаки присутствуют, женщин необходимо обследовать на наличие других инфекций, таких как гонорея и хламидиоз. Однако T. vaginalis нечасто выделяется из маточных труб женщин с сальпингитом и, по-видимому, не вызывает инфекции верхних половых путей у небеременных женщин.Исключение может быть во время беременности, поскольку повышенный риск преждевременных родов у женщин с трихомониазом происходит на сроке от 23 до 26 недель беременности независимо от других половых инфекций. 68
Диагноз трихомониаза ставится на основании лабораторных исследований. У женщин с трихомониазом часто наблюдается повышенный уровень pH влагалища, запах амина и колонизация видов Gardnerella и Bacteroides . 25 В клинической практике инфекция обычно проявляется при обнаружении подвижных трихомонад в выделениях из влагалища с помощью микроскопии влажного солевого раствора. 31 Различные пятна для трихомонад на препарате предметного стекла обычно менее чувствительны, чем влажный образец, и хотя метод полимеразной цепной реакции более чувствителен, чем влажный образец, 69 он слишком дорог для рутинного использования. Сообщения о наличии трихомонад в мазках Папаниколау (Пап) должны требовать подтверждения с использованием мокрого образца или посева из-за высокого уровня ложноположительных результатов при идентификации мазков Папаниколау. 31 Посевы следует проводить только женщинам с неустановленными хроническими симптомами и отрицательным результатом мокрого анализа.Посевы выявляют на 50% больше женщин с трихомониазом, чем только мокрый анализ. 31 Около половины женщин, больных трихомониазом, имеют низкую концентрацию микроорганизмов, но, к счастью, у большинства этих женщин симптомы отсутствуют или отсутствуют. Культуры полезны в исследовательских целях, и средства массовой информации Даймонда работают лучше, чем другие средства массовой информации. 70
Лечение
Метронидазол, 5′-нитроимдиазол, является единственным эффективным лекарством, одобренным для лечения трихомониаза в США.Пероральная терапия обеспечивает адекватный уровень лекарств при вагинальных, периуретральных, уретральных инфекциях и инфекциях мочевого пузыря. T. vaginalis содержит ферредоксины, белки с низким окислительно-восстановительным потенциалом, которые играют важную роль в метаболизме анаэробных микроорганизмов, таких как T. vaginalis . 5′-нитроимидазолы для уничтожения требуют восстановления нитрогруппы, которая окисляет ДНК, вызывая повреждение ДНК и последующую гибель клеток. Аэробные условия мешают этому процессу восстановления и снижают эффективность метронидазола. 71 T. vaginalis обычно чувствителен к метронидазолу при концентрации менее 1 мкг / мл в анаэробных условиях, но при более высоких концентрациях в аэробных условиях. 71 Метронидазол в разовой дозе 2 г дает пиковые уровни в сыворотке 40 мкг / мл. Период полувыведения метронидазола из сыворотки крови составляет около 8 часов. 72 Результаты лечения обычно отражают восприимчивость in vitro, , 73 и необычный пациент, который не проходит лечение стандартными дозами метронидазола, имеют повышенную устойчивость к метронидазолу in vitro . 74
Рекомендуемое лечение состоит из 2 г метронидазола в виде стандартной разовой дозы или 500 мг метронидазола два раза в день в течение 7 дней (таблица 3). Наиболее часто изучалась схема приема 250 г три раза в день в течение 7 дней, но период полувыведения метронидазола поддерживает использование режима дозы 500 мг два раза в день. Поскольку статический и 7-дневный режимы одинаково эффективны для лечения неосложненного трихомониаза, статическая доза является предпочтительной из-за большей комплаентности по сравнению с 7-дневным режимом.Показатели излечения выше 95% обычно сообщаются при любом режиме, 75 , особенно когда лечение получают также половые партнеры-мужчины. 76
ТАБЛИЦА 3. Рекомендуемые схемы лечения трихомониаза
Неосложненная инфекция
Доза метронидазола
5 Рекомендовано
2 г
Перорально
Однократная доза
Альтернатива, или при повторяющейся неисправности 96550001
2 раза в день в течение 7 дней
Документально подтвержденная неудача лечения
1 г
Пероральный
2 раза в день на 7 — 14 дней
9000 мг Вагинальный
9 0231два раза в день в течение 7–14 дней
* Полового партнера необходимо одновременно лечить.Тошнота, наиболее частый побочный эффект, возникает примерно у 10% пациентов после приема однократной дозы 2 г. 75 Металлический привкус, головная боль, головокружение и темная моча также возникают при использовании метронидазола. Пациентам следует рекомендовать воздерживаться от употребления алкоголя в течение 24 часов после приема последней дозы метронидазола из-за дисульфирамоподобного эффекта, вызывающего тошноту при одновременном приеме алкоголя. Метронидазол может продлить тромбиновое время у людей, принимающих кумадин. 77
Мутагены были обнаружены в моче женщин, принимающих метронидазол.Метронидазол канцерогенен для животных, 78 , и его следует рассматривать как слабый канцероген, способный вызывать повреждение ДНК, что вызывает опасения по поводу увеличения заболеваемости раком среди бывших потребителей метронидазола. Два относительно небольших ретроспективных исследования не показали связи между метронидазолом и раком. 79 , 80 Частота некоторых видов рака среди пользователей метронидазола была немного выше по сравнению с контрольной группой, хотя с относительным риском менее 2.Однако исследования слишком малы, чтобы выявить эффект при увеличении риска менее чем в два раза, а слабые канцерогены часто связаны с коэффициентами риска ниже 2. Данные также неполны из-за короткого периода наблюдения по сравнению с периодом наблюдения до 30 лет. латентный период клинического рака. Врачи не должны забывать о возможном канцерогенном эффекте метронидазола.
СЕКСУАЛЬНАЯ ПАРТНЕРСКАЯ ТЕРАПИЯ.
Для предотвращения повторного заражения рекомендуется сопутствующая терапия мужского полового партнера.Мужчины часто могут сопротивляться терапии, потому что обычно они протекают бессимптомно. Показатели излечения женщин увеличиваются на 10–25%, если лечить также мужчин. Сообщалось о 97% излеченности при приеме 2 г и 7-дневном режиме, когда заключенных женщин лечили без повторного контакта с партнерами-мужчинами. 81 , 82 Мужская терапия также снижает распространение трихомонадной инфекции среди других женщин.
ЛЕЧЕНИЕ АСИМПТОМНЫХ ЖЕНЩИН.
Бессимптомным женщинам, у которых обнаружен трихомониаз, следует предложить терапию для снижения риска передачи половым путем.Терапию также следует назначать пациентам с атипичными воспалительными мазками Папаниколау и T. vaginalis.
НЕИСПРАВНОСТЬ ЛЕЧЕНИЯ.
Возможное нарушение режима лечения следует искать у пациентов, которые первоначально получали 7-дневный режим. Поскольку пациенты со стойким трихомониазом также могут иметь повторное инфицирование, им и их партнерам следует повторно назначить 7-дневный режим. Показатели излечения после повторного лечения остаются высокими при стандартных схемах лечения.
Клиническая резистентность т.vaginalis к метронидазолу сообщается у небольшого числа пациентов даже после двух-трехкратного приема обычной дозы препарата. 74 Существует общая корреляция между восприимчивостью in vitro и показателями клинического излечения, но клиническая и лабораторная эффективность не коррелируют так же для T. vaginalis , как и при тестировании на чувствительность к бактериям. Тем не менее, средняя восприимчивость in vitro для T. vaginalis у женщин, устойчивых к стандартной терапии метронидазолом, была примерно в восемь раз выше, чем восприимчивость стандартных изолятов. 74
Пациенты, которые не реагируют на обычные дозы метронидазола, соблюдают режим лечения и не подвергались повторному контакту с партнерами-мужчинами, должны получать лечение с увеличенной дозой и продолжительностью приема препарата. Эти случаи были нечастыми, и единой схемы лечения не установлено. Один из режимов, который, по моему мнению, оказался полезным, представлен в таблице 3. В целом пациенты, у которых стандартная терапия неэффективна, отвечали на ежедневную пероральную дозу 2 г метронидазола с интравагинальной дозой метронидазола 1000 мг в течение 7–14 дней.Большинство пациентов испытывают сильную тошноту при ежедневном приеме 3 г или более метронидазола, но обычно они могут завершить лечение. Внутривенное введение использовалось для клинически устойчивых случаев, 83 , но этот режим дорог, токсичен и, вероятно, не нужен, поскольку пероральный метронидазол хорошо всасывается. Если требуются высокие дозы метронидазола, следует проконсультироваться со специалистом по инфекционным заболеваниям. Ежедневное введение от 4 до 6 г или более метронидазола было связано с судорогами и возможностью вывести из строя периферическую невропатию. 84
Тинидазол с более длительным периодом полувыведения, чем метронидазол, также использовался для лечения резистентного трихомониаза 85 в обычной дозе в течение вдвое большей продолжительности. Однако тинидазол недоступен в США. Сообщалось, что местный клотримазол лечит трихомониаз, 86 , но клинический опыт свидетельствует о низком уровне излечения. Другие препараты, которые следует учитывать пациентам с резистентным трихомониазом или пациентам с аллергией на метронидазол, включают местный 6% парамицин 87 и ноноксинол-9. 88
ЛЕЧЕНИЕ ПРИ БЕРЕМЕННОСТИ.
Лечение трихомониаза метронидазолом во время беременности является спорным вопросом. Несмотря на ассоциацию T. vaginalis с недоношенными, 68 , существует мало свидетельств того, что микроорганизм проникает в матку или плаценту. Лечение во время беременности оправдано из-за симптомов, но не для уменьшения недоношенности. Метронидазол вводили большому количеству беременных женщин, и для небольшого числа беременных женщин, по которым имеются данные об исходах, метронидазол не был связан с признанными тератогенными или другими неблагоприятными неонатальными эффектами. 89 Однако метронидазол обладает мутагенным и канцерогенным потенциалом, и, хотя степень этих эффектов не определена, есть основания для разумного использования метронидазола во время беременности.
При беременности возможно несколько модификаций терапии. Следует избегать лечения в первом триместре, когда новорожденный наиболее чувствителен к действию лекарств, и назначать его пациентам с умеренными и тяжелыми симптомами во втором и третьем триместре. Клотримазол может временно уменьшить симптомы, хотя излечение происходит редко.Бессимптомные пациенты или пациенты с минимальными симптомами не должны получать лечение во время беременности, но они могут получить 2 г метронидазола в день родов. Уровни препарата в грудном молоке равны уровням в сыворотке крови, и кормление грудью можно отложить на 24 часа, чтобы ограничить уровни, присутствующие в грудном молоке.
БАКТЕРИАЛЬНЫЙ ВАГИНОЗ
БВ является наиболее частой причиной вагинальных инфекций. БВ, по-видимому, вызывает инфекцию верхних отделов половых путей, что контрастирует с другими формами вагинита, и эта черта еще раз подтверждает важность БВ.Причина BV далеко не ясна. БВ может быть вызван чрезмерным ростом определенных бактерий во влагалище, но он также может быть вызван неспособностью Lactobacillus обеспечить ингибирующий контроль над другой вагинальной флорой. Конечным результатом является чрезмерный рост потенциально вирулентных микроорганизмов во влагалище, что вызывает усиление выделений и запаха из влагалища, а также увеличение инфекции верхних половых путей.
БВ является обычным явлением в большинстве популяций, но распространенность БВ зависит от популяции.Это, по-видимому, особенно распространено в клиниках по лечению заболеваний, передающихся половым путем (ЗППП), в отличие от клиник по планированию семьи или женских консультаций; среди женщин с жалобами на выделения из влагалища; в более низких социально-экономических (особенно афроамериканских) группах; и в Африке к югу от Сахары. Распространенность БВ колеблется от 4% у бессимптомных студентов университетов до 15-25% среди невыбранных пациентов, посещающих гинекологические клиники, и от 30% до 60% в популяциях ЗППП. 90 В Уганде 51% из почти 5000 сельских женщин имели БВ. 91 Во время беременности распространенность БВ составляет от 12% до 20%, 14 , 92 , и эти цифры показывают диапазон БВ у молодых сексуально активных женщин в США.
Эпидемиология
Роль передачи половым путем в развитии БВ неясна. В первоначальных исследованиях прививка инфицированных выделений из влагалища от женщин с БВ у добровольцев вызвала заболевание, 16 , но прививка G. vaginalis , выращенного в лаборатории, не вызвала БВ. 93 G. vaginalis обычно выделяется из уретры мужчин половых партнеров женщин с БВ. 16 , 94 В проспективных когортных исследованиях новый или несколько половых партнеров повышали риск развития БВ. 7 , 95 , 96 Конкордантность БВ у лесбийских пар также предполагает передачу половым путем. 97 Однако существуют скудные данные о другой микрофлоре мужской уретры в сексуальных контрактах женщин с БВ, а передаваемые микроорганизмы не идентифицированы.Лечение половых партнеров-мужчин женщин с БВ не повлияло на последующее развитие БВ у женщины. 98 , 99 , 100
Возможно, что какой-то другой косвенный микробный механизм, связанный с половым актом, приводит к BV. Например, ингибирование Lactobacillus спермой или другими бактериями, не участвующими непосредственно в BV во время полового акта, также может вызывать BV, устраняя контролирующее влияние Lactobacillus .Отсутствие H 2 O 2 , продуцирующих Lactobacillus и отсутствие Lactobacillus , было фактором приобретения BV. 7 Другие факторы, нарушающие микрофлору влагалища, такие как использование внутриматочной спирали 95 , 101 и спринцевание 7 , по-видимому, увеличивают риск БВ. Недавнее использование антибиотиков, 7 , 95 использование противозачаточных средств, 7 и возраст не были связаны с БВ, хотя гормональные факторы могут играть роль, поскольку БВ в основном поражает женщин репродуктивного возраста. 102
Бактериология
Нормальная микрофлора влагалища состоит преимущественно из видов Lactobacillus , которые составляют от 90% до 95% от общего числа бактерий. 23 Lactobacillus присутствует в концентрациях от 10 5 до 10 8 колониеобразующих единиц / мл у женщин с нормальным вагинальным окрашиванием по Граму, 23 и у большинства женщин с доминантной флорой Lactobacillus наблюдается H. 2 O 2 -продуцирующие Lactobacillus . 21 , 23 В отличие от женщин с доминирующей флорой Lactobacillus , одна треть женщин с BV не имеют Lactobacillus , а остальные имеют более низкие концентрации обычно не-H 2 O 2 -продуцирующая Lactobacillus . 21 , 23 У женщин с БВ частота и концентрация увеличивается на G . vaginalis , отобранные грамотрицательные палочко-анаэробные бактерии, видов Mobiluncus и Mycoplasma hominis . 23 , 101 , 103 , 104 У женщин с БВ концентрация G . vaginalis увеличивается в 20-100 раз, а грамотрицательные анаэробы и M . hominis в 20-100 раз по сравнению с таковыми с доминирующей флорой Lactobacillus . 23 , 105 В сочетании с высокими концентрациями G . vaginalis и анаэробы, Lactobacillus исчезают или концентрация Lactobacillus снижается примерно в 10 раз в BV. 23 , 105 Это увеличение концентрации потенциально вирулентной флоры, вероятно, объясняет, почему BV связан с инфекцией верхних половых органов. В других условиях инфекция напрямую связана с концентрацией вирулентных микроорганизмов. Способность этих бактерий вторгаться в условиях BV, вероятно, усиливается за счет продукции нескольких молекул посредством бактериального метаболизма, включая сиалидазу 106 и протеазу, которая может усиливать инвазивные свойства, способность подавлять иммунную резистентность с помощью сукцината, 107 и расщепление секреторного IgA некоторыми штаммами G.vaginalis 108 и, вероятно, другими механизмами.
Большинство женщин с доминирующей флорой Lactobacillus имеют лактобациллы, продуцирующие H 2 O 2 , которые могут подавлять многие бактерии, особенно каталазонегативные бактерии, у которых нет фермента, выводящего токсины H 2 O 2 . Совместное присутствие H 2 O 2 с ионом галогенида, таким как хлорид и пероксидаза, вызывает еще большее подавление бактерий и вирусов.Хлорид транссудата и пероксидазы сыворотки присутствуют во влагалище, 22 , и продукция H 2 O 2 посредством Lactobacillus обеспечивает третий компонент относительно мощной системы, которая может убивать микроорганизмы. В концентрациях, которые присутствуют во влагалище, три комбинированных компонента этой системы подавляют бактерии и вирусы, включая ВИЧ in vitro . 9
Напротив, женщины с БВ обычно не имеют H 2 O 2 -продуцирующих Lactobacillus и не обладают ингибирующим действием на другую флору.Флора в BV сложна и, возможно, действует согласованно. Например, прививка G . vaginalis или Mobiluncus sp. Само по себе во влагалище не вызывало признаков вагинита на модели гривеновой обезьяны, но одновременное введение обеих этих бактерий во влагалище приводило к выделению из влагалища. 109 Лечение БВ метронидазолом, препаратом, не подавляющим M . hominis , снижает распространенность M . hominis вернулись к уровням, наблюдаемым у женщин без BV. 110
Характерный запах, присутствующий в BV, по-видимому, связан с производством аминов в результате метаболизма бактерий, присутствующих в BV. Нанесение КОН на выделения из влагалища приводит к улетучиванию аминов, которые связываются с белками при щелочном pH. Женщины часто жалуются на усиление запаха во время полового акта, когда семенная жидкость вызывает аналогичное временное ощелачивание влагалищной жидкости. Обнаруженные амины включают триметиламин, который, вероятно, производит большую часть характерного запаха, а также путресцин и кадаверин. 111
При использовании BV происходит значительное увеличение концентрации сукцината и других органических кислот. 33 Сукцинат подавляет хемотаксический ответ лейкоцитов. 107 Повышенные уровни эндотоксина, сиалидазы и муциназы могут еще больше усилить способность бактерий проникать через шейку матки в верхние отделы половых путей. 106 , 112 , 113
Диагноз
Женщины с БВ жалуются на запах из влагалища и усиление выделений из влагалища. 20 Зуд и раздражение вульвы не являются симптомами БВ. Симптомы и признаки особенно разнообразны при БВ, и диагноз может быть установлен только с помощью лабораторных исследований.
Клинические критерии для диагностики BV включают три из следующих: pH выше 4,5, однородный (обезжиренное молоко) внешний вид, запах амина с добавлением KOH и клетки-подсказки при микроскопии. 29 Нормальный pH 4,5 является хорошим отрицательным предиктором BV, потому что нормальный pH обнаруживается менее чем у 3% женщин с BV. 20 Ключ-клетки сами по себе обладают высокой предсказательной силой для BV. 114 Диагностика BV окрашиванием по Граму с использованием небольшого количества морфотипов Lactobacillus (грамположительные палочки) и большого количества G. vaginalis и анаэробных морфотипов (маленькие грамотрицательные палочки) также позволяет прогнозировать BV. 24 BV может быть обнаружен в мазке PAP 115 и комбинацией pH и аминов (FemCard), но другие тесты на BV клинически бесполезны. Вагинальные посевы, в частности на г.vaginalis , особенно вводят в заблуждение из-за того, что у 40% женщин без БВ во влагалище находится G. vaginalis . 116
Осложнения
Ожидается, что высокая концентрация потенциально вирулентных анаэробных бактерий вызовет другие инфекции. БВ был связан с различными инфекциями верхних отделов половых путей (таблица 4).
ТАБЛИЦА 4. Осложнения, связанные с бактериальным вагинозом
Осложнение
Приблизительный относительный риск
5–2,0 Инфекция околоплодных вод
2,0–2,5
Хориоамнионит
3
3
Послеродовой эндометрит После кесарева сечения
6
После родов через естественные родовые пути
9025
Воспалительное заболевание тазовых органов после аборта
2,5–3
ДОСРОЧНАЯ ДОСТАВКА.
BV был обнаружен у 12–22% из примерно 16 000 беременных женщин, участвовавших в исследованиях, в которых изучалась связь BV с преждевременными родами. 92 Когорты беременных пациенток были из разных социально-экономических слоев и стран. BV был более распространен, чем комбинированные числа для гонорейных, хламидийных инфекций и инфекций мочевыводящих путей в исследовании, которое изучалось для каждого из них, и в этой популяции относительный риск BV для преждевременных родов составлял 6%. 14 BV неизменно был связан с преждевременными родами и низкой массой тела при рождении в этих исследованиях. 92 BV присутствовал в группе, которая родила преждевременно, от 25% до 35% по сравнению с 10% до 18% среди тех, кто родил в срок, а относительный риск преждевременных родов для группы BV составлял от 1,5 до 2,3 по сравнению с таковыми. без БВ. 92
В крупнейшем из этих исследований, в котором участвовало более 11 000 пациентов, также изучались потенциальные искажающие переменные.После учета демографических факторов, курения, предшествующих преждевременных родов и восстановления других потенциальных патогенных микробов из влагалища и шейки матки, БВ оставался связанным с преждевременными родами (ОР = 1,6, 95% ДИ, 1,2–2,0). 14 У женщин с BV, получавших антибиотики, эффективные против BV, частота преждевременных родов была такой же, как и у женщин без BV, что позволяет предположить, что лечение BV может снизить вероятность преждевременных родов.
BV может вызвать инфекцию околоплодных вод, если она причинно связана с преждевременными родами.БВ ассоциируется с повышенным риском инфицирования околоплодных вод, 117 хориоамнионической инфекции, 118 и гистологического хориоамнионита. 118 Бактерии, ассоциированные с БВ, составляют около половины изолятов околоплодных вод женщин, родившихся при преждевременных родах с неповрежденными плодными оболочками. 119 В срок клиническая инфекция околоплодных вод с лихорадкой во время родов встречалась в 1,5 раза чаще у пациентов с БВ, чем без нее. 120
В двух рандомизированных двойных слепых испытаниях лечения женщин с высоким риском преждевременных родов лечение БВ пероральным метронидазолом привело к снижению частоты преждевременных родов. 121 , 122 Напротив, лечение женщин с низким риском преждевременных родов не снижает преждевременных родов, 123 , 124 и дополнительные исследования.
ПОСЛЕДНИЙ ЭНДОМЕТРИТ.
Относительный риск послеродового эндометрита (PPE) после кесарева сечения среди лиц с BV был в 5,8 раз выше, чем у лиц с доминирующей флорой Lactobacillus . 125 Этот высокий риск СИЗ возник после контроля продолжительности разрыва мембраны (которая была скорректирована с учетом продолжительности родов), что позволяет предположить, что БВ был связан с СИЗ независимо от наиболее важного акушерского фактора для такой инфекции.Около 60% бактерий, выделенных из эндометрия женщин с СИЗ, являются бактериями, связанными с BV. 126 BV также ассоциируется с двукратным повышением риска СИЗ после родов через естественные родовые пути. 127
ЦЕЛЛЮЛИТ ВЛАГИНАЛЬНОЙ МАНЖЕТЫ.
Целлюлит влагалищной манжеты возникает, когда вагинальные бактерии заражают операционное поле и инфицируют заполненное сывороткой пространство между вагинальной манжетой и брюшиной после гистерэктомии. Целлюлит влагалищной манжеты возникает примерно в четыре раза чаще среди пациентов с БВ, чем у пациентов с нормальной доминантной флорой Lactobacillus после абдоминальной гистерэктомии. 11 , 128 Приписываемый риск БВ в развитии целлюлита манжеты составил 69% в одном исследовании. 11 Рандомизированное исследование лечения пациентов с БВ, перенесших гистерэктомию, не проводилось, но однократная доза 2 г тинидазола за 12 часов до операции значительно снизила послеоперационный целлюлит манжеты после вагинальной 129 и абдоминальной гистерэктомии. 130 В практических целях перед операцией женщины должны пройти обследование и пройти лечение на БВ.
ПОСТАБОРТНОЕ ВОСПАЛИТЕЛЬНОЕ ЗАБОЛЕВАНИЕ ТАЗА.
Спонтанное воспалительное заболевание тазовых органов (ВЗОМТ) часто вызывается гонореей или хламидийными инфекциями, а ВЗОМТ после искусственного аборта связано с хламидиозом. 131 Однако ВЗОМТ после искусственного прерывания беременности также связано с БВ. Постабортный ВЗОМТ значительно чаще встречался у пациентов с БВ, чем без него (ОР = 2,3). 10 В последующем исследовании пациенты, перенесшие искусственный аборт с БВ, были приглашены для участия в рандомизированном двойном слепом исследовании плацебо или метронидазола.Пациенты, получавшие плацебо, имели в три раза больше ВЗОМТ после аборта, чем пациенты, получавшие метронидазол, 132 , что предполагает, что лечение следует проводить всем пациентам с БВ, перенесшим искусственный аборт.
СПОНТАННАЯ ВОСПАЛИТЕЛЬНАЯ БОЛЕЗНЬ ТОЗА.
Роль BV в спонтанном PID менее определена. Случайно выбранные пациенты клиники ЗППП с БВ имели более высокую вероятность, чем пациенты без БВ, иметь болезненность придатков даже после контроля гонорейных и хламидийных инфекций, что позволяет предположить, что БВ может быть связан с ВЗОМТ. 20 Среди женщин, отобранных с подозрением на ВЗОМТ, эндометрит плазматических клеток присутствовал у 65%. 133 В этом исследовании эндометрит был значительно связан с извлечением N. gonorrhoeae и C. trachomatis из эндометрия и с извлечением анаэробных грамотрицательных палочек из эндометрия (OR = 2,6). 133 Поскольку один только BV не был связан с эндометритом, он может не быть фактором риска развития эндометрита независимо от гонорейных и хламидийных инфекций, но наличие анаэробных грамотрицательных палочек в эндометрии может вызвать эндометрит плазматических клеток независимо от двух других Бактерии, передающиеся половым путем.Многие бактерии, извлеченные из трубок и особенно из абсцессов у женщин с ВЗОМТ, связаны с БВ. 134 Однако частота симптоматических ВЗОМТ среди женщин с БВ может быть низкой по сравнению с частотой приступов ВЗОМТ у женщин с гонорейными или хламидийными инфекциями.
BV может быть фактором эндометрита плазматических клеток. Среди женщин с выделениями из влагалища или тазовой болью в клинике ЗППП плазматический эндометрит присутствовал у 45% женщин с БВ по сравнению с 5% в контрольной группе без БВ. 135 В другом отчете плазматический эндометрит присутствовал у 40% женщин с одним только БВ (без гонорейных или хламидийных инфекций) по сравнению с 13% женщин из контрольной группы без инфекции. 136 Эти комбинированные данные не являются убедительным аргументом в пользу лечения БВ у бессимптомных небеременных женщин для предотвращения спонтанных ВЗОМТ.
ИНФЕКЦИЯ ВИРУСА ИММУНОДЕФИЦИТА ЧЕЛОВЕКА.
In vitro , H 2 O 2 -продуцирующая Lactobacillus , особенно вместе с галогенид-ионом и пероксидазой, может убивать ВИЧ. 9 Женщины с БВ обычно не имеют H 2 O 2 -продуцирующих Lactobacillus 23 и, следовательно, могут подвергаться повышенному риску заражения ВИЧ в случае контакта. Два поперечных исследования выявили более высокий уровень БВ среди женщин с ВИЧ-инфекцией, чем у женщин с доминирующей флорой Lactobacillus . 91 , 137 В продольном исследовании женщин Малави БВ, диагностированный во время беременности, был связан со значительным увеличением ранее сероконверсии ВИЧ (OR = 3.7) и после родов (OR = 3,5). 15 BV был слабо связан с уровнем сероконверсии ВИЧ среди секс-работников в Кении. 138 Эти данные указывают на то, что у женщин с БВ может быть более высокий уровень развития ВИЧ-инфекции. Планируются испытания лечения BV, чтобы определить, влияет ли лечение BV на скорость заражения ВИЧ. За этими исследованиями следует внимательно следить, поскольку они могут привести к лечению бессимптомных небеременных женщин с БВ.
Терапия
ТЕРАПИЯ ПЕРВОГО ЛИНИЯ.
Несколько схем лечения противомикробными препаратами обеспечивают эффективность от 85% до 95%. Эти схемы включают прием метронидазола (500 мг) перорально два раза в день в течение 7 дней, 98 , 139 2% крем клиндамицина ежемесячно в течение 7 дней, 140 и 0,75% гель метронидазола, вводимый дважды в день в течение 5 дней 141 (таблица 5). Местные схемы связаны с меньшим количеством побочных эффектов, потому что доза антибиотика низкая по сравнению с пероральной терапией.
ТАБЛИЦА 5. Лечение бактериального вагиноза
Лечение
Схема
, бид, дн. 2% крем клиндамицин hs в течение 7 дней
0.75% Метронидазол, гель 2 раза в день в течение 5 дней
Альтернатива
Метронидазол, 2 г в разовой дозе
Клиндамицин, 7 300 мг 9325 2 раза в сутки
7 300 мг 9325 перорально, 2 раза в день
ДРУГИЕ ВЫБОРЫ.
Две схемы, которые обеспечивают уровень излечения от 80% до 85%, включают метронидазол (2 г), принимаемый перорально за один раз, 98 , 139 300 мг клиндамицина, принимаемый перорально в течение 7 дней, 142 и амоксициллин / клавулановая кислота (500 мг) три раза в день в течение 7 дней. 143
Схемы третьего ряда имеют минимальную эффективность при лечении БВ. Ампициллин или амоксициллин (500 мг), принимаемые перорально три-четыре раза в день, излечивают БВ только у 30-45% пациентов. 143 , 144 Ципрофлоксацин (500 мг), принимаемый перорально три раза в день 145 и тройной сульфатный вагинальный крем 116 , используемый два раза в день в течение 7 дней, обеспечивают эффективность от 20% до 50%. Как правило, эти схемы не следует использовать.
Некоторые препараты оказались неэффективными при лечении БВ.Эти агенты включают эритромицин, тетрациклин 147 , доксициклин 94 и несколько интравагинальных продуктов, включая повидон-йод, гель уксусной кислоты 148 и лактобациллы . 149
МУЖСКАЯ ТЕРАПИЯ.
BV часто подозревали в том, что он передается половым путем, хотя прямых доказательств не существует. Поскольку рецидивирующая инфекция является обычным явлением, некоторые исследователи рекомендуют лечение партнеров-мужчин. Существует четыре рандомизированных исследования, в которых терапия метронидазолом мужчин-половых партнеров женщин с БВ не влияла на последующие рецидивы БВ у женщин. 98 , 99 , 100 Лечение партнера мужского пола не следует проводить при обычном лечении БВ.
ЧАСТО РЕАЛЬНЫЙ БАКТЕРИАЛЬНЫЙ ВАГИНОЗ.
Показатели излечения высоки при использовании препаратов первого или второго выбора, но небольшая группа женщин страдает быстрой или повторяющейся рецидивирующей инфекцией. Причина рецидива инфекции не выяснена, но одна из возможных причин — резистентные бактерии. Пациентов с быстро рецидивирующей инфекцией следует эмпирически перевести на альтернативный противомикробный препарат, например, с метронидазола на клиндамицин.Пациентам, у которых заболевание рецидивирует после смены противомикробных препаратов, я даю интравагинальный препарат метронидазола или клиндамицина в течение 3 недель с последующей интравагинальной терапией каждые 3 дня в течение дополнительных 3 недель. Последняя часть схемы предназначена для подавления бактерий, вызывающих BV, в то же время позволяя Lactobacillus повторно колонизироваться во влагалище. Некоторым пациентам, у которых развиваются рецидивы, связанные с половым актом, полезно принимать таблетку метронидазола при каждом эпизоде полового акта.
АТРОФИЧЕСКИЙ ВАГИНИТ
Атрофический вагинит — это симптоматическое воспалительное состояние влагалища, вызванное дефицитом эстрогена вагинальным эпителием. Симптомы включают вагинальное кровотечение и болезненность, внешнюю дизурию, зуд и диспареунию. Диагноз атрофического вагинита можно подтвердить, обнаружив в мазке из влагалища гладкую бледно-розовую поверхность влагалища без морщин и преобладание парабазальных клеток. Может существовать умеренное раздражение вульвы. Выделение обычно незначительное, с pH выше 5.Микроскопия обычно выявляет отсутствие микроорганизмов, включая лактобациллы, хотя бактериология атрофического вагинита еще не определена. Следует исключить новообразования, инородные тела и другие инфекционные причины симптомов. Атрофический вагинит лечится эстрогенами местного действия, которые утолщают вагинальный эпителий и уменьшают симптомы. Крем с эстрогеном можно вводить во влагалище один раз в день в течение 2 недель, а затем через день в течение 2 недель. У большинства пациентов терапию эстрогенами можно полностью прекратить без повторения симптомов.Поскольку вагинальные эстрогены легко всасываются, длительное вагинальное применение эстрогенов имеет те же недостатки, что и системное применение у женщин в постменопаузе, и для большинства пациентов терапия обычно не требуется после 4 недель.
ДРУГИЕ ПРИЧИНЫ ВЫДЕЛЕНИЯ ИЗ ВЛАГИНА
Примерно 5% женщин с вагинитом имеют одно из множества гетерогенных вагинальных состояний. У многих женщин есть DIV, характеризующийся симптомами обильного раздражения, выделений из влагалища, раздражения вульвы и часто боли во время полового акта. 17 Физические данные включают гнойные выделения из влагалища с pH выше 5 и пятна эритемы слизистой оболочки во входе в отверстие и в верхней трети влагалища. 17 Большое количество лейкоцитов, парабазальных клеток, мелких бактерий и никаких лактобацилл или ключевых клеток не обнаруживается во влажной среде, содержащей физиологический раствор. Причина DIV неизвестна. Пациенты, как правило, имеют высокие концентрации стрептококков или колиформ группы B, выделенных из влагалища, но эти бактерии не могут быть основной причиной инфекции.У женщин с DIV симптомы могут появиться после лечения антибиотиками. Обычно у них нормальный иммунитет, хотя у некоторых есть аутоиммунные заболевания. Я обнаружил, что пациенты ответили на прием 2% клиндамицина 17 или 2% крема цефалексина каждую ночь в течение 4 недель с последующим лечением через ночь в течение еще 4 недель. В качестве альтернативы, суппозитории с гидрокортизоном (Anusol HC) можно чередовать с кремом с антибиотиком интравагинально в течение 4 недель у пациентов с подавленным иммунитетом или аутоиммунным заболеванием.Частота рецидивов умеренно высока при всех режимах.
Почему ежегодный мазок Папаниколау — это история, а регулярные посещения акушера-гинеколога — это не
В недавнем прошлом женщинам рекомендовали ежегодно посещать акушера-гинеколога для сдачи мазка Папаниколау, а также для осмотра органов малого таза и груди. Пап-тест, также называемый Пап-мазком, является скрининговым тестом на рак шейки матки.
Перенесемся в сегодняшний день, и наши советы изменились. Женщинам по-прежнему следует посещать своего акушера-гинеколога каждый год, и ниже я объясню, почему это так важно.Но мы больше не советуем женщинам проходить ежегодный мазок Папаниколау. Важная причина изменений: теперь мы лучше понимаем, каким образом рак шейки матки развивается с течением времени — мы знаем, что на его развитие уходит много лет — поэтому мы увеличили время между обследованиями.
Теперь у нас есть два варианта скрининга для выявления рака шейки матки: мазок Папаниколау и тест на ВПЧ. (ВПЧ означает вирус папилломы человека — вирус, который может вызвать рак шейки матки.) В обоих тестах клетки берут из шейки матки и тестируют. Пап-тест выявляет аномальные клетки, которые со временем могут развиться в раковые.Тест на ВПЧ ищет штаммы ВПЧ, которые с наибольшей вероятностью могут вызвать рак.
Вот краткое изложение рекомендаций ACOG по скринингу на рак шейки матки (прочтите этот FAQ, чтобы получить полную информацию):
Женщины в возрасте от 21 до 29 лет должны проходить только мазок Папаниколау каждые 3 года. Только тестирование на ВПЧ может быть рассмотрено для женщин в возрасте от 25 до 29 лет, но предпочтение отдается мазкам Папаниколау.
Женщины в возрасте от 30 до 65 лет могут пройти тестирование тремя способами. Каждые 5 лет они могут сдавать мазок Папаниколау и ВПЧ.Они могут сдавать только мазок Папаниколау каждые 3 года. Или они могут проходить только тестирование на ВПЧ каждые 5 лет.
После 65 лет вы можете прекратить проходить скрининг на рак шейки матки , если у вас никогда не было аномальных клеток шейки матки или рака шейки матки, и вы проходили два или три отрицательных скрининговых теста подряд, в зависимости от типа теста.
Исключения из правил
Вам могут потребоваться более частые осмотры, если вы
имеют в анамнезе рак шейки матки
ВИЧ-положительные
имеют ослабленную иммунную систему,
до рождения подвергались воздействию диэтилстильбестрола (DES, гормон, который вводили беременным женщинам в период с 1940 по 1971 год)
Если вы перенесли гистерэктомию, вам все равно может потребоваться обследование.И если вам сделали вакцину против ВПЧ, вы все равно должны следовать инструкциям. Вакцина защищает не от всех типов ВПЧ.
Записки врача
Большинство женщин подвергаются воздействию ВПЧ в процессе нормальной половой жизни, если у них было более одного полового партнера. Причина, по которой мы не делаем мазок Папаниколау до 21 года, заключается в том, что вероятность того, что кто-то в молодом возрасте заболеет раком шейки матки, очень мала. После 65 лет вероятность отклонения от нормы мазка Папаниколау также мала.
Почему вам следует посещать акушера-гинеколога каждый год
Независимо от того, должны ли вы проходить обследование на рак шейки матки, вы все равно должны посещать своего акушера-гинеколога не реже одного раза в год.Ваш обычный визит — хорошее время для вас и вашего акушера-гинеколога, чтобы поделиться информацией и обсудить свои пожелания в отношении вашего здоровья.
Во время визита вы и ваш акушер-гинеколог можете поговорить о любом количестве общих проблем, таких как проблемы с сексом или противозачаточными средствами, боль в области таза или аномальное кровотечение.
Вы также можете обсудить, нужно ли вам обследование груди или таза. Кроме того, вы можете обсудить тестирование на ИППП (инфекции, передаваемые половым путем), получение необходимых вам вакцин, проверку артериального давления и другие общие медицинские вопросы.
Регулярный визит к акушеру-гинекологу имеет решающее значение для вашего общего состояния здоровья, а скрининг на рак шейки матки — лишь одна небольшая, но важная часть этого.
Последнее обновление: апрель 2021 г.
Последний раз отзыв: апрель 2021 г.
Copyright 2021 Американский колледж акушеров и гинекологов. Все права защищены. Прочтите информацию об авторских правах и разрешениях.
Эта информация предназначена в качестве учебного пособия для населения.Он предлагает актуальную информацию и мнения, касающиеся женского здоровья. Он не является стандартом обслуживания. Он не объясняет все правильные процедуры или методы ухода. Это не заменяет совет врача.



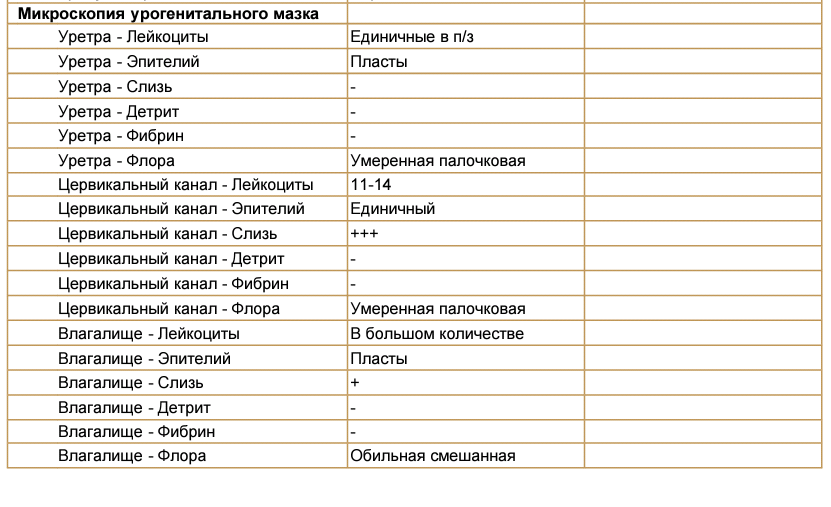 Такой тип мазка у женщин является вариантом нормы.
Такой тип мазка у женщин является вариантом нормы.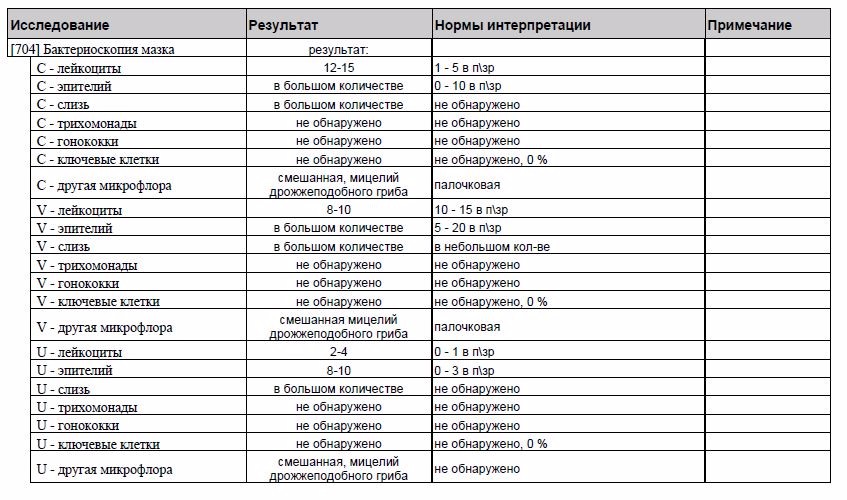 При обнаружении возбудителей специфических инфекций (гонококков, трихомонад, псевдогифов споры) можно предполагать наличие гонореи, трихомониаза или кандидозного вагинита.
При обнаружении возбудителей специфических инфекций (гонококков, трихомонад, псевдогифов споры) можно предполагать наличие гонореи, трихомониаза или кандидозного вагинита. Присутствие большого количества лейкоцитов говорит нам о том, что воспаление есть. В свою очередь воспаление вызывается присутствием бактерии или вируса. Кстати, бактерии чаще живут во влагалище, а вирусы — в цервикальном канале.
Присутствие большого количества лейкоцитов говорит нам о том, что воспаление есть. В свою очередь воспаление вызывается присутствием бактерии или вируса. Кстати, бактерии чаще живут во влагалище, а вирусы — в цервикальном канале. 
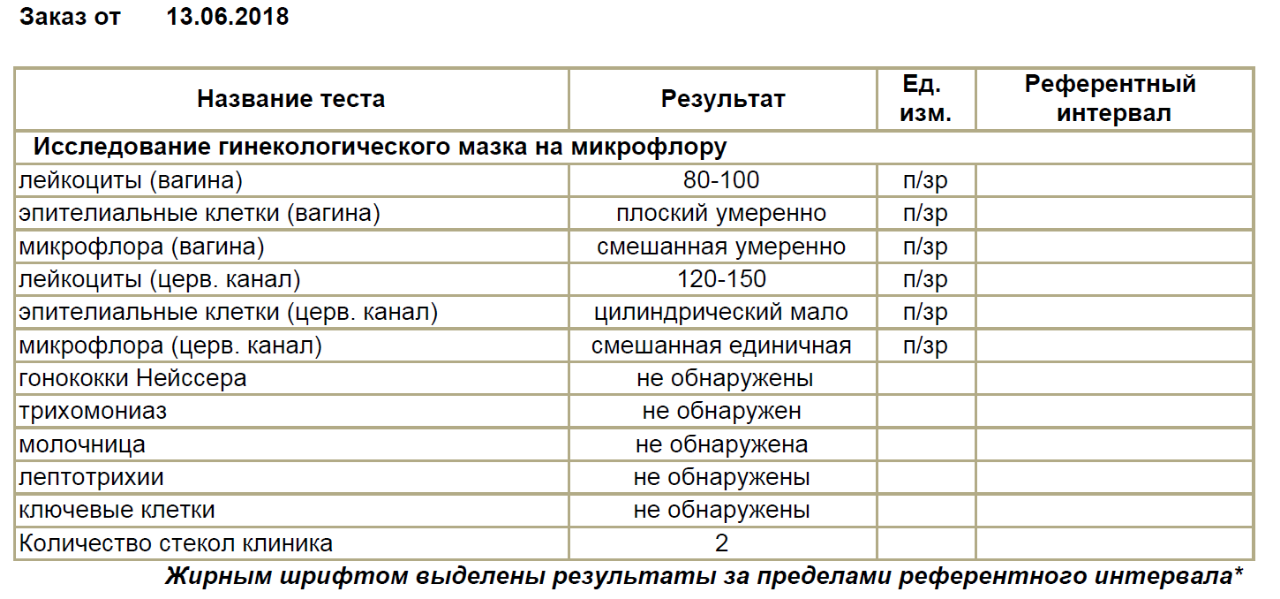
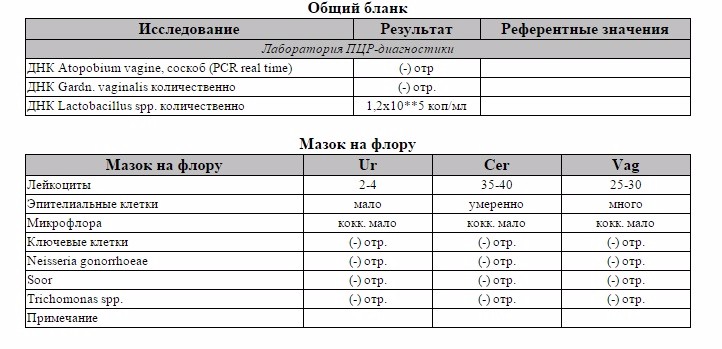
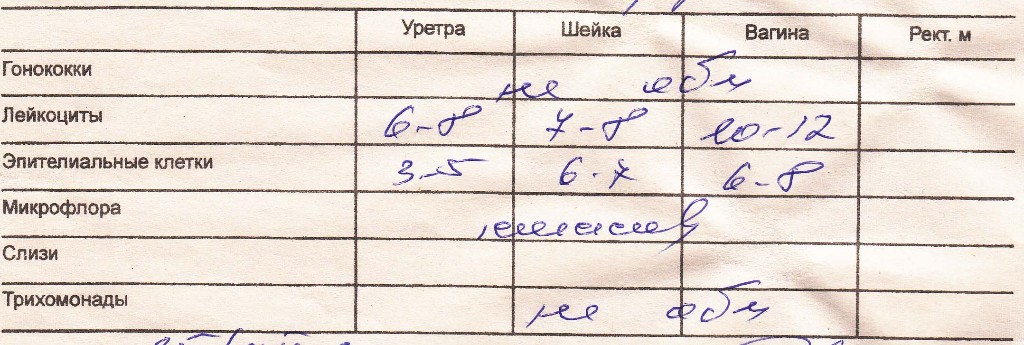 Возьмите каплю этой смеси и поместите ее на горку.
Возьмите каплю этой смеси и поместите ее на горку. 1983; 40: 31–35. [PubMed: 6582587]
1983; 40: 31–35. [PubMed: 6582587] Материалы и методы . В общей сложности 1117 бессимптомных небеременных женщин прошли мазок Папаниколау и были выполнены посевы из влагалища и шейки матки (622 с воспалением и 495 без воспаления в мазке Папаниколау). Результатов . Из 622 женщин с воспалением по Пап-тесту 251 (40,4%) имели отрицательные культуры (присутствует нормальная флора), а у 371 (59,6%) женщины были положительные культуры с различными патогенами. Напротив, в группе женщин без воспаления на мазке Папаниколау значительно увеличился процент отрицательных культур (67.1%,) и снижение процента положительных культур (32,9%,). Бактериальный вагиноз диагностировался чаще в обеих группах и значительно чаще в группе с воспалением на мазке Папаниколау по сравнению с группой без воспаления (). Выводы . Отчет о воспалительных изменениях в мазке Папаниколау шейки матки не может быть использован для надежного прогнозирования наличия инфекции половых путей, особенно у бессимптомных женщин. Тем не менее, выделение различных патогенов примерно у 60% женщин с воспалением на мазке Папаниколау нельзя упускать из виду и к нему следует относиться с беспокойством.
Материалы и методы . В общей сложности 1117 бессимптомных небеременных женщин прошли мазок Папаниколау и были выполнены посевы из влагалища и шейки матки (622 с воспалением и 495 без воспаления в мазке Папаниколау). Результатов . Из 622 женщин с воспалением по Пап-тесту 251 (40,4%) имели отрицательные культуры (присутствует нормальная флора), а у 371 (59,6%) женщины были положительные культуры с различными патогенами. Напротив, в группе женщин без воспаления на мазке Папаниколау значительно увеличился процент отрицательных культур (67.1%,) и снижение процента положительных культур (32,9%,). Бактериальный вагиноз диагностировался чаще в обеих группах и значительно чаще в группе с воспалением на мазке Папаниколау по сравнению с группой без воспаления (). Выводы . Отчет о воспалительных изменениях в мазке Папаниколау шейки матки не может быть использован для надежного прогнозирования наличия инфекции половых путей, особенно у бессимптомных женщин. Тем не менее, выделение различных патогенов примерно у 60% женщин с воспалением на мазке Папаниколау нельзя упускать из виду и к нему следует относиться с беспокойством.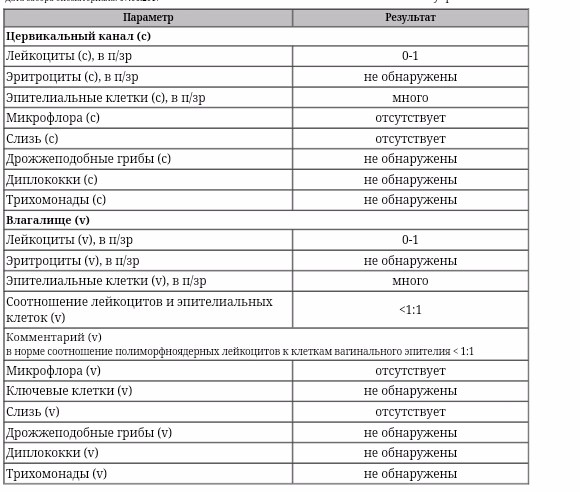
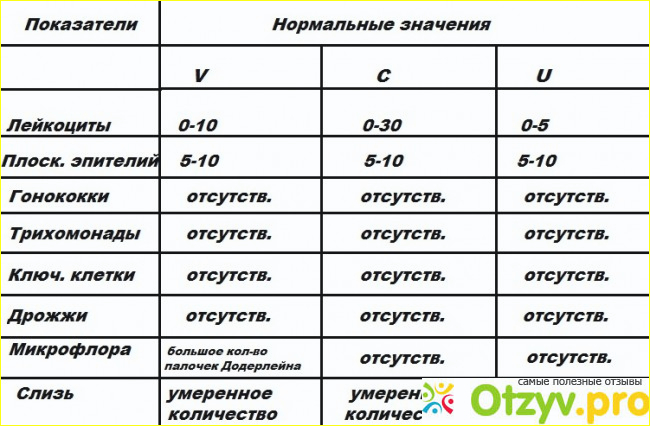
 Часто регистрировали повышенное количество полиморфноядерных лейкоцитов или нейтрофилов и парабазальных клеток с генерализованной эозинофилией клеток. Кроме того, наличие эпителиальных клеток, покрытых окрашенными в синий цвет кокковыми бактериями, на окрашенном мазке из шейки матки вместе с уменьшенным количеством или отсутствием лактобацилл свидетельствует о бактериальном вагинозе.
Часто регистрировали повышенное количество полиморфноядерных лейкоцитов или нейтрофилов и парабазальных клеток с генерализованной эозинофилией клеток. Кроме того, наличие эпителиальных клеток, покрытых окрашенными в синий цвет кокковыми бактериями, на окрашенном мазке из шейки матки вместе с уменьшенным количеством или отсутствием лактобацилл свидетельствует о бактериальном вагинозе. Таким образом, клинические образцы, собранные у пациентов, высевали на соответствующие чашки для стандартных аэробных и анаэробных культур и инкубировали при 37 ° C в течение 24 и 48 часов соответственно. Выделенные патогены идентифицировали с помощью автоматизированной системы VITEK 2 (BioMerieux, Marcy l’Etoile, Франция).Кроме того, присутствие Chlamydia trachomatis , а также Ureaplasma urealyticum и Mycoplasma hominis в исследованных образцах определяли с помощью теста COBAS AMPLICOR Chlamydia trachomatis (Roche Diagnostics, США) и Mycoplasma. BioMerieux, Marcy l’Etoile, Франция) соответственно.
Таким образом, клинические образцы, собранные у пациентов, высевали на соответствующие чашки для стандартных аэробных и анаэробных культур и инкубировали при 37 ° C в течение 24 и 48 часов соответственно. Выделенные патогены идентифицировали с помощью автоматизированной системы VITEK 2 (BioMerieux, Marcy l’Etoile, Франция).Кроме того, присутствие Chlamydia trachomatis , а также Ureaplasma urealyticum и Mycoplasma hominis в исследованных образцах определяли с помощью теста COBAS AMPLICOR Chlamydia trachomatis (Roche Diagnostics, США) и Mycoplasma. BioMerieux, Marcy l’Etoile, Франция) соответственно.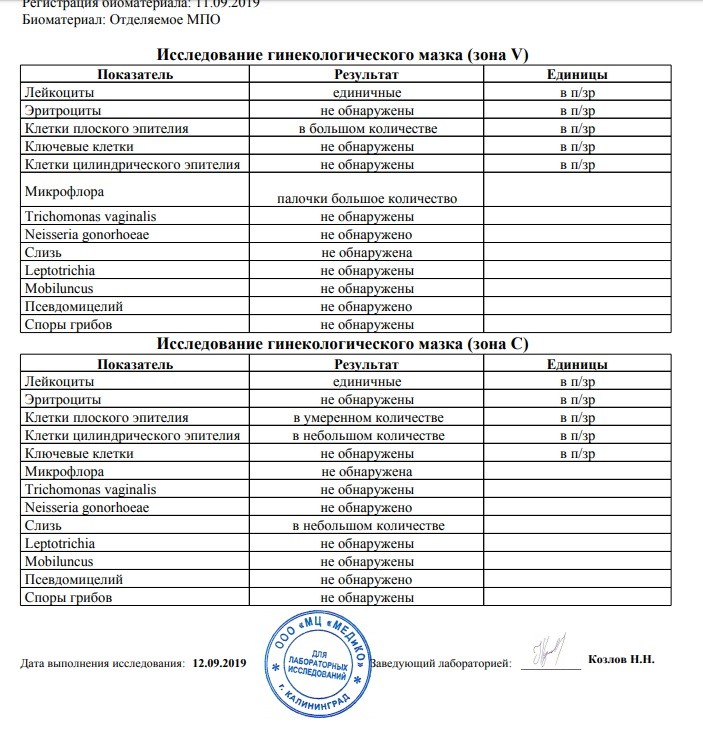 У женщин с воспалением на Пап-тесте процент отрицательных посевов значительно снизился (), а процент положительных посевов увеличился (). Среди женщин с выявленными возбудителями половых путей бактериальный вагиноз диагностировался чаще в обеих группах.Интересно, что в группе с воспалением на мазке Папаниколау женщин с диагнозом бактериальный вагиноз было значительно больше по сравнению с группой без воспаления (). Выделение других патогенов, таких как видов Candida , Chlamydia trachomatis и T. vaginalis , а также случаи, диагностированные как аэробный вагинит (характеризуемые выделением Streptococcus agalactiae , грамотрицательных палочек и метициллин-устойчивых палочек). Staphylococcus aureus ) не различались между двумя группами.
У женщин с воспалением на Пап-тесте процент отрицательных посевов значительно снизился (), а процент положительных посевов увеличился (). Среди женщин с выявленными возбудителями половых путей бактериальный вагиноз диагностировался чаще в обеих группах.Интересно, что в группе с воспалением на мазке Папаниколау женщин с диагнозом бактериальный вагиноз было значительно больше по сравнению с группой без воспаления (). Выделение других патогенов, таких как видов Candida , Chlamydia trachomatis и T. vaginalis , а также случаи, диагностированные как аэробный вагинит (характеризуемые выделением Streptococcus agalactiae , грамотрицательных палочек и метициллин-устойчивых палочек). Staphylococcus aureus ) не различались между двумя группами.
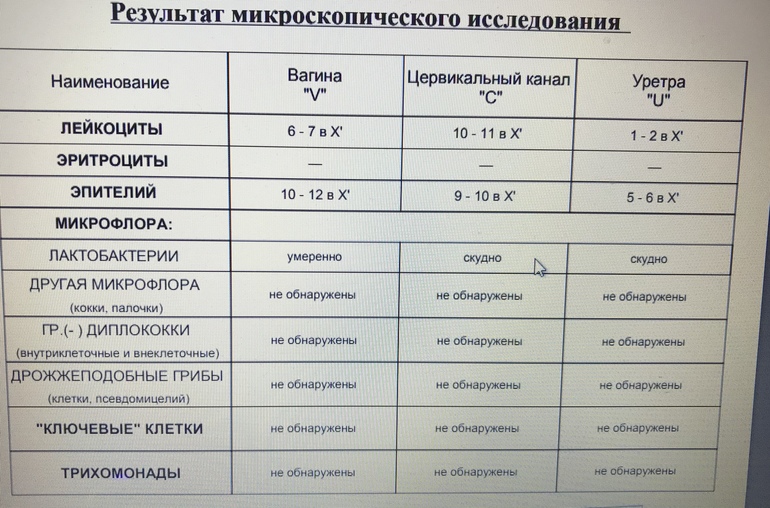 Келли и Блэк обнаружили, что 47% женщин с воспалительными изменениями при исследовании мазка из шейки матки имели микробиологически подтвержденную инфекцию [10].Wilson et al. также сообщили, что воспаление при цитологическом исследовании часто связано с инфекцией половых путей [11]. Подобные результаты и сопоставимые с нашими результатами были опубликованы в литературе [2, 12, 13]. Однако примерно у одной трети женщин без воспалительных изменений при мазке мазка посевы были положительными. Предыдущие исследования показали, что женщины без воспалительных изменений в мазках из шейки матки могут содержать патогены половых путей. Бертолино и др. отметили, что воспаление на мазке Папаниколау имеет относительно низкую прогностическую ценность для наличия вагинальных патогенов у бессимптомных женщин [5], в то время как Parsons et al.обнаружили высокий уровень положительных культур как у женщин с воспалительными изменениями, так и у женщин без воспалительных изменений при мазке мазка, что позволяет предположить, что воспаление на мазке Папаниколау является плохим индикатором цервикальной инфекции [6].
Келли и Блэк обнаружили, что 47% женщин с воспалительными изменениями при исследовании мазка из шейки матки имели микробиологически подтвержденную инфекцию [10].Wilson et al. также сообщили, что воспаление при цитологическом исследовании часто связано с инфекцией половых путей [11]. Подобные результаты и сопоставимые с нашими результатами были опубликованы в литературе [2, 12, 13]. Однако примерно у одной трети женщин без воспалительных изменений при мазке мазка посевы были положительными. Предыдущие исследования показали, что женщины без воспалительных изменений в мазках из шейки матки могут содержать патогены половых путей. Бертолино и др. отметили, что воспаление на мазке Папаниколау имеет относительно низкую прогностическую ценность для наличия вагинальных патогенов у бессимптомных женщин [5], в то время как Parsons et al.обнаружили высокий уровень положительных культур как у женщин с воспалительными изменениями, так и у женщин без воспалительных изменений при мазке мазка, что позволяет предположить, что воспаление на мазке Папаниколау является плохим индикатором цервикальной инфекции [6].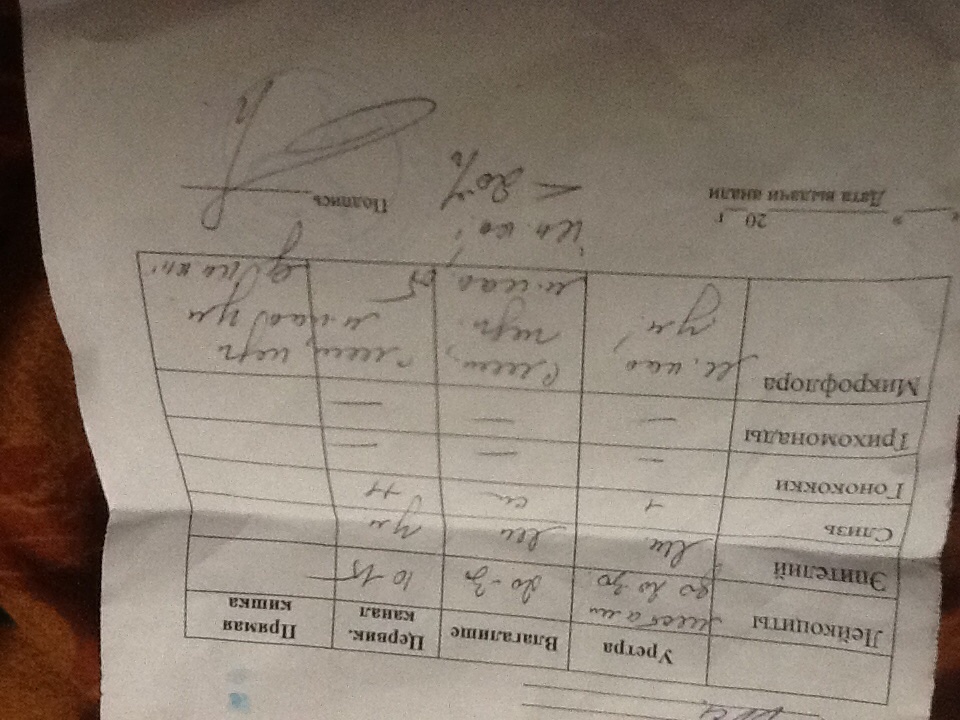 С другой стороны, Берк и Хики продемонстрировали, что распространенность инфекции была выше в группе мазка воспалительного процесса, тем самым подтверждая, что женщины с мазком воспаления более склонны к заражению половых путей, чем женщины, мазок которых не показывает признаков воспаления [7]. .
С другой стороны, Берк и Хики продемонстрировали, что распространенность инфекции была выше в группе мазка воспалительного процесса, тем самым подтверждая, что женщины с мазком воспаления более склонны к заражению половых путей, чем женщины, мазок которых не показывает признаков воспаления [7]. .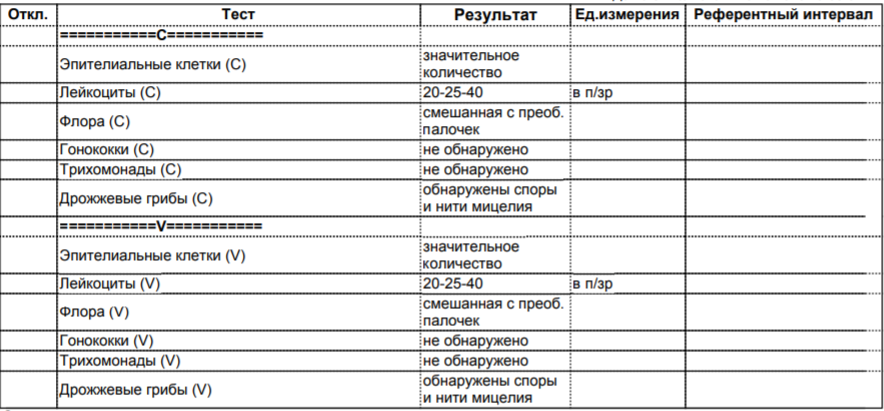
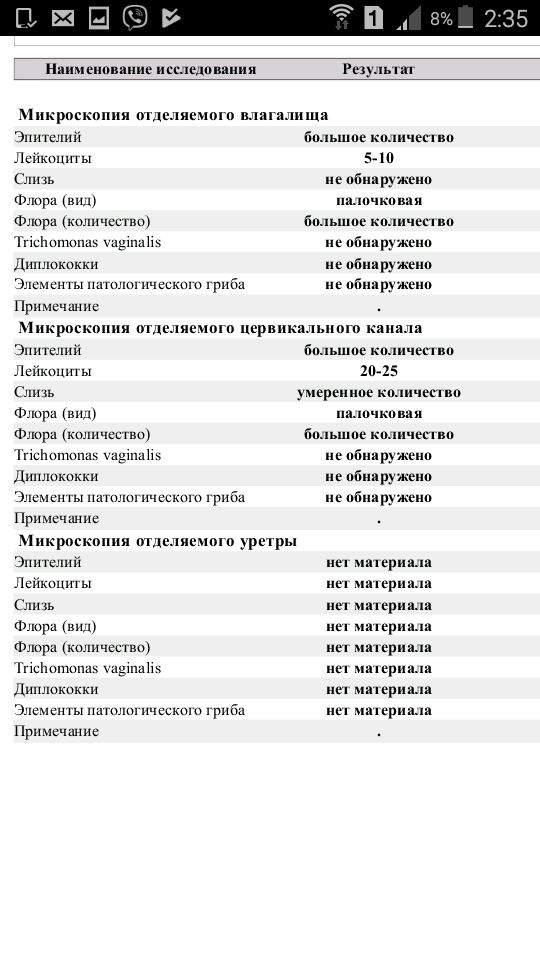 Однако вагинальное носительство метициллин-резистентного S. aureus (MRSA) недостаточно документировано. Распространенность MRSA была низкой в нашей популяции и аналогична предыдущим отчетам в амбулаторной, негоспитализированной и бессимптомной выборке [16, 21].
Однако вагинальное носительство метициллин-резистентного S. aureus (MRSA) недостаточно документировано. Распространенность MRSA была низкой в нашей популяции и аналогична предыдущим отчетам в амбулаторной, негоспитализированной и бессимптомной выборке [16, 21].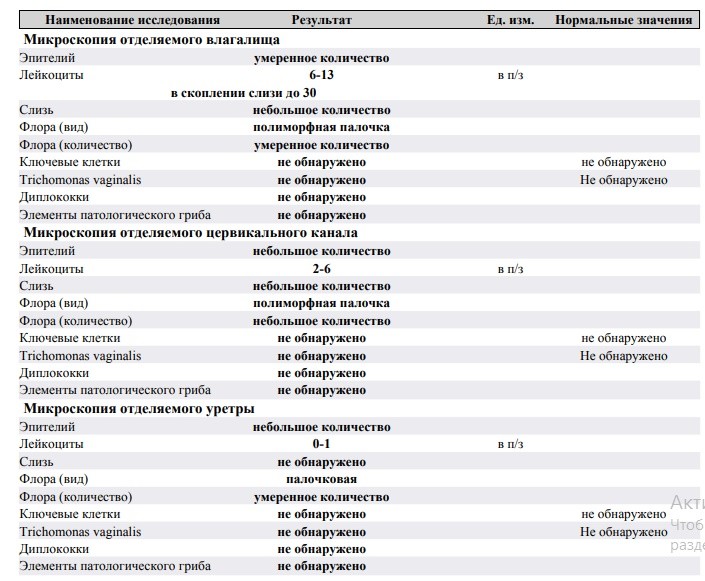 trachomatis составила 0,8%, что соответствует предыдущим отчетам [6, 13, 15]. Скрининг на инфекцию нижних отделов половых путей с использованием интрацервикального или вагинального мазка на инфекцию Chlamydia следует проводить, даже если в некоторых популяциях заявленная распространенность низкая, поскольку инфекция хламидиоза, в частности, имеет долгосрочные последствия для фертильности из-за ее потенциальной возможности. вызвать бессимптомное повреждение маточных труб.
trachomatis составила 0,8%, что соответствует предыдущим отчетам [6, 13, 15]. Скрининг на инфекцию нижних отделов половых путей с использованием интрацервикального или вагинального мазка на инфекцию Chlamydia следует проводить, даже если в некоторых популяциях заявленная распространенность низкая, поскольку инфекция хламидиоза, в частности, имеет долгосрочные последствия для фертильности из-за ее потенциальной возможности. вызвать бессимптомное повреждение маточных труб.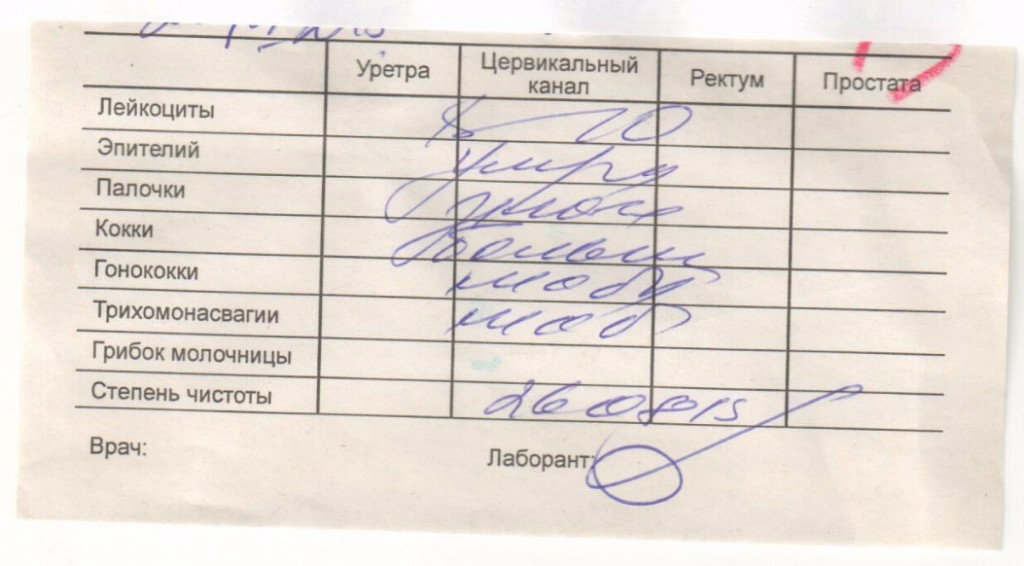
 Гинекологи, особенно в США, быстро осознали значение этих двух публикаций, на смену которым в течение следующих двух десятилетий пришло гораздо больше публикаций Папаниколау и его коллег, посвященных цитологической диагностике рака множества других органов. Хотя раковые клетки в вагинальных мазках были признаны, кратко описаны и проиллюстрированы в публикациях девятнадцатого века, 4,5 Папаниколау внес двоякий вклад в эту область: он признал важность влажной фиксации цитологических образцов и систематически начал накапливать примеры раковых клеток в мазках из влагалища, кульминацией чего стала его статья New Cancer Diagnosis. 17 Первоначальное исследование Папаниколоу касалось эстрального цикла млекопитающих с использованием клеточных образцов из влагалища морских свинок. Позже он распространил эту работу на людей и, неизбежно, получил мазки из влагалища от женщин с раком шейки матки и случайно обнаружил, что способен распознавать раковые клетки в этих мазках.
Гинекологи, особенно в США, быстро осознали значение этих двух публикаций, на смену которым в течение следующих двух десятилетий пришло гораздо больше публикаций Папаниколау и его коллег, посвященных цитологической диагностике рака множества других органов. Хотя раковые клетки в вагинальных мазках были признаны, кратко описаны и проиллюстрированы в публикациях девятнадцатого века, 4,5 Папаниколау внес двоякий вклад в эту область: он признал важность влажной фиксации цитологических образцов и систематически начал накапливать примеры раковых клеток в мазках из влагалища, кульминацией чего стала его статья New Cancer Diagnosis. 17 Первоначальное исследование Папаниколоу касалось эстрального цикла млекопитающих с использованием клеточных образцов из влагалища морских свинок. Позже он распространил эту работу на людей и, неизбежно, получил мазки из влагалища от женщин с раком шейки матки и случайно обнаружил, что способен распознавать раковые клетки в этих мазках.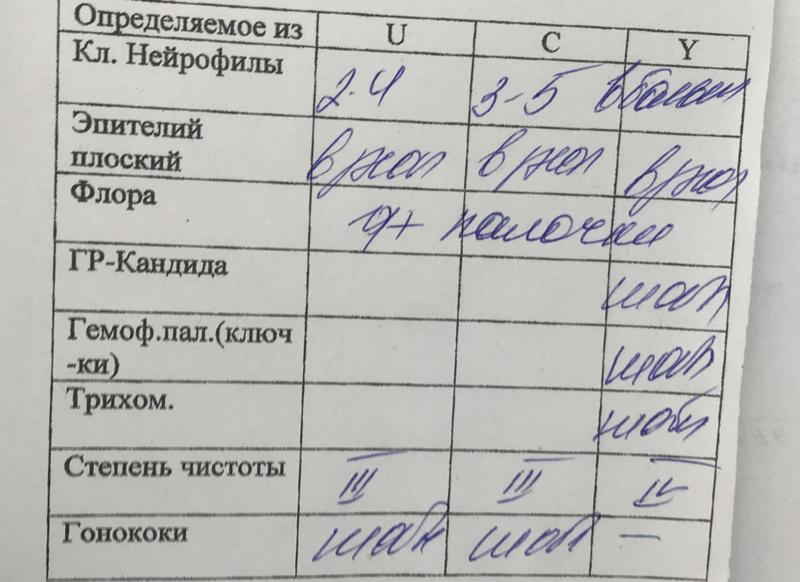 Практически в то же время Аурел А. Бабес (1885–1961), выдающийся академический патолог в Румынии, опубликовал основную статью 18 на ту же тему, которой предшествовали презентации в Бухарестском гинекологическом обществе, 19,20 в в котором он точно описал появление клеток плоскоклеточного рака в соскобах с шейки матки.Однако эти презентации практически не повлияли на цитологическую сцену. Техника подготовки, окрашивания и исследования мазков из влагалища у младенцев существенно отличалась от методики Папаниколау и никогда не поддалась бы массовому скринингу на рак шейки матки без изменений.
Практически в то же время Аурел А. Бабес (1885–1961), выдающийся академический патолог в Румынии, опубликовал основную статью 18 на ту же тему, которой предшествовали презентации в Бухарестском гинекологическом обществе, 19,20 в в котором он точно описал появление клеток плоскоклеточного рака в соскобах с шейки матки.Однако эти презентации практически не повлияли на цитологическую сцену. Техника подготовки, окрашивания и исследования мазков из влагалища у младенцев существенно отличалась от методики Папаниколау и никогда не поддалась бы массовому скринингу на рак шейки матки без изменений. Одновременно с развитием скрининга шейки матки цитологический метод диагностики рака стал все более широко применяться в отношении дыхательных, пищеварительных и мочевыводящих путей, а также серозных полостей и центральной нервной системы. В 1954 г. Папаниколау опубликовал свой большой труд, исчерпывающий Атлас эксфолиативной цитологии (рис. 1.2). 21 Этот акцент на развитии цитологии Папаниколау и его коллегами не должен отвлекать от многих тщательно выполненных ранее или современных исследований цитологии других органов, рассмотренных в публикациях Грунце и Сприггс. 3,4 Но, несомненно, импульс развития цитопатологии в том виде, в каком мы ее знаем сегодня, явился результатом кропотливых исследований Папаниколау в США. Путешествие Папаниколау, которого справедливо называют отцом цитопатологии, от места его рождения в Кими на Эгейском острове Эвия до его должности на кафедре анатомии Корнельского университета задокументировано многими цитопатологами, включая Нейлора и Косса.
Одновременно с развитием скрининга шейки матки цитологический метод диагностики рака стал все более широко применяться в отношении дыхательных, пищеварительных и мочевыводящих путей, а также серозных полостей и центральной нервной системы. В 1954 г. Папаниколау опубликовал свой большой труд, исчерпывающий Атлас эксфолиативной цитологии (рис. 1.2). 21 Этот акцент на развитии цитологии Папаниколау и его коллегами не должен отвлекать от многих тщательно выполненных ранее или современных исследований цитологии других органов, рассмотренных в публикациях Грунце и Сприггс. 3,4 Но, несомненно, импульс развития цитопатологии в том виде, в каком мы ее знаем сегодня, явился результатом кропотливых исследований Папаниколау в США. Путешествие Папаниколау, которого справедливо называют отцом цитопатологии, от места его рождения в Кими на Эгейском острове Эвия до его должности на кафедре анатомии Корнельского университета задокументировано многими цитопатологами, включая Нейлора и Косса.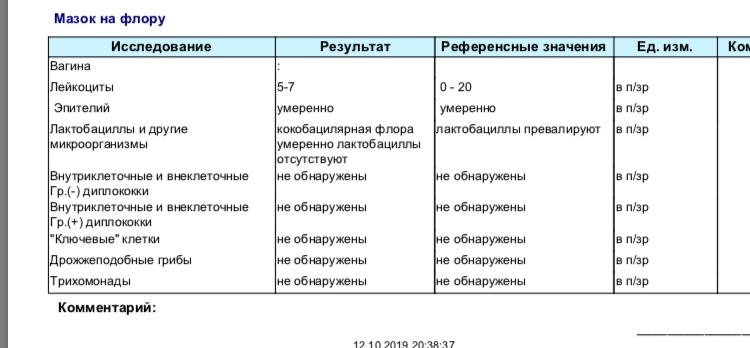 1,22
1,22 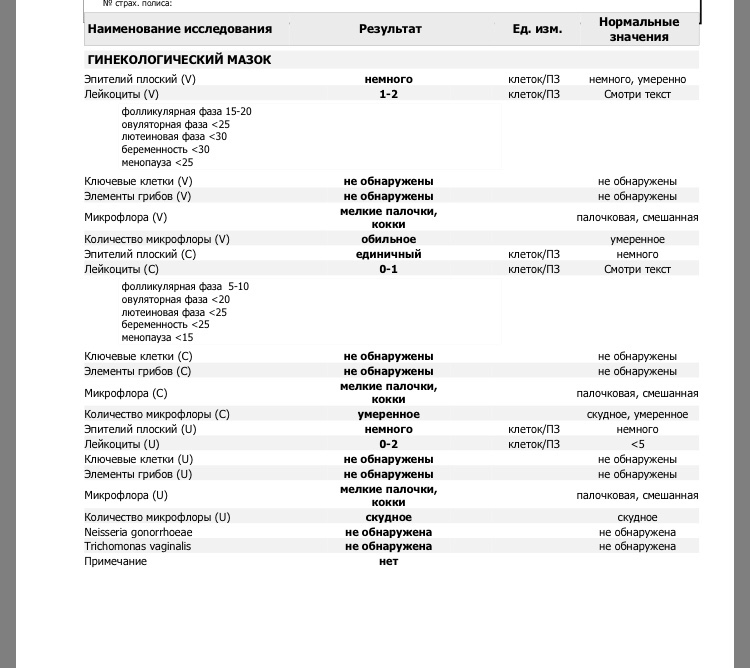 Ваш врач собирает образец клеток шейки матки. Этот процесс сбора очень прост и требует лишь быстрого взятия мазка из области шейки матки. После сбора клеток ваш врач отправляет их в медицинскую лабораторию для дальнейшего анализа.
Ваш врач собирает образец клеток шейки матки. Этот процесс сбора очень прост и требует лишь быстрого взятия мазка из области шейки матки. После сбора клеток ваш врач отправляет их в медицинскую лабораторию для дальнейшего анализа.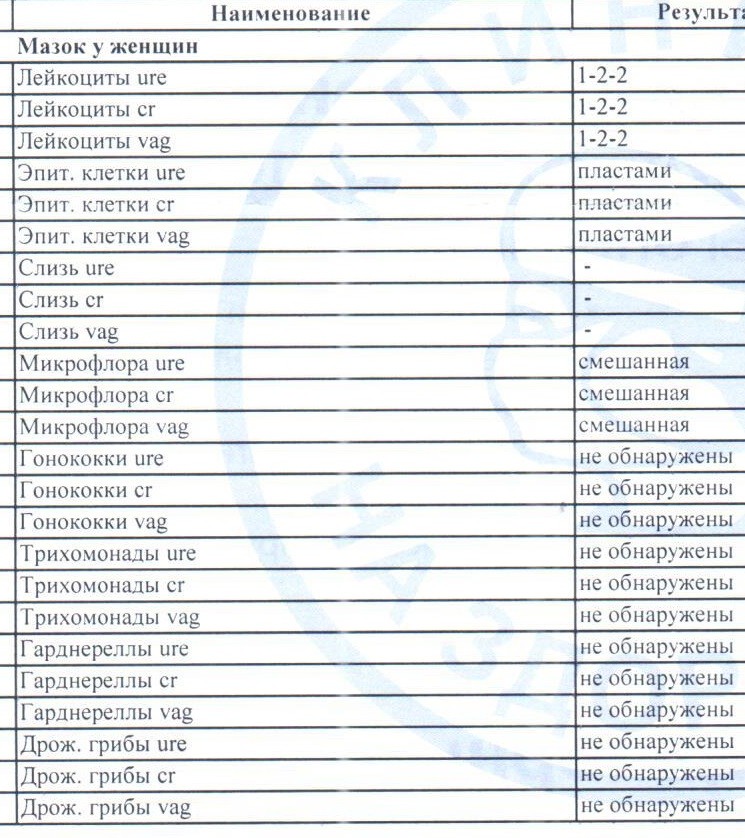
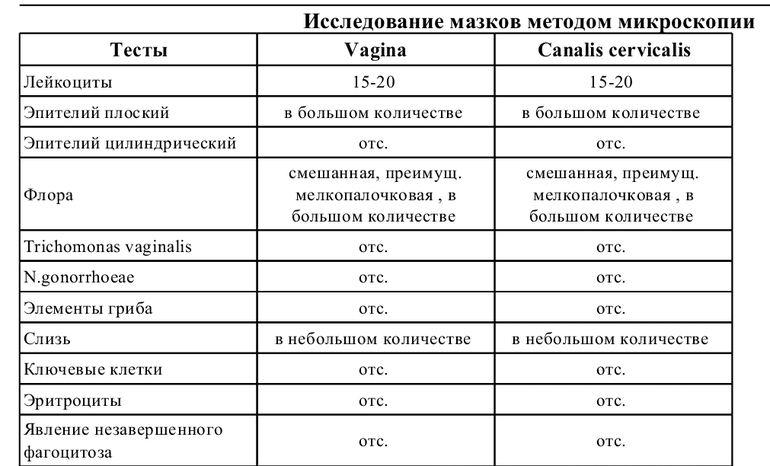 В этой процедуре используется специальный проволочный инструмент с подогревом, который удаляет пораженные ткани шейки матки.
В этой процедуре используется специальный проволочный инструмент с подогревом, который удаляет пораженные ткани шейки матки.
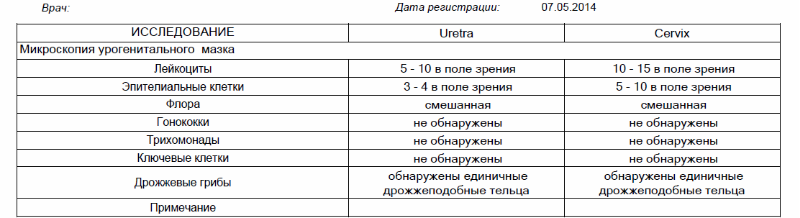 Низкий pH способствует росту ацидофильных организмов, таких как Lactobacillus , но подавляет рост большинства других бактерий. Lactobacillus занимает центральное место в ограничении роста других бактерий. 6 Lactobacillus также способны продуцировать H 2 O 2 , 21 , который подавляет рост бактерий, не содержащих каталазу.Комбинация галогенид-иона, такого как хлорид, в изобилии присутствующего во влагалище, с пероксидазой, присутствующей в эндометрии и влагалищной жидкости, 22 и H 2 O 2 , продуцируемых некоторыми штаммами Lactobacillus , образует мощную ингибирующую систему для некоторых бактерий во влагалище 23 и ВИЧ и других вирусов in vitro . 9
Низкий pH способствует росту ацидофильных организмов, таких как Lactobacillus , но подавляет рост большинства других бактерий. Lactobacillus занимает центральное место в ограничении роста других бактерий. 6 Lactobacillus также способны продуцировать H 2 O 2 , 21 , который подавляет рост бактерий, не содержащих каталазу.Комбинация галогенид-иона, такого как хлорид, в изобилии присутствующего во влагалище, с пероксидазой, присутствующей в эндометрии и влагалищной жидкости, 22 и H 2 O 2 , продуцируемых некоторыми штаммами Lactobacillus , образует мощную ингибирующую систему для некоторых бактерий во влагалище 23 и ВИЧ и других вирусов in vitro . 9 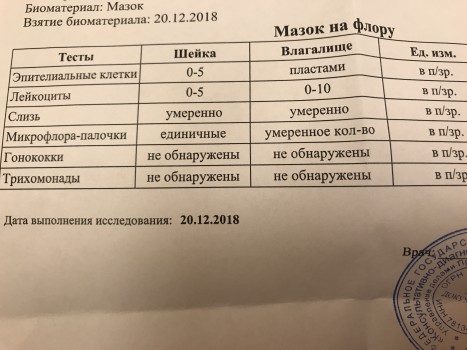 25
25  количество микроорганизмов во влагалище людей с нормальными результатами окрашивания по Граму и Lactobacillus — доминирующей флорой. На основании этих результатов можно оценить полное доминирование видов Lactobacillus во влагалище женщин с нормальной флорой влагалища.В этой нормальной флоре только от 1% до 5% концентрации составляют потенциально патогенные аэробные бактерии и микоплазмы, такие как Staphylococcus aureus , стрептококки группы B, E. coli или некоторые из потенциально патогенных анаэробов.
количество микроорганизмов во влагалище людей с нормальными результатами окрашивания по Граму и Lactobacillus — доминирующей флорой. На основании этих результатов можно оценить полное доминирование видов Lactobacillus во влагалище женщин с нормальной флорой влагалища.В этой нормальной флоре только от 1% до 5% концентрации составляют потенциально патогенные аэробные бактерии и микоплазмы, такие как Staphylococcus aureus , стрептококки группы B, E. coli или некоторые из потенциально патогенных анаэробов.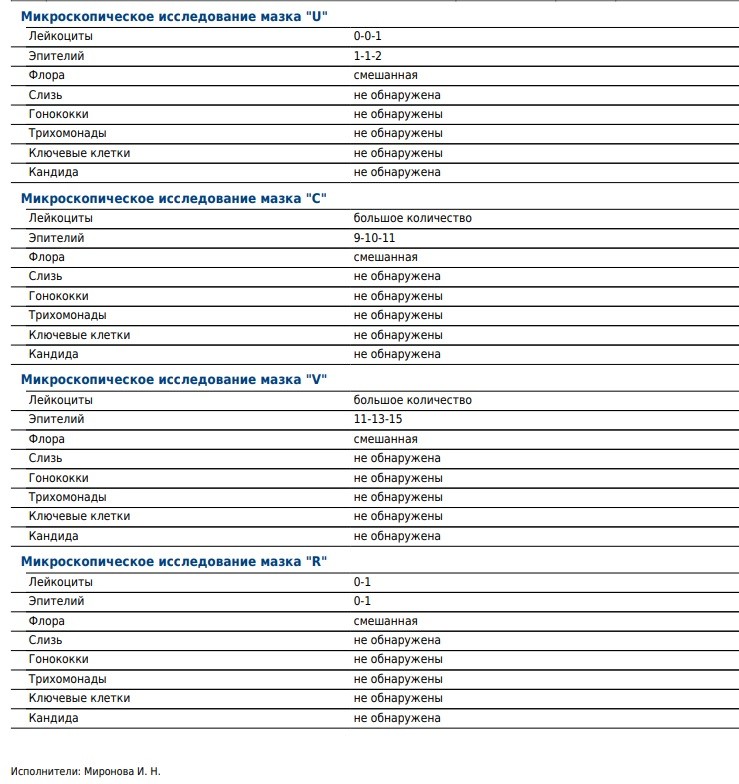 0 )
0 ) 01
01 0 )
0 ) 4
4
 gonorrhoeae и C. trachomatis также могут вызывать инфекцию.
gonorrhoeae и C. trachomatis также могут вызывать инфекцию. Синдромальный диагноз и лечение неточны и неприемлемы ни в одном современном медицинском учреждении.Если диагноз не может быть установлен с уверенностью, через несколько дней следует провести отобранные культуры и повторное обследование, по крайней мере, женщинам с симптомами и подозрением на вагинит для постановки конкретного диагноза и женщинам с симптомами и предполагаемыми нормальными выделениями для дальнейшего исключения вагинита. Два обследования с нормальными результатами теоретически повышают диагностическую точность в обеих категориях до 96% (80% + [0,80 × 20%]). Использование повторного обследования снижает склонность врача исключать вагинит после одного «нормального обследования» у женщин с симптомами инфекции и может дать уверенность женщинам с симптомами инфекции с нормальными результатами обоих обследований об отсутствии инфекции.
Синдромальный диагноз и лечение неточны и неприемлемы ни в одном современном медицинском учреждении.Если диагноз не может быть установлен с уверенностью, через несколько дней следует провести отобранные культуры и повторное обследование, по крайней мере, женщинам с симптомами и подозрением на вагинит для постановки конкретного диагноза и женщинам с симптомами и предполагаемыми нормальными выделениями для дальнейшего исключения вагинита. Два обследования с нормальными результатами теоретически повышают диагностическую точность в обеих категориях до 96% (80% + [0,80 × 20%]). Использование повторного обследования снижает склонность врача исключать вагинит после одного «нормального обследования» у женщин с симптомами инфекции и может дать уверенность женщинам с симптомами инфекции с нормальными результатами обоих обследований об отсутствии инфекции.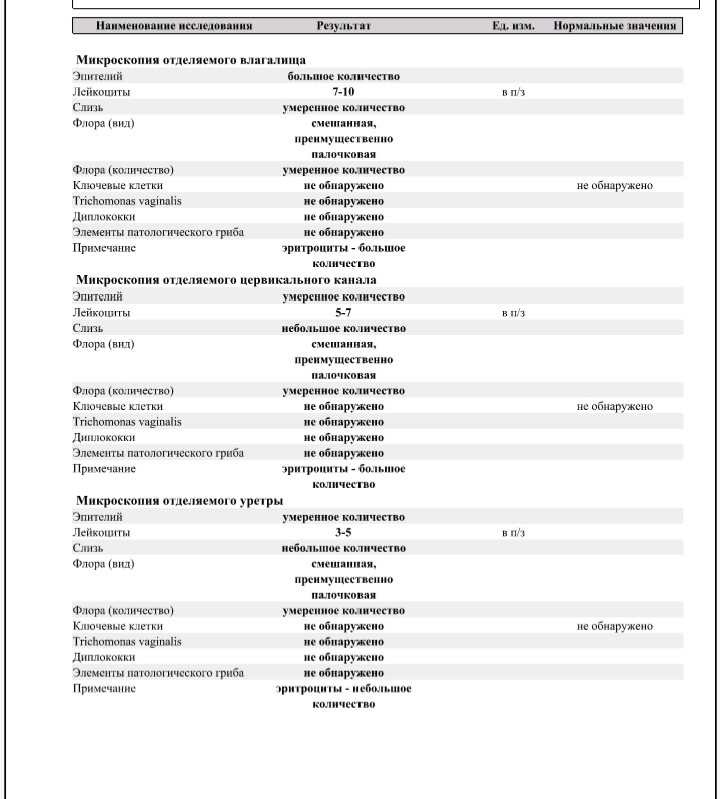 например бородавок, кист, рака). Тонкие выделения из влагалища часто присутствуют во входе в рот у женщин с трихомониазом или БВ. Пациентов с чрезмерной болезненностью вульвы следует тщательно обследовать на предмет вестибулита, особенно если они испытывают боль при проникновении во время полового акта.При вестибулите вестибулярная область на отметках 4 и 8 часов вне гименального кольца обычно красная и болезненная даже при легком прикосновении. 27
например бородавок, кист, рака). Тонкие выделения из влагалища часто присутствуют во входе в рот у женщин с трихомониазом или БВ. Пациентов с чрезмерной болезненностью вульвы следует тщательно обследовать на предмет вестибулита, особенно если они испытывают боль при проникновении во время полового акта.При вестибулите вестибулярная область на отметках 4 и 8 часов вне гименального кольца обычно красная и болезненная даже при легком прикосновении. 27