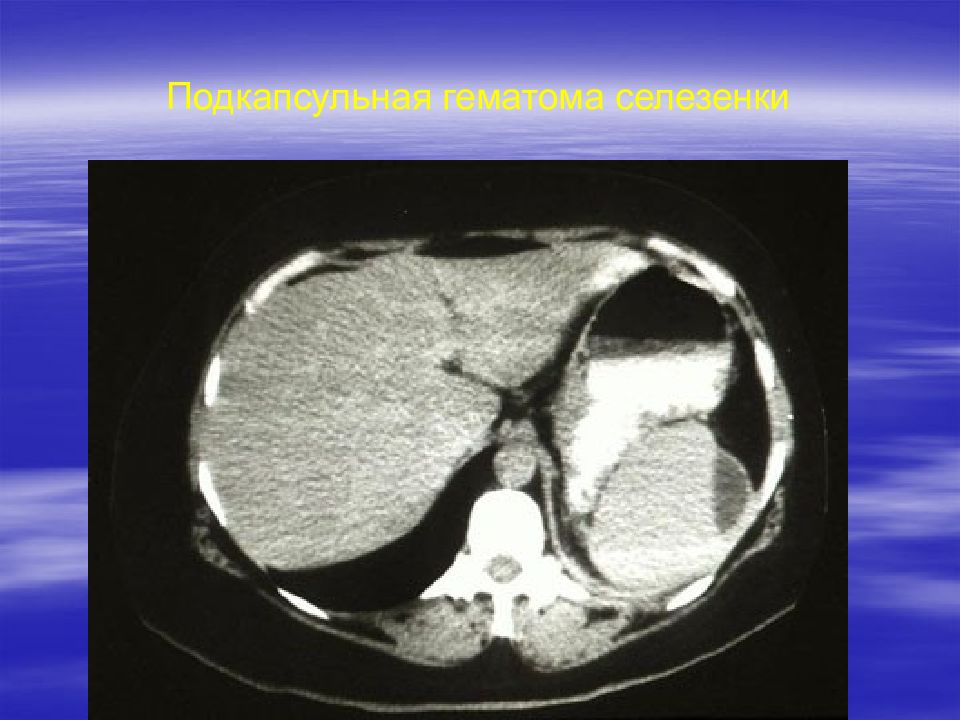
Разрывы селезенки
Селезенка — это непарный орган, который располагается под ребрами с левой стороны брюшной полости. Многие эксперты уверенны, что селезенка — это не конца развитий орган, который составляет пару печени. Поэтому после удаления в результате разрыва селезенки её функции часто берет на себя именно этот орган. Таким образом, негативные последствия разрыва селезенки в основном связаны с быстрым оказанием первой медицинской помощи. Почему это так, попробуем разъяснить по ходу написания материала.
В нормальном состоянии селезенка в организме человека отвечает за ряд важных функций. Этот орган:
- является хранилищем красных кровяных телец;
- участвует в иммунных защитных реакциях;
- фильтрует кровь от токсинов и шлаков;
- уничтожает патогенную микрофлору в крови;
- накапливает резервы тромбоцитов для остановки кровотечения.
Анатомически селезенка представляет собой резервуарную полость с железистой тканью. Это очень хрупкое образование, которое снаружи покрыто толстой мышечной капсулой, состоящей из нескольких слоев.
Сквозь селезенку проходят крупные магистральные кровеносные сосуды. При разрыве селезенки объем кровопотери исчисляется литрами в минуту. Поэтому основная причина летального исхода для пострадавшего — это массированная кровопотеря и гемморагический шок, при котором прекращается сердечная деятельность.
Причины разрыва селезенки
Повреждение капсулы селезенки происходит далеко не всегда только по причине травмирования. Существует несколько факторов, которые провоцируют данное повреждение:
- острые вирусные и бактериальные инфекции увеличивают объем селезенки;
- неадекватные физические нагрузки при воспаленной селезенке;
- резкое увеличение объема крови во время беременности;
- стремительные роды могут спровоцировать разрыв капсулы за счет напряжения мышц брюшины.

При хронических воспалительных процессах в любом месте организма происходит постоянное увеличение нагрузки на селезенку. Поэтому постепенно она начинает увеличиваться в объеме, истончая защитную капсулу. В числе лидирующих заболеваний, провоцирующих этот процесс — гепатиты, цирроз печени, туберкулез, мононуклеоз, пиелонефрит (особенно левосторонний). В зоне риска находятся люди с онкологическими заболеваниями, носители различных вирусов и штаммов бактериальной микрофлоры.
Разрывы селезенки при беременности встречаются у 2% от всех успешных родов.
Симптомы разрыва селезенки
Первые признаки разрыва селезенки человек ощущает в виде небольшого толчка в левой верхней части живота. Боль не носит острый режущий характер. Обычно встречается двухмоментный разрыв селезенки. При этом механизм следующий:
- сначала появляется небольшой подкапсульный разрыв;
- через него начинается небольшое кровотечение;
- с током крови происходит расширение поврежденной поверхности.

Подкаспульный разрыв селезенки может в легких случаях пройти незамеченным. И только при развитии патологии проявляются явные признаки:
- вспышки света;
- потемнение в глазах;
- яркие круги перед глазами;
- головокружение;
- слабость;
- тошнота и рвота;
- нарастающая боль в животе разлитого характера.
По мере увеличения кровопотери симптомы разрыва селезенки нарастают стремительно.
Первая помощь пострадавшему человеку
Нет четких действий для остановки внутрибрюшинного кровотечения. Опытный врач может попытаться снизить кровопотерю путем надавливания на выход брюшной аорты. Он располагается в районе солнечного сплетения. Для этого необходимо уложить человека на спину на твердую поверхность и надавить кулаком под грудиной. Так удерживать до приезда скорой помощи.
Нельзя тормошить и присаживать пострадавшего, прикладывать теплые компрессы. Можно попытаться обложить левую верхнюю часть живота льдом. Но это мало помогает. Шанс на выживание зависит от скорости оказания хирургической помощи.
Но это мало помогает. Шанс на выживание зависит от скорости оказания хирургической помощи.
Оперативное лечение разрыва капсулы селезенки
Не смотря на всю важность селезенки для здоровья человека, спасти этот орган при разрывах удается только в 1% случаев при небольших повреждениях. Ушивать большие разрывы — не эффективно. За счет большого давления крови внутри селезенки швы расходятся, и начинается повторное внутреннее кровотечение.
Поэтому в подавляющем большинстве случаев лечение разрыва селезенки заключается в удалении этого органа. Для этого используются лапароскопические или внутрибрюшинные методы. В первом случае врач вводит в брюшную полость лапаросокоп и удаляет селезенку. Второй вид вмешательства связан с разрезами передней брюшной стенки, сбором крови и её трансфузией.
Предупреждение нарушений целостности капсулы селезенки
Для профилактики этих экстренных состояний необходимо заботиться о собственной безопасности. Запомните следующие правила:
- никогда во время простудных заболеваний не нарушайте постельный режим;
- тренируйтесь постепенно без резких увеличений физических нагрузок;
- соблюдайте меры безопасности на дорогах;
- не занимайтесь рискованными видами спорта и деятельности;
- не стремитесь поднимать тяжести;
- во время беременности носите специальный бандаж.

Ну и, конечно же, следите за отсутствием в вашем организме хронических очагов воспаления.
В Твери девушка из-за падения в маршрутке лишилась селезенки. Разыскиваются свидетели ЧП
На почту редакции ТИА пришло письмо с просьбой о помощи. Разыскиваются очевидцы происшествия, которое произошло 7 мая с 29-летней жительницей Твери:
«Уважаемые жители г. Тверь, а в частности свидетели несчастного случая, случившегося в салоне маршрутного такси №8 около 9ч 10 мин. утра 07 мая 2015г. на остановке Волоколамский проспект (напротив Кукольного театра). После резкого торможения водителя сильно пострадала девушка, вышла из маршрутки в шоковом состоянии, но в этот же день оказалась в реанимации и по настоящее время проходит лечение в больнице после сложной операции (внутреннее кровоизлияние, множественные ушибы). Просьба свидетелей откликнуться, нужна ваша помощь. Тел. 8-952-092-04-41».
Корреспондент ТИА связался с пострадавшей девушкой Алиной.
— Одной рукой я держалась за поручень, во второй была сумка. Когда произошло резкое торможение, я левым боком упала и сильно ударилась о выступ, на котором люди рассчитываются за проезд. Выступ был обит железом, а потому удар получился сильный.
В шоковом состоянии я еле дошла до работы, откуда меня из-за плохого самочувствия отправили в больницу делать рентген. Я пошла в травмпункт 6-ой горбольницы, подождала 2 часа. Снимки показали ушиб легких.
Вечером в этот же день я была у родителей, где мне стало плохо: помутнело в глазах, затошнило, и живот увеличился в разы. Мы вызвали скорую помощь. Когда меня привезли, врачи констатировали внутреннее кровоизлияние. Меня тут же положили на операционный стол, а потом я узнала, что у меня удалена селезенка. Я очень хочу найти виновного водителя с помощью людей, так как сама его не запомнила.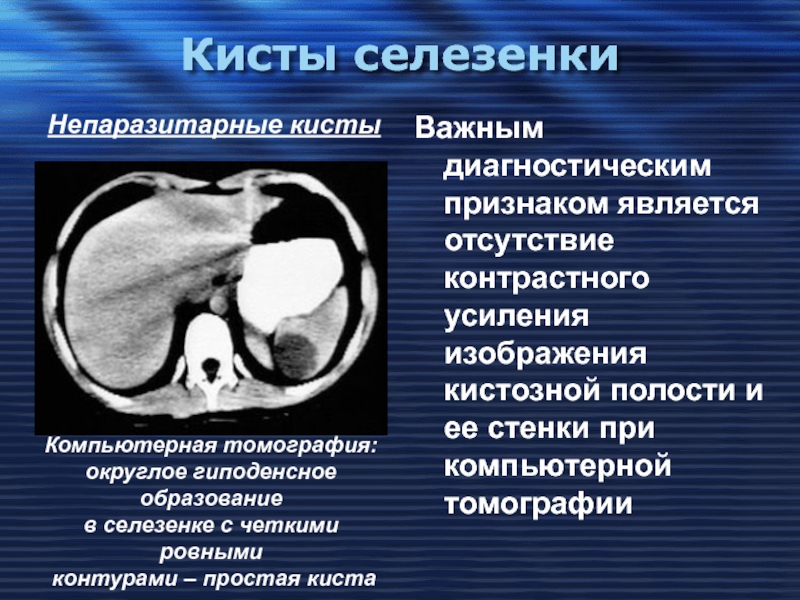
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Особенности клинической, лабораторной и инструментальной диагностики гематом брыжейки у пациентов с закрытой травмой живота
Авторы: В.В. Бойко, д. мед. н., профессор, А.С. Лавриненко, Харьковский национальный медицинский институт ГУ «Институт общей и неотложной хирургии им. В. Т. Зайцева НАМН Украины», г. Харьков
Закрытая травма живота (ЗТЖ) составляет до 40% острой хирургической патологии травматогенного характера. Гематомы брыжейки являются одним из видов травм брыжейки, которые встречаются в 18,4% случаев у пациентов с ЗТЖ. Клиническая картина не имеет высокой специфичности, поэтому диагностика гематом брыжейки крайне затруднена и диагноз часто подтверждается интраоперационно.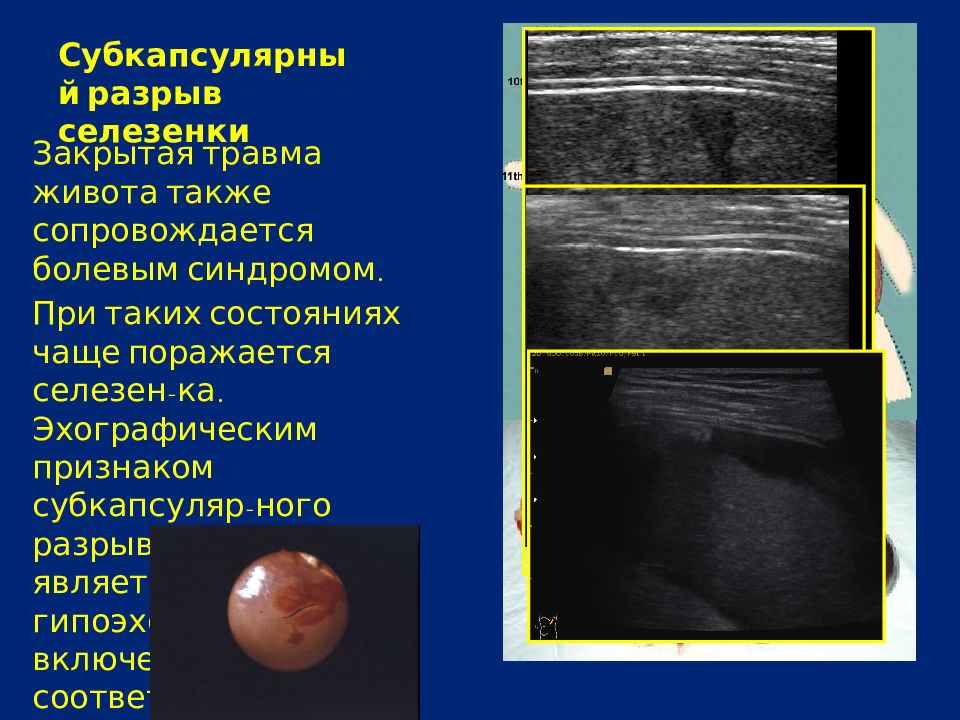
В последнее время повсеместно отмечается значительный рост травматических воздействий на человеческий организм, особенно тяжелых множественных и сочетанных повреждений. Так, по данным Всемирной организации здравоохранения, только в результате дорожно-транспортных происшествий каждые две минуты погибает один человек. За последние 5 лет летальность только по этой причине увеличилась на 65%.
Закрытая травма живота составляет 20-40% от общего числа травм живота, однако летальность по-прежнему остается высокой, варьируя от 9 до 27,6% [1, 4, 12]. По мнению ряда авторов [3, 5, 12], активная хирургическая тактика, предполагающая экстренную лапаротомию с ревизией органов брюшной полости, приводит к большому количеству (20-40%) неоправданных операций, когда хирург не обнаруживает в животе повреждений. Еще в 5-9% случаев выявляются лишь касательные ранения полых, паренхиматозных органов и сальника.
Повреждения брыжейки – нередкий вид травмы, однако о данной патологии крайне мало публикаций. 18,4% больных с открытой и закрытой травмой живота имеют повреждения брыжейки. При закрытой травме они встречаются чаще (22,4%), чем при открытой (17,4%). Различают изолированные повреждения брыжейки (при целости остальных органов брюшной полости), а также в сочетании с повреждением других органов брюшной полости. Известны 3 вида повреждений брыжейки: ушиб с повреждением сосудов и образованием гематомы, разрыв и полный отрыв брыжейки от кишки.
18,4% больных с открытой и закрытой травмой живота имеют повреждения брыжейки. При закрытой травме они встречаются чаще (22,4%), чем при открытой (17,4%). Различают изолированные повреждения брыжейки (при целости остальных органов брюшной полости), а также в сочетании с повреждением других органов брюшной полости. Известны 3 вида повреждений брыжейки: ушиб с повреждением сосудов и образованием гематомы, разрыв и полный отрыв брыжейки от кишки.
В зависимости от калибра поврежденного сосуда образуются различные по объему гематомы. Ишемические расстройства в стенке кишки при этом могут быть связаны не только с полным разрывом сосудов, но и с развитием тромбоза. Расстройство кровообращения в стенке кишки может приводить к ее некрозу постепенно, поэтому в таких случаях перитонит развивается не сразу после травмы, а спустя некоторое время, иногда даже через несколько дней. Хирургическая тактика при гематомах брыжейки во время операции должна быть активной, так как невозможно прогнозировать течение и исход повреждения.
Клинические симптомы повреждения являются ведущими в установлении диагноза. Однако физикальные симптомы закрытых повреждений органов брюшной полости, в том числе гематом брыжейки при тяжелой сочетанной травме, не имеют надежной достоверности, поэтому возникает необходимость в получении объективной информации с помощью современных малоинвазивных методов исследования [7, 8].
Существенную пользу приносит видеолапароскопия (ВЛС), которая у трети пострадавших переходит в эндохирургическую операцию. Данный метод применяется, когда диагноз не ясен.
Внедрение новых алгоритмов диагностики и лечения за счет современных хирургических технологий позволит значительно уменьшить травматичность операций и может способствовать снижению частоты осложнений и летальности. Таким образом, разработка лечебно-диагностического алгоритма при ведении пациентов с гематомами брыжейки у пациентов с ЗТЖ с использованием малоинвазивных диагностических видеолапароскопических и лечебных эндохирургических вмешательств на органах брюшной полости представляется в настоящее время актуальной проблемой и требует проведения дальнейших исследований в этом направлении.
Цель исследования
Оптимизация диагностических мероприятий и хирургического лечения пациентов с гематомами брыжейки у пациентов с ЗТЖ путем разработки и клинического применения диагностических и лечебных алгоритмов за счет использования возможностей эндохирургических технологий.
Материалы и методы
В исследовании приняли участие 120 пациентов – 71,6% (n=86) мужчин, 28,4% (n=34) женщин в возрасте от 25 до 56 лет, средний возраст составил 38,5±3,4 года, с ЗТЖ различной степени тяжести, которые составили основную группу. Изучение структуры ЗТЖ у обследуемых показало, что в 23% (n=27) случаев наблюдались гематомы в области поджелудочной железы, в 30% (n=36) – подкапсульные разрывы селезенки с гематомами брыжейки кишечника, в 30% (n=36) – гематомы брыжейки с подкапсульными разрывами печени, в 10% (n=12) – массивные забрюшинные гематомы, в 7% (n=9) – разрыв селезенки, массивные забрюшинные гематомы, гемоперитонеум. Пациенты с гематомами брыжейки стали более детальным объектом изучения (n=72).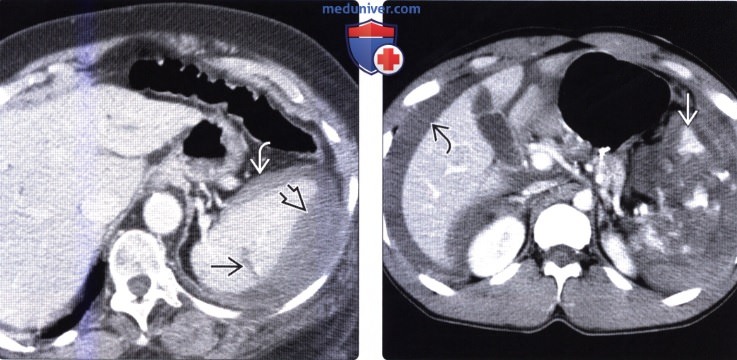
Контрольную группу составили 30 пациентов от 26 до 55 лет, средний возраст составил 36,2±2,8 года, без острой хирургической патологии. Диагностика повреждений брыжейки кишечника до операции весьма затруднительна не только при сочетанной, но и при изолированной травме. Длительная задержка в проведении оперативного вмешательства у пострадавших порой была обусловлена скрытой и неясной клинической картиной этого повреждения и, вследствие этого, активным динамическим наблюдением, а также осуществлением рутинных диагностических мероприятий – лапароцентеза, ВЛС.
С учетом сложности диагностики повреждений брыжейки использовались одновременно несколько методов клинико-лабораторного и клинико-инструментального исследования, что повышало вероятность установления диагноза. Программа комплексного использования различных диагностических методов при повреждениях брыжейки кишечника включала первичное определение характера повреждений, в том числе брыжейки, уточнение тяжести состояния пострадавшего, выяснение характера сопутствующих повреждений и наличия осложнений.
В клинической картине у пострадавших с повреждениями брыжейки симптомы шока, внутреннего кровотечения, перитонита проявлялись в разной степени, в зависимости от характера повреждения. В связи с малой информативностью клинических симптомов повреждения внутренних органов брюшной полости предпочтение отдавали клинико-лабораторной и клинико-инструментальной диагностике. Для решения задач диагностики различных повреждений брыжейки кишечника в большинстве случаев приходилось прибегать к использованию специальных методов инструментальных исследований – таких как рентгенография, ангиография, компьютерная томография (КТ) с контрастированием, ультразвуковое исследование (УЗИ), лапароцентез, диагностическая ВЛС. Следует подчеркнуть, что диагностику последних структур не всегда удавалось осуществить при помощи УЗИ, в связи с чем по возможности дополнительно использовали КТ с контрастным усилением, обладавшую большей чувствительностью и специфичностью.
При этом возникала сложная проблема выбора наиболее подходящего для каждого случая максимально информативного диагностического метода в зависимости от гемодинамической стабильности пострадавшего.
При стабильном состоянии пострадавшего, поступившего в клинику с подозрением на травму брыжейки, «терапевтическое окно» позволяло не только восстанавливать объем циркулирующей крови, но и выполнить ряд диагностических мероприятий как при изолированной травме живота, так и при сочетанных повреждениях.
Результаты исследований и их обсуждение
В наших наблюдениях были выделены две группы ведущих симптомов: перитонеальные симптомы (при повреждении полых органов), отмеченные в 83,4% случаев, и симптомы внутрибрюшного кровотечения (при повреждении паренхиматозных органов) – в 51,3%. В 50,4% наблюдений указанные симптомы сочетались при одновременном повреждении полых и паренхиматозных органов. Шоковое состояние имело место у 39,9%, причем терминальное состояние при поступлении было у 5,2% пострадавших.
Существенные трудности при клинической диагностике повреждений брыжейки были обусловлены их тяжестью (по шкале APACHE II 5,2% пострадавших поступили с прогнозируемой летальностью 50-82%) и выраженностью кровопотери (39,9% пострадавших – с тяжелой и крайне тяжелой степенью).
Кроме того, в наших исследованиях клиническая картина травмы живота нивелировалась нарушениями функции головного мозга, и напротив, клиника внутрибрюшной патологии была спровоцирована переломами костей таза – в 5% наблюдений, повреждениями органов грудной полости – в 11,6%, черепно-мозговой травмой и их сочетанием – в 10%.
Это сопровождалось недостаточной объективизацией данных и приводило к большому числу неоправданных лапаротомий, удельный вес которых составил 26,6% (32 пострадавших). После выполнения лапаротомий частота развития осложнений в этой группе достигала 72,3% (р<0,001).
При анализе клинико-лабораторных показателей выявляли клинические проявления синдрома системной воспалительной реакции (SIRS): тахикардию, гипотонию, увеличение частоты дыхания (ЧД). Изменения лабораторных показателей у большинства пострадавших характеризовались достоверным увеличением лейкоцитов, общего билирубина, мочевины и креатинина, а также амилазы и глюкозы сыворотки крови (табл. 1).
1).
У пострадавших основной группы изменения клинико-лабораторных показателей указывали лишь на тяжесть состояния в сочетании с формированием системного воспаления и у большинства не позволяли достоверно судить о наличии либо отсутствии повреждения брыжейки кишечника.
Способы верификации диагноза у пациентов основной группы представлены в таблице 2.
УЗИ брюшной полости было выполнено 46 (69,7%) пострадавшим 1-й группы, при этом предположить наличие повреждения брыжейки удалось в 21 (45,7%) наблюдении. У 18 (27,3%) пострадавших для верификации диагноза была использована лапароскопия – у 8 (45,7%) из них был верифицирован диагноз, у остальных – лишь заподозрен. При интраоперационном осмотре диагноз был окончательно установлен у всех пострадавших.
Во второй период исследования нами был предложен дифференцированный подход к диагностике травм брыжейки у разных категорий пострадавших, поскольку диагностика повреждений брыжейки кишечника только на основании клинической картины затруднена. Лабораторные данные также имели высокую диагностическую ценность.
Лабораторные данные также имели высокую диагностическую ценность.
При рентгенологическом исследовании настораживающими признаками травмы брыжейки были: изолированный пневматоз поперечной ободочной кишки – у 31,6% пострадавших, гастродуоденостаз – у 26,6%, увеличение расстояния между большой кривизной желудка и поперечной ободочной кишкой – у 17,7%, вздутие проксимальных отделов тонкой кишки – у 16,5% и появление выпота в левой плевральной полости – у 13,9%.
При этом мы использовали разработанный в клинике алгоритм принятия решений при экстренном УЗИ брюшной полости, который представлен в таблице 3.
Лапароцентез с использованием шарящего катетера, примененный у 58 пострадавших, у 98,6% из них позволил заподозрить повреждение брыжейки.
Инструментальное обследование пострадавших занимало всего 5-7 минут. Однако отрицательные результаты однократного лапароцентеза и перитонеального лаважа, выполненного в ближайшее время после травмы, не позволяли полностью исключить двухмоментный разрыв паренхиматозных органов, нарастающую гематому брыжейки и повреждения забрюшинно расположенных органов.
Особенно сложной диагностика была в случаях, когда при УЗИ, а затем и при КТ выявлялись лишь нечеткие, недостаточно определенные признаки повреждения, которые не позволяли ни отвергнуть, ни окончательно подтвердить диагноз травмы брыжейки. В этих случаях по возможности было выполнено экстренное ангиографическое исследование путем трансфеморальной катетеризации чревного ствола и/или верхней и нижней брыжеечной артерии.
Применение перечисленных клинико-инструментальных методов в указанной последовательности обычно позволяло установить диагноз изолированной травмы брыжейки, определить характер сопутствующего воспалительного процесса, отказавшись от применения инвазивного метода – лапаротомии.
Следует отметить, что, несмотря на комплексное использование инструментальных методов диагностики, частота диагностических ошибок достигала (29,6±1,0)%, что потребовало в дальнейших наших исследованиях использовать ВЛС.
Наибольшую диагностическую ценность при повреждениях брыжейки у гемодинамически стабильных пострадавших с изолированной травмой и множественными повреждениями брюшной полости имела экстренная ВЛС. При проведении 33 ВЛС (13 – изолированные, 20 – множественные) подозрения на повреждение брыжейки выявлено у всех пострадавших.
При проведении 33 ВЛС (13 – изолированные, 20 – множественные) подозрения на повреждение брыжейки выявлено у всех пострадавших.
На возможную травму брыжейки указывали, как правило, следующие признаки: гематома или отек брыжейки тонкой и толстой кишки, а при подозрении на панкреато-дуоденальную травму – появление гематомы и желтовато-зеленого пропитывания с пузырьками газа в забрюшинном пространстве справа.
Из 43 обследованных пострадавших у 35,8% данное исследование позволило своевременно выполнить лапаротомию, так как имелись повреждения органа разной степени тяжести в сочетании с другими повреждениями органов брюшной полости и забрюшинного пространства. Время проведения исследования с использованием ВЛС не превышало 28,9+2,8 минуты (р<0,01), осложнений при использовании метода не отмечено.
Ценность и информативность инструментальных методов при ЗТЖ отражена в таблице 4.
Таким образом, у пострадавших со стабильной гемодинамикой в поздние сроки с момента травмы диагностическую программу целесообразно разрабатывать с учетом исследования биохимических показателей крови, данных УЗИ, КТ брюшной полости, ангиографического исследования.
Результатом разработанного алгоритма диагностической тактики стало повышение информативности с (38,6±2,2)% при традиционных методах диагностики до (94,3±4,5)% при использовании современных технологий, что позволило снизить частоту диагностических ошибок в 3,4 раза, а также уменьшить время диагностического поиска с 1,55+0,9 ч до 0,67+0,05 ч соответственно, т.е. в 2,3 раза (р<0,01), а также сократить длительность реанимационно-диагностического этапа в 2,7 раза (р<0,05).
Необходимость выполнения дальнейших исследований определялась результатами предыдущих этапов обследования: результат каждого исследования, являющегося звеном диагностического процесса, определял необходимость использования последующего метода, его конкретный выбор, дальнейший ход обследования и повышал его эффективность.
При изучении информативности неинвазивных методов (УЗИ, КТ) в диагностике изолированных гематом брыжейки было установлено, что они являются информативными, поэтому применение инвазивных методов не требуется.
При сочетанной травме информативность неинвазивных методов снижается за счет синдрома «взаимного отягощения» диагностических признаков. Поэтому рекомендовано преимущественное использование инвазивных методов.
Таким образом, применение диагностического алгоритма у пострадавших с гематомами брыжейки позволяет прежде всего повысить эффективность ряда диагностических методов, а также избежать их необоснованного применения, уменьшить инвазивность инструментального обследования, а следовательно, уменьшить число осложнений, возникающих в ходе диагностического процесса.
Литература
1. Абакумов М.М. Особенности диагностики и определения рациональной лечебной тактики при закрытой сочетанной травме живота / М.М. Абакумов, Н.В. Лебедев, В.И. Малярчук // Рос. мед. журнал. – 2003. – № 4. – С. 16-20.
2. Абдуллаев Э.Г. Лапароскопия как метод профилактики диагностических ошибок при закрытых травмах живота / Э.Г. Абдуллаев, В.В. Феденко, Г.А. Баранов и др. // Эндоскопическая хирургия. – 2003. – № 5. – С. 42-47.
3. Баулин Н.А. Лапароскопия в диагностике и лечении проникающих ранений живота / Н.А. Баулин, В.А. Николашин, С.С. Беребицкий, М.М. Беренштейн // Мат. IX Всерос. съезда по эндоскопической хирургии. – М., 2006. – С .32.
4. Бойко В.В. Закрита травма живота / В.В. Бойко, М.Г. Кононенко. – Харків, 2008. – С. 124-132.
5. Буянов А.А. Торако- и лапаросокпии при сочетанной травме / А.А. Буянов, А.Ю. Некрасов, А.В. Сергеев, А.А. Безалтыных // IX Всерос. съезд по эндоскопической хирургии: Сб. мат. – М., 2006. – С. 26.
6. Ермолов А.С. Основные принципы диагностики и лечения тяжелой сочетанной травмы / А.С. Ермолов // 50 лекций по хирургии. – М.: Media Medica. – 2003. – С. 292-295.
7. Ефименко Н.А. Неотложная видеолапаросокпия при сочетанной травме живота / Н.А. Ефименко, В.Е. Розанов, В.Е. Юдин, А.В. Кильдяшов // IX Всерос. съезд по эндоскопической хирургии: Сб. мат. – М., 2006. – С. 55-56.
8. Исхаков Б.Р. Видеолапароскопия при сочетанных травмах с повреждением внутренних органов / Б.Р. Исхаков, Т.С. Мамадумарови др. // IX Всерос. съезд по эндоскопической хирургии: Сб. мат. – М., 2006. – С. 69.
9. Майстренко Н.А. Неотложная эндовидеохирургия острых заболеваний, ранений и травм живота / Н.А. Майстренко, Ю.Н. Сухопара, В.В. Бояринцев // Эндоскопическая хирургия. – 2000. – № 2. – С. 40-41.
10. Оскретков В.И. Видеолапароскопические вмешательства, дополненные минилапаротомией / В.И. Оскретков, В.А. Ганков, А.Г. Климов // Эндоскопические ассистированные операции: Сб. мат. – Екатеринбург, 1999. – С. 22.
11. Поташов Л.В. Сочетанные оперативные вмешательства в видеоэндохирургии / Л.В. Поташов, В.В. Васильев, Д. Ю. Семенов и др. // Эндоскопическая хирургия. – 2003. – № 5. – С. 8-12.
12. Yokota J. Clinical significance of periportal tracring oncomputed tomographoc. Scan in patient with blunt liver trauma / J. Yokota, T. Sigimoto // Am. J. Surg. 1994. – Vol. 168. – P. 247-250 Харківська хірургічна школа. 2016 (6)
Тематичний номер «Хірургія, Ортопедія, Травматологія» № 1 (31), лютий 2018 р.
СТАТТІ ЗА ТЕМОЮ Хірургія, ортопедія та анестезіологія
14.11.2021 Інфекційні захворювання Нефрологія Хірургія, ортопедія та анестезіологія COVID-19 та трансплантація нирки: світовий досвід стосовно вакцинації, перебігу захворювання та довгострокової виживаностіГлобальні наслідки пандемії COVID-19 щодо трансплантації органів на міжнаціональному рівні вперше оцінили у своєму дослідженні O. Aubert et al. (2021), результати якого представили у журналі Lancet Public Health. Так, проаналізувавши дані реєстрів трансплантацій 22 країн, вони відзначили загальне зниження кількості операцій із пересадки органів, пов’язане з пандемією COVID-19, яке іноді досягало 40% залежно від органа. Проте деяким країнам, таким як Німеччина та США, вдавалося підтримувати обсяг операцій із трансплантації, незважаючи на COVID-19. …
12.11.2021 Хірургія, ортопедія та анестезіологія Хірургія катаракти в пацієнтів із гострим нападом глаукомиТрадиційна науково-практична конференція з міжнародною участю Ophthalmic Hub, яка цього року відбулася 1-2 жовтня, привернула значну увагу лікарів-офтальмологів, оскільки включала виступи провідних вітчизняних спеціалістів і закордонних спікерів із Білорусі, Єгипту, Іспанії, Казахстану, Нідерландів, Німеччини, Норвегії, Польщі, США та Словенії….
07.11.2021 Хірургія, ортопедія та анестезіологія Ниркова колька: переваги застосування комбінованих препаратів17 червня у рамках науково-практичної конференції «Конгрес Асоціації урологів України» завідувач кафедри урології Дніпровського державного медичного університету, доктор медичних наук, професор Віктор Петрович Стусь представив доповідь «Ниркова колька: переваги застосування комбінованих препаратів», у якій широко висвітлив консервативні методи лікування ниркової кольки й пов’язаного з нею больового синдрому, спираючись на дані сучасних досліджень. …
07.11.2021 Хірургія, ортопедія та анестезіологія Тромбопрофілактика при коронавірусній інфекції: від рекомендацій до практикиЗбільшення частоти тромбоемболій, спричинених COVID‑19, стало глобальною проблемою. Вважається, що тромбогенний потенціал вірусу SARS-CoV‑2 зумовлений його здатністю викликати надмірну запальну реакцію, що призводить до ендотеліальної дисфункції. Антикоагулянти залишаються основним засобом лікування тромбоемболії протягом десятиліть. Однак немає універсального консенсусу щодо часу проведення, дозування та тривалості антикоагулянтної терапії при COVID‑19, а також щодо необхідності профілактичного введення антикоагулянтів після виписки. У статті переглянуті нинішні вказівки та рекомендації, а також поточні дослідження застосування антикоагулянтів при COVID‑19 і запропонована стратегія щодо застосування цих препаратів під час пандемії. …
(PDF) [TRAUMATIC INTRAORGANIC HEPATIC AND SPLENIC HEMATOMAS]
«Вестник хирургии» • 2015
46
В. М. Тимербулатов и др.
сальником. В более поздние сроки — на 10–14-е
сутки — при глубоких гематомах появлялись
аналогичные изменения. Позже 10–14 сут по
завершении эволюции гематом и особенно при
их инфицировании выявлялись спаечно-рубцовые
изменения с вовлечением большого сальника и
прилежащих органов (желудок, поперечная обо-
дочная кишка, петли тонкой кишки).
Дуплексное сканирование печени и селезён-
ки позволило дополнительно выявлять признаки
тромбоза, экстравазальной компрессии сосудов,
артериовенозные свищи. При I и II стадиях гема-
том при допплерографии в этих областях кровоток
или не определялся, или был повышен. Эти изме-
нения кровотока объясняются экстравазальной
компрессией (за счёт отёка, гематомы), тром-
бозом сосудов. Во II стадии возможно (у 25%
больных) частичное восстановление кровотока
в участках гематомы за счёт уменьшения выше-
перечисленных причин. В III стадии отмечено
восстановление области гематомы (организация
гематомы) в виде появления и развития сосуди-
стого рисунка. В IV стадии эволюции гематом
характерным было появление так называемого
феномена артериализации кровотока в дрени-
рующей вене с формированием артериовенозных
фистул.
Контрастное исследование сосудов выполняли
при подозрении и выявлении другими методами
(УЗИ, КТ, МРТ) центральной гематомы пече-
ни, рецидиве кровотечения в уже выявленную
гематому, а также при попытке рентгеноэндова-
скулярным способом остановить кровотечение
или предупредить рецидив кровотечения (эмбо-
лизация). При наличии гематом при ангиографии
выявлены такие симптомы, как «ампутация»
сосудов или образование экстравазатов («луж»).
Исчезновение последнего симптома при повтор-
ных исследованиях свидетельствует о типичном
(неосложнённом) варианте эволюции гематом и
проявляется в III стадии.
Импедансометрия проводилась при помощи
двухполюсных электродов из платиновой прово-
локи, рабочая часть которых составляла в длину
1 мм, по поверхности — 0,1 мм. Показатели
импеданса измеряли в области гематомы и тка-
нях по краям гематомы. Определяли омическое и
емкостное сопротивление, причём оказалось, что
более значимыми для определения давности гема-
том были показатели омического и емкостного
сопротивления в области самой гематомы, а более
стабильными — были в области тканей вокруг
гематомы.
При анализе показателей емкостного сопро-
тивления [при среднем его уровне в области
гематомы (0,18±0,08) мкФ, вокруг гематомы —
(0,23±0,07) мкФ] оказалось, что в области
гематомы колебания данного показателя соста-
вили от (–) 72,2 до (+) 22,2%, стабилизация была
отмечена на 7-е сутки. Емкостное сопротивле-
ние в области гематомы достигало его уровня в
окружающих тканях при её давности в 10 сут.
Емкостное сопротивление окружающих гематому
тканей резко не отличалось от среднего его уров-
ня, колебания по сравнению со средним уровнем
составляли от (–) 4,4% до (+) 13,4%. В первые
3 сут их значения практически соответствова-
ли среднему уровню, некоторое снижение было
отмечено при 7-дневной гематоме, повышено
было при гематоме 10-дневной давности. Вырав-
нивание и стабилизация показателей емкостного
сопротивления на 7–10-е сутки совпадают с нача-
лом организации гематомы при её благоприятном
течении (рис. 5).
При анализе показателей омическо-
го сопротивления [средний уровень в
гематоме — (0,76±0,06) Ом, в окружающих тка-
нях — (0,82±0,07) Ом] были выявлены несколько
другие закономерности. Колебания показателей
омического сопротивления, в отличие от емкост-
ного, были более выражены в окружающих
гематому тканях — от (–) 25,4 до (+) 21,9%, а
в области гематомы — от (–) 11,9 до (+) 17,1%.
Следует отметить, что при давности гематомы
около 1 сут показатели параметров импеданса
соответствовали среднему уровню (при наличии
малоизменённой крови, например, без значитель-
ной примеси желчи). По результатам измерения
R стабилизация его и соответствие параметрам
окружающих тканей наступили начиная с гема-
том 7-суточной давности (рис. 6).
Из вышеприведённых данных также следует,
что по результатам импедансометрии сроки дав-
ности гематом достоверно можно определить на
2-, 3-, 10-е сутки по данным емкостного сопро-
тивления и на 2-, 7-е сутки по данным R. Для
оцен ки значимости уровня показателей импе-
дансометрии в области гематомы их следует
сопоставлять с параметрами измерения в тканях,
окружающих гематому.
Результаты исследования пунктатов из
ге матом
показали также динамику эволюции
в за висимости от стадии процесса — от вре-
мени
существования гематомы после травмы.
В I ста дии
гематомы лабораторные и биохи-
мические анализы из пунктатов практически
соответствовали таковым, выявленным у боль-
Травма селезенки: классификация и рекомендации WSES для взрослых и детей | World Journal of Emergency Surgery
Оксфордский центр доказательной медицины — уровни доказательности (март 2009 г.) — CEBM. Доступно по адресу: http://www.cebm.net/oxford-centre-evidence-based-medicine-levels-evidence-march-2009/
Линн К.Н., Вердер Г.М., Каллаган Р.М., Салливан А.Н., Джафри З.Х., Блум Д.А. Детская тупая травма селезенки: всесторонний обзор.Pediatr Radiol. 2009; 39: 904–16.
PubMed Статья Google ученый
Mutschler M, Nienaber U, Brockamp T., Wafaisade A, Fabian T., Paffrath T., et al. Возрождение базового дефицита для первоначальной оценки пациентов с травмами: основанная на базовом дефиците классификация гиповолемического шока, разработанная на основе данных 16 305 пациентов, полученных из TraumaRegister DGU®. Crit Care. 2013; 17: R42.
PubMed PubMed Central Статья Google ученый
Mutschler M, Nienaber U, Münzberg M, Wölfl C, Schoechl H, Paffrath T. и др. Еще раз об индексе шока — краткое руководство по потребности в переливании крови? Ретроспективный анализ 21 853 пациентов, полученный из TraumaRegister DGU. Crit Care. 2013; 17: R172.
PubMed PubMed Central Статья Google ученый
Комитет по травмам Американского колледжа хирургов. Advanced Trauma Life Support® (ATLS®) Пособие для учащихся 9-е изд.изд., Американский колледж хирургов, Чикаго; 2012.
Da Luz LT, Nascimento B, Shankarakutty AK, Rizoli S, Adhikari NK. Влияние тромбоэластографии (TEG®) и ротационной тромбоэластометрии (ROTEM®) на диагностику коагулопатии, рекомендации по переливанию крови и смертность при травмах: описательный систематический обзор. Crit Care. 2014; 18: 518.
PubMed PubMed Central Статья Google ученый
Гонсалес Э., Мур Э., Мур Х. Б., Чепмен М. П., Чин Т.Л., Гасабян А. и др.Целенаправленная гемостатическая реанимация коагулопатии, вызванной травмой: прагматичное рандомизированное клиническое испытание, сравнивающее вязкоупругий анализ с традиционными анализами коагуляции. Ann Surg. 2016; 263: 1051–9.
PubMed PubMed Central Статья Google ученый
Кашук Дж. Л., Мур Е. Е., Сойер М., Ле Т., Джонсон Дж., Биффл В. Л. и др. Ведение посттравматической коагулопатии: целенаправленная реанимация с помощью POC-тромбэластографии.Ann Surg. 2010; 251: 604–14.
PubMed Статья Google ученый
Россент Р., Черни В., Коутс Т.Дж., Дюранто Дж., Фернандес-Мондехар Э., Гордини Г. и др. Ключевые вопросы в лечении кровотечений при травмах. Шок. 2006; 26: 322–31.
PubMed Статья Google ученый
Карр Дж. А., Ройтер С., Альзухайли А. Корреляция степени оперативной и патологической травмы с компьютерной томографией при неудачном консервативном лечении тупой травмы селезенки.Eur J Trauma Emerg Surg. 2012; 38: 433–8.
CAS PubMed Статья Google ученый
Киркпатрик А.В., Сироис М., Лаупланд КБ, Лю Д., Роуэн К., Болл К.Г. и др. Переносная торакальная сонография для выявления посттравматического пневмоторакса: расширенная сфокусированная оценка с сонографией при травмах (EFAST). J Trauma. 2004; 57: 288–95.
CAS PubMed Статья Google ученый
Doody O, Lyburn D, Geoghegan T, Govender P, Monk PM, Torreggiani WC. Тупая травма селезенки: результаты УЗИ. Clin Radiol. 2005; 60: 968–76.
CAS PubMed Статья Google ученый
Эль-Матбули М., Джаббур Г., Эль-Меньяр А., Перальта Р., Абдельрахман Х., Зарур А. и др. Тупая травма селезенки: оценка, лечение и результаты. Хирург. 2016; 14: 52–8.
PubMed Статья Google ученый
Соффер Д., Визель О., Шульман К. И., Бен Хаим М., Клауснер Дж. М., Кесслер А. Ультразвук с допплером для оценки консервативно леченных тупых травм селезенки: проспективное исследование. Eur J Trauma Emerg Surg. 2011; 37: 197–202.
CAS PubMed Статья Google ученый
Bee TK, M a C, Miller PR, Pritchard FE, Fabian TC. Неудачи при консервативном ведении селезенки: стакан наполовину пуст или наполовину полон? J Trauma.2001. 50: 230–6.
CAS PubMed Статья Google ученый
Кларк Р., Хирд К., Мисур П., Рамзи Д., Мендельсон Р. Шкалы СТ для оценки повреждения селезенки: почему мы не можем согласиться? J Med Imaging Radiat Oncol. 2011; 55: 163–9.
PubMed Статья Google ученый
Беккер С.Д., Мента Г., Терьер Ф. Тупая травма живота у взрослых: роль КТ в диагностике и лечении висцеральных травм.Часть 1: печень и селезенка. Eur Radiol. 1998. 8: 553–62.
CAS PubMed Статья Google ученый
Shapiro MJ, Krausz C, Durham RM, Mazuski JE. Чрезмерное использование оценки селезенки и компьютерной томографии. J Trauma. 1999; 47: 651–8.
CAS PubMed Статья Google ученый
Anderson SW, Varghese JC, Lucey BC, P a B, Hirsch EF, J a S.Тупая травма селезенки: КТ отсроченной фазы для дифференциации активного кровотечения от сосудистой травмы у пациентов. Радиология. 2007; 243: 88–95.
PubMed Статья Google ученый
Джеффри Р.Б., Олкотт Е.В. Визуализация тупой травмы печени. Radiol Clin N Am. 1991; 29: 1299–310.
PubMed Google ученый
Мармери Х., Шанмуганатан К., Мирвис С.Е., Ричард Х., Сликер С., Миллер Л.А. и др.Корреляция результатов мультидетекторной КТ с артериографией селезенки и хирургическим вмешательством: проспективное исследование с участием 392 пациентов. J Am Coll Surg. 2008; 206: 685–93.
PubMed Статья Google ученый
Boscak AR, Shanmuganathan K, Mirvis SE, Fleiter TR, L a M, Sliker CW, et al. Оптимизация протокола мультидетекторной КТ травмы для тупого повреждения селезенки: необходимость сканирования артериальной и портальной венозной фазы. Радиология. 2013; 268: 79–88.
PubMed Статья Google ученый
Бхуллар И.С., Фрикберг Э.Р., Тепас Дж.Дж., Сирагуса Д., Лопер Т., Кервин А.Дж. На первый взгляд: отсутствие экстравазации контрастного вещества компьютерной томографии при тупой травме селезенки IV или V степени не должно препятствовать ангиоэмболизации. J Trauma Acute Care Surg. 2013; 74: 105-11-2.
Артикул Google ученый
Хассан Р., Азиз А.А., Ралиб АРМ, Саат А. Компьютерная томография тупой травмы селезенки: иллюстрированный обзор. Malaysian J Med Sci.2011; 18: 60–7.
Google ученый
Juyia RF, Kerr HA. Вернуться к игре после травмы печени и селезенки. Спортивное здоровье. 2014; 6: 239–45. Публикации SAGE
PubMed PubMed Central Статья Google ученый
Fernandes TM, Dorigatti AE, Pereira BMT, Cruvinel Neto J, Zago TM, Fraga GP. Безоперационное ведение травмы селезенки IV степени безопасно с использованием жесткого протокола.Rev Col Bras Cir. 2013; 40: 323–9.
PubMed Статья Google ученый
N a S, Bhullar I., Cheng JD, Crandall ML, Friese RS, Guillamondegui OD, et al. Избирательное неоперативное лечение тупой травмы селезенки: руководство по практическому управлению Восточной ассоциацией хирургии травм. J Trauma Acute Care Surg. 2012; 73: S294–300.
Артикул Google ученый
Велмахос Г.К., Тутузас К.Г., Радин Р., Чан Л., Деметриадес Д. Безоперационное лечение тупой травмы твердых органов брюшной полости: проспективное исследование. Arch Surg. 2003. 138: 844–51.
PubMed Статья Google ученый
Смит Дж., Армен С., Кук Ч., Мартин ЛК. Тупые травмы селезенки: достаточно ли долго мы наблюдали? J Trauma. 2008; 64: 656-63-5.
Артикул Google ученый
Хафиз С., Десейл С., Сава Дж. Влияние лечения травм твердых органов на систему здравоохранения США. J Trauma Acute Care Surg. 2014; 77: 310–4.
PubMed Статья Google ученый
Гаспар Б., Негой И., Паун С., Хостюк С., Ганеску Р., Беуран М. Выборочное безоперационное ведение травм живота у пациентов с политравмой: протокол только для опытных центров травм. Maedica. 2014; 9: 168–72.
PubMed PubMed Central Google ученый
Мур Ф.А., Дэвис Дж. У., Мур Э. Э., Коканур С.С., Западный Массачусетс, Макинтайр Р. Критические решения Western Trauma Association (WTA) при травме: лечение тупой травмы селезенки у взрослых. J Trauma. 2008; 65: 1007–11.
PubMed Статья Google ученый
Rowell SE, Biffl WL, Brasel K, Moore EE, Albrecht RA, DeMoya M, et al. Western Trauma Association Critical Decisions in Trauma: управление тупой травмой селезенки у взрослых — обновления 2016 г.J Trauma Acute Care Surg. 2017; 82: 787–93.
PubMed Статья Google ученый
Пейтцман А.Б., Харбрехт Б.Г., Ривера Л., Хайль Б. Отсутствие наблюдения за тупой травмой селезенки у взрослых: вариативность на практике и неблагоприятные последствия. J Am Coll Surg. 2005. 201: 179–87.
PubMed Статья Google ученый
Renzulli P, Gross T., Schnüriger B, Schoepfer AM, Inderbitzin D, Exadaktylos AK, et al.Лечение тупых травм селезенки. Br J Surg. 2010; 97: 1696–703.
CAS PubMed Статья Google ученый
Джа Н, Костанза М., Дейли Б.Дж., МАП, Эндерсон Б.Л. Результат текущего лечения травм селезенки. J Trauma. 2001; 50: 835–42.
Артикул Google ученый
Макинтайр Л.К., Шифф М., Юркович Г.Дж. Неэффективность консервативного лечения травм селезенки: причины и последствия.Arch Surg. 2005; 140: 563-568-569.
Артикул Google ученый
Ong AW, Eilertson KE, Reilly EF, Geng TA, Madbak F, McNicholas A, et al. Безоперационное ведение травм селезенки: значение возраста. J Surg Res. 2016; 201: 134–40.
PubMed Статья Google ученый
Бхуллар И.С., Фрикберг Э.Р., Сирагуса Д., Чесир Д., Пол Дж., Тепас Дж. Дж. И др.Возраст не влияет на результаты безоперационного лечения тупой травмы селезенки. J Am Coll Surg. 2012; 214: 958–64.
PubMed Статья Google ученый
Пейтцман А.Б., Хайль Б., Ривера Л., Федерле М., Харбрехт Б.Г., Клэнси К. и др. Тупая травма селезенки у взрослых: мультиинституциональное исследование Восточной ассоциации хирургии травм. J Trauma-Injury Infect Crit Care. 2000; 49: 177–89.
CAS Статья Google ученый
Малхотра А.К., Латифи Р., Фабиан Т.К., Иватури Р.Р., Дхаге С., Би Т.К. и др. Множественность повреждений солидных органов: влияние на лечение и исходы после тупой травмы живота. J Trauma. 2003; 54: 925–9.
PubMed Статья Google ученый
Harbrecht BG, Zenati MS, Alarcon LH, Ochoa JB, Puyana JC, Schuchert VD, et al. Лучше ли исход после тупой травмы селезенки у взрослых в очагах травматологии большого объема? Am Surg. 2005; 71: 942-8-9.
Google ученый
Коканур С.С., Мур Ф.А., Уэр Д.Н., Марвин Р.Г., Дюк Дж. Х. Возраст не должен учитываться при консервативном лечении тупой травмы селезенки. J Trauma-Injury Infect Crit Care. 2000; 48: 606–12. обсуждение 610–612
CAS Статья Google ученый
Harbrecht BG, Peitzman AB, Rivera L, Heil B, Croce M, Morris JA, et al. Вклад возраста и пола в исход тупой травмы селезенки у взрослых: многоцентровое исследование восточной ассоциации хирургии травм.J Trauma. 2001; 51: 887–95.
CAS PubMed Статья Google ученый
Siriratsivawong K, Zenati M, Watson GA, Harbrecht BG. Безоперационное лечение тупой травмы селезенки у пожилых людей: играет ли возраст роль? Am Surg. 2007. 73: 585–9. обсуждение 590
PubMed Google ученый
Велмахос ГК, Захариас Н., Эмхофф Т.А., Фини Дж. М., Херст Дж. М., Крукс Б. А. и др.Лечение наиболее сильно поврежденной селезенки: многоцентровое исследование исследовательского консорциума центров травм Новой Англии (ReCONECT). Arch Surg. 2010; 145: 456–60.
PubMed Статья Google ученый
Велмахос ГК, Чан Л.С., Камель Э., Мюррей Дж.А., Ясса Н., Кахаку Д. и др. Безоперационное лечение травм селезенки: мы зашли слишком далеко? Arch Surg. 2000; 135: 674–81.
CAS PubMed Статья Google ученый
Jeremitsky E, Kao A, Carlton C, Rodriguez A, Ong A. Влияет ли эмболизация селезенки и степень повреждения селезенки на безоперационное ведение пациентов с тупой травмой селезенки? Am Surg. 2011; 77: 215–20.
PubMed Google ученый
G a W., Rosengart MR, Zenati MS, Tsung A, Forsythe RM, Peitzman AB, et al. Безоперационное ведение тяжелой тупой травмы селезенки: поправляемся ли мы? J Trauma. 2006; 61: 1113-1118-1119.
Google ученый
Краузе К.Р., Хауэллс Г.А., Баир Х.А., Гловер Дж.Л., Мадразо Б.Л., Васвари HJ и др. Безоперационное лечение тупой травмы селезенки у взрослых 55 лет и старше: 20-летний опыт. Am Surg. 2000; 66: 636–40.
CAS PubMed Google ученый
Sartorelli KH, Frumiento C, Rogers FB, Osler TM. Безоперационное лечение повреждений печени, селезенки и почек у взрослых с множественными травмами.J Trauma. 2000; 49: 56-61-2.
Артикул Google ученый
Альбрехт Р.М., Шермер К.Р., Моррис А. Безоперационное ведение тупых травм селезенки: факторы, влияющие на успех в возрасте> 55 лет. Am Surg. 2002; 68: 227-30-1.
Google ученый
Шурр MJ, Fabian TC, Gavant M, Croce MA, Kudsk KA, Minard G, et al. Лечение тупой травмы селезенки: румяна с контрастированием на компьютерной томографии прогнозируют неудачу консервативного лечения.J Trauma. 1995; 39: 507-512-513.
Google ученый
Бхангу А., Непогодиев Д., Лал Н., Боули Д.М. Метаанализ прогностических факторов и результатов неудач безоперационного лечения тупой травмы селезенки. Травма, повреждение. 2012; 43: 1337–46.
PubMed Статья Google ученый
Асирватам Р., Мюллер М. Тупая травма селезенки. Aust N Z J Surg.2000; 70: 333–7.
CAS PubMed Статья Google ученый
Crawford RS, Tabbara M, Sheridan R, Spaniolas K, Velmahos GC. Ранняя выписка после консервативного лечения травм селезенки: повышенный риск для пациентов из-за поздней неудачи? Операция. 2007; 142: 337–42.
PubMed Статья Google ученый
Еремицкий Э., Смит Р.С., Онг А.В.Запуск часов: определение времени безоперационного лечения тупой травмы селезенки. Am J Surg. 2013; 205: 298–301.
PubMed Статья Google ученый
Chen L-Y, Shih H-C, Wu JJ, Wen Y-S, Huang M-S, Huang C-I, et al. Роль диагностических алгоритмов в лечении тупой травмы селезенки. J Chin Med Assoc. 2005; 68: 373–8.
PubMed Статья Google ученый
Ball CG, Киркпатрик AW, D’Amours SK. РАПТОР: реанимация с применением ангиографии, чрескожных методик и оперативного вмешательства. Преобразование дисциплины травматологической хирургии. Может J Surg. 2011; 54: E3–4.
PubMed PubMed Central Статья Google ученый
Киркпатрик А.В., Вис С., Дубе М., Бисбрук С., Болл К.Г., Лаберж Дж. И др. Эволюция специально разработанной гибридной травматологической операционной с точки зрения травматологической службы: RAPTOR (реанимация с чрескожной ангиографией и оперативная реанимация).Травма, повреждение. 2014; 45: 1413–21.
PubMed Статья Google ученый
Фер А., Беверидж Дж., SD DA, Киркпатрик А.В., Болл К.Г. Потенциальная выгода гибридной операционной среды для пациентов с тяжелыми травмами и хроническим кровотечением: как часто мы сможем это делать правильно? J Trauma Acute Care Surg. 2016; 80: 457–60.
PubMed Статья Google ученый
Деметриадес Д., Рабинович Б. Показания к операции при колотых ранениях живота. Проспективное исследование 651 пациента. Ann Surg. 1987. 205: 129–32.
CAS PubMed PubMed Central Статья Google ученый
Велмахос ГК, Деметриадес Д., Тутузас К.Г., Саркисян Г., Чан Л.С., Исхак Р. и др. Избирательное консервативное ведение 1856 пациентов с огнестрельными ранениями живота: должна ли рутинная лапаротомия оставаться стандартом лечения? Ann Surg.2001: 234, 395-402-403.
Ренц Б.М., Феличиано Д.В. Огнестрельные ранения правой грудной клетки: проспективное исследование консервативного лечения. J Trauma. 1994; 37: 737–44.
CAS PubMed Статья Google ученый
Инаба К., Бармпарас Дж., Фостер А., Талвинг П., Дэвид Дж. С., Грин Д. и др. Избирательное безоперационное ведение огнестрельных ранений туловища: когда безопасно выписывать? J Trauma. 2010; 68: 1301–4.
PubMed Статья Google ученый
Карлин А.М., Тыбурский Ю.Г., Уилсон Р.Ф., Стеффес С. Факторы, влияющие на исход пациентов с травмой селезенки. Am Surg. 2002; 68: 232–9.
PubMed Google ученый
Берг Р.Дж., Инаба К., Окойе О., Пэсли Дж., Тейшейра П.Г., Эспарза М. и др. Современное лечение проникающей травмы селезенки. Травма, повреждение. 2014; 45: 1394–400.
PubMed Статья Google ученый
Haan JM, Bochicchio GV, Kramer N, Scalea TM. Безоперационное лечение тупой травмы селезенки: 5-летний опыт. J Trauma. 2005; 58: 492–8.
PubMed Статья Google ученый
Хаан Дж., Скотт Дж., Бойд-Кранис Р.Л., Хо С., Крамер М., Скалея ТМ. Приемная ангиография при тупой травме селезенки: достоинства и недостатки.J Trauma. 2001; 51: 1161–5.
CAS PubMed Google ученый
Haan JM, Biffl W., Knudson MM, Davis KA, Oka T., Majercik S, et al. Повторный визит к эмболизации селезенки: многоцентровый обзор. J Trauma — Inj Infect Crit Care. 2004; 56: 542–7.
Артикул Google ученый
Tugnoli G, Bianchi E, Biscardi A, Coniglio C, Isceri S, Simonetti L, et al. Безоперационное лечение тупой травмы селезенки у взрослых: предстоит еще долгий путь.Результаты опыта травматологического центра больницы Болонья-Маджоре и разработка клинического алгоритма. Хирург сегодня. 2015; 45: 1210–7.
PubMed Статья Google ученый
Бессуд Б., Денис А., Калмес Дж. М., Мэдофф Д., Канадли С., Шнайдер П. и др. Безоперационное ведение травматических повреждений селезенки: играет ли роль эмболизация проксимальной селезеночной артерии? Am J Roentgenol. 2006; 186: 779–85.
Артикул Google ученый
Brillantino A, Iacobellis F, Robustelli U, Villamaina E, Maglione F, Colletti O и др. Неоперативное лечение тупой травмы селезенки: проспективная оценка стандартного протокола лечения. Eur J Trauma Emerg Surg. 2016; 42: 593–8.
CAS PubMed Статья Google ученый
Smith HE, Biffl WL, Majercik SD, Jednacz J, Lambiase R, Cioffi WG. Эмболизация селезеночной артерии: мы зашли слишком далеко? J Trauma.2006; 61: 541-544-546.
Артикул Google ученый
Капеччи Л.М., Еремицкий Э., Смит Р.С., Филп Ф. Травматологические центры с более высокой частотой ангиографии имеют меньшую частоту спленэктомии при лечении тупой травмы селезенки. Операция. 2015; 158: 1020-4-6.
Артикул Google ученый
Zarzaur BL, Savage SA, Croce MA, Fabian TC. Использование ангиографии травматологического центра при тяжелых тупых повреждениях селезенки: время решает все.J Trauma Acute Care Surg. 2014; 77: 666–71.
PubMed Статья Google ученый
Райхлин А., Баерлохер М.О., Аш М.Р., Майерс А. Визуализация и транскатетерная артериальная эмболизация при травматических повреждениях селезенки: обзор литературы. Может J Surg. 2008; 51: 464–72.
PubMed PubMed Central Google ученый
Банерджи А., Дуэйн Т.М., Уилсон С.П., Хейни С., О’Нил П.Дж., Эванс Х.Л. и др.Вариации центра травмы при эмболизации селезеночной артерии и спасении селезенки: многоцентровый анализ. J Trauma Acute Care Surg. 2013; 75: 69-74-5.
Артикул Google ученый
Росати С, Ата А, Сискин Г.П., Мегна Д., Бонвиль Д.Д., Пятно СК. Лечение травмы селезенки: 8-летний опыт работы в одном учреждении. Am J Surg. 2015; 209: 308–14.
PubMed Статья Google ученый
J a R, RB DA, Miller PR. Безоперационное ведение тупой травмы селезенки у взрослых с эмболотерапией селезеночной артерии и без нее: метаанализ. J Trauma Inj Infect Crit Care. 2011; 71: 898–903.
Артикул Google ученый
Davis KA, Fabian TC, Croce MA, Gavant ML, Flick PA, Minard G, et al. Повышенный успех в консервативном лечении тупых повреждений селезенки: эмболизация псевдоаневризм селезеночной артерии. J Trauma.1998; 44: 1008-13-5.
Google ученый
Дели Т., Багенхольм А., Трасти Н.С., Монсен С.А., Бартнес К., Богенхольм А. и др. Лечение травм селезенки: ретроспективное исследование. Scand J Trauma Resusc Emerg Med. 2015; 23: 85.
PubMed PubMed Central Статья Google ученый
Shanmuganathan K, Mirvis SE, Sover ER. Значение КТ с контрастным усилением в обнаружении активного кровотечения у пациентов с тупой травмой живота или таза.Am J Roentgenol. 1993. 161: 65–9.
CAS Статья Google ученый
Райан М., Гамильтон П., Чу П., Ханаган Дж. Активная экстравазация артериального контрастного вещества на посттравматической компьютерной томографии брюшной полости. Кан Ассор Радиол Дж. 2004; 55: 160–9.
PubMed Google ученый
Гавант М.Л., Шурр М., Флик П.А., Кроче М.А., Фабиан ТК, Голд РЭ. Прогнозирование клинического исхода нехирургического лечения тупой травмы селезенки: использование КТ для выявления аномалий сосудистой сети селезенки.Am J Roentgenol. 1997. 168: 207–12.
CAS Статья Google ученый
Шанмуганатан К., Мирвис С.Е., Бойд-Кранис Р., Такада Т., Скалея ТМ. Нехирургическое лечение тупого повреждения селезенки: использование критериев КТ для отбора пациентов для селезеночной артериографии и потенциальной эндоваскулярной терапии. Радиология. 2000. 217: 75–82.
CAS PubMed Статья Google ученый
Marmery H, Shanmuganathan K, Alexander MT, Mirvis SE. Оптимизация выбора для неоперативного лечения тупой травмы селезенки: сравнение систем оценки MDCT. Am J Roentgenol. 2007; 189: 1421–7.
Артикул Google ученый
Fu C-Y, Wu S-C, Chen R-J, Chen Y-F, Wang Y-C, Huang H-C, et al. Оценка необходимости оперативного вмешательства при тупой травме селезенки: экстравазация интраперитонеального контраста имеет повышенную вероятность необходимости оперативного вмешательства.Мир J Surg. 2010; 34: 2745–51.
PubMed Статья Google ученый
Юань Кей Си, Вонг И Си, Лин Би Си, Кан С. Си, Лю Э Х, Хсу И П. Отрицательная катетерная ангиография после экстравазации сосудистого контраста на компьютерной томографии при тупой травме туловища: обзор клинической дилеммы. Scand J Trauma Resusc Emerg Med. 2012; 20:46.
PubMed PubMed Central Статья Google ученый
Alarhayem AQ, Myers JG, Dent D, Lamus D, Lopera J, Liao L и др. «Краснеть с первого взгляда»: значимость компьютерно-томографического и ангиографического несоответствия у пациентов с тупой травмой живота. Am J Surg. 2015; 210: 1104-10-1.
Артикул Google ученый
Skattum J, Naess PA, Eken T., Gaarder C. Уточнение роли ангиографической эмболизации селезенки при травмах селезенки высокой степени. J Trauma Acute Care Surg. 2013; 74: 100-3-4.
Артикул Google ученый
Миллер П.Р., Чанг М.С., Хот Дж.Дж., Мауэри Н.Т., Хилдрет А.Н., Мартин Р.С. и др. Проспективное испытание ангиографии и эмболизации для всех тупых повреждений селезенки III-V степени: показатель успешности неоперационного лечения значительно улучшился. J Am Coll Surg. 2014; 218: 644–8.
PubMed Статья Google ученый
Chastang L, Bège T, Prudhomme M, Simonnet AC, Herrero A, Guillon F, et al.Безопаснее ли безоперационное ведение тяжелой тупой травмы селезенки, чем эмболизация или хирургическое вмешательство? Результаты французского проспективного многоцентрового исследования. J Visc Surg. 2015; 152: 85–91.
CAS PubMed Статья Google ученый
Frandon J, Rodière M, Arvieux C, Michoud M, Vendrell A, Broux C, et al. Тупое повреждение селезенки: исходы проксимальной или дистальной эмболизации селезеночной артерии. Диагностика интервальной визуализации.2014; 95: 825–31.
CAS PubMed Статья Google ученый
Шнюригер Б., Инаба К., Константинидис А., Люстенбергер Т., Чан Л.С., Деметриадес Д. Результаты эмболизации проксимальной и дистальной селезеночной артерии после травмы: систематический обзор и метаанализ. J Trauma. 2011; 70: 252–60.
PubMed Статья Google ученый
Ekeh AP, McCarthy MC, Woods RJ, Haley E.Осложнения, возникающие при эмболизации селезенки после тупой травмы селезенки. Am J Surg. 2005; 189: 335–9.
PubMed Статья Google ученый
Frandon J, Rodiere M, Arvieux C, Vendrell A, Boussat B, Sengel C, et al. Тупая травма селезенки: связаны ли ранние побочные эффекты с травмой, консервативным лечением или хирургическим вмешательством? Diagnostic Interv Radiol. 2015; 21: 327–33.
Артикул Google ученый
Demetriades D, Scalea TM, Degiannis E, Barmparas G, Konstantinidis A, Massahis J, et al. Тупая травма селезенки: спленэктомия увеличивает ранние инфекционные осложнения: проспективное многоцентровое исследование. J Trauma Acute Care Surg. 2012; 72: 229–34.
PubMed Статья Google ученый
Касейе Н., Агарвал С., Берч М., Гланц А., Эмхофф Т., Бурк П. и др. Краткосрочные результаты избежания спленэктомии у пациентов с травмами. Am J Surg.2008; 196: 213–7.
PubMed Статья Google ученый
Фрейтас Г., Олуфахо О.А., Хаммуда К., Лин Э., Купер З., Хавенс Дж. М. и др. Осложнения после выписки после неоперативного лечения тупой травмы селезенки. Am J Surg. 2016; 211: 744–9.
PubMed Статья Google ученый
Wei B, Hemmila MR, Arbabi S, Taheri PA, Wahl WL, et al.Ангиоэмболизация сокращает оперативное вмешательство при тупой травме селезенки. J Trauma — Inj Infect Crit Care. 2008; 64: 1472–7.
Артикул Google ученый
Эке А.П., Халаф С., Ильяс С., Кауфман С., Валусимби М., Маккарти М.С. Осложнения, возникающие при эмболизации селезеночной артерии: обзор 11-летнего опыта. Am J Surg. 2013; 205: 250–4.
PubMed Статья Google ученый
Wu SC, Chen RJ, Yang AD, Tung CC, Lee KH. Осложнения, связанные с эмболизацией при лечении тупой травмы селезенки. Мир J Surg. 2008. 32: 476–82.
PubMed Статья Google ученый
Брюс П.Дж.П., Хелмер С.Д., Харрисон П.Б., Сирико Т., Хаан Дж. М.. Нехирургическое лечение тупой травмы селезенки: насколько это рентабельно? Am J Surg. 2011; 202: 810–6.
PubMed Статья Google ученый
Моррелл Д.Г., Чанг ФК, Хелмер С.Д. Изменение тенденций в лечении травм селезенки. Am J Surg. 1995; 170: 686–9. обсуждение 690
CAS PubMed Статья Google ученый
Картер Дж. У., Фалько М. Х., Чопко М. С., Флинн В. Дж., Уайлс III CE, Гуо Вашингтон. Действительно ли мы полагаемся на быстрое принятие решений при лечении тупой травмы живота? Травма, повреждение. 2015; 46: 817–21.
PubMed Статья Google ученый
Hady HR, uba M, Myśliwiec P, Trochimowicz L, ukaszewicz J, Zurawska J, et al. Хирургическое лечение повреждений паренхиматозных органов при тупых и проникающих травмах живота — опыт авторов. Adv Clin Exp Med. 2012; 21: 193–200.
PubMed Google ученый
Гарбер Б.Г., Йелле Дж. Д., Фэйрфулл-Смит Р., Лоример Дж. В., Карсон С. Лечение травм селезенки в канадском травматологическом центре. Может J Surg. 1996; 39: 474–80.
CAS PubMed PubMed Central Google ученый
Haddad SH, Yousef ZM, Al-Azzam SS, Aldawood AS, Al-Zahrani AA, Alzamel HA, et al. Профиль, исход и предикторы смертности пациентов с травмой живота и таза в отделении интенсивной терапии в Саудовской Аравии. Травма, повреждение. 2015; 46: 94–9.
PubMed Статья Google ученый
Свейд Ф, Пелег К., Альфики Р., Дело I, Ольша О., Ашкенази И. и др.Сопутствующие повреждения полых внутренних органов у пациентов с тупыми повреждениями печени и селезенки: анализ базы данных Национального реестра травм. Травма, повреждение. 2014; 45: 1409–12.
PubMed Статья Google ученый
Гарбер Б.Г., Mmath BP, Fairfull-Smith RJ, Yelle JD. Лечение травм селезенки у взрослых в Онтарио: популяционное исследование. Может J Surg. 2000; 43: 283–8.
CAS PubMed PubMed Central Google ученый
Наср В.И., Коллинз К.Л., Келли Дж.Дж. Возможность лапароскопической спленэктомии при стабильной тупой травме: серия клинических случаев. J Trauma. 2004; 57: 887–9.
PubMed Статья Google ученый
Hallfeldt KK, Trupka AW, Erhard J, Waldner H, Schweiberer L. Экстренная лапароскопия при колотых ранениях живота. Surg Endosc. 1998; 12: 907–10.
CAS PubMed Статья Google ученый
Pisters PW, Pachter HL. Аутологичная трансплантация селезенки при травме селезенки. Ann Surg. 1994; 219: 225–35.
CAS PubMed PubMed Central Статья Google ученый
Qu Y, Ren S, Li C, Qian S, Liu P. Ведение послеоперационных осложнений после спленэктомии. Int Surg. 2013; 98: 55–60.
PubMed PubMed Central Статья Google ученый
Алаббаси Т., Натенс А.Б., Тьен Х. Тупая травма селезенки и тяжелая черепно-мозговая травма: анализ решения и последствия для лечения. Может J Surg. 2015; 58: S108–17.
PubMed PubMed Central Статья Google ученый
Rostas JW, Manley J, Gonzalez RP, Brevard SB, Ahmed N, Frotan MA, et al. Безопасность низкомолекулярного гепарина после тупых повреждений печени и селезенки. Am J Surg. 2015; 210: 31–4.
PubMed Статья Google ученый
Мерфи П.Б., Сотилингам Н., Чарык Стюарт Т., Бати Б., Моффат Б., Грей Д.К. и др. Очень раннее начало химической профилактики венозной тромбоэмболии после тупого повреждения твердого органа безопасно. Может J Surg. 2016; 59: 118–22.
PubMed PubMed Central Статья Google ученый
Алехандро К.В., Акоста Х.А., Родригес ПА. Проявления кровотечения при раннем применении низкомолекулярных гепаринов при тупых повреждениях селезенки.Am Surg. 2003; 69: 1006–9.
PubMed Google ученый
Зарзаур Б.Л., Р.К., Фабиан Т.К., Коимбра Р. Обзор практик членов Американской ассоциации хирургии травм по лечению тупой травмы селезенки. J Trauma. 2011; 70: 1026–31.
PubMed Статья Google ученый
Эберле Б.М., Шнюригер Б., Инаба К., Сестеро Р., Кобаяши Л., Бармпарас Г. и др.Профилактика тромбоэмболии низкомолекулярным гепарином у пациентов с тупыми твердыми повреждениями органов брюшной полости, подвергающихся консервативному лечению: современная практика и результаты. J Trauma. 2011; 70: 141–6. обсуждение 147
CAS PubMed Статья Google ученый
Джозеф Б., Пандит В., Харрисон С., Любин Д., Кульватунью Н., Зангбар Б. и др. Ранняя профилактика тромбоэмболии у пациентов с тупыми твердыми повреждениями органов брюшной полости, подвергающихся консервативному лечению: насколько это безопасно? Am J Surg.2015; 209: 194–8.
PubMed Статья Google ученый
Вайнбергер Дж., Сиполле М. Оптимальное обращение новых антикоагулянтов при травмах. Crit Care Clin. 2017; 33: 135–52.
PubMed Статья Google ученый
Имберт П., Рапп С., Баффет, штат Пенсильвания. Патологический разрыв селезенки при малярии: анализ 55 случаев (1958–2008). Travel Med Infect Dis.2009; 7: 147–59.
PubMed Статья Google ученый
Клэнси А.А., Тирута С., Эшман Д., Болл К.Г., Киркпатрик А.В. Песня остается той же, хотя инструменты меняются: осложнения после выборочного безоперационного лечения тупой травмы селезенки: ретроспективный обзор пациентов травматологического центра уровня I с 1996 по 2007 год. J Trauma Manag Outcomes. 2012; 6: 4.
PubMed PubMed Central Статья Google ученый
Ганнон Э. Х., Ховард Т. Травмы селезенки у спортсменов: обзор. Curr Sports Med Rep. 2010; 9: 111–4.
PubMed Статья Google ученый
Frumiento C, Sartorelli K, Vane D. Осложнения травм селезенки: расширение неоперационной теоремы. J Pediatr Surg. 2000; 35: 788–91.
CAS PubMed Статья Google ученый
Zarzaur BL, Vashi S, Magnotti LJ, Croce MA, Fabian TC.Реальный риск спленэктомии после выписки домой после консервативного лечения тупой травмы селезенки. J Trauma. 2009; 66: 1531–8.
PubMed Статья Google ученый
S a S, Zarzaur BL, Magnotti LJ, J a W, Maish GO, Bee TK, et al. Эволюция тупой травмы селезенки: разрешение и прогрессирование. J Trauma. 2008; 64: 1085-91-2.
Google ученый
Meguid AA, Bair HA, Howells GA, Bendick PJ, Kerr HH, Villalba MR. Проспективная оценка критериев безоперационного лечения тупой травмы селезенки. Am Surg. 2003; 69: 238-42-3.
Google ученый
Риеццо И., Ди Баттиста Б., Де Сальвия А., Кантаторе С., Нери М., Помара С. и др. Отсроченный разрыв селезенки: определение возраста субкапсулярного кровоизлияния как полезная задача для оценки причинно-следственной связи с травмой. Forensic Sci Int.2014; 234: 64–71.
PubMed Статья Google ученый
Хаан Дж. М., Босвелл С., Стейн Д., Скалея ТМ. Последующая КТ брюшной полости не требуется при травме селезенки низкой степени тяжести. Am Surg. 2007. 73: 13–8.
PubMed Google ученый
Муроя Т., Огура Х., Симидзу К., Тасаки О., Кувагата И., Фьюз Т. и др. Отсроченное формирование псевдоаневризмы селезенки после консервативного лечения тупой травмы селезенки: мультиинституциональное исследование в Осаке, Япония.J Trauma Acute Care Surg. 2013; 75: 417–20.
PubMed Статья Google ученый
Uecker J, Pickett C, Dunn E. Роль последующих рентгенографических исследований в неоперативном лечении травмы селезенки. Am Surg. 2001; 67: 22–5.
CAS PubMed Google ученый
Lyass S, Sela T, Lebensart PD, Muggia-Sullam M. Последующие визуализационные исследования тупой травмы селезенки: влияют ли они на лечение? Isr Med Assoc J.2001; 3: 731–3.
CAS PubMed Google ученый
Линч Дж. М., Меза МП, Ньюман Б., Гарднер М. Дж., Альбанезе, Коннектикут. Степень повреждения селезенки при компьютерной томографии позволяет определить время, необходимое для рентгенологического заживления. J Pediatr Surg. 1997. 32: 1093–6.
CAS PubMed Статья Google ученый
Unal E, Onur MR, Akpinar E, Ahmadov J, Karcaaltincaba M, Ozmen MN, et al.Результаты визуализации при неотложных состояниях селезенки: иллюстрированный обзор. Insights Imaging. 2016; 7: 215–22.
PubMed PubMed Central Статья Google ученый
Linet MS, Nyrén O, Gridley G, Adami HO, Buckland JD, McLaughlin JK, et al. Причины смерти пациентов, выживших не менее одного года после спленэктомии. Am J Surg. 1996. 172: 320–3.
CAS PubMed Статья Google ученый
Bairdain S, Litman HJ, Troy M, McMahon M, Almodovar H, Zurakowski D, et al. Двадцать лет сохранения селезенки в педиатрическом травматологическом центре 1-го уровня. J Pediatr Surg. 2015; 50: 864–8.
PubMed Статья Google ученый
Алонсо М., Братвейт С., Гарсия В., Паттерсон Л., Шерер Т., Стаффорд П. и др. Практические рекомендации по безоперационному ведению тупых травм печени и селезенки. Чикаго: Восточная ассоциация хирургии травм; 2003 г.
Google ученый
Мур Е.Е., Когбилл Т.Х., Юркович Г.Дж., Шакфорд С.Р., Малангони М.А., Чемпион HR. Масштабирование повреждений органов: селезенка и печень (редакция 1994 г.). J Trauma. 1995; 38: 323–4.
CAS PubMed Статья Google ученый
Стилианос С. Основанные на фактах рекомендации по использованию ресурсов у детей с изолированным поражением селезенки или печени.Комитет по травмам APSA. J Pediatr Surg. 2000; 35: 164–9.
CAS PubMed Статья Google ученый
McVay MR, Kokoska ER, Jackson RJ, Smith SD. Выбросить «зачетную книжку»: ведение изолированного повреждения селезенки и печени на основе гемодинамического статуса. J Pediatr Surg. 2008. 43: 1072–6.
PubMed Статья Google ученый
Martin K, Vanhouwelingen L, Bütter A.Значение псевдоаневризм в консервативном лечении тупой травмы селезенки у детей. J Pediatr Surg. 2011; 46: 933–7.
PubMed Статья Google ученый
Ли Д., Янчар Н. Ведение педиатрических тупых травм селезенки в Канаде — практика и мнения. J Pediatr Surg. 2009; 44: 997–1004.
PubMed Статья Google ученый
Bond SJ, Eichelberger MR, Gotschall CS, Sivit CJ, Randolph JG. Безоперационное лечение тупой травмы печени и селезенки у детей. Ann Surg. 1996; 223: 286–9.
CAS PubMed PubMed Central Статья Google ученый
Muehrcke DD, Kim SH, McCabe CJ. Детская травма селезенки: прогнозирование успеха консервативной терапии. Am J Emerg Med. 1987. 5: 109–12.
CAS PubMed Статья Google ученый
Delius RE, Франкель В., Коран АГ. Сравнение оперативного и консервативного лечения тупых повреждений печени и селезенки у взрослых и детей. Операция. 1989; 106: 788-92-3.
Google ученый
Линч Дж. М., Форд Х, Гарднер М. Дж., Вайнер Э. С.. Возможна ли ранняя выписка после изолированного повреждения селезенки у гемодинамически стабильного ребенка? J Pediatr Surg. 1993; 28: 1403–7.
CAS PubMed Статья Google ученый
Konstantakos AK, Barnoski AL, Plaisier BR, Yowler CJ, Fallon WF, Malangoni MA. Оптимизация лечения тупой травмы селезенки у взрослых и детей. Операция. 1999; 126: 805–13.
CAS PubMed Статья Google ученый
Упадхьяя П. Консервативное лечение травмы селезенки: история и современные тенденции. Pediatr Surg Int. 2003; 19: 617–27.
CAS PubMed Статья Google ученый
Родригес CJ, Саккетти JC, Родригес AJ. Возрастные изменения сети эластичных волокон капсулы селезенки человека. Лимфология. 1999; 32: 64–9.
CAS PubMed Google ученый
Notrica DM, Eubanks JW, Tuggle DW, Maxson RT, Letton RW, Garcia NM и др. Неоперативное лечение тупой травмы печени и селезенки у детей: оценка рекомендаций ATOMAC с использованием GRADE. J Trauma Acute Care Surg. 2015; 79: 683–93.
PubMed Статья Google ученый
Зингер Дж., Ридер С., Эберл Р., Вегманн Х., Хеллварт МЭ. Сравнение двух эпох лечения и отдаленных результатов сонографии при тупых повреждениях селезенки у детей. Eur J Pediatr. 2013; 172: 1187–90.
PubMed Статья Google ученый
Дуркин Н., Деганелло А., Селларс М.Э., Сидху П.С., Давенпорт М., Макин Э.Посттравматические псевдоаневризмы печени и селезенки у детей: диагностика, лечение и последующий скрининг с использованием ультразвукового исследования с контрастным усилением (CEUS). J Pediatr Surg. 2016; 51: 289–92.
PubMed Статья Google ученый
Менакер Дж., Блумберг С., Виснер Д.Х., Даян П.С., Туник М., Гарсия М. и др. Использование сфокусированной оценки с сонографией для исследования травмы (FAST) и ее влияние на использование компьютерной томографии брюшной полости у гемодинамически стабильных детей с тупой травмой туловища.J Trauma Acute Care Surg. 2014; 77: 427–32.
PubMed Статья Google ученый
Мерфи Р., Гош А. На пути к доказательной медицине неотложной помощи: лучшие ставки из Королевского лазарета Манчестера. Точность УЗИ брюшной полости при детской травме. Emerg Med J. 2001; 18: 208–9.
CAS PubMed PubMed Central Статья Google ученый
Scaife ER, Rollins MD, Barnhart DC, Downey EC, Black RE, Meyers RL, et al. Роль сфокусированной абдоминальной сонографии при травмах (FAST) в оценке детских травм. J Pediatr Surg. 2013; 48: 1377–83.
PubMed Статья Google ученый
Holmes JF, Gladman A, Chang CH. Проведение УЗИ брюшной полости у детей с тупой травмой: метаанализ. J Pediatr Surg. 2007; 42: 1588–94.
PubMed Статья Google ученый
Заболотный Б., Хэнкок Б.Дж., Постума Р., Уайзман Н. Тупые травмы селезенки в педиатрической популяции Канады: необходимость в руководстве по ведению. Может J Surg. 2002; 45: 358–62.
PubMed PubMed Central Google ученый
Стилианос С., Перл Р. Травма живота. В: Grosfeld JL, O’Neill J, Coran A, Fonkalsrud E, Caldamone A, редакторы. Pediatr Surg. 6-е изд. Филадельфия: Мосби; 2006. с. 295–316.
ГлаваGoogle ученый
Leinwand MJ, Atkinson CC, Mooney DP, Groner J, Lund D. Применение основанных на фактических данных рекомендаций APSA для изолированных повреждений печени или селезенки: опыт одного учреждения. J Pediatr Surg. 2004; 39: 487–90.
PubMed Статья Google ученый
Гутьеррес И.М., Зураковски Д., Чен К., Муни Д.П. Руководства по клинической практике (CPG) сокращают затраты на лечение изолированных повреждений селезенки в педиатрических травматологических центрах.Langenbeck’s Arch Surg. 2013; 398: 313–5.
Артикул Google ученый
Cloutier DR, Baird TB, Gormley P, McCarten KM, Bussey JG, Luks FI. Детские травмы селезенки с контрастным румянцем: успешное консервативное лечение без ангиографии и эмболизации. J Pediatr Surg. 2004; 39: 969–71.
PubMed Статья Google ученый
Аль-Шанафей С., Джакомантонио М., Джексон Р.Травмы селезенки у детей: взаимосвязь между визуализацией и клиническим лечением. Pediatr Surg Int. 2001; 17: 365–8.
CAS PubMed Статья Google ученый
Рюсс Л., Сивит С.Дж., Эйхельбергер М.Р., Тейлор Г.А., Бонд С.Дж. Тупая травма печени и селезенки у детей: корреляция шкалы тяжести травмы КТ с клиническим исходом. Pediatr Radiol. 1995; 25: 321–5.
CAS PubMed Статья Google ученый
Nance ML, Mahboubi S, Wickstrom M, Prendergast F, Stafford PW. Образец свободной жидкости в брюшной полости после изолированного тупого повреждения селезенки или печени у педиатрического пациента. J Trauma. 2002; 52: 85–7.
PubMed Google ученый
Мерфи Е.Е., Мерфи С.Г., Сиполле М.Д., Тинькофф Г.Х. Детский травматологический центр и инклюзивная травматологическая система: влияние на частоту спленэктомии. J Trauma Acute Care Surg. 2015; 78: 930–4.
PubMed Статья Google ученый
Sims CA, Wiebe DJ, Nance ML. Тупая травма твердого органа: по-разному ли взрослые и детские хирурги лечат детей? J Trauma. 2008. 65: 698–703.
PubMed Статья Google ученый
Стилианос С., Егорова Н., Гис К.С., Аронс Р.Р., Олдхэм КТ. Различия в лечении педиатрической травмы селезенки в травматологических центрах по сравнению с нетравматическими центрами: призыв к распространению контрольных показателей и рекомендаций Американской педиатрической хирургической ассоциации.J Am Coll Surg. 2006; 202: 247–51.
PubMed Статья Google ученый
Муни Д.П., Ротштейн Д.Х., Forbes PW. Варианты ведения педиатрических травм селезенки в США. J Trauma Inj Infect Crit Care. 2006; 61: 330–3.
Артикул Google ученый
Муни Д.П., Forbes PW. Варианты ведения педиатрических травм селезенки в Новой Англии.J Trauma. 2004. 56: 328–33.
PubMed Статья Google ученый
Тодд С.Р., Артур М., Ньюгард К., Хеджес Дж. Р., Маллинс Р. Дж.. Больничные факторы, связанные со спленэктомией по поводу травмы селезенки: национальная перспектива. J Trauma. 2004; 57: 1065–71.
PubMed Статья Google ученый
Holmes JH 4th, Wiebe DJ, Tataria M, Mattix KD, Mooney DP, Scaife ER, et al.Неудача безоперационного лечения у детей с травмой твердых органов: мультиинституциональный опыт. J Trauma. 2005; 59: 1309–13.
PubMed Статья Google ученый
Шарма О.П., Освански М.Ф., Зингер Д., Радж С.С., Дауд Я.Х. Оценка консервативного лечения тупой травмы селезенки и печени. Am Surg. 2005. 71: 379–86.
PubMed Google ученый
Нарси А., Солак О, Турхан-Хактанир Н., Айчичек А., Демир Ю., Эла Ю. и др. Прогностическое значение систем оценки травм у педиатрических пациентов. Pediatr Surg Int. 2009; 25: 25–30.
PubMed Статья Google ученый
Ричардс Дж. Р., МакГахан Дж. П., Джонс С. Д., Жан С., Герскович Е. О.. Ультразвуковое обнаружение тупой травмы селезенки. Травма, повреждение. 2001. 32: 95–103.
CAS PubMed Статья Google ученый
Татария М., Нэнси М.Л., Холмс Дж. Х. 4-е место, Миллер С.К. 3-е, Маттикс К.Д., Браун Р.Л. и др. Детская тупая травма живота: возраст не имеет значения, отложенная операция не вредит. J Trauma. 2007; 63: 608–14.
PubMed Статья Google ученый
Gross JL, Woll NL, Hanson CA, Pohl C, Scorpio RJ, Kennedy AP Jr, et al. Эмболизация при тупой травме селезенки у детей является альтернативой спленэктомии, когда наблюдение не удается.J Trauma Acute Care Surg. 2013; 75: 421–5.
PubMed Статья Google ученый
Kiankhooy A, Sartorelli KH, Vane DW, Bhave AD. Ангиографическая эмболизация является безопасным и эффективным методом лечения тупых повреждений твердых органов брюшной полости у детей. J Trauma. 2010. 68: 526–31.
PubMed Статья Google ученый
Бансал С., Каррер Ф.М., Хансен К., Партрик Д.А.Контрастное покраснение при тупой травме селезенки у детей не требует рутинного использования ангиографии и эмболизации. Am J Surg. 2015; 210: 345–50.
PubMed Статья Google ученый
Nance ML. Травма живота. Fundam Pediatr Surg. Нью-Йорк: Springer New York; 2011. с. 135–43.
Книга Google ученый
Ярдени Д., Полли Т.З.Дж., Коран АГ.Эмболизация селезеночной артерии при посттравматической псевдоаневризме селезеночной артерии у детей. J Trauma. 2004; 57: 404–7.
PubMed Статья Google ученый
Skattum J, Gaarder C, Naess PA. Эмболизация селезеночной артерии у детей и подростков — опыт 8 лет. Травма, повреждение. 2014; 45: 160–3.
PubMed Статья Google ученый
Mayglothling JA, Haan JM, Scalea TM.Тупые травмы селезенки у подростков с травмами: роль ангиографии и эмболизации. J Emerg Med. 2011; 41: 21–8.
PubMed Статья Google ученый
Schuster T, Leissner G. Селективная ангиоэмболизация при тупой травме твердых органов у детей и подростков: обзор недавней литературы и собственного опыта. Eur J Pediatr Surg. 2013; 23: 454–63.
PubMed Статья Google ученый
van der Vlies CH, Saltzherr TP, Wilde JCH, van Delden OM, de Haan RJ, Goslings JC. Частота неудач безоперационного лечения у детей с повреждением селезенки или печени с контрастным румянцем на компьютерной томографии: систематический обзор. J Pediatr Surg. 2010; 45: 1044–9.
PubMed Статья Google ученый
Бен-Ишай О., Гутьеррес И.М., Пеннингтон Е.С., Муни Д.П. Трансартериальная эмболизация у детей с тупым повреждением селезенки приводит к постэмболизационному синдрому: согласованное исследование случай-контроль.J Trauma Acute Care Surg. 2012; 73: 1558–63.
PubMed Статья Google ученый
Skattum J, Loekke RJV, Titze TL, Bechensteen AG, Aaberge IS, Osnes LT, et al. Сохранение функции после ангиоэмболии повреждения селезенки у детей и подростков: исследование случай-контроль. Травма, повреждение. 2014; 45: 156–9.
PubMed Статья Google ученый
Schimmer JAG, Van Der Steeg AFW, Zuidema WP.Функция селезенки после ангиоэмболизации при травме селезенки у детей и взрослых: систематический обзор. Травма, повреждение. 2016; 47: 525–30.
CAS PubMed Статья Google ученый
Акинкуоли А.А., Лавал О.О., Ароволо О.А., Агбаквуру Е.А., Адесунканми АРК. Детерминанты спленэктомии при травмах селезенки после тупой травмы живота. Южноафриканский J Surg. 2010; 48: 15–9.
CAS Google ученый
Polites SF, Zielinski MD, Zarroug AE, Wagie AE, Stylianos S, Habermann EB. Ориентиры по спленэктомии при детской травме: как у нас дела? J Pediatr Surg. 2015; 50: 339–42.
PubMed Статья Google ученый
Nwomeh BC, Nadler EP, Meza MP, Bron K, B a G, Ford HR. Контрастная экстравазация прогнозирует необходимость оперативного вмешательства у детей с тупой травмой селезенки. J Trauma. 2004; 56: 537–41.
PubMed Статья Google ученый
Джен Х.С., Тиллу А., Крайер Х.Г., Шоу С.Б. Несоответствие в лечении и отдаленных результатах педиатрической травмы селезенки в Калифорнии. Ann Surg. 2010; 251: 1162–6.
PubMed Статья Google ученый
Mohamed AA, Mahran KM, Zaazou MM. Тупая травма живота, потребовавшая лапаротомии у политравматизированных пациентов. Saudi Med J. 2010; 31: 43–8.
PubMed Google ученый
Lo A, Matheson A.M, Adams D. Влияние сопутствующей травмы на лечение тупых травм селезенки. Н. З. Мед Дж. 2004; 117: U1052.
PubMed Google ученый
Резенде В., Петрояну А. Функции остатка селезенки после субтотальной спленэктомии при лечении тяжелых повреждений селезенки. Am J Surg. 2003; 185: 311–5.
PubMed Статья Google ученый
Keller MS, Sartorelli KH, Vane DW. Сопутствующая травма головы не должна препятствовать консервативному лечению травмы селезенки или печени у детей. J Trauma. 1996; 41: 471–5.
CAS PubMed Статья Google ученый
St Peter SD, Aguayo P, Juang D, Sharp SW, Snyder CL, Holcomb GW, et al. Последующее наблюдение за проспективной валидацией сокращенного протокола постельного режима при лечении тупых повреждений селезенки и печени у детей.J Pediatr Surg. 2013; 48: 2437–41.
PubMed Статья Google ученый
Минарик Л., Слим М., Рахлин С., Брудницки А. Диагностическая визуализация в динамике неоперативного лечения травмы селезенки у детей. Pediatr Surg Int. 2002; 18: 429–31.
PubMed Статья Google ученый
Huebner S, Reed MH. Анализ значения визуализации как части наблюдения за травмой селезенки у детей.Pediatr Radiol. 2001. 31 (12): 852–5.
Пачтер Х.Л., Гут А.А., Хофстеттер С.Р., Спенсер ФК. Изменение моделей ведения травмы селезенки: влияние безоперационного лечения. Ann Surg. 1998. 227: 708–9.
CAS PubMed PubMed Central Статья Google ученый
Мур HB, Vane DW. Длительное наблюдение за детьми с консервативным лечением тупой травмы селезенки. J Trauma.2010; 68: 522–5.
PubMed Статья Google ученый
Леоне Г., Пиццигалло Э. Бактериальные инфекции после спленэктомии по поводу злокачественных и доброкачественных гематологических заболеваний. Mediterr J Hematol Infect Dis. 2015; 7
Skattum J, P a N, Gaarder C. Неоперативное лечение и иммунная функция после травмы селезенки. Br J Surg. 2012; 99 Дополнение 1: 59–65.
CAS PubMed Статья Google ученый
Shatz DV. Практика вакцинации североамериканских хирургов-травматологов при спленэктомии при травмах. J Trauma. 2002; 53: 950–6.
PubMed Статья Google ученый
Спелман Д., Баттери Дж., Дейли А., Айзекс Д., Дженненс И., Какакиос А. и др. Рекомендации по профилактике сепсиса у пациентов с аспеленией и гипоспеленией. Intern Med J. 2008; 38: 349–56.
CAS PubMed Статья Google ученый
Salvadori MI, Цена VE. Профилактика и лечение инфекций у детей с аспленией или гипоспленией. Педиатр Детское исцеление. 2014; 19: 271–4.
Google ученый
Программа, финансируемая до пост-спленэктомии, Консультативный центр по иммунизации. Оклендский университет. Окленд, Новая Зеландия http://www.immune.org.nz/sites/default/files/ProgrammeAspleniaImac20160331V01Final_0.pdf.
Шац Д.В., Ромеро-Штайнер S, Эли С.М., Держатель PF, Карлон GM.Ответы антител у пациентов с травмой после спленэктомии, получавших 23-валентную пневмококковую полисахаридную вакцину, через 14 дней после операции по сравнению с 28 днями. J Trauma. 2002; 53: 1037–42.
CAS PubMed Статья Google ученый
Рекомендации по вакцинам ACIP. Центры по контролю и профилактике заболеваний, рекомендуемые графики иммунизации, 2016.
Предпосылки, история процедуры, проблема
Harbrecht BG, Franklin GA, Miller FB, Richardson JD.Является ли спленэктомия после травмы вымирающим видом? Am Surg . 2008 май. 74 (5): 410-2. [Медлайн].
Fishback SJ, Pickhardt PJ, Bhalla S, Menias CO, Congdon RG, Macari M. Отсроченное проявление разрыва селезенки после колоноскопии: клинические данные и результаты компьютерной томографии. Emerg Radiol . 2011 Декабрь 18 (6): 539-44. [Медлайн].
Ха Дж. Ф., Минчин Д. Повреждение селезенки при колоноскопии: обзор. Инт J Surg . 2009 26 июля.epub впереди печати. [Медлайн].
Rozycki GS, Knudson MM, Shackford SR. Хирургическая оценка прикроватных органов с сонографией после травмы (BOAST): пилотное исследование многоцентровой группы WTA. J Травма . 2005 Декабрь 59 (6): 1356-64.
Сирлин CB, Casola G, Brown MA. Паттерны скопления жидкости при скрининговом ультразвуковом исследовании при тупой травме живота: сравнение с местом повреждения. J Ультразвук Med .2001 г., 20 (4): 351-7.
Хедрик Т.Л., Сойер Р.Г., Янг Дж.С. МРТ для диагностики тупой травмы живота: история болезни. Emerg Radiol . 2005 июл.11 (5): 309-11.
Лин У.С., Чен Ю.Ф., Линь Ч., Цзэн Й.Х., Чан Х.Дж., Хо Й.Дж. Эмерджентная транскатетерная артериальная эмболизация у гемодинамически нестабильных пациентов с тупым повреждением селезенки. Акад. Радиол. . 2008 15 февраля (2): 201-8. [Медлайн].
Willmann JK, Roos JE, Platz A.Мультидетекторная КТ: обнаружение активного кровотечения у пациентов с тупой травмой живота. AJR Am J Roentgenol . 2002 Август 179 (2): 437-44. [Медлайн].
Nwomeh BC, Nadler EP, Meza MP. Контрастная экстравазация прогнозирует необходимость оперативного вмешательства у детей с тупой травмой селезенки. J Травма . 2004 Март 56 (3): 537-41.
Мармери Х., Шанмуганатан К., Мирвис С.Е., Ричард Х. 3-й, Сликер С., Миллер Л.А. и др.Корреляция результатов мультидетекторной КТ с артериографией селезенки и хирургическим вмешательством: проспективное исследование с участием 392 пациентов. J Am Coll Surg . 2008 апр. 206 (4): 685-93. [Медлайн].
Вик Л. Р., Ислам С. Рекомбинантный фактор VIIa в качестве дополнения к неоперативному лечению повреждений твердых органов у детей. J Педиатр Хирургия . 2008, январь, 43 (1): 195-8; обсуждение 198-9. [Медлайн].
Скарборо Дж. Э., Ингрэм А. М., Липерт А. Э., Юнг Х. С., О’Рурк А. П., Агарвал СК.Безоперационное лечение так же эффективно, как и немедленная спленэктомия для взрослых пациентов с тяжелой тупой травмой селезенки. J Am Coll Surg . 2016 Август 223 (2): 249-58. [Медлайн].
Sims CA, Wiebe DJ, Nance ML. Тупая травма твердого органа: по-разному ли взрослые и детские хирурги лечат детей ?. J Травма . 2008 сентябрь 65 (3): 698-703. [Медлайн].
Wu Y, Wan L, Li P, Zhang Y, Li M, Gong J и др. Применение радиочастотной абляции для сохранения селезенки. J Surg Res . 2014 22 июля. [Medline].
Шац Д.В., Щинский М.Ф., Пайс Л.Б. и др. Иммунные ответы пациентов с травмой после спленэктомии на 23-валентную пневмококковую полисахаридную вакцину через 1 день по сравнению с 7 и 14 днями после спленэктомии. J Травма . 1998 Май. 44 (5): 760-5; обсуждение 765-6. [Медлайн].
Shatz DV, Romero-Steiner S, Elie CM, Holder PF, Carlone GM. Ответы антител у пациентов с травмой после спленэктомии, получавших 23-валентную пневмококковую полисахаридную вакцину, через 14 дней после операции по сравнению с 28 днями. J Травма . 2002 декабрь 53 (6): 1037-42. [Медлайн].
Киллин К.Л., Шанмуганатан К., Бойд-Кранис Р. Результаты компьютерной томографии после эмболизации при тупой травме селезенки. J Vasc Interv Radiol . 2001 12 февраля (2): 209-14. [Медлайн].
Ekeh AP, McCarthy MC, Woods RJ. Осложнения, возникающие при эмболизации селезенки после тупой травмы селезенки. Am J Surg . 2005 Март 189 (3): 335-9.
Wu HM, Kortbeek JB.Управление псевдокистами селезенки после травмы: ретроспективная серия случаев. Am J Surg . 2006 май. 191 (5): 631-4.
Runyan BL, Smith RS, Osland JS. Прогрессирующая спленомегалия после эмболизации селезеночной артерии. Am Surg . 2008 май. 74 (5): 437-9. [Медлайн].
Hamers RL, Van Den Berg FG, Groeneveld AB. Острый некротический панкреатит, возникший в результате непреднамеренной обширной эмболизации селезеночной артерии при травме. Br J Radiol . 2009 январь 82 (973): e11-4. [Медлайн].
Bjerke S, Pohlman T, Saywell RM. Эволюция, а не революция: спасение селезенки от тупой травмы в системе добровольной травмы штата — 10-летний опыт. Am J Surg . 2006 Март 191 (3): 413-7.
Harbrecht BG, Zenati MS, Очоа JB. Лечение тупых травм селезенки у взрослых: сравнение травматологических центров уровня I и уровня II. J Am Coll Surg .2004 Февраль 198 (2): 232-9.
Carlin AM, Tyburski JG, Wilson RF. Факторы, влияющие на исход пациентов с травмой селезенки. Am Surg . 2002 Mar.68 (3): 232-9.
Amonkar SJ, Kumar EN. Самопроизвольный разрыв селезенки: три истории болезни и причинные процессы на рассмотрение радиолога. Br J Radiol . 2009 июн.82 (978): e111-3. [Медлайн].
Bain IM, Kirby RM. 10-летний опыт травмы селезенки: все больше внимания уделяется консервативному лечению после тупой травмы. Травма . 1998, 29 апреля (3): 177-82. [Медлайн].
Bain IM, Кирби RM, Cook AL. Роль общего хирурга в британском травматологическом центре. Br J Surg . 1996 Сентябрь 83 (9): 1248-51. [Медлайн].
Barone JE, Burns G, Svehlak SA. Лечение тупой травмы селезенки у пациентов старше 55 лет. Региональный комитет по обеспечению качества травм Южного Коннектикута. J Травма . 1999, январь, 46 (1): 87-90. [Медлайн].
Bianchi JD, Collin GR.Ведение травмы селезенки в сельском травматологическом центре I уровня. Am Surg . 1997 июн.63 (6): 490-5. [Медлайн].
Caplan ES, Boltansky H, Snyder MJ. Ответ травмированных пациентов, перенесших спленэктомию, на немедленную вакцинацию поливалентной пневмококковой вакциной. J Травма . 1983, 23 сентября (9): 801-5. [Медлайн].
Кэти К.Л., Брэди В.Дж. младший, Батлер К. Тупая травма селезенки: характеристики пациентов, которым требуется срочная лапаротомия. Am Surg . 1998 Май. 64 (5): 450-4. [Медлайн].
Clancy TV, Ramshaw DG, Maxwell JG. Результаты лечения травмы селезенки: обзор травматологического центра штата. Энн Сург . 1997 Июль 226 (1): 17-24. [Медлайн].
Clancy TV, Weintritt DC, Ramshaw DG. Спасение селезенки у взрослых в травматологическом центре общественной больницы уровня II. Am Surg . 1996 декабрь 62 (12): 1045-9. [Медлайн].
Coburn MC, Pfeifer J, DeLuca FG.Безоперационное ведение травм селезенки и печени у пациентов детского и подросткового возраста с множественными травмами. Arch Surg . 1995 Mar.130 (3): 332-8. [Медлайн].
Cocanour CS, Мур FA, Ware DN. Возраст не должен учитываться при консервативном лечении тупой травмы селезенки. J Травма . 2000 апр. 48 (4): 606-10; обсуждение 610-2. [Медлайн].
Cocanour CS, Мур Ф.А., Ware DN. Отсроченные осложнения безоперационного лечения тупой травмы селезенки у взрослых. Arch Surg . 1998 июн. 133 (6): 619-24; обсуждение 624-5. [Медлайн].
Кокран А., Манн, Северная Каролина, Дин Дж. М.. Использование ресурсов и управление ими при травме селезенки. Am J Surg . 2004 июн. 187 (6): 713-9.
Кон С.М., Аранго Дж. И., Майерс Дж. Г., Лопес П. П., Джонас Р. Б., Уэйт Л. Л. и др. Системы компьютерной томографии плохо предсказывают необходимость вмешательства после травм селезенки и печени. Am Surg . 2009 Февраль 75 (2): 133-9.[Медлайн].
Дауд Р.А., Тагизаде АК, Пикфорд РБ. Консервативное лечение травмы селезенки. JR Армейский медицинский корпус . 1999 июн. 145 (2): 69-72. [Медлайн].
Эке А.П., Идзу Б., Райан М., Маккарти М.С. Влияние эмболизации селезеночной артерии на лечение травмы селезенки: 8-летний обзор. Am J Surg . 2009 Март 197 (3): 337-41. [Медлайн].
Garber BG, Yelle JD, Fairfull-Smith R.Лечение травм селезенки в канадском травматологическом центре. Can J Surg . 1996 Декабрь 39 (6): 474-80. [Медлайн].
Gaunt WT, McCarthy MC, Lambert CS. Традиционные критерии наблюдения за травмой селезенки должны быть оспорены. Am Surg . 1999 июл.65 (7): 689-91; обсуждение 691-2. [Медлайн].
Guth AA, Pachter HL, Jacobowitz GR. Разрыв патологической селезенки: есть ли роль безоперационной терапии ?. J Травма .1996 г., 41 (2): 214-8. [Медлайн].
Harbrecht BG, Peitzman AB, Rivera L, et al. Вклад возраста и пола в исход тупой травмы селезенки у взрослых: многоцентровое исследование восточной ассоциации хирургии травм. J Травма . 2001 ноябрь 51 (5): 887-95.
Harbrecht BG, Zenati MS, Alarcon LH. Лучше ли исход после тупой травмы селезенки у взрослых в очагах крупномасштабной травмы? Am Surg . 2005 ноя.71 (11): 942-8; обсуждение 948-9.
Иватури Р.Р., Саймон Р.Дж., Гиньяр Дж. Селезенка в группе риска после проникающей травмы. J Травма . 1993 Сентябрь 35 (3): 409-14. [Медлайн].
Келлер MS, Vane DW. Ведение педиатрической тупой травмы селезенки: сравнение детских и взрослых хирургов-травматологов. J Педиатр Хирургия . 1995, 30 февраля (2): 221-4; обсуждение 224-5. [Медлайн].
Кылыч Н, Гурпинар А, Киристиоглу И.Разрыв селезенки из-за тупой травмы у детей: анализ потребности в переливании крови. Eur J Emerg Med . 1999 июн. 6 (2): 135-9. [Медлайн].
Krause KR, Howells GA, Bair HA. Безоперационное лечение тупой травмы селезенки у взрослых 55 лет и старше: 20-летний опыт. Am Surg . 2000 июл.66 (7): 636-40. [Медлайн].
Krupnick AS, Teitelbaum DH, Geiger JD. Использование УЗИ брюшной полости для оценки травмы селезенки у детей.Возможные подводные камни при диагностике. Энн Сург . 1997 апр. 225 (4): 408-14. [Медлайн].
Lawson DE, Jacobson JA, Spizarny DL. Травма селезенки: значение последующей КТ. Радиология . 1995, январь, 194 (1): 97-100. [Медлайн].
Лукас CE. Травма селезенки. Выбор менеджмента. Энн Сург . 1991 Февраль 213 (2): 98-112. [Медлайн].
Моррелл Д.Г., Чанг ФК, Хелмер С.Д. Изменение тенденций в лечении травм селезенки. Am J Surg . 1995 декабрь 170 (6): 686-9; обсуждение 690. [Medline].
Myers JG, Dent DL, Stewart RM. Тупые травмы селезенки: специализированные хирурги-травматологи могут добиться высоких показателей безоперационного успеха у пациентов любого возраста. J Травма . 2000 Май. 48 (5): 801-5; обсуждение 805-6. [Медлайн].
Novelline RA, Rhea JT, Bell T. Спиральная компьютерная томография травмы живота. Radiol Clin North Am . 1999 Май. 37 (3): 591-612, vi-vii.[Медлайн].
Pachter HL, Guth AA, Hofstetter SR. Изменение моделей ведения травмы селезенки: влияние безоперационного лечения. Энн Сург . 1998 Май. 227 (5): 708-17; обсуждение 717-9. [Медлайн].
Пейтцман А.Б., Хайль Б., Ривера Л. Тупая травма селезенки у взрослых: мультиинституциональное исследование Восточной ассоциации хирургии травм. J Травма . 2000, август, 49 (2): 177–87; обсуждение 187-9. [Медлайн].
Pisters PW, Pachter HL. Аутологичная трансплантация селезенки при травме селезенки. Энн Сург . 1994, март 219 (3): 225-35. [Медлайн].
Poulin EC, Thibault C, DesCoteaux JG. Частичная лапароскопическая спленэктомия при травме: техника и описание случая. Хирургическая лапароскопическая эндоскопия . 1995 5 августа (4): 306-10. [Медлайн].
Рэнсом К.Дж., Кавич М.С. Лапароскопическая спленэктомия при тупой травме: безопасная операция после эмболизации. Эндоскопическая хирургия . 2009 23 февраля (2): 352-5. [Медлайн].
Раппапорт В.Д., Макинтайр К.Э., Стэнтон С. Влияние алкоголя на изолированную тупую травму селезенки. J Травма . 1990 декабря 30 (12): 1518-20. [Медлайн].
Роуз А.Т., Ньюман М.И., Дебелак Дж. Частота спленэктомии снижается: уроки, извлеченные из опыта травм. Am Surg . 2000 Май. 66 (5): 481-6. [Медлайн].
Резерфорд Э.Дж., Ливенгуд Дж., Хиггинботэм М.Эффективность и безопасность ревакцинации пневмококков после спленэктомии при травме. J Травма . 1995 Сентябрь 39 (3): 448-52. [Медлайн].
Рутледж Р., Хант Дж. П., Ленц К. В.. Популяционный анализ временных рядов по всему штату, показывающий увеличивающуюся частоту неоперационного лечения повреждений твердых органов брюшной полости. Энн Сург . 1995, сентябрь, 222 (3): 311-22; обсуждение 322-6. [Медлайн].
Шурр М.Дж., Фабиан Т.К., Гавант М. Лечение тупой травмы селезенки: румяна с контрастированием на компьютерной томографии предсказывают неудачу при консервативном лечении. J Травма . 1995 сентябрь 39 (3): 507-12; обсуждение 512-3. [Медлайн].
Шац Д.В. Практика вакцинации североамериканских хирургов-травматологов при спленэктомии при травмах. J Травма . 2002 ноябрь 53 (5): 950-6. [Медлайн].
Смит Дж., Армен С., Кук СН, Мартин ЛК. Тупые травмы селезенки: достаточно ли долго мы наблюдали ?. J Травма . 2008 марта, 64 (3): 656-63; обсуждение 663-5. [Медлайн].
vick lr.Неопределенный.
Wasvary H, Howells G, Villalba M. Безоперационное ведение тупой травмы селезенки у взрослых: 15-летний опыт. Am Surg . 1997 августа 63 (8): 694-9. [Медлайн].
Уильямс Р.А., Блэк Дж. Дж., Синов RM. Лечение травм селезенки с помощью компьютерной томографии. Am J Surg . 1997 Сентябрь 174 (3): 276-9. [Медлайн].
границ | Факторы прогноза и клинические особенности разрыва / кровотечения селезенки новорожденных: отчеты о двух случаях и обзор литературы
Введение
Внутрибрюшное кровоизлияние, особенно кровотечение в селезенку, редко встречается у новорожденных (1).Частота разрыва селезенки или кровотечения неизвестна, что отражает их редкость (2). Начальные симптомы разрыва / кровоизлияния селезенки у новорожденных (СРЗ) неспецифичны, что в некоторых случаях может привести к поздней диагностике. Несмотря на потенциальную летальность, СРЗ может исчезнуть спонтанно без хирургического вмешательства. Соответствующие стратегии лечения неонатального СРЗ остаются противоречивыми. Здесь мы сообщаем о случаях двух новорожденных с СРЗ и рассматриваем другие случаи неонатального СРЗ в англоязычной литературе с целью описания клинических особенностей неонатального СРЗ, обобщения методов лечения и результатов, а также выяснения факторов риска развития СРЗ. смертность новорожденных с этим редким заболеванием.
Пациенты и методы
Отчеты о случаях
Дело 1
Девочка была доставлена в срок беременной 2, пара 1 матери посредством кесарева сечения из-за дистресса плода и отслойки плаценты. Ее масса при рождении (BW) составляла 2460 г, а баллы по шкале Апгар через 1 и 5 минут составили 6 и 7 соответственно. После рождения пациентка была вялой, синюшной. Ей интубировали, сразу же реанимировали и перевели в нашу больницу из-за перинатальной асфиксии.
По прибытии в нашу больницу пациентка была бледной и вялой.Основные показатели жизнедеятельности были следующие: ректальная температура 36 ° C, частота пульса 100 / мин; частота дыхания 50 / мин, артериальное давление 30/10 мм рт. Ее вентилировали высокочастотной колебательной вентиляцией. Были назначены инотропные агенты, переливание крови и жидкостная реанимация. Лабораторные данные указали на метаболический ацидоз. Дополнительные лабораторные параметры: гемоглобин (Hb), 8,8 г / дл; количество лейкоцитов (лейкоцитов) 13,9 × 10 3 / мкл и количество тромбоцитов 190 × 10 3 / мкл.Протромбиновое время (ПВ) и активированное частичное тромбопластиновое время были увеличены. Фибриноген и D-димер составляли <50 мг / дл и> 10000 FEU нг / мл. Тест Кумбса был отрицательным. Ультразвуковое исследование черепа не выявило внутричерепных или внутрижелудочковых кровоизлияний. Подозревались перинатальная асфиксия, связанная с отслойкой плаценты у матери, и гипоксическая ишемическая энцефалопатия (ГИЭ) II стадии. Лечебная гипотермия была начата в 5-часовом возрасте, а эритропоэтин использовался в качестве адъювантной терапии.Ультразвуковое исследование брюшной полости для выяснения причины неонатальной анемии показало кровавый асцит и разрыв селезенки с кровотечением, а во время обследования было отмечено вздутие живота. Больному в возрасте 1 дня были выполнены экстренная диагностическая лапаротомия и спленэктомия. Во время лапаростомии отмечены массивный гемоперитонеум, разрыв селезенки с активным кровотечением. Несмотря на лечение, произошло тяжелое острое повреждение почек, легочная гипертензия и тяжелое внутрижелудочковое кровоизлияние, и было назначено паллиативное лечение из-за ожидаемого неблагоприятного исхода и высокой смертности.
Корпус 2
Этот двухдневный младенец женского пола был доставлен в гестационном возрасте 39 недель беременной 1 пара 1 беременной через вагинальные роды с МТ 3,340 г в другой больнице. Оценка по шкале Апгар составила 8 и 9 через 1 и 5 минут соответственно. Дородовое обследование без особенностей. Однако в 2-дневном возрасте у нее появилась бледность; Также наблюдалась тахикардия и снижение активности. Лабораторное обследование выявило тяжелую анемию.
Медицинский осмотр по прибытии в нашу больницу показал бледность.Показатели жизненно важных функций были следующими: ректальная температура 36,3 ° C; частота пульса 143 / мин; частота дыхания 26 / мин и артериальное давление 76/54 мм рт. Лабораторное обследование показало: Hb 5,4 г / дл; Лейкоцитов 17,92 × 10 3 / мкл и количество тромбоцитов 207 × 10 3 / мкл. Ультразвуковое исследование брюшной полости показало увеличенную селезенку и неоднородное образование (4,0 × 3,7 × 3,8 см) в левой верхней части живота; таким образом, подозревался разрыв селезенки с гематомой и кровотечением. Компьютерная томография (КТ) брюшной полости показала периселезеночную гематому, ~ 3.Размером 5 × 3 см и гемоперитонеум, указывающий на разрыв селезенки. После переливания крови и терапии заместительной жидкостью состояние пациентки стабилизировалось, и уровень гемоглобина при последующем наблюдении составил 17,4 г / дл. Выписана без осложнений.
Контингент пациентов
Мы использовали ключевые слова «разрыв селезенки новорожденных», «разрыв селезенки новорожденных», «кровоизлияние в селезенку новорожденных» и «гематома селезенки новорожденных» для поиска статей в базах данных PUBMED и просмотрели опубликованные статьи с момента их создания в период с января 1968 года по декабрь. 2019.В дополнение к двум представленным здесь случаям мы идентифицировали 37 случаев неонатального СРЗ в англоязычной литературе.
Сбор данных и статистический анализ
Это исследование было одобрено этическим комитетом больницы Chang Gung Medical, который отказался от требования информированного согласия на сбор анонимных данных. Были собраны и проанализированы демографические данные, провоцирующие факторы, клинические характеристики, включая симптомы и признаки, время начала, результаты визуализации, лечение и исходы.Преждевременные роды были определены как роды на сроке до 37 недель беременности. Низкая масса тела при рождении была определена как BW <2500 г. Возраст проявления СРЗ определялся как время появления первых симптомов или признаков после рождения. Категориальные переменные были представлены в виде абсолютных чисел и процентов и проанализированы с использованием хи-квадрат или точного критерия Фишера. Непрерывные переменные анализировались с использованием параметрических или непараметрических тестов, в зависимости от ситуации. Непрерывные переменные были представлены как средние значения со стандартным отклонением для параметрических данных и как медианы с межквартильным размахом для непараметрических данных.Факторы риска смертности были проанализированы с помощью одномерной логистической регрессии и представлены в виде отношения шансов (OR) с 95% доверительным интервалом (CI). Считалось, что p <0,05 указывает на статистическую значимость. Статистический пакет IBM SPSS версии 21 (IBM Corp., Армонк, Нью-Йорк, США) использовался для всех статистических анализов.
Результаты
За период исследования было 39 новорожденных с диагнозом СРЗ. Демографические данные и подробная информация по этим 39 случаям представлены в таблице 1.Частота доношенных и недоношенных новорожденных составила 72% (28/39) и 18% (11/39), соответственно. Медиана BW составила 3200 (2470–3 620) г, а четыре новорожденных были крупными для гестационного возраста (LGA, BW> 4000 г). Кроме того, 74% (29/39) пациенток родились через естественные родовые пути, в то время как у остальных 26% (10/39) роды были произведены путем кесарева сечения. Время проявления СРЗ варьировало от 3 часов до 5 дней. К провоцирующим факторам относятся длительные роды ( n = 3), родовая травма ( n = 2), тазовое предлежание ( n = 1), блуждающая селезенка ( n = 1), травма перед родами ( n = 1), после реанимационных мероприятий ( n = 5), врожденный дефицит фактора свертывания крови VII ( n = 1), фетальный эритробластоз ( n = 4), гемофилия A ( n = 3), семейная история гемофилии А ( n = 1) и недоношенных новорожденных ( n = 11).Таким образом, частота врожденных нарушений свертывания крови (врожденный фактор свертывания крови VII и гемофилия A) составила 13% в текущей когорте.
Таблица 1 . Клиническая характеристика новорожденных с разрывом селезенки.
Обзор всех опубликованных отчетов показал, что первоначальные симптомы и признаки включали бледность или анемию ( n = 23), изменение цвета / вздутие живота ( n = 23), тахикардию / шок ( n = 10), гематома или опухоль мошонки ( n = 7), вялость ( n = 5), рвота ( n = 4), плохое питание ( n = 3) и смерть ( n = 1).Ультразвуковое исследование брюшной полости выполнено 24 новорожденным; восемь из этих новорожденных также были обследованы с помощью КТ брюшной полости в качестве вспомогательного диагностического инструмента. Четырем новорожденным была выполнена КТ брюшной полости в качестве первичного диагностического инструмента. Двадцать семь новорожденных (69%) получили хирургическое лечение; 16 новорожденным была выполнена спленэктомия; 6 новорожденным было выполнено восстановление разрыва селезенки с помощью тканевого клея или хирургического вмешательства; 1 новорожденный получил перитонеальный лоскут; 1 новорожденному была проведена аутотрансплантация селезенки; Только 3 новорожденным были выполнены диагностическая лапаротомия.В этой когорте было семь смертей; следовательно, уровень смертности составил 18% (7/39). Пациент 13 был найден медсестрой мертвым в возрасте 7 часов; пациент 32 умер в возрасте 72 часов от тяжелой гиперкалиемии с нарушением сердечного ритма; пациент 34 умер в возрасте 55 часов; пациент 35 умер в возрасте 103 часов из-за массивного легочного кровотечения с рефрактерной гипоксемией; пациент 36 умер в возрасте 60 часов, а пациент 38 умер в возрасте 1 месяца после прекращения жизнеобеспечения. Ни у кого из оставшихся 32 выживших (82%) не было неврологических осложнений, задержки развития или задержки роста.
В таблице 2 показаны клинические признаки, связанные со смертностью. В группе смертности были статистически значимо более высокие показатели вагинальных родов ( p = 0,041, отношение шансов = 0,144, 95% ДИ 0,024–0,853). Возраст обращения с неонатальным СРЗ был связан с плохим исходом. Отношение шансов для смертности составило 25,0 (95% ДИ 2,514–248,575, p = 0,001) у новорожденных с СРЗ в возрасте ≤12 часов по сравнению с новорожденными с СРЗ в возрасте> 12 часов. В группе смертности возраст обращения с неонатальным СРЗ был ниже, чем средний возраст 3 ч (IQR 1–7).Преждевременные роды, низкий BW, пролонгированные роды, родовая травма, реанимация, оценка по шкале Апгар 1 мин, оценка по шкале Апгар 5 мин, врожденные нарушения свертывания крови, уровень гемоглобина или спленэктомия не были статистически связаны со смертностью.
Таблица 2 . Факторы риска, связанные со смертностью новорожденных от разрыва / кровотечения селезенки.
Обсуждение
Здесь мы представили необычную картину СРЗ (случай 1) в эпоху охлаждения перинатальной ГИЭ. Основываясь на нашем опыте в двух случаях и анализе доступной литературы, обращение в возрасте до 12 часов было фактором риска смертности новорожденных с СРЗ.Как редкая причина гемоперитонеума у новорожденных, повреждение селезенки встречается реже, чем повреждение печени или надпочечников, из-за ее хорошо защищенного положения в левом верхнем квадранте брюшной полости (20). Триада анемии, вздутия живота и шока была описана как типичное клиническое проявление внутрибрюшного кровотечения у новорожденных (1). Клиницисты должны подозревать кровотечение в животе, если у пациентов была необъяснимая анемия. Поражения печени (65%) являются наиболее частыми причинами внутрибрюшных кровотечений, за ними следуют поражения надпочечников (15%) и поражения селезенки (10%) (30).Следует рассмотреть возможность разрыва печени, если пациенту была введена катетера в пупочную вену (32). У пациентов в анамнезе гипоксия до или во время родов может привести к кровотечению в надпочечниках из-за повышенного давления с застоем и повреждением эндотелиальных клеток (33, 34).
Новорожденный случай 1, представленный здесь, родился от матери с отслойкой плаценты, и ему был поставлен диагноз перинатальной асфиксии с ГИЭ II стадии. Лечебная гипотермия проводилась в соответствии с рекомендациями (35).Ультразвуковое исследование брюшной полости, проведенное на основании наблюдаемой анемии и прогрессирующего вздутия живота, показало разрыв селезенки с кровотечением. Новорожденный из случая 1, который, согласно нашему обзору и анализу, подвергался высокому риску смертности, тем не менее, подчеркивает, что СРЗ может быть причиной или сопутствующим заболеванием у новорожденных с перинатальным ГИЭ, перенесших терапевтическую гипотермию.
В нашем обзоре вагинальные роды были в значительной степени связаны со смертностью, которая считается повышенным внутригрудным давлением во время вагинальных родов, в результате чего селезенка попадает в брюшную полость и подвергается прямой травме селезенки через родовые пути во время родов (29).Gruenwald et al. указали, что внутригрудное давление, которое выталкивает печень или селезенку из полости диафрагмы, может вызвать сильное напряжение в поддерживаемых ими связках (36). Разрыв селезенки и кровоизлияние в селезенку происходит в два этапа. Первая стадия — образование субкапсулярной гематомы, которое часто протекает бессимптомно, а вторая стадия — разрыв капсулы, который приводит к развитию острых симптомов декомпенсации и быстрому наступлению гиповолемического шока (30). Настоящее исследование показало, что раннее обращение в возрасте до 12 часов было связано с плохим прогнозом.Разрыв / кровотечение селезенки у новорожденных может проявиться либо в течение первых нескольких часов жизни, либо уже на второй неделе жизни после разрыва капсулы селезенки. Кроме того, повреждение селезенки может варьироваться от поверхностных разрывов до паренхиматозного кровоизлияния. В целом, раннее обращение после рождения может означать серьезное и обширное повреждение селезенки, ведущее к более раннему появлению симптомов, присутствующих раньше и трудно поддающихся выздоровлению.
Мы также обнаружили, что наиболее частыми симптомами и признаками СРЗ были бледность или анемия, за которыми следовало изменение цвета / вздутие живота.В настоящем исследовании мы также отметили, что 18% (7/39) всех зарегистрированных случаев неонатального СРЗ проявлялись гематомой или отеком мошонки. Большинство пораженных новорожденных (74%) родились естественным путем, и четверо из них (14%) были новорожденными с LGA. Более высокий вес при рождении не является провоцирующим фактором, ведущим к СРЗ. Что касается провоцирующих факторов и факторов риска, большинство случаев неонатального СРЗ были идиопатическими. Однако в предыдущих исследованиях сообщалось, что разрыв селезенки происходит у людей с аномальной селезенкой, например, с эритробластозом (6, 7, 37).На врожденные нарушения свертывания крови приходилось 13% (5/39) СРЗ от всех случаев СРЗ новорожденных в когорте настоящего исследования. Поэтому у новорожденных с СРЗ рекомендуется обследование на предмет врожденных нарушений свертывания крови.
На основании нашего обзора литературы прогноз был сопоставим для пациентов, получавших нехирургическое лечение, и пациентов, перенесших спленэктомию. Первый случай неонатального СРЗ, выздоровевшего после хирургического лечения, был описан Роджерсом в 1934 году (38). В последнее десятилетие спленэктомия считается первой линией лечения неонатального СРЗ (36), поэтому желательно сохранение селезенки (39).Недавние исследования рекомендуют нехирургическое лечение в качестве первой линии терапии СРЗ из-за риска тяжелого сепсиса после спленэктомии (14, 17, 40). Исследования также показали, что дети подвержены более высокому риску сепсиса после спленэктомии по сравнению со взрослыми (40, 41). Кроме того, достижения в области ультразвуковых технологий позволяют точно диагностировать причины, лежащие в основе внутрибрюшного кровотечения, такие как почечное и селезеночное кровотечение (42, 43). Компьютерная томография для оценки тяжести травмы селезенки также может обеспечить безопасное безоперационное лечение этих пациентов (44).С недавним улучшением диагностической визуализации и альтернативных подходов спленэктомия больше не является приоритетом. Наш обзор литературы показывает, что отдаленные результаты благоприятны для новорожденных, переживших СРЗ.
У настоящего исследования есть несколько ограничений. Во-первых, небольшой размер выборки исследования мог повлиять на статистический анализ. Тем не менее, неонатальный СРЗ встречается крайне редко, и текущее исследование включило самую большую когорту статистического анализа. Кроме того, дизайн ретроспективного исследования мог внести систематическую ошибку.
Заключение
Смертность от разрыва / кровотечения неонатальной селезенки в этом исследовании составила 18%. Факторами риска смерти были вагинальные роды и предлежание беременности в возрасте до 12 часов. Новорожденным с СРЗ рекомендуется обследование на предмет врожденных нарушений свертывания крови.
Заявление о доступности данныхНеобработанные данные, подтверждающие выводы этой статьи, будут предоставлены авторами без излишних оговорок.
Заявление об этике
Исследования с участием людей были рассмотрены и одобрены этическим комитетом больницы Chang Gung Medical.Письменное информированное согласие на участие не было предоставлено законными опекунами / ближайшими родственниками участников, потому что: это ретроспективное исследование было одобрено этическим комитетом больницы Chang Gung Medical и не требовало получения информированного согласия на сбор анонимных данных.
Авторские взносы
H-PC задумал исследование, собрал информацию из литературы и подготовил рукопись. R-HF и J-JL обеспечили профессиональное руководство и модификацию рукописи.M-CC разработала исследование, предоставила профессиональные рекомендации и внесла изменения в рукопись. Все авторы внесли свой вклад в статью и одобрили представленную версию.
Конфликт интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могут быть истолкованы как потенциальный конфликт интересов.
Список литературы
1. Биклер С., Рамачандран В., Гиттес Г. К., Алонсо М., Снайдер Л. К.. Неоперативное лечение травмы селезенки новорожденного: описание случая. J Pediatr Surg. (2000) 35: 500–1. DOI: 10.1016 / S0022-3468 (00)
-7PubMed Аннотация | CrossRef Полный текст | Google Scholar
3. Сокол Д.М., Томпкинс Д., Изант младший младший. Разрыв селезенки и печени у новорожденного: отчет первого выжившего и обзор литературы. J Pediatr Surg. (1974) 9: 227–9. DOI: 10.1016 / S0022-3468 (74) 80127-2
PubMed Аннотация | CrossRef Полный текст | Google Scholar
4. Дельта Б.Г., Эйзенштейн Э.М., Ротенберг М.А.Разрыв нормальной селезенки у новорожденного: отчет о выживании и обзор литературы. Clin Pediatr. (1968) 7: 373–6. DOI: 10.1177 / 0009800700620
PubMed Аннотация | CrossRef Полный текст | Google Scholar
5. Leape LL, Bordy DM. Неонатальный разрыв селезенки: сообщение об успешном лечении после спонтанного прекращения кровотечения. Педиатрия. (1971) 47: 101–4.
PubMed Аннотация | Google Scholar
6.Симмонс Массачусетс, Беррингтон Дж. Д., Уэйн Э. Р., Хэтэуэй Э. У. Разрыв селезенки у новорожденных с эритробластозом плода. Am J Dis Child. (1973) 126: 679–81. DOI: 10.1001 / archpedi.1973.021101018
PubMed Аннотация | CrossRef Полный текст | Google Scholar
10. Бадер Д., Могильнер Дж., Бергер А., Эльдар С., Райх Д., Сиплович Л. Неонатальный разрыв селезенки: необычное проявление. Pediatr Surg Int. (1993) 8: 151–3. DOI: 10.1007 / BF00184225
CrossRef Полный текст | Google Scholar
11.Джонсон-Роббинс Л.А., Портер Дж. С., Хорган Дж. М.. Разрыв селезенки у новорожденного с гемофилией а: отчет о болезни и обзор литературы. Clin Pediatr. (1999) 38: 117–9. DOI: 10.1177 / 0009
PubMed Аннотация | CrossRef Полный текст | Google Scholar
12. Longobardi Y, Lessin MS, Kleinman M, Wesselhoeft CW, Berns DS. Неожиданный разрыв селезенки у новорожденного. Скорая педиатрическая помощь. (2000) 16: 28–30. DOI: 10.1097 / 00006565-200002000-00009
PubMed Аннотация | CrossRef Полный текст | Google Scholar
13.Акар К., Цинбис М. Смерть новорожденного из-за разрыва нормальной селезенки. Int J Pediatr Neonatol. (2000) 2: 4928. DOI: 10.5580 / 76d
CrossRef Полный текст
15. Perdomo Y, Fiore N, Reyna T. Повреждение селезенки с изолированными находками мошонки у стабильного новорожденного. J Pediatr Surg. (2003) 38: 1673–5. DOI: 10.1016 / S0022-3468 (03) 00581-5
PubMed Аннотация | CrossRef Полный текст | Google Scholar
16. Дрисколл К., Бенджамин Л.К., Гилберт Дж. К., Шахин А.А.Безоперационное ведение неонатального разрыва селезенки. Am Surg. (2004) 70: 1085–7.
PubMed Аннотация | Google Scholar
17. Баллиу П.-Р., Бреганте Дж., Перес-Веласко М.С., Фиол М., Галиана С., Эррера М. и др. Кровоизлияние в селезенку у новорожденного как первое проявление синдрома блуждающей селезенки. J Pediatr Surg. (2004) 39: 240–2. DOI: 10.1016 / j.jpedsurg.2003.10.025
PubMed Аннотация | CrossRef Полный текст | Google Scholar
18.Тинг Дж., Лам Б., Нгаи К., Люнг В., Чан К. Разрыв селезенки у недоношенного новорожденного. Hong Kong Med J . (2006) 12: 68–70.
Google Scholar
19. Пахл М., Эльмалик К., Коэн М., Камупира С., Уокер Дж., Мурти Г. Разрыв кавернозной гемангиомы селезенки у новорожденного. J Pediatr Surg. (2008) 43: 407–9. DOI: 10.1016 / j.jpedsurg.2007.09.080
PubMed Аннотация | CrossRef Полный текст | Google Scholar
21. Тенгсупакул С., Седрак А., Фрид Дж., Мартинес-Карде Л., Пожарный Ф., Пьер Л. и др.Разрыв селезенки у новорожденного с тяжелой формой гемофилии — отчет и обзор. J Pediatr Hematol Oncol. (2010) 32: 323–6. DOI: 10.1097 / MPH.0b013e3181d640ae
PubMed Аннотация | CrossRef Полный текст | Google Scholar
22. Ллойд Л.Г., де Витт В. Разрыв селезенки у новорожденного — редкое осложнение. Южная Африка J Здоровье детей. (2011) 5: 94–6. DOI: 10.1007 / s13193-011-0064-8
CrossRef Полный текст | Google Scholar
23. Серце О, Топчуоглу С., Курт Г., Каратекин Г.Разрыв селезенки у новорожденных с гемолитической анемией. Int J Med Med Sci. (2011) 3: 236–8.
Google Scholar
24. Адаму И., Асарян А., Сяо П. Разрыв селезенки и внутричерепное кровотечение у новорожденного с гемофилией: отчет о болезни и обзор литературы. Afr J Paediatr Surg. (2012) 9: 163. DOI: 10.4103 / 0189-6725.99408
PubMed Аннотация | CrossRef Полный текст | Google Scholar
25. Тибони С., Абдулмаджид У., Пообони С., Уайтон С., Эради Б., Дагаш Х.Самопроизвольное кровоизлияние в селезенку у новорожденного. Eur J Pediatr Surg Rep. (2015) 3: 71–3. DOI: 10.1055 / с-0035-1564610
PubMed Аннотация | CrossRef Полный текст | Google Scholar
26. Мартинес-Лео Б., Видаль-Медина Дж., Сервантес-Ледезма Дж., Де Леон-Ривера А.Д., Диас-Веласко Е. Спонтанный разрыв гемангиомы селезенки у новорожденного. J Неонатальная хирургия. (2016) 5:36. DOI: 10.21699 / jns.v5i3.365
PubMed Аннотация | CrossRef Полный текст | Google Scholar
27.Зейд М.А., Зейд К.А., существительное П, Якуб А., Лутфи Г. Неонатальный разрыв селезенки, шок и дефицит фактора VII. Am Acad Pediatr. (2018) 142: 130. DOI: 10.1542 / peds.142.1_MeetingAbstract.13
CrossRef Полный текст | Google Scholar
29. Бадави С.М., Россофф Дж., Яллапрагада С., Лием Р.И., Шараткумар А.А. Успешное лечение новорожденного со спонтанным разрывом селезенки и тяжелой гемофилией. Hematol Oncol A Stem Cell Ther . (2017) 10: 29–32. DOI: 10.1016 / j.hemonc.2016.04.001
PubMed Аннотация | CrossRef Полный текст | Google Scholar
30. Descamps C-S, Cneude F, Hays S, Rayet I, Piolat C, Epiard C и др. Ранний гиповолемический шок и вздутие живота из-за неонатального разрыва селезенки: актуальность диагностики и лечения. Eur J Pediatr. (2017) 176: 1245–50. DOI: 10.1007 / s00431-017-2968-y
PubMed Аннотация | CrossRef Полный текст | Google Scholar
31. Морейра А., Дас Х. Острое опасное для жизни кровотечение у новорожденных с тяжелой гемофилией a: отчет о 3 случаях. J Investig Med High Impact Case Rep. (2018) 6: 2324709618800349. DOI: 10.1177 / 2324709618800349
PubMed Аннотация | CrossRef Полный текст | Google Scholar
32. Пигнотти М.С., Мончиотти Ф., Фрати П., Финески В. Разрыв печени из-за неправильного расположения катетера в пупочной вене. Pediatr Neonatol. (2017) 58: 386–7. DOI: 10.1016 / j.pedneo.2016.09.008
PubMed Аннотация | CrossRef Полный текст | Google Scholar
33. Ван СН, Чен С.Дж., Ян Л.Й., Тан РБ.Неонатальное кровоизлияние в надпочечники, проявляющееся в виде множественной кистозной массы. J Chin Med Assoc. (2008) 71: 481–4. DOI: 10.1016 / S1726-4901 (08) 70153-9
PubMed Аннотация | CrossRef Полный текст | Google Scholar
35. Чанг М.К., Чжон И-Дж., Лин Ц-Х. Лечебная гипотермия для новорожденных с гипоксической ишемической энцефалопатией. Pediatr Neonatol. (2017) 58: 475–83. DOI: 10.1016 / j.pedneo.2016.11.001
PubMed Аннотация | CrossRef Полный текст | Google Scholar
38.Роджерс Г. Гемоперитонеум в результате травмы печени при родах. Am J Obstetr Gynecol. (1934) 27: 841–50. DOI: 10.1016 / S0002-9378 (34)
-4CrossRef Полный текст | Google Scholar
40. Hoefnagel R. Восприимчивость к инфекции после спленэктомии, выполненной в детстве. В: Clinical Proceedings — Children’s Hospital округа Колумбия . (1956). п. 48.
PubMed Аннотация | Google Scholar
% PDF-1.6 % 1 0 объект > эндобдж 5 0 obj > / Шрифт >>> / Поля [] >> эндобдж 2 0 obj > поток 2011-09-30T11: 10: 50 + 02: 002011-09-30T11: 10: 50 + 02: 002011-09-30T11: 10: 50 + 02: 00Приложение Adobe InDesign CS5.5 (7.5) / pdfuuid: 3dd34a33- Библиотека Adobe PDF 9.9 3878-0a49-af31-b833164e0e7cuuid: 4aa13e95-955a-9d40-b3fd-d38c887b3582 конечный поток эндобдж 3 0 obj > эндобдж 9 0 объект > / ExtGState> / Font> / ProcSet [/ PDF / Text] / Properties >>> / XObject >>> / Rotate 0 / TrimBox [0.0 0,0 595,276 841,89] / Тип / Страница >> эндобдж 10 0 obj > / ExtGState> / Font> / ProcSet [/ PDF / Text / ImageC / ImageI] / XObject >>> / Rotate 0 / TrimBox [0.0 0.0 595.276 841.89] / Type / Page >> эндобдж 11 0 объект > / ExtGState> / Font> / ProcSet [/ PDF / Text / ImageC] / XObject >>> / Rotate 0 / TrimBox [0.0 0.0 595.276 841.89] / Type / Page >> эндобдж 35 0 объект > поток HWkH_Q_VrVӦCBHMa
Атравматический разрыв селезенки, недооцененная причина острого живота | Insights into Imaging
Unal E, Onur MR, Akpinar E et al (2016) Результаты визуализации при неотложных состояниях селезенки: иллюстрированный обзор. Insights Imaging 7 (2): 215–222
Статья PubMed PubMed Central Google ученый
Алабоуси А., Патлас М., Скаглионе М. и др. (2014) Поперечная визуализация нетравматических состояний селезенки. Curr Probl Diagn Radiol 42: 254–267
Статья Google ученый
Tonolini M, Bianco R (2013) Нетравматические неотложные состояния селезенки: результаты поперечной визуализации и сортировка. Emerg Radiol 20: 323–332
Статья PubMed Google ученый
Гедик Э., Гиргин С., Алдемир М. и др. (2008) Нетравматический разрыв селезенки: отчет о семи случаях и обзор литературы. World J Gastroenterol 14: 6711–6716
Статья PubMed PubMed Central Google ученый
Kocael PC, Simsek O, Bilgin IA et al (2014) Характеристика пациентов со спонтанным разрывом селезенки. Int Surg 99: 714–718
Артикул PubMed PubMed Central Google ученый
Дебнат Д., Валерио Д. (2002) Атравматический разрыв селезенки у взрослых. J R Coll Surg Edinb 47: 437–445
CAS PubMed Google ученый
Обри-Басслер Ф. К., Сауэрс Н. (2012) 613 случаев разрыва селезенки без факторов риска или ранее диагностированного заболевания: систематический обзор.BME Emerg Med 12:11
Статья Google ученый
Renzulli P, Hostettler A, Schoepfer AM et al (2009) Систематический обзор атравматического разрыва селезенки. Br J Surg 96: 1114–1121
CAS Статья PubMed Google ученый
Имберт П., Рапп С., Баффет П.А. (2009) Патологический разрыв селезенки при малярии: анализ 55 случаев (1958–2008). Travel Med Infect Dis 7: 147–159
Статья PubMed Google ученый
Кумар Б.Г., Шетти М.А., Чакрапани (2008) Селезеночные осложнения при малярии: серия случаев. Юго-Восточная Азия J Trop Med Public Health 39: 791–794
PubMed Google ученый
Tonolini M, Bianco R (2012) Гемоперитонеум от разрыва селезенки у иностранца. J Emerg Trauma Shock 5: 100–102
Статья PubMed PubMed Central Google ученый
Tonolini M, Ippolito S, Patella F et al (2012) Геморрагические осложнения антикоагулянтной терапии: роль мультидетекторной компьютерной томографии и спектр результатов визуализации с головы до ног. Curr Probl Diagn Radiol 41: 233–247
Статья PubMed Google ученый
Pretorius ES, Fishman EK, Zinreich SJ (1997) КТ геморрагических осложнений антикоагулянтной терапии. J Comput Assist Tomogr 21: 44–51
CAS Статья PubMed Google ученый
Назарян Л.Н., Лев-Тоафф А.С., Спеттелл С.М. и др. (1999) КТ-оценка абдоминального кровотечения у пациентов с коагулопатией: влияние на клиническое ведение. Визуализация брюшной полости 24: 246–249
CAS Статья PubMed Google ученый
Робертсон Ф, Леандер П., Экберг О. (2001) Радиология селезенки. Eur Radiol 11: 80–95
CAS Статья PubMed Google ученый
Gorg C, Colle J, Gorg K et al (2003) Спонтанный разрыв селезенки: образцы УЗИ, диагностика и последующее наблюдение. Br J Radiol 76: 704–711
CAS Статья PubMed Google ученый
Хадары А., Дашковский И., Рапапорт А. и др. (2008) Нетравматический разрыв селезенки: можно ли проводить спленэктомию выборочно? Isr Med Assoc J 10: 889–891
PubMed Google ученый
Lucey BC, Varghese JC, Anderson SW et al (2007) Спонтанный гемоперитонеум: кровавое месиво. Emerg Radiol 14: 65–75
Статья PubMed Google ученый
Lubner M, Menias C, Rucker C et al (2007) Кровь в животе: результаты компьютерной томографии гемоперитонеума. Рентгенография 27: 109–125
Статья PubMed Google ученый
Фурлан А., Фахран С., Федерле М.П. (2009) Спонтанное брюшное кровотечение: причины, результаты компьютерной томографии и клинические последствия.AJR Am J Roentgenol 193: 1077–1087
Статья PubMed Google ученый
Пейтцман А.Б., Хейл Б., Ривера Л. и др. (2000) Тупая травма селезенки у взрослых: мультиинституциональное исследование Восточной ассоциации хирургии травм. J Trauma 49: 177–189
CAS Статья PubMed Google ученый
Сото Дж. А., Андерсон С. В. (2012) Многодетекторная компьютерная томография тупой абдоминальной травмы.Радиология 265: 678–693
Статья PubMed Google ученый
Мур Э.Е., Когбилл Т.Х., Юркович Г.Дж. и др. (1995) Масштабирование повреждений органов: селезенка и печень (редакция 1994 г.). J Trauma 38: 323–324
CAS Статья PubMed Google ученый
Clark TJ, Cardoza S, Kanth N (2011) Травма селезенки: обзор изображений КТ с контрастированием.Emerg Radiol 18: 227–234
Статья PubMed Google ученый
Marmery H, Shanmuganathan K, Alexander MT et al (2007) Оптимизация выбора для неоперативного лечения тупой травмы селезенки: сравнение систем оценки MDCT. AJR Am J Roentgenol 189: 1421–1427
Статья PubMed Google ученый
Miele V, Piccolo CL, Galluzzo M et al (2016) Ультразвук с контрастным усилением (CEUS) при тупой травме живота.Br J Radiol 89: 20150823
Артикул PubMed Google ученый
Секикава З., Такебаяши С., Курихара Х. и др. (2004) Факторы, влияющие на клинический исход пациентов, перенесших транскатетерную артериальную эмболизацию при повреждении селезенки. Br J Radiol 77: 308–311
CAS Статья PubMed Google ученый
Попович П., Станиславлевич Д., Джеромель М. (2010) Чрескожная транскатетерная артериальная эмболизация у гемодинамически стабильных пациентов с тупым повреждением селезенки.Радиол Онкол 44: 30–33
PubMed PubMed Central Google ученый
Van der Vlies CH, Hoekstra J, Ponsen KJ et al (2012) Влияние эмболизации селезеночной артерии на вероятность успеха безоперационного лечения тупой травмы селезенки. Cardiovasc Intervent Radiol 35: 76–81
Статья PubMed Google ученый
Разрыв селезенки // Middlesex Health
Обзор
Разрыв селезенки — это неотложная медицинская помощь, которая возникает в результате разрыва поверхности селезенки.Селезенка, расположенная прямо под грудной клеткой с левой стороны, помогает организму бороться с инфекциями и фильтровать старые клетки крови из кровотока.
Сильный удар в живот — например, во время спортивной аварии, драки или автокатастрофы — это обычная причина разрыва селезенки. Если у вас увеличенная селезенка, менее сильная травма может вызвать разрыв. Без неотложной помощи внутреннее кровотечение, вызванное разрывом селезенки, может быть опасным для жизни.
Некоторым людям с разрывом селезенки требуется экстренная операция.Других можно лечить в больнице в течение нескольких дней.
Селезенка находится под грудной клеткой с левой стороны. Разрыв селезенки может вызвать попадание большого количества крови в брюшную полость.
Симптомы
Признаки и симптомы разрыва селезенки включают:
- Боль в левом верхнем углу живота
- Болезненность при прикосновении к левой верхней части живота
- Боль в левом плече
- Путаница, дурноту или головокружение
Когда обращаться к врачу
Разрыв селезенки требует неотложной медицинской помощи.Обратитесь за неотложной помощью после травмы, если ваши признаки и симптомы указывают на то, что у вас может быть разрыв селезенки.
Причины
Разрыв селезенки может произойти из-за:
- Травма левой части тела. Разрыв селезенки обычно возникает в результате удара в левую верхнюю часть живота или в левую нижнюю часть грудной клетки, например, во время спортивных несчастных случаев, драок или автомобильных аварий. Травмированная селезенка может разорваться вскоре после травмы живота или, в некоторых случаях, через несколько дней или недель после травмы.
- Увеличенная селезенка. Ваша селезенка может увеличиваться, когда в ней накапливаются клетки крови. Увеличение селезенки может быть вызвано различными основными проблемами, такими как мононуклеоз и другие инфекции, заболевания печени и рак крови.
Осложнения
Разрыв селезенки может вызвать опасное для жизни кровотечение в брюшную полость.
Профилактика
Если вам поставили диагноз увеличенной селезенки, спросите своего врача, нужно ли вам в течение нескольких недель избегать занятий, которые могут вызвать ее разрыв.Сюда могут входить контактные виды спорта, поднятие тяжестей и другие виды деятельности, повышающие риск травм живота.
Диагноз
Тесты и процедуры, используемые для диагностики разрыва селезенки, включают:
- Физический осмотр. Врач надавит на ваш живот, чтобы определить размер селезенки и ее чувствительность.
- Анализы крови. Анализы крови позволят оценить такие факторы, как количество тромбоцитов и степень свертывания крови.
- Проверка крови в брюшной полости. В экстренных ситуациях ваш врач может использовать ультразвук или взять образец жидкости из вашего живота с помощью иглы. Если образец показывает кровь в брюшной полости, вас могут направить в срочную операцию.
- Визуализирующие обследования брюшной полости. Если ваш диагноз не ясен, ваш врач может порекомендовать компьютерную томографию брюшной полости, возможно, с контрастным красителем, или другой визуальный тест, чтобы найти другие возможные причины ваших симптомов.
Лечение
Лечение разрыва селезенки будет зависеть от тяжести вашего состояния. Некоторым людям требуется немедленная операция. Другие исцеляются отдыхом и временем.
Многие травмы селезенки небольшого или среднего размера заживают без хирургического вмешательства. Скорее всего, вы останетесь в больнице, пока врачи будут наблюдать за вашим состоянием и оказывать нехирургическую помощь, например, при необходимости, переливать кровь.
Вам могут периодически проходить контрольные компьютерные томограммы, чтобы проверить, зажила ли ваша селезенка, или определить, нужна ли вам операция.
Хирургические и другие процедуры
Операция по поводу разрыва селезенки может включать:
- Восстановление селезенки. Ваш хирург может наложить швы или другие методы для восстановления разрыва.
Удаление селезенки (спленэктомия). Если необходимо удалить селезенку, вы подвергнетесь повышенному риску серьезных инфекций, таких как сепсис. Риск сепсиса наиболее высок у маленьких детей, особенно в первые два года после удаления селезенки.
Ваш врач может порекомендовать способы снижения риска заражения, такие как вакцинация против бактерий, включая менингококк, пневмонию и Haemophilus influenzae b. Вам также могут назначить пероральный антибиотик для предотвращения инфекций.
- Удаление части селезенки. Возможно, удастся удалить только часть селезенки, в зависимости от разрыва. Частичная спленэктомия снижает риск инфицирования в результате удаления всей селезенки.
Операция на селезенке в целом безопасна, но любая операция сопряжена с рисками, такими как кровотечение, образование тромбов, инфекция и пневмония.
© 1998-2021 Фонд медицинского образования и исследований Мэйо (MFMER). Все права защищены. Условия использования
Поздние осложнения после травмы селезенки — Журнал Permanente
Sandra Freiwald, MD, FACS
Лето 2010 — Том 14, номер 2
https: // doi.org / 10.7812 / TPP / 09-101
Аннотация
С 1970-х годов лечение тупой травмы селезенки эволюционировало от почти исключительно хирургического лечения до выборочного нехирургического лечения у гемодинамически стабильных пациентов. Понимание иммунологической важности селезенки в защите от подавляющей инфекции после спленэктомии привело к разработке сначала хирургических методов спасения селезенки, а затем протоколов нехирургического лечения взрослых с тупым повреждением селезенки.Развитие нехирургического лечения привело к появлению новых моделей осложнений после травм селезенки.
В этой статье описывается псевдокиста поджелудочной железы, одно из нескольких описанных отсроченных осложнений нехирургического лечения тупой травмы селезенки. Наряду с пропущенным повреждением селезенки и отсроченным разрывом, развитие псевдокисты селезенки представляет собой проблему для любой многопрофильной бригады, занимающейся оказанием помощи при травмах. Обсуждается выявление и лечение этих осложнений, а также вакцинация после спленэктомии и возвращение к активности.
Презентация кейса
Мужчина 19 лет обратился к терапевту с болью в левом подреберье. Месяцем ранее у него обнаружили инфекционный мононуклеоз. На амбулаторном УЗИ брюшной полости выявлена спленомегалия с неровностью контура селезенки. Компьютерная томография (КТ) показала очень большую псевдокисту селезенки (рис. 1). Его направили в общую хирургию для дальнейшего лечения.
Пациент был атлетом из старшей школы, который поступил в известный университет по спортивной стипендии.Он должен был начать обучение примерно через пять месяцев после поступления в клинику общей хирургии. Он попросил вмешательства, которое могло бы позволить ему вернуться в спорт как можно быстрее.
После консультации с лечащим хирургом-травматологом в местном травматологическом центре был составлен план по интервенционной радиологии для аспирации псевдокисты. Врач легко удалил 1500 мл старой крови, и после процедуры осталось лишь небольшое скопление остаточной жидкости. Через месяц контрольная КТ показала повторное накопление жидкости.На этот раз интервенционная радиология установила постоянный дренаж. В течение следующего месяца скопление жидкости рассосалось, и дренаж был удален.
Через месяц пациент сообщил об усилении боли в левом подреберье. Повторная компьютерная томография показала рецидив сбора жидкости. Его снова дренировали чрескожно, на этот раз с добавлением тканевого активатора плазминогена, вводимого через дренаж. Прошел еще месяц, скопление жидкости рассосалось, селезенка на КТ выглядела нормальной.Слив удалили.
Пациент чувствовал себя хорошо в течение одного месяца. Он посетил тренировочный лагерь после того, как с врачом команды связались и полностью проинформировали о недавней истории болезни пациента. К сожалению, у пациента поднялась температура. Попытка лапароскопической спленэктомии оказалась безуспешной. Поэтому ему была сделана открытая спленэктомия, и он выздоровел без осложнений.
Обсуждение
Этот случай представляет собой одно из нескольких отсроченных осложнений тупой травмы селезенки, с которыми столкнулась наша бригада общей хирургии.Наряду с пропущенным повреждением селезенки и отсроченным разрывом, развитие псевдокисты селезенки представляет собой проблему для любой многопрофильной бригады, занимающейся оказанием помощи при травмах.
С 1970-х годов лечение тупой травмы селезенки эволюционировало от почти исключительно хирургического до выборочного нехирургического лечения гемодинамически стабильных пациентов. Понимание иммунологической важности селезенки и ее роли в защите от подавляющей постспленэктомической инфекции (OPSI) привело к разработке сначала хирургических методов спасения селезенки, а затем протоколов нехирургического лечения взрослых с повреждениями селезенки.В настоящее время более 60% взрослых с травмой селезенки успешно лечатся без хирургического вмешательства. 1 Развитие хирургического лечения привело к появлению новых моделей посттравматических осложнений селезенки.
Пропущенная травма селезенкиПропущенная травма селезенки является наиболее частой причиной предотвратимой смерти после тупой травмы живота. 2 По сравнению с пациентами, у которых травма обнаружена своевременно, смертность у тех, у кого диагноз травмы селезенки задерживается, увеличивается в десять раз. 3 Поэтому важно иметь высокий индекс подозрения на этот диагноз при оценке пациентов с тупой травмой. Наиболее частая находка, связанная с разрывом селезенки, — это переломы нижнего левого ребра, которые встречаются в> 40% случаев. При наличии таких переломов требуется дальнейшее обследование с помощью КТ брюшной полости и таза. Классическая триада, связанная с тупым разрывом селезенки — подъем левой гемидиафрагмы, ателектаз левой нижней доли и левый плевральный выпот — часто отсутствует и не может считаться надежным индикатором.У любого пациента, у которого после тупой травмы наблюдается подъем левой гемидиафрагмы, следует считать, что у него повреждение селезенки, пока не будет доказано обратное. После постановки диагноза лечение зависит от гемодинамического состояния пациента. Нестабильным пациентам требуется экстренная спленэктомия, тогда как пациентам в стабильном состоянии можно проводить консервативное лечение.
Отсроченный разрыв селезенкиОтсроченный разрыв селезенки был впервые описан в 1902 году Baudet, 4 , который отметил его возникновение через 48 часов после травмы.Заболеваемость составляет примерно 1% и обычно возникает через 4-8 дней после травмы. 5 Смертность колеблется от 5% до 15% по сравнению с 1% смертностью при острой травме. 6 Возможные механизмы включают расширение субкапсулярной гематомы, разрыв сгустка или разрыв псевдоаневризмы или псевдокисты селезенки. Очень важно незамедлительно распознать признаки и симптомы замедленного разрыва селезенки. У пациентов обычно наблюдается гипотензия, тахикардия, усиление боли в животе и вздутие живота, а также снижение гематокрита.Лечением выбора является спленэктомия, поскольку спленоррафия может быть чрезвычайно сложной у пациентов, у которых хирургическое лечение не помогло. В некоторых центрах проводится ангиоэмболизация гемодинамически стабильным пациентам.
Псевдокиста селезенкиДиагноз псевдокисты селезенки становится все более распространенным, вероятно, из-за все более широкого использования КТ и УЗИ для оценки жалоб на боль в верхней части живота, а также увеличения частоты неоперационного лечения тупой травмы селезенки.От 30 до 60% псевдокист селезенки бессимптомны, 7 вызывают проблемы только по мере их увеличения. Общие жалобы включают боль в левом подреберье, тошноту и рвоту из-за сжатия желудка. Диагноз ставится на основании анамнеза тупой травмы живота, боли в верхней части живота и периспленической кисты при визуализации брюшной полости.
Оптимальное лечение псевдокист селезенки еще предстоит определить. Спленэктомия была традиционным методом выбора.С ростом признания иммунологической важности селезенки это перестало быть популярным. Были предприняты попытки сохранить ряд методов сохранения селезенки, включая бдительное ожидание, чрескожное дренирование (как в нашем случае), марсупиализацию / фенестрацию, декапсуляцию селезенки и полную цистэктомию с частичной спленэктомией. Марсупиализация влечет за собой создание отверстия в стенке кисты для дренажа. Декапсуляция требует почти полной резекции кисты с сохранением неповрежденной селезенки с частью стенки кисты, прикрепленной к капсуле.
Небольшие серии были описаны при исследовании различных методов лечения псевдокист селезенки. Чрескожный дренаж имел разную степень успеха, но в большинстве серий была показана высокая частота рецидивов, иногда у 100% пациентов. В некоторых случаях успешно применялась лапароскопическая фенестрация, а также открытая декапсуляция. Одна серия из семи пациентов пришла к выводу, что маленькие кисты (<5 см в диаметре) могут рассасываться спонтанно, хотя это может занять до трех лет.Более крупные кисты в этой серии требовали какого-то вмешательства; чрескожный дренаж не удался у 10% пациентов, что потребовало цистэктомии со спленэктомией или спленоррагией. 8 В более поздней серии из шести пациентов частота неудач при чрескожном дренировании и лапароскопической фенестрации составила 100%. Авторы полагали, что полное удаление кисты с частичной или полной спленэктомией должно быть процедурой выбора у молодых, в остальном здоровых пациентов с большими симптоматическими псевдокистами селезенки. 9 Оглядываясь назад, возможно, это был бы лучший вариант для нашего пациента, позволяющий быстрее выздороветь и сократить количество инвазивных процедур.
Подавляющая инфекция после спленэктомииOPSI, обычно вызываемое инкапсулированными организмами Streptococcus pneumonia, Haemophilus influenza и Neisseria meningitidis, встречается у 0,05–2% пациентов, перенесших спленэктомию.10 Он может развиться сразу или спустя 65 лет после спленэктомии. Смертность значительна и достигает 50%. 10–12
После спленэктомии сниженные уровни иммуноглобулина M, опсонинов и туфтсина селезенки препятствуют способности организма выводить инкапсулированные бактерии. Вакцинация для стимуляции иммунитета против этих организмов обычно проводится, несмотря на отсутствие убедительных данных, подтверждающих ее эффективность. Поскольку высказывались опасения относительно способности генерировать соответствующий иммунный ответ в периоперационном периоде, особенно у тяжелобольных, существуют разногласия относительно оптимального времени вакцинации.
Два проспективных рандомизированных контролируемых исследования показали, что пневмококковая вакцина дает самый высокий титр антител при введении через 14 дней после спленэктомии. 13,14 Предполагаемые данные подтверждают вакцинацию пациентов с аспелезией на основе знания роли селезенки в защите от инфекции инкапсулированными организмами. 15 Необходимость ревакцинации была установлена проспективными исследованиями уровней антител и их эффективности после первоначальной вакцинации. 11 Нет данных проспективных рандомизированных контролируемых исследований, определяющих подходящее время для вакцинации перед плановой спленэктомией. Пациенты обычно вакцинируются за 2 недели до операции, но эта практика подтверждается только ретроспективными данными. 13,14
Центры по контролю и профилактике заболеваний (CDC) рекомендуют всем пациентам после спленэктомии получить 23-валентную пневмококковую вакцину (Pneumovax 23), менингококковую вакцину (Menactra для пациентов в возрасте от 16 до 55 лет и Menomune-A / C / Y / W-135 для лиц старше 55 лет) и вакцины против Haemophilus influenzae типа b (HibTITER).Вакцинацию следует проводить за две недели до плановой спленэктомии или через две недели после экстренной спленэктомии. Бустерная доза пневмококковой вакцины рекомендуется через пять лет. Пациенты, которые получают вакцину против менингококкового полисахарида (Menomune A / C / Y / W-135), должны проходить ревакцинацию каждые три-пять лет. Пациентам, которые получают конъюгированную вакцину с менингококковым полисахаридным дифтерийным токсоидом (Menactra), вероятно, следует ревакцинировать каждые три-пять лет. Долгосрочные исследования относительно ревакцинации продолжаются, и производители предлагают связаться с ними для получения последних рекомендаций.Вакцина HibTITER не требует повторного введения.
Рекомендация вводить вакцину через две недели после экстренной спленэктомии должна быть смягчена надежностью пациента. Многие травматологические центры вводят вакцины непосредственно перед выпиской пациента домой, если пациент не вернется для последующего наблюдения. Помимо вакцинации, все пациенты должны быть проинформированы о признаках и симптомах OPSI и должны быть проинструктированы о необходимости немедленного обращения за медицинской помощью при лихорадочном заболевании.Путешественникам, страдающим аспленией, рекомендуется связаться с CDC перед поездкой за границу, чтобы узнать о повышенном риске заражения менингококковыми инфекциями в странах Африки к югу от Сахары, Индии и Непале.
Вернуться к работеЕще одна область разногласий в лечении пациентов после травмы селезенки — время возвращения к активности. Существует мало данных относительно руководящих принципов деятельности после выписки из больницы или травматологического центра. Традиционно пациентам рекомендуется воздерживаться от физических нагрузок в течение трех месяцев после травмы селезенки. 16 Был опубликован опрос членов Восточной ассоциации хирургии травм (EAST), в котором задокументировано, как члены этого общества обращаются со своими пациентами после тупой травмы селезенки. У пациентов с травмой I или II степени (Таблица 1) 17 большинство респондентов разрешили возобновление легкой активности через две недели и полной активности через шесть недель. Эти решения редко основывались на повторной визуализации с помощью КТ, но в основном основывались на клинической оценке. У пациентов с более высокой степенью травмы (III, IV или V) половина респондентов позволила своим пациентам вернуться к легкой активности через четыре-шесть недель.Другая половина ждала два-три месяца. Что касается возвращения к полной активности, пациентам было сказано ждать от четырех до шести месяцев 20% хирургов, когда у них была травма III степени, и 30% хирургов, когда у них была травма IV или V степени. Пять процентов хирургов не позволяли вернуться к полной активности из-за травм высокой степени тяжести более шести месяцев. 18 При травмах более высокой степени при принятии решений больше полагались на результаты компьютерной томографии после выписки, что противоречит рекомендациям в текущей литературе. 19
Серия«Детские травмы» продемонстрировала более конкретные доказательства сроков заживления травм селезенки. КТ документально подтвердила, что 90% травм III степени заживают за 76 ± 7 дней, а 77% травм IV степени заживают в течение 81 ± 8 дней.20 Хотя нет исследований, доказывающих, что селезенки у взрослых заживают с той же скоростью, что и у детей. Эти показатели заживления предполагают, что ограничение активности на четыре-шесть месяцев для взрослых может быть чрезмерным. Поскольку эта проблема может существенно повлиять на качество жизни обычно молодого и в остальном здорового населения, для ее решения необходимо хорошо спланированное исследование.
Заключение
Отсроченные осложнения тупой травмы селезенки могут возникнуть за пределами травматологических центров. Практикующие врачи должны быть знакомы с этими вопросами и привлекать соответствующих специалистов по мере необходимости для лечения пациентов с травмой селезенки.
Заявление о раскрытии информацииАвтор (ы) не имеет конфликта интересов, о котором следует сообщать.
Благодарность
Кэтрин О’Мур-Клопф, ELS, из KOK Edit, оказала помощь в редактировании.
Список литературы
1. Cales RH, Trunkey DD. Предотвращаемые смерти от травм: обзор развития систем травматологической помощи. JAMA 1985, 23–30 августа; 254 (8): 1059–63.
2. Берлацки Ю., Шилони Е., Аннер Х, Вайс Ю. «Отсроченный разрыв селезенки» или отсроченная диагностика травмы селезенки? Isr J Med Sci, сентябрь – октябрь 1980 г., 16 (9–10): 659–64.
3. Пахтер Х.Л., Гут А.А., Хофстеттер С.Р., Спенсер Ф.К. Изменение моделей ведения травмы селезенки: влияние безоперационного лечения.Энн Сург, май 1998 г .; 227 (5): 708–19.
4. Шварц С.И., главный редактор; Shires GT, Spencer FC, редакторы. Принципы хирургии. 5-е издание. Нью-Йорк: Макгроу-Хилл; 1989.
5. Коканур С.С., Мур Ф.А., Уэр Д.Н., Марвин Р.Г., Кларк Дж. М., Дюк Дж. Х. Отсроченные осложнения безоперационного лечения травмы селезенки у взрослых. Arch Surg, июнь 1998 г .; 133 (6): 619–25.
6. Kluger Y, Paul DB, Raves JJ, et al. Отсроченный разрыв селезенки — мифы, факты и их важность: истории болезни и обзор литературы.J Trauma, апрель 1994; 36 (4): 568–71.
7. Лабруццо К., Харитопулос К.Н., Эль-Тайар А.Р., Хаким Н.С. Посттравматическая киста селезенки: описание случая и обзор литературы. Int Surg, июль – сентябрь 2002 г., 87 (3): 152–6.
8. Пахтер Х.Л., Хофштеттер Х.Р., Элковиц А., Харрис Л., Лян Х.Г. Травматические кисты селезенки — роль цистэктомии и сохранения селезенки: опыт с семью последовательными пациентами. J Trauma 1993 сентябрь; 35 (3): 430–6.
9. Wu HM, Kortbeek JB. Управление псевдокистами селезенки после травмы: ретроспективная серия случаев.Am J Surg 2006 Май; 191 (5): 631–4.
10. Шац Д.В. Практика вакцинации североамериканских хирургов-травматологов при спленэктомии при травмах. J Trauma, ноябрь 2002; 53 (5): 950–6.
11. Резерфорд Э. Дж., Ливенгуд Дж., Хиггинботэм М. и др. Эффективность и безопасность ревакцинации пневмококков после спленэктомии при травме. J Trauma 1995 сентябрь; 39 (3): 448–52.
12. Dickerman JD. Травматическая аспления у взрослых: определенный риск? Arch Surg, март 1981, 116 (3): 361–3.
13. Шац Д.В., Ромеро-Штайнер С., Эли С.М., Холдер П.Ф., Карлон Г.М.Ответы антител у пациентов с травмой после спленэктомии, получавших 23-валентную пневмококковую полисахаридную вакцину, через 14 дней после операции по сравнению с 28 днями. J Trauma 2002 Dec; 53 (6): 1037–42.
14. Шац Д. В., Шински М. Ф., Пайс Л. Б., Ромеро-Штайнер С., Киртон О. К., Карлоне Г. М.. Иммунные ответы пациентов с травмой после спленэктомии на 23-валентную пневмококковую полисахаридную вакцину через 1 день по сравнению с 7 и 14 днями после спленэктомии. J Trauma 1998 May; 44 (5): 760–6.
15. Дэвидсон Р.Н., Уолл Р.А. Профилактика и лечение инфекций у пациентов без селезенки.Clin Microbial Infect 2001 Dec; 7 (12): 657–60.
16. Ганди Р. Р., Келлер М. С., Шваб К. В., Стаффорд П. У. Детская травма селезенки: путь к успеху? J Pediatr Surg, январь 1999 г., 34 (1): 55–9.
17. Мур Е.Е., Когбилл Т.Х., Юркович Г.Дж., Шакфорд С.Р., Малангони Массачусетс, Чемпион HR. Масштабирование повреждений органов: селезенка и печень (редакция 1994 г.). J Trauma, март 1995 г .; 38 (3): 323-4.
18. Фата П., Робинсон Л., Фахри С.М. Обзор практик членов EAST при тупой травме селезенки: описание текущих тенденций и возможностей для улучшения.J Trauma, октябрь 2005 г .; 59 (4): 836–42.
19. Uecker J, Pickett C, Dunn E. Роль последующих рентгенографических исследований в неоперативном лечении травмы селезенки. Am Surg. 2001, январь, 67 (1): 22–5.
20. Ровин Д.Д., Алфорд Б.А., Макилхенни Т.Дж., Бернс Р.К., Роджерс Б.М., МакГарен Э.Д. Повторная компьютерная томография брюшной полости после травмы селезенки у детей может не потребоваться. Am Surg 2001, февраль; 67 (2): 127–30. .