Дерматоскопия
Дерматоскопия – это метод исследования кожных образований без операционного вмешательства, позволяющий видеть новообразование, увеличенное в 10 раз и позволяющее врачу провести дифференциальную диагностику между доброкачественным образований и меланомой.
Раньше это было возможно только лишь на основании гистологического анализа тканей после хирургического удаления.
Дерматоскопия является стандартом диагностики новообразований кожи в развитых странах и в обязательном порядке проводится перед удалением любого новообразования (родинки, папилломы, бородавки, невуса и т. д.), она позволяет по внешним признакам определить природу образования, выяснить его безопасность.
Дерматоскопическая диагностика – это визуальный, контактный метод, с его помощью врач более основательно изучает симметричность родинки, её границы, структуру, а так же может вывести изображение родинки на экран компьютера, или провести фиксацию с помощью фотоаппаратуры при необходимости.
Дополнительной подготовки проведение дерматоскопии не требует, нежелательно перед процедурой наносить косметические маскирующие или питательные средства.
Противопоказаний к проведению исследования нет.
Когда и кому необходимо проведение дерматоскопии? Всем перед удалением любого кожного образования.
Особенно:
-людям со светлой кожей и светлыми волосами,
-если размер родинки превышает 0,5 см,
-женщинам в период беременности,
-людям пожилого возраста (от 60 лет),
-людям с наследственной отягощённостью (меланома у родственников),
-если родинка увеличилась, уплотнилась, изменилась в цвете, приобрела неравномерную окраску,
-если в области родинки появилось воспаление, трещины, шелушение, изъязвления, зуд, покалывание.
Любой из этих признаков может свидетельствовать о перерождении родинки в меланому, поэтому требует срочного дерматоскопического исследования и консультации с врачом.
Если Вам необходима дерматоскопическая диагностика, Вы можете записаться на прием к специалистам БУ ХМАО-Югры СККВД по телефону регистратуры:
8(3462) 24-29-52 или по электронной записи на нашем сайте.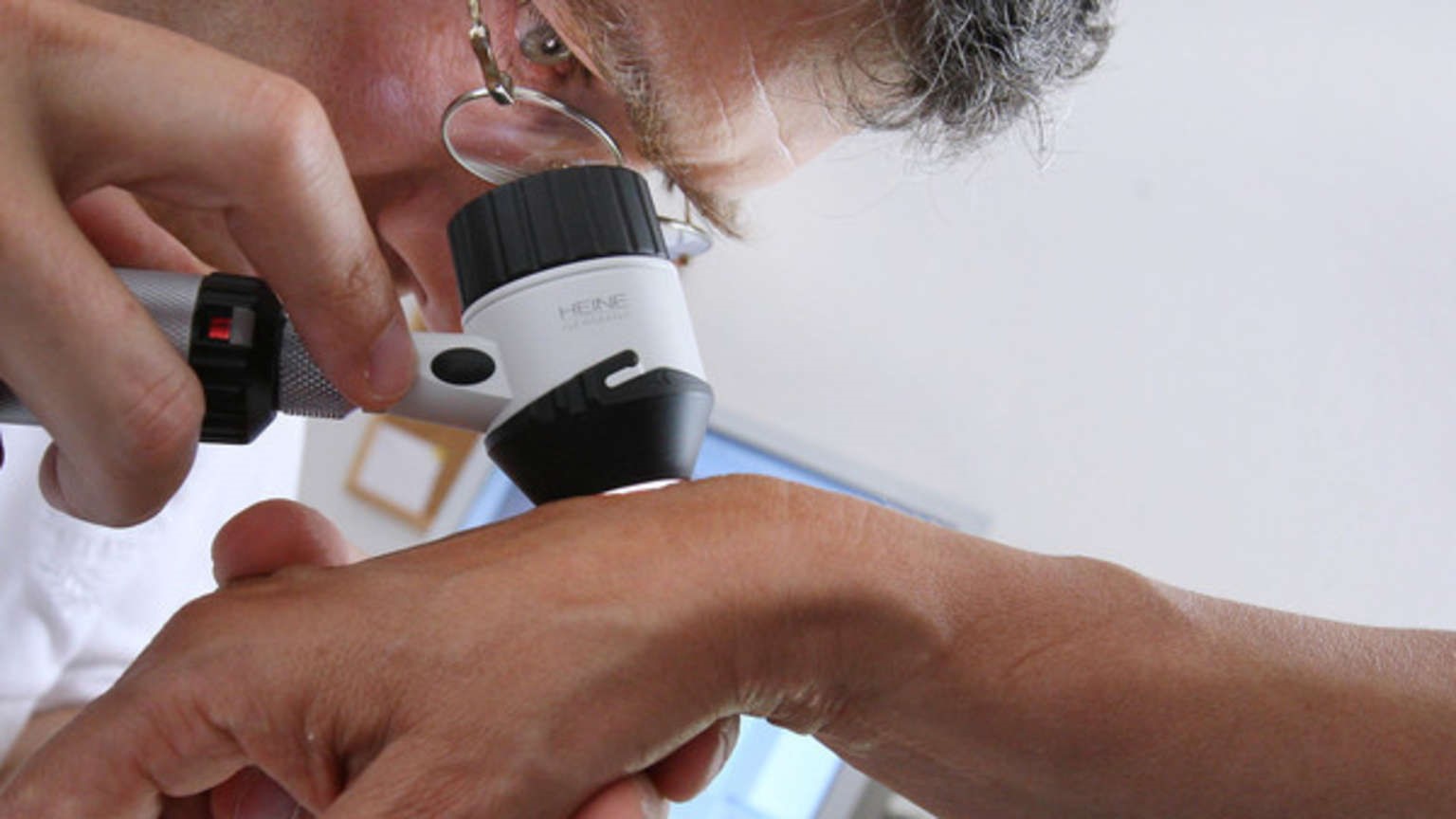
Прием по дерматоскопической диагностике осуществляется по ОМС при наличии направления от врачей – специалистов: дерматовенеролога, хирурга, онколога, а также на платной основе по желанию пациента.
Оформление амбулаторной карты осуществляется в регистратуре при предъявлении паспорта, страхового полиса, при наличии льгот — соответствующего удостоверения. Просьба иметь на руках результаты флюорографического исследования органов грудной клетки (не забывайте проходить обследование ежегодно).
Дерматоскопия | Услуги — МЦ Панацея
Дерматоскопия — современный метод диагностики новообразований и меланом на коже без хирургического вмешательства. Доктор использует для этого специальный прибора — дерматоскоп. С помощью увеличительной лупы прибора врач рассматривает более глубокие слои эпидермиса, визуально оценивает происходящие изменения, может выявить новообразование на ранней стадии, когда нет еще симптомов. Дерматоскопия направлена на выявление меланомы на ранней стадии, когда лечение щадящее и прогноз для жизни более благоприятный.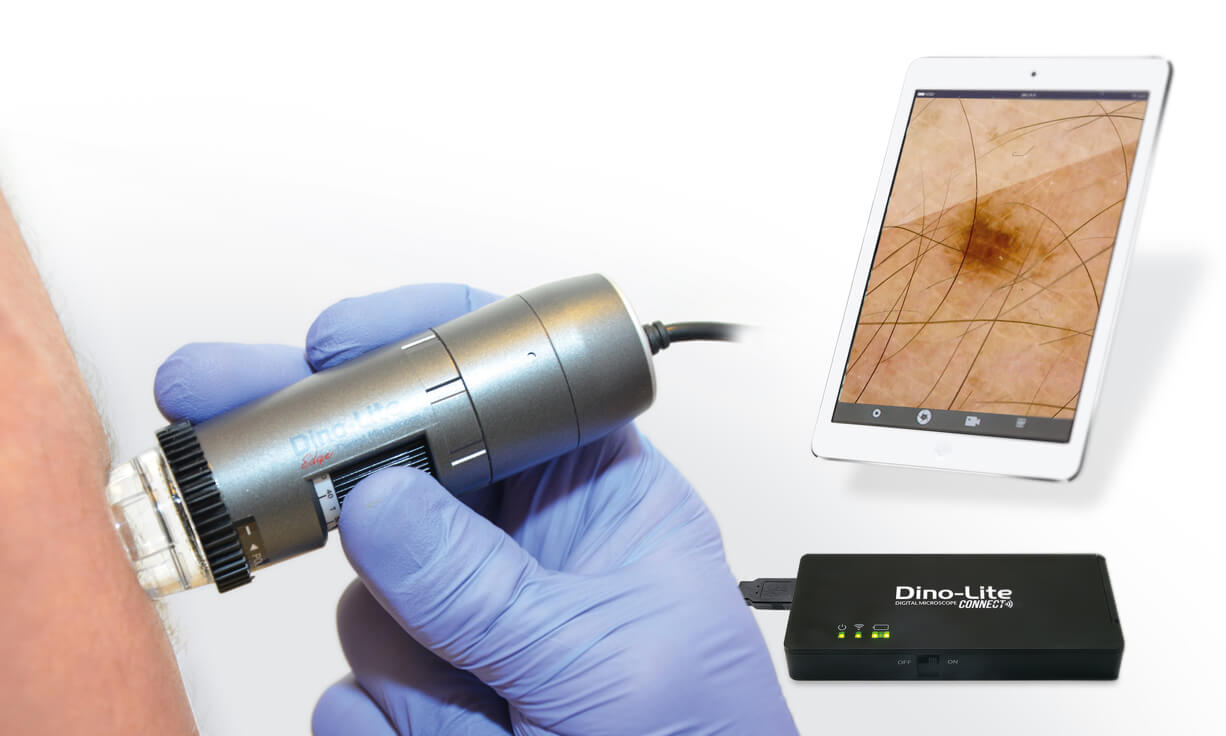
Дерматоскопия — это метод отборной диагностики, она не заменяет гистологическое исследование, но даёт возможность отобрать тех пациентов, для которых необходимо динамическое наблюдение.
Показания к дерматоскопии
В каких случаях необходимо проводить дерматоскопию:
- При наличии родинки размером более 5 мм.
- Родинка соприкасается с одеждой, травмируется.
- Родинка изменила форму, цвет (рост, зуд, кровоточит, неравномерный окрас).
- Родинка повреждена, травмирована, нарушена целостность кожных покровов.
- При наличие множества родинок на теле, увеличение количества родинок в несколько раз.
- При наличие родимых пятен больших размеров (в частности, более 10 см в диаметре).
- Перед проведением удаления кожных новообразований.
- Наличие наследственной отягощенности, например, меланомы у родственников.

Дерматоскопия помогает выявить изменения, происходящие в родинках (невусах). Во время проведения дерматоскопии врач оценивает размер, структуру, наличие сосудистой сетки.
Развитие и изменения новообразований могут спровоцировать следующие факторы:
- ультрафиолетовые лучи
- повышенный уровень глюкозы
- заболевания щитовидной железы.
Наиболее подвержены к изменению новообразований люди, обладающие 1-ым и 2-ым фототипами кожи (светлая кожа, светлые глаза, блондины, рыжеволосые), которые быстро сгорают на солнце.
Преимущества дерматоскопии
- безболезненный метод исследования, не требует анестезии
- не требует специальной подготовки прациента
- обследование родинок любых размеров
- метод исследования не нарушает целостность кожных покровов
- возможность диагностики на ранних стадиях с вероятностью 95%
- продолжительность процедуры — 15-30 минут
- не имеет противопоказаний, разрешена беременным (при гормональных всплесках у беременных наблюдается увеличение родинок в размерах)
- позволяет проводить исследование родинок в динамике.

Как проводится дерматоскопия в медицинском центре «Панацея»
В медицинском центре «Панацея» проводят цифровую дерматоскопию, для данного вида исследования врач используют следующее оборудование:
- дерматоскоп,
- фото/видеокамеру,
- компьютер.
Цифровая дерматоскопия позволяет не только провести осмотр, но и зафиксировать полученный результат.
На первом этапе врач осматривает родинку. Затем доктор применяет дерматоскоп: осматривает новообразование с помощью линзы, оценивает его структуру, характеристику краев, наличие изменений, во время осмотра делает снимки с помощью фото/видеокамеры, после изображения выводятся на монитор, что дает возможность специалисту более тщательно оценить клиническую картину. Результаты дерматоскопии оформляются протоколом, делаются необходимые записи в амбулаторной карте пациента.
Если во время дерматоскопии выявлены те или иные изменения, врач предложит несколько вариантов лечения и наблюдения:
- наблюдение новообразования в динамике
- удаление новообразования с обязательным гистологическим исследованием
- при обнаружении меланомы и/или новообразование дало метастазы врач даёт направление в специализированное учреждение для дальнейшего лечения/наблюдения.

Дерматоскопия | Клиника Рассвет
Дерматоскопией называется осмотр кожи под большим увеличением.
Используются также и другие термины: дерматоскопия, эпилюминисцентная микроскопия, микроскопия в проходящем свете, микроскопия поверхности кожи.
Как проводится дерматоскопия
Для проведения исследования врач может использовать различное оборудование: ручной оптический дерматоскоп, видеодерматоскоп, стереомикроскоп, системы цифровой визуализации. Эти устройства позволяют получить увеличение от 6 до 100 раз с высокой четкостью мельчайших деталей изображения.
Чаще всего врачами используется увеличение в 10 раз, именно для этого увеличения адаптировано большинство диагностических алгоритмов.
Современные модели дерматоскопов позволяют не только рассмотреть увеличенное изображение, но и сфотографировать или снять на видео, сохранить полученные снимки в компьютерной базе данных, вывести изображение на экран монитора для более детального изучения.
При большом числе новообразований на коже использование специальных цифровых систем позволяет создавать карту кожи и проводить сравнение состояния новообразований кожи в течение времени. Для улучшения качества изображения врач может использовать специальное масло или гель, уменьшающие эффекты рассеяния света. Многие модели дерматоскопов имеют дополнительный режим осмотра в поляризованном свете, позволяющий увидеть не только поверхность, но и расположенные глубже структуры. Сочетание повышенного проникновения света вглубь кожи и увеличения является основой метода.
Что дает дерматоскопия
Дерматоскопия используется преимущественно для осмотра новообразований кожи, родинок, раннего выявления рака кожи и меланомы.
Дерматоскопия помогает провести диагностику заболеваний волос и кожи скальпа (трихоскопия) и некоторых воспалительных заболеваний кожи.
Метод дерматоскопии позволяет врачу разглядеть структуры, невидимые невооруженным глазом. Так, например, при проведении дерматоскопии с большим увеличением иногда получается увидеть чесоточного клеща и оставляемые им ходы.
Использование дерматоскопии дает возможность провести неинвазивную диагностику, то есть исследование без нарушения целостности структур организма, в отличие, например, от исследования кусочка кожи под микроскопом (биопсия с гистологическим исследованием) и избежать ненужных манипуляций. Так и наоборот, более точно определить показания для проведения хирургического иссечения и гистологического исследования.
Опубликованный в конце 2018 года анализ показывает значительное улучшение результатов ранней диагностики меланомы и других форм рака при использовании дерматоскопии по сравнению с осмотром только невооруженным глазом.
Дерматоскопия о обследование кожи в медицинском центре Ева-Арт в Днепре
1. Что такое дерматоскопия?
Это визуальный неинвазивный диагностический метод, позволяющий увидеть особенности микроструктуры образований кожи, недоступные для невооруженного взгляда. Существует соответствие между увиденными дерматоскопическими признаками и гистологическими особенностями образований (их строением на клеточном уровне).
Простыми словами, дерматоскопия позволяет немного
С этой целью используется дерматоскоп – оптический прибор, объединяющий визуализацию поверхностных слоев кожи с увеличением изображения.
Осмотр в лупу позволяет оценить только поверхность кожи, поскольку кожный покров отражает лучи видимого света. Отличие дерматоскопии — в возможности визуализировать внутрикожные изменения в очагах поражения. Это достигается за счет увеличения потока световых лучей, проникающих внутрь кожи.
Особенности дерматоскопии:
- Высокая диагностическая точность.
- Безболезненность, безопасность.
- Возможность динамического наблюдения за изменениями кожи благодаря сохранению изображений.
2. Зачем проводят дерматоскопию?
Дерматоскопия является дополнительным диагностическим исследованием, повышающим точность клинического диагноза новообразований кожи.
Различные по своей природе образования кожи (как опухолевые, так и неопухолевые) могут иметь схожий внешний вид.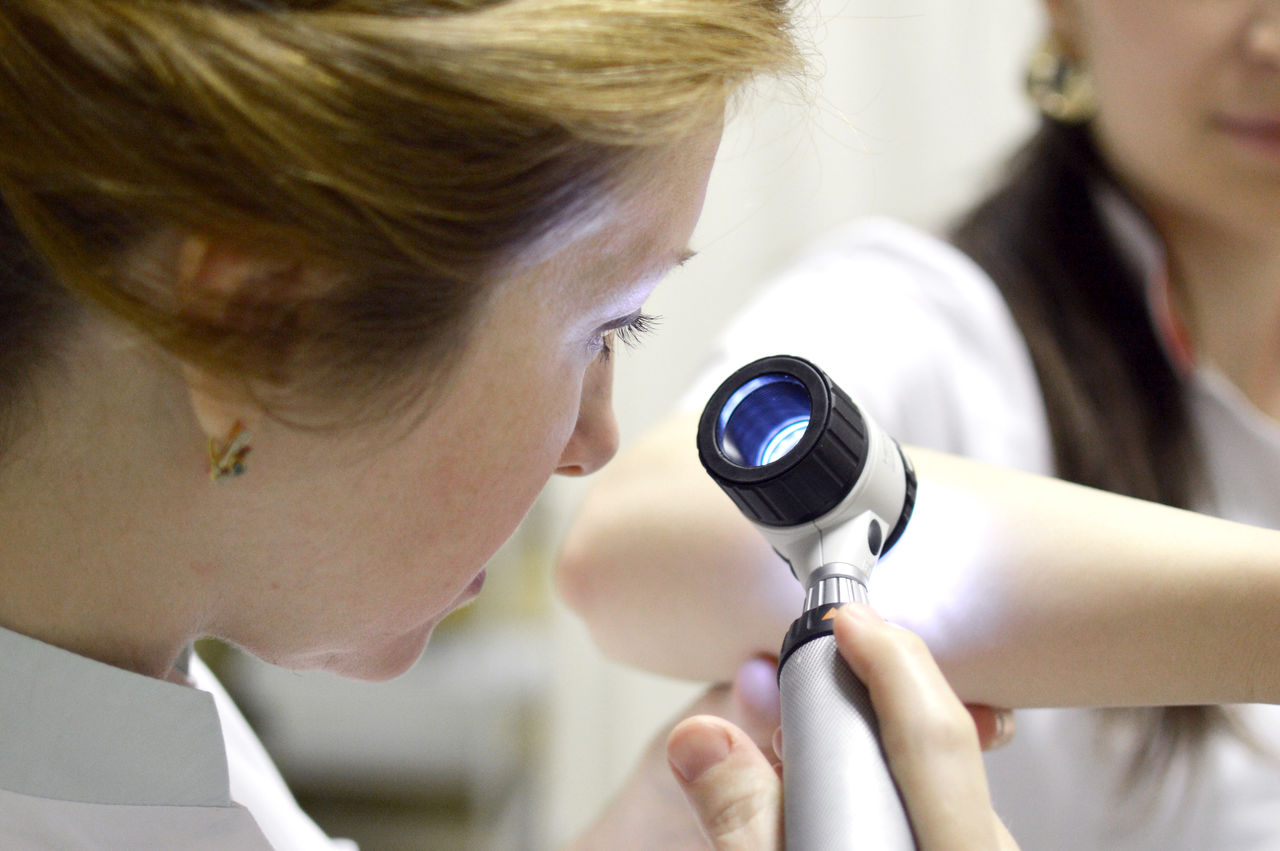 Однако для каждого из них характерно определенное внутреннее строение. Применение дерматоскопии позволяет дифференцировать различные злокачественные и доброкачественные образования кожи, особенно в случаях, когда визуальный диагноз затруднителен.
Однако для каждого из них характерно определенное внутреннее строение. Применение дерматоскопии позволяет дифференцировать различные злокачественные и доброкачественные образования кожи, особенно в случаях, когда визуальный диагноз затруднителен.
3. Когда еще используют дерматоскопию?
- Для динамического наблюдения за изменениями в невусах. Дерматоскопия позволяет сравнивать новые изображения со старыми и быстро выявлять любые изменения образования, указывающие на его перерождение.
- Для диагностики различных кожных заболеваний ( псориаз и пр.), когда клинический диагноз вызывает затруднения.
4. В чем преимущества дерматоскопии?
Возникающие трудности в диагностике меланомы на ранних стадиях связаны с тем, что она может быть клинически схожа с диспластическим невусом.
Дерматоскопия позволяет объективно без выполнения биопсии выявлять признаки раковых заболеваний кожи на ранних доклинических стадиях. Это особенно важно в тех случаях, когда от срока выявления кожной опухоли и назначения своевременной терапии напрямую зависит жизнь человека.
5. Кому и когда показана дерматоскопия?
6. Можно ли ориентироваться только на данные дерматоскопии?
Дерматоскопия не должна использоваться изолированно, сама по себе. Любой клинический диагноз является результатом совокупности данных, полученных в ходе: сбора анамнестических данных, клинического исследования и дерматоскопии.
На сегодня дерматоскопия представляет собой неотъемлемый диагностический инструмент в практике дерматолога, способствующий более тщательному и полноценному обследованию пациентов. Дерматоскопия позволяет выявлять меланому на ранней излечимой стадии и дает дополнительные аргументы, чтобы оправдать хирургическое иссечение сомнительных новообразований кожи.
Для высококачественной диагностики дерматологи медицинского центра ЕВА-АРТ в Днепропетровске используют светодиодный дерматоскоп «ДЕЛЬТА 20», позволяющий безболезненно, без нарушения целостности кожных покровов определить наличие раковых клеток в различных новообразованиях на коже.
Своевременное проведение дерматоскопии позволяет зафиксировать изменения на самых ранних стадиях перерождения образования.
Записаться на прием или задать интересующий Вас вопрос Вы можете:
- по телефонам (056) 767-05-05
- по адресу г. Днепропетровск, ул. К. Либкнехта, 12
- заполнив форму на странице «Контакты»
Что такое дерматоскопия и для чего она нужна?
Дерматоскопия — это уникальный метод исследования кожного покрова, при наличии различного рода новообразований, без хирургического вмешательства, позволяющий увеличить элемент в 10 раз. На основании данной диагностики врач может провести дифференцировку между доброкачественным и злокачественным образованием.
Актуальность исследования
Статистика показывает, что с каждым годом число развития раковых патологий кожи увеличивается. Воздействие ультрафиолета, которое происходит ежедневно, вызывает негативные изменения структуры кожи. Процесс облучения не прекращается даже зимой. К группе риска относятся обладатели светлой кожи и волос, сероглазые и голубоглазые люди. Следует знать, что словосочетания «здоровый загар» в медицинской терминологии нет. Использование средств защиты от ультрафиолета — не прихоть, а необходимость. В ходе обследования при помощи дерматоскопа можно вовремя выявить проблемы с кожей и распознать меланому на ранней стадии.
Процесс облучения не прекращается даже зимой. К группе риска относятся обладатели светлой кожи и волос, сероглазые и голубоглазые люди. Следует знать, что словосочетания «здоровый загар» в медицинской терминологии нет. Использование средств защиты от ультрафиолета — не прихоть, а необходимость. В ходе обследования при помощи дерматоскопа можно вовремя выявить проблемы с кожей и распознать меланому на ранней стадии.
Точность дерматоскопии
Результаты диагностики, полученные в ходе дерматоскопии новообразований кожи, подтверждаются анализами в более чем 90% случаев. Это значительно больше, чем при обычном визуальном обследовании. Несколько лет назад это было возможно только лишь на основании гистологического анализа тканей после хирургического иссечения.
Дерматоскопия является стандартом диагностики новообразований кожи в развитых странах и в обязательном порядке проводится перед удалением любого новообразования (родинки, папилломы, бородавки, невуса и т. д. ), она позволяет по внешним признакам определить природу образования, выяснить его безопасность.
), она позволяет по внешним признакам определить природу образования, выяснить его безопасность.
Когда и кому необходимо проведение дерматоскопии?
Всем перед удалением любого кожного образования.
Всем обладателям родинок необходимо проводить дерматоскопию 2 раза в год перед и после начала повышенной солнечной активности.
Особенно:
- людям со светлой кожей и светлыми волосами (фототип I-II),
- если размер родинки превышает 0,5 см,
- женщинам в период беременности,
- людям пожилого возраста (от 60 лет),
- людям с наследственной отягощённостью (меланома у родственников),
- если родинка увеличилась, уплотнилась, изменилась в цвете, приобрела неравномерную окраску,
- если в области родинки появилось воспаление, трещины, шелушение, изъязвления, зуд, покалывание.
- после длительного пребывания на солнце
Любой из этих признаков может свидетельствовать о перерождении родинки в меланому, поэтому требует срочного дерматоскопического исследования и консультации с врачом.
Проведение дерматоскопии
Дерматоскопию в наших центрах проводит врач-дерматолог. Врач собирает жалобы пациента, задает уточняющие вопросы, осматривает и пальпирует образование. После этого доктор приступает к дерматоскопии.
Врач наносит на образование кожи небольшое количество геля и прикладывает дерматоскоп. С помощью прибора он осматривает родинку и оценивает ее по необходимым критериям: симметричность, цвет, однородность, границы, сосудистый рисунок, структуры и др. Затем врач составляет и выдаёт пациенту протокол дерматоскопии с предположительными диагнозами и рекомендациями.
Процедура безболезненна и безопасна для пациента.
Подготовка к процедуре:
Дерматоскопия не требует специальной подготовки. Если до обследования вы наносили на беспокоящий участок кожи лекарственное средство, крем или мазь, в день обследования не делайте этого.
Длительность процедуры:
Диагностика в среднем занимает 15−20 минут.
Анализ результатов:
Сразу после обследования вы получаете медицинское заключение. Врач сообщает, требуется пациенту биопсия или динамическое наблюдение, и назначает дату следующего осмотра.
Оборудование для дерматоскопии
Для диагностики используется специальный оптический прибор — дерматоскоп. Аппарат оснащен источником света и оптической системой, которая позволяет увеличить образование на коже в десятки раз. В отличие от обычного светового микроскопа дерматоскоп позволяет исследовать не только поверхностный рельеф кожи, но и внутрикожные структуры до сосочкового слоя дермы включительно.
Будьте здоровы!
Дерматоскопия | Медицинский центр «Сердолик»
Дерматоскопия новообразований кожи
Дерматоскопия-это методика исследования кожных образований без операционного вмешательства, которая позволяет в значительной мере уточнить диагностику ранних стадий меланом (когда новообразование еще не метастазирует).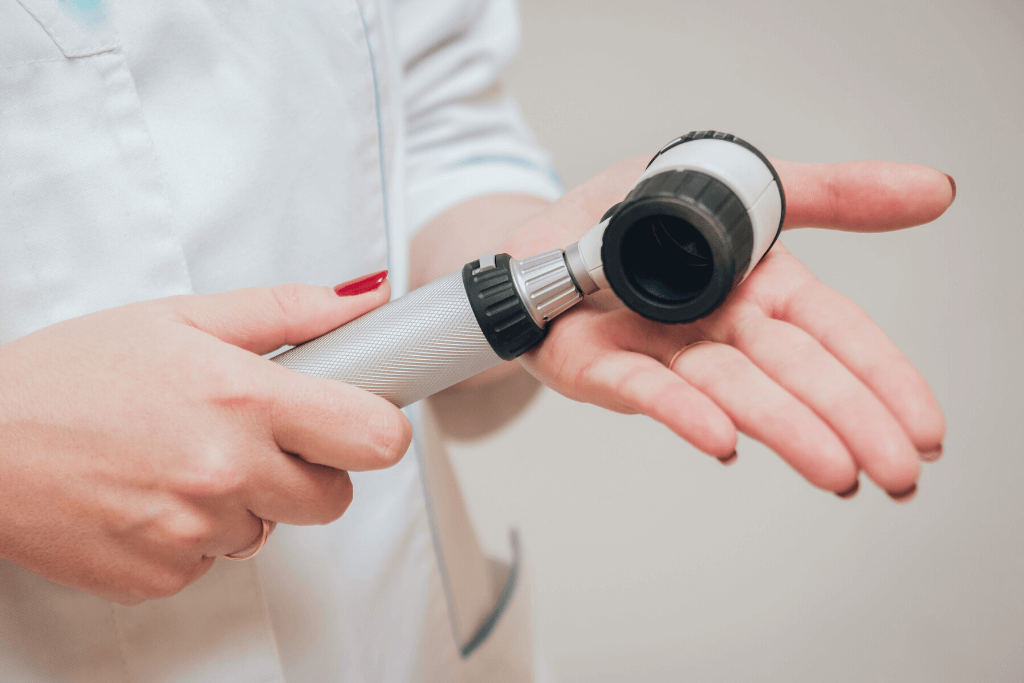
В чем суть этого метода?
Он позволяет по цвету и форме родинки определить ее природу, выяснить, насколько она безопасна.
Уникальность этого метода в том, что оценить опасность родинок можно на самых ранних стадиях, буквально сразу же после их появления. Раньше это было возможно лишь на основании анализа тканей после удаления.
Каким образом проводится диагностика?
Дерматоскопия — это визуальный метод. Все изменения на поверхности кожи можно разглядеть и невооруженным глазом. Но с помощью особого прибора — дерматоскопа врач получает десятикратно увеличенную картинку родинки. Это позволяет более основательно изучить ее симметричность, неровность границ и структуру. Если родинка не симметрична, не имеет четких границ и не однородна по структуре, то это, как правило, говорит о ее злокачественном характере.
Более точно сказать об этом позволяют цифры. Дело в том, что каждый участок родинки оценивается в баллах. После несложных подсчетов это позволяет судить о ее характере.
Еще более точную картину можно получить с помощью цифровых камер. Цифровые изображения позволяют сравнить те изменения, которые происходят в родинке с течением времени. Многие из этих цифровых камер снабжены компьютерными программами.
Как подготовиться к проведению дерматоскопии? Могут ли повлиять на результаты обследования косметические средства, например гель для душа или молочко для тела?
Обычные косметические средства безопасны, поэтому на результаты обследования они никак не повлияют.
Насколько эффективна диагностика с помощью этого метода?
Почти в 80% случаев диагноз подтвержден клиническими исследованиями. Но не всегда этот метод действует. Для беспигментных или, например, узелковых родинок дерматоскопия неприемлема.
Всем ли подходит дерматоскопия?
Поскольку это визуальный метод, то и противопоказаний к нему нет. Однако применяется он только на ранних стадиях заболевания. На поздних стадиях уже отсутствуют основные признаки, которые лежат в основе этого метода.
Как часто надо обследоваться, чтобы не пропустить начало заболевания?
Если нет видимых изменений в форме и структуре родинки, она вас не беспокоит, то в обследовании нет необходимости.
Однако существуют и другие, беспигментные родинки. Они требуют к себе совершенно иного подхода. Поэтому с целью профилактики мы рекомендуем всем пройти медицинское обследование. Особенно это касается тех, у кого количество, размеры и формы родинок все же вызывают беспокойство.
Как самостоятельно определить, пора ли прибегнуть к методу дерматоскопии или в этом нет необходимости?
Необходимо следить за количеством и качеством своих родинок. Если их стало больше, они заметно изменились, например, увеличились их размеры, изменилась форма или цвет, то следует обратиться к врачу. Как правило, подозрения вызывают темно-коричневые пятна неравномерной окраски. Эти родинки могут быть плоскими, а могут возвышаться над поверхностью кожи. Также опасения вызывают пятна голубоватого оттенка.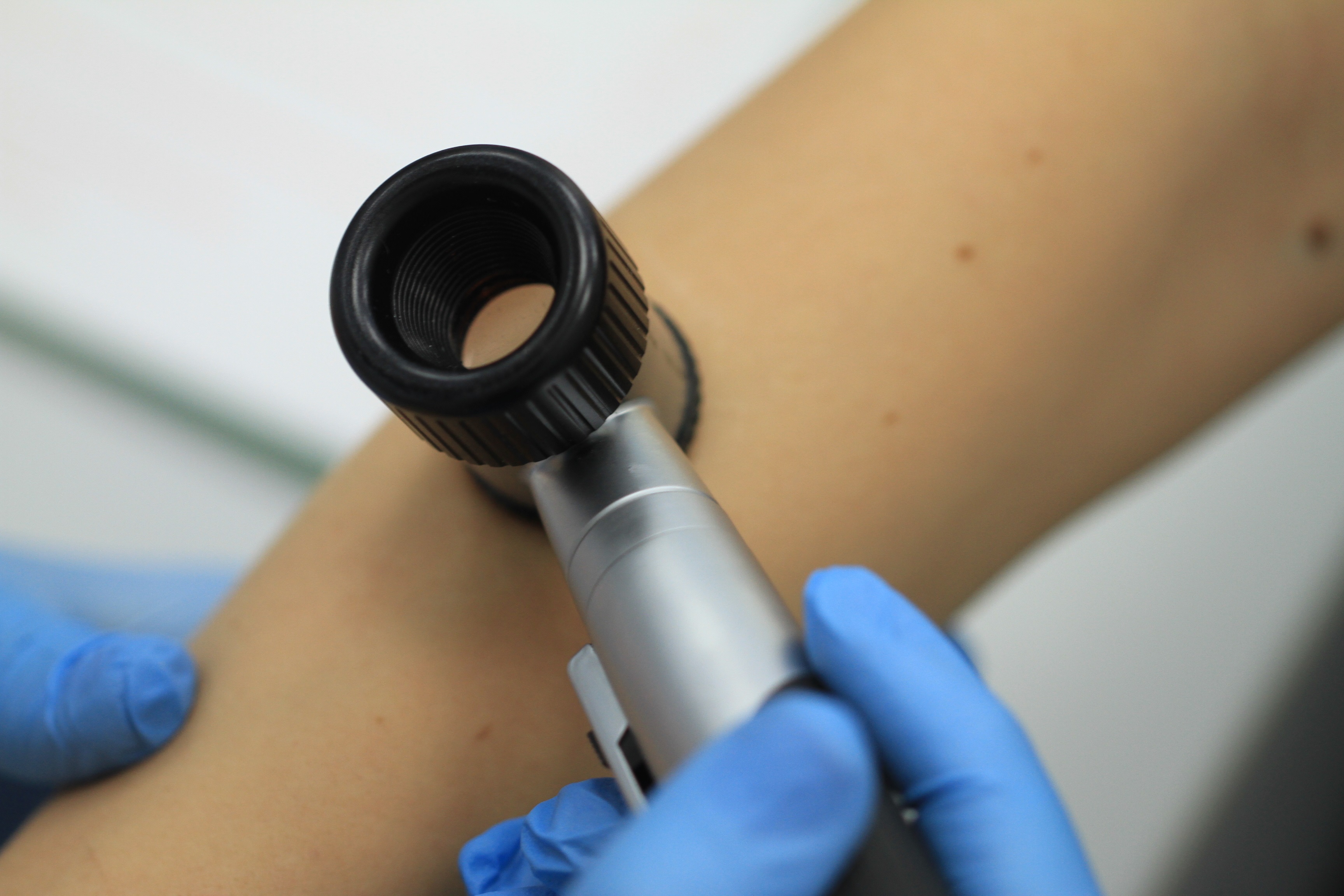
Особенно внимательными нужно быть летом. Яркие солнечные лучи способствуют проявлению родинок. Ведь именно после активного загара мы часто наблюдаем их прибавление. Таким же образом неумеренный ультрафиолет способен вызвать процесс развития злокачественных клеток в безобидной до этого родинке.
Также повлиять на родинки могут неумелые косметологические вмешательства и любые гормональные изменения в организме. К ним относятся подростковый период, беременность, климакс. Поэтому очень важно быть внимательным к своему организму в этот период жизни.
Какие показания для проведения дерматоскопии?:
Если у Вас на теле или на лице есть родинки, папилломы и другие образования – ведь под воздействием определенных факторов (прямые солнечные лучи, загар в солярии, травмы, ожоги и многое другое) они могут переродиться в злокачественную опухоль – меланому;
- Если у Вас светлая кожа, светлые волосы с голубыми, зелеными и серыми глазами – Вы в группе риска;
- Если Вы любитель солярия и солнечных ванн;
- Если какое-либо образование на коже вдруг стало расти, менять свой цвет;
- Папилломы, бородавки – это вирусное заболевание, вызываемое вирусом папилломы человека, который приводит не только к онкологическим заболеваниям кожи, но и раку шейки матки у женщин;
- Если Вы планируете беременность, обязательно покажите (если они есть) кожные новообразования врачу – гормональная перестройка организма может послужить пусковым механизмом для развития меланомы;
- В период менопаузы так же возрастает опасность перерождения доброкачественных образований в злокачественные.

В нашем медицинском центре Вы можете получить квалифицированную консультацию врача-дерматолога, сделать дерматоскопию любых новообразований кожи.
При необходимости наши специалисты проведут удаление новообразования при помощи радиоволнового аппарата “Сургитрон”, позволяющего безболезненно, бескровно и с минимальным косметическим дефектом удалять любые новообразования кожи.
Дерматоскопия новообразований кожи в Челябинске
Хотите узнать все о состоянии родинок и других новообразований на теле? Пройдите дерматоскопию в клинике косметологии «Ситимед». Методика, разработанная для диагностики заболеваний кожи, применяется и для исследования кожных новообразований, отслеживания динамики их развития и выявления опасных и нуждающихся в срочном удалении.
Основные достоинства дерматоскопии родинок и других новообразований
Исследование абсолютно безболезненно. Дерматоскопия может проводиться как взрослым, так и детям.Метод дерматоскопии:
• является безопасным и не имеет противопоказаний;
• доступен и прост;
• нетравматичен;
• позволяет получить мгновенный результат.
Цифровая дерматоскопия – новый шаг на пути к ранней диагностике злокачественных новообразованийКак правило, метод используется при:
• появлении новых подозрительных родинок;
• перерождении старых;
• возникновении болевых ощущений, воспалений и трещин в области новообразования;
• травмировании родинок.
Компьютерная дерматоскопия кожи проводится с использованием электронного устройства, видеокамеры, компьютера и специального программного обеспечения. Оценка всех параметров подозрительных новообразований производится в автоматическом режиме.
Дерматоскопия осуществляется буквально в течение нескольких минут. Результаты можно узнать сразу же. Это позволяет врачу быстро принять решение о целесообразности удаления новообразования и актуальности его гистологии.Процедура включает следующие этапы:
1. Направление на кожу светового луча.
2.Непосредственно исследование.
3. Получение показателей диагностики.
Чтобы пройти дерматоскопию в Челябинске в Сети экспертных клиник «Ситимед», позвоните по телефону (351) 265-55-15.
Стоимость услуг
| Дерматовенеролог, консультация врача перед удалением образования кожи | 300 p. |
| Дерматовенеролог, консультация врача высшей категории, к.м.н., первичная | 1200 p. |
| Дерматовенеролог, консультация врача | 1000 p. |
| Дерматовенеролога, консультация д.м.н., профессора, первичная | 2300 p. |
| Дерматовенеролога, консультация д.м.н., профессора, повторная | 2000 p. |
| Дерматоскопия (до 5 элементов), без консультации дерматовенеролога | 900 p. |
Дерматоскопия: использование, процедура, результаты
Дерматоскопия — это исследование кожных повреждений с помощью портативного устройства, называемого дерматоскопом. Дерматоскопия чаще всего используется для диагностики рака кожи. Это неинвазивно и безболезненно.
Этот тест также известен как дерматоскопия, микроскопия поверхности кожи и эпилюминесцентная микроскопия.
Веривелл / Брианна ГилмартинЦель теста
Если у вас есть пигментное поражение кожи или родинка, которая вызывает беспокойство, ваш врач может провести дерматоскопию.Дерматоскопия — это простой осмотр кожи, который проводится с помощью дерматоскопа.
Дерматоскоп (также называемый дерматоскопом) — это небольшое портативное устройство, которое одновременно освещает и увеличивает, позволяя врачу видеть структуры кожи, невидимые невооруженным глазом.
Чаще всего дерматоскопия используется для выявления раковых поражений кожи, таких как меланома или базальноклеточная карцинома. Иногда бывает трудно отличить раковые и доброкачественные поражения кожи, такие как себорейный кератоз, гемангиомы, атипичные родинки и доброкачественные лентиго.
Раннюю меланому бывает особенно сложно идентифицировать, потому что она невероятно похожа на доброкачественный невус. Дерматоскопия проводится для того, чтобы легче было различить эти два состояния.
Проведение дерматоскопии может предотвратить ненужное удаление родинки или биопсию кожи, поскольку это позволяет врачу более точно идентифицировать пигментные поражения кожи.
Дерматоскопия также позволяет дерматологу отслеживать родинки и другие пигментные поражения кожи на предмет возможных изменений.
Хотя дерматоскопия чаще всего проводится для выявления возможных злокачественных поражений кожи, ее также можно использовать для выявления и мониторинга других кожных заболеваний, таких как витилиго, чесотка, дискоидная красная волчанка и красный плоский лишай.
Дерматоскоп также можно использовать для обнаружения заноз и оценки выпадения волос.
Риски и противопоказания
У этой процедуры нет никаких рисков и противопоказаний. Он очень безопасен и подходит для всех типов кожи и любого возраста.
Во время теста
Дерматоскопия — очень простая и безболезненная процедура.
Сначала врач нанесет на кожу гель или масло для ультразвука (например, минеральное масло). Гель или масло улучшают четкость изображения, которое может быть зафиксировано дерматоскопом.
После нанесения геля / масла врач осторожно вдавит дерматоскоп в вашу кожу. Это не повредит, но вы почувствуете легкое давление дерматоскопа. Важно, чтобы дерматоскоп был прижат к коже, чтобы исключить возможные пузырьки воздуха между устройством и кожей, которые могут мешать обзору врача.
Затем врач смотрит через дерматоскоп, чтобы получить увеличенное изображение рассматриваемого поражения кожи.
Изображения, собранные дерматоскопом, могут быть захвачены с помощью видео и / или фотосъемки. Эти изображения можно сохранить для дальнейшей оценки. Это позволяет тщательно отслеживать подозрительные поражения кожи, особенно у тех, кто подвержен высокому риску развития рака кожи.
Интерпретация результатов
Дерматоскопия выявляет поражение кожи гораздо более подробно, чем можно увидеть невооруженным глазом.Это позволяет врачу получить более точное представление о структуре, цвете и форме поражения кожи.
Врач ищет паттерны пигментации, паттерны кровеносных сосудов, распределение пигментации, среди прочего, которые помогают ему идентифицировать злокачественное поражение по сравнению с доброкачественным.
Результаты дерматоскопии сразу же. Если после осмотра ваш дерматолог уверен, что поражение кожи безвредно, ничего делать не нужно.
Если дерматоскопия выявляет возможный рак кожи, дерматолог удалит и проведет биопсию поражения.Это может быть сделано на том же приеме, или вам может потребоваться вернуться, чтобы удалить поражение кожи.
Ваш дерматолог может решить, что поражение кожи не нужно удалять немедленно, но требует дальнейшего наблюдения. В этом случае дерматолог попросит вас вернуться на повторную дерматоскопию через несколько месяцев, чтобы проверить поражение кожи на предмет каких-либо изменений.
Слово Verywell
Дерматоскопия — очень простая, быстрая и безболезненная процедура.Для подготовки к дерматоскопии ничего делать не нужно. Если у вас есть какие-либо вопросы о том, зачем вам нужна дерматоскопия, или о результатах теста, не стесняйтесь спрашивать своего врача.
Дерматоскопия | DermNet NZ
Автор: Д-р Аманда Окли MBChB FRACP, Отделение дерматологии больницы Вайкато, Гамильтон, Новая Зеландия, 2004 г.
Объявление
Рак кожи
Приложение для самостоятельного обследования кожи и раннего обнаружения . Подробнее.
Текст: Мийскин
Что такое дерматоскопия?
Дерматоскопия или дерматоскопия относится к исследованию кожи с помощью микроскопии поверхности кожи и также называется «эпилюминоскопия» и «эпилюминесцентная микроскопия». Дермоскопия (ат) в основном используется для оценки пигментных поражений кожи. В опытных руках это может облегчить диагностику меланомы.
Для дерматоскопии требуются высококачественные увеличительные линзы и мощная система освещения (дерматоскоп).Это позволяет исследовать структуры и рисунки кожи. Существует несколько различных легких портативных устройств с батарейным питанием. Удобные насадки позволяют снимать видео или фото, в том числе через смартфон.
Дерматоскопия
Компьютерное программное обеспечение можно использовать для архивации дерматоскопических изображений и предоставления экспертной диагностики и составления отчетов (картирование родинок). Умные программы могут помочь в диагностике, сравнивая новое изображение с сохраненными случаями с типичными признаками доброкачественных и злокачественных пигментных поражений кожи.
Дерматоскопические особенности пигментных поражений
С помощью дерматоскопии оценивается пигментация поражения с точки зрения цвета (ов) и структуры.
Цвета пигментных поражений кожи включают черный, коричневый, красный, синий, серый, желтый и белый.
Цвета дерматоскопии
Характеристики дерматоскопической структуры кожных поражений включают:
- Симметрия или асимметрия
- Гомогенность / однородность (сходство) или гетерогенность (структурные различия в поражении)
- Распределение пигмента: коричневые линии, точки, комки и бесструктурные участки
- Кератин поверхности кожи: маленькие белые кисты, крипты, трещины
- Морфология и структура сосудов: правильные или неправильные
- Граница поражения: блеклые, резко срезанные или радиальные прожилки
- Наличие изъязвления
Существуют определенные дерматоскопические модели, которые помогают в диагностике следующих пигментных поражений кожи:
Поражения кожи при дерматоскопии
Дерматоскопия также может использоваться для подробного исследования поверхности кожи в некоторых других случаях, например:
Введение в дерматоскопию | DermNet NZ
Дом стрелка-вправо-маленькая-синяя Дерматоскопия стрелка-вправо-маленькая-синяя Введение в дерматоскопию CME
Введение в дерматоскопию
Создан в 2008 г.
Объявление
Рак кожи
Приложение для самостоятельного обследования кожи и раннего обнаружения . Подробнее.
Текст: Мийскин
Цели обучения
Предисловие
Дерматоскопия (также называемая дерматоскопией) — важный инструмент дерматологов, пластических хирургов, терапевтов и других медицинских работников, пытающихся диагностировать меланому на ранней стадии.Используя дерматоскопию для оценки пигментных поражений, можно идентифицировать аномальные структурные особенности меланомы, можно внимательно наблюдать пограничные поражения и уверенно диагностировать доброкачественные поражения без необходимости биопсии. Дерматоскопия также становится все более полезной для диагностики непигментированных поражений кожи и воспалительных дерматозов.
Дермоскопия, выполняемая экспертами, позволяет повысить точность диагностики, повысить чувствительность и специфичность для выявления меланомы на ранних стадиях.Но дерматоскопия — это сложно! Дерматоскопия никогда не должна отменять сильное клиническое подозрение на меланому. Начинающие дерматоскописты также могут гипердиагностировать меланому.
Мы рекомендуем медленно продвигаться по каждой теме этого курса в течение нескольких недель, работать над оценками и читать онлайн-ресурсы. Доступно несколько отличных учебников.
Практиковаться в дерматоскопии необходимо при любой возможности. По возможности используйте цифровую дерматоскопию (фотографические изображения), чтобы записать подозрительные или атипичные поражения кожи вашего собственного пациента и просмотреть изображения на экране, особенно те, в которых у вас есть патологический диагноз.
Что такое дерматоскопия?
Дермальная (ат) микроскопия относится к исследованию кожи с помощью микроскопии поверхности кожи, ее также иногда называют «эпилюминоскопией» и «эпилюминесцентной микроскопией». Дерматоскопия в основном используется для оценки пигментных поражений, чтобы отличить злокачественные поражения кожи, такие как меланома и пигментная базальноклеточная карцинома, от доброкачественных меланоцитарных невусов и себорейного кератоза.
Требования дерматоскопии включают в себя высококачественную линзу с 10–14-кратным увеличением и систему освещения (дерматоскоп).Это позволяет визуализировать подповерхностные структуры и узоры. Ручные устройства обычно легкие и работают от батарей.
Доступны жидкостные иммерсионные и поляризованные дерматоскопы.
- Погружение в жидкость включает нанесение минерального масла или распыления спирта на поражение с последующим контактом линзы с кожей. У этих систем есть преимущество точной фокусировки, но недостатком является сжатие сосудистой сети. Пластину необходимо очищать между повреждениями и стерилизовать после каждого пациента, употребляющего спирт.В качестве альтернативы линзу можно накрыть свежей поливиниловой пленкой (пищевой пищевой пленкой) между пациентами.
- Поляризованные линзы не должны контактировать с кожей. Их можно быстро просканировать на многих поражениях. В общем, поляризованное изображение не хуже техники погружения в жидкость и может быть лучше для оценки сосудов. Однако может быть полезно протереть чешуйчатое поражение маслом, чтобы улучшить обзор. Накипь с поверхности также можно удалить повторным снятием ленты.
Дерматоскопия
Эффективность дерматоскопии
Несколько исследований продемонстрировали, что дерматоскопия полезна для выявления меланомы, если ее используют специалисты.
- Это может быть до 35% точнее, чем клинический диагноз
- Может уменьшить количество иссеченных доброкачественных образований
- В первичной медико-санитарной помощи это может привести к направлению более подозрительных поражений и меньшему количеству банальных
Новые пользователи, к сожалению, могут поначалу становиться менее точными при диагностике, что парадоксальным образом увеличивает количество ненужных иссечений.
Цифровая визуализация
Удобные насадки на устройства для дерматоскопии позволяют получать высококачественные видео- или фотоснимки в цифровом формате, позволяя просматривать их на экране компьютера и сравнивать с изображениями, полученными во время последующих посещений.Подсчитано, что дерматоскопия может немедленно обнаружить 92% меланом из-за типичных особенностей. Остальные 8% не имеют идентифицирующих признаков и диагностируются из-за изменения атипичного поражения. Структурные изменения можно обнаружить в поверхностных меланомах в течение 3-6 месяцев.
Дермоскопическая фотография
Компьютерное программное обеспечение может использоваться для архивации изображений и позволяет дерматологу удаленно диагностировать и составлять отчеты (цифровая эпилюминесцентная микроскопия, теледермоскопия, картирование родинок).Это система, используемая MoleMap NZ, который предоставил многие изображения, используемые для этого курса.
Некоторые системы, такие как SolarScan® и MelaFind, предлагают интеллектуальные программы для помощи в диагностике путем сравнения нового изображения с сохраненными случаями с типичными признаками доброкачественных и злокачественных пигментных поражений кожи. При наличии хороших изображений соответствующего поражения они могут быть такими же точными, как у опытного дерматолога. Однако они не особенно полезны для непигментированных поражений, и они не могут принять решение, какие поражения следует визуализировать.
SIAscope ™ (SIA: Spectrophotometric Intracutaneous Analysis) — это автоматическое устройство для дерматоскопии, которое использует 12 диапазонов волн для оценки состояния кожи (вместо обычного широкополосного белого света). Характер распределения коллагена, сосудов и меланина демонстрируется в пределах поражения — спектрофотометрический анализ поражения кожи.
Фотография всего тела
Наблюдению за пациентами с риском меланомы в значительной степени способствует использование высококачественных изображений всего кожного покрова.Это особенно полезно для людей с атипичным невусом или множеством родинок. Было описано несколько систем, использующих от 24 до 30 изображений в качестве обычных прозрачных слайдов, отпечатков или цифровых систем. Новые поражения можно идентифицировать путем тщательного сравнения со старыми изображениями. Вызывающие беспокойство поражения можно держать под контролем, уменьшая ненужные иссечения, если они стабильны. Значительное изменение размера или формы отдельных поражений может потребовать проведения биопсии. Однако для этой цели гораздо полезнее крупным планом и дерматоскопическими изображениями исследуемого очага поражения.
Цифровая визуализация всего тела может использоваться для картирования родинок, то есть для точного определения местоположения отдельного поражения, которое было отображено с помощью макро- или дерматоскопической фотографии. Нет необходимости фотографировать каждое поражение индивидуально.
Naevi у одного и того же человека, как правило, похожи друг на друга, но меланома часто отклоняется от обычного образца невуса человека. Остерегайтесь Гадкого утенка, то есть пигментного поражения, которое отличается от других родинок пациента. Продолжением этой идеи является знак Красной Шапочки, в котором меланома отличается от невусов только крупным планом — острыми зубами волка.
Фотосъемка всего тела должна дополняться регулярными осмотрами врача. Самостоятельное обследование кожи также важно, и пациенту может быть полезно иметь копии в виде отпечатков или цифровых изображений.
Однако новые, измененные и регрессивные невусы часто встречаются у более молодых пациентов. Новое или измененное пигментное поражение с большей вероятностью будет меланомой у пациентов старше 50 лет.
Фотография всего тела (© MoleMap NZ)
Мероприятие
Оцените портативные дерматоскопы (стоимость, простота использования, фотографическое применение).
Наблюдайте, как доктор Аманда Окли проводит вторую часть семинара по дерматоскопии на конференции GPCME в Роторуа
См. Приложения для смартфонов, чтобы проверить свою кожу .
[Рекламный контент]
Ссылки
- Дерматоскопия пигментных кожных поражений: результаты согласованной встречи через Интернет.J Am Acad Dermatol. 2003 Май; 48 (5): 679-93. Рассмотрение. Медлайн
- Halpern AC, Marghoob AA, Bialoglow TW, Witmer W, Slue W. Стандартизированное расположение пациентов (позы) для фотосъемки кожи всего тела. J Am Acad Dermatol. 2003 Октябрь; 49 (4): 593-8. Медлайн
- Banky JP, Kelly JW, English DR, Yeatman JM, Dowling JP. Частота появления новых и измененных невусов и меланом, обнаруженных с помощью исходных изображений и дерматоскопии у пациентов с высоким риском меланомы. Arch Dermatol. 2005 август; 141 (8): 998-1006.Медлайн
- Massone C, Di Stefani A, Soyer HP. Дерматоскопия для выявления рака кожи. Curr Opin Oncol. 2005 Март; 17 (2): 147-53. Медлайн.
- Bauer J, Blum A, Strohhacker U, Garbe C. Наблюдение за пациентами с высоким риском кожной злокачественной меланомы с использованием цифровой дерматоскопии. Br J Dermatol. 2005 Янв; 152 (1): 87-92. Медлайн.
- Menzies SW, Bischof L, Talbot H, Gutenev A, Avramidis M, Wong L, Lo SK, Mackellar G, Skladnev V, McCarthy W, Kelly J, Cranney B, Lye P, Rabinovitz H, Oliviero M, Blum A, Varol A, Де’Амброз Б., МакКлеод Р., Кога Х., Гринь С., Браун Р., Джор Р.Эффективность SolarScan: автоматизированного прибора для анализа дерматоскопических изображений для диагностики первичной меланомы. Arch Dermatol. 2005 ноя; 141 (11): 1388-96. Медлайн.
В DermNet NZ
Другие веб-сайты
Книги о кожных заболеваниях
См. Книжный магазин DermNet NZ.
По ссылкам ниже вы попадете на Amazon.com. Покупка по этому маршруту дает NZ DermNet небольшую комиссию. Выберите Dermoscopy из раскрывающегося меню поиска.
Объявление
Рак кожи
Приложение для самостоятельного обследования кожи и раннего обнаружения . Подробнее.
Текст: Мийскин
Обзор дерматоскопии и экстрадиагностические приложения — StatPearls
Непрерывное обучение
Дерматоскопия, также известная как дерматоскопия, эпилюминесцентная микроскопия или микроскопия поверхности кожи, — это неинвазивный метод in vivo, который традиционно использовался для оценки подозрительной кожи поражения. Он может помочь идентифицировать поражения и дифференцировать меланоцитарные поражения от диспластических поражений, меланом или немеланомных видов рака кожи, таких как базальноклеточная карцинома или плоскоклеточная карцинома.Кроме того, за последние несколько лет использование дерматоскопии расширилось и теперь используется для диагностики дерматологических заболеваний, включая воспалительный дерматоз, пигментный дерматоз, инфекционный дерматоз и заболевания волос, кожи головы и ногтей. Поскольку применение дерматоскопии продолжает расширяться, практикующие врачи почти всех специальностей должны быть знакомы с этим простым, неинвазивным и высокоэффективным диагностическим методом. В этом упражнении рассматриваются различные варианты использования дерматоскопии в различных областях и подчеркивается роль межпрофессиональной помощи в команде.
Целей:
Объясните принципы дерматоскопии при кожной диагностике.
Обзор расширяющихся приложений дерматоскопии за пределами диагностической области.
Опишите типичные ошибки, связанные с интерпретацией дерматоскопии.
Обобщите стратегии межпрофессиональной группы по повышению осведомленности о дерматоскопии как инструменте, который может использоваться практически любым специалистом для помощи в диагностике разнообразных состояний.
Введение
Кожная диагностика часто, но не всегда, основывается на визуальной оценке. Дерматологи часто сталкиваются с ситуациями, когда возможность множественных различий усложняет диагностику и требует проведения исследований для подтверждения. Методы, обычно используемые для кожной диагностики, могут быть инвазивными (биопсия кожи и волосистой части головы), полуинвазивными (мазки на разрезе кожи, трихограмма и т. Д.) Или неинвазивными (например, мазок KOH, стрижка ногтей, подсчет волос на предмет выпадения волос).[1] Дерматоскопия, также известная как эпилюминесцентная микроскопия или микроскопия поверхности кожи, является неинвазивным методом in-vivo , который традиционно нашел применение для оценки и дифференциации подозрительных меланоцитарных поражений от диспластических поражений и меланом, например а также кератиноцитарный рак кожи, такой как базальноклеточная карцинома (BCC) и плоскоклеточный рак (SCC). [2]
За последние несколько лет использование дерматоскопии расширилось в контексте общих дерматологических заболеваний, включая воспалительный дерматоз, пигментный дерматоз, инфекционный дерматоз, а также заболевания волос, кожи головы и ногтей.Некоторые термины используются для описания конкретных показаний: пигментароскопия при пигментных поражениях, трихоскопия кожи головы и волос, онихоскопия ногтей, воспаление при воспалительном дерматозе и поражениях, а также энтомодермоскопия кожных инвазий и инфекций [3] [4]. Роль дерматоскопии в диагностике заболеваний общей дерматологии стала предметом обстоятельного обсуждения [4]. В этой главе мы рассмотрим множество дополнительных диагностических показаний к этой методике и выделим технические аспекты, которые стоит рассмотреть.
Оборудование
Дерматоскоп функционально имитирует увеличительную линзу с дополнительными функциями гораздо большего увеличения и регулируемой встроенной системой освещения. Ручная линза, даже со встроенным освещением, не может обеспечить визуализацию за пределами поверхности кожи из-за отражения и рассеяния света от рогового слоя. Дерматоскоп может оценить структуры до глубины ретикулярной дермы и записать изображения для будущего сравнения. Основной принцип дерматоскопии — просвечивание очага поражения с целью изучения его с большим увеличением и визуализации тонких деталей.Свет, падающий на такую поверхность, как кожа, может отражаться, преломляться, дифрагировать и / или поглощаться [ Рисунок 1A ]. На эти явления влияют физические свойства кожи. Большая часть света, падающего на сухую чешуйчатую кожу, отражается, но гладкая жирная кожа позволяет свету проходить через более глубокие слои дермы. Нанесение связующей или иммерсионной жидкости (например, минерального масла, жидкого парафина, ультразвукового геля или коммерческих растворов на основе 70% спирта) на кожу увеличивает прозрачность и улучшает видимость подповерхностных структур кожи исследуемого поражения.К основным компонентам дерматоскопа относятся: 1) набор из ахроматических линз с увеличением от 10 × до 200 × или даже выше, 2) встроенная система освещения , состоящая из галогенных ламп, размещенных внутри портативного устройства, и 3) источник питания , такой как аккумуляторные или сменные батареи или аккумуляторные ручки.
Новейшее поколение дерматоскопов включает встроенные перекрестные поляризаторы, которые отфильтровывают рассеянный свет с периферии, уменьшают блики и позволяют визуализировать субстратные структуры без необходимости использования связующей жидкости. Рисунок 1B схематично демонстрирует основные принципы работы современных дерматоскопов. Некоторые дерматоскопы имеют встроенную систему фотографии со вспомогательным программным обеспечением для захвата и хранения изображений. Для дерматоскопов без встроенных систем доступны специальные адаптеры для подключения к цифровым камерам. Усовершенствованные устройства имеют системы картирования всего тела для подробного анализа и наблюдения за кожными повреждениями с течением времени. Новые портативные устройства можно подсоединять к смартфонам для упрощения захвата изображений и документирования [5].
Техника
Дерматоскопы могут быть со встроенными средствами захвата изображений или без них. Простой ручной дерматоскоп выглядит как расширенная версия отоскопа и не имеет встроенной камеры. Дерматоскопы для захвата изображений имеют специальный объектив, который устанавливается на обычную или цифровую камеру. Объединенная последовательная шина (USB) Видеодерматоскопы имеют камеру высокого разрешения, установленную на наконечнике, которая позволяет визуализировать изображение на экране компьютера, а также снимать видео.У современных дерматоскопов есть аналитические возможности в дополнение к захвату изображений.
Дерматоскопия может выполняться как бесконтактным, так и контактным способом. В контактной технике стеклянная пластина инструмента касается поражения через соединительную жидкость. В бесконтактной технике линза с кросс-поляризацией поглощает весь рассеянный свет и, следовательно, позволяет свету проходить через нее только в одной плоскости без контакта линзы с кожей. Контактная техника дает лучшее освещение и разрешение.Преимущество бесконтактной методики — предотвращение инфекций между пациентами. Избежать перекрестной инфекции в случае контактной дерматоскопии можно с помощью барьера, такого как липкая пленка или липкая лента, поверх пораженной кожи. [2]
Хотя появление высококачественных дерматоскопов с поляризаторами сделало использование связующих жидкостей и контактную дерматоскопию почти излишними; стоит знать об этой концепции. Связующая жидкость увеличивает прозрачность рогового слоя, облегчая визуализацию более глубоких структур.В этом качестве могут действовать многие вещества, включая минеральное масло, этанол, жидкий парафин и гель для ЭКГ / УЗИ. Последний остается наиболее часто используемым соединительным флюидом в нынешнюю эпоху, особенно для онихоскопии.
Последние улучшения в производстве дерматоскопов включают уменьшение размеров и объема устройства, возможность подключения к USB-дерматоскопам через Wi-Fi, цифровой анализ изображений и попытки использовать искусственный интеллект для создания автоматизированного диагностического блока.
Осложнения
В качестве неинвазивной техники дерматоскопия практически не вызывает осложнений. Единственная проблема — это минимальная вероятность перекрестного заражения между пациентами, особенно при контактной дерматоскопии. Многие уловки могут предотвратить возможность перекрестного заражения:
1) Использование поляризованной бесконтактной дерматоскопии.
2) Дезинфекция линзы (в случае контактной дерматоскопии) или края USB-видеодерматоскопа изопропиловым спиртом после осмотра каждого пациента.
3) Использование одноразового прозрачного материала для защиты линз, например пищевой пленки или мягких пластиковых колпачков поверх устройства; последние теперь предоставляются бесплатно с большинством высококачественных дерматоскопов — для использования как в портативных, так и в видеодерматоскопах USB.
Незначительные вопросы, заслуживающие рассмотрения
1) Следует знать о артефактах дерматоскопии , которые могут пострадать от неправильной интерпретации. [6] Общие артефакты включают порошок киноварь, цветные порошки, частицы пыли, краску для волос, хну, кристаллы миноксидила из волокон волос, гель для укладки волос и т. Д.при трихоскопии, частицы пыли, средства местного применения, особенно солнцезащитные средства и ингредиенты для макияжа во время дерматоскопии лица, а также краска и лак для ногтей при онихоскопии. Чтобы удалить эти артефакты, сначала необходимо тщательно очистить область, подлежащую обследованию, спиртом.
2) Разница в цвете между устройствами в изображениях : Различные дерматоскопы, как правило, дают изображения со слегка искаженным цветовым балансом. Необходимо знать об этом и соответственно интерпретировать результаты
3) Различия в разных типах кожи по Фитцпатрику : Теперь совершенно ясно, что многие особенности, которые легко оценить в коже типов I-II по Фитцпатрику, либо не видны, либо не видны. скрыто у более темных типов кожи.Соты на коже головы считаются признаком андрогенетической алопеции (AGA) у фототипов кожи по Фитцпатрику с I по III, но являются нормальным явлением для кожи головы людей с более темными типами кожи. Цвета (черный, коричневый, серый и синий), которые имеют свою основу на гистологическом уровне, нелегко наблюдать или интерпретировать на темной коже. Коричневые пигментированные структуры часто видны при дерматоскопии различных заболеваний этнической кожи из-за предрасположенности к поствоспалительной гиперпигментации и, таким образом, требуют тщательной интерпретации.
4) Отсутствие «дерматоскопических номограмм» : Чтобы справиться с интерпретацией гистопатологии, необходимо хорошо разбираться в нормальной гистологии, принимая во внимание ожидаемые физиологические вариации, обусловленные определенной частью человеческого тела, возрастом и полом. . Например, нормальные изображения слизистой оболочки рта выявляют обильные сосуды, которые не следует путать с патологическим признаком. Существует острая необходимость в банке изображений таких дермоскопических номограмм для конкретных участков и типов кожи, чтобы свести к минимуму ошибки в интерпретации дерматоскопических структур.
Клиническая значимость
Дерматоскопия может привести к подтверждению клинического диагноза, часто без биопсии кожи. Хотя биопсия кожи и клинико-патологическая корреляция (КПК) остаются золотым стандартом кожной диагностики, дерматоскопия часто помогает изменить клиническую разницу в тех случаях, когда она выявляет отчетливую картину. Его использование было наиболее популярным на Западе для дифференциации меланоцитарных невусов и меланом. Тем не менее, показания к дерматоскопии постоянно расширяются и включают оценку нарушений волос, общих пигментных нарушений, опухолей придатков, воспалительных заболеваний, таких как псориаз и красный плоский лишай, а также предварительную и последующую оценку терапевтических процедур.В нынешней схеме вещей мы постепенно переходим от CPC к клинико-дерматопатологической корреляции (CDPC). [7]
Дермоскопические паттерны (в основном на основе пигментных и сосудистых паттернов) для таких состояний, как меланома и NMSC, были хорошо изучены, что привело к разработке дерматоскопических алгоритмов для ранней диагностики и сортировки. [8] [9] Документирование паттернов дерматоскопии для общих дерматологических состояний, помимо опухолей, также значительно улучшилось за последние несколько лет.[4] Также ведется работа по установлению различий в этих паттернах, особенно у пациентов с цветной кожей (SOC).
Использование дерматоскопии вне диагноза
Дерматоскоп — чрезвычайно универсальный инструмент, имеющий множество других применений, помимо диагностики. [7] Его использование, выходящее за рамки диагностики, включает:
Оценка активности заболевания: Дермоскопия может с уверенностью предсказать активность заболевания, например, при активной очаговой алопеции (AA) видны черные точки, волосы с восклицательным знаком, сломанные волосы, желтые точки и сгруппированные короткие пушковые волосы. , тогда как на участке АА, реагирующем на лечение, черные точки имеют тенденцию исчезать, появляются косички и вертикально отрастающие волосы, а желтые точки сохраняются.[10] Дермоскопия также оказалась полезной для оценки стабильности витилиго, что является важным критерием хирургического вмешательства. [11] Для оценки витилиго перифолликулярная депигментация (PFD), маргинальная гиперпигментация и наличие лейкотрихий указывают на стабильность поражения, в то время как измененный рисунок пигмента, задержка перифолликулярного пигмента (PFP) и такие особенности, как появление звездообразного звездочка, знак хвоста кометы, и внешний вид «тапиока саго» указывают на активность заболевания.При фиброзирующей алопеции лица (FFA) наличие фоновой эритемы указывает на активность заболевания [12]. Также сообщалось, что дерматоскопические особенности позволяют прогнозировать наличие остаточного заболевания [дерматоскопические критерии, связанные с остаточным заболеванием (RDADC)] в опухолях кожи, таких как базальноклеточная карцинома [13].
Раннее сравнение до и после лечения: Оценка эффекта после лечения часто предшествует клиническому улучшению; Это особенно верно в отношении хронических рецидивирующих, упорных дерматозов, таких как меланодермия, красный плоский лишай (LPP), витилиго, алопеция и т. д.[14] [15] Дермоскопические изображения не только вселяют уверенность лечащего дерматолога в соответствие терапевтического протокола; они убеждают пациента в эффективности лечения и повышают его приверженность.
Дермоскопия Ex-Vivo (EVD) для улучшения гистопатологической оценки: Гистологическое срезы биопсийной ткани под контролем дерматоскопии может улучшить срезы меланоцитарных новообразований. [16] Сообщается, что сочетание БВВЭ с пункцией дермы (DD), при которой дерматоскопически подозрительная область образца биопсии маркируется лаком для ногтей, позволяет более точную и менее трудоемкую гистопатологическую диагностику опухолей кожи.[17]
Лучшее общение между врачом и пациентом: Дермоскопия улучшает общение между врачом и пациентом по всем аспектам кожных заболеваний. Объяснить природу расстройства становится проще, показывая пациентам дерматоскопические изображения пораженных участков. Пациенты, которые требуют биопсии кожи, но отказываются от нее, могут быть убеждены в этом после того, как им будут показаны дерматоскопические изображения, концепция, популярная как «биопсия, индуцированная дерматоскопией , » [7]. Дерматоскопия также помогает в выборе оптимального места для биопсии.Биопсия кожи под контролем дерматоскопии полезна при различных пигментных нарушениях, состояниях кожи головы, васкулитах и опухолях кожи. [18] [19] [16]
Дермоскопические изображения как развивающийся инструмент для клинических исследований: Поскольку дерматоскопия доказала свою роль в качестве раннего, объективного и надежного метода сравнения до и после лечения, в настоящее время она все чаще используется в качестве вспомогательного инструмента для оценки эффективности терапевтических методов в клинических исследованиях. [20] [21] [22] [23] [24] Получение большего опыта и данных о дерматоскопии как маркере терапевтического результата может в конечном итоге избавить от необходимости повторной биопсии для оценки ответа, делая исследование все менее и менее инвазивным.
Дерматоскопия в дерматохирургии и эстетике: Сообщалось, что дерматоскопия облегчает быстрое выявление и удаление оставшихся швов в покрытых коркой ранах. Дерматоскопия также может облегчить выявление и удаление инородного тела, попавшего в кожу. [25] Дерматоскопия также находит применение в некоторых косметических / эстетических процедурах, например, недавно была разработана и утверждена дерматоскопическая шкала фотостарения (DPAS) для количественной оценки фотостарения кожи лица.[26]
Дермоскопическая оценка периокулярной гиперпигментации может помочь в выявлении преобладающих аномалий (пигментация кожи, аномальная сосудистая сеть, дряблость кожи), что поможет в разработке индивидуального протокола лечения. [27]
Недавно сообщалось, что система визуализации на основе дерматоскопии играет важную роль в оценке и классификации «расширенных» открытых пор лица. [28] [29]
Дерматоскопия играет важную роль в оптимизации результатов лазерного уменьшения волос (LHR) и, как сообщается, полезна для мониторинга реакции на LHR у женщин.[30] Оценка рассеивания и толщины волосков перед сеансом лазера особенно полезна у темнокожих пациентов с гирсутизмом. Параметры лазера, особенно длительность импульса (которая зависит от толщины целевых волос), могут быть точно настроены.
Хирурги по пересадке волос все чаще используют трихоскопию. Он позволяет регистрировать количество существующих фолликулярных единиц, количество волос на фолликулярную единицу, размер волосяных фолликулов и другие параметры на участках донора и реципиента.Трихоскопия помогает в ранней дифференциальной диагностике посттрансплантационных осложнений, таких как фолликулит и вторичный плоский лишай. Это также полезно для оптимизации результатов вспомогательных трихологических процедур, таких как микропигментация кожи головы (SMP). [31]
Разное применение : Сообщалось, что дерматоскопия помогает в подтверждении теста на патологию у пациентов с болезнью Бехчета. [32] По аналогичным принципам дерматоскопическая визуализация может помочь в подтверждении положительной или раздражающей реакции патч-теста, особенно у темнокожих людей.Дерматоскопия также оказалась полезной при картировании и улучшении удаления «косметических бородавок», особенно плоских бородавок в области бритья у мужчин. [7]
Теледермоскопия: Получение и хранение цифровых дерматоскопических изображений называется цифровой дерматоскопией, в то время как теледермоскопия (TDD) относится к передаче оцифрованного дерматоскопического изображения (визуальных данных) для диагностики, обучения, консультации или наблюдения. [33] Mobile TDD использует смартфон для предоставления тех же услуг.Теледермоскопия может значительно сократить количество ненужных направлений, время ожидания и стоимость предоставления и получения ухода за кожей. Хотя роль TDD в повышении надежности теледиагностики и прогнозирования пациентов с меланомой хорошо известна [34], концепция TDD также имеет потенциальные последствия для предоставления более качественных услуг по уходу за кожей в развивающихся странах, где врачи первичной медико-санитарной помощи ( PCP), которые не являются дерматологами, обслуживают большую часть пациентов с кожными заболеваниями.[35]
Улучшение результатов команды здравоохранения
Хотя дерматоскопия — отличный инструмент для сортировки, ее необходимо объединить с макроклинической картиной и гистопатологией, чтобы получить окончательный результат. В этом отношении жизненно важна роль дерматопатолога. От того, что раньше было клинико-патологической корреляцией, мы переходим к клинической, дерматоскопической и патологической корреляции.
Что касается уровня доказательности, недавно опубликованный Кокрановский метаанализ подводит итог — хотя доказательная база ограничена, вывод состоит в том, что когда специалисты используют дерматоскопию, это лучший инструмент для диагностики меланомы, поскольку по сравнению с простым визуальным осмотром.Кроме того, дерматоскопия более эффективна, когда интерпретируется с реальным пациентом, а не с изображением дерматоскопа. [36]
Дерматоскопию сейчас не следует рассматривать как «вспомогательный» или «необязательный» инструмент, по крайней мере, для дерматолога.
Дерматоскопия предназначена не только для дерматологов, эти навыки должны приобретать и настраивать и другие специалисты, особенно терапевты / семейные врачи, педиатры и дерматохирурги. Педиатры, в частности, должны познакомиться с дерматоскопией как неинвазивным и визуально привлекательным свойством дерматоскопии, и ее изображения делают взаимодействие педиатров с тревожным ребенком намного более удобным.[7]
Дермоскопия широко используется врачами общего профиля. Влияние узкой специализации и дерматоскопии на точность диагностики меланомы врачами первичной медико-санитарной помощи в Австралии. [37] Что касается врачей общего профиля / семейных врачей, к сожалению, многие препятствия привели к крайне низкому использованию дерматоскопии. Некоторые из этих препятствий включают — затраты на дерматоскопию — как стоимость оборудования, так и относительно неадекватную компенсацию за его использование на практике, необходимость обучения дерматоскопии, отсутствие информации об учебных ресурсах и нежелание тратить время как на обучение, так и на его использование. дерматоскопия на практике.
Рисунок
Рисунок 1. (A) Когда свет падает на кожу (толстая красная стрелка), большая его часть имеет тенденцию отражаться назад (тонкая красная стрелка), в то время как оставшаяся часть преломляется (наклонная оранжевая стрелка), дифрагирует (желтые стреляющие стрелки) или поглощенные (малиновая область). На (подробнее …)
Ссылки
- 1.
- Сгоурос Д., Апалла З, Иоаннидес Д., Катулис А., Ригопулос Д., Сотириу Е., Стратигос А., Вакирлис Е., Лаллас А. Дерматоскопия общих воспалительных заболеваний.Dermatol Clin. Октябрь 2018; 36 (4): 359-368. [PubMed: 30201145]
- 2.
- Калиядан Ф. Объем дерматоскопа. Indian Dermatol Online J. 2016 сентябрь-октябрь; 7 (5): 359-363. [Бесплатная статья PMC: PMC5038095] [PubMed: 27730030]
- 3.
- Rosendahl C. Дерматоскопия в общей практике. Br J Dermatol. 2016 Октябрь; 175 (4): 673-4. [PubMed: 27650743]
- 4.
- Эррикетти Э., Стинко Г. Дерматоскопия в общей дерматологии: практический обзор. Дерматол Тер (Heidelb). 2016 декабрь; 6 (4): 471-507.[Бесплатная статья PMC: PMC5120630] [PubMed: 27613297]
- 5.
- Кампус-ду-Карму Дж., Рамос-э-Сильва М. Дерматоскопия: основные понятия. Int J Dermatol. Июль 2008; 47 (7): 712-9. [PubMed: 18613881]
- 6.
- Сонталия С., Тивари П. Цветные точки на трихоскопии — остерегайтесь артефактов. J Am Acad Dermatol. 2019 июн; 80 (6): e143-e144. [PubMed: 30529542]
- 7.
- Sonthalia S, Errichetti E. Дерматоскопия — не только для диагностики и не только для дерматологов! 2017 Янв.-Мар Катманду Univ Med J (KUMJ). 15 (57): 1-2. [PubMed: 29446353]
- 8.
- Карли П., Де Джорджи В., Масси Д., Джаннотти Б. Роль анализа паттернов и правила дерматоскопии ABCD в обнаружении гистологической атипии в меланоцитарных невусах. Br J Dermatol. 2000 августа; 143 (2): 290-7. [PubMed: 10951135]
- 9.
- Ferrante di Ruffano L, Takwoingi Y, Dinnes J, Chuchu N, Bayliss SE, Davenport C, Matin RN, Godfrey K, O’Sullivan C, Gulati A, Chan SA, Durack A , О’Коннелл С., Гардинер Мэриленд, Бамбер Дж., Дикс Дж. Дж., Уильямс ХК., Кокрановская группа по точности диагностических тестов рака кожи. Компьютерные методы диагностики (на основе дерматоскопии и спектроскопии) для диагностики рака кожи у взрослых. Кокрановская база данных Syst Rev. 04 декабря 2018 г .; 12: CD013186. [Бесплатная статья PMC: PMC6517147] [PubMed: 30521691]
- 10.
- Кибар М., Актан Ş, Лебе Б., Билгин М. Результаты трихоскопии очаговой алопеции и их связь с активностью, тяжестью и клиническим подтипом заболевания у турецких пациентов. Australas J Dermatol. 2015 Февраль; 56 (1): e1-6.[PubMed: 23991834]
- 11.
- Кумар Джа А., Сонталия С., Лаллас А., Чаудхари РКП. Дерматоскопия при витилиго: диагностика и не только. Int J Dermatol. 2018 Янв; 57 (1): 50-54. [PubMed: 254]
- 12.
- Sonthalia S, Jha AK, Tiwary PK. Дермоскопическая диагностика и оценка активности лобной фиброзирующей алопеции у индийской женщины. Indian Dermatol Online J. 2017 март-апрель; 8 (2): 162-163. [Бесплатная статья PMC: PMC5372451] [PubMed: 28405571]
- 13.
- Apalla Z, Lallas A, Tzellos T, Sidiropoulos T, Lefaki I, Trakatelli M, Sotiriou E, Lazaridou E, Evangelou G, Patsgatsi A, , Stratigos A, Zalaudek I, Argenziano G, Ioannides D.Применимость дерматоскопии для оценки реакции пациентов на неаблативные методы лечения поверхностного базально-клеточного рака. Br J Dermatol. 2014 Апрель; 170 (4): 809-15. [PubMed: 24283541]
- 14.
- Шетти В.Х., Гоэль С. Дермоскопическая оценка до и после лечения у пациентов с андрогенной алопецией в проспективном исследовании плазмы, богатой тромбоцитами. J Cosmet Dermatol. 2018 Dec 16; [PubMed: 30556270]
- 15.
- Jha AK, Sonthalia S, Lallas A, Chaudhary RKP.Признаки трихрома после трансплантации и признаки маньчжурской подливы при дерматоскопии могут предсказать активность заболевания в очагах витилиго после трансплантации кожи. Int J Dermatol. 2018 ноя; 57 (11): e144-e145. [PubMed: 30074621]
- 16.
- Merkel EA, Amin SM, Lee CY, Rademaker AW, Yazdan P, Martini MC, Guitart J, Gerami P. Полезность гистологического среза под дерматоскопическим контролем для диагностики меланоцитарных поражений: Исследование случай-контроль. J Am Acad Dermatol. 2016 июн; 74 (6): 1107-13. [PubMed: 26826889]
- 17.
- Haspeslagh M, Hoorens I, Degryse N, De Wispelaere I, Degroote A, Van Belle S, Verboven J, Vossaert K, Facchetti F, Van Dorpe J, De Schepper S, Brochez L. Патологическая оценка опухолей кожи с помощью Ex Vivo Дерматоскопия с точечной обработкой дермы. JAMA Dermatol. 2017 г. 01 февраля; 153 (2): 154-161. [PubMed: 28030717]
- 18.
- Лю В.К., Тей Х.Л., Ли Дж.С., Го Б.К. Экзогенный охроноз у китайского пациента: использование дерматоскопии помогает ранней диагностике и выбору места биопсии. Singapore Med J. 2014, январь; 55 (1): e1-3.[Бесплатная статья PMC: PMC4291921] [PubMed: 24452981]
- 19.
- Choo JY, Bae JM, Lee JH, Lee JY, Park YM. Сине-серое пятно: полезная дерматоскопическая находка при выборе оптимального места для биопсии при истинном васкулите. J Am Acad Dermatol. 2016 Октябрь; 75 (4): 836-838. [PubMed: 27646743]
- 20.
- Карботти М., Коппола Р., Занфрамундо С., Девиргилис В., Панасити В. Эффективность ингенола мебутата в лечении актинического кератоза: дерматоскопический сравнительный анализ до и после лечения.Biomed Res Int. 2018; 2018: 4381019. [Бесплатная статья PMC: PMC6136582] [PubMed: 30246021]
- 21.
- Jha AK, Udayan UK, Roy PK, Amar AKJ, Chaudhary RKP. Оригинальная статья: Плазма, обогащенная тромбоцитами, с микроиглами при андрогенной алопеции, а также дерматоскопическая оценка до и после лечения. J Cosmet Dermatol. 2018 июн; 17 (3): 313-318. [PubMed: 28771982]
- 22.
- Мун Дж. Х., Пак Дж. М., Сонг М., Джва С.В., Ким Х.С., Ко Х.С., Ким Б.С., Ким МБ. Использование дерматоскопии для мониторинга терапевтического ответа на болезнь Боуэна: дерматоскопическое патологическое исследование.Br J Dermatol. 2012 декабрь; 167 (6): 1382-5. [PubMed: 22759263]
- 23.
- Микали Г., Лакаррубба Ф., Тедески А. Видеодерматоскопия расширяет возможности мониторинга эффективности лечения чесотки и позволяет оптимизировать время применения лекарств. J Eur Acad Dermatol Venereol. 2004 Март; 18 (2): 153-4. [PubMed: 15009292]
- 24.
- Корацца М., Майетти Э., Тони Дж., Вирджили А., Борги А. Комбинирование местного третиноина с мометазона фуроатом при лечении склеротического лишая вульвы: результаты дерматоскопической оценки.Dermatol Ther. 2018 Ноябрь; 31 (6): e12735. [PubMed: 30334327]
- 25.
- Sonthalia S, Jha AK, Kaliyadan F. Дерматоскопия для обнаружения и безопасного извлечения внутрикожного инородного тела. J Am Acad Dermatol. 2018 август; 79 (2): e19-e20. [PubMed: 29535034]
- 26.
- Исик Б., Гурель М.С., Эрдемир А.Т., Кесмезакар О. Развитие шкалы старения кожи с помощью дерматоскопии. Skin Res Technol. 2013 Май; 19 (2): 69-74. [PubMed: 23331299]
- 27.
- Мостафа В.З., Кадри Д.М., Мохамед Э.Ф.Эффекты нормобарической кислородной терапии у пациентов с периорбитальным затемнением: открытое, неконтролируемое исследование. Индийский J Dermatol Venereol Leprol. 2015 июль-август; 81 (4): 427-9. [PubMed: 26144854]
- 28.
- Uhoda E, Piérard-Franchimont C, Petit L, Piérard GE. Головоломка пор кожи в дерматокосметологии. Дерматология. 2005; 210 (1): 3-7. [PubMed: 15604536]
- 29.
- Ким Б., Чой Дж. У., Пак К. К., Юн С.В. Кожный жир, прыщи, эластичность кожи и гендерные различия — что является основным фактором, влияющим на поры лица? Skin Res Technol.2013 Февраль; 19 (1): e45-53. [PubMed: 22211382]
- 30.
- Мохамед Е.Е., Ахмед А.М., Тауфик К.М., Ибрагим С.М. Трихоскопические изменения волос при лечении гирсутизма лазером на неодиме на иттрий-алюминиевом гранате с длиной волны 1064 нм. J Cosmet Dermatol. 2016 Март; 15 (1): 31-5. [PubMed: 26223429]
- 31.
- Dhurat RS, Shanshanwal SJS, Dandale AL. Стандартизация процедуры SMP и ее влияние на результат. J Cutan Aesthet Surg. 2017 июль-сентябрь; 10 (3): 145-149. [Бесплатная статья PMC: PMC5782438] [PubMed: 29403185]
- 32.
- Шеррер М.А., де Кастро Л.П., Роча В.Б., Пачеко Л. [Дерматоскопия в тесте на патологию кожи: серия случаев у пациентов с подозрением на болезнь Бехчета]. Rev Bras Reumatol. 2014 ноябрь-декабрь; 54 (6): 494-8. [PubMed: 25445631]
- 33.
- Ли К.Дж., Финнейн А., Сойер HP. Последние тенденции в теледерматологии и теледермоскопии. Концепция Dermatol Pract. 2018 июл; 8 (3): 214-223. [Бесплатная статья PMC: PMC6092076] [PubMed: 30116667]
- 34.
- Феррандис Л., Руис-де-Касас А., Мартин-Гутьеррес Ф. Дж., Пераль-Рубио Ф., Мендес-Абад С., Риос-Мартин Дж. Дж., Морено- Рамирес Д.Влияние теледерматологии на прогноз пациентов с меланомой кожи. Arch Dermatol. 2012 сентябрь; 148 (9): 1025-8. [PubMed: 22986852]
- 35.
- Sonthalia S, Agrawal M, Goldust M, Das S, Bhattacharya SN. Противогрибковые терапевтические неудачи в Индии: важная проблема, на которую не обращают внимания. Lancet Infect Dis. 2018 ноя; 18 (11): 1181-1182. [PubMed: 30507401]
- 36.
- Dinnes J, Deeks JJ, Chuchu N, Ferrante di Ruffano L, Matin RN, Thomson DR, Wong KY, Aldridge RB, Abbott R, Fawzy M, Bayliss SE, Grainge MJ, Takwoingi Y, Давенпорт К., Годфри К., Уолтер Ф.М., Уильямс ХК., Кокрановская группа по точности диагностических тестов рака кожи. Дерматоскопия с визуальным осмотром и без него для диагностики меланомы у взрослых. Кокрановская база данных Syst Rev. 04 декабря 2018 г .; 12: CD011902. [Бесплатная статья PMC: PMC6517096] [PubMed: 30521682]
- 37.
- Rosendahl C, Williams G, Eley D, Wilson T., Canning G, Keir J, McColl I., Wilkinson D. Влияние узкой специализации и дерматоскопии на точность диагностики меланомы врачами первичной медико-санитарной помощи в Австралии. J Am Acad Dermatol.2012 ноябрь; 67 (5): 846-52. [PubMed: 22325462]
Насколько точна дерматоскопия по сравнению с визуальным осмотром кожи для диагностики рака кожи (меланомы) у взрослых?
Какова цель обзора?
Целью этого Кокрановского обзора было выяснить точность дерматоскопии для диагностики меланомы по сравнению с визуальным осмотром кожи невооруженным глазом. В обзоре также исследовалось, отличается ли диагностическая точность с использованием дерматоскопии на пациенте от точности диагноза с использованием дерматоскопических изображений кожи.Кокрановские исследователи включили 104 исследования, чтобы ответить на этот вопрос.
Почему важно улучшить диагностику меланомы?
Меланома — одна из самых опасных форм рака кожи. Невозможность распознать меланому при ее наличии (ложноотрицательный результат теста) откладывает операцию по ее удалению, повышая риск распространения рака на другие органы тела и, возможно, смерти. Диагностика кожного поражения (родинки или участка кожи с необычным внешним видом по сравнению с окружающей кожей) как меланомы, когда это не так (ложноположительный результат), может привести к ненужной операции, дальнейшим исследованиям и беспокойству пациента.Визуальный осмотр подозрительных кожных повреждений врачом невооруженным глазом обычно является первым из серии «тестов» для диагностики меланомы. Специалисты по раку кожи могут использовать методы увеличения, позволяющие более детально изучить подозрительные поражения кожи, чем это можно сделать невооруженным глазом.
Что изучалось в обзоре?
Дерматоскоп — это портативное устройство, использующее видимый свет (например, от ламп накаливания или светодиодных ламп), которое может использоваться как часть клинического обследования подозрительных кожных поражений.Дерматоскопия стала важным инструментом, помогающим в диагностике специалистами-клиницистами, а также все чаще используется в учреждениях первичной медико-санитарной помощи. Знание диагностической точности дерматоскопии в сочетании с одним только визуальным осмотром важно для понимания того, кто ее должен использовать и в каких медицинских учреждениях.
Исследователи стремились выяснить диагностическую точность дерматоскопии подозрительных кожных поражений у пациента лично и с использованием дерматоскопических изображений по сравнению с одним только визуальным осмотром.Исследователи также стремились выяснить, повысилась ли точность диагностики за счет использования контрольного списка дерматоскопии или повышения уровня клинической экспертизы.
Каковы основные результаты обзора?
В обзор включены 104 исследования, в которых представлены данные для людей с поражениями, подозреваемыми в меланоме. Основные результаты диагностики меланомы (включая очень ранние меланомы) основаны на 86 исследованиях, 26 из которых предоставляют информацию о точности дерматоскопии, добавленную к личному визуальному осмотру поражения кожи, а 60 предоставляют информацию, основанную на исследование дерматоскопических изображений без присутствия пациента.
26 очных исследований предоставляют наиболее актуальные данные для использования дерматоскопии на практике, и их результаты суммируются здесь. В 26 исследований были включены в общей сложности 23 169 подозрительных кожных поражений, и 13 из них также предоставили информацию о точности визуального осмотра поражения без использования дерматоскопии. Результаты показывают, что дерматоскопия более точна, чем визуальный осмотр сама по себе, как для правильного определения меланомы, так и для исключения того, что не является меланомой.
В исследованиях использовались разные способы определения того, было ли поражение кожи меланомой, а это означает, что мы не можем точно сказать, насколько лучше дерматоскопия по сравнению с одним только визуальным осмотром. Вместо этого мы можем привести иллюстративный пример ожидаемого эффекта от повышения точности, используя группу из 1000 поражений, из которых 120 (12%) являются меланомой. Чтобы увидеть, насколько лучше дерматоскопия правильно идентифицирует меланому по сравнению с простым взглядом на кожу, мы должны предположить, что оба приводят к одинаковому количеству поражений, ошибочно диагностированных как меланома (мы предположили, что 176 из 880 очагов без меланома будет иметь неправильный диагноз меланомы).В этой фиксированной ситуации добавление дерматоскопии к визуальному осмотру могло бы правильно выявить дополнительные 19 меланом (110 по сравнению с 91), которые можно было бы пропустить, просто глядя на кожу. Другими словами, будет правильно идентифицировано больше меланом.
Чтобы увидеть, насколько эффективнее дерматоскопия в определении того, не является ли поражение кожи меланомой, по сравнению с простым осмотром кожи, мы должны предположить, что и то, и другое приводит к одинаковому количеству меланом, которые будут правильно диагностированы (в данном случае мы предположили, что 96 из 120 меланом будут правильно диагностированы).В этой ситуации добавление дерматоскопии к визуальному осмотру снизило бы количество поражений, ошибочно диагностированных как меланома, на 176 (сокращение с 220 в группе визуального осмотра до 44 очагов в группе дерматоскопии). Другими словами, большее количество поражений, не относящихся к меланоме, будет правильно идентифицировано, и меньше людей будет отправлено на операцию.
Ценность контрольных списков визуального осмотра и влияние опыта наблюдателя
Не было доказательств того, что использование контрольного списка для помощи при интерпретации дерматоскопии изменило диагностическую точность.Точность была лучше (с меньшим количеством пропущенных меланом и меньшим количеством людей, которым делаются ненужные операции), когда диагноз ставили люди с большим клиническим опытом и подготовкой.
Насколько надежны результаты исследований этого обзора?
В большинстве включенных исследований диагноз меланомы был поставлен с помощью биопсии очага поражения, а отсутствие меланомы подтверждалось биопсией или последующим наблюдением с течением времени, чтобы убедиться, что поражение кожи остается отрицательным для меланомы. вероятно, был надежным методом определения того, действительно ли у пациентов была меланома *.В нескольких исследованиях отсутствие меланомы было подтверждено экспертным диагнозом, который вряд ли был надежным методом определения того, действительно ли у пациентов была меланома. Плохая отчетность о проведении исследования затрудняла оценку надежности исследований. Выборочный набор участников и отсутствие подробностей относительно порога для принятия решения о положительном результате теста были особенно проблематичными.
К кому относятся результаты этого обзора?
Шестьдесят шесть исследований были проведены в Европе (77%), а остальные — в Северной Америке (6 исследований), Азии (4), Океании (4) или были многоцентровыми (7).Средний возраст колебался от 30 до 58 лет (по данным 26 исследований). Процент людей с меланомой колебался от 1% до 41% для дерматоскопических исследований с личным присутствием (в среднем 12%) и от 3% до 61% в исследованиях с использованием дерматоскопических изображений (в среднем 24%). Почти все исследования проводились в специализированных учреждениях, а не в учреждениях первичной медико-санитарной помощи. В большинстве исследований поражения вряд ли были репрезентативными из ряда наблюдаемых на практике, например, включали только поражения кожи определенного размера или с определенным внешним видом.Кроме того, различия в опыте клиницистов, выполняющих визуальный осмотр, и определение, используемое для положительного результата дерматоскопического теста в разных исследованиях, делают неясным, как должна проводиться дерматоскопия, и людьми с разным уровнем клинической экспертизы для достижения наблюдаемой точности. в учебе.
Каковы последствия этого обзора?
При использовании специалистами дерматоскопия лучше диагностирует меланому по сравнению с осмотром подозрительного поражения кожи невооруженным глазом.Дерматоскопия более точна, когда интерпретируется в присутствии пациента, а не с использованием дерматоскопических изображений. Дерматоскопия может помочь врачам общей практики правильно идентифицировать людей с подозрительными поражениями, которых необходимо осмотреть у специалиста. Контрольные списки, помогающие интерпретировать результаты дерматоскопии, могут повысить точность результатов у людей с меньшим опытом и подготовкой. Кроме того, необходимы хорошо известные исследования, оценивающие диагностическую точность дерматоскопии при ее использовании в первичной медико-санитарной помощи и определяющие лучший способ проведения обучения дерматоскопии.
Насколько актуален этот обзор?
Авторы обзора провели поиск и использовали исследования, опубликованные до августа 2016 года.
* В этих исследованиях биопсия, последующее клиническое наблюдение или диагноз специализированного клинициста были эталонными стандартами (средствами установления окончательного диагноза).
Ограничения дерматоскопии при распознавании меланомы | Дерматология | JAMA дерматология
Объектив Сравнить дерматоскопические особенности меланоцитарных невусов с таковыми для ранних меланом, которые не были удалены изначально из-за их нехарактерного клинического и дерматоскопического внешнего вида.
Конструкция Ретроспективное исследование исходных изображений 325 меланоцитарных кожных поражений, которые наблюдались с помощью цифровой дерматоскопии и окончательно иссечены из-за изменений с течением времени.
Настройка Дерматологическая клиника и дерматологическое отделение университетской больницы.
Основные показатели результатов Сравнение исходных изображений меланом и меланоцитарных невусов с помощью анализа паттернов, правила дерматоскопии ABCD и контрольного списка из 7 пунктов.
Результаты В анализ были включены исходные дерматоскопические изображения 262 меланоцитарных невусов и 63 меланом от 315 пациентов. Паттерны дерматоскопических особенностей, наблюдаемые на исходных изображениях меланоцитарных поражений, окончательно диагностированных как меланомы во время последующего наблюдения, существенно не отличались от паттернов, наблюдаемых на исходных изображениях меланоцитарных невусов. Анализ паттернов, правило дерматоскопии ABCD и контрольный список из 7 пунктов не смогли обеспечить адекватную диагностическую точность для меланомы.Оглядываясь назад, не удалось идентифицировать дерматоскопических признаков или паттернов признаков, которые бы надежно дифференцировали меланомы и меланоцитарные невусы во время первого проявления.
Заключение Дерматоскопия зависит от появления классических дерматоскопических признаков и поэтому ограничена в диагностике очень ранних и в основном безликих меланом.
Раннее распознавание меланомы кожи — постоянная проблема дерматологии. 1 -4 Дерматоскопия (дерматоскопия и эпилюминесцентная микроскопия) развивалась более 20 лет и в настоящее время широко используется для исследования пигментных поражений кожи. Согласно предыдущим исследованиям, включая 2 метаанализа, этот метод повышает чувствительность и специфичность диагностики ранней меланомы по сравнению с осмотром невооруженным глазом. 5 , 6 Сообщалось, что чувствительность дерматоскопии составляет от 60% до 100%, в зависимости, среди прочего, от уровня опыта исследователей и диагностической сложности оцениваемых поражений. 2 , 7 -10
Хотя дерматоскопия повышает точность диагностики меланомы, она не может заменить гистопатологическое исследование. 11 -16 Некоторые поражения, особенно ранние меланомы, могут не иметь специфических дерматоскопических особенностей и их трудно диагностировать даже с помощью дерматоскопии. 17 Было продемонстрировано, что раннее распознавание этих «безликих» меланом может быть улучшено путем последующего наблюдения с помощью цифровой дерматоскопии.Этот метод добавляет диагностическую информацию, позволяя наблюдать за дерматоскопическими изменениями с течением времени, что может быть единственным ключом к постановке правильного диагноза. 12 , 18 -22
Тем не менее, остается вопрос, действительно ли меланома, в конечном счете, иссеченная из-за изменений с течением времени, изначально проявляла какие-либо морфологические особенности, которые могли бы помочь дифференцировать их на ранних стадиях от меланоцитарных невусов. Поэтому мы ретроспективно рассмотрели случаи меланомы, изначально пропущенные при дерматоскопии, и изучили, можно ли установить дерматологические критерии, чтобы отличить их от меланоцитарных невусов.
Дермоскопические изображения, включенные в это исследование, были получены от пациентов, которые проходили клиническое обследование в отделении дерматологии Медицинской школы Венского университета, Вена, Австрия, или в дерматологической клинике клиники Emco в Бад-Дюррнберге, Зальцбург. Австрия. Оба учреждения предлагают специализированное отделение, оснащенное цифровой системой дерматоскопической визуализации (MoleMax II; Derma Instruments, Вена, Австрия) для исследования пигментных поражений кожи.Система предлагает максимальное поле зрения 1 см; увеличение × 30.
Профилактические осмотры пациентов с множественными меланоцитарными невусами проводятся по следующему протоколу: при первом посещении пациенты проходят осмотр всей кожи. Меланоцитарные поражения кожи исследуют невооруженным глазом. Поражения, которые невозможно точно диагностировать невооруженным глазом, исследуют с помощью портативного дерматоскопа. Меланоцитарные образования, указывающие на меланому, удаляются при первом посещении пациента.Изображения меланоцитарных кожных поражений, которые не соответствуют критериям меланомы, сохраняются с помощью цифровой системы дерматоскопической визуализации. Пациентам назначено контрольное обследование через 3–6 месяцев для повторной оценки текущего внешнего вида с сохраненным изображением.
При каждом последующем посещении дерматолог сравнивает последовательные дерматоскопические изображения и исследует поражения на предмет возможных изменений с течением времени. При меланоцитарных поражениях со значительными изменениями размера, формы, цвета или дерматоскопической структуры рекомендуется иссечение.Более темный или более светлый вид всего поражения без появления нового цвета не считается существенным изменением. Базовые и последующие обследования пациентов проводятся сертифицированными дерматологами, которые являются экспертами в области дерматоскопии.
Образец, включенный в это ретроспективное исследование, состоял из 345 последовательных поражений, которые показали изменения с течением времени во время последующей цифровой дерматоскопии и были удалены с июля 1996 года по апрель 2002 года в венской клинике и с сентября 1996 года по июль 2002 года в учреждении Бад-Дюрнберг.После исключения ладонных, подошвенных и лицевых поражений и поражений, которые превышали максимальное поле зрения электронной камеры, окончательный образец включал 325 меланоцитарных кожных поражений. Стандартное гистопатологическое исследование всех иссеченных очагов выявило 262 меланоцитарных невуса и 63 меланомы.
Дермоскопические изображения хранились в формате Windows bitmap (BMP), распространенном формате графических файлов, в котором цифровые изображения хранятся без сжатия.Каждое из цифровых дерматоскопических изображений было представлено на экране компьютера с разрешением 640 × 480 пикселей и 24-битной глубиной цвета.
Исходные изображения 325 очагов поражения были представлены 2 опытным дерматологам, которые не знали окончательного гистологического диагноза. Последующие изображения, которые привели к решению об удалении поражений, не были показаны. Дерматологи изучили исходные изображения на предмет дерматоскопических критериев (анализ паттернов) в соответствии с согласованным Интернет-совещанием по дерматоскопии, проведенным в 2001 году. 23 Кроме того, исходные изображения 63 меланом и случайная выборка из 63 меланоцитарных невусов были оценены двумя слепыми исследователями с использованием правила дерматоскопии ABCD 24 , 25 и контрольного списка из 7 пунктов для дерматоскопии. 26
Чувствительность и специфичность рассчитывали по стандартным формулам. Для сравнения пропорций использовались критерий χ 2 и точный критерий Фишера.Анализ рабочих характеристик приемника (ROC) был выполнен с использованием программного обеспечения ROCKIT, предоставленного Чарльзом Метцем, доктором медицины, Чикагский университет, Чикаго, штат Иллинойс (доступно по адресу http://xray.bsd.uchicago.edu/cgi-bin/roc_software.cgi) . Все сообщенные значения P являются двусторонними, а значение P <0,05 указывает на статистическую значимость.
Всего в анализ были включены 325 меланоцитарных кожных поражений 297 пациентов (средний возраст пациентов 39 лет; 56% пациентов женского пола).Все поражения были иссечены из-за изменений с течением времени, которые были выявлены при последующем наблюдении с помощью цифровой дерматоскопии. Гистологически 262 меланоцитарных очага оказались меланоцитарными невусами, а 63 очага были диагностированы как меланомы. В 9 (14,3%) меланомах была обнаружена связь с ранее существовавшим меланоцитарным невусом. Из 63 меланом 31 (49,2%) была меланомой in situ. Средняя толщина инвазии 32 инвазивных меланом составила 0,4 мм (диапазон 0,17–2,8 мм). Только одна меланома имела толщину инвазии более 1 мм.
Дермоскопические характеристики исходных изображений
Мы сравнили частоты глобальных и локальных дерматоскопических паттернов на исходных изображениях меланоцитарных невусов и меланомы. Распределение общих паттернов суммировано в Таблице 1. Мы наблюдали тенденцию к более высокой частоте многокомпонентного паттерна в меланомах (24/63, 38.1%) по сравнению с меланоцитарными невусами (21,4%), но общее распределение глобальных паттернов существенно не различалось между меланоцитарными невусами и меланомами ( P = 0,10). Когда поражения были проанализированы в соответствии с дерматоскопическим типом, мы не обнаружили статистически значимой разницы между меланоцитарными невусами и меланомами (Таблица 1). Отмечалась тенденция к более высокой частоте периферического гиперпигментированного типа при меланомах (9/63, 14,3%), чем при меланоцитарных невусах (6,9%), но эта разница не была статистически значимой.
Распределение локальных особенностей суммировано в Таблице 2. Мы не наблюдали различий между меланоцитарными невусами и меланомами в отношении наличия или отсутствия полос, регрессии, синей вуали, пятен, гипопигментированных участков и ретикулярной депигментации или в отношении наличия или распределение коричневых глобул. Также не было статистически значимых различий между меланоцитарными невусами и меланомами в отношении наличия и качества сосудистых паттернов.Меланоцитарные невусы и меланомы различались по пигментной сети, наличию и распределению черных точек и наличию ложноножек. Наличие нерегулярной пигментной сети имело наибольшую чувствительность к меланоме (23,8%). Присутствие черных точек на периферии имело чувствительность 11,1%, а присутствие псевдоподов имело чувствительность только 7,9%.
Правило abcd и контрольный список из 7 пунктов
Исходные изображения всех 63 меланом и 63 случайно выбранных меланоцитарных невусов были проанализированы с использованием правила ABCD для дерматоскопии и контрольного списка из 7 пунктов.Как показано на рисунке 1, ни один алгоритм не достиг адекватной диагностической точности меланомы. Площадь под кривой составила 0,67 (доверительный интервал 95%, 0,57–0,76) для правила ABCD и 0,64 (доверительный интервал 95%, 0,52–0,75) для контрольного списка из 7 пунктов. При специфичности 90% правило ABCD имело чувствительность 23%, а контрольный список из 7 пунктов имел чувствительность 27%.
При использовании обычных пороговых значений правила ABCD (оценка ABCD> 4,75) и контрольного списка из 7 баллов (оценка из 7 баллов> 2) чувствительность правила ABCD составила 31.7% с соответствующей специфичностью 87,3%, а чувствительность контрольного списка из 7 пунктов составила 11,1% с соответствующей специфичностью 95,2%.
Это исследование демонстрирует ограничения дерматоскопии при обнаружении ранних меланом, не имеющих конкретных дерматоскопических критериев. Дермоскопические алгоритмы, такие как анализ паттернов, 27 , 28 правило ABCD, 24 , 25 и контрольный список из 7 пунктов 26 , не смогли надежно отличить эти типы меланом от меланоцитарных невусов.Результаты нашего исследования имеют клиническое значение, поскольку меланоцитарные поражения кожи, которые обычно исследуются с помощью дерматоскопии, обычно представляют собой небольшие и сомнительные образования, которые трудно диагностировать невооруженным глазом. Многие критики дерматоскопии утверждают, что дерматоскопия точна только в тех случаях, когда диагноз меланомы легко установить даже невооруженным глазом. На первый взгляд, наше исследование поддерживает эту точку зрения.
Хотя большинство дерматоскопических исследований продемонстрировали улучшение диагностики пигментных поражений кожи с помощью дерматоскопии по сравнению с осмотром невооруженным глазом, в настоящем исследовании этого не произошло.Фактически, мы обнаружили, что дерматоскопия достигла более низкой диагностической точности для меланомы, чем в любом другом опубликованном исследовании, уровень точности лишь немного выше вероятности. Это говорит о том, что диагностическая точность дерматоскопии была переоценена.
Основное различие между настоящим исследованием и предыдущими исследованиями заключается в способе выбора поражений. Предыдущие исследования включали поражения только в том случае, если они были выбраны на основании гистологических данных. Гистологический отчет считается золотым диагностическим стандартом в нашей области, и обычно научные журналы не принимают рукописи по дерматоскопии, включающие поражения, диагноз которых не был подтвержден гистологически.Проблема с этим подходом заключается в том, что решение об удалении поражения основано на наличии определенных дерматоскопических особенностей. Поражения, не отображающие этих черт, не иссекаются. Это приводит к смещению в сторону поражений, которые демонстрируют предполагаемые дерматоскопические особенности и паттерны, и к переоценке чувствительности дерматоскопии.
Наше исследование включает изображения меланом, которые обычно не включаются в другие исследования. Из-за их нехарактерного дерматоскопического внешнего вида при первом обращении эти меланомы не были иссечены изначально.До появления цифровой документации большинство этих случаев было бы пропущено изначально и было бы удалено позже в ходе болезни, когда критерии меланомы стали более очевидными.
Есть 2 группы меланом, не включенные в это исследование: (1) меланомы, которые можно легко диагностировать невооруженным глазом, вероятно, самая большая группа; и (2) те, которые пропущены при обследовании невооруженным глазом, но могут быть диагностированы с помощью дерматоскопии — эта группа отвечает за повышение диагностической точности, достигаемое с помощью дерматоскопии.Первую группу используют противники дерматоскопии, чтобы доказать, что дерматоскопия не нужна. Вторую группу используют сторонники дерматоскопии, чтобы доказать, что дерматоскопия необходима. Логика подсказывает нам, что оба взгляда неполны и избирательны.
Наши данные демонстрируют, что существует третья группа меланом, на которую направлено настоящее исследование, которые не могут быть диагностированы ни невооруженным глазом, ни дерматоскопически. Эта группа меланом особенно важна, поскольку в ней высока доля ранних поражений.Наши данные показывают, что эти ранние и безликие меланомы можно распознать, только наблюдая за их динамической эволюцией во времени (рис. 2). В наших случаях решение об удалении было принято после последующего наблюдения с помощью цифровой дерматоскопии, в соответствии с другими сообщениями Kittler et al, 12 Menzies et al, 18 и Robinson and Nickoloff. 29 Нетрудно предвидеть, что эта группа меланом будет использоваться сторонниками цифровой дерматоскопии, чтобы аргументировать необходимость последующего наблюдения с помощью цифровой дерматоскопии. 30
Есть 3 возможных ограничения нашего исследования. Во-первых, несмотря на то, что мы утверждали, будто мы знали с первого выступления, что все меланомы в нашем образце были меланомами, некоторые из них могли быть меланоцитарными невусами, которые превратились в меланомы. Фактически, только 9 из 63 наших меланом гистологически показали связь с ранее существовавшим меланоцитарным невусом, тогда как 54 — нет. Следовательно, вероятно, что большинство меланом в нашем образце развились de novo, и следует предположить, что эти иссеченные меланомы были злокачественными при первом визуализации.
Во-вторых, можно утверждать, что качество изображения цифровой системы могло повлиять на результаты этого анализа. Дермоскопические особенности могут существовать для дифференциации меланомы от меланоцитарных невусов при первом обращении, но они могли не быть идентифицированы из-за ограничений в оптическом разрешении системы. Однако это маловероятно, потому что многие поражения, изображения которых сохранялись с помощью нашего цифрового дерматоскопа, также были исследованы с помощью классического ручного дерматоскопа дерматологом, который обследовал пациента при первом посещении.
В-третьих, можно утверждать, что диагностические алгоритмы дерматоскопии, которые не тестировались в этом исследовании (например, правило Мензиса 22 ), могут обеспечить более высокую чувствительность, чем анализ паттернов, контрольный список из 7 пунктов или правило ABCD. . Мы считаем это маловероятным, поскольку все известные алгоритмы представляют собой более или менее комбинации определенных дерматоскопических критериев, ни один из которых не оказался полезным для идентификации ранних меланом, включенных в наше исследование.
Мы пришли к выводу, что, хотя дерматоскопия является очень полезным дополнением в диагностике меланомы, ее применение зависит от появления классических дерматоскопических особенностей и, следовательно, ограничено при диагностике очень ранних и в основном безликих меланом.Кратковременное наблюдение за этими поражениями может быть многообещающим подходом к как можно более раннему распознаванию этих типов меланомы.
Адрес для корреспонденции: Харальд Киттлер, доктор медицины, отделение дерматологии, Медицинская школа Венского университета, Waehringerguertel 18-20, A-1090 Вена, Австрия ([email protected]).
Принята к публикации: 2 ноября 2004 г.
Финансирование / поддержка: Это исследование было поддержано грантом 9952 Австрийского федерального банка, Вена, Австрия.
Раскрытие финансовой информации: Нет.
1. Миллер Макерман А.Б. Насколько точны дерматологи в диагностике меланомы? степень точности и последствия Arch Dermatol 1992; 128559-560PubMedGoogle ScholarCrossref 2. Грин CMKopf А.В.Велькович BBart Р.С.Левенштейн MJ Точность в клинической диагностике злокачественной меланомы Arch Dermatol 1990; 126763-776 [опубликованная коррекция появилась в Arch Dermatol .1990; 126: 1461PubMedGoogle ScholarCrossref 3. Волк IHSmolle JSoyer HPKerl H Чувствительность в клинической диагностике злокачественной меланомы Melanoma Res 1998; 8425-429PubMedGoogle ScholarCrossref 4.Soyer HPKenet ROWolf IHKenet BJCerroni L Клинико-патологическая корреляция пигментных поражений кожи с помощью дерматоскопии Eur J Dermatol 2000; 1022-28 PubMedGoogle Scholar5.Bafounta MLBeauchet А.А. Эгертер PSaiag P Полезна ли дерматоскопия (эпилюминесцентная микроскопия) для диагностики меланомы? результаты метаанализа с использованием методов, адаптированных для оценки диагностических тестов Arch Dermatol 2001; 1371343-1350PubMedGoogle ScholarCrossref 7.Связующее MSchwarz М. Винклер А и другие. Эпилюминесцентная микроскопия: полезный инструмент для диагностики пигментных поражений кожи для официально обученных дерматологов Arch Dermatol 1995; 131286-291PubMedGoogle ScholarCrossref 8.Binder MKittler HSteiner ADawid MPehamberger HWolff K Переоценка правила ABCD для эпилюминесцентной микроскопии J Am Acad Dermatol 1999; 40171-176PubMedGoogle ScholarCrossref 9.Связующее MPuespoeck-Schwarz MSteiner А и другие. Эпилюминесцентная микроскопия небольших пигментных поражений кожи: краткосрочное формальное обучение улучшает диагностические возможности дерматологов J Am Acad Dermatol 1997; 36197-202PubMedGoogle ScholarCrossref 10.Wolff KBinder MPehamberger H Эпилюминесцентная микроскопия: новый подход к раннему обнаружению меланомы Adv Dermatol 1994; 945-56PubMedGoogle Scholar11.Ascierto ПАСатриано Р.А.Пальмьери GParasole RBosco LCastello G Эпилюминесцентная микроскопия как полезный метод ранней диагностики кожной злокачественной меланомы Melanoma Res 1998; 8529-537PubMedGoogle ScholarCrossref 12.Киттлер HPehamberger HWolff KBinder M Последующее наблюдение за меланоцитарными кожными поражениями с помощью цифровой эпилюминесцентной микроскопии: паттерны модификаций, наблюдаемые при ранней меланоме, атипичных невусах и обычных невусах J Am Acad Dermatol 2000; 43467-476PubMedGoogle ScholarCrossref 13.Stanganelli IBurroni MRafanelli SBucchi L Соглашение между наблюдателями в интерпретации результатов цифровой эпилюминесцентной микроскопии J Am Acad Dermatol 1995; 33584-589 PubMedGoogle ScholarCrossref 14.Пехамбергер HBinder MSteiner AWolff K Эпилюминесцентная микроскопия in vivo: улучшение ранней диагностики меланомы J Invest Dermatol 1993; 100356S- 362SPubMedGoogle ScholarCrossref 15.Kenet ROKang СКенет Б.Дж.Фицпатрик TBSober AJBarnhill RL Клиническая диагностика пигментных поражений с использованием цифровой эпилюминесцентной микроскопии: протокол классификации и атлас Arch Dermatol 1993; 129157-174PubMedGoogle ScholarCrossref 16.Аргенциано GSoyer HP-дерматоскопия пигментных поражений кожи: ценный инструмент для ранней диагностики меланомы Lancet Oncol 2001; 2443-449PubMedGoogle ScholarCrossref 17.Lucas CRSanders LLMurray JCMyers SAHall РПГричник JM Раннее обнаружение меланомы: неоднородные дерматоскопические особенности и рост J Am Acad Dermatol 2003; 48663-671PubMedGoogle ScholarCrossref 18.Menzies С.В.Гутенев А.А.врамидис MBatrac AMcCarthy WH Кратковременный цифровой поверхностный микроскопический мониторинг атипичных или изменяющихся меланоцитарных поражений Arch Dermatol 2001; 1371583-1589PubMedGoogle ScholarCrossref 19.Бауэр PCристофолини PBoi S и другие. Цифровая эпилюминесцентная микроскопия: полезность в дифференциальной диагностике кожных пигментных поражений: статистическое сравнение визуального и компьютерного осмотра Melanoma Res 2000; 10345-349PubMedGoogle ScholarCrossref 20.Sober AJ Цифровая эпилюминесцентная микроскопия в оценке пигментных поражений: краткий обзор Semin Surg Oncol 1993; 9198-201PubMedGoogle Scholar21.Stolz WSchiffner RPillet L и другие.Улучшение мониторинга меланоцитарных поражений кожи с использованием компьютеризированного блока сбора данных и наблюдения с телекамерой для микроскопии поверхности кожи J Am Acad Dermatol 1996; 35202-207PubMedGoogle ScholarCrossref 22.Menzies SWIngvar CCrotty KAMcCarthy WH Частота и морфологические характеристики инвазивных меланом без специфических микроскопических особенностей поверхности Arch Dermatol 1996; 1321178-1182PubMedGoogle ScholarCrossref 23.Аргенциано GSoyer HPChimenti S и другие. Дерматоскопия пигментных поражений кожи: результаты согласованной встречи через Интернет J Am Acad Dermatol 2003; 48679-693PubMedGoogle ScholarCrossref 24.Nachbar FStolz WMerkle Т и другие. Правило дерматоскопии ABCD: высокая перспектива в диагностике сомнительных меланоцитарных кожных поражений J Am Acad Dermatol 1994; 30551-559PubMedGoogle ScholarCrossref 25.Stolz WRiemann ACognetta K и другие.Правило дерматоскопии ABCD: новый практический метод раннего распознавания злокачественной меланомы Eur J Dermatol 1994; 4521-527Google Scholar26.Argenziano GFabbrocini GCarli PDe Giorgi VSammarco EDelfino M Эпилюминесцентная микроскопия для диагностики сомнительных меланоцитарных кожных поражений: сравнение правила дерматоскопии ABCD и нового контрольного списка из 7 пунктов на основе анализа паттернов Arch Dermatol 1998; 1341563-1570PubMedGoogle ScholarCrossref 27.Пехамбергер HSteiner AWolff K Эпилюминесцентная микроскопия пигментных кожных поражений in vivo: I, анализ паттернов пигментных кожных поражений J Am Acad Dermatol 1987; 17571-583PubMedGoogle ScholarCrossref 28.Steiner А.Пехамбергер HWolff K Эпилюминесцентная микроскопия пигментных кожных поражений in vivo: II, диагностика небольших пигментных кожных поражений и раннее обнаружение злокачественной меланомы J Am Acad Dermatol 1987; 17584-591 PubMedGoogle ScholarCrossref 29.Робинсон JKNickoloff BJ Цифровая эпилюминесцентная микроскопия для мониторинга пациентов из группы высокого риска Arch Dermatol 2004; 14049-56PubMedGoogle Scholar30.Carli Пде Георгий В.Джаннотти B Почему не рекомендуется цифровое наблюдение за дерматоскопически сомнительными пигментными поражениями Br J Dermatol 2003; 1481272-1273PubMedGoogle ScholarCrossrefГистопатологическая корреляция в дерматоскопии: метод микропункции | Дерматология | JAMA дерматология
Фон Дерматоскопия — это простой в использовании метод in vivo диагностики злокачественной меланомы и дифференциальной диагностики пигментных поражений кожи.Он использует технику погружения и оптическое увеличение для визуализации структур, невидимых невооруженным глазом. Анатомо-клиническая корреляция дерматологических и гистопатологических результатов важна, и хотя во многих статьях описаны различные методы достижения этой цели, прямой корреляции с визуальным контролем не описано. Недавно мы разработали технику микроперфорации, которая впервые допускает эту прямую корреляцию.
Наблюдения После местной анестезии врач делает поверхностный круглый разрез с помощью микропункта диаметром 1 мм в интересующей области и оставляет его на месте.Поражение документируется с помощью цифровой дерматоскопии до и после операции. Используя эти изображения, лаборанты могут легко визуализировать точное место нанесения удара и его корреляцию с исходным дерматоскопическим изображением, а срезы выбираются таким образом, чтобы они проходили через разрез пуансона. Перфорированный разрез можно легко идентифицировать на гистопатологических слайдах из-за его четких границ. Поскольку пуансон всегда остается на месте, этот метод не мешает интерпретации слайдов (например, измерению толщины по Бреслоу).
Выводы Преимущества нашей методики заключаются в том, что ее может легко выполнять любой клиницист в любых условиях после короткого периода настройки и обучения клинициста и лаборантов. В отличие от других методов, врач не должен присутствовать в лаборатории во время поэтапного сечения. Его можно проводить в частной практике и по многим другим показаниям, помимо пигментных поражений кожи. Наконец, поскольку этот метод впервые позволяет установить прямую корреляцию между дерматоскопическими и гистопатологическими данными, клиницист сможет «направить» патолога и указать точные области, представляющие интерес или подозрения.
ДЕРМОСКОПИЯ — это простой в использовании метод in vivo диагностики злокачественной меланомы и дифференциальной диагностики пигментных поражений кожи. В руках опытного врача было показано, что он повышает диагностическую точность по сравнению с клиническим визуальным осмотром. 1 -10 В дерматоскопии используется техника погружения и оптическое увеличение для визуализации структур эпидермиса, дермоэпидермального соединения и дермы. Его использование позволяет идентифицировать многие структуры, невидимые невооруженным глазом.
Многие патологи работали над гистопатологической корреляцией этих структур, 6 , 8 , 9,11 -15 , но эта анатомоклиническая корреляция имеет 2 важных методологических ограничения 16 : (1) У дерматоскописта есть только горизонтальный обзор пигментированного поражения кожи, и патолог имеет только частичный (очаговый) вертикальный вид различных частей (участков) поражения. (2) Ни дерматоскоп, ни патолог не знают, по какой оси хирург удалил поражение и какой части изображения дерматоскопии соответствует гистопатологический слайд.
Soyer et al. 12 опубликовали первую статью на английском языке, в которой коррелирует дерматоскопические особенности с гистологическими ступенчатыми срезами. Yadav et al. 15 опубликовали исследование гистопатологической корреляции дерматоскопических структур в 1993 году. В этом более позднем исследовании были задокументированы поражения с помощью камеры Dermaphot (Heine AG, Herrsching, Германия) до хирургического удаления. Они также сделали полароидное изображение поражения in vivo, чтобы зафиксировать точную ориентацию (Polaroid Corporation, Уолтем, Массачусетс).После операции на один полюс образца накладывали ориентирующий шов до того, как образец был сохранен в формалине. В лаборатории стороны образца были помечены чернилами, а ступенчатые секции были вырезаны в присутствии одного из авторов. Точное расположение ступенчатых секций было нанесено на полароидное изображение поражения. Это полароидное изображение, а также дерматоскопическое изображение сопровождали гистопатологические слайды, чтобы патолог мог сравнить структуры, видимые при дерматоскопии, и особенности на окрашенных срезах.Интересно, однако, что авторы не проводили индивидуальной корреляции. Они показали лучшие клинические и дерматоскопические примеры данного открытия и лучшие из доступных микрофотографий гистологических коррелятов, но документы не обязательно были из одного и того же случая. 12 , 15
Совсем недавно Soyer et al. 13 сообщили о сложном методе, использующем стандартизированный протокол макроскопической патологии и цифровую дерматоскопию для индивидуальной корреляции.Все поражения были задокументированы с помощью дерматоскопии. После операции образцы были сориентированы швами из шовного материала, чтобы сохранить ориентацию, и были немедленно отправлены в дерматопатологическую лабораторию. Все образцы ex vivo были сделаны на полароидных фотографиях с указанием точного места первоначальной грубой резки. По словам авторов, этот метод «позволяет определить приблизительное расположение гистологического среза на каждом дерматоскопическом изображении». 13 Дермоскопические изображения были улучшены в цифровом виде, чтобы можно было более точно локализовать дерматологические особенности и соотнести их с соответствующими гистопатологическими структурами.Это очень точный метод, но он все же не позволяет «прямую» корреляцию между гистопатологическими и дерматоскопическими данными с визуальным контролем.
Недавно мы разработали технику микроперфорации, которая впервые позволяет использовать эту прямую корреляцию. Наш метод сочетает в себе цифровую дерматоскопию со стандартизированным протоколом макроскопической патологии и позволяет идентифицировать на гистопатологическом слайде любую структуру размером 1 мм или меньше in vivo.Пигментные поражения кожи систематически регистрировались до операции с использованием устройства для цифровой дерматоскопии (DermoGenius Ultra; Linos AG, Мюнхен, Германия). После местной анестезии был сделан поверхностный круглый разрез с использованием 1-миллиметрового микропунша (обычно используемого для трансплантации волос) в интересующей области (аналогично расщелине при микрографической хирургии Мооса). В отличие от обычной техники перфорация оставалась на месте, а операция проводилась в обычном режиме.
После операции на один полюс образца наложили ориентирующий шов, чтобы указать ориентацию, и было сделано второе цифровое дерматоскопическое изображение для определения ориентации и точного документирования места нанесения микропунша.Затем образец фиксировали в 10% забуференном формалине. Цифровые дерматоскопические изображения (до и после операции) были немедленно распечатаны и отправлены в лабораторию вместе с образцом. Пробойник (все еще на месте) мог быть легко визуализирован лаборантами, даже если образец был зафиксирован формалином из-за сопутствующей печати изображения in vivo и ориентации (шва). Разделы ступени были выбраны так, чтобы включать место микропунша. Пуансон был легко идентифицирован на гистопатологических слайдах из-за его четких границ.Поскольку пуансон всегда остается на месте, этот метод не влияет на интерпретацию слайдов (например, измерение толщины по Бреслоу).
На рис. 1 показан пример симметричного пигментного поражения кожи (невус Рида) с единичным нерегулярным расширением на периферии. На рисунке 1С показано точное место разреза пуансоном. Во всех наших примерах ориентирующий шов накладывался на левую сторону образца. На рис. 2А показан гистопатологический вид поражения при 25-кратном увеличении.Микропунш легко идентифицируется по периферии поражения (стрелки). На рис. 2В показаны гнезда пигментированных веретеновидных меланоцитов в дермоэпидермальном соединении и в поверхностном слое дермы, а также наличие многочисленных меланофагов в дерме (исходное увеличение × 100). На рис. 2С показана зона микропанша с гиперпигментацией в ороговевшем слое, а также в эпидермисе. Обратите внимание на гиперпигментацию эпидермиса на всю толщину и многочисленные меланофаги в поверхностном слое дермы в левой половине перфорированной области.Меланоцитов нет (исходное увеличение × 100).
Рисунок 1.
A, Клиническая картина пигментного поражения кожи; B, дерматоскопическое изображение на фиг. 1A, симметричное пигментированное поражение кожи с неравномерным распространением по периферии; и C — точное местоположение образца биопсии с помощью перфорации (обведено кружком).
Рис. 2.
A, Иссеченный образец показывает пигментированный невус из веретенообразных клеток в центре.Слева (стрелки) виден микропанш (исходное увеличение × 25). B. Деталь рисунка 2A, показывающая гнезда пигментированных веретеновидных меланоцитов в дермоэпидермальном соединении и в поверхностном слое дермы. Также обратите внимание на наличие множества меланофагов в дерме (исходное увеличение × 100). C. Зона микропанша (края обозначены стрелками) показывает гиперпигментацию ороговевшего слоя и эпидермиса. Обратите внимание на гиперпигментацию эпидермиса на всю толщину и многочисленные меланофаги в поверхностном слое дермы в левой половине перфорированной области.Нет увеличения количества меланоцитов, и не видно гнезд меланоцитов (исходное увеличение × 100).
Этот метод также может быть адаптирован для использования с обычной дерматоскопией и полароидным изображением образца (для определения места микропунша). Мы выбрали систему для цифровой дерматоскопии, потому что она позволяет легко хранить и извлекать дерматоскопические изображения и данные пациентов. Кроме того, сразу становятся доступны цифровые изображения.Технику можно улучшить, нарисовав линии на отпечатке цифрового дерматоскопического изображения, чтобы указать точное расположение ступенчатых секций, 13 , но, поскольку наш метод допускает прямую корреляцию (микропаншинг виден на гистопатологическом слайде), этот дополнительный информация не дает никаких преимуществ перед техникой микропунша.
Преимущества нашей техники заключаются в том, что ее может легко использовать любой клиницист в любых условиях после короткого периода настройки и обучения клинициста и лаборантов.В отличие от других методов, врач не должен присутствовать в лаборатории во время поэтапного сечения. Его можно проводить в частной практике и по многим другим показаниям, помимо пигментных поражений кожи. Наконец, поскольку этот метод впервые позволяет установить прямую корреляцию между дерматоскопическими и гистопатологическими данными, клиницист сможет «направить» патолога 16 и указать точные области, представляющие интерес или подозрения.
Автор, отвечающий за переписку, и оттиски: Ральф Питер Браун, доктор медицины, Клиника пигментных поражений кожи, отделение дерматологии, Университетская больница Женевы, 24, rue Micheli-du-Crest, CH-1211 Geneva 14, Switzerland (электронная почта: braun @ melanoma.ч).
Принята к публикации 16 июля 2002 г.
1. бафунта MLBeauchet А.А. Эгертер PSaiag P Полезна ли дерматоскопия (эпилюминесцентная микроскопия) для диагностики меланомы? результаты метаанализа с использованием методов, адаптированных для оценки диагностических тестов. Arch Dermatol. 2001; 1371343-1350Google Scholar2.Binder MSchwarz М. Винклер А и другие.Эпилюминесцентная микроскопия: полезный инструмент для диагностики пигментных поражений кожи для дерматологов, прошедших формальную подготовку. Arch Dermatol. 1995; 131286-291Google ScholarCrossref 3. Переплет MPuespoeck-Schwarz MSteiner А и другие. Эпилюминесцентная микроскопия небольших пигментных кожных образований: кратковременное формальное обучение улучшает диагностические возможности дерматологов. J Am Acad Dermatol. 1997; 36197-202Google ScholarCrossref 4.Kittler HPehamberger HWolff KBinder M Диагностическая точность дерматоскопии. Ланцет Онкол. 2002; 3159-165Google ScholarCrossref 5.MacKie RM Средство для предоперационной оценки пигментных поражений кожи. Br J Dermatol. 1971; 85232-238Google ScholarCrossref 6.Menzies SWCrotty Кайнгвар CMcCarthy WH Атлас поверхностной микроскопии пигментных поражений кожи . Сидней, Австралия Книжная конференция Макгроу-Хилла, 1996 год;
7.Пехамбергер HSteiner AWolff K Эпилюминесцентная микроскопия пигментных поражений кожи in vivo, I: анализ паттернов пигментных поражений кожи. J Am Acad Dermatol. 1987; 17571-583Google ScholarCrossref 8.Soyer HPArgenziano GChimenti S и другие. Дерматоскопия пигментных поражений кожи . Милан, Италия EDRA Medical Publishing & New Media2001;
9.Кенет ROKang СКенет Б.Дж.Фицпатрик TBSober AJBarnhill Р.Л. Клиническая диагностика пигментных поражений с использованием цифровой эпилюминесцентной микроскопии: протокол классификации и атлас. Arch Dermatol. 1993; 129157-174Google ScholarCrossref 10. Сойер HPArgenziano GTalamini RChimenti S Полезна ли дерматоскопия для диагностики меланомы? Arch Dermatol. 2001; 1371361–1363Google ScholarCrossref 11.Massi DDe Giorgi VSoyer HP Histopathologic коррелирует с дерматоскопическими критериями. Dermatol Clin. 2001; 19259–268Google ScholarCrossref 12. Сойер HPSmolle JHödl SPachernegg HKerl H Поверхностная микроскопия: новый подход к диагностике пигментных кожных опухолей. Am J Dermatopathol. 1989; 111-10Google ScholarCrossref 13.Soyer HPKenet ROWolf IHKenet BJCerroni L Клинико-патологическая корреляция пигментных поражений кожи с помощью дерматоскопии. Eur J Dermatol. 2000; 1022-28Google Scholar14.Штольц WBraun-Falco OBilek PLandthaler MBurgdorf WHCognetta AB Цветной атлас дерматоскопии . 2-е изд.Берлин, Германия Blackwell Wissenschafts-Verlag2002;
15.Ядав SVossaert KAKopf AWSilverman МГрин-Йоргенсен C Гистопатологические корреляты структур, видимых при дерматоскопии (эпилюминесцентная микроскопия). Am J Dermatopathol.

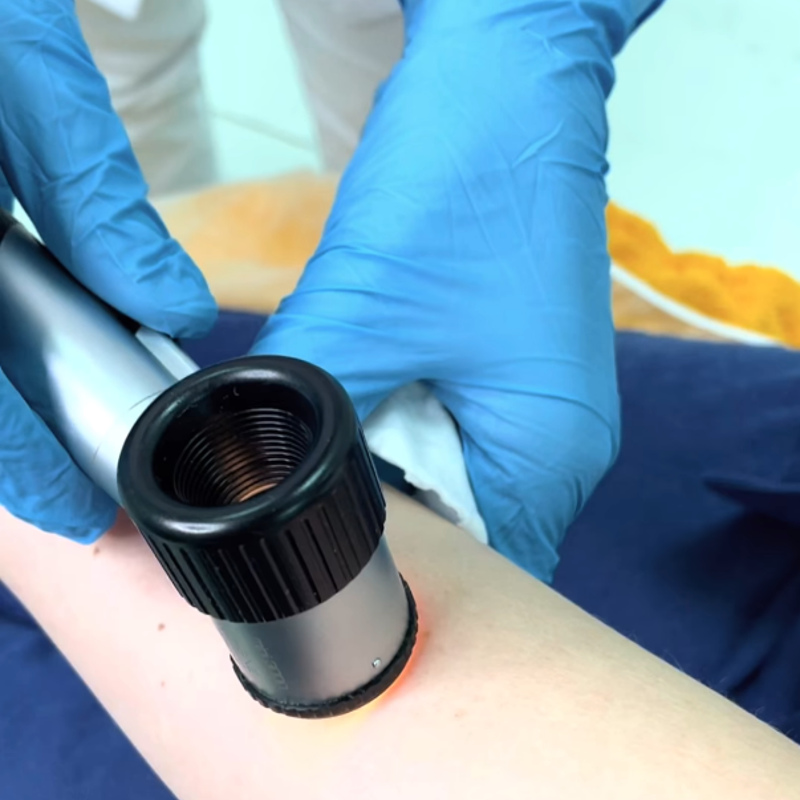
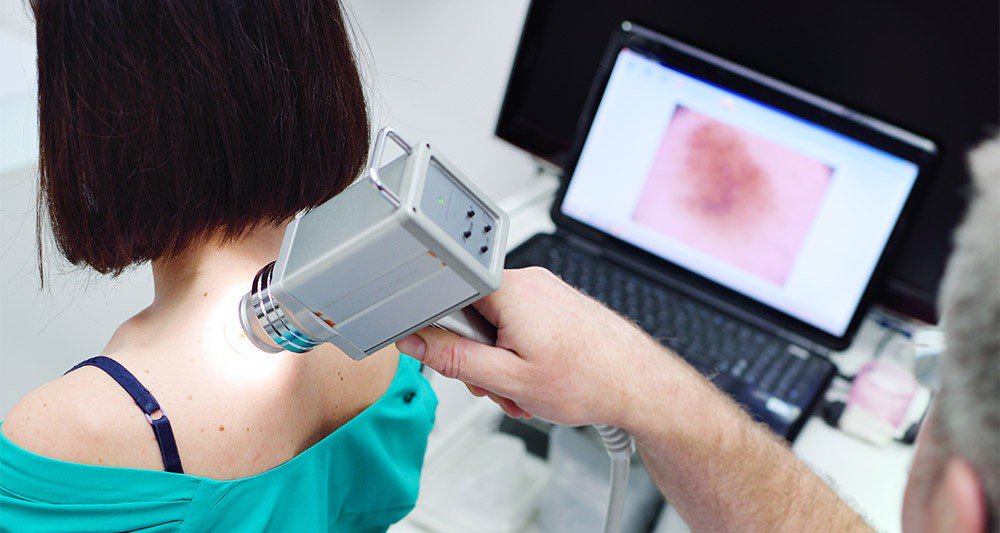
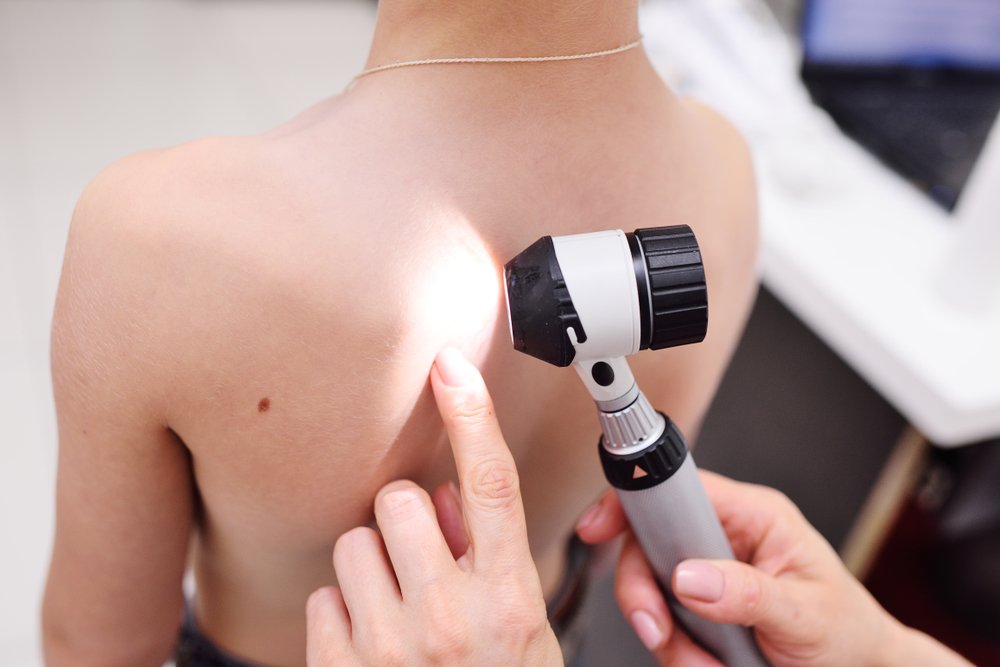

 Непосредственно исследование.
Непосредственно исследование.