🤰 Подготовка к спермограмме — как подготовиться к сдаче анализа
О детях начала задумываться поздно: хотелось пожить «для себя», да и моей карьере декрет не пошел бы на пользу. Когда мне было 34, решили с мужем «пора».
Первые полгода без предохранения — полет нормальный. Потом начали волноваться. Потом перепробовали все — от диет и стояния вверх ногами после секса, до обследования в лучших клиниках. Врачи разводят руками. Дальше 4 протокола ЭКО за полтора года в 2 клиниках. На выходе — одна замершая беременность во втором протоколе.
И тут у меня опустились руки. Начались проблемы с мужем — он гораздо раньше, чем я, предлагал родить детей, и вот теперь стал пилить меня, мол, из-за тебя упустили время… Короче, неизвестно чем бы все это кончилось, если бы не Его Величество Случай.
Как-то летом приехала к маме на дачу, а там старая знакомая с мужем и двумя карапузами ковыряется. Я ее знала если не с пеленок, то с песочницы точно. У нас дачи рядом, поэтому нас на лето родители все время к бабушкам туда отвозили.
Первый прием. Репродуктолог Анна Владиславовна Морозова. Мне как-то сразу с ней было психологически комфортно и спокойно. Как говорится, на одной волне, нет этого обычного врачебного проглядывающего «если ничего не понимаешь, молчи и делай как я тебе говорю». Все обсудили. Она сказала правильную вещь — «Бесплодие неясного генеза — это не значит, что причины нет. Это значит что ее пока не нашли. Будем искать». Протокол, 11 клеточек, 8 эмбрионов, 5 с хорошей морфологией. А дальше понятно — отбор эмбрионов по полу, и с первой попытки успешная беременность. И вот я, 39-летняя «молодая мамаша», сейчас сижу на кухне, варю обед и приглядываю за своей Анькой.
Анна Владиславовна, слов нет, чтобы выразить, как я Вам благодарна. А всем девчонкам совет — не затягивайте. А то времени может и не хватить.
Что показывает спермограмма, как проводится исследование, когда его назначают?
Оглавление
Спермограмма является основной методикой, позволяющей оценить фертильность мужчины. В рамках обследования изучается состояние эякулята (семенной жидкости), что позволяет врачу выявить имеющиеся патологии. Основная цель диагностики заключается в определении жизнеспособности мужских половых клеток и их возможностей для оплодотворения яйцеклетки.
Анализ спермограммы назначается при:
- Наличии у мужчин заболеваний, которые могут стать причиной бесплодия: воспаления яичек, простатита, варикоцеле, гормональных расстройств, травм органов мочеполовой системы, новообразований мочеполовой системы)
- Планировании беременности
- Подготовке к программе ЭКО или искусственной инсеминации
Также пройти исследование можно, если пациент хочет узнать, может ли он иметь детей.
Спермограмма: как происходит процедура? Нужно ли готовиться к ней?
Подготовка обязательно подразумевает половое воздержание в течение 3 дней. На это время следует отказаться от употребления алкоголя, а также от различных тепловых процедур: посещения сауны и бани, горячих ванн, а также подогрева автомобильного кресла. Желательно отказаться от приема любых лекарственных препаратов, кроме жизненно необходимых.
В остальном мужчине нужно вести привычный образ жизни.
Важно! Если были назначены антибиотики, после окончания их приема должно пройти не менее 21 дня. Биологический материал получают путем мастурбации, так как этот способ является максимально физиологичным.
Расшифровка спермограммы: норма
Нормативные показатели, на которые ориентируются специалисты при расшифровке анализа спермограммы, в 2010 году определены ВОЗ (Всемирной организацией здравоохранения).
Они включают макро- и микроскопическую оценку эякулята.
К макроскопическим показателям относятся:
- Объем полученной спермы: более 1,5 мл
- Длительность разжижения: максимум 60 минут
- Вязкость: не более 2 см
- Цвет: бело-сероватый
- Показатель pH: более 7,2
- Запах: специфический
К микроскопическим показателям относятся:
- Концентрация сперматозоидов: не менее 15 млн/мл
- Общее количество сперматозоидов: не менее 39 млн
- Жизнеспособность: не менее 58%
- Общая подвижность (PR+NP): не менее 40%
- Прогрессивно-подвижные (PR): не менее 32%
- Концентрация лейкоцитов: менее 1 млн/мл
В нашей лаборатории применяется автоматизированная оценка качества эякулята. Анализатор SCA Microptic при оценке концентрации и подвижности учитывает каждую клетку, скорость и траекторию движения каждого сперматозоида, после чего рассчитывает средние значения для различных категорий. При оценке морфологии компьютер измеряет размеры головки, шейки и хвоста в микрометрах, рассчитывает площадь головки, анализирует ее форму согласно международным стандартам. Автоматический анализ характеристик сперматозоидов позволяет избежать субъективности оценки, обусловленной человеческим фактором.
Анализатор SCA Microptic при оценке концентрации и подвижности учитывает каждую клетку, скорость и траекторию движения каждого сперматозоида, после чего рассчитывает средние значения для различных категорий. При оценке морфологии компьютер измеряет размеры головки, шейки и хвоста в микрометрах, рассчитывает площадь головки, анализирует ее форму согласно международным стандартам. Автоматический анализ характеристик сперматозоидов позволяет избежать субъективности оценки, обусловленной человеческим фактором.
Расшифровка спермограммы
Оценку результатов в нашей клинике проводят исключительно опытные специалисты.
Основными терминами, описывающими качественные и количественные параметры эякулята, являются:
- Нормозооспермия. Концентрация, подвижность и процент морфологически нормальных сперматозоидов соответствуют нормативным значениям
- Аспермия. Отсутствие эякулята (или ретроградная эякуляция)
- Астенозооспермия. Процент прогрессивно-подвижных сперматозоидов ниже нормативного значения
- Олигозооспермия.
 Снижены концентрация или общее количество сперматозоидов в эякуляте
Снижены концентрация или общее количество сперматозоидов в эякуляте - Криптозооспермия. Сперматозоиды в нативном эякуляте отсутствуют, но обнаруживаются в осадке после его концентрирования методом центрифугирования
- Азооспермия. Сперматозоиды в эякуляте отсутствуют
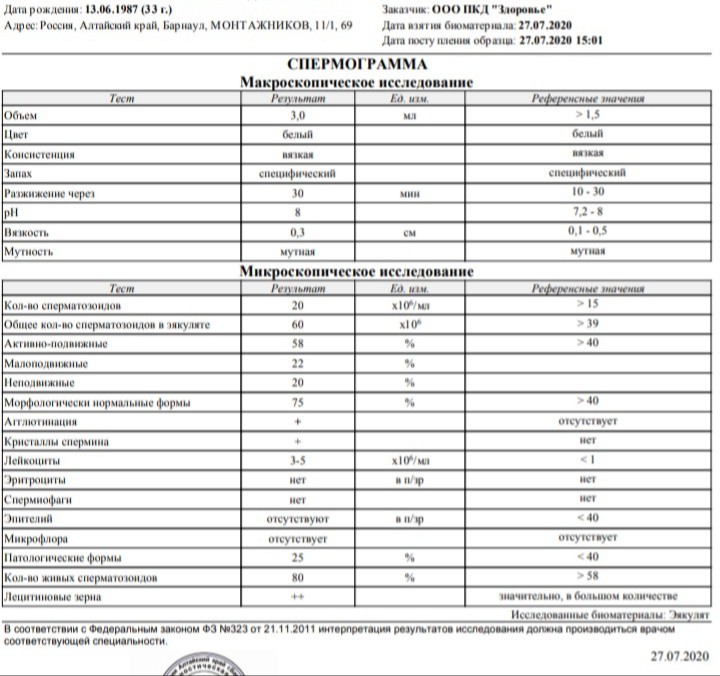
- Тератозооспермия. Доля морфологически нормальных сперматозоидов в эякуляте снижена
Важно! Не следует пытаться провести расшифровку спермограммы и поставить диагноз самостоятельно! Это обусловлено тем, что только у специалистов имеются все необходимые знания и навыки для правильной оценки полученного биологического материала. Кроме того, профессионалы ориентируются на сочетание показателей различных обследований. Это позволяет повысить точность диагноза.
При плохой спермограмме анализ сдается повторно. Обычно процедура проводится не менее чем через 21 день с момента последней спермограммы. При наличии у врача сомнений исследование может быть повторено еще один раз. За достоверный результат принимается самый хороший.
За достоверный результат принимается самый хороший.
Важно! Нет ни одного показателя диагностики, который бы позволял сделать 100%-ные выводы об абсолютном бесплодии или совершенном здоровье мужчины. Поэтому нередко проводятся и другие дополнительные обследования.
Почему снижается количество сперматозоидов?
Основными причинами являются:
Почему снижается подвижность сперматозоидов?
Данное патологическое состояние может возникать на фоне:
- Вредных привычек: курения и злоупотребления алкоголем
- Ношения неправильно подобранного, тесного нижнего белья
- Стрессовых воздействий
- Недостатка витаминов и других ценных веществ
- Малоподвижного образа жизни
- Бесконтрольного приема антибиотиков
- Использования смазок и иных агрессивных веществ
- Негативных воздействий (в том числе профессиональных факторов): ионизирующего излучения, электромагнитных волн и др.

Как улучшить спермограмму?
Улучшить важные показатели исследования удается при соблюдении следующих рекомендаций:
- Сокращение рисков перегрева половых органов
- Устранение агрессивного действия токсических веществ
- Правильное, сбалансированное питание
- Соблюдение режима дня (в том числе полноценный восьмичасовой сон)
- Обеспечение оптимального ритма половой жизни
- Своевременное устранение эндокринологических и урологических заболеваний
- Занятия лечебной физкультурой. Рекомендована аэробная нагрузка (бег, гребля), а велоспорт нежелателен
- Прием препаратов, которые назначены врачом. Мужчинам могут быть рекомендованы витамины, биологические стимуляторы и другие средства
Полезно включать в рацион бананы, помидоры, авокадо, гранаты, спаржу, тыквенные семечки, яблоки. Рекомендуется следить за преобладанием морепродуктов, а не мяса. Хорошо сказываются на показателях спермограммы витамины и аминокислоты.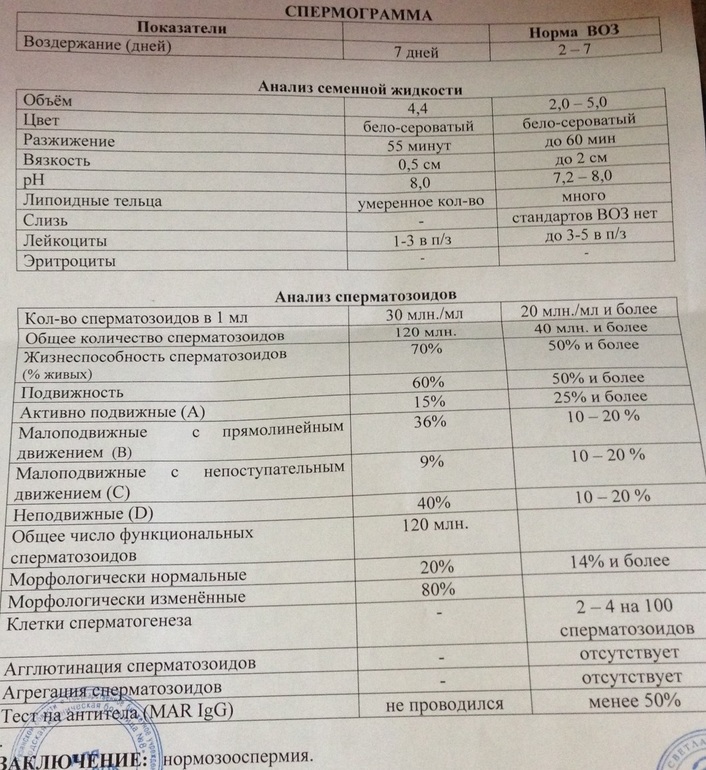
Преимущества проведения процедуры в МЕДСИ
- Опытные специалисты. Они обеспечивают как исследование полученного биологического материала, так и расшифровку спермограммы. Профессионалы не допускают ошибок в работе
- Применение современного оборудования. Мы располагаем собственной лабораторией, что гарантирует проведение исследования сразу после сбора биоматериала. Исследование выполняется в соответствии с международными стандартами, с применением оборудования для автоматизированного анализа эякулята, что обеспечивает максимальную объективность полученных результатов
- Обеспечение комфорта процедуры спермограммы
- Уникальная для России система контроля соответствия образцов биоматериала FertiProof. Благодаря этому исключаются любые риски замены биоматериала пациента чужим
- Тактичность и корректность персонала.
 Мы понимаем, что для некоторых мужчин сдача спермы в условиях клиники связана с рядом психологических проблем, и успешно устраняем их
Мы понимаем, что для некоторых мужчин сдача спермы в условиях клиники связана с рядом психологических проблем, и успешно устраняем их - Отсутствие очередей
- Возможности для терапии выявленных нарушений. При необходимости в клинике можно пройти лечение обнаруженных заболеваний. К работе будут подключены урологи-андрологи и другие специалисты
Если вы планируете пройти исследование в нашей клинике, позвоните и уточните все его особенности и стоимость. Специалист ответит на возникшие вопросы и запишет вас на диагностику в удобное время.
нормальные показатели, подготовка, сдача анализа
Опубликовано: 13.05.2019 Обновлено: 09.03.2021 Просмотров: 59493
Курение, инфекции, воспалительные заболевания урогенитального тракта, возраст — все эти факторы влияют на здоровье мужчины. Комплексное лабораторное обследование поможет выяснить причину нарушений в репродуктивной сфере. Одно из главных исследований — спермограмма.
Комплексное лабораторное обследование поможет выяснить причину нарушений в репродуктивной сфере. Одно из главных исследований — спермограмма.
Что такое спермограмма?
Спермограмма — или анализ семенной жидкости (эякулята) — выявляет нарушения в строении сперматозоидов, определяет их оплодотворяющую способность и помогает врачу сделать предположение о мужском бесплодии, простатите, возможных инфекциях.
В 50 % случаев причиной бесплодия является мужской фактор — это научно доказанный факт. Неправильно утверждать, что если пара не может зачать ребенка, то «виновна» женщина.
К нарушению оплодотворяющей способности приводят патологии «хвоста» и «головки» сперматозоида. Также могут изменяться ядро половой клетки, «шейка» и «тело».
Изменения половых клеток у мужчин связаны с различными факторами. Влияют возраст, неблагоприятные условия экологии, малоподвижный образ жизни, употребление алкоголя, курение, недостаток витаминов и минералов в рационе, токсические воздействия, связанные с профессиональной деятельностью.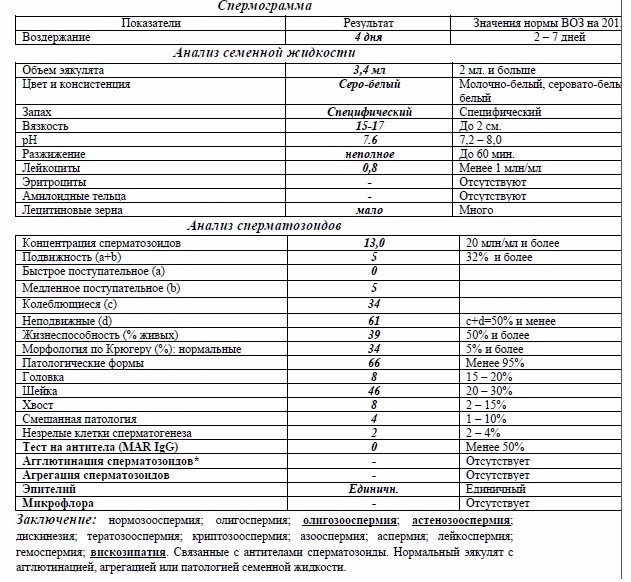
Как улучшить спермограмму?
Когда пара планирует рождение ребенка, готовиться к моменту зачатия должна не только женщина, но и мужчина.
Для мужчины важно:- Своевременно выявлять воспалительные заболевания мочеполовой сферы, скрытые инфекции.
- Контролировать вес, не допускать появления лишних килограммов.
- Не злоупотреблять термопроцедурами (сауна, баня) — перегревание может приводить к нарушению активности сперматозоидов.
- Вести активный образ жизни, избегать стрессовых ситуаций.
При проблемах с зачатием важно пройти комплексное обследование у уролога или андролога. Врач назначит необходимые анализы и исследования, в случае необходимости определит лечение или порекомендует профилактические меры.
Как оценивается спермограмма?
Для получения точных результатов анализ эякулята (спермы) рекомендуется проводить дважды, оптимально в одной и той же лаборатории.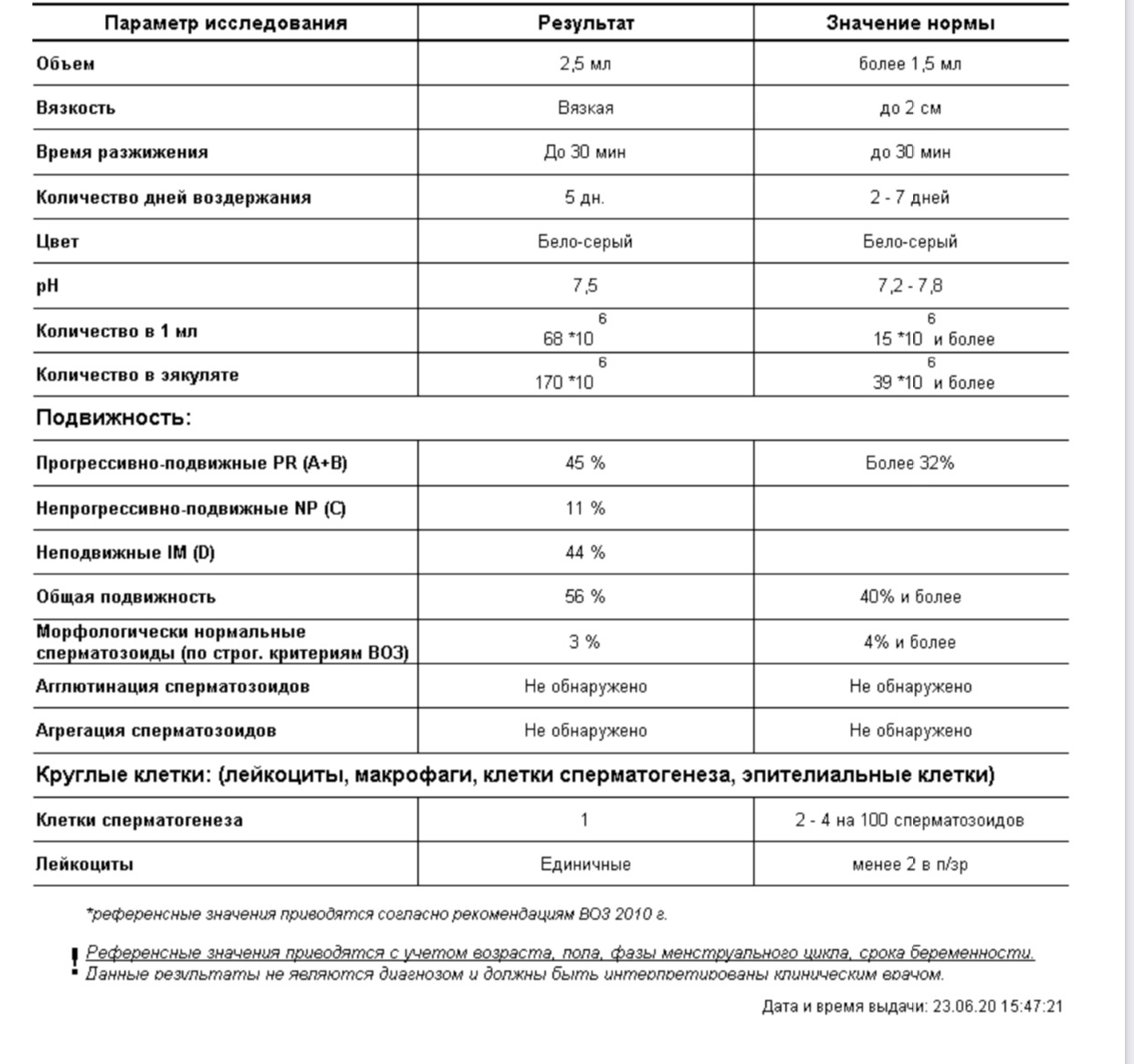 Несмотря на то, что нормативы для показателей эякулята являются строгими и утверждены Всемирной организацией здравоохранения, в разных лабораториях они могут быть различными, так как методики не всегда одинаковые.
Несмотря на то, что нормативы для показателей эякулята являются строгими и утверждены Всемирной организацией здравоохранения, в разных лабораториях они могут быть различными, так как методики не всегда одинаковые.
Спермограмма по стандартам ВОЗ*
|
Показатель |
Значение нормы |
|
Объем эякулята |
От 1,5 и более мл |
|
Общая концентрация сперматозоидов в эякуляте |
От 39 млн |
|
Концентрация сперматозоидов, млн в 1 мл |
15 млн и более |
|
Общая подвижность сперматозоидов, % |
40% и более |
|
Подвижность сперматозоидов, %
Группа 1. Группа 2. Непрогрессивно-подвижные Группа 3. Неподвижные |
Группа 1. – 32% и более Группы 1 и 2 суммарно: 38-42% Группа 3: отсутствуют |
|
Жизнеспособность живых форм, % |
Более 58% |
|
Морфология: нормальных форм, % |
Норма от 4% и более |
Объем эякулята. Оплодотворяющая способность спермы не всегда зависит от количества выделенного эякулята.
Концентрация сперматозоидов. Снижение оплодотворяющей способности может быть связано с концентрацией сперматозоидов.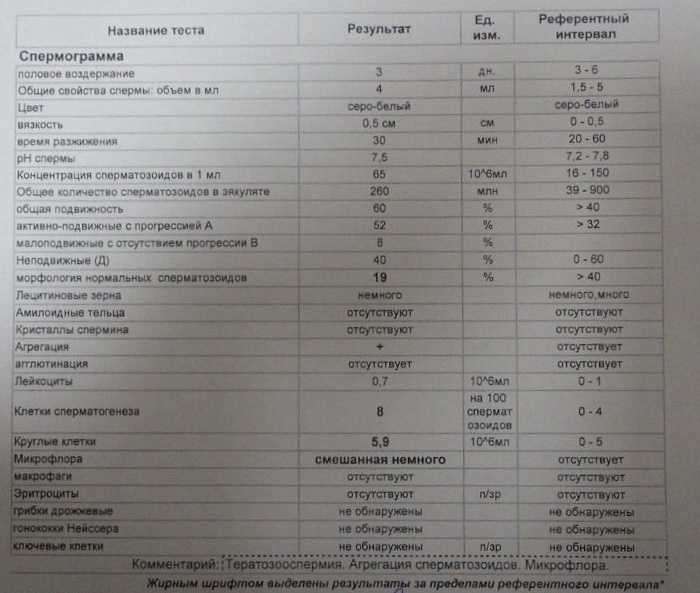
Подвижность сперматозоидов. Этот показатель может снижаться из-за воспалительного процесса, скрытых инфекций, специфических условий труда, связанных с повышенными температурами.
Подготовка к спермограмме
Чтобы результаты спермограммы были адекватными, мужчине необходимо соблюдать ряд правил перед сдачей эякулята на анализ:- Идеальный способ получения спермы — мастурбация. Именно этот метод рекомендован Всемирной организацией здравоохранения. Сбор спермы в презерватив не используется из-за губительного действия смазок на сперматозоиды. Прерванный половой акт также не рекомендуется: в образец спермы могут попасть клетки вагинального происхождения либо микрофлора партнерши.
- Лучше всего получение спермы осуществить на месте, в медицинском центре. Это позволит специалистам начать анализ сразу после разжижения эякулята. Допускается сбор материала и в домашних условиях, если вы можете обеспечить доставку спермы в лабораторию в течение 1 часа при температурном режиме не ниже +34.
 ..+37 °С (под мышкой).
..+37 °С (под мышкой). - В течение 3–5 дней перед сдачей спермы рекомендуется половое воздержание. Меньший срок воздержания может привести к заниженному объему спермы и количеству сперматозоидов, больший – к снижению подвижности и увеличению аномальных сперматозоидов. Только в этом случае сперма будет содержать характерное для пациента количество сперматозоидов.
- В течение 5–7 дней до сбора эякулята нельзя употреблять алкогольные напитки, также необходимо снизить или исключить физическую активность, не посещать сауну, баню.
- За 3 дня не проводить физиотерапевтические исследования, рентгенологическое обследование.
- За 24 часа полностью исключить прием лекарственных препаратов.
Спермограмма в СИТИЛАБ
В медицинских центрах СИТИЛАБ можно выполнить спермограмму с морфологией по Крюгеру, MAR-тест — при подозрении на иммунное мужское бесплодие, биохимию спермы — для выяснения патологической причины отклонения от нормальных показателей:Будьте здоровы!
Что такое спермограмма? — медицинский центр «Мать и Дитя
Лазерное лечение и омоложение влагалища
ПодробнееЕще раз о гормонах или список обязательных покупок на неделю
ПодробнееПрактические навыки при обследовании бесплодных пар
ПодробнееБеременность при эндометриозе: современный взгляд
ПодробнееВарикоцеле и нарушение сперматогенеза
ПодробнееСекреторное и обструктивное бесплодие у мужчин
ПодробнееПротоколы контролируемой овариальной стимуляции (КОС)
ПодробнееНевынашивания беременности. В чем причина?
В чем причина?
Гистероскопия и ее роль в лечении бесплодия
ПодробнееСиндром гиперстимуляции яичников: современный взгляд на проблему
ПодробнееБеременность при эндометриозе — современный взгляд
ПодробнееИммунологическое бесплодие и роль антиспермальных антител в нем
ПодробнееЭКО в естественном цикле: «за» и «против»
ПодробнееПрактические навыки при обследовании бесплодных пар
ПодробнееЛазерное удаление рубцов и шрамов, отбеливание кожи.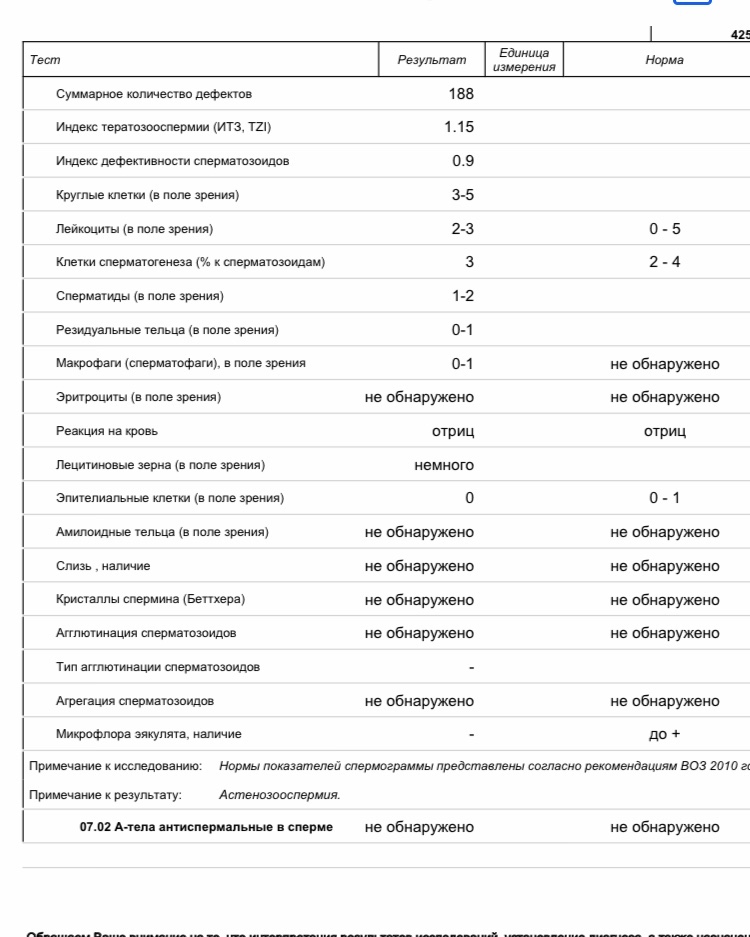
Не удаётся забеременеть. Куда бежать? С чего начать?
ПодробнееЧто надо знать будущим родителям (самые популярные вопросы)
ПодробнееЭндометриоз. Несколько важных вопросов
ПодробнееНепроходимость маточных труб, что делать дальше?
ПодробнееВирус папилломы человека.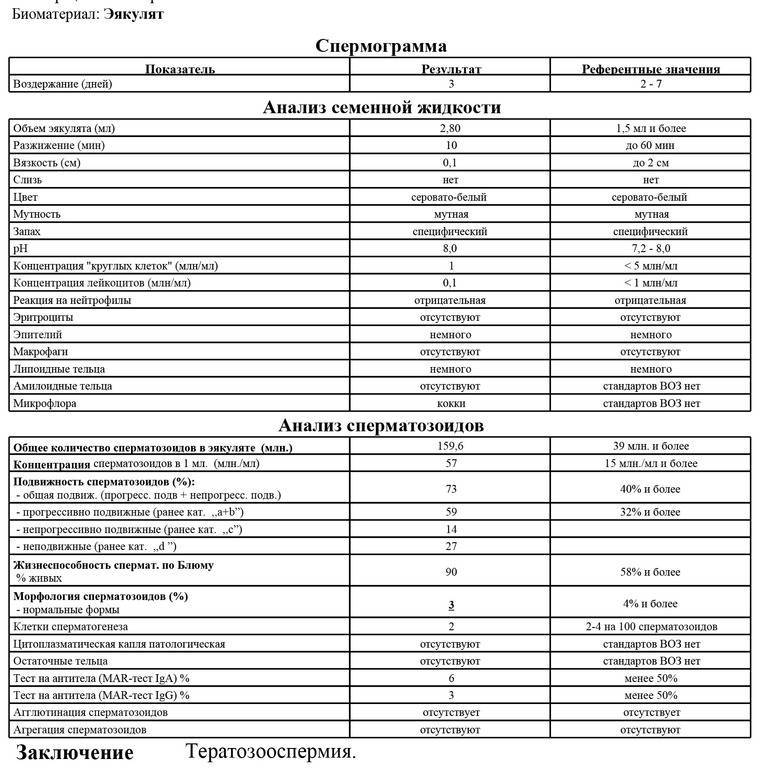 Базовая информация
Базовая информация
KAMALIYA: «Считаю Владимира Котлика крестным отцом своих детей»
ПодробнееБесплодие и рак: почему мужчинам обязательно нужно сходить к репродуктологу
ПодробнееСекс, дети, рок-н-ролл: репродуктологи о том, что может повысить шансы при ЭКО
ПодробнееПортрет женского врача: 5 признаков хорошего гинеколога
ПодробнееНикогда не говори никогда.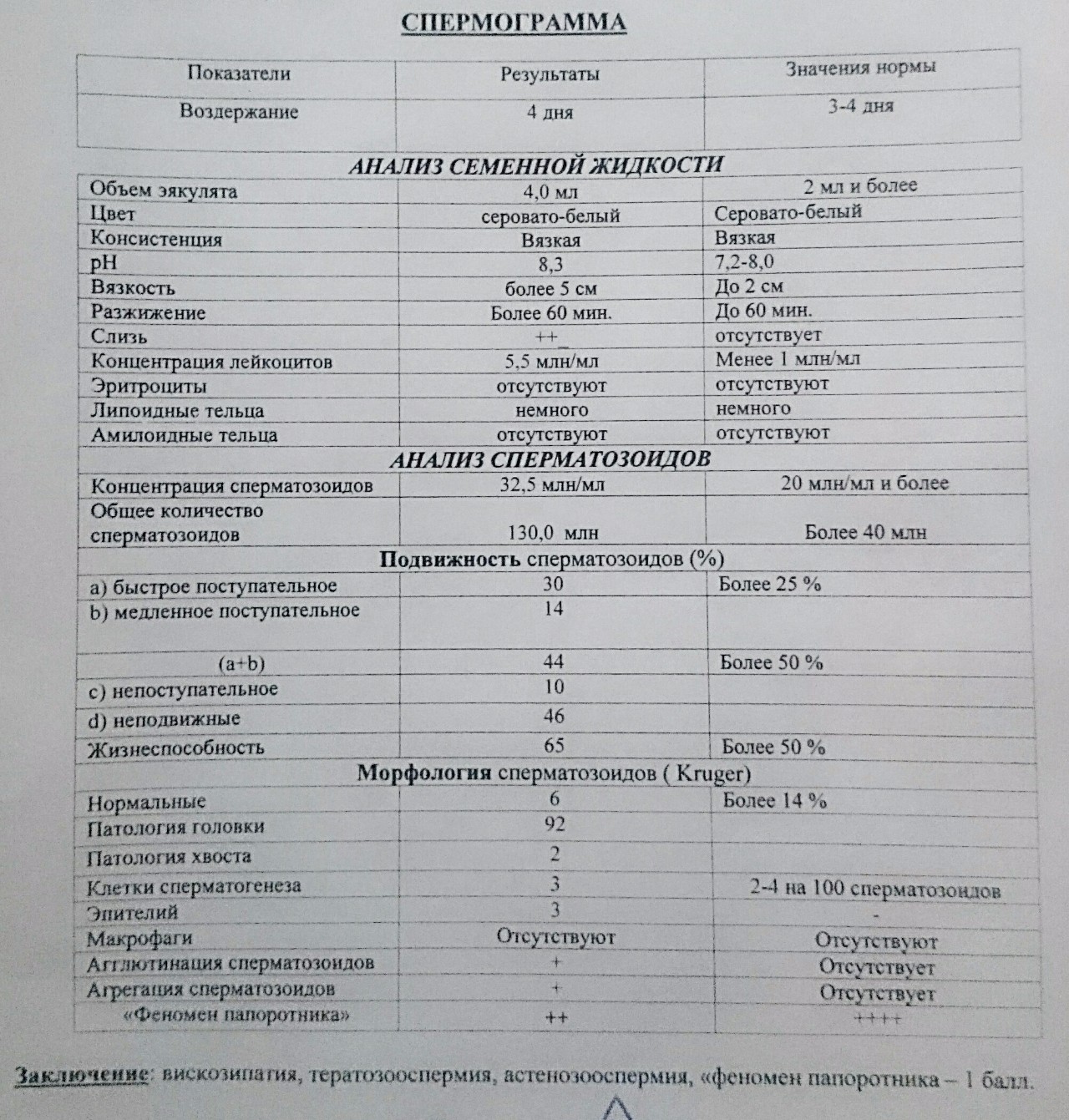 Чем опасно чайлдфри и почему стоит оставить «частичку себя» в криобанке
Чем опасно чайлдфри и почему стоит оставить «частичку себя» в криобанке
Как запланировать здоровье, долголетие и родительство: практические советы от медиков на 2020-й год
ПодробнееОт вируса к раку: скрытые угрозы для женского здоровья
ПодробнееРепродуктивное здоровье девочек-подростков: что нужно знать детям и их родителям
ПодробнееЖизнь, как волшебство: как поверить в чудо, если вы — прагматик, — история врача
ПодробнееКрасивая кожа в юности — залог счастливого материнства
ПодробнееЗаряжены на успех. От чего зависит эффективность ВРТ
От чего зависит эффективность ВРТ
Почему не все яйцеклетки становятся эмбрионами?
ПодробнееМаксим Гапчук в «Мати та дитина» амбициозное будущее
ПодробнееНеудачное ЭКО, как пережить? Советы специалистов
ПодробнееЧто должна знать резус-отрицательная женщина?
ПодробнееЭКО: современные методы и подходы в лечении женского бесплодия
ПодробнееЛапароскопия: преимущества перед традиционной хирургией
ПодробнееОбследование матки: что нужно знать о гистероскопии
ПодробнееИскусственная внутриматочная инсеминация: суть метода, этапы и результаты
Подробнее10 причин обратиться мужчине к андрологу
ПодробнееКриотехнологии как способ планирования семьи
ПодробнееКак стать мамой: психологическая и физическая подготовка
ПодробнееПреждевременный климакс у мужчин: как распознать и чем опасен
ПодробнееЗачем ходить на профилактический осмотр к гинекологу
ПодробнееЛазерная терапия в гинекологии: без анестезии и боли
ПодробнееАмбулаторная гинекология — своевременное обращение за квалифицированной помощью
ПодробнееБеременность после 35: зачем нужны дополнительные анализы и обследование
ПодробнееПричины и профилактика женского бесплодия
ПодробнееХирургия одного дня: современный подход к лечению
ПодробнееВедение беременности: сохранить здоровье ребенка и хорошее самочувствие мамы
ПодробнееБеременность после ЭКО: о чем нужно помнить будущим родителям
ПодробнееАномалии матки их влияние на наступление и вынашивание беременности.
Самые распространенные ошибки при беременности
ПодробнееВарикоз и геморрой во время беременности
ПодробнееПланирование беременности (образ жизни)
ПодробнееЧто такое спермограмма?
Спермограмма – это лабораторное исследование спермы с целью оценки мужской фертильности, то есть способности сперматозоидов оплодотворить женскую яйцеклетку, а также для диагностики возможных заболеваний мужской половой системы.
Спермограмма представляет собой объективный метод лабораторной диагностики, позволяющий максимально точно оценить оплодотворяющую способность мужчины, проанализировав эякулят по ряду важнейших параметров.
Cпермограмма способна ответить на вопрос о возможном мужском бесплодии и о наличии урологических заболеваний. Особые клетки – сперматоциты и сперматиды, участвующие в процессе образования сперматозоидов, очень уязвимы.
Существует множество вредных факторов (физических, химических и биологических), оказывающих на них негативное влияние. Выявление и устранение влияния этих факторов — основа лечения. Спермограмма содержит две основные категории признаков:
- Первая категория — это макроскопические характеристики, которые отражают физико-химические показатели семенной жидкости: объем полученной спермы, ее цвет, запах, консистенцию, вязкость, время разжижения, кислотность среды, наличие слизи.
- Вторая категория отражает микроскопические характеристики клеточных элементов (количество и подвижность сперматозоидов, число лейкоцитов, наличие эритроцитов, агглютинации (слипания) и агрегации сперматозоидов), и особенности строения клеток (процент нормальных, аномальных и незрелых форм).

Исследование эякулята при помощи микроскопа проводит квалифицированный лаборант-сперматолог. Результаты спермограммы обычно готовы на следующий день.
В каких случаях назначают анализ эякулята?
Спермограмма — наиболее важное исследование для выявления причин бесплодия супружеской пары, так как оно часто зависит от мужского фактора. Исследование позволяет диагностировать мужское бесплодие после перенесенных травм, инфекционных заболеваний, гормональных нарушений, а также появившиеся в результате хронических болезней, например, простатита или варикоцеле. Также, спермограмма назначается в процессе лечения от бесплодия для контроля эффективности терапии. Спермограмма является обязательным анализом при подготовке пары к процедуре искусственного оплодотворения методами ЭКО или ИКСИ. Сдать спермограмму также обязательно необходимо, если мужчина желает стать донором спермы или готовится к криоконсервации мужских половых клеток.
Как сдавать эякулят на спермограмму?
Очень важно правильно сдать биоматериал для анализа — от этого зависит достоверность результата. Существует несколько правил, соблюдение которых обеспечит максимальный уровень достоверности. На этапе подготовки мужчине необходимо воздержаться от половой жизни в течение нескольких дней. Оптимальный срок врачи определяют как 3–4 дня, а минимально допустимый — 48 часов. В это время следует отказаться от употребления алкоголя, приема медикаментов, посещения бани и сауны, нельзя допускать переохлаждения и даже включать подогрев автомобильного кресла по пути в лабораторию для сдачи эякулята.
Существует несколько правил, соблюдение которых обеспечит максимальный уровень достоверности. На этапе подготовки мужчине необходимо воздержаться от половой жизни в течение нескольких дней. Оптимальный срок врачи определяют как 3–4 дня, а минимально допустимый — 48 часов. В это время следует отказаться от употребления алкоголя, приема медикаментов, посещения бани и сауны, нельзя допускать переохлаждения и даже включать подогрев автомобильного кресла по пути в лабораторию для сдачи эякулята.
В день проведения исследования нужно тщательно промыть теплой водой с мылом отверстие мочеиспускательного канала, чтобы соблюсти гигиеническую чистоту биоматериала. Для этого же сдавать сперму можно только в специальном стерильном контейнере. Использовать какие-то иные емкости, в том числе и презерватив, запрещено, чтобы не исказить результаты анализа. Поскольку вещества, которые применяются при изготовлении презерватива, способны повлиять на подвижность сперматозоидов. Принципиально важно собрать всю выделившуюся семенную жидкость, не касаясь при этом стенок контейнера. Причина в объеме спермы — он является одним из критериев оценки.
Причина в объеме спермы — он является одним из критериев оценки.
Множество мужчин волнует вопрос, как сдавать сперму на спермограмму в клинике. В клинике создаются все условия для физического и психологического комфорта клиента. Обустраивается специальная комната стимуляции с соответствующей задаче обстановкой и оснащением. Также у нас в клинике вы можете получить консультацию уролога по результатам исследования.
Нормальная спермограмма| Показатели спермограммы
Спермограмма – анализ, направление на который даёт врач-андролог. Если такое направление уже на руках, Вас, конечно же, интересует подробная информация о данной процедуре.
Для чего нужен этот анализ?
По результатам спермограммы врач даст оценку мужскому здоровью, выявит простатит, различные инфекционные заболевания.
Безрезультатные попытки зачать малыша – повод сдать анализ на спермограмму. Она покажет количество сперматозоидов и многие другие показатели при анализе эякулята.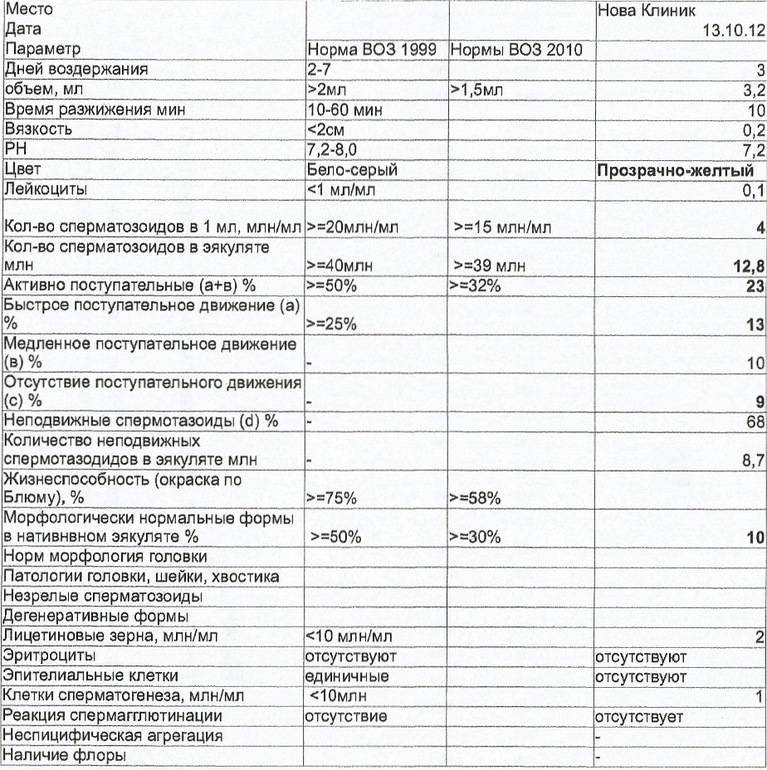 Эффективное лечение бесплодия мужчины и женщины назначается только после сдачи такого анализа.
Эффективное лечение бесплодия мужчины и женщины назначается только после сдачи такого анализа.
Нормальной спермограмма считается, когда:
— время разжижения спермы составляет от 10 до 60 минут;
— объем – 2-6 мл;
— водородный показатель составляет 7-8 РН;
— цвет — от бело-сероватого до молочного и немного желтоватого;
— количество спермиев в эякуляте от 40 до 500 млн;
— наличие лейкоцитов не более 1 млн/мл;
— отсутствуют эритроциты;
— отсутствует слизь;
Как расшифровать показатели спермограммы?
Разжижение эякулята (время)
После эякуляции сперма должна разжижаться через 10-60 минут. Если разжижения не наблюдается, налицо нарушения в работе предстательной железы. Химический состав спермы в таком случае считается неправильным, показатель подвижности сперматозоидов существенно падает.
Водородные показатели
В кислой среде влагалища спермии после процесса эякуляции могут погибнуть.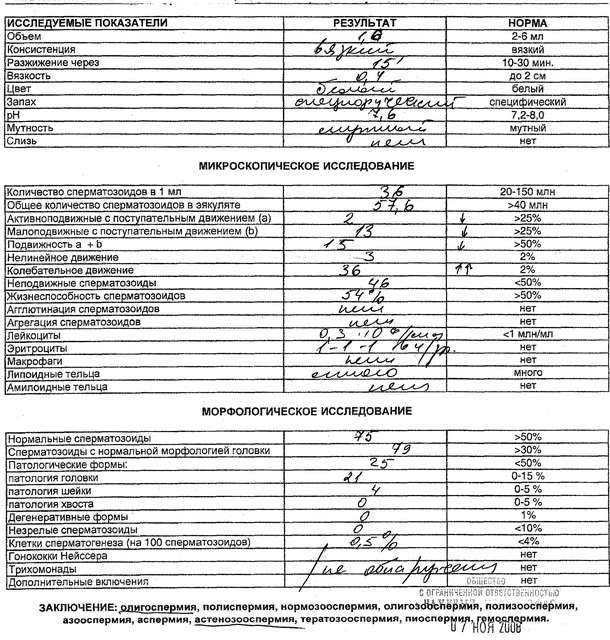 Защитой сперматозоида в данном случае будет являться семенная жидкость, которая «проведет» сперматозоид до полости матки.
Защитой сперматозоида в данном случае будет являться семенная жидкость, которая «проведет» сперматозоид до полости матки.
Сперма и её объем
Малый объем эякулята говорит о малом содержании в нем сперматозоидов. Однако малое количество спермы (менее 2 мл в первый раз) ещё не говорит о том, что нужно волноваться. Но вот если объем спермы больше 6 мл, он попросту будет вытекать из влагалища. «Гонки» между сперматозоидами в таком случае не будет.
Цвет спермы
Нормой (нормозооспермия) считаются цвета – бело-сероватый, желтоватый, молочный и бело-молочный.
Наличие лейкоцитов
Нормоспермия – это их отсутствие в сперме, нормозооспермия – присутствие их в объеме 1млн/мл.
Эритроциты
При нормоспермии эритроцитов быть не должно.
Наличие слизи в спермограмме говорит о различных воспалениях в половых органах.
Морфология сперматозоидов описывает их строение: правильное или неправильное. Сперматозоиды, которые двигаются медленнее и частота биения их хвоста замедлена, называются аномальными (имеющими неправильное строение).
Агглютинация (склеивание сперматозоидов) говорит о наличие в организме мужчины воспаления половых желез и нарушениях иммунной системы.
Причинами малоподвижности сперматозоидов являются:
— алкоголь;
— нижнее белье маленького размера;
— заболевания половых органов;
— курение табака и марихуаны;
— различные смазки при занятиях сексом;
— гиповитаминоз;
— стрессовые ситуации;
Неправильное строение спермия также влияет на подвижность сперматозоидов.
В клинике «Центр ЭКО» Липецка, Вы сможете сделать развернутый анализ спермограммы. Специалисты нашего центра помогут добиться результатов хорошей спермограммы, благодаря качественному обследованию и лечению.
Консультанты «Центр ЭКО расскажут, какой должна быть спермограмма и где можно сдать такой анализ. Запишитесь на прием по телефону, или использовав форму записи на сайте.
Что такое спермограмма
Спермограмма — это диагностика эякулята (спермы) мужчины под микроскопом. Данный анализ позволяет оценить способность мужчины к зачатию ребёнка и выявить возможные заболевания половой системы.
При исследовании спермы определяют качественные, количественные, морфологические характеристики спермы. В спермограмму входит определение физических параметров (цвет, объём, pH, скорость разжижения, вязкость), количественных данных (подвижность, количество сперматозоидов в 1мл, во всём эякуляте), морфологических характеристик (содержание нормальных форм и с патологией), наличие в сперме агглютинации, клеток сперматогенеза. В исследование также входит определение содержания эритроцитов, лейкоцитов, наличие слизи и т.д.
Как готовиться к анализу спермограммы?
Методом получения спермы для анализа является мастурбация.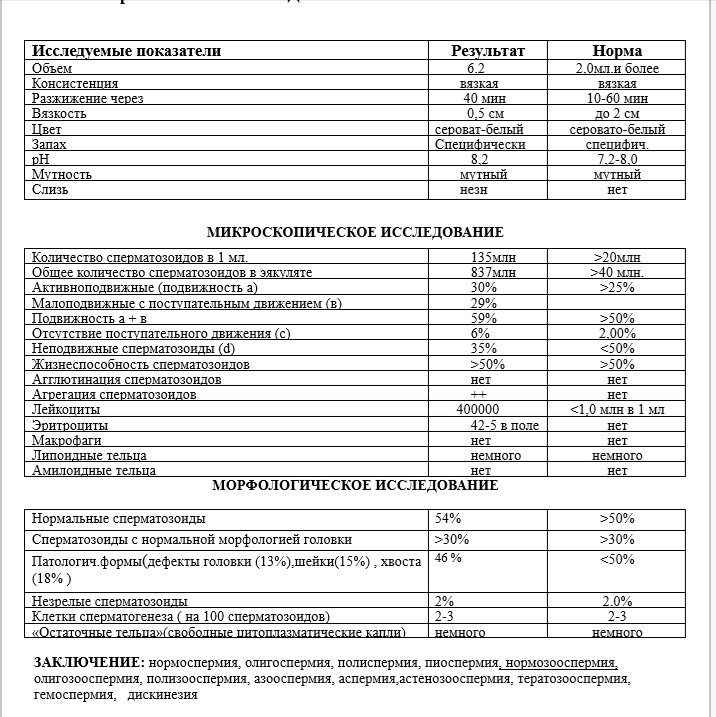 В стерильный пластиковый контейнер необходимо собрать всю сперму, которая выделилась при семяизвержении. Достоверность исследования зависит от того, насколько оперативно контейнер с анализом будет доставлен в лабораторию (желательно, в течение 20 минут после семяизвержения).
В стерильный пластиковый контейнер необходимо собрать всю сперму, которая выделилась при семяизвержении. Достоверность исследования зависит от того, насколько оперативно контейнер с анализом будет доставлен в лабораторию (желательно, в течение 20 минут после семяизвержения).
Если мужчина готовился к анализу дома, то контейнер со спермой следует оберегать от перепада температур. При перевозке анализа лучше поместить его во внутренний нагрудный карман пиджака для того, чтобы поддержать температуру, которая приближена к температуре тела.
Перед получением спермы необходимо воздержаться от интимных отношений в течение 3-4 суток. Желательно, чтобы анализ спермы был выполнен дважды с интервалом в 4 недели.
Не рекомендуется получать сперму для анализа с помощью:
- орального полового акта
- полового акта в презервативе
- прерванного влагалищного полового акта.

Слюна, влагалищные выделения, посторонние компоненты презерватива могут повлиять на результат спермограммы и привести к неправильному результату исследования.
Закажите звонок ← Наши специалисты могут перезвонить Вам в удобное для Вас время. Звонок бесплатный!Возврат к списку
Отчет об анализе спермы: цель, процедура и результаты
Что такое анализ спермы?
Анализ спермы — это анализ мужской спермы и спермы. Его результаты также называют подсчетом сперматозоидов или тестом на мужскую фертильность. Его результаты показывают, сколько сперматозоидов выделяется, а также как они формируются и насколько хорошо двигаются. Мероприятия. Он выводит сперму из тела мужчины, чтобы оплодотворить яйцеклетку и создать эмбрион (первая стадия беременности).
Зачем нужен анализ спермы?
Если вы и ваш партнер не можете забеременеть, одним из первых анализов, которые попросит ваш врач, будет анализ спермы.
Хотя проблемы могут быть и у мужчин, и у женщин, проблемы с мужской фертильностью могут быть причиной почти половины всех случаев бесплодия.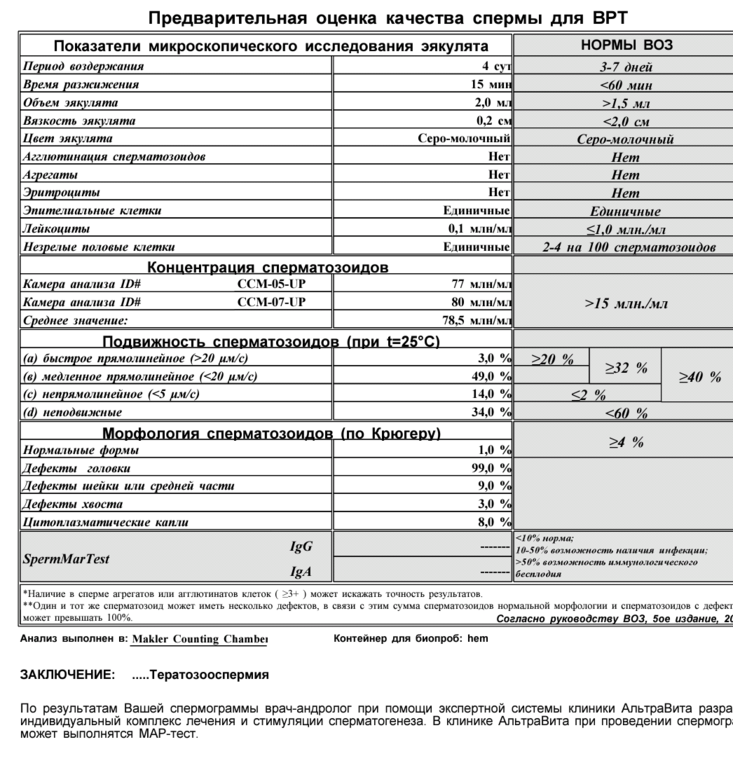 Причиной мужского бесплодия часто является низкая выработка спермы.
Причиной мужского бесплодия часто является низкая выработка спермы.
Еще одна причина, по которой вам может потребоваться анализ спермы, — убедиться, что вазэктомия (процедура предотвращения беременности) прошла успешно.Обычно это делают через 8–16 недель после операции, чтобы проверить, вырабатываются ли все еще здоровые сперматозоиды.
Предоставление образца спермы
Чтобы проверить вашу сперму, ваш врач попросит вас предоставить образец спермы:
- Возможно, вас попросят эякулировать в чашу для сбора спермы в отдельной комнате в кабинете врача.
- Иногда можно взять образец дома. Если это так, вам придется хранить его при комнатной температуре и доставить к врачу или в лабораторию в течение 1 часа.Некоторые врачи предоставляют вам специальный презерватив, который собирает вашу сперму во время секса.
- Не используйте лубриканты при сборе образца, потому что они могут повлиять на то, насколько легко ваша сперма может двигаться.
Хотя домашние тесты могут дать вам быструю проверку количества сперматозоидов, они не будут измерять другие параметры вашей спермы, такие как форма или движение. Таким образом, нормальный результат домашнего теста не гарантирует фертильность. Вам нужно будет поговорить со своим врачом, чтобы получить полное представление о том, что происходит.
Таким образом, нормальный результат домашнего теста не гарантирует фертильность. Вам нужно будет поговорить со своим врачом, чтобы получить полное представление о том, что происходит.
Подготовка к анализу спермы
Вот несколько вещей, которые следует помнить перед сдачей образца:
- Ваш врач может попросить вас не заниматься сексом или мастурбировать в течение 2-5 дней перед тестом, чтобы убедиться, что ваша сперма количество будет максимально высоким.
- Не избегайте эякуляции более чем за 2 недели до обследования. Это может привести к получению образца с менее активными сперматозоидами.
- Лучше не употреблять алкоголь до анализа спермы.
Продолжение
Вам также следует сообщить своему врачу о любых лекарствах или растительных добавках, которые вы принимаете.Лекарства, которые могут повлиять на ваши результаты, включают:
- Тестостерон: Добавки, повышающие этот гормон, могут послать неправильный сигнал вашему организму и заставить его перестать вырабатывать естественный тестостерон и сперму.
 Это может привести к низкому количеству или отсутствию сперматозоидов.
Это может привести к низкому количеству или отсутствию сперматозоидов. - Анаболические стероиды: Эти препараты, используемые для наращивания мышечной массы, могут влиять на выработку сперматозоидов в организме.
- Марихуана: ТГК (тетрагидроканнабинол) в марихуане может замедлить ваше половое влечение и препятствовать выработке организмом тестостерона и сперматозоидов должным образом.
- Опиаты: Они могут снизить количество сперматозоидов и повлиять на выработку тестостерона.
Чтобы получить наиболее точные результаты, ваш врач захочет протестировать более одного образца. Вам нужно будет предоставить еще один образец в течение 2–3 недель. Это потому, что образцы спермы от одного и того же мужчины могут отличаться. Возможно, вам даже потребуется предоставить два-три образца в течение 3-месячного периода.
Результаты теста на анализ спермы
После того, как лаборатория получит образец спермы, она изучит его под микроскопом.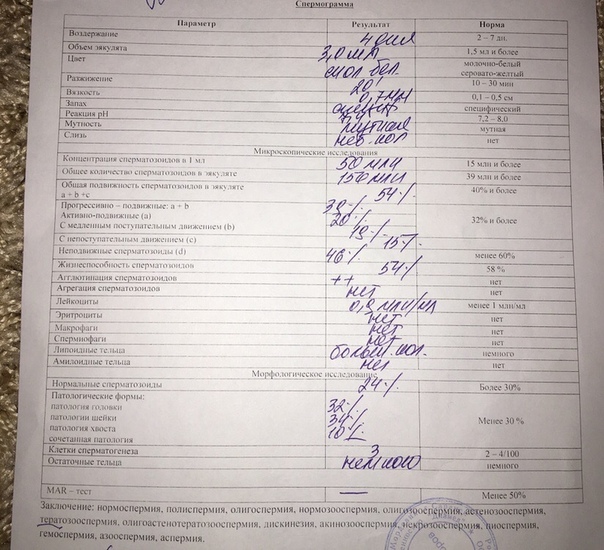 Это предоставит большой объем информации, в том числе:
Это предоставит большой объем информации, в том числе:
Количество сперматозоидов (концентрация). Нормальное количество сперматозоидов составляет не менее 15 миллионов сперматозоидов на миллилитр спермы. Количество сперматозоидов считается низким, если у вас их меньше.
Как движется ваша сперма (подвижность). Ваш врач посмотрит, сколько сперматозоидов движется и насколько хорошо они двигаются. В идеале 50% или более образцов спермы должны быть активными.
Как выглядит ваша сперма (морфология). Размер и форма ваших сперматозоидов влияют на то, насколько хорошо они могут оплодотворить яйцеклетку. Нормальная сперма будет содержать не менее 4% сперматозоидов нормальной формы.
Продолжение
Помимо анализа вашей спермы, ваш врач также узнает другие детали из вашего образца, в том числе:
Объем. Они отметят, сколько спермы вы смогли собрать для своего образца. Нормальное количество составляет не менее 1,5 миллилитра или около половины чайной ложки. Если ваш образец меньше этого, это может означать, что ваши семенные пузырьки не вырабатывают достаточно жидкости или заблокированы.У вас также могут быть проблемы с простатой.
Если ваш образец меньше этого, это может означать, что ваши семенные пузырьки не вырабатывают достаточно жидкости или заблокированы.У вас также могут быть проблемы с простатой.
Продолжение
Химический состав. Уровень pH определяет кислотность спермы. Нормальный pH составляет от 7,1 до 8,0. Низкий уровень pH означает, что у вас кислая сперма. Высокий уровень pH означает, что он щелочной. Аномальный pH может повлиять на здоровье вашей спермы и на то, насколько хорошо она движется.
Время разжижения. Нормальная сперма выходит густой во время эякуляции. Время разжижения измеряет, сколько времени требуется, прежде чем он станет жидким.Это займет около 20 минут. Если ваш длится дольше или совсем не разжижается, это может означать, что возникла проблема.
Уровень фруктозы. Если ваш врач не обнаружит никаких сперматозоидов в вашем анализе спермы, он, вероятно, проверит его на наличие семенной фруктозы, которая вырабатывается вашими семенными пузырьками. Низкий уровень или отсутствие фруктозы может означать, что у вас есть препятствие.
Низкий уровень или отсутствие фруктозы может означать, что у вас есть препятствие.
Если результаты вашего анализа спермы отклоняются от нормы, ваш врач, скорее всего, попросит вас пройти другие тесты, чтобы выяснить вашу конкретную проблему с фертильностью.
Аномальные результаты
Результаты анализов не всегда являются истинным показателем фертильности, поскольку мужчины с низким количеством сперматозоидов могут быть фертильными, и наоборот. Поговорите со своим врачом о том, что означают ваши конкретные числа.
Несколько факторов могут повлиять на анализ спермы, в том числе:
- Использование лубрикантов или презервативов, содержащих лубриканты
- Распитие алкоголя
- Курение
- Использование рекреационных наркотиков
- Некоторые прописанные лекарства
Результаты могут отличаться в зависимости от возраст, пол и общее состояние здоровья.
В зависимости от ваших результатов врач может порекомендовать другие тесты, в том числе:
- Антитела к сперматозоидам.
 Это дает больше информации о способности ваших сперматозоидов проникать в яйцеклетку, а также о скорости и направлении их плавания.
Это дает больше информации о способности ваших сперматозоидов проникать в яйцеклетку, а также о скорости и направлении их плавания. - Анализ проникновения спермы (SPA). Также известный как тест на яйцо хомяка, он проверяет способность сперматозоидов пробивать внешнюю стенку и сливаться с яйцом.
- Пробирный тест Hemizona. Это также проверяет способность сперматозоидов сливаться с яйцеклеткой.6 / мл)
15 (от 12 до 16) Общая моторика (в процентах) 40 (от 38 до 42) Прогрессивная моторика (в процентах) 32 (от 31 до 34) Жизнеспособность (в процентах) 58 (от 55 до 63) Морфология сперматозоидов (в процентах) 4 (от 3 до 4) Эти параметры спермы — это всего лишь рекомендации, которые следует учитывать при выяснении того, что может быть причиной бесплодия.
 Наличие лучших или худших показателей, чем указано здесь, не обязательно означает, что вы будете или не сможете стать отцом ребенка.
Наличие лучших или худших показателей, чем указано здесь, не обязательно означает, что вы будете или не сможете стать отцом ребенка.Объем эякулята спермы
Что это такое: Сперма состоит не только из спермы. Фактически, менее 5% спермы состоит из спермы.
В здоровую сперму входят жидкости:
- Лульбоуретральные железы (содержащие слизь, помогающую семени плавать)
- Предстательная железа (в состав которой входит жидкость, богатая цинком для поддержания стабильности ДНК сперматозоидов)
- Семенные пузырьки (которые содержат важные питательные вещества для сперматозоидов)
- Яички (откуда берутся сперматозоиды)
Что считается нормальным: Нормальный уровень эякулята спермы находится между 1.От 5 до 6 миллилитров жидкости (от одной трети чайной ложки до чуть более чайной ложки).
Что может быть неправильным, если результаты ненормальные: Низкий объем спермы может быть вызван закупоркой семявыносящего протока (протока, по которому сперма от яичек к уретре), отсутствием или закупоркой семенного пузырька, частичной ретроградной эякуляцией, или гормональный дисбаланс.

Низкая громкость также может быть вызвана стрессом во время теста. Если вас беспокоит тест, поговорите со своим врачом о способах уменьшить беспокойство.6) количество сперматозоидов на эякулят считается нижним допустимым пределом. Более низкое, чем обычно, количество сперматозоидов иногда называют олигоспермией. Азооспермия — это когда не обнаруживаются сперматозоиды.
Что может быть не так, если результаты ненормальные: Низкое количество сперматозоидов может указывать на ряд проблем, в том числе:
Аномально низкое количество сперматозоидов также может быть вызвано приемом некоторых лекарств, недавним заболеванием, сопровождающимся высокой температурой, и воздействием тепла на мошонку (как в горячей ванне).Курение, ожирение и чрезмерное употребление алкоголя связаны с низким количеством сперматозоидов. Часто причину низкого количества сперматозоидов так и не обнаруживают.
Азооспермия может быть вызвана проблемами протоков, гормональным дисбалансом или проблемами с яичками.
 6) сперматозоидов.
6) сперматозоидов.Что может быть не так, если результаты ненормальные: Низкая концентрация сперматозоидов может быть частью общего низкого количества сперматозоидов. Это также может быть связано с аномально высоким объемом эякулята.
Подвижность
Что это такое: Подвижность — это процент движущихся сперматозоидов. Чтобы произошло оплодотворение, сперма должна подняться по женским репродуктивным путям и встретиться с яйцеклеткой. Очень важно иметь возможность доплыть до места назначения. Полная подвижность относится к любому движению, в то время как прогрессивная подвижность относится к движению вперед либо по линии, либо по большому кругу.
Что считается нормальным: Не менее 40% сперматозоидов должны двигаться, и не менее 32% должны двигаться вперед или большими кругами.
Что может быть не так, если результаты ненормальные: Астенозооспермия — это термин, используемый для обозначения плохой подвижности сперматозоидов.
 Плохая подвижность сперматозоидов может быть вызвана болезнью, приемом некоторых лекарств, недостатком питательных веществ или вредными привычками, такими как курение. Многие из причин низкого количества сперматозоидов также могут вызывать плохую моторику.Часто причину так и не обнаруживают.
Плохая подвижность сперматозоидов может быть вызвана болезнью, приемом некоторых лекарств, недостатком питательных веществ или вредными привычками, такими как курение. Многие из причин низкого количества сперматозоидов также могут вызывать плохую моторику.Часто причину так и не обнаруживают.Жизнеспособность или жизнеспособность
Что это такое: Жизнеспособность сперматозоидов означает процент живых сперматозоидов в образце спермы. Это особенно важно для измерения низкой подвижности сперматозоидов, чтобы отличить живую неподвижную сперму от мертвой.
Что считается нормальным: По крайней мере 58% сперматозоидов должны быть жизнеспособными.
Что может быть не так, если результаты ненормальные: Некрозооспермия — это термин, используемый, когда все сперматозоиды в образце семенной жидкости мертвы.Существует множество причин некрозооспермии, в том числе многие из тех, которые могут вызывать низкое количество сперматозоидов.

Использование смазки, небезопасной для фертильности, или обычного презерватива может убить сперматозоиды, даже если они не содержат спермицидов. Обязательно сообщите своему врачу, использовали ли вы лубрикант или обычный презерватив для получения образца спермы.
Морфология
Что это такое: Морфология сперматозоидов определяется формой сперматозоидов. Лаборант внимательно изучает образец спермы, чтобы приблизительно определить, какой процент сперматозоидов имеет нормальную форму.Оцениваются голова, середина и хвост, а также размеры и пропорции между ними.
До 2010 года Всемирная организация здравоохранения предъявляла другие требования к сперме, чтобы она считалась «нормальной» по форме. Лаборатории могли оценивать морфологию сперматозоидов в соответствии с критериями ВОЗ или так называемыми строгими критериями Крюгера.
Однако в рекомендациях ВОЗ от 2010 г. поощряется использование строгих критериев Крюгера, основанных на исследованиях Тинуса Крюгера и Рулофа Менквельда.
 Поговорите со своим врачом, чтобы узнать, используют ли они устаревшие критерии ВОЗ или критерии Крюгера.
Поговорите со своим врачом, чтобы узнать, используют ли они устаревшие критерии ВОЗ или критерии Крюгера.Что считается нормальным: Как минимум 4% должны иметь нормальную форму.
Что может быть не так, если результаты не соответствуют норме: Тератозооспермия — это термин, используемый для обозначения плохой морфологии сперматозоидов. Плохая морфология сперматозоидов может быть вызвана теми же причинами, которые вызывают низкое количество сперматозоидов.
Морфология сперматозоидов плохо изучена, и поскольку оценка в некоторой степени субъективна, баллы могут варьироваться для одного и того же образца спермы в одной лаборатории с использованием тех же методов оценки.
Если морфология сперматозоидов ненормальна, но все остальные параметры спермы находятся в пределах нормы, мужская фертильность все равно может считаться нормальной.
Сжижение
Что это такое: При эякуляции сперма густая и студенистая.
 Это поможет ей прилегать к шейке матки. Сперма в конечном итоге разжижается, что позволяет сперме лучше плавать.
Это поможет ей прилегать к шейке матки. Сперма в конечном итоге разжижается, что позволяет сперме лучше плавать.Что считается нормальным: Сперма должна перейти в жидкое состояние в течение 20–30 минут после эякуляции.
Что может быть не так, если результаты ненормальные: Задержка разжижения может указывать на проблему с предстательной железой, семенными пузырьками или бульбоуретральными железами, которые также известны как мужские дополнительные железы.
Если происходит замедленное разжижение, ваш врач может назначить посткоитальный тест (ПКТ). Этот тест на фертильность оценивает цервикальную слизь партнерши после полового акта. Если сперматозоиды обнаруживаются и движутся нормально, замедленное разжижение не считается проблемой.
pH спермы
Что это такое: pH спермы — это показатель кислотности или щелочности спермы. Жидкость семенных пузырьков должна быть более щелочной, а жидкость простаты — более кислой.
 В сочетании они уравновешивают друг друга в сперме.
В сочетании они уравновешивают друг друга в сперме.Слишком кислая сперма может убить сперму или помешать оплодотворению.
Что считается нормальным: Сперма должна иметь pH выше 7,2. В настоящее время нет единого мнения о том, как больше щелочной спермы может повлиять на фертильность, поэтому нет верхнего предела pH в соответствии с рекомендациями ВОЗ.
Что может быть не так, если результаты не соответствуют норме : Обычно низкий pH сопровождается другими аномальными измерениями, включая низкий объем спермы или низкое количество сперматозоидов. Это может указывать на непроходимость или отсутствие семявыносящего протока.
Белые кровяные тельца (WBC)
Что это такое: Белые кровяные тельца — это клетки, которые борются с инфекциями в организме. Вся сперма включает лейкоциты.
Что считается нормальным: Количество лейкоцитов должно быть менее 1 000 000 на миллилитр спермы, или 1.
 6 в мл.
6 в мл.Что может быть не так, если результаты ненормальные: Более высокое, чем обычно, количество лейкоцитов (лейкоцитоспермия) может указывать на инфекцию. Бактероспермия — это когда в сперме обнаруживается чрезмерное количество бактерий.
Лейкоцитоспермия может быть обнаружена от 5% до 20% обследованных мужчин.
У некоторых мужчин может быть лейкоцитоспермия и не быть активной инфекции или нарушения мужской фертильности. Существует теория, что возможной причиной бактериоспермии являются нелеченные стоматологические инфекции, хотя это не было доказано.
Если ваши результаты ненормальные
Один ненормальный результат анализа спермы не обязательно является признаком нарушения мужской фертильности. Поскольку к плохому результату может привести очень много факторов, включая недавнее заболевание или даже стресс из-за теста, ваш врач, скорее всего, повторит анализ спермы через несколько недель.
Поговорите со своим врачом о том, чего ожидать дальше.
 Обязательно сообщайте о любых возможных причинах плохих результатов (включая недавнюю болезнь, любовь к горячим ваннам или подогреваемым автомобильным сиденьям, проблемы с получением образца для анализа и все лекарства, которые вы принимаете в настоящее время, включая любые наркотики для отдыха).)
Обязательно сообщайте о любых возможных причинах плохих результатов (включая недавнюю болезнь, любовь к горячим ваннам или подогреваемым автомобильным сиденьям, проблемы с получением образца для анализа и все лекарства, которые вы принимаете в настоящее время, включая любые наркотики для отдыха).)Если плохие результаты повторяются, какие методы лечения могут быть доступны? Это зависит от причины бесплодия, а также от фертильности и возраста партнерши.
Есть несколько вариантов лечения. Вы можете рассмотреть одно или несколько из следующих:
- Гормональные препараты. Это не очень часто, но в некоторых случаях гормональное лечение может помочь улучшить количество сперматозоидов.
- IUI. Внутриматочная инсеминация — это процедура, при которой мужчина производит образец спермы, образец проходит специальный процесс промывания, а затем специально промытая сперма проталкивается через катетер через шейку матки в матку женщины.
- ЭКО или ЭКО с ИКСИ. При лечении ЭКО сперма и яйцеклетка соединяются в лаборатории, и мы надеемся, что образуется эмбрион. Затем эмбрион переносится в матку женщины. При обычном ЭКО сперму помещают вместе с яйцом в чашку Петри. При ЭКО-ИКСИ одна сперматозоид вводится непосредственно в яйцеклетку. ИКСИ сопряжено с дополнительными рисками и расходами, но может быть единственным вариантом для мужчин с очень низким количеством сперматозоидов.
- Изменение образа жизни. Если какие-либо вредные привычки в отношении здоровья могут привести к снижению количества сперматозоидов, их следует устранить как можно скорее.
- Донор спермы. В некоторых ситуациях может быть рекомендовано рассмотреть возможность использования донора спермы.
- Хирургия. Если есть варикоцеле (варикозная вена в мошонке или яичке), его удаление может улучшить количество сперматозоидов. В некоторых случаях мужского бесплодия можно рассмотреть возможность микрохирургического восстановления, особенно если это устранение вазэктомии.
- Извлечение спермы из яичек . В случаях крайне низкого количества сперматозоидов, нулевого количества сперматозоидов или отсутствия эякулята возможно удаление сперматозоидов из яичек.Это когда зрелые или незрелые сперматозоиды извлекаются из яичек с помощью иглы. Если эта процедура проводится, необходимо ЭКО с ИКСИ.
- Лечение любых основных заболеваний. Нелеченная целиакия, диабет или нарушение баланса щитовидной железы могут увеличить риск мужского бесплодия.
Все, что нужно знать о спермограмме в клинике ISIDA
Если у пары есть проблемы с зачатием ребенка, тест на бесплодие обычно начинают с мужчины.Так быстрее, проще и дешевле. Врач назначает основной анализ — спермограмму.
Спермограмма — это лабораторный анализ мужской спермы, который выполняется для оценки оплодотворяющей способности спермы. Кроме того, спермограмма позволяет предположить наличие хронических, воспалительных, а иногда и онкологических заболеваний репродуктивной системы мужчины.
Первым показанием для заказа анализа спермы является отсутствие детей у пары в течение 12 месяцев после полного отказа от любых методов контрацепции.Иногда для оценки нарушений фертильности после болезней мужчины назначают спермограмму. Например, при простатите, проблемах в работе гормональной системы, травмах, некоторых инфекционных заболеваниях. Анализ спермы в таких случаях позволяет выявить у мужчин нарушения репродуктивной функции на ранних стадиях и назначить правильное лечение.
Основные показатели в спермограмме
- Объем эякулята — одна из важнейших характеристик фертильности мужчины.Норма — 2 мл и более. Небольшое количество спермы может стать препятствием для оплодотворения. При значительном уменьшении объема врач может поставить диагноз «олигоспермия». Объем семенной жидкости важен с точки зрения количества присутствующих в ней сперматозоидов, способных оплодотворять ооцит.
- Концентрация сперматозоидов. В норме в 1 мл семенной жидкости должно быть около 15 миллионов; не менее 32% из них должны иметь нормальную подвижность.
- Скорость разжижения эякулята.Повышенная вязкость спермы позволяет сделать предположение о нарушениях в работе предстательной железы.
- Морфология сперматозоидов (количество сперматозоидов с нормальным строением). Если в сперме мужчины есть проблемы с репродуктивным здоровьем, мы можем наблюдать некоторые аномалии строения сперматозоидов — сперматозоиды без головки, с двумя хвостами, без хвостов. В норме должно быть не менее 4% сперматозоидов с нормальным строением.
Как подготовиться к анализу спермы
Мужская сперма довольно чутко реагирует на различные внешние факторы.Поэтому разовая сдача спермы на анализ не дает достоверной картины. Подавляющее большинство клиник (при обследовании мужчины на бесплодие) предлагают делать это дважды, с интервалом около 1 месяца.
Для того, чтобы результаты были максимально достоверными, необходимо сдавать сперму на анализ не ранее, чем через 48 часов после последнего полового контакта и не позднее чем через неделю после него. За два дня до обследования необходимо отказаться от питья, курения, посещения сауны и бани.Переутомление мужчины, недавно перенесенный сильный стресс, прием некоторых лекарств — все это тоже может повлиять на результаты спермограммы.
Стоимость спермограммы
В клинике ISIDA спермограмму можно сделать как отдельный анализ (26,20 евро), так и в рамках комплексной программы «Обследование перед АРТ для мужчин». ISIDA разделяет ваши финансовые расходы, предлагая вам гарантированную скидку 50% на эту программу обследования, поэтому ее цена составляет 58,00 евро.
Высокий уровень точности результатов спермограммы, который делают в клинике ISIDA, был подтвержден в 2017 году немецкой клиникой Вестфальского университета.Вильгельм (Мёнстер, Германия). Сертификат, который клиника ISIDA получила после оценки ее диагностических возможностей, подтверждает способность ISIDA проводить анализ спермы на уровне, соответствующем европейским стандартам качества.
Сперма 101: Как интерпретировать анализ спермы
Анализ спермы может напугать пары, страдающие бесплодием. Однако этого не должно быть. Самое важное, что нужно помнить при работе с этим тестом, заключается в том, что, в отличие от многих других анализов крови, он имеет значительную вариабельность.Фактически, не существует ценности (кроме азооспермии или отсутствия сперматозоидов в эякуляте), ниже которой мужчина не может иметь детей.
Средний мужчина производит ~ 1000 сперматозоидов в секунду. Производство спермы — это самый быстрый процесс в организме человека. Кроме того, в отличие от женщин, у которых фиксированное количество яйцеклеток, мужчины постоянно регенерируют сперму. Процесс производства спермы занимает примерно 64 дня с момента получения спермы из стволовых клеток в яичках до эякуляции. (См. Рисунок 1).
Параметры сперматозоидов, хотя и далеки от совершенства, могут служить ориентиром для определения того, какое лечение может понадобиться паре (см. Рис. 2). Основная проблема для пар заключается в том, что на данный момент мы не можем ответить на вопрос, который их больше всего интересует, а именно: если у меня есть параметр спермы X, каков мой% шанс забеременеть через 3, 6, 12 месяцев? Наша лаборатория вместе с другими ежедневно пытается ответить на этот вопрос. К счастью, конвергенция передовых тестов в генетике и биоинформатике может позволить нам ответить на этот вопрос в ближайшие 5-10 лет.
Я вижу более сотни пациентов с мужским бесплодием в месяц, и у меня постоянно возникает несколько действительно хороших вопросов, поэтому, прежде чем мы перейдем к «мясу и картошке» анализа спермы, я подумал, что я обращайтесь к ним в первую очередь.
Ответ на этот вопрос — решительное нет. Производство человеческой спермы — очень неэффективный процесс, и у нормального мужчины ~ 96% сперматозоидов выглядят ненормально. К счастью, форма сперматозоидов не соответствует генетическому материалу внутри.
Это будет общее количество подвижных сперматозоидов или количество миллионов плавающих сперматозоидов. Общее количество подвижных (TMC) определяется как объем эякулята в мл x концентрация сперматозоидов на мл x% подвижности (процент продвигающихся вперед сперматозоидов). Таким образом, у мужчины с 5 мл эякулята, 10 миллионами сперматозоидов на миллилитр, где движется 50% сперматозоидов, ТМС будет рассчитана следующим образом:_ TMC (общее количество подвижных элементов) = объем (мл) x концентрация (M / мл) x% подвижности _
25 миллионов = 5 мл эякулята x 10 миллионов сперматозоидов на мл x 50% подвижности
Многочисленные исследования показали, что ТМС, хотя и несовершенная, является одним из лучших предикторов мужской фертильности (см. Рис. 2).
Опять же, общий подсчет подвижности (TMC) может значительно меняться между анализами спермы; во многом это шум в системе производства спермы. Параметры сперматозоидов могут варьироваться до 400% от теста к тесту, хотя обычно пациенты придерживаются примерно одной и той же классификации. Во многом это изменение обусловлено сезонной изменчивостью (пик количества сперматозоидов приходится на раннюю весну), воздействием окружающей среды, воздействием тепла, стресса и другими факторами, такими как уровень гормонов. TMC наиболее полезен при использовании после вмешательства для улучшения мужского бесплодия, такого как операция по перевязке расширенной вены в яичке (восстановление варикоцеле).Любое вмешательство займет 3 месяца из-за времени, необходимого для генерации спермы. Другими словами, сперматозоиды, которые эякулируют сегодня, были созданы ~ 2-3 месяца назад.TMC полезен тем, что существуют определенные пороговые значения, которые могут служить ориентиром для того, какой тип терапии может принести пользу мужчине. Например, 5 миллионов плавающих сперматозоидов дают паре 8-10% -ный шанс на успех при внутриматочном оплодотворении (когда сперма мужчины помещается в матку его партнерши во время овуляции).Для мужчин, у которых меньше 1 миллиона плавающих сперматозоидов, более вероятно, что им потребуется экстракорпоральное оплодотворение.
Таким образом, TMC не может использоваться для полного прогнозирования успеха беременности, но, если смотреть на него в глобальном масштабе, может быть превосходным представлением воздействия лечения (например, гормональной терапии или хирургического вмешательства) экспертом по мужской репродуктивной системе на репродуктивную систему мужчины.
Да, большое время. Это очень важно для обеспечения полезности теста. Не все лаборатории одинаковы.Лаборатории, расположенные за пределами клиники репродуктивной медицины, не обеспечивают такое же качественное тестирование, как те, которые проводятся в крупных центрах репродуктивной медицины. Например, наша лаборатория в Университете штата Юта выполняет 10–15 анализов спермы в день, а лаборатория в больнице — 1 раз в неделю. Мы всегда рекомендуем нашим пациентам сдавать анализ спермы в центре репродуктивной медицины, поскольку мы часто видим мужчин, которым сказали, что у них нет спермы из внешнего центра, где наш анализ обнаруживает сперму.
Нет данных, позволяющих предположить, что это так.Моя собственная опубликованная работа, в которой проанализирована вся существующая литература (Hotaling et al, Fertility & Sterility 2011), продемонстрировала, что мужчины с аномальной формой сперматозоидов по сравнению с мужчинами с нормальной формой сперматозоидов не имеют значительно худших результатов при ЭКО и не приносят пользы. от ИКСИ.Рисунок 1: Дорожная карта производства спермы
Рисунок 2: Использование параметров спермы для руководства лечения
Далее, я думаю, важно, чтобы пациенты познакомились с основами анализа спермы.Как я уже упоминал, если значение ниже «нормального», в большинстве случаев нет причин для беспокойства. Во-первых, этот тест заведомо ошибочен. Во-вторых, многие мужчины имеют значение ниже нормального, если другие параметры выглядят хорошо.
Контрольные значения для теста спермы поясняются ниже. Многих мужчин (и их партнеров) это пугает. Итак, мы кратко рассмотрим, что означает каждое из этих значений. Параметры анализа спермы дают следующие значения:
Как правило, нам нужно рассматривать все эти значения в сочетании, чтобы получить максимальную информацию из анализа спермы.Вкратце, объем — это количество жидкости, которое выходит при эякуляции мужчины. Только около 10% этой жидкости на самом деле являются сперматозоидами. Если объем низкий, это может указывать на проблему с водопроводом, когда сперма просто не может выйти из яичек, или на проблему, когда часть спермы возвращается в мочевой пузырь после эякуляции мужчины. Счетчик — это общее количество сперматозоидов, а подвижность — это количество движущихся сперматозоидов. Прогрессивная подвижность — это количество сперматозоидов, которые не только движутся, но и могут прогрессивно продвигаться вперед.На самом деле мы используем количество плавающих сперматозоидов больше, чем любой другой параметр.
По морфологии сперматозоиды выглядят под микроскопом. Существуют очень строгие критерии того, как выглядит «нормальная» сперма. Как правило, нормальными являются только 4-10% мужской спермы, а это означает, что подавляющее большинство из них не выглядит идеальным под микроскопом. Многие люди приравнивают аномальную морфологию детей к врожденным дефектам. Это совершенно неверно. Большинство экспертов по мужской фертильности согласятся, что роль морфологии в прогнозировании беременности в лучшем случае неясна.Я бы посоветовал вам не беспокоиться об этом параметре и просто поговорить об этом со своим врачом.
А де Агостини, Х. Лукас. (2012). Анализ спермы. Отделение акушерства и гинекологии, Университетская клиника Женевы. Получено с http://www.gfmer.ch/Endo/Lectures 09 / semen analysis.htm
Джонс. (2013). Научитесь интерпретировать анализ спермы. Разберитесь в мужском бесплодии. Получено с http://menfertility.org/learn-to-interpret-semen-analysis/
.П. Шталь, Д. Штембер, П. Шлегель.(2011). Интерпретация анализа спермы и первичного управления мужским фактором. Клиническое акушерство и гинекология, 54 (4), 656-665.
Понимание анализа спермы | Stony Brook Medicine
ПОНИМАНИЕ АНАЛИЗ СПЕРМЫ
Наш специалист по мужскому бесплодию:
Назначить встречу
СЕМЕНА
Источник Объем Характеристики Уретральные и бульбоуретральные железы 0.1-0,2 куб. См Вязкостная прозрачная Семенники, придатки яичка, семявыносящий проток 0,1-0,2 куб. См Наличие спермы
Простата 0,5-1,0 куб. См Кислый, водянистый Семенные пузырьки 1,0–3,0 куб. См Желатиновый, фруктозоположительный Полный эякулят 2.0-5,0 куб. См Разжижение за 20-25 минут
Мужское бесплодие по фактору чаще всего определяется как отклонения в количестве присутствующих сперматозоидов, соотношении подвижных и морфологически нормальных сперматозоидов. ВОЗ определила нормальные значения для человеческого эякулята.
Обычно используемые параметры нормальной спермы
ОБЪЕМ > 2,0 мл pH 7,2-7,8 КОНЦЕНТРАЦИЯ > 20×10 6 / ML ПОДВИЖНОСТЬ > 50% МОРФОЛОГИЯ > 30% С НОРМАЛЬНОЙ МОРФОЛОГИЕЙ WBC <1x10 6 / ML Анализ спермы не является тестом на фертильность .Определение фертильности — это явление, связанное с парой, которое требует начала беременности. Пациент не может считаться фертильным на основании только нормального анализа спермы. Было показано, что 30% всех пациентов с нормальным анализом спермы имеют аномальную функцию спермы.
Образцы спермы получают путем мастурбации в стерильный широкогорлый контейнер после 2-5 дней воздержания и анализируют в течение 1 часа после сбора. Поэтому пациентам следует настоятельно рекомендовать собирать образцы на территории клиники.Если половой акт является единственным способом взятия пробы, доступны специальные инертные презервативы.
Как правило, в течение трех месяцев проводится два-три анализа спермы, прежде чем будет сделан окончательный вывод относительно исходного качества или количества сперматозоидов. Однако, если первый анализ спермы нормален, повторный анализ не требуется. Недавнее лихорадочное заболевание или воздействие гонадотоксических агентов может повлиять на сперматогенез на срок до 3 месяцев, поэтому анализ спермы следует отложить.
Нормальный объем эякулята составляет от 2 до 6 мл.65% объема приходится на семенные пузырьки, 30-35% — на простату и только 5% — на сосуды. Низкий объем связан с отсутствием или уменьшением компонента семенных пузырьков в эякуляте (отсутствие SV, полная или частичная закупорка семявыбрасывающих протоков) или ретроградной эякуляцией
Нормальный pH спермы 7,2-8,0. Секрет простаты кислый, тогда как жидкость семенных пузырьков щелочная (семенная фруктоза выделяется из семенных пузырьков). Кислый эякулят (pH <7,2) может быть связан с закупоркой семенных пузырьков.Инфекция обычно связана с щелочным эякулятом (pH> 8,0 _ Азооспермия с низким объемом эякулята, отрицательная фруктоза и кислота могут указывать на закупорку эякуляционных протоков. PH более 8,0 может указывать на инфекцию. Сперма изначально находится в разжиженном состоянии, но быстро коагулирует под действием протеинкиназы, секретируемой семенными пузырьками. Протеолитические ферменты простаты разжижают сгусток за 20-25 минут. Аномальное разжижение может быть вызвано аномалиями простаты, например, простатитом.Повышенная вязкость может повлиять на подвижность сперматозоидов
Концентрация : Концентрация: оценивается в камерах Mackler или Cell-VU. Образец с азооспермией не содержит сперматозоидов, образец с олигоспермией показывает концентрацию менее 20×10 6 , а образец с нормоспермией содержит более 20×10 6 .
Подвижность и прогрессирование вперед : обычно> 50% сперматозоидов в образце подвижны. Прямая прогрессия описывает, насколько быстро движутся подвижные сперматозоиды (обычно 2+ по шкале от 0 до 4)
0
Нет движения
1
Механизм без движения вперед
1+
Случайное движение нескольких сперматозоидов
2
Медленный, ненаправленный
2+
Медленное движение прямо вперед
3-
Быстрое, но не направленное движение
3
Быстрое направленное движение вперед
3+
Очень быстрое движение вперед
4
Чрезвычайно быстрое движение вперед
Морфология = форма сперматозоидов: Было описано несколько методов оценки морфологии сперматозоидов.Сперматозоиды подразделяются на нормально-овальные, конические, аморфные, дублированные и незрелые. Нормальный сперматозоид должен иметь овальную форму с гладким контуром, акросомный колпачок, охватывающий 40-70% головы, без аномалий средней части или хвоста и без цитоплазматических вакуолей более чем на половине головки сперматозоида. Размер головы 5-6 м M x 2,5-3,5 м M. Любые пограничные сперматозоиды считаются аномальными (аморфные, конические, дублированные, незрелые, свернутый хвост, притупленный хвост, аномалии средней части). Прогностическая ценность морфологии сперматозоидов при определении частоты наступления беременности низкая
а. Критерии ВОЗ :> 30% нормальных форм (оценено 100 клеток)
г. Строгие критерии (более высокая прогностическая ценность при определении частоты наступления беременности в программе ЭКО ) основаны на морфологии посткоитальных сперматозоидов, обнаруженных на уровне внутреннего зева шейки матки. 100 клеток оценивали только для нормальных сперматозоидов (> 14% нормальных форм). Мужчины с менее чем 4% нормальных форм обычно не могли оплодотворять без микроманипуляций. Строгие критерии нормальной морфологии сперматозоидов включают:
Головка сперматозоида : Гладкая овальная форма.Длина-5-6 мкм. Ширина: 2,5-3,5 мкм. Акросома составляет 40-70% передней головки сперматозоида
Промежуточная деталь : прикреплена по оси, в 1,5 раза больше длины головки, £ 1 м м шириной
Хвост : прямой, однородный, немного тоньше средней части, размотанный, ± 45 м м длиной
Анализ спермы (спермы): использование, процедура и результаты
Анализ спермы включает проверку образца спермы на общее состояние сперматозоидов.
Этот процесс может помочь врачам определить основную причину неспособности человека зачать ребенка или может подтвердить результат вазэктомии.
Анализ спермы: тесты на несколько маркеров здоровья сперматозоидов, в том числе:
- количество сперматозоидов в 1 миллилитре (мл) спермы
- размер и форма сперматозоидов
- способность сперматозоидов правильно двигаться
В этой статье мы описываем цель и процедуру анализа спермы, а также объясняем, что могут означать результаты.
Людям может потребоваться анализ спермы по разным причинам. Некоторые люди или пары запрашивают анализ спермы, если у них возникают трудности с зачатием.
В парах, которые не смогли зачать ребенка, по некоторым оценкам, мужской фактор присутствует в 40–50 процентах случаев.
До 2 процентов мужчин демонстрируют проблемы со спермой, возникающие в результате одного или нескольких следующих факторов:
- низкое количество сперматозоидов в образце спермы
- плохое движение сперматозоидов, известное как подвижность
- аномальный размер и форма сперматозоидов, известная как морфология
Люди также могут пройти анализ спермы, чтобы проверить, была ли вазэктомия успешной.Вазэктомия — это хирургическая процедура, которую врачи проводят для постоянной мужской стерилизации.
После вазэктомии врачи обычно рекомендуют регулярный анализ спермы в течение нескольких месяцев, чтобы убедиться, что в сперме не осталось сперматозоидов.
Обычно врач требует, чтобы человек сдал образец спермы, находясь в кабинете врача.
Самый распространенный способ взятия пробы — это мастурбация и эякуляция в стерильную чашку. Для этого врач предоставляет человеку отдельную комнату.
В некоторых случаях человек может взять образец спермы дома. Врач может предоставить специальный презерватив, который позволяет человеку собирать образец спермы во время полового акта.
В противном случае врач может порекомендовать человеку эякулировать в сборную чашу, находясь дома.
Собирая образец дома, люди должны не забывать хранить его при комнатной температуре и приносить в лабораторию в течение короткого времени после сбора.
Чтобы убедиться, что образец пригоден для использования, врач может потребовать, чтобы человек:
- воздерживался от секса или мастурбации в течение нескольких дней перед тестом
- не избегал эякуляции более 14 дней перед тестом
- избегал алкоголь, кофеин и марихуана перед анализом спермы
- не использует лубриканты при сборе образца
- информирует врача о любых лекарствах или растительных лекарствах, которые они принимают, перед сдачей образца
- избегает предоставления образца при плохом самочувствии или стрессе
Американская ассоциация клинической химии рекомендует медицинским работникам проводить 2 или более отдельных анализа спермы с интервалом в 2-3 недели.
Поскольку профили сперматозоидов могут меняться ото дня к дню, среднее значение этих результатов может дать наиболее точную картину здоровья сперматозоидов.
Результаты анализа спермы должны быть готовы в течение нескольких дней.
Анализ спермы учитывает несколько факторов при рассмотрении состояния спермы. Мы обсудим эти факторы и их результаты ниже.
Количество или концентрация сперматозоидов
Поделиться в PinterestАнализ спермы может помочь выявить проблемы с количеством, подвижностью или формой сперматозоидов.Количество сперматозоидов — это количество сперматозоидов в 1 мл спермы. Руководства Всемирной организации здравоохранения (ВОЗ) предполагают, что нормальное количество сперматозоидов составляет не менее 15 миллионов на мл или не менее 39 миллионов сперматозоидов на образец.
Меньшее значение указывает на низкое количество сперматозоидов. Некоторые исследования показывают, что до 90 процентов проблем мужского бесплодия возникают из-за ненормального количества сперматозоидов.
Наборы для домашнего анализа спермы обычно позволяют проверять только количество сперматозоидов. Поскольку это лишь один из аспектов мужской фертильности, важно, чтобы люди обращались к врачу и получали комплексный анализ спермы, чтобы проверить наличие других факторов, влияющих на их сперму.
Подвижность сперматозоидов
Подвижность сперматозоидов — это способность сперматозоидов эффективно двигаться. Низкая подвижность может снизить способность сперматозоидов проходить через женскую репродуктивную систему для оплодотворения яйцеклетки.
В типичном образце не менее 50 процентов сперматозоидов демонстрируют нормальную подвижность.
Морфология сперматозоидов
Морфология относится к размеру и форме отдельных сперматозоидов. Нормальные сперматозоиды имеют длинный хвост и головку овальной формы. Сперматозоиды ненормального размера или формы могут иметь трудности с проникновением в яйцеклетку и оплодотворением.
Нормальная сперма содержит минимум 4 процента сперматозоидов стандартной формы.
Другие факторы
Хотя количество сперматозоидов, подвижность и морфология являются тремя основными факторами, которые медицинские работники проверяют при оценке мужской фертильности, они не единственные факторы.
Другие факторы, которые врачи учитывают при проведении анализа спермы, включают:
- Объем образца спермы . Это означает количество спермы, которое человек предоставляет в свой образец.Обычно проба составляет не менее половины чайной ложки. Меньше этого может указывать на то, что может быть закупорка сосудов, по которым проходит сперма.
- Разжижение . Сперма обычно выходит из организма в загустевшем состоянии. Время разжижения определяет, сколько времени требуется, чтобы сперма стала жидкой. Невозможность разжижения или медленное разжижение могут указывать на проблему.
- PH уровень . Слишком высокий (щелочной) или слишком низкий (кислотный) pH может повлиять на здоровье сперматозоидов и их способность перемещаться по женским репродуктивным путям.
- Уровни фруктозы в семенах . Образцы спермы, не содержащие сперматозоидов, могут демонстрировать низкий уровень фруктозы. Это говорит о проблеме с функцией семенных желез.
Центры по контролю и профилактике заболеваний (CDC) сообщают, что небольшое отклонение от нормы в анализе спермы не означает, что человек постоянно бесплоден. Вместо этого врачи могут использовать результаты как инструмент, чтобы помочь определить, какие факторы вызывают проблемы с фертильностью.
Люди, которые получают ненормальные результаты анализа спермы, обычно проходят дополнительное тестирование, чтобы помочь определить точную проблему. Во многих случаях проблемы с фертильностью человека решаются с помощью правильного лечения.
После вазэктомии врачи проверят сперму человека на наличие сперматозоидов.
Если образец спермы не содержит спермы, люди могут отказаться от использования презервативов и других средств контроля рождаемости, поскольку беременность маловероятна.
Однако, если сперма все еще присутствует, людям следует продолжать использовать противозачаточные средства для предотвращения нежелательной беременности.Им могут потребоваться дополнительные анализы спермы до тех пор, пока их сперма не перестанет показывать наличие спермы.
Анализ спермы — это один из первых тестов, которым мужчины подвергаются для выяснения причин трудностей с зачатием. Людям также требуется анализ спермы, чтобы проверить успешность вазэктомии.
Если результаты анализа спермы отклоняются от нормы, врач обычно порекомендует дальнейшее тестирование, чтобы помочь найти основную причину и сформулировать план лечения.
Многие случаи мужского бесплодия поддаются лечению с помощью изменения образа жизни, приема лекарств, хирургического вмешательства и других вмешательств.Если они не увенчаются успехом, врач или консультант по вопросам фертильности может помочь людям изучить другие варианты, такие как донорская сперма или усыновление.
Анализ спермы и функциональные тесты спермы: сколько тестировать?
Indian J Urol. 2011 январь-март; 27 (1): 41–48.
С. С. Васан
Госпиталь Манипал, Бангалор, Индия
Госпиталь Манипал, Бангалор, Индия
Для корреспонденции: Д-р С. С. Васан, директор, Анкур, Бангалор, Индия. Электронная почта: moc.liamg@nasavrdЭто статья в открытом доступе, распространяемая на условиях Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.Abstract
Анализ спермы как неотъемлемая часть исследований бесплодия используется в качестве суррогатного показателя мужской плодовитости в клинической андрологии, мужской фертильности и оценке риска беременности. Ясно, что лабораторная семинология все еще находится в зачаточном состоянии. Поскольку создание обычного профиля спермы всегда будет представлять собой основы оценки мужской фертильности, 5-е издание руководства Всемирной организации здравоохранения (ВОЗ) является окончательным заявлением о том, как следует проводить такие оценки и как следует обеспечивать качество. быть под контролем.Важным достижением в этом новом издании руководства ВОЗ, которое разрешает наиболее явную критику предыдущих изданий, является разработка первых четко определенных контрольных диапазонов для анализа спермы на основе анализа более 1900 недавних отцов. Описана методология, используемая для оценки обычных переменных в анализе спермы, как и многие менее распространенные, но очень ценные функциональные тесты спермы. Функциональное тестирование сперматозоидов используется для определения того, обладают ли сперматозоиды биологической способностью выполнять задачи, необходимые для достижения и оплодотворения яйцеклеток, что в конечном итоге приводит к живорождению.Для оценки различных аспектов этих функций доступны различные тесты. Чтобы точно использовать эти функциональные анализы, клиницист должен понимать, что измеряют тесты, каковы показания для них и как интерпретировать результаты для направления дальнейшего тестирования или ведения пациента.
Ключевые слова: Акросомная реакция, мужское бесплодие, выкидыш, активные формы кислорода, сперма, анализ спермы, функциональные тесты сперматозоидов, целостность ДНК сперматозоидов, анализ проникновения спермы
ВВЕДЕНИЕ
Анализ спермы — несовершенный инструмент, но остается краеугольным камнем в исследование мужского бесплодия.[1] Для оценки описательных параметров эякулята его необходимо выполнять в соответствии с неизменно высоким стандартом. [2, 3] По сей день сохраняются разногласия относительно того, что составляет « нормальных » сперматозоидов в сперме, как нормальных и нормальных. В семенной жидкости сосуществуют « патологических » форм [4].
Регулярный анализ спермы дает полезную информацию о производстве сперматозоидов, подвижности и жизнеспособности сперматозоидов, проходимости мужских половых путей, секреции дополнительных органов, а также эякуляции и эмиссии.Хотя этот анализ дает полезную информацию для первоначальной оценки бесплодия мужчины, это не тест на фертильность. [5] Он не дает представления о функциональном потенциале сперматозоидов для оплодотворения яйцеклетки или прохождения последующих процессов созревания, необходимых для оплодотворения. Важно понимать, что, хотя результаты могут коррелировать с «фертильностью , », анализ не является прямым измерением фертильности. [6–8]
Семенной анализ необходимо дополнить функциональным анализом сперматозоидов, который косвенно измеряет уровень фертильности. способность одного сперматозоида доставлять правильный набор хромосом в яйцеклетку.Для этого сперматозоиды должны продуцироваться в достаточном количестве, иметь нормальную подвижность и форму, проходить через цервикальную слизь, матку и ампулы яйцеводов после прохождения капситации, акросомной реакции (AR), связывания блестящей оболочки и ядерной деконденсации. Дефекты любого из этих сложных событий могут привести к мужскому бесплодию, и важно понимать эти тесты и их обоснование. [9,10]
МАКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ СЕМЕНИ
Поскольку образцы спермы могут показывать существенные различия, как минимум 2 должным образом Собранные и транспортированные образцы, в идеале собранные в течение 2 сперматогенных циклов, должны быть исследованы при 37 ° C.Это может излишне затянуть исследование для пациентов и рекомендуется только в случае недавнего нарушения сперматогенеза.
Цвет
Патологически обесцвечивание семени может быть вызвано свежей кровью, лекарствами (пиридий), желтухой или загрязнением семенной жидкости мочой (например, дисфункцией шейки мочевого пузыря). Физиологический желтоватый оттенок в образцах с длительным воздержанием вызван пигментом каротина, а окисление сперматозоидов вызывает запах.
ОБЪЕМ, PH И ВЯЗКОСТЬ СПЕРМЫ
Объем
Нормальный объем эякулята после 2-7 дней полового воздержания составляет около 2-6 мл.
Аспермия: В эякуляте после оргазма сперматозоиды не обнаружены.
Гипоспермия: <0,5 мл спермы.
Неправильный сбор, гипогонадизм, ретроградная эякуляция, непроходимость нижних мочевыводящих путей могут давать низкий объем.
Гиперспермия: > 6 мл эякулированной спермы (длительное воздержание или чрезмерная секреция дополнительными половыми железами).
pH
Нормальный pH спермы находится в диапазоне 7,2-8,2 и имеет тенденцию к увеличению со временем после эякуляции.Изменения обычно происходят из-за воспаления простаты или семенных пузырьков.
Вязкость спермы
Вязкость измеряет сопротивление семенной жидкости течению. Высокая вязкость может помешать определению подвижности сперматозоидов, концентрации и покрытия сперматозоидов антителами. Обычно при эякуляции сперма свертывается и разжижается в течение 15-20 минут. Сперма, которая остается в виде сгустка, называется несжиженной, в то время как сперма, которая выливается толстыми нитями вместо капель, называется сверхвязкой.Клиническое значение аномалий разжижения остается спорным. [11] Точное время разжижения не имеет диагностического значения, если не прошло> 2 ч без каких-либо изменений. Отсутствие разжижения обычно является признаком недостаточной секреции простатой протеолитических ферментов фибринолизина, фибриногеназы и аминопептидазы. [12] С другой стороны, отсутствие коагуляции может указывать на обструкцию семявыбрасывающего протока или врожденное отсутствие семенных пузырьков. Важно отметить, что разжижение следует отличать от вязкости, поскольку отклонения в вязкости могут быть результатом нарушения функции простаты и / или использования неподходящего типа пластикового контейнера.
МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ
Концентрация сперматозоидов
Фазово-контрастный микроскоп, использующий объемное разведение и гемоцитометрию, рекомендуется для всех исследований неокрашенных препаратов свежей / промытой спермы и выражается в миллионах сперматозоидов на мл. Образцы, в которых не обнаружено сперматозоидов, следует центрифугировать, а осадок исследовать на наличие сперматозоидов. Частота наступления беременности при половом акте и внутриматочной инсеминации снижается по мере уменьшения плотности сперматозоидов. [13,14]
Азооспермия означает отсутствие сперматозоидов в семенной плазме.
Олигозооспермия (также часто называемая олигоспермией) означает концентрацию в семенной плазме менее 20 миллионов на миллилитр. [7]
Подвижность
Эффективное прохождение сперматозоидов через цервикальную слизь зависит от быстрой прогрессирующей подвижности [15,16], то есть сперматозоидов с поступательным прогрессированием не менее 25 мкм / с. Снижение подвижности сперматозоидов может быть симптомом нарушений, связанных с секрецией дополнительных половых желез у мужчин и последовательным опорожнением этих желез.
Быстрая и медленная прогрессирующая подвижность рассчитывается по скорости, с которой сперматозоид движется вместе с движением жгутиков в заданном объеме, в процентах (диапазон 0% -100%) при подсчете 200 сперматозоидов.
Быстрая прогрессирующая подвижность (т. Е.> 25 мкм / с при 37 ° C и> 20 мкм / с при 20 ° C; Примечание: 25 мкм приблизительно равно 5 длинам головы или половине длины хвоста).
Медленная или вялая прогрессирующая подвижность
Непрогрессивная подвижность (<5 мкм / с)
Иммобилизация
Нормальный анализ спермы должен содержать не менее 50% прогрессивно подвижных сперматозоидов класса A и B.Если более 50% сперматозоидов неподвижны, их следует проверить на жизнеспособность. Устойчивая низкая моторика — хороший предиктор неудачи оплодотворения, результат, который на самом деле более важен при принятии решений относительно вариантов лечения пары. [17]
Морфология
Клинические последствия плохой морфологии остаются весьма противоречивыми. Первоначальные исследования с использованием жестких критериев показали, что пациенты, перенесшие экстракорпоральное оплодотворение (ЭКО), у которых было более 14% нормальных форм, имели более высокие показатели оплодотворения.[18] В более поздних исследованиях сообщалось, что наибольшее ухудшение показателей оплодотворения произошло при оценке морфологии менее 4%. [19]
Окрашивание мазка семени (Папаниколау Гимза, Шорр и Дифф-Квик) позволяет количественно оценить нормальные и аномальные морфологические формы сперматозоидов в эякуляте. Мазки могут быть оценены по морфологии с использованием классификации Всемирной организации здравоохранения (ВОЗ) или строгой классификации критериев Крюгера [19]. Метод ВОЗ классифицирует сперматозоиды аномальной формы на определенные категории на основе определенных аномалий головки, хвоста и средней части, которые основаны на внешнем виде сперматозоидов, выделенных из посткоитальной цервикальной слизи или с поверхности блестящей оболочки (> 30% нормальных форм).Напротив, строгие критерии Крюгера классифицируют сперматозоиды как нормальные только в том случае, если форма сперматозоидов соответствует строго определенным параметрам формы, и все пограничные формы считаются аномальными (> 14% нормальных форм).
Дефекты головы: Большие, маленькие, конические, грушевидной формы, круглые, аморфные, вакуолизированные (> 20% площади головы заняты неокрашенными вакуолярными областями) головы с небольшой акросомальной площадью (<40% площади головы), двойные головы, любая их комбинация.
Дефекты шейки и средней части: Гнутая шейка; ассиметричная вставка миделя в голову; толстая средняя часть неправильной формы; аномально тонкая промежуточная деталь; любая их комбинация.
Дефекты хвоста: Короткие, множественные, шпильки, сломанные, изогнутые, загнутые, свернутые хвосты или любое их сочетание.
Цитоплазматические капли: Более одной трети площади нормальной головки сперматозоида.
Морфология должна использоваться вместе с другими параметрами, а не как отдельный параметр при определении клинических значений. Важно понимать, что в целом беременность возможна при низких оценках морфологии и что подвижность и морфология также продемонстрировали прогностическую ценность, как и комбинации параметров.[20,21]
LEUKOCYTOSPERMIA — РИСУНОК
Инфекция мужских половых путей может прямо или косвенно вызывать бесплодие. [22] Пиоспермия — это лабораторное обнаружение, которое классифицируется как аномальное присутствие лейкоцитов в эякуляте человека и может указывать на воспаление половых путей. [23]
Для дифференциации круглых клеток от полиморфно-ядерных (PMN) лейкоцитов, которые являются основными источниками образования активных форм кислорода (ROS), используется окрашивание пероксидазой. Нейтрофилы, полинуклеарные лейкоциты, макрофаги являются пероксидазопозитивными гранулоцитами (PMN должно быть 1 × 10 6 / мл), тогда как дегранулированные PMN, лимфоциты и половые клетки « незрелые » являются пероксидазо-отрицательными.[24–26]
АГГЛЮТИНАЦИЯ СПЕРМЫ — АНТИСПЕРМОВЫЕ АНТИТЕЛЫ
Иммунологическая защита сперматозоидов обеспечивается плотными контактами клеток сертоли, образующими гемато-семенниковый барьер. Сперматозоид вызывает иммунный ответ при воздействии системной системы иммунной защиты в условиях, когда этот барьер нарушается, что приводит к образованию антиспермальных антител (ASA). Некоторые ASA обладают цитотоксическим действием на сперматозоиды и могут вызывать гибель клеток и иммобилизацию сперматозоидов.Другие эффекты ASA включают создание агглютинированных скоплений движущихся сперматозоидов в образце спермы, затруднение прохождения сперматозоидов через цервикальную слизь, а также зональное связывание и прохождение. [27]
Двумя современными методами обнаружения антител, связанных с поверхностью подвижных сперматозоидов, являются анализ реакции смешанной агглютинации (тест MAR; только для IgG) и анализ связывания иммунных шариков (для IgA, IgG и IgM). [28] Положительное обнаружение> 50% подвижных сперматозоидов с прикрепленными гранулами считается клинически значимым, но с появлением технологии вспомогательной репродукции (ВРТ) тестирование ASA потеряло свою актуальность.
БИОХИМИЧЕСКАЯ ОЦЕНКА ПОЛУЧЕННОЙ ПЛАЗМЫ, ПРОСТАТЫ, ЭПИДИДИМА И СЕМИНАЛЬНЫХ СОСУДОВ
Биохимическая оценка проводится для оценки нарушения функции придатка яичка, пузырей и предстательной железы и может иметь клиническое значение у пациентов с гипервязкой половой жидкостью и для понимания взаимодействия в процессе свертывания-разжижения спермы. Снижение уровня цинка, лимонной кислоты и глюкозидазы может указывать на семенные пузырьки, дисфункцию предстательной железы или обструкцию протоков простаты.[29–31]
ФУНКЦИОНАЛЬНЫЕ ИСПЫТАНИЯ СПЕРМЫ
Клиницисты все еще ищут пороговые значения параметров спермы в так называемых нормальных фертильных популяциях , чтобы иметь возможность более точно определять фертильность, субфертильность и бесплодие. [32,33] Несмотря на это, такое отсутствие единых критериев, если аномалии сперматозоидов наблюдаются в анализе спермы « базовый » или если у пары диагностировано бесплодие « необъяснимое », обследование должно перейти к анализу функциональных тестов спермы (второй уровень ).Диагноз субфертильности или бесплодия на основе первого уровня (начальная оценка « базовый ») и скрининга « расширенный » или второго уровня (функциональный) направит руководство к разнообразным терапевтическим вариантам []. 34–37]. Чтобы правильно использовать функциональные анализы, клиницист должен понимать, что измеряет тест, каковы показания для анализа и как интерпретировать результаты, чтобы направлять дальнейшее тестирование или ведение пациента. Именно в это время наиболее важными для направления пары на АРТ могут быть анализы функции сперматозоидов / биохимические анализы.Вспомогательное оплодотворение может быть указано в результате (1) неудачи урологического / медицинского лечения, (2) диагноза бесплодия « необъяснимого, » у пары, (3) наличия аномалий сперматозоидов « основных » средней степени тяжести. — высокая степень, или (4) аномалии функции сперматозоидов, диагностированные с помощью прогнозных биотестов скрининга « расширенный » [38].
ВЗАИМОДЕЙСТВИЕ С ЦЕРВИКАЛЬНОЙ СЛИВОЙ СПЕРМЫ
Посткоитальный тест (ПКТ) оценивает взаимодействие сперматозоидов и цервикальной слизи, и наличие более 10-20 сперматозоидов на 400 мощных полей, большинство из которых демонстрируют прогрессирующую подвижность, обычно считается нормальным .Обнаружение иммобилизованной спермы при встряхивании из стороны в сторону предполагает наличие антиспермальных антител либо в сперме, либо в цервикальной слизи. [39] Отклонение от нормы результатов ПКТ предполагает, но не доказывает, бесплодие из-за фактора шейки матки. Поскольку время проведения ПКТ проблематично, тестов на проникновение in vitro, , вероятно, с использованием заменителей слизи, таких как метилцеллюлоза или гиалуроновая кислота, предоставляют альтернативу, которая показала себя многообещающей, но требует более обширной проверки.
Компьютерный анализ спермы
Тестирование жизнеспособности сперматозоидов
Тесты емкости сперматозоидов
Тесты связывания гемизоны и пеллюцида
Индекс проникновения сперматозоидов или проба свободного проникновения сперматозоидов анализ проникновения в ооциты хомяка
Тесты на повреждение ДНК сперматозоидов
Оценка ROS
Протеомика сперматозоидов
КОМПЬЮТЕРНЫЙ АНАЛИЗ СПЕРМЫ
Ручной анализ спермы не позволяет определить движение спермы.CASA потенциально полезен из-за своей способности анализировать движение сперматозоидов (головку сперматозоида и кинетику жгутиков), некоторые из которых, как было показано, связаны с исходом ЭКО. [40]
Вот некоторые из важных кинематических параметров:
Криволинейная скорость : Криволинейная скорость (VCL) — это мера скорости перемещения центроида головки сперматозоида за определенный период времени.
Средняя скорость на пути : Средняя скорость на пути (VAP) — это скорость на среднем пути сперматозоида.
Прямолинейная скорость : Прямолинейная скорость (VSL) — это линейная или прогрессивная скорость клетки.
Линейность : Линейность прямой прогрессии (LIN) — это отношение VSL к VCL, выраженное в процентах.
Амплитуда бокового смещения головки : Амплитуда бокового смещения головки (ALH) головки сперматозоида рассчитывается по амплитуде ее бокового отклонения относительно оси прогрессии клетки или среднего пути.
Подвижность
Несмотря на то, что CASA очень точна для определения деталей кинетики сперматозоидов, ручная оценка спермы намного точнее распознавания обломков, кристаллов и неподвижных мертвых головок сперматозоидов. Следовательно, измеренные вручную концентрации сперматозоидов и количество неподвижных сперматозоидов намного более надежны, чем соответствующие данные, полученные CASA, при условии, что человек надлежащим образом обучен с соответствующими внутренними и внешними мерами контроля качества.[41,42]
Анализы жизнеспособности
Тестирование жизнеспособности сперматозоидов используется для определения того, живы ли неподвижные сперматозоиды или мертвы, и показано, когда подвижность сперматозоидов составляет менее 5% -10%. Они полезны при первичной дискинезии ресничек, когда ультраструктурные дефекты жгутиков сперматозоидов приводят к отсутствию или чрезвычайно низкой подвижности, но с высокой жизнеспособностью. Также используется для отбора сперматозоидов для интрацитоплазматической инъекции сперматозоидов (ИКСИ) в ткани яичка, полученной хирургическим путем, сперматозоиды живы, но обычно неподвижны из-за отсутствия эпидидимального транзита.[43,44] Тестирование жизнеспособности проводится с помощью анализа исключения красителей или гипоосмотического набухания сперматозоидов (тест HOS).
Анализы исключения красителей основаны на способности живых сперматозоидов сопротивляться абсорбции определенных красителей, тогда как эти красители проникают и окрашивают нежизнеспособные сперматозоиды. Обычно используются окраски трипановым синим и эозином Y, которые не окрашивают живую сперму. Однако, поскольку этот метод требует сушки на воздухе после окрашивания, сперматозоиды погибают и не имеют практического применения [45].
В тесте HOS, когда живые клетки помещаются в гипоосмотическую среду, вода попадает в цитоплазму, вызывая набухание клетки, особенно хвоста, который рассчитывается в процентах.Этот анализ не повреждает и не убивает сперматозоиды и очень полезен для идентификации жизнеспособных, неподвижных сперматозоидов для ИКСИ. HOS имеет ограниченную способность прогнозировать мужскую фертильность, но результат HOS <50% связан с увеличением частоты выкидышей.
РЕЗУЛЬТАТЫ
Нормальные значения (фертильные): > 60% сперматозоидов с опухшими хвостами
Аномальные значения (бесплодие): <50% сперматозоидов с опухшими хвостами.
ИСПЫТАНИЯ ЕМКОСТИ СПЕРМЫ
Емкость — это серия биохимических и структурных изменений, через которые сперматозоиды проходят через AR и становятся способными к оплодотворению.Этот процесс происходит в женских половых путях, но может быть индуцирован in vitro путем инкубации сперматозоидов в среде, индуцирующей капситацию. Считается, что он играет роль в предотвращении высвобождения литических ферментов до тех пор, пока сперматозоиды не достигнут ооцита. [46] Одним из признаков емкости является проявление гиперактивации сперматозоидами. В настоящее время еще предстоит определить клиническую ценность тестирования емкости сперматозоидов.
ИСПЫТАНИЯ СВЯЗИ HEMIZONA И ZONA PELLUCIDA
Взаимодействие между сперматозоидами и zona pellucida является критическим событием, ведущим к оплодотворению, и отражает множественные функции сперматозоидов (т. Е. Завершение емкости, что проявляется в способности связываться с zona pellucida и подвергаются лиганд-индуцированной АР).[47–49]
Два наиболее распространенных теста связывания сперматозоидов с прозрачной зоной, используемые в настоящее время, — это анализ гемизоны (или HZA) [50] и конкурентный анализ связывания интактной зоны [51]. HZA, использующий неоплодотворенные ооциты, полезен парам, которые не смогли оплодотворить во время обычного ЭКО, для определения причины неудачи. Поскольку связывание является видоспецифичным, [52,53] должна использоваться зона человека, что ограничивает применимость этих анализов.
Анализы с индуцированным AR, по-видимому, одинаково предсказывают исход оплодотворения и проще по своей методологии.Использование ионофора кальция для индукции AR является в настоящее время наиболее широко используемой методологией. [54,55]
АНАЛИЗ ПРОНИКНОВЕНИЯ СПЕРМЫ ИЛИ ИНДЕКС ЕМКОСТИ СПЕРМЫ ИЛИ АНАЛИЗ ПРОНИКНОВЕНИЯ ООЦИТОВ ХОМУКА БЕЗЗОНА
Концепция проникновения сперматозоидов метод был введен Янагамати. [56] Он дает информацию об оплодотворяющей способности сперматозоидов человека путем тестирования емкости, AR, слияния сперматозоидов и оолеммы, включения сперматозоидов в ооплазму и деконденсации хроматина сперматозоидов во время процесса.Однако проникновение в блестящую оболочку и нормальное эмбриональное развитие не проверяются. В анализе проникновения сперматозоидов (SPA) используется яйцо золотого хомяка, что необычно тем, что удаление его блестящей оболочки приводит к потере всей видовой специфичности проникновения в яйца. Таким образом, положительный СПА не гарантирует оплодотворения интактных яйцеклеток человека или их эмбрионального развития, тогда как отрицательный СПА не коррелирует с плохим оплодотворением при ЭКО человека. [57]
Анализ акрозина — косвенная мера проницаемости сперматозоидов — измеряет акрозин, который может быть ответственным за проникновение в блестящую оболочку, а также запускает AR.[58] Считается, что измерение акрозина коррелирует со связыванием сперматозоидов с прозрачной оболочкой и проникновением в нее. [59,60]
ИСПЫТАНИЯ НА ПОВРЕЖДЕНИЕ ДНК СПЕРМЫ
Оплодотворение млекопитающих включает прямое взаимодействие сперматозоидов и ооцитов, слияние клеточные мембраны и объединение геномов мужской и женской гамет. Хотя небольшой процент сперматозоидов от фертильных мужчин также обладает обнаруживаемыми уровнями повреждений ДНК, которые восстанавливаются цитоплазмой ооцитов, есть данные, свидетельствующие о том, что сперматозоиды бесплодных мужчин обладают значительно большим повреждением ДНК и что это повреждение может отрицательно повлиять на репродуктивные результаты.[61,62] По-видимому, существует порог повреждения ДНК сперматозоидов, который может быть восстановлен цитоплазмой ооцита (например, аномальная упаковка хроматина, дефицит протамина), за пределами которого нарушается развитие эмбриона и беременность. [63,64]
ДНК. повреждение — Прямые тесты
Анализ комет
Терминальная дезоксинуклеотидилтрансфераза-опосредованная дезоксиуридинтрифосфат (dUTP) Анализ ник-конца (TUNEL)
Измерение окисления ДНК
0
Измерение окисления ДНК
Анализ структуры хроматина сперматозоидов (SCSA)
Анализ дисперсии хроматина сперматозоидов.
Флуоресценция сперматозоидов in situ гибридизационный анализ (FISH)
Повреждение ДНК 904
В целом данные свидетельствуют об отсутствии значимой взаимосвязи между повреждением ДНК сперматозоидов и частотой оплодотворения или исходами беременности при ЭКО или ЭКО / ИКСИ [65–20]. 69] Однако есть данные, позволяющие предположить, что повреждение ДНК сперматозоидов связано с плохим исходом беременности после стандартного ЭКО. [70,71]
FISH-анализ спермы может быть полезен в следующих случаях: (а) бесплодные мужчины с числовыми аномалиями половых хромосом. до ИКСИ; (б) бесплодные мужчины со структурными хромосомными аномалиями до ИКСИ; (c) бесплодные мужчины с тяжелой олигозооспермией до ИКСИ; и (г) пары с историей повторных выкидышей и трисомных беременностей.
ОЦЕНКА РЕАКТИВНЫХ ВИДОВ КИСЛОРОДА
АФК, также называемые свободными радикалами, образуются как побочный продукт метаболизма кислорода. Загрязняющие лейкоциты являются преобладающим источником АФК в этих суспензиях. [72,73] Их можно уничтожить ферментами (например, каталазой или глутатионпероксидазой) или неферментативными антиоксидантами, такими как альбумин, глутатион и гипотаурин, а также витаминами. C и E. Небольшие количества ROS могут быть необходимы для инициации критических функций сперматозоидов, в том числе емкости и AR.С другой стороны, высокий уровень АФК вызывает состояние, известное как окислительный стресс, которое может привести к биохимическим или физиологическим нарушениям с последующей клеточной дисфункцией или гибелью клеток. Значительные уровни АФК могут быть обнаружены в сперме 25% бесплодных мужчин, в то время как фертильные мужчины не имеют поддающегося обнаружению уровня АФК в сперме. [73–75]
АФК в сперме можно также измерить с помощью клеточных зондов в сочетании с потоком цитометрия путем обнаружения хемилюминесценции. [76] Вкратце, это осуществляется путем инкубации свежей спермы или суспензий спермы с чувствительным к окислению-восстановлению светоизлучающим зондом (например, люминолом) и путем измерения светового излучения с течением времени с помощью люксметра (люминометра).
Клиническая ценность определения АФК в сперме для прогнозирования исхода ЭКО остается недоказанной, но идентификация окислительного стресса как основной причины дисфункции сперматозоидов имеет то преимущество, что предлагает возможные методы лечения. В нескольких исследованиях предпринимались попытки введения антиоксидантов с неоднозначными результатами. Но на данный момент нет установленных пороговых значений АФК в сперме, которые можно было бы использовать для прогнозирования репродуктивных результатов. [77,78]
ПРОТЕОМИКА СПЕРМЫ
Протеомика спермы, экспериментальный метод, широко используемый в нескольких областях медицины, может выявить некоторые молекулярных мишеней, вовлеченных в дисфункцию сперматозоидов.[79] Протеомика сперматозоидов позволяет сравнивать белковые структуры нормальных и дефектных сперматозоидов. [80]
ЗАКЛЮЧЕНИЕ
Даже по сей день обычный анализ спермы для диагностики мужского бесплодия — это « игра чисел », что приводит к озабоченности пороговыми подсчетами количества сперматозоидов, подвижности и морфологии с акцентом на классификации пациентов на описательные группы, такие как олигозооспермия, астенозооспермия и другие. Однако мы никогда не должны путать такие описательные категории с нашей конечной целью — диагнозом.Проблемы мужского бесплодия не будут решены, пока исследования не найдут решения на молекулярном уровне. Значимый анализ взаимосвязи структуры и функции будет возможен только тогда, когда мы, как клиницисты, будем располагать всей необходимой информацией, чтобы сформулировать правильную стратегию лечения бесплодия.
Сноски
Источник поддержки: Нет
Конфликт интересов: Не объявлен.


 Снижены концентрация или общее количество сперматозоидов в эякуляте
Снижены концентрация или общее количество сперматозоидов в эякуляте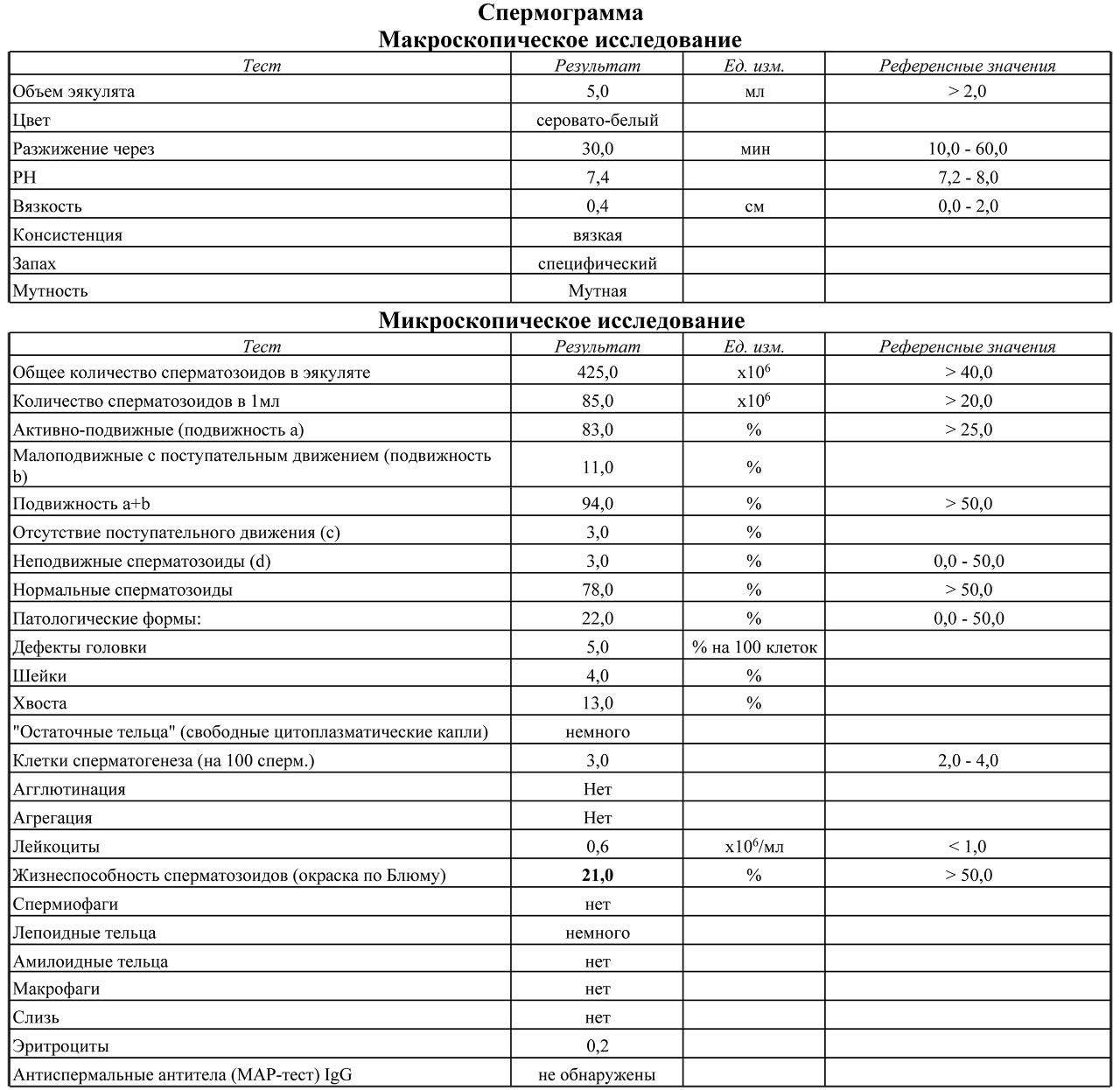
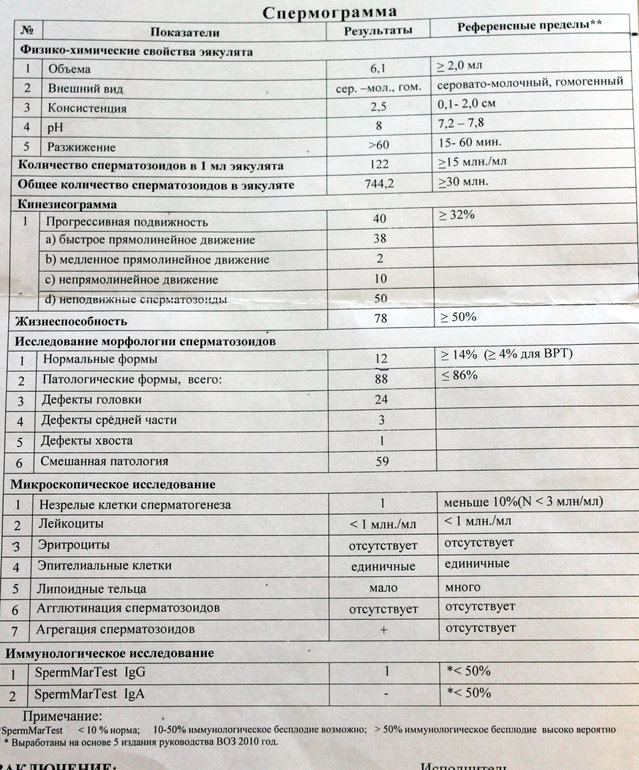 Мы понимаем, что для некоторых мужчин сдача спермы в условиях клиники связана с рядом психологических проблем, и успешно устраняем их
Мы понимаем, что для некоторых мужчин сдача спермы в условиях клиники связана с рядом психологических проблем, и успешно устраняем их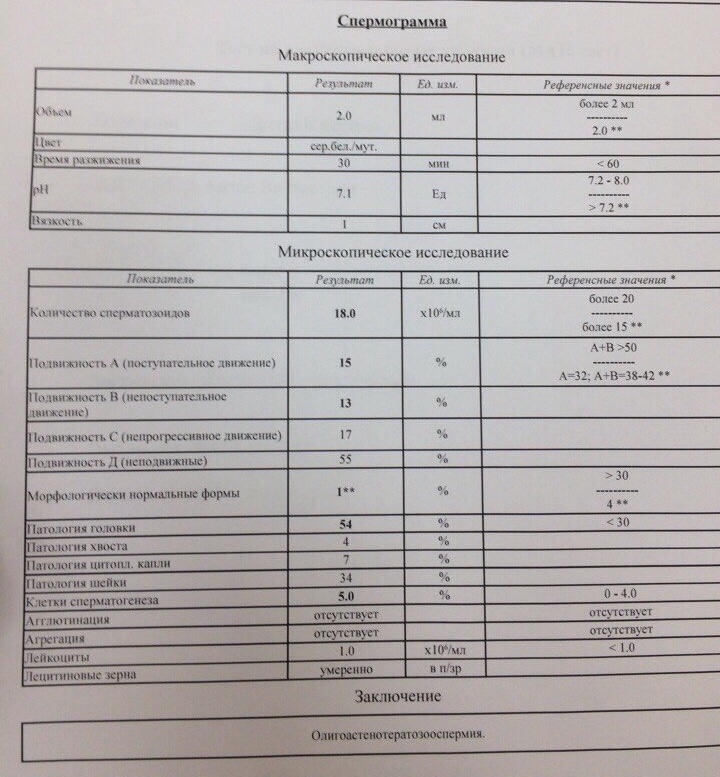 Прогрессивно-подвижные
Прогрессивно-подвижные
 ..+37 °С (под мышкой).
..+37 °С (под мышкой).
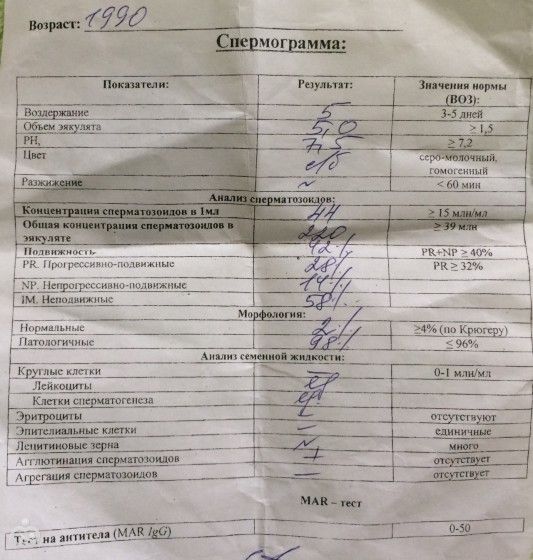
 Это может привести к низкому количеству или отсутствию сперматозоидов.
Это может привести к низкому количеству или отсутствию сперматозоидов.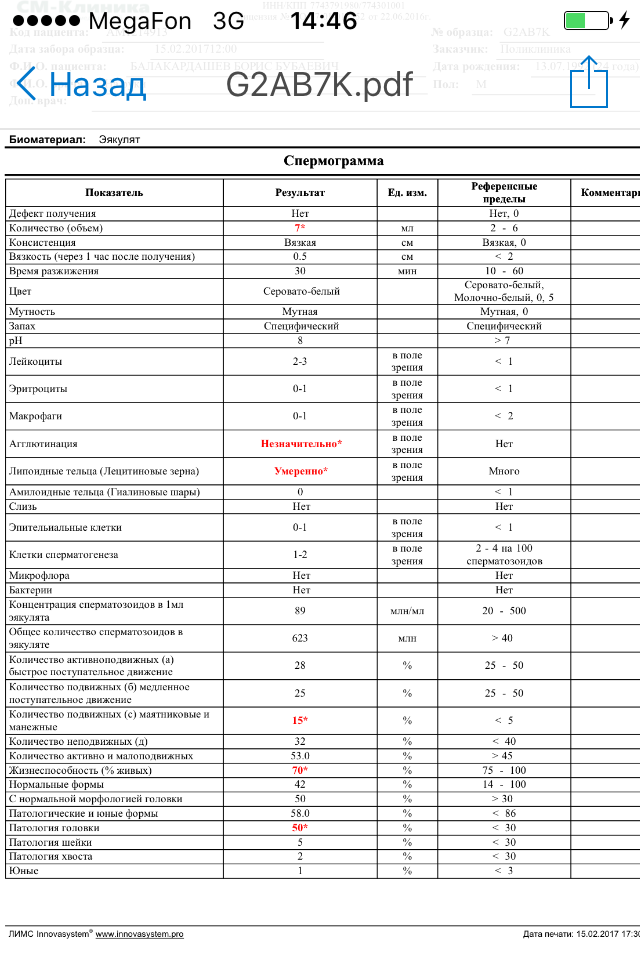 Это дает больше информации о способности ваших сперматозоидов проникать в яйцеклетку, а также о скорости и направлении их плавания.
Это дает больше информации о способности ваших сперматозоидов проникать в яйцеклетку, а также о скорости и направлении их плавания. Наличие лучших или худших показателей, чем указано здесь, не обязательно означает, что вы будете или не сможете стать отцом ребенка.
Наличие лучших или худших показателей, чем указано здесь, не обязательно означает, что вы будете или не сможете стать отцом ребенка.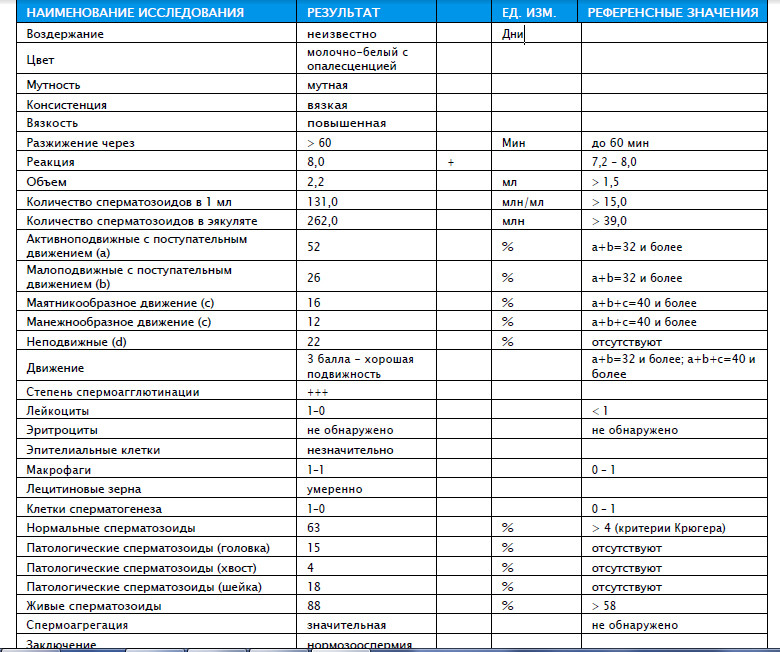
 6) сперматозоидов.
6) сперматозоидов. Плохая подвижность сперматозоидов может быть вызвана болезнью, приемом некоторых лекарств, недостатком питательных веществ или вредными привычками, такими как курение. Многие из причин низкого количества сперматозоидов также могут вызывать плохую моторику.Часто причину так и не обнаруживают.
Плохая подвижность сперматозоидов может быть вызвана болезнью, приемом некоторых лекарств, недостатком питательных веществ или вредными привычками, такими как курение. Многие из причин низкого количества сперматозоидов также могут вызывать плохую моторику.Часто причину так и не обнаруживают.
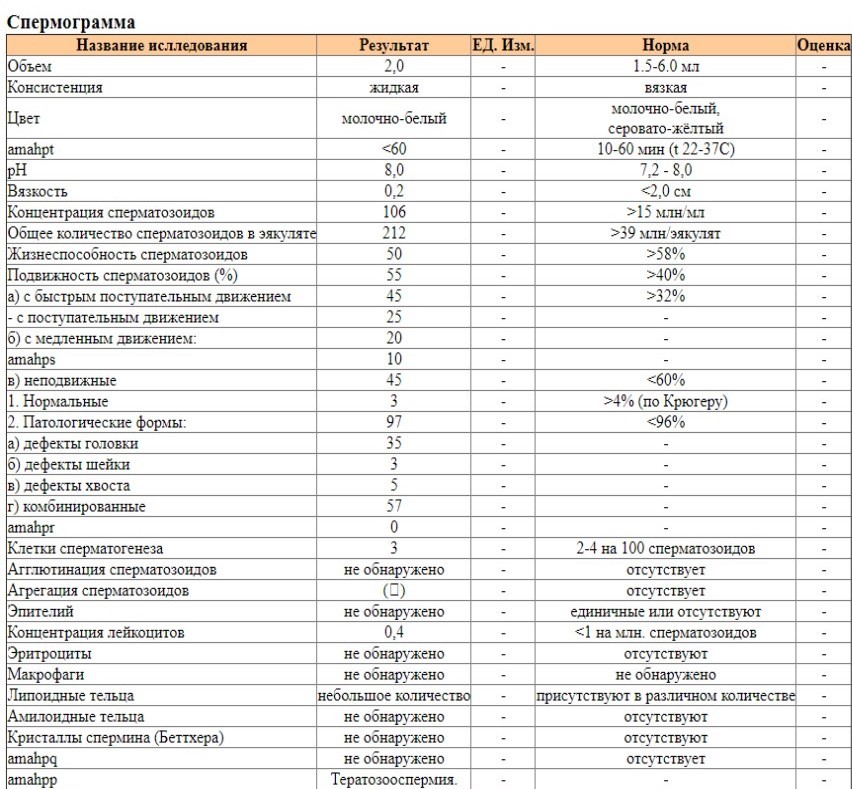 Поговорите со своим врачом, чтобы узнать, используют ли они устаревшие критерии ВОЗ или критерии Крюгера.
Поговорите со своим врачом, чтобы узнать, используют ли они устаревшие критерии ВОЗ или критерии Крюгера.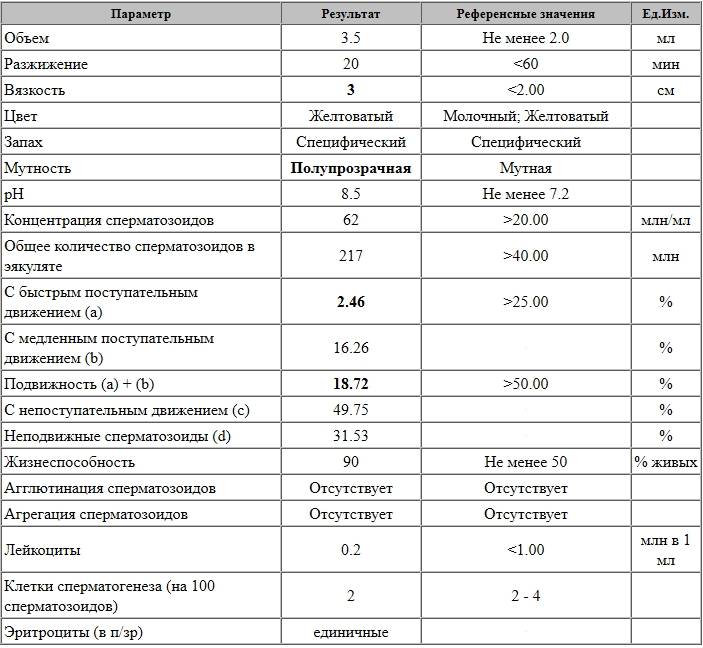 Это поможет ей прилегать к шейке матки. Сперма в конечном итоге разжижается, что позволяет сперме лучше плавать.
Это поможет ей прилегать к шейке матки. Сперма в конечном итоге разжижается, что позволяет сперме лучше плавать.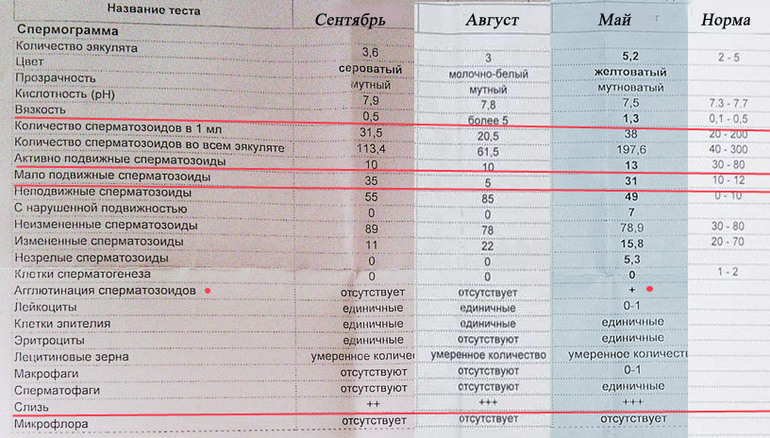 В сочетании они уравновешивают друг друга в сперме.
В сочетании они уравновешивают друг друга в сперме. 6 в мл.
6 в мл.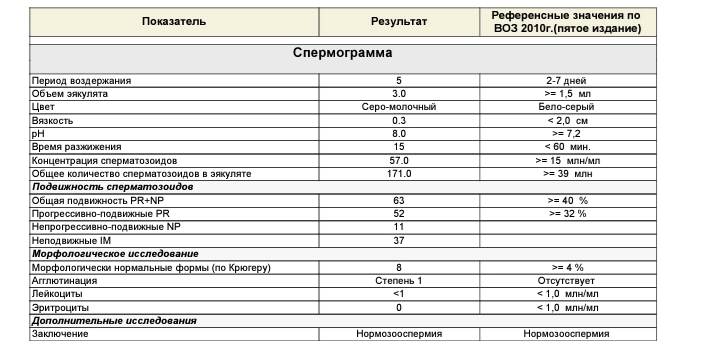 Обязательно сообщайте о любых возможных причинах плохих результатов (включая недавнюю болезнь, любовь к горячим ваннам или подогреваемым автомобильным сиденьям, проблемы с получением образца для анализа и все лекарства, которые вы принимаете в настоящее время, включая любые наркотики для отдыха).)
Обязательно сообщайте о любых возможных причинах плохих результатов (включая недавнюю болезнь, любовь к горячим ваннам или подогреваемым автомобильным сиденьям, проблемы с получением образца для анализа и все лекарства, которые вы принимаете в настоящее время, включая любые наркотики для отдыха).)