Больше никаких мозолей!
16 июня 2020
Когда натирает обувь, невозможно оставаться в хорошем настроении. Особенно актуальна эта проблема летом, когда наступает пора открытой обуви с тонкими ремешками и модных сезонных новинок, еще не успевших «сесть» по ноге.
Если вам не повезет натереть ноги на прогулке, то мозоли будут отдаваться дискомфортом при каждом шаге. А еще мозоли могут привести к воспалениям, ведь в ранку могут попасть микробы. Поэтому, если у вас появилась мозоль, действуйте быстро и правильно.
Как лечить мокрые мозоли?
Именно они приносят нам больше всего неудобств. Если мозоль небольших размеров, то лучшим решением будет просто ее не трогать.
Сложнее обстоят дела с крупными волдырями. Такую мозоль лучше проколоть и обработать антисептиком, чтобы она не лопнула при ходьбе в самый неподходящий момент. В идеале обратиться с этой целью к врачу, но если мозоль образовалась в походных условиях, то попробуйте избавиться от нее самостоятельно. Тщательно вымойте ногу, продезинфицируйте руки и мозоль. Проколите мозоль сбоку стерильной иглой и выдавите жидкость. Обработайте ранку антисептиком и закройте антибактериальным пластырем.
Если с мозоли сорвалась белая кожица, то лечить ее надо как открытую рану. Тщательно промойте, обработайте антисептиком, перевяжите или заклейте пластырем. Меняйте повязку 1-2 раза в день до заживления.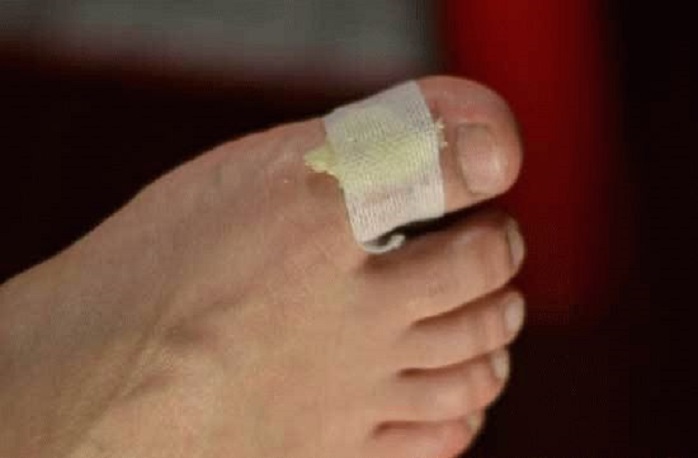
Как лечить сухую мозоль?
Сухие мозоли менее болезненны, но все-таки тоже неприятны. Чтобы удалить такую мозоль, ее надо предварительно размягчить.
Поместите ногу в теплую воду примерно на 10 минут. Аккуратно удалите мозоль пемзой или специальной пилкой. Будьте аккуратны, не повредите «живую» кожу!
Для предотвращения появления сухих мозолей используйте специальный крем, например: “Аквапилинг”, “Урьяж Кератозан” или другое аптечное средство на выбор. В состав средства должна входить салициловая кислота, мочевина или лактат аммония.
Как избежать мозолей?
Предотвратить всегда легче, чем лечить!
- Предварительно разнашивайте новую обувь дома. Например, кожаную обувь легко разносить, если надеть ее поверх толстого мокрого носка и немного походить по квартире.
- Приобретите специальный спрей-растяжитель для обуви.
 С его помощью обновка лучше “сядет” на стопу.
С его помощью обновка лучше “сядет” на стопу. - Если вы чувствуете, что обувь слишком плотно соприкасается с ногой, приобретите в аптеке специальные гелевые полоски, например «Salton Feet Only». Наклейте их на обувь изнутри, чтобы уменьшить трение. Также снизить натирание кожи поможет специальный карандаш от мозолей этой же фирмы. Перед прогулкой наносите его на места, наиболее склонные к трению.
- Мозоли часто появляются на влажной коже. Если ваши ступни сильно потеют в жару, используйте тальк для ног.
- Если во время прогулки вы чувствуете, что обувь начинает натирать, как можно скорее заклейте болезненные участки мозольным пластырем.
Обращаем внимание, что у препаратов имеются противопоказания. Перед применением проконсультируйтесь со специалистом или ознакомьтесь с инструкцией.
11 легких способов вылечить мозоль от неудобной обуви / AdMe
Напасть всех любителей красивой обуви существует в двух состояниях. Сухом — твердые, плотные мозоли, похожи на натоптыши. Мокром — волдыри, которые рискуют лопнуть в любой момент. Хорошая новость: и те и другие лечатся, только по-разному.
Сухом — твердые, плотные мозоли, похожи на натоптыши. Мокром — волдыри, которые рискуют лопнуть в любой момент. Хорошая новость: и те и другие лечатся, только по-разному.
AdMe.ru придет на помощь тем, кто настрадался от дискомфорта, но настоятельно рекомендует обратиться к специалистам, прежде чем заниматься самолечением.
Как вылечить мокрую мозоль
Если волдырь маленький, самый легкий способ вылечить его — не трогать и особенно не прокалывать. Сменить на время обувь, обработать кожу вокруг пузыря спиртом или перекисью водорода, желательно не наклеивать лейкопластырь. Через 1—2 дня рассосется сам.
Если мозоль большая, нужно сделать прокол у основания и выдавить жидкость. Ни в коем случае не срезать кожу. Потом обработать антисептиком, при необходимости приклеить воздухопроницаемый пластырь.
Для тех, кто хочет ускорить процесс и подсушить волдырь, есть несколько простых методов:
- Марганцовка. Сполосните мозоль в слабом растворе, недолго.
 Это должно подсушить мозоль. Если одного раза было недостаточно, повторите.
Это должно подсушить мозоль. Если одного раза было недостаточно, повторите. - Соль. Подойдет и поваренная, и морская. Смешайте 1 ч. л. соли в 1 л кипяченой воды. Можно споласкивать или делать ванночки для ног.
Ромашка и календула имеют антибактериальный эффект. Подсушить мозоль можно, распаривая ноги в ванночке с ними.
- Яйцо, доказали ученые, может заживить поврежденную кожу. Нужно разбить сырое куриное яйцо и отделить от скорлупы белую пленку. Если прилепить ее к волдырю и накрыть сверху пластырем за день он затянется.
Как вылечить сухую мозоль
Народных средств для лечения мозолей бесчисленное множество. Все они нацелены на то, чтобы размягчить мозоль, после чего ее легко можно удалить пемзой или педикюрной щеткой. Важно не забыть после увлажнить всю стопу кремом.
- Столовый уксус смешайте с водой в пропорции 1:3.
 Нанесите на мозоль перед сном и накройте сверху пластырем или компрессом. Утром ее легко будет убрать пемзой или пилкой.
Нанесите на мозоль перед сном и накройте сверху пластырем или компрессом. Утром ее легко будет убрать пемзой или пилкой. Лимон. Самый эффективный способ — приложить к распаренной коже лимонную корку с мякотью. Если делать это на ночь, через 3—4 дня достаточно еще раз распарить ноги в теплой воде с солью и удалить мозоль.
Алоэ. Разрезать лист, наложить на нужный участок, накрыть, чтобы не попадал воздух, например, пленкой, и заклеить пластырем. Через 12—24 часа ороговевшая мозоль станет мягче и ее можно будет убрать.
- Растительное масло лучше втирать в чистые ноги перед сном. Повторять пока мозоль не начнет размягчаться и постепенно сойдет на нет. Способ не самый быстрый, но абсолютно безопасный.
- Сода помогает удалить мертвые клетки кожи и ускорить процесс заживления. Нужно добавить 2 ст. л. соды в ванночку с теплой водой и подержать ноги 15 минут. Небольшая мозоль легко удалится пемзой.

Если все попытки удалить мозоль не принесли результатов, лучше обратиться к врачу.
Натерли ногу? 7 шагов для скорейшего заживления мокрой мозоли
Жара на улице и новая обувь — идеальные условия для появления мокрой мозоли. Ужасно болезненная штука, особенно если лопнет, проверяли на себе! И теперь знаем семь верных правил, которые нужно соблюдать в этой ситуации.
1. Сменить обувь
Как ни обидно, но если модные туфли, купленные специально на эту погоду, привели к появлению мозоли, придется их отложить. Поищите в шкафу что-то старенькое и более удобное, что не будет так тесно соприкасаться с пораженным участком кожи и усугублять ситуацию.
2. Обработать рану
Лопнувшую мозоль аккуратно промойте проточной водой. Обработайте область вокруг ранки любым антисептиком — 3% перекисью водорода, зеленкой, 2% спиртовым раствором борной кислоты или спиртовым раствором йода.
3. Никакой мази!
Всегда есть соблазн помазать рану каким-нибудь кремом или мазью для заживления трещин. Дерматологи в этом вопросе категоричны: мази и кремы ухудшают заживление мокрых ран.
4. Пластырь или повязка
Чем больше воздуха, тем быстрее заживет пораженное место. Поэтому по возможности лучше не заклеивать мозоль пластырем, а наложить нетугую марлевую повязку. Либо использовать пластырь с марлевой подкладкой — пластырь без такой подкладки прилипнет к ранке и при снятии травмирует кожу еще сильнее.
5. Перевязки и воздушные ванны
Носить один и тот же пластырь несколько дней нельзя. По возможности нужно менять его в середине дня (не забывая обрабатывать антисептическим средством) и на ночь обязательно аккуратно снимать, давая коже подсыхать.
6. Обезболивающее
Да, это не боевая травма, а всего лишь банальная мозоль. Но мы-то знаем, как она может болеть, особенно по ночам! В общем, не надо стесняться: ибупрофен отлично выручает в этой ситуации.
7. Обратитесь к врачу
Если ранка от мозоли явно не заживает, а продолжает болеть все больше — скорее всего, произошло инфицирование. Записывайтесь на срочный прием к дерматологу и дальнейшее лечение осуществляйте под его контролем.
Да, и у нас маленький вопрос. Вы же помните, что ни в коем случае нельзя вскрывать мокрую мозоль самостоятельно? Если нет, то мы напоминаем: нельзя. Лучше доверьтесь врачу, и он сам решит, необходима ли вам эта манипуляция. Хорошего лета!
Ой, больно! Как быстро вылечить мозоль? | ЗДОРОВЬЕ
Новые босоножки или сандалии, в которых вы хотите покрасоваться перед своими близкими, могут доставить массу неудобств. Если вы вовремя не успели запастись пластырем, то мозоли не избежать. О том, как быстро вылечить мокрые и сухие мозоли в домашних условиях, читайте в материале omsk.aif.ru.
Если вы вовремя не успели запастись пластырем, то мозоли не избежать. О том, как быстро вылечить мокрые и сухие мозоли в домашних условиях, читайте в материале omsk.aif.ru.
Сок алоэ
Всем известны целебные свойства, которыми обладает алоэ, поэтому можете смело использовать этот народный рецепт. Возьмите небольшой кусочек листа растения, разрежьте его пополам и приложите одну часть к мозоли. Сок обладает антисептическим эффектом и поможет заживить образовавшуюся ранку. Прикрепить лист можно с помощью бинта или пластыря. Удалите лист через 3-4 часа.
Чеснок отлично справляется с мозолями! Фото: pixabay.comПечёный чеснок
Вы не поверите, но чеснок прекрасно помогает не только во время простуды, но и в борьбе с сухими мозолями! Запеките в духовке зубчик чеснока, разрежьте его пополам и часть приложите к мозоли. Предварительно смажьте кожу вокруг повреждения подсолнечным маслом. Привяжите при помощи бинта чеснок и оставьте на всю ночь. Делать такой компресс нужно в течение недели.
Делать такой компресс нужно в течение недели.Подорожник
Если мозоль мокрая, то палочкой-выручалочкой может стать всем известный подорожник, который обладает обеззараживающим и заживляющим свойствам! Сорвите лист (желательно вдали от проезжей части), как следует обмойте и приложите к больной ноге. Если есть, чем закрепить лист, лучше это сделать. Оставьте на 2-3 часа.
Марганцовка
Иногда на месте мозоли образуется волдырь, который никак не лопается и болит. Немного снять боль можно при помощи ванночки: разведите в тёплой воде каплю марганцовки, добавьте 2 л воды и 1/3 столовой ложки соды. Перемешайте получившийся раствор и оставьте в нём ножки на 7-10 минут. Боль постепенно утихнет.
Отвар из ромашки и соды
Следите за тем, чтобы вода была не горячей, а тёплой, иначе болевые ощущения от мозоли могут только усилиться. Положите в таз несколько ложек чайной соды и сухой аптечной ромашки.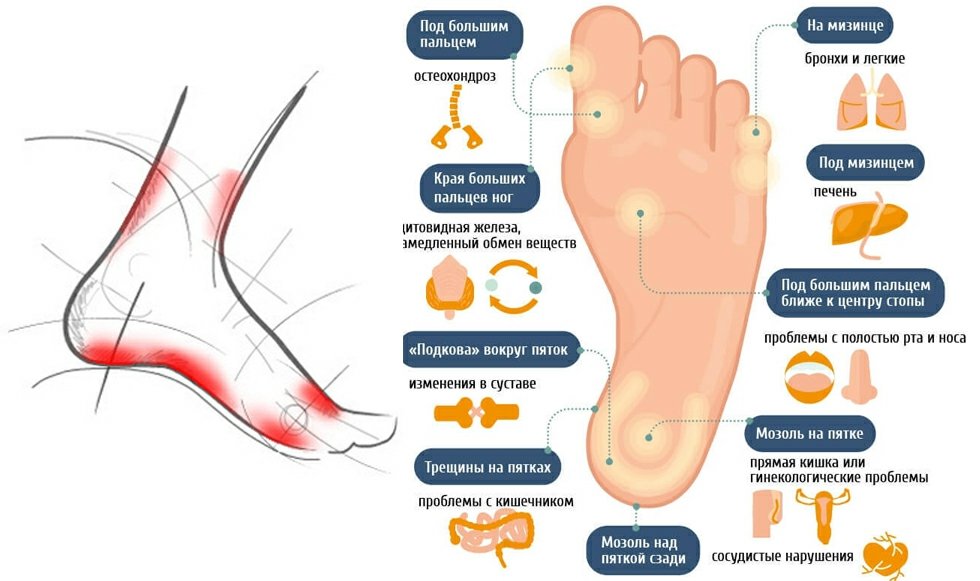 Опустите в него ноги и держите до полного остывания воды.
Опустите в него ноги и держите до полного остывания воды.
Солевой раствор
Ещё не лопнувшую мозоль можно продезинфицировать «снаружи» при помощи солевого раствора. Разведите в двух лирах тёплой воды две столовые ложки соли и поместите туда больную ногу на 10 минут. Мозоль перестанет болеть и вряд ли после такой процедуры загноится.
Искривлённый палец ноги — не только эстетическая проблема — Baltic Medical Centre
Искривление большого пальца стопы наружу (по-латински — hallux valgus) или другими словами «выскочившие шишки на пальцах», деформированные косточки стопы — наиболее распространённая среди женщин деформация стопы.
Поговорим о причинах возникновения этой деформации и ее лечении с Матасом Ненартенасом, врачом травматологом-ортопедом медицинского центра Baltic Medical Centre.
Какие причины предопределяют возникновение искривления большого пальца ноги?
Многие считают, что искривление пальцев происходит из-за ношения обуви на высоком каблуке или плоскостопия, но это верно лишь от части. В действительности эта деформация является наследственной. Около 80% пациентов замечают, что такая деформация была у матери, бабушки или у других близких родственников.
В действительности эта деформация является наследственной. Около 80% пациентов замечают, что такая деформация была у матери, бабушки или у других близких родственников.
Правда, такие внешние факторы, как обувь с зауженным носом, обувь на высоком каблуке, несомненно, могут деформировать и здоровые стопы с течением времени.
Такая патология стопы также связана со слабостью мышц и связок, нарушением их функции. Частая беременность тоже иногда влияет на возникновение этой проблемы. Если женщина прибавляет большой вес, то из-за увеличившейся нагрузки связки ослабляются, и вследствие этого может начаться деформация стопы.
У женщин эта проблема встречается гораздо чаще, нежели у мужчин. Распространение этой деформации среди женщин больше почти в 10 раз.
Как помочь пациенту в случае деформации большого пальца ноги?
К сожалению, если деформация болезненна и прогрессирует, то лечение может быть только хирургическим. Такие консервативные средства, как промежутки между пальцами, являются неэффективными, а в некоторых случаях могут нанести даже вред. При применении таких средств, малые пальцы вытесняются в сторону, в результате чего могут возникнуть их деформации.
При применении таких средств, малые пальцы вытесняются в сторону, в результате чего могут возникнуть их деформации.
Искривления пальца — это только эстетическая проблема или она влияет на здоровье в том числе?
Это не только эстетическая проблема. Ввиду того, что суставная поверхность пальцев изнашивается быстрее и возникает боль, то в первую очередь — это ортопедическая проблема. Мы опираемся на стопу, которая составляет незначительную площадь, переносящую вес тела, поэтому в момент отталкивания сила нагрузки является очень большой. Часто люди даже не представляют ту нагрузку, которая приходится на их стопы.
Пациенты обращаются к нам чаще всего из-за болей, а не по эстетическим соображениям.
Когда необходимо обратиться к врачу?
Первая боль — это сигнал о необходимости получения консультации у врача ортопеда. При отсутствии лечения косточек, боль будет усиливаться, начнут деформироваться другие пальцы стопы и сама стопа.
Чем раньше человек обратится к врачу ортопеду после появления первых признаков деформации стопы и боли, тем легче и быстрее будет процесс лечения.
Как помочь пациенту в случае деформации большого пальца ноги?
Самое главное — это ухаживать за стопами, поддерживать в здоровом состоянии и не переусердствовать с ношением неудобной обуви. Ведь наше тело опирается именно на стопы, и они выдерживают весь его вес. Поэтому я рекомендую очень тщательно выбирать удобную обувь, подходящую по своей физиологии, с каблуком высотой 2-3 сантиметра и достаточно широкой передней частью. Не рекомендуется постоянно и часто носить обувь на высоком каблуке.
В каких случаях вы принимаете решение о необходимости проведения операции?
При консультировании пациентов я стараюсь придерживаться такой установки: пока нет боли и ощущения дискомфорта, операция не требуется. Любое хирургическое вмешательство является рискованным в определенной степени, поэтому необходимо взвесить все «за» и «против». Если качество повседневной жизни ухудшается из-за болей в стопе, в таком случае можно думать об операции. Боль ощущается не только из-за трения косточки об неудобную обувь и мозоли, но она возникает в самой стопе после хождения. Изнуряющая боль является сигналом необходимости проведения лечения и лучше не откладывать его в долгий ящик. Чем меньше деформация, тем легче операция и лучше ее результаты.
Если качество повседневной жизни ухудшается из-за болей в стопе, в таком случае можно думать об операции. Боль ощущается не только из-за трения косточки об неудобную обувь и мозоли, но она возникает в самой стопе после хождения. Изнуряющая боль является сигналом необходимости проведения лечения и лучше не откладывать его в долгий ящик. Чем меньше деформация, тем легче операция и лучше ее результаты.
Как проводится операция?
Методику проведения операции подбирает хирург в зависимости от возраста пациента, степени деформации и структуры кости. Операция заключается не только в восстановлении кости, но и в коррекции окружающих тканей. Во время операции применяется внутривенный наркоз. Операция длится около часа.
В чем заключается послеоперационный период? Когда человек может вернуться к работе и повседневной деятельности?
Современная хирургия сделала большой шаг вперед. В послеоперационный период может возникнуть незначительная боль в течение 1-2 дней, но ее можно облегчить путем приема лекарств. Если деформация небольшая, то послеоперационный период займет около месяца. Те, кто работает в офисе, смогут вернуться к работе примерно через 5 недель.
Если деформация небольшая, то послеоперационный период займет около месяца. Те, кто работает в офисе, смогут вернуться к работе примерно через 5 недель.
В послеоперационный период можно опираться только на пятку. В настоящее время существует специальная послеоперационная обувь, в которой ходить достаточно удобно и безопасно. Очень важно выполнять указания врача, потому что стоит неправильно поставить ногу, и вся работа пойдет насмарку.
Физическая нагрузка на стопу восстанавливается постепенно с проведением физиотерапевтических процедур и выполнением определенных физических упражнений. А потому послеоперационный период сильно зависит от сознательности и настроя пациента.
Если на обеих ногах та же проблема, можно ли оперировать сразу обе ноги?
Рекомендуем оперировать по одной стопе. Необходимо, чтобы прооперированная стопа полностью зажила и ее функции были восстановлены.
Какие результаты операции? Может ли деформация возобновиться?
Чаще всего операционное лечение бывает успешным. При должном проведении операции, вероятность возобновления деформации составляет около 5%.
При должном проведении операции, вероятность возобновления деформации составляет около 5%.
Большая вероятность существует в случае проведения такой операции детям, ведь скелет у них еще не сформировался до конца. Поэтому рекомендуется оперировать взрослых людей.
Повторная травма может вызвать осложнения результатов операции.
Лопнула мозоль — что делать и чем её помазать для заживления
Водяная мозоль – кожное образование, представляющее собой пузырь с жидкостью, появившийся в результате механического трения. Причиной ее возникновения на ногах может быть тесная обувь. На ладонях и пальцах рук мозоль образуется при длительном трении, например, при работе с каким-либо инструментом. Волдырь нельзя прокалывать или срезать, это чревато развитием гнойной инфекции и более длительным лечением. А в тех случаях, когда мозоль лопнула сама, она требует незамедлительного лечения и принятия необходимых мер для того, чтобы не допустить дальнейших осложнений.
Первая помощь при лопнувшей мозоли
Сдавливание образовавшегося пузыря, продолжительное трение, удар могут стать причиной его разрыва. Принимать меры при лопнувшей мозоли необходимо сразу же. Разрыв пленки и ее отрыв – открытый путь для стафилококковой и стрептококковой инфекций.
Действия, которые необходимо предпринять, если из волдыря стала сочиться жидкость:
- Вымыть руки, используя мыло, или протереть бактерицидной влажной салфеткой.
- Приготовить любой антисептик (фурацилин, спиртосодержащее средство, перекись водорода или сделать слабый раствор марганца), бинт или пластырь, антимикробную мазь.
- Обработать ранку и участок вокруг нее антисептиком.
- Если вытекающая из пузыря жидкость прозрачная и не содержит примесей крови, мозоль можно залить медицинским клеем или закрыть бактерицидным пластырем. Такая ранка заживает за 2 — 3 дня.
- Когда мозоль большая и открытая (кожица оторвана или сдвинута), необходимо после обработки наложить марлевую салфетку с антимикробной мазью и закрепить ее либо пластырем, либо забинтовать.
 Повязка меняется каждые 3 — 4 часа.
Повязка меняется каждые 3 — 4 часа.
Обратите внимание! Обрабатывать лопнувшую мозоль йодом или зеленкой нельзя. Эти средства могут вызвать ожог. Йод и зеленка обладают подсушивающим эффектом, от их применения нежная кожа в области мозоли начнет растрескиваться.
Средства для быстрого заживления мозоли
Чтобы ранка зажила быстро, можно закрыть ее бактерицидным пластырем от влажных мозолей или наложить мазь противомикробного действия.
Если нет вышеуказанных средств, можно обработать ранку тем, что имеется под рукой, т.е народными средствами.
Заживляющие пластыри
Заклеивать мокрые мозоли, а тем более лопнувшие, пластырем, предназначенным для натоптышей, вросших или сухих мозолей нельзя.
Для их лечения предназначены лейкопластыри из гидроколлоидного материала. Они обладают легким обезболивающим действием, бактерицидным эффектом и защищают от проникновения влаги.
Для лопнувших мозолей подойдет лейкопластырь силиконовый «Компид», предупреждающий попадания влаги с эффектом обезболивания.
Пластырь Салициловый с пластиковой мембраной пропитан салициловой кислотой. Основа изделия – 100 % хлопок, позволяющей ране дышать, в то время, как мембрана предохраняет мозоль от размокания.
Фото 1. Маленький пузырь нужно постараться сохранить. Если же мозоль лопнула, следует воспользоваться заживляющими мазями. Источник: Flickr (Dennis Verbeek).Мази для лопнувших мозолей
На лопнувший волдырь после обработки его антисептиком рекомендуется наложить мазь противомикробного и противовоспалительного действия.
Хорошим эффектом обладают такие средства, как Левомеколь, Синтомицин и салициловая кислота, Тетрациклиновая, Ихтиоловая, Гепариновая мазь, средство «Спасатель», линимент бальзамический (Вишневского) и др.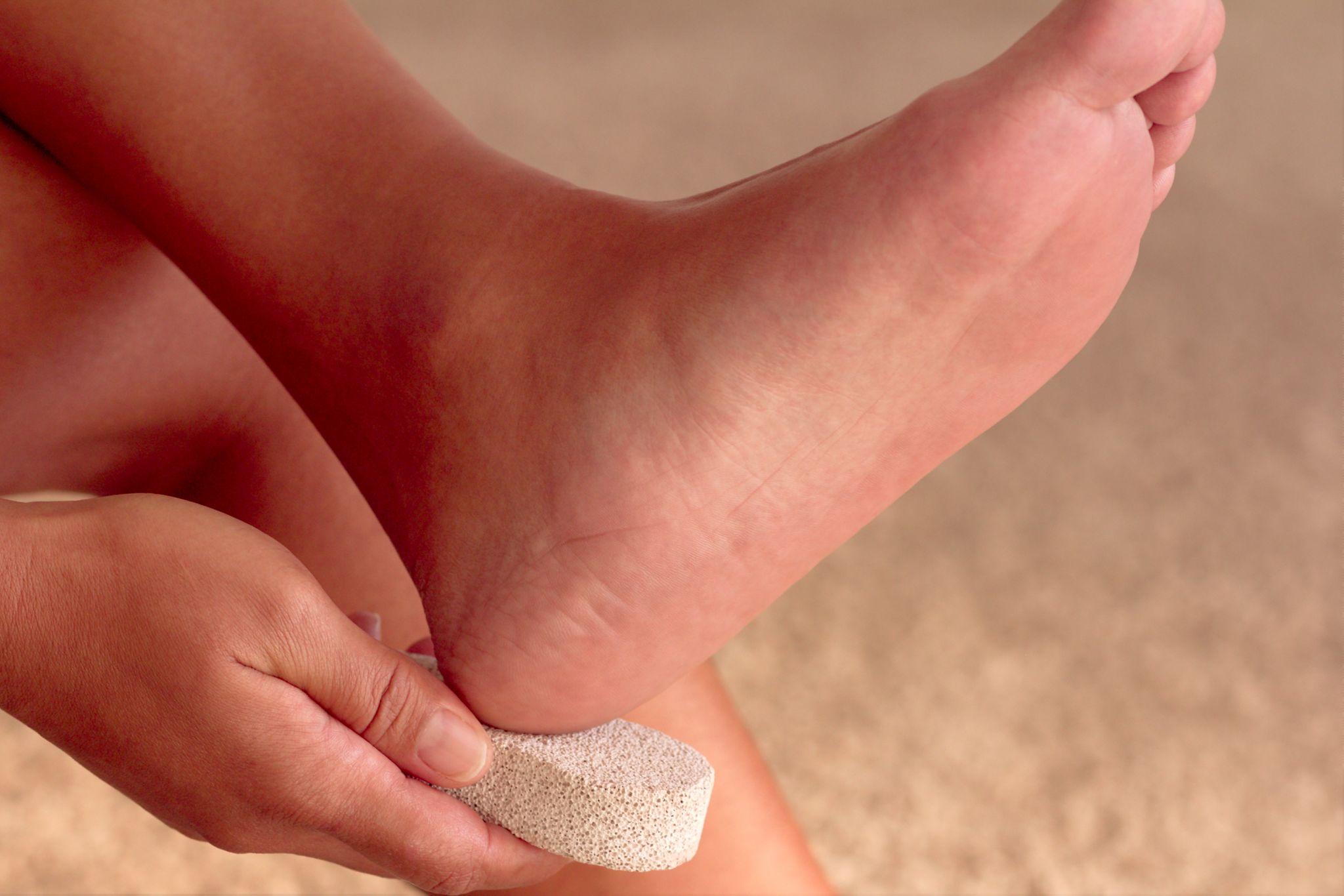
Левомеколь
Недорогое, но достаточно эффективное средство комбинированного действия. Антибиотик хлорамфеникол в составе средства обладает бактериостатическим действием.
Метилурацил способствует быстрейшей регенерации кожи.
Благодаря полиэтиленоксидам из ранки быстрее выводится гной.
Левомеколевая мазь помогает скорейшему заживлению гнойных мозолей.
Синтомициновая мазь
Относится к препаратам-антибиотикам. Основный действующий компонент — хлорамфеникол, эффективен при гнойно-воспалительных процессах. Накладывается средство на ранку каждые 5-8 часов. Детям до 3-лет и беременным лучше не использовать.
Салициловая мазь
Рекомендована для лечения кожных болезней. Действующий компонент средства – салициловая кислота. Это — отличный антисептик, также она обладает противовоспалительный действием, способствует быстрейшему отшелушиванию и регенерации кожного покрова.
С осторожностью мазь стоит применять беременным и детям, не использовать в большом количестве и на протяжении длительного времени.
Фото 2. Первым действием при обнаружении мозоли должно быть прекращение трения. Источник: Flickr (Panegyrics of Granovetter).Народные средства для обработки лопнувших мозолей
Когда нет аптечных средств, лопнувшую мозоль можно лечить целебными растениями.
- Первой скорой помощью является лист подорожника. Его хорошо промыть и слегка потереть в руках до появления сока. Приложить лист к мозоли и зафиксировать повязкой или пластырем. Менять подорожник надо каждые 3 часа.
- Если под рукой есть цветок Алоэ или Каланхоэ, их также можно применять, как бактерицидные и заживляющие средства. Необходимо выдавить из листа сок и наложить пропитанную этим соком марлевую салфетку на рану, зафиксировать.
- Хвойная живица поможет, если пропитать салфетку подогретой смесью смолы и сливочного масла и приложить к лопнувшей мозоли.
 Помимо бактерицидного действия, это еще и хорошее обезболивающее средство.
Помимо бактерицидного действия, это еще и хорошее обезболивающее средство.
Поможет быстрейшему заживлению лопнувших мозолей пихтовое масло, мед, сок сельдерея.
Профилактика образования мозолей
Что делать, чтобы избежать такую неприятную и болезненную проблему, как лопнувшая мозоль?
- Первое, ношение удобной обуви. Зачастую, нога натирается в новой не разношенной обуви. Такие изделия лучше надевать на короткое время, иметь сменную пару. Новые туфли можно обработать специальными смягчающими средствами или отдать на растяжку. Спортивная обувь должна быть на полразмера больше, так как при активной ходьбе и нагрузках усиливается кровоток в ногах.
- Правильно подобранные носки также снижают трение.
- Если есть риск появления мозоли на ладони, работать лучше в перчатках или использовать специальные защитные изделия.
- Ванночки, крем для ног и рук, антиперспиранты для ног помогут предотвратить появление мозолей.

- Для комфортного ношения обуви можно использовать гелевые прокладки.
Обратите внимание! При появлении дискомфорта и красноты необходимо по возможности поменять обувь. Если это не получается, место необходимо заклеить пластырем, чтобы устранить причину появления мозоли.
Язвы при диабетической стопе
Язвы при диабетической стопе являются частым осложнением при сахарном диабете
От 2 до 10 % людей с сахарным диабетом страдают таким осложнением, как язва стопы. Риск развития язвы при диабетической стопе со временем увеличивается. Контролировать уровень глюкозы в крови является одной из важнейших задач для пациента. У пациентов, которые недостаточно хорошо следят за уровнем глюкозы в крови, зачастую возникают осложнения. К сожалению, большинство операций по ампутации ног и голеней выполняются у пациентов с сахарным диабетом. Главной задачей в лечении синдрома диабетической стопы является предотвращение крупной ампутации.
Пациенты с сахарным диабетом находятся в зоне риска появления язв при диабетической стопе из-за периферической и автономной невропатии, а также макро- и микроангиопатии
Периферическая невропатия (сенсорная и моторная) является наиболее частой причиной возникновения язвы при диабетической стопе. Вследствие того, что многие пациенты с сенсорной невропатией страдают от изменения или полной потери ощущений в ногах, любые порезы или травмы ног могут остаться полностью незамеченными в течение нескольких дней, а порой и недель. Моторная невропатия может вызвать мышечную атрофию, которая приводит к деформации стопы и неправильному распределению веса. Все это служит причиной ишемии такней и некроза с последующим язвообразованием. Кроме того, вегетативная невропатия связана со снижением потоотделения из-за денервации дермальных структур: кожа высыхает, появляются трещины, увеличивающие риск инфицирования.
Диабетическая ангиопатия является еще одним фактором увеличения риска развития язвы при диабетической стопе и инфицирования, поскольку поражение более крупных артериальных кальцификаций (макроангиопатия) и поражение мелких кровеносных сосудов (микроангиопатия) могут привести к нарушению микроциркуляции.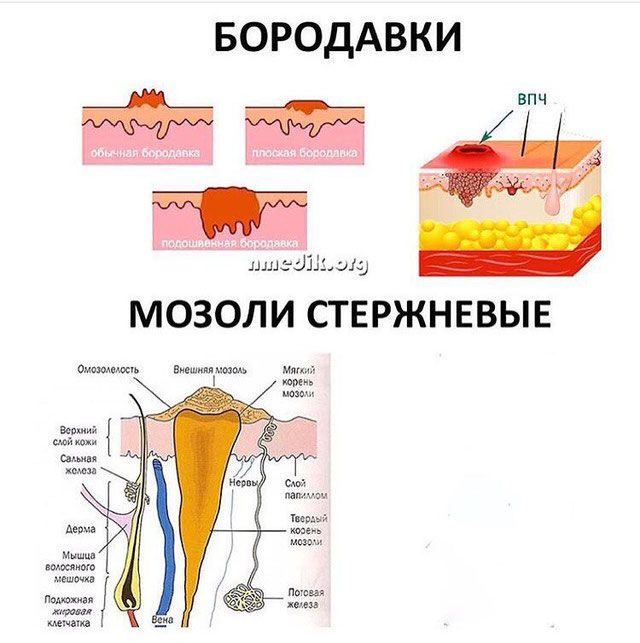
Существует множество вариаций классификаций данного заболевания. Вегнеровская система классификации язв при диабетической стопе является наиболее популярной и успешной среди врачей.
Волдыри, мозоли и мозоли (для подростков)
Волдыри, мозоли и натоптыши возникают, когда что-то трется о кожу, обычно на руках или ногах. Некоторые из них могут быть неудобными, но о них легко позаботиться и предотвратить.
Что такое волдырь?
Волдырь — это участок приподнятой кожи с водянистой жидкостью внутри. Волдыри образуются на руках и ногах от трения и давления и образуются довольно быстро. Волдыри на ногах могут появиться в тот же день, когда вы носите неудобную или плохо сидящую обувь.Вы можете получить волдыри на руках, если не надеваете защитные перчатки, когда делаете такие вещи, как молоток или катание на велосипеде.
На участках вашего тела, образующих волдыри, которые продолжают тереть каждый день, могут образовываться мозоли.
Что такое каллус?
Костная мозоль (KAL-iss) — это участок толстой кожи. Мозоли образуются в местах, где много повторных растираний в течение длительного времени. Кожа со временем твердеет от давления и со временем утолщается. Поверхность становится твердой, жесткой, сероватой или желтоватой, которая может казаться неровной.
Мозоли на руках обычно не болят и могут помочь человеку повторять одно и то же действие снова и снова. Мозоли помогают гимнастам выступать на брусьях, а гитаристы продолжают играть на струнных.
А как насчет мозолей на ногах? Они могут быть болезненными, потому что вы все время на них наступаете. Мозоли стопы обычно образуются на подушечке стопы (округлая часть в нижней части стопы, сразу за большим пальцем ноги) или на внешней стороне большого или мизинца или пятки.
Тесная обувь и высокие каблуки часто вызывают мозоли, потому что они оказывают сильное давление на ваши ступни в местах, которые не привыкли ко всему этому стрессу.
Что такое кукуруза?
Как и мозоли, натоптыши — это участки с твердой толстой кожей. Обычно они выглядят как мягкое желтое кольцо кожи вокруг твердого серого центра. Мозоли часто образуются на кончиках пальцев ног или между ними, и они могут причинить боль.
Мозоли возникают в результате давления или частого трения пальцев ног. Мозоли обычно появляются после ношения туфлей, плотно прилегающих к области пальцев ног.
Уход за волдырями, мозолями и мозолями
Если у вас появился волдырь, мозоль или мозоль, обычно вы можете лечить его дома:
Волдыри обычно заживают сами по себе. Следите за тем, чтобы волдырь был чистым и сухим, и накройте его повязкой, пока он не исчезнет. Пока он заживает, старайтесь не надавливать на него, не трогать и не тереть.
Мозоли быстрее исчезают, если замочить их в теплой мыльной воде на 10 минут, а затем осторожно протереть пемзой.Камень имеет шероховатую поверхность, которая может стереть омертвевшую кожу. Успокойтесь, когда вы это сделаете. Слишком сильное растирание может вызвать раздражение и воспаление кожи. Вы также можете носить подкладки для обуви внутри обуви, чтобы уменьшить давление и заживить мозоли на ступнях. Вы можете купить пемзу и подушечки для ног во многих продуктовых магазинах и аптеках.
Успокойтесь, когда вы это сделаете. Слишком сильное растирание может вызвать раздражение и воспаление кожи. Вы также можете носить подкладки для обуви внутри обуви, чтобы уменьшить давление и заживить мозоли на ступнях. Вы можете купить пемзу и подушечки для ног во многих продуктовых магазинах и аптеках.
мозоли уходят немного дольше. Чтобы помочь, вы можете купить специальные подушечки в форме пончика, которые позволяют кукурузе попасть прямо в отверстие посередине, чтобы уменьшить боль и давление.Спросите медсестру, врача или родителей о том, чтобы попробовать тампоны, содержащие салициловую кислоту. Эта кислота удаляет омертвевшую кожу, чтобы помочь избавиться от кукурузы, но людям с некоторыми заболеваниями (например, диабетом) следует избегать ее использования. Если кукуруза остается на некоторое время и продолжает болеть, вам, возможно, придется обратиться к ортопеду (модное название педиатра).
Профилактика волдырей, мозолей и мозолей
Лучший способ избавиться от волдырей, мозолей и натоптышей — избегать их получения. Так как же это сделать?
Так как же это сделать?
Чтобы избежать появления мозолей и мозолей на руках, надевайте подходящие перчатки или защитное снаряжение. Например, вы можете использовать рабочие перчатки во время работы в саду или защитные приспособления для рук, называемые «захватами», для гимнастики.
Чтобы на ногах не было мозолей, выбирайте обувь с умом. Попробуйте купить обувь днем, потому что именно тогда у вас самая большая ступня. Они немного опухают от того, что ты ходишь по ним весь день! Примерьте обе туфли и немного прогуляйтесь, прежде чем покупать их.Даже если обувь выглядит действительно круто, не покупайте ее, если она вам не подходит. Часто другой размер или ширина могут иметь большое значение.
Даже если вы любите обувь, лучше не носить ее все время. Смешайте это, надев разнообразную обувь. Таким образом, ваши ноги будут отдыхать и не будут постоянно тереться об одних и тех же местах.
Как ускорить заживление переломов костей?
Большинство из нас сломало или сломает кость где-нибудь вдоль линии. Все мы знаем, что сломанная кость может удерживать вас и замедлять. Нет ничего более разочаровывающего, чем длительный процесс исцеления, поскольку мы стремимся вернуться к своим повседневным делам и любимым занятиям. Обеспечение безопасного и правильного заживления костей — задача номер один для вашего ортопеда. Однако есть несколько шагов, которые можно предпринять, чтобы безопасно ускорить заживление сломанной кости, и высококачественная программа физиотерапии, соответствующая травмам, занимает первое место в списке.
Все мы знаем, что сломанная кость может удерживать вас и замедлять. Нет ничего более разочаровывающего, чем длительный процесс исцеления, поскольку мы стремимся вернуться к своим повседневным делам и любимым занятиям. Обеспечение безопасного и правильного заживления костей — задача номер один для вашего ортопеда. Однако есть несколько шагов, которые можно предпринять, чтобы безопасно ускорить заживление сломанной кости, и высококачественная программа физиотерапии, соответствующая травмам, занимает первое место в списке.
Как заживает сломанная кость?
По данным Американского колледжа хирургов стопы и голеностопного сустава, все сломанные кости проходят один и тот же трехэтапный процесс заживления:
- Воспаление начинается сразу после перелома, когда свертывание крови в месте перелома обеспечивает структурную стабильность для образования новой кости.
- Образование кости начинается в месте перелома с материала, называемого мягкой костной мозолью, состоящего из мягких тканей и хряща.

- Заключительная фаза, известная как ремоделирование кости, может длиться несколько месяцев, поскольку новая кость формируется и принимает свою прежнюю форму.
Как долго длится заживление костей?
По данным Американской академии хирургов-ортопедов, сроки зависят от возраста пациента, а также типа и местоположения перелома. Заживление может варьироваться от 6 недель или даже меньше при некоторых переломах предплечья и запястья до 6 месяцев при более серьезных переломах ног.
Кости детей обычно заживают быстрее, чем кости взрослых.
Как ускорить заживление перелома кости?
Существует ряд факторов, которые следует учитывать при поиске ускорения заживления сломанной кости:
- Иммобилизация: предотвращение движения костных фрагментов является важным фактором быстрого и безопасного заживления. Для иммобилизации кости часто используется гипсовая повязка, и в некоторых случаях ваш хирург может полагаться на другие варианты, включая винты, пластины или проволоку, чтобы удерживать кость на месте.
 Какую бы стратегию ни избрал ваш хирург, во время процесса заживления важно следовать указаниям врача, ограничивая движения и активность в соответствии с указаниями.
Какую бы стратегию ни избрал ваш хирург, во время процесса заживления важно следовать указаниям врача, ограничивая движения и активность в соответствии с указаниями. - Питание: Согласно исследованию 2017 года, опубликованному в Journal of Osteoporosis, дефицит определенных питательных веществ может повлиять на время, необходимое для заживления сломанной кости. Витамины и минералы, включая кальций и витамин D, необходимы для здоровья костей. Рацион, богатый этими питательными веществами, включая молочные продукты, зеленые овощи, жир печени трески, некоторые жирные сорта рыбы и яйца, может помочь улучшить здоровье костей и ускорить заживление.
- Избегайте курения и алкоголя: Курение и чрезмерное употребление алкоголя могут отрицательно сказаться на здоровье костей. Согласно тому же исследованию 2017 года, в случае перелома кости настоятельно рекомендуется бросить курить, а ограничение алкоголя также может помочь в заживлении.
- Лекарства: Расскажите своему ортопеду о рецептурных и безрецептурных лекарствах, которые вы принимаете, поскольку некоторые лекарства могут замедлить восстановление костей.

- Физиотерапия: высококачественная программа физиотерапии является важным элементом ускорения процесса заживления и может начаться на ранней стадии.
Как физиотерапия способствует более быстрому заживлению?
Циркуляция необходима для восстановления костей, поэтому поддержание кровотока во время упражнений способствует заживлению костей. Это одна из причин, по которой физиотерапия так важна для безопасного и быстрого выздоровления. Ваш ортопед и физиотерапевт вместе разработают программу, которая поможет вам вылечить и восстановить силу и диапазон движений.
Ваша программа физиотерапии может начинаться с легких упражнений на диапазон движений, пока ваша кость все еще находится в гипсе.Это предохраняет руку или ногу от жесткости и помогает мышцам оставаться сильными, а также улучшает кровообращение. При травмах кисти и запястья так называемые упражнения на скольжение сухожилий, включающие движение большого пальца и пальцев, могут помочь сохранить эти сухожилия сильными и эластичными.
Физиотерапия также может помочь вам научиться безопасно двигаться, пока ваша кость неподвижна. Это способствует более быстрому заживлению и помогает избежать повторных травм. При переломах кисти или руки это может означать адаптацию движений в гипсе или повязке. При переломах ног ваш терапевт может помочь вам безопасно использовать костыли или трость, чтобы не перегружать заживающую кость.
В некоторых случаях ваш врач может порекомендовать электрическую стимуляцию, чтобы ускорить заживление костей, особенно в случае трудно заживаемого перелома. Исследования показывают, что эти устройства для неинвазивной электростимуляции могут стимулировать клеточные процессы, которые приводят к регенерации костей и помогают быстрее восстановить более сильные кости. Ваш физиотерапевт и ортопед могут сказать вам, подходит ли вам электростимуляция.
Лечение переломов костей в сельской ортопедии
В Countryside Orthopaedics лечение сломанных костей и эффективное выздоровление — одна из наших специализаций. Мы предлагаем превосходный уход от хирургии до послеоперационного ухода и терапии от наших первоклассных врачей, сертифицированных ассистентов врача и технологов-ортопедов, а также наш персонал комплексной физиотерапии и терапии рук. Наша цель — помочь вам восстановить силы и функции, быстро и безопасно восстановиться после перерыва, чтобы вы могли вернуться к занятиям любимым делом.
Мы предлагаем превосходный уход от хирургии до послеоперационного ухода и терапии от наших первоклассных врачей, сертифицированных ассистентов врача и технологов-ортопедов, а также наш персонал комплексной физиотерапии и терапии рук. Наша цель — помочь вам восстановить силы и функции, быстро и безопасно восстановиться после перерыва, чтобы вы могли вернуться к занятиям любимым делом.
Лучшее средство для удаления мозолей — и шесть других способов избавиться от мозолей на ногах
Если вы ищете средство для удаления мозолей, мы вас почувствуем.Даже если вы сделаете педикюр и предпримете все остальные шаги, чтобы освежить ноги, эти грубые шишки будут наказывать вас за активный образ жизни, отсутствие носков или, возможно, даже за то, что вы просто носите свою любимую обувь. Они похожи на крошечные ножки-ракушки, занимающие место без арендной платы.
Но сначала знайте, что мозоли — это не все плохо. Это естественная защита организма от трения и давления. Если вы выходите на пробежку в свободной обуви, ваше тело окажет вам услугу, уничтожив все клетки кожи в определенных углах стопы.Затем он укрепляет мертвые клетки, создавая защитный слой, предотвращающий дальнейшее давление и трение. это хороший защитный механизм, но они все равно могут быть неприглядными и грубыми, если выходят из-под контроля, и часто также являются болезненными.
Если вы выходите на пробежку в свободной обуви, ваше тело окажет вам услугу, уничтожив все клетки кожи в определенных углах стопы.Затем он укрепляет мертвые клетки, создавая защитный слой, предотвращающий дальнейшее давление и трение. это хороший защитный механизм, но они все равно могут быть неприглядными и грубыми, если выходят из-под контроля, и часто также являются болезненными.
Как и во многих других головоломках по уходу, унция профилактики стоит фунта лечения. Прежде чем использовать средство для удаления мозолей, убедитесь, что ваши походные ботинки подходят по размеру и на вас надеты качественные носки. Но независимо от того, как они туда попали, вы почти наверняка захотите узнать, как удалить омертвевшую кожу с ног и как это сделать безопасно.Вот как это сделать.
1.
Замачивайте мозоль на ночь. Ночью опускайте ноги в раствор теплой воды и английской соли. Это смягчит кожу (успокаивает ноги) и подготовит кожу к другим методам удаления.
2.
Попробуйте пасту из пищевой соды.Один из способов удаления мозолей своими руками — это смешать 3 чайные ложки пищевой соды с одной чайной ложкой воды (или увеличить оттуда, если нужно больше). Это сформирует пасту, которую вы можете нанести на мозоль, когда она размягчится.Затем наденьте носок и позвольте раствору отшелушивать мозоли во время сна.
3.
Нанесите отшелушивающую кислоту.Точно так же, как отшелушивающая сыворотка помогает удалить омертвевшие клетки кожи с лица (без трения), отшелушивающий крем для ног может сделать то же самое. Приобретите гель для удаления мозолей с молочной кислотой и / или мочевиной, который растворяет мертвые поверхностные клетки кожи и разрушает белки в этой области. В зависимости от степени тяжести мозоли вам может потребоваться наносить его на чистые, сухие ноги каждую ночь в течение недели или дольше.Однако во время сна омертвевшая кожа будет постепенно растворяться.
Крем от мозолей Advanced Clinicals с молочной кислотой и мочевиной
4.
 Используйте средство для удаления мозолей.
Используйте средство для удаления мозолей. После того, как мозоль размягчится, вы можете попробовать шлифовальный камень на этой области, чтобы удалить омертвевшие клетки кожи. Или, когда это все еще трудно, вы можете попробовать измельчитель мозолей на батарейках, который помогает отшлифовать омертвевшие клетки кожи. Эти устройства не справятся с задачей (и вы должны быть особенно осторожны с ними, если мозоль небольшая и недостаточно толстая, чтобы приспособиться к этому сильному трению).Однако, если у вас осталась мозоль, это поможет быстро ее сломать.
Перезаряжаемый очиститель мозолей Care Me
5.
Попробуйте очистить ступни. Пилинг стопы похож на модную домашнюю спа-процедуру, которая восстанавливает всю стопу. Просто смочите его в растворе для пилинга, как указано, смойте, и в ближайшие дни все омертвевшие клетки на ваших ногах отслоятся, обнажив свежие, здоровые клетки кожи. Это чрезвычайно странный, но полезный процесс. (Просто наденьте носки перед сном на следующую неделю.)
(Просто наденьте носки перед сном на следующую неделю.)
6.
Посетите ортопеда или дерматолога.Иногда мозоль может быть слишком большой, болезненной или слишком упрямой, чтобы ее можно было обрабатывать дома. И в любом таком случае вам следует посетить своего ортопеда (или получить его в первую очередь), чтобы обсудить способы разглаживания ступней. Вы также должны узнать, как и почему возникла эта мозоль, и поговорить о методах предотвращения ее повторения.
7.
Купите стельки.Пока вы восстанавливаете ноги от мозолей, важно носить поддерживающую обувь и стельки, которые предотвращают реформирование накопившихся мертвых клеток. Это хорошая практика, чтобы двигаться вперед, чтобы предотвратить образование мозолей и держать ваши ноги гладкими и красивыми каждый день в году.
Спортивные стельки доктора Шолля
Рабочие стельки доктора Шолля
Как избавиться от черных точек — и предотвратить их в первую очередь
Четыре совета, которые помогут прочистить поры навсегда.
Заживление костей — Как долго кости заживают | Факты о здоровье стопы
Для просмотра содержимого на этой странице требуется Javascript. Пожалуйста, включите поддержку джаваскрипта в вашем браузере.Как заживает кость?
Процесс заживления костей одинаков для всех переломов. Это верно независимо от того, была ли кость разрезана во время хирургической процедуры или сломана в результате травмы.
Процесс заживления кости состоит из трех перекрывающихся стадий: воспаления, образования кости и ремоделирования кости.
- Воспаление начинается сразу после перелома кости и длится несколько дней. Когда кость сломана, в эту область идет кровотечение, ведущее к воспалению и свертыванию крови в месте перелома. Это обеспечивает начальную структурную стабильность и основу для образования новой кости.
- Образование костей начинается, когда свернувшаяся кровь, образовавшаяся в результате воспаления, заменяется фиброзной тканью и хрящом (известным как мягкая мозоль).
 По мере заживления мягкая мозоль заменяется твердой костью (известной как твердый мозоль), которая видна на рентгеновских снимках через несколько недель после перелома.
По мере заживления мягкая мозоль заменяется твердой костью (известной как твердый мозоль), которая видна на рентгеновских снимках через несколько недель после перелома. - Ремоделирование кости, финальная фаза заживления кости, длится несколько месяцев. При ремоделировании кость продолжает формироваться и становится компактной, возвращаясь к своей первоначальной форме. Кроме того, улучшается кровообращение в этой области. После того, как произошло адекватное заживление кости, нагрузка (например, стояние или ходьба) способствует ремоделированию кости.
Сколько времени длится заживление костей?
Кости обычно в значительной степени заживают от шести до 12 недель. В целом детские кости заживают быстрее, чем взрослые. Хирург стопы и голеностопного сустава определит, когда пациент готов выдержать нагрузку на эту область. Это будет зависеть от местоположения и серьезности перелома, типа выполненной хирургической процедуры и других соображений.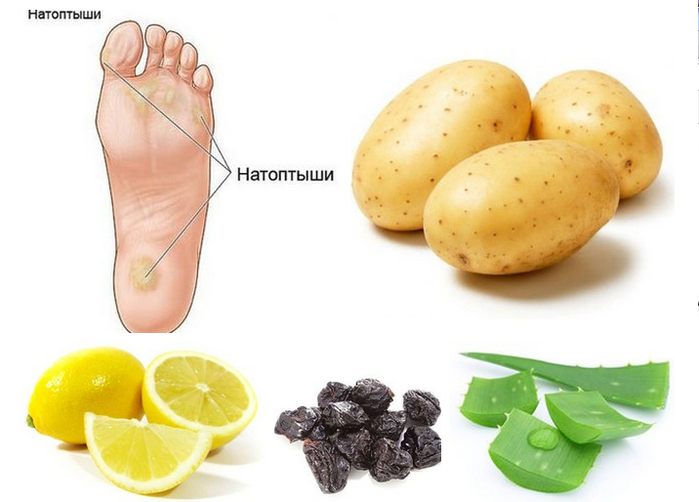
Что способствует заживлению костей?
Если кость будет разрезана во время запланированной хирургической процедуры, некоторые шаги могут быть предприняты до и после операции, чтобы помочь оптимизировать заживление.Хирург может посоветовать диету и пищевые добавки, которые необходимы для роста костей. Отказ от курения и адекватный контроль уровня сахара в крови у людей, живущих с диабетом, очень важны. Курение и высокий уровень глюкозы мешают заживлению костей.
Для всех пациентов с переломами костей иммобилизация является важной частью лечения, поскольку любое движение костных фрагментов замедляет начальный процесс заживления. В зависимости от типа перелома или хирургической процедуры хирург может использовать какую-либо форму фиксации (например, винты, пластины или проволоку) на сломанной кости и / или гипсовой повязке, чтобы кость не двигалась.В период иммобилизации ограничение веса тела в соответствии с указаниями хирурга.
После того, как кость полностью зажила, физиотерапия часто играет ключевую роль в реабилитации. Программа упражнений, разработанная для пациента, может помочь восстановить силы и равновесие и помочь вернуться к нормальной деятельности.
Программа упражнений, разработанная для пациента, может помочь восстановить силы и равновесие и помочь вернуться к нормальной деятельности.
Что может препятствовать заживлению костей?
Замедлить процесс заживления может множество факторов. К ним относятся:
- Движение костных отломков; слишком ранний вес
- Курение, сужающее кровеносные сосуды и ухудшающее кровообращение
- Заболевания, такие как диабет, гормональные проблемы или сосудистые заболевания
- Некоторые лекарства, такие как кортикостероиды и другие иммунодепрессанты
- Переломы тяжелые, осложненные или инфицированные
- Пожилой возраст
- Плохое питание или нарушение обмена веществ
- Низкий уровень кальция и витамина D
Как лечить медленное заживление?
Если кость заживает не так хорошо, как ожидалось, или не заживает, хирург стопы и голеностопного сустава может выбрать один из множества вариантов лечения для ускорения роста кости, например, продолжительную иммобилизацию в течение более длительного периода, стимуляцию кости или операцию с пересадкой кости. или использование белков роста костей.
или использование белков роста костей.
Хирурги стопы и голеностопного сустава на сегодняшний день являются ведущими специалистами в области ухода за стопами и голеностопными суставами. Как врачи ортопедической медицины, также известные как ортопеды, врачи-ортопеды или иногда «врачи стопы и голеностопного сустава», они являются сертифицированными хирургическими специалистами ортопедической профессии. Хирурги стопы и голеностопного сустава имеют больше образования и подготовки по вопросам стопы и голеностопного сустава, чем любой другой поставщик медицинских услуг.
Хирурги стопы и голеностопного сустава лечат все состояния стопы и голеностопного сустава, от простых до сложных, у пациентов любого возраста, включая переломы.Их интенсивное образование и подготовка позволяют хирургам стопы и голеностопного сустава выполнять широкий спектр операций, включая любые операции, которые могут быть показаны для заживления сломанных костей.
Как помочь при переломе стопы хорошо зажить: Центр стопы и голеностопного сустава в Скалистых горах: Хирурги стопы и голеностопного сустава
Если с наступлением весны вы занимаетесь садоводством, бегаете, ходите по магазинам или играете в футбол, повышенная активность подвергает вас риску перелом стопы. Сломанная кость может быть вызвана чем угодно: от чрезмерного использования, когда вы возвращаетесь к весенним видам спорта, до падения во время танцев или тяжелой травмы на работе.Так много способов сломать одну, но все кости — даже те, которые были порезаны во время операции — проходят по одному образцу при их заживлении.
Это начинается с кровотечения и воспаления в месте перелома костей. Это обеспечивает питательные вещества для восстановления, а свертывание фактически обеспечивает первую базовую «структуру» для вашей костной ткани, которая может восстанавливаться. Он заменяется волокнистой тканью и хрящом, называемым «мягкая мозоль», которая постепенно укрепляется, пока не образует «твердую мозоль». Ваши кости продолжают заживать в течение нескольких недель, пока они не приобретут компактную твердую форму, и вы не сможете начать набирать вес, что также помогает в их восстановлении.
Ваши кости продолжают заживать в течение нескольких недель, пока они не приобретут компактную твердую форму, и вы не сможете начать набирать вес, что также помогает в их восстановлении.
Что вы можете сделать, чтобы помочь этому процессу?
- Номер один: держите вес на ступне или ноге. Если вы постоянно напрягаете разрыв, он продолжает повреждаться и замедляет заживление.
- Иммобилизация: для некоторых сломанных костей может потребоваться гипс или защитный ботинок, а для других может потребоваться только обувь с жестким дном, которая удерживает суставы стопы от движения.
- Обледенение: лечение холодом может уменьшить боль и отек в первые несколько дней.
- Правильно питайтесь: убедитесь, что вы едите продукты, богатые кальцием и другими питательными веществами, полезными для роста костей.Мы можем даже посоветовать в это время принимать пищевые добавки.
- Не курите: курение препятствует кровообращению, которое необходимо для снабжения кости строительными блоками для самовосстановления.

- Держите уровень сахара под контролем: если вы страдаете диабетом, медленное выздоровление часто является одним из осложнений. Помогает поддержание ровного уровня глюкозы.
- Следуйте нашим рекомендациям по физиотерапии: реабилитация — это важная часть возвращения к полноценному использованию ваших ступней и ног, путем укрепления мышц и восстановления сухожилий и связок, чтобы кости оставались на месте.
Наши врачи вылечили бесчисленное количество сломанных костей — некоторые быстро заживают, а многие нуждаются в нашем хирургическом опыте — и мы знаем, что ваша роль очень важна. Мы можем помочь вам встать на правильный путь для более быстрого заживления перелома стопы, чтобы вы снова могли наслаждаться любимыми занятиями. Свяжитесь с нашими региональными офисами в западном Денвере по телефону (303) 423-2520 или назначьте встречу через наш веб-сайт.
АвторЦентр стопы и голеностопного сустава в Скалистых горах
Обзор заживления переломов — StatPearls
Определение / Введение
Перелом — это нарушение структурной целостности коры кости со степенью повреждения окружающих мягких тканей. После перелома начинается вторичное заживление, которое состоит из четырех этапов:
После перелома начинается вторичное заживление, которое состоит из четырех этапов:
Образование гематомы
Образование фиброзно-хрящевой костной мозоли
Формирование костной мозоли
Ремоделирование кости
Неудачное или замедленное заживление до 10% всех переломов и могут быть вызваны различными факторами, такими как измельчение, инфекция, опухоль и нарушение кровоснабжения. В этой статье мы подробно рассмотрим каждый из этих шагов, прежде чем коснемся первичного заживления, факторов, влияющих на заживление переломов, и методов стимуляции заживления переломов.[1] [2]
Проблемы, вызывающие озабоченность
Механизм заживления перелома — сложный и плавный процесс. Этот процесс можно разбить на четыре этапа. Однако эти этапы в значительной степени пересекаются.
Образование гематомы (дни с 1 по 5)
Эта стадия начинается сразу после перелома. Кровеносные сосуды, снабжающие кость и надкостницу, разрываются во время перелома, в результате чего вокруг места перелома образуется гематома. Гематома сворачивается и образует временный каркас для последующего заживления.Повреждение кости приводит к секреции провоспалительных цитокинов, таких как фактор некроза опухоли альфа (TNF-α), морфогенетические белки кости (BMP) и интерлейкины (IL-1, IL-6, IL-11, IL-23). ). Эти цитокины стимулируют важную клеточную биологию в этом месте, привлекая макрофаги, моноциты и лимфоциты. Эти клетки действуют вместе, удаляя поврежденную, некротическую ткань и секретируя цитокины, такие как фактор роста эндотелия сосудов (VEGF), чтобы стимулировать заживление на этом участке.
Гематома сворачивается и образует временный каркас для последующего заживления.Повреждение кости приводит к секреции провоспалительных цитокинов, таких как фактор некроза опухоли альфа (TNF-α), морфогенетические белки кости (BMP) и интерлейкины (IL-1, IL-6, IL-11, IL-23). ). Эти цитокины стимулируют важную клеточную биологию в этом месте, привлекая макрофаги, моноциты и лимфоциты. Эти клетки действуют вместе, удаляя поврежденную, некротическую ткань и секретируя цитокины, такие как фактор роста эндотелия сосудов (VEGF), чтобы стимулировать заживление на этом участке.
Образование фиброзно-хрящевой каллуса (дни с 5 по 11)
Высвобождение VEGF приводит к ангиогенезу в этом месте, а внутри гематомы начинает развиваться богатая фибрином грануляционная ткань.Далее мезенхимальные стволовые клетки привлекаются к этой области и начинают дифференцироваться (управляемая BMP) в фибробласты, хондробласты и остеобласты. В результате начинает происходить хондрогенез, закладывая богатую коллагеном фиброзно-хрящевую сеть, охватывающую концы перелома, с окружающей гиалиновой хрящевой оболочкой. В то же время, прилегающий к надкостничным слоям, слой тканой кости откладывается остеопрогениторными клетками.
В то же время, прилегающий к надкостничным слоям, слой тканой кости откладывается остеопрогениторными клетками.
Образование костной мозоли (дни с 11 по 28)
Хрящевая мозоль начинает подвергаться эндохондральной оссификации.RANK-L экспрессируется, стимулируя дальнейшую дифференцировку хондробластов, хондрокластов, остеобластов и остеокластов. В результате хрящевая мозоль рассасывается и начинает кальцифицироваться. Поднадкостнично тканая кость продолжает закладываться. Новообразованные кровеносные сосуды продолжают разрастаться, обеспечивая дальнейшую миграцию мезенхимальных стволовых клеток. В конце этой фазы формируется твердая кальцинированная мозоль из незрелой кости.
Ремоделирование кости (начиная с 18-го дня, продолжительностью от нескольких месяцев до нескольких лет)
При продолжающейся миграции остеобластов и остеокластов твердый костный мозг подвергается повторному ремоделированию, называемому «сопряженным ремоделированием».Это «связанное ремоделирование» представляет собой баланс резорбции остеокластами и образования новой кости остеобластами. В конечном итоге центр костной мозоли заменяется компактной костью, а края костной мозоли заменяются пластинчатой костью. Наряду с этими изменениями происходит существенное ремоделирование сосудистой сети. Процесс ремоделирования кости длится многие месяцы, что в конечном итоге приводит к восстановлению нормальной структуры кости. [3] [4] [5] [6]
В конечном итоге центр костной мозоли заменяется компактной костью, а края костной мозоли заменяются пластинчатой костью. Наряду с этими изменениями происходит существенное ремоделирование сосудистой сети. Процесс ремоделирования кости длится многие месяцы, что в конечном итоге приводит к восстановлению нормальной структуры кости. [3] [4] [5] [6]
Важным моментом для дальнейшего развития является эндохондральная оссификация, так называется процесс преобразования хряща в кость.Как описано выше, это происходит во время образования костной мозоли, в которой новообразованная богатая коллагеном хрящевая мозоль заменяется незрелой костью. Этот процесс также является ключом к образованию длинных костей у плода, в которых костный скелет заменяет модель гиалинового хряща. Второй тип окостенения также встречается у плода; это внутримембранозное окостенение; это процесс, при котором мезенхимальная ткань (примитивная соединительная ткань) преобразуется непосредственно в кость, которая не является промежуточным звеном хряща.Этот процесс происходит в плоских костях черепа. [7]
Клиническая значимость
Первичное заживление кости — это восстановление коры головного мозга без образования костной мозоли. Это происходит, если перелом адекватно «зафиксирован» путем репозиции, иммобилизации и реабилитации. Вторичное заживление кости, как описано выше, происходит за счет образования костной мозоли и последующего ремоделирования.
Путем репозиции и фиксации клиницист перемещает два конца перелома так, чтобы они плотно прилегали друг к другу, что приводит к минимальному образованию грануляционной ткани и костной мозоли.«Режущие конусы» остеокластов пересекают место перелома до резорбированной поврежденной кости, а «формирующие зоны» остеобластов закладывают новую кость. [5] [8]
Репозиция и фиксация переломов могут быть как открытыми, так и закрытыми. Если лечить как закрытый, это происходит без надреза кожи. Открытый относится к необходимости или выбору вскрыть кожу хирургическим разрезом. Если картина излома кажется стабильной, то закрывается наиболее подходящий метод. Вариантами для этого было бы использование приведения (например.г., гипс Пэрис), ортез или шину. Открытая репозиция обычно используется при нестабильных переломах и обычно возникает вместе с внутренней фиксацией — отсюда и термин ORIF. Внутренняя фиксация предполагает использование хирургических имплантатов для удерживания двух концов перелома вплотную друг к другу. Обычно используемые методы внутренней фиксации включают покрытие, винты, проволоку и интрамедуллярные гвозди. Также возможен последний метод внешней фиксации, который включает в себя введение штифтов через кожу, которые затем удерживаются на месте внешней «каркасом».«Этот метод обычно используется при сложных переломах и может служить временным вариантом перед внутренней фиксацией. [9]
На заживление переломов влияет множество факторов, которые в широком смысле можно разделить на местные и системные категории.
Местные факторы
Характеристики перелома — чрезмерное смещение, смещение, обширное повреждение и мягкие ткани, застрявшие в концах перелома, могут привести к отсроченному или несращению.
Инфекция — может привести к плохому заживлению и замедленному или несращению.
Кровоснабжение — снижение кровоснабжения места перелома может привести к задержке или несращению.
Системные факторы (наличие любого из этих факторов предрасполагает к плохому заживлению)
Переломы приводят к значительной смертности и заболеваемости; поэтому для хороших результатов необходим межпрофессиональный подход. [10] [11] [12]
Существует несколько методов, которые межпрофессиональная команда может использовать для содействия / стимулирования заживления переломов, в том числе:
Пищевые добавки — кальций, белок, витамины C и D
Костные стимуляторы — которые могут быть электрическими, электромагнитными, и ультразвук.Текущая эффективность этих методов все еще сомнительна, и эта область требует дальнейших исследований.
- Костный трансплантат — костный трансплантат используется для создания основы для вновь формирующейся кости. Этот трансплантат может быть от тела пациента (аутотрансплантат) или от умершего донора (аллотрансплантат). [13] [14]
БИОЛОГИЯ ЗАЖИВЛЕНИЯ ПЕРЕЛОМОВ
Abstract
Биология заживления переломов — это сложный биологический процесс, который следует определенным регенеративным паттернам и включает изменения в экспрессии нескольких тысяч генов.Хотя еще многое предстоит узнать, чтобы полностью понять пути регенерации кости, общие пути как анатомических, так и биохимических событий были тщательно исследованы. Эти усилия позволили получить общее представление о том, как происходит заживление перелома. После первоначальной травмы кость заживает либо прямым внутримембранозным, либо непрямым заживлением перелома, которое включает внутримембранозное и эндохондральное образование кости. Наиболее распространенный путь — непрямое заживление, поскольку прямое заживление кости требует анатомической репозиции и жестко стабильных условий, которые обычно достигаются только путем открытой репозиции и внутренней фиксации.Однако, когда такие условия достигнуты, прямой каскад заживления позволяет костной структуре немедленно регенерировать анатомическую пластинчатую кость и системы Гаверса без необходимости каких-либо шагов по ремоделированию. Во всех других нестабильных состояниях заживление костей происходит по определенному биологическому пути. Он включает острый воспалительный ответ, включающий производство и высвобождение нескольких важных молекул, а также привлечение мезенхимальных стволовых клеток для образования первичной хрящевой мозоли.Эта первичная мозоль позже подвергается реваскуляризации и кальцификации и, наконец, реконструируется, чтобы полностью восстановить нормальную структуру кости. В этой статье мы обобщаем базовую биологию заживления переломов.
Ключевые слова: Заживление костей, внутримембранозное, эндохондральное, каллусное, хрящевое, периостальное, ангиогенез, реваскуляризация, травма кости, повреждение кости
ВВЕДЕНИЕ
В течение последних двух десятилетий наше понимание заживления переломов быстро развивалось.Известно, что кость — одна из немногих тканей, которая может зажить без образования фиброзного рубца. Таким образом, процесс заживления перелома повторяет развитие костей и может рассматриваться как форма регенерации тканей. Однако, несмотря на регенеративную способность скелетной ткани, этот биологический процесс иногда дает сбой, и переломы могут зажить в неблагоприятных анатомических положениях, показывать задержку заживления или даже развиваться псевдоартроз или несращение. 32
Исследования как на людях, так и на животных моделях дали представление о путях, которые регулируют биологически оптимизированный процесс заживления переломов, и дали направление для дальнейших исследований по предотвращению его неудач. 16 Использование моделей на животных позволило исследовать заживление переломов со всех точек зрения, таких как гистология, биохимия и биомеханика, и, следовательно, стало очень важным инструментом в понимании биологии переломов. 6
Чтобы лучше понять новые концепции и стратегии улучшения заживления переломов, в этом обзоре представлены основные сведения о текущих знаниях биологии заживления переломов.
Непрямое заживление переломов
Непрямое (вторичное) заживление переломов является наиболее распространенной формой заживления переломов и включает заживление как эндохондральной, так и внутримембранной кости. 17 Не требует анатомической репозиции или жестко стабильных условий. Напротив, это усиливается микродвижением и опорой на вес. Однако известно, что слишком большое движение и / или нагрузка приводят к замедленному заживлению или даже к несращению. 20 Непрямое заживление кости обычно происходит при консервативном лечении переломов и при определенных оперативных вмешательствах, при которых в месте перелома происходит некоторое движение, такое как интрамедуллярный гвоздь, внешняя фиксация или внутренняя фиксация сложных оскольчатых переломов. 35, 36
Острый воспалительный ответ
Сразу после травмы образуется гематома, состоящая из клеток периферической и интрамедуллярной крови, а также клеток костного мозга. Травма вызывает воспалительную реакцию, которая необходима для прогресса заживления. В результате гематома коагулирует между краями перелома и вокруг них, а также внутри мозгового вещества, образуя шаблон для образования костной мозоли. 18 Хотя известно, что воспалительные цитокины оказывают отрицательное влияние на кости, суставы и имплантированный материал, когда происходит длительная или хроническая экспрессия, кратковременная и строго регулируемая секреция провоспалительных молекул после острого повреждения имеет решающее значение для регенерации тканей. 18 Острый воспалительный ответ достигает пика в течение первых 24 часов и завершается через 7 дней, хотя провоспалительные молекулы также играют важную роль позже в регенерации, как описано ниже в этой статье. 12
Первоначальный провоспалительный ответ включает секрецию фактора некроза опухоли-α (TNF-α), интерлейкина-1 (IL-1), IL-6, IL-11 и IL-18. 18 Эти факторы привлекают воспалительные клетки и способствуют ангиогенезу. 40 Было показано, что концентрация TNF-α достигает пика через 24 часа и возвращается к исходному уровню через 72 часа после травмы. 18 В течение этого периода времени TNF-α экспрессируется макрофагами и другими воспалительными клетками, и считается, что он опосредует эффект, индуцируя вторичные воспалительные сигналы, и действует как хемотаксический агент для набора необходимых клеток. , 28, , in vitro, , TNF-α, индуцирует остеогенную дифференцировку МСК. 11 Эти эффекты опосредуются активацией двух рецепторов TNFR1 и TNFR2, которые экспрессируются как на остеобластах, так и на остеокластах.Однако TNFR1 всегда экспрессируется в кости, тогда как TNFR2 экспрессируется только после повреждения, что предполагает более специфическую роль в регенерации кости. 3, 28 Среди различных интерлейкинов IL-1 и IL-6 считаются наиболее важными для заживления переломов. Экспрессия IL-1 перекрывается с экспрессией TNF-α в двухфазном режиме. Он продуцируется макрофагами в острой фазе воспаления и индуцирует выработку IL-6 в остеобластах, способствует образованию первичного хрящевого каллуса, а также способствует ангиогенезу в поврежденном месте, активируя один из двух его рецепторов, IL-1RI или IL-1RII. 28, 29, 40 IL-6, с другой стороны, продуцируется только во время острой фазы и стимулирует ангиогенез, выработку фактора роста эндотелия сосудов (VEGF) и дифференциацию остеобластов и остеокластов. 47
Рекрутирование мезенхимальных стволовых клеток (MSC)
Чтобы кость регенерировала, специфические мезенхимальные стволовые клетки (MSC) должны быть задействованы, пролиферировать и дифференцироваться в остеогенные клетки. Точно не известно, откуда берутся эти клетки.Хотя большинство данных указывает на то, что эти МСК происходят из окружающих мягких тканей и костного мозга, недавние данные демонстрируют, что системное рекрутирование циркулирующих МСК в поврежденный участок может иметь большое значение для оптимальной реакции заживления. 19, 27 Какие молекулярные события опосредуют это рекрутирование, все еще обсуждается. Давно предполагалось, что BMP-2 играет важную роль в этом рекрутинге, но данные нашей группы показывают, что это не так. 2 В самом деле, BMP-2 необходим для восстановления костей 43 , но другие BMP, такие как BMP-7, могут играть более важную роль в рекрутировании клеток-предшественников. 2
Текущие данные предполагают, что фактор-1, полученный из стромальных клеток (SDF-1), и его рецептор, связанный с G-белком CXCR-4, образуют ось (SDF-1 / CXCR-4), которая является ключевым регулятором набор и перемещение определенных МСК к месту травмы. 19, 27, 31 Эти отчеты показывают, что экспрессия SDF-1 увеличивается в месте перелома, и особенно в надкостнице по краям перелома. Они также демонстрируют, что SDF-1 играет особую роль в привлечении МСК, экспрессирующих CXCR-4, в поврежденный участок во время заживления эндохондрального перелома. 27 Важность этой оси была дополнительно подтверждена, поскольку лечение антагонистом против SDF-1 или генетическая манипуляция с SDF-1 и CXCR-4 ухудшают заживление переломов. Также было показано, что трансплантированные МСК возвращаются домой к месту перелома только в том случае, если они экспрессируют CXCR-4, тогда как отрицательные МСК по CXCR-4 не обладают такой способностью. 19, 27 Кроме того, недавние данные также демонстрируют важную роль индуцируемого гипоксией фактора-1α (HIF-1α) в восстановлении костей и его индукцию VEGF в процессе реваскуляризации, показывают, что гипоксические градиенты регулируют перенос клеток-предшественников МСК с помощью HIF-1. . 9, 44
Образование хрящевой и надкостничной костной мозоли
Хотя непрямое заживление перелома состоит как из внутримембранозного, так и из эндохондрального окостенения, образование хрящевой костной мозоли, которая позже подвергается минерализации, резорбции и затем заменяется костью, является ее ключевая особенность этого процесса. После образования первичной гематомы образуется богатая фибрином грануляционная ткань. 37 Внутри этой ткани эндохондральное образование происходит между концами перелома и снаружи по отношению к периостальным участкам.Эти области также механически менее стабильны, и хрящевая ткань образует мягкую мозоль, которая придает перелому стабильную структуру. 14 В моделях на животных (крысы, кролики, мыши) пик образования мягкого каллуса происходит через 7–9 дней после травмы с пиком внеклеточных маркеров проколлагена типа II и протеогликанового корового белка. 15 В то же время реакция внутримембранного окостенения возникает субпериостально непосредственно рядом с дистальным и проксимальным концом перелома, образуя твердую мозоль.Это окончательное перекрытие этой центральной твердой мозоли, которое в конечном итоге обеспечивает полужесткую структуру перелома, позволяющую выдерживать нагрузку. 17
Образование этих каллусных тканей зависит от рекрутирования МСК из окружающих мягких тканей, коры, надкостницы и костного мозга, а также от системной мобилизации стволовых клеток в периферическую кровь из удаленных гемопоэтических участков. После набора молекулярный каскад включает производство матрикса коллагена-I и коллагена-II и участие нескольких сигнальных молекул пептида.Было показано, что в этом процессе члены суперсемейства трансформирующего фактора роста-бета (TGF-β) имеют большое значение. TGF-β2, -β3 и GDF-5 участвуют в хондрогенезе и эндохондральной оссификации, тогда как BMP-5 и -6, как предполагается, вызывают пролиферацию клеток при внутримембранозной оссификации в периостальных участках. 12, 33 Кроме того, как отмечалось выше, было показано, что BMP-2 имеет решающее значение для инициирования каскада заживления, поскольку мыши с инактивирующими мутациями в BMP-2 не могут образовывать каллус для успешного заживления своих переломов. . 43 Связано ли это с эффектами на пролиферацию и дифференцировку мезенхимальных стволовых клеток или с эффектами на миграцию клеток, все еще обсуждается.
Реваскуляризация и неоангиогенез в месте перелома
Заживление перелома требует кровоснабжения, а реваскуляризация необходима для успешного восстановления кости. 25 При заживлении эндохондрального перелома это включает не только ангиогенные пути, но также апоптоз хондроцитов и хрящевую деградацию, поскольку удаление клеток и внеклеточных матриц необходимо для обеспечения роста кровеносных сосудов в месте восстановления. 1
Как только этот структурный паттерн достигнут, процесс васкуляризации в основном регулируется двумя молекулярными путями: ангиопоэтин-зависимым путем и зависимым от фактора роста эндотелия сосудов (VEGF) путем. 42 Ангиопоэтины, в первую очередь ангиопоэтин-1 и 2, являются морфогенетическими белками сосудов. Их экспрессия индуцируется на ранних этапах каскада заживления, что позволяет предположить, что они способствуют начальному росту сосудов из существующих сосудов в надкостнице. 30 Однако путь VEGF считается ключевым регулятором регенерации сосудов. 25 Было показано, что и остеобласты, и гипертрофические хондроциты экспрессируют высокие уровни VEGF, тем самым способствуя инвазии кровеносных сосудов и трансформируя бессосудистый хрящевой матрикс в васкуляризованную костную ткань. 25 VEGF способствует как васкулогенезу, то есть агрегации и пролиферации эндотелиальных мезенхимальных стволовых клеток в сосудистое сплетение, так и ангиогенезу, т.е.е. рост новых судов из уже существующих. 24 Следовательно, VEGF играет решающую роль в неоангиогенезе и реваскуляризации в месте перелома. Его важность в этих процессах дополнительно подтверждается наблюдениями, что добавление чрезмерного количества VEGF способствует заживлению переломов, тогда как блокирование рецепторов VEGF ингибирует рост сосудов и задерживает или нарушает регенеративный процесс. 1, 25 В эти ответы также могут быть вовлечены несколько других факторов, обладающих проангиогенными эффектами, такими как синергические взаимодействия BMP с VEGF и роль механических стимулов в усилении ангиогенной активности VEGFR2-зависимым образом. 1, 24
Минерализация и резорбция хрящевой мозоли
Для того, чтобы регенерация кости прогрессировала, первичная мягкая хрящевая мозоль должна быть резорбирована и заменена твердой костной мозолью. Этот этап заживления перелома до некоторой степени повторяет эмбриологическое развитие кости с комбинацией клеточной пролиферации и дифференцировки, увеличения клеточного объема и увеличения отложения матрикса. 7 Связь между регенерацией костей и развитием костей была дополнительно усилена недавним пониманием роли молекул семейства Wnt, которые имеют большое значение в эмбриологии, а также, как было показано, играют важную роль в заживлении костей. .Wnt-семейство, как полагают, регулирует дифференцировку плюрипотентных МСК в остеобластный клон и, на более поздних стадиях развития, положительно регулирует образование остеобластов. 10
По мере пролиферации хондроцитов каллуса перелома они становятся гипертрофическими, и внеклеточный матрикс кальцинируется. Каскад, организованный главным образом макрофагальным колониестимулирующим фактором (M-CSF), активатором рецептора ядерного фактора, лигандом каппа B (RANKL), остеопротегерином (OPG) и TNF-α, инициирует резорбцию этого минерализованного хряща. 4, 18 Считается, что во время этого процесса M-CSF, RANKL и OPG также помогают рекрутировать костные клетки и остеокласты для образования тканой кости. TNF-α дополнительно способствует привлечению МСК с остеогенным потенциалом, но его наиболее важная роль может заключаться в инициации апоптоза хондроцитов. 18 Механизм кальцификации включает роль митохондрий, которые накапливают кальцийсодержащие гранулы, созданные в среде гипоксического перелома. После проработки в цитоплазме хондроцитов костной мозоли гранулы кальция транспортируются во внеклеточный матрикс, где они осаждаются с фосфатом и образуют начальные минеральные отложения.Эти отложения кальция и фосфата становятся очагом гомогенного зародышеобразования и образования кристаллов апатита. 26 Пик образования твердой мозоли в моделях на животных обычно достигается к 14 дню, что определяется гистоморфометрией минерализованной ткани, но также и путем измерения маркеров внеклеточного матрикса, таких как проколлаген I типа, остеокальцин, щелочная фосфатаза и остеонектин. 15 По мере того, как образование твердой мозоли прогрессирует и кальцинированный хрящ заменяется тканой костью, каллус становится более твердым и механически жестким. 17
Ремоделирование кости
Хотя твердая костная мозоль представляет собой жесткую структуру, обеспечивающую биомеханическую стабильность, она не полностью восстанавливает биомеханические свойства нормальной кости. Для достижения этого каскад заживления переломов инициирует вторую фазу резорбции, на этот раз для ремоделирования твердой мозоли в пластинчатую костную структуру с центральной медуллярной полостью. 18 Эта фаза биохимически управляется IL-1 и TNF-α, которые демонстрируют высокие уровни экспрессии на этой стадии, в отличие от большинства членов семейства TGF-β, экспрессия которых к этому времени снизилась. 1, 34 Однако некоторые BMP, такие как BMP2, по-видимому, также участвуют в этой фазе с достаточно высокими уровнями экспрессии. 33
Процесс ремоделирования осуществляется за счет резорбции твердой костной мозоли остеокластами и отложения ламеллярной кости остеобластами. Хотя процесс начинается уже через 3-4 недели в моделях на животных и людях, реконструкция может занять годы, чтобы достичь полностью регенерированной костной структуры. 45 Этот процесс может происходить быстрее у животных и более молодых пациентов.Было показано, что ремоделирование костей является результатом создания электрической полярности, возникающей при приложении давления в кристаллической среде. 5 Это достигается, когда возникает осевая нагрузка на длинные кости, создавая одну электроположительную выпуклую поверхность и одну электроотрицательную вогнутую поверхность, активируя, соответственно, остеокластическую и остеобластическую активность. Благодаря этим действиям внешняя мозоль постепенно заменяется структурой пластинчатой кости, тогда как внутреннее ремоделирование костной мозоли восстанавливает костномозговую полость, характерную для диафизарной кости. 5
Для успешного ремоделирования кости решающее значение имеют адекватное кровоснабжение и постепенное повышение механической стабильности. 8 Это ясно демонстрируется в тех случаях, когда ни один из них не достигается, что приводит к развитию атрофического фиброзного несращения. Однако в случаях, когда имеется хорошая васкуляризация, но нестабильная фиксация, процесс заживления прогрессирует с образованием хрящевой мозоли, но приводит к гипертрофическому несращению или псевдоартрозу. 20
ПРЯМОЕ ИСЦЕЛЕНИЕ ПЕРЕЛОМОВ
Прямое заживление обычно не происходит в естественном процессе заживления перелома.Это связано с тем, что для этого требуется правильная анатомическая репозиция концов перелома без образования щелей и стабильная фиксация. Однако этот тип заживления часто является основной целью, которую необходимо достичь после операций по открытой репозиции и внутренней фиксации. Когда эти требования выполнены, прямое заживление кости может происходить путем прямого ремоделирования пластинчатой кости, гаверсовских каналов и кровеносных сосудов. В зависимости от вида обычно проходит от нескольких месяцев до нескольких лет, прежде чем будет достигнуто полное заживление. 37
Контактное заживление
Первичное заживление переломов может происходить либо путем контактного заживления, либо заживления промежутков. Оба процесса включают попытку непосредственно восстановить анатомически правильную и биомеханически компетентную структуру пластинчатой кости. Прямое заживление кости возможно только в том случае, если достигнуто анатомическое восстановление фрагментов перелома и обеспечена жесткая фиксация, приводящая к значительному снижению межфрагментного напряжения. Кость на одной стороне коры должна соединиться с костью на другой стороне коры, чтобы восстановить механическую целостность.Если зазор между концами костей меньше 0,01 мм и межфрагментная деформация менее 2%, перелом объединяется так называемым контактным заживлением . 41 В этих условиях режущие конусы образуются на концах остеонов, ближайших к месту перелома. 22 Кончики режущих конусов состоят из остеокластов, которые пересекают линию перелома, образуя продольные полости со скоростью 50–100 мкм / день. Эти полости позже заполняются костью, образованной остеобластами, находящимися в задней части режущего конуса.Это приводит к одновременному образованию костного союза и восстановлению гаверсовских систем, сформированных в осевом направлении. 23, 37 Восстановленные гаверсовские системы позволяют проникать в кровеносные сосуды, несущие предшественники остеобластов. 15, 21 Соединительные остеоны позже созревают за счет прямого ремоделирования в пластинчатую кость, что приводит к заживлению перелома без образования надкостничной костной мозоли.
Заживление разрывов
Заживление разрывов отличается от контактного исцеления тем, что костное сращение и хаверсовское ремоделирование не происходят одновременно.Это происходит, если достигаются стабильные условия и анатомическая репозиция, хотя зазор должен быть менее 800 мкм — 1 мм. 23 В этом процессе место перелома в основном заполняется пластинчатой костью, ориентированной перпендикулярно длинной оси, что требует вторичной костной реконструкции в отличие от процесса контактного заживления. 39 Первичная костная структура затем постепенно замещается продольными реваскуляризованными остеонами, несущими клетки-остеопрогениторы, которые дифференцируются в остеобласты и образуют ламеллярную кость на каждой поверхности промежутка. 41 Эта пластинчатая кость, однако, расположена перпендикулярно длинной оси и механически непрочна. Этот начальный процесс занимает примерно 3-8 недель, после чего происходит вторичное ремоделирование, напоминающее каскад контактного заживления с режущими шишками. Хотя эта фаза не столь обширна, как эндохондральное ремоделирование, она необходима для полного восстановления анатомических и биомеханических свойств кости. 41
ЗАКЛЮЧЕНИЕ
Есть несколько путей, через которые кость может заживать, но уникальным признаком восстановления кости является то, что оно происходит без развития фиброзного рубца.Это обозначает процесс заживления перелома как форму регенерации тканей. Чтобы достичь полной регенерации полностью функциональной кости, многие взаимосвязанные анатомические, биомеханические и биохимические процессы должны происходить в хорошо организованной манере.
Хотя в этой статье описаны основные компоненты процесса заживления перелома, было показано, что другие механизмы также играют важную роль в регенерации кости: например, действие металлопротеиназ, участие нескольких эндокринных систем, влияющих на гомеостаз фосфатов и кальция, и гематопоэтическая система и ее регуляция предшественников мезенхимальных стволовых клеток, которые имеют решающее значение для регенерации костей и сосудов.


 С его помощью обновка лучше “сядет” на стопу.
С его помощью обновка лучше “сядет” на стопу.  Это должно подсушить мозоль. Если одного раза было недостаточно, повторите.
Это должно подсушить мозоль. Если одного раза было недостаточно, повторите. Нанесите на мозоль перед сном и накройте сверху пластырем или компрессом. Утром ее легко будет убрать пемзой или пилкой.
Нанесите на мозоль перед сном и накройте сверху пластырем или компрессом. Утром ее легко будет убрать пемзой или пилкой.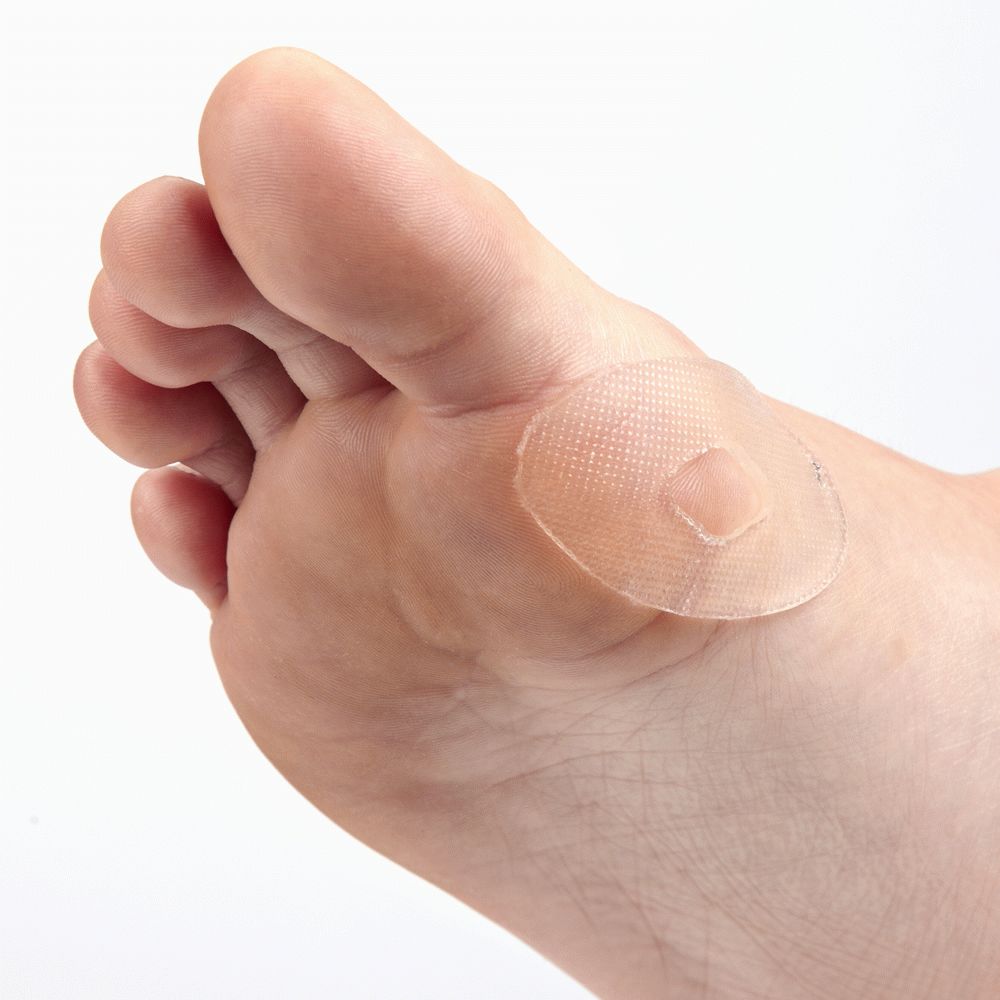
 Повязка меняется каждые 3 — 4 часа.
Повязка меняется каждые 3 — 4 часа. Помимо бактерицидного действия, это еще и хорошее обезболивающее средство.
Помимо бактерицидного действия, это еще и хорошее обезболивающее средство. 

 Какую бы стратегию ни избрал ваш хирург, во время процесса заживления важно следовать указаниям врача, ограничивая движения и активность в соответствии с указаниями.
Какую бы стратегию ни избрал ваш хирург, во время процесса заживления важно следовать указаниям врача, ограничивая движения и активность в соответствии с указаниями.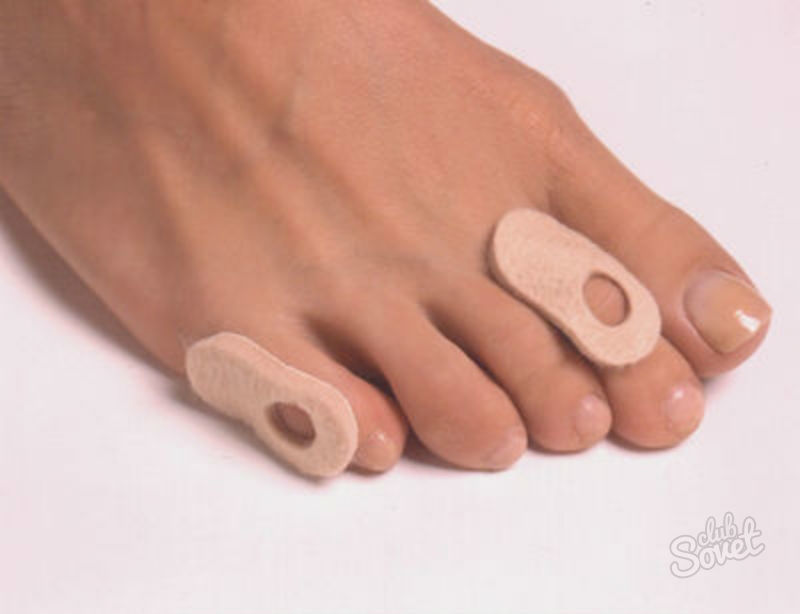
 По мере заживления мягкая мозоль заменяется твердой костью (известной как твердый мозоль), которая видна на рентгеновских снимках через несколько недель после перелома.
По мере заживления мягкая мозоль заменяется твердой костью (известной как твердый мозоль), которая видна на рентгеновских снимках через несколько недель после перелома.