Что такое креатинин? | Sağlam Aile
Креатин, который играет особую роль в энергетическом обмене мышц и содержит высокоэнергетические фосфаты, выделяется из фосфата в результате различных реакций. Креатин, приблизительно 1-2% которого используются каждый день превращаясь в отходный материал креатинин находится в мышечной ткани и играет особую роль в производстве энергии. Таким образом, вещество под названием креатинин образуется в результате повседневной активности наших мышц. Количество креатинина в крови зависит от мышечной массы тела и мышечной активности. У людей с высокой мышечной массой высокий креатинин, у слабых людей и у пожилых людей низкий уровень. Креатин, попадающий в кровоток из мышц, попадает в почки, как и другие органические отходы. Кровь фильтруется нефронами, наименьшей функциональной единицей в почках, примерно по 1,25 миллиона в каждой почке, а продукты жизнедеятельности, такие как креатинин, выводятся из организма с наименьшим количеством воды. Секреция креатинина, которая зависит от возраста, пола и мышечной массы, всегда находится на низком уровне в крови.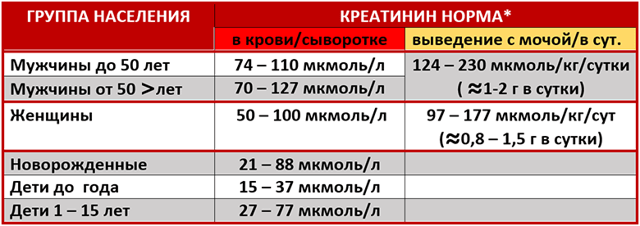
Креатиновые анализы проводятся для проверки креатинина в крови и клиренса креатинина в моче, собранной в течение 24 часов. Рекомендуется контролировать клиренс креатинина при таких заболеваниях, как хроническая почечная недостаточность, нарушение функции почек, гипертония, сердечно-сосудистые заболевания и диабет.
Дефицит креатинина
Такие заболевания, как пожилой возраст, потеря веса, миастения и мышечная дистрофия вызывают уменьшение мышечной массы. При таких заболеваниях наблюдается низкий уровень креатинина. Из-за увеличения выведения с мочой и потери жидкости во время беременности наблюдается снижение количества креатинина в крови во время беременности. Хотя креатинин синтезируется организмом, необходимо сбалансировать его количество с питанием.
Высокий креатинин
Это зависит от количества креатинина, мышечной активности и массы, производимой в результате мышечной активности. Креатинин выводится из организма в результате фильтрационной функции почек. Когда почечная фильтрующая функция не работает должным образом, уровень креатинина, которого в организме мало, начинает повышаться. Повышенный креатинин также повышается из-за множества различных заболеваний, особенно почек. Тяжелое поражение почек, хроническая почечная недостаточность и кома могут вызвать повышенный уровень креатинина в крови из-за нарушения нормального кровотока. Мышечная дистрофия, заболевания щитовидной железы, такие как гипотиреоз, мышечные травмы, диабет, гипертония, кровопотеря, беременность, оральные упражнения, отравление угарным газом и обезвоживание — это другие факторы, вызывающие повышение креатинина. Хотя нет никаких специфических признаков высокого креатинина, некоторые люди могут испытывать такие симптомы, как усталость, психическое расстройство и одышка.
Тяжелое поражение почек, хроническая почечная недостаточность и кома могут вызвать повышенный уровень креатинина в крови из-за нарушения нормального кровотока. Мышечная дистрофия, заболевания щитовидной железы, такие как гипотиреоз, мышечные травмы, диабет, гипертония, кровопотеря, беременность, оральные упражнения, отравление угарным газом и обезвоживание — это другие факторы, вызывающие повышение креатинина. Хотя нет никаких специфических признаков высокого креатинина, некоторые люди могут испытывать такие симптомы, как усталость, психическое расстройство и одышка.
Для онлайн регистрации, а также по другим вопросам вы также можете позвонить в информационный центр по телефону (012) 910 или написать на Whatsapp по телефону (055) 4000 910.
Биохимический анализ крови у взрослых и детей (НОРМА)
Биохимический анализ крови у взрослых и детей (НОРМА)
Биохимический анализ крови – метод лабораторной диагностики, позволяющий довольно точно судить о функциональном состоянии большинства жизненно важных органов человеческого организма.
Биохимический анализ крови – метод лабораторной диагностики, позволяющий довольно точно судить о функциональном состоянии большинства жизненно важных органов человеческого организма. Показатели биохимического анализа крови играют решающую роль в диагностике целого ряда серьезных заболеваний и широко используются практически во всех отраслях практической медицины. Особую диагностическую ценность биохимическое исследование крови имеет при заболеваниях сердца, печени, почек и эндокринной системы.
Как правильно сдать биохимический анализ крови?
Надлежащая подготовка к рассматриваемому тестированию обеспечит достоверность полученных результатов.
Правил такой подготовки не слишком много, они не сложные в выполнении:
- Время голодания перед сдачей крови должно составлять не менее 8 часов. От воды желательно отказаться на этот период, однако при сильной жажде можно позволить себе выпить незначительное количество негазированной водички.

- От употребления напитков, содержащих алкоголь, следует отказаться за 24 часа до забора крови, от курения – за 1 час.
- Жевательные резинки, мятные конфеты, кофе, чай, соки утром, перед сдачей анализа, употреблять запрещено.
- В течение 3-х дней перед тестированием крови нужно отказаться от жирной, острой, жареной пищи. Экспериментировать с новыми блюдами в этот период не стоит.
- Физические упражнения в течение3-х дней до сдачи анализов нужно исключить. То же самое касается стрессовых ситуаций.
- Прием медикаментов необходимо прекратить за 3 дня до проведения тестирования крови. Если это невозможно в связи с лечением, о типе препаратов, дозах следует известить доктора, что назначил биохимический анализ.
Если в день проведения анализа назначены лечебные процедуры (массаж, лазеротерапия), их нужно проводить только после сдачи крови.
Все показатели биохимического анализа крови — что означает каждый показатель.
Данный тип тестирования крови может назначаться любым доктором для выявления определенных патологий. При помощи биохимического анализа крови возможно получить обширную картину состояния здоровья пациента, однако диагностировать существующие погрешности в функционировании внутренних органов/систем может только врач.
При помощи биохимического анализа крови возможно получить обширную картину состояния здоровья пациента, однако диагностировать существующие погрешности в функционировании внутренних органов/систем может только врач.
Белки в биохимическом анализе крови
Для выявления обширного перечня недугов посредством рассматриваемого анализа устанавливают содержание белка в крови. При наличии дефектов в работе внутренних органов уровень белка зачастую будет завышен.
Основными компонентами белка являются альбумины+глобулины. Без белков процесс свертывания крови невозможен. Благодаря рассматриваемому веществу осуществляется перенос билирубина, гормонов (стероидных), липидов в ткани организма, что определяет качество обменных процессов.
Ферменты в биохимическом анализе крови
Указанные вещества – белковые молекулы (голоферменты), что состоят из 2-х компонентов: белковая составляющая (апофермент), активный центр (кофермент). Ферменты (энзимы) помогают ускорить биохимические реакции в тканях организма.
В состав коферментов могут входить 2 группы веществ:
- Органические:витамины группы В (В1, В6, В12), флавин и т.д.
- Неорганические:микрочастицы меди, цинка, кобальта, других металлов.
Принцип функционирования фермента предусматривает наличие следующих составляющих:
- Вещество, которое подвергается влиянию фермента (субстрат). Процесс взаимодействия субстрата+фермента заключается в индивидуальности: каждый энзим может воздействовать лишь на один субстрат:
- Сукцинатдегидрогеназа– фермент, что воздействует на янтарную кислоту (сукцинат). В данном случае сукцинат – субстрат.
- Лактатдигидрогеназа– энзим, посредством которого происходит распад молочной кислоты (лактат). В этом случае лактат – субстрат.
- Вещество, что образуется вследствие биохимической реакции (продукт).
Липиды в биохимическом анализе крови
Указанные вещества (растворенные в крови жиры) играют важную роль для организма: они являются составной частью некоторых биологически активных веществ, гормонов.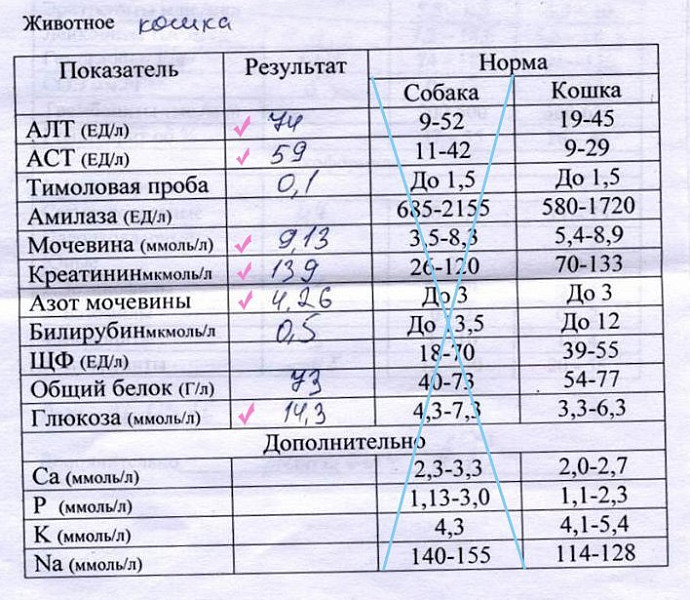 В случае если доктор подозревает у пациента ряд серьезных патологий (атеросклероз, ишемическая болезнь сердца, патологии в работе мозга), у пациента проводят исследование липидного профиля.
В случае если доктор подозревает у пациента ряд серьезных патологий (атеросклероз, ишемическая болезнь сердца, патологии в работе мозга), у пациента проводят исследование липидного профиля.
Липидный профиль предусматривает целую линию анализов крови, что дает возможность изучить дефекты в жировом обмене организма.
Липидный профиль состоит из нескольких показателей:
Главный липид, что преобразовывается в печени, поступает в организм с продуктами питания. Посредством рассматриваемого показателя можно предопределить вероятность возникновения атеросклероза.
- Триглицериды.
Относятся к категории нейтральных липидов.
- Коэффициент атерогенности.
Помогает определить соотношение «хороших», «вредных» холестеринов в крови.
- Липопротеины низкой плотности («вредный» холестерин).
Фракции липидов, что насыщены холестерином. Липопротеины низкой плотности способствуют возникновению атеросклеротических бляшек.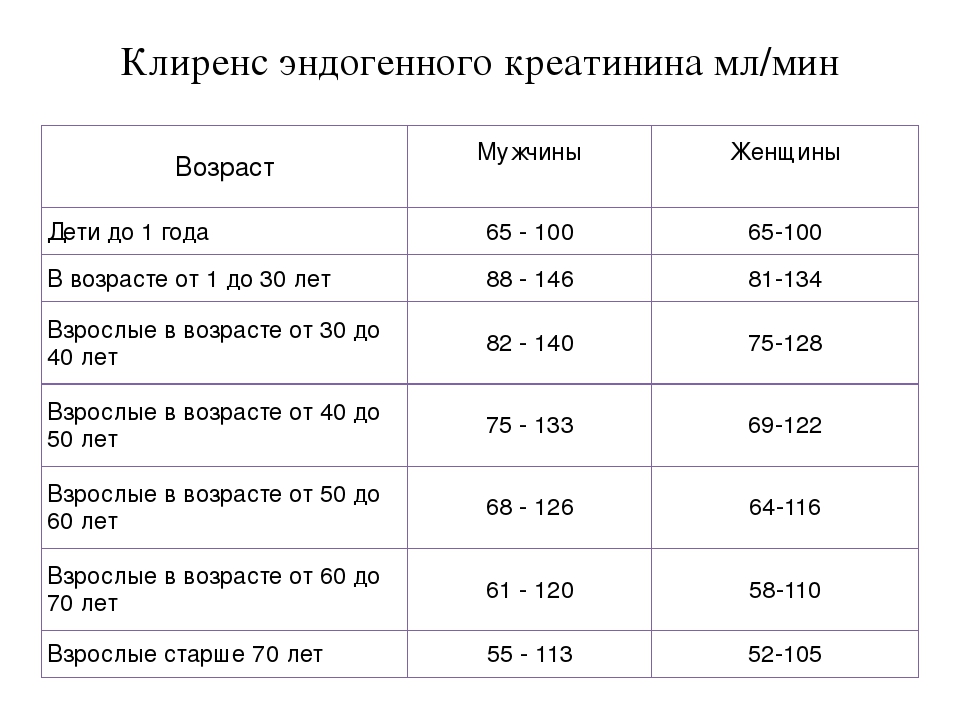
- Липопротеины высокой плотности.
Единственная составная часть липидов («хороший» холестерин), что препятствуют возникновению в сосудах атеросклеротических бляшек. Местом утилизации холестерина в этом случае является печень.
Углеводы в биохимическом анализе крови
- Главным показателем в аспекте углеводного обмена в крови является уровень глюкозы. Глюкоза – важный источник энергии, при дефиците которого обменные процессы в организме будут нарушены.
Изучение уровня глюкозы посредством биохимического анализа крови дает возможность обнаружить патологии в работе эндокринной системы (сахарный диабет, сбои в работе поджелудочной железы, опухоли надпочечников, дефекты в выработке гормонов роста, иные болезни).
- Важным моментом в плане полноценного усвоения глюкозы является количество инсулина в крови (гормон поджелудочной железы).
- Вследствие «сотрудничества» глюкозы с альбумином, возникает фруктозамин. Определение уровня содержания указанного вещества в крови помогает проследить за качеством лечения сахарного диабета, спрогнозировать возникновение этой болезни.
 Зачастую биохимический анализ крови на фруктозамин назначают беременным женщинам, младенцам в первые дни после рождения.
Зачастую биохимический анализ крови на фруктозамин назначают беременным женщинам, младенцам в первые дни после рождения.
Пигменты в биохимическом анализе крови
Посредством рассматриваемого вида тестирования крови, можно получить данные о 3-х пигментах:
- Билирубин общий.
Образуется вследствие распада гемоглобина в клетках печени. Указанный пигмент крови имеет оранжево-желтый цвет. Диагностирование уровня билирубина общего помогает доктору определить причины возникновения желтухи; гемолитической анемии; патологий, связанных с работой желчного пузыря.
- Билирубин прямой.
Составной элемент билирубина общего. Повышение уровня указанного фрагмента билирубина может произойти при желтухе, что развилась вследствие погрешностей в оттоке желчи из печени.
- Билирубин непрямой.
Отклонение от нормы данной фракции билирубина – следствие гемолитической анемии, кровоизлияний, малярии.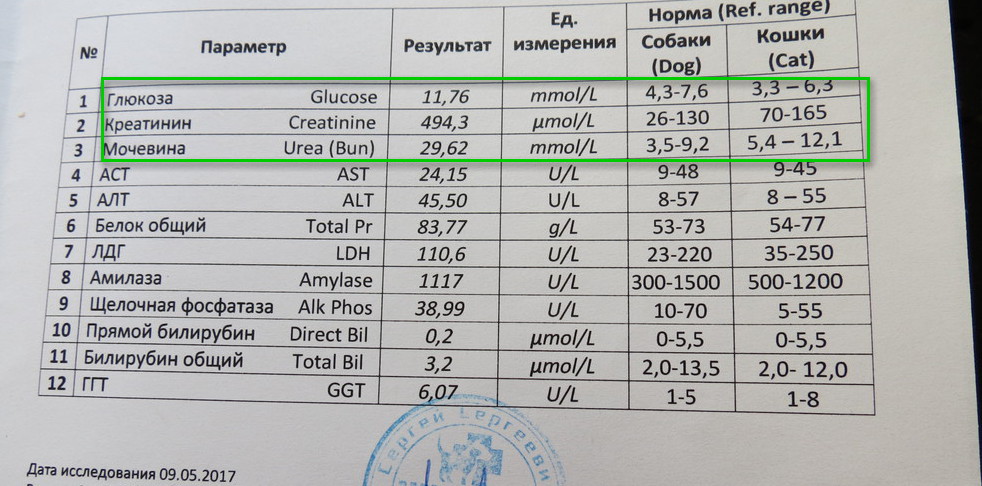 По своей сути билирубин непрямой – разница между билирубином общим, билирубином прямым.
По своей сути билирубин непрямой – разница между билирубином общим, билирубином прямым.
Низкомолекулярные азотистые вещества в биохимическом анализе крови
В ходе проведения рассматриваемого вида тестирования крови, производят исследование на наличие/уровень следующих низкомолекулярных азотистых веществ.
Является следствием распада белков. В крови у человека допустимое количество указанного вещества меняется с возрастом. Зачастую уровень мочевины зашкаливает у пациентов, что имеют патологии в работе почек: доктора назначают подобный анализ крови для диагностики, прогнозирования недуга. Снижение уровня мочевины в крови может быть спровоцировано причинами, что имеют физиологическую (беременность, голодание, чрезмерные физнагрузки), патологическую природу (целиакия, цирроз печени, отравление тяжелыми металлами).
Его образование связано с распадом белков, аминокислот. Местом локализации указанного вещества является мышечная ткань.
Уровень креатинина в крови будет зависеть от 2-х факторов:
- Количества белка в крови.

- Времени, в течение которого происходит синтез белка.
Причины, что могут спровоцировать погрешности в содержании креатинина в крови аналогичны причинам, что вызывают увеличение/уменьшение уровня содержания мочевины. Однако в случае с креатинином спектр таких факторов дополняется сбоями в работе эндокринной, мышечной системы.
- Мочевая кислота.
Указанное вещество имеет несколько особенностей:
- Ее образование связано с синтезом пуринов (компонентов ДНК).
- Местом образования данного азотистого вещества является печень.
- Выведением мочевой кислоты из организма занимаются почки.
Причины, что могут вызвать повышение/снижение уровня содержания мочевой кислоты, зачастую связаны с повышением/снижением количества употребления пурин-содержащих продуктов. К патологическим факторам риска относят болезни крови, болезни печени, мочевыводящей системы.
Неорганические вещества и витамины в биохимическом анализе крови
Перечень указанных веществ достаточно обширный:
Калий.
В связи с тем, что преимущественным местом локализации иона калия служит полость клетки (89%), его относят к числу внутриклеточных ионов. В силу присутствия данного вещества в каждом внутреннем органе, системе, нарушение допустимой нормы калия в крови может иметь объемные проявления:
- Сбои в работе ЦНС.
- Погрешности в функционировании сердечнососудистой/дыхательной систем.
- Дефекты в работе почек.
- Гормональный сбой.
- Нарушения со стороны ЖКТ.
Спровоцировать изменение концентрации калия в крови могут:
- Инсулин.
- Адреналин/норадреналин.
- Гормон, что продуцируется почками (альдостерон).
- Мочегонные препараты.
Натрий.
В виду пребывания основной массы натрия (75%) за пределами клетки, его относят к числу внеклеточных ионов. Исходя из количества натрия в кровеносной системе выделяют несколько типов погрешностей:
- Увеличение концентрации ионов натрия в полости кровеносных сосудов: провоцирует повышение артериального давления.

- Увеличение адекватного количества натрия в полости клетки: вызывает отек тканей.
- Превышение допустимого уровня натрия во внеклеточной структуре: ведет к обезвоживанию организма.
Увеличение количества натрия в организме зачастую связано с неравномерными процессами поступления, выведения жидкости из организма. Больной испытывает сильную жажду, достаточно часто производит мочеиспускание, при тестировании его мочи в ней (моче) будет выявлен белок. К распространенным патологическим явлениям, что провоцируют гипернатриемию, относят сбои в работе почек, стрессовые ситуации.
Хлор.
Аналогично предыдущему неорганическому веществу – представитель внеклеточных ионов. Функции, что выполняют ионы хлора, функционируя в организме человека:
- Принимают участие (совместно с частицами натрия, калия) в регулировке водно-солевого обмена.
- Благоприятствуют выработке желудочного сока.
- Осуществляют балансировку осмотического давления.

- Способствуют поддержке кислотного баланса крови.
Поступление указанного вещества в организм связано с продуктами питания. Выводится хлор посредством мочи, пота, кала.
Кальций.
В рамках биохимического анализа крови производится изучение количества ионизированного, общего кальция. Основным местом расположения ионов кальция служит внеклеточное пространство.
Функции, что выполняют ионы кальция, находясь в организме человека:
- Принимают участие в сокращении мышц.
- Помогают удерживать жидкость в кровеносном русле.
- Незаменимы при свертывании крови.
Недостаток рассматриваемого вещества в крови (гипокальцемия) зачастую является следствием неправильного питания, недостатка витамина Д. Переизбыток кальция (гиперкальцемия) может возникнуть на фоне онкозаболеваний, патологий в работе печени, сердца, при пневмонии. Оба указанных состояния могут стать причиной серьезных нарушений в будущем.
Фосфор (неорганический).
Составная часть нуклеиновых кислот, костной ткани. Количество ионов кальция в крови будет влиять на уровень фосфора. Определение уровня фосфатов в крови при биохимическом тестировании назначают редко: при необходимости получения дополнительных сведений.
Магний.
Основная масса указанного вещества (60-70%) формирует структуру макромолекул. Относится к числу внутриклеточных ионов.
Функции, что выполняют ионы магния, пребывая в организме человека:
- Регулируют процесс синтеза белка.
- Провоцируют расслабление мышц.
- Принимают участие в поддержании работы сердца.
Нарушение допустимой нормы магния в крови чревато объемной симптоматикой:
- Сбоями в работе ЦНС.
- Погрешностями в функционировании сердечнососудистой, дыхательной систем.
- Дефектами в работе мышечной системы.
- Психическими нарушениями.
- Нарушениями со стороны желудочно-кишечного тракта.
- Нарушениями, что затрагивают иные внутренние органы/системы.

Железо.
Важность указанного вещества определяется его присутствием в ферментах, гемоглобине. Без его участие невозможен процесс кроветворения. Железо поступает в организм вместе с продуктами питания.
Увеличение уровня концентрации железа в крови чревато его скоплением в кожных покровах, внутренних органах, что ведет к развитию разнообразных патологий в будущем.
При снижении уровня концентрации железа в организме развиваются анемии (железодефицитные).
Фолиевая кислота.
Нужна для процесса деления клеток. При невозможности клеток осуществлять полноценное деление, в кровь поступают клетки больших параметров, что провоцирует развитие анемий (фолиеводефицитных).
Витамин В12.
Важность указанного вещества определяется его функциями для организма:
- Необходим для нормальной работы почек, селезенки.
- Способствует сокращению мышц.
- Принимает участие в процессах кроветворения.

Расшифровка показателей биохимического анализа крови
Анализ крови на креатинин в Омске, доступные цены в клинике «Divera»
Креатинин – вещество, уровень которого в крови чаще всего используется для оценки функции почек.
Креатинин – идеальный маркер функции почечного фильтра, так как он не реабсорбируется в канальцах почек и весь выводится из организма. Уровень креатинина у здорового человека зависит от мышечной массы.
В каких случаях обычно назначают исследование креатинина крови?
Анализ на креатинин обычно используют для оценки фильтрационной функции почек, традиционно для этой цели назначают два теста: мочевину и креатинин. Уровень креатинина крови нужен для расчета скорости клубочковой фильтрации (проба Реберга). Возможно снижение содержания креатинина в крови при беременности, голодании, при уменьшении мышечной массе тела.
Обычно анализ на креатинин входит в базовую биохимию, назначаемую перед госпитализацией и при ежегодной диспансеризации. Этот показатель является обязательным для исследования при подозрении на недостаточную функцию почек.
Этот показатель является обязательным для исследования при подозрении на недостаточную функцию почек.
Признаки возможной почечной дисфункции
- Усталость, снижение концентрации внимания, проблемы со сном
- Сниженный аппетит
- Отечность лица, особенно вокруг глаз
- Снижение количества мочи или изменение ее цвета
- Изменение частоты мочеиспускания, особенно ночью
- Высокое артериальное давление
Что именно определяется в процессе анализа?
Определяется содержание креатинина в крови колориметрическим методом Яффе.
Что означают результаты теста?
Повышенный уровень креатинина в крови указывает на заболевание почек или другие состояния, которые влияют на функцию почек. Обычно это признак нарушения работы почечных клубочков. Повреждение почек может быть связано с инфекцией, аутоиммунным процессом, токсическим воздействием. Снижение уровня креатинина крови чаще говорит о недостатке мышечной массы.
Обычный срок выполнения теста
Обычно результат креатинина крови можно получить в течение 1-2 дней
Нужна ли специальная подготовка к анализу?
Специальная подготовка не требуется.
Анализ сывороточного креатинина — Американский почечный фонд (AKF)
Креатинин — это отходы в вашей крови, которые поступают из ваших мышц. Здоровые почки фильтруют креатинин из крови через мочу.
Уровень креатинина в сыворотке основан на анализе крови, который измеряет количество креатинина в вашей крови. Он показывает, насколько хорошо работают ваши почки. Когда почки плохо работают, уровень креатинина в сыворотке повышается.
Ваш врач также может измерить креатинин с помощью анализа мочи.
Как узнать креатинин сыворотки?
Чтобы определить уровень креатинина в сыворотке крови, вам нужно взять кровь на анализ в кабинете врача. Лаборатория проверит ваш образец крови, чтобы узнать, сколько креатинина в вашей крови.
Вернуться к началу
Что означает результат моего теста на креатинин сыворотки?
Результаты анализа сывороточного креатинина измеряются в миллиграммах на децилитр (мг / дл). Нормальный уровень креатинина зависит от вашего пола, возраста и количества мышц.В целом нормальный уровень:
- 0,7 — 1,3 мг / дл для мужчин
- 0,6 — 1,1 мг / дл для женщин
Повышение уровня креатинина в сыворотке крови может означать, что ваши почки не работают должным образом. Ваш врач сравнит ваши результаты креатинина сыворотки с результатами других анализов, таких как уровень азота мочевины крови (АМК), чтобы решить, что делать дальше. Если ваш результат креатинина сыворотки выше нормы, ваш врач может провести другие тесты.
Результаты анализа сывороточного креатинина помогут врачу оценить вашу рСКФ (расчетную скорость клубочковой фильтрации), которая является мерой того, насколько хорошо ваши почки фильтруют отходы из крови.
Вернуться к началу
Что мне делать после получения результатов теста?
Независимо от результатов ваших анализов, рекомендуется задать врачу следующие вопросы:
- Что означают мои результаты теста?
- Какие еще тесты я должен был сделать?
- Когда мне нужно снова пройти тестирование?
Вы также можете предпринять шаги, чтобы сохранить свои почки как можно более здоровыми:
Вернуться к началу
Уровни креатинина и клиренс креатинина (моча и кровь)
Креатинин и клиренс креатинина в моче и сыворотке
| Почему проводится этот тест? | Креатинин сыворотки и мочи, а также клиренс креатинина используются для оценки функции почек.Клиренс креатинина используется, среди прочего, для выявления заболевания почек на ранней стадии, для корректировки дозировок лекарств и для отслеживания побочных эффектов некоторых лекарств на почки. |
| Как приготовить: | Для измерения креатинина в моче
|
| Справочные значения: |
Клиренс креатинина прогрессивно уменьшается с возрастом. |
| Сопутствующие тесты: | Помимо измерения креатинина, также измеряется уровень азота мочевины в крови. Нормальные значения составляют от 2,5 до 8,2 ммоль / л. |
Общая информация
Что означает ненормальный результат теста?
Если результат слишком высокий
- Клиренс креатинина
Уровень клиренса креатинина выше нормы может указывать на анемию или повышенный кровоток к сердцу.
- Креатинин сыворотки
Следующие факторы могут повышать уровень креатинина сыворотки: - Острое или хроническое заболевание почек
- Обезвоживание
- Снижение кровотока к почкам
- Обструкция мочевыводящих путей
- Тяжелые мышечные болезни
- Осложнения сахарного диабета
- Клиренс креатинина
Более низкий, чем обычно, уровень клиренса креатинина может указывать на то, что почки не работают в полную силу.Это также может означать низкий приток крови к почкам. - Креатинин сыворотки
Низкая мышечная масса, заболевание печени или мышечные состояния могут объяснить низкий уровень креатинина в сыворотке. - Креатинин мочи
Может указывать на снижение функции почек. - Уровни креатинина в сыворотке
Следующие факторы могут привести к повышению уровня креатинина в сыворотке: - Съесть большое количество мяса перед испытанием
- Энергичные упражнения
- Некоторые лекарственные препараты
- Уровни креатинина в сыворотке
Беременность и значительная потеря мышечной массы (ампутация, паралич и т. Д.) обычно связаны со снижением уровня креатинина в сыворотке.
Д.) обычно связаны со снижением уровня креатинина в сыворотке. - Уровни креатинина в моче
Неправильный сбор мочи может повлиять на клиренс креатинина или уровень креатинина в моче. Возраст также связан с более низким уровнем креатинина в моче. - Аминозиды (например, гентамицин (Гарамицин®))
- Амфотерицин-B (Fungizone®)
- Цефалоспорины (например,грамм. Цефокситин (Мефоксин®)
- Циметидин (Тагамет®)
- Цисплатин (Platinol®)
- Кортикостероиды (например, преднизон (Deltasone®))
- Циклофосфамид (Процитокс®)
- Эритромицин
- Литий (например, Carbolith®)
- Маннит (Osmitrol®)
- Нестероидные противовоспалительные средства (например, ибупрофен (Motrin®))
- Метилдопа (Aldomet®)
- Пробенецид (Бенемид®)
- Хинин
- Рифампицин (Rifadin®)
- Тетрациклины
- Триметоприм (Пролоприм)
- Ванкомицин (Vancocin®)
- Витамин C
- Фуросемид (Lasix®)
- Гидрохлоротиазид (Hydrodiuril®)
- Индапамид (Лозид®) и др.
Если результат слишком низкий
Факторы, которые могут повлиять на результаты испытаний
вверх
вниз
Некоторые препараты могут влиять на уровень креатинина в сыворотке и моче, в том числе:
Сообщите врачу, если вы принимаете диуретики.
 Диуретики — это препараты, которые способствуют выработке и выделению мочи и могут повлиять на результаты. Следующие продукты являются примерами диуретиков:
Диуретики — это препараты, которые способствуют выработке и выделению мочи и могут повлиять на результаты. Следующие продукты являются примерами диуретиков:Для расчета клиренса креатинина используется математическая формула. Измерения могут быть смещенными у младенцев, пожилых людей, пациентов с ожирением или людей с низкой мышечной массой.
Что нужно знать перед экзаменом
Перед тем, как пойти на анализ крови, процедуру или другое обследование, лучше всегда иметь при себе список всех лекарства, которые вы принимаете (рецептурные, безрецептурные и натуральные продукты для здоровья).Если не указано иное, вы должны взять ваше лекарство, как обычно, в день обследования. В случае сомнений обратитесь к фармацевту за дополнительной информацией. Информация.
значение отношения азот мочевины / креатинина крови при остром повреждении почек | Клинический журнал почек
Аннотация
Фон.
Отношение азота мочевины крови (BUN) / креатинина (BCR)> 20 (0,081 в международных единицах) используется для различения преренальной азотемии (PRA) и острого канальцевого некроза (ATN).Однако существует мало доказательств того, что BCR может различать эти два состояния и / или является клинически полезным.
Методы.
Мы провели ретроспективное исследование с использованием большой больничной базы данных. Пациенты были разделены на три группы: «низкий BCR» (если BCR при развитии острого почечного повреждения (AKI) был ≤20), «высокий BCR» (если BCR при развитии AKI был> 20) и «без AKI», если пациенты этого не сделали. соответствовать любому из критериев риска, травмы, отказа, потери и терминальной стадии заболевания почек для ОПП во время госпитализации.
Результаты.
Среди 20 126 исследуемых пациентов 3641 (18,1%) имели ОПП. Среди этих пациентов 1704 (46,8%) имели BCR <20 при диагнозе AKI («низкий BCR») и 1937 (53,2%) имели BCR> 20 («высокий BCR»). Средний BCR для двух групп составил 15,8 против 26,1 (P <0,001). Госпитальная смертность была значительно ниже в группе «с низким BCR» (18,4 против 29,9%, P <0,001). Многофакторный логистический регрессионный анализ госпитальной смертности («без ОПП» в качестве эталона) показал, что отношение шансов «высокого BCR» (5.73) был выше, чем у «низкого BCR» (3,32).
Средний BCR для двух групп составил 15,8 против 26,1 (P <0,001). Госпитальная смертность была значительно ниже в группе «с низким BCR» (18,4 против 29,9%, P <0,001). Многофакторный логистический регрессионный анализ госпитальной смертности («без ОПП» в качестве эталона) показал, что отношение шансов «высокого BCR» (5.73) был выше, чем у «низкого BCR» (3,32).
Выводы.
Примерно половина пациентов с ОПН имеют BCR> 20, традиционный порог диагностики PRA. В отличие от пациентов с PRA, у которых смертность ниже, чем у пациентов с ATN, пациенты с высоким BCR имели более высокую госпитальную летальность по сравнению с пациентами с низким BCR, что было подтверждено многомерным анализом. Эти данные не подтверждают BCR как маркер PRA.
Введение
Острое повреждение почек (ОПП) обычно возникает у госпитализированных пациентов и сопровождается высокой летальностью [1–3].Причины ОПН часто делят на три группы: преренальные, внутрипочечные и постренальные [4–6].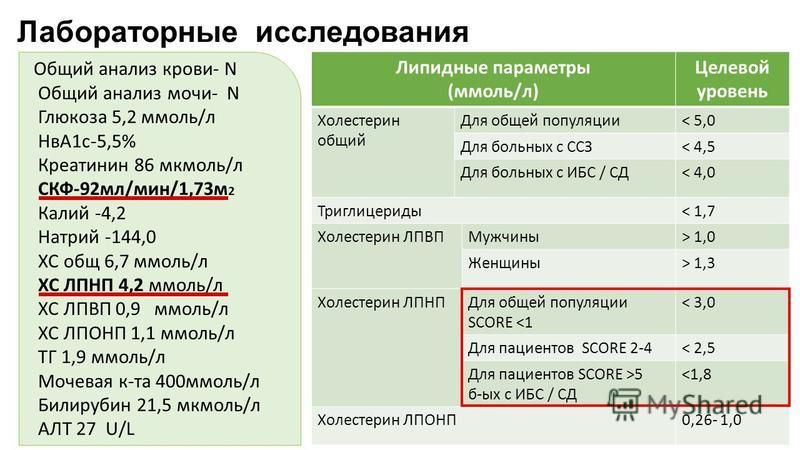 Преренальная недостаточность, также называемая преренальной азотемией (PRA), описывается как обратимое повышение сывороточных концентраций креатинина и мочевины в результате снижения почечной перфузии, что приводит к снижению скорости клубочковой фильтрации (СКФ) [6]. С другой стороны, внутрипочечные заболевания поражают структуры нефрона, такие как клубочки, канальцы, сосуды или интерстиций, и наиболее частой причиной внутрипочечного (внутреннего) заболевания считается острый некроз канальцев (ОТН) [5 ].Сообщается, что эти две причины составляют от 66 [1] до 75% [2] всех случаев ОПП. Раннее распознавание причины ОПП, особенно различение PRA и ATN, широко считается клинически важным, поскольку жидкостная реанимация может улучшить PRA, но может вызвать отек тканей и ухудшить ATN. Кроме того, у АТН гораздо худший прогноз [1, 7].
Преренальная недостаточность, также называемая преренальной азотемией (PRA), описывается как обратимое повышение сывороточных концентраций креатинина и мочевины в результате снижения почечной перфузии, что приводит к снижению скорости клубочковой фильтрации (СКФ) [6]. С другой стороны, внутрипочечные заболевания поражают структуры нефрона, такие как клубочки, канальцы, сосуды или интерстиций, и наиболее частой причиной внутрипочечного (внутреннего) заболевания считается острый некроз канальцев (ОТН) [5 ].Сообщается, что эти две причины составляют от 66 [1] до 75% [2] всех случаев ОПП. Раннее распознавание причины ОПП, особенно различение PRA и ATN, широко считается клинически важным, поскольку жидкостная реанимация может улучшить PRA, но может вызвать отек тканей и ухудшить ATN. Кроме того, у АТН гораздо худший прогноз [1, 7].
Отношение азота мочевины крови (BUN) / креатинина (BCR) является одним из распространенных лабораторных тестов, используемых для различения PRA и ATN, с типичным порогом 20 (0.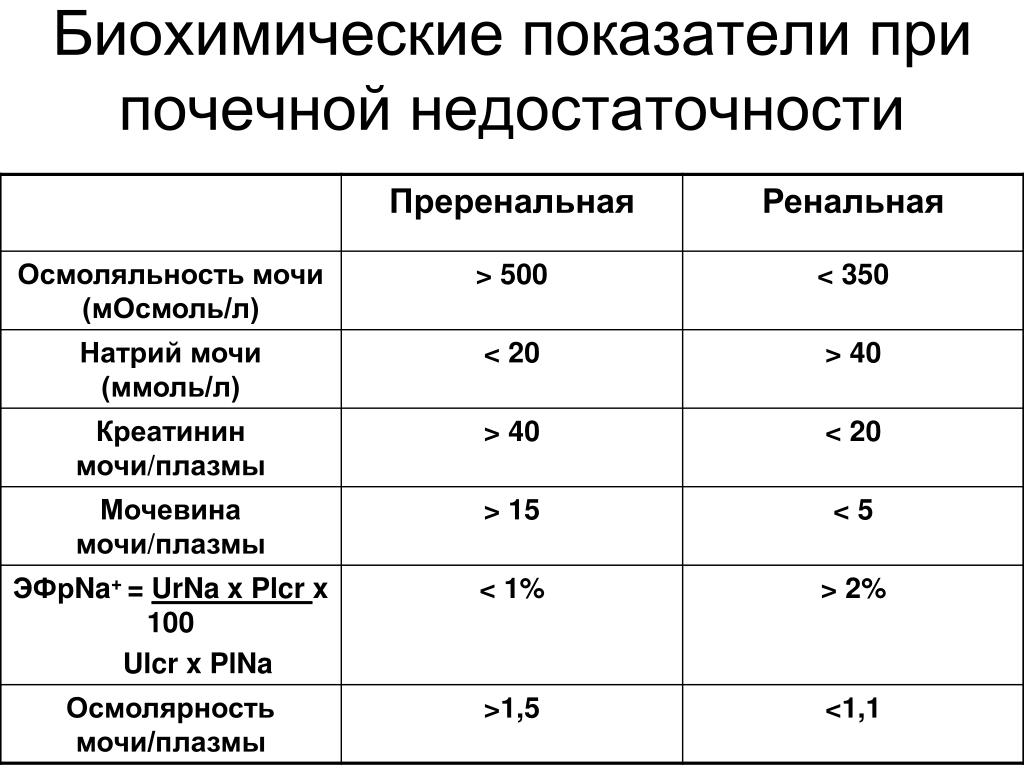 081 в международных единицах) предлагается в качестве полезной точки отсечения для отделения PRA от ATN [8]. Однако существует мало доказательств того, что BCR может различать эти два состояния и / или является клинически полезным. Поэтому мы провели исследование с использованием большой базы данных пациентов, госпитализированных в академический медицинский центр [3], сосредоточив внимание на значении BCR у пациентов с ОПП.
081 в международных единицах) предлагается в качестве полезной точки отсечения для отделения PRA от ATN [8]. Однако существует мало доказательств того, что BCR может различать эти два состояния и / или является клинически полезным. Поэтому мы провели исследование с использованием большой базы данных пациентов, госпитализированных в академический медицинский центр [3], сосредоточив внимание на значении BCR у пациентов с ОПП.
Материалы и методы
Мы обследовали всех пациентов, госпитализированных в больницу Остин, Мельбурн, Австралия, в период с января 2000 года по декабрь 2002 года, используя компьютеризированную базу данных о госпитализации и выписках.Пациенты были исключены, если они были моложе 15 лет, если они находились на хроническом диализе, перенесли трансплантацию почки или если продолжительность их пребывания в больнице была короче 24 часов. Если за период исследования у пациента было несколько госпитализаций, в исследование включали только последний госпитализацию.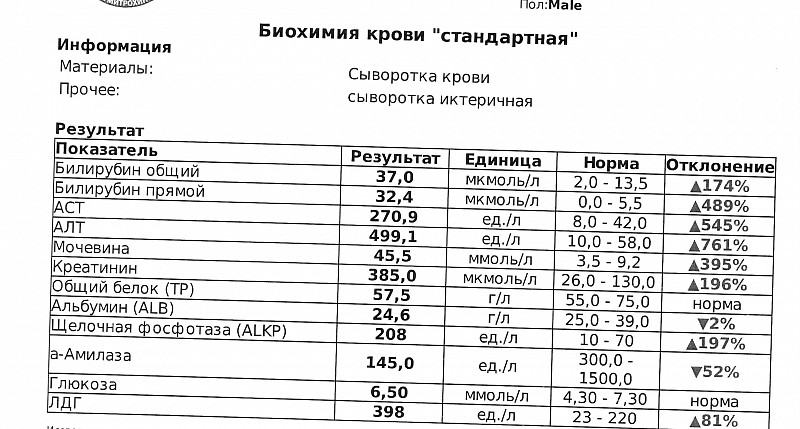 Исследование было одобрено Комитетом по этике исследований на людях больницы Остина. От необходимости получения информированного согласия отказались, поскольку исследование не требовало вмешательства и нарушения конфиденциальности или анонимности, поскольку такие проекты рассматриваются Комитетом по институциональной этике как мероприятия по повышению качества.
Исследование было одобрено Комитетом по этике исследований на людях больницы Остина. От необходимости получения информированного согласия отказались, поскольку исследование не требовало вмешательства и нарушения конфиденциальности или анонимности, поскольку такие проекты рассматриваются Комитетом по институциональной этике как мероприятия по повышению качества.
Значения креатинина сыворотки и АМК для всех включенных пациентов во время их пребывания в больнице были получены из центральной лабораторной базы данных. ОПП определяли в соответствии с критериями риска, травмы, отказа, потери и терминальной стадии почечной недостаточности (RIFLE) [9]. Мы использовали критерии СКФ только потому, что не могли собрать информацию по диурезу. Исходный креатинин определялся двумя способами, как описано ранее [3]. Вкратце, для пациентов, у которых в течение периода исследования было более одного госпитализации, исходный креатинин определялся как измеренный при выписке из больницы после предыдущего госпитализации. Для пациентов, поступивших только в один прием, исходный креатинин оценивался с использованием уравнения MDRD [10], как рекомендовано рабочей группой ADQI (предполагая, что средняя СКФ в этой возрастной группе составляет 75 мл / мин) [9].
Для пациентов, поступивших только в один прием, исходный креатинин оценивался с использованием уравнения MDRD [10], как рекомендовано рабочей группой ADQI (предполагая, что средняя СКФ в этой возрастной группе составляет 75 мл / мин) [9].
Затем пациенты были разделены на три группы: «низкий BCR», если BCR при развитии AKI был ≤20, «высокий BCR», если BCR при развитии AKI был> 20, и «без AKI», если пациенты не удовлетворяли ни одному из критериев RIFLE. при ОПП во время госпитализации.
Демографическая информация была собрана из базы данных: возраст, пол, тип госпитализации, госпитализация в отделение интенсивной терапии (ОИТ), использование искусственной вентиляции легких, использование заместительной почечной терапии (ЗПТ), отделения госпитализации, продолжительность пребывания в больнице и больничная смертность. .Худший класс (наивысшая категория ВИНТОВКИ, полученная во время пребывания в больнице) был выбран из категорий риска, травмы или отказа. Пик креатинина был определен как самый высокий креатинин во время их госпитализации.
Демографические данные представлены в виде медианы (25–75 квартили) или в процентах. Демографические данные сравнивались между «низким BCR» и «высоким BCR» с помощью точного критерия Фишера для номинальных значений и критерия Манна-Уитни для числовых переменных. Был проведен многомерный логистический регрессионный анализ госпитальной смертности.Все доступные переменные и почечные состояния пациентов («без ОПП», «низкий BCR» и «высокий BCR») были выбраны в качестве независимых переменных в анализе. «Общая медицина» использовалась в качестве справочного материала для госпиталей, а «отсутствие ОПП» — для почечных заболеваний. Для более тщательной оценки значения BCR был повторен многовариантный анализ с семью подгруппами в соответствии с BCR (<10, 10-15, 15-20, 20-25, 25-30, 30-40 и> 40). Использовался коммерчески доступный статистический пакет (SPSS Statistics 19; IBM Inc., Чикаго). Статистически значимым считалось значение P <0,05.
Результаты
На рисунке 1 показана блок-схема выбора пациента.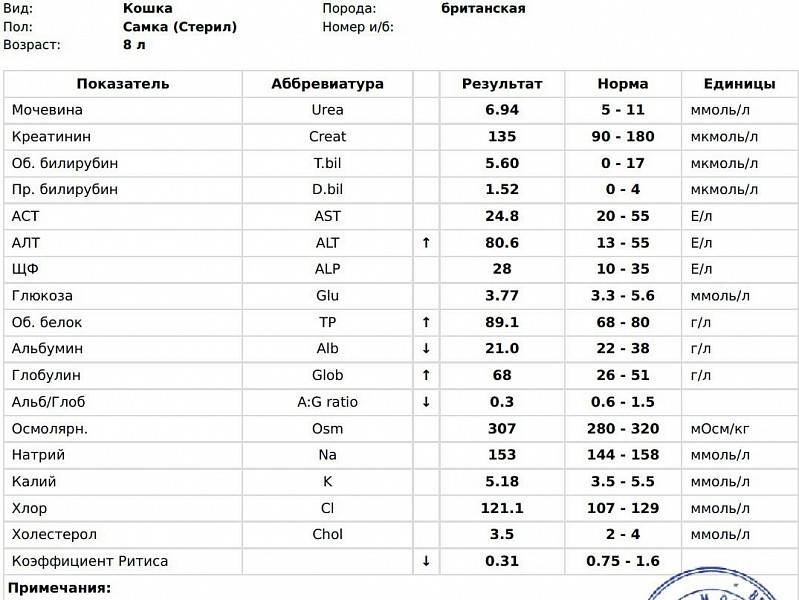 Среди 20 126 исследуемых пациентов 3641 (18,1%) имели ОПП. Среди этих пациентов 1704 (46,8%) имели BCR <20, когда был поставлен диагноз AKI («низкий BCR»), а остальные были классифицированы как «высокие BCR». На рисунке 2 показано распределение BCR среди пациентов с ОПП. В BCR не было бимодального распределения.
Среди 20 126 исследуемых пациентов 3641 (18,1%) имели ОПП. Среди этих пациентов 1704 (46,8%) имели BCR <20, когда был поставлен диагноз AKI («низкий BCR»), а остальные были классифицированы как «высокие BCR». На рисунке 2 показано распределение BCR среди пациентов с ОПП. В BCR не было бимодального распределения.
Рис.1.
Блок-схема выбора пациентов для текущего исследования. RTx, трансплантация почки.
Рис. 1.
Блок-схема выбора пациента для текущего исследования. RTx, трансплантация почки.
Рис. 2.
Распределение отношения АМК / креатинин.
Рис. 2.
Распределение отношения АМК / креатинин.
В таблице 1 представлены демографические данные пациентов. По сравнению с пациентами с «низким BCR» пациенты в группе «с высоким BCR» были старше, перенесли больше неотложных операций, но им потребовалось меньше госпитализаций в ОИТ или ИВЛ (P <0.0001 для всех сравнений). Они также чаще были женщинами и имели более низкие базовые значения креатинина. Во время AKI их уровень креатинина в сыворотке был немного ниже, а их BUN выше, при средней разнице BCR> 10 (15,8 против 26,1, P <0,001).
Во время AKI их уровень креатинина в сыворотке был немного ниже, а их BUN выше, при средней разнице BCR> 10 (15,8 против 26,1, P <0,001).
Демография пациентовa
| Нет AKI | Низкий BCR | Высокий BCR | Низкий по сравнению с высоким | |
| Количество пациентов | 16 485 | 1704 | 1937 | |
| Возраст, лет | 65 (49–76) | 75 (65–82) | 79 (71–85) | <0.001 |
| Мужской пол,% | 56,1 | 55,3 | 45,1 | <0,001 |
| Повторная госпитализация,% | 29,3 | 25,8 | 32,8 | <0,001 |
| Скорая помощь ,% | 55,7 | 65,3 | «> 75,4 | <0,001 |
| Поступление в ОИТ,% | 12,3 | 28,4 | 22,8 | <0.001 |
| Механическая вентиляция,% | 7,3 | 20,4 | 14,5 | <0,001 |
| Базовый уровень Cr, мг / дл | 1,01 (0,81–1,08) | 1,00 (0,79–1,04) | 0,82 (0,78–1,03) | <0,001 |
| Базовый уровень Cr, (мкмоль / л) | 89 (71–95) | 88 (70–92) | 72 (69–91) | |
| Эксплуатация,% | 36,7 | 33.6 | 23,1 | <0,001 |
| Приемные единицы,% | <0,001 | |||
| Общая медицина | 19,6 | 30,7 | «> 45,6 | |
| Кардиология 12,9 | 7,8 | 6,6 | ||
| Гастроэнтерология | 3,1 | 5,4 | 4,2 | |
| Гематология | 1.6 | 2,6 | 2,6 | |
| Неврология | 4,9 | 1,8 | 2,1 | |
| Онкология | 7,6 | 5,6 | 7,8 | Почечная медицина | 5,7 | 3,0 |
| Респираторная медицина | 3,6 | 3,2 | 3,8 | |
| Инсультный блок | 2.9 | 3,0 | 2,5 | |
| Прочие медицинские единицы | «> 3,7 | 1,4 | 1,9 | |
| Кардиохирургия | 4,5 | 8,7 | 4,6 | |
| Общая хирургия | 12,7 | 8,3 | 5,6 | |
| Нейрохирургия | 5,4 | 0,9 | 1.3 | |
| Ортопедия | 4,6 | 2,2 | 2,6 | |
| Торакальная хирургия | 4,0 | 1,8 | 1,2 | |
| Урология | 3,0 | 5,0 | ||
| Сосудистая хирургия | 2,7 | 4,3 | 2,9 | |
| Другие хирургические единицы | 2.6 | 1,3 | 0,8 | |
| Поступление в ОПП, дней | Н / Д | «> 2 (1–4) | 2 (1–4) | 0,18 |
| Cr при возникновении ОПП , мг / дл | НЕТ | 1.74 (1.43–2.33) | 1.64 (1.32–2.05) | <0.001 |
| Cr в месте возникновения ОПП, (мкмоль / л) | НЕТ | 153 (126–205) | 144 (116–180) | |
| АМК при возникновении ОПП, мг / дл | НЕТ | 28.0 (22,1–36,1) | 44,5 (34,7–62,2) | <0,001 |
| Мочевина, ммоль / л | Н / Д | 10,0 (7,9–12,9) | 15,9 (12,4–22,2) | |
| Соотношение АМК / Cr | Н / Д | 15,8 (13,3–17,8) | 26,1 (22,7–31,7) | <0,001 |
| Мочевина ммоль / л / Cr мкмоль / л | Н / Д | 0,064 (0,054–0,072) | 0,106 (0,092–0,129) |
| Нет AKI | Низкий BCR | Высокий BCR | Низкий по сравнению с Высоким | |
| Количество пациентов | 16 485 | 1704 | 1937 | |
| Возраст, лет | 65 (49–76) | 75 (65–82) | 79 (71–85) | <0.001 |
| Мужской пол,% | 56,1 | 55,3 | 45,1 | <0,001 |
| Повторная госпитализация,% | 29,3 | 25,8 | 32,8 | <0,001 |
| Скорая помощь ,% | 55,7 | 65,3 | 75,4 | <0,001 |
| Поступление в ОИТ,% | 12,3 | 28,4 | 22,8 | <0.001 |
| Механическая вентиляция,% | 7,3 | 20,4 | 14,5 | <0,001 |
| Базовый уровень Cr, мг / дл | 1,01 (0,81–1,08) | 1,00 (0,79–1,04) | 0,82 (0,78–1,03) | <0,001 |
| Базовый уровень Cr, (мкмоль / л) | 89 (71–95) | 88 (70–92) | 72 (69–91) | |
| Эксплуатация,% | 36,7 | 33.6 | 23,1 | <0,001 |
| Приемные единицы,% | <0,001 | |||
| Общая медицина | 19,6 | 30,7 | 45,6 | |
| Кардиология 12,9 | 7,8 | 6,6 | ||
| Гастроэнтерология | 3,1 | 5,4 | 4,2 | |
| Гематология | 1.6 | 2,6 | 2,6 | |
| Неврология | 4,9 | 1,8 | 2,1 | |
| Онкология | 7,6 | 5,6 | 7,8 | Почечная медицина | 5,7 | 3,0 |
| Респираторная медицина | 3,6 | 3,2 | 3,8 | |
| Инсультный блок | 2.9 | 3,0 | 2,5 | |
| Прочие медицинские единицы | 3,7 | 1,4 | 1,9 | |
| Кардиохирургия | 4,5 | 8,7 | 4,6 | |
| Общая хирургия | 12,7 | 8,3 | 5,6 | |
| Нейрохирургия | 5,4 | 0,9 | 1.3 | |
| Ортопедия | 4,6 | 2,2 | 2,6 | |
| Торакальная хирургия | 4,0 | 1,8 | 1,2 | |
| Урология | 3,0 | 5,0 | ||
| Сосудистая хирургия | 2,7 | 4,3 | 2,9 | |
| Другие хирургические единицы | 2.6 | 1,3 | 0,8 | |
| Поступление в ОПП, дней | Н / Д | 2 (1–4) | 2 (1–4) | 0,18 |
| Cr при возникновении ОПП , мг / дл | НЕТ | 1.74 (1.43–2.33) | 1.64 (1.32–2.05) | <0.001 |
| Cr в месте возникновения ОПП, (мкмоль / л) | НЕТ | 153 (126–205) | 144 (116–180) | |
| АМК при возникновении ОПП, мг / дл | НЕТ | 28.0 (22,1–36,1) | 44,5 (34,7–62,2) | <0,001 |
| Мочевина, ммоль / л | Н / Д | 10,0 (7,9–12,9) | 15,9 (12,4–22,2) | |
| Соотношение АМК / Cr | Н / Д | 15,8 (13,3–17,8) | 26,1 (22,7–31,7) | <0,001 |
| Мочевина ммоль / л / Cr мкмоль / л | Н / Д | 0,064 (0,054–0,072) | 0,106 (0,092–0,129) |
Демография пациентовa
| Нет AKI | Низкий BCR | Высокий BCR | Низкий по сравнению с высоким | ||
| Количество пациентов | 16 485 | 1704 | 1937 | ||
| Возраст, лет | 65 (49–76) | 75 (65–82) | 79 (71–85) | <0,001 | |
| Мужской пол,% | 56,1 | 55.3 | 45,1 | <0,001 | |
| Повторная госпитализация,% | 29,3 | 25,8 | 32,8 | <0,001 | |
| Экстренная госпитализация,% | 55,7 | 65,3 | 75,4 | 0,001||
| Поступление в ОИТ,% | 12,3 | 28,4 | 22,8 | <0,001 | |
| ИВЛ,% | 7,3 | 20.4 | 14,5 | <0,001 | |
| Базовый уровень Cr, мг / дл | 1,01 (0,81–1,08) | 1,00 (0,79–1,04) | 0,82 (0,78–1,03) | <0,001 | |
| Базовый уровень Cr, (мкмоль / л) | 89 (71–95) | 88 (70–92) | 72 (69–91) | ||
| Эксплуатация,% | 36,7 | 33,6 | 23,1 | <0,001 | |
| Приемные единицы,% | <0.001 | ||||
| Общая медицина | 19,6 | 30,7 | 45,6 | ||
| Кардиология | 12,9 | 7,8 | 6,6 | ||
| Гастроэнтерология | 3,154 | Гастроэнтерология | 3,154 | ||
| Гематология | 1,6 | 2,6 | 2,6 | ||
| Неврология | 4.9 | 1,8 | 2,1 | ||
| Онкология | 7,6 | 5,6 | 7,8 | ||
| Почечная медицина | 0,6 | 5,7 | 3,0 | ||
| Респираторная медицина 3,6 | 3,2 | 3,8 | |||
| Инсультный блок | 2,9 | 3,0 | 2,5 | ||
| Прочие медицинские подразделения | 3.7 | 1,4 | 1,9 | ||
| Кардиохирургия | 4,5 | 8,7 | 4,6 | ||
| Общая хирургия | 12,7 | 8,3 | 5,6 | ||
| Нейрохирургия 5,4 | 0,9 | 1,3 | |||
| Ортопедия | 4,6 | 2,2 | 2,6 | ||
| Торакальная хирургия | 4.0 | 1,8 | 1,2 | ||
| Урология | 3,0 | 5,0 | 0,9 | ||
| Сосудистая хирургия | 2,7 | 4,3 | 2,9 | ||
| Другие хирургические отделения | 2,6 | 1,3 | 0,8 | ||
| Поступление в ОПП, дней | НЕТ | 2 (1–4) | 2 (1–4) | 0.18 | |
| Cr в месте возникновения AKI, мг / дл | НЕТ | 1,74 (1,43–2,33) | 1,64 (1,32–2,05) | <0,001 | |
| Cr в месте возникновения AKI, (мкмоль / L) | НЕТ | 153 (126–205) | 144 (116–180) | ||
| АМК при ОПП, мг / дл | НЕТ | 28,0 (22,1–36,1) | 44,5 (34,7–62,2) | <0,001 | |
| Мочевина, ммоль / л | НЕТ | 10.0 (7,9–12,9) | 15,9 (12,4–22,2) | ||
| Отношение BUN / Cr | Н / Д | 15,8 (13,3–17,8) | 26,1 (22,7–31,7) | < 0,001 | |
| Мочевина ммоль / л / Cr мкмоль / л | НЕТ | 0,064 (0,054–0,072) | 0,106 (0,092–0,129) |
| Нет AKI | Низкий BCR | Высокий BCR | Низкий по сравнению с высоким | |
| Количество пациентов | 16 485 | 1704 | 1937 | |
| Возраст, лет | 65 (49–76) | 75 (65–82) | 79 (71–85) | <0.001 |
| Мужской пол,% | 56,1 | 55,3 | 45,1 | <0,001 |
| Повторная госпитализация,% | 29,3 | 25,8 | 32,8 | <0,001 |
| Скорая помощь ,% | 55,7 | 65,3 | 75,4 | <0,001 |
| Поступление в ОИТ,% | 12,3 | 28,4 | 22,8 | <0.001 |
| Механическая вентиляция,% | 7,3 | 20,4 | 14,5 | <0,001 |
| Базовый уровень Cr, мг / дл | 1,01 (0,81–1,08) | 1,00 (0,79–1,04) | 0,82 (0,78–1,03) | <0,001 |
| Базовый уровень Cr, (мкмоль / л) | 89 (71–95) | 88 (70–92) | 72 (69–91) | |
| Эксплуатация,% | 36,7 | 33.6 | 23,1 | <0,001 |
| Приемные единицы,% | <0,001 | |||
| Общая медицина | 19,6 | 30,7 | 45,6 | |
| Кардиология 12,9 | 7,8 | 6,6 | ||
| Гастроэнтерология | 3,1 | 5,4 | 4,2 | |
| Гематология | 1.6 | 2,6 | 2,6 | |
| Неврология | 4,9 | 1,8 | 2,1 | |
| Онкология | 7,6 | 5,6 | 7,8 | Почечная медицина | 5,7 | 3,0 |
| Респираторная медицина | 3,6 | 3,2 | 3,8 | |
| Инсультный блок | 2.9 | 3,0 | 2,5 | |
| Прочие медицинские единицы | 3,7 | 1,4 | 1,9 | |
| Кардиохирургия | 4,5 | 8,7 | 4,6 | |
| Общая хирургия | 12,7 | 8,3 | 5,6 | |
| Нейрохирургия | 5,4 | 0,9 | 1.3 | |
| Ортопедия | 4,6 | 2,2 | 2,6 | |
| Торакальная хирургия | 4,0 | 1,8 | 1,2 | |
| Урология | 3,0 | 5,0 | ||
| Сосудистая хирургия | 2,7 | 4,3 | 2,9 | |
| Другие хирургические единицы | 2.6 | 1,3 | 0,8 | |
| Поступление в ОПП, дней | Н / Д | 2 (1–4) | 2 (1–4) | 0,18 |
| Cr при возникновении ОПП , мг / дл | НЕТ | 1.74 (1.43–2.33) | 1.64 (1.32–2.05) | <0.001 |
| Cr в месте возникновения ОПП, (мкмоль / л) | НЕТ | 153 (126–205) | 144 (116–180) | |
| АМК при возникновении ОПП, мг / дл | НЕТ | 28.0 (22,1–36,1) | 44,5 (34,7–62,2) | <0,001 |
| Мочевина, ммоль / л | Н / Д | 10,0 (7,9–12,9) | 15,9 (12,4–22,2) | |
| Отношение АМК / Cr | Н / Д | 15,8 (13,3–17,8) | 26,1 (22,7–31,7) | <0,001 |
| Мочевина ммоль / л / Cr мкмоль / л | Н / Д | 0,064 (0,054–0,072) | 0,106 (0,092–0,129) |
В таблице 2 показаны почечные и стационарные исходы.Пациенты в группе «высокого BCR» имели более низкий класс RIFLE и реже нуждались в ЗПТ. У 1600 пациентов восстановилась функция почек во время пребывания в больнице. Обе группы имели одинаковую медианную продолжительность ОПП — 2 дня (P = 0,25). Однако госпитальная смертность была значительно выше, чем в группе с «низким BCR» (29,9 против 18,4%; P <0,001).
Таблица 2.Почечные и больничные исходыsa
| Нет AKI | Низкий BCR | Высокий BCR | Низкий по сравнению с высоким | |
| Требование RRT,% | N / A | 5.7 | 2,7 | <0,001 |
| RIFLE-max,% | <0,001 | |||
| Риск | Н / Д | 47,3 | 53,2 | |
| Травма | Н / Д | 27,2 | 30,5 | |
| Отказ | Н / Д | 25,5 | 16,3 | |
| Продолжительность AKI (дни) | Н / Д | 2 (1 –4) | 2 (1–4) | 0.25 |
| Пребывание в больнице, дней | 5 (3–9) | 8 (4–16) | 9 (5–18) | 0,001 |
| Больничная летальность,% | 4,4 | 18,4 | 29,9 | <0,001 |
| Нет AKI | Низкий BCR | Высокий BCR | Низкий по сравнению с высоким | |
| Требование RRT,% | N / A | 5 .7 | 2,7 | <0,001 |
| RIFLE-max,% | <0,001 | |||
| Риск | Н / Д | 47,3 | 53,2 | |
| Травма | Н / Д | 27,2 | 30,5 | |
| Отказ | Н / Д | 25,5 | 16,3 | |
| Продолжительность AKI (дни) | Н / Д | 2 (1 –4) | 2 (1–4) | 0.25 |
| Пребывание в больнице, дней | 5 (3–9) | 8 (4–16) | 9 (5–18) | 0,001 |
| Больничная летальность,% | 4,4 | 18,4 | 29,9 | <0,001 |
Почечные и больничные исходыsa
| Нет AKI | Низкий BCR | Высокий BCR | Низкий по сравнению с высоким | |
| RRT требование, % | НЕТ | 5.7 | 2,7 | <0,001 |
| RIFLE-max,% | <0,001 | |||
| Риск | Н / Д | 47,3 | 53,2 | |
| Травма | Н / Д | 27,2 | 30,5 | |
| Отказ | Н / Д | 25,5 | 16,3 | |
| Продолжительность AKI (дни) | Н / Д | 2 (1 –4) | 2 (1–4) | 0.25 |
| Пребывание в больнице, дней | 5 (3–9) | 8 (4–16) | 9 (5–18) | 0,001 |
| Больничная летальность,% | 4,4 | 18,4 | 29,9 | <0,001 |
| Нет AKI | Низкий BCR | Высокий BCR | Низкий по сравнению с высоким | |
| Требование RRT,% | N / A | 5 .7 | 2,7 | <0,001 |
| RIFLE-max,% | <0,001 | |||
| Риск | Н / Д | 47,3 | 53,2 | |
| Травма | Н / Д | 27,2 | 30,5 | |
| Отказ | Н / Д | 25,5 | 16,3 | |
| Продолжительность AKI (дни) | Н / Д | 2 (1 –4) | 2 (1–4) | 0.25 |
| Пребывание в больнице, дней | 5 (3–9) | 8 (4–16) | 9 (5–18) | 0,001 |
| Больничная летальность,% | 4,4 | 18,4 | 29,9 | <0,001 |
В таблице 3 показаны результаты многомерного логистического регрессионного анализа госпитальной смертности. После корректировки на смешивающие переменные отношение шансов (ОШ) смертности среди пациентов с «высоким BCR» (5.732) был выше, чем у пациентов с «низким BCR» (3,321).
Таблица 3.Многопараметрический логистический регрессионный анализ госпитальной смертностиa
| Переменные | OR (95% ДИ) | P-значения |
| Возраст, лет | 1.036 (1.031–1.041) | < 0,001 |
| Мужской пол | 1,204 (1,065–1,361) | 0,003 |
| Повторная госпитализация | 1.727 (1,521–1,961) | <0,001 |
| Прием скорой помощи | 1,509 (1,298–1,753) | <0,001 |
| Прием в ОИТ | 2,957 (2,325–3,762) | <0,001 |
| 5,421 (4,142–7,095) | <0,001 | |
| Базовый уровень Cr, мг / дл | 1,571 (1,384–1,784) | <0,001 |
| Эксплуатация | 0.759 (0,625–0,921) | 0,005 |
| Приемные отделения | ||
| Общая медицина | 1.000 (справочная) | |
| Кардиология | 0,402 (0,298–0,542) | <0,001 |
| Гастроэнтерология | 1,393 (0,999–1,941) | 0,050 |
| Гематология | 2,760 (1,988–3,833) | <0.001 |
| Онкология | 4,386 (3,609–5,331) | <0,001 |
| Почечная медицина | 0,316 (0,181–0,552) | <0,001 |
| Инсультный блок | 2,11237 (1,624–2,81) | <0,001 |
| Кардиохирургия | 0,088 (0,059–0,131) | <0,001 |
| Общая хирургия | 0,531 (0,401–0,705) | <0.001 |
| Торакальная хирургия | 0,544 (0,329–0,901) | 0,018 |
| Урология | 0,145 (0,058–0,360) | <0,001 |
| Сосудистая хирургия | 0,407 (0,26854–0,617) | <0,001 |
| Другие хирургические единицы | 0,193 (0,076–0,491) | 0,001 |
| Состояние почек | ||
| Нет AKI | 1.000 (ссылка) | |
| Низкий BCR | 3,321 (2,816–3,916) | <0,001 |
| Высокий BCR | 5,732 (4,973–6.606) | <0,001 |
| OR (95% ДИ) | P-значения | |
| Возраст, лет | 1,036 (1,031–1,041) | <0,001 |
| Мужской пол | 1.204 (1,065–1,361) | 0,003 |
| Повторная госпитализация | 1,727 (1,521–1,961) | <0,001 |
| Экстренная госпитализация | 1,509 (1,298–1,753) | <0,001 |
| Поступление в ОИТ | 2,957 (2,325–3,762) | <0,001 |
| Механическая вентиляция | 5,421 (4,142–7,095) | <0,001 |
| Базовый уровень Cr, мг / дл | 1.571 (1,384–1,784) | <0,001 |
| Операционная | 0,759 (0,625–0,921) | 0,005 |
| Приемные отделения | ||
| Общая медицина | 1.000 (справочная) | |
| Кардиология | 0,402 (0,298–0,542) | <0,001 |
| Гастроэнтерология | 1,393 (0,999–1,941) | 0.050 |
| Гематология | 2,760 (1,988–3,833) | <0,001 |
| Онкология | 4,386 (3,609–5,331) | <0,001 |
| Почечная медицина | 0,316 (0,154–0,552) | <0,001 |
| Инсультный блок | 2,137 (1,624–2,812) | <0,001 |
| Кардиохирургия | 0,088 (0,059–0,131) | <0.001 |
| Общая хирургия | 0,531 (0,401–0,705) | <0,001 |
| Торакальная хирургия | 0,544 (0,329–0,901) | 0,018 |
| Урология | 0,145 (0,058–0,360) 900 | <0,001 |
| Сосудистая хирургия | 0,407 (0,268–0,617) | <0,001 |
| Другие хирургические отделения | 0,193 (0,076–0,491) | 0.001 |
| Состояние почек | ||
| Нет AKI | 1.000 (ссылка) | |
| Низкий BCR | 3,321 (2,816–3,916) | <0,001 |
| Высокий BCR | 5,732 (4,973–6,606) | <0,001 |
Многопараметрический логистический регрессионный анализ для госпитальной смертностиa
| Переменные | OR (95% ДИ) | P-значения |
| Возраст, лет | 1.036 (1,031–1,041) | <0,001 |
| Мужской пол | 1,204 (1,065–1,361) | 0,003 |
| Повторная госпитализация | 1,727 (1,521–1,961) | <0,001 |
| Неотложная госпитализация | 1,509 (1,298–1,753) | <0,001 |
| Поступление в ОИТ | 2,957 (2,325–3,762) | <0,001 |
| ИВЛ | 5.421 (4,142–7,095) | <0,001 |
| Базовый уровень Cr, мг / дл | 1,571 (1,384–1,784) | <0,001 |
| Эксплуатация | 0,759 (0,625–0,921) | 0,005 |
| Приемные отделения | ||
| Общая медицина | 1.000 (справочная) | |
| Кардиология | 0,402 (0,298–0,542) | <0.001 |
| Гастроэнтерология | 1,393 (0,999–1,941) | 0,050 |
| Гематология | 2,760 (1,988–3,833) | <0,001 |
| Онкология | 4,386 (3,6054–5,331) 0,001 | |
| Медицина почек | 0,316 (0,181–0,552) | <0,001 |
| Инсультное отделение | 2,137 (1,624–2,812) | <0.001 |
| Кардиохирургия | 0,088 (0,059–0,131) | <0,001 |
| Общая хирургия | 0,531 (0,401–0,705) | <0,001 |
| Торакальная хирургия | 0,544 (0,329–0,901) ) | 0,018 |
| Урология | 0,145 (0,058–0,360) | <0,001 |
| Сосудистая хирургия | 0,407 (0,268–0,617) | <0.001 |
| Другие хирургические единицы | 0,193 (0,076–0,491) | 0,001 |
| Состояние почек | ||
| Нет AKI | 1.000 (справочная информация) | |
| Низкий BCR | 3,321 (2,816–3,916) | <0,001 |
| Высокий BCR | 5,732 (4,973–6,606) | <0,001 |
| Переменные | ORs (95% ДИ) | P- значения |
| Возраст, лет | 1.036 (1,031–1,041) | <0,001 |
| Мужской пол | 1,204 (1,065–1,361) | 0,003 |
| Повторная госпитализация | 1,727 (1,521–1,961) | <0,001 |
| Неотложная госпитализация | 1,509 (1,298–1,753) | <0,001 |
| Поступление в ОИТ | 2,957 (2,325–3,762) | <0,001 |
| ИВЛ | 5.421 (4,142–7,095) | <0,001 |
| Базовый уровень Cr, мг / дл | 1,571 (1,384–1,784) | <0,001 |
| Эксплуатация | 0,759 (0,625–0,921) | 0,005 |
| Приемные отделения | ||
| Общая медицина | 1.000 (справочная) | |
| Кардиология | 0,402 (0,298–0,542) | <0.001 |
| Гастроэнтерология | 1,393 (0,999–1,941) | 0,050 |
| Гематология | 2,760 (1,988–3,833) | <0,001 |
| Онкология | 4,386 (3,6054–5,331) 0,001 | |
| Медицина почек | 0,316 (0,181–0,552) | <0,001 |
| Инсультное отделение | 2,137 (1,624–2,812) | <0.001 |
| Кардиохирургия | 0,088 (0,059–0,131) | <0,001 |
| Общая хирургия | 0,531 (0,401–0,705) | <0,001 |
| Торакальная хирургия | 0,544 (0,329–0,901) ) | 0,018 |
| Урология | 0,145 (0,058–0,360) | <0,001 |
| Сосудистая хирургия | 0,407 (0,268–0,617) | <0.001 |
| Другие хирургические единицы | 0,193 (0,076–0,491) | 0,001 |
| Состояние почек | ||
| Нет AKI | 1.000 (справочная информация) | |
| Низкий BCR | 3,321 (2,816–3,916) | <0,001 |
| Высокий BCR | 5,732 (4,973–6,606) | <0,001 |
На рисунке 3 показаны OR для госпитальной летальности среди пациентов с различными BCR.Кривая OR была J-образной, и пациенты с BCR 15–20 имели самый низкий OR для госпитальной смертности. Пациенты с BCR> 40 имели очень высокий коэффициент госпитальной смертности (12,8). Характеристики пациентов и исходы среди пациентов с различными BCR показаны в дополнительной таблице 1.
Рис. 3.
OR для госпитальной смертности при различных соотношениях АМК / креатинин.
Рис. 3.
OR для госпитальной смертности при различных соотношениях АМК / креатинин.
Поскольку примерно три четверти пациентов не имели известного исходного уровня креатинина и он был рассчитан с помощью уравнения MDRD, анализ чувствительности проводился отдельно, изучая только пациентов с более чем одной госпитализацией (измеренный исходный креатинин доступен). Демографические данные пациентов, почечный и госпитальный исход, а также многомерный логистический регрессионный анализ госпитальной смертности показаны в дополнительных таблицах 2, 3 и 4. Эти результаты были почти идентичны результатам для всех пациентов.
Обсуждение
Основные выводы
Мы провели ретроспективное исследование большой базы данных пациентов, госпитализированных в больницу, чтобы определить, может ли BCR> 20 быть полезным для отделения пациентов с функциональным ОПП, вторичным по отношению к преренальным факторам (так называемый PRA), от пациентов со структурным AKI (так называемый ATN). Мы обнаружили, что этот диагностический тест не удался по нескольким причинам. Во-первых, мы не обнаружили бимодального распределения BCR. Это наблюдение указывает на то, что BCR является непрерывным и не может быть разделен на значения, диагностирующие два отдельных состояния (PRA по сравнению с ATN).Во-вторых, ATN имеет худший прогноз, чем PRA [1, 7], тем не менее, мы обнаружили, что пациенты с высоким BCR (традиционно считающимся маркером PRA) на самом деле имели более высокий уровень нравственности, чем пациенты с низким BCR (традиционно считающимся маркером ATN). Это указывает на то, что BCR не может диагностировать тип AKI и что PRA и ATN не могут быть различимы с помощью этого теста. Кроме того, мы подтвердили, что даже после корректировки нескольких основных мешающих переменных связь между высоким BCR и смертностью оставалась большей, чем для низкого значения BCR.Наконец, когда мы проанализировали связь между BCR и исходом, мы обнаружили, что он имеет J-образную кривую с самой низкой смертностью в диапазоне 15–20 лет.
Связь с предыдущими исследованиями
BCR использовался для различения PRA и ATN на протяжении десятилетий, хотя в последнее время полезность таких терминов была поставлена под сомнение и может быть некорректной или неправильной [3, 11]. Теория, лежащая в основе ценности BCR как средства различения PRA и ATN, заключается в том, что повышенные уровни антидиуретического гормона в PRA увеличивают реабсорбцию как воды, так и мочевины, что увеличивает концентрацию мочевины в сыворотке больше, чем креатинин сыворотки [12].Однако фактических клинических данных, подтверждающих теорию, мало и они датированы [13, 14]. Фактически, более 30 лет назад Morgan et al. [15] предположил, что BCR бесполезен для различения PRA и внутренней почечной недостаточности. Совсем недавно Tariq et al. [16] изучили 191 госпитализированного пациента по поводу холеры со средней продолжительностью симптомов до госпитализации 3,8 дня. Хотя у большинства пациентов (92%) наблюдалось обезвоживание, средний BCR был всего 11,6 при поступлении в больницу.Два недавних исследования поставили под сомнение ценность различения PRA и ATN [17, 18]. Традиционные методы, используемые для различения PRA и ATN, например анализ мочи и Fe-Na также подвергаются сомнению [19, 20]. Хотя настоящее исследование не ставит под прямой вызов традиционной практике, наши результаты согласуются с более поздней мыслью о том, что большинство, если не все, биохимические исследования или исследования мочи не обладают достаточной научной надежностью для классификации пациентов по клиническим синдромам, что логически вписывается в парадигма PRA / ATN [21].
Естественно, высокий BCR может быть результатом высокого уровня азота мочевины, низкого креатинина или того и другого. Однако в этом исследовании BUN оказал гораздо большее влияние на BCR (28,0 против 44,5, увеличение на 59%), чем креатинин (1,74 против 1,64, снижение на 6%). Известно, что АМК является фактором риска смертности при различных состояниях: например, острая и хроническая сердечная недостаточность [22], аортокоронарное шунтирование [23], острый панкреатит [24], пневмония [25] и трансплантация костного мозга [26]. АМК также включается в общую оценку тяжести тяжелобольных пациентов [27].Недавно Beier et al. [28] исследовали 26 288 взрослых пациентов с креатинином сыворотки 0,80–1,30 мг / дл, поступивших в 20 отделений интенсивной терапии в двух учебных больницах. Они обнаружили, что повышенный уровень мочевины у пациентов с нормальным уровнем креатинина был независимо связан со смертностью (OR для BUN> 40 мг / дл и 20-40 составляли 2,93 и 1,49, соответственно, по сравнению с уровнем мочевины 10-20 мг / дл в качестве эталона). Feinfeld et al. [29] изучали 19 пациентов, у которых резко развилось заметное повышение уровня азота мочевины (> 100 мг / дл) при незначительном повышении креатинина (<5 мг / дл) для возможных причин непропорциональной азотемии.Они обнаружили вероятную «PRA» как причину азотемии только у 9 из 19 пациентов. Интересно, что они также обнаружили, что фракционная экскреция натрия была <1% только у 4 из 11 пациентов, у которых она была измерена. Эти наблюдения убедительно свидетельствуют о том, что АМК модулируется рядом механизмов (например, парентеральным питанием, катаболизмом белков, приемом стероидов, желудочно-кишечным кровотечением и т. Д.) И является суррогатным маркером тяжести заболевания, не зависящим от функции почек. Эти наблюдения обеспечивают дальнейшее патофизиологическое объяснение того, почему BCR вряд ли поможет отличить PRA от ATN.
Помимо смертности, мы обнаружили несколько различий между высоким и низким BCR, что позволяет предположить, что характеристики пациента, природа и тяжесть заболевания являются более важными детерминантами BCR, чем почечные факторы.
Сильные стороны и ограничения
Это исследование содержит несколько ограничений. Во-первых, это одноцентровое исследование, что ограничивает его обобщаемость. Однако он проводился в большом академическом центре, который имеет типичные характеристики других подобных центров в богатых ресурсами странах.Кроме того, насколько нам известно, это первое исследование, в котором изучается значение BCR у пациентов с ОПП с использованием большой базы данных (включая> 20 000 пациентов). Таким образом, он должен предоставлять полезную информацию, чтобы помочь клиницистам понять природу BCR как диагностического и прогностического теста. Во-вторых, пороговые значения высокого и низкого BCR, использованные в этом исследовании (BCR 20), были произвольными. Однако этот порог обычно используется в обзорах и учебниках [8]. Кроме того, мы также провели многомерный анализ морали, разделив BCR на несколько подгрупп, и подтвердили, что более высокий BCR был связан с более высокой смертностью, за исключением очень низкого BCR (<10).В-третьих, креатинин может быть менее чувствительным маркером ОПН у более больных людей, поскольку острые и хронические заболевания могут снижать скорость выработки креатинина в мышцах, замедляя скорость повышения креатинина после падения СКФ. Таким образом, мочевина, возможно, успела подняться выше при первом знакомстве с RIFLE R у более слабой популяции.
Значение для врачей
Хотя BCR использовался для различения PRA и ATN, наше исследование предполагает, что он может быть более полезным в качестве прогностического индикатора смертности.Использование BCR для диагностического отделения PRA от ATN не может быть оправдано.
Дальнейшие исследования
Наше исследование было первым, в котором изучалось клиническое значение BCR. Поэтому наши результаты (взаимосвязь между высоким BCR и смертностью) должны быть подтверждены или опровергнуты в других исследованиях и в различных системах здравоохранения. Дальнейшие исследования могут быть сосредоточены на том, могут ли BCR в сочетании с другими потенциальными диагностическими тестами, используемыми для отделения PRA от ATN (натрия с мочой, фракционной экскреции натрия или фракционной экскреции мочевины), по-прежнему иметь диагностическую ценность у пациентов с ОПП.
Выводы
В заключение мы обнаружили, что примерно у половины больничных пациентов с ОПН BCR> 20, традиционный порог для диагностики PRA. Однако мы обнаружили, что BCR не имеет бимодального или почти бимодального распределения и что взаимосвязь между BCR и смертностью имеет J-образную форму. Кроме того, вопреки ожиданиям, пациенты с подозрением на функциональную ОПП имели более высокую госпитальную летальность по сравнению с пациентами с более низким BCR, что подтверждено многофакторным анализом.Эти данные свидетельствуют о том, что BCR нельзя использовать для отличия функциональной ОПП с низкой смертностью (PRA) от структурной ОПН с высокой смертностью (ATN).
Дополнительные данные
Дополнительные данные доступны на сайте http://ckj.oxfordjournals.org.
Мы хотели бы поблагодарить г-на Харви Сатклиффа за его помощь в получении данных центральной лаборатории и г-на Питера Дэйви за его помощь в получении информации о госпитализации и выписке.
Финансирование .Это исследование было поддержано Доверительным фондом анестезии и интенсивной терапии больницы Остина.
Заявление о конфликте интересов . Ничего не объявлено.
Список литературы
1.,.Мадридская группа по изучению острой почечной недостаточности
Эпидемиология острой почечной недостаточности: проспективное многоцентровое исследование на уровне сообщества
,Kidney Int
,1996
, vol.50
(стр.811
—818
) 2.,,.Госпитальная почечная недостаточность
,Am J Kidney Dis
,2002
, vol.39
(стр.930
—936
) 3.,,, Et al.Оценка критериев RIFLE для острой почечной недостаточности у госпитализированных пациентов
,Crit Care Med
,2006
, vol.34
(стр.1913
—1917
) 4.,.Острая олигурия
,N Engl J Med
,1998
, vol.338
(стр.671
—675
) 5.,,.Острая почечная недостаточность
,JAMA
,2003
, об.289
(стр.747
—751
) 6.,,.Острая почечная недостаточность
,Ланцет
,2005
, об.365
(стр.417
—430
) 7.,.Диагностика и лечение острого некроза канальцев
,Ann Intern Med
,2002
, vol.137
(стр.744
—752
) 8.,.Острая почечная недостаточность
,Am Fam Physician
,2000
, vol.61
(стр.2077
—2088
) 9.,,, И др.Острая почечная недостаточность — определение, критерии результатов, модели на животных, инфузионная терапия и потребности в информационных технологиях: Вторая международная консенсусная конференция Группы инициативы по качеству острого диализа (ADQI)
,Crit Care
,2004
, vol.8
(стр.204
—212
) 10.Национальный фонд почек
Рекомендации K / DOQI по клинической практике при хронической болезни почек: оценка, классификация и стратификация
,Am J Kidney Dis
,2002
, vol.39
2 Дополнение 1
(стр.S1
—S266
) 11.,.Преренальная недостаточность: от старых концепций к новым парадигмам
,Curr Opin Crit Care
,2009
, vol.15
(стр.467
—473
) 12 ..Патофизиология преренальной азотемии
,Kidney Int
,1998
, vol.53
(стр.512
—523
) 13 ..Соотношение мочевина и креатинин при обструктивной уропатии и почечной гипертензии
,JAMA
,1964
, vol.190
(стр.719
—720
) 14 ..Креатининемия в сравнении с уремией. Относительное значение концентраций азота мочевины крови и креатинина сыворотки при азотемии
,Ann Intern Med
,1966
, vol.65
(стр.1287
—1299
) 15.,,.Креатинин в плазме и соотношение мочевина: креатинин у пациентов с повышенным уровнем мочевины в плазме
,Br Med J
,1977
, vol.2
(стр.929
—932
) 16., , , и другие.Большая потребность в жидкости и необычное соотношение АМК / креатинин при преренальной недостаточности у пациентов с холерой
,PLoS One
,2009
, vol.4
стр.e7552
17.« и др.Быстрая реверсия острого повреждения почек и исходов больниц: ретроспективное когортное исследование
,Am J Kidney Dis
,2009
, vol.53
(стр.974
—981
) 18.,,, Et al.Транзиторная азотемия связана с высоким риском смерти у госпитализированных пациентов
,Трансплантат Nephrol Dial
,2010
, vol.25
(стр.1833
—1839
) 19.,,.Биохимия мочи и микроскопия при острой септической почечной недостаточности: систематический обзор
,Am J Kidney Dis
,2006
, vol.48
(стр.695
—705
) 20.,,, Et al.Систематический обзор результатов исследования мочи при экспериментальной септической острой почечной недостаточности
,Crit Care Med
,2007
, vol.35
(стр.1592
—1598
) 21., , , и другие.Преренальная азотемия: ошибочная парадигма у тяжелобольных пациентов с сепсисом?
,Contrib Nephrol
,2007
, т.156
(стр.1
—9
) 22.,,, Et al.Стратификация риска госпитальной смертности при острой декомпенсированной сердечной недостаточности: классификация и анализ дерева регрессии
,JAMA
,2005
, vol.293
(стр.572
—580
) 23.,,, Et al.АМК как фактор риска смертности после аортокоронарного шунтирования
,Ann Thorac Surg
,1995
, vol.60
(стр.398
—404
) 24.,,, Et al.Азот мочевины крови при ранней оценке острого панкреатита: международное валидационное исследование
,Arch Intern Med
,2011
, vol.171
(стр.669
—676
) 25.,,, Et al.Правило прогноза для выявления пациентов с внебольничной пневмонией из группы низкого риска
,N Engl J Med
,1997
, vol.336
(стр.243
—250
) 26., , , и другие.Ранние предикторы смертности, связанной с трансплантатом (TRM) после аллогенной трансплантации костного мозга (BMT): азот мочевины крови (BUN) и билирубин
,Пересадка костного мозга
,1999
, vol.24
(стр.653
—659
) 27.,,.Новая упрощенная оценка острой физиологии (SAPS II) на основе многоцентрового исследования в Европе и Северной Америке
,JAMA
,1993
, vol.270
(стр.2957
—2963
) 28., , , и другие.Повышение уровня азота мочевины в крови является прогностическим фактором долгосрочной смертности у тяжелобольных пациентов независимо от «нормального» креатинина
,Crit Care Med
,2011
, vol.39
(стр.305
—313
) 29.,,, Et al.Массивное и непропорциональное повышение азота мочевины крови при острой азотемии
,Int Urol Nephrol
,2002
, vol.34
(стр.143
—145
)© Автор 2012.Опубликовано Oxford University Press от имени ERA-EDTA. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected]
. Это статья в открытом доступе, распространяемая в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (http://creativecommons.org/licenses/by-nc). /4.0/), который разрешает некоммерческое повторное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы. По вопросам коммерческого повторного использования обращайтесь по адресу [email protected]
Анализ крови на креатинин | Мультимедийная энциклопедия | Информация о здоровье
Креатинин сывороткиАнализ крови на креатинин измеряет уровень креатинина в крови. Этот тест проводится, чтобы увидеть, насколько хорошо работают ваши почки.
Креатинин также можно измерить с помощью анализа мочи.
Как проводится тест
А необходим образец крови .
Как подготовиться к экзамену
Лечащий врач может посоветовать вам временно прекратить прием определенных лекарств, которые могут повлиять на результаты теста. Эти лекарства включают:
- Циметидин, фамотидин и ранитидин
- Некоторые антибиотики, например триметоприм
Сообщите своему врачу обо всех лекарствах, которые вы принимаете.
Как будут себя чувствовать
Когда игла вводится для забора крови, некоторые люди чувствуют умеренную боль. Другие ощущают только покалывание или покалывание. После этого может появиться небольшая пульсация или небольшой синяк. Это скоро уйдет.
Почему проводится тест
Креатинин является химическим отходом креатина.Креатин — это химическое вещество, вырабатываемое организмом, которое используется для снабжения энергией в основном мышц.
Этот тест проводится, чтобы увидеть, насколько хорошо работают ваши почки. Креатинин полностью выводится из организма почками. Если функция почек нарушена, уровень креатинина в крови повысится. Это связано с тем, что с мочой выделяется меньше креатинина.
Нормальные результаты
Нормальный результат — 0.От 7 до 1,3 мг / дл для мужчин и от 0,6 до 1,1 мг / дл для женщин.
У женщин уровень креатинина обычно ниже, чем у мужчин. Это потому, что у женщин обычно меньше мышечной массы, чем у мужчин. Уровень креатинина варьируется в зависимости от размера и мышечной массы человека.
Приведенные выше примеры являются общими измерениями результатов этих тестов. Нормальные диапазоны значений могут незначительно отличаться в разных лабораториях. Некоторые лаборатории используют разные измерения или тестируют разные образцы.Поговорите со своим врачом о значении ваших конкретных результатов теста.
Что означают аномальные результаты
Уровень выше нормы может быть обусловлен:
- Блокировка мочевыводящих путей
- Проблемы с почками, такие как повреждение или недостаточность почек, инфекция или снижение кровотока
- Потеря жидкости в организме (обезвоживание)
- Проблемы с мышцами, такие как разрушение мышечных волокон ( рабдомиолиз )
- Проблемы во время беременности, такие как судороги, вызванные: эклампсия или высокое кровяное давление, вызванное преэклампсия
Уровень ниже нормы может быть вызван:
- Заболевания мышц и нервов, приводящие к снижению мышечной массы
- Недоедание
Есть много других состояний, при которых может быть назначен тест, например, высокое кровяное давление, диабет или передозировка лекарствами.При необходимости ваш провайдер расскажет вам больше.
Риски
Сдача крови сопряжена с очень небольшим риском. Вены и артерии различаются по размеру от одного человека к другому и от одной стороны тела к другой. Взятие крови у одних людей может быть труднее, чем у других.
Другие риски, связанные с взятием крови, незначительны, но могут включать:
- Чрезмерное кровотечение
- Обморок или головокружение
- Гематома (скопление крови под кожей)
- Инфекция (небольшой риск при любом повреждении кожи)
Список литературы
Инкер Л.А., Фан Л., Левей А.С.Оценка функции почек. В: Johnson RJ, Feehally J, Floege J. Комплексная клиническая нефрология . 5-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2015: глава 3.
Ландри DW, Базари Х. Подход к пациенту с почечной недостаточностью. В: Goldman L, Schafer AI, ред. Goldman’s Cecil Medicine .25-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2016: глава 114.
Тест на соотношениеАМК / креатинин — Healthlabs.com
Анализ крови на соотношение АМК / креатинин используется для диагностики острого или хронического заболевания или повреждения почек. Его также можно использовать для определения желудочно-кишечного кровотечения или травмы. АМК (азот мочевины крови) и креатинин фильтруются почками и выводятся с мочой.Эти два показателя вместе используются для измерения общей функции почек.
Соотношение АМК / креатинин полезно при дифференциальной диагностике острого или хронического заболевания почек. Снижение перфузии почек, например, застойная сердечная недостаточность или недавнее начало обструкции мочевыводящих путей, приведет к увеличению отношения АМК / креатинин. Повышенное образование мочевины также приводит к увеличению соотношения, например, желудочно-кишечное кровотечение, травма и т. Д. Когда наблюдается снижение образования мочевины, как это наблюдается при заболевании печени, происходит уменьшение соотношения АМК / креатинин.В большинстве случаев хронического заболевания почек это соотношение остается относительно нормальным.
Что такое тест BUN?
A B lood U rea N itrogen ( BUN ) тест измеряет количество азота в вашей крови и используется для предоставления врачам информации о том, насколько хорошо работают ваши почки и печень. Азот поступает из мочевины, которая превращается из азота и вырабатывается в печени, когда белок метаболизируется после еды.Затем здоровые почки фильтруют мочевину и удаляют другие продукты жизнедеятельности, такие как мочевина, при мочеиспускании. Некоторое количество мочевины в крови — это нормально, поскольку ваша печень всегда ее вырабатывает, но слишком большое количество мочевины может указывать на проблемы с вашими почками.
Что такое креатининовый тест?
Креатинин — это еще один тип молекул, который образуется в результате метаболизма мышц. Как и мочевина, креатинин транспортируется через кровоток в почки, где он также фильтруется и выводится с мочой.Скорость образования креатинина зависит от мышечной массы человека. Поскольку мышечная масса остается довольно постоянной, уровень креатинина остается практически неизменным в течение дня. Когда результаты теста на креатинин показывают его избыточное количество, это может указывать на нарушение функции почек или заболевание почек.
Что такое тест на соотношение АМК / креатинин?
После того, как человек выполнит и тест на азотно-мочевину, и на креатинин, врачи могут использовать объединенные результаты, чтобы определить соотношение азота мочевины и креатинина.Сами по себе тесты на АМК и креатинин являются отличными методами проверки здоровья печени и почек, но вместе врачи получают гораздо лучшее представление о вашем здоровье почек и могут поставить более точный диагноз для проблем, связанных с почками.
Зачем проходить тест на соотношение АМК / креатинин?
Основные причины пройти тест на соотношение АМК / креатинин — это оценка состояния почек, диагностика заболевания почек и контроль эффективности лечения, связанного с заболеванием или повреждением почек.Результаты теста на соотношение АМК / креатинин оказались одним из лучших способов диагностики острого или хронического заболевания почек, желудочно-кишечного кровотечения и закупорки мочевыводящих путей. Кроме того, этот тест практически не несет риска.
Что мне нужно знать заранее?
Тест АМК можно использовать для проверки серьезного обезвоживания, которое обычно вызывает повышение уровня АМК. Однако уровней креатинина нет, что означает, что выполнение теста на соотношение АМК / креатинин при обезвоживании может исказить результаты.Еще один фактор, который может повлиять на результаты АМК, — это потребление белка. Диеты с высоким содержанием белка могут вызывать аномально высокий уровень BUN, в то время как диеты с низким содержанием белка могут приводить к низким уровням BUN. Лучше всего получить должное количество жидкости и потреблять нормальное количество белка, прежде чем проходить тест на соотношение АМК / креатинин.
Как сдаются анализы?
Тестирование с Healthlabs так же просто, как и быстро. После того, как вы приобрели тест на АМК / креатинин и поехали в лабораторию, которую вы выбрали с помощью нашего средства поиска, лаборант выполнит простой анализ крови.Техник сначала осматривает вашу руку на предмет видимости вены, затем выбирает место для забора крови, очищает область антисептиком и оборачивает эластичную ленту вокруг вашего плеча, готовясь к забору крови. Он осторожно вводит в вену стерильную потребность и берет кровь. Весь процесс, в зависимости от загруженности лаборатории, должен занять около 5-10 минут.
Что означают результаты теста на соотношение АМК / креатинин?
Соотношение АМК / креатинин определяется путем деления количества АМК на количество креатинина.Поскольку организм вырабатывает гораздо больше мочевины, чем креатинин, идеальное соотношение находится где-то между 10: 1 и 20: 1. Результаты, превышающие этот диапазон, означают, что в крови присутствует избыток азота мочевины, что может означать, что ваши почки не получают надлежащего кровотока. Чрезмерно высокое соотношение также может указывать на такие состояния, как застойная сердечная недостаточность, желудочно-кишечное кровотечение или сильное обезвоживание. Соотношение АМК / креатинин ниже рекомендованного диапазона может указывать на заболевание печени или недоедание.
FAQ
Как мой врач узнает, что у меня заболевание почек?
Функцию почек лучше всего определять с помощью анализа крови, который называется креатинином сыворотки. Это обычно включается в панель анализов крови, проводимых пациентам. Если уровень креатинина в крови повышен, это указывает на то, что почки не фильтруют кровь нормально. Часто пациенты с признаками заболевания почек в анализе крови не имеют никаких симптомов. Лучший способ контролировать функцию почек — регулярно брать кровь для измерения уровня креатинина.
Чем лечение, которое я получаю от нефролога, отличается от того, что я получаю от уролога?
Урологи занимаются лечением хирургических заболеваний почек и мочевыводящих путей. Нефрологи лечат проблемы со здоровьем, связанные с нарушением функции почек. Аналогичным примером является то, как кардиолог контролирует работу сердца и лечит сердечную недостаточность с медицинской точки зрения, а кардиохирург выполняет операцию шунтирования при закупорке коронарных артерий. Многие наши пациенты также обращаются к урологу.Услуги урологов и нефрологов не пересекаются; наши заботы дополняют друг друга.
Количество выделяемой мочи у меня не уменьшилось. Разве это не значит, что мои почки работают нормально?
Почки производят такое же количество мочи до и даже после того, как пациент с почечной недостаточностью впервые начинает диализ. Функция почек описывается с использованием термина «скорость клубочковой фильтрации» или СКФ. СКФ у человека с нормальной функцией почек составляет 120 миллилитров (4 жидких унции) в минуту.Это означает, что каждую минуту из крови в почки фильтруется 120 миллилитров. Через три минуты количество отфильтрованной почками из крови примерно такого же количества жидкости, как и в банке с газировкой. За 24-часовой период общий объем жидкости, отфильтрованной почками из крови у пациента с нормальной функцией почек, составляет примерно 50 галлонов! Конечно, люди не производят 50 галлонов мочи в день. Это связано с тем, что почки утилизируют более 99% воды и минералов, отфильтрованных почками, примерно в два литра мочи.Следовательно, пациент с функцией почек, которая составляет 20% от нормы, все равно будет фильтровать 10 галлонов жидкости из крови в день. Этот человек по-прежнему производит два литра мочи, как и человек с нормальной функцией почек, но выводит с мочой только 20% почечных ядов по сравнению с человеком с нормальной функцией почек.
Как я могу узнать, нормальная или низкая СКФ моих почек?
Существует математическая формула, которая учитывает возраст, пол, расу человека и уровень креатинина в крови, чтобы дать расчетное значение СКФ (рСКФ).Значение рСКФ также сообщается с помощью панели лабораторий, которые включают уровень креатинина. Национальный фонд почек классифицирует различные стадии хронической болезни почек на основе значения рСКФ:
- Нормальная функция почек: СКФ 120 мл / мин
- Хроническая болезнь почек, стадия 1: рСКФ> 90 мл / мин
- Хроническая болезнь почек 2 стадия: рСКФ 60-90 мл / мин
- Хроническая болезнь почек, стадия 3: рСКФ 30-59 мл / мин
- Хроническая болезнь почек 4 стадия: рСКФ 15-29 мл / мин
- Хроническая болезнь почек 5 стадия: рСКФ <15 мл / мин
Когда СКФ падает ниже 15 миллилитров в минуту, пациенты могут заболеть уремическим отравлением из-за накопления в организме почечных ядов.Пациентам в этом состоянии требуется диализ для восстановления функции почек; их собственные почки больше не могут должным образом очищать кровь от почечных ядов.
Значение креатинина в крови и значение рСКФ не являются фиксированными числами. Обычно они в некоторой степени колеблются в пределах диапазона значений. Колебания уровня креатинина в крови и рСКФ часто связаны с колебаниями жидкостного статуса человека, что указывает на то, насколько гидратирован пациент во время взятия пробы крови.
Что я могу сделать, чтобы защитить свою функцию почек?
Нет однозначного ответа, потому что состояние каждого пациента может варьироваться от человека к человеку; однако вот несколько важных общих соображений:
- Управлять высоким кровяным давлением
- Контрольный диабет
- Избегайте веществ, которые могут повредить почки (рентген, красители, противовоспалительные препараты)
Кроме того, пациенты с хроническим заболеванием почек имеют больший риск сердечных заболеваний, чем пациенты без него.Следовательно, пациенты также должны:
- Поддержание здорового уровня холестерина
- Бросить курить
- Поддерживать идеальную массу тела
Делают ли мои почки что-нибудь, кроме фильтрации крови?
Да, почки также участвуют в других функциях организма. Вот пара самых известных:
- Стимулирует костный мозг для выработки красных кровяных телец
- Регулируют метаболизм кальция / фосфора / витамина D
Вот почему нефрологи регулярно контролируют уровень гемоглобина, чтобы оценить пациентов на наличие анемии, и проводят анализ крови, называемый ПТГ, для оценки статуса кальция / фосфора / витамина D у пациента.Если какое-либо из состояний возникает из-за нарушения функции почек, назначается специальная терапия для улучшения этих параметров.
Что еще нужно для качественной нефрологической помощи, кроме взятия крови для контроля лабораторных показателей?
В уходе за пациентами с нарушением функции почек есть свои тонкости. Под эгидой Иллинойского центра болезней почек и гипертонии (IKDHC) сертифицированные нефрологи RenalCare Associates, SC, сотрудничают с врачами первичной медико-санитарной помощи, эндокринологами и сердечно-сосудистыми специалистами, чтобы помочь лечить пациентов с заболеванием почек, включая тех, кто вынужден полагаться на диализ. или трансплантация почки, а также связанные с ней состояния — нарушения водного или минерального баланса в организме (электролитные нарушения), трудно поддающаяся лечению гипертония и заболевания почек, связанные с диабетом.
Как контролируется заболевание почек?
Ваш врач проведет анализ крови, известный как сывороточный креатинин, для проверки повышенного уровня креатинина. Повышенный уровень означает, что ваши почки не функционируют должным образом. Поскольку у вас может не быть никаких явных симптомов заболевания почек, этот тест позволяет вашему врачу регулярно контролировать вашу функцию почек. Ваш врач объединит результаты уровня креатинина с другими факторами, такими как ваш возраст, чтобы оценить вашу скорость клубочковой фильтрации (СКФ).Этот показатель определяет, нормальная или низкая функция почек. Ваш уровень креатинина и СКФ могут со временем колебаться в зависимости от уровня жидкости.
IRIS Kidney — Образование — Креатинин у собак
Определение концентрации креатинина в крови у собак (пересмотрено в 2015 г.)
HP Lefebvre , Тулуза, Франция, ADJ Watson , Сидней, Австралия, и R Heiene , Осло, Норвегия
Откуда берется креатинин?
Креатинин производится in vivo в результате необратимого неферментативного процесса.Это происходит с почти постоянной скоростью, так что около 2% запасов креатина и фосфокреатина в организме (в основном присутствующих в мышцах) превращается в креатинин каждый день. Попадая в кровоток, креатинин свободно фильтруется клубочками и не реабсорбируется и не секретируется в значительной степени почечными канальцами.
Почему измеряется креатинин в крови?
Основными причинами являются выявление и / или наблюдение за острым повреждением почек (ОПН) и хронической болезнью почек (ХБП).
На что указывает повышение концентрации креатинина в крови?
Концентрация креатинина в крови (т. Е. В плазме или сыворотке) в основном интерпретируется как элиминация почками.Когда функция почек снижается сверх определенной точки, происходит повышение концентрации креатинина в крови (гиперкреатининемия), обычно сопровождающееся повышением концентрации мочевины. «Азотемия» относится к увеличению одного или обоих этих аналитов, но здесь основное внимание уделяется креатинину из-за его центральной роли в протоколах IRIS для определения стадии ХБП и оценки ОПП.
Хотя гиперкреатининемия возникает при значительной почечной дисфункции, необходимо учитывать и некоторые другие возможности, поскольку умеренная гиперкреатининемия также может быть связана с:
- Высокая выработка креатинина в мышцах, особенно у пород собак с большой мышечной массой, таких как боксеры, борзые, ездовые собаки и т. Д.
- Уменьшение объема внеклеточной жидкости: обезвоживание может повысить концентрацию креатинина в крови, если обезвоживание превышает 5%.
- Всасывание экзогенного креатинина в кишечнике (некоторое количество креатина в мясе превращается в креатинин во время приготовления).
Каковы оптимальные аналитические условия?
- Сыворотка по сравнению с плазмой : Концентрации креатинина в сыворотке и плазме одинаковы.
- Хранение : Креатинин стабилен при 20 ° C до 24 часов в крови без антикоагулянта и до трех дней в плазме или сыворотке.При -20 ° C стабильность отличная (минимум восемь месяцев).
- Аналитические помехи : Гемолиз не влияет на креатинин крови. В анализах, основанных на реакции Джаффе (до сих пор широко используемых в лабораториях, но не в ветеринарной практике), высокие концентрации билирубина, липидов и глюкозы могут привести к завышению концентрации креатинина в крови. Цефалоспорины могут повышать уровень креатинина в крови, определенный методом Джаффе, до 50%.
Какие физиологические факторы влияют на концентрацию креатинина в крови?
- Возраст : Уровень креатинина в крови увеличивается во время роста щенка до одного года.У здоровых гериатрических собак уровень креатинина в крови такой же, как у молодых взрослых.
- Масса тела : Креатинин в крови у собак увеличивается с увеличением массы тела. Большая мышечная масса может объяснить умеренно повышенную концентрацию креатинина в крови. Напротив, мышечная атрофия при кахексии может снизить уровень креатинина в крови.
- Порода : Креатинин в крови, как правило, выше у крупных пород собак, однако существуют большие различия в концентрации между собаками одинакового размера и значительное совпадение между меньшими и более крупными собаками (Рисунок I).
Рис. 1. Концентрация креатинина в зависимости от размера тела у 567 собак разного размера (график воспроизведен с любезного разрешения J Aasen, R Heiene, C Trangerud и E. Teske) - Время отбора пробы : Нет известных изменений уровня креатинина в крови у собак в течение дня, но следует учитывать возможные последствия приема пищи.
- Exercise : Физические упражнения могут повысить концентрацию креатинина в крови у борзых (примерно на 20% в течение 60 минут после тренировки), но, по-видимому, не у ездовых собак.С практической точки зрения, у нетренированной собаки можно взять пробы сразу или позже, после тренировки (даже если она очень утомительна).
- Кормление : Прием пищи является потенциальной причиной колебаний концентрации креатинина в крови. Повышенная концентрация (до 50%) может наблюдаться через 1–4 часа после еды, особенно при употреблении жареного мяса. Это увеличение объясняется всасыванием в кишечнике экзогенного креатинина, образующегося из мышечного креатина во время приготовления пищи. Поэтому, вероятно, предпочтительнее брать пробы у собаки натощак (голодание не менее восьми часов).
Является ли концентрация креатинина в крови чувствительной при обнаружении почечной дисфункции?
Хотя измерение концентрации креатинина в крови очень полезно, следует иметь в виду некоторые ограничения. В частности, обратите внимание, что связь между креатинином и скоростью клубочковой фильтрации (СКФ) криволинейна (рисунок 2), и, следовательно:
- СКФ может быстро снижаться на ранних стадиях прогрессирующего заболевания почек без какого-либо очевидного увеличения концентрации креатинина в крови; или любое увеличение может быть небольшим, в пределах контрольного диапазона, и поэтому потенциально может считаться несущественным.
- На более поздних стадиях прогрессирующего заболевания почек даже небольшое снижение СКФ приведет к заметному и быстрому увеличению концентрации креатинина в крови (рис. 2).
Рис. 2. Зависимость между концентрацией креатинина в крови и СКФ:
Два разных подхода к интерпретации концентрации креатинина в крови:
- Отдельное изолированное значение для данной собаки можно сравнить с эталонным интервалом.
Этот подход часто является единственным доступным, но он не идеален. Референсные интервалы, как правило, плохо определены для ограниченного числа животных и могут сильно различаться в зависимости от страны и анализа. Таким образом, порог принятия решения не может быть перенесен из одной лаборатории в другую или из опубликованных значений в вашу собственную практику, если только условия не идентичны.
Помните, что гиперкреатининемия, выявленная на одном образце, не обязательно означает наличие почечной дисфункции, но указывает на необходимость других тестов (удельный вес мочи, протеинурия и т. Д.) Для дальнейшей оценки функции почек и заболевания.
- Значение, полученное в конкретный момент времени у данной собаки, можно сравнить с другим значением, полученным у той же собаки в предыдущий раз.
Если условия стандартизированы (та же методика, голодная собака и т. Д.), Это, вероятно, лучший способ контролировать функцию почек с течением времени. Увеличение или уменьшение креатинина обычно указывает на снижение или увеличение функции почек, соответственно, хотя следует также учитывать любые возможные эффекты снижения мышечной массы при кахексии (см. Выше).
Этот подход особенно рекомендуется для животных с выявленным острым повреждением почек или хроническим заболеванием почек или для выявления ранних нефротоксических эффектов лекарств (хотя другие маркеры, такие как энземурия, могут считаться более чувствительными).
Этот подход также рекомендуется при оценке концентрации креатинина в крови натощак, определяемой в рамках стандартной программы мониторинга здоровья пожилых пациентов.
Дополнительная литература
Браун JP, Лефевр Л.Функция и повреждение почек. В: Клиническая биохимия домашних животных, 6-е издание, Канеко Дж. Дж., Харви Дж. У., Брусс М.Л. (редакторы), Academic Press, Берлингтон, Массачусетс, 2008, стр. 485-528.
Пресслер БМ. Клинический подход к расширенному тестированию функции почек у собак и кошек. Ветеринарные клиники Северной Америки: практика мелких животных 2013; 43: 1193-1208.
.


 Зачастую биохимический анализ крови на фруктозамин назначают беременным женщинам, младенцам в первые дни после рождения.
Зачастую биохимический анализ крови на фруктозамин назначают беременным женщинам, младенцам в первые дни после рождения.
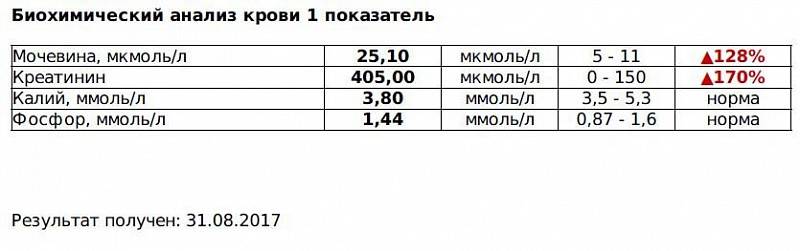



 Уровни креатинина в сыворотке крови у детей различаются.
Уровни креатинина в сыворотке крови у детей различаются.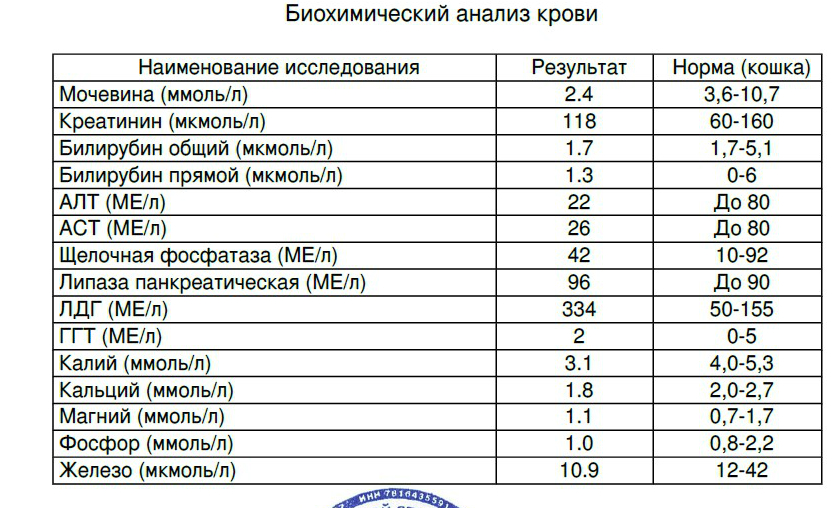
 Д.) обычно связаны со снижением уровня креатинина в сыворотке.
Д.) обычно связаны со снижением уровня креатинина в сыворотке.