Угроза выкидыша: лечение, причины и симптомы, диагностика и профилактика
Что может привести к выкидышу
Потеря ребенка на ранней стадии беременности может быть вызвана рядом причин, в числе которых:
- Гормональные нарушения, приводящие к дефициту прогестерона и избытку мужских гормонов. Профилактика в этом случае предполагает прием соответствующих препаратов, позволяющих восстановить гормональный баланс.
- Инфекции, передающиеся половым путем. Лечение у специалиста позволит избежать возможного осложнения.
- Перенесенные аборты.
- Слабость шейки матки.
- Прием лекарственных препаратов и травяных сборов, приводящих к раскрытию шейки матки.
- Подъем тяжестей, удары, падения.
- Курение, прием алкоголя.
- Хромосомные отклонения.
Характерные симптомы
Выкидыш может сопровождаться болевыми ощущениями в нижней части живота и выделениями различной степени интенсивности: от мажущих до маточного кровотечения.
Для выкидыша характерно несколько клинических стадий:
- Угроза выкидыша. Неприятные тянущие боли внизу живота, незначительные выделения. Такая ситуация может длиться вплоть до родов.
- Начало выкидыша. Усиление выделений, боль из ноющей превращается в схваткообразную, сопровождается головокружением и слабостью. Прием специальных препаратов позволяет устранить проблему и сохранить беременность.
- Выкидыш в действии. В этом случае надеяться на спасение ребенка бессмысленно. Резкие боли, охватывающие всю поясничную область, свидетельствуют о гибели плодного яйца.
- Сокращение матки, после которого проходят все болевые ощущения и кровотечение прекращается.
Как нужно вести себя при угрозе выкидыша
Первое, что нужно сделать в этом случае – связаться с врачом, который проведет необходимое обследование и на основании его результатов назначит адекватное лечение. Обследование предполагает выполнение целого ряда анализов – от исследования гормонального фона до выявления инфекций, склонности к ряду заболеваний.
Основная рекомендация, которую все специалисты дают пациенткам с угрозой выкидыша, – это полный покой, а в ряде случаев – госпитализация и соблюдение установленной схемы лечения.
Врачи нашей клиники имеют большой опыт диагностирования, профилактики и лечения целого ряда заболеваний женской половой сферы. Записаться на приём можно круглосуточно.
Беременность: Страшное слово УГРОЗА! Убережем себя!
Наш сегодняшний разговор коснется рекомендаций беременной женщине, столкнувшейся с таким осложнением беременности, как угроза прерывания.
Беременность – это физиологический процесс для женского организма. Если женщина молода (18-30 лет) и здорова, то, как правило, беременность протекает без осложнений. В последнее время в мире и в нашей стране отмечается резкое ухудшение здоровья женщин репродуктивного возраста.
Осложнения беременности для лучшего понимания читателя можно разделить на 3 группы (это не стандарты).
- Во-первых, осложнения, связанные с самой беременностью, если бы не было этого состояния, то и не было бы осложнения – угроза прерывания беременности (угроза преждевременных родов).

- Во-вторых, это осложнения, связанные с заболеванием (например, краснуха) возникшим в период беременности.
- В-третьих, это осложнения, которые возникли у женщины, страдавшей тем или иным заболеванием еще до беременности (возможно первое обострение этого заболевания связано с беременностью).
Наиболее неприятным в психологическом и физическом плане осложнений является угроза прерывания беременности . Если это происходит на ранних сроках, то употребляется термин угроза прерывание беременности», если на поздних сроках (после 28 недель), то «угроза преждевременных родов».
Что делать при угрозе прерывание беременности
В некоторых странах, в том числе и в России, принято сохранять беременность любого срока; соответственно, если женщина отмечает кровянистые выделения во время беременности, то она незамедлительно должна обратиться к врачу в дневное время или прибегнуть к помощи бригады неотложной помощи в ночное время. Но вопрос целесообразности сохранения беременности при начавшемся кровотечении до 12 недель остается открытым, т.к. известно, что 70-80 % беременностей, прервавшихся в этот период, связаны с хромосомными патологиями, иногда не совместимыми с жизнью. Т.е. можно сказать, что организм сам исправляет свои ошибки.
Но вопрос целесообразности сохранения беременности при начавшемся кровотечении до 12 недель остается открытым, т.к. известно, что 70-80 % беременностей, прервавшихся в этот период, связаны с хромосомными патологиями, иногда не совместимыми с жизнью. Т.е. можно сказать, что организм сам исправляет свои ошибки.
Причины прерывания беременности
Прерывание беременности может быть связанно и с несостоятельностью шейки матки
 е. при появлении регулярных схваток или излитии околоплодных вод. Однако эта процедура может быть произведена и за две недели до предполагаемой даты родов.
е. при появлении регулярных схваток или излитии околоплодных вод. Однако эта процедура может быть произведена и за две недели до предполагаемой даты родов.Прерывание беременности может быть связано с гормональным статусом женщины, поэтому в лечении этого осложнения ведущую роль отводят гормонам. С целью уточнения диагноза в женской консультации могут взять так называемый «мазок на угрозу» (это не 100% подтверждение диагноза). Безусловно, в регуляции беременности одну из главных ролей играют гормоны. Проблема лечения невынашивания беременности очень сложна и многогранна. Повторюсь, что в нашей стране беременность ранних сроков принято сохранять. С этой целью используют гормональную терапию, основанную на физиологических и патогенетических процессах возникновения и развития беременности. Женщину с диагнозом «угрожающий выкидыш» или «угроза прерывания беременности» госпитализируют для назначения соответствующей терапии при тяжелом состоянии или могут наблюдать амбулаторно и проводить гормональную терапию, так же как при стационарном лечении.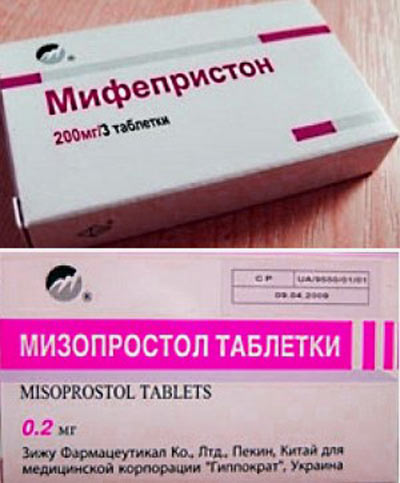
Симптомы угрозы прерывания беременности
Что касается угрозы преждевременных родов, то первыми симптомами могут быть не кровянистые выделения, а просто
В более поздние сроки беременности так же могут быть кровянистые выделения. Причиной их может быть низко расположенная плацента и постоянные сокращения матки (тонус матки). Именно тонус матки может вызвать отслойку плаценты и, соответственно, кровотечение. Обращение к врачу должно быть в таком же режиме, как рассказано выше.
Отдельно необходимо упомянуть о внематочной беременности. Это состояние тоже может быть связано с угрозой прерывания, только последствия прерывания внематочной беременности могут неблагоприятно отразиться на здоровье женщины. Внематочная беременность – это состояние, при котором плодное яйцо прикрепляется вне полости матки. Этим местом чаще всего бывают трубы, но так же внематочную беременность могут найти непосредственно в яичнике или в брюшной полости. Диагноз «внематочная беременность» требует незамедлительного оперативного вмешательства. Объем операции и оперативный доступ (полостная операция или лапароскопическая) может быть решен только в условиях стационара и зависит от многих факторов, в том числе от осложнений, возникших в момент поступления в стационар. Очень часто внематочная беременность возникает при нарушении работы ворсинок, которые находятся в трубах и проталкивают оплодотворившуюся яйцеклетку в полость матки. Предугадать это состояние невозможно. Однако возникнуть оно может чаще всего при хронических воспалительных заболеваниях органов малого таза.
Это состояние тоже может быть связано с угрозой прерывания, только последствия прерывания внематочной беременности могут неблагоприятно отразиться на здоровье женщины. Внематочная беременность – это состояние, при котором плодное яйцо прикрепляется вне полости матки. Этим местом чаще всего бывают трубы, но так же внематочную беременность могут найти непосредственно в яичнике или в брюшной полости. Диагноз «внематочная беременность» требует незамедлительного оперативного вмешательства. Объем операции и оперативный доступ (полостная операция или лапароскопическая) может быть решен только в условиях стационара и зависит от многих факторов, в том числе от осложнений, возникших в момент поступления в стационар. Очень часто внематочная беременность возникает при нарушении работы ворсинок, которые находятся в трубах и проталкивают оплодотворившуюся яйцеклетку в полость матки. Предугадать это состояние невозможно. Однако возникнуть оно может чаще всего при хронических воспалительных заболеваниях органов малого таза.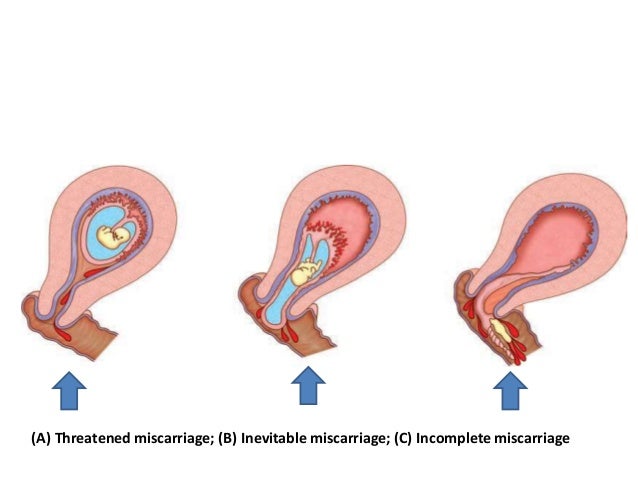
Что делать в случае прерывания беременности
Если беременность не удалось сохранить, то встает вопрос о причинах этой ситуации. После произошедшего необходимо обследование, которое будет включать в себя обследование обоих супругов. Необходимо получить результаты гистологического исследования и проконсультироваться с генетиком. Женщина будет обследована гинекологом на наличие инфекций или нарушений гормонального фона, мужчине необходима консультация уролога (андролога) для такого же обследования.
Иногда причину найти бывает очень сложно, но это не повод отчаиваться. Последующие беременности могут проходить без осложнений, и первая неудачная попытка быстро забывается. При благополучном обследовании планировать следующую беременность рекомендуют через 4-6 месяцев
.Всё, о чем мы поговорили, должно привлечь внимание к здоровью беременной женщины и помочь сориентироваться при возникновении той или иной ситуации. Желанная беременность – это радостное состояние для женщины и её семьи. Задача врача предупредить и, по мере возможности, решить проблему с положительным результатом.
Задача врача предупредить и, по мере возможности, решить проблему с положительным результатом.Угроза выкидыша: как распознать и предотвратить
Угроза выкидыша: как распознать и предотвратить
Беременность – период жизни, необычайно важный для любой женщины. Однако именно на этом этапе организм утрачивает большую часть своих защитных свойств, становясь более уязвимым к неблагоприятным факторам, тем более в случае имеющихся проблем со здоровьем. Согласно неутешительной статистике, около 15% всех подтверждены клинически беременностей завершается потерей малыша, а с диагнозом “угроза выкидыша” не понаслышке знакома каждая вторая будущая мать.
Что представляет собой выкидыш?
Выкидыш – непроизвольное прерывание беременности, происходящее на сроке до 20 недель, когда вес плода не превышает 500 гр. Более 80% выкидышей приходится на ранний срок до 12 недель. Именно на этом сроке происходит начальная закладка органов плода, а потому негативным может оказаться любое воздействие. Зачастую сама женщина, не зная о своей беременности, воспринимает возникшее кровотечение за ежемесячное начало менструального цикла. Подобная ситуация является опасной и способна вызвать серьезные осложнения в случае неполного изгнания из организма плода.
Зачастую сама женщина, не зная о своей беременности, воспринимает возникшее кровотечение за ежемесячное начало менструального цикла. Подобная ситуация является опасной и способна вызвать серьезные осложнения в случае неполного изгнания из организма плода.
В случае если угроза выкидыша возникает на сроке после 22 недель, то речь идет о преждевременных родах и появившиеся на свет малыши весом свыше 650 гр. могут быть успешно выхожены благодаря достижениям современной медицине и опыту врачей.
Симптомы, которые нельзя игнорировать
О том, что беременность находится под угрозой выкидыша, говорит начавшееся вагинальное кровотечение. Какой бы не была его интенсивность, продолжительность и насыщенность цвета, это сигнал того, что следует немедленно обратиться за помощью к специалисту.
Не менее тревожным признаком служит появившаяся в нижней части живота тянущая боль. Отдающие в область крестца или паховой области болезненные ощущения свидетельствуют о наличии гипертонуса матки и о попытке организма избавиться от развивающегося плода.
Возможно, причины кровотечения и возникновения неприятных ощущений менее серьезны, однако оставлять подобные симптомы без внимания точно не следует. В случае если будущей маме поставлен неутешительный диагноз, задача врачей сделать все возможное, чтобы сохранить беременность до безопасного срока.
Основные причины, вызывающие угрозу прерывания беременности
Угроза выкидыша может быть спровоцирована рядом причин и далеко не в каждом случае удается установить истинную проблему. И, тем не менее, знать о факторах способных привести к прерыванию беременности, следует каждой женщине:
- Любые воспалительные и инфекционные заболевания, при которых температура тела поднимается свыше отметки 38’C – серьезная угроза беременности. Лидеры, значащиеся в числе первых в этом списке – краснуха, хламидиоз, гепатит, таксоплазмоз, сифилис. Даже привычная всем ангина на начальном сроке может оказаться губительной.
- Для поддержания беременности и развития плода необходим прогестерон – гормон, вырабатываемый первоначально желтым яйцом, а впоследствии плацентой.
 Недостаток прогестерона может привести к отторжению уже оплодотворенной яйцеклетки. Переизбыток мужских гормонов – еще одна причина прерывания беременности, поскольку при этом подавляется выработка женских гормонов.
Недостаток прогестерона может привести к отторжению уже оплодотворенной яйцеклетки. Переизбыток мужских гормонов – еще одна причина прерывания беременности, поскольку при этом подавляется выработка женских гормонов. - Сильный стресс, наряду с тяжелым физическим трудом и ведением нездорового образа жизни истощают организм будущей матери, делая его неспособным выносить плод на протяжении необходимого периода. В случае чрезмерной эмоциональной нагрузки, врач принимает решение о необходимости назначения седативных средств.
- Разнообразные гинекологические проблемы такие, как наличие швов или патология развития матки представляют серьезную угрозу для вынашивания плода. Нестандартная форма (двурогая, седловидная) не позволяет оплодотворенному яйцу закрепиться и удержаться в эндометрии.
- Бесконтрольное употребление разнообразных медицинских препаратов в период беременности может спровоцировать выкидыш. Даже безопасные на первый взгляд травы, следует употреблять лишь предварительно, проконсультировавшись с опытным врачом.

- Генетические аномалии развития плода – основная причина, по которой возникает угроза выкидыша. Патология является следствием единичной мутации, при которой останавливается развитие эмбриона, что приводит к его последующей гибели. Развитие подобных патологий, пожалуй, единственный из перечисленных выше факторов, при которых медицина бессильна.
Кто находится в зоне дополнительного риска?
От непроизвольного прерывания беременности не застрахована ни одна женщина и все же существует ряд факторов повышающих риск и требующих большего внимания со стороны будущей матери и дополнительного контроля со стороны наблюдающего врача:
- Если возраст будущей матери превышает 35 лет, угроза выкидыша существенно возрастает. Проведя ряд исследований, медики утверждают, что риск прерывания беременности после 30 лет увеличивается в 2 раза, после 40 лет вероятность выносить ребенка снижается до 20 %.
 Врачи связывают подобную проблему со старением яйцеклеток, которыми природа наделяет женщину при рождении и теряющими свою жизнестойкость, становясь старше. Перенесенные заболевания, скапливание токсичных веществ негативно сказываются на способности яйцеклеток к зачатию.
Врачи связывают подобную проблему со старением яйцеклеток, которыми природа наделяет женщину при рождении и теряющими свою жизнестойкость, становясь старше. Перенесенные заболевания, скапливание токсичных веществ негативно сказываются на способности яйцеклеток к зачатию. - О наличии у женщины хронических и эндокринных заболеваний, необходимо информировать наблюдающего врача еще до момента возникновения беременности. Нередко такая проблема, как сахарный диабет развивается параллельно с ростом плода. Находясь под постоянным контролем специалиста, женщина увеличивает шансы доносить долгожданного ребенка до безопасного срока.
- Новая беременность спустя короткий срок после недавно перенесенных родов – серьезный фактор, способный привести к неспособности организма выносить малыша. По мнению медиков, остерегаться новой беременности следует минимум в течение трех месяцев после родов.
- В случае если ранее женщина сталкивалась с проблемой самопроизвольного прерывания беременности, угроза выкидыша будет присутствовать и при последующем зачатии.
 По наблюдениям специалистов, в случае двух выкидышей последовавших друг за другом почти каждую новую беременность не удается сохранить до конца, если предварительно не было проведено необходимое обследование и не получено соответствующее лечение.
По наблюдениям специалистов, в случае двух выкидышей последовавших друг за другом почти каждую новую беременность не удается сохранить до конца, если предварительно не было проведено необходимое обследование и не получено соответствующее лечение. - Медицине известны немало случаев, когда генетическая несовместимость отца и матери приводили к отторжению плода. В наибольшей зоне риска находятся родители, у которых не совпадает резус-фактор крови. Если у матери отрицательный, а у отца положительный резус-фактор, может возникнуть ситуация, при которой женский организм, воспринимая развивающийся плод за инородное тело, пытается всеми силами избавиться от него.
- Современные женщины предпочитают вести активный образ жизни и работать до позднего срока. С одной стороны подобную активность можно только приветствовать, поскольку физическая подвижность помогает будущей маме легче перенести довольно сложный процесс предстоящих родов. Однако если женщине приходится постоянно испытывать чрезмерные нагрузки, поднимать тяжести, то это серьезный повод задуматься о смене работы либо скорейшем выходе в декретный отпуск.

Что делать при подозрении на угрозу выкидыша?
Даже при малейшем подозрении, следует незамедлительно обратиться к специалисту. Очень важно сохранять трезвость рассудка и не впадать в панику. Ваше спокойствие и своевременно оказанная медицинская помощь в большинстве случаев помогают сохранить беременность.
Заметив кровянистые выделения, свидетельствующие о возможной отслойки хориона – оболочек эмбриона, при помощи которых он удерживается на стенках матки, следует лечь и вызвать скорую помощь. Пытаться добраться до медицинского учреждения самостоятельно в подобном состоянии не стоит.
В случае если врачом будет заподозрена угроза выкидыша, прояснить ситуацию и выявить степень опасности поможет ряд анализов и обследований. В первую очередь, специалист проверит сердцебиение развивающегося плода. Ультразвуковое исследование поможет узнать о состоянии плаценты и эмбриона, а также покажет возможные патологии строения матки. Осмотр гинеколога позволит определить наличие тонуса.
Осмотр гинеколога позволит определить наличие тонуса.
Методы лечения
Проведя тщательное обследование и определив уровень опасности, врачом будет назначена сохраняющая терапия. В случае, когда риск прерывания беременности особо велик, будущую маму оставляют на лечение в стационаре до тех пор, пока ее состояние не стабилизируется и угроза выкидыша не будет устранена. Если же состояние не вызывает серьезных опасений женщина может проходить лечение и дома, при условии выполнения предписаний врача и сохранении полного спокойствия, для чего ей будут назначены успокоительные препараты на натуральной основе.
Лечение, направленное на сохранения беременности, включает следующие этапы:
1. Гормональная терапия
Если угроза выкидыша была вызвана гормональными нарушениями, беременной будет назначено лечение основным необходимым в этот период гормоном – прогестероном. Прием препаратов (обычно “Утрожестан” или “Дюфастон”) назначается по особой схеме и применяется до достижения срока в 16 недель. К этому времени созревшая плацента начинает вырабатывать необходимые гормоны самостоятельно.
К этому времени созревшая плацента начинает вырабатывать необходимые гормоны самостоятельно.
Нужда в получении гормонов искусственным путем отпадает, однако очень важно знать, что резкое прекращение употребления прогестерона способно стать причиной самопроизвольного прерывания беременности. Отмена препарата должна происходит поэтапно, путем уменьшения поступающей в организм дозы еженедельно.
2. Снижение тонуса
Назначение спазмолитиков позволяет снизить тонус матки и уменьшить болезненные ощущения. Наиболее распространенные препараты, которые можно применять до полного исчезновения боли: папаверин (свечи) и дротаверин (таблетки).
3. Поддержка витаминами
В обязательном порядке будущей маме будет назначен прием витаминов, что позволит не только укрепить организм в целом, но и способствует тому, что угроза выкидыша будет сведена к минимуму. Употребление фолиевой кислоты на протяжении первого триместра в качестве отдельного препарата или в составе витаминного комплекса позволит предотвратить развитие пороков нервной трубки эмбриона.
Как избежать угрозы выкидыша: меры профилактики
Учитывая число фактов, оказывающих влияние на течение беременности, найти волшебную формулу, при которой угроза выкидыша сводится к нулю невозможно. И все же некоторые профилактические меры помогут снизить риск осложнений до возможного минимума:
- Комплексное обследование, пройти которое желательное как будущей матери, так и отцу позволит выявить возможную генетическую несовместимость и начать меры по сохранению беременности на самой ранней стадии в случае подтверждения проблемы.
- Своевременное посещение гинеколога и сдача необходимых анализов поможет вовремя обнаружить и предотвратить развитие влагалищной инфекции.
- При имеющихся наследственных заболеваниях, передающихся по материнской линии, обязательно следует информировать об этом своего наблюдающего врача.
- Каждая беременная должна с удвоенным вниманием следить за применяемыми в пищу продуктами.
 Перед употреблением все ингредиенты, составляющие меню будущей матери должны быть подвергнуты необходимой обработке, чтобы избежать пищевых инфекций, способных привести к гибели плода.
Перед употреблением все ингредиенты, составляющие меню будущей матери должны быть подвергнуты необходимой обработке, чтобы избежать пищевых инфекций, способных привести к гибели плода. - Отказаться от употребления спиртного, сигарет и наркотических средств следует за несколько месяцев до планирования беременности.
- Не переоценивайте свои силы. Не стоит отказываться от предложенной помощи по хозяйству. Если работа связана с большими физическими и эмоциональными нагрузками, воспользуйтесь больничным, чтобы пройти курс поддерживающей терапии.
- Настройтесь на позитивное течение беременности, даже если ранее в вашей жизни возникала угроза выкидыша, и предыдущую беременность не удалось сохранить. Разговор с психологом и консультации лечащего врача помогут пережить горечь от утраты до наступления новой беременности.
Период ожидания малыша – это тот момент, когда пренебрежение советами специалиста может стать роковой ошибкой. Не стоит заниматься самолечением, при любых подозрениях следует проконсультироваться со своим лечащим врачом.
Угроза выкидыша на ранних сроках беременности — симптомы и лечение
Если у вас были два выкидыша на ранних сроках, но вы стремитесь к рождению здорового малыша, важно тщательно планировать беременность, не допускать стресса, перегрузок, переохлаждений и прочих негативных факторов. Не нужно оставаться со своей бедой наедине, важно найти специалиста, которому вы будете доверять, который знает, что делать при угрозе выкидыша и как снизить риски при планировании нового зачатия.
Одним из важных моментов – найти первопричину происходящего. Важно вспомнить симптомы угрозы выкидыша, когда они происходили, не предшествовали ли им какие-то события, которые могли сыграть решающую роль. По рекомендации врача пройдите специальные обследования:
- Анализы крови – расшифровка результатов в лабораторных условиях поможет найти проблемы гормонального плана или выявить негативные особенности иммунной системы;
- Хромосомные тесты – для выявления признаков угрозы выкидыша на ранних сроках партнерам достаточно сдать кровь, в которой могут обнаружиться хромосомные аномалии.
 В идеале сдать на анализ эмбриональную ткань, которая также будет скрупулезно проверена.
В идеале сдать на анализ эмбриональную ткань, которая также будет скрупулезно проверена.
Чтобы узнать, как предотвратить угрозу выкидыша на ранних сроках, проистекающую из патологии матки, нужно пройти:
- УЗИ – благодаря действию высокочастотных звуковых волн формируется изображение на мониторе компьютера, где точно отражаются особенности исследуемых участков, тканей, органов. Специалист проводит осмотр внешним сканированием и исследованием через влагалище. Благодаря ультразвуковому методу можно выявить миомы и другие аномалии;
- Гистероскопия – введение гистероскопа через шейку матки во внутреннюю полость органа. Благодаря специальной подсветке врач хорошо видит структурные преобразования в тканях, что позволяет ему диагностировать проблему и назначить эффективное лечение для предотвращения выкидыша на ранних сроках;
- Гистеросальпингография и соногистерография – через катетер в матку вводится контрастное вещество. Что позволяет сделать видимыми строение органа и фаллопиевы трубы на рентгенологическом снимке и посредством УЗИ.
 С помощью этого метода исследуется маточный контур и выявляется наличие препятствующих образований в маточных трубах.
С помощью этого метода исследуется маточный контур и выявляется наличие препятствующих образований в маточных трубах.
В случае, если причина самопроизвольного прерывания беременности не обнаружена, предпринимаются все усилия для нового зачатия. Зная симптомы угрозы выкидыша, женщина относится к своему здоровью особенно бережно, наблюдает за сменой состояний. Важно в период планирования беременности больше отдыхать, правильно питаться, принимать витаминно-минеральные комплексы, прописанные врачом.
Необходимо избавиться от вредных привычек, высыпаться, не подвергать себя стрессам. Старайтесь не появляться в общественных местах без надобности, чтобы не стать жертвой воздушно-капельной инфекции, способной неблагополучно отразиться на беременности. Если на работе присутствуют вредные для здоровья факторы, лучше исключить их влияние.
Сохранение беременности при угрозе прерывания цена в Москве, ведение беременности с угрозой выкидыша : Медицинский центр «Доктор рядом»
Легкая боль внизу живота и незначительные выделения провоцируют панику у всех беременных женщин. Только узнав о своей беременности, они уже боятся ее потерять. Ведь угроза прерывания беременности сопровождает до 20% всех будущих матерей и большинство самопроизвольных абортов случаются в первом триместре.
Только узнав о своей беременности, они уже боятся ее потерять. Ведь угроза прерывания беременности сопровождает до 20% всех будущих матерей и большинство самопроизвольных абортов случаются в первом триместре.
Ведение беременности при угрозе выкидыша направлено на сохранение плода, полноценное вынашивание и своевременные роды. Очень важно будущей маме сохранять спокойствие и не поддаваться стрессу при угрожающем выкидыше. И лучшим способом для этого станет своевременное обращение к опытному акушеру-гинекологу.
Клиника «Доктор рядом» предлагает ведение беременности при угрозе выкидыша с любого срока и до самих родов. Опыт и внимание врачей, передовая диагностика, регулярные визиты и постоянная телефонная связь обеспечат медицинскую помощь в самый необходимый момент. Такая забота и профессионализм придадут уверенности каждой женщине в благополучном вынашивании наступившей беременности.
Угроза прерывания беременности
Угроза выкидыша является наиболее частым осложнением беременности. Под выкидышем подразумевают самопроизвольное прерывание на сроке до 12 недель беременности. Выкидыш до 22 недели беременности считается поздним абортом, а после 22 недели имеют место преждевременные роды, когда появляются шансы спасти малыша весом более 500 грамм.
Под выкидышем подразумевают самопроизвольное прерывание на сроке до 12 недель беременности. Выкидыш до 22 недели беременности считается поздним абортом, а после 22 недели имеют место преждевременные роды, когда появляются шансы спасти малыша весом более 500 грамм.
Выкидыш чаще всего случается на ранних сроках беременности. При этом самопроизвольный аборт может возникать еще до проявления клинических признаков беременности. И не исключено, что женщина, не догадываясь о зачатии, воспринимает выкидыш как очередные месячные. В зарубежной практике часто не предпринимают никаких медицинских мер при угрозе прерывания беременности на сроках до 12 недель. Такое явление воспринимается как генетический отбор. В России же практикуется сохраняющая тактика ведения беременности при угрозе выкидыша, которая направлена на пролонгирование беременности при наличии жизнеспособного эмбриона.
Медицинское сопровождение играет важную роль, как для сохранения самой беременности, так и для предотвращения осложнений в результате выкидыша. После каждого прерывания беременности возрастает вероятность выкидыша при следующих попытках материнства. А после 3 и более самопроизвольных абортов диагностируется привычное невынашивание.
После каждого прерывания беременности возрастает вероятность выкидыша при следующих попытках материнства. А после 3 и более самопроизвольных абортов диагностируется привычное невынашивание.
Причины самопроизвольного прерывания беременности
При угрозе выкидыша очень важно достоверно установить причину, что не всегда получается. Если уже имело место самопроизвольное прерывание, обязательно учитывают прошлые обстоятельства, факторы риска, анамнез. Тем не менее это не значит, что угрозы спровоцированы одной и той же причиной. Ведь их имеется достаточно много – от переутомления и стресса до опасного инфекционного заболевания. В большинстве случаев самопроизвольный аборт вызван:
- Хромосомной аномалией эмбриона – у плода имеются генетические отклонения, которые несовместимы с жизнью. Эмбрион погибает, случается выкидыш.
- Гормональными расстройствами – гормон прогестерон необходим для зачатия и поддержания беременности. Его недостаток приводит к неразвивающейся беременности или к угрозе ее прерывания.
 Высокий уровень андрогенов подавляет прогестерон.
Высокий уровень андрогенов подавляет прогестерон. - Половой или ТОRCH-инфекцией – в первом триместре еще не сформирован плацентарный барьер. Значит, любая инфекция матери способна проникнуть к околоплодным водам, эмбриону. Инфицирование плода приводит к нарушениям его развития, жизнедеятельности, гибели. Многие инфекции способны провоцировать и сокращения матки.
- Резус-конфликта между матерью и плодом – чаще всего отрицательный резус женщины отторгает эмбрион с положительным резусом. Такую ситуацию можно предусмотреть при планировании беременности и вовремя оказать медикаментозное воздействие для сохранения плода.
- Аномалий женской половой системы – седловитная, однорогая иди двурогая матка, внутриматочная перегородка, внутриматочные синехии, миома матки и другие врожденные или приобретённые пороки.
- Истмико-цервикальной недостаточности – патология шейки матки, которая приводит к ее преждевременному раскрытию. Чаще всего имеет место поздний выкидыш.
- Выкидыши, аборты, хирургические манипуляции на матке в прошлом.

- Наркотики, алкоголь, стресс, физическое истощение, прием медикаментов.
Симптомы угрозы выкидыша
- Гипертонус матки – напряжение может быть общим или локальным. На ранних сроках гипертонус проявляет себя как тянущие боли внизу живота, в пояснице. На более поздних сроках женщина ощущает упругость, напряжение матки. Гипертонус матки можно диагностировать на УЗИ;
- Влагалищные выделения – от алого до темно-коричневого цвета. Могут быть причиной отслойки плодного яйца, в результате эрозии шейки маки. Бывают скудные и обильные выделения, но независимо от объема требуется немедленный осмотр у акушера-гинеколога. Скудные мажущие выделения могут возникать во время предполагаемых месячных и не предвещать угрозу беременности.
- Резкие боли внизу живота, часто отдают в поясницу. Могут быть нарастающими, схваткообразными, длиться несколько секунд или же на протяжении всего дня.
Анализы при угрозе прерывания беременности
- Гинекологический осмотр – оценка тонуса матки, состояние шейки матки;
- УЗИ – особенности строения матки, состояние плода, плаценты, определение тонуса.
 Признаки угрозы выкидыша – утолщение миометрия локального характера, увеличение диаметра внутреннего зева. Также производится оценка плода на жизнеспособность – наличие сердцебиения, двигательная активность;
Признаки угрозы выкидыша – утолщение миометрия локального характера, увеличение диаметра внутреннего зева. Также производится оценка плода на жизнеспособность – наличие сердцебиения, двигательная активность; - Анализ крови на гормоны – прогестерон, половые гормоны, гормоны щитовидной железы;
- Анализ мочи на кетостероиды 17 – КС;
- Анализы на внутриутробные инфекции;
- Исследование на наличие антител к хорионическому гонадотропину;
- Анализ крови на волчаночный антикоагулянт;
- Коагулограмма – оценка крови на способность к свертываемости;
- Мазок – наличие бактериальных инфекций, гормональный нарушений, определяется кариопикнотический индекс, который показывает уровень насыщения организма эстрогенами. КПИ увеличивается при угрозе выкидыша;
- Другие инструментальные и лабораторные исследования по показаниям в зависимости от причины угрозы выкидыша, анамнеза предыдущих прерываний беременности.
Ведение беременности при угрозе выкидыша
При первых же признаках угрозы беременности следует немедленно обратиться к гинекологу. Он проведет осмотр, оценит результаты лабораторных анализов и УЗИ, назначит необходимое лечение, чтобы продлить желанную беременность. Шансы сохранить беременность есть и при частичном отслоении плодного яйца при незначительных кровотечениях. Главное вовремя обратится за медицинской помощью, сохранять физическое и душевное спокойствие.
Он проведет осмотр, оценит результаты лабораторных анализов и УЗИ, назначит необходимое лечение, чтобы продлить желанную беременность. Шансы сохранить беременность есть и при частичном отслоении плодного яйца при незначительных кровотечениях. Главное вовремя обратится за медицинской помощью, сохранять физическое и душевное спокойствие.
Медицинский центр «Доктор рядом» предлагает современное ведение беременности при угрозе выкидыша в Москве. Квалифицированные и опытные акушеры-гинекологи, кандидаты медицинских наук ведут обычную и осложненную беременность с любого срока.
При наличии самопроизвольного аборта в прошлом рекомендуем обратиться к нам при планировании или с момента диагностики беременности. Мы вместе пройдем самый опасный первый триместр, предпримем все необходимые меры, чтобы предупредить прерывание и сохранить беременность при угрозе прерывания.
Выкидыш, как избежать — Планирование и ведение беременности в гинекологии поликлиники Литфонда после выкидыша
Выкидыш всегда связан с тяжелыми последствиями для всего организма женщины и для ее репродуктивных органов в особенности, так же он отражается на семейной ситуации, нарушает рабочий график женщины. Неблагоприятный исход беременности требует больших душевных и физических затрат со стороны родителей. Поэтому обращение к врачам за выяснением причин проблемы составляет самый первый и правильный шаг на пути к рождению ребенка.
Неблагоприятный исход беременности требует больших душевных и физических затрат со стороны родителей. Поэтому обращение к врачам за выяснением причин проблемы составляет самый первый и правильный шаг на пути к рождению ребенка.
Любой грамотный гинеколог скажет, что проблему выкидыша можно решить. При грамотной подготовке к беременности и ее ведении в следующий раз у Вас будет благополучное завершение беременности. Большинство девушек после выкидыша впадают в крайность: принимают попытки скорее забеременеть снова. А если это удается, то выкидыш очень часто повторяется. А нужно дать организму отдохнуть 2-3 месяца, затем выявить и устранить причину. И только потом пробовать.
Причины выкидыша
Многие убеждены, что выкидыш происходят из-за падения, ушиба или другого какого-то физического потрясения. Любая женщина, у которой был выкидыш, может вспомнить, что незадолго до этого она или падала, или подняла что-то тяжелое. И уверена, что потеряла будущего ребенка именно из-за этого. Однако падают и поднимают тяжелое и те женщины, беременность которых прошла нормально. Большинство внезапных выкидышей происходит не поэтому. Причина в нарушениях самой беременности. Примерно половина выкидышей происходит по причине неправильного генетического развития плода, которое может быть наследственным или случайным. Милосердная природа, следующая во всем принципам естественного отбора, уничтожает неполноценный и нежизнеспособный плод. Но пугаться этого не стоит. То, что в одном зародыше оказался дефект, вовсе не означает, что и все остальные будут такими.
Однако падают и поднимают тяжелое и те женщины, беременность которых прошла нормально. Большинство внезапных выкидышей происходит не поэтому. Причина в нарушениях самой беременности. Примерно половина выкидышей происходит по причине неправильного генетического развития плода, которое может быть наследственным или случайным. Милосердная природа, следующая во всем принципам естественного отбора, уничтожает неполноценный и нежизнеспособный плод. Но пугаться этого не стоит. То, что в одном зародыше оказался дефект, вовсе не означает, что и все остальные будут такими.
В другой половине выкидышей почти всегда виноват организм женщины. Они вызываются различными известными и неизвестными факторами, такими как: острые инфекционные заболевания, перенесенные в первом триместре беременности, плохая экология или тяжелые условия труда, чрезмерное психологическое или физическое напряжение, неправильное развитие матки, радиация, алкоголь, курение и некоторые виды лекарств.
Причины выкидыша на ранних и более поздних сроках могут различаться, хотя могут и совпадать. Самое главное — выяснить и устранить или компенсировать Вашу собственную причину невынашивания. Обнаружив причину, гинеколог подскажет, как избежать очередной потери.
Самое главное — выяснить и устранить или компенсировать Вашу собственную причину невынашивания. Обнаружив причину, гинеколог подскажет, как избежать очередной потери.
Замершая беременность
В статистику выкидышей входит и «замершая беременность». Иногда так происходит, что зародыш погибает и задерживается в полости матки. Чаще всего этот факт выявляется на УЗИ. Погибший плод может начать разлагаться, а это, тем самым, приведет к отравлению материнского организма.
Врачи прибегают к хирургическому выскабливанию, которое связано с риском воспалений и осложнений. При таком выкидыше следующую беременность планируют после полного восстановления организма – не раньше года. За этот год придется выяснить причину замершей беременности и провести лечение.
Выкидыш на сроке до 6 недель
Основными причинами выкидыша на этом строке являются пороки развития самого эмбриона. Статистика гласит, что от 70-90 % эмбрионов имели хромосомные нарушения: они случайны и не возникнут при других беременностях. Возможно, вы приболели, принимали лекарства или были под воздействием иных вредных факторов. Судьба вас уберегла от ребенка с пороками развития.
Возможно, вы приболели, принимали лекарства или были под воздействием иных вредных факторов. Судьба вас уберегла от ребенка с пороками развития.
Организм человека совершенен и сам находит способ исправить ситуацию выкидышем. Сегодня для вас – это трагедия. Настоящей трагедией стало бы сохранение и рождение больного, нежизнеспособного ребенка. Так что не плачьте и поймите: все к лучшему, слезами горю не поможешь… И через тройку месяцев попробуйте повторить попытку – почти наверняка она окажется удачной.
Следует также учесть, что факт выкидыша еще не означает, что вы что-то потеряли. Так на сроке 7-8 недель обнаруживается отсутствие эмбриона в плодном яйце – «анэмбриония». Есть мнение, что в 80-90 % случаев выкидыши – это недиагностированные неразвивающиеся беременности.
Выкидыш на сроке от 6 до 12 недель
Выкидыш в этом периоде тоже считается ранним. Наиболее частыми его причинами являются:
Эндокринные нарушения
Эндокринные нарушения, когда яичники синтезируют недостаточно гормонов для удержания плода в утробе матери, либо увеличено количество мужских половых гормонов, – одна из наиболее распространенных причин невынашивания беременности и выкидыша.
Нарушение баланса гормонов в организме женщины с большой вероятностью может привести к прерыванию беременности на раннем сроке. При недостатке главного гормона прогестерона, вырабатываемого яичниками, это случается чаще всего. Еще одна гормональная проблема – повышение тонуса матки, провоцирующее изгнание плода.
Прогестерон обеспечивает подготовку слизистой матки к имплантации, и является гормоном сохранения беременности в первые месяцы. Если же зачатие происходит, зародыш не может должным образом закрепиться в матке. В итоге плодное яйцо отторгается. Но беременность можно спасти с помощью препаратов прогестерона при благовременном обнаружении этой проблемы.
Также причиной раннего выкидыша может быть избыток мужских половых гормонов, подавляющих выработку эстрогенов и прогестерона. Нередко, причиной повторяющихся выкидышей являются андрогены, влияющие на формирование и развитие беременности; так же гормоны щитовидной и железы надпочечников. Следовательно, изменение функции этих желёз может привести к выкидышу.
Недолеченные половые инфекции
Эту проблему необходимо решить еще до зачатия. Зачастую причиной выкидыша становятся инфекции, передающиеся половым путём: сифилис, трихомониаз, токсоплазмоз, хламидиоз, цитомегаловирусная и герпетическая инфекции. Их влияние на плод и течение беременности различно у каждой женщины и зависит от сроков инфицирования, активности микроорганизма, степени иммунной защиты и наличия других неблагоприятных факторов. В зависимости от ситуации они могут привести к формированию пороков развития плода, его внутриутробному инфицированию, фето-плацентарной недостаточности, выкидышу на ранних сроках или преждевременным родам. Инфицирование плода и поражение оболочки плода приводит к выкидышу. Во избежание этого, лечение инфекций стоит проводить до беременности. Применение терапии возможно и во время беременности по предписанию врача.
Вирусные инфекции и другие заболевания
К выкидышу могут привести любые заболевания, сопровождающиеся интоксикацией и повышением температуры выше 38оС. Краснуха, грипп и вирусный гепатит – занимают лидирующую позицию в этом списке. На сроке 4-10 недель для беременности стать трагичной может и обычная ангина, более серьезный риск несет за собой пневмония. Пиелонефрит и аппендицит может вызвать ранние роды. Планируя беременность, обязательно нужно пройти медицинское обследование, чтобы выявить и пролечить очаги инфекций.
Краснуха, грипп и вирусный гепатит – занимают лидирующую позицию в этом списке. На сроке 4-10 недель для беременности стать трагичной может и обычная ангина, более серьезный риск несет за собой пневмония. Пиелонефрит и аппендицит может вызвать ранние роды. Планируя беременность, обязательно нужно пройти медицинское обследование, чтобы выявить и пролечить очаги инфекций.
Крайне опасна во время беременности краснуха – она приводит к тяжелейшим порокам развития плода, поэтому заражение ею во время беременности является показанием для медицинского аборта.
Любое заболевание на фоне беременности может привести к нежизнеспособности зародыша. И организм путем выкидыша страхует вас от нежелательного потомства. При таком выкидыше следующая беременность имеет все шансы пройти благополучно.
Иммунные причины выкидыша
Иногда в крови беременной образуются антитела, враждебные плоду. Эту причину можно спрогнозировать и устранить заранее. Чаще всего конфликт возникает, когда эмбрион наследует положительный резус-фактор отца, а отрицательный резус-фактор организм матери отторгает чужеродные для него ткани эмбриона. Постоянный контроль титра антител и введение антирезусных иммуноглобулинов позволяет поддержать и сохранить беременность. При иммунном конфликте также используют препараты прогестерона для профилактики невынашивания плода, оказывающего в этом случае иммуномодулирующее действие.
Постоянный контроль титра антител и введение антирезусных иммуноглобулинов позволяет поддержать и сохранить беременность. При иммунном конфликте также используют препараты прогестерона для профилактики невынашивания плода, оказывающего в этом случае иммуномодулирующее действие.
Пониженный иммунитет
Пониженный иммунитет беременной также относится к иммунным причинам. Организм просто не в состоянии вырастить в себе новую жизнь. Вам нужно позаботиться о себе и восстановиться до следующего зачатия.
Анатомические причины выкидыша
Анатомические причины невынашивания – самые трудноразрешимые. Пороки развития матки – серьезное основание выкидыша. Иногда с этим приходится просто смириться.
Выкидыш на сроке от 12 до 22 недель
Такой выкидыш считается поздним. Причины его совпадают с причинами выкидышей на ранних сроках (анатомические, иммунные, инфекционные, эндокринные).
На таком сроке выкидыш случается еще и из-за истмико-цервикальной недостаточности – слабая шейка матки не может удержать плод и раскрывается. По этой причине выкидыш может произойти во 2-3 триместре. Истмико-цервикальная недостаточности наблюдается у 15,0-42,7% женщин, страдающих невынашиванием. Тщательное наблюдение за беременной позволяет вовремя выявить проблему и произвести хирургическую коррекцию шейки до наступления родов.
По этой причине выкидыш может произойти во 2-3 триместре. Истмико-цервикальная недостаточности наблюдается у 15,0-42,7% женщин, страдающих невынашиванием. Тщательное наблюдение за беременной позволяет вовремя выявить проблему и произвести хирургическую коррекцию шейки до наступления родов.
При истмико-цервикальной недостаточности существует только один метод лечения — это механическое сужение канала шейки матки. Для этого шейку либо зашивают, либо одевают на нее специальное кольцо. Однако последний метод менее эффективный, т.к. кольцо может легко соскальзывать с шейки, тогда оно уже не будет сдерживать процесс ее раскрытия.
После наложения швов, при необходимости, возможно применение антибиотиков и препаратов, нормализующих микрофлору влагалища. Обработку влагалища и контроль за состоянием швов проводят ежедневно в течение 5 дней. Швы снимают в 37-38 недель и при преждевременном начале родовой деятельности.
Истмико-цервикальная недостаточность может быть первичной (без видимых причин), может являться следствием абортов или гормональных нарушений (повышенного уровня андрогенов – мужских половых гормонов или их предшественников).
Выкидыш на сроке после 22-й недели
Такую потерю трудно забыть. Акушеры говорят о преждевременных родах после 28-й недели беременности. Традиционно, жизнеспособным считается ребенок, рожденный именно после этого срока. Но медицине известно немало случаев, когда удавалось сохранить жизнь и более ранним деткам.
Рекомендуем Вам тщательно обследоваться на предмет невынашивания беременности, проверьте вышеперечисленные факторы. Кроме них причиной выкидыша может быть антифосфолипидный синдром, при этом организм женщины воспринимает ребенка, как нечто чужеродное и отторгает его. Это заболевание, как и другие перечисленные поддается коррекции, т.е. у Вас есть вполне реальные шансы выносить ребенка.
Выкидыши из-за нарушений гемостаза
Все вышеперечисленные причины составляют лишь 30-40%. До 70% выкидышей обусловлено нарушениями в системе свертываемости крови (гемостаза).
Нарушения свертывающей системы крови, приводящие к потере беременности, можно разделить на тромбофилические (повышенная свертываемость) и геморрагические (склонность к кровотечениям). Обе эти крайности опасны для плода. Различные нарушения, приводящие к формированию мелких тромбов приводят к тому что плод теряет достаточное кровоснабжение, нарушается развитие и плод отторгается.
Обе эти крайности опасны для плода. Различные нарушения, приводящие к формированию мелких тромбов приводят к тому что плод теряет достаточное кровоснабжение, нарушается развитие и плод отторгается.
Основные геморрагические изменения могут проявиться еще в детском возрасте в виде повышенной кровоточивости при порезах, удалении зубов, начале менструации. Но порой они заявляют о себе только при беременности и являются причиной выкидыша. Кровотечения на ранних сроках и отслойку хориона трудно остановить.
Вы можете и не догадываться, но непонятные головные боли, слабость, утомляемость, временное снижение обоняния или слуха могут оказаться симптомами нарушений в свертывающей системе крови.
При планировании беременности нужно пройти генетическое обследование и при необходимости начать лечение.
Желательно обследоваться на скрытые дефекты гемостаза даже тем, кто считает себя здоровым. Это позволит прогнозировать возникновение осложнений и предупредить потерю. Заранее начатая терапия позволяет предупредить выкидыш в 98% случаев. Если дефекты гемостаза обнаружились уже при беременности, сохранить ее бывает сложно.
Если дефекты гемостаза обнаружились уже при беременности, сохранить ее бывает сложно.
Что делать после выкидыша?
Выявлять причину! Идеальный вариант – обследоваться будущим родителям: гораздо разумнее отложить зачатие и потратить два-три месяца на выявление причин, чем рискнуть снова забеременеть, провести два месяца в ожидании, а потом все вновь потерять и все равно отправиться к врачам.
Пока вы не поняли причину, она не испариться. В большинстве случаев, ответы лежат на поверхности. Позаботьтесь о своем здоровье и о своем будущем малыше.
Записывайтесь на консультацию акушер-гинеколога по телефону +7(495)150-60-01
Возврат к списку
Угроза выкидыша
— Виктория Валерьевна, что же такое угроза выкидыша?
Прерывание беременности в сроке от зачатия до 22 недель называется самопроизвольным абортом (выкидышем), а в сроки 28 — 37 недель беременности — преждевременными родами. Прерывание ее в сроки от 22 до 28 недель относят к очень ранним преждевременным родам. Угрозу прерывания беременности является одной из основных проблем акушерства. По данным мировой статистики самопроизвольные выкидыши происходят в 15 — 20% случаев желанных беременностей. Наибольшая частота, до 80%, угрожающего выкидыша встречается в первом триместре беременности (с момента зачатия до 14 недели беременности).
Угрозу прерывания беременности является одной из основных проблем акушерства. По данным мировой статистики самопроизвольные выкидыши происходят в 15 — 20% случаев желанных беременностей. Наибольшая частота, до 80%, угрожающего выкидыша встречается в первом триместре беременности (с момента зачатия до 14 недели беременности).
— А каковы причины? Почему это может произойти?
Причины, которые могут привести к угрозе выкидыша, весьма разнообразны, однако бывают случаи, когда не удается установить истинную природу возникновения этой патологии.
К примеру, на самых ранних сроках причинами самопроизвольного аборта чаще всего являются пороки развития эмбриона, хромосомные аномалии.
На любом сроке беременности причиной угрозы выкидыша могут быть соматическая патология будущей мамы: заболевания щитовидной железы, сахарный диабет и другие эндокринопатии; гипертоническая болезнь, заболевания почек, наличие очагов хронической инфекции и т.д. Мы всегда акцентируем внимание женщины на том, что заботиться о своем здоровье нужно еще до планирования беременности. Ведь наличие гинекологической патологии — нарушение менструального цикла, аномалия развития или миома матки, эндометриоз, хроническая урогенитальная инфекция, а также многие другие проблемы женской половой сферы также могут спровоцировать угрозу прерывания беременности.
Ведь наличие гинекологической патологии — нарушение менструального цикла, аномалия развития или миома матки, эндометриоз, хроническая урогенитальная инфекция, а также многие другие проблемы женской половой сферы также могут спровоцировать угрозу прерывания беременности.
К угрозе прерывания беременности могут привести и многие другие, как медицинские, так и социальные факторы:
- применение лекарственных средств без учета наличия и срока беременности,
- острая вирусная инфекция,
- стрессы, вредные привычки (курение, алкоголь, наркотики).
— Какие симптомы сопровождают угрозу выкидыша? Каковы первые признаки?
При самопроизвольном прерывании беременности характерно появление сокращений матки, приводящих к отслойке плодного яйца и изгнание его из полости матки.
Наиболее часто первое проявление угрозы выкидыша — это появление чувства тяжести в нижних отделах живота, ноющих болей с тенденцией к нарастанию и иногда носящих схваткообразный характер.
Следующий важный признак — это появление кровянистых выделений из половых путей. Они могут сочетаться вместе с болевым синдромом, но могут появиться и на фоне «полного благополучия», при отсутствии боли. Кровянистые выделения могут быть скудными, мажущими, коричневатого цвета (свернувшаяся кровь), умеренными и обильными, яркими.
— Что делать женщине, если она обнаружила вышеперечисленные симптомы?
При появлении этих клинических симптомов, вне зависимости их выраженности, необходимо срочно обратиться к врачу.
Если есть возможность то лучше вызвать «Скорую помощь».
В специализированном стационаре будут проведены клинико-лабораторные обследования и осмотр, что позволит провести правильную оценку степени тяжести угрозы. После чего назначат курс адекватной терапии: антибактериальной (при ее необходимости), гормональной, гемостатической, магнезиальной или какой — либо другой.
После купирования признаков угрозы и подтверждения данных о полноценном прогрессировании беременности, дальнейшее наблюдение и поддерживающая терапия, если в этом есть необходимость, проводится уже в амбулаторных условиях.
Решение вопроса о физических нагрузках, посещение бассейна, дальних поездках, половой жизни в каждом случае решается строго индивидуально. Это зависит от тех причин, которые привели к угрозе выкидыша. Если это предлежание плаценты или истмико-цервикальная недостаточность, или такая угроза, которая требует не только длительного консервативного, но и хирургического лечения, то ограничительный режим может быть продлен до 37 недель беременности.
— А как решают данную проблему в вашем роддоме? Есть ли специализированный стационар?
Наши акушеры-гинекологи стараются сохранить беременность всегда, особенно, если эта беременность является желанной и запланированной. Поэтому необходимо вовремя определить симптомы нарушения течения беременности и начать лечение.
В «Роддоме на Фурштатской» разработан ряд программ, направленных на сохранение беременности, начиная с самых ранних сроков.
Наш Центр коррекции патологии беременности (профессиональное название — отделение патологии беременных) обладает новейшим диагностическим оборудованием и высококвалифицированным опытным персоналом, а также всеми необходимыми средствами, которые позволяют выносить и родить здорового ребенка.
— Как попасть в ваш стационар?
Центр коррекции патологии беременности примет вас на сохранение беременности при наличии договора на дородовое наблюдение или роды в нашем родильном доме.
В нашей Частной женской консультации есть программы ведения беременности с разных сроков. Пациентки всегда имеют возможность связаться со своим врачом и обсудить все вопросы, связанные с их красивым положением.
Другие статьи
Беременность и роды после 35
Желание осуществить мечту материнства будет до тех пор, пока существует мир. Женщина 21 века стоит на одной ступени с мужчиной в достижении карьерного роста. Лишь достигнув полного совершенства в деловой сфере, большинство пар задумываются о рождении ребенка.
Бифидо и лактофлора в гинекологии
Для чего нужен приём препаратов содержащих бифидо и лактобактерии в гинекологии? Ответ можно дать коротким предложением: для восстановления микрофлоры полового канала после лечения воспалительных заболеваний и дисбактериоза.
Советы эксперта: все о визите к гинекологу
Как правило, все мы хотим от врача любой специальности одного и того же: аккуратного подробного осмотра, грамотного подхода к диагностике и лечению заболевания, доступного объяснения ситуации, информации о методах профилактики проблем со здоровьем. Особое значение эти моменты приобретают у такого врача как акушер-гинеколог.
Признаки и риски угрозы выкидыша
На ранних сроках беременности могут возникать симптомы или ощущения, которые вам не кажутся правильными. Это может быть то, что вы не можете понять, или ощущение, что все идет не так, как должно. В других случаях может наблюдаться кровотечение или боль в животе, что никоим образом не кажется нормальным. Вашим первым инстинктом может быть предположение о худшем: что вы испытываете первые признаки выкидыша.
В этом случае врач может принять меры, чтобы подтвердить или опровергнуть ваши подозрения.Одним из наиболее частых осложнений на ранних сроках беременности является состояние, известное как угроза выкидыша или угроза прерывания беременности.
Что такое угроза выкидыша
Угроза выкидыша — это термин, используемый для описания аномального кровотечения и боли в животе, возникающих, пока беременность все еще продолжается. Хотя вагинальное кровотечение является обычным явлением на ранних сроках беременности, что-либо, кроме кровянистых выделений в течение первого триместра, может рассматриваться как угроза выкидыша.
Кровотечение и боль, как правило, будут незначительными, в то время как отверстие шейки матки (шейный зев) в идеале будет закрыто.Расширение шейки матки, напротив, является признаком неизбежного выкидыша.
Угроза выкидыша возникает у 20% всех беременностей до 20 недель беременности.
В то время как большинство женщин рожают без происшествий, у каждой седьмой возникают дальнейшие осложнения, а иногда и выкидыш.
Причины
Хотя не всегда можно узнать, что вызывает угрозу выкидыша, есть некоторые факторы, которые могут подвергнуть женщину повышенному риску в течение первого триместра.К ним относятся:
- Употребление алкоголя и / или наркотиков
- Хромосомные проблемы плода
- Чрезмерное потребление кофеина (более 200 миллиграммов в день)
- Воздействие определенных лекарств или химикатов
- Ожирение
- Пожилой возраст (угроза выкидыша чаще всего встречается у женщин старше 40 лет)
- Проблемы с плацентой
- Курение
- Травма живота
Угроза выкидыша в более поздних триместрах чаще связана со следующим:
- Высокое кровяное давление
- Инфекция
- Проблемы с почками
- Структурные проблемы матки, шейки матки или яичников
- Заболевание щитовидной железы
- Неуправляемый диабет
Что происходит при угрозе выкидыша?
Когда диагностируется угроза выкидыша, врач назначит анализы для оценки жизнеспособности беременности.Они могут включать УЗИ и анализы крови на ХГЧ.
Анализ крови на ХГЧ измеряет количество хорионического гонадотропина человека (ХГЧ) в крови. Это гормон, вырабатываемый тканью плода, который помогает стимулировать выработку прогестерона в течение первого триместра. Это ключ к здоровой беременности.
Однако на ранних сроках беременности одного теста на ХГЧ недостаточно. Стандарт медицинской помощи требует как минимум двух тестов с интервалом в два дня, чтобы определить, повышается или понижается уровень ХГЧ.
Точно так же УЗИ часто необходимо повторить через несколько дней или неделю, чтобы окончательно диагностировать ранний выкидыш или невынашивание беременности (когда плод умер, но организм еще не распознал это).
Работа с диагнозом
Если вам поставили диагноз «угроза выкидыша» и вам необходимо пройти повторные анализы, вы можете позаботиться о себе несколькими способами в течение этого болезненного периода ожидания.
- Здоровое отвлечение внимания : Найдите хорошую книгу, посмотрите фильмы или посетите друзей, чтобы заполнить промежуток между тестами.
- Гормональное лечение : Некоторые врачи назначают добавки с прогестероном, которые, как показывают исследования, в некоторых случаях могут помочь предотвратить выкидыш.
- Тазовый упор : Не спринцевывайте и не вставляйте ничего (включая тампоны) во влагалище. Избегайте полового акта до полного исчезновения симптомов в течение одной недели.
- Отдых : Некоторые врачи предлагают постельный режим, пока вы ждете окончательного ответа. Хотя отдых сам по себе не предотвратит выкидыш, перенапряжение может без нужды усугубить ваш стресс.Это также касается перенапряжения в тренажерном зале.
В большинстве случаев симптомы исчезнут, и ваша беременность продолжится. Иногда может быть рекомендовано поддерживающее лечение и изменение образа жизни, чтобы предотвратить дальнейшие осложнения.
Однако, если результат неблагоприятен, важно помнить, что выкидыш — это не ваша вина, и это болезненный опыт, независимо от того, когда он произошел.
- Позвольте себе скорбеть и отдохнуть.
- Выделите время, необходимое для полного восстановления, и постарайтесь не упускать из виду свои чувства.
- Позвоните к друзьям или присоединитесь к группе поддержки.
Виды выкидыша | Беременность, рождение ребенка и рождение ребенка
Существует несколько типов выкидыша: угроза, неизбежность, полный, неполный или пропущенный. Узнайте об этих типах ниже, а также о других типах потери беременности, таких как внематочная, молярная беременность и пораженная плодная яйцеклетка.
Угроза выкидыша
Когда на вашем теле появляются признаки возможного выкидыша, это называется «угрозой выкидыша».У вас может быть небольшое вагинальное кровотечение или боль внизу живота. Это может длиться дни или недели, а шейка матки все еще закрыта.
Боль и кровотечение могут уйти, и вы сможете сохранить здоровую беременность и ребенка. Или все может ухудшиться, и у вас случится выкидыш.
Врач, акушерка или вы редко можете что-то сделать, чтобы защитить беременность. Раньше рекомендовали постельный режим, но нет научных доказательств того, что он помогает на данном этапе.
Неизбежный выкидыш
Неизбежные выкидыши могут произойти после угрозы выкидыша или без предупреждения.Обычно наблюдается более сильное вагинальное кровотечение и сильные спазмы внизу живота. Во время выкидыша шейка матки открывается, и развивающийся плод уйдет с кровотечением.
Полный выкидыш
Произошел полный выкидыш, когда вся ткань беременной покинула матку. Вагинальное кровотечение может продолжаться несколько дней. Распространена схваткообразная боль, похожая на схватки или сильную менструальную боль — это сокращение матки до опорожнения.
Если у вас случился выкидыш дома или в другом месте, где нет медицинских работников, вам следует пройти осмотр у врача или акушерки, чтобы убедиться, что выкидыш завершился.
Неполный выкидыш
Иногда в матке остается некоторое количество беременных тканей. Вагинальное кровотечение и спазмы в нижней части живота могут продолжаться, поскольку матка продолжает попытки опорожняться. Это известно как «неполный выкидыш».
Ваш врач или акушерка должны будут оценить, необходима ли короткая процедура, называемая «расширение шейки матки и выскабливание матки» (часто известная как «D&C»), для удаления любых оставшихся тканей беременности.Это важная медицинская процедура, выполняемая в операционной.
невынашивание беременности
Иногда ребенок умирает, но остается в матке. Это известно как «невынашивание беременности».
При невынашивании беременности у вас могут быть коричневатые выделения. Некоторые симптомы беременности, такие как тошнота и усталость, могли исчезнуть. Вы могли не заметить ничего необычного. Вы можете быть шокированы, когда сделаете сканирование и обнаружите, что ребенок умер.
В этом случае вам следует обсудить с врачом варианты лечения и поддержки.
Рецидивирующий выкидыш
У небольшого числа женщин были повторные выкидыши. Если это ваш третий или несколько выкидышей подряд, лучше всего обсудить это со своим врачом, который сможет выяснить причины и направить вас к специалисту.
Виды невынашивания беременности
Другие типы беременностей, приводящие к выкидышу, описаны ниже.
Внематочная беременность
Внематочная беременность возникает, когда эмбрион имплантируется вне матки, обычно в одну из маточных труб.Плод обычно не переживает внематочную беременность.
Если у вас внематочная беременность, вы можете не знать, что это первая беременность, пока не начнется кровотечение. Тогда вы можете получить сильную боль внизу живота, вагинальное кровотечение, рвоту или боль в кончике одного плеча. Если у вас есть эти симптомы, важно немедленно обратиться за медицинской помощью.
Подробнее о внематочной беременности.
Молярная беременность
Молярная беременность — это тип беременности, который не развивается должным образом с момента зачатия.Он может быть полным или частичным и обычно требует хирургического удаления.
Подробнее о молярной беременности.
Зараженная яйцеклетка
При пораженной яйцеклетке мешок развивается, но внутри нет ребенка. Это также известно как «анэмбриональная беременность».
Это состояние обычно обнаруживается во время сканирования. В большинстве случаев эмбрион был зачат, но не развился и был реабсорбирован в матку на очень ранней стадии. Вам следует обратиться к врачу, чтобы обсудить варианты лечения.
Подробнее о пораженной яйцеклетке.
Дополнительная информация
Подробнее о выкидышах:
Позвоните по телефону «Беременность, роды и рождение ребенка» по номеру 1800 882 436, с 7 утра до полуночи (AET), чтобы поговорить с медсестрой по охране здоровья матери и ребенка за советом и эмоциональной поддержкой.
Выкидыш — Диагностика и лечение
Диагноз
Ваш лечащий врач может провести различные тесты:
- Тазовый осмотр. Ваш лечащий врач может проверить, не начала ли ваша шейка матки расширяться.
- УЗИ. Во время УЗИ ваш лечащий врач проверит сердцебиение плода и определит, нормально ли развивается эмбрион. Если диагноз не может быть поставлен, вам может потребоваться повторное ультразвуковое исследование примерно через неделю.
- Анализы крови. Ваш лечащий врач может проверить уровень гормона беременности, хорионического гонадотропина человека ( HCG ), в вашей крови и сравнить его с предыдущими измерениями.Если картина изменений в вашем уровне HCG ненормальна, это может указывать на проблему. Ваш лечащий врач может проверить, нет ли у вас анемии — что может произойти, если вы испытали сильное кровотечение, — а также может проверить вашу группу крови.
- Тканевые тесты. Если у вас вышла ткань, ее можно отправить в лабораторию, чтобы подтвердить, что выкидыш произошел — и что ваши симптомы не связаны с другой причиной.
- Хромосомные тесты. Если у вас было два или более выкидыша в прошлом, ваш лечащий врач может назначить анализы крови и вам, и вашему партнеру, чтобы определить, являются ли ваши хромосомы фактором.
Возможные диагнозы:
- Угроза выкидыша. Если у вас кровотечение, но шейка матки не начала расширяться, существует угроза выкидыша. Такие беременности часто протекают без каких-либо проблем.
- Выкидыш неизбежен. Если у вас кровотечение, спазмы и шейка матки расширена, выкидыш считается неизбежным.
- Неполный выкидыш. Если вы вышли из плода или плаценты, но часть материала осталась в матке, это считается неполным выкидышем.
- Пропущенный выкидыш. При невынашивании беременности плацентарные и эмбриональные ткани остаются в матке, но эмбрион умер или никогда не сформировался.
- Полный выкидыш. Если у вас прошли все ткани беременности, это считается полным выкидышем. Это обычное явление для выкидышей, произошедших до 12 недель.
- Септический выкидыш. Инфекция матки называется септическим выкидышем. Это может быть серьезная инфекция, требующая немедленной помощи.
Лечение
Угроза выкидыша
При угрозе выкидыша ваш лечащий врач может порекомендовать отдых, пока кровотечение или боль не утихнут. Доказано, что постельный режим предотвращает выкидыш, но иногда его назначают в качестве меры предосторожности.Вас также могут попросить избегать упражнений и секса. Хотя не доказано, что эти шаги снижают риск выкидыша, они могут улучшить ваш комфорт.
В некоторых случаях также неплохо отложить поездку — особенно в районы, где будет сложно получить своевременную медицинскую помощь. Спросите своего врача, не стоит ли отложить запланированные вами предстоящие поездки.
Выкидыш
С помощью ультразвука теперь намного проще определить, умер ли эмбрион или он не сформировался.Любая находка означает, что выкидыш обязательно произойдет. В этой ситуации у вас может быть несколько вариантов:
- Ожидающий менеджмент. Если у вас нет признаков инфекции, вы можете позволить выкидышу развиваться естественным путем. Обычно это происходит в течение пары недель после определения того, что эмбрион погиб. К сожалению, это может занять до трех-четырех недель. Это может быть эмоционально трудное время. Если изгнание не происходит само по себе, потребуется медицинское или хирургическое лечение.
- Лечение. Если после постановки диагноза определенного невынашивания беременности вы предпочитаете ускорить процесс, лекарство может вызвать изгнание из организма тканей беременных и плаценты. Лекарство можно принимать внутрь или вводить во влагалище. Ваш лечащий врач может порекомендовать вводить лекарство вагинально, чтобы повысить его эффективность и минимизировать побочные эффекты, такие как тошнота и диарея. Примерно от 70 до 90 процентов женщин это лечение действует в течение 24 часов.
- Оперативное лечение. Другой вариант — это небольшая хирургическая процедура, называемая всасыванием и выскабливанием ( D&C ). Во время этой процедуры ваш лечащий врач расширяет шейку матки и удаляет ткань изнутри матки. Осложнения возникают редко, но они могут включать повреждение соединительной ткани шейки матки или стенки матки. Хирургическое лечение необходимо, если у вас выкидыш, сопровождающийся сильным кровотечением или признаками инфекции.
Физическое восстановление
В большинстве случаев физическое восстановление после выкидыша занимает от нескольких часов до пары дней. А пока позвоните своему врачу, если у вас сильное кровотечение, жар или боль в животе.
Овуляция возможна уже через две недели после выкидыша. Ожидайте, что менструация вернется в течение четырех-шести недель. Вы можете начать использовать любые противозачаточные средства сразу после выкидыша. Однако не занимайтесь сексом и не вставляйте что-либо во влагалище — например, тампон — в течение двух недель после выкидыша
Будущие беременности
Забеременеть во время менструального цикла можно сразу после выкидыша.Но если вы и ваш партнер решите попробовать еще одну беременность, убедитесь, что вы готовы физически и эмоционально. Спросите у своего врача, когда вы можете попытаться забеременеть.
Имейте в виду, что выкидыш обычно бывает разовым. Большинство женщин, у которых произошел выкидыш, после выкидыша имеют здоровую беременность. Менее 5 процентов женщин имеют два выкидыша подряд, и только 1 процент — три или более выкидыша подряд.
Если вы пережили несколько выкидышей, как правило, два или три подряд, рассмотрите возможность тестирования для выявления каких-либо основных причин, таких как аномалии матки, проблемы коагуляции или хромосомные аномалии.Если причину выкидыша установить невозможно, не теряйте надежду. Около 60-80 процентов женщин с необъяснимыми повторными выкидышами продолжают иметь здоровую беременность.
Клинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Преодоление и поддержка
Эмоциональное исцеление может занять гораздо больше времени, чем физическое.Выкидыш может быть душераздирающей потерей, которую окружающие могут не полностью понять. Ваши эмоции могут варьироваться от гнева и вины до отчаяния. Дайте себе время оплакивать потерю беременности и обратиться за помощью к близким.
Вы, вероятно, никогда не забудете свои надежды и мечты, связанные с этой беременностью, но со временем принятие может облегчить вашу боль. Поговорите со своим врачом, если вы чувствуете глубокую печаль или депрессию.
Подготовка к приему
Если у вас есть признаки или симптомы выкидыша, немедленно обратитесь к своему врачу.В зависимости от обстоятельств вам может потребоваться немедленная медицинская помощь.
Вот некоторая информация, которая поможет вам подготовиться к приему и чего ожидать от вашего поставщика медицинских услуг.
Что вы можете сделать
Перед приемом вы можете позвонить:
- Спросите об ограничениях перед записью. В большинстве случаев вас сразу увидят. Если это не так, спросите, следует ли вам ограничивать свою деятельность, пока вы ждете встречи.
- Найдите любимого человека или друга, который может присоединиться к вам на встрече. Страх и беспокойство могут затруднить сосредоточение внимания на том, что говорит ваш лечащий врач. Возьмите с собой кого-нибудь, кто поможет запомнить всю информацию.
- Запишите вопросы, которые вы можете задать своему врачу. Таким образом, вы не забудете ничего важного, о чем хотите спросить, и сможете максимально эффективно проводить время с вашим лечащим врачом.
Ниже приведены некоторые основные вопросы, которые следует задать своему врачу по поводу выкидыша:
- Какие варианты лечения?
- Какие тесты мне нужны?
- Могу ли я продолжать заниматься своими обычными делами?
- Какие признаки или симптомы должны побудить меня позвонить вам или пойти в больницу?
- Вы знаете, что стало причиной моего выкидыша?
- Каковы мои шансы на успешную беременность в будущем?
Помимо вопросов, которые вы подготовили, не стесняйтесь задавать другие вопросы во время приема — особенно если вам нужны разъяснения или вы чего-то не понимаете.
Чего ожидать от врача
Ваш лечащий врач также может задать вам ряд вопросов. Например:
- Когда у вас была последняя менструация?
- Использовали ли вы какие-либо методы контрацепции во время вероятного зачатия?
- Когда вы впервые заметили свои признаки или симптомы?
- Ваши симптомы были постоянными или случайными?
- По сравнению с самыми тяжелыми днями менструации, у вас кровотечение больше, меньше или примерно такое же?
- Были ли у вас выкидыши раньше?
- Были ли у вас осложнения во время предыдущей беременности?
- Есть ли у вас другие заболевания?
- Вы знаете свою группу крови?
Страница не найдена | Сэндвелл и Западный Бирмингем NHS Trust
Архив
Архив Выберите месяц май 2021 г. (3) апрель 2021 г. (1) март 2021 г. (4) февраль 2021 г. (1) январь 2021 г. (3) декабрь 2020 г. (3) ноябрь 2020 г. (3) октябрь 2020 г. (5) сентябрь 2020 г. (3) август 2020 г. ( 2) июль 2020 г. (4) июнь 2020 г. (4) май 2020 г. (2) апрель 2020 г. (10) март 2020 г. (5) февраль 2020 г. (2) январь 2020 г. (10) декабрь 2019 г. (5) ноябрь 2019 г. (11) октябрь 2019 г. ( 9) сентябрь 2019 (8) август 2019 (6) июль 2019 (6) июнь 2019 (6) май 2019 (7) апрель 2019 (7) март 2019 (5) февраль 2019 (3) январь 2019 (8) декабрь 2018 ( 3) ноябрь 2018 г. (4) октябрь 2018 г. (8) сентябрь 2018 г. (3) август 2018 г. (1) июль 2018 г. (3) июнь 2018 г. (1) май 2018 г. (2) апрель 2018 г. (1) март 2018 г. (2) январь 2018 г. ( 5) декабрь 2017 г. (5) ноябрь 2017 г. (3) октябрь 2017 г. (5) сентябрь 2017 г. (7) август 2017 г. (4) июль 2017 г. (6) июнь 2017 г. (2) май 2017 г. (6) апрель 2017 г. (3) март 2017 г. ( 3) февраль 2017 г. (4) январь 2017 г. (4) декабрь 2016 г. (4) ноябрь 2016 г. (5) октябрь 2016 г. (5) сентябрь 2016 г. (4) август 2016 г. (2) июль г 2016 (6) июнь 2016 (3) май 2016 (7) апрель 2016 (6) март 2016 (9) февраль 2016 (2) январь 2016 (6) декабрь 2015 (5) ноябрь 2015 (9) октябрь 2015 (6) Сентябрь 2015 г. (3) Август 2015 г. (5) Июль 2015 г. (8) Июнь 2015 г. (3) Май 2015 г. (6) Апрель 2015 г. (2) Март 2015 г. (8) Февраль 2015 г. (1) Январь 2015 г. (2) Декабрь 2014 г. (3) Ноябрь 2014 г. (2) октябрь 2014 г. (4) сентябрь 2014 г. (6) август 2014 г. (5) июль 2014 г. (4) июнь 2014 г. (5) май 2014 г. (4) апрель 2014 г. (1) март 2014 г. (5) февраль 2014 г. (7) Январь 2014 г. (9) декабрь 2013 г. (17) ноябрь 2013 г. (10) октябрь 2013 г. (8) сентябрь 2013 г. (10) август 2013 г. (10) июль 2013 г. (15) июнь 2013 г. (10) май 2013 г. (9) апрель 2013 г. (7) Март 2013 г. (23) февраль 2013 г. (14) январь 2013 г. (5) декабрь 2012 г. (2) октябрь 2012 г. (208) сентябрь 2012 г. (24) август 2012 г. (4) июль 2012 г. (2) июнь 2012 г. (2) май 2012 г. (1) Апрель 2012 г. (11) март 2012 г. (6) февраль 2012 г. (3) январь 2012 г. (6)Приносим извинения, но запрошенная страница не найдена.Возможно, поиск поможет.
© 2021 Больницы Сандвелла и Западного Бирмингема NHS Trust
Угроза выкидыша — что вам нужно знать
- Учетные записи
- Угроза выкидыша
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что такое угроза выкидыша?
Угроза выкидыша возникает при вагинальном кровотечении в течение первых 20 недель беременности.Значит, может случиться выкидыш. Угрозу выкидыша также можно назвать угрозой прерывания беременности.
Что вызывает кровотечение или кровянистые выделения во время беременности?
Причина кровотечения или кровянистых выделений может быть неизвестна. Возможные причины вагинального кровотечения во время беременности:
- Полипы, миомы или кисты матки
- Половое сношение
- Инфекция
- Где и как плацента прикрепляется к матке (матке)
- Проблема с вашим плодом (нерожденным ребенком)
- Употребление наркотиков или алкоголя
- Внематочная беременность (плод растет вне матки)
Каковы признаки и симптомы угрозы выкидыша?
- Кровянистые выделения или кровотечения из влагалища
- Боль или спазмы в животе или пояснице
Как диагностировать угрозу выкидыша?
Сообщите своему врачу, когда у вас началось кровотечение.Вам может понадобиться любое из следующего:
- Анализы крови могут выявить инфекцию, проверить уровень гормона беременности или предоставить информацию о вашем общем состоянии здоровья.
- Гинекологический осмотр проверяет размер матки. Гинекологический осмотр также проверяет шейку матки на предмет расширения (раскрытия).
- УЗИ органов малого таза показывает фотографии плода и определяет его сердцебиение. Ультразвук органов малого таза также исследует ваши репродуктивные органы и контролирует количество кровотечений.
Как справиться с угрозой выкидыша?
Следующее может помочь вам справиться с симптомами и снизить риск выкидыша:
- Не вставляйте ничего во влагалище. Не занимайтесь сексом, не принимайте душ и не пользуйтесь тампонами. Эти действия могут увеличить риск заражения и выкидыша.
- Остаться в соответствии с указаниями. Не занимайтесь физическими упражнениями или напряженными действиями. Эти действия могут вызвать преждевременные роды или выкидыш. Спросите своего лечащего врача, чем можно заниматься.
Когда мне следует немедленно обратиться за помощью?
- Вы чувствуете слабость или обморок.
- Ваша боль или спазмы в животе или спине усиливаются.
- У вас вагинальное кровотечение, при котором 1 или более подушечек пропитываются за час.
- Вы пропускаете материал, похожий на ткань или большие сгустки.
Когда мне следует связаться с поставщиком медицинских услуг?
- У вас жар.
- У вас проблемы с мочеиспусканием, жжение при мочеиспускании или частые позывы к мочеиспусканию.
- У вас новое или усиливающееся вагинальное кровотечение.
- У вас боль или зуд во влагалище или выделения из влагалища желтого, зеленого цвета или с неприятным запахом.
- У вас есть вопросы или опасения по поводу вашего состояния или ухода.
Соглашение об уходе
У вас есть право помочь спланировать свое лечение. Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими поставщиками медицинских услуг, чтобы решить, какое лечение вы хотите получать. Вы всегда имеете право отказаться от лечения.Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо лечебной схеме, чтобы узнать, безопасно ли она для вас и эффективна.© Copyright IBM Corporation 2021 Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc., охраняемой авторским правом.или IBM Watson Health
Узнать больше об угрозе выкидыша
Сопутствующие препараты
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Угроза выкидыша: оценка и лечение
BMJ. 2004 17 июля; 329 (7458): 152–155.
, ординатор акушерства и гинекологии, 1 , сельский врач, 2 и доцент кафедры акушерства и гинекологии 1Александрос Сотириадис
1 Кафедра акушерства и гинекологии, Университет Ианнины, 45 , Греция
Стефания Папатеодору
2 Центр здоровья Делвинаки, Делвинаки, Янина, Греция
Джордж Макридимас
1 Отделение акушерства и гинекологии, Университетская больница Иоаннины
, Греция
отделения акушерства и гинекологии, Университетская больница Янины, 45500 Янина, Греция2 Центр здоровья Делвинаки, Делвинаки, Янина, Греция
Эта статья цитируется другими статьями в PMC.Угрожающий выкидыш — вагинальное кровотечение до 20 недель гестации — наиболее частое осложнение беременности, которое встречается примерно в пятой части случаев. w1 Вероятность выкидыша в 2,6 раза выше, 1 , и в 17% случаев ожидается развитие осложнений на более поздних сроках беременности. 2 Хотя это состояние часто наблюдают врачи общей практики и гинекологи, лечение угрозы выкидыша в основном эмпирическое. Обычно рекомендуется постельный режим, и около трети женщин с угрозой выкидыша назначают лекарства. w2 Однако две трети рекомендующих это терапевтов не считают, что это влияет на результат. 3
В этом обзоре мы представляем имеющиеся данные по первичной оценке и ведению угрожающего выкидыша, уделяя основное внимание первому триместру беременности и условиям первичной медико-санитарной помощи.
Источники и выбор
Мы провели поиск литературы на английском языке с помощью Medline (с января 1965 г. по апрель 2004 г.), Embase (с января 1980 г. по апрель 2004 г.) и Кокрановской базы данных, используя ключевые слова «под угрозой» и «аборт» или «Выкидыш» и «беременность» и «первый триместр» или «ранний» и «кровотечение».Мы просмотрели аннотации и получили полный текст соответствующих статей. Мы также просмотрели ссылки на найденные статьи. В первую очередь цитировались недавние или рандомизированные, проспективные или крупные исследования, посвященные женщинам с симптомами угрозы выкидыша; если не указано иное, мы исключили исследования, посвященные повторяющейся потере беременности или женщинам без симптомов.
Оценка
Кровотечение в первом триместре может происходить из матки, шейки матки или влагалища, либо оно может быть экстрагенитальным.Для дифференциации генитальных и экстрагенитальных причин необходимо тщательное физикальное обследование. После исключения экстрагенитальных причин, несколько параметров были связаны с прогнозом ().
Таблица 1
Факторы прогноза при угрозе прерывания беременности
| Благоприятные факторы прогноза | Неблагоприятные факторы прогноза | ||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 905 905 905 905 1 * | Материнский возраст> 34 лет 4 w3 * w4 * | ||||||||||||||
| 72% выкидышей в прошлом * | |||||||||||||||
| Сонография | |||||||||||||||
| Сердечная активность плода при предъявлении 6 — 8 | Брадикардия плода 1 *2 905 задрать ngth 4 , 12 | Пустой плодный мешок> 15-17 мм 5 , 6 | Материнская сыворотка крови Нормальные уровни этих маркеров | Низкие значения β ХГЧ 10 | Свободное значение β ХГЧ 20 нг / мл 11 | 66% повышение уровня ХГЧ hrs w9 * | Отношение биоактивности / иммунореактивности ХГЧ <0.5 w7 | Прогестерон <45 нмоль / л в 1-м триместре 17 | Ингибин A <0,553, кратное медиане 905 905 905 905 905 905 905 905 905 905 905 Уровень CA125 ≥43,1 Ед / мл в 1 -м триместре 19 | |
Анамнез
Пожилые женщины подвержены повышенному риску выкидыша в общей популяции. w3 Проспективное исследование женщин с угрозой прерывания беременности показало, что у женщин старше 34 лет отношение шансов выкидыша составляло 2,3, однако 95% доверительный интервал был широким (от 0,76 до 7,10), а вклад возраста матери в регрессию анализ не был значимым (P = 0,13). 4 Перенесенные ранее выкидыши также связаны с повышенным риском будущих беременностей, особенно у пожилых женщин, w4 , тогда как данные по населению в целом показывают, что скорость потери плода снижается с увеличением гестационного возраста. 1
Сводные баллы
Каждая пятая беременность осложняется вагинальным кровотечением до 20 недель беременности
Большой пустой гестационный мешок, несоответствие между сроком беременности и длиной от коронки до крупа, брадикардия плода или отсутствие сердца плода активность на момент обращения, преклонный возраст матери, повторная потеря беременности в анамнезе, прогестерон в сыворотке матери <45 нмоль / л или низкий уровень ХГЧ или ингибина А в материнской сыворотке являются неблагоприятными прогностическими факторами
Сердечная активность плода и отсутствие неблагоприятных прогностических факторов свидетельствует о благоприятном прогнозе
Несмотря на то, что постельный режим и добавки с прогестероном часто рекомендуются, мало доказательств их эффективности
Назначение анти-Rh D иммуноглобулина несенсибилизированным женщинам с симптомами около, на или после 12 недель беременности
Сонографическая оценка
Сонография может обычно различают внутриутробную беременность (жизнеспособную или нежизнеспособную), молярная беременность, или неизбежный аборт.Кроме того, в качестве предикторов были предложены сонографические особенности беременности.
Пустой гестационный мешок диаметром не менее 15 мм через семь недель и 21 мм через восемь недель имеет диагностическую точность 90,8% при прогнозировании выкидыша у женщин с симптомами. 5 Средний диаметр мешка не менее 17 мм без эмбриона или 13 мм без желточного мешка может предсказать нежизнеспособную беременность со специфичностью и положительной прогностической ценностью 100%. 6
Сердечная активность плода должна быть видна при трансвагинальной сонографии, если длина полюса плода составляет не менее 5 мм. w5 В большинстве проспективных исследований сообщается об уровне потери 3,4-5,5%, если кровотечение происходит после начала сердечной деятельности плода, 7 , 8 w6 и определение сердечной активности плода с помощью УЗИ в учреждениях первичной медико-санитарной помощи составляет 97%. вероятность продолжения беременности более 20 недель. 9 Однако этот благоприятный эффект не повсеместно повторялся, поскольку сообщалось о 20-30% выкидышах. 10 , 11
Рисунок 1
От угрозы выкидыша страдает каждая пятая беременность
Кредит: YVES BEAULIEU, PUBLIPHOTO DIFFUSION / SPL
Факторы брадикардии плода и несоответствия между прогнозируемым сроком беременности и сроком беременности являются неблагоприятными факторами прогноза. 1 , 12 Проспективные данные показывают, что наличие любого из трех факторов риска (брадикардия плода, несоответствие между гестационным мешком и длиной крестца и несоответствие между менструальным и сонографическим возрастом более чем на одну неделю) увеличивает частоту аборты от 6%, когда их нет, до 84%, когда присутствуют все трое. 4
Прогностическая ценность субхорионической гематомы при ультразвуковом исследовании оспаривается. Хотя большое разделение было связано примерно с трехкратным увеличением риска выкидыша (19% против 71%) у женщин с кровотечением, 13 наличие или размер гематомы не повлияли на частоту выкидышей (10% v 11%) в другой проспективной серии, 14 и другие исследования показали аналогичные результаты. 4 , 5 , 15
Проспективное исследование 6675 женщин показало, что наличие внутриматочной гематомы в первом триместре беременности увеличивает риск серьезных акушерских осложнений, независимо от наличия симптомов угрозы выкидыша. . 16 Однако наличие гематомы не повлияло на риск последующих осложнений в меньшем исследовании женщин с симптомами. 2
Маркеры материнской сыворотки
Биохимия материнской сыворотки также была предложена в качестве предиктора.У женщин с угрозой выкидыша в первом триместре, у которых в конечном итоге был выкидыш, показатели ХГЧ в сыворотке крови ниже, чем у женщин, продолжающих беременность, и у беременных без симптомов. 10 Проспективное исследование показало, что пороговое значение свободного β-ХГЧ, равное 20 нг / мл, может различать нормальную (контрольную и угрожающую продолжающуюся) и патологическую (непрекращающуюся угрозу выкидыша и трубную беременность) с чувствительностью 88,3% и 82,6. % положительной прогностической ценности. 11 Соотношение биоактивности и иммунореактивности сывороточного ХГЧ также было выше у женщин с симптомами беременности, продолжавших беременность, чем у женщин, у которых в конечном итоге был выкидыш. w7 Однако это исследование включало только 24 женщины с угрозой прерывания беременности и не дало данных о сердечной деятельности плода на момент обращения.
Концентрация прогестерона в первом триместре меняется в узком диапазоне. Согласно данным, полученным из смешанных акушерских групп, самая низкая концентрация прогестерона в сыворотке, связанная с жизнеспособной беременностью в первом триместре, составляет 5,1 нг / мл, w8 , а однократное измерение прогестерона в сыворотке не менее 25 нг / мл дает 97% вероятность жизнеспособного внутриутробного развития. беременность, будучи более чувствительной, чем два последовательных измерения ХГЧ. w9 Данные 358 женщин с вагинальным кровотечением в первые 18 недель беременности показали, что одно значение прогестерона менее 45 нмоль / л (14 нг / мл) позволяет дифференцировать аномальную и нормальную (текущую) беременность с чувствительность 87,6% и специфичность 87,5%. 17
В недавней серии исследований у женщин с угрозой прерывания беременности и сердечной активностью плода на момент обращения, сывороточные концентрации ингибина А, активина А и ХГЧ были намного ниже в случаях, когда у женщин в конечном итоге выкидыш; ингибин А на границе 0.553 кратных медианы были лучшим предсказателем с площадью под кривой 0,9856. 18
У женщин с угрозой прерывания беременности, у которых в конечном итоге был выкидыш, концентрация антигена карциномы яичников CA125 в течение 5-7 дней была постоянной или возрастающей, тогда как у тех, кто продолжал беременность, концентрация CA125 была постоянно низкой или резко снижалась. 19 Кроме того, единичная концентрация CA125 не менее 43,1 МЕ / мл была связана с более высоким риском выкидыша у 200 женщин, у которых в первом триместре было вагинальное кровотечение. 20
Наконец, хотя концентрации связанного с беременностью плацентарного протеина A (PAPP-A) были намного ниже в серии из 128 симптоматических женщин с сердечной активностью плода на момент обращения, чем в нормальной контрольной группе, его прогностическая ценность для выкидыша составила только 18,7%. 21
Ведение
Врачи часто прописывают постельный режим и прогестерон женщинам с симптомами угрозы выкидыша, но доказательства скудны и низкого уровня ().
Таблица 2
Исход беременности в исследованиях с различными схемами лечения
| Успешное продолжение беременности | |||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Первый автор | Дизайн | N | Сонография при презентации | Вмешательство | Группа вмешательства | 9055 Значение 9072 | Элементы управления | ||||||
| Moller w11 | Рандомизированное контролируемое исследование | 260 | Нет | Медроксипрогестерон (три схемы) | 60/123 | 71/137 | 0.62 | ||||||
| Tognoni w12 | Рандомизированное контролируемое испытание | 145 | Нет | Гидроксипрогестерон капроат | 49/74 | 50/71 | 905 905 905 905 905 905 905 905 905 30 50/71 905 905 30Рандомизированное контролируемое исследование | 300 | Нет | Гидроксипрогестерона капроат | 96/154 | 100/146 | 0.26 |
| Герхард w14 | Рандомизированное контролируемое исследование | 52 | Да | Прогестерон | 23/26 | 21/26 | 0,44 | 905 905 905 905 Рандомизированное контролируемое испытание35 | Да | Буфенин | 19/23 | 4/12 | <0,01 |
| Harrison 22 | Рандомизированное контролируемое испытание | 14/20 | 21.11 | 0.24 | |||||||||
| Harrison 22 | Рандомизированное контролируемое испытание | 61 | Да | Постельное белье | 5/20 | 11/21 | 0,07 | Retrospective | 226 | Да | Кровать | 123/146 | 64/80 | 0.41 |
| Ben-Haroush 24 | Observational Observational Observational остальное | 180/200 | 23/30 | 0.03 | |||||||||
Постельный режим
В одном исследовании 1228 из 1279 (96%) врачей общей практики прописали постельный режим при сильном кровотечении на ранних сроках беременности, хотя только восьмая из них считала это обязательным, и только одна треть чувствовала себя это могло повлиять на результат. 3 Только в одном рандомизированном контролируемом исследовании рассматривается влияние постельного режима на течение угрозы выкидыша 22 ; 61 женщина с жизнеспособной беременностью на сроке менее восьми недель гестации и вагинальным кровотечением была случайным образом распределена на инъекции ХГЧ, инъекции плацебо или постельный режим.Частота абортов в трех группах составляла 30%, 48% и 75% — значимые различия между группами ХГЧ и постельным режимом, но не между группами ХГЧ и плацебо или между группами плацебо и постельного режима. Хотя в этом исследовании ХГЧ показал себя значительно лучше, чем постельный режим, отсутствие значительного преимущества по сравнению с плацебо, беспокойство по поводу потенциального развития синдрома гиперстимуляции яичников и тот факт, что угроза выкидыша может быть результатом различных состояний, не имеющих отношения к лютеиновой функции, предотвратила дальнейшее тестирование и применение лечения ХГЧ в общей акушерской практике.
В ретроспективном исследовании 226 женщин, которые были госпитализированы по причинам, связанным с их беременностью и предыдущей угрозой выкидыша, у 16% из 146 женщин, которые находились в постельном режиме, в конечном итоге произошел выкидыш, по сравнению с одной пятой женщин, которые не следовали этому варианту (незначительно ; P = 0,41). 23 Напротив, недавнее наблюдательное когортное исследование 230 женщин с угрозой выкидыша, которым был рекомендован постельный режим, показало, что у женщин, которые придерживались этого предложения, частота выкидышей составляла 9.9% по сравнению с 23,3% женщин, которые продолжали свою обычную деятельность (P = 0,03). 24 Продолжительность вагинального кровотечения, размер гематомы и срок беременности на момент постановки диагноза не влияли на частоту выкидышей. Хотя нет определенных доказательств того, что постельный режим может повлиять на течение беременности, воздержание от активной среды в течение нескольких дней может помочь женщинам чувствовать себя в большей безопасности, w10 , таким образом обеспечивая эмоциональное облегчение.
Прогестерон
Согласно опубликованным данным, прогестерон назначается 13-40% женщин с угрозой выкидыша. 3 w2 Прогестерон является основным продуктом желтого тела, и ожидается, что введение прогестагена поддержит потенциально дефицитное желтое тело беременных и вызовет расслабление спазмов матки. Доказательства относительно прогестерона низкого качества. Недавно был проведен метаанализ, в котором оценивалось влияние приема прогестерона на частоту выкидышей в различных клинических условиях. 25 ; однако он не предоставил отдельный анализ прогестерона при угрозе выкидыша.Четыре опубликованных в метаанализе статьи оценивали эту взаимосвязь, w11-w14 , одна из них включала три различных режима прогестагена, w11 , и эти данные были проанализированы повторно. Если исходом был выкидыш, коэффициент риска случайных эффектов составил 1,10 (95% доверительный интервал от 0,92 до 1,31) для группы прогестагенов. В единственных исследованиях, которые предоставили сонографические доказательства сердечной деятельности плода при поступлении, относительный риск выкидыша составил 1,09 (90% доверительный интервал 0.От 90 до 1,33) для группы прогестагенов. w14 Таким образом, учитывая низкое качество данных, прогестерон, похоже, не улучшает исход у женщин с угрозой выкидыша. Однако в одном небольшом исследовании было обнаружено, что местное применение прогестогена субъективно уменьшает спазмы матки быстрее, чем только постельный режим. w15
Другие схемы лечения
Гидрохлорид буфенина (сосудорасширяющее средство, которое также используется в качестве миорелаксанта матки) оказался лучше, чем плацебо в рандомизированном контролируемом исследовании.Но метод рандомизации в этом исследовании был неясным, и никакие другие исследования не рассматривали токолиз при угрозе раннего выкидыша. w16
Помимо эффективности, степень активной поддержки обычно сомнительна в случаях угрозы выкидыша, поскольку большинство беременностей, приводящих к ранней потере плода, являются хромосомными аномалиями. w17
Профилактика резус-фактора
Вагинальное кровотечение на ранних сроках беременности поднимает вопрос о том, следует ли давать анти-D иммуноглобулин резус-отрицательным женщинам.К сожалению, убедительных данных по этой теме нет, и все доказательства основаны на мнениях экспертов или групп (уровень C). В соответствии с рекомендациями Королевского колледжа акушеров и гинекологов и Американского колледжа акушеров и гинекологов, хотя Rh D-аллоиммунизация, связанная с угрозой выкидыша в первом триместре, встречается редко, назначение анти-D-глобулина следует рассматривать для несенсибилизированных резус-отрицательных женщин. при угрозе выкидыша после 12 недель беременности, или в случаях обильного или повторяющегося кровотечения, или при сопутствующей боли в животе, особенно по мере приближения срока беременности к 12 неделе. w18 w19 Напротив, анти-D Ig не считается необходимым у женщин с угрозой выкидыша с жизнеспособным плодом и прекращением кровотечения до 12 недель беременности. w19
Дополнительные образовательные ресурсы
Веб-сайты для врачей
www.update-software.com/Cochrane — Домашняя страница Кокрановской библиотеки, где зарегистрированные пользователи могут получить доступ к большому количеству метаанализов терапевтических вмешательства в акушерстве
www.rcog.org.uk/mainpages.asp?SectionID=5— На странице передовой практики Королевского колледжа акушеров и гинекологов есть много основанных на фактических данных клинических руководств, представляющих акушерский интерес, в том числе о профилактике резуса
www.earlypregnancy.com — Страница специальной группы по ранней беременности ESHRE, включая полезные ссылки и обновленную научную информацию о ранней беременности
Веб-сайты для пациентов
http://health.allrefer.com/health/abortion-threatened.html — предоставляет информацию по ряду проблем со здоровьем; Введение в угрозу выкидыша и выкидыша
www.emedicine.com/med/topic3308.htm— дает полезную информацию об угрозе выкидыша и выкидыша; подходит для врачей и пациентов
Выводы
Угроза выкидыша происходит часто и является серьезным эмоциональным бременем для женщин. Сонографическая оценка при поступлении обычно позволяет дифференцировать внутриутробную и внематочную беременность и дает некоторые прогностические подсказки.Демонстрация сердечной деятельности плода, как правило, связана с частотой успешной беременности 85-97%, 4 , 7 — 9 w6 , тогда как пустой большой гестационный мешок или несоответствие между менструальным и сонографическим возрастом более недели свидетельствует о плохом прогнозе. 4 — 6 , 12 Возраст матери и увеличение числа выкидышей в прошлом ухудшают прогноз. 1 , 4 w4
Концентрации β ХГЧ, прогестерона, ингибина А и CA125 в сыворотке могут быть полезными в качестве предикторов; однако эти тесты могут быть бесполезны в учреждениях первичной медико-санитарной помощи.
Хотя многим женщинам с угрозой выкидыша вводят гестагены и прописывают постельный режим, мало доказательств в пользу такой политики. Есть только четыре старых рандомизированных контролируемых испытания прогестагенов, w11-w14 , и их совокупные результаты показывают, что они не улучшают исход. Данные по постельному режиму еще более низкого качества, поскольку существует только одно небольшое рандомизированное контролируемое исследование, 22 , одно наблюдательное, 24 и одно ретроспективное исследование, 23 , дающие противоречивые результаты.Хотя нельзя сделать никаких предположений, основанных на доказательствах, кратковременное воздержание от обычной деятельности может быть возможным для женщин, если это может уменьшить их стресс.
Сенсибилизация резусом возникает редко после угрозы выкидыша в первом триместре; однако консенсус предполагает, что анти-D иммунный глобулин следует назначать в случаях кровотечения после 12 недель гестации или в случаях обильного симптоматического кровотечения около 12 недель. w18 w19
Примечания
Ссылки w1-w19 находятся на bmj.com
Соавторы: AS и GM предложили оригинальную идею и составили рукопись. В дальнейшем они работали вместе с SP, который также участвовал в поиске литературы. AS провел статистический анализ. Все авторы критически отредактировали рукопись. GM является гарантом.
Финансирование: нет.
Конкурирующие интересы: не заявлены.
Ссылки
1. Макридимас Г., Себире, штат Нью-Джерси, Лолис Д., Влассис Н., Николаидес К.Х. Потеря плода после ультразвуковой диагностики живого плода на 6-10 неделе беременности.Ультразвуковой акушерский гинекол 2003; 22: 368-72. [PubMed] [Google Scholar] 2. Johns J, Hyett J, Jauniaux E. Акушерский исход после угрозы выкидыша с гематомой и без нее на УЗИ. Акушер Гинеколь 2003; 102: 483-7. [PubMed] [Google Scholar] 3. Эверетт К., Ашерст Х., Чалмерс И. Сообщили о лечении угрозы выкидыша врачами общей практики в Уэссексе. BMJ 1987; 295: 583-6. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Falco P, Milano V, Pilu G, David C, Grisolia G, Rizzo N, Bovicelli L.Сонография беременностей с кровотечением в первом триместре и жизнеспособным эмбрионом: исследование прогностических показателей с помощью анализа логистической регрессии. Ультразвуковой акушерский гинекол 1996; 7: 165-9. [PubMed] [Google Scholar] 5. Falco P, Zagonari S, Gabrielli S, Bevini M, Pilu G, Bovicelli L. Сонография беременностей с кровотечением в первом триместре и небольшим внутриутробным гестационным мешком без видимого эмбриона. Ультразвуковой акушерский гинекол 2003; 21: 62-5. [PubMed] [Google Scholar] 6. Тонгсонг Т., Ванапирак С., Срисомбун Дж., Сиричотиякул С., Полсрисутикул Т., Понгсата С.Трансвагинальное УЗИ при угрозе прерывания беременности с пустыми гестационными мешками. Int J Gynaecol Obstet 1994; 46: 297-301. [PubMed] [Google Scholar] 7. Tongsong T, Srisomboon J, Wanapirak C, Sirichotiyakul S, Pongsatha S, Polsrisuthikul T. Исход беременности при угрозе прерывания беременности с очевидной сердечной деятельностью плода: когортное исследование. J Obstet Gynaecol 1995; 21: 331-5. [PubMed] [Google Scholar] 8. Tannirandorn Y, Sangsawang S, Manotaya S, Uerpairojkit B, Samritpradit P, Charoenvidhya D. Потеря плода при угрозе прерывания беременности после сердечной деятельности эмбриона / плода.Int J Gynaecol Obstet 2003; 81: 263-6. [PubMed] [Google Scholar] 9. Everett CB, Preece E. Женщины с кровотечением в первые 20 недель беременности: значение ультразвукового исследования в общей практике для определения движения сердца плода. Br J Gen Pract 1996; 46: 7-9. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. La Marca A, Morgante G, De Leo V. Хорионический гонадотропин человека, функция щитовидной железы и иммунологические показатели при угрозе прерывания беременности. Акушер Гинеколь 1998; 92: 206-11. [PubMed] [Google Scholar] 11. аль-Себай М.А., Дайвер М., Хипкин Л.Дж.Роль одного измерения свободного бета-хорионического гонадотропина человека в диагностике несостоятельности беременности на ранних сроках и прогнозе жизнеспособности плода. Hum Reprod 1996; 11: 881-8. [PubMed] [Google Scholar] 12. Reljic M. Значение измерения длины макушки до конуса для прогнозирования неблагоприятного исхода беременности при угрозе прерывания беременности. Ультразвуковой акушерский гинекол 2001; 17: 510-2. [PubMed] [Google Scholar] 13. Беннетт Г.Л., Бромли Б., Либерман Э., Бенасерраф Б.Р. Субхорионическое кровоизлияние при беременности в первом триместре: прогнозирование исхода беременности с помощью сонографии.Радиология 1996; 200: 803-6. [PubMed] [Google Scholar] 14. Педерсен Дж. Ф., Мантони М. Распространенность и значение субхорионического кровоизлияния при угрозе прерывания беременности: сонографическое исследование. Am J Roentgenol 1990; 154: 535-7. [PubMed] [Google Scholar] 15. Дики Р.П., Олар Т.Т., Куроле Д.Н., Тейлор С.Н., Матулич Э.М. Связь субхорионического кровотечения в первом триместре, обнаруженного с помощью цветного допплера, с субхорионической жидкостью, клиническим кровотечением и исходом беременности. Акушер Гинеколь 1992; 80: 415-20. [PubMed] [Google Scholar] 16.Nagy S, Bush M, Stone J, Lapinski RH, Gardo S. Клиническое значение субхорионических и ретроплацентарных гематом, обнаруженных в первом триместре беременности. Акушер Гинеколь 2003; 102: 94-100. [PubMed] [Google Scholar] 17. аль-Себай MA, Kingsland CR, Diver M, Hipkin L, McFadyen IR. Роль однократного измерения прогестерона в диагностике несостоятельности беременности на ранних сроках и прогнозе жизнеспособности плода. Br J Obstet Gynaecol 1995; 102: 364-9. [PubMed] [Google Scholar] 18. Флорио П., Луизи С., Д’Антона Д., Севери Ф.М., Раго Дж., Петраглиа Ф.Уровни ингибина А в материнской сыворотке могут предсказать исход беременности у женщин с угрозой прерывания беременности. Фертил Стерил 2004; 81: 468-70. [PubMed] [Google Scholar] 19. Schmidt T, Rein DT, Foth D, Eibach HW, Kurbacher CM, Mallmann P и др. Прогностическая ценность повторных измерений СА 125 в сыворотке крови в первом триместре беременности. Eur J Obstet Gynecol Reprod Biol 2001; 97: 168-73. [PubMed] [Google Scholar] 20. Fiegler P, Katz M, Kaminski K, Rudol G. Клиническая ценность одного уровня CA-125 в сыворотке у женщин с симптомами неизбежного аборта в первом триместре беременности.J Reprod Med 2003; 48: 982-8. [PubMed] [Google Scholar] 21. Руге С., Педерсен Дж. Ф., Соренсен С., Ланге А. П.. Может ли связанный с беременностью белок плазмы A (PAPP-A) предсказать исход беременности у женщин с угрозой прерывания беременности и подтвержденной жизнеспособностью плода? Acta Obstet Gynecol Scand 1990; 69: 589-95. [PubMed] [Google Scholar] 22. Харрисон РФ. Сравнительное исследование хорионического гонадотропина человека, плацебо и постельного режима у женщин с угрозой раннего прерывания беременности. Int J Fertil менопаузальный шпиль 1993; 38: 160-5.[PubMed] [Google Scholar] 23. Джоббе М., Фаццио М., Бони Т. [Текущая роль постельного режима при угрозе прерывания беременности]. Минерва Гинекол 2001; 53: 337-40. [PubMed] [Google Scholar] 24. Бен-Харуш А., Йогев Ю., Машиах Р., Мейзнер И. Исход беременности из-за угрозы прерывания беременности с субхорионической гематомой: возможная польза от постельного режима? Isr Med Assoc J 2003; 5: 422-4. [PubMed] [Google Scholar]25. Оутс-Уайтхед Р.М., Хаас Д.М., Carrier JAK. Прогестоген для предотвращения выкидыша. В: Кокрановская библиотека. Чичестер: Wiley, 2003.(Выпуск 4.)
Угроза выкидыша (инструкции по уходу) — что вам нужно знать
- Учетные записи
- Угроза выкидыша
- Инструкции по послепродажному уходу
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Угроза выкидыша возникает при вагинальном кровотечении в течение первых 20 недель беременности.Значит, может случиться выкидыш. Угрозу выкидыша также можно назвать угрозой прерывания беременности.
ИНСТРУКЦИИ ПО РАЗРЯДУ:
Вернитесь в отделение неотложной помощи, если:
- Вы чувствуете слабость или обморок.
- Ваша боль или спазмы в животе или спине усиливаются.
- У вас вагинальное кровотечение, при котором 1 или более подушечек пропитываются за час.
- Вы пропускаете материал, похожий на ткань или большие сгустки.
Обратитесь к своему врачу или акушеру, если:
- У вас жар.
- У вас проблемы с мочеиспусканием, жжение при мочеиспускании или частые позывы к мочеиспусканию.
- У вас новое или усиливающееся вагинальное кровотечение.
- У вас боль или зуд во влагалище или выделения из влагалища желтого, зеленого цвета или с неприятным запахом.
- У вас есть вопросы или опасения по поводу вашего состояния или ухода.
Уход за собой:
Следующее может помочь вам справиться с симптомами и снизить риск выкидыша:
- Не вставляйте ничего во влагалище. Не занимайтесь сексом, не принимайте душ и не пользуйтесь тампонами. Эти действия могут увеличить риск заражения и выкидыша.
- Остаться в соответствии с указаниями. Не занимайтесь физическими упражнениями или напряженными действиями. Эти действия могут вызвать преждевременные роды или выкидыш. Спросите своего лечащего врача, чем можно заниматься.
Сохраняйте здоровье во время беременности:
- Ешьте разнообразную здоровую пищу. Здоровая пища может помочь вам получить дополнительный белок, воду и калории, которые вам нужны во время беременности.К здоровой пище относятся фрукты, овощи, цельнозерновой хлеб, нежирные молочные продукты, бобы, нежирное мясо и рыба. Избегайте сырого или недоваренного мяса и рыбы. Спросите своего врача, нужна ли вам специальная диета.
- Принимайте витамины для беременных в соответствии с указаниями. Это поможет вам получить нужное количество витаминов и минералов. Они также могут снизить риск некоторых врожденных дефектов.
- Не употребляйте алкоголь и запрещенные наркотики. Они могут увеличить риск выкидыша или навредить ребенку.
- Не курите. Никотин и другие химические вещества в сигаретах и сигарах могут нанести вред вашему ребенку и вызвать выкидыш или преждевременные роды. Обратитесь к своему врачу за информацией, курите ли вы в настоящее время и нуждаетесь в помощи, чтобы бросить курить. Электронные сигареты или бездымный табак по-прежнему содержат никотин. Не используйте эти продукты.
- Снизьте риск заражения. Всегда мойте руки перед едой или приготовлением пищи. Не проводите время с больными людьми. Спросите своего лечащего врача, нужны ли вам прививки, такие как вакцина против гриппа или гепатита B.Иммунизация может снизить риск инфекций, которые могут вызвать выкидыш.
- Управляйте своим заболеванием. Держите артериальное давление и уровень сахара под контролем. Поддерживайте здоровый вес во время беременности.
Проконсультируйтесь с акушером по указанию:
Возможно, вам придется часто посещать акушера для проведения УЗИ или анализов крови. Запишите свои вопросы, чтобы не забывать задавать их во время визитов.
© Copyright IBM Corporation 2021 Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях.Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, охраняемой авторским правом.Приведенная выше информация является только учебным пособием. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо лечебной схеме, чтобы узнать, безопасно ли она для вас и эффективна.
Подробнее об угрозе выкидыша (инструкции по уходу)
Сопутствующие препараты
IBM Watson Micromedex
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
.


 Недостаток прогестерона может привести к отторжению уже оплодотворенной яйцеклетки. Переизбыток мужских гормонов – еще одна причина прерывания беременности, поскольку при этом подавляется выработка женских гормонов.
Недостаток прогестерона может привести к отторжению уже оплодотворенной яйцеклетки. Переизбыток мужских гормонов – еще одна причина прерывания беременности, поскольку при этом подавляется выработка женских гормонов.
 Врачи связывают подобную проблему со старением яйцеклеток, которыми природа наделяет женщину при рождении и теряющими свою жизнестойкость, становясь старше. Перенесенные заболевания, скапливание токсичных веществ негативно сказываются на способности яйцеклеток к зачатию.
Врачи связывают подобную проблему со старением яйцеклеток, которыми природа наделяет женщину при рождении и теряющими свою жизнестойкость, становясь старше. Перенесенные заболевания, скапливание токсичных веществ негативно сказываются на способности яйцеклеток к зачатию. По наблюдениям специалистов, в случае двух выкидышей последовавших друг за другом почти каждую новую беременность не удается сохранить до конца, если предварительно не было проведено необходимое обследование и не получено соответствующее лечение.
По наблюдениям специалистов, в случае двух выкидышей последовавших друг за другом почти каждую новую беременность не удается сохранить до конца, если предварительно не было проведено необходимое обследование и не получено соответствующее лечение.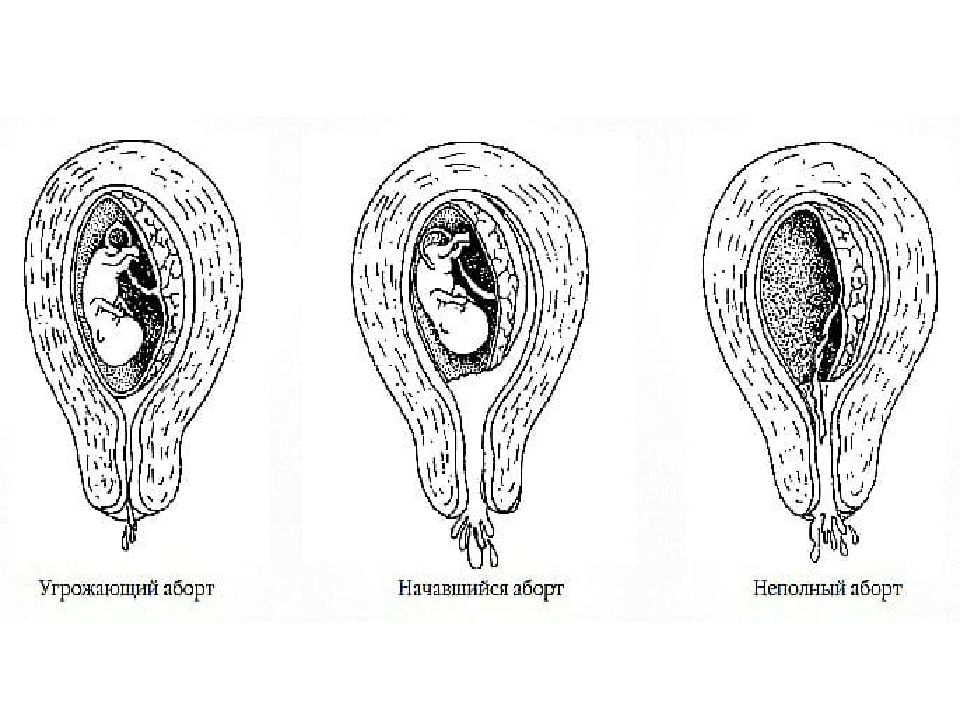
 Перед употреблением все ингредиенты, составляющие меню будущей матери должны быть подвергнуты необходимой обработке, чтобы избежать пищевых инфекций, способных привести к гибели плода.
Перед употреблением все ингредиенты, составляющие меню будущей матери должны быть подвергнуты необходимой обработке, чтобы избежать пищевых инфекций, способных привести к гибели плода. В идеале сдать на анализ эмбриональную ткань, которая также будет скрупулезно проверена.
В идеале сдать на анализ эмбриональную ткань, которая также будет скрупулезно проверена. С помощью этого метода исследуется маточный контур и выявляется наличие препятствующих образований в маточных трубах.
С помощью этого метода исследуется маточный контур и выявляется наличие препятствующих образований в маточных трубах. Высокий уровень андрогенов подавляет прогестерон.
Высокий уровень андрогенов подавляет прогестерон.
 Признаки угрозы выкидыша – утолщение миометрия локального характера, увеличение диаметра внутреннего зева. Также производится оценка плода на жизнеспособность – наличие сердцебиения, двигательная активность;
Признаки угрозы выкидыша – утолщение миометрия локального характера, увеличение диаметра внутреннего зева. Также производится оценка плода на жизнеспособность – наличие сердцебиения, двигательная активность;