От чего возникают боли в правом боку
23 августа, 2019НеврологияБоль в правом боку – это распространенный симптом, с которым сталкивается практически каждый человек в детском и взрослом возрасте. Он может говорить о банальном переедании или наличии широкого спектра проблем в организме: от небольших мышечных травм и неврологических патологий, до переломов ребер и тяжелых заболеваний внутренних органов.
Давайте разберемся от чего возникают боли в правом боку, кокой характер они могут иметь, а также каким образом можно устранить болевой синдром, не нанося вреда собственному здоровью.
От чего возникают боли в правом боку: возможные заболевания
Боль в правом боку является универсальным симптомом для самых разнообразных заболеваний, поэтому в период диагностики очень важно определить ее тип и характер. Боль может быть постоянной или периодической, ноющей или острой, тупой и спазмообразной. В некоторых случаях характер боли может быстро меняться, например, постоянная ноющая боль становится острой периодической и наоборот.
Стоит помнить, что боль в правом боку является симптомом тяжелых заболеваний – при ее проявлении, а тем более при большой продолжительности (более 1-2х дней) – необходимо немедленно обратиться к профильному врачу, который проведет диагностику и определит точную причину ее развития.
Среди заболеваний, вызывающих боль в правом боку, самыми распространенным являются патологии желчного пузыря, в том числе: хронический или острый холецистит, дискинезия желчевыводящих путей, желчекаменная болезнь, желчная колика, гастрит, синдром раздраженной кишки, злокачественные новообразования и т.д. Дополнительным симптомом при холецистите является выраженная горечь во рту, которая появляется из-за частичной или полной дисфункции желчного пузыря.
Какие органы находятся в области правого бока?
В области правого бока находится несколько важных органов, при патологии которых человек может испытывать боли различного характера и интенсивности:
- Желчный пузырь – выполняет функцию природного резервуара для накопления желчи, располагается на висцеральной поверхности печени;
- Участок тонкого кишечника – является неотъемлемой частью, участвующей в процессе пищеварения;
- Печень – выполняет целый комплекс жизненно важных функций, в том числе: выводит чужеродные вещества из организма, обезвреживает избытки гормонов, пополняет организм энергетическими ресурсами, обеспечивает их метаболизм синтезирует холестерин, желчные кислоты, билирубин и т.
 д.;
д.; - Аппендикс – чревообразный отросток слепой кишки, при воспалении которого (аппендиците) человек ощущает острую боль в правом боку;
У женщин, помимо вышеуказанных органов, в области правого бока также располагается фаллопиева труба и яичники. Кроме внутренних органов, боль в правом боку может быть следствием повреждения кровеносных сосудов, мышц, сухожилий и нервных отростков.
Внутренние и внешние факторы, вызывающие боль в правом боку
- Инфекционные и неинфекционные воспалительные процессы во внутренних органах, сосудах или мышцах;
- Недостаточное кровоснабжение внутренних органов и тканей, расположенных в области правого бока – недостаток крови вызывает спазм сосудов, провоцирует недостаточность (ишемию) органа;
- Функциональные расстройства, вызванные несоблюдением правильного рациона питания;
- Нарушение обмена веществ и изменение состава желчи, провоцирующее образование камней и выход желчи в желудок/пищевод.

К внешним факторам можно отнести: механические удары в область бока, растяжения мышц, порезы, ссадины и царапины.
Что делать, если появилась боль в правом боку
Если у вас появилась болезненность в правом боку, не стоит откладывать проблему в долгий ящик – это может являться симптомом серьезного заболевания внутренних органов. Обратитесь к профильным врачам, которые проведут комплексную диагностику и определят причину болей.
Для эффективной диагностики применяется комплексный подход, ориентированный на клинические методы и аппаратное исследование УЗИ.
Боли в области печени: может ли болеть печень?
Как проявляется заболевание Признаки проблем с печеньюПечень является самой крупной железой в организме человека, поэтому ее заболевания тяжело сказываются на здоровье в целом. При этом она очень чувствительна и крайне подвержена различным нарушениям. Врачи нередко слышат жалобу «у меня болит в области печени». Но может ли болеть сама печень и какие ощущения испытывает человек при появлении различных заболеваний?
Как проявляется заболевание
Данный орган находится в брюшной полости под диафрагмой, в правом верхнем квадранте живота. Многих людей, подозревающих у себя те или иные заболевания, интересуют три вопроса: «Как болит печень и где?», «О чем говорит боль и дискомфорт в правом подреберье?». Здесь следует отметить, что в самом органе нервных окончаний нет, поэтому ощущение боли в печени невозможно. Однако во внешней оболочке (капсуле) печени нервных окончаний очень много. Поэтому, если печень увеличивается и начинает давить на капсулу, у человека возникают неприятные ощущения. Острой боль при этом никогда не бывает. Как правило, она тупая и настойчивая, долго не отпускает. При нарастании проблем боль усиливается, становится постоянной, особенно явно проявляется при движениях. В некоторых случаях возникают неприятные ощущения в правой лопатке и спине. Если боль сильная и схваткообразная, то она, как правило, говорит уже о заболеваниях не печени, а желчного пузыря и желчевыводящих путей.
Многих людей, подозревающих у себя те или иные заболевания, интересуют три вопроса: «Как болит печень и где?», «О чем говорит боль и дискомфорт в правом подреберье?». Здесь следует отметить, что в самом органе нервных окончаний нет, поэтому ощущение боли в печени невозможно. Однако во внешней оболочке (капсуле) печени нервных окончаний очень много. Поэтому, если печень увеличивается и начинает давить на капсулу, у человека возникают неприятные ощущения. Острой боль при этом никогда не бывает. Как правило, она тупая и настойчивая, долго не отпускает. При нарастании проблем боль усиливается, становится постоянной, особенно явно проявляется при движениях. В некоторых случаях возникают неприятные ощущения в правой лопатке и спине. Если боль сильная и схваткообразная, то она, как правило, говорит уже о заболеваниях не печени, а желчного пузыря и желчевыводящих путей.
Признаки проблем с печенью
Мы выяснили, где находится и как болит печень у человека, теперь следует поговорить о симптоматике.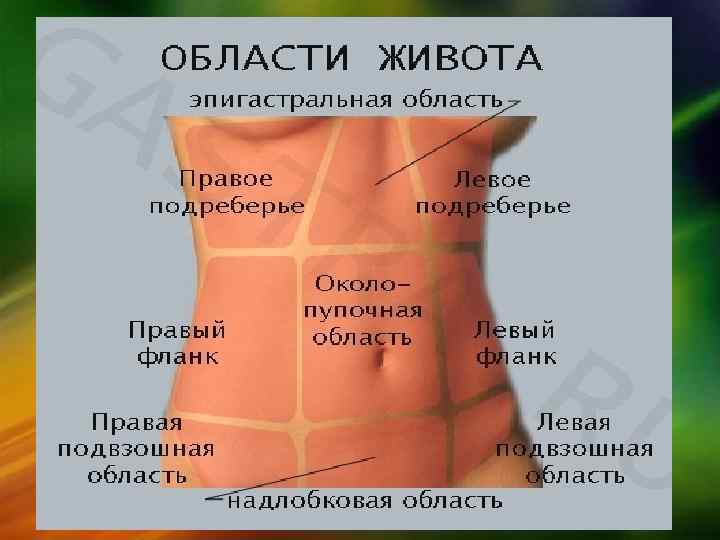
- Появление сосудистых звездочек. Сосудистыми звездочками называется выраженная капиллярная сеть из расширенных мелких сосудов, расположенных в поверхностных слоях кожи. Данный симптом характерен для серьезных нарушений функции печени, связанных с интоксикацией, вирусными и алкогольными гепатитами, циррозом. Чаще всего сосудистые звездочки появляются в нижней части туловища, но иногда возникают на щеках и спине.
- Изменение пигментации кожи и слизистых. При заболеваниях печени, вне зависимости от причин, у человека наблюдается синдром желтухи. К примеру, при острой форме гепатита кожные покровы приобретают желтоватый оттенок уже на 2–3 день с момента начала болезни. Цвет слизистых оболочек может измениться еще раньше. Это происходит из-за того, что в крови зараженного человека сильно повышается концентрация фракций печеночного пигмента (билирубина).

- Изменение окраски ладоней и подошв. Симптомом заболеваний печени также является выраженная пигментация в местах физиологических складок. Как правило, она имеет бронзовый или дымчатый оттенок.
- Выпадение волос. Нередко при болезнях печени наблюдается ускоренное выпадение волос. Печень перерабатывает практически все питательные вещества, которые поступают в организм. Если функция печени страдает, то страдает и снабжение организма «строительными материалами» для растущих тканей. Так, например, медленнее заживают раны или могут быстрее выпадать волосы.
- Возникновение сыпи. Наряду с изменением цвета кожи при заболеваниях печени наблюдается появление высыпаний. Они могут носить самый разный характер. Гнойничковые элементы (фолликулиты и фурункулез) вызваны иммунным дисбалансом из-за снижения способности печени к синтезу иммуноглобулина. Аллергическая сыпь (папулы и пятна) возникает на фоне нарушения детоксикационной функции печени.
 Данная реакция запускается даже на привычные условия окружающей среды. Геморрагическая сыпь (небольшие кровоизлияния на поверхности кожи) появляется при снижении синтетической функции печени. У больных наблюдается повышенная склонность к образованию гематом («синяков») даже при незначительных повреждениях.
Данная реакция запускается даже на привычные условия окружающей среды. Геморрагическая сыпь (небольшие кровоизлияния на поверхности кожи) появляется при снижении синтетической функции печени. У больных наблюдается повышенная склонность к образованию гематом («синяков») даже при незначительных повреждениях.
- Астения. Для нее характерны общая слабость и вялость, сонливость, быстрая утомляемость, снижение работоспособности. Данные симптомы, как правило, появляются самыми первыми при поражении печени. Их возникновение обусловлено неспособностью органа полностью обезвреживать продукты азотистого обмена, которые влияют на функционирование мозга.
- Диспепсия. При заболеваниях печени могут наблюдаться диспепсические проявления в виде отрыжки, тошноты и рвоты, диареи или запора, ощущения тяжести после приема пищи, вздутия живота из-за повышенного метеоризма. Из-за нарушения переваривания и всасывания жиров происходят качественные изменениям стула.
 Наблюдается стеаторея («жирный стул»). Любые заболевания печени, как правило, сопровождаются изменением перистальтики (двигательной активности кишечника), секреции кишечных желез.
Наблюдается стеаторея («жирный стул»). Любые заболевания печени, как правило, сопровождаются изменением перистальтики (двигательной активности кишечника), секреции кишечных желез. - Цитолиз. Первым признаком повреждения печени является цитолиз — разрушение гепатоцитов. При разрушении клеток печени (гепатоцитов) в крови повышается уровень таких ферментов как АЛТ и АСТ. Если данные ферменты повышены в биохимическом анализе крови, то это говорит о воспалительном процессе в ткани печени.
- Повышение температуры тела . Зачастую у людей с постоянной болью в области печени наблюдается незначительный подъем температуры (до 37,8 °C). При циррозе показания термометра могут достигать 38 °C. В некоторых случаях колебания наблюдаются в течение всего дня, но чаще всего проявляются с наступлением вечера. Более высокая температура (от 39 °C) является симптомом гнойных процессов в желчном пузыре или желчных протоках и не связана с заболеваниями печени. Соответственно и лечение назначается для другого органа.

Чтобы узнать больше о причинах болей в районе печени и о том, что делать при их появлении, следует обратиться к специалисту. Он проведет обследование, на основе которого будет поставлен диагноз и назначено лечение. В большинстве случаев основной минимальной рекомендацией врачей является отказ от употребления алкоголя и вредной пищи.
Помощь печени с препаратом Фосфоглив*
При обнаружении проблем с печенью пациенту назначаются диета и физические нагрузки, в случае если этого недостаточно, терапия дополняется лекарственными препаратами. Зачастую она включает в себя применение гепатопротекторов – препаратов для лечения печени. Одним из таких препаратов является Фосфоглив*. Фосфоглив* используется в качестве средства патогенетической терапии. В данное средство входит 2 действующих вещества: глицирризиновая кислота и эссенциальные фосфолипиды.
Глицирризиновая кислота обладает противовоспалительным, антиоксидантным и антифибротическим действием, что позволяет использовать препарат как на стадии лечения воспаления, так и для профилактики его развития, а эссенциальные фосфолипиды восстанавливают поврежденные мембраны клеток печени. Применение препарата Фосфоглив* обеспечивает нормализацию общего состояния пациента, купирование воспалительного процесса в печени – снижение ферментов АЛТ и АСТ, а также помогает предупредить развитие фиброза и цирроза.
Применение препарата Фосфоглив* обеспечивает нормализацию общего состояния пациента, купирование воспалительного процесса в печени – снижение ферментов АЛТ и АСТ, а также помогает предупредить развитие фиброза и цирроза.
Что является причиной боли в правом боку – Здоровье – Домашний
В первую очередь, при возникновении боли в правом боку очень важно исключить такие опасные хирургические болезни как аппендицит, инвагинация и заворот кишок, а также прободение язвы желудка либо двенадцатиперстной кишки. Помимо присутствующего острого болевого синдрома данные заболевания характеризуются наличием тошноты, сильной слабости, рвотных позывов и головокружения. В случае несвоевременного обращения за медицинской помощью такие патологии способны привести к летальному исходу. Таким образом, при появлении резких болевых ощущений в определенной области необходимо срочно вызвать скорую помощь.
Боль может локализоваться в верхней части правого бока, где сосредоточены следующие системы: поджелудочная железа, часть диафрагмы, желчный пузырь, участок кишечника, печень.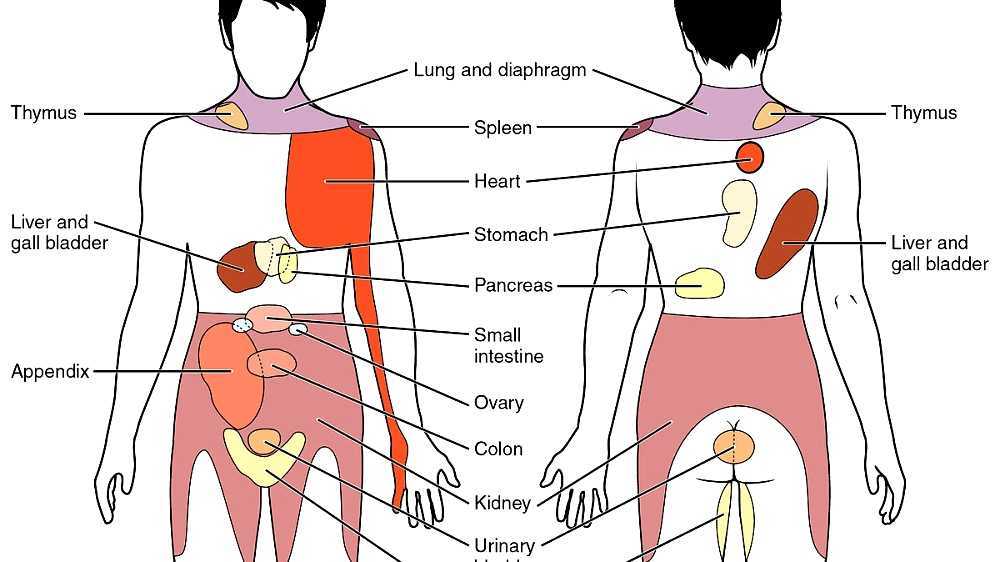 Любой недуг одного из таких органов будет выражаться болевым синдромом в правом боку. Стоит учитывать, что сила и характер ощущений могут различаться в зависимости от того, что именно послужило причиной развития боли. В том случае, если болезненные ощущения наблюдаются в правом подреберье, то этот факт может указывать на наличие заболевания печени, называемого вирусным гепатитом.
Любой недуг одного из таких органов будет выражаться болевым синдромом в правом боку. Стоит учитывать, что сила и характер ощущений могут различаться в зависимости от того, что именно послужило причиной развития боли. В том случае, если болезненные ощущения наблюдаются в правом подреберье, то этот факт может указывать на наличие заболевания печени, называемого вирусным гепатитом.
Кроме того, боль в правом боку может свидетельствовать о поражениях желчного пузыря, который отвечает за выработку желчь-субстанции, достаточно важной для процесса переваривания пищи. Основная функция желчи заключается в расщеплении большого количества жиров. Следовательно, составляющее желчного пузыря переходит непосредственно в кишечник после употребления человеком большого количества жирной еды. В конечном итоге это может привести к инфицированию желчного пузыря, образованию камней, что способствует развитию болевого синдрома в правой верхней области живота.
Болезненные ощущения в правом боку живота могут свидетельствовать о возникновении заболеваний поджелудочной железы.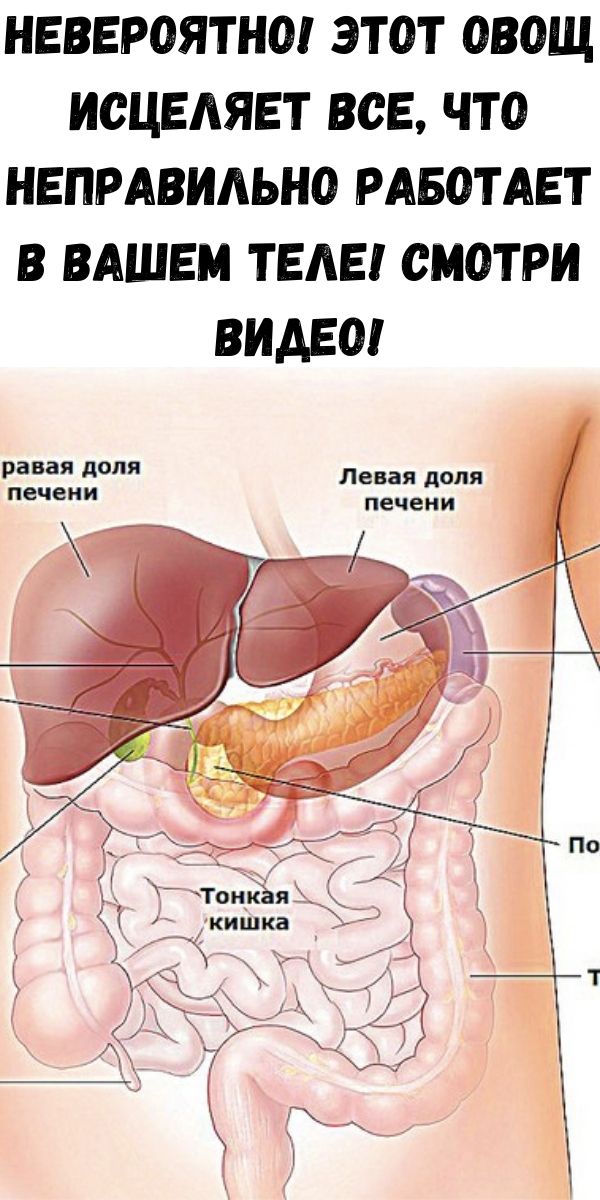 В некоторых случаях речь идет именно о панкреатите. Как правило, данное заболевание выявляется у лиц, злоупотребляющих алкоголем, а также страдающих нарушениями желчного пузыря. Острый панкреатит отличается резкой и сильной болью, отдающей в спину. Помимо этого, у больного наблюдаются состояние тошноты и потливость. С целью постановки правильного диагноза следует посетить врача, который назначит ряд лабораторных исследований, и по их результатам выпишет адекватную лечебную терапию.
В некоторых случаях речь идет именно о панкреатите. Как правило, данное заболевание выявляется у лиц, злоупотребляющих алкоголем, а также страдающих нарушениями желчного пузыря. Острый панкреатит отличается резкой и сильной болью, отдающей в спину. Помимо этого, у больного наблюдаются состояние тошноты и потливость. С целью постановки правильного диагноза следует посетить врача, который назначит ряд лабораторных исследований, и по их результатам выпишет адекватную лечебную терапию.
Кроме того, болевой синдром в правом боку может быть следствием инфицирования кишечника, возникшего вследствие наличия в нем глистов, амеб и других паразитов. Нередко боль в данной области локализуется при опоясывающем лишае, колите, болезни Крона. Нельзя исключать и образование камня, движущегося от почки к мочевому пузырю.
7 симптомов, при которых нужно срочно звонить в скорую
Испытывая боль, многие не спешат вызывать скорую помощь и стараются ее перетерпеть. Между тем, в некоторых случаях незамедлительная помощь медиков просто необходима. Рассказываем, в каких ситуациях нужно срочно звонить в скорую.
Между тем, в некоторых случаях незамедлительная помощь медиков просто необходима. Рассказываем, в каких ситуациях нужно срочно звонить в скорую.
Давящая боль в груди
Давящая, распирающая или жгучая боль в области груди может быть признаком инфаркта. При этом боль может отдаваться в нижнюю челюсть, левую руку или область в нижней части ребер, о котором мы говорим «под ложечкой». Не стоит полагать, что инфаркту обязательно предшествуют болезни сердца — в 40% случаев инфаркт миокарда происходит у людей, не страдающих стенокардией.
Острая боль в центре живота
Острая боль возникает в центре живота, постепенно усиливается и переходит в правый бок. Сопровождать ее могут тошнота, рвота и повышенная температура тела. Если у вас или у кого-то из ваших близких возникли подобные симптомы — срочно обращайтесь за помощью медиков, так как они могут говорить об остром аппендиците.
Легочное, желудочное или кишечное кровотечение
Кровь в мокроте, кале или рвоте — очень тревожные симптомы. Так, легочное кровотечение может быть признаком воспаления легких, туберкулеза или эмболии легочной артерии, желудочное — признаком обострения гастрита, язвы желудка или варикозного расширения вен, а кишечное — говорить о язве двенадцатиперстной кишки, язвенном колите или даже онкологическом заболевании.
Так, легочное кровотечение может быть признаком воспаления легких, туберкулеза или эмболии легочной артерии, желудочное — признаком обострения гастрита, язвы желудка или варикозного расширения вен, а кишечное — говорить о язве двенадцатиперстной кишки, язвенном колите или даже онкологическом заболевании.
Запомните: при обильном легочном или желудочно-кишечном кровотечении вызывать скорую помощь необходимо немедленно.
Спазматическая боль в пояснице
Спазматическая боль в пояснице, которая может сопровождаться тошнотой, является основным симптомом закупорки мочевыводящих путей камнем при мочекаменной болезни.
Сильная боль в правом боку
Невыносимая боль в правом боку в сочетании с рвотой, жидким стулом и повышенной температурой тела может говорить о камнях в желчном пузыре. Кроме того, любую сильную боль в животе может вызвать острый панкреатит или прорыв язвы желудка или двенадцатиперстной кишки в брюшную полость.
Резкая головная боль и нарушение зрения
Приступ головокружения, резкая головная боль, нарушение или полная потеря зрения, онемение конечностей с одной стороны, изменения в речи — все это симптомы инсульта. В таком случае скорую нужно вызвать, не медля ни минуты.
В таком случае скорую нужно вызвать, не медля ни минуты.
Удушье
Нарастающее удушье, возникшее после укуса пчелы, приема нового лекарства или употребления в пищу необычного продукта, может быть признаком анафилактического шока. При этом артериальное давление пациента падает до минимальных значений, кожа синеет, сердцебиение учащается, появляются тошнота, головокружение и панические атаки, а лицо и шея начинают отекать. При появлении подобных симптомов человеку нужно срочно дать антигистаминное средство и позвонить в скорую. Дело в том, что анафилактический шок — специфическая реакция организма на определенный аллерген — развивается очень быстро, поэтому помощь медиков требуется как можно быстрее.
Ранее ИА «В городе N» рассказывало, чем лучше мерить температуру и как делать это правильно.
По материалам medportal.ru.
Боковое положение (латеральное или «лежа на боку») взрослых пациентов в критическом состоянии
Мы провели анализ доказательств эффективности поворота взрослых пациентов, находящихся в критическом состоянии, с боку на бок в положении лежа на больничной койке. Мы нашли 24 исследования.
Мы нашли 24 исследования.
Актуальность
Медсёстры меняют положение тела взрослых пациентов, находящихся в критическом состоянии, каждые два часа для предотвращения появления пролежней и иных осложнений, связанных с обездвиженностью. Поворот с боку на бок может также способствовать разжижению и дренированию (выведению) секрета, скопившегося в легких. Рутинная латеральная смена положения является относительно безопасной стандартной практикой. Однако, если уровень кровяного давления пациента или содержания кислорода падает до опасно низких показаний в процессе смены позиции (поворота), необходима неотложная медицинская помощь. Большинство таких явлений быстро разрешаются, но у некоторых пациентов разрешение может быть медленным, и они становятся потенциально опасными для жизни. Мы хотели выяснить, действительно ли рутинная латеральная смена положения тела лучше, чем другие стратегии, включающие более редкие повороты, и может ли латеральная ре-позиция вызвать больше неблагоприятных явлений.
Дата поиска
Доказательства актуальны по май 2015.
Характеристика исследований
Мы включили рандомизированные исследования с участием взрослых пациентов, находящихся в критическом состоянии, получавших лечение в отделениях/палатах интенсивной терапии и других отделениях неотложной помощи. Мы отобрали исследования, которые включили латеральную ре-позицию (смену положения тела) после единичного поворота или последовательные повторяющиеся повороты. Продолжительность пребывания тела в каждом положении была от 10 минут и выше. Сравнения включали другие латеральные положения (противоположная сторона), а также положение навзничь (на спине), положение полу-лёжа (лежа на спине с поднятыми вверх ногами под углом 45 градусов) и положение пронации (лежа на животе).
Результаты
Мы нашли 24 подходящих исследования. О смертельном исходе не было сообщено ни в одном исследовании. Два исследования сообщили о легочной патологии после операции на сердце, но доступных данных было недостаточно для проведения анализа. Другие исследования сообщили о мерах, которые мы включили для определения неблагоприятных клинических событий. Большинство этих исследований не предоставили результаты, которые можно было бы объединить в обзоре доказательств, и часто различался дизайн клинических испытаний. Мы сравнили два исследования взрослых пациентов в критическом состоянии с односторонним заболеванием легких (одно «хорошее легкое» и одно «плохое легкое»). Содержание кислорода в крови было ниже при «плохом легком» в нижнем положении (когда лежали на «плохом легком» или «плохое легкое» было снизу). Однако, выборка была маленькая, оба исследования были низкого качества, и в исследованиях не было согласованности по очень низкому уровню кислорода крови. Поэтому к этим результатам следует относиться с осторожностью.
Другие исследования сообщили о мерах, которые мы включили для определения неблагоприятных клинических событий. Большинство этих исследований не предоставили результаты, которые можно было бы объединить в обзоре доказательств, и часто различался дизайн клинических испытаний. Мы сравнили два исследования взрослых пациентов в критическом состоянии с односторонним заболеванием легких (одно «хорошее легкое» и одно «плохое легкое»). Содержание кислорода в крови было ниже при «плохом легком» в нижнем положении (когда лежали на «плохом легком» или «плохое легкое» было снизу). Однако, выборка была маленькая, оба исследования были низкого качества, и в исследованиях не было согласованности по очень низкому уровню кислорода крови. Поэтому к этим результатам следует относиться с осторожностью.
Вывод
Мы не нашли убедительных доказательств эффективности рутинной латеральной ре-позиции (боковых поворотов с боку на бок) или эффективности единичных поворотов у пациентов в критическом состоянии. Необходимы исследования высокого качества для ответа на вопрос: действительно ли рутинная латеральная ре-позиция рекомендована для большинства пациентов в критическом состоянии, и действительно ли для некоторых пациентов лучше избегать одного положения (без поворотов).
Необходимы исследования высокого качества для ответа на вопрос: действительно ли рутинная латеральная ре-позиция рекомендована для большинства пациентов в критическом состоянии, и действительно ли для некоторых пациентов лучше избегать одного положения (без поворотов).
Болезни печени и желчного пузыря — признаки и симптомы
Сбои в работе печени, желчного пузыря изучает гепатология. Врачи-гепатологи нашей клиники лечат гепатиты, циррозы, холециститы, опухолевые новообразования, заболевания желчевыводящих путей и многое другое. В клинике выполняется тщательное обследование для установления точного диагноза, а также выявления причин болезни. Далее наши квалифицированные врачи подбирают нужный метод лечения. Мы пользуемся наиновейшим оборудованием. Если вас беспокоят гепатологические проблемы, мы гарантированно поможем вам избавиться от них.
Когда нужно обращаться к гастроэнтерологу?
Болезни печени, желчевыводящих путей, желчного пузыря сопровождаются определенной симптоматикой. Симптомы, при которых нужно обратиться к гепатологу, следующие:
Симптомы, при которых нужно обратиться к гепатологу, следующие:
- тошнота
- дискомфорт, тяжесть либо ощущение боли в правом подреберье
- горечь во рту
- снижение аппетита
- пожелтение кожных покровов и склер (белков глаз)
- кожный зуд
- асцит (избыток жидкости в брюшной полости)
- слишком темная моча
- серовато-белый стул
- кровавая рвота.
О каких болезнях могут сигнализировать ваши симптомы
Вышеперечисленные симптомы могут сопровождать разные болезни желчного пузыря, печени, а именно:
- гепатиты: аутоиммунный, гепатит С, вирусный хронический В, С, Д, токсический гепатит, неалкогольный стеатогепатит.
- первичный билиарный цирроз.
- алкогольная болезнь печени.
- цирроз печени любой этиологии.
- наследственный гемохроматоз (избыточное накопление железа).
- первичный склерозирующий холангит.
- желчнокаменная болезнь.
- болезнь Вильсона-Коновалова.
- хронический холецистит.
- жировой гепатоз.
- дискинезия желчевыводящих путей.
Какие методы диагностики вам предложат в клинике?
Иногда опытный гепатолог клиники может предположить имеющийся диагноз сразу, при первом взгляде, поскольку некоторые из симптомов болезней печени видны невооруженным глазом (типичные виды желтухи, сыпь на коже). Но чаще заболевания и печени, и желчного пузыря довольно долго протекают незаметно, проявляясь клинически на поздних стадиях, и тогда помочь уже бывает сложнее.
Поэтому так важно вовремя заметить малозначительные, но необъяснимые симптомы, такие, как утомляемость, плохой аппетит, дискомфортные ощущения в правом подреберье. Не только заметить, но и своевременно прийти в нашу клинику.
Диагностика болезней желчного пузыря и печени начинается с беседы со специалистом о ваших симптомах. Важно также выяснить, какие заболевания вы перенесли.
Врачебный осмотр позволит выявить ряд симптомов. Вам предложат все нужные инструментальные, а также клинические обследования, чтобы точно диагностировать вашу болезнь.
Лабораторные методы исследования таковы:
- биохимия крови
- общие анализы крови, мочи
- серологические реакции
- молекулярно-генетические исследования.
Инструментальные способы диагностики:
Данных обследований часто бывает достаточно для выявления заболеваний печени и пройти их можно у нас в клинике. Для более детального обследования, врач может направить пациента в диагностический центр, для проведения:
- лучевой диагностики
- фиброэластографии
- компьютерной томографии
- магнитно-резонансной томографии
- рентгенологическго исследовании
- биопсии печени
- инвазивных исследований
- колоноскопии.
Технологии лечения
После обработки всех данных возможны три варианта: врач предпишет вам особую диету; назначит комплексное медикаментозное лечение для устранения возбудителя заболевания; либо назначит еще и дополнительное лечение, учитывающее существование у вас других патологий (болезней сердечно-сосудистой системы, дыхательной, мочевыделительной и проч.)
Острые болезни печени, желчного пузыря вполне излечимы в большинстве случаев, но хронические полностью вылечить практически невозможно. При хронике в нашей клинике врачи добиваются скорейшего купирования обострения, длительной ремиссии, сохранения максимальной функции печени (то есть компенсации печеночной недостаточности), желчного пузыря.
Своевременная диагностика, оперативное начало лечения позволят свести врачебное вмешательство, а также последствия болезни к минимуму. Обращение к гастроэнтерологу нашей клиники гарантирует вам квалифицированные услуги по диагностике и терапии. Вас будут лечить по индивидуальной программе.
Как не спутать аппендицит с болью в животе
Резко заболело в боку – как понять, аппендицит или нет? Боль в животе может быть вызвана разными причинами – от хронических болезней до острых состояний. Но практически всегда она сигнализирует о том, что в организме что-то «работает» не так. Одна из самых опасных причин болезненности живота – воспаление аппендикса. В этом случае действовать нужно срочно, иначе возникает угроза жизни человека.
Содержание страницы:
Где болит при аппендиците?
Болезнь возникает при воспалении аппендикса – это небольшой червеобразный отросток, расположенный на конце слепой кишки. Он может воспаляться при инфекционных и воспалительных болезнях органов брюшной полости, из-за проблем с пищеварением и прочих причин. Чаще всего воспаление возникает, когда просвет аппендикса блокируется непереваренными остатками пищи. При этом боль, характеризующая аппендицит, находится справа – между подвздошной костью и пупком.
Проблема в том, что не всегда боль локализована. При аппендиците она может быть разлита по всему животу. Также расположение аппендикса у каждого человека индивидуально. Обычно болит над правым бедром, чуть в стороне от пупка. Но если отросток приподнят, то человек ощущает болезненность в области печени. В других случаях он опущен к малому тазу, поэтому болит внизу живота, из-за чего женщины часто путают аппендицит с воспалением придатков, а мужчины – с циститом.
Итак, точно сказать, где болит аппендицит, нельзя. Обычно это правый бок, но боль может локализоваться и в других участках. Точный ответ даст только врач при обследовании. Тем более, что симптомы острого живота – повод для немедленного обращения за помощью.
С какими болезнями часто путают аппендицит?
Многие заболевания могут проявлять симптомы, похожие на аппендицит. Поэтому человек может путать его с:
- печеночными и почечными коликами;
- аднекситом;
- холециститом;
- кистой яичника;
- мезаденитом;
- воспалением мочевых путей;
- заболеваниями желудочно-кишечного тракта.
И все же воспаление аппендикса имеет свои характерные черты и потому легко отличается от других патологий. Обращать внимание нужно именно на признаки боли аппендицита. Она как правило имеет острый характер и проявляется внезапно. В то время как, например, киста яичника характеризуется тянущими периодическими болями. При аппендиците же болезненность не отпускает человека ни на минуту. Если она пропала – это плохой признак, означающий, что ткани начали отмирать.
Как заподозрить аппендицит?
Существует ряд признаков, сочетание которых безошибочно указывает на воспаление аппендикса:
- повышение телесной температуры – 38 градусов и выше;
- отсутствие аппетита в сочетании с вялостью, слабостью, апатией;
- заметное вздутие живота при аппендиците;
- тошнота и рвота;
- холодный пот;
- учащенное сердцебиение;
- бледность кожных покровов.
Также выявить аппендицит можно по характерному симптому Кохера – перемещения очага боли. Она сначала ощущается сбоку от пупка, затем может сместиться выше или ниже, разлиться по всему животу, отдавать в правую ногу. Меняется и ее характер – постепенно интенсивность нарастает, особенно при разговоре, кашле, глубоком дыхании, смехе.
Существует несколько способов, как отличить аппендицит в домашних условиях:
- Согните указательный палец и слегка постучите им по подвздошной области – боль заметно усилится. А теперь сделайте то же самое с левой стороны – никаких болезненных ощущений не будет.
- Попробуйте покашлять – в правом боку при этом заболит сильнее.
- Лягте на правый бок и свернитесь в позу эмбриона – болевые ощущения затихнут.
- А теперь перевернитесь на левую сторону и вытяните ночи – болезненность усилится
- Надавите ладонью в самой болевой точке и подержите около 10 секунд – при этом боль немного спадет. Но как только отпустите руку, она усилится.
Зная, как понять, что болит при аппендиците, вы сможете быстро заподозрить патологию. Но на этом самодиагностика должна закончиться. Точно поставить диагноз и помочь может только врач. Поэтому нужно как можно раньше обратиться за помощью – желательно, вызвав скорую помощь.
Лечение при воспалении аппендикса только хирургическое. И важно вовремя его провести, пока отросток не разорвался под давлением гнойных масс. В этом случае болезнь грозит перитонитом, который представляет угрозу для жизни человека.
При подозрении на аппендицит можно обратиться в клинику Биляка. Здесь работают опытные хирурги, которые удалят воспалившийся отросток с минимальным вмешательством. После операции пациента переводят в комфортную палату, проводят необходимые медсестринские манипуляции. Для ускорения выздоровления применяется озонотерпиия и прочие физиотерапевтические процедуры.
Симптомы, тесты, лечение и профилактика
Обзор
Что такое аппендицит?
Ваш аппендикс представляет собой трубку размером с палец, расположенную в месте соединения толстого и тонкого кишечника. Его функция неизвестна, но в случае воспаления или инфицирования (аппендицит) вам потребуется немедленное лечение.
Воспаленный аппендикс может периодически вызывать боль. Или он может лопнуть (разрыв), вызвав внезапную сильную боль. Разрыв аппендикса может распространять бактерии через брюшную полость.Эти бактерии вызывают серьезную, иногда со смертельным исходом, инфекцию, называемую перитонитом.
Где твой аппендикс?
Аппендикс находится в нижней правой части живота (живот).
Насколько распространен аппендицит?
Приблизительно у 5% американцев разовьется аппендицит. Это причина № 1 боли в животе, требующей хирургического вмешательства.
Кто может заболеть аппендицитом?
Аппендицит может возникнуть в любом возрасте, но чаще всего он встречается у подростков и от 20 лет.Аппендицит у детей чаще всего возникает в подростковом или подростковом возрасте. Но даже дети младшего школьного возраста болеют аппендицитом.
Симптомы и причины
Что вызывает аппендицит?
Непонятно, что вызывает аппендицит. Что-то вызывает воспаление (раздражение и отек) или инфекцию в вашем аппендиксе. Причины могут включать:
Каковы симптомы аппендицита?
Сильная боль в животе в правой нижней части живота — там, где находится аппендикс — является ключевым признаком аппендицита.Симптомы часто возникают внезапно и ухудшаются. В их числе:
- Боль в животе или болезненность, которая причиняет больше боли, когда вы кашляете, чихаете, вдыхаете или двигаетесь.
- Вздутие живота.
- Запор.
- Диарея.
- Невозможность пропускать газ.
- Потеря аппетита (отсутствие чувства голода, как обычно).
- Субфебрильная температура (ниже 100 градусов по Фаренгейту).
- Тошнота и рвота.
Диагностика и тесты
Как диагностируется аппендицит?
Вы опишите свои симптомы и пройдете медицинский осмотр.Ваш врач может назначить анализ крови, чтобы проверить наличие инфекции. Вы также можете пройти сканирование изображений. Любой из этих тестов может показать признаки закупорки, воспаления или разрыва органа:
Ведение и лечение
Как лечится аппендицит?
Большинству людей с аппендицитом требуется операция, называемая аппендэктомией. Удаляет больной аппендикс. Если аппендикс еще не разорвался, операция предотвратит разрыв и предотвратит распространение инфекции.
Перед операцией вы получите внутривенные (IV) антибиотики для лечения инфекции.В некоторых случаях легкая форма аппендицита проходит только после приема антибиотиков. Ваш врач будет внимательно следить за вами, чтобы определить, нужна ли вам операция. Хирургия — единственный способ вылечить абдоминальную инфекцию при разрыве аппендикса.
Если вам требуется операция, большинство аппендэктомий выполняется лапароскопически. Лапароскопические процедуры проходят через небольшие разрезы. Этот минимально инвазивный подход помогает быстрее выздоравливать с меньшей болью. При разрыве аппендикса вам может потребоваться серьезная абдоминальная операция (лапаротомия).
Каковы осложнения аппендицита?
Если не лечить, больной аппендикс может разорваться. Разрыв аппендикса может вызвать инфекцию, которая может привести к серьезному заболеванию и даже смерти. Осложнения включают:
- Абсцесс: У вас может развиться аппендикулярный абсцесс или очаг инфекционного гноя. Ваш лечащий врач вставит вам дренажные трубки в брюшную полость. Эти трубки удаляют жидкость из абсцесса перед операцией. Процесс дренирования может занять неделю или дольше.В это время вы принимаете антибиотики для борьбы с инфекцией. После того, как абсцесс исчезнет, вам сделают операцию по удалению аппендикса.
- Инфекция брюшной полости: Перитонит может быть опасным для жизни, если инфекция распространяется по брюшной полости. Абдоминальная хирургия (лапаротомия) удаляет разрыв аппендикса и лечит инфекцию.
- Сепсис: Бактерии из разорванного аппендикса могут попасть в ваш кровоток. Если это произойдет, это может вызвать серьезное заболевание, называемое сепсисом.Сепсис вызывает обширное воспаление во многих ваших органах. Это может быть фатальным. Требуется стационарное лечение сильными антибиотиками.
Профилактика
Как предотвратить аппендицит?
Не существует проверенного способа предотвратить аппендицит. Может помочь диета с высоким содержанием клетчатки, цельнозерновыми и свежими фруктами и овощами, хотя эксперты не могут объяснить, почему.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с аппендицитом?
Поскольку аппендикс не имеет известного назначения, вы не должны замечать никаких различий после операции по его удалению.Некоторые люди, перенесшие лапароскопическую операцию, отправляются домой в тот же день или в течение 24 часов. Большинство людей возвращаются к своей обычной активной жизни в течение двух-трех недель.
Вам понадобится больше времени в больнице (возможно, целая неделя), чтобы восстановиться после открытой операции. Если ваш аппендикс разорвался, вам могут потребоваться длительные антибиотики, чтобы полностью избавиться от инфекции. Время восстановления может занять шесть недель или больше.
Жить с
Когда мне позвонить врачу?
Если вы проходили лечение только антибиотиками, позвоните своему врачу, если вы снова заметите признаки аппендицита.Вам также следует позвонить своему врачу, если вы восстанавливаетесь после операции по аппендэктомии и у вас есть:
- Запор.
- Лихорадка.
- Зараженное место операции (разрез) с признаками покраснения, припухлости или желтого гноя.
- Сильная боль в нижней правой части живота.
Какие вопросы я должен задать своему врачу?
Если у вас аппендицит, обратитесь к своему врачу:
- Почему у меня появился аппендицит?
- Мне нужна операция?
- Сколько времени потребуется на восстановление после операции?
- Чего ожидать во время восстановления?
- Когда я смогу вернуться на работу или в школу?
- Если мне не сделают операцию, что я могу предпринять, чтобы предотвратить повторное появление аппендицита?
- Следует ли мне вносить какие-либо изменения в диету?
- Как я могу помочь своим близким избежать аппендицита?
- Чем признаки аппендицита отличаются от других проблем с желудком? Стоит ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
Без немедленной медицинской помощи аппендицит может быть довольно серьезным.Разрыв аппендикса вызывает обширную инфекцию, которая может быть смертельной. Обратитесь к врачу, если у вас сильная боль в животе — ключевой признак аппендицита. Ваш провайдер может исключить другие причины. Иногда аппендицит проходит только с помощью антибиотиков. Если вам нужна операция, при минимально инвазивном лапароскопическом подходе используются небольшие разрезы, чтобы помочь вам быстрее восстановиться.
Причины боли в правой груди
Мы много слышим о боли в груди слева и ее связи с сердечными заболеваниями, но как насчет боли в груди справа? Что вызывает этот симптом? И, самое главное, когда стоит волноваться?
Веривелл / JR BeeОбзор
Боль, которая возникает в основном в правой части груди, имеет множество возможных причин, как и боль в левой груди.Они могут включать заболевания легких, пищеварительной системы, опорно-двигательного аппарата и даже сердечно-сосудистые заболевания.
Важно отметить, что боль в правой части грудной клетки может быть вызвана болезнью сердца. Хотя сердечные приступы обычно ощущаются в левой и центральной частях грудной клетки, бывают исключения, особенно если поражена правая коронарная артерия.
Поскольку сердечные приступы с поражением правой коронарной артерии, как правило, не так быстро приводят к летальному исходу, как сердечные приступы, находящиеся на левой, человек может с меньшей вероятностью распознать, что у него или нее даже сердечный приступ.
Также важно помнить, что сердечные симптомы у женщин часто отличаются от сердечных симптомов у мужчин. Женщины реже испытывают классическую левостороннюю боль в груди и вместо этого могут отмечать жжение с обеих сторон груди или даже отсутствие боли. Если сомневаетесь, сразу проверяйте.
Есть и другие неотложные ситуации, которые могут сопровождаться болью в груди с правой стороны. К ним относятся легочная эмболия (сгустки крови в ногах, которые отламываются и попадают в легкие) и расслаивающиеся аневризмы аорты (при которых аорта аномально раздувается).
Анатомия правой грудной клетки
Если у вас болит правая сторона груди, вы можете сначала подумать о том, что «живет» в правой части грудной полости или «грудной клетке».
Эта область является домом для части правой стороны сердца, правого легкого (три доли), крупных кровеносных сосудов, таких как восходящая аорта и легочные кровеносные сосуды, пищевода и других структур, таких как лимфатические узлы и нервы. В этой области лежат ребра, и в этой области также могут ощущаться нарушения позвоночника.
Боль, которая ощущается с правой стороны, может быть связана с проблемой в этой конкретной области или, наоборот, с отраженной болью. При отраженной боли давление или повреждение нерва, проходящего через грудную клетку, может вызывать ощущение боли на некотором расстоянии от того места, где она действительно возникает.
Заболевания верхних отделов брюшной полости могут ощущаться на правой стороне грудной клетки, а если диафрагма раздражена, это также может быть связано с болью в правом плече. В этой области лежат печень, желчный пузырь и часть поджелудочной железы.
В необычном состоянии, поражающем примерно одного человека из 10000, обратное положение тела, органы грудной полости и иногда другие структуры меняются местами, так что иногда сердце находится на правой стороне тела.
Симптомы
Боль в правой половине грудной клетки может быть постоянной или повторяющейся, острой или хронической, локализованной или генерализованной. Он может ощущаться глубоко, что обычно указывает на внутреннюю причину, или ощущаться в костях, мышцах или коже.Врач будет использовать эти подсказки, а также ваше описание боли («острая», «тупая», «пульсирующая», «жгучая»), чтобы определить причину.
Другие симптомы могут включать:
Сердечно-сосудистые причины
Как отмечалось выше, стенокардия, сердечный приступ или другие состояния могут вызывать боль в любом месте грудной клетки, включая правую сторону. Некоторые другие состояния, связанные с сердцем и кровеносными сосудами, которые могут вызывать боль в груди справа, включают следующие состояния.
Заболевание коронарной артерии
Как отмечалось ранее, болезнь сердца может вызывать боль с обеих сторон груди или только с правой стороны.Это чаще встречается при заболеваниях правой половины сердца.
Перикардит
Перикардит — это воспаление перикарда, защитной оболочки, окружающей сердце. Существует множество причин перикардита, от инфекций до лечения рака, заболеваний почек и аутоиммунных заболеваний, таких как ревматоидный артрит.
Перикардит также часто встречается после сердечного приступа. Боль часто усиливается в определенных положениях и усиливается при глубоком вдохе.
Расслаивающая аневризма аорты
Расслаивающая аневризма аорты возникает, когда разрыв аорты позволяет крови течь между слоями стенки кровеносного сосуда и рассекает или разрывает кровеносный сосуд.
Боль часто бывает сильной, внезапной и острой и может быть описана как рвущая боль. Бессознательное состояние может последовать быстро. Возможно, лучше всего запомнилась форма травмы, которую получила принцесса Диана, она также может происходить без каких-либо травм у людей с высоким кровяным давлением или состояниями соединительной ткани, такими как синдром Марфана.
Когда звонить 911
Позвоните в службу 911 или обратитесь за неотложной помощью, если боль в груди давящая или сдавливающая и сопровождается любым из следующего:
- Холодный пот
- Одышка
- Удушье или затруднение глотания
- Тошнота или рвота
- Быстрый или нерегулярный пульс
- Онемение или дискомфорт в руке или руке
- Боль, которая распространяется от груди на шею, челюсть, одну или обе руки или плечи
Причины, связанные с легкими
Три доли правого легкого, а также слизистая оболочка правого легкого и связанные с ними лимфатические узлы расположены на правой стороне грудной клетки.Сами легкие не имеют болевых рецепторов, но вы все равно можете испытывать боль, которая «ощущается» так, как будто она находится в правом легком. Возможные причины боли могут включать следующие состояния.
Легочная эмболия
Легочная эмболия возникает, когда сгустки крови в ногах (тромбоз глубоких вен) отрываются и перемещаются в легкие. Если сгусток застревает в сосудах правого легкого, может возникнуть боль.
Эта боль часто бывает внезапной и острой и может быть связана с сильной одышкой.С большими сгустками может быстро последовать потеря сознания. Люди могут вспомнить, а могут и не вспомнить, что у них была боль, покраснение или отек на одной или обеих ногах до легочной эмболии.
К сожалению, тромбоэмболия легочной артерии очень распространена и ежегодно встречается у более чем полумиллиона человек. Они заканчиваются смертельным исходом примерно в 10% случаев. Факторы риска включают множество хронических заболеваний, длительный постельный режим или хирургическое вмешательство, а также дальние поездки на самолете или автомобиле, однако у значительного числа людей нет явных факторов риска.
Рак легких
Опухоли в правом легком, слизистой оболочке правого легкого или близлежащих лимфатических узлах могут вызывать боль в правой части грудной клетки. Примерно половина людей, оглядываясь назад, испытывают некоторую боль в груди, лопатках или боль между лопатками или в плечах до постановки диагноза рака легких.
Могут присутствовать и другие симптомы, такие как одышка или постоянный кашель. Поскольку рак легких часто диагностируется на более поздних стадиях после его распространения, важно оценить любую необъяснимую боль в правой части груди.
Другие опухоли
В грудной полости также могут возникать опухоли, отличные от рака легких, особенно лимфомы. Кроме того, в легкие могут возникать метастазы (распространяться) от других видов рака, таких как рак груди и рак толстой кишки.
Пневмония
Пневмония, особенно инфекции правого легкого, может вызвать боль в правой части груди. У людей с пневмонией часто, но не всегда, бывает жар и кашель.
Пневмоторакс
Коллапс легкого, называемый пневмотораксом, может вызвать боль в правой части груди.
Плевральный выпот
Плевральный выпот — это скопление жидкости в пространстве между плевральными оболочками, окружающими легкие. Есть много причин плеврального выпота. Когда излияние небольшое, может быть только дискомфорт, но при большом изличе также часто присутствует одышка. При раке легких и молочной железы раковые плевральные выпоты (злокачественные плевральные выпоты) могут быть довольно болезненными.
Плеврит (плевритная боль в груди)
Воспаление слизистой оболочки легкого, называемое плеврой, часто может вызывать стойкую боль в груди справа.Эта боль часто усиливается при глубоком вдохе и иногда может ощущаться царапание.
Когда звонить 911
Острые заболевания легких характеризуются проблемами с дыханием. Позвоните по номеру 911, если боль в груди сопровождается:
- Одышка
- Мокрота с прожилками крови
- Учащенное сердцебиение
- Кожа или губы с синим оттенком (цианоз)
- Боль, усиливающаяся при глубоком вдохе или кашле
Желудочно-кишечные причины
Заболевания брюшной полости, особенно те, которые затрагивают пищевод или органы на правой стороне живота, такие как желчный пузырь и печень, могут вызывать боль, ограниченную правой стороной грудной клетки.Некоторые состояния, которые могут вызвать боль в груди справа, включают:
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
ГЭРБ может вызывать классические симптомы изжоги и несварения желудка, но также может ощущаться как боль только в правой части груди.
Инородное тело пищевода
Причина боли в груди справа, которую иногда не замечают, — это инородное тело пищевода. Если ваши симптомы начались во время еды, особенно во время еды, обязательно сообщите об этом своему врачу.
Спазм пищевода
Спазм пищевода может вызвать боль в груди справа. Боль при спазме пищевода можно легко спутать с болью при сердечных заболеваниях, поскольку она часто уменьшается при приеме нитроглицерина.
Болезнь желчного пузыря
И камни в желчном пузыре, и холецистит (инфекция желчного пузыря) могут ощущаться как боль в груди с правой стороны. Эта боль часто распространяется на спину, а также может распространяться на правое плечо.
Панкреатит
Боль, связанная с панкреатитом, может усиливаться в положении лежа и уменьшаться в положении сидя.Повышенному риску подвержены люди с диабетом и чрезмерным употреблением алкоголя.
Язвенная болезнь / гастрит
И язвенная болезнь, и гастрит могут вызывать боль, которая ощущается в правой части грудной клетки, хотя чаще встречается в левой. Поначалу боль может несколько уменьшиться во время еды.
Болезнь печени
Заболевания печени, такие как гепатит, цирроз и даже опухоли, распространившиеся на печень (метастазы), могут вызывать боль, которая ощущается в правой части груди.Иногда возникает желтуха, изменение цвета кожи и белков глаз на желтоватый оттенок.
Когда звонить 911
Позвоните в службу 911 или обратитесь за неотложной помощью, если боль или давление в правой части груди сопровождается:
- Внезапная сильная боль в животе
- Жесткий или болезненный живот
- Рвота кровью
- Кровавый понос
Костно-мышечные причины
При травме переломы и повреждение мягких тканей, таких как мышцы и связки, могут вызвать боль в груди.Без травм в анамнезе есть несколько состояний, которые также могут вызывать боль в груди с правой стороны. Некоторые из них включают следующие условия.
Костохондрит
Костохондрит — это состояние, при котором возникает воспаление хряща в месте соединения концов ребер с грудиной (реберно-хрящевое соединение). Обычно это вызвано хронической травмой, связанной с чрезмерным использованием, поэтому большинство людей не помнят какой-либо конкретной травмы.
Боль имеет тенденцию усиливаться при активности или при глубоком вдохе, и часто возникает болезненность при надавливании на реберные соединения.Синдром Титце является менее распространенной проблемой, но включает отек и обычно затрагивает только одно ребро.
Растяжение мышц
Растяжение мышц — одна из наиболее частых причин боли в груди справа. Многие люди могут вспомнить такие действия, как поднятие тяжестей или новую программу тренировок, которыми они занимались до того, как у них развился этот тип боли.
Боль в груди
Есть много состояний, которые могут вызвать боль в грудной стенке в дополнение к костохондриту, от фибромиалгии до стрессовых переломов и серповидно-клеточного криза.
Заболевания шейного или грудного отдела позвоночника
Такие состояния, как болезнь диска или сдавленные позвонки, могут вызывать боль, которая ощущается в правой части грудной клетки, либо из-за локализации состояния, либо из-за отраженной боли от пораженных нервов. Иногда метастазы в позвоночник в результате рака груди, рака легких и других опухолей сначала отмечаются как боль в груди с правой стороны.
Когда звонить 911
Острая скелетно-мышечная инфекция может вызывать симптомы, похожие на сердечный приступ.Позвоните 911, если у вас возникнут:
- Генерализованная боль в груди не локализована хорошо
- Стреляющая боль в руке или онемение
- Учащенное сердцебиение
- Озноб
- Высокая температура, не поддающаяся лечению лекарствами от лихорадки
Другие причины
Есть несколько других возможных причин боли в правой части груди. Некоторые из них включают:
Битумная черепица
Опоясывающий лишай — это заболевание, которое возникает при реактивации вируса ветряной оспы (живущего в нервных корешках).Если вирус бездействовал в нервных корешках, снабжающих правую часть грудной клетки, в этой области может возникнуть боль.
Сыпь обычно возникает в распределении нервных корешков и помогает поставить диагноз, но боль может предшествовать сыпи на несколько дней, что затрудняет постановку диагноза.
Опухоли средостения
Опухоли или увеличенные лимфатические узлы в средостении, области грудной клетки между легкими, могут вызывать боль в груди, ощущаемую с обеих сторон грудной клетки, но только с правой стороны.
Увеличение лимфатических узлов средостения может происходить как при болезни Ходжкина, так и при неходжкинских лимфомах, а также при распространении рака легких или рака груди. В этой области могут возникать тимомы, бронхогенные кисты и другие доброкачественные опухоли.
Боль в груди
Если боль из-за состояния груди возникает глубоко в груди, может казаться, что боль находится глубже в груди.
Тревога и паническое расстройство
Около 40 процентов людей с паническим расстройством иногда испытывают пугающую боль в груди.Атипичная боль в груди, связанная с паническим расстройством, в некотором смысле уникальна, но всегда следует проявлять осторожность. Люди, страдающие тревожным или даже паническим расстройством, также могут испытывать опасные для жизни причины боли в груди.
Диагностика
В зависимости от ваших симптомов и других факторов врач может назначить вам несколько тестов. Первое, что они сделают, это удостоверится, что ваши «азбуки» стабильны. Это означает дыхательные пути, дыхание и кровообращение, по сути, функцию вашего сердца и легких.Если вы выглядите стабильно, она задаст вам много вопросов (внимательно изучите анамнез, ища какие-либо факторы риска) и проведет медицинский осмотр.
Некоторые состояния могут быть диагностированы во время медицинского осмотра, например, болезненность сустава между ребрами и грудиной может указывать на костохондрит, а классическая сыпь может указывать на опоясывающий лишай.
Другие тесты могут включать:
вопросов, которые может задать врач
Ваш врач задаст вам много вопросов, чтобы попытаться сузить возможные причины ваших симптомов.Если вы ждете встречи с врачом, вы можете записать все, что придет в голову, чтобы дать ей как можно больше «подсказок». Вопросы могут включать:
- Когда началась ваша боль?
- Были ли у вас боли раньше?
- Боль началась быстро или постепенно?
- Это началось при активности или в состоянии покоя?
- Вы ели, когда началась боль?
- Как бы вы описали боль? Он острый или тупой, легкий или тяжелый, или у него есть какие-либо другие характеристики, такие как чувство разрыва, жжения, раздавливания или сдавливания?
- Что-нибудь усиливает или облегчает вашу боль?
- Усиливается ли боль при дыхании или приеме пищи?
- Боль излучается (перемещается) куда-нибудь, например, в спину, челюсть или в другое место?
- Где именно находится боль? Это конкретная область или она распространяется по вашей груди?
- Какие еще симптомы у вас были, например, одышка, постоянный кашель, охриплость голоса, необъяснимая потеря веса, затрудненное глотание, тошнота или рвота или желтуха?
- Какие у вас другие заболевания?
- Принимаете ли вы какие-либо лекарства по рецепту, лекарства или пищевые добавки, отпускаемые без рецепта?
- Вы курите или курили когда-нибудь?
- Сколько алкоголя вы пьете?
- Какие проблемы со здоровьем есть в вашей семье?
Часто задаваемые вопросы
Что вызывает боль в груди справа при глотании?
При глотании боль в груди с правой стороны может быть вызвана рядом состояний.Общие причины включают пищевод, в том числе:
Что вызывает боль в груди справа при движении?
Причины могут варьироваться от легких до тяжелых. Это может быть связано с растяжением мышцы или ребернохондритом, воспалением хряща. Боль в груди при упражнениях также может быть вызвана стенокардией или сердечным приступом. Обратитесь за медицинской помощью, если у вас возникла новая или усиливающаяся боль в груди.
Следует ли мне принимать аспирин от боли в груди?
Согласно Американской кардиологической ассоциации, если вы думаете, что у вас сердечный приступ, немедленно звоните 9-1-1.Не ждите, чтобы принять аспирин, прежде чем вызывать скорую помощь. Ваша бригада неотложной медицинской помощи или другой поставщик медицинских услуг помогут вам решить, можно ли вам принимать аспирин.
Слово от Verywell
Боль в груди с правой стороны не так вероятна, как боль в груди с левой стороны, и связана с заболеванием сердца, но это не значит, что она менее серьезна. Если ваша боль сильная, или вы замечаете одышку, или даже задаетесь вопросом, могут ли ваши симптомы быть опасными для жизни, не ждите.Позвоните 911.
Если вы будете посещать врача, рассмотрите приведенные выше вопросы. Обнаружение источника боли в груди с правой стороны иногда похоже на сборку головоломки, и чем больше доступно частей головоломки, тем легче ее иногда решить.
Если вы не получаете ответов, продолжайте задавать вопросы. Боль — это сообщение нашему разуму о том, что что-то не так. Если это продолжается, снова поговорите со своим врачом. Иногда требуется дальнейшее обследование, например, каждый четвертый человек с раком легких имел нормальные рентгеновские снимки грудной клетки на момент постановки диагноза, и для обнаружения опухоли требовалась компьютерная томография.Если у вас все еще нет ответов, спросите второе мнение.
фактов о боли при раке
Рак не всегда означает боль. Но если у вас действительно есть боль, вы можете вместе со своим лечащим врачом убедиться, что план обезболивания является частью вашего лечения. Есть много разных видов лекарств, разные способы их приема и немедикаментозные методы, которые могут помочь облегчить его.
Как боль может повлиять на людей, больных раком?
Любой тип боли, не только боль при раке, может повлиять на все стороны жизни человека.В некоторые дни может быть лучше или хуже, чем в другие.
Если вы испытываете боль, возможно, вы не сможете хорошо выполнять свою работу или принимать участие в других повседневных делах. У вас могут быть проблемы со сном и едой. Вы можете раздражаться на людей, которых любите. Когда тебе больно, легко расстраиваться, грустить и даже злиться. Семья и друзья не всегда понимают, что вы чувствуете, и вы можете чувствовать себя очень одиноким. В этом нет ничего необычного, поэтому важно поговорить о своей боли со своим лечащим врачом, чтобы они могли помочь.
Можно ли облегчить боль при раке?
Никогда не принимайте боль как нормальное явление при раке. Важно помнить, что любую боль можно вылечить. Боль при раке не всегда может быть полностью устранена, но ваш врач может работать с вами, чтобы контролировать и уменьшить ее в максимально возможной степени. Знание того, как сообщить и описать это, может помочь вашей медицинской бригаде узнать, как лечить это.
Что вызывает боль у онкологических больных?
Сам рак часто вызывает боль.Уровень боли зависит от различных факторов, включая тип рака, его стадию (степень), другие проблемы со здоровьем, которые могут у вас возникнуть, и ваш болевой порог (терпимость к боли). Люди с запущенным раком чаще испытывают боль.
Операция по лечению рака, лечение или анализы также могут вызывать боль. У вас также может быть боль, не имеющая ничего общего с раком или его лечением. Как и любой человек, вы можете получить головную боль, растяжение мышц и другие боли.
Боль от самого рака
Боль от рака может быть вызвана давлением опухоли на нервы, кости или органы.
Компрессия спинного мозга: Когда опухоль распространяется на позвоночник, она может давить на нервы спинного мозга. Это называется компрессией спинного мозга. Первым признаком сдавления спинного мозга обычно является боль в спине и / или шее, а иногда и сильная. Боль, онемение или слабость также могут возникнуть в руке или ноге. Кашель, чихание или другие движения часто усиливают боль. Если вы испытываете такую боль, это считается неотложной ситуацией, и вам следует немедленно обратиться за помощью.
Компрессию спинного мозга необходимо лечить немедленно, чтобы вы не потеряли контроль над мочевым пузырем или кишечником или не были парализованы. Если вас лечили от компрессии вскоре после начала боли, обычно можно избежать серьезных последствий. Лечение компрессии спинного мозга обычно включает лучевую терапию области, в которой опухоль давит на позвоночник, и стероиды для уменьшения опухоли. Или вы можете пройти операцию по удалению опухоли, давящей на позвоночник, после которой может последовать лучевая терапия.
Боль в костях: Этот тип боли может возникнуть, когда рак начинается в костях или распространяется на кости. Лечение может быть направлено на борьбу с раком или на защиту пораженных костей. Для лечения ослабленной кости можно использовать внешнее облучение. Иногда назначают радиоактивное лекарство, которое оседает на пораженных участках костей, чтобы сделать их сильнее. Бисфосфонаты — это препараты, которые могут помочь укрепить ослабленные кости и предотвратить их переломы. Это примеры лечения, направленного на устранение причины боли в костях.Вам могут понадобиться обезболивающие, но иногда сами эти методы лечения могут значительно уменьшить вашу боль.
Боль в костях также может возникать как побочный эффект лекарств, известных как препараты фактора роста или колониестимулирующие факторы (CSF). Эти препараты могут быть назначены для предотвращения снижения количества лейкоцитов (WBC) после лечения. Лекарства из спинномозговой жидкости помогают организму производить больше лейкоцитов, которые вырабатываются в костном мозге. Поскольку эти препараты повышают активность костного мозга, могут возникать боли в костях.
Боль от онкологической хирургии, лечения и тестов
Хирургическая боль: Хирургическое вмешательство часто является частью лечения рака, который разрастается в солидные опухоли. В зависимости от вида хирургической операции обычно ожидается некоторое количество боли, которая может длиться от нескольких дней до недель. Поговорите со своим врачом о обезболивающих, которые могут вам понадобиться после операции, чтобы у вас не было боли, когда операция закончится. Вначале после операции вам может потребоваться более сильное обезболивающее, но примерно через несколько дней вы сможете контролировать его с помощью менее сильных лекарств.
Фантомная боль: Фантомная боль — это более продолжительный эффект хирургического вмешательства, помимо обычной хирургической боли. Если вам удалили руку, ногу или даже грудь, вы все равно можете чувствовать боль или другие необычные или неприятные ощущения, которые, кажется, исходят от отсутствующей (фантомной) части тела. Врачи не уверены, почему это происходит , но фантомная боль реальна; это не «все в твоей голове».
Ни один метод обезболивания не позволяет постоянно контролировать фантомную боль у всех пациентов.Для лечения этого типа боли использовались многие методы, включая обезболивающие, физиотерапию, антидепрессанты и чрескожную электрическую стимуляцию нервов (TENS). Если у вас фантомная боль, спросите у своей бригады по лечению рака, что можно сделать.
Побочные эффекты химиотерапии и лучевой терапии: Некоторые побочные эффекты лечения вызывают боль. Боль может даже заставить некоторых людей прекратить лечение, если с ним не справиться. Поговорите со своей онкологической бригадой о любых изменениях, которые вы заметили, или о любой боли, которую вы испытываете.
Вот несколько примеров боли, вызванной лечением рака:
- Периферическая невропатия (ПН). Это относится к боли, жжению, покалыванию, онемению, слабости, неуклюжести, затруднениям при ходьбе или необычным ощущениям в руках, руках, ногах и / или ступнях. Периферическая невропатия возникает из-за повреждения нервов, вызванного определенными видами химиотерапии, дефицитом витаминов, опухолью, давящей на нерв, или другими проблемами со здоровьем, такими как диабет и инфекции. Когда это вызвано химиотерапией, это иногда называют , вызванной химиотерапией периферической нейропатией (CIPN) .Некоторые нераковые препараты также могут вызывать периферическую невропатию в качестве возможного побочного эффекта. Обязательно поговорите со своим лечащим врачом о других проблемах со здоровьем и лекарствах, которые вы принимаете, и обязательно сразу же сообщите своему врачу, если вы заметите какие-либо симптомы, которые, по вашему мнению, могут быть вызваны периферической невропатией.
- Язвы во рту (стоматит или мукозит). Химиотерапия может вызвать язвы и боль во рту и горле. Боль может вызывать у людей проблемы с едой, питьем и даже с разговором.
- Лучевой мукозит и другие лучевые поражения. Боль от внешнего облучения зависит от той части тела, которая подвергается лечению. Радиация может вызвать ожоги кожи, мукозит (язвы во рту) и рубцы — все это может вызвать боль. Горло, кишечник и мочевой пузырь также подвержены лучевому поражению, и у вас может возникнуть боль, если эти области обработать.
Процедуры и тестирование: Некоторые тесты, используемые для диагностики рака и проверки эффективности лечения, могут быть болезненными.Когда вы планируете процедуру или тест, спросите свою медицинскую бригаду, ожидается ли боль. Если вам нужна такая процедура, беспокойство о боли не должно мешать вам ее сделать. Любую боль во время и после процедуры можно вылечить. Вам могут сказать, что боли от процедуры нельзя избежать или что она не продлится долго. Тем не менее, вы должны попросить обезболивающее, если оно вам нужно.
Легочная гипертензия — NHS
Легочная гипертензия — это высокое кровяное давление в кровеносных сосудах, снабжающих легкие (легочные артерии).
Это серьезное заболевание, которое может повредить правую часть сердца.
Стенки легочных артерий становятся толстыми и жесткими и не могут расширяться, чтобы пропустить кровь.
Из-за пониженного кровотока правой стороне сердца становится труднее перекачивать кровь по артериям.
Если правая сторона вашего сердца должна постоянно работать усерднее, она может постепенно ослабевать. Это может привести к сердечной недостаточности.
Легочная гипертензия — редкое заболевание, которое может поражать людей любого возраста, но чаще встречается у людей с другим заболеванием сердца или легких.
Симптомы легочной гипертензии
Симптомы легочной гипертензии включают:
Симптомы часто ухудшаются во время упражнений, что может ограничивать вашу способность принимать участие в физических нагрузках.
Если у вас легочная гипертензия, известная как легочная артериальная гипертензия (ЛАГ), симптомы могут не проявляться до тех пор, пока состояние не станет достаточно серьезным.
Когда обращаться к терапевту
Обратитесь к терапевту, если у вас есть какие-либо симптомы легочной гипертензии.Они могут спросить вас о ваших симптомах и истории болезни, а также могут провести медицинский осмотр.
Правильная диагностика легочной гипертензии иногда требует времени, поскольку ее симптомы аналогичны симптомам многих других заболеваний сердца и легких.
Тесты, которые могут быть у вас, включают тип сканирования сердца, называемый эхокардиограммой, и катетеризацию правых отделов сердца, при которой в легочную артерию вводится тонкая гибкая трубка.
Подробнее о диагностике легочной гипертензии.
Причины легочной гипертензии
Изменения в легочных артериях, которые приводят к легочной гипертензии, могут быть вызваны:
- проблемами с более мелкими ветвями легочных артерий (ЛАГ)
- состояниями, поражающими левую сторону сердца
- заболевания легких или недостаток кислорода в организме (гипоксия)
- тромбы, вызывающие сужение или закупорку легочных артерий
Подробнее о причинах легочной гипертензии.
Лечение легочной гипертензии
Легочную гипертензию нельзя вылечить, но лечение может уменьшить симптомы и помочь вам управлять своим состоянием.
Легочная гипертензия обычно со временем ухудшается. При отсутствии лечения это может вызвать сердечную недостаточность, которая может быть фатальной, поэтому важно начать лечение как можно скорее.
Если легочная гипертензия вызвана другим заболеванием, в первую очередь следует лечить основное заболевание. Иногда это может предотвратить необратимое повреждение легочных артерий.
Лечение легочной гипертензии может включать антикоагулянты, снижающие способность крови к сгущению (сгустку), и диуретики для удаления лишней жидкости в результате сердечной недостаточности.
Вам также могут предложить лекарства для расширения кровеносных сосудов.
Домашнее кислородное лечение также может быть назначено, если уровень кислорода в крови низкий.
Подробнее о лечении легочной гипертензии.
Перспективы
Перспективы легочной гипертензии различаются в зависимости от таких факторов, как:
- , что вызывает ее
- , как быстро диагностируется
- , насколько развиты ваши симптомы
- , есть ли у вас другое основное заболевание
Специалист ответственный за ваше лечение сможет предоставить вам более подробную информацию.
Легочная гипертензия может повлиять на вашу способность выполнять повседневные дела.
Благотворительная ассоциация легочной гипертензии Великобритании предлагает практическую информацию и поддержку людям, страдающим легочной гипертензией, а также их друзьям и семьям.
Последняя проверка страницы: 23 января 2020 г.
Срок следующей проверки: 23 января 2023 г.
Неврология для детей — полушария
Один мозг … или два?
Сколько у вас мозгов — один или два? На самом деле это довольно просто отвечать…у тебя только один мозг. Однако полушария головного мозга делятся прямо посередине на правую полушарие и левое полушарие. Кажется, что каждое полушарие специализируется на некоторых формах поведения. Полушария общаются с каждым другой — через толстую полосу из 200-250 миллионов нервных волокон, называемую мозолистое тело. (Небольшая полоса нервных волокон, называемая передним комиссура также соединяет части полушарий головного мозга.)
Ручка
Вы правша или левша? Как ты наверное знаете, большинство людей (около 90% населения) правши — они предпочитают писать, есть и бросать мяч правой рукой.Другой способ обратиться к людям, которые используют свою правую руку, — сказать, что они доминант . Отсюда следует, что большинство остальных 10% Население левша или «левша доминирует». Мало людей которые используют каждую руку одинаково; они «амбидекстры». (Большинство людей также иметь доминирующий глаз и доминирующее ухо … проверьте свои здесь «односторонность».)
Почему люди правши или левши — это своего рода тайна. Доктор Уильям Кальвин разработал увлекательную теорию происхождения руки и написал эссе под названием «Бросок Мадонна объяснит это.
Правая сторона — Левая сторона
Правая часть мозга контролирует мышцы левой сторона тела и левая часть мозга контролируют мышцы на правая сторона тела. Кроме того, в целом сенсорная информация от левая часть тела переходит в правую часть мозга и информация с правой стороны тела переходит в левую мозга. Следовательно, повреждение одной стороны мозга повлияет на противоположная сторона тела.
У 95% правшей левое полушарие мозга является доминирующим для язык. Даже у 60-70% левшей задействуется левое полушарие мозга. для языка. Еще в 1860-х и 1870-х годах два невролога (Поль Брока) и Карл Вернике) заметил, что люди, у которых был поврежден конкретный участок на левая сторона мозга имела речь и язык проблемы. Люди с повреждением этих участков на правой стороне обычно делали нет никаких языковых проблем. Две языковые области мозга, которые важны для языка, теперь носят свои имена: площадь Брока и Площадь Вернике.
| Площадь Брока | Зона Вернике |
Изображения любезно предоставлены Slice of Life .
Церебральное доминирование
каждый полушарие мозга является доминирующим для других поведений. Для Например, кажется, что правое полушарие является доминирующим для пространственного способности, распознавание лиц, визуальные образы и музыка. Левое полушарие может быть более доминирующим в расчетах, математике и логических способностях. Конечно, это обобщения, и у нормальных людей работают два полушария вместе, связаны и обмениваются информацией через корпус мозолистое тело.Многое из того, что мы знаем о правом и левом полушарии, приходит из исследований на людях, у которых было расщепление мозолистого тела — это хирургическая операция изолирует большую часть правого полушария от левого полушарие. Этот вид операции проводится пациентам, страдающим: эпилепсия. В мозолистое тело перерезают, чтобы предотвратить распространение «эпилептического припадка». из одного полушария в другое.
Доминирующие функции
Левое полушарие
Правое полушарие
- Пространственные способности
- Распознавание лиц
- Визуальные образы
- Музыка
Эксперименты с разделенным мозгом
Роджер Сперри (выигравший Нобелевская премия 1981 г.) и Майкл Газзанига — два нейробиолога, которые изучали пациентов, перенесших операцию по рассечению мозолистого тела.Эти исследования называются «Эксперименты с разделенным мозгом» . После операции, эти люди выглядели вполне «нормальными» — они могли ходить, читать, разговаривать, заниматься спортом и делать все повседневные дела, которые они делали до операции. Только после тщательных экспериментов, которые изолировали информацию от полушарие, можно было определить реальные последствия операции.
Доктор Сперри использовал тахистоскоп для визуализации информация для одного полушария или другого. Тахистоскоп требует люди должны сосредоточиться на точке в центре поля зрения.Потому что каждая половина поля зрения проецируется на противоположный участок мозга (пересечение перекреста зрительных нервов), это можно проецировать изображение либо на правое полушарие, либо на левое полушарие.
Так, скажем, «типичный» (язык в ЛЕВОМ полушарии) Пациент с расщепленным мозгом сидит, смотрит прямо перед собой и фокусируется на точке в центре экрана. Затем справа от точки появляется изображение ложки. Визуальный информация о ложке пересекает перекрест зрительных нервов и попадает в ЛЕВОЕ ПОЛУШАРИЕ.Когда человека спрашивают, что это было за изображение, Человек без проблем идентифицирует ложку и говорит: «Ложка». Однако если ложка была указана слева от точки (см. рисунок), затем визуальная информация попала бы в ПРАВИЛЬНОЕ ПОЛУШАРИЕ. Сейчас если человека спрашивают, что было на картинке, человек ответит, что ничего был замечен!! Но когда того же человека просят выбрать объект используя только ЛЕВУЮ руку, этот человек правильно выберет ложку. Это связано с тем, что информация о касании от левой руки переходит к правое полушарие — та сторона, которая «пила» ложку.Однако если человек снова спрашивают, что это за предмет, даже когда он находится в руке человека, человек НЕ сможет сказать, что это, потому что правое полушарие не могу разговаривать.» Так что правое полушарие не тупое, просто у него мало способность к языку — это «невербальное».
Другой тип экспериментов, проводимых с пациентами с расщепленным мозгом, использует химерные фигуры , как эта справа. В этом фигура, лицо слева — женщина, а лицо справа — лицо человек.Поэтому, если пациент фокусируется на точке в середине лба, визуальная информация о лице женщины перейдет в правое полушарие головного мозга и информация о лице мужчины пойдет в левое полушарие. Когда пациента с расщепленным мозгом просят указать на цельное, нормальное изображение только что увиденного лица, пациент будет обычно выбирают фотографию женщины (помните, что информация о лицо женщины перешло в ПРАВОЕ полушарие головного мозга). Однако если Пациент должен сказать, был ли на снимке мужчина или женщина, Пациент СКАЖЕТ, что на фотографии был мужчина.Следовательно, в зависимости от что требуется от пациента, правое или левое полушарие будет доминировать. В этом случае, когда речь не требуется, правильное полушарие будет доминировать для распознавания лиц.
Перед разными видами операции на головном мозге, важно определить, какое полушарие головного мозга доминирует для языка, чтобы нейрохирург мог избежать повреждения речи области. Один из способов проверить, какое полушарие является доминирующим для языка, — это процедура называется Wada Тестовое задание.Во время этого теста быстродействующий анестетик под названием амитал натрия (амобарбитал) вводится в правую или левую сонную артерию. В правая артерия кровоснабжает правое полушарие головного мозга и левую артерию снабжает левое полушарие головного мозга. Следовательно, либо правый, либо левый полушарие можно временно «усыпить». Если левое полушарие усыпить людей с речевыми способностями в левом полушарии, затем, когда их просят говорить, они не могут. Однако если правое полушарие усыплен, тогда эти люди смогут говорить и отвечать вопросов.(Помните также, что, поскольку правое полушарие управляет мышцы на левой стороне, люди не смогут двигать левой стороной их тела.)
Еще один способ проверить представление языка в мозгу — это электрически стимулировать кору головного мозга. Нейрохирург может поставить электрод на различных участках обнаженного мозга бодрствующего пациента во время операция. Пациент может сказать то, что он чувствует и думает. Размещение электрода на головном мозге НЕ повредит, потому что сам мозг не имеют рецепторов боли.У людей с преобладанием левой стороны для языка — электрическая стимуляция различных участков слева кора головного мозга будет мешать речи.
Дополнительная информация:
Copyright © 1996-2020, Эрик Х. Чудлер. Все права. Зарезервированный.
ВЫЯВЛЕНИЕ И ЛЕЧЕНИЕ ТРАВМ брюшного пресса НА СПОРТИВНЫХ МЕРОПРИЯТИЯХ
Int J Sports Phys Ther. 2012 Авг; 7 (4): 448–451.
, PT, DPT 1 and, PT, DHSc, SCS, OCS, ATC 1Кэсси Барретт
1 Услуги физиотерапии Элизабеттон, Теннесси, США
Дэнни Смит
1 Услуги физиотерапии Элизабеттон, Теннесси, США
1 Услуги физиотерапии Элизабеттон, Теннесси, США
Авторские права © 2012 Секцией спортивной физиотерапии Эта статья цитируется в других статьях в PMC.Abstract
Большинство спортивных мероприятий потенциально могут привести к травмам живота для их участников. Обязанность «самого медицинского» специалиста на мероприятии состоит в том, чтобы уметь распознавать, лечить и правильно управлять этими травмами. Поскольку эти травмы очень отличаются по своей природе от ортопедических травм, представляемые опасности также очень разные и могут включать такие серьезные последствия, как органная недостаточность и смерть. Из-за этих различных рисков многие профессионалы обеспокоены правильным лечением, особенно в сторонке.Тем не менее, с несколькими ключевыми моментами о механизме травмы, мониторингом изменений жизненно важных функций и тщательной оценкой имеющихся симптомов, большинство травм брюшной полости можно должным образом лечить в сторонке.
Ключевые слова: травма живота, экстренное реагирование, грыжа, повреждение органа, разрыв
ВВЕДЕНИЕ
Травмы брюшной полости у спортсменов могут варьироваться по степени тяжести от растяжения живота до внутреннего кровотечения, и даже незначительные травмы могут оказаться невероятно болезненными.Поэтому знания спортивного физиотерапевта о травмах живота абсолютно необходимы. Самый профессиональный медицинский персонал на стадионе или арене должен понимать признаки и симптомы, возможные риски, а также механизм травмы многих из этих распространенных травм, чтобы правильно лечить спортсмена, и решить, следует ли проводить «надлежащее лечение». вывести их из игры или доставить в отделение неотложной помощи. Травмы брюшной полости у спортсмена являются одними из наиболее потенциально опасных, и важность понимания этих травм нельзя недооценивать.
ИСТОРИЯ И АНАТОМИЯ
Брюшная полость — относительно незащищенная область; подвержены травмам, таким как ушибы, порезы, колотые раны и грыжи. Брюшная полость (в отличие от грудной клетки) не имеет костной структурной защиты и полагается исключительно на мягкие ткани в виде брюшной стенки, фасциальных слоев и кожи для защиты. (). В брюшной полости находятся многие системы жизненно важных органов, которые могут быть повреждены во время занятий спортом. () Эта структурная разница в поддержке и защите позволяет получить самые разные травмы как при столкновениях, так и в контактных видах спорта.Спортивный физиотерапевт должен иметь хорошую подготовку по оценке и лечению травм живота в рамках специальной практики.
Мускулатура брюшной стенки, обеспечивающая минимальную защиту нижележащих органов.
Содержимое брюшной полости, вид спереди. Селезенка и почки не визуализируются, но являются частью содержимого брюшной полости.
ТРАВМЫ
Одной из наиболее частых травм живота является удар по солнечному сплетению, который вызывает кратковременный паралич диафрагмы и ощущение, что «тебя выбивает ветер».«Эти травмы могут произойти в результате удара в живот плечом, шлемом или падения на твердый предмет, например, мяч. Несмотря на то, что травма относительно незначительна и может пройти без особого вмешательства, она может вызвать у спортсмена серьезные страдания. Спортсмен будет испытывать сильную боль и острую одышку, что часто вызывает чувство паники. Задача дополнительного физкультурника в этой ситуации — распознать травму и помочь игроку успокоиться и вернуться к нормальному дыханию.
Грыжи — это выпячивание кишечника через брюшную стенку, чаще всего через бедренное кольцо или паховый канал. С бедренным кольцом кишечник выходит ниже паховой связки и через бедренный канал, а с паховой областью кишечник выходит через паховый канал вместе с семенным канатиком. При любом из этих типов грыжи основной причиной является резкое повышение давления в брюшной полости из-за сокращения мышц или внешнего давления.Спортсмен может проявить болезненность или пальпируемое образование на месте грыжи, а может и не проявить его, но при подозрении на грыжу требуются немедленные действия для предотвращения ущемления кишечника и последующего некроза тканей. 1
Мышцы живота являются основной опорой для области живота и поэтому подвержены множественным травмам. Спортсмен может получить травмы от чрезмерной нагрузки и растяжения брюшной области из-за ее функциональной важности для поддержания баланса и стабильности, а также соединения верхней четверти с нижней четвертью.Это особенно заметно у спортсменов-метателей, у которых растяжение живота является обычным явлением и часто приводит к потере времени при занятиях спортом. Эти мышечные травмы следует лечить, как и любое другое напряжение мышцы, с активным отдыхом, уменьшением воспаления и соответствующим растяжением и укреплением. Незначительные травмы, приводящие к легкой боли, являются обычным явлением, но серьезные ушибы брюшной мускулатуры случаются редко. Мышцы и содержимое брюшной полости мягкие и, таким образом, способны рассеять большинство самых тупых травм, поэтому синяки и болезненность являются наиболее частыми симптомами, но необходимо учитывать лежащие в основе травмы мягких тканей и органов. 2
Повреждение органа является потенциально наиболее опасной травмой брюшной полости, наблюдаемой в сторонке. Обычно это вызвано тупой травмой живота, что может привести к фатальному внутреннему кровотечению или отказу органа. Очевидно, что если какое-либо существенное проникающее ранение произошло в брюшную полость, следует предполагать повреждение органа и обеспечить надлежащий уход за раной и транспортировку в медицинские учреждения. Несмотря на это, травма органа может быть обманчивой, и только легкая болезненность, защита мышц и шинирование живота могут скрыть серьезность травмы.Органы могут медленно кровоточить в течение нескольких дней или даже недель, прежде чем проявятся симптомы системной дисфункции или недостаточности органа. По этой причине все спортсмены со значительной травмой живота должны пройти медицинское обследование, даже если у них нет явных признаков повреждения органов.
Например, прямой удар по мочевому пузырю может привести к его разрыву, но это случается редко, потому что немногие спортсмены могут участвовать в соревнованиях с полностью растянутым мочевым пузырем. Симптомы включают гематурию, затрудненное мочеиспускание и жесткость живота.Удар по пояснице может привести к ушибу или разрыву почки, что также может вызвать у спортсмена гематурию. Защита мышц, боль в спине и боках, тошнота, рвота и даже шок возможны при значительной травме почек. При передаче достаточной силы в область живота может произойти повреждение кишечника и даже перфорация кишечника. Кишечные симптомы включают болезненность в этой области, изменения функции кишечника или вздутие живота, а также системные симптомы, такие как изменения температуры или артериального давления.Перфорация кишечника может быть подтверждена с помощью компьютерной томографии или ультразвука, когда жидкость или воздух будут видны снаружи кишечника. 3
Тупая травма верхней части живота, особенно правой стороны, может привести к повреждению печени. Травма печени может быть потенциально смертельной из-за ее важности для функций организма, размера и возможности кровотечения. У пациентов со значительной травмой печени может наблюдаться учащенное сердцебиение, низкое кровяное давление, боль в животе, тошнота и кровь в рвоте, кале или моче. 4
Наконец, разрывы селезенки являются очень серьезным заболеванием и являются основной причиной смерти от травм живота в легкой атлетике. Это может вызывать беспокойство у любого спортсмена, страдающего системным заболеванием, например мононуклеозом, вызывающим спленомегалию. Разрыв селезенки может вызвать такие серьезные симптомы, как внутреннее кровотечение, и вызвать симптомы шока, такие как липкая, прохладная, бледная кожа и слабый учащенный пульс. Если внутреннее кровотечение или давление из-за разрыва селезенки раздражает диафрагму, появляется симптом Кера, который дает отраженную боль в левом плече и руке. 5
ОЦЕНКА
Если на спортивном мероприятии подозревается какое-либо из этих серьезных повреждений органов, «самый медицинский» профессионал в помещении должен выступить вперед, чтобы взять на себя ответственность за ситуацию. Несколько простых методов оценки для этого ответственного профессионала — это чувствительность к отскоку (), показатели жизненно важных функций и вопросы здравого смысла об общих симптомах спортсмена. Чтобы выполнить тест отскока, плотно надавите подушечками пальцев на живот обеими руками и быстро сбросьте давление.Если спортсмен жалуется на сильную болезненность после ослабления давления, имеется достаточно доказательств повреждения органа, чтобы обеспечить транспортировку спортсмена для получения более сложной медицинской помощи. Кроме того, если показатели жизнедеятельности игрока значительно изменились или он жалуется на серьезные абдоминальные или системные симптомы после травмы туловища, не должно быть никаких сомнений в необходимости медицинского обследования. Если игрок небезопасно перевозить или если в пути находятся медицинские работники, поместите игрока в удобное положение и продолжайте следить за его симптомами, но не давайте ему жидкости для питья.Кроме того, если наблюдаются симптомы шока или первые признаки шока, поднимите ноги игрока, чтобы улучшить приток крови к голове и сердцу и соответствующим образом управлять последующим сценарием. 6
Тест на отскок, обратите внимание на положение рук для выполнения этого теста.
ЗАКЛЮЧЕНИЕ
Живот — чрезвычайно важная, но незащищенная область тела. Помимо отсутствия защитной структуры, его размер, промежуточное расположение на теле и пропорция площади тела повышают его уязвимость к травмам.Практически во всех спортивных соревнованиях травма живота представляет собой потенциальную опасность, поэтому обязательно нужно распознавать признаки серьезного повреждения. Травмы брюшной полости могут привести к летальному исходу, и серьезность любой травмы не следует недооценивать, однако при надлежащей подготовке и знаниях с этими травмами можно эффективно справиться как на поле, так и за его пределами.
СПРАВОЧНАЯ ИНФОРМАЦИЯ
1. Гарретт В. Киркендалл Д. Сквайр Д. Принципы и практика первичной медицинской помощи в спортивной медицине. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2001 [Google Scholar] 2.Шульц С. Хуглум П. Перрин Д. Оценка спортивных травм: серия учебных занятий по спортивной подготовке. Шампейн, Иллинойс: Human Kinetics; 2000 [Google Scholar] 3. Дэвис М. Вотей С.Гриноу П. Признаки и симптомы: неотложная медицина. Сент-Луис, Миссури: Мосби; 1999 [Google Scholar] 4. Гудман К. Снайдер Т. Дифференциальный диагноз в физиотерапии. Филадельфия, Пенсильвания: Компания W. B. Saunders; 2000 [Google Scholar] 5. Юстас Джонстон С.О’Нил П.О’Бирн Дж. Спортивные травмы: обследование, визуализация и лечение. Лондон, Англия: Черчилль Ливингстон Эльзевьер; 2007 [Google Scholar] 6.Даймонд Д. Спортивная травма живота. Clin Sports Med. 1989; 8 (1): 91–9 [PubMed] [Google Scholar]Застойная сердечная недостаточность слева или справа
Сердце — это большая мышца, которая действует как насос для циркуляции крови по всему телу. Кровь переносит кислород ко всем органам, включая мозг, мышцы и кожу. После того, как ваше тело забирает кислород из крови, кровь возвращается к сердцу. Правая сторона сердца собирает кровь из тела и перекачивает ее в легкие.В легкие он получает свежий кислород и выделяет углекислый газ. Богатая кислородом кровь из легких затем возвращается в левую часть сердца, где она перекачивается обратно в остальную часть вашего тела, начиная процесс повсюду.
Застойная сердечная недостаточность (ЗСН) возникает, когда сердечная мышца не функционирует нормально, что приводит к задержке жидкости или снижению кровотока. Это может быть вызвано слабостью или ригидностью сердечной мышцы или проблемами с сердечным клапаном. Сердечная недостаточность может поражать правую или левую сторону сердца.Но сердечная недостаточность может поражать не только правую часть сердца или только левую часть сердца. Хотя это могло начаться с одной стороны, это может и часто в конечном итоге влияет на обе стороны.
Правосторонняя сердечная недостаточность
Когда правая сторона сердца выходит из строя, она не может справиться с кровью, которую получает от остального тела. Эта кровь возвращается к сердцу по венам. Когда в венах создается слишком большое давление, жидкость просачивается в ткани. Затем гравитация заставляет эту жидкость перемещаться в самые нижние части тела.Таким образом, одним из первых симптомов правосторонней ХСН может быть отек стоп и лодыжек. Если состояние ухудшится, опухоль может даже подняться выше колен. Иногда это становится настолько серьезным, что печень и кишечник также могут быть перегружены.
Левосторонняя сердечная недостаточность
Когда левая сторона сердца выходит из строя, она не может справиться с кровью, которую получает из легких. Затем давление в венах легких возрастает, в результате чего жидкость просачивается в ткани легких. Это может вызвать ЗСН и отек легких.Это вызывает у вас одышку, слабость или головокружение. Эти симптомы часто усиливаются при физической нагрузке, например, при подъеме по лестнице или подъеме в гору. Лежать с плоской головой неудобно и может ухудшиться дыхание. Это может затруднить сон. Возможно, вам придется использовать дополнительные подушки, чтобы поднять верхнюю часть тела и хорошо спать. То же самое и в дневное время, когда вы просто отдыхаете. Вы также можете чувствовать слабость или усталость и терять энергию во время нагрузки.
Существует множество причин сердечной недостаточности, в том числе:
Сердечная недостаточность обычно является хроническим заболеванием.Цель лечения — улучшить насосную работу сердца и удалить из организма лишнюю воду. Ряд лекарств может помочь достичь этой цели, улучшить симптомы и предотвратить ослабление сердца. Иногда сердечная недостаточность может стать настолько серьезной, что в сердце вводят устройство, помогающее сжимать кровь. Еще одна важная цель — лучше лечить причины сердечной недостаточности, такие как диабет и высокое кровяное давление, путем изменения своего образа жизни и максимального медицинского контроля, когда это необходимо.
Уход на дому
Соблюдайте следующие правила, ухаживая за собой дома:
Ежедневно проверяйте свой вес. Это очень важно, потому что резкое увеличение веса может означать обострение сердечной недостаточности. Имейте в виду следующее:
Используйте одни и те же весы каждый день.
Ежедневно взвешивайтесь в одно и то же время.
Убедитесь, что весы находятся на твердом полу, а не на ковре или ковре.
Ежедневно записывайте свой вес, чтобы ваш лечащий врач мог его видеть. Если вам не предоставили для этого журнал, ведите для этого отдельный журнал.
Уменьшите количество потребляемой соли (натрия). Следуйте рекомендациям врача о том, сколько соли или натрия вам следует употреблять каждый день.
Ограничьте потребление продуктов с высоким содержанием соли. К ним относятся оливки, соленые огурцы, копчености, соленые картофельные чипсы и большинство полуфабрикатов.
Не солите пищу за столом. При приготовлении используйте только небольшое количество соли.
Внимательно прочтите этикетки на упаковках с продуктами, чтобы узнать, сколько соли или натрия содержится в каждой порции в упаковке. Помните, что банка или упаковка с едой может содержать более 1 порции. Так что, если вы съедите всю еду в упаковке, вы получите больше соли, чем думаете.
Следуйте рекомендациям врача о том, сколько жидкости вам следует пить.Имейте в виду, что некоторые продукты, такие как суп, пудинг и сочные фрукты, такие как апельсины или дыни, содержат жидкость. Вам нужно будет считать количество жидкости в этих продуктах частью ежедневного потребления жидкости. Ваш провайдер может помочь вам в этом.
Бросьте курить.
Сократите употребление алкоголя.
Похудейте, если у вас избыточный вес. Избыточный вес увеличивает нагрузку на сердце.
Оставайтесь активными.Поговорите со своим врачом о программе упражнений, которая безопасна для вашего сердца.
Держите ступни приподнятыми, чтобы уменьшить отек. Спросите своего врача о поддерживающем шланге для профилактики отека ног в дневное время.
Помимо приема лекарств в соответствии с инструкциями, важной частью лечения является изменение образа жизни. К ним относятся диета, физическая активность, отказ от курения и контроль веса.
Улучшите свой рацион, включив в него больше свежих продуктов, сократив потребление сахара и насыщенных жиров, а также употребляя меньше обработанных пищевых продуктов и соли.
Последующее наблюдение
Наблюдайте за вашим лечащим врачом или в соответствии с рекомендациями.
Обязательно записывайтесь на назначенные для вас встречи. Это поможет лучше контролировать застойную сердечную недостаточность. Вам нужно будет регулярно наблюдать за вашим врачом, чтобы убедиться, что ваша сердечная недостаточность хорошо контролируется.
Если были сделаны рентген, электрокардиограмма (ЭКГ) или другие анализы, вам сообщат обо всех новых результатах, которые могут повлиять на ваше лечение.
Позвоните
911Позвоните 911 , если вы:
У вас возникла сильная одышка
Чувствуете головокружение, можете потерять сознание или потерять сознание
Есть боль или дискомфорт в груди, отличается от обычного, лекарства, которые врач сказал вам использовать для этого, не помогают, или боль длится более 10-15 минут
У вас внезапно учащается пульс
Когда обращаться за медицинской помощью
Следующие признаки могут указывать на ухудшение сердечной недостаточности.


 д.;
д.;
 Данная реакция запускается даже на привычные условия окружающей среды. Геморрагическая сыпь (небольшие кровоизлияния на поверхности кожи) появляется при снижении синтетической функции печени. У больных наблюдается повышенная склонность к образованию гематом («синяков») даже при незначительных повреждениях.
Данная реакция запускается даже на привычные условия окружающей среды. Геморрагическая сыпь (небольшие кровоизлияния на поверхности кожи) появляется при снижении синтетической функции печени. У больных наблюдается повышенная склонность к образованию гематом («синяков») даже при незначительных повреждениях.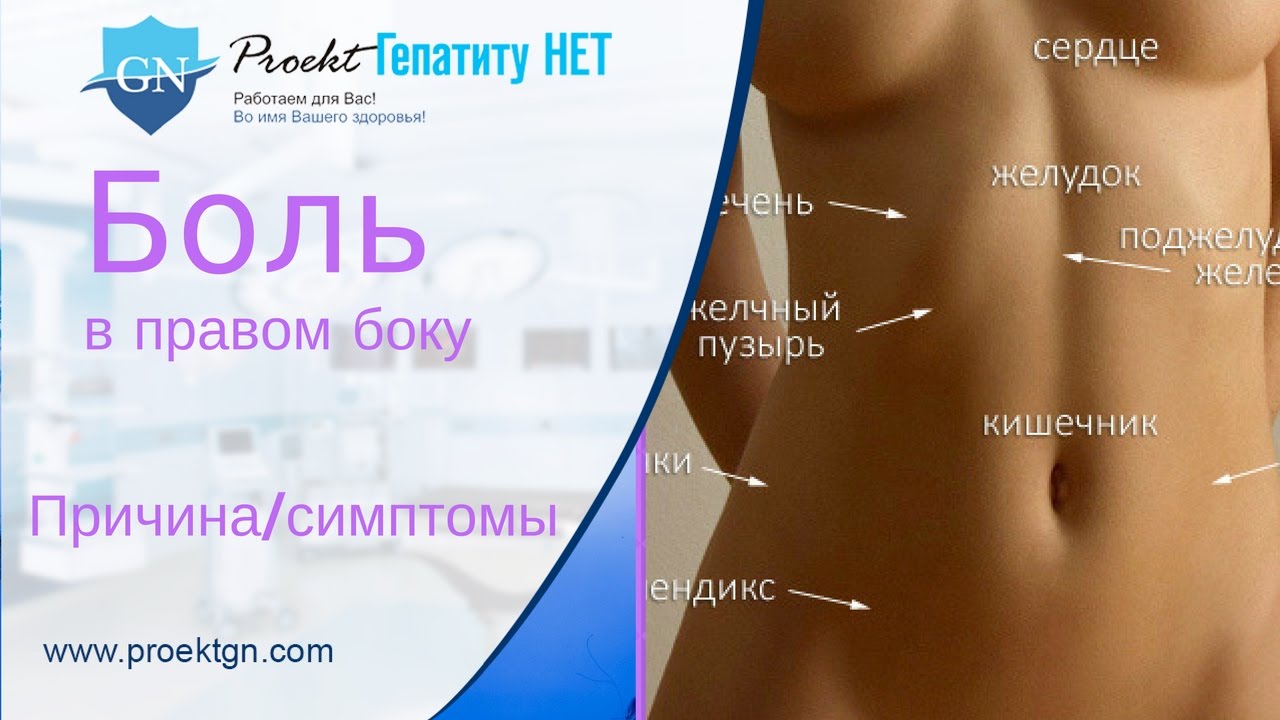 Наблюдается стеаторея («жирный стул»). Любые заболевания печени, как правило, сопровождаются изменением перистальтики (двигательной активности кишечника), секреции кишечных желез.
Наблюдается стеаторея («жирный стул»). Любые заболевания печени, как правило, сопровождаются изменением перистальтики (двигательной активности кишечника), секреции кишечных желез. 