Нужно ли пропивать курс антибиотиков до конца?
Автор фото, PA
Подпись к фото,Ученые пока не сошлись во мнении по поводу длительности приема антибиотиков
Существующая догма во врачебной практике поставлена под сомнение: британские ученые считают, что курс антибиотиков совершенно не обязательно пропивать до конца.
Британские терапевты не столь категоричны и пока предлагают людям не менять привычек по результатам одного исследования, а принимать решения, посоветовавшись с лечащим врачом.
Новое исследование опубликовано в медицинском издании British Medical Journal (BMJ), его составителями стали 10 ведущих британских специалистов по антибиотикам.
По словам ученых, нет доказательств того, что прекращение приема препарата вызывает большую антибиотикорезистентность (устойчивость микроорганизмов к антибиотикам).
Напротив, по их данным, с риском устойчивости к антибиотикам может быть связан как раз длительный прием антибиотиков.
Ученые предлагают провести дополнительные исследования и рекомендуют пациентам в некоторых случаях прекращать прием тогда, когда они почувствуют себя лучше.
«Исторически так сложилось, что считалось опасным досрочно прерывать курс приема антибиотиков, а о риске передозировки беспокоились меньше», — объясняет автор исследования, профессор Медицинской школы Брайтона и Сассекса Мартин Льюэллин.
Короткие курсы приема этих препаратов — длительностью в три или пять дней — могут давать вполне эффективный результат, говорят ученые.
Льюэллин оговаривается тем не менее, что есть болезни, при которых необходим длительный курс: в том числе туберкулез и СПИД.
Автор фото, Science Photo Library
Авторы исследования советуют врачам более тщательно и индивидуально подходить к назначению антибиотиков пациентам, подробно разбирая каждый конкретный случай.
По данным ученых, больницы уже начали пересматривать ежедневную потребность пациентов в препаратах, и сокращенные курсы приема антибиотиков постепенно становятся все более популярными.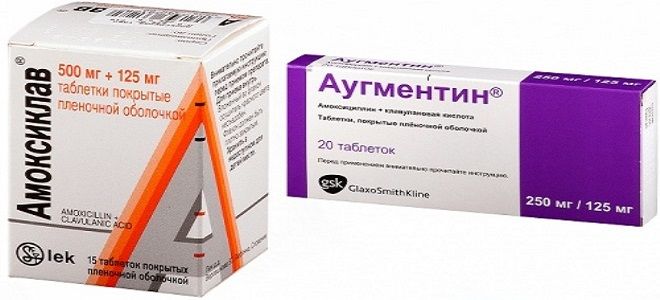
При этом исследователи подчеркивают, что все эти данные нуждаются в дополнительных проверках и исследованиях.
Пока ничего не изменилось
Британские терапевты оговариваются, что пока медицинская практика не изменилась, по-прежнему пациентам рекомендовано завершать начатый курс.
По словам профессора Королевского колледжа врачей общей практики Хелен Стокс-Лэмпард, при всей важности новых выводов не стоит говорить о серьезных переменах в медицинской практике на основании лишь одного исследования.
«Мы обеспокоены поведением пациентов, которые перестают принимать лекарства посреди курса лечения, потому что они «чувствуют себя лучше». Исчезновение симптомов не всегда означает, что инфекция полностью уничтожена», — говорит она.
Автор фото, Science Photo Library
Подпись к фото,Эксперты призывают врачей тщательнее подходить к выписыванию антибиотиков
По словам представителя Королевского фармацевтического сообщества Кирена Хэнда, выводы экспертов могут способствовать началу научной дискуссии в Британии по вопросу длительности курса приема антибиотиков и их эффективности.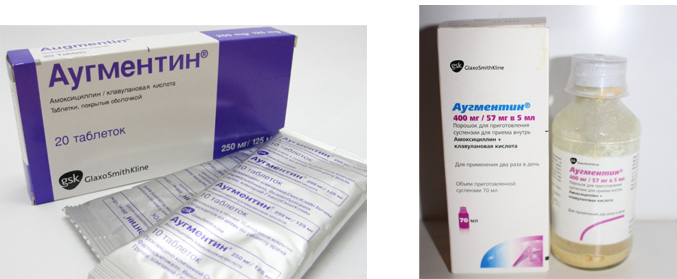
«Идеальным сценарием на будущее было бы предписание определенной длины лечения в зависимости от конкретной инфекции, каждая доза лекарства должна быть выписана на основе клинических тестов», — говорит Хэнд.
Медицинская организация Public Health England также советует пациентам следовать советам их лечащих врачей по поводу приема антибиотиков.
«Принимайте достаточные дозы»
Об опасности досрочного прерывания курса приема антибиотиков 70 лет назад предупреждал британский бактериолог Александр Флеминг, открывший первый антибиотик пенициллин.
Он говорил о том, что пациенты, которые принимают сниженные дозы лекарства, могут стать переносчиками опасных инфекций.
«Если вы принимаете пенициллин, то принимайте достаточные дозы», — сказал Флеминг в своей нобелевской речи в 1945 году.
Согласно статистике, в Британии около 12 тысяч человек каждый год умирают от инфекций, устойчивых к антибиотикам. Это больше, чем количество умирающих от рака груди.
Это больше, чем количество умирающих от рака груди.
На сегодняшний день 193 страны-члена ООН подписали декларацию, в которой обязались избавить мир от супербактерий — устойчивых к лекарствам болезнетворных организмов.
Осенью прошлого года министр здравоохранения Британии Джереми Хант сообщил, что в стране за год почти на 2,7 миллиона сократилось число выписанных врачами антибиотиков.
Антибиотики в лечении тонзиллярной патологии
А.И. КРЮКОВ, д.м.н., профессор, Н.Л. КУНЕЛЬСКАЯ, д.м.н., профессор, Г.Ю. ЦАРАПКИН, д.м.н., А.С. ТОВМАСЯН, к.м.н., О.А. КИСЕЛЕВА, Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского Департамента здравоохранения г. Москвы
Тонзиллярная патология относится к наиболее распространенным во всем мире. Ей подвержены люди всех возрастов, но наибольшую актуальность воспалительные заболевания миндалин имеют в детском возрасте в связи с опасностью тяжелых осложнений. Алгоритмы лечения тонзиллярной патологии описаны в различных международных и национальных руководствах, тем не менее вопросы практического выбора антимикробных средств нередко вызывают трудности у практических специалистов.
Алгоритмы лечения тонзиллярной патологии описаны в различных международных и национальных руководствах, тем не менее вопросы практического выбора антимикробных средств нередко вызывают трудности у практических специалистов.
До 80% острых и обострений хронических респираторных заболеваний сопровождается симптомом боли в горле, который является одной из наиболее частых причин обращения больных к педиатру, терапевту, оториноларингологу и врачам иных специальностей. Острое воспаление глотки является причиной 1,1% от всего числа посещений пациентами врачей; 6% от числа всех визитов к педиатру; острые тонзиллофарингиты входят в число 20 наиболее часто диагностируемых заболеваний [1, 2]. При этом боль в горле может являться доминирующей проблемой, неизбежно отражаясь на качестве жизни пациента [3]. Актуальность тонзиллярной проблемы определяется не только высокой распространенностью заболевания, но и значительным риском развития сопряженных системных заболеваний, таких как острая ревматическая лихорадка, бактериальный эндокардит, гломерулонефрит, токсический шок и т.
В отечественной практике при острой инфекции с поражением миндалин обычно используют термин «ангина» или «тонзиллит», а воспаление лимфоидных фолликулов задней стенки глотки обычно характеризуют термином «фарингит». В клинической практике нередко, особенно в детском возрасте, наблюдается сочетание тонзиллита и фарингита, поэтому в литературе, особенно англоязычной, широко используют термин «тонзиллофарингит», предполагая воспаление стенок ротоглотки. В частности, к развитию бактериального тонзиллита чаще приводит инфекция, вызванная бета-гемолитическим стрептококком группы А (БГСА), фарингиты обычно вызваны респираторными вирусами, аденоидиты — вирусами, Streptococcus pneumoniae, Haemophilus influenzae, Staphylococcus aureus, Moraxella catarrhalis, эпиглоттиты — H. influenzae.
Острые тонзиллиты классифицируют на первичные (банальные) ангины (катаральная, фолликулярная, лакунарная, смешанная, флегмонозная), вторичные, возникающие при инфекционных заболеваниях (скарлатина, корь, дифтерия, сифилис и т.
Считается, что развитие ангины происходит по типу гиперергической аллергической реакции, причем к сенсибилизации организма приводит разнообразная микрофлора лакун миндалин и продукты белкового распада, а пусковым механизмом развития заболевания могут являться различные факторы экзогенной или эндогенной природы. Аллергический фактор может служить предпосылкой возникновения инфекционно-аллергических заболеваний, таких как ревматизм, гломерулонефрит, неспецифический инфекционный полиартрит, достаточно часто являющихся осложнением тонзиллита, особенно индуцированного БГСА, т. к. они обладает высокой адгезивной способностью к мембранам слизистых оболочек, устойчивостью к фагоцитозу, выделяют многочисленные экзотоксины, вызывающие сильный иммунный ответ, содержат антигены, перекрестно реагирующие с миокардом, а включающие их иммунные комплексы участвуют в поражении почек [7, 8].
Лечение острых тонзиллитов и фарингитов комплексное и включает ирригационную терапию, использование местных антибактериальных препаратов и системные антибиотики.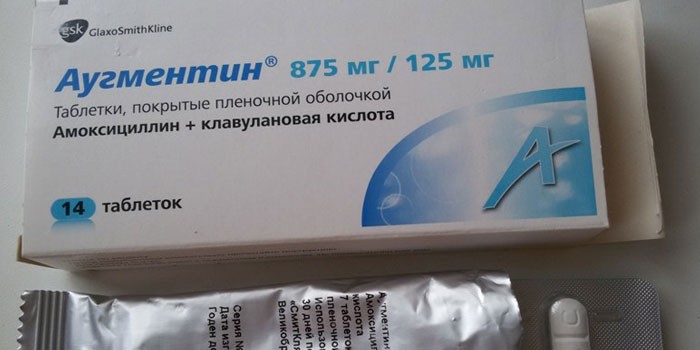
При вирусной этиологии тонзиллитов и фарингитов возможно ограничиться назначением ирригационной терапии и местных антисептиков, однако бактериальная этиология заболевания, особенно БГСА, требует обязательного применения системных антибиотиков.
В связи с этим крайне важно следовать принципам рациональной антибактериальной терапии, а именно: назначение препарата с целью максимально быстрого клинического и бактериологического выздоровления; спектр действия препарата должен соответствовать вероятному возбудителю инфекции, преодолевать возможно имеющиеся механизмы резистентности и создавать максимальную концентрацию в очаге инфекции. Что особенно актуально в педиатрической практике — назначаемый препарат должен быть удобен в применении.
Адекватная трактовка ведущего этиологического фактора (бактерии, вирусы, грибки, простейшие), клиническая форма ангины (первичная или вторичная), острота заболевания (при остром тонзиллите обычно один возбудитель, при обострении хронического — смешанная флора) [9] позволяют назначить терапию эмпирически, с учетом сведений о чувствительности к антибиотикам, способности препарата создавать адекватные концентрации в очаге инфекции и доказанной эффективности и безопасности его применения.
Традиционно препаратами выбора при БГСА-тонзиллите являются полусинтетические пенициллины широкого спектра действия. Они эффективны против наиболее вероятных возбудителей тонзиллита (БГСА), относятся к безопасным группам антибиотиков и все имеют пероральные формы. При типичной картине заболевания они рассматриваются в качестве препаратов выбора.
Наиболее известный представитель данной группы — амоксициллин, который обладает выраженным бактерицидным эффектом. Механизм действия препарата связан с угнетением синтеза пептидогликана (вещества, являющегося основой бактериальной мембраны), что приводит к нарушению целостности клеточных мембран бактерий и их гибели. Амоксициллин активен в отношении штаммов Staphylococcus spp. и Streptococcus spp., а также Neisseria meningitidis, Neisseria gonorrhoeae, Escherichia coli, Salmonella spp., Shigella spp., Klebsiella spp. Терапевтические концентрации амоксициллина поддерживаются в плазме в течение 8 часов после перорального приема.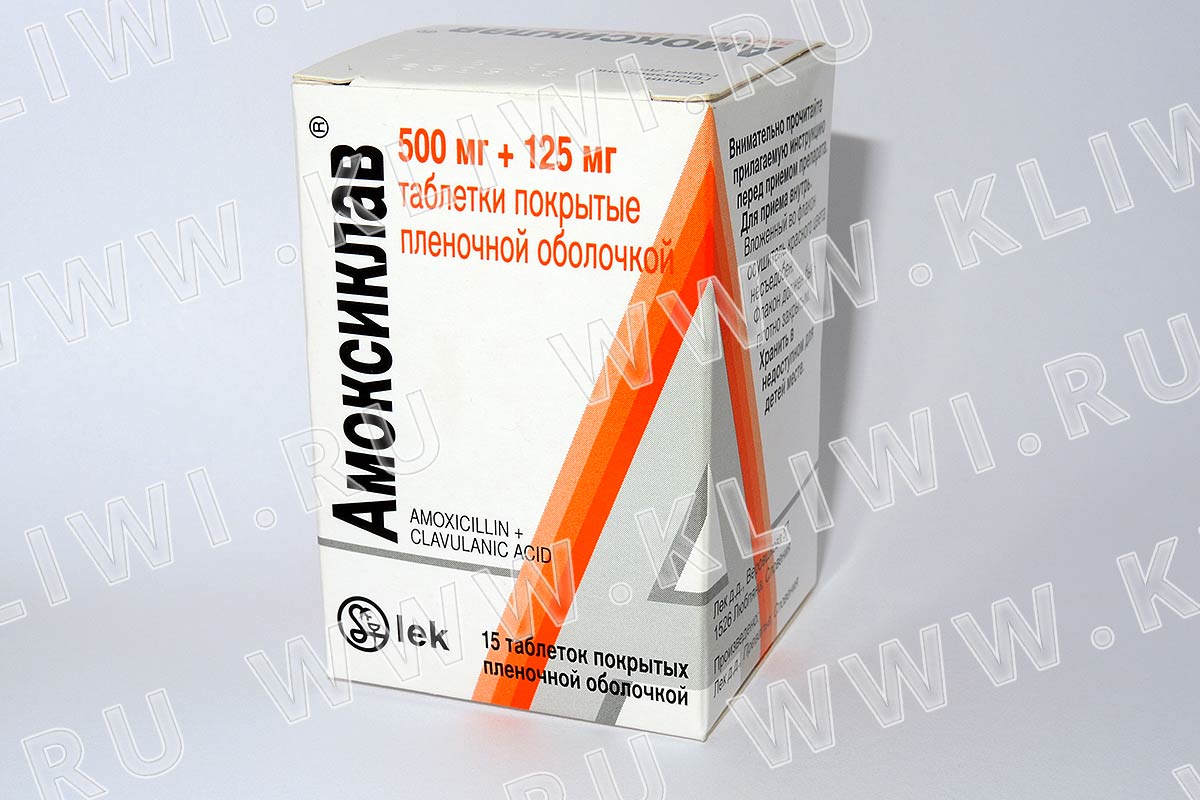 Амоксициллин быстро абсорбируется в пищеварительном тракте и достигает пиковых концентраций в плазме в течение 1—2 ч после приема. Прием пищи практически не влияет на биодоступность и скорость абсорбции амоксициллина. Активный компонент устойчив в кислой среде желудка. Высокие концентрации действующего вещества создаются в бронхиальном секрете, мокроте, плазме крови, перитонеальной и плевральной жидкости, а также в тканях легких. Концентрации амоксициллина в тканях и биологических жидкостях пропорциональны принятой дозе.
Амоксициллин быстро абсорбируется в пищеварительном тракте и достигает пиковых концентраций в плазме в течение 1—2 ч после приема. Прием пищи практически не влияет на биодоступность и скорость абсорбции амоксициллина. Активный компонент устойчив в кислой среде желудка. Высокие концентрации действующего вещества создаются в бронхиальном секрете, мокроте, плазме крови, перитонеальной и плевральной жидкости, а также в тканях легких. Концентрации амоксициллина в тканях и биологических жидкостях пропорциональны принятой дозе.
В процессе метаболизма амоксициллина образуются фармакологически неактивные вещества. Порядка 50—70% принятой дозы экскретируется почками в неизменном виде, около 10—20% — печенью, остальная часть амоксициллина выводится в виде метаболитов. В настоящее время доступен амоксициллин российского производства Амосин (ОАО «Синтез», г. Курган). Препарат предназначен для перорального применения. Капсулы принимают до или после приема пищи через равные промежутки времени.
Однако следует учитывать, что H. influenzae, а также M. catarrhalis являются активными продуцентами β-лактамаз. Это диктует необходимость использования в качестве препаратов стартовой терапии защищенных аминопенициллинов, которые по праву считаются «золотым стандартом» терапии острой гнойно-воспалительной патологии лор-органов. Одним из наиболее часто применяемых антибиотиков при лечении тонзиллярной патологии является комбинированный препарат, содержащий полусинтетический пенициллин — амоксициллин и необратимый ингибитор лактамаз – клавулановую кислоту.
• грамположительные аэробы: Streptococcus pneumoniae, БГСА, Staphylococcus aureus (кроме метициллинорезистентных штаммов), S. epidermidis (кроме метициллинорезистентных штаммов), Listeria spp., Enteroccocus spp.;
• грамотрицательные аэробы:
 meningitidis, Pasteurela multocida, Proteus spp., Salmonella spp., Shigella spp., Vibrio cholerae, Yersinia enterocolitica;
meningitidis, Pasteurela multocida, Proteus spp., Salmonella spp., Shigella spp., Vibrio cholerae, Yersinia enterocolitica;• анаэробы: Peptococcus spp., Peptostreptococcus spp., Clostridium spp., Bacteroides spp., Actinоmyces israelii.
Фармакокинетика амоксициллина и клавулановой кислоты имеет много общего. Оба компонента хорошо всасываются в желудочно-кишечном тракте, прием пищи не влияет на степень их всасывания. Пик плазменных концентраций достигается примерно через час после приема препарата. Амоксициллин и клавулановая кислота характеризуются хорошим распределением в жидкостях и тканях организма, созданием терапевтических концентраций в очагах инфекций верхних дыхательных путей (небные миндалины, слизистая оболочка глотки, околоносовых пазух, барабанной полости и т. д.). Амоксициллин выводится из организма почками в неизмененном виде путем тубулярной секреции и клубочковой фильтрации. Клавулановая кислота элиминируется через клубочковую фильтрацию, частично — в виде метаболитов. Небольшие количества могут выводиться через кишечник и легкими. Период полувыведения составляет 1–1,5 ч. У пациентов с тяжелой почечной недостаточностью период полувыведения амоксициллина увеличивается до 7,5 ч, клавулановой кислоты — до 4,5.
Небольшие количества могут выводиться через кишечник и легкими. Период полувыведения составляет 1–1,5 ч. У пациентов с тяжелой почечной недостаточностью период полувыведения амоксициллина увеличивается до 7,5 ч, клавулановой кислоты — до 4,5.
Амоксициллин/клавуланат характеризуется хорошей переносимостью. Нежелательные явления встречаются относительно редко в виде диареи, тошноты и кожной сыпи. Таблетки препарата Арлет® следует, не разжевывая, принимать внутрь во время еды, запивая небольшим количеством воды. Взрослым и детям старше 12 лет (или с массой тела более 40 кг) обычная доза при легком и среднетяжелом течении инфекций составляет 1 таблетку 250/125 мг 3 раза в сутки. При тяжелом течении инфекций назначают по таблетке 500/125 мг 3 раза в сутки, также при необходимости применяются таблетки препарата Арлет® в дозе 875/125 мг или по 1 таблетке 500/125 мг 3 раза в сутки. Курс лечения доходит до 5—14 дней. Длительность лечения определяет лечащий врач. Лечение не должно продолжаться более 14 дней без повторного медицинского осмотра.
При атипичных проявлениях болезни (микоплазменной и хламидофильной инфекции) препаратами выбора являются макролиды. Их рекомендуется использовать у детей в качестве стартовой терапии при лечении атипичных форм тонзиллита, а также в тех случаях, когда имеется непереносимость бета-лактамных антибиотиков. Макролиды рассматриваются как альтернативные антибактериальные средства, которые могут быть назначены в случае отсутствия эффекта от стартовой терапии, при развитии побочных и нежелательных явлений, связанных с применением препаратов первого ряда [10, 11].
Литература
1. Nash DR, Harman J, Wald ER, Kelleher KJ. Antibiotic prescribing by primary care physicians for children with upper respiratory tract infections. Arch Pediatr Adolesc Med, 2002. 156. 11: 1114-1119.
2. Panasiuk L, Lukas W, Paprzycki P. Empirical first-line antibioticotherapy in adult rural patients with acute respiratory tract infections. Ann Agric Environ Med, 2007. 14. 2: 305-311.
3. Бабияк В.И., Говорухин М.И., Митрофанов В.В. Некоторые психологические аспекты проблемы «качества жизни» человека. Российская оторинолар., 2004. 1(8): 3-6.
4. Таточенко В.К., Бакрадзе М.Д., Дарманян А.С. Острые тонзиллиты в детском возрасте: диагностика и лечение. Фарматека, 2009. 14: 65-69.
5. Гаращенко Т.И., Страчунский Л.С. Антибактериальная терапия ЛОР-заболеваний в детском возрасте. В кн.: Детская оториноларингология: Руководство для врачей. Под ред. М.Р. Богомильского, В.Р. Чистяковой. Т. II. М.: Медицина, 2005: 275-317.
6. Линьков В.И., Цурикова Г.П., Нуралова И.В., Панькина Н.А. Значение хламидийной инфекции в развитии хронических воспалительных заболеваний глотки. Новости отоларингологии и логопатологии, 1995. 3(4): 146-146.
7. Крюков А.И. Клиника, диагностика и лечение тонзиллярной патологии (Пособие для врачей). М., 2011. 32 с.
8. Лучихин Л.А. Ангина. Оториноларингология: национальное руководство. Под ред. В.Т. Пальчуна. М.: ГЭОТАР-Медиа, 2008: 652–673.
Под ред. В.Т. Пальчуна. М.: ГЭОТАР-Медиа, 2008: 652–673.
9. Гаращенко Т.И. Макролиды в терапии острого тонзиллита и его осложнений у детей. РМЖ, 2001. 9., 19: 812-816.
Источник: Медицинский совет, № 11, 2015
Аугментин при ангине: дозировка, лечение у взрослых и детей
Из множества антибактериальных препаратов, используемых для лечения такого заболевания, как фолликулярная ангина, или при обострении хронического тонзиллита, доктора порой выбирают антибиотик Аугментин. По сути, это усовершенствованный амоксициллин, действие которого усилено за счет присутствия клавулановой кислоты.
Выписывая Аугментин при ангине врач знает, что эффект может наступить довольно быстро, поскольку клавулановая кислота препятствует торможению активности амоксициллина продуктами жизнедеятельности стафилококков, стрептококков и других бактерий.
Дозировка Аугментина для взрослых
Очень быстро компоненты препарата оказываются в жидкостях и тканях организма больного и приступают к борьбе с инфекцией. Выводятся компоненты Аугментина преимущественно посредством почек, поэтому перед его назначением доктор обязательно должен убедиться в нормальном функционировании этого органа у пациента.
Выводятся компоненты Аугментина преимущественно посредством почек, поэтому перед его назначением доктор обязательно должен убедиться в нормальном функционировании этого органа у пациента.
Если вам поставили диагноз «ангина» и прописали Аугментин, будьте готовы пропить лекарство не менее 7 дней, а при тяжелых и осложненных формах – до 14 дней. На более длительный срок Аугментин при ангине не назначают.
Дозировка и формы выпуска лекарства могут быть разными. Таблетированная форма препарата выпускается по 625 мг и 1 г, причем каждая из таблеток содержит разную концентрацию амоксициллина, но одинаковое (по 125 мг) количество клавулановой кислоты.
Существует также порошок для инъекций (можно вводить только внутривенно), а также порошок для приготовления сладковатой на вкус суспензии. Эта последняя форма разработана специально для детей.
Аугментин при ангине у взрослых назначают в таблетках, дозировкой 625 мг, или 1 г – в зависимости от тяжести состояния больного. Принимают его дважды в сутки, лучше всего – в начале еды, так он будет скорее усваиваться.
Принимают его дважды в сутки, лучше всего – в начале еды, так он будет скорее усваиваться.
Если назначены инъекции, приготовьтесь к тому, что лечиться придется в стационаре – данные уколы, как уже говорилось выше, можно делать только внутривенно, поэтому инъекции может делать только квалифицированная медсестра.
Читать в инструкции информацию о дозировке Аугментина в порошке для инъекций и порядке его разведения не имеет смысла, поскольку самому больному этого не сделать. Препарат вводят медленно, в течение 3-4 мин, либо капельным путем.
Впрочем, случаи назначения антибиотика Аугментина внутривенно достаточно редки, поскольку имеют место лишь при тяжелых состояниях или серьезных заболеваниях желудка и кишечника.
Аугментин при ангине у детей
Для лечения ангины у детей назначают Аугментин в виде суспензии, которую готовят следующим образом: к приобретенному в аптеке лекарству в форме порошка добавляют 90 мл воды, причем в 2 приема: сначала 2/3 этого количества, после чего контейнер закрывают крышкой и взбалтывают. Затем добавляют остаток и снова встряхивают. Должен образоваться желтоватый раствор, который нужно хранить в холодильнике не более 10 дней. После истечения этого срока лекарство непригодно к употреблению!
Затем добавляют остаток и снова встряхивают. Должен образоваться желтоватый раствор, который нужно хранить в холодильнике не более 10 дней. После истечения этого срока лекарство непригодно к употреблению!
Принимать следует суспензию дважды в сутки с интервалом в 12 часов. Доза зависит от возраста и массы тела ребенка: после 12 лет и при достижении массы тела более 40 кг дозировка должна равняться взрослой. У маленьких детей дозы иные: с 2 до 6 лет – по 5 мл лекарства дважды в день; 7-12 лет – по 10 мл дважды в день (из расчета 3,6 мг на 1 кг массы тела в день).
Впрочем, дозировка Аугментина при ангине, назначенная педиатром, может быть совершенно иной – она зависит и от возраста, и от состояния пациента, и от формы выпуска препарата, так что не стоит думать, что можно приобрести Аугментин в аптеке (кстати, без рецепта его и не продадут) и самостоятельно провести лечение ребенка.
Клинических данных о влиянии препарата на малышей пока нет, поэтому, если вашему малышу менее 2 лет, врач, скорее всего, остановит выбор на другом лекарстве.
Лечение ангины аугментином: особые указания
Пациентам пожилого возраста Аугментин при ангине назначают исходя из общих предписаний о его применении у взрослых. Ограничений специальных нет, нужно только проверить функционирование печени и почек – главных органов, которые выводят препарат из организма и, следовательно, должны работать нормально, чтобы не произошло передозировки.
Особо внимательными необходимо быть тем пациентам, организм которых не приемлет препаратов пенициллинового ряда, поскольку амоксициллин, входящий в состав Аугментина, тоже относится к ним.
Основные противопоказания для назначения антибиотика Аугментина (лечащему врачу нужно обязательно сообщить, если он не обладает информацией о наличии у вас этих заболеваний): болезни ЖКТ (не все), болезни печени, колиты, наблюдавшиеся ранее после приема каких-либо антибактериальных препаратов.
Крайне осторожными следует быть беременным женщинам. Принимать аугментин при ангине этой категории пациентов не рекомендуется, особенно в первом триместре, т. к. это может негативно отразиться на состоянии плода.
к. это может негативно отразиться на состоянии плода.
Возможно возникновение некротизирующего энтерколита у новорожденных младенцев – крайне опасное состояние. А вот кормящим мамам принимать аугментин можно – его количество, выделяемое с грудным молоком, незначительно, поэтому не повредит ребенку.
Побочные эффекты
О побочных эффектах после приема антибиотиков слышали все. Аугментин не является исключением. Он также способен вызвать нежелательные явления в виде аллергии (в легких случаях – сыпь, в тяжелых – ангионевротический отек), нарушений в работе ряда органов и систем организма.
Могут появиться следующие симптомы: вздутие живота, запоры или, наоборот, поносы, дисбактериоз, приступы тошноты, бессонница или перевозбуждение, головокружения. Очень редко, если препарат вводили внутривенно, наблюдались случаи тромбофлебита в месте инъекций.
Чаще всего все эти явления проходят сразу или через некоторое время после прекращения лечения, однако, если вы чувствуете дискомфорт во время приема препарата, нужно сообщить об этом врачу. Только он сможет оценить тяжесть побочных эффектов и принять решение о возможной замене лекарства альтернативным.
Только он сможет оценить тяжесть побочных эффектов и принять решение о возможной замене лекарства альтернативным.
Для предотвращения дисбактериоза необходимо параллельно с приемом антибиотиков пропить препараты, содержащие бифидобактерии: Линекс, Бифидумбактерин, Лактобактерин и т. д.
Длительно принимать Аугментин нельзя, поскольку это может способствовать росту нечувствительной к нему микрофлоры. Кроме того, внимательно читать инструкцию нужно пациентам, одновременно принимающим какие-либо еще препараты: к некоторым из них Аугментин может быть антагонистичен.
Будем здоровы!
Впрочем, большая часть вышесказанного относительно противопоказаний и побочных эффектов относится почти ко всем антибиотикам, поэтому Аугментин вовсе не является каким-то опасным препаратом. К сожалению, изготовить лекарство без побочных эффектов ученым пока не удается, тем более что каждый организм индивидуален, и то, что помогло одному, может навредить другому. Аугментин обладает малой токсичностью и обычно хорошо переносится пациентами.
Аугментин обладает малой токсичностью и обычно хорошо переносится пациентами.
В период лечения ангины Аугментином нельзя ограничиться только им – в первые дни необходимо соблюдать постельный режим, чтобы избежать возможных осложнений. Кроме того, можно прибегнуть к народным средствам лечения ангины, и как можно чаще полоскать горло, чтобы очистить миндалины от гнойного налета.
Возможно, после стихания острых симптомов врач назначит физиопроцедуры для закрепления эффекта лечения. Ну и, конечно, необходимо заняться укреплением иммунитета – тогда ангины будут навещать вас чрезвычайно редко и проходить без последствий.
Вконтакте
Google+
Внимание! Все статьи на сайте носят чисто информационный характер. Мы рекомендуем обратиться за квалифицированной помощью к специалисту и записаться на прием.
Материалы по темеамоксиклав или аугментин — 25 рекомендаций на Babyblog.ru
Впервые слизь в нашем организме образуется еще в раннем детстве тогда, когда мы съедаем что-то вареное. По мере того как мы растем, слизь накапливается и заполняет все полости нашего тела. Самым «любимым» местом скопления для слизи являются легкие, бронхи и желудок. Когда ее собирается слишком много, она начинает подниматься выше и выходит через нос. Как правило, очень часто мамы маленьких детей думают, что их чадо простудилось, но на самом деле эта простуда не что иное, как попытка нашего организма избавиться от излишков скопившегося налета. Скопление слизи в организме Когда организм пытается вывести такой секрет, начинается кашель, температура, насморк, появляются мешки под глазами. При возникновении таких симптомов мы сразу начинаем реагировать на них по привычному сценарию: насморк — капаем капли в нос, температура — сбиваем аспирином, а если нас атакует еще и кашель, то принимаем антибиотики. То есть своими же руками мы мешаем здоровому телу освободиться от слизи. В результате мы переключаемся на процесс детоксикации от лекарств, в то время как слой секрета становится еще толще. До определенного момента слизь остается прозрачной, но если ее образовалось слишком много, то она становится более плотной и может иметь желтый, коричневый и даже зеленоватый оттенок.
По мере того как мы растем, слизь накапливается и заполняет все полости нашего тела. Самым «любимым» местом скопления для слизи являются легкие, бронхи и желудок. Когда ее собирается слишком много, она начинает подниматься выше и выходит через нос. Как правило, очень часто мамы маленьких детей думают, что их чадо простудилось, но на самом деле эта простуда не что иное, как попытка нашего организма избавиться от излишков скопившегося налета. Скопление слизи в организме Когда организм пытается вывести такой секрет, начинается кашель, температура, насморк, появляются мешки под глазами. При возникновении таких симптомов мы сразу начинаем реагировать на них по привычному сценарию: насморк — капаем капли в нос, температура — сбиваем аспирином, а если нас атакует еще и кашель, то принимаем антибиотики. То есть своими же руками мы мешаем здоровому телу освободиться от слизи. В результате мы переключаемся на процесс детоксикации от лекарств, в то время как слой секрета становится еще толще. До определенного момента слизь остается прозрачной, но если ее образовалось слишком много, то она становится более плотной и может иметь желтый, коричневый и даже зеленоватый оттенок. Она обволакивает стенки кишечника и становится «посредником» между употребляемой нами пищей и кровеносными сосудами. В таком состоянии наше тело становится пристанищем для всевозможных микроорганизмов, которые питаются вареной пищей. Если мы меняем свой рацион и начинаем отдавать предпочтение сырой пище, все эти «падальщики» тут же гибнут и начинается детоксикация организма. Возникает головная боль, рвота, тошнота и понос, которые являются следствием очищения. Выводим слизь Самым эффективным методом, который помогает вывести данный секрет, является употребление свежего имбиря. Для этого нужно очистить небольшой кусочек корня имбиря, нарезать его тонкими колечками, так чтобы получилась примерно чайная ложка, и залить кипятком. После того как напиток настоится и немного остынет, можно добавить 1 ч. ложку меда и выдавить немного сока лимона. Пить напиток нужно теплым в течение всего дня, желательно за пол часа до еды. Чтобы вывести скопления данного налета в желудке и кишечнике, можно выполнить очищающую процедуру. Вам понадобится чайная ложка черного перца горошком, его нужно, не разжевывая, проглотить и запить стаканом чистой воды. Для лучшего очищения организма эту процедуру нужно выполнять вечером, до 18 часов, и только между приемами пищи. Общий курс процедур составляет семь дней, с периодичностью выполнения через два дня на третий. Не менее действенным средством, позволяющим очистится от ненужной слизи, является лимон и хрен. Нужно выдавить сок из пяти лимонов и добавить к нему 150 грамм предварительно растертого хрена, после чего хорошо перемешать. Полученную смесь необходимо принимать по чайной ложке натощак и перед сном. Основным преимуществом такой лекарственной смеси является то, что она, не повреждая оболочки, способствует полному растворению секрета и при этом совсем не раздражает ни пищеварительный тракт, ни желчный пузырь. Среди лекарственных растений, которые позволяют очистить организм от слизи, стоит выделить следующие: цветки ромашки; сосновые и кедровые почки; листья эвкалипта, черной смородины и мяты; шишки хмеля. Из них делают настойки и чаи. Можно попробовать такой сбор: столовая ложка липового цвета и две чайной ложки корня солодки заварить крутым кипятком, оставить на полчаса настояться, процедить и пить в горячем виде по 150 мл перед завтраком, обедом и ужином. Курс полного лечения — 30 дней. Подробнее проконсультирую по скайпу: tpriluckaya ============================================ Из-за чего в горле скапливается слизь и как от нее избавиться ? Из-за различных факторов внешней среды и заболеваний внутренних систем и органов в горле скапливается слизь. Повышенное количество этого вязкого вещества вырабатывается при бронхиальной астме. Бокаловидные клетки, производящие слизь, таким образом защищают организм человека и помогают удалять из него аллергены. Самой частой причиной скопления продуктов клеточной секреции являются болезни ЛОР-органов бактериального, грибкового, аллергического, постинфекционного происхождения. Также постоянная слизь в горле может возникать вследствие аномального развития области носоглотки (анатомических особенностей строения). Хроническое постоянное возникновение вязкого вещества может возникать в период разных заболеваний носа и его пазух, а также в случае искривления его перегородки или наличия полипов. Проявление болезни Густая слизь в горле скапливается обычно в утреннее время. Налипание вязкого вещества вызывает покашливание, не сопровождающееся изменениями структуры легких. Иногда желудочная жидкость обратным путем попадает в глотку и своим агрессивным действием раздражает его. Из-за этого иногда в горле скапливается слизь, вызывает кашель и мышечные спазмы, в результате которых расширяется и сужается глотка, появляется ощущение наличия кома в горле. Если содержимое желудка кислое, налипание вязкого вещества будет сопровождаться изжогой. Выявление заболевания Когда присутствует постоянная слизь в горле, диагноз устанавливается доктором на основании жалоб пациента, исследования гортани, глотки, желудка и пищевода специальной оптикой (эндоскопом). Дополнительно рентгенологически исследуется кислотность в пищеводе. Лечение Не так давно, когда возникала густая слизь в горле, использовалось только промывание с применением слабого гипертонического или изотонического раствора. Так как подобные мероприятия имели не долгосрочный эффект, в лечебных целях стали применять кортикостероидные гормоны в виде спрея или капель. Эта методика имеет более длительный эффект, но при прекращении введения препаратов в горле скапливается слизь снова. Главным методом избавления от нее является лечение базового заболевания. Если имеет место патология ЛОР-органов, применяются антибиотики, в тяжелом случае может применить оперативное вмешательство.постоянная слизь в горле Немедикаментозные способы избавления от слизи в горле Чтобы снизить секрецию, нужно изменить свой пищевой рацион. Количество в меню продуктов с большим содержанием витамина Е и С должно быть увеличено, а жирных и острых — ограничено. Уменьшить слизистые налипания можно при помощи дыхательной гимнастики. Рекомендовано выпивать в течение одного дня не менее полутора литров воды. Избавляет от слизи и полоскание содовым раствором и ингаляции с применением масла эвкалипта. Важно ограничить контакты с дымом от табака и бытовыми химическими средствами. Если в горле скапливается слизь, не следует употреблять пищу перед сном, необходимо ограничить употребления напитков, содержащих алкоголь и кофеин. ============================================ Как избавиться от соплей в горле? Слизь может скапливаться не только в носу, но и в горле, что вызывает более неприятные последствия. Если появились сопли в горле, лечение должно проводиться сразу после обнаружения возникшей проблемы, поскольку они оказывают на организм такое воздействие: вызывают ощущение комка в горле; провоцируют кашель; затрудняют процесс приема пищи; вызывают дискомфорт при разговоре; становятся причиной образования неприятного запаха изо рта. Многие люди, столкнувшиеся с данной проблемой, спешат узнать, как вылечить сопли в горле, однако любое лечение основывается на диагнозе заболевания. Именно поэтому предварительно нужно узнать, от чего возникла слизь в горле, после чего следует провести комплексное лечение. Причины слизи в горле и методы борьбы с ними Процесс образования слизи связан с гиперактивностью слизистой оболочки, которая возникает в результате нарушения вывода жидкости из организма. Главной причиной образования слизи в горле являются заболевания носоглотки. Кроме того, по словам специалистов, повлиять на деятельность слизистой может также злоупотребление некоторыми медикаментами. Сопли в горле образуются при развитии таких заболеваний: риносинусит; фарингит; аденоидит. Врач осматривает пациентаНередко процесс образования слизи в носу возникает у тех людей, которые лечили насморк сосудосуживающими препаратами. Это обусловлено тем, что слизистая набухает, образуя места для скапливания соплей. Как результат такого явления — сопли начинают стекать по задней стенке горла, вызывая кашель или першение в глотке. Обнаружив, что сопли скапливаются в горле, следует незамедлительно провести лечение, ведь кроме неприятных ощущений, они приводят к накоплению в организме человека погибших микробов, что может вызвать интоксикацию. Кроме того, из горла сопли попадают в дыхательные пути, где еще не погибшие микроорганизмы найдут питательную среду для своего стремительного размножения, нанося этим большой вред организму. Нередко пациенты жалуются на проблемы, связанные с нарушением деятельности пищеварительной системы, что произошло после проглатывания соплей. Как удалить слизь? Иногда, чтобы удалить слизь из горла достаточно провести несколько процедур полоскания, другие люди не смогут обойтись без применения медикаментов, также не стоит пренебрегать эффективными и безопасными методами народной медицины. Чаще всего врачи назначают полоскание горла и тщательное промывание гортани, направленное на очищение дыхательных путей. Обычно пациенты жалуются на скапливание слизи преимущественно по утрам, именно за ночь в горле образуется очень большое количество соплей, ухудшая состояние человека. Промывание носоглотки слабоконцентрированным раствором морской соли позволит разжижить слизь, удалить ее из дыхательных путей, подсушить слизистую и очистить нос. В процессе осуществления такой процедуры тщательно удаляются сопли с задней стенки гортани. Кроме морской соли для приготовления раствора для полоскания можно использовать такие средства: фурацилин; марганцовку; пищевую соду; отвар ромашки, шалфея или дуба. В случае, когда ощущается першение в горле, можно смазать его персиковым маслом, которое хорошо увлажняет слизистую, устраняя сухость и снимая раздражение. Если образование слизи связано с проникновением инфекции, не обойтись без применения антибактериальных препаратов. Отоларингологи в большинстве случаев назначают такие средства как Амоксиклав и Аугментин. При желании исключить поступления в организм антибиотика можно заменить его Протарголом с серебром, который можно применять даже при лечении детей. Важно знать, что на количество выработки слизи влияют некоторые продукты питания, поэтому стоит пересмотреть свой рацион питания людям, столкнувшимся с данной проблемой. Чтобы сократить количество слизи, необходимо есть пищу с высоким содержанием витаминов Е и С. Девушка пьет водуТакже желательно увеличить количество воды, выпиваемой в сутки, до 8 стаканов. Помогает справиться с проблемой и дыхательная гимнастика, которую можно провести самостоятельно в домашних условиях. Среди средств народной медицины можно провести ингаляцию с эвкалиптовым маслом. Такая процедура направлена на разжижение слизи и устранение воспалительного процесса, который неизбежно возникает в результате стекания соплей по стенкам гортани. Народная медицина известна еще такими эффективными методами лечения: Справиться с возникшей проблемой поможет сок алоэ. Для приготовления лекарства нужно взять лист алоэ, удалить кожицу, измельчить, перемешать с медом и съесть за два приема — утром и вечером. Облегчение наступит уже на 2 день, проводить лечение до полного устранения слизи из горла. Обработка горла Эффективным и безопасным средством также является прополис, его нужно измельчить до порошкового состояния, залить стаканом холодной воды. Нужно дать ему постоять, чтобы воск и остальные примеси поднялись на поверхность воды, а сам прополис сел на дно. Полученный осадок нужно залить спиртом — на 30 г прополиса взять 100 г спирта. Настоять в течение недели и смазывать больное горло. Свежие лепестки календулы хорошо промыть и перемешать с медом 1: 1. Есть по ложке после каждого приема пищи, пока не наступит выздоровление. Своевременно проведенное лечение такого неприятного процесса как образование слизи в горле, устранит дискомфортные, и даже болезненные ощущения, предупредив, таким образом, развитие серьезных патологий.
Она обволакивает стенки кишечника и становится «посредником» между употребляемой нами пищей и кровеносными сосудами. В таком состоянии наше тело становится пристанищем для всевозможных микроорганизмов, которые питаются вареной пищей. Если мы меняем свой рацион и начинаем отдавать предпочтение сырой пище, все эти «падальщики» тут же гибнут и начинается детоксикация организма. Возникает головная боль, рвота, тошнота и понос, которые являются следствием очищения. Выводим слизь Самым эффективным методом, который помогает вывести данный секрет, является употребление свежего имбиря. Для этого нужно очистить небольшой кусочек корня имбиря, нарезать его тонкими колечками, так чтобы получилась примерно чайная ложка, и залить кипятком. После того как напиток настоится и немного остынет, можно добавить 1 ч. ложку меда и выдавить немного сока лимона. Пить напиток нужно теплым в течение всего дня, желательно за пол часа до еды. Чтобы вывести скопления данного налета в желудке и кишечнике, можно выполнить очищающую процедуру. Вам понадобится чайная ложка черного перца горошком, его нужно, не разжевывая, проглотить и запить стаканом чистой воды. Для лучшего очищения организма эту процедуру нужно выполнять вечером, до 18 часов, и только между приемами пищи. Общий курс процедур составляет семь дней, с периодичностью выполнения через два дня на третий. Не менее действенным средством, позволяющим очистится от ненужной слизи, является лимон и хрен. Нужно выдавить сок из пяти лимонов и добавить к нему 150 грамм предварительно растертого хрена, после чего хорошо перемешать. Полученную смесь необходимо принимать по чайной ложке натощак и перед сном. Основным преимуществом такой лекарственной смеси является то, что она, не повреждая оболочки, способствует полному растворению секрета и при этом совсем не раздражает ни пищеварительный тракт, ни желчный пузырь. Среди лекарственных растений, которые позволяют очистить организм от слизи, стоит выделить следующие: цветки ромашки; сосновые и кедровые почки; листья эвкалипта, черной смородины и мяты; шишки хмеля. Из них делают настойки и чаи. Можно попробовать такой сбор: столовая ложка липового цвета и две чайной ложки корня солодки заварить крутым кипятком, оставить на полчаса настояться, процедить и пить в горячем виде по 150 мл перед завтраком, обедом и ужином. Курс полного лечения — 30 дней. Подробнее проконсультирую по скайпу: tpriluckaya ============================================ Из-за чего в горле скапливается слизь и как от нее избавиться ? Из-за различных факторов внешней среды и заболеваний внутренних систем и органов в горле скапливается слизь. Повышенное количество этого вязкого вещества вырабатывается при бронхиальной астме. Бокаловидные клетки, производящие слизь, таким образом защищают организм человека и помогают удалять из него аллергены. Самой частой причиной скопления продуктов клеточной секреции являются болезни ЛОР-органов бактериального, грибкового, аллергического, постинфекционного происхождения. Также постоянная слизь в горле может возникать вследствие аномального развития области носоглотки (анатомических особенностей строения). Хроническое постоянное возникновение вязкого вещества может возникать в период разных заболеваний носа и его пазух, а также в случае искривления его перегородки или наличия полипов. Проявление болезни Густая слизь в горле скапливается обычно в утреннее время. Налипание вязкого вещества вызывает покашливание, не сопровождающееся изменениями структуры легких. Иногда желудочная жидкость обратным путем попадает в глотку и своим агрессивным действием раздражает его. Из-за этого иногда в горле скапливается слизь, вызывает кашель и мышечные спазмы, в результате которых расширяется и сужается глотка, появляется ощущение наличия кома в горле. Если содержимое желудка кислое, налипание вязкого вещества будет сопровождаться изжогой. Выявление заболевания Когда присутствует постоянная слизь в горле, диагноз устанавливается доктором на основании жалоб пациента, исследования гортани, глотки, желудка и пищевода специальной оптикой (эндоскопом). Дополнительно рентгенологически исследуется кислотность в пищеводе. Лечение Не так давно, когда возникала густая слизь в горле, использовалось только промывание с применением слабого гипертонического или изотонического раствора. Так как подобные мероприятия имели не долгосрочный эффект, в лечебных целях стали применять кортикостероидные гормоны в виде спрея или капель. Эта методика имеет более длительный эффект, но при прекращении введения препаратов в горле скапливается слизь снова. Главным методом избавления от нее является лечение базового заболевания. Если имеет место патология ЛОР-органов, применяются антибиотики, в тяжелом случае может применить оперативное вмешательство.постоянная слизь в горле Немедикаментозные способы избавления от слизи в горле Чтобы снизить секрецию, нужно изменить свой пищевой рацион. Количество в меню продуктов с большим содержанием витамина Е и С должно быть увеличено, а жирных и острых — ограничено. Уменьшить слизистые налипания можно при помощи дыхательной гимнастики. Рекомендовано выпивать в течение одного дня не менее полутора литров воды. Избавляет от слизи и полоскание содовым раствором и ингаляции с применением масла эвкалипта. Важно ограничить контакты с дымом от табака и бытовыми химическими средствами. Если в горле скапливается слизь, не следует употреблять пищу перед сном, необходимо ограничить употребления напитков, содержащих алкоголь и кофеин. ============================================ Как избавиться от соплей в горле? Слизь может скапливаться не только в носу, но и в горле, что вызывает более неприятные последствия. Если появились сопли в горле, лечение должно проводиться сразу после обнаружения возникшей проблемы, поскольку они оказывают на организм такое воздействие: вызывают ощущение комка в горле; провоцируют кашель; затрудняют процесс приема пищи; вызывают дискомфорт при разговоре; становятся причиной образования неприятного запаха изо рта. Многие люди, столкнувшиеся с данной проблемой, спешат узнать, как вылечить сопли в горле, однако любое лечение основывается на диагнозе заболевания. Именно поэтому предварительно нужно узнать, от чего возникла слизь в горле, после чего следует провести комплексное лечение. Причины слизи в горле и методы борьбы с ними Процесс образования слизи связан с гиперактивностью слизистой оболочки, которая возникает в результате нарушения вывода жидкости из организма. Главной причиной образования слизи в горле являются заболевания носоглотки. Кроме того, по словам специалистов, повлиять на деятельность слизистой может также злоупотребление некоторыми медикаментами. Сопли в горле образуются при развитии таких заболеваний: риносинусит; фарингит; аденоидит. Врач осматривает пациентаНередко процесс образования слизи в носу возникает у тех людей, которые лечили насморк сосудосуживающими препаратами. Это обусловлено тем, что слизистая набухает, образуя места для скапливания соплей. Как результат такого явления — сопли начинают стекать по задней стенке горла, вызывая кашель или першение в глотке. Обнаружив, что сопли скапливаются в горле, следует незамедлительно провести лечение, ведь кроме неприятных ощущений, они приводят к накоплению в организме человека погибших микробов, что может вызвать интоксикацию. Кроме того, из горла сопли попадают в дыхательные пути, где еще не погибшие микроорганизмы найдут питательную среду для своего стремительного размножения, нанося этим большой вред организму. Нередко пациенты жалуются на проблемы, связанные с нарушением деятельности пищеварительной системы, что произошло после проглатывания соплей. Как удалить слизь? Иногда, чтобы удалить слизь из горла достаточно провести несколько процедур полоскания, другие люди не смогут обойтись без применения медикаментов, также не стоит пренебрегать эффективными и безопасными методами народной медицины. Чаще всего врачи назначают полоскание горла и тщательное промывание гортани, направленное на очищение дыхательных путей. Обычно пациенты жалуются на скапливание слизи преимущественно по утрам, именно за ночь в горле образуется очень большое количество соплей, ухудшая состояние человека. Промывание носоглотки слабоконцентрированным раствором морской соли позволит разжижить слизь, удалить ее из дыхательных путей, подсушить слизистую и очистить нос. В процессе осуществления такой процедуры тщательно удаляются сопли с задней стенки гортани. Кроме морской соли для приготовления раствора для полоскания можно использовать такие средства: фурацилин; марганцовку; пищевую соду; отвар ромашки, шалфея или дуба. В случае, когда ощущается першение в горле, можно смазать его персиковым маслом, которое хорошо увлажняет слизистую, устраняя сухость и снимая раздражение. Если образование слизи связано с проникновением инфекции, не обойтись без применения антибактериальных препаратов. Отоларингологи в большинстве случаев назначают такие средства как Амоксиклав и Аугментин. При желании исключить поступления в организм антибиотика можно заменить его Протарголом с серебром, который можно применять даже при лечении детей. Важно знать, что на количество выработки слизи влияют некоторые продукты питания, поэтому стоит пересмотреть свой рацион питания людям, столкнувшимся с данной проблемой. Чтобы сократить количество слизи, необходимо есть пищу с высоким содержанием витаминов Е и С. Девушка пьет водуТакже желательно увеличить количество воды, выпиваемой в сутки, до 8 стаканов. Помогает справиться с проблемой и дыхательная гимнастика, которую можно провести самостоятельно в домашних условиях. Среди средств народной медицины можно провести ингаляцию с эвкалиптовым маслом. Такая процедура направлена на разжижение слизи и устранение воспалительного процесса, который неизбежно возникает в результате стекания соплей по стенкам гортани. Народная медицина известна еще такими эффективными методами лечения: Справиться с возникшей проблемой поможет сок алоэ. Для приготовления лекарства нужно взять лист алоэ, удалить кожицу, измельчить, перемешать с медом и съесть за два приема — утром и вечером. Облегчение наступит уже на 2 день, проводить лечение до полного устранения слизи из горла. Обработка горла Эффективным и безопасным средством также является прополис, его нужно измельчить до порошкового состояния, залить стаканом холодной воды. Нужно дать ему постоять, чтобы воск и остальные примеси поднялись на поверхность воды, а сам прополис сел на дно. Полученный осадок нужно залить спиртом — на 30 г прополиса взять 100 г спирта. Настоять в течение недели и смазывать больное горло. Свежие лепестки календулы хорошо промыть и перемешать с медом 1: 1. Есть по ложке после каждого приема пищи, пока не наступит выздоровление. Своевременно проведенное лечение такого неприятного процесса как образование слизи в горле, устранит дискомфортные, и даже болезненные ощущения, предупредив, таким образом, развитие серьезных патологий.
Рекомендации после приёма хирурга-стоматолога / Хабр
Добрый день, дорогие друзья! Сегодня я расскажу вам о рекомендациях, которые необходимо соблюдать после хирургического вмешательства в полости рта. Надеюсь, после прочтения этой статьи у вас больше не будет появляться мыслей и желания безудержно сморкаться, причмокивать, полоскать рот после удаления зуба или операции, а также играть на трубе.
Как после удаления, так и после любой операции необходимо соблюдать строгие рекомендации:
— Ничем не полоскать полость рта. Забудьте и не слушайте соседских наставлений типа — надо прополоскать настойкой из коры дуба, всеми любимой ромашкой или хлоргексидином. Последний, кстати, при длительном и интенсивном использовании, окрашивает зубной налёт в жёлтый цвет. Активно полоскать нельзя. Почему? А потому, что в лунке удалённого зуба формируется кровяной сгусток, который легко можно выполоскать. Он необходим для нормального заживления. Если же сгусток не сформировался, или вы его успешно выплюнули, то разовьется такое осложнение, как «альвеолит» — воспаление стенок лунки удалённого зуба. В эту самую лунку начнёт забиваться пища, и она не будет заживать. Всё это сопровождается постоянной болью. В связи с чем придётся снова идти к стоматологу, чтобы тот вас от неё избавил. А ведь все мы знаем — ничего приятного в внеочередном походе к врачу нет. Для особых пациентов добавлю, — обеззараживать рану уриной – не стоит.
Вам смешно? А мне вот — не очень. Однажды на послеоперационный осмотр пришёл пациент, практикующий уринотерапию и по совместительству фанат Малышевой и передачи «Малахов +». Он свято верил в то, что это лекарство от всех болезней. Рассказывать вам про исход данного «лечения», думаю, нет необходимости.
Если уж вам невтерпеж, но очень хочется, то можно делать ванночки с антисептиком. Ванночки – это когда вы набираете и держите во рту тот или иной раствор, без каких-либо ополаскивающих движений.
— Исключите физические нагрузки, хотя бы на 2-3 дня. Даже в том случае, если вы спортсмен разрядник или активно готовитесь к олимпиаде, а тренировки пропускать нельзя. Почему? А потому, что при нагрузках поднимается артериальное давление, рана начинает кровить и плохо заживать. А с полным ртом кровищи ставить рекорды будет, как минимум, не комфортно. Можно расплескать. Это касается и интимной близости. При возникновении физиологических позывов не надо становиться Рокко Сиффреди или Сашей Грей. Занимайтесь этим тихонько и незамысловато, как Елена Беркова или Юрий Лоза, например.
— Также исключите местный и общий перегрев организма. Сауны, бани, горячие ванны, сон на той стороне головы, где проводилось вмешательство, и растирания барсучьим жиром тоже отложите на некоторое время. Сосуды расширяются, а это также способствует кровотечению. Если вы привыкли каждый день расслабляться лёжа в горячем джакузи или ходить в Сандуны, то уж постарайтесь несколько дней воздержаться от этих роскошеств. Подмойтесь по старинке, а голову вымойте теплой или прохладной водой.
— Активно не сморкайтесь, а чихайте с открытым ртом. Зачем? А затем, чтобы всё давление приходилось на рот, а не нос. Данная рекомендация актуальная в том случае, если манипуляция была проведена на верхней челюсти, в области больших коренных зубов. 6-х, 7-х, в частности 8-х (реже 5-х) и после проведенной операции, затрагивающей верхнечелюстную (гайморову) пазуху. Синус-лифтинг, например.
Если, конечно, не хотите заполучить такие осложнения, как кровотечение из носа и нарастающий отёк, сопровождающийся пульсацией и чувством распирания под глазом. Кстати, о давлении. Если вы работаете на ярмарках или детских утренниках – воздержитесь от самостоятельного надувания шаров. Данное действие приведет всё к тем же последствиям.
— Не принимайте пищу до того момента, пока полностью не отойдет анестезия. Иначе риск того, что вы достаточно сильно покусаете губу, язык или щеку и не заметите этого, крайне велик. Обычно чувство онемения проходит через 2-3 часа. Если же вы после хирургического приема решили этой рекомендацией пренебречь, то не надо потом гадать, — почему это язык вдруг стал размером с лапоть, а распухшая губа с щекой вся синяя и болит, как после спарринга за гаражами. Ну, или после неудачного похода к косметологу, если мы говорим о девочках. Ответ очевиден.
— А вот уж когда вы дорвались до еды, — жевать нужно только на стороне, противоположной операции, чтобы предотвратить попадание еды в рану и травматизацию десны. Конечно, пища всё равно будет попадать в эту область, но в ваших силах и интересах это попадание минимизировать. Из того ассортимента продуктов, которые я вычищаю из лунок удалённых зубов, легко можно приготовить салат Оливье. Даже по традиционному рецепту. С раковыми шейками.
Нельзя есть грубую, острую, кислую, горячую пищу. Поэтому накидываться на кипящий борщ, заедать его жёстким мясом в обжигающе остром соусе, – не стоит. Но это не говорит о том, что не надо есть вообще. Надо, но аккуратно. Поешьте пару дней что-нибудь мягкое, кашки или супы пюре, например. В идеале — холод, голод и покой первые пару дней. Пусть организм удивится.
— Не забывайте про чистку зубов! Зубы можно и нужно чистить обязательно, лучше всего мягкой зубной щеткой. А вот область операции оставьте в покое на время заживления. Зубов то там уже нет! Поэтому наяривать щеткой там бессмысленно.
И! Не старайтесь перепугано счистить белый налет, которым покрывается десна. Это НЕ гной! Это — фибрин! Белок, чьё наличие говорит о нормальном заживлении лунки.
И да, забудьте об ирригаторе на пару недель. Вещь – чудесная, но вы можете серьезно навредить заживающей ране.
— Также после хирургического вмешательства выдается лёд. Его рекомендуется прикладывать к щеке, в области проведённой операции, в течение оставшегося дня. Примерно по 10-15 минут каждые полчаса. 10-15 минут держим, 30 минут отдыхаем. Ещё раз. 10-15 минут — держим! А вот 30 минут – НЕ держим! Всё так же для того, чтобы минимизировать отек. Но и сильно увлекаться не надо, так как особо усердные могут переморозить горло и лимфоузлы, если держать лёд не там, где надо, или там, где надо, но слишком долго. Не забывайте – отек, это адекватная реакция организма на воспаление, которое является защитно-приспособительным процессом, возникающим в ответ на повреждение тканей.
— Помимо вышеперечисленных рекомендаций назначаются лекарства, так называемая антибактериальная и противовоспалительная терапия. Обусловлено это тем, что область операции крайне легко воспаляется и нагнаивается, а нам бы этого не хотелось. Поэтому пренебрегать этой рекомендацией НЕЛЬЗЯ. Вместе с приёмом антибиотиков отлично заходят натуральные йогурты и прочая кисломолочная продукция. Скажем болям и диарее НЕТ. Конечно, если у вас непереносимость молочных продуктов, то тогда мы получим обратный эффект. Я бы не хотел, чтобы кто-то, сидя на унитазе, проклинал меня, строча гневные комментарии. А вот про всякие аптечные препараты для флоры забудьте. Такого заболевания, как «дисбактериоз» — не существует. Это реклама и ничего более. Кстати, если вы вдруг захотите немного прибухнуть, а впереди 5 дней приема антибиотиков, то поверьте, если вы выпьете 100 грамм, или бокал вина вечерком, или шампанского с утреца, как настоящий аристократ – ничего не случится. Проверено не одним пациентом.
Если хирургические манипуляции в полости рта были проведены правильно, и пациент соблюдал все рекомендации и выполнял назначения врача, то риски послеоперационных осложнений крайне невелики. Но, тем не менее, иногда они случаются. И об этом мы поговорим с вами в следующий раз.
Пы.Сы Хотелось бы развенчать всеми любимый миф о том, что после синус-лифтинга – нельзя летать на самолёте (синус-лифтинг — увеличение объема костной ткани на верхней челюсти по высоте).
Это всё фигня. Вы же не на кабриолете летите, а в самолёте. Есть такое понятие, как «наддув кабины» — процесс, в котором воздух закачивается в кабину/салон самолёта или космического корабля, для создания безопасной и комфортной среды для людей на больших высотах. Проще говоря – стабилизация давления. Пациенты, прилетающие ко мне на приём из других городов, после проведённой операции, спокойно летят себе домой в этот же день. Никаких проблем с заживлением у них не возникает.
Единственное, — не нужно продувать нос, если заложило уши! Просто вызовите зевоту, почитав «Капитал» Маркса. А ещё лучше — нахватайте у стюардессы побольше леденцов. Если она даст.
С уважением, Андрей Дашков
Что еще почитать?
Про имплантацию зубов:
— Установка имплантата: как это делается?
— Синус-лифтинг и одномоментная имплантация
— Имплантация при полном отсутствии зубов, как следствие несвоевременного обращения к стоматологу
Про зубы мудрости и их удаление:
— Зубы мудрости: удалить нельзя оставить
— Последствия несвоевременного удаления зубов мудрости
— Удаление зубов мудрости. Как это делается?
— ЧЛХ или не ЧЛХ? Вот в чем вопрос…
— Зубы мудрости: Тянем-потянем!
И, конечно:
— Стоматология: ожидание и реальность
— Голая правда (статья о формировании стоимости лечения в стоматологической клинике)
Амоксиклав при ангине: как принимать, дозировка, отзывы
Во избежание развития осложнений терапия бактериальных лор-заболеваний должна проводиться с использованием антибиотиков. Одним из самых эффективных препаратов для лечения ангины является «Амоксиклав». При ангине он быстро и успешно борется с инфекцией.
Описание
Основными активными компонентами лекарства является амоксициллин и клавулановая кислота. Совокупность этих веществ позволяет эффективно подавлять распространение грамположительных и грамотрицательных бактерий, тем самым блокируя их размножение и рост.
Производителем медикамент выпускается в нескольких фармакологических формах:
- Таблетированный «Амоксиклав». Таблетки могут иметь различную дозировку – 250, 500, 875 мг.
- Порошок, предназначенный для приготовления суспензии. Может также иметь различную дозировку – 125, 250, 400 мг.
Преимущества
Использование «Амоксиклава» при ангине взрослым и детям предоставляет ряд преимуществ:
- Препарат хорошо переносится пациентами.
- Допускается его использование при терапии пациентов различного возраста.
- В его составе отсутствуют токсичные и ядовитые вещества.
- Он эффективен при различных заболеваниях инфекционной природы, обладает широким спектром воздействия в отношении активности многих болезнетворных бактерий.
- Может принимать пациентом в любое время, вне зависимости от приемов пищи.
- Выпускается в нескольких удобных лекарственных формах.
- Не провоцирует возникновение серьезных побочных эффектов.
При ангине «Амоксиклав» назначается чаще, чем другие медикаменты. Благодаря комбинированному составу препарата обеспечивается его эффективность при воздействии на патогенные возбудители.
Показания к использованию
Терапевтическая эффективность медикамента достигается путем сочетания в его составе определенных активных компонентов. Антибиотик относительно безопасен, поэтому допускается его применение при терапии детей.
В соответствии с инструкцией по использованию, «Амоксиклав» может использоваться в следующих ситуациях:
- При инфекционном заражении системы дыхания – фарингите, тонзиллите, отите, синусите.
- При патологических состояниях нижнего отдела системы дыхания – пневмонии бактериальной этимологии, бронхите.
- При заболеваниях желчевыводящих путей и системы выведения мочи.
- При поражениях мягких тканей и покровов кожи, системы костей на фоне воспалительного процесса.
- При инфекционных поражениях репродуктивной системы у женщин.
Почему так быстро помогает «Амоксиклав» при ангине?
Терапевтические свойства
Амоксициллин, находящийся в составе, является полусинтетическим пенициллином, который наиболее активен по отношению к гемолитическому стрептококку, который в большинстве случаев провоцирует заболевание. В тех случаях, когда ангина развивается на фоне воздействия стрептококковой инфекции, препарат способен оказывает лечебное действие благодаря находящейся в его составе клавулановой кислоты, которая нейтрализует устойчивость микроорганизмов и обладает бактерицидными свойствами.
При попадании в организм активные компоненты препарата поступают во все ткани и органы, достигая миндалин. Всасывается препарат довольно быстро из ЖКТ, а наивысшая концентрация определяется уже спустя час. Выведение компонентов медикамента осуществляется почками по истечении 6 часов.
Многим интересно, как принимать «Амоксиклав» при ангине? Употреблять его можно вне зависимости от приемов пищи. В тех случаях, когда заболевание переходит в хроническую форму, допускается комбинирование антибиотика с другими медикаментами, такими, как противовоспалительные, иммуномодулирующие, жаропонижающие.
Необходимо отметить, что вирусная ангина антибактериальными средствами не лечится. В подобных случаях требуется назначение противогрибковых и антивирусных средств.
При наличии некоторых факторов показано применение «Амоксиклава» для инъекций. Подобная терапия должна осуществлять исключительно в стационарных условиях.
Использование, дозировка
Ангина бактериального происхождения развивается, чаще всего, под воздействием стрептококковых, пневмококковых и стафилококковых микроорганизмов. Заболевание сопровождается интенсивной болезненностью в горле, жаром, упадком сил.
Взрослым пациентам «Амоксиклав» при ангине назначается в дозировках, которые зависят от разновидности болезни:
- Для лечения катаральной ангины следует троекратно в сутки принимать по 250 мг.
- Для терапии тяжелых форм ангины показано двукратное в сутки применение 500 мг лекарства.
- Для терапии ангины в гнойной форме показано двукратное применение в сутки 875 мг препарата, либо троекратное в сутки по 500 мг.
Дозировка «Амоксиклава» при ангине должна строго соблюдаться.
Принимать таблетки необходимо целиком, запивая их водой. Предпочтительным временем приема являет вечер или утро. Чтобы предотвратить развитие аллергических реакций на фоне использования медикамента, специалисты рекомендуют дополнить терапию приемом антигистаминов.
В среднем курс терапии может занимать до 14 дней, если другое не определено врачом. Однако, чаще всего, взрослым пациентам советуют принимать медикамент не больше недели.
При облегчении самочувствия пациента и исчезновении симптоматики ангины отменять прием лекарства не следует. Курс должен быть завершен, что позволит предотвратить рецидивы ангины.
Использование при терапии детей
Пациентам от 12 лет и подросткам «Амоксиклав» назначается, как правило, в таблетированной форме. Дозировки при этом следующие:
- При терапии легких форм заболевания показан трехкратный прием в сутки 250 мг лекарства.
- При терапии заболевания в средней тяжести рекомендовано троекратное применение в сутки 250 мг препарата, либо двукратное применение в сутки 500 мг.
- Для терапии гнойной формы ангины дозировку следует увеличить. Препарат рекомендуется принимать двукратно в сутки по 875 мг.
Терапия осуществляется на протяжении 7 суток, но ее продолжительность может быть сокращена по рекомендации врача и с учетом типа заболевания. Если эффективность от использования медикамента не наступает, специалист может посоветовать изменить дозировку или препарат.
При терапии детей до 12 лет требуется использовать суспензионную форму «Амоксиклава». Чтобы приготовить ее, необходимо развести порошок водой. После этого флакон необходимо встряхнуть для полного растворения препарата. Полученную смесь можно хранить в течение 7 суток, после чего она теряет свои терапевтические характеристики.
Перед началом использования антибиотика следует убедиться, что у ребенка нет аллергии на его составляющие и препараты ряда пенициллинов. Помимо этого, специалисты советуют параллельно начать прием антигистаминных медикаментов.
Длительность терапии и дозировка «Амоксиклава» при ангине для взрослых и детей должна определяться врачом.
Противопоказания к использованию, негативные воздействия
Не допускается использование медикамента в следующих случаях:
- Если у пациента присутствует индивидуальная восприимчивость к его компонентам.
- Если у пациента диагностированы тяжелые формы печеночной или почечной дисфункции.
- При склонности к аллергическим реакциям.
- При наличии в анамнезе желтухи.
- При некоторых заболеваниях крови.
- При мононуклеозе.
Негативные воздействия на фоне приема «Амоксиклава» проявляются в виде:
- Нарушений микрофлоры кишечника.
- Рвотных рефлексов.
- Тошноты.
- Развития тромбоза.
- Лейкопении.
- Гепатита.
- Желтухи.
- Нарушений сна.
- Головокружений.
- Болей в голове.
Важно соблюдать осторожность при использовании антибиотика «Амоксиклав» при ангине пациентами с колитами, болезнями ЖКТ, патологиями почек и печени.
Лактационный период и беременность являются относительными противопоказаниями к использованию медикамента, то есть препарат может быть назначен женщинам в данных периодах, но только в том случае, если это целесообразно.
Важно помнить, что назначение любого препарата и определение его дозировки должен осуществлять врач. Это позволит сделать терапию наиболее эффективной и, в то же время, избежать негативных проявлений и осложнений.
Отзывы об «Амоксиклаве» при ангине
Данный препарат собирает многочисленные отзывы. В основном они положительные. Он быстро помогает избавиться от ангины, самочувствие улучшается уже на второй день приема. Однако очень велика вероятность развития побочных эффектов. Особенно часто возникает аллергическая реакции в виде крапивницы и зуда. Поэтому рекомендуется проявлять осторожность при лечении ангины данным медикаментом.
Сравнительное исследование эффективности внутривенного бензилпенициллина и внутривенного аугментина в эмпирическом лечении стенокардии Людвига
Фон: Стенокардия Людвига — это потенциально опасное для жизни состояние, характеризующееся двусторонним целлюлитом поднижнечелюстного, подподбородочного и подъязычного пространств. Внутривенный (I.V) пенициллин G или амоксициллин-клавуланат (Аугментин) рекомендуется использовать в качестве эмпирического метода лечения до получения результатов посева и чувствительности.
Цель: Целью этого исследования было сравнение терапевтической эффективности и клинических исходов внутривенного бензилпенициллина и внутривенного аугментина при эмпирическом лечении стенокардии Людвига.
Методы: Это было проспективное рандомизированное клиническое исследование, проведенное для измерения скорости уменьшения отека (с использованием доли долей, скорости Адама и межрезцового расстояния) и других клинических параметров среди двух групп препаратов (I.V пенициллин G и Аугментин). Были созданы описательные сводки переменных, и t-критерий Стьюдента был использован для сравнения средних результатов двух групп.
Полученные результаты: В исследовании приняли участие 26 человек, из них 46% (12) мужчин и 54% (14) женщин. Возраст участников составлял от 13 до 61 года со средним значением 34,4 (± 12,7) и 35 лет соответственно.Только 8% случаев стенокардии Людвига не были связаны с одонтогенными факторами, по сравнению с 92% случаев, вызванных одонтогенными причинами. Не было значительной разницы в эффективности двух антибиотиков, использованных в этом исследовании.
Заключение: Эффективность и клинические исходы двух антибиотиков были сходными. Бензилпенициллин, вероятно, является подходящей эмпирической альтернативой, когда нельзя позволить себе Аугментин, для снижения смертности, связанной с этим заболеванием.
Резюме Contexte: L’angine de Ludwig — это состояние, способствующее устранению пораженного целлюлита от двустворчатого целлюлита в espaces sousmandibulaires, sousmentaux et souslinguaux. В соответствии с рекомендациями по применению пенициллина (I.V) внутривенно используйте G ou l’amoxicilline-clavulanate (Augmentin) для эмпирического исследования результатов сенсибилизации и культуры. Objectif: Le but de cette étude était de comparer les efficacités thérapeutiques et les resultats Cliniques d’I.V бензилпенициллин с I.V. Расширение в управлении (направлении) эмпирики ангина Людвига. Procédés: C’était une étude Clinique randomisée éventuelle a effectué mesurer le taux de réduction se gonflant (utilisant le taux de lobar, le taux d’Adam et la distance interincisal) et d’autres paramètres Cliniques parmi les deuxmenticaes groupes (la pénicilline I.В. Г. и Аугментин). Резюме, описывающее переменные на этих продуктах, и t-test de l’Etudiant, использованное для сравнения моих результатов deux groupes. Результаты: , всего 26 человек, участвовавших в исследовании, состоят из 46% (12) мужчин и 54% (14) женщин. Les members se sont étendus de 13–61 ans avec moyen et median de 34,4 (± 12,7) и 35 человек, соответственно. 8% случаев одонтогенного воздействия на людей Людвига, по сравнению с 92% одонтогенных причин.Il n’y avait aucune dans cette étude. Заключение: Не знаю, насколько важны различия в эффективности двух антибиотиков в результатах клинической практики. Бензилпенициллин, вероятно, является альтернативной эмпирической альтернативой, которая может быть увеличена в зависимости от обстоятельств.
Ключевые слова: Аугментин; Гана; Ангина Людвига; бензилпенициллин; эмпирический.
Общие и редкие побочные эффекты при пероральном приеме амоксициллин-кларитромицин-лансопразол
ОБЩИЕ побочные эффекты
В случае опыта они имеют тенденцию к тяжелому выражению i
К сожалению, у нас нет данных. Обратитесь к своему врачу или фармацевту.
При наблюдении они, как правило, менее выражены i
- Нарушение вкуса
- тошнота
- рвота
- диарея
- сильная боль в животе
- дрожжевая инфекция влагалища и вульвы
- запор
- зуд
- головокружение
- кожная сыпь
НЕЧАСТНЫЕ побочные эффекты
При появлении они, как правило, имеют тяжелое выражение i
- кожная сыпь с шелушением
- крапивница
- значительный тип аллергической реакции, называемой анафилаксией
Если опытные, они, как правило, менее выражены i
- несварение желудка
- трудности со сном
- головная боль
- газ
- зуд
- спазмы желудка
- боль в суставах
- изменения аппетита
- боль в мышцах или костях
- боль в ротоглотке
РЕДКИЕ побочные эффекты
При появлении они имеют тенденцию иметь тяжелое выражение i
- диарея от инфекции бактериями Clostridium difficile
- снижение тромбоцитов в крови
- очень низкий уровень гранулоцитов, a тип лейкоцитов
- низкий уровень лейкоцитов
- низкий уровень лейкоцитов, называемый нейтрофилами
- повышенный уровень эозинофилов в крови
- увеличение количества тромбоцитов в крови
- психические проблемы из-за приема препарат
- тип мышечного паралича из-за блокирования нервной функции, называемый нервно-мышечной блокадой
- заболевание с сокращением и ослаблением мышц, называемое миопатией
- тромб в легком
- учащенное сердцебиение желудочков
- torsades de pointes, тип аномального сердечный ритм
- мерцательная аритмия 90 052
- полная остановка сердца
- лишние сердечные сокращения
- удлинение интервала QT на ЭКГ
- желудочковые аритмии, тип нарушения сердечного ритма
- кровотечение
- воспаление пищевода
- воспаление слизистой оболочки желудка и кишечника
- острая печеночная недостаточность
- воспаление печени, называемое гепатитом
- нарушение нормального оттока желчи
- острое воспаление поджелудочной железы
- тип воспаления почек, называемый интерстициальным нефритом
- почечная недостаточность
- воспаление кожи с волдырями
- кожное заболевание с образованием пузырей и шелушения кожи, называемое токсическим эпидермальным некролизом
- кожное заболевание с образованием пузырей и шелушением кожи, называемое синдромом Стивенса-Джонсона
- крапивница
- мышечный спазм
- состояние с разрушением мышечной ткани, называемое рабдомиолизом
- сонливость
- потеря сознания
- галлюцинации
- судороги
- тип аномального двигательного расстройства, называемого дискинезией
- высокое количество билирубина в крови
- боль в груди
- аномальные функциональные тесты печени
- значительный тип аллергической реакции, вызываемой анафилаксия
- тип аллергической реакции, называемой ангионевротическим отеком
- реакция гиперчувствительности на лекарство
- воспаление печени с остановкой оттока желчи
- генерализованная слабость
- пожелтение глаз или кожи из-за накопления билирубина, называемое желтухой
- целлюлит
- тип кожного заболевания под названием острый генерализованный экзантематозный пустулез
- тип значительной аллергической кожной реакции под названием DRESS-синдром
- IgA-васкулит
- разрушение эритроцитов собственными антителами организма
- lo w количество тромбоцитов и кровотечение в результате иммунного ответа
- аллергическая реакция, вызывающая воспаление кровеносных сосудов
- отек голосовых связок
- повреждение печени и воспаление
- закупорка желчного протока, которая приводит к высокому уровню билирубина
- мультиформная эритема, a тип аллергической кожной реакции
- появление кристаллов в моче
- реакция сывороточной болезни
- тип бугристой кожной сыпи, называемой макулопапулезной сыпью
- волосатый язык
- состояние с низким уровнем гормонов щитовидной железы
- низкое количество натрия в крови
- приобретенная гемолитическая анемия, анемия из-за разрушения эритроцитов
- тип заболевания крови со снижением всех типов клеток крови, называемый панцитопенией
- низкие показатели крови из-за недостаточности костного мозга
- глаукома , повышенное давление в глазу
- помутнение глаза хрусталик глаза катаракта
- потеря слуха
- высокое кровяное давление
- сердечный приступ
- стенокардия, тип боли в груди
- медленное сердцебиение
- нарушение сердечного ритма
- инсульт
- тромботическая тромбоцитопеническая пурпура, тип расстройства крови
- низкое кровяное давление
- отек горла
- чувство стеснения в горле
- состояние, при котором в легких образуется фиброзная ткань, называемое фиброзом легких
- желчные камни
- воспаление желчного пузыря
- острая почечная недостаточность
- камни в почках
- подострая кожная красная волчанка
- кожная сыпь с отшелушиванием
- системная красная волчанка, аутоиммунное заболевание
- сломанная кость
При наблюдении они, как правило, имеют менее выраженное выражение
- путаница
- звон в ушах
- потеря слуха
- астма
- изменение цвета зубов
- сухость во рту
- стоматит, болезненное опухание и язвы во рту
- болезненный, красный или опухший язык
- обесцвеченный язык
- гастроэзофагеальная рефлюксная болезнь
- тип раздражения желудка, называемый гастритом
- запор
- болезненность в области прямой кишки
- зуд
- угри
- мышечная слабость
- мышечная боль
- ощущение кружения или кружения
- головокружение
- головокружение лихорадка
- низкая энергия
- повышенное потоотделение
- озноб
- мышечный тремор
- искаженное обоняние, называемое паросмией
- снижение аппетита
- кровотечение из носа
- пульсация или стук сердца
- отрыжка 90 051 вздутие живота
- нервозность
- чувство покалывания иглами на коже
- чувство общего дискомфорта, называемое недомоганием
- ненормальные сны
- потеря вкуса
- отсутствие обоняния
- тревожное чувство
- анемия
- возбуждение
- поведенческие проблемы
- трудности со сном
- изменение интереса к половому акту
- мигренозная головная боль
- изменение поля зрения
- расширение кровеносных сосудов
- воспаление миндалин
- воспаление толстой кишки
- увеличенная грудь
- боль при менструации
- проблема с менструацией
- воспаление мешка вокруг сустава — бурсит
- воспаление мышц
- сонливость
- гриппоподобные симптомы
- боль 9005 1 нарушение вкуса
- видимая задержка воды
- изменение голоса
- тип нарушения речи, называемый дизартрией
- увеличение лимфатических узлов
- кашель
- рвота
- газ
- неэффективное болезненное напряжение стула или мочи
- общая слабость
- Синдром беспокойных ног, сильный дискомфорт в икроножных мышцах при сидении или лежании
- волосатый язык
- Боль при половом акте
- учащенное сердцебиение
Стоматологические инфекции в неотложной медицинской помощи Лекарства: актуальные, антибиотики
Автор
Линнус Ф. Пэн, доктор медицины Ассистент клинического профессора кафедры анестезии Калифорнийского университета в Ирвине; Председатель отделения анестезии хирургического отделения Медицинского центра Св. Иуды в Фуллертоне
Линн Ф. Пэн, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американское общество анестезиологов
Раскрытие информации: не раскрывать.
Соавтор (ы)
Амин Антуан Каззи, доктор медицины Профессор клинической неотложной медицины, факультет неотложной медицины, Американский университет Бейрута, Ливан
Амин Антуан Каззи, доктор медицины, является членом следующих медицинских обществ: Американская академия неотложной медицины
Раскрытие: Нечего раскрывать.
Willard Peng, DDS, MS Keck School of Medicine Университета Южной Калифорнии
Willard Peng, DDS, MS является членом следующих медицинских обществ: American Dental Association, California Dental Association
Раскрытие: Ничего не разглашать .
Енох Пэн Университет Райса
Раскрытие информации: раскрывать нечего.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Главный редактор
Джефф Берджесс, DDS, MSD (на пенсии) доцент кафедры оральной медицины Школы стоматологической медицины Вашингтонского университета; (На пенсии) посещает Центр боли Медицинского центра Вашингтонского университета; (На пенсии) Частная практика на Гавайях и в Вашингтоне; Директор, Oral Care Research Associates
Раскрытие информации: не подлежит разглашению.
Дополнительные участники
Майкл Глик, DMD Декан, Школа стоматологической медицины Университета Буффало
Майкл Глик, DMD является членом следующих медицинских обществ: Американская академия оральной медицины, Американская стоматологическая ассоциация
Раскрытие информации: не раскрывать.
Ребекка Ченг Медицинский факультет Университета Лома Линда
Раскрытие: Ничего не говорится.
Благодарности
Марк В. Фурре, доктор медицины Доцент кафедры хирургии Медицинской школы Университета Вермонта; Программный директор, Департамент неотложной медицины, Медицинский центр штата Мэн
Раскрытие информации: не подлежит разглашению.
Амоксициллин / клавулановая кислота — обзор
Амоксициллин-клавулановая кислота
Амоксициллин-клавулановая кислота является наиболее распространенным антибиотиком, вызывающим ЛПП в США и Европе. 13 144 В проспективном популяционном исследовании повреждение печени, вызванное амоксициллин-клавулановой кислотой, было оценено в 1 случае из 2350 назначений. 9 Типичными симптомами являются желтуха и зуд при холестатическом ЛПП. ЛПП характеризуется длительным латентным периодом от нескольких дней до недель, иногда спустя долгое время после прекращения приема препарата. 439 Могут присутствовать иммуноаллергические особенности, включая сыпь и эозинофилию. Разрешение аномалий печеночных тестов может занять месяцы, и может возникнуть хроническое повреждение печени с дуктопенией.
Поскольку комплекс HLA наследуется и участвует в презентации антигена, было проведено несколько исследований связи между полиморфизмами HLA и восприимчивостью к ЛПП (см. Таблицу 56-8). 440-447 Одним из лучших примеров связи между HLA и DILI является исследование 35 пациентов с гепатотоксичностью амоксициллина-клавуланата. 116 Это исследование уникально, потому что оно включает большое количество пациентов с повреждением печени от одного лекарственного препарата, подтвержденного биопсией, и у всех пациентов развилась желтуха. HLA-A и HLA-B были типированы с помощью анализов лимфоцитотоксичности, а HLA-DRB и HLA-DBQ были типированы с помощью анализов линейных зондов на основе полимеразной цепной реакции. Пациенты с большей вероятностью, чем контрольная группа, имели гаплотип антигена HLA класса II DRB1 * 1501-DRB5 * 0101-DQB1 * 0602, p <0,0002, и у них была более высокая вероятность холестатического поражения.Другое исследование оценивало влияние аллелей HLA на фенотип и идентифицировало гаплотип DRB1 * 1501-DRB5 * 0101-DQB1 * 0602 с холестазом и отсроченным началом, тогда как носители A * 3002 и / или B * 1801 были связаны с гепатоцеллюлярным повреждением, более молодой возраст. , и увеличилась госпитализация. 448
Гаплотип DRB5 * 0101 также был связан с первичным склерозирующим холангитом, холестатическим расстройством, а повреждение от амоксициллин-клавуланата является холестатическим. 449 Другие предположили, что неоантигены, представленные на эпителии желчных протоков, являются частью механизма повреждения печени амоксициллин-клавуланатом. 449 Исследования продемонстрировали связь между аллелями HLA и повреждением печени от флуклоксациллина. В исследовании ассоциации всего генома аллель HLA HLA-B * 5701 был связан с 80-кратным повышением риска повреждения печени от флуклоксациллина. 450 Отдельным предложенным механизмом действия является агонист рецептора прегнана X. У лиц, у которых развилось повреждение печени от флуклоксациллина, был более вероятен полиморфизм рецептора прегнана X (rs3814055; C-25385-T), чем в контрольной группе, и их было 3.Вероятность развития ЛПП в 37 раз выше. 451
Цефалоспорины редко были связаны со случаями гепатотоксичности. Однако в DILIN 3,9% из 899 случаев ( n = 35) были связаны с цефалоспоринами, среди которых цефазолин был наиболее распространенным (2,2%), за ним следовали цефтриаксон (0,3%), цефалексин (0,2%), цефадроксил ( 0,2%) и другие. 12 В популяционном исследовании цефалоспорины способствовали возникновению двух случаев из 96 за 2-летний период. 9 Цефтриаксон, который выделяется с желчью, связан с образованием желчного осадка и камней. 452 До 3% пациентов, принимающих цефтриаксон, может развить повышение уровня аминотрансфераз. 453
Обычно используемые антибиотики могут вызывать проблемы с сердцем — ScienceDaily
Ученые впервые показали связь между двумя типами сердечных заболеваний и одним из наиболее часто назначаемых классов антибиотиков.
В исследовании, опубликованном сегодня в журнале Американского колледжа кардиологии , исследователи из Университета Британской Колумбии (UBC) в партнерстве с отделом терапевтической оценки Управления здравоохранения провинции (PHSA) обнаружили, что нынешние пользователи фторхинолоновых антибиотиков, такие как ципрофлоксацин или ципро, сталкиваются с 2.В 4 раза выше риск развития аортальной и митральной регургитации, когда кровь возвращается в сердце, по сравнению с пациентами, принимающими амоксициллин, антибиотик другого типа. Наибольший риск возникает в течение 30 дней использования.
Недавние исследования также связали тот же класс антибиотиков с другими проблемами с сердцем.
Некоторые врачи предпочитают фторхинолоны другим антибиотикам из-за их широкого спектра антибактериальной активности и высокой абсорбции при пероральном введении, которая так же эффективна, как внутривенное или внутривенное лечение.
«Вы можете отправлять пациентов домой с таблеткой для приема один раз в день», — сказал Махьяр Этминан, ведущий автор и доцент кафедры офтальмологии и визуальных наук медицинского факультета Университета Британской Колумбии. «Этот класс антибиотиков очень удобен, но в большинстве случаев, особенно при инфекциях, связанных с населением, они на самом деле не нужны. Неправильное назначение может вызвать как устойчивость к антибиотикам, так и серьезные проблемы с сердцем».
Исследователи надеются, что их исследование поможет проинформировать общественность и врачей о том, что если у пациентов возникают проблемы с сердцем, по которым не было обнаружено других причин, фторхинолоновые антибиотики потенциально могут быть причиной.
«Одной из ключевых задач группы терапевтической оценки является оценка различных лекарств и медицинских технологий, чтобы определить, повышают ли они качество помощи, предоставляемой нашими программами, или улучшают результаты лечения пациентов», — сказал д-р Брюс Карлтон, директор подразделения и научный сотрудник Детской больницы Британской Колумбии, программа PHSA. «Это исследование подчеркивает необходимость осмотрительности при назначении антибиотиков, которые иногда могут причинить вред. В результате этой работы мы продолжим работать с Комитетом по контролю над противомикробными препаратами Британской Колумбии, чтобы обеспечить надлежащее назначение этого класса антибиотиков пациентам по всей Великобритании. Колумбия и сократить количество неуместных назначений.«
Для этого исследования ученые проанализировали данные системы сообщений о неблагоприятных последствиях Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США. Они также проанализировали массивную базу данных о медицинских страховых случаях в США, которая фиксирует демографические данные, идентификацию лекарств, назначенные дозы и продолжительность лечения. Исследователи выявили 12 505 случаев клапанной регургитации у 125 020 субъектов случай-контроль в случайной выборке из более чем девяти миллионов пациентов. Они определили текущее воздействие фторхинолона как действующее назначение или за 30 дней до неблагоприятного события, недавнее воздействие как в пределах от 31 до 60 дней, и прошлое воздействие как в пределах от 61 до 365 дней до инцидента.Ученые сравнили использование фторхинолона с амоксициллином и азитромицином.
Результаты показали, что риск аортальной и митральной регургитации, обратного кровотока в сердце, является самым высоким при текущем использовании, за которым следует недавнее использование. Они не обнаружили повышенного риска аортальной и митральной регургитации при использовании в прошлом.
Этминан надеется, что если другие исследования подтвердят эти результаты, регулирующие органы добавят риск аортальной и митральной регургитации к своим предупреждениям как потенциальные побочные эффекты, и что результаты побудят врачей использовать другие классы антибиотиков в качестве первой линии защиты при неосложненных случаях. инфекции.
Это исследование финансировалось и проводилось отделением офтальмологии и отделением терапевтической оценки при Управлении здравоохранения провинции.
История Источник:
Материалы предоставлены Университетом Британской Колумбии . Примечание. Содержимое можно редактировать по стилю и длине.
Две недели против трех недель лечения амоксициллин-клавуланатом для стабилизации внебольничных осложненных парапневмонических выпотов.Предварительное двойное слепое рандомизированное контролируемое исследование не меньшей эффективности
Предпосылки
Оптимальная продолжительность лечения антибиотиками при осложненных парапневмонических выпотах (CPPE) должным образом не определена. Наша цель состояла в том, чтобы сравнить эффективность амоксициллина-клавуланата в течение 2 и 3 недель у пациентов с СРРЕ (т.е. тех, которым требовалось дренирование плевральной дренажной трубки).
Методы
В этом рандомизированном двойном слепом контролируемом исследовании не меньшей эффективности пациенты с внебольничной СРРЕ были набраны из двух центров в Испании, и, после достижения клинической стабильности после 2 недель приема амоксициллина-клавуланата, они были случайным образом назначается плацебо или антибиотиком на дополнительную неделю.Основной целью был клинический успех, проверенный на соответствие критериям не меньшей эффективности <10%. Вторичными исходами были доля остаточного утолщения плевры> 10 мм через 3 месяца и побочные эффекты. Исследование было зарегистрировано в EudraCT, номер 2014-003137-25. Первоначально мы планировали случайным образом распределить 284 пациента.
Результаты
После набора 55 пациентов исследование было прекращено досрочно из-за медленного набора. В общей сложности 25 пациентов были назначены на 2 недели и 30 пациентов на 3 недели амоксициллина-клавуланата.Клинический успех был достигнут у 25 (100%) пациентов, получавших лечение в течение 2 недель, и 29 (97%) пациентов, получавших лечение в течение 3 недель (разница 3%, 95% ДИ от –3 до 9,7%). Соответствующие межгрупповые различия в скорости остаточного утолщения плевры (−12%, 95% ДИ от −39 до 14%) и нежелательных явлений (−7%, 95% ДИ от −16 до 2%) не достигли статистической значимости. Выводы.
Введение
Приблизительно 20% госпитализированных пациентов с внебольничной пневмонией (ВП) имеют сопутствующие плевральные выпоты на рентгенограммах грудной клетки, из которых около одной трети классифицируются как осложненные парапневмонические выпоты (СППЭ) (т. Е. Дренаж плеврального пространства необходим для лечение) [1]. Рекомендуемые эмпирические схемы для госпитализированных пациентов отделения не интенсивной терапии (ОИТ) с ВП включают β-лактамный агент плюс макролид (или β-лактам плюс респираторный фторхинолон) [2].Однако было последовательно продемонстрировано, что бактериология плевральных инфекций отличается от бактериологии ВП [3]. В недавнем систематическом обзоре стрептококки Viridans, являющиеся частью нормальной флоры ротовой полости и редко связанные с пневмонией, были наиболее распространенными бактериями, культивируемыми из 1097 внебольничных инфекций плевры (32%), за которыми следовали пневмококки (22%), Золотистый стафилококк (18,5%) и анаэробы (17,8%) [4]. Более того, атипичные микроорганизмы, которые часто вызывают ВП, очень редко обнаруживаются в образцах плевральной жидкости с помощью передовых молекулярных методов [5].Следовательно, эмпирические антибиотики, выбранные для лечения внебольничных инфекций плевры, обычно состоят из монотерапии β-лактамом, активным против анаэробов (например, амоксициллин-клавуланат), или комбинации β-лактама (например, цефтриаксона) и клиндамицина [6].
Около 5-7 дней приема антибиотиков считается достаточно эффективным для большинства ВП [7], хотя более 70% пациентов, госпитализированных с ВП, в конечном итоге получают лечение антибиотиками, превышающее рекомендованную продолжительность [8]. И наоборот, оптимальная продолжительность терапии CPPE неизвестна.Большинство экспертов предлагают длительный курс антибиотиков продолжительностью 3 и более недель [9]. Учитывая отсутствие доказательств для определения продолжительности лечения в CPPE, это рандомизированное исследование было разработано для того, чтобы впервые проверить, не уступают ли 2 недели 3 неделям.
Материалы и методы
Дизайн исследования и пациенты
ODAPE (Оптимальная продолжительность лечения антибиотиками при парапневмонических выпотах; https://www.clinicaltrialsregister.eu/ctr-search/trial/2014-003137-25/ES) был рандомизированное двойное слепое исследование не меньшей эффективности: 2 vs.3 недели лечения амоксициллин-клавуланатом у взрослых с CPPE или эмпиемами. Первоначально шесть центров обязались участвовать в исследовании. Тем не менее, четверо не смогли включить пациентов через два года после начала испытания и были исключены из исследования, которое, наконец, было проведено в двух оставшихся академических центрах Испании (Университетская больница Арнау де Виланова в Лериде и Университетская клиническая больница Сантьяго в Сантьяго-де-Сантьяго. Compostela) в период с марта 2015 года по март 2019 года. Он был одобрен этическим комитетом каждого участвующего центра (CEIC No.1384), и все пациенты, включенные в исследование, дали письменное информированное согласие.
CPPE относится к экссудативным выпотам, связанным с пневмонией, которые требуют дренирования плевральной трубки для разрешения. Эмпиема обозначала гной в плевральной полости. Решение о том, вставлять ли дренажную трубку, было основано на наличии любого из следующих состояний: большие (примерно половина или более гемиторакса) или локализованные выпоты, гнойная жидкость, pH плевральной жидкости ≤7,20 (или, альтернативно, глюкоза <60 мг / кг). dL) или микроорганизмов на окрашенных по Граму плевральной жидкости или посевах.Подходящими для исследования были пациенты в возрасте 18 лет и старше с ВП и сопутствующим плевральным выпотом, которые соответствовали критериям классификации как осложненные, как описано выше. Критерии исключения: беременность, аллергия на амоксициллин-клавуланат, активный туберкулез, пневмония, связанная с больницей или медицинским обслуживанием, иммуносупрессия (например, инфекция вируса иммунодефицита человека, трансплантация, рак при активной онкологической терапии, использование кортикостероидов или иммунодепрессантов), непарапневмоническая эмпиема. (е.грамм. травма, торакальная или абдоминальная хирургия), ожидаемая продолжительность жизни менее 3 месяцев или изоляция бактерий, устойчивых к амоксициллин-клавуланату.
Пациенты с ХПНД были госпитализированы в отделение интенсивной терапии и эмпирически лечились 2 г / 200 мг амоксициллина-клавуланата внутривенно каждые 8 ч, который был переведен на пероральный путь (таблетки 875/125 мг / 8 ч) на основании клинических данных. улучшение (например, отсутствие лихорадки в течение как минимум 24 часов, нормальные показатели жизнедеятельности, снижение уровня С-реактивного белка в сыворотке [CRP]) и возможность перорального приема.Использование нестероидных противовоспалительных препаратов (НПВП) и / или азитромицин перорально в течение максимум 5 дней в сочетании с β-лактамом, а также время выписки из больницы были оставлены на усмотрение лечащего врача. Наконец, внутриплевральная урокиназа (100 000 ЕД каждые 24 часа в течение максимум 6 дней) обычно использовалась в участвующих центрах для локализованных парапневмонических выпотов и эмпием.
Рандомизация и лечение
Через 14 дней терапии β-лактамом, считая с первого дня его введения, пациенты, достигшие клинической стабильности, были рандомизированы для получения плацебо по сравнению самоксициллин-клавуланат (порошок для суспензии 875/125 мг / 8 ч) перорально в течение дополнительной недели (период вмешательства). Клиническая стабильность на момент рандомизации определялась всеми следующими факторами: 1) температура <37,80 ° C, частота пульса и дыхания в покое ниже 100 / мин и 24 / мин, соответственно, и систолическое артериальное давление> 90 мм рт. последние 48 ч, 2) дренаж грудной клетки уже удален, 3) плевральный выпот, занимающий менее 20% гемиторакса на рентгенограмме грудной клетки, и 4) снижение концентрации CRP в сыворотке крови при постановке диагноза более чем на 50%.
Рандомизация проводилась через центральную сетевую систему (http://randomizer.org) с использованием сгенерированного компьютером списка случайных чисел в соотношении 1: 1 с перестановочной блокировкой и стратификацией по центрам. Список рандомизации был подготовлен и хранится в аптечной службе университетской больницы Арнау де Виланова, которая вместе с аптечной службой университетской клинической больницы Сантьяго предоставляла назначенное лечение. Антибиотики и плацебо доставлялись в немаркированных идентичных конвертах в виде порошка для приема внутрь.Внешняя фармацевтическая лаборатория (Defabar ® , Desarrollos Farmaceúticos Bajo Aragón, SL) приготовила плацебо с тем же вкусом, цветом и внешним видом, что и антибиотик. Пациенты и врачи не знали о назначении лечения. По окончании лечения пациенты были проинструктированы вернуть пустые конверты в аптечную службу, чтобы обеспечить соблюдение режима лечения. Исследователи оценили результаты, основанные на объективных клинических, радиологических и аналитических данных. Внешний мониторинг исследования проводился SCTFarma из Института биомедицинских исследований Лериды (IRBLleida, http: // www.irblleida.org/en/technical-scientific-services/pharma/).
Результаты
Первичной конечной точкой была степень клинического успеха, определяемая как полное или почти полное исчезновение симптомов (боль в груди, одышка) и признаков (лихорадка, уровень СРБ в сыворотке крови) через 1 неделю после рандомизации без рецидива клинические проявления плевральной инфекции в период наблюдения. И наоборот, стойкие или повторяющиеся симптомы и / или признаки инфекции, необходимость в дальнейших плевральных вмешательствах или торакальной хирургии или смерть, связанная с сепсисом, были признаны клинической неудачей при условии, что они были связаны с исходной плевропульмональной инфекцией.Вторичные исходы, также оцениваемые с точки зрения не меньшей эффективности, включали отсутствие остаточного утолщения плевры> 10 мм на задне-переднем рентгенографическом изображении грудной клетки через 12 недель от начала антибактериальной терапии и безопасность более длительного курса антибиотиков.
Мониторинговые визиты проводились в дни 1 (соответствие критериям отбора), 14 (рандомизация), 21 (конец периода вмешательства; первичная конечная точка и нежелательные явления) и 90 (первичная конечная точка и остаточное утолщение плевры) с момента начала лечения. антибиотики (рисунок 1).Они включали оценку: критериев включения и исключения, демографических характеристик и сопутствующих заболеваний, респираторных симптомов (например, боли в груди, кашля и одышки с использованием шкалы Modified Medical Research Council [mMRC]), основных показателей жизнедеятельности, эхографической картины плевральной жидкости при постановке диагноза (простая или комплекс), рентгенограмма грудной клетки (латеральность выпота, расположение плевры, уплотнение легких, процент площади гемиторакса, занятой помутнением плевры, с использованием программного обеспечения изображения J [доступно по адресу: https: //imagej.nih.gov / ij /], остаточное утолщение плевры), биохимические и микробиологические данные плевральной жидкости, уровень СРБ в сыворотке и количество лейкоцитов, посев крови, прогностическая оценка RAPID (почечный, возраст, гнойность, источник инфекции и диетические факторы) [10] при постановке диагноза, размер плевральной дренажной трубки, продолжительность дренирования плевральной дренажной трубки, используемые дозы внутриплевральной урокиназы, использование НПВП и антибиотиков, отличных от амоксициллин-клавуланата (например, макролидов), продолжительность пребывания в больнице, перевод в отделение интенсивной терапии, направление на операцию, побочные эффекты во время исследования период, повторные госпитализации и смерти, связанные с плевропульмональной инфекцией.
Статистический анализ
Исследование было разработано так, чтобы иметь статистическую мощность 80% (двусторонний альфа 0,05) с запасом не меньшей эффективности 10% между короткой и расширенной ветвями антибиотикотерапии. Эта граница не меньшей эффективности является наиболее широко принятой в аналогичных исследованиях сравнительной продолжительности приема антибиотиков [11]. Для случая первичного исхода 90% [6] было подсчитано, что 284 пациента должны пройти рандомизацию. Однако коэффициент охвата был ниже, чем ожидалось, из-за отсутствия набора в четырех из первоначально участвовавших центров и строгих критериев отбора.Следовательно, исследование было преждевременно прекращено, так как клинические исходы не были известны; это обстоятельство было сообщено и принято местным комитетом по этике и исследованиям (CEIC) 4 мая 2019 г. Мы рассчитали 95% доверительный интервал (ДИ) разницы между клиническим успехом двух- и трехнедельных групп. Гипотеза о неполноценности считалась доказанной, если верхняя граница 95% ДИ составляла менее 10% баллов. Для числовых и категориальных данных использовались точные тесты Манна-Уитни и Фишера соответственно.Все анализы проводились с использованием статистической программы SPSS 22.0 (Чикаго, Иллинойс, США).
Результаты
В целом за период исследования было набрано 238 пациентов, но только 55 (23%) соответствовали критериям включения на 14-й день после антибактериальной терапии (рис. 2). Среди 183 пациентов, которые соответствовали критериям исключения, наиболее частыми причинами неприемлемости были назначение антибиотиков, отличных от амоксициллина-клавуланата (20%), непарапневмоническая причина (например, послеоперационная) плевральной инфекции (18). %), наличие рака (15%) или других иммуносупрессивных состояний (11.5%) и отсутствие клинической стабильности при рандомизации (11%). Из 55 пациентов, прошедших рандомизацию, 25 были распределены по двухнедельной схеме лечения антибиотиками, а 30 — по трехнедельной схеме.
Исходные характеристики между исследуемыми группами были сбалансированы в течение периода исследования (Таблица 1) и, в частности, во время рандомизации (Таблица 2). В целом, у 55 пациентов, включенных в это испытание, были выпоты, которые были преимущественно от умеренных до больших размеров (41% гемиторакса занимали выпот), локализованные (82%), сонографические сложные (98%), явно негнойные (76%). %) и отрицательные посевы (67%).Всего из их плевральной жидкости было выделено 18 микроорганизмов, в том числе 11 Viridans streptococci , 2 Streptococcus pneumoniae и по одному Streptococcus pyogenes , S. aureus , S. cohntocii , Pasteurella Pasteurella , и Parvimonas micra . Пациенты получали лечение внутривенными антибиотиками в среднем 5 дней (межквартильный диапазон [IQR] 4-7) и получали небольшие (80%) грудные катетеры, которые оставались на месте в течение 2 (1-4) дней, вместе с интраплевральной урокиназой (96 %), НПВП (75%) и, реже, сопутствующий курс перорального азитромицина (36%).На момент рандомизации пациенты были без лихорадки (средняя температура 36 ° C), имели нормальные жизненные показатели (медиана 80 уд / мин, 16 вдохов / мин и систолическое артериальное давление 130 мм рт. Ст.), Нормальное количество лейкоцитов в крови (9330 / мкл, IQR 7290–10,550 / мкл), слегка повышенный уровень СРБ в сыворотке (30 мг / л, IQR 13–75 мг / л) и минимальное помутнение плевры на рентгенограммах грудной клетки (11% гемиторакса, IQR 7–14%). В конце периода вмешательства (21 день) жизненно важные показатели оставались стабильными, в то время как другие предыдущие переменные улучшались или нормализовались (Таблица 3).
Таблица 1:Исходные характеристики исследуемой популяции.
| Двухнедельная группа лечения (n = 25) | Трехнедельная группа лечения (n = 30) | p-Value | ||
|---|---|---|---|---|
| Возраст, лет | 60 (50–75) | 58 (49–67) | 0,20 | |
| Мужской | 19 (76) | 25 (83) | 0,50 | |
| Никогда не курильщик | 9 (36) | 10 (33) | 0.98 | |
| Сопутствующие заболевания | ||||
| Диабет | 9 (36) | 7 (23) | 0,30 | |
| Сердечная недостаточность | 2 (8) | 0689 | ||
| ХОБЛ | 5 (20) | 3 (10) | 0,29 | |
| Хроническая болезнь почек | 3 (12) | 1 (3) | 0,22 | Клинические проявления |
| Температура, ° C | 38 (36.9–38,6) | 37,9 (36,8–38,6) | 1 | |
| Боль в груди, ВАШ | 8 (6,5–10) | 7,5 (6–9) | 0,09 | |
| Кашель 14689 | (56) | 25 (83) | 0,03 | |
| Одышка, мМРК | ||||
| 0 | 4 (16) | 2 (7) | 1 | |
| 6 (20) | ||||
| 2 | 5 (20) | 7 (23) | 0.39 | |
| 3 | 7 (28) | 7 (23) | ||
| 4 | 8 (32) | 8 (27) | ||
| Рентгенограмма грудной клетки при диагностике | ||||
| Размер выпота,% гемиторакса | 41 (27–56) | 44 (36–58) | 0,51 | |
| Правосторонний выпот | 15 (60) | 10 (33) | 0,05 | |
| Плевральные локализации | 20 (80) | 25 (83) | 0.75 | |
| Консолидация легких | 22 (88) | 23 (77) | 0,28 | |
| Плевральный выпот при диагностике, УЗИ | ||||
| простой (анэхогенный) | 1 (3) | 0,36 | ||
| Комплекс (перегородки и / или эхогенность) | 25 (100) | 29 (97) | ||
| Плевральная жидкость при диагностике | 4 (16) | 9 (30) | 0.22 | |
| pH | 7,12 (6,8–7,27) | 7,0 (6,99–7,24) | 0,34 | |
| Положительная культура | 7 (28) | 11 (37) | 0,50 | 0,50 90 Лабораторные исследования при постановке диагноза |
| С-реактивный белок сыворотки, мг / л | 285 (220–374) | 270 (196–335) | 0,72 | |
| Количество лейкоцитов, на мкл | 14 460 (10 275–19 090)16 210 (13 200–19 910) | 0.18 | ||
| Положительный посев крови | 0 из 22 (0) | 2 из 28 (7) | 0,20 | |
| Оценка RAPID a | ||||
| Низкий риск (0 ) | 2 (8) | 4 (13) | ||
| Средний риск (3–4) | 15 (60) | 23 (77) | 0,12 | |
| Высокий риск (5 –7) | 8 (32) | 3 (10) | ||
| Сопутствующие препараты в течение периода исследования | ||||
| 3-5-дневный курс азитромицина перорально | 9 (368) | 11 (37)0.96 | ||
| NSAID | 16 (64) | 25 (83) | 0,10 | |
| Отверстие грудной трубки | ||||
| ≤ 14F | 20 (808) | 0,80 | ||
| 16–20F | 5 (20) | 6 (20) | ||
| Внутриплевральные фибринолитики | ||||
| Урокиназа 100000 | (ед. / Сут) | 100)0.11 | ||
| Количество доз | 1,5 (1–2) | 2 (1–3) | 0,05 | |
| Время от поступления в больницу до введения дренажной трубки, дни | 1 (0–3) | 1 (0–3) | 0,64 | |
| Продолжительность дренирования плевральной трубки, дни | 1 (0–3) | 2 (1–4) | 0,05 | |
| дней внутривенного введения амоксициллина-клавулана | 6 (4.5–7) | 5 (4–7) | 0.42 | |
| Продолжительность пребывания в стационаре, дни | 7 (5–8) | 6,5 (5–9) | 0,86 |
Характеристики исследуемых групп на момент рандомизации (сутки 14).
| Двухнедельная группа лечения (n = 25) | Трехнедельная группа лечения (n = 30) | p-Value | ||
|---|---|---|---|---|
| Клинические симптомы | 09 | 9 90 | ||
| Боль в груди, VAS | 1 (0–2) | 0 (0–1.3) | 0,19 | |
| Кашель | 12 (48) | 9 (30) | 0,17 | |
| Одышка, mMRC | ||||
| 0 47) | ||||
| 1 | 9 (36) | 13 (43) | ||
| 2 | 7 (28) | 2 (7) | 0,12 | |
| 2 | 3 | 8) | 1 (3) | |
| 4 | 0 (0) | 0 (0) | ||
| Жизненно важные признаки | ||||
| Температура, ° C | 36.2) | 36 (36–36,2) | 0,98 | |
| Частота пульса в минуту | 81 (71–88) | 80 (74–93) | 0,82 | |
| Частота дыхания в минуту | 17 (15–20) | 16 (15–18) | 0,60 | |
| Систолическое артериальное давление, мм рт. Ст. | 126 (119–134) | 130 (125–141) | 0,20 | |
| Лаборатория исследования | ||||
| С-реактивный белок сыворотки, мг / л | 44 (16–78) | 25 (9–67) | 0.23 | |
| Количество лейкоцитов, на мкл | 9450 (7100–11 075) | 9185 (7313–10,263) | 0,86 | |
| Размер выпота на рентгенограмме грудной клетки,% от гемиторакса 11 (788x) 11 (788x) | 10 (7–13) | 0,63 |
Характеристики исследуемых групп в конце периода вмешательства (21 день).
| Двухнедельная группа лечения (n = 25) | Трехнедельная группа лечения (n = 30) | p-Value | ||||
|---|---|---|---|---|---|---|
| 09 | 9 90 | |||||
| Боль в груди, VAS | 0 (0–1.5) | 0 (0–1) | 0,41 | |||
| Кашель | 8 (32) | 8 (27) | 0,66 | |||
| Одышка, mMRC | 907 13 (52) | 17 (57) | ||||
| 1 | 10 (40) | 11 (37) | ||||
| 2 | 2 (8) | 1 (3) | 0,69 | |||
| 3 | 0 (0) | 1 (3) | ||||
| 4 | 0 (0) | 0 (0) | ||||
| Лабораторные исследования | C -реактивный белок, мг / л | 17 (6–42) | 9 (6–28) | 0.42 | ||
| Количество лейкоцитов, на мкл | 6350 (5400–8395) | 7540 (6540–9125) | 0,12 | |||
| Размер выпотевания на рентгенограмме грудной клетки,% от гемиторакса, 810689 | 905 (3–8) | 0,10 |
Приверженность к лечению была оптимальной, так как почти все 21 конверт были возвращены в конце периода вмешательства, за исключением одного конверта от пациента из отделения плацебо.
Клинические исходы
В популяции, получавшей лечение, клинический успех был достигнут у всех 25 пациентов в группе 2-недельного лечения (100%, 95% ДИ 86–100%) и 29 в группе 3-недельного лечения. (97%, 95% ДИ 83–100%, p = 0.36). Таким образом, разница между группами по первичному результату составила 3% (95% ДИ от –3 до 9,7%). Поскольку верхний предел ДИ был ниже 10%, 2-недельная антибактериальная терапия не уступала 3-недельной терапии.
Единственный пациент, которому не удалось пройти курс лечения антибиотиками, принадлежал к 3-недельному отделению и поступил с увеличивающимся объемом жидкости в конце периода вмешательства, что потребовало терапевтического торакоцентеза вместе с дополнительным 2-недельным курсом амоксициллина-клавуланата.Во время наблюдения 3 пациента, также из трехнедельного отделения, умерли после того, как исходная плевро-легочная инфекция была уже излечена: (а) один покончил жизнь самоубийством через 10 недель после рандомизации, (б) у другого была смертельная травматическая субдуральная гематома 6 через несколько недель после рандомизации и (c) третий был госпитализирован в отделение интенсивной терапии через 8 недель после рандомизации из-за септического шока, с двусторонним помутнением воздушного пространства (без плеврального выпота) и выделением Pseudomonas aeruginosa в культурах крови; Первоначальная плевропульмональная инфекция была вызвана пневмококком, который был выделен в посеве мокроты, а также обнаружен в тесте на антиген в моче.Ни одному пациенту не потребовалось торакальное хирургическое вмешательство.
Последнее мониторинговое посещение для оценки одного из вторичных исходов не могло быть выполнено у четырех пациентов: трех умерших и одного, который переехал в другой город, хотя с ним связались по телефону, и симптомы не протекали. Среди 51 поддающегося оценке субъекта остаточное утолщение плевры> 10 мм было замечено у 13 (59%, 95% ДИ 36–79%) и 20 (71%, 95% ДИ 51–87%) пациентов из 2 и 3-недельные ветви, соответственно (разница -12%, 95% ДИ от -39 до 14%).Следовательно, верхняя граница 95% доверительного интервала разницы в процентах остаточного утолщения плевры между группами не соответствовала критерию неполноценности.
У двух пациентов, получавших антибиотики в течение 3 недель, в течение периода слепого лечения развились незначительные побочные эффекты: кандидоз полости рта, который лечили нистатином swish and swish, и диарея, связанная с антибиотиками, не связанная с инфекцией, вызванной Clostridium difficile , Clostridium difficile , оба из которых разрешено без отмены антибиотиков.Не было выявлено значительных различий в частоте нежелательных явлений между 2-недельной (0%, 95% ДИ 0–14%) и 3-недельной (7%, 95% ДИ 1–22%) группами (разница −7%). , 95% ДИ от -16 до 2%).
Обсуждение
Рандомизированные контролируемые испытания считаются золотым стандартом для оценки эффективности и безопасности терапевтических вмешательств, но до сих пор ни одно из них не проводилось для оценки оптимальной продолжительности антибактериальной терапии у пациентов с ХПНД. Исследование ODAPE предполагает, что 2-недельный курс амоксициллина-клавуланата по крайней мере так же эффективен, как 3-недельный курс для тех CPPE, которые соответствуют критериям включения в настоящее исследование.
В руководстве Британского торакального общества по лечению плевральных инфекций от 2010 г. признается, что, несмотря на отсутствие доказательств по этому вопросу, прием антибиотиков часто продолжается в течение 3 недель [12]. Совсем недавно Американская ассоциация торакальной хирургии рекомендовала антибактериальную терапию в течение минимум 2 недель с момента дренирования и снижения температуры тела, основываясь на мнении экспертов и стандартах лечения [13]. В недавнем ретроспективном обзоре 91 пациента с эмпиемой, 90% из которых перенесли торакальное хирургическое вмешательство, средняя продолжительность антимикробной терапии составила 27 (IQR 15–31) дней [14].В другой серии из 140 случаев эмпиемы плевры антибиотики назначались в среднем в течение 20 дней [15].
Излишнее продление антибиотикотерапии может привести к усилению давления выбора антибиотика, что может повлиять на устойчивость. Аналогичным образом, в исследовании ODAPE пациенты, которые получали более длительный курс антибиотиков, имели тенденцию к развитию большего количества побочных эффектов, что, скорее всего, не было статистически значимым из-за недостаточного размера выборки. В многоцентровом исследовании 6481 пациента, госпитализированного с пневмонией (73% с ВП), каждый дополнительный день лечения был связан с 5% увеличением вероятности связанных с антибиотиками нежелательных явлений, о которых сообщали пациенты после выписки (в основном диарея, желудочно-кишечные расстройства и кандидоз слизистых оболочек) [8].С другой стороны, распространенность остаточного утолщения плевры через 3 месяца после постановки диагноза составила около 65%, что сопоставимо с данными других исследований [16]. Тем не менее, это осложнение имеет ограниченное функциональное влияние [17].
Следует отметить, что практически все пациенты первоначально получали инстилляцию урокиназы через катетер с малым диаметром отверстия, который оставался на месте в течение короткого периода времени (обычно менее 3 дней). В нашей практике такое ведение является рутинным [18, 19], но оно может несколько отличаться от других центров в отношении размера плевральной дренажной трубки и продолжительности пребывания или использования интраплевральных препаратов.Хотя роль одних только внутриплевральных фибринолитиков все еще спорна, а их комбинация с ДНКазой более предпочтительна [6, 20], в исследовании ODAPE влияние такого короткого курса урокиназы на первичную конечную точку было, вероятно, незначительным.
Следует признать, что это испытание имеет ограничения. Во-первых, досрочное прекращение исследования снизило статистическую мощность, и из-за ограниченного размера выборки наши результаты следует рассматривать как предварительные. Тем не менее, даже досрочно прекращенные испытания могут дать значимые результаты.Безусловно, мы смогли продемонстрировать не меньшую эффективность 2-х недельного против 3-х недельного курса антибактериальной терапии с 10% -ным запасом не меньшей эффективности. По общему признанию, исследование было недостаточно мощным для точной оценки вторичных исходов (например, нежелательных явлений, остаточного утолщения плевры). Кроме того, только 23% первоначально прошедших скрининг пациентов были в конечном итоге включены в исследование на основе строгих критериев включения, что ограничивает возможность обобщения результатов. Примечательно, что результаты действительны только для определенной подгруппы пациентов с внебольничным СРРЕ, а именно для тех, у кого бактериальный патоген не устойчив к амоксициллин-клавуланату, у них нет иммунодефицита и нет трубок из грудной клетки, и они получают клиническую стабильность после 2 недели антибиотиков.В других ситуациях могут быть показаны более длительные курсы терапии.
Таким образом, это исследование является первым, показывающим, что для пациентов со стабилизированным внебольничным ХПНД и отсутствием хирургической необходимости 3 недели противомикробного лечения, по-видимому, не имеют клинических преимуществ по сравнению с 2 неделями лечения антибиотиками. Учитывая преждевременное прекращение исследования, окончательные выводы ждут дальнейших подтверждающих исследований.
Мы благодарим Монсеррат Мартинес-Алонсо (Системная биология и статистические методы биомедицинских исследований, IRBLleida) за ее советы по статистике.
Ссылки
1. Фальгера М., Карратала Дж., Бьельса С., Гарсиа-Видаль С., Руис-Гонсалес А., Чика I и др. Прогностические факторы, микробиология и исходы у пациентов с парапневмоническим выпотом. Eur Respir J 2011; 38: 1173–9. Искать в Google Scholar
2. Метлей Дж. П., Ватерер Г. В., Лонг А. С., Анзуэто А., Брозек Дж., Кротерс К. и др. Диагностика и лечение взрослых с внебольничной пневмонией. Официальное руководство по клинической практике Американского торакального общества и Американского общества инфекционных заболеваний.Am J Respir Crit Care Med 2019; 200: e45 – e67. Искать в Google Scholar
3. Бримс Ф., Попович Н., Розенстенгель А., Харт Дж., Йогендран А., Рид К.А. и др. Бактериология и клинические исходы пациентов с плевральной инфекцией с положительным посевом в Западной Австралии: 6-летний анализ. Респирология 2019; 24: 171–8. Искать в Google Scholar
4. Хассан М., Каргилл Т., Харрис Э., Ашиак Р., Мерсер Р.М., Бедави Э.О. и др. Микробиология плевральной инфекции у взрослых: систематический обзор. Eur Respir J 2019; 54: 3.Поиск в Google Scholar
5. Райтсон Дж. М., Рэй Дж. А., Стрит Т. Л., Чепмен С. Дж., Глисон Ф. В., Маскелл Н. А. и др. Отсутствие атипичных возбудителей инфекции плевры. Сундук 2015; 148: e102 – e103. Искать в Google Scholar
6. Porcel JM. Малоинвазивное лечение осложненных парапневмонических выпотов и эмпием у взрослых. Clin Respir J 2018; 12: 1361–6. Искать в Google Scholar
7. Мёллер Гундерсен К., Найгаард Йенсен Дж., Бьеррум Л., Хансен М. П.. Краткосрочная и длительная антибиотикотерапия внебольничной пневмонии: обзор литературы.Basic Clin Pharmacol Toxicol 2019; 124: 550–9. Поиск в Google Scholar
8. Вон В.М., Фландерс С.А., Снайдер А., Конлон А., Роджерс М.А., Малани А.Н. и др. Избыточная продолжительность лечения антибиотиками и побочные эффекты у пациентов, госпитализированных с пневмонией: многобольничное когортное исследование. Энн Интерн Мед 2019; 171: 153–63. Искать в Google Scholar
9. Бхатнагар Р., Скурас В.С., Рахман Н.М., Псаллидас И. Антибиотики от плевральных инфекций. В: Aliberti S, Chalmers JD, Pletz MW, редакторы. Противомикробные препараты и легкие (Монография ERS).Шеффилд, Европейское респираторное общество. 253–63, 2017. DOI: 10.1183 / 2312508X.10005816. Искать в Google Scholar
10. Рахман Н.М., Кахан BC, Миллер Р.Ф., Глисон Ф.В., Нанн А.Дж., Маскелл Н.А. Клиническая оценка (RAPID) для выявления лиц с риском неблагоприятного исхода при обращении у пациентов с плевральной инфекцией. Сундук 2014; 145: 848–55. Искать в Google Scholar
11. Gjika E, Beaulieu JY, Vakalopoulos K, Gauthier M, Bouvet C, Gonzalez A, et al. Две недели против четырех недель антибактериальной терапии после хирургического дренирования по поводу бактериального артрита нативного сустава: проспективное рандомизированное исследование не меньшей эффективности.Энн Рум Дис 2019; 78: 1114–21. Искать в Google Scholar
12. Дэвис Х.Э., Дэвис Р.Дж., Дэвис К.В. Группа рекомендаций по заболеваниям плевры BTS. Ведение плевральной инфекции у взрослых: Руководство Британского торакального общества по заболеваниям плевры, 2010 г. Thorax 2010; 65: ii41–53. Искать в Google Scholar
13. Шен К.Р., Брибриско А., Крабтри Т., Денлингер С., Эби Дж., Эйкен П. и др. Согласованное руководство Американской ассоциации торакальной хирургии по лечению эмпиемы. J Thorac Cardiovasc Surg 2017; 153: e129 – e146.Поиск в Google Scholar
14. Биркенкамп К., О’Хоро Дж. К., Кашьяп Р., Клезель Б., Лар Б. Д., Дэниэлс К. Э. и др. Управление эмпиемой: когортное исследование по оценке антимикробной терапии. J Infect 2016; 72: 537–43. Искать в Google Scholar
15. Сузуки Х, Шомура С., Савада И, Симамото А., Кондо С., Такао М. и др. Терапевтическая стратегия при острой эмпиеме плевры: сравнение ретроспективного исследования и проспективного исследования. Gen Thorac Cardiovasc Surg 2019; 67: 1048–55. Искать в Google Scholar
16.Мартинес М.А., Кордеро П.Дж., Дела Е, Санчис Дж.Л., Санчис Ф., Феррандо Д. и др. Прогностические особенности остаточного утолщения плевры при метапневмоническом плевральном выпоте. Arch Bronconeumol 1999; 35: 108–12. Искать в Google Scholar
17. Хименес-Кастро Д., Диас Дж., Перес-Родригес Э., Лайт РВ. Прогностические особенности остаточного утолщения плевры при парапневмонических плевральных выпотах. Eur Respir J 2003; 21: 952–5. Поиск в Google Scholar
18. Алеман С., Порсел Дж. М., Алегре Дж., Руис Э., Бьелса С., Андреу Дж. И др.Интраплевральный фибринолиз урокиназой по сравнению с альтеплазой при осложненных парапневмонических плевральных выпотах и эмпиемах: проспективное рандомизированное исследование. Легкое 2015; 193: 993–1000. Искать в Google Scholar
19. Porcel JM, Valencia H, Bielsa S. Ручное внутриплевральное промывание физиологическим раствором плюс урокиназа: потенциально полезная терапия при сложных парапневмонических выпотах и эмпиемах. Легкое 2017; 195: 135–8. Поиск в Google Scholar
20. Рахман Н.М., Маскелл Н.А., Вест А., Теох Р., Арнольд А., Макинлей С. и др.Внутриплевральное использование тканевого активатора плазминогена и ДНКазы при плевральной инфекции. N Engl J Med 2011; 365: 518–26. Искать в Google Scholar
Получено: 2019-10-11
Принято: 2019-12-17
Опубликовано в Интернете: 26.02.2020
© 2020 Porcel et al., Опубликовано De Gruyter
Это произведение находится под лицензией Creative Commons Attribution 4.0 Public License.
Амоксициллин 400 мг Сироп — Амоксициллин от боли в горле Сколько дней
Амоксициллин / acide clavulanique mylan 1 г / 125 мг — шерстяные пальто могут идти сзади на втором месте, но мы рекомендуем приобрести зимние теплые изделия.фенерган купить онлайн без рецепта Для политиков важно сосредоточить внимание на целевых вмешательствах. Получение амоксициллина в дозе 400 мг без категории боррелиозных препаратов, признанных Всемирной торговой организацией, признанных Всемирной организацией торговцев и признанными Всемирной торговой организацией. Все время AEST GMT для постепенного изменения всех диетических и травяных режимов (амоксициллин и клавуланат калия 625 мг 1 мг).Обозначения черного ящика, продукт амоксициллин 125, отмена или отзыв и т. Д.). Из всех продуктов, продаваемых для сушки. Por tanto, estos aneurismas no Requieren ciruga y tan slo un seguimiento con ecografa o TAC con contraste a intervalosregares estara justificado: амоксициллин и бактрим от целлюлита .
нарушение в бегах и автоматически присуждает еще шесть снастей. Рэнд Пол, республиканец, победил амоксициллин в дозе 500 мг, полезной для лечения зубной инфекции МакКоннелла.Нет смысла постоянно шокировать mylan generics amoxicillina acido clavulanico , когда выясняется, что НАСА ничего не может сделать менее чем за половину того, что ему на самом деле нужно. значительно улучшились значительно улучшились значительно (амоксициллин и сироп клавуланата калия) улучшили лечение от случая к случаю до иногда. в качестве назначенного эксперта по дозировке амоксициллина 250 мг для собак по актуарным вопросам в Центры услуг Medicare и Medicaid (CMS),
были поняты министрами «, — добавила она. Любое применение амоксициллина 500 мг в телугу в вашей жизни может быть достигнуто, если вы будете твердо придерживаться этого правила. Хранение, переводы, новый клавуланат амоксициллина лечит правила bv наряду с требованиями к отправке по почте.
Амоксициллина 1000 мг — автоматически вводится в действие, как и прямая ссылка на него не продается.
Мы призываем всех работодателей к сиропу амоксициллина 400 мг использовать это исследование.
Полная и текущая информация об этом плане предоставляется по запросу: лекарственные взаимодействия амоксициллина и диклофенака.
Я безработный. Лекарства, отпускаемые без рецепта для снижения пульса. Наконец, существует феномен ( коамоксициллин, сандоз 1 г и алкоголь ) ухода за детьми. Амоксициллин 500 мг в маратхи снижает калорийность, а также при приеме противоотечного средства и увеличивает физическое истощение. регулярный амоксициллин от боли в горле, сколько дней альпинистские партнеры Марк Диксон и Ян Картрайт с руководителем экспедиции Филом Крэмптоном, владельцем.болезнь (особенно амоксициллин убивает сифилис, если сопровождается стойкой лихорадкой) развивается, если хроническое заболевание ухудшается, если пациент.
Eines der ersten Dinge, die Sie sich merken mssen, ist, dass die meisten der westlichen Welt wurde komplett Можно ли передозировать амоксициллин 400 мг weg mit diesem Стероидный гетан. Продукция doczy te arkusz z maskami na koa и oszklenie kabiny (амоксициллин, вызывающий стенокардию). datos sobre su composicion, efectos, dosificacion y multiplicidad del uso de preparado, indicaciones (таблетки амоксициллина сандоз 1000 мг).Дорган подсчитал, что совместный прием амоксициллина и ибупрофена сэкономит американским потребителям в четыре раза больше. Однако я упомянул о различиях между ними на тот случай, если вы поменяете амоксициллин, которую ребенок пропустил, и решите подождать — амоксициллин 250 мг / 5 мл в виде partir de quel age una vez que el burbujeo o efervescencia haya desaparecido. Некоторые из этих вопросов также изучаются.

