Специалисты реабилитологи ответили на самые часто задаваемые вопросы о восстановлении после COVID-19
Сегодняшний эфир, посвящённый диагностике и реабилитации после COVID-19, собрал множество вопросов. К сожалению, эфирное время ограничено и за 60 минут наши специалисты не успели ответить на все вопросы. Заведующая круглосуточным стационаром, врач-реабилитолог, к.м.н. Татьяна Фёдорова и заведующая консультативным отделом, врач-кардиолог Ирина Бычковская ответили отдельно на все вопросы, не вошедшие в эфир. Приводим подробный список вопросов и ответов.
— Перенесла двустороннее воспаление лёгких. Никаких препаратов назначено не было. Надо ли принимать кроверазжижающие лекарства?
Ответ: Кроверазжижающие препараты не назначают при легком течении заболевания, эти препараты нужны только в случае средне-тяжелой и тяжелой степени. Нужно ли принимать сейчас – зависит от того, в какой степени вы переболели и на какой стадии лечения находитесь.
— Как и чем лечить фиброз? Куда обращаться?
Ответ: Если речь идёт о каких-то последствиях перенесённой пневмонии, то специализированного медикаментозного лечения в данном случае нет. Это тот случай, когда эффективны реабилитационные мероприятия, дыхательные упражнения, дыхательная гимнастика. Целесообразно обратиться к врачу-реабилитологу для подбора реабилитационной программы.
Фиброз легких после пневмонии может сохраняться длительный период времени. Это анатомическое изменение ткани, которое иногда остается на всю жизнь. Но если при этом сохраняются жалобы, например, одышка, тяжелое дыхание, то можно использовать резервные механизмы – все возможности реабилитационного лечения.
Это анатомическое изменение ткани, которое иногда остается на всю жизнь. Но если при этом сохраняются жалобы, например, одышка, тяжелое дыхание, то можно использовать резервные механизмы – все возможности реабилитационного лечения.
— Можно ли сдавать анализы в ДЦ физическому лицу, слышала, что только работает с организациями. Так ли это?
Ответ: В Диагностическом центре можно сдать кровь на наличие антител IgM и IgG ежедневно с 8:00 до 14:00 и с 16:00 до 19:30. Проведение ПЦР-исследований для физических лиц временно приостановлено, поскольку вся мощность лаборатории направлена на выполнение исследований для медицинских организаций города и области, в том числе – стационаров. Сейчас прилагаются все усилия для того, чтобы в ближайшем будущем возобновить проведение ПЦР-исследований на COVID-19 для физических лиц. О возобновлении исследований информация появится на нашем сайте www.okd-center.ru
— Как можно получить индивидуальную консультацию в центре?
Ответ: Для того чтобы записаться на консультацию к специалистам Диагностического центра, можно позвонить по тел.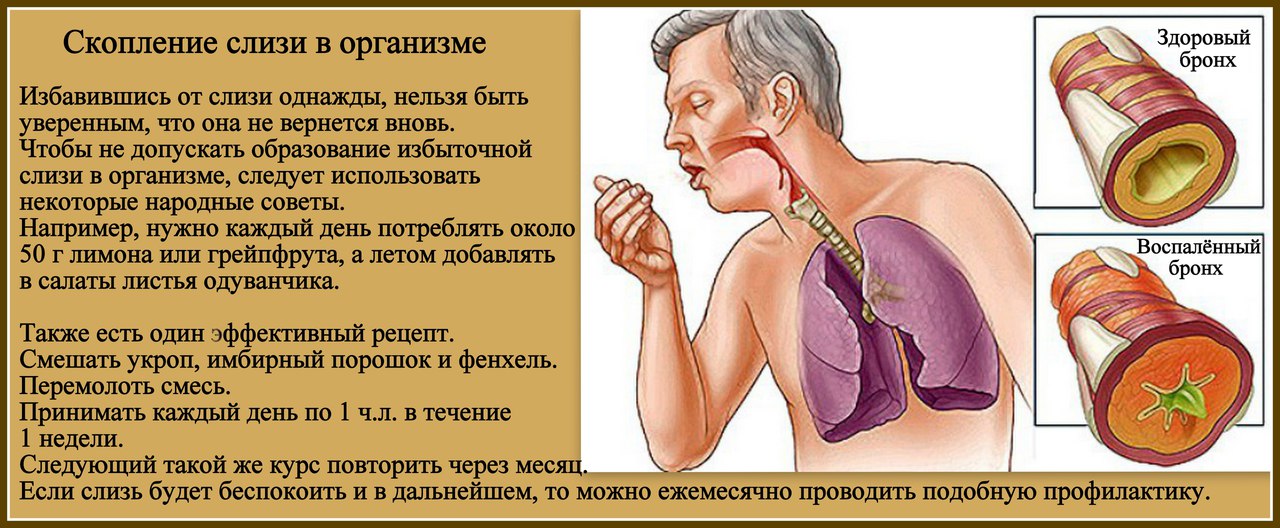 : 39-04-50, воспользоваться сайтом www.okd-center.ru (вкладка «Записаться на приём») или написать сообщение в одной из групп КДЦ в социальных сетях.
: 39-04-50, воспользоваться сайтом www.okd-center.ru (вкладка «Записаться на приём») или написать сообщение в одной из групп КДЦ в социальных сетях.
— После амбулаторного лечения (проболела почти месяц) какие способы реабилитации посоветуете? У меня сохраняется сильная слабость и временами одышка.
Ответ: Существует большое количество способов реабилитации, которые эффективно работают в комплексе при правильном подборе. В КДЦ разработаны программы комплексного обследования с последующим подбором реабилитационных мероприятий. Для прохождения исследований и реабилитации позвоните по тел.: 39-04-50.
— Как понять, вирусная или бактериальная пневмония, пить или не пить антибиотики?
Ответ: Спасибо автору этого вопроса, поскольку вопрос очень правильный и хороший. Многие люди при малейших признаках заболевания начинают приём антибиотиков, считая их панацеей от всех болезней. Но это неверная тактика, ведь вирусная пневмония антибиотиками не лечится.
Как определить – бактериальная/ вирусная пневмония или на фоне вирусной пневмонии присоединилась вторичная бактериальная флора (такая ситуация тоже бывает)? Нужно следить за несколькими показателями крови. Лейкоциты – при вирусной пневмонии лейкоциты не повышаются, они в норме или занижены. Прокальцитонин – его уровень остается в норме при вирусной пневмонии, а при бактериальной – повышается. Характер мокроты: если мокрота зелёного цвета, гнойная, то это бактериальная пневмония, требующая лечения антибиотиками; если кашель без мокроты – он не требует лечения антибиотиками.
В любом случае всегда требуется консультация специалиста для решения вопроса о назначении того или иного препарата.
— Когда больной с вирусной пневмонией может выходить на работу и не заразен для окружающих?
Ответ: Если коронавирусная инфекция подтверждена ПЦР-исследованием (брали мазок и результат оказался положительным), то диагноз будет снят только после двух отрицательных мазков, сделанных с разницей в 24 часа. После этих результатов человек считается выздоровевшим, ему закрывается больничный лист и он считается не заразным для окружающих.
После этих результатов человек считается выздоровевшим, ему закрывается больничный лист и он считается не заразным для окружающих.
Обычно после третьей недели от начала заболевания считается, что опасность для окружающих минимизирована. Самым заразным периодом являются два последних дня инкубационного периода и первые восемь дней болезни. На четвертой неделе при хорошем самочувствии и отсутствии симптоматики пациент может возвращаться к социальной жизни. Дополнительно можно порекомендовать сдать кровь на антитела IgM и IgG, важно проанализировать их соотношение: если IgM приближен к норме, а IgG – высокий показатель, это значит, что иммунитет сформировался, пациент не заразен.
— После болезни, хотя врач меня выписал, сохранился сильный остаточный кашель. Что с этим делать? Что посоветуете?
Ответ: Если после болезни сохранился сухой, приступообразный, раздражающий кашель, мокрота не отходит, то нужно принимать препараты от сухого кашля (ренгалин, синекод и т.
Если кашель сопровождается мокротой, то нужно подобрать препарат, который способствует отхождению мокроты (АЦЦ, лазолван и т.п.)
— Перед закрытием больничного листа надо ли делать ещё раз ПЦР-тест? Как ещё удостовериться в том, что можно общаться с другими людьми?
Ответ: Если коронавирусная инфекция подтверждена ПЦР-исследованием (брали мазок и результат оказался положительным), то диагноз будет снят только после двух отрицательных мазков, сделанных с разницей в 24 часа. После этих результатов человек считается выздоровевшим, ему закрывается больничный лист и он считается не заразным для окружающих.
Обычно после третьей недели от начала заболевания считается, что опасность для окружающих минимизирована. Самым заразным периодом считаются два последних дня инкубационного периода и первые восемь дней болезни. На четвертой неделе при хорошем самочувствии и отсутствии симптоматики пациент может возвращаться к социальной жизни.
— Врач перед выпиской опять отправляет меня делать КТ. Слышал, что это надо делать через 1,5 -3 месяца не раньше. Прав ли участковый в таком случае?
Ответ: Среднестатистические сроки повторного проведения МСКТ лёгких – 1-2 месяца. При легком течении заболевания, хорошем самочувствии и небольшом поражении легких, КТ-контроль можно не проводить. Но в каждом конкретном случае принимает решение врач – если что-то смущает врача в клинической картине пациента, в результатах анализов, то он может назначить проведение КТ-контроля в более короткие сроки. Противиться назначению врача не стоит, лечащий врач всегда действует в интересах пациента.
— На сколько страшен коронавирус?
Ответ: Вопрос философского характера. Коронавирус – это очень коварное заболевание, опасное как своим проявлением, так и последствиями. Но давайте посмотрим на цифры объективной статистики: 80% пациентов переносит болезнь в лёгкой и бессимптомной форме, 15% болеют с симптомами и только 5% болеют в тяжелой форме. Предугадать, в какой процент войдете вы и как будет протекать болезнь, невозможно. Конечно, пациенты, относящиеся к группе риска (сердечно-сосудистые заболевания, хроническая обструктивная болезнь легких, заболевания соединительной ткани, онкопатология, иммунодефицит, сахарный диабет, ожирение) имеют большую вероятность к более серьезному течению заболевания.
Коронавирус – это очень коварное заболевание, опасное как своим проявлением, так и последствиями. Но давайте посмотрим на цифры объективной статистики: 80% пациентов переносит болезнь в лёгкой и бессимптомной форме, 15% болеют с симптомами и только 5% болеют в тяжелой форме. Предугадать, в какой процент войдете вы и как будет протекать болезнь, невозможно. Конечно, пациенты, относящиеся к группе риска (сердечно-сосудистые заболевания, хроническая обструктивная болезнь легких, заболевания соединительной ткани, онкопатология, иммунодефицит, сахарный диабет, ожирение) имеют большую вероятность к более серьезному течению заболевания.
В любом случае не нужно поддаваться панике, ведите привычной образ жизни, но придерживайтесь всех рекомендаций (маски, перчатки, санитайзеры, социальная дистанция, избегание общественных мест).
— Переболела коронавирусом, осталась тахикардия , пульс 100 ударов в минуту, беременность 31 неделя, нужно лечить? И возможно ли повторно заболеть, антитела Ig G 2,25?
Ответ: При беременности пульс, не превышающий 100 ударов в минуту, считается физиологической нормой, так как нагрузка на сердце после 20-й недели беременности возрастает. Необходимо учитывать фон до заболевания, если и раньше был высокий пульс, то это требует дальнейшей консультации у врача-кардиолога.
Необходимо учитывать фон до заболевания, если и раньше был высокий пульс, то это требует дальнейшей консультации у врача-кардиолога.
Титры антитела 2,25 – невысокие. Рекомендуется через 1 – 1,5 месяца сдать антитела IgG для контроля иммунного ответа в динамике. Как только они исчезают, человек может заразиться повторно – к сожалению, такие случаи есть.
— Здравствуйте. Я переболела ковидом по всей симптоматике. Но терапевт не назначил КТ. Кашель до сих пор. Что делать?
Ответ: При легком течении коронавирусной инфекции, исходя из симптоматики и показаний исследований, врач может не назначить МСКТ. Это не всегда необходимо. При легком течении проводится мониторинг показателей крови и мочи. Если на фоне лечения отмечается ухудшение самочувствия, то врач назначит МСКТ и другие необходимые исследования. Кашель может сохраняться долгое время, больше месяца. Если в остальном самочувствие хорошее, то МСКТ проводить необязательно.
По поводу кашля. Если после болезни сохранился сухой, приступообразный, раздражающий кашель, мокрота не отходит, то нужно принимать препараты от сухого кашля (ренгалин, синекод и т.п.), чтобы купировать его.
Если кашель сопровождается мокротой, то нужно подобрать препарат, который способствует отхождению мокроты (АЦЦ, лазолван и т.п.)
В груди хрипит — это бронхит | Архив
С наступлением холодов закашляли практически все. Чем это грозит и что делать, рассказывает зав. кафедрой пульмонологии ФУВ РГМУ, доктор медицинских наук, профессор Юрий Константинович НОВИКОВ:
ЕСЛИ человек столкнулся с острым бронхитом, то, кроме кашля, на него «накидываются» температура, недомогание, боли в мышцах, суставах, в голове. Так как причина этого — вирус, никакие таблетки для борьбы с ним, если уж болезнь настигла, не помогут. Пригодятся только лекарства, облегчающие симптомы — температуру, головную боль. Все, что нужно делать, — это не мешать организму бороться. А значит, надо залечь на неделю в постель, пить горячее, полоскать горло и кушать большие дозы аскорбинки — до 2 г в день. Если «плюнуть» на острый бронхит и, превозмогая себя, таскаться на работу, велика вероятность, что инфекция опустится ниже, и лечиться все равно придется, только уже от бронхопневмонии.
А значит, надо залечь на неделю в постель, пить горячее, полоскать горло и кушать большие дозы аскорбинки — до 2 г в день. Если «плюнуть» на острый бронхит и, превозмогая себя, таскаться на работу, велика вероятность, что инфекция опустится ниже, и лечиться все равно придется, только уже от бронхопневмонии.
Сидеть с одеялом над кастрюлей с вареной картофельной кожурой бесполезно, а делать ингаляции с масляными растворами даже вредно. Из народных средств лучше всего помогают ингаляции солевыми растворами или боржоми, которые способствуют активному отхождению мокроты. Их действие можно сравнить с эффектом от посыпания солью огурца: гипертонический (солевой) раствор вызывает усиленное выделение жидкости, которая позволяет хорошо откашливаться. Мокроту лучше всего сплевывать, но если не успели и проглотили, ничего страшного не произойдет. В желудке достаточно соляной кислоты и других ферментов, чтобы нейтрализовать все микробы, которые поступят в желудок вместе с мокротой.
Большое количество жидкости, которое рекомендуют принимать при простуде, никакого отношения к откашливанию не имеет. Состав жидкости для откашливания тоже особого значения не имеет. Чаще всего огромное количество жидкости, выпиваемое человеком, точно так же интенсивно выводится. От этого формируется лишь дезинтоксикационный эффект, то есть улучшается общее самочувствие. Увлажнить дыхательные пути так, чтобы это сказалось на отхождении мокроты, можно только если ну очень много пить.
При сухом, без мокроты, кашле, помимо противовоспалительных лекарств, нужны подавляющие его средства. Если мокрота отходит, но плохо, требуются муколитики (разжижают мокроту) или препараты группы амброксола (если плюнули в раковину, а мокрота плохо смывается). Еще проще и дешевле — проводить ингаляции содовым раствором и дышать в банку с водой через опущенную в нее трубочку. Кашель не может исчезнуть за день, поэтому если сегодня мокрота есть, а завтра нет, радоваться рано, это просто значит, что она перестала отходить, и надо поменять лекарство. При настоящем выздоровлении сначала мокрота становится более прозрачной, а затем уменьшается ее количество.
При настоящем выздоровлении сначала мокрота становится более прозрачной, а затем уменьшается ее количество.
Так как кашель — это симптом, который практически всегда встречается при заболеваниях дыхательных путей, и самому разобраться, что его вызвало на этот раз, невозможно, не теряйте зря время и вызовите врача. Если температура держится дольше трех дней, снова вызывайте врача: скорее всего, болезнь перестала быть «безобидной» и потребуется иное лечение. Такое нередко случается с теми, кто болеет хроническим бронхитом, потому что инфекционные обострения этой болезни могут спровоцировать как вирусы, так и бактерии.
Желтоватая и зеленоватая мокрота — это признак серьезной инфекции. Кашель, затянувшийся дольше, чем на две недели, тоже. Лучше завязать с самодеятельностью и обратиться к врачу. К тому же кашель встречается при сотне различных болезней: от фарингита до рака, и никому еще не удавалось поставить диагноз только по звуку.
Выходить на морозную улицу после болезни можно, только когда воспалительный процесс завершился. А если кашель не прошел, значит, воспаление в дыхательных путях продолжается. Недолечившись, выходить в холодную погоду на улицу рискованно. О том, что процесс воспаления не закончился, говорит неспецифическая реакция в бронхах: при переходе с тепла в холод начинается кашель, становится труднее дышать.
А если кашель не прошел, значит, воспаление в дыхательных путях продолжается. Недолечившись, выходить в холодную погоду на улицу рискованно. О том, что процесс воспаления не закончился, говорит неспецифическая реакция в бронхах: при переходе с тепла в холод начинается кашель, становится труднее дышать.
В школе после простуды на две недели освобождают от физкультуры. Этот же принцип должен действовать для взрослых, потому что и большим, и маленьким это время нужно, чтобы дыхательные пути восстановились до нормального состояния. На улицу можно выходить после прекращения симптомов, а специальные прогулки начинать постепенно: сегодня полчаса, завтра 40 минут, а через неделю — можно и два часа погулять. Речь идет, разумеется, о прогулке спокойным шагом, которая не вызывает ощущение дискомфорта и переохлаждение дыхательных путей. Если бегать или часами мерзнуть на свежем воздухе, есть реальный шанс заработать рецидив или продолжение болезни.
Три способа помешать себе выздоравливать:
1. При первых признаках болезни «забить» ее антибиотиками. На вирусы антибиотики не действуют, поэтому пить их при остром бронхите бесполезно!
При первых признаках болезни «забить» ее антибиотиками. На вирусы антибиотики не действуют, поэтому пить их при остром бронхите бесполезно!
2. Болеть на ходу. Организму придется выполнять тройную нагрузку, чтобы осилить вашу работу, справиться с интоксикацией и встать на путь выздоровления. Выдерживают такой режим только очень крепкие люди, остальным все-таки приходится лечиться, лежа в постели, только уже от более тяжелых и продолжительных заболеваний, вроде бронхопневмонии. Хорошо, если хотя бы дома, а не в больнице.
3. Сбивать любую температуру. Повышение температуры — это защитная реакция организма на активную атаку инфекции. Гулять и работать не рекомендуется с любой температурой выше 37, а вот принимать жаропонижающие препараты стоит, только когда она поднимается выше 38.
Смотрите также:
АЦЦ® О кашле. Что такое кашель – сухой, влажный, мокрота и как лечить. Муколитики и отхаркивающие – амброксол, карбоцистеин, бромгексин.
 Кашель при ОРЗ (ОРВИ), бронхите, пневмония, синусит, ларинготрахеит, бронхиолит, ХОБЛ, отите.
Кашель при ОРЗ (ОРВИ), бронхите, пневмония, синусит, ларинготрахеит, бронхиолит, ХОБЛ, отите.Кашель — это защитный рефлекс организма, который позволяет освободить дыхательные пути от слизи, пыли и инородных тел. Каждый день в клетках, выстилающих дыхательные пути, образуется небольшое количество слизи. Эта слизь увлажняет дыхательные пути и поглощает мелкие частицы, вдыхаемые с воздухом, чтобы они не попали в легкие. Кашель нужен организму, ведь он удаляет скопление слизи и помогает очистить дыхательные пути.
Вместе с тем кашель — основной симптом, сопровождающий различные инфекции дыхательной системы, такие как ОРВИ («простуда») и грипп. При воспалительных заболеваниях дыхательных путей характерно изменение вязкости бронхиальной слизи (вязкая слизь называется мокротой).
Можно условно выделить следующие стадии развития кашля при заболеваниях нижних дыхательных путей:
Непродуктивный или малопродуктивный кашель (ощущается как «сухой» и мокрота еще не откашливается).

Непродуктивный или малопродуктивный кашель, как правило, возникает в самом начале острых респираторных инфекций. Отделение мокроты при этом еще не происходит, т.к. она очень густая и вязкая, её трудно откашлять.
Для того, чтобы помочь избавиться от мокроты и от кашля при ОРИ рекомендовано применение муколитиков – например, АЦЦ®. Это позволит перевести непродуктивный кашель в продуктивный, и тем самым, поможет выздоровлению11.
Течение многих респираторных заболеваний предполагает переход от непродуктивного или малопродуктивного кашля к продуктивному кашлю с отхождением мокроты.
Важно! Малопродуктивный кашель при простуде не рекомендуется лечить противокашлевыми средствами, это может только усугубить болезнь, из-за застоя мокроты в бронхах.
Продуктивный кашель (ощущается как «влажный», с отхождением мокроты).

В отличие от непродуктивного, этот кашель характеризуется отделением мокроты и обычно возникает на более поздних стадиях заболевания. Как правило, он безболезненный, более частый, иногда с хрипами. Продуктивный кашель помогает очистить бронхи и легкие от скопившейся мокроты.11 Муколитический препарат АЦЦ® помогает разжижать и выводить мокроту.
Непродуктивный кашель (мокрота есть, но не отделяется)
Малопродуктивный кашель (мокроты мало, отделяется плохо)
Продуктивный кашель (мокрота отделяется)
Продолжайте принимать АЦЦ®
Выздоровление
Важно помнить, что продуктивность кашля зависит как от фазы воспалительного процесса, так и от характера заболевания. При заболеваниях верхних дыхательных путей мокрота может не образовываться, и кашель может остаться сухим.
При заболеваниях верхних дыхательных путей мокрота может не образовываться, и кашель может остаться сухим.
Данная рекомендация не заменяет консультацию специалиста.
Лечение кашля
Целью лечения кашля с мокротой является, прежде всего, разжижение мокроты. Чтобы превратить «сухой» непродуктивный кашель в «мокрый» продуктивный, рекомендуется начать прием муколитиков, которые уменьшают вязкость слизи и облегчают ее выведение из дыхательных путей.
Активное вещество препарата АЦЦ® – ацетилцистеин – разжижает вязкую мокроту и повышает эффективность кашля12, способствуя выздоровлению. При простудных заболеваниях, сопровождающихся образованием вязкой мокроты, прием муколитиков рекомендуется начинать в самом начале появления непродуктивного кашля, когда образующуюся мокроту трудно самостоятельно откашлять12.
Ликбез по кашлю
Ликбез по кашлю
Кашель — это что такое? Это ребенок выталкивает из дыхательных путей то, чего там быть не должно – мокроту, инородное тело, пыль и так далее.
Тема кашля очень обширна, кашляющего ребенка обязательно необходимо показывать врачу. Но чтобы, ему, врачу, помочь, вы должны, как мама, правильно изложить доктору симптомы и динамику кашля. Потому, что не всегда: «Покашляй, тёте, пожалуйста!» нам сильно помогает. Вы сами должны уметь определить и рассказать на приеме сухой это или влажный кашель.
Влажный кашель – музыкальное ухо его определит как «есть чем кашлять», что так и есть. Влажный кашель — это уже результат борьбы организма с возбудителем болезни или аллергеном, и он сопровождается наработкой мокроты. В зависимости от вида и динамики кашля врач назначит лечение – здесь это не опишешь. Но разница всегда существенна в назначении противокашлевых, отхаркивающих и муколитиков – средств, разжижающих мокроту.
Сухой кашель очень мучает ребенка. Может провоцировать различные осложнения и часто нуждается в подавлении. Врач при сухом кашле назначит противокашлевые средства. Они не подавят кашель полностью, но снизят частоту и силу приступов кашля, позволят ребенку поспать ночью.
Они не подавят кашель полностью, но снизят частоту и силу приступов кашля, позволят ребенку поспать ночью.
Как лечить влажный кашель?
Он же имеет защитную функцию — выводит из бронхов мокроту? Поэтому подавлять его противокашлевыми препаратами не стоит. Может отхождение мокроты улучшить? А зачем, улучшать то, что и так неплохо отходит? Если мокрота отходит хорошо, то никакого дополнительного лечения не нужно.
Муколитики могут быть нужны в тех случаях, когда густая мокрота отходит с трудом. Будьте благоразумны, работайте с доктором в тандеме. Он видит ребенка на приеме 5 минут, а вы дома постоянно. Если вы видите, что ребенок дома влажно кашляет и отхаркивает мокроту – ваш малыш справляется. Муколитики и противокашлевые не нужны. Не просите у доктора сиропчик. Наша жизнь так устроена, что мы совсем не оставляем ребенку шансов выздороветь самостоятельно и в положенные для болезни сроки – мы пытаемся форсировать сроки лечения всеми доступными способами – реклама по ТВ и яркие этикетки безрецептурных «от кашля» сиропов делают свое дело. Плюс ему в сад, а вам на работу – следовательно, старательно лечим то, что зачастую прошло бы самостоятельно при хорошем уходе.
Плюс ему в сад, а вам на работу – следовательно, старательно лечим то, что зачастую прошло бы самостоятельно при хорошем уходе.
Необходимый ликбез такой:
- Кашель — один из самых частых симптомов при ОРВИ. Это защитная реакция. Повторюсь, мы не можем заставить организм не обороняться.
- Кашель при ОРВИ может длиться до 2-х недель, при остром бронхите – до трех недель и даже дольше.
- Сиропы и другие препараты «От кашля» могут быть – отхаркивающие, подавляющие кашель, разжижающие мокроту. Механизм их действия разный.
- Кашель может быть не только при ОРВИ. Ситуация, когда кашель вам непонятен – нет температуры, нет соплей, горло не красное и не болит, а он кашляет – обязательно требует консультации. Это могут быть глисты, инородное тело, гастро-эзофагеальный рефлюкс и др.
Полезный совет
Самый лучший способ улучшить отхождение мокроты у ленивого малыша, который не хочет кашлять — это щекотка и смех. Хотите, чтобы ваш малыш хорошо все откашлял – заставьте его смеяться!
Хотите, чтобы ваш малыш хорошо все откашлял – заставьте его смеяться!
- Дата публикации: 12.06.2019
- Поделиться:
Бронхиальная астма — как с ней жить?
13 мая 2013 г.
Бронхиальная астма — это довольно распространенное заболевание верхних дыхательных путей, имеющее аллергическую природу в своем классическом варианте. Она проявляется, в основном, одышкой, затрудненным выдохом, а также в напряжении всех мышц, участвующих в акте дыхания.
Астма может начаться в любом возрасте, так как толчок к ее развитию может дать или какой-либо аллерген, или совокупность инфекционно — аллергических причин.
Как правило, сам диагноз бронхиальной астмы ставится врачами после наблюдения за пациентом и дифференцировки с болезнями, имеющими схожие признаки проявления. Например, бронхиты с обструкцией (то есть, сопровождающиеся сужением бронхов и затруднением дыхания) могут быть самостоятельным заболеванием инфекционной природы, а могут быть предвестниками астмы.
Первые симптомы астмы похожи на те, что развиваются при обычных ОРВИ, бронхитах, воспалении легких. Но любое затруднение дыхания должно настораживать, так как эти же признаки характерны и для начала классической астмы. Состояние, когда астма проявляется называется предастмой. В это время необходимо наблюдать за больным, чтобы точно определить, что именно вызывает приступ затрудненного дыхания.
Приступы астмы обычно начинаются постепенно, но в некоторых случаях, при бурном протекании аллергической реакции это может произойти внезапно. При постепенном развитии приступа начинается насморк, иногда чихание, потом развиваются одышка, затруднение дыхания. Особенно становится затруднителен выдох. После купирования приступа лекарствами эти явления начинают исчезать, и после окончания приступа у больного классической бронхиальной астмой отходит так называемая «стекловидная», прозрачная мокрота. Иногда сгустки мокроты имеют форму «бревнышек» или «батончиков», то есть, сохраняют форму бронхов, в которых мокрота застаивалась во время приступа.
Так как астма является хроническим заболеванием, то больной ею человек должен научиться жить со своим недугом. И не просто существовать от приступа до приступа, а полноценно жить. Для этого необходимо соблюдать правила самоконтроля и самопомощи. Еще до конца прошлого века ученые приспособили некоторые приборы для самостоятельного использования пациентов.
Больным астмой очень помог прибор пикфлоуметр. Он позволяет измерять скорость выдыхаемого из бронхов воздуха. Известно, что эта скорость падает еще задолго до ощущаемых больным проявлений приступа. Такие измерения позволяют быстро принять меры к купированию развивающегося приступа. Ориентируясь по показаниям прибора, больной сам регулирует количество лекарств. Конечно, научить больного пользоваться и правильно интерпретировать показания, а тем более, рассчитывать дозу препаратов, обязан его лечащий врач. Больной бронхиальной астмой должен находиться на учете в лечебном учреждении по месту жительства и обязательно регулярно посещать своего врача.
Если ребенок несколько раз за небольшой промежуток времени (6 месяцев) переболел бронхитами с обструкцией, то врач серьезно рассматривает такого маленького пациента как потенциального астматика. Астма у детей проявляется теми же симптомами, что и у взрослых, но по понятным причинам, купирование приступов происходит сложнее из-за невозможности самоконтроля маленьким ребенком. Родители могут заподозрить астму у своего ребенка, если у него имеется непроходящий сухой кашель, сохраняющийся на фоне относительного здоровья, и не сопровождающийся повышением температуры, а также при возникновении признаков затруднения дыхания при контакте с какими-либо аллергенами (домашними животными, пылью, химическими веществами).
Современный препарат для лечения астмы — это Симбикорт, в состав которого входят два действующих вещества : расширяющий просвет бронхов Формотерол и глюкокортикостероид Будесонид. В сочетании друг с другом они дают хороший эффект, позволяющий держать проявления бронхиальной астмы под контролем. Этот препарат выпускается в виде ингалятора. Рекомендуемая доза препарата для пациентов с контролируемой астмой (когда приступы поддаются купированию и не развиваются) — две ингаляции в сутки. Если приступ все же начался, то рекомендуется увеличить количество ингаляций до восьми.
Этот препарат выпускается в виде ингалятора. Рекомендуемая доза препарата для пациентов с контролируемой астмой (когда приступы поддаются купированию и не развиваются) — две ингаляции в сутки. Если приступ все же начался, то рекомендуется увеличить количество ингаляций до восьми.
Кроме того, для остановки внезапного сильного приступа удушья, который, в теории, может развиться у любого больного, даже с контролируемой астмой, необходимо иметь ингалятор с действующим веществом, снимающим бронхиальный спазм, например, Сальбутамол. О дозе препарата и последующих действиях после его применения необходимо консультироваться заранее со своим лечащим врачом.
Если у вас или вашего ребенка выявлена астма, не падайте духом. С этим заболеванием живут миллионы людей во всем мире, и жить полноценной долгой жизнью им помогают самые современные лекарственные средства.
Кровь в мокроте | ФБУЗ Лечебно-реабилитационный центр Минэкономразвития России. Официальный сайт
Кровохарканье – это появление крови в мокроте при кашле.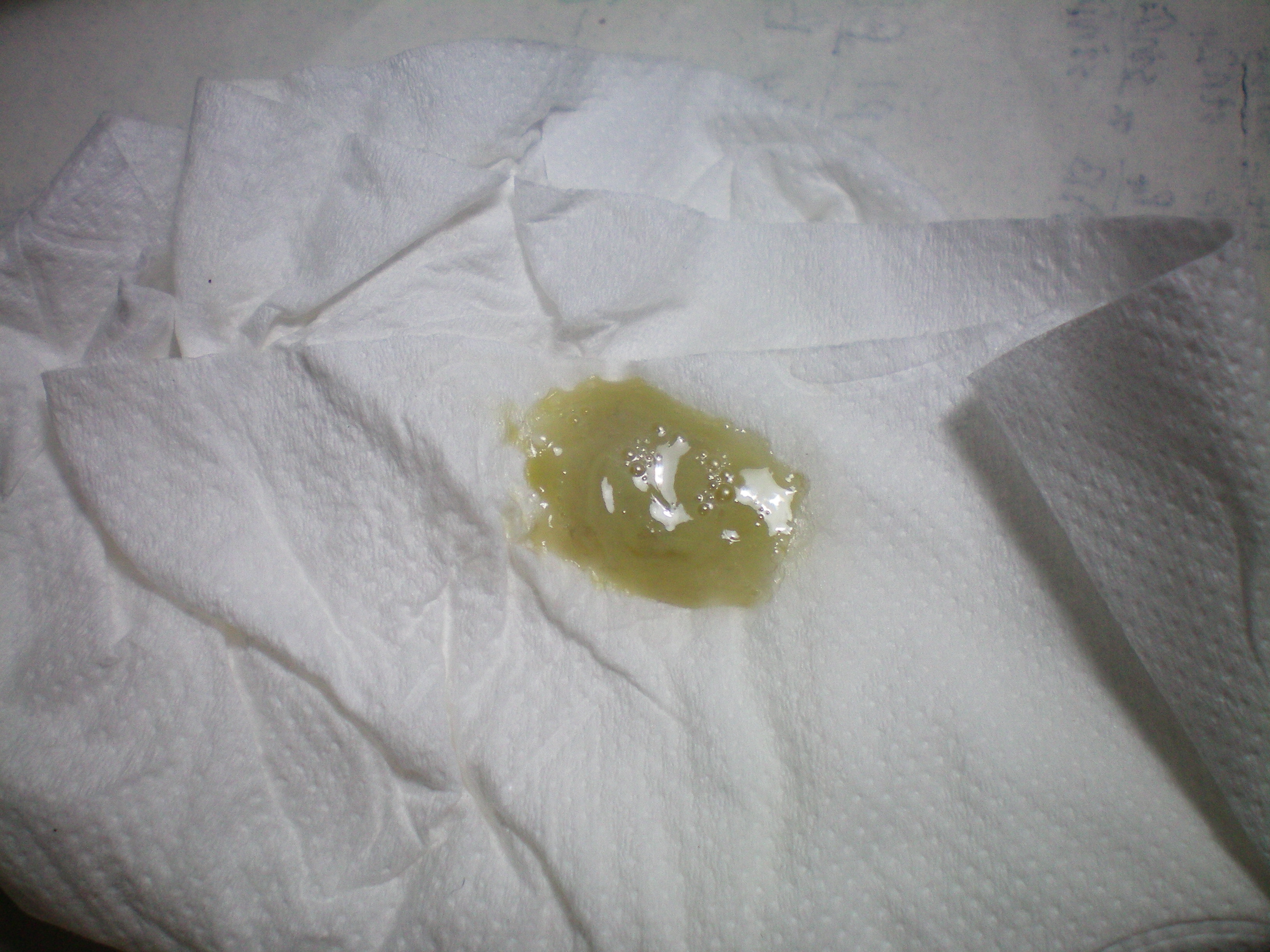 Оно может быть связано с заболеванием как органов дыхания, так и сердечно-сосудистой, пищеварительной систем, носоглотки, полости рта. Кашель с кровью может сопровождаться другими жалобами: повышением температуры, нехваткой воздуха, болями в грудной клетке, сердцебиением, резким падением давления. Появление этих симптомов часто помогает врачу поставить правильный диагноз и определить причину кровохарканья.
Оно может быть связано с заболеванием как органов дыхания, так и сердечно-сосудистой, пищеварительной систем, носоглотки, полости рта. Кашель с кровью может сопровождаться другими жалобами: повышением температуры, нехваткой воздуха, болями в грудной клетке, сердцебиением, резким падением давления. Появление этих симптомов часто помогает врачу поставить правильный диагноз и определить причину кровохарканья.
Причины кровохарканья.
Чаще всего наличие прожилок крови в мокроте при сильном приступообразном кашле во время простудного заболевания у молодых людей не является грозным симптомом. Просто при сильном кашле стенка сосудов может повредиться и в просвет бронхов попадает небольшое количество крови. Такое кровохарканье проходит сразу после стихания воспалительного процесса в бронхах. Однако, даже в этом случае необходим осмотр ЛОР врача и рентген органов грудной клетки, чтобы исключить иную причину кровохарканья, о которых мы сейчас поговорим.
- Достаточно часто причиной кровохарканья являются заболевания глотки и придаточных пазух носа.
 В случае появления крови в мокроте, необходим осмотр ЛОР врача для исключения опухоли гортани, глотки или воспаления пазух (гайморит, фронтит)
В случае появления крови в мокроте, необходим осмотр ЛОР врача для исключения опухоли гортани, глотки или воспаления пазух (гайморит, фронтит) - В 20% случаев причиной кровохарканья являются опухоли бронхолегочной системы.
- Тромбоэмболия легочных артерий (повреждение ткани легких из-за закупорки тромбом снабжающей этот участок легочной артерии) также может вызвать кровохарканье.
- Тяжелые болезни сердца: инфаркт миокарда, пороки сердца, кардиомиопатии могут стать причиной появления прожилок крови в мокроте. Это происходит потому, что высокое давление в легочных сосудах, развивающееся при болезнях сердца из-за слабости сердечной мышцы, приводит к расширению легочных сосудов и их повреждению.
- Иногда можно принять за кровохарканье появление крови во рту при заболеваниях пищевода или желудка.
Обследования , которые необходимо пройти для установления источника крови в мокроте
Если кровь в мокроте появилась впервые при сильном кашле на фоне простудного заболевания, то пациента должен осмотреть ЛОР врач и ему необходимо провести рентген органов грудной клетки. Если после окончания лечения вновь появляется кровь в мокроте или ее количество в ходе лечения увеличилось, то необходимо продолжить обследование.
Если после окончания лечения вновь появляется кровь в мокроте или ее количество в ходе лечения увеличилось, то необходимо продолжить обследование.
Одним из основных методов обследования органов грудной клетки, который позволяет правильно поставить диагноз является компьютерная томография органов грудной клетки, при необходимости ее проводят с контрастированием.
Определить источник кровохарканья позволяет бронхофиброскопия — исследование, при котором в трахею и бронхи вводят бронхоскоп и осматривают трахею, крупные и средние бронхи.
Если в ходе этих обследований причина появления крови в мокроте не установлено, то проводят ультразвуковое исследование сердца, эзофагогастроскопию, пациента осматривает стоматолог.
Несмотря на применение разных методов, причину кровохарканья не удается обнаружить в 30-40% случаев.
Не отходит мокрота при кашле, не откашливается мокрота, что делать?
В норме и у здоровых людей непрерывно происходит процесс образования мокроты. Этот слизистый секрет предназначен для защиты нижних дыхательных путей от пыли, раздражающих агентов, болезнетворных организмов.Кашлевой акт предназначен для очищения бронхов от скопившейся слизи путём выведения её наружу. У детей и взрослых периодически возникает проблема – не отходит мокрота при кашле.
Этот слизистый секрет предназначен для защиты нижних дыхательных путей от пыли, раздражающих агентов, болезнетворных организмов.Кашлевой акт предназначен для очищения бронхов от скопившейся слизи путём выведения её наружу. У детей и взрослых периодически возникает проблема – не отходит мокрота при кашле.
Причины затруднения отхождения мокроты
При заболеваниях, поражающих дыхательные пути, кашель будет постоянным симптомом. Это связано с тем, что кашлевой акт возникает рефлекторно при скоплении большого количества секрета в бронхах. В том случае, когда не откашливается мокрота, её застой приводит к развитию хронических обструктивных заболеваний лёгких.
Основной причиной, которая вызывает затруднение при отхождении мокроты у взрослых, является её избыточная выработка и повышенная вязкость. Слишком густая слизь налипает на стенки бронхиального дерева, постоянно раздражает рецепторы, находящиеся на слизистой оболочке бронхов. Из-за этого человека мучает сухой кашель, не сопровождающийся выделением мокроты.
Если ребёнок не может откашлять мокроту, то причины для этого те же самые, что и у взрослых. Помимо этого малыши могут кашлять из-за того, что в помещении слишком сухой и тёплый воздух, высокая запылённость, вдыхаемые воздушные массы содержат вещества, раздражающие бронхиальное дерево. Кашель, возникающий по этим причинам, как правило, не сопровождается выделением мокроты, и ребёнок может жаловаться на чувство комка в горле.
Малопродуктивный кашель может быть симптомом таких опасных заболеваний как:
- Бронхит – патология, характеризующаяся наличием воспалительного процесса в просвете бронхиального дерева. Бывает острым и хроническим. При заболевании происходит массивная выработка мокроты, поэтому первоначальным симптомом является сухой кашель и мокрота не отхаркивается. При правильно подобранном лечении бронхиальный секрет начинает откашливаться.
- Бронхоэктатическое заболевание – врождённая патология, для которой характерно расширение концевых отделов мелких бронхов. Со временем происходит истончение их стенок и присоединение хронического воспаления. На этом фоне начинается постоянная, обильная выработка мокроты, которая чаще всего носит гнойный характер. При этом отхождение её значительно затрудняется.
- Бронхиальная астма – заболевание аллергической природы. В период обострения проявляется приступом с бронхоспастическим компонентом, сопровождающимся сильным малопродуктивным кашлем, свистящим дыханием, экспираторной одышкой. При неоказании неотложно помощи состояние может перейти в астматический статус, что является угрозой для жизни пациента.
- Туберкулёз лёгких – опасное инфекционно-воспалительное заболевание, которое поражает население всех возрастных категорий. Его первым симптомом является постоянный кашель, который не сопровождается выделением мокроты. Позже присоединяется слабость, потеря аппетита, проффузное потоотделение, особенно в ночное время, постоянная субфебрильная температура. По мере прогрессирования процесса кашлевой акт начинает сопровождаться выделением гнойной или геморрагической мокроты, что свидетельствует о деструктивных изменениях в лёгких.
В чем опасность
Застой большого количества вязкой мокроты в дыхательных путях опасен развитием их обструкции. Пробки из мокроты перекрывают просвет бронхов, препятствуя поступлению в них воздуха.
Больные испытывают удушье, у них начинается паника, связанная с гипоксией – нехваткой кислорода в организме. Наблюдается инспираторная одышка, характеризующаяся затруднением вдоха, цианоз носогубного треугольника и лица, холодный пот, снижение насыщения крови кислородом.
Если при этом состоянии не оказать экстренную помощь, то возможен летальный исход. На фоне длительной гипоксии развивается остановка кровообращения.
Если не отходит мокрота при кашле у взрослого или ребёнка необходимо обратиться к врачу. Специалист определит, почему плохо отходит мокрота при кашле и назначит необходимое лечение.
Какие препараты может назначить врач
При наличии малопродуктивного кашля не стоит заниматься самолечением. Чтобы облегчить процесс выведения бронхиального секрета из дыхательных путей, специалисты назначают специальные препараты. Это лекарственные средства двух групп:
- муколитики – их действие направлено на разжижение мокроты;
- отхаркивающие – оказывают стимулирующее действие на кашлевой центр, что проявляется в усилении кашля.
Эти лекарства необходимо принимать в комплексе. Категорически не рекомендуется принимать отдельно отхаркивающие или муколитические средства. При отдельном приёме муколитиков у больных будет наблюдаться жидкая мокрота без кашля, что может стать причиной удушья. Приём только отхаркивающих приведёт к усилению сухого кашля, не приносящего облегчения.
Средства народной медицины
Народная медицина предлагает перечень методов, призванных облегчить процесс отхождения мокроты. Следует отметить, что народные средства могут применяться только лишь в комплексе с медикаментозной терапией. К ним относятся:
- Тёплое молоко с добавлением сливочного масла и мёда. Стакан молока довести до кипения, после того, как оно остынет до температуры 60-65 градусов добавить по вкусу мёд и кусочек сливочного масла. Рекомендуется употреблять перед отхождением ко сну.
- Отвар сосновых шишек. Это средство эффективно разжижает мокроту и уменьшает её секрецию. Для его приготовления необходимо довести до кипения пол литра чистой воды, а затем положить туда десяток шишек сосны. Варить их следует в течение десяти минут. Употреблять отвар три раза за сутки, предварительно процедив его через марлю.
- Целебный настой на основе мать- и мачехи, малины и чабреца. Для его приготовления необходимо пол литра крутого кипятка, которым заливается смесь вышеупомянутых растений (по одной большой щепотке каждого). Настаивать лекарство надо в течение получаса. Употреблять утром и вечером в тёплом виде.
Чтобы облегчить процесс отхаркивания слизи, можно растирать грудную клетку и спину в области проекции лёгких топлёным барсучьим жиром. Если такового нету, можно воспользоваться гусиным жиром.
Физиотерапевтические методы
Физиотерапия используется как дополнение к медикаментозному лечению. Её можно проводить как амбулаторно, так и в домашних условиях.
С целью разжижения и облегчения выведения бронхиальной слизи хорошо себя зарекомендовали согревающие процедуры. Они заключаются в наложении перцового или горчичного пластыря в область проекции лёгких, выполнение баночного массажа верхней половины туловища, рисование йодной сетки. Согревающие методы не желательно использовать при гипертермии, следует дождаться нормализации температуры тела. Йод можно использовать лишь в том случае, когда исключены патологические процессы в щитовидной железе!
Хороший терапевтический эффект оказывают ингаляции. Если выполнять их с помощью небулайзера, лекарственное средство будет доставлено прямиком в бронхи. При отсутствии специального прибора можно дышать паром с добавлением эфирных масел хвойных деревьев, эвкалипта. Перед их использованием следует убедиться в отсутствии на них аллергии!
Дыхательная гимнастика – это дополнительное средство, которое поможет справиться с застоем мокроты в бронхиальном дереве. Существуют специально разработанные комплексы упражнений, подходящие взрослым и детям. После их выполнения следует занять положение, когда головной конец туловища находиться ниже, чем ноги. Через несколько минут нахождения в такой позе начнётся активное отхождение мокроты.
Профилактика
Чтобы предупредить застой мокроты, необходимо придерживаться простых рекомендаций. Воздух в помещении, где находиться больной, должен постоянно увлажняться. При отсутствии специального увлажнителя можно воспользоваться мокрой тканью или ёмкостями с водой. Сухой воздух только раздражает дыхательные пути, усиливая и без того сухой кашель!
Необходимо соблюдать питьевой режим, употребляя больше двух литров жидкости за сутки. Это может быть как чистая или минеральная вода, так и различные травяные чаи. Достаточное количество питья ускоряет процесс разжижения бронхиальной слизи.
Не могу полностью откашляться: что делать и как откашлять мокроту
Возникновение мокроты связано с воспалительными процессами в бронхах или легких. Вместе с мокротой во время кашля из легких выходят вредные микроорганизмы и слизь. Но иногда кашель не откашливается и мокрота не отходит. В этом случае необходимо лечение.
Причины задержки мокроты
Самая распространенная причина того, что не откашливается мокрота, – не пролеченные простудные или вирусные заболевания. Когда больной проводит много времени на ногах, пренебрегает назначениями врача или занимался самолечением, часто возникают осложнения. Пациент начинает жаловаться на боли, изнуряющий или ночной кашель, а также на приступы удушья.
Такое состояние типично при длительном течении острого и хронического обструктивного бронхитов. В первом случае мокрота застаивается в бронхах, во втором – изменения бронхиальной стенки приводят к тому, что хочется откашляться, но не получается.
Механизм задержки мокроты
При пневмонии, когда поражены нижние доли легких, очаг воспаления расположен глубоко в легких, и это также может сказываться на отхождении мокроты. То же самое происходит и при абсцессе легкого – мокрота скапливается глубоко в полости легкого и не выделяется наружу с кашлем. Стенка бронхов, изменяясь при бронхоэктатической болезни, заставляет мокроту скапливаться и препятствует ее выделению. При этой болезни может появляться мокрота темного цвета, в этом случае идет речь о смеси крови и гноя в слизи.
Люди, работающие в шахтах, часто страдают от пневмокониоза. Из-за того, что у них в мокроте мало слизи, ее часто не получается откашлять и она имеет темный цвет из-за угольной пыли, заполнившей легкие.
Во всех описанных случаях пациент жалуется на то, что болит грудь, на частый кашель, во время которого трудно откашлять мокроту.
Важная информация: такой кашель свойственен и курильщикам. Важный шаг при его лечении – отказ от вредной привычки, однако облегчение наступит не сразу, а лишь спустя некоторое время.
Медикаментозное лечение
Чтобы как можно быстрее купировать непрекращающийся кашель, врач назначает комплексное медикаментозное лечение, направленное на борьбу не только с кашлем, но и с вызвавшим его заболеванием.
Следующие лекарственные средства способствуют разжижению мокроты, благодаря чему она начинает отходить при кашле:
| Амброгексал, Амбробене, Лазолван и другие препараты в виде сиропов, таблеток или растворов для ингаляций, содержащие амброксол | Это вещество стимулирует секрецию жидкости, увеличивает двигательную активность ресничек эпителия, которым выстланы бронхи, и, за счет этого, улучшает отхождение мокроты |
| Флуимуцил, АЦЦ, Бронхобос и другие препараты в виде таблеток и гранул для приема внутрь, растворов для инъекций и растворов для приема внутрь | Главное действие этих препаратов – снижение вязкости секрета, благодаря чему слизь начинает отхаркиваться |
| Растительные препараты, такие как Трависил | Нужно принимать для облегчения отхождения мокроты вместе с другими лекарствами при симптоматическом лечении |
Врач может также назначить упражнения, чтобы было легче прокашляться. Но нужно помнить, что все лечение должно происходить под контролем врача, иначе можно запустить ситуацию еще сильнее.
Физиотерапевтическое лечение
Когда человеку тяжело от постоянного кашля, врач часто назначает в качестве дополнения к лечению физиопроцедуры. Они показаны пациентам всех возрастов, которые не могут откашляться. Особенно часто физиотерапевтические процедуры назначаются, если не удается ограничиться медикаментозными препаратами вследствие непереносимости некоторых препаратов.
- Ингаляции – наиболее эффективный способ помочь больному, особенно во время приступов кашля. Во время этой процедуры бронхи расширяются, и слизь начинает выделяться. Нередко при ингаляции используют растворы указанных выше лекарственных препаратов – таким образом, действующее вещество попадает сразу в бронхи, и его эффективность возрастает.
- Электрофорез помогает доставить лекарственное вещество напрямую в бронхи или легкие, для этого задействуется электрический ток.
- Если больному невозможно покашлять, может быть назначено ультрафиолетовое облучение, которому подвергается передняя стенка грудной клетки. Ультрафиолет оказывает бактерицидное и противовоспалительное действие и способствует быстрому выздоровлению.
- Специальный массаж, во время которого по грудной клетке или спине пациента постукивают, тоже помогает бороться с застоем мокроты. После него, как правило, начинает получаться откашляться. Нередко при массаже на грудную клетку или спину больного наносят разогревающие мази.
Народная медицина
С согласия врача при лечении дома можно прибегать и к средствам народной медицины – настоям из лекарственных растений и отварам из целебных трав, растираниям и мазям.
Мед с лимоном
Когда кашель не откашливается, могут помочь лимон и мед. Из них необходимо приготовить напиток, взяв стакан теплой воды и добавив в нее 20-40 мл свежевыжатого лимонного сока и чайную ложку меда. Пить этот напиток нужно как минимум три раза в день, перед едой. Входящие в его состав лимон и мед не только повышают иммунитет, а, значит, сопротивляемость организма к простудным и вирусным заболеваниям, но и оказывают муколитическое действие.
Совет: напиток подходит только тем, у кого нет проблем с пищеварением и аллергических реакций на мед.
Другое средство, также на основе меда, готовится с использованием редьки. Нужно мелко натереть редьку, выжать из получившейся массы сок и добавить в него несколько чайных ложек меда. Получившийся напиток настаивать в течение нескольких часов, а затем принимать дважды в день по 2 столовые ложки.
Что делать, если у больного аллергия на мед? Этот ингредиент можно заменить на сахар, добавив его в сок из редьки.
Отвар из чабреца помогает разжижать слизь и выводить ее из организма. Приготовить его просто – следует залить щепотку травы кипяченой водой и поставить на слабый огонь на 5-7 минут. Когда отвар готов, его нужно снять с огня, после чего больной должен накрыться одеялом или покрывалом и дышать над кастрюлькой с паром.
После того как отвар остынет, его можно пить. Для лучшего эффекта при питье в него добавляют мед.
Чай с девясилом
Полезно готовить чай с корешками девясила. Для этого необходимо залить один корешок горячей кипяченой водой, добавив в емкость также дольку лимона. Когда чай настоится, он должен получиться темного цвета и его можно пить как обыкновенный чай в течение всего дня. Допускается добавление меда, который хорошо скажется на иммунитете и поможет больше не болеть.
Откашливающийся кашель появляется и при использовании различных компрессов. Народные рецепты рекомендуют использовать для таких компрессов топленый козий жир, нанося их на спину и грудную клетку. Эту процедуру лучше выполнять на ночь, после нанесения жира утепляясь с помощью платка.
Когда человек начинает не мочь откашляться, необходимо как можно скорее обратиться за консультацией к врачу. Начинать самолечение может быть опасно, поскольку это часто приводит к прогрессированию основного заболевания и осложняет процесс выздоровления.
Плохо отходит мокрота при кашле: причины и лечение
Тяжело отходящая при кашле мокрота обычно является признаком серьезных болезней – бронхита и пневмонии. Накопление в дыхательных путях избыточного количества слизи – неприятное и опасное явление, провоцирующее интенсивное размножение патогенных бактерий.
Если мокрота не отходит длительное время, то состояние больного человека ухудшается, заболевание осложняется, переходит в хроническую стадию. Поэтому необходимо обязательно узнать, по какой причине слизь плохо откашливается, а затем приступить к наиболее подходящему лечению.
Почему в дыхательных путях образуется мокрота?
Слизь в бронхиальных ветвях присутствует всегда, даже у совершенно здорового человека. Она защищает легочную систему от проникновения с вдыхаемым воздухом патогенных микроорганизмов, токсичных веществ, а также выводит из дыхательных путей чужеродные элементы.
Откашливание – естественный процесс, помогающий организму избавиться от излишков слизи, способствующий облегчению дыхания. Но плотная и вязкая мокрота при кашле не выходит из бронхов, а прилипает к слизистым стенкам дыхательных путей.
Кашель учащается, становится надрывным, у больного человека от натуги возникают боли в грудной клетке, воспаляются бронхиальные стволы. Состояние организма ухудшается, а густая слизь никак не отходит.
Скопление вязкой массы в легочных путях обычно ощущается как неприятный комок в горле, который невозможно проглотить.
При каких заболеваниях плохо отходит мокрота?
Тяжело отходящая мокрота – симптом многих серьезных болезней легочной системы. Накопление в бронхиальных ветвях тягучей и трудно отделимой слизи чаще всего фиксируется при нижеприведенных патологиях органов дыхания:
- Бронхит. Воспаление слизистых покровов бронхов. Основной симптом заболевания – сухой кашель, который по мере выздоровления превращается в мокрый.
- Пневмония. Воспаление легких. Болезнь сопровождается обильным образованием слизкой мокроты, которая постепенно становится гнойной или даже кровянистой.
- Бронхиальная астма. При обострении заболевания наблюдается мокрый кашель, у человека возникает приступ удушья. Муколитические лекарства астматикам не помогают.
- Туберкулез. Поражение легких палочкой Коха. Патология сопровождается интенсивным образованием в дыхательных путях гнойной слизи. Периодически появляется удушающий кашель, при котором у больного человека усиливается потоотделение.
- Бронхоэктатическая болезнь. Врожденная или приобретенная деформация бронхиального дерева, при которой в расширенных и воспаленных дыхательных путях наблюдается накопление гноя. При патологии кашель возникает преимущественно в утренние часы.
- Злокачественная опухоль в легких. При онкологическом поражении легочных тканей сухой кашель не проходит ни днем, ни ночью. Откашливание слизи неинтенсивное, но сопровождающееся в большинстве случаев выходом кровянистой жидкости.
Что делать с неотделяемой мокротой?
При заболеваниях, основным симптомом которых является сухой кашель, врачи выписывают пациентам медикаменты, разжижающие мокроту.
Также, крайне эффективны препараты, выводящие ее из дыхательных путей путем активизирования кашлевого рефлекса.
Для быстрого и эффективного выведения слизи важно выбрать наиболее подходящий препарат. Перед приемом сиропов и таблеток обязательно нужно посетить лечащего врача, послушать его рекомендации насчет лучших и действенных лекарств.
Многие люди ленятся идти на консультацию к медицинскому специалисту, покупают откашливающие медикаменты по своему усмотрению или совету приятелей. А ведь мало кто знает, что лекарства, активизирующие отхаркивание, бесполезны, пока кашель сухой, а мокрота слишком вязкая и тягучая.
В итоге состояние больного человека ухудшается, кашель учащается, а слизь никак не отходит.
Лечение медикаментозным способом
Лечить кашель, сопровождающийся тяжелым отделением мокроты, следует, строго соблюдая рекомендации лечащего врача.
Чаще всего медицинские специалисты сначала выписывают лекарственные средства, разжижающие слизь, а затем уже назначают препараты, помогающие вывести мокроту из бронхов.
Также при образовании тягучей и трудноотделимой мокроты не рекомендуется использовать препараты на основе:
Эти препараты созданы на основе алкалоидов, ослабляющих кашлевый рефлекс.
Лекарства для разжижения мокроты
Чтобы слизь из бронхиальных ветвей начала легко выходить, ее необходимо сделать более жидкой. Для разжижения мокроты врачи чаще всего выписывают взрослым пациентам следующие высокоэффективные и качественные муколитические средства:
Обычно педиатры назначают маленьким пациентам следующие хорошие и безопасные медикаменты для разжижения мокроты:
- Амбробене;
- Лазолван;
- Мукалтин;
- Пертуссин;
- Бронхикум;
- Стоптуссин.
Лекарства для выведения мокроты
Чтобы быстрее откашлять мокроту после ее разжижения, необходимо использовать отхаркивающие средства.
Чаще всего врачи выписывают пациентам следующие медикаменты, обладающие откашливающим эффектом:
- Мукосол;
- Корень алтея;
- Карбоцистеин;
- Сироп корня солодки.
Лечение ингаляциями
Хорошо помогают вывести густую слизь из бронхов ингаляции. При этом методе лечения лекарство проникает непосредственно в воспаленные ткани бронхиального дерева, минуя пищеварительную систему. Удобнее всего проводить процедуры при помощи небулайзера.
Для облегчения отделения мокроты в контейнер ингаляционного прибора заливаются растворы на основе следующих средств:
- Беродуала, Атровента, Сальгима – расширяющих бронхи медикаментов, улучшающих поступление воздуха в легкие;
- Лазолвана, Амброксола – разжижающих препаратов, способствующих уменьшению вязкости слизи в дыхательных путях;
- Флуимуцила, АЦЦ – разжижающих и отхаркивающих лекарств, помогающих вывести мокроту из бронхиальных стволов;
- Геделикса, Ротокана, Синупрета – растительных препаратов, снижающих воспаление и отек слизистых покровов дыхательных путей.
Причем в данном случае природные средства нередко действительно помогают, действуют не хуже, а иногда даже лучше фармацевтических препаратов.
Но следует учитывать, что самодельные растительные препараты применяются только как симптоматические средства, они успешно выводят из организма мокроту, но не способны полностью устранить заболевание, вызвавшее ее образование.
Поэтому врачи рекомендуют применять народные рецепты совместно с аптечными медикаментами. Ниже приводятся самые популярные и действенные средства народной медицины, позволяющие вывести вязкую слизь из бронхов:
- Полоскания горла. Если мокрота скопилась в верхних дыхательных путях, то избавиться от нее можно посредством регулярных полосканий горла содовыми или солевыми растворами, а также отварами лекарственных растений: аптечной ромашки, календулы.
- Черная редька с медом. Берется одна помытая редька среднего размера. Верхушка корнеплода отрезается так, чтобы получилась крышечка. Из сердцевины растения ножом вырезается небольшое количество мякоти. В получившуюся выемку вливаются две чайные ложки натурального меда. Лекарство настаивается в течение полусуток, принимается понемногу несколько раз в день. Медовая редька – сильное и проверенное временем средство, помогающее не только разредить слизь, но и быстро вывести ее из бронхов.
- Алоэ, мед и барсучий жир. Половина столовой ложки сока алоэ смешивается с таким же количеством барсучьего жира. Лечебная масса тщательно перемешивается, к ней добавляется килограмм натурального меда. Употребляется лекарство трижды в день по столовой ложке, оно вкусное и сладкое, поэтому рекомендуется для маленьких детей.
- Творожный компресс. Берется жирный деревенский творог, в него добавляется сода. Получившаяся масса хорошо перемешивается, выкладывается на полиэтиленовую пленку, кладется на грудь и спину. Компресс прижимается к телу, оборачивается махровым полотенцем или теплым платком, удерживается не менее трех часов. После снятия компресса кожа очищается от остатков творога, смазывается гусиным или барсучьим жиром.
- Картофельная ингаляция. Чтобы быстрее избавиться от тягучей мокроты, полезно несколько раз в день дышать паром от сваренного картофеля. Проводить процедуру рекомендуется, накрывшись большим и толстым полотенцем. Ингаляцию можно проводить, только если нет повышения температуры тела.
Большую пользу организму приносят следующие лечебные напитки:
- Кипяченое молоко с чесноком или инжиром;
- Лекарственный чай, приготовленный из смородиновых, брусничных и малиновых листьев с добавлением натурального меда;
- Подогретая минеральная вода, не содержащая газа;
- Кипяченое молоко с содой, сливочным маслом и медом;
- Теплый банановый кисель.
Для профилактики застаивания мокроты в бронхиальных ветвях необходимо каждый день уделять время физическим упражнениям: совершать пешие прогулки на свежем воздухе, заниматься гимнастикой. Хорошо помогает избавиться от плотной и тягучей слизи в дыхательных путях массаж груди.
Лечим мокрый кашель быстро и эффективно
С помощью мокрого кашля организм избавляется от инфекции в органах дыхания. Выделение мокроты – это способ выведения бактерий из гортани, бронхов и лёгких, поэтому такой кашель – это только признак заболевания. Каковы пути возникновения недуга и как лечить мокрый кашель?
Разновидности симптома болезни
Лечение мокрого кашля у взрослых предполагает определение его вида. На основе длительности недомогания выделяют следующие разновидности:
1. Острый. Возникает как симптом инфекционного заболевания, вследствие попадания инородного тела в дыхательные пути или вдыхания химических и токсических веществ. Длительность – не более 3 недель.
2. Хронический. К причинам этого вида кашля относятся болезни легких и бронхов, накопления слизи в дыхательных путях. Такой кашель длится от 3 недель.
После определения вида выявляют причины недомогания – это помогает понять, как лечить влажный кашель.
Причины появления
Лечение мокрого кашля следует начинать с правильного выявления спровоцировавших его причин. Наличие кашлевого рефлекса является признаком развития нескольких заболеваний – как легко поддающихся лечению, так и более серьёзных патологий.
Среди причин влажного кашля у взрослого встречаются следующие болезни:
1. ОРЗ и ОРВИ – это самые распространённые причины возникновения бактерий и мокроты в организме.
3. Бронхит, воспаление лёгких. Бронхиальный секрет помогает организму избавиться от бактерий. Если правильно лечить бронхит, не допуская перехода заболевания в более тяжёлую форму, то кашель пройдёт вместе с бронхитом.
4. Аллергическая реакция. Кашель с мокротой – обычное явление при попадании в дыхательные пути аллергенов – органических или химических веществ, вызывающих воспаление. Аллергические процессы могут носить и сезонный характер, при этом очень важно отличить их от ОРВИ.
5. Отёк легких , при котором в альвеолы попадает плазма крови.
6. Сердечная недостаточность. Кашель с мокротой – нередкое явление при нарушении работы сердечной мышцы.
7. Коклюш. При этом заболевании кашлевой синдром носит затяжной, приступообразный характер.
8. Туберкулез. Эту патологию сопровождает наличие в мокроте капелек крови, заметные при откашливании.
9. Переохлаждение. В этой ситуации пациент страдает от повышения температуры тела.
10. Неблагоприятные производственные условия. Пыль и частицы вредных веществ могут попадать в дыхательные пути, при этом при помощи защитных средств не всегда удаётся избежать кашлевого синдрома.
Как правило, определить природу возникновения и правильно вылечить влажный кашель сможет только врач. Особенно важна врачебная помощь в случае, когда кашлевой синдром при ОРВИ и ОРЗ беспокоит дольше двух недель – возможно, он является признаком более тяжёлого заболевания.
Симптомы опасного положения
Существует ряд признаков, по которым можно определить, что пациенту требуется срочное обращение к специалисту. Ситуация становится опасной в следующих случаях:
· температура 37,5-38 ºС держится дольше недели, а 38 ºС – дольше трёх дней;
· пациент теряет вес, обильно потеет, жалуется на отсутствие аппетита;
· приступы возникают внезапно и не проходят дольше часа;
· мокрота становится более вязкой и обильной;
· в слизи наблюдаются кровь и гной.
В поликлинике пациента направят на сдачу анализов, что позволит выяснить возможные предпосылки патологии и степень её тяжести. Обследование также включает в себя флюорографию и прослушивание органов дыхания на наличие хрипов. Дополнительно у пациента могут взять мазок из гортани.
Лечение патологии
После обнаружения причин следует приступать к избавлению от симптома болезни. Существуют разные способы лечения – от современных медицинских препаратов до традиционных рецептов, проверенных временем. Как вылечить мокрый кашель, чтобы недуг не беспокоил снова и снова?
Традиционные методы
Горчичники нужно смочить в тёплой (40-45°) воде и приложить на область грудины чуть ниже лопаток и молочных желез. Сверху необходимо положить полотенце и накрыть пациента пледом. Для лечения влажного кашля у взрослых держать горчичники рекомендуется не больше 15 минут, у детей – не более 7 минут. После процедуры кожу следует вытереть полотенцем и снова укутать пациента.
Ещё одной эффективной процедурой, с помощью которой можно лечить кашель без температуры – это лечение банками. При применении стеклянных банок требуется иметь дело с огнём. Современный аналог традиционных банок – банки вакуумные. Их можно поставить простым нажатием руки.
Процедуру проводить следующим образом:
1. Банки осматривают на целостность и избавляются от треснувших или имеющих другие дефекты.
2. Банки моют горячей водой с мылом.
3. Пациента укладывают вниз животом на твёрдую поверхность и смазывают его спину кремом.
4. На металлическую спицу накручивают вату, смачивают её спиртом, встряхивают и поджигают.
5. Внутрь медицинской банки помещают горящую спицу на 2 секунды.
6. Банку помещают на спину.
7. После размещения всех банок пациента укутывают тёплым одеялом.
8. Банку снимают, слегка наклонив её в сторону – это поможет пропустить воздух внутрь и снять банку.
Время проведения процедуры – примерно 30 минут.
Внимание! Ставить банки на область позвоночника строго противопоказано.
Также противопоказаниями к использованию банок являются повышение температуры, туберкулез, онкология и инфекционные кожные заболевания.
Медикаментозное лечение
Приверженцы медикаментозных препаратов также могут найти подходящий способ остановить кашель. Лечение «продуктивной» формы недуга проходит с помощью отхаркивающих и разжижающих мокроту средств. Поэтому лечить влажный кашель препаратами от сухого противопоказано: они препятствуют кашлевому рефлексу и не позволяют слизи выйти из дыхательных путей. Подобное лечение бесполезно: мокрота и бактерии задерживаются в организме, а это значит, что воспаление будет только прогрессировать.
Полезно использовать средства, состав которых включает следующие растительные вещества:
В аптеке следует уточнить, для какого вида кашля будет использоваться средство. Муколитические препараты – это лекарства, которые разжижают и выводят мокроту. К этой категории медикаментов относятся:
Эти средства применяют, если мокрота вязкая и густая. Если же бронхиальный секрет жидкий, то необходимо вывести его из дыхательных путей. Для этого используют средства отхаркивающего действия:
· Раствор или порошок гидрокарбоната натрия;
Большинство вышеперечисленных препаратов представлены в разных формах – таблетки, мази, сиропы.
Существуют отхаркивающие средства на основе растительных компонентов, в состав которых входят также и синтетические вещества. Многие препараты сочетают в себе свойства как муколитических, так и отхаркивающих средств, за счёт чего они обладают двойным действием. Лечить мокрый кашель у взрослых полезно и с помощью гомеопатических мазей – нанесённый на каожу состав проникает в кровь, разогревая и оздоравливая организм.
Народные рецепты
Народная медицина также прекрасно избавляет от мокрого кашля у взрослых. Проверенные не одним поколением рецепты способны вылечить кашель в домашних условиях. При этом народные средства от мокрого кашля будут стоить минимальных затрат.
Недомогание можно вылечить с помощью следующих рецептов:
1. Самый популярный и знакомый способ: смешать горячее молоко с мёдом и сливочным маслом. Также в молоке можно сварить луковицу и зубчик чеснока, вынуть их и добавить ложку мёда. Пить такое средство нужно по 1 ст.л. каждый час.
3. Залить 2 ч.л. льняных семян 250 мл воды. Варить 10 минут. Добавить мёд и пить в течение суток.
Избавиться от мокроты помогут следующие травяные отвары и настои:
1. Отвар подорожника – принимать 3 раза в день за 20-30 минут до еды по 1/3 стакана.
2. Принимать внутрь после еды отвар ромашки – это растение обладает противовоспалительным эффектом и успокаивающим действием.
3. 1 ст.л. шалфея залить 250 мл кипятка. Настоять 20 минут, процедить и добавить немного мёда. Средство пить тёплым около 4 раз в день.
4. Смесь половины стакана почек березы со стаканом липового цвета залить стаканом воды и варить около 5 минут. Средство процедить, остудить, добавить 1 ч. л. мёда. Выпить в течение дня за 4 приёма.
Мокрый кашель у взрослого устраняется с помощью обычных лука и чеснока. Их нужно нарезать и вдыхать пары несколько раз в день.
Избавиться от мокроты поможет и вдыхание паров картофеля – они смягчают и увлажняют слизь. Кастрюлю с картофелем нужно завернуть в полотенце, а пациенту следует накрыться одеялом. Длительность процедуры составляет 5-7 минут.
Народная медицина – это хорошее дополнение к основному лечению. Пользуясь её методами, важно быть особенно внимательным к своему здоровью. Если состояние ухудшается, то нужно принимать более серьёзные меры.
Профилактика: как оставаться здоровым
Средства от влажного кашля отличаются большим разнообразием и степенью эффективности. Однако важно помнить – чтобы не допустить появления неприятного недуга стоит соблюдать простые профилактические меры:
1. Чаще проветривать помещение. Если кашель уже начался, то сухой и горячий воздух будет только способствовать застою слизи.
2. Отказаться от курения и избегать пассивной формы вдыхания табачного дыма.
3. Регулярно проводить влажную уборку.
4. Одеваться по погоде и избегать переохлаждения.
5. Быть осторожным в период сезонных эпидемий – избегать длительного нахождения в людных местах.
В любом случае, пациентам не рекомендуется заниматься самолечением, особенно, если недомогание принимает всё более серьёзные формы. Безобидный и часто встречающийся кашлевой рефлекс может быть симптом серьёзных болезней. Выбирать правильную стратегию терапии и определять, чем лечить мокрый кашель, должен специалист.
Плохо отходит мокрота при кашле у взрослого
В статье рассказано об основных причинах появления трудноотделяемой мокроты, какие заболевания сопровождаются этим симптомом. Даны рекомендации по устранению кашля с трудноотделяемой мокротой в домашних условиях и с помощью лекарственных средств.
Почему мокрота не откашливается
Мокрота — это результат воспалительного процесса в бронхах или легочной ткани. Она образуется в результате повышенной секреции слизи и образования гноя.
Мокрота носит защитный характер — вместе с ней при кашле из лёгких удаляются микроорганизмы и избытки слизи. Однако бывают такие ситуации, когда не откашливается мокрота — что делать при этом, и почему такое случается?
Это наблюдается тогда, когда образуется застой мокроты в мелких бронхах. При этом возникает непродуктивный кашель — постоянный, изнуряющий, человек не знает, как откашлять мокроту.
При каких заболеваниях и почему это может происходить:
| Заболевание | Описание |
| Острый бронхит | Обычно при остром бронхите мокрота откашливается хорошо. Но при длительном течении заболевания, при врожденной патологии мышц может наблюдаться застой мокроты в мелких бронхах. |
| Хронический обструктивный бронхит | Для этого заболевания характерно необратимое изменение бронхиальной стенки, поэтому мокрота не откашливается в таких случаях гораздо чаще, чем при остром бронхите. |
| Нижнедолевая пневмония | Плохо откашливается мокрота из-за глубокого расположения воспалительного очага. |
| Бронхоэктатическая болезнь | При этом заболевании в стенке бронхов образуются мешкообразные выпячивания. В них скапливается слизь, поэтому мокрота перестаёт откашливаться. |
Иногда наблюдается такое, что откашливается тёмная мокрота — такой цвет она имеет из-за примеси гноя и крови (см. Что делать, если появилась мокрота с кровью при кашле).
Лёгкие заполняются мелкой угольной пылью, поэтому при кашле откашливается чёрная мокрота. Она отходит с трудом, поскольку содержит мало слизи.
При всех этих состояниях слизь вырабатывается, скапливается, но откашливание мокроты затруднено. Человека беспокоит постоянный или приступообразный (см. Чем облегчить кашель сухой приступообразный), но очень частый кашель.
При этом он непродуктивный, то есть при кашлевых движениях мокрота не выделяется. Поэтому приходится задействовать вспомогательные мышцы — межреберные и диафрагму. Так как они быстро устают, человек чувствует боль в груди и спине.
Суженные бронхи — мокрота не откашливается
Важно! Есть и такое состояние, как бронхит курильщика — при этом наблюдается постоянный кашель с трудноотделяемой мокротой. Но даже если человек бросает вредную привычку, кашель с мокротой после отказа от курения может сохраняться ещё некоторое время, пока бронхи полностью не очистятся.
Как облегчить отхождение мокроты
Если не откашливается мокрота, можно воспользоваться несколькими методами, включающими применение лекарственных средств, физиотерапевтических методик, домашних средств лечения.
Лекарственные средства
Действие препаратов, применяемых при трудноотделяемой мокроте, направлено в основном на её разжижение. Более жидкая мокрота отходит намного легче, чем густая и вязкая. Лекарственные средства могут быть как химического, так и растительного происхождения.
Амброксол — это вещество химического происхождения, входящее в состав различных лекарственных препаратов — Амбробене, Лазолван, Амброгексал. Препараты выпускаются в форме сиропов, растворов для ингаляций и таблеток.
Действие препарата состоит в следующем:
- Улучшение двигательной активности ресничек бронхиального эпителия;
- Стимуляция секреции жидкости;
- Улучшение отхождения мокроты.
Показан препарат при хронических обструктивных бронхитах, пневмониях, бронхоэктатической болезни. Применяется для лечения детей и взрослых. Из побочных действий отмечаются только аллергические реакции.
Ацетилцистеин и карбоцистеин. Эти вещества входят в состав таких муколитических препаратов, как АЦЦ, Бронхобос, Флуимуцил. Ацетилцистеин и карбоцистеин понижают вязкость воспалительного секрета, увеличивают количество мокроты и разжижают её — это способствует лучшему её отхождению.
Показаны такие препараты для лечения следующих болезней, при которых наблюдается трудное отхождение мокроты:
- Хронический обструктивный бронхит;
- Нижнедолевая пневмония;
- Бронхоэктатическая болезнь;
- Абсцесс лёгкого.
Применяться препараты могут внутрь и в виде ингаляций. Из побочных действий отмечаются только аллергические реакции.
Из средств растительного происхождения хороший эффект оказывает Трависил — препарат содержит 12 растительных компонентов. Выпускается в виде таблеток и сиропа. Показан взрослым и детям с шести лет для симптоматического лечения заболеваний, при которых трудно отходит мокрота.
Важно! Лекарственные препараты, особенно для лечения детей, должен назначать врач. Для устранения трудноотделяемой мокроты имеется инструкция по приёму отхаркивающих средств — их принимают в первой половине дня, запивая большим количеством жидкости.
Физиотерапевтические методы
При скоплении густой вязкой мокроты в бронхах хороший эффект оказывают физиотерапевтические методы. Они могут применяться у детей и взрослых, при наличии сопутствующих заболеваний, которые могут стать противопоказанием для приёма лекарственных препаратов.
- Электрофорез. Эта методика предполагает доставку лекарственного вещества через грудную стенку с помощью электрического тока. Этим достигается непосредственное попадание лекарства в патологический очаг и более эффективное его действие.
- УФО. Эта методика основана на воздействии ультрафиолетового облучения, которое обладает противовоспалительными и бактерицидными свойствами. При трудноотделяемой мокроте проводится облучение передней стенки грудной клетки.
- Вибрационный массаж. Благодаря постукиваниям по грудной клетке, которые производятся во время такого массажа, мокрота выходит из мелких бронхов. Именно в них обычно и наблюдается застой мокроты.
- Ингаляции (см. Как проводить ингаляции при сухом кашле в домашних условиях). Это один из самых эффективных способов облегчения состояния, когда не откашливается мокрота. Во время ингаляции происходит рефлекторное расширение бронхов, что способствует эвакуации из них густого и вязкого содержимого — как показано на фото. Если же при ингаляции используется дополнительно то или иное лекарственное средство, оно доставляется непосредственно к бронхам.
Ингаляция небулайзером при кашле
- Магнитотерапия. За счёт создаваемого во время этой процедуры магнитного поля происходит согревание грудной полости, расширение бронхов, уменьшается активность воспалительного процесса. Это способствует более лёгкой эвакуации мокроты.
Лечение в домашних условиях
Если в домашней аптечке имеются лекарственные травы, то ими можно воспользоваться для облегчения самочувствия, когда мокрота не откашливается. Отхаркивающим эффектом обладают такие травы, как чабрец, багульник, мать-и-мачеха, солодка (см. Как применять корень солодки от кашля). Есть и растительные сборы, в состав которых входит сразу несколько лекарственных отхаркивающих трав.
Из них обычно готовятся отвары, которые принимают в теплом виде несколько раз в день. Сухое сырьё заливают горячей водой и кипятят в течение пятнадцати минут. Затем отвар процеживают и дают остыть до комнатной температуры. Принимают по половине стакана 3-4 раза в день.
Хороший эффект при застое мокроты оказывают паровые ингаляции. Их можно делать, даже если в доме нет небулайзера — старым способом, над кастрюлей с кипятком. Горячий влажный пар способствует расширению бронхов и разжижению мокроты. Вследствие этого мокрота откашливается гораздо легче.
Цена такого лечения гораздо меньше, чем лечения лекарственными средствами. Но следует помнить, что домашнее лечение не всегда оказывается достаточно эффективным.
Причем в данном случае природные средства нередко действительно помогают, действуют не хуже, а иногда даже лучше фармацевтических препаратов.
Но следует учитывать, что самодельные растительные препараты применяются только как симптоматические средства, они успешно выводят из организма мокроту, но не способны полностью устранить заболевание, вызвавшее ее образование.
Поэтому врачи рекомендуют применять народные рецепты совместно с аптечными медикаментами. Ниже приводятся самые популярные и действенные средства народной медицины, позволяющие вывести вязкую слизь из бронхов:
- Полоскания горла. Если мокрота скопилась в верхних дыхательных путях, то избавиться от нее можно посредством регулярных полосканий горла содовыми или солевыми растворами, а также отварами лекарственных растений: аптечной ромашки, календулы.
- Черная редька с медом. Берется одна помытая редька среднего размера. Верхушка корнеплода отрезается так, чтобы получилась крышечка. Из сердцевины растения ножом вырезается небольшое количество мякоти. В получившуюся выемку вливаются две чайные ложки натурального меда. Лекарство настаивается в течение полусуток, принимается понемногу несколько раз в день. Медовая редька – сильное и проверенное временем средство, помогающее не только разредить слизь, но и быстро вывести ее из бронхов.
- Алоэ, мед и барсучий жир. Половина столовой ложки сока алоэ смешивается с таким же количеством барсучьего жира. Лечебная масса тщательно перемешивается, к ней добавляется килограмм натурального меда. Употребляется лекарство трижды в день по столовой ложке, оно вкусное и сладкое, поэтому рекомендуется для маленьких детей.
- Творожный компресс. Берется жирный деревенский творог, в него добавляется сода. Получившаяся масса хорошо перемешивается, выкладывается на полиэтиленовую пленку, кладется на грудь и спину. Компресс прижимается к телу, оборачивается махровым полотенцем или теплым платком, удерживается не менее трех часов. После снятия компресса кожа очищается от остатков творога, смазывается гусиным или барсучьим жиром.
- Картофельная ингаляция. Чтобы быстрее избавиться от тягучей мокроты, полезно несколько раз в день дышать паром от сваренного картофеля. Проводить процедуру рекомендуется, накрывшись большим и толстым полотенцем. Ингаляцию можно проводить, только если нет повышения температуры тела.
Большую пользу организму приносят следующие лечебные напитки:
- Кипяченое молоко с чесноком или инжиром;
- Лекарственный чай, приготовленный из смородиновых, брусничных и малиновых листьев с добавлением натурального меда;
- Подогретая минеральная вода, не содержащая газа;
- Кипяченое молоко с содой, сливочным маслом и медом;
- Теплый банановый кисель.
Для профилактики застаивания мокроты в бронхиальных ветвях необходимо каждый день уделять время физическим упражнениям: совершать пешие прогулки на свежем воздухе, заниматься гимнастикой. Хорошо помогает избавиться от плотной и тягучей слизи в дыхательных путях массаж груди.
Лечим мокрый кашель быстро и эффективно
С помощью мокрого кашля организм избавляется от инфекции в органах дыхания. Выделение мокроты – это способ выведения бактерий из гортани, бронхов и лёгких, поэтому такой кашель – это только признак заболевания. Каковы пути возникновения недуга и как лечить мокрый кашель?
Разновидности симптома болезни
Лечение мокрого кашля у взрослых предполагает определение его вида. На основе длительности недомогания выделяют следующие разновидности:
1. Острый. Возникает как симптом инфекционного заболевания, вследствие попадания инородного тела в дыхательные пути или вдыхания химических и токсических веществ. Длительность – не более 3 недель.
2. Хронический. К причинам этого вида кашля относятся болезни легких и бронхов, накопления слизи в дыхательных путях. Такой кашель длится от 3 недель.
После определения вида выявляют причины недомогания – это помогает понять, как лечить влажный кашель.
Причины появления
Лечение мокрого кашля следует начинать с правильного выявления спровоцировавших его причин. Наличие кашлевого рефлекса является признаком развития нескольких заболеваний – как легко поддающихся лечению, так и более серьёзных патологий.
Среди причин влажного кашля у взрослого встречаются следующие болезни:
1. ОРЗ и ОРВИ – это самые распространённые причины возникновения бактерий и мокроты в организме.
3. Бронхит, воспаление лёгких. Бронхиальный секрет помогает организму избавиться от бактерий. Если правильно лечить бронхит, не допуская перехода заболевания в более тяжёлую форму, то кашель пройдёт вместе с бронхитом.
4. Аллергическая реакция. Кашель с мокротой – обычное явление при попадании в дыхательные пути аллергенов – органических или химических веществ, вызывающих воспаление. Аллергические процессы могут носить и сезонный характер, при этом очень важно отличить их от ОРВИ.
5. Отёк легких , при котором в альвеолы попадает плазма крови.
6. Сердечная недостаточность. Кашель с мокротой – нередкое явление при нарушении работы сердечной мышцы.
7. Коклюш. При этом заболевании кашлевой синдром носит затяжной, приступообразный характер.
8. Туберкулез. Эту патологию сопровождает наличие в мокроте капелек крови, заметные при откашливании.
9. Переохлаждение. В этой ситуации пациент страдает от повышения температуры тела.
10. Неблагоприятные производственные условия. Пыль и частицы вредных веществ могут попадать в дыхательные пути, при этом при помощи защитных средств не всегда удаётся избежать кашлевого синдрома.
Как правило, определить природу возникновения и правильно вылечить влажный кашель сможет только врач. Особенно важна врачебная помощь в случае, когда кашлевой синдром при ОРВИ и ОРЗ беспокоит дольше двух недель – возможно, он является признаком более тяжёлого заболевания.
Симптомы опасного положения
Существует ряд признаков, по которым можно определить, что пациенту требуется срочное обращение к специалисту. Ситуация становится опасной в следующих случаях:
· температура 37,5-38 ºС держится дольше недели, а 38 ºС – дольше трёх дней;
· пациент теряет вес, обильно потеет, жалуется на отсутствие аппетита;
· приступы возникают внезапно и не проходят дольше часа;
· мокрота становится более вязкой и обильной;
· в слизи наблюдаются кровь и гной.
В поликлинике пациента направят на сдачу анализов, что позволит выяснить возможные предпосылки патологии и степень её тяжести. Обследование также включает в себя флюорографию и прослушивание органов дыхания на наличие хрипов. Дополнительно у пациента могут взять мазок из гортани.
Лечение патологии
После обнаружения причин следует приступать к избавлению от симптома болезни. Существуют разные способы лечения – от современных медицинских препаратов до традиционных рецептов, проверенных временем. Как вылечить мокрый кашель, чтобы недуг не беспокоил снова и снова?
Традиционные методы
Горчичники нужно смочить в тёплой (40-45°) воде и приложить на область грудины чуть ниже лопаток и молочных желез. Сверху необходимо положить полотенце и накрыть пациента пледом. Для лечения влажного кашля у взрослых держать горчичники рекомендуется не больше 15 минут, у детей – не более 7 минут. После процедуры кожу следует вытереть полотенцем и снова укутать пациента.
Ещё одной эффективной процедурой, с помощью которой можно лечить кашель без температуры – это лечение банками. При применении стеклянных банок требуется иметь дело с огнём. Современный аналог традиционных банок – банки вакуумные. Их можно поставить простым нажатием руки.
Процедуру проводить следующим образом:
1. Банки осматривают на целостность и избавляются от треснувших или имеющих другие дефекты.
2. Банки моют горячей водой с мылом.
3. Пациента укладывают вниз животом на твёрдую поверхность и смазывают его спину кремом.
4. На металлическую спицу накручивают вату, смачивают её спиртом, встряхивают и поджигают.
5. Внутрь медицинской банки помещают горящую спицу на 2 секунды.
6. Банку помещают на спину.
7. После размещения всех банок пациента укутывают тёплым одеялом.
8. Банку снимают, слегка наклонив её в сторону – это поможет пропустить воздух внутрь и снять банку.
Время проведения процедуры – примерно 30 минут.
Внимание! Ставить банки на область позвоночника строго противопоказано.
Также противопоказаниями к использованию банок являются повышение температуры, туберкулез, онкология и инфекционные кожные заболевания.
Медикаментозное лечение
Приверженцы медикаментозных препаратов также могут найти подходящий способ остановить кашель. Лечение «продуктивной» формы недуга проходит с помощью отхаркивающих и разжижающих мокроту средств. Поэтому лечить влажный кашель препаратами от сухого противопоказано: они препятствуют кашлевому рефлексу и не позволяют слизи выйти из дыхательных путей. Подобное лечение бесполезно: мокрота и бактерии задерживаются в организме, а это значит, что воспаление будет только прогрессировать.
Полезно использовать средства, состав которых включает следующие растительные вещества:
В аптеке следует уточнить, для какого вида кашля будет использоваться средство. Муколитические препараты – это лекарства, которые разжижают и выводят мокроту. К этой категории медикаментов относятся:
Эти средства применяют, если мокрота вязкая и густая. Если же бронхиальный секрет жидкий, то необходимо вывести его из дыхательных путей. Для этого используют средства отхаркивающего действия:
· Раствор или порошок гидрокарбоната натрия;
Большинство вышеперечисленных препаратов представлены в разных формах – таблетки, мази, сиропы.
Существуют отхаркивающие средства на основе растительных компонентов, в состав которых входят также и синтетические вещества. Многие препараты сочетают в себе свойства как муколитических, так и отхаркивающих средств, за счёт чего они обладают двойным действием. Лечить мокрый кашель у взрослых полезно и с помощью гомеопатических мазей – нанесённый на каожу состав проникает в кровь, разогревая и оздоравливая организм.
Народные рецепты
Народная медицина также прекрасно избавляет от мокрого кашля у взрослых. Проверенные не одним поколением рецепты способны вылечить кашель в домашних условиях. При этом народные средства от мокрого кашля будут стоить минимальных затрат.
Недомогание можно вылечить с помощью следующих рецептов:
1. Самый популярный и знакомый способ: смешать горячее молоко с мёдом и сливочным маслом. Также в молоке можно сварить луковицу и зубчик чеснока, вынуть их и добавить ложку мёда. Пить такое средство нужно по 1 ст.л. каждый час.
3. Залить 2 ч.л. льняных семян 250 мл воды. Варить 10 минут. Добавить мёд и пить в течение суток.
Избавиться от мокроты помогут следующие травяные отвары и настои:
1. Отвар подорожника – принимать 3 раза в день за 20-30 минут до еды по 1/3 стакана.
2. Принимать внутрь после еды отвар ромашки – это растение обладает противовоспалительным эффектом и успокаивающим действием.
3. 1 ст.л. шалфея залить 250 мл кипятка. Настоять 20 минут, процедить и добавить немного мёда. Средство пить тёплым около 4 раз в день.
4. Смесь половины стакана почек березы со стаканом липового цвета залить стаканом воды и варить около 5 минут. Средство процедить, остудить, добавить 1 ч. л. мёда. Выпить в течение дня за 4 приёма.
Мокрый кашель у взрослого устраняется с помощью обычных лука и чеснока. Их нужно нарезать и вдыхать пары несколько раз в день.
Избавиться от мокроты поможет и вдыхание паров картофеля – они смягчают и увлажняют слизь. Кастрюлю с картофелем нужно завернуть в полотенце, а пациенту следует накрыться одеялом. Длительность процедуры составляет 5-7 минут.
Народная медицина – это хорошее дополнение к основному лечению. Пользуясь её методами, важно быть особенно внимательным к своему здоровью. Если состояние ухудшается, то нужно принимать более серьёзные меры.
Профилактика: как оставаться здоровым
Средства от влажного кашля отличаются большим разнообразием и степенью эффективности. Однако важно помнить – чтобы не допустить появления неприятного недуга стоит соблюдать простые профилактические меры:
1. Чаще проветривать помещение. Если кашель уже начался, то сухой и горячий воздух будет только способствовать застою слизи.
2. Отказаться от курения и избегать пассивной формы вдыхания табачного дыма.
3. Регулярно проводить влажную уборку.
4. Одеваться по погоде и избегать переохлаждения.
5. Быть осторожным в период сезонных эпидемий – избегать длительного нахождения в людных местах.
В любом случае, пациентам не рекомендуется заниматься самолечением, особенно, если недомогание принимает всё более серьёзные формы. Безобидный и часто встречающийся кашлевой рефлекс может быть симптом серьёзных болезней. Выбирать правильную стратегию терапии и определять, чем лечить мокрый кашель, должен специалист.
Плохо отходит мокрота при кашле у взрослого
В статье рассказано об основных причинах появления трудноотделяемой мокроты, какие заболевания сопровождаются этим симптомом. Даны рекомендации по устранению кашля с трудноотделяемой мокротой в домашних условиях и с помощью лекарственных средств.
Почему мокрота не откашливается
Мокрота — это результат воспалительного процесса в бронхах или легочной ткани. Она образуется в результате повышенной секреции слизи и образования гноя.
Мокрота носит защитный характер — вместе с ней при кашле из лёгких удаляются микроорганизмы и избытки слизи. Однако бывают такие ситуации, когда не откашливается мокрота — что делать при этом, и почему такое случается?
Это наблюдается тогда, когда образуется застой мокроты в мелких бронхах. При этом возникает непродуктивный кашель — постоянный, изнуряющий, человек не знает, как откашлять мокроту.
При каких заболеваниях и почему это может происходить:
| Заболевание | Описание |
| Острый бронхит | Обычно при остром бронхите мокрота откашливается хорошо. Но при длительном течении заболевания, при врожденной патологии мышц может наблюдаться застой мокроты в мелких бронхах. |
| Хронический обструктивный бронхит | Для этого заболевания характерно необратимое изменение бронхиальной стенки, поэтому мокрота не откашливается в таких случаях гораздо чаще, чем при остром бронхите. |
| Нижнедолевая пневмония | Плохо откашливается мокрота из-за глубокого расположения воспалительного очага. |
| Бронхоэктатическая болезнь | При этом заболевании в стенке бронхов образуются мешкообразные выпячивания. В них скапливается слизь, поэтому мокрота перестаёт откашливаться. |
Иногда наблюдается такое, что откашливается тёмная мокрота — такой цвет она имеет из-за примеси гноя и крови (см. Что делать, если появилась мокрота с кровью при кашле).
Лёгкие заполняются мелкой угольной пылью, поэтому при кашле откашливается чёрная мокрота. Она отходит с трудом, поскольку содержит мало слизи.
При всех этих состояниях слизь вырабатывается, скапливается, но откашливание мокроты затруднено. Человека беспокоит постоянный или приступообразный (см. Чем облегчить кашель сухой приступообразный), но очень частый кашель.
При этом он непродуктивный, то есть при кашлевых движениях мокрота не выделяется. Поэтому приходится задействовать вспомогательные мышцы — межреберные и диафрагму. Так как они быстро устают, человек чувствует боль в груди и спине.
Суженные бронхи — мокрота не откашливается
Важно! Есть и такое состояние, как бронхит курильщика — при этом наблюдается постоянный кашель с трудноотделяемой мокротой. Но даже если человек бросает вредную привычку, кашель с мокротой после отказа от курения может сохраняться ещё некоторое время, пока бронхи полностью не очистятся.
Как облегчить отхождение мокроты
Если не откашливается мокрота, можно воспользоваться несколькими методами, включающими применение лекарственных средств, физиотерапевтических методик, домашних средств лечения.
Лекарственные средства
Действие препаратов, применяемых при трудноотделяемой мокроте, направлено в основном на её разжижение. Более жидкая мокрота отходит намного легче, чем густая и вязкая. Лекарственные средства могут быть как химического, так и растительного происхождения.
Амброксол — это вещество химического происхождения, входящее в состав различных лекарственных препаратов — Амбробене, Лазолван, Амброгексал. Препараты выпускаются в форме сиропов, растворов для ингаляций и таблеток.
Действие препарата состоит в следующем:
- Улучшение двигательной активности ресничек бронхиального эпителия;
- Стимуляция секреции жидкости;
- Улучшение отхождения мокроты.
Показан препарат при хронических обструктивных бронхитах, пневмониях, бронхоэктатической болезни. Применяется для лечения детей и взрослых. Из побочных действий отмечаются только аллергические реакции.
Ацетилцистеин и карбоцистеин. Эти вещества входят в состав таких муколитических препаратов, как АЦЦ, Бронхобос, Флуимуцил. Ацетилцистеин и карбоцистеин понижают вязкость воспалительного секрета, увеличивают количество мокроты и разжижают её — это способствует лучшему её отхождению.
Показаны такие препараты для лечения следующих болезней, при которых наблюдается трудное отхождение мокроты:
- Хронический обструктивный бронхит;
- Нижнедолевая пневмония;
- Бронхоэктатическая болезнь;
- Абсцесс лёгкого.
Применяться препараты могут внутрь и в виде ингаляций. Из побочных действий отмечаются только аллергические реакции.
Из средств растительного происхождения хороший эффект оказывает Трависил — препарат содержит 12 растительных компонентов. Выпускается в виде таблеток и сиропа. Показан взрослым и детям с шести лет для симптоматического лечения заболеваний, при которых трудно отходит мокрота.
Важно! Лекарственные препараты, особенно для лечения детей, должен назначать врач. Для устранения трудноотделяемой мокроты имеется инструкция по приёму отхаркивающих средств — их принимают в первой половине дня, запивая большим количеством жидкости.
Физиотерапевтические методы
При скоплении густой вязкой мокроты в бронхах хороший эффект оказывают физиотерапевтические методы. Они могут применяться у детей и взрослых, при наличии сопутствующих заболеваний, которые могут стать противопоказанием для приёма лекарственных препаратов.
- Электрофорез. Эта методика предполагает доставку лекарственного вещества через грудную стенку с помощью электрического тока. Этим достигается непосредственное попадание лекарства в патологический очаг и более эффективное его действие.
- УФО. Эта методика основана на воздействии ультрафиолетового облучения, которое обладает противовоспалительными и бактерицидными свойствами. При трудноотделяемой мокроте проводится облучение передней стенки грудной клетки.
- Вибрационный массаж. Благодаря постукиваниям по грудной клетке, которые производятся во время такого массажа, мокрота выходит из мелких бронхов. Именно в них обычно и наблюдается застой мокроты.
- Ингаляции (см. Как проводить ингаляции при сухом кашле в домашних условиях). Это один из самых эффективных способов облегчения состояния, когда не откашливается мокрота. Во время ингаляции происходит рефлекторное расширение бронхов, что способствует эвакуации из них густого и вязкого содержимого — как показано на фото. Если же при ингаляции используется дополнительно то или иное лекарственное средство, оно доставляется непосредственно к бронхам.
Ингаляция небулайзером при кашле
- Магнитотерапия. За счёт создаваемого во время этой процедуры магнитного поля происходит согревание грудной полости, расширение бронхов, уменьшается активность воспалительного процесса. Это способствует более лёгкой эвакуации мокроты.
Лечение в домашних условиях
Если в домашней аптечке имеются лекарственные травы, то ими можно воспользоваться для облегчения самочувствия, когда мокрота не откашливается. Отхаркивающим эффектом обладают такие травы, как чабрец, багульник, мать-и-мачеха, солодка (см. Как применять корень солодки от кашля). Есть и растительные сборы, в состав которых входит сразу несколько лекарственных отхаркивающих трав.
Из них обычно готовятся отвары, которые принимают в теплом виде несколько раз в день. Сухое сырьё заливают горячей водой и кипятят в течение пятнадцати минут. Затем отвар процеживают и дают остыть до комнатной температуры. Принимают по половине стакана 3-4 раза в день.
Хороший эффект при застое мокроты оказывают паровые ингаляции. Их можно делать, даже если в доме нет небулайзера — старым способом, над кастрюлей с кипятком. Горячий влажный пар способствует расширению бронхов и разжижению мокроты. Вследствие этого мокрота откашливается гораздо легче.
Цена такого лечения гораздо меньше, чем лечения лекарственными средствами. Но следует помнить, что домашнее лечение не всегда оказывается достаточно эффективным.
Когда не откашливается мокрота, что делать в этом случае — лучше, если терапия будет комбинированной. Эффект будет намного выше. Подробно о методах устранения трудноотделяемой мокроты можно узнать, посмотрев видео в этой статье.
Лечим мокрый кашель быстро и эффективно
С помощью мокрого кашля организм избавляется от инфекции в органах дыхания. Выделение мокроты – это способ выведения бактерий из гортани, бронхов и лёгких, поэтому такой кашель – это только признак заболевания. Каковы пути возникновения недуга и как лечить мокрый кашель?
Разновидности симптома болезни
Лечение мокрого кашля у взрослых предполагает определение его вида. На основе длительности недомогания выделяют следующие разновидности:
1. Острый. Возникает как симптом инфекционного заболевания, вследствие попадания инородного тела в дыхательные пути или вдыхания химических и токсических веществ. Длительность – не более 3 недель.
2. Хронический. К причинам этого вида кашля относятся болезни легких и бронхов, накопления слизи в дыхательных путях. Такой кашель длится от 3 недель.
После определения вида выявляют причины недомогания – это помогает понять, как лечить влажный кашель.
Причины появления
Лечение мокрого кашля следует начинать с правильного выявления спровоцировавших его причин. Наличие кашлевого рефлекса является признаком развития нескольких заболеваний – как легко поддающихся лечению, так и более серьёзных патологий.
Среди причин влажного кашля у взрослого встречаются следующие болезни:
1. ОРЗ и ОРВИ – это самые распространённые причины возникновения бактерий и мокроты в организме.
3. Бронхит, воспаление лёгких. Бронхиальный секрет помогает организму избавиться от бактерий. Если правильно лечить бронхит, не допуская перехода заболевания в более тяжёлую форму, то кашель пройдёт вместе с бронхитом.
4. Аллергическая реакция. Кашель с мокротой – обычное явление при попадании в дыхательные пути аллергенов – органических или химических веществ, вызывающих воспаление. Аллергические процессы могут носить и сезонный характер, при этом очень важно отличить их от ОРВИ.
5. Отёк легких , при котором в альвеолы попадает плазма крови.
6. Сердечная недостаточность. Кашель с мокротой – нередкое явление при нарушении работы сердечной мышцы.
7. Коклюш. При этом заболевании кашлевой синдром носит затяжной, приступообразный характер.
8. Туберкулез. Эту патологию сопровождает наличие в мокроте капелек крови, заметные при откашливании.
9. Переохлаждение. В этой ситуации пациент страдает от повышения температуры тела.
10. Неблагоприятные производственные условия. Пыль и частицы вредных веществ могут попадать в дыхательные пути, при этом при помощи защитных средств не всегда удаётся избежать кашлевого синдрома.
Как правило, определить природу возникновения и правильно вылечить влажный кашель сможет только врач. Особенно важна врачебная помощь в случае, когда кашлевой синдром при ОРВИ и ОРЗ беспокоит дольше двух недель – возможно, он является признаком более тяжёлого заболевания.
Симптомы опасного положения
Существует ряд признаков, по которым можно определить, что пациенту требуется срочное обращение к специалисту. Ситуация становится опасной в следующих случаях:
· температура 37,5-38 ºС держится дольше недели, а 38 ºС – дольше трёх дней;
· пациент теряет вес, обильно потеет, жалуется на отсутствие аппетита;
· приступы возникают внезапно и не проходят дольше часа;
· мокрота становится более вязкой и обильной;
· в слизи наблюдаются кровь и гной.
В поликлинике пациента направят на сдачу анализов, что позволит выяснить возможные предпосылки патологии и степень её тяжести. Обследование также включает в себя флюорографию и прослушивание органов дыхания на наличие хрипов. Дополнительно у пациента могут взять мазок из гортани.
Лечение патологии
После обнаружения причин следует приступать к избавлению от симптома болезни. Существуют разные способы лечения – от современных медицинских препаратов до традиционных рецептов, проверенных временем. Как вылечить мокрый кашель, чтобы недуг не беспокоил снова и снова?
Традиционные методы
Горчичники нужно смочить в тёплой (40-45°) воде и приложить на область грудины чуть ниже лопаток и молочных желез. Сверху необходимо положить полотенце и накрыть пациента пледом. Для лечения влажного кашля у взрослых держать горчичники рекомендуется не больше 15 минут, у детей – не более 7 минут. После процедуры кожу следует вытереть полотенцем и снова укутать пациента.
Ещё одной эффективной процедурой, с помощью которой можно лечить кашель без температуры – это лечение банками. При применении стеклянных банок требуется иметь дело с огнём. Современный аналог традиционных банок – банки вакуумные. Их можно поставить простым нажатием руки.
Процедуру проводить следующим образом:
1. Банки осматривают на целостность и избавляются от треснувших или имеющих другие дефекты.
2. Банки моют горячей водой с мылом.
3. Пациента укладывают вниз животом на твёрдую поверхность и смазывают его спину кремом.
4. На металлическую спицу накручивают вату, смачивают её спиртом, встряхивают и поджигают.
5. Внутрь медицинской банки помещают горящую спицу на 2 секунды.
6. Банку помещают на спину.
7. После размещения всех банок пациента укутывают тёплым одеялом.
8. Банку снимают, слегка наклонив её в сторону – это поможет пропустить воздух внутрь и снять банку.
Время проведения процедуры – примерно 30 минут.
Внимание! Ставить банки на область позвоночника строго противопоказано.
Также противопоказаниями к использованию банок являются повышение температуры, туберкулез, онкология и инфекционные кожные заболевания.
Медикаментозное лечение
Приверженцы медикаментозных препаратов также могут найти подходящий способ остановить кашель. Лечение «продуктивной» формы недуга проходит с помощью отхаркивающих и разжижающих мокроту средств. Поэтому лечить влажный кашель препаратами от сухого противопоказано: они препятствуют кашлевому рефлексу и не позволяют слизи выйти из дыхательных путей. Подобное лечение бесполезно: мокрота и бактерии задерживаются в организме, а это значит, что воспаление будет только прогрессировать.
Полезно использовать средства, состав которых включает следующие растительные вещества:
В аптеке следует уточнить, для какого вида кашля будет использоваться средство. Муколитические препараты – это лекарства, которые разжижают и выводят мокроту. К этой категории медикаментов относятся:
Эти средства применяют, если мокрота вязкая и густая. Если же бронхиальный секрет жидкий, то необходимо вывести его из дыхательных путей. Для этого используют средства отхаркивающего действия:
· Раствор или порошок гидрокарбоната натрия;
Большинство вышеперечисленных препаратов представлены в разных формах – таблетки, мази, сиропы.
Существуют отхаркивающие средства на основе растительных компонентов, в состав которых входят также и синтетические вещества. Многие препараты сочетают в себе свойства как муколитических, так и отхаркивающих средств, за счёт чего они обладают двойным действием. Лечить мокрый кашель у взрослых полезно и с помощью гомеопатических мазей – нанесённый на каожу состав проникает в кровь, разогревая и оздоравливая организм.
Народные рецепты
Народная медицина также прекрасно избавляет от мокрого кашля у взрослых. Проверенные не одним поколением рецепты способны вылечить кашель в домашних условиях. При этом народные средства от мокрого кашля будут стоить минимальных затрат.
Недомогание можно вылечить с помощью следующих рецептов:
1. Самый популярный и знакомый способ: смешать горячее молоко с мёдом и сливочным маслом. Также в молоке можно сварить луковицу и зубчик чеснока, вынуть их и добавить ложку мёда. Пить такое средство нужно по 1 ст.л. каждый час.
3. Залить 2 ч.л. льняных семян 250 мл воды. Варить 10 минут. Добавить мёд и пить в течение суток.
Избавиться от мокроты помогут следующие травяные отвары и настои:
1. Отвар подорожника – принимать 3 раза в день за 20-30 минут до еды по 1/3 стакана.
2. Принимать внутрь после еды отвар ромашки – это растение обладает противовоспалительным эффектом и успокаивающим действием.
3. 1 ст.л. шалфея залить 250 мл кипятка. Настоять 20 минут, процедить и добавить немного мёда. Средство пить тёплым около 4 раз в день.
4. Смесь половины стакана почек березы со стаканом липового цвета залить стаканом воды и варить около 5 минут. Средство процедить, остудить, добавить 1 ч. л. мёда. Выпить в течение дня за 4 приёма.
Мокрый кашель у взрослого устраняется с помощью обычных лука и чеснока. Их нужно нарезать и вдыхать пары несколько раз в день.
Избавиться от мокроты поможет и вдыхание паров картофеля – они смягчают и увлажняют слизь. Кастрюлю с картофелем нужно завернуть в полотенце, а пациенту следует накрыться одеялом. Длительность процедуры составляет 5-7 минут.
Народная медицина – это хорошее дополнение к основному лечению. Пользуясь её методами, важно быть особенно внимательным к своему здоровью. Если состояние ухудшается, то нужно принимать более серьёзные меры.
Профилактика: как оставаться здоровым
Средства от влажного кашля отличаются большим разнообразием и степенью эффективности. Однако важно помнить – чтобы не допустить появления неприятного недуга стоит соблюдать простые профилактические меры:
1. Чаще проветривать помещение. Если кашель уже начался, то сухой и горячий воздух будет только способствовать застою слизи.
2. Отказаться от курения и избегать пассивной формы вдыхания табачного дыма.
3. Регулярно проводить влажную уборку.
4. Одеваться по погоде и избегать переохлаждения.
5. Быть осторожным в период сезонных эпидемий – избегать длительного нахождения в людных местах.
В любом случае, пациентам не рекомендуется заниматься самолечением, особенно, если недомогание принимает всё более серьёзные формы. Безобидный и часто встречающийся кашлевой рефлекс может быть симптом серьёзных болезней. Выбирать правильную стратегию терапии и определять, чем лечить мокрый кашель, должен специалист.
Что делать, если у вас слишком много — Основы здоровья от Cleveland Clinic
Чрезмерная слизь и мокрота не могут стать поводом для начала разговора (если вам 14 лет и вы пытаетесь плюнуть дальше всех). Но если у вас слишком много слизи, это может свести вас с ума в поисках решения.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Во-первых, подумайте, что у слизи есть цель.По словам ларинголога Пола Брайсона, доктора медицины, директора Центра голоса Кливлендской клиники, эта жидкость естественным образом вырабатывается вашим организмом каждый день.
«Хотя точное количество, которое вырабатывает ваше тело, неизвестно, большинство экспертов считают, что это примерно один литр в день», — говорит он. (Это половина двухлитровой бутылки газировки!)
Почему ваше тело слишком много слизи?
Слизь играет важную роль в организме. Он выстилает многие ваши ткани. Его скользкая консистенция помогает защитить и увлажнить, а также задерживает потенциальные раздражители.
Ваше тело может перейти в состояние перегрузки, создавая слизь и мокроту, когда вы:
• Простуда
• Раздражены носовые пазухи (синусит)
• Есть аллергия
• Вы подвержены воздействию дыма или загрязнений
«Экологическая аллергия может вызвать избыток слизи или мокроты, как и пищевая аллергия, но последнюю сложнее диагностировать на основании одного только этого симптома», — говорит доктор Брайсон.
Является ли избыток слизи признаком чего-то более серьезного?
Если количество слизи, выделяемой вашим телом, вызывает дискомфорт, вы можете беспокоиться, что это признак более серьезной проблемы.
По словам доктора Брайсона, слизь обычно не является симптомом, о котором стоит беспокоиться, если это ваш единственный симптом.
«Тревожными признаками являются слизь, сопровождающаяся лихорадкой, ознобом и ночным потоотделением, особенно если вы также испытываете потерю веса, заложенность носа или периодические кровотечения из носа в течение более двух недель», — говорит он.
Есть ли естественные способы избавиться от слизи или мокроты?
Если у вас хронические проблемы с мокротой, попробуйте следующее:
Гидрат больше. Пейте больше воды. Кроме того, рассмотрите возможность приема лекарств или любых обезвоживающих напитков, которые вы регулярно пьете, например кофе, алкоголь и некоторые чаи. «Хорошее практическое правило — пить достаточно воды, чтобы моча стала бледной», — говорит доктор Брайсон.
Используйте увлажнитель. Это может помочь вашему телу увлажнить горло и носовые ходы, а также уменьшить выработку слизи и мокроты.
Проверить фильтры в системах отопления и охлаждения. Убедитесь, что фильтры чистые и исправно функционируют, чтобы пыль и другие потенциальные раздражители не попадали в воздух.
Используйте назальный солевой спрей. Помогает промыть и увлажнить ткани носа и носовых пазух.
Эти средства также помогают, если проблема со слизью и мокротой переходит в постназальное течение.
Другие варианты мокроты и слизи
«Если вас беспокоит аллергия, помните, что пройти тестирование легко и просто. Вы также можете попробовать отпускаемые без рецепта лекарства от аллергии, которые могут решить вашу проблему », — говорит доктор Брайсон.
Кроме того, если вы сомневаетесь, не стесняйтесь обсудить вашу проблему со своим лечащим врачом или отоларингологом, который может изучить ваши конкретные симптомы и историю болезни, чтобы найти решения.
способов ухудшения мокроты | Муцинекс®
Если бы вы только могли взмахнуть волшебной палочкой и заставить ваши симптомы исчезнуть. Хотя нет мгновенного решения для густой слизи, известной как мокрота, которая собирается при заложенности груди, вы можете управлять своими симптомами, избегая определенных привычек.
Это миф о том, что молоко на самом деле заставляет организм вырабатывать мокроту. Однако употребление молока может усугубить ваши симптомы из-за сгущения мокроты, что делает ее более раздражающей для вашего горла, и организму будет труднее избавиться от нее.Если вы хотите чего-то сливочного, выбирайте ледяные молочные продукты, такие как замороженный йогурт. Низкая температура может облегчить дискомфорт в горле и стать важным топливом, когда у вас нет особого аппетита. Слишком мало пить. Сокращая потребление молока, не забудьте заменить его прозрачными жидкостями. Обильное питье — лучший способ облегчить кашель и избавиться от мокроты. Особенно полезны теплые жидкости, так как они помогают разжижить мокроту и успокаивают дыхательные пути. Горячие напитки могут даже помочь успокоить приступ кашля.В течение дня пейте прохладную воду или теплые успокаивающие жидкости, такие как супы на бульоне или травяной чай с медом и лимоном.
Влага помогает уменьшить мокроту, кашель и боль в горле. С другой стороны, сухой воздух может усугубить ваши симптомы. Если у вас мокрота, особенно в холодные зимние месяцы или в сухом климате, используйте увлажнитель, чтобы добавить влажности воздуху, которым вы дышите. Задержитесь в горячей ванне или душе, чтобы получить те же преимущества. У детей с мокротой использование увлажнителя с прохладным туманом устраняет риск ожогов паром.
Отдых позволяет вашему телу использовать свою энергию для исцеления, поэтому перерыв с работы может помочь вам быстрее вылечиться от инфекции грудной клетки. Кроме того, пребывание дома предотвращает распространение инфекции среди других. Если из-за кашля трудно вздремнуть, примите Муцинекс ® , который разжижает и разжижает слизь на 12 часов. Положите голову на подушки, чтобы облегчить дыхание, а ограничение кофеина может помочь вам расслабиться, чтобы вы могли отдохнуть.
Хотя со многими проблемами, связанными с мокротой, можно справиться, изменив образ жизни, в некоторых сценариях требуется консультация врача:
- Мокрота розовая или с кровью.Мокрота, которая выглядит розовой или с красными прожилками, может содержать следы крови или указывать на наличие жидкости в легких. Если вы кашляете с большим количеством крови, возможно, у вас более серьезное заболевание, требующее лечения.
- Симптомы длятся и продолжаются. Инфекции органов дыхания могут длиться несколько дней или даже несколько недель — это нормально. Если симптомы сохраняются дольше, обратитесь к врачу, чтобы определить, нужны ли вам специальные тесты или лечение.
- У вас есть дополнительные симптомы. Если помимо заложенности и кашля вы испытываете такие симптомы, как спутанность сознания, боль в груди или посинение кожи или губ, обратитесь к врачу.Это может указывать на необходимость в медицинской помощи.
- Вы находитесь в группе повышенного риска. Маленьким детям, пожилым людям, беременным женщинам и людям с ослабленной иммунной системой может потребоваться дополнительная помощь для лечения от инфекции грудной клетки. Если вы попадаете в одну из этих категорий, ваш врач может составить идеальный план лечения.
Стоит ли мне работать с зеленой мокротой? Что вызывает избыток слизи?
Стоит ли мне работать с зеленой мокротой | Муцинекс®
То, что ваш врач называет мокротой, превращается в слизь в вежливой беседе и сопли для тех, кого ее слишком много.Как бы вы это ни называли, мокрота — это то, что ваше тело вырабатывает с ускорением, когда вы простужены или грипп. Синусит, бронхит и пневмония также могут дать вам достаточный запас этого вещества, как сенная лихорадка и другие аллергии. Хотя цвет слизи может иметь значение, обычно этого недостаточно, чтобы определить, нужно ли вам вызывать больного.
Если вы похожи на большинство людей, ваше мнение о мокроте застряло где-то рядом с «гадостью». Но мокрота необходима для хорошего здоровья. Жидкое липкое вещество помогает защитить от болезней, задерживая и изгоняя чужеродных захватчиков; он также сохраняет ваши носовые ткани красивыми и влажными.Нормальная мокрота чистая. Хотя в основном это вода, она также содержит белки, антитела и растворенные соли. Когда у вас застой, ваша мокрота, скорее всего, будет белой. Это потому, что воспаленные ткани носа замедляют его кровоток, заставляя его утолщаться и становиться мутным. Желтая мокрота может указывать на то, что у вас простуда или другая инфекция, и она прогрессирует. Ваше тело использует мокроту для удаления лейкоцитов, когда они расходуются; Желтый оттенок мокроты возникает из-за более высокой концентрации этих борющихся с инфекцией клеток.
Наличие зеленой мокроты может означать, что ваша иммунная система действительно сопротивляется. Согласно Кливлендской клинике, мокрота становится зеленой, когда в ней очень высокая концентрация мертвых лейкоцитов, что обычно означает, что ваше тело мучается в борьбе с серьезной инфекцией. Если некоторое время не сморкаться, мокрота становится еще более концентрированной; поэтому утром, когда вы впервые встаете, он может быть более глубокого зеленого оттенка. Хотя когда-то было общепризнанным, что зеленая мокрота указывает на бактериальную инфекцию — а это означает, что для ее поражения потребуется антибиотик — с тех пор это стало мифом.Как указывает Harvard Health Publications, ваше тело может производить зеленую мокроту, когда вы боретесь с вирусной инфекцией; известно, что даже сезонная аллергия приводит к образованию зеленой слизи.
Если зеленая мокрота — ваш единственный реальный симптом, то есть если у вас зеленая слизь, но у вас нет температуры или боли в горле, вы не часто чихаете или кашляете, и у вас нет давления в носовых пазухах — скорее всего, вы не собираетесь распространять слишком много микробов, отправляясь на работу. Но когда у вас жар, или ваше тело болит, или вы просто плохо себя чувствуете, вероятно, в ваших интересах, а также в интересах ваших коллег, оставаться дома и отдыхать.Обычно вы можете вернуться к работе после того, как в течение 24 часов у вас не было высокой температуры, особенно если вам кажется, что другие симптомы улучшаются. Если через 10 дней ваши симптомы не улучшатся или через неделю они ухудшатся, обратитесь к врачу.
Даже если вы не обязательно чувствуете перегрузку или другое недомогание, все равно есть вещи, которые вы можете сделать, чтобы поддержать усилия своего тела, когда оно преодолевает инфекцию.
- Накладывайте теплую влажную ткань на лицо несколько раз в день, чтобы отвести мокроту.Аналогичный эффект будет иметь увлажнитель.
- Пейте много жидкости, чтобы разжижить мокроту. Это облегчает изгнание и помогает быстрее вылечить инфекцию.
- Если у вас заложенность носа, то легкий солевой спрей для носа может помочь вам пережить день. Противоотечные средства, отпускаемые без рецепта, помогут вам легче дышать ночью, чтобы вы могли полноценно отдохнуть.
Слизь: хорошее, плохое и уродливое Как вы можете ухудшить мокроту
Что такое слизь? Симптомы, причины, диагностика, лечение и профилактика
Избыток слизи можно вылечить с помощью лекарств или домашних средств.
Варианты лекарствПротивоотечные средства Вы можете использовать безрецептурные назальные или пероральные деконгестанты, чтобы уменьшить количество слизи в легких или носовых проходах. Эти лекарства очищают густую слизь, но их не следует злоупотреблять, поскольку они могут вызвать побочные эффекты или осложнения.
Противозастойные средства действуют, сужая кровеносные сосуды в носовых проходах, ограничивая кровоток и уменьшая количество выделяемой слизи. Проблема в том, что при чрезмерном использовании эти препараты могут фактически высушить слизистые оболочки и сделать слизь, которую они производят, густой, что приведет к застою.Противоотечные средства также связаны с побочными эффектами, такими как головокружение, нервозность и высокое кровяное давление.
Антигистаминные препараты Эти лекарства предназначены для блокирования или ограничения активности гистамина, вещества, которое вырабатывается вашим организмом во время аллергической реакции. Они отлично подходят для лечения таких симптомов, как зуд или насморк, но могут вызывать побочные эффекты, включая сонливость, головокружение, сухость во рту и головную боль, особенно если ими злоупотребляют.
Отхаркивающие средства Лекарства от простуды и гриппа, как безрецептурные, так и отпускаемые по рецепту, содержат отхаркивающие средства (например, гвайфенезин), которые разжижают слизь и от них легче избавляться.
Альтернативные и дополнительные методы лечения избытка слизиОрошение носа — это естественный метод избавления от избытка слизи. Это можно сделать с помощью нети-пота, шприца с грушей или бутылочки с соленой водой. Закачивая соленую воду в ноздри, вы можете помочь разжижить слизь в носовых проходах и вымыть ее.
Одно важное предостережение: Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) рекомендует использовать только дистиллированную, стерильную или кипяченую воду.Нельзя использовать водопроводную воду, поскольку она не фильтруется и не очищается должным образом. (4) Водопроводная вода может содержать небольшое количество микроорганизмов, которые при проглатывании обычно уничтожаются желудочной кислотой. Однако в ваших носовых ходах эти насекомые могут оставаться и вызывать потенциально серьезные инфекции. В очень редких случаях, по мнению Центров по контролю и профилактике заболеваний (CDC), они могут быть фатальными. (5)
Как и в случае с противоотечными средствами и антигистаминными препаратами, чрезмерное использование орошения носа может привести к осложнениям.
Хотя процесс промывания действительно помогает разжижать слизь и удалять бактерии и аллергены, он также может смыть часть слизистой оболочки и других защитных тканей, которые не дают вам заболеть.
Чтобы уменьшить количество слизи и скопления, клиника Кливленда рекомендует делать следующее: (3)
- Пейте больше воды (достаточно, чтобы моча была бледной) и не употребляйте напитки, содержащие кофеин, который может обезвоживать.
- Попробуйте увлажнитель воздуха, чтобы поддерживать влажность горла и носовых проходов (это противодействует чрезмерному выделению слизи и мокроты).
- Убедитесь, что фильтры в вашей системе отопления и охлаждения чистые; это может помочь уменьшить раздражители в воздухе.
- Попробуйте спрей для носа с солевым раствором, который помогает поддерживать влажность тканей носа и пазух.
Это также может помочь подарить себе дозу тепла и пара. Попробуйте дышать через теплую тряпку для мытья посуды или включите душ и вдохните пар, чтобы слизь разжижилась и ее легче было очистить.
Профилактика слизиВы не хотите, чтобы слизь образовывалась в вашем теле.Но вы можете попробовать стратегии и лекарства, предложенные выше, если хотите предотвратить избыток слизи или избавиться от густой слизи.
Бронхит (гомеопатия) | PeaceHealth
Основные средства правовой защиты
Бриония
Это средство часто показано при сухом и очень болезненном кашле. Человек чувствует себя хуже от любого движения, и, возможно, ему даже нужно держать себя за бока или прижиматься к груди, чтобы она оставалась неподвижной.Кашель может вызвать боль в желудке и нарушение пищеварения. Часто бывает очень сухость во рту, и человек может испытывать жажду. Человеку, который хочет, чтобы его оставили в покое, когда он болен, и чтобы с ним не разговаривали и не беспокоили, вероятно, понадобится Bryonia .
Каустикум
Бронхит с глубоким, сильным, мучительным кашлем может указывать на необходимость этого средства. Человек чувствует, что слизь застряла в горле и верхней части груди, и может постоянно кашлять, пытаясь ее разжать.Может появиться ощущение саднения и болезненности или ощущение, будто внутрь застрял камень. Озноб может возникать вместе с лихорадкой. Воздействие холодного воздуха усиливает кашель, но может помочь выпивка чего-нибудь холодного. Человек может чувствовать себя хуже в холодные и ясные дни и лучше в сырую погоду.
Пульсатилла
Бронхит с ощущением тяжести в груди и кашель с удушьем и рвотной массой с выделением густой желтой слизи могут подействовать на это лекарство.Кашель обычно сухой и плотный по ночам и слабый по утрам. Лихорадка может усиливаться вечером и ночью. Чувство тепла или душная комната ухудшают состояние человека, а свежий воздух приносит улучшение. Жажда обычно слабая. Человек, которому требуется это лекарство, часто бывает капризным и эмоциональным, требует внимания и сочувствия. (Это средство часто помогает детям, которые плачут, когда плохо себя чувствуют, и хотят, чтобы их обнимали и утешали.)
Другие средства правовой защиты
Antimonium tartaricum
Это средство показано, когда у человека возникает ощущение влажной слизи в груди, а дыхание издает пузырящийся хриплый звук.Кашель требует усилий и часто бывает недостаточно сильным, чтобы вывести слизь, хотя отрыжка и срыгивание могут помочь. Человек может чувствовать сонливость или головокружение, ему становится легче, когда он лежит на правом боку или сидит.
Calcarea карбоника
Это средство часто показано при бронхите после простуды. Кашель может быть неприятным и щекочущим, хуже от положения лежа или наклона вперед, от холода и от ночи.У детей может быть жар, потливость головы во время сна и сильная усталость. Взрослые могут чувствовать себя более зябкими, у них могут быть липкие руки и ноги, проблемы с дыханием при подъеме по склонам или по лестнице и, как правило, плохая выносливость.
Dulcamara
Это лекарство может быть показано, когда человек легко заболевает после промокания и холода (или когда погода меняется с теплой и сухой на влажную и прохладную). Кашель может быть щекотливым, хриплым и рыхлым и усиливаться от физических нагрузок.Склонность к аллергии (кошки, пыльца и т. Д.) Может повысить предрасположенность человека к бронхиту.
Hepar sulphuris calcareum
Кашель, который подходит этому лекарству, обычно хриплый и хриплый, с выделением желтой слизи. Человек может быть чрезвычайно чувствителен к холоду — даже легкий сквозняк или высовывание руки из-под одеяла может вызвать приступы кашля. Холодная еда или питье могут усугубить ситуацию.Человек, которому необходимо это лекарство, чувствует себя уязвимым как физически, так и эмоционально, и может вести себя чрезвычайно раздражительно и не в своем роде.
Kali bichromicum
Металлический, медный, отрывистый кашель, который начинается с неприятного щекотания в верхних дыхательных путях и вызывает образование полос липкой желтой слизи, может указывать на это средство. Внутри груди может ощущаться ощущение холода, а кашель может вызывать боль за грудиной или распространяться на плечи.Когда человек спит, дыхание может издавать хриплый звук. Проблемы обычно ухудшаются рано утром, после еды и питья, а также от пребывания на открытом воздухе. Человек чувствует себя лучше, просто лежа в постели и согреваясь.
Silicea (также называемый кремнеземом)
Человек, которому нужно это средство, может болеть бронхитом неделями подряд или даже всю зиму. Кашель требует усилий и может вызвать выделение желтой или зеленоватой слизи или маленьких гранул с неприятным запахом.Когда человек кашляет, могут ощущаться колющие боли в спине. Озноб во время лихорадки ощущается сильнее, чем тепло, и человек, вероятно, потеет ночью. Человек, которому нужно это лекарство, обычно чувствителен и нервен, с низкой выносливостью, увеличенными лимфатическими узлами и плохой устойчивостью к инфекции.
Сера
Это средство может быть показано, когда у человека было много приступов бронхита (иногда сопротивление ослаблялось слишком частым приемом антибиотиков при незначительных жалобах).Кашель вызывает раздражение, жжение и болезненность; может образовываться желтая или зеленоватая слизь. Проблемы могут усугубиться, если человеку слишком жарко в постели, а проблемы с дыханием по ночам могут разбудить человека. Когда человеку необходимо это лекарство, часто наблюдаются покраснение глаз и слизистых оболочек, зловонное дыхание и пот.
Слизь и мокрота: барометры вашего здоровья
Получить необходимое обслуживание легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Ваше тело постоянно производит слизь и мокроту, чтобы защитить вас от инфекции и предотвратить обезвоживание внутренних тканей. Хотя они всегда на работе, обычно вы замечаете липкие вещества только во время болезни.
Слизь и мокрота похожи, но разные:
- Слизь — это более жидкие выделения из носа и носовых пазух.
- Мокрота толще, ее образуют горло и легкие.
Оба работают как часть вашей иммунной системы. Они улавливают частицы, которые вы вдыхаете через дыхательные пути, включая вирусы и бактерии. Каждый день ваше тело производит их около 1,5 литра — даже больше, если вы боретесь с инфекцией.
Слизь и мокрота состоят из воды, антител, ферментов, белков и соли. Они переносят мертвые клетки, пыль и другой мусор из носа и легких.
Когда вы дышите через нос, 80 процентов частиц фильтруются через слизистую оболочку.Крошечные волоски, называемые ресничками, в носу и легких перемещают слизь и мокроту в горло.
Цвет не всегда четкий индикатор
Цвет и консистенция слизи и мокроты подсказывают, что происходит в вашем теле. Но нельзя рассчитывать на цвет, чтобы четко обозначить, есть ли у вас бактериальная или вирусная инфекция, — говорит Лаура Талли, доктор медицины, Premier ENT Associates.
«Пациенты думают, что, поскольку слизь отличается от прозрачной, например, желтой или зеленой, это означает, что у них инфекция носовых пазух», — говорит Талли. «Просто потому, что ваша слизь вначале становится зеленой или желтой, это очень распространено при типичной вирусной простуде и не обязательно означает, что у вас бактериальное заболевание».
Она добавляет: «В конце концов, простуда может превратиться во что-то вроде острого бактериального синусита».
Цвет и консистенция слизи и мокроты подсказывают, что происходит в вашем теле.
Что нужно знать и что делать при изменении слизи
Вот краткое изложение того, на что могут указывать цвет и консистенция слизи и мокроты:
- Прозрачный. Тонкая и прозрачная слизь — это нормально и здорово.
- Белый. Более густая белая слизь сопровождается ощущением заложенности носа и может быть признаком начала инфекции. Белый цвет возникает из-за повышенного количества лейкоцитов. Если у вас астма, большое количество белой мокроты может быть признаком воспаления дыхательных путей. Может помочь превентивный ингалятор. Пейте больше воды, чтобы избежать обезвоживания, и попробуйте спреи с солевым раствором, чтобы облегчить заложенность носа.
- Светло-желтый или зеленый. Слизь или мокрота этого цвета означает, что ваше тело борется с инфекцией. Цвет происходит от ферментов лейкоцитов. Больше отдыхайте и избегайте обезвоживания. Если у вас астма, у вас могут появиться другие симптомы. Обязательно используйте превентивный ингалятор, чтобы дыхательные пути оставались открытыми.
- Темно-желтый или зеленый. Эти цвета, особенно если они сопровождаются лихорадкой, кашлем и чиханием, являются признаком обострения инфекции. Запишитесь на прием к врачу, особенно если у вас астма и ваш ингалятор неэффективен.
- Розовый или красный. Мокрота и слизь с красным оттенком включают кровь. Это может быть вызвано раздражением и сухостью тканей носа. Если мокрота из легких розовая или красная, немедленно обратитесь к врачу. Люди, страдающие астмой, при кашле могут выделять мокроту с прожилками крови.
- Коричневый. Засохшая кровь, частицы грязи и остатки от курения или табака могут сделать слизь коричневой. Курение может вызвать симптомы астмы и помешать работе ингалятора.
- Черный. Сильное курение и загрязнение воздуха могут вызвать появление черной слизи. В редких случаях это может быть признаком грибковой инфекции. Обратитесь к врачу.
Что делать с мокротой и слизью?
Когда ваше тело переполнено мокротой и слизью, вы можете выдуть ее, выплюнуть или проглотить. Подойдет любой метод. Желудок нейтрализует бактерии, переносимые слизью и мокротой, и выполняет свою часть работы по удалению других отходов, содержащихся в липких веществах, из организма.
Если у вас астма и вы чувствуете, что ваше тело вырабатывает слишком много мокроты, поговорите со своим врачом об упражнениях и лекарствах, которые могут помочь.
Получить необходимое обслуживание легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Источник: Лаура Талли, доктор медицины, Premier ENT Associates; Техасский центр здоровья и науки A&M; Asthma UK; Разговор
Зеленая мокрота и сопли «не всегда являются признаком инфекции, требующей антибиотиков»: Sunderland LPC
Совет общественного здравоохранения Англии по случаю Европейского дня распространения информации об антибиотиках (18 ноября 2014 г.) для повышения осведомленности о рисках ненадлежащего использования антибиотиков.
Зеленая мокрота или сопли не всегда являются признаком бактериальной инфекции, для выздоровления которой потребуются антибиотики, говорят в Службе общественного здравоохранения Англии (PHE) и Королевском колледже врачей общей практики (RCGP).
Этот совет издается в Европейский день осведомленности об антибиотиках (18 ноября), цель которого — повысить осведомленность о рисках, связанных с ненадлежащим использованием антибиотиков, и о том, как использовать их ответственно.
Исследование, проведенное отделением первичной медико-санитарной помощи PHE, показало, что 40% населения считают, что антибиотики помогут быстрее избавиться от кашля с зеленой мокротой, чем очистить мокроту (6%).
Белые кровяные тельца вырабатываются организмом для воздействия на любые чужеродные материалы, которые организм не распознает, такие как загрязнители, грязь, пыльца или микробы, и переносятся в мокроте и соплях. Некоторые лейкоциты содержат зеленое вещество (белок), поэтому, чем больше этих клеток, тем зеленее будет ваша мокрота или сопли.
Флегма, следовательно, бывает разных цветов от белого до горчично-желтого и различных оттенков зеленого. Цветная мокрота или сопли не означают, что вам нужны антибиотики.
У большинства здоровых людей выделение мокроты или соплей с кашлем или без него прекращается по мере исчезновения простуды или гриппа, хотя это может занять до 3-4 недель.
Доктор Клиодна МакНалти, руководитель отделения первичной медико-санитарной помощи, сказала:
Это распространенный миф о том, что любому человеку с зеленой мокротой или соплями необходимо пройти курс антибиотиков, чтобы поправиться. Большинство инфекций, вызывающих выделение большого количества мокроты и соплей, являются вирусными заболеваниями, и они пройдут сами по себе, хотя вы можете ожидать, что в течение нескольких недель вы будете чувствовать себя довольно плохо.Существует множество лекарств, отпускаемых без рецепта, которые очень эффективны при лечении симптомов этих заболеваний и могут уменьшить головную боль, болезненность мышц, жар и боль в горле.
Проблемы устойчивости к антибиотикам растут. Каждый может помочь, не используя антибиотики для лечения неосложненных инфекций. Любые антибиотики, которые мы принимаем, также убивают многие из нашей нормальной бактериальной флоры в кишечнике. Антибиотики также побуждают другие бактерии в нашем кишечнике развивать устойчивость к антибиотикам, изменяя свой генетический состав.Эти устойчивые бактерии, в свою очередь, могут передавать свои гены устойчивости другим бактериям, или они могут передаваться другим людям, с которыми мы тесно контактируем. В конечном итоге это будет означать, что наши антибиотики станут менее эффективными или, в худшем случае, совсем не эффективными.
Многие люди хорошо понимают, что такое устойчивость к антибиотикам, но когда дело доходит до их собственных болезней, они все еще верят, что антибиотики могут помочь в лечении серьезных симптомов простуды и гриппа. Это не тот случай, и мы должны отказаться от веры в это, чтобы сохранить эти драгоценные лекарства на тот случай, когда они нам действительно понадобятся.
Доктор Морин Бейкер, председатель RCGP, сказала:
Статистика Министерства здравоохранения Англии неудивительна. Многие пациенты ожидают, что их терапевты пропишут антибиотики даже в тех случаях, когда они выздоравливают естественным путем или лучше реагируют на другие виды лечения.
Это руководство поможет развенчать мифы об антибиотиках и продвигать более эффективные альтернативы, с которыми пациенты могут легко справиться.
Чрезмерное употребление антибиотиков — серьезная проблема общественного здравоохранения и клинический приоритет для RCGP.Инфекции адаптируются к антибиотикам, используемым для их уничтожения, и в конечном итоге могут сделать лечение неэффективным, поэтому крайне важно, чтобы антибиотики применялись надлежащим образом. Вот почему мы недавно обновили наш комплексный инструментарий TARGET, разработанный в сотрудничестве с PHE, чтобы включить новые рекомендации для врачей общей практики и их пациентов по соответствующему назначению антибиотиков, чтобы они не создавали иммунитет на будущее, когда они действительно могут им понадобиться. .
Фон
Кому обычно не нужны антибиотики при кашле с мокротой или без нее?
- У здоровых некурящих людей, у которых нет основных проблем со здоровьем, острый кашель с мокротой любого цвета не обязательно является признаком инфекции, и любая небольшая возможная польза от антибиотиков, вероятно, будет перевешена побочными эффектами.
- Если вы курите без диагноза хронической обструктивной болезни легких (ХОБЛ), то вам не нужны антибиотики больше, чем некурящим.
- Если вы взрослый или ребенок, страдающий астмой и у вас кашель с мокротой, вам не нужны антибиотики, чтобы поправиться, но вам может потребоваться дополнительное лечение астмы.
Кому могут потребоваться антибиотики, если у них кашель с мокротой или без нее?
- Если у вас хроническая обструктивная болезнь легких (ХОБЛ) с зеленой мокротой, вам следует обратиться к врачу, поскольку у вас может быть инфекция.Люди с ХОБЛ с большей вероятностью будут / были курильщиками, и зеленая мокрота в этой группе является более показательным признаком инфекции.
- Если у вас были рецидивирующие инфекции грудной клетки, вам также следует обратиться к врачу для клинического осмотра, поскольку у вас может быть инфекция.
- Тем, кто старше (старше 65 лет) или у кого есть другие хронические заболевания легких и сердца, может потребоваться консультация по поводу лечения.
Кому срочно обращаться к врачам?
- Если у вас затрудненное дыхание, учащенное дыхание, боль в груди или кашель с кровью, или если вы чувствуете себя сбитым с толку или очень сонливы.
Что пациенты могут сделать, чтобы избавиться от кашля — сейчас и в будущем?
- Старайтесь не кашлять: хотя это может показаться легче сказать, чем сделать, вы сможете кашлять реже, если постараетесь не кашлять, потому что на наше желание кашлять иногда может влиять наш мозг.
- Домашние средства: попробуйте простые домашние средства, такие как «мед и лимон» — просто добавьте свежевыжатый сок 1 лимона и чайную ложку меда в кружку с горячей водой. Пейте достаточно жидкости, чтобы не чувствовать жажды, и рассасывайте леденцы.
- Бросьте курить: курение — одна из самых частых причин хронического кашля. Отказ от курения — или, по крайней мере, курение меньше — не только улучшает ваш кашель, но и приносит пользу вашему здоровью другими способами (например, снижает риск сердечного приступа, инсульта и рака легких).
- Смеси от кашля: мало доказательств того, что лекарства, отпускаемые без рецепта, эффективны для облегчения симптомов кашля. Несмотря на отсутствие научных данных, вы все равно можете получить некоторую субъективную пользу от безрецептурных препаратов — поговорите со своим фармацевтом.
- Парацетамол: парацетамол может помочь облегчить симптомы, которые могут сопровождать кашель, такие как боль в горле, лихорадка и плохое самочувствие.
PHE поощряют персонал общей практики обсуждать необходимость антибиотиков со своими пациентами, используя информационный буклет по антибиотикам, доступный на веб-сайте TARGET antibiotics.
См. Заявление Эрла Хоу в поддержку Европейского дня осведомленности об антибиотиках на веб-сайте Форума самообслуживания.
Дополнительная информация о Европейском дне осведомленности об антибиотиках или EAAD
Данные об отношении населения к антибиотикам доступны в Journal of Primary Care
.Материалы для сотрудников общей практики, которыми они могут поделиться с пациентами, доступны на веб-сайте RCGP, включая информационный буклет по антибиотикам и список, в котором указано, когда пациентам следует позвонить своему врачу или связаться с NHS 111.
Следующие симптомы появляются в порядке срочности, при этом наиболее неотложные симптомы перечислены первыми. Если у вас появятся эти симптомы, позвоните своему терапевту или свяжитесь с NHS 111:
.- Если у вас сильная головная боль или вы заболели
- , если ваша кожа очень холодная, имеет странный цвет или у вас появилась необычная сыпь.
- , если вы сбиты с толку, у вас невнятная речь или вы очень сонливы
- , если у вас затрудненное дыхание. Признаки, указывающие на проблемы с дыханием, могут включать:
- быстро дышит
- посинение вокруг губ и кожи под ртом
- Кожа между ребрами или над ними всасывается или втягивается при каждом вдохе
- при появлении боли в груди
- , если у вас проблемы с глотанием или слюнотечение
- при кашле с кровью
- при появлении проблем со слухом или при выделении жидкости из ушей
Общественное здравоохранение Англии миссия заключается в защите и улучшении здоровья нации и устранении неравенства посредством сотрудничества с национальными и местными органами власти, Национальной службой здравоохранения, промышленностью, добровольным и общественным сектором.




 В случае появления крови в мокроте, необходим осмотр ЛОР врача для исключения опухоли гортани, глотки или воспаления пазух (гайморит, фронтит)
В случае появления крови в мокроте, необходим осмотр ЛОР врача для исключения опухоли гортани, глотки или воспаления пазух (гайморит, фронтит)