как лечить ГВ, ОРВИ при кормлении грудью, список безопасных народных и медицинских препаратов
Простуда — распространенное название острых респираторных вирусных инфекцией. Проявляются они по-разному, в зависимости от того, на каком «участке» слизистых оболочек обосновался возбудитель болезни.
Риновирус поражает слизистую носа, вызывая обильное выделение слизи. Аденовирус способствует развитию боли в горле. Другие вирусы поражают верхние дыхательные пути, бронхи, в результате чего начинается кашель.
Развитие простуды у кормящей мамы вызывает множество вопросов. И самый главный — как уберечь малыша от заражения? К сожалению, единственно верного средства защиты от болезни не существует. Вы можете снизить риск заболевания, если будете придерживаться следующих рекомендаций.
- Продолжайте кормить. Кормление грудью в период болезни мамы — главный фактор безопасности малыша. С грудным молоком он получит ответную реакцию вашего организма на вирусную атаку.

- Надевайте защитную маску. По мнению педиатров, использование защитной маски не исключает вероятность заражения окружающих. Дело в том, что вирус начинает проявлять активность не с момента развития насморка или кашля, а за два дня до этого. Поэтому если мама заболела, практически однозначно можно утверждать, что и малыш уже встретился с возбудителем болезни. Однако использование мамой защитной маски снизит концентрацию вирусов в его окружении. Менять защитную повязку необходимо каждый два часа.
- Мойте руки. Передача вирусной инфекции происходит воздушно-капельным и контактным путем. Основной ее источник — слизь из носа, которую вы вытираете платочком, салфеткой. Огромное количество вирусов остается на ваших руках, поэтому прежде чем подойти к малышу, помойте их с мылом. Такой меры профилактики достаточно для исключения заражения.
В первые дни ОРВИ ухудшается самочувствие, может наблюдаться температура, головная боль, слабость.
Течение болезни
Организм кормящей мамы особенно подвержен заболеванию ОРВИ. Это связано с тем, что ее дыхательная система работает с повышенной нагрузкой. При этом сама болезнь опасной не является и проходит в легкой форме.
- Поражение вирусом. С момента заражения и до развития первых симптомов проходит 1-3 дня. Затем появляются насморк, заложенность носа, боль в горле, температура. Кашель развивается позже по причине накопления мокроты в верхних дыхательных путях.
- Иммунный ответ. Формируется на третий день с момента развития болезни. Организм начинает выработку интерферона, что облегчает состояние. На пятый день можно готовить о начале выздоровления, так как в крови появляются антитела к болезни.
- Выздоровление. Наступает на шестой — десятый день. Если к этому времени состояние не улучшилось, врачи констатируют развитие осложнений.

Каждый человек переносит простуду несколько раз в год и не всегда обращается за медицинской помощью. Но лечение ОРВИ при грудном вскармливании — случай особый. Из-за снижения иммунитета кормящая мама подвержена развитию осложнений. Могут проявиться хронические очаги инфекции. Поэтому очень важно при первых симптомах болезни обратиться к врачу и получить консультацию по лечению.
Тактика лечения простуды при ГВ
Вопрос, как лечить простуду кормящей матери, необходимо задать врачу как можно раньше. Обязательна консультация специалиста в том случае, если температура сохраняется дольше трех дней или симптомы развиваются по нарастающей, например, боль в горле усилилась, появился мучительный кашель.
Необходимо придерживаться общих рекомендаций по лечению ОРЗ при грудном вскармливании, использовать лекарственные и народные средства в домашних условиях.
- Постельный режим. Обязателен, даже если заболевание переносится легко, и ничем кроме насморка не проявляется.
 Важно дать организму отдохнуть в этот период, когда он борется с инфекцией. Отсутствие постельного режима обычно продлевает период выздоровления и повышает риск осложнений, в частности, бактериальных инфекций.Обильное питье. Необходимо не только при повышенной температуре тела, но и для облегчения состояния. В период развития вирусов в организм поступают продукты их жизнедеятельности — токсины. Они и вызывает головную боль, слабость. Потребление большого количества жидкости выводит токсины из организма и снижает их негативное воздействие. Пейте жидкость в теплом виде: некрепкий чай, морсы, компоты. Добавляйте в них малину, мед, лимон, если у ребенка нет аллергии.
Важно дать организму отдохнуть в этот период, когда он борется с инфекцией. Отсутствие постельного режима обычно продлевает период выздоровления и повышает риск осложнений, в частности, бактериальных инфекций.Обильное питье. Необходимо не только при повышенной температуре тела, но и для облегчения состояния. В период развития вирусов в организм поступают продукты их жизнедеятельности — токсины. Они и вызывает головную боль, слабость. Потребление большого количества жидкости выводит токсины из организма и снижает их негативное воздействие. Пейте жидкость в теплом виде: некрепкий чай, морсы, компоты. Добавляйте в них малину, мед, лимон, если у ребенка нет аллергии. - Народные средства. Эффективность некоторых народных средств лечения простуды была доказана исследованиями европейских специалистов. При насморке принимайте морс из черной смородины от простуды при грудном вскармливании, он не противопоказан, даже если у ребенка аллергия. По отзывам, он снимает заложенность носа, насыщает организм витамином С.
 Боль в горле уменьшает чай с медом и лимоном. Прекрасным средством поддержать истощенные силы организма является нежирный куриный бульон. Он снижает интенсивность образования тучных клеток, которые вызывают самые неприятные симптомы болезни — заложенность носа, отек слизистой.
Боль в горле уменьшает чай с медом и лимоном. Прекрасным средством поддержать истощенные силы организма является нежирный куриный бульон. Он снижает интенсивность образования тучных клеток, которые вызывают самые неприятные симптомы болезни — заложенность носа, отек слизистой. - Еда по аппетиту. При отсутствии аппетита не ешьте «через силу». Ограничьтесь легким куриным бульоном и обильным питьем. На качестве грудного молока это никак не отразится.
Тактика лечения при ОРЗ состоит в том, чтобы помочь организму справиться с инфекцией. Дополнительно можно рекомендовать симптоматические средства, которые облегчают состояние и помогают проще преодолеть болезнь.
Противовирусные средства
Существует огромный перечень противовирусных препаратов, предназначенных для борьбы с ОРЗ. Большинство из них обладают лишь психологическим эффектом, а многие запрещены к использованию в период грудного вскармливания. Не допускается применять такие средства, как «Арбидол», «Рибовирин», «Ремантадин» и другие.
Препараты гомеопатические обладают недоказанной эффективностью. К ним относятся «Афлубин», «Анаферон», «Оциллококцинум» и другие. При этом они могут провоцировать развитие аллергических реакций у ребенка, а при содержании в их составе спирта — уменьшать лактацию.
Доказанной эффективностью и безопасностью для кормящих матерей обладают лишь препараты на основе рекомбинантного альфа-интерферона человека. Это средства «Гриппферон», «Виферон». Но и их следует использовать правильно.
Только при первых симптомах болезни вирусы концентрируются на слизистых оболочках. Это вызывает чихание, отделение незначительного количества слизи из носа или покашливание.
«Через сутки вирус проникает в кровь, и оказать какое-либо воздействие на него с помощью противовирусных препаратов уже невозможно, — комментирует врач высшей категории Александр Мясников.
— Использование противовирусных средств дольше создает лишь ненужную нагрузку на организм».
Жаропонижающие препараты
При повышении температуры выше 38,5°, необходимо принимать жаропонижающие средства. Если температура ниже, и женщина хорошо ее переносит, сбивать не нужно. В период повышения температуры до 38° организм особенно эффективно борется с возбудителем болезни. Сбивая ее, мы увеличиваем тяжесть и длительность течения заболевания.
Если температура ниже, и женщина хорошо ее переносит, сбивать не нужно. В период повышения температуры до 38° организм особенно эффективно борется с возбудителем болезни. Сбивая ее, мы увеличиваем тяжесть и длительность течения заболевания.
Кормящая мама может принимать жаропонижающие на основе парацетамола и ибупрофена. Желательно использовать препараты в чистом виде. Комбинированные средства, например, «ТераФлю», «Флюколд», «Фармацитрон» содержат вещества, действие которых на организм ребенка не изучено.
Принимать средства необходимо в дозировке, указанной в инструкции. Парацетамол и ибупрофен обладают доказанной безопасностью в отношении новорожденных.
Против насморка
Препараты, уменьшающие отек слизистой носа, облегчают дыхание и помогают более комфортно лечить простуду кормящей маме. Сосудосуживающие капли обладают местным действием, поэтому использовать их можно без риска для малыша.
Препараты от насморка содержат три действующих вещества.
- Нафазолин («Нафтизин», «Санорин»). Обладают минимальным периодом противотечного действия.
- Ксилометазолин («Галазолин», «Ксимилин», «Отривин»). Средний период действия составляет 8-10 часов.
- Оксиметазолин («Нокспрей», «Називин», «Назол»). Максимально продолжительный срок действия среди всех сосудосуживающих препаратов до двенадцати часов.
Применять сосудосуживающие средства допускается до пяти дней. Если симптомы сохраняются, обратитесь к врачу.
От боли в горле
Местные антисептики станут хорошим решением вопроса, чем лечить простуду кормящей маме при боли в горле. Полностью безопасны полоскания готовыми растворами или приготовленными в домашних условиях. Используйте растворы «Гексорал», «Йодинол», «Хлоргесидин». Полезны полоскания раствором морской соли с парой капель йода.
Временное уменьшение боли обеспечивают таблетки для рассасывания, например, «Стрепсилс», «Себидин». Препараты в виде спреев «Каметон», «Хлорофиллипт», «Камфомен» и другие обладают местным действием и в грудное молоко не поступают.
Лечение кашля должно проводиться под контролем врача. В зависимости от стадии заболевания врач порекомендует препараты против сухого или влажного кашля. Их задача — разжижить и вывести мокроту из дыхательных путей. Препараты на основе амброксола кормящим мамам не противопоказаны.
Можно использовать отхаркивающие средства на основе природных компонентов, например, чабреца, плюща, солодки или алтея. Они представлены в продаже в виде сиропов и таблеток.
Наиболее эффективны от кашля ингаляции с аброксолом. Действующее вещество поступает исключительно на слизистую дыхательных путей и в системном кровотоке не участвует. Для процедур можно использовать бытовой небулайзер.
В вопросе, чем лечиться от простуды кормящей маме, важно внимательно следить за своим самочувствием.
При правильном лечении значительное облегчение наступает уже на третий день, но некоторые симптомы могут сохраняться до недели — десяти дней.
Если вас беспокоит кашель, длительное повышение температуры, изменение характера слизи, выделяемой из носа, необходимо обратиться к врачу, чтобы исключить опасность развития тяжелых осложнений — пневмонии, ангины, гайморита.
Источник: http://kids365.ru/prostuda-pri-gv/
Простуда у кормящей мамы
Женщина во время кормления грудью не застрахована от простуды. Заболевание опасно в этот период, поэтому необходимо сделать все для его предотвращения.
Не следует использовать обычные средства от простуды, поскольку они могут негативно повлиять на состояние здоровья малыша. Лечение простуды при грудном вскармливании должно проводиться только под наблюдением врача.
Мамочка должна сделать все для того, чтобы предотвратить заражение малыша.
Особенности протекания простуды при ГВ
ОРВИ – заболевание, с которым периодически приходилось сталкиваться каждому человеку. Оно доставляет массу неудобств:
- заложенный нос;
- сильная боль в горле;
- накопление в организме вредных компонентов;
- постоянная слабость, переходящая в недомогание.
Передача инфекции осуществляется через воздух. Для этого достаточно стоять с человеком, который чихнул. Важно оградить себя в общении с людьми в период распространения заболевания.
Важно оградить себя в общении с людьми в период распространения заболевания.
Кормление грудью при простуде
Малыш должен получать все необходимые для развития витамины и минералы. Кормление грудью при простуде разрешено, поскольку в нем в данный момент вырабатывается большое количество антител.
Для вирусной инфекции характерен инкубационный период, который продолжается от одного до трех дней. Простуда при грудном вскармливании начинает приобретать симптомы не сразу. За этот период вредные бактерии уже успели попасть к малышу, поскольку мать регулярно находится с ним в контакте. Ситуация даже полезна, поскольку способствует выработке антител и укреплению иммунной системы.
Кормящей маме не следует прекращать кормление. Антитела вырабатываются в организме мамы и способствуют устранению инфекции в дальнейшем. В противном случае при взрослении малыш будет выздоравливать при инфицировании дольше обычного.
Кормящим мамам разрешается пить только те препараты, которые не могут негативным образом повлиять на качество грудного молока.
В противном случае целесообразно давать малышу искусственный вариант пищи.
Дополнительно женщине рекомендуется регулярно производить сцеживание. В таком случае удастся сохранить лактацию после окончания болезни. Если у мамы есть замороженное молоко, то в этот период допускается его использовать.
В период инфицирования тяжелого заболевания его можно использовать в качестве основного источника питания.
Принципы лечения простудных болезней
Допускается устранение заболевания самостоятельно только в том случае, если оно находится в легкой форме. Кормящей маме следует немедленно обратиться к врачу в том случае, если улучшение состояния в течение трех дней нет.
Советуем почитать:Что можно кормящей маме от температуры
Необходимо в обязательном порядке вызвать врача, если женщине не удается сбить температуру самостоятельно. При приеме антибиотиков обязательно проверяется их совместимость с кормлением, ведь оно передается через грудное молоко.
Важно производить увлажнение слизистой оболочки носа не только себе, но и малышу. Антитела содержатся в слизи, однако полностью исчезают из нее, если она пересыхает. Женщина должна пить много жидкости. Она способствует улучшению состояния и не допускает возникновение интоксикации.
Следует пить лекарства, с помощью которых понижается температура. Их прием допускается в том случае, если градусник показал свыше 38 градусов. В противном случае от них не будет никакой пользы. Организм в состоянии самостоятельно бороться с вирусами на первом этапе заражения.
Лекарство принимать следует в той дозировке, которую назначил лечащий врач. В противном случае увеличивается риск нанесения вреда организму ребенка. Передозировка опасна, поэтому перед использованием необходимо внимательно ознакомиться с инструкцией.
Допустимые лекарственные препараты
Кормящей маме можно использовать следующие лекарственные препараты без консультации у врача:
- Быстро побороть симптомы простуды помогает Парацетамол.

- Для устранения отечности носового канала следует использовать капли, выполненные на основе морской соли.
- Допускается использовать также Амброксол и Лазолван.
- Если у женщины наблюдается сильная заложенность носа, то допускается применять Фармазолин, Тизин и Назолин.
- Пиносол — препарат, который сделан из трав. Он показал отличный эффект в борьбе с воспалением слизистой оболочки носа.
Какие лекарственные препараты нельзя использовать ни в коем случае:
- Все средства, которые в своем составе имеют бромгексин.
- Арбидол и Ремантадин приводят к нарушению работы желудочно-кишечного тракта. Эти компоненты достаточно часто приводят к аллергии в неокрепшем детском организме.
- Увеличивается вероятность появления аллергии при приеме Иммунала и Афлубина. Поэтому от препаратов рекомендуют отказаться в период кормления грудью.
- На сегодняшний день не было получено никаких данных о влиянии на организм малыша Фервекса, Терафлю и Колдрекса.

Народная медицина
Во время простуды лучше всего лечиться препаратами, которые были произведены на основе лекарственных трав. Народные средства помогут мамочке побороть симптомы и не скажутся негативно на состоянии ребенка. Для этого важно предварительно получить консультацию у своего лечащего врача и оценить риски от процедуры.
Вылечить простуду можно посредством использования следующих действенных средств:
- На ногах человека находится большое количество рецепторов. При простуде рекомендуется регулярно делать для них ванночки. Дополнительно женщина должна следить за тем, чтобы они постоянно были в тепле. Для этого необходимо использовать теплые носки или ванночки.
- Для быстрой реабилитация женщина должна много отдыхать и хорошо спать. В таком случае удастся свести к минимуму вероятность появления осложнений.
- Положительное воздействие на организм оказывает чай с малиной или лимоном. Дополнительно рекомендуется включить в свой рацион морс из клюквы.
 Эти напитки допускается пить только в том случае, если вы уверены в отсутствии аллергии на них.
Эти напитки допускается пить только в том случае, если вы уверены в отсутствии аллергии на них.
Опасное лечение
Допускается пить только те средства и препараты, которые не смогут помешать женщине кормить свое чадо. От следующих методов следует отказаться в обязательном порядке:
- Производить кипячение грудного молока, поскольку в результате процесса убиваются практически все полезные компоненты. Вместе с этим исчезают и полезные свойства.
- Не допускается пить алкоголь.
- Мамочка должна следить за своим питанием внимательно и ни в коем случае не голодать.
Профилактические мероприятия
В послеродовой период у каждой женщины фиксируется снижение уровня иммунитета. Для того, чтобы избежать заражения, следует выполнять следующие простые правила:
- отказаться от посещения людных мест;
- посещение больницы только в Дни здорового ребенка;
- минимизировать вероятность переохлаждений;
- позаботиться о том, чтобы в доме или квартире была нормальная температура воздуха и влажность;
- нормализовать режим сна и отдыха.

Эти простые правила позволят мамочке сохранить свое здоровье и не заболеть даже в период эпидемии. Если женщина ощущает первые симптомы, то ей необходимо больше отдыхать и носить специальную повязку. В таком случае удастся избежать заражения малыша.
Отзывы
Любовь, 35 лет К сожалению, моему малышу было только два месяца, когда у меня сильно повысилась температура. В этот период недопустимо применять лекарственные препараты. Я несколько раз в день пила малиновый чай. В течение двух суток температура спала, и я снова чувствовала себя хорошо.
Маргарита, 23 года Во время кормления грудью мне врач приписал Амброксол. Я долго сомневалась, а стоит ли его принимать (очень боялась навредить ребенку). Однако педиатр уверила меня в необходимости. Всего за три дня мое самочувствие улучшилось. У малыша не было аллергии.
Источник: https://floragaz.ru/mamam/prostuda-kormyashchey-mamy
Чем можно лечить простуду при кормлении грудью
Вынашивание и рождение долгожданного малыша – это очень важный период в жизни любой женщины. На протяжении многих месяцев – во время ожидания ребёнка, во время кормления его грудным молоком – женщина вынуждена себе во многом отказывать. В это время ей противопоказаны некоторые продукты и напитки, а также приём многих лекарств. Но что же делать, если появилась ОРВИ у кормящей мамы?
На протяжении многих месяцев – во время ожидания ребёнка, во время кормления его грудным молоком – женщина вынуждена себе во многом отказывать. В это время ей противопоказаны некоторые продукты и напитки, а также приём многих лекарств. Но что же делать, если появилась ОРВИ у кормящей мамы?
Простуда – это заболевание, которое вызвано либо переохлаждением в холодное время года, либо начинается после общения с заболевшими родственниками или знакомыми. Любой человек обычно знает, как лечить ОРВИ (острая респираторная вирусная инфекция), но не все женщины точно знают, как лечить простуду при лактации.
Симптомы ОРВИ начинают проявляться у каждого по-разному. Но обычно начинается насморк, головная боль, слезотечение, чихание, повышение температуры тела, кашель. Если появилась ОРВИ у кормящей мамы, первое, что нужно сделать кормящей матери, это защитить новорожденного от ОРВИ. Это очень важно, потому что у младенцев ещё очень слабо развита иммунная система.
Как маме не заразить грудного ребенка ОРВИ
Во-первых, не отказывайтесь от грудного вскармливания. Если вы прекратите кормить грудным молоком при ОРВИ, это будет сильным стрессом для него, и у малыша быстрее активизируется свой иммунитет.
Если вы прекратите кормить грудным молоком при ОРВИ, это будет сильным стрессом для него, и у малыша быстрее активизируется свой иммунитет.
Это произойдет, потому что вместе с грудным молоком он получит антитела из материнского организма, который в данный момент борется с инфекцией. После этого ребёнок сможет сам быстрее бороться с ОРВИ.
Во-вторых, всё время пользуйтесь медицинской маской или самодельной марлевой повязкой. Она должна закрывать одновременно рот и нос при ОРВИ у кормящей мамы.
Маску надо обязательно менять каждые два часа, а самодельную марлевую повязку стирать и утюжить. Возможно, что новорожденный уже подхватил вирус, потому что симптомы ОРВИ проявляются, когда человек уже заболел.
Медицинская маска поможет снизить концентрацию вируса у младенца.
В-третьих, усильте меры гигиены насколько это возможно. Старайтесь чаще проветривать квартиру, мыть пол, протирать пыль и мыть руки с мылом. На руках собирается больше всего вредоносных микроорганизмов, вызывающих ОРВИ.
Как проходит течение острого вирусного респираторного заболевания (ОРВИ)
Острое вирусное респираторное заболевание проходит в три этапа. Сначала вирус попадает воздушно-капельным путём в организм. В течение двух-трёх дней вирус атакует организм, и уже после этого появляются первые симптомы – слезотечение, насморк, заложенность носа, повышение температуры тела, першение в горле, в носовой полости, в горле скапливается мокрота, которая приводит к кашлю.
Затем иммунная система начинает активно работать – в крови появляются антитела к вирусу.
Обычно на это хватает двух-трёх дней. На седьмой день симптомы обычно исчезают, и человек выздоравливает. Если заболевание длится больше десяти дней, значит, иммунная система недостаточно хорошо поработала, и начали развиваться осложнения.
У кормящей матери и без того ослабленный иммунитет, потому что очень много энергии тратится на производство грудного молока. Из-за этого могут развиваться различные осложнения. И не все лекарства можно принимать женщине во время лечения простуды при лактации. Поэтому при первых симптомах инфекции обязательно обращайтесь к доктору.
Поэтому при первых симптомах инфекции обязательно обращайтесь к доктору.
При первых симптомах ОРВИ кормящая женщина должна обратиться к врачу. Только доктор должен указать, чем можно лечить простуду при кормлении грудью.
Бывает, что симптомы начинают усиливаться – появляется сильный кашель, держится высокая температура тела в течение нескольких дней. Это говорит о том, что начались осложнения.
Кормящей матери ни к чему эти осложнения, поэтому к лечению нужно приступить сразу. Как нужно лечиться от простуды при ГВ?
Во-первых, придерживайтесь постельного режима при малейших признаках ОРВИ. В самом начале заболевания обычно сильно хочется спать. Попросите близких, родственников приглядеть за малышом, а сами отдохните.
Во-вторых, пейте намного больше жидкости.
Именно жидкость снижает повышенную температуру тела, ускоряет обмен веществ во время болезни, снижает воздействие на организм вредных токсинов, которые образуются как результат влияния инфекции.
Пить нужно и чистую негазированную воду, и тёплый чай, и компот, и морс, и молоко. В чай хорошо добавить мёд, лимон, кроме чая можно приготовить отвар трав. Здесь, главное, чтобы у новорожденного не проявилась аллергия.
В-третьих, используйте для лечения простуды при лактации народные рецепты. Они очень хорошо зарекомендовали себя и проверены временем.
Например, чай с мёдом и лимоном хорошо снимает воспаление со слизистой оболочки горла, а в напитке из ягод чёрной смородины содержится очень много витамина С, который помогает организму бороться с инфекцией. Также морс из чёрной смородины или чай из листьев чёрной смородины помогает вылечить насморк.
Во время болезни хорошо поддерживает организм куриный бульон. Он не только питает организм, сильно не нагружая желудок, но и снимает отёки и заложенность слизистой носа.
В-четвёртых, во время простуды постарайтесь не заставлять себя есть, если аппетита нет. Это одна из защитных реакций организма. С пустым желудком ему будет легче справляться с инфекцией.
С пустым желудком ему будет легче справляться с инфекцией.
Организм сам всегда справляется с острым респираторным вирусным заболеванием. А наша задача – постараться облегчить симптомы течения заболевания.
Боремся с вирусами при грудном вскармливании
В последнее время благодаря рекламе противовирусные средства стали очень популярными. Их активно покупают и применяют и в качестве профилактики, и во время лечения ОРВИ. Но существуют разные группы противовирусных лекарств.
Независимые эксперты уверены, что большинство противовирусных препаратов имеют эффект плацебо (действуют психологически), а их воздействие никак не было подтверждено клинически.
Лечить простуду при лактации такими противовирусными средствами, как «Арбидол», «Рибовирин», «Ремантадин» запрещено.
К противовирусным средствам также относят гомеопатические лекарства. Их воздействие на организм тоже полностью не исследовано. Кроме этого такие препараты часто вызывают аллергию у новорождённого, а также у них в составе присутствует спирт, который способен снизить лактацию.
Единственные противовирусные лекарства, которые способны лечить простуду при лактации, это препараты, которые в своей основе имеют человеческий рекомбинантный альфа-интерферон.
К ним относятся «Виферон» и «Гриппферон». Обычно это капли, которые надо закапывать при первых признаках простуды. Но к этому моменту заражение уже произошло, и вирус проник в кровь.
Поэтому воздействие противовирусных лекарств будет уже бессмысленным.
Снижаем высокую температуру при грудном вскармливании
Повышение температуры при любом заболевании – это защитная реакция организма. И происходит это, потому что при повышенной температуре многие вредоносные микроорганизмы погибают.
Именно поэтому сразу сбивать повышенную температуру тела не нужно. Жаропонижающие лекарства надо начинать пить, если температура тела достигла отметки 38,5.
Жаропонижающие лекарства надо начинать пить, если температура тела достигла отметки 38,5.
Если стараться снижать температуру тела, не дожидаясь такого значения, заболевание будет идти намного дольше и примет затяжную форму.
Существует два вида жаропонижающих препаратов, которые разрешены при лактации – на основе ибупрофена и на основе парацетамола. Они точно полностью безопасны для новорожденных. Если в лекарстве смешаны эти два ингредиента, лучше их не принимать, потому что неизвестно, как они воздействуют на малыша. К комбинированным лекарствам относятся «Фармацитрон», «Флюколд», «ТераФлю».
Лечим насморк и заложенность носа при грудном вскармливании
Один из неприятных симптомов простуды – это заложенность носа и насморк. Для снятия этих симптомов можно воспользоваться сосудосуживающими каплями для носа. Не забывайте, что такие капли можно применять не дольше, чем пять дней. Они никак не действуют на ребёнка, потому что в кровь матери не попадают.
Существует три активных компонента, на основе которых созданы капли от насморка. Это – нафазолин («Нафтизин», «Санорин»). У них самое короткое по длительности воздействие на слизистую носа.
Ксилометазолин («Галазолин», «Ксимилин», «Отривин»). Среднее время воздействия – около десяти часов. И оксиметазолин («Нокспрей», «Називин», «Назол»).
Самое продолжительное время воздействия на слизистую носа.
Лечим боль в горле при грудном вскармливании
Лечение горла при грудном вскармливании лучше проводить местным воздействие антисептиков, потому что в этом случае активные ингредиенты лекарства наверняка не попадут малышу через грудное молоко.
С болью в горле хорошо справляются антисептические растворы для полоскания.
Их можно приготовить самостоятельно (половину чайной ложки морской соли растворите в стакане кипяченой воды и добавьте каплю йода) или купить в аптеке – «Гексорал», «Йодинол», «Хлоргесидин».
Быстро смягчают горло таблетки для рассасывания «Стрепсилс» и «Себидин». А также аэрозоли «Ингалипт», «Каметон», «Хлорофиллипт», «Камфомен».
А также аэрозоли «Ингалипт», «Каметон», «Хлорофиллипт», «Камфомен».
Лечим кашель при грудном вскармливании
Кашель может быть сухим или влажным. Только доктор должен определить лечение для кормящей матери. Обычно он предлагает лекарства на основе амброксола.
Очень хорошо спасают от кашля ингаляции, которые можно проводить при помощи небулайзера.
Для этого аппарата можно купить специальные растворы в аптеке («Декасан» или «Мирамистин»), либо приготовить их самим, например, физиологический раствор. Амброксол также используют как раствор для ингаляций.
Хорошо помогают таблетки от кашля. Многие таблетки от кашля, например, «Мукалтин», основаны на природных ингредиентах. В таблетках от кашля также используют экстракты плюща, чабреца и алтея. Эти же компоненты находятся и в лекарственных сиропах от кашля.
Лекарства от кашля, в которых содержится корень солодки, не рекомендуют принимать кормящим матерям.
Эти лекарства от кашля сначала действуют на больное горло, смягчая его и делая кашель влажным. Влажный кашель уже лечить легче, потому что мокрота быстрее отходит из горла и бронхов.
Влажный кашель уже лечить легче, потому что мокрота быстрее отходит из горла и бронхов.
Не забывайте, при появлении любых признаков простуды в первую очередь обратиться к доктору.
Источник: http://ritty.ru/health/chem-mozhno-lechit-prostudu-pri-kormlenii-grud-yu/
Орви при грудном вскармливании: что делать маме?
мать и дитя, беременность и роды Орви при грудном вскармливании: что делать маме?
ОРВИ при грудном вскармливании – это всегда большая проблема для молодой мамы. При первых признаках простуды она начинается сильно переживать по поводу того, стоит ли ей продолжать кормление грудью, безопасно ли молоко для ее малыша, не заразит ли она его при таком близком контакте?
Каковы основные причины простуды у кормящей мамы?
ОРВИ при грудном вскармливании могут возникнуть по следующим причинам:
- Беременность, роды и послеродовый период, кормление грудью – это состояния, которые сопровождаются снижением иммунитета. Ребенок в прямом смысле слова высасывает из мамы все витамины и минеральные вещества.
 Поэтому простудные болезни могут просто одолевать женщину в этот непростой этап в ее жизни.
Поэтому простудные болезни могут просто одолевать женщину в этот непростой этап в ее жизни. - Хроническая усталость, недосыпание, невнимание к своему здоровью. У молодой мамы столько хлопот с малышом, что на себя у нее практически не остается свободного времени и сил. Появление легкого кашля и насморка она может попросту не заметить.
- Частая потребность посещать поликлинику, где происходят контакты с другими детьми. Хорошо, если визиты к врачу осуществляются только в здоровые дни, однако даже и в этом случае вероятность встретить кашляющего ребенка достаточно велика.
Как влияет ОРВИ кормящей мамы на ребенка?
Если первой простудной болезнью заболеет мама, а не малыш, то это может быть лучший из сценариев. Дело в том, что сразу же после внедрения микроба, организм человека начинает вырабатывать к нему антитела – защитные клетки, которые борются с конкретным возбудителем.
Эти антитела сразу же проникают в грудное молоко и с ним передаются ребенку. И он становится в какой то мере защищен от инфекционного заболевания, которое одолело его маму.
И он становится в какой то мере защищен от инфекционного заболевания, которое одолело его маму.
Поэтому, если женщина простыла – лучший способ защитить малыша, это продолжать кормление грудью в прежнем режиме, а может даже и чаще.
Основные правила кормления грудью при ОРВИ у мамы
Главное правило кормления грудью – это продолжать кормление грудью! Однако при этом нужно соблюдать определенные меры, которые снизят вероятность инфицирования малыша.
- Во время кормления следует надевать на лицо повязку, чтобы снизить риск передачи инфекции воздушно-капельным путем.
- Почаще проветривать комнаты и попросить родных ежедневно делать влажную уборку в квартире.
- По возможности спать отдельно от ребенка, и еще лучше у другой комнате, если таковая имеется. Попросите папу взять на себя инициативу по уходу за малышом в ночное время, и приносить его к вам только на кормление.
- При улучшении состояния – больше времени проводить на свежем воздухе.
 Это будет на пользу и малышу и маме.
Это будет на пользу и малышу и маме.
Лечение ОРВИ у кормящей мамы
Во время ОРВИ кормящей маме следует обязательно вызвать врача, чтобы он определился с диагнозом и вовремя выявил возможные бактериальные осложнения, которые потребуют применение антибиотиков.
Обсудите с доктором возможность приема тех или иных лекарств. Не следует принимать их самостоятельно, так как они могут оказать действие на ребенка.
Из жаропонижающих кормящая мама может использовать лишь те препараты, которые разрешены для применения у детей – ибупрофен и парацетамол.
Источник: https://MedAboutMe.ru/mat-i-ditya/publikacii/stati/beremennost_i_rody/orvi_pri_grudnom_vskarmlivanii_chto_delat_mame/
Лекарства от простуды при грудном вскармливании: чем лечить, что можно, средства, что пить, профилактика, таблтетки
Кормящие женщины наиболее подвержены простудным заболеваниям. В этот период встает проблема – кормить ребенка грудью или нет, и есть ли риск для здоровья малыша.
Простудные заболевания возникают из-за вирусной инфекции. Они проходят в среднем за десять дней и достаточно легко лечатся дома. Но в случае грудного вскармливания все обстоит гораздо сложнее, так как некоторые лекарства, принимаемые мамой, могут навредить ребенку.
Первые признаки
Вирусные инфекции попадают в организм через верхние дыхательные пути. В период грудного вскармливания женщины могут очень легко заболеть острыми респираторными заболеваниями. Это связано с тем, что при лактации требуется много кислорода, и органы дыхания испытывают сильную нагрузку.
С момента, когда вирусная инфекция попадает в организм женщины до возникновения самого заболевания, может пройти три дня.
И ребенок через молоко уже успевает получить вирус, антитела к нему и особые ферменты, которые позволяют вырабатывать собственные антитела, и защиту иммунитета от осложнений.
Когда женщина обнаружила, что заболела, у малыша уже либо развился иммунитет к этому возбудителю, либо он заболел.
Первые признаки простудного заболевания:
Простудные заболевания в среднем проходят за десять дней, но не следует относиться к ним с пренебрежением, поскольку могут развиться осложнения или обострятся хронические заболевания.
Когда женщина, кормящая грудью, обнаружила у себя первые признаки простуды, ей следует придерживаться следующих правил:
- Не нужно отлучать ребенка от груди, даже если он уже заболел. В противном случае иммунитет малыша ослабнет, и заболевание пройдет гораздо тяжелее и дольше.
- Следует кормить ребенка естественным путем, чтобы у него выработались антитела к вирусу. Не нужно сцеживать молоко.
- Кипятить грудное молоко не стоит, поскольку при нагревании оно теряет свои свойства и полезные вещества.
- Через молоко матери ребенок получит нужные лекарства.
Особенности лечения и профилактики
Во время простуды при грудном вскармливании женщина должна помнить, что самое главное – это безопасность для малыша. Вылечит простудное заболевание можно с помощью медикаментозных препаратов и средств народной медицины.
Вылечит простудное заболевание можно с помощью медикаментозных препаратов и средств народной медицины.
Как лечить медикаментозно – какие препараты можно принимать будущим мамам
Кормление грудью разрешается, если женщина принимает только натуральные препараты. Одним из таких лекарств является Лизобакт. В его состав входит лизоцим, который является природным антисептиком и помогает бороться с вирусами, грибками и микробами, а также пиридоксин, который способствует усиленной работе лизоцима.
Если простуда сопровождается повышением температуры (выше тридцати восьми с половиной градусов), то врачи рекомендуют наиболее безопасный для кормящих мам препарат Парацетамол.
Устранить кашель, насморк, боли в горле помогут симптоматические препараты. Они активируют и укрепляют иммунитет, борются с неприятными симптомами простуды. В эту группу относятся следующие лекарственные препараты:
- Лазолван – препарат от кашля, способствующий выходу мокроты.

- Растительные лекарственные препараты, в состав которых входят анис, корень солодки, тимьян и так далее (Доктор МОМ, Бронхикум).
- Для облегчения дыхания подойдут такие капли как, например, Називин, Нафтизин и так далее. Но пользоваться ими можно максимум пять дней.
- Снять воспаление и убить микробов в слизистой оболочке носа помогут капли Пиносол, в состав которых входят растительные компоненты и масла.
- Спреи, содержащие морскую соль, например, Аквамарис, увлажняют раздраженную слизистую оболочку носа и способствуют наилучшему отхождению слизистого содержимого.
- Для устранения боли в горле подойдут препараты местного действия (Гексорал, Хлоргексидин, раствор Люголя).
- Противовирусные препараты для борьбы с инфекцией (Гриппферон).
При кормлении грудью женщинам категорически нельзя использовать лекарственные препараты, в состав которых входит бромгексин.
Во время лечения простудных заболеваний следует пить как можно больше жидкости, поскольку вода нужна для подержания увлажнения слизистой оболочки носоглотки и для разжижения мокроты. Следует помнить, что лекарства должны приниматься только с разрешения лечащего врача. Ни в коем случае нельзя превышать дозу препарата.
Следует помнить, что лекарства должны приниматься только с разрешения лечащего врача. Ни в коем случае нельзя превышать дозу препарата.
Народная медицина при грудном вскармливании
Рассмотрим самые эффективные народные средства для лечения простуды:
- Напиток из молока, куриного яйца, меда и сливочного масла. Подогревают два стакана молока, добавляют к нему одно яйцо и по одной чайной ложке меда и масла. Все перемешивают и пьют перед сном.
- Смешают полстакана теплой воды с пятью каплями йода, пьют. После этого рекомендуется разжевать один зубчик чеснока.
- В носки можно насыпать горчицу в виде порошка.
- Запекают в духовке луковицу, принимают ее в любом количестве до полного исчезновения простудного заболевания.
- Черная редька с сахаром. Редьку измельчают на небольшие кусочки, посыпают сахаром. Запекают в духовке в течение двух часов. Процеживают и пьют по одной столовой ложке пять раз в день.

- Чеснок и мед. Чеснок мелко крошат, смешивают с равным количеством меда. Принимают смесь перед сном, запивая водой.
- Ингаляция с чесноком и медом. Процедура проводится в течение пятнадцати минут. После этого рекомендуется закутаться одеялом и выпить чай с медом.
- Ингаляции над паром вареной картошки.
- Ингаляции над заваренными листьями эвкалипта.
- Полоскание горла настоем чабреца. Смешивают одну столовую ложку чабреца и настаивают в течение часа.
- Полоскание горла водой с яблочным уксусом (одна столовая ложка уксуса на стакан воды).
- Чаи из липы, малины, ромашки, мяты с медом и лимоном.
Какой риск для грудничка
Стопроцентной защиты ребенка от простуды обеспечить нельзя. Но можно снизить риски, если придерживаться простых рекомендаций:
- Не стоит отказываться от кормления грудью. С молоком малыш получает иммунитет, который поможет ему бороться с вирусными инфекциями.

- Следует надевать защитную маску, которая не даст вирусам распространяться по воздуху. Менять ее нужно через два часа.
- Следует регулярно мыть руки. На руках скапливается много вирусов, поэтому перед тем, как прикоснуться к ребенку, нужно вымыть их с мылом.
Если при простуде в период грудного вскармливания изолировать ребенка от груди, то болеть он будет намного дольше. Очень опасно лишать материнского молока недоношенных детей, поскольку их иммунитет плохо развит, и могут развиться серьезные осложнения.
Некоторые препараты очень опасны для маленьких детей:
- Анальгин может вызвать анафилактический шок.
- Фенобарбитал нарушает работу почек, печени, нервной системы.
- Кодеин провоцирует запоры.
- Тетрациклин, сульфаниламид вызывают кровотечения.
- Макролиды опасны дисбактериозом.
Рекомендации по уходу за больной
- В течение суток рекомендуется постоянное пребывание в тепле и покое.

- Тот, кто ухаживает за больной, должен надевать маску.
- В комнате должна поддерживаться оптимальная температура (примерно двадцать градусов).
- В квартире должна быть спокойная обстановка (без громких разговоров, телевизора).
- Пища должна быть легкой. Кушать нужно пять-шесть раз в день небольшими порциями.
- Нужно пить как можно больше чистой теплой воды, морса, чая с травами.
Причины кашля без простуды: сердце, ЖКТ, неврологические расстройства, психосоматика
Выводы
Простуда во время кормления грудью – достаточно неприятное явление.
Чтобы избежать неприятных последствий для себя и для ребенка, женщина должна своевременно начать лечение и продолжать грудное вскармливание, а также проводить профилактику заболеваний.
Опасность простуд в это время заключается в возможных осложнениях. Недолеченное острое респираторное заболевание может спровоцировать развитие заболеваний легких, бронхов, ЛОР-органов и так далее.
Во время кормления грудью нельзя принимать лекарства, которые токсичны и оказывают влияние на лактацию, могут вызывать аллергическую реакцию у ребенка. Следует помнить, что даже безопасные для кормящих мам препараты могут вызвать нежелательные последствия.
Наиболее безопасное лечение в период лактации – это ингаляции. Они могут проводится достаточно долго, а их эффективность не уступает лекарственным препаратам.
Другие рецепты народной медицины нужно применять осторожно, поскольку некоторые компоненты (мед, малина, чеснок, лук и так далее) могут вызвать аллергию у ребенка.
Источник: https://drLOR.online/zabolevaniya/orvi/prostuda/kakie-lekarstva-razresheny-vo-vremya-grudnogo-vskarmlivaniya.html
Чем лечить простуду при грудном вскармливании
Кормящая мама особенно подвержена простуде
Никто не застрахован от простуды и, к сожалению, кормящая мама в том числе. Наряду с плохим самочувствием, слабостью, головной болью, температурой ее начинают одолевать мучительные сомнения и размышления: кормить или не кормить малыша грудью? Как правильно кормить, чтоб ребенок не заразился? Какова вероятность заражения крохи через мамино молоко?
Выявление и течение простуды у кормящей мамы
Заболевание человека простудой происходит через верхние дыхательные пути. Кормящая мама особенно подвержена ОРЗ, так как ее органы дыхания работают с постоянной нагрузкой, ведь для выработки молока требуется немало кислорода.
Кормящая мама особенно подвержена ОРЗ, так как ее органы дыхания работают с постоянной нагрузкой, ведь для выработки молока требуется немало кислорода.
От проникновения вируса в организм до развития заболевания проходит примерно от суток до трех.
Поэтому ребенок еще до визуального выявления простуды уже получил вместе с молоком возбудитель болезни, антитела к нему, специальные ферменты этого возбудителя для выработки своих антител, а также полную иммунную защиту от возможных осложнений. Ко времени обнаружения болезни у мамы, ребенок или уже болен, или активно иммунизирован.
Признаки заболевания простудой у кормящей мамы:
- Слабость
- Повышенная температура
- Насморк или заложенность носа
- Болезненность горла
- Чихание, кашель
- Иногда заложенность или шум в ушах
Обычно простуда длится не больше 10 дней. Но пренебрегать ею нельзя, так как существует вероятность осложнений и обострений хронических заболеваний.
Еще два десятка лет назад лечение простуды при кормлении грудью предписывало мгновенную изоляцию мамы от малыша и прерывание грудного вскармливания. К счастью, опубликованный в 1989 году Бюллетень ВОЗ «Кормление детей первого года жизни: физиологические основы» опроверг этот сложившийся стереотип.
Правила поведения во время простуды при кормлении грудью
В настоящий момент врачи рекомендуют придерживаться следующих правил при обнаружении простуды у кормящей мамы:
- Не пытайтесь отлучить от груди ни здорового, ни уже заболевшего ребенка. Это мгновенно скажется на понижении его иммунитета. А болезнь примет тяжелый характер и задержится гораздо дольше
- Кормите естественным путем, сцеживать нет необходимости
- В кипячении грудное молоко не нуждается совсем. Этим вы лишите его многих питательных и в данном случае лечебных свойств
- Все необходимые малышу лекарственные средства во время болезни мамы он получит через ее молоко
Это важно знать! Как правило, инфицирование крохи микроорганизмами, переданными ему с молоком от болеющей матери, играет большую роль в формировании его иммунитета. В каждый следующий раз ребенок будет справляться с болезнью гораздо легче или не заболевать вовсе.
В каждый следующий раз ребенок будет справляться с болезнью гораздо легче или не заболевать вовсе.
Средства лечения простуды при кормлении грудью
У лечения простуды при кормлении грудью есть один главный принцип: безопасность для ребенка. Возможны два варианта лечения: при помощи лекарственных средств и народными рецептами.
Лекарственные средства при лечении простуды у кормящей мамы
Если у кормящей мамы держится высокая температура, которую она плохо переносит, то повышенные градусы нуждаются в снижении. Самым безопасным лекарством врачи считают Парацетамол. Если в вашей домашней аптечке ничего подобного не нашлось, то однократно разрешается принять любое подходящее для этого средство.
Для лечения насморка, кашля и больного горла примите симптоматические средства, действие которых направлено на снижение интоксикации и активации защитных сил организма. Не забывайте в процессе лечения как можно больше пить. Это предотвратит высыхание слизистой носа и горла, поспособствует разжижению мокроты и потоотделению.
Это предотвратит высыхание слизистой носа и горла, поспособствует разжижению мокроты и потоотделению.
- Уменьшить кашель поможет отхаркивающее средство, типа Амброксола (он же Лазолван)
- Также очень эффективны растительные препараты на основе аниса, корня солодки, подорожника, тимьяна и пр. Например, Бронхикум, Грудной эликсир, Геделикс, Доктор МОМ
- Абсолютно противопоказаны кормящим мамам те лекарства, в состав которых входит бромгексин
- Дыхание облегчат Нафазолин (он же Нафтизин), Оксиметазолин (Називин), Тетризолин (Тизин). Использовать каждый из них можно не больше 3-5 дней!
- Противовоспалительное и противомикробное действие окажут масленые капли Пиносол. В их состав входят вещества растительного происхождения
- Увлажнят слизистую носа, разжижат слизь и улучшат ее отхождение во время насморка спреи Аквамарис и Солин, сделанные на основе морской воды
- Боль в горле помогут излечить противомикробные средства местного действия, типа Гексорала, Йодинола, Хлоргексидина
- Смазать слизистую оболочку глотки можно раствором Люголя
Избавиться от вирусных инфекций помогут противовирусные средства. Например, Гриппферон. Он совместим с лактацией, и не дает побочных эффектов.
Например, Гриппферон. Он совместим с лактацией, и не дает побочных эффектов.
Никогда нельзя:
- принимать лекарства бездумно
- превышать рекомендованную дозу
При выборе химических препаратов внимательно читайте инструкцию к каждому из них. Там обязательно указывается разрешено или запрещено принимать их в период лактации.
Не лишней будет и консультация с лечащим врачом.
Народные средства для лечения простуды у кормящей мамы
Многие мамы опасаются принимать лекарственные препараты, даже если они разрешены, и стараются пользоваться во время лечения исключительно народными методами. Часть из них по эффективности не уступает промышленным средствам.
Приведем самые популярные:
- При подозрении на простуду подогрейте 0,5 литра молока, добавьте 1 свежее куриное яйцо, 1 ч.л. меда и 1 ч.л. сливочного масла. Все тщательно перемешайте. Выпейте на ночь
- Размешайте в половине стакана кипяченой воды 5 капель йода.
 Примите эту смесь. Затем разжуйте зубчик чеснока
Примите эту смесь. Затем разжуйте зубчик чеснока - Насыпьте в носки порошок горчицы
- Испеките в духовке репчатый лук и ешьте его без ограничения до окончания простуды
- Нарежьте маленькими дольками черную редьку, посыпьте сахаром и запеките в духовке 2 часа. Процедите. Пейте по 1 ст.л. до 5 раз в день и обязательно перед сном
- Перед сном примите смесь из мелко нарезанного чеснока и меда (пропорция 1:1). Запейте чистой теплой водой
- Сделайте в течение 15 минут чесночно-медовую ингаляцию. После нее желательно лечь в постель и выпить чай с малиной и медом
- Подышите над паром отваренного картофеля в мундире. Не забудьте при этом тщательно укутаться
- Подышите над заваренными листьями березы или эвкалипта
- Сделайте ингаляцию на основе настоя цветков аптечной ромашки (15 гр), календулы (10 гр) и стакана кипятка
- Прополощите горло несколько раз в день настоем чабреца (1 ст. л. травы на стакан кипятка, настаивать 1 час)
- Раз в час можно полоскать горло и смесью яблочного уксуса с водой (1 ст.
 л. на стакан)
л. на стакан) - Подогрейте на водяной бане 0,5 стакана растительного масла, добавьте туда 4 мелко нарезанные дольки чеснока, 1 головку лука. Дайте постоять смеси в течение следующих 2 часов, затем процедите и смажьте нос. Данный метод эффективен и как профилактика от простуды
- Пейте чай из липы, малины и др. растений. Подслащивайте медом. Добавляйте лимон
Простуда при грудном вскармливании – крайне неприятный эпизод. Однако она обязательно пройдет без последствий, если вы во время начнете лечение и не бросите кормить грудью своего малыша без очень серьезных на то оснований.
Источник: https://www.baby.ru/blogs/post/152087670-50917001/
Простуда при грудном вскармливании
В осенний период, когда погода резко меняется, нередко возникает простуда, которая не обходит стороной и кормящих мам. Зачастую она застает молодую женщину врасплох, и самочувствие оставляет желать лучшего.
При простуде всегда беспокоит вопрос о том, как не заразить ребенка и можно ли кормить грудью, если женщина сама болеет, чем можно лечиться, чтобы не навредить лактации и здоровью ребенка препаратами.
Простуда – это собирательное понятие, характеризующее группу вирусных и микробных инфекций, объединенных общими, сходными проявлениями. Обычно при простуде возникают воспалительные поражения в области носа и горла, может быть общее недомогание и лихорадка.
В медицине простуду обычно называют терминами ОРВИ (острые респираторные вирусные инфекции) или ОРЗ (острые респираторные заболевания).
На сегодня известно более 200 респираторных вирусов и несколько десятков микробных инфекций. Они могут поражать кормящую маму, вызывая у нее неприятные симптомы и приводя к нарушению общего состояния и самочувствия.
Простуда во время кормления грудью зачастую не сильно отличается от проявлений обычных ОРВИ. Симптомы возникают в период от нескольких часов до нескольких суток с момента заражения, при этом заразной кормящая мама может быть несколько дней с начала заболевания.
Обычно простуда при грудном вскармливании проявляется в таких симптомах, как:
- зуд и сухость в носу, частое чихание
- охриплость голоса, раздражение и першение горла
- сухой или влажный кашель
- ломота в мышцах и суставах
- общее недомогание, слабость, сонливость
- повышение температуры от незначительных до высоких цифр
- выделения из носа прозрачного, жидкого и обильного характера с загустеванием, корками
- боли в горле при глотании, дискомфорт в горле
- резь в глазах, слезотечение, светобоязнь.
При тех или иных видах вирусных инфекций сочетание симптомов может быть различным, а проявления от слегка выраженных до сильных, приносящих женщине существенный дискомфорт.
Простуда во время лактации опасна еще и тем, что организм женщины еще полностью не восстановился после родов, работает с напряжением и иммунитет еще не полноценно функционирует.
Это может грозить осложнениями, если простуду игнорировать или лечить неправильно. Кроме того, кормящие мамы переживают при простуде за малыша и его здоровье.
Простуда при грудном вскармливании: как не заразить малыша
- При развитии простуды при грудном вскармливании у матери, всегда возникает вопрос о том, можно ли продолжать кормление малыша.
- По мнению врачей и специалистов по лактации, это делать необходимо, соблюдая все меры предосторожности и активно леча простуду.
- Грудное молоко мамы – это лучшее средство для ребенка и для профилактики простуды.
- При развитии ОРВИ у мамы ребенок вместе с нею, скорее всего, тоже получит вирусы, но за счет антител грудного молока он либо совсем не заболеет, либо перенесет простуду быстро и легко.
- Поэтому, категорически запрещено отлучать от груди ребенка в период простуды мамы, чтобы это не снижало его иммунитета и не повышало его шансы на развитие простуды.
- Нередко при простуде мамы пытаются носить маску, изолировать ребенка от себя максимально, но это меры неэффективные, маска защищает только полчаса с момента ее надевания, далее ее нужно менять или кипятить (если это марлевая повязка).
- Кроме того, находясь в одном доме, болеющая женщина волей неволей контактирует с ребенком и передает ему часть вирусов.
- Поэтому, стоит часто и активно кормить ребенка, чтобы передавать ему антитела, а также проводить все меры профилактики простуды и активно лечиться препаратами и методами, совместимыми с грудным вскармливанием.
Простуда в период грудного вскармливания: как лечиться?
Простуда при лактации требует особого подхода в лечении, чтобы оно было эффективным для мамы и безопасным для ребенка. Во многих случаях активно применяется местная терапия и народные методы лечения, однако, при таких подходах проявления простуды сохраняются дольше, чем при классической терапии.
Лучше всего, если лечением простуды у кормящей мамы будет заниматься врач, который подберет и пропишет все необходимые и безопасные препараты, в том числе и травы, и народные средства.
Сегодня на прилавках аптек продается много препаратов от простуды, но далеко не все они показаны для кормящих мам и безопасны для детей. Запрещено принимать такие препараты как аспирин, терафлю, флюколд, колдрекс и аналогичные.
Простуда в период лактации требует тщательного выбора препаратов с преимущественно местным действием и низким проникновением их в грудное молоко.
Методы лечения кормящихПри боли в горле необходимо активно устранить воспаление и болезнетворные объекты, его вызывающие.
Для этих целей применяют местные антисептики – спрей мирамистина, гексорал, пастилки стрепсилс, раствор люголя, спрей тантум-верде и другие местные препараты. Они оказывают обезболивающее, антисептическое и противовоспалительное действие.
Препараты от кашля стоит подбирать только с врачом, так как некоторые даже растительные препараты могут повлиять на лактацию и ребенка. При сухом кашле для отхаркивания и разжижения мокроты применяют лазолван, амброксол, доктор мом, гербион.
Также можно применять препараты растительного происхождения – геделикс, бронхикум, грудной эликсир.
Запрещено применять кормящим препараты с бромгексином, он может проникать в грудное молоко и давать осложнения у малыша.
При кашле важно пить много жидкости, щелочное питье, проводить ингаляции, что помогает в разжижении и выведении мокроты из бронхов. Осторожно нужно относиться к чаю с малиной, лимоном и медом, они могут быть сильными аллергенами.
При насморке стоит также внимательно отнестись к выбору препаратов – сосудосуживающие капли и спреи запрещено применять дольше трех дней, наиболее безопасными будут растительные препараты – пиносол, доктор мом.
Важно промывать и увлажнять полость носа такими препаратами как салин, аквалор, аквамарис, морская вода. При сильной заложенности с отечностью поможет спрей виброцил, а также сосудосуживающие препараты – снуп, тизин, назол.
Препараты для приема внутрь при грудном вскармливании
При наличии общего недомогания и лихорадки, при повышении температуры более 38.5 градуса, может потребоваться прием жаропонижающих средств. Самыми безопасными для кормящих мам считаются препараты парацетамола и ибупрофена.
При хорошей переносимости температуру до 38.0-38.5 сбивать не стоит, это помощь организму в борьбе с вирусами. При необходимости приема жаропонижающих стоит начать с парацетамола, либо применить физические методы охлаждения – обильный прием жидкости, обтирание влажной губкой. При неэффективности парацетамола можно применять ибупрофен.
Применение при простуде антибиотиков самостоятельно запрещено. Они должны назначаться только врачом и только по строгим показаниям (ангина, бронхиты, отиты).
Запрещены при кормлении грудью некоторые группы антибиотиков (тетрациклины, гентамицин) и сульфаниламиды.
Остальные антибиотики назначают короткими курсами и под контролем врача.
Простуда на губе при грудном вскармливании
Отдельным вариантом недомогания становится простуда на губе при грудном вскармливании. Это обострение герпесной инфекции, опасной в плане передачи ее ребенку.
- Поэтому, при появлении герпеса на губах необходима активная местная противовирусная терапия – ацикловир, зовиракс, и соблюдение строжайших мер личной гигиены.
- Герпес передается со слюной при контактах – запрещено целовать ребенка, облизывать его ложки и соски.
- При тяжелом течении герпесной инфекции с общим недомоганием и лихорадкой, необходимо обсудить с врачом возможности системной терапии ацикловиром.
Источник: http://www.mapapama.ru/children/gv/prostuda-pri-grudnom-vskarmlivanii
Чем можно лечить простуду кормящей маме — Цитовир-3
Основные правила: как и чем лечиться от простуды кормящей маме при ГВ и как не заразить малыша
Каждая женщина должна узнать, что такое материнство – это ее природное, естественное предназначение. Только после рождения ребенка она по-настоящему взрослеет, ведь теперь она полностью не принадлежит себе, как раньше. Вся ответственность за воспитание, развитие и здоровье малыша лежит на ней.
По статистике, каждый человек несколько раз в год переносит ОРВИ. Но, сталкиваясь с этим недугом, не все обращаются в медицинское учреждение за помощью, а пытаются справиться своими силами и знаниями. Когда возникает болезнь у кормящей мамы при грудном вскармливании, вопрос, чем лечиться от простуды встает особенно остро, потому что могут возникнуть осложнения. Насморк часто переходит в гайморит, а боль в горле – в хронический бронхит или тонзиллит. Может даже начаться лактостаз или пропасть молоко. Поэтому при ухудшении самочувствия сразу необходимо обратиться к врачу.
Вынашивание ребенка, последующий стресс во время родов, гормональные всплески – все это негативно влияет на здоровье женщины.
Из-за того, что на организацию лактации уходят все необходимые питательные вещества, иммунитет постепенно со временем ослабляется и риски простудиться возрастают. В такие моменты, каждая родительница боится заразить свое чадо. Но не стоит сильно переживать, так как младенцы ОРВИ переносят намного легче, чем взрослые.
Симптомы заболевания, протекающего у грудничка, Вы можете даже не заметить. Когда женщина болеет, через молоко передаются антитела, которые борются с инфекцией. Таким образом, Вы сами защищаете ребенка от тех бактерий, которые Вы же распространяете. Отказаться от грудного вскармливание будет целесообразно только если Вы уже запустили болезнь и Вам приходится принимать опасные для детского организма препараты.
- Носите защитную маску. Она не предохраняет от заражения окружающих, так как вирус действует задолго до появления насморка или кашля. Но этот барьер снижает концентрацию негативных микроорганизмов в воздухе.
- Чистоплотность. Чаще всего инфекция передается воздушно-капельным путем. После того как вы воспользуетесь салфеткой, чтобы, откашляться, вытереть нос или рот, вымойте руки.
- Обратитесь к врачу, если несколько дней держится температура.
- Не отлучайте ребенка от груди. Многие советуют сцеживать и кипятить молоко – это ни в коем случае делать нельзя. Все полезные вещества, призванные защищать детский организм, погибнут. Конечно, можно на этот период перевести малыша на смеси, но есть огромный риск, что когда вы выздоровеете, он откажется от привычно питания.
- Лечение простуды у мамы антибиотиками при грудном вскармливании возможно, если польза для больной превышает вред, который они могут нанести младенцу.
- Нельзя принимать аспирин – он слишком агрессивно воздействует на организм. Средство всасывается в кровь и через молоко передается ребенку, разрушая печень и токсически воздействуя на его головной мозг. Жар легко сбить лекарствами, содержащими «Парацетамол» или «Ибупрофен» – терапевты их считают наиболее безопасными.
- Принимайте или давайте малышу антигистаминные средства, если у него есть склонность к аллергии.
- Одевайтесь по погоде. От переохлаждения ваше состояние усугубится. Но и слишком сильно укрываться не стоит, при температуре перегрев опасен.
Как вовремя распознать простуду
ОРВИ расшифровывается как острая респираторная вирусная инфекция. Симптомы возникают разные, в зависимости от того, где находится очаг поражения. Чем раньше вы обнаружите болезнь, тем легче будет ее победить.
С момента заражения до ухудшения состояния проходят 2-3 дня. Затем появляются первые признаки:
- насморк или заложенность носовых пазухах;
- сухость и першение в горле;
- головная боль;
- слабость во всем теле;
- шум в ушах;
- чихание чаще обычного;
- кашель;
- температура выше 37 градусов.
Достаточно пары вышеперечисленных «сигналов», чтобы задумываться, какими лекарствами можно вылечиться во время простуды кормящей маме при ГВ.
На третий день организм начинает вырабатывать антитела, которые борются с инфекцией, а на шестой день самочувствие должно начать улучшаться. Если этого не происходит, значит возникли осложнения, и надо незамедлительно обратиться к врачу.
Существует общепринятое заблуждение, что выходить на улицу больным нельзя. Мы считаем, что, напротив, очень полезно. Если у вас нет температуры или вы добились ее снижения, оденьтесь потеплее и подышите свежим воздухом, а не своими микробами дома. Жилище в этот промежуток времени не помешает проветрить. А небольшая физическая нагрузка (бег трусцой или быстрый шаг) пойдет вам на пользу.
Народная медицина
Путем проб и ошибок наши предки накопили знания о растениях и других природных явлениях, которые помогают справиться с недугом. Некоторые методы вполне объясняются научно, другие, к сожалению, являются неэффективными, но безвредными.
- Если кормящая мама заболела простудой при ГВ, то лечение этими способами на начальной стадии будет оптимальным вариантом.
- При боли в горле эффективно помогает горячий чай из шиповника, смородины, калины – в этих плодах содержится большое количество витамина С, он стимулирует появление интерферонов.
- Горячее молоко с медом, настой из листьев или ягод малины выступают жаропонижающими средствами.
- Если подышать над паром вареной картошки прогреются пазухи носа и носоглотки, что облегчит общее состояние организма.
- Ингаляции наиболее полезна и безопасна. Пары эфирных масел обеззараживают дыхательные пути, смягчают их и пробивают.
- Если заварить кипятком цветки ромашки и листья эвкалипта можно получить хороший эликсир для полоскания горла. Он убьет микробы и уменьшит дискомфорт.
- Когда ваше заболевание зашло слишком далеко, то корень солодки или листья шалфея помогут вывести мокроту из бронхов.
Эти средства разрешено принимать, они безопасны и эффективны при простуде во время грудного вскармливания.
Когда человек болеет, он чувствует постоянное недомогание, переходящее в слабость, не высыпается из-за кашля или заложенного носа. Головная боль мешает спокойно заниматься делами, появляется раздражительность. Женщине в таком состоянии приходится еще тяжелее, ведь ребенок каждую секунду находится под ее присмотром и требует внимания. Очень важно не находится долго в состоянии стресса – лактация уменьшится или вовсе пропасть. Помните, главная Ваша задача сохранить ГВ для малыша. Педиатры рекомендуют кормить детей таким способом не менее шести месяцев.
Какие жаропонижающие помогут
Во время лактации запрещен аспирин. Врачи разрешают препараты, содержащие «Парацетамол» и «Ибупрофен», они быстро выводятся из организма, не причиняя вреда и не попадая в молоко.
Помните, что температура – это естественная защитная реакция иммунной системы, поэтому не спешите ее сбивать, если градус на термометре не перевалил рубеж 38,5. В этом случае достаточно пить больше воды, делайте прохладные компрессы. Примите ванну с водой комнатной температуры. Если есть кого попросить посидеть с ребенком, воспользуйтесь этим и отдохните, потому что постельный режим очень важен для выздоровления, ведь даже при самом слабом жаре самочувствие оставляет желать лучшего.
Обратите внимание, правильно мерить температуру в локтевом сгибе, а не под мышкой, потому что при грудном вскармливании в этом месте она бывает повышенной.
Что поможет при насморке
Приготовьте физраствор самостоятельно. Для этого понадобится 9 грамм поваренной соли (1 столовая ложка) и 1 литр воды. Размешать и хранить в стеклянной посуде.
Старайтесь меньше пользоваться каплями в нос сосудосуживающими, особенно которые содержат «Ксилометазолин», «Оксиметазолин» и «Тетризолин». Так как они долго выводятся из организма, вызывают привыкание и при длительном использовании негативно влияют на сердечный ритм ребенка и психику.
Но если вам этот недуг мешает спать, вы не можете дышать, лучше один раз закапать, чем задыхаться, потому что измученная бессонными ночами мама малышу больше принесет вреда, чем этот препарат.
Терапевты рекомендуют покупать средства на растительной основе, такие как «Пиносол». Они не так хорошо справляются с заложенностью носа, как сосудосуживающие, но оказывают обеззараживающее действие, смягчают и увлажняют слизистую.
Хорошо подходят капли на основе морской (например «Аквамарис») или обычной соли (физраствор). Они убивают бактерии и промывают носовые пазухи.
При боле в горле
Першение и неприятные ощущения идеально лечить местными анестетиками. Купите в аптеке, такой препарат как «Хлоргексидин» или приготовьте самостоятельно раствор из соли и пары капель йода. Вспомните про народную медицину. Все травы, которые обеззараживают, обезболивают и снимают раздражение, подойдут.
Временно снимают боль рассасывающие таблетки, например «Стрепсилс», «Фарингосепт» и спрей вроде «Гексорала». Они действуют на слизистую оболочку верхних путей гортани. Обладают анестезирующим эффектом, повышают работу слюнных желез, снимают отечность.
Но если вас мучает кашель, необходимо обратиться к специалисту – только врач подберет правильное лечение в зависимости от характера заболевания. Нельзя принимать при грудном вскармливании «Бромгексин».
Материнство – это замечательное время для женщины и чтобы не омрачить его плохим самочувствием старайтесь вести здоровый образ жизни, правильно и разнообразно питаться, заниматься спортом. Принимайте витамины и противовирусные препараты во время обострения активности различных инфекций – осенью и зимой. Но если недуг все-таки одолел, следите, чтобы температура долго не держалась и не была слишком высокой, тепло одевайтесь, соблюдайте постельный режим и при правильном лечении значительное облегчение наступит уже через трое суток. Если это не так, то Вам срочно необходимо обратиться к врачу.
Мы рассмотрели в этой статье, что из средств от простуды можно пить кормящей маме при грудном вскармливании и какие лекарства помогут.
чем лечить простуду при кормлении грудью — 25 рекомендаций на Babyblog.ru
С порога выделю две глобальные причины и буду плясать уже от них. Первая — лактостаз. Вторая — все заболевания, сопровождающиеся лихорадкой, что у всех нормальных некормящих людей. Мне хочется сегодня остановиться подробнее на лактостазе, потому что 2 из 4 кормящих про такую ситуацию не знают или знают плохо; и на том, какие препараты для лечения банальных инфекций безопасны при кормлении грудью и как их принимать правильно.
Это очень серьезное состояние, которое при невыполнении правильных мер в течение буквально пары дней приводит к гнойному маститу — воспалению молочной железы, требующему немедленной операции.
Лактостаз — слово латинского происхождения, означающее застой молока, другое название — молочная лихорадка. Чаще всего возникает в первую неделю после рождения ребенка, когда количество вырабатываемого молока еще не подстроено под потребности ребенка и может быть избыточным. Но мне недавно попалась барышня с 4-х месячным ребенком и лактостазом.
Что способствует?
— плоский или нестандартный сосок и, как следствие, сложности с кормлением
— отказ от грудного вскармливания и переход на смеси
— стресс или чрезмерная физическая нагрузка может вызвать спазм протока и затруднить выход молока
— трещины соска и болезненность при кормлении (поначалу мне было довольно больно кормить грудью; как удар током — это, пожалуй, подходящее сравнение).
— сильное сдавление груди тесной одеждой или пальцами при кормлении, или даже опухоль
— пропуски в кормлении
— лактогонное питание.
Застой и избыток молока в железе приводит к сдавлению ткани изнутри, нарушению кровоснабжению и боли. Кроме того, молоко подвергается повторной реабсорбции, образуются пирогены — вещества, которые раздражают центр терморегуляции в головном мозге и вызывают жар.
Проявления похожи на симптомы простуды или гриппа.
Повышается температура до 38-39°. Раскалывается голова, знобит, сильная слабость, общее недомогание. Возможно и более легкое течение с небольшим подъемом температуры.
Очень часто девочки пугаются, что могут заразить ребенка — одевают маски и стараются держаться от малыша подальше, прекращают кормление. Этого делать категорически нельзя. Наоборот, грудь необходимо опустошить и прикладывать ребенка к груди как можно чаще. Если после кормления и сцеживания маме становится легче — это подтверждение диагноза «лактостаз». Необходимо ограничить горячее питье и прием жидкости, молочное, а также фрукты. Специи исключаются, так как почти все обладают лактогонным действием. В общем, лечение наоборот. Опустошение молочной железы досуха мгновенно и полностью решает проблему лактостаза — состояние нормализуется очень быстро. Иногда остаются болезненные уплотнения в железе — их надо очень бережно разминать рукой, и в течение пары дней они постепенно рассасываются.
При неадекватном лечении, например — лактостаз приняли за простуду и лечили соответствующим образом — развивается следующая стадия — мастит. Лактостаз от мастита отличается тем, что в первом случае бактерий в железе нет, она воспалена, сдавлена, но стерильна. При разворачивании процесса в мастит в грудь проникают болезнетворные бактерии, которые замечательно и очень быстро плодятся на такой вкусняшке, как мамино молоко.
Больше почитать о том, как предотвратить и лечить лактостаз, можно здесь — http://lifestylemedicine.ru/poslerodovoe-vosstanovlenie/
Мастит лечится в хирургическом отделении в больнице. Почувствуйте важность и разницу
Если у вас признаки инфекции, и вы точно знаете, что это не лактостаз
Значит, на это есть другие причины. Я не буду сейчас разбирать все возможные поводы для лихорадки, ибо их легион — начиная от простого вируса и заканчивая повышенной функцией щитовидной железы. Давайте возьмем самую частую причину — респираторная (дыхательная) или кишечная инфекция. Вирусная или бактериальная. Подхватили в поликлинике, на площадке, от старшего ребенка, неважно. Все признаки налицо — температура, насморк, першит в горле, болит голова или бегаете в туалет. Чем лечиться, чтобы не навредит ребенку?
Если брать синтетические препараты для лечения — важно определиться с причиной — бактерия или вирус. Вирусы лечат противовирусными препаратами — различные арбидолы, интерфероны и ацикловиры. Бактерии лечат антибиотиками тоже разных мастей. Различить вирусную и бактериальную природу на ранних стадиях, да и вообще — не всегда возможно. Желтый и зеленый цвет соплей и мокроты указывает на бактерии; обильные слизистые, прозрачные выделения (когда из носа «течет») выдают вирусы. Часто на вирусы позже накладываются бактерии, поэтому врач часто при явном вирусе авансом назначает антибиотик.
Посмотрим правде в глаза — все препараты так или иначе попадают в молоко, и вы кормите ими ребенка. Я обычно упираюсь до последнего и синтетические антибиотики и противовирусные препараты не назначаю. Это крайний выбор. Давайте рассмотрим сначала альтернативы: природные антибиотики — также эффективны, как и синтетические, но в разы безопаснее.
- Масло чайного дерева — в вашем распоряжении паровые ингаляции (1-2 капли в емкость с горячей водой и дышать под полотенцем каждые 3-4 часа), аромалампа, просто брызнуть на кровать. Но ингаляции все же предпочтительнее, так как детям до трех лет эфирные масла не показаны.
- Лук и чеснок — с осторожностью при слабом желудке. Например, мне такой вариант не подходит.
- Куркума — желтая специя-антибиотик, обладает поистине чудодейственными свойствами.
Рецепт из личного опыта: когда моей малышке было всего 2 месяца отроду и она начала кашлять: я справилась с этим буквально за два дня с помощью грудного молока (предварительно сцедила), смешанного с щепоткой куркумы. Несколько миллилитров в день золотого молока обеспечили быстрый и безопасный рецепт.
Доза для взрослых больше, и не бойтесь переборщить — здесь не может быть передозировки. Принимая куркуму при простуде (1 чайная ложка х 4-5 раз в день), добавьте немного молотого черного перца — это обеспечивает ее усвоение.
- Также антисептическими действиями обладают эфирные масла хвойных деревьев — эвкалипта, сосны и пихты. Они более мягкие, поэтому можно использовать их для обеззараживания помещения.
- Травяные чаи и настои. Ромашка, тысячелистник, календула. Внутрь, в составе чаев, для полоскания горла и носа.
- Промывание носа водой (можно подсоленной) особенно эффективно на ранних стадиях насморка — можно остановить развитие простуды, если делать его каждые 304 часа в первые сутки. Набираете воду в ладони, опускаете кончик носа и втягиваете воду ноздрями. Ощущения поначалу острые, но терпимые.
- Ягодные морсы, горячий чай с медом, лимоном и имбирем (номер №1 в моем противопростудном рейтинге) — много-много жидкости для выведения токсинов.
Если по вашим ощущениям сил матушки-природы и ваших собственных недостаточно и нужна лекарственная поддержка, запомните — местное лечение (ванночки, полоскания, спреи, компрессы, капли в нос и уши) всегда безопаснее того, что принимается внутрь (таблетки, порошки, сиропы) или в уколах (внутримышечно или внутривенно) — системного лечения.
Лактация и лекарства: как и что принимать
Интересно отметить два препарата (правда, к делу не относящихся) — гепарин и инсулин, которые не проникают к грудное молоко из-за слишком большого размера молекулы.
Читать полностью
Что принимать при простуде кормящей маме. Простуда при лактации: безопасные методы лечения
Вирусная инфекция или попросту простуда бывает разной – все будет зависеть от локации возбудителя заболевания. Кормящая мама как никто другой должна бояться заразиться ОРВИ, потому что ее организм, дыхательная система в частности, работает на предельных оборотах. Поговорим о том, как бороться с вирусами и избежать побочных реакций.
Защита малыша
Простудные заболевания, возникающие в период грудного вскармливания, рождают массу вопросов. Когда ты болеешь, всегда страшно заразить малыша, поэтому основной вопрос для мам и пап – как защитить малютку от заражения? Создать максимально надежный защитный барьер можно, используя на практике следующие рекомендации:
- Не прекращайте кормление. Самое важное, чтобы вы можете сделать, чтобы обезопасить ребенка – продолжать грудное вскармливание. Мамино молоко – крепкий барьер, защищающий кроху от вредных бактерий. Кормление грудным молоком укрепляет детский иммунитет, помогая отгородиться от вирусов или облегчить течение болезни.
- Пользуйтесь медицинской маской. К сожалению, врачи утверждают, что ношение маски не исключает заражения других людей – все дело в том, что вирус попадает в организм за 2-3 дня до его активных проявлений (когда появляется первый кашель и сопли). Если все же использовать маску, то концентрация вредных организмов в воздухе будет значительно ниже, чем без оной. Учтите, что каждые два часа марлевую повязку нужно менять.
- Тщательно мойте руки. Вирус передается двумя основными способами – воздушно-капельным путем и через прикосновения. Главный враг – сопли, вытекающие из носа. Салфетки и носовые платочки – основной переносчик инфекции, а также микробов крайне много на руках. Рекомендуем регулярно мыть руки перед контактом с малышом – это обезопасит его от возможного заражения.
Течение ОРВИ таково, что критический период с головными болями, слабостью и температурой приходится на первые дни заболевания. Заболевшей маме, которая кормит новорожденного грудью, стоит лечиться крайне осторожно. Простуда при грудном вскармливании ослабляет и без того низкий иммунитет, поэтому у женщины велик риск развития осложнений. При запущенных формах возможно развитие хронических заболеваний. Как только мама замечает первые признаки простуды, следует сразу обратиться к врачу.
Как следует лечить простуду при ГВ?
Не затягивайте с визитом к врачу, если вы заболели простудой – чем раньше врач назначит вам действенное лечение, тем меньше риск возникновения осложнений. Специалист подскажет, что делать, чем лечить простуду кормящей маме и какие лекарства можно принимать. Крайне необходима консультация опытного врача, если температура держится более трех дней, а также заметны признаки ухудшения (усиливающийся кашель и пр.).
- Соблюдение постельного режима . Категорически необходимо соблюдать данное условие, даже если у вас из всех проявлений только насморк. Организм получает большую нагрузку, а отдых – важное лекарство, помогающее победить простуду. Постельный режим сократит время болезни и устранит опасность развития осложнений, например, бактериальных инфекций.
- Обильное питье . Выполнение данного условия поможет облегчить общее самочувствие, а также снизить температуру. Вирусы множат в организме токсины, которые вызывают головные боли и слабость. «Вымыть» их из организма можно с помощью потребления большого количества воды. Их действие слабеет от теплой жидкости. Больше пейте морсов, компотов. В чай следует добавлять мед, лимон и малину, но лишь при условии отсутствии аллергии у малыша (подробнее в статье: ).
- Средства народной медицины . Многие средства народной аптечки признаны как эффективные специалистами европейских стран. При грудном вскармливании возможно применение черносмородинового морса, который прекрасно снимает неприятные симптомы (заложенность носа), а также благотворно влияет на весь организм, насыщая его витамином С. Употребление чая с лимоном и медом способно снять даже сильную боль в горле (рекомендуем прочитать: ). Для поддержания жизненных сил организма воспользуйтесь куриным бульоном, который поможет снизить образование клеток, отвечающих за простудные симптомы – отек и заложенность слизистой носа.
- Прием пищи по желанию . Если нет аппетита, не стоит кушать. Для поддержания сил советуют выпить куриного бульона или просто побольше пить жидкости. Качество грудного молока при этом не пострадает.
Доктор Комаровский утверждает, что самое главное в лечении – дать возможность организму включить свои ресурсы и начать борьбу с инфекцией. Для более эффективного процесса выздоровления можно рекомендовать использовать дополнительные лекарственные препараты, которые помогут победить недуг в считанные дни.
Противовирусные средства
Множество существующих противовирусных средств совершенно не справляется со своей задачей, потому как воздействуют на человека лишь в психологическом плане. Некоторые лекарства нельзя применять во время грудного вскармливания – к ним относятся «Ремантадин», «Арбидол», «Рибовирин» и другие.
Гомеопатические лекарственные препараты еще не заслужили своего доверия и имеют сомнительный лечебный эффект. Среди прочих назовем «Анаферон», «Оциллокоцинум», «Афлубин» и другие. Иногда в их состав входит спирт, который может негативно сказаться на количестве молока у женщины. Также некоторые медикаменты могут вызвать аллергию у ребенка.
Доверие заслужили наиболее эффективные и безопасные лекарственные средства, в состав которых входит человеческий рекомбинантный альфа-интерферон, например, «Виферон» и «Гриппферон». Используйте их только по инструкции.
Противовирусные иммуномодулирующие препараты эффективны, но только в самом начале заболевания, когда симптомы лишь начали проявляться. Потом их прием становится бессмысленным
Противовирусные препараты эффективны лишь в самом начале заболевания, когда болезнь сконцентрирована на слизистых оболочках. Для этого периода характерно чихание, кашель и насморк. Уже через сутки вирус ОРЗ достигает крови и противовирусные препараты становятся неэффективными, даже мешают выздоровлению, создавая излишнюю нагрузку на организм.
Жаропонижающие препараты
Когда показания на градуснике переваливают за отметку 38,5 °С, следует начать прием жаропонижающих препаратов. При хорошей переносимости более низкие температуры сбивать не рекомендуется. Организм, повышая температуру, начинает наиболее эффективную борьбу с вирусами, поэтому сбивание ее лишь ослабляет организм и продлевает срок выздоровления.
При простуде во время лактации не противопоказаны средства на основе ибупрофена и парацетамола. Наиболее предпочтительны препараты в чистом виде, потому как лекарства со множеством функций – такие как «Флюколд» или «ТераФлю», содержат ряд веществ, которые могут негативно отразиться на организме, а их действие еще до конца не изучено.
Против насморка
Чтобы снять неприятные симптомы в области носа во время лактации, воспользуйтесь препаратами для снятия отечности со слизистой, которые помогут вернуть нормальное дыхание и продолжать лечение «с комфортом». Применение сосудосуживающих капель не будет иметь вреда для ребенка, поэтому мамы могут смело использовать их в своем лечении.
К основным действующим веществам в средствах от насморка относятся:
- Нафазолин. Срок «действия» у них самый короткий – это «Нафтизин», «Санорин».
- Ксилометазолин. Средняя продолжительность «работы» средств составляет 8-10 часов. Среди прочих выделяют «Галазолин», «Ксимилин», «Отривин».
- Оксиметазолин. Среди всех сосудосуживающих лекарственных препаратов эти самые эффективные. Их действие длится до 12 часов. Выбирайте между «Нокспрей», «Називин», «Назол».
От боли в горле
Для мамы, кормящей малыша грудью, идеальным вариантом от боли в горле будут антисептики местного действия. Для полоскания можно воспользоваться покупными растворами или сделанными в домашних условиях. Хорошо помогают «Гексорал», «Йодинол», «Хлоргексидин». Хороший эффект будут иметь полоскания водой с морской солью и парой капелек йода.
Снять ненадолго боль в горле могут таблетки для рассасывания, такие как «Стрепсилс», «Себидин». Также кормящие мамы могут обращаться за помощью к спреям «Каметон», «Хлорофиллипт», «Камфомен», которые оказывают только местное действие и не попадают в грудное молоко.
Спрей Хлорофиллипт поможет вылечить больное горло, но при этом не попадет в грудное молоко. Он является одним из оптимальных препаратов для лечения горла кормящей мамы
От кашля
Для борьбы с кашлем кормящей матери можно прибегнуть к средствам на натуральной основе – например, с чабрецом, солодкой, алтеей, плющом и др. В аптеках они предлагаются в виде сиропов или в таблетках.
Во время лактации не воспрещается принимать препараты на основе амброксола. Наибольшую эффективность будут иметь ингаляции с данным веществом. Проводить процедуры удобно с помощью небулайзера. “Амброксол” оказывает воздействие только на слизистую дыхательных путей и не попадает в системный кровоток и в грудное молоко.
Очень важно лечить простуду и не забывать при этом про самочувствие. Облегчение приходит уже на третий день при условии правильно выбранной терапии, правда, некоторые симптомы имеют тенденцию сохраняться до 7-10 дней. При сомнениях по поводу изменения кашля или качества слизи из носа, следует обратиться к врачу за консультацией, так вы сможете избежать осложнений – ангины, гайморита и пневмонии.
Возникают практически у любого человека хотя бы раз в году. Это целая группа респираторных патологий, поражающих верхние и нижние дыхательные пути, вызванная вирусной флорой. Реже простуды провоцируют микробы, тогда их относят к группе ОРЗ. Но при кормлении грудью возникновение простуды – это не простая ситуация. С одной стороны, нужно быстро встать на ноги, чтобы обеспечить крохе полноценное питание и уход, с другой – риск заразить малыша своей инфекцией и необходимость прием таблеток, которые могут навредить ребенку. Сразу возникает закономерный вопрос – можно ли при ОРВИ или ОРЗ кормить кроху грудью, и если да – как принимать лекарства?
Простуды при ГВ: причины и течение
У кормящей простуда возникает под действием вирусов (реже микробов), и протекает в принципе, таким же образом, как и обычных женщин. Но возникать она может чаще, чем у обычных женщин в силу снижения после родов из-за потери крови, усталости, и недомогания. Длительность простуды в среднем длится 5-7 дней, а заражение происходит воздушно-капельным путем , с капельками мокроты при кашле, слизи при чихании и общении с окружающими.
Обратите внимание
Период инкубации при разных типах вирусов длится от нескольких часов до пары суток, поражаться могут носовые ходы и глотка, бронхи, трахея или гортань, что и определяет клиническую картину.
Кормящие мамы восприимчивы к простудам, так как их дыхательная система работает с повышенными нагрузками в силу выработки молока для младенца. Мать потребляет больше кислорода и ресурсов, ее тело активнее работает.
Чем опасны ОРВИ у кормящих матерей?
Сами по себе простуды не опасны, они обычно протекают нетяжело и существенно не осложняют жизнь кормящей матери. Но без полноценного лечения они могут формировать осложнения, которые могут стать опасными – , или . Кроме того, кормящие матери всегда боятся заразить своей простудой младенца. Но в отношении заражения ребенка консультанты по лактации спешат успокоить маму. Если мать заболевает ОРВИ, обычно сразу, еще до начала проявлений, патогенные агенты проникают и к ребенку. То есть они или заражаются оба, или ребенок не заболевает. И обычно он не заболевает потому, что с грудным молоком мама передает ему антитела к вирусам или микробам, что позволяет ему сопротивляться простуде и атаке патогенных организмов.
Можно ли кормить грудью при ОРВИ?
Простуды как микробного, так и вирусного происхождения не относятся к противопоказаниям к кормлению грудью . Не стоит при первых же признаках простуды сразу отлучать ребенка от груди, это только навредит ему. Лишенный грудного молока с его защитными факторами, испытывая стресс от отлучения и приема смесей, ребенок с большей вероятностью заболеет. На фоне же продолжения кормления грудью он или перенесет инфекцию легче или совсем не заболеет, получив материнские антитела.
Нужно ли носить маску при ГВ на фоне простуды?
По тем же причинам, что описаны выше, ношение маски при простуде во время кормления грудью бесполезно . У всех инфекций есть инкубационный период, когда вирусы или микробы уже выделяются заболевшим, а признаков еще нет. Соответственно, болеющая мама еще до начала насморка и чихания, кашля, уже передает инфекцию крохе и к началу первых признаков патологии малыш или уже болен, или имеет иммунитет.
Методы лечения ОРВИ у кормящих
Важно не пускать инфекцию на самотек, и начинать активные лечебные мероприятия сразу же, не дожидаясь утяжеления состояния и формирования осложнений. Важно обращение к врачу, так как самолечение, особенно за счет приема определенных препаратов, может навредить как самой матери, так и ее малышу . В лечении ОРВИ допустимы как народные, немедикаментозные методики, так и лекарства, традиционно применимые в лечении простуд.
Из немедикаментозных способов полезными будут обильное теплое питье – чай с лимоном, малиной, или молоко с маслом, минеральная вода без газа в теплом виде. Нужно как можно больше отдыхать, на время недомогания и повышения температуры побольше времени проводить в постели. Не обладают доказанной эффективностью банки, горчичники, которые на сегодняшний день в лечении кормящих не рекомендованы. Полезными будут при е и отсутствии температуры ножные ванны с горчицей, прием ванны с травмами.
при ОРВИ у кормящих
На сегодняшний день нет ни одного доказанного и эффективного средства против вирусов ОРВИ, за исключением лечения гриппа препаратами, воздействующими на гриппозный вирус (тамифлю, реленза).
Не показан прием при ОРВИ у кормящих таких препаратов как , рибовирин, кагоцел и другие. Их эффективность и безопасность у кормящих пока не нашла своего подтверждения, хотя они широко рекламируются и продвигаются производителями. Не исследовано их влияние на детей грудного возраста и полная их безопасность, поэтому применимы только отдельные препараты по строгому назначению врача.
Опасно также применять такие широко распространенные препараты как иммунал, афлубин – которые могут давать аллергические реакции у грудничков, расстройства пищеварения и беспокойство.
В лечении могут помочь индукторы , применяемые как местно в виде капель в нос, так и системно – анаферон, грипперон и аналогичные им средства. Их применяют строго по инструкции и под контролем состояния крохи . Полезными будут виферон или кипферон в свечах, стимулирующий собственный иммунитет на борьбу с вирусом.
Антибиотики при лечении ОРВИ у кормящих
В лечении ОРВИ не применяются, они не влияют на размножение и активность вирусов, но могут приводить к негативным реакциям со стороны организма женщины и ребенка за счет проникновения их в грудное молоко .
Антибиотики применимы строго по назначению врача при наличии осложнений или тяжелого течения ОРВИ с высокой температурой, которая длится 4-5 суток и более, без тенденции к снижению.
Показаны антибиотики при наличии таких осложнений как отиты, и риск , строго по разрешению врача и с учетом их совместимости с грудным вскармливанием. Категорически запрещены к приему тетрациклины, аминогликозиды и бисептол . Если по особым показаниям необходим прием антибиотиков, несовместимых с грудным вскармливанием, на время ребенка переводят на сцеженное молоко или смеси.
Симптоматическое лечение при ОРВИ у кормящих
Самая основная проблема – это борьба с высокой температурой при ГВ.
На фоне кормления запрещены такие жаропонижающие и обезболивающие препараты как и аспирин, снижать лихорадку допустимо только при помощи нурофена или строго в заданных дозировках и только при наличии цифр более 38.5.
При температуре необходимо обильное питье и физические методы охлаждения – легкая одежда, обтирание влажной тканью и водой комнатной температуры, прохладные компрессы к крупным сосудам (локти, колени, подмышки) и лбу.
Обратите внимание
Запрещены у кормящих матерей обтирания водкой, уксусом или спиртом, они приводят к токсикозу и еще более высокой лихорадке.
Для снижения температуры допустим прием , отвара березовых почек, и малины. Дома необходимо частое проветривание, невысока температура в комнатах и влажная уборка, увлажнение воздуха не менее 55-60%. Это помогает не только в снижении температуры, но и в облегчении носового дыхания, смягчении першения в глотке и кашля.
Кашель и насморк у матери при ГВ
Допустимо применение всех привычных средств от насморка при кормлении грудью, особенно полезны
Вопросом, как лечить при лактации задавалась каждая кормящая мать, которая или уже заболела этим острым респираторным заболеванием или опасается его появления. Ведь многие лекарства в этот период противопоказаны из-за вреда, которые они могут нанести малышу через молоко.
Кормящая мама не должна поддаваться панике при появлении у нее . Ведь наш организм эволюционировал много миллионов лет и стал устойчив к различным вирусам. Что касается малышей, то за них тоже не стоит переживать, потому что обычно такая инфекция у них побеждается защитными силами иммунитета за считанные дни.
Болезнь начинает развиваться по следующему принципу: сначала она попадает в здоровый организм и начинает свое активное размножение, и как следствие, повреждаются клетки слизистой. Появляется воспалительный процесс, который проявляется в гиперемии кожных покровов, усилении кровообращения и отеках. Начинается развитие , и . В ответ на ОРЗ незамедлительно активизируются защитные силы организма.
Иммунная система воспроизводит специфические антитела, которые уничтожают эту инфекцию. Можно не бояться осложнений при простуде, если у кормящей женщины хорошая сопротивляемость организма. Следует не паниковать и спокойно отнестись к появлению такого заболевания.
Нужно приложить все усилия для поддержания своего организма в борьбе с появившейся вирусной инфекцией.
У простуды при лактации наблюдаются следующие признаки:
- Появляется сухость и зуд в пазухах носа, который является провокатором частого чихания.
- В голосе возникает охриплость, оно раздражено и першит.
- Начинается .
- Ломит суставы и мышцы.
- У кормящей матери появляется сильная слабость и усталость, сопровождающаяся сонливостью.
- начинает повышаться от совсем незначительных цифр на градуснике, до очень больших.
- Возникают выделения из носовых пазух с прозрачным оттенком и обильной жидкой структурой, которая может загустевать и превращаться в корки.
- Появляется сильный дискомфорт в горле, который связан с болью при глотании.
- Начинается обильное слезотечение, сопровождающееся боязнью света и резью в глазах.
Может проявляться разным сочетанием симптомов. Они бывают или ярко выраженными или совсем незначительными. Но все эти признаки приносят кормящей женщине сильный дискомфорт.
Грудное вскармливание при простуде
Некоторые ошибочно полагают, что кормить грудью во время ОРВИ опасно. Но это совершенно не так. Наоборот, это может помочь ребенку. Как уже говорилось ранее, вместе с молоком матери малыш получает ряд антител, которые противостоят такому вирусу. С большой долей вероятности можно утверждать, что грудной ребенок не получит простуду во время вскармливания.
Лучше всего при появлении такой вирусной инфекции не лишать малыша материнского молока, пытаясь оградить его от болезни.
Но есть ситуации, когда кормление ребенка противопоказано.
Это случаи, когда у матери очень тяжелое состояние при , и такое ее самочувствие не дает должным образом ухаживать за малышом. Такое заболевание может грозить осложнениями в виде воспаления легких и острого бронхита. Если они наступили, то женщине лучше прекратить грудное вскармливание и перевести ребенка на кормление смесями.
Большая часть медицинских препаратов противопоказана при лактации. Это связано с тем, что лекарственные средства могут навредить здоровью ребенка, если проникнут в его организм с молоком матери. Именно по этой причине кормящей матери необходимо выбирать только безопасные препараты, которые не нанесут вред новорожденному малышу.
Медикаментозное лечение
Лечить простуду при лактации нужно лекарствами, которые не имеют в своем составе никаких вредных компонентов:
- Для устранения сильного следует принимать средства с отхаркивающим эффектом. При лактации хорошим выбором станет прием препаратов или Амброксол. Чтобы облегчить дыхание, рекомендованы такие средства как Грудной эликсир или , то есть те сиропы, которые имеют в своем составе лекарственные травы.
- Сильная заложенность в носовых пазухах устраняется с помощью типа Тизина, Фармазолина или . Злоупотребление такими препаратами может привести к осложнениям в виде атрофического ринита, поэтому увлекаться этими средствами не стоит. Применять их можно не больше семи дней.
- Во время следует применять средства имеющие местное действие и противомикробный характер. К ним относятся Гексорал, и Стрепсилс. Что касается слизистой оболочки, то ее можно намазать .
- Масляные капли из трав оказывают прекрасное противовоспалительное воздействие на область носовых пазух.
- ОРЗ, которое вызвано инфекциями вирусного происхождения можно устранить с помощью Гриппферона. У такого препарата нет ни одного противопоказания к лечению во время лактации. Кроме того, организм его прекрасно переносит.
- Слизистую носа во время простуды необходимо дополнительно увлажнять. Обеспечить это можно при помощи капель и спреев с морской солью.
Следует помнить, что во время лактации категорически запрещено применять препараты, имеющие в своем составе бромгексин.
Народные методы лечения
С давних времен лечение ОРЗ с помощью рецептов народной медицины было не только безопасным, но и имело достаточно хороший эффект:
- Применение действует максимально безопасно на организм матери. Их можно делать с использованием трав (например, запарить эвкалиптовые листья). Отличный результат дает применение пара от отваренного картофеля. Чтобы облегчить процесс, можно приобрести специальный препарат – . Он пригодится маме и тогда, когда ребенок подрастет, для лечения . Ингаляции с его помощью делают, применяя Боржоми, Амбробене (раствор) или физраствор. Какое средство будет наиболее эффективным при ОРЗ, должен решить врач. Делая ингаляции от трех до четырех раз в сутки, уже спустя два дня можно увидеть, как улучшилось здоровье.
- С помощью малинового чая можно легко смягчить общее состояние в время такого заболевания.
- Чтобы помочь больному горлу, применяют раствор для , который содержит в своем составе воду (1 стакан) и яблочный уксус (1 ст. л.). Процедуры с его помощью следует проводить не реже чем раз в каждый час.
- Для облегчения дыхания через нос прибегают к следующему рецепту: подогревают с помощью водяной бани четверть стакана подсолнечного масла и перемешивают с предварительно измельченными в мелкую крошку чесноком и луком. Такая смесь настаивается от часа до двух, и полученным составом смазывают носовые пазухи внутри.
- Прекрасным эффектом обладает липовый чай с добавлением меда. Концентрация такого напитка не должна быть слишком сильной, он должен быть чуть темнее воды. Усердствовать с использованием липы не стоит, чрезмерное ее применение чревато появлением болей в области сердца.
- При ОРЗ очень полезно применение лука и чеснока. Их можно предварительно измельчить и смешать с медом. Для избавления от простуды одну или две чайные ложечки такого состава съедают после каждого приема пищи. Однако, не следует забывать, что эти пахучие продукты могут провоцировать возникновение у грудного ребенка. Поэтому, перед применением такого снадобья нужно проконсультироваться с врачом.
Полезное видео — Простуда при лактации.
Полезные советы родителям: как не заразить грудничка простудой
Многих кормящих мам волнует вопрос, можно ли парить ноги, если при лактации возникла простуда? Да, такие процедуры показаны во время ОРЗ. Очень важно соблюдать одно правило: температура воды не должна быть больше 40 градусов, а сам процесс должен длиться приблизительно 8-12 минут. Этот способ является довольно эффективным. А чтобы его действие стало еще лучше, в воду можно добавить небольшое количество горчицы. Сразу же по истечении процедуры необходимо надеть хлопчатобумажные носки.
Действия при температуре
Если температура при лактации повысилась до 38,5 градуса, кормящая мать может принять парацетамол (одну таблетку) или препараты на его основе. Это лекарственное средство является наиболее безопасным для понижения сильного жара. Такой препарат прекрасно устраняет боль в голове и мышцах, которые сопровождают ОРЗ.
Но перед этим необходимо посоветоваться с врачом, во избежание нежелательных эффектов. Что касается препаратов типа Терафлю, Фервекса или Колдрекса, то их лучше не принимать самостоятельно, так как до сих пор не установлено, как они могут подействовать на организм малыша.
При температуре ниже 38 градусов можно воспользоваться обтиранием на основе слабого уксусного раствора. Для этой цели так же подойдет водка в равных пропорциях с водой. После того, как все тело будет натерто, нужно накрыться легкой простынкой. Повторять такие действия следует спустя каждые 15-25 минут. Если градусник показывает температуру 37,5, то ее сбивать не нужно.
А вот когда температура очень высокая (больше 38 – 38,5 градусов), молоко вполне может «перегореть» и лактация прекратится.
Одно важное правило во время ОРЗ гласит, что при появлении длительного повышения температуры тела нельзя ни в коем случае заниматься самолечением. Следует незамедлительно прибегнуть к помощи врача-терапевта, при этом не забыв упомянуть на приеме о грудном вскармливании. Специалист может назначить прием антибиотиков и других препаратов против этой вирусной инфекции, которые не навредят здоровью малыша.
Бывают ситуации, когда вылечить такой вид инфекционного заболевания без одновременного прерывания лактации не представляется возможным. Это может происходить при болезнях, которые имеют бактериальный характер. Так же существуют случаи, когда требуется оперативное лечение для кормящей матери. Если наступила такая ситуация, женщине необходимо проконсультироваться с врачом и предупредить его от том, что она кормит ребенка грудью.
Если ОРЗ влечет , которые никак не совместимы с грудным кормлением малыша, доктор назначит переход на искусственное вскармливание. В этой ситуации ребенку может понадобиться дополнительная терапия, если он уже заразился. Это является необходимостью, так как лишившись молока своей матери, малыш нуждается в естественном повышении иммунных сил своего организма.
Если прогнозы врачей не так неутешительны, и осложнения при ОРЗ у матери можно совмещать с грудным вскармливанием, то прекращать его не нужно. Для этого женщина должна сцеживать свое молоко для того чтобы лактационная функция оставалась в норме. Делать это нужно несколько раз в день.
Прежде чем начать лечить простуду и ее осложнения медикаментозными средствами, следует заранее внимательно ознакомиться с прилагаемой к ним инструкцией.
Эти действия необходимы, потому что любой, даже самый безопасный препарат может содержать химические компоненты, которые могут навредить здоровью кормящей матери и ее малыша. Категорически запрещается превышать количество указанной дозы, прописанной в инструкции к лекарственному средству. Следуя всем вышеперечисленным правилам, можно легко пережить неприятный период простуды во время лактации и не бояться, что ребенок останется без грудного вскармливания.
Простудные заболевания – непрошеные визитеры, которые появляются в период сезонных подъемов или в виде единичных случаев «вне графика». Чаще их мишенью становится ослабленный организм, не способный дать эффективный отпор болезни. К этой категории относятся кормящие женщины. Жизненные ресурсы еще не восстановились после беременности и родов, а новые хлопоты требуют физических нагрузок на фоне хронического недосыпа и волнений за малыша.
К простудным заболеваниям относятся вирусные инфекции, поражающие верхние дыхательные пути. На их появление организм отвечает общими реакциями – температурой, слабостью, головной болью, ухудшением аппетита. Борьба между болезнетворными агентами и организмом разворачивается на слизистых оболочках носа, глотки, гортани. Местная реакция проявляется насморком и заложенностью носа, першением и болезненностью в горле, кашлем.
Во время выявления первых признаков болезни у кормящей мамы возникают вопросы по поводу целесообразности медикаментозного лечения и продолжения кормления грудью. Боязнь заразить малыша вирусом и одновременно нежелание прерывать естественное вскармливание – дилемма, требующая грамотного решения.
Кормление
Педиатры, иммунологи и инфекционисты едины во мнении – прекращать кормление грудью при простуде не следует. От момента заражения до первых симптомов болезни проходит от 24 до 72 часов. Почти трое суток ребенок у маминой груди контактирует с инфекцией. Но, с другой стороны, получает мощную иммунную поддержку с молоком и вырабатывает собственные антитела, направленные на борьбу с болезнетворными микроорганизмами.
Отлучить малыша от груди во время простуды – оставить без защиты, один на один с болезнью. Адаптация к детским смесям и стресс как реакция на изменение привычных условий кормления не способствуют повышению защитных сил.
Если простуда появилась при лактации, следует руководствоваться простыми рекомендациями:
- не прекращать вскармливание грудью и продолжать обеспечивать малыша полноценным питанием и иммунитетом;
- не сцеживать молоко для кормления и тем более не кипятить, сводя на нет все его питательные и лечебные свойства.
Лечение
В период кормления грудью простуду можно лечить медикаментозными средствами, растительными препаратами и нетрадиционными методами (гомеопатическими, физиотерапевтическими).
Течение простудного заболевания пополняется новыми симптомами – от недомогания до высокой температуры, насморка, заложенности носа, болезненного кашля. Симптоматическое лечение облегчает самочувствие и ускоряет выздоровление.
Температура
Температура – защитная реакция организма на чужеродный агент, который внедрился в организм. При ее повышении вырабатывается интерферон, помогающий противостоять возбудителю. Поэтому врачи не рекомендуют спешить с приемом жаропонижающих средств. Исключение – период лактации. При высокой температуре количество молока может уменьшиться, вплоть до полного перегорания.
К средствам, которыми разрешено лечить температуру в период лактации, относятся: «Нурофен», детский «Панадол», «Ибупрофен», «Парацетамол».
Обильное теплое питье в виде липового чая, обтирание всего тела раствором спирта или уксуса, разведенного пополам с водой – испробованные и безопасные народные средства при лихорадке. С осторожностью следует прибегать к помощи популярных чаев с малиной, лимоном и медом – потенциальных аллергенов для мамы и ребенка.
Насморк
Слизь, отделяемая из носа, чувство жжения, затрудненного носового дыхания можно устранить с помощью спрея или капель «Пиносол». Лечение препаратом с природными компонентами (масло сосны горной, эвкалипта и мяты) оказывает местное антисептическое, противовоспалительное и противоотечное действие.
В исключительных случаях лечить отек слизистой носа можно раствором «Нафтизина». Курс лечения – не более трех дней.
Простые народные средства при насморке не менее эффективны лекарственных препаратов. Лечить насморк рекомендуется соком моркови в соотношении 1:1 с растительным маслом и несколькими каплями сока чеснока, ингаляциями эфирных масел эвкалипта, промыванием отварами ромашки, календулы или эвкалипта. Перечисленные средства за короткое время снимают воспаление и нормализуют дыхание через нос.
Боль в горле
Устранить боль в горле помогают препараты со смягчающим, противовоспалительным и антисептическим действием – «Хлоргексидин», «Йодинол». Хороший эффект оказывает «Тантум Верде» в таблетках, в виде спрея или раствора.
При отсутствии непереносимости лечить боль в горле при лактации не противопоказано лечебными леденцами или пастилками «Фарингосепта», «Стрепсилса», «Септолете».
Хорошо снимают воспаления и болезненные ощущения полоскания отварами ромашки, календулы, шалфея и эвкалипта из расчета 1 ст. л. травы на стакан кипятка.
Кашель
Сухой кашель во время простуды устраняет препарат «Амброксол», растительные сиропы на основе плюща, корня солодки. Категорически запрещено кормящим мамам пользоваться всеми лекарственными формами «Бромгексина».
Антибиотикотерапия
Осложнения простудных заболеваний требуют расширить список лекарств антибиотиками. Кормящей маме следует знать, что препараты этой группы назначаются исключительно врачом и лечить простуду антибактериальными средствами самостоятельно недопустимо.
Доступные в домашних условиях процедуры
Ингаляции, горчичники, банки – безопасные, проверенные временем процедуры с надежной репутацией, если лечение проводится при нормальных показателях температуры.
Ингаляции отваров трав смягчают слизистые дыхательных путей, оказывают противовоспалительный, антибактериальный и отхаркивающий эффекты. В качестве лечебного средства используются отвары картофеля «в мундире», ромашки, чабреца, эвкалипта, календулы. На стакан кипятка достаточно добавить по 1 ст. л. лечебных трав. Вдыхать целебные отвары рекомендуется 7-10 минут.
Лечение горчичниками основано на их рефлекторном действии, а точнее – на раздражающем. Легкое пощипывание и жжение в местах наложения вызывает чувство тепла и прилив крови к коже, улучшает кровоснабжение внутренних органов. Если горчичники поставить на грудную клетку, то кашель станет реже и мягче, улучшится отхождение мокроты. Горчичники и горячие ванночки с сухой горчицей для ступней ног нормализуют дыхание, уменьшают проявления насморка. Размещение горчичников на икроножных мышцах снимает отек и красноту слизистой горла.
Грамотный подход к лечению простудных заболеваний во время кормления грудью возможен, если взять за правило:
- обязательно знакомиться с инструкциями к препаратам, дозировкой, частотой приема, противопоказаниями и побочными эффектами;
- время приема лекарств распределять так, чтобы их концентрация к моменту кормления была минимальной;
- необходимость длительного приема лекарственных средств согласовывать с врачом.
Своевременно начатое лечение простуды при кормлении грудью ускорит выздоровление, предотвратит осложнения, не причинит вред малышу и сохранит режим естественного вскармливания.
Возможно ли эффективное лечение простуды при грудном вскармливании? Как сделать его безопасным для малыша? Какие препараты можно принимать кормящей маме? Как защитить ребенка от заражения вирусной инфекцией? Рекомендации педиатров и консультантов по грудному вскармливанию.
Простуда — распространенное название острых респираторных вирусных инфекцией. Проявляются они по-разному, в зависимости от того, на каком «участке» слизистых оболочек обосновался возбудитель болезни. Риновирус поражает слизистую носа, вызывая обильное выделение слизи. Аденовирус способствует развитию боли в горле. Другие вирусы поражают верхние дыхательные пути, бронхи, в результате чего начинается кашель.
Защита малыша
Развитие простуды у кормящей мамы вызывает множество вопросов. И самый главный — как уберечь малыша от заражения? К сожалению, единственно верного средства защиты от болезни не существует. Вы можете снизить риск заболевания, если будете придерживаться следующих рекомендаций.
- Продолжайте кормить . Кормление грудью в период болезни мамы — главный фактор безопасности малыша. С грудным молоком он получит ответную реакцию вашего организма на вирусную атаку. Продолжая кормить, вы передаете крохе свой иммунитет, что защитит его от развития ОРВИ или многократно облегчит ее течение.
- Надевайте защитную маску . По мнению педиатров, использование защитной маски не исключает вероятность заражения окружающих. Дело в том, что вирус начинает проявлять активность не с момента развития насморка или кашля, а за два дня до этого. Поэтому если мама заболела, практически однозначно можно утверждать, что и малыш уже встретился с возбудителем болезни. Однако использование мамой защитной маски снизит концентрацию вирусов в его окружении. Менять защитную повязку необходимо каждый два часа.
- Мойте руки . Передача вирусной инфекции происходит воздушно-капельным и контактным путем. Основной ее источник — слизь из носа, которую вы вытираете платочком, салфеткой. Огромное количество вирусов остается на ваших руках, поэтому прежде чем подойти к малышу, помойте их с мылом. Такой меры профилактики достаточно для исключения заражения.
В первые дни ОРВИ ухудшается самочувствие, может наблюдаться температура, головная боль, слабость. Молодой маме не обойтись без помощи близких. Попросите бабушку или других родственников помочь вам в уходе за ребенком.
Течение болезни
Организм кормящей мамы особенно подвержен заболеванию ОРВИ. Это связано с тем, что ее дыхательная система работает с повышенной нагрузкой. При этом сама болезнь опасной не является и проходит в легкой форме.
- Поражение вирусом . С момента заражения и до развития первых симптомов проходит 1-3 дня. Затем появляются насморк, заложенность носа, боль в горле, температура. Кашель развивается позже по причине накопления мокроты в верхних дыхательных путях.
- Иммунный ответ . Формируется на третий день с момента развития болезни. Организм начинает выработку интерферона, что облегчает состояние. На пятый день можно готовить о начале выздоровления, так как в крови появляются антитела к болезни.
- Выздоровление . Наступает на шестой — десятый день. Если к этому времени состояние не улучшилось, врачи констатируют развитие осложнений.
Каждый человек переносит простуду несколько раз в год и не всегда обращается за медицинской помощью. Но лечение ОРВИ при грудном вскармливании — случай особый. Из-за снижения иммунитета кормящая мама подвержена развитию осложнений. Могут проявиться хронические очаги инфекции. Поэтому очень важно при первых симптомах болезни обратиться к врачу и получить консультацию по лечению.
Тактика лечения простуды при ГВ
Вопрос, как лечить простуду кормящей матери, необходимо задать врачу как можно раньше. Обязательна консультация специалиста в том случае, если температура сохраняется дольше трех дней или симптомы развиваются по нарастающей, например, боль в горле усилилась, появился мучительный кашель.
Тактика лечения при ОРЗ состоит в том, чтобы помочь организму справиться с инфекцией. Дополнительно можно рекомендовать симптоматические средства, которые облегчают состояние и помогают проще преодолеть болезнь.
Противовирусные средства
Существует огромный перечень , предназначенных для борьбы с ОРЗ. Большинство из них обладают лишь психологическим эффектом, а многие запрещены к использованию в период грудного вскармливания. Не допускается применять такие средства, как «Арбидол», «Рибовирин», «Ремантадин» и другие.
Препараты гомеопатические обладают недоказанной эффективностью. К ним относятся «Афлубин», «Анаферон», «Оциллококцинум» и другие. При этом они могут провоцировать развитие аллергических реакций у ребенка, а при содержании в их составе спирта — уменьшать лактацию.
Доказанной эффективностью и безопасностью для кормящих матерей обладают лишь препараты на основе рекомбинантного альфа-интерферона человека. Это средства «Гриппферон», «Виферон». Но и их следует использовать правильно.
Только при первых симптомах болезни вирусы концентрируются на слизистых оболочках. Это вызывает чихание, отделение незначительного количества слизи из носа или покашливание. «Через сутки вирус проникает в кровь, и оказать какое-либо воздействие на него с помощью противовирусных препаратов уже невозможно, — комментирует врач высшей категории Александр Мясников. — Использование противовирусных средств дольше создает лишь ненужную нагрузку на организм».
Жаропонижающие препараты
При повышении температуры выше 38,5°, необходимо принимать . Если температура ниже, и женщина хорошо ее переносит, сбивать не нужно. В период повышения температуры до 38° организм особенно эффективно борется с возбудителем болезни. Сбивая ее, мы увеличиваем тяжесть и длительность течения заболевания.
Кормящая мама может принимать жаропонижающие на основе парацетамола и ибупрофена. Желательно использовать препараты в чистом виде. Комбинированные средства, например, «ТераФлю», «Флюколд», «Фармацитрон» содержат вещества, действие которых на организм ребенка не изучено.
Принимать средства необходимо в дозировке, указанной в инструкции. Парацетамол и ибупрофен обладают доказанной безопасностью в отношении новорожденных.
Против насморка
Препараты, уменьшающие отек слизистой носа, облегчают дыхание и помогают более комфортно лечить простуду кормящей маме. Сосудосуживающие капли обладают местным действием, поэтому использовать их можно без риска для малыша.
- Нафазолин («Нафтизин», «Санорин») . Обладают минимальным периодом противотечного действия.
- Ксилометазолин («Галазолин», «Ксимилин», «Отривин») . Средний период действия составляет 8-10 часов.
- Оксиметазолин («Нокспрей», «Називин», «Назол») . Максимально продолжительный срок действия среди всех сосудосуживающих препаратов до двенадцати часов.
Применять сосудосуживающие средства допускается до пяти дней. Если симптомы сохраняются, обратитесь к врачу.
От боли в горле
Местные антисептики станут хорошим решением вопроса, чем лечить простуду кормящей маме при . Полностью безопасны полоскания готовыми растворами или приготовленными в домашних условиях. Используйте растворы «Гексорал», «Йодинол», «Хлоргесидин». Полезны полоскания раствором морской соли с парой капель йода.
Временное уменьшение боли обеспечивают таблетки для рассасывания, например, «Стрепсилс», «Себидин». Препараты в виде спреев «Каметон», «Хлорофиллипт», «Камфомен» и другие обладают местным действием и в грудное молоко не поступают.
От кашля
Должно проводиться под контролем врача. В зависимости от стадии заболевания врач порекомендует препараты против сухого или влажного кашля. Их задача — разжижить и вывести мокроту из дыхательных путей. Препараты на основе амброксола кормящим мамам не противопоказаны.
Можно использовать отхаркивающие средства на основе природных компонентов, например, чабреца, плюща, солодки или алтея. Они представлены в продаже в виде сиропов и таблеток.
Наиболее эффективны от кашля ингаляции с аброксолом. Действующее вещество поступает исключительно на слизистую дыхательных путей и в системном кровотоке не участвует. Для процедур можно использовать бытовой небулайзер.
В вопросе, чем лечиться от простуды кормящей маме, важно внимательно следить за своим самочувствием. При правильном лечении значительное облегчение наступает уже на третий день, но некоторые симптомы могут сохраняться до недели — десяти дней. Если вас беспокоит кашель, длительное повышение температуры, изменение характера слизи, выделяемой из носа, необходимо обратиться к врачу, чтобы исключить опасность развития тяжелых осложнений — пневмонии, ангины, гайморита.
Распечатать
Рекомендуем также
Лечение простуды при ГВ. Чем лечить простуду при грудном вскармливании
Признаки простуды
При простуде происходит поражение носа и горла, наблюдается общая интоксикация организма.
Симптомы:
- поднятие температуры;
- головная боль;
- усталость и плохое общее самочувствие;
- першение и боль в горле;
- заложенность носа.
На заметку! Заражение происходит воздушно-капельным путем. Иногда поездки в общественном транспорте хватает, чтобы простыть.
Чем опасна простуда для кормящей матери?
На фоне снижения защитных сил организма женщины после родов, переутомления, недосыпания и прочих причин, заболевание может протекать более тяжело. Главная опасность – осложнения, возникающие из-за присоединения бактериальной флоры. Если не заняться своевременно лечением, появляется риск развития пневмонии, бронхита и воспаления ЛОР-органов (синусит, отит, ангина). Данные заболевания лечатся антибиотиками, что приведет к временному или постоянному прекращению лактации.
Простуда у мамы при грудном вскармливании может спровоцировать обострение хронических заболеваний. При этом не только связанных с верхними дыхательными путями. Также опасность недолеченной инфекции заключается в вялотекущем течении. Тогда принимать лекарственные препараты придется значительно дольше, вредное воздействие интоксикации организма матери и медикаментов на ребенка усилится.
Особенности ГВ во время простуды
Нередко перед мамочками остро встает вопрос, что делать, если простыла при ГВ. Ответ однозначный — продолжаем кормить грудью и отметаем все советы насчет разлучения, отлучения или временном переводе на смесь.
Инкубационный период подобных болезней 1–3 дня.
Если появились симптомы, то после заражения прошло уже некоторое время, когда организм активно вырабатывал антитела к этому заболеванию. Антитела вместе с молоком мамы уже передались ребенку и он не заболеет.
А вот при их отсутствии, организм крохи будет беззащитен перед инфекцией. Ребенок может заболеть намного серьезнее, что потребует более сложного лечения.
Прекращать грудное вскармливание возможно только в случае осложнений, которые требуют использования препаратов несовместимых с грудным вскармливанием.
Но сейчас подобное встречается очень редко, особенно в рамках банальной простуды.
Важно! Даже если потребуются антибиотики, вы должны знать, что многие из них совместимы с грудным вскармливанием и не требуют прекращения кормления.
Защита малыша
Простудные заболевания, возникающие в период грудного вскармливания, рождают массу вопросов. Когда ты болеешь, всегда страшно заразить малыша, поэтому основной вопрос для мам и пап – как защитить малютку от заражения? Создать максимально надежный защитный барьер можно, используя на практике следующие рекомендации:
- Не прекращайте кормление. Самое важное, чтобы вы можете сделать, чтобы обезопасить ребенка – продолжать грудное вскармливание. Мамино молоко – крепкий барьер, защищающий кроху от вредных бактерий. Кормление грудным молоком укрепляет детский иммунитет, помогая отгородиться от вирусов или облегчить течение болезни.
- Пользуйтесь медицинской маской. К сожалению, врачи утверждают, что ношение маски не исключает заражения других людей – все дело в том, что вирус попадает в организм за 2-3 дня до его активных проявлений (когда появляется первый кашель и сопли). Если все же использовать маску, то концентрация вредных организмов в воздухе будет значительно ниже, чем без оной. Учтите, что каждые два часа марлевую повязку нужно менять.
- Тщательно мойте руки. Вирус передается двумя основными способами – воздушно-капельным путем и через прикосновения. Главный враг – сопли, вытекающие из носа. Салфетки и носовые платочки – основной переносчик инфекции, а также микробов крайне много на руках. Рекомендуем регулярно мыть руки перед контактом с малышом – это обезопасит его от возможного заражения.
Течение ОРВИ таково, что критический период с головными болями, слабостью и температурой приходится на первые дни заболевания. Заболевшей маме, которая кормит новорожденного грудью, стоит лечиться крайне осторожно. Простуда при грудном вскармливании ослабляет и без того низкий иммунитет, поэтому у женщины велик риск развития осложнений. При запущенных формах возможно развитие хронических заболеваний. Как только мама замечает первые признаки простуды, следует сразу обратиться к врачу.
Может ли заболеть новорожденный?
Инкубационный период вирусной инфекции длится от нескольких часов до нескольких суток. При этом заразным человек становится еще до появления первых симптомов. При тесном контакте с матерью, особенно во время грудного вскармливания, возбудитель заболевания передается новорожденному.
Основной способ заражения – воздушно-капельный. Уменьшить вероятность заражения поможет медицинская маска, защищающая от попадания на малыша капелек слюны и выделений носа. Также важно как можно чаще мыть руки. Ведь при кашле, чихании, высмаркивании микробы густо заселяют используемые салфетки, платки и руки.
Симптомы заболевания не всегда появляются у грудничка. Если материнское молоко содержит высокое содержание антител, вскармливание производится по требованию, малыш не очень маленький или это не первый случай ОРЗ, то возможно отсутствие каких-либо признаков заражения ребенка.
Что делать, чтобы не заразить ребенка
Простуда при грудном вскармливании – не повод для завершения лактации, ребенку важны молоко, мама рядом, психологический комфорт и та иммунная защита, которой она делится. Если же новорожденный заразится, допустимые препараты и клетки материнского иммунитета, проникшие в молоко, будут бороться с простудой.
Воспользуйтесь советами, как не заразить грудничка простудой. Она передаётся по воздуху при чихании, кашле, через прикосновения, часть микробов проникает в молоко.
- Кормление грудью – интимный процесс, касаний не избежать. Поэтому очень важно перед каждым контактом тщательно мыть руки.
- Медицинская маска, менять которую необходимо каждые 2-3 часа, предохранит от заражения простудой воздушно-капельным путём.
- Частая влажная уборка поверхностей в доме снизит концентрацию вредных микробов и, соответственно, риск заражения.
Общие рекомендации лечения простуды у мамы при ГВ
Прием правильно подобранных лекарственных препаратов и полноценный отдых помогут победить простуду
Соблюдение некоторых правил поможет быстрее выздороветь, избежать осложнений и не заразить грудничка. Простуда при лактации отступит, если:
- Обеспечить заболевшей маме постельный режим, оградить от выполнения домашних дел.
- Соблюдать питьевой режим.
- Питаться по желанию. Нельзя кушать через силу, но чашка теплого бульона обеспечит поступление в организм важных в это время белков и жиров.
- Своевременно и разносторонне начать лечение простуды у женщины во время лактации.
- Использование народных способов приносит облегчение симптоматики, ускоряет выздоровление.
- Принимать медикаменты по необходимости, не отказываться пить лекарства, назначенные врачом.
- При затянувшейся болезни или усилении выраженности симптомов обратиться за медицинской помощью.
- Увлажнение воздуха не дает пересыхать слизистой в носу, убережет малыша от заражения, а маме поможет справиться с инфекцией. Можно использовать специальные увлажнители.
Питье при простуде
Поступление жидкости в организм заболевшей мамы является главным средством от простуды при лактации. При вирусной инфекции недостаток воды проявляется повышением и плохой сбиваемостью температуры, ломотой в теле, головной болью. Все это симптомы интоксикации организма, вызванной жизнедеятельностью вируса.
Достаточный питьевой режим снижает концентрацию токсинов в крови, облегчает симптоматику, ускоряет выздоровление. При этом важно пить теплую чистую воду. Ее температура должна быть примерно равна температуре тела, чтобы жидкость быстрее впитывалась, а организм не тратил силы на ее обогрев.
Чаи, компоты, морсы также желательны, поскольку содержат и другие активные вещества, борющиеся с возбудителем простуды, питающие защитные силы. Но они не заменят обычную воду. Пить следует по несколько небольших глотков, как можно чаще. Ухудшение самочувствия сигнализирует о недостаточности поступления воды. В этом случае желательно увеличить количество выпиваемой жидкости.
Правильный питьевой режим играет немалую роль при лечении простуды
Лечение во время лактации
При лечении простуды во время лактации, следует придерживаться основных правил терапии в домашних условиях:
- Постельный режим (естественно, насколько это позволяет жизнь с маленьким ребенком).
Это обязательно, даже при самых легких симптомах. Во время постельного режима организму намного легче бороться с инфекциями. Поэтому не забывайте про помощь, привлекайте мужа и бабушек.
- Обильное питье.
При простуде выделяется много токсинов в организм. Чтобы облегчить общее состояние и быстрее вывести токсины следует пить много теплых напитков.
Это могут быть морсы, чаи, компоты.
Если у малыша нет аллергии, то в напитки рекомендуется добавлять малину, лимон, мед.
- Народные средства.
Поспособствовать лечению, кроме лекарств, могут и народные рецепты, проверенные годами. Полоскание горла, промывание носа, чай с имбирем, лимоном, малиной.
- Еда в соответствии с аппетитом.
Если нет желания, не стоит заставлять себя есть. Достаточно легкого бульона и теплого питья. На количество молока ваше питание никак не повлияет.
Как следует лечить простуду при ГВ?
Не затягивайте с визитом к врачу, если вы заболели простудой – чем раньше врач назначит вам действенное лечение, тем меньше риск возникновения осложнений. Специалист подскажет, что делать, чем лечить простуду кормящей маме и какие лекарства можно принимать. Крайне необходима консультация опытного врача, если температура держится более трех дней, а также заметны признаки ухудшения (усиливающийся кашель и пр.).
Общие рекомендации
Следуйте общепринятым рекомендациям по лечению вирусов, используйте в том числе медикаментозные препараты и средства народной медицины:
- Соблюдение постельного режима. Категорически необходимо соблюдать данное условие, даже если у вас из всех проявлений только насморк. Организм получает большую нагрузку, а отдых – важное лекарство, помогающее победить простуду. Постельный режим сократит время болезни и устранит опасность развития осложнений, например, бактериальных инфекций.
- Обильное питье. Выполнение данного условия поможет облегчить общее самочувствие, а также снизить температуру. Вирусы множат в организме токсины, которые вызывают головные боли и слабость. «Вымыть» их из организма можно с помощью потребления большого количества воды. Их действие слабеет от теплой жидкости. Больше пейте морсов, компотов. В чай следует добавлять мед, лимон и малину, но лишь при условии отсутствии аллергии у малыша (подробнее в статье: можно ли кушать малину при грудном вскармливании?).
- Средства народной медицины. Многие средства народной аптечки признаны как эффективные специалистами европейских стран. При грудном вскармливании возможно применение черносмородинового морса, который прекрасно снимает неприятные симптомы (заложенность носа), а также благотворно влияет на весь организм, насыщая его витамином С. Употребление чая с лимоном и медом способно снять даже сильную боль в горле (рекомендуем прочитать: можно ли матери пить чай с лимоном при грудном вскармливании?). Для поддержания жизненных сил организма воспользуйтесь куриным бульоном, который поможет снизить образование клеток, отвечающих за простудные симптомы – отек и заложенность слизистой носа.
- Прием пищи по желанию. Если нет аппетита, не стоит кушать. Для поддержания сил советуют выпить куриного бульона или просто побольше пить жидкости. Качество грудного молока при этом не пострадает.
Разрешенные лекарственные препараты
Существует ряд препаратов, которые можно принимать при грудном вскармливании
Желательно, чтобы при грудном вскармливании лечение от простуды назначал врач. Также при выборе безопасного лекарства следует ориентироваться на следующие показатели:
- оказывает ли влияние на лактацию;
- токсичность;
- натуральность компонентов;
- противопоказания и побочные действия;
- переносимость ребенком входящих в препарат веществ;
- хорошо ли изучен медикамент;
- период выведения из организма;
- длительность приема;
- сколько активных веществ входит в состав.
Список того, что можно использовать от простуды при естественном вскармливании небольшой. Важно, чтобы компоненты лечебного средства не оказывали отравляющего, аллергического, накопительного воздействия на организм женщины и ребенка. При назначении медикаментов, в инструкции которых указано, что нет достаточных данных о влиянии на грудничка при лактации, следует проконсультироваться с педиатром. Также нужно учитывать, что противопоказания могут быть у ребенка, а не только у мамы.
Важно! Нужно следить за состоянием малыша. При появлении аллергии, нарушения пищеварения или других побочных эффектов, прием препарата немедленно прекратить.
Противовирусные средства
Множество существующих противовирусных средств совершенно не справляется со своей задачей, потому как воздействуют на человека лишь в психологическом плане. Некоторые лекарства нельзя применять во время грудного вскармливания – к ним относятся «Ремантадин», «Арбидол», «Рибовирин» и другие.
Гомеопатические лекарственные препараты еще не заслужили своего доверия и имеют сомнительный лечебный эффект. Среди прочих назовем «Анаферон», «Оциллокоцинум», «Афлубин» и другие. Иногда в их состав входит спирт, который может негативно сказаться на количестве молока у женщины. Также некоторые медикаменты могут вызвать аллергию у ребенка.
Доверие заслужили наиболее эффективные и безопасные лекарственные средства, в состав которых входит человеческий рекомбинантный альфа-интерферон, например, «Виферон» и «Гриппферон». Используйте их только по инструкции.
Противовирусные препараты эффективны лишь в самом начале заболевания, когда болезнь сконцентрирована на слизистых оболочках. Для этого периода характерно чихание, кашель и насморк. Уже через сутки вирус ОРЗ достигает крови и противовирусные препараты становятся неэффективными, даже мешают выздоровлению, создавая излишнюю нагрузку на организм.
Жаропонижающие препараты
Когда показания на градуснике переваливают за отметку 38,5 °С, следует начать прием жаропонижающих препаратов. При хорошей переносимости более низкие температуры сбивать не рекомендуется. Организм, повышая температуру, начинает наиболее эффективную борьбу с вирусами, поэтому сбивание ее лишь ослабляет организм и продлевает срок выздоровления.
При простуде во время лактации не противопоказаны средства на основе ибупрофена и парацетамола. Наиболее предпочтительны препараты в чистом виде, потому как лекарства со множеством функций – такие как «Флюколд» или «ТераФлю», содержат ряд веществ, которые могут негативно отразиться на организме, а их действие еще до конца не изучено.
Против насморка
Чтобы снять неприятные симптомы в области носа во время лактации, воспользуйтесь препаратами для снятия отечности со слизистой, которые помогут вернуть нормальное дыхание и продолжать лечение «с комфортом». Применение сосудосуживающих капель не будет иметь вреда для ребенка, поэтому мамы могут смело использовать их в своем лечении.
К основным действующим веществам в средствах от насморка относятся:
- Нафазолин. Срок «действия» у них самый короткий – это «Нафтизин», «Санорин».
- Ксилометазолин. Средняя продолжительность «работы» средств составляет 8-10 часов. Среди прочих выделяют «Галазолин», «Ксимилин», «Отривин».
- Оксиметазолин. Среди всех сосудосуживающих лекарственных препаратов эти самые эффективные. Их действие длится до 12 часов. Выбирайте между «Нокспрей», «Називин», «Назол».
Капли внос
Что делать если заболела кормящая мама простудой, как быстро убрать насморк и экссудат? На помощь придут сосудосуживающие капли.
- Витанол, Пиносол с экстрактами эвкалипта, мяты и хвойным эфиром снимают отек, орошают слизистые носа. Средства запрещены при гиперчувствительности к одному их компонентов.
- Називин, нокспрей имеют первый уровень опасности. Несмотря на минимальное проникновение в молоко, порой вызывают подъем давления и учащают пульс. Согласно рекомендации производителя используйте до 3 дней.
- Фенилэфрин (назол) имеют комбинированную формулу с противоотечным действием, не вызывают негативных реакций. Показан мамам и грудничкам.
- Аллергодил и азеластин второго поколения с низким процентом концентрации в молоке при аллергическом насморке снимают за 10 минут заложенность носовых ходов.
Кормящим мамам при простуде можно принимать: галазолин, тизин, флутиказон, мометазон, азеластин. По сравнению с современными препаратами традиционные нафтизин и фармазолин намного опаснее.
Аэрозоли
Спрей «Назарел» нового поколения с минимальной абсорбцией в молоке оказывает противоотечный и антимикробный эффекты и абсолютно безопасен. Для снижения концентрации активного вещества используйте его после кормления.
1. Гексорал за счет содержания гексэтидина подавляет патогенную микрофлору на 12 часов.
2. Тантум Верде противовоспалительного действия можно использовать каждые 2-3 часа мамами детям, не опасаясь за последствия.
3. Назаваль устраняет зуд,аллергические симптомы, отек.
4. Хлорофиллипт отличает антибактериальная формулой и противовоспалительная активность. Для устранения сухости смазывайте пазухи масляным раствором.
Ингаляционная терапия
Лечиться от простуды кормящей маме можно целебными парами. Ингаляция — один из актуальных способов для разжижения мокроты, устранения заложенности носа и горла. С помощью небулайзера, генерирующего аэрозольные пары, активные вещества оседают на слизистых дыхательных путей. Они оказывают точечное терапевтическое воздействие, практически не попадая в кровь.
При отсутствии девайса проводите процедуры по старинке, сидя над кастрюлей и укрывшись полотенцем. Еще один вариант — сверните воронку из плотной бумаги, вставьте ее в носик чайник.
От боли в горле
Для мамы, кормящей малыша грудью, идеальным вариантом от боли в горле будут антисептики местного действия. Для полоскания можно воспользоваться покупными растворами или сделанными в домашних условиях. Хорошо помогают «Гексорал», «Йодинол», «Хлоргексидин». Хороший эффект будут иметь полоскания водой с морской солью и парой капелек йода.
Снять ненадолго боль в горле могут таблетки для рассасывания, такие как «Стрепсилс», «Себидин». Также кормящие мамы могут обращаться за помощью к спреям «Каметон», «Хлорофиллипт», «Камфомен», которые оказывают только местное действие и не попадают в грудное молоко.
От кашля
Для борьбы с кашлем кормящей матери можно прибегнуть к средствам на натуральной основе – например, с чабрецом, солодкой, алтеей, плющом и др. В аптеках они предлагаются в виде сиропов или в таблетках.
Во время лактации не воспрещается принимать препараты на основе амброксола. Наибольшую эффективность будут иметь ингаляции с данным веществом. Проводить процедуры удобно с помощью небулайзера. “Амброксол” оказывает воздействие только на слизистую дыхательных путей и не попадает в системный кровоток и в грудное молоко.
Очень важно лечить простуду и не забывать при этом про самочувствие. Облегчение приходит уже на третий день при условии правильно выбранной терапии, правда, некоторые симптомы имеют тенденцию сохраняться до 7-10 дней. При сомнениях по поводу изменения кашля или качества слизи из носа, следует обратиться к врачу за консультацией, так вы сможете избежать осложнений – ангины, гайморита и пневмонии.
Какие препараты нельзя употреблять?
В аннотации к лекарству всегда указывается допустимо его использовать в период естественного вскармливания или нет. Существует медикаменты, которые нельзя применять из-за недостаточности экспериментальных данных. Их может назначить лечащий врач, но следует строго соблюдать дозировку и длительность приема.
Токсические, аллергенные, комплексные средства несовместимы с лактацией. В список запрещенных при грудном вскармливании препаратов входят:
- Анальгин;
- Аспирин;
- Цитрамон;
- Кодеин;
- Терафлю и ему подобные;
- Антибиотики;
- Бромгексин;
- Нафтизин;
- Ремантадин;
- Арбидол.
Как быть с антибиотиками
Сосудосуживающие, противовирусные препараты с синтетическими формулами при грудном вскармливании противопоказаны. Исключение составляет тяжелая форма простуды у кормящей мамы. Неразумно отказываться от медикаментов, когда впереди маячит перспектива получить осложнение. Врач назначает разрешенные антибиотики, проникающие в молоко в малых количествах:
- препараты пенициллиновой группы — ампициллин, амоксициллин;
- цефалоспорины — зиннат, фортум;
- макролиды — сумамед, вильпрафен.
Последние в большом количестве попадают в организм ребенка, но не оказывают негативное влияние на здоровье.
Народные рецепты
Среди народных рецептов есть немало проверенных средств, которые подскажут ответ на вопрос, чем лечить простуду при лактации:
- Ванночки для ног, после которых следует надеть теплые, а лучше шерстяные носки.
- Полноценный сон и отдых. Если есть помощь от родственников, то обязательно высыпаться. Это ускорит процесс выздоровления.
- Самым основным народным средством является обильное питье: морсы и компоты из клюквы, малины, черной смородины, чаи с добавлением лимона, меда.
Показания к применению
Не все народные рецепты применимы для кормящих мам. Использовать их нужно с оглядкой на возможную аллергическую реакцию на них младенца. К таким средствам относятся: лук, чеснок, малина, мед.
Отвар ромашки и мяты — хорошее средство для полоскания горла, но не желательно глотать его, чтобы не вызвать расстройства кишечника у младенца.
Не злоупотребляйте паровыми ваннами при простуде!
Паровые ванночки для ног для мамочек не желательны, т.к. они могут спровоцировать значительный приток крови к груди, который обеспечит усиленную выработку молока, а затем вероятный его застой.
Гомеопатия
Доказанной эффективностью гомеопатические средства не обладают, но многие используют их против простуды, ввиду большей безопасности при грудном вскармливании, чем от обычных лекарств. Традиционную гомеопатию прописывает только врач гомеопат после тщательного изучения пациента, сбора анамнеза. Аптечными средствами от простуды, назначаемыми терапевтами, являются Оциллококцинум, Афлубин, Делуфен.
Показания к применению
Первые три препарата из предыдущего списка могут вызвать у новорожденного нарушения желудочно-кишечного характера, часто встречается на них аллергия. Поэтому эти средства долго принимать не желательно.
Иммунал и Афлубин тоже опасны возможностью высыпаний на коже малыша. Но второе средство можно безопасно капать в нос. Использовать любое гомеопатическое средство можно только с разрешения врача, сообщив ему о факте грудного вскармливания.
Домашняя терапия: популярные рецепты
Чем лечиться кормящей маме при простуде, если заложен нос? Вернет свободное дыхание чесночно-луковая мазь собственного приготовления. Рецепт: нагрейте на водяной бане ½ стакана постного масла, смешайте с ложкой измельченного овоща. Спустя 2 часа массу отфильтруйте и смажьте слизистые носа.
Лечение горла
Оставшуюся шелуху используйте для полоскания горла. 2 ст. л. запарьте 450 мл кипятка и выдержите 4 часа под крышкой. Проводите процедуру 6-7 раз в день. Для промывания горла используйте:
- ромашковый чай — ложка сухоцветов на стакан;
- соки черной смородины, клюквы, брусники разбавленные водой 1:1;
- йодно-солевой раствор;
- чайный гриб.
Эффективно полоскание свекольным соком. Корнеплод потрите на терке, налейте 1 ложку яблочного уксуса, оставьте на пару часов. Массу отфильтруйте и прополощите горло настоем.
Если трудно глотать, делайте компрессы. Намочите льняное полотенце в горячей воде, оберните вокруг шеи и зафиксируйте пищевой пленкой на 20 минут. Можно на сухую ткань выложить тонким слоем творог, и дальше поступить по аналогии. Аппликацию держите несколько часов.
От кашля
Традиционное средство для лечения инфекций дыхательных путей — сок черной редьки:
- снимите кожицу и нарежьте овощ кубиками;
- добавьте в емкость пару ложек меда;
- прикройте сосуд марлей;
- дайте настояться.
При лактации апилопродукт замените сахаром. Альтернативный вариант: срежьте верхушку, вырежьте часть сердцевины, насыпьте песка и дождитесь появление в лунке сока. Пейте по чайной ложке да 5 раз.
- В течение дня кормящей маме от простуды можно пить инжирный коктейль. Проварите 7 штук сухих плодов 5 минут в 200 мл молока, и употребите в 3 приема.
- Полкило отрубей запарьте кипятком, выдержите под крышкой до остывания, процедите. Жидкость принимайте в течение дня.
- Половину стакана изюма залейте в термосе кипятком, выдержите 30 мин. В компот добавьте пару ложек лукового сока, выпейте на ночь за один прием. Лечебный напиток принимайте через день.
От простуды
Рецепт №1. Измельчите березовые почки удобным способом. Зачерпните 3 ст. л. фитомассы, соедините со 100 г сливочного масла, потомите на плите 50 минут. Смесь отожмите, жмых оставьте для компрессов. Употребляйте средство 4 раза в сутки. По рецепту в жидкость кладут 200 г меда, но чтобы не спровоцировать у грудничка диатез, обойдитесь без него.
Рецепт №2. Почки сосны (60 г), проваренные 2 минуты в полулитре молока, укрепляют иммунитет, и ускоряют выздоровление.
Рецепт № 3. В закипающее молоко добавьте 30 г сливочного масла и 1/3 ложку соды, взбитый желток. Не дожидаясь кипения, массу снимите. Рекомендуемая суточная норма — 4 раза.
От жесткого кашля
Кормящей маме при простуде, страдающей от приступов сухого кашля, полезна смесь из лука-порея. Белые части измельчите, залейте обжигающим молоком, настаивайте не менее 3 часов. Пейте по десертной ложке 6 раз.
- Смешайте 70 г цветов липы и 50 г чабреца. Настаивайте 20 минут, принимайте на ночь.
- Ложку сосновых почек засыпьте в термос налейте 200 мл кипятка. Вначале приступа пейте по 2 глотка.
- Вместо чая заварите цветки лугового клевера — 2 ложки на чайник.
- Отрежьте от корня имбиря 5 см, измельчите, заварите в термосе. Чтобы пропотеть, достаточно 3 стакана. Витаминизируйте напиток лимоном.
- Налейте в кастрюлю 1 воды, бросьте 2 неочищенных луковицы, насыпьте стакан сахара и варите 60 минут. Употребляйте средство по 100 г.
Приведенные рецепты помогут выбрать варианты лечения, и не навредить малышу. Во время массового заражения, старайтесь не бывать в людных местах. Всегда держите иммунитет в тонусе. Для этого следите за питанием, пейте больше витаминных напитков, старайтесь высыпаться.
Правильные действия при температуре
При повышении температуры выше 38,5 необходимо начать ее сбивать. Для этого потребуется прием жаропонижающих средств.
Если температура ниже 38,5 , то сбивать ее не стоит, так как это свидетельствует о том, что организм ведет самую активную борьбу с вирусами.
Во время грудного вскармливания можно принимать жаропонижающие препараты на основе ибупрофена и парацетамола. Лучше всего принимать лекарства этой группы в чистом виде.
От комплексных средств (Флюколд, Фармацитрон, ТераФлю и др.) рекомендуется отказаться, так как действие их на ребенка полностью не изучено.
Важно! При повышении температуры грудное молоко не скисает и не портится. Мама с температурой может кормить ребёнка, если ее самочувствие позволяет делать это.
Возможные осложнения
Зачастую осложнения простуды в виде бронхитов, гайморитов, воспалений легких требуется серьезного лечения, которые необходимо проводить под контролем лечащего врача.
Просите назначить лекарства, совместимые с грудным вскармливанием и сразу просите несколько названий препаратов, чтобы проверить самостоятельно его на совместимость и выбрать, тот которые не потребует временного отлучения ребенка от груди.
В заключение следует отметить, что представленная выше информация, это не руководство к действию, а основные моменты, которые помогут вам продолжить кормить грудью и пройти лечение для скорейшего выздоровления.
Берегите себя и будьте здоровы!
Профилактика простуды
При грудном вскармливании нужно особенно бережно относиться к своему здоровью, потому что мама отвечает не только за свою жизнь, но и за ребенка. Соблюдение несложных профилактических мероприятий поможет значительно уменьшить риск заболеть простудой:
- полноценное и сбалансированное питание;
- отдых и сон;
- активный образ жизни, включающий длительные прогулки на свежем воздухе;
- влажная уборка;
- проветривание;
- мытье рук;
- желательно избегать скопления людей в помещениях;
- при необходимости можно пропить витаминно-минеральный комплекс;
- промывание носа солевым раствором.
Для лечения простудных заболеваний при естественном вскармливании применяются общеукрепляющие и симптоматические средства, разрешенные при лактации. Хорошие результаты дают систематические промывания носа солевым раствором, ингаляции, народные средства. Использовать медикаменты желательно после консультации со специалистом.
Мнение доктора Комаровского
Как считает доктор Комаровский, лечение ОРВИ у кормящей мамы должно начинаться при первых признаках инфекции. Педиатр советует одеваться потеплее, пить много теплой жидкости, обеспечить поступление прохладного влажного воздуха в помещение и почаще капать в нос солевые растворы. Он однозначен: прекращать грудное вскармливание не стоит, но придерживаться мер осторожности при общении с малышом необходимо.
Интересное видео
Источники
- https://uroki4mam.ru/prostuda-pri-grudnom-vskarmlivanii
- https://UpBaby.ru/mama/lechenie-mamy/chem-lechit-prostudu-pri-gv
- https://VseProRebenka.ru/laktaciya/samochuvstvie-mamy/chem-lechit-prostudu-kormyashchej-mame.html
- https://ProGrudnoe.ru/mama-zabolela/lechit-prostudu-pri-grudnom-vskarmlivanii.html
- https://prostuda.org/deti-i-beremennost/cto-mozno-prinimat-kormasei-materi-pri-prostude
- https://zdorrov.com/gv/lechenie-prostudy-pri-grudnom-vskarmlivanii.html
- https://littleone.com/publication/0-6952-mozhno-li-kormit-grudyu-pri-orvi
[свернуть]
Орз при кормлении грудью. Чем лечить орви кормящей маме? От боли в горле
Как известно, рождение ребенка – это серьезный стресс для организма женщины. Благодаря этому после рождения ребенка у кормящей мамы могут легко появиться различные заболевания, в том числе и ОРВИ. Но что делать в случае заболевания? Читайте дальше.
Симптомы ОРВИ у кормящей мамы
В первую очередь стоит отметить, что ОРВИ передается воздушно-капельным путем, поэтому во избежание заболевания старайтесь не посещать людные места. Чаще всего после заболевания женщина чувствует общее недомогание, слабость, заложенность носа. Также может развиваться кашель, повышается температура. В очень редких случаях могут появляться головные боли.
Уже на первых этапах, если вы замечаете подобные симптомы, необходимо принять меры. Для этого сделайте себе горячий отвар из трав и ягод. Можно использовать чай с лимоном и медом.
Пейте по одной чашке каждые несколько часов. Такая профилактика может и не предотвратит дальнейшее развитие заболевания, но зато точно ослабит вирус.
Причины возникновения заболевания
Как уже было сказано выше, главная причина заболевания – заражение от другого носителя. При этом человек, который заразил вас, сам может быть здоров. Дело в том, что инкубационный период длится от 2-х дней до недели.
Таким образом, заразившись неделю назад, вы можете начать ощущать симптомы только сегодня.
Лечение ОРВИ
Конечно же, если болезнь уже достаточно развилась и подавила иммунную систему, то здесь не обойтись без медикаментозного лечения. А вот если вы только начали ощущать симптомы, то можно прибегнуть к лечению при помощи народной медицины.
Вся проблема в том, что кормящая мама может использовать очень ограниченный набор медицинских препаратов, поскольку любое лечение может отразиться на здоровье малыша. В любом случае, при появлении симптомов в первый же свободный день обратитесь к вашему лечащему врачу, который точно определит, какое лекарство вам можно, а какое категорически нельзя принимать.
Лечение ОРВИ у кормящих мам при помощи медицинских препаратов
Как уже говорилось, в период лактации кормящая мама может использовать ограниченный набор лекарств. Практически единственное, что позволено самостоятельно использовать во время кормления – это «Парацетамол» для снижения жара. Его нужно использовать только в крайних случаях, когда температура поднялась выше 39 градусов, и строго придерживаясь дозировок, указанных в инструкции.
Также для лечения кашля можно употреблять различные сиропы, такие как «Лазолван» иили «Амброксол» .
Не забывайте, что данные препараты могут вызвать аллергическую реакцию и содержат большое количество сахара. В идеале, конечно же, лучше заменять подобные средства народными лекарствами.
От насморка можно использовать различные капли, а также не пренебрегайте полосканием горла содой или морской солью, разведенной в воде.
Лечение ОРВИ народными средствами
В первую очередь при заболевании ОРВИ во время лактации нужно убрать самые опасные его симптомы, а именно – высокую температуру. Для этого можно использовать апельсиновый сок. Просто выжмите несколько апельсинов в стакан и выпейте. Также можно добавить в него немного сока лимона. Вы получите большое количество витамина С, который отлично помогает организму справиться с температурой.
Точно также можно употреблять и огуречный сок. Для этого выдавите одну четвертую стакана огуречного сока и просто выпейте. Данную процедуру повторяйте по три раза в день.
Не забывайте о таком отличном способе борьбы с простудой, как ингаляция. Ее можно проводить даже дома. Для этого закипятите кастрюлю воды, а затем просто наклонитесь над ней, накройте голову полотенцем и вдыхайте горячий пар. Для усиления эффекта вы можете добавлять различные травы в кипяток, либо же использовать эфирные масла, которые сделают пар пахучим, а использование ингаляции станет намного более эффективным. Но не забывайте, что этот способ достаточно опасен. Поэтому, чтобы не обжечься, лучше не кипятить воду, а нагревать ее до 60-70 градусов по Цельсию.
Самым простым способом лечения насморка при ОРВИ является закапывание в нос выжатого сока чеснока. Но не стоит капать его чаще, чем раз в четыре часа, чтобы не получить ожога слизистой. Да, этот способ не самый приятный, но зато очень действенный. В случае чего, вы можете развести чеснок в воде.
Ну и, наверное, самым приятным рецептом для лечения ОРВИ является приготовление калины с медом.
Для этого:
- Возьмите 100 грамм ягод калины. Очистите их от мусора и хорошо промойте водой;
- Засыпьте калину в кастрюльку и залейте 200 граммами жидкого меда;
- После этого нагрейте смесь около 5 минут на водяной бане. Нагревание поможет калине пустить сок, благодаря чему смесь станет вкуснее.
После этого готовую смесь следует охладить и принимать по одной столовой ложке 4 раза в день. Во время употребления запивайте ее горячей водой.
Противопоказания при лечении ОРВИ
Если вы уж решили самостоятельно выбрать лекарственный препарат для лечения ОРВИ, то обязательно обращайте внимание на состав лекарства. Если в препарате есть такое вещество, как бромгексин, то лечение кормящей мамы таким лекарством строго запрещено.
Само по себе заболевание ОРВИ не имеет противопоказаний к кормлению, поэтому по данному поводу молодым мамам можно не беспокоиться.
На самом деле ОРВИ, хоть и является вирусным заболеванием, но не несет серьезной опасности для вашего малыша и для вас. Лечение данного заболевания лучше начинать с самого начала, с появления первых симптомов, не надеясь, что оно само как-нибудь пройдет.
Во время лечения используйте горячий чай с лимоном и медом. Но как только появится свободное время, не забудьте сходить к врачу. Помните, что вирус может сильно распространяется лишь в тех случаях, когда вы ничего не делаете для предотвращения его распространения.
Лучшим способом избежать заболевания ОРВИ во время лактации – это не появляться в людных местах, где вас могут заразить, а если уж приходится это делать, то надевайте марлевую повязку, или маску, приобретенную в аптеке.
Для предотвращения заражения нужно укреплять свою иммунную систему. Для этого чаще дышите свежим воздухом, делайте ежедневную зарядку и используйте в пище больше фруктов и овощей. Помните, что лучше предотвратить заболевание, чем потом лечиться от него.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Похожие статьи
Более половины детских болезней представлены острыми респираторными заболеваниями. Как правило, родители обращаются за помощью к врачу именно в связи с…
Острая респираторная вирусная инфекция – это поражение болезнетворными вирусами верхних дыхательных путей и слизистых оболочек нашего организма. ОРВИ часто…
Противовирусные препараты предназначены для лечения и профилактики инфекций, которые провоцируют вирусы. Особенность применения таковых у детей заключается в…
ОРВИ в период вынашивания ребенка – не редкость. Естественное снижение иммунитета на первых неделях беременности делает женщину уязвимой к вирусам и бактериями.…
Важно понимать, что острое респираторное заболевание – это любая болезнь, которая возникла вследствие инфицирования дыхательных путей.
Возбудитель заболевания при ОРЗ может быть какой угодно :
- бактерия;
- вирус;
- микоплазма или грибок.
Разновидности ОРЗ :
Конкретный диагноз будет зависеть от того, какая область поражена.
Острая респираторная вирусная инфекция – это частный случай ОРЗ, заболевание вирусной и только вирусной этиологии. Поэтому ОРВИ никогда не лечится с помощью антибиотиков , которые воздействуют только на бактерии.
ОРЗ отличается от ОРВИ тем, что второе заболевание вызывается исключительно вирусами, отсюда и особенности терапии.
Симптоматика в обоих случаях очень похожа. Наблюдается резкое или постепенное повышение температуры, появляется насморк и заложенность носа, общая слабость, головная боль. Иногда присутствует кашель или чихание.
При осмотре врач может обнаружить красное горло . В самом начале болезни кашель бывает сухой, после чего (при создании правильных условий) переходит в продуктивную влажную форму. При неосложнённых формах болезни температура обычно не держится более 2-3 дней. Выздоровление наступает на 6-10 сутки.
Если острое респираторное заболевание вызвано микробной инфекцией, то у слизи будет специфический характер: зеленоватый или желтоватый оттенок, густая консистенция.
Такая мокрота отделяется при кашле и в виде выделений из носа. Температура при ОРЗ может оставаться повышенной дольше, чем при вирусной инфекции. При грибковом поражении слизистые оболочки могут покрыться белёсым творожистым налётом.
Для вирусных инфекций характерны прозрачные жидкие выделения, не имеющие цвета.
Для установления точного диагноза нужно провести ряд анализов . Если случай рядовой, этим обычно не занимаются, назначая лечение по общим признакам. Если же состояние вызывает особое беспокойство, нужно сдать кровь на выявление возбудителя инфекции.
Можно ли продолжать ГВ при ОРЗ и ОРВИ?
Можно ли не прекращать кормление грудным молоком, если подхватили ОРВИ? ОРЗ любой этиологии не относятся к противопоказаниям для кормления грудью. Если мама не попала в стационар в крайне тяжёлом состоянии, естественное вскармливание продолжается в обычном режиме. К тому же, с грудным молоком ребёнок получает антитела, которые организм матери вырабатывает в ответ на вторжение возбудителей заболевания – так у малыша формируется иммунитет против данной болезни.
Бывает, что при повышенной температуре тела молоко также перегревается, приобретая непривычные для крохи характеристики, и малыш не хочет сосать грудь. В такой ситуации стоит кормить младенца сцеженным молоком из бутылочки с ортодонтической соской или с ложки.
Отдельно отметим случаи, когда кормящей маме прописали препараты, несовместимые с лактацией. Если без серьёзной терапии не обойтись, предписания следует соблюдать. Естественное вскармливание придётся прервать. Дополнительно обсудите с врачом, как кормить ребёнка во время лечения . Медик подберёт искусственную смесь и подскажет, когда можно возобновить грудное вскармливание. В течение всего периода маме придётся сцеживаться каждые три часа, чтобы лактация не угасла.
Сцеженным во время болезни молоком докармливать малыша нельзя, ведь в молоко проникают действующие вещества любых медикаментов.
Как защитить ребёнка?
Лечение простуды в период лактации
Создание условий для выздоровления
Самое важное при лечении ОРЗ – создание оптимальных условий для выздоровления : наличие чистого, прохладного и влажного воздуха, а также обильное питьё. Оба фактора помогают организму активизировать собственные ресурсы и справиться с болезнью.
С силой иммунитета не сравнятся никакие лекарственные препараты, тем более, что пить лекарства при лактации не рекомендуется.
Лекарственная терапия
Кормящая женщина всегда должна обращаться к врачу , поскольку при лактации самолечение полностью исключается: мать отвечает не только за собственное состояние, но и за жизнь новорождённого.
Медикаментозное лечение ведётся по двум направлениям:
- борьба с возбудителями инфекции;
- симптоматическая терапия (лечение насморка, кашля, снижение температуры).
Выбор препаратов и тактика действий зависит от этиологии болезни (бактериальная, вирусная или микотическая) и конкретных симптомов (наличие и характер кашля, особенности насморка, присутствие высокой температуры). Доктор подбирает препараты, совместимые с грудным вскармливанием .
Если температура не поднимается выше 38,5⁰С, сбивать жар не стоит – это механизм борьбы с инфекцией.
Действия при кашле
Кашель при ОРЗ бывает сухим и влажным – в обоих случаях назначаются разные лекарства.
- При сухом кашле нужны препараты, которые будут способствовать переведению симптома в продуктивную форму и смягчать воспалённые слизистые оболочки, снимая неприятные и болезненные ощущения в горле.
- Влажный кашель нуждается в терапии муколитиками и отхаркивающими препаратами – такие средства помогут улучшить реологию слизи и вывести мокроту из верхних дыхательных путей.
При насморке
При насморке нужно чаще промывать нос гипертоническими растворами (физиологическими или на основе морской воды), а также при необходимости использовать сосудосуживающие спреи или капли, которые восстановят носовое дыхание.
Если присутствует слизь желтоватого, бурого или зелёного цвета, понадобятся антибактериальные местные препараты. При вирусном насморке помогают противовирусные, а также гомеопатические и растительные средства топического действия.
При повышении температуры
Если температура поднялась выше 38,5⁰С, врач может порекомендовать приём жаропонижающих лекарств на основе парацетамола и ибупрофена. Такие средства совместимы с лактацией и дополнительно окажут противовоспалительное действие, а также справятся с головной болью. Из народных методов можно попробовать чай из листьев малины, обёртывания .
Профилактика простудных заболеваний
В аптеках нет иммуномодуляторов с доказанной эффективностью, поэтому не тратьте деньги на лекарства, укрепляйте здоровье физиологическими природными способами.
Острое респираторное заболевание – это неприятное состояние, однако вполне совместимое с естественным вскармливанием и поддающееся эффективному лечению при лактации. Соблюдайте рекомендации врача при кормлении , обеспечьте организму условия для борьбы с ОРЗ и ОРВИ – и выздоровление не заставит себя ждать. Будьте здоровы!
Полезное видео
Предлагаем посмотреть видео о том, как действовать, если кормящая мама заболела ОРЗ:
Вопросом, что можно принимать кормящей маме при простуде, задавалась каждая женщина, родившая ребенка. Ведь во время лактации большинство медпрепаратов запрещено из-за потенциального вреда, который они могут причинить крохе, попадая в его организм с материнским молоком.
Кормящая мама не должна паниковать, если у нее началась простуда при ГВ. Во-первых, человеческий организм в состоянии самостоятельно бороться со многими вирусами. Во-вторых, иммунитет малыша достаточно сильный, чтобы уничтожить патогенные микроорганизмы за несколько дней.
Во время лактации простуда проявляется:
- насморком;
- сухостью и зудом в носовых пазухах, которые провоцируют регулярное чихание;
- охриплостью голоса;
- раздражением и першением горла;
- ломотой в мышечных тканях и суставных сочленениях;
- сильной слабостью и усталостью;
- высокими показателями температуры тела.
Лечение
Современные фармацевтические компании предлагают много эффективных средств для лечения простуды у женщины при грудном вскармливании. Но перед тем как пить таблетки с сиропами, мамочка обязана проконсультироваться у лечащего врача.
Для лечения ОРВИ при грудном вскармливании важно применять медикаменты, в которых отсутствуют вредные вещества.
Чтобы убрать сильный кашель, целесообразно употреблять лекарство с отхаркивающим действием – Амброксол или Лазолван (лучше в виде ингаляций). Для облегчения дыхания разрешается пить сиропы на основе лекарственных трав – Доктор Мом.
От жара наиболее безопасен . Кормящей маме разрешается также принимать препарат Ибупрофен при простуде, если показатели температуры выше с каждым днем. Если эти таблетки не помогают, только врачу разрешено определять, какие антибиотики можно пить при ГВ. Скорее всего, это будет препарат из группы пенициллинов.
Усилить терапевтическое действие препаратов помогают капли для носа и спреи для горла на основе морской воды.
Чтобы убрать болевые ощущения в горле, используйте медпрепараты местного действия с противомикробным эффектом. Такими являются Гексорал, Йодинол, Стрепсилс. Чтобы слизистая скорее восстановилась, обработайте ее Люголем.
Хорошим противовоспалительным эффектом обладают травяные масляные капельки в нос.
Терапию вирусного ОРЗ проводите с помощью Гриппферона. Инструкция к препарату гласит, что он не имеет противопоказаний, абсолютно безопасен для кормящих мамочек, хорошо переносится организмом.
В любом случае решать, какие лекарства можно принимать женщине при ГВ, имеет право только терапевт или лор. Мамам запрещается практиковать самолечение и принимать любые медикаменты без врачебного предписания.
При кормлении грудью допустимо принимать некоторые лекарства, если опасность для матери от заболевания превышает возможный вред от препарата. Основными принципами выбора лекарств должны стать:
- Лучше однокомпонентный препарат, чем комбинированный. В составных лекарствах сложнее проверить по инструкции каждое вещество на его проникновение в молоко и оценить риск.
- Если состояние не тяжелое, выбирайте местные средства от простуды, а не общие: капли, спреи для горла и носа, мази для растирания гораздо в меньшей степени вредят ребенку, чем таблетки и сиропы.
- Возможную аллергическую реакцию младенца на средства от простуды, попавшие с молоком матери, следует предупредить. Принимайте (по согласованию с врачом) таблетки или капли от аллергии, а часть препарата получит ребенок.
- Не все антибиотики одинаково вредны при лактации. Если температура стойкая, длится больше пяти дней, значит, иммунитет плохо справляется со своей обязанностью, и ему нужно помочь. Также кормящей матери при тяжелых заболеваниях важно избежать возможных осложнений. Выбор препарата всегда должен быть за врачом.
- Дозировка лекарства обычно рассчитывается на одного человека, вне зависимости от того, что часть уходит в молоко. Превышать дозу не рекомендуется.
Опасные способы лечения
При лечении простуды при лактации нельзя принимать бромгексин, аспирин, сосудосуживающие капли и спреи. Внимательно читайте инструкции к составным препаратам от кашля и температуры.
От жара безопаснее парацетамол. При насморке используйте готовые соляные растворы для орошения носа, минимально воздействие на ребенка от гриппферона, интерферона. Противовирусные применяйте только по свету врача.
Гомеопатические лекарства – это препараты с недоказанной эффективностью, но считается, что они не вредны при грудном вскармливании.
Из трав безопасны ромашка, шалфей, зверобой, если применять их для ингаляций и полосканий. Пить внутрь травы не рекомендуется из-за риска аллергии у ребенка.
Можно ли кормить грудью при ОРВИ
Грудью при простуде кормить не только можно, но и нужно.
Если в период лактации мамочка заразилась респираторными инфекциями, ее слизистые оболочки верхних дыхательных путей иногда сильно воспаляются и препятствуют нормальному дыханию. Что же делать в такой ситуации? Можно ли совмещать грудное вскармливание и простуду?
Большинство специалистов считают, что даже если дыхательная система мамы поражена вирусами, ГВ нельзя прерывать. С молоком матери кроха получает не только микробы, но и антитела к ним. Поэтому если ребенок заболеет, то вовсе не из-за ГВ. Основной путь передачи заразы – воздушно-капельный.
Соответственно, ребенок подхватывает простуду только из-за того, что мама рядом. Причем мать становится заразной еще во время инкубационного (скрытого) периода. Когда начинается насморк и кашель, малыш, скорее всего, уже получил свою порцию вирусов. И антитела в грудном молоке помогут с ними бороться.
Даже если состояние мамы тяжелое, она не может ухаживать за грудничком, кормление не надо прерывать. Пусть за ребенком ухаживают помощники и приносят ребенка только на кормление.
Аргументы за сохранение грудного вскармливания:
- Ребенок получает специфическую защиту: иммунные клетки, образуясь в организме матери в ответ на действия конкретного возбудителя, проникают через грудное молоко. Младенец может и не заболеть, а иммунитет все равно получит. Даже болезни мамы делают ребенка сильнее.
- Стресс отлучения от груди может сказаться на младенце в разы тяжелее, ослабив его общее состояние здоровья.
- Это может оказаться бесполезным: дитя уже заразилось во время инкубационного периода, просто заболевание еще не проявилось. А отказ от грудного вскармливания станет ненужной дополнительной нагрузкой.
- Младенец сам регулирует питьевой режим, что очень важно при ОРВИ и простуде. Матери при лактации важно обильное питье, чтобы хватило и ей в борьбе с возбудителями, и для образования молока в достаточном количестве. Кормить грудным молоком во время простуды надо по требованию.
- Банальное удобство – немаловажный плюс. Если мама заболела, ей не до подогрева смесей и стерилизации бутылочек. Во время простуды и застойные явления в груди от завершения лактации матери совершенно некстати.
Что делать, чтобы не заразить ребенка
Простуда при грудном вскармливании – не повод для завершения лактации, ребенку важны молоко, мама рядом, психологический комфорт и та иммунная защита, которой она делится. Если же новорожденный заразится, допустимые препараты и клетки материнского иммунитета, проникшие в молоко, будут бороться с простудой.
Воспользуйтесь советами, как не заразить грудничка простудой. Она передаётся по воздуху при чихании, кашле, через прикосновения, часть микробов проникает в молоко.
- Кормление грудью – интимный процесс, касаний не избежать. Поэтому очень важно перед каждым контактом тщательно мыть руки.
- Медицинская маска, менять которую необходимо каждые 2-3 часа, предохранит от заражения простудой воздушно-капельным путём.
- Частая влажная уборка поверхностей в доме снизит концентрацию вредных микробов и, соответственно, риск заражения.
Возможно ли эффективное лечение простуды при грудном вскармливании? Как сделать его безопасным для малыша? Какие препараты можно принимать кормящей маме? Как защитить ребенка от заражения вирусной инфекцией? Рекомендации педиатров и консультантов по грудному вскармливанию.
Простуда — распространенное название острых респираторных вирусных инфекцией. Проявляются они по-разному, в зависимости от того, на каком «участке» слизистых оболочек обосновался возбудитель болезни. Риновирус поражает слизистую носа, вызывая обильное выделение слизи. Аденовирус способствует развитию боли в горле. Другие вирусы поражают верхние дыхательные пути, бронхи, в результате чего начинается кашель.
Защита малыша
Развитие простуды у кормящей мамы вызывает множество вопросов. И самый главный — как уберечь малыша от заражения? К сожалению, единственно верного средства защиты от болезни не существует. Вы можете снизить риск заболевания, если будете придерживаться следующих рекомендаций.
- Продолжайте кормить . Кормление грудью в период болезни мамы — главный фактор безопасности малыша. С грудным молоком он получит ответную реакцию вашего организма на вирусную атаку. Продолжая кормить, вы передаете крохе свой иммунитет, что защитит его от развития ОРВИ или многократно облегчит ее течение.
- Надевайте защитную маску . По мнению педиатров, использование защитной маски не исключает вероятность заражения окружающих. Дело в том, что вирус начинает проявлять активность не с момента развития насморка или кашля, а за два дня до этого. Поэтому если мама заболела, практически однозначно можно утверждать, что и малыш уже встретился с возбудителем болезни. Однако использование мамой защитной маски снизит концентрацию вирусов в его окружении. Менять защитную повязку необходимо каждый два часа.
- Мойте руки . Передача вирусной инфекции происходит воздушно-капельным и контактным путем. Основной ее источник — слизь из носа, которую вы вытираете платочком, салфеткой. Огромное количество вирусов остается на ваших руках, поэтому прежде чем подойти к малышу, помойте их с мылом. Такой меры профилактики достаточно для исключения заражения.
В первые дни ОРВИ ухудшается самочувствие, может наблюдаться температура, головная боль, слабость. Молодой маме не обойтись без помощи близких. Попросите бабушку или других родственников помочь вам в уходе за ребенком.
Течение болезни
Организм кормящей мамы особенно подвержен заболеванию ОРВИ. Это связано с тем, что ее дыхательная система работает с повышенной нагрузкой. При этом сама болезнь опасной не является и проходит в легкой форме.
- Поражение вирусом . С момента заражения и до развития первых симптомов проходит 1-3 дня. Затем появляются насморк, заложенность носа, боль в горле, температура. Кашель развивается позже по причине накопления мокроты в верхних дыхательных путях.
- Иммунный ответ . Формируется на третий день с момента развития болезни. Организм начинает выработку интерферона, что облегчает состояние. На пятый день можно готовить о начале выздоровления, так как в крови появляются антитела к болезни.
- Выздоровление . Наступает на шестой — десятый день. Если к этому времени состояние не улучшилось, врачи констатируют развитие осложнений.
Каждый человек переносит простуду несколько раз в год и не всегда обращается за медицинской помощью. Но лечение ОРВИ при грудном вскармливании — случай особый. Из-за снижения иммунитета кормящая мама подвержена развитию осложнений. Могут проявиться хронические очаги инфекции. Поэтому очень важно при первых симптомах болезни обратиться к врачу и получить консультацию по лечению.
Тактика лечения простуды при ГВ
Вопрос, как лечить простуду кормящей матери, необходимо задать врачу как можно раньше. Обязательна консультация специалиста в том случае, если температура сохраняется дольше трех дней или симптомы развиваются по нарастающей, например, боль в горле усилилась, появился мучительный кашель.
Тактика лечения при ОРЗ состоит в том, чтобы помочь организму справиться с инфекцией. Дополнительно можно рекомендовать симптоматические средства, которые облегчают состояние и помогают проще преодолеть болезнь.
Противовирусные средства
Существует огромный перечень , предназначенных для борьбы с ОРЗ. Большинство из них обладают лишь психологическим эффектом, а многие запрещены к использованию в период грудного вскармливания. Не допускается применять такие средства, как «Арбидол», «Рибовирин», «Ремантадин» и другие.
Препараты гомеопатические обладают недоказанной эффективностью. К ним относятся «Афлубин», «Анаферон», «Оциллококцинум» и другие. При этом они могут провоцировать развитие аллергических реакций у ребенка, а при содержании в их составе спирта — уменьшать лактацию.
Доказанной эффективностью и безопасностью для кормящих матерей обладают лишь препараты на основе рекомбинантного альфа-интерферона человека. Это средства «Гриппферон», «Виферон». Но и их следует использовать правильно.
Только при первых симптомах болезни вирусы концентрируются на слизистых оболочках. Это вызывает чихание, отделение незначительного количества слизи из носа или покашливание. «Через сутки вирус проникает в кровь, и оказать какое-либо воздействие на него с помощью противовирусных препаратов уже невозможно, — комментирует врач высшей категории Александр Мясников. — Использование противовирусных средств дольше создает лишь ненужную нагрузку на организм».
Жаропонижающие препараты
При повышении температуры выше 38,5°, необходимо принимать . Если температура ниже, и женщина хорошо ее переносит, сбивать не нужно. В период повышения температуры до 38° организм особенно эффективно борется с возбудителем болезни. Сбивая ее, мы увеличиваем тяжесть и длительность течения заболевания.
Кормящая мама может принимать жаропонижающие на основе парацетамола и ибупрофена. Желательно использовать препараты в чистом виде. Комбинированные средства, например, «ТераФлю», «Флюколд», «Фармацитрон» содержат вещества, действие которых на организм ребенка не изучено.
Принимать средства необходимо в дозировке, указанной в инструкции. Парацетамол и ибупрофен обладают доказанной безопасностью в отношении новорожденных.
Против насморка
Препараты, уменьшающие отек слизистой носа, облегчают дыхание и помогают более комфортно лечить простуду кормящей маме. Сосудосуживающие капли обладают местным действием, поэтому использовать их можно без риска для малыша.
- Нафазолин («Нафтизин», «Санорин») . Обладают минимальным периодом противотечного действия.
- Ксилометазолин («Галазолин», «Ксимилин», «Отривин») . Средний период действия составляет 8-10 часов.
- Оксиметазолин («Нокспрей», «Називин», «Назол») . Максимально продолжительный срок действия среди всех сосудосуживающих препаратов до двенадцати часов.
Применять сосудосуживающие средства допускается до пяти дней. Если симптомы сохраняются, обратитесь к врачу.
От боли в горле
Местные антисептики станут хорошим решением вопроса, чем лечить простуду кормящей маме при . Полностью безопасны полоскания готовыми растворами или приготовленными в домашних условиях. Используйте растворы «Гексорал», «Йодинол», «Хлоргесидин». Полезны полоскания раствором морской соли с парой капель йода.
Временное уменьшение боли обеспечивают таблетки для рассасывания, например, «Стрепсилс», «Себидин». Препараты в виде спреев «Каметон», «Хлорофиллипт», «Камфомен» и другие обладают местным действием и в грудное молоко не поступают.
От кашля
Должно проводиться под контролем врача. В зависимости от стадии заболевания врач порекомендует препараты против сухого или влажного кашля. Их задача — разжижить и вывести мокроту из дыхательных путей. Препараты на основе амброксола кормящим мамам не противопоказаны.
Можно использовать отхаркивающие средства на основе природных компонентов, например, чабреца, плюща, солодки или алтея. Они представлены в продаже в виде сиропов и таблеток.
Наиболее эффективны от кашля ингаляции с аброксолом. Действующее вещество поступает исключительно на слизистую дыхательных путей и в системном кровотоке не участвует. Для процедур можно использовать бытовой небулайзер.
В вопросе, чем лечиться от простуды кормящей маме, важно внимательно следить за своим самочувствием. При правильном лечении значительное облегчение наступает уже на третий день, но некоторые симптомы могут сохраняться до недели — десяти дней. Если вас беспокоит кашель, длительное повышение температуры, изменение характера слизи, выделяемой из носа, необходимо обратиться к врачу, чтобы исключить опасность развития тяжелых осложнений — пневмонии, ангины, гайморита.
Распечатать
В большинстве случаев медикаментозное лечение при грудном вскармливании допустимо, если подобраны препараты совместимые с кормлением. Но, конечно же, нужно соблюдать осторожность, внимательно изучать аннотации к назначенным препаратам и следить за состоянием малыша. В первую очередь необходимо поставить в известность лечащего врача о кормлении грудью, о возрасте ребенка и возможных реакциях на препараты. Исходя из этого, доктор подберет допустимый метод лечения в период лактации. В зависимости от ситуации, лечение при грудном вскармливании может быть как традиционным, так и нетрадиционным. Например, лечение простудных заболеваний при лактации может проводиться с помощью физиотерапии, ароматерапии, гомеопатии.
Конечно же, существует ряд заболеваний, при которых кормление грудью недопустимо. В первую очередь это психические расстройства в острой форме, тяжелые хронические заболевания органов, открытая форма туберкулеза, некоторые венерические, аутоиммунные и онкологические заболевания.
В некоторых случаях есть возможность отложить лечение до прекращения кормления грудью, но это возможно только после детального обследования и консультации с врачом.
Если лечение отложить невозможно, и при этом оно несовместимо с кормлением, то рассматривается два варианта. При длительном лечении грудное вскармливание прекращается полностью, при этом ребенка переводят на искусственное кормление так, чтобы не вызвать негативной реакции. Если же лечение непродолжительное, и не отразится на качестве молока впоследствии, то ребенка переводят на искусственное кормление временно, или же используют донорское молоко. При этом матери необходимо поддерживать лактацию во время лечения с помощью сцеживания, а после выздоровления продолжать кормление грудью.
Назначенные лекарства и таблетки при лактации должны соответствовать ряду требований по уровню токсичности, по воздействию на развитие органов, на нервную систему, препараты не должны вызывать необратимых изменений в организме ребенка.
Стоит отметить, что влияние многих препаратов на здоровье ребенка, до конца не изучено, поэтому такие лекарства противопоказаны при кормлении грудью. Помимо этого существуют противопоказанные препараты, негативное действие которых доказано.
При употреблении препаратов совместимых с грудным вскармливанием стоит помнить, что активные вещества в той или иной мере попадают в молоко, и побочные эффекты могут развиваться как у матери, так и у ребенка. Чтобы сократить риск возникновения нежелательных реакций нужно соблюдать некоторые меры предосторожности:
- следить за дозировкой препарата, при изменении состояния ребенка консультироваться со специалистом по поводу отмены препарата или сокращения дозировки.
- прием лекарств и кормление нужно совмещать так, что бы к моменту очередного кормления концентрация активных веществ в крови матери была минимальной.
- длительный прием препаратов возможен только после консультации врача. Время приема нужно подобрать так, чтобы при кормлении в молоке содержалось наименьшее количество лекарства, например, принимать лекарства на ночь.
Рассмотрим особенности лечения при лактации наиболее распространенных простудных заболеваний.
Простуда, кашель и температура в период лактации весьма распространенное явление, так как зачастую иммунитет кормящей матери снижается. Наиболее допустимые средства для снижения температуры при лактации это парацетамол и ибупрофен. Использование парацетамола возможно только в нормальной дозировке (3-4 таблетки в сутки), и не более 2-3 дней, так как он неблагоприятно воздействует на печень. При кашле рекомендуются растительные препараты. Лекарства на основе бромгексина использовать нельзя. Лечение простуды при кормлении грудью с помощью комплексных препаратов не рекомендуется.
Лечение горла при кормлении грудью
При боли в горле рекомендуются антисептические препараты местного действия. Так же помогут полоскания отварами целебных трав, раствором морской или йодированной соли. При подозрении на ангину необходима консультация специалиста.
Лечение насморка при кормлении грудью возможно с помощью масляных каплей или сосудосуживающих препаратов, но использовать такие лекарства нельзя дольше, чем на протяжении 2-3 дней. При этом можно прочищать носовые пазухи раствором морской соли, соком каланхоэ, медом.
Лечение ОРВИ и гриппа при кормлении грудью
При острых респираторных вирусных инфекциях и гриппе возбудители болезни попадают в организм ребенка до появления признаков болезни у матери, следовательно, прекращать грудное вскармливание совершенно бессмысленно. Более того, с молоком ребенок получает и необходимые для борьбы с болезнью антитела, которые вырабатывает организм матери. Если же при признаках инфекции, ребенка резко отлучить от груди, то это отразится на его иммунитете и перенести вирусное заболевание ему будет намного сложнее. Конечно же, назначать лекарственные препараты должен специалист, выбирая наиболее подходящие при кормлении грудью.
Лечение антибиотиками при лактации
Существует несколько групп антибиотиков отличающихся по уровню концетрации в молоке и воздействию на организм ребенка. Противопоказаны при кормлении сульфаниламиды и тетрациклины, побочные действия которых нарушают развитие органов систем организма ребенка, приводят к токсическому поражению и могут вызывать кровотечения.
Вторая группа – макролиды, считается не такой опасной, но при использовании требуется соблюдение осторожности. При назначении антибиотиков этой группы, ребенку прописывают средства от дисбактериоза, но сохраняется возможность развития аллергических реакций.
Наиболее совместимыми с грудным вскармливанием считаются цефалоспорины, аминогликозиды и пенициллины. Но дозировку и срок приема устанавливает только доктор.
Если повышение температуры не связано с простудой или ОРВИ, то необходимо обследоваться, для того, чтобы установить причину. Долго использовать жаропонижающие средства, даже совместимые с кормлением грудью, нельзя. Более того, температура может свидетельствовать о возникновении воспалительного процесса, который может отразиться на здоровье ребенка.
В любом случае лечение при лактации должно быть согласовано с хорошим специалистом, самолечение медикаментами может негативно отразиться на здоровье и развитии ребенка.
WomanAdvice.ru
Лечение ОРВИ при лактации
ОРВИ, как правило, имеет сезонный характер и передается воздушно-капельным путем. Именно поэтому уберечься от заболевания в условиях, когда болен практически каждый третий, невозможно. Особого внимания требует лечение ОРВИ при лактации, поскольку здесь важен правильный подбор препаратов, которые не навредят здоровью ребенка.
Первое, что стоит заметить, при ОРВИ у кормящей мамы кормление грудью прекращать не стоит. Дело в том, что еще до появления первых симптомов, возбудители болезни уже успели попасть в организм ребенка через молоко матери. Поэтому прекратить кормление грудью – значит ограничить доступ из материнского организма поступление антител, помогающих в борьбе с инфекцией.
Чем лечить ОРВИ?
Чем сбить температуру кормящей маме должен решать только лечащий врач. Как правило, при кормлении грудью назначают применение виферона, рибовирина или другого противовирусного препарата для кормящих, действие которого на детский организм хоть как-то исследовано. В любом случае принимать лекарства необходимо осторожно, строго соблюдая дозировку и внимательно наблюдая за реакцией ребенка. Конечно, при возникновении аллергии лекарственный препарат необходимо заменить на другой.
ОРВИ или ОРЗ у кормящей мамы – это достаточно распространенное явление, поэтому не стоит расстраиваться и поддаваться панике. Для того чтобы снизить действие медикаментозных препаратов на ребенка, необходимо составить правильный график кормления. Узнайте, через какое время концентрация препарата в крови находится на самом высоком уровне – эту информацию можно найти в инструкции к препарату или поинтересовавшись у компетентного специалиста. Время кормления необходимо подобрать так, чтобы уровень лекарства в крови, а соответственно и в грудном молоке был минимальным. Так вы снизите влияние препарата на организм ребенка.
WomanAdvice.ru
Простуда при грудном вскармливании: как вылечить?
Простудой по медицинским терминам называется острое респираторное заболевание, которое возникает при проникновении в организм различных вирусов. Большинство из нас уже давно не придает особого значения этому заболеванию и патологическому состоянию как таковому. Тем более, что у каждого взрослого человека есть свои действенные методы борьбы с этим недугом. Но, когда молодая мама, кормящая грудью, сталкивается с этим недугом, то ту т начинается паника. Ведь как вылечить заболевание быстро, чтобы оно не передалось малышу? И самое главное – какие лекарственные средства принимать, дабы не навредить ребенку? На эти и другие вопросы ответы ищите в статье.
Симптомы простуды знакомы всем. Это кашель, насморк, сильная боль в горле, слабость в мышцах, состояние общей вялости, повышение температуры.
Разрешается ли кормить грудью во время простуды?Вместе с молоком матери ребенок с первых дней жизни получает сильные клетки иммунитета, которые надежно защищают организм малыша от проникновения различных вирусов и инфекций. Простуда не передается через грудное молоко матери. Учитывая все эти факторы, ни в коем случае нельзя прекращать кормить грудью во время простуды. Этим вы сделаете только хуже вашему малышу.
Причиной прекращения (временного) грудного вскармливания при простуде может быть прием лекарственных препаратов или же антибиотиков. В этом случае молодым родителям необходимо перевести малыша на искусственное вскармливание. Но, чтобы образование молока не прекратилось, женщине необходимо во время простуды регулярно его сцеживать.
Лечение простуды у кормящей материИтак, первое, что необходимо делать заболевшей матери – это надеть маску, которую в норме нужно будет менять каждые 2 часа. Таким образом, когда женщина будет чихать, инфекция не распространится на ребенка или же домочадцев.
При кормлении грудью и простуде женщине необходимо очень много пить теплой жидкости. Но, не стоит злоупотреблять такими народными средствами, как малина, мед, лимон по причине того, что это очень сильные аллергены. Также не стоит использовать антибиотики для лечения вирусной инфекции – это как минимум не имеет должного смысла. В итоге, лечение должно свестись к понижению интоксикации и естественно – увеличению защитных сил организма у женщины. Если же состояние женщины крайне тяжелое, то нужно обратиться к врачу во избежание бактериального осложнения.
Как только вас начала мучить простуда, можно применять препарата под названием «Гриппеферон», который не имеет противопоказаний, относящихся к беременности и периоду лактации (кормлению грудью). Также, при лечение простудных заболеваний рекомендуется использовать свечи «Виферон» — очень эффективный лекарственный препарат.
Несмотря на популярность таких медикаментов, как Колдрекс, Фервекс, Терафлю и якобы отсутствие противопоказаний при беременности и кормлении грудью, использовать их для лечения простуды молодыми мамами не рекомендуется.
Что делать при температуре и боле в горле?При температуре (выше 38, 5 градусов по Цельсию) желательно сбить ее с помощью таблетки парацетомола. Это наиболее безопасный препарат для применения именно у кормящих мам. Если же температура находится ниже отметки в 38, 5 градусов, то сбивать ее лекарственными препаратами не нужно. В этой ситуации наилучшим лечением будет обильное теплое питье, а также компрессы из слабого раствора уксуса. Этим раствором можно обтирать все тело – вреда не будет.
При сильной боли в горле рекомендуется принять препараты местного обезболивающего и противовоспалительного действия. Это могут быть такие средства, как Стрепсилс, Йодинол, Гексорал. Если же вас мучает кашель, то не стоит бежать и покупать популярный Бромгексин. Он имеете ряд противопоказаний для кормления грудью. Желательно заменить Бромгексин на растительные препраты, например Геделикс, Туссамаг, Грудной Элексир. При насморке, врачи рекомендуют капли, содержащие растительные экстракты. Например, идеально подходит для женщин во время кормления грудью Пиносол. Если же у вас нет насморка как такового, но очень сильно пересыхают носовые пазухи, то можно воспользоваться спреями на основе морской воды – Аквамарис, Салин.
Обильное питье
Как указывалось выше, как только вы почувствовали некое недомогание, свойственное простудным заболеваниям, желательно начать пить большое количество теплой жидкости. Теплое питье способствует повышению сопротивляемости организма к различным вирусам и бактериям, которые уже, вероятно начали разрушать иммунитет человека. Помимо этого, обильное питье способствует профилактике обезвоживания, а также замечательно выводит все токсины и бактерии из организма. Конечно, женщины может не выдержать пить только одну воду. В период болезни разрешается пить также смородинный, клюквенный, брусничный морс, а также компот из сухофруктов и чай из липы. Также не приведет к аллергической реакции настой шиповника. Если вы переживаете по поводу аллергической реакции вашего ребенка, то можете продолжать пить только кипяченую воду и теплое коровье молоко, которое ко всему еще и увеличивает лактацию (способствует приливу грудного молока).
Применение противовирусных и жаропонижающих средствЕсли вы обратитесь к врачу, то вероятнее всего он вам порекомендует принимать такие противовирусные средства как Афлубин, а также Оциллококцинум. Но, все же нежелательно их принимать, так как эти препараты не имеют показаний к использованию во время кормления грудью. Если вас беспокоить головная боль, то при лактации разрешено принимать лекарственный препарат Но-Шпа.
Ни в коем случае не допускайте наступлению высокой температуры. Температура выше 38,5 градусов по Цельсию может привести к перегоранию грудного молока и в результате – полной потере. Для понижения температуры можно использовать детский сироп Нурофен и Панадол.
Чем лечить простуду при грудном вскармливании
Фото: wday.ruГлавный редактор Filzor. Специалист в области «Фармация»
Часто так случается, что кормящую грудью маму поражают простудные заболевания. К сожалению, в этот период запрещается принимать множество лекарственных средств, так как их составляющие могут проникнуть через грудное молоко в организм малыша и сильно навредить его здоровью.
Содержание статьи [развернуть]Кроме того, многие женщины полагают, что на время болезни следует и вовсе отлучать малыша от груди, чтобы не заразить его. По мнению докторов, это предположение в корне неправильно, поскольку изолирование ребёнка от мамы может снизить иммунитет ребёнка, что навредит ему гораздо больше, чем банальная простуда. Итак, чем лечить простуду кормящей маме.
Можно ли кормить грудью при простуде
Грудное кормление малыша во время простудного заболевания – обязательное условие. С молоком ребёнок получит антитела, которые вырабатывает организм мамы в ответ на проникшую инфекцию. Именно они помогут крохе противостоять атаке вирусов и не позволят подхватить простуду.
Если мама всё же решит на время перевести ребёнка на искусственное вскармливание, то его иммунитету придётся бороться самостоятельно. Кроме того, организм малыша будет испытывать стресс из-за резкого перехода на адаптированную смесь, что в разы усугубит ситуацию. В этом случае у малыша будет больше шансов заболеть. Поэтому на вопрос о том, можно ли кормить грудью при простуде, есть однозначный ответ: не только можно, но и жизненно необходимо.
Что делать, чтобы не заразить ребёнка при простуде
Во время простуды вопрос о том, как обезопасить ребёнка, волнует многих мам гораздо больше, чем их собственное самочувствие. Есть несколько полезных рекомендаций, которые уменьшат вероятность заражения.
- Респираторная маска. Кормление грудью при простуде не должно начинаться без надевания защитной маски. Толь не забывайте о смене респираторов каждые 2 часа. Кроме того, рекомендуется перед сменой повязки смазывать крылья носа оксолиновой мазью. Основное вещество этого средства способствует гибели вирусов.
- Мойте руки с мылом перед каждым контактом с ребёнком. Дело в том, что большое количество вирусов и бактерий остаётся на руках.
Поэтому такая мера профилактики обязательна.
Интересный факт! Как можно чаще старайтесь проветривать помещение и проводить влажную уборку.
Тактика лечения простуды при грудном вскармливании
Прежде всего, рекомендуется обратиться к доктору, особенно, если простудное заболевание сопровождается стойкой и продолжительной температурой тела, мучительным кашлем и сильной болью в горле. В остальном условия одинаковы для всех. Итак, что нужно делать, чтобы простуда у кормящей мамы быстрее прошла?
- Постельный режим. Для быстрого выздоровления первые дни болезни проводятся в кровати. Организму нужно дать отдохнуть для восстановления сил, необходимых для борьбы с инфекцией. Если это условие не соблюсти, то вероятность осложнений высока.
- Вода. Во время простуды, впрочем, как и при любой другой болезни, следует выпивать большое количество воды. Это позволит токсинам быстрее покинуть организм женщины и понизить температуру тела. Старайтесь доводить употребляемую жидкость до температуры, равной температуре тела.
- Еда. На время болезни лучше ограничить себя от обильных приёмов пищи. Старайтесь пить больше воды, употреблять некрепкие бульоны, кушать фрукты и овощи. На качестве грудного молока это не скажется.
- Промывание носа. Это обязательное условие, которое должно соблюдаться каждые 2 часа. Промывать носовые проходы нужно солевым раствором (пол чайные ложки соли на пол литра воды).
Если данные рекомендации будут выполняться, то организм быстрее справится с болезнью.
Что можно кормящей маме при простуде
Женщина, которая кормит ребёнка грудью, должна с осторожностью относиться ко всем лекарственным и народным средствам, поскольку некоторые из них могут нанести вред здоровью и развитию малыша. Как осуществляется лечение простуды кормящей мамы?
Противовирусные средства
Перечень разрешённых препаратов с противовирусным действием при грудном вскармливании крайне ограничен, но они существуют. Это лекарства, в составе которых содержится рекомбинатный альфа-интерферон человека.
- Гриппферон.
- Виферон.
- Лаферобион.
В составе указных препаратов содержится вещество, сходное с тем, что присутствует в грудном молоке матери. Это обеспечивает укрепление иммунитета ребёнка на естественном уровне.
Интересный факт! Принимать противовирусные препараты следует в первые часы развития болезни – когда появляется головная боль и заложенность. Спустя 24 часа препараты неэффективны (на вторые сутки они будут создавать только лишнюю нагрузку на организм).
В данном случае целесообразно использовать народные средства лечения. Самые безопасные, но очень эффективные такие:
- морс из чёрной смородины – просто залейте горсть ягод (свежих или мороженных) горячей водой;
- куриный бульон;
- вода с лимоном и мёдом.
Одновременно с употреблением противовирусных средств следует обязательно соблюдать постельный режим.
Препараты от высокой температуры
Безопасными жаропонижающими средствами для корящей мамы считаются такие.
- Парацетамол. Принимать его необходимо каждые 4-6 часов. Для кормящей женщины рекомендуемая суточная дозировка – 350-650 мг. Разрешёнными аналогами парацетамола являются: Панадол в таблетках, Эффералган.
- Ибупрофен. Суточная доза для мам, кормящих грудью, — 600 мг. За один раз можно принять 400 мг, а затем снизить дозировку до 200 мг. Частота применения – 4-6 часов. Аналогами ибупрофена являются: Нурофен, Ибуфен, Ибупром.
Интересный факт! Такой популярный против температуры препарат как Ацетилсалициловая кислота, или Аспирин, противопоказан кормящим женщинам.
Препараты от болей в горле
При боли в горле кормящей маме показано использование антисептических препаратов, спреев, леденцов, таблеток. Разрешены в данной ситуации такие.
- Для полоскания горла. Раствор Фурацилина, Хлоргексидин, Мирамистин, содово-солевой раствор. Полоскание должно осуществляться не менее 4-х раз в день.
- Спреи. Ингалипт, Гексорал, Хлорофиллипт, Бопарокс, Каметон. Применять их можно до 4-х раз в сутки.
- Таблетки, рассасывающие леденцы. Стрепсилс, Себидин, Фарингосепт, Септефрил.
Если боль в горле вызвана ангиной, то в данном случае целесообразно применять антибиотики. Для этого необходимо обратиться к доктору.
Препараты против насморка
Чтобы облегчить дыхание следует ежедневно до 6 раз в день промывать носовые проходы солевыми растворами или аптечными лекарствами на основе морской воды (Долфин, Аквамарис, Салин).
Во время лактации также разрешено использовать сосудосуживающие средства: Нокспрей, Назол, Галазолин, Тизин, Флутиказон, Назонекс. Принимать их не следует более 5 дней, поскольку такие лекарства вызывают привыкание и приводят к нежелательным эффектам.
Препараты от кашля
При кашле у кормящей женщины разрешены такие препараты.
- Амброксол.
- АЦЦ.
- Флуимуцил.
Для ингаляции разрешается использовать растворы для небулайзера: Лазолван, Амбробене, антисептик Мирамистин, щелочную минеральную воду Боржоми.
Кашель бактериальной природы лечится только при помощи антибиотиков.
Вывод
В профилактических целях простудных заболеваний во время грудного вскармливания следует избегать мест большого скопления людей, особенно в период эпидемий, надевать маску при посещении больниц и поликлиник, регулярно прогуливаться на свежем воздухе, проводить влажную уборку, проветривать помещение, правильно питаться, не нервничать и высыпаться. Здоровья вам!
безопасных трав для кормящей матери, больной простудой — Song Botanicals Co.
Это довольно неприятно, когда у вас отрывистый кашель, ломота в теле и жар от простуды и гриппа, особенно когда вы кормите ребенка грудью! Вас не устраивают ваши симптомы, и вы беспокоитесь, что ваш ребенок тоже может заболеть. Кормящим мамам следует с осторожностью относиться к лекарствам и травам, которые они могут принимать во время болезни. Итак, сегодняшний эпизод аптекарской мудрости поможет вам узнать, какие травы и натуральные средства безопасны для кормящих мам.У тебя слишком много на плечах, чтобы долго болеть!
Смотрите на Youtube:
Слушайте на SoundCloud:
Когда вы больны и кормите грудью, часто возникает беспокойство о том, какие лекарства безопасны, обезвоживание, употребление молока, заразны ли вы? Я слышу, как мамы спрашивают: «Если я буду кормить ребенка грудью, когда у меня простуда, они тоже заразятся?»
Это серьезная проблема. И чтобы решить эту проблему, мне нужно напомнить вам, что я не врач.И если вы беспокоитесь о своем здоровье, обратитесь за помощью к медицинскому работнику! Эта информация предназначена только для образовательных целей!
Помните, что симптомы, которые вы испытываете, — это иммунная реакция нашего организма на болезнь, а не сама инфекция. Итак, на самом деле ваш ребенок уже подвергся этой болезни еще до того, как вы заметили свой первый симптом. Таким образом, прекращение грудного вскармливания, когда вы начинаете кашлять или поднимаетесь, не повлияет на воздействие на ребенка патогена, вызывающего ваше заболевание.Как только вы заметили симптомы, ребенок уже подвергся воздействию патогена и ваших антител.
Чтобы защитить вас и вашего ребенка, ваша удивительная иммунная система вырабатывала антитела в тот момент, когда она вступила в контакт с инфекцией. Эти антитела циркулируют по вашему телу и в грудном молоке. Они ищут возбудителя болезни и устраняют его.
В вашей груди есть иммунные рецепторы, расположенные на ареоле, которые называются железами Монтгомери. Эти иммунные рецепторы взаимодействуют с вашей иммунной системой и младенцами.Когда ребенок кладет рот вам на грудь, он посылает сигнал вашей иммунной системе, подробно рассказывая ей обо всех патогенных микроорганизмах, которым он только что подвергся. Ваша материнская иммунная система немедленно посылает ребенку определенные антитела, чтобы защитить его от вторжений вирусов, бактерий или других патогенов. Это прекрасный пример силы и защиты грудного вскармливания.
Другими словами, если у вас кашель, простуда или грипп, продолжайте кормить грудью как обычно.Ваш ребенок не заразится болезнью через грудное молоко — на самом деле, оно будет содержать антитела, чтобы снизить риск заражения той же болезнью. Это не только безопасно, но и кормить грудью во время болезни — это хорошая идея.
Вот несколько полезных советов и идей, которые помогут вам почувствовать себя лучше. Когда вы почувствуете себя лучше, вы сможете лучше спать; тогда вы сможете быстрее восстановиться. Мы действительно хотим убедиться, что вы не пропускаете слишком много сеансов медсестры. При пропуске кормления вы можете столкнуться с закупоркой протоков, что может привести к маститу. Или пропущенные сеансы кормления могут привести к снижению количества молока .
Простуда — это не повод для беспокойства, если только она не повторяется. Почти каждый заболевает хотя бы раз в сезон простуды и гриппа. Простуда может доставлять неудобства и дискомфорт, а также может рассматриваться как возможность бросить вызов и укрепить вашу иммунную систему и иммунную систему вашего ребенка.
При первых признаках простуды:- Начните пить много жидкости, например воду и чай, а также напитки для регидратации.
- Избегайте сладких напитков, таких как соки.
- Отдых — медсестра в постели. Практика медсестры лежа на боку
- Накормите простуду кастрюлей супа, супом из здорового костного бульона.
- Соберите травы, укрепляющие иммунитет. (Сейчас я перейду к лучшим травам)
Нет ничего лучше сухого отрывного кашля, вызванного щекотанием в задней части горла, или того тяжелого влажного кашля, который продолжается всю ночь.
Когда вы начинаете кашлять, оцените свой план оздоровления:- Исключите продукты, вызывающие слизь, — пшеницу, глютен, молочные продукты, сахар, OJ
- Верните влагу в воздух, чтобы ваше горло и носовые пазухи не были такими сухими, включив увлажнитель с травами или эфирными маслами.
- Сделайте травяной пар, полоскание горла и ванну, чтобы очистить легкие и вылечить инфекцию.
- Пейте чай, успокаивающий горло.
- Сделать фруктовое мороженое на травах
- Рассасывать леденцы с травами
Я создал электронную книгу « Free Herbs for Kids» и онлайн-курс, если вы хотите научиться делать все это для себя. Рецепты и информация полезны как для вас, так и для ваших детей. Приглашаю записаться прямо сейчас!
Детская лечебная ванна с травами — одна из моих любимых травяных смесей для очистки легких и носовых пазух.Он также отлично подходит для облегчения боли и напряжения, связанных с продолжительным кашлем. Ее можно превратить в ванну, пар или полоскание — или все три для максимальной эффективности — ванна поставляется со всеми инструкциями, но если вы хотите узнать больше, посмотрите мое видео под названием:
Тимьян: противоотечное средство на травах для легких — Травяные ванны — Пар — полоскание — Поддержка дыхательных путей для носовых пазух
Я комбинирую Детская лечебная ванна с травами и Детская респираторная настойка для борьбы с заложенностью легких и носовых пазух, болезненностью горла и болями в теле.Эти средства дополняют друг друга, поддерживая вашу дыхательную и иммунную системы. Как я уже упоминал ранее, то, что вы не используете. Сохраните и это в следующий раз, когда ваш ребенок кашляет.
Лихорадка — это естественный способ избавить организм от инфекции, который на самом деле является признаком здоровой иммунной системы. Лихорадка может быть опасной, если она становится слишком высокой или длится слишком долго. 100,4 ° F (38 ° C) — это температура выше 103,1 ° F (39,5 ° C) — высокая температура .
Помните, что очень важно продолжать грудное вскармливание и поддерживать гидратацию. Обезвоживание — самая большая опасность повышения температуры тела, так как оно снижает выработку молока. Каждый раз, когда вы заболели, ожидайте временного снижения вашего запаса, которое должно восстановиться после выздоровления. Если вас беспокоит количество молока, посмотрите мой видеоролик о том, как быстро увеличить количество молока.
Травы помогают снять жар двумя способами. В зависимости от того, как вы их используете, травы могут охладить или слегка согреть вас, вызывая потоотделение и последующее снижение температуры тела.
Безопасные травы для кормящих мам при кашле, простуде и гриппеВкратце: некоторые травы классифицируются как жаропонижающие, что означает, что они снижают температуру. Жаропонижающие средства, такие как лимонный бальзам, ромашка, тысячелистник и бузина, считаются охлаждающими средствами и также являются нервными релаксантами.
Другие травы обладают потогонным действием, что означает, что они способствуют потоотделению. Они работают с телом, повышая температуру тела, одновременно позволяя телу регулировать ее посредством естественного охлаждающего механизма потоотделения.
Горячие чаи, настои и ванны усиливают потогонное действие. Эти травы, в том числе имбирь, бузина и тимьян, также расслабляют опорно-двигательный аппарат, поэтому люди с простудой, гриппом или респираторной инфекцией часто лучше спят после их приема.
- Бузина и Тимьян — это хорошо изученные противовирусные, антибактериальные травы, которые нежны и безопасны для кормящих мам.
- Эхинацея очень эффективна при первых признаках простуды или гриппа.
- Кора дикой вишни — отличное отхаркивающее средство, которое помогает успокоить большинство типов кашля, а также является эффективным противоотечным средством.
- Тимьян и лаванда — мощные противоотечные, спазматические и антисептические травы, которые по-прежнему являются нежными и безопасными растительными средствами для кормящих мам и их детей.
- Иммунный чай — Бузина, эхинацея, ромашка и перечная мята.
Помните, что все эти средства считаются безопасными для вас как кормящей матери, даже если ваш ребенок новорожденный, и они рекомендуются для детей от 6 месяцев и старше.
Милая мама, надеюсь, тебе скоро станет лучше! Просто помните, что исцеление и выздоровление — это процесс, который занимает больше времени, чем мы хотим! Пейте чай, пар, полоскайте горло и принимайте ванну. Настойки легко принимать. Тебе понадобится помощь с супом и по дому. Поверьте, все это будет для вас, когда вы выздоровеете.
Обнимайте и не забывайте позволить вашей любви и вашему молоку течь!
Мария
8 простых средств естественного облегчения детской простуды
Если вы похожи на меня, то боитесь первой простуды вашего ребенка. Вы избегаете ситуаций, когда ваш малыш может подхватить ошибку. И пытается защитить вашего ребенка, делая его счастливым и здоровым как можно дольше.
Но это неизбежно. Наши идеальные малыши рано или поздно переболеют.
Заложенный нос и бессонные ночи могут вызывать у младенцев чувство беспокойства. И поскольку родители уже лишены сна, они могут подтолкнуть нас к новым пределам.
Хорошая новость в том, что вы можете многое сделать, чтобы помочь своему ребенку, естественно. И радует то, что это прекрасная возможность более глубоко установить связь со своим малышом во время вашего мини-кризиса, укрепляя ее доверие к вам, что вы всегда будете рядом, когда вы ей понадобитесь. Итак, вот восемь советов, которые помогли мне, когда у моего ребенка простуда и заложен нос, которые, я надеюсь, помогут и вам.
01. Кормите ребенка грудью, часто
Медсестра, медсестра и снова медсестра. Младенцы, находящиеся на грудном вскармливании, как правило, реже болеют простудными заболеваниями и быстрее выздоравливают с менее серьезными симптомами. Грудное молоко полно мощных химических веществ, называемых антителами. Когда кормящая мать подвергается воздействию вируса простуды, ее организм вырабатывает специфические антитела к вирусу.
Когда она кормит грудью, эти антитела передаются ее ребенку, обеспечивая имунный импульс для борьбы с вирусом и быстрого избавления от инфекции.Интересно, что матери не обязательно болеть самой. Простое нахождение рядом с ее ребенком будет стимулировать выработку антител, специфичных к вирусу, с которым имеет дело ее ребенок.
02. Носи своего ребенка
Камни для ношения младенцев. Я ношу сына при каждой возможности. У ношения для младенцев бесчисленное множество преимуществ, но на данный момент я испытал следующие преимущества в отношении простуды:
- Младенцы лучше себя чувствуют в вертикальном положении. Это позволяет очистить заложенный нос и заложенность носа, облегчая дыхание, что способствует спокойному сну.Когда мой маленький человечек простужается, он дремлет в переноске, что является находкой.
- Ношение младенцев снижает частоту ушных инфекций, которые могут быть осложнением простуды. Ношение ребенка в вертикальном положении позволяет жидкости стекать из ушей естественным образом, снижая вероятность возникновения ушной инфекции.
- Ношение младенцев улучшает иммунологическую защиту. Чувство осязания имеет решающее значение для здорового физического и эмоционального развития младенцев. Без регулярных и продолжительных прикосновений младенцы вырабатывают гормон стресса кортизол.Высокий уровень кортизола снижает выработку лейкоцитов, которые жизненно важны для борьбы с инфекциями и поддержания здоровья иммунной системы.
Я создал страницу специально для вас, в которой изложено все, что вам нужно знать о ношении ребенка: я покрываю эластичные бинты, мягкие структурированные переноски и рюкзаки-переноски. Дома я использую бинт Moby, и так делаю с тех пор, как мой маленький человечек был новорожденным. В дороге мы используем нашу Beco Soleil. А совсем недавно мы потратили деньги на тульского малыша — пока что мой любимый.А зимой нам понадобилось теплое, непродуваемое и непромокаемое укрытие — мы любим своего шимпанзе!
03. Разблокируйте заложенный нос у ребенка
Представьте, что вы простужены и не можете высморкаться. Вот как чувствует себя ваш ребенок. Пока малышам не исполнится около двух лет, они не могут как следует прочищать носы. Итак, им нужна ваша помощь!
Нежный туман с соленой водой, которым можно распылить нос ребенка, просто необходим. Он очищает излишки слизи в носовых проходах, а также побуждает вашего ребенка чихать и выделять больше слизи.Мы использовали для младенцев Hydrasense Ultra Gentle Mist.
Вы слышали о носовой присоске Фриды? Это уникальный назальный аспиратор, который образует уплотнение на внешней стороне ноздри вашего ребенка по сравнению с традиционным аспиратором, который входит в ноздрю вашего ребенка. (намного менее удобный). Часто, когда наш малыш не может заснуть и я слышу, что у него заложенный нос, я использую «Нос Фрида», и тогда он мирно уходит. Ему это не нравится, но это работает!
04.Повысьте иммунитет вашего ребенка
Витамин D и пробиотики могут укрепить иммунную систему вашего ребенка. Известен как солнечный витамин; наши тела производят его естественным путем под воздействием солнца. Витамин D жизненно важен для правильного функционирования иммунной системы.
Младенцы могут испытывать дефицит витамина D, если мы пытаемся защитить их от солнца. В таких местах, как Канада, с длинными темными зимами добавка становится еще более важной. Стандартная рекомендация для грудного ребенка — 400 МЕ в день.Важно проконсультироваться с врачом, так как эта доза может варьироваться в зависимости от индивидуальных факторов, включая географическое положение и возраст вашего ребенка.
Пробиотики невероятны и могут помочь при различных состояниях, от экземы до аллергии и диареи. Более 80% нашей иммунной системы находится в нашей пищеварительной системе. Вот почему жизненно важно поддерживать здоровый кишечник, чтобы иметь крепкую иммунную систему. Если дать ребенку пробиотики, это поможет обеспечить ему здоровый кишечник.
Я даю своему маленькому парню пробиотики каждый день.Мы используем продукт HMF Natogen Probiotic от Genestra. Он содержит большое количество необходимых младенцев бактерий, включая Bifidobacterium i nfantis . Это порошок, и он любит его принимать. Я покупаю его у своего натуропата, но он также доступен в Интернете. Еще одна замечательная линейка продуктов — это BioGaia, доступная в виде жидких капель.
05. Поднимите кровать для сна вашего ребенка
Какое положение для сна лучше всего ребенку с заложенным носом? Что ж, независимо от того, спит ли ваш ребенок в кроватке или вместе с вами (как и мы), наклон изголовья кровати может помочь устранить скопление, что облегчит сон.Клинья для кроватки можно разместить под простыней в кроватке или кроватке, чтобы помочь ребенку приподнять голову.
06. Увлажнение воздуха для облегчения заложенности носа
Сухой воздух, ухудшающийся из-за центрального отопления зимой, вызывает уплотнение, накопление слизи в носу и заложенность носа.
Использование испарителя теплого воздуха или увлажнителя холодного воздуха помогает очистить носовые проходы. Лично я предпочитаю испарители с теплым воздухом, но подойдет любой из них. В моем вапорайзере есть лекарственный колодец, в который я добавляю эвкалипт, чтобы действительно помочь очистить дыхательные пути моего ребенка.Если вы все же используете испаритель теплого воздуха, держите его в недоступном для ребенка месте, так как они могут стать причиной ожога.
07. Использование гомеопатии для облегчения симптомов простуды
Гомеопатические средства — безопасная альтернатива стандартным лекарствам от простуды и гриппа для младенцев, и я предпочитаю их, когда дело доходит до домашних средств от детской простуды (и практически любых проблем со здоровьем!). У нас есть семейный гомеопат, поэтому, когда мой ребенок простудился, я спросил ее, какие средства подействуют лучше всего, исходя из его индивидуальных симптомов.
Гомеопатия эффективна и не имеет побочных эффектов. Если у вас нет семейного гомеопата, вы можете найти лекарства в местном магазине здоровья или аптеке. Boiron производит прекрасные средства от простуды, а также от прорезывания зубов и колик. Их продукт, Coryzalia, облегчает чихание, заложенность носа и субфебрильную температуру. Лекарство выпускается в виде жидкости в отдельных ампулах, и их очень легко давать.
08. Спи и отдыхай как можно больше
Сон и отдых — ключ к выздоровлению от любой болезни.А когда ваш ребенок простужается, он беспокоится больше, чем когда-либо. Ребенок, который спал по ночам, теперь может просыпаться ежечасно (как и мой маленький парень с первой простудой), а расписание сна выходит в окно. Примите, что это так … и что это временно.
В дополнение к приведенным выше советам сделайте все, что вы можете придумать, чтобы вздремнуть, поскольку они ускорят выздоровление вашего ребенка — например, отправляйтесь в длительную поездку, если ваш ребенок хорошо спит в машине. Для меня ношение ребенка очень полезно.
Начало первой простуды моего сына совпало с первым зимним снегом в Ванкувере, поэтому в середине дня я прижалась к моему маленькому парню, чтобы помочь ему выспаться — настоящее блаженство мумии!
Успокойся, мама
Надеюсь, эти советы помогут вам с первой простудой вашего ребенка. И помните, что вашему малышу больше всего нужны мама и папа. Ей нужны объятия, успокоение и тон для общения.
И расслабься с собой. Ваш ребенок может быть простужен, но родителям это тоже тяжело.Немного заботы о себе и перерыва в работе имеют большое значение. Принимайте помощь от других, когда ее предлагают.
Хотя это было тяжело, первая простуда моего сына дала мне возможность установить с ним связь на более глубоком уровне.
Это была возможность вытащить все мои мумие ноу-хау, и это дало нам возможность свернуться калачиком и вместе посмотреть наш первый снег — в конце концов, неплохо.
ГРУДНОЕ ВКОРМЛЕНИЕ, УХОД, ПРОФИЛАКТИЧЕСКИЕ МЕРЫ И ЛЕЧЕНИЕ ДЛЯ НОВОРОЖДЕННЫХ — Беременность, роды, послеродовой уход и уход за новорожденным
В этом разделе содержится подробная информация о грудном вскармливании, уходе за ребенком, лечении, иммунизации, плановых и контрольных визитах и срочном направлении в больницу.
- Общие принципы приведены в разделе по надлежащему уходу A1-A6.
- Если мать ВИЧ-инфицирована, см. Также G7-G11.
К2-К4. СОВЕТ ПО грудному вскармливанию
Консультант по важности исключительно грудного вскармливания во время беременности и после родов
ВКЛЮЧИТЕ ПАРТНЕРА ИЛИ ДРУГИХ ЧЛЕНОВ СЕМЬИ, ЕСЛИ ВОЗМОЖНО
Объясните матери, что:
Грудное молоко содержит в точности питательные вещества. потребности
- →
легко усваивается и эффективно используется организмом ребенка.
- →
защищает ребенка от инфекции.
Младенцы должны начать грудное вскармливание в течение 1 часа после рождения. Им не следует есть или пить до того, как они начнут кормить грудью.
Младенцы должны получать исключительно грудное вскармливание в течение первых 6 месяцев жизни.
Грудное вскармливание
- →
помогает развитию ребенка и развитию привязанности к матери и ребенку.
- →
может помочь отсрочить новую беременность (см. D27 для грудного вскармливания и планирования семьи).
Информацию о консультациях, если мать ВИЧ-инфицирована, см. G7 .
Помогите матери начать грудное вскармливание в течение 1 часа, когда ребенок будет готов.
После рождения позвольте ребенку удобно отдохнуть на груди матери при контакте кожа к коже.
Скажите матери помочь ребенку приложить грудь, когда он будет готов, обычно в течение первого часа. Признаки готовности к кормлению грудью:
- →
ребенок осматривается / движется
- →
рот открыт
- →
поиск.
- Проверьте правильность положения и крепления при первой подаче. Предлагаю помочь маме в любое время К3 .
Дайте ребенку отпустить грудь самостоятельно; затем предложите вторую грудь.
- Если ребенок не ест в течение 1 часа, осмотрите ребенка J2-J9 . Если он здоров, оставьте ребенка матери, чтобы он попробовал позже. Оцените через 3 часа или раньше, если ребенок маленький J4 .
- Если мать больна и не может кормить грудью, помогите ей сцеживать грудное молоко и покормите ребенка из чашки. K6 .В первый день сцеживать ложкой и кормить ложкой.
Если мать вообще не может кормить грудью, воспользуйтесь одним из следующих вариантов:
- →
сдавшее термически обработанное грудное молоко.
- →
Если нет, то коммерческие детские смеси.
- →
Если нет, то смесь домашнего приготовления из модифицированного молока животных.
Поддержка исключительно грудного вскармливания
Держите мать и ребенка вместе в постели или в пределах досягаемости. Не разделяйте их .
Поощряйте грудное вскармливание по требованию, днем и ночью, пока ребенок хочет.
- →
Ребенку необходимо кормить днем и ночью 8 или более раз в сутки с момента рождения. Только в первый день доношенный ребенок может спать много часов после хорошего кормления.
- →
Маленького ребенка следует поощрять к кормлению днем и ночью не менее 8 раз в сутки с момента рождения.
Помогайте матери, когда она хочет, и особенно, если она впервые рожает или становится матерью подросткового возраста.
Позвольте ребенку высвободить грудь, затем предложите вторую грудь.
Если мать должна отсутствовать, дайте ей сцеживать грудное молоко и позвольте кому-нибудь еще кормить ребенка сцеженным грудным молоком из чашки.
ЗАПРЕЩАЕТСЯ заставлять ребенка брать грудь.
ЗАПРЕЩАЕТСЯ прерывать кормление до того, как ребенок захочет.
ЗАПРЕЩАЕТСЯ давать какой-либо другой корм или воду.
НЕ используйте искусственные соски или пустышки.
Обучите мать правильному расположению и прикладыванию для грудного вскармливания
Покажите матери, как держать ребенка на руках. Ей следует:
- →
убедиться, что голова и тело ребенка находятся на прямой линии
- →
убедиться, что ребенок обращен к груди, нос ребенка напротив ее соска
- →
держать тело ребенка близко к ее телу
- →
поддерживать все тело ребенка, а не только шею и плечи
Покажите матери, как помочь ребенку прикрепиться.Ей следует:
- →
прикоснуться к губам ребенка своим соском
- →
подождать, пока рот ребенка широко не откроется
- →
быстро переместить ребенка на грудь, нацеливаясь на ребенка. нижняя губа значительно ниже соска.
Ищите признаки хорошего прикрепления:
- →
больше ареолы, видимой над ртом ребенка
- →
широко открытый рот
- →
нижняя губа
- →
подбородок ребенка касается груди
Ищите признаки эффективного сосания (то есть медленного, глубокого сосания, иногда с паузой).
Если насадка или сосание плохое, попробуйте еще раз. Затем сделайте переоценку.
При нагрубании груди сцедите небольшое количество грудного молока перед началом грудного вскармливания, чтобы смягчить область сосков, чтобы ребенку было легче приложить грудь.
Если мать ВИЧ-инфицирована, см. G7 для получения специальных консультаций для ВИЧ-инфицированной матери, кормящей грудью.
Если мать выбрала заместительное кормление, см. G8.
Оказывать особую поддержку грудному вскармливанию маленького ребенка (недоношенного и / или маловесного).
СОВЕТСЯ МАТЕРИ:
Убедите мать, что она может кормить грудью своего маленького ребенка и у нее достаточно молока.
Объясните, что ее молоко — лучшая еда для такого маленького ребенка. Кормление для нее даже важнее, чем для большого ребенка.
Объясните, как меняется внешний вид молока: молоко в первые дни густое и желтое, затем становится более жидким и белым. Оба хороши для ребенка.
Маленький ребенок не ест так же хорошо, как большой ребенок в первые дни:
- →
может легко утомляться и плохо сосать вначале
- →
может короче сосать перед отдыхом
- →
может заснуть во время кормления
- →
может иметь длинные паузы между сосаниями и может дольше кормить
- →
не всегда просыпается для кормления.
Объясните, что грудное вскармливание станет легче, если ребенок будет сосать и стимулировать грудь сам и когда ребенок станет больше.
Поощряйте контакт кожа к коже, поскольку это облегчает грудное вскармливание.
ПОМОГИТЕ МАТЕРИ:
Начните кормление грудью в течение 1 часа после рождения.
Кормите ребенка каждые 2-3 часа. Разбудите ребенка для кормления, даже если он / она не просыпается один, через 2 часа после последнего кормления.
Всегда начинайте кормление с грудного вскармливания, прежде чем предлагать чашку. При необходимости улучшите отток молока (позвольте матери сцеживать немного грудного молока, прежде чем прикладывать ребенка к груди).
Держите ребенка дольше у груди. Разрешайте длинные паузы или долгую медленную подачу. Не прерывайте кормление, если ребенок все еще пытается.
Если ребенок еще не сосет хорошо и достаточно долго, сделайте то, что лучше подходит в ваших условиях:
- →
Позвольте матери сцеживать грудное молоко в рот ребенка K5.
- →
Позвольте матери сцеживать грудное молоко и кормить ребенка из чашки K6 . В первый день сцеживайте грудное молоко и кормите ложкой молозиво.
Научите мать наблюдать за глотанием, если даёт сцеженное грудное молоко.
- Ежедневно взвешивайте ребенка (при наличии точных и точных весов), записывайте и оценивайте прибавку в весе K7 .
Окажите особую поддержку близнецам, кормящим грудью.
ПОСОВЕТУЙТЕ МАТЬ:
Убедите мать, что у нее достаточно грудного молока для двух младенцев.
Сообщите ей, что близнецам может потребоваться больше времени для установления грудного вскармливания, поскольку они часто рождаются недоношенными и с низкой массой тела при рождении.
ПОМОГИТЕ МАТЕРИ:
K5-K6. АЛЬТЕРНАТИВНЫЕ МЕТОДЫ КОРМЛЕНИЯ
Срое грудное молоко
Матери нужны чистые емкости для сбора и хранения молока. Можно использовать кувшин с широким горлышком, кувшин, миску или чашку.
После сцеживания молоко следует хранить с плотно закрывающейся крышкой или крышкой.
Научите мать сцеживать грудное молоко:
- →
Чтобы давать молоко ребенку, когда его нет дома. Для кормления ребенка, если он маленький и слишком слаб, чтобы сосать грудь
- →
Для облегчения нагрубания и помощи ребенку в прикреплении
- →
Для осушения груди при тяжелом мастите или абсцессах.
Научите мать сцеживать молоко самостоятельно. НЕ делать это за нее.
Научите ее:
- →
Тщательно вымыть руки.
- →
Сядьте или встаньте поудобнее и держите чистый контейнер под грудью.
- →
Положите ее указательный и большой пальцы по обе стороны ареолы за соском.
- →
Слегка надавите внутрь к груди между ее пальцем и большим пальцем.
- →
Сцеживайте одну сторону, пока поток молока не замедлится. Затем выразите другую сторону.
- →
Продолжайте чередовать стороны не менее 20-30 минут.
Если молоко не течет хорошо:
- →
Приложите теплые компрессы.
- →
Попросите кого-нибудь помассировать ее спину и шею перед сцеживанием.
- →
Обучайте маму массажу груди и сосков.
- →
Немедленно покормите ребенка из чашки. В противном случае храните сцеженное молоко в прохладном, чистом и безопасном месте.
При необходимости повторите процедуру для сцеживания грудного молока не менее 8 раз за 24 часа. Сцеживайте столько, сколько потребуется ребенку, каждые 3 часа.
- Когда совсем не кормите грудью, сцедите немного, чтобы облегчить боль K5 .
Если мать очень больна, помогите ей сцеживать или сделайте это за нее.
Сцеживание грудного молока вручную прямо в рот ребенка
Научите мать сцеживать грудное молоко.
Держите ребенка в контакте кожа к коже, рот близко к соску.
Сцеживайте грудь до тех пор, пока на соске не появятся капли грудного молока.
Подождите, пока ребенок не насторожится и не откроет рот и глаза, или слегка стимулируйте ребенка разбудить его / его.
Дайте ребенку понюхать и лизнуть сосок и попытаться сосать.
Дайте ребенку попасть в рот грудного молока.
Подождите, пока ребенок не проглотит, прежде чем сцеживать еще несколько капель грудного молока.
Через некоторое время, когда ребенок насытится, он закроет рот и перестанет пить грудное молоко.
Попросите мать повторять этот процесс каждые 1-2 часа, если ребенок очень маленький (или каждые 2-3 часа, если ребенок не очень маленький).
Будьте гибкими при каждом кормлении, но убедитесь, что доза достаточна, проверяя ежедневную прибавку в весе.
Научите мать термической обработке сцеженного молока
Внимательно объясните и продемонстрируйте, как термически обрабатывать сцеженное грудное молоко. Посмотрите, как мать занимается термической обработкой сцеженного грудного молока. Перед тем, как уйти, проверьте, понимает ли мать.
Сцеживайте грудное молоко (от 50 до 150 мл) в чистой стеклянной банке объемом 450 мл и закройте ее крышкой.
Наклейте на банку имя ребенка, дату и время.
Поместите банку в кастрюлю (около 1 литра) и залейте в кастрюлю кипяток — 450 мл или 2 см ниже края кастрюли.Если банка плавает, положите на нее груз.
Оставьте на полчаса. Вынуть молоко, остудить, дать ребенку или хранить в холодильнике.
Кормление из чашки сцеженным грудным молоком
Научите мать кормить ребенка из чашки. Не кормите ребенка самостоятельно. Мать должна:
Измерить количество молока в чашке
Удерживать ребенка в полу вертикальном положении на коленях
Поднести чашку с молоком к губам ребенка:
- →
оставьте чашку слегка на нижней губе
- →
прикоснитесь краем чашки к внешней части верхней губы
- →
кончик чашки так, чтобы молоко доходило только до губ ребенка
- →
но делать не наливайте молоко в рот ребенку.
Ребенок настораживается, открывает рот и глаза и начинает кормить.
Ребенок сосет молоко, проливая его немного.
Маленькие дети начинают брать молоко в рот, используя язык.
Ребенок глотает молоко.
Ребенок заканчивает кормление, когда закрывается рот или когда он не хочет есть больше.
Если ребенок не принимает рассчитанное количество:
- →
Кормите в течение более длительного времени или кормите чаще
- →
Научите мать измерять потребление пищи ребенком в течение 24 часов, а не только при каждой подаче.
Если мать не сцеживает достаточно молока в первые несколько дней или если мать вообще не может кормить грудью, используйте один из следующих вариантов кормления:
- →
сданное грудное молоко, подвергнутое термообработке
- →
домашняя или коммерческая формула.
Кормите ребенка из чашки, если мать недоступна для этого.
Ребенок хорошо кормится из чашки, если проглатывается необходимое количество молока, мало проливается и сохраняется прибавка в весе.
Количество кормления из чашки
- Начните с 80 мл / кг массы тела в день в течение первого дня. Увеличивайте общий объем на 10-20 мл / кг в день, пока ребенок не будет получать 150 мл / кг / день. Видеть .
Разделите итог на 8 каналов. Давайте каждые 2-3 часа маленькому или больному ребенку.
Проверьте суточное потребление пищи ребенком. Размер отдельных фидов может отличаться.
Продолжайте, пока ребенок не наберет необходимое количество.
Мойте чашку водой с мылом после каждого кормления.
Приблизительное количество кормления из чашки (мл) каждые 2-3 часа с момента рождения (по весу)
Вид в собственном окне
| Вес (кг) | День 0 | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
|---|---|---|---|---|---|---|---|---|
| 1,5-1,9 | 15 мл | 17 мл | 19 мл | 21 мл | 123 | 27 мл | 27 + мл | |
| 2.0-2,4 | 20 мл | 22 мл | 25 мл | 27 мл | 30 мл | 32 мл | 35 мл | 35 + мл |
| 2.5+ | 25 мл | 28 мл | 30 мл | 35 мл | 35 мл | 40 + мл | 45 + мл | 50 + мл |
Признаки того, что ребенок получает достаточное количество молока
Ребенок доволен подачей.
Потеря веса менее 10% в первую неделю жизни.
Ребенок набирает не менее 160 г в следующие недели или минимум 300 г в первый месяц.
Ребенок мочится каждый день так же часто, как и кормит.
Стул ребенка меняется с темного на светло-коричневый или желтый к 3 дням.
K7. ВЗВЕШИТЕ И ОЦЕНИТЕ НАБОР ВЕСА
Взвесьте ребенка в первый месяц жизни
ВЕСЬ РЕБЕНОК
Ежемесячно, если вес при рождении нормальный и грудное вскармливание хорошее.Каждые 2 недели при заместительном кормлении или лечении изониазидом.
Когда ребенка приносят на обследование из-за того, что он плохо питается или болен.
ВЕСЫ МАЛЕНЬКОГО МЛАДЕНЦА
Оценить прибавку в весе
Используйте эту таблицу для руководства при оценке прибавки в весе в первый месяц жизни
Посмотреть в собственном окне
| Возраст | Приемлемая потеря веса / прибыль в первый месяц жизни |
|---|---|
| 1 неделя | Убыток до 10% |
| 2-4 недели | Прирост не менее 160 г в неделю (не менее 15 г / день) |
| 1 месяц | Наберите не менее 300 г в первый месяц |
| При ежедневном взвешивании с точными весами | |
| Первая неделя | Нет потери веса или общая менее 10% |
| После | суточный привес у маленьких детей не менее 20 г |
Обслуживание весов
Ежедневное / еженедельное взвешивание требует точных и точных весов (шаг 10 г):
- →
Калибровка это ежедневно согласно инструкции.
- →
Проверить точность согласно инструкции.
Простые пружинные весы недостаточно точны для ежедневного / еженедельного взвешивания.
К8. ДРУГАЯ ПОДДЕРЖКА ГРУДНОГО ВРАЩЕНИЯ
Окажите особую поддержку матери, которая еще не кормит грудью
(Мать или ребенок заболели, или ребенок слишком мал, чтобы сосать грудь)
- Научите мать сцеживать грудное молоко K5 . Если нужно, помогите ей.
Используйте молоко, чтобы кормить ребенка из чашки.
Если мать и ребенок разлучены, помогите матери увидеть ребенка или проинформируйте ее о состоянии ребенка не реже двух раз в день.
Если ребенка направили в другое учреждение, убедитесь, что ребенок получает сцеженное грудное молоко, если это возможно.
Поощряйте мать кормить грудью, когда она или ребенок выздоравливает.
Если у ребенка нет матери
Давайте из чашки грудное молоко, прошедшее термообработку, домашнее или коммерческое молоко.
- Научите воспитателя готовить молоко и кормить ребенка K6.
Последующее наблюдение через 2 недели; взвесьте и оцените прибавку в весе.
Посоветуйте матери, которая совсем не кормит грудью, как избавиться от нагрубания.
(Ребенок умер или родился мертвым, мать выбрала искусственное вскармливание)
Грудь может быть неудобной какое-то время.
Избегайте стимуляции груди.
Поддержите грудь хорошо сидящим бюстгальтером или тканью.Не связывайте грудь плотно, так как это может усилить ее дискомфорт.
Приложите компресс. Некоторым мамам комфортно в тепле, другие предпочитают холодный компресс, чтобы уменьшить отек.
Научите мать сцеживать достаточно молока, чтобы уменьшить дискомфорт. Сцеживание можно проводить несколько раз в день, когда грудь переполнена. Это не нужно делать, если матери неудобно. Это будет меньше, чем может съесть ее ребенок, и не будет стимулировать увеличение выработки молока.
Снимает боль. Можно использовать анальгетик, такой как ибупрофен или парацетамол. Некоторые женщины используют растительные продукты, такие как чаи из трав, или растения, такие как сырые листья капусты, кладут прямо на грудь, чтобы уменьшить боль и отек.
Посоветуйте обратиться за помощью, если грудь становится болезненной, опухшей, красной, если она плохо себя чувствует или температура превышает 38 ° C.
Не рекомендуется фармакологическое лечение для уменьшения количества молока.
Вышеуказанные методы считаются более эффективными в долгосрочной перспективе.
К9. ОБЕСПЕЧИВАЙТЕ ТЕПЛО РЕБЕНКА
Держите ребенка в тепле
ПРИ РОЖДЕНИИ И В ПЕРВЫЙ ЧАС (-И)
Теплое родильное отделение: для рождения ребенка температура в помещении должна быть 25-28 ° C, нет сквозняка.
Сухой ребенок: сразу после рождения положите ребенка на живот матери или на теплую, чистую и сухую поверхность. Тщательно вытрите все тело и волосы сухой тканью.
Контакт кожи с кожей: Оставьте ребенка на животе матери (до перерезания пуповины) или на груди (после перерезания пуповины) после рождения как минимум на 2 часа.Накройте ребенка мягкой сухой тканью.
Если мать не может держать ребенка кожа к коже из-за осложнений, заверните ребенка в чистую, сухую, теплую ткань и поместите в кроватку. Накройте одеялом. Используйте лучистую грелку, если комната не теплая или ребенок маленький.
ПОСЛЕДУЮЩИЕ (ПЕРВЫЙ ДЕНЬ)
Объясните матери, что согревание ребенка важно для его здоровья.
Оденьте ребенка или заверните в мягкую чистую ткань.Первые несколько дней прикрывайте голову шапочкой, особенно если ребенок маленький.
Убедитесь, что ребенок одет или завернут и накрыт одеялом.
Держите ребенка в пределах досягаемости матери. Не разделяйте их (совместное проживание).
Если мать и ребенок должны быть разделены, убедитесь, что ребенок одет или завернут и накрыт одеялом.
Оценивайте тепло каждые 4 часа, дотрагиваясь до ножек ребенка: если ступни замерзли, используйте контакт кожа к коже, добавьте дополнительное одеяло и проведите повторную оценку (см. Раздел «Разогрейте новорожденного»).
Следите за тем, чтобы в комнате матери и ребенка было тепло. Если в комнате недостаточно тепло, всегда накрывайте ребенка одеялом и / или используйте контакт кожа к коже.
ДОМА
Объясните матери, что младенцам нужно на один слой одежды больше, чем другим детям или взрослым.
Сохраняйте комнату или часть комнаты в тепле, особенно в холодном климате.
В течение дня одевайте или укутывайте ребенка.
Ночью позвольте ребенку спать с матерью или в пределах легкой досягаемости, чтобы облегчить кормление грудью.
Не кладите ребенка на холодную или влажную поверхность.
Не купать ребенка при рождении. Перед купанием подождите не менее 6 часов.
Не пеленать — оберните слишком туго. Пеленание делает их холодными.
Не оставляйте ребенка под прямыми солнечными лучами.
Держите маленького ребенка в тепле
Помещение для ребенка должно быть теплым (не ниже 25 ° C), без сквозняков.
Объясните маме важность тепла для маленького ребенка.
После рождения посоветуйте матери держать ребенка в контакте кожа к коже как можно дольше.
Посоветуйте использовать дополнительную одежду, носки и шапочку, одеяла, чтобы согреть ребенка или когда ребенка нет с мамой.
Вымойте или купите ребенка в очень теплой комнате в теплой воде. После купания немедленно и тщательно высушите. После купания согрейте ребенка.Избегайте купания маленьких детей.
Регулярно проверяйте, горячие ли ноги. Если холодно, снова согрейте ребенка (см. Ниже).
Обратитесь за помощью, если ноги ребенка остаются холодными после согревания.
Согрейте ребенка кожа к коже
Перед согреванием снимите с ребенка холодную одежду.
Положите новорожденного кожа к коже на грудь матери, одетой в предварительно подогретую рубашку, расстегнутую спереди, подгузник (подгузник), шляпу и носки.
Накройте младенца на груди матери ее одеждой и дополнительным (предварительно нагретым) одеялом.
Проверяйте температуру каждый час до нормальной.
Держите ребенка с матерью до тех пор, пока температура тела ребенка не станет в пределах нормы.
Если ребенок маленький, посоветуйте матери держать ребенка в контакте кожа к коже как можно дольше, днем и ночью.
Убедитесь, что температура в помещении, где происходит отогревание, составляет не менее 25 ° C.
- Если температура ребенка ниже 36,5 ° C после 2 часов согревания, повторно оцените ребенка J2-J7 .
Если необходимо направление, держите ребенка в положении «кожа к коже» / в контакте с матерью или другим лицом, сопровождающим ребенка.
K10. ДРУГОЙ УХОД ЗА МЛАДЕНЦЕМ
Всегда мойте руки до и после ухода за ребенком. ЗАПРЕЩАЕТСЯ делиться припасами с другими младенцами.
Уход за пуповиной
Мойте руки до и после ухода за пуповиной.
Ничего не кладите на пень.
Сложите подгузник (подгузник) под культей.
Не закрывайте конец пуповины чистой одеждой.
Если культя загрязнена, промойте его чистой водой с мылом. Тщательно вытрите его чистой тканью.
- Если пупок красный или истекает гной или кровь, осмотрите ребенка и проведите соответствующее лечение. J2-J7 .
Объясните матери, что ей следует обратиться за помощью, если пупок красный или из него выходит гной или кровь.
ЗАПРЕЩАЕТСЯ перевязать культю или живот .
НЕ наносите какие-либо вещества или лекарства на культю.
Избегайте без надобности прикасаться к культю.
Спящий
Используйте прикроватную сетку днем и ночью для спящего ребенка.
Дайте ребенку спать на спине или на боку.
Держите ребенка подальше от дыма или курящих людей.
Держите ребенка, особенно маленького, вдали от больных детей или взрослых.
Гигиена (стирка, купание)
ПРИ РОЖДЕНИИ
НЕ удаляйте верникс.
НЕ купайте ребенка по крайней мере до 6-часового возраста.
ПОЗЖЕ И ДОМА
Ежедневно мыть лицо, шею, подмышки.
Вымойте загрязненные ягодицы. Тщательно просушите.
Ванна при необходимости:
- →
Убедитесь, что в комнате тепло, без сквозняков
- →
Используйте теплую воду для купания
- →
Тщательно высушите ребенка, оденьте и накройте после ванны.
ДРУГАЯ УХОД ЗА ДЕТЯМИ
НЕ купайте ребенка до 6 часов или если он замерз.
ЗАПРЕЩАЕТСЯ применять в глазах ребенка, кроме противомикробных препаратов при рождении.
МАЛЕНЬКИЕ МЛАДЕНЦЫ ТРЕБУЮТ БОЛЬШЕГО ВНИМАНИЯ
K11. РЕАБИЛИТАЦИЯ НОВОРОЖДЕННЫХ
Если ребенок не дышит или задыхается, начните реанимацию в течение 1 минуты после рождения.
Соблюдайте универсальные меры предосторожности для предотвращения заражения A4.
Держите ребенка в тепле
Зажмите и перережьте шнур.
Положите ребенка на сухую, чистую и теплую поверхность.
Сообщите матери, что у ребенка проблемы с дыханием, и что вы поможете ему дышать.
Держите ребенка завернутым и, если возможно, под лучистым обогревателем.
Откройте дыхательные пути
Расположите головку так, чтобы она была немного вытянута.Подложите под плечи малыша сложенное полотенце толщиной не более 2 см.
Только если околоплодные воды были окрашены меконием или если рот или нос полны секрета, отсасывайте сначала рот, а затем нос.
- →
Введите всасывающую трубку в рот новорожденного на расстоянии 5 см от губ и сосите при втягивании.
- →
Введите отсасывающую трубку на 3 см в каждую ноздрю и отсасывайте, пока не исчезнет слизь, всего не более 10 секунд.
Если по-прежнему не дышит, ВЕНТИЛЯЦИЯ
Наденьте маску, чтобы закрыть подбородок, рот и нос.
Формовочная пломба.
Сожмите пакет, прикрепленный к маске двумя пальцами или всей рукой, в зависимости от размера пакета, 5 раз.
Понаблюдайте за подъемом груди. Если грудная клетка не поднимается:
- →
переставьте головку
- →
проверьте уплотнение маски.
Сожмите мешок сильнее всей рукой.
После хорошего уплотнения и подъема грудной клетки проветривайте в течение 1 минуты со скоростью 40 сжатий в минуту.
Оцените частоту сердечных сокращений
- →
Если частота сердечных сокращений превышает 100 в минуту (ЧСС> 100 / мин), продолжайте вентиляцию легких до тех пор, пока новорожденный не начнет плакать или самостоятельно дышать.
Если дышите или плачете, прекратите вентиляцию воздуха.
Посмотрите на сундук, чтобы увидеть рисунок.
Считайте вдохи в минуту.
При дыхании более 30 вдохов в минуту и отсутствии сильного втягивания грудной клетки:
- →
больше не вентилируйте
- →
поместите ребенка в контакт кожа к коже. грудная клетка матери и продолжить уход как на D19 .
- →
контролировать каждые 15 минут дыхание и тепло.
- →
сообщать матери, что ребенок, вероятно, будет здоров.
НЕ оставляйте ребенка одного
Если пульс менее 100 в минуту (ЧСС
<100 / мин.) или дыхание менее 30 в минуту (ЧД <30 / мин.) или сильное втягивание грудной клеткиПримите меры по коррекции вентиляции
Продолжайте вентиляцию.
Организуйте немедленное направление.
Повторная оценка каждые 1-2 минуты
Объясните матери, что произошло, что вы делаете и почему.
Проветривайте во время направления.
Запишите событие в бланке направления и трудовой книжке.
Если нет дыхания или затрудненного дыхания
Продолжайте вентиляцию в течение 10 минут.
Повторно оценивайте пульс каждые 60 секунд.
Если пульс остается медленным (<60 / мин)
или не определяется, прекратите вентиляцию. Ребенок мертв.
- Объяснить матери и оказать поддерживающую помощь D24.
- Запишите событие. Заполните свидетельство о перинатальной смерти N7 .
К12-К13.ЛЕЧИТЬ МЛАДЕНЦА
Лечить ребенка
Определите подходящие лекарства и дозировку в зависимости от веса ребенка.
Дайте 1 мг витамина К внутримышечно всем новорожденным через час после рождения.
Сообщите матери причины, по которым препарат назначается ребенку.
Ввести антибиотики в бедро внутримышечно. Для каждого антибиотика используйте новый шприц и иглу.
Введите 2 антибиотика внутримышечно (первая неделя жизни)
Введите первую дозу ампициллина и гентамицина внутримышечно в бедро перед направлением к специалисту по поводу возможного серьезного заболевания, тяжелой пупочной инфекции или тяжелой кожной инфекции.
Дайте и ампициллин, и гентамицин внутримышечно в течение 5 дней бессимптомным младенцам, относящимся к группе риска инфицирования.
Ввести антибиотики в бедро внутримышечно. Для каждого антибиотика используйте новый шприц и иглу.
Вид в собственное окно
| Вес | Ампициллин IM Доза: 50 мг на кг каждые 12 часов Добавить 2,5 мл стерильной воды | Гентамицин IM мг Доза: за килограмм каждые 24 часа в срок; 4 мг на кг каждые 24 часа для недоношенных |
|---|---|---|
| до 500 мг флакон = 200 мг / мл | 20 мг на 2 мл флакон = 10 мг / мл | |
| 1.0 — 1,4 кг | 0,35 мл | 0,5 мл |
| 1,5 — 1,9 кг | 0,5 мл | 0,7 мл |
| 2,0 — 2,4 кг | 0,6 мл | 0,9 мл |
| 2,5 — 2,9 кг | 0,75 мл | 1,35 мл |
| 3,0 — 3.4 кг | 0,85 мл | 1,6 мл |
| 3,5 — 3,9 кг | 1 мл | 1,85 мл |
| 4,0 — 4,4 кг | 1,1 мл | 2,1 мл |
Дайте ребенку бензатин пенициллин в / м (однократная доза), если у матери положительный результат теста на RPR
Вид в собственном окне
| Вес | Бензатин пенициллин IM Доза: 50000 единиц / кг однократно Добавьте 5 мл стерильной воды во флакон, содержащий 1.2 миллиона единиц = 1,2 миллиона единиц / (общий объем 6 мл) = 200000 единиц / мл | ||
|---|---|---|---|
| 1,0 — 1,4 кг | 0,35 мл | ||
| 1,5 — 1,9 кг | 0,5 мл | ||
| 2,0 — 2,4 кг | 0,6 мл | ||
| 2,5 — 2,9 кг | 0,75 мл | 0,85 мл | |
| 3,5 — 3,9 кг | 1,0 мл | ||
| 4,0 — 4,4 кг | 1,1 мл |
Вид в собственном окне
| Вес | Цефтриаксон (1-й выбор) Доза: 50 мг на кг один раз 250 мг на 5 мл флакона = мг / мл | Канамицин (2-й вариант) Доза: 25 мг на кг однократно, максимум 75 мг 75 мг на 2 мл флакон = 37.5 мг / мл |
|---|---|---|
| 1,0 — 1,4 кг | 1 мл | 0,7 мл |
| 1,5 — 1,9 кг | 1,5 мл | 1 мл |
| 2 мл | 1,3 мл | |
| 2,5 — 2,9 кг | 2,5 мл | 1,7 мл |
| 3,0 — 3,4 кг | 3 мл | 2 мл |
| 3.5 — 3,9 кг | 3,5 мл | 2 мл |
| 4,0 — 4,4 кг | 4 мл | 2 мл |
Научите мать лечить ребенка дома
Внимательно объясните, как проводить лечение. Промаркируйте и упакуйте каждое лекарство отдельно.
Проверьте, понимает ли мать, прежде чем она покинет клинику.
Продемонстрируйте, как измерять дозу.
Посмотрите, как мать учится измерять дозу самостоятельно.
Посмотрите, как мать дает ребенку первую дозу.
Лечить местную инфекцию
НАУЧИТЬ МАТЬ ЛЕЧИТЬ МЕСТНУЮ ИНФЕКЦИЮ
Объясните и покажите, как проводится лечение.
Посмотрите, как она проводит первую процедуру.
Попросите ее сообщить вам, если местная инфекция ухудшится, и, если возможно, вернуться в клинику.
Лечить 5 дней.
ЛЕЧИТЬ КОЖИ ИЛИ пуповинную инфекцию
Делайте следующие 3 раза в день:
Вымойте руки чистой водой с мылом.
Осторожно смойте гной и корочки кипяченой охлажденной водой с мылом.
Высушите участок чистой тканью.
Краска горечавка фиолетовая.
Вымойте руки.
ЛЕЧИТЬ ИНФЕКЦИЮ ГЛАЗ
Делайте следующие 6-8 раз в день:
Вымойте руки чистой водой с мылом.
Намочите чистую ткань кипяченой и охлажденной водой.
Используйте влажную ткань, чтобы аккуратно смыть гной с глаз ребенка.
Наносите 1% тетрациклиновую глазную мазь на каждый глаз 3 раза в день.
Вымойте руки.
ПОВТОРНАЯ ПРОВЕРКА ЗА 2 ДНЯ
Оцените состояние кожи, пупка или глаз.
Если гной или покраснение остались или усилились, обратитесь в больницу.
Если гной и покраснение уменьшились, попросите мать продолжить лечение местной инфекции дома.
Провести профилактику изониазидом (INH) новорожденному
Если у матери диагностирован туберкулез и она начала лечение менее чем за 2 месяца до родов:
Дайте 5 мг / кг изониазида (INH) перорально один раз в день в течение 6 месяцев (1 таблетка = 200 мг).
Отложить вакцинацию БЦЖ до завершения лечения изониазидом или повторить вакцинацию БЦЖ.
Убедите мать, что кормить ребенка грудью безопасно.
Наблюдайте за ребенком каждые 2 недели или в соответствии с национальными рекомендациями, чтобы оценить прибавку в весе.
Сделайте иммунизацию новорожденного
Введите дозу вакцины БЦЖ, ОПВ-0, гепатита B при рождении в течение 24 часов после рождения, желательно перед выпиской.
При первом осмотре неиммунизированного новорожденного в возрасте 1–4 недель вводите только БЦЖ.
Запись в карте прививок и карта ребенка.
Сообщите, когда следует вернуться для следующей иммунизации.
Дать новорожденному АРВ препараты
- Дать первую дозу АРВ новорожденному через 6–12 часов после рождения G9, G12.
Дайте невирапин 2 мг / кг только один раз.
Давайте зидовудин 4 мг / кг каждые 12 часов.
Если в течение 30 минут у новорожденного произошла рвота, повторите дозу.
Научите мать давать пероральные АРВ-препараты дома
Объясните и покажите, как вводится лекарство.
Вымойте руки.
Продемонстрируйте, как пользоваться шприцем и как измерять дозу.
Попросите мать начать кормление грудью или покормите ребенка из чашки.
Введите лекарство шприцем в рот ребенку до окончания кормления.
Завершите подачу.
Наблюдайте за матерью, пока она проводит следующее лечение.
Объясните матери, что она должна присматривать за своим ребенком после введения дозы АРВ-препарата. Если у ребенка рвота или излияние в течение 30 минут, ей следует повторить дозу.
Попросите ее давать АРВ-препараты каждый день в одно и то же время в течение 6 недель.
Назначьте или дайте ей достаточно АРВ-препаратов до следующего посещения.
K14. СОВЕТУЙТЕ, КОГДА ВОЗВРАЩАТЬСЯ С МЛАДЕНЦЕМ
Информацию о визитах матери см. В расписании на D28.
Обычные послеродовые контакты
Посмотреть в собственном окне
| Возврат | |
|---|---|
| Послеродовой визит | Первый визит (на дому) через 3 дня Второй визит через 7-14 дней |
| посещение (если БЦЖ, ОПВ-0 и HB-1 назначены в первую неделю жизни) | В возрасте 6 недель |
Последующие посещения
Просмотреть в собственном окне
| Если Проблема заключалась в следующем: | Возвращение в | |||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Сложность кормления | 2 дня | |||||||||||||||||
| Красный пупок | 2 дня | |||||||||||||||||
| Кожная инфекция | 2 дня | 2 дня | 2 дня | |||||||||||||||
| Молочница | 2 дня | |||||||||||||||||
| Мать имеет либо: | ||||||||||||||||||
| 2 дня | |||||||||||||||||
| 2 дня | |||||||||||||||||
| Низкая масса тела при рождении, либо | ||||||||||||||||||
| 2 дня | |||||||||||||||||
| 2 дня | |||||||||||||||||
| Низкая масса тела при рождении, либо | ||||||||||||||||||
| 7 дней | |||||||||||||||||
| 7 дней | |||||||||||||||||
| Ребенок-сирота | 14 дней | |||||||||||||||||
| Профилактика изониазидом | 14 дней | |||||||||||||||||
| Лечена по поводу возможного врожденного сифилиса | 14 дней | |||||||||||||||||
| 1410 1410 ВИЧ-инфекция матери 1410 Посоветуйте матери обратиться за помощью к ребенку | ||||||||||||||||||
| Таблица 1. Безопасность рекомендуемых в настоящее время рецептурных противовирусных препаратов против гриппа при грудном вскармливании | ||
|---|---|---|
| Противовирусные препараты, отпускаемые по рецепту | Тип гриппа | Данные о безопасности при грудном вскармливании |
| Осельтамивир | Грипп A и B | Плохо выделяется с грудным молоком; побочные эффекты маловероятны |
| Занамивир | Грипп A и B | Не доступен |
| Перамивир | Грипп A и B | Не доступен |
| Источник: У.S. Национальная медицинская библиотека, Сеть токсикологических данных, LactMedeexternal icon | ||
- Поощряйте вакцинацию матерей от гриппа для себя, своих детей в возрасте от 6 месяцев, других членов семьи и других лиц, ухаживающих за своими младенцами.
- Помогать матерям поддерживать выработку молока во время болезни и при разлучении с новорожденными в медицинских учреждениях.
- Напомните матерям и опекунам, что грудное молоко остается лучшим источником питания для младенца и обеспечивает защиту с помощью антител и других иммунологических факторов.
- Обучайте матерей и членов их семей правильному мытью рук и правилам этикета при кашле.
- Объясните родителям, как они могут предотвратить грипп у себя и у маленьких детей.
Кормление грудью при простуде, гриппе или COVID-19
Когда вы или ваш ребенок заболели, важно продолжать кормить грудью.
Примечание редактора: В этот пост добавлена информация о грудном вскармливании, имеющая отношение к пандемии COVID-19.
Защита здоровья и благополучия вашего ребенка — это инстинктивная задача для молодых мам. В сезон простуды и гриппа вы можете быть особенно осторожны со здоровьем своего новорожденного. А во время пандемии COVID-19 родители принимают больше мер предосторожности. Рекомендуется держать ваших больных членов семьи или друзей подальше от вашего ребенка. Но как насчет защиты вашего ребенка от вас?
Безопасно ли кормить грудью при простуде или гриппе?
Консультант по системе здравоохранения клиники Маршфилд по грудному вскармливанию Джесси Ричардсон, Р.Н. сказал, что если вы больны обычным вирусным или бактериальным заболеванием, продолжайте кормить ребенка грудью.
Мамы фактически передают иммунитет своему ребенку через грудное вскармливание », — сказала она. «Любой иммунитет, выработанный в результате болезни, передается непосредственно их ребенку и помогает защитить ребенка от болезни, которая есть у мамы в настоящее время».
Ричардсон сказал, что грудное молоко не передает болезни вашему ребенку; вместо этого он содержит антитела в молоке, чтобы ваш ребенок оставался здоровым.То же самое верно и в случае, когда ваш ребенок болен — продолжайте кормить ребенка грудью, чтобы поддерживать его иммунную систему и бороться с инфекциями.
Безопасно ли кормить грудью при положительном результате или подозрении на COVID-19?
Консультанты системы здравоохраненияпо грудному вскармливанию следуют рекомендациям Американской педиатрической академии по грудному вскармливанию для матерей или младенцев с подозрением или подтвержденным диагнозом COVID-19. Как сказал Ричардсон, кормить ребенка грудью полезно, чтобы защитить его от любых болезней.
Если вы хотите кормить ребенка грудью и у вас есть подозрение или подтверждение на COVID-19, вымойте руки водой с мылом и наденьте маску во время кормления ребенка. Вы должны принять все возможные меры предосторожности, чтобы не передать вирус вашему ребенку. Если вы не чувствуете себя комфортно во время грудного вскармливания, вы все равно можете сцеживать молоко в маске и чистыми руками и попросить любимого человека или опекуна кормить грудным молоком вашего ребенка.
Если вы инфицированы COVID-19, держитесь на расстоянии шести футов или в маске, когда находитесь рядом с ребенком.Как только вы избавитесь от COVID-19, эти меры предосторожности могут быть отменены.
Следуйте советам вашего педиатра и общественного здравоохранения в отношении COVID-19 и грудного вскармливания. Рекомендации могут измениться по мере появления новых исследований.
Вымой руки и сохрани поцелуи
Если вы заболели, вы можете продолжать кормить грудью, но соблюдайте меры предосторожности. Регулярное мытье рук важно при кормлении, переодевании и уходе за ребенком. Постарайтесь не кашлять, не чихать и не контактировать с ребенком лицом к лицу, пока вы не почувствуете себя хорошо.
Сохраняйте рутину
Если вы плохо себя чувствуете, возможно, вам не хочется кормить грудью или сцеживать молоко или у вас не хватает энергии. Ричардсон призывает вас продолжать свой распорядок дня, чтобы сигнализировать о выработке грудного молока. Пейте много жидкости и отдыхайте, когда можете. Если ваш ребенок заболел, продолжайте призывать его и к кормлению грудью.
«Для больного ребенка кормление грудью и сближение с мамой может быть очень утешительным, — сказал Ричардсон. «Мамам, возможно, придется проявить творческий подход к позиционированию, чтобы обеспечить комфорт себе и ребенку.”
Похожие сообщения Shine365
Ваш ребенок болен? Знайте эти невербальные сигналы
Грудное вскармливание: естественно, но не всегда легко
Могу ли я получить это, если я кормлю грудью?
О команде
Команда здоровья детей
Наша команда хочет помочь вашей семье вырасти здоровой и оставаться здоровой. Мы дадим вам полезные советы по уходу за здоровьем, благополучием и профилактикой детей, от новорожденных до молодых людей.
Беременность, грудное вскармливание и простуда
Выберите автора: Аарон Барбер, AT, ATC, PESAbbie Roth, MWC, Адам Остендорф, MD Адриан Бейлис, PhD, CCC-SLP, Адриенн М. Флуд, Совет продвинутых поставщиков медицинских услуг CPNP-AC, Aila Co, MDAlaina White, AT, ATCAlana Milton, MDAlana Milton, MDAlana Milton, MDAlana Milton, MDAlana Milton, MDAlana Milton, MDAlana Milton, MD Гасиор, ДОАлекс Кемпер, МД Александра Фанк, ФармД, ДАННЫЕАлександра Санкович, МД Алексис Кленке, RD, LDAlice Bass, CPNP-PC, Элисон Пегг, Алли Депой, Эллисон Роуленд, AT, ATCAllison Strouse, MS, AT, ATCAmanda E.Граф, доктор медицины Аманда Смит, RN, BSN, CPNAmanda Sonk, LMTAmanda Whitaker, MD Эмбер Паттерсон, MD Амберл Пратер, доктор философии, LPCCAmy Coleman, LISWAmy Dunn, MDAmy E. Valasek, MD, MScAmy Fanning, PT, DPTAmy Garee, CPNahP-PCA ХессЭми Лебер, доктор медицины, доктор медицинских наук, Эми Моффетт, CPNP-PC, Эми Рэндалл-МакСорли, MMC, кандидат юридических наук, Анастасия Фишер, доктор медицины, FACSMAndala Hardy, Андреа Брун, CPNP-PC, Андреа М. Бургер, MEd, CCC-SLPA, Билл-Шандер, Билл, Билл, Эндрю LISW-SAnn Pakalnis, MD Анна Лиллис, MD, PhDAnnette Haban-BartzAnnie Drapeau, MDAnnie Temple, MS, CCC-SLP, CLCAnthony Audino, MDAnup D.Патель, Ари Рабкин, ФДАриана Хоэт, ФДАриэль Шефталл, доктор философии Арлин Карчевски, Эшли Куссман, МДЭшли Экстайн, Эшли Кроон Ван Диест, Эшли М. Дэвидсон, AT, ATC, MSAshley Minnick, MSAH, AT, ATCAshley Parkshley, Абсолютно Паркер, LISW-SAshley Tuisku, CTRSAsuncion Mejias, MD, PhDAurelia Wood, MD Бейли Янг, DOBecky Corbitt, RNBelinda Mills, MD Бенджамин Филдс, PhD, MEdBenjamin Kopp, MDBernadette Burke, AT, ATC, OTR Уль, доктор медицины Бетани Уокер, доктор философии Бхувана Сетти, доктор медицинских наук Билл Кульджу, магистр медицины, АТБлейк Скиннер, Бонни Гурли, MSW, LSW, Брэд Чайлдерс, RRT, BS, Брэнди Когдилл, RN, BSN, CFRN, EMT-PBreanne L.Бауэрс, PT, DPT, CHT, CFST Брендан Бойл, MD, MPH Брайан Бо, MD Брайан К. Каспар, доктор философии Брайан Келлог, MD Бриана Кроу, PT, DPT, OCS Агри Торунер, доктор медицинских наук, Кейтлин Талли, Калеб Мосли, Каллиста Дамман, Ками Винкельспехт, доктор медицинских наук, Кэнис Креран, доктор медицинских наук, доктор Карл Х. Бэкес, доктор медицинских наук, Карло Ди Лоренцо, доктор медицинских наук, Карол Баумхардт, доктор медицинских наук, Карло Ди Лоренцо, доктор медицинских наук, Карол Баумхард, доктор медицинских наук, Кейси Коттрилл, доктор медицинских наук, Би-би-си Нэбассин, Нэбассин, Нэбассин, Нэбассин, Нэнблкен PhDCharae Keys, MSW, LISW-SCharles Elmaraghy, MD Челси Достер, BSCheryl Boop, MS, OTR / LCheryl G.Бакстер, CPNPШерил Гариепи, MDChet Kaczor, PharmD, MBAChris Smith, RNChristina Ching, MDChristina DayChristine Johnson, MA, CCC-SLPChristine Mansfield, PT, DPT, OCS, MDChristine PrusaChristopher Goettee, PTSC, DPChristopher Goettee, PTSC, DPC PT, DPT, OCS, NASM-PESCody Hostutler, PhDConnor McDanel, MSW, LSWCorey Rood, MDCorinne Syfers, CCLSCourtney Bishop. PA-CC Кортни Холл, CPNP-PCCourtney Porter, RN, MSCrystal MilnerCurt Daniels, MD Синтия Холланд-Холл, MD, MPHDana Lenobel, FNPDana Noffsinger, CPNP-ACDane Снайдер, MD Дэниел Кури, MDDaniel DaJusta, MDDaniel, MDDaniel, MDDaniel, MDDaniel, MDDaniel, MDDaniel Wessells, PT, MHAD, Дэвид Аксельсон, MD Дэвид Стукус, MD Дин Ли, MD, PhD Дебби Терри, NPDeborah Hill, LSWDeborah Zerkle, LMTDeena Chisolm, PhDDeipanjan NandiDS, MDDenisomanll, MDDennisham, MDDennisham, MDDenisomin, D.Уильямс, доктор медицины, магистр здравоохранения, FAAP, дипломированный специалистDonna TeachDoug WolfДуглас Маклафлин, MDDrew Duerson, MDEd MinerEdward Oberle, MD, RhMSUSEdward Shepherd, MDEileen Chaves, PhDElise Berlan, MDElise DawkinsElizabeth A. Cannon, LPCCa, LPCC , MT-BCE Эмили А. Стюарт, доктор медицинских наук, Эмили Декер, доктор медицинских наук, Эмили Гетчман, Эмма Высоцки, PharmD, RDNEric Butter, PhDEric Leighton, AT, ATCEric Sribnick, MD, PhDErica Domrose, RD, LDEricca L Lovegrove, RDErika Roberts, Эрин Гейтс, М.Под ред. CSCSEрин Шенн, BSN, RNErin TebbenFarah W. Brink, MDGail Bagwell, DNP, APRN, CNSGail Swisher, ATGarey Noritz, MDGary A. Smith, MD, DrPHGeri Hewitt, MDGina Hounam, PhDGina McDowellGina Minotregory D. , MDGriffin Stout, MDGuliz Erdem, MDHailey Blosser, MA, CCC-SLPХанна Матесс Хизер Бэттлс, MDHeather ClarkHeather Yardley, PhD Генри Спиллер, Генри Сян, MD, MPH, PhDHerman Hundley, MS, AT, ATC, CSCSHirenoma Джейкобс, доктор медицины Хантер Верник, Д.Ибрагим Ханса, доктор медицинских наук Иуома Энели, доктор медицинских наук Илана Мосс, доктор философии Илен Крэбтри, Птирин Михаил, доктор медицинских наук Ирина Бухимски, доктор медицинских наук Ивор Хилл, доктор медицинских наук Джеки Кронау, доктор медицинских наук, CWOCNJacqueline Wynnan, доктор философии Джекли-Винн, доктор философии Дж. Доктор медицины Джеймс Попп, доктор медицины Джеймс Руда, доктор медицины Джеймсон Маттингли, доктор медицины Джейми Маклин, доктор медицины Джейн Абель, Джанель Хьюфнер, магистр медицины, CCC-SLP, Дженис Таунсенд, доктор медицинских наук, доктор медицинских наук, доктор медицинских наук, Джаред Сильвестр, Джейссон Эйчольц, доктор медицинских наук, Джин Хрущак, магистр медицины, доктор медицинских наук, Джеймсон Эйчольц, Джин Хрущак, магистр медицины, CCC / SLPJeffrey, Джеф Джет, Дженнет, Джеф, Дженнет, Джеф, Дженнет, Дженнет, Фрей Леонард, доктор медицины Джен Кэмпбелл, PT, MSPT Джена Хек Дженн Гоня, доктор философии Дженнифер Борда, PT, DPT Дженнифер Хоферр Дженнифер Локер Дженнифер Принц Дженнифер Риз, PsyDMendell, MD Джессалин Майер, MSOT, OTR / L, Джессика Бейли, PsyD, Jessica Bogacik, MS, MT-BC, Джессика Боуман, MD, Джессика Брок, Джессика Баллок, MA / CCC-SLP, Джессика Бушманн, RD, Джессика Шерр, PhD, Джим О’Ши, O’Shea, OTJo, MOT, MOT -SJohn Ackerman, PhD John Caballero, PT, DPT, CSCSJohn Kovalchin, MD Джонатан Д. Теккерей, MD Джонатан Финлей, MB, ChB, FRCPJonathan M. Grischkan, MD Джонатан Наполитано, MD Джошуа Уотсон, MDJulee, RT , OTR / LJulie ApthorpeJulie Leonard, MD, MPHJulie Racine, PhD, Julie Samora, MD Джастин Индик, MD, PhD, Кэди Лейси, Кейли Хейг, MA, MT-BC , RD, LD, CLC Кари А.Meeks, OTKari Dubro, MS, RD, LD, CWWSKari Phang, MDKarla Vaz, MDKaryn L. Kassis, MD, MPHKasey Strothman, MDKatherine Deans, MDKatherine McCracken, MDKathleen (Katie) RoushKathryn B.S. Обринба, MD Кэти Бринд’Амур, MS Кэти Томас, APR Катрина Холл, MA, CCLS, Катрина Руге, LPCC-SKatya Harfmann, MD Кайла Зимпфер, PCCKelley SwopeKelli Dilver, PT, DPTKelly AbramsKelly BooneKelly HustonNally, J. PCKelly Pack, LISW-SKelly Tanner, PhD, OTR / L, BCPKelly Wesolowski, PsyDKent Williams, MDKevin Bosse, PhDKevin Klingele, MDKim Bjorklund, MDKim Hammersmith, DDS, MPH, MSKimberly Bates, MDKimberly DPS, Vanimberly DPS, PT, DPT, SCS Кирк Сабалка, Крис Джатана, MD, FAAP Криста Победитель, AuD, CCC-AKristen Armbrust, LISW-SKristen Cannon, MD Кристен Мартин, OTR / LKristi Roberts, MS MPHКристина Бут, MSN, CFNPKristina Reberzie, MDKyleen, MDKyleen , МАЛАура Брубакер, BSN, RN, Лаура ДаттнерL Аурел Бивер, LPCЛорен Дуринка, AuDLauren Garbacz, PhDLauren Justice, OTR / L, MOTLauren Madhoun, MS, CCC-SLPLauryn RozumLee Hlad, DPMLeena Nahata, MD , DPTLindsay SchwartzLindsey Vater, PsyDLisa GoldenLisa M.Хамфри, MD Логан Бланкемейер, MA, CCC-SLPLori Grisez PT, DPTLorraine Kelley-QuonLouis Bezold, MDLourdes Hill, LPCC-S Любна Мазин, PharmDLuke Tipple, MS, CSCSLynda Wolfe, PhDLyndsey MillerLynn Rosenthal, MS , Доктор медицинских наук Манмохан К. Камбодж, доктор медицинских наук Марк Левит, доктор медицинских наук Марк П. Михальский, доктор медицинских наук Марсель Дж. Казавант, доктор медицинских наук Марси Джонсон, LISW-SMarco Corridore, доктор медицинских наук Доктор медицины Марк Смит, MS RT R (MR), физик ABMP Марни Вагнер, доктор медицины Мэри Энн Абрамс, доктор медицины, магистр здравоохранения Мэри Фристад, доктор философии, ABPP Мэри Кей Шарретт Мэри Шулл, доктор медицины Мэттью Уошам, доктор медицины, магистр медицины Миган Хорн, Мэгэн Брундретт, доктор медицины Меган Лиган Меганетс, О. Доктор медицинских наук, М.Эд Меган Касс, PT, DP TM Меган Фишер, BSN, RN Meika Eby, MD Мелани Флуеллен, LPCC Мелани Люкен, LISW-SMelissa и Микаэль Макларен Мелисса МакМиллен, CTRS Мелисса Винтерхальтер, MDMeredith Merz Lind, MDMichael T. DPTMitch Ellinger, CPNP-PCMolly Gardner, PhDMonica Ardura, DOMonica EllisMonique Goldschmidt, MDMotao Zhu, MD, MS, PhDMurugu Manickam, MDNancy AuerNancy Cunningham, MD PsyDNancy Wright, BS, RRT, RCP, AE-C, Naomi-C. , LICDC-CS Натали Роуз, BSN, RN Натали Мейтр, доктор медицинских наук, Национальная детская больница, Национальная детская больница, эксперты по поведенческому здоровью Ниту Бали, доктор медицины, магистр здравоохранения Нехал Парих, DO, MS Николь Майер, OTR / L, MOTNicole Caldwell, MDNicole LSNicole, MDNicole, Nicole, PhD Пауэлл, PsyD, BCBA-DNina WestNkeiruka Orajiaka, MBBSOliver Adunka, MD, FACSOlivia Stranges, CPNP-PCOlivia Thomas, MDOmar Khalid, MD, FAAP, FACCOnnalisa Nash, CPNP-PCOula KhouryPaige Duly, CTRSParker HouryPaige Duly, CTRSParker HouryPaige Duly, CTRSParker HouryPaige н, доктор философии Патрик С.Уолц, доктор медицины Патрик Куин, BSN, RNПедро Вайследер, доктор медицины Миннечи, доктор медицины Питер Уайт, доктор философии Прити Джагги, доктор медицинских наук Рэйчел Марокко-Занотти, Дорчел Д’Амико, доктор медицины Рэйчел Шрейдер, доктор медицины Рэйчел Д’Амико, доктор медицинских наук Рэйчел Шрейдер, CPNP-PCRachel Tccysa, LSRekroya CCLSRebecca Lewis, AuD, CCC-ARebecca Romero ShakReggie Ash Jr. Рено Равиндран, MD Ричард Киршнер, MD Ричард Вуд, MD Роберт А. Ковач, MD, Ph.D. Рошель Крауз, CTRSRohan Henry, MD, MSRose Ayross, MDRose Доктор медицины Райан Ингли, ATC, Саманта Боддапати, доктор медицинских наук, Саманта Мэлоун, Сэмми Лебедь, Сандра К.Ким, врач Сара Бентли, MT-BC Сара Боде, доктор Сара Брейдиган, магистр медицины, AT, ATC Сара Н. Смит, MSN, APRN Сара О’Рурк, MOT, OTR / L, клинический руководитель Сара Шредер, доктор медицины Сара А. Денни, доктор медицины Сара Клайн, CRA, RT (R) Сара Дрисбах, CPN, APN, Сара Гринберг, Сара Хасти, BSN, RNC-NIC, Сара Кейм, доктор наук, Сара Майерс, Сара О’Брайен, доктор медицинских наук, Сара Саксбе, Сара Шмидт, доктор медицинских наук, доктор медицинских наук, Сара Скотт, Сара Трейси, доктор медицинских наук, Сара Верли, доктор медицинских наук, доктор Сасигат, Великобритания. Ковен, доктор медицины, магистр здравоохранения, Скотт Хики, доктор медицинских наук, Шон Эйнг, Шон Роуз, доктор медицины Сет Альперт, доктор медицинских наук, Шана Мур, Массачусетс, CCC-А, Шаннон Рейнхарт, LISW-SS, Шари Ункафер, Шарон Врона, DNP, PNP, PMHSS, Шон Питчер, BS, RD, USAW, Миллс Скотт, Саймон Уайтс, Миллс, Саймон, Уайтс APRN, MS, CPNP-AC / PC, CPON Стефани Бестер, MDStefanie Hirota, OTR / LStephanie Burkhardt, MPH, CCRCStephanie CannonStephanie Santoro, MDStephanie Vyrostek BSN, RNStephen Herlen, MD Стивен АлленМатсон, доктор медицины Стивен Чичора, доктор медицины Стивен Кафф, Суэллен Шарп, OTR / L, MOT Сьюзан Колас, доктор медицины Сьюзан Крири, доктор медицины Суруп Пинто, доктор медицины Табата Баллард, Таббета Греко, Таби Эванс, Табита Джонс-Макнайт, доктор медицины Тэхагод Мохаммед, доктор медицинских наук, Дэниэл-Макнайт, доктор Тэхагод Мохаммед, доктор медицинских наук, Дамара Янг-Маар, MS, RPhТереза Миллер, BA, RRT, RCP, AE-C, CPFTThomas Pommering, DOThomas Savage, Тиаша Летостак, PhD, Tiffanie Ryan, BCBA Тим Робинсон, Тимоти Крайп, MD, PhD, Трейси Л. Сиск, RN, BSN, MHATracie Robo, MD MATravis Gallagher, ATTrevor MillerTyanna Snider, PsyDTyler Congrove, ATVanessa Shanks, MD, FAAP Венката Рама Джаянти, MDVidu Garg, MDVidya Raman, MDW.Гаррет Хант, доктор медицинских наук Уолтер Самора, доктор медицинских наук Уоррен Д. Ло, доктор медицины Венди Андерсон, доктор медицинских наук Венди Кливленд, Массачусетс, LPCC-SW, Уитни Маккормик, CTRS, Уитни Рэглин Биньял, доктор медицины Уильям Коттон, доктор медицинских наук Уильям Дж. Барсон, доктор медицинских наук Уильям Рэй, доктор медицинских наук, Уильям 3010
Набухание груди | Мичиган Медицина
Обзор
Что такое нагрубание груди и что его вызывает?
Набухание груди означает, что ваша грудь болезненно переполнена молоком. Обычно это происходит, когда мать производит больше молока, чем потребляет ее ребенок.Ваша грудь может стать твердой и опухшей, что может затруднить кормление ребенка грудью. Набухшую грудь можно лечить дома.
Может произойти набухание:
- При первом поступлении молока, в течение первых нескольких дней после родов.
- Когда вы регулярно кормите грудью, но не можете кормить грудью или сцеживать столько, сколько обычно.
- Если вы внезапно прекратите грудное вскармливание.
- Когда ваш ребенок внезапно начинает меньше кормить грудью, чем обычно.Это может произойти, когда ваш ребенок начинает или ест твердую пищу, или когда он болен и у него плохой аппетит.
В груди вырабатывается молоко примерно через 2–5 дней после рождения ребенка. (Перед этим они производят молозиво, которое содержит важные питательные вещества, которые необходимы вашему ребенку сразу после рождения.) Это нормально, когда ваша грудь становится тяжелой, теплой и опухшей, когда «входит» молоко. Это раннее наполнение груди происходит из-за вырабатываемого вами молока и излишка крови и жидкости в груди.Ваше тело использует лишнюю жидкость, чтобы вырабатывать больше грудного молока для вашего ребенка.
Эта нормальная полнота груди, вероятно, исчезнет через несколько дней, когда вы будете кормить грудью, и ваше тело приспособится к потребностям вашего ребенка. Ваша грудь может болезненно набухнуть, если вы не часто кормите ребенка грудью или если кормление не опустошает вашу грудь.
Ваша грудь будет набухать в течение нескольких дней, если вы не будете или не сможете кормить грудью после рождения ребенка. Это постепенно исчезнет, если ваша грудь не будет стимулировать производство молока.В настоящее время не существует одобренных лекарств, которые «подсушивают» выработку молока и предотвращают нагрубание.
Если у вас есть какие-либо проблемы или вопросы, вы можете обратиться к консультанту по грудному вскармливанию. Это тот, кто помогает матерям научиться кормить грудью.
Каковы общие симптомы?
Симптомы набухшей груди включают:
- Набухшие, твердые и болезненные груди. Если грудь сильно набухла, она очень опухшая, твердая, блестящая, теплая и слегка комковатая на ощупь.
- Сплющенные соски. Темная область вокруг соска, ареола, может быть очень плотной. Это затрудняет захват ребенка.
- Небольшая температура около 100,4 ° F (38 ° C).
- Слегка опухшие и болезненные лимфатические узлы в подмышечных впадинах.
Что может произойти, если нагрубание груди ухудшится?
Если нагрубание сильное, грудь сильно опухнет и станет болезненной. Из-за сильного нагрубания ребенку может быть трудно правильно приложить грудь.В результате:
- Ваш ребенок может не получать достаточно молока.
- Ваша грудь может не опорожняться полностью.
- Ваши соски могут болеть и потрескаться. Это может привести к тому, что вы будете меньше кормить грудью, и это усугубит нагрубание.
Сильное нагрубание груди может привести к закупорке молочных протоков и инфекции груди, которая называется маститом. Мастит нужно лечить антибиотиками.
Как лечится?
Если нагрубание затрудняет кормление грудью, выполните следующие действия.Они могут облегчить ваши симптомы и сохранить молокоотсос.
- Смягчите грудь перед кормлением. Вы можете приложить теплый компресс за пару минут до кормления грудью. Или вы можете использовать руки или использовать насос, чтобы выпустить (сцеживать) небольшое количество молока из обеих грудей.
- Старайтесь чаще кормить грудью. Накачивайте грудь, если ребенок не хочет кормить грудью. Старайтесь каждый раз опорожнять грудь.
- Примите ибупрофен (например, Адвил или Мотрин), чтобы уменьшить боль и отек.Ибупрофен безопасен для кормящих мам при приеме в соответствии с указаниями. Но рекомендуется проконсультироваться с врачом, прежде чем принимать какие-либо лекарства во время грудного вскармливания.
- Если после кормления грудь по-прежнему ощущает дискомфорт, попробуйте приложить холодный компресс, чтобы уменьшить отек. Вы можете использовать замороженное влажное полотенце, холодный компресс или пакет замороженных овощей. Наносите его на грудь на 15 минут каждый час по мере необходимости. Чтобы предотвратить повреждение кожи, поместите тонкую ткань между грудью и холодным компрессом.
Если вы не кормите грудью, воспользуйтесь одним или несколькими из следующих шагов, чтобы уменьшить дискомфорт:
- Не сцеживайте и не удаляйте много молока из груди. Если ваша грудь очень болезненна, можно удалить немного, чтобы вам было удобнее.
- Прикладывайте к груди холодный компресс на 15 минут каждый час по мере необходимости. Чтобы предотвратить повреждение кожи, поместите тонкую ткань между грудью и холодным компрессом.
- Принимайте ибупрофен (например, Адвил или Мотрин) в дополнение к немедикаментозным методам лечения.Будьте осторожны с ибупрофеном. Прочтите и следуйте всем инструкциям на этикетке.
- Носите бюстгальтер, который хорошо сидит и обеспечивает хорошую поддержку.
Как предотвратить нагрубание груди?
Вы сможете предотвратить набухание, если будете продолжать вытекать молоко из груди и следить за тем, чтобы грудь не переполнялась.
- Кормите грудью всякий раз, когда вы замечаете признаки того, что ваш ребенок голоден, например, нетерпеливое сосание пальцев или укоренение.
- Убедитесь, что ваш ребенок хорошо сосет и ест. Если ваша грудь твердая и переполненная, выпустите (сцеживайте) достаточно, чтобы соски размягчились, прежде чем прикладывать ребенка к груди.
- Опорожняйте грудь при каждом кормлении. Полностью опорожните одну грудь, прежде чем переходить на другую сторону. Вы можете сказать, что пора переходить на другую сторону, когда произойдут оба следующих события:
- Сосание вашего ребенка сильно замедляется или прекращается.
- Вы больше не слышите, как ребенок глотает.
Список литературы
Консультации по другим работам
- Американская педиатрическая академия (2009 г.). Кормление ребенка: грудь и бутылочка. В SP Shelov et al., Eds., Уход за младенцем и маленьким ребенком: от рождения до 5 лет, 5-е изд., Гл. 4. С. 91–93. Нью-Йорк: Бантам.
- Cunningham FG, et al. (2010). Послеродовой период. В акушерстве Уильямса, 23-е изд., Стр.646–660. Нью-Йорк: Макгроу-Хилл.
Кредиты
Текущий по состоянию на: 8 октября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Сара Маршалл, доктор медицины — Семейная медицина
Адам Хусни, доктор медицины — Семейная медицина
Кэтлин Ромито, доктор медицины — Семейная медицина
Киртли Джонс, доктор медицины — акушерство и гинекология
По состоянию на: 8 октября 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: Сара Маршалл, доктор медицины, семейная медицина, Адам Хусни, доктор медицины, семейная медицина, Кэтлин Ромито, доктор медицины, семейная медицина, Киртли Джонс, доктор медицины, акушерство и гинекология
.



 Важно дать организму отдохнуть в этот период, когда он борется с инфекцией. Отсутствие постельного режима обычно продлевает период выздоровления и повышает риск осложнений, в частности, бактериальных инфекций.Обильное питье. Необходимо не только при повышенной температуре тела, но и для облегчения состояния. В период развития вирусов в организм поступают продукты их жизнедеятельности — токсины. Они и вызывает головную боль, слабость. Потребление большого количества жидкости выводит токсины из организма и снижает их негативное воздействие. Пейте жидкость в теплом виде: некрепкий чай, морсы, компоты. Добавляйте в них малину, мед, лимон, если у ребенка нет аллергии.
Важно дать организму отдохнуть в этот период, когда он борется с инфекцией. Отсутствие постельного режима обычно продлевает период выздоровления и повышает риск осложнений, в частности, бактериальных инфекций.Обильное питье. Необходимо не только при повышенной температуре тела, но и для облегчения состояния. В период развития вирусов в организм поступают продукты их жизнедеятельности — токсины. Они и вызывает головную боль, слабость. Потребление большого количества жидкости выводит токсины из организма и снижает их негативное воздействие. Пейте жидкость в теплом виде: некрепкий чай, морсы, компоты. Добавляйте в них малину, мед, лимон, если у ребенка нет аллергии. Боль в горле уменьшает чай с медом и лимоном. Прекрасным средством поддержать истощенные силы организма является нежирный куриный бульон. Он снижает интенсивность образования тучных клеток, которые вызывают самые неприятные симптомы болезни — заложенность носа, отек слизистой.
Боль в горле уменьшает чай с медом и лимоном. Прекрасным средством поддержать истощенные силы организма является нежирный куриный бульон. Он снижает интенсивность образования тучных клеток, которые вызывают самые неприятные симптомы болезни — заложенность носа, отек слизистой. В противном случае целесообразно давать малышу искусственный вариант пищи.
В противном случае целесообразно давать малышу искусственный вариант пищи.

 Эти напитки допускается пить только в том случае, если вы уверены в отсутствии аллергии на них.
Эти напитки допускается пить только в том случае, если вы уверены в отсутствии аллергии на них.
 Поэтому простудные болезни могут просто одолевать женщину в этот непростой этап в ее жизни.
Поэтому простудные болезни могут просто одолевать женщину в этот непростой этап в ее жизни.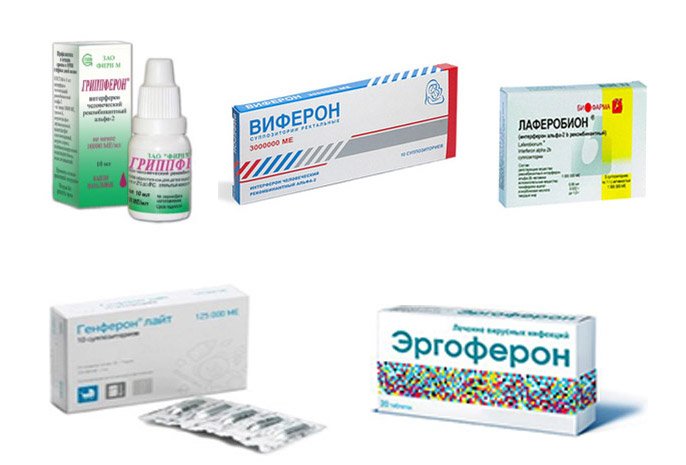 Это будет на пользу и малышу и маме.
Это будет на пользу и малышу и маме.



 Примите эту смесь. Затем разжуйте зубчик чеснока
Примите эту смесь. Затем разжуйте зубчик чеснока л. на стакан)
л. на стакан)