Миозит шейных мышц — Медицинский портал «Здоровая Чувашия»
Миозит шейных мышц
Миозит шейных мышц – это несложная патология, вполне поддающаяся лечению, но вместе с тем, она способна причинять человеку страдания и вызывать массу неудобств.
Практически каждому знакомо состояние, когда после ночного сна очень сложно поднять голову, а затем в течение всего дня болит или ноет шея, особенно при наклонах.
Также в этом случае может болеть верхний отдел спины и плечи, а при повороте головы из-за сильных болей приходится поворачивать все туловище.
Причины возникновения
Неудобное или неправильное положение головы во время сна.
Пребывание на сквозняке.
Стрессовые состояния.
Длительная работа за столом или за компьютером в физиологически невыгодной позе, при которой происходит сдавливание или перерастяжение мышечных волокон.
Воздействие на организм токсинов, бактерий или вирусов (аутоиммунный или постинфекционный миозит).
Примечание: у детей и подростков миозит чаще всего развивается после активных занятий спортом, ответственных соревнований, а также после завершения экзаменационной сессии или напряженной рабочей недели.
Симптомы
Имеются неопровержимые доказательства, что миозит шейного отдела, в отличие от остеохондроза, развивается спустя несколько часов после негативного воздействия на организм тех или иных неблагоприятных факторов.
Для этого состояния характерны такие симптомы, как:
Интенсивные боли в шее, отдающие в затылок, плечи, волосистую часть головы и лицо.
Резкое ограничение движений на участке поражения.
Болезненность при пальпации и уплотнение мышечных волокон.
Гиперемия, разливающаяся над воспаленным участком.
В этом состоянии боль не уменьшается даже после длительного отдыха, а также она отмечается в состоянии покоя.
Чаще всего симптомы миозита шеи возникают после сна. Как правило, болевой синдром развивается ассиметрично, а также он может формироваться в области висков, в ушах и в лобной части.
Формы и разновидности заболевания
Гнойный миозит – это патологическое состояние, при котором происходит повышение температуры тела, а также появляются симптомы интоксикации. При попытках поворачивать голову и при пальпации болевой синдром возрастает.
В пораженной области отмечается отек мягких тканей, гиперемия кожи и уплотнение. Спустя несколько дней после начала заболевания возникает флюктуация и при пункции обнаруживается гной.
При инфекционном негнойном миозите в точке прикрепления мышц отмечается резкая болезненность, усиливающаяся при активных движениях.
В ходе диагностического осмотра у пациента наблюдается значительное мышечное напряжение, а также при пальпации обнаруживаются плотные и очень болезненные образования (точки Корнелиуса) размером с просяное зерно и уплотнения студнеобразной консистенции округлой или продолговатой формы, которая может меняться при надавливании (симптом гипертонуса Мюллера). В этом состоянии наблюдается летучесть мышечных болей, усиливающихся при перемене погоды.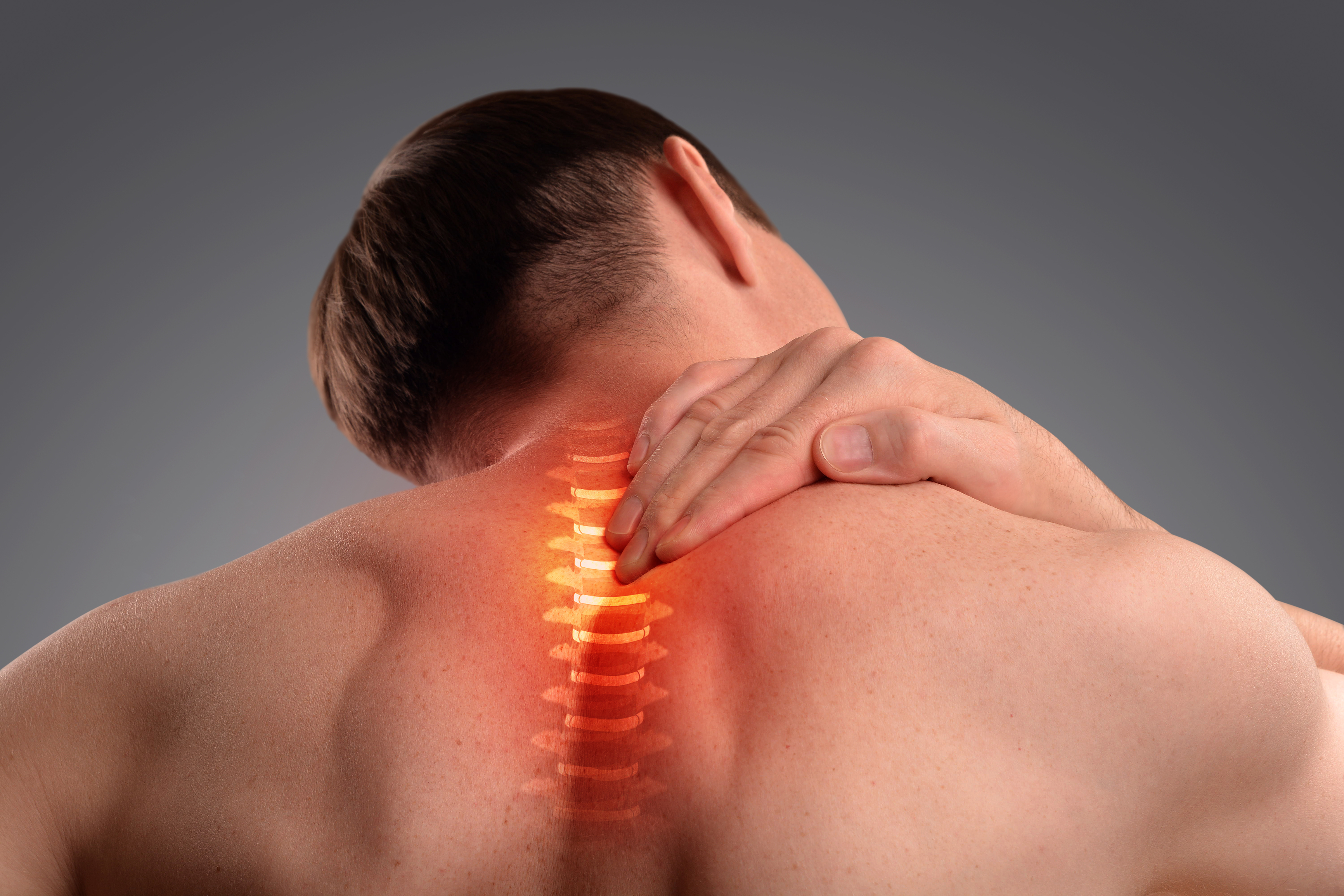
Нейромиозит – это состояние, при котором поражаются не только
шейные мышцы, но и мышечные волокна (реже концевые отделы нервов) со значительно выраженным болевым синдромом и симптомами натяжения.
Для полифибромиозита характерно очень тяжелое течение, при котором мышечная ткань шеи заменяется соединительной тканью, в связи с чем, происходит резкое ограничение двигательной активности. В этом состоянии шейные мышцы не могут расслабиться даже во время сна, а также под местной или общей анестезией.
Болезнь Мюнхмейра – это состояние, которое чаще всего встречается в детском или юношеском возрасте у мальчиков.
Такой шейный миозит у детей поражает мышцы, апоневрозы, сухожилия и оболочки. При этом в мышцах прощупываются плотные пластинчатые образования, и ограничивается двигательная активность шеи.
Полимиозит, как правило, встречается у женщин 50 – 60 лет, а также у девочек до 15-тилетнего возраста.
Это очень тяжелое состояние, протекающее на фоне повышенной температуры и локальных или распространенных мышечных болей и быстро нарастающей мышечной слабости. В тяжелых случаях это заболевание может спровоцировать поражение внутренних органов (почек, сердца и легких) и окончиться летальным исходом.
В тяжелых случаях это заболевание может спровоцировать поражение внутренних органов (почек, сердца и легких) и окончиться летальным исходом.
При более легком течении болезни отмечается умеренный болевой синдром и незначительная мышечная слабость в мышцах плечевого пояса. Однако у некоторых пациентов затрудняется глотание и отмечается снижение тонуса мышц пищевода.
Дерматомиозит сопровождается высыпаниями фиолетового или красного цвета и отечностью век. Для этого состояния характерны очень сильные боли, а также наблюдается скопление в мышцах солей кальция.
Диагностика миозита
Как правило, шейный миозит диагностируют по наличию клинических симптомов, которые подтверждаются инструментальными методами исследования.
При гнойном миозите отмечаются изменения в общеклиническом анализе крови, а в бакпосеве обнаруживается возбудитель данной формы миозита.
При нейромиозите назначается электромиография, подтверждающая элементы иннервации.
Для того чтобы выявить участки окостенения, возникающие при оссифицирующем миозите, пациентам назначается рентгенологическое исследование. При полимиозите существенные специфические изменения выявляются на ЭКГ и в клиническом анализе крови.
При полимиозите существенные специфические изменения выявляются на ЭКГ и в клиническом анализе крови.
Для того чтобы точно определить форму миозита, а также отличить его от мышечной дистрофии, эндокринных миопатий и других патологий, пациенту в обязательном порядке рекомендуется провести дифференциальную диагностику.
Способы лечения
Ответить на вопрос, как лечить миозит шеи можно только после того, как будет выяснена истинная причина его возникновения.
Пациенту, страдающему данной формой патологии, рекомендован покой, иногда даже постельный режим. В обязательном порядке назначается диета, предусматривающая полное исключение алкогольных напитков, острой, соленой и жирной пищи.
В том случае, если миозит вызван паразитарной инфекцией, прописываются антигельминтные препараты, а при бактериальном поражении используются специальные сыворотки и антибиотические препараты.
Когда диагностируется гнойный миозит шеи, зачастую необходимо вскрытие гнойника с последующим промыванием и дренированием раны.
При аутоиммунной природе заболевания шейного миозита лечение предусматривает назначение иммуносупрессоров и глюкокортикостероидов. В особо тяжелых случаях пациенту рекомендован метод экстракорпоральной детоксикации. Для снятия боле и воспаления назначаются нестероидные противовоспалительные препараты, согревающие мази и вазоактивная терапия.
Очень хорошо себя зарекомендовал мягкий массаж (растирание или поглаживание с применением эфирных масел) и сухое тепло (шею укутывают теплым шарфом).
Предупреждение! Миозит шейных мышц необходимо долечить до конца, так как в противном случае патология может принять затяжное хроническое течение, возвращаясь от случая к случаю. Для окончательного восстановления работы шейных мышц пациентам назначается лечебная гимнастика.
В том случае, когда обнаруживаются редкие или тяжелые формы миозита, его лечением занимается целая когорта врачей разных специальностей.
Профилактические
меры
В связи с тем, что развитие патологического процесса может спровоцировать даже незначительный сквозняк, следует на работе или в транспорте садиться так, чтобы шея была защищена от ветра.
Одеваться необходимо всегда по погоде. В холодное время года шея должна быть обернута теплым шарфом, однако при входе в закрытые общественные помещения, следует беречь себя от перегрева.
Все специалисты в один голос советуют никогда не переносить простуду на ногах, так как это состояние может осложниться миозитом.
При сидячей работе необходимо постоянно устраивать себе небольшие перерывы, выполняя расслабляющие движения для шеи.
Источник: digest.subscribe.ru
Лечение шейного отдела иглоукалыванием — лечение шеи иглотерапией в СПб. Цена
Наверное, каждый знает, что такое боль в шее, когда в буквальном смысле слова невозможно повернуть голову. Не всегда речь идет об остеохондрозе, часто это миозит, то есть воспалительные процессы в мышцах шеи, вызванные, к примеру, переохлаждением. От понимания этого становится спокойнее, но не легче, потому что боль бывает невыносимой. Лечение шейного отдела иглоукалыванием в комплексе с привычными терапевтическими методами позволит значительно быстрее снять боль и воспаление.
ИГЛОУКАЛЫВАНИЕ ШЕИ ДОСТУПНО В ФИЛИАЛАХ:
Иглоукалывание шеи в Приморском районе
Адрес: г. Санкт-Петербург, Приморский район, ул. Репищева, 13
Иглоукалывание шеи во Всеволожске
Адрес: г. Всеволожск, Октябрьский пр-т, 96 А
Безусловно, рефлексотерапия имеет важное значение при остеохондрозе шейного отдела позвоночника, поскольку позволяет не только эффективно бороться с болью, но и добиваться продолжительной ремиссии после обострения.
Лечение шеи иглоукалыванием
Причин для боли в самом подвижном отделе позвоночника достаточно много. Бывает, что вы просто спали в неудобной позе и после довольно продолжительное время испытываете, как минимум, дискомфорт.
Воспаления и деформации суставов шейного отдела вызывают невралгии, проявляющиеся головными болями или так называемыми «прострелами» в руки, ограничивается подвижность шеи и плечевого корпуса.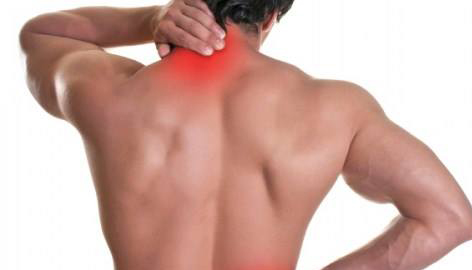 И, конечно, шейный остеохондроз доставляет немалый дискомфорт и в период обострения сопровождается сильной болью.
И, конечно, шейный остеохондроз доставляет немалый дискомфорт и в период обострения сопровождается сильной болью.
Стандартная терапия подразумевает обезболивающие, противовоспалительные препараты и миорелаксанты (лекарства, расслабляющие мышцы). Иглоукалывание шейного отдела в СПб — процедуры вот уже несколько десятков лет рекомендуемые опытными врачами северной столицы для комплексного подхода в лечении.
Причина проста: рефлексотерапия эффективно борется и с болью, и с мышечным спазмом, и с воспалением, что позволяет ускорить процесс возвращения к жизни без боли. Кроме того, у вас повысится жизненный тонус и улучшится настроение, поскольку акупунктура стимулирует выработку эндорфинов и серотонина.
Важно помнить, что только опытные руки высококлассного рефлексотерапевта способны позволить получить максимальный эффект от процедур. Поэтому иглоукалывание шеи в СПб лучше доверять врачам, уже зарекомендовавшим себя. Часть из них, конечно же, работает в нашем медицинском центре «Династия».
Приём ведут врачи:
Выберите филиал“Династия” на Новочеркасском пр-те, Красногвардейский район“Династия” на Ленина, Петроградский район“Династия” на Репищева, Приморский район“Династия” во ВсеволожскеВыездная служба
Стоимость лечения шейного отдела иглоукалыванием:
| Наименование услуг | Цена в рублях | |
| Санкт-Петербург | Всеволожск | |
| Иглорефлексотерапия (1 сеанс) | 1700 | 1700 |
| Иглорефлексотерапия (5 сеансов) | 8500 8000 | 8500 8000 |
| Иглорефлексотерапия (10 сеансов) | 17000 15300 | 17000 15300 |
ЗАПИСЬ НА ИГЛОУКАЛЫВАНИЕ ШЕИ
Ваша заявка отправлена
Менеджер свяжется с вами для уточнения деталей
Мы ценим ваше обращение в наш медицинский центр «Династия»
Шейный миозит, причины, симптомы и лечение
Лечение шейного миозита
Для снятия болевого синдрома при шейном миозите врач назначает анальгетики и противовоспалительные препараты в виде уколов или таблеток. Уменьшить напряжение мышц и снизить боль помогут гели и мази с согревающим эффектом. При поражении мышц шеи потребуется новокаиновая блокада с кортикостероидным гормоном. Если у больного индивидуальная непереносимость таких лекарств, то ему назначают постизометрическую релаксацию. Она включает комплекс мероприятий мануальной терапии, приводящих к устранению болевых ощущений и улучшению общего самочувствия пациента. Количество процедур зависит от степени развития шейного миозита и состояния человека.
Уменьшить напряжение мышц и снизить боль помогут гели и мази с согревающим эффектом. При поражении мышц шеи потребуется новокаиновая блокада с кортикостероидным гормоном. Если у больного индивидуальная непереносимость таких лекарств, то ему назначают постизометрическую релаксацию. Она включает комплекс мероприятий мануальной терапии, приводящих к устранению болевых ощущений и улучшению общего самочувствия пациента. Количество процедур зависит от степени развития шейного миозита и состояния человека.
Во время лечения пациенту показан постельный режим. Если причина недуга – паразиты, то вылечить их помогут антигельминтные средства. При инфекционном поражении не обойтись без антибиотиков. Если шейный миозит вызван аутоиммунным нарушением, больному назначают иммуносупрессоры и глюкокортикоиды.
При гнойном миозите избавиться от боли можно с помощью обезболивающих препаратов и УВЧ-терапии. Если пораженная область размягчилась, то гнойник подлежит вскрытию. Его полость тщательно промывают и проводят дренирование марлевой салфеткой. Затем область раны перевязывают, используя мазь для ускорения регенерации. При таком недуге категорически запрещено использование разогревающих мазей, поскольку они могут привести к прогрессированию болезни. Для снижения температуры при гнойном миозите назначают жаропонижающие препараты.
Затем область раны перевязывают, используя мазь для ускорения регенерации. При таком недуге категорически запрещено использование разогревающих мазей, поскольку они могут привести к прогрессированию болезни. Для снижения температуры при гнойном миозите назначают жаропонижающие препараты.
При хронической форме желательно пройти санаторно-курортное лечение. Часто пациентам рекомендуется придерживаться специальной диеты и выполнять комплексы лечебной физкультуры. Принцип питания заключается в исключении из рациона острых, соленых и жареных блюд. Пациенту рекомендуется употреблять продукты с высоким содержанием клетчатки и грубых пищевых волокон. Также необходимо выпивать не менее 2 л воды в день с целью предотвращения обострений. Для снятия отечности тканей полезно пить отвар шиповника.
Кроме медикаментов в курс лечения входят физиотерапевтические процедуры: вакуумно-магнитная терапия, точечный массаж и иглоукалывание. Все они направлены на устранение спазмов и застойный явлений, оптимизации обменных процессов и снижения титанотонуса мышц. Пораженное место должно находится постоянно в тепле, поэтому следует носить согревающие шерстяные повязки.
Пораженное место должно находится постоянно в тепле, поэтому следует носить согревающие шерстяные повязки.
Для лечения шейного миозита в сети клиник ЦМРТ применяют следующие методы:
Грипп и ОРЗ: почему болит шея
Практически каждый из нас хотя бы однажды в жизни сталкивался с такой проблемой, как боль в шее. Одна из частых причин ее возникновения – это воспаление, или миозит шейных мышц. Чаще всего это заболевание проявляется тупыми болями в шейной и затылочной областях, иногда отдающими в плечи или голову. Боль обычно не проходит даже после длительного отдыха, усиливается при поворотах головы и при надавливании на воспаленную мышцу.
К шейному миозиту могут привести разные причины: сквозняки, длительное нахождение в неудобной позе (особенно при сидячей работе, работе за компьютером), мышечное перенапряжение при длительных физических нагрузках, действие бактериальных и вирусных токсинов. В последнем случае болезнь обычно развивается после ОРЗ или гриппа, и ее особенность заключается в длительном течении заболевания. Постинфекционные миозиты обычно трудно поддаются лечению, особенно если «упустить» начало заболевания. Поэтому важно при появлении характерных симптомов сразу же принимать меры – прежде всего, обратиться к врачу.
Постинфекционные миозиты обычно трудно поддаются лечению, особенно если «упустить» начало заболевания. Поэтому важно при появлении характерных симптомов сразу же принимать меры – прежде всего, обратиться к врачу.
Диагностикой и лечением миозита занимаются терапевты и неврологи. Крайне нежелательно «запускать» болезнь и заниматься самолечением: во-первых, как уже было сказано выше, при позднем обращении за медицинской помощью снижаются шансы на быстрое излечение. Во-вторых, шейный миозит опасен своими осложнениями. При длительном течении он переходит в хроническую форму, при этом в воспалительный процесс могут вовлекаться соседние мышцы – прежде всего, мышцы гортани, глотки и пищевода. Это грозит нарушениями дыхания и глотания. Кроме того, в результате спазма мышц может сформироваться приобретенная кривошея – заболеваниe, характеризующееся искривлением шеи, а в след за этим – искривлением шейного отдела позвоночника с образованием межпозвонковых грыж и с развитием корешкового синдрома (защемления нервных корешков на выходе из межпозвонковых отверстий).
Лечение миозита в неосложненных случаях заключается в создании покоя для пораженных групп мышц, также чаще всего назначаются препараты из группы нестероидных противовоспалительных средств (НПВС). Эти лекарства обладают обезболивающим и противовоспалительным действиям, снижают температуру тела, поэтому быстро приносят облегчение. Однако их длительный прием не рекомендуется, потому что у данных препаратов имеется ряд противопоказаний. НПВС неблагоприятно действуют на слизистую желудочно-кишечного тракта, могут приводить к образованию язв, иногда – к желудочно-кишечным кровотечениям. Некоторым людям их прием может быть вообще противопоказан.
В ряде случаев, особенно на начальных стадиях болезни, от приема НПВС можно воздержаться. Лечение можно начать с так называемых «согревающих» или «разогревающих» мазей, которые обладают местным раздражающим, обезболивающим, противовоспалительным действием. Местные средства характеризуются быстрым эффектом. Например, мазь «Капсикам®», содержащая в своем составе 5 активных компонентов, начинает действовать уже через несколько минут после нанесения, снимая мышечное напряжение и уменьшая болевые ощущения. Препарат вызывает жжение и ощущение теплоты в месте применения. Его следует наносить на кожу на несколько минут, а затем убирать с помощью ватного тампона, смоченного растительным маслом или кремом на жировой основе.
Для профилактики миозитов рекомендуется стараться не находиться на сквозняках, ограничивать мышечные нагрузки, а также избегать длительного нахождения в одной позе. При сидячем характере работы следует делать перерывы в ней не реже одного раза в час. Своевременное лечение простудных заболеваний и гриппа также снизит риск развития миозита.
Итак, одно из частых осложнений ОРЗ и гриппа – это шейный миозит. Его лечение следует начинать как можно раньше, в незапущенных случаях хороший эффект оказывают разогревающие мази, благодаря которым часто удается избежать длительного приема НПВС.
Здоровье
После ночи с открытой форточкой голову не повернуть, и мучает боль в шейном отделе? Похоже, у тебя продуло шею. Это один из вариантов шейного миозита. Из-за понижения температуры мышцы и сосуды в данной области спазмируются, что и приводит к боли и скованности движений.
Чтобы не «увязнуть по самую шею» в этом состоянии, надо восстанавливать застуженное место теплом и правильным уходом. Не затягивай! Требуются моментальные меры. Рассказываем о причинах и симптомах шейного миозита и делимся опытом восстановления застуженной шеи в домашних условиях.
Содержание статьиПричины возникновения шейного миозита
Помните, как поется в песне: «Ветром голову надуло»? Исполнительница, в общем-то, формулирует самую распространенную причину шейного миозита. Дефиле в ветреную погоду без шарфика, кондиционер в машине, приятная прохлада из открытого окна – и вот она, застуженная, больная и обездвиженная шея. Говорили же тебе всю жизнь: «Не стой на сквозняке».
Переохлаждение и пребывание на сквозняке – основные, но не единственные причины шейного миозита. Его также вызывают:
- Длительное нахождение в неправильной позе, из-за чего сковываются мышцы шеи
- Перенапряжение мышц
- Ношение за спиной тяжелого портфеля или рюкзака
- Наличие бактерий, инфекций, перенесенных вирусных заболеваний
- Полученные ранее травмы шеи
- Поражение нервных окончаний шейного отдела позвоночника
В случаях, если миозит является осложнением при каком-либо заболевании, следует проявлять осторожность и посоветоваться со специалистом. В большинстве же случаев справиться с болью в шее можно самостоятельно.
Продуло шею: симптомы
Миозит начинается с появления болей в шее, которые нарастают при каждом повороте головы. Чаще всего неприятные ощущения возникают после утреннего пробуждения. Мышцы во время сна воспаляются и давят на нервные окончания.
Основные симптомы миозита:
- чувствуется боль в шее, которая усиливается при движении головы и пальпации;
- обычно боль возникает только с одной стороны шеи;
- припухлости;
- боль мешает жеванию или глотанию;
- боль появляется в виде выстрелов или отдачи в спину;
- краснота шеи и лица;
- увеличение лимфоузлов;
- повышенная температура;
- общая слабость.
Почувствовать эти симптомы может каждый, кто не осторожен со сквозняками и кондиционерами. Но есть также группа риска, которую составляют люди определенных специальностей. Это скрипачи, спортсмены, водители – их профессия связана с постоянной нагрузкой на мышцы шеи.
Также миозиту подвержены те, кто занимается рутинной работой, создающей напряжение в области верхнего плечевого пояса.
Если не бороться с миозитом, можно получить осложнения:
- образование межпозвонковой грыжи;
- поражение пищевода;
- воспаление глотки и гортани;
- появления подвывиха межпозвоночных сегментов.
Восстановление застуженной шеи в домашних условиях
Восстановление шеи дома может занять до двух-трех недель. Острая боль должна уйти в первые 2-3 дня. Основные помощники – тепло и правильный уход.
На первом этапе нужно закрыть поврежденный участок шарфом или повязкой так, чтобы внутри сохранялось тепло. Это восстановит кровообращение и снимет мышечный спазм.
Хорошо помогает расслабляющий массаж. Но будь осторожна: он противопоказан, если увеличены лимфоузлы.
Стоит ли говорить, что нужно изолироваться от резких перепадов температур, сквозняков и переохлаждения, иначе это может только усугубить и без того неприятную ситуацию.
Хорошо снимает спазмы в мышцах шеи и плечевого пояса, а также улучшает кровоток статичная гимнастика на валике. Туго скручиваешь полотенце диаметром 8-10 см или покупаешь один из фирменных валиков в интернет-магазине www.beauty365.ru и подкладываешь его под спину, лопатки или поясницу. Достаточно лежать на нем по 5 минут в день! Острую боль с помощью валика за один подход не устранишь, но регулярное лежание на нем выправит позвонки, приведет мышцы в здоровый тонус и уменьшит болевые ощущения.
Продуло шею: восстанавливаем народными средствами
Помним, что снять боль помогает тепло. В качестве дополнительного источника тепла используй согревающие мази и компрессы.
Наш смекалистый народ, хорошо разбирающийся в сквозняках и холоде, уже придумал множество рецептов, как приготовить мази и компрессы из подручных средств. Попробуй их и ты, если продуло шею и мучают боли.
Народные рецепты компрессов
- Компресс из водки. Пропитываем небольшой кусок марли спиртовым настоем или водкой и накладываем его на воспаленный участок. Заматываем его шарфом или пленкой и держим два часа.
- Картофельный компресс. Измельчаем несколько картофелин, предварительно сваренных в мундире. Заворачиваем в ткань и прикладываем к шее, зафиксировав с помощью шарфа или повязки. Держим до остывания картофеля и после смазываем шею спиртом.
- Горчично-чесночный компресс. Отличается сильным согревающим эффектом. Для его приготовления смешиваем разведенный водой горчичный порошок и измельченный чеснок в пропорции 3:1. Смесь наносим на ткань и прикладываем к воспаленному месту. Компресс вызывает жжение, поэтому держать его долго не следует, чтобы не допустить перегрева, травмирующего кожу.
- Компресс из лопуха. 5-6 листьев лопуха заливаем кипятком, накладываем их друг на друга и прикладываем к воспаленному месту, зафиксировав компресс шарфом.
Народные рецепты мазей
- Мазь из цветков ромашки. Используется как натуральное противовоспалительное средство. Смешиваем перетертые в порошок сухие цветы ромашки и сливочное масло в пропорции 4:1. Наносим на шею 3 раза в день.
- Скипидарно-яичная мазь. Яичный желток, яблочный уксус и скипидар смешиваем в стеклянной емкости до состояния жидкой сметаны. Смазывать шею лучше перед сном, обернув ее после этого теплой тканью.
Также можно наложить на проблемный участок перцовый пластырь. Он сильно раздражает кожу и тем самым снимает боль. Его надо носить по 12 часов на протяжении 3-5 дней.
Особенности питания и режима дня при застуженной шеей
Лучше не выходи из дома и не пытайся воспользоваться моментом, чтобы переделать все накопившиеся домашние дела! Вряд ли из этого выйдет что-то путное, а шее точно лучше не станет. Позволь себе полениться, заберись в любимую постельку и не забудь положить валик под голову.
Но в постоянном постельном режиме шейный миозит не нуждается. Главное – обеспечить максимально спокойную атмосферу около воспаленного места.
Надо сократить деятельность, связанную с движениями шейных сегментов позвоночника. Это снизит напряженность мышц, уменьшит боли.
Если случай запущенный, и самостоятельно контролировать движения не выходит, можно воспользоваться специальным шейным воротником. Он работает как ограничитель движений, ограждает мышцы от дополнительных нагрузок, снимает болевые ощущения.
При миозите нет необходимости соблюдать какую-либо диету. Но стоит убрать из рациона алкогольные напитки, жирную пищу и сладкое. Взамен увеличить количество потребляемых витаминов, антиоксидантов и микроэлементов.
Упражнения для застуженной шеи
При сильном воспалении шеи активные физические упражнения противопоказаны.
Когда острый период минует и боль утихнет, полезно будет сделать комплекс упражнений, чтобы вернуть эластичность мышц и их двигательную способность.
В “Базовом марафоне” от MelAnnett собран полный комплекс проверенных и действенных упражнений для мышц шеи, которые безопасны для здоровья! По сути, марафон — это ЛФК своими руками! 90% участниц избавились от боли в шее и остеохондроза после 3 недель ежедневных занятий.
«Базовый марафон» от MelAnnett – это максимально эффективный способ оздоровления и омоложения организма за короткий промежуток времени.
Чего мы добьемся:
- плавно и аккуратно вытянем позвоночник, после чего все позвонки встанут на место и постоянная боль уйдет;
- укрепим мышечный корсет, что позволит держать спину прямо;
- снимем мышечное напряжение и повысим подвижность суставов;
- снимем спастику шейно-плечевого отдела и восстановим его нормальное здоровое функционирование
Результатом будут прямая спина, красивая осанка, изящная линия плеч, , здоровая длинная шея и правильная статика головы. . Изменения сразу почувствует весь организм, преобразится лицо. Уйдут морщины, отеки, дряблость и обвисания кожи.
Зарегистрированные в марафоне участники ежедневно получают простые задания, и должны выполнить их в любое удобное время, главное правило – каждый день. Время выполнения заданий растет по мере прохождения марафона: от 1-2 минут в первый день до 35-45 минут в последний. Длится марафон всего 3 недели, и еще 2 недели нужны на закрепление результата.
Марафон уже одобрили тысячи людей по всему миру – попробуй сама и убедись в этом. Отзывы можешь почитать здесь: https://melannett.ru/otzivy/.
Миозит: лекарства, используемые при лечении
Миозит мышц — воспаление в скелетных мышцах.
Общие сведения
Миозит мышц – собирательное понятие, которое означает воспаление в скелетных мышцах. Оно может развиваться в результате различных причин: при инфекции, аутоиммунных заболеваниях, травмах, внедрении паразитов и пр. Если миозит продолжается в течение длительного времени, то постепенно мышцы слабеют и могут уменьшаться в размерах – наступает их атрофия.
Причины миозита
Причин развития миозита мышц существует достаточно много:
- Самая частая причина – вирусные инфекции. При гриппе и других респираторных инфекциях часто отмечается боль, ломота в мышцах – причиной этого является распространение вируса по всему телу с током крови.
- Бактериальные инфекции. На мышцы могут действовать сами бактерии или выделяемые ими токсины.
- Паразиты. Например, миозит может быть следствием проникновения в организм червя эхинококка.
- Аутоиммунные заболевания: дерматомиозит, полимиозит и др.
- Действие на организм токсических веществ. Миозит может развиваться при отравлении алкоголем и некоторыми наркотиками.
- Переохлаждение. Про такой миозит часто говорят «продуло мышцу».
- Травма.
- Интенсивная физическая нагрузка. Часто миозит в таких случаях развивается у нетренированных людей с непривычки.
- Постоянное напряжение, неудобное положение конечностей. Имеет место у людей некоторых профессий. Например, у скрипачей.
Чаще всего миозит мышц поражает мускулатуру плечевого пояса, грудные мышцы, мышцы поясницы, голеней.
Симптомы
Основной признак миозита – боль. Обычно она возникает в одной или в нескольких рядом расположенных мышцах. Болевые ощущения усиливаются во время неудобной позы, в которой напряжены мышцы, физической работы, ощупывания мышц. Движения пораженными мышцами затруднены или совсем невозможны из-за боли.
Иногда в области мышцы отмечается припухлость, покраснение кожи. При инфекционных и некоторых других заболеваниях миозит мышц сопровождается нарушением общего состояния: возникает чувство разбитости, сонливость, повышается температура тела. Другие признаки зависят от симптомов основного заболевания.
Миозит мышц может протекать в острой или в хронической форме. При острой форме все симптомы возникают достаточно быстро, а затем, обычно спустя несколько дней, проходят. При хронической форме периодически сменяют друг друга периоды улучшения состояния и обострений.
Что можете сделать вы при миозите
При миозите после переохлаждения, травмы или интенсивной физической работы можно устранить боль в мышцах при помощи согревающих мазей, мазей и гелей, содержащих противовоспалительные препараты. Если боль в мышцах сохраняется в течение длительного времени, необходимо обратиться к врачу.
Что может сделать врач
Лечением миозита могут заниматься различные врачи-специалисты, в зависимости от причин заболевания: терапевты, травматологи, хирурги, инфекционисты, паразитологи. Обследование в каждом отдельном случае будет различным. Оно может включать общий анализ крови, бактериологические и вирусологические исследования, иммунологические анализы крови, ПЦР-диагностику, компьютерную томографию и магнитно-резонансную томографию мышц и пр.
Лечение определяется основным заболеванием:
- При вирусных инфекциях назначаются противовирусные препараты.
- При бактериальных инфекциях – антибиотики.
- При гнойном воспалении мышц – вскрытие и промывание гнойника.
- При аутоиммунных заболеваниях – препараты, подавляющие иммунные реакции и воспаление.
Внимание! Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. Наш сайт не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
К кому обращаться при миозите
Травматологи Москвы — последние отзывы
Доктор внимательный, очень хорошо слушает. Очень понравилась. На приеме Сусанна Ринатовна назначила лечение. Уделила достаточно времени, ответила на все вопросы. В ближайшее время буду поправлять здоровье. Рекомендую данного специалиста. Повторно буду обращаться. Прием состоялся вовремя.
Ася, 10 ноября 2021
Обратилась к доктору с вопросом головной боли, быстро профессионально, но простым понятным языком объяснил причину проблемы и назначил лечение.
Татьяна, 07 ноября 2021
Врач просто супер ,посмотрела на диске результаты МРТ пояснично-крестцового отделения и проверила спину (боль в пояснице ),отправила на УЗИ мягких тканей,чтобы исключить воспаление и по результатам назначила лечение , всё это на приеме ,через 7-10 дней снова к ней ,Очень рекомендую
Колян Сусанна, 06 ноября 2021
Ольга Валерьевна объяснила как мы будем искать причины проблемы, назначила сдачу исследований и капельницы. У меня было подозрение на микроинсульт. Она добрый, отзывчивый врач, который беспокоиться о нервном состоянии и не пугает. Это было заметно. Молодец!
Марина, 05 ноября 2021
Со специалистом мне повезло. Заметила, что никогда ещё не опаздывала на приёмы. При необходимости всегда на связи и готова перенести приём, если у меня не получается. Верный диагноз поставила, сразу же разработал план лечения, о котором мне подробно рассказала. Я рада, что врач меня услышал и сделал назначения, которые мне пришлись по карману и очень помогают. Спасибо, лечение пока что ведём!
Анастасия, 04 ноября 2021
Андрей Все хорошо. Все понравилось. Могу выделить профессиональный качества. В решении моего вопроса, Марина Юрьевна мне помогла. По времени достаточно внимания уделила. Хотел записаться к другому доктору, а в сервисе порекомендовали Носову Марину Юрьевну, так как тот врач был занят.
Андрей, 04 ноября 2021
Специалист мне понравился своей прямотой. Ну а как врач — настоящий профессионал. Сразу же поставил правильный диагноз. Лечение по цене обошлось в рамках адекватного. Прошло два месяца, стремительно идём на поправку. Огромное спасибо! Буду обязательно обращаться снова при острой необходимости!
Анастасия, 03 ноября 2021
Рада что смогла найти достойного врача в лице Ильи Геннадьевича. Обратившись к нему с проблемой, вышла от него с расписанным решением. Мне понравился доктор, хочется, что б таких было побольше. Все четко спланированно, и на доступном языке рассказано.
Светлана, 25 октября 2021
Наталья Александровна очень милая женщина. Мы пообщались минут 20. Чуткий, вежливый, хороший специалист и профессионал своего дела. Доктор выслушала терпеливо всю мои историю и симптомы которые у меня были. Врач разобралась в моей ситуации. Доктор сразу выписала препараты и дала к ним рецепт. Мы договорились о следующем приёме. Врач для себя выбирал по оперативному приёму и мне посоветовали в СберЗдоровье.
Дмитрий, 23 сентября 2021
Все прошло хорошо. Замечательный, добрый и веселый доктор. Он все посоветовал. Мне все понравилось.
Нина, 24 июня 2018
Показать 10 отзывов из 9302Полимиозит — Диагностика и лечение
Диагноз
Если ваш врач подозревает, что у вас полимиозит, он может предложить несколько из следующих тестов:
- Анализы крови. Анализ крови позволит вашему врачу узнать, есть ли у вас повышенный уровень мышечных ферментов, который может указывать на повреждение мышц. Анализ крови также может выявить специфические аутоантитела, связанные с различными симптомами полимиозита, что может помочь в выборе лучшего лекарства и лечения.
- Электромиография. Этот тест включает введение тонкого игольчатого электрода через кожу в мышцу. Электрическая активность измеряется по мере того, как вы расслабляете или напрягаете мышцу, и изменения в модели электрической активности могут подтвердить мышечное заболевание. Врач может определить распространение болезни, проверив разные мышцы.
- Магнитно-резонансная томография (МРТ). Сканер создает изображения поперечного сечения ваших мышц на основе данных, генерируемых мощным магнитным полем и радиоволнами.В отличие от биопсии мышц, MRI может оценить воспаление на большой площади мышцы.
- Биопсия мышц. Во время этого теста хирургическим путем удаляется небольшой кусок мышечной ткани для лабораторного анализа. Анализ может выявить аномалии, такие как воспаление, повреждение, дефицит определенных белков или ферментов.
Лечение
Хотя полимиозит неизлечим, лечение может улучшить вашу мышечную силу и функцию.Чем раньше начато лечение полимиозита, тем оно эффективнее и меньше осложнений.
Однако, как и в случае со многими условиями, ни один подход не является лучшим; Ваш врач подберет стратегию лечения в зависимости от ваших симптомов и того, насколько хорошо они реагируют на терапию.
Лекарства
К наиболее часто используемым лекарствам для лечения полимиозита относятся:
- Кортикостероиды. Такие препараты, как преднизон, могут быть очень эффективными при лечении симптомов полимиозита.Но длительное использование этих препаратов может иметь серьезные и разнообразные побочные эффекты, поэтому ваш врач может постепенно снижать дозу лекарства до более низких уровней.
- Кортикостероидсберегающие средства. При использовании в сочетании с кортикостероидами эти препараты могут снизить дозу и уменьшить возможные побочные эффекты кортикостероидов. Двумя наиболее распространенными лекарствами, используемыми при полимиозите, являются азатиоприн (азасан, имуран) и метотрексат (Trexall). Другие лекарства, назначаемые при полимиозите, включают микофенолятмофетил (CellCept), циклоспорин и такролимус.
- Ритуксимаб (Ритуксан). Ритуксимаб, более широко используемый для лечения ревматоидного артрита, является вариантом, если начальная терапия не позволяет адекватно контролировать симптомы полимиозита.
Терапия
В зависимости от тяжести симптомов врач может посоветовать:
- Физиотерапия. Физиотерапевт может показать вам упражнения для поддержания и улучшения вашей силы и гибкости и посоветовать подходящий уровень активности.
- Логопед. Если ваши глотательные мышцы ослаблены из-за полимиозита, логопед может помочь вам узнать, как компенсировать эти изменения.
- Диетологическая экспертиза. Позже, в ходе полимиозита, жевание и глотание может стать более трудным. Квалифицированный диетолог научит вас готовить легкие в употреблении и питательные продукты.
Хирургические и другие процедуры
Внутривенный иммуноглобулин (IVIg) — это продукт очищенной крови, который содержит здоровые антитела от тысяч доноров крови.Эти здоровые антитела могут блокировать повреждающие антитела, которые атакуют мышцы при полимиозе. При введении в вену лечения IVIg может потребоваться регулярное повторение для сохранения эффекта.
Помощь и поддержка
Жизнь с хроническим аутоиммунным заболеванием может заставить вас время от времени задаться вопросом, справитесь ли вы с этой проблемой. Чтобы помочь вам справиться, попробуйте дополнить свое медицинское обслуживание следующими советами:
- Знай свою болезнь. Прочтите как можно больше о полимиозите и других мышечных и аутоиммунных заболеваниях. Поговорите с другими людьми, у которых есть подобное состояние. Не бойтесь задавать врачу любые вопросы, которые могут у вас возникнуть относительно вашего заболевания, диагноза или плана лечения.
- Станьте частью вашей медицинской бригады. Считайте себя, своего врача и любых других медицинских специалистов единым фронтом в борьбе с вашей болезнью. Следование плану лечения, с которым вы согласились, жизненно важно. Сообщайте своему врачу о любых новых признаках или симптомах, которые могут у вас возникнуть.
- Знайте и отстаивайте свои пределы. Научитесь эффективно говорить «нет» и просить о помощи, когда она вам нужна.
- Отдыхайте, когда устали. Не ждите, пока вы не устанете. Это только отбросит вас назад, поскольку ваше тело пытается восстановить силы. Умение задавать темп самому себе может помочь вам поддерживать постоянный уровень энергии, делать то же самое и чувствовать себя лучше в эмоциональном плане.
- Признайте свои эмоции. Отрицание, гнев и разочарование — нормальные чувства, когда вам приходится иметь дело с болезнью.Вещи не кажутся нормальными или справедливыми и, вероятно, кажутся вам неподвластными. Чувства страха и изоляции — это обычное явление, поэтому оставайтесь рядом с семьей и друзьями. Старайтесь максимально поддерживать свой распорядок дня и не пренебрегать тем, что вам нравится. Многие люди считают группы поддержки полезным ресурсом.
Подготовка к приему
Вероятно, вы сначала сообщите о своих симптомах своему семейному врачу. Он может направить вас к врачу, специализирующемуся на лечении артрита и других заболеваний суставов, мышц и костей (ревматолог), или к врачу, специализирующемуся на заболеваниях нервной системы (невролог).
Что вы можете сделать
Когда вы идете на прием к врачу, обязательно записывайте свои симптомы. Хотя может быть трудно определить, когда появились симптомы, постарайтесь определить, когда вы впервые заметили слабость и какие мышцы были затронуты. Вы можете написать список, который включает:
- Подробное описание ваших симптомов, включая пораженные мышцы
- Информация о ваших медицинских проблемах
- Информация о медицинских проблемах ваших родителей, братьев и сестер
- Все лекарства и пищевые добавки, которые вы принимаете
- Вопросы, которые вы хотите задать врачу
Заранее подготовьте список вопросов, чтобы максимально использовать ограниченное время, проведенное с врачом.В случае полимиозита врачу следует задать следующие основные вопросы:
- Что, вероятно, вызывает мои симптомы?
- Есть ли другие возможные причины моих симптомов?
- Могут ли мои симптомы измениться со временем?
- Какие тесты мне могут понадобиться? Требуются ли какие-то специальные приготовления?
- Доступны ли методы лечения моего состояния? Какие процедуры вы рекомендуете?
- У меня другие заболевания. Как мне лучше всего управлять ими вместе?
- Есть ли у вас какие-нибудь брошюры или другие печатные материалы, которые я могу взять с собой? Какие сайты вы рекомендуете?
В дополнение к вопросам, которые вы подготовили задать своему врачу, не стесняйтесь задавать вопросы во время приема, если вы думаете о чем-то новом.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам несколько вопросов, например:
- Когда вы впервые заметили мышечную слабость?
- Ваше состояние развивалось постепенно или возникло внезапно?
- Вы легко устаете в часы бодрствования?
- Какие еще симптомы вы испытываете?
- Ограничивает ли ваше состояние вашу активность?
- У кого-нибудь из членов вашей семьи когда-либо диагностировалось заболевание или состояние, поражающее мышцы?
- Принимаете ли вы в настоящее время какие-либо лекарства или пищевые добавки?
- Что может улучшить ваши симптомы?
- Что может ухудшить ваши симптомы?
Определение Воспалительный миозит — это системное аутоиммунное заболевание, имеющее четыре формы: полимиозит, дерматомиозит, некротический аутоиммунный миозит и миозит с тельцами включения.Воспалительный миозит чаще встречается у афроамериканцев по сравнению с белыми и у женщин по сравнению с мужчинами. Полимиозит поражает взрослых в возрасте от 30 до 50 лет. Дерматомиозит обычно поражает детей в возрасте 5-15 лет и взрослых в возрасте 45-65 лет. Миозит может возникать в сочетании с другими аутоиммунными заболеваниями (например, склеродермией и смешанным заболеванием соединительной ткани). Точная причина неизвестна, но мы знаем, что это аутоиммунное заболевание (собственная иммунная система организма атакует мышцы). Симптомы Миозит характеризуется появлением в течение нескольких недель слабости мышц, прилегающих к туловищу — предплечий / плеч, бедер и иногда шеи.Слабость возникает из-за воспаления мышц и последующего повреждения мышц. Хотя слабость является наиболее заметным симптомом, также может возникать болезненность мышц. Пациенты могут заметить трудности при вставании со стула, складывании вещей в верхние шкафы или затруднения при подъеме по лестнице из-за слабости, а не боли. Другие симптомы могут включать одышку из-за воспаления легких, боли в суставах, синдром Рейно (изменение цвета пальцев и онемение в холодную погоду) и проблемы с глотанием. У пациентов с дерматомиозитом часто появляется несколько различных видов сыпи, в том числе сыпь на руках (папулы Готтрона), фиолетовое изменение цвета или припухлость вокруг глаз (гелиотроп) и / или на спине и груди (шалковая сыпь; см. Изображения ниже). Диагностика Диагноз воспалительного миозита основывается на анамнезе (например, как быстро прогрессируют симптомы?), Физическом осмотре, лабораторных тестах (например, каковы уровни мышечных ферментов или тесты, измеряющие уровни мышечного воспаления в крови?), Визуализации, такой как как МРТ мышц бедра, которая может выявить воспаление мышц, исследования нервной проводимости и биопсию мышц.Вышеуказанные результаты помогут вашему ревматологу (иногда работающему с неврологом) исключить другие заболевания, которые могут вызывать мышечную слабость и тем самым имитировать воспалительные миопатии. К таким имитаторам относятся заболевания щитовидной железы, миопатии, вызванные токсинами (например, связанные с использованием препаратов, снижающих уровень холестерина, называемых статинами), нервно-мышечные расстройства (например, мышечная дистрофия), инфекции и метаболические миопатии (например, McArdle’s, митохондриальные миопатии). Важно установить правильную причину мышечной слабости, потому что каждый тип миозита лечится по-своему, и у каждого свой прогноз.Важно отметить, что полимиозит и дерматомиозит могут быть связаны с раком. Ваш врач тщательно изучит анамнез, чтобы убедиться, что вы в курсе последних событий по скринингу на рак (например, колоноскопия, если вам больше 50 лет). Лечение Первоначальное лечение воспалительных миопатий — это стероиды, принимаемые внутрь, а иногда и внутривенно, в зависимости от степени тяжести симптомов при постановке диагноза. Никакое другое лекарство не действует так быстро. Конечная цель состоит в том, чтобы постепенно снижать дозу стероидов и заменять их более безопасными для длительного приема лекарствами, такими как микофенолят мофетил или азатиоприн.В тяжелых случаях миозита, особенно при поражении мышц, используемых для глотания, мы иногда используем внутривенный иммуноглобулин или IVIg — лекарство, вводимое ежемесячно в виде инфузии. Лечебная физкультура — важная часть лечения миозита, помогающая пациентам восстановить силы. Щелкните здесь, чтобы загрузить PDF-файл. |
Полимиозит — Физиопедия
Содержание
- 1 Определение / описание 1,2
- 2 Распространенность 2
- 3 Характеристики / Клиническая картина 1,2
- 4 Сопутствующие заболевания 1,2,3,4
- 5 Лекарственные препараты 1
- 6 диагностических тестов / лабораторных тестов / лабораторных значений 1
- 7 Этиология / причины 1,5
- 8 Системное участие 13
- 9 Медицинский менеджмент (лучшие на сегодняшний день доказательства) 6
- 10 Управление физиотерапией (лучшие на данный момент доказательства) 6,7,8,9,10,11,12
- 11 Дифференциальная диагностика 18
- 12 Примеры из практики / Примеры из практики
- 13 ресурсов
- 14 Список литературы
Определение / Описание
1,2 [править | править источник] Полимиозит (ПМ) — это хроническая воспалительная миопатия, которая классифицируется как стойкое воспалительное заболевание мышц.PM влияет на поперечно-полосатые мышечные волокна, но щадит гладкие мышцы по всему телу и может появляться постепенно в течение недель или месяцев. PM воздействует на проксимальную мускулатуру без боли или практически без боли, снижает силу и характеризуется повышенным уровнем сывороточных мышечных ферментов и широким спектром кожных аномалий, иногда включая сердечно-легочные нарушения. Хотя боли нет, некоторая болезненность может возникать непосредственно над задействованной мускулатурой, но все глубокие сухожильные рефлексы сохраняются. Общий подход к лечению полимиозита — это фармакологическое и консервативное лечение для увеличения силы и предотвращения развития внемышечных заболеваний с целью улучшения результатов для пациента.
PM — это аутоиммунное заболевание, при котором воспалительные клетки (Т-клетки и макрофаги) окружают, проникают и разрушают волокна. У пациентов с хроническим заболеванием потеря мышечной ткани заменяется жировой тканью. Изображение мышечной биопсии ниже иллюстрирует разрастание воспалительных клеток вокруг нормальных миофибрилл. 14
В современной литературе неясно, в каком возрасте поступают презентации — в некоторых статьях утверждается, что он чаще всего поражает взрослых в возрасте от 30 до 50 лет, в то время как другие источники говорят, что начало заболевания наблюдается у взрослых в возрасте 50-70 лет.Хотя исследования показывают, что начало заболевания до 18 лет встречается редко, было доказано, что женщины более восприимчивы к PM, чем мужчины, в соотношении 2: 1. Один из 100 000 человек имеет ПМ, причем афроамериканцы диагностируются чаще, чем жители европеоидной расы.
Характеристики / Клиническое представление
1,2 [редактировать | править источник]Симптомы симметричны и могут появляться постепенно или могут колебаться в течение коротких или длительных периодов времени. Функционально у пациентов могут быть проблемы с поднятием стакана с высокой полки, подъемом по лестнице, вставанием или сидением на кушетке.
По мере прогрессирования заболевания мускулатура шеи и плечевого пояса может поражаться, что приводит к минимальному сокращению мышц или параличу.
Вот краткое описание признаков и симптомов
Атрофия проксимальных мышц 15
- Слабость проксимальных мышц
- Затрудненное глотание (дисфагия)
- Затруднения при разговоре
- Легкая болезненность суставов или мышц
- Усталость
- Артралагия
- Одышка
- Недоедание
- Похудание
- Кальциевые отложения
- Утренняя скованность
По мере развития ПМ он может поражать верхний отдел пищевода, а также поперечно-полосатые мышечные волокна грудной стенки.В результате у пациентов могут появиться более сложные признаки и симптомы, такие как:
- Аспирационная пневмония
- Дыхательная недостаточность
- Различные сердечно-сосудистые осложнения (например, ХСН, аритмии)
- Интерстициальная болезнь легких
Сопутствующие заболевания
1,2,3,4 [править | править источник] Поскольку полимиозит является аутоиммунным заболеванием, он часто ассоциируется с другими аутоиммунными заболеваниями и инфекционными заболеваниями:
- Болезни соединительной ткани : волчанка, РА, склеродермия, Sjogrens
- Сердечно-сосудистые заболевания : миокардит, ХСН, сердечные аритмии
- Болезнь легких
- ВИЧ / СПИД
- Феномен Рейно
Раннее лечение всегда лучше — ваш врач на основе ваших симптомов решит, какое лечение будет более подходящим для вас.Научных исследований, влияющих на страховое покрытие, проведено не так много, и вам следует внимательно следить за нежелательными побочными эффектами:
- Кортикостероиды
- Иммуносупрессивные методы лечения (если кортикостероиды не работают)
1. Кортикостероидные консерванты (азасан, имуран, трексалл, метотрексат, ревматрекс).
2. Внутривенный иммуноглобулин (ВВИГ).
3. Такролимус (Програф)
4. Циклофосфамид (Цитоксан)
5.Циклоспорин (Генграф, Неорал, Сандиммун) - Биологические методы лечения (тяжелые случаи, только если два вышеперечисленных не помогли)
1. Ритуксимаб (Ритуксан)
2. Ингибиторы фактора некроза опухоли (TNF) (Enbrel, Remicade)
Диагностические тесты / лабораторные тесты / лабораторные значения
1 [править | править источник] Существует несколько различных диагностических инструментов, позволяющих определить, есть ли у пациента полимиозит, это может быть длительный процесс, и как поставщикам медицинских услуг, так и пациентам рекомендуется оставаться терпеливыми:
- Магнитно-резонансная томография (МРТ)
- Электромиография
- Биопсия мышц (поиск воспаления, повреждения или инфекции / аномальных белков и дефицита ферментов)
- Анализы крови:
1.Повышенная креатинкиназа
2. Повышенная альдолаза
Причина официально неизвестна, но было показано, что она связана с другими аутоиммунными заболеваниями с обнаруживаемым уровнем аутоантител в их крови, генетикой и некоторыми нераскрытыми вирусами. (1)
Опорно-двигательный аппарат
Сердечно-легочные
- Одышка
- Кашель
- Сердечные аритмии могут возникать, но часто бессимптомны
Желудочно-кишечные
- Более частое проявление у детей
- Гематемезис (рвота кровью)
- Мелена (черная, дегтеобразный кал)
- Ишемическая перфорация кишечника
Медицинское ведение (лучшие на данный момент доказательства)
6 [править | править источник]
Полимиозит неизлечим, однако данные подтверждают, что медицинское лечение может облегчить симптомы пациента и дать пациентам больше контроля над своим состоянием.Управление симптомами может улучшить функции пациентов и улучшить качество жизни.
Симптомы сильно различаются от пациента к пациенту, и все лекарства имеют разные побочные эффекты. Учитывая разницу в симптомах и индивидуальных реакциях на лекарства, курс лечения индивидуален для каждого пациента. Лечение может включать комбинацию фармакологического вмешательства, физиотерапии и альтернативной / холистической медицины. Фармакологическое лечение обычно состоит из комбинации кортикостероидов и иммунодепрессантов.Кортикостероиды используются для уменьшения воспаления, снятия боли и повышения силы, в то время как иммунодепрессанты помогают ослабить неблагоприятный иммунный ответ организма на мышцы пациентов.
Фармакологическое управление
Кортикостероиды
• Преднизон — типичный препарат выбора. Используется для уменьшения воспаления, снятия боли и повышения силы. Преднизолон обычно назначают в высоких дозах перед постепенным снижением дозы, чтобы снизить риск побочных реакций на лекарства при длительном применении кортикостероидов.
Иммунодепрессанты
• Метотрексат / азатиприн — часто используются в сочетании с преднизоном или для того, чтобы пациенты могли быстрее отказаться от преднизона. Пациентов обычно лечат комбинацией преднизона и метотрексата с самого начала лечения.
• Циклофосфамид — более эффективен, чем метотрексат, и обычно используется у пациентов с заболеваниями легких, такими как интерстициальное заболевание легких.
Актар — естественный гормон, вырабатываемый гипофизом.Стимулирует высвобождение кортизола из надпочечников пациента, что является естественной альтернативой приему кортикостероидов. Актар также уменьшал гиперактивную иммунную реакцию организма, таким образом действуя как кортикостероид, так и иммунодепрессант. Хотя Acthar может показаться идеальным фармакологическим лечением, клинические исследования его эффективности ограничены. Текущие исследования продолжают оценивать роль Acthar в лечении полимиозита.
Внутривенный иммунный глобулин (ВВИГ) — продукт крови, полученный из плазмы человека, который фактически усиливает реакцию иммунной системы организма.Поскольку иммуносупрессия является основным методом лечения, неясно, почему некоторым пациентам с миозитом помогает ВВИГ. ВВИГ обычно назначают только пациентам, резистентным к другому фармакологическому лечению.
Биологические агенты — Белки или моноклональные антитела, ингибирующие цитокины, которые играют ключевую роль в воспалении миозита.
Агенты против TNF — подавляют белки фактора некроза опухоли, которые связаны с воспалением.
Ритуксимаб — Нацелены на В-клетки (лимфоциты) иммунной системы, которые играют роль в воспалении, связанном с полимиозитом.
Алемтузумаб — Нацелен на Т-клетки (лимфоциты) иммунной системы, которые играют роль в воспалении, связанном с полимиозитом.
Физиотерапия
Сосредоточьтесь на разработке программы упражнений для увеличения физической активности, уменьшения нарушений и инвалидности, а также повышения общего качества жизни.
Как и в случае с фармакологическим лечением, каждый пациент индивидуален и должен проконсультироваться со своим физиотерапевтом, чтобы составить конкретный план лечения, отвечающий их конкретным потребностям и целям.
Альтернативная / холлистическая медицина
Большинство врачей рекомендуют целостный подход к общему благополучию в дополнение к фармакологическому лечению. Это включает диету / питание, соответствующие упражнения, физиотерапию, витамины и добавки.
Управление физиотерапией (лучшие на данный момент доказательства)
6,7,8,9,10,11,12 [править | править источник]Полимиозит и другие идиопатические воспалительные миопатии имеют широкий спектр системных клинических проявлений.К числу наиболее актуальных для физиотерапии относятся мышечная слабость, утомляемость и одышка. Наиболее поражена мускулатура проксимальнее туловища с выраженной слабостью в шее, спине, плечах, предплечьях, бедрах и бедрах. Может возникнуть дистальная слабость, но она встречается реже, однако туловище часто остается сильным. Дыхательная мускулатура также обычно задействована, поэтому лучшие доказательства подтверждают комбинацию силовых тренировок и аэробных тренировок. Традиционная школа мысли заключалась в том, что упражнения безопасны и эффективны для улучшения мышечной силы и функции у пациентов с хроническим стабильным полимиозитом, но могут не подходить для пациентов с активными, недавно начавшимися воспалительными миопатиями.Более современные исследования с тех пор показали, что программа упражнений безопасна и полезна для пациентов в течение недавнего периода заболевания. Во время обострения рекомендуется, чтобы пациенты использовали фармакологическое лечение для контроля своего воспаления до начала своей программы упражнений и ограничивали свою физическую активность до нормальной функциональной подвижности. Ключевой целью физиотерапии является поддержание функции и снижение риска падений у пациентов с ПМ. Важно, чтобы пациенты оставались активными для поддержания функций, и рекомендуется выполнять упражнения 5-6 раз в неделю.Укрепляющие упражнения не должны выполняться в дни подряд, однако рекомендуется, чтобы пациенты практиковали «дни активного отдыха», когда они сосредотачиваются на ROM, позиционировании и расслаблении, а не на укреплении.
Функциональные нарушения, вторичные по отношению к выраженной слабости
• Проблемы со всей функциональной мобильностью (ходьба, подъем по лестнице и т. Д.)
• Проблемы с подъемом, переносом предметов
• Проблемы с ADL
• Нарушение равновесия
• Сильная усталость
Тренировки с отягощениями
• Сохранение мышечной функции
• Предотвращение неиспользования атрофии
• Легкое сопротивление (будьте осторожны при эксцентрической активности)
• Укрепление дистальной мускулатуры, которая имеет больший потенциал для увеличения силы, может значительно способствовать общее улучшение производительности с ADL
• Упражнения с открытой цепью потребляют меньше энергии, чем с закрытой цепью, но упражнения с закрытой цепью дают наилучшие результаты при функциональной мобильности.
• Энергосбережение является ключевым моментом (избегайте упражнений с открытой цепью с высоким сопротивлением или агрессивных упражнений с замкнутой цепью (например, плиометрика))
Аэробная тренировка
• Велоэргометр
• Ходьба
PROM / AAROM / AROM / Растяжка
• Профилактика контрактур
Aquatic Therapy
• Обеспечивает способность отражать функциональные движения с уменьшенным расходом энергии
• Пациент может контролировать сопротивление воды с помощью измененных движений
• Плавучесть помогает с осанкой и слабостью мышц нижних конечностей
• Гидростатический объем воды увеличивает объем крови в грудной полости.У пациентов может наблюдаться значительное увеличение ударного объема и сердечного выброса.
• Турбулентность воды увеличивает приток крови к поверхности кожи
• Терапевтические преимущества с уменьшенным риском падения
Обучение пациентов
• Потеря мышечной массы приводит к слабости и утомляемости, что может привести к переходу на малоподвижный образ жизни. Очень важно, чтобы пациенты оставались активными, чтобы избежать атрофии неиспользования и дальнейшей мышечной слабости.
Учитывая интенсивный режим лечения, связанный с аутоиммунными заболеваниями, очень важно, чтобы врачи ставили точный диагноз в случаях воспалительных миопатий.Биопсия мышц важна для точного диагноза, однако признается, что существует патологическое перекрытие при различных воспалительных миопатиях (например, полимиозит и дерматомиозит) и других мышечных заболеваниях, таких как врожденные мышечные дистрофии.
| ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ВОСПАЛИТЕЛЬНОЙ МИОПАТИИ |
| Мышечные дистрофии |
| Конечностно-поясная мышечная дистрофия, особенно тип 2В (дисферлинопатия) |
| Миопатия миоши (дисферлинопатия) |
| Дистрофинопатия (мышечная дистрофия Беккера, изолированные женщины-носители дистрофинопатии) |
| Лице-лопаточно-плечевая дистрофия |
| Метаболические миопатии |
| Дефицит миофофорилазы (болезнь Макардла) |
| Дефицит фосфофруктокиназы |
| Митохондриальная миопатия |
| Дефицит кислой мальтазы |
| Эндокринные миопатии |
| Миопатии, вызванные лекарственными средствами |
| D-пеницилламин |
| Хинидин |
| прокаинамид |
| Ингибиторы бета-гидрокси-бета-метилглутарил-кофермента А редуктазы (статины) |
| Интерферон альфа |
| Интерлейкин-2 |
| Болезнь двигательных нейронов |
| Спинальная мышечная атрофия (поздние формы) |
Миастения гравис |
Отчеты о случаях / Примеры [править | править источник]
Эдвардс Р.Д., Уайлс С.М., Роудн Дж.М., Джексон М.Дж., Янг А.Разрушение и восстановление мышц при полимиозите: тематическое исследование. Мышцы и нервы. 1979; 2: 223-8.
http://web.ebscohost.com/ehost/detail?vid=4&sid=911e8741-3235-4f64-9808-b6661aa55f53%40sessionmgr11&hid=14&bdata=JnNpdGU9ZWhvc3QtbGl2ZQ%3d=c3d=c3med#
Далис С., Бертолуччи Ф., Симонелла С., Росси Б., Чизари С. Интенсивные аэробные тренировки улучшают двигательную активность и эффективность окислительного метаболизма при хроническом полимиозите: клинический случай. Нервно-мышечные расстройства.2012; 22: S221-S225
http://web.ebscohost.com/ehost/detail?vid=6&sid=911e8741-3235-4f64-9808-b6661aa55f53%40sessionmgr11&hid=14&bdata=JnNpdGU9ZWhvc3%%83&aphd=3bGl2Zd#903&hvc3QtbGl2Zd59
Hejazi SMA, Engkasan JP, Qomi MSM. Интенсивные упражнения и больной в острой фазе полимиозита. Журнал реабилитации спины и опорно-двигательного аппарата. 2012; 25: 231-234.
http://web.ebscohost.com/ehost/detail?vid=12&sid=911e8741-3235-4f64-9808-b6661aa55f53%40sessionmgr11&hid=14&bdata=JnNpdGU9ZWhvc3QtbGl2ZQ%3b%8&hl=ru################### Двир З.Распространение и прогрессирование мышечной слабости в двух случаях полимиозита. Изокинетика и наука о физических упражнениях. 2012; 20: 1-4.
http://web.ebscohost.com/ehost/detail?vid=14&sid=911e8741-3235-4f64-9808-b6661aa55f53%40sessionmgr11&hid=14&bdata=JnNpdGU9ZWhvc3QtbGl2ZQ%3b&hl=ru&hl=ru; Kepple TM; Stanhope SJ. Тематическое исследование компенсации походки при слабости мышц бедра при идиопатической воспалительной миопатии. Клиническая биомеханика. 2007; 22: 319-26.
http://web.ebscohost.com/ehost/detail?vid=16&sid=911e8741-3235-4f64-9808-b6661aa55f53%40sessionmgr11&hid=14&bdata=JnNpdGU9ZWhvc3QtbGl2Zinger%8%3d=173d##################### Quittan M; Graninger M; Seeber A; Ebenbichler G; Sturm B; Кершан К; Смолен Дж; Гарингер В. Преимущества длительных 6-месячных физических тренировок у пациентов с полимиозитом / дерматомиозитом. Британский журнал ревматологии. 1998: 37: 1338-42.
http://web.ebscohost.com/ehost/detail?vid=4&sid=7c2f2da5-3418-4310-bb2b-e2542e351cc6%40sessionmgr12&hid=12&bdata=JnNpdGU9ZWhvc3QtbGl2Zd%1000d%50003d&hl=ru
Ассоциация миозитов http: // www.myositis.org/
Американская академия неврологии http://www.aan.com/
Американская ассоциация аутоиммунных заболеваний http://www.aarda.org/
Американский колледж ревматологии http://www.rheumatology.org /
Защита хронических состояний, прав и социальных услуг (ACCESS) http://www.accredo.com/home.html
Центр миозита Джона Хопкинса http://www.hopkinsmedicine.org/myositis
Группа поддержки миозита, Великобритания http: // www.myositis.org.uk/
Национальный институт артрита, скелетно-мышечных и кожных заболеваний (NIAMS) http://www.niams.nih.gov/default.asp
Национальный институт неврологических расстройств и инсульта (NINDS) http : //www.ninds.nih.gov/index.htm
Ассоциация мышечной дистрофии http://www.mdausa.org/
Клинические испытания полимиозита
http://www.clinicaltrials.gov/ct/ search; jsessionid = D9D2A78BB81C717131DA90D4EDBB3E54? term = polymyositis & submit = Search
1.Фонд Мэйо медицинского образования и исследований (MFMER). Полимиозит. http://www.mayoclinic.com/health/polymyositis/DS00334/DSECTION=symptoms. Июль 2011 г. Апрель 2013 г.
2. Хантер К., Лион М. Оценка и лечение полимиозита. Индийский журнал дерматологии. 2012; 57 (5): 371-374
3. Pheonix Neurological Associates. Полимиозит. http://www.phoenixneurology.com/specialties/polymyositis.php. 2011. Апрель 2013 г.
4. Национальный институт неврологических расстройств и инсульта. Информационная страница о полимиозите.http://www.ninds.nih.gov/disorders/polymyositis/polymyositis.htm. 2011. Апрель 2013.
5. Шейл, В. Полимиозит и дерматомиозит. http://www.medicinenet.com/polymyositis/article.htm#what_causes_polymyositis. 2012. Апрель 2013.
6. Ассоциация миозитов. http://myositis.org/ (доступ 5 февраля 2013 г.)
7. Cup E, Pieterse A, ten Broeck-Pastoor JM, Munneke M, van Engelen B, Hendricks H, van der Wilt G, Oostendorp R. и другие виды физиотерапии для пациентов с нервно-мышечными заболеваниями: систематический обзор.Физическая медицина и реабилитация. 2007; 88: 1452-1464.
8. Varju C, Petho E, Kutas R, Czirjak L. Эффект физических упражнений после обострения острого заболевания у пациентов с дермато / полимиозитом. Клиническая реабилитация. 2003; 17: 83-87.
9. Alexanderson H, Stenstrom C, Jenner G, Lundberg I. Безопасность программы упражнений с сопротивлением в домашних условиях у пациентов с недавно начавшимся активным полимиозитом или дерматомиозитом. Scand J Rheumatol 2000; 29: 295-301.
10. Далакас М. Терапевтические цели у пациентов с воспалительными миопатиями: современные подходы и взгляд в будущее.Нервно-мышечные расстройства. 2006; 16: 223-236.
11. Мари И., Маутон Л. Терапия полимиозита и дерматомиозита. Обзоры аутоиммунитета. 2011; 11: 6-13.
12. Баргас Дж. И Джонсон Д. Физическая терапия и миозит. Веб-сайт ассоциации миозитов. 2011 г. Доступно по адресу: http://myositis.org/storage/documents/2011_Conference_Presentations/Myositis_and_Exercise_Part_1_-_PT_and_OT_Final.pdf. Проверено 5 февраля 2013 г.
13. Merck. Полимиозит и дерматомиозит. Руководство Merck для специалистов в области здравоохранения.http://www.merckmanuals.com/professional/musculoskeletal_and_connective_tissue_disorders/autoimmune_rheumatic_disorders/polymyositis_and_dermatomyositis.html. Опубликовано в феврале 2012 г. Проверено 11 апреля 2013 г.
14. Полимиозит. Википедия. http://en.wikipedia.org/wiki/Polymyositis (по состоянию на 18 апреля 2013 г.)
15. Полимиозит. За пределами целостного естественного здоровья и благополучия. http://www.naturalhealth-wellness.com/index.cfm?option=view&newsitemid=11846&nid=9603&optionid=9603
(по состоянию на 18 апреля 2013 г.)
16.Полимиозит. MDA. http://mda.org/disease/polymyositis/overview (по состоянию на 18 апреля 2013 г.)
17. Полимиозит. Текстовая медицинская поисковая система. http://www.textmed.com/disease/polymyositis.htm (доступ 18 апреля 2013 г.)
18. Нирмаланатан Н., Холтон Дж., Ханна М. Это действительно миозит? Рассмотрение дифференциального диагноза. Curr Opin Rheumatol. 2004; 16: 684-691.
Заболеваний и состояний Воспалительные миопатии
Быстрые факты
- Полимиозит и дерматомиозит встречаются примерно у одного человека на 100 000 человек.
- Этими болезнями могут заболеть люди любого возраста.
- Слабость в крупных мышцах шеи, плеч и бедер.
- Миопатия почти всегда вызывает потерю мышечной силы.
- У некоторых пациентов также есть сыпь или проблемы с дыханием, или и то, и другое.
- Лечение чаще всего бывает эффективным. Следование плану лечения, назначенному вашим врачом, является ключом к хорошему результату.
Две воспалительные миопатии включают полимиозит и дерматомиозит.Воспаление мышц и слабость возникают при обоих состояниях, в то время как у пациентов с дерматомиозитом также появляется сыпь. Правильная диагностика и лечение повышают шансы на полноценную жизнь, несмотря на это заболевание.
Что такое миопатии?
Миопатия — это медицинский термин, обозначающий мышечное заболевание. Некоторые мышечные заболевания возникают, когда иммунная система организма атакует мышцы. Результатом является неправильно направленное воспаление, отсюда и название воспалительные миопатии. Это повреждает мышечную ткань и ослабляет мышцы.
Люди с воспалительными миопатиями могут иметь следующие особенности:
- Слабость крупных мышц шеи, плеч и бедер
- Проблемы с подъемом по лестнице, вставанием с сиденья или попыткой достать предметы над головой
- Незначительная боль в мышцах, если таковая имеется
- Удушье во время еды или аспирация (прием) пищи в легкие
- Одышка и кашель
Воспалительные миопатии включают полимиозит и дерматомиозит.Воспаление мышц и слабость возникают при обоих состояниях, в то время как у пациентов с дерматомиозитом также появляется сыпь. Эта сыпь при дерматомиозите чаще всего проявляется в виде пурпурных или красных пятен на верхних веках или в виде чешуйчатых красных шишек на суставах, локтях или коленях. У детей с этим заболеванием также могут быть белые отложения кальция на коже, называемые кальцинозом.
Иногда у пациентов может появиться сыпь без признаков мышечной болезни. Врачи называют эту форму заболевания амиопатическим дерматомиозитом.У людей с дерматомиозитом также может быть воспаление легких, которое вызывает кашель и одышку. У детей с этим заболеванием может быть воспаление кровеносных сосудов (васкулит), которое может привести к поражению кожи.
Что вызывает миопатии и кто ими болеет?
Помимо воспаления, существует множество причин мышечных заболеваний. К ним относятся инфекции, травмы мышц, вызванные лекарствами, наследственные заболевания, влияющие на функцию мышц, нарушения уровня электролитов и заболевания щитовидной железы.Неизвестно, что вызывает воспалительные миопатии. Популярная теория гласит, что что-то идет не так в иммунной системе, что приводит к атаке «я» и воспалению мышц.
Воспалительные миопатии встречаются редко. Полимиозит и дерматомиозит встречаются примерно у одного человека на 100000 человек.
Этими болезнями могут заболеть люди любого возраста. Однако пиковое время для их получения приходится на возраст от 5 до 10 лет у детей и от 40 до 50 лет у взрослых. Воспалительные миопатии у женщин возникают примерно в два раза чаще, чем у мужчин.Эти болезни поражают все этнические группы. Никто не может предсказать, у кого будет воспалительная миопатия.
Как диагностируются миопатии?
Врач подозревает миопатию, когда пациенты жалуются на проблемы с выполнением задач, требующих силы мышц, или когда у них появляются определенные высыпания или проблемы с дыханием. Большинство людей с миопатией практически не испытывают боли в мышцах. Врач проведет осмотр мышечной силы, чтобы определить, присутствует ли настоящая мышечная слабость. Тогда может потребоваться следующий тест:
- Анализ крови для измерения уровня различных мышечных ферментов и антител, специфичных для миозита
- Электромиограмма — часто называемая ЭМГ — для измерения электрической активности в мышцах
- Биопсия слабой мышцы (для исследования отбирается небольшой кусочек мышечной ткани)
- Магнитно-резонансная томография (чаще называемая МРТ), чтобы попытаться показать аномальные мышцы
У взрослых дерматомиозит и, в гораздо меньшей степени, полимиозит иногда могут быть связаны с раком.Таким образом, все взрослые с этими заболеваниями должны пройти тесты, чтобы исключить рак.
Как лечат миопатии?
Кортикостероиды: Часто первым лечением является пероральный (внутрь) кортикостероид, такой как преднизон, в высокой дозе. Это уменьшает воспаление. Ферменты мышц крови обычно приходят в норму примерно через 4-6 недель после начала лечения. У большинства пациентов мышечная сила восстанавливается через 2-3 месяца. Побочные эффекты кортикостероидов включают увеличение веса и перераспределение жировых отложений, истончение кожи, остеопороз и катаракту.Побочным эффектом может быть даже мышечная слабость. Поскольку пациенты, принимающие преднизон, подвержены риску развития остеопороза, они должны получать надлежащее лечение, чтобы предотвратить его.
Противоревматические препараты, изменяющие заболевание (DMARD) Ваш врач, вероятно, добавит в ваш план лечения еще один препарат: метотрексат или азатиоприн. Это дает лучший долгосрочный контроль над заболеванием и помогает избежать долгосрочных побочных эффектов кортикостероидов. У пациентов с тяжелым заболеванием или пациентов, не отвечающих на стандартное лечение, есть другие возможности.Они включают внутривенный иммуноглобулин, иногда называемый IVIg, циклоспорин (Neoral, Sandimmune), такролимус (Prograf), микофенолятмофетил (CellCept) и ритуксимаб (Rituxan).
Физиотерапия: Физическая терапия может помочь пациентам с мышечными заболеваниями вести активный образ жизни. Физическая терапия и упражнения важны при лечении мышечных заболеваний.
Жизнь с миопатией
Миопатии — хронические (длительные) заболевания.Чтобы контролировать свое заболевание, важно принимать правильные меры для здоровья. Придерживайтесь здоровой, сбалансированной диеты, занимайтесь спортом и старайтесь поддерживать нормальный вес.
Если у вас сыпь при дерматомиозите, защититесь от солнца. Это связано с тем, что сыпь усиливается после пребывания на солнце по неясным причинам. Поэтому ограничьте время на открытом воздухе и используйте солнцезащитный крем, когда вы выходите на улицу.
Если у вас проблемы с глотанием, ешьте мягкую или полутвердую пищу или делайте пюре из твердой пищи.Чтобы предотвратить удушье, если вы прикованы к постели, вам следует сидеть в постели, чтобы поесть.
Люди с миопатией могут выглядеть здоровыми и нормальными. Работодателям, учителям и членам семьи важно понимать пределы, которые вызывает мышечная слабость у людей с миопатией.
Обновлено март 2019 г. Ванит Сандху, доктор медицины, и рассмотрено Комитетом по коммуникациям и маркетингу Американского колледжа ревматологии.
Эта информация предназначена только для общего образования.Людям следует проконсультироваться с квалифицированным поставщиком медицинских услуг для получения профессиональных медицинских рекомендаций, диагностики и лечения заболевания или состояния здоровья.
Причины и лечение миозита | Кости и позвоночник
Миозит может быть вызван инфекцией, травмой, некоторыми лекарствами, физическими упражнениями и хроническим заболеванием и характеризуется хроническим прогрессирующим воспалительным заболеванием, на которое чаще всего указывает мышечная слабость и другие сопутствующие симптомы.
Мышечная слабость, иногда с болью в мышцах, общая утомляемость и утомляемость являются общими признаками этого состояния.
Может быть хронической стойкой или в острой форме.
Миозит и его подтипы — редкие заболевания. Он может поражать людей любого возраста, но чаще всего встречается у детей в возрасте от 5 до 15 лет, а большинство взрослых — в возрасте от 30 до 60 лет.
Большинство из них поражает больше женщин, чем мужчин, за исключением миозита с тельцами включения, который поражает больше мужчин, чем женщин.
В настоящее время нет известного лекарства от какой-либо формы миозита, однако при правильном и быстром лечении у некоторых пациентов может наблюдаться частичная или полная ремиссия.
Есть также рефрактерные случаи, когда пациенты не реагируют на обычные лекарства.
Типы миозита ИдиопатическийВ этой группе причина воспаления мышц неизвестна. Есть три основных типа
- Дерматомиозит
- Полимиозит
- Миозит с включенными тельцами
Остальные
- Ювенильный дерматомиозит и ювенильный полимиозит
- Некротическая аутоиммунная миопатия
- Орбитальная или окулярная
Полимиозит и дерматомиозит чаще всего встречаются у женщин, тогда как миозит с тельцами включения чаще поражает мужчин.
Полимиозит и дерматомиозит являются аутоиммунными заболеваниями.
При миозите с тельцами включения мышца содержит крошечные структуры, напоминающие вирусные частицы (называемые тельцами включения), хотя вирусной инфекции, связанной с этим заболеванием, не выявлено.
Состояния, очень похожие на полимиозит или дерматомиозит, могут сопровождать другие аутоиммунные заболевания.
Антисинтетазный синдром и смешанное заболевание соединительной ткани являются такими заболеваниями.
Мышечная слабость может развиваться в течение нескольких дней, недель или месяцев, обычно симметрична и поражает проксимальные мышцы, такие как четырехглавые мышцы, сгибатели бедра, шею и дельтовидные мышцы.
Часто бывает трудно подниматься по лестнице, вставать со стула или пола, поворачиваться в постели, поднимать, укладывать волосы или дотягиваться над головой за чем-то вроде предмета на полке.
У некоторых людей может развиться дисфагия.
Помимо мышечной слабости, дерматомиозит характеризуется кожной сыпью.
Миозит с инклюзионными тельцами вызывает медленную прогрессирующую асимметричную слабость и атрофию мышц запястий и пальцев, мышц передней поверхности бедра и тыльных сгибателей голеностопного сустава и стопы.Поэтому пациенты теряют способность ходить, часто падают и получают травмы, теряют функцию рук и испытывают трудности с глотанием.
Ювенильный дерматомиозит поражает детей в детстве или подростковом возрасте.
Орбитальный или глазной миозит поражает экстраокулярные мышцы глаза,
Некротическая аутоиммунная миопатия имеет симптомы, похожие на полимиозит.
Смешанное заболевание соединительной ткани рассматривается как сочетание трех заболеваний: системной красной волчанки, склеродермии и полимиозита.
ИнфекционныйНекоторые вирусные инфекции могут вызывать миозит. Миозит также может быть вызван паразитарной инфекцией, такой как трихинеллез.
Пиомиозит — это бактериальная инфекция, вызывающая образование гноя внутри мышцы. Обычно это вызвано бактериями стафилококка.
Встречается в тропическом климате и у людей, употребляющих инъекционные наркотики.
Острый доброкачественный миозитПри доброкачественном остром миозите у маленького ребенка внезапно возникает сильная боль в ногах, и он не может нормально ходить.Эти симптомы драматичны и пугают, но обычно исчезают в течение нескольких дней. Доброкачественный острый миозит обычно возникает у детей, выздоравливающих от гриппа или другой респираторной инфекции, вызванной вирусом.
Оссифицирующий миозитОссифицирующий миозит или гетеротопическая оссификация — это внескелетное окостенение, которое происходит в мышцах и других мягких тканях. Теперь это обозначается более подходящим термином «гетеротопическая оссификация». Это влияет на функцию нормальных мягких тканей вокруг костей и суставов.
Лекарственное средствоПри лекарственном миозите воспаление мышц возникает как побочный эффект лекарства или их комбинации. Это редко.
Препараты, снижающие уровень холестерина, называемые статинами, [аторвастатин, ловастатин и симвастатин] и зидовудин, используемые для лечения ВИЧ / СПИДа, среди прочих, как известно, связаны с миозитом.
Клиническая презентацияСимптомы миозита могут включать мышечную слабость, мышечную боль и болезненность мышц.Другие симптомы различаются в зависимости от конкретной причины миозита.
Идиопатические воспалительные миопатии обычно вызывают безболезненную, медленно прогрессирующую мышечную слабость, хотя 40% людей также могут испытывать боль.
При полимиозите и дерматомиозите поражает проксимальные мышцы, включая мышцы шеи, плеч и бедер. Некоторые пациенты также испытывают затруднения при глотании.
При дерматомиозите могут сопровождаться кожные симптомы, такие как пурпурное изменение цвета век, красная сыпь на лице и шее или чешуйчатые пятна, обычно на суставах.
При миозите с тельцами включения слабость обычно начинается в верхних отделах ног, а затем поражает верхние части рук и мышцы, расположенные дальше от центра тела. Глотание может быть затруднено.
Инфекционный миозит проявляется болями в мышцах и симптомами, напоминающими грипп, когда он связан с вирусным гриппом.
При трихинеллезе симптомы на ранних стадиях включают диарею и рвоту. Позже, когда паразиты проникают в мышцы, симптомы могут включать жар, покраснение глаз с опуханием век и мышечную боль.
У пациентов с пиомиозитом обычно повышается температура, а мышца болезненна, чувствительна и слегка опухает. Кожа над мышцами может быть красной и горячей.
При доброкачественном остром миозите проблемы с ходьбой и жалобы на боли в икроножных мышцах. В анамнезе был недавний жар, насморк, боль в горле и другие симптомы со стороны верхних дыхательных путей.
В случае лекарственного миозита симптомы обычно начинаются вскоре после того, как человек начинает принимать новое лекарство или комбинацию лекарств.Следует отметить подробную историю приема лекарств.
Лабораторные исследованияОбщие лабораторные тесты для определения общего анализа крови, СОЭ, реактивного белка С для выявления инфекции
Уровни ферментовЧасто, но не всегда, пациенты с миозитом имеют повышенный уровень ферментов в мышцах, что может указывать на наличие повреждения мышц. Ферменты также обнаруживаются в других тканях, таких как печень, и в клиническом контексте, и корреляция очень важна.
- Альдолаза
- Аланинаминотрансфераза или сывороточная глутаматпируваттрансаминаза [ALT или SGPT]
- Аспартатаминотрансфераза или сывороточная глутамино-щавелевоуксусная трансаминаза [AST или SGOT]
- Креатинфосфокиназа
- Лактатдегидрогеназа
ANA
Антинуклеарные антитела обнаруживаются при аутоиммунных заболеваниях, поражающих многие ткани и органы по всему телу.
Антитела, специфичные к миозиту
По оценкам, более 50% этих пациентов имеют антитела, специфичные для миозита.
БиопсияБиопсия мышцы выполняется для оценки опорно-двигательного аппарата на предмет аномалий.
Мышцы, которые часто выбирают для отбора проб, — это двуглавая, дельтовидная или четырехглавая мышца.
Биопсия может быть пункционной мышечной биопсией или хирургической мышечной биопсией.
Биопсия кожи в случае дерматомиозита и исключения других заболеваний, таких как волчанка.Если биопсия кожи подтверждает диагноз, в биопсии мышц нет необходимости.
ЭМГ (электромиография)Электромиография выполняется путем введения тонкого игольчатого электрода через кожу в мышцы. Электрическая активность измеряется и регистрируется по мере того, как мышцы напряжены и расслаблены. Игла перемещается в разные места одной и той же мышцы. Можно проверить одну или несколько мышц.
МРТЭто помогает идентифицировать аномальную мышечную ткань и может использоваться для определения наилучшего места для биопсии, чтобы определить место для биопсии
Тесты на заболевания легкихРентген — это базовое исследование для выявления изменений в легочной ткани.Функциональные тесты легких расскажут о функциональных аспектах легких. Пациентам с поражением легких этот тест может проводиться через различные промежутки времени, чтобы определить улучшение или прогрессирование заболевания.
Лечение миозитаДля идиопатических воспалительных миопатий доступны следующие варианты
- Лекарственные кортикостероиды, такие как преднизон
- Метотрексат
- Азатиоприн
- Иммуноглобулин для внутривенного введения
- Тяжелые случаи
- Слабость мышц, вызывающая опасные для жизни проблемы с дыханием или глотанием
- Прочие лекарства
- Циклоспорин
- Ритуксимаб
- Микофенолят мофетил
- Циклофосфамид.
Не существует надежно эффективного лечения миозита с тельцами включения.
При аутоиммунном заболевании может помочь лечение основного заболевания
Очень важно поддерживать мягкое движение мышц и суставов, особенно в случаях, когда миозит развивается в детстве, чтобы предотвратить скованность суставов.
По мере того, как состояние находится под контролем, можно начинать программу легких упражнений и постепенно увеличивать ее, следуя советам физиотерапевта.
Инфекционный миозит вирусного происхождения исчезнет, когда пройдет грипп.
Противопаразитарные препараты, такие как альбендазол, убивают паразитов трихинеллеза.
При пиомиозите в дополнение к антибиотикам может потребоваться дренирование абсцесса путем надреза или введения иглы.
Острый доброкачественный миозит — заболевание, которое проходит самостоятельно. Могут потребоваться лекарства от боли. Ребенок поправляется в течение нескольких дней.
Оссифицирующий миозит требует отдыха и приема противовоспалительных препаратов.Он может регрессировать сам по себе или, если сустав становится жестким, можно рассмотреть возможность хирургического удаления.
Миозит, вызванный лекарственными препаратами, улучшится после прекращения приема лекарственного средства, вызывающего его заболевание.
ПрогнозВнешний вид зависит от типа.
При правильном лечении большинство людей с полимиозитом или дерматомиозитом в конечном итоге восстанавливают хотя бы некоторую мышечную силу. Часто сила мышц приходит в норму. Как правило, миозит с тельцами включения не проходит при лечении.
Развитие болезни может привести к таким осложнениям, как проблемы с глотанием или дыханием. В конце концов, некоторым пациентам требуется поддержка при ходьбе или может потребоваться инвалидная коляска.
Лекарства, принимаемые для лечения этих мышечных заболеваний, могут вызывать осложнения, влияющие на прогноз.
Другие типы обычно имеют хороший прогноз.
СвязанныеРезультаты долгосрочного наблюдения и визуализации мышц при брахио-цервикальной воспалительной миопатии
Резюме
Цель Составить отчет о группе пациентов с диагнозом брахио-цервикальная воспалительная миопатия (BCIM) с особым акцентом на МРТ мышц и последующие данные.
Методы Ретроспективно оценивались клинические, гистопатологические, серологические, а также результаты МРТ до и после лечения пациентов с диагнозом BCIM.
Результаты Были идентифицированы шесть пациентов, все женщины со средним возрастом начала заболевания 53 года (диапазон 37–62 года). Средняя задержка диагностики составила 17 месяцев, а средний период наблюдения — 35 месяцев. Наиболее частые клинические признаки включали преимущественное поражение мышц шеи и проксимальных отделов верхних конечностей, за которым следовала слабость дистальных отделов верхних конечностей, лицевых и бульбарных мышц разной степени тяжести.Поражение нижних конечностей было редким, хотя и присутствовало в тяжелых случаях. Биопсия мышц показала неоднородную степень периваскулярных и эндомизиальных воспалительных изменений. Специфические для миозита антитела отсутствовали у всех пациентов, тогда как все дали положительный результат на антинуклеарные антитела; половина пациентов имела антитела к рецепторам ацетилхолина без признаков мышечной утомляемости. МРТ показала непропорциональное поражение мышц верхнего пояса и шеи по сравнению с нижними конечностями, с частой гиперинтенсивностью на последовательностях восстановления с инверсией короткого тау-белка.У большинства пациентов было получено частичное клиническое и радиологическое улучшение при терапии стероидами и иммунодепрессантами, особенно в проксимальных отделах мышц верхних конечностей, в то время как слабость в шее сохранялась.
Заключение BCIM — воспалительная миопатия со специфическими клиническими и рентгенологическими проявлениями и относительно широким спектром тяжести. Данные долгосрочного наблюдения показывают, что соответствующее и своевременное лечение может предотвратить хроническое нарушение функции мышц. МРТ-характеристика может быть полезной для сокращения задержки диагностики и лечения с положительными последствиями для клинического исхода.
Глоссарий
- ANA =
- антинуклеарное антитело;
- AchR =
- рецептор ацетилхолина;
- BCIM =
- брахио-шейная воспалительная миопатия;
- CK =
- креатинкиназа;
- DM =
- дерматомиозит;
- FSHD =
- фасциально-плечевой мышечной дистрофии;
- IIM =
- идиопатическая воспалительная миопатия;
- IVIg =
- IV иммуноглобулин;
- MAA =
- антитело, ассоциированное с миозитом;
- MAC =
- комплекс мембранной атаки;
- MRC =
- Совет медицинских исследований;
- MSA =
- миозит-специфическое антитело;
- NCS =
- исследование нервной проводимости;
- OPES =
- орофаринго-пищеводная сцинтиграфия;
- PM =
- полимиозит;
- STIR =
- восстановление инверсии короткого тау;
- STIR + =
- STIR гиперинтенсивность;
- T1w =
- T1 взвешенный
Идиопатические воспалительные миопатии (IIM) представляют собой гетерогенную группу приобретенных иммуноопосредованных заболеваний, в первую очередь затрагивающих скелетные мышцы, и классифицируются по конкретным гистопатологическим, клиническим и серологическим признакам. 1, -, 4 С клинической точки зрения ММВ обычно характеризуются симметричной слабостью нижних конечностей и, в меньшей степени, проксимальных мышц верхних конечностей. Ключевыми результатами лабораторных исследований являются повышенные ферменты мышечной ткани, такие как креатинкиназа (CK), и присутствие специфичных для миозита (MSA) и связанных с миозитом антител (MAA). Традиционно IIMs подразделяются на 3 основных подтипа: полимиозит (PM), дерматомиозит (DM) и спорадический миозит с тельцами включения. Совсем недавно были идентифицированы другие подтипы по однородным клиническим, патологическим и серологическим данным, такие как антисинтетазный синдром и иммуноопосредованная некротическая миопатия. 5,6 Помимо этих форм, были описаны другие более редкие IIMs со специфическими особенностями, одной из которых является брахио-цервикальная воспалительная миопатия (BCIM). Впервые сообщалось в 2006 году, 7 BCIM характеризуется выраженной слабостью шеи и верхних конечностей с относительной слабостью нижних конечностей и часто ассоциируется с другими аутоиммунными особенностями, такими как наличие антинуклеарных (ANA) или анти-ацетилхолиновых рецепторов (AchR). ) антитела. По этим причинам возможными дифференциальными диагнозами являются миастения, заболевание двигательных нейронов, перекрывающиеся воспалительные миопатии или фациоскапуло-плечевая мышечная дистрофия (FSHD).
После первого описания этой сущности было опубликовано лишь несколько других отчетов, в основном подчеркивающих распространенность заболевания среди пациентов женского пола и реакцию на иммунодепрессанты. 8, -, 11 МРТ, которая в последнее время использовалась при генетических и воспалительных миопатиях в диагностических целях, иногда позволяя выявить специфические паттерны поражения, а также в последующем наблюдении для оценки прогрессирования заболевания и ответа на лечение, систематически не проводилась. исследуется в BCIM. 12,13
Здесь мы сообщаем о клинических и инструментальных результатах пациентов, наблюдаемых в Fondazione Policlinico Universitario A. Gemelli IRCCS, пострадавших от BCIM, с акцентом на радиологические, гистопатологические и серологические оценки на исходном уровне и после долгосрочного наблюдения.
Методы
Пациенты
Мы изучили все медицинские карты пациентов с IIM, доступные в нашем нервно-мышечном центре с 2006 по 2019 год, и выбрали пациентов с диагнозом BCIM.Для всех пациентов была собрана следующая клиническая информация: возраст, пол, возраст начала заболевания, продолжительность заболевания, симптомы в начале заболевания, течение заболевания и сопутствующие заболевания. Были собраны данные неврологического обследования, и мышечная сила была оценена и классифицирована в соответствии с оценкой Совета по медицинским исследованиям (MRC).
Утверждения стандартного протокола, регистрации и согласия пациентов
Это исследование было одобрено этическим комитетом Каттолического университета Сакро Куоре (Рим, Италия; протокол 5098/14), и все пациенты дали письменное информированное согласие.
Лабораторные и инструментальные исследования
Уровень СК и анализы на MSA, MAA, ANA, ENA, anti-dsDNA и anti-AchR антитела были выполнены у всех пациентов. Следующие MSA и MAA были протестированы с использованием коммерческого блот-теста (Euroimmun AG, Любек, Германия): Mi-2 alfa, Mi-2 beta, TIF1g, MDA5, NXP2, SAE1, Ku, PM-Scl100, PM-Scl75, Jo-1, SRP, PL-7, PL-12, EJ и OJ. Поиск антител против HMGCR проводили с использованием коммерческого набора для ELISA (Inova Diagnostics, Inc., Сан-Диего, Калифорния).
Инструментальные обследования включали ЭМГ и исследования нервной проводимости (NCS). Системное поражение оценивалось следующим образом: кардиологическая оценка с помощью эхокардиографии и ЭКГ, пневмологическая оценка с помощью спирометрии и ночной оксиметрии, а также оценка глотания с помощью орофаринго-пищеводной сцинтиграфии (OPES).
Биопсия мышц
Всем пациентам проводилась биопсия мышц с диагностической целью во время их первого осмотра в нашем центре. Биопсии мышц были обработаны в соответствии со стандартными процедурами, и были проанализированы стандартные гистологические пятна. 14 Иммунофлуоресценцию проводили на срезах толщиной 6 мкм с использованием FITC-конъюгированного фаллоидина (Sigma, Сент-Луис, Миссури) и следующих первичных антител: моноклональных антигенов CD4, CD8, CD20, CD68 и C5b9 человека (Sigma , Сент-Луис, Миссури), а также HLA типа I и II (биологические, США, Свэмпскотт, Массачусетс), дистрофин (N-концевой и C-концевой от Novocastra / Leica Biosystems, Германия; стержневой домен от Merck-Millipore, MA), альфа-саркогликан и гамма-саркогликан (Novocastra / Leica Biosystems, Германия), альфа-дистрогликан (Merck-Millipore, MA), мерозин (Merck-Millipore, MA) и кавеолин-3 (BD Biosciences, CA).
Оценка МРТ
Пациентам выполнялась МРТ мышц верхнего и нижнего пояса в соответствии с опубликованными протоколами 15,16 до и после иммуносупрессивного лечения. МРТ верхнего пояса перед лечением была недоступна для пациента 6. T1-взвешенные (T1w) изображения были исследованы для обнаружения жировой инфильтрации определенных мышц, а последовательности восстановления с коротким тау-инверсией (STIR) были оценены на наличие или отсутствие мышечного отека.
Доступность данных
Анонимные данные будут предоставлены по обоснованному запросу от любого квалифицированного исследователя, который хочет проанализировать вопросы, связанные с опубликованной статьей.
Результаты
Пациенты и клинические результаты
Выявлено шесть пациентов из 178 IIMs; все были женщины. Один из этих пациентов был описан ранее. 8 Средний возраст начала заболевания составлял 53,0 ± 11,4 года (диапазон 37–62 года), а средняя продолжительность заболевания на момент постановки диагноза и начала лечения составляла 16,8 ± 6,5 месяцев (диапазон 9–24 месяца). Два пациента имели феномен Рейно и в анамнезе аутоиммунное заболевание (склеродермия и тиреоидит Хашимото соответственно).Пять пациентов были направлены с клиническим подозрением на ЛЛПД, не подтвержденным молекулярным тестированием, и один как ПМ, ранее лечившийся низкой дозой перорального преднизона. Наиболее частыми симптомами в начале были опускание головы и трудности с поднятием рук. Один пациент жаловался на трудности с глотанием с самого начала, которые позже развились у других 3 субъектов.
При неврологическом обследовании слабость мышц шеи присутствовала у всех пациентов, при этом разгибатели шеи были задействованы в большей степени, чем сгибатели, у 5 из 6 пациентов (степень MRC 1–4), вместе с поражением проксимальных отделов верхних конечностей (MRC 3–4), более умеренными дистальными слабость, особенно в разгибателях запястья и пальцев, а также слабость лица.Слабость проксимальных отделов нижних конечностей клинически очевидна в 2 случаях (MRC 3–4). Лопаточное крыло выявлено у 3/6 пациентов. Клинические детали всех субъектов сведены в таблицу 1.
Таблица 1Клинические и инструментальные результаты нашей когорты
Лабораторные и инструментальные данные
У всех пациентов было обнаружено умеренно повышенные уровни КФК (2–5 × нормальные значения) с положительным результатом. для теста ANA с ядрышковым рисунком. Антитела против AChR были протестированы у 5 пациентов и оказались положительными у 3 из них, тогда как панель MSA не примечательна.Все пациенты прошли молекулярное тестирование на FSHD1 и дали отрицательный результат на присутствие сокращения макросателлитного повтора D4Z4 в субтеломерной области хромосомы 4q35. Нейрофизиологические исследования выявили миопатический паттерн рекрутирования с потенциалами фибрилляции в состоянии покоя на игольчатой ЭМГ у всех пациентов и нормальных NCS. Повторная стимуляция нервов (добавочного и / или подмышечного нерва) проксимальных мышц, которые были клинически слабыми, была нормальной для всех пациентов. Оценка спирометрии и ночной оксиметрии выявила поражение дыхательных путей у 3 пациентов: у пациента 3 было умеренное смешанное обструктивное и рестриктивное заболевание легких и заметное снижение максимального давления на вдохе, никогда не требовавшее вспомогательной вентиляции легких; пациент 5 имел бессимптомное легкое рестриктивное заболевание легких с умеренным снижением максимального давления на выдохе; У пациента 2 диагностирован синдром обструктивного апноэ во сне.Сердечная оценка была проведена у всех пациентов, включая УЗИ сердца и 24-часовую ЭКГ, и была нормальной у всех, за исключением частых желудочковых экстрасистолий у пациента 2. OPES была ненормальной у 4 пациентов, показывая изменения как в глотке, так и в глотке. моторика мышц пищевода.
Все пациенты прошли КТ грудной клетки и брюшной полости, при этом интерстициальное заболевание легких или сопутствующие злокачественные новообразования были исключены во время первого неврологического обследования.
Патология мышц
Биопсии были взяты из дельтовидной мышцы (3 пациента), латеральной широкой мышцы бедра и двуглавой мышцы плеча.У пациента 2 была выбрана полуперепончатая мышца из-за ее гиперинтенсивного сигнала STIR на МРТ мышц. Особенности мышечной патологии суммированы в таблице 2. Все образцы показали миопатические аномалии, то есть повышенную изменчивость размера мышечных волокон и интернализацию миоядер. От умеренного до умеренного увеличения эндомизиальной соединительной ткани было обнаружено в 4 образцах. Все эти изменения были заметны у пациента 3 с дистрофическим видом. Умеренный некроз мышечных волокон присутствовал в 2 образцах, тогда как рассеянные некротические волокна были обнаружены во всех из них.Только в 1 образце была обнаружена атрофия периферической кости. Иммунофлуоресценция белков сарколеммы была нормальной во всех образцах.
Все биопсии показали различную степень воспалительных изменений (рис. 1, A – C). HLA класса I был аномально экспрессирован на сарколемме большинства или всех мышечных волокон во всех образцах. Воспалительные инфильтраты или, чаще, очаговые скопления мононуклеарных клеток обнаруживались в эндомизии и, реже, в перимизии во всех пробах. Периваскулярное воспаление было обнаружено во всех образцах, особенно в 4 из них.Очаги мононуклеарных воспалительных клеток в основном состояли из лимфоцитов CD20 + и, в меньшей степени, из клеток CD4 + (рис. 1, D – F). Макрофаги CD68 + присутствовали как в некротических волокнах, так и в периваскулярных инфильтратах. Умеренное отложение комплекса мембранной атаки (MAC) в эндомизиальной соединительной ткани было обнаружено в 2 образцах. Три образца показали уменьшенное количество мышечных капилляров с увеличением в 2 из них. Отложение МАК на мышечных капиллярах было только у пациента 6.
Рисунок 1 Патологические данные при воспалительной миопатии шейного и плечевого суставовОкрашивание гематоксилином и эозином (A и B) и модифицированным трихромом Гомори (C) показывает воспалительные инфильтраты мононуклеарных клеток с преимущественно периваскулярным распределением, распространяющимся в эндомизий, увеличивая вариабельность размера мышечных волокон с небольшое количество некротических волокон (звездочка) и умеренный эндомизиальный фиброз. Иммунофлуоресцентные изображения, показывающие В-клетки CD20 + (красные, D и E) и CD4 + Т-клетки (красные, F) в воспалительных инфильтратах.Саркоплазма окрашивается в зеленый цвет фаллоидином, конъюгированным с FITC (D, E и F). Полоса увеличения означает 50 мкм (A и B) и 100 мкм (C – F).
Лечение и последующее наблюдение
Все пациенты получали пероральный преднизолон (1 мг / кг / сут) в качестве терапии первой линии. У 5 пациентов был добавлен стероидсберегающий иммунодепрессант: азатиоприн у 4 пациентов и метотрексат у пациента с сопутствующей склеродермией. Повторные курсы ежемесячных в / в иммуноглобулинов (ИГВ) в дозе 2 г / кг также были назначены 4 пациентам в первый год лечения.
Период наблюдения за пациентами составлял от 23 до 159 месяцев, основные результаты суммированы в таблице 3. Клиническое улучшение было получено у 5/6 пациентов с полным восстановлением функции проксимальных отделов верхних конечностей в 3 случаях и улучшением отведения плеча во всех случаях. случаи; Напротив, слабость шеи оказалась особенно резистентной к терапии, с полным восстановлением силы разгибателей шеи у пациентов 1 и 4 и сгибателей шеи только у 1 пациента. Трое из 4 пациентов, которые жаловались на затруднения глотания на исходном уровне, сообщили о субъективном улучшении после лечения, хотя OPES существенно не изменился.Пациент 3, несмотря на уменьшение слабости в верхней конечности и шее, перенес аспирационную пневмонию и умер от сепсиса через 18 месяцев после начала лечения и через 47 месяцев после появления симптомов. Пациент 6 после первоначального ответа на лечение, преимущественно в проксимальном отделе верхних конечностей, показал недостаточную приверженность лечению и прекратил неврологическое наблюдение и все лекарства через 6 месяцев. У нее был диагностирован медуллярный рак груди через 3 года после появления симптомов, и ей была проведена комбинация хирургического вмешательства и адъювантной терапии.Мышечная слабость прогрессировала с течением времени, с серьезным ухудшением слабости разгибателей шеи и проксимальных отделов верхней конечности и поражением осевых и проксимальных отделов нижних конечностей. Четыре года спустя ей назначили подкожные иммуноглобулины, субъективно отметив небольшое улучшение. Во время последней оценки, через 13 лет после начала болезни, она могла ходить только на короткие расстояния, демонстрируя походку вразвалкой, опускание головы и переднее сгибание туловища, и имела серьезное ограничение отведения руки (30 °), а также атрофию грудной клетки. , дисфагия и носовая речь.
Таблица 3Клиническая оценка до и после лечения
Учитывая наличие анти-AChR антител, 2 пациента (пациенты 3 и 5) начали лечение пероральным пиридостигмином (до 60 мг 3 раза в день). Оба пациента прекратили лечение через 1 месяц из-за отсутствия какого-либо клинического улучшения.
МРТ мышц
МРТ верхнего пояса и нижних конечностей были доступны для 5 пациентов до и после лечения. Пациенту 6 была проведена только предварительная обработка МРТ нижних конечностей, которая не показала отклонений ни на последовательностях T1w-, так и на STIR, а второе сканирование, также включая верхний пояс, было повторено через 13 лет.У всех пациентов выявлено исключительное или непропорциональное поражение мышц верхнего пояса и шеи по сравнению с нижними конечностями (рис. 2). Мышцы шеи были наиболее часто вовлечены: от легких до умеренных жировых изменений были обнаружены в разгибателях шеи у всех пациентов, а гиперинтенсивность STIR (STIR +) этих мышц также была отмечена у 2 пациентов. Грудино-ключично-сосцевидные и трапециевидные мышцы были симметрично гипотрофными у всех пациентов, особенно у пациента 3. Другие мышцы, такие как большая грудная мышца, ромбовидная, передняя зубчатая мышца и поднимающая лопатку, были задействованы лишь спорадически и слабо.Трапециевидные мышцы были STIR + у всех пациентов, тогда как трапециевидные и ромбовидные мышцы были STIR + у 4 пациентов (рис. 3).
Рис. 2 Непропорциональное вовлечение мышц верхних конечностей в воспалительную миопатию плечевого и шейного отдела позвоночникаРезультаты МРТ мышц перед лечением у пациента 5, показывающие непропорциональное вовлечение мышц верхних конечностей (A – F) по сравнению с мышцами нижних конечностей (G – L). Т1-взвешенные изображения (A, C, E, G, I и K) отображают жировую замену разгибателей шеи и шейных параспинальных мышц (стрелка, A) и диффузная атрофия мышц верхнего пояса, особенно большой грудной мышцы (стрелка, C).Последовательности STIR (B, D, F, H, J и L) демонстрируют диффузный гиперинтенсивный сигнал в большинстве мышц верхнего пояса, таких как большая грудная мышца (наконечник стрелки, D), трапеция (стрелка, D) и передняя зубчатая мышца (наконечник стрелки). , F). Мышцы таза и нижних конечностей сохраняются как в последовательности T1, так и в последовательности STIR.
Рисунок 3 Репрезентативные результаты МРТ мышц при воспалительной миопатии шейного и плечевого суставовТ1-взвешенное сканирование показывает вовлечение мышц шеи у пациентов 1 (A) и 3 (B) с жировой заменой разгибателей шеи (наконечник стрелки, A и B) и levator scapulae (треугольник, B) и гипотрофия грудино-ключично-сосцевидной мышцы (стрелки, A и B), особенно тяжелая у пациента 3.Т1-взвешенные изображения лопаточного пояса у 2 разных пациентов (C, коронарный срез и D, аксиальный срез), соответственно, показывают избирательную атрофию трапеции у пациента 4 (стрелка, C) и диффузную и тяжелую атрофию мышц у пациента 3, более выражен для грудных параспинальных (стрелка, D) и больших грудных мышц (стрелка, D). Последовательности STIR у пациента 4 (E) демонстрируют гиперинтенсивность в нескольких мышцах, таких как большая грудная мышца (стрелка) и ромбовидные кости (наконечник стрелки).
Мышцы нижних конечностей были сохранены у всех пациентов, за исключением пациента 3, у которого наблюдалась жировая инфильтрация от легкой до умеренной в подвздошно-поясничной мышце и задних мышцах ног, а также гиперинтенсивность STIR в большой приводящей мышце, дистальной части семявыносящих протоков и задних мышцах ног ( рисунок 4A).
Рис. 4 Тяжелый конец спектра брахио-шейной воспалительной миопатии с относительным поражением нижних конечностей задние мышцы голени (стрелка). У пациента 6 (B) долгосрочные контрольные МРТ-изображения выявили обширную атрофию большой грудной мышцы (наконечник стрелки) и других мышц лопаточного пояса с легкой диффузной гипотрофией и жировой инфильтрацией мышц бедра.Вторая МРТ была повторена в среднем через 14,6 месяцев (от 6 до 22 месяцев) от начала лечения. При последующем наблюдении количество мышц STIR + было значительно ниже у всех пациентов со средним изменением от 12,4 (диапазон: 7–16) после предварительной обработки STIR + до 2,2 (диапазон: 0–9) после лечения. У 2 пациентов не было обнаружено мышц STIR +, а у других 2 пациентов при последующем наблюдении была только 1 мышца STIR +. У пациента 3, несмотря на уменьшение количества мышц STIR + (с 15 до 9), гиперинтенсивность сохранялась до 16 месяцев с момента начала лечения, особенно в трапециевидных, ромбовидных и нижних конечностях.У пациента 6 последующее сканирование МРТ показало тяжелую жировую замену мышц шеи и верхнего пояса, а также параспинальных мышц и мышц живота, при относительной сохранности нижних конечностей (рис. 4B).
Обсуждение
В этом исследовании мы описали исходные клинические и рентгенологические данные после лечения в когорте из 6 пациенток с диагнозом BCIM, с длительным периодом наблюдения до 13 лет.
Все представили опускание головы, трудности с поднятием рук и слабость лица, что нечасто встречается среди IIM.Слабость дистальных мышц верхних конечностей, особенно задней части предплечья, также всегда присутствовала в нашей когорте, хотя до сих пор нечасто сообщалось в BCIM. 10 Поражение нижних конечностей было редким, даже если оно могло присутствовать при очень запущенной стадии заболевания.
Таким образом, клинический спектр BCIM может варьироваться от миопатии, ограниченной шеей и проксимальными мышцами верхних конечностей, до, реже и особенно при отсутствии лечения, тяжелого заболевания, включающего также поражение осевых мышц и мышц нижних конечностей, дисфагию и нарушение дыхания.Здесь мы представили 2 примера инвалидизирующего конца этого спектра: пациент 3 с неудовлетворительным ответом на лечение и плохим исходом и пациент 6, который из-за недостаточной терапии может представлять собой пример естественного течения болезни.
Характерной клинической особенностью является наличие слабости лица. 7,8 Это открытие, в дополнение к трудностям с отведением руки и взмахом лопатки, вызывало у большинства наших пациентов первоначальное клиническое подозрение на ЛЛПД. Медленно прогрессирующее течение и эта вводящая в заблуждение клиническая картина привели к средней диагностической задержке около 1.5 лет, что сопоставимо с предыдущими исследованиями, но нежелательно при потенциально поддающемся лечению состоянии. 10,11 Обследование мышц с помощью МРТ может сократить эту задержку и помогает дифференцировать это заболевание от других IIM, заболеваний двигательных нейронов или наследственных миопатий. Тяжелая жировая замена разгибателей шеи и атрофия грудино-ключично-сосцевидной мышцы, наряду с диффузной гиперинтенсивностью STIR в мышцах верхнего пояса и относительной сохранностью нижних конечностей, являются наиболее яркими чертами BCIM.
В других IIM лопаточный пояс и верхние конечности обычно не сканируются, так как наиболее частые радиологические изменения наблюдаются в тазовом поясе и нижних конечностях. 17 В нескольких статьях сообщалось о противоречивых результатах гиперинтенсивности STIR в трапециевидных мышцах и мышцах сгибателей шеи в IIMs, тогда как в других даже не поощрялись МРТ-сканирование плечевого пояса и мышц туловища при диагностической работе IIM. 17,18 С другой стороны, при расстройстве двигательных нейронов наиболее вовлеченной мышцей является надостная мышца. 19 Частое поражение трапециевидных мышц и наличие STIR-положительных мышц характерны как для BCIM, так и для FSHD. Тем не менее, тяжелое поражение мышц шеи необычно при ЛЛПД, когда в разгибателях шеи редко наблюдается жировое замещение, а атрофия грудино-ключично-сосцевидной мышцы обычно асимметрична. 16 Другой возможный дифференциальный диагноз — спорадическая немалиновая миопатия с поздним началом, которая может разделяться со слабостью проксимальных отделов верхних конечностей BCIM, а также поражением разгибателей шеи и лица, но это можно дифференцировать по присутствию немалиновых палочек при биопсии мышц. 20
С гистопатологической точки зрения BCIM представляет собой типичную воспалительную миопатию с активацией HLA класса I в сарколемме и небольшими воспалительными периваскулярными и эндомизиальными инфильтратами, в основном представленными CD20 + B-клетками и CD4 + T-клетками. . Хотя эти данные впервые были описаны как наличие преобладающей перимизиальной патологии и специфического эндомизиального отложения C5b9, 7 эти данные не всегда присутствовали в нашей когорте. Эта гетерогенность может указывать на более широкий гистопатологический спектр, чем сообщалось ранее.
Хотя мы не можем исключить присутствие не охарактеризованных специфических для заболевания аутоантител, мы не смогли обнаружить присутствие какого-либо из известных MSA / MAA в нашей когорте пациентов. Кроме того, мы подтверждаем, что ANA присутствовали у всех пациентов, и у 3 пациентов также были представлены антитела против AChR. Взятые вместе, все эти данные, наряду с обнаружением B-клеточных компонентов воспаления и ассоциации с другими аутоиммунными нарушениями, подтверждают роль гуморальной иммунной системы в патогенезе BCIM.
Myasthenia gravis и IIM также могут перекрываться у некоторых пациентов. В этих специфических ситуациях очень часто возникает патология тимуса, повторная стимуляция нервов является ненормальной, а МРТ мышц демонстрирует преимущественное поражение мышц нижних конечностей. 21 В нашей когорте повторяющаяся стимуляция нервов проводилась на проксимальных, слабых мышцах и приводила к норме у всех пациентов. Ни один из пациентов не сообщил о колебаниях симптомов, и признаков мышечной утомляемости обнаружено не было. Более того, 2 анти-AChR-положительных пациента начали пероральный прием пиридостигмина без какого-либо клинического улучшения, и у всех пациентов было исключено заболевание тимуса.
Связь между IIM (особенно DM) и злокачественными новообразованиями хорошо известна и подробно описывалась в ретроспективных когортных исследованиях и метанализах. 22, -, 24 В нашей когорте у 1 пациента была диагностирована медуллярная карцинома груди в течение 3 лет от начала миозита. Тесная временная взаимосвязь между двумя состояниями может поддерживать гипотезу паранеопластического феномена, хотя дифференциальное течение двух заболеваний контрастирует с этой гипотезой, поскольку у пациента была объявлена ремиссия по злокачественному новообразованию, в то время как миозит прогрессировал.Более того, медуллярный рак молочной железы редко связан с паранеопластическими синдромами, и у пациента также была склеродермия, которая сама по себе была связана с раком. 25,26 В любом случае эта ассоциация подчеркивает важность скрининга опухолей для пациентов с BCIM.
Несмотря на отсутствие единого мнения о терапии IIMs, стероиды обычно используются в качестве средств первой линии и часто связаны со стероидсберегающими иммунодепрессантами. Был опробован ряд других дополнительных методов лечения, включая внутривенные иммуноглобулины и плазмаферез или их комбинацию, и в ранее опубликованных случаях BCIM результаты были в целом хорошими. 7,9, -, 11 Однако разнородные стратегии лечения затрудняют выбор наилучшего подхода для данного пациента, и выбор лечения обычно определяется сопутствующими заболеваниями пациентов, побочными эффектами и, наконец, опытом врачей. . В нашей популяции этот подход привел к клиническому и рентгенологическому улучшению у всех, кроме 1 пациента. Однако слабость мышц шеи, особенно сгибателей шеи, была относительно устойчивой к терапии. Во время диагностической оценки мышцы шеи показали тяжелое жировое замещение и атрофию на МРТ.Это открытие могло быть выражением хронического необратимого процесса, объясняющего отсутствие реакции на лечение этой группы мышц.
Заключение
BCIM имеет типичные клинические и рентгенологические признаки и не связан с известными антителами к MSA, тогда как степень тяжести может быть шире, чем описано ранее. МРТ мышц может помочь отличить это заболевание от других приобретенных и наследственных миопатий и помочь в постановке правильного диагноза BCIM, что имеет решающее значение для своевременного назначения лечения, возможно, до того, как произойдет жировая инфильтрация и атрофия.
Хотя незначительное количество пациентов представляет собой ограничение исследования и предотвращает значительную корреляцию, факторы, влияющие на результат, могут включать степень изменений на МРТ, задержку начала соответствующего лечения и тяжесть дисфагии. Действительно, ранняя диагностика и начало лечения имеют основополагающее значение для предотвращения замещения мышечной жировой ткани или атрофии и необратимой слабости. Когда лечение неадекватно или отсутствует, болезнь неизменно прогрессирует в сторону тяжелого фенотипа, оставляя очень мало места для дальнейшего вмешательства.
Наконец, несмотря на то, что для получения точных ответов потребуется более обширная когорта пациентов, скрининг рака может быть рекомендован каждому пациенту с диагнозом BCIM, как и в других IIM.
Финансирование исследования
О целевом финансировании не сообщалось.
Раскрытие информации
Всем авторам нечего заявлять относительно содержания этой рукописи. Посетите Neurology.org/NN для получения полной информации.
Приложение Авторы
Сноски
Перейти к неврологии.org / NN для полного раскрытия информации. Информация о финансировании представлена в конце статьи.
↵ * Эти авторы внесли равный вклад в эту работу.
Плата за обработку статьи была профинансирована авторами.
- Поступила 2 декабря 2020 г.
- Принята в окончательной форме 17 марта 2021 г.
- Copyright © 2021 Автор (ы). Опубликовано Wolters Kluwer Health, Inc. от имени Американской академии неврологии.
Миозит | Состояние | Юго-западный медицинский центр UT
Расширенное лечение миозита
Миозит — это редкая группа состояний, вызывающих хронические воспаление в мышцах, которое со временем ухудшается. Хотя большинство людей выздоравливают от миозита при лечении состояние может привести к более серьезным такие осложнения, как рак, болезни сердца и легких.
Как ученые, ведущие исследования в области ревматологии, наши специалисты приносят новейшие методы лечения из лаборатории к постели для наших пациенты.Мы предоставляем квалифицированную и сострадательную помощь для лечения миозита и помогаем пациенты живут полноценной и активной жизнью.
Типы миозита
Миозит бывает пяти типов:
- Дерматомиозит включает лилово-красные кожные высыпания на лице, шее, груди, спине и некоторых других
суставы.
- Полимиозит вызывает мышечную слабость в плечевом / тазобедренном поясе, которая распространяется от его
начало координат.
- Ядовито
миозит также вызывает мышечную слабость и кожную сыпь и считается
в результате употребления некоторых запрещенных наркотиков и лекарств, отпускаемых по рецепту.
- Тело включения
миозит вызывает мышечную слабость в запястьях, пальцах и бедрах, а также
одна сторона тела обычно поражается больше, чем другая.
- Несовершеннолетний
миозит развивается у детей младше 18 лет, вызывая кожную и мышечную сыпь.
слабость.
Причины миозита
Причины миозита до конца не изучены, но специалисты считают, что это может быть результатом аутоиммунного заболевания, при котором иммунная система по ошибке атакует собственные ткани организма.Другие возможные причины включают: травмы или вирусные инфекции, вызванные простудой, гриппом или ВИЧ.
Симптомы миозита
Симптомы различаются в зависимости от типа миозита, но есть некоторые общие симптомы включают:
- Сыпь на коже
- Мышечная слабость и боль
- Усталость, особенно после ходьбы или стояния
- Затрудненное глотание или дыхание
- Склонность к споткнуться или упасть
Диагностика миозита
Для людей с симптомами миозита, ревматологам при UT Southwestern проводит тщательную оценку, которая включает:
- Физический экзамен
- Обсуждение личных и семейный анамнез
- Обсуждение симптомов и факторы риска
Ключевые симптомы миозита — слабость мышц и кожи. высыпания — характерны для многих состояний.Подтвердить диагноз и исключить по другим причинам наши врачи могут порекомендовать один или несколько тестов, например:
- Биопсия мышц или кожи (небольшой образец ткани) для
проверка на аномалии
- Электромиография для проверки здоровья мышц
и нервы, которые их контролируют
- Магнитный резонанс
визуализация (МРТ) для получения подробных изображений мышц, которые нужно искать
аномалии
- Исследование нервной проводимости для оценки скорости
электрические сигналы проходят через нерв
- Анализы крови для оценки уровня определенных мышц
ферменты и проверка на аутоиммунные нарушения
Лечение миозита
При миозите основное лечение — кортикостероиды.

