Чем опасна бронхиальная астма и можно ли ее вылечить
Ведущие пульмонологи России ответили на самые острые вопросы о диагностике и лечении бронхиальной астмы.
Бронхиальная астма — очень серьезное заболевание, которое в некоторых случаях может привести к летальному исходу. Проблема действительно серьезная. По данным ВОЗ, на сегодняшний день в мире бронхиальной астмой страдают около 235 миллионов человек. И это только официальная статистика. Бронхиальная астма — одна из самых распространенных незаразных болезней.
Специалисты ответили на самые острые вопросы о диагностике и лечении бронхиальной астмы.
Фото: Михаил Ступин
По последним оценкам ВОЗ, за 2016 год в мире было зафиксировано 383 000 случаев смерти, вызванных этой болезнью.
Кроме того, бронхиальная астма — самая распространенная хроническая болезнь среди детей.
Каковы факторы риска развития болезни? Почему страдающих этим недугом с каждым годом становится все больше? На эти и другие актуальные вопросы ответили ведущие пульмонологи страны в рамках пресс-конференции, которая состоялась в Краснодаре 31 августа.
Сразу к врачу
Самой большой проблемой специалисты называют тот факт, что многие случаи заболевания бронхиальной астмой попросту не диагностированы, а нуждающиеся в лечении люди его не получают.
— Примерно 7-8% процентов всего населения Земли страдают бронхиальной астмой. Это очень много, — привел неутешительные статистические данные главный внештатный специалист пульмонолог Минздрава России, заместитель директора ФГБУ «Научно-исследовательский институт пульмонологии» ФМБА России, доктор медицинских наук, профессор Сергей Авдеев. – В России астма у детей встречается чуть чаще, чем у взрослых.
Специалист отметил, что данные о количестве людей страдающих бронхиальной астмой порой сильно разнятся и объяснил, почему так происходит.
Сергей Авдеев.
Фото: Михаил Ступин
— По данным минздрава РФ, например, в 2017 году в стране было более 1,5 миллиона больных бронхиальной астмой, — продолжил профессор. — По данным эпидемиологических исследований, страдающих этим недугом в России 7-8%. Разница получается в 7-8 раз. Чем это объяснить? Все просто. Процент диагностированных пациентов достаточно низок.
— По данным эпидемиологических исследований, страдающих этим недугом в России 7-8%. Разница получается в 7-8 раз. Чем это объяснить? Все просто. Процент диагностированных пациентов достаточно низок.
Такая ситуация, конечно, складывается не только с астмой, но и с многими другими болезнями. Сколько людей чувствуют, что что-то не так, но не обращаются за помощью к врачу? Кто-то начинает лечиться самостоятельно, другие считают, что если подождать немного, то «все само пройдет».
Вылечить нельзя, но контролировать — легко
К сожалению, на сегодняшний день не существует средства, которое полностью избавило бы от астмы. Правда, если болезнь началась в детстве, с годами симптомы могут исчезнуть. Однако надеяться на чудо не стоит – зачастую, потом они возвращаются снова. Впрочем, болезнь можно держать под контролем.
— Еще 20-25 лет назад астма была настоящей проблемой. Однако за это время летальность от этого заболевания снизилась приблизительно в 20 раз. Это связано с современной лекарственной терапией и, конечно, с теми рекомендациями по ведению пациентов с бронхиальной астмой, которые появились и в мире в целом, и в нашей стране, — заверил Сергей Авдеев.
Это связано с современной лекарственной терапией и, конечно, с теми рекомендациями по ведению пациентов с бронхиальной астмой, которые появились и в мире в целом, и в нашей стране, — заверил Сергей Авдеев.
В этом году стартовала программа «Здоровые легкие» по профилактике и борьбе с бронхиальной астмой.
Фото: Михаил Ступин
Говорил эксперт и о проблемах лечения. Препаратов, которые способны помочь взять под контроль опасный недуг, множество. Терапия очень эффективна. Однако только 23% пациентов в РФ достигают полного контроля над заболеванием. А ведь людей с запущенными стадиями болезни в стране не так уж много.
— В России сейчас всего 10% пациентов страдают тяжелой формой бронхиальной астмы. Вершиной ее лечения сегодня является биологическая терапия. В нашей стране запущены большие программы, создан специальный регистр людей, страдающих тяжелой бронхиальной астмой. Система развивается очень динамично, — подчеркнул специалист.
«Здоровые легкие» Кубани
В этом году стартовала программа «Здоровые легкие» по профилактике и борьбе с бронхиальной астмой.
Первыми ее участниками стали Санкт-Петербург и Москва. До конца года Российское респираторное общество планирует включить в программу еще восемь городов, среди которых Краснодар, Красногорск, Нижний Новгород, Новосибирск, Воронеж, Ростов-на-Дону, Самара и Челябинск.
— Основные задачи программы – повысить значимость ранней диагностики бронхиальной астмы, выявить пациентов с неконтролируемой астмой, акцентировать внимание пациентов и врачей на необходимости и важности эффективного контроля над заболеванием, используя, — отметил президент МОО «Российское Респираторное Общество», главный внештатный пульмонолог Департамента Здравоохранения Москвы, заведующий кафедрой пульмонологии Факультета Дополнительного Профессионального Образования ГБОУ ВПО РНИМУ им. Н.И. Пирогова Минздрава России, профессор, доктор медицинских наук Андрей Белевский.
Андрей Белевский.
Фото: Михаил Ступин
Кроме того, программа должна помочь повысить уровень грамотности врачей-терапевтов, аллергологов и пульмонологов.
По данным министерства здравоохранения Краснодарского края, сегодня в регионе свыше 30 тысяч человек страдают бронхиальной астмой, 7,5 тысяч из них – дети.
На Кубани, где треть населения страдает аллергией на пыльцу – поллинозом, ежегодно появляется еще 2-3 тысячи больных.
— Среди взрослых людей на Кубани астмой страдает менее одного процента населения. Можно ли верить этим данным? К сожалению, нет. Эти цифры показывают только одно – диагностика заболевания в регионе недостаточна, — акцентировала главный внештатный специалист-пульмонолог ЮФО, доктор медицинских наук, профессор Лариса Шульженко. – Сейчас на Кубани развернута масштабная кампания по информированию населения о факторах риска развития бронхиальной астмы, о первых симптомах, свойственных этому заболеванию, о специалистах, к которым стоит обращаться жителям региона.
Лариса Шульженко.
Кроме того, как отметила пульмонолог, практически каждый пациент, страдающий астмой, у нас в регионе может бесплатно получать все необходимые лекарства.
— У нас очень хорошо работает региональная льгота – больше половины астматиков снабжаются препаратами на средства краевого бюджета. Оставшиеся 50 процентов лекарств покупаются за деньги из федерального бюджета, — заключила Лариса Шульженко.
Так что здоровье кубанцев в их руках. Стоит помнить, чем раньше заболевание диагностируют, тем больше шансов на хорошие результаты его лечения.
Не лечится, но контролируется. Пульмонолог – о бронхиальной астме | ЗДОРОВЬЕ
Одно из самых распространённых хронических заболеваний в мире – это бронхиальная астма. По статистике ей страдают более 5 % взрослого населения и 10 % детского. Пульмонолог рассказала «АиФ-Юг», можно ли избежать недуга и как его контролировать.
Проблема мирового масштаба
В переводе с греческого языка термин астма означает «тяжёлое дыхание». Его описывали ещё древние учёные в своих трактатах. Однако причина одышки оставалась неизвестной долгое время. Только в ХХ веке установили, что бронхиальная астма напрямую связана с аллергической реакцией, локальным воспалением бронхов в ответ на внешний раздражитель: химический, биологический, физический.
Сегодня астма — проблема здравоохранения мирового масштаба. Ею болеют во всех странах, независимо от уровня развития и доходов. И хотя это заболевание с низкой смертностью, её опасность нельзя недооценивать. Болезнь может привести к инвалидности. Лекарства, которые существуют сегодня, позволяют только контролировать симптомы, но на причину их возникновения не действуют. Тем не менее, при правильном лечении люди с этим диагнозом работают и ведут обычный образ жизни. К сожалению, многие случаи заболевания не диагностированы, а люди не получают необходимого лечения.
Итак, бронхиальная астма — это хроническое воспаление дыхательных путей. Больной страдает частыми рецидивами, которые сопровождаются приступами кашля и удушья. Они могут наступать несколько раз в день или в неделю, а также состояние может ухудшаться во время физической активности или ночью. Во время приступа астмы эпителиальная выстилка бронхиол разбухает, и это приводит к сужению дыхательных путей и сокращению воздушного потока, поступающего в лёгкие и выходящего из них. Повторяющиеся симптомы астмы часто приводят к бессоннице, дневной усталости.
Затруднённое дыхание; сухой кашель, переходящий в мокрый, со скудным отделением мокроты; свисты и хрипы во время дыхания и кашля; приступы перед или после сна; одышка, затруднённая речь; бледная кожа, посиневшие губы при тяжёлой форме. Заболевание может возникнуть независимо от возраста, пола, социального статуса. Если беспокоят одна или сразу несколько из перечисленных жалоб, необходимо срочно обратиться к врачу.Аллергия на кошек и генетика
К развитию астмы могут привести многие провоцирующие факторы. Как пояснили в краевом Центре медпрофилактики, причины зависят от формы заболевания. Медики разделяют две основные: инфекционно-аллергическую и атопическую.
Как пояснили в краевом Центре медпрофилактики, причины зависят от формы заболевания. Медики разделяют две основные: инфекционно-аллергическую и атопическую.Атопическая формируется на фоне аллергической реакции, когда иммунитет обнаруживает аллерген, и организм начинает выделять в ответ вещества, взаимодействующие с аллергическим компонентом. Для этой формы астмы характерна практически мгновенная реакция на аллерген. Например, на пыль, цветочную пыльцу, шерсть домашних животных, химикаты, табачный дым, некоторую пищу. Как правило, при отсутствии раздражающего фактора жалоб нет.
Что касается инфекционно-аллергической формы бронхиальной астмы, то в этом случае болезнь запускает хроническая инфекция органов дыхания. Обычно эту форму диагностируют у взрослых людей, и намного реже — у детей. Первая — не допустить развития недуга на ранних стадиях. Прежде всего, нужно устранить внешний раздражитель, который вызывает астматический приступ. В группе риска люди с генетической предрасположенностью к заболеванию; курильщики со стажем; люди, которые работают с химическими веществами или постоянно находятся в пыльном помещении; страдающие хроническим бронхитом. В таких случаях требуется соблюдать чистоту и порядок в доме; не заводить питомцев; соблюдать элементарные правила гигиены; для уборки применять только гипоаллергенные чистящие и моющие средства; не курить; правильно и регулярно питаться; не пользоваться освежителями воздуха и другими аэрозолями; принимать лекарства только по назначению врача; вести активный образ жизни; вовремя лечить острые респираторные заболевания.
Первая — не допустить развития недуга на ранних стадиях. Прежде всего, нужно устранить внешний раздражитель, который вызывает астматический приступ. В группе риска люди с генетической предрасположенностью к заболеванию; курильщики со стажем; люди, которые работают с химическими веществами или постоянно находятся в пыльном помещении; страдающие хроническим бронхитом. В таких случаях требуется соблюдать чистоту и порядок в доме; не заводить питомцев; соблюдать элементарные правила гигиены; для уборки применять только гипоаллергенные чистящие и моющие средства; не курить; правильно и регулярно питаться; не пользоваться освежителями воздуха и другими аэрозолями; принимать лекарства только по назначению врача; вести активный образ жизни; вовремя лечить острые респираторные заболевания.Многие случаи заболевания просто не диагностированы, и люди не получают необходимого лечения.
Вторичная профилактика заболевания предусматривает предупреждение острых приступов удушья. Особенно это касается людей, генетически предрасположенных к астме, и тех, у кого раньше наблюдались приступы. Необходимо своевременно обращаться к лечащему врачу и строго соблюдать все его рекомендации и назначения; не употреблять продукты, содержащие консерванты и другие химические вещества. Своевременно лечить заболевания дыхательных путей; выполнять физиопроцедуры для поддержания дыхательной системы в норме; вести активный образ жизни, ежедневно гулять на свежем воздухе. Но в тёплое время года требуется избегать даже малейшего контакта с цветущими растениями.
Особенно это касается людей, генетически предрасположенных к астме, и тех, у кого раньше наблюдались приступы. Необходимо своевременно обращаться к лечащему врачу и строго соблюдать все его рекомендации и назначения; не употреблять продукты, содержащие консерванты и другие химические вещества. Своевременно лечить заболевания дыхательных путей; выполнять физиопроцедуры для поддержания дыхательной системы в норме; вести активный образ жизни, ежедневно гулять на свежем воздухе. Но в тёплое время года требуется избегать даже малейшего контакта с цветущими растениями.
Чистота и порядок в доме
«Для профилактики бронхиальной астмы нужно неукоснительно соблюдать предписания аллерголога по диете, особенно если у вас перекрёстная аллергия на пыль, пыльцу цветов и пищевые аллергены, — рекомендует главный внештатный специалист-пульмонолог министерства здравоохранения Краснодарского края, заведующая пульмонологическим отделением Краевой клинической больницы № 1 имени С.В. Очаповского Лариса Шульженко. — Исключить контакты с аллергеном.
Очаповского Лариса Шульженко. — Исключить контакты с аллергеном.
Что касается помещения, в котором живёт больной, то здесь важны следующие меры: не реже двух раз в неделю проводить влажную уборку, постельное белье должно стираться не реже одного раза в неделю при температуре в 60 градусов. Минимум мягкой мебели, ковров, растений в интерьере. Приобрести специальные пыленепроницаемые чехлы для матрацев, одеял и подушек. Эти постельные принадлежности не должны быть перьевыми, из пуха или шерсти, лучше — из синтетических материалов. Не заводить домашних животных. Периодически проводить борьбу с домашними насекомыми. Здоровье дыхательной системы зависит не только от врачей, но и от самих пациентов. При первых симптомах нужно обращаться к специалистам и в случае постановки диагноза «бронхиальная астма» тщательно выполнять все рекомендации врача, чтобы держать заболевание под контролем».
Не заводить домашних животных. Периодически проводить борьбу с домашними насекомыми. Здоровье дыхательной системы зависит не только от врачей, но и от самих пациентов. При первых симптомах нужно обращаться к специалистам и в случае постановки диагноза «бронхиальная астма» тщательно выполнять все рекомендации врача, чтобы держать заболевание под контролем».
Как правильно лечить астму. Ответы пульмонолога на вопросы пациентов
«Комсомолка» поговорила с врачом-пульмонологом медицинского центра «ЛадаМед» Зоновой Юлией Александровной о причинах возникновения, диагностике и лечении бронхиальной астмы.
1. Может ли заболеть астмой взрослый человек, если в детстве не было проблем с дыханием и подозрений на это заболевание?
Астмой можно заболеть в любом возрасте. Существуют, так называемые внутренние факторы риска возникновения бронхиальной астмы (БА), например, повышенная чувствительность бронхов к разным раздражителям (холодный воздух, запахи и т. п.), ожирение. Наиболее важную роль играет генетическая предрасположенность, о которой человек не был осведомлён. Известно, что наличие бронхиальной астмы у одного из родителей удваивает риск заболевания, а у обоих родителей — увеличивает риск вчетверо. Предрасполагающие гены можно сравнить с кодовым замком заболевания, которое остаётся скрытым, пока не будет введён определённый код. Таким кодом являются внешние факторы-провокаторы бронхиальной астмы (аллергены, респираторные инфекции, различные профессиональные вредности, табачный дым, лекарства, стресс, гормональная перестройка организма), которые могут появиться в любом возрасте.
п.), ожирение. Наиболее важную роль играет генетическая предрасположенность, о которой человек не был осведомлён. Известно, что наличие бронхиальной астмы у одного из родителей удваивает риск заболевания, а у обоих родителей — увеличивает риск вчетверо. Предрасполагающие гены можно сравнить с кодовым замком заболевания, которое остаётся скрытым, пока не будет введён определённый код. Таким кодом являются внешние факторы-провокаторы бронхиальной астмы (аллергены, респираторные инфекции, различные профессиональные вредности, табачный дым, лекарства, стресс, гормональная перестройка организма), которые могут появиться в любом возрасте.
2. Зачем лечить астму ежедневно, если симптомы возникают не каждый день и быстро прекращаются после ингаляции сальбутамола?
Для лечения бронхиальной астмы используются две категории лекарств: препараты для быстрого купирования симптомов (препараты скорой помощи) и лечебные средства (базисная, плановая терапия). Первая категория включает в себя короткодействующие вещества с бронхорасширяющими свойствами, которые, как правило, доставляются в бронхи при помощи ингалятора. К ним относятся сальбутамол, фенотерол, беротек, беродуал, ипратерол и т.п. Эти лекарства только снимают симптомы астмы, но не лечат заболевание. Лекарства второй группы не предназначены (за некоторым исключением) для быстрого «снятия» симптомов, не используются «по потребности», целью их применения является воздействие на воспаление, то есть лечение бронхиальной астмы. Эти препараты используются ежедневно, длительно в тех дозировках и с той кратностью, которые указаны лечащим врачом. Решение об изменении дозировки или отмене этих препаратов может принимать только доктор.
К ним относятся сальбутамол, фенотерол, беротек, беродуал, ипратерол и т.п. Эти лекарства только снимают симптомы астмы, но не лечат заболевание. Лекарства второй группы не предназначены (за некоторым исключением) для быстрого «снятия» симптомов, не используются «по потребности», целью их применения является воздействие на воспаление, то есть лечение бронхиальной астмы. Эти препараты используются ежедневно, длительно в тех дозировках и с той кратностью, которые указаны лечащим врачом. Решение об изменении дозировки или отмене этих препаратов может принимать только доктор.
3. Если есть аллергия на домашнего питомца, проявляющаяся приступами астмы, но ежедневно используются противовоспалительные препараты для лечения заболевания, можно ли оставить питомца дома?
К сожалению, нет. Основным правилом при лечении бронхиальной астмы является устранение контакта с фактором, провоцирующим симптомы. Симптомы и обострения бронхиальной астмы могут возникать даже на фоне правильно подобранной противоастматической терапии. Кроме того, постоянный контакт с фактором-провокатором, не позволит достичь основной цели терапии — контролируемости заболевания.
Кроме того, постоянный контакт с фактором-провокатором, не позволит достичь основной цели терапии — контролируемости заболевания.
4. Почему доктор назначил гормональный ингалятор, неужели нет других лекарств для плановой терапии астмы, ведь постоянное применение гормонов опасно?
К препаратам для плановой терапии астмы относятся и ингаляционные гормоны (ИГКС), и негормональные препараты (антилейкотриены, теофиллин, бронхорасширяющие препараты длительного действия, различные классы антител). ИГКС (гормональные препараты) в настоящее время являются наиболее эффективными препаратами, составляют первую линию терапии. При регулярном применении облегчают симптомы, улучшают функцию лёгких, уменьшают потребность в препаратах скорой помощи и риск обострений, улучшают качество жизни. При применении ИГКС в рекомендованных дозировках происходит местное воздействие на бронхи, препараты не всасываются, не оказывают системных эффектов, как гормональные таблетки или инъекции. Все прочие препараты – средства второй линии плановой терапии БА, обладающие либо меньшей эффективностью и влиянием на прогноз, либо выраженными побочными эффектами, или используемые только при тяжёлой неконтролируемой БА по строгим показаниям.
Все прочие препараты – средства второй линии плановой терапии БА, обладающие либо меньшей эффективностью и влиянием на прогноз, либо выраженными побочными эффектами, или используемые только при тяжёлой неконтролируемой БА по строгим показаниям.
5. После назначения лекарственной терапии астмы использовать ингаляторы мне придётся всю жизнь?
В действительности, это частично зависит от Вас. При строгом соблюдении всех врачебных рекомендаций и достижении контролируемости бронхиальной астмы в большинстве случаев удаётся постепенно снизить объём плановой терапии или полностью её отменить. Современные рекомендации предусматривают управление заболеванием с наименьшим количеством лекарственных средств, которое возможно для поддержания контроля бронхиальной астмы. Если контролируемость бронхиальной астмы будет сохраняться на минимальной терапии, доктор может предпринять попытку её отмены.
О специалисте: Зонова Юлия Александровна, врач-пульмонолог, кандидат медицинских наук, доцент кафедры госпитальной терапии ГБОУ ВПО Кировский медицинский университет, член Российского респираторного общества, член Европейского респираторного общества.
Записаться на прием к врачу-пульмонологу можно по телефонам: (8332) 52-53-53; 22-03-03
Лечение бронхиальной астмы в Германии
Прогноз в отношении полноценного исцеления при бронхиальной астме во многом зависит от возраста пациента и механизма развития приступов. «Детская астма», развившаяся в возрасте 4-11 лет, имеет наиболее благоприятный прогноз. При адекватном лечении юные пациенты забывают о своей болезни при достижении пубертатного периода.
У подростков и взрослых больных прогноз в отношении полноценного выздоровления более серьезный и во многом зависит от механизма развития приступов. У пожилых людей бронхиальная астма, как правило, развивается на фоне другой сложно поддающейся лечению патологии, что значительно осложняет ситуацию.
Вместе с тем, прогноз в отношении продолжительности жизни и трудоспособности при бронхиальной астме в целом благоприятный. Даже в самых тяжелых случаях адекватный подбор терапии позволяет достичь достаточно высокого уровня качества жизни и избежать развития тяжелых осложнений.
Даже в самых тяжелых случаях адекватный подбор терапии позволяет достичь достаточно высокого уровня качества жизни и избежать развития тяжелых осложнений.
Реабилитационные центры в Германии работают по авторским методикам, позволяющим пациентам полностью адаптироваться к собственному недугу. Согласно статистическим данным, периоды ремиссии заболевания после лечения в Германии исчисляются годами, а иногда даже десятилетиями.
узнать стоимостьПреимущества диагностики бронхиальной астмы в Германии
Для диагностики бронхиальной астмы в Германии используются как традиционные, проверенные временем методы, так и новейшие лабораторные тесты, которые особенно важны в тех случаях, когда необходимо выявить факторы, вызывающие приступ болезни.
Германия занимает ведущее место в мире в области распознавания заболеваний. При подозрении на наличие сопутствующих патологий, усугубляющих течение бронхиальной астмы, на консультацию приглашаются профильные врачи.
Многие пациенты-астматики приезжают в Германию для регулярных обследований. Такой подход позволяет своевременно выявить риск возникновения осложнений и предпринять адекватные меры для спасения жизни и здоровья больного.
Если вы уже проходили лечение на родине, необходимо захватить с собой все медицинские документы о проведенном лечении, а также данные последних обследований. Профессиональный перевод документов на немецкий язык наша фирма берет на себя, это входит в общую стоимость обслуживания.
бронхиальная астма — Лечение аллергии и астмы в Аллергомед
Бронхиальная астма – это заболевание, в основе которого лежит воспаление дыхательных путей, сопровождающееся изменением чувствительности и реактивности бронхов и проявляющаяся приступами удушья, астматическим статусом или при отсутствии такового, дыхательным дискомфортом (приступообразный кашель, дистантные хрипы, одышка), сопровождающиеся обратимой бронхиальной обструкцией на фоне наследственной предрасположенности к аллергическим заболеваниям.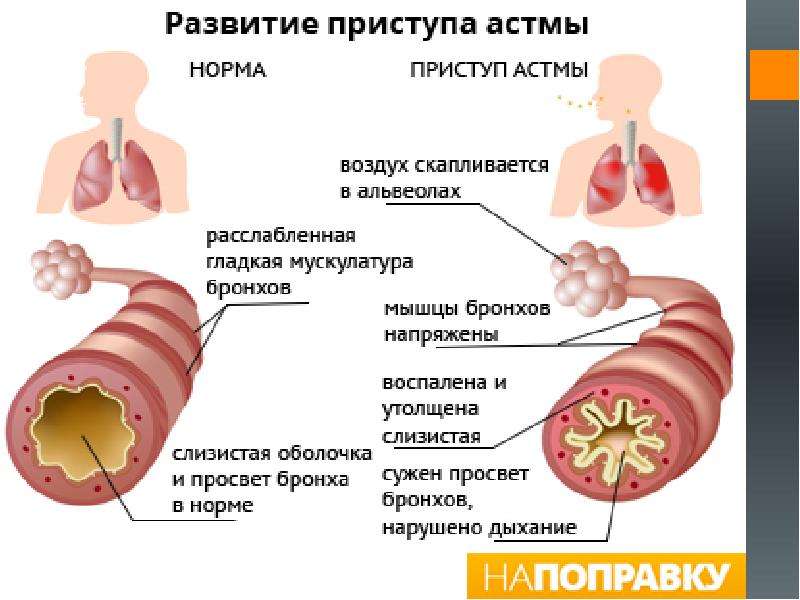
Риск развития аллергического заболевания в семьях, где аллергическая предрасположенность отсутствует, составляет около 20%, увеличиваясь до 50% в семьях, где аллергическими заболеваниями страдает один из родителей, и превышает 66%, если аллергическими заболеваниями страдают оба родителя.
В формировании болезни участвуют два типа факторов – внешние и внутренние. Врожденная предрасположенность формирует внутренние причины болезни – биологические дефекты, которые могут быть обусловлены генетически, а также формироваться во время беременности и родов. Существуют хорошо изученные четыре класса генов, связанных с бронхиальной астмой.
В формировании болезни также участвуют факторы внешней среды: аллергены, вирусная инфекция, стресс, профессиональные вредности, химические раздражители, неблагоприятные метеорологические условия.
Аллергены, значимые для провокации бронхиальной астмы, как и при других аллергических болезнях можно разделит на следующие группы:
- Бытовые
- Пыльцевые
- Эпидермальные
- Лекарственные
- Пищевые
- Инсектные
- Профессиональные
По классификации Г. Б. Федосеева (1982г.) было выделено десять типов бронхиальной астмы:
Б. Федосеева (1982г.) было выделено десять типов бронхиальной астмы:
- Атопическая – возникновение приступов удушья при контакте с аллергенами. Аллергены являются причиной воспалительного процесса в бронхах.
- Инфекционно-зависимая – основное значение в развитии болезни играет бактериальная, вирусная, грибковая инфекция. Она является непосредственной причиной инфекционного воспаления, а также пусковым механизмом аллергического воспаления, которое вызывает обструкцию бронхов.
- Аутоиммунная – тип астмы, когда аллергеном становится собственная легочная ткань больного. Редкий тип астмы (0,5 -1% больных), характеризующийся очень тяжелым течением, гормональной зависимостью и тяжелыми осложнениями от гормональной терапии.
- Дисгормональная (гормонозависимый вариант) – астма, связанная с нарушением выработки глюкокортикоидных гормонов и/или кортикорезистентности (невосприимчивости организмом гормонов, снижающих уровень воспаления).
- Дизовариальная – связана с функционированием женских половых гормонов.
 Обострение возникает в определенные фазы менструального цикла.
Обострение возникает в определенные фазы менструального цикла. - Адренергический дисбаланс – нарушение в балансе рецепторов бронхиального дерева. Астма характеризуется отсутствием или обратным эффектом на применение бронхорасширяюших препаратов. Этот тип астмы часто приводит к развитию астматического статуса.
- Холинегическая – астма, связанная с нарушением функции вегетативной нервной системы, в частности с усилением активности парасимпатической нервной системой.
- Нервно-психическая – возникает при нарушениях в центральной нервной системе, когда нервно-психические факторы способствую провокации и фиксации приступов удушья.
- Аспириновая – связана с непереносимостью противовоспалительных препаратов (аспирин, парацетамол и т.д.). Бронхиальная астма, непереносимость аспирина и полипы в носу составляют «аспириновую триаду».
- Астма физического усилия – приступ удушья или дыхательного дискомфорта, который развивается у пациентов во время или после физического усилия.
 Как самостоятельный вариант наблюдается в 3-5% , когда нет признаков аллергии, инфекции, нарушении функций эндокринной и нервной системы.
Как самостоятельный вариант наблюдается в 3-5% , когда нет признаков аллергии, инфекции, нарушении функций эндокринной и нервной системы.
Выделение типов бронхиальной астмы дало возможность более детально и индивидуально разбираться в развитии болезни и, следовательно, более адекватно лечить каждого пациента.
Диагностика бронхиальной астмы:
- Выявление у больного аллергологического анамнеза
- Исследование функции внешнего дыхания (ФВД) с бронхолитиком для всех типов астмы)
- Определение уровня общего иммуноглобулина Е
- Определение специфических иммуноглобулинов (преимущественно для детей)
- Постановка кожных проб (при атопической астме)
- Рентгенограмма легких и придаточных пазух; высев из содержимого бронхов; определение в сыворотки крови антител к бактериям, вирусам и грибам (при инфекционно-зависимом типе)
- Выявление противолегочных антител, повышенного уровня концентрации циркулирующих иммунных комплексов и активности кислой фосфотазы в сыворотке крови (при аутоиммунном варианте)
- Определение уровня кортизола в крови, некоторых гормонов в моче, диагностические пробы и т.
 д. (при дисгормональной астме)
д. (при дисгормональной астме) - Определение уровня половых гормонов в крови радиоиммунным методом (для дизовариальной астмы)
- Психологическое тестирование (при нервно-психическим типе)
Лечение бронхиальной астмы:
Исключение аллергенов или причинно значимых факторов болезни.
Лекарственное лечение – назначается врачом в зависимости от типа астмы.
Нелекарственное лечение – это применение методов иглорефлексотерапии, остеопатии, гомеопатии, дыхательной гимнастики, психотерапии, СИТ. Методы выбираются в зависимости от типа астмы и этапа заболевания. Чаще всего применяют один или два вида нелекарственной терапии.
Обычно в острый период назначается лечение лекарственными препаратами в сочетании с нелекарственными методами «скорой помощи». В дальнейшем количество лекарственных препаратов уменьшается на фоне наращивания массы нелекарственной терапии. Эффективность такого подхода составляет 95-98% хороших и отличных результатов. При комплексном лечении (3-4 курса) в течение 1-1,5 лет наши пациенты в большинстве случаев отказываются от ингаляторов как гормональных, так и бронхолитических (снимающих затрудненное дыхание) или применяют их редко по необходимости.
При комплексном лечении (3-4 курса) в течение 1-1,5 лет наши пациенты в большинстве случаев отказываются от ингаляторов как гормональных, так и бронхолитических (снимающих затрудненное дыхание) или применяют их редко по необходимости.
Комплексный подход в лечении позволяет отменять таблетированные гормональные препараты. Однако это требует большего времени и дополнительных форм лечения.
Лечение бронхиальной астмы в санаториях
Бронхиальная астма относится к заболеваниям, требующим комплексного подхода, сочетающего применение медикаментозных препаратов, физиолечения, климатотерапии и других восстановительных мероприятий.
Показания к санаторному лечению
Оздоровительный отдых в санаториях необходим всем пациентам, кому диагностировали бронхиальную астму, а также тем, кто находится в группе риска этого заболевания. Показаниями к санаторно-курортному лечению являются:
- частые приступы удушья, возникающие даже при незначительной физической нагрузке;
- короткий, менее 6 месяцев, период ремиссии;
- экзогенная (аллергическая) астма;
- патологии органов дыхания, вызванные работой на производстве, связанном с вдыханием вредных веществ.
Методы лечения
Лечение астмы в санатории направлено на повышение иммунитета, активизацию внутренних резервов, чтобы организм мог как можно дольше справляться с негативными факторами, провоцирующими приступы. Наиболее популярными терапевтическими методиками для больных астмой являются:
- Оздоровительные ванны. Для лечения астмы эффективны йодо-бромные, хвойные, радоновые ванны.
- Галотерапия (спелеотерапия) – пребывание в соляных пещерах или комнатах, где воздух наполнен высокодисперсным солевым аэрозолем.
- Грязелечение. Обертывание лечебными грязями, богатыми микроэлементами, минералами и витаминами.
- Лечение минеральными водами – питьевое и наружное.
- Ароматерапия, ингаляции. Вдыхание с помощью небулайзера способствует проникновению лекарственных препаратов непосредственно в патологический очаг.
- Оксигенотерпия. Данная методика подразумевает насыщение организма кислородом, что активизирует обменные процессы и кровоток в легких и бронхах.
- Физиопроцедуры. Для активизации работы дыхательной системы пациенту могут быть назначены: посещение барокамеры, магнитотерапия, улучшающая проходимость бронхов и нормализующая внешнее дыхание, электро- и фонофорез, улучшающие отхождение мокроты.
- Дыхательная гимнастика. Это выполнение специальных упражнений, улучшающих газообмен.
- Лечебная физкультура. Плавание, терренкур, скандинавская ходьба – все это стимулирует работу легких и способствует восстановлению нормального дыхания.
Как подобрать курорт
Правильно подобранная здравница и время ее посещения – залог получения максимально положительных результатов. При выборе санатория необходимо учитывать следующие факторы:
- Акклиматизацию. При поездке в другие климатические условия возможен период адаптации с резким ухудшением самочувствия. Поэтому кардинальная смена климата нежелательна.
- Экологическую ситуацию в зоне расположения здравницы. Стоит отдать предпочтение учреждениям, расположенным в заповедных уголках природы, вдали от крупных городов или промышленных объектов.
- Период цветения растений-аллергенов. Чтобы избежать обострения бронхиальной астмы, следует отправляться на лечение в иное время.
Санатории, где лечат бронхиальную астму
Идеальными условиями для больных астмой являются области с преобладанием хвойного, морского или горного воздуха. ЦСТЭ рекомендует к посещению санатории, специализирующиеся на лечении и профилактике органов дыхания, в том числе астмы:
Регулярное посещение специализированных санаториев, где лечат заболевания органов дыхания, играет важную роль в стабилизации состояния пациентов, снижении частоты и интенсивности приступов, улучшения общего самочувствия.
Возврат к списку
Бронхиальная астма: лечение, симптомы, виды, формы, стадии
Бронхиальной астмой называется хроническое заболевание дыхательных путей.
Развитие болезни обычно характеризуется коротким вздохом и длительным выдохом с характерными хрипами.
Сопровождается кашлем, выделением мокроты.
Рассмотрим подробнее особенности заболевания, а также как лечить бронхиальную астму в домашних условиях.
Причины бронхиальной астмы
Развитию БА способствует ряд причин:
- Внешние факторы – курение, аллергены, стресс, работа в неблагоприятных экологических условиях.
- Внутренние факторы – слабый иммунитет, эндокринные заболевания, отклонение характеристик дыхания человека (ритм, глубина).
Аллергены, которые могут спровоцировать приступ астмы:
Бытовые аллергены
Наиболее опасными факторами являются экзогенные аллергены, также развитию астмы способствует шерсть животных, бытовая химия, пыль. Примерно 30% людей с хроническим заболеванием страдают от аллергии на лекарственные препараты. Воздействие пылевых клещей также является одним из факторов развития астмы.
Условия труда
Развитие астмы от неблагоприятных условий труда зафиксировано у 15% людей. К возникновению заболевания приводит взаимодействие с разными веществами – альдегиды, металлы, изоцианаты, древесная пыль, смолы и т.д. Болезнь преимущественно развивается у представителей следующих специальностей:
- Парикмахер.
- Сварщик.
- Работник птицефабрик.
- Маляр.
- Пекарь.
- Специалист в химической отрасли.
- Работник деревоперерабатывающей отрасли.
Бронхиальная астма: формы, стадии, степени заболевания
Прежде чем понять, как лечить бронхиальную астму, необходимо определить форму заболевания – всего их пять:
- Аллергическая – развивается при взаимодействии с определённым аллергеном (пыльца, домашняя пыль, шерсть животных и т.д.).
- Неаллергическая – вызывается при гормональных изменениях, приёме лекарственных препаратов.
- Смешанная – сочетаются оба вида форм.
- С запоздалым началом – фиксируется преимущественно у женщин, требует усиленной терапии.
- В сочетании с лишним весом – люди с излишним весом страдают более тяжёлыми приступами кашля и удушья. Курс лечения предполагает прохождение диетотерапии.
Каждая из форм может проявляться по-разному, отличаться частотностью приступов и другими особенностями. Проявление бронхиальной астмы классифицируется на 4 стадии:
- Приступы проявляются 2-3 раза в месяц ночью и не более 2 раз в день.
- Симптомы дают о себе знать каждую неделю, в среднем 4-5 раз в месяц ночью.
- Человек испытывает дискомфорт от проявлений болезни ежедневно.
- Приступы практически не прекращаются, часто беспокоят по ночам.
Симптомы и лечение бронхиальной астмы
Симптомы развития заболевания отличаются в зависимости от тяжести, соответственно план лечения бронхиальной астмы составляется индивидуально. Преимущественно симптомы БА беспокоят в ночное время и рано утром, также могут дать о себе знать при физических нагрузках. Главными патофизиологическими признаками являются гиперактивность дыхательных путей и воспалительные процессы.
Характерные симптомы и механизм их появления:
- Кашель – сокращение мускулатуры бронхов, раздражение рецепторов.
- Заложенность в груди – брохоспазм мелких дыхательных путей.
- Свистящее дыхание – развитие обструкции.
- Одышка – возникает после физических нагрузок.
Лечение бронхиальной астмы аппаратами Солнышко в домашних условиях
Процесс лечения бронхиальной астмы у взрослых и детей предполагает комплексных подход, важно проявление самодисциплины пациента. Медикаментозная терапия является обязательной, однако недостаточной. Базисные и симптоматические препараты помогут лишь снять спазмы и восстановить проходимость бронхов.
Чтобы добиться устойчивой ремиссии, необходимо прохождение курса физиотерапии. Хорошим подспорьем могут стать физиотерапевтические аппараты типа «Солнышко», обладающие усиленным лечебным эффектом:
Воздействие дециметровых электромагнитных волн, в сочетании с лекарственными препаратами, способствует эффективному купированию приступов.
Аппараты подходят для лечения бронхиальной астмы у детей.
К другим преимуществам лечения облучателями «Солнышко» в домашних условиях стоит отнести:
- Укрепление иммунитета, увеличение сопротивляемости вирусам.
- Снятие отёка и воспаления.
- Нормализация выведения мокроты.
- Повышение сопротивляемости к аллергенам и другим раздражителям.
- Стимулирование метаболизма.
- Улучшение защитных функций организма.
Под воздействием ультрафиолетового излучения происходит ускорение физико-химических реакций, расширяются сосуды, вырабатываются биологически активные компоненты. Это стимулирует организм эффективнее бороться с заболеванием.
Терапию следует начинать в первый день заболевания при воспалении слизистых дыхательных путей и возникновении кашля. Облучение проводится в месте расположения трахеи и межлопаточной зоне. Время сеанса составляет 20 минут (10 минут на переднюю часть грудной клетки, 10 минут на заднюю). Процедуру следует проводить раз в сутки в течение 6 дней.
О производителе «Солнышко»
Компания «Солнышко» занимается разработкой медицинской техники с 1991 года, имеет необходимые регистрационные удостоверения и сертификаты. ОФУ облучатели пользуются спросом не только в России, но и за рубежом. Продукция компании неоднократно удостаивалась высоких наград, в частности, «Гарантия качества» и «Продукт года».
Профилактика заболевания
Соблюдение всех мер профилактики после лечения обеспечит длительную и стойкую ремиссию, снизит риск осложнений. Людям, страдающим от бронхиальной астмы, следует придерживаться следующих рекомендаций:
- Ежедневные прогулки в течение 2-3 часов.
- Отказ от курения и алкогольных напитков.
- Физическая активность (плавание, лечебная физкультура, аэробика).
- Закаливание.
- Применение гипоаллергенной бытовой химии, косметики, продуктов питания и т.д.
- Минимизация контакта с раздражителями.
К другим мерам профилактики бронхиальной астмы относится регулярное проведение влажной уборки, отказ от ковров и растений в квартире, еженедельная стирка постельного белья. Санитарно-курортное лечение также оказывает благотворное воздействие.
Лечение астмы: 3 шага к лучшему контролю над астмой
Лечение астмы: 3 шага к лучшему контролю над астмой
Следуйте этому трехэтапному подходу, чтобы контролировать симптомы астмы и предотвращать приступы астмы.
Персонал клиники МэйоЭффективное лечение астмы требует регулярного отслеживания симптомов и измерения того, насколько хорошо работают ваши легкие. Принимая активное участие в управлении лечением астмы, вы сможете лучше контролировать ее в долгосрочной перспективе, предотвратить приступы астмы и избежать долгосрочных проблем.
Составьте вместе с врачом письменный план действий при астме. Этот письменный план послужит руководством по лечению астмы, адаптированным к вашим конкретным потребностям. Он поможет вам выполнить следующие три важных шага и вести записи о лечении астмы:
1. Отслеживайте свои симптомы
Ежедневно записывайте свои симптомы в дневник астмы. Запись симптомов поможет вам распознать, когда вам нужно скорректировать лечение в соответствии с вашим планом действий при астме. Используйте свой дневник астмы, чтобы записать:
- Одышка или свистящие звуки при выдохе (хрипы).
- Нарушение сна, вызванное одышкой, кашлем или хрипом.
- Стеснение или боль в груди.
- Использование быстродействующего (аварийного) ингалятора — запишите, когда вам нужно использовать быстродействующий ингалятор, такой как альбутерол (Proventil HFA, Ventolin HFA, ProAirHFA), и запишите, сколько вдохов вы делаете.
- Нарушения на работе, учебе, занятиях спортом или другой повседневной деятельности, вызванные симптомами астмы.
- Симптомы астмы во время тренировки.
- Изменение цвета мокроты при отхаркивании.
- Симптомы сенной лихорадки, такие как чихание и насморк.
- Все, что может вызвать обострение астмы.
2. Запишите, насколько хорошо работают ваши легкие.
Ваш врач может попросить вас периодически записывать результаты тестов на дыхание (функциональные тесты легких). Если ваши легкие не работают должным образом, возможно, ваша астма не находится под контролем. Существует два основных функциональных теста легких:
- Пиковый расход. Этот тест проводится дома с помощью простого портативного устройства, называемого пиковым расходомером. Измерение пикового потока выдоха показывает, насколько быстро вы можете вытеснить воздух из легких. Показания пикового потока иногда измеряются как процент от того, как ваши легкие работают наилучшим образом. Это называется вашим личным лучшим пиковым расходом.
Спирометрия. Спирометрические тесты можно сделать в кабинете врача с помощью прибора, называемого спирометром. Некоторые люди используют портативный спирометр для измерения дома.
Спирометрические тесты измеряют, сколько воздуха могут удерживать ваши легкие и сколько воздуха вы можете выдохнуть за одну секунду после глубокого вдоха. Это измерение называется объемом форсированного выдоха (ОФВ1). Ваш результат измерения FEV1 сравнивается с типичным значением FEV1 для людей, не страдающих астмой. Как и в случае с показаниями пикового расхода, это сравнение часто выражается в процентах.
3. Отрегулируйте лечение в соответствии с вашим планом действий при астме
Когда ваши легкие не работают так хорошо, как должны, вам может потребоваться скорректировать прием лекарств в соответствии с планом, который вы заранее составили с врачом.Ваш письменный план действий при астме позволит вам точно знать, когда и как вносить изменения.
Приведенная ниже таблица поможет вам определить, хорошо ли вы справляетесь с астмой. Подобная система должна быть включена в ваш план действий при астме. В зависимости от того, где в таблице находится ваш контроль над астмой, вам может потребоваться скорректировать свои лекарства.
| Хорошо контролируемый ЗЕЛЕНАЯ ЗОНА | Плохо контролируемый ЖЕЛТАЯ ЗОНА | Очень плохо контролируется КРАСНАЯ ЗОНА | |
|---|---|---|---|
| Такие симптомы, как кашель, хрипы или одышка | Два дня в неделю или меньше | Более двух дней в неделю | Ежедневно и всю ночь |
| Ночное пробуждение | Два раза в месяц или реже | Один-три раза в неделю | Четыре раза в неделю или чаще |
| Влияние на повседневную деятельность | Нет | Некоторые ограничения | Чрезвычайно ограниченный |
| Использование быстродействующего ингалятора для контроля симптомов | Два дня в неделю или меньше | Более двух дней в неделю | Несколько раз в день |
| Показания теста легких | Более 80% вашего личного рекорда | От 60 до 80% вашего личного лучшего прогноза | Менее 60% вашего личного лучшего прогноза |
Есть два основных типа лекарств, используемых для лечения астмы:
- Лекарства длительного контроля , такие как ингаляционные кортикостероиды, являются наиболее важными лекарствами, используемыми для контроля астмы.Эти профилактические препараты лечат воспаление дыхательных путей, которое приводит к симптомам астмы. При ежедневном использовании эти лекарства могут уменьшить или устранить обострения астмы.
- Ингаляторы быстрого действия содержат быстродействующие лекарства, такие как альбутерол. Эти лекарства иногда называют ингаляторами для экстренной помощи. Их используют по мере необходимости, чтобы быстро открыть дыхательные пути и облегчить дыхание. Знание того, когда использовать эти лекарства, может помочь предотвратить надвигающийся приступ астмы.
Лекарства длительного действия — ключ к удержанию астмы под контролем и в зеленой зоне.Если вы часто используете быстродействующий ингалятор для лечения симптомов, ваша астма не находится под контролем. Обратитесь к врачу по поводу изменения режима лечения.
Убедитесь, что вы знаете, как правильно принимать лекарства от астмы. Они будут держать вашу астму под контролем, только если вы будете использовать их правильно.
Работайте с врачом
Симптомы и тяжесть астмы постоянно меняются. Следование вашему плану поможет вам избежать приступов астмы и свести к минимуму сбои, вызванные ее симптомами.
Регулярно посещайте врача, чтобы пересмотреть свое лечение. Возьмите с собой дневник астмы и план действий, чтобы вы могли просмотреть их со своим врачом и внести необходимые изменения в свой план лечения.
Вот несколько причин, по которым вам может потребоваться изменить прием лекарств:
- Если у вас все еще наблюдаются неприятные симптомы, несмотря на то, что вы следуете своему плану, поговорите со своим врачом о возможном увеличении или изменении приема лекарств.
- Если ваша астма хорошо контролируется, вы можете уменьшить количество принимаемых лекарств.
- Если у вас есть триггеры сезонной аллергии, в определенное время года может потребоваться увеличить прием лекарства от астмы.
- Fanta CH. Обзор лечения астмы. https://www.uptodate.com/contents/search. По состоянию на 29 мая 2019 г.
- Краткий справочник по лечению астмы: Диагностика и лечение астмы. Национальный институт сердца, легких и крови. https://www.nhlbi.nih.gov/sites/default/files/media/docs/asthma_qrg_0_0.pdf.По состоянию на 29 мая 2019 г.
- Инструменты для борьбы с астмой. Центры по контролю и профилактике заболеваний. https://www.cdc.gov/asthma/tools_for_control.htm. По состоянию на 29 мая 2019 г.
- Составьте план ведения астмы. Американская ассоциация легких. https://www.lung.org/lung-health-and-diseases/lung-disease-lookup/asthma/living-with-asthma/managing-asthma/create-an-asthma-action-plan.html. По состоянию на 29 мая 2019 г.
Продукция и услуги
- Книга: Книга домашних средств защиты клиники Мэйо
.
Лучшие рекомендации по лечению бронхиальной астмы
Med J Armed Forces India. 2007 июл; 63 (3): 264–268.
SP Rai
* Старший советник (медицина и респираторная медицина), Военный госпиталь (CTC) Pune 40
AP Patil
+ Старший советник (медицина и респираторная медицина), Военный госпиталь (CTC) Pune 40
V Вардхан
# Секретный специалист (медицина и респираторная медицина), Военный госпиталь (CTC) Пуна 40
V Марва
** Старший ординатор (респираторная медицина), Военный госпиталь (CTC) Пуна 40
M Pethe
++ Старший ординатор (респираторная медицина), Военный госпиталь (CTC) Пуна 40
IM Pandey
## Резидент респираторной медицины, Военный госпиталь (CTC) Пуна 40
* Старший Советник (медицина и респираторная медицина), Военный госпиталь (CTC) Pune 40
+ Старший советник (медицина и респираторная медицина), Военный госпиталь (CTC) Pune 40
9019 1 # Классифицированный специалист (медицина и респираторная медицина), Военный госпиталь (CTC) Пуна 40
** Старший ординатор (респираторная медицина), Военный госпиталь (CTC) Пуна 40
++ Старший ординатор (респираторная медицина) ), Военный госпиталь (CTC) Пуна 40
## Резидент респираторной медицины, Военный госпиталь (CTC) Пуна 40
Получено 18 мая 2007 г .; Принята в печать 12 июня 2007 г.
Эта статья цитируется в других статьях в PMC.Abstract
Астма — распространенное заболевание во всем мире со значительными этническими и региональными различиями. В последнее время были признаны рост заболеваемости и смертности, а также бремя здравоохранения от астмы. Было разработано несколько руководств, основанных на фактических данных, с целью стандартизации и повышения качества лечения. Это руководство призвано воплотить достижения в понимании патогенеза астмы и в разработке новых агентов и стратегий в практическое применение на всех уровнях здравоохранения.Они рекомендуют проводить оценку пациентов для классификации степени тяжести заболеваний с последующим поэтапным подходом к лечению. При нынешнем ведении мы надеемся достичь минимальных или нулевых дневных и ночных симптомов, предотвратить обострения и достичь нормальной или почти нормальной функции легких, тем самым улучшив общее качество жизни.
Ключевые слова: Бронхиальная астма
Введение
Во всем мире существует множество основанных на фактических данных рекомендаций по диагностике и лечению бронхиальной астмы [1, 2, 3] из-за различий в инфраструктуре здравоохранения и факторов риска. , характер и распространенность заболевания.Обсуждаются индийские рекомендации по бронхиальной астме.
Определение
Бронхиальная астма — это хроническое воспалительное заболевание дыхательных путей, связанное с гиперчувствительностью дыхательных путей, которое приводит к повторяющимся эпизодам хрипов, одышки, стеснения в груди и кашля, особенно ночью или ранним утром. Эти эпизоды обычно связаны с широко распространенной, но непостоянной обструкцией воздушного потока, которая часто обратима либо спонтанно, либо после лечения.
Заболеваемость
Распространенность астмы во всем мире составляет около 200 миллионов человек, а уровень смертности — около 0.2 миллиона в год. По оценкам, бремя астмы в Индии составляет более 15 миллионов человек. Распространенность астмы среди населения, о которой сообщалось в различных полевых исследованиях и в конкретных группах населения, варьируется [4, 5].
Начало астмы может произойти в любом возрасте, но обычно страдают дети и молодые люди. Хотя астму нельзя вылечить, ее клинический эпизод можно предотвратить и контролировать с помощью надлежащего лечения. Точная причина астмы неизвестна. Существует множество факторов риска для окружающей среды и хозяина.Факторами хозяина являются генетическая предрасположенность, атопия [5], гиперреактивность дыхательных путей, пол и раса / этническая принадлежность. Факторами риска окружающей среды являются внутренние и внешние аллергены, профессиональные сенсибилизаторы, табачный дым и загрязнение воздуха [5, 6, 7], респираторные инфекции, паразитарные инфекции, социально-экономические факторы, размер семьи, диета, лекарства и ожирение.
Диагноз
Следует тщательно собрать в анамнезе изолированные хрипы, хрипы с одышкой, одышку при физической нагрузке, хрипы при отсутствии холода, ночной стеснения в груди, ночного кашля, ночной одышки, хронического выделения мокроты и хронического кашля.Важными физическими симптомами являются хрипы, чрезмерное вздутие грудной клетки, тахипноэ, тахикардия, задействование дополнительных дыхательных мышц, цианоз, сонливость и аллергический ринит или синусит.
При дифференциальной диагностике всегда задумывайтесь, является ли обструкция локализованной или генерализованной? В случае генерализованной астмы дифференцируйте астму от хронической обструктивной болезни легких (ХОБЛ) и левожелудочковой недостаточности (). Локальная обструкция может быть вызвана опухолью, инородным телом, аспергиллезом, лимфаденопатией средостения или параличом гортанного нерва.
Таблица 1
Разница между астмой и ХОБЛ
| Астма | ХОБЛ | |
|---|---|---|
| Начало | В любое время | В среднем и позднем возрасте |
| + Курение | + Курение | + |
| Кашель и мокрота | Реже | Обычная |
| Одышка при физической нагрузке | Различная | Прогрессирующая |
| Ночные симптомы | Обычная | Необычная | Обструкция дыхательных путей | Нечасто | Небольшая вариация |
| Ответ на CS | Хороший | 15-20% |
| Неспецифический BHR | Большинство пациентов | Только у меньшинства пациентов |
Диагноз астмы у любого пациента можно рассматривать как двухэтапный подход ().Первый шаг включает клиническое подозрение на диагноз и попытки исключить имитацию астмы, а следующий шаг включает подтверждение диагноза в сомнительных случаях на основе лабораторных исследований. На уровнях первичной и вторичной медико-санитарной помощи полкового врача и врача периферийной больницы, соответственно, диагноз в основном клинический. Для подтверждения обратимости и серьезности заболевания следует использовать «Пиковый расходомер». Пиковые расходомеры широко доступны, и пациента следует проинструктировать записывать пиковые расходы утром и вечером.Суточная вариация более 20% считается диагностической.
Подход к диагностике бронхиальной астмы.
На уровне третичного медицинского обслуживания рекомендуется спирометрия. Дальнейшее тестирование кожной чувствительности может выявить аллергены.
Лечение
Не существует постоянного лекарства от астмы, однако заболевание можно адекватно контролировать с помощью лекарств. Оптимальный контроль астмы [1] будет включать минимальные хронические симптомы, минимальные обострения, минимальную потребность в использовании? 2-агонист, без ограничений активности, включая упражнения и вариабельность PEFR менее 20 процентов.
Оценка степени тяжести важна до начала лечения (), и пациент должен быть отнесен к наивысшей категории тяжести на основании любого из клинических признаков или тестов функции легких.
Таблица 2
Категоризация степени тяжести астмы
| Симптомы | Ночные симптомы | FEV1 / PEFR | |
|---|---|---|---|
| Стадия 4 3 | Частая | Частая | Прогнозируемая частота |
| Тяжелая | изменчивость> 30% | ||
| постоянная | |||
| Стадия 3 | Ежедневно | > 1 раз в неделю | 60-80% |
| Умеренный | прогнозируемый | ||
| постоянный | изменчивость> 30% | ||
| Стадия 2 | > 1 раз в неделю | > 2 раза | 80% прогнозируемые |
| Легкие | , но <1 раз | в месяц | изменчивость |
| постоянная | в день | 20-30% | |
| Стадия 1 | <1 раз в неделю | <2 раза | > 80% |
| Прерывистая | в месяц | прогноз |
Базовая лекарственная терапия: Астма — это воспалительное заболевание, и цель лечения — уменьшить воспаление с помощью противовоспалительных препаратов и воздействия триггеров.Лекарства можно сгруппировать по контролерам; те, которые контролируют воспаление и облегчают; те, которые предлагают облегчение симптомов ().
Таблица 3
| Контроллеры | Разгрузочные устройства | ||
|---|---|---|---|
| Ингаляционные стероиды | Ингаляционные короткого действия? 2 агонист | ||
| длительного действия? агонисты | Ингаляционные антихолинергические препараты | ||
| Антагонисты лейкотриеновых рецепторов | Пероральные теофиллины | ||
| (короткое действие) | |||
| SR теофиллины |
| Лекарственное средство | Низкая доза (мкг) | Средняя доза (мкг) | Высокая доза (мкг) |
|---|---|---|---|
| Беклометазон 200-50000 | 500-1000 | > 1000 | |
| Будесонид | 200-600 | 600-1000 | > 1000 |
| Флутиказон | 100-250 | 250-500 | > 500 |
| Циклесонид | 80-160 | 160-320 | 320-1280 |
Комбинации (ICS + агонист длительного действия?
2 агонист)? 2 Агонисты помогают улучшить контроль над астмой и улучшить функции дыхательных путей, когда ингаляционных кортикостероидов недостаточно [14].При вдыхании? 2-агонисты (формотерол и сальметерол) не следует использовать в качестве монотерапии при астме, поскольку они, по-видимому, не влияют на воспаление дыхательных путей при астме. Они наиболее эффективны в сочетании с ингаляционными глюкокортикостероидами, и эта комбинированная терапия является предпочтительным лечением, когда средняя доза ингаляционного глюкокортикостероида не позволяет контролировать астму. Они обладают стероидсберегающим эффектом и помогают лучше контролировать астму.
Ингибиторы лейкотриена
Новый класс лекарств от астмы
Не превосходит ингаляционные кортикостероиды
Показан для аспириновой астмы, индуцированной физической нагрузкой, и дополняет терапию тяжелой персистирующей астмы [15].
Anti IgE (омализумаб) — это вариант лечения, ограниченный пациентами с повышенным уровнем IgE в сыворотке. Его текущее показание предназначено для пациентов с тяжелой аллергической астмой, которые не контролируются ингаляционными глюкокортикостероидами, хотя доза сопутствующего лечения варьировалась в разных исследованиях. Улучшение контроля астмы проявляется в меньшем количестве симптомов, меньших дозах облегчающих лекарств и меньшем количестве обострений. Ведение астмы на разных стадиях.
Таблица 5
Ведение астмы на разных стадиях на разных уровнях
| Стадия | Ежедневное лекарство для контроля | Другие варианты лечения |
|---|---|---|
| Легкая форма | Низкие дозы ICS | Теофиллин с замедленным высвобождением |
| Умеренная | Умеренная доза ИКС + ингаляционное длительное действие? 2 агонист или ингибитор лейкотриена | — умеренная доза ICS + либо с замедленным высвобождением теофиллина, либо с пролонгированным действием? 2 агонист или ингибитор лейкотриена — высокие дозы ICS |
| тяжелые | высокие дозы ICS при ингаляции + ингаляции длительного действия? 2 агонист или ингибитор лейкотриена | Пероральный глюкокортикоидный анти-IgE (омализумаб) |
Обострение астмы
Обострение астмы характеризуется ухудшением симптомов с усилением одышки и одышки.Происходит снижение функции легких, которое можно количественно оценить с помощью измерения PEF или FEV1. Обострения делятся на тяжелые и нетяжелые. Тяжелое обострение астмы характеризуется усилением одышки, когда пациент не может закончить одно предложение за один вдох (у детей: прерывание кормления и возбуждение), частота дыхания> 30 в минуту, частота сердечных сокращений> 120 в минуту, задействование дополнительных мышц дыхание, парадоксальный пульс> 25 мм рт. ст., PEF <60% от личного лучшего или <100 л / мин у взрослых.
У детей нормальная частота дыхания и пульса отличается от взрослых, и значения, превышающие нормальные пределы, не следует рассматривать как отклонение от нормы.
Ведение нетяжелых обострений
Пациентов с нетяжелыми обострениями обычно можно лечить в амбулаторных условиях с повторным введением ингаляционных препаратов быстрого действия? 2 агонистов (2 вдоха каждые 20 минут в течение первого часа), что является лучшим и наиболее экономичным методом для быстрого устранения ограничения воздушного потока.Пероральные глюкокортикоиды (1 мг / кг преднизолона ежедневно в течение 7-10 дней) следует использовать при всех, кроме самых легких, обострениях, поскольку они значительно уменьшают количество рецидивов и сокращают использование бета-агонистов без явного увеличения побочных эффектов. Приблизительное руководство — использовать пероральные стероиды, если ответ на быстродействующие ингаляции? 2 агонист сам по себе не является быстрым или устойчивым (PEF> 80% личного лучшего) через один час.
Ведение тяжелых обострений
Тяжелые обострения астмы могут быть опасными для жизни и требуют неотложной помощи.После первичного бета-агониста, ингаляции / распыления ипратропия, кислорода и одной парентеральной дозы стероидов пациента следует направить в центр вторичной / третичной медицинской помощи. Ниже кратко излагаются важные моменты лечения острой тяжелой астмы:
1.
Ручная камера так же эффективна, как небулайзер, для доставки лекарств, используемых при острой астме.
2.
Использование аминофиллина внутривенно не приводит к дополнительной бронходилатации по сравнению с ингаляционными бета-агонистами, но частота побочных эффектов выше при использовании аминофиллина.Таким образом, его следует использовать только в том случае, если пациент отказывается сотрудничать или ингаляционная терапия неэффективна.
3.
Комбинация ипратропия с сальбутамолом лучше, чем один сальбутамол при лечении тяжелых обострений [16].
4.
Использование непрерывных бета-агонистов (определяется как действительно непрерывная аэрозольная доставка лекарств бета-агонистов с использованием небулайзера большого объема или достаточно частые распыления, чтобы доставка лекарства была эффективно непрерывной, т.е.е. одно распыление каждые 15 минут или четыре раза в час) у пациентов с тяжелой острой астмой улучшает их функции легких и сокращает количество госпитализаций у пациентов, обращающихся в отделение неотложной помощи [17].
5.
Глюкокортикоиды являются основой терапии [18, 19], и их использование в течение часа после презентации значительно снижает потребность в госпитализации пациентов с острой астмой. Нет преимуществ парентерального введения глюкокортикоидов перед пероральным, за исключением некоторых случаев [18].Также нет преимущества конкретного препарата глюкокортикоидов при острой астме, и максимальная доза преднизолона составляет 40-60 мг / день и продолжается не менее 7-10 дней или до выздоровления.
6.
Ингаляционные кортикостероиды не дают дополнительных преимуществ при использовании в дополнение к пероральным стероидам.
7.
Нет доказательств, подтверждающих использование внутривенного введения? 2 -агонистов при острой тяжелой астме, и их следует вводить путем ингаляции.
8.
В резистентных случаях введение однократной внутривенной дозы сульфата магния (2 г в течение 20 минут) улучшает легочную функцию при использовании в качестве дополнения к стандартной терапии [20]. Лечение следует применять с большой осторожностью и контролем.
10.
Обычное использование антибиотиков не играет никакой роли, кроме случаев, когда у пациента есть лихорадка, лейкоцитоз, гнойная мокрота или рентгенологические инфильтраты, указывающие на инфекцию.
11.
Письменный совет с указанием лекарств, их дозировок, частоты и требований для последующих посещений является обязательным.
Stepwise Management
Час 1 : (i) введение кислорода, (ii) гидратация (внутривенное введение жидкости), (iii) до четырех доз ингаляционного сальбутамола с ипратропием, (iv) внутривенное введение гидрокортизона (100 мг) или преднизолон внутрь (40-60 мг).
час 2: (i) еще четыре дозы ингаляционного сальбутамола с ипратропием, (ii) внутривенный аминофиллин, (iii) внутривенный сульфат магния 2 г, (iv) подкожный тербуталин 0.3-0,5 мг (0,01 мг / кг на ребенка)
Направление пациента
Показаниями для направления пациента с подозрением на / установленную астму в специализированный центр являются атипичные признаки или симптомы (значительная мокрота> 60 мл / день, кровохарканье, монофонический свистящее дыхание), отсутствие ответа на лечение в течение более одного месяца, тяжелая персистирующая или опасная для жизни астма (цианоз, умственное затупление), острая тяжелая астма, не дающая ответа в течение двух часов после интенсивной терапии, другие осложняющие состояния и в случаях сомнительного диагноза.
Экологический контроль
Сама по себе фармакологическая терапия не дает хорошего контроля астмы. На матрасе и наволочках не должно быть клещей. Помогает удаление коврового покрытия и уборка мебели пылесосом. Домашние животные иногда являются вызывающими аллергию аллергенами, и их, возможно, придется удалить из дома.
Обучение астме : Обучение астме является важным, но часто игнорируемым аспектом лечения астмы в нашей стране [21]. Не только пациенты и члены их семей, но и врачи общей практики на периферийном уровне помощи должны постоянно держать себя в курсе астмы [22, 23].Нет никаких сомнений в том, что усилия по совершенствованию внедрения клиническими рекомендациями основанных на доказательствах рекомендаций повысят качество ухода за пациентами.
Конфликты интересов
Не определены
Ссылки
1. Глобальная стратегия лечения и профилактики астмы, Глобальная инициатива по астме (GINA). Пересмотренное руководство по астме 2006 г. http://www.ginasthma.org Доступно по адресу: дата обращения 10 мая 2007 г. 2. Джиндал С.К., Гупта Д., Аггарвал А.Н., Агарвал Р. Рекомендации по ведению астмы на первичном и вторичном уровнях здравоохранения в Индии.Индийский J Chest Dis Allied Sci. 2005. 47: 309–343. [PubMed] [Google Scholar] 4. Руководящий комитет Международного исследования астмы и аллергии в детстве (ISAAC). Различия в распространенности симптомов астмы во всем мире. Eur Respir J. 1998; 12: 315–335. [PubMed] [Google Scholar] 5. Джиндал СК, Виджаян В.К., Чхабра СК. Многоцентровое исследование распространенности астмы у взрослых. Заключительный отчет. Индийский совет медицинских исследований; Нью-Дели: 2004 г. (неопубликованные данные) [Google Scholar] 6. Джиндал С.К., Гупта Д. Связь между табачным дымом и бронхиальной астмой.Индийский J Med Res. 2004. 120: 443–453. [PubMed] [Google Scholar] 7. Редди Т.С., Гулерия Р., Синха С., Шарма С.К., Панде Дж. Топливо для приготовления пищи в домашних условиях и функции легких у здоровых некурящих женщин. Индийский J Chest Dis Allied Sci. 2004. 46: 85–90. [PubMed] [Google Scholar] 10. Долович М.Б., Аренс Р.К., Хесс Д.Р., Андерсон П., Дханд Р., Рау Дж.Л. Выбор устройства и результаты аэрозольной терапии: руководящие принципы, основанные на фактах. Американский колледж грудных врачей / Американский колледж астмы, аллергии и иммунологии. Грудь. 2005. 127: 335–371.[PubMed] [Google Scholar] 11. Newman SP. Сравнение закономерностей отложения в легких различных ингаляторов от астмы. J Aerosol Med. 1995; 8 (Дополнение 3): S21 – S26. [PubMed] [Google Scholar] 12. Харрисон Т.В., Оборн Дж., Ньютон С., Таттерсфилд А.Е. Удвоение дозы ингаляционных кортикостероидов для предотвращения обострений астмы: рандомизированное контролируемое исследование. Ланцет. 2004; 363: 271–275. [PubMed] [Google Scholar] 13. Барнс П.Дж. Актуальные вопросы определения кортикостероидов в качестве противовоспалительных средств выбора при астме.J Allergy Clin Immunol. 1998; 101: 5427. [PubMed] [Google Scholar] 14. Wallaert B, Brun P, Ostinelli J, Murciano D, Champel F, Blaive B. Сравнение с двумя бета-агонистами длительного действия, пероральным бамбутеролом и ингаляционным сальметеролом, в лечении умеренных и тяжелых астматических пациентов с ночными симптомами. Французская группа по изучению бамбутерола. Respir Med. 1999; 93: 33–38. [PubMed] [Google Scholar] 15. Ram FS, Кейтс CJ, Ducharme FM. Бета2-агонисты длительного действия в сравнении с антилейкотриенами в качестве дополнительной терапии к ингаляционным кортикостероидам при хронической астме.Кокрановская база данных Syst Rev.2005; (1): CD003137. [PubMed] [Google Scholar] 16. Родриго GJ, Родриго С. Роль холинолитиков в лечении острой астмы: оценка, основанная на доказательствах. Грудь. 2002; 121: 1977–1987. [PubMed] [Google Scholar] 17. Камарго, Калифорния, (младший), Spooner CH, Rowe BH. Vol. 4. 2003. Непрерывные и прерывистые бета-агонисты при острой астме; п. CD001115. (Кокрановская база данных Syst Rev). [PubMed] [Google Scholar] 18. Rowe BH, Spooner CH, Ducharme FM, Bretzlaff JA, Bota GW. Кортикостероиды для предотвращения рецидивов после обострения астмы.Кокрановская база данных Syst Rev.2001; (1): CD000195. [PubMed] [Google Scholar] 19. Мансер Р., Рид Д., Абрамсон М. Кортикостероиды для лечения острой тяжелой астмы у госпитализированных пациентов. Кокрановская база данных Syst Rev.2001; (1): CD001740. [PubMed] [Google Scholar] 20. Сильверман Р.А., Осборн Х., Рунге Дж. Внутривенный сульфат магния при лечении острой тяжелой астмы. Многоцентровое рандомизированное контролируемое исследование. Грудь. 2002. 122: 489–497. [PubMed] [Google Scholar] 21. Руководство по клинической практике лечения бронхиальной астмы у взрослых.J Assoc Physitors Индия. 2002; 50: 461–501. [PubMed] [Google Scholar] 22. Hegde SC, Shah PB, Mahashur AA. Осведомленность о профессиональной астме среди врачей общей практики: критическая оценка. Индийский J Occup Environ Med. 2002; 6: 16–20. [Google Scholar] 23. Гупта П.П., Гупта КБ. Информированность о заболеваниях у пациентов с астмой, получающих лечение от врачей разного уровня. Индийский J Chest Dis Allied Sci. 2001; 43: 91–95. [PubMed] [Google Scholar]Нецитированные источники
8. Стандартизация спирометрии Американского торакального общества: обновление 1994 года.Am J Respir Crit Care Med. 1995; 152: 1107–1136. [PubMed] [Google Scholar] 9. Thiadens HA, De Bock GH, Van Houwelingen JC. Могут ли измерения пиковой скорости выдоха достоверно определить наличие обструкции дыхательных путей и бронходилататорного ответа по оценке FEV 1 у пациентов первичной медико-санитарной помощи с постоянным кашлем? Грудная клетка. 1999; 54: 1055–1060. [Бесплатная статья PMC] [PubMed] [Google Scholar]Лучшие рекомендации по лечению бронхиальной астмы
Med J Armed Forces India. 2007 июл; 63 (3): 264–268.
SP Rai
* Старший советник (медицина и респираторная медицина), Военный госпиталь (CTC) Pune 40
AP Patil
+ Старший советник (медицина и респираторная медицина), Военный госпиталь (CTC) Pune 40
V Вардхан
# Секретный специалист (медицина и респираторная медицина), Военный госпиталь (CTC) Пуна 40
V Марва
** Старший ординатор (респираторная медицина), Военный госпиталь (CTC) Пуна 40
M Pethe
++ Старший ординатор (респираторная медицина), Военный госпиталь (CTC) Пуна 40
IM Pandey
## Резидент респираторной медицины, Военный госпиталь (CTC) Пуна 40
* Старший Советник (медицина и респираторная медицина), Военный госпиталь (CTC) Pune 40
+ Старший советник (медицина и респираторная медицина), Военный госпиталь (CTC) Pune 40
9019 1 # Классифицированный специалист (медицина и респираторная медицина), Военный госпиталь (CTC) Пуна 40
** Старший ординатор (респираторная медицина), Военный госпиталь (CTC) Пуна 40
++ Старший ординатор (респираторная медицина) ), Военный госпиталь (CTC) Пуна 40
## Резидент респираторной медицины, Военный госпиталь (CTC) Пуна 40
Получено 18 мая 2007 г .; Принята в печать 12 июня 2007 г.
Эта статья цитируется в других статьях в PMC.Abstract
Астма — распространенное заболевание во всем мире со значительными этническими и региональными различиями. В последнее время были признаны рост заболеваемости и смертности, а также бремя здравоохранения от астмы. Было разработано несколько руководств, основанных на фактических данных, с целью стандартизации и повышения качества лечения. Это руководство призвано воплотить достижения в понимании патогенеза астмы и в разработке новых агентов и стратегий в практическое применение на всех уровнях здравоохранения.Они рекомендуют проводить оценку пациентов для классификации степени тяжести заболеваний с последующим поэтапным подходом к лечению. При нынешнем ведении мы надеемся достичь минимальных или нулевых дневных и ночных симптомов, предотвратить обострения и достичь нормальной или почти нормальной функции легких, тем самым улучшив общее качество жизни.
Ключевые слова: Бронхиальная астма
Введение
Во всем мире существует множество основанных на фактических данных рекомендаций по диагностике и лечению бронхиальной астмы [1, 2, 3] из-за различий в инфраструктуре здравоохранения и факторов риска. , характер и распространенность заболевания.Обсуждаются индийские рекомендации по бронхиальной астме.
Определение
Бронхиальная астма — это хроническое воспалительное заболевание дыхательных путей, связанное с гиперчувствительностью дыхательных путей, которое приводит к повторяющимся эпизодам хрипов, одышки, стеснения в груди и кашля, особенно ночью или ранним утром. Эти эпизоды обычно связаны с широко распространенной, но непостоянной обструкцией воздушного потока, которая часто обратима либо спонтанно, либо после лечения.
Заболеваемость
Распространенность астмы во всем мире составляет около 200 миллионов человек, а уровень смертности — около 0.2 миллиона в год. По оценкам, бремя астмы в Индии составляет более 15 миллионов человек. Распространенность астмы среди населения, о которой сообщалось в различных полевых исследованиях и в конкретных группах населения, варьируется [4, 5].
Начало астмы может произойти в любом возрасте, но обычно страдают дети и молодые люди. Хотя астму нельзя вылечить, ее клинический эпизод можно предотвратить и контролировать с помощью надлежащего лечения. Точная причина астмы неизвестна. Существует множество факторов риска для окружающей среды и хозяина.Факторами хозяина являются генетическая предрасположенность, атопия [5], гиперреактивность дыхательных путей, пол и раса / этническая принадлежность. Факторами риска окружающей среды являются внутренние и внешние аллергены, профессиональные сенсибилизаторы, табачный дым и загрязнение воздуха [5, 6, 7], респираторные инфекции, паразитарные инфекции, социально-экономические факторы, размер семьи, диета, лекарства и ожирение.
Диагноз
Следует тщательно собрать в анамнезе изолированные хрипы, хрипы с одышкой, одышку при физической нагрузке, хрипы при отсутствии холода, ночной стеснения в груди, ночного кашля, ночной одышки, хронического выделения мокроты и хронического кашля.Важными физическими симптомами являются хрипы, чрезмерное вздутие грудной клетки, тахипноэ, тахикардия, задействование дополнительных дыхательных мышц, цианоз, сонливость и аллергический ринит или синусит.
При дифференциальной диагностике всегда задумывайтесь, является ли обструкция локализованной или генерализованной? В случае генерализованной астмы дифференцируйте астму от хронической обструктивной болезни легких (ХОБЛ) и левожелудочковой недостаточности (). Локальная обструкция может быть вызвана опухолью, инородным телом, аспергиллезом, лимфаденопатией средостения или параличом гортанного нерва.
Таблица 1
Разница между астмой и ХОБЛ
| Астма | ХОБЛ | |
|---|---|---|
| Начало | В любое время | В среднем и позднем возрасте |
| + Курение | + Курение | + |
| Кашель и мокрота | Реже | Обычная |
| Одышка при физической нагрузке | Различная | Прогрессирующая |
| Ночные симптомы | Обычная | Необычная | Обструкция дыхательных путей | Нечасто | Небольшая вариация |
| Ответ на CS | Хороший | 15-20% |
| Неспецифический BHR | Большинство пациентов | Только у меньшинства пациентов |
Диагноз астмы у любого пациента можно рассматривать как двухэтапный подход ().Первый шаг включает клиническое подозрение на диагноз и попытки исключить имитацию астмы, а следующий шаг включает подтверждение диагноза в сомнительных случаях на основе лабораторных исследований. На уровнях первичной и вторичной медико-санитарной помощи полкового врача и врача периферийной больницы, соответственно, диагноз в основном клинический. Для подтверждения обратимости и серьезности заболевания следует использовать «Пиковый расходомер». Пиковые расходомеры широко доступны, и пациента следует проинструктировать записывать пиковые расходы утром и вечером.Суточная вариация более 20% считается диагностической.
Подход к диагностике бронхиальной астмы.
На уровне третичного медицинского обслуживания рекомендуется спирометрия. Дальнейшее тестирование кожной чувствительности может выявить аллергены.
Лечение
Не существует постоянного лекарства от астмы, однако заболевание можно адекватно контролировать с помощью лекарств. Оптимальный контроль астмы [1] будет включать минимальные хронические симптомы, минимальные обострения, минимальную потребность в использовании? 2-агонист, без ограничений активности, включая упражнения и вариабельность PEFR менее 20 процентов.
Оценка степени тяжести важна до начала лечения (), и пациент должен быть отнесен к наивысшей категории тяжести на основании любого из клинических признаков или тестов функции легких.
Таблица 2
Категоризация степени тяжести астмы
| Симптомы | Ночные симптомы | FEV1 / PEFR | |
|---|---|---|---|
| Стадия 4 3 | Частая | Частая | Прогнозируемая частота |
| Тяжелая | изменчивость> 30% | ||
| постоянная | |||
| Стадия 3 | Ежедневно | > 1 раз в неделю | 60-80% |
| Умеренный | прогнозируемый | ||
| постоянный | изменчивость> 30% | ||
| Стадия 2 | > 1 раз в неделю | > 2 раза | 80% прогнозируемые |
| Легкие | , но <1 раз | в месяц | изменчивость |
| постоянная | в день | 20-30% | |
| Стадия 1 | <1 раз в неделю | <2 раза | > 80% |
| Прерывистая | в месяц | прогноз |
Базовая лекарственная терапия: Астма — это воспалительное заболевание, и цель лечения — уменьшить воспаление с помощью противовоспалительных препаратов и воздействия триггеров.Лекарства можно сгруппировать по контролерам; те, которые контролируют воспаление и облегчают; те, которые предлагают облегчение симптомов ().
Таблица 3
| Контроллеры | Разгрузочные устройства | ||
|---|---|---|---|
| Ингаляционные стероиды | Ингаляционные короткого действия? 2 агонист | ||
| длительного действия? агонисты | Ингаляционные антихолинергические препараты | ||
| Антагонисты лейкотриеновых рецепторов | Пероральные теофиллины | ||
| (короткое действие) | |||
| SR теофиллины |
| Лекарственное средство | Низкая доза (мкг) | Средняя доза (мкг) | Высокая доза (мкг) |
|---|---|---|---|
| Беклометазон 200-50000 | 500-1000 | > 1000 | |
| Будесонид | 200-600 | 600-1000 | > 1000 |
| Флутиказон | 100-250 | 250-500 | > 500 |
| Циклесонид | 80-160 | 160-320 | 320-1280 |
Комбинации (ICS + агонист длительного действия?
2 агонист)? 2 Агонисты помогают улучшить контроль над астмой и улучшить функции дыхательных путей, когда ингаляционных кортикостероидов недостаточно [14].При вдыхании? 2-агонисты (формотерол и сальметерол) не следует использовать в качестве монотерапии при астме, поскольку они, по-видимому, не влияют на воспаление дыхательных путей при астме. Они наиболее эффективны в сочетании с ингаляционными глюкокортикостероидами, и эта комбинированная терапия является предпочтительным лечением, когда средняя доза ингаляционного глюкокортикостероида не позволяет контролировать астму. Они обладают стероидсберегающим эффектом и помогают лучше контролировать астму.
Ингибиторы лейкотриена
Новый класс лекарств от астмы
Не превосходит ингаляционные кортикостероиды
Показан для аспириновой астмы, индуцированной физической нагрузкой, и дополняет терапию тяжелой персистирующей астмы [15].
Anti IgE (омализумаб) — это вариант лечения, ограниченный пациентами с повышенным уровнем IgE в сыворотке. Его текущее показание предназначено для пациентов с тяжелой аллергической астмой, которые не контролируются ингаляционными глюкокортикостероидами, хотя доза сопутствующего лечения варьировалась в разных исследованиях. Улучшение контроля астмы проявляется в меньшем количестве симптомов, меньших дозах облегчающих лекарств и меньшем количестве обострений. Ведение астмы на разных стадиях.
Таблица 5
Ведение астмы на разных стадиях на разных уровнях
| Стадия | Ежедневное лекарство для контроля | Другие варианты лечения |
|---|---|---|
| Легкая форма | Низкие дозы ICS | Теофиллин с замедленным высвобождением |
| Умеренная | Умеренная доза ИКС + ингаляционное длительное действие? 2 агонист или ингибитор лейкотриена | — умеренная доза ICS + либо с замедленным высвобождением теофиллина, либо с пролонгированным действием? 2 агонист или ингибитор лейкотриена — высокие дозы ICS |
| тяжелые | высокие дозы ICS при ингаляции + ингаляции длительного действия? 2 агонист или ингибитор лейкотриена | Пероральный глюкокортикоидный анти-IgE (омализумаб) |
Обострение астмы
Обострение астмы характеризуется ухудшением симптомов с усилением одышки и одышки.Происходит снижение функции легких, которое можно количественно оценить с помощью измерения PEF или FEV1. Обострения делятся на тяжелые и нетяжелые. Тяжелое обострение астмы характеризуется усилением одышки, когда пациент не может закончить одно предложение за один вдох (у детей: прерывание кормления и возбуждение), частота дыхания> 30 в минуту, частота сердечных сокращений> 120 в минуту, задействование дополнительных мышц дыхание, парадоксальный пульс> 25 мм рт. ст., PEF <60% от личного лучшего или <100 л / мин у взрослых.
У детей нормальная частота дыхания и пульса отличается от взрослых, и значения, превышающие нормальные пределы, не следует рассматривать как отклонение от нормы.
Ведение нетяжелых обострений
Пациентов с нетяжелыми обострениями обычно можно лечить в амбулаторных условиях с повторным введением ингаляционных препаратов быстрого действия? 2 агонистов (2 вдоха каждые 20 минут в течение первого часа), что является лучшим и наиболее экономичным методом для быстрого устранения ограничения воздушного потока.Пероральные глюкокортикоиды (1 мг / кг преднизолона ежедневно в течение 7-10 дней) следует использовать при всех, кроме самых легких, обострениях, поскольку они значительно уменьшают количество рецидивов и сокращают использование бета-агонистов без явного увеличения побочных эффектов. Приблизительное руководство — использовать пероральные стероиды, если ответ на быстродействующие ингаляции? 2 агонист сам по себе не является быстрым или устойчивым (PEF> 80% личного лучшего) через один час.
Ведение тяжелых обострений
Тяжелые обострения астмы могут быть опасными для жизни и требуют неотложной помощи.После первичного бета-агониста, ингаляции / распыления ипратропия, кислорода и одной парентеральной дозы стероидов пациента следует направить в центр вторичной / третичной медицинской помощи. Ниже кратко излагаются важные моменты лечения острой тяжелой астмы:
1.
Ручная камера так же эффективна, как небулайзер, для доставки лекарств, используемых при острой астме.
2.
Использование аминофиллина внутривенно не приводит к дополнительной бронходилатации по сравнению с ингаляционными бета-агонистами, но частота побочных эффектов выше при использовании аминофиллина.Таким образом, его следует использовать только в том случае, если пациент отказывается сотрудничать или ингаляционная терапия неэффективна.
3.
Комбинация ипратропия с сальбутамолом лучше, чем один сальбутамол при лечении тяжелых обострений [16].
4.
Использование непрерывных бета-агонистов (определяется как действительно непрерывная аэрозольная доставка лекарств бета-агонистов с использованием небулайзера большого объема или достаточно частые распыления, чтобы доставка лекарства была эффективно непрерывной, т.е.е. одно распыление каждые 15 минут или четыре раза в час) у пациентов с тяжелой острой астмой улучшает их функции легких и сокращает количество госпитализаций у пациентов, обращающихся в отделение неотложной помощи [17].
5.
Глюкокортикоиды являются основой терапии [18, 19], и их использование в течение часа после презентации значительно снижает потребность в госпитализации пациентов с острой астмой. Нет преимуществ парентерального введения глюкокортикоидов перед пероральным, за исключением некоторых случаев [18].Также нет преимущества конкретного препарата глюкокортикоидов при острой астме, и максимальная доза преднизолона составляет 40-60 мг / день и продолжается не менее 7-10 дней или до выздоровления.
6.
Ингаляционные кортикостероиды не дают дополнительных преимуществ при использовании в дополнение к пероральным стероидам.
7.
Нет доказательств, подтверждающих использование внутривенного введения? 2 -агонистов при острой тяжелой астме, и их следует вводить путем ингаляции.
8.
В резистентных случаях введение однократной внутривенной дозы сульфата магния (2 г в течение 20 минут) улучшает легочную функцию при использовании в качестве дополнения к стандартной терапии [20]. Лечение следует применять с большой осторожностью и контролем.
10.
Обычное использование антибиотиков не играет никакой роли, кроме случаев, когда у пациента есть лихорадка, лейкоцитоз, гнойная мокрота или рентгенологические инфильтраты, указывающие на инфекцию.
11.
Письменный совет с указанием лекарств, их дозировок, частоты и требований для последующих посещений является обязательным.
Stepwise Management
Час 1 : (i) введение кислорода, (ii) гидратация (внутривенное введение жидкости), (iii) до четырех доз ингаляционного сальбутамола с ипратропием, (iv) внутривенное введение гидрокортизона (100 мг) или преднизолон внутрь (40-60 мг).
час 2: (i) еще четыре дозы ингаляционного сальбутамола с ипратропием, (ii) внутривенный аминофиллин, (iii) внутривенный сульфат магния 2 г, (iv) подкожный тербуталин 0.3-0,5 мг (0,01 мг / кг на ребенка)
Направление пациента
Показаниями для направления пациента с подозрением на / установленную астму в специализированный центр являются атипичные признаки или симптомы (значительная мокрота> 60 мл / день, кровохарканье, монофонический свистящее дыхание), отсутствие ответа на лечение в течение более одного месяца, тяжелая персистирующая или опасная для жизни астма (цианоз, умственное затупление), острая тяжелая астма, не дающая ответа в течение двух часов после интенсивной терапии, другие осложняющие состояния и в случаях сомнительного диагноза.
Экологический контроль
Сама по себе фармакологическая терапия не дает хорошего контроля астмы. На матрасе и наволочках не должно быть клещей. Помогает удаление коврового покрытия и уборка мебели пылесосом. Домашние животные иногда являются вызывающими аллергию аллергенами, и их, возможно, придется удалить из дома.
Обучение астме : Обучение астме является важным, но часто игнорируемым аспектом лечения астмы в нашей стране [21]. Не только пациенты и члены их семей, но и врачи общей практики на периферийном уровне помощи должны постоянно держать себя в курсе астмы [22, 23].Нет никаких сомнений в том, что усилия по совершенствованию внедрения клиническими рекомендациями основанных на доказательствах рекомендаций повысят качество ухода за пациентами.
Конфликты интересов
Не определены
Ссылки
1. Глобальная стратегия лечения и профилактики астмы, Глобальная инициатива по астме (GINA). Пересмотренное руководство по астме 2006 г. http://www.ginasthma.org Доступно по адресу: дата обращения 10 мая 2007 г. 2. Джиндал С.К., Гупта Д., Аггарвал А.Н., Агарвал Р. Рекомендации по ведению астмы на первичном и вторичном уровнях здравоохранения в Индии.Индийский J Chest Dis Allied Sci. 2005. 47: 309–343. [PubMed] [Google Scholar] 4. Руководящий комитет Международного исследования астмы и аллергии в детстве (ISAAC). Различия в распространенности симптомов астмы во всем мире. Eur Respir J. 1998; 12: 315–335. [PubMed] [Google Scholar] 5. Джиндал СК, Виджаян В.К., Чхабра СК. Многоцентровое исследование распространенности астмы у взрослых. Заключительный отчет. Индийский совет медицинских исследований; Нью-Дели: 2004 г. (неопубликованные данные) [Google Scholar] 6. Джиндал С.К., Гупта Д. Связь между табачным дымом и бронхиальной астмой.Индийский J Med Res. 2004. 120: 443–453. [PubMed] [Google Scholar] 7. Редди Т.С., Гулерия Р., Синха С., Шарма С.К., Панде Дж. Топливо для приготовления пищи в домашних условиях и функции легких у здоровых некурящих женщин. Индийский J Chest Dis Allied Sci. 2004. 46: 85–90. [PubMed] [Google Scholar] 10. Долович М.Б., Аренс Р.К., Хесс Д.Р., Андерсон П., Дханд Р., Рау Дж.Л. Выбор устройства и результаты аэрозольной терапии: руководящие принципы, основанные на фактах. Американский колледж грудных врачей / Американский колледж астмы, аллергии и иммунологии. Грудь. 2005. 127: 335–371.[PubMed] [Google Scholar] 11. Newman SP. Сравнение закономерностей отложения в легких различных ингаляторов от астмы. J Aerosol Med. 1995; 8 (Дополнение 3): S21 – S26. [PubMed] [Google Scholar] 12. Харрисон Т.В., Оборн Дж., Ньютон С., Таттерсфилд А.Е. Удвоение дозы ингаляционных кортикостероидов для предотвращения обострений астмы: рандомизированное контролируемое исследование. Ланцет. 2004; 363: 271–275. [PubMed] [Google Scholar] 13. Барнс П.Дж. Актуальные вопросы определения кортикостероидов в качестве противовоспалительных средств выбора при астме.J Allergy Clin Immunol. 1998; 101: 5427. [PubMed] [Google Scholar] 14. Wallaert B, Brun P, Ostinelli J, Murciano D, Champel F, Blaive B. Сравнение с двумя бета-агонистами длительного действия, пероральным бамбутеролом и ингаляционным сальметеролом, в лечении умеренных и тяжелых астматических пациентов с ночными симптомами. Французская группа по изучению бамбутерола. Respir Med. 1999; 93: 33–38. [PubMed] [Google Scholar] 15. Ram FS, Кейтс CJ, Ducharme FM. Бета2-агонисты длительного действия в сравнении с антилейкотриенами в качестве дополнительной терапии к ингаляционным кортикостероидам при хронической астме.Кокрановская база данных Syst Rev.2005; (1): CD003137. [PubMed] [Google Scholar] 16. Родриго GJ, Родриго С. Роль холинолитиков в лечении острой астмы: оценка, основанная на доказательствах. Грудь. 2002; 121: 1977–1987. [PubMed] [Google Scholar] 17. Камарго, Калифорния, (младший), Spooner CH, Rowe BH. Vol. 4. 2003. Непрерывные и прерывистые бета-агонисты при острой астме; п. CD001115. (Кокрановская база данных Syst Rev). [PubMed] [Google Scholar] 18. Rowe BH, Spooner CH, Ducharme FM, Bretzlaff JA, Bota GW. Кортикостероиды для предотвращения рецидивов после обострения астмы.Кокрановская база данных Syst Rev.2001; (1): CD000195. [PubMed] [Google Scholar] 19. Мансер Р., Рид Д., Абрамсон М. Кортикостероиды для лечения острой тяжелой астмы у госпитализированных пациентов. Кокрановская база данных Syst Rev.2001; (1): CD001740. [PubMed] [Google Scholar] 20. Сильверман Р.А., Осборн Х., Рунге Дж. Внутривенный сульфат магния при лечении острой тяжелой астмы. Многоцентровое рандомизированное контролируемое исследование. Грудь. 2002. 122: 489–497. [PubMed] [Google Scholar] 21. Руководство по клинической практике лечения бронхиальной астмы у взрослых.J Assoc Physitors Индия. 2002; 50: 461–501. [PubMed] [Google Scholar] 22. Hegde SC, Shah PB, Mahashur AA. Осведомленность о профессиональной астме среди врачей общей практики: критическая оценка. Индийский J Occup Environ Med. 2002; 6: 16–20. [Google Scholar] 23. Гупта П.П., Гупта КБ. Информированность о заболеваниях у пациентов с астмой, получающих лечение от врачей разного уровня. Индийский J Chest Dis Allied Sci. 2001; 43: 91–95. [PubMed] [Google Scholar]Нецитированные источники
8. Стандартизация спирометрии Американского торакального общества: обновление 1994 года.Am J Respir Crit Care Med. 1995; 152: 1107–1136. [PubMed] [Google Scholar] 9. Thiadens HA, De Bock GH, Van Houwelingen JC. Могут ли измерения пиковой скорости выдоха достоверно определить наличие обструкции дыхательных путей и бронходилататорного ответа по оценке FEV 1 у пациентов первичной медико-санитарной помощи с постоянным кашлем? Грудная клетка. 1999; 54: 1055–1060. [Бесплатная статья PMC] [PubMed] [Google Scholar]Лучшие рекомендации по лечению бронхиальной астмы
Med J Armed Forces India. 2007 июл; 63 (3): 264–268.
SP Rai
* Старший советник (медицина и респираторная медицина), Военный госпиталь (CTC) Pune 40
AP Patil
+ Старший советник (медицина и респираторная медицина), Военный госпиталь (CTC) Pune 40
V Вардхан
# Секретный специалист (медицина и респираторная медицина), Военный госпиталь (CTC) Пуна 40
V Марва
** Старший ординатор (респираторная медицина), Военный госпиталь (CTC) Пуна 40
M Pethe
++ Старший ординатор (респираторная медицина), Военный госпиталь (CTC) Пуна 40
IM Pandey
## Резидент респираторной медицины, Военный госпиталь (CTC) Пуна 40
* Старший Советник (медицина и респираторная медицина), Военный госпиталь (CTC) Pune 40
+ Старший советник (медицина и респираторная медицина), Военный госпиталь (CTC) Pune 40
9019 1 # Классифицированный специалист (медицина и респираторная медицина), Военный госпиталь (CTC) Пуна 40
** Старший ординатор (респираторная медицина), Военный госпиталь (CTC) Пуна 40
++ Старший ординатор (респираторная медицина) ), Военный госпиталь (CTC) Пуна 40
## Резидент респираторной медицины, Военный госпиталь (CTC) Пуна 40
Получено 18 мая 2007 г .; Принята в печать 12 июня 2007 г.
Эта статья цитируется в других статьях в PMC.Abstract
Астма — распространенное заболевание во всем мире со значительными этническими и региональными различиями. В последнее время были признаны рост заболеваемости и смертности, а также бремя здравоохранения от астмы. Было разработано несколько руководств, основанных на фактических данных, с целью стандартизации и повышения качества лечения. Это руководство призвано воплотить достижения в понимании патогенеза астмы и в разработке новых агентов и стратегий в практическое применение на всех уровнях здравоохранения.Они рекомендуют проводить оценку пациентов для классификации степени тяжести заболеваний с последующим поэтапным подходом к лечению. При нынешнем ведении мы надеемся достичь минимальных или нулевых дневных и ночных симптомов, предотвратить обострения и достичь нормальной или почти нормальной функции легких, тем самым улучшив общее качество жизни.
Ключевые слова: Бронхиальная астма
Введение
Во всем мире существует множество основанных на фактических данных рекомендаций по диагностике и лечению бронхиальной астмы [1, 2, 3] из-за различий в инфраструктуре здравоохранения и факторов риска. , характер и распространенность заболевания.Обсуждаются индийские рекомендации по бронхиальной астме.
Определение
Бронхиальная астма — это хроническое воспалительное заболевание дыхательных путей, связанное с гиперчувствительностью дыхательных путей, которое приводит к повторяющимся эпизодам хрипов, одышки, стеснения в груди и кашля, особенно ночью или ранним утром. Эти эпизоды обычно связаны с широко распространенной, но непостоянной обструкцией воздушного потока, которая часто обратима либо спонтанно, либо после лечения.
Заболеваемость
Распространенность астмы во всем мире составляет около 200 миллионов человек, а уровень смертности — около 0.2 миллиона в год. По оценкам, бремя астмы в Индии составляет более 15 миллионов человек. Распространенность астмы среди населения, о которой сообщалось в различных полевых исследованиях и в конкретных группах населения, варьируется [4, 5].
Начало астмы может произойти в любом возрасте, но обычно страдают дети и молодые люди. Хотя астму нельзя вылечить, ее клинический эпизод можно предотвратить и контролировать с помощью надлежащего лечения. Точная причина астмы неизвестна. Существует множество факторов риска для окружающей среды и хозяина.Факторами хозяина являются генетическая предрасположенность, атопия [5], гиперреактивность дыхательных путей, пол и раса / этническая принадлежность. Факторами риска окружающей среды являются внутренние и внешние аллергены, профессиональные сенсибилизаторы, табачный дым и загрязнение воздуха [5, 6, 7], респираторные инфекции, паразитарные инфекции, социально-экономические факторы, размер семьи, диета, лекарства и ожирение.
Диагноз
Следует тщательно собрать в анамнезе изолированные хрипы, хрипы с одышкой, одышку при физической нагрузке, хрипы при отсутствии холода, ночной стеснения в груди, ночного кашля, ночной одышки, хронического выделения мокроты и хронического кашля.Важными физическими симптомами являются хрипы, чрезмерное вздутие грудной клетки, тахипноэ, тахикардия, задействование дополнительных дыхательных мышц, цианоз, сонливость и аллергический ринит или синусит.
При дифференциальной диагностике всегда задумывайтесь, является ли обструкция локализованной или генерализованной? В случае генерализованной астмы дифференцируйте астму от хронической обструктивной болезни легких (ХОБЛ) и левожелудочковой недостаточности (). Локальная обструкция может быть вызвана опухолью, инородным телом, аспергиллезом, лимфаденопатией средостения или параличом гортанного нерва.
Таблица 1
Разница между астмой и ХОБЛ
| Астма | ХОБЛ | |
|---|---|---|
| Начало | В любое время | В среднем и позднем возрасте |
| + Курение | + Курение | + |
| Кашель и мокрота | Реже | Обычная |
| Одышка при физической нагрузке | Различная | Прогрессирующая |
| Ночные симптомы | Обычная | Необычная | Обструкция дыхательных путей | Нечасто | Небольшая вариация |
| Ответ на CS | Хороший | 15-20% |
| Неспецифический BHR | Большинство пациентов | Только у меньшинства пациентов |
Диагноз астмы у любого пациента можно рассматривать как двухэтапный подход ().Первый шаг включает клиническое подозрение на диагноз и попытки исключить имитацию астмы, а следующий шаг включает подтверждение диагноза в сомнительных случаях на основе лабораторных исследований. На уровнях первичной и вторичной медико-санитарной помощи полкового врача и врача периферийной больницы, соответственно, диагноз в основном клинический. Для подтверждения обратимости и серьезности заболевания следует использовать «Пиковый расходомер». Пиковые расходомеры широко доступны, и пациента следует проинструктировать записывать пиковые расходы утром и вечером.Суточная вариация более 20% считается диагностической.
Подход к диагностике бронхиальной астмы.
На уровне третичного медицинского обслуживания рекомендуется спирометрия. Дальнейшее тестирование кожной чувствительности может выявить аллергены.
Лечение
Не существует постоянного лекарства от астмы, однако заболевание можно адекватно контролировать с помощью лекарств. Оптимальный контроль астмы [1] будет включать минимальные хронические симптомы, минимальные обострения, минимальную потребность в использовании? 2-агонист, без ограничений активности, включая упражнения и вариабельность PEFR менее 20 процентов.
Оценка степени тяжести важна до начала лечения (), и пациент должен быть отнесен к наивысшей категории тяжести на основании любого из клинических признаков или тестов функции легких.
Таблица 2
Категоризация степени тяжести астмы
| Симптомы | Ночные симптомы | FEV1 / PEFR | |
|---|---|---|---|
| Стадия 4 3 | Частая | Частая | Прогнозируемая частота |
| Тяжелая | изменчивость> 30% | ||
| постоянная | |||
| Стадия 3 | Ежедневно | > 1 раз в неделю | 60-80% |
| Умеренный | прогнозируемый | ||
| постоянный | изменчивость> 30% | ||
| Стадия 2 | > 1 раз в неделю | > 2 раза | 80% прогнозируемые |
| Легкие | , но <1 раз | в месяц | изменчивость |
| постоянная | в день | 20-30% | |
| Стадия 1 | <1 раз в неделю | <2 раза | > 80% |
| Прерывистая | в месяц | прогноз |
Базовая лекарственная терапия: Астма — это воспалительное заболевание, и цель лечения — уменьшить воспаление с помощью противовоспалительных препаратов и воздействия триггеров.Лекарства можно сгруппировать по контролерам; те, которые контролируют воспаление и облегчают; те, которые предлагают облегчение симптомов ().
Таблица 3
| Контроллеры | Разгрузочные устройства | ||
|---|---|---|---|
| Ингаляционные стероиды | Ингаляционные короткого действия? 2 агонист | ||
| длительного действия? агонисты | Ингаляционные антихолинергические препараты | ||
| Антагонисты лейкотриеновых рецепторов | Пероральные теофиллины | ||
| (короткое действие) | |||
| SR теофиллины |
| Лекарственное средство | Низкая доза (мкг) | Средняя доза (мкг) | Высокая доза (мкг) |
|---|---|---|---|
| Беклометазон 200-50000 | 500-1000 | > 1000 | |
| Будесонид | 200-600 | 600-1000 | > 1000 |
| Флутиказон | 100-250 | 250-500 | > 500 |
| Циклесонид | 80-160 | 160-320 | 320-1280 |
Комбинации (ICS + агонист длительного действия?
2 агонист)? 2 Агонисты помогают улучшить контроль над астмой и улучшить функции дыхательных путей, когда ингаляционных кортикостероидов недостаточно [14].При вдыхании? 2-агонисты (формотерол и сальметерол) не следует использовать в качестве монотерапии при астме, поскольку они, по-видимому, не влияют на воспаление дыхательных путей при астме. Они наиболее эффективны в сочетании с ингаляционными глюкокортикостероидами, и эта комбинированная терапия является предпочтительным лечением, когда средняя доза ингаляционного глюкокортикостероида не позволяет контролировать астму. Они обладают стероидсберегающим эффектом и помогают лучше контролировать астму.
Ингибиторы лейкотриена
Новый класс лекарств от астмы
Не превосходит ингаляционные кортикостероиды
Показан для аспириновой астмы, индуцированной физической нагрузкой, и дополняет терапию тяжелой персистирующей астмы [15].
Anti IgE (омализумаб) — это вариант лечения, ограниченный пациентами с повышенным уровнем IgE в сыворотке. Его текущее показание предназначено для пациентов с тяжелой аллергической астмой, которые не контролируются ингаляционными глюкокортикостероидами, хотя доза сопутствующего лечения варьировалась в разных исследованиях. Улучшение контроля астмы проявляется в меньшем количестве симптомов, меньших дозах облегчающих лекарств и меньшем количестве обострений. Ведение астмы на разных стадиях.
Таблица 5
Ведение астмы на разных стадиях на разных уровнях
| Стадия | Ежедневное лекарство для контроля | Другие варианты лечения |
|---|---|---|
| Легкая форма | Низкие дозы ICS | Теофиллин с замедленным высвобождением |
| Умеренная | Умеренная доза ИКС + ингаляционное длительное действие? 2 агонист или ингибитор лейкотриена | — умеренная доза ICS + либо с замедленным высвобождением теофиллина, либо с пролонгированным действием? 2 агонист или ингибитор лейкотриена — высокие дозы ICS |
| тяжелые | высокие дозы ICS при ингаляции + ингаляции длительного действия? 2 агонист или ингибитор лейкотриена | Пероральный глюкокортикоидный анти-IgE (омализумаб) |
Обострение астмы
Обострение астмы характеризуется ухудшением симптомов с усилением одышки и одышки.Происходит снижение функции легких, которое можно количественно оценить с помощью измерения PEF или FEV1. Обострения делятся на тяжелые и нетяжелые. Тяжелое обострение астмы характеризуется усилением одышки, когда пациент не может закончить одно предложение за один вдох (у детей: прерывание кормления и возбуждение), частота дыхания> 30 в минуту, частота сердечных сокращений> 120 в минуту, задействование дополнительных мышц дыхание, парадоксальный пульс> 25 мм рт. ст., PEF <60% от личного лучшего или <100 л / мин у взрослых.
У детей нормальная частота дыхания и пульса отличается от взрослых, и значения, превышающие нормальные пределы, не следует рассматривать как отклонение от нормы.
Ведение нетяжелых обострений
Пациентов с нетяжелыми обострениями обычно можно лечить в амбулаторных условиях с повторным введением ингаляционных препаратов быстрого действия? 2 агонистов (2 вдоха каждые 20 минут в течение первого часа), что является лучшим и наиболее экономичным методом для быстрого устранения ограничения воздушного потока.Пероральные глюкокортикоиды (1 мг / кг преднизолона ежедневно в течение 7-10 дней) следует использовать при всех, кроме самых легких, обострениях, поскольку они значительно уменьшают количество рецидивов и сокращают использование бета-агонистов без явного увеличения побочных эффектов. Приблизительное руководство — использовать пероральные стероиды, если ответ на быстродействующие ингаляции? 2 агонист сам по себе не является быстрым или устойчивым (PEF> 80% личного лучшего) через один час.
Ведение тяжелых обострений
Тяжелые обострения астмы могут быть опасными для жизни и требуют неотложной помощи.После первичного бета-агониста, ингаляции / распыления ипратропия, кислорода и одной парентеральной дозы стероидов пациента следует направить в центр вторичной / третичной медицинской помощи. Ниже кратко излагаются важные моменты лечения острой тяжелой астмы:
1.
Ручная камера так же эффективна, как небулайзер, для доставки лекарств, используемых при острой астме.
2.
Использование аминофиллина внутривенно не приводит к дополнительной бронходилатации по сравнению с ингаляционными бета-агонистами, но частота побочных эффектов выше при использовании аминофиллина.Таким образом, его следует использовать только в том случае, если пациент отказывается сотрудничать или ингаляционная терапия неэффективна.
3.
Комбинация ипратропия с сальбутамолом лучше, чем один сальбутамол при лечении тяжелых обострений [16].
4.
Использование непрерывных бета-агонистов (определяется как действительно непрерывная аэрозольная доставка лекарств бета-агонистов с использованием небулайзера большого объема или достаточно частые распыления, чтобы доставка лекарства была эффективно непрерывной, т.е.е. одно распыление каждые 15 минут или четыре раза в час) у пациентов с тяжелой острой астмой улучшает их функции легких и сокращает количество госпитализаций у пациентов, обращающихся в отделение неотложной помощи [17].
5.
Глюкокортикоиды являются основой терапии [18, 19], и их использование в течение часа после презентации значительно снижает потребность в госпитализации пациентов с острой астмой. Нет преимуществ парентерального введения глюкокортикоидов перед пероральным, за исключением некоторых случаев [18].Также нет преимущества конкретного препарата глюкокортикоидов при острой астме, и максимальная доза преднизолона составляет 40-60 мг / день и продолжается не менее 7-10 дней или до выздоровления.
6.
Ингаляционные кортикостероиды не дают дополнительных преимуществ при использовании в дополнение к пероральным стероидам.
7.
Нет доказательств, подтверждающих использование внутривенного введения? 2 -агонистов при острой тяжелой астме, и их следует вводить путем ингаляции.
8.
В резистентных случаях введение однократной внутривенной дозы сульфата магния (2 г в течение 20 минут) улучшает легочную функцию при использовании в качестве дополнения к стандартной терапии [20]. Лечение следует применять с большой осторожностью и контролем.
10.
Обычное использование антибиотиков не играет никакой роли, кроме случаев, когда у пациента есть лихорадка, лейкоцитоз, гнойная мокрота или рентгенологические инфильтраты, указывающие на инфекцию.
11.
Письменный совет с указанием лекарств, их дозировок, частоты и требований для последующих посещений является обязательным.
Stepwise Management
Час 1 : (i) введение кислорода, (ii) гидратация (внутривенное введение жидкости), (iii) до четырех доз ингаляционного сальбутамола с ипратропием, (iv) внутривенное введение гидрокортизона (100 мг) или преднизолон внутрь (40-60 мг).
час 2: (i) еще четыре дозы ингаляционного сальбутамола с ипратропием, (ii) внутривенный аминофиллин, (iii) внутривенный сульфат магния 2 г, (iv) подкожный тербуталин 0.3-0,5 мг (0,01 мг / кг на ребенка)
Направление пациента
Показаниями для направления пациента с подозрением на / установленную астму в специализированный центр являются атипичные признаки или симптомы (значительная мокрота> 60 мл / день, кровохарканье, монофонический свистящее дыхание), отсутствие ответа на лечение в течение более одного месяца, тяжелая персистирующая или опасная для жизни астма (цианоз, умственное затупление), острая тяжелая астма, не дающая ответа в течение двух часов после интенсивной терапии, другие осложняющие состояния и в случаях сомнительного диагноза.
Экологический контроль
Сама по себе фармакологическая терапия не дает хорошего контроля астмы. На матрасе и наволочках не должно быть клещей. Помогает удаление коврового покрытия и уборка мебели пылесосом. Домашние животные иногда являются вызывающими аллергию аллергенами, и их, возможно, придется удалить из дома.
Обучение астме : Обучение астме является важным, но часто игнорируемым аспектом лечения астмы в нашей стране [21]. Не только пациенты и члены их семей, но и врачи общей практики на периферийном уровне помощи должны постоянно держать себя в курсе астмы [22, 23].Нет никаких сомнений в том, что усилия по совершенствованию внедрения клиническими рекомендациями основанных на доказательствах рекомендаций повысят качество ухода за пациентами.
Конфликты интересов
Не определены
Ссылки
1. Глобальная стратегия лечения и профилактики астмы, Глобальная инициатива по астме (GINA). Пересмотренное руководство по астме 2006 г. http://www.ginasthma.org Доступно по адресу: дата обращения 10 мая 2007 г. 2. Джиндал С.К., Гупта Д., Аггарвал А.Н., Агарвал Р. Рекомендации по ведению астмы на первичном и вторичном уровнях здравоохранения в Индии.Индийский J Chest Dis Allied Sci. 2005. 47: 309–343. [PubMed] [Google Scholar] 4. Руководящий комитет Международного исследования астмы и аллергии в детстве (ISAAC). Различия в распространенности симптомов астмы во всем мире. Eur Respir J. 1998; 12: 315–335. [PubMed] [Google Scholar] 5. Джиндал СК, Виджаян В.К., Чхабра СК. Многоцентровое исследование распространенности астмы у взрослых. Заключительный отчет. Индийский совет медицинских исследований; Нью-Дели: 2004 г. (неопубликованные данные) [Google Scholar] 6. Джиндал С.К., Гупта Д. Связь между табачным дымом и бронхиальной астмой.Индийский J Med Res. 2004. 120: 443–453. [PubMed] [Google Scholar] 7. Редди Т.С., Гулерия Р., Синха С., Шарма С.К., Панде Дж. Топливо для приготовления пищи в домашних условиях и функции легких у здоровых некурящих женщин. Индийский J Chest Dis Allied Sci. 2004. 46: 85–90. [PubMed] [Google Scholar] 10. Долович М.Б., Аренс Р.К., Хесс Д.Р., Андерсон П., Дханд Р., Рау Дж.Л. Выбор устройства и результаты аэрозольной терапии: руководящие принципы, основанные на фактах. Американский колледж грудных врачей / Американский колледж астмы, аллергии и иммунологии. Грудь. 2005. 127: 335–371.[PubMed] [Google Scholar] 11. Newman SP. Сравнение закономерностей отложения в легких различных ингаляторов от астмы. J Aerosol Med. 1995; 8 (Дополнение 3): S21 – S26. [PubMed] [Google Scholar] 12. Харрисон Т.В., Оборн Дж., Ньютон С., Таттерсфилд А.Е. Удвоение дозы ингаляционных кортикостероидов для предотвращения обострений астмы: рандомизированное контролируемое исследование. Ланцет. 2004; 363: 271–275. [PubMed] [Google Scholar] 13. Барнс П.Дж. Актуальные вопросы определения кортикостероидов в качестве противовоспалительных средств выбора при астме.J Allergy Clin Immunol. 1998; 101: 5427. [PubMed] [Google Scholar] 14. Wallaert B, Brun P, Ostinelli J, Murciano D, Champel F, Blaive B. Сравнение с двумя бета-агонистами длительного действия, пероральным бамбутеролом и ингаляционным сальметеролом, в лечении умеренных и тяжелых астматических пациентов с ночными симптомами. Французская группа по изучению бамбутерола. Respir Med. 1999; 93: 33–38. [PubMed] [Google Scholar] 15. Ram FS, Кейтс CJ, Ducharme FM. Бета2-агонисты длительного действия в сравнении с антилейкотриенами в качестве дополнительной терапии к ингаляционным кортикостероидам при хронической астме.Кокрановская база данных Syst Rev.2005; (1): CD003137. [PubMed] [Google Scholar] 16. Родриго GJ, Родриго С. Роль холинолитиков в лечении острой астмы: оценка, основанная на доказательствах. Грудь. 2002; 121: 1977–1987. [PubMed] [Google Scholar] 17. Камарго, Калифорния, (младший), Spooner CH, Rowe BH. Vol. 4. 2003. Непрерывные и прерывистые бета-агонисты при острой астме; п. CD001115. (Кокрановская база данных Syst Rev). [PubMed] [Google Scholar] 18. Rowe BH, Spooner CH, Ducharme FM, Bretzlaff JA, Bota GW. Кортикостероиды для предотвращения рецидивов после обострения астмы.Кокрановская база данных Syst Rev.2001; (1): CD000195. [PubMed] [Google Scholar] 19. Мансер Р., Рид Д., Абрамсон М. Кортикостероиды для лечения острой тяжелой астмы у госпитализированных пациентов. Кокрановская база данных Syst Rev.2001; (1): CD001740. [PubMed] [Google Scholar] 20. Сильверман Р.А., Осборн Х., Рунге Дж. Внутривенный сульфат магния при лечении острой тяжелой астмы. Многоцентровое рандомизированное контролируемое исследование. Грудь. 2002. 122: 489–497. [PubMed] [Google Scholar] 21. Руководство по клинической практике лечения бронхиальной астмы у взрослых.J Assoc Physitors Индия. 2002; 50: 461–501. [PubMed] [Google Scholar] 22. Hegde SC, Shah PB, Mahashur AA. Осведомленность о профессиональной астме среди врачей общей практики: критическая оценка. Индийский J Occup Environ Med. 2002; 6: 16–20. [Google Scholar] 23. Гупта П.П., Гупта КБ. Информированность о заболеваниях у пациентов с астмой, получающих лечение от врачей разного уровня. Индийский J Chest Dis Allied Sci. 2001; 43: 91–95. [PubMed] [Google Scholar]Нецитированные источники
8. Стандартизация спирометрии Американского торакального общества: обновление 1994 года.Am J Respir Crit Care Med. 1995; 152: 1107–1136. [PubMed] [Google Scholar] 9. Thiadens HA, De Bock GH, Van Houwelingen JC. Могут ли измерения пиковой скорости выдоха достоверно определить наличие обструкции дыхательных путей и бронходилататорного ответа по оценке FEV 1 у пациентов первичной медико-санитарной помощи с постоянным кашлем? Грудная клетка. 1999; 54: 1055–1060. [Бесплатная статья PMC] [PubMed] [Google Scholar]Лучшие рекомендации по лечению бронхиальной астмы
Med J Armed Forces India. 2007 июл; 63 (3): 264–268.
SP Rai
* Старший советник (медицина и респираторная медицина), Военный госпиталь (CTC) Pune 40
AP Patil
+ Старший советник (медицина и респираторная медицина), Военный госпиталь (CTC) Pune 40
V Вардхан
# Секретный специалист (медицина и респираторная медицина), Военный госпиталь (CTC) Пуна 40
V Марва
** Старший ординатор (респираторная медицина), Военный госпиталь (CTC) Пуна 40
M Pethe
++ Старший ординатор (респираторная медицина), Военный госпиталь (CTC) Пуна 40
IM Pandey
## Резидент респираторной медицины, Военный госпиталь (CTC) Пуна 40
* Старший Советник (медицина и респираторная медицина), Военный госпиталь (CTC) Pune 40
+ Старший советник (медицина и респираторная медицина), Военный госпиталь (CTC) Pune 40
9019 1 # Классифицированный специалист (медицина и респираторная медицина), Военный госпиталь (CTC) Пуна 40
** Старший ординатор (респираторная медицина), Военный госпиталь (CTC) Пуна 40
++ Старший ординатор (респираторная медицина) ), Военный госпиталь (CTC) Пуна 40
## Резидент респираторной медицины, Военный госпиталь (CTC) Пуна 40
Получено 18 мая 2007 г .; Принята в печать 12 июня 2007 г.
Эта статья цитируется в других статьях в PMC.Abstract
Астма — распространенное заболевание во всем мире со значительными этническими и региональными различиями. В последнее время были признаны рост заболеваемости и смертности, а также бремя здравоохранения от астмы. Было разработано несколько руководств, основанных на фактических данных, с целью стандартизации и повышения качества лечения. Это руководство призвано воплотить достижения в понимании патогенеза астмы и в разработке новых агентов и стратегий в практическое применение на всех уровнях здравоохранения.Они рекомендуют проводить оценку пациентов для классификации степени тяжести заболеваний с последующим поэтапным подходом к лечению. При нынешнем ведении мы надеемся достичь минимальных или нулевых дневных и ночных симптомов, предотвратить обострения и достичь нормальной или почти нормальной функции легких, тем самым улучшив общее качество жизни.
Ключевые слова: Бронхиальная астма
Введение
Во всем мире существует множество основанных на фактических данных рекомендаций по диагностике и лечению бронхиальной астмы [1, 2, 3] из-за различий в инфраструктуре здравоохранения и факторов риска. , характер и распространенность заболевания.Обсуждаются индийские рекомендации по бронхиальной астме.
Определение
Бронхиальная астма — это хроническое воспалительное заболевание дыхательных путей, связанное с гиперчувствительностью дыхательных путей, которое приводит к повторяющимся эпизодам хрипов, одышки, стеснения в груди и кашля, особенно ночью или ранним утром. Эти эпизоды обычно связаны с широко распространенной, но непостоянной обструкцией воздушного потока, которая часто обратима либо спонтанно, либо после лечения.
Заболеваемость
Распространенность астмы во всем мире составляет около 200 миллионов человек, а уровень смертности — около 0.2 миллиона в год. По оценкам, бремя астмы в Индии составляет более 15 миллионов человек. Распространенность астмы среди населения, о которой сообщалось в различных полевых исследованиях и в конкретных группах населения, варьируется [4, 5].
Начало астмы может произойти в любом возрасте, но обычно страдают дети и молодые люди. Хотя астму нельзя вылечить, ее клинический эпизод можно предотвратить и контролировать с помощью надлежащего лечения. Точная причина астмы неизвестна. Существует множество факторов риска для окружающей среды и хозяина.Факторами хозяина являются генетическая предрасположенность, атопия [5], гиперреактивность дыхательных путей, пол и раса / этническая принадлежность. Факторами риска окружающей среды являются внутренние и внешние аллергены, профессиональные сенсибилизаторы, табачный дым и загрязнение воздуха [5, 6, 7], респираторные инфекции, паразитарные инфекции, социально-экономические факторы, размер семьи, диета, лекарства и ожирение.
Диагноз
Следует тщательно собрать в анамнезе изолированные хрипы, хрипы с одышкой, одышку при физической нагрузке, хрипы при отсутствии холода, ночной стеснения в груди, ночного кашля, ночной одышки, хронического выделения мокроты и хронического кашля.Важными физическими симптомами являются хрипы, чрезмерное вздутие грудной клетки, тахипноэ, тахикардия, задействование дополнительных дыхательных мышц, цианоз, сонливость и аллергический ринит или синусит.
При дифференциальной диагностике всегда задумывайтесь, является ли обструкция локализованной или генерализованной? В случае генерализованной астмы дифференцируйте астму от хронической обструктивной болезни легких (ХОБЛ) и левожелудочковой недостаточности (). Локальная обструкция может быть вызвана опухолью, инородным телом, аспергиллезом, лимфаденопатией средостения или параличом гортанного нерва.
Таблица 1
Разница между астмой и ХОБЛ
| Астма | ХОБЛ | |
|---|---|---|
| Начало | В любое время | В среднем и позднем возрасте |
| + Курение | + Курение | + |
| Кашель и мокрота | Реже | Обычная |
| Одышка при физической нагрузке | Различная | Прогрессирующая |
| Ночные симптомы | Обычная | Необычная | Обструкция дыхательных путей | Нечасто | Небольшая вариация |
| Ответ на CS | Хороший | 15-20% |
| Неспецифический BHR | Большинство пациентов | Только у меньшинства пациентов |
Диагноз астмы у любого пациента можно рассматривать как двухэтапный подход ().Первый шаг включает клиническое подозрение на диагноз и попытки исключить имитацию астмы, а следующий шаг включает подтверждение диагноза в сомнительных случаях на основе лабораторных исследований. На уровнях первичной и вторичной медико-санитарной помощи полкового врача и врача периферийной больницы, соответственно, диагноз в основном клинический. Для подтверждения обратимости и серьезности заболевания следует использовать «Пиковый расходомер». Пиковые расходомеры широко доступны, и пациента следует проинструктировать записывать пиковые расходы утром и вечером.Суточная вариация более 20% считается диагностической.
Подход к диагностике бронхиальной астмы.
На уровне третичного медицинского обслуживания рекомендуется спирометрия. Дальнейшее тестирование кожной чувствительности может выявить аллергены.
Лечение
Не существует постоянного лекарства от астмы, однако заболевание можно адекватно контролировать с помощью лекарств. Оптимальный контроль астмы [1] будет включать минимальные хронические симптомы, минимальные обострения, минимальную потребность в использовании? 2-агонист, без ограничений активности, включая упражнения и вариабельность PEFR менее 20 процентов.
Оценка степени тяжести важна до начала лечения (), и пациент должен быть отнесен к наивысшей категории тяжести на основании любого из клинических признаков или тестов функции легких.
Таблица 2
Категоризация степени тяжести астмы
| Симптомы | Ночные симптомы | FEV1 / PEFR | |
|---|---|---|---|
| Стадия 4 3 | Частая | Частая | Прогнозируемая частота |
| Тяжелая | изменчивость> 30% | ||
| постоянная | |||
| Стадия 3 | Ежедневно | > 1 раз в неделю | 60-80% |
| Умеренный | прогнозируемый | ||
| постоянный | изменчивость> 30% | ||
| Стадия 2 | > 1 раз в неделю | > 2 раза | 80% прогнозируемые |
| Легкие | , но <1 раз | в месяц | изменчивость |
| постоянная | в день | 20-30% | |
| Стадия 1 | <1 раз в неделю | <2 раза | > 80% |
| Прерывистая | в месяц | прогноз |
Базовая лекарственная терапия: Астма — это воспалительное заболевание, и цель лечения — уменьшить воспаление с помощью противовоспалительных препаратов и воздействия триггеров.Лекарства можно сгруппировать по контролерам; те, которые контролируют воспаление и облегчают; те, которые предлагают облегчение симптомов ().
Таблица 3
| Контроллеры | Разгрузочные устройства | ||
|---|---|---|---|
| Ингаляционные стероиды | Ингаляционные короткого действия? 2 агонист | ||
| длительного действия? агонисты | Ингаляционные антихолинергические препараты | ||
| Антагонисты лейкотриеновых рецепторов | Пероральные теофиллины | ||
| (короткое действие) | |||
| SR теофиллины |
| Лекарственное средство | Низкая доза (мкг) | Средняя доза (мкг) | Высокая доза (мкг) |
|---|---|---|---|
| Беклометазон 200-50000 | 500-1000 | > 1000 | |
| Будесонид | 200-600 | 600-1000 | > 1000 |
| Флутиказон | 100-250 | 250-500 | > 500 |
| Циклесонид | 80-160 | 160-320 | 320-1280 |
Комбинации (ICS + агонист длительного действия?
2 агонист)? 2 Агонисты помогают улучшить контроль над астмой и улучшить функции дыхательных путей, когда ингаляционных кортикостероидов недостаточно [14].При вдыхании? 2-агонисты (формотерол и сальметерол) не следует использовать в качестве монотерапии при астме, поскольку они, по-видимому, не влияют на воспаление дыхательных путей при астме. Они наиболее эффективны в сочетании с ингаляционными глюкокортикостероидами, и эта комбинированная терапия является предпочтительным лечением, когда средняя доза ингаляционного глюкокортикостероида не позволяет контролировать астму. Они обладают стероидсберегающим эффектом и помогают лучше контролировать астму.
Ингибиторы лейкотриена
Новый класс лекарств от астмы
Не превосходит ингаляционные кортикостероиды
Показан для аспириновой астмы, индуцированной физической нагрузкой, и дополняет терапию тяжелой персистирующей астмы [15].
Anti IgE (омализумаб) — это вариант лечения, ограниченный пациентами с повышенным уровнем IgE в сыворотке. Его текущее показание предназначено для пациентов с тяжелой аллергической астмой, которые не контролируются ингаляционными глюкокортикостероидами, хотя доза сопутствующего лечения варьировалась в разных исследованиях. Улучшение контроля астмы проявляется в меньшем количестве симптомов, меньших дозах облегчающих лекарств и меньшем количестве обострений. Ведение астмы на разных стадиях.
Таблица 5
Ведение астмы на разных стадиях на разных уровнях
| Стадия | Ежедневное лекарство для контроля | Другие варианты лечения |
|---|---|---|
| Легкая форма | Низкие дозы ICS | Теофиллин с замедленным высвобождением |
| Умеренная | Умеренная доза ИКС + ингаляционное длительное действие? 2 агонист или ингибитор лейкотриена | — умеренная доза ICS + либо с замедленным высвобождением теофиллина, либо с пролонгированным действием? 2 агонист или ингибитор лейкотриена — высокие дозы ICS |
| тяжелые | высокие дозы ICS при ингаляции + ингаляции длительного действия? 2 агонист или ингибитор лейкотриена | Пероральный глюкокортикоидный анти-IgE (омализумаб) |
Обострение астмы
Обострение астмы характеризуется ухудшением симптомов с усилением одышки и одышки.Происходит снижение функции легких, которое можно количественно оценить с помощью измерения PEF или FEV1. Обострения делятся на тяжелые и нетяжелые. Тяжелое обострение астмы характеризуется усилением одышки, когда пациент не может закончить одно предложение за один вдох (у детей: прерывание кормления и возбуждение), частота дыхания> 30 в минуту, частота сердечных сокращений> 120 в минуту, задействование дополнительных мышц дыхание, парадоксальный пульс> 25 мм рт. ст., PEF <60% от личного лучшего или <100 л / мин у взрослых.
У детей нормальная частота дыхания и пульса отличается от взрослых, и значения, превышающие нормальные пределы, не следует рассматривать как отклонение от нормы.
Ведение нетяжелых обострений
Пациентов с нетяжелыми обострениями обычно можно лечить в амбулаторных условиях с повторным введением ингаляционных препаратов быстрого действия? 2 агонистов (2 вдоха каждые 20 минут в течение первого часа), что является лучшим и наиболее экономичным методом для быстрого устранения ограничения воздушного потока.Пероральные глюкокортикоиды (1 мг / кг преднизолона ежедневно в течение 7-10 дней) следует использовать при всех, кроме самых легких, обострениях, поскольку они значительно уменьшают количество рецидивов и сокращают использование бета-агонистов без явного увеличения побочных эффектов. Приблизительное руководство — использовать пероральные стероиды, если ответ на быстродействующие ингаляции? 2 агонист сам по себе не является быстрым или устойчивым (PEF> 80% личного лучшего) через один час.
Ведение тяжелых обострений
Тяжелые обострения астмы могут быть опасными для жизни и требуют неотложной помощи.После первичного бета-агониста, ингаляции / распыления ипратропия, кислорода и одной парентеральной дозы стероидов пациента следует направить в центр вторичной / третичной медицинской помощи. Ниже кратко излагаются важные моменты лечения острой тяжелой астмы:
1.
Ручная камера так же эффективна, как небулайзер, для доставки лекарств, используемых при острой астме.
2.
Использование аминофиллина внутривенно не приводит к дополнительной бронходилатации по сравнению с ингаляционными бета-агонистами, но частота побочных эффектов выше при использовании аминофиллина.Таким образом, его следует использовать только в том случае, если пациент отказывается сотрудничать или ингаляционная терапия неэффективна.
3.
Комбинация ипратропия с сальбутамолом лучше, чем один сальбутамол при лечении тяжелых обострений [16].
4.
Использование непрерывных бета-агонистов (определяется как действительно непрерывная аэрозольная доставка лекарств бета-агонистов с использованием небулайзера большого объема или достаточно частые распыления, чтобы доставка лекарства была эффективно непрерывной, т.е.е. одно распыление каждые 15 минут или четыре раза в час) у пациентов с тяжелой острой астмой улучшает их функции легких и сокращает количество госпитализаций у пациентов, обращающихся в отделение неотложной помощи [17].
5.
Глюкокортикоиды являются основой терапии [18, 19], и их использование в течение часа после презентации значительно снижает потребность в госпитализации пациентов с острой астмой. Нет преимуществ парентерального введения глюкокортикоидов перед пероральным, за исключением некоторых случаев [18].Также нет преимущества конкретного препарата глюкокортикоидов при острой астме, и максимальная доза преднизолона составляет 40-60 мг / день и продолжается не менее 7-10 дней или до выздоровления.
6.
Ингаляционные кортикостероиды не дают дополнительных преимуществ при использовании в дополнение к пероральным стероидам.
7.
Нет доказательств, подтверждающих использование внутривенного введения? 2 -агонистов при острой тяжелой астме, и их следует вводить путем ингаляции.
8.
В резистентных случаях введение однократной внутривенной дозы сульфата магния (2 г в течение 20 минут) улучшает легочную функцию при использовании в качестве дополнения к стандартной терапии [20]. Лечение следует применять с большой осторожностью и контролем.
10.
Обычное использование антибиотиков не играет никакой роли, кроме случаев, когда у пациента есть лихорадка, лейкоцитоз, гнойная мокрота или рентгенологические инфильтраты, указывающие на инфекцию.
11.
Письменный совет с указанием лекарств, их дозировок, частоты и требований для последующих посещений является обязательным.
Stepwise Management
Час 1 : (i) введение кислорода, (ii) гидратация (внутривенное введение жидкости), (iii) до четырех доз ингаляционного сальбутамола с ипратропием, (iv) внутривенное введение гидрокортизона (100 мг) или преднизолон внутрь (40-60 мг).
час 2: (i) еще четыре дозы ингаляционного сальбутамола с ипратропием, (ii) внутривенный аминофиллин, (iii) внутривенный сульфат магния 2 г, (iv) подкожный тербуталин 0.3-0,5 мг (0,01 мг / кг на ребенка)
Направление пациента
Показаниями для направления пациента с подозрением на / установленную астму в специализированный центр являются атипичные признаки или симптомы (значительная мокрота> 60 мл / день, кровохарканье, монофонический свистящее дыхание), отсутствие ответа на лечение в течение более одного месяца, тяжелая персистирующая или опасная для жизни астма (цианоз, умственное затупление), острая тяжелая астма, не дающая ответа в течение двух часов после интенсивной терапии, другие осложняющие состояния и в случаях сомнительного диагноза.
Экологический контроль
Сама по себе фармакологическая терапия не дает хорошего контроля астмы. На матрасе и наволочках не должно быть клещей. Помогает удаление коврового покрытия и уборка мебели пылесосом. Домашние животные иногда являются вызывающими аллергию аллергенами, и их, возможно, придется удалить из дома.
Обучение астме : Обучение астме является важным, но часто игнорируемым аспектом лечения астмы в нашей стране [21]. Не только пациенты и члены их семей, но и врачи общей практики на периферийном уровне помощи должны постоянно держать себя в курсе астмы [22, 23].Нет никаких сомнений в том, что усилия по совершенствованию внедрения клиническими рекомендациями основанных на доказательствах рекомендаций повысят качество ухода за пациентами.
Конфликты интересов
Не определены
Ссылки
1. Глобальная стратегия лечения и профилактики астмы, Глобальная инициатива по астме (GINA). Пересмотренное руководство по астме 2006 г. http://www.ginasthma.org Доступно по адресу: дата обращения 10 мая 2007 г. 2. Джиндал С.К., Гупта Д., Аггарвал А.Н., Агарвал Р. Рекомендации по ведению астмы на первичном и вторичном уровнях здравоохранения в Индии.Индийский J Chest Dis Allied Sci. 2005. 47: 309–343. [PubMed] [Google Scholar] 4. Руководящий комитет Международного исследования астмы и аллергии в детстве (ISAAC). Различия в распространенности симптомов астмы во всем мире. Eur Respir J. 1998; 12: 315–335. [PubMed] [Google Scholar] 5. Джиндал СК, Виджаян В.К., Чхабра СК. Многоцентровое исследование распространенности астмы у взрослых. Заключительный отчет. Индийский совет медицинских исследований; Нью-Дели: 2004 г. (неопубликованные данные) [Google Scholar] 6. Джиндал С.К., Гупта Д. Связь между табачным дымом и бронхиальной астмой.Индийский J Med Res. 2004. 120: 443–453. [PubMed] [Google Scholar] 7. Редди Т.С., Гулерия Р., Синха С., Шарма С.К., Панде Дж. Топливо для приготовления пищи в домашних условиях и функции легких у здоровых некурящих женщин. Индийский J Chest Dis Allied Sci. 2004. 46: 85–90. [PubMed] [Google Scholar] 10. Долович М.Б., Аренс Р.К., Хесс Д.Р., Андерсон П., Дханд Р., Рау Дж.Л. Выбор устройства и результаты аэрозольной терапии: руководящие принципы, основанные на фактах. Американский колледж грудных врачей / Американский колледж астмы, аллергии и иммунологии. Грудь. 2005. 127: 335–371.[PubMed] [Google Scholar] 11. Newman SP. Сравнение закономерностей отложения в легких различных ингаляторов от астмы. J Aerosol Med. 1995; 8 (Дополнение 3): S21 – S26. [PubMed] [Google Scholar] 12. Харрисон Т.В., Оборн Дж., Ньютон С., Таттерсфилд А.Е. Удвоение дозы ингаляционных кортикостероидов для предотвращения обострений астмы: рандомизированное контролируемое исследование. Ланцет. 2004; 363: 271–275. [PubMed] [Google Scholar] 13. Барнс П.Дж. Актуальные вопросы определения кортикостероидов в качестве противовоспалительных средств выбора при астме.J Allergy Clin Immunol. 1998; 101: 5427. [PubMed] [Google Scholar] 14. Wallaert B, Brun P, Ostinelli J, Murciano D, Champel F, Blaive B. Сравнение с двумя бета-агонистами длительного действия, пероральным бамбутеролом и ингаляционным сальметеролом, в лечении умеренных и тяжелых астматических пациентов с ночными симптомами. Французская группа по изучению бамбутерола. Respir Med. 1999; 93: 33–38. [PubMed] [Google Scholar] 15. Ram FS, Кейтс CJ, Ducharme FM. Бета2-агонисты длительного действия в сравнении с антилейкотриенами в качестве дополнительной терапии к ингаляционным кортикостероидам при хронической астме.Кокрановская база данных Syst Rev.2005; (1): CD003137. [PubMed] [Google Scholar] 16. Родриго GJ, Родриго С. Роль холинолитиков в лечении острой астмы: оценка, основанная на доказательствах. Грудь. 2002; 121: 1977–1987. [PubMed] [Google Scholar] 17. Камарго, Калифорния, (младший), Spooner CH, Rowe BH. Vol. 4. 2003. Непрерывные и прерывистые бета-агонисты при острой астме; п. CD001115. (Кокрановская база данных Syst Rev). [PubMed] [Google Scholar] 18. Rowe BH, Spooner CH, Ducharme FM, Bretzlaff JA, Bota GW. Кортикостероиды для предотвращения рецидивов после обострения астмы.Кокрановская база данных Syst Rev.2001; (1): CD000195. [PubMed] [Google Scholar] 19. Мансер Р., Рид Д., Абрамсон М. Кортикостероиды для лечения острой тяжелой астмы у госпитализированных пациентов. Кокрановская база данных Syst Rev.2001; (1): CD001740. [PubMed] [Google Scholar] 20. Сильверман Р.А., Осборн Х., Рунге Дж. Внутривенный сульфат магния при лечении острой тяжелой астмы. Многоцентровое рандомизированное контролируемое исследование. Грудь. 2002. 122: 489–497. [PubMed] [Google Scholar] 21. Руководство по клинической практике лечения бронхиальной астмы у взрослых.J Assoc Physitors Индия. 2002; 50: 461–501. [PubMed] [Google Scholar] 22. Hegde SC, Shah PB, Mahashur AA. Осведомленность о профессиональной астме среди врачей общей практики: критическая оценка. Индийский J Occup Environ Med. 2002; 6: 16–20. [Google Scholar] 23. Гупта П.П., Гупта КБ. Информированность о заболеваниях у пациентов с астмой, получающих лечение от врачей разного уровня. Индийский J Chest Dis Allied Sci. 2001; 43: 91–95. [PubMed] [Google Scholar]Нецитированные источники
8. Стандартизация спирометрии Американского торакального общества: обновление 1994 года.Am J Respir Crit Care Med. 1995; 152: 1107–1136. [PubMed] [Google Scholar] 9. Thiadens HA, De Bock GH, Van Houwelingen JC. Могут ли измерения пиковой скорости выдоха достоверно определить наличие обструкции дыхательных путей и бронходилататорного ответа по оценке FEV 1 у пациентов первичной медико-санитарной помощи с постоянным кашлем? Грудная клетка. 1999; 54: 1055–1060. [Бесплатная статья PMC] [PubMed] [Google Scholar]Лучшие рекомендации по лечению бронхиальной астмы
Med J Armed Forces India. 2007 июл; 63 (3): 264–268.
SP Rai
* Старший советник (медицина и респираторная медицина), Военный госпиталь (CTC) Pune 40
AP Patil
+ Старший советник (медицина и респираторная медицина), Военный госпиталь (CTC) Pune 40
V Вардхан
# Секретный специалист (медицина и респираторная медицина), Военный госпиталь (CTC) Пуна 40
V Марва
** Старший ординатор (респираторная медицина), Военный госпиталь (CTC) Пуна 40
M Pethe
++ Старший ординатор (респираторная медицина), Военный госпиталь (CTC) Пуна 40
IM Pandey
## Резидент респираторной медицины, Военный госпиталь (CTC) Пуна 40
* Старший Советник (медицина и респираторная медицина), Военный госпиталь (CTC) Pune 40
+ Старший советник (медицина и респираторная медицина), Военный госпиталь (CTC) Pune 40
9019 1 # Классифицированный специалист (медицина и респираторная медицина), Военный госпиталь (CTC) Пуна 40
** Старший ординатор (респираторная медицина), Военный госпиталь (CTC) Пуна 40
++ Старший ординатор (респираторная медицина) ), Военный госпиталь (CTC) Пуна 40
## Резидент респираторной медицины, Военный госпиталь (CTC) Пуна 40
Получено 18 мая 2007 г .; Принята в печать 12 июня 2007 г.
Эта статья цитируется в других статьях в PMC.Abstract
Астма — распространенное заболевание во всем мире со значительными этническими и региональными различиями. В последнее время были признаны рост заболеваемости и смертности, а также бремя здравоохранения от астмы. Было разработано несколько руководств, основанных на фактических данных, с целью стандартизации и повышения качества лечения. Это руководство призвано воплотить достижения в понимании патогенеза астмы и в разработке новых агентов и стратегий в практическое применение на всех уровнях здравоохранения.Они рекомендуют проводить оценку пациентов для классификации степени тяжести заболеваний с последующим поэтапным подходом к лечению. При нынешнем ведении мы надеемся достичь минимальных или нулевых дневных и ночных симптомов, предотвратить обострения и достичь нормальной или почти нормальной функции легких, тем самым улучшив общее качество жизни.
Ключевые слова: Бронхиальная астма
Введение
Во всем мире существует множество основанных на фактических данных рекомендаций по диагностике и лечению бронхиальной астмы [1, 2, 3] из-за различий в инфраструктуре здравоохранения и факторов риска. , характер и распространенность заболевания.Обсуждаются индийские рекомендации по бронхиальной астме.
Определение
Бронхиальная астма — это хроническое воспалительное заболевание дыхательных путей, связанное с гиперчувствительностью дыхательных путей, которое приводит к повторяющимся эпизодам хрипов, одышки, стеснения в груди и кашля, особенно ночью или ранним утром. Эти эпизоды обычно связаны с широко распространенной, но непостоянной обструкцией воздушного потока, которая часто обратима либо спонтанно, либо после лечения.
Заболеваемость
Распространенность астмы во всем мире составляет около 200 миллионов человек, а уровень смертности — около 0.2 миллиона в год. По оценкам, бремя астмы в Индии составляет более 15 миллионов человек. Распространенность астмы среди населения, о которой сообщалось в различных полевых исследованиях и в конкретных группах населения, варьируется [4, 5].
Начало астмы может произойти в любом возрасте, но обычно страдают дети и молодые люди. Хотя астму нельзя вылечить, ее клинический эпизод можно предотвратить и контролировать с помощью надлежащего лечения. Точная причина астмы неизвестна. Существует множество факторов риска для окружающей среды и хозяина.Факторами хозяина являются генетическая предрасположенность, атопия [5], гиперреактивность дыхательных путей, пол и раса / этническая принадлежность. Факторами риска окружающей среды являются внутренние и внешние аллергены, профессиональные сенсибилизаторы, табачный дым и загрязнение воздуха [5, 6, 7], респираторные инфекции, паразитарные инфекции, социально-экономические факторы, размер семьи, диета, лекарства и ожирение.
Диагноз
Следует тщательно собрать в анамнезе изолированные хрипы, хрипы с одышкой, одышку при физической нагрузке, хрипы при отсутствии холода, ночной стеснения в груди, ночного кашля, ночной одышки, хронического выделения мокроты и хронического кашля.Важными физическими симптомами являются хрипы, чрезмерное вздутие грудной клетки, тахипноэ, тахикардия, задействование дополнительных дыхательных мышц, цианоз, сонливость и аллергический ринит или синусит.
При дифференциальной диагностике всегда задумывайтесь, является ли обструкция локализованной или генерализованной? В случае генерализованной астмы дифференцируйте астму от хронической обструктивной болезни легких (ХОБЛ) и левожелудочковой недостаточности (). Локальная обструкция может быть вызвана опухолью, инородным телом, аспергиллезом, лимфаденопатией средостения или параличом гортанного нерва.
Таблица 1
Разница между астмой и ХОБЛ
| Астма | ХОБЛ | |
|---|---|---|
| Начало | В любое время | В среднем и позднем возрасте |
| + Курение | + Курение | + |
| Кашель и мокрота | Реже | Обычная |
| Одышка при физической нагрузке | Различная | Прогрессирующая |
| Ночные симптомы | Обычная | Необычная | Обструкция дыхательных путей | Нечасто | Небольшая вариация |
| Ответ на CS | Хороший | 15-20% |
| Неспецифический BHR | Большинство пациентов | Только у меньшинства пациентов |
Диагноз астмы у любого пациента можно рассматривать как двухэтапный подход ().Первый шаг включает клиническое подозрение на диагноз и попытки исключить имитацию астмы, а следующий шаг включает подтверждение диагноза в сомнительных случаях на основе лабораторных исследований. На уровнях первичной и вторичной медико-санитарной помощи полкового врача и врача периферийной больницы, соответственно, диагноз в основном клинический. Для подтверждения обратимости и серьезности заболевания следует использовать «Пиковый расходомер». Пиковые расходомеры широко доступны, и пациента следует проинструктировать записывать пиковые расходы утром и вечером.Суточная вариация более 20% считается диагностической.
Подход к диагностике бронхиальной астмы.
На уровне третичного медицинского обслуживания рекомендуется спирометрия. Дальнейшее тестирование кожной чувствительности может выявить аллергены.
Лечение
Не существует постоянного лекарства от астмы, однако заболевание можно адекватно контролировать с помощью лекарств. Оптимальный контроль астмы [1] будет включать минимальные хронические симптомы, минимальные обострения, минимальную потребность в использовании? 2-агонист, без ограничений активности, включая упражнения и вариабельность PEFR менее 20 процентов.
Оценка степени тяжести важна до начала лечения (), и пациент должен быть отнесен к наивысшей категории тяжести на основании любого из клинических признаков или тестов функции легких.
Таблица 2
Категоризация степени тяжести астмы
| Симптомы | Ночные симптомы | FEV1 / PEFR | |
|---|---|---|---|
| Стадия 4 3 | Частая | Частая | Прогнозируемая частота |
| Тяжелая | изменчивость> 30% | ||
| постоянная | |||
| Стадия 3 | Ежедневно | > 1 раз в неделю | 60-80% |
| Умеренный | прогнозируемый | ||
| постоянный | изменчивость> 30% | ||
| Стадия 2 | > 1 раз в неделю | > 2 раза | 80% прогнозируемые |
| Легкие | , но <1 раз | в месяц | изменчивость |
| постоянная | в день | 20-30% | |
| Стадия 1 | <1 раз в неделю | <2 раза | > 80% |
| Прерывистая | в месяц | прогноз |
Базовая лекарственная терапия: Астма — это воспалительное заболевание, и цель лечения — уменьшить воспаление с помощью противовоспалительных препаратов и воздействия триггеров.Лекарства можно сгруппировать по контролерам; те, которые контролируют воспаление и облегчают; те, которые предлагают облегчение симптомов ().
Таблица 3
| Контроллеры | Разгрузочные устройства | ||
|---|---|---|---|
| Ингаляционные стероиды | Ингаляционные короткого действия? 2 агонист | ||
| длительного действия? агонисты | Ингаляционные антихолинергические препараты | ||
| Антагонисты лейкотриеновых рецепторов | Пероральные теофиллины | ||
| (короткое действие) | |||
| SR теофиллины |
| Лекарственное средство | Низкая доза (мкг) | Средняя доза (мкг) | Высокая доза (мкг) |
|---|---|---|---|
| Беклометазон 200-50000 | 500-1000 | > 1000 | |
| Будесонид | 200-600 | 600-1000 | > 1000 |
| Флутиказон | 100-250 | 250-500 | > 500 |
| Циклесонид | 80-160 | 160-320 | 320-1280 |
Комбинации (ICS + агонист длительного действия?
2 агонист)? 2 Агонисты помогают улучшить контроль над астмой и улучшить функции дыхательных путей, когда ингаляционных кортикостероидов недостаточно [14].При вдыхании? 2-агонисты (формотерол и сальметерол) не следует использовать в качестве монотерапии при астме, поскольку они, по-видимому, не влияют на воспаление дыхательных путей при астме. Они наиболее эффективны в сочетании с ингаляционными глюкокортикостероидами, и эта комбинированная терапия является предпочтительным лечением, когда средняя доза ингаляционного глюкокортикостероида не позволяет контролировать астму. Они обладают стероидсберегающим эффектом и помогают лучше контролировать астму.
Ингибиторы лейкотриена
Новый класс лекарств от астмы
Не превосходит ингаляционные кортикостероиды
Показан для аспириновой астмы, индуцированной физической нагрузкой, и дополняет терапию тяжелой персистирующей астмы [15].
Anti IgE (омализумаб) — это вариант лечения, ограниченный пациентами с повышенным уровнем IgE в сыворотке. Его текущее показание предназначено для пациентов с тяжелой аллергической астмой, которые не контролируются ингаляционными глюкокортикостероидами, хотя доза сопутствующего лечения варьировалась в разных исследованиях. Улучшение контроля астмы проявляется в меньшем количестве симптомов, меньших дозах облегчающих лекарств и меньшем количестве обострений. Ведение астмы на разных стадиях.
Таблица 5
Ведение астмы на разных стадиях на разных уровнях
| Стадия | Ежедневное лекарство для контроля | Другие варианты лечения |
|---|---|---|
| Легкая форма | Низкие дозы ICS | Теофиллин с замедленным высвобождением |
| Умеренная | Умеренная доза ИКС + ингаляционное длительное действие? 2 агонист или ингибитор лейкотриена | — умеренная доза ICS + либо с замедленным высвобождением теофиллина, либо с пролонгированным действием? 2 агонист или ингибитор лейкотриена — высокие дозы ICS |
| тяжелые | высокие дозы ICS при ингаляции + ингаляции длительного действия? 2 агонист или ингибитор лейкотриена | Пероральный глюкокортикоидный анти-IgE (омализумаб) |
Обострение астмы
Обострение астмы характеризуется ухудшением симптомов с усилением одышки и одышки.Происходит снижение функции легких, которое можно количественно оценить с помощью измерения PEF или FEV1. Обострения делятся на тяжелые и нетяжелые. Тяжелое обострение астмы характеризуется усилением одышки, когда пациент не может закончить одно предложение за один вдох (у детей: прерывание кормления и возбуждение), частота дыхания> 30 в минуту, частота сердечных сокращений> 120 в минуту, задействование дополнительных мышц дыхание, парадоксальный пульс> 25 мм рт. ст., PEF <60% от личного лучшего или <100 л / мин у взрослых.
У детей нормальная частота дыхания и пульса отличается от взрослых, и значения, превышающие нормальные пределы, не следует рассматривать как отклонение от нормы.
Ведение нетяжелых обострений
Пациентов с нетяжелыми обострениями обычно можно лечить в амбулаторных условиях с повторным введением ингаляционных препаратов быстрого действия? 2 агонистов (2 вдоха каждые 20 минут в течение первого часа), что является лучшим и наиболее экономичным методом для быстрого устранения ограничения воздушного потока.Пероральные глюкокортикоиды (1 мг / кг преднизолона ежедневно в течение 7-10 дней) следует использовать при всех, кроме самых легких, обострениях, поскольку они значительно уменьшают количество рецидивов и сокращают использование бета-агонистов без явного увеличения побочных эффектов. Приблизительное руководство — использовать пероральные стероиды, если ответ на быстродействующие ингаляции? 2 агонист сам по себе не является быстрым или устойчивым (PEF> 80% личного лучшего) через один час.
Ведение тяжелых обострений
Тяжелые обострения астмы могут быть опасными для жизни и требуют неотложной помощи.После первичного бета-агониста, ингаляции / распыления ипратропия, кислорода и одной парентеральной дозы стероидов пациента следует направить в центр вторичной / третичной медицинской помощи. Ниже кратко излагаются важные моменты лечения острой тяжелой астмы:
1.
Ручная камера так же эффективна, как небулайзер, для доставки лекарств, используемых при острой астме.
2.
Использование аминофиллина внутривенно не приводит к дополнительной бронходилатации по сравнению с ингаляционными бета-агонистами, но частота побочных эффектов выше при использовании аминофиллина.Таким образом, его следует использовать только в том случае, если пациент отказывается сотрудничать или ингаляционная терапия неэффективна.
3.
Комбинация ипратропия с сальбутамолом лучше, чем один сальбутамол при лечении тяжелых обострений [16].
4.
Использование непрерывных бета-агонистов (определяется как действительно непрерывная аэрозольная доставка лекарств бета-агонистов с использованием небулайзера большого объема или достаточно частые распыления, чтобы доставка лекарства была эффективно непрерывной, т.е.е. одно распыление каждые 15 минут или четыре раза в час) у пациентов с тяжелой острой астмой улучшает их функции легких и сокращает количество госпитализаций у пациентов, обращающихся в отделение неотложной помощи [17].
5.
Глюкокортикоиды являются основой терапии [18, 19], и их использование в течение часа после презентации значительно снижает потребность в госпитализации пациентов с острой астмой. Нет преимуществ парентерального введения глюкокортикоидов перед пероральным, за исключением некоторых случаев [18].Также нет преимущества конкретного препарата глюкокортикоидов при острой астме, и максимальная доза преднизолона составляет 40-60 мг / день и продолжается не менее 7-10 дней или до выздоровления.
6.
Ингаляционные кортикостероиды не дают дополнительных преимуществ при использовании в дополнение к пероральным стероидам.
7.
Нет доказательств, подтверждающих использование внутривенного введения? 2 -агонистов при острой тяжелой астме, и их следует вводить путем ингаляции.
8.
В резистентных случаях введение однократной внутривенной дозы сульфата магния (2 г в течение 20 минут) улучшает легочную функцию при использовании в качестве дополнения к стандартной терапии [20]. Лечение следует применять с большой осторожностью и контролем.
10.
Обычное использование антибиотиков не играет никакой роли, кроме случаев, когда у пациента есть лихорадка, лейкоцитоз, гнойная мокрота или рентгенологические инфильтраты, указывающие на инфекцию.
11.
Письменный совет с указанием лекарств, их дозировок, частоты и требований для последующих посещений является обязательным.
Stepwise Management
Час 1 : (i) введение кислорода, (ii) гидратация (внутривенное введение жидкости), (iii) до четырех доз ингаляционного сальбутамола с ипратропием, (iv) внутривенное введение гидрокортизона (100 мг) или преднизолон внутрь (40-60 мг).
час 2: (i) еще четыре дозы ингаляционного сальбутамола с ипратропием, (ii) внутривенный аминофиллин, (iii) внутривенный сульфат магния 2 г, (iv) подкожный тербуталин 0.3-0,5 мг (0,01 мг / кг на ребенка)
Направление пациента
Показаниями для направления пациента с подозрением на / установленную астму в специализированный центр являются атипичные признаки или симптомы (значительная мокрота> 60 мл / день, кровохарканье, монофонический свистящее дыхание), отсутствие ответа на лечение в течение более одного месяца, тяжелая персистирующая или опасная для жизни астма (цианоз, умственное затупление), острая тяжелая астма, не дающая ответа в течение двух часов после интенсивной терапии, другие осложняющие состояния и в случаях сомнительного диагноза.
Экологический контроль
Сама по себе фармакологическая терапия не дает хорошего контроля астмы. На матрасе и наволочках не должно быть клещей. Помогает удаление коврового покрытия и уборка мебели пылесосом. Домашние животные иногда являются вызывающими аллергию аллергенами, и их, возможно, придется удалить из дома.
Обучение астме : Обучение астме является важным, но часто игнорируемым аспектом лечения астмы в нашей стране [21]. Не только пациенты и члены их семей, но и врачи общей практики на периферийном уровне помощи должны постоянно держать себя в курсе астмы [22, 23].Нет никаких сомнений в том, что усилия по совершенствованию внедрения клиническими рекомендациями основанных на доказательствах рекомендаций повысят качество ухода за пациентами.
Конфликты интересов
Не определены
Ссылки
1. Глобальная стратегия лечения и профилактики астмы, Глобальная инициатива по астме (GINA). Пересмотренное руководство по астме 2006 г. http://www.ginasthma.org Доступно по адресу: дата обращения 10 мая 2007 г. 2. Джиндал С.К., Гупта Д., Аггарвал А.Н., Агарвал Р. Рекомендации по ведению астмы на первичном и вторичном уровнях здравоохранения в Индии.Индийский J Chest Dis Allied Sci. 2005. 47: 309–343. [PubMed] [Google Scholar] 4. Руководящий комитет Международного исследования астмы и аллергии в детстве (ISAAC). Различия в распространенности симптомов астмы во всем мире. Eur Respir J. 1998; 12: 315–335. [PubMed] [Google Scholar] 5. Джиндал СК, Виджаян В.К., Чхабра СК. Многоцентровое исследование распространенности астмы у взрослых. Заключительный отчет. Индийский совет медицинских исследований; Нью-Дели: 2004 г. (неопубликованные данные) [Google Scholar] 6. Джиндал С.К., Гупта Д. Связь между табачным дымом и бронхиальной астмой.Индийский J Med Res. 2004. 120: 443–453. [PubMed] [Google Scholar] 7. Редди Т.С., Гулерия Р., Синха С., Шарма С.К., Панде Дж. Топливо для приготовления пищи в домашних условиях и функции легких у здоровых некурящих женщин. Индийский J Chest Dis Allied Sci. 2004. 46: 85–90. [PubMed] [Google Scholar] 10. Долович М.Б., Аренс Р.К., Хесс Д.Р., Андерсон П., Дханд Р., Рау Дж.Л. Выбор устройства и результаты аэрозольной терапии: руководящие принципы, основанные на фактах. Американский колледж грудных врачей / Американский колледж астмы, аллергии и иммунологии. Грудь. 2005. 127: 335–371.[PubMed] [Google Scholar] 11. Newman SP. Сравнение закономерностей отложения в легких различных ингаляторов от астмы. J Aerosol Med. 1995; 8 (Дополнение 3): S21 – S26. [PubMed] [Google Scholar] 12. Харрисон Т.В., Оборн Дж., Ньютон С., Таттерсфилд А.Е. Удвоение дозы ингаляционных кортикостероидов для предотвращения обострений астмы: рандомизированное контролируемое исследование. Ланцет. 2004; 363: 271–275. [PubMed] [Google Scholar] 13. Барнс П.Дж. Актуальные вопросы определения кортикостероидов в качестве противовоспалительных средств выбора при астме.J Allergy Clin Immunol. 1998; 101: 5427. [PubMed] [Google Scholar] 14. Wallaert B, Brun P, Ostinelli J, Murciano D, Champel F, Blaive B. Сравнение с двумя бета-агонистами длительного действия, пероральным бамбутеролом и ингаляционным сальметеролом, в лечении умеренных и тяжелых астматических пациентов с ночными симптомами. Французская группа по изучению бамбутерола. Respir Med. 1999; 93: 33–38. [PubMed] [Google Scholar] 15. Ram FS, Кейтс CJ, Ducharme FM. Бета2-агонисты длительного действия в сравнении с антилейкотриенами в качестве дополнительной терапии к ингаляционным кортикостероидам при хронической астме.Кокрановская база данных Syst Rev.2005; (1): CD003137. [PubMed] [Google Scholar] 16. Родриго GJ, Родриго С. Роль холинолитиков в лечении острой астмы: оценка, основанная на доказательствах. Грудь. 2002; 121: 1977–1987. [PubMed] [Google Scholar] 17. Камарго, Калифорния, (младший), Spooner CH, Rowe BH. Vol. 4. 2003. Непрерывные и прерывистые бета-агонисты при острой астме; п. CD001115. (Кокрановская база данных Syst Rev). [PubMed] [Google Scholar] 18. Rowe BH, Spooner CH, Ducharme FM, Bretzlaff JA, Bota GW. Кортикостероиды для предотвращения рецидивов после обострения астмы.Кокрановская база данных Syst Rev.2001; (1): CD000195. [PubMed] [Google Scholar] 19. Мансер Р., Рид Д., Абрамсон М. Кортикостероиды для лечения острой тяжелой астмы у госпитализированных пациентов. Кокрановская база данных Syst Rev.2001; (1): CD001740. [PubMed] [Google Scholar] 20. Сильверман Р.А., Осборн Х., Рунге Дж. Внутривенный сульфат магния при лечении острой тяжелой астмы. Многоцентровое рандомизированное контролируемое исследование. Грудь. 2002. 122: 489–497. [PubMed] [Google Scholar] 21. Руководство по клинической практике лечения бронхиальной астмы у взрослых.J Assoc Physitors Индия. 2002; 50: 461–501. [PubMed] [Google Scholar] 22. Hegde SC, Shah PB, Mahashur AA. Осведомленность о профессиональной астме среди врачей общей практики: критическая оценка. Индийский J Occup Environ Med. 2002; 6: 16–20. [Google Scholar] 23. Гупта П.П., Гупта КБ. Информированность о заболеваниях у пациентов с астмой, получающих лечение от врачей разного уровня. Индийский J Chest Dis Allied Sci. 2001; 43: 91–95. [PubMed] [Google Scholar]Нецитированные источники
8. Стандартизация спирометрии Американского торакального общества: обновление 1994 года.Am J Respir Crit Care Med. 1995; 152: 1107–1136. [PubMed] [Google Scholar] 9. Thiadens HA, De Bock GH, Van Houwelingen JC. Могут ли измерения пиковой скорости выдоха достоверно определить наличие обструкции дыхательных путей и бронходилататорного ответа по оценке FEV 1 у пациентов первичной медико-санитарной помощи с постоянным кашлем? Грудная клетка. 1999; 54: 1055–1060. [Бесплатная статья PMC] [PubMed] [Google Scholar]Как лечится астма? | AAFA.org
Лекарства и лечение астмы
Хотя мы не можем вылечить астму, мы можем ее контролировать.Астма у всех разная, поэтому вы и ваш врач должны составить план лечения астмы специально для вас. Этот план будет включать план действий при астме, в котором будет информация о ваших триггерах астмы и инструкции по приему ваших лекарств.
Посмотреть видео на YouTube
При астме в дыхательных путях происходят три изменения:
- Отек дыхательных путей
- Избыточная слизь, забивающая дыхательные пути
- Мышцы напрягаются и сжимают дыхательные пути
Этот отек, закупорка и сжатие мышц делают ваши дыхательные пути меньше или уже.Это затрудняет прохождение воздуха через дыхательные пути, и становится труднее дышать. Есть лекарства от астмы, которые нацелены на эти три изменения. Они открывают дыхательные пути и облегчают дыхание.
Какие существуют виды лекарств и методов лечения астмы?
Существует четыре типа лекарств и средств лечения астмы:
- Лекарства быстрого действия — Эти лекарства быстро снимают внезапные симптомы. Вы принимаете их по мере необходимости и при первых признаках симптомов.
- Контроллерные лекарства — Эти лекарства помогают контролировать астму, корректируя основные изменения в дыхательных путях, такие как отек и избыток слизи. Это может быть одно лекарство или комбинация лекарств.
- Комбинация быстродействующих и контролирующих лекарств — Эти лекарства используются как для краткосрочного облегчения, так и для контроля. (Они рекомендованы в текущих клинических руководствах по астме, но еще не одобрены для использования таким образом FDA.)
- Biologics — Этот тип лечения нацелен на клетку или белок, чтобы предотвратить отек внутри дыхательных путей. Они предназначены для людей с определенными типами стойкой астмы и вводятся в виде инъекций или инфузий.
Разница между этими методами лечения астмы может сбивать с толку. Важно понимать, что дает каждое лечение и как они помогают при астме. Научившись правильно употреблять каждый из них, вы сможете контролировать свою астму.Всегда принимайте лекарства в соответствии с указаниями врача и следуйте плану действий при астме.
Какие существуют типы устройств доставки лекарств от астмы?
Вы принимаете большинство лекарств от астмы, вдыхая их с помощью ингалятора или распылителя. Ингалятор или небулайзер позволяют лекарству попадать прямо в легкие. Но некоторые лекарства от астмы выпускаются в форме таблеток, инфузий или инъекций.
Ингаляторы (также называемые буферами)
Существует четыре типа ингаляторов от астмы, которые доставляют лекарства: ингаляторы с дозировкой (MDI), ингаляторы для сухого порошка (DPI), ингаляторы с приводом от дыхания и ингаляторы с мягким туманом.
- Ингаляторы с отмеренной дозой содержат лекарство и пропеллент. Пропеллент распыляет лекарство из ингалятора за короткий промежуток времени.
- Ингаляторы для сухого порошка не имеют пропеллента и не распыляют лекарство из ингалятора. Лекарство высвобождается из ингалятора при его вдыхании.
- Ингаляторы, приводимые в действие дыханием содержат сухой порошок или аэрозольный препарат. Лекарство не распыляется из ингалятора.Лекарство высвобождается из ингалятора при его вдыхании.
- Ингаляторы мягкого тумана не содержат пропеллента, но они распыляют лекарство из ингалятора. Они создают облако лекарства, которое мягко распыляется.
Различные типы устройств для лечения астмы
Чтобы ингаляторы работали хорошо, нужно их правильно использовать. Но от 70 до 90% людей, использующих ингаляторы, совершают хотя бы одну ошибку при использовании ингалятора. 1 Ошибки ингалятора могут привести к неконтролируемой астме. Попросите врача или медсестру понаблюдать за тем, как вы используете ингалятор, чтобы убедиться, что вы используете его правильно.
Распорки и клапанные камеры выдержки
Если вы используете MDI, лучше всего использовать с ним прокладку или камеру выдержки. Это устройство подключается к вашему MDI. Он превращает лекарство в более мелкие частицы, которые легче вдыхать.
Если вам сложно использовать MDI, вы также можете поговорить со своим врачом о DPI или ингаляторе, активируемом дыханием.Эти ингаляторы не распыляют лекарство. Вместо этого вы кладете рот на мундштук ингалятора и вдыхаете.
Небулайзеры
Распылитель или «дыхательный аппарат» превращает жидкое лекарство от астмы в туман. Затем вы вдыхаете лекарство через маску или мундштук.
Для некоторых людей небулайзерыпроще в использовании, чем ингаляторы для лечения астмы. Как только небулайзер настроен и готов к использованию, просто вдохните и выдохните как обычно.
Врач должен прописать небулайзер и жидкое лекарство, которое в него входит. Если предписано, ваша страховая компания может покрыть расходы. Вы также можете купить небулайзер в аптеке или у компании по производству медицинского оборудования длительного пользования (DME). Небулайзеры, приобретенные через Интернет без рецепта, могут не соответствовать стандартам Управления по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA). Поговорите со своим врачом о том, какой небулайзер лучше всего подходит вам или вашему ребенку.
Инъекции (биопрепараты)
Инъекционные препараты для лечения астмы (биопрепараты) — это уколы или инфузии каждые несколько недель.Уколы можно делать в кабинете врача или самостоятельно дома с помощью автоматического инъектора, в зависимости от типа лечения.
Инфузии вводятся внутривенно на приеме у врача. Это когда игла, прикрепленная к трубке, вводится в вену на руке. Затем лекарство капает из пакета через трубку в вашу руку и попадает в кровоток.
Как работают методы лечения астмы?
Лечение астмы работает следующим образом:
- Они расслабляют мышцы, стягивающие дыхательные пути. Они «ослабляют давление». Они могут быть короткого или длительного действия. Открывая дыхательные пути, они помогают удалить и уменьшить слизь. Эти лекарства представляют собой бронходилататоров [brahn-ko-DIE-ah-lay-tor] или бета-агонистов .
- Уменьшают отек и слизь в дыхательных путях. Эти лекарства противовоспалительные (стероидные и нестероидные) .
Бронходилататоры
Бронходилататоры бывают короткого и длительного действия.Если вы используете бронходилататоры короткого действия (лекарства быстрого действия) более двух дней в неделю, поговорите со своим врачом о том, как контролировать астму. Возможно, вам придется внести изменения в свой план лечения, чтобы лучше контролировать астму.
- Бета-агонисты короткого действия (SABA) — лекарства быстрого действия. Они действуют быстро, и их следует принимать при первых признаках симптомов. Они оставляют дыхательные пути открытыми от четырех до шести часов.
- Мускариновые антагонисты короткого действия (SAMA) — это лекарства быстрого действия, которые можно принимать с бета-агонистами короткого действия.Они действуют быстро, и их следует принимать при первых признаках симптомов. Они оставляют дыхательные пути открытыми от четырех до шести часов.
- Бета-агонисты длительного действия (LABA) являются контролирующими лекарствами. Они не доступны как одно лекарство. Они содержатся в комбинированных лекарствах, которые также содержат ингаляционные кортикостероиды. Они оставляют дыхательные пути открытыми до 12 часов. Только одна LABA — формотерол — также действует быстро.
- Мускариновые антагонисты длительного действия (LAMA) являются контролирующими лекарствами.Их также называют холинолитиками, они могут держать дыхательные пути открытыми от 12 до 24 часов. Их следует принимать ежедневно, они не облегчат внезапных симптомов.
- Теофиллин — это лекарство для контроля, которое выпускается в виде таблеток, капсул, раствора и сиропа для приема внутрь. Его следует принимать ежедневно, и он не облегчит внезапные симптомы.
Противовоспалительные средства (стероидные)
Противовоспалительные средства (стероидные) бывают разных форм.Их также называют контроллерами, потому что они помогают контролировать или предотвращать симптомы астмы. Они уменьшают отек и излишки слизи в дыхательных путях. Они не избавят от внезапных симптомов.
- Ингаляционные кортикостероиды (ICS) — это кортикостероиды, которые дополняют естественные кортикостероиды, вырабатываемые вашими надпочечниками. Их также называют контроллерами, потому что они помогают контролировать или предотвращать симптомы астмы. Они специально нацелены на дыхательные пути. Их можно принимать двумя способами — ежедневно или по мере необходимости.Если вы принимаете ИКС по мере необходимости, принимайте его вместе с лекарством быстрого облегчения — одно сразу за другим. (FDA еще не одобрило использование этих лекарств таким образом. Если вы хотите узнать больше об этом методе лечения, поговорите со своим врачом.) ICS продолжает работать от 12 до 24 часов. Кортикостероиды — это не то же самое, что анаболические стероиды, которые принимаются некоторыми спортсменами и запрещены во многих спортивных мероприятиях.
- Кортикостероиды для перорального применения принимают в таблетках или в жидкой форме.Это лекарство может быть назначено в качестве «спасательного» для лечения приступов астмы, которые не поддаются лечению другими лекарствами от астмы. Они также используются в качестве долгосрочной терапии для некоторых людей с тяжелой астмой. Пероральные кортикостероиды имеют серьезные долгосрочные побочные эффекты по сравнению с ингаляционными кортикостероидами. Это могут быть перепады настроения, увеличение веса, высокое кровяное давление, катаракта, остеопороз и инфекции.
Прочие виды лекарственных средств и лечебных средств
- Биологические препараты — это уколы или вливания, вводимые каждые несколько недель.Они действуют, воздействуя на клетку или белок в вашем теле, чтобы предотвратить отек дыхательных путей. Они предназначены для лечения астмы средней и тяжелой степени, которую трудно лечить с помощью ICS и / или других лекарств, или для людей с астмой, зависимых от OCS. Они предназначены для определенных типов астмы и подойдут не всем.
- Модификаторы лейкотриенов принимают в форме таблеток. Они препятствуют тому, чтобы ваше тело вырабатывало или активировало лейкотриены. FDA усилило существующие предупреждения о серьезных изменениях поведения и настроения при приеме монтелукаста (Singulair® и дженериков).
- Кромолин натрия распыляется. Это стабилизатор тучных клеток, который предотвращает выброс в организм некоторых природных химических веществ, таких как гистамины и лейкотриены.
Однократная поддерживающая и успокаивающая терапия (SMART)
Целевые обновления Руководства по лечению астмы на 2020 год рекомендуют однократную поддерживающую и облегчающую терапию, также известную как SMART. SMART использует один ингалятор с двумя лекарствами (комбинированное лекарство) в качестве лекарства быстрого облегчения и контролирующего лекарства.Находясь на SMART, вы можете принимать лекарство только по мере необходимости, чтобы облегчить внезапные симптомы, или вы можете принимать его ежедневно в качестве регулятора и по мере необходимости для быстрого облегчения. Это зависит от вашего возраста и степени тяжести астмы.
Есть только один бета-агонист длительного действия — формотерол, который также действует как быстродействующее лекарство. Он быстро открывает дыхательные пути и облегчает внезапные симптомы. Он также работает как контроллер, удерживая дыхательные пути открытыми до 12 часов. В руководстве рекомендуется использовать комбинацию будесонида и формотерола, содержащуюся в SYMBICORT © .Формотерол также доступен с фуроатом мометазона в Dulera © .
FDA еще не одобрило использование этих лекарств таким образом. Если вас интересует SMART, поговорите со своим врачом.
Может ли лекарство
в одиночку помочь моей астме?Обычно нет. Хотя лекарства очень помогают, они могут не справиться с этой задачей в одиночку. Вы должны избегать того, что вызывает или провоцирует симптомы астмы, насколько это возможно. Триггеры астмы могут быть обнаружены снаружи или внутри вашего дома, школы или на рабочем месте.
Улучшение качества воздуха в вашем доме — важная часть борьбы с астмой. Ваш воздух в помещении может быть более загрязненным, чем воздух снаружи. Наш интерактивный «Здоровый дом» может показать вам способы улучшить качество воздуха в вашем доме. Более здоровый дом может снизить воздействие аллергенов и раздражителей.
Придется ли мне всегда принимать одинаковое количество лекарства?
Не всегда. Вы, вероятно, примете больше лекарств, когда начнете лечение, чтобы контролировать свою астму.Проконсультируйтесь со своим врачом, чтобы узнать, какие лекарства лучше всего контролируют вашу астму и сколько вам нужно. Как только ваша астма будет под контролем, ваш врач сможет уменьшить количество принимаемых вами лекарств. Цель состоит в том, чтобы как можно скорее контролировать свою астму, а затем контролировать ее с помощью как можно меньшего количества лекарств. После начала долгосрочной противовоспалительной терапии врач должен наблюдать за вами каждые 1-6 месяцев. Это нужно для того, чтобы увидеть, как действуют ваши лекарства от астмы и хорошо ли контролируется ваша астма.
Придется ли мне постоянно принимать лекарства?
Может и нет. Астма — это хроническое заболевание (а это значит, что оно будет у вас всю жизнь), которое можно контролировать. К сожалению, лекарства от астмы нет. По этой причине у вас могут возникнуть симптомы астмы при воздействии триггеров. Это так, даже если симптомы проявляются нечасто. Ваши триггеры могут со временем измениться, и ваше лечение будет зависеть от двух вещей: насколько серьезна ваша астма и как часто у вас появляются симптомы.Если ваша астма находится под контролем, ваше лечение будет сосредоточено на устранении симптомов и лечении эпизодов, когда они случаются.
Если ваши симптомы возникают в определенное время и вы знаете, что их вызвало, вы и ваш врач можете использовать эту информацию, чтобы выбрать лучшее лечение. Если, например, у вас сезонная астма из-за определенной аллергии на пыльцу, вы можете принимать лекарства только тогда, когда эта пыльца находится в воздухе. Но такая специфическая астма встречается нечасто. Многие люди, страдающие астмой, принимают какие-либо лекарства большую часть времени или все время.
Может ли медицина помочь мне лучше спать?
Да, если у вас есть симптомы ночной астмы. Многие люди просыпаются с такими симптомами астмы, как кашель или хрипы. Вы можете контролировать ночные симптомы, принимая лекарства от астмы в соответствии с указаниями врача.
Удаление триггеров, в которых вы спите, может помочь вам лучше спать. Многие люди страдают аллергией на пылевых клещей и плесень, обнаруженные в постельных принадлежностях. Использование матраса или наволочек может помочь сдержать эти аллергены.Осушители также могут быть полезны для снижения влажности в вашем доме, необходимой для существования пылевых клещей и плесени. Использование очистителей воздуха в спальне также может помочь снизить воздействие аллергенов и раздражителей (шерсть животных, пылевые клещи, загрязнение воздуха и т. Д.).
Помогут ли лекарства мне дышать лучше, когда я тренируюсь?
Да. Физические упражнения, особенно на холодном воздухе, могут вызвать отек дыхательных путей или бронхоспазм, вызванный физической нагрузкой. Обычно это контролируют быстродействующие лекарства от астмы, принимаемые перед тренировкой.Если вам нужны повторные дозы быстродействующего лекарства во время и после тренировки, поговорите с врачом. Возможно, вам потребуется скорректировать ваши лекарства. Благодаря этим лекарствам многие олимпийские и профессиональные спортсмены делают успешную спортивную карьеру даже при астме.
Для хорошего здоровья важно, чтобы все, включая людей, страдающих астмой, были как можно более активными. Поговорите со своим врачом о том, как вы можете быть физически активными, хорошо контролируя астму.
Есть ли побочные эффекты у лекарств от астмы?
Да.Все лекарства имеют побочные эффекты. Расскажите своему врачу, как вы реагируете на лечение и есть ли у вас какие-либо побочные эффекты. Почаще консультируйтесь с врачом, чтобы контролировать астму с наименьшим количеством лекарств и с наименьшими побочными эффектами.
Медицинский обзор: июнь 2021 г., доктор медицинских наук С. Аллан Бок; Морин Джордж, доктор философии, RN, AEC, FAAN; и Сумита Хатри, доктор медицины, MS
Ссылки
1.


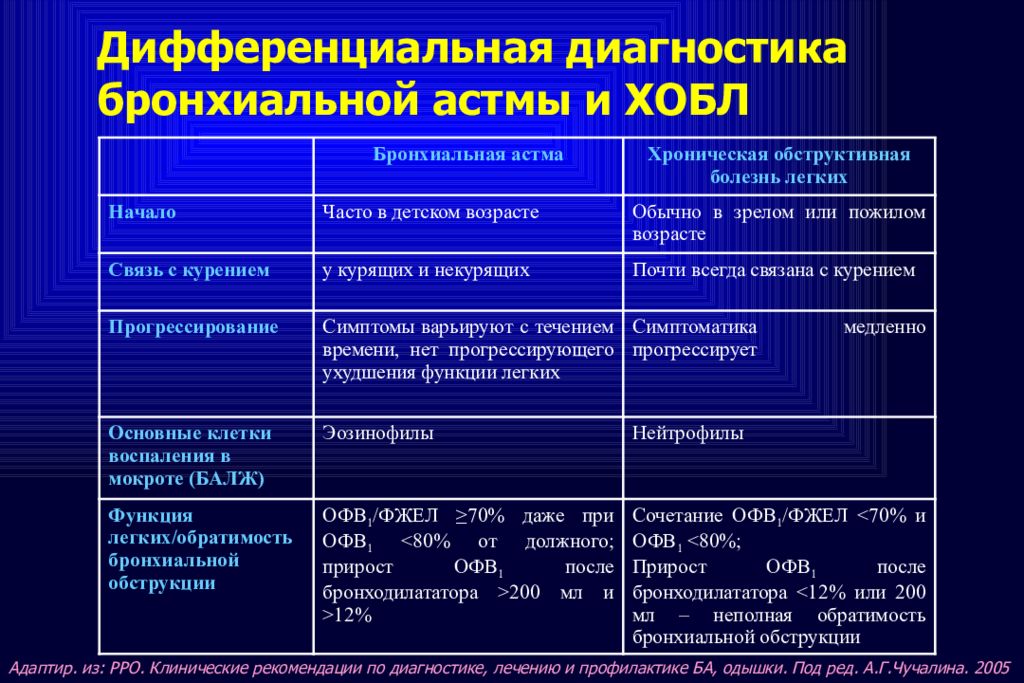 Обострение возникает в определенные фазы менструального цикла.
Обострение возникает в определенные фазы менструального цикла. Как самостоятельный вариант наблюдается в 3-5% , когда нет признаков аллергии, инфекции, нарушении функций эндокринной и нервной системы.
Как самостоятельный вариант наблюдается в 3-5% , когда нет признаков аллергии, инфекции, нарушении функций эндокринной и нервной системы. д. (при дисгормональной астме)
д. (при дисгормональной астме)