«Ни кашля, ни боли в легких – я абсолютно ничего не чувствовал». Пациенты с коронавирусом рассказывают о болезни
Павел Пуськов, коммерческий директор крупной производственной компании, – один из первых украинцев, который перенес коронавирусную инфекцию. Второго марта он вернулся в Киев из Парижа и сразу же почувствовал недомогание, сходное с ОРВИ (острая респираторная вирусная инфекция). Павел сделал анализ на коронавирус в частной клинике, но его экспресс-тест дал негативный результат.
«Мне поставили диагноз «ринит» или «синусит», – рассказывает Пуськов. – Я лечился абсолютно не от COVID-19. И когда второй раз у меня поднялась температура, у меня не было ни кашля, ничего. Лор-врач опять же не диагностировал потенциально, что я могу болеть COVID-19, хотя я говорил, что был за границей».
Павел пил антибиотики, лекарства от лихорадки и от гриппа и, по его словам, долгое время чувствовал себя «нормально».
«Я на протяжении всего лечения чувствовал себя нормально, ровно. У меня не было ни кашля, ни боли в легких, то есть я абсолютно ничего не чувствовал», – говорит он. Лишь спустя 12 дней, после компьютерной томографии легких, у него обнаружили двустороннюю пневмонию. К тому времени температура у Павла уже несколько дней не спадала ниже 38 градусов.
Пуськова госпитализировали в Александровскую больницу Киева, и только там врачи впервые начали подозревать у него коронавирус.
«Ну реакция первично была – страх, – честно признается Пуськов. – Потом пришли осознание ситуации и благодарность: Александровская больница мне очень понравилась. Там были врачи высочайшего класса, профессионалы. Они там как на войне, действительно».
«Меня поместили в отдельную палату, врачи отдельно заходили ко мне с улицы, делали процедуры. Потом выходили, снимали с себя эти халаты, маски и уже в отделение выходили без одежды, которая могла со мной контактировать», – описывает Павел.
Сейчас Павла уже выписали, он находится дома и ежедневно информирует соседей, коллег и знакомых о своем состоянии.
За историей Павла следил видеооператор Виктор Фантаев. Но то, что заболеет сам, несмотря на все меры предосторожности, он даже и представить себе не мог.
«Я постоянно обливал руки антисептиком – вы, наверное, знаете, что они от него сохнут ужасно. Постоянно носил маску, жена пошила, которая утюжилась постоянно, – рассказывает Фантаев. – То есть эта маска не носилась формально. Она утюжилась, была правильно сделана, в ней было достаточно слоев».
Так же как у Павла Пуськова, экспресс-тест на коронавирусную инфекцию у Виктора Фантаева показал негативный результат. И только через шесть дней высокой температуры, сильного кашля, боли в горле и ломки во всем теле Виктора госпитализировали в больницу и сделали ему ПЦР-тест.
«У меня был небольшой испуг, когда сказали, что диагноз подтвердился. Я до последнего был уверен, что я просто сильно заболел и что это может быть обычный грипп, – говорит Фантаев. – Я до последнего скептически к этому относился, потому что у меня все симптомы указывали на обычное переохлаждение. И я так себя и ощущал».
Когда Фантаева госпитализировали в инфекционное отделение 4-й больницы Киева, он опубликовал видео из палаты, где жаловался на условия, и немедленно прославился на всю страну.
«Это просто был кошмар, – говорит Виктор. – Я ложусь, а спина у меня сгибается. Лежать невозможно, очень сильная боль. Я поспал одну ночь, у меня начала дико болеть спина».
Вскоре Фантаева переселили в специальный бокс, где лежали пациенты уже с подтвержденным диагнозом «коронавирусная инфекция». Там он продолжил снимать репортажи и рассказывать о том, как его лечат. Сейчас ему гораздо лучше, но Виктор все еще находится в инфекционной больнице: ждет результатов повторного ПЦР-теста на коронавирус.
Межрёберная невралгия: симптомы и лечение заболевания в Москве
Что такое межрёберная невралгия?
Начнём с того, что межрёберная невралгия – это не болезнь. Так называют боль, которая возникает при воздействии на межрёберные нервы различных патологических факторов, например, герпетической инфекции, опухолей, травм, грыжи диска, протрузии, остеохондроза и пр.
Межрёберная невралгия, миалгия, миозит, миофасциальный синдром, остеохондроз, грыжа диска, протрузия и множество других терминов — это не синонимы. Это названия конкретных, патологий, которые имеют свои особенности и отличия. А, раз они отличаются, значит и подход к ним тоже должен быть разным, иначе толку от лечения не будет.
В общем, термин межрёберная невралгия не следует использовать, как попало, и называть так все боли в данной области — не стоит.
Межрёберная невралгия у женщин & Межрёберная невралгия у мужчин.
Межрёберная невралгия у мужчин встречается так же часто, как и у женщин, но, при этом, межрёберная невралгия у женщин имеет свои особенности. Например, женщины часто воспринимают боли при межрёберной невралгии, как проявление болезни молочных желёз, а не как невралгию. И понятно, что такие мысли способны вызвать лишь дополнительную тревогу и беспокойство. Но, утешает одно – хотя патология молочных желёз, действительно, встречается часто, но, даже при её наличии, подавляющее большинство болей связано не с ней, а с позвоночником, нервами и мышцами. Это не отменяет периодические осмотры у маммолога, но говорит о том, что паниковать, никогда, не стоит. И самое главное, имейте в виду, что в медицине есть такое понятие — болезнь «под маской», когда одна болезнь маскируется другой. В чём коварство этой проблемы, давайте рассмотрим на нашем примере.
Дорогие женщины, лучший совет при болях в этой области – обращайтесь сразу к двум специалистам. Маммолог придаст вам уверенность и снимет опасения, а мануальный терапевт – вылечит межрёберную невралгию. Ведь, как мы уже сказали, мануальный терапевт – это ключевой врач при межреберной невралгии. Такой подход — самый разумный. Он сбережёт вам и время, и нервы.
Межрёберная невралгия у мужчин тоже имеет свои особенности, и не всегда это отличия. Например, очень схожи психологические аспекты. Так, если у женщин межрёберная невралгия чаще протекает под маской патологии молочных желёз, то у мужчин – под маской болезней сердца. Кстати, именно «маскировка» под болезни сердца отличает левую межрёберную невралгию от межрёберной невралгии с правой стороны. А знаете, как отличить межрёберную невралгию от сердечного приступа в домашних условиях? Очень просто. Сердечная боль снимается нитроглицерином, а невралгия — нет.
Кстати, именно «маскировка» под болезни сердца отличает левую межрёберную невралгию от межрёберной невралгии с правой стороны. А знаете, как отличить межрёберную невралгию от сердечного приступа в домашних условиях? Очень просто. Сердечная боль снимается нитроглицерином, а невралгия — нет.
По статистике, межреберная невралгия слева в области сердца одинаково часто вызывает ложную тревогу, как у мужчин, так и у женщин. Причём, у женщин «под подозрение» попадает и сердце, и молочная железа. А, вот, правая межрёберная невралгия «подозрительна» только женщинам. Мужчины сразу понимают, что это — межрёберная невралгия.
Симптомы межрёберной невралгии
Считается, что главный симптом межрёберной невралгии — это боль в межреберье. Но, как отличить межрёберную невралгию по одному, пусть даже такому яркому, симптому? Ведь боль в рёбрах встречается и при других патологиях. Очевидно, что для точного диагноза нужно больше признаков межреберной невралгии. Поэтому мы решили рассказать о симптомах и причинах межреберной невралгии более подробно.
Название межрёберные нервы говорит само за себя. Они, действительно, расположены между рёбрами. Начинаясь от позвоночника, они охватывают грудную клетку с двух сторон. Пострадать от небольшого или даже среднего ушиба межрёберный нерв не может, так как он находится глубоко под ребром. Поэтому механической причиной межреберной невралгии могут стать серьёзные травмы, например, перелом; опухоль, сдавливающая нерв, либо дистрофическая патология позвоночника — остеохондроз, грыжа и протрузия диска.
Кроме механических, существуют ещё инфекционные причины межреберной невралгии, чаще всего — герпетическая инфекция. В силу своих особенностей она часто поражает эти нервы. Герпес, как признак межреберной невралгии, легко распознать по характерным высыпаниям, совпадающим с зоной боли.
Таким образом, причины межреберной невралгии бывают инфекционными и механическими. А, вот, связь межреберной невралгии и дыхания – это миф. Помните, в начале статьи мы говорили про разницу между настоящей межрёберной невралгией и тем, что, многие люди, ошибочно считают таковой. Например, появление межреберной невралгии после простуды – это, вовсе, не невралгия, а миофасциальный синдром. Если вы не в курсе — миофасциальный синдром – это болезнь мышц, при которой в мышцах образуются небольшие болезненные участки — триггерные точки. Эти точки, длительное время, могут находиться в латентном состоянии и никак себя не проявлять. Но, стоит им активироваться, как тут же возникает боль. Самым частым фактором активации триггерных точек является перегрузка поражённых мышц. Межрёберные мышцы относятся к дыхательным мышцам, так как, они участвуют в акте дыхания. Кашель – это форсированный выдох. Поэтому межреберная невралгия при кашле или после простуды – это не невралгия, как ошибочно думают многие, а миофасциальный синдром, спровоцированный перегрузкой дыхательных мышц от кашля. Кстати, косвенным признаком того, как отличить межреберную невралгию от миофасциального синдрома является продолжительность болезни. Настоящая межреберная невралгия долго лечится. Особенно, если она вызвана переломом или опухолью. А миофасциальный синдром имеет более короткий период лечения. Но сказать точно, сколько длится межреберная невралгия, не видя пациента – невозможно, Во-первых, нужно убедиться, что это именно межрёберная невралгия, а не какая-то иная патология, а, во-вторых, всё зависит от ситуации. Согласитесь, невралгия от герпеса и от перелома будут иметь совершенно разные сроки лечения.
А, вот, связь межреберной невралгии и дыхания – это миф. Помните, в начале статьи мы говорили про разницу между настоящей межрёберной невралгией и тем, что, многие люди, ошибочно считают таковой. Например, появление межреберной невралгии после простуды – это, вовсе, не невралгия, а миофасциальный синдром. Если вы не в курсе — миофасциальный синдром – это болезнь мышц, при которой в мышцах образуются небольшие болезненные участки — триггерные точки. Эти точки, длительное время, могут находиться в латентном состоянии и никак себя не проявлять. Но, стоит им активироваться, как тут же возникает боль. Самым частым фактором активации триггерных точек является перегрузка поражённых мышц. Межрёберные мышцы относятся к дыхательным мышцам, так как, они участвуют в акте дыхания. Кашель – это форсированный выдох. Поэтому межреберная невралгия при кашле или после простуды – это не невралгия, как ошибочно думают многие, а миофасциальный синдром, спровоцированный перегрузкой дыхательных мышц от кашля. Кстати, косвенным признаком того, как отличить межреберную невралгию от миофасциального синдрома является продолжительность болезни. Настоящая межреберная невралгия долго лечится. Особенно, если она вызвана переломом или опухолью. А миофасциальный синдром имеет более короткий период лечения. Но сказать точно, сколько длится межреберная невралгия, не видя пациента – невозможно, Во-первых, нужно убедиться, что это именно межрёберная невралгия, а не какая-то иная патология, а, во-вторых, всё зависит от ситуации. Согласитесь, невралгия от герпеса и от перелома будут иметь совершенно разные сроки лечения.
Отдельно нужно сказать про, так называемые, ложные симптомы межрёберной невралгии. Напряжение мышц, мышечные подёргивания, усиление болей при кашле, чихании, поворотах туловища; вынужденное положение тела для облегчения боли, потливость, повышенное давление и ряд других симптомов не являются признаками межреберной невралгии, хотя ей их часто приписывают. Эти симптомы относятся к схожим с невралгией патологиям. Уметь различать схожую патологию — это один из основных навыков врача, которому специально обучают, и который позволяет врачу ставить точный и правильный диагноз. Остаётся лишь напомнить, что врач по межреберной невралгии – это мануальный терапевт, а ещё лучше – мануальный терапевт-невролог.
Эти симптомы относятся к схожим с невралгией патологиям. Уметь различать схожую патологию — это один из основных навыков врача, которому специально обучают, и который позволяет врачу ставить точный и правильный диагноз. Остаётся лишь напомнить, что врач по межреберной невралгии – это мануальный терапевт, а ещё лучше – мануальный терапевт-невролог.
Лечение межрёберной невралгии
Лечение межрёберной невралгии зависит от того, чем она вызвана. Статистика утверждает, что подавляющее большинство болей в этой области вызваны механическими причинами — патологией позвоночника и мышц — остеохондрозом, грыжей диска, протрузией, миалгией и миофасциальным синдромом. Поэтому ответ на вопрос, как лечить межрёберную невралгию – очевиден. Раз большинство причин — механические, то и устранять их следует механическим путём. Это значит, что лучшим способом лечения грудной межрёберной невралгии является мануальная терапия. Причём, не обычная, а мягкая мануальная терапия, которая не только мягче, но и гораздо эффективнее, чем простое вправление позвонков. Мягкая мануальная терапия действует исключительно мягко и деликатно. Главное её достоинство – безопасное устранение мышечных зажимов, которые «защемляют» нерв и закрепощают позвоночник. Вот почему мануальный терапевт – это основной врач по межреберной невралгии. В тех случаях, когда проблема имеет запущенный характер, мануальную терапию можно дополнять лекарствами и физиотерапией.
Лечение межрёберной невралгии при герпетическом поражении требует параллельного лечения у дерматолога. Редкие и тяжёлые формы, вызванные переломами и опухолями, относятся к высокотехнологичной и дорогостоящей медицинской помощи, которая осуществляется по государственным программам в специализированных клиниках.
Как снять боль при межрёберной невралгии, если человек оказался вдали от полноценной медицины и поблизости — только аптека? Боль при острой межрёберной невралгии лучше всего снять с помощью сочетанного применения нестероидных и стероидных противовоспалительных средств. Но, обращаем ваше внимание – при первой возможности покажитесь специалисту. Это нужно сделать, даже если боль полностью прекратится. В ваших интересах быть уверенным, что за болью и межрёберной невралгией не кроется ничего более серьёзного.
Но, обращаем ваше внимание – при первой возможности покажитесь специалисту. Это нужно сделать, даже если боль полностью прекратится. В ваших интересах быть уверенным, что за болью и межрёберной невралгией не кроется ничего более серьёзного.
Коронавирус в Украине — врач объяснил, почему прыгает температура и болит между лопатками — Коронавирус
Врач Ровенской областной детской больницы Павел Сильковский рассказал о течении COVID-19. Медик объяснил, почему у больного — частые прыжки температуры, почему болит в груди и в пояснице и что делать в таких случаях.
БОЛЬ МЕЖДУ ЛОПАТКАМИ
«Если во время болезни на COVID-19 вы чувствуете, что болит между лопатками, внизу спины, в области грудной клетки, это не значит, что у вас тяжелая пневмония и нужно вызвать скорую. Легкие не болят. Болят мышцы вследствие вирусной интоксикации. Но это не страшно и пройдет», — рассказал врач на своей странице в Facebook.
ТЕМПЕРАТУРА
Павел Сильковский отметил, что не нужно паниковать, когда у больного COVID-19 происходят прыжки температуры. Это может длиться до двух недель и это нормальная реакция организма на болезнь.
«Если утром температура 36,7, а к вечеру 37,9, на следующий день нормальная, а потом 38,5, это не значит, что болезнь прогрессирует и нужно писать завещание. Температура при COVID-19 может прыгать туда-сюда примерно 2 недели, даже если в какие-то дни она уже нормальная и вы подумали, что все прошло. Это нормальная работа организма во время болезни», — уверяет врач.
КАШЕЛЬ И БОЛЬ В ГРУДИ
Медик также объясняет, что во время болезни кашель очищает легкие, поэтому его не нужно бояться.
«Если было покашливание и затем начался сильный кашель, а еще температура и болит грудная клетка, это не значит, что легкие распадаются и вы становитесь жертвой коронавируса. В легких много пораженных вирусом и убитых организмом клеток, от которых нужно освободиться, а на их место регенерировать новые качественные. И кашель — это естественный процесс очистки от мусора, который собрался в легких. Кашляйте на здоровье! «, — говорит Павел Сильковский.
И кашель — это естественный процесс очистки от мусора, который собрался в легких. Кашляйте на здоровье! «, — говорит Павел Сильковский.
СОВЕТЫ
Также медик отметил, что при наличии всех этих симптомов не нужно впадать в панику, ведь она только может навредить.
«Все описанные и неописанные симптомы, вместе с потоком тревожной информации, желанием жить и паническими настроениями делают в голове такой каламбур, что хочется кричать, плакать, ломиться в больницу и делать другие необдуманные поступки. Но это лишнее. А что нужно?
Нужно взять пульсоксиметр и измерить себе кислород. Если он 95 и выше, то успокоиться и дальше много пить, дышать свежим воздухом и двигаться. Даже если это десятый или двенадцатый день заболевания. Температура поскачет и придет в норму, боли стихнут, кашель запокоиться, диарея прекратится и неестественная слабость постепенно исчезнет. А если кислород имеет тенденцию к снижению, тогда, конечно, к врачу», — советует Павел Сильковский.
Медик добавляет, что несмотря на всю серьезность ситуации с коронавирусом в Украине, «абсолютное большинство молодых и пожилых людей преодолевают болезни и живут дальше».
«И так, по моим собственным наблюдениям, иммунитет после болезни достаточно устойчив. И я думаю, что уже через несколько месяцев эта волна пойдет на спад. А пока держим оборону и помогаем другим. Удачи!», — сказал врач Павел Сильковский.
Напомним, врачи дали советы, как правильно лечить коронавирус дома и нужно ли делать КТ легких.
Как восстанавливаться после COVID-19 | Статьи клиники Медсервис
COVID-19 — новое заболевание, человечество столкнулось с ним всего несколько месяцев назад. Вирус мутирует и крепнет, болезнь «набирает обороты», заболевают родственники, коллеги, друзья. У некоторых болезнь протекает легко, почти без симптомов. А кто-то болеет длительно и тяжело. Но в любом случае возникает вопрос как вернуться к привычному образу жизни, физическим нагрузкам.
Слабость, рассеянное внимание, апатия или даже паника – это далеко не полный перечень того, что с чем приходится иметь дело. Иногда осложнения, которые оставляет после себя вирус, могут привести и к более серьезным последствиям.
К концу октября 2020 года, по официальным данным, в Удмуртии переболело более 8000 человек. Для многих из тех, кто официально получил статус «COVID-отрицательный», борьба с новой инфекцией еще не закончена. Люди не чувствуют себя здоровыми. Разберемся почему это происходит и как вернуть себе былое качество жизни.
Почему после коронавируса долго держится слабость и появляется одышка
Наша жизнь, хотим мы этого или нет, разделилась на «до» и «после». Симптомы коронавируса сегодня известны всем, так же, как и способы обследования и лечения. Об этом много говорят и пишут. Каждый знает, что надо пережить две-три недели, и вирус исчезает из анализов, а значит должно прийти долгожданное выздоровление.
Но многие пациенты так и «застревают» на том же уровне самочувствия, которое у него было во время болезни. Болят все мышцы, сохраняется усталость, голова не соображает, особенно тяжело даются физические нагрузки, даже незначительные. Вышел человек на работу с больничного, а вечером приходит домой, без сил падает и даже прием пищи становится проблемой. Или, оказывается, что привычное мытьё посуды превратилось в физическую нагрузку. Казалось бы, лечение длилось почти месяц, должно быть все в порядке, но самочувствие плохое, даже очень.
С такими жалобами всё чаще сталкиваются на приёме доктора клиники Медсервис, Ижевск. И сейчас врачи точно знают, с чем это связано. Люди, перенесшие COVID-19, неизбежно сталкиваются с ухудшением работы легких после перенесенной пневмонии. Это влечет за собой нарушение кислородного обмена в тканях организма, от чего страдают внутренние органы и структуры, в частности, сердце и костно-мышечный аппарат, эндокринная и нервная системы.
В результате:
- усиливается слабость во всем теле, пациент быстро чувствует переутомление;
- даже умеренная физическая нагрузка вызывает затруднения
- снижается работоспособность;
- появляется одышка;
- трудно дышать полной грудью.
Угроза для сердечно-сосудистой системе
Мы все уже поняли, что коронавирус — болезнь серьезная, которая наносит вред не только органам дыхания. Серьёзно поражается и сердечно-сосудистая система. Одно из самых грозных и распространенных осложнений COVID-19 — васкулит, воспаление мелких сосудов.
Это заболевание особенно опасно тем, что может развиться не сразу, а спустя некоторое время после начала заболевания. Вирус поражает, внутреннюю оболочку сосудов — эндотелий. Сопровождается такое воспаление повышением вязкости крови и закупоркой мелких сосудов, образовавшимися сгустками или тромбами. А сосуды пронизываю всё тело, а значит, появиться такое воспаление может в любом органе, и там появятся нарушения.
Страдать могут мозг, кишечник, почки. Одно из самых уязвимых мест – миокард или сердечная мышца. Сердце требует для нормальной работы хорошего кровоснабжения и питания. Появившееся воспаление, миокардит, вызывает:
- слабость, снижение работоспособности, повышенную утомляемость;
- частое сердцебиение, нарушение ритма сердца;
- боли в грудной клетке.
Если вас беспокоит ваше состояние после перенесённой вирусной инфекции, и оно осложняет привычную жизнь, обратитесь к врачу. Важно знать, чем раньше Вы начнёте реабилитацию, тем меньше последствий на организм окажет вирус.
Диагностика и реабилитация после коронавируса
Доктора клиники Медсервис, Ижевск, имеют достаточную квалификацию и опыт, чтобы помочь восстановить нарушенные функции организма. Нужно обратиться за помощью к терапевту, кардиологу или неврологу. Поверьте, это только на первый взгляд усталость и плохое самочувствие исключительно личные ощущения. Они могут быть признаками серьезных осложнений, возникающих после перенесенных вирусных заболеваний.
Нужно обратиться за помощью к терапевту, кардиологу или неврологу. Поверьте, это только на первый взгляд усталость и плохое самочувствие исключительно личные ощущения. Они могут быть признаками серьезных осложнений, возникающих после перенесенных вирусных заболеваний.
После коронавирусной пневмонии, как и после любой другой, необходим рентгеновский контроль через один, три и 12 месяцев после окончания лечения. В нашей клинике работает современный рентгеновский компьютерный томограф, позволяющий выявить даже самые маленькие изменения в легких и бронхах.
При одышке, сохраняющемся кашле, удушье и других подобных жалобах, необходим контроль за функцией внешнего дыхания. Для диагностики респираторных (дыхательных) нарушений и контроля за функцией внешнего дыхания наших пациентов мы пользуемся современным спирографом. Аппарат позволяет проводить все необходимые исследования и пробы. На основании обследования доктор составит для вас индивидуальную программу реабилитации (восстановления).
Клиника Медсервис располагает современным, высокотехнологичным оборудованием, которое поможет врачам выяснить причину вашего недомогания и назначить необходимый курс восстановления (реабилитации). Для пациентов, перенесших коронавирусные инфекцию нашими врачами разработаны реабилитационные программы, учитывающие современный опыт в области лечения коронавирусной инфекции.
Справки и запись на прием осуществляются по телефонам 550-300 и 350-300.
Вопросы Вы можете задать, перейдя в раздел Вопрос-ответ.
Ранние признаки рака легких — клиника «Добробут»
Рак легких — опасное для жизни заболевание; в развитых странах — наиболее часто встречающаяся злокачественная опухоль. В мире ежегодно регистрируют около одного миллиона новых случаев. Основной причиной развития рака легких считается курение.
Дым сигарет содержит десятки канцерогенов, никотин может подавлять работу иммунной системы, которая защищает наш организм. Эта болезнь требует длительного и очень сложного лечения именно потому, что ее часто диагностируют на поздних стадиях.
Чтобы вы не пропустили развитие рака легкого и вовремя обратились к специалистам, мы расскажем о девяти ранних симптомах. Также вы узнаете, как мы можем помочь людям с высоким риском заболевания.
1. Кашель, который не прекращается
Будьте настороже, если кашель у вас надолго задерживается. Кашель, связанный с холодной погодой или респираторной инфекцией, пройдет через неделю или две, но постоянный, длительный может быть симптомом рака легких.
Не испытывайте соблазна уклониться от визита к врачу. При этом не важно, какой у вас кашель — сухой или продуцирует слизь. Немедленно обратитесь к онкологу. Вам назначат необходимые обследования.
2. Изменение кашля
Обратите внимание на любые изменения в хроническом кашле, особенно если вы курите. Если вы чаще кашляете, или ваш кашель стал глубже, или хриплым, или вы кашляете кровью, слизью, пришло время посетить врача.
Если такие симптомы испытывают члены вашей семьи или знакомые, друзья, тоже предположите им посетить специалиста.
3. Изменение дыхания
Одышка — также возможный симптом рака легких. Изменения дыхания могут возникать, если опухоль блокирует или сужает дыхательные пути.
Сделайте для себя отметку, если заметите, что чувствуете изменения дыхания. Если вам трудно дышать после подъема по лестнице или каких-то движений, которые вам раньше давались легко, не игнорируйте эти признаки.
4. Боль в области грудной клетки
Рак легких может вызвать боль в груди, плечах или спине, которая не связана с кашлем. Обратитесь к онкологу, если вы заметили какие-либо боли в груди, будь то резкие, тянущие, постоянные или прерывистые.
Отметьте для себя, ограничена ли боль определенной областью или проходит на всей груди. Дискомфорт может возникнуть в результате увеличения лимфатических узлов или метастазов на стенке грудной клетки, плевре или ребрах.
Дискомфорт может возникнуть в результате увеличения лимфатических узлов или метастазов на стенке грудной клетки, плевре или ребрах.
5. Свистящий звук
Если дыхательные пути становятся суженными, заблокированными или воспаленными, легкие производят свистящий звук, когда вы дышите. Такой звук может быть связан и с доброкачественным заболеванием, которое легко поддается лечению. Однако может быть и симптомом рака легких. Поэтому будьте внимательны, не старайтесь себя успокоить и предположить, что «само пройдет». Посетите онколога, чтобы установить причину.
6. Хриплый голос
Если вы сами замечаете существенные изменения в своем голосе, или кто-то вам говорит, что ваш голос стал звучать хрипло, не откладывайте визит к врачу.
Охриплость может быть вызвана простой простудой, но может указывать и на серьезное заболевание, если сохраняется более двух недель. Охриплость, связанная с раком легких, возникает, когда опухоль действует на нерв, который контролирует гортань.
7. Снижение веса
Необъяснимая потеря веса на 5 кг и более может быть связана как с раком легкого, так и с другим типом рака. Не списывайте изменения в весе на осуществление мечты сбросить несколько лишних килограммов. Такое снижение должно стать поводом для визита к онкологу.
8. Боли в костях
Рак легких, который распространился на кости, может вызвать боль в спине
или в других частях тела; боль усиливается ночью. Иногда трудно различать, болят кости или мышцы. Боль в костях часто бывает именно ночью и становится сильнее, если вы двигаетесь.
Кроме того, рак легких иногда ассоциируется с болью в плече, руке или шее, хотя это менее распространено. Будьте внимательны к вашим болям, обсудите их с онкологом.
9. Головная боль
Головные боли могут быть признаком, что рак легких распространился на мозг. Однако не все головные боли связаны с метастазами в мозг.
Иногда опухоль легкого может оказывать давление на верхнюю полую вену. Это большая вена, которая перемещает кровь от верхней части тела к сердцу.
А теперь ответ на главный вопрос — что делать.
Простой скрининг может помочь.
Знайте, что рентгенограмма грудной клетки не эффективна для обнаружения рака легких на ранней стадии.
Результаты специальных исследований доказали, что проведение низкодозовой компьютерной томографии снижает смертность от рака легких на 20 процентов.
Кому мы рекомендуем пройти КТ легких? Людям с высоким риском заболевания:
- 20-летний и более стаж курения;
- возраст от 50 до 80 лет — независимо от курения;
- курение в течение последних 10 лет;
- работа на вредных производствах.
Если вы испытываете какие-либо из перечисленных выше симптомов или отвечаете любым критериям, которые относятся к людям с высоким риском, — посетите клинического онколога. Обсудите со специалистом возможность проведения скрининга с использованием низкодозовой компьютерной томографии.
В Онко Консалтинг Центре вы пройдете обследование безопасно и комфортно на оборудовании мирового класса. Скрининг низкодозовой КТ может оказаться очень полезным для вас.
Запишитесь на консультацию: 0-800-75-60-65; 067-41-461-31; 095-285-98-00; 073-262-98-00.
Диастаз (расхождение) прямых мышц живота
Заболевание, о котором пойдет речь, встречается приблизительно у 1 человека из 100, причем больше всего ему подвержены женщины, особенно после родов.
Диастаз прямых мышц живота – расхождение или ослабление волокон апоневрозов, образующих «белую линию» вертикально посередине живота, в которой находится пупок. Прямые мышцы при этом расходятся в стороны. У тех, кто занимается спортом и следит за своей фигурой, данные мышцы видны в виде так называемых «кубиков». А апоневроз – это плотная оболочка прямых мышц. При формировании диастаза прямых мышц живот приобретает «круглую» форму, происходит увеличение объема брюшной полости. Органы брюшной полости начинают из-за этого смещаться относительно их точек фиксации, меняются их анатомические взаимоотношения, нарушается их функция. Поэтому диастаз является не только косметическим дефектом, но и приводит к развитию множества хронических заболеваний и снижает качество жизни больных.
Поэтому диастаз является не только косметическим дефектом, но и приводит к развитию множества хронических заболеваний и снижает качество жизни больных.
Любые причины, после которых повышается давление в полости живота – надсадный кашель, тяжелая работа, хронические запоры, подъем тяжестей, ожирение по мужскому типу, с формированием «пивного живота».
Какие факторы риска у женщин?Помимо перечисленных — кесарево сечение (травма апоневроза), ранние интенсивные тренировки и тяжелая работа после родов.
Кроме того, есть пациенты, которые с рождения имеют дефекты связок и сухожилий, это приводит к грыжам и диастазу.
Классификация и проявленияЕсть три степени диастаза прямых мышц живота, в зависимости от величины расхождения:
- До 7 сантиметров. Часто наблюдается у женщин после родов, мало изменяет внешний вид живота. Сопровождается тупыми болями в подложечной области, одышкой при ходьбе, тошнотой, вздутием живота и запорами.
- От 7 до 10 сантиметров. Боковые мышцы расслаблены, живот обвисает, в положении лежа явно видно углубление.
- Более 10 сантиметров. Серьезный эстетический дефект. Слабые мышцы пресса, увеличенный объем брюшной полости. Помимо того, развивается опущение органов. Это сопровождается запорами, одышкой, нарушениями мочеполовой системы, болями в животе. Помимо того могут возникнуть пупочные грыжи или грыжи белой линии. Это требует срочной хирургической операции.
При первых признаках появления диастаза следует обратиться к врачу, ведь гораздо легче справиться с болезнью, пока она не привела к тяжелым последствиям.
Самостоятельно диастаз не исчезает, а только прогрессирует со временем. И если при первой его стадии проблему иногда можно исправить с помощью специально подобранных упражнений, то в более запущенных случаях нужно хирургическое вмешательство.
Способы оперативного леченияДелятся на традиционные и малоинвазивные.
Традиционные вмешательства
При проведении традиционных операций на стенке живота делают длинный разрез. После того, как диастаз будет исправлен, необходима долгая реабилитация. Первые три месяца есть ограничения по подъему тяжестей и занятиям спортом. Еще один серьезный недостаток традиционных вмешательств – риск рецидива и осложнений.
Малоинвазивные вмешательства
Эндоскопические методики избавления от диастаза наиболее предпочтительны в настоящее время. Причины просты: короткое пребывание в стационаре, отсутствие болевых ощущений и заметных рубцов, быстрая возможность вернуться к привычному ритму жизни.
Кроме того, эндоскопические методики редко ведут к рецидиву болезни, это всего 1% всех случаев. Есть возможность и совместных операций – например, удалить кисту яичника. Инструменты при этом вводятся через небольшие проколы брюшной стенки.
У пациенток, перенесших кесарево сечение с горизонтальным рубцом внизу живота при выполнении эндоскопической операции рубец иссекается и накладывается новый шов косметическим швом. Таким образом, количество рубцов на животе остается прежним, а форма его становится правильной.
Эндоскопическое устранение дефекта проводится или под общим наркозом, или под эпидуральной анестезией. Это позволяет выполнять такую операцию у людей с тяжелыми сопутствующими заболеваниями или у пожилых пациентов. В течение месяца после вмешательства рекомендуется использовать бандаж.
Вставать с постели можно уже в день операции. На следующий день после операции пациент самостоятельно уходит домой, а еще через 8-9 дней приходит на контрольный осмотр и снятие швов.
В «МаксКлиник» есть все, созданы все условия что необходимо для малоинвазивного лечения диастаза. Работают опытные специалисты. Своевременное обращение к врачу позволит как можно быстрее избавиться от болезни без осложнений и с достижением наилучшего косметического и функционального эффекта.
Истории казанцев, переболевших коронавирусом | sntat.ru
Узнала случайно
Жительница Казани Карина переболела коронавирусной инфекцией летом. При этом явных симптомов в начале болезни никаких не было, разве что слегка поднималась температура, но девушка списала ее на обычную ОРВИ.
«Мне нужно было пройти медосмотр. Когда я пошла на флюорографию, мне сказали, что у меня поражено левое легкое, заметили черное пятно. Меня тут же отправили к врачу, где мне выписали лекарства», — рассказала Карина.
Чтобы провести более тщательное обследование, девушку отправили на компьютерную томографию. Тогда результаты показали, что легкие были поражены на 20%.
«Вместе с температурой у меня был сильный кашель. При этом грудь у меня вообще не болела. В итоге мне поставили внебольничную пневмонию», — рассказала девушка.
На лечение пневмонии ушло несколько недель, но даже после курса антибиотиков девушку продолжали мучить сильные приступы кашля.
«Анализ на Covid-19 был отрицательным. Но я в это не верю, потому что мне поставили внебольничную пневмонию. Позже я сдала тест на антитела, результат пришел положительный. Это значит, что я болела коронавирусом», — уверена девушка.
Сильный кашель
Руслан заразился коронавирусом на работе в начале осени. Почти сразу у молодого человека пропало обоняние, спустя пару дней появился сильный изнуряющий кашель.
«Не помогало ничего. Начал пить отхаркивающие лекарства, но и они мне не помогали», — вспоминал Руслан.
Парень добавил, что кашель был настолько сильный, что невозможно было ни есть, ни спать. Потом начала подниматься температура, появилась слабость, и тогда он решил обратиться к врачу. Парня отправили на компьютерную томографию. Результат — 25-процентное поражение легких.
«Я очень удивился — как так? У меня столько друзей переболело коронавирусом, однако от них я не заразился. Я сразу понял, что подцепил ковид от коллеги по работе», — рассказал Руслан.
Как вспоминал молодой человек, ему сразу же выписали курс антибиотиков. На лечение ушло почти две недели, однако вкус и обоняние не вернулись полностью до сих пор.
Несмотря на то что в самой поликлинике молодой человек анализы не сдавал, он уверен, что переболел именно коронавирусом. Спустя время он сдал тест на антитела, который показал их наличие.
«Было ощущение, что в горло запихнули вату»
45-летняя жительница Казани Альбина рассказала, что почувствовала первые симптомы коварной болезни прямо на работе. Женщина заметила, что у нее покраснели глаза и начался жар. Казалось бы, банальное ОРВИ, если бы не одно «но».
«Начался противный сухой кашель. Было ощущение, что мне запихнули в горло вату. Я никак не могла откашляться, было тяжело дышать. А на следующий день у меня резко пропало обоняние, я перестала чувствовать вкусы», — вспоминала переболевшая коронавирусом.
Несколько дней у женщины поднималась температура, появилось жжение в груди, вдобавок ко всему у нее началась диарея.
«Боль в груди была не обычная: тянущая, иногда покалывало», — вспоминала Альбина.
При этом все симптомы сопровождались сильной слабостью.
«Утром я не могла поднять себя с кровати, в течение дня невозможно было что-либо делать. Дело доходило до того, что тряслись руки и коленки», — рассказала Альбина.
В результате женщина обратилась к врачу. Ее направили на флюорографию, которая показала 20-процентное поражение легких. Альбине сразу же выписали двухнедельный курс антибиотиков, противовирусные препараты и порекомендовали делать дыхательную гимнастику.
«Сначала мне просто ставили вирусную пневмонию. Только после того, как я прошла компьютерную томографию, мне поставили ковид», — добавила Альбина.
При этом от болезни Альбина не отошла до сих пор. Женщину все так же мучают приступы сухого кашля и сильные головные боли.
«С тех пор мучают страшные головные боли, от которых просыпаюсь ночью и не могу уснуть. Никакие таблетки не помогают. Теперь я наблюдаюсь у невролога», — рассказала Альбина.
Никакие таблетки не помогают. Теперь я наблюдаюсь у невролога», — рассказала Альбина.
Жителям Казани женщина советует прислушиваться к своему организму, и даже при легком недомогании лучше не медлить — обратиться к врачу и начать лечение.
«При этом лучше всего начать принимать витамин С. И не тот, который продается в виде аскорбиновой кислоты в аптеках подешевле. Маленькая доза не поможет. Лучше сразу покупать тысячную дозу, чтобы не довести болезнь до тяжелой формы», — советует Альбина.
«Эти ощущения ни с чем не спутаешь»
Гульнара переболела коронавирусом в начале лета. Девушка почувствовала, как у нее пропали вкус и обоняние, после чего она сразу же обратилась к врачу.
«В первый день болезни у меня поднялась температура. Ломило всё тело, болели мышцы и суставы. Жуткая слабость. Было такое состояние — то есть силы, то они резко пропадают», — рассказала свою историю болезни девушка.
По словам Гульнары, дело до воспаления легких не дошло — девушка в первые же дни обратилась к врачу. Ей сразу же выписали капли в нос и противовирусные.
«Врач мне объяснила, что обязательно нужно было брызгать капли в нос, чтобы быстрее восстановились рецепторы», — сказала девушка.
Гульнара уверена, что переболела коронавирусом.
«Эти ощущения ни с чем не спутаешь. Сразу можно понять, что это „корона“. Я так никогда не болела», — сказала девушка.
Гульнара посоветовала казанцам при первых симптомах болезни сразу же самоизолироваться и начать лечение. Чтобы не заразить близких, лучше закрыться в отдельной комнате, не контактировать с ними и как можно чаще проветривать квартиру.
Растяжение межреберных мышц — что это такое, причины, обезболивающие
Зимняя погода может вызвать простуду и грипп, а также их раздражающие симптомы, такие как кашель и чихание.
Если бы этого было недостаточно, повторяющееся давление и сотрясение вашего тела при кашле и чихании могло привести к боли в ребрах. Это особенно характерно для пожилых людей, эта боль в ребрах может варьироваться от легкой до сильной и длиться дни или недели.
В этой статье рассказывается, как может возникнуть эта боль и что с ней делать.
Три слоя межреберных мышц прикрепляют ребра друг к другу и лежат между ними. Их функция — помогать дыханию и стабилизировать верхнюю часть тела. Как и любые мышцы или сухожилия в человеческом теле, они могут быть растянуты или повреждены.
Причины растяжения межреберных мышцМногие виды деятельности могут вызвать напряжение межреберных мышц, например, напряжение при скручивании, повторяющиеся движения или падение, но одной из наиболее частых причин напряжения мышц вокруг ребер, особенно у пожилых людей, является кашель или чихание.
Местонахождение боли может варьироваться в любом месте грудной клетки.
См. Также: Чрезвычайные ситуации, связанные с работой: когда обращаться в скорую помощь.
Поскольку определить местонахождение и причину может быть сложно, многие люди будут опасаться проблемы с сердцем или легкими, когда они будут напрягать межреберные мышцы.
Это особенно актуально в тех случаях, когда тяжесть или локализация деформации затрудняют дыхание. Если вы неоднократно кашляли или страдаете от приступа чихания, более вероятно, что вы потянули одну из этих мышц.
Как и любой другой мускул, чрезмерное использование приведет к травме, независимо от того, преднамеренно оно или нет.
Только поход к врачу может правильно диагностировать точную травму. К сожалению, мало что можно сделать с травмами ребер, кроме как обернуть туловище или прописать что-нибудь от боли. В зависимости от тяжести тяги облегчение может наступить через несколько дней или недель.
Если вы получили межреберную травму, только время вылечит ее, но есть кое-что, что вы можете сделать, чтобы облегчить боль и, по крайней мере, не продлить повреждение.
Как уменьшить боль при растяжении межреберных мышц- Во-первых, как и в случае любой мышечной травмы, дайте ему немного отдохнуть.

- Избегайте кашля и чихания или лечите их, чтобы снизить напряжение.
- Не поднимайте и не переносите тяжелые предметы
- Не перекручивайте туловище.
- Используйте лед или холодный компресс, чтобы уменьшить отек поврежденной ткани.
- Пар и тепло также могут помочь уменьшить дискомфорт, особенно по утрам.
- Во время сна постарайтесь по возможности лечь на неповрежденный бок.
Из-за расположения и отсутствия активного лечения растяжения межреберных мышц эти травмы ребер могут раздражать. Кроме того, если вы повредили одну из этих мышц, они более восприимчивы к травмам в будущем.
Помните об опасности сильного кашля или чихания при простуде. Избегайте сильных скручиваний туловища и, надеюсь, вы сможете избежать или предотвратить одну из этих болезненных травм.
Грипп против пневмонии: в чем разница?
У гриппа и пневмонии есть некоторые общие симптомы, но они не совпадают. Знание того, какое заболевание представляет собой заболевание, поможет вам получить своевременную и соответствующую помощь и избежать осложнений.
Когда вы обнаруживаете, что кашляете и у вас поднимается температура, причиной может быть грипп или пневмония. Чтобы получить необходимое лечение и снизить риск серьезных осложнений при любом из состояний, важно понимать разницу между симптомами гриппа и пневмонии.Причины тоже могут быть разными. Грипп вызывается вирусами, но пневмония может быть вызвана вирусами, бактериями или грибками. Также пневмония может развиться как осложнение гриппа.
Аномальная температура тела, озноб и потливость
У вас может подняться температура при гриппе или пневмонии, но снижение температуры тела может наблюдаться у людей с ослабленной иммунной системой и пожилых людей в возрасте 65 лет и старше. Если у вас поднимается температура, грипп может быть 100,4 ° или выше, но он должен длиться 48 часов или меньше.Если температура поднимается до 102 ° или выше и держится дольше, возможно, у вас пневмония. Обе болезни вызывают озноб и потливость.
Обе болезни вызывают озноб и потливость.
Болезненность и боль
Боль в мышцах ног, рук и других мест — обычное явление при симптомах гриппа. Напротив, пневмония обычно вызывает боль в груди. Это особенно заметно при кашле или даже при обычном дыхании. Вы также можете почувствовать боль в ребрах из-за частого сильного кашля.
Кашель
Вы будете кашлять, если у вас грипп или пневмония.Однако кашель при гриппе, скорее всего, будет «сухим» (другими словами, вы не услышите и не почувствуете «хрип» в груди, и, если вы попытаетесь сплюнуть, мокрота не выйдет). При пневмонии, если вы не обезвожены, кашель может вызвать скопление мокроты в легких. Накопление жидкости также может вызвать одышку при пневмонии.
Вялость и слабость
При гриппе и пневмонии вы, вероятно, будете чувствовать чрезмерную усталость и общее чувство слабости.Таких симптомов следует ожидать, поскольку ваша иммунная система работает сверхурочно, чтобы преодолеть эти заболевания.
Заложенность носа и боль в горле
При пневмонии, в отличие от гриппа, ваши носовые пазухи, скорее всего, останутся чистыми. Ваше горло может заболеть из-за чрезмерного кашля, но вы, вероятно, не почувствуете покраснение или воспаление в горле, как при гриппе. Пневмония вызывает инфекцию легких, которая вызывает кашель и затрудненное дыхание, а не симптомы простуды, поражающие нос и горло.
Тошнота и рвота
Если у вас «желудочный грипп» (гастроэнтерит), вы, вероятно, испытаете расстройства пищеварения, такие как судороги, боль и рвота. Они также могут возникать при пневмонии и диарее.
Головная боль и спутанность сознания
Головные боли, иногда сильные, могут возникать как при гриппе, так и при пневмонии. При пневмонии иногда возникают спутанность сознания, проблемы с кратковременной памятью или другие когнитивные изменения, особенно у пожилых людей 65 лет и старше.
Viral vs.Бактериальная пневмония
Различные причины вызывают разные симптомы пневмонии. Вирусная пневмония обычно вызывает более легкие симптомы, такие как сухой кашель и легкая заложенность грудной клетки. Бактериальная пневмония, как известно, вызывает более серьезные симптомы, такие как боль в груди, затрудненное дыхание, высокая или постоянная лихорадка и зеленоватая или желтоватая мокрота. Когда пневмония развивается как осложнение гриппа, скорее всего, это будет бактериальная пневмония, а не вирусная.
Вирусная пневмония обычно вызывает более легкие симптомы, такие как сухой кашель и легкая заложенность грудной клетки. Бактериальная пневмония, как известно, вызывает более серьезные симптомы, такие как боль в груди, затрудненное дыхание, высокая или постоянная лихорадка и зеленоватая или желтоватая мокрота. Когда пневмония развивается как осложнение гриппа, скорее всего, это будет бактериальная пневмония, а не вирусная.
Временной интервал симптома
Вам следует обратиться за медицинской помощью, если ваши симптомы продолжаются более трех-пяти дней, особенно если они тяжелые.Диагностические тесты могут быть выполнены в кабинете врача, чтобы определить, есть ли у вас грипп или пневмония, и какой тип пневмонии у вас может быть. Результаты анализов определят наиболее эффективный курс лечения.
Если вы думаете, что у вас грипп или пневмония, или если вы просто хотите сделать прививку от гриппа, обязательно запишитесь на прием к семейному врачу, позвоните в ARcare по телефону (866) 550-4719 . Мы предоставляем доступную медицинскую и стоматологическую помощь в Арканзасе с 1986 года, и наши сотрудники находятся на связи 24 часа в сутки.
Боль в ребрах от кашля, чихания, дыхания или смеха
Почему дыхание, кашель или чихание могут усиливать боль в ребрах?
Поскольку ребра охватывают очень много органов, боль в ребрах, усиливающаяся при дыхании, кашле, чихании или смехе, может иметь множество причин. Эти причины проще всего разделить на следующие категории.
Легочные
Легкие находятся в непосредственной близости от ребер / грудной стенки и часто являются наиболее частой причиной боли в ребрах, связанной с выдохом или вдохом.Медицинский термин для обозначения такой боли — плеврит или плевритная боль в груди. Плевритная боль связана с большими тканями, называемыми плеврой, которые отделяют легкие от грудной стенки. Один слой плевры окружает легкие, а другой слой плевры выстилает стенку грудной клетки. В нормальных условиях слои скользят или скользят друг относительно друга плавно во время вдоха или выдоха. Однако определенные условия могут вызвать воспаление или раздражение плевры, вызывая трение. В результате два плевральных слоя трутся друг о друга, как наждачная бумага, вызывая боль при любых действиях или движениях, вызывающих расширение легких, таких как кашель, чихание, смех и простое дыхание.Такое раздражение могут вызывать многие типы состояний, в том числе:
В нормальных условиях слои скользят или скользят друг относительно друга плавно во время вдоха или выдоха. Однако определенные условия могут вызвать воспаление или раздражение плевры, вызывая трение. В результате два плевральных слоя трутся друг о друга, как наждачная бумага, вызывая боль при любых действиях или движениях, вызывающих расширение легких, таких как кашель, чихание, смех и простое дыхание.Такое раздражение могут вызывать многие типы состояний, в том числе:
- Воспаление: Воспалительные патогены, такие как вирусы, бактерии и грибки, могут инфицировать плевру и вызывать плевритную боль в дополнение к таким симптомам, как кашель, лихорадка и заложенность носа. Первичная инфекция самого легкого, такая как пневмония, также может распространяться на плевру и вызывать плевритную боль.
- Обструкция: Хроническая или острая непроходимость сосудов легких, особенно в виде сгустка крови (эмболия), может привести к внезапной одышке и боли, усиливающейся при вдохе или выдохе.
Скелетно-мышечный
Мышцы, кости, кожа и мягкие ткани грудной стенки также могут воспаляться или травмироваться, что приводит к боли в ребрах, которая усиливается при определенных действиях.
- Чрезмерное использование: Физическая активность, которая вызывает напряжение и вызывает нагрузку на мышцы груди, например, отжимания или поднятие тяжестей, может привести к болезненности, которая может усилиться при глубоком вдохе, смехе или чихании.
- Воспаление: Воспаление хряща, прикрепляющего ребра к грудины, может привести к состоянию, называемому костохондритом.Костохондрит вызывает боль и болезненность вокруг ребер, которые могут усиливаться при глубоком вдохе или кашле.
- Травматический: Прямая травма грудной стенки может привести к повреждению, например, перелому ребра или разрыва мышц, которые могут проявляться в виде боли в ребрах, которая усиливается при вдохе или выдохе.

Сердечный
Как и в случае с легкими, повреждение или воспаление сердца также может привести к отчетливой плевритической боли, которая возникает внезапно и ощущается преимущественно в передней части грудной клетки.Мешок, называемый перикардом, окружает сердце; см. изображение перикарда здесь. Воспаление перикарда известно как перикардит, и его причиной могут быть инфекции, травмы, системные воспалительные состояния и т. Д. [8].
Этот список не является медицинской консультацией и может неточно отражать то, что у вас есть.
Острый реберно-реберный хондрит (синдром грудной стенки)
Острый реберно-реберный хондрит — это воспаление гибкого хряща, соединяющего каждое ребро с грудиной.Костохондрит вызывается чрезмерным кашлем или перенапряжением верхней части тела, как при тяжелой атлетике.
Нормальное возникновение боли в груди
Иногда боль в груди не является признаком сердечного приступа. Следующие симптомы обычно типичны для более доброкачественных состояний:
Если боль кратковременная, как короткий шок, и сразу утихает, это, скорее всего, из-за травмы, такой как сломанное ребро или растяжение мышцы грудной клетки.
Острая боль в груди, которая улучшается при выполнении упражнений, вероятно, вызвана кислотным рефлюксом или подобным состоянием, и ее можно облегчить с помощью антацидов.
Небольшая острая боль в любом месте грудной клетки, которая фактически усиливается при дыхании, вероятно, вызвана воспалением легких, например пневмонией или астмой.
Настоящий сердечный приступ вызывает сильную иррадирующую боль в груди, которая длится несколько минут; ухудшается при активности; и сопровождается тошнотой, одышкой, головокружением и болью в руках, спине или челюсти. Отведите пациента в отделение неотложной помощи или позвоните по телефону 9-1-1.
Если есть какие-либо вопросы относительно серьезности симптомов, следует как можно скорее обратиться к врачу.
Редкость: Часто
Основные симптомы: Боль в груди, боль в ребрах
Симптомы, которые всегда возникают при нормальном возникновении боли в груди: Боль в груди
Симптомы, которые никогда не возникают при нормальном возникновении боли в груди: тяжелое заболевание, одышка, обморок, сильная боль в груди, давящая боль в груди, повышенное потоотделение, тошнота или рвота
Срочно: Телефонный звонок или личное посещение
Атипичная боль в груди
Атипичная боль в груди описывает ситуация, когда чья-то боль в груди вряд ли связана с заболеванием сердца или легких. Есть много других возможных причин, которые могут объяснить боль в груди, например, боли в мышцах грудной стенки или психологические факторы, такие как стресс и беспокойство.
Есть много других возможных причин, которые могут объяснить боль в груди, например, боли в мышцах грудной стенки или психологические факторы, такие как стресс и беспокойство.
Редкость: Часто
Основные симптомы: Боль в груди, одышка
Симптомы, которые всегда возникают при атипичной боли в груди: Боль в груди
Симптомы, которые никогда не возникают при атипичной боли в груди: лихорадка
Срочно: Врач-терапевт
Бронхит
Острый бронхит — воспалительная реакция на инфекцию дыхательных путей.Большинство случаев острого бронхита вызвано вирусной инфекцией, хотя в некоторых случаях причиной может быть бактериальная инфекция.
Симптомы включают острый кашель с выделением мокроты или без него, субфебрильную лихорадку, одышку.
Вирусная пневмония
Вирусная пневмония, также называемая «вирусной ходячей пневмонией», представляет собой инфекцию легочной ткани, вызываемую грипп («грипп») или другие вирусы.
Эти вирусы распространяются по воздуху, когда инфицированный человек кашляет или чихает.
Наиболее восприимчивы люди с ослабленной иммунной системой, например, маленькие дети, пожилые люди и все, кто получает химиотерапию или лекарства для трансплантации органов.
Сначала симптомы могут быть легкими. Чаще всего это кашель со слизью или кровью; высокая температура с дрожащим ознобом; одышка; Головная боль; усталость; и резкая боль в груди при глубоком дыхании или кашле.
Срочно нужна медицинская помощь. Если не лечить, вирусная пневмония может привести к респираторной и органной недостаточности.
Диагноз ставится на рентгенограмме грудной клетки. Для дальнейшего исследования может быть сделан забор крови или мазок из носа.
Антибиотики не действуют против вирусов и не помогают при вирусной пневмонии. Лечение включает противовирусные препараты, кортикостероиды, кислород, средства, уменьшающие боль / жар, такие как ибупрофен, и жидкости. Для предотвращения обезвоживания может потребоваться внутривенное введение жидкости.
Для предотвращения обезвоживания может потребоваться внутривенное введение жидкости.
Профилактика состоит из прививок от гриппа, а также частого и тщательного мытья рук.
Редкость: Нечасто
Основные симптомы: усталость, головная боль, кашель, одышка, потеря аппетита
Срочность: Врач первичной медико-санитарной помощи
Плеврит
Плеврит — это воспаление плевры, защитные мембраны, которые окружают легкие и выстилают внутреннюю полость грудной клетки.
Воспаление чаще всего вызывается вирусной, бактериальной или грибковой инфекцией, такой как грипп или пневмония; некоторыми лекарствами; или переломом ребра.
Симптомы включают резкую «плевритную» боль в груди, спине или плечах, которая усиливается при глубоком дыхании, чихании или кашле; одышка из-за поверхностного дыхания с целью облегчить боль; а иногда лихорадка и / или кашель.
Внезапная сильная боль в груди при дыхании требует неотложной медицинской помощи.Отведите пациента в отделение неотложной помощи или позвоните по телефону 9-1-1.
Диагноз ставится на основании истории болезни пациента; физический осмотр; и визуализация, такая как рентген, компьютерная томография или ультразвук. В некоторых случаях для забора жидкости из плевры для исследования используют иглу.
Лечение включает устранение первопричины, например, назначение антибиотиков при бактериальной инфекции. Можно использовать безрецептурные болеутоляющие вместе с поддерживающей терапией в виде отдыха, жидкости и правильного питания.
Редкость: Нечасто
Основные симптомы: Одышка, мышечные боли, лихорадка, кашель с сухой или водянистой мокротой, боль в ребрах, усиливающаяся при дыхании, кашле, чихании или смехе
Срочность: Врач первичной медико-санитарной помощи
Бактериальная пневмония
Бактериальная пневмония — это инфекция легких, вызываемая одной из нескольких различных бактерий, часто Streptococcus pneumoniae. Пневмонией часто заражаются в больницах или домах престарелых.
Пневмонией часто заражаются в больницах или домах престарелых.
Симптомы включают усталость, жар, озноб, болезненное и затрудненное дыхание и кашель с выделением слизи. У пожилых пациентов может наблюдаться низкая температура тела и спутанность сознания.
Пневмония может потребовать неотложной медицинской помощи для очень маленьких детей или детей старше 65 лет, а также для всех с ослабленной иммунной системой или хроническим заболеванием сердца или легких. Отделение неотложной помощи необходимо только в тяжелых случаях или для людей с иммунодефицитом.
Диагноз ставится на основании анализов крови и рентгена грудной клетки.
При бактериальной пневмонии лечение антибиотиками. Обязательно закончите прием всех лекарств, даже если почувствуете себя лучше. В случаях повышенного риска может потребоваться госпитализация.
Некоторые виды бактериальной пневмонии можно предотвратить с помощью вакцинации. Прививки от гриппа тоже помогают, предотвращая распространение другой болезни. Поддерживайте здоровье иммунной системы с помощью правильного питания и сна, отказа от курения и частого мытья рук.
Редкость: Часто
Основные симптомы: Утомляемость, кашель, головная боль, потеря аппетита, одышка
Симптомы, которые всегда возникают при бактериальной пневмонии: кашель
Срочность: Личный визит
Ушиб или перелом ребра
Сломанные или ушибленные ребра обычно возникают в результате падения или удара в грудь, хотя иногда это может произойти из-за сильного кашля.При сломанном ребре боль усиливается при сгибании и скручивании туловища.
Редкость: Нечасто
Основные симптомы: Боль в ребрах, усиливающаяся при дыхании, кашле, чихании или смехе, боль в ребрах от травмы, спортивная травма, боль в ребрах с одной стороны, травма от обычного падения
Симптомы, которые всегда возникают при ушибе или переломе ребра: Боль в ребре из-за травмы
Срочно: Врач первичной медико-санитарной помощи
Хронический реберно-реберный хондрит (синдром грудной стенки)
Костохондрит — это воспаление хряща, соединяющего ребро с ребром. грудина.Боль, вызванная костохондритом, может имитировать боль при сердечном приступе или других сердечных заболеваниях.
грудина.Боль, вызванная костохондритом, может имитировать боль при сердечном приступе или других сердечных заболеваниях.
Редкость: Нечасто
Основные симптомы: Боль в ребрах, боль в груди, боль в груди, усиливающаяся при дыхании, боль в ребрах при движении, боль при нажатии на грудь
Срочность: Телефонный звонок или в- посещение человека
Боли, вызванные гриппом: факторы риска и лечение
Один из самых ярких симптомов гриппа (гриппа) — болезненные боли в теле.У большинства людей мышцы настолько болезненны и болезненны, что им больно двигаться. Кроме того, из-за боли в теле вы можете чувствовать себя слабым, утомленным и крайне истощенным. К счастью, с ними можно успешно справиться.
Verywell / Мишела Буттиноль
Причины
Когда человек заболевает гриппом, в организме выделяются естественные химические вещества, которые помогают ему бороться с инфекцией. Этот иммунный ответ вызывает мышечные боли и боль. Боль в теле — это хороший знак, хотя это может и не казаться, потому что ваше тело делает то, что должно делать, чтобы помочь вам поправиться.
Обезвоживание также может способствовать появлению болей в теле при гриппе. Тело всегда нуждается в воде, чтобы предотвратить спазмы и болезненность мышц, а это особенно важно, когда вы больны.
Факторы риска
Некоторые люди испытывают боли каждый раз, когда заболевают гриппом, в то время как другие — редко. Пожилые люди и люди с хроническими заболеваниями, такими как диабет и аутоиммунные заболевания, как правило, испытывают более сильную боль во время гриппа, потому что их организмам труднее бороться с инфекцией.Каждый раз, когда организму приходится работать усерднее, боли возникают все чаще.
Люди, живущие в более холодном климате, также могут испытывать больше боли в теле при гриппе. Когда тело подвергается воздействию низких температур, оно более подвержено болезненности.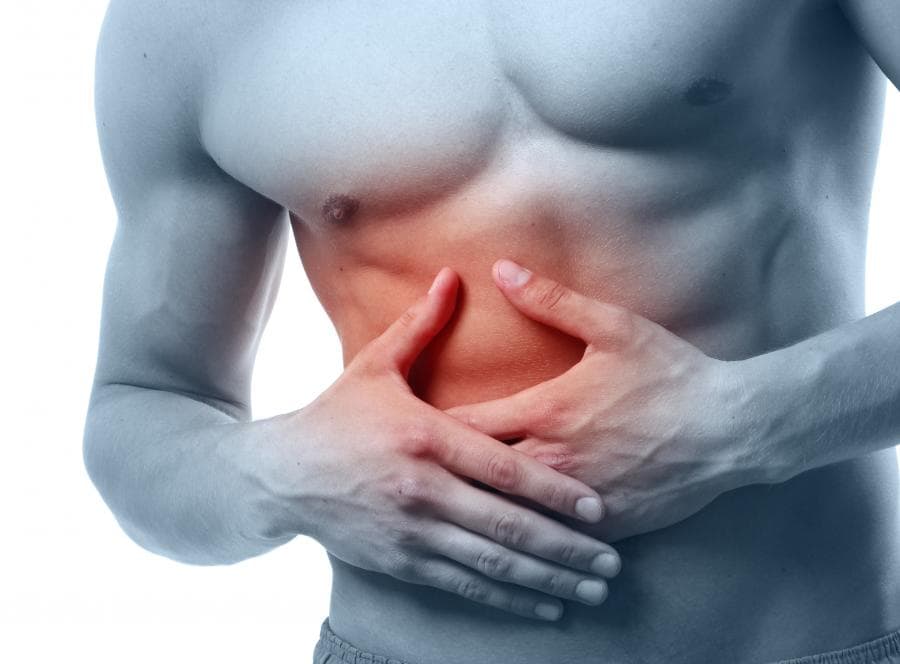 Грипп также снижает сопротивляемость организма к холоду, чем обычно.
Грипп также снижает сопротивляемость организма к холоду, чем обычно.
Это грипп?
Помимо болей в теле, общие симптомы гриппа включают кашель, боль в горле, насморк или заложенность носа, головные боли и усталость.У некоторых людей может подниматься температура, реже — рвота или диарея.
Лечение
Есть несколько вещей, которые вы можете сделать, чтобы справиться с болями в теле, когда вы пытаетесь вылечиться от гриппа.
Примите обезболивающее
Обезболивающие, отпускаемые без рецепта, могут помочь вам чувствовать себя более комфортно. Нестероидные противовоспалительные препараты (НПВП) с большей вероятностью помогут при болях, чем другие обезболивающие, такие как тайленол (ацетаминофен). Примеры НПВП включают мотрин или адвил (ибупрофен), аспирин и алев (напроксен).
Если вы не можете принимать болеутоляющие НПВП из-за проблем с почками, желудка или других заболеваний, поговорите со своим врачом об альтернативных методах лечения болей в теле.
Аспирин нельзя давать детям младше 18 лет, особенно при гриппе, из-за риска развития синдрома Рея.
Оставайтесь гидратированными
Когда вы болеете гриппом или лихорадкой, ваше тело имеет тенденцию терять намного больше жидкости из-за чрезмерного потоотделения, а в некоторых случаях из-за рвоты или диареи.Питье большого количества прозрачных жидкостей для восстановления жидкостей организма — важная часть помощи вашему организму в борьбе с инфекцией.
Чтобы помочь вашему организму оставаться гидратированным, пейте много воды, бульона, чая, электролитных и спортивных напитков, а также выбирайте суп, если у вас есть проблемы с едой.
Отдыхай много
Сон играет большую роль в регулировании многих иммунных функций, которые необходимы для лечения и уменьшения воспаления в организме. Болезненные боли в теле могут даже затруднить отдых, но очень важно заставить себя расслабиться во время гриппа.Как можно больше спать и отдыхать, это дает вашему организму лучший шанс побороть инфекцию.
Примите тепло или примите теплую ванну
Теплая ванна или душ могут помочь расслабить мышцы и уменьшить боль в теле, но если у вас жар, воду следует держать теплой, чтобы не повышать температуру. Поскольку высокая температура может вызвать головокружение и общую слабость, лучше не принимать душ, если вы испытываете эти симптомы. Дети с лихорадкой или симптомами простуды также должны находиться под наблюдением при принятии душа или ванны, чтобы избежать травм.
Грелки и одеяла с подогревом могут немного облегчить вашу боль. Будьте осторожны, чтобы не перегреться, чтобы не обжечься, и подумайте о том, чтобы установить таймер, если есть шанс заснуть.
Облегчить боль с помощью массажа
Хотя массаж вряд ли вылечит от гриппа в одночасье, косвенно он может помочь вам быстрее выздороветь. Помимо облегчения боли в теле, массаж может снизить уровень кортизола, гормона стресса, который ослабляет ваш иммунитет, нарушая определенные белые кровяные тельца, борющиеся с инфекциями.
Многие массажисты не лечат людей, когда они больны, но друг или член семьи также могут помочь. Массаж с помощью кремов местного действия может улучшить кровоток и облегчить боль; просто имейте в виду, что вирусы гриппа заразны, и любой, кто делает вам массаж, может подвергнуться риску.
Используйте испаритель или увлажнитель
Сухой воздух может увеличить риск заражения гриппоподобными патогенами или усугубить симптомы гриппа. Когда вирус гриппа попадает в дыхательные пути, он попадает в слизь, что помогает предотвратить распространение инфекции.Однако, когда воздух холодный и сухой, слизь в дыхательных путях высыхает, что затрудняет защиту от вируса.
Поддержание относительной влажности 40-60% может уменьшить распространение передачи инфекции по дому и облегчить респираторные симптомы, такие как кашель и заложенность носа. Это также может помочь ускорить выздоровление, уменьшив боль и воспаление в горле и улучшив сон.
Когда обращаться к врачу
Хотя боли в теле при гриппе являются нормальным явлением, если они станут более серьезными, чем вы ожидаете, вам следует обратиться к врачу.
Вам также следует обратиться за медицинской помощью при мышечных болях, если:
- Есть признаки инфекции, такие как покраснение или припухлость вокруг мышцы
- Плохое кровообращение в области, которая болит (например, в ногах)
- Вас недавно укусил клещ
- Боль не проходит в течение трех дней
Позвоните в службу 911 или обратитесь в местное отделение неотложной помощи, если:
- У вас затрудненное дыхание или одышка
- У вас мышечная слабость или вы не можете двигать частью тела
- У вас рвота, ригидность шеи и жар
Некоторые люди, особенно дети, при гриппе могут испытывать очень болезненные судороги в ногах.Судороги в ногах могут быть настолько болезненными, что ходьба затруднена или сопровождается хромотой. Если ваш ребенок жалуется на боли в ногах в икрах или отказывается ходить, обратитесь к педиатру вашей семьи, чтобы определить, необходимы ли обследование и лечение.
Может ли это быть что-то еще?
Иногда вирус гриппа можно спутать с другими заболеваниями, например с пневмонией. Если у вас кашель, одышка, жар, озноб, утомляемость и низкий аппетит, помимо острой боли в груди, не проходит лихорадка или вы кашляете с большим количеством мокроты, обратитесь к врачу. чтобы исключить пневмонию.
Слово Verywell
Симптомы гриппа могут различаться в зависимости от штамма гриппа и больного человека. У многих людей стадии гриппа начинаются с болей в теле, которые являются одним из наиболее распространенных симптомов гриппа. Когда все, от головы и шеи до ног, болит, может быть очень трудно расслабиться и позаботиться о себе. Сделайте все возможное, чтобы облегчить боль и поддержать вашу иммунную систему, и успокаивайтесь, зная, что со временем и TLC вы избавитесь от боли и будете в пути.
Сильный кашель и боли в спине | AXA Health
Вы говорите, что страдаете сильным кашлем, болями в спине и усталостью. Эти симптомы могут быть связаны, но мы не можем исключить отдельные проблемы.
Кашель и усталость могут быть связаны с вирусной или бактериальной инфекцией, из-за которой вы чувствуете себя подавленным. [1] Следовательно, боль в спине может быть связана с растянутыми мышцами из-за постоянного кашля. [2] Вы не говорите, страдаете ли вы астмой или курите, но это может усугубить инфекцию.Важно помнить, что не все инфекции поддаются лечению антибиотиками.
Рефлюкс (несварение желудка) также может усилить кашель. [3] Если вы страдаете расстройством желудка, я бы посоветовал есть небольшие, обычные, некислые или острые продукты, а также сократить потребление кофеина и алкоголя. Также может помочь прием антацидов перед едой. [4]
Антигистаминные препараты могут помочь уменьшить нарастание катара [5], а также, возможно, облегчить кашель. Однако простой горячий напиток из лимона и меда в горячей воде также может помочь уменьшить отеки и облегчить кашель.[6]
Боль в спине, однако, также может быть связана с плохой осанкой или проблемами с позвоночником, такими как соскальзывание диска, поэтому мы рекомендуем обратиться к терапевту или физиотерапевту / остеопату для обследования.
Мы понимаем, что вы испытываете разочарование в связи с вашим терапевтом, но мы рекомендуем вам вернуться к другому терапевту в рамках той практики, которую вы посещаете, для последующего наблюдения и лечения, поскольку они могут направить вас для дальнейших анализов, таких как анализы крови, эндоскопия. и физиотерапия.
Вы спрашиваете о клинике Well Man — это снова должен быть скрининг, предлагаемый вашим терапевтом, который должен включать скрининг на кровяное давление, диабет и проблемы с простатой.
Ответила команда Health at Hand.
Список литературы
[1] NHS 2020, Инфекция грудной клетки. (Дата обращения 3 марта 2021 г.)
(Дата обращения 3 марта 2021 г.)
[2] Healthline, Grotter, A 2019, Боль в пояснице при кашле. (Доступ 3 марта 2021 г.)
[3] Фонд Royal Berkshire NHS Foundation Trust 2019, Тихий рефлюкс. (Доступ 3 марта 2021 г.)
[4] NHS 2020, Несварение желудка. (Доступ 3 марта 2021 г.)
[5] NHS 2019, Противоотечные средства. (Доступ 3 марта 2021 г.)
[6] NHS 2021, Кашель.(Доступ 3 марта 2021 г.)
Синдром эозинофилии-миалгии — NORD (Национальная организация по редким заболеваниям)
NORD благодарит Джеральда Дж. Глайха, доктора медицины, профессора дерматологии и медицины кафедры дерматологии Университета Юты за помощь в подготовке этого отчета.
Общие обсуждения
Резюме
Синдром эозинофилии-миалгии — редкое заболевание, которое поражает несколько систем органов тела, включая мышцы, кожу и легкие.Начало расстройства часто бывает внезапным, и конкретные симптомы могут сильно различаться от одного человека к другому. Общие симптомы включают мышечную боль (миалгию), мышечную слабость, спазмы, кожную сыпь, затрудненное дыхание (одышку) и утомляемость. У пораженных людей повышенный уровень определенных лейкоцитов, известных как эозинофилы, в различных тканях тела, состояние, известное как эозинофилия. Синдром эозинофилии-миалгии потенциально может вызвать тяжелые, приводящие к инвалидности осложнения и даже смерть.
Введение
Осенью 1989 года в США произошла эпидемия нового заболевания. Заболевание характеризовалось повышением уровня эозинофилов в крови (тип лейкоцитов) и миалгией (сильной мышечной болью) и было названо синдромом эозинофилии-миалгии (EMS). Заболевание было впервые обнаружено в октябре 1989 года, когда врачи в Нью-Мексико выявили трех женщин со схожими клиническими данными: все трое до начала болезни принимали пищевые добавки с L-триптофаном.(L-триптофан является незаменимой аминокислотой, которая содержится в различных продуктах питания, и L-триптофан также может быть произведен. ) Результаты этих пациентов были опубликованы в местных средствах массовой информации, и вскоре после этого были выявлены дополнительные случаи того же заболевания. США и ряд других стран.
) Результаты этих пациентов были опубликованы в местных средствах массовой информации, и вскоре после этого были выявлены дополнительные случаи того же заболевания. США и ряд других стран.
Эпидемиологические исследования были начаты в течение нескольких дней после обнаружения эпидемии в начале ноября 1989 года департаментами здравоохранения штатов Нью-Мексико и Миннесота, и эти исследования продемонстрировали сильную связь между потреблением производимого L-триптофана и началом EMS.Центры по контролю за заболеваниями (CDC) США инициировали национальную программу эпиднадзора для изучения нового заболевания. 11 ноября 1989 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) выпустило общенациональное предупреждение, в котором потребителям рекомендовалось прекратить употребление производимых пищевых продуктов с L-триптофаном, и потребовало отозвать по всей стране все добавки L-триптофана, продаваемые без рецепта.
После удаления добавок L-триптофана с потребительских рынков количество новых случаев EMS быстро уменьшилось.Тем не менее, более 1500 человек пострадали от болезни, и 37 смертей были вызваны этой болезнью. Во многих случаях болезнь поражала пациентов в расцвете сил и вызывала тяжелые, изнурительные неврологические нарушения. Вероятно, что число жертв болезни было бы значительно больше, если бы не бдительность врачей, которые связали новое заболевание с производимым L-триптофаном, а также эпидемиологические исследования департаментов здравоохранения штата и CDC, а также оперативные отзыв инициирован FDA продуктов, содержащих L-триптофан.Однако, хотя эпидемиологические и химические исследования показывают, что эпидемия EMS была вызвана загрязненными добавками L-триптофана, точный контаминант, вызывающий болезнь, все еще неизвестен.
В 1994 году Конгресс принял Закон о диетических добавках для здоровья (DHSEA), который президент Клинтон подписал в качестве закона. Этот закон значительно ослабил способность FDA регулировать пищевые добавки. В результате произведенный L-триптофан снова продается на законных основаниях.
В результате произведенный L-триптофан снова продается на законных основаниях.
Были единичные случаи СЭМ, диагностированные до эпидемии 1989 г., были и после нее.Отдельные случаи СЭМ, диагностированные до эпидемии 1989 г., были связаны с применением пищевых добавок с L-триптофаном. Отдельные случаи EMS, которые в настоящее время диагностируются, приписываются L-триптофану или диетическим добавкам 5-HTP. В то время, когда L-триптофан был снят с продажи, в качестве заменителя использовалась близкая к нему пищевая добавка 5-гидрокситриптофан (5-HTP), и она продолжает использоваться. Аминокислота 5-HTP находится на метаболическом пути, который превращает незаменимую аминокислоту L-триптофан в нейромедиатор серотонин.Поскольку серотонин помогает регулировать сон и настроение (среди прочего), считается, что прием L-триптофана или 5-HTP, таким образом, якобы улучшающий сон и настроение, увеличит этот нейромедиатор.
Национальная сеть по синдрому эозинофильной миалгии (NEMSN) в течение последних нескольких лет также получала сообщения от людей, у которых развились симптомы, подобные EMS, вскоре после приема произведенного L-триптофана, 5-HTP или других продуктов, содержащих L- триптофан или 5-HTP, например, некоторые продукты для бодибилдинга, добавки для похудания и снотворные.
Признаки и симптомы
Симптомы и тяжесть синдрома эозинофилии-миалгии могут сильно различаться от одного человека к другому. В большинстве случаев заболевание развивается быстро.
Первоначальные симптомы, связанные с синдромом эозинофилии-миалгии, включают затрудненное дыхание, такое как одышка (одышка) и мышечные боли, спазмы и спазмы. Также возникает мышечная боль (миалгия), которая может постепенно усиливаться. В конце концов, мышечные боли могут стать причиной потери трудоспособности, что затрудняет ходьбу или выполнение повседневных дел.Чаще всего поражаются мышцы ног, спины и плеч. Мышечные спазмы могут быть вызваны движением или упражнением. Мышечная слабость обычно возникает лишь на более позднем этапе развития заболевания.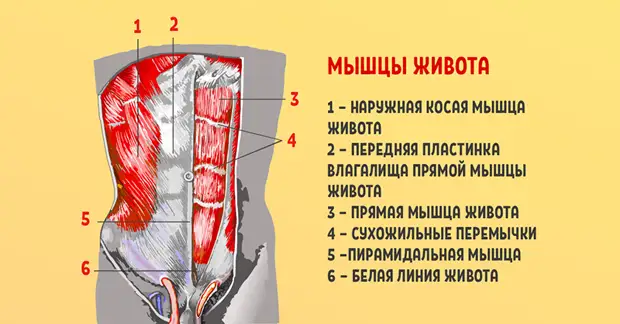
Дополнительные симптомы, которые часто возникают на этой ранней стадии синдрома эозинофилии-миалгии, включают кашель, лихорадку, усталость, боль в суставах (артралгию), отек из-за аномального накопления жидкости (отек) и ощущение онемения или покалывания, в большинстве случаев часто в руках, ступнях, руках или ногах.У больных также может появиться сыпь, которая может вызывать сильный зуд (зуд). Эта начальная (острая) фаза заболевания обычно длится примерно 3-6 месяцев.
После этой начальной фазы у пораженных людей появляются хронические симптомы, которые могут влиять на несколько различных систем органов тела. Чаще всего поражается кожа, которая может медленно опухать, утолщаться и затвердевать (эозинофильный фасциит). Чаще всего поражаются руки и ноги. У некоторых людей появляются небольшие участки облысения (алопеция).
В некоторых случаях вовлекается центральная нервная система, которая может вызывать снижение чувствительности (ощущения) в руках, усиление чувствительности (гиперестезию) в спине, руках или ногах, прогрессирующую мышечную слабость, дисфункцию мочевого пузыря, изменения настроения или поведения и когнитивные дефициты, такие как потеря памяти, трудности с концентрацией внимания и трудности в общении. Однако связь между когнитивными нарушениями или поведенческих изменений и эозинофилии-миалгии синдрома является спорным. Некоторые исследователи полагают, что эти проблемы возникают из-за сильной боли, депрессии и нарушений сна, связанных с синдромом эозинофилии-миалгии, а не из-за прямых, лежащих в основе этого расстройства эффектов.
Дополнительные симптомы могут возникать во время хронической фазы синдрома эозинофилии-миалгии, хотя они встречаются реже, чем вышеупомянутые симптомы. Такие симптомы включают сердечные аномалии, включая воспаление сердечной мышцы (миокардит), нерегулярное сердцебиение (аритмии) и учащенное сердцебиение. У некоторых людей могут наблюдаться желудочно-кишечные симптомы, включая тошноту, рвоту, диарею и боль в животе.
Мышечные боли, характерные для острой фазы, также возникают во время хронической фазы заболевания, хотя часто приходят и уходят (ремиссия и рецидивы).Усталость, которая может быть значительной, также возникает в хронической фазе. Также присутствуют мышечные судороги и одышка.
Причины
Хотя почти все случаи синдрома эозинофилии-миалгии во время эпидемии 1989 года были связаны с приемом зараженного L-триптофана, произведенного одной компанией, а именно Showa Denko K.K. (Токио, Япония), крупной нефтехимической компании, точный контаминант, вызывающий болезнь, до сих пор неизвестен.
Были единичные случаи СЭМ, диагностированные до эпидемии 1989 г., были и после нее.Отдельные случаи СЭМ, диагностированные до эпидемии 1989 г., были связаны с применением пищевых добавок с L-триптофаном. Отдельные случаи EMS, которые в настоящее время диагностируются, приписываются L-триптофану или диетическим добавкам 5-HTP. В то время, когда L-триптофан был снят с продажи, в качестве заменителя использовалась близкая к нему пищевая добавка 5-гидрокситриптофан (5-HTP), и она продолжает использоваться. Аминокислота 5-HTP находится на метаболическом пути, который превращает незаменимую аминокислоту L-триптофан в нейромедиатор серотонин.Поскольку серотонин помогает регулировать сон и настроение (среди прочего), считается, что прием L-триптофана или 5-HTP, таким образом, якобы улучшающий сон и настроение, увеличит этот нейромедиатор.
Национальная сеть по синдрому эозинофильной миалгии (NEMSN) в течение последних нескольких лет также получала сообщения от людей, у которых развились симптомы, подобные EMS, вскоре после приема произведенного L-триптофана, 5-HTP или других продуктов, содержащих L- триптофан или 5-HTP, например, некоторые продукты для бодибилдинга, добавки для похудания и снотворные.
Диагноз
EMS — синдром с множеством клинических проявлений и различной степени тяжести. Первые клинические отчеты показали, что у большинства пациентов развилась глубокая эозинофилия и тяжелые миалгии. Кроме того, другие симптомы включали боли в суставах, слабость или утомляемость, затрудненное дыхание или кашель, сыпь, головную боль, периферический отек (припухлость), лихорадку и ненормальные ощущения покалывания. У большинства пациентов также наблюдалось повышение уровня фермента альдолазы в сыворотке крови, который является индикатором повреждения мышц.Около половины пациентов имели отклонения в функциональных тестах печени.
Кроме того, другие симптомы включали боли в суставах, слабость или утомляемость, затрудненное дыхание или кашель, сыпь, головную боль, периферический отек (припухлость), лихорадку и ненормальные ощущения покалывания. У большинства пациентов также наблюдалось повышение уровня фермента альдолазы в сыворотке крови, который является индикатором повреждения мышц.Около половины пациентов имели отклонения в функциональных тестах печени.
Клинические и гистопатологические данные EMS совпадают с данными эозинофильного фасциита — фиброзного синдрома, характеризующегося болезненным отеком и уплотнением подкожных тканей, особенно рук и ног.
Не существует медицинских тестов для окончательной диагностики неотложной медицинской помощи. Многим врачам не хватает знаний об EMS, и поэтому у пациентов могут быть диагностированы заболевания с частично совпадающими симптомами, такие как фибромиалгия, синдром хронической усталости, волчанка, артрит, фасциит и другие аутоиммунные или нервно-мышечные расстройства со схожими симптомами.Были описаны полезные критерии диагностики.
Ссылки
СТАТЬИ ЖУРНАЛА
Fernstrom JD. Эффекты и побочные эффекты, связанные с употреблением триптофана без пищевых продуктов. J Nutr. 2012; 142: 2236С-2244С. http://www.ncbi.nlm.nih.gov/pubmed/23077193
Valent P, Klion AD, Rosenwasser LJ, et al. ЗНАЧОК: расстройства эозинофилов. World Allergy Organ J. 2012; 5: 174-181. http://www.ncbi.nlm.nih.gov/pubmed/23282419
Аллен Дж. А., Петерсон А., Суфит Р. и др.Постэпидемический синдром эозинофилии-миалгии, связанный с L-триптофаном. Ревматоидный артрит. 2011; 63: 3633-3639. http://www.ncbi.nlm.nih.gov/pubmed/21702023
Марголин Л. Синдром эозинофилии-миалгии, не связанный с L-триптофаном, с гипопротинемией и гипоальбуминемией. J Rheumatol. 2003; 30: 628-629. http://www.ncbi.nlm.nih.gov/pubmed/12610828
Hertzman PA, Clauw DJ, Duffy J, Medsger TA Jr., Feinstein AR. Новый строгий подход к созданию золотого стандарта для проверки новых диагностических критериев, примером которого является синдром эозинофилии-миалгии.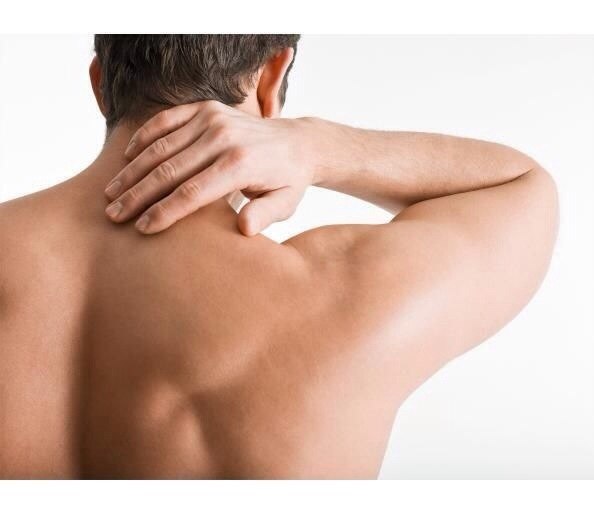 Arch Intern Med. 2001; 161: 2301-2306. http://www.ncbi.nlm.nih.gov/pubmed/11606145
Arch Intern Med. 2001; 161: 2301-2306. http://www.ncbi.nlm.nih.gov/pubmed/11606145
Kamb ML, Murphy JJ, Jones JL, et al. Синдром эозинофилии-миалгии у пациентов, подвергшихся воздействию L-триптофана. ДЖАМА. 1992; 267: 77-82. http://www.ncbi.nlm.nih.gov/pubmed/1727200
Поллина Д.А., Кауфман Л.Д., Мазур Д.М., Крупп Л.Б. Боль, усталость и сон при синдроме эозинофилии-миалгии: взаимосвязь с нейропсихологической эффективностью. J Neuropsychiatry Clin Neurosci. 1998; 10: 338-342. http://www.ncbi.nlm.nih.gov/pubmed/9706542
Haseler LJ, Sibbitt WL Jr., Сиббитт Р.Р., Харт Б.Л. Неврология, МРТ, МР-спектроскопия при синдроме эозинофильной миалгии. AJNR Am J Neuroradiol. 1998; 19: 1687-1994. http://www.ncbi.nlm.nih.gov/pubmed/9802492
Martin RW, Duffy J, Engel AG, et al. Клинический спектр синдрома эозинофилии-миалгии, связанного с приемом L-триптофана. Клинические особенности у 20 пациентов и аспекты патофизиологии. Ann Intern Med. 1990; 113: 124-134. http://www.ncbi.nlm.nih.gov/pubmed/2360751
Hertzman PA, Blevins WL, Mayer J, et al.Связь синдрома эозинофилии-миалгии с приемом триптофана. N Engl J Med. 1990; 322: 869-873. http://www.ncbi.nlm.nih.gov/pubmed/2314421
ИНТЕРНЕТ
Gleich, G. Синдром эозинофилии-миалгии. Национальная сеть синдромов эозинофилии-миалгии. Последнее обновление 25 января 2016 г. http://www.nemsn.org/node/16. По состоянию на 4 мая 2017 г.
Медсгер младший Т.А., Ахмед М.М., Мубашир Э., Сайрам С. Синдром эозинофилии-миалгии. Medscape. Последнее обновление 26 декабря 2016 г.Доступно по адресу: http://emedicine.medscape.com/article/329614-overview По состоянию на 4 мая 2017 г.
Schwartz RA. Дерматологические проявления синдрома эозинофилии-миалгии. Medscape. Последнее обновление 9 июня 2016 г. Доступно по адресу: http://emedicine.medscape.com/article/1066811-overview По состоянию на 4 мая 2017 г.
Информация в базе данных редких заболеваний NORD предназначена только для образовательных целей и не предназначена для заменить совет врача или другого квалифицированного медицинского специалиста.
Содержание веб-сайта и баз данных Национальной организации по редким заболеваниям (NORD) защищено авторским правом и не может быть воспроизведено, скопировано, загружено или распространено каким-либо образом в коммерческих или общественных целях без предварительного письменного разрешения и согласия. от НОРД.Физические лица могут распечатать одну бумажную копию отдельного заболевания для личного использования при условии, что содержание не изменено и включает авторские права NORD.
Национальная организация по редким заболеваниям (NORD)
55 Kenosia Ave., Danbury CT 06810 • (203) 744-0100
Сортировка симптомов COVID-19, гриппа, простуды и аллергии — Новости
Узнайте от экспертов UAB о различиях COVID-19, гриппа, аллергии и простуды.
Примечание редактора: информация, опубликованная в этой статье, верна на момент публикации.Всегда обращайтесь к uab.edu/uabunited за текущими руководящими принципами и рекомендациями UAB, касающимися COVID-19.
По мере роста пандемии COVID-19 многие системы здравоохранения по всей стране начинают переполняться пациентами, испытывающими симптомы, общие для многих болезней. Чтобы облегчить давление на медицинских работников, вот руководство Университета Алабамы в Бирмингеме, которое поможет вам определить, простуда ли вы, грипп, аллергия или действительно инфицированы COVID-19.
COVID-19
Основные симптомы COVID-19 включают:
- Лихорадка
- Насморк
- Сухой кашель
- Одышка
- Усталость
- Боли в теле
К серьезным симптомам относятся:
- Лихорадка (100,4 градуса по Фаренгейту или выше)
- Пневмония
Коробка передач:
COVID-19 передается от человека к человеку через чихание или кашель.Капли из дыхательных путей, содержащие вирус, могут оставаться на поверхности даже после того, как больной больше не находится рядом.
«Для нас важно различать COVID-19 и грипп», — сказал Уильям Карри, доктор медицины, заместитель декана UAB первичной медико-санитарной помощи и сельской медицины. «Это станет очевидным при одышке».
«Это станет очевидным при одышке».
«Для нас важно различать COVID-19 и грипп», — сказал Уильям Карри, доктор медицины, заместитель декана UAB первичной медико-санитарной помощи и сельской медицины.«Это станет очевидным при одышке».
Если вы испытываете симптомы, сначала позвоните своему терапевту или в учреждение неотложной помощи. |
Грипп (грипп)
Грипп (грипп) может вызвать легкое или тяжелое заболевание, а иногда и смерть. Грипп отличается от простуды. Грипп обычно возникает внезапно. Люди, заболевшие гриппом, часто ощущают некоторые или все из этих симптомов:
- Повышенная температура или ощущение лихорадки / озноба
- Кашель
- Боль в горле
- Насморк или заложенность носа
- Боли в мышцах или теле
- Головные боли
- Усталость
- У некоторых людей может быть рвота и диарея, хотя это чаще встречается у детей, чем у взрослых.
Важно отметить, что не у всех заболевших гриппом поднимается температура. Симптомы обычно длятся одну неделю.
Простуда
Хотя и простуда, и грипп вызываются вирусами и обычно приводят к заложенности носа, кашлю и боли в горле, знание разницы между симптомами простуды и гриппа, многие из которых совпадают, может иметь огромное значение, когда дело доходит до подсчета от типа инфекции, которая может быть у вас.
Простуда возникает постепенно и ощущается в основном в голове и носу, обычно с более легкими симптомами и утомляемостью.Хотя вы можете чувствовать себя вялым, но если у вас нет температуры, вы все равно можете продолжать заниматься своим делом.
Однако, если у вас грипп, симптомы намного серьезнее, чем при простуде, и имеют быстрое начало.
Аллергия
Аллергию часто путают с гриппом, но необходимо сделать несколько важных различий. Типичные симптомы аллергии:
- Чихание
- Перегрузка
- Насморк или заложенность носа
- Нет температуры
Каждый сезон приносит с собой разные аллергены, и наиболее частыми триггерами весенней и осенней аллергии являются пыльца сорняков, деревьев, трав и споры плесени.



