Инфекции, передаваемые половым путем
Что такое инфекции, передаваемые половым путем (ИППП), более или менее точно знает в наше время каждый. Современная статистика по ИППП не показывает истинной картины заболеваемости. И зачастую люди не идут к врачу потому, что не знают о своей болезни.В настоящее время насчитывается более 25 инфекций, передаваемых половым путем., среди которых классические венерические заболевания: сифилис, гонорея, шанкроид, паховая гранулема; ряд вирусных инфекций: ВИЧ-инфекции, генитальный герпес, цитомегаловирусная инфекция, паппиломавирусная инфекция, большая группа урогенитальных инфекций: хламидиоз, трихомониаз, микоплазмоз; паразитозы: чесотка, лобковый педикулез и др. Заболеваемость этими инфекциями продолжает оставаться на неприемлемо высоком уровне. Причиной столь быстрого распространения венерических заболеваний является резкое изменение норм сексуального поведения, меньшее использование барьерных контрацептивов (презервативов), и недостаточная культура населения в плане обязательной диагностики ИППП после случайных половых контактов.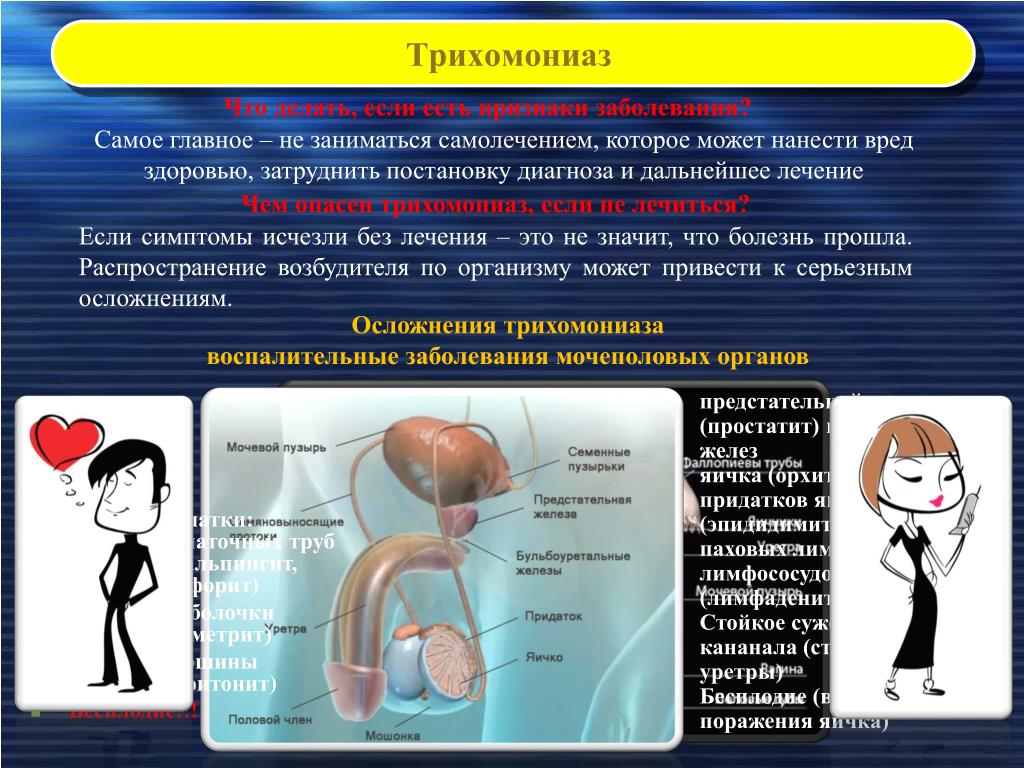
В последнее время заболевания, передающиеся половым путем, привлекают внимание не только дерматологов-венерологов, но и врачей других специальностей. Значительно увеличилось число больных ИППП за последние 3-5 лет, по некоторым данным рост числа зарегистрированных случаев ИППП составляет до 200% в год. Причем этот рост происходит быстрее у женщин, чем у мужчин, достигая максимальных величин в возрастной группе 20-29 лет, что в дальнейшем, безусловно, окажет серьезное влияние на репродуктивное здоровье нации в целом.
Особенностями течения современных ИППП является стертая клиническая картина, и длительное рецидивирующее течение, появление новых штаммов возбудителей заболеваний, устойчивых к традиционным лекарственным препаратам. Растет число заболевших ИППП подростков – 17,5 % всех зарегистрированных случаев заболевания. Воспалительные заболевания органов малого таза вследствие ранее перенесенных ИППП явились причинами женского бесплодия в 38% случаев.
Практически все ИППП, за исключением трихомониаза, передаются при всех видах незащищенных половых контактов – вагинальном, оральном и анальном. Такие вирусные инфекции, как герпес, цитомегаловирус и вирус паппиломы человека (ВПЧ) единожды попав в наш организм, остается там навсегда. Избавиться от них невозможно. Современные методы лечения позволяют только «подавить» их негативную активность на 5-10 лет.
Если у Вас был незащищенный сексуальный контакт, и Вы подозреваете, что могли заразиться, незамедлительно обратитесь к врачу, даже если у Вас нет явных симптомов. Ни при каких обстоятельствах не лечитесь сами, не пользуйтесь советами друзей. Избегайте посещать «подпольные», неофициальные кабинеты, качество диагностики и лечения в которых не может быть гарантировано. Без консультации врача и специальных исследований Вы никогда не узнаете, какой болезнью Вы заболели. При самолечении существует большая вероятность того, что Вы не вылечите инфекцию полностью, и она станет хронической. Неполноценное лечение может стать причиной рецидива болезни, её осложнений с серьезными последствиями.
Без консультации врача и специальных исследований Вы никогда не узнаете, какой болезнью Вы заболели. При самолечении существует большая вероятность того, что Вы не вылечите инфекцию полностью, и она станет хронической. Неполноценное лечение может стать причиной рецидива болезни, её осложнений с серьезными последствиями.
Последствия и осложнения ИППП:
Основная опасность таится в последствиях ИППП — в их осложнениях. Они опасны как для мужского здоровья, так и для женского. Но особенно опасны ИППП для женского здоровья. Женщинам грозят дисбактериоз влагалища, кольпит, эндометрит, непроходимость маточных труб, и как результат – бесплодие, невынашивание беременности, угроза выкидыша, опасность преждевременных родов. Мать во время беременности может передать инфекцию еще неродившемуся ребенку. Младенец может заразиться и во время родов.
Не откладывайте визит к врачу, если у Вас:
— слизистые, гнойные выделения из пениса, влагалища или анального отверстия;
— ощущения жжения или боли в уретре, в том числе при мочеиспускании;
— дискомфорт, тупые ноющие боли в области промежности, над лоном или отдающие в наружные половые органы у мужчин;
— эрозии, язвочки, ранки, пузырьки, бородавки на пенисе, во влагалище, анальном отверстии или во рту;
— увеличение лимфатических узлов, особенно в паховой области;
— частые позывы на мочеиспускание;
— была случайная связь с сомнительным партнером.
Лечение половых инфекций
Венерические заболевания — это инфекционные болезни, которые чаще всего передаются от человека к человеку половым путём. Сегодня вместо термина «венерические болезни» обычно употребляют более широкое понятие этой группы недугов — инфекции или заболевания, передающиеся половым путём (ИППП, ЗППП).
Пути распространения инфекций передающихся половым путем (ИППП)
По степени распространенности инфекции, передающиеся половым путем, в современном обществе занимают второе место, уступая лишь простудным заболеваниям. Венерическими болезнями может быть инфицирован практически любой человек, и половая, национальная, возрастная принадлежность не играют никакой роли, как и социальный статус пациента.
Слизистые оболочки мочеиспускательного канала, половых органов, заднего прохода являются идеальной средой обитания для возбудителей половых инфекций: вирусов, грибков, бактерий, которые к тому же имеют высокую приспособляемость и способность к быстрому размножению. С лимфотоком и кровотоком болезнетворные микроорганизмы попадают к другим тканям и органам, поражая не только мочеполовую систему.
С лимфотоком и кровотоком болезнетворные микроорганизмы попадают к другим тканям и органам, поражая не только мочеполовую систему.
Венерические болезни: классификация и характер протекания
Современная венерология знает более 20 инфекций, передающихся половым путем, возбудителями которых являются: простейшие, вирусы, бактерии, членистоногие и дрожжевые грибы.
Все венерические болезни классифицируются на:
Классические венерические заболевания — гонорея, сифилис, венерическая лимфогранулема.
Данные ИППП являются примерами наиболее опасных классических венерических заболеваний. Они очень трудно поддаются лечению и могут иметь тяжелейшие последствия для организма. Несмотря на то, что культурное развитие общества шагнуло далеко вперед, именно заболевания, передающиеся половым путем, наиболее часто носят эпидемический характер.
Венерические болезни, поражающие мочеполовую систему — трихомониаз, уреаплазмоз, хламидиоз, гарднереллез, генитальный герпес, кандидоз и ряд других заболеваний, поражающих мочеполовую систему.
Всю эту группу объединяет скрытый характер протекания болезни. Кроме того, заболевания из этой группы имеют тенденцию к совместному существованию в организме одного пациента нескольких типов возбудителей. Такая специфика чревата развитием запущенной трудноизлечимой стадии, несмотря на кажущуюся легкость каждого отдельного заболевания. Именно поэтому венерические заболевания второй группы не менее опасны для здоровья, чем классические инфекции, передающиеся половым путем.
Венерические заболевания, поражающие другие органы человека — гепатиты различных групп, СПИД и цитомегаловирусная инфекция.
Несмотря на то, что эти инфекции преимущественно имеют половой путь распространения, поражают они в основном другие системы организма и его отдельные органы. Так СПИД разрушает иммунную систему, а гепатит поражает печень. Когда у пациентов обнаруживают эти опаснейшие заболевания, они в большинстве случаев впадают в отчаяние. Но делать этого нельзя ни в коем случае. Современная венерология достигла больших успехов и продолжает развиваться, и примеров долгой полноценной жизни людей даже с такими серьезными недугами на сегодняшний день очень и очень много.
Современная венерология достигла больших успехов и продолжает развиваться, и примеров долгой полноценной жизни людей даже с такими серьезными недугами на сегодняшний день очень и очень много.
Инфекции, передающиеся половым путем (ИППП): симптомы и осложнения
Специфика протекания большинства половых инфекций такова, что они не имеют ярко выраженной симптоматики и обостряются только в период снижения иммунитета.
Специалисты рекомендуют обязательно пройти обследование у венеролога на предмет выявления ИППП: если вы вступили в незащищенный случайный половой контакт, независимо от его характера — оральный, анальный, вагинальный; если у одного из половых партнеров выявлены урогенитальные инфекции, то второму непременно нужно пройти обследование.
Поводом для немедленного обращения к венерологу являются следующие симптомы:
— появление патологических выделений из мочеполовых путей;
— высыпания в области гениталий и на туловище;
— увеличение лимфатических узлов.
Помните, что большинство венерических болезней излечимы, если своевременно обратиться к специалисту. Попытки самолечения или несвоевременное обращение к врачу чреваты развитием запущенной формы венерических болезней, а порой могут привести и к общему поражению всего организма.
И у мужчин, и у женщин нередки осложнения после перенесенных венерических заболеваний, которые часто приводят к тяжелым последствиям:
— развитию хронических воспалений мочеполовой системы;
— расстройству половой функции;
— возникновению злокачественных новообразований.
К тому же, так как урогенитальные инфекции часто проявляются в воспалении слизистых оболочек, значительно возрастает вероятность передачи ВИЧ-инфекции от одного полового партнера к другому.
Современная венерология: методы диагностики и лечения ИППП
Современная венерология использует передовые методы диагностики и лечения инфекций, передающихся половым путем (ИППП). Так в лабораторной диагностике используются высокоэффективные и специфические методы: микроскопические и бактериологические исследования, ДНК и ПИФ-диагностика. Широко применяются диагностические процедуры: УЗИ, кольпоскопия, цистоскопия, уретроскопия.
Так в лабораторной диагностике используются высокоэффективные и специфические методы: микроскопические и бактериологические исследования, ДНК и ПИФ-диагностика. Широко применяются диагностические процедуры: УЗИ, кольпоскопия, цистоскопия, уретроскопия.
Венерологи не одиноки в своей борьбе с ИППП — им активно помогают генетики, вирусологи, бактериологи, микробиологи, биохимики, которые щедро делятся своими последними разработками и новейшими методами лечения инфекций. Можно без ложной скромности сказать, что на сегодняшний день венерология добилась потрясающих результатов в лечении инфекций, передающихся половым путём.
Медики очень часто используют комплексное лечение венерических заболеваний, сочетающее физиотерапевтические, иммуноферментные и антибактериальные методы воздействия.
Своевременное обращение к врачу и грамотно назначенное лечение инфекций, передающихся половым путем (ИППП) поможет избежать осложнений и рецидивов заболевания, значительно сократит сроки излечения.
Гинекология, дерматология и урология являются смежными областями медицины с венерологией, и в свою очередь тоже занимаются диагностикой и лечением ИППП.
Психологический аспект в венерологии
Венерические болезни — это серьезная социальная и психологическая проблема. В сознании рядового члена общества они представляются как нечто постыдное. Но осуждать человека за то, что он болен, нельзя. Не существует «стыдных» болезней. Гораздо опаснее предрассудки, заставляющие людей прибегать к самолечению и тем самым обрекать себя на длительные мучения и пагубные последствия для всего организма. Поэтому если у вас или ваших близких возникли подозрения на наличие ИППП, необходимо незамедлительно обратиться к врачу. Только он назначит правильное лечение, которое поможет вернуть пациента к полноценной жизни.
Возврат к списку
ЗППП: Заболевания, передающиеся половым путём
Содержание:
Мы часто слышим по телевизору, в школах, университетах, читаем в интернете о болезнях, передающихся половым путём. Рассказываем детям о способах, методах их предупреждения, важности контрацепции. Кажется, что в современном мире, с общедоступной информацией и десятками способов предохранения от подобных неприятностей, что нового можно узнать по этому поводу?
Рассказываем детям о способах, методах их предупреждения, важности контрацепции. Кажется, что в современном мире, с общедоступной информацией и десятками способов предохранения от подобных неприятностей, что нового можно узнать по этому поводу?
Однако, несмотря на все предостережения, всё чаще и чаще люди болеют ЗППП (заболеваниями, передающиеся половым путём). И, как правило, до последнего тянут с обращением в клинику, что приводит к тяжелым последствиям.
ЗППП не только вызывают сильный дискомфорт, мешают вести активный образ жизни. Часто это высоко инфекционные заболевания, которые частично или полностью поражают организм. И от которых достаточно проблематично избавляться. Игнорирование любых симптомов и отсутствие грамотного диагноза и своевременного лечения в сорока процентах случаев приводит к летальному исходу…
При обращении в клинику, специалист поставит человеку диагноз и назначит индивидуальное лечение. Чем раньше диагностировать заболевание – тем легче и безопаснее выздоровление.
Чем раньше диагностировать заболевание – тем легче и безопаснее выздоровление.
ЗППП принято выделять в группу так называемых венерических заболеваний, то есть тех, которые передаются при сексуальном контакте. К таким болезням относится сифилис, гонорея. Существуют и другие группы, например:
- Парентеральная группа (нарушение целостности кожных и слизистых покровов), к которой относятся ВИЧ, гепатит В и С.
- Грибковые – молочница.
- Бактериальные, вирусные инфекции.
- Паразитные заболевания.
Клиника и лечение
Первое и главное правило предотвращения ЗППП – использование барьерных контрацептивов: мужских и женских презервативов. Важно соблюдение личной гигиены, регулярные гигиенические процедуры. Периодический общий осмотр.
Однако необходимо знать, что венерические ЗППП передаются не только при прямом сексуальном контакте, но и при орально-генитальной форме, оральном половом контакте. Некоторые инфекции могут передаваться при поцелуе. Поэтому даже барьерная контрацепция не всегда способна уберечь от заражения. Необходимо проходить периодическое обследование с помощью синдромной или лабораторной диагностики.
Некоторые инфекции могут передаваться при поцелуе. Поэтому даже барьерная контрацепция не всегда способна уберечь от заражения. Необходимо проходить периодическое обследование с помощью синдромной или лабораторной диагностики.
Другие группы болезней могут передаваться в быту, через предметы обихода. Так же существуют вертикальные пути передачи заболевания (при рождении болезнь передаётся ребёнку от родителей).
При диагностике существует определённый процент погрешности каждого вида анализа, поэтому, как правило, их осуществляют комплексно. Во время осмотра пациента происходит выявление клинических симптомов. Проводят несколько видов анализов мазка и анализа крови. заболевания, передающиеся половым путем.
Уреоплазмоз
Некоторые виды инфекций, попадая в организм человека, могут находиться в латентном (спящем) состоянии несколько лет, при этом создавая благоприятный фон для других венерических заболеваний. К таким инфекциям относится уреоплазмоз, он же микоплазмоз – инфекция, способная к расщеплению мочевины.
К таким инфекциям относится уреоплазмоз, он же микоплазмоз – инфекция, способная к расщеплению мочевины.
Проходит практически бессимптомно, часто носитель вируса не придаёт значения симптомам (жжение при мочеиспускании, усиленные выделения). При отсутствии правильного лечения микоплазмоз развивается в сильное воспаление половых органов. В случае заражения уреоплазмозом во время беременности, отсутствие лечения может вызывать выкидыш. Так же высока вероятность заражения ребёнка во время родов. Самую высокую точность диагностики микоплазмоза показывает культуральный метод анализа.
Хламидиоз
Ещё одной болезнью со слабой симптоматикой является хламидиоз. Во – первых важно понимать, что хламидиоз – это совокупность болезней, которые развиваются вследствие заражения организма хламидиями. То есть, это не одна конкретная болезнь, поэтому метод диагностики и способы лечения индивидуальны для каждого из заболеваний. Симптомы проявления у мужчин и у женщин – не сильные, прозрачные выделения и не острая боль при мочеиспускании. У детей могут проявляться частые позывы к мочеиспусканию и зуд.
У детей могут проявляться частые позывы к мочеиспусканию и зуд.
Хламидиоз относится к вирусным заболеваниям. Его можно подхватить при недостаточном соблюдении гигиены, пользовании общественными туалетами, на пляже. Некоторые виды хламидиоза могут передаваться при контакте с уличными животными, не имеющими специальной прививки. Хламидиоз опасен осложнениями, возникающими вследствие перенесённой болезни, в отсутствии своевременного лечения. Хламидиоз может вызвать как женское, так и мужское бесплодие, деформацию мочеиспускательного канала, поразить другие органы – глаза, суставы, позвоночник.
Существует множество инфекций со слабой симптоматикой, поражающих не только половые органы, но весь организм в целом. При проявлении малейших симптомов, даже самых «лёгких» недомоганий, необходимо незамедлительно обратиться в клинику.
Читайте также:
Венерические болезни передаются НЕ только половым путем!
Пути передачи половых инфекций.

Половой путь передачи ЗППП.
Название «заболевания передающиеся половым путем», «инфекции, передающиеся половым путем», «венерические заболевания», «половые инфекции» говорят сами за себя: эти заболевания передаются преимущественно половым путем. Половой путь передачи — это любые виды секса.
Контактно-бытовой путь передачи ЗППП.
Половые инфекции очень редко, но передаются при длительном бытовом контакте. Таким образом, даже в отсутствии сексуального контакта вы можете передать своим близким и даже детям венерические болезни, как классические, так и новые. Таким образом, ИППП возможно передать с поцелуями, при тесных объятиях, через предметы общего пользования (вот причина, почему тапочки, полотенце, мочалка и нижнее белье должны быть индивидуальными у каждого члена семьи). Вот почему в общей бане нельзя садиться/ложиться на голую полку. Вот почему раньше в бассейнах обязательно требовали справку от дерматовенеролога. Редко, но некоторые ЗППП инфицируют, в частности, глаза в местах общественного пользования, например, в бассейнах. Так может передаваться, в частности, хламидия, вызывая бассейновой конъюнктивит. Даже если в бассейне соблюдают гигиену, меняют воду и проводят дезинфекцию, заболевания все равно наблюдаются.
Так может передаваться, в частности, хламидия, вызывая бассейновой конъюнктивит. Даже если в бассейне соблюдают гигиену, меняют воду и проводят дезинфекцию, заболевания все равно наблюдаются.
Внутриутробный путь передачи ЗППП.
ЗППП также способны передаваться внутриутробно, через плацентарную кровь от матери плоду. Еще один путь передачи ИППП от матери новорожденному — его инфицирование в родах: при прохождении через родовые пути матери младенец может заразиться всеми половыми инфекциями, которыми болеет мама. Как результат — многочисленные воспалительные и инфекционные заболевания, начиная с нескольких дней жизни.
Парентеральный путь передачи ЗППП.
Некоторые ЗППП передаются так называемым парентеральным путем. Самый распространенный парентеральный путь — это внутривенная инъекция нестерильным шприцем (шприцем, которым уже пользовался другой человек), переливание крови. К этому же пути относится и передача инфекции через ранения (например, через ножевые порезы, что случается достаточно редко). Парентеральный путь передачи — один из основных при передаче ВИЧ-инфекции (СПИДа), сифилиса и гепатитов B, C. Также этими путями существует возможность заразиться новыми венерическими болезнями, такими как хламидиоз, трихомоноз, гарднереллез.
Парентеральный путь передачи — один из основных при передаче ВИЧ-инфекции (СПИДа), сифилиса и гепатитов B, C. Также этими путями существует возможность заразиться новыми венерическими болезнями, такими как хламидиоз, трихомоноз, гарднереллез.
Помните!
Заболевания, передающиеся половым путем, опасны, прежде всего, осложнениями: бесплодием, импотенцией, хроническими воспалительными процессами, поражениями нервной системы и внутренних органов. Неправильное лечение, игнорирование симптомов, пренебрежение средствами профилактики могут пагубно сказаться на вашем здоровье.
Венерические заболевания
Венерические болезни представляют собой инфекционные болезни, основным путем передачи которых является половой.
Какие болезни относятся к венерическим или, как правильно сейчас формулировать – заболевания, передающиеся половым путем?
Согласно классификации, к венерическим болезням относятся гонорея, сифилис, хламидиоз, микоплазмоз, уреаплазмоз, кандидоз, трихомониаз, герпес, вирус папилломы человека, цитомегаловирус, гарднереллез, мягкий шанкр и ВИЧ. Некоторые из этих болезней известны уже достаточно давно, другие только изучаются медиками. Кроме того, к категории венерических заболеваний относятся чесотка, лобковый педикулез и контагиозный моллюск.
Некоторые из этих болезней известны уже достаточно давно, другие только изучаются медиками. Кроме того, к категории венерических заболеваний относятся чесотка, лобковый педикулез и контагиозный моллюск.
Кто может заболеть венерическими заболеваниями.
Источником венерических болезней является больной человек или носитель инфекции, который может заразить своего полового партнера. Переливание инфицированной крови при гемотрансфузии – один из факторов риска. Ряд заболеваний данной категории не исключает бытовой способ передачи инфекции при несоблюдении гигиенических норм. Кроме того, возможно заражение плода от больной матери во время беременности или при прохождении по родовым путям.
Особенности некоторых венерических болезней.
Сифилис и гонорея представляют собой наиболее давние и изученные венерические болезни. Основной путь передачи этих болезней – половой, несвоевременная диагностика и лечение приводят к тяжелым осложнениям, а в отдельных случаях к инвалидизации пациентов. Хламидиоз, микоплазмоз и уреаплазмоз могут стать причиной развития воспалительных заболеваний органов малого таза и бесплодия. Кандидоз возникает на фоне снижения иммунитета, появления дисбактериоза и осложняет течение большинства заболеваний. Герпетическая инфекция характеризуется особенно упорным течением и высокой степенью вероятности передачи инфекции. Цитомегаловирус и папилломавирус у беременной женщины могут стать причиной развития пороков развития плода. Сочетание онкогенных штаммов вирусов может привести к развитию онкологических заболеваний. Вирус иммунодефицита человека относится к одному из самых тяжелых заболеваний ввиду значительного повреждающего действия на организм и отсутствия надежных методов лечения.
Хламидиоз, микоплазмоз и уреаплазмоз могут стать причиной развития воспалительных заболеваний органов малого таза и бесплодия. Кандидоз возникает на фоне снижения иммунитета, появления дисбактериоза и осложняет течение большинства заболеваний. Герпетическая инфекция характеризуется особенно упорным течением и высокой степенью вероятности передачи инфекции. Цитомегаловирус и папилломавирус у беременной женщины могут стать причиной развития пороков развития плода. Сочетание онкогенных штаммов вирусов может привести к развитию онкологических заболеваний. Вирус иммунодефицита человека относится к одному из самых тяжелых заболеваний ввиду значительного повреждающего действия на организм и отсутствия надежных методов лечения.
Диагностика заболеваний.
Лабораторная диагностика венерических болезней включает в себя исследование биологических сред организма на наличие инфекции или специфических антител. Для исследования проводится забор у пациента анализа крови, отделяемого влагалища, шейки матки, уретры, эякулята, секрета предстательной железы, околоплодных вод. Применяется ПЦР-диагностика, микроскопическое исследование при помощи микроскопа, посев на питательные среды, определение титра антител в анализе крови, иммунологические показатели организма.
Применяется ПЦР-диагностика, микроскопическое исследование при помощи микроскопа, посев на питательные среды, определение титра антител в анализе крови, иммунологические показатели организма.
Лечебная тактика при венерических болезнях.
Установление диагноза позволяет врачу выработать тактику лечения заболевания. Особенностью терапии является необходимость выявления и лечения всех половых партнеров. Определяется наличие или отсутствие осложнений со стороны органов малого таза и организма в целом. Разрабатывается схема антибактериальной терапии, соблюдение доз и сроков которой позволяет успешно справиться с большинством половых инфекций. Применяются витаминные и иммуностабилизирующие препараты, физиотерапевтические процедуры. Пациентам стоит помнить, что лечение данного вида заболеваний длительное.
Мужские половые инфекции: симптомы, диагностика и методы лечения
Еще полвека назад о так называемых «скрытых инфекциях» мало кто слышал, а венерологам приходилось лечить только две болезни — гонорею и сифилис. Однако с тех пор в мире произошла сексуальная революция, и на «арену» вышли трихомонады и хламидии, микоплазмы, гарднереллы, грибки кандида, урогенитальные вирусы — короче, инфекции, передаваемые половым путем. Заболевания, вызванные ими, могут месяцами, а то и годами протекать практически бессимптомно, за что и получили название «скрытые инфекции». Какие же методы борьбы с ними существуют сегодня?
Однако с тех пор в мире произошла сексуальная революция, и на «арену» вышли трихомонады и хламидии, микоплазмы, гарднереллы, грибки кандида, урогенитальные вирусы — короче, инфекции, передаваемые половым путем. Заболевания, вызванные ими, могут месяцами, а то и годами протекать практически бессимптомно, за что и получили название «скрытые инфекции». Какие же методы борьбы с ними существуют сегодня?
Цены на услуги
Первичный приём уролога ДЛЯ МУЖЧИН + УЗИ предстательной железы (оценка жалоб, сбор анамнеза, при необходимости ректальное пальцевое исследование, узи предстательной железы у мужчин)
Первичный прием – обращение к врачу конкретной специальности в первый раз.
Включает беседу с пациентом, первичный осмотр, сбор анамнеза, при необходимости ректальное пальцевое исследование, узи предстательной железы.
Цена действительна с 01.02.2021
Цена не действительна на прием в филиалах у м. пр. Большевиков и у м. пр. Просвещения
пр. Большевиков и у м. пр. Просвещения
Болезни, которые не «от нервов»
Как ни печально, многие инфекции специально выбирают для своего распространения самую тонкую и интимную сферу человеческих отношений. В отличие от возбудителей гепатитов и СПИДА, способных передаваться также через кровь, такие зловредные существа как трихомонады, хламидии, микоплазмы, гарднереллы, вирус генитального герпеса, вирус папилломы человека и цитомегаловирус явно предпочитают передаваться половым путем. К тому же в организме человека они обычно ведут себя гораздо более скрытно, чем микробы, вызывающие сифилис и гонорею. Вот почему, говоря о «скрытых инфекциях», чаще всего имеют в виду именно возбудителей трихомониаза, хламидиоза, микоплазмоза, гарднереллиоза и некоторых вирусных инфекций. И хотя инкубационный период развития этих инфекций в организме человека составляет обычно от 5 до 30 дней, примерно у 60% людей болезнь длительное время протекает скрыто, практически без видимых симптомов, что и представляет главную опасность.
И хотя инкубационный период развития этих инфекций в организме человека составляет обычно от 5 до 30 дней, примерно у 60% людей болезнь длительное время протекает скрыто, практически без видимых симптомов, что и представляет главную опасность.
Симптомы
Первые проявления скрытых инфекций заметить нелегко. Едва уловимый зуд, легкое жжение в мочеиспускательном канале или на слизистой половых органов, мимолетные высыпания на коже в соответствующих местах, внезапные незначительные выделения — все эти симптомы обычно проходят в течение нескольких минут или часов, максимум 1–2 дней. Человек сразу забывает о них, не придавая никакого значения своим ощущениям. А напрасно: удобно обосновавшись в организме, они начинают свою медленную, но неуклонную разрушительную деятельность.
Скрытые инфекции поражают прежде всего внутренние половые органы, в которых они неплохо защищены от воздействия лекарств. У мужчин наиболее тяжелое последствие длительного воздействия скрытых инфекций — это инфекционный простатит, который может протекать в достаточно тяжелой форме. У женщин этих проявлений гораздо больше, и наиболее велика опасность по отношению к беременности.
У женщин этих проявлений гораздо больше, и наиболее велика опасность по отношению к беременности.
Признаки скрытых инфекций могут проявляться не обязательно со стороны мочеполовой системы. Эти микроорганизмы способны вызывать аллергию, наносить удар по крупным и мелким суставам, провоцировать развитие артритов и артрозов, поражать оболочки глаза, вызывая конъюнктивиты, воспаления роговицы и радужки, и т. д.
Классификации инфекций
Некоторые особенности скрытых инфекций поражают воображение. Вот, например, хламидии — один из «лидеров» по распространенности среди инфекций с половым путем передачи (хламидиоз находят у 10–20% женщин и мужчин). Эти своеобразные микроорганизмы не являются ни бактериями, ни вирусами. Двигаться сами они не умеют, поэтому приклеиваются к оболочкам клеток, выстилающих мочеполовые органы. Клетка сама «заглатывает» своего врага. Оказавшись внутри клетки, хламидия «обменивается» с ней своей генетической информацией, и клетка взращивает внутри себя чуть ли не сотню новых хламидий, одновременно защищая их от любых лекарств. Потом клетка разрушается, а «новорожденные» ищут себе новую мишень для поражения. Зараженный хламидиями человек легко передает эти микроорганизмы окружающим его людям не только половым путем, но и при телесном контакте, а также через предметы общего пользования, поэтому встречаются даже случаи «семейного хламидиоза», когда заболевают все члены семьи.
Потом клетка разрушается, а «новорожденные» ищут себе новую мишень для поражения. Зараженный хламидиями человек легко передает эти микроорганизмы окружающим его людям не только половым путем, но и при телесном контакте, а также через предметы общего пользования, поэтому встречаются даже случаи «семейного хламидиоза», когда заболевают все члены семьи.
Еще более странные существа — микоплазмы. Это микроорганизмы, занимающие промежуточное положение между бактериями, грибками и вирусами. Микоплазмы могут передаваться исключительно половым путем — при классическом половом акте без использования презерватива, оральном и анальном сексе. Существует лишь один не половой путь передачи микоплазм: ребенок может заразиться от матери во время родов при прохождении по родовым путям.
Заболевание, вызываемое микоплазмами, называется микоплазмоз, или уреаплазмоз, поскольку некоторые микоплазмы способны расщеплять мочевину.
У женщин, страдающих микоплазмозом, встречаются воспалительные заболевания матки, яичников и труб, мочевого пузыря и почек, обильные выделения из половых путей, зуд, боли при мочеиспускании и половом контакте.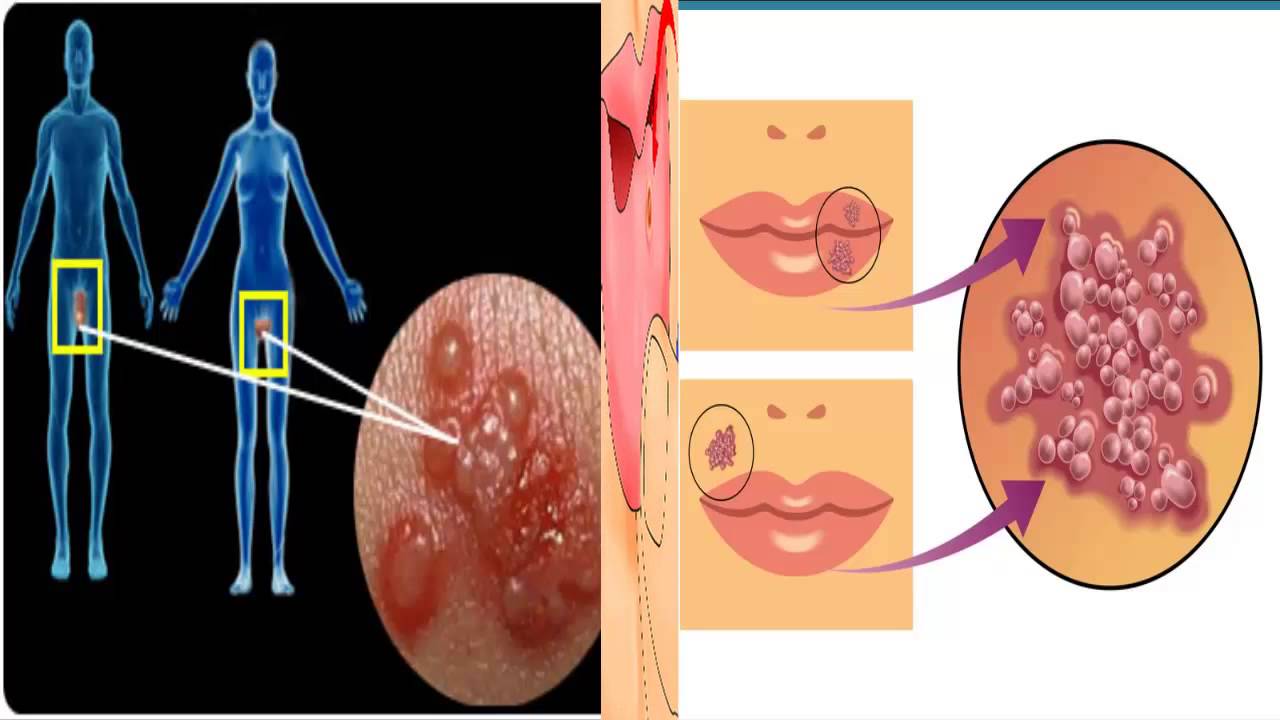 У беременных может наступить выкидыш, возможны послеродовые осложнения. Большинство инфицированных мужчин не испытывает неудобств, за исключением слабых периодических резей при мочеиспускании. Но со временем эта инфекция может спровоцировать развитие хронического простатита, воспаления почек.
У беременных может наступить выкидыш, возможны послеродовые осложнения. Большинство инфицированных мужчин не испытывает неудобств, за исключением слабых периодических резей при мочеиспускании. Но со временем эта инфекция может спровоцировать развитие хронического простатита, воспаления почек.
Лечиться необходимо вместе с партнером, иначе повторное заражение неизбежно.
Трихомонада — это одноклеточный паразит с уникальной приспособляемостью. Она умеет менять форму, становиться похожей на клетки крови, что мешает диагностике, способна мутировать, приобретая устойчивость к применяемым против нее мерам. Она даже может некоторое время существовать вне человека, поэтому трихомониазом можно заразиться и через влажные предметы: купальник, купальный халат, мочалку, даже сиденье унитаза, хотя так бывает очень редко. А вот сухость, температуру выше 40°С и солнечные лучи трихомонада не выносит.
Особенно опасно при заражении трихомониазом, не обращаясь к врачу, заниматься самолечением с помощью антибиотиков. Трихомонады приспосабливаются к жизни в агрессивной для них среде, но болезнь при этом приобретает скрытые, атипичные формы, когда ее диагностировать и лечить гораздо труднее. Кроме того, трихомонада переходит в более агрессивную форму: ее раздражают курение, алкоголь, наркотики и некоторые лекарства, и она начинает активно размножаться.
Трихомонады приспосабливаются к жизни в агрессивной для них среде, но болезнь при этом приобретает скрытые, атипичные формы, когда ее диагностировать и лечить гораздо труднее. Кроме того, трихомонада переходит в более агрессивную форму: ее раздражают курение, алкоголь, наркотики и некоторые лекарства, и она начинает активно размножаться.
Записаться к врачу
При любых, даже самых кратковременных неприятных симптомах в половых органах и при сексуальных контактах с новыми партнерами, тем более если вы хотите завести ребенка, вам совершенно необходимо обследоваться на наличие скрытых инфекций. Своевременная диагностика и рано начатое лечение позволяют гораздо легче с ними справиться. От скрытой инфекции можно избавиться и при поздно начатом лечении, но процессы, запущенные ею в организме — осложнения со стороны органов и систем — могут остаться на всю жизнь.
Лечение скрытых инфекций обязательно должно быть комплексным. Оно включает в себя применение антибактериальных и противогрибковых препаратов, но бесполезно и даже опасно лечиться без точного диагноза и определения чувствительности бактерий к тем или иным препаратам. В лечебный комплекс входит использование иммуномодуляторов, ферментов, средств защиты печени, концентратов полезных бактерий. В лечении часто используются лазеротерапия, ультразвук, физиотерапия, массаж предстательной железы у мужчин и вагинальные свечи у женщин.
В лечебный комплекс входит использование иммуномодуляторов, ферментов, средств защиты печени, концентратов полезных бактерий. В лечении часто используются лазеротерапия, ультразвук, физиотерапия, массаж предстательной железы у мужчин и вагинальные свечи у женщин.
Иммунитет — лучшая защита
О важности иммунитета для защиты от скрытых инфекций и их лечения медицина знает давно. Наряду с антибиотиками и противогрибковыми препаратами основой лечения должны стать всевозможные способы повышения иммунитета. Правильное питание, питье достаточного количества воды, закаливание и двигательная активность — вот что требуется человеку, чтобы даже в случае заражения скрытыми инфекциями не давать им развиваться и поражать другие органы.
Ну и, конечно, нельзя забывать о профилактике. Здесь от человека требуется, с одной стороны, очень много, с другой — очень мало: иметь постоянного, любимого, верного, единственного полового партнера, который сам при этом здоров. Если же не судьба, и нет у вас такого — всегда пользуйтесь презервативом, он защищает от скрытых инфекций процентов на 95.
Если же не судьба, и нет у вас такого — всегда пользуйтесь презервативом, он защищает от скрытых инфекций процентов на 95.
Половые инфекции | NEO
Заболевания передающиеся половым путем (ЗППП) — группа инфекционных заболеваний, возбудители которых главным образом передаются половым путем.
История инфекций, передающихся половым путем, столь же стара, как и сами половые отношения между людьми. Первые упоминания о половых инфекциях встречаются в трудах медиков древней Греции, Рима.
Причин широкой распространенности заболеваний передающихся половым путем среди современных людей несколько. Это и раннее начало половой жизни и частая смена половых партнеров, отсутствие культуры использования надежных методов контрацепции.
В настоящее время насчитывается более 20 заболеваний передающихся половым путем, возбудителями которых могут быть вирусы, бактерии, простейшие и другие микроорганизмы. В эту группу вошли и те болезни, причиной которых стали условно-патогенные микроорганизмы, изначально безвредные, активизирующиеся при нарушении функции иммунной системы человека. Более того, при сексуальных контактах можно заразиться чесоткой и лобковыми вшами.
Более того, при сексуальных контактах можно заразиться чесоткой и лобковыми вшами.
В отечественной медицине принято выделять группу венерических заболеваний, к которым относятся сифилис, гонорея, мягкий шанкр, лимфогранулематоз паховый, гранулема венерическая.
К наиболее часто встречающимся заболеваниям, передающимся половым путем относятся урогенитальный трихомониаз, хламидиоз, микоплазмоз, генитальный герпес, аногенитальные бородавки.
Как проявляют себя заболевания передающиеся половым путем?
Для каждого из заболеваний характерна своя клиническая картина, свои особенности развития, но есть ряд схожих признаков, которые должны заставить Вас задуматься о возможности половой инфекции и о необходимости своевременного обращения к специалисту.
Для большинства ЗППП характерно появление выделений из наружных половых органов и уретры. Выделения могут быть незначительными, накапливающимися после длительного воздержания от мочеиспускания, могут быть обильными, гнойными (нередко с неприятным запахом), сопровождаться сильным зудом, жжением, болями при мочеиспускании, гематурией. На коже и слизистых оболочках нередко развивается покраснение, сыпь, участки изъязвлений. Некоторые виды ЗППП сопровождаются болезненностью в нижних отделах живота, увеличением регионарных лимфатических узлов.
На коже и слизистых оболочках нередко развивается покраснение, сыпь, участки изъязвлений. Некоторые виды ЗППП сопровождаются болезненностью в нижних отделах живота, увеличением регионарных лимфатических узлов.
Для сифилиса характерна стадийность течения. На первой стадии появляется твердый шанкр, представляющий из себя эрозию или язву, увеличиваются периферические лимфатические узлы. Основные проявления вторичного периода – воспалительные пятна и узелки, иногда пустулы на коже туловища и конечностей, слизистых оболочках, наружных половых органов, перианальной области. В третичном и четвертичном периоде заболевания поражаются не только кожа и слизистые оболочки, но так же внутренние органы, нервная, эндокринная система, сосуды, кости, слуховой и зрительный анализатор, нередко приводя к инвалидизации пациента.
Как ни парадоксально, большинство людей предпочитают закрывать глаза на вероятность заражения венерическими заболеваниями, оттягивая визит к врачу. В первую очередь, тут срабатывает психологический барьер: человек старается до последнего не допустить мысли о том, что может оказаться болен. Второй причиной является элементарный дефицит знаний. Тем более, что коварство этой категории заболеваний заключается в том, что в начале они могут протекать скрытно, не вызывая серьезных общих расстройств и даже просто неприятных ощущений.
Второй причиной является элементарный дефицит знаний. Тем более, что коварство этой категории заболеваний заключается в том, что в начале они могут протекать скрытно, не вызывая серьезных общих расстройств и даже просто неприятных ощущений.
Важно как можно раньше обратить внимание на признаки половых инфекций, пройти диагностику и лечение ЗППП, чтобы избежать развития осложнений. Поэтому, если Вы обнаружили любые необычные выделения из половых путей; жжение и рези примочеиспускании; язвы, пузырьки, бородавки или пятна на коже половых органов, перианальной области, слизистых оболочках. Если у Вас есть причины считать, что Вы подверглись риску заражения ЗППП, срезу же обратитесь к врачу дерматовенерологу.
Своевременная диагностика и вовремя начатое лечение позволит предотвратить вероятность возникновения осложнений, среди которых бесплодие, невынашивание беременности, развитие хронических воспалительных процессов.
Позаботьтесь также и о здоровье своего полового партнера, ведь если продолжать половые контакты при отсутствии лечения, высока вероятность заражения партнера. Кроме того, при обнаружении ЗППП необходимо привлечь к обследованию и лечению своего партнера (партнеров).
Кроме того, при обнаружении ЗППП необходимо привлечь к обследованию и лечению своего партнера (партнеров).
Как избежать заражения ЗППП?
Стремиться к моногамии, то есть иметь сексуальные отношения с одним единственным партнером и не изменять друг другу.
Избегать случайных половых связей. Чем меньше сексуальных партнеров, тем меньше риск заболевания.
До вступления в половой контакт обращать внимание на наличие каких-либо признаков ЗППП у партнера (язвочки, сыпь, покраснение, выделения) и не вступать в половую связь, если будет замечено что-то, вызывающее подозрение.
Соблюдать нормы личной гигиены, так как при их грубом нарушении некоторыми ЗППП можно заразиться и в быту. Возбудители болезней, передаваемых половым путем, проникают через микроскопические повреждения кожи и слизистых оболочек половых органов, ротовой полости, прямой кишки.
Использовать средства профилактики. Профилактических мероприятий индивидуального характера, дающих полную гарантию, нет. Самым надежным методом остается барьерная контрацепция, т.е. использование презерватива. Достаточно эффективными средствами индивидуальной профилактики являются растворы «Мирамистин», «Хлоргексидин», но необходимо строго соблюдать сроки применения этих средств (обычно не позднее двух часов после полового контакта.
Самым надежным методом остается барьерная контрацепция, т.е. использование презерватива. Достаточно эффективными средствами индивидуальной профилактики являются растворы «Мирамистин», «Хлоргексидин», но необходимо строго соблюдать сроки применения этих средств (обычно не позднее двух часов после полового контакта.
Получить консультацию венеролога по мерам профилактики ИППП, качественно и комфортно обследоваться на ЗППП, сдать анализы на инфекции и, при необходимости, качественно вылечить ЗППП мужчины и женщины, всегда могут в нашем центре дерматологии «НЕО»
типов инфекций, передаваемых половым путем
По оценкам Центров по контролю и профилактике заболеваний, в 2007 году в США было около 24000 ВИЧ-инфицированных молодых людей в возрасте от 13 до 24 лет. В настоящее время ВИЧ-инфекция занимает седьмое место среди причин смерти в этой возрастной группе. В течение 2001–2004 годов в 33 штатах, где конфиденциально сообщалось о ВИЧ на основе имен, насчитывалось 17 824 человека в возрасте 13–24 лет с диагнозом ВИЧ / СПИД, из которых 62% составляли мужчины.
Несмотря на то, что ВИЧ / СПИД остается неизлечимым, ранняя диагностика и лечение позволяют ВИЧ-инфицированным вести более долгую и продуктивную жизнь.Однако существует множество других инфекций, передаваемых половым путем (ИППП), которыми также может заразиться большинство подростков. Хотя смертельные случаи среди других ИППП редки, они могут привести к бесплодию и внематочной беременности, последняя из которых опасна для жизни.
Кроме того, другие ИППП, такие как хламидиоз, гонорея, герпес и сифилис, также делают людей, инфицированных этими состояниями, более уязвимыми к ВИЧ-инфекции.
Вирус иммунодефицита человека (ВИЧ) и синдром приобретенного иммунодефицита (СПИД)
СПИД вызывается вирусом иммунодефицита человека (ВИЧ), который передается при незащищенных половых контактах с инфицированным человеком или при использовании зараженной иглы для инъекций наркотиков.Он также может передаваться через внутривенное употребление наркотиков и, что гораздо реже, через кровь, продукты крови, иглы или другие острые инструменты, загрязненные инфицированными биологическими жидкостями или кровью.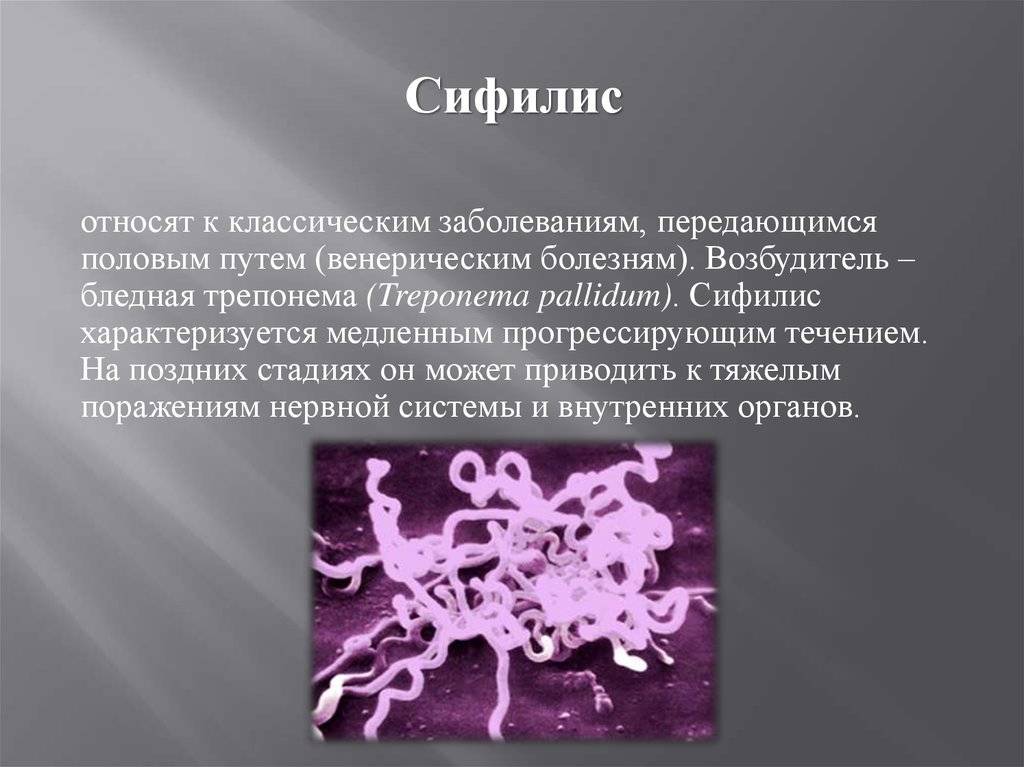
Попадая в кровоток, микроорганизмы ВИЧ похищают белые кровяные тельца, известные как Т-хелперные лимфоциты (также известные как клетки CD4, Т-лимфоциты или хелперные Т-лимфоциты). У человека со здоровой иммунной системой Т-клетки объединяются, чтобы защитить организм от болезней. Но похищенные Т-клетки вынуждены массово производить копии ВИЧ.При отсутствии лечения масса хелперных Т-лимфоцитов продуцирует большое количество ВИЧ, что еще больше истощает количество нормальных Т-хелперов в кровотоке, делая человека уязвимым для СПИД-определяющего заболевания.
Пять самых распространенных из них:
- Пневмоцистная пневмония
- Синдром истощения при ВИЧ
- Кандидоз пищевода
- Туберкулез
- Саркома Капоши
Оппортунистические заболевания представляют минимальную угрозу, когда иммунная система функционирует должным образом, однако, когда защитные силы организма снижаются, как при СПИДе, они используют возможность, чтобы создать хаос.
В течение первых десяти лет кризиса СПИДа болезнь была фактически смертным приговором для большинства своих жертв. В среднем немногие выживали более двух лет. Однако сегодня существует множество различных препаратов для борьбы с ВИЧ. Хотя ВИЧ остается неизлечимым, правильное соблюдение режима приема лекарств может позволить инфицированным вести долгую продуктивную жизнь и никогда не заболеть СПИДом.
С введением высокоактивной антиретровирусной терапии количество диагнозов СПИДа и количество смертей в Соединенных Штатах существенно снизились с 1995 по 1998 год и оставались стабильными с 1999 по 2008 год, составляя в среднем 38 279 диагнозов СПИДа и 17 489 смертей в год, соответственно.Несмотря на снижение числа случаев СПИДа и смертности, в конце 2008 года, по оценкам, 1 178 350 человек жили с ВИЧ, в том числе 236 400 (20,1%), чья инфекция остается невыявленной. В частности, из-за недиагностированной ВИЧ-инфекции половые партнеры этих людей подвергаются высокому риску заражения.
Хламидиоз
Хламидиоз, наиболее распространенная бактериальная ИППП в США, является результатом действия бактерии Chlamydia trachomatis, которая может инфицировать уретру (отверстие мочевого пузыря) и шейку матки (отверстие матки).Часто встречается у подростков в возрасте от пятнадцати до девятнадцати лет. Заболевание легко поддается лечению, но, как и другие инфекции, передаваемые половым путем, хламидиоз обычно не проявляется и поэтому не диагностируется до тех пор, пока не станет более серьезным, чем на ранних стадиях. У трех из четырех женщин и каждого второго мужчины симптомы отсутствуют. В 40 процентах случаев к тому времени, когда девочка обращается за медицинской помощью, болезнь прогрессирует до воспалительного заболевания органов малого таза (ВЗОМТ, описанного ниже), который является основной причиной женского бесплодия и тазовых болей.
Гонорея
Хламидиоз иногда путают с гонореей, другой бактериальной инфекцией, передающейся при вагинальном и анальном половом акте, а также о оральном сексе.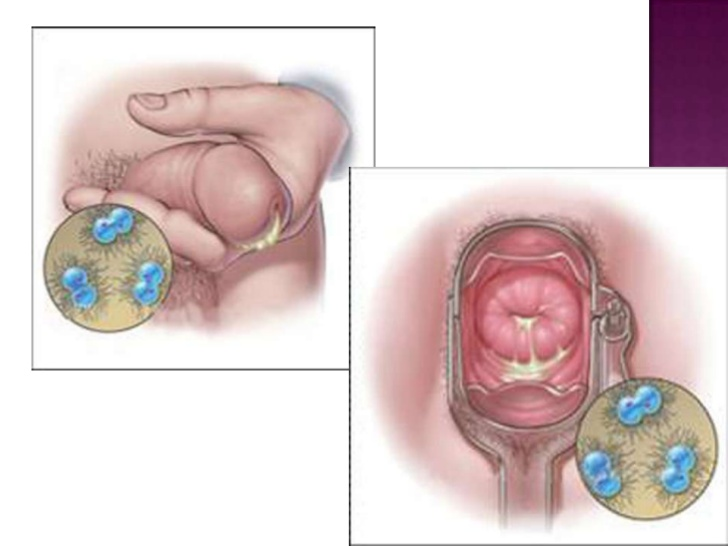 Мало того, что у них много общих симптомов, эти два заболевания могут возникать вместе.
Мало того, что у них много общих симптомов, эти два заболевания могут возникать вместе.
Гонорея обычно начинается в уретре (отверстии мочевого пузыря) или шейке матки. Однако быстро размножающаяся бактерия Neisseria gonorrhea может мигрировать в матку и фаллопиевы трубы, вызывая воспалительное заболевание органов малого таза (PID).Инфекция, как и хламидиоз, может поражать прямую кишку.
Воспалительные заболевания органов малого таза (ВЗОМТ)
Ряд различных микроорганизмов могут вызывать воспалительные заболевания тазовых органов верхних отделов женских половых путей. Двумя наиболее частыми виновниками являются Chlamydia trachomatis и Neisseria gonorrhea, которые составляют четыре из пяти случаев.
Сексуально активные девушки в возрасте от пятнадцати до девятнадцати лет являются наиболее уязвимой группой населения, отчасти потому, что они чаще, чем другие возрастные группы, имеют нескольких половых партнеров.
ВЗОМТ от хламидиозной инфекции обычно вызывает легкие симптомы или не вызывает их вовсе, но требует немедленного лечения. В противном случае, как и другие формы ВЗОМТ, он может вызвать воспаление и рубцевание яичников и маточных труб. ВЗОМТ от гонореи, с другой стороны, может вызвать то, что доктор Мег Фишер из детской больницы Св. Кристофера в Филадельфии характеризует как «сильнейшую боль внизу живота, которую когда-либо испытывала девочка. Вот что приводит большинство из них к врачу ».
В противном случае, как и другие формы ВЗОМТ, он может вызвать воспаление и рубцевание яичников и маточных труб. ВЗОМТ от гонореи, с другой стороны, может вызвать то, что доктор Мег Фишер из детской больницы Св. Кристофера в Филадельфии характеризует как «сильнейшую боль внизу живота, которую когда-либо испытывала девочка. Вот что приводит большинство из них к врачу ».
Поскольку ВЗОМТ влияет на фаллопиевы трубы, где происходит зачатие, если рубцевание достаточно серьезное, можно предотвратить попадание мужской спермы в женскую яйцеклетку.Другими словами, бесплодие может быть конечным результатом ВЗОМТ.
Остроконечные кондиломы и вирус папилломы человека (ВПЧ)
Ученые идентифицировали более ста типов этого вируса. Некоторые из них передаются от одного человека к другому во время незащищенного секса и вызывают доброкачественные остроконечные кондиломы (condylomata acuminata). Другие вирусы папилломы человека являются причиной четырех из пяти случаев рака шейки матки в дополнение к нескольким другим злокачественным новообразованиям половых органов.
ВПЧ — еще одна, часто скрытая ИППП.По данным Национального института СПИДа и инфекционных заболеваний, почти у половины женщин-носителей вируса симптомы отсутствуют. Генитальные бородавки обычно появляются группами внутри и снаружи влагалища, шейки матки и / или заднего прохода. Мужские венерические бородавки, которые встречаются гораздо реже, образуются на половом члене, мошонке и / или вокруг заднего прохода. Розоватые наросты или наросты телесного цвета часто исчезают сами по себе.
Лечение остроконечных кондилом отличается от лечения других ИППП. В большинстве случаев можно лечить бородавки местным лечением, хотя поражения имеют тенденцию возвращаться.Большие бородавки, возможно, придется удалить с помощью одной из нескольких хирургических процедур: криохирургии (замораживание), электрокоагуляции (ожог) или лазерной хирургии.
Генитальный герпес (ВПГ-1, ВПГ-2)
Существует два типа вирусов простого герпеса — очень заразного вируса, вызывающего генитальный герпес. «Простой герпес 2 обычно возникает на влагалище, половом члене, анусе или вокруг них, а также на ягодицах и бедрах, — говорит доктор Фишер, — в то время как простой герпес 1 типа обычно вызывает герпес вокруг рта или волдыри на поверхности рта», — говорит доктор Фишер. десны или в горле.Однако HSV-1 иногда поражает генитально-анальную область, в то время как оба типа могут передаваться в рот при оральном сексе.
«Простой герпес 2 обычно возникает на влагалище, половом члене, анусе или вокруг них, а также на ягодицах и бедрах, — говорит доктор Фишер, — в то время как простой герпес 1 типа обычно вызывает герпес вокруг рта или волдыри на поверхности рта», — говорит доктор Фишер. десны или в горле.Однако HSV-1 иногда поражает генитально-анальную область, в то время как оба типа могут передаваться в рот при оральном сексе.
Поскольку вирус постоянно обитает в сенсорных нервах у основания спинного мозга, генитальный герпес является хроническим заболеванием, продолжающимся всю жизнь. Большую часть времени ВПГ находится в спящем состоянии. Но он периодически реактивируется и вызывает язвы или сосуды, в первую очередь скопления крошечных язв, напоминающих герпес. Эти вспышки, которые обычно длятся около недели, следует воспринимать как предупреждение о том, что болезнь заразна.Вирус перемещается по нервам, ведущим к поверхности кожи, где он размножается, вызывая новые язвы. (Начальные симптомы генитального герпеса имеют тенденцию быть более серьезными и продолжительными, чем последующие эпизоды.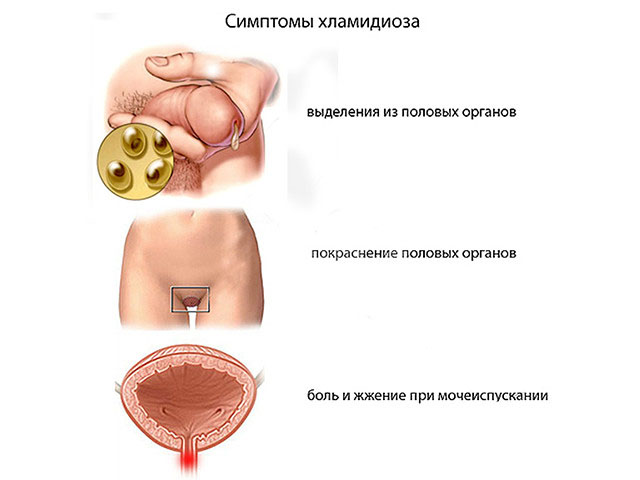 ) Заболевание может быть заразным, даже если нет язв или поражений.
) Заболевание может быть заразным, даже если нет язв или поражений.
Подростки должны знать, что «по крайней мере в половине случаев активный герпес не вызывает никаких симптомов», — подчеркивает доктор Фишер. «Таким образом, вирус может легко передаваться половым путем, даже если ни один из партнеров не знает, что у носителя активная болезнь.«Рецидивы регулярно возникают у одних людей, но могут быть непредсказуемыми у других. Почему они возникают, остается загадкой, хотя возможными спусковыми механизмами могут быть стресс, менструация, болезни и воздействие солнечного света.
Сифилис
До начала 1940-х годов, когда антибиотик пенициллин стал широко использоваться в коммерческих целях, на протяжении столетий регистрировались эпидемии сифилиса. Даже сегодня это бывшее бедствие может оказаться фатальным, если его не лечить. Бактерия Treponema pallidum в конечном итоге проникает в кровоток, который отправляет ее к органам за пределами репродуктивного тракта.
Врачи делят течение болезни на три стадии: первичную (стадию 1), вторичную (стадию 2) и третичную (стадию 3). Первое свидетельство сифилиса — это твердая круглая открытая язва, известная как шанкр (произносится «шан-кер») в области гениталий. По словам доктора Фишера, молодые женщины часто не осознают, что они инфицированы, «потому что первоначальный шанкр обычно может развиваться внутри влагалища; тогда как у мальчиков он формируется снаружи полового члена и сразу же замечается ».
Первое свидетельство сифилиса — это твердая круглая открытая язва, известная как шанкр (произносится «шан-кер») в области гениталий. По словам доктора Фишера, молодые женщины часто не осознают, что они инфицированы, «потому что первоначальный шанкр обычно может развиваться внутри влагалища; тогда как у мальчиков он формируется снаружи полового члена и сразу же замечается ».
Поскольку шанкры сифилиса не вызывают болезненных ощущений и обычно заживают в течение четырех-шести недель, большинство мальчиков не обращаются к врачу.Они предполагают, что таинственная язва исчезла навсегда, но у одной трети мужчин и женщин, подвергшихся первичному сифилису, развивается вторичная инфекция. Через несколько недель после заживления шанкра у них появляется сыпь на ладонях и подошвах ног. Красновато-коричневые пятна размером с пенни могут распространяться по всему телу. Вскоре следуют и другие нежелательные симптомы. На данный момент сифилис все еще хорошо поддается лечению. Однако беременная женщина с первичным или вторичным сифилисом почти наверняка передаст бактерию своему плоду. Инфекция на ранних этапах жизни плода приводит к смерти и аборту; инфекция на более поздних сроках беременности приводит к множеству проблем, включая анемию, кровотечение, опухшие железы и инфекцию различных органов, таких как легкие, селезенка и мозг.
Инфекция на ранних этапах жизни плода приводит к смерти и аборту; инфекция на более поздних сроках беременности приводит к множеству проблем, включая анемию, кровотечение, опухшие железы и инфекцию различных органов, таких как легкие, селезенка и мозг.
Симптомы, указывающие на инфекции, передаваемые половым путем, могут включать:
ВИЧ / СПИД
- Головные боли
- Затруднение глотания
- Лихорадка
- Ночная одежда
- Усталость / слабость
- Потеря аппетита
- Похудание
- Хроническая диарея
- Тошнота / рвота
- Зуд, сыпь на коже / поражениях кожи
- Хронический кашель
- Смятение / бред
- Затрудненное дыхание
Хламидийная инфекция
Симптомы обычно возникают через одну-три недели после заражения.
женщин:
- Аномальные выделения из влагалища
- Слабая боль при мочеиспускании
- Развитие воспалительного заболевания органов малого таза
Мужчины:
- Выделения из полового члена
- Слабая боль при мочеиспускании
- Развитие эпидидимита, воспаления трубчатой структуры, хранящей и транспортирующей сперму
Гонорея
Симптомы обычно возникают через два-десять дней после заражения.
Мужчины:
- Выделения из полового члена
- Ощущение жжения при мочеиспускании от легкого до сильного
- Может развиться до эпидидимита
Женщины:
- Болезненность или жжение при мочеиспускании и / или желтые или кровянистые выделения из влагалища
- Боль в животе
- Кровотечение между менструациями
- Рвота
- Лихорадка
- Развитие воспалительного заболевания органов малого таза
Ректальная инфекция:
- Анальные выделения
- Анальный зуд
- Болезненный стул
Воспалительное заболевание тазовых органов (ВЗОМТ)
- Боль внизу живота
- Аномальные выделения из влагалища
- Лихорадка
- Болезненный половой акт
- Нерегулярное менструальное кровотечение
Генитальные бородавки / Вирус папилломы человека (Hpv)
Симптомы обычно возникают через три месяца после заражения.
женщин:
Группы крошечных бородавок снаружи и внутри влагалища, на шейке матки или вокруг заднего прохода
Мужчины:
Группы крошечных бородавок на половом члене, мошонке или анусе
Генитальный герпес
Симптомы обычно возникают через два-десять дней после заражения. Первоначальный эпизод, обычно продолжающийся две-три недели:
- Зуд или жжение в гениталиях или анусе
- Боль в половых органах, ягодицах, ногах
- Выделения из влагалища
- Чувство давления внизу живота
- Крошечные красные бугорки на влагалище, шейке матки, половом члене и / или анальной области; они превращаются в волдыри, а затем превращаются в болезненные открытые язвы
- Лихорадка
- Головная боль
- Мышечные боли
- Болезненное или затрудненное мочеиспускание
- Увеличение лимфатических узлов в паху
Рецидивы, обычно продолжающиеся около недели:
- Зуд или покалывание в гениталиях, ягодицах или ногах
- Маленькие волдыри или открытые язвы на месте инфекции
Сифилис
Стадия 1: Первичный сифилис
Начальные симптомы обычно проявляются через две-шесть недель после заражения и длятся от четырех до шести недель.
- Безболезненный шанкр на половом члене, вульве, влагалище, шейке матки или вокруг рта
- Воспаленные лимфатические узлы
Стадия 2: Вторичный сифилис
Симптомы обычно возникают через одну-шесть недель после заживления шанкра и длятся от трех до шести месяцев.
- Легкая сыпь с коричневыми язвами размером примерно с пенни, обычно на ладонях рук и подошвах ног; может также покрывать остальную часть тела
- Язвы в области гениталий или ануса или вокруг них
- Легкая лихорадка
- Усталость
- Головные боли
- Боль в горле
- Локальное выпадение волос
- Потеря аппетита
- Потеря веса
Стадия 3: третичная стадия
Симптомы обычно возникают в период от двух до более чем сорока лет после начала инфекции.
Сифилис в нескольких системах, включая сердце и кровеносные сосуды, кожу, кости и мозг.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Заболевания, передающиеся половым путем | NIH: Национальный институт аллергии и инфекционных заболеваний
Заболевания, передающиеся половым путем (ЗППП) — это инфекции, передающиеся от инфицированного человека неинфицированному при половом контакте.ЗППП могут быть вызваны бактериями, вирусами или паразитами. Примеры включают гонорею, генитальный герпес, инфекцию вируса папилломы человека, ВИЧ / СПИД, хламидиоз и сифилис.
Почему исследование болезней, передаваемых половым путем, является приоритетом для NIAID?
ЗППП являются важным глобальным приоритетом здравоохранения из-за их разрушительного воздействия на женщин и младенцев и их взаимосвязи с ВИЧ / СПИДом. ЗППП и ВИЧ связаны биологическим взаимодействием и потому, что обе инфекции происходят в одних и тех же популяциях.Заражение некоторыми ЗППП может увеличить риск заражения и передачи ВИЧ, а также изменить ход болезни. Кроме того, ЗППП могут вызывать долгосрочные проблемы со здоровьем, особенно у женщин и младенцев. Некоторые из осложнений для здоровья, возникающих при ЗППП, включают воспалительные заболевания органов малого таза, бесплодие, трубную или внематочную беременность, рак шейки матки, а также перинатальные или врожденные инфекции у младенцев, рожденных от инфицированных матерей.
Как NIAID решает эту критическую тему?
Конечной целью исследований, поддерживаемых NIAID, является разработка эффективных подходов к профилактике и лечению для борьбы с ЗППП.Для разработки этих стратегий необходимы фундаментальные исследования для понимания структуры, функции, роста, патогенеза и эволюции бактериальных, вирусных, паразитарных, простейших и грибковых агентов ЗППП. Еще один важный аспект фундаментальных исследований — изучить влияние ЗППП на различные группы населения.
Работа NIAID по секвенированию генома еще больше ускоряет биологические исследования и открытия ЗППП. NIAID собрал геномные данные о возбудителях ИППП и предоставил их квалифицированным исследователям через общедоступные базы данных.Последние достижения включают геномное секвенирование патогенов, ответственных за трихомониаз, хламидиоз, гонорею и язвенную болезнь половых органов человека (шанкроид). Секвенирование геномов позволяет исследователям читать и расшифровывать генетические данные, которые могут помочь в разработке новых диагностических средств, местных лекарств и вакцин.
Профилактика
Краеугольным камнем общественного здравоохранения является профилактика заболеваний.Инструменты для предотвращения ЗППП, такие как вакцины, местные микробициды и поведенческие вмешательства, являются жизненно важной частью защиты населения от инфекционных заболеваний. Гардасил, вакцина против четырех наиболее распространенных штаммов вируса папилломы человека (ВПЧ), является выдающимся достижением в области ЗППП. Однако работа по разработке безопасных и эффективных вакцин против других ЗППП продолжается. Прежде всего, это продолжающиеся клинические испытания по оценке экспериментальной вакцины для предотвращения генитального герпеса.
Узнать больше о профилактике ЗППП
Диагностика
Ранняя и быстрая диагностика ЗППП увеличивает шанс ограничить последствия болезни. При отсутствии лечения ЗППП, такие как гонорея, сифилис, хламидиоз, генитальный герпес и вирус папилломы человека, могут привести к разрушительным, а иногда и долгосрочным осложнениям.Эти осложнения включают слепоту, деформации костей, повреждение мозга, рак, болезни сердца, бесплодие, врожденные дефекты, умственную отсталость и даже смерть.
Узнать больше о диагностике ЗППП
Лечение
Существует множество различных видов ЗППП, и виды лечения столь же разнообразны, как и их симптомы.NIAID поддерживает разработку и лицензирование вакцин, местных микробицидов и лекарственных препаратов, таких как антибиотики и противогрибковые препараты, для микробов, вызывающих ЗППП. Никакие ЗППП не безвредны. Даже излечимые, если их не лечить, могут привести к серьезным последствиям. Особую озабоченность вызывает ВИЧ, поскольку биологические данные демонстрируют повышенную вероятность заражения и передачи ВИЧ при наличии ЗППП.
Узнать больше о лечении ЗППП
Исследования по конкретным заболеваниям
Некоторые осложнения со здоровьем, возникающие при ЗППП, включают воспалительные заболевания органов малого таза, бесплодие, трубную или внематочную беременность, рак шейки матки, а также перинатальные или врожденные инфекции у младенцев, рожденных от инфицированных матерей.
Узнать больше исследований по заболеваниям, передаваемым половым путем
Инфекции, передаваемые половым путем (ИППП) — NHS
Если вы беспокоитесь, потому что думаете, что у вас ИППП, как можно скорее пройдите обследование в клинику сексуального здоровья.
Не занимайтесь сексом, в том числе оральным, без презерватива, пока не пройдете медосмотр.
Вы можете заразиться ИППП, не зная об этом, и заразить своего партнера во время секса.
Важный: Использование клиник сексуального здоровья во время коронавируса (COVID-19)
Позвоните в клинику сексуального здоровья, если вам нужна помощь или совет. Обращайтесь в клинику только в том случае, если вам сказали об этом.
Контактные данные клиники сексуального здоровья
Симптомы ИППП
Симптомы ИППП могут включать:
- необычные выделения из влагалища, полового члена или ануса
- боль при мочеиспускании
- комки или образования кожи вокруг половых органов или дна (ануса)
- сыпь
- необычное вагинальное кровотечение
- зуд гениталий или ануса
- волдыри и язвы вокруг половых органов или ануса
- бородавки вокруг гениталий или ануса
- бородавки во рту или горле, но это очень редко
Несрочный совет: обратитесь в клинику сексуального здоровья, если:
- у вас есть симптомы ИППП
- у сексуального партнера есть симптомы ИППП
- вы беспокоитесь после секса без презерватива
- вы беременны с симптомами ИППП
У многих ИППП симптомы отсутствуют. все, как и ВИЧ.Единственный способ узнать наверняка — пройти тестирование.
Найти клинику сексуального здоровья
Почему вам следует обратиться в клинику сексуального здоровья
Вы можете обратиться к терапевту, но он, вероятно, направит вас в клинику сексуального здоровья, если сочтет, что у вас может быть ИППП.
В клиниках сексуального здоровья лечат проблемы с половыми органами и мочеиспускательной системой. Обычно вы можете прийти без записи.
Вы часто получите результаты анализов быстрее, чем у терапевта, и вам, возможно, не придется платить за лечение по рецепту.
Вы можете чувствовать себя комфортно, делясь с врачом информацией о своей сексуальной активности или ориентации. Вам не нужно называть свое настоящее имя или сообщать персоналу, кто такой терапевт, если вы этого не хотите.
Никакая информация о вашем посещении клиники не будет передана терапевту или кому-либо еще за пределами клиники, если вы этого не попросите.
При желании вы можете попросить о приеме к врачу или медсестре женского или мужского пола.
Что происходит в клинике сексуального здоровья
В клинике сексуального здоровья врач или медсестра:
- задаст вам несколько вопросов о вашей сексуальной жизни
- может попросить осмотреть ваши гениталии или анус
- скажет вам, какие анализы, по их мнению, вам нужны
Некоторые клиники предлагают домашние наборы для тестирования на некоторые ИППП.
Если тесты показывают, что у вас есть ИППП, вы должны сообщить об этом своему сексуальному партнеру и всем бывшим партнерам, чтобы они также могли пройти обследование и пройти лечение.
Если вы не хотите этого делать, в клинике обычно могут сделать это за вас, не называя вас.
Общие типы СТИ
Типы ИППП включают:
Последняя проверка страницы: 25 июня 2021 г.
Срок следующей проверки: 25 июня 2024 г.
Генитальный герпес и другие болезни, передающиеся половым путем
Апрель — месяц осведомленности о ЗППП
Генитальный герпес, вызываемый вирусами простого герпеса 1 и 2 типа, является очень распространенным заболеванием, передающимся половым путем (ЗППП).Любой сексуально активный человек подвержен риску заразиться герпесом. Фактически, у большинства людей с вирусом нет никаких симптомов; однако даже без симптомов болезнь может передаваться между половыми партнерами.
По данным CDC, примерно каждый шестой человек в возрасте от 14 до 49 лет в Соединенных Штатах болеет генитальным герпесом. Герпес распространяется, когда кто-то занимается вагинальным, анальным или оральным сексом с другим заболевшим. Как правило, контакт с жидкостью в язвах может вызвать инфекцию.Тем не менее, вы все равно можете заразиться герпесом от инфицированного человека, даже если у него нет видимой язвы. Это потому, что вирус может выходить через их кожу.
Симптомы
Симптомы герпеса могут быть несуществующими или очень легкими. Иногда это означает, что симптомы ошибочно принимают за что-то еще. Из-за этого многие люди не знают, что у них герпес. Когда симптомы действительно возникают, они обычно проявляются в виде язв, которые выглядят как волдыри на половых органах, прямой кишке или во рту или вокруг них.После того, как волдыри лопаются, они оставляют болезненные язвы, заживление которых может занять несколько недель.
У человека с герпесом могут быть генитальные язвы и поражения в других областях, таких как ягодицы, пах, пальцы или глаза. Герпес также может вызывать некоторые редкие, но серьезные осложнения, включая слепоту, энцефалит (воспаление головного мозга) и асептический менингит (воспаление слизистой оболочки мозга).
Профилактика
Избегание вагинального, анального или орального секса или исключительные моногамные отношения с кем-то, у кого результат теста отрицательный, — это единственные способы по-настоящему предотвратить заражение герпесом.Использование презервативов при каждом половом контакте может помочь защитить вас, но вирус может присутствовать в местах контакта, которые не закрыты презервативами.
Лечение
От герпеса нет лекарства. Противовирусные препараты могут помочь в лечении симптомов и предотвратить или сократить вспышки. В настоящее время проводятся исследования вакцины, но в настоящее время ничего нет.
Помните о других ЗППП
Помимо герпеса, существует ряд других распространенных ЗППП, и число некоторых из них растет.Хламидиоз, гонорея, сифилис, вирус папилломы человека и воспалительные заболевания органов малого таза являются одними из наиболее распространенных ЗППП наряду с герпесом. По оценкам CDC, в Соединенных Штатах ежегодно возникает около 20 миллионов новых ЗППП, и примерно половина из них возникает у людей в возрасте от 15 до 24 лет. В период с 2012 по 2013 год заболеваемость сифилисом среди мужчин, особенно геев и бисексуалов, увеличилась на 10 процентов.
Базовая профилактика всех ЗППП
- Получите факты.
- Взять под контроль (воздержание, вакцины [если применимо], презервативы, взаимная моногамия, сокращение числа половых партнеров).
- Пройдите тестирование.
Дополнительные ресурсы
Информационный бюллетень CDC о генитальном герпесе
CDC Заболевания, передающиеся половым путем (ЗППП)
CDC Апрель — месяц осведомленности о ЗППП
ВПЧ, ЗППП, симптомы, причины, лечение
Обзор
Что такое остроконечные кондиломы?
Остроконечные кондиломы — это болезнь, передающаяся половым путем (ЗППП). Заболевание вызывает образование бородавок (небольших шишек или наростов) внутри и вокруг половых органов и прямой кишки.Некоторые типы вируса папилломы человека (ВПЧ) вызывают остроконечные кондиломы.
Некоторые бородавки очень маленькие. Тем не менее, вы обычно можете их почувствовать или увидеть. Медицинские работники могут назвать остроконечные кондиломы кондиломами; ЗППП также называют инфекциями, передающимися половым путем (ИППП). Вы можете передать остроконечные кондиломы другим людям.
Где появляются остроконечные кондиломы?
Остроконечные кондиломы могут инфицировать:
- Пах (область между животом и бедром).
- Внутри и снаружи заднего прохода.
- Губы, рот, язык или горло.
- Пенис и мошонка (мешок, содержащий яички).
- Влагалище (в том числе внутри влагалища), вульва, влагалищные губы (малые и большие половые губы) и шейка матки (ткань, соединяющая влагалище и матку).
Насколько распространены остроконечные кондиломы?
Приблизительно 400 000 человек — большинство из них в возрасте от 20 до 20 лет — заболевают генитальными бородавками каждый год. Вирус, вызывающий эти бородавки, ВПЧ, является наиболее распространенным ЗППП.Примерно 79 миллионов американцев заражены ВПЧ. Есть много разных типов ВПЧ. Не все вызывают остроконечные кондиломы.
У кого могут быть остроконечные кондиломы?
Остроконечные кондиломы встречаются у всех полов. Чаще всего встречается у подростков и молодых людей. Мужчины несколько больше подвержены риску. Ваши шансы получить остроконечные кондиломы увеличиваются, если вы:
- Не пользуйтесь презервативами во время секса.
- Имейте несколько половых партнеров.
Заразны ли остроконечные кондиломы?
Да, остроконечные кондиломы и вызывающий их вирус очень заразны.От ВПЧ нет лекарства. Если у вас есть вирус, вы всегда заразны. Даже если у вас нет таких симптомов, как остроконечные кондиломы, или у вас вылечили и удалили бородавки, вы все равно можете заразить другого человека ВПЧ и остроконечными кондиломами.
Симптомы и причины
Что вызывает остроконечные кондиломы?
Некоторые типы ВПЧ вызывают это ЗППП. Остроконечные кондиломы распространяются при контакте кожи с кожей во время секса. Другой вирус вызывает бородавки на руках и ногах. Вы не можете получить остроконечные кондиломы, если дотронетесь до себя или кого-то еще рукой или ногой с бородавками.
Остроконечные кондиломы распространяются через:
- Половые контакты, в том числе анальные, вагинально-половые и вагинально-вагинальные.
- Прикосновение к гениталиям (контакт кожа к коже без эякуляции).
- Оральный секс с человеком, у которого есть ВПЧ или генитальные бородавки.
- Оральный секс от человека, инфицированного ВПЧ или имеющего генитальные бородавки на рту, губах или языке.
Как скоро после заражения появляются остроконечные кондиломы?
У некоторых людей остроконечные кондиломы появляются в течение нескольких недель после заражения.Однако часто бородавки появляются через месяцы или годы. По этой причине бывает сложно определить, когда вы заразились.
Также возможно заразиться вирусом и не получить остроконечные кондиломы. Вы можете не знать, есть ли у вас бородавки внутри заднего прохода или в других частях тела. Если у вас нет симптомов, вы можете по незнанию заразить других вирусом.
Каковы симптомы остроконечных кондилом?
Бородавки выглядят как грубые образования телесного цвета. Генитальные бородавки часто имеют бугристый вид, как цветную капусту, но некоторые из них плоские.Остроконечные кондиломы обычно не вызывают боли. Иногда они вызывают:
- Легкое кровотечение.
- Ощущение жжения.
- Дискомфорт.
- Зуд или раздражение половых органов.
Диагностика и тесты
Как диагностируют остроконечные кондиломы?
Ваш лечащий врач может диагностировать внешние остроконечные кондиломы, глядя на них. Внутренние бородавки диагностировать сложнее. Вы можете пройти эти тесты:
- Тазовый осмотр: Женщина может пройти мазок Папаниколау как часть тазового осмотра, чтобы проверить изменения шейки матки, вызванные остроконечными кондиломами.Ваш врач также может выполнить кольпоскопию для исследования и биопсии влагалища и шейки матки.
- Анализы крови: Ваш врач может проверить наличие других ЗППП, часто связанных с остроконечными кондиломами. Эти ЗППП включают гонорею, сифилис и хламидиоз.
- Анальный осмотр: Ваш врач использует устройство, называемое аноскопом, для осмотра заднего прохода на предмет бородавок.
- Биопсия: Ваш врач может выполнить биопсию (вырезать и удалить крошечный кусочек размером с кончик карандаша), если вы сомневаетесь в диагнозе.
Ведение и лечение
Как вылечивают или лечат остроконечные кондиломы?
Остроконечные кондиломы могут исчезнуть сами по себе. Или они могут увеличиваться или размножаться. Есть разные способы удаления кондилом. Чтобы избавиться от бородавок, вам может потребоваться несколько процедур. В большинстве случаев вам сначала вводят анестетик, чтобы обезболить обрабатываемую область. Во время лечения следует воздерживаться от половых контактов.
Ваш лечащий врач может использовать один из следующих методов лечения остроконечных кондилом:
- Электрокаутеризация: Электрический ток сжигает бородавки.
- Замораживание: Во время криотерапии ваш врач применяет жидкий азот для замораживания и уничтожения бородавок.
- Лазерное лечение: Лазерный луч разрушает крошечные кровеносные сосуды внутри бородавок, перекрывая их кровоснабжение.
- Процедура электрохирургического удаления петли (LEEP): При использовании LEEP ваш врач использует электрически заряженную проволочную петлю для удаления бородавок. Поставщик может использовать этот метод для удаления бородавок на шейке матки женщины.
- Местное (кожное) лекарство: Один раз в неделю в течение нескольких недель наносите на бородавки рецептурный химический раствор.Химическое вещество вызывает образование волдырей под бородавками, останавливая кровоток. В некоторых случаях ваш провайдер может применить решение.
- Ваш провайдер применяет актуальное решение TCA в офисе. Ваш поставщик медицинских услуг может также выписать рецепт на актуальные медицинские препараты, когда это необходимо, например. Имиквимод (Алдара), который пациент самостоятельно вводит дома в течение нескольких недель в соответствии с указаниями.
- Хирург: Ваш врач может хирургическим путем вырезать бородавки большого размера или не поддающиеся лечению другими методами.
Могу ли я получить остроконечные кондиломы более одного раза?
Да. Нет лекарства от ВПЧ, вируса, вызывающего бородавки. В результате вы можете снова и снова получать остроконечные кондиломы.
Каковы осложнения остроконечных кондилом?
Остроконечные кондиломы на шейке матки или внутри влагалища могут вызвать изменения шейки матки (дисплазию), которые могут привести к раку шейки матки. Эти изменения вызывают бородавки, а не ВПЧ.
Существуют и другие типы ВПЧ, повышающие риск рака.Штаммы ВПЧ, вызывающие рак, — это не те, которые вызывают генитальные бородавки.
Как остроконечные кондиломы влияют на беременность?
Если у вас активная вспышка остроконечных кондилом во время беременности, повышенный уровень гормонов может вызвать кровотечение, увеличение или умножение бородавок. Редко такие осложнения случаются:
- Большая бородавка или масса бородавок блокируют родовые пути. Возможно, вам придется родить через кесарево сечение.
- ВПЧ передается от матери к ребенку, вызывая образование бородавок в дыхательных путях ребенка.Это состояние, называемое рецидивирующим респираторным папилломатозом, встречается очень редко.
Профилактика
Есть ли вакцина от остроконечных кондилом?
Вакцина против ВПЧ может защитить от некоторых типов ВПЧ, включая те, которые вызывают остроконечные кондиломы и некоторые виды рака. Существует более 100 различных типов ВПЧ. Даже если у вас уже есть тип ВПЧ, вызывающий остроконечные кондиломы, вакцина может защитить вас от других штаммов.
Последние рекомендации CDC и FDA рекомендуют делать прививки мужчинам и женщинам в возрасте до 45 лет для защиты от ВПЧ.ВПЧ является наиболее распространенным ЗППП и может вызывать определенные виды рака и генитальные бородавки. Ежегодно в США происходит более 14 миллионов новых случаев инфицирования ВПЧ. Вакцинация начинается в возрасте 9 лет (большинство людей начинают вакцинацию в возрасте 11-12 лет)
Как предотвратить появление остроконечных кондилом?
Если вы ведете половую жизнь, вы можете предпринять следующие шаги, чтобы защитить себя от заражения или распространения ВПЧ, остроконечных кондилом и других ЗППП:
- Используйте презервативы.
- Сделайте вакцину против ВПЧ.
- Пройдите плановое обследование и проведите необходимое лечение от ЗППП.
- Сообщите своим половым партнерам, если у вас есть ВПЧ или остроконечные кондиломы, чтобы они могли пройти обследование и пройти курс лечения.
- Будьте моногамны с одним сексуальным партнером или ограничьте количество партнеров.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с остроконечными кондиломами?
Остроконечные кондиломы и ВПЧ — распространенные ЗППП. Эти типы бородавок и типы ВПЧ, вызывающие их, не повышают риск рака. У некоторых людей остроконечные кондиломы возникают только один раз, у других — повторяющиеся вспышки.Лечение может избавить от бородавок, но не вылечить их или ВПЧ. Вы всегда будете заразительны, и вам нужно будет практиковать безопасный секс со своими партнерами.
Жить с
Когда мне позвонить врачу?
Вы должны позвонить своему врачу, если у вас возникли проблемы:
- Раздражение или зуд половых органов.
- Болезненный половой акт.
- Болезненное мочеиспускание (дизурия).
- Выделения из полового члена или влагалища с необычным или неприятным запахом.
- Покраснение, болезненность или припухлость влагалища или полового члена.
Какие вопросы я должен задать своему врачу?
Если у вас есть остроконечные кондиломы, обратитесь к своему врачу:
- Какое лечение для меня лучше всего?
- Возвратятся ли бородавки после лечения?
- Как лучше всего избежать заражения ЗППП?
- Как я могу защитить своего партнера от ВПЧ или остроконечных кондилом?
- Могу ли я заболеть раком шейки матки? Если да, то какие меры я могу предпринять, чтобы защитить свое здоровье?
- Стоит ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
Тысячи людей получают генитальные бородавки каждый год, и еще тысячи заражаются вирусом, который их вызывает.Остроконечные кондиломы могут появиться через несколько месяцев, а иногда и лет после заражения. Как только вы узнаете, что у вас остроконечные кондиломы и ВПЧ, вам следует поделиться этой информацией со своими сексуальными партнерами. Ваш лечащий врач может предложить рекомендации по предотвращению распространения этого ЗППП. Вы также можете предпринять шаги, чтобы снизить риск заражения другими ЗППП.
Проблемы с кожей половых органов | DermNet NZ
Введение
Кожные проблемы половых органов очень распространены и могут быть очень зудящими или болезненными, тревожными и неприятными.Они могут мешать сексуальному функционированию, самооценке и межличностным отношениям. Некоторые генитальные расстройства заразны, в том числе заболевания, передающиеся половым путем.
На этой странице представлены ссылки на информацию на DermNet NZ о кожных заболеваниях в области гениталий.
Генитальный зуд у мужчин
- Зуд заднего прохода (зуд заднего прохода)
- Баланит (воспаление головки полового члена у мужчин)
- Дерматит (экзема), в том числе:
Боль в половых органах у мужчин
Зуд в половых органах у женщин
Боль в половых органах у женщин
Выделения из влагалища
Кожные инфекции, не передающиеся половым путем
Невенерические кожные инфекции могут присутствовать в области гениталий, предположительно из-за того, что микроорганизмы процветают в тепле и влажности.
Бактериальная инфекция
Бактериальные инфекции кожи включают:
Грибковые инфекции
Грибковые инфекции кожи включают:
Вирусные инфекции
Вирусные инфекции кожи включают:
Инфекции
Паховая область также является излюбленным местом для некоторых паразитарных заражений:
Инфекции, передаваемые половым путем
К важным инфекциям, передаваемым половым путем (ИППП) относятся:
Поражения кожи половых органов
Неинфекционные поражения кожи и прочие состояния, которые обычно встречаются в области гениталий, включают:
Как диагностируются генитальные расстройства?
Рекомендуется тщательный сбор анамнеза и полное обследование кожи, включая кожу гениталий.Часто тесты включают:
- Мазки с пораженной кожи, уретры или влагалища на наличие бактерий, дрожжей и вирусных культур
- Анализы крови
- Биопсия кожи.
Как лечат заболевания половых органов?
Лечение зависит от индивидуального состояния.
Кожа половых органов нежная, поэтому лечение следует проводить осторожно. Мойте один или два раза в день теплой водой. Избегайте мыла; Можно использовать очищающее средство без мыла со сбалансированным pH, но его следует смыть.
Медикаментозное лечение распространенных ЗППП: Часть I.Герпес, сифилис, уретрит, хламидиоз и гонорея
Кэрол Вудворд, PHARM.D., Университетские больницы Западной Вирджинии, Моргантаун, Западная Вирджиния
Мелани А. Фишер, доктор медицинских наук, магистр медицинских наук, Университет Западной Вирджинии, Моргантаун, Западная Вирджиния
Am Fam, врач. , 1 октября 1999 г .; 60 (5): 1387-1394.
Это часть I статьи, состоящей из двух частей, о лекарственном лечении распространенных заболеваний, передающихся половым путем. Часть II, «Вагинальные инфекции, воспалительные заболевания органов малого таза и остроконечные кондиломы», будет опубликована в следующем выпуске AFP.
Связанная редакционная
В 1998 году Центры по контролю и профилактике заболеваний выпустили руководство по лечению заболеваний, передающихся половым путем. Со времени публикации предыдущих рекомендаций был достигнут ряд улучшений в лечении. В части I этой статьи, состоящей из двух частей, описаны текущие рекомендации по лечению язвы половых органов, уретрита и цервицита.Достижения в области лечения включают эффективные схемы приема одной дозы для многих заболеваний, передаваемых половым путем, и улучшенные методы лечения инфекций герпеса. Две однократные схемы приема 1 г азитромицина перорально и 250 мг цефтриаксона внутримышечно эффективны для лечения шанкроида. Трехдневный курс приема 500 мг ципрофлоксацина перорально два раза в день может использоваться для лечения шанкроида у небеременных пациенток. Пенициллин для парентерального введения продолжает оставаться препаратом выбора для лечения всех стадий сифилиса.Было показано, что три противовирусных препарата обеспечивают клиническую пользу при лечении генитального герпеса: ацикловир, валацикловир и фамцикловир. Валацикловир и фамцикловир пока не рекомендуются к применению во время беременности. Азитромицин в однократной пероральной дозе 1 г в настоящее время является рекомендуемой схемой лечения негонококкового уретрита.
В лечении заболеваний, передающихся половым путем (ЗППП), был достигнут ряд успехов. Эти достижения были включены в «Руководство по лечению заболеваний, передаваемых половым путем» 1998 года, опубликованное Центрами по контролю и профилактике заболеваний (CDC).1
В настоящее время доступны высокоэффективные однократные пероральные препараты для лечения наиболее распространенных излечимых ЗППП. Схемы однократного приема могут использоваться для лечения шанкроида, негонококкового уретрита, неосложненных гонококковых инфекций, бактериального вагиноза, трихомониаза, кандидозного вагинита и хламидийных инфекций.
В настоящее время доступны улучшенные методы лечения генитального герпеса и инфекций, вызванных вирусом папилломы человека (ВПЧ). Были одобрены новые схемы использования ацикловира (зовиракса) при лечении генитального герпеса.Кроме того, два новых противовирусных препарата, валацикловир (Валтрекс) и фамцикловир (Фамвир), были отмечены для лечения генитального герпеса. В настоящее время для лечения ВПЧ рекомендуются методы лечения, применяемые пациентами.
В новом методе диагностики хламидийных инфекций используется чрезвычайно точный анализ мочи, который можно легко включить в программы скрининга. Вакцины против гепатита А и В теперь рекомендованы всем сексуально активным подросткам и молодым людям.
Улучшены методы лечения ЗППП у беременных женщин, что дает меньше побочных эффектов и снижает количество преждевременных родов.В этом журнале недавно были опубликованы рекомендации по лечению ЗППП у особых групп пациентов, включая беременных женщин.2
Генитальные язвы
Перед лечением язвы половых органов необходимо поставить точный диагноз и провести соответствующее обследование. Следует рассмотреть возможность сопутствующего тестирования на инфекцию вируса иммунодефицита человека (ВИЧ).
ШАНКРОИД
Цели терапии шанкроида — вылечить инфекцию, устранить симптомы и предотвратить передачу.Четыре рекомендуемые схемы лечения шанкроида показаны в таблице 1. Две схемы представляют собой однократные дозы, состоящие либо из азитромицина (Зитромакс), либо цефтриаксона (Роцефин). Эритромицин, который по-прежнему рекомендуется для лечения шанкроида, требует семидневного режима дозирования. Ципрофлоксацин (Cipro) был добавлен в рекомендации по лечению шанкроида. Однако ципрофлоксацин противопоказан к применению беременным и кормящим женщинам, а также пациентам младше 18 лет.Все четыре режима эффективны для лечения шанкроида у пациентов с ВИЧ или без него. Следует отметить, что сообщалось о нескольких изолятах шанкроида с промежуточной устойчивостью к ципрофлоксацину или эритромицину. Пациенты должны быть повторно обследованы в течение трех-семи дней после начала терапии. Если лечение было успешным, следует сообщить о симптоматическом улучшении в течение трех дней.
Посмотреть / распечатать таблицу
ТАБЛИЦА 1Лечение заболеваний, характеризующихся генитальными язвами
| Схемы | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| Заболевание | Агент | Стоимость | Азитромицин (Зитромакс) | 1 г перорально однократно | $ 20.50 (марка) | ||||||
Цефтриаксон (роцефин) | 250 мг внутримышечно однократно | 13.00 (торговая марка) | |||||||||
500 мг перорально два раза в день в течение 3 дней | 24,00 (торговая марка) | ||||||||||
Основание эритромицина | 500 мг перорально четыре раза в день в течение 7 дней | 6.От 50 до 9,00 (универсальный) | |||||||||
Паховая гранулема | |||||||||||
Рекомендуемый режим | Триметоприм / сульфаметоксазол (Bactrim, Septra) принимается дважды в день | 908 два раза в день 908 два раза в день54,00 (марка) от 14,00 до 25,00 (дженерик) | |||||||||
или | |||||||||||
Доксициклин (вибрамицин) | 2 раза в сутки 167.00 (торговая марка) | ||||||||||
Альтернативная схема лечения | Ципрофлоксацин | 750 мг перорально два раза в день в течение 21 дня | 168.00 (торговая марка) | 3 | |||||||
Основа эритромицина плюс (во время беременности) | 500 мг перорально четыре раза в день в течение 21 дня | 19,50–27,00 (дженерик) | |||||||||
(иминогликозид)e., гентамицин) | 1 мг на кг внутривенно три раза в день в течение 21 дня | 337,00 (бренд) 66,00 — 312,00 (общий) | |||||||||
Венерическая лимфогранулема | Доксициклин | 100 мг перорально два раза в день в течение 21 дня | 80,00 (бренд) 5,50–26,50 (общий) | ||||||||
Альтернативный режим (включая беременность) | Ery500 мг перорально четыре раза в день в течение 21 дня | 42.00 (марка) от 20,50 до 27,50 (общий) | |||||||||
Вирус простого герпеса | |||||||||||
Первый эпизод | Ацикловир (Зовиракс) | 400 мг ежедневно перорально | 53,00 (торговая марка) от 37,50 до 43,00 (общий) | ||||||||
или | |||||||||||
| 9851 | |||||||||||
| 9851 200 мг | раз в день от пяти до 7 раз в день | 45.00 (бренд) от 32,00 до 37,00 (общий) | |||||||||
Фамцикловир (фамвир) | 250 мг перорально три раза в день в течение 7-10 дней | 70,00 (бренд) | |||||||||
Валацикловир (Валтрекс) | 1 г перорально два раза в день в течение 7-10 дней | 56,00 (торговая марка) | |||||||||
Рецидивирующие эпизоды | 90c852раз в сутки в течение 5 дней | 38.00 (марка) от 27,00 до 31,00 (общий) | |||||||||
или | |||||||||||
200 мг перорально 9 раз в день в течение 5 дней марка) от 23,00 до 26,50 (общий) | |||||||||||
или | |||||||||||
800 мг перорально два раза в день в течение 5 дней.00 (марка) от 35,00 до 40,00 (универсальная) | |||||||||||
Фамцикловир | 125 мг перорально два раза в день в течение 5 дней | 28,00 (торговая марка) | |||||||||
| 48 | 500 мг перорально два раза в день в течение 5 дней | 31,00 (торговая марка) | |||||||||
Ежедневная супрессивная терапия | Ацикловир | 400 мг перорально два раза в день 483 | .00 (торговая марка) † от 3,50 до 4,00 (универсальная)|||||||||
Фамцикловир | 250 мг перорально два раза в день | 6,50 (торговая марка) | |||||||||
| 500 мг перорально один раз в день (у пациентов с <10 эпизодами в год) | 3,00 (марка) | ||||||||||
Валацикловир | 1000 мг перорально один раз в день (у пациентов с> 10 эпизодами в год ) | 6.00 (торговая марка) | |||||||||
Сифилис | |||||||||||
Первичное и вторичное заболевание | Бензатин пенициллин G | 2,4 миллиона единиц 851 внутримышечно в разовой дозе 83 | 908|||||||||
Аллергия на пенициллин | Доксициклин | 100 мг перорально два раза в день в течение 14 дней | 111,00 (торговая марка) от 6.00 до 25.00 (универсальный) | ||||||||
Тетрациклин | 500 мг перорально четыре раза в день в течение 14 дней | от 3,50 до 6,00 (общий) | |||||||||
Ранняя стадия болезни пенициллин G | 2,4 миллиона единиц в / м в разовой дозе | 24,00 (торговая марка) | |||||||||
Поздний латентный период, неизвестная продолжительность, третичное заболевание | 52 Бензатин пенициллин G23 | 2 миллиона единиц внутримышечно, разделенные на три еженедельные дозы по 2,4 миллиона единиц каждая | 71,50 (торговая марка) | ||||||||
Нейросифилис | Водный кристаллический пенициллин G | от 18 до 24 миллионов единиц внутривенно ежедневно , разделенных на 3–4 миллиона единиц каждые 4 часа в течение 10–14 дней | 12,00 (общий) | ||||||||
Прокаин пенициллин плюс пробенецид | 2.4 миллиона единиц пенициллина в день плюс 500 мг пробенецида перорально четыре раза в день, оба в течение 10-14 дней | 277,00 (общий) | |||||||||
Лечение заболеваний, характеризующихся генитальными язвами
| Схемы | ||||||
|---|---|---|---|---|---|---|
| Заболевание | Агент | Дозировка | Стоимость * | |||
Шанкроид | Азитромицин (Зитромакс, однократно)50 (марка) | |||||
Цефтриаксон (роцефин) | 250 мг внутримышечно однократно | 13.00 (торговая марка) | ||||
500 мг перорально два раза в день в течение 3 дней | 24,00 (торговая марка) | |||||
Основание эритромицина | 500 мг перорально четыре раза в день в течение 7 дней | 6.От 50 до 9,00 (универсальный) | ||||
Паховая гранулема | ||||||
Рекомендуемый режим | Триметоприм / сульфаметоксазол (Bactrim, Septra) принимается дважды в день | 908 два раза в день 908 два раза в день54,00 (марка) от 14,00 до 25,00 (дженерик) | ||||
или | ||||||
Доксициклин (вибрамицин) | 2 раза в сутки 167.00 (торговая марка) | |||||
Альтернативная схема лечения | Ципрофлоксацин | 750 мг перорально два раза в день в течение 21 дня | 168.00 (торговая марка) | 3 | ||
Основа эритромицина плюс (во время беременности) | 500 мг перорально четыре раза в день в течение 21 дня | 19,50–27,00 (дженерик) | ||||
(иминогликозид)e., гентамицин) | 1 мг на кг внутривенно три раза в день в течение 21 дня | 337,00 (бренд) 66,00 — 312,00 (общий) | ||||
Венерическая лимфогранулема | Доксициклин | 100 мг перорально два раза в день в течение 21 дня | 80,00 (бренд) 5,50–26,50 (общий) | |||
Альтернативный режим (включая беременность) | Ery500 мг перорально четыре раза в день в течение 21 дня | 42.00 (марка) от 20,50 до 27,50 (общий) | ||||
Вирус простого герпеса | ||||||
Первый эпизод | Ацикловир (Зовиракс) | 400 мг ежедневно перорально | 53,00 (торговая марка) от 37,50 до 43,00 (общий) | |||
или | ||||||
| 9851 | ||||||
| 9851 200 мг | раз в день от пяти до 7 раз в день | 45.00 (бренд) от 32,00 до 37,00 (общий) | ||||
Фамцикловир (фамвир) | 250 мг перорально три раза в день в течение 7-10 дней | 70,00 (бренд) | ||||
Валацикловир (Валтрекс) | 1 г перорально два раза в день в течение 7-10 дней | 56,00 (торговая марка) | ||||
Рецидивирующие эпизоды | 90c852раз в сутки в течение 5 дней | 38.00 (марка) от 27,00 до 31,00 (общий) | ||||
или | ||||||
200 мг перорально 9 раз в день в течение 5 дней марка) от 23,00 до 26,50 (общий) | ||||||
или | ||||||
800 мг перорально два раза в день в течение 5 дней.00 (марка) от 35,00 до 40,00 (универсальная) | ||||||
Фамцикловир | 125 мг перорально два раза в день в течение 5 дней | 28,00 (торговая марка) | ||||
| 48 | 500 мг перорально два раза в день в течение 5 дней | 31,00 (торговая марка) | ||||
Ежедневная супрессивная терапия | Ацикловир | 400 мг перорально два раза в день 483 | .00 (торговая марка) † от 3,50 до 4,00 (универсальная)||||
Фамцикловир | 250 мг перорально два раза в день | 6,50 (торговая марка) | ||||
| 500 мг перорально один раз в день (у пациентов с <10 эпизодами в год) | 3,00 (марка) | |||||
Валацикловир | 1000 мг перорально один раз в день (у пациентов с> 10 эпизодами в год ) | 6.00 (торговая марка) | ||||
Сифилис | ||||||
Первичное и вторичное заболевание | Бензатин пенициллин G | 2,4 миллиона единиц 851 внутримышечно в разовой дозе 83 | 908||||
Аллергия на пенициллин | Доксициклин | 100 мг перорально два раза в день в течение 14 дней | 111,00 (торговая марка) от 6.00 до 25.00 (универсальный) | |||
Тетрациклин | 500 мг перорально четыре раза в день в течение 14 дней | от 3,50 до 6,00 (общий) | ||||
Ранняя стадия болезни пенициллин G | 2,4 миллиона единиц в / м в разовой дозе | 24,00 (торговая марка) | ||||
Поздний латентный период, неизвестная продолжительность, третичное заболевание | 52 Бензатин пенициллин G23 | 2 миллиона единиц внутримышечно, разделенные на три еженедельные дозы по 2,4 миллиона единиц каждая | 71,50 (торговая марка) | |||
Нейросифилис | Водный кристаллический пенициллин G | от 18 до 24 миллионов единиц внутривенно ежедневно , разделенных на 3–4 миллиона единиц каждые 4 часа в течение 10–14 дней | 12,00 (общий) | |||
Прокаин пенициллин плюс пробенецид | 2.4 миллиона единиц пенициллина в день плюс 500 мг пробенецида перорально четыре раза в день, оба в течение 10-14 дней | 277,00 (общий) | ||||
Генитальный герпес
Генитальный герпес — рецидивирующее неизлечимое вирусное заболевание. Консультации пациента должны включать информацию о повторяющихся эпизодах, бессимптомном выделении вируса, перинатальной передаче и передаче половым путем. Эпизодическая противовирусная терапия во время вспышек может сократить продолжительность поражений, а супрессивная противовирусная терапия может предотвратить рецидивы.
Во время первого клинического эпизода цель системной противовирусной лекарственной терапии — контролировать признаки и симптомы генитального герпеса. Ежедневная супрессивная терапия рекомендуется для пациентов, у которых наблюдается шесть и более рецидивов в год. В ходе рандомизированных исследований было доказано, что три противовирусных препарата обеспечивают клиническую эффективность у пациентов с генитальным герпесом: ацикловир, валацикловир и фамцикловир. Клинический опыт применения системного ацикловира в лечении генитального герпеса обширен.Местная терапия менее эффективна, чем системная, и ее использование не рекомендуется. Двумя новыми противовирусными препаратами являются валацикловир и фамцикловир.3,4 Валацикловир представляет собой валиновый эфир ацикловира с улучшенными абсорбционными свойствами при пероральном применении. Фамцикловир, пролекарство пенцикловира, также имеет высокую биодоступность при приеме внутрь. Безопасность противовирусной терапии у беременных не установлена, но обширный клинический опыт применения ацикловира обнадеживает. Тяжелое или первое заболевание, которое возникает во время беременности, можно лечить ацикловиром.Однако регулярный прием противовирусных препаратов беременным женщинам с неосложненным или рецидивирующим генитальным герпесом не рекомендуется.
SYPHILIS
Сифилис — системное заболевание, вызываемое половым путем передачи Treponema pallidum. Он может проявляться как первичное, вторичное или третичное заболевание. Первичное заболевание проявляется одной или несколькими безболезненными язвами или шанкрами на месте прививки. Вторичные проявления болезни включают сыпь и аденопатию. Сердечные, неврологические, офтальмологические, слуховые или гумматические поражения характеризуют третичные инфекции.Скрытое заболевание может быть обнаружено с помощью серологического тестирования без наличия признаков и симптомов. Раннее скрытое заболевание определяется как заболевание, приобретенное в течение предшествующего года. Все остальные случаи скрытого сифилиса считаются поздним скрытым заболеванием или заболеванием неизвестной продолжительности.
Рекомендуемые схемы лечения не менялись со времени публикации Руководства CDC 1993 года. Пенициллин G для парентерального введения по-прежнему является предпочтительным препаратом для лечения сифилиса на всех стадиях, в том числе у беременных женщин. В таблице 1 представлены различные препараты пенициллина, а также правильные дозировки и продолжительность терапии в зависимости от стадии сифилиса на момент обращения к пациенту.Пациентов с ранним заболеванием и аллергией на пенициллин можно сначала десенсибилизировать, а затем лечить пенициллином или лечить по другой рекомендованной схеме. Пациентам с ВИЧ-инфекцией требуется лечение пенициллином на всех стадиях сифилиса. Лечение может быть связано с реакцией Яриша-Герксхаймера. Эта реакция представляет собой острое лихорадочное заболевание, которое может возникнуть в течение первых 24 часов терапии и включает такие симптомы, как головная боль и миалгии. Сопутствующая жаропонижающая терапия может быть полезной.
GRANULOMA INGUINALE И LYMPHOGRANULOMA VENEREUM
Паховая гранулема и венерическая лимфогранулема в США встречаются редко. Паховая гранулема представляет собой безболезненную язву с сильными сосудами, вызываемую Calymmatobacterium granulomatis. Пациенты с венерической лимфогранулемой чаще всего обращаются с регионарной лимфаденопатией; часто это диагноз исключения. Заболевание вызывается штаммами Chlamydia trachomatis серогруппы L. Диагноз обычно ставится клинически и серологически.Схемы лечения этих заболеваний приведены в таблице 1.
Заболевания, характеризующиеся уретритом и цервицитом
УРЕТРИТ
Уретрит — это инфекция, характеризующаяся слизисто-гнойными или гнойными выделениями и жжением во время мочеиспускания. Neisseria gonorrhoeae и C. trachomatis являются наиболее распространенными бактериальными патогенами, вызывающими уретрит. Эмпирическое лечение рекомендуется пациентам из группы высокого риска и тем, кто вряд ли вернется для последующего наблюдения. Рекомендации по лечению приведены в таблице 2.
Посмотреть / распечатать таблицу
ТАБЛИЦА 2Лечение уретрита и цервицита *
| Схемы | |||||||||
|---|---|---|---|---|---|---|---|---|---|
| Заболевание | Агент | u0003 | Дозировка | Дозировка 9кал. | |||||
Рекомендуемые схемы | Азитромицин (Зитромакс) | 1 г перорально (разовая доза) | $ 20.50 (марка) | ||||||
Доксициклин (вибрамицин) | 100 мг перорально два раза в день в течение 7 дней | 55,50 (торговая марка) от 2,50 до 19,00 (дженерик) 01 | Основание эритромицина | 500 мг перорально четыре раза в день в течение 7 дней | 6,50 — 9,00 (общий) | ||||
51 | Эритромицина этилсукцинат | 800 мг перорально четыре раза в день в течение 7 дней | 10.От 00 до 22,00 (общий) | ||||||
или | |||||||||
Офлоксацин (Floxin) | 62908 2 раза в день 62908 62 908 2 раза в день 2 раза в день (торговая марка)|||||||||
Если эритромицин в высоких дозах не переносится: | |||||||||
Эритромицин основа | 250 14848 раз|||||||||
или | |||||||||
Эритромицин этилсукцинат | 4 раза в день | раз в сутки 11,00 (общий) | |||||||
Рецидивирующий / персистирующий уретрит | |||||||||
Метронидазол (Flagyl) | 2 г перорально однократно | 908.50 (марка) от 1,50 до 3,00 (общий)||||||||
плюс | |||||||||
Эритромицин основа 9000 4 раза в день908 мг в день | от 6,50 до 9,00 (общий) | ||||||||
или | |||||||||
Эритромицин этилсукцинат в сутки310.От 00 до 22,00 (общий) | |||||||||
Хламидийная инфекция | |||||||||
Рекомендуемые схемы | Азитромицин | 1 г перорально (однократная доза) 83 001 перорально (разовая доза)83 001 | или | ||||||
Доксициклин | 100 мг перорально два раза в день в течение 7 дней | 55.50 (марка) от 2,50 до 19,00 (дженерик) | |||||||
Альтернативные схемы | Основание эритромицина | 500 мг перорально четыре раза в день в течение 7 дней | 6,50 до 9,00351 | ||||||
или | |||||||||
Эритромицин этилсукцинат | 800 мг 10 перорально четыре раза в день в течение 7 дней | 3 | 00-22,00 (общий)|||||||
или | |||||||||
Офлоксацин | офлоксацин | 2 раза в день 300 мг в день перорально | |||||||
Гонококковая инфекция | |||||||||
Неосложненные инфекции шейки матки, уретры и прямой кишки | Цефиксим (Suprax) | 400 мг перорально.50 (марка) | |||||||
или | |||||||||
Цефтриаксон (роцефин) | 125 мг на одну дозу мг флакон (марка) | ||||||||
или | |||||||||
Ципрофлоксацин (Cipro) | 00 (торговая марка) | ||||||||
или | |||||||||
Офлоксацин | 400 мг 9859 перорально в одной дозе | ||||||||
plus | |||||||||
Азитромицин | 1 г перорально однократно | 20.50 (торговая марка) | |||||||
или | |||||||||
Доксициклин | 100 мг 9 перорально 9 дней в день в течение 7 дней 19,00 (общий) | ||||||||
Неосложненная инфекция глотки | Цефтриаксон | 125 мг в / м однократно | 14.00 за флакон 250 мг (марка) | ||||||
или | |||||||||
Ципрофлоксацин | однократно внутрь марка) | ||||||||
или | |||||||||
Офлоксацин | 400 мг перорально 8 в разовой дозе 5 00 (торговая марка) | ||||||||
plus | |||||||||
Азитромицин | 1 г перорально в одной дозе | ||||||||
или | |||||||||
Доксициклин | 100 мг перорально два раза в день в течение 7 дней | 55.50 (марка) от 2,50 до 19,00 (общий) | |||||||
Лечение уретрита и цервицита *
| Схемы | |||||||||
|---|---|---|---|---|---|---|---|---|---|
| Заболевание | Стоимость агента | ДозаДоза | Негонококковый уретрит | ||||||
Рекомендуемые схемы | Азитромицин (Зитромакс) | 1 г перорально (разовая доза) | $ 20.50 (марка) | ||||||
Доксициклин (вибрамицин) | 100 мг перорально два раза в день в течение 7 дней | 55,50 (торговая марка) от 2,50 до 19,00 (дженерик) 01 | Основание эритромицина | 500 мг перорально четыре раза в день в течение 7 дней | 6,50 — 9,00 (общий) | ||||
51 | Эритромицина этилсукцинат | 800 мг перорально четыре раза в день в течение 7 дней | 10.От 00 до 22,00 (общий) | ||||||
или | |||||||||
Офлоксацин (Floxin) | 62908 2 раза в день 62908 62 908 2 раза в день 2 раза в день (торговая марка)|||||||||
Если эритромицин в высоких дозах не переносится: | |||||||||
Эритромицин основа | 250 14848 раз|||||||||
или | |||||||||
Эритромицин этилсукцинат | 4 раза в день | раз в сутки 11,00 (общий) | |||||||
Рецидивирующий / персистирующий уретрит | |||||||||
Метронидазол (Flagyl) | 2 г перорально однократно | 908.50 (марка) от 1,50 до 3,00 (общий)||||||||
плюс | |||||||||
Эритромицин основа 9000 4 раза в день908 мг в день | от 6,50 до 9,00 (общий) | ||||||||
или | |||||||||
Эритромицин этилсукцинат в сутки310.От 00 до 22,00 (общий) | |||||||||
Хламидийная инфекция | |||||||||
Рекомендуемые схемы | Азитромицин | 1 г перорально (однократная доза) 83 001 перорально (разовая доза)83 001 | или | ||||||
Доксициклин | 100 мг перорально два раза в день в течение 7 дней | 55.50 (марка) от 2,50 до 19,00 (дженерик) | |||||||
Альтернативные схемы | Основание эритромицина | 500 мг перорально четыре раза в день в течение 7 дней | 6,50 до 9,00351 | ||||||
или | |||||||||
Эритромицин этилсукцинат | 800 мг 10 перорально четыре раза в день в течение 7 дней | 3 | 00-22,00 (общий)|||||||
или | |||||||||
Офлоксацин | офлоксацин | 2 раза в день 300 мг в день перорально | |||||||
Гонококковая инфекция | |||||||||
Неосложненные инфекции шейки матки, уретры и прямой кишки | Цефиксим (Suprax) | 400 мг перорально.50 (марка) | |||||||
или | |||||||||
Цефтриаксон (роцефин) | 125 мг на одну дозу мг флакон (марка) | ||||||||
или | |||||||||
Ципрофлоксацин (Cipro) | 00 (торговая марка) | ||||||||
или | |||||||||
Офлоксацин | 400 мг 9859 перорально в одной дозе | ||||||||
plus | |||||||||
Азитромицин | 1 г перорально однократно | 20.50 (торговая марка) | |||||||
или | |||||||||
Доксициклин | 100 мг 9 перорально 9 дней в день в течение 7 дней 19,00 (общий) | ||||||||
Неосложненная инфекция глотки | Цефтриаксон | 125 мг в / м однократно | 14.00 за флакон 250 мг (марка) | ||||||
или | |||||||||
Ципрофлоксацин | однократно внутрь марка) | ||||||||
или | |||||||||
Офлоксацин | 400 мг перорально 8 в разовой дозе 5 00 (торговая марка) | ||||||||
plus | |||||||||
Азитромицин | 1 г перорально в одной дозе | ||||||||
или | |||||||||
Доксициклин | 100 мг перорально два раза в день в течение 7 дней | 55.50 (марка) от 2,50 до 19,00 (дженерик) | |||||||
В таблице 2 представлены несколько схем ведения пациентов с негонококковым уретритом. Пероральный азитромицин рекомендуется в качестве однократной терапии. Наблюдать за терапией — преимущества, связанные с режимами однократного приема.
Слизисто-гнойный цервицит
Слизисто-гнойный цервицит часто протекает бессимптомно. Это может быть обнаружено по наличию гнойного или слизисто-гнойного эндоцервикального экссудата.У некоторых женщин с этим заболеванием наблюдаются аномальные выделения из влагалища, и они сообщают о вагинальном кровотечении после полового акта. C. trachomatis или N. gonorrhoeae обычно вызывают слизисто-гнойный цервицит, но во многих случаях ни один из этих организмов не может быть изолирован. Пациентам с положительными культурами или тестами амплификации нуклеиновых кислот на наличие C. trachomatis или N. gonorrhoeae всегда требуется лечение. Эмпирическая терапия рекомендуется, когда вероятность заражения каким-либо организмом высока или когда пациенты вряд ли вернутся для лечения.Рекомендуемые схемы лечения приведены в Таблице 2.
Неосложненные хламидийные и гоноккокальные инфекции
ХЛАМИДИАЛЬНАЯ ИНФЕКЦИЯ
Хламидийные генитальные инфекции распространены среди подростков и молодых людей, ведущих половую жизнь. Инфекция C. trachomatis может быть связана с воспалительными заболеваниями органов малого таза (ВЗОМТ), внематочной беременностью и бесплодием. Поскольку хламидийная инфекция часто протекает бессимптомно, а ее последствия могут быть серьезными, рекомендуется регулярный скрининг на болезнь во время ежегодных обследований.Однодозная терапия азитромицином так же эффективна, как и семидневный курс доксициклина (вибрамицина). Доксициклин дешевле, но азитромицин может быть экономически выгодным, поскольку он обеспечивает однократную дозу под непосредственным наблюдением. Эритромицин и офлоксацин (флоксин) также могут использоваться для лечения C. trachomatis. Эритромицин менее эффективен, чем азитромицин и доксициклин, и его неблагоприятные желудочно-кишечные эффекты могут снижать комплаентность пациента. Офлоксацин так же эффективен, как и рекомендуемые схемы, но не дает никаких преимуществ в дозировке или стоимости.Доксициклин и офлоксацин противопоказаны беременным. Кроме того, безопасность и эффективность азитромицина у беременных не установлены; поэтому в этой группе рекомендуется семидневный курс эритромицина или амоксициллина. Поскольку ни один из режимов не считается высокоэффективным, посев следует повторить через три недели.
ГОНОКОККАЛЬНАЯ ИНФЕКЦИЯ
Мужчины с гонококковой инфекцией испытывают симптомы, требующие лечения, но у женщин часто симптомы не проявляются до тех пор, пока не появятся осложнения инфекции, такие как ВЗОМТ.По этой причине пациентам из группы высокого риска рекомендуется обследование. Коинфекция C. trachomatis часто встречается у пациентов с гонококковой инфекцией. Стоимость доксициклиновой терапии C. trachomatis дешевле, чем тестирование организма, поэтому эмпирическое лечение коинфекции становится рутинным. Кроме того, двойная терапия доксициклином и азитромицином может уменьшить развитие устойчивых к противомикробным препаратам N.

