ПОМОЩЬ ПРИ БОЛИ В СЕРДЦЕ
01 июля 2017 г.
Локальные колющие, «простреливающие» боли в грудной клетке, характер которых изменяется при поворотах туловища, надавливании, глубоком вдохе, как правило в экстренной терапии не нуждаются и являются проявлением различного вида дорсопатий. Обычно в этих случаях пациент может одним пальцем (хотя и не всегда) указать на источник боли. Изолированные боли в области живота, лопаток, спины, плеч, шеи и нижней челюсти редко бывают связаны с коронарной патологией. Типичный болевой приступ при стенокардии обычно развивается после физической нагрузки, провоцирующими факторами является холодная, ветреная погода, стрессовая ситуация, курение, обильный прием пищи.
Боли сердечного происхождения, в подавляющем большинстве случаев, локализуются за грудиной или в левой половине грудной клетки, имеют достаточную площадь: больной в момент приступа указывает на источник боли прикладыванием ладони, иногда с указанием на всю поверхность груди. Ангинозный приступ сопровождается тяжестью в области сердца, давящими или раздирающими болями, жжением.
Пациенты нередко описывают болевые ощущения, сравнивая их с камнем или плитой, сдавливающими грудь. У лиц, страдающих гипертонией на фоне ишемической болезни сердца, подъемы артериального давления нередко сопровождаются болями в сердце. В этом случае экстренную помощь целесообразно начинать с нитропрепаратов.
1. Если приступ развился во время физической нагрузки, в т.ч. при ходьбе, необходимо остановиться, по-возможности лечь. Пациентам с хронической сердечной недостаточностью, проявляющейся одышкой, принять положение сидя или лежа с высоким изголовьем.
2. Принять под язык 1 таблетку нитроглицерина (нитрокора) или 1-2 дозы нитросодержащего спрея (изокет, нитроминт). Облегчение должно наступить в течение 1-2 минут. При недостаточном эффекте повторите прием препарата через 3-5 минут. Чтобы получить полную дозу препарата при использовании спрея, первую дозу препарата выпускают в воздух, а уже вторую — под язык. Не используйте нитраты в положении стоя, возможен обморок вследствие кратковременного снижения давления. Нитроглицерин повышает внутричерепное давление, что у некоторых пациентов проявляется головными болями. В этом случае можно одновременно принять таблетку анальгина при отсутствии аллергических реакций на это лекарственное средство.
Не используйте нитраты в положении стоя, возможен обморок вследствие кратковременного снижения давления. Нитроглицерин повышает внутричерепное давление, что у некоторых пациентов проявляется головными болями. В этом случае можно одновременно принять таблетку анальгина при отсутствии аллергических реакций на это лекарственное средство.
Не используйте для купирования болей нитраты пролонгированного действия, таких как нитросорбид и т.п., эффект от которых наступает только через 10-15 минут. Не применяйте нитроглицерин и спреи при отсутствии болей и при значительно сниженном артериальном давлении (верхнее ниже 90 мм.рт.ст. при обычно нормальных значениях на уровне 12080 мм.рт.ст.). Не закидывайте таблетки горстями под язык и не используйте по нескольку доз спрея за один раз, это опасно развитием серьезных осложнений. После приема нитратов не вставайте резко с постели, вначале побудьте некоторое время в положении сидя.
3. При выраженном беспокойстве и тревоге примите 40-60 капель корвалола или валокордина, либо настойки пустырника, валерианы.
4. Если боли в сердце не купированы в течение 15-20 минут (при 2-3-кратном приеме нитратов) – вызовите «скорую медицинскую помощь». До приезда бригады приготовьте последнюю сделанную вам кардиограмму и выписные эпикризы (выписку) из больниц, если таковые имеются.
Какие лекарства помогают при боли в сердце?
13 Ноября 2018Какие лекарства помогают при боли в сердце?
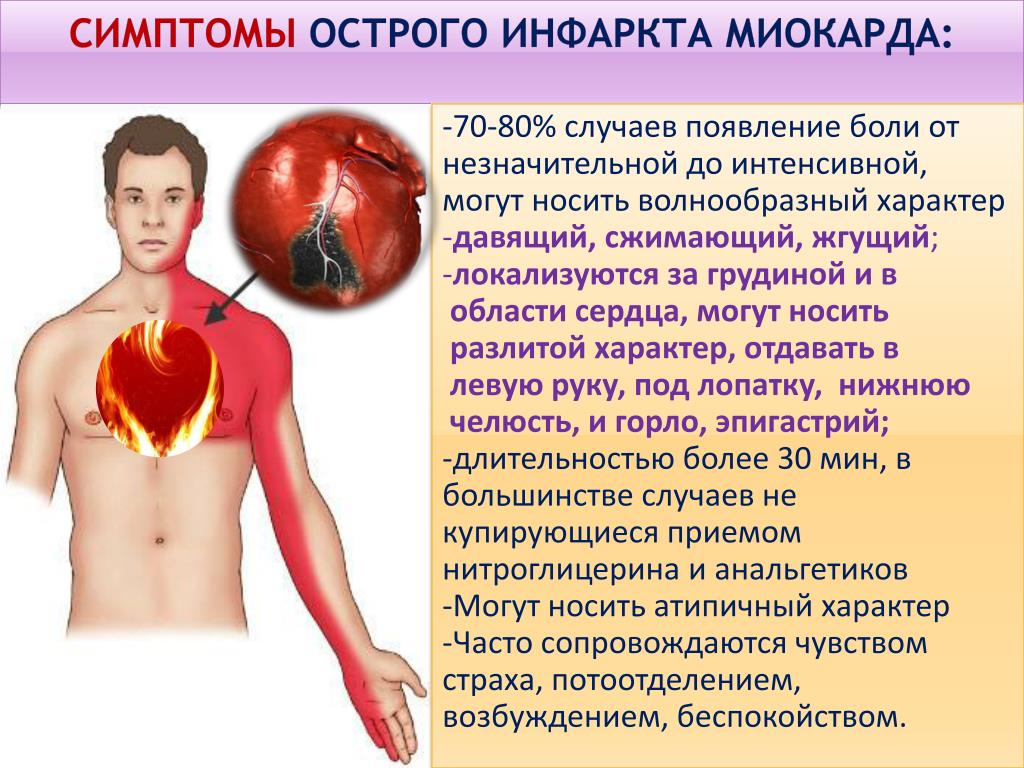
Боль в сердце — всегда сигнал опасности. Самые частые болезни сердечно-сосудистой системы — стенокардия, инфаркт, воспаление сердца — сигнализируют о себе болью. Сердечная боль может быть колющей, ноющей, сжимающей, возникать на ограниченном участке или носить разлитой характер.
Отличительной чертой стенокардии является давящая, жгучая боль за грудиной, которая отдает в левую руку, лопатку, нижнюю челюсть.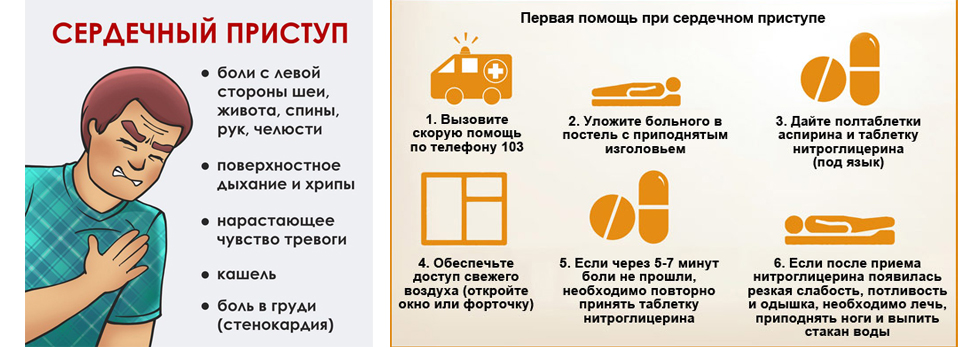 Обычно она возникает при физической нагрузке или эмоциональном напряжении. По назначению врача для устранения (купирования) боли используется препарат нитроглицерин, он расширяет сосуды, которые питают сердце, и улучшает кровоснабжение сердечной мышцы. Эффект от него проявляется быстро, в течение первых минут после применения. На сегодняшний день альтернативы нитроглицерину не существует, это эталонный препарат для купирования приступа стенокардии.
Обычно она возникает при физической нагрузке или эмоциональном напряжении. По назначению врача для устранения (купирования) боли используется препарат нитроглицерин, он расширяет сосуды, которые питают сердце, и улучшает кровоснабжение сердечной мышцы. Эффект от него проявляется быстро, в течение первых минут после применения. На сегодняшний день альтернативы нитроглицерину не существует, это эталонный препарат для купирования приступа стенокардии.
Кроме нитроглицерина — средства скорой помощи при стенокардии — существуют лекарства для предупреждения болевых приступов. Их нужно принимать ежедневно, постоянно, без перерывов. Оптимальный препарат или их комбинацию может подобрать только врач с учетом индивидуальных особенностей пациента.
Некоторые пациенты при боли в сердце используют устаревшие малоэффективные и зачастую опасные средства, такие как валидол и корвалол. Их применяет не одно поколение советских, а потом и российских «сердечников» по принципу «исторически сложилось». Но в цивилизованных странах они не используются, доказательств их клинической эффективности нет и быть не может, потому что компоненты этих лекарств не улучшают работу сердца. Более того, они могут усугублять, маскировать тяжесть болезни, ведь изменяется субъективное восприятие боли, она кажется не такой сильной. А на самом деле кислородное голодание сердца продолжается и может привести к такому опасному осложнению, как инфаркт.
Если у вас бывают боли в сердце, обязательно обратитесь к врачу как можно скорее, только он может установить правильный диагноз и назначить эффективное лечение.
Боль в области сердца симптомы у женщин, мужчин
Ежегодная статистика наглядно свидетельствует о том, что болезни сердца стабильно удерживают лидирующие позиции в списках самых распространенных в России. Из 1000 человек такие диагнозы ставятся 26 пациентам.
Распространенность этих патологий, по мнению специалистов, вызвана преждевременным «старением» тканей сердечной мышцы.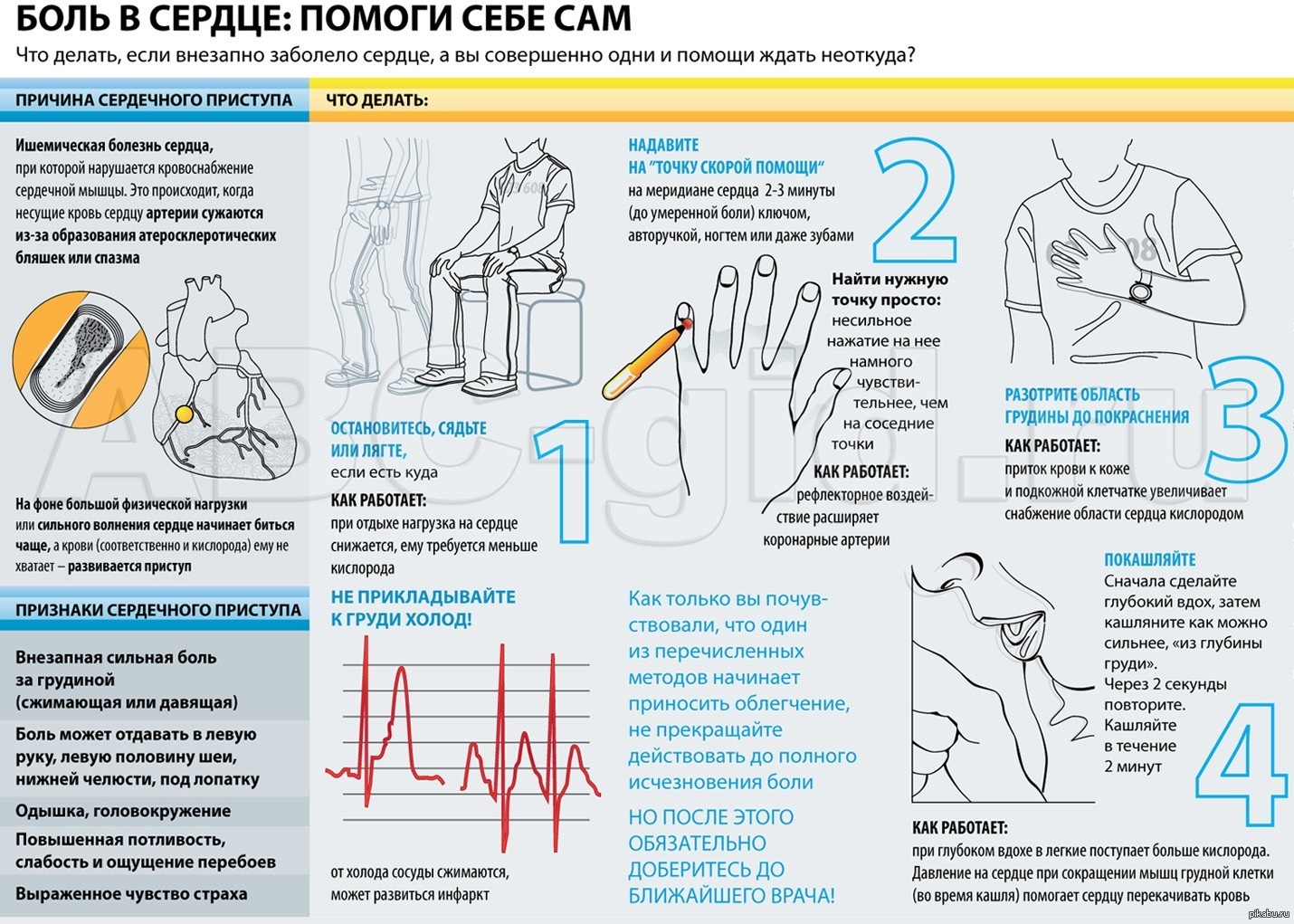 Свою роль играет и несвоевременная диагностика. Кардиологи предупреждают: игнорировать боли в области сердца опасно! Если вас беспокоят боли в области сердца, не ждите, пока ситуация усугубится, срочно обратитесь к врачу: +7 (495) 640-57-56.
Свою роль играет и несвоевременная диагностика. Кардиологи предупреждают: игнорировать боли в области сердца опасно! Если вас беспокоят боли в области сердца, не ждите, пока ситуация усугубится, срочно обратитесь к врачу: +7 (495) 640-57-56.
Острая боль в сердце является симптомом серьезной болезни, которая может проявить себя совершенно неожиданно и привести к непоправимым последствиям для организма. Именно поэтому очень важно своевременно и регулярно проходить обследование. Сейчас у вас есть уникальная возможность пройти бесплатную консультацию специалиста и комплекс подготовительных обследований при записи на курс усиленной наружной контрпульсации или ударно-волновой терапии сердца:
Акция
Только до конца осени пройди бесплатную консультацию и комплекс подготовительных обследований* при записи на курс усиленной наружной контрпульсации или ударно-волновой терапии сердца.**
Спешите оставить заявку, период действия акции ограничен.
Как распознать сердечные боли?
Резкие боли в области сердца или ярко выраженный дискомфорт в загрудинной области являются проявлениями стенокардии. Однако не только сердечные боли проявляют себя таким образом, могут быть и нарушения неврологического характера, сбои в работе дыхательной и пищеварительной систем. Непрофессионалу любые боли в грудной клетке кажутся сердечной патологией, но они могут являться проявлениями остеохондроза, невралгии и даже легочных заболеваний, например, плеврита.
Как же распознать, что болит именно сердце? К сожалению, самостоятельно диагностировать сердечную патологию нельзя, это могут сделать только специалисты, используя современное диагностическое оборудование. Однако, важно знать основные симптомы болезней сердца. Если вы обнаружили у себя любой из них — срочно обратитесь к кардиологу:
- боль не прекращается в течение часа и более;
- болевые ощущения возникают даже во время ночного отдыха при полном физическом покое;
- интенсивность боли уменьшается после приема нитроглицерина;
- болезненные спазмы сопровождаются чувством удушья, головокружением, предобморочными состояниями;
- в груди начинает болеть после интенсивных физических или психологических нагрузок;
- заметно учащается сердцебиение, ощущаются сбои в работе сердца;
- кожные покровы приобретают нездоровый бледный оттенок;
- ощущается физическая слабость и недомогание, проявляется потливость.

Боли в сердце у женщин: симптоматика
Гендерные особенности проявления сердечных патологий связаны, прежде всего, с особенностями физиологии. Для проявлений болевого синдрома в области сердца у женщин характерны:
- сбои в дыхании;
- боли в брюшной полости, острый живот, тошнота, рвота;
- выраженная отечность нижних конечностей;
- учащенное мочеиспускание.
Колющие сердечные боли
Внезапно появившаяся острая колющая боль в сердце — один из наиболее ярких признаков сердечного приступа, который нередко приводит к инфаркту. Стоит срочно вызвать «скорую помощь», если боль отдает в левую руку, шею, нижнюю челюсть и спину. Однако такой же характер имеет боль при:
- перикардите или воспалении сердечной оболочки;
- кардиомиопатии;
- неврозе, локализация которого находится вблизи сердца;
- коронарном спазме, характеризующемся нарушением кровообращения сосудов сердца.
Проявления ноющей боли в сердце
Сердечные боли могут иррадиировать в суставы и области, которые трудно соотнести с сердечной мышцей. Самой распространенной считается ноющая боль в области сердца, она сопровождается затруднениями в движении, онемением левой руки, проявлениями стенокардии. Но не стоит путать такое проявление болевого синдрома с признаками невралгии и болезней позвоночника. Чтобы исключить эти причины, нужно пройти тщательное обследование.
Давящие сердечные боли
В основном, ощущения данного характера свидетельствуют о наличии стенокардии. Отдавать такая боль может и в подбородок, и в нижнюю челюсть, и в плечо. При этом наблюдается онемение левой руки от плечевого сустава до пальцев. Длительность приступа может варьироваться от одного часа до нескольких суток. Возникает боль и в результате нагрузки, и в спокойном состоянии. Зачастую пациенты жалуются, что у них ночью болит сердце, отмечая как раз давящий характер боли.
Длительность приступа может варьироваться от одного часа до нескольких суток. Возникает боль и в результате нагрузки, и в спокойном состоянии. Зачастую пациенты жалуются, что у них ночью болит сердце, отмечая как раз давящий характер боли.
Однако точно диагностировать сердечный приступ можно лишь в результате обследования, так как точно также проявляются миокардит и пролапс митрального клапана, а также межреберная невралгия.
Тупая сердечная боль
Тупая боль в области сердца — это не только признак кардиологической патологии. Такой симптом может свидетельствовать о проблемах с позвоночником и легкими. Ее причинами могут стать:
- проявления порока митрального клапана;
- некоторые формы миокардита;
- симптомы нейроциркуляторной дистонии.
В отличие от других причин, у тупой сердечной боли есть одна отличительная особенность — она длительна и регулярна.
Спровоцировать приступ могут активный труд, стрессовая ситуация, переохлаждение или переедание.
Причины и последствия острой боли в сердце
Эту сердечную боль нередко путают с проявлениями плеврита, так как состояние сопровождается сильным кашлем.
Ощущение жжения в грудной клетке
Ощущения жгучей боли могут стать признаком как невроза, расстройства ЖКТ, патологий пищевода, так и инфаркта. Для более точного определения стоит обратить внимание на общие симптомы, описанные выше. Жгучая боль появилась после физических, психологических нагрузок? Вероятнее всего, вы имеете дело со стенокардией.
Боль при интенсивном дыхании
Нередко глубокий вдох даже у молодого человека может вызвать острую боль в груди. Одновременно возникает чувство распирания. Однако это не всегда свидетельствует о проблемах с сердцем. Такие боли могут спровоцировать герпетическая или межреберная невралгия, торакалгия, прекордиальный синдром, которые никак не связаны с сердечной деятельностью. Ну а если боль и нехватка воздуха в легких становятся сильнее — стоит немедленно обратиться к кардиологу.
Если боль отдает в левую руку
Болезненное «эхо», появляющееся в левой руке после физических нагрузок и стрессов может свидетельствовать о развитии ишемической болезни сердца. Болевые приступы могут носить острый или сдавливающий характер, возникает болезненность в подмышечной впадине, учащается сердцебиение, появляются признаки гипертонии и аритмии.
Боль во время движения
Если при ходьбе болит сердце, появляется дискомфорт во время физических нагрузок — это явный признак ишемической болезни сердца. Болевой синдром практически всегда сопровождается одышкой, нарушениями и перебоями в работе сердца (ощущение, будто сердце сейчас остановится).
Боль в области сердца: причины
У сердечной боли немало причин, основные из них:
- некроз клеток миокарда или инфаркт, боль при этом может быть различного характера;
- воспалительный процесс, вызванный инфекцией, или миокардит характеризуется ноющей, давящей, тупой болью;
- ишемия и стенокардия, вызывающие ноющую, сжимающую, давящую боль;
- воспалительные процессы в сердечной сумке, определяющие характер боли, как ноющий, тупой, режущий, болевые ощущения также возникают на вдохе;
- пролапс митрального клапана с ноющей, давящей болью;
- высокое давление, дающее ощущение тяжести в груди;
- гипертрофические процессы в сердечной мышце с колющими, ноющими, тянущими, резкими проявлениями боли при нагрузках;
- миокардиодистрофия, вызывающая ноющую, острую, давящую боль.

Как помочь себе при болях в сердце?
Во время приступа боли в сердце главное — не впадать в панику и постараться успокоиться. Лучше всего принять горизонтальное положение или удобно сесть, облокотившись на опору. Стоит снять или ослабить все, что может затруднять дыхание: воротник, галстук, ремень. Обязательно нужно принять 1 таблетку нитроглицерина под язык. Через 15 минут боль должна ослабнуть. Если же нитроглицерин не помог, не медлите, срочно вызывайте «скорую помощь», возможно, у больного развился инфаркт миокарда.
Если боль в сердце появилась впервые, не торопитесь ставить диагноз самостоятельно, дело может быть вовсе не в проявлении сердечной патологии. Необходимо принять корвалол или валидол в дозировке 40 капель и занять максимально удобное положение, ограничив движения и расслабившись.
Обратитесь к профессионалам
В Центре патологии органов кровообращения CBCP вы сможете пройти полное аппаратное обследование. Наши специалисты поставят диагноз и назначат адекватное вашему состоянию лечение. Не стоит заниматься самолечением, это может значительно ухудшить ситуацию. Доверьтесь высококвалифицированным специалистам нашего центра. Записаться на прием можно онлайн или по телефону: +7 (495) 640-57-56.
Что делать, если болит сердце: 5 способов, которые помогут быстро
Вот основные признаки того, что вы нуждаетесь в срочной медицинской помощи:
- Вы испытываете сильную, почти невыносимую боль, которая не проходит 5–10 и более минут.
- Боль в груди сопровождается одышкой, сложностями с дыханием.
- Боль отдает в левое плечо и руку.
- Боль сопровождается холодным потом, головокружением, сильной слабостью.
- Вы почти уверены, что это сердечный приступ. Вам очень страшно.
Перечисленные выше симптомы могут указывать на серьезные нарушения. Например, развитие инфаркта, воспалительные заболевания сердца (миокардит и перикардит), заболевания аорты, снабжающей сердце кровью, или тромбоэмболию легочной артерии.
Например, развитие инфаркта, воспалительные заболевания сердца (миокардит и перикардит), заболевания аорты, снабжающей сердце кровью, или тромбоэмболию легочной артерии.
Каждое из этих состояний смертельно опасно, поэтому экспериментировать с домашними средствами нельзя.
Только скорая!
Как понять, что боль в сердце не опасна
В 80–90% случаев нам только кажется, что болит сердце. На самом же деле у недомогания другие, пусть неприятные, но куда менее опасные причиныChest Pain Causes :
- гастроэнтерологические проблемы;
- нарушения в работе легких;
- межреберная невралгия;
- грудной остеохондроз;
- различные костно-мышечные нарушения;
- неврозы и другие расстройства центральной нервной системы.
Предположить именно этот, относительно безопасный вариант можно по трем признакам
1. Боль похожа на вспышку, моментальна
Если затронуто сердце, боль будет долгой (не менее нескольких минут), неумолимой и одинаково сильной. А вот дискомфорт по типу “Ой, в сердце кольнуло!”, который достаточно быстро угасает, скорее всего, симптом физической травмы, перенапряжения или невралгии.
2. Вам становится легче, когда вы двигаетесь
Настоящая боль в сердце усиливается даже от минимальных физических нагрузок.
3. Вам больно дышать
При сердечной боли может возникать одышка и ощущение нехватки воздуха. А вот если вместо этого появляются кашель, болезненность при вдохе, то речь, скорее всего, идет о проблемах с дыхательной системой (плеврит, воспаление легких, астма…)
Выяснить, в чем именно причина неприятных ощущений за грудиной, может только квалифицированный врач.
Поэтому обязательно обратитесь к терапевту или непосредственно кардиологу, если “сердечные приступы” без описанных выше смертельно опасных симптомов донимают вас регулярно или сопровождаются рвотой, кашлем, повышением температуры.
Медик осмотрит вас, оценит анамнез, проведет дополнительные исследования, включая ЭКГ и, возможно, УЗИ сердца, и назначит лечение либо отправит к другим профильным специалистам: гастроэнтерологу, пульмонологу, ортопеду, неврологу.
Как облегчить боль в области сердца
Еще раз подчеркнем: настоящие проблемы с сердцем надо лечить только медицинскими препаратами, которые выписал вам врач. Самодеятельность тут недопустима!
А вот облегчить псевдосердечную боль домашними методами вполне можно. Вот способы, которые, помогут вам быстро снять дискомфорт за грудиной.
1. Примите нитроглицерин
Этот совет — для случая, если вы волнуетесь, что боль может быть связана с сердечным приступом, а ваш врач ранее уже прописывал вам этот препарат.
Нитроглицерин поможет при стенокардии. А вот если боль связана с другими, несердечными причинами, например остеохондрозом или желудочно-кишечными расстройствами, лекарство не подействует.
С одной стороны, это плохо, поскольку облегчение не наступит. А с другой — хорошо: это признак того, что причина дискомфорта не связана с сердечно-сосудистой системой. Можно переходить к следующим пунктам.
2. Примите аспирин
Во-первых, он обезболивает. Во-вторых, препарат разжижает кровь (уменьшает ее свертываемость). Это улучшает кровоток и может облегчить состояние в тех случаях, когда боль в груди все-таки связана с неполадками в сердечно-сосудистой системе.
Внимание! Ни в коем случае не принимайте аспирин, если у вас на него аллергия или вы страдаете заболеваниями, связанными с низкой свертываемостью крови.
3. Сделайте холодный компресс
Или приложите к груди пакет со льдом (замороженными овощами), завернутый в тонкое полотенце.
Нередко причиной боли в груди является перенапряжение или растяжение мышц. Например, из-за того, что вы подняли что-то тяжелое, неудачно повернулись или слишком активно позанимались в тренажерном зале.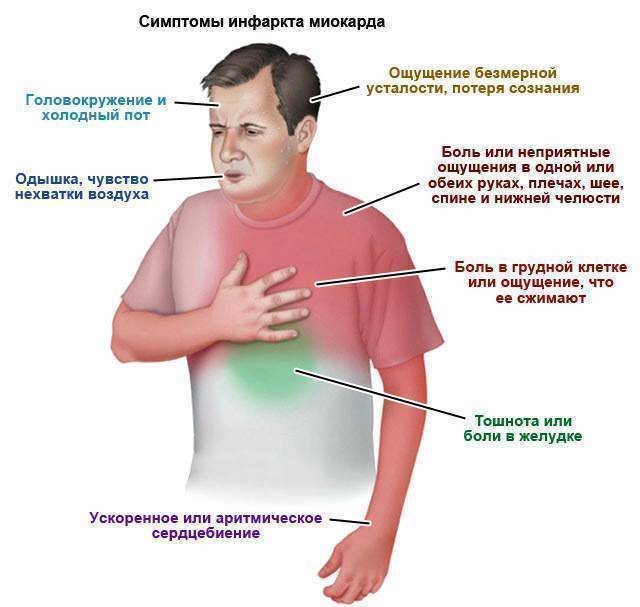
Прикладывайте холодный компресс на 10–20 минут несколько раз в день. Это поможетChest pain уменьшить неприятные ощущения.
4. Выпейте теплый чай
Или другой теплый напиток. Эта рекомендация может сработать в том случае, если боль в груди возникла вскоре после приема пищи.
Дело в том, что пищевод и сердце расположены рядом и связаны общими нервными окончаниями, из-за чего неполадки с ЖКТ можно спутать с проявлениями ишемической болезни сердца.
Если опасных симптомов, перечисленных в начале статьи, вы не наблюдаете, зато, помимо дискомфорта в грудине, присутствуют отрыжка, изжога, вздутие живота, скорее всего, это ваш вариант.
Американский ресурс Healthline рекомендует выбрать чай с гибискусом. Гибискус не только улучшает самочувствие при некоторых нарушениях пищеварения, но и нормализуетHibiscus, Hawthorn, and the Heart артериальное давление и уровень холестерина, что хорошо сказывается на состоянии сердечно-сосудистой системы в целом.
5. Примите теплый содовый раствор
Разведите ½ чайной ложки соды в стакане теплой воды. Такой напиток улучшит состояние в том случае, если болевые ощущения в груди вызваны изжогой и повышенной кислотностью желудка.
Учтите: этот способ можно применять лишь в том случае, если вы почувствовали дискомфорт после приема пищи и не страдаете от диагностированных сердечных нарушений. Дело в том, что пищевая сода, отлично справляющаяся с кислотой, может навредить сердцу.
Повторим: с сердцем шутки плохи. Серьезные сердечные нарушения не развиваются мгновенно. Поначалу они дают о себе знать незначительной болью, легким жжением в груди, ощущением давления, которое быстро проходит… До первого настоящего приступа вы можете чувствовать недомогание несколько дней, а то и недель.
Важно не оставлять эти признаки без внимания. Если дискомфорт в груди появляется регулярно, как можно быстрее обратитесь к врачу. Тут лучше перестраховаться.
Оставить комментарий Читать комментарии (1)МЦ «Країна Здоров’я» — Причина болей в грудной клетке: невралгия или сердце?
До поры до времени перспектива сердечных заболеваний кажется большинству из нас отдаленной и туманной. Но рано или поздно практически каждый сталкивается с крайне неприятным ощущением – внезапной болью в груди. Утешиться мыслью о том, что для инфаркта еще не настал час, вряд ли получится: если человек впечатлительный, он, как правило, испытает чувство паники. А между тем с сердечными болями легко спутать боли невралгического характера.
Но рано или поздно практически каждый сталкивается с крайне неприятным ощущением – внезапной болью в груди. Утешиться мыслью о том, что для инфаркта еще не настал час, вряд ли получится: если человек впечатлительный, он, как правило, испытает чувство паники. А между тем с сердечными болями легко спутать боли невралгического характера.
Как отличить один тип боли от другого, почему возникают невралгия и боль в груди и как поддерживать свое здоровье.
Симптомы боли в груди: сходство и различия
Люди, не любящие обращаться к врачам (особенно это касается мужчин), зачастую предпочитают перетерпеть приступ, купируя его обезболивающим препаратом. Но цена ошибки в вопросе боли в груди непомерно высока: если вовремя не обратиться за помощью при инфаркте, исход может оказаться летальным
С другой стороны, многие первым делом и грешат на сердце – ведь в груди располагается именно оно, а межреберная невралгия, в теории, должна ощущаться сбоку, между ребер? На деле локализация болевых ощущений может быть различной, кроме того, боль иногда отдается и в руку, и в спину.
Главным отличием сердечного приступа от невралгии является продолжительность. Приступы межреберной невралгии бывают довольно длительными, до нескольких суток. Сердечные же боли короткие – например, приступ стенокардии длится 5-10 минут.
Невралгические боли носят острый характер, а стенокардическая боль – тупая, жгущая, с нехваткой воздуха. В старину стенокардию называли «грудной жабой» именно из-за ощущения, что на груди сидит тяжелая и холодная жаба. Боль при стенокардии распространяется на всю область грудной клетки, человек затрудняется указать, где конкретно у него болит. При невралгии же обычно удается точно локализовать основное место боли.
Другой очень характерный для невралгии признак – уменьшение или увеличение интенсивности болей в зависимости от положения тела, вдоха-выдоха. Сердечная же боль не зависит от положения тела, за одним исключением – при инфаркте миокарда во время движения она усиливается.
Таблетка нитроглицерина может купировать приступ сердечных болей, но не остановит развитие инфаркта. Поэтому если боль после приема нитроглицерина продолжается, необходимо немедленно вызвать скорую помощь.
Почему возникают боли в груди?
Закономерный вопрос: если со здоровьем все было в относительном порядке, почему сразу возникают приступы с высокой интенсивностью? На самом деле редко кто регулярно обследуется у кардиолога. Большинство случаев стенокардии – это так называемая стенокардия напряжения, которая возникает после физических или эмоциональных нагрузок. Если же приступ произошел после сна, это стенокардия покоя.
Собственно, стенокардия – это нарушение кровоснабжения в сердечной мышце человека. Такое постоянное кислородное голодание приводит к развитию ишемической болезни сердца и к инфаркту. Основными факторами риска здесь являются:
— артериальная гипертензия;
— нарушение жирового обмена и атеросклероз;
— нарушение углеводного обмена и повышение уровня сахара в крови;
— врожденный или приобретенный порок сердца.
Межреберная невралгия – это боль, проходящая по стволу и ветвям какого-либо из межреберных нервов (их 11 пар, а 12-я пара – это подреберные нервы). Возникает она из-за сдавливания, раздражения или воспаления нерва. Причин появления невралгии очень много – и проблемы с позвоночником (остеохондроз, смещения и грыжи межпозвоночных дисков), и инфекции (включая грипп), и радикулит, неврит, и травмы, переохлаждения, и избыточный тонус мышц…
К каким врачам обращаться за помощью?
Если вы обратились за неотложной помощью, врачи помогут сориентироваться в этом вопросе, исключив или подтвердив проблемы с сердцем. Если у вас был приступ стенокардии, то без обследования у кардиолога не обойтись. Впрочем, даже если приступ оказался невралгией, кардиолога посетить стоит.
С невралгией ситуация несколько сложнее – прежде всего нужно посетить невролога, сделать рентгенограмму или пройти томографию. После того, как причина будет выяснена, врач сможет дать дальнейшие рекомендации по лечению или направить на консультацию к другому специалисту, например остеопату.
После того, как причина будет выяснена, врач сможет дать дальнейшие рекомендации по лечению или направить на консультацию к другому специалисту, например остеопату.
Боли в груди: что делать
Сперва – минимизировать любую физическую нагрузку и сесть или лечь. Нередко лечь ровно не получается – в таком случае следует занять полулежачее положение, положив под спину подушки. Нужно обеспечить приток свежего воздуха в помещение, расстегнуть воротник одежды. Если причина боли непонятна, надо сразу принять 1-2 таблетки нитроглицерина. (Помните, что нитроглицерин может резко понизить давление.) Если его не оказалось – хотя бы валидол, валокордин или аналоги. Чтобы успокоиться, стоит дополнительно выпить валериану или корвалол.
Если боль не проходит в течение 10-15 минут, не ждите и вызывайте скорую помощь. Если же боль острая, не изменяющаяся при перемене положения тела, скорую нужно вызвать немедленно.
При приступе невралгии можно принять обезболивающие препараты, укутать грудь теплым шарфом, использовать мази, имеющие разогревающий и болеутоляющий эффект.
В дальнейшем врач может назначить сеансы физиотерапии, новокаиновые блокады нервов, иглоукалывание. Если причиной повторяющихся приступов невралгии является остеохондроз, то желательно обратиться за помощью к мануальному терапевту, посещать лечебный массаж и гимнастику. Во время обострения невралгии нельзя спать на мягкой поверхности, матрас должен быть жестким.
Постарайтесь сохранять спокойствие при приступе боли в груди, но ни в коем случае не пренебрегайте потом обследованием у врачей, если даже вам кажется, что приступ прошел бесследно.
Сердечный приступ
Симптомы сердечного приступа
Общие признаки и симптомы инфаркта включают:- Боль в груди или дискомфорт (стенокардия), может проявляться чувством сдавления, сжатия, полноты или боли в центре груди. При сердечном приступе боль обычно длится в течение нескольких минут, она может увеличиваться и уменьшаться по интенсивности.

- Дискомфорт в верхней части тела, включая руки, шею, спину, челюсть или живот.
- Затруднение дыхания.
- Тошноту и рвоту.
- Холодный пот.
- Головокружение или обморок.
- У женщин, менее вероятно, боль в груди.
Экстренное лечение сердечного приступа
Американская ассоциация сердца и Американский колледж кардиологии рекомендует:- Если вы думаете, что начался сердечный приступ, сразу звоните (03). После вызова (03) нужно разжевать таблетку аспирина. Обязательно сообщите об этом фельдшеру, тогда дополнительная доза аспирина не требуется.
- Ангиопластика, которая также называется чрескожное коронарное вмешательство (ЧКВ), является процедурой, которая должна быть выполнена в течение 90 минут от момента развития сердечного приступа. Пациенты, страдающие от сердечного приступа, должны быть доставлены в больницу оборудованную для выполнения PCI.
- Фибринолитическая терапия должна быть проведена в течение 30 минут от сердечного приступа, если центр, который выполняет ЧКВ, недоступен. Пациент должен быть переведен в отделение для ЧКВ без задержки.
Вторичная профилактика сердечного приступа
Дополнительные меры профилактики необходимы, чтобы помочь предотвратить повторный сердечный приступ. До выписки нужно обсудить с врачом стационара:- Контроль уровня артериального давления и уровня холестерина (при выписке назначаются статины, ингибиторы АПФ, бета-блокаторы).
- Аспирин и антитромбоцитарный препарат клопидогрель (Плавикс), который многие пациенты должны принимать на регулярной основе. Празугрель (Эффиент) является новым препаратом, который может быть использован как альтернатива клопидогреля для пациентов.
- Сердечная реабилитация и регулярные упражнения.
- Нормализация веса.
- Прекращение курения.
Введение
Сердце — сложный орган человеческого тела. На протяжении всей жизни он постоянно качает кровь, снабжая через артериальную сеть кислородом и жизненно важными питательными веществами все ткани организма. Для выполнения этой напряженной задачи, сердечная мышца сама нуждается в достаточном количестве обогащенной кислородом крови, которая доставляется к нему через сеть коронарных артерий. Эти артерии несут обогащенную кислородом кровь к мышечной стенке сердца (миокарду).
На протяжении всей жизни он постоянно качает кровь, снабжая через артериальную сеть кислородом и жизненно важными питательными веществами все ткани организма. Для выполнения этой напряженной задачи, сердечная мышца сама нуждается в достаточном количестве обогащенной кислородом крови, которая доставляется к нему через сеть коронарных артерий. Эти артерии несут обогащенную кислородом кровь к мышечной стенке сердца (миокарду).Сердечный приступ (инфаркт миокарда) происходит, когда приток крови к сердечной мышце заблокирован, ткань испытывает кислородное голодание и часть миокарда умирает.
Ишемическая болезнь сердца является причиной сердечных приступов. Ишемическая болезнь сердца является конечным результатом атеросклероза, который препятствует коронарному кровотоку и уменьшает доставку обогащенной кислородом крови к сердцу.
Сердечный приступ
Сердечный приступ (инфаркт миокарда) является одним из наиболее серьезных исходов атеросклероза. Он может произойти по двум причинам:- Если в атеросклеротической бляшке развивается трещина или разрыв. Тромбоциты задерживаются в этом участке для герметизации и формируется сгусток крови (тромб). Сердечный приступ может произойти, если кровяной сгусток полностью блокирует прохождение обогащенной кислородом крови к сердцу.
- Если артерия становится полностью заблокирована вследствие постепенного увеличения атеросклеротической бляшки. Сердечный приступ может возникнуть, если недостаточно богатой кислородом крови проходит через эту зону.
Стенокардия
Стенокардия, основной симптом болезни коронарных артерий, как правило, воспринимается как боль в груди. Есть два вида стенокардии:- стабильная стенокардия. Это предсказуемая боль в груди, которой обычно можно управлять с изменением образа жизни и подбором определенных лекарств, таких как низкие дозы аспирина и нитратов.
- нестабильная стенокардия. Эта ситуация гораздо более серьезная, чем стабильная стенокардия, и часто промежуточная стадия между стабильной стенокардией и сердечным приступом.
 Нестабильная стенокардия является частью состояния, которое называется острым коронарным синдромом.
Нестабильная стенокардия является частью состояния, которое называется острым коронарным синдромом.
Острый коронарный синдром
Острый коронарный синдром (ОКС) — это тяжелое и внезапное состояние сердца, которое при необходимом интенсивном лечении не превращается в развернутый сердечный приступ. Острый коронарный синдром включает в себя:- нестабильная стенокардия. Нестабильная стенокардия является потенциально серьезным состоянием, при котором боль в груди является постоянной, но анализы крови не показывают маркеров сердечного приступа.
- инфаркт миокарда без подъема сегмента ST (не Q-инфаркт миокарда). Диагностируется, когда анализы крови и ЭКГ выявляют сердечный приступ, который не захватывает полную толщину сердечной мышцы. Поражение артерий менее тяжелое, чем при большом сердечном приступе.
Факторы риска
Факторы риска сердечного приступа такие же, как факторы риска ишемической болезни сердца. Они включают в себя:Возраст
Риск ишемической болезни сердца увеличение с возрастом. Около 85% людей, которые умирают от сердечно-сосудистых заболеваний, имеют возраст старше 65 лет. У мужчин, в среднем, первый сердечный приступ развивается в 66 лет.Пол
Мужчины имеют больший риск развития ишемической болезни сердца и сердечных приступов в более раннем возрасте, чем женщины. Риск сердечно-сосудистых заболеваний у женщин возрастает после менопаузы, и они начинают страдать стенокардией больше, чем мужчины.Генетические факторы и семейная наследственность
Некоторые генетические факторы увеличивают вероятность развития факторов риска, таких как диабет, повышенный уровень холестерина и высокое кровяное давление.
Расовая и этническая принадлежность
Афро-американцы имеют самый высокий риск сердечно-сосудистых заболеваний из-за высокой частоты встречаемости у них повышенного кровяного давления, а также диабета и ожирения.Медицинские предпосылки
Ожирение и метаболический синдром. Избыточное отложение жира, особенно вокруг талии, может увеличить риск сердечно-сосудистых заболеваний. Ожирение также способствует развитию высокого кровяного давления, диабета, которые влияют на развитие заболеваний сердца. Ожирение является особенно опасным, когда оно является частью метаболического синдрома, преддиабетического состояния ассоциируемого с заболеваниями сердца. Этот синдром диагностируется, когда имеются три условия из ниже перечисленных:- Абдоминальное ожирение.
- Низкий уровень холестерина ЛПВП.
- Высокий уровень триглицеридов.
- Высокое кровяное давление.
- Инсулинорезистентность (диабет или преддиабет).
Высокое кровяное давление. Высокое кровяное давление (гипертония) связано с развитием ишемической болезни сердца и сердечного приступа. Нормальные цифры кровяного давления ниже 120/80 мм.рт.ст. Высоким кровяным давлением, как правило, считается артериальное давление больше или равное 140 мм рт.ст. (систолическое) или больше или равное 90 мм рт.ст. (диастолическое). Предгипертонией считается артериальное давление с цифрами 120 — 139 систолическое или 80 — 89 диастолическое, она указывает на повышенный риск развития гипертонии.
Диабет. Диабет, особенно для людей, чей уровень сахара в крови не очень хорошо контролируется, значительно увеличивает риск развития сердечно-сосудистых заболеваний. На самом деле, болезни сердца и инсульты являются ведущими причинами смерти у людей с диабетом. Люди с диабетом также имеют высокий риск развития артериальной гипертонии и гиперхолестеринемии, нарушения свертываемости крови, болезни почек, и нарушения функции нервов, каждый из этих факторов может привести к повреждению сердца.
Факторы образа жизни
Сниженная физическая активность. Упражнения обладают рядом эффектов, которые приносят пользу сердцу и кровообращению, в том числе влияют на уровень холестерина и артериального давления и поддержание веса. Люди, которые ведут малоподвижный образ жизни, почти в два раза чаще страдают сердечными приступами по сравнению с людьми, которые регулярно занимаются спортом.Курение. Курение является наиболее важным фактором риска развития сердечно-сосудистых заболеваний. Курение может вызвать повышение кровяного давления, вызывает нарушение липидного обмена и делает тромбоциты очень липкими, повышая риск тромбообразования. Хотя заядлые курильщики подвергаются наибольшему риску, люди, которые курят всего лишь три сигареты в день, имеют высокий риск поражения кровеносных сосудов, что может привести к нарушению кровоснабжения сердца. Регулярное воздействие пассивного курения также увеличивает риск сердечно-сосудистых заболеваний у некурящих.
Алкоголь. Умеренное употребление алкоголя (один бокал красного сухого вина в день) может помочь повысить уровнь «хорошего» холестерина (ЛПВП). Алкоголь также может предотвратить образование тромбов и воспаление. В отличие от этого, пьянство вредит сердцу. На самом деле, сердечно-сосудистые заболевания являются ведущей причиной смерти алкоголиков.
Диета. Диета может играть важную роль в защите сердца, особенно за счет сокращения пищевых источников транс-жиров, насыщенных жиров и холестерина и ограничения потребления соли, которая способствует высокому кровяному давлению.
НПВП и ингибиторы ЦОГ-2
Все нестероидные противовоспалительные препараты (НПВП), за исключением аспирина, являются фактором риска для сердца. НПВП и ингибиторы ЦОГ-2 могут увеличивать риск смерти у пациентов, которые пережили сердечный приступ. Наибольший риск развивается при более высоких дозах.НПВС включают такие продаваемые без рецепта препараты, как ибупрофен (Адвил, Мотрил) и отпускаемые по рецепту лекарства, как диклофенак (Катафлам, вольтарен). Целекоксиб (Целебрекс) ингибитор ЦОГ-2, который доступен в США, был связан с сердечно-сосудистыми рисками, такими, как инфаркт и инсульт. Пациенты, у которых были сердечные приступы, должны проконсультироваться со своим врачом, прежде чем принимать какие-либо из этих препаратов.
Американская Ассоциация Сердца рекомендует пациентам, которые имеют или которые подвержены риску заболеваний сердца, в первую очередь, использовать немедикаментозные методы обезболивания (например, физическая терапия, упражнения, снижение веса, чтобы снизить нагрузку на суставы и тепло или холод терапии). Если эти методы не работают, пациенты должны принимать низкие дозы ацетаминофена (тайленол) или аспирин перед использованием НПВП, ингибитор ЦОГ-2 целекоксиб (Целебрекс) должен использоваться в последнюю очередь.
Прогноз
Сердечные приступы могут привести к смертельному исходу, превратиться в хроническое состояние или привести к полному выздоровлению. Долгосрочный прогноз для продолжительности и качества жизни после сердечного приступа зависит от его тяжести, нанесенного ущерба сердечной мышце и профилактических мер, принятых после этого.Пациенты, у которых был сердечный приступ, имеют более высокий риск повторного сердечного приступа. Хотя нет тестов, которые могли бы предсказать, произойдет ли другой сердечный приступ, пациенты могут сами избежать повторного сердечного приступа, если будут придерживаться здорового образа жизни и соблюдать лечение. Две трети пациентов, которые перенесли сердечный приступ, не принимают необходимых мер для его предотвращения.
Сердечный приступ также увеличивает риск возникновения других проблем с сердцем, в том числе нарушений сердечного ритма, повреждения клапанов сердца и инсульта.
Лица наибольшего риска. Сердечный приступ имеет всегда более серьезные последствия у некоторых людей, таких как:
- Пожилые.
- Люди с заболеваниями сердца или имеющие несколько факторов риска сердечно-сосудистых заболеваний.
- Людей с сердечной недостаточностью.
- Люди с диабетом.
- Люди на постоянном диализе.
- Женщины имеют больше шансов умереть от сердечного приступа, чем мужчины. Риск смерти является самым высоким у молодых женщин.
Наличие данных состояний во время сердечного приступа может способствовать ухудшению прогноза:
- Аритмии (нарушение сердечного ритма). Фибрилляция желудочков является опасной аритмией и одной из основных причин ранней смерти от сердечного приступа. Аритмии чаще происходят в течение первых 4 часов от сердечного приступа, и они связаны с высокой смертностью. Однако, пациенты, которые успешно лечатся, имеют тот же долгосрочный прогноз, как пациенты без аритмии.
- Кардиогенный шок. Эта очень опасная ситуация связана с очень низким кровяным давлением, пониженным отделением мочи, и метаболическими нарушениями. Шок происходит в 7% случаев сердечных приступов.
- Блокада сердца, так называемая атриовентрикулярная (AV) блокада, это состояние, при котором электрическая проводимость нервных импульсов к мышцам в сердца замедляется или прервана. Хотя блокада сердца опасна, она может быть эффективно вылечена с помощью кардиостимулятора и редко вызывает какие-либо долгосрочные осложнения у пациентов, которые выжили.
- Сердечная недостаточность. Поврежденная сердечная мышца не в состоянии перекачивать кровь, необходимую для функционирования тканей. Пациенты испытывают усталость, возникает одышка, происходит задержка жидкости в организме.

Симптомы
Симптомы сердечного приступа могут быть различным. Они могут возникнуть внезапно и быть выраженными или могут прогрессировать медленно, начиная с легкой боли. Симптомы могут различаться у мужчин и женщин. У женщин реже, чем у мужчин, бывает классическая боль в груди, они чаще испытают одышку, тошноту или рвоту, боли в спине и челюсти.Общие признаки и симптомы инфаркта включают:
- Боль в груди. Боль в груди или дискомфорт (ангина) является главным признаком сердечного приступа и может ощущаться, как чувство сдавления, сжатия, полноты или боли в центре груди. Пациенты с болезнью коронарных артерий, со стабильной стенокардией часто испытывают боль в груди, которая длится несколько минут, а затем уходит. При сердечном приступе боли обычно длятся в течение более чем несколько минут, они могут исчезнуть, но затем возвращаются.
- Дискомфорт в верхней части тела. Люди, которые испытывают сердечный приступ, могут чувствовать неприятные ощущения в руках, шее, спине, челюсти или желудке.
- Затруднение дыхания может сопровождаться болью в груди или быть без боли.
- Тошнота и рвота.
- Холодный пот.
- Головокружение или обморок.
- Острая боль при дыхании или при кашле.
- Боль, которая в основном или только в середине или внизу живота.
- Боль, которая может быть вызвана прикосновением.
- Боль, которая может быть вызвана при движении или нажатия на грудную стенку или руку.
- Боль, которая является постоянной и длится в течение нескольких часов (не следует выжидать несколько часов, если есть подозрение, что начался сердечный приступ).
- Боль, которая является очень короткой и длится в течение нескольких секунд.
- Боль, которая распространяется на ноги.
- Однако, наличие этих признаков не всегда исключает серьезное заболевание сердца.

Безболевая ишемия
Некоторые люди с тяжелым поражением коронарных артерий могут не иметь стенокардии. Это состояние известно как безболевая ишемия. Это опасное состояние, потому что пациенты не имеют тревожных симптомов болезни сердца. Некоторые исследования показывают, что люди с безболевой ишемией имеют больший риск осложнений и смертности, чем пациенты, испытывающие боль при стенокардии.Что делать при сердечном приступе
Люди, которые испытывают симптомы сердечного приступа, должны выполнить следующие действия:- Для больных стенокардией — принять одну дозу нитроглицерина (таблетку под язык или в аэрозольной форме) при появлении симптомов. Затем еще одну дозу каждые 5 минут, до трех доз или до уменьшения боли.
- Позвоните (03) или наберите местный номер экстренной службы. Это должно быть сделано в первую очередь, если три дозы нитроглицерина не помогают снять боль в груди. Только 20% сердечных приступов происходят у пациентов с ранее диагностированной стенокардией. Поэтому любой, у кого развиваются симптомы сердечного приступа, должен связаться с экстренными службами.
- Пациент должен разжевать аспирин (250 — 500 мг), о чем нужно сообщить прибывшей экстренной службе, так как дополнительную дозу аспирина в этом случае принимать не надо.
- Пациент с болью в груди должен быть немедленно доставлен в ближайшее отделение неотложной помощи, предпочтительно на машине скорой помощи. Добираться самостоятельно не рекомендуется.
Диагностика
При обращении в больницу пациента с болями в груди проводятся нижеследующие диагностические шаги для определения проблем с сердцем, и, если они присутствуют, их тяжесть:- Пациент должен сообщить врачу обо всех симптомах, которые могут свидетельствовать о проблемах с сердцем или, возможно, наличии других серьезных заболеваний.
- Электрокардиограмма (ЭКГ) — запись электрической активности сердца.
 Она является ключевым инструментом для определения того, связаны ли боли в груди с проблемами в сердце и, если да, то насколько серьезными они являются.
Она является ключевым инструментом для определения того, связаны ли боли в груди с проблемами в сердце и, если да, то насколько серьезными они являются. - Анализы крови выявляют повышение уровней определенных факторов (тропонинов и КФК-MB), которые указывают на поражение сердца (врач не будет ждать результатов до начала лечения, особенно если он заподозрил сердечный приступ).
- Методы визуальной диагностики, в том числе эхокардиография и перфузионная сцинтиграфия, помогают исключить сердечный приступ, если остались какие-либо вопросы.
Электрокардиограмма (ЭКГ)
Электрокардиограмма (ЭКГ) измеряет и записывает электрическую активность сердца, зубцы ЭКГ соответствуют сокращению и расслаблению определенных структур различных отделов сердца. Определенные зубцы на ЭКГ названы соответствующими буквами:- Р. Р-волны связаны с сокращениями предсердий (две камеры в сердце, которые получают кровь из органов).
- QRS. Комплекс связан с желудочковыми сокращениями (желудочки это две основные насосные камеры в сердце.)
- Т и U. Эти волны сопровождают желудочковые сокращения.
Наиболее важным в диагностике и определении тактики лечения сердечного приступа являются подъем сегмента ST и определение зубца Q.
Подъем сегмента ST: Сердечный приступ. Подъем сегмента ST — это показатель сердечного приступа. Он свидетельствует о том, что артерия сердца заблокирована и сердечная мышца повреждена на всю толщину. Развивается Q-инфаркт миокарда (инфаркт миокарда с подъемом ST-сегмента).
Однако, подъем ST сегмента не всегда означает, что у пациента сердечный приступ. Воспаление сердечной сумки (перикардит) является еще одной причиной повышения ST-сегмента.
Без подъема ST сегмента развивается: стенокардия и острый коронарный синдром.
Сниженный или горизонтальный сегмент ST предполагает нарушения проводимости и наличие сердечно-сосудистых заболеваний, даже если нет стенокардии в настоящее время. Изменения ST сегментапроисходят примерно у половины пациентов с различными заболеваниями сердца. Однако у женщин изменения ST сегмента могут происходить и без проблем с сердцем. В таких случаях, лабораторные исследования необходимы для определения степени повреждения сердца, если таковое имеется. Таким образом, может развиться одно из следующих состояний:
- Стабильная стенокардия (анализ крови или результаты других тестов не показывают каких-либо серьезных проблем и боль в груди исчезает). В этот период у 25 — 50% людей, со стенокардией или безболевой ишемией регистрируются нормальные показатели ЭКГ.
- Острый коронарный синдром (ОКС). Он требует интенсивного лечения, пока не превратился в развернутый сердечный приступ. ОКС включает в себя или нестабильную стенокардию или инфаркт миокарда без подъема ST-сегмента (не Q-инфаркт миокарда). Нестабильная стенокардия является потенциально серьезным событием, при этом боль в груди постоянная, но анализы крови не выявляют маркеров сердечного приступа. При не Q-инфаркте миокарда анализы крови выявляют сердечный приступ, но повреждение сердца менее серьезно, чем при развернутом сердечном приступе.
Эхокардиограмма (ЭХОКГ)
Эхокардиограмма — это неинвазивный метод, при котором используется ультразвук для визуализации сердца. Можно определить повреждение и подвижность участков сердечной мышцы. Эхокардиография также может быть использована как тест с физической нагрузкой, для обнаружения локализации и степени повреждения сердечной мышцы во время заболевания или вскоре после выписки из больницы.Радионуклеидные методы (стресс тест с таллием)
Позволяют визуализировать накопление радиоактивных индикаторов в области сердца. Их, как правило, вводят внутривенно. Данный метод позволяет оценить:- Степень тяжести нестабильной стенокардии, когда менее дорогостоящие диагностические методы не эффективны.

- Тяжесть хронической ишемической болезни сердца.
- Успех операции по поводу ишемической болезни сердца.
- Произошел ли сердечный приступ.
- Локализацию и степень повреждения мышцы сердца во время заболевания или вскоре после выписки из больницы после перенесенного сердечного приступа.
Ангиография
Ангиография является инвазивным методом. Он используется для пациентов, у которых стенокардия подтверждена стресс тестами или другими методами и для пациентов с острым коронарным синдромом. Ход процедуры:- Узкая трубка (катетер) вставляется в артерию, как правило руки или ноги, а затем проводится по сосудам до коронарных артерий.
- Контрастное вещество вводится через катетер в коронарные артерии и производится запись.
- В итоге появляются изображения коронарных артерий, на которых можно увидеть препятствия кровотоку.
Биологические маркеры
Когда клетки сердца повреждены, они выделяют различные ферменты и другие вещества в кровоток. Повышенные уровни таких маркеров повреждения сердца в крови или моче могут помочь выявить сердечный приступ у больных с тяжелой болью в груди и помочь определить тактику лечения. Подобные тесты часто выполняются в отделении неотложной помощи или в больнице при подозрении на сердечный приступ.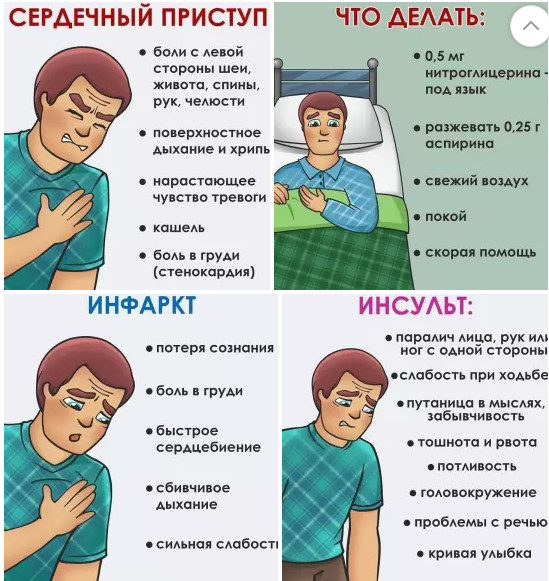 Наиболее часто определяемые маркеры:
Наиболее часто определяемые маркеры:- тропонины. Белки сердечного тропонина Т и I высвобождаются, когда сердечная мышца повреждена. Это лучшие диагностические признаки сердечных приступов. Они могут помочь их диагностировать и подтвердить диагноз у пациентов с ОКС.
- креатинкиназы миокарда (КФК-MB). КФК-MB стандартный маркер, но чувствительность его меньше, чем у тропонина. Повышенные уровни КФК-MB могут наблюдаться у людей без сердечной патологии.
Лечение
Методы лечения сердечного приступа и острого коронарного синдрома включают в себя:- Кислородную терапию.
- Облегчение боли и дискомфорта с использованием нитроглицерина или морфина.
- Коррекция аритмии (неправильного сердечного ритма).
- Блокирование дальнейшего свертывания крови (если возможно) с использованием аспирина или клопидогреля (Плавикса), а также антикоагулянтов, таких как гепарин.
- Открытие артерии, в которой произошло нарушение коровотока, нужно произвести как можно быстрее путем проведения ангиопластики или с помощью лекарств, растворяющих тромб.
- Назначаются бета-блокаторы, блокаторы кальциевых каналов или ингибиторы ангиотензинпревращающего фермента для того, чтобы улучшить работу сердечной мышцы и коронарных артерий.
Немедленные мероприятия
Одинаковы для пациентов как с ОКС, так и с сердечным приступом.Кислород. Как правило, подается через трубку в нос или через маску.
Аспирин. Пациенту дают аспирин, если он не был принят в домашних условиях.
Лекарства для снятия симптомов:
- Нитроглицерин. Большинство пациентов будут получать нитроглицерин как во время так и после сердечного приступа, как правило, под язык. Нитроглицерин снижает кровяное давление и расширяет кровеносные сосуды, увеличивая приток крови к сердечной мышце. Нитроглицерин в некоторых случаях вводится внутривенно (возвратная стенокардия, сердечная недостаточность или высокое кровяное давление).

- Морфин. Морфин не только снимает боль и уменьшает тревожность, но и расширяет кровеносные сосуды, увеличивая приток крови и кислорода к сердцу. Морфин может снизить кровяное давление и облегчить работу сердца. Могут быть использованы и другие препараты.
Устранение препятствия коронарного коровотока: экстренная ангиопластика или тромболитическая терапия
При сердечном приступе в коронарных артериях образуются сгустки, которые препятствуют коронарному коровотоку. Удаление сгустков в артериях нужно провести как можно скорее, это является наилучшим подходом к улучшению выживания и уменьшает объем повреждения сердечной мышцы. Пациенты должны поступать в специализированные медицинские центры как можно быстрее.Стандартные медицинские и хирургические процедуры включают в себя:
- Ангиопластику, которая также называется чрескожным коронарным вмешательством (ЧКВ), является предпочтительной процедурой для экстренного открытия артерий. Ангиопластика должна быть выполнена оперативно для пациентов с инфарктом, предпочтительно в течение 90 минут после прибытия в больницу. В большинстве случаев в коронарную артерию помещается стент, который создает внутренний каркас и улучшает проходимость коронарной артерии.
- Тромболитики растворяют сгусток и являются стандартными лекарствами, используемыми для открытия артерий. Тромболитическая терапия должна быть проведена в течение 3 часов после появления симптомов. Пациенты, которые поступают в больницу, не имеющую возможность выполнять ЧКВ, должны получить тромболитическую терапию и быть переведены в центр, выполняющий ЧКВ, без задержки.
- Операция коронарного шунтирования (АКШ) иногда используется как альтернатива ЧКВ.
Тромболитики
Тромболитические или фибринолитические препараты рекомендуются в качестве альтернативы ангиопластике. Эти препараты растворяют сгусток, или тромб, ответственный за блок артерии и гибель сердечно-мышечной ткани.
Вообще говоря, тромболизис считается хорошим выбором для пациентов с инфарктом миокарда в первые 3 часа. В идеале, эти препараты должны быть даны в течение 30 минут после прибытия в больницу, если не проводится ангиопластика. Другие ситуации, когда используются тромболитики:
- Необходимость длительной транспортировки.
- Длительный период времени до ЧКВ.
- Неуспех ЧКВ.
- У пациентов старше 75 лет.
- Если симптомы продолжаются более 12 часов.
- Беременные женщины.
- Люди, которые недавно перенесли травму (особенно черепно-мозговую травму) или операцию.
- Люди с обострением язвенной болезни.
- Пациенты, которые перенесли длительную сердечно-легочную реанимацию.
- При приеме антикоагулянтов.
- Пациенты, которые перенесли большую коровопотерю.
- Пациенты с перенесенным инсультом.
- Пациенты с неконтролируемым высоким кровяным давлением, особенно когда систолическое давление выше 180 мм.рт.ст.
Правила введения тромболитиков. Чем раньше тромболитические средства даны после сердечного приступа, тем лучше. Тромболитики наиболее эффективны в течение первых 3-хчасов. Они еще могут помочь в течение 12 часов после сердечного приступа.
Осложнения. Геморрагический инсульт, как правило, происходит в первый день и является наиболее серьезным осложнением тромболитической терапии, но, к счастью, это происходит редко.
Процедуры по реваскуляризации: ангиопластика и шунтирование
Чрескожное коронарное вмешательство (ЧКВ), также называемое ангиопластикой, и коронарное шунтирование — это стандартные операции для улучшения коронарного кровотока. Они известны как операции реваскуляризации.
Они известны как операции реваскуляризации.- Экстренная ангиопластика / ЧКВ — это стандартная процедура при сердечных приступах и должна быть выполнена в течение 90 минут от его начала. Исследования показали, что баллонная ангиопластика и стентирование не в состоянии предотвратить сердечные осложнения у пациентов, при их проведении через 3 — 28 дней после сердечного приступа.
- Коронарное шунтирование, как правило, используется в качестве плановой операции, но может иногда проводиться после сердечного приступа, при неуспешной ангиопластике или тромболитической терапии. Оно, как правило, выполняется в течение нескольких дней, чтобы позволить восстановиться сердечной мышце. Большинство же пациентов подходят для проведения тромболитической терапии или ангиопластики (хотя далеко не все центры оборудованы для ЧКВ).
- Устанавливается узкий катетер (трубка) в коронарную артерию.
- Проводится восстановление просвета сосуда при раздувании маленького баллона (баллонная ангиопластика).
- После сдувания баллона просвет сосуда увеличивается.
- Чтобы сохранить просвет артерии открытым на длительное время используется устройство, называемое коронарным стентом — это расширяемая трубка из металлической сетки, которая имплантируется в артерию во время ангиопластики. Стент может состоять из голого металла, а может быть покрыт специальным препаратом, который медленно высвобождается в рядом лежащую стенку сосуда.
- Стент восстанавливает просвет сосуда.
Стенты с лекарственным покрытием, которые покрыты сиролимусом или паклитакселем, могут помочь предотвратить рестеноз. Они могут быть лучше, чем голый металлический стент для пациентов, которые пережили сердечный приступ, но они также могут увеличивать риск образования тромбов.
Очень важно для пациентов, которым имплантированы стенты с лекарственным покрытием, принимать аспирин и клопидогрель (Плавикс) как минимум 1 год после стентирования, чтобы уменьшить риск образования тромбов. Клопидогрель, как и аспирин, помогает предотвратить слипание тромбоцитов. Если по некоторым причинам пациенты не могут принимать клопидогрель наряду с аспирином после ангиопластики и стентирования, им должны имплантироваться голые металлические стенты без лекарственного покрытия. Празугрель — новый препарат, который является альтернативой клопидогрелю.
Операция коронарного шунтирования (АКШ). Является альтернативой ангиопластике у больных с тяжелой стенокардией, особенно у тех, которые имеют две или более закрытые артерии. Это очень агрессивная процедура:
- Открывается грудная клетка, кровь перекачивается с помощью аппарата искусственного кровообращения.
- Во время основного этапа операции сердце останавливается.
- В обход закрытых участков артерий пришиваются шунты, которые забираются во время операции у пациента из ноги, или из руки и грудной клетки. Таким образом кровь поступает к сердечной мышце по шунтам в обход закрытых участков артерий.
Лечение пациентов с шоком или с сердечной недостаточностью
Тяжело больных пациентов с сердечной недостаточностью или которые находятся в состоянии кардиогенного шока (он включает в себя снижение артериального давления и другие нарушения) интенсивно лечат и наблюдают: дают кислород, вводят жидкости, регулируют кровяное давление, используется допамин, добутамин и другие средства.
Сердечная недостаточность. Внутривенно вводится фуросемид. Пациентам также могут быть даны нитраты, и ингибиторы АПФ, если нет резкого снижения кровяного давления по показаниям. Может быть проведена тромболитическая терапия или ангиопластика.
Кардиогенный шок. Процедура внутриаортальной баллонной контрпульсации (ВАБК) может помочь пациентам с кардиогенным шоком при использовании в комбинации с тромболитической терапией. Используется катетер с баллоном, который надувается и спускается в аорте в определенные фазы сердечного цикла, таким образом повышая кровяное давление.Также, может быть выполнена процедура ангиопластики.
Лечение аритмий
Аритмия — это нарушение сердечного ритма, которое может возникать в условиях дефицита кислорода и является опасным осложнением сердечного приступа. Быстрый или медленный сердечный ритм часто встречается у больных с сердечным приступом и обычно это не является опасным признаком.Экстрасистолия или очень быстрый ритм (тахикардия) могут привести к фибрилляции желудочков. Это жизнеугрожающая аритмия, при которой желудочки сердца сокращаются очень быстро, не обеспечивая достаточный сердечный выброс. Насосное действие сердца, необходимое для сохранения циркуляции крови, при этом потеряно.
Предотвращение фибрилляции желудочков. Люди, у которых развивается фибрилляция желудочков, не всегда подвергаются предупреждению аритмии и на сегодняшний день нет никаких эффективных препаратов для профилактики аритмий во время сердечного приступа.
- Уровень калия и магния должны контролироваться и поддерживаться.
- Использование бета блокаторов внутривенно и перорально может помочь предотвратить аритмии у некоторых пациентов.
- Дефибрилляторы. Пациентам, у которых развиваются желудочковые аритмии, проводится разряд электрического тока с помощью дефибриллятора для восстановления нормального ритма. Некоторые исследования показывают, что имплантируемые кардиовертеры-дефибрилляторы (ИКД) могут предотвратить дальнейшие, они используются у пациентов, у которых сохраняется риск повторения данных аритмий.

- Антиаритмические препараты. Антиаритмические препараты включают лидокаин, прокаинамид или амиодарон. Амиодарон или другой антиаритмический препарат может быть использован позже, для профилактики последующих аритмий.
Лекарственные препараты
Аспирин и другие дезагреганты Противосвертывающие препараты используются на всех этапах болезни сердца. Они делятся на антиагреганты или антикоагулянты. Их используют наряду с тромболитиками, а также для профилактики сердечного приступа. Противосвертывающая терапия связана с риском кровотечения и инсульта.Антитромбоцитарные препараты. Они подавляют склеивание тромбоцитов в крови и, следовательно, помогают предотвратить тромбообразование. Тромбоциты имеют очень маленький размер и форму диска. Они имеют важное значение для свертывания крови.
- Аспирин. Аспирин — это антитромбоцитарный препарат. Аспирин следует принимать сразу же после начала сердечного приступа. Таблетку аспирина можно либо проглотить либо разжевать. Лучше таблетку аспирина разжевать — это ускорит его действие. Если пациент не принимал аспирин дома, он будет дан ему в больнице, затем нужно его принимать ежедневно. Использование аспирина у пациентов с сердечным приступом приводит к снижению смертности. Это наиболее распространенный дезагрегант использующийся у людей с сердечно-сосудистыми заболеваниями и его рекомендуется принимать ежедневно в низкой дозе на постоянной основе.
- Клопидогрель (Плавикс) — относится к препаратам тиенопиридинового ряда, это еще один антитромбоцитарный препарат. Клопидогрель принимается либо сразу, либо после чрескожного вмешательства, и используется у пациентов с сердечными приступами, а также после начала после тромболитической терапии.
 Пациенты, которым имплантирован стент с лекарственным покрытием должны принимать клопидогрель вместе с аспирином по крайней мере 1 год, чтобы уменьшить риск тромбообразования. Пациентов, госпитализированные по поводу нестабильной стенокардии должны получать клопидогрель, если они не могут принимать аспирин. Клопидогрель следует также назначать пациентам с нестабильной стенокардией, для которых планируются инвазивные процедуры. Даже консервативно пролеченные пациенты, должны продолжить прием клопидогреля до 1 года. Некоторым пациентам, потребуется принимать клопидогрель на постоянной основе. Празугрель является новым тиенопиридином, который может быть использован вместо клопидогреля. Он не должен использоваться пациентами, которые перенесли инсульт или транзиторную ишемическую атаку.
Пациенты, которым имплантирован стент с лекарственным покрытием должны принимать клопидогрель вместе с аспирином по крайней мере 1 год, чтобы уменьшить риск тромбообразования. Пациентов, госпитализированные по поводу нестабильной стенокардии должны получать клопидогрель, если они не могут принимать аспирин. Клопидогрель следует также назначать пациентам с нестабильной стенокардией, для которых планируются инвазивные процедуры. Даже консервативно пролеченные пациенты, должны продолжить прием клопидогреля до 1 года. Некоторым пациентам, потребуется принимать клопидогрель на постоянной основе. Празугрель является новым тиенопиридином, который может быть использован вместо клопидогреля. Он не должен использоваться пациентами, которые перенесли инсульт или транзиторную ишемическую атаку. - Ингибиторы IIb/IIIa рецепторов. Эти мощные разжижающие кровь препараты, такие как абциксимаб (Реопро), тирофибан (Агграстат). Они вводятся внутривенно в больнице, и также могут использоваться при ангиопластике и стентировании.
- Гепарин обычно назначается во время лечения вместе с тромболитической терапией в течение 2 дней или более.
- Другие внутривенного антикоагулянты, так же могут быть использованы — Бивалирудин (Ангиомакс), Фондапаринукс (Арикстра) и эноксапарин (Ловенокс).
- Варфарин (Кумадин).
Бета-блокаторы
Бета-блокаторы уменьшают потребность сердечной мышцы в кислороде, замедляют частоту сердечных сокращений и снижают артериальное давление. Они эффективны для снижения смертности от сердечно-сосудистых заболеваний. Бета-блокаторы часто даются пациентам на начальном этапе их госпитализации, иногда внутривенно. Пациенты с сердечной недостаточностью или у которых возможно развитие кардиогенного шока, не должны получать внутривенно бета блокаторы. Долгосрочный пероральный прием бета- блокаторов для пациентов с симптомной ишемической болезнью сердца, особенно после сердечных приступов, рекомендуется в большинстве случаев.
Эти препараты включают пропранолол (Индерал), карведилол (Корег), бисопролол (Зебета), ацебутолол (Сектрал), атенолол (Teнормин), лабеталол (Нормодин), метопролол, и эсмолол (Бревиблок).
Лечение сердечного приступа. Бета-блокатор метопролол может быть дан в течение первых нескольких часов после сердечного приступа, чтобы уменьшить повреждение сердечной мышцы.
Профилактический прием после сердечного приступа. Бета-блокаторы принимаются преорально на долгосрочной основе (в качестве поддерживающей терапии) после первого сердечного приступа, чтобы помочь предотвратить повторные сердечные приступы.
Побочные эффекты бета-блокаторов включают усталость, вялость, яркие сновидения и кошмары, депрессию, снижение памяти и головокружение. Они могут снизить уровень ЛПВП («хорошего» холестерина). Бета-блокаторы делятся на препараты неселективного и селективного действия. Неселективные бета-блокаторы, такие как карведилол и пропранолол, могут привести к сокращению гладкой мускулатуры бронхов, что приводит к бронхоспазму. Пациентам с бронхиальной астмой, эмфиземой или хроническим бронхитом противопоказан прием неселективных бета-блокаторов.
Пациенты не должны резко прекращать прием этих препаратов. Резкое прекращение приема бета-блокаторов может привести к резкому увеличению частоты сердечных сокращений и повышению кровяного давления. Рекомендуется медленно уменьшать дозировку до полного прекращения приема.
Статины и другие гиполипидемические препараты, снижающие уровень холестерина
После поступления в больницу при остром коронарном синдроме или сердечном приступе, пациентам не следует прерывать прием статинов или других лекарств, если повышен уровень холестерина ЛПНП («плохого» холестерина). Некоторые врачи рекомендуют, что уровень ЛПНП должен быть ниже 70 мг / дл.
Ингибиторы ангиотензинпревращающего фермента
Ингибиторы ангиотензинпревращающего фермента (ингибиторы АПФ) являются важными препаратами для лечения пациентов перенесших сердечный приступ, особенно для пациентов с риском развития сердечной недостаточности. Ингибиторы АПФ должны быть назначены в первый же день всем пациентам с сердечным приступом, если нет противопоказаний. Пациенты с нестабильной стенокардией или острым коронарным синдромом должны получать ингибиторы АПФ, если они имеют признаки сердечной недостаточности или признаки уменьшения фракции выброса левого желудочка по данным эхокардиографии. Эти препараты также широко используются для лечения высокого кровяного давления (гипертонии) и рекомендуется в качестве первой линии терапии для людей с диабетом и повреждением почек.
Ингибиторы АПФ должны быть назначены в первый же день всем пациентам с сердечным приступом, если нет противопоказаний. Пациенты с нестабильной стенокардией или острым коронарным синдромом должны получать ингибиторы АПФ, если они имеют признаки сердечной недостаточности или признаки уменьшения фракции выброса левого желудочка по данным эхокардиографии. Эти препараты также широко используются для лечения высокого кровяного давления (гипертонии) и рекомендуется в качестве первой линии терапии для людей с диабетом и повреждением почек.
Ингибиторы АПФ включают каптоприл (Капотен), рамиприл, эналаприл (Вазотек), квинаприл (Аккуприл), Беназеприл (Лотензин), периндоприл (Ацеон) и лизиноприла (Принивил).
Побочные эффекты. Побочные эффекты ингибиторов АПФ редки, но могут включать кашель, чрезмерное падение кровяного давления и аллергические реакции.
Блокаторы кальциевых каналов
Блокаторы кальциевых каналов могут облегчить состояние у больных с нестабильной стенокардией, чьи симптомы не уменьшаются при приеме нитратов и бета-блокаторов, или используются у пациентов, которым противопоказан прием бета-блокаторов.
Вторичная профилактика
Пациенты могут уменьшить риск повторного сердечного приступа соблюдая определенные меры профилактики, которые разъясняются при выписке из больницы. Соблюдение здорового образа жизни, в частности, определенной диеты, важны в предотвращении сердечных приступов и должно соблюдаться.Артериальное давление. Целевые цифры артериального давления должны быть менее 130/80 мм.рт.ст.
Холестерин ЛПНП («плохой» холестерин) должн быть существенно меньше, чем 100 мг / дл. Все пациенты, у которых был сердечный приступ, должны получить рекомендации по приему статинов до выписки из больницы. Кроме того, важно контролировать уровень холестерина, уменьшая потребление насыщенных жиров менее 7% от общего числа калорий. Нужно увеличить употребление в пищу омега-3 жирных кислот (ими богата рыба, рыбий жир) для снижения уровеня триглицеридов.
Физические упражнения. Продолжительность 30-60 минут, 7 дней в неделю (или по крайней мере не менее 5 дней в неделю).
Снижение веса. Комбинация физических упражнений со здоровой диетой, богатой свежими фруктами, овощами и обезжиренными молочными продуктами помогает снизить вес. Ваш индекс массы тела (ИМТ) должно быть 18,5-24,8. Окружность талии также фактор риска развития сердечного приступа. Окружность талии у мужчин должна быть меньше 40 дюймов (102 см) у женщин меньше, чем 35 дюймов (89 сантиметров).
Курение. Категорически важно бросить курить. Кроме того, нужно избегать воздействия табачного дыма (пассивного курения).
Дезагреганты. Ваш врач может порекомендовать вам принимать аспирин (75-81 мг)на ежедневной основе. Если вам был имплантирован стент с лекарственным покрытием вы должны принимать клопидогрель (Плавикс) или празугрель (Эффиент) наряду с аспирином по крайней мере 1 год после операции. (Аспирин также рекомендован для некоторых пациентов в качестве первичной профилактики развития сердечного приступа).
Другие лекарства. Ваш врач может порекомендовать вам принимать ингибиторы АПФ или бета-блокаторы на постоянной основе. Важно также ежегодно прививаться от гриппа.
Реабилитация. Физическая реабилитация
Физическая реабилитация является чрезвычайно важной после перенесенного сердечного приступа. Реабилитация может включать:- Ходьбу. Пациент обычно сидит в кресле на второй день, и начинает ходить на второй или третий день.
- Большинство пациентов обладают низким уровнем толерантности к физической нагрузке на раннем этапе их восстановления.
- Через 8-12 недель, многие пациенты, даже с сердечной недостаточностью, ощущают пользу от упражнений. Рекомендации по физической нагрузке также даются при выписке.
- Пациенты обычно возвращаются к работе примерно через 1-2 месяца, хотя сроки могут варьироваться в зависимости от тяжести состояния.
 Чувство близости и любви, которые сопровождают здоровый секс, может помочь компенсировать депрессию.
Чувство близости и любви, которые сопровождают здоровый секс, может помочь компенсировать депрессию.Эмоциональная реабилитация
Депрессия встречается у многих пациентов, с ОКС и сердечным приступом. Исследования показывают, что депрессия является основным предиктором смертности как для женщин, так и для мужчин. (Одной из причин может быть то, что пациенты с депрессией менее регулярно принимают свои лекарства).Психотерапия, особенно когнитивно-поведенческая терапия, может быть очень полезна. Для некоторых пациентов может быть целесообразным прием определенных видов антидепрессантов.
Информация предоставлена сайтом: www.sibheart.ru
УЗИ сердца и ЭКГ: разница и показания к исследованию
УЗИ сердца и ЭКГ – это функциональные исследования сердца. Но суть этих методов разная. Какое исследование пройти пациенту, решает кардиолог. Иногда это только УЗИ или только ЭКГ. А порой для полной картины врач назначает оба метода.
УЗИ сердца
Ультразвуковое исследование сердца или эхокардиография – это метод исследования анатомии сердечной мышцы. Во время процедуры врач-диагност направляет специальный аппарат на сердце. Устройство пропускает через тело ультразвуковые волны. Наши органы отражают и частично поглощают волны. Способность к отражению/поглощению ультразвука разных тканей человека отличается. УЗИ-аппарат принимает отраженные волны и преобразует их в изображение на мониторе.
Что показывает УЗИ сердца?
- Состояние клапанов.
- Патологии, например, опухоль или перенесенный микроинфаркт.
- Скорость кровотока в сердце.
- Диаметр сосудов.
- Изменение толщины стенок желудочков и предсердий.
- Изменения крупных сосудов.
- Тромбы.
- Есть ли в околосердечной сумке жидкость.
Профессиональный кардиолог по результатам УЗИ выявляет множество болезней сердца. Врач делает заключение по результатам исследования с учетом возраста, пола, образа жизни и многих других факторов. Поэтому на осмотре подробно и честно отвечайте на вопросы доктора.
Поэтому на осмотре подробно и честно отвечайте на вопросы доктора.
Показания для проведения УЗИ сердца
Врач назначает УЗИ сердца по показаниям:
- слабость и головокружение;
- обмороки и повторяющиеся головные боли;
- тошнота на фоне повышенного давления;
- одышка;
- отеки на теле ближе к вечеру, особенно на ногах;
- постоянные и периодические боли в груди или под лопаткой;
- учащенное сердцебиение или замирание сердца;
- бледная или синеватая кожа;
- шумы в области сердца;
- подозрение на врожденный или приобретенный порок сердца;
- сосудистая патология, например, варикоз или тромбофлебит;
- подозрение на ревматизм, красную волчанку или склеродермию;
- предстоящая операция, если в истории болезни били сердечные нарушения или если пациент старше 50 лет.
Если после обычного ЭхоКГ у врача остаются сомнения, то он может назначить УЗИ сердца через пищевод. Такое исследование доставляет пациенту определенный дискомфорт, но дает более точный результат.
Противопоказаний к ультразвуковому исследованию нет. Его без опасений назначают всем, в том числе детям и беременным.
Электрокардиограмма
Сердце – это наш «электродвигатель». Электрические импульсы формируются в специальной группе клеток в предсердиях. Они заставляют отделы сердца сокращаться. ЭКГ – это запись электрической активности сердца в виде кривой. Чтобы снять показания ЭКГ, на ваше тело накладывают электроды. Для увеличения проходимости электрического тока места под электродами врач-диагност смазывает специальным гелем. Сама процедура длится несколько минут. Проводят исследование обычно в положении покоя лежа или сидя. Есть разновидности ЭКГ: исследование под нагрузкой, суточный мониторинг ЭКГ по Холперу.
Что показывает ЭКГ?
- Нарушение ритма сердцебиения: бради- и тахикардию, экстрасистолию, фибрилляцию предсердий.

- Ишемию миокарада.
- Неправильное проведение импульсов или блокаду.
Недостатком ЭКГ можно считать то, что исследование покажет те нарушения в работе сердца, которые влияют на его работу в момент записи. Не редки для ЭКГ ложноположительные результаты. Если у врача возникают сомнения в достоверности ЭКГ, то он назначает дополнительно УЗИ сердца.
Показания для проведения ЭКГ
Кардиолог назначает электрокардиограмму по показаниям:
- нарушения ритма сердцебиения;
- гипертония;
- инфекция, воспаление или другие патологии сердца;
- злоупотребление алкоголем и курением;
- беременность;
- повышенный уровень холестерина в крови;
- перенесенная ангина;
- повышенные требования к здоровью по профессии для летчиков, водителей, военных, спортсменов и т.д.
Врачи назначают ЭКГ 80 % больных, которые поступают на стационарное лечение. Противопоказаний к исследованию нет. Сейчас снять электрокардиограмму можно даже вне больницы. Например, в аптеке или в тренажерном зале.
Помните! Если вы почувствовали малейший дискомфорт или боли в области сердца – то это повод обратиться к врачу. Берегите сердце и будьте здоровы!
Боль в груди? Это может быть одна из этих 7 вещей
Некоторые из них — например, грудная мышца, которую вы тянули сгребанием листьев прошлой осенью — больше раздражают, чем серьезно. Но другие могут быть гораздо серьезнее.
Health.com поговорил с тремя ведущими кардиологами по всей стране, и все они повторили одно: если у вас боль в груди и вы не на 100% уверены, что ее вызывает, позвоните своему врачу или позвоните 911.
«Я знаю одного человека, который умер, и последнее, что в его строке поиска было« симптомы сердечного приступа », — говорит Шэронн Хейс, кардиолог из клиники Майо в Рочестере, штат Миннесота.
Кристин Джеллис, доктор медицинских наук, кардиолог клиники Кливленда, секундант. «Как врач, я бы предпочел, чтобы кто-то знал, что беспокоиться не о чем, чем если бы кто-нибудь [пришел к нам] слишком поздно и получил необратимые повреждения», — говорит доктор Джеллис.
«Как врач, я бы предпочел, чтобы кто-то знал, что беспокоиться не о чем, чем если бы кто-нибудь [пришел к нам] слишком поздно и получил необратимые повреждения», — говорит доктор Джеллис.
Вот семь состояний, которые могут вызвать боль в груди, и что каждый должен знать о том, как их лечить.
Изжога
Вам может быть интересно, как кто-то может принять симптомы кислотного рефлюкса за сердечный приступ, но в конце концов есть причина, по которой это называется изжогой.
Гастроэзофагеальный рефлюкс возникает, когда содержимое желудка человека, включая желудочные кислоты, которые помогают расщеплять пищу, снова попадает в пищевод, трубку, соединяющую горло и желудок.
Желудочная кислота очень кислая, отсюда и ощущение жжения за грудиной; По шкале pH он имеет оценку 2 (PDF), что находится где-то между кислотой из аккумуляторной батареи и уксусом. (Наши желудки выстланы защитными мембранами, которые защищают его от разъедающего воздействия кислоты, в то время как наш пищевод этого не делает.31 Секреты суперпродуктов для долгой и здоровой жизни Случайный рефлюкс — довольно распространенное явление, и, вероятно, не о чем беспокоиться, но если вы испытываете его два раза в неделю или чаще, у вас может быть гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Если с течением времени не лечить, ГЭРБ может вызвать астму, заложенность грудной клетки и состояние, называемое пищеводом Барретта, что может увеличить ваши шансы на развитие редкого типа рака.Напряжение мышц
Воины выходного дня, примите к сведению: если вы не поднимали ничего тяжелее MacBook в течение нескольких лет, возможно, вы захотите переосмыслить тот класс CrossFit, на который вы записались.
Кто-то может принять растянутую грудную мышцу за что-то более серьезное, например, сердечный приступ, — говорит доктор Джеллис. «У меня был пациент, который пришел с болью в груди, и он беспокоился, что у него сердечный приступ», — говорит она. «Изучив его историю, я узнал, что он переехал [в новый дом] и много лет не поднимал тяжелую мебель. Но он поступил правильно, войдя».
Но он поступил правильно, войдя».
Врачи не ожидают, что пациенты смогут отличить сердечный приступ и растяжение грудной мышцы, говорит она, но хорошее практическое правило состоит в том, что если вы можете надавить на стенку грудной клетки, и вы почувствуете, что она ровная. более болезненным, это более вероятно, будет костно-мышечной травмы, чем проблема с вашей сводке.
Костохондрит
По оценкам, от 13% до 36% взрослых, которые обращаются в отделение неотложной помощи или в кабинет врача с острой болью в груди, имеют диагноз костохондрита или воспаления в месте соприкосновения реберной кости с хрящом. Обзор 2009 г. в журнале American Family Physician. Хотя врачи не всегда могут точно определить, что спровоцировало заболевание, виновниками могут быть вирусные инфекции, травмы грудной клетки.Как правило, люди ощущают давление на грудную стенку и, как при растяжении мышцы, болезненность при нажатии на эту область.
В этом случае врач, вероятно, начнет с изучения вашей истории болезни и проведения медицинского осмотра. «Врач сначала захочет исключить сердечные и другие серьезные проблемы», — говорит доктор Джеллис. «Скорее всего, это будет диагноз по исключению». Если у вас костохондрит, боль обычно проходит через несколько дней или недель; могут помочь безрецептурные обезболивающие.
21-Day Power Your Veggies ChallengeОпоясывающий лишай
Вирус, вызывающий ветряную оспу, сохраняется в вашем теле еще долго после того, как пятна исчезли.Фактически, ветряная оспа может реактивироваться во взрослом возрасте (обычно у людей старше 50 лет) как заболевание, называемое опоясывающим лишаем.
Первые симптомы включают кожный зуд и жжение. Если поражена область над грудной клеткой, кто-то может принять эту новую боль за сердечный приступ или другую сердечную проблему, — говорит Салман Арейн, доктор медицинских наук, интервенционный кардиолог из Медицинской школы Макговерна в Центре медицинских наук Университета Техаса в Хьюстоне и Мемориале. Техасский медицинский центр Института сердца и сосудов Германа.
Техасский медицинский центр Института сердца и сосудов Германа.
Однако через несколько дней может появиться характерная сыпь, а затем волдыри.
Если вы считаете, что у вас опоясывающий лишай, вам следует как можно скорее позвонить своему врачу. Противовирусные препараты могут уменьшить боль и сократить продолжительность симптомов, но только если вы примете их в течение 72 часов после появления сыпи. Если принимать противовирусные препараты уже поздно, врач может выписать рецептурное обезболивающее.
Перикардит
Если вы боролись с вирусной инфекцией в течение последних нескольких дней, а затем внезапно проснулись от резкой колющей боли в груди, возможно, у вас развился перикардит, воспаление в слоях ткани, которое окружают наше сердце, — говорит д-р.Араин.
Часто виноваты респираторные инфекции, хотя другие виновники включают аутоиммунные заболевания, такие как волчанка и ревматоидный артрит. По словам доктора Араина, хотя перикардит обычно протекает доброкачественно, он действительно может повлиять на качество вашей жизни.
Ваш врач может диагностировать ваше состояние после того, как назначит компьютерную томографию, ЭКГ или рентген грудной клетки. Однако есть вероятность, что ваш перикардит пройдет через несколько дней или недель, просто если вы просто перестанете отдыхать или примете безрецептурное обезболивающее, такое как ибупрофен, которое также помогает подавить воспаление.
Панкреатит
То, что боль в груди человека не связана с сердечным приступом, не означает, что она не опасна. Один из примеров: острый панкреатит — внезапное воспаление поджелудочной железы, расположенное сразу за желудком. «Сильная боль в животе может распространяться до груди», — говорит д-р Арайн. «А боль при панкреатите обычно глубокая, сильная».
Часто панкреатит возникает, когда камни в желчном пузыре (обычно состоящие из затвердевшего холестерина) вызывают воспаление в поджелудочной железе — то, что чаще встречается у женщин, чем у мужчин. Если вы подозреваете, что у вас панкреатит, немедленно обратитесь за медицинской помощью; вам, вероятно, придется остаться в больнице на несколько дней, чтобы получить антибиотики, внутривенные вливания и обезболивающие. Ваш врач также захочет провести анализ крови и назначить другие анализы, такие как компьютерная томография или УЗИ брюшной полости.
Если вы подозреваете, что у вас панкреатит, немедленно обратитесь за медицинской помощью; вам, вероятно, придется остаться в больнице на несколько дней, чтобы получить антибиотики, внутривенные вливания и обезболивающие. Ваш врач также захочет провести анализ крови и назначить другие анализы, такие как компьютерная томография или УЗИ брюшной полости.Ишемическая болезнь сердца
Ишемическая болезнь сердца (ИБС) — это болезнь сердца, вызванная накоплением бляшек в артериях, по которым кровь поступает в сердце. Со временем отложения холестерина оседают на стенках этих артерий, что может блокировать кровоток и вызывать боль в груди.
Хотя ИБС может вызвать внезапный сердечный приступ, оно также может способствовать сердечной недостаточности и аритмии. Если вам поставили диагноз ишемической болезни сердца, ваш врач может назначить вам статины, вставить стент в одну из артерий или назначить вам операцию шунтирования.
Это возвращает нас к правилу номер один, которое дали нам кардиологи: если вы испытываете боль в груди, важно проверить это, стат.
«Одним из главных призывов общественного здравоохранения было побудить людей действовать, когда у них болит грудь», — говорит д-р.Хейс.
«И у нас все еще есть люди, которые игнорируют свою боль, которые чувствуют боль в груди, но не думают о сердечном приступе … Я понимаю, что беспокоюсь о том, что, если скорая помощь появится на моей подъездной дорожке, и я вернусь, и это было просто несварение? И поэтому я специально говорю: «Было достаточно людей, которые умерли дома, думая, что это несварение, а на самом деле был сердечный приступ». Если это новый симптом, и у вас его никогда раньше не было, или боль появляется, исчезает или усиливается, звоните 911 — не звоните своей девушке или мужу и не садитесь за руль.Просто позвоните. »
Стенокардия — когда у вас болит грудь Информация | Mount Sinai
Амстердам Е.А., Венгер Н.К., Бриндис Р. Г. и др. Руководство AHA / ACC от 2014 г. по ведению пациентов с острыми коронарными синдромами без подъема сегмента ST: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации о практических рекомендациях. Дж. Ам Кол Кардиол . 2014; 64 (24): e139-e228. PMID: 25260718 pubmed.ncbi.nlm.nih.gov/25260718/.
Г. и др. Руководство AHA / ACC от 2014 г. по ведению пациентов с острыми коронарными синдромами без подъема сегмента ST: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации о практических рекомендациях. Дж. Ам Кол Кардиол . 2014; 64 (24): e139-e228. PMID: 25260718 pubmed.ncbi.nlm.nih.gov/25260718/.
Boden WE.Стенокардия и стабильная ишемическая болезнь сердца. В: Goldman L, Schafer AI, ред. Гольдман-Сесил Медицина . 26-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 62.
Bonaca MP, Sabatine MS. Подходите к пациенту с болью в груди. В: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, ред. Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины . 11-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2019: глава 56.
Fihn SD, Blankenship JC, Alexander KP, Bittl JA, et al.2014 ACC / AHA / AATS / PCNA / SCAI / STS обновленное руководство по диагностике и ведению пациентов со стабильной ишемической болезнью сердца: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям и Американская ассоциация торакальной хирургии, Ассоциация профилактических сердечно-сосудистых медсестер, Общество сердечно-сосудистой ангиографии и вмешательств и Общество торакальных хирургов. J Торакальная кардиоваскулярная хирургия . 2015 Март; 149 (3): e5-23.PMID: 25827388 pubmed.ncbi.nlm.nih.gov/25827388/.
О’Гара П.Т., Кушнер Ф.Г., Ашейм Д.Д. и др. Руководство ACCF / AHA от 2013 г. по лечению инфаркта миокарда с подъемом сегмента ST: краткое содержание: отчет Фонда Американского колледжа кардиологов / Целевой группы Американской кардиологической ассоциации о практических рекомендациях. Тираж . 2013; 127 (4): 529-555. PMID: 23247303 pubmed.ncbi.nlm.nih.gov/23247303/.
Последнее обновление: 30. 07.2020
07.2020
Рецензент: Thomas S.Меткус, доктор медицины, доцент кафедры медицины и хирургии, Медицинский факультет Университета Джона Хопкинса, Балтимор, Мэриленд. Также рассмотрено Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конавей, редакционным директором, и A.D.A.M. Редакция.
Немедленная угроза жизни Внезапная сокрушительная боль,
Иногда одышка или тошнота Боль, возникающая при физической нагрузке и уменьшающаяся в покое (стенокардия) Определенные аномальные сердечные тоны, слышимые через стетоскоп | ЭКГ, сделанная несколько раз за определенный период времени Анализы крови для определения веществ, указывающих на повреждение сердца (сердечные маркеры) Если уровни ЭКГ и сердечных маркеров в норме, часто бывает КТ сердечных артерий или стресс-тест Если уровни ЭКГ или сердечных маркеров ненормальны, катетеризация сердца | |
Немедленная угроза жизни Внезапная рвущая боль, которая распространяется или начинается в середине спины Иногда головокружение, инсульт или боль, холод или онемение в ноге (что указывает на недостаточный приток крови к ноге) Иногда пульс или артериальное давление в одной конечности отличается от такового в другой конечности Обычно у людей старше 55 лет с высоким кровяным давлением в анамнезе | Чреспищеводная эхокардиография (ультразвуковое исследование сердца с помощью ультразвукового аппарата, проведенного через глотку) | |
Перикардит (воспаление оболочки сердца) | Потенциально опасно для жизни
Аномальный звук сердца, услышанный через стетоскоп | Анализы крови для определения веществ, указывающих на повреждение сердца (сердечные маркеры) |
Заболевания пищеварительного тракта | ||
Немедленная угроза жизни Внезапная сильная боль сразу после рвоты или после медицинской процедуры с участием пищевода (например, эндоскопии пищевода и желудка или чреспищеводной эхокардиографии) | Рентген пищевода после проглатывания водорастворимого контрастного вещества (эзофагография) | |
Потенциально опасно для жизни Сильная, постоянная боль,
Болезненность верхней части живота Часто у людей, злоупотребляющих алкоголем или имеющих камни в желчном пузыре | Анализы крови для определения фермента (липазы), вырабатываемого поджелудочной железой Иногда КТ брюшной полости | |
Повторяющийся неопределенный дискомфорт, который
Часто у людей, которые курят, употребляют алкоголь или и то, и другое. | ||
Повторяющаяся жгучая боль,
| ||
Повторяющийся дискомфорт, который
| УЗИ желчного пузыря Иногда гепатобилиарное сканирование (HIDA) | |
Обычно затрудненное глотание | Иногда рентгеновские снимки верхних отделов пищеварительного тракта после приема бария внутрь (глотание с барием) Тест для определения нормальных сокращений пищеварительного тракта (манометрия пищевода) | |
Немедленная угроза жизни Часто резкая боль при вдохе, одышка, учащенное дыхание и учащенное сердцебиение Иногда легкий жар, кашель с кровью или шок Более вероятно у людей с факторами риска тромбоэмболии легочной артерии (такими как предыдущие тромбы, недавняя операция, особенно операция на ногах, длительный постельный режим, гипсовая повязка или шина на ноге, пожилой возраст, курение или рак) | КТ или ядерное сканирование легких Анализ крови для обнаружения тромбов (тест на D-димер) | |
Немедленная угроза жизни Значительная одышка Низкое кровяное давление, опухшие шейные вены и слабое дыхание с одной стороны, слышимое через стетоскоп Обычно возникает только после тяжелой травмы грудной клетки | Обычно только осмотр врача | |
Потенциально опасно для жизни Лихорадка, озноб, кашель и обычно желтая или зеленая мокрота Часто одышка Иногда боль при вдохе Учащенное сердцебиение и заложенность легких, обнаруженные при осмотре | ||
Потенциально опасно для жизни Внезапная острая боль, обычно с одной стороны грудной клетки Иногда одышка Иногда слабое дыхание с одной стороны, слышимое через стетоскоп | ||
Плеврит (воспаление оболочки легкого) § | Резкая боль при дыхании Обычно у людей, недавно перенесших пневмонию или респираторную вирусную инфекцию | Обычно только осмотр врача |
Боль в грудной стенке, § включая мышцы, связки, нервы и ребра (боль в скелетно-мышечной стенке грудной клетки) |
Нежность в одной точке на груди | Только осмотр врача |
| Только осмотр врача | |
Острая боль в полосе вокруг середины грудной клетки, но только с одной стороны Сыпь из множества мелких волдырей. | Только осмотр врача | |
Рак грудной клетки или грудной стенки | Иногда боль усиливается при вдыхании Иногда хронический кашель, курение в анамнезе, похудание, увеличение лимфатических узлов на шее | |
Кардиологические процедуры и операции | Американская кардиологическая ассоциация
Если у вас был сердечный приступ, возможно, вы уже прошли определенные процедуры, которые помогут пережить сердечный приступ и диагностировать свое состояние.Например, многие пациенты с сердечным приступом подверглись тромболизису — процедуре, которая включает инъекцию растворяющего сгусток вещества для восстановления кровотока в коронарной артерии. Эта процедура проводится в течение нескольких (обычно трех) часов после сердечного приступа. Если это лечение не проводится сразу после сердечного приступа, многим пациентам позже потребуется пройти коронарную ангиопластику или операцию по аортокоронарному шунтированию (АКШ), чтобы улучшить кровоснабжение сердечной мышцы. Посмотреть иллюстрацию коронарных артерий (ссылка откроется в новом окне).
Ознакомьтесь с диагностическими тестами и процедурами, чтобы лучше понять, какие тесты вам, возможно, придется пройти, чтобы узнать, был ли у вас сердечный приступ, сколько повреждений было нанесено и какая у вас степень ишемической болезни сердца (ИБС).
Кардиологические процедуры и операции
Ангиопластика
Также известен как чрескожное коронарное вмешательство [ЧКВ], баллонная ангиопластика и баллонное расширение коронарной артерии. Посмотреть анимацию ангиопластики.
Что делает процедура
Специальная трубка с прикрепленным к ней спущенным баллоном продевается до коронарных артерий.Баллон надувается, чтобы расширить заблокированные участки, в которых приток крови к сердечной мышце был уменьшен или перекрыт. Часто сочетается с имплантацией стента (см. Ниже), чтобы поддержать артерию открытой и снизить вероятность повторной закупорки. Считается менее инвазивным, потому что тело не разрезается. Длится от 30 минут до нескольких часов. Может потребоваться ночлег в больнице.
Причина процедуры
- Значительно увеличивает кровоток через закупоренную артерию.
- Уменьшает боль в груди (стенокардия).
- Повышает способность к физической активности, которая была ограничена стенокардией или ишемией.
- Может также использоваться для открытия шейных и мозговых артерий с целью предотвращения инсульта.
Лекарства, которые ваш врач может назначить после процедуры
Узнайте больше о сердечных препаратах, включая двойную антитромбоцитарную терапию, которые вам, возможно, придется принимать после процедуры, чтобы предотвратить осложнения и помочь вам выздороветь.
Загрузите наш лист пациента: Что такое коронарная ангиопластика?
Ангиопластика, лазер
Что делает процедура
Подобен ангиопластике, за исключением того, что у катетера есть лазерный наконечник, который открывает заблокированную артерию.Пульсирующие лучи света испаряют налет.
Причина процедуры
- Увеличивает кровоток через закупоренные артерии.
Хирургия искусственного клапана сердца
(Также известна как операция по замене сердечного клапана)
Что делает процедура
Заменяет аномальный или больной сердечный клапан на здоровый.
Причина процедуры
- Восстанавливает работу сердечных клапанов.
Загрузите наш лист пациента: Что такое операция на клапане сердца?
Атерэктомия
Что делает процедура
Аналогичен ангиопластике, за исключением того, что на кончике катетера имеется вращающаяся бритва для удаления налета с артерии.
Причина процедуры
- Увеличивает кровоток через заблокированную артерию, удаляя скопившиеся бляшки.
- Может также использоваться на сонных артериях (главные артерии шеи, ведущие к головному мозгу) для удаления зубного налета и снижения риска инсульта.
Шунтирование
(Также известен как АКШ, произносится как «капуста», шунтирование коронарной артерии, выполненное с помощью операции на открытом сердце) Просмотрите иллюстрацию коронарного шунтирования (ссылка открывается в новом окне).
Что делает процедура
Лечит закупорку сердечных артерий, беря артерии или вены из других частей вашего тела, называемых трансплантатами, и используя их для перенаправления крови вокруг закупоренной артерии для обеспечения притока крови к сердечной мышце. Посмотреть анимацию кровотока (ссылка откроется в новом окне). Пациенту может быть выполнено одно, два, три или более шунтирования, в зависимости от того, сколько коронарных артерий сужено. Требуется несколько дней в больнице.
Загрузите наш лист пациента: Что такое операция коронарного шунтирования?
Причина процедуры
- Одна из наиболее распространенных и эффективных процедур по устранению закупорки кровью сердечной мышцы.
- Улучшает снабжение сердца кровью и кислородом.
- Снимает боль в груди (стенокардия).
- Снижает риск сердечного приступа.
- Повышает способность к физической активности, которая была ограничена стенокардией или ишемией.
Лекарства, которые ваш врач может назначить после процедуры
Узнайте больше о сердечных препаратах, включая двойную антитромбоцитарную терапию, которые вам, возможно, придется принимать после процедуры, чтобы предотвратить осложнения и помочь вам выздороветь.
Кардиомиопластика
Что делает процедура
Экспериментальная процедура, при которой скелетные мышцы берутся со спины или живота пациента. Затем они сжимаются вокруг больного сердца. Эта добавленная мышца, чему способствует постоянная стимуляция от устройства, подобного кардиостимулятору, может усилить насосную активность сердца.
Затем они сжимаются вокруг больного сердца. Эта добавленная мышца, чему способствует постоянная стимуляция от устройства, подобного кардиостимулятору, может усилить насосную активность сердца.
Причина процедуры
- Увеличивает насосную активность сердца.
Пересадка сердца
Что делает процедура
Удаляет больное сердце и заменяет его здоровым человеческим сердцем, когда сердце необратимо повреждено.Использует сердца от донорства органов.
Причина процедуры
- Признана проверенной процедурой восстановления здоровья сердца у надлежащим образом отобранных пациентов.
Минимально инвазивная хирургия сердца
(Также известна как хирургия коронарной артерии с ограниченным доступом и включает обходной коронарный анастомоз с портом (PACAB или PortCAB) и минимально инвазивный коронарный обходной шунт (MIDCAB или минимально инвазивное АКШ)
Что делает процедура
Альтернатива стандартному шунтированию (АКШ).На груди делаются небольшие разрезы («порты»). Грудные артерии или вены от вашей ноги прикрепляются к сердцу, чтобы «обойти» закупоренную коронарную артерию или артерии. Инструменты пропускаются через порты для выполнения обхода. Хирург видит эти операции на видеомониторах, а не напрямую. В PACAB сердце останавливается, и кровь прокачивается через оксигенатор или аппарат «сердце-легкие». MIDCAB используется для предотвращения искусственного кровообращения. Это делается, пока сердце еще бьется.Требуется несколько дней в больнице.
Причина процедуры
- Управляет блокировкой кровотока к сердцу и улучшает снабжение сердца кровью и кислородом.
- Снимает боль в груди (стенокардия).
- Снижает риск сердечного приступа.
- Повышает способность к физической активности.
Радиочастотная абляция
(также известное как катетерная абляция)
Что делает процедура
Катетер с электродом на кончике направляется по венам к сердечной мышце с движущимися рентгеновскими лучами в реальном времени (рентгеноскопия), отображаемыми на видеоэкране. Катетер помещается в то место внутри сердца, где клетки испускают электрические сигналы, стимулирующие ненормальный сердечный ритм. Затем мягкая безболезненная радиочастотная энергия (похожая на микроволновое тепло) передается по пути. Это разрушает тщательно отобранные клетки сердечной мышцы на очень небольшой площади (около 1/5 дюйма).
Катетер помещается в то место внутри сердца, где клетки испускают электрические сигналы, стимулирующие ненормальный сердечный ритм. Затем мягкая безболезненная радиочастотная энергия (похожая на микроволновое тепло) передается по пути. Это разрушает тщательно отобранные клетки сердечной мышцы на очень небольшой площади (около 1/5 дюйма).
Причина процедуры
- Предпочтительное лечение многих типов учащенного сердцебиения (аритмии), особенно наджелудочковых тахиаритмий.
Подробнее об абляции.
Установка стента
Что делает процедура
Стент — это трубка из проволочной сетки, используемая для поддержки открытой артерии во время ангиопластики. Стент остается в артерии постоянно. Посмотреть анимацию стента (ссылка откроется в новом окне).
Коронарные сужения могут снова образовываться внутри стентов и называются «рестенозом».
Причина процедуры
Загрузите наш лист пациента: Что такое стент?
Лекарства, которые ваш врач может назначить после процедуры
Узнайте больше о сердечных препаратах, включая двойную антитромбоцитарную терапию, которые вам, возможно, придется принимать после процедуры, чтобы предотвратить осложнения и помочь вам выздороветь.
Трансмиокардиальная реваскуляризация (TMR)
Что делает процедура
На левой груди делается разрез, чтобы обнажить сердце. Затем с помощью лазера просверливается серия отверстий снаружи сердца в насосной камере сердца. У некоторых пациентов TMR сочетается с операцией шунтирования. В этих случаях для обходного анастомоза используется разрез грудины. Обычно требуется пребывание в больнице.
Причина процедуры
- Используется для облегчения сильной боли в груди (стенокардии) у очень больных пациентов, которые не являются кандидатами на операцию шунтирования или ангиопластику.
Признаки сердечного приступа
Вам может казаться, что вы знаете, как выглядит или ощущается сердечный приступ. Но симптомы могут сильно различаться, особенно у мужчин и женщин.
Но симптомы могут сильно различаться, особенно у мужчин и женщин.
Опубликовано от Клиника Айовы в пятницу, 1 февраля 2019 г.
Мужчина хватается за сердце и падает на землю. Вы сразу понимаете, что у него сердечный приступ.
Но с этой сценой есть две проблемы. Признаки большинства сердечных приступов не так очевидны. И каждый год от болезней сердца умирает больше женщин, чем мужчин.
Схватка груди — явный предупреждающий знак, но не тот, который вы обычно видите у мужчин или женщин. Каждый пятый инфаркт протекает бессимптомно, то есть происходит без каких-либо признаков. А другие распространенные симптомы сердечного приступа не так-то легко идентифицировать.
Вам необходимо знать эти пять основных признаков сердечного приступа.
Сердечные приступы могут происходить медленно или внезапно и различной степени интенсивности. Большинство из них на самом деле начинаются медленно с легких симптомов, которые постепенно ухудшаются. Каждый испытывает симптомы по-разному, но есть пять предупреждающих знаков, которые обычно испытывают и мужчины, и женщины. Если вы можете обнаружить их на ранней стадии, вы можете ограничить урон от сердечного приступа.
1. Боль или дискомфорт в груди
Боль в груди — самый частый признак проблем с сердцем.Это близко к сердцу, так что это тоже самый явный признак. Вы не всегда чувствуете боль. Это может быть ощущение дискомфортного давления, полноты, сдавливания, стеснения, жжения или покалывания. Ощущение обычно длится дольше нескольких минут.
2. Боль или дискомфорт в руке и плече
Боль в сердце и груди может быстро перейти в другое место, чаще всего в руки и плечи. Мужчины чаще всего чувствуют боль в левой руке, но симптомы могут проявляться на любой стороне тела.
3. Одышка
Давление и боль в груди, вероятно, затруднят дыхание. Но во время сердечного приступа у вас может возникнуть одышка, не чувствуя дискомфорта в груди. Если ваше сердце изо всех сил пытается перекачивать кровь, оно не доставляет кислород в легкие, что вызывает проблемы с дыханием.
Но во время сердечного приступа у вас может возникнуть одышка, не чувствуя дискомфорта в груди. Если ваше сердце изо всех сил пытается перекачивать кровь, оно не доставляет кислород в легкие, что вызывает проблемы с дыханием.
4. Слабость или головокружение
Недостаток кислорода влияет не только на ваши легкие.Вы можете быстро почувствовать слабость, слабость, головокружение или слабость. Когда ваше сердце не работает должным образом, ваше кровяное давление внезапно падает, вызывая это чувство.
5. Боль или дискомфорт в челюсти, шее и спине
После рук и плеч остальная часть вашего тела является наиболее вероятным местом назначения боли. Как одиночный симптом, боль в челюсти, шее или спине, вероятно, является чем-то другим. Но если вы сначала испытали некоторую боль или легкий дискомфорт в груди, руках или плечах, это признак того, что у вас все это время был сердечный приступ.
Но у мужчин и женщин также разные симптомы сердечного приступа.
Тошнота, рвота, учащенное сердцебиение и дискомфорт в желудке — это симптомы, не входящие в пятерку самых распространенных симптомов, которые могут испытывать мужчины и женщины. Но на этом сходство заканчивается.
Мужчины гораздо чаще проявляют наиболее частые симптомы и испытывают их внезапно и с большей степенью тяжести. Кроме того, у них может быть холодный пот, головокружение или ощущение, что они вот-вот потеряют сознание.У мужчин возраст сердечного приступа также наступает раньше, чем у женщин. Риск сердечного приступа у мужчин значительно увеличивается после 45 лет, на пять лет раньше, чем у женщин.
Признаки сердечного приступа у женщин более тонкие. По этой причине женщины подвергаются гораздо более высокому риску получить тихий сердечный приступ и не подозревать, что он происходит, или спутать его с чем-то другим.
Исследования показали, что женщины, перенесшие сердечный приступ, часто не испытывают боли в груди — наиболее яркого признака сердечного приступа. Вместо этого у женщин появляется набор симптомов, которые появляются медленно и постепенно прогрессируют, в том числе:
Вместо этого у женщин появляется набор симптомов, которые появляются медленно и постепенно прогрессируют, в том числе:
- Необычная усталость
- Нарушение сна
- Дискомфорт, похожий на грипп
- Бледность или липкая кожа
- Неспособность уснуть
В отличие от мужчин, симптомы которых обычно проявляются в течение нескольких минут, женщины могут испытывать симптомы за месяц до сердечного приступа. Вот почему для них так важно распознать эти менее выраженные симптомы и поговорить с врачом.
Позвоните 9-1-1, если вы видите признаки сердечного приступа.
Чем быстрее вы получите помощь, тем лучше. Без кислорода ваше сердце и другие органы умрут. Поэтому важно, чтобы все понимали предупреждающие знаки и различия в симптомах между полами.
Если вы видите какие-либо признаки сердечного приступа — внезапные или медленные, незаметные или интенсивные — немедленно обратитесь за неотложной медицинской помощью. Раннее перенесение сердечного приступа — ваш лучший шанс спасти жизнь.
Это может быть даже твое собственное.
Вот что такое сердечный приступ
Роберт Нейхард, 70, Уилкс-Барре, Пенсильвания
«Честное слово, я думал, что это несварение», — говорит Роберт Нейхард о «самой ужасной боли в груди», которую он почувствовал посреди октябрьской ночи 2018 года.Ведущий ток-шоу местного радио не хотел волновать жену, поэтому на цыпочках вышел из спальни, выпил стакан 7-Up и проглотил несколько таблеток антацида. «После большой отрыжки я подумал:« Ну, ладно, все в порядке »».
Боль немного утихла в течение следующих нескольких дней, но вернулась с ударом, заставив его согнуться. «Я даже не мог встать», — вспоминает Нейхард, признавая, что чувствовал себя уверенным в том, что у него не было сердечного приступа, потому что он не чувствовал боли в руках. «Я никому не сказал, а просто спрятал и взял Мотрин и Пепто-Бисмол.Я был в отрицании ».
«Я даже не мог встать», — вспоминает Нейхард, признавая, что чувствовал себя уверенным в том, что у него не было сердечного приступа, потому что он не чувствовал боли в руках. «Я никому не сказал, а просто спрятал и взял Мотрин и Пепто-Бисмол.Я был в отрицании ».
Или, может быть, то, что чувствовал Нейхард, настолько отличалось от кувалды по груди, которую он испытал во время своего первого сердечного приступа, в возрасте 49 лет, что он не мог видеть связь. Тогда он сразу понял, в чем дело — ведь его отец умер от сердечного приступа в 63 года; его 36-летняя мать. В этот раз Нейхард помчался к своему соседу, врачу, всего в нескольких домах от него. «Это был идеальный шторм», — говорит он сегодня обо всех своих сердечных факторах риска. «У меня были плохие гены, я познакомился с агентом Оранж в Наме и не заботился о себе.«
Боль, оторвавшая его от сна примерно два десятилетия спустя, «была болью другого рода», — говорит он. «Это задержалось».
Его жена уговаривала его обратиться к врачу, но Нейхард продолжал настаивать, что это просто сильное несварение желудка. В конце концов, он проходил обследование каждые шесть месяцев, чувствовал себя больше на 40, чем на 70, и внимательно следил за приемом лекарств. «У меня не было ни боли, ни боли. У меня сдавали кровь каждые полгода. Если я отрицал это, то потому, что чувствовал себя хорошо », — говорит он.
Но его жена знала иначе: «Не три дня!» она отстрелилась, когда ее муж продолжал настаивать, что у него изжога, и пошла вперед и назначила ему встречу сама.По его словам, когда Нейхард вошел в офис, его врач «посмотрел на меня и сказал:« Мне нужно, чтобы вы пошли в больницу прямо сейчас »».
Всего через 10 минут в отделении неотложной помощи врачи провели ему катетеризацию, объяснив, что он был в середине сердечного приступа и находился там уже почти неделю. Это было в пятницу. Пять дней спустя он все еще находился в отделении интенсивной терапии, ожидая, когда ему наденут кардиологический жилет, чтобы стабилизировать его сердце. Вот когда он стал синим кодом. «Я понял, что произошло, только после того, как меня пару раз ударили лопатками.Было очень темно, и я слышал чей-то крик на расстоянии », — вспоминает он о двух минутах, которые он провел без бьющегося сердца. «В конце концов я понял, что это был я».
Вот когда он стал синим кодом. «Я понял, что произошло, только после того, как меня пару раз ударили лопатками.Было очень темно, и я слышал чей-то крик на расстоянии », — вспоминает он о двух минутах, которые он провел без бьющегося сердца. «В конце концов я понял, что это был я».
Нейхард провел восемь дней в больнице, прежде чем его выписали с имплантатом дефибриллятора — чтобы помочь в случае остановки сердца в будущем.
День святого Валентина: «Потому что любовь причиняет боль:« Синдром разбитого сердца »может вызвать сильную боль в груди после разрыва отношений или потери любимого человека
Доктор Никеш Д. ДжайнКогда мы думаем о разбитом сердце, мы, вероятно, не думаем о том, что оно вызывает настоящие проблемы со здоровьем, а связываем его больше с психологическими проблемами.Но эмоциональная боль в сердце может быть тяжелым заболеванием, известным как синдром разбитого сердца.
Синдром разбитого сердца — серьезное заболевание, которое влияет на физическое здоровье пациента и, что наиболее важно, на сердце пациента. Пациенты, страдающие этим заболеванием, обычно испытывают боль в груди, проблемы с дыханием из-за шока и стресса. Это похоже на сердечный приступ. Однако его отличает то, что в сердце нет заблокированной артерии по сравнению с ее присутствием при сердечном приступе.Но для обывателя синдром разбитого сердца во всех смыслах ощущается как сердечный приступ.
Итак, в чем причина этого синдрома? Это не что иное, как эмоциональный стресс. Синдром разбитого сердца возникает из-за сильного эмоционального стресса, такого как потеря любимого человека или разрыв. По мнению исследователей, это может быть вызвано различными формами стресса, такими как катастрофический медицинский диагноз, острое заболевание, смерть родственника или любимого человека, серьезная автомобильная авария или разрушительные финансовые потери.
Синдром недостаточно изучен, исследователи считают, что левый желудочек может быть оглушен и не может функционировать из-за выброса гормонов стресса после того, как пациент пережил травму. Женщины чаще, чем мужчины, испытывают внезапную сильную боль в груди, которая может быть вызвана эмоционально напряженным событием. Другими причинами могут быть развод, разрыв или физическая разлука, предательство или романтическое неприятие.
iStock
Поразительно, но число молодых людей, страдающих синдромом разбитого сердца, велико.
Это могло случиться даже после очень сильного шока. Это может быть ошибочно диагностировано как сердечный приступ, потому что симптомы и результаты анализов схожи. Тесты показывают резкие изменения ритма и содержания веществ в крови, характерные для сердечного приступа. Но в отличие от сердечного приступа, при синдроме разбитого сердца нет доказательств закупорки сердечных артерий.
Симптомы этой болезни общие для сердечного приступа:
- Боль в груди
- Одышка
- Потоотделение
- Головокружение
- Тошнота и рвота
- Сердцебиение (ощущение учащенного сердцебиения)
- Слабость
Не существует такого лечения для предотвращения синдрома разбитого сердца, но обучение управлению стрессом, решению проблем и методам релаксации может помочь улучшить как психологическое, так и физическое здоровье.
Это не постоянные решения, которые могут привести к дополнительным проблемам со здоровьем.
 Кроме того, пациенты могут принимать лекарства для контроля артериального давления, чтобы снизить нагрузку на сердце.
Кроме того, пациенты могут принимать лекарства для контроля артериального давления, чтобы снизить нагрузку на сердце.В Индии зарегистрировано несколько случаев. Поразительно, но количество молодых людей, страдающих синдромом разбитого сердца, велико. Поэтому мы, как врачи, постоянно советуем родителям приучать своих детей к методам борьбы со стрессом.
Автор — консультант-кардиолог больницы и исследовательского центра Яслок.
Знаменитости Смертей 2019: Индия потеряла Сушма-Джайтли, Кушал Пенджаби, босс CCD
Последнее прощание
2019 год оставил пустоту в наших сердцах.
За год мы потеряли несколько личностей, от ветеранов Болливуда и знаменитостей Голливуда до стойких политических деятелей.
В то время как громкие имена, такие как политики Арун Джейтли, Сушма Сварадж и модельер Карл Лагерфельд, погибли, борясь с длительными болезнями, другие, такие как бизнесмен В.Г. Сиддхартха и актер Кушал Пенджаби, поддались своей борьбе за психическое здоровье.
Вот список всех влиятельных фигур, с которыми мы прощаемся в этом году, но они продолжают оставаться в наших сердцах.
Кушал Пенджаби
2019 год закончился печально после того, как стало известно о самоубийстве телезвезды Кушала Пенджаби. 37-летний актер, наиболее известный по роли в таких фильмах, как «Лакшья», «Андаз» и «Каал», был найден повешенным в своей резиденции в Мумбаи 27 декабря.
Актера, которого последний раз видели на популярном телевидении. В сериале «Ishq Mein Marjawan» была оставлена предсмертная записка на полторы страницы, в которой указывалось, что никто не должен нести ответственность за его смерть. В своем письме он написал, что 50 процентов его собственности должно быть разделено поровну между его родителями и сестрой, а остальные 50 процентов должны быть переданы его трехлетнему сыну Киану.
Пенджаби начал свою карьеру как танцор и модель. Он появился в нескольких музыкальных клипах, таких как «Pehla Nasha» (ремикс) и игра DJ Aqeel «Kehdoon Tumhen».
Доктор Шрирам Лагу
В этом году многие ветераны попрощались с ними, и одним из них был ветеран театра и кино Маратхи доктор Шрирам Лагу. Знаменитый артист, которого видели в многочисленных фильмах Болливуда, скончался после остановки сердца в своей резиденции в Пуне 17 декабря в возрасте 92 лет.
По профессии он был дипломированным хирургом-ЛОР, но следовал своему увлечению актерским мастерством и театром. Он сыграл важную роль в росте театрального движения в Махараштре в эпоху после обретения независимости вместе с Виджаем Тендулкаром, Виджайей Мехтой и Арвиндом Дешпанде.
Он хорошо известен своими ролями в пьесах маратхи, таких как «Нацамрат» и «Гималаячи Саоли», а «Пинджра» Шантарама сделала его популярным.
В Болливуде Лагу исполнил запоминающиеся роли в таких фильмах, как «Эк Дин Ачанак», «Гаронда», «Мукаддар Ка Сикандар» и «Лааварис».Он сыграл Гопала Кришну Гокхале в «Ганди» Ричарда Аттенборо.
Гэри Роудс
Знаменитый шеф-повар Гэри Роудс, который сделал карту британской кухни, скончался от травмы головы после обрушения в своем доме в Дубае в возрасте 59 лет 26 ноября. Его семья подтвердила это после хорошей еды. вместе с семьей он внезапно потерял сознание и умер из-за субдуральной гематомы, кровотечения между черепом и мозгом.
Шеф-повар, получивший свою первую звезду Мишлен в 26 лет, был известен тем, что познакомил мир с культурой гастропабов.Его также видели в популярных международных шоу, таких как «MasterChef» и «Hell’s Kitchen».
Шаукат Кайфи Азми
Кончина старого актера Шауката Кайфи Азми стала потерей для индийского театра и кино. Мать Шабаны Азми, которую в последний раз видели в фильме Шаади Али «Саатия», скончалась 22 ноября в начале 90-х из-за возрастных недугов в Мумбаи.
Сценическая актриса вместе со своим мужем и прославленным поэтом урду и лириком кино Кайфи Азми была главным деятелем Индийской народной театральной ассоциации и Ассоциации прогрессивных писателей, которые были культурными платформами Коммунистической партии Индии.




 Нестабильная стенокардия является частью состояния, которое называется острым коронарным синдромом.
Нестабильная стенокардия является частью состояния, которое называется острым коронарным синдромом.

 Она является ключевым инструментом для определения того, связаны ли боли в груди с проблемами в сердце и, если да, то насколько серьезными они являются.
Она является ключевым инструментом для определения того, связаны ли боли в груди с проблемами в сердце и, если да, то насколько серьезными они являются.

 Пациенты, которым имплантирован стент с лекарственным покрытием должны принимать клопидогрель вместе с аспирином по крайней мере 1 год, чтобы уменьшить риск тромбообразования. Пациентов, госпитализированные по поводу нестабильной стенокардии должны получать клопидогрель, если они не могут принимать аспирин. Клопидогрель следует также назначать пациентам с нестабильной стенокардией, для которых планируются инвазивные процедуры. Даже консервативно пролеченные пациенты, должны продолжить прием клопидогреля до 1 года. Некоторым пациентам, потребуется принимать клопидогрель на постоянной основе. Празугрель является новым тиенопиридином, который может быть использован вместо клопидогреля. Он не должен использоваться пациентами, которые перенесли инсульт или транзиторную ишемическую атаку.
Пациенты, которым имплантирован стент с лекарственным покрытием должны принимать клопидогрель вместе с аспирином по крайней мере 1 год, чтобы уменьшить риск тромбообразования. Пациентов, госпитализированные по поводу нестабильной стенокардии должны получать клопидогрель, если они не могут принимать аспирин. Клопидогрель следует также назначать пациентам с нестабильной стенокардией, для которых планируются инвазивные процедуры. Даже консервативно пролеченные пациенты, должны продолжить прием клопидогреля до 1 года. Некоторым пациентам, потребуется принимать клопидогрель на постоянной основе. Празугрель является новым тиенопиридином, который может быть использован вместо клопидогреля. Он не должен использоваться пациентами, которые перенесли инсульт или транзиторную ишемическую атаку.

 иногда заполняется гноем, в болезненной области, а иногда появляется только после боли
иногда заполняется гноем, в болезненной области, а иногда появляется только после боли