Боль в груди, грудной клетке :: Клиницист
Боль в груди может быть связана с нездоровым состоянием внутренних органов, поражением костно-хрящевых структур грудной клетки, заболеваниями позвоночника и периферической нервной системы или психогенными заболеваниями. Боль в грудной клетке может быть проявлением заболеваний сердца и сердечно-сосудистой системы, патологии легких, а также заболеваний органов желудочно-кишечного тракта.
Между выраженностью боли в груди и серьезностью вызвавшей ее причины отмечена лишь слабая зависимость.
Характеристика симптомов при различных заболеваниях:
- При заболеваниях сердца: чувство давления за грудиной, отдает в левую руку. Давящая, ноющая или колющая боль, чаще всего в области сердца. Связь с физической нагрузкой не прослеживается, иногда отмечается усиление боли в последующие после нагрузки дни.

- Заболевания сердечно-сосудистой системы: появляются или нарастают одышка, умеренная боль в грудной клетке, связанная с актом дыхания, кашель, который может сопровождаться кровохарканьем. В случае осложнения — внезапная выраженная одышка, очень сильная боль за грудиной, потеря сознания, снижение АД.
- Заболевания органов дыхания: возникновение или усиление боли при глубоком дыхании или кашле, острые кратковременные болевые ощущения, специфичны кашель, выделение мокроты, одышка, кровохарканье, повышение температуры тела, признаки интоксикации.
- Заболевания органов брюшной полости: отмечается постоянное жжение за грудиной, боль по ходу пищевода, усиливающаяся при глотании, связанная с приемом холодной или горячей, твердой пищи.
- Боль в груди, связанная с неврологическими заболеваниями: преимущественная локализация боли в зоне соответствующего нервного корешка, отчетливая связь с движениями позвоночника (при радикулярной боли) или туловища (при невралгии), резкая местная болезненность в местах выхода межреберных нервов.

К каким врачам необходимо обратиться, если возникает боль в грудной клетке:
Какие исследования помогут определить причину болей в грудной клетке:
|
Вы испытываете боль в груди? Вам необходим осмотр? Запишитесь на прием к специалисту – сеть медицинских центров «Клиницист» всегда к Вашим услугам! Ведущие врачи Краснодара осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь.
Как обратиться в наши центры:
Вы также можете обратиться в любой из центров сети медицинских центров «Клиницист», где принимают рекомендуемые для Вас специалисты. |
Если Вы ранее проходили какие-либо исследования или уже были у специалиста, обязательно возьмите их результаты на консультацию к врачу. Если у Вас не было опыта посещения исследований или осмотра врача, мы сделаем все необходимое в наших центрах.
Необходимо очень тщательно подходить к состоянию Вашего здоровья. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что они могут развиться в жизненно опасное состояние. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что лечить их уже слишком поздно. Поэтому определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого необходимо хотя бы раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровое состояние всех внутренних органов и систем.
Если Вы хотите задать вопрос нашим специалистам – воспользуйтесь разделом онлайн-консультации. Вы также найдете там ответы на часто задаваемые вопросы. Если Вас интересуют отзывы о посещении наших центров – для Вас есть специальный раздел Отзывы, где Вы также можете помочь другим пациентам и оставить свое сообщение после посещения наших центров. Мы будем Вам благодарны!
Боль в грудной клетке — Частная клиника «Семья»
Болезненные ощущения в области грудной клетки — тревожный признак, свидетельствующий о возможной болезни органов грудной полости. Боли в груди часто интерпретируются, как вероятные неполадки в работе сердца, но их локализация не всегда говорит именно о сердечно-сосудистой патологии.
Причины
Причин такого тревожного состояния в этой области бывает довольно много. Эти симптомы могут сообщать о самых различных заболеваниях. Поэтому важно обратить внимание как на болезненные ощущения в груди, так и на сопутствующие их признаки, чтобы во время визита к врачу наиболее точно описать свое состояние для постановки правильного диагноза.
К болям в грудной клетке зачастую приводят патологические состояния органов, находящихся в грудной клетке:
- симпатических, вегетативных нервов;
- лимфатической системы;
- трахеи, легких, бронхов;
- печени;
- грудной аорты, сердца;
- центрального пищевода;
- вилочковой железы.
Грудная клетка защищает эти органы от воздействия внешних факторов. Они подвергаются разнообразным болезням, сопровождающимися тупыми, ноющими болезненными ощущениями по центру груди с иррадифцией по все грудной клетке.
Боли в грудной клетке наблюдаются при некоторых дегенеративных заболеваниях позвоночника, например, при остеохондрозе (спондилез). Особенно они характерны для людей зрелого возраста.
Боли в грудной клетке могут быть вызванные патологией сердца и сосудов – это ангинозные боли.
Ангинозные боли — это симптомы, возникающие вследствие нарушения кровообращения в сердечной мышце
Есть вероятность появления болей в грудной клетке в случае заболевания органов желудочно-кишечного тракта.
Ноющая боль в грудине посередине нередко встречается при различной легочной патологии. Источником болезненных ощущений является медиастинальная плевра при ее растяжении и слизистая оболочка крупных бронхов. Воспаление легких, кистозно-гнойные образования, плевриты чаще всего провоцируют болезненность в области груди.
Диагностика
Характер боли помогает предположить диагноз, но подтвердить его можно только с помощью специального клинического минимума, предусмотренного для пациента с вероятностью развития острого состояния. Он включает:
- ЭКГ – для выявления нарушений ритма сердца, типичных признаков инфаркта
- ЭхоКГ – исследование анатомической структуры сердца и близлежащих тканей, визуализация степени нарушений;
- Холтеровское мониторирование ЭКГ. Суть методики в записи ЭКГ в течение суток в привычном для человека режиме для поиска преходящих нарушений ритма или ишемических изменений
- СМАД – суточное мониторирование артериального давления.
 Колебания АД в течение суток позволяют выявить гипертонию и её степень, провести мониторинг эффективности гипотензивной терапии, определить связь гипертонии с внешними факторами
Колебания АД в течение суток позволяют выявить гипертонию и её степень, провести мониторинг эффективности гипотензивной терапии, определить связь гипертонии с внешними факторами - Анализы крови – на усмотрение врача
- Рентгенография грудной клетки
- УЗИ брюшной полости
- ФГДС
Лечение
Тактика лечения – комплексная. Основное назначение терапии – снять болевой синдром. Для этого применяют разные группы препаратов в соответствии с причиной патологии. При необходимости пациента направляют на консультацию к узким специалистам для дальнейшего лечения.
Боль в груди у детей
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в груди у детей: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Физиологическое значение любой боли связано с защитой организма от разрушения, т.е. с системой предупреждения о реальной или потенциальной опасности возникновения повреждения. Болевой сигнал обеспечивает своевременную мобилизацию защитных сил организма.
Когда речь идет о ребенке, то к его жалобам на боль нужно относиться с особой внимательностью, поскольку дети не всегда могут точно охарактеризовать ее специфику и даже локализацию.
Боль в груди может вызвать как интенсивная физическая нагрузка, так и серьезные заболевания органов, располагающихся в грудной клетке.
Ощущение боли заметно ограничивает активность маленького ребенка, что может отразиться на его психомоторном развитии. В более старшем возрасте боль может стать причиной проблем с социализацией и адаптацией ребенка в детском коллективе.Разновидности боли в груди у детей
Различают острую и хроническую боль, а в зависимости от ее характера — колющую, давящую, сжимающую, ноющую.
Возможные причины боли в груди у детей
Нередко дети жалуются на боль в груди после интенсивной физической нагрузки. Если такие жалобы единичны, то появление боли можно объяснить перенапряжением связочного аппарата – в таком случае после непродолжительного отдыха боль исчезает самостоятельно и не считается патологической.
Боль в груди может стать следствием травмы (например, перелома ребер).
Боль, возникающая после приема пищи, должна насторожить родителей, поскольку она может служить симптомом заболевания желудочно-кишечного тракта, например, гастроэзофагеального рефлюкса, гастрита или язвенной болезни желудка, — причем как единственным, так и сочетаться с такими проявлениями, как отрыжка, кислый привкус во рту, тяжесть в животе, нарушение дефекации.Различные заболевания органов дыхания (например, коклюш), связанные с изнуряющим кашлем, часто вызывают у детей боль в груди. Это объясняется чрезмерным напряжением межреберных мышц. Боль в груди при пневмонии может быть связана с распространением воспалительного процесса на плевру. При этом ребенок обычно занимает вынужденное положение, щадя пораженную сторону, наблюдается поверхностный кашель и подъем температуры тела.
Боль в груди при пневмонии может быть связана с распространением воспалительного процесса на плевру. При этом ребенок обычно занимает вынужденное положение, щадя пораженную сторону, наблюдается поверхностный кашель и подъем температуры тела.
Некоторые заболевания (абсцесс легкого, туберкулез) чреваты развитием пневмоторакса (скопление воздуха в плевральной полости, ведущее к спадению ткани легкого и сдавлению кровеносных сосудов средостения).
Боль в груди, возникающая или усиливающаяся во время движения, нередко является симптомом поражения корешков спинномозговых нервов вследствие нарушения осанки, сколиоза или спинномозговой грыжи.
В подростковом возрасте боль в грудной клетке бывает связана с интенсивным ростом опорно-двигательного аппарата и запаздыванием развития сердечно-сосудистой и нервной системы. Такая боль может сопровождаться учащенным сердцебиением, головокружением и другими неприятными субъективными ощущениями в грудной клетке.Причиной длительной боли в груди могут стать инфекционные заболевания, например, опоясывающий лишай, вызванный герпесом IV типа.
Среди заболеваний сердца, вызывающих боль в грудной клетке у детей, следует выделить миокардит. Часто он развивается на фоне острой респираторной вирусной инфекции или кишечной инфекции (вызванной, например, вирусом Коксаки) или в течение двух недель после нее. Наиболее подвержены развитию миокардита дети раннего возраста с неблагоприятным перинатальным анамнезом. Повышение температуры тела – часто первый симптом развития миокардита. В дальнейшем появляются одышка и боль в области груди, ребенок становится беспокойным, плаксивым, может наблюдаться рефлекторная рвота.
Инфаркт миокарда (нарушение доставки кислорода к миокарду, приводящее к некрозу сердечной мышцы) – крайне редкое заболевание у детей.
Инфаркт может возникнуть вследствие атеросклероза при семейных формах гиперлипидемии, аномальном отхождении левой коронарной артерии, при болезни Кавасаки, васкулитах коронарных артерий, инфекционном эндокардите. Для заболевания характерна жгучая боль за грудиной, а также нарушение дыхания, потливость, одышка, снижение артериального давления. В единичных случаях отмечаются боль в животе, рвота, диарея.
Для заболевания характерна жгучая боль за грудиной, а также нарушение дыхания, потливость, одышка, снижение артериального давления. В единичных случаях отмечаются боль в животе, рвота, диарея.При исключении всех соматических (телесных) патологий и сохранении боли в груди необходимо обратить внимание на психическое состояние ребенка. Дети и подростки с тревожными и депрессивными расстройствами нередко жалуются на боль в груди, ощущение сердцебиения и затрудненное дыхание.
К каким врачам обращаться при появлении боли в груди у детей?
При появлении боли в груди у ребенка необходимо обратиться к педиатру. После осмотра и сбора анамнеза врач назначит комплекс лабораторно-инструментальных исследований и консультации узких специалистов.
Может потребоваться осмотр детского кардиолога, ортопеда, ревматолога, невролога, гастроэнтеролога, психиатра.
Диагностика и обследования при боли в груди у детейВ большинстве случаев для постановки диагноза необходим комплекс лабораторно-инструментальных исследований, список которых составляет врач, ориентируясь на состояние пациента и имеющиеся симптомы.

- Клинический анализ крови: общий анализ с подсчетом тромбоцитов, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов).
Когда стоит обратиться к врачу?
Боль в области сердца — одна из самых частых причин обращения людей за скорой помощью. Боль в области сердца — не всегда боль в сердце. Часто она не связана с сердечными проблемами. Однако, если Вы испытываете боль в груди и не знаете о состоянии своей сердечно-сосудистой системы — проблема может оказаться серьезной и стоит потратить время для выяснения причины болей.
Причины
Боль в области сердца имеет множество причин, их можно разделить на 2 большие категории — «сердечные» и «не сердечные».
«Сердечные» причины
Инфаркт миокарда — сгусток крови, блокирующий движение крови в артериях сердца может быть причиной давящих, сжимающих болей в груди, длящихся более нескольких минут. Боль может отдавать (иррадиировать) в область спины, шеи, нижней челюсти, плеч и рук (особенно левой). Другими симптомами могут быть одышка, холодный пот, тошнота.
Другими симптомами могут быть одышка, холодный пот, тошнота.
Стенокардия.
С годами в артериях Вашего сердца могут образовываться жировые бляшки, ограничивающие поступление крови к мышце сердца, особенно во время физической нагрузки. Именно ограничение кровотока по артериям сердца является причиной приступов болей в груди — стенокардии. Стенокардия часто описывается людьми как чувство сдавления или сжатия в грудной клетке. Она обычно возникает во время физической нагрузки или стресса. Боль обычно длится около минуты и прекращается в покое.
Другие сердечные причины.
Это может быть перикардит – воспаление сердечной сорочки, боли при этом носят чаще всего острый, колющий характер. Гораздо реже причиной боли может быть расслоение аорты — главной артерии Вашего тела. Внутренний слой этой артерии может отделяться под давлением крови и результатом этого являются резкие внезапные и сильные боли в грудной клетке. Расслоение аорты может быть результатом травмы грудной клетки или осложнением неконтролируемой артериальной гипертензии.
«Несердечные» причины
Изжога – заброс содержимого желудка в пищевод, часто она сочетается с кислым вкусом и отрыжкой. Боли в грудной клетке при изжоге обычно связаны с приемом пищи и могут длиться часами. Этот симптом чаще всего возникает при наклонах или в положении лежа. Облегчает изжогу прием антацидов.
Панические атаки – проявляются приступами беспричинного страха, сочетающиеся с болью в грудной клетке, учащенным сердцебиением, гипервентиляцией (учащенным дыханием) и обильным потоотделением, Вы можете страдать «паническими атаками» — своеобразной формой нарушения функции вегетативной нервной системы.
Синдром Титце. Иногда хрящевые части ребер, особенно хрящи, прикрепляющиеся к грудине, могут воспаляться. Боль при этом заболевании может возникать внезапно и быть довольно интенсивной, имитируя приступ стенокардии. Однако локализация боли может быть различной. При синдроме Титце боль может усиливаться при нажатии на грудину или ребра около грудины. Боли при стенокардии и инфаркте миокарда не зависят от этого.
Остеохондроз шейного и грудного отделов позвоночника приводит к так называемой вертеброгенной кардиалгии, которая напоминает стенокардию. При этом состоянии наблюдается интенсивная и продолжительная боль за грудиной, в левой половине грудной клетки. Может отмечаться иррадиация в руки, межлопаточную область. Боль усиливается или ослабевает при изменении положения тела, поворотах головы, движениях рук.
Заболевания легких.
Пневмоторакс (спавшееся легкое), высокое давление в сосудах, снабжающих легкие (легочная гипертензия) и тяжелая бронхиальная астма также могут проявляться болью в грудной клетке. Заболевания мышц.
Боль, обусловленная заболеваниями мышц, как правило, начинает беспокоить при поворотах туловища или при поднятии рук. Хронический болевой синдром, такой, как фибромиалгия. Может быть причиной постоянной боли в грудной клетке.
Повреждения ребер и ущемление нервов. Ушибы и переломы ребер, также как и ущемление нервных корешков, могут быть причиной боли, иногда очень сильной. При межреберной невралгии боль локализуется по ходу межреберных промежутков и усиливается при пальпации.
Опоясывающий лишай. Эта инфекция, вызываемая вирусом герпеса и поражающая нервные окончания, может быть причиной сильнейших болей в грудной клетке. Боли могут локализоваться в левой половине грудной клетки или носить опоясывающий характер. Это заболевание может оставить после себя осложнение — постгерпетическую невралгию — причину длительных болей и повышенной кожной чувствительности.
Заболевания желчного пузыря и поджелудочной железы. Камни в желчном пузыре или воспаление желчного пузыря (холецистит) и поджелудочной железы (панкреатит) могут быть причиной болей в верхней части живота, отдающих в область сердца и многое другое.
Поскольку боль в грудной клетке может быть следствием множества различных причин, не занимайтесь самодиагностикой и самолечением и не игнорируйте сильные и продолжительные боли.Причина Вашей боли может быть не так серьезна — но для того, чтобы ее установить, необходимо обратиться к специалистам.
Когда необходимо обратиться к врачу?
Если Вы почувствовали острую, необъяснимую и длительную боль в грудной клетке, возможно, в сочетании с другими симптомами (таким, как одышка) или боль, отдающую в одну или обе руки. Под лопатку — необходимо срочно обратиться к врачу. Возможно, это сохранит Вам жизнь или успокоит Вас, если не будет найдено серьезных проблем с Вашим здоровьем.
Что же делать при болях в сердце?
1. Успокойтесь. В спокойном состоянии сердце потребляет меньшее количество кислорода, поэтому если есть повреждение сердечной мышцы, то будет меньше вероятности развития серьезных осложнений.
2. Прекратите провоцирующую нагрузку – остановитесь, если идете, сядьте. Если вы находитесь в шумном душном помещении, выйдите на улицу, если выход недалеко и не нужно подниматься/спускаться по лестнице.
3. Примите любое успокоительное средство, имеющееся под рукой: феназепам, корвалол, пустырник, валериана и др.
4. Подумайте над характером болей. Если боли колющие, усиливаются при глубоком вдохе или повороте туловища, а также при надавливании пальцем, то вероятнее всего боли не сердечного происхождения. Если боли тупые, сжимающие, локализуются за грудиной, а не в области подмышечной впадины, то есть вероятность развития приступа стенокардии.
5. Если есть признаки развития приступа стенокардии – тупая, сжимающая, давящая боль за грудиной, то лучше вызвать скорую помощь. Пережидание приступа стенокардии – непозволительная халатность к своему здоровью, которая может привести к развитию инфаркта миокарда, особенно если вы никогда до этого не сталкивались с болями в грудной клетке.
6. Если есть подозрения на развитие приступа стенокардии, нобходимо:
- немедленно прекратить работу, постараться сесть или прилечь;
- расстегнуть воротник, распустить ремень;
- положить под язык таблетку нитроглицерина, или таблетку валидола, принять 30 капель валокордина или корвалола;
- если после этого боль сохраняется в течение 5 минут, положить вторую таблетку нитроглицерина под язык, попросить домашних или сослуживцев немедленно вызвать «Скорую».
- При вызове скорой сообщить оператору наиболее подробное описание боли: характер, локализация (место), куда отдает, длительность приступа, есть ли у пациента заболевания сердца, какие препараты принимает.
7. Если подозрения на стенокардию нет – боли в грудной клетке не интенсивные, колющие, усиливаются при глубоком вдохе, поворотах, наклонах туловища, отдают в спину, то примите обезболивающее средство и вызовите врача на дом.
когда нужно срочно вызывать скорую
19 Сентябрь 2019 14:40
Боль — это способ организма уведомить нас, что какие-то процессы идут не так, как нужно. Если она причиняет существенный дискомфорт, привычные обезболивающие не имеют эффекта, или помогают плохо, боль нарастает, или внезапно пронзает как удар кинжалом, появляются ощущения тревоги, паники, нужно обязательно прислушаться к своему организму и принять меры. Если болевые ощущения появляются и исчезают в течение длительного времени, но в одном и том же месте, нужно обязательно сообщить об этом лечащему врачу.
Что может вызвать неприятные ощущения в груди и когда надо немедленно вызывать скорую?
Какие заболевания могут вызывать боль в груди?
• — стенокардия
• — инфаркт
• — изжога
• — ушиб грудной клетки
• — перелом ребер
• — повышенная тревожность или паническое расстройство
• — астма, бронхит, пневмония
• — пролапс митрального клапана
• — перикардит
• — язвенная болезнь
• — спазм коронарных артерий
• — расслоение аорты
Когда боль в груди – повод срочно вызвать скорую?
Нет практически никакой связи между силой и продолжительностью боли в груди и опасностью заболеваний, которые она может сопровождать. Даже незначительный дискомфорт за грудиной может быть симптомом заболеваний сосудов сердца: так, по статистике, до 30 процентов произошедших инфарктов не сопровождались какими-либо заметными для человека симптомами.
Поэтому самое правильное решение – срочно обратиться к врачу при любых настораживающих ощущениях в груди. А перечисленные ниже симптомы помогут вам в принятии правильного решения при оказании помощи другому человеку. Итак, телефон неотложной медицинской помощи надо набирать, если:
• — Человек старше 40 лет и у него есть один и более фактор риска болезней сердца: семейная история инфарктов и инсультов, курение, ожирение, малоподвижный образ жизни, повышенный уровень холестерина, сахарный диабет.
• — У человека любого возраста уже диагностировано сердечно-сосудистое заболевание.
• — Боль носит характер сильного сжатия, тяжести в груди, мешающей дышать или очень острая.
• — Боль сопровождается тошнотой, слабостью, одышкой, потливостью, бледностью, головокружением или обмороком.
• — Боль в груди отдает (иррадиирует) в плечо, руку или челюсть.
• — Болезненные ощущения гораздо острее тех, что когда-либо доводилось испытывать в этой части тела.
• — Боль вызывает повышенную тревожность, страх, чувство обреченности.
• — Боль не утихает через 15–20 минут.
• — Боль постоянно нарастает.
Если вы обнаружили у себя или другого человека хотя бы один из вышеперечисленных признаков, надо немедленно вызвать скорую.
Если бригада скорой помощи подозревает у вас сердечное заболевание, не отказывайтесь от госпитализации и не требуйте проводить лечение на дому.
Помните, что скорость диагностики инфаркта и незамедлительное начало его лечения способно спасти жизнь и уберечь человека от инвалидности. Своевременно поставленный диагноз при стенокардии позволяет начать быстрое и агрессивное лечение и избежать дальнейшего повреждения сердечной мышцы.
Боль в Грудной Клетке — Нью Госпитальс
Боль в области грудной клетки может быть вызвана любой причиной — начиная с боли грудной мышцы, заканчивая сердечным приступом или хроническим заболеванием сердца, поэтому ее нельзя игнорировать ни при каких обстоятельствах.
Когда обращаться за экстренной медицинской помощью?
Немедленно обратитесь за экстренной медицинской помощью в случае внезапной резкой боли в области грудной клетки, особенно если:
- У вас есть ощущение тяжести, сжатия или подобное;
- Боль началась внезапно и длится 2-15 минут и более;
- Боль передается на другие части тела, такие как одна или обе руки, спина, шея или челюсть;
- У вас есть другие симптомы — одышка, тошнота, рвота, холодный пот, головокружение или сильная слабость;
- У вас есть риск сердечных заболеваний; например, вы курите или имеете лишний вес, у вас высокое кровяное давление (гипертония), диабет, высокий уровень холестерина или болезни сердца в семейном анамнезе.
Немедленно позвоните 112 или обратитесь к врачу, даже если боль или дискомфорт не были сильными, быстро ослабли или полностью прошли, так как это может быть первым проявлением опасного заболевания сердца.
Может ли это быть проблемой с сердцем?
Боль в области грудной клетки не всегда начинается в результате проблем с сердцем. Иногда трудно отличить боль в сердце от боли, вызванной патологией других органов. Поэтому мы должны всегда помнить, что она может быть вызвана такими патологиями сердца, как:
- Стенокардия — когда кровоснабжение сердечной мышцы частично ограничено из-за сужения кровеносных сосудов (артерий), снабжающих сердечную мышцу;
- Сердечный приступ — когда кровоснабжение определенной части сердечной мышцы внезапно полностью ограничивается из-за закупорки кровеносного сосуда, снабжающего сердечную мышцу;
- Другие заболевания сердца — например, расслоение аорты, перикардит и т.д.
Как стенокардия, так и сердечный приступ являются различными проявлениями ишемической болезни сердца, в основании которой лежит повреждение сердечных кровеносных сосудов и ограничение снабжения сердечной мышцы кровью, богатой кислородом. Оба эти заболевания могут вызвать тупую, сильную, давящую, сжимающую боль в груди, которая может распространиться на руки, шею, челюсть или спину. Иногда эта боль может развиться и в области живота. Эти симптомы могут сопровождаться одышкой и тошнотой/рвотой.
В отличие от сердечного приступа, который является острым состоянием и обязательно требует срочной госпитализации в специализированную клинику, боль в груди, вызванная стенокардией, провоцируется физической активностью, различными видами нагрузки или эмоциональным стрессом и уменьшается с прекращением нагрузки и после нескольких минут отдыха.
Если вам уже ставили диагноз стенокардия, боль может быть облегчена путем приема назначенных вам лекарств от стенокардии.
Если вышеперечисленные симптомы сохраняются в течение 2-15 минут и более в состоянии покоя, существует высокая вероятность того, что они могут быть вызваны сердечным приступом — в это время требуется немедленная медицинская помощь и госпитализация.
Какие диагностические средства существуют?
- Электрокардиография (ЭКГ) – этим методом происходит запись электрической активности сердца. Обнаруживается и регистрируется повреждение сердца, так как поврежденные и здоровые ткани сердца по-разному проводят электрические импульсы. Часто происходит записывание продолжительной ЭКГ — в течение 24 или 48 часов.
- Тест на физическую нагрузку — во время этого теста пациент получает физическую нагрузку на беговой дорожке или велотренажере; параллельно записывается электрокардиограмма. Метод используется для определения того, как реагирует кровоснабжение сердца на увеличенную потребность, связанную с физической нагрузкой. Если кровеносные сосуды сердца сужены, это отражается на электрокардиограмме.
- Ультразвуковое обследование — для обследования используют высокочастотный звук, с помощью которого получают видеоизображение сердца. В результате врачи могут наблюдать за структурой, сократимостью и другими параметрами сердца. Нарушенное сокращение какого-либо участка сердца часто свидетельствует о закупорке кровеносных сосудов, снабжающих сердце.
- Сердечно-сосудистая ангиография (коронарная ангиография) – через специальный длинный катетер специальное рентгеноконтрастное вещество вводится из артерии конечности (руки или ноги) в артерии сердца. Затем через рентгеновский аппарат степень сужения (повреждения) артерий и полная закупорка артерии (если имеется) наблюдается, изучается и записывается на цифровой носитель.
Какие процедуры лечения существуют?
- Коронарная ангиопластика со стентированием — Эта процедура похожа на коронарную ангиографию, и в результате проводимость кровеносных сосудов сердца восстанавливается. Манипуляция проводится с помощью длинного катетера, на конце которого устанавливается специальный баллон. По достижении суженной части кровеносного сосуда баллон раздувается до тех пор, пока проходимость кровеносных сосудов не восстановится. Затем баллон вынимается и вместо него устанавливается так называемый стент (сетчатая жесткая трубка), который постоянно остается в поврежденной части кровеносного сосуда и предотвращает повторный стеноз (сужение). В зависимости от количества сужений пациенту может понадобиться один или несколько стентов. Существует множество типов стентов, многие из которых изготовлены из металла или материала с лекарственным покрытием. В зависимости от течения болезни пациента и картины коронарной ангиографии врач посоветует пациенту тип стента.
- Аортокоронарное шунтирование – операционное вмешательство, при котором происходит кровоснабжение сердца путём обхода места сужения коронарного сосуда — шунтирование. Для шунтирования используют кровеносный сосуд, взятый из других частей организма. Например, для шунтирования можно использовать вену из ноги или внутреннюю грудную артерию. Во время шунтирования, в зависимости от количества сужений кровеносных сосудов, пациенту может понадобиться один или несколько шунтов.
Как происходит медикаментозное лечение?
Многие медикаменты могут быть использованы во время сердечного приступа, в том числе:
- Сосудорасширяющие средства, например, нитроглицерин — эти маленькие таблетки принимаются под язык. Они расширяют питающие сердце кровеносные сосуды, уменьшают нагрузку на сердце и улучшают кровоснабжение в тканях.
- Медикаменты, препятствующие образованию тромба, например, Аспирин, Клопидогрель.
- Бета-блокаторы — часто используются для лечения стенокардии. Они снижают частоту сердечных сокращений и кровяное давление, тем самым уменьшая потребность сердца в кислороде, и даже в условиях поврежденных артерий могут улучшить состояние пациента.
- Тромболитические препараты — используются для разрушения уже образовавшегося тромба; препараты этой группы также могут быть назначены для предотвращения образования новых тромбов.
- Препараты, разжижающие кровь, например, Ривароксабан — если в артерии образуется тромб, то для предотвращения образования новых тромбов могут быть также назначены препараты этой группы.
- Препараты, понижающие уровень холестерина, например, Атровастатин, Симвастатин — высокий уровень холестерина является важным фактором при атеросклеротических повреждениях сосудов. Если результата нельзя достичь с помощью здорового питания и физической активности, врач может назначить ежедневно применяемый медикамент, который поможет нормализовать уровень холестерина.
В дополнение к вышеперечисленным медикаментам, в зависимости от состояния пациента, могут быть назначены и другие группы лекарств, такие как: антагонисты кальция, ингибиторы АПФ, различные антиаритмические препараты и т.д.
Если вы считаете, что у вас или у другого человека случился сердечный приступ, немедленно звоните по номеру 112!
Не волнуйтесь, если вы не уверены, что это действительно сердечный приступ. Лучше, чтобы медицинский персонал прибыл на место вызова и убедился, что это было только ваше предположение, чем прибыл тогда, когда спасти жизнь уже слишком поздно.
Примите во внимание, что вышеуказанная информация предназначена только для образовательных целей, чтобы дать вам представление о симптомах, причинах, диагнозе и лечении стенокардии и сердечного приступа.
Помните, что пациент с жалобами в области грудной клетки должен обязательно проконсультироваться с врачом для постановки диагноза — не пытайтесь поставить диагноз самостоятельно! Самолечение может привести к фатальному результату!
Почему болит грудная клетка – возможные причины
Расположение органов на уровне грудной клетки
Если посредине болит грудная клетка, то это указывает на возможные проблемы с такими внутренними органами:
- Сердце и близлежащие сосуды – полые вены, аорта.
- Трахея и бронхи.
- Пищевод.
- Нервы, связочный аппарат, мышцы.
- Лимфатические узлы.
Рядом располагаются жизненно важные органы брюшной полости, тимус, грудная стенка. Нередко боль носит отраженный характер и указывает на иррадиацию. Примеры – грыжи. При развитии патологии боль часто иррадиирует в конечности. Чаще всего при развитии болезненных ощущений в области грудной клетки наблюдаются проблемы сердечно-сосудистой системы либо межреберная невралгия.
Детальное описание признаков болезней
В зависимости от характера ощущений, можно выявить подозрение следующих патологий:
- Тупые болезненные ощущения нередко указывают на ишемическую болезнь сердца, эндокардит, онкологические болезни, гастрит или развитие приступа бронхиальной астмы.
- Выраженный болевой синдром свидетельствует о развитии приступа инфаркта миокарда, плеврита или язвы желудка.
- Давящие ощущения характерны для ИБС и эндокардита.
- Колющие ощущения охарактеризуют межреберную невралгию, ишемическую болезнь сердца, воспаление легких, бронхит или невралгию.
- Ноющие ощущения характерны для гастрита или ИБС.
- Сильная и резкая боль указывает на приступ остеохондроза, проблемы со спиной в грудном отделе и межреберную невралгию.
В зависимости от болевых ощущений, важно обращать внимание также на сопутствующие симптомы.
Заболевания системы кровообращения и сердца
Сердечная мышца располагается посредине грудной клетки с легким смещением в левую сторону. При развитии болезненных ощущений может проявляться иррадиация в лопатку, плечо, ключицу, желудок и даже руку. Чаще всего поражается левая сторона тела при возникновении отдающей боли.
Как проявляют себя сердечные болезни:
- Ишемическая болезнь сердца проявляется внезапной и резкой болью, усиливается при физических нагрузках (бег, быстрая ходьба, кашель). Причина – атеросклеротические изменения в сосудах, вследствие патологически повышенного уровня холестерина долгий период. Необходима диагностика заболевания, заключающаяся в проведении ЭКГ, ЭХО. При постановке диагноза назначают пожизненную медикаментозную терапию.
- Инфаркт миокарда. Серьезная патология, заключающаяся в перекрытии жизненно важной артерии, через которую поступает к сердцу кровь. В результате сердечная мышца в течение нескольких минут прекращает работу и возникает летальный исход. Обычно крупный сосуд закупоривается тромбом, оторвавшимся от атеросклеротической бляшки. Проявляется заболевание острой болью слева. Сопутствующий признак приступа – онемение одной части тела. Требуется срочная врачебная помощь.
- Инфекционный эндокардит – результат занесения инфекционного возбудителя в сердце. Является осложнением после перенесенного тонзиллита или гайморита. Поражают сердечную мышцу стрептококки, стафилококки. В результате возникает тахикардия, боль в сердце. Нужно провести ЭКГ и ЭХО для подтверждения диагноза. Терапия заключается в назначении антибиотиков.
- Скачки давления. При возникновении приступа гипертонии или гипертонического криза, помимо неприятных ощущений в грудной клетки, возникает сильная головная боль, чувство тяжести в теле и слабость.
- При перикардите могут возникнуть сильные и давящие боли посередине, но ближе слева. Заболевание характеризуется накоплением избыточной жидкости в перикарде из-за воспаления. Ощущается болезненность и тяжесть в грудной клетке на вдохе, ближе к верхней части. Основные причины – ранее перенесенные инфекции, травмы, опухоли, инфаркт. В зависимости от течения патологии, неприятные ощущения могут различаться. Требуется комплексная медикаментозная терапия.
- Стенокардия – наиболее часто встречаемая разновидность ИБС. Различают стабильную и нестабильную стенокардию. Основной причиной возникновения приступа является недостаточное поступление крови к сердцу, что вызывает острую боль слева в состоянии покоя, но при движении неприятные ощущения усиливаются. Болезнь часто возникает на фоне атеросклероза, ожирения, сахарного диабета, гиподинамии и алкоголизма. Немаловажную роль в появлении приступов играет наследственность.
- Железодефицитная анемия – это заболевание органов кроветворения, не относится к сердечно-сосудистой системе напрямую, но негативно влияет на работу сердца. Заподозрить болезнь можно по низким показателям гемоглобина, ферритина и сывороточного железа в крови. Гемоглобин участвует в процессах переноса кислорода в крови к сердцу. Анемия вызвана нехваткой железа и гиповитаминозом. Чаще развивается у женщин из-за кровопотерь. Болезнь опасна тем, что проявляется признаками кислородного голодания – одышкой, слабостью, головокружением и болью в сердце. При длительной нехватке кислорода в крови страдает не только сердце, но и мозг, сосуды, наблюдается стойкое ухудшение работоспособности. Терапия заключается в коррекции питания и использовании витаминно-минеральных комплексов.
- Тромбоэмболия легочной артерии. Почему возникает – из-за закупорки сосуда сгустком крови или холестериновой бляшкой. Болезнь связана с атеросклерозом и повышенной густотой крови. Высокий риск закупорки также связан с наследственным фактором. В различных источниках указывается, что ТЭЛА имеет ряд неспецифических симптомов – одышку, острую боль посередине грудной клетки, обмороки, головокружение, слабость, тахикардию и снижение давления. Когда возникают подобные симптомы, нужно срочно вызывать врача. Если ничего не делать, пациент с большой долей вероятности умрет. Если больного вытягивают из тяжелого положения, то назначают пожизненный прием антикоагулянтов, статинов с коррекцией образа жизни. В будущем такие препараты помогут избежать повторного приступа.
У разных людей признаки хронической или острой сердечной боли отличаются.
Почему грудная клетка болит при болезнях дыхательной системы
При инфекционных поражениях, курении или вдыхании вредных веществ на производстве, со временем возникает поражение дыхательной системы. При остром течении наблюдается боль за грудиной. Далеко не во всех случаях при респираторных болезнях наблюдается дискомфорт. Характерные признаки поражения легких – тяжесть в грудной клетке, а боль возникает во время кашля.
Возможные причины:
- Бронхиальная астма – аллергическая патология, которая помимо дискомфорта в области груди, проявляется приступами удушья. Диагностируется при проведении флюорографии и дыхательных тестов. Лечат болезнь с помощью кортикостероидов, антигистаминных и бронхорасширяющих средств.
- Бронхиты – характеризуются тяжестью в грудной клетке в нижней части. Неприятные ощущения обычно возникают при появлении мокроты в легких. Требуется симптоматическая терапия.
- Воспаление легких проявляется не только болью в области грудной клетки, но и тяжелым кашлем. Может наблюдаться выделение мокроты с прожилками крови. Легкие сами по себе не болят, так как в них отсутствуют болевые рецепторы. Болезненные ощущения возникают при осложнениях, таких как плеврит или эмфизема легких. Также пневмония сопровождается симптомами ОРЗ – кашлем, гипертермией, ознобом, плохим самочувствием.
- Плеврит возникает при накоплении жидкости в плевре, что характеризуется ее воспалением. Эту болезнь определяют после проведенной флюорографии.
- Онкология легких. На ранних стадиях болезнь не дает симптомов. Со временем, помимо боли за грудиной, наблюдается общее ухудшение самочувствия, появляется сухой кашель. По мере прогрессирования болезни также возникает кровохаркание. Опухоль обычно обнаруживают после проведения флюорографии.
Патологии пищеварительной системы
При нарушениях со стороны желудочно-кишечного тракта часто наблюдают неприятные симптомы, связанные с болезненностью, жжением или дискомфортом в нижней части грудного отдела.
В зависимости от истинной локализации недуга, могут возникать следующие симптомы иррадиации в грудную клетку:
- Спазм пищевода, желудка или желчного пузыря. В этом случае наблюдаются ноющие болевые ощущения, иррадиирующие в спину. Боль усиливается при пальпаторном обследовании эпигастральной области. Лечение симптоматическое. Обычно используют спазмолитики.
- Острый приступ панкреатита. Наблюдаются жгучие и острые боли за грудиной ближе к левой стороне, после приема еды. Терапия симптоматическая, обычно используют спазмолитики.
- Эзофагит. Болезнь проявляется в виде совокупности признаков. Обычно возникает изжога, сильная отрыжка, ощущение кома в горле и ощущение жжения в грудной клетке. Приступ купируют использованием антацидных препаратов.
- Язва желудка и двенадцатиперстной кишки. Во время обострения болезни часто наблюдаются боли, напоминающие сердечные проблемы. Неприятные ощущения чувствуются в области грудной клетки. Отличить приступ язвы от сердечного недомогания просто – достаточно что-то съесть и больному станет лучше. Также приступ язвы желудка наблюдается через несколько часов после приема еды.
- Диафрагмальный абсцесс характеризуется сильной болью в области грудной клетки, в сопровождении кашля и повышенной температуры тела. В такой ситуации требуется вызывать скорую помощь, так как жизни пациента угрожает сильное воспаление, которое может вызвать заражение крови.
- Гастроэзофагеальный рефлюкс. Проявляется сильным ощущением дискомфорта в области грудной клетки с приступами тошноты. Болезненность чувствуется посередине, так как происходит заброс кислого содержимого желудка к пищеводу. Могут наблюдаться боли в шее с передней стороны из-за сильной изжоги. Терапия заключается в приеме лекарств, снижающих кислотность желудка и соблюдении строгой диеты.
Для определения точной причины появления дискомфорта, рекомендуется обратиться к терапевту или гастроэнтерологу.
Болезни опорно-двигательного аппарата и нервной системы
Чаще всего неприятные ощущения в грудном отделе спины вызывают проблемы с хребтом. Дискомфорт наблюдается при остеохондрозе, протрузии, травме, мышечном растяжении или межпозвоночной грыже.
Как проявляются болезни спины:
- Остеохондроз грудного отдела позвоночника – наиболее частая причина дискомфортного состояния. При остеохондрозе иногда наблюдаются ноющие или острые боли в области хребта. Обычно состояние не вызывает дискомфорта, пока не происходит ущемление нервного корешка. Наблюдается резкая боль в грудной клетке слева или с правой стороны (в зависимости от того, с какой стороны защемило нерв). В острый период используют консервативную терапию с применением НПВС, спазмолитиков и миорелаксантов. Полезно колоть витамины группы В. В период восстановления назначают ЛФК и физиотерапию.
- Протрузия или грыжа характеризуется выпячиванием фиброзного кольца в межпозвонковую область. В зависимости от типа выпячивания наблюдаются боли с правой или левой стороны в грудной клетке. При защемлении нервов наблюдается простреливающая боль в лопатку, ключицу или руку. Терапия направлена на восстановление состояния больного. Методы терапии такие же, как и при остеохондрозе.
- Травмы мягких или твердых тканей – часто возникают при занятиях спортом либо при ударах в спину. Если произошел надрыв или растяжение мышцы, то боль локализированная, при пальпации или визуальном осмотре наблюдается припухлость, покраснение и болезненность. Иррадиация не свойственна такому типу повреждения. В первое время боль мучает пациента постоянно, со временем стихает в состоянии покоя. Для терапии необходимо использовать НПВС и анальгетики, убирающие воспаления и боль. также показан постельный режим в тяжелых случаях.
- Межреберная невралгия – болезнь периферической нервной системы. В этом случае ощущается давящая, внезапная или стреляющая боль в области сердца, лопатки или спины. Четкой локализации болезненности нет. Характерный признак, отличающий невралгию от болей в сердце – неприятные ощущения на вдохе, если у больного нет респираторных болезней. Это состояние не требует особой терапии, если его не спровоцировали органические патологии. Обычно назначают миорелаксанты и нейротропные витаминные препараты.
- Онкология. В разных медицинских источниках указывается, что в редких случаях может возникнуть злокачественная опухоль именно в области хребта на уровне грудного отдела. Это место не типично для появления новообразований, но некоторые виды рака метастазируют в эту область. Пример – опухоль желудка, легких или матки. Болезненные симптомы на начальных этапах не сильно донимают пациента, но по мере роста опухоли усиливаются. На более позднем этапе дискомфорт становится ощутимым и беспокоит больного круглосуточно. Поэтому при длящихся болях более чем несколько дней необходимо обратиться к врачу.
Диагностика причины дискомфорта
Исследование заключается в подробном сборе анамнеза, сдаче анализов и проведении диагностических манипуляций. На первом приеме у терапевта пациент подробно описывает характер боли, когда дискомфорт возникает, и в каком месте. Если неприятные ощущения ощущаются в области сердца, наблюдается слабость, повышение давления и усиление неприятных ощущений при физических нагрузках, пациента направляют на обследование к кардиологу.
Кардиолог может назначить ряд процедур:
- Электрокардиографию. С помощью этого прибора определяют скрытую тахикардию, аритмию, шумы в сердце. Если наблюдаются патологические нарушения в работе сердца по ЭКГ, то пациенту назначают проведение ЭХО.
- Эхокардиография – метод исследования с применением УЗИ аппарата. Врач кардиолог рассматривает работу сердца на аппарате, ищет структурные изменения органа. С помощью ЭХО можно измерить размеры, рассмотреть воспаление, утолщение стенок сосудов.
- Ангиография кровеносных сосудов. Простая процедура, позволяющая рентгенографическим способом рассмотреть стенки крупных артерий и вен. С помощью процедуры достоверно определяют наличие или отсутствие атеросклеротических изменений. Если кардиолог заподозрит по результатам ЭХО подобные изменения, то пациенту сразу же проведут ангиографию.
При жалобах на боль в грудной клетке, которые сопровождаются кашлем, кровохарканием, отделением секрета, одышкой или повышенной температурой тела, терапевт направит пациента к пульмонологу. Этот специалист может назначить ряд следующих процедур:
- Флюорографию. Это рентгенологический метод исследования грудной клетки и легких, позволяющий оценить грубые структурные изменения в легочной полости и сердце. На рентгеновском снимке видны очаги воспаления, точки поражения опухолью, утолщение плевральной пленки. Также можно заподозрить инфекционное поражение.
- При подозрении на воспаление легких дополнительное исследование – сдача общего анализа крови. Если наблюдается повышение лейкоцитов на фоне повышенной температуры, то больному ставят диагноз бронхит или пневмонию.
- Если диагноз не могут уточнить, то назначают МРТ. Магнитно-резонансная томография позволяет рассмотреть мельчайшие структурные изменения в пораженном органе с высокой точностью. Обычно для рассмотрения легочной ткани необходимо проводить МРТ с контрастом.
Если пациент жалуется на чувство жжения, боль в желудке или расстройство деятельности ЖКТ на фоне боли в груди, то его направляют к гастроэнтерологу. Этот специалист может назначить как ряд узконаправленных лабораторных анализов, так и специфические обследования желудочно-кишечного тракта, включая осмотр кишечника, определение кислотности желудочного сока, исследование активности ферментов, изучение содержимого каловых масс.
Общие неинвазивные исследовательские методы включают:
- УЗИ брюшной полости.
- МРТ внутренних органов.
- Компьютерную томографию.
При определении боли, связанной с проблемами опорно-двигательного аппарата, пациента направляют к неврологу, травматологу или ортопеду. В зависимости от поставленного диагноза, его подтверждают с помощью рентгенологического исследования, МРТ, КТ или УЗИ. Эти способы диагностики позволяют выявить травмы спины, ушибы, растяжения, грыжу, остеохондроз, протрузию, врожденные аномалии развития позвоночника, новообразования.
Межреберную невралгию подтверждают по ряду специфических симптомов, явно отличимых от сердечных расстройств и боли в спине травматического или дегенеративного характера. При болях в спине нужно симптоматическое лечение, направленное на снятие воспаления, нормализацию обменных процессов и возвращение полноценной двигательной активности. В остром периоде назначают НПВС, миорелаксанты, полный покой и витаминные инъекционные препараты. В период реабилитации требуется ЛФК и физиотерапия.
Мнение редакции
Боль в грудной клетке возникает по многим причинам. Отраженный дискомфорт может спровоцировать болезнь сердца, желудка или опорно-двигательного аппарата. Нередко неприятные ощущения появляются на фоне неврологических расстройств. При появлении подозрительных признаков необходимо как можно скорее обращаться к врачу.
У него была боль в груди и опасно низкое кровяное давление. Что случилось?
Вернувшись в ИКА, Глик внимательно следил за пациентом. Прошли часы, затем дни, и, хотя его кровяное давление улучшилось, оно оставалось слишком низким. Почему? Глик отправляла пробирку за пробиркой в лабораторию в поисках признаков инфекции, воспаления, аутоиммунных заболеваний — всего, что она могла придумать. После того, как этот человек оказался на грани смерти, Глик понял, что многие результаты его лабораторных исследований будут ненормальными. Его печень была повреждена, его почки, его сердце.Ее работа заключалась в том, чтобы определить, какие отклонения были результатом его быстрого ухудшения, а какие были причиной.
Пришли необычные результаты, но только один удивил резидента. Щитовидная железа этого мужчины не вырабатывала свой основной гормон. Щитовидная железа похожа на карбюратор в старом двигателе внутреннего сгорания. Он сообщает телу, когда увеличивать обороты, а когда замедляться. Прямо сейчас человеческое тело нуждалось в полной подаче энергии, но без этого гормона оно не могло бы этого сделать. Прежде чем дать мужчине заместительные гормоны, Саваримуту напомнил Глику, что им нужно перепроверить его уровень кортизола.Они проверили его, когда он прибыл, и он был высоким — как и ожидалось, учитывая физиологический стресс, в котором он находился. Но введение гормона щитовидной железы человеку с дефицитом кортизола похоже на запуск автомобиля, в двигателе которого нет масла. Вы можете испортить всю машину. Поэтому Глик отправил второй тест на уровень кортизола. На этот раз уровень не был обнаружен. Она снова проверила: не обнаруживается.
Тест на стероиды
Другой тест выявил причину: его надпочечники, где вырабатывается кортизол, совсем не работали, как и его щитовидная железа.Она назначила мужчине стероиды — искусственную форму кортизола — вместе с гормоном щитовидной железы и проконсультировалась с группой эндокринологов. Затем она просмотрела записи из Вестерли, где она увидела глубоко в его карте, что ему давали там стероиды. Поскольку к моменту приезда у него не было дефицита, и они не упомянули стероиды в своих записях, Глик не вводил их в Йельском университете Нью-Хейвена. Теперь она обратилась к медицинской литературе, чтобы выяснить, что могло вызвать этот разрушительный дефицит гормонов близнецов.
Не потребовалось много времени, чтобы определить, что у него должен быть аутоиммунный полигландулярный синдром типа 2. При этом редком заболевании иммунная система внезапно и по ошибке начинает атаковать части собственного тела пациента — в данном случае щитовидную железу и надпочечники. Почему это происходит, не совсем понятно. Через несколько часов после приема обоих заместительных гормонов молодой человек почувствовал себя достаточно хорошо, чтобы начать постепенно снижать дозу лекарств, поддерживающих его кровяное давление. Пару дней спустя он выздоровел достаточно, чтобы покинуть I.C.U. Через десять дней он смог вернуться домой.
Как только пациент понял, что у него есть, и начал чувствовать пользу от лечения, он понял, что заболел задолго до того, как мятный двор испортился. Ему придется принимать эти гормоны всю оставшуюся жизнь, но он чувствует себя лучше, чем в течение многих лет. Никто не может точно сказать, когда его железы были разрушены; наверное, это было давно. «Я не из тех, кто ходит к врачу», — признался он. Он думал, что просто стареет: «Вы знаете, что говорят — после 30 все идет под откос.» Но не больше. Во всяком случае, не для него.
Лиза Сандерс, доктор медицины, пишет для журнала. Ее последняя книга — «Диагноз: разгадывая самые загадочные медицинские тайны». Если у вас есть раскрытый случай, которым вы хотите поделиться с доктором Сандерс, напишите ей на [email protected].
Боль в груди — StatPearls — Книжная полка NCBI
Непрерывное обучение
Боль в груди — распространенная жалоба и включает широкий дифференциальный диагноз, который включает несколько опасных для жизни причин.Обследование должно быть направлено на исключение серьезной патологии, прежде чем врач рассмотрит более доброкачественные причины. Общие описания висцеральной боли — тупая, глубокая, давящая и сдавливающая. Висцеральная боль также относится к другим местам в результате прохождения нервов через соматические нервные волокна, когда они достигают спинного мозга. Например, ишемическая боль в сердце может относиться к левому или правому плечу, челюсти или левой руке. Это мероприятие подчеркивает роль межпрофессиональной команды в уходе за пациентами с болью в груди.
Цели:
Определите причины боли в груди.
Опишите историю болезни и физический осмотр пациента с болью в груди.
Опишите обследование пациента с болью в груди.
Объясните роль межпрофессиональной группы в уходе за пациентами с болью в груди.
Введение
Боль в груди является распространенной жалобой и включает широкий дифференциальный диагноз, который включает несколько опасных для жизни причин.Обследование должно быть направлено на исключение серьезной патологии, прежде чем врач рассмотрит более благоприятные причины.
Этиология
Иногда бывает полезно рассмотреть различные этиологии боли. Висцеральная боль обычно имеет расплывчатый характер распределения, что означает, что пациент вряд ли локализует боль в определенном месте. Когда пациенты просят указать пальцем в том месте, где они чувствуют боль, они часто проводят рукой по большей площади. Общие описания висцеральной боли — тупая, глубокая, давящая и сдавливающая.Висцеральная боль также относится к другим местам в результате прохождения нервов через соматические нервные волокна, когда они достигают спинного мозга. Например, ишемическая боль в сердце может относиться к левому или правому плечу, челюсти или левой руке. Такие симптомы, как тошнота и рвота, также могут быть признаком висцеральной боли. Раздражение диафрагмы также может относиться к плечам. [1] Соматическая боль более специфична, чем висцеральная, и пациенты обычно могут указать на определенную точку. Соматическая боль также реже относится к другим частям тела.Обычные дескрипторы соматической боли — острые, колющие и колющие.
Эпидемиология
В отделениях неотложной помощи боль в груди — вторая по частоте жалоба, составляющая примерно 5% всех обращений в отделения неотложной помощи. При оценке боли в груди врач всегда должен учитывать опасные для жизни причины боли в груди. Они перечислены ниже с приблизительным процентом возникновения у пациентов, поступающих в отделение неотложной помощи с болью в груди, на основе исследования Fruerfaard et al.[2]
Острый коронарный синдром (ACS), 31%
Легочная эмболия (PE), 2%
Пневмоторакс (PTX), не зарегистрировано
Тампонада перикарда, не зарегистрировано 4 )
Расслоение аорты, 1%
Перфорация пищевода, не сообщается
Другие частые причины боли в груди с приблизительным процентом возникновения боли в груди у пациентов, поступающих в отделение неотложной помощи с болью в груди, включают:
Желудочно-кишечный рефлюкс болезнь, 30%
Костно-мышечные причины, 28%
Пневмония / плеврит, 2%
Опоясывающий лишай 0.5%
Перикардит, незарегистрированный
Анамнез и физическое состояние
История
Как и все другие исследования, оценка боли в груди начинается с сбора полного анамнеза. Начните с понимания их жалобы.
Начало: помимо того, когда началась боль, спросите, что пациент делал, когда появилась боль. Была ли боль вызвана напряжением или они были в состоянии покоя?
Местоположение: Может ли пациент локализовать боль одним пальцем или она диффузная?
Продолжительность: Как долго длилась боль?
Характер: Дайте пациенту возможность описать боль своими словами.
Факторы обострения / облегчения: Очень важно выяснить, что усиливает боль. Есть ли компонент напряжения, связан ли он с едой или дыханием? Есть позиционная составляющая? Не забудьте спросить о новых режимах тренировок, спорте и поднятии тяжестей. Спросите, какие лекарства они пробовали.
Радиация: это может вызвать у вас висцеральную боль.
Время: сколько раз они испытывают эту боль? Как долго он утихает?
Спросите о других симптомах, таких как:
Одышка
Тошнота и рвота
Лихорадка
Диафорез
Кашель
Кашель
Кашель
Боль или отек в икре
Недавнее заболевание
Оцените любой из следующих факторов риска:
Риски ОКС: перенесенный инфаркт миокарда (ИМ), семейный анамнез сердечных заболеваний, курение, гипертония (HTN), гиперлипидемия (HLD) и диабет
Риски легочной эмболии (PE): предшествующий тромбоз глубоких вен (DVT) или PE, прием гормонов (включая пероральные противозачаточные средства), недавняя операция, рак или периоды отсутствия -ампуляция
Недавние желудочно-кишечные (ЖКТ) процедуры, такие как объемы
Злоупотребление наркотиками (кокаин и метамп) hetamines)
Тщательно изучите историю болезни пациента на предмет сердечного анамнеза, коагулопатий и заболеваний почек.Спросите о семейном анамнезе, особенно о сердечных заболеваниях, и о социальных историях, таких как употребление наркотиков и табака.
После того, как вы полностью исключили опасные для жизни причины, переходите к другим возможностям. Пневмонию следует рассматривать у пациентов с продуктивным кашлем и / или недавней инфекцией верхних дыхательных путей (URI). Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — частая причина боли в груди, поэтому спросите о любых симптомах рефлюкса. Новые упражнения или недавняя травма могут помочь поддержать мышечно-скелетную причину.[2]
Физический
Медицинский осмотр должен включать:
Полный набор показателей жизненно важных функций, включая измерения артериального давления (АД) на обеих руках
Общий вид, с указанием потоотделения и дистресса
Осмотр кожи на наличие повреждений (опоясывающий лишай) )
Обследование шеи при вздутии яремных вен (JVD), особенно при вдохе (признак Куссмауля)
Грудь, пальпация на предмет воспроизводимой боли и крепитации
Обследование сердца
Обследование легкого
Абдоминальное обследованиеКонечности при одностороннем отеке, боли в икроножной мышце, отеке и симметричных равных импульсах
Обследование
Во многих учреждениях есть протоколы для оценки боли в груди, но, как минимум, врач должен заказать следующие:
Электрокардиограмма (ЭКГ), желательно в первые 10 минут до прибытия, (со nsider серийные ЭКГ)
Рентген грудной клетки
Общий анализ крови (CBC), базовая метаболическая панель (BMP), уровень тропонина (с учетом серийных уровней тропонина с интервалом 4 часа), липаза
Компьютерная томография легочная ангиография (CTPA), если вы планируете провести ПЭ или вентиляционно-перфузионное сканирование (VQ), если CTPA противопоказана
Прикроватное УЗИ (США), если вы планируете тампонаду перикарда
Лечение / ведение
Острый коронарный синдром (ОКС)
Полное обсуждение лечения ОКС выходит за рамки данной статьи, однако первые шаги следует выполнять у пациентов с диагнозом ОКС.Поместите пациента на кардиомонитор, установите внутрисосудистый доступ (IV), введите от 162 мг до 325 мг жевательного аспирина, клопидогреля или тикагрелора (если операция шунтирования не является неизбежной), купируйте боль и подумайте о кислородной терапии. Нитроглицерин показал улучшение показателей смертности, цель — снижение среднего артериального давления (САД) на 10% у пациентов с нормальным АД и снижение САД на 30% у пациентов с артериальной гипертензией; Избегайте применения у гипотензивных пациентов и пациентов с нижней элевацией сегмента ST. Пациенты с подъемом сегмента ST на ЭКГ должны получить немедленную реперфузионную терапию, фармакологическую (тромболитики) или перевод в лабораторию катетеризации для чрескожного коронарного вмешательства (ЧКВ).ЧКВ является предпочтительным и должно быть инициировано в течение 90 минут на месте или 120 минут при переводе во внешнее учреждение. Если ЧКВ невозможно, тромболитики следует начать в течение 30 мин. Пациенты с инфарктом миокарда без подъема сегмента ST (ИМбпST) и нестабильной стенокардией должны быть госпитализированы для консультации и обследования кардиолога. Пациенты со стабильной стенокардией могут пройти амбулаторное обследование. У пожилых пациентов и пациентов с сопутствующими заболеваниями следует госпитализировать пациентов для наблюдения и дальнейшего кардиологического обследования.[3] [4]
Тромбоэмболия легочной артерии (ПЭ)
КТ-ангиограмма легких (CTPA) — лучший подтверждающий тест, также можно использовать сканирование VQ, но этот тест не так точен у пациентов с хроническим заболеванием легких. Пациентам с нестабильной гемодинамикой следует начинать прием тромболитиков; стабильным пациентам следует начинать прием антикоагулянтов. [5] [6]
Пневмоторакс (PTX)
Пневмоторакс следует декомпрессировать с помощью дренажной трубки. [7] [8]
Тампонада перикарда
Ультразвуковое исследование у постели больного полезно для постановки диагноза.Болюс жидкости может использоваться в качестве временной меры. Игольная перикардиотомия или перикардиальное окно для снятия давления внутри перикардиального мешка. [9]
Расслоение аорты
Часто требуется немедленное хирургическое вмешательство, обратитесь за консультацией к кардиоторакальной хирургии. КТ-ангиография — лучший тест для оценки рассечения. Установите две капельницы большого хряка и быстро понизьте артериальное давление пациента до систолического между 100 и 130 мм рт. Ст. Начните с терапии бета-адреноблокаторами, чтобы предотвратить рефлюкс-тахикардию.[10] [11] [12]
Перфорация пищевода
Левый плевральный выпот на рентгенограмме грудной клетки может указывать на разрыв пищевода. Контрастная эзофаграмма — лучший подтверждающий тест. Это неотложная медицинская помощь, и требуется немедленная консультация хирурга. [11]
Желудочно-кишечная рефлюксная болезнь
Пациенту можно назначить лидокаин вискоза, смешанный с маалоксом (известный как коктейль желудочно-кишечного тракта). Хотя это терапевтическое, но не диагностическое. ACS может проявляться диспепсией и может реагировать на коктейль GI, поэтому важно исключить ACS, прежде чем назначать ГЭРБ в качестве окончательного диагноза.Длительное лечение ГЭРБ лучше всего проводить с помощью ингибиторов протонной помпы (ИПП) или блокаторов h3. [13]
Жемчуг и другие проблемы
Расслоение аорты может вызвать инсульт. Не забывайте учитывать это в своей работе. Более молодые пациенты и пациенты без факторов риска могут иметь ИМ. Люди с диабетом и пожилые люди могут иметь повреждение нервов, из-за чего им трудно интерпретировать боль. У них могут быть более атипичные проявления болезни, такие как острый коронарный синдром (ОКС).
Улучшение результатов команды здравоохранения
Боль в груди — частый симптом, с которым сталкиваются в клинической практике практикующая медсестра, основной поставщик медицинских услуг, терапевт, врач отделения неотложной помощи и хирург. В большинстве случаев точный медицинский анамнез может помочь в постановке диагноза. Главное — не пропустить такое опасное для жизни заболевание, как острый инфаркт миокарда или расслоение аорты. Если причина боли в груди остается неизвестной, рекомендуется направить пациента к специалисту за помощью.Результаты для пациентов с болью в груди зависят от причины.
Список литературы
- 1.
- Яниг В. [Нейробиология висцеральной боли]. Шмерц. 2014 июн; 28 (3): 233-51. [PubMed: 24
7]
- 2.
- Fruergaard P, Launbjerg J, Hesse B, Jørgensen F, Petri A, Eiken P, Aggestrup S, Elsborg L, Mellemgaard K. Диагностика пациентов с острой болью в груди, но без миокарда инфаркт. Eur Heart J. 1996 Июль; 17 (7): 1028-34. [PubMed: 8809520]
- 3.
- de Bliek EC. Элевация ST: дифференциальный диагноз и предостережения. Комплексный обзор, помогающий отличить инфаркт миокарда с подъемом сегмента ST от неишемической этиологии подъема сегмента ST. Turk J Emerg Med. 2018 Март; 18 (1): 1-10. [Бесплатная статья PMC: PMC6009807] [PubMed: 29942875]
- 4.
- Солхпур А., Чанг К.В., Арейн С.А., Балан П., Чжао Й., Логин С., Маккарти Дж. Дж., Вернон Андерсон Х, Смоллинг Р. У. Сравнение 30-дневной смертности и показателей рубца миокарда для пациентов, получавших догоспитальный фибринолитик в сниженной дозе с последующим чрескожным коронарным вмешательством, с чрескожным коронарным вмешательством только для лечения инфаркта миокарда с подъемом сегмента ST.Катетер Cardiovasc Interv. 2016 ноябрь; 88 (5): 709-715. [PubMed: 27028120]
- 5.
- Fruergaard P, Launbjerg J, Hesse B. Частота тромбоэмболии легочной артерии у пациентов, поступивших с болью в груди и подозрением на острый инфаркт миокарда, но у которых этот диагноз исключен. Кардиология. 1996 июль-август; 87 (4): 331-4. [PubMed: 8793169]
- 6.
- Мейер Г. Эффективная диагностика и лечение тромбоэмболии легочной артерии: улучшение результатов лечения пациентов. Arch Cardiovasc Dis. 2014 июн-июль; 107 (6-7): 406-14.[PubMed: 25023859]
- 7.
- Habibi B, Achachi L., Hayoun S, Raoufi M, Herrak L., Ftouh ME. [Лечение спонтанного пневмоторакса: около 138 случаев]. Пан Афр Мед Дж. 2017; 26: 152. [Бесплатная статья PMC: PMC5429453] [PubMed: 28533875]
- 8.
- Hsu KA, Levsky JM, Haramati LB, Gohari A. Выполнение простого надежного эмпирического протокола хронометража для КТ ангиографии легких. Clin Imaging. 2018 март — апрель; 48: 17-21. [PubMed: 2
- 36]
- 9.
- Shokoohi H, Boniface KS, Zaragoza M, Pourmand A, Earls JP.Ультразвук в месте оказания медицинской помощи приводит к диагностическим сдвигам у пациентов с недифференцированной гипотонией. Am J Emerg Med. 2017 декабрь; 35 (12): 1984.e3-1984.e7. [PubMed: 28851498]
- 10.
- Zhao DL, Liu XD, Zhao CL, Zhou HT, Wang GK, Liang HW, Zhang JL. Мультисрезовая спиральная КТ-ангиография для оценки острого синдрома аорты. Эхокардиография. 2017 Октябрь; 34 (10): 1495-1499. [PubMed: 28833419]
- 11.
- Шибер Дж. Р., Фонтане Е., Ра Дж. Х., Кервин А. Дж.. Гидропневмоторакс вследствие разрыва пищевода.J Emerg Med. 2017 июн; 52 (6): 856-858. [PubMed: 28336238]
- 12.
- Хойнежад А., Плестис К.А. Ведение неотложной гипертонии при расслоении аорты и хирургии аневризмы аорты. J Card Surg. 2006 март-апрель; 21 Дополнение 1: S3-7. [PubMed: 16492293]
- 13.
- Альзубайди М., Габбард С. ГЭРД: Диагностика и лечение ожога. Cleve Clin J Med. 2015 Октябрь; 82 (10): 685-92. [PubMed: 26469826]
Совет врача: некоторые причины боли в груди
Боль в груди часто беспокоит пациентов, обращающихся к врачам первичной медико-санитарной помощи.Иногда боль в груди может быть связана с серьезными — даже опасными для жизни — состояниями, иногда нет. Ниже приведены некоторые распространенные причины боли в груди:
Сердечные приступы возникают, когда атеросклеротическая бляшка на стенках коронарных артерий разрывается, в результате чего образуется сгусток, который полностью блокирует кровоток в части сердечной мышцы. Типичные симптомы включают давление в левой части груди («как у слона, сидящего на моей груди»), часто с дискомфортом, распространяющимся на левую шею, плечо и / или челюсть.Сопутствующие симптомы включают одышку, потливость, тошноту и головокружение. Около трети пациентов с сердечным приступом, особенно женщины, диабетики и пожилые люди, не испытывают боли в груди, поэтому отсутствие этого симптома не исключает сердечного приступа. А иногда расположение боли при сердечном приступе нетипично, например, в правой груди или руке.
Стенокардия — это боль или стеснение в груди, возникающие при нагрузке, часто с лучевой терапией в левую шею, челюсть, плечо и / или руку.Это вызвано недостаточным кровоснабжением части сердечной мышцы из-за частичной закупорки коронарной артерии и проходит в покое. Нестабильная стенокардия — это боль в груди, которая раньше возникала только при физической нагрузке, и в этом случае показана срочная медицинская помощь.
Пневмония часто сопровождается болью в груди. Обычно появляются другие симптомы, такие как жар, озноб и кашель.
Плеврит — это острая боль при вдохе, вызванная воспалением части мешка, окружающей легкие.Обычно это вирусная инфекция, хотя может быть осложнением бактериальной пневмонии.
Изжога — неправильное название, потому что оно не имеет ничего общего с сердцем. Когда желудочная кислота забрасывается в пищевод, где ей не место, раздражение вызывает жгучую боль в области грудины (грудины). Обычно это облегчается антацидами.
Беспокойство и депрессия могут вызывать боль в груди, обычно в области грудины. Фраза «разбитое сердце» происходит от дискомфорта в груди, возникающего при горе, хотя на самом деле источником боли является не сердце.
Легочная эмбол (сгусток крови в легких) часто сопровождается болью в груди при глубоком вдохе. Часто наблюдаются и другие симптомы, например учащенный пульс и одышка.
Костохондрит — это воспаление, при котором ребро прикрепляется к хрящу на одной стороне грудины (грудной кости). Воспаленный участок чувствителен к твердому прикосновению и иногда болит при глубоком вдохе. Похожее состояние может возникнуть при мечевидном отростке, который выступает вниз на дюйм или около того ниже грудины.
Растяжение грудной стенки : В грудной стенке есть мышцы, которые могут напрягаться, как и любые другие мышцы. Частая причина — повторяющиеся тяжелые упражнения, например, начало новой программы сопротивления верхней части тела.
Опоясывающий лишай (опоясывающий лишай) вызывается вирусом ветряной оспы, который находится в спящем состоянии, но может вырваться позже вдоль нервного корешка, вызывая болезненную, красную, приподнятую сыпь. Когда пораженный нервный корешок находится в области груди, боль и сыпь возникают в виде полос на одной стороне груди.Когда боль предшествует высыпанию на несколько дней, диагностика затруднена, но как только высыпание высыпается, это становится очевидным.
Мимолетные боли в груди : Пациенты нередко жалуются на резкие преходящие боли в различных областях груди, которые продолжаются одну или две секунды. В течение многих лет исследования наблюдали за пациентами с этой жалобой, и, похоже, нет никакой связи с какими-либо серьезными проблемами со здоровьем.
Напоминание: если вы подозреваете, что у вас может быть сердечный приступ или нестабильная стенокардия, немедленно позвоните в службу 911.Если у вас есть другая потенциально серьезная причина боли в груди или вы не уверены, срочно обратитесь за медицинской помощью.
Доктор Файнзингер — семейный врач на пенсии, специализирующийся на профилактике заболеваний и их обращении с помощью питания. Бесплатные услуги Центра профилактики и Народной клиники включают в себя часовые консультации, покупку документов на городском рынке Карбондейла и кулинарные мастер-классы. Позвоните по телефону 970-379-5718, чтобы записаться на прием, или по электронной почте [email protected].
У меня болит грудь.Что теперь?
Боль в груди — одна из самых частых причин, по которой люди в возрасте 15 лет и старше обращаются в отделение неотложной помощи. Фактически, количество посещений отделений неотложной помощи без травм, основной причиной которых была боль в груди, составило 5,5 миллионов в 2007–2008 годах.
Посещение отделения неотложной помощи может быть дорогостоящим и трудоемким, и, поскольку многие люди предполагают, что все сердечные приступы связаны с внезапной сильной болью в груди, общей реакцией является немедленное обращение за медицинской помощью.Однако сильная боль в груди возникает только в половине случаев сердечных приступов.
В опросе 2005 года, проведенном Центром по контролю и профилактике заболеваний, 92 процента респондентов признали боль в груди симптомом сердечного приступа, но только 27 процентов знали обо всех основных симптомах и знали, что нужно позвонить в службу 9-1-1. когда у кого-то случился сердечный приступ. Боль в груди — частый симптом сердечных приступов, стенокардии, панических атак и изжоги.
Итак, как узнать, когда принимать антацид, а когда звонить в службу 9-1-1? Чтобы предотвратить внезапную сердечную смерть, Институт сердца и сосудов MemorialCare при Медицинском центре Лонг-Бич рекомендует вам узнать общие симптомы сердечного приступа.Изучение основных симптомов может спасти вашу жизнь или жизнь близкого человека.
Сердечный приступ
Ишемическая болезнь сердца (ИБС), наиболее распространенный тип сердечного заболевания, развивается, когда бляшка — восковое вещество, состоящее из отложений холестерина — накапливается в артериях, которые снабжают кровью сердце. Когда накопление продолжается, ваши артерии могут со временем сужаться, что затрудняет попадание крови к сердцу. Это вызывает недостаток кислорода в сердечных мышцах. Этот медленный процесс, называемый атеросклерозом, в конечном итоге может привести к смерти или серьезному повреждению части сердечной мышцы.Другими словами, сердечный приступ.
Основные предупреждающие признаки сердечного приступа:
- Боль в груди или дискомфорт в центре груди, которая длится более нескольких минут или проходит и возвращается. Это может ощущаться как дискомфортное давление, сдавливание, ощущение полноты или боли.
- Боль или дискомфорт в челюсти, шее, спине, руках или плечах.
- Чувство слабости, головокружения или обморока.
- Одышка.
Предупреждающие знаки сердечного приступа для женщин включают:
- Учащенное сердцебиение или ненормально слабый и / или учащенный пульс.
- Головокружение, головокружение, обморок или болезненный желудок.
- Серый цвет лица.
- Рвота.
- Несварение.
- Слабость.
- Усталость.
- Головокружение.
- Легкомысленность.
- Боль в лопатке.
- Изменение характера мигрени или мигрень с аурой.
- Боль в челюсти.
Сердечный приступ (инфаркт миокарда) — неотложная медицинская помощь
Если вы считаете, что у вас может быть сердечный приступ, важно сразу же позвонить по номеру 9-1-1 , чтобы лечение можно было начать как можно скорее.Не садитесь за руль и не ждите, пока вас отвезет друг или член семьи. Немедленно попросите скорую помощь доставить вас в больницу, которая является кардиологическим центром.
Назначенные кардиоприемные центры
Стенокардия
Еще одним симптомом ИБС, который может привести к сердечному приступу, является стенокардия, распространенный тип боли или дискомфорта в груди, который также возникает, когда сердечная мышца не получает достаточно богатой кислородом крови. Стенокардия может ощущаться как сдавливание или сдавливание в груди.Боль также может возникать в плечах, руках, шее, челюсти или спине. Боль — это сообщение, говорящее вашему телу о нехватке крови к сердцу.
Стенокардия часто называют стабильной стенокардией, потому что при отдыхе и надлежащем медицинском уходе она может быть предсказуемой и управляемой. Этот тип стенокардии обычно возникает в периоды сильных эмоций, стресса или физической активности. Разница между стабильной стенокардией и сердечным приступом заключается в том, что стенокардия не повреждает сердечные мышцы навсегда.
Однако боль в груди, возникающая неожиданно и во время периодов покоя, является признаком нестабильной стенокардии, также известной как острый коронарный синдром. Нестабильная стенокардия является результатом снижения притока крови к сердечным мышцам, когда артерии сужаются из-за накопления бляшек, аналогичного закупорке, вызывающей сердечный приступ. Если вы испытываете неожиданную сильную боль в груди, немедленно обратитесь за медицинской помощью.
Паническая атака
Панические атаки могут быть настолько сильными, а симптомы — настолько похожими, что многие люди считают, что у них сердечный приступ.Многие люди испытают хотя бы одну паническую атаку в течение своей жизни. Медицинские причины панических атак неизвестны, но в основе приступа часто лежат такие факторы, как внезапные изменения, травматические события или значительный стресс. Панические атаки обычно возникают без предупреждающих знаков и достигают максимума в течение 10 минут, тогда как симптомы сердечного приступа могут начинаться медленно и длиться более длительные периоды.
Общие симптомы панической атаки включают:
- Боль или дискомфорт в груди.
- Головокружение или обморок.
- Чувство страха.
- Тошнота или расстройство желудка.
- Онемение или покалывание в руках, ногах или лице.
- Учащенное сердцебиение, учащенное сердцебиение или учащенное сердцебиение.
- Одышка.
- Потоотделение, озноб или приливы.
- Дрожь или дрожь.
Изжога
Большинство людей время от времени испытывают изжогу, вызываемую триггерами, такими как беременность, определенные продукты питания, алкоголь и некоторые лекарства.Изжога — это некардиальная боль в груди, которая возникает, когда желудочная кислота возвращается в пищевод — трубку, по которой пища идет изо рта в желудок — и раздражает его. В большинстве случаев изжогу можно облегчить с помощью лекарств, отпускаемых без рецепта.
Признаки изжоги могут включать:
- Острое ощущение жжения чуть ниже грудины или ребер, которое может длиться от нескольких минут до нескольких часов.
- Боль в груди, обычно возникающая после еды, когда вы лежите на спине, занимаетесь спортом или испытываете беспокойство.
- Жжение в горле или горячая, кислая, кислая или солоноватая жидкость в задней части горла.
Периодическая изжога является обычным явлением, но постоянная изжога, повторяющаяся более двух раз в неделю, может указывать на гастроэзофагеальную рефлюксную болезнь (ГЭРБ), хроническое заболевание пищеварительной системы. При ГЭРБ мышцы в конце пищевода сжимаются недостаточно плотно. Это позволяет содержимому желудка возвращаться в пищевод и вызывать его раздражение. Если не лечить сверхурочно, ГЭРБ может привести к более серьезным осложнениям.
Знание причины боли в груди может спасти жизнь, но не позволяйте сердечному приступу стать первым признаком сердечного заболевания. Чтобы узнать, подвержены ли вы риску сердечных заболеваний, воспользуйтесь нашей быстрой оценкой риска сердечных заболеваний.
Специалисты Института сердца и сосудов MemorialCare при Медицинском центре Лонг-Бич помогают пациентам определить их риски сердечно-сосудистых заболеваний и заболеваний периферических сосудов и предоставляют им ценные профилактические стратегии. Также предлагаются индивидуальные программы скрининга для измерения риска сердечного приступа, инсульта и других связанных заболеваний по невысокой цене.
Причины, лечение и когда обратиться к врачу
Хотя вы можете подумать, что боль в груди — верный признак проблемы с сердцем, или списать ее на несварение желудка, существует множество возможных причин.
Это может быть ощущение давления или сдавливания в груди. Он может быть постоянным или приходить и уходить, в зависимости от вашего уровня активности или должности. Иногда боль в груди также распространяется на другие области, такие как плечи, руки, шея, челюсть или спина.
Источниками боли в груди могут быть состояния, поражающие сердце и кровеносные сосуды (сердечно-сосудистая система), дыхательная система (легкие), желудочно-кишечный тракт или опорно-двигательный аппарат.Иногда это может иметь психологический характер. Вот некоторые потенциальные проблемы со здоровьем, о которых следует помнить, пытаясь определить, почему вам больно.
ljubaphoto / E + / Getty Images
Не откладывайте получение медицинской помощи, если у вас возникла новая или сильная боль в груди. Обратитесь к врачу или позвоните по номеру 911 и отправляйтесь в отделение неотложной помощи. Медицинские работники смогут провести обследования и тесты, необходимые для диагностики причины и назначения вам соответствующего лечения.
Сердечно-сосудистые причины
Сердечно-сосудистые заболевания — это широкий термин, обозначающий состояния, затрагивающие сердце и кровеносные сосуды.В Соединенных Штатах примерно 1 из каждых 4 смертей объясняется сердечными заболеваниями, что делает их ведущей причиной смертности от оползней. Некоторые основные сердечно-сосудистые заболевания, вызывающие боль в груди, следующие:
Заболевание коронарной артерии
Ишемическая болезнь сердца (ИБС) — наиболее распространенный вид сердечных заболеваний в США. Ваша коронарная артерия снабжает ваше сердце кровью, кислородом и питательными веществами. При ИБС бляшки накапливаются вдоль артериальной стенки.
Этот налет состоит из отложений холестерина. Со временем бляшки вызывают сужение артерий, вызывая частичную или полную блокировку кровотока.
Расслоение коронарной артерии
Расслоение коронарной артерии является результатом спонтанного разрыва стенки коронарной артерии. Этот разрыв возникает, когда кровь попадает в один из слоев артериальной стенки, заставляя ее вытекать внутрь. Расслоение коронарной артерии может вызвать сердечный приступ, потому что кровь не может достичь сердца, но, к счастью, это состояние встречается редко.
Гипертрофическая кардиомиопатия
Гипертрофическая кардиомиопатия (ГКМП) напрямую влияет на ткань сердца, в результате чего сердечная мышца становится аномально толстой и затрудняет перекачивание крови.
ГКМП часто не диагностируется, потому что у многих людей симптомы минимальны. Однако у небольшого числа людей HCM может вызвать одышку, боль в груди или нарушение сердечного ритма, приводящее к внезапной смерти.
Пролапс митрального клапана
При пролапсе митрального клапана (ПМК) две створки митрального клапана в сердце не закрываются плавно или равномерно и выпячиваются или выпадают вверх в левое предсердие.Поскольку пролапс митрального клапана обычно не является опасным состоянием, большинству людей лечение не требуется.
Инфаркт миокарда
Технический термин для сердечного приступа — инфаркт миокарда. Сердечные приступы случаются, когда происходит закупорка или замедление кровотока к сердцу, обычно из-за накопления бляшек в артериях (атеросклероз).
Частая причина — разрыв бляшки, приводящий к образованию сгустка, блокирующего кровоток. Это повреждает или разрушает сердечную мышцу.
Немедленно обратитесь за неотложной помощью, если вы чувствуете боль в груди (даже если вы подозреваете несварение желудка или считаете, что слишком молоды для сердечного приступа). Немедленное обращение за лечением увеличивает ваши шансы защитить сердечную мышцу от повреждений.
Миокардит
Миокардит — это воспаление сердечной мышцы (миокарда), которое вызывает снижение способности сердца нормально перекачивать кровь. В большинстве случаев миокардит протекает в относительно легкой форме.Однако у некоторых людей миокардит может протекать тяжелее и приводить к сердечной недостаточности.
Перикардит
Перикардит — это отек мешковидной ткани, окружающей сердце (перикард). Набухшие слои перикарда трутся друг о друга, вызывая боль в груди. Перикардит часто протекает в легкой форме и может пройти самостоятельно при незначительном лечении. Иногда необходимы более интенсивные вмешательства для предотвращения осложнений.
Легочные причины
Легочные заболевания — это типы заболеваний, которые поражают легкие и другие части дыхательной системы.Боль в груди, связанная с респираторными заболеваниями, может быть легкой и продолжительной, а не внезапной. Это некоторые легочные заболевания, которые могут вызывать боль в груди.
Астма
Астма — это респираторное заболевание, характеризующееся воспалением и спазмами в бронхах легких, вызывающим затруднение дыхания. Хотя от астмы нет лекарства, вы можете управлять симптомами, избегая триггеров астмы и правильно используя лекарства.
ХОБЛ
Хроническая обструктивная болезнь легких (ХОБЛ) относится к заболеваниям, которые вызывают блокировку воздушного потока и проблемы с дыханием.Эмфизема и хронический бронхит — наиболее распространенные состояния, способствующие развитию ХОБЛ. ХОБЛ — это прогрессирующее заболевание, которое со временем ухудшается. Но, к счастью, симптомы поддаются лечению.
Плеврит
Плевра — это тонкая мембрана, выстилающая внешнюю поверхность легких и внутреннюю часть грудной полости. При плеврите плевра воспаляется, в результате чего плевральные мембраны трутся друг о друга, вызывая боль. Плеврит еще называют плевритом.
Лечение плеврита зависит от основной причины.В некоторых случаях она проходит сама по себе без лечения.
Пневмония
Пневмония — это инфекция, при которой воспаляются воздушные мешочки одного или обоих легких, которые затем могут заполняться жидкостью или гноем. Пневмония может быть легкой или опасной для жизни и наиболее опасна для младенцев, детей младшего возраста, людей старше 65 лет или людей с ослабленной иммунной системой.
В большинстве случаев пневмонию лечат дома, но в тяжелых случаях можно лечить в больнице.
Пневмоторакс
Пневмоторакс — это коллапс легкого.При пневмотораксе воздух проникает в пространство между легким и грудной стенкой (за пределами легкого), вызывая его коллапс. Существует несколько возможных причин коллапса легких, включая травмы грудной клетки или основные заболевания легких, такие как ХОБЛ, астма или пневмония.
Лечение включает в себя введение плевральной трубки между ребрами для удаления лишнего воздуха.
Легочная эмболия
Легочная эмболия — это сгусток крови в легком, который возникает, когда сгусток в другой части тела застревает в кровеносных сосудах легкого.Сгусток крови ограничивает приток крови к легким, снижает уровень кислорода в легких и повышает кровяное давление в легочных артериях.
Тромбоэмболия легочной артерии редко бывает смертельной, если ее диагностировать и надлежащим образом лечить. Однако легочная эмболия может быть опасной для жизни, если ее не лечить.
Легочная гипертензия
Легочная гипертензия — это высокое кровяное давление, которое поражает артерии легких и сердца. При легочной гипертензии артерии в легких сужаются или закупориваются, что затрудняет кровоток, повышая кровяное давление в легких.
Легочная гипертензия может привести к сердечной недостаточности, так как сердцу приходится больше работать, чтобы перекачивать кровь по артериям. Лекарства от легочной гипертензии нет. Однако существуют разные виды лечения.
Желудочно-кишечные причины
Желудочно-кишечный тракт — это термин, который используется для описания любого состояния, возникающего в желудочно-кишечном тракте. Боль в груди, связанная с проблемами с желудочно-кишечным трактом, обычно возникает в пищеводе, трубке, соединяющей рот с желудком.
Кислотный рефлюкс
Кислотный рефлюкс, известный как гастроэзофагеальная рефлюксная болезнь (ГЭРБ), когда он хронический, представляет собой состояние, при котором содержимое желудка, содержащее кислоту, просачивается обратно в пищевод. При ГЭРБ клапан в конце пищевода не закрывается правильно.
Изжога, ощущение жжения в груди, вызванное раздражением слизистой оболочки пищевода, является симптомом кислотного рефлюкса. ГЭРБ — распространенное заболевание, которым страдает 20% населения США.ГЭРБ не представляет опасности в краткосрочной перспективе. Однако стойкий ГЭРБ может вызвать другие проблемы со здоровьем, включая рак.
Расстройство сокращения пищевода
Расстройство сокращения пищевода, также известное как спазмы пищевода, возникает, когда мышцы пищевода спазмируются или сокращаются, что затрудняет попадание пищи в желудок.
Спазмы пищевода случаются редко. По оценкам медицинских экспертов, от нарушения сокращения пищевода страдает 1 человек из 100 000. Лечение направлено на расслабление мышц для облегчения симптомов.
Повышенная чувствительность пищевода
Чувствительность пищевода, также известная как «рефлюксная чувствительность», считается формой неэрозивной рефлюксной болезни. Люди с этим расстройством, как правило, чувствуют боль от кислотного рефлюкса быстрее и интенсивнее, чем люди без гиперчувствительности.
Разрыв или перфорация пищевода
Разрывы пищевода — это разрывы, которые проникают сквозь стенку пищевода, в результате чего пища и пищеварительная жидкость просачиваются в грудную клетку, вызывая воспаление и, в некоторых случаях, скопление жидкости в легких.
Разрывы могут возникать во время рвоты или при проглатывании большого куска пищи, застрявшего в пищеводе, или во время хирургической процедуры. Разрывы пищевода очень опасны и требуют немедленного хирургического вмешательства.
Желчный пузырь
Желчный пузырь — это мешок, расположенный под печенью. Он накапливает и концентрирует желчь, вырабатываемую печенью. Желчь помогает переваривать жир и выделяется из желчного пузыря в верхний отдел тонкой кишки в ответ на пищу.
Заболевания желчного пузыря вызывают воспаление, инфекцию, образование камней или закупорку желчного пузыря. Операция по удалению желчного пузыря может потребоваться, если есть желчные камни или желчный пузырь не функционирует нормально.
Грыжа пищеводного отверстия диафрагмы
Грыжа пищеводного отверстия диафрагмы возникает, когда часть верхнего отдела желудка проталкивается через отверстие в диафрагме в грудную полость. Грыжи чаще возникают у людей с избыточным весом и у курящих.
У некоторых людей с грыжами есть ГЭРБ, и лечение включает в себя устранение симптомов ГЭРБ.Людям с грыжей пищеводного отверстия диафрагмы, страдающим тяжелой длительной ГЭРБ, симптомы которой не купируются с помощью медикаментозного лечения, может помочь хирургическое вмешательство.
Панкреатит
Панкреатит — это воспаление поджелудочной железы, большой железы за желудком, вырабатывающей инсулин и пищеварительные ферменты. Острый панкреатит возникает внезапно и является кратковременным заболеванием. Большинство людей с острым панкреатитом выздоравливают, и лечение проходит через несколько дней. При хроническом панкреатите поджелудочная железа может быть повреждена и потребовать дополнительного лечения.
Язвенная болезнь
Язвенная болезнь — это состояние, при котором на слизистой оболочке желудка или в первой части тонкой кишки, называемой двенадцатиперстной кишкой, развиваются язвы или язвы. Язвы обычно вызываются обезболивающими нестероидными противовоспалительными препаратами (НПВП) или бактериями Helicobacter pylori ( H. pylori ). В большинстве случаев врачи лечат язву лекарствами.
Причины возникновения костей, мышц или нервов
Боль в груди может возникнуть в результате чрезмерного использования или травмы грудной клетки в результате падения или несчастного случая, или это может быть вызвано вирусом.
Сломанное ребро
Сломанные или ушибленные ребра обычно возникают в результате падения, удара в грудь или сильного кашля. Сломанные ребра обычно заживают в течение трех-шести недель. В 85% случаев специального лечения не требуется. Однако, если через два месяца боль не исчезнет, может потребоваться операция.
Растяжение мышц
Растяжение мышц возникает при растяжении или разрыве мышечных волокон. Мышечное напряжение часто возникает при поднятии тяжестей или при занятиях спортом.
Лечение обычно включает покой, лед, компрессию и поднятие травмированной области. Симптомы растяжения мышц обычно проходят в течение нескольких недель, хотя при сильном растяжении мышц может потребоваться операция.
Битумная черепица
Опоясывающий лишай — болезненная сыпь с волдырями, обычно появляющимися на одной стороне лица или тела. Вирус, вызывающий ветряную оспу, долгие годы бездействует в вашей нервной системе. Затем он может повторно активироваться по нервным путям, вызывая опоясывающий лишай.
Сыпь обычно проходит через семь-десять дней и полностью проходит в течение двух-четырех недель. Опоясывающий лишай является обычным явлением; У 1 из каждых 3 человек в Соединенных Штатах в течение жизни разовьется опоясывающий лишай. Рекомбинантная вакцина против опоясывающего лишая (RZV, Shingrix) рекомендуется для профилактики опоясывающего лишая у взрослых от 50 лет и старше.
Психологические причины
Наряду с физическими причинами боли в груди существуют потенциальные психологические причины.
Беспокойство
Тревожные расстройства связаны с чрезмерным страхом или тревогой.Тревожные расстройства являются наиболее распространенным типом психических расстройств и затрагивают почти 30% взрослых в какой-то момент их жизни. Тревожные расстройства поддаются лечению, и существуют методы лечения, такие как психотерапия и лекарства.
Панические атаки
Панические атаки — это внезапные кратковременные чувства страха и физических реакций, возникающие в ответ на неугрожающие ситуации. Ежегодно до 11% американцев испытывают приступ паники. Примерно у 2–3% из них развивается паническое расстройство.Психотерапия и лекарства — эффективные способы лечения панических атак.
Когда обращаться к врачу
Боль в груди может быть признаком опасной для жизни ситуации или чего-то гораздо менее серьезного. Сильная, новая, постоянная боль, головокружение или одышка требует немедленной медицинской помощи. Если боль в груди не такая сильная, позвоните своему лечащему врачу, чтобы решить, что делать дальше.
Если вы не уверены, почему испытываете боль в груди, всегда лучше позвонить своему лечащему врачу, чем игнорировать симптомы.Даже если причина боли в груди не представляет непосредственной опасности, вы можете извлечь выгоду из лечения основных заболеваний и защиты своего здоровья в долгосрочной перспективе.
Слово от Verywell
Многие люди позволяют страху перед потенциальными проблемами со здоровьем останавливать их от обращения за медицинской помощью, в которой они нуждаются. Немедленное устранение боли в груди даст вам душевное спокойствие и лучший шанс избежать опасных последствий.
В чем разница между болью в груди и сердечным приступом?
Боль в груди и сердечный приступ — разные вещи.Давайте разрушим мифы и скажем вам правду, чтобы позаботиться о ваших проблемах!
Вы когда-нибудь испытывали резкую боль в груди и думали, что у вас сердечный приступ? Вы слышали о джентльмене, у которого были газы или изжога, и оказалось, что у него действительно был сердечный приступ? А как насчет дамы, у которой болела грудь, а оказалось, что у нее только мышечная травма?
Часто бывает довольно сложно определить, в чем причина боли в груди: серьезная проблема с сердцем или просто мышечное напряжение?
Вот несколько мифов и фактов о боли в груди, которые мы все должны знать.
1. Миф: боль в груди всегда означает сердечный приступ
Факт: Боль в груди может иметь множество причин. Это может быть из-за закупорки артерии в нашем сердце, которая называется стенокардией. Это также может быть из других структур в груди.
- Сердечные причины: Набухание оболочки сердца (перикардит), отек сердечной мышцы (миокардит), пролапс митрального клапана или стеноз аорты.
- Расслоение аорты : Разрыв основной артерии, кровоснабжающей тело
- Заболевания желудочно-кишечного тракта , такие как кислотный рефлюкс / изжога, язва желудка, инфекции желудка / гастрит, камни в желчном пузыре
- Заболевания легких , такие как астма, пневмония, раздражение слизистой оболочки легких, называемое плевритом, сгустки в легких, называемые тромбоэмболией легочной артерии
- Костохондрит или опухоль в области между ребрами и грудиной / грудиной.
- Мышечная боль , как растяжение мышц груди
- Опоясывающий лишай : кожное заболевание, при котором на груди появляется болезненная сыпь с фурункулами, заполненными жидкостью; его еще называют битумной черепицей.
- Болевые приступы
2. Миф: стенокардия и сердечный приступ — это одно и то же
Факт : Сердечный приступ происходит, когда приток крови к части сердца полностью перекрывается сгустком крови.Стенокардия или стенокардия относится к чувству давления в груди, стеснения или дискомфорта, которое обычно усиливается при физической нагрузке и уменьшается в покое. Стенокардия обычно возникает, когда приток крови к сердцу не удовлетворяет потребности сердца, и обычно возникает из-за закупорки сердца.
- Стенокардия возникает, когда приток крови к сердцу не удовлетворяет потребности сердца. Происходит сердечный приступ. Происходит приток крови к части сердца, полностью перекрытой тромбом.
- Стенокардия обычно ухудшается при физической нагрузке и уменьшается в покое. Сердечный приступ возникает внезапно и не уменьшается в состоянии покоя
- Может уменьшиться, если положить под язык нитрат (например, сорбитрат). Сердечный приступ может уменьшиться, а может и не уменьшиться, если положить под язык нитрат (например, сорбитрат).
- Стенокардия включает дискомфорт в груди (редко описываемый как боль), давление или стеснение в груди, как если бы кто-то перенес тяжесть на грудь. Сердечный приступ включает сокрушающую боль в груди, сильную, связанную с потоотделением и одышкой (у некоторых пациентов могут быть нетипичные симптомы и может вообще не быть боли в груди).
- Стенокардия часто возникает из-за атеросклеротической блокады (скопления жировых бляшек) в сердечных артериях. Сердечный приступ возникает из-за внезапного образования тромба в одной из сердечных артерий, что приводит к блокированию кровотока на этой территории.
- Стенокардия требует обследования у кардиолога. Сердечный приступ требует неотложной помощи в отделении неотложной помощи больницы третичного уровня.
3. Миф: Если я не чувствую боли в груди, это не сердечный приступ
Факт: боль в груди является основной жалобой только примерно при двух третях сердечных приступов.В оставшейся трети пациенты могут не жаловаться на боль в груди. У них могут быть нетипичные жалобы, такие как боли в плече, челюсти, удушье в горле, потливость, одышка, тошнота, головокружение или сильная усталость. У небольшого числа людей симптомы могут вообще отсутствовать.
4. Миф: если боль в груди возникает справа, а не слева, это не сердечный приступ.
Факт: Боль в груди может быть слева, справа или с обеих сторон и может свидетельствовать о блокировке сердца или сердечном приступе.Давление или сжатие в груди может ощущаться в любом месте груди, даже в верхней части живота, и обычно распространяется на шею, руку, плечо и челюсть.
5. Миф: Лежание и отдых на время остановят сердечные приступы. Сильный кашель остановит сердечные приступы.
Факт: Если вы подозреваете, что у вас сердечный приступ, вам следует немедленно обратиться в ближайшее отделение неотложной помощи и сделать ЭКГ.Лежание, ожидание, отдых, кашель и любые другие маневры могут привести только к ненужным задержкам в вашем лечении и могут даже усугубить проблему.
Также читайте: обратите внимание на эти основные советы по диете для лечения сердечных заболеваний
Поддерживайте здоровье своего сердца с помощью хорошей диеты и осторожного образа жизни. Изображение предоставлено: Shutterstock6. Миф: «Сердце перестает биться во время сердечного приступа?»
Факт: При сердечном приступе кровоток в одной из артерий блокируется, что может вызвать повреждение сердечной ткани.Когда сердце перестает биться, это называется «остановкой сердца». Сердечный приступ может привести к остановке сердца. Поэтому до того, как сердечный приступ завершится остановкой сердца, не теряйте время, чтобы добраться до ближайшей больницы.
7. Миф: Мне всего 30 лет, у меня не может случиться сердечный приступ
Факт: хотя сердечные приступы были обычным явлением у мужчин старше 45 лет, последние тенденции показывают, что сердечные приступы все чаще встречаются в более молодых возрастных группах. Каждый четвертый сердечный приступ в Индии происходит у людей в возрасте до 40 лет.
8. Миф: у женщин редко случаются сердечные приступы
Факт: Наиболее частой причиной смерти женщин являются болезни сердца. Хотя у женщин могут быть сердечные приступы, они обычно возникают после менопаузы. Более молодые женщины также могут испытывать блокировку сердца и сердечные приступы, особенно если у них есть факторы риска, такие как курение, диабет, гипертония, стресс, высокий уровень холестерина или семейная история сердечных заболеваний.
Мужчины и женщины могут по-разному переживать сердечные приступы. Хотя боль в груди может быть доминирующим симптомом, женщины могут ощущать необычные симптомы, такие как одышка, боль в челюсти, боль в плечах или спине, тошнота, изжога или необычная усталость.
9. Миф: больше всего женщин беспокоит рак груди
Факт: Неверно. Сердечно-сосудистые заболевания — самая большая причина смерти женщин.
Также читайте: Вы знаете настоящий возраст своего сердца? Вот несколько советов, чтобы узнать это
Счастливое сердце равно счастливому ВАМ! Изображение предоставлено: Shutterstock10.Миф: Если болезнь сердца не встречается в моей семье, значит, я в безопасности
Факт: несмотря на то, что семейный анамнез сердечных заболеваний может увеличить риск развития болезней, у многих людей есть проблемы с сердцем, не имевшие семейного анамнеза. Факторы риска включают высокое кровяное давление, высокий уровень холестерина, диабет, курение, ожирение, отсутствие физической активности и стресс.
11. Миф: я обречен, если в моей семье будет болезнь сердца
Факт: Неверно. Изменение образа жизни может снизить риск развития сердечных заболеваний, несмотря на семейный анамнез.Здоровая диета, богатая фруктами и овощами, а также регулярные физические упражнения могут предотвратить сердечные заболевания.
12. Миф: У меня боль в груди, так как я сегодня подняла несколько тяжестей, она должна быть мускульной. Помассирую и подожду до утра
Факт: Если вы испытываете боль в груди, лучше всего немедленно сделать электрокардиограмму (ЭКГ).Не думайте, что это мышечный ожог или изжога. Сделайте ЭКГ как можно скорее. Это может спасти тебе жизнь.
стресс-тестов при боли в груди
Когда вам нужен тест на визуализацию, а когда нет
Стресс-тест заставляет сердце усиленно работать, чтобы врач мог проверить его здоровье. В простом тесте с физической нагрузкой вы ходите или бегаете по беговой дорожке. Вы подключены к электрокардиограмме (ЭКГ), которая измеряет электрическую активность вашего сердца.
Некоторые стресс-тесты используют визуализацию, чтобы сфотографировать ваше сердце, когда оно находится в состоянии стресса. Существует несколько видов стресс-тестов визуализации:
- При ультразвуковом исследовании используются высокие звуки, которые отражаются от сердца. Это называется «эхо-тест» или эхокардиография.
- В другом тесте используется небольшое количество радиоактивного материала, называемого трассером. Трассирующее вещество попадает в сердце, и фотоаппарат делает его снимок. Этот тест называется ядерным кардиологическим тестом.
В некоторых случаях визуализирующий тест может дать вашему врачу полезную информацию.Но если у вас низкий риск сердечных проблем, вам часто не требуется визуализирующий тест, даже если у вас болит грудь. Вот почему:
Боль в груди не может означать болезнь сердца.
Боль в груди может иметь множество причин, помимо болезни сердца. Причиной может быть расстройство желудка, беспокойство или мышечная травма. Если ваш врач обнаружит, что у вас, вероятно, нет проблем с сердцем, вам может вообще не понадобиться стресс-тест.
Простой стресс-тест часто оказывается первым выбором.
Если у вас действительно есть проблема с сердцем, вашим первым выбором часто должен быть простой стресс-тест без визуализации.Этот тест имеет небольшой риск и стоит
недорого. Обычно это верно для людей с низким риском сердечных заболеваний.
Нагрузочные тесты на визуализацию сопряжены с риском.
Нагрузочные тесты с визуализацией обычно безопасны и могут использовать незначительное излучение или совсем без него. Но для людей с низким уровнем риска тесты могут вызывать ложные срабатывания. Это может привести к повторным тестам, которые вам действительно не нужны. Дополнительные тесты могут подвергнуть вас большему воздействию радиации. Неправильное обследование также может привести к ненужному лечению.
Нагрузочные тесты на визуализацию могут быть дорогими.
Нагрузочный тест с визуализацией может стоить в 10 раз дороже, чем обычный стресс-тест. Вы должны проходить стресс-тест с визуализацией только тогда, когда он поможет вашему врачу справиться с вашим заболеванием или подскажет вам более эффективное лечение.
Когда людям с болью в груди нужны визуализирующие обследования?
Вам может потребоваться стресс-тест визуализации, если:
- Боль в груди возникает в результате физических усилий или эмоционального стресса и проходит после отдыха, особенно если вы мужчина старше 40 или женщина старше 50.
- У вас аномальная ЭКГ, и вы не можете получить точную интерпретацию во время теста ЭКГ на беговой дорожке.
- Вы не можете тренироваться.
- У вас повышенный риск. Например, вы курите, страдаете неконтролируемым диабетом или высоким кровяным давлением.



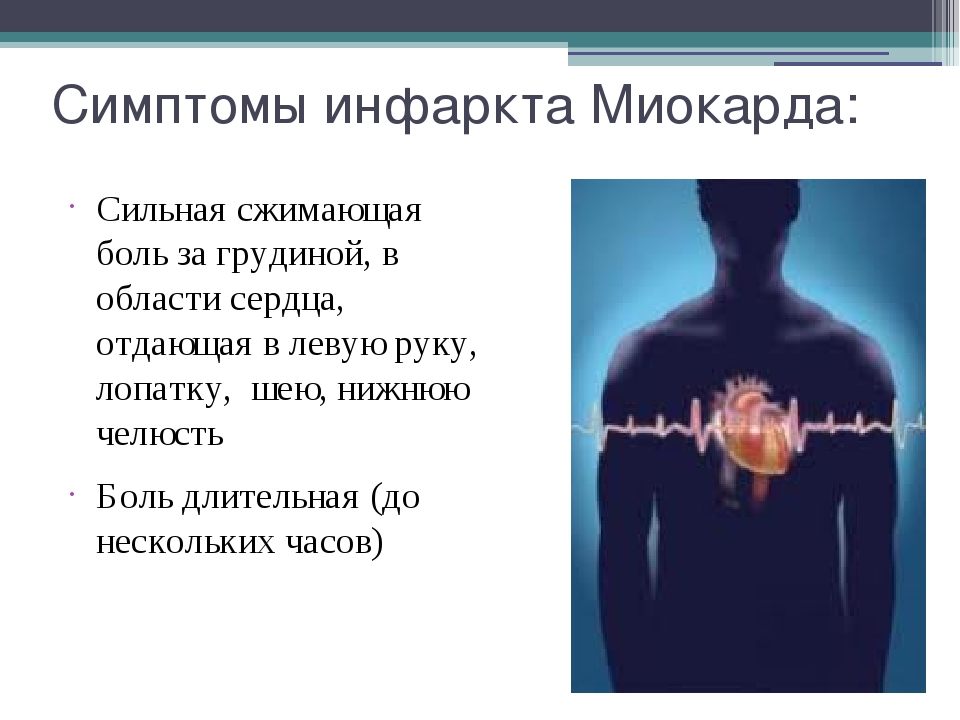
 Подробная информация о наших цетрах и расположение на карте города указаны здесь. Ознакомьтесь с презентацией нашей деятельности на этой странице.
Подробная информация о наших цетрах и расположение на карте города указаны здесь. Ознакомьтесь с презентацией нашей деятельности на этой странице. Колебания АД в течение суток позволяют выявить гипертонию и её степень, провести мониторинг эффективности гипотензивной терапии, определить связь гипертонии с внешними факторами
Колебания АД в течение суток позволяют выявить гипертонию и её степень, провести мониторинг эффективности гипотензивной терапии, определить связь гипертонии с внешними факторами