Как избавиться от сухого кашля при помощи ингаляций?
Читайте в этой статье:
- Почему появляется сухой кашель?
- Как действуют ингаляции на сухой кашель?
- Когда можно и нельзя использовать небулайзер?
- Какими препаратами проводятся ингаляции?
- Правила проведения процедуры
- Небулайзеры для ингаляций при сухом кашле
- Как бороться с сухим кашлем эффективно и безопасно?
Сухой кашель зачастую является спутником ЛОР-заболеваний, простуды и других патологий. Такой навязчивый симптом доставляет дискомфорт и бывает по-настоящему изнуряющим. Но для лечения подобных состояний есть вполне действенные методы.
Почему появляется сухой кашель?
Для начала стоит определиться с самим понятием сухого кашля. Его основные отличия от продуктивного заключаются в отсутствии слизистых выделений и локализации.
Под действием воспалительного процесса, аллергии или вируса задняя стенка гортани раздражается. В мозг поступает сигнал, провоцирующий кашлевой рефлекс для освобождения дыхательных путей. В итоге раздражение слизистой оболочки гортани усиливается, что приводит к формированию очередной волны кашля. Получается замкнутый круг.
При появлении сухого кашля важно выявить его причину, чтобы подобрать адекватное лечение. Симптом может проявляться при воспалении гортани или при проникновении вируса в нижнюю часть дыхательной системы. Иногда таким способом организм реагирует на внешние раздражители, внутренние патологии, аллергены. Препараты и методы лечения должен подбирать доктор после проведения диагностических процедур.
Как действуют ингаляции на сухой кашель?
Одним из самых действенных методик излечения сухого кашля служат ингаляции.
Но такой метод достаточно опасен, поскольку может вызвать ожог кожи и дыхательных путей. Дышать паром нельзя при повышении температуры тела, инфекционных поражений кожных покровов лица или слизистой во рту.
Но с появлением специальных устройств – небулайзеров – опасность ингаляции свелась к нулю. Такие приборы не образуют горячего пара, действующее вещество доводится до аэрозольного состояния при помощи компрессора, вибрирующей мембраны или ультразвуковых волн.
Ингаляционные процедуры при сухом кашле дают немало преимуществ:
- Это наиболее безопасный способ лечения, поскольку распыляемый препарат воздействует только на систему дыхания, не вызывая нежелательных эффектов со стороны пищеварительных и других органов.
-
Ингаляции весьма действенны в борьбе с сухим кашлем.

- При выполнении процедуры с первых симптомов, период протекания заболевания существенно сокращается.
- Вдыхание мельчайших частиц лекарства облегчает выход мокроты, смягчает развитие патологического процесса, уменьшает частоту и тяжесть приступов.
- С помощью небулайзера ингаляции возможно делать без визита в поликлинику, в домашних условиях.
- Ингаляции подходят для людей любого возраста, главное – правильно подобрать препарат и дозировку.
В ингаляторе-небулайзере действующее вещество распадается в мелкие частицы, которые попадают внутрь органов дыхания и действуют на слизистые оболочки. При этом затрагиваются большие участки дыхательной системы, включая самые нижние отделы. Препараты успешно борются с бактериями и микробами, подавляют их рост, устраняют бронхоспазм.
Когда можно и нельзя использовать небулайзер?
Ингаляции небулайзером выполняются практически при любых ЛОР-заболеваниях:
- бронхитах в острой, хронической, обструктивной формах;
- пневмонии;
- тонзиллитах;
- ларингитах;
- трахеитах;
- вирусных поражениях органов дыхания;
-
инфекционных болезнях.

Противопоказаний для данной процедуры немного. В их число входят склонность к появлению носовых кровотечений, дыхательная либо сердечная недостаточность, гипертония. Нельзя выполнять ингаляции при кровохаркании, индивидуальной непереносимости лекарств, во время или после инфаркта миокарда, инсульта мозга.
Какими препаратами проводятся ингаляции?
Для борьбы с сухим кашлем применяется несколько групп ингаляционных растворов:
- Солевые;
- Физраствор;
- Составы с бронхолитиками;
- Отхаркивающие средства;
- Антисептические препараты и антибиотики.
Солевые и щелочные растворы считаются наиболее безопасными, но эффективными средствами. Содержащиеся в них вещества помогают увлажнить слизистую, смягчить кашель, сделать слизь более жидкой, чтобы она легче выходила во время кашля. Для этой цели в основном используют содовые растворы.
Ингаляции с растворами солей проводятся не больше 5-ти раз за сутки. Длительность каждой процедуры равна 5-10 минут, в небулайзер заливают около 4 мл раствора. Вдыхание таких веществ не противопоказано детям любого возраста и беременным женщинам.
Физраствор натрия хлорида (раствор поваренной соли) реализуется аптеками в готовой форме. При ингаляциях это средство используется в чистом виде либо применяется для смешивания с лекарствами. Физраствор оказывает антисептическое действие, сокращает степень отечности тканей, борется с микробами. Для ингаляции потребуется 2-4 мл раствора.
Бронхолитики назначаются для блокирования воспалительного процесса, снятия отека, расширения просвета бронхов, ускорения выхода мокроты. К таким препаратам относятся Небутамол, Вентолин, Беротек, Беродуал.
Отхаркивающие средства необходимы при затрудненном выведении мокроты и непродуктивном кашле. Для них характерно противовоспалительное действие, разжижение слизистого субстрата, облегчение его выхода. Препараты такого типа – это Муколван, Амбробене, Амброксол, АЦЦ, Лазолван. Используются они исключительно по назначению доктора, который определяет дозировку и частоту проведения ингаляции. Для приготовления состава для небулайзера потребуется физраствор.
Препараты такого типа – это Муколван, Амбробене, Амброксол, АЦЦ, Лазолван. Используются они исключительно по назначению доктора, который определяет дозировку и частоту проведения ингаляции. Для приготовления состава для небулайзера потребуется физраствор.
При кашле, вызванном действием бактерий, проводятся ингаляции с Диоксицином, Гентамицином, Фурацилином, Мирамистином и прочими антибиотиками. Самолечение здесь недопустимо, необходимо в точности соблюдать врачебные рекомендации.
Правила проведения процедуры
Чтобы ингаляционное воздействие при сухом кашле давало нужный эффект, необходимо соблюдать некоторые правила:
- Процедуру выполняют после еды, как минимум через 1,5 часа после физической нагрузки;
- Не меньше часа после ингаляции нельзя курить, есть или пить;
- Курить нежелательно и за 1 час до ингаляции;
- При ЛОР-заболеваниях вдох делается ртом и носом одновременно;
- Одежда должна быть достаточно свободной, чтобы не препятствовать дыхательному процессу;
-
Перед применением небулайзер нужно продезинфицировать.

Ингаляция выполняется в положении сидя, в спокойном состоянии. После проведения процедуры желательно не разговаривать минут 20.
Небулайзеры для ингаляций при сухом кашле
Ингаляции при сухом кашле выполняются небулайзерами различного типа. У каждого есть свои особенности. Самое распространенное устройство – компрессорное, распыление лекарственного состава осуществляется под действием специального механизма.
Второй тип – меш-ингаляторы, работающие по принципу вибрации мембраны под действием ультразвука.
Как бороться с сухим кашлем эффективно и безопасно?
Для эффективной борьбы с сухим кашлем следует проводить ингаляции, соблюдая правила использования прибора, выполнения процедуры и врачебные рекомендации. Тогда лечение будет эффективным и не вызовет побочных эффектов.
Учимся лечить кашель у ребенка
Кашель может быть вызван различными причинами. В отличие от взрослых, детям в этом отношении приходится немного сложнее. Это обусловлено тем, что у маленьких детей дыхательная мускулатура гораздо более хрупкая, нежели у взрослых. Пытаясь разобраться в причинах, прежде всего, следует определить основные факторы, которые вызывают кашель. Это могут быть вирусы, аллергия, чрезмерно сухой воздух в комнате. В зависимости от выявленной педиатром причины, назначается соответствующее лечение. Прочитать об этом подробнее вы можете на сайте https://kashelsovet.ru/kashel-u-rebenka/chem-mozhno-lechit-kashel-rebenku-v-4-mesyatsa.html.
Это обусловлено тем, что у маленьких детей дыхательная мускулатура гораздо более хрупкая, нежели у взрослых. Пытаясь разобраться в причинах, прежде всего, следует определить основные факторы, которые вызывают кашель. Это могут быть вирусы, аллергия, чрезмерно сухой воздух в комнате. В зависимости от выявленной педиатром причины, назначается соответствующее лечение. Прочитать об этом подробнее вы можете на сайте https://kashelsovet.ru/kashel-u-rebenka/chem-mozhno-lechit-kashel-rebenku-v-4-mesyatsa.html.
Вирусная природа
В данном случае речь может идти о кашле, как о симптоме острых респираторных вирусных заболеваний, простуды, гриппа или коклюша. Кашель может быть сухим и влажным. Простуда и грипп начинаются с сухого кашля, который постепенно переходит во влажный. Чтобы это произошло как можно раньше, и мокрота покинула бронхи, назначают муколитики. Однако не меньшей эффективностью обладает прием большого количества жидкости в теплом виде.Однако если это коклюш, то муколитики назначать нельзя.
При кашле может возникать одышка. В этом случае назначают ингаляции на изотоническом растворе хлорида натрия с добавлением препарата Пульмикорт. Чтобы обеспечить максимально быстрое избавление от скопившейся в бронхах мокроты, назначают ингаляции с препаратом Беродуал. При влажном и сухом кашле можно назначать обычные таблетки и микстуры от кашля, в которых главным компонентом выступает термопсис. Если кашель становится изматывающим, сухим, не переходит во влажный, то прибегают к наркотическим препаратам, таким как Кодеин. Однако назначать их может только врач, так как это может развиться привыкание.
Аллергия
Она может развиваться на что угодно. Это может быть даже пыль. Обследование позволяет определить точную причину. После устранения аллергена обычно состояние ребенка улучшается. Но до тех пор, пока не выяснена природа кашля, педиатр назначает противоаллергические препараты, чтобы облегчить состояние.
Пересушенный воздух
Эта ситуация не является редкостью, особенно зимой, когда включают батареи центрального отопления. В этом случае необходимо обеспечить оптимальный уровень влажности. Можно воспользоваться обычным воздухом, а также укладывать мокрые пеленки или полотенца на батарею. Обязательно необходимо проветривать помещение как можно чаще. Воздух в комнате должен быть влажным и прохладным.
Врачи РФ
Инструкция
по применению лекарственного препарата для медицинского применения
Беродуал®
Регистрационный номер: П N015914/01 Торговое (патентованное) название: БЕРОДУАЛ
Международное непатентованное название или группировочное название: Ипратропия бромид+ Фенотерол
Лекарственная форма: раствор для ингаляций
Состав:
1 мл раствора для ингаляций содержит действующие вещества: 261 мкг ипратропия бромида моногидрата, в пересчете на безводный ипратропия бромид (250 мкг) и 500 мкг фенотерола гидробромида.
Вспомогательные компоненты: бензалкония хлорид, динатрия эдетата дигидрат, натрия хлорид, хлористоводородная кислота 1Н, вода очищенная
Описание:
Прозрачная бесцветная или почти бесцветная жидкость, свободная от суспендированных частиц. Запах почти неощутимый.
Фармакологическая группа:
Бронхолитическое средство комбинированное (β2-адреномиметик селективный + м-холиноблокатор)
Код ATX: R03AK03
Фармакологические свойства
БЕРОДУАЛ содержит два компонента, обладающих бронхолитической активностью: ипратропия бромид — м-холиноблокатор, и фенотерол — β2-адреномиметик. Бронходилятация при ингаляционном введении ипратропия бромида обусловлена, главным образом, местным, а не системным антихолинергическим действием.
Ипратропия бромид является четвертичным производным аммония, обладающим антихолинергическими (парасимпатолитическими) свойствами. Препарат тормозит рефлексы, вызываемые блуждающим нервом, противодействуя влияниям ацетилхолина — медиатора, высвобождающегося из окончаний блуждающего нерва. Антихолинергические средства предотвращают увеличение внутриклеточной концентрации Ca++, что происходит вследствие взаимодействия ацетилхолина с мускариновым рецептором, расположенным на гладких мышцах бронхов. Высвобождение Ca++ опосредуется системой вторичных медиаторов, в число которых входят ИТФ (инозитола трифосфат) и ДАГ (диацилглицерин). У пациентов с бронхоспазмом, связанным с хроническими обструктивными заболеваниями легких (хронический бронхит и эмфизема легких), значительное улучшение функции легких (увеличение объема форсированного выдоха за 1 сек (ОФВ1) и пиковой скорости выдоха на 15 % и более) отмечено в течение 15 минут, максимальный эффект достигался через 1-2 часа и продолжался у большинства пациентов до 6 часов после введения. Ипратропия бромид не оказывает отрицательного влияния на секрецию слизи в дыхательных путях, мукоцилиарный клиренс и газообмен.
Препарат тормозит рефлексы, вызываемые блуждающим нервом, противодействуя влияниям ацетилхолина — медиатора, высвобождающегося из окончаний блуждающего нерва. Антихолинергические средства предотвращают увеличение внутриклеточной концентрации Ca++, что происходит вследствие взаимодействия ацетилхолина с мускариновым рецептором, расположенным на гладких мышцах бронхов. Высвобождение Ca++ опосредуется системой вторичных медиаторов, в число которых входят ИТФ (инозитола трифосфат) и ДАГ (диацилглицерин). У пациентов с бронхоспазмом, связанным с хроническими обструктивными заболеваниями легких (хронический бронхит и эмфизема легких), значительное улучшение функции легких (увеличение объема форсированного выдоха за 1 сек (ОФВ1) и пиковой скорости выдоха на 15 % и более) отмечено в течение 15 минут, максимальный эффект достигался через 1-2 часа и продолжался у большинства пациентов до 6 часов после введения. Ипратропия бромид не оказывает отрицательного влияния на секрецию слизи в дыхательных путях, мукоцилиарный клиренс и газообмен.
Фенотерол избирательно стимулирует β2-адренорецепторы в терапевтической дозе. Стимуляция β1-адренорецепторов происходит при использовании высоких доз (например, при назначении для токолитического действия).
Фенотерол расслабляет гладкую мускулатуру бронхов и сосудов и противодействует развитию бронхоспастических реакций, обусловленных влиянием гистамина, метахолина, холодного воздуха и аллергенов (реакции гиперчувствительности немедленного типа). Сразу после введения фенотерол блокирует высвобождение медиаторов воспаления и бронхообструкции из тучных клеток. Кроме того, при использовании фенотерола в дозах 0,6 мг, отмечалось усиление мукоцилиарного клиренса.
β-адренергическое влияние препарата на сердечную деятельность, такое как увеличение частоты и силы сердечных сокращений, обусловлено сосудистым действием фенотерола, стимуляцией β2-адренорецепторов сердца, а при использовании доз, превышающих терапевтические, стимуляцией β1-адренорецепторов. Как и при использовании других β-адренергических препаратов отмечалось удлинение интервала QT при использовании высоких доз. При использовании фенотерола с помощью дозированных аэрозольных ингаляторов (ДАИ) этот эффект был непостоянным и отмечался в случае применения доз, превышавших рекомендуемые. Однако после применения фенотерола с помощью небулайзеров (раствор для ингаляций во флаконах со стандартной дозой) системное воздействие может быть выше, чем при использовании препарата с помощью ДАИ в рекомендуемых дозах. Клиническое значение этих наблюдений не установлено. Наиболее часто наблюдаемым эффектом агонистов β-адренорецепторов является тремор. В отличие от воздействий на гладкие мышцы бронхов, к системным влияниям агонистов β-адренорецепторов может развиваться толерантность Клиническая значимость этого проявления не выяснена. Тремор является наиболее частым нежелательным эффектом при использовании агонистов β-адренорецепторов. При совместном применении этих двух активных веществ бронхорасширяющий эффект достигается путем воздействия на различные фармакологические мишени. Указанные вещества дополняют друг друга, в результате усиливается спазмолитический эффект на мышцы бронхов и обеспечивается большая широта терапевтического действия при бронхолегочных заболеваниях, сопровождающихся констрикцией дыхательных путей.
При использовании фенотерола с помощью дозированных аэрозольных ингаляторов (ДАИ) этот эффект был непостоянным и отмечался в случае применения доз, превышавших рекомендуемые. Однако после применения фенотерола с помощью небулайзеров (раствор для ингаляций во флаконах со стандартной дозой) системное воздействие может быть выше, чем при использовании препарата с помощью ДАИ в рекомендуемых дозах. Клиническое значение этих наблюдений не установлено. Наиболее часто наблюдаемым эффектом агонистов β-адренорецепторов является тремор. В отличие от воздействий на гладкие мышцы бронхов, к системным влияниям агонистов β-адренорецепторов может развиваться толерантность Клиническая значимость этого проявления не выяснена. Тремор является наиболее частым нежелательным эффектом при использовании агонистов β-адренорецепторов. При совместном применении этих двух активных веществ бронхорасширяющий эффект достигается путем воздействия на различные фармакологические мишени. Указанные вещества дополняют друг друга, в результате усиливается спазмолитический эффект на мышцы бронхов и обеспечивается большая широта терапевтического действия при бронхолегочных заболеваниях, сопровождающихся констрикцией дыхательных путей. Взаимодополняющее действие таково, что для достижения желаемого эффекта требуется более низкая доза β-адренергического компонента, что позволяет индивидуально подобрать эффективную дозу при практическом отсутствии побочных эффектов.
Взаимодополняющее действие таково, что для достижения желаемого эффекта требуется более низкая доза β-адренергического компонента, что позволяет индивидуально подобрать эффективную дозу при практическом отсутствии побочных эффектов.
Показания
Профилактика и симптоматическое лечение хронических обструктивных заболеваний дыхательных путей с обратимой обструкцией дыхательных путей, таких как бронхиальная астма и, особенно, хроническая обструктивная болезнь легких, хронический обструктивный бронхит с наличием эмфиземы или без нее.
Противопоказания
Гипертрофическая обструктивная кардиомиопатия, тахиаритмия, I и III триместры беременности. Гиперчувствительность к фенотеролу или атропиноподобным препаратам или другим компонентам данного препарата.
С осторожностью: закрытоугольная глаукома, артериальная гипертензия, сахарный диабет, недавно перенесенный инфаркт миокарда (в течение последних 3-х месяцев), заболевания сердца и сосудов, такие как хроническая сердечная недостаточность, ишемическая болезнь сердца, порок сердца, аортальный стеноз, выраженные поражения церебральных и периферических артерий. Гипертиреоз, феохромоцитома, гиперплазия предстательной железы, обструкция шейки мочевого пузыря, муковисцидоз, II триместр беременности, грудное вскармливание.
Гипертиреоз, феохромоцитома, гиперплазия предстательной железы, обструкция шейки мочевого пузыря, муковисцидоз, II триместр беременности, грудное вскармливание.
Фертильность, беременность и лактация
Данные доклинических исследований и опыт применения у человека показывают, что фенотерол или ипратропия бромид не оказывают негативного влияния при беременности.
Следует учитывать возможность ингибирующего эффекта фенотерола на сократительную активность матки.
Препарат противопоказан в I и III триместрах (возможность ослабления родовой деятельности фенотеролом).
Следует с осторожностью применять препарат во II триместре беременности. Фенотерол проникает в грудное молоко. Данных, подтверждающих, что ипратропия бромид проникает в грудное молоко не получено. Однако следует с осторожностью назначать БЕРОДУАЛ кормящим матерям.
Клинические данные о влиянии комбинации ипратропиума бромида и фенотерола гидробромида на фертильность не известны.
Способ применения и дозы
Доза должна подбираться индивидуально. Во время проведения терапии требуется
медицинское наблюдение (лечение обычно должно начинаться с наименьшей
рекомендуемой дозы). Рекомендуются следующие дозы:
У взрослых (включая пожилых людей) и подростков старше 12 лет
Острые приступы бронхоспазма
В зависимости от тяжести приступа дозы могут варьировать от 1 мл (1 мл = 20 капель) до 2,5 мл (2,5 мл = 50 капель). В особо тяжелых случаях возможно применение доз, достигающих 4 мл (4 мл = 80 капель).
У детей в возрасте 6-12 лет
Острые приступы бронхиальной астмы
В зависимости от тяжести приступа дозы могут варьировать от 0,5 мл (0,5 мл = 10 капель) до 2 мл (2 мл = 40 капель).
У детей в возрасте младше 6 лет (масса тела которых составляет менее 22 кг):
В связи с тем, что информация о применении препарата в этой возрастной группе ограничена, рекомендуется использование следующей дозы (только при условии медицинского наблюдения): около 25 мкг ипратропия бромида и 50 мкг фенотерола гидробромида =0,1 мл (2 капли) на кг массы тела (на одну дозу), но не более 0,5 мл (10 капель) (на одну дозу). Максимальная суточная доза — 1,5 мл. Раствор для ингаляций следует использовать только для ингаляций (с подходящим небулайзером) и не применять перорально.
Максимальная суточная доза — 1,5 мл. Раствор для ингаляций следует использовать только для ингаляций (с подходящим небулайзером) и не применять перорально.
Лечение следует обычно начинать с наименьшей рекомендуемой дозы. Рекомендуемая доза должна разводиться 0,9 % раствором натрия хлорида до конечного объема, составляющего 3 — 4 мл, и применяться (полностью) с помощью небулайзера.
Раствор БЕРОДУАЛА для ингаляций не должен разводиться дистиллированной водой.
Разведение раствора должно осуществляться каждый раз перед применением; остатки разведенного раствора следует уничтожать.
Разведенный раствор следует использовать сразу после приготовления.
Длительность ингаляции может контролироваться по расходованию разведенного раствора.
Раствор БЕРОДУАЛА для ингаляций может применяться с использованием различных коммерческих моделей небулайзеров. Доза, достигающая легких, и системная доза зависят от типа используемого небулайзера и могут быть выше, чем соответствующие дозы при использовании дозированного аэрозоля БЕРОДУАЛА HFA и CFC (что зависит от типа ингалятора). В тех случаях, когда имеется настенный кислород, раствор лучше всего применять при скорости потока 6 — 8 литров в минуту.
В тех случаях, когда имеется настенный кислород, раствор лучше всего применять при скорости потока 6 — 8 литров в минуту.
Необходимо следовать инструкции по применению, обслуживанию и чистке небулайзера.
Побочное действие
Многие из перечисленных нежелательных эффектов могут быть следствием антихолинергических и бета-адренергических свойств БЕРОДУАЛА. БЕРОДУАЛ, как и любая ингаляционная терапия, может вызывать местное раздражение. Неблагоприятные реакции препарата определялись на основании данных, полученных в клинических исследованиях и в ходе фармакологического надзора за применением препарата после его регистрации.
Самыми частыми побочными эффектами, о которых сообщалось в клинических исследованиях, были кашель, сухость во рту, головная боль, тремор, фарингит, тошнота, головокружение, дисфония, тахикардия, сердцебиение, рвота, повышение систолического артериального давления и нервозность.
Нарушения со стороны иммунной системы
анафилактическая реакция
гиперчувствительность
Нарушения со стороны обмена веществ и питания
гипокалиемия
Нарушения психики
нервозность
возбуждение
ментальные нарушения
Нарушения со стороны нервной системы
головная боль
тремор
головокружение
Нарушения со стороны органа зрения
глаукома
увеличение внутриглазного давления
нарушения аккомодации
мидриаз
затуманивание зрения
боль в глазах
отек роговицы
гиперемия конъюнктивы
появление ореола вокруг предметов
Нарушения со стороны сердца
тахикардия
сердцебиение
аритмии
фибрилляция предсердий
суправентрикулярная тахикардия ишемия миокарда
Нарушения со стороны органов дыхания, грудной клетки и средостения
кашель
фарингит
дисфония
бронхоспазм
раздражение глотки
отек глотки
ларингоспазм
парадоксальный бронхоспазм сухость глотки
Нарушения со стороны желудочно-кишечного тракта
рвота
тошнота
сухость во рту
стоматит
глоссит
нарушения моторики желудочно-кишечного тракта
диарея
запор
отек полости рта
Изменения со стороны кожи и подкожных тканей
крапивница
зуд
ангионевротический отек гипергидроз
Мышечно-скелетные нарушения и нарушения соединительной ткани
мышечная слабость
спазм мышц
миалгии
Нарушения со стороны почек и мочевыводящих путей
задержка мочи
Лабораторные и инструментальные данные
повышение систолического артериального давления
повышение диастолического артериального давления
Передозировка
Симптомы передозировки обычно связаны преимущественно с действием фенотерола. Возможно появление симптомов, связанных с избыточной стимуляцией β-адренорецепторов. Наиболее вероятно появление тахикардии, сердцебиения, тремора, повышения артериального давления, понижения артериального давления, увеличения различия между систолическим и диастолическим артериальным давлением, стенокардии, аритмии и чувства «приливов» крови к лицу, чувство тяжести за грудиной, усиление бронхообструкции, метаболического ацидоза. Возможные симптомы передозировки, обусловленные ипратропия бромидом (такие как сухость во рту, нарушения аккомодации), выражены слабо и транзиторны, что объясняется его местным применением.
Возможно появление симптомов, связанных с избыточной стимуляцией β-адренорецепторов. Наиболее вероятно появление тахикардии, сердцебиения, тремора, повышения артериального давления, понижения артериального давления, увеличения различия между систолическим и диастолическим артериальным давлением, стенокардии, аритмии и чувства «приливов» крови к лицу, чувство тяжести за грудиной, усиление бронхообструкции, метаболического ацидоза. Возможные симптомы передозировки, обусловленные ипратропия бромидом (такие как сухость во рту, нарушения аккомодации), выражены слабо и транзиторны, что объясняется его местным применением.
Лечение
Рекомендуется назначение седативных средств, анксиолитических лекарственных средств (транквилизаторов), в тяжелых случаях — интенсивная терапия. В качестве специфического антидота возможно применение β-адреноблокаторов, предпочтительнее селективных β1-адреноблокаторов. Однако у пациентов с бронхиальной астмой или хронической обструктивной болезнью легких следует учитывать возможность усиления бронхиальной обструкции, которая может привести к летальному исходу, под влиянием β-адреноблокаторов и тщательно подбирать их дозу.
Взаимодействие с другими лекарственными средствами
Одновременное применение других β-адреномиметических средств, антихолинергических препаратов системного действия и ксантиновых производных (например, теофиллина) могут повышать бронхорасширяющее действие БЕРОДУАЛА и приводить к усилению побочных эффектов.
Возможно значительное ослабление бронхорасширяющего действия БЕРОДУАЛА при одновременном назначении β-адреноблокаторов.
Гипокалиемия, связанная с применением β-адреномиметиков, может быть усилена одновременным назначением ксантиновых производных, кортикостероидов и диуретиков. Этому факту следует уделять особое внимание при лечении пациентов с тяжелыми формами обструктивных заболеваний дыхательных путей.
Гипокалиемия может приводить к повышению риска возникновения аритмий у пациентов, получающих дигоксин. Кроме того, гипоксия может усиливать негативное влияние гипокалиемии на сердечный ритм. В подобных случаях рекомендуется проводить мониторирование уровня калия в сыворотке крови.
Следует с осторожностью назначать β2-адренергические средства пациентам, получавшим ингибиторы моноаминооксидазы и трициклические антидепрессанты, так как эти препараты способны усиливать действие Р -адренергических средств.
Ингаляции средств для общей анестезии галогенизированных углеводородных анестетиков, например, галотана, трихлороэтилена или энфлурана, могут усилить влияние β-адренергических средств на сердечно-сосудистую систему.
Совместное применение БЕРОДУАЛА с кромоглициевой кислотой и/или глюкокортикостероидами увеличивает эффективность терапии.
Особые указания
В случае неожиданного быстрого усиления одышки (затруднений дыхания) следует без промедления обратиться к врачу. Длительное применение:
- у пациентов, страдающих бронхиальной астмой БЕРОДУАЛ должен применяться только по мере необходимости. У пациентов с легкой формой хронической обструктивной болезни легких, симптоматическое лечение может оказаться предпочтительнее регулярного применения
-
у пациентов с бронхиальной астмой следует помнить о необходимости проведения или усиления противовоспалительной терапии для контроля воспалительного процесса дыхательных путей и течения заболевания.
 Регулярное использование возрастающих доз препаратов, содержащих β2-адреномиметики, таких как БЕРОДУАЛ, для купирования бронхиальной обструкции может вызвать неконтролируемое ухудшение течения заболевания. В случае усиления бронхиальной обструкции увеличение дозы β2-агонистов, в том числе БЕРОДУАЛА, больше рекомендуемой в течение длительного времени не только не оправдано, но и опасно. Для предотвращения угрожающего жизни ухудшения течения заболевания следует рассмотреть вопрос о пересмотре плана лечения пациента и адекватной противовоспалительной терапии ингаляционными кортикостероидами.
Регулярное использование возрастающих доз препаратов, содержащих β2-адреномиметики, таких как БЕРОДУАЛ, для купирования бронхиальной обструкции может вызвать неконтролируемое ухудшение течения заболевания. В случае усиления бронхиальной обструкции увеличение дозы β2-агонистов, в том числе БЕРОДУАЛА, больше рекомендуемой в течение длительного времени не только не оправдано, но и опасно. Для предотвращения угрожающего жизни ухудшения течения заболевания следует рассмотреть вопрос о пересмотре плана лечения пациента и адекватной противовоспалительной терапии ингаляционными кортикостероидами.
У пациентов, имеющих в анамнезе муковисцидоз, возможны нарушения моторики ЖКТ.
Другие симпатомиметические бронходилататоры следует назначать одновременно с БЕРОДУАЛОМ только под медицинским наблюдением.
Пациенты должны быть проинструктированы о правильном применении ингаляционного раствора БЕРОДУАЛА. Для предупреждения попадания раствора в глаза рекомендуется, чтобы раствор, используемый с помощью небулайзера, вдыхался через мундштук. При отсутствии мундштука должна использоваться плотно прилегающая к лицу маска. Особенно тщательно должны заботиться о защите глаз пациенты, предрасположенные к развитию глаукомы. БЕРОДУАЛ должен использоваться с осторожностью у пациентов, предрасположенных к остроугольной глаукоме, или у пациентов с сопутствующей обструкцией мочевыводящих путей (например, гиперплазией предстательной железы или обструкцией шейки мочевого пузыря).
При отсутствии мундштука должна использоваться плотно прилегающая к лицу маска. Особенно тщательно должны заботиться о защите глаз пациенты, предрасположенные к развитию глаукомы. БЕРОДУАЛ должен использоваться с осторожностью у пациентов, предрасположенных к остроугольной глаукоме, или у пациентов с сопутствующей обструкцией мочевыводящих путей (например, гиперплазией предстательной железы или обструкцией шейки мочевого пузыря).
У спортсменов применение БЕРОДУАЛА в связи с наличием в его составе фенотерола может приводить к положительным резульльтатам тестов на допинг. Препарат содержит консервант, бензалкония хлорид, и стабилизатор — динатрия эдетат дигидрат. Во время ингаляции эти компоненты могут вызывать бронхоспазм у чувствительных пациентов с гиперреактивностью дыхательных путей.
Влияния на способность к управлению автотранспортом и использованию механизмов
Исследований влияний препарата на способность к управлению автотранспортом и использованию механизмов не проводилось.
Однако пациентам нужно сообщать, что во время лечения БЕРОДУАЛОМ они могут испытывать такие нежелательные ощущения, как головокружение, тремор, нарушения аккомодации глаз, мидриаз и затуманивание зрения. Поэтому следует рекомендовать соблюдение осторожности во время управления автотранспортом или использования механизмов. Если пациенты испытывают указанные выше нежелательные ощущения, следует воздерживаться от таких потенциально опасных действий, как вождение автомашины или управление механизмами.
Форма выпуска
Раствор для ингаляций 0,25 мг + 0,5 мг/мл. По 20 мл в стеклянный флакон янтарного цвета с полиэтиленовой капельницей и завинчивающейся полипропиленовой крышкой с контролем первого вскрытия. Флакон с инструкцией по применению помещают в картонную пачку.
Условия хранения
Список Б.
При температуре не выше 30°С, не замораживать. Хранить в недоступном для детей месте!
Срок годности
5 лет.
Не использовать препарат после истечения срока годности.
Условия отпуска из аптек
По рецепту врача.
Производитель:
Берингер Ингельхайм Интернешнл ГмбХ, Германия, произведено Институт де Ангели С.Р.Л., Италия 50066 Реггелло, Прулли, 103/С, Флоренция, Италия
Получить дополнительную информацию о препарате, а также направить свои претензии и информацию о нежелательных явлениях можно по следующему адресу в России
ООО «Берингер Ингельхайм»
125171, Москва, Ленинградское шоссе, 16А, стр.3
Тел/Факс: 8 800 700 99 93
Опыт применения Беродуала у детей грудного возраста с синдромом бронхиальной обструкции
Болезни органов дыхания на протяжении многих лет стабильно лидируют в структуре заболеваемости детей раннего возраста. Основной этиологической причиной этих заболеваний является группа острых респираторных вирусных инфекций (ОРВИ), которые часто протекают с осложнениями [1]. Одним из наиболее частых осложнений ОРВИ у детей раннего возраста является развитие бронхообструктивного синдрома (БОС). Небезопасность БОС, особенно у детей грудного возраста, проявляется в развитии тяжелых нарушений со стороны жизненно важных органов в виде дыхательной и сердечно-сосудистой недостаточности, гипоксической энцефалопатии.
Одним из наиболее частых осложнений ОРВИ у детей раннего возраста является развитие бронхообструктивного синдрома (БОС). Небезопасность БОС, особенно у детей грудного возраста, проявляется в развитии тяжелых нарушений со стороны жизненно важных органов в виде дыхательной и сердечно-сосудистой недостаточности, гипоксической энцефалопатии.
БОС — понятие патофизиологическое, это одна из разновидностей нарушения бронхиальной проходимости функционального или органического происхождения вследствие сужения просвета или окклюзии бронхов при очень широком спектре острых и хронических заболеваний.
БОС развивается у 30–50 % детей первых лет жизни, не является самостоятельной нозологической формой и не фигурирует в качестве диагноза. Одним из факторов риска развития БОС у детей грудного возраста являются анатомо-морфологические особенности органов дыхания: в грудной клетке среднезадний размер приблизительно равен боковому, ребра от позвоночника отходят практически под прямым углом, что ограничивает их экскурсию. Хрящи бронхиального дерева податливы, просвет их узкий. Мышечных и эластичных волокон в стенках респираторных альвеол содержится мало, поэтому они легко спадаются, способность пор Крона, которые соединяют альвеолы, обеспечивать коллатеральную вентиляцию при закупорке бронхиол снижена из-за рыхлости соединительной ткани. Слизистая оболочка хорошо васкуляризирована. Все эти особенности способствуют развитию отека и гиперпродукции вязкого бронхиального секрета бокаловидными клетками при воспалении [2]. Именно воспаление в мелких бронхах приводит к развитию БОС.
Хрящи бронхиального дерева податливы, просвет их узкий. Мышечных и эластичных волокон в стенках респираторных альвеол содержится мало, поэтому они легко спадаются, способность пор Крона, которые соединяют альвеолы, обеспечивать коллатеральную вентиляцию при закупорке бронхиол снижена из-за рыхлости соединительной ткани. Слизистая оболочка хорошо васкуляризирована. Все эти особенности способствуют развитию отека и гиперпродукции вязкого бронхиального секрета бокаловидными клетками при воспалении [2]. Именно воспаление в мелких бронхах приводит к развитию БОС.
Большую роль в развитии БОС отводят гиперреактивности бронхов у детей раннего возраста [3]. В основе гиперреактивности бронхов лежит дисбаланс между чувствительностью рецепторов парасимпатического и симпатического отделов вегетативной нервной системы (ВНС). Подобный механизм наблюдается в 94–97 % случаев гиперреактивности, поскольку у детей первого года жизни ВНС очень лабильна и в норме у них преобладают функции парасимпатического отдела, эффектами которого является сужение бронхов, расширение сосудов, что также способствует развитию бронхоспазма.
Развитие БОС тесно связано с преморбидным фоном, а именно с отягощенным аллергологическим анамнезом, перинатальной патологией, ранним искусственным вскармливанием, рахитом, гиперплазией вилочковой железы, повторными ОРВИ на первом году жизни. Роль ОРВИ в развитии БОС не вызывает сомнения, наиболее часто при данной патологии возбудителями являются вирус гриппа, аденовирус, микоплазма, хламидии. Вирусы вступают в контакт с нервными окончаниями, повреждают М2-рецепторы, изменяют метаболизм нейропептидов, повышая холинергическую чувствительность нервных волокон, и формируют гиперреактивность дыхательных путей [4].
Клинические проявления БОС у детей раннего возраста имеют ряд общих симптомов: удлинение выдоха, экспираторный шум «свистящее дыхание», участие вспомогательной мускулатуры в акте дыхания, малопродуктивный кашель, тахипноэ, приступы удушья, снижение в крови парциальной концентрации О2. Наиболее значимой в клинической практике при данной патологии является патогенетическая терапия для восстановления дренажной функции бронхов [5].
С учетом многокомпонентности патогенеза БОС у детей раннего возраста при ОРВИ наше внимание привлек Беродуал — комбинированный препарат, который содержит b2-агонист (фенотерола гидробромид) и холинолитик (ипратропия бромид), имеющие разные точки приложения, а следовательно, и механизм действия. Беродуал, раствор для ингаляций, на данный момент является единственной фиксированной комбинацией бронхолитиков для использования через небулайзер и разрешен к применению у детей с первых месяцев жизни [6].
Материалы и методы
Под нашим наблюдением было 60 детей в возрасте от 1 месяца до 1 года, которые находились на лечении в отделении раннего возраста городской детской клинической больницы г. Полтавы с диагнозом ОРВИ, осложненной БОС. Диагноз ставился на основании клинических методов обследования, учитывая анамнез заболевания и аллергологический анамнез. На фоне стандартной терапии 30 детей получали ингаляции Беродуала через небулайзер (1 капля на 1 кг массы тела до 3 раз в сутки), они составили основную группу. 30 детей получали только стандартную терапию (муколитики, противовоспалительные и противовирусные препараты, селективные b2-агонисты). Эти дети составили контрольную группу. Все дети поступили в отделение в состоянии средней тяжести. У 12 (40 %) детей основной группы в анамнезе отмечался атопический дерматит, в контрольной группе данная патология отмечалась у 4 детей (13,3 %). Анемия 1-й степени отмечена у 6 (20 %) детей основной и у 4 (13,3 %) — контрольной группы.
30 детей получали только стандартную терапию (муколитики, противовоспалительные и противовирусные препараты, селективные b2-агонисты). Эти дети составили контрольную группу. Все дети поступили в отделение в состоянии средней тяжести. У 12 (40 %) детей основной группы в анамнезе отмечался атопический дерматит, в контрольной группе данная патология отмечалась у 4 детей (13,3 %). Анемия 1-й степени отмечена у 6 (20 %) детей основной и у 4 (13,3 %) — контрольной группы.
Результаты и их обсуждение
При анализе клинических проявлений БОС у наблюдаемых нами детей отмечено значительное сокращение времени их продолжительности (рис. 1).
Так, непродуктивный, сухой, приступообразный кашель у детей основной группы наблюдался в течение 3 суток против 5 у детей контрольной группы. Одышка до 60–70 дыханий в минуту с участием вспомогательной мускулатуры в основной группе исчезала в течение первых суток, в контрольной группе — на протяжении 3 суток. В первые же сутки у детей, которые получали терапию Беродуалом через небулайзер, исчезали и свистящие «дистанционные» хрипы, в то время как у детей контрольной группы они отмечались до 4-го дня терапии. Аускультативно у детей основной группы хрипы выслушивались в течение 3 суток против 5 в контрольной группе. Наиболее длительными были проявления интоксикации (бледность, снижение аппетита, вялость, капризность), что объясняется отрицательным влиянием вирусной агрессии, которая не зависела от продолжительности БОС.
Аускультативно у детей основной группы хрипы выслушивались в течение 3 суток против 5 в контрольной группе. Наиболее длительными были проявления интоксикации (бледность, снижение аппетита, вялость, капризность), что объясняется отрицательным влиянием вирусной агрессии, которая не зависела от продолжительности БОС.
Вместе с тем всем детям проводилось в динамике определение сатурации кислорода в крови с помощью пульсоксиметрии. Повышение сатурации кислорода до 96–98 % у детей в основной группе отмечалось на вторые сутки, у детей контрольной группы улучшение сатурации отмечено только на 3-и сутки.
Выводы
Применение Беродуала в ингаляции через небулайзер для купирования острого проявления бронхообструктивного синдрома у детей первого года жизни на фоне ОРВИ является эффективным, позволяет в первые сутки восстановить проходимость бронхиального дерева, что способствует более быстрому восстановлению сатурации кислорода в крови.
Учитывая эффективность, а также безопасность неинвазивного способа доставки препарата в организм и короткую продолжительность применения, можно рекомендовать детям первого года жизни при бронхообструктивном синдроме в качестве бронхолитического средства неотложной помощи раствор Беродуала в ингаляциях через небулайзер.
1. Охотникова Е.Н. Особенности неотложной терапии синдрома бронхиальной обструкции у детей раннего возраста / Е.Н.Охотникова, Е.В. Шарикадзе // Здоровье ребенка. — 2012. — № 4(39). — С. 85-92.
2. Ласиця О.І. Бронхообструктивний синдром у дітей раннього віку та особливості муколітичної терапії / О.І. Ласиця, О.М.Охотникова // ПАГ. — 2004. — № 2. — С. 27-31.
3. Сорока Ю.А. Муколитическая терапия в педиатрической практике / Ю.А. Сорока // Клінічна педіатрія. — 2010. — № 1(22). — С. 10-15.
4. Царькова С.А. Беродуал в лечении бронхообструктивного синдрома: классика и современность / С.А. Царькова, И.В. Лещенко // Пульмонология. — 2007. — № 4. — С. 96-99.
5. Мизерницкий Ю.Л. Диагностика и принципы терапии острой бронхиальной обструкции у детей / Ю.Л. Мизерницкий // Педиатрия. — 2008. — № 1. — С. 77-80.
6. Інструкція для медичного застосування Беродуал (Berodual). Наказ Міністерства охороні здоров’я України від 23.06. 10 № 503, рєестраційне посвідчення № UA/10751/01/0.
10 № 503, рєестраційне посвідчення № UA/10751/01/0.
Беродуал. Преимущества комбинированной ингаляционной бронхорасширяющей терапии :: ТРУДНЫЙ ПАЦИЕНТ
И.Э.Степанян
ЦНИИ туберкулеза РАМН, Москва
Потребность назначения бронхорасширяющих средств возникает у пациентов, страдающих острыми и хроническими заболеваниями органов дыхания, которые сопровождаются нарушением проходимости дыхательных путей. Арсенал бронхорасширяющих средств составляют препараты трех фармакологических групп: b-адреноагонисты, антихолинергики и метилксантины. Преимущества и недостатки препаратов каждой из названных групп хорошо известны и должны учитываться при выборе лечения у конкретного пациента. Довольно часто действия одного бронхорасширяющего препарата оказывается недостаточно для достижения эффекта, и возникает потребность в одновременном назначении бронхолитиков, обладающих разными механизмами действия. Выбор комбинации препаратов всегда должен учитывать не только синергизм действия, но и возможность усиления нежелательных эффектов от совместного применения различных средств. Так, например, хорошо известна возможность усиления кардиотоксического эффекта при одновременном назначении b-адреноагонистов и метилксантинов. Важен выбор оптимального способа введения бронхолитика, и в этом плане несомненно преимущество ингаляционного пути, который приемлем для b-адреноагонистов и антихолинергических средств. К тому же назначение комбинированной терапии должно быть оправдано с точки зрения удорожания лечения.
Так, например, хорошо известна возможность усиления кардиотоксического эффекта при одновременном назначении b-адреноагонистов и метилксантинов. Важен выбор оптимального способа введения бронхолитика, и в этом плане несомненно преимущество ингаляционного пути, который приемлем для b-адреноагонистов и антихолинергических средств. К тому же назначение комбинированной терапии должно быть оправдано с точки зрения удорожания лечения.
Примером удачной комбинации бронхорасширяющих средств для ингаляционного применения является Беродуал, содержащий селективный b2-адреномиметик фенотерола гидробромид и блокатор М-холинорецепторов ипратропия бромид. Фенотерол расслабляет гладкую мускулатуру бронхов и сосудов, он предупреждает развитие бронхоспазма, обусловленного воздействием гистамина, метахолина, холодного воздуха и аллергенов. Препарат также ингибирует высвобождение медиаторов воспаления из тучных клеток. Кроме того, высокие дозы фенотерола усиливают мукоцилиарный транспорт. Фенотерол также проявляет свойства стимулятора дыхания. Влияние фенотерола на сердечную деятельность, проявляющееся увеличением частоты и силы сердечных сокращений, обусловлено стимуляцией b-адренорецепторов сердца и в терапевтических дозах выражено незначительно. Ипратропия бромид эффективно устраняет бронхоспазм, связанный с влиянием блуждающего нерва, уменьшает секрецию бронхиальных желез. При ингаляционном введении препарат вызывает бронходилатацию, обусловленную, главным образом, локальным, а не системным антихолинергическим действием. Ипратропия бромид не оказывает отрицательного влияния на секрецию слизи в дыхательных путях, мукоцилиарный клиренс и газообмен.
Влияние фенотерола на сердечную деятельность, проявляющееся увеличением частоты и силы сердечных сокращений, обусловлено стимуляцией b-адренорецепторов сердца и в терапевтических дозах выражено незначительно. Ипратропия бромид эффективно устраняет бронхоспазм, связанный с влиянием блуждающего нерва, уменьшает секрецию бронхиальных желез. При ингаляционном введении препарат вызывает бронходилатацию, обусловленную, главным образом, локальным, а не системным антихолинергическим действием. Ипратропия бромид не оказывает отрицательного влияния на секрецию слизи в дыхательных путях, мукоцилиарный клиренс и газообмен.
Идея создания комбинированного бронхолитика, два компонента которого оказывали бы действие на различные механизмы бронхоспазма, оказалась удачной и обеспечила успешное использование препарата на протяжении многих лет.
Свойства Беродуала были всесторонне изучены в многочисленных исследованиях, большинство из которых были проведены в первые годы его применения.
Было показано, что комбинация фенотерола гидробромида/ипратропия бромида у больных бронхиальной астмой в первый же день приводила к выраженному бронхорасширяющему эффекту, который сохранялся на протяжении 3 мес, и не вызывала тахифилаксии [1].
Сравнение результатов как разового применения, так и длительного лечения сальбутамолом и комбинацией фенотерола гидробромида/ипратропия бромида пациентов с бронхообструктивными заболеваниями выявило преимущество комбинированного препарата, который демонстрировал лучшую эффективность (уменьшение кашля, одышки в дневное и ночное время, предотвращение эпизодов бронхоспазма, уменьшение потребности в дополнительных ингаляциях бронхолитика) и комплаенс пациентов [2-4].
Способность Беродуала уменьшать выраженность индуцированного кашля как у здоровых добровольцев, так и у астматиков, оказалась более выраженной по сравнению с ипратропием и окситропием [5].
Сравнение эффективности комбинированных препаратов фенотерола гидробромида/ипратропия бромида, содержащих различные дозы компонентов (Беродуала – 50 мкг фенотерола, 20 мкг ипратропия и Дуовента – 100 мкг и 40 мкг соответственно) у больных со стабильной бронхиальной астмой было проведено с целью определения оптимального режима дозирования. Результаты применения обоих препаратов по 2 дозы 4 раза в день в течение 3-х месяцев показали идентичность влияния обоих препаратов на показатели пикфлоуметрии и спирографии [6].
Результаты применения обоих препаратов по 2 дозы 4 раза в день в течение 3-х месяцев показали идентичность влияния обоих препаратов на показатели пикфлоуметрии и спирографии [6].
Трехмесячное применение фенотерола гидробромида/ипратропия бромида (Дуовент) у пациентов с ХОБЛ старше 60 лет показало отчетливое уменьшение симптомов, улучшение показателей бронхиальной проходимости, отсутствие тахифилаксии и выраженных нежелательных эффектов, в том числе со стороны сердечно-сосудистой системы [7].
В нашей стране опыт применения Беродуала имеет более чем четвертьвековую историю. Препарат зарекомендовал себя как безопасное и высокоэффективное бронхорасширяющее средство [8-9].
Основными показаниями для назначения Беродуала (как следует из инструкции по применению препарата) являются: «профилактика и симптоматическое лечение обструктивных заболеваний дыхательных путей с обратимым бронхоспазмом: хронической обструктивной болезни легких (ХОБЛ), бронхиальной астмы (БА), хронического бронхита».
Нарушение проходимости дыхательных путей, обусловленное воспалением, наблюдается не только при таких широко распространенных и детально изученных с точки зрения механизмов развития бронхиальной обструкции болезнях, как ХОБЛ и БА, но и при ряде других заболеваний. Бронхообструктивный синдром, обусловленный параспецифическим воспалением, возникает при остром бронхите, пневмонии, активном туберкулезе легких и его остаточных изменениях, экзогенном аллергическом альвеолите, легочных эозинофолиях, саркоидозе органов дыхания. Проблеме изучения нарушений проходимости бронхов при вышеперечисленных заболеваниях уделяют незаслуженно мало внимания, а в медицинской практике вопрос о необходимости бронхорасширяющей терапии возникает только в случаях резко выраженных нарушений, приводящих к дыхательной недостаточности.
Многолетний практический опыт применения Беродуала свидетельствует о том, что помимо упомянутых в инструкции заболеваний, препарат высокоэффективен и при ряде других состояний, сопровождающихся бронхиальной обструкцией. Беродуал также мог бы найти применение для лечения бронхообструктивного синдрома, выявляемого при многих заболеваниях органов дыхания, не включенных в список показаний для назначения препарата.
Беродуал также мог бы найти применение для лечения бронхообструктивного синдрома, выявляемого при многих заболеваниях органов дыхания, не включенных в список показаний для назначения препарата.
В целой серии работ было показано, что при остром бронхите довольно часто наблюдаются бронхообструктивные нарушения, и для их быстрого устранения целесообразно назначение короткодействующих b-агонистов или комбинации фенотерола/ипратропия [10-13].
Обструкция мелких бронхов – одна из серьезных причин затяжного течения пневмонии. В случаях нарушения бронхиальной проходимости затяжное течение пневмонии встречается в 2,6 раза чаще, чем у больных с нормальной проходимостью дыхательных путей [14, 15].
Бронхообструктивный синдром встречается не менее чем у 1/3 больных туберкулезом, не имеющих сопутствующих бронхообструктивных заболеваний [16]. Было показано, что использование в комплексном лечении больных туберкулезом легких с бронхообструктивным синдромом ингаляций Беродуала уменьшает выраженность респираторных симптомов, ведет к существенному увеличению ОФВ1, позволяет ускорить абациллирование мокроты на 14,8-16,8%, повышает показатель качества жизни пациентов на 19,6-29,6% [17, 18].
Наиболее частыми и выраженными расстройствами механики дыхания у больных саркоидозом органов дыхания является нарушение проходимости бронхов и распределения воздуха в легких, которые играют важную роль в снижении вентиляционной способности легких и повышении энергозатрат на вентиляцию. Уменьшение показателя ОФВ1 было выявлено у 20,4% больных активным саркоидозом органов дыхания [19].
Признаки нарушения проходимости дыхательных путей, выражавшиеся в снижении отношения ОФВ1/ЖЕЛ при различных клинических вариантах экзогенного аллергического альвеолита птицеводов были выявлены у 13-36% пациентов, причем снижение это было существенным – в пределах 55,2±10,8% – 56±14,2% [20].
Таким образом, накопленный к настоящему моменту опыт использования Беродуала и сведения о наличии нарушений проходимости дыхательных путей при ряде заболеваний органов дыхания позволяют расширить список показаний для назначения препарата и включить в него острый бронхит, пневмонию, туберкулез легких и экзогенные аллергические альвеолиты, сопровождающиеся бронхообструктивным синдромом.
Создатели Беродуала регулярно модифицируют формы его выпуска с учетом требований времени. В соответствии с современными нормами экологической безопасности в конце XX века был разработан новый ДАИ – Беродуал Н, содержащий в качестве пропеллента безопасный для озонового слоя тетрафторэтан. Многочисленные сравнительные исследования фреонового и бесфреонового ДАИ Беродуала не выявили существенных различий их эффективности и безопасности для пациентов [21-23]. К тому же ДАИ нового поколения не оказывают охлаждающего действия на слизистую дыхательных путей, которое было свойственно фреон-содержащим ингаляторам.
Безусловным достоинством Беродуала является возможность применения его в виде раствора для ингаляций с помощью небулайзера. Небулайзерные ингаляции раствора Беродуала широко используют в интенсивной терапии пациентов с обострениями бронхиальной астмы и ХОБЛ любой тяжести, а также назначают для планового лечения в случаях, когда пациенты не могут полноценно использовать дозированный ингалятор (маленькие дети, пациенты преклонного возраста и пр. ) [24, 25]. Показания для применения раствора Беродуала через небулайзер возникают в случаях необходимости применения высоких доз бронхолитиков, затруднения координации вдоха и впрыскивания лекарства из ДАИ, при ОФВ1Беродуал удобен для применения как в клинической, так и в амбулаторной практике. Высокий уровень безопасности Беродуала делает возможным его широкое использование и у детей младшего возраста, и у пожилых пациентов [27].
) [24, 25]. Показания для применения раствора Беродуала через небулайзер возникают в случаях необходимости применения высоких доз бронхолитиков, затруднения координации вдоха и впрыскивания лекарства из ДАИ, при ОФВ1Беродуал удобен для применения как в клинической, так и в амбулаторной практике. Высокий уровень безопасности Беродуала делает возможным его широкое использование и у детей младшего возраста, и у пожилых пациентов [27].
Беродуал можно применять при сопутствующих заболеваниях сердечно-сосудистой системы. После ингаляции препарата даже в высоких дозах, как правило, не отмечается кардиотоксических реакций. Результаты проведения небулайзерной терапии Беродуалом у пациентов с обострениями бронхиальной астмы и сопутствующими заболеваниями сердечно-сосудистой системы (ИБС, гипертоническая болезнь) показали, что препарат не оказывал заметного кардиотоксического действия [28].
Имеется опыт успешного применения небулайзерных ингаляций Беродуала у больных ХОБЛ, находившихся на ИВЛ [29].
Безопасность применения Беродуала доказана результатами многих исследований, тем не менее, необходимо помнить об особенностях лекарственных взаимодействий, наличии ряда противопоказаний к применению препарата и возможности возникновения нежелательных эффектов.
Компоненты Беродуала хорошо совместимы между собой в ДАИ и растворе для небулайзера. Одновременное применение других b-адреномиметиков, антихолинергических средств системного действия, ксантиновых производных (например, теофиллина) может усиливать не только бронхорасширяющее действие, но и побочные эффекты Беродуала. Возможно значительное ослабление бронхорасширяющего действия Беродуала при одновременном применении b-адреноблокаторов. Гипокалиемия, связанная с применением b-адреномиметиков, может быть усилена одновременным применением ксантиновых производных, стероидов и диуретиков. Этому факту следует уделять особое внимание при лечении пациентов с тяжелыми формами обструктивных заболеваний дыхательных путей. Гипокалиемия может приводить к повышению риска возникновения аритмий у пациентов, получающих дигоксин. Кроме того, гипоксия может усиливать негативное влияние гипокалиемии на сердечный ритм. В подобных случаях рекомендуется проводить мониторирование уровня калия в сыворотке крови. Следует с осторожностью назначать b-адренергические средства пациентам, получающим ингибиторы МАО и трициклические антидепрессанты, так как эти препараты могут усиливать действие b-адренергических средств. Ингаляции галогенизированных углеводородных анестетиков, например, галотана, трихлорэтилена или энфлурана, усиливают влияние b-адренергических средств на сердечно-сосудистую систему. Совместное применение Беродуала с глюкокортикостероидами увеличивает эффективность терапии.
Кроме того, гипоксия может усиливать негативное влияние гипокалиемии на сердечный ритм. В подобных случаях рекомендуется проводить мониторирование уровня калия в сыворотке крови. Следует с осторожностью назначать b-адренергические средства пациентам, получающим ингибиторы МАО и трициклические антидепрессанты, так как эти препараты могут усиливать действие b-адренергических средств. Ингаляции галогенизированных углеводородных анестетиков, например, галотана, трихлорэтилена или энфлурана, усиливают влияние b-адренергических средств на сердечно-сосудистую систему. Совместное применение Беродуала с глюкокортикостероидами увеличивает эффективность терапии.
Беродуал нежелательно назначать пациентам с гипертрофической обструктивной кардиомиопатией, тахиаритмией, повышенной чувствительностью к фенотерола гидробромиду, атропиноподобным препаратам или другим компонентам препарата. С осторожностью следует назначать препарат при закрытоугольной глаукоме, коронарной недостаточности, артериальной гипертензии, сахарном диабете, недавно перенесенном инфаркте миокарда, тяжелых органических заболеваниях сердца и сосудов, гипертиреозе, феохромоцитоме, гиперплазии предстательной железы, обструкции шейки мочевого пузыря, муковисцидозе, в 1-м триместре беременности, в период грудного вскармливания. Следует учитывать возможность ингибирующего влияния Беродуала на сократительную активность матки.
Следует учитывать возможность ингибирующего влияния Беродуала на сократительную активность матки.
Наиболее частыми нежелательными эффектами являются тремор рук, нервозность, сухость во рту и изменение вкуса; реже отмечаются головная боль, головокружение, тахикардия, особенно у пациентов с отягощающими факторами.
Симптомы передозировки Беродуала обычно бывают связаны с избыточной стимуляцией b-адренорецепторов под действием фенотерола. Наиболее вероятно появление учащенного сердцебиения, мелкого тремора скелетной мускулатуры, артериальной гипо- или гипертензии, увеличения разницы между систолическим и диастолическим АД, экстрасистолии, стенокардии, аритмии и чувства приливов крови к лицу, усиления бронхообструкции. Применение фенотерола в высоких дозах может приводить к стимуляции b1-адренорецепторов, воздействовать на обмен веществ: вызывать липолиз, гликогенолиз, гипергликемию и гипокалиемию (за счет повышенного поглощения калия скелетной мускулатурой), угнетать сократительную активность матки. Возможные симптомы передозировки, обусловленные ипратропия бромидом (такие как сухость во рту, нарушение аккомодации глаз), выражены слабо и транзиторны, что объясняется широким терапевтическим диапазоном доз этого препарата и его местным применением.
Возможные симптомы передозировки, обусловленные ипратропия бромидом (такие как сухость во рту, нарушение аккомодации глаз), выражены слабо и транзиторны, что объясняется широким терапевтическим диапазоном доз этого препарата и его местным применением.
Лекарственные формы Беродуала постоянно совершенствуются с учетом изменяющихся требований медицинской практики. Наряду с переходом на бесфреоновые формы ДАИ развивается направление по созданию оригинальных беспропеллентных дозирующих систем, например, Респимат. Изучение эффективности ингаляционной терапии Беродуалом у больных бронхиальной астмой и ХОБЛ с использованием Респимата в сравнении с фреоновым ДАИ показало, что профиль безопасности при использовании обоих ингаляционных устройств был одинаков, а эффект от введения 50 мкг фенотерола/20 мкг ипратропия через Респимат был эквивалентен таковому от вдвое большей дозы, введенной с помощью ДАИ, т. е. была доказана высокая экономическая эффективность применения нового ингаляционного устройства [30-31].
Многолетний опыт использования Беродуала у больных с бронхообструктивными заболеваниями дает основание утверждать, что, несмотря на появление новых комбинаций бронхолитиков длительного действия, этот оригинальный комбинированный препарат не утратил своего значения и еще надолго останется в клинической и амбулаторной практике.
Литература
1. Carlone S., Angelici E., Palange P. et al. Tolerance to inhaled Duovent. A long-term study. Respiration. 1986; 50: Suppl 2: 218-221.
2. Flint K.C., Hockley B., Johnson N.M. A comparison between a combination of ipratropium bromide plus fenoterol in a single metered dose inhaler (Duovent) and salbutamol in asthma. Postgrad. Med. J. 1983; 59: 724-725.
3. Imhof E., Elsasser S., Karrer W. et al. Comparison of bronchodilator effects of fenoterol/ipratropium bromide and salbutamol in patients with chronic obstructive lung disease. Respiration. 1993; 60: 84-88.
4. Philip-Joet F., Reynaud-Gaubert M., Jirou-Najou J.L., Arnaud A. Comparison of Berodual and salbutamol in asthma: a multicenter evaluation. Respiration. 1990; 57: 379-383.
Respiration. 1990; 57: 379-383.
5. Lowry R., Wood A., Johnson T., Higenbottam T. Antitussive properties of inhaled bronchodilators on induced cough. Chest. 1988; 93: 1186-1189.
6. Frølund L., Madsen F., Svendsen U.G., Weeke B. Comparison of two aerosols containing both fenoterol and ipratropium in a high (Duovent) and low (Berodual) concentration, respectively. Respiration. 1986 ; 50 : Suppl 2 : 270-273.
7. Cecere L., Funaro G., De Cataldis G. et al. Long-term treatment with ‘Duovent’ in elderly patients affected by chronic obstructive lung disease. Respiration. 1986; 50: Suppl. 2: 245-248.
8. Чучалин А.Г., Колганова Н.А., Пашкова Т.Л. и др. Беродуал в лечении бронхиальной астмы. Сов. Meд. 1985; 11: 81.
9. Шмелев Е.И., Хмелькова Н.Г., Ноников Д.В. и др. Опыт длительного применения беродуала в лечении больных хроническим обструктивным бронхитом. Teр. архив. 1999; 3: 22-24.
10. Aagaard E., Gonzales R. Management of acute bronchitis in healthy adults. Infect. Dis. Clin. N. Am. 2004; 18: 919-937.
N. Am. 2004; 18: 919-937.
11. Buhagiar B. Acute Bronchitis. Malta Med. J. 2009; 21: 45-48.
12. Smucny J.J., Flynn C.A., Becker L.A. et al. Are b2-agonists Effective Treatment for Acute Bronchitis or Acute Cough in Patients Without Underlying Pulmonary Disease? A Systematic Review. J. Fam. Pract. 2001; 50: 945-951.
13. Wenzel R.P., Fowler III A.A.. Acute Bronchitis. N. Engl. J. Med. 2006; 355: 2125-2130.
14. Логунов О.В., Яковлев В.Н., Корытников К.И. Нарушение бронхиальной проходимости у больных острой пневмонией. Тер. архив. 1979; 51: 27-28.
15. Синопальников А.И., Зайцев А.А. Медленно разрешающаяся/ неразрешающаяся внебольничная пневмония. РМЖ. 2009; 17: 5: 361-367.
16. Степанян И.Э., Щербакова Г.В., Кубракова Е.П. К вопросу о лечении бронхиальной обструкции у больных туберкулезом органов дыхания. Пробл. туберкулеза и болезней легких. 2004; 11: 12-18.
17. Визель А.А., Яушев М.Ф., Мустафин Р.Р., Гончарова Л.В. Бронхолитическая активность дозируемых аэрозолей при активном туберкулезе органов дыхания. Пробл. туберк. 1995; 2: 7-9.
Пробл. туберк. 1995; 2: 7-9.
18. Шмелев Е.И., Куклина Г.М. Современные принципы лечения бронхиальной обструкции у больных туберкулезом легких. Пробл. туберк. 2001; 7: 36-40.
19. Евфимьевский В.П., Романов В.В. Нарушения механики вентиляции у больных саркоидозом органов дыхания. Пробл. туб. 1989; 9: 34-37.
20. Нефедов В.Б. Функциональные исследования легких. Экзогенные аллергические альвеолиты / Под ред А.Г.Хоменко, Ст. Мюллера, В.Шиллинга. М.: Медицина, 1987; 91-194.
21. Шмелев Е.И. Бесфреоновые жидкостные ингаляторы в лечении обструктивных заболеваний легких. РМЖ. 2002; 23.
22. Maesen F.P., Greefhorst L.P., Smeets J.J. et al. Therapeutic equivalence of a novel HFA134a-containing metered-dose inhaler and the conventional CFC inhaler (Berodual) for the delivery of a fixed combination of fenoterol/ipratropium bromide. A randomized double-blind placebo-controlled crossover study in patients with asthma. Respiration. 1997; 64: 273-280.
23. Huchon G., Hofbauer P., Cannizzaro G. et al. Comparison of the safety of drug delivery via HFA- and CFC-metered dose inhalers in CAO. Eur. Respir. J. 2000; 15: 663-669.
et al. Comparison of the safety of drug delivery via HFA- and CFC-metered dose inhalers in CAO. Eur. Respir. J. 2000; 15: 663-669.
24. Цой А.Н., Архипов В.В. Фармакодинамика ингаляционных бронхолитических средств, применяемых в одной дозе через небулайзер у больных с тяжелыми обострениями бронхиальной астмы. Тер. архив. 2002; 3: 17-21.
25. Шмелев Е.И., Хмелькова Н.Г., Абубикиров А.Ф. Применение небулайзерной терапии беродуалом у пациентов с обострением хронического обструктивного бронхита. Тер. архив. 2000; 3: 26-28.
26. Лещенко И.В., Улыбин И.Б., Бушуев А.В. Клиническая и экономическая эффективность небулайзерной терапии в неотложной помощи при приступах бронхиальной астмы. Тер. архив. 2000; 8: 13-16.
27. Балаболкин И. И. Бронхиальная астма у детей. М.: Медицина, 2003.
28. Маколкин В.И., Овчаренко С.И., Передельская О.А., Аксельрод А.С. Эффект высоких доз бронхолитиков на состояние сердечно-сосудистой системы во время лечения тяжелых обострений бронхиальной астмы. Кардиология. 2004; 2: 65-69.
2004; 2: 65-69.
29. Guerin C., Chevre A., Dessirier P. et al. Inhaled fenoterol-ipratropium bromide in mechanically ventilated patients with chronic obstructive pulmonary disease. Am. J. Respir. Crit. Care Med. 1999; 159: 1036-1042.
30. Kässner F., Hodder R., Bateman E.D. A review of ipratropium bromide/fenoterol hydrobromide (Berodual) delivered via Respimat Soft Mist Inhaler in patients with asthma and chronic obstructive pulmonary disease. Drugs. 2004; 64: 1671-1682.
31. Vincken W., Bantje T., Middle M.V. et al. Long-Term Efficacy and Safety of Ipratropium Bromide plus Fenoterol via Respimat Soft Misttrade mark Inhaler versus a Pressurised Metered-Dose Inhaler in Asthma. Clin. Drug Investig. 2004; 24: 17-28.
Лечение кашля у детей с острыми респираторными заболеваниями | #06/08
Кашель является самым частым симптомом острых респираторных заболеваний (ОРЗ) у детей. Безусловно, кашель — это защитный рефлекс, направленный на восстановление проходимости дыхательных путей, однако эффективность кашля в значительной степени зависит от реологических свойств мокроты. В то же время для воспалительных заболеваний респираторного тракта характерно увеличение вязкости мокроты и снижение мукоцилиарного клиренса. Кроме того, гиперсекреция вязкой слизи, отек и бронхоспазм приводят к развитию бронхообструктивного синдрома, который ухудшает течение и прогноз болезни. Поэтому основной целью терапии острых респираторных заболеваний, сопровождающихся кашлем, является разжижение мокроты, снижение ее адгезивных свойств и облегчение эвакуации [2, 3, 4].
Безусловно, кашель — это защитный рефлекс, направленный на восстановление проходимости дыхательных путей, однако эффективность кашля в значительной степени зависит от реологических свойств мокроты. В то же время для воспалительных заболеваний респираторного тракта характерно увеличение вязкости мокроты и снижение мукоцилиарного клиренса. Кроме того, гиперсекреция вязкой слизи, отек и бронхоспазм приводят к развитию бронхообструктивного синдрома, который ухудшает течение и прогноз болезни. Поэтому основной целью терапии острых респираторных заболеваний, сопровождающихся кашлем, является разжижение мокроты, снижение ее адгезивных свойств и облегчение эвакуации [2, 3, 4].
Несколько лет назад на российском рынке появился препарат «Проспан®» (сироп), хорошо известный в Европе. Проспан® — растительный препарат, содержащий активное вещество: сухой экстракт листьев лекарственного плюща Hedera helix.
С целью оценки клинической эффективности, переносимости и безопасности препарата растительного происхождения «Проспан®» у детей с острыми респираторными заболеваниями нами было проведено открытое сравнительное исследование. Наблюдали 263 ребенка (109 девочек и 158 мальчиков) в возрасте от 2 месяцев до 15 лет с клиническими проявлениями острой респираторной вирусной инфекции. Дети дошкольного возраста составили 84%, из них 39 (15%) — дети первого года жизни. У трети пациентов имелись в анамнезе аллергические заболевания (бронхиальная астма, атопический дерматит, аллергический ринит). 24,7% детей, включенных в исследование, были отнесены к диспансерной группе «часто болеющих детей». Хроническая ЛОР-патология имела место у 17% наблюдаемых нами детей и была представлена аденоидитом, синуситом, хроническим тонзиллитом.
Наблюдали 263 ребенка (109 девочек и 158 мальчиков) в возрасте от 2 месяцев до 15 лет с клиническими проявлениями острой респираторной вирусной инфекции. Дети дошкольного возраста составили 84%, из них 39 (15%) — дети первого года жизни. У трети пациентов имелись в анамнезе аллергические заболевания (бронхиальная астма, атопический дерматит, аллергический ринит). 24,7% детей, включенных в исследование, были отнесены к диспансерной группе «часто болеющих детей». Хроническая ЛОР-патология имела место у 17% наблюдаемых нами детей и была представлена аденоидитом, синуситом, хроническим тонзиллитом.
Все пациенты имели схожую клиническую картину респираторной инфекции, протекающую с катаральными явлениями, признаками интоксикации, лихорадкой, приступообразным малопродуктивным кашлем. У 65 детей (24,7%) отмечались клинические признаки острого обструктивного бронхита, у 74 пациентов (28%) — острого стенозирующего ларинготрахеита (синдром крупа). Длительность заболевания на момент начала исследования у 2/3 детей составила 1–2 дня, у остальных — не более 6 суток.
Таким образом, критериями включения в исследование явилось наличие малопродуктивного кашля у детей с острыми респираторными вирусными инфекциями (ОРВИ), а критериями исключения — применение других мукоактивных препаратов менее чем за 14 дней до начала исследования, тяжелое течение бронхообструктивного синдрома с выраженными проявлениями дыхательной недостаточности и анамнестические данные о непереносимости препаратов из листьев плюща.
Все дети получали системную фармакотерапию, соответствующую тяжести основного и сопутствующих заболеваний (антибиотики, антигистамины, антипиретики и пр.). Основную группу составили 233 ребенка, которым кроме системной фармакотерапии был назначен препарат «Проспан®» в виде сиропа в рекомендуемой возрастной дозировке (детям грудного возраста — 2,5 мл × 2 раза в день, от 1 до 6 лет — 2,5 мл × 3 раза в день, с 6 до 15 лет — 5 мл × 3 раза в день). Длительность терапии составила от 7 до 15 дней. 30 больных (группа сравнения) получали системную фармакотерапию и другой фитопрепарат отхаркивающего действия (Мукалтин, микстуры с алтеем, подорожником). Распределение пациентов по группам осуществлялось методом случайной выборки. Все группы наблюдаемых детей были сравнимы по клиническому статусу.
30 больных (группа сравнения) получали системную фармакотерапию и другой фитопрепарат отхаркивающего действия (Мукалтин, микстуры с алтеем, подорожником). Распределение пациентов по группам осуществлялось методом случайной выборки. Все группы наблюдаемых детей были сравнимы по клиническому статусу.
Острая респираторная инфекция у наблюдаемых нами детей была вирусной или вирусно-бактериальной этиологии и протекала с клиническими проявлениями острого бронхита и/или ларинготрахеита. Ведущими клиническими симптомами заболевания были кашель, преимущественно малопродуктивный, симптомы острого ринита, признаки интоксикации, лихорадка. На фоне проводимой терапии у всех детей был получен хороший клинический эффект. Однако комплексная терапия ОРВИ, включающая Проспан®, способствовала более быстрой положительной динамике характера кашля: на 3 сутки от начала терапии почти у всех детей кашель стал более продуктивным, что свидетельствовало об улучшении реологических свойств мокроты. У подавляющего большинства детей (65%) частота кашля существенно уменьшилась на 5 сутки от начала терапии, через неделю кашель сохранялся только у 14% из всех наблюдаемых нами детей (рис. 1).
У подавляющего большинства детей (65%) частота кашля существенно уменьшилась на 5 сутки от начала терапии, через неделю кашель сохранялся только у 14% из всех наблюдаемых нами детей (рис. 1).
Аускультативные данные также подтвердили эффективность Проспана® как муколитика и экспекторанта, поскольку к 7 дню лечения хрипы в легких не прослушивались у большинства больных. Влажные среднепузырчатые хрипы сохранялись дольше (до двух-трех недель) только у 3 грудных детей с бронхообструкцией, причем у одного из них, кроме гипоксического поражения центральной нервной системы, был обнаружен порок развития бронхиального дерева.
Сравнительная характеристика применения Проспана® у детей с ОРВИ показала достоверно более высокую терапевтическую эффективность Проспана® по сравнению с фитомикстурами и Мукалтином.
Эффективность Проспана® в комплексной терапии острого обструктивного бронхита. Клинические признаки острого обструктивного бронхита в нашем исследовании отмечались у 65 детей (у 55 пациентов основной группы и у 10 детей группы сравнения), возраст которых составил от 5 месяцев до 13 лет, причем преобладали дети дошкольного возраста.
Клинические признаки острого обструктивного бронхита в нашем исследовании отмечались у 65 детей (у 55 пациентов основной группы и у 10 детей группы сравнения), возраст которых составил от 5 месяцев до 13 лет, причем преобладали дети дошкольного возраста.
Представляется важным, что дети с проявлениями обструктивного бронхита на фоне ОРВИ в 28% случаев относились к диспансерной группе «часто болеющих». У 38 детей синдром бронхиальной обструкции наблюдался впервые, в остальных случаях отмечалось рецидивирующее течение бронхообструкции на фоне ОРВИ.
У 21 ребенка (30%) отмечался отягощенный семейный и личный аллергологический анамнез (атопический дерматит, пищевая и медикаментозная аллергия), однако диагноз «бронхиальная астма» у этих детей не установлен. Имели респираторные заболевания в раннем неонатальном периоде (синдром дыхательных расстройств, аспирационную пневмонию и пр.) 11 детей.
Детям с легким течением обструктивного бронхита Проспан® назначался без бронхолитической и противовоспалительной терапии. По поводу бронхообструктивного синдрома среднетяжелого и тяжелого течения дети получали бронхолитики и глюкокортикостероиды ингаляционно (Беродуал и Пульмикорт через небулайзер).
По поводу бронхообструктивного синдрома среднетяжелого и тяжелого течения дети получали бронхолитики и глюкокортикостероиды ингаляционно (Беродуал и Пульмикорт через небулайзер).
У половины пациентов, получавших Проспан®, в течение первых 3 дней отмечалась достаточно быстрая положительная динамика частоты и выраженности кашля, с полным его исчезновением к 7 дню наблюдения в 84% случаев. У пациентов из группы сравнения через неделю от начала терапии кашель сохранялся в 30% наблюдений.
На фоне комплексной терапии к 3 суткам наблюдения за счет уменьшения бронхиальной обструкции улучшилось состояние у детей основной группы: экспираторная одышка в покое исчезла, при физической нагрузке — уменьшилась (38% больных). При нагрузке до начала терапии одышка наблюдалась почти в 60% случаев в обеих группах, на третьи сутки — у 40% пациентов, частота в группах была одинакова, однако к 5 дню терапии одышка в группе сравнения была отмечена у 30% детей, в то время как в группе получавших Проспан® лишь у 4,6% детей. Через неделю одышка в покое отмечалась только у детей из группы сравнения.
Через неделю одышка в покое отмечалась только у детей из группы сравнения.
Дистантные свистящие хрипы были отмечены у 1/3 детей, а к 5 дню терапии — у 4,6% пациентов основной группы и 10% — группы сравнения. К 7 дню шумного дыхания у наблюдаемых пациентов нами не отмечено. Физикальные симптомы бронхиальной обструкции до начала терапии были характерны для всех наблюдаемых детей. К 5 дню терапии симптомов бронхообструкции не было более чем у половины детей, получавших Проспан®, и у 1/3 детей из группы сравнения. К 7 дню физикальные признаки синдрома свистящего дыхания сохранялись у 30% детей группы сравнения и лишь у 13,3% пациентов, получавших Проспан®, причем у детей группы сравнения степень клинических проявлений обструкции была выше, что потребовало назначения бронхолитиков.
Необходимость в бронхолитиках при поступлении была у 13% детей основной группы и 15% — группы сравнения. На 3 сутки заболевания у части детей клинические признаки обструкции усилились, что потребовало использования бронхолитиков у 23,2% детей, получавших Проспан®, и 80% детей группы сравнения, а к 7 дню терапии — у 4,6% и 30% пациентов соответственно. Следовательно, около 80% детей с острым обструктивным бронхитом при легкой степени тяжести бронхообструкции при раннем назначении Проспана® не нуждались в бронхолитической терапии. Эти результаты представляются нам достаточно важными, т. к. в амбулаторной практике порою единственным препаратом, используемым в аналогичных ситуациях, является Эуфиллин, обладающий выраженными побочными эффектами.
Следовательно, около 80% детей с острым обструктивным бронхитом при легкой степени тяжести бронхообструкции при раннем назначении Проспана® не нуждались в бронхолитической терапии. Эти результаты представляются нам достаточно важными, т. к. в амбулаторной практике порою единственным препаратом, используемым в аналогичных ситуациях, является Эуфиллин, обладающий выраженными побочными эффектами.
Динамика суммарного индекса симптомов бронхообструкции в нашем исследовании достоверно продемонстрировала высокую эффективность раннего назначения (в первые 1–2 суток) препарата «Проспан®» у пациентов с острым обструктивным бронхитом легкого течения. К 5 дню терапии Проспаном® нами отмечено более быстрое (достоверно значимое) исчезновение симптомов бронхообструкции на фоне уменьшения клинических признаков ОРЗ по сравнению с детьми, получавшими другие отхаркивающие фитомикстуры (рис. 2).
Эффективность Проспана® в комплексной терапии ОРВИ у детей с бронхиальной астмой (БА). Хорошо известно, что респираторная вирусная инфекция является триггером бронхоспазма у детей с БА. Профилактика развития приступа на фоне ОРВИ является актуальной задачей и может существенно улучшить качество жизни ребенка.
Хорошо известно, что респираторная вирусная инфекция является триггером бронхоспазма у детей с БА. Профилактика развития приступа на фоне ОРВИ является актуальной задачей и может существенно улучшить качество жизни ребенка.
Мы наблюдали 23 детей с ОРВИ на фоне БА в периоде ремиссии основного заболевания. Все дети получали базисную терапию, соответствующую тяжести заболевания, которая при первых симптомах ОРВИ на 7 дней была увеличена в 2 раза, а в комплексную терапию были добавлены антигистамины последнего поколения.
13 детям с ОРВИ на фоне БА в комплексной терапии был назначен Проспан®, и они составили основную группу наблюдения. Группа сравнения составила 10 человек с БА и была сопоставима по тяжести и периоду заболевания с основной группой.
Бронхиальная обструкция развилась у трех (22%) детей основной группы на третьи сутки течения ОРВИ. Дыхательные расстройства имели легкую степень тяжести у двух детей (в легких с обеих сторон выслушивались рассеянные сухие хрипы, объем форсированного выдоха за 1-ю с (ОФВ1) 75–79% от нормы). Им продолжено лечение препаратом «Проспан®», на фоне чего утяжеления бронхиальной обструкции не наблюдалось. Сухой кашель через сутки стал влажным, продуктивным, к 7 дню болезни уменьшился. Хрипы в легких выслушивались 2 дня. Назначение бронхолитиков не потребовалось. У одного ребенка шести лет, страдающего бронхиальной астмой среднетяжелого течения и получающего базисную терапию ингаляционными кромонами, обструкция на фоне ОРВИ нарастала (ОФВ1 снизилась до 48% от нормы), ввиду чего усилена противовоспалительная и бронхолитическая терапия (Пульмикорт и Беродуал через небулайзер).
Им продолжено лечение препаратом «Проспан®», на фоне чего утяжеления бронхиальной обструкции не наблюдалось. Сухой кашель через сутки стал влажным, продуктивным, к 7 дню болезни уменьшился. Хрипы в легких выслушивались 2 дня. Назначение бронхолитиков не потребовалось. У одного ребенка шести лет, страдающего бронхиальной астмой среднетяжелого течения и получающего базисную терапию ингаляционными кромонами, обструкция на фоне ОРВИ нарастала (ОФВ1 снизилась до 48% от нормы), ввиду чего усилена противовоспалительная и бронхолитическая терапия (Пульмикорт и Беродуал через небулайзер).
В группе сравнения бронхиальная обструкция клинически дебютировала у 4 детей (в 40%), по поводу чего им были назначены ингаляционные бронхолитики, а 3 пациентам — и ингаляционные глюкокортикостероиды.
Динамика суммарного индекса симптомов бронхообструкции достоверно продемонстрировала высокую эффективность раннего (в первые 1–2 суток) назначения препарата «Проспан®» у детей с ОРВИ, страдающих бронхиальной астмой (рис. 3). У этой группы пациентов назначение в комплексной терапии Проспана® в качестве отхаркивающего и секретолитического средства в первые сутки острой респираторной инфекции достоверно уменьшало и вероятность развития приступа БА.
3). У этой группы пациентов назначение в комплексной терапии Проспана® в качестве отхаркивающего и секретолитического средства в первые сутки острой респираторной инфекции достоверно уменьшало и вероятность развития приступа БА.
Однако, анализируя течение обструкции у детей с БА, необходимо подчеркнуть, что протективный эффект развития приступа на фоне ОРВИ у детей с БА оказывает только комплексная терапия, включающая назначение противовоспалительных препаратов (ингаляционных глюкокортикостероидов (ИГКС), фенспирида, антигистаминовых препаратов последнего поколения) и секретолитических препаратов с опосредованным бронхолитическим действием (Проспан®).
Таким образом, среди разнонаправленных эффектов экстракта из листьев плюща, а именно отхаркивающего, секретолитического и бронхоспазмолитического, наиболее уникальным и отличающим его от других препаратов от кашля (растительных или синтетических), является бронхоспазмолитическое действие. В связи с этим Проспан® можно рекомендовать и при респираторных инфекциях, сопровождающихся обструкцией. Это могут быть как острые, так и хронические состояния, протекающие с обратимым сужением дыхательных путей. Необходимо только учитывать, что бронхолитический эффект, в отличие от действия бета2-адреномиметиков, отсроченный и развивается через 24–48 часов от начала терапии, предупреждая дальнейшее прогрессирование бронхообструкции. Кроме того, в лечении обструктивных и необструктивных форм поражения бронхов всегда нужно помнить об этиологии болезни (коклюш, микоплазмоз, хламидиоз, в том числе персистирующий). Длительность респираторных симптомов и неэффективность отхаркивающей терапии часто связана с неадекватностью комплексного лечения болезни. Устранение аллергического и/или инфекционного воспаления применением антиаллергических и антибактериальных препаратов надежно купирует обострение хронического заболевания или приводит к излечению.
В связи с этим Проспан® можно рекомендовать и при респираторных инфекциях, сопровождающихся обструкцией. Это могут быть как острые, так и хронические состояния, протекающие с обратимым сужением дыхательных путей. Необходимо только учитывать, что бронхолитический эффект, в отличие от действия бета2-адреномиметиков, отсроченный и развивается через 24–48 часов от начала терапии, предупреждая дальнейшее прогрессирование бронхообструкции. Кроме того, в лечении обструктивных и необструктивных форм поражения бронхов всегда нужно помнить об этиологии болезни (коклюш, микоплазмоз, хламидиоз, в том числе персистирующий). Длительность респираторных симптомов и неэффективность отхаркивающей терапии часто связана с неадекватностью комплексного лечения болезни. Устранение аллергического и/или инфекционного воспаления применением антиаллергических и антибактериальных препаратов надежно купирует обострение хронического заболевания или приводит к излечению.
Эффективность Проспана® у детей первого года жизни. Известно, что в Германии Проспан® является препаратом, часто назначаемым при наличии кашля у детей раннего возраста. Это побудило нас провести анализ эффективности и безопасности препарата в этой возрастной группе.
Известно, что в Германии Проспан® является препаратом, часто назначаемым при наличии кашля у детей раннего возраста. Это побудило нас провести анализ эффективности и безопасности препарата в этой возрастной группе.
Всего мы наблюдали 39 детей в возрасте до года с клиническими симптомами ОРВИ, из них острый ларинготрахеит отмечался у 8 пациентов, острый стенозирующий ларинготрахеит 1 степени — у 2, острый простой бронхит — у 10, острый обструктивный бронхит — у 20 детей. Треть детей находились на естественном или смешанном вскармливании. У 35% детей отмечались клинические признаки гипоксически-травматического поражения центральной нервной системы, один ребенок был с грубой задержкой психомоторного развития. Отягощенный семейный аллергологический анамнез отмечался в 5 случаях. Семь детей страдали атопическим дерматитом.
На фоне комплексной терапии, включающей Проспан®, к 3 суткам лечения кашель стал влажным у 85% больных. Длительность кашля до 6–7 дней отмечалась у 27 больных, остальные дети кашляли 2 недели и более (чаще — дети с бронхообструктивным синдромом). Они продолжали получать Проспан® до исчезновения кашля. У двух детей с синдромом бронхиальной обструкции прием Проспана® в течение пяти дней не дал облегчения откашливания мокроты и был заменен на синтетический муколитик (Лазолван) с ингаляционной доставкой в дыхательные пути через небулайзер. Все дети отлично перенесли прием препарата «Проспан®», с удовольствием его принимали, нежелательных реакций (усиления бронхореи, аллергические реакции) не наблюдалось.
Длительность кашля до 6–7 дней отмечалась у 27 больных, остальные дети кашляли 2 недели и более (чаще — дети с бронхообструктивным синдромом). Они продолжали получать Проспан® до исчезновения кашля. У двух детей с синдромом бронхиальной обструкции прием Проспана® в течение пяти дней не дал облегчения откашливания мокроты и был заменен на синтетический муколитик (Лазолван) с ингаляционной доставкой в дыхательные пути через небулайзер. Все дети отлично перенесли прием препарата «Проспан®», с удовольствием его принимали, нежелательных реакций (усиления бронхореи, аллергические реакции) не наблюдалось.
Общая оценка эффективности Проспана® детям с ОРВИ, в т. ч. и при наличии бронхообструктивного синдрома, в нашем исследовании была расценена как «отличная» и «хорошая» почти у 80% больных, «удовлетворительная» у 19 пациентов (8%). Отсутствие эффекта от терапии отмечено всего у 2 из 233 детей (1%). В группе сравнения «отличный» и «хороший» эффект от проводимой терапии был отмечен у 60% пациентов, «удовлетворительный» — у 23% детей и отсутствие эффекта — у 17% больных.
Раннее назначение Проспана® было более эффективным. При использовании препарата у детей с респираторной инфекцией затянувшегося течения эффективность препарата была несколько ниже. Мы не наблюдали побочных реакций и нежелательных эффектов при назначении Проспана®, в том числе у детей с атопическими заболеваниями в анамнезе. Проспан® (сироп от кашля) обладает приятными вкусовыми качествами. Все наблюдаемые нами дети с удовольствием принимали этот лекарственный препарат.
Заключение
Таким образом, проведенное нами открытое сравнительное мультицентровое исследование показало, что Проспан® является эффективным натуральным лекарственным препаратом в терапии кашля у детей с острыми заболеваниями дыхательных путей, в том числе и у детей с обструктивным бронхитом.
Проспан® (сироп) имеет удобную расфасовку, хорошие органолептические свойства и может применяться не только в стационаре, но и в домашних условиях. Проспан® может быть рекомендован для лечения ОРВИ, протекающих с кашлем, у детей любого возраста.
Проспан® может быть рекомендован для лечения ОРВИ, протекающих с кашлем, у детей любого возраста.
По вопросам литературы обращайтесь в редакцию.
Литература
-
Белоусов Ю. Б., Омельяновский В. В. Клиническая фармакология болезней органов дыхания у детей. Руководство для врачей. Москва, 1996. 176 с.
-
Коровина Н. А. и соавт. Противокашлевые и отхаркивающие лекарственные средств в практике врача-педиатра: рациональный выбор и тактика применения. Пособие для врачей. Москва, 2002. 40 с.
-
Самсыгина Г. А., Зайцева О. В. Бронхиты у детей. Отхаркивающая и муколитическая терапия. Пособие для врачей. Москва, 1999. 36 с.
-
Противокашлевая терапия у детей. Традиционные и нетрадиционные подходы к лечению. Учебное пособие.
 М.: РГМУ, 2004, 96 с.
М.: РГМУ, 2004, 96 с.
-
H.-J. Mansfeld, H. H?hre, R. Repges, U. DethlefsenMMW 140, 26–30, Vol. 3, 1998.
-
Kraft K. Tolerabiliti of dried ivy leaf extract in children Zeitschrift fur Phytoterapie. 2004, 25, 179–181.
С. И. Барденикова
О. В. Зайцева, доктор медицинских наук, профессор
Л. Н. Новожилова
Э. Э. Локшина
Т. И. Рычкова
В. А. Пастухова
Г. Б. Кузнецов
О. Б. Довгун
С. В. Зайцева
Т. Н. Празникова
И. Г. Степанова
МГМСУ, ДКБ Святого Владимира, ФГУЗ ДКБ № 38 – ЦЭП ФМБА России
Ингаляции при сухом и влажном кашле у детей небулайзером
Ингаляции весьма эффективный метод, используемый для лечения сухого или мокрого кашля у детей. Сегодня, также как и десятки лет, назад, ингаляции назначают при самых запущенных воспалениях дыхательной системы в комплексе с основной терапией. Благодаря таким лечебным процедурам удается облегчить выделение мокроты, смягчить сухой кашель, устранить патологический процесс, сократить период болезни и полностью выздороветь.
Благодаря таким лечебным процедурам удается облегчить выделение мокроты, смягчить сухой кашель, устранить патологический процесс, сократить период болезни и полностью выздороветь.Давно доказано практической медициной, что ингаляция является щадящим и безопасным, а главное очень действенным методом лечения кашля у детей. Это к тому же отличная альтернатива таблеток, микстур и инъекций, нередко вызывающих побочные явления и эффекты. Если нет осложнений, то правильно начинать лечить с помощью небулайзеров – надежного инструмента в борьбе с кашлем. Ингаляционная терапия позволяет лечебным средствам проникать в глубокие отделы дыхательной системы. Это возможно благодаря молекулам пара, усиливающим действие лекарств и устраняющим спазмы гладкой мускулатуры дыхательных органов и способствующим разжижению мокроты.
На сегодняшний день аптеки предлагают небулайзеры двух видов:
 Из-за способности разрушать активные вещества лекарств не используется для антибиотиков или гормонов.
Из-за способности разрушать активные вещества лекарств не используется для антибиотиков или гормонов.Перечень препаратов допустимых при использовании небулайзеров
При сухом кашле необходимо смягчить воспаленное горло, снизить вязкость слизи и вывести ее из бронхов или легких. В этом случае под наблюдением врача прибегают к ингаляции с применением:
 Разводят с физраствором в соотношении 1:1. Курс лечения – 5 дней.
Разводят с физраствором в соотношении 1:1. Курс лечения – 5 дней.
 Рекомендуемую дозу препарата разводят 2 мл физраствора.
Рекомендуемую дозу препарата разводят 2 мл физраствора.
Схема последовательности в случае проведения ингаляций несколькими препаратами:
1) Ингаляции бронхорасширяющими препаратами;2) Через 20 минут применяют средства, разжижающие мокроту;
3) Через 30 минут — ингаляции антисептическими средствами;
4) Противовоспалительные препараты используют без перерыва после антисептиков;
5) Иммуномодулирующие препараты используются после цикла лечебных процедур либо в профилактических целях;
Например: физраствор или минеральная вода, смесь из 2 мл лазолвана и 2 мл физраствора, 5 мл ротокана. После выздоровления рекомендуется ингаляции с 2 мл интерферона.
Используемый в домашних условиях ингалятор (небулайзер), следует мыть после каждого применения. Нельзя проводить ингаляции с веществами, для него не предназначенными. Все растворы необходимо подогревать до комнатной температуры.
Все растворы необходимо подогревать до комнатной температуры.
Ипратропия бромид Вдыхание: использование, побочные эффекты, взаимодействия, изображения, предупреждения и дозировка
Ипратропия бромид 0,02% раствор для ингаляций
Цвет: бесцветный Форма: Отпечаток:Ипратропия бромид 0,02% раствор для ингаляций
Цвет: бесцветный Форма: Ипрат: отпечаток: бесцветныйбромид 0,02% раствор для ингаляций
Цвет: бесцветный Форма: отпечаток:ипратропия бромид 0,02% раствор для ингаляций
Цвет: бесцветный Форма: отпечаток:бромид ипратропия 0.02% раствор для ингаляций
Цвет: бесцветный Форма: Отпечаток:0,02% раствор ипратропия для ингаляций
Цвет: бесцветный Форма: Отпечаток:0,02% раствор ипратропия для ингаляций
Цвет: бесцветный Форма: Отпечаток:0,02% раствор бромида ипратропия для ингаляций
Цвет: бесцветный Форма: Отпечаток:0,02% раствор ипратропия для ингаляций
Цвет: бесцветный Форма: Отпечаток:0,02% раствор ипратропия для ингаляций
Цвет: бесцветный Форма: Отпечаток: бромид ипратропия 0. 02% раствор для ингаляций
02% раствор для ингаляций
0,02% раствор ипратропия для ингаляций
Цвет: бесцветный Форма: Отпечаток:0,02% раствор ипратропия для ингаляций
Цвет: бесцветный Форма: Отпечаток:0,02% раствор бромида ипратропия для ингаляций
Цвет: бесцветный Форма: Отпечаток:0,02% раствор ипратропия для ингаляций
Цвет: бесцветный Форма: Отпечаток:0,02% раствор ипратропия для ингаляций
Цвет: бесцветный Форма: Отпечаток:бромид ипратропия 0.02% раствор для ингаляций
Цвет: бесцветный Форма: Отпечаток:0,02% раствор ипратропия для ингаляций
Цвет: бесцветный Форма: Отпечаток:0,02% раствор ипратропия для ингаляций
Цвет: бесцветный Форма: Отпечаток:0,02% раствор бромида ипратропия для ингаляций
Цвет: бесцветный Форма: Отпечаток:Это лекарство представляет собой бесцветный прозрачный раствор
0,02% раствор ипратропия бромида для ингаляций
Цвет: бесцветный Форма: Отпечаток:Это лекарство представляет собой бесцветный прозрачный раствор
ипратропия бромида 0.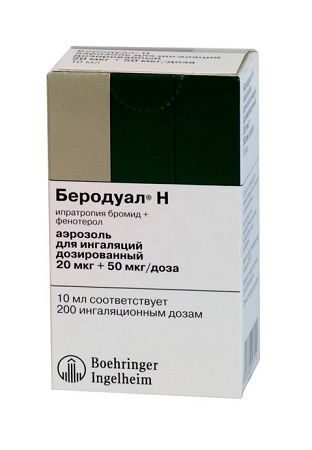 02% раствор для ингаляций
02% раствор для ингаляций
Это лекарство представляет собой бесцветный прозрачный раствор
Ипратропия бромид 0,02% раствор для ингаляций
Цвет: бесцветный Форма: Отпечаток:Это лекарство представляет собой бесцветный прозрачный раствор
0,02% раствор ипратропия для ингаляций
Цвет: бесцветный Форма: Отпечаток:Это лекарство представляет собой бесцветный прозрачный раствор
0,02% раствор ипратропия бромида для ингаляций
Цвет: бесцветный Форма: Отпечаток:Это лекарство представляет собой бесцветный прозрачный раствор
ипратропия бромид 0.02% раствор для ингаляций
Цвет: бесцветный Форма: Отпечаток:Это лекарство представляет собой бесцветный прозрачный раствор
Ипратропия бромид 0,02% раствор для ингаляций
Цвет: бесцветный Форма: Отпечаток:Это лекарство представляет собой бесцветный прозрачный раствор
0,02% раствор ипратропия для ингаляций
Цвет: бесцветный Форма: Отпечаток:Это лекарство представляет собой бесцветный прозрачный раствор
0,02% раствор ипратропия бромида для ингаляций
Цвет: бесцветный Форма: Отпечаток:Это лекарство представляет собой бесцветный прозрачный раствор
ипратропия бромид 0.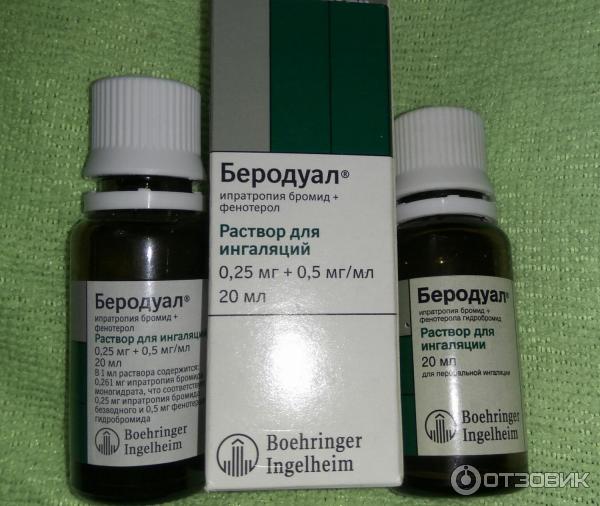 02% раствор для ингаляций
02% раствор для ингаляций
Это лекарство представляет собой бесцветный прозрачный раствор
Ипратропия бромид 0,02% раствор для ингаляций
Цвет: бесцветный Форма: Отпечаток:Это лекарство представляет собой бесцветный прозрачный раствор
0,02% раствор ипратропия для ингаляций
Цвет: бесцветный Форма: Отпечаток:Это лекарство представляет собой бесцветный прозрачный раствор
0,02% раствор ипратропия бромида для ингаляций
Цвет: бесцветный Форма: Отпечаток:Это лекарство представляет собой бесцветный прозрачный раствор
ипратропия бромид 0.02% раствор для ингаляций
Цвет: бесцветный Форма: Отпечаток:Это лекарство представляет собой бесцветный прозрачный раствор
Ипратропия бромид 0,02% раствор для ингаляций
Цвет: бесцветный Форма: Отпечаток:Это лекарство представляет собой бесцветный прозрачный раствор
0,02% раствор ипратропия для ингаляций
Цвет: бесцветный Форма: Отпечаток:Это лекарство представляет собой бесцветный прозрачный раствор
0,02% раствор ипратропия бромида для ингаляций
Цвет: бесцветный Форма: Отпечаток:Это лекарство представляет собой бесцветный прозрачный раствор
ипратропия бромид 0. 02% раствор для ингаляций
02% раствор для ингаляций
Это лекарство представляет собой бесцветный прозрачный раствор
PRIME PubMed | [Влияние фенотерола, ипратропия бромида и комбинированного препарата-беродуала на отдельные клинические параметры и функцию легких у пациентов с астмой]
Citation
Rutkowski, R, et al. «[Влияние фенотерола, ипратропия бромида и комбинированного препарата-беродуала на отдельные клинические параметры и функцию легких у пациентов с астмой].» Pneumonologia I Alergologia Polska, vol. 62, No. 7-8, 1994, pp. 358-64.
Rutkowski R, Kazberuk M, Siergiejko Z, et al. [Эффект фенотерола, ипратропия бромида и комбинированного препарата -беродуал-на отдельных клинических параметрах и функции легких у пациентов с астмой] Pneumonol Alergol Pol .1994; 62 (7-8): 358-64.
Rutkowski, R., Kazberuk, M., Siergiejko, Z ., & Chyrek-Borowska, S. (1994). [Влияние фенотерола, ипратропия бромида и комбинированного препарата-беродуал на отдельные клинические параметры и функцию легких у пациентов с астмой]. Pneumonologia I Alergologia Polska , 62 (7-8), 358-64.
Pneumonologia I Alergologia Polska , 62 (7-8), 358-64.
Rutkowski R, et al. [Влияние фенотерола, ипратропия бромида и комбинированного препарата-беродуала на отдельные клинические параметры и функцию легких у пациентов с астмой]. Pneumonol Alergol Pol. 1994; 62 (7-8): 358-64. PubMed PMID: 7951083.
TY — JOUR
T1 — [Влияние фенотерола, ипратропия бромида и комбинации препарата-беродуала на отдельные клинические параметры и функцию легких у пациентов с астмой].AU — Rutkowski, R,
АС — Казберук, М,
AU — Сергейко, З.,
AU — Чирек-Боровская, S,
PY — 1994/1/1 / pubmed
PY — 1994/1/1 / medline
PY — 1994/1/1 / entrez
СП — 358
EP — 64
JF — Пневмонология и аллергология Польши
JO — Пневмонол Алергол Пол
ВЛ — 62
IS — 7-8
N2 — Обследование проведено в группе из 14 больных бронхиальной астмой легкой степени. Эффект Беродуала (1 доза = 0,02 мг ипратропия бромида + 0,05 мг фенотерола), ипратропия бромида (Атровент, 1 доза = 0,02 мг) и фенотерола (Беротек, 1 доза = 0. 2 мг). Все препараты принимались 3 раза по 2 приема в день, за исключением Беротека — 3 раза в день по 1 дозе в течение 14 дней. Были рассчитаны показатели одышки, кашля, мокроты и измерены значения FEV1, FVC, FEF25-75 и PC20 (мг / мл метахолина). Все эти препараты после 2 недель терапии статистически значимо уменьшали одышку, кашель и выделение мокроты. Наилучший бронходилатирующий и защитный эффект наблюдался после Беродуала по сравнению с Атровентом или Беротеком.
СН — 0867-7077
UR — https: //www.unboundmedicine.com / medline / citation / 7951083 / [эффект_фенотерола_ипратропиум_бромид_и_комбинированный_ лекарственный_беродуал_на_выбранные_клинические_параметры_и_легкая_функция_ у_ пациентов_ с_астмой] _
L2 — http://www.diseaseinfosearch.org/result/633
DB — PRIME
DP — Unbound Medicine
ER —
2 мг). Все препараты принимались 3 раза по 2 приема в день, за исключением Беротека — 3 раза в день по 1 дозе в течение 14 дней. Были рассчитаны показатели одышки, кашля, мокроты и измерены значения FEV1, FVC, FEF25-75 и PC20 (мг / мл метахолина). Все эти препараты после 2 недель терапии статистически значимо уменьшали одышку, кашель и выделение мокроты. Наилучший бронходилатирующий и защитный эффект наблюдался после Беродуала по сравнению с Атровентом или Беротеком.
СН — 0867-7077
UR — https: //www.unboundmedicine.com / medline / citation / 7951083 / [эффект_фенотерола_ипратропиум_бромид_и_комбинированный_ лекарственный_беродуал_на_выбранные_клинические_параметры_и_легкая_функция_ у_ пациентов_ с_астмой] _
L2 — http://www.diseaseinfosearch.org/result/633
DB — PRIME
DP — Unbound Medicine
ER —
Бронходилататоры при бронхиолите для младенцев с впервые возникшим свистящим дыханием
Что такое бронхиолит?
Бронхиолит — это острая, очень заразная вирусная инфекция легких, которая часто встречается у младенцев в возрасте от 0 до 12 месяцев. Это происходит ежегодно в зимние месяцы. Это вызывает воспаление мелких дыхательных путей в легких и их заполнение мусором. Дыхательные пути сужаются, что приводит к блокированию свободного прохода воздуха. У младенца сильный кашель, насморк и обычно повышенная температура. У него может возникнуть одышка, хрипы и нехватка кислорода.
Это происходит ежегодно в зимние месяцы. Это вызывает воспаление мелких дыхательных путей в легких и их заполнение мусором. Дыхательные пути сужаются, что приводит к блокированию свободного прохода воздуха. У младенца сильный кашель, насморк и обычно повышенная температура. У него может возникнуть одышка, хрипы и нехватка кислорода.
Зачем нужны бронходилататоры?
Бронходилататоры — это препараты, часто используемые в виде аэрозолей для расширения дыхательных путей за счет расслабления мышц бронхов.Они эффективны при помощи детей старшего возраста и взрослых, страдающих астмой. Однако, в отличие от астматиков, младенцы с бронхиолитом обычно хрипят впервые. Они хрипят по другой причине, то есть потому, что их дыхательные пути забиты мусором. Следовательно, младенцы с бронхиолитом с меньшей вероятностью будут реагировать на бронходилататоры.
Характеристики исследования
Мы рассмотрели доказательства действия бронходилататоров у младенцев с бронхиолитами.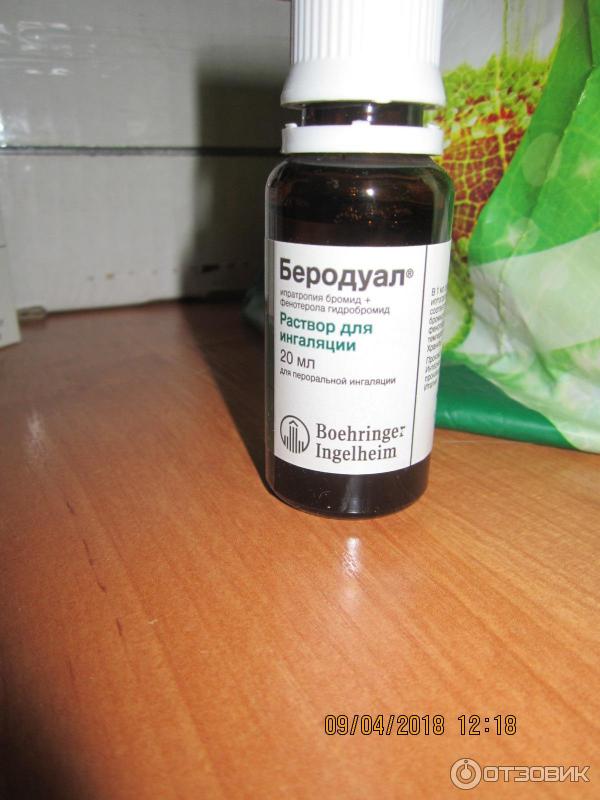 Мы нашли 30 испытаний, в которых участвовали в общей сложности 1922 младенца, в нескольких странах. Доказательства актуальны по январь 2014 г. Мы проанализировали исследования, проведенные в амбулаторных и стационарных условиях отдельно. В обзор были включены все бронходилататоры, за исключением адреналина, поскольку он рассматривается в другом Кокрановском обзоре. Альбутерол (также известный как сальбутамол) широко используется в исследованиях, поэтому мы также рассмотрели этот бронходилататор как подгруппу.
Мы нашли 30 испытаний, в которых участвовали в общей сложности 1922 младенца, в нескольких странах. Доказательства актуальны по январь 2014 г. Мы проанализировали исследования, проведенные в амбулаторных и стационарных условиях отдельно. В обзор были включены все бронходилататоры, за исключением адреналина, поскольку он рассматривается в другом Кокрановском обзоре. Альбутерол (также известный как сальбутамол) широко используется в исследованиях, поэтому мы также рассмотрели этот бронходилататор как подгруппу.
Ключевые результаты
Мы не обнаружили влияния бронходилататоров на сатурацию кислорода.Младенцы, госпитализированные по поводу бронхиолита, не показали значительной пользы от лечения бронходилататорами. Этот обзор также показал, что бронходилататоры не уменьшают потребность в госпитализации, не сокращают продолжительность пребывания в больнице и не сокращают продолжительность болезни дома. Анализируя подгруппу исследований с использованием альбутерола (сальбутамола), мы не обнаружили влияния этого бронходилататора на сатурацию кислорода или клинические показатели. Побочные эффекты бронходилататоров включают учащенное сердцебиение, снижение кислорода и дрожь.Принимая во внимание эти побочные эффекты, мало доказательств их эффективности и связанных с этим затрат, бронходилататоры не помогают при лечении бронхиолита.
Побочные эффекты бронходилататоров включают учащенное сердцебиение, снижение кислорода и дрожь.Принимая во внимание эти побочные эффекты, мало доказательств их эффективности и связанных с этим затрат, бронходилататоры не помогают при лечении бронхиолита.
Качество доказательств
Этот обзор ограничен небольшим количеством исследований, в которых используются одни и те же меры и методы. Например, только 22 исследования впервые включали только грудных детей. В более старые исследования включались дети, у которых раньше были хрипы и, возможно, у них была астма.Таким образом, эти более старые исследования подтверждают использование бронходилататоров. Более новые исследования, в которых исключались младенцы с предшествующим хрипом и были лучше разработаны, не показали преимущества бронходилататоров. Этот обзор также ограничен небольшим количеством младенцев, включенных в каждое исследование. Наконец, клинические показатели, используемые для измерения эффекта бронходилататоров в некоторых исследованиях, могут варьироваться от одного наблюдателя к другому, что делает эту меру ненадежной. Для определения эффективности этих препаратов необходимы исследования, которые включают большее количество младенцев, используют более точные измерения и имеют более строгий дизайн исследования.
Для определения эффективности этих препаратов необходимы исследования, которые включают большее количество младенцев, используют более точные измерения и имеют более строгий дизайн исследования.
Дыхание легче благодаря лечению и контролю
Иветт К. Терри, BSPharm, RPh
Распространенные причины бронхита включают вирусы, вызывающие простуду и грипп.Бронхит, распространенное респираторное заболевание, вызванное инфекцией или воздействием раздражителей, является одним из наиболее распространенных заболеваний, при котором пациенты обращаются за медицинской помощью. 1,2 Он характеризуется воспалением слизистых оболочек бронхов 1-3 и классифицируется как острый или хронический (Таблица 1 1-3 ).По данным Центров по контролю и профилактике заболеваний (CDC) и Американской ассоциации легких, в 2011 году около 10,1 миллиона человек в 42 Соединенных Штатах был диагностирован хронический бронхит.
 4,5 Хотя хронический бронхит может поражать людей любого возраста , наибольшее количество зарегистрированных случаев приходится на людей 65 лет и старше, и этим заболеванием страдает вдвое больше женщин, чем мужчин. 4,5
4,5 Хотя хронический бронхит может поражать людей любого возраста , наибольшее количество зарегистрированных случаев приходится на людей 65 лет и старше, и этим заболеванием страдает вдвое больше женщин, чем мужчин. 4,5
Причины бронхита
Было признано, что триггерами бронхита являются различные факторы, включая воздействие раздражителей (химических веществ и загрязнений), но наиболее частыми причинами острого бронхита являются те же вирусы, которые вызывают простуду и грипп. 1-3 Бактериальная инфекция также может вызывать острый бронхит. 1-3 Наиболее частой причиной хронического бронхита является употребление табака, что составляет примерно от 80% до 90% случаев хронического бронхита. 1-3 По данным Американской ассоциации легких, хронический бронхит является одним из двух основных типов хронической обструктивной болезни легких (ХОБЛ). 1,3,5 Большинство людей с ХОБЛ страдают как эмфиземой, так и хроническим бронхитом. 1,3,5,6
1,3,5,6
Обструкция дыхательных путей при хроническом бронхите возникает из-за того, что отек и чрезмерное выделение слизи делают бронхиолы более узкими, чем обычно. 7 Хронический бронхит может быть проявлением в анамнезе нескольких приступов острого бронхита или может иметь постепенное начало из-за длительного употребления табака или вдыхания раздражителей, таких как пассивное курение или другие загрязнители. 1,2,6,7 Наиболее частым признаком бронхита является кашель с возможным выделением мокроты; это состояние чаще всего возникает в зимние месяцы. 7,8 Другие общие признаки и симптомы бронхита указаны в онлайн-таблице 2. 7,8
ТАБЛИЦА 2: ПРИЗНАКИ И СИМПТОМЫ БРОНХИТА
| Острый бронхит | Хронический бронхит |
|
|
По материалам 7 и 8.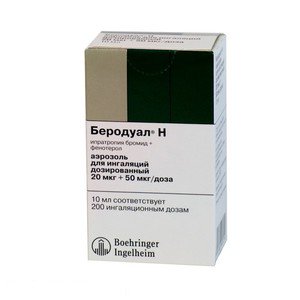
Ведение и лечение бронхита
Основными целями лечения как острого, так и хронического бронхита являются облегчение симптомов, предоставление пациенту возможности дышать более комфортно и улучшение общего качества жизни.
Острый бронхит
В то время как острый бронхит обычно быстро проходит у здоровых пациентов, сердечно-легочные или другие сопутствующие заболевания могут усугубить состояние. 1 Обычно лечение острого бронхита симптоматическое и может включать в себя использование анальгетиков, жаропонижающих, противокашлевых и / или отхаркивающих средств.
Большинство случаев острого бронхита вызывается вирусами; поэтому использование антибиотиков обычно не рекомендуется. 1,2,6 Из-за чрезмерного использования антибиотиков и постоянной обеспокоенности по поводу лекарственно-устойчивых организмов CDC и другие организации здравоохранения выступают против рутинного использования антибиотиков при неосложненном бронхите, если у пациента нет бактериальной инфекции. 1,8,9 Результаты недавнего исследования показывают, что чрезмерное использование антибиотиков при остром бронхите выросло на 70% в период с 1996 по 2010 год, несмотря на рекомендации CDC. 10
1,8,9 Результаты недавнего исследования показывают, что чрезмерное использование антибиотиков при остром бронхите выросло на 70% в период с 1996 по 2010 год, несмотря на рекомендации CDC. 10
Пациентам с острым бронхитом следует посоветовать бросить курить, избегать воздействия вторичного табачного дыма, внедрить правильные методы мытья рук в повседневную жизнь и поддерживать рекомендованные прививки, особенно ежегодную вакцину против гриппа. 9
Хронический бронхит
Цели лечения хронического бронхита — облегчить симптомы, предотвратить дальнейшие осложнения и замедлить прогрессирование заболевания. 1,3,9,11-13 Хронический бронхит может потребовать сочетания методов лечения, включая использование бронхолитических препаратов, ингаляционных стероидов, антибиотиков, вакцин, кислородной терапии и легочной реабилитации. 1,3,9,11-13 Два основных класса препаратов, используемых для лечения хронического бронхита, включают бронходилататоры и стероиды. 1,9,11-13 Бета-агонисты короткого действия, такие как ипратропия бромид, часто используются для борьбы с бронхоспазмами, одышкой и хроническим кашлем у стабильных пациентов с хроническим бронхитом. 1,9,11-13 В некоторых случаях для контроля хронического кашля можно использовать бета-агонист длительного действия в сочетании с ингаляционными кортикостероидами. 1,9,11-13 Результаты некоторых исследований показывают, что лечение муколитиками было связано с небольшим уменьшением количества обострений у пациентов с хроническим бронхитом. 1,14 Использование антибиотиков может потребоваться при обострениях хронического бронхита, вызванных бактериальными инфекциями; наиболее часто используемые антибиотики включают макролиды, хинолоны и амоксициллин / клавуланат. 1,15,16
1,9,11-13 Бета-агонисты короткого действия, такие как ипратропия бромид, часто используются для борьбы с бронхоспазмами, одышкой и хроническим кашлем у стабильных пациентов с хроническим бронхитом. 1,9,11-13 В некоторых случаях для контроля хронического кашля можно использовать бета-агонист длительного действия в сочетании с ингаляционными кортикостероидами. 1,9,11-13 Результаты некоторых исследований показывают, что лечение муколитиками было связано с небольшим уменьшением количества обострений у пациентов с хроническим бронхитом. 1,14 Использование антибиотиков может потребоваться при обострениях хронического бронхита, вызванных бактериальными инфекциями; наиболее часто используемые антибиотики включают макролиды, хинолоны и амоксициллин / клавуланат. 1,15,16
Некоторые исследования пришли к выводу, что наиболее эффективными мерами для лечения хронического бронхита являются отказ от курения и избегание раздражителей, особенно табачных паров. 1,9,11,13 Некоторым пациентам с хроническим бронхитом может потребоваться легочная реабилитация (при которой пациента обучают упражнениям и другим способам облегчения дыхания), дополнительная кислородная терапия и изменения образа жизни, такие как отказ от курения, много отдыха и избегать раздражителей, таких как аэрозольные баллончики, пыль и химические вещества. 12 Поскольку хронический бронхит может увеличить риск легочной инфекции у пациента, пациентов следует поощрять к ежегодной вакцинации против гриппа; для защиты от пневмонии пациентам следует также рассмотреть возможность вакцинации от пневмококка. 1,17,18
1,9,11,13 Некоторым пациентам с хроническим бронхитом может потребоваться легочная реабилитация (при которой пациента обучают упражнениям и другим способам облегчения дыхания), дополнительная кислородная терапия и изменения образа жизни, такие как отказ от курения, много отдыха и избегать раздражителей, таких как аэрозольные баллончики, пыль и химические вещества. 12 Поскольку хронический бронхит может увеличить риск легочной инфекции у пациента, пациентов следует поощрять к ежегодной вакцинации против гриппа; для защиты от пневмонии пациентам следует также рассмотреть возможность вакцинации от пневмококка. 1,17,18
Недавно утвержденные лекарственные препараты
В августе 2014 года FDA одобрило ингаляционный спрей олодатерол (Striverdi Respimat, Boehringer Ingelheim), бронходилататор бета 2 пролонгированного действия, предназначенный для лечения обструкции воздушного потока у пациентов с ХОБЛ, включая хронический бронхит и / или эмфизему 19 (онлайн-таблица 3). Это долгосрочное поддерживающее лекарство назначают один раз в день. Наиболее частые побочные реакции включают ринофарингит, инфекцию верхних дыхательных путей, инфекцию мочевыводящих путей, кашель, головокружение, сыпь, диарею, боль в спине и артралгию. 19
Это долгосрочное поддерживающее лекарство назначают один раз в день. Наиболее частые побочные реакции включают ринофарингит, инфекцию верхних дыхательных путей, инфекцию мочевыводящих путей, кашель, головокружение, сыпь, диарею, боль в спине и артралгию. 19
ТАБЛИЦА 3: ФАРМАКОЛОГИЧЕСКАЯ ТЕРАПИЯ БРОНХИТА
| Класс наркотиков | Индикация | Примеры |
| Противокашлевые / отхаркивающие средства | Эти средства используются для лечения легкого кашля, вызванного раздражением бронхов и горла.Для пациентов с хроническим бронхитом применяются центральные средства от кашля, такие как кодеин и декстрометорфан рекомендуются только для кратковременного облегчения симптомов кашля. | · Декстрометорфан, кодеин (противокашлевые) · Гуафенезин (отхаркивающее) |
| Бронходилататоры | Бронходилататоры помогают облегчить симптомы хронического бронхита, расслабляя и открывая дыхательные пути в легких. | Бета 2 -агонисты адренорецепторов, бронходилататоры короткого действия: · Альбутерол (провентил HFA, вентолин HFA, ProAir HFA) · Левалбутерол (Xopenex, Xopenex HFA) · Метапротеренол Бета 2 -агонисты адренорецепторов, бронходилататоры длительного действия · Индактерол (Arcapta Neohaler) · Салметерол (Серевент Дискус) · Формотерол (Performist, Foradil) · Арформотерол (Брована) · Олодатерол (Стриверди Респимат) Антихолинергические средства · Тиотропий (Spiriva) · Ипратропий (Атровент HFA) · Аклидиниум (Tudorza Pressair) · Умеклидиний (Incruse Ellipta) Производные ксантина · Теофиллин (Эликсофиллин, Тео-24, Теохрон) |
| Комбинации бронходилататоров длительного действия / кортикостероидов | Комбинированная терапия предлагается, когда симптомы пациента остаются неконтролируемыми при монотерапии бронходилататорами. | · Будесонид / формотерол (Симбикорт) · Флутиказон / сальметерол (Advair Diskus) · Флутиказон / вилантерол (Breo Ellipta) |
| Комбинации бета-адренергических агонистов / антихолинергических агентов | Эти агенты предлагают быстрое начало действия бета-адренергических агонистов с пролонгированным действием антихолинергических агентов. | · Умеклидиний / вилантерол (Anoro Ellipta) · Ипратропиум / альбутерол (DuoNeb, Combivent Respimat) |
| Системные кортикостероиды | Пациентам с обострением хронического бронхита иногда назначают короткий курс системной терапии кортикостероидами; исследования показывают положительные результаты. | · Метилпреднизолон · Преднизон |
| Кортикостероиды ингаляционные | У некоторых пациентов вдыхание кортикостероидов может облегчить симптомы. | · Будесонид (Pulmicort, Pulmicort Flexhaler) |
| Ингибиторы фосфодиэстеразы-4 | Эти противовоспалительные препараты используются при обострениях хронического бронхита и хронической обструктивной болезни легких. Было показано, что они уменьшают частоту обострений, снимают одышку и улучшают функцию легких. Было показано, что они уменьшают частоту обострений, снимают одышку и улучшают функцию легких. | · Рофлумиласт (Далиреп) |
| Анальгетики / жаропонижающие | Эти агенты полезны для облегчения симптомов усталости, недомогания и лихорадки, связанных с болезнью. | · Ибупрофен · Ацетаминофен · Напроксен |
| Антибиотики | Иногда антибиотики используются для лечения обострений хронического бронхита, вызванного бактериальными инфекциями.Часто выбирают антибиотики широкого спектра действия. | · Пенициллин · Цефалоспорины · Фторхинолоны · Макролиды · Сульфаниламиды · Тетрациклины |
Адаптировано из справочных материалов 1, 3, 9, 10, 12-18, 21.
В апреле 2014 года FDA также одобрило ингаляционный порошок умеклидиния (Incruse Ellipta, GlaxoSmithKline), монотерапию мускариновыми антагонистами длительного действия, также тип бронходилататора. известен как холинолитик длительного действия. 20 Он показан для длительного поддерживающего лечения обструкции дыхательных путей один раз в день у пациентов с ХОБЛ, включая хронический бронхит и / или эмфизему. 20 Выпускается в виде порошка для ингаляции через пластиковый ингалятор. 20 Наиболее частые побочные эффекты включают кашель, артралгию, инфекцию верхних дыхательных путей и назофарингит. 20
известен как холинолитик длительного действия. 20 Он показан для длительного поддерживающего лечения обструкции дыхательных путей один раз в день у пациентов с ХОБЛ, включая хронический бронхит и / или эмфизему. 20 Выпускается в виде порошка для ингаляции через пластиковый ингалятор. 20 Наиболее частые побочные эффекты включают кашель, артралгию, инфекцию верхних дыхательных путей и назофарингит. 20
Фармацевты могут быть полезным ресурсом для пациентов с бронхитом, консультируя их по лекарствам, информируя их о новых достижениях в лечении и ведении бронхита и побуждая их придерживаться рекомендованной терапии.Во время консультирования пациенты должны быть обучены правильному использованию ингаляционных устройств для обеспечения надлежащей доставки дозы. Если пациент все еще курит, фармацевты должны подчеркнуть важность отказа от курения и побудить пациента обсудить возможные методы лечения от курения с его или ее основным лечащим врачом.
 Исследования показывают, что 50% пациентов с хроническим бронхитом, которые курили в анамнезе, больше не кашляют через 1 месяц отказа от курения, а 80% перестают кашлять через 2 месяца. 12 Пациентам также следует напоминать о сбалансированном питании и, при необходимости, о достаточном отдыхе. Для получения дополнительной информации см. Интерактивную таблицу 4 и посетите сайт ClinicalTrials.gov по адресу http://clinicaltrials.gov/search/open/condition=%22Bronchitis,+Chronic%22.
Исследования показывают, что 50% пациентов с хроническим бронхитом, которые курили в анамнезе, больше не кашляют через 1 месяц отказа от курения, а 80% перестают кашлять через 2 месяца. 12 Пациентам также следует напоминать о сбалансированном питании и, при необходимости, о достаточном отдыхе. Для получения дополнительной информации см. Интерактивную таблицу 4 и посетите сайт ClinicalTrials.gov по адресу http://clinicaltrials.gov/search/open/condition=%22Bronchitis,+Chronic%22. ТАБЛИЦА 4: ОБРАЗОВАТЕЛЬНЫЕ РЕСУРСЫ ПО БРОНХИТУ
Г-жа Терри — клинический фармацевт и писатель-медик из Хеймаркета, Вирджиния.
Список литературы
1.Файяз Дж., Оладе РБ, Лесснау К.Д. Бронхит. Сайт Medscape. http://emedicine.medscape.com/article/297108-overview#a0101?cc=aHR0cDovL2VtZWRpY2luZS5tZWRzY2FwZS5jb20vYXJ0aWNsZS8yOTcxMDEgtbook3Zcjck=YcieZpZXTA. Обновлено 28 марта 2014 г. Проверено 6 октября 2014 г.

2. Американская ассоциация легких. Тенденции развития ХОБЛ (хронический бронхит и эмфизема): заболеваемость и смертность. Веб-сайт Американской ассоциации легких. www.lung.org/finding-cures/our-research/trend-reports/copd-trend-report.pdf.Обновлено в марте 2013 г. Проверено 6 октября 2014 г.
3. Хронический бронхит. Сайт PDRhealth.com. www.pdrhealth.com/diseases/chronic-bronchitis. Проверено 6 октября 2014 г.
4. Фрейд В.М., Бернштейн А.Б., Буш А. Множественные хронические состояния у взрослых в возрасте 45 лет и старше: тенденции за последние 10 лет. Веб-сайт Центров по контролю и профилактике заболеваний. www.cdc.gov/nchs/data/databriefs/db100.htm. Обновлено 31 июля 2012 г. Проверено 6 октября 2014 г.
5. Информационный бюллетень о хронической обструктивной болезни легких (ХОБЛ).Веб-сайт Американской ассоциации легких. www.lung.org/lung-disease/copd/resources/facts-figures/COPD-Fact-Sheet.html. Обновлено в мае 2014 г. Проверено 6 октября 2014 г.
6. Что такое ХОБЛ? Веб-сайт Национального института сердца, легких и крови.
 www.nhlbi.nih.gov/health/health-topics/topics/copd/. Обновлено 31 июля 2013 г. Проверено 6 октября 2014 г.
www.nhlbi.nih.gov/health/health-topics/topics/copd/. Обновлено 31 июля 2013 г. Проверено 6 октября 2014 г. 7. Что такое хроническая обструктивная болезнь легких (ХОБЛ)? Сайт Американского торакального общества. www.thoracic.org/clinical/copd-guidelines/for-patients/what-is-chronic-obstructive-pulmonary-disease-copd.php. Проверено 6 октября 2014 г.
8. Каковы признаки и симптомы бронхита? Веб-сайт Национального института сердца, легких и крови. www.nhlbi.nih.gov/health/health-topics/topics/brnchi/signs.html. Обновлено 1 мая 2009 г. Проверено 6 октября 2014 г.
9. Бронхит (простуда в груди). Веб-сайт Центров по контролю и профилактике заболеваний. www.cdc.gov/getsmart/antibiotic-use/uri/bronchitis.html. Обновлено 30 сентября 2013 г. Проверено 6 октября 2014 г. Барнетт ML, Linder JA. Назначение антибиотиков взрослым с острым бронхитом в США, 1996-2010 гг.JAMA. 2014; 311 (19): 2020-2022.
10. Браман С.С. Хронический кашель из-за хронического бронхита: клинические рекомендации ACCP, основанные на фактических данных.
 Сундук. 2006; 129 (1 доп.): 104С-115С.
Сундук. 2006; 129 (1 доп.): 104С-115С. 11. Дэвис С.П. Хронический бронхит. Сайт MedicineNet.com. www.medicinenet.com/chronic_bronchitis/page6.htm#what_is_the_treatment_for_chronic_bronchitis. Обновлено 26 ноября 2013 г. Проверено 6 октября 2014 г.
12. Браман С.С. Хронический кашель вследствие острого бронхита: клинические рекомендации ACCP, основанные на фактических данных.Сундук. Янв 2006; 129 (1 доп.): 95S-103S.
13. Пул П.Дж., Блэк П.Н. Муколитические средства при хроническом бронхите или хронической обструктивной болезни легких. Кокрановская база данных Syst Rev.2010; 2: CD001287.
14. Будей М.М., Weidemann HP. Острое бактериальное обострение хронического бронхита. Сайт клиники Кливленда. www.clevelandclinicmeded.com/medicalpubs/diseasemanagement/pulmonary/acute-bacterial-exacerbation-chronic-bronchitis/. По состоянию на 6 октября 2014 г.
15. Симпос II, Димопулос Г., Корбила И.П., Манта К., Фалагас М.Э.Макролиды, хинолоны и амоксициллин / клавуланат при хроническом бронхите: метаанализ.
 Eur Respir J. 2007; 29 (6): 1127-1137.
Eur Respir J. 2007; 29 (6): 1127-1137. 16. Хроническая обструктивная болезнь легких (ХОБЛ). Веб-сайт руководств Merck. www.merckmanuals.com/professional/pulmonary_disorders/chronic_obstructive_pulmonary_disease_and_related_disorders/chronic_obstructive_pulmonary_disease_copd.html. Обновлено в июне 2014 г. Проверено 6 октября 2014 г.
17. Жить с хроническим бронхитом. Веб-сайт Национального института сердца, легких и крови.www.nhlbi.nih.gov/health/health-topics/topics/brnchi/livingwith.html. Обновлено 1 мая 2009 г. Проверено 6 октября 2014 г.
18. FDA одобрило ингаляционный спрей Striverdi® Respimat® (олодатерол) компании Boehringer Ingelheim для поддерживающего лечения ХОБЛ. Сайт Boehringer Ingelheim. http://us.boehringer-ingelheim.com/news_events/press_releases/press_release_archive/2014/08-01-14-fda-approves-boehringer-ingelheims-striverdi-respimat-olodaterol-inhalation-spray-main maintenance-treatment-copd. html. Обновлено 1 августа 2014 г.Проверено 6 октября 2014 г.

19. GSK получает разрешение на использование Incruse ™ Ellipta® (умеклидиний) в США для лечения ХОБЛ. Сайт GlaxoSmithKline. http://us.gsk.com/en-us/media/press-releases/2014/gsk-receives-approval-for-incruse-ellipta-umeclidinium-in-the-us-for-the-treatment-of- copdandnbsp /. Обновлено 30 апреля 2014 г. Проверено 6 октября 2014 г.
20. Mosenifar Z, Harrington A, Nikhanj NS, et al. Лечение и ведение хронической обструктивной болезни легких. Сайт Medscape.http://emedicine.medscape.com/article/297664-treatment. Обновлено 25 сентября 2014 г. Проверено 6 октября 2014 г.
Мы купили небулайзер для младенцев
Наша младшая дочь (№4) была госпитализирована из-за инфекции верхних дыхательных путей, когда ей было 3 месяца. См. Сообщение «Мой 3-месячный ребенок был госпитализирован с инфекцией верхних дыхательных путей». В нашей семье приступ кашля не прекратился после того, как в начале мая ее выписали из больницы. Ей не вводили никаких лекарств, так как врачи в больнице сочли, что она слишком молода для лекарств. Поскольку это не было опасно для жизни, они предложили ей разрешить кашель естественным путем.
Поскольку это не было опасно для жизни, они предложили ей разрешить кашель естественным путем.
К третьей неделе мая кашляла и №3. Если вы впервые читаете мой блог, №3 и №4 — близнецы. Их кашель продолжал быть колоссальным, и я мог слышать, как мокрота собирается в их дыхательных путях, когда они кашляли. Нам было интересно, хрипят ли они или даже астматики. Вероятность высока, потому что я страдала астмой на протяжении всей беременности (см. Мой предыдущий пост здесь), и мой сын тоже страдает от этого.У меня была астма в детстве, и приступы повторялись, когда я был подростком, а затем и после 30 лет. После еще двух походов к нашему постоянному педиатру врач наконец выписал нашим девочкам рецепт от кашля, потому что у № 3 поднялась температура.
Близнецы по состоянию на май 2017 г. Накопление мокроты недопустимо, поскольку скопление слизи в дыхательных путях может стать питательной средой для бактерий, которые, в свою очередь, могут привести к легочным инфекциям, таким как пневмония.
См. Сообщение VeryWell о 5 методах очистки легких от слизи.
Раствор Беродуала и небулайзер
Младенцам прописали Беродуал, лекарство от астмы, которое используется для предотвращения бронхоспазма или сужения дыхательных путей. Смешали 10 капель раствора с 2 мл физиологического раствора для ингаляции младенцев через небулайзер.
Клиника дала нам возможность арендовать небулайзер или купить его за 150 сингапурских долларов. Учитывая, что у нас дома несколько детей-астматиков и родитель (я), мы решили купить машину.Также можно приобрести небулайзер (настольные и портативные) в Интернете. Я узнал об этом только после того, как изучил эту тему для целей этой публикации.
Пульмикорт Будазонид
Беродуала показалось недостаточно для №3. Мы снова пошли к педиатру, и он добавил Пульмикорт в ее ингаляционный отвар. Наша малышка перестала хрипеть через несколько дней после ингаляции, но кашель продолжался. Врач посоветовал ей прекратить кашель. Да, действительно, через некоторое время ее кашель прекратился. Я думаю, что в тот момент врач не пришел к выводу, что у моего малыша астма. Я полагаю, что он будет наблюдать дальше, прежде чем делать какие-либо выводы.
Да, действительно, через некоторое время ее кашель прекратился. Я думаю, что в тот момент врач не пришел к выводу, что у моего малыша астма. Я полагаю, что он будет наблюдать дальше, прежде чем делать какие-либо выводы.
Судя по всему, Пульмикорт — это стероид, используемый для борьбы с астмой. Несмотря на то, что существует множество публикаций, в которых утверждается, что стероиды препятствуют росту у детей, профессор Чай О Мох сказал, что вероятность неконтролируемой астмы, препятствующей их росту, выше. Если вам интересно узнать больше об астме и взглядах врачей на лечение астмы, см. Ссылку на Youtube ниже на канал Минздрава о лечении астмы у детей, представленный проф.Чай. Это очень информативно и легко для понимания.
Я решил написать этот пост, потому что №3 снова был на нем. Мы вынули небулайзер для ее ингаляции за последние пару дней, и теперь ее кашель под контролем. Я поинтересовался действием лекарства и решил провести небольшое исследование. Хотя этот пост написан для моей личной справки, я надеюсь, что он будет полезен и всем, кто страдает астмой.
Хотя этот пост написан для моей личной справки, я надеюсь, что он будет полезен и всем, кто страдает астмой.
Полезные ссылки по астме
Астма — что вы должны знать сингапурским специалистам по респираторным заболеваниям
Условия и лечение Singhealth
Управление астмой Министерством здравоохранения
Лечение астмы у детей (Часть 1) проф.Чай О Мох
Лечение астмы у детей (Часть 2), профессор Чай О Мох
Товаров на фотографиях
Игрушка для младенцев Baby Einstein Take Along Tunes
Обновлениеот 1 августа 2018 г .: с начала года и до настоящего времени мы вынимали небулайзер только один раз. Прочтите этот пост, чтобы узнать, что мы сделали.
Понравился мой пост? Пожалуйста, нажмите «Нравится» и поделитесь с друзьями!
кан
шасси
Нравится:
Нравится Загрузка…
СвязанныеДозирование Атровент, Атровент HFA (ипратропиум), показания, взаимодействия, побочные эффекты и др.

Беременность
Ипратропий незначительно всасывается системно после орального вдыхания; следовательно, не ожидается, что использование матерями приведет к воздействию препарата на плод
Опыт применения ипратропия бромида беременными женщинами в течение нескольких десятилетий, основанный на опубликованной литературе, включая когортные исследования, исследования случай-контроль и серии случаев, не выявил лекарственного средства сопутствующий риск серьезных врожденных дефектов, выкидыша или неблагоприятных исходов для матери или плода
Данные на животных
- На основе исследований на животных репродукции животных не наблюдалось никаких признаков структурных изменений при введении ипратропия бромида беременным мышам, крысам и кроликам во время органогенеза на дозы до примерно 200, 40000 и 10000 раз, соответственно, максимальной рекомендуемой суточной ингаляционной дозы для человека (MRHDID) у взрослых
Лактация
Нет данных о присутствии препарата в грудном молоке или молоке животных, его влиянии на грудное вскармливание младенец, или на производство молока; хотя нерастворимые в липидах четвертичные катионы проникают в грудное молоко, концентрации препарата в плазме после вдыхания терапевтических доз являются низкими; следовательно, ожидается, что уровни лекарств в грудном молоке будут низкими
Следует учитывать преимущества грудного вскармливания для развития и здоровья наряду с клинической потребностью матери в лекарстве и любыми потенциальными побочными эффектами лекарственного препарата или основного состояния матери для кормящего ребенка
Категории беременности
A: В целом приемлемо. Контролируемые исследования на беременных женщинах не показывают доказательств риска для плода.
Контролируемые исследования на беременных женщинах не показывают доказательств риска для плода.
Распыляемый бронходилататор вместо MDI
В серии «Вещи, которые мы делаем без всякой причины» (TWDFNR) рассматриваются методы, которые стали обычной частью стационарного лечения, но могут не иметь большого значения для наших пациентов. Практики, рассмотренные в серии TWDFNR, не представляют собой черно-белых выводов или стандартов клинической практики, а служат отправной точкой для исследований и активных дискуссий между госпиталистами и пациентами.Мы приглашаем вас принять участие в этом обсуждении . https://www.choosingwisely.org/
Практики, рассмотренные в серии TWDFNR, не представляют собой черно-белых выводов или стандартов клинической практики, а служат отправной точкой для исследований и активных дискуссий между госпиталистами и пациентами.Мы приглашаем вас принять участие в этом обсуждении . https://www.choosingwisely.org/
ПРЕДСТАВЛЕНИЕ СЛУЧАЯ
Женщина 54 лет, поступившая в отделение неотложной помощи (ED) с одышкой. Она сообщила, что ее лечащий врач диагностировал у нее хроническую обструктивную болезнь легких (ХОБЛ). Врач прописал ей ингалятор с альбутеролом для использования при одышке. В течение последних нескольких недель она пыталась использовать ингалятор, но отметила, что это не помогло ей усилить хрипы, кашель и выделение мокроты.В отделении неотложной помощи она получала непрерывное лечение альбутеролом через небулайзер, Solu-Medrol 125 мг внутривенно, антибиотики и рентген грудной клетки. Она была госпитализирована в медицинскую службу по поводу обострения ХОБЛ и начала принимать небулайзерные бронходилататоры каждые 4 часа. К четвертому дню пребывания в больнице ее выписали домой с ингалятором с альбутеролом, пероральным преднизоном, пероральным доксициклином и контрольным визитом. Специального обучения пациентов относительно правильного применения ингаляторов во время госпитализации не проводилось.
К четвертому дню пребывания в больнице ее выписали домой с ингалятором с альбутеролом, пероральным преднизоном, пероральным доксициклином и контрольным визитом. Специального обучения пациентов относительно правильного применения ингаляторов во время госпитализации не проводилось.
ПОЧЕМУ ВЫ МОЖЕТЕ СЧИТАТЬ, ЧТО НЕБУЛИЗОВАННОЕ ЛЕЧЕНИЕ У СТАЦИОНАРНЫХ ПОЛЕЗНО
Ингаляционные бронходилататоры являются основой терапии острых обструктивных заболеваний легких, включая ХОБЛ и обострения астмы. [1, 2] Ингаляционные бронходилататоры могут доставляться с помощью ингаляторов-ингаляторов. ) или через распылители влажного воздуха, работающие от сжатого воздуха или кислорода. Текущая практика в отделениях неотложной помощи и больничных палатах, как правило, способствует использованию небулайзеров из-за многих очевидных преимуществ этих устройств.[3] Например, небулайзеры не требуют специальной техники ингаляции и могут эффективно использоваться пациентами в любом возрасте. [3, 4] Существует также распространенное мнение, что небулайзеры более эффективны, возможно, исходя из предположения, что пациенты госпитализированы. уже потерпели неудачу в своей амбулаторной терапии ДИ и почти мистической вере в целительную силу тумана. Более того, многие клиницисты обучены рутинному использованию небулайзерной терапии и могут не иметь достаточных знаний или уверенности в отношении относительной эффективности и эквивалентности дозирования MDI-терапии.
уже потерпели неудачу в своей амбулаторной терапии ДИ и почти мистической вере в целительную силу тумана. Более того, многие клиницисты обучены рутинному использованию небулайзерной терапии и могут не иметь достаточных знаний или уверенности в отношении относительной эффективности и эквивалентности дозирования MDI-терапии.
ПОЧЕМУ НЕБУЛИЗАТОРЫ НЕ ЛУЧШЕ ДИА ДЛЯ ПАЦИЕНТОВ, ПОЛУЧЕННЫХ С ОБСТРУКТИВНЫМИ СИМПТОМАМИ ЛЕГКИХ
Десятилетия исследований подтверждают, что ДИ эффективны, действенны и менее затратны (в зависимости от обстоятельств), чем небулайзеры для обычного лечения обструктивной болезни легких. , 4, 5, 6, 7, 8, 9, 10, 11]. Клиническая эффективность ДИ была продемонстрирована в исследованиях среди взрослых с острыми симптомами ХОБЛ [3, 4, 7, 8], а также среди детей и взрослые с обострениями астмы.[3, 4, 5, 6, 9, 10] В совместном отчете Американского колледжа грудных врачей (ACCP) и Американского колледжа астмы, аллергии и иммунологии (ACAAI) от 2005 г. сделан вывод, что ни один из объединенных метаанализов не показал значительная разница между устройствами по любому результату эффективности в любой группе пациентов для каждого из клинических условий. [4] Было исследовано множество различных исходов, включая объемы форсированного выдоха (ОФВ), пиковую скорость выдоха, симптомы и оценку конкретных симптомов, а также физические данные. [4]
[4] Было исследовано множество различных исходов, включая объемы форсированного выдоха (ОФВ), пиковую скорость выдоха, симптомы и оценку конкретных симптомов, а также физические данные. [4]
По сравнению с ДИ, использование небулайзеров имеет ряд недостатков: небулайзеры дороже в покупке и обслуживании, менее портативны и требуют больше времени для настройки, использования и очистки после каждого использования.[12] Кроме того, небулайзеры были связаны с большим увеличением частоты сердечных сокращений и тремора по сравнению с ДИ, предполагая, что небулайзеры приводят к более высоким системно абсорбируемым дозам-агонистам.
Следует отметить, что почти во всех исследованиях клинической эффективности ДИ применялись с помощью удерживающей камеры или спейсера с клапанами, что облегчало доставку лекарственного средства в дыхательные пути. [3, 4] Хотя удерживающие камеры с клапанами обычно называют спейсером, истинный проставка не имеет клапана и сегодня используется редко.[12]
ДОКАЗАТЕЛЬСТВА ИССЛЕДОВАНИЯ НЕБУЛИЗАТОРОВ И ДИАПАЗОНОВ У ПАЦИЕНТОВ С АСТМОЙ ИЛИ ОБОСТРЕНИЯМИ ХОБЛ
Кокрановский обзор 2013 г. был направлен на установление относительной эффективности ДИ с камерами для выдержки по сравнению с небулайзерами для детей и взрослых, которые обратились в общественные учреждения или отделения неотложной помощи с острой астмой. [6] Обзор включал в общей сложности 1897 детей и 729 взрослых в 39 рандомизированных контролируемых испытаниях. Авторы оценили общее качество доказательств как среднее.Дети с острой астмой, получавшие ДИ в отделении неотложной помощи, имели более короткую продолжительность пребывания в отделении неотложной помощи (70 минут против 103 минут), аналогичные измерения пиковой скорости потока и ОФВ, более низкую частоту сердечных сокращений и меньший тремор по сравнению с детьми, получавшими небулайзеры. [5, 6] Не было обнаружено значительных различий между устройствами для лечения взрослых пациентов с астмой. [6]
был направлен на установление относительной эффективности ДИ с камерами для выдержки по сравнению с небулайзерами для детей и взрослых, которые обратились в общественные учреждения или отделения неотложной помощи с острой астмой. [6] Обзор включал в общей сложности 1897 детей и 729 взрослых в 39 рандомизированных контролируемых испытаниях. Авторы оценили общее качество доказательств как среднее.Дети с острой астмой, получавшие ДИ в отделении неотложной помощи, имели более короткую продолжительность пребывания в отделении неотложной помощи (70 минут против 103 минут), аналогичные измерения пиковой скорости потока и ОФВ, более низкую частоту сердечных сокращений и меньший тремор по сравнению с детьми, получавшими небулайзеры. [5, 6] Не было обнаружено значительных различий между устройствами для лечения взрослых пациентов с астмой. [6]
В отдельном двойном слепом рандомизированном плацебо-контролируемом исследовании, в котором сравнивали альбутерол, вводимый небулайзером, и MDI со спейсером для детей младше 2 лет, поступающих в ED с хрипом, использование MDI со спейсером и лицевой маской было одинаково эффективным и могло привести к меньшему количеству госпитализаций. [10]
[10]
Mandelberg et al. выполнила двойное слепое рандомизированное плацебо-контролируемое исследование для неотобранных взрослых пациентов, поступающих в отделение неотложной помощи с обструктивными легочными симптомами. [8] Пациенты получали либо 2 вдоха MDI-плацебо со спейсером вместе с распыленным сальбутамолом 0,5 мл в 1,5 мл физиологического раствора (n = 25), либо MDI сальбутамола вместе с распыленным солевым раствором плацебо (n = 25). Процедуры повторяли каждые 15 минут до 3 раз, если не возникали побочные эффекты. После каждого сеанса лечения проводились спирометрические измерения.Никаких различий между группами не наблюдалось ни в какой момент в течение периода исследования. Авторы пришли к выводу, что даже в условиях неотобранной группы пациентов, направленных в [Отделение неотложной медицины] для эпизодов серьезного ограничения воздушного потока, клиническая и объективная реакция бронходилататоров на введение сальбутамола не зависит от метода доставки: MDI с большим спейсером или аэрозольным распылением. [8]
[8]
На удивление мало исследований, посвященных изучению использования небулайзеров по сравнению с ДИ в стационарных условиях как для детей, так и для взрослых.Долович и др. проанализировали 6 исследований, в которых участвовало всего 253 пациента, и не сообщили о существенных различиях в легочной функции между устройствами. [4] Основываясь на этих выводах, группа ACCP / ACAAI рекомендовала как небулайзеры, так и MDI со спейсерами / удерживающими камерами, подходящими для использования в стационарных условиях. Качество доказательств: хорошее. [4]
ПОЧЕМУ ИСПОЛЬЗУЙТЕ ДИ ДЛЯ СТАЦИОНАРНЫХ БОЛЬНЫХ
Если лечение с помощью ДИ и небулайзера одинаково эффективно, зачем менять существующую практику? Использование в больницах ДИ вместо небулайзеров может привести к меньшему количеству побочных эффектов, таких как тахикардия, аритмия и тремор.MDI также более портативны и не требуют специальной настройки. Кроме того, введение ДИ во время госпитализации может предоставить прекрасную возможность, чтобы респираторные терапевты, фармацевты или другие медицинские работники проводили время, обучая пациентов правильному использованию ингаляторов, вместо того, чтобы проводить трудоемкое лечение небулайзером. [13] В недавнем исследовании примерно 86% госпитализированных пациентов с астмой или ХОБЛ не смогли продемонстрировать надлежащее использование ДИ. Однако 100% пациентов смогли достичь мастерства после короткого сеанса обучения.[14] Вполне возможно, что перевод пациентов на ДИ раньше во время госпитализации и обучение их правильному введению ДИ может вселить уверенность в их использовании ингаляторов и привести к последующим эффектам, таким как сокращение продолжительности пребывания в больнице, реже повторная госпитализация или улучшение качество жизни.
[13] В недавнем исследовании примерно 86% госпитализированных пациентов с астмой или ХОБЛ не смогли продемонстрировать надлежащее использование ДИ. Однако 100% пациентов смогли достичь мастерства после короткого сеанса обучения.[14] Вполне возможно, что перевод пациентов на ДИ раньше во время госпитализации и обучение их правильному введению ДИ может вселить уверенность в их использовании ингаляторов и привести к последующим эффектам, таким как сокращение продолжительности пребывания в больнице, реже повторная госпитализация или улучшение качество жизни.
Использование MDI может привести к экономии затрат в определенных условиях, хотя относительная стоимость небулайзера по сравнению с лечением MDI зависит от многих факторов, специфичных для учреждения.К таким факторам относятся институциональная политика в отношении того, кто поставляет небулайзер или ДИ, и как они получают компенсацию и укомплектованы персоналом. Например, в программе Nebs No More After 24, инициированной Калифорнийским университетом в Сан-Франциско, подавляющее большинство реализованной экономии средств связано с сокращением времени, затрачиваемого терапевтом на доставку ДИ, что отражает местную политику и структуру компенсации. [13] Предыдущие стационарные вмешательства по замене небулайзеров на ДИ также показали экономию средств в результате уменьшения потребности в рабочей силе.[15] В некоторых больницах медсестры проводят небулайзерную терапию, тогда как в других только респираторные терапевты могут предоставлять небулайзеры. Более того, сможет ли MDI пойти домой с пациентом после выписки, зависит от того, есть ли в больнице аптека. Необходимы официальные экономические оценки, характерные для местного учреждения.
[13] Предыдущие стационарные вмешательства по замене небулайзеров на ДИ также показали экономию средств в результате уменьшения потребности в рабочей силе.[15] В некоторых больницах медсестры проводят небулайзерную терапию, тогда как в других только респираторные терапевты могут предоставлять небулайзеры. Более того, сможет ли MDI пойти домой с пациентом после выписки, зависит от того, есть ли в больнице аптека. Необходимы официальные экономические оценки, характерные для местного учреждения.
ЧТО НАМ СЛЕДУЕТ ДЕЛАТЬ ВМЕСТО: СОВЕРШЕНСТВОВАТЬ ИСПОЛЬЗОВАНИЮ ДИ В СТАЦИОНАРНЫХ БОЛЬНИЦАХ
Для эффективного лечения ДИ в стационаре техника ДИ должна быть хорошей.Таким образом, жизненно важно привлечь нужных людей для обеспечения надлежащего обучения и контроля MDI. Респираторные терапевты, как правило, обучены этой задаче и могут быть дополнены соответственно обученными врачами, медсестрами или фармацевтами. Многие учреждения успешно внедрили протоколы лечения респираторными терапевтами для введения ДИ, что привело к ощутимым улучшениям в использовании соответствующих ресурсов респираторной помощи. [15, 16] В Калифорнийском университете в Сан-Франциско это было достигнуто путем набора респираторных терапевтов и медсестер, чтобы помочь в переходе пациентов с небулайзеров на ДИ, а также провести у постели курс обучения правильному использованию ДИ.Затем учреждение запустило кампанию Nebs No More After 24, направленную на перевод пациентов с небулайзеров на ДИ в течение 24 часов после госпитализации. Эта кампания включала образовательную программу для врачей, подготовленные руководства для инструкторов, помогающие лечащим врачам рассказывать о новой инициативе, рекламные мероприятия, включая ручки и стратегически размещенные плакаты, а также регулярные отзывы об использовании небулайзеров в пилотном отделении. Несмотря на то, что данные свидетельствуют о том, что пациенты могут быть начаты на ДИ сразу после их представления в отделение неотложной помощи, кампания UCSF была сосредоточена на переводе пациентов в течение 24 часов, чтобы уменьшить опасения по поводу перехода лечения между отделением неотложной помощи и медицинским отделением, а также между ночным и медицинским отделением дневные команды.
[15, 16] В Калифорнийском университете в Сан-Франциско это было достигнуто путем набора респираторных терапевтов и медсестер, чтобы помочь в переходе пациентов с небулайзеров на ДИ, а также провести у постели курс обучения правильному использованию ДИ.Затем учреждение запустило кампанию Nebs No More After 24, направленную на перевод пациентов с небулайзеров на ДИ в течение 24 часов после госпитализации. Эта кампания включала образовательную программу для врачей, подготовленные руководства для инструкторов, помогающие лечащим врачам рассказывать о новой инициативе, рекламные мероприятия, включая ручки и стратегически размещенные плакаты, а также регулярные отзывы об использовании небулайзеров в пилотном отделении. Несмотря на то, что данные свидетельствуют о том, что пациенты могут быть начаты на ДИ сразу после их представления в отделение неотложной помощи, кампания UCSF была сосредоточена на переводе пациентов в течение 24 часов, чтобы уменьшить опасения по поводу перехода лечения между отделением неотложной помощи и медицинским отделением, а также между ночным и медицинским отделением дневные команды. MDIs эффективнее небулайзеров только при правильной технике введения. 24-часовой переходный период позволяет обучать и переходить MDI в обычные дневные часы.
MDIs эффективнее небулайзеров только при правильной технике введения. 24-часовой переходный период позволяет обучать и переходить MDI в обычные дневные часы.
Стационарное использование небулайзеров может быть более целесообразным, чем использование ДИ для пациентов с деменцией или измененным психическим статусом, а также для тех, кто находится в тяжелом состоянии, приводящем к неспособности координировать использование ингаляторов. Очень низкая санитарная грамотность может быть дополнительным препятствием для надлежащего обучения и использования MDI.
РЕКОМЕНДАЦИИ
У пациентов с обструктивными легочными симптомами переводите пациентов с небулайзеров на ДИ на ранних этапах их госпитализации, за исключением случаев, когда пациент не может использовать ингалятор из-за измененного психического статуса, деменции или других обстоятельств. Убедитесь, что пациенты проинструктированы и находятся под наблюдением относительно правильной техники MDI. Привлечение респираторных терапевтов и должным образом обученного персонала (фармацевтов, медсестер, врачей) является ключом к успешному использованию ДИ. Частота и дозировка ДИ должны быть сопоставимы с небулайзерными препаратами.Хотя в исследованиях использовался относительно широкий диапазон дозирования MDI альбутерола, предыдущие программы определили дозу 4 затяжек альбутерола через MDI как эквивалентную стандартной дозировке распылителя альбутерола 2,5 мг. [17, 18] Некоторые исследования выступали за использование диапазона от 2 до 10 затяжек MDI с альбутеролом, фактическая доза зависит от клинического ответа [17]. Одно исследование с участием детей с легкой острой астмой показало, что 2 вдоха альбутерола с помощью MDI были так же эффективны, как и более высокие дозы, полученные с помощью MDI (610 затяжек) или распылителя.[19]
Частота и дозировка ДИ должны быть сопоставимы с небулайзерными препаратами.Хотя в исследованиях использовался относительно широкий диапазон дозирования MDI альбутерола, предыдущие программы определили дозу 4 затяжек альбутерола через MDI как эквивалентную стандартной дозировке распылителя альбутерола 2,5 мг. [17, 18] Некоторые исследования выступали за использование диапазона от 2 до 10 затяжек MDI с альбутеролом, фактическая доза зависит от клинического ответа [17]. Одно исследование с участием детей с легкой острой астмой показало, что 2 вдоха альбутерола с помощью MDI были так же эффективны, как и более высокие дозы, полученные с помощью MDI (610 затяжек) или распылителя.[19]
ЗАКЛЮЧЕНИЕ
ДИ с отсеками для выдержки клинически эквивалентны небулайзерной терапии для лечения как детей, так и взрослых с обструктивными легочными симптомами, при условии, что методика ДИ и дозировка ДИ адекватны. Это основано на хороших данных об условиях ED, но меньшем количестве исследований у взрослых стационарных пациентов.



 Регулярное использование возрастающих доз препаратов, содержащих β2-адреномиметики, таких как БЕРОДУАЛ, для купирования бронхиальной обструкции может вызвать неконтролируемое ухудшение течения заболевания. В случае усиления бронхиальной обструкции увеличение дозы β2-агонистов, в том числе БЕРОДУАЛА, больше рекомендуемой в течение длительного времени не только не оправдано, но и опасно. Для предотвращения угрожающего жизни ухудшения течения заболевания следует рассмотреть вопрос о пересмотре плана лечения пациента и адекватной противовоспалительной терапии ингаляционными кортикостероидами.
Регулярное использование возрастающих доз препаратов, содержащих β2-адреномиметики, таких как БЕРОДУАЛ, для купирования бронхиальной обструкции может вызвать неконтролируемое ухудшение течения заболевания. В случае усиления бронхиальной обструкции увеличение дозы β2-агонистов, в том числе БЕРОДУАЛА, больше рекомендуемой в течение длительного времени не только не оправдано, но и опасно. Для предотвращения угрожающего жизни ухудшения течения заболевания следует рассмотреть вопрос о пересмотре плана лечения пациента и адекватной противовоспалительной терапии ингаляционными кортикостероидами. М.: РГМУ, 2004, 96 с.
М.: РГМУ, 2004, 96 с.