АНТИБИОТИКОТЕРАПИЯ У МЛАДЕНЦЕВ: КРАТКОСРОЧНЫЕ И ОТДАЛЕННЫЕ ПОСЛЕДСТВИЯ ДЛЯ МИКРОБИОМА
Под кишечной микробиотой человека понимаются живущие в его кишечнике микроорганизмы, численность которых равна общему количеству клеток в человеческом организме [1]. Микроорганизмы начинают колонизировать кишечник человека еще в утробе матери, о чем свидетельствуют обнаруженные в пуповине, плаценте, околоплодной жидкости и меконии бактерии [2]. После рождения начинается процесс формирования микробиоты желудочно-кишечного тракта – ее состав активно меняется и окончательно формируется в первые годы жизни. Колонизация бактериями зависит от множества факторов, таких как микробиота матери, способ родоразрешения, характер питания и прием лекарств, например антибиотиков и ингибиторов протонной помпы [1]. Антибиотики не только уничтожают патогенные бактерии, но и серьезно нарушают баланс желудочно-кишечного микробиома. За последние десять лет объем применяемых антибиотиков вырос во всем мире на 36 %, при этом известно, что они вызывают дисбиоз [3].
ЗАКЛЮЧЕНИЕ
Прием антибиотиков зачастую неизбежен, а иногда вовсе жизненно необходим. Однако антибиотики могут вызвать дисбиоз кишечника, который в свою очередь имеет такие побочные последствия, как ААД. Рациональное использование антибиотиков важно не только с точки зрения предотвращения распространения антибиотикорезистентных микроорганизмов, но и с точки зрения минимизации риска отдаленных метаболических нарушений вследствие приема антибиотиков в раннем возрасте. Введение некоторых специфических пробиотических штаммов, например Saccharomyces boulardii, снижает риск развития ААД. Способность пробиотиков минимизировать другие побочные эффекты дисбиоза кишечника еще не доказана в литературе.
Список литературы1. Slykerman RF, Thompson J, Waldie KE, Murphy R, Wall C, Mitchell EA. Antibiotics in the first year of life and subsequent neurocognitive outcomes. Acta Paediatr 2017 ; 106 : 87-94.
Antibiotics in the first year of life and subsequent neurocognitive outcomes. Acta Paediatr 2017 ; 106 : 87-94.
2. Collado MC, Cernada M, Bauerl C, Vento M, Perez-Martinez G. Microbial ecology and host-microbiota interactions during early life stages. Gut Microbes 2012 ; 3 : 352-65.
3. Yasmin F, Tun HM, Konya TB, et al. ; CHILD Study Investigators, Scott JA, Dinu I, Kozyrskyj AL. Cesarean section, formula feeding, and infant antibiotic exposure: separate and combined impacts on gut microbial changes in later infancy. Front Pediatr 2017 ; 5 : 200.
4. Szajewska H, Canani RB, Guarino A, et al. ; ESPGHAN Working Group for Probiotics & Prebiotics. Probiotics for the prevention of antibiotic-associated diarrhea in children. J Pediatr Gastroenterol Nutr
5. Azad MB, Konya T, Persaud RR, et al. ; CHILD Study Investigators. Impact of maternal intrapartum antibiotics, method of birth and breastfeeding on gut microbiota during the first year of life: a prospective cohort study.
 BJOG 2016 ; 123 : 983-93.
BJOG 2016 ; 123 : 983-93.6. Gonzalez-Perez G, Hicks AL, Tekieli TM, Radens CM, Williams BL, Lamousé-Smith ES. Maternal antibiotic treatment impacts development of the neonatal intestinal microbiome and antiviral immunity. J Immunol 2016 ; 196 : 3768-79.
7. Cassidy-Bushrow AE, Burmeister C, Havstad S, et al. Prenatal antimicrobial use and early-childhood body mass index. Int J Obes (Lond) 2017 [Epub ahead of print].
8. Forrest CB, Block JP, Bailey LC. Antibiotics, infections, and childhood obesity. Lancet Diabetes Endocrinol 2017 ; 5: 2-3.
9. Mitchell EA, Stewart AW, Braithwaite I, et al. ; ISAAC Phase Three Study Group. Birth weight and subsequent body mass index in children: an international cross-sectional study. Pediatr Obes 2017 ;12 : 280-5.
10. Korpela K, Zijlmans MA, Kuitunen M, et al. Childhood BMI in relation to microbiota in infancy and lifetime antibiotic use. Microbiome 2017 ; 5: 26.

11. Saari A, Virta LJ, Sankilampi U, Dunkel L, Saxen H. Antibiotic exposure in infancy and risk of being overweight in the first 24 months of life. Pediatrics 2015 ; 135 : 617-26.
12. Mbakwa CA, Scheres L, Penders J, Mommers M, Thijs C, Arts IC. Early life antibiotic exposure and weight development in children. J Pediatr 2016 ; 176 : 105-13.e2.
13. Scott F, Horton DB, Mamtani R, et al. Administration of antibiotics to children before age 2 years increases risk for childhood obesity. Gastroenterology 2016 ; 151 : 120-9.e5.
15. Bailey LC, Forrest CB, Zhang P, Richards TM, Livshits A, DeRusso PA. Association of antibiotics in infancy with early childhood obesity. JAMA Pediatr 2014 ; 168 : 1063-9.
16. Gerber JS, Bryan M, Ross RK, et al.
 Antibiotic exposure during the first 6 months of life and weight gain during childhood. JAMA 2016 ; 315 : 1258-65.
Antibiotic exposure during the first 6 months of life and weight gain during childhood. JAMA 2016 ; 315 : 1258-65.17. Hirsch AG, Pollak J, Glass TA, et al. Early-life antibiotic use and subsequent diagnosis of food allergy and allergic diseases. Clin Exp Allergy 2017 ; 47 : 236-44.
18. Metsälä J, Lundqvist A, Virta LJ, Kaila M, Gissler M, Virtanen SM. Mother’s and offspring’s use of antibiotics and infant allergy to cow’s milk. Epidemiology 2013 ; 24 : 303-9.
19. Mazzola G, Murphy K, Ross RP, et al. Early gut microbiota perturbations following intrapartum antibiotic prophylaxis to prevent Group B Streptococcal disease. PLoS One 2016 ; 11 : e0157527.
20. Aloisio I, Quagliariello A, De Fanti S, et al. Evaluation of the effects of intrapartum antibiotic prophylaxis on newborn intestinal microbiota using a sequencing approach targeted to multi hypervariable 16S rDNA regions. Appl Microbiol Biotechnol 2016 ; 100 : 5537-46.

21. Metsälä J, Lundqvist A, Virta LJ, Kaila M, Gissler M, Virtanen SM. Prenatal and post-natal exposure to antibiotics and risk of asthma in childhood. Clin Exp Allergy 2015 ; 45 : 137-45.
22. Risnes KR, Belanger K, Murk W, Bracken MB. Antibiotic exposure by 6 months and asthma and allergy at 6 years: Findings in a cohort of 1,401 US children.
23. Ong MS, Umetsu DT, Mandl KD. Consequences of antibiotics and infections in infancy: bugs, drugs, and wheezing. Ann Allergy Asthma Immunol 2014 ; 112 : 441-5.e1.
24. Kronman MP, Zaoutis TE, Haynes K, Feng R, Coffin SE. Antibiotic exposure and IBD development among children: a population-based cohort study. Pediatrics 2012 ; 130 : e794-803.
25. Hviid A, Svanström H, Frisch M. Antibiotic use and inflammatory bowel diseases in childhood. Gut 2011 ; 60 : 49-54.
26. Ungaro R, Bernstein CN, Gearry R, et al. Antibiotics associated with increased risk of new-onset Crohn’s disease but not ulcerative colitis: a meta-analysis.
 Am J Gastroenterol 2014 ; 109 : 1728-38.
Am J Gastroenterol 2014 ; 109 : 1728-38.27. Boursi B, Mamtani R, Haynes K, Yang YX. The effect of past antibiotic exposure on diabetes risk. Eur J Endocrinol 2015 ; 172 : 639-48.
28. Mikkelsen KH, Knop FK, Frost M, Hallas J, Pottegård A. Use of antibiotics and risk of type 2 diabetes: a population-based case-control study. J Clin Endocrinol Metab 2015 ; 100 : 3633-40.
29. Mikkelsen KH, Knop FK, Vilsbøll T, Frost M, Hallas J, Pottegård A. Use of antibiotics in childhood and risk of Type 1 diabetes: a population-based case-control study. Diabet Med 2017 ; 34 : 272-7.
30. Boursi B, Mamtani R, Haynes K, Yang YX. Recurrent antibiotic exposure may promote cancer formation—Another step in understanding the role of the human microbiota? Eur J Cancer 2015 ; 51 : 2655-64
Оральные антибактериальные препараты при бронхолегочных заболеваниях у детей | Середа Е.В., Катосова Л.К.
Совершенствование терапевтической тактики при острых и хронических бронхолегочных заболеваниях является одной из важных и далеко не решенных проблем. Антибиотикотерапия – один из важнейших компонентов комплексного лечения заболеваний органов дыхания у детей. Выбор антибактериального препарата и пути его введения до сих пор представляют для врача сложную задачу. В настоящее время фармацевтическая промышленность располагает огромным арсеналом антибактериальных пероральных средств, которые находят широкое применение в педиатрической практике в связи с наличием детских лекарственных форм в виде суспензий, сиропов, таблеток с соответствующей дозировкой. В табл. 1 приведены антибиотики для орального применения. Оценивая классические пути введения антибиотиков, а именно, парентеральный и пероральный, в ряде случаев у детей следует отдать предпочтение последнему, как наиболее щадящему, исключающему прсихотравмирующий эффект. Парентеральный путь введения препарата, зарекомендовавший себя, как основной метод лечения болезней органов дыхания, при многих безусловных его достоинствах (точность дозирования, высокие пиковые концентрации и др.), не лишен недостатков.
Антибиотикотерапия – один из важнейших компонентов комплексного лечения заболеваний органов дыхания у детей. Выбор антибактериального препарата и пути его введения до сих пор представляют для врача сложную задачу. В настоящее время фармацевтическая промышленность располагает огромным арсеналом антибактериальных пероральных средств, которые находят широкое применение в педиатрической практике в связи с наличием детских лекарственных форм в виде суспензий, сиропов, таблеток с соответствующей дозировкой. В табл. 1 приведены антибиотики для орального применения. Оценивая классические пути введения антибиотиков, а именно, парентеральный и пероральный, в ряде случаев у детей следует отдать предпочтение последнему, как наиболее щадящему, исключающему прсихотравмирующий эффект. Парентеральный путь введения препарата, зарекомендовавший себя, как основной метод лечения болезней органов дыхания, при многих безусловных его достоинствах (точность дозирования, высокие пиковые концентрации и др.), не лишен недостатков.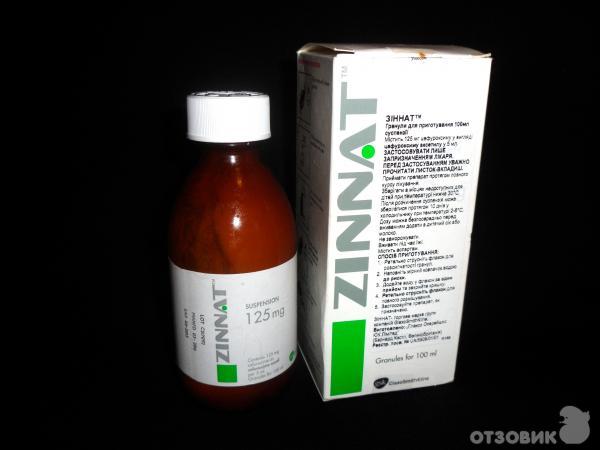
Трудно переоценить значение создания новых пролонгированных форм антибиотиков, способствующих сокращению кратности их введения, которые обладают не только широким спектром действия, но и низкой токсичностью, что особенно важно для детей. Особого внимания заслуживает внедрение в практику “ступенчатого” метода лечения, сокращающего сроки парентерального введения антибиотиков до 1–3 дней. Он заключается в переходе на прием адекватного антибиотика перорально при наметившемся положительном клиническом эффекте. Использование антибиотиков внутрь, особенно пролонгированных форм, значительно уменьшает риск распространения инфекционных заболеваний, снижает нагрузку на медицинский персонал, сокращает количественную потребность в шприцах и позволяет шире применять препараты не только в стационаре, но и в поликлинических условиях.

Однако следует подчеркнуть, что оральная антибактериальная терапия, как стартовое лечение, наиболее показана при легких и среднетяжелых формах заболевания, в том числе при неосложненных острых пневмониях и обострениях хронических воспалительных бронхолегочных заболеваний.
Этиологическая структура заболеваний органов дыхания у детей имеет свои особенности в зависимости от формы, тяжести заболевания и возраста ребенка, что необходимо учитывать при решении вопроса о назначении антибиотиков. Наиболее частыми возбудителями внебольничной пневмонии, особенно осложненных ее форм, в первые месяцы жизни ребенка являются Staphylococсus aureus (58%). Значительно реже выделяются Streptococcus pneumoniae и Haemophilus influenzae (10–15%). В более старшем возрасте увеличивается роль Streptococcus pneumoniae (35–60% и более). Атипические возбудители пневмонии у детей в возрасте 1–6 месяцев выявляются более чем у 10–20%, чаще это Chlamidia trachomatis, реже Mycoplasma hominis [1–3]. Mycoplasma pneumoniae определяется у 10–15% больных в возрасте 1–6 лет. В школьном возрасте (7–15 лет) увеличивается частота атипичных пневмоний, особенно вызванных Mycoplasma pneumoniae (20–40%) и Chlamidia pneumoniae (7–24%). Многолетний клинико–бактериологический мониторинг, проведенный в НИИ педиатрии НЦЗД РАМН позволил установить, что микробный спектр при хронических бронхолегочных заболеваниях у детей в периоде обострения представлен в основном двумя пневмотропными микроорганизмами. При этом Haemophilus influenzae является доминирующим причинным фактором инфекционного процесса, составляя 61–70% , из которых в 27% случаев она находится в ассоциации с пневмококком [4]. Пневмококк выделяется у 35% больных. Значительно реже определяется участие в этиологии хронического воспаления Branchamella catarrhalis (4–10%), Рroteus mirabilis (2,2%), Klebsiella pneumoniae (1,1%), Streptococcus pyogenes (1,1%), Staphylococсus aureus (0,1%).
Mycoplasma pneumoniae определяется у 10–15% больных в возрасте 1–6 лет. В школьном возрасте (7–15 лет) увеличивается частота атипичных пневмоний, особенно вызванных Mycoplasma pneumoniae (20–40%) и Chlamidia pneumoniae (7–24%). Многолетний клинико–бактериологический мониторинг, проведенный в НИИ педиатрии НЦЗД РАМН позволил установить, что микробный спектр при хронических бронхолегочных заболеваниях у детей в периоде обострения представлен в основном двумя пневмотропными микроорганизмами. При этом Haemophilus influenzae является доминирующим причинным фактором инфекционного процесса, составляя 61–70% , из которых в 27% случаев она находится в ассоциации с пневмококком [4]. Пневмококк выделяется у 35% больных. Значительно реже определяется участие в этиологии хронического воспаления Branchamella catarrhalis (4–10%), Рroteus mirabilis (2,2%), Klebsiella pneumoniae (1,1%), Streptococcus pyogenes (1,1%), Staphylococсus aureus (0,1%).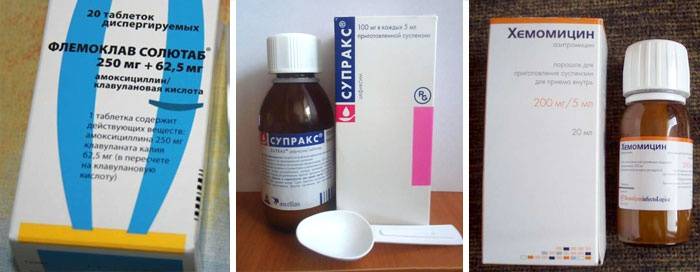
Данные, накопленные специалистами разных стран, свидетельствуют о распространении и возрастающей роли устойчивых штаммов микроорганизмов (пневмококка, гемофильной палочки, и бранхамеллы катаралис) при различных инфекциях верхних и нижних дыхательных путей. Однако при выборе адекватной антибиотикотерапии следует ориентироваться на региональные данные о резистентности пневмотропных микроорганизмов, полученные в России. Мониторинг определения чувствительности основных пневмотропных бактерий, проведенный нами, позволил выявить, что Streptococcus pneumoniae сохраняет высокую чувствительность к препаратам пенициллинового ряда (табл. 2), что соответствует результатам многоцентрового исследования резистентности, выполненного в России [5]. Отмечается также высокая чувствительность Streptococcus pneumoniae к макролидам и цефалоспоринам, при их природной резистентности к аминогликозидам. Haemophilus influenzae также сохраняет высокую чувствительность к ампициллину, амоксициллину, амоксициллину/клавуланату, азитромицину, левомицетину, аминогликозидам и цефалоспоринам II–III поколений. Почти все штаммы Haemophilus influenzae обладают резистентностью к таким антибиотикам, как оксациллин (84 %), олеандомицин (97 %), линкомицин (100 %), что подтверждает нецелесообразность их применения в этих случаях. Низкой и средней активностью обладают макролиды и цефалоспорины I поколения при сохранении высокой чувствительности к азитромицину и препаратам цефалоспоринового ряда II–III поколений. Штаммы Branchamella catarrhalis обладают резистентностью к пенициллину (70–80%), но сохраняют высокую чувствительность к амоксициллину/клавуланату, макролидам, цефалоспоринам II и III поколений.
Почти все штаммы Haemophilus influenzae обладают резистентностью к таким антибиотикам, как оксациллин (84 %), олеандомицин (97 %), линкомицин (100 %), что подтверждает нецелесообразность их применения в этих случаях. Низкой и средней активностью обладают макролиды и цефалоспорины I поколения при сохранении высокой чувствительности к азитромицину и препаратам цефалоспоринового ряда II–III поколений. Штаммы Branchamella catarrhalis обладают резистентностью к пенициллину (70–80%), но сохраняют высокую чувствительность к амоксициллину/клавуланату, макролидам, цефалоспоринам II и III поколений.
Проведенное нами изучение чувствительности выделяемых бактерий при заболеваниях органов дыхания показывает, что препараты пенициллинового ряда остаются препаратами выбора при лечении пневмонии и ряда других инфекций у детей, вызванных грамположительными кокками (пневмококками, стафилококками, стрептококками). Среди остальных антибиотиков наиболее широкое применение при лечении заболеваний органов дыхания, в частности, при внебольничной пневмонии, получили аминопенициллины (ампициллин, амоксициллин и амоксициллин/клавуланат).
 При неосложненных внебольничных пневмониях легкой и средней тяжести, особенно в амбулаторных условиях, предпочтительно применение этих антибиотиков с учетом чувствительности Streptococcus pneumoniae, являющегося наиболее частым возбудителем внебольничных пневмоний [6].
При неосложненных внебольничных пневмониях легкой и средней тяжести, особенно в амбулаторных условиях, предпочтительно применение этих антибиотиков с учетом чувствительности Streptococcus pneumoniae, являющегося наиболее частым возбудителем внебольничных пневмоний [6].Комбинированный антибиотик пенициллиновой группы амоксициллин/клавуланат привлекает особое внимание педиатров, поскольку он решает проблему бета–лактамазной устойчивости основных патогенных организмов, являясь при этом антибиотиком широкого спектра действия. Он удобен для применения у детей, так как наряду с парентеральной формой имеются таблетки и сироп. Это позволяет применять его в качестве эмпирической терапии как при тяжелых инфекциях органов дыхания (в том числе с использованием “ступенчатого” метода), так и при легких — внутрь. Наш опыт применения амоксициллина/клавуланата при обострении хронической пневмонии выявил его высокую клиническую (86%) и бактериологическую эффективность.
Внедрение в лечебную практику новых макролидов позволило расширить возможности применения пероральных антибактериальных препаратов, что способствует снижению потребности в парентеральных методах введения антибиотиков. Кроме того, макролиды считаются одной из самых безопасных групп антибиотиков и обладают высокой активностью к Streptococcus pneumoniae и Branchamella catarrhalis. Новые макролиды – мидекамицин (Макропен), рокситромицин, спирамицин и джозамицин – по сравнению с эритромицином обладают лучшими органолептическими и фармакокинетическими свойствами, большей биодоступностью, более длительным периодом полувыведения при лучшей переносимости, что позволяет сократить число приемов препарата до 2–3 раз в сутки (табл.1) и повысить терапевтическую эффективность.
Кроме того, макролиды считаются одной из самых безопасных групп антибиотиков и обладают высокой активностью к Streptococcus pneumoniae и Branchamella catarrhalis. Новые макролиды – мидекамицин (Макропен), рокситромицин, спирамицин и джозамицин – по сравнению с эритромицином обладают лучшими органолептическими и фармакокинетическими свойствами, большей биодоступностью, более длительным периодом полувыведения при лучшей переносимости, что позволяет сократить число приемов препарата до 2–3 раз в сутки (табл.1) и повысить терапевтическую эффективность.
16-членные макролиды (мидекамицин, джозамицин и др.), в отличие от 14- и 15-членных макролидов, не выводятся из бактериальной клетки ее мембранными насосами, дольше оказывая свое действие. Будучи 16-членным макролидом, мидекамицин не взаимодействует с другими лекарственными препаратами, в отличие от эритромицина и некоторых других макролидов, которые могут замедлять метаболизм теофиллина, антигистаминных (терфенадина, астемизола) и других препаратов, вызывая серьезные нежелательные эффекты.
Макролидные антибиотики являются препаратами выбора при атипичных пневмониях, вызванных внутриклеточными возбудителями (микоплазменной, хламидийной инфекциями), а также при внебольничной пневмонии, вызванной пневмококком и бранхамеллой катаралис, особенно у детей с аллергическими проявлениями и повышенной чувствительностью к пенициллинам [7-9].
Проведенное нами сравнительное изучение эффективности макролидов подтвердило их высокую эффективность при лечении детей раннего возраста с острой пневмонией и при обострениях хронической инфекции. При этом полное рассасывание пневмонии происходило происходило в те же сроки, что и при парентеральном применении других антибиотиков [6]. При оральном применении эритромицина в случаях внебольничной острой пневмонии и обострении хронической пневмонии была получена клиническая эффективность 75% и 71%, соответственно. Но при этом у 16% и 19% больных наблюдались побочные реакции, потребовавшие отмены препарата. Высокая частота нежелательных реакций ограничивает применение эритромицина, особенно у детей раннего возраста. Более высокая эффективность была достигнута при применении новых макролидов: мидекамицин – 82%, рокситромицин – 90%, спирамицин – 89%, азитромицин – 93,4%. Наряду с этим отмечалась хорошая переносимость этих препаратов и редкость нежелательных реакций (3–5%). Подтверждаются данные литературы об эффективности и безопасности макролидных антибиотиков при лечении детей [7-9].
Цефалоспориновые препараты являются в настоящее время одними из наиболее активных антибиотиков широкого спектра действия, применяемых для лечения заболеваний органов дыхания у детей, однако при внебольничных пневмониях цефалоспорины могут применяться в случае неэффективности стартовых препаратов. Среди цефалоспоринов II и III поколений, доказавших свою высокую эффективность на практике, следует отметить пероральные антибиотики – цефуроксим, цефаклор и цефтибутен. Если при острой пневмонии или бронхите цефалоспорины I, II и III поколений рассматриваются, как препараты резерва, то при хронической бронхолегочной патологии, особенно связанной с пороками развития легких и бронхов, а также у детей с иммунодефицитными состояниями цефалоспорины II и III поколений являются одними из основных антибиотиков с учетом их широкого спектра действия, устойчивости к бета–лактамазам, высокой эффективности и хорошей переносимости [10].
При тяжелых формах заболевания пероральные препараты могут использоваться также для продолжения лечения при необходимости стартового парентерального назначения антибиотиков широкого спектра действия, их смены, комбинирования препаратов и методов введения, в том числе при “ступенчатом” методе лечения.
Следует подчеркнуть тот факт, что детям с острыми рецидивирующими и особенно с хроническими бронхолегочными заболеваниями нередко приходится назначать повторные курсы антибактериальных препаратов. В связи с этим возникает ряд сложностей, связанных не только с развитием устойчивости возбудителей воспалительного процесса в бронхах и легких, но и продиктованных необходимостью обеспечить наиболее обоснованное, щадящее лечение. Наиболее адекватное лечение проводится с учетом антибиотикограммы. При невозможности получения этих данных и в экстренных случаях рекомендуется использование антибиотиков широкого спектра действия.
В заключение следует отметить, что имеются большие резервы для повышения эффективности лечения детей с бронхолегочными заболеваниями. Создание и внедрение в педиатрическую практику эффективных пероральных антимикробных препаратов широкого спектра действия, в том числе детских лекарственных форм для приема внутрь, будет способствовать совершенствованию терапевтической тактики при заболеваниях органов дыхания у детей не только в стационарах, но и в амбулаторно – поликлинических условиях.
Литература:
1. Таточенко В.К., Середа Е.В., Федоров А.М., Катосова Л.К., Самсыгина Г.А., Дементьева Г.М., Страчунский Л.С. Антибактериальная терапия пневмоний у детей. Антибиотики и химиотерапия, 2000; 5: 33–40.
2. Таточенко В.К. Антибактериальная терапия внебольничной пневмонии у детей. Материалы Международной конференции “Антибактериальная терапия в педиатрической практике.” Москва, 1999: 45–9.
3. Вербицки С. Антибактериальная терапия внебольничной пневмонии у детей. Материалы Международной конференции “Антибактериальная терапия в педиатрической практике.” Москва, 1999: 42–4.
4. Середа Е.В., Катосова Л.К. Современные подходы к применению макролидов при заболеваниях органов дыхания у детей. Русский медицинский журнал, 2000; 1: 34–9.
5. Кречикова О.И. Состояние антибиотикорезистентности Streptococcus pneumoniae в России. Русский медицинский журнал Пульмонология VIII Российский национальный конгресс “Человек и лекарство” 2001: 8–10.
6. Таточенко В.К., Федоров А.М., Хайрулин Б.Е. Об использовании оральных антибактериальных средств в лечении острой пневмонии у детей. Педиатрия, 1992; 4–6: 38–41.
7. Страчунский Л.С., Козлов С.Н. Макролиды в современной клинической практике. Русич, Смоленск, 1998: 302с.
8. Йерман А., Дриновец Й. Клинические аспекты применения макролидных антибиотиков. KrKa Med Farm 1996; 16(28): 26–32.
9. Кишимото К. Место макролидов в педиатрической практике. Материалы Международной конференции “Антибактериальная терапия в педиатрической практике.” Москва, 1999: 52–5.
10. Середа Е.В., Рачинский С.В., Волков И.К., Катосова Л.К., Лукина О.Ф. Лечение пороков развития легких и бронхов у детей. Русский медицинский журнал, 1999; 11: 510– 4.
Мидекамицин –
Макропен (торговое название)
(KRKA)
(торговое название).
Семь бед – один ответ? Почему нельзя злоупотреблять антибиотиками | ЗДОРОВЬЕ
| Владимир Рафальский |
В последнее время человечество сталкивается с такой, на первый взгляд, неочевидной проблемой, как антибиотикорезистентность. Простыми словами, бактерии в современном мире научились противостоять антибиотикам. Какие проблемы это создает и чем может грозить человечеству в будущем, корреспондент «АиФ – Кузбасс» выясняла у Рафальского Владимира Витальевича, д.м.н., профессора кафедры экономики и фармации Смоленской государственной медицинской академии, а также директора Института клинической фармакологии.
Корень проблемы
Антибиотики появились в 20-х гг. прошлого столетия. В 1928 году британский бактериолог Александр Флеминг вывел пенициллин. Начиная с 1941 года, антибиотики нашли широкое применение в медицине. С тех пор многие инфекционные болезни, такие как пневмония, сифилис, гонорея, сепсис, были практически побеждены. Люди перестали умирать от послеоперационных осложнений. Всего за 30 лет, с 1941 года до конца 1960-х гг, было изобретено около 50 новых антибиотиков. Несомненно, это стало большим прорывом в развитии медицины.
Но у медали оказалась и обратная сторона. Проблемы начались в середине 1980-х гг. В мире перестали создавать новые антибиотики. Последний новый класс противобактериальных средств создали в начале 1980-х гг. Тому существует несколько причин. Во-первых, это крайне не выгодно экономически. Затраты на производство слишком высоки. Кроме того, на сегодняшний день ученые перебрали все возможные источники антибиотиков в природе. Во-вторых, очень быстро стала развиваться резистентность к антибиотикам. Микробы постепенно становятся устойчивыми к действию препаратов. Особо остро эта проблема проявилась в последние 10-15 лет. Микробов, устойчивых к действию антибиотиков, сегодня можно найти везде: в больницах, в почве, в воде и даже у здоровых людей. Ученые предупреждают, что общество может вернуться в «доантибиотическую» эру, когда знакомые нам болезни нельзя будет излечить с помощью антибиотиков.
Директор Института клинической фармакологии подробно объяснил, какие последствия грозят человечеству, если не прекратить бесконтрольное применение антибиотиков. Фото: РекламодательЭта проблема распространилась по всему земному шару. Появились микробы, устойчивые ко всем известным науке антибиотиками. К примеру, с момента начала широкого использования пенициллина первый устойчивый к нему стафилококк появился уже через три года. А в середине 1960-х гг. уже половина стафилококков на Земле была устойчива к пенициллину.
Какова цена расплаты?
С устойчивостью к антибиотикам сталкиваются все люди во всех странах мира и не только в больницах. Сегодня антибиотики широко применяются в пищевой промышленности, в ветеринарии. Их можно найти даже во внешней среде – в воде и почве. Чем же грозит человечеству такое повсеместное распространение антибиотиков? В первую очередь, в зону риска попадают больные, находящиеся на лечении в стационарах, прежде всего, в реанимации и хирургии. Без антибиотиков станут невозможны различные виды трансплантаций, установка имплантов, операции на сердце и сосудах, и т.д. В будущем, с ростом устойчивости к антибиотикам, люди, возможно, будут умирать от банальной пневмонии или гонореи.
В России случаев, когда бактерия вновь стала неустойчивой к тому или иному антибиотику, не зарегистрировано. Это почти всегда необратимое состояние. Но в мире такие случаи встречались. К примеру, в Финляндии по постановлению правительства перестали использовать определенный класс антибиотиков, так как к ним устойчивость росла очень быстро. Население перестало их использовать, и через какое-то время резистентность бактерии снизилась.Так как сегодня наш мир открыт, любой желающий может отправиться в такие страны, как Индия или Китай, и привезти оттуда штамм бактерии, устойчивой ко всем известным науке антибиотикам. Со временем он появляется в местных стационарах, и тогда у людей, подхвативших такой суперустойчивый микроб, остается очень мало шансов на исцеление.
Устойчивость к антибиотикам – это не только медицинская проблема. Это еще и экономическая проблема. Могут резко вырасти затраты сферы здравоохранения на лечение болезней, вызванных суперрезистентными микробами.
Кто виноват и что делать?
Ответ на этот вопрос достаточно простой: чем больше мы употребляем антибиотиков, тем большую устойчивость к ним вырабатывают бактерии. Поэтому бесконтрольное использование антибиотиков приводит к печальным последствиям. В странах, где их можно купить в любой аптеке без рецепта врача, устойчивость микроорганизмов в разы выше.
Бороться с антибиотикорезистентностью — в силах каждого. Фото: РекламодательВсегда необходимо помнить, что, покупая антибиотик в аптеке без рецепта врача и применяя его самостоятельно, без знания симптомов, дозировки и т.д., мы способствуем появлению устойчивых к антибиотикам бактерий. Часто сами врачи допускают ошибки в назначении препаратов. По статистике, более половины респираторных инфекций являются вирусными, то есть не требуют применения антибиотиков. Ведь они убивают только бактерии, но не действуют на вирусы, грибы и многие простейшие организмы. Поэтому применение антибиотиков при вирусных инфекциях несет много вреда и не несет никакой пользы.
Удивительно, но сегодня более 50% всех антибиотиков в мире используется не в медицине. Препараты против бактерий широко применяют в птицеводстве и животноводстве, в индустрии питания в целом. В результате, съедая курицу, выращенную с использованием антибиотиков, человек получает либо остатки препаратов, содержащиеся в мясе, либо готовый штамм суперустойчивого микроба.
Помимо всего прочего, у антибиотиков есть побочные эффекты. Доказано, что у детей, которые в первые два года жизни получали антибиотики широкого спектра, чаще развивается ожирение, чем у детей, получавших антибиотики узкого спектра или не получавших их совсем.
Одной из приоритетных задач сегодня является обучение будущих поколений врачей. Фото: РекламодательВ итоге получается замкнутый круг, когда мы можем сами купить антибиотик в аптеке, без рецепта и без показаний, и получить устойчивый штамм бактерии, на который в будущем этот антибиотик уже не подействует.
Бороться с этой проблемой можно и нужно, иначе будущие поколения останутся без защиты антибиотиков перед суперустойчивыми бактериями. А это значит, что им будут недоступны многие высокотехнологичные медицинские процедуры, а самые простые инфекции будут нести в себе смертельный риск.
Перед убоем птицы ей перестают давать антибиотики. И к моменту продажи в мясе их быть не должно. Но, так как птица долгое время получала антибиотики, в её мясе могут находиться устойчивые к антибиотикам возбудители болезней. Мы их усваиваем с пищей и становимся носителем гена резистентности. Единственный вариант – прожарить мясо до углей, но тогда оно вряд ли будет съедобным. И даже мертвые возбудители болезней в мясе предадут человеку ген устойчивости к антибиотикам.Прежде всего, необходимо глобально уменьшить использование антибиотиков. Их использование в сельском хозяйстве и ветеринарии должно строго контролироваться государством. Антибиотики не должны продаваться в аптеках без рецепта врача. В борьбе с устойчивостью бактерий к антибиотикам одну из главных ролей играет образование врачей. Намного проще объяснить сегодняшним студентам медицинских ВУЗов, чем же опасно бесконтрольное употребление антибиотиков, чем потом разбираться с последствиями. Но есть несколько вещей, которые может сделать каждый:
— Нельзя прибегать к самолечению антибиотиками, они не эффективны при гриппе и простуде;
— Нельзя хранить антибиотики в домашней аптечке;
— Нельзя требовать от врача назначения антибиотика;
— Нужно строго выполнять рекомендации врача по приему антибиотика;
— Необходимо заниматься профилактикой инфекций: во время вакцинироваться, использовать средства личной гигиены.
Смотрите также:
Список антибиотиков широкого спектра действия для детей
Антибиотики – это группа сильных природных или синтетических препаратов, способных подавлять рост некоторых микроорганизмов или спровоцировать их гибель. Без применения подобных веществ не обойтись в случаях тяжелых болезней у детей, имеющих бактериальную природу: гайморит, ангина, тонзиллит, бронхит, отит, синусит, коклюш, пневмония, менингит и пр.
Когда давать
Антибиотиками лечатся далеко не все инфекционные болезни. Так, возбудителем дифтерии, грибковых заболеваний, столбняка и ботулизма у детей являются токсины. Причиной синусита и воспалительных заболеваний слизистой бронхов – вирусы. Воспаления околоносовых пазух, ушей и горла, сопровождаемые лихорадочными состояниями, чаще бывают вызваны действием бактерий. Антибиотики воздействуют только на простейшие микроорганизмы и бесполезны при вирусных заболеваниях, таких как грипп, гепатит, ветрянка, герпес, краснуха, корь.
Таким образом, если у ребенка только начался насморк, заболело горло или повысилась температура, не следует сразу же применять антибиотики. Кроме того, после курса одного из препаратов определенного ряда в организме постепенно вырабатывается резистентность (сопротивляемость) возбудителей болезни к данному лекарству и слабая чувствительность ко всему ряду. Поэтому назначение антибиотиков при ОРВИ у детей оправдано только в том случае, если к инфекции присоединилась бактериальная флора, а это происходит обычно не раньше, чем на 3-4 день заболевания.
Названия
Каждая группа антибиотиков имеет свои механизмы воздействия на микроорганизмы и влияет на определенную группу бактерий. Поэтому перед назначением препаратов необходимо сдать мазки (анализы на бактериальный посев) из зева и носа с определением чувствительности микрофлоры к определенным группам антибиотиков.
Однако у врачей не всегда имеется такая возможность, так как результаты мазков можно ожидать только через 3-7 дней после сдачи, а состояние ребенка критическое уже на текущий момент в этом случае назначают антибиотики широкого спектра действия.
Пенициллиновая группа
Это основная категория антибиотиков, которые назначаются детям при респираторных заболеваниях. Пенициллины препятствуют синтезу основных веществ, которые входят в состав клеточных мембран болезнетворных бактерий, тем самым вызывая их гибель.
- Амоксициллин – назначается при бактериальных заболеваниях верхних дыхательных путей, ЛОР-органов (тонзиллиты, фарингиты, отиты и пр.), мочеполовой системы (цистит), желудочной (перитонит, энтероколит), инфекционных заражениях кожи и мягких тканей. Может назначаться детям старше 2 лет.
- Флемоксин Солютаб – аналог амоксициллина нового поколения, который можно назначать детям с 1 года. Используется для подавления болезнетворных бактерий (стафилококков, стрептококков), лечения пневмонии и др.
- Аугментин – препарат широкого спектра действия, назначается детям с первых дней жизни (в виде капель). Обладает бактериолитическими (разрушающими) свойствами относительно аэробных, анаэробных грамположительных и грамотрицательных штаммов. Согласно инструкции, противопоказан пациентам с серьезными нарушениями функции печени и почек.
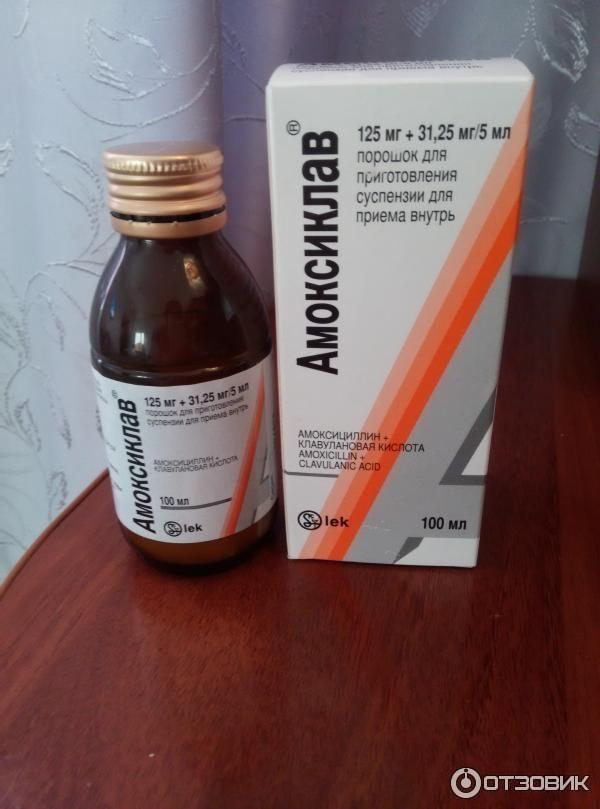
- Амоксиклав – комбинированный антибиотик для лечения синуситов, острых абсцессов, отитов, бронхитов, инфекций мочеполовой системы, кожи, костей, суставов, для профилактики после хирургических вмешательств. Детям назначается с первых дней жизни в виде суспензии.
Цефалоспориновая группа
Полусинтетические антибиотики, обладающие большей устойчивостью к ферментам, которые вырабатывают патогенные микроорганизмы. Механизм их действия заключается в подавлении роста бактерий и их способности к размножению. Назначаются при неэффективности антибиотиков предыдущей группы, на протяжении 2-3 предыдущих месяцев.
- Цефуроксим – антибиотик с широким бактерицидным действием на штаммы нечувствительных к пенициллинам микроорганизмов. Назначается при ЛОР-заболеваниях, инфекциях верхних дыхательных путей, мочеполовой системы, желудочного тракта и пр. Может использоваться перорально, внутривенно и внутримышечно с рождения.
- Аксетил – показан при гайморите, ангине, отите, стоматите, воспалении легких, мочевыводящих путей, кожи и др. Дозировка антибиотика назначается индивидуально, исходя из тяжести заболевания и особенностей организма пациента. Назначается с рождения.
- Зинацеф – назначается с младенческого возраста в соответствующих массе тела дозировках при бронхитах, пневмонии, плеврите, отите, тонзиллите, ларингите и прочих заболеваниях. При использовании лекарства необходимо постоянно контролировать деятельность печени и почек, может вызывать дисбактериоз, тошноту, рвоту, диарею.
- Зиннат – антибиотик с широкими бактериостатическими и бактерицидными свойствами, детям с рождения назначается в суспензии.
- Икзим – противомикробное средство третьего поколения. Используется для подавления инфекционных процессов при острых и хронических патологиях легочной системы, ЛОР-органов, мочевыводящих путей, кишечника. Разрешено для использования детям от 6-ти месяцев.
- Супракс – антибиотик для детей старше 6 месяцев. Назначается при инфекционно-воспалительных заболеваниях горла, носа, ушей, дыхательной системы и пр. Постоянно требует контроля над функциями почек и печени.
- Цефтриаксон – назначается для лечения инфекций ЛОР-органов, дыхательных путей, кожи, мочеполовой системы, при абсцессах, для профилактики после оперативных вмешательств. Вводится внутримышечно или внутривенно детям с рождения.
Группа макролидов
Наиболее сильные антибиотики, имеющие высокую активность в отношении основной массы болезнетворных бактерий, вызывающих заболевания органов дыхания у детей. Считаются наименее токсичными, безопасными, достаточно хорошо переносятся маленькими пациентами. Обладают преимущественно бактериостатическими качествами, хорошо накапливаются в мягких тканях, оказывают противовоспалительное, иммуномодулирующее, мукорегулирующее действие.
- Сумамед – антибиотик нового поколения, назначается детям в суспензии при ангинах, синуситах, тонзиллитах, скарлатине, бронхитах, отитах среднего уха, инфекционных дерматозах и пр.
- Азитромицин – препарат широкого спектра действия для лечения инфекционных болезней дыхательных путей, ЛОР-органов, кожных покровов и мочеполовой системы.
- Хемомицин – средство с выраженным бактериостатическим действием на группы стафилококков, стрептококков, гинококков, менингококков. Назначается младенцам с 6 месяцев.
- Клацид – используется для подавления инфекционных процессов верхних и нижних дыхательных путей, а также кожных покровов. По инструкции назначается детям старше 3-х лет.
Как правильно принимать
Чтобы прием антибиотиков не нанес вреда развивающемуся организму ребенка, родителям стоит знать несколько основных правил приема этих препаратов:
- Курс лечения антибиотиком составляет минимум 5 дней, максимум – 14 (в тяжелых случаях). Если даже на 3 день приема ребенку стало гораздо лучше, ни в коем случае не стоит прекращать лечение еще как минимум 48 часов. При неправильном приеме препаратов (самовольном снижении дозы, несоблюдении режима приема или неполном курсе лечения) погибают только самые слабые микроорганизмы, хотя временное улучшение состояния здоровья отмечается. Оставшиеся бактерии мутируют, приспосабливаются к принимаемому ранее лекарству и уже не реагируют на него. Приходится искать замену, увеличивать дозу или пробовать антибиотик совсем другого ряда.
- Прием антибиотика должен осуществляться в одно и то же время ежедневно. Если необходимо принимать лекарство 2 раза в день, то делать это нужно ровно через каждые 12 часов.
- Если препарат дается маленьким детям в виде суспензии или капель, то содержимое флакона тщательно размешивается, пока жидкость не станет однородной и не растворится весь осадок.
- Практически все антибиотики следует принимать во время еды или сразу же после нее, запивая большим количеством воды (не чаем, компотом, молоком, соком или минеральной водой).
- Для поддержания нормального уровня микрофлоры кишечника и избегания развития дисбактериоза у ребенка следует параллельно принимать бифидо- или лактобактерии (назначаются врачом).
- На время приема антибиотиков желательно держать ребенка на диете: исключить жирную, жареную, копченую пищу, кислые фрукты. Применение антибиотиков само по себе сильно угнетает функцию печени, а тяжелая еда значительно усиливает нагрузку.
Любые антибактериальные препараты назначаются только врачом. Дозировка рассчитывается исходя из тяжести заболевания, особенностей организма и общего состояния ребенка.
- При отсутствии улучшения в течение 48-72 часов после начала приема антибиотиков следует немедленно обратиться к доктору для корректировки лечения. Те же действия родителей и при обнаружении у ребенка аллергической реакции или проявлении других побочных эффектов.
- Необходимо всегда записывать когда, какие препараты, каким курсом принимались ранее, не было ли аллергических реакций или других побочных эффектов у детей.
Как часто можно давать
Чем реже используются антибиотики для лечения детей, тем лучше. Со временем к любому антибактериальному препарату вырабатывается резистентность у возбудителей заболеваний, что может осложнить лечение болезней на всю оставшуюся жизнь. Еще один аргумент «против» – большая нагрузка на растущий организм ребенка.
Некоторые советы родителям по приему антибиотиков:
- если заболевание не очень серьезно, следует избегать использования антибактериальных препаратов;
- если ребенку еще никогда не давали антибиотики, то терапию необходимо начинать с самого слабого лекарства, но подбор препарата и его дозировки обязательно выполняет врач;
- после окончания лечения некоторое время ребенку нужно давать пробиотики для восстановления нормальной микрофлоры и абсорбирующие препараты (Энтеросгель или Полисорб) для выведения из печени и организма токсинов и продуктов распада болезнетворных бактерий;
- при следующем серьезном заболевании врач назначит ребенку более сильный препарат;
в последнее время появилось множество антибактериальных препаратов местного назначения (например, спрей для горла Биопарокс, капли в нос Изофра, Полидекса, капли для ушей Софрадекс, Гаразон, Флуимуцил-антибиотик ИТ для ингаляций и пр.) менее заметно влияющие на детский организм.
Чем опасны
- Детям не рекомендуется принимать антибиотики группы аминогликозидов, оказывающие негативное воздействие на органы слуха и почечную систему ребенка. К ним относятся Канамицин и Гентамицин.
- Детям до достижения 8 лет запрещено назначать антибиотики тетрациклиновой группы (доксициклин, тетрациклин, миноциклин). Последние могут способствовать истончению зубной эмали, а также замедлению роста костного скелета.
- Прием левомицетина может привести к развитию апластической анемии у детей.
- К категории запрещенных для детей антибиотиков относятся и фторированные хинолоны (пефлоксацин, офлоксацин), они нарушают нормальное развитие хрящей суставов.
Все перечисленные группы антибиотиков назначаются детям только в исключительных случаях, когда заболевание не поддается лечению с помощью других препаратов, а польза от приема антибиотика превосходит возможный риск.
Практически все антибиотики негативно влияют на печень, достаточно токсичны, вызывают аллергические реакции и другие побочные эффекты (тошноту, рвоту, головокружение, расстройство функций желудочно-кишечного тракта).
Для грудных детей
Младенцам антибиотики назначаются только в крайне тяжелых случаях. Вводятся они, как правило, орально (считается наиболее щадящим методом) в виде суспензий или капель. Готовая смесь имеет ограниченный срок годности, поэтому в аптеках продается в виде флакона с порошком для разведения суспензии. После окончания лечения препарат уже не пригоден к длительному хранению. Если есть причины, по которым ребенок не может принимать лекарства через рот, ему назначаются инъекции.
Препараты, разрешенные к применению грудным детям:
- Аугментин, Амоксиклав, Цефуроксим, Аскетил, Цефтриаксон, Сумамед – с первых дней жизни;
- Икзим, Зиннат, Панцеф, Хемомицин – с 6 месяцев;
- Флемоксин – с 1 года;
- Амоксициллин – с 2-х лет;
- Клацид – с 3 лет.
Как поднять иммунитет после лечения
Прием антибиотиков, как правило, способствует развитию дисбактериоза кишечника у детей, поскольку под удар попадают и полезные бактерии, живущие в пищеварительном тракте. Поэтому необходим одновременный прием препаратов, восстанавливающих микрофлору кишечника. Пробиотики – живые культуры бифидо- или лактобактерий, обогащающие и нормализующие флору желудочно-кишечного тракта, тем самым поднимающие иммунитет организма.
Широко используемые пробиотические препараты:
- Линекс – восстанавливает естественную флору кишечника, устраняет понос у ребенка после приема антибиотиков. Может назначаться с первых дней жизни.
- Бифиформ – способствует колонизации бактерий, вырабатывающих молочную и уксусную кислоту, которая препятствует размножению болезнетворных микроорганизмов. Утвержден для применения у новорожденных.
- Бифидумбактерин – восстанавливает флору, налаживает работу желудочно-кишечного тракта, обладает иммуномодулирующими свойствами. Может назначаться с первых дней жизни.
- Лактив-ратиофарм – содержит бифидо- и лактобактерии, положительно влияет на микрофлору и весь организм ребенка. Прописывается детям с 2-х лет.
- Хилак – нормализует pH-баланс желудка, подавляет рост патогенных бактерий. Назначается детям с рождения.
Одновременно с приемом антибиотиков детям с пониженным иммунитетом показано применение препаратов, повышающих сопротивляемость организма к инфекционным и неинфекционным заражениям, и регенерацию тканей.
Основные группы иммуномодуляторов:
- Интерферон – препятствует поражению организма инфекциями, повышает защитные силы. Назначается детям с 1 года.
- Иммуноглобулин – содержит множество антител, которые успешно противостоят болезнетворным бактериям и вирусам. Может назначаться детям с первых дней жизни.
- Анаферон – гомеопатический иммуномодулятор, повышающий уровень антител в организме. Разрешен к употреблению с 6 месяцев.
- Афлубин – комплексный гомеопатический препарат, обладающий иммуностимулирующими, жаропонижающими, противовоспалительными свойствами. Назначается детям с рождения.
Антибиотики – что же это такое?
Антибиотики – что же это такое?
Антибиотики (от анти… и греч. bĺоs — жизнь), вещества биологического происхождения, синтезируемые микроорганизмами, которым свойственно как подавлять рост патогенных микроорганизмов, так и полностью уничтожать их.
Еще каких-нибудь 100 лет назад люди погибали от таких недугов как менингит, воспаление легких и многих других инфекционныхболезней. Их гибель была обусловлена отсутствием каких-либо противомикробных препаратов. Получается, что антибиотики спасли людей от вымирания. Именно с их помощью удалось снизить смертность больных с различными инфекционными заболеваниями в сотни, а порой и в тысячи раз.
Какие бывают антибиотики
К настоящему времени создано более 200 противомикробных препаратов, из них более 150 используются для лечения детей. Их мудреные названия нередко ставят в тупик людей, не имеющих отношения к медицине. Как же разобраться в обилии замысловатых терминов? Все антибиотики делятся на группы — в зависимости от способа воздействия на микроорганизмы. Первая группа – бактерицидные антибиотики, они воздействуют на микробы, уничтожая их. Вторая группа – бактериостатики, они подавляют рост бактерий.
Когда же необходимо давать ребенку антибиотики?
Если Вы заподозрили какое-то инфекционное заболевание, то первый кому Вы должны об этом сообщить – это врач. Именно он поможет Вам определить, что случилось и выставит диагноз. Заболевание можно лечить правильно лишь тогда, когда правильно выставлен диагноз! Именно доктор должен Вам назначить необходимый антибиотик, определить дозировку и способ введения, дать рекомендации по режиму приема и сообщить о возможных побочных эффектах. Важно, чтобы данное лечение назначал врач, так как только он может адекватно оценить состояние ребенка, тяжесть заболевания, учесть сопутствующие заболевания , а потому свести к минимуму возможность осложнений.
Как долго принимают антибиотик?
При большинстве острых болезней его дают в течение 2-3 дней после падения температуры, однако есть и исключения. Так, отит обычно лечат амоксициллином не более 7-10 дней, а ангину — не менее 10 дней, иначе может быть рецидив.
В какой форме лучше давать антибиотик ребенку?
Для детей выпускаются препараты в специальных детских формах. Это могут быть растворимые таблетки, их легко дать с молоком или чаем, сиропы или гранулы для приготовления суспензий. Часто они имеют приятный аромат и вкус, что не вызывает отрицательных эмоций у больного ребенка
Антибиотики и дисбактериоз — всегда вместе?
Поскольку антибиотики подавляют нормальную флору организма, они могут вызывать дисбактериоз, т.е. размножение патогенных бактерий или грибов, не свойственных кишечнику. Однако лишь в редких случаях такой дисбактериоз опасен: при коротких курсах лечения антибиотиками проявления дисбактериоза встречаются крайне редко. Так что противогрибковые (нистатин) и бактериальные (Линекс,Бифидумбактерин и др.) препараты применяются для предупреждения дисбактериоза лишь в случаях длительного лечения несколькими лекарственными препаратами широкого антибактериального спектра.
Какие побочные эффекты возможны при приеме антибиотиков?
Опасности, связанные с приемом антибиотиков, часто преувеличивают, но помнить о них необходимо всегда. О дисбактериозе мы уже говорили. Еще одна опасность, подстерегающая при приеме антибиотиков, — аллергия. У некоторых людей (в том числе и у грудных детей) имеется аллергия к пенициллинам и другим препаратам-антибиотикам: сыпи, шоковые реакции (последние, к счастью, встречаются очень редко). Если у вашего ребенка уже наблюдалась реакция на тот или иной антибиотик, об этом надо обязательно сообщить врачу, и он легко подберет замену. Особенно часты аллергические реакции в тех случаях, когда антибиотик дают больному, страдающему заболеванием небактериальной (вирусной) природы: дело в том, что многие бактериальные инфекции как бы снижают «аллергическую готовность» больного, что уменьшает риск реакции на антибиотик.
К наиболее серьезным нежелательным явлениям относятся специфические поражения органов и систем, развивающиеся под воздействием отдельных лекарств. Именно поэтому к разрешенным для применения у детей младших возрастных групп (и беременных женщин) относятся только хорошо изученные в течение многих лет препараты.Из опасных для детей антибиотиков можно назватьаминогликозиды(стрептомицин, гентамицин и др.)которые могут вызывать поражение почек и глухоту; тетрациклины (доксициклин) окрашивают эмаль растущих зубов, их дают детям только после 8 лет, препараты фторхинолонов (норфлоксацин, ципрофлоксацин) детям не назначают из-за опасности нарушения роста, их дают лишь по жизненным показаниям.
Нужны ли антибиотики при лечении ОРВИ?
Антибиотики способны излечить заболевание, вызванное бактериями, грибками и простейшими, но не вирусами. Надо ли при каждом эпизоде заболевания давать антибиотик? Родители должны понимать, что естественная частота инфекций дыхательных путей у детей дошкольного возраста составляет 6 – 10 эпизодов в год и назначение антибиотиков при каждом эпизоде инфекции – непомерная нагрузка на организм ребенка. Известно, что острый ринит и острый бронхит практически всегда вызываются вирусами, а ангина, острый отит и синусит в значительной части случаев – бактериями. Поэтому при остром рините (насморке) и бронхите антибиотики не показаны. Особо следует отметить, что за очень популярным критерием назначения антибиотиков при вирусных инфекциях — сохранение повышенной температуры в течение 3-х дней – нет ровным счетом никаких обоснований. Естественная длительность лихорадочного периода при вирусных инфекциях дыхательных путей у детей может составлять от 3 до 7 дней, иногда и больше. Более длительное сохранение так называемой субфебрильной температуры (37,0-37,5° градусов С) может быть связано со многими причинами. В таких ситуациях попытки добиться нормализации температуры тела назначением последовательных курсов различных антибиотиков обречены на неудачу и откладывают выяснение истиной причины патологического состояния. Типичным вариантом течения вирусной инфекции также является сохранение кашля на фоне улучшения общего состояния и нормализации температуры тела. Необходимо помнить, что антибиотики – не являются противокашлевыми средствами. У родителей в этой ситуации есть широкие возможности по применению народных противокашлевых средств. Кашель является естественным защитным механизмом, он исчезает последним из всех симптомов заболевания.
Антибиотики это достижение цивилизации от которого нам не следует отказываться, но и применять их надо грамотно, только под контролем врача, и строго по показаниям!
Минздрав обновил список препаратов для лечения COVID-19 :: Общество :: РБК
В списке рекомендованных для лечения COVID-19 остались пять препаратов. Еще одно лекарство, которое ранее было в этом перечне, Минздрав разрешил использовать для лечения тяжелой внебольничной пневмонии
Фото: Евгений Одиноков / РИА Новости
Минздрав выпустил десятую версию методических рекомендаций по коронавирусу. Документ опубликован на сайте ведомства.
В прошлой версии было указано шесть препаратов. В новом документе из списка исключили азитромицин — антибиотик широкого спектра действия из группы полусинтетических макролидов.
«Для некоторых препаратов имеющиеся на сегодня сведения о результатах терапии не позволяют сделать однозначный вывод об их эффективности или неэффективности, в связи с чем их применение допустимо по решению врачебной комиссии в установленном порядке, в случае если потенциальная польза для пациента превысит риск их применения», — пояснили в Миздраве.
Теперь азитромицин рекомендован для использования только при антибактериальной терапии тяжелой внебольничной пневмонии у заразившихся, попавших в реанимацию, следует из методических рекомендаций.
Ученые нашли лекарство от COVID, в 30 раз превышающее по силе ремдесивир В перечне препаратов, рекомендованных Минздравом для лечения коронавируса, остались пять лекарств — фавипиравир, ремдесивир, умифеновир, гидроксихлорохин и интерферон-альфа.Ученые: антибиотики могут повышать риск детского ожирения
Маленькие дети, которые часто принимают антибиотики, более склонны к ожирению, считают американские ученые.
Согласно их исследования, которое опубликовал журнал Американской медицинской ассоциации JAMA Pediatrics, дети до двух лет, проходившие четыре или более курсов антибиотиков, в 10% случаев чаще страдают ожирением в будущем.
При этом авторы отмечают, что эти лекарства не вызывают ожирения напрямую и рекомендуют продолжать лечение детей.
По словам ученых, для выявления четких причин связи между антибиотиками и ожирением необходимы дальнейшие исследования.
Целевая терапия
Исследователи из Университета Пенсильвании и Школы здравоохранения Bloomberg проработали медицинские карты более чем 64 500 американских детей за период с 2001 по 2013 годы.
За детьми наблюдали до тех пор, пока им не исполнялось пять лет.
Почти 70% из них прошли два курса лечения антибиотиками в течение первых двух лет жизни.
Однако те, кто получил четыре или более курсов антибиотиков, на 10% больше рисковали заболеть ожирением до пяти лет по сравнению с теми детьми, которые получали меньше лекарств.
Влияет также тип антибиотиков — пациенты, которые получили лекарства против конкретных микробов, набирали меньше веса по сравнению с детьми, которых лечили антибиотиками широкого спектра.
Профессор Чарльз Бэйли из Университета Пенсильвании рассказывает: «Мы считаем, что после антибиотиков некоторые бактерии в нашем кишечнике, которые направляют вес в правильном направлении, могут погибнуть, тогда как бактерии, которые подталкивают обмен веществ по неправильному пути, могут становиться более активными».
Исследователи также добавляют, что их анализ показывает негативное влияние назначений неподходящих антибиотиков на рост детей.
Медики настаивают на необходимости быстрого диагностирования детских болезней, что позволит использовать целевую терапию, обезвредит болезнетворные бактерии и будет минимально нарушать нормальную флору кишечника.
В то же время авторы исследования предупреждают о том, что в своей работе они не могли учитывать образ жизни и режим физических упражнений детей.
Поэтому исследование свидетельствует лишь о том, что между ожирением и курсами антибиотиков может быть связь.
Ключевые же факторы, которые вызывают ожирение у детей: чрезмерное употребление калорийной, бедной питательными веществами пищи и малое количество физических упражнений.
антибиотиков широкого спектра действия усиливают нежелательные явления у детей с острыми респираторными инфекциями с минимальной пользой — POEM
POEM
Данные, ориентированные на пациента, имеют значение
Am Famician. , 1 апреля 2018 г .; 97 (7): 474-475.
Клинический вопрос
Являются ли антибиотики широкого спектра действия предпочтительным лечением у детей с острыми респираторными инфекциями?
Bottom Line
Антибиотики широкого спектра действия не более эффективны, чем антибиотики узкого спектра действия для лечения острых инфекций дыхательных путей у младенцев и детей, а побочные эффекты значительно чаще встречаются у детей, получающих антибиотики широкого спектра действия.(Уровень доказательности = 2b–)
Сводка
Исследователи ретроспективно и проспективно собирали данные из сети педиатрических практик первичной медико-санитарной помощи по исходам у младенцев и детей в возрасте от шести месяцев до 12 лет, которые соответствовали международным стандартам диагностики острая инфекция дыхательных путей, включая средний отит, стрептококковый фарингит группы А и синусит. Критерии исключения: отсутствие рецепта на пероральный антибиотик, прием антибиотика в течение последних 30 дней и возраст младше трех лет с диагнозом стрептококкового фарингита группы А.Дети, которым были прописаны антибиотики широкого спектра действия, включая амоксициллин / клавуланат (Аугментин), цефалоспорины и макролиды, были определены как подвергшиеся воздействию; дети, которым были прописаны антибиотики узкого спектра действия, включая пенициллин и амоксициллин, были определены как не подвергавшиеся воздействию. Авторы конкретно не заявляют, остались ли люди, оценивавшие результаты, замаскированными для групповых заданий.
Из 30 159 детей в ретроспективной когорте, которые соответствовали критериям включения с полными данными, 4 307 (14%) были прописаны антибиотики широкого спектра действия.Использование антибиотиков широкого спектра действия не было достоверно связано с более низкой частотой неудач лечения по сравнению с антибиотиками узкого спектра действия (3,4% против 3,1%, соответственно). Точно так же антибиотики широкого спектра действия не были связаны с клинически значимой разницей в показателях качества жизни по сравнению с антибиотиками узкого спектра действия. Однако антибиотики широкого спектра действия были значительно связаны с более высоким риском нежелательных явлений, о которых сообщалось, по сравнению с антибиотиками узкого спектра действия (3.7% против 2,7%, соответственно, по данным врачей, и 35,6% против 25,1%, соответственно, по документам родителей и / или пациентов). Побочные эффекты включали диарею, кандидоз, сыпь, другие неуточненные аллергические реакции и рвоту.
Дизайн исследования: Когорта (ретроспективное)
Источник финансирования: Правительство
Условия: Население
Ссылка: Gerber JS, Росс РК, Брайан М, и другие. Связь антибиотиков широкого и узкого спектра действия с неэффективностью лечения, нежелательными явлениями и качеством жизни у детей с острыми респираторными инфекциями. ЯМА . 2017; 318 (23): 2325–2336.
Факторы, связанные с назначением антибиотиков широкого спектра действия детям с инфекциями верхних дыхательных путей в амбулаторных условиях
Clin Med Insights Pediatr. 2018; 12: 117
Департамент клинической и административной фармации, Университет Ховарда, Вашингтон, округ Колумбия, США
Мохаммад С. Альзахрани, Департамент клинических и административных фармацевтических наук, Университет Говарда, 2300 Четвертая улица, Северо-Запад, Вашингтон, округ Колумбия 20059, США .Электронная почта: [email protected]Поступила в редакцию 27 сентября 2017 г .; Принято к печати 30 мая 2018 г.
Эта статья цитируется в других статьях в PMC.Реферат
Цели:
Детям с инфекциями верхних дыхательных путей часто назначают антибиотики широкого спектра действия. Чрезмерное употребление антибиотиков широкого спектра действия приводит к появлению устойчивых бактерий. Это исследование было направлено на выявление факторов, связанных с назначением антибиотиков широкого спектра действия детям младше 18 лет, обращающимся с URI в амбулаторных условиях.
Методы:
Мы провели перекрестный анализ Национального обследования амбулаторной медицинской помощи (NAMCS) и Национального обследования амбулаторно-поликлинических отделений больниц (NHAMCS-OPD) в период с 2006 по 2010 годы. Описательная статистика посещений детей с URI. Для определения социально-демографических и клинических характеристик, связанных с назначением антибиотиков широкого спектра действия, использовались простые и множественные анализы логистической регрессии. Мы также выполнили стратифицированный анализ по возрасту (≤2 против> 2).
Результаты:
Всего было изучено 4013 амбулаторных посещений детей с ИДВН по данным NAMCS и NHAMCS-0PD. Антибиотики широкого спектра действия были прописаны в 39% посещений, что составляет примерно 6,8 миллиона посещений ежегодно. Многопараметрический анализ показал, что посещения в Южном регионе (отношение шансов [OR] = 2,38; 95% доверительный интервал [CI]: 1,38–4,10) по сравнению с западным регионом и посещения с диагнозом острого синусита (OR = 2,77; 95% CI. : 1.65-4.63) и острый средний отит (OR = 1.90; 95% ДИ: 1,32–2,74) по сравнению с пациентами с острым фарингитом были связаны с большей вероятностью назначения антибиотиков широкого спектра действия.
Выводы:
Назначение антибиотиков широкого спектра действия является обычным явлением для детей с URI в амбулаторных условиях. Диагностика и лечение URI остаются важной областью для информационных кампаний, пропагандирующих разумное использование антибиотиков.
Ключевые слова: Антибиотики, инфекции дыхательных путей, педиатрия, схемы назначения
Введение
Антибиотики являются одними из наиболее распространенных лекарств, назначаемых детям в амбулаторных условиях. 1 На инфекции верхних дыхательных путей (URI) приходится более 70% обращений к педиатрическим амбулаторным пациентам, во время которых назначаются антибиотики. 2 , 3 Инфекции верхних дыхательных путей — это множественные заболевания, характеризующиеся воспалением верхних отделов дыхательных путей, включая синусит, фарингит, средний отит и ринит (простуду). В 2006 году эти состояния вместе были наиболее частым острым диагнозом в амбулаторных условиях США. 4
Большинство типов URI не являются показаниями для приема антибиотиков, поскольку они обычно вызываются вирусами. 5 Использование антибиотиков при вирусном URI снижается, тогда как ненадлежащее использование антибиотиков при бактериальном URI увеличивается. 2 , 6 — 8 Повышенное использование антибиотиков широкого спектра действия при состояниях, которые следует лечить антибиотиками узкого спектра действия, вызывает серьезную озабоченность. 1 Чрезмерное и ненадлежащее использование антибиотиков широкого спектра действия приводит к развитию новых устойчивых штаммов микроорганизмов. 9 Поэтому особенно важно избегать неправильного использования антибиотиков у детей, поскольку они представляют собой большой резервуар для устойчивых бактерий. 10
Резкое увеличение распространенности патогенов, устойчивых к противомикробным препаратам, представляет собой угрозу общественному здоровью, которая привлекла внимание нескольких национальных организаций.Центры по контролю и профилактике заболеваний (CDC) предприняли значительные усилия по повышению осведомленности об использовании антибиотиков и устойчивости к ним. В начале 2000-х CDC запустил кампанию, известную как «Get Smart», направленную на снижение устойчивости к антибиотикам, отчасти путем поощрения поставщиков медицинских услуг к соблюдению соответствующих рекомендаций по назначению лекарств. 3 Наряду с национальными усилиями по продвижению надлежащего поведения при назначении лекарств, важно уловить характер назначения антибиотиков широкого спектра действия и определить факторы, связанные с этим.Предыдущие исследования предполагали значительное увеличение использования антибиотиков широкого спектра действия за последние два десятилетия. 6 , 10 — 12 Тем не менее, было проведено несколько исследований для выявления факторов, связанных с назначением антибиотиков широкого спектра действия детям с URI в амбулаторных условиях. 2 , 10 В этом исследовании мы стремились описать схемы назначения антибиотиков широкого спектра действия детям с URI на национальном уровне.Кроме того, мы стремились всесторонне оценить факторы, связанные с назначением антибиотиков широкого спектра действия во время педиатрических амбулаторных посещений, чтобы лучше информировать, где в будущем могут потребоваться усилия для разумного использования антибиотиков.
Методы
Дизайн исследования и источник данных
Это был кросс-секционный дизайн исследования с использованием общедоступных данных Национального исследования амбулаторной медицинской помощи (NAMCS) и Национального исследования в области амбулаторной медицинской помощи (NHAMCS) в период с 2006 по 2010 год.Эти два национальных обследования ежегодно проводятся Национальным центром статистики здравоохранения. 13 Образцы образцов NAMCS посещают кабинеты врачей, тогда как NHAMCS образцы посещений поликлиник больниц (OPD) и отделений неотложной помощи (ED). В этих обследованиях используется многоступенчатая стратифицированная вероятностная выборка, поэтому на основе полученных данных могут быть сформированы репрезентативные оценки на национальном уровне. 13 Основное внимание в этом исследовании уделяется только амбулаторным визитам в офисах и больницах, поэтому посещения отделений неотложной помощи не включены.В совокупности эти опросы могут быть включены для создания репрезентативных на национальном уровне выборок обращений за амбулаторной помощью.
NAMCS использует метод трехэтапной вероятностной выборки для сбора данных о визитах к врачам, работающим в офисе, не работающим на федеральном уровне. 13 Первым этапом выборки является отбор 112 первичных единиц выборки (ПЕВ). В каждой из 112 PSU врачебные практики стратифицируются и случайным образом назначаются на отчетный период в 1 неделю. Заключительный этап — систематическая случайная выборка посещений назначенных практик.NHAMCS, с другой стороны, представляет собой четырехэтапную вероятностную выборку амбулаторных посещений нефедеральных краткосрочных больниц, расположенных в 50 штатах и округе Колумбия. 13 Обследование состоит из 2 компонентов: компонента OPD и компонента ED. Первый этап выборки включает 112 географических ПЕВ. Второй этап — это выборка больниц в ПЕВ. На третьем этапе выбираются клиники в рамках OPD в дополнение к службам неотложной помощи, а на заключительном этапе проводится выборка посещений пациентов в этих учреждениях.Опрос представляет собой 4-недельный отчетный период, в течение которого назначенные врачи собирают данные о посещениях.
Данные, собранные для NHAMCS, почти идентичны для NAMCS, с некоторыми отличиями для компонента ED. Данные обоих опросов фиксируются врачами. Информация, собранная в этих опросах, включает демографические характеристики пациентов, симптомы, диагнозы, назначенные лекарства и другие переменные, связанные с практикой. И NAMCS, и NHAMCS собирают данные до 3 уникальных диагнозов и до 8 лекарств, назначаемых для каждого визита.Также собирается информация о диагностических процедурах, типе страховки и специализации поставщиков.
Исследуемая популяция и выявление посещений, связанных с URI
Посещения амбулаторной помощи, сделанные детьми в возрасте от 6 месяцев до 18 лет в период с 2006 по 2010 год, соответствовали критериям включения в исследование. В течение этого периода посещения детей с диагнозом URI были идентифицированы с помощью компонентов NAMCS и NHAMCS-OPD. В обоих наборах данных для каждого визита ставилось до 3 различных диагнозов в соответствии с критериями Международной классификации болезней, девятая редакция, клиническая модификация (ICD-9-CM).В это исследование были включены острые бактериальные состояния URI, для которых антибиотики узкого спектра действия являются терапией первой линии в соответствии с руководящими принципами клинической практики, 14 . Этими состояниями являются острый средний отит (МКБ-9-CM: 381-382), острый синусит (МКБ-9-CM: 461) и острый фарингит (МКБ-9-CM: 034, 462-463). Хронические типы URI, такие как хронический бронхит и хронический синусит, были исключены из исследования, поскольку эти состояния обычно являются сложными, и антибиотики узкого спектра действия обычно не показаны для их лечения. 14 По той же причине посещения, которые были закодированы как хроническая проблема с использованием пункта опроса «основная причина этого посещения», также были исключены из исследования. Поскольку антибиотики не эффективны при вирусных URI, 14 визитов с диагнозом вирусного URI были исключены из исследования. Младенцы младше 6 месяцев не включались в исследование, потому что в этом возрасте рекомендации руководящих принципов значительно отличаются от рекомендаций для детей более старшего возраста. 14
Оценка результатов
Результатом, представляющим интерес для нашего исследования, было использование антибиотиков широкого спектра действия для диагностики URI в педиатрических амбулаторных условиях с 2006 по 2010 год.Факторы, связанные с назначением антибиотиков широкого спектра действия, были определены с использованием бинарного исхода. Результат был закодирован в зависимости от того, был ли назначен антибиотик широкого спектра действия или нет (то есть, да или нет). Начиная с 2006 года, NAMCS и NHAMCS внедрили систему Multum Lexicon для классификации лекарств. 15 Multum Lexicon — это обширная база данных, которая включает все рецептурные лекарства, доступные на рынке США. 16 В рамках этой системы лекарства кодируются на основе их общих компонентов и терапевтических классов.Есть 3 уровня терапевтических занятий. С помощью противоинфекционных препаратов уровня 1 группы Multum были определены соответствующие антибиотики. Было определено, что антибиотики широкого спектра действия включают амоксициллин-клавуланат, цефалоспорины второго и третьего поколения и макролиды.
Ковариаты
При анализе учитывались характеристики врача и пациента. Возраст пациентов был разделен на 3 категории: <2 лет, от 2 до <6 лет и от 6 до <18 лет. Раса была разделена на белые, черные и прочие.Географические регионы включали Северо-Восток, Средний Запад, Юг и Запад. Типы страхования были разделены на частные, государственные и самоплачиваемые / прочие. Столичный статистический район (MSA) кодировался как MSA и не-MSA. Специальность врача перекодирована на семейный врач, педиатр и др. Тип учреждения, относящийся к категории кабинета врача (NAMCS) и амбулаторного отделения больницы (NHAMCS-OPD), также рассматривался в нашем исследовании. Поскольку тяжелые симптомы могут повлиять на решение врача, посещения, при которых лихорадка (например, температура ≥100.4 ° F), были идентифицированы и рассмотрены для анализа.
Статистический анализ
Был проведен описательный анализ демографических и клинических характеристик обращений за амбулаторной помощью за 5-летний период исследования. Вес посещений пациентов использовался при предоставлении национальных оценок. Для выявления факторов, связанных с назначением антибиотиков широкого спектра действия, использовались простые и множественные логистические регрессии. Простая бинарная логистическая регрессия была проведена для каждой из ковариат, чтобы оценить связь с назначением антибиотиков широкого спектра действия.Факторы, которые были номинально связаны с исходом ( P <0,25), были использованы в многомерной модели. Эти переменные были дополнительно оценены с помощью множественного регрессионного анализа. Специфический диагноз URI и лихорадка были включены в окончательную модель независимо от их двумерной связи с исходом. Мы также провели многопараметрический стратифицированный анализ, в котором все факторы дополнительно оценивались среди детей 2 лет и младше по сравнению с теми, кто старше 2 лет. A P значение меньше.05 (двусторонний) считался статистически значимым. Все статистические анализы проводились с использованием программного обеспечения SAS версии 9.4.
Результаты
Схемы назначения антибиотиков широкого спектра действия
Всего было включено 4013 амбулаторных посещений детей с ИВН по данным NAMCS и NHAMCS-0PD. Из них 46% приходились на посещения лицами моложе 2 лет. Большинство визитов в рамках исследования были совершены пациентами, которые были белыми (85,6%), имели частную страховку (63,6%) и у которых был диагностирован острый средний отит (71.5%) (). За 5-летний период исследования 39% детей с URI получали рецепты на антибиотики широкого спектра действия, что, по оценкам, составляет в среднем 6,8 миллиона посещений в год. Посещения, в ходе которых отпускались антибиотики широкого спектра действия, чаще всего приходились на детей младше 2 лет (3,5 миллиона посещений), у детей с частной страховкой (4,5 миллиона посещений) и у пациентов с острым средним отитом (5,2 миллиона посещений) (). Антибиотики широкого спектра действия часто назначались пациентам младше 2 лет с ИВД, что составляло 43% всех посещений в этой возрастной группе ().К другим характеристикам с высокой частотой назначения антибиотиков широкого спектра действия относятся посещения на юге (47%) и посещения пациентов с острым синуситом (46,6%).
Таблица 1.
Демографические и клинические характеристики педиатрических посещений с URI, с 2006 по 2010 гг.
| Характеристика | Доля посещений,% (N = 4013) | Расчетное количество посещений в год по рецепту BSA (в миллионах) | Процент посещений по рецепту BSA a ,% | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Возраст, y | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| <2 | 46.4 | 3,5 | 43,0 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 2 до <6 | 26,1 | 1,8 | 39,6 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 6 до <18 | 27,5 | 1,5 | 9023 9023 9023 9023 9018 9023 9018 9023 9023 9023 9018 Мужской51,4 | 3,6 | 40,2 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Женский | 48,6 | 3,2 | 38,0 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Race | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Белый | 85.6 | 5,9 | 39,7 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Черный | 10,1 | 0,7 | 39,5 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Прочие | 4,3 | 0,2 | 27,7 | 9023 9023 9023 9023 902 902 902 902 902 902 902 0,933,4 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Средний Запад | 22,7 | 1,4 | 35,7 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Юг | 42,9 | 3,5 | 46.9 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Запад | 18,9 | 0,9 | 30,1 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Статус MSA | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| MSA | 86,4 | 5,9 | 39,7 | 39,7 | 35,8 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Тип учреждения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Кабинет врача | 89,2 | 6,2 | 39,6 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Поликлинический стационар | 10.8 | 0,6 | 35,1 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Врач по специальности | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Общий / семейный врач | 24,5 | 1,5 | 35,7 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Педиатр | 9023 9023 9023 9023 9023 9023 9023 9023 9023 9023 9023 9023 9023 9023 902311,7 | 0,6 | 27,7 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Вид страхования b | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Государственный | 31,6 | 0.2 | 28,7 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Частный | 63,6 | 4,5 | 41,6 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Самостоятельная оплата / прочее | 4,8 | 1,9 | 35,7 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Да | 50,5 | 1,8 | 39,0 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Нет | 49,5 | 1,9 | 41,7 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Диагностика, специфичная для URI | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Средний отит5 | 5,2 | 41,4 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Острый синусит | 9,9 | 0,8 | 46,6 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Острый фарингит | 18,6 | 0,9 | 18,6 | 0,9 | антибиотики широкого спектра 39,5% посещений в 2006 г. до 45,8% посещений в 2008 г., но затем упало до 33% посещений в 2010 г. (). Это благоприятное общее снижение объясняется, главным образом, значительным сокращением назначения макролидов более чем наполовину с примерно 700 000 посещений в 2006 г. до почти 300 000 посещений в 2010 г. ().Кроме того, количество назначений амоксициллина-клавуланата и цефалоспоринов второго / третьего поколения снизилось в период с 2006 по 2010 год примерно на 40% и 20% соответственно. За 5-летний период исследования наиболее часто назначаемым классом антибиотиков были цефалоспорины второго / третьего поколения, что составило 39% всех посещений, во время которых были назначены антибиотики широкого спектра действия. Тенденции в назначении антибиотиков широкого спектра действия при амбулаторных посещениях детям с ИВЗД в период с 2006 по 2010 год. Изменение в назначении антибиотиков широкого спектра действия в период с 2006 по 2010 год по классам антибиотиков. Факторы, связанные с назначением антибиотиков широкого спектра действияпоказывает связь между демографическими и клиническими факторами и назначением антибиотиков широкого спектра действия. Переменными, которые были связаны с использованием антибиотиков широкого спектра действия в двумерном анализе, были возрастные группы, регион, специальность врача, тип страхования и диагноз, специфичный для URI ( P <0,05). Шансы пациентов в возрасте от 6 до <18 лет получить антибиотики широкого спектра действия были почти на 40% ниже по сравнению с пациентами младше 2 лет (нескорректированное отношение шансов [OR]: 0.63; 95% доверительный интервал [ДИ]: 0,47-0,84). Посещения на юге примерно в 2 раза чаще приводили к назначению антибиотиков широкого спектра действия, чем посещения на западе (нескорректированный OR: 2,06; 95% ДИ: 1,42–2,98). Врачи общего профиля / семейные врачи (нескорректированное OR: 0,75; 95% ДИ: 0,57–0,98) и врачи других специальностей (нескорректированное OR: 0,52; 95% ДИ: 0,34–0,79) реже назначали антибиотики широкого спектра действия, чем педиатры. Точно так же посещения с государственной страховкой (нескорректированный OR: 0,78; 95% ДИ: 0.61–0,99) и посещения с оплатой за самоплательщик / с другими лицами (нескорректированное OR: 0,56; 95% ДИ: 0,37–0,86) с меньшей вероятностью привели к назначению антибиотиков широкого спектра действия, чем посещения с частным страхованием. Пациентам с острым средним отитом (нескорректированное OR: 1,96; 95% ДИ: 1,41-2,72) и пациентам с острым синуситом (нескорректированное OR: 2,42; 95% ДИ: 1,47-3,95) чаще назначали антибиотики широкого спектра действия по сравнению с больные острым фарингитом. Пол, раса, статус MSA, тип окружения и лихорадка не были существенно связаны с назначением антибиотиков широкого спектра действия в соответствии с двухфакторным анализом ( P >.05). Пол и МСА были исключены из многомерной модели, потому что они не были номинально связаны с исходом ( P > 0,25). Было предопределено ввести лихорадку в многопараметрическую модель независимо от ее номинальной двумерной связи с назначением антибиотиков широкого спектра действия ( P = 0,45). Таблица 2.Факторы, связанные с назначением антибиотиков широкого спектра действия детям с ИВЗД при амбулаторных визитах.
Многопараметрическая модель показала, что посещения на юге по сравнению с посещениями на западе (скорректированный OR: 2,38; 95% ДИ: 1,38–4,10) являются значимым предиктором назначения антибиотиков широкого спектра действия. Посещения по поводу острого среднего отита (скорректированное OR: 1.90; 95% ДИ: 1,32–2,74) и посещения по поводу острого синусита (скорректированное отношение шансов: 2,77; 95% ДИ: 1,65–4,63) по сравнению с таковыми для острого фарингита также были значимыми предикторами назначения антибиотиков широкого спектра действия (). Возраст, специальность врача и тип страховки больше не были существенно связаны с назначением антибиотиков широкого спектра действия в многомерной модели. В многопараметрическом стратифицированном анализе мы обнаружили, что посещения по поводу острого синусита у пациентов в возрасте 2 лет и младше с гораздо большей вероятностью привели к назначению антибиотиков широкого спектра действия по сравнению с посещениями по поводу острого фарингита (скорректированное OR: 3.55; 95% ДИ: 1,26-9,98) (). Среди посещений пациентов старше 2 лет мы обнаружили, что пол, раса, регион и диагноз, специфичный для URI, были независимо связаны с назначением антибиотиков широкого спектра действия (). В этой возрастной группе женщины по сравнению с мужчинами (скорректированное отношение шансов: 0,60; 95% ДИ: 0,39-0,93) и черные по сравнению с белыми (скорректированное отношение шансов: 0,38; 95% доверительный интервал: 0,15-0,93) реже получали препараты широкого спектра действия. антибиотики. Кроме того, мы обнаружили, что посещения на юге по сравнению с посещениями на западе (скорректированный OR: 3.95; 95% ДИ: 2,09-7,47), посещения по поводу острого среднего отита по сравнению с посещениями по поводу острого фарингита (скорректированный OR: 2,18; 95% ДИ: 1,35-3,53), и посещения по поводу острого синусита по сравнению с посещениями по поводу острого фарингита (скорректированное OR: 2,29; 95% ДИ: 1,12-4,73) с большей вероятностью привели к назначению антибиотиков широкого спектра действия. Таблица 3.Многопараметрический стратифицированный анализ по возрасту (≤2 против> 2).
ОбсуждениеВ этом исследовании мы изучили использование антибиотиков широкого спектра действия для детей с URI во время амбулаторных посещений с использованием общенационального репрезентативного набора данных. С 2006 по 2010 год мы обнаружили, что назначение антибиотиков широкого спектра действия детям с URI было очень распространено в амбулаторных условиях США — от 33% до 45.8% посещений (). Острый средний отит был главной движущей силой назначения антибиотиков широкого спектра действия, при этом, по оценкам, в среднем ежегодно посещали 5,2 миллиона человек. Мы обнаружили, что 41,2% всех посещений педиатрических пациентов по поводу острого среднего отита закончились назначением антибиотика широкого спектра действия (). Предыдущее исследование, проведенное между 1998 и 2004 годами, также показало, что около 41% пациентов с острым средним отитом получали антибиотики широкого спектра действия. 10 Эти результаты показывают, что программы непрерывного обучения по диагностике и лечению острого среднего отита остаются важной областью для содействия разумному использованию антибиотиков.Хотя острый синусит не был так распространен, как острый средний отит, мы обнаружили, что антибиотики широкого спектра действия назначались почти в 47% всех посещений по поводу острого синусита. Кроме того, многопараметрический анализ показал, что посещения по поводу острого синусита, а также визиты по поводу острого среднего отита имели повышенные шансы на получение антибиотиков широкого спектра действия по сравнению с посещениями по поводу острого фарингита. Streptococcus pneumoniae является ведущей причиной острого среднего отита и острого синусита в США. 8 , 17 Руководства по клинической практике Американской академии педиатрии (AAP) рекомендуют амоксициллин в качестве терапии первой линии для большинства неосложненных случаев обеих инфекций. 18 , 19 Кроме того, недавнее исследование Gerber et al. 20 показало, что лечение антибиотиками широкого спектра действия не было связано с лучшими клиническими исходами у детей с URI по сравнению с лечением узконаправленным антибиотики спектра. Наши результаты показали обнадеживающую тенденцию к снижению использования антибиотиков широкого спектра действия, особенно в период с 2008 по 2010 год (). В нескольких исследованиях сообщалось о значительном увеличении использования макролидов у педиатрических пациентов за последнее десятилетие. 2 , 8 , 10 , 12 , 21 В отличие от предыдущих исследований, мы обнаружили, что назначение макролидов сократилось более чем наполовину в период с 2006 по 2010 год (). Аналогичным образом, количество рецептов на амоксициллин-клавуланат сократилось в период с 2006 по 2010 год примерно на 40%, несмотря на то, что количество посещений по поводу URI оставалось неизменным в течение периода исследования.В нашем исследовании цефалоспорины второго / третьего поколения были наиболее часто назначаемыми антибиотиками широкого спектра действия для детей с URI. Результаты недавнего исследования показали увеличение использования цефалоспоринов третьего поколения в 3 планах здравоохранения в период с 2000 по 2010 год. 22 В конечном итоге любое дополнительное снижение дозировки антибиотиков широкого спектра действия, скорее всего, будет вызвано более строгим соблюдением научно обоснованные клинические практические рекомендации по диагностике и лечению этих распространенных детских инфекций. В этом исследовании мы изучили связь между рядом характеристик и назначением антибиотиков широкого спектра действия. Как упоминалось ранее, многовариантный анализ показал, что визиты по поводу острого среднего отита и визиты по поводу острого синусита с большей вероятностью приведут к назначению антибиотиков широкого спектра действия по сравнению с посещениями по поводу острого фарингита. Кроме того, мы обнаружили, что посещения на юге были связаны с более высокими показателями назначения антибиотиков широкого спектра действия по сравнению с посещениями на западе.Посещения Юга также были связаны с более высокими показателями назначения антибиотиков широкого спектра действия в предыдущих исследованиях. 2 , 10 Хотя объяснение этой связи неясно, более высокая распространенность устойчивости к пенициллину среди штаммов S pneumoniae в юго-восточных и южно-центральных регионах 23 может объяснить более высокие показатели широкого спектра назначение антибиотиков на юге. Рекомендуется провести дополнительные исследования для изучения региональных ассоциаций между назначением антибиотиков широкого спектра действия и тенденциями резистентности.Наши результаты показали, что лихорадка не является значимым предиктором назначения антибиотиков широкого спектра действия для детей с URI. Однако в отношении посещений детей с инфекциями мочевыводящих путей Copp et al. 24 пришли к выводу, что лихорадка является важным предиктором назначения антибиотиков широкого спектра действия. В ходе стратифицированного анализа мы обнаружили, что острый синусит в значительной степени связан с более высокой частотой назначения антибиотиков широкого спектра действия в обеих возрастных группах.Интересный вывод нашего исследования заключается в том, что среди посещений детей старше 2 лет чернокожие пациенты реже получали антибиотики широкого спектра действия по сравнению с белыми пациентами. Предыдущее исследование, в котором анализировались посещения по поводу острого среднего отита с 1998 по 2004 год, показало, что небелые пациенты реже получали антибиотики широкого спектра действия, чем белые пациенты. 10 Это открытие может вызвать опасения по поводу расовых различий в качестве ухода, предоставляемого детям во время амбулаторных посещений. В нашем исследовании есть несколько ограничений, которые необходимо учитывать. Во-первых, наборы данных NAMCS и NHAMCS не содержат определенных клинических факторов, которые могли бы оправдать выбор поставщика медицинских услуг антибиотика. Например, мы не смогли учесть аллергию на пенициллин, что является причиной не назначать амоксициллин. Во-вторых, диагнозы в наборах данных NAMCS и NHAMCS кодируются в соответствии с МКБ-9-CM, и поэтому может возникнуть ошибка классификации. Наконец, важно подчеркнуть, что возможно несколько посещений одного и того же человека.Однако, поскольку отчетный период в NAMCS составляет 1 неделю, а в NHAMCS — 4 недели, вероятность повторного посещения одного и того же пациента в данной практике мала. ВыводыВ заключение, назначение антибиотиков широкого спектра действия является обычным явлением для детей с URI в амбулаторных условиях, особенно для детей в возрасте 24 месяцев и младше. Усилия по сокращению использования антибиотиков широкого спектра действия должны быть продолжены и больше сосредоточены на определенных состояниях и возрастных группах. Диагностика и лечение URI у детей остаются важной областью информационных программ, способствующих правильному использованию антибиотиков. СноскиФинансирование: Автор (ы) не получил финансовой поддержки для исследования, авторства и / или публикации этой статьи. Заявление о конфликте интересов: Автор (ы) заявили об отсутствии потенциальных конфликтов интересов в отношении исследования, авторства и / или публикации этой статьи. Вклад авторов: Все авторы внесли свой вклад в эту публикацию и несут солидарную и индивидуальную ответственность за ее содержание. ORCID ID: Mohammad S Alzahrani https://orcid.org/0000-0001-9028-9415 Ссылки1. Чай G, Governale L, McMahon AW и др. Тенденции амбулаторного использования рецептурных лекарств среди детей в США, 2002-2010 гг. Педиатрия. 2012; 130: 23–31. DOI: 10.1542 / peds.2011-2879. [PubMed] [CrossRef] [Google Scholar] 2. Херш А.Л., Шапиро Д.Д., Павия А.Т. и др. Назначение антибиотиков в амбулаторной педиатрии США. Педиатрия. 2011; 128: 1053–1061. DOI: 10.1542 / пед.2011-1337. [PubMed] [CrossRef] [Google Scholar] 4. Черри Д.К., Хинг Э., Вудвелл Д.А. и др. Национальное обследование амбулаторной медицинской помощи: сводка за 2006 год. Статистический отчет национального здравоохранения. 2008; 3: 1–39. [PubMed] [Google Scholar] 5. Херш А.Л., Джексон М.А., Хикс Л.А. и др. Принципы разумного назначения антибиотиков при инфекциях верхних дыхательных путей в педиатрии. Педиатрия. 2013; 132: 1146–1154. DOI: 10.1542 / peds.2013-3260. [PubMed] [CrossRef] [Google Scholar] 6. Grijalva CG, Nuorti JP, Griffin MR. Показатели назначения антибиотиков при острых респираторных инфекциях в амбулаторных условиях США.ДЖАМА. 2009. 302: 758–766. DOI: 10.1001 / jama.2009.1163. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 7. Mainous AG, 3rd, Hueston WJ, Davis MP, et al. Тенденции в назначении противомикробных препаратов при бронхите и инфекциях верхних дыхательных путей среди взрослых и детей. Am J Public Health. 2003; 93: 1910–1914. [Бесплатная статья PMC] [PubMed] [Google Scholar] 8. Shapiro DJ, Gonzales R, Cabana MD и др. Национальные тенденции в посещаемости и назначении антибиотиков детям с острым синуситом. Педиатрия.2011; 127: 28–34. DOI: 10.1542 / peds.2010-1340. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 9. Гуссенс Х., Ферех М., Стичеле Р. и др. Амбулаторное использование антибиотиков в Европе и связь с устойчивостью: межнациональное исследование базы данных. Ланцет. 2005; 365: 579–587. DOI: S0140-6736 (05) 17907-0. [PubMed] [Google Scholar] 10. Коко А.С., Хорст М.А., Игрок А.С. Тенденции назначения антибиотиков широкого спектра действия детям с острым средним отитом в США, 1998-2004 гг. BMC Pediatr. 2009; 9: 41.DOI: 10.1186 / 1471-2431-9-41. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 11. Штейнман М.А., Гонсалес Р., Линдер Дж. А. и др. Изменение использования антибиотиков в амбулаторной практике по месту жительства, 1991–1999 гг. Ann Intern Med. 2003. 138: 525–533. DOI: 10.7326 / 0003-4819-138-7-200304010-00008. [PubMed] [CrossRef] [Google Scholar] 12. Стилл С.Дж., Андраде С.Е., Хуанг С.С. и др. Более широкое использование макролидных антибиотиков второго поколения для детей в девяти планах здравоохранения в Соединенных Штатах. Педиатрия. 2004. 114: 1206–1211.DOI: 10.1542 / peds.2004-0311. [PubMed] [CrossRef] [Google Scholar] 14. Вонг Д.М., Блумберг Д.А., Лоу LG. Рекомендации по применению антибиотиков при острых инфекциях верхних дыхательных путей. Я семейный врач. 2006. 74: 956–966. [PubMed] [Google Scholar] 20. Гербер Дж. С., Росс Р. К., Брайан М. и др. Связь антибиотиков широкого и узкого спектра действия с неэффективностью лечения, нежелательными явлениями и качеством жизни у детей с острыми респираторными инфекциями. ДЖАМА. 2017; 318: 2325–2336. DOI: 10.1001 / jama.2017.18715.[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 21. Халаса Н.Б., Гриффин М.Р., Чжу Й. и др. С 1993 по 1999 год уменьшилось количество рецептов на антибиотики в офисах для детей младше пяти лет. Pediatr Infect Dis J. 2002; 21: 1023–1028. DOI: 10.1097 / 01.inf.0000036085.65178.e1. [PubMed] [CrossRef] [Google Scholar] 24. Копп Х.Л., Шапиро DJ, Херш А.Л. Национальные схемы амбулаторного назначения антибиотиков при инфекциях мочевыводящих путей у детей, 1998-2007 гг. Педиатрия. 2011; 127: 1027–1033.DOI: 10.1542 / peds.2010-3465. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]факторов, связанных с назначением антибиотиков широкого спектра действия детям с инфекциями верхних дыхательных путей в амбулаторных условияхClin Med Insights Pediatr. 2018; 12: 117 | 18784300. Департамент клинической и административной фармации, Университет Ховарда, Вашингтон, округ Колумбия, США Мохаммад С. Альзахрани, Департамент клинических и административных фармацевтических наук, Университет Говарда, 2300 Четвертая улица, Северо-Запад, Вашингтон, округ Колумбия 20059, США .Электронная почта: [email protected]Поступила в редакцию 27 сентября 2017 г .; Принято к печати 30 мая 2018 г. Эта статья цитируется в других статьях в PMC.РефератЦели:Детям с инфекциями верхних дыхательных путей часто назначают антибиотики широкого спектра действия. Чрезмерное употребление антибиотиков широкого спектра действия приводит к появлению устойчивых бактерий. Это исследование было направлено на выявление факторов, связанных с назначением антибиотиков широкого спектра действия детям младше 18 лет, обращающимся с URI в амбулаторных условиях. Методы:Мы провели перекрестный анализ Национального обследования амбулаторной медицинской помощи (NAMCS) и Национального обследования амбулаторно-поликлинических отделений больниц (NHAMCS-OPD) в период с 2006 по 2010 годы. Описательная статистика посещений детей с URI. Для определения социально-демографических и клинических характеристик, связанных с назначением антибиотиков широкого спектра действия, использовались простые и множественные анализы логистической регрессии. Мы также выполнили стратифицированный анализ по возрасту (≤2 против> 2). Результаты:Всего было изучено 4013 амбулаторных посещений детей с ИДВН по данным NAMCS и NHAMCS-0PD. Антибиотики широкого спектра действия были прописаны в 39% посещений, что составляет примерно 6,8 миллиона посещений ежегодно. Многопараметрический анализ показал, что посещения в Южном регионе (отношение шансов [OR] = 2,38; 95% доверительный интервал [CI]: 1,38–4,10) по сравнению с западным регионом и посещения с диагнозом острого синусита (OR = 2,77; 95% CI. : 1.65-4.63) и острый средний отит (OR = 1.90; 95% ДИ: 1,32–2,74) по сравнению с пациентами с острым фарингитом были связаны с большей вероятностью назначения антибиотиков широкого спектра действия. Выводы:Назначение антибиотиков широкого спектра действия является обычным явлением для детей с URI в амбулаторных условиях. Диагностика и лечение URI остаются важной областью для информационных кампаний, пропагандирующих разумное использование антибиотиков. Ключевые слова: Антибиотики, инфекции дыхательных путей, педиатрия, схемы назначения ВведениеАнтибиотики являются одними из наиболее распространенных лекарств, назначаемых детям в амбулаторных условиях. 1 На инфекции верхних дыхательных путей (URI) приходится более 70% обращений к педиатрическим амбулаторным пациентам, во время которых назначаются антибиотики. 2 , 3 Инфекции верхних дыхательных путей — это множественные заболевания, характеризующиеся воспалением верхних отделов дыхательных путей, включая синусит, фарингит, средний отит и ринит (простуду). В 2006 году эти состояния вместе были наиболее частым острым диагнозом в амбулаторных условиях США. 4 Большинство типов URI не являются показаниями для приема антибиотиков, поскольку они обычно вызываются вирусами. 5 Использование антибиотиков при вирусном URI снижается, тогда как ненадлежащее использование антибиотиков при бактериальном URI увеличивается. 2 , 6 — 8 Повышенное использование антибиотиков широкого спектра действия при состояниях, которые следует лечить антибиотиками узкого спектра действия, вызывает серьезную озабоченность. 1 Чрезмерное и ненадлежащее использование антибиотиков широкого спектра действия приводит к развитию новых устойчивых штаммов микроорганизмов. 9 Поэтому особенно важно избегать неправильного использования антибиотиков у детей, поскольку они представляют собой большой резервуар для устойчивых бактерий. 10 Резкое увеличение распространенности патогенов, устойчивых к противомикробным препаратам, представляет собой угрозу общественному здоровью, которая привлекла внимание нескольких национальных организаций.Центры по контролю и профилактике заболеваний (CDC) предприняли значительные усилия по повышению осведомленности об использовании антибиотиков и устойчивости к ним. В начале 2000-х CDC запустил кампанию, известную как «Get Smart», направленную на снижение устойчивости к антибиотикам, отчасти путем поощрения поставщиков медицинских услуг к соблюдению соответствующих рекомендаций по назначению лекарств. 3 Наряду с национальными усилиями по продвижению надлежащего поведения при назначении лекарств, важно уловить характер назначения антибиотиков широкого спектра действия и определить факторы, связанные с этим.Предыдущие исследования предполагали значительное увеличение использования антибиотиков широкого спектра действия за последние два десятилетия. 6 , 10 — 12 Тем не менее, было проведено несколько исследований для выявления факторов, связанных с назначением антибиотиков широкого спектра действия детям с URI в амбулаторных условиях. 2 , 10 В этом исследовании мы стремились описать схемы назначения антибиотиков широкого спектра действия детям с URI на национальном уровне.Кроме того, мы стремились всесторонне оценить факторы, связанные с назначением антибиотиков широкого спектра действия во время педиатрических амбулаторных посещений, чтобы лучше информировать, где в будущем могут потребоваться усилия для разумного использования антибиотиков. МетодыДизайн исследования и источник данныхЭто был кросс-секционный дизайн исследования с использованием общедоступных данных Национального исследования амбулаторной медицинской помощи (NAMCS) и Национального исследования в области амбулаторной медицинской помощи (NHAMCS) в период с 2006 по 2010 год.Эти два национальных обследования ежегодно проводятся Национальным центром статистики здравоохранения. 13 Образцы образцов NAMCS посещают кабинеты врачей, тогда как NHAMCS образцы посещений поликлиник больниц (OPD) и отделений неотложной помощи (ED). В этих обследованиях используется многоступенчатая стратифицированная вероятностная выборка, поэтому на основе полученных данных могут быть сформированы репрезентативные оценки на национальном уровне. 13 Основное внимание в этом исследовании уделяется только амбулаторным визитам в офисах и больницах, поэтому посещения отделений неотложной помощи не включены.В совокупности эти опросы могут быть включены для создания репрезентативных на национальном уровне выборок обращений за амбулаторной помощью. NAMCS использует метод трехэтапной вероятностной выборки для сбора данных о визитах к врачам, работающим в офисе, не работающим на федеральном уровне. 13 Первым этапом выборки является отбор 112 первичных единиц выборки (ПЕВ). В каждой из 112 PSU врачебные практики стратифицируются и случайным образом назначаются на отчетный период в 1 неделю. Заключительный этап — систематическая случайная выборка посещений назначенных практик.NHAMCS, с другой стороны, представляет собой четырехэтапную вероятностную выборку амбулаторных посещений нефедеральных краткосрочных больниц, расположенных в 50 штатах и округе Колумбия. 13 Обследование состоит из 2 компонентов: компонента OPD и компонента ED. Первый этап выборки включает 112 географических ПЕВ. Второй этап — это выборка больниц в ПЕВ. На третьем этапе выбираются клиники в рамках OPD в дополнение к службам неотложной помощи, а на заключительном этапе проводится выборка посещений пациентов в этих учреждениях.Опрос представляет собой 4-недельный отчетный период, в течение которого назначенные врачи собирают данные о посещениях. Данные, собранные для NHAMCS, почти идентичны для NAMCS, с некоторыми отличиями для компонента ED. Данные обоих опросов фиксируются врачами. Информация, собранная в этих опросах, включает демографические характеристики пациентов, симптомы, диагнозы, назначенные лекарства и другие переменные, связанные с практикой. И NAMCS, и NHAMCS собирают данные до 3 уникальных диагнозов и до 8 лекарств, назначаемых для каждого визита.Также собирается информация о диагностических процедурах, типе страховки и специализации поставщиков. Исследуемая популяция и выявление посещений, связанных с URIПосещения амбулаторной помощи, сделанные детьми в возрасте от 6 месяцев до 18 лет в период с 2006 по 2010 год, соответствовали критериям включения в исследование. В течение этого периода посещения детей с диагнозом URI были идентифицированы с помощью компонентов NAMCS и NHAMCS-OPD. В обоих наборах данных для каждого визита ставилось до 3 различных диагнозов в соответствии с критериями Международной классификации болезней, девятая редакция, клиническая модификация (ICD-9-CM).В это исследование были включены острые бактериальные состояния URI, для которых антибиотики узкого спектра действия являются терапией первой линии в соответствии с руководящими принципами клинической практики, 14 . Этими состояниями являются острый средний отит (МКБ-9-CM: 381-382), острый синусит (МКБ-9-CM: 461) и острый фарингит (МКБ-9-CM: 034, 462-463). Хронические типы URI, такие как хронический бронхит и хронический синусит, были исключены из исследования, поскольку эти состояния обычно являются сложными, и антибиотики узкого спектра действия обычно не показаны для их лечения. 14 По той же причине посещения, которые были закодированы как хроническая проблема с использованием пункта опроса «основная причина этого посещения», также были исключены из исследования. Поскольку антибиотики не эффективны при вирусных URI, 14 визитов с диагнозом вирусного URI были исключены из исследования. Младенцы младше 6 месяцев не включались в исследование, потому что в этом возрасте рекомендации руководящих принципов значительно отличаются от рекомендаций для детей более старшего возраста. 14 Оценка результатовРезультатом, представляющим интерес для нашего исследования, было использование антибиотиков широкого спектра действия для диагностики URI в педиатрических амбулаторных условиях с 2006 по 2010 год.Факторы, связанные с назначением антибиотиков широкого спектра действия, были определены с использованием бинарного исхода. Результат был закодирован в зависимости от того, был ли назначен антибиотик широкого спектра действия или нет (то есть, да или нет). Начиная с 2006 года, NAMCS и NHAMCS внедрили систему Multum Lexicon для классификации лекарств. 15 Multum Lexicon — это обширная база данных, которая включает все рецептурные лекарства, доступные на рынке США. 16 В рамках этой системы лекарства кодируются на основе их общих компонентов и терапевтических классов.Есть 3 уровня терапевтических занятий. С помощью противоинфекционных препаратов уровня 1 группы Multum были определены соответствующие антибиотики. Было определено, что антибиотики широкого спектра действия включают амоксициллин-клавуланат, цефалоспорины второго и третьего поколения и макролиды. КовариатыПри анализе учитывались характеристики врача и пациента. Возраст пациентов был разделен на 3 категории: <2 лет, от 2 до <6 лет и от 6 до <18 лет. Раса была разделена на белые, черные и прочие.Географические регионы включали Северо-Восток, Средний Запад, Юг и Запад. Типы страхования были разделены на частные, государственные и самоплачиваемые / прочие. Столичный статистический район (MSA) кодировался как MSA и не-MSA. Специальность врача перекодирована на семейный врач, педиатр и др. Тип учреждения, относящийся к категории кабинета врача (NAMCS) и амбулаторного отделения больницы (NHAMCS-OPD), также рассматривался в нашем исследовании. Поскольку тяжелые симптомы могут повлиять на решение врача, посещения, при которых лихорадка (например, температура ≥100.4 ° F), были идентифицированы и рассмотрены для анализа. Статистический анализБыл проведен описательный анализ демографических и клинических характеристик обращений за амбулаторной помощью за 5-летний период исследования. Вес посещений пациентов использовался при предоставлении национальных оценок. Для выявления факторов, связанных с назначением антибиотиков широкого спектра действия, использовались простые и множественные логистические регрессии. Простая бинарная логистическая регрессия была проведена для каждой из ковариат, чтобы оценить связь с назначением антибиотиков широкого спектра действия.Факторы, которые были номинально связаны с исходом ( P <0,25), были использованы в многомерной модели. Эти переменные были дополнительно оценены с помощью множественного регрессионного анализа. Специфический диагноз URI и лихорадка были включены в окончательную модель независимо от их двумерной связи с исходом. Мы также провели многопараметрический стратифицированный анализ, в котором все факторы дополнительно оценивались среди детей 2 лет и младше по сравнению с теми, кто старше 2 лет. A P значение меньше.05 (двусторонний) считался статистически значимым. Все статистические анализы проводились с использованием программного обеспечения SAS версии 9.4. РезультатыСхемы назначения антибиотиков широкого спектра действияВсего было включено 4013 амбулаторных посещений детей с ИВН по данным NAMCS и NHAMCS-0PD. Из них 46% приходились на посещения лицами моложе 2 лет. Большинство визитов в рамках исследования были совершены пациентами, которые были белыми (85,6%), имели частную страховку (63,6%) и у которых был диагностирован острый средний отит (71.5%) (). За 5-летний период исследования 39% детей с URI получали рецепты на антибиотики широкого спектра действия, что, по оценкам, составляет в среднем 6,8 миллиона посещений в год. Посещения, в ходе которых отпускались антибиотики широкого спектра действия, чаще всего приходились на детей младше 2 лет (3,5 миллиона посещений), у детей с частной страховкой (4,5 миллиона посещений) и у пациентов с острым средним отитом (5,2 миллиона посещений) (). Антибиотики широкого спектра действия часто назначались пациентам младше 2 лет с ИВД, что составляло 43% всех посещений в этой возрастной группе ().К другим характеристикам с высокой частотой назначения антибиотиков широкого спектра действия относятся посещения на юге (47%) и посещения пациентов с острым синуситом (46,6%). Таблица 1.Демографические и клинические характеристики педиатрических посещений с URI, с 2006 по 2010 гг.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

