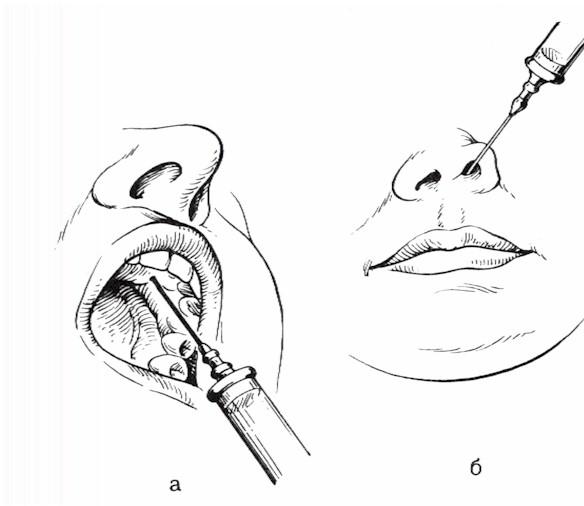
Проводниковая и инфильтрационная анестезия в стоматологии «НИКА-МЕД»
Прошли те времена, когда хирурги работали «по-живому», а обезболивающие средства сегодня даже не имеют побочных эффектов. Анестезия – необходимый элемент любой стоматологической процедуры. Особенно важно грамотное применение обезболивающих средств в свете повышенной чувствительности тканей полости рта, нередко усугубляющейся раздражением или воспалением. Виды анестезии.
Современные анестетики могут принимать самые разные формы: гели, мази, растворы… Существует и соответствующая классификация анестетиков. В стоматологии, как правило, используют только три вида анестетиков:
- аппликационные;
- проводниковые;
- инфильтрационные.
Аппликационная анестезия представляет собой поверхностное нанесение средства на рабочую область (чаще всего это спрей или гель). Проводниковые и инфильтрационные анестетики подводятся непосредственно к тканям, нуждающимся в обезболивании – чаще всего, с помощью шприца Разница между этими двумя понятиями существенна только для специалистов, поэтому в этой статье мы не будем заострять на ней внимание. Принципиальная разница между различными видами анестезии заключается в:
Разница между этими двумя понятиями существенна только для специалистов, поэтому в этой статье мы не будем заострять на ней внимание. Принципиальная разница между различными видами анестезии заключается в:
- способах введения анестетика,
- типах непосредственного воздействия на нервные клетки (блокирование импульса, охлаждение, и пр.),
- области применения.
Так, для той или иной операции (предположим, в зависимости от того, проводится ли лечение дёсен или зубов), используются различные виды анестетиков. Тем не менее, с точки зрения клиента они выглядят одинаково.
Инфильтрационная и проводниковая анестезия
Стоматологи клиники «НИКА-МЕД» в Химках заботятся о своих клиентах. Мы действительно стараемся сделать любую операцию наиболее безболезненной
. Как бы то ни было, воздействие обезболивающих средств на организм каждого человека индивидуально. Если после введения анестетика вы всё ещё ощущаете прикосновения в обработанной области, или испытываете какие-то неприятные ощущения – немедленно сообщите об этом стоматологу. Современные обезболивающие средства имеют минимально негативное воздействие на организм – поверьте, для того чтобы анестетик нанёс организму реальный вред, необходима порция, в сотни раз превышающая стандартную лечебную норму. Стресс, который организм испытывает при переизбытке болевых ощущений, имеет гораздо больше необратимых последствий.
Современные обезболивающие средства имеют минимально негативное воздействие на организм – поверьте, для того чтобы анестетик нанёс организму реальный вред, необходима порция, в сотни раз превышающая стандартную лечебную норму. Стресс, который организм испытывает при переизбытке болевых ощущений, имеет гораздо больше необратимых последствий.
Если вы боитесь уколов
Как уже упоминалось выше, полость рта является одной из наиболее чувствительных зон организма. Нет ничего удивительного в том, что каждый второй пациент не желает переживать неприятные уколы. Между тем,  После того, как обезболивающий спрей подействует, укола вы просто не почувствуете. Постарайтесь сосредоточиться на чём-нибудь другом – можно петь любимую песню про себя, можно декламировать «Одиссею», а можно перемножать шестизначные числа. Используйте всё, что поможет отвлечься. Многим также помогает совет о том, чтобы переждать инъекцию с закрытыми глазами. Одно дело – смотреть на ужасный шприц, приближающийся к лицу. И совсем другое – открыть глаза со словами врача «Ну, вот и всё».
После того, как обезболивающий спрей подействует, укола вы просто не почувствуете. Постарайтесь сосредоточиться на чём-нибудь другом – можно петь любимую песню про себя, можно декламировать «Одиссею», а можно перемножать шестизначные числа. Используйте всё, что поможет отвлечься. Многим также помогает совет о том, чтобы переждать инъекцию с закрытыми глазами. Одно дело – смотреть на ужасный шприц, приближающийся к лицу. И совсем другое – открыть глаза со словами врача «Ну, вот и всё».
Мы надеемся, что благодаря стараниям профессиональных врачей, используя эти нехитрые рекомендации, вы не получите негативных воспоминаний о пребывании в кресле стоматолога. Конечно, операция всегда остаётся сложной хирургической процедурой, которая является стрессом для организма и испытанием для нервов. Но анестезия от квалифицированного стоматолога «НИКА-МЕД» поможет сделать лечение максимально безболезненным и эффективным. С каждой благодарностью от клиентов, мы понимаем, что это в очередной раз нам удалось.
Анестезия инфильтрационная, проводниковая
Анестезия в стоматологии: инфильтрационная, проводниковая
В современной стоматологии зуб удаляют путем хирургического вмешательства. Поэтому, чтобы этот не очень приятный процесс прошел как можно безболезненней, стоматологи используют разнообразные виды анестезии, в зависимости от персональных особенностей пациентов и ситуации. В стоматологии принято выделять два основных вида обезболивающих средств: анестезия инфильтрационная, проводниковая.
Инфильтрационная анестезия
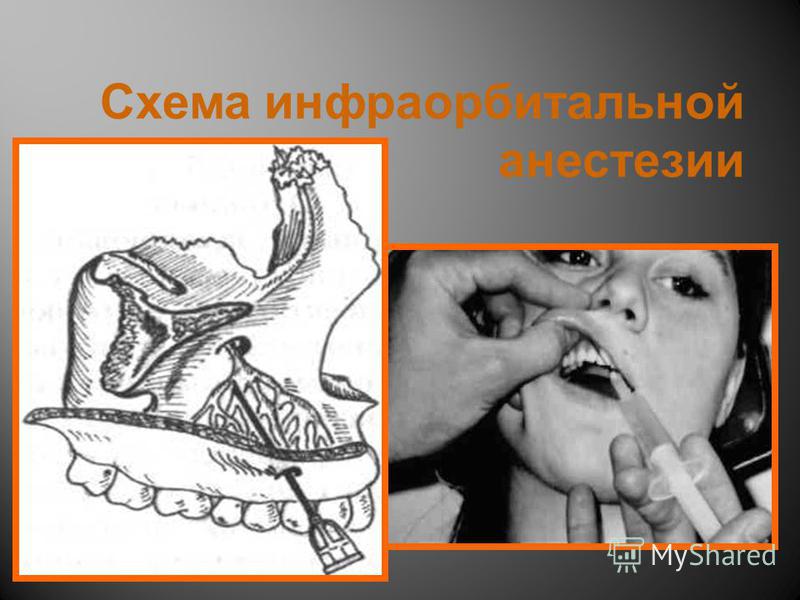
Инфильтрационная анестезия является актуальной в случае реализации вмешательства на зубах, мягких тканях лица и челюстях, поскольку она позволяет обезболить какую-то конкретную область ротовой полости. Если сравнить с аппликационной, то инфильтрационная анестезия гарантирует максимальный и более длительный эффект. Зачастую к ее использованию прибегают во время лечения зубов верхней челюсти путем ввода препарата внутрикостно, под слизистую оболочку или в надкостницу. А все из-за того, что костное вещество верхней челюсти имеет пористую структуру, что позволяет анестетику быстро проникнуть к нервным окончаниям и заблокировать чувствительность.
А все из-за того, что костное вещество верхней челюсти имеет пористую структуру, что позволяет анестетику быстро проникнуть к нервным окончаниям и заблокировать чувствительность.
Этот препарат очень быстро и отлично проникает в ткани. Врачи отдают предпочтение именно этому виду анестезии из-за того, что приступать к процессу лечения зубов можно уже через 3-4 минуты, поскольку действовать он начинает чрезвычайно быстро. С использованием инфильтрационной анестезии доктор может не переживать о состоянии пациента на протяжении часа, поскольку тот не будет чувствовать никакого дискомфорта, и трудиться над успешной реализацией стоматологического вмешательства. Более того, повторная инъекция позволит врачу продолжить операцию, ведь боль не будет чувствоваться довольно продолжительное время, поскольку помимо нужного нерва, обезболиваются и сенситивные волокна ближайших нервов.
 Необходимо упомянуть, что анестезирующее вещество довольно быстро выводится из организма, не причиняя ему вреда.
Необходимо упомянуть, что анестезирующее вещество довольно быстро выводится из организма, не причиняя ему вреда.Проводниковая анестезия
Что касается проводниковой анестезии, то сама суть обезболивания состоит в том, что с помощью анестезирующего раствора блокируют иннервирующий анатомическую зону нервный ствол. Зачастую этот вид избавления от болезненных ощущений используется для лечения зубов именно нижней челюсти.
В процессе введения проводниковой анестезии больной может испытывать разнообразные ощущения. Не исключено проявление чувства тяжести, жара или распирания, но этот дискомфорт исчезнет буквально через несколько секунд. В процессе операционного вмешательства проводниковая анестезия обеспечивает полное отсутствие болезненных ощущений при ясном сознании больного.
С технической точки зрения она являет собой пару инъекций местного анестетика в область, где располагается необходимый для блокирования ощущений нерв. Чтобы регионарное обезболивание подействовало, лекарственный препарат нужно ввести в область практически возле нерва.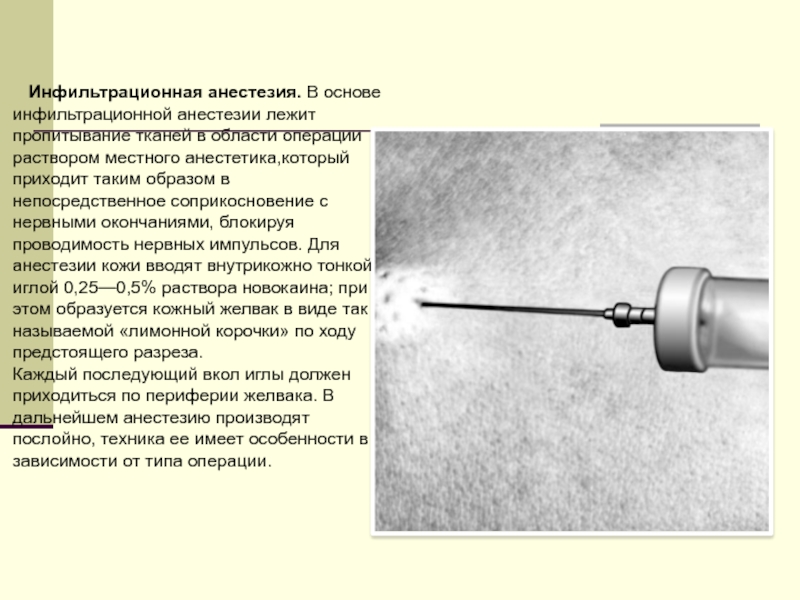
Существует несколько противопоказаний. Использование проводниковой анестезии не желательно для пациентов с инфекционными и септическими заболеваниями, рубцово-измененными тканями и с воспалительными заболеваниями сосудов.
 Используя современную анестезию, можно поведать пациенту о безвредности этого анестетика и о его небольшом количестве. Зачастую пациенты встречают эту информацию положительно. Необходимо рассказать, что пациенту нужно обязательно сообщить о сохранении чувствительности, дабы в случае необходимости немного увеличить дозу. Выбор и использование одного из типов анестезии является индивидуальным, учитываются возрастные особенности, сложности лечения и переносимость медикаментов.
Используя современную анестезию, можно поведать пациенту о безвредности этого анестетика и о его небольшом количестве. Зачастую пациенты встречают эту информацию положительно. Необходимо рассказать, что пациенту нужно обязательно сообщить о сохранении чувствительности, дабы в случае необходимости немного увеличить дозу. Выбор и использование одного из типов анестезии является индивидуальным, учитываются возрастные особенности, сложности лечения и переносимость медикаментов.Проводниковая анестезия молочной железы, подмышки или грудной клетки
В этом материале рассказано, какие виды проводниковой анестезии используются для обезболивания молочной железы, подмышки и грудной клетки после операции.
Вернуться к началуВиды анестезии
Анестезия — это лекарство, облегчающее боль во время и/или после операции. Существует 3 основных вида анестезии:- Местная анестезия — обезболивание небольшого участка тела, например, при установке пломбы у стоматолога.
 Местную анестезию могут применять в виде инъекции (укола) или крема. Вы остаетесь в сознании и можете ясно мыслить в течение всей процедуры.
Местную анестезию могут применять в виде инъекции (укола) или крема. Вы остаетесь в сознании и можете ясно мыслить в течение всей процедуры. - Проводниковая анестезия, также называемая блокадной анестезией или блокадой нерва — обезболивание большего участка тела. Проводниковую анестезию применяют в виде инъекции. Иногда проводниковую анестезию используют вместе с седативными препаратами (успокоительными средствами) и/или общей анестезией.
- Общая анестезия. Под ее действием вы уснете и не будете ничего чувствовать во время процедуры, и ничего не вспомните. Такую анестезию вводят внутривенно (уколом в вену), а также в виде ингаляции, когда вы вдыхаете лекарство.
Описание проводниковой анестезии
В день операции анестезиолог (врач, специализирующийся на анестезии) может предложить использовать полупроводниковую анестезию. В зависимости от ваших потребностей, медицинского анамнеза и вида предстоящей операции вам могут порекомендовать один из следующих видов проводниковой анестезии.
- Паравертебральная (ПВБ) блокада — обезболивание нервов в области грудной клетки. Такой вид анестезии позволит облегчить боль в молочной железе или стенке грудной клетки после операции.
- Блокада грудной мышцы — обезболивание нервов в грудной клетке и подмышке. Такой вид анестезии позволит облегчить боль в молочной железе, подмышке или стенке грудной клетки после операции.
- Блокада зубчатой мышцы — обезболивание нервов в грудной клетке и подмышке. Такой вид анестезии позволит облегчить боль в молочной железе, подмышке или стенке грудной клетки после операции.
При применении проводниковой анестезии вам потребуется меньше болеутоляющих, вы будете меньше ощущать тошноту (ощущение подступающей рвоты) или рвоту после операции.
Если вы принимаете лекарства, разжижающие кровь, у вас инфекция в месте блокады или аллергия на местную анестезию, то проводниковая анестезия может быть противопоказана. Если вы перенесли операцию на позвоночнике, вам могут делать проводниковую анестезию, но обязательно расскажите об операции своему анестезиологу.
Если вы перенесли операцию на позвоночнике, вам могут делать проводниковую анестезию, но обязательно расскажите об операции своему анестезиологу.
Что нужно знать о процедуре проводниковой анестезии
Проводниковую анестезию проводят перед операцией в центре предоперационной подготовки. Вы будете бодрствовать во время процедуры.
Вас подключат к оборудованию для слежения за сердцебиением, дыханием и артериальным давлением. Вы также будете получать кислород через тонкую трубочку, которая располагается под носом и называется носовой канюлей. Анестезиолог и медсестра/медбрат попросят вас сказать свое имя, дату рождения, а также название процедуры, которую вы проходите. Это необходимо для вашей безопасности. Люди с одинаковыми или похожими именами могут проходить такую процедуру в один день.
Размещение
Во время проводниковой анестезии вы должны будете сохранять определенное положение. Это необходимо, чтобы анестезиолог мог сделать инъекцию лекарства, которое обезболит правильную область. Место, куда анестезиолог будет вводить лекарство, называется мишенью.
Место, куда анестезиолог будет вводить лекарство, называется мишенью.
При паравертебральной блокаде анестезиолог делает инъекцию лекарства в мишень на спине. При блокаде грудной или зубчатой мышцы анестезиолог сделает инъекцию лекарства в мишень на передней или боковой части грудной клетки, или и там, и там.
Мишень будет располагаться с той же стороны, с которой вам должны сделать операцию. В зависимости от места проведения операции вы должны будете принять одно из следующих положений:
- Лечь на живот, свесив одну руку с кровати.
- Сесть, опустив голову и прижав подбородок к груди.
- Лечь на бок, прижав руку к телу.
- Лечь на спину.
Лечащая команда поможет принять правильное положение.
Введение лекарства
Когда вы будете готовы, анестезиолог сделает инъекцию седативного препарата через внутривенный катетер. Вы можете начать ощущать сонливость и уснете. Затем вам сделают местную анестезию для обезболивания кожи над мишенью.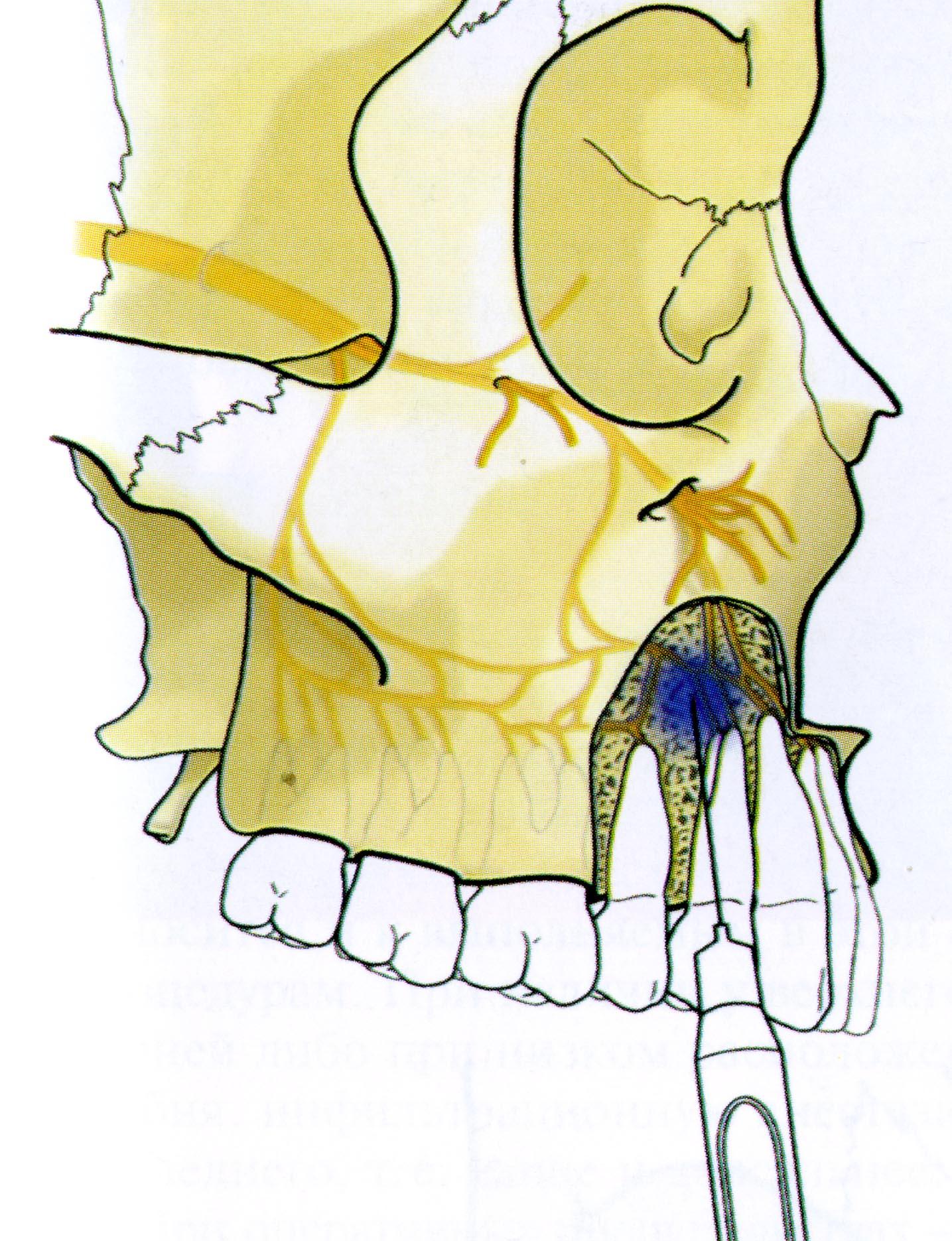 После этой инъекции вы можете ощущать жжение или покалывание. Это нормально.
После этой инъекции вы можете ощущать жжение или покалывание. Это нормально.
Затем анестезиолог введет иглу для проводниковой анестезии в мишень. Чтобы ввести иглу в нужное место, анестезиолог будет контролировать процесс с помощью аппарата УЗИ. Как только игла достигнет нужной точки, анестезиолог выполнит инъекцию лекарства для проводниковой анестезии. Во время инъекции вы можете ощущать давление в спине или грудной клетке. Это нормально, ощущение пройдет сразу после окончания введения.
Если операция будет выполняться с обеих сторон грудной клетки или в обеих подмышках, анестезиолог повторит ту же процедуру с другой стороны спины или грудной клетки.
Эта процедура занимает около 30 минут. Длительность зависит от того, будет ли операция выполняться с одной стороны или с обеих сторон тела.
Вернуться к началуЧего стоит ожидать после проводниковой анестезии
После проводниковой анестезии вам сделают общую анестезию, и вы будете спать во время операции.
Проводниковая анестезия действует в течение 12–18 часов.
Вернуться к началуРиски при проводниковой анестезии молочной железы, подмышки или грудной клетки
При проведении проводниковой анестезии грудной клетки существуют некоторые риски. К ним относятся:
- Кровотечение из места проведения инъекции.
- Занесение инфекции.
- Неэффективность анестезии.
- Инъекция лекарства в кровеносный сосуд. В этом случае могут возникнуть такие симптомы как низкое артериальное давление, судороги (неконтролируемая дрожь в мышцах) или аритмия.
Также при проводниковой анестезии существуют более серьезные риски. Эти серьезные риски затрагивают очень небольшое количество людей. В частности:
- Инъекция лекарства слишком близко к спинному мозгу. В этом случае вы почувствуете онемение тела от груди и ниже. Через некоторое время онемение пройдет.
- Раздражение или повреждение нервов.
- Проникновение иглы в грудную полость.
 Из-за этого в грудную клетку может попасть воздух. Это называется пневмоторакс. В этом случае может потребоваться ввести в грудную клетку небольшую трубку, чтобы выпустить воздух.
Из-за этого в грудную клетку может попасть воздух. Это называется пневмоторакс. В этом случае может потребоваться ввести в грудную клетку небольшую трубку, чтобы выпустить воздух.
Если случится что-либо из перечисленного, ваш анестезиолог и лечащая команда устранят последствия.
Вернуться к началу
Контактная информация
Если у вас возникнут какие-либо вопросы или беспокойство по поводу проводниковой анестезии, поговорите со специалистом вашей лечащей команды. Вы можете связаться с ними с понедельника по пятницу с 8:30 до 16:30 по тел. 646-888-7067. После 16:30, в выходные и праздничные дни позвоните по телефону 212-639-2000 и спросите дежурного врача-анестезиолога. Вернуться к началуПроводниковая анестезия в Иркутске в Клинике Эксперт
Насчитывается несколько видов проводниковой анестезии. Различия между ними зависят от того, какое конкретно место на теле пациента обезболивается.
Применение проводниковой анестезии целесообразно, в частности, при проведении операций на конечностях, при некоторых стоматологических процедурах.
Каковы показания к проводниковой анестезии? К ним относятся:
- оперативное вмешательство, не требующее отключения сознания больного;
- отказ пациента от других методов анестезии;
- ситуация, когда общая и/или иная анестезия, прогнозируемо, может ухудшить состояние больного;
- ряд других условий.
У проводниковой анестезии есть свои противопоказания. Она не проводится:
- у детей;
- при обширных оперативных вмешательствах;
- при непереносимости местных анестетиков;
- при отказе от данного вида анестезии.
Суть проведения проводниковой анестезии состоит в блокировании болевых импульсов, идущих к центральной нервной системе. Во время операции пациент остаётся в сознании, но болевых ощущений не испытывает.
В ситуации, когда необходимо обезболивание, доктор решает, какой вид анестезии будет оптимален в данном конкретном случае: инфильтрационная, проводниковая, общая анестезия (наркоз) или иная.
В чём заключается отличие инфильтрационной и проводниковой анестезии? При первой доктор обезболивает ткани, послойно вводя в них анестетик с помощью шприца и тонкой иглы. Ткани «пропитываются» обезболивающим веществом, нервные окончания в этой области блокируются. При проводниковой анестезии обезболивающий препарат вводится по ходу нерва на некотором его протяжении. Там, где анестетик контактирует с нервом, болевые импульсы прерываются, в итоге не доходя до головного мозга. Как следствие, пациент не чувствует боли.
Каковы преимущества проводниковой анестезии? Среди них, в частности, сравнительно небольшой объём используемого анестетика; достаточно большая площадь обезболивания; отсутствие побочных эффектов, иногда отмечающихся при выходе из наркоза.
Сколько действует проводниковая анестезия? Для различных видов анестетиков продолжительность обезболивания колеблется от 1,5 до 12 часов.
Цену проводниковой анестезии вы можете узнать у администратора клиники.
Анестезия — ГАЛА ДЕНТ
Давайте поговорим откровенно, не секрет, что для большинства пациентов визит к стоматологу является стрессом. Опросы говорят — 90% населения в России боятся лечить зубы! И в основном все опрошенные подчеркнули, что боятся боли. Многие еще помнят, когда анестезия применялась, в основном, при удалении зуба. Помнят пресловутое «потерпите» — вместо обезболивания и болезненные ощущения при лечении зубов, даже, с обезболивающим уколом. А объясняется это тем, что раньше местная анестезия действовала минут через 15 после укола, а на одного пациента по регламенту врач должен был тратить, как раз примерно это время.
Сегодня лечение стоматологических заболеваний стало совсем другим — безболезненным и все более и более комфортным. И анестезия в этом играет не последнюю роль.
Какой должна быть анестезия в стоматологии?
От пациентов на приеме можно услышать: «сделайте хороший укол», «такую, чтоб не чувствовалось» или «подешевле». .. Но препараты для обезболивания существенно различаются, одни могут вам не подходить, другие вызовут отек, или аллергическую реакцию. Стоматолог подбирает обезболивающий препарат для пациента ИНДИВИДУАЛЬНО, в зависимости от целей и способов лечения зубов и состояния его организма.
.. Но препараты для обезболивания существенно различаются, одни могут вам не подходить, другие вызовут отек, или аллергическую реакцию. Стоматолог подбирает обезболивающий препарат для пациента ИНДИВИДУАЛЬНО, в зависимости от целей и способов лечения зубов и состояния его организма.
Метод обезболивания должен быть эффективен, обоснован и безопасен для пациента.
Основные виды местной анестезии в стоматологии
1. Аппликационное обезболивание — неинвазивный безинъекционный метод, т.е. это — НЕ укол! На десну в области больного зуба наносится специальный анестезирующий гель или спрей.
Аппликационная анестезия очень актуальна у взрослых пациентов с выраженной дентофобией и в детской стоматологии, так как сделать укол ребенку сложно. Применяют такую анестезию перед основной, чтобы пациент не чувствовал сам укол, или при легких процедурах – профгигиене, пришлифовывании эмали, и т.п.
2. Инфильтрационная анестезия создает в области больного зуба «запас» анестетика, откуда он будет рассасываться и давать обезболивающий эффект. Инфильтрационное обезболивание особенно эффективно на верхней челюсти, а на нижней — только в области передних зубов.
Инфильтрационное обезболивание особенно эффективно на верхней челюсти, а на нижней — только в области передних зубов.
3. Проводниковая анестезия. Суть проводниковой анестезии заключается в блокировании определенных нервов. Она более продолжительна, дает более сильный эффект и охватывает бОльшую площадь, чем другие виды анестезии. Проводниковая анестезия рекомендована тогда, когда требуется комплексное сложное хирургическое вмешательство, при работе с несколькими зубами, в области воспаления, при необходимости удаления пульпы, вскрытия абсцесса.
4. Ультразвуковая анестезия. Ультразвук помогает точно определить место введения анестетика — до миллиметра выверить место, куда ввести иглу, чтобы ввести анестетик как можно ближе к нерву. Это обеспечит наиболее эффективное и безопасное обезболивание нужного участка.
5. Интрасептальная (внутриперегородочная) и интралигаментарная (внутрисвязочная/ и внутрипериодонтальная) анестезия.
Эти методы требуют специальных навыков персонала и специального оборудования, поэтому используются достаточно редко. Анестетик вводится в костную перегородку между зубами или в периодонтальное пространство. Используются при неэффективности других методов обезболивания.
Лечение зубов под общей анестезией или наркозом
Наркоз в стоматологии применяется реже, чем местная анестезия и является не дежурным решением, а скорее исключительной необходимостью, когда лечение зубов под любой другой анестезией невозможно.
Да, препараты, используемые для общего наркоза, безопасны для здоровья пациента и имеют минимальные противопоказания, но общее обезболивание оказывает влияние НА ВЕСЬ ОРГАНИЗМ, тогда как местная анестезия – только на необходимые участки.
Общий наркоз показан при:
- сильной дентофобии — непреодолимом страхе лечения;
- при общих заболеваниях, которые обуславливают неадекватное поведение пациента, например при эпилепсии;
- сложных хирургических вмешательствах, требующих очень длительной работы хирурга;
- при аллергической непереносимости всех современных местных анестетиков.

Общий наркоз может применяться только в специально оборудованной для этого клинике, которая имеет или свою бригаду анестезиологов, или в ней предусмотрено развертывание работы выездной бригады, со всем необходимым оборудованием для реанимации.
Нужно понимать, что опасен не сам наркоз, опасна неоснащенность клиники медоборудованием, опасно проведение наркоза неквалифицированным медперсоналом!
Главное преимущества общего наркоза при лечении зубов — это сокращение времени лечения. За один прием врач имеет возможность удалить или вылечить несколько зубов.
Что такое седация в стоматологии?
В качестве альтернативы общему наркозу используют седацию в сочетании с местной анестезией. Седация — это введение успокаивающих препаратов, которые погружают пациента в легкую поверхностную дрёму, помогают расслабиться и успокоиться во время стоматологического лечения. Применяют седацию при лечении как взрослых, так и детей.
Есть три способа введения препаратов для седации:
- ингаляционный — в течение всего лечения пациент вдыхает успокаивающий газ (смесь кислорода и закиси азота) через маску;
- внутривенный — инъекция подходящего для конкретного пациента препарата;
- пероральный — лекарство обычно растворяют в стакане воды, сока.

Седация — не обезболивание, она применяется в комплексе с местной анестезией.
Противопоказаний к седации немного:
- возраст до трех лет;
- индивидуальная непереносимость препаратов;
- респираторные заболевания;
- нервно-мышечные заболевания, эпилепсия.
Использование закиси азота противопоказано при:
- внутричерепной гипертензии, т.е. повышенном давлении в полости черепа;
- синдроме гипервозбудимости.
Что такое карпульная анестезия?
Как правило, современные стоматологические клиники использует карпульную анестезию.
Анестетик содержится в одноразовых карпулах — своеобразных картриджах с обезболивающим раствором, которые вставляются в шприцы с одноразовыми иглами.
Преимущества карпульной анестазии:
- точная дозировка анестетика, что облегчает контроль над дозой обезболивания;
- стерильность — раствор внутри карпулы запечатан с соблюдением норм асептики, контакт лекарства с воздухом исключается, применяется одноразовая игла.

Какие препараты используют при анестезии у стоматолога?
Знаете ли вы названия препаратов, используемых для анестезии? Скорее всего, вы вспомните новокаин или лидокаин. Кстати, новокаин сейчас не применяется при лечении зубов.
Появилось много новых и гораздо более безопасных препаратов, обладающих большей эффективностью: ультракаин, убистезин, септонест, скандонест. Их обезболивающее действие сильнее в 5 – 6 раз.
Когда применяется анестезия в детской стоматологии?
Обезболивание для детей так же необходимо, как и для взрослых. Это чистый миф, что у детей в молочных зубах нет нервов, поэтому болеть они не могут! Учитывая, что детский организм более уязвим ко всем воздействиям, подбор правильной и безопасной анестезии для ребенка еще ответственнее для стоматолога. Как подойти к этому вопросу правильно читайте в нашей статье о детской анестезии.
Особенности обезболивания стоматологического лечения у пациентов пожилого возраста
У людей пожилого возраста применение анестезии должно проводится, с учетом возможности развития дыхательной недостаточности и осложнений со стороны сердечно-сосудистой системы. Обязателен тщательный сбор предварительного анамнеза, вплоть до консультаций с лечащими врачами общей практики.
Обязателен тщательный сбор предварительного анамнеза, вплоть до консультаций с лечащими врачами общей практики.
Основные противопоказания к местной анестезии в стоматологии
- Аллергия, индивидуальная непереносимость обезболивающих компонентов и вспомогательных веществ препарата.
- Бронхиальная астма, тахикардия, нестабильная стенокардия, рефрактерная аритмия.
- Психические отклонения и нарушения у пациента.
- Недавно перенесенный инфаркт, инсульт, операция на сердце, операция по коронарному шунтированию.
- Пониженная свертываемость крови, в том числе, вызванная употреблением антикоагулянтов.
- Болезни, поражающие эндокринную систему — тиреотоксикоз, сахарный диабет и другие.
- Применение антидепрессантов и адреноблокаторов.
- Печеночная и почечная недостаточность в тяжелой форме.
Не рекомендуется делать анестезию, и, вообще, лечить зубы, на голодный желудок, при плохом самочувствии, при острых состояниях и обострении заболеваний.
При подозрении на наличие аллергии пациенту необходимо сдать соответствующие аллергические пробы. В случае выявления непереносимости всех препаратов для местного обезболивания, пациенту рекомендуют общий наркоз.
Какие особенности анестезии в стоматологии для беременных?
Главным препятствием к лечению зубов беременным женщинам становится анестезия. Обычные обезболивающие препараты им не подходят, так как в раствор с анестетиком обычно добавляют сосудосуживающие средства. Но стоматолог – один из очень нужных врачей в период беременности. Чтобы узнать как, когда и под каким обезболиванием лечить зубы будущей маме читайте нашу статью «Диспансерное наблюдение беременных
Анестезия для взрослых пациентов в клинике «ГАЛА ДЕНТ»
В клинике «ГАЛА ДЕНТ» на Просвете специалисты проводят обезболивание при помощи аппликационной, инфильтрационной и проводниковой анестезии. При инъекционном введении препаратов у нас используются карпульные шприцы.
Для введения пациентам мы используем только сертифицированные анестезирующие препараты от ведущих мировых производителей. Подбор анестетика мы осуществляем всегда индивидуально, поэтому у нас всегда в наличии достаточно широкая линейка анестезирующих средств для взрослых и маленьких пациентов.
Подбор анестетика мы осуществляем всегда индивидуально, поэтому у нас всегда в наличии достаточно широкая линейка анестезирующих средств для взрослых и маленьких пациентов.
Сбор тщательного анамнеза перед лечением – очень важная составляющая, для этого пациент должен внимательно заполнить Листок здоровья пациента и честно ответить на все вопросы врача-стоматолога.
При подозрении на возможное возникновение аллергической реакции на анестезию или наличие любых противопоказаний пациент будет направлен на дообследование и сдачу аллергических проб.
Остались вопросы? Запишитесь на консультацию к нашим специалистам и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Часто задаваемые вопросы
Остаются ли болезненные ощущения при лечении зубов под местной анестезией?
Ответ:
Нет, современная местная анестезия дает ПОЛНОЕ обезболивание процесса лечения, даже при самых глубоких вмешательствах и хирургических манипуляциях. Болезненность возможна уже после процедуры, когда анестетик рассосется. Если вам сделали обезболивающий укол, но вы продолжаете испытывать неприятные ощущения или, даже, боль во время процедуры, это значит что анестезия была сделана неверно.
Болезненность возможна уже после процедуры, когда анестетик рассосется. Если вам сделали обезболивающий укол, но вы продолжаете испытывать неприятные ощущения или, даже, боль во время процедуры, это значит что анестезия была сделана неверно.
Возможные ошибки:
Прошло недостаточно времени для того, чтобы препарат подействовал.
Введена недостаточная доза анестетика.
Неправильно подобран анестезирующий препарат для данного вида вмешательства.
Препарат был введен не в то место.
Если Вы после анестезии чувствуете боль при лечении, то нужно сразу же сказать об этом стоматологу!
Как не получить аллергию на анестезирующий препарат?
Ответ:
Во-первых, нужно следить за своим здоровьем и знать, есть ли у вас склонность к аллергии. При малейшем подозрении необходимо пройти аллергопробы.
Во-вторых, необходимо информировать своего врача стоматолога о своем состоянии:
заболеваниях – острых и хронических,
беременности,
тех препаратах, которые вы в данный момент принимаете или принимали за 1-2 недели до.
Недопустимо указание в листе здоровье неправдивой или неполной информации – от этого зависит ваше здоровье и даже жизнь!
Категорически запрещено сочетать анестезию с приемом алкоголя, наркотических веществ, и других обезболивающих, даже, если вы просто приняли таблетку от головной боли!
Как лечить зубы под наркозом?
Ответ:
Главное правило — выбирать ту клинику, которая ДЕЙСТВИТЕЛЬНО оборудована для лечения пациентов под наркозом, а не просто заявляет об этом. Если вы лечитесь под наркозом, то в это время в кабинете должна присутствовать бригада анестезиологов с полным комплектом оборудования для реанимации.
Стоимость анестезии в клинике «ГАЛА ДЕНТ»
Консультация врача-специалиста 500 ₽
Дополнительные услуги
| Анестезия | от 100 ₽ |
Самое важное из прочитанного
Современная анестезия обеспечивает ПОЛНОЕ обезболивание любого стоматологического вмешательства – это значит, что боли пациент не чувствует совсем.

Существует несколько методов обезболивания в стоматологии и множество обезболивающих препаратов, это позволяет очень точно подобрать каждому пациенту индивидуальную анестезию под конкретное лечение.
Лечение зубов под общей анестезией не опасно, опасно то, что оно часто проводится в неподготовленных для этого помещениях и без профильных специалистов -анестезиологов.
Чтобы не получить аллергическую реакцию на анестезирующий препарат сообщайте честную и полную информацию стоматологу о своем здоровье и препаратах, которые вы принимаете. Если вас об этом не спрашивают – смените клинику и врача!
Обезболивание у детей, пожилых пациентов и беременных женщин должно проводиться специальными препаратами с повышенным вниманием к их состоянию во время лечения.
Если вы переживаете перед посещением стоматолога, то за 2 часа примите легкое успокоительное. Не снимайте стресс алкоголем – анестезия в этом случае может дать аллергическую реакцию, или не подействовать.

Запишитесь на прием
Обезболивание в стоматологии / Стоматология / Медицинские услуги
Боль – зачастую самая главная причина, по которой визит к стоматологу откладывается на долгий срок. В настоящее время существует много методик и препаратов для того, чтобы страх перед лечением остался в прошлом
Наиболее современными анестетиками на сегодняшний день являются препараты на основе артикаина: ультракаин, септанест, убистезин, альфакаин. Одноразовая игла и карпула с анестетиком вставляется в специальный шприц. Толщина иглы настолько мала, что это делает вкол практически безболезненным. Но нужно быть готовым к тому, что тактильная чувствительность ( чувство прикосновения ) не выключается. Вы просто будете чувствовать, что с Вашим зубом «что-то» делают. Анестезия на верхней челюсти более безболезненная при её проведении. Её действие наступает быстрее, чем на нижней. Это связано с разным строением костной ткани.
1. Аппликационный метод
Частый способ местного обезболивания, как самостоятельный метод не применяется. Используется для подготовки к более сложным методикам анестезии, таким как инфильтрационная и проводниковая, для того, чтобы пациент не чувствовал вкол иглы. Для этого аппликационный гель или спрей наносятся на место предполагаемого вкола на несколько минут. Глубина обезболивания измеряется лишь миллиметрами.
2. Инфильтрационная анестезия
Этот метод используется для лечения основной массы стоматологических заболеваний. Наиболее простой, доступный и безопасный способ обезболивания. При помощи шприца с иглой раствор анестетика вводится в зону вмешательства под слизистую оболочку, надкостницу или внутрикостно. Создается достаточное обезболивание для проведения небольших манипуляций.
3. Проводниковая анестезия
Введение небольших дозировок раствора местных анестетиков в места прохождения веточек тройничного нерва. Применяется для проведения более серьёзных манипуляций на зубах и челюстях. При этом обезболивающий эффект наблюдается в определенной области, которую эта ветвь иннервирует.
При этом обезболивающий эффект наблюдается в определенной области, которую эта ветвь иннервирует.
Не стоит забывать, что любая методика обезболивания несет риск жизни и здоровью пациента. Пациент должен в обязательном порядке сообщить лечащему врачу о наличии у Вас аллергической реакции на лекарственный препарат, если такие эпизоды в вашей жизни были. Также врачу необходимо знать, есть ли у Вас хронические заболевания, гипертоническая болезнь, заболевания сердца и сосудов, сахарный диабет. Только после этого доктор выберет необходимую тактику проведения обезболивания, безопасную и удобную для пациента.
Ещё несколько полезных советов:
- если перед визитом к стоматологу вы несколько дней принимали обезболивающие препараты, эффективность анестезии может снизиться. Также и употребление спиртного.
- сложно добиться полного обезболивания при наличии у пациента отека в области инъекции. Так как воспалительный инфильтрат имеющий кислую среду инактивирует щелочную среду анестетика.

- возбужденное состояние пациента также способно снизить эффективность анестезии. Есть небольшой процент пациентов, которым приходится вводить 3-5 доз для наступления желаемого результата. Обычно это люди с лабильной психикой, холерики.
- не запускайте болезнь! Хронический процесс лечится намного безболезненней, чем обострение.
- успокойтесь и настройтесь на хороший результат!
Эффективная методика анестезии нижней челюсти
Многие начинающие стоматологи часто сталкиваются с проблемой анестезии нижней челюсти. У нее сложная анатомия, и затруднения при проведении анестезии заключаются в том, что мы не видим явных анатомических зон, в которые нужно делать инъекцию. С верхней челюстью все намного проще. Мы просто обезболиваем область зуба, который будем лечить. К сожалению, не у всех пациентов можно так сделать на нижней челюсти. У нее более плотная структура кости и прохождение анестетика из-за этого затруднено.
Есть пациенты с тонкой костью, которым достаточно только инфильтрационной анестезии. Но большинству приходится делать торусальную или интралигаментарную анестезию. Последний способ встречается реже, поскольку требует наличия специальной иглы и особой осторожности при проведении инъекции.
Но большинству приходится делать торусальную или интралигаментарную анестезию. Последний способ встречается реже, поскольку требует наличия специальной иглы и особой осторожности при проведении инъекции.
Техника проведения мандибулярной анестезии
Мы расскажем, как выполнить проводниковую анестезию на нижней челюсти, чтобы достигнуть 100% результата и комфортно работать с зубом, не вызывая неприятных ощущений у пациента.
Чтобы определить место инъекции, придется вспомнить анатомию нижней челюсти. Она имеет венечный и мыщелковый отростки. Между ними есть вырезка и отверстие, куда входит ветвь нерва. Именно туда нужно попасть иглой, чтобы «выключить» ту часть нерва, которая входит в тело нижней челюсти и иннервирует зубы.
Сперва нащупайте пальцем край венечного отростка. Это не всегда легко сделать, если у пациента, например, крупные жевательные мышцы. Чтобы лучше его прощупать, попросите пациента немного прикрыть рот. Мышцы расслабятся, и вы сможете отделить тело мышцы от венечного отростка.
Чтобы лучше его прощупать, попросите пациента немного прикрыть рот. Мышцы расслабятся, и вы сможете отделить тело мышцы от венечного отростка.
Когда найдете отросток, немного продвиньте палец и нащупайте щечный гребень. Он хорошо прощупывается. Это тот ориентир, где находится точка укола.
Удерживая палец с внутренней стороны, максимально оттягивая уголок рта карпульным шприцем, сделайте укол. При этом, пациенту нужно держать рот широко открытым, чтобы мышцы растянулись, игла легко прошла через них и не было ложного впечатления, что вы уперлись в кость.
Затем медленно вводите иглу до соприкасания с костью. Чтобы понять, уперлись ли вы в кость, можно слегка постучать по ней, тогда появится характерный звук.
После этого нужно выпустить примерно треть анестетика и сменить позицию иглы: отодвигая и снова вводя ее под разным углом, и так несколько раз. Это как бы «разливает» анестетик по всей поверхности между венечным и мыщелковым отростком.
Завершение процедуры анестезии
До конца карпулу вводить не нужно. Другие нервные ответвления в толще костной ткани, которые также иннервируют зубы и не попадают в зону действия анестезии, могут давать ту чувствительность, которая остается после обычной проводниковой анестезии.
Лучше сделайте дополнительно инфильтрационную анестезию в области зуба, не более 1/5 части от объема карпулы.
При правильной технике мандибулярной анестезии вы можете лечить несколько зубов подряд, а вашим пациентам будет безболезненно и комфортно.
Инфильтративная анестезия в офисе
1. Робертс Дж.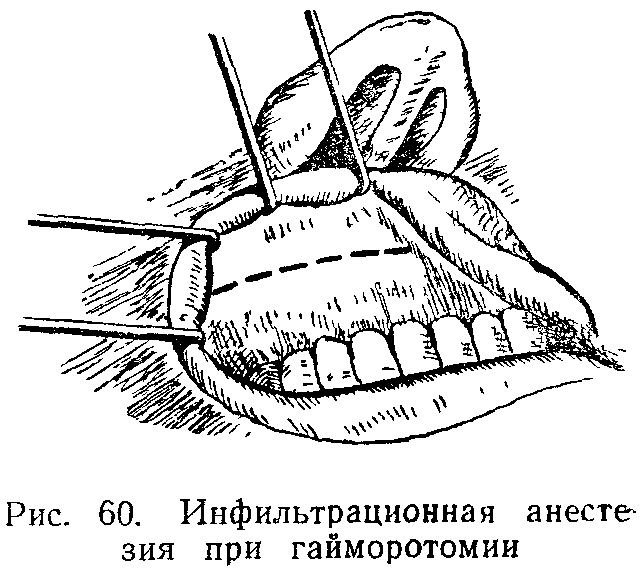 Р., Хеджес Дж. Р., ред. Клинические процедуры в неотложной медицине. 5-е изд. Филадельфия, Пенсильвания: Сондерс / Эльзевир; 2010: 490–493 ….
Р., Хеджес Дж. Р., ред. Клинические процедуры в неотложной медицине. 5-е изд. Филадельфия, Пенсильвания: Сондерс / Эльзевир; 2010: 490–493 ….
2. Пфеннингер Дж. Л., Мой Дж. Блокады периферических нервов и полевые блоки. В: Pfenninger JL, Fowler GC, eds. Процедуры Пфеннингера и Фаулера для первичной медицинской помощи. 2-е изд. Сент-Луис, Миссури: Мосби; 2003: 37–45.
3. Дзубов Л.М., Халперн AC, Лейден Дж. Дж., Гроссман Д., Макгинли К.Дж.Сравнение предоперационных препаратов для кожи лица. J Am Acad Dermatol . 1988. 19 (4): 737–741.
4. Becker DE, Рид К.Л. Основы местной анестезиологической фармакологии. Анест Прог . 2006. 53 (3): 98–108.
5. Финк BR. Длинная и короткая проводимость блока. Анест Анальг . 1989. 68 (5): 553–555.
6. Tetzlaff JE.
Фармакология местных анестетиков. Anesthesiol Clin Северная Америка .2000; 18 (2): 217–233, т.
7. Ачар С., Кунду С. Принципы офисной анестезии: часть I. Инфильтративная анестезия. Ам Фам Врач . 2002. 66 (1): 91–94.
8. МакКрайт А., Стивен М. Местная и региональная анестезия. В: King C, Henretig FM, ред. Учебник детских процедур. 2-е изд. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2008.
9. Салам Г.А. Регионарная анестезия при офисных процедурах: часть I. Операции на голове и шее. Ам Фам Врач . 2004. 69 (3): 585–590.
10. Лю В., Ян Х, Ли С, Мо А. Неблагоприятные лекарственные реакции на местные анестетики: систематический обзор. Oral Surg Oral Med Oral Pathol Oral Radiol . 2013. 115 (3): 319–327.
11. Джованнитти JA, Беннетт CR. Оценка аллергии на местные анестетики. J Am Dent Assoc . 1979. 98 (5): 701–706.
12. González-Delgado P,
Антон Р.,
Сориано V,
Запатер П,
Нивейро Э. Перекрестная реактивность среди местных анестетиков амидного типа в случае аллергии на мепивакаин. J Исследование Allergol Clin Immunol .
2006. 16 (5): 311–313.
Перекрестная реактивность среди местных анестетиков амидного типа в случае аллергии на мепивакаин. J Исследование Allergol Clin Immunol .
2006. 16 (5): 311–313.
13. Беркун Ю., Бен-Цви А, Леви Y, Галили Д, Шалит М. Оценка побочных реакций на местные анестетики: опыт с 236 пациентами. Ann Allergy Asthma Immunol . 2003. 91 (4): 342–345.
14. Галл H, Кауфманн Р, Kalveram CM.Побочные реакции на местные анестетики: проанализировано 197 случаев. J Allergy Clin Immunol . 1996. 97 (4): 933–937.
15. Speca SJ, Бойнс С.Г., Кадди МА. Аллергические реакции на местные анестетики. Дент Клин Норт Ам . 2010. 54 (4): 655–664.
16. Бернарс С.М., Kopacz DJ. Влияние адреналина на клиренс лидокаина in vivo: исследование микродиализа на людях. Анестезиология .1999. 91 (4): 962–968.
17. Sinnott CJ, Когсвелл LP III, Джонсон А, Стрихарц ГР. О механизме, с помощью которого адреналин усиливает блокаду периферических нервов лидокаином. Анестезиология . 2003. 98 (1): 181–188.
18. Тодд К., Берк WA, Хуанг Р. Влияние локализации тела и добавления адреналина на продолжительность действия местного анестетика. Энн Эмерг Мед . 1992. 21 (6): 723–726.
19. Лалонд DH, Lalonde JF. Обсуждение. Не использовать адреналин в цифровых блоках: миф или правда? Часть II. Ретроспективный обзор 1111 дел. Пласт Реконстр Сург . 2010. 126 (6): 2035–2036.
20. Лалонде Д., Белл М, Бенуа П., Спаркс G, Денклер К, Чанг П. Многоцентровое проспективное исследование 3110 последовательных случаев планового использования адреналина в пальцах и руках: клиническая фаза проекта Далхаузи. J Hand Surg Am . 2005. 30 (5): 1061–1067.
21. Мук А.Е., Бебарта В.С., Борис DJ, Морган DL. Шесть лет цифровых инъекций адреналина: отсутствие значительных местных или системных эффектов. Энн Эмерг Мед . 2010. 56 (3): 270–274.
22. Нат С, Häggmark S, Йоханссон Г, Рейз С. Дифференциальная депрессивная и электрофизиологическая кардиотоксичность местных анестетиков: экспериментальное исследование с особым вниманием к лидокаину и бупивакаину. Анест Анальг . 1986. 65 (12): 1263–1270.
23. Розен М.А., Тигпен JW, Шнидер С.М., Foutz SE, Левинсон Г, Койке М. Кардиотоксичность, вызванная бупивакаином, у овец с гипоксией и ацидозом. Анест Анальг . 1985. 64 (11): 1089–1096.
24. Альстром К.К., Frodel JL. Местные анестетики при пластических процедурах лица. Otolaryngol Clin North Am . 2002; 35 (1): 29–53, v – vi.
25.Фланаган Х.Л., Датта S, Ламберт Д.Х., Гиссен А.Дж., Covino BG. Влияние беременности на бупивакаин-индуцированную блокаду проводимости изолированного блуждающего нерва кролика. Анест Анальг . 1987. 66 (2): 123–126.
26. Santos AC, Педерсен H, Хармон Т.В., и другие. Меняет ли беременность системную токсичность местных анестетиков? Анестезиология . 1989. 70 (6): 991–995.
27. Strazar AR, Лейнс П.Г., Lalonde DH.Сведение к минимуму боли от инъекции местной анестезии. Пласт Реконстр Сург . 2013. 132 (3): 675–684.
28. Cepeda MS, Цорцопулу А, Такри М., Худцова Дж., Арора Ганди П., Шуман Р. Регулировка pH лидокаина для уменьшения боли при инъекции. Кокрановская база данных Syst Rev . 2010; (12): CD006581.
29. Маламед СФ, Тавана С, Фалькель М. Более быстрое начало и более комфортное введение подщелачиваемого 2% лидокаина с адреналином 1: 100 000. Компенд Контин Образов Дент . 2013; 34 (спец. № 1): 10–20.
30. Велч М.Н., Czyz CN, Калвериски К, Holck DE, Михора Л.Д. Двойное слепое двустороннее сравнение боли при одновременной инъекции 2% лидокаина и забуференного 2% лидокаина для периокулярной анестезии. Офтальмология . 2012. 119 (10): 2048–2052.
31. Хоган М.Э., vanderVaart S, Перампаладас К, Мачадо М, Эйнарсон Т.Р., Таддио А.Систематический обзор и метаанализ влияния согревающих местных анестетиков на боль при инъекции. Энн Эмерг Мед . 2011; 58 (1): 86–98, e1.
32. Петерфройнд РА, Датта S, Ostheimer GW. Регулировка pH растворов местных анестетиков бикарбонатом натрия: лабораторная оценка ощелачивания и осаждения. Рег Анест . 1989. 14 (6): 265–270.
33. Cheney PR, Мольцен Г, Тандберг Д. Влияние буферизации pH на уменьшение боли, связанной с подкожной инфильтрацией бупивикаина [опубликованная поправка опубликована в Am J Emerg Med.1991; 9 (4): 410]. Am J Emerg Med . 1991. 9 (2): 147–148.
34. Джонс Дж. С., Плзак Ц, Винн Б.Н., Мартин С. Влияние регулирования температуры и pH бупивакаином для внутрикожной анестезии. Am J Emerg Med . 1998. 16 (2): 117–120.
35. Канакарадж М, Шанмугасундарам Н, Чандрамохан М, Каннан Р., Перумал СМ, Нагендран Дж. Регионарная анестезия в челюстно-лицевой и челюстно-лицевой хирургии. J Pharm Bioallied Sci . 2012; 4 (приложение 2): S264 – S269.
36. Каркут Б, Читатель А, Барабан М, Nusstein J, Бек М. Сравнение эффективности местной анестезии при внеротовой и внутриротовой блокаде подглазничного нерва. J Am Dent Assoc . 2010. 141 (2): 185–192.
37. Линч М.Т., Syverud SA, Шваб Р.А., Дженкинс Дж. М., Эдлич Р. Сравнение интраорального и чрескожного доступов при блокаде подглазничного нерва. Acad Emerg Med . 1994; 1 (6): 514–519.
38. Syverud SA, Дженкинс Дж. М., Шваб Р.А., Линч MT, Кнуп К, Тротт А. Сравнительное исследование чрескожной и внутриротовой техники блокады подбородочного нерва. Acad Emerg Med . 1994. 1 (6): 509–513.
39. Chale S, Певица Эй Джей, Маркини С, Макбрайд MJ, Кеннеди Д. Цифровая анестезия по сравнению с местной анестезией при разрывах пальцев: рандомизированное контролируемое исследование. Acad Emerg Med . 2006. 13 (10): 1046–1050.
40. Латифзай К, Сайты БД, Коваль KJ. Ортопедическая анестезия-часть 2. Общие методы регионарной анестезии в ортопедии. Bull NYU Hosp Jt Dis . 2008. 66 (4): 306–316.
Региональная анестезия для офисных процедур: Часть I. Операции на голове и шее
1. Ferrera PC, Чендлер Р. Анестезия в условиях неотложной помощи: Часть I. Травмы кистей и стоп. Ам Фам Врач . 1994; 50: 569–73 ….
2. Авина Р. Первичная местная и региональная анестезия при лечении травм. Clin Fam Pract . 2000; 2: 533–50.
3. Свитцер Б.Дж., Пилла М. Местные анестетики. В: Hurford WE, Массачусетская больница общего профиля. Отделение анестезии. Процедуры клинической анестезии в Массачусетской больнице общего профиля, 5-е изд. Филадельфия: Липпинкотт-Рэйвен, 1998: 233–41.
4. Хуанг В, Видимос А.Местные анестетики в дерматологии. J Am Acad Dermatol . 2000; 43: 286–98.
5. Лабат Г., Адриани Дж. Лабат Региональная анестезия: методы и клиническое применение, 4-е изд. Сент-Луис: W.H. Грин, 1985: 107–30, 193–235.
6. Смит Д.В., Петерсон М.Р., DeBerard SC. Регионарная анестезия. Нервные блоки конечностей и лица. Постградская медицина . 1999; 106: 69–73,77–8.
7. Tetzlaff JE. Блокада периферических нервов.В: Morgan GE, Михаил MS. Клиническая анестезиология, 2-е изд. Стэмфорд, штат Коннектикут: Appleton & Lange, 1996: 245–71.
8. Бараш П.Г., Каллен Б.Ф., Столинг Р.К. Блокада периферических нервов. В: Справочник по клинической анестезии, 2-е изд. Филадельфия: Липпинкотт, 1993: 238–55.
9. Мерфи М.Ф. Местные анестетики. Emerg Med Clin North Am . 1988. 6: 769–76.
10. Tetzlaff JE. Фармакология местных анестетиков. Anesthesiol Clin North Am .2000. 18: 217–33.
11. De Jong RH. Местные анестетики. Сент-Луис: Мосби, 1994: 345–80.
12. Филип Б.К., Ковино Б.Г. Местная и региональная анестезия. В: Wetchler BV, ed. Анестезия в амбулаторной хирургии, 2-е изд. Филадельфия: Липпинкотт, 1991: 309–74.
13. Орлинский М., Дин Э. Местная и местная анестезия. В: Роберт-младший, Хеджес-младший. Клинические процедуры в неотложной медицине, 3-е изд. Филадельфия: Сондерс, 1998: 454–73.
14. Бартфилд Дж. М., Геннис П., Барбера Дж, Брейер Б, Gallagher EJ.Буфер в сравнении с лидокаином в качестве местного анестетика при простом заживлении ран. Энн Эмерг Мед . 1990; 19: 1387–9.
15. Кристоф Р.А., Бьюкенен Л, Бегалла К, Шварц С. Уменьшение боли при применении местного анестетика за счет буферизации pH. Энн Эмерг Мед . 1988; 17: 117–20.
16. Paris PM, Yealy DM. Управление болью. В: Marx J, Hockberger R, Walls R, eds. Розена Неотложная медицина: концепции и клиническая практика, 5-е изд.Сент-Луис: Мосби, 2002: 2555–77.
17. Мерфи М.Ф. Регионарная анестезия в отделении неотложной помощи. Emerg Med Clin North Am . 1988. 6: 783–810.
18. Ведель DJ. Нервные блоки. В: Миллер Р.Д., Куккьяра РФ. Анестезия, 5-е изд. Филадельфия: Черчилль Ливингстон, 2000: 1520–1548.
Местная и региональная анестезия — Knowledge @ AMBOSS
Последнее обновление: 15 июля 2021 г.
Резюме
Местная и региональная анестезия, в отличие от системной общей анестезии, включает обратимое онемение определенной области тела для предотвращения любое ощущение боли.Боль может блокироваться на разных уровнях пути передачи сигнала, например, в месте возникновения, вдоль нервов или в головном мозге. Соответственно, местную и региональную анестезию можно разделить на местную местную и инфильтрационную анестезию, региональную блокаду периферических нервов (PNB) и нейроаксиальную анестезию (например, спинальную и эпидуральную). Местную анестезию можно сочетать с общей анестезией, что позволяет снизить дозы анестетиков и анальгетиков во время операции и может устранить необходимость в других мерах для достижения достаточной анестезии (в зависимости от сроков операции, профиля риска, согласия пациента).В целом местная анестезия несет меньший риск, чем общая анестезия, поскольку не затрагиваются основные функции организма (например, дыхание). Однако следует учитывать конкретные осложнения (например, кровотечение, инфекция) и противопоказания (например, отказ пациента, аллергия) от местной анестезии. О препаратах, применяемых для обезболивания, можно прочитать в статье «Местные анестетики».
Обзор
Местная и региональная анестезия используется перед определенными медицинскими процедурами для уменьшения боли; см. «Показания» к местным анестетикам.
- Типы анестетиков и их фармакология: см. «Местные анестетики».
- Противопоказания
- Абсолютные противопоказания: аллергия на местные анестетики.
- Относительные противопоказания
- Активное воспаление / инфекция в месте инъекции
- Неврологический дефицит в зоне распространения
- Методы
- Местная анестезия: местная или инфильтративная
- Местная анестезия
Местная анестезия
- Определение: местная анестезия обратимо блокирует нервные окончания и проводимость боли вблизи места введения (ограниченная область).
- Показания: см. «Местные анестетики».
- Процедура
- Местная анестезия: нанесение гелей, мазей, спреев или пластырей → анестетик всасывается через кожу или слизистые оболочки
- Инфильтрационная анестезия: инъекция местного анестетика непосредственно в болезненную область или область, на которой будет проводиться операция.
- Техника
- Гигиена имеет решающее значение и зависит от конкретного вмешательства!
- Достаточное проникновение в целевую зону (т.е.g., края раны пореза) путем инъекции местного анестетика со всех сторон с минимальным количеством проколов (избегайте инфильтрации сосудов путем аспирации перед инъекцией!) (например, края раны пореза)
- Техника
Действие местных анестетиков на воспаленные ткани (например, абсцесс) очень ограничено! Кислая среда воспаленных тканей приводит к протонированию анестетика, что, в свою очередь, снижает его липофильность и предотвращает распространение лекарства к месту действия.
Блокада периферического нерва
- Определение: местный анестетик вводится около определенного нерва или нервного пучка.
- Показания
- Хирургия верхних конечностей
- Интерскаленовая блокада
- Блокада надключичного сплетения
- Вертикальная блокада подключичного сплетения
- Блок подмышечного плечевого сплетения
- Хирургия нижних конечностей
- Хирургия волосистой части головы, шеи и туловища
- Блокада отдельных периферических нервов (например,g., блокада пальцевого нерва): техника обезболивания пальцев при проведении операций на пальцах рук или ног.
- Хирургия верхних конечностей
- Относительное противопоказание: коагулопатия
- Процедура
- Место инъекции: зависит от нервов, которые необходимо заблокировать. блокада подмышечного сплетения, рука помещается под голову с отведенной и согнутой рукой.)
- Гигиена: дезинфекция рук, стерильные перчатки, стерильная маска для лица, посуда для последующей дезинфекции места прокола (если введен катетер, также стерильный халат и стерильная простыня с окнами)
- Идентификация соответствующего нерва по определенным ориентирам и / или:
- Доступны два подхода к введению местных анестетиков:
Блокада периферических нервов предпочтительнее общей анестезии у пациентов с респираторными проблемами и предпочтительнее эпидуральной / спинальной анестезии у пациентов с высоким риск задержки мочи или других побочных эффектов этих процедур.
Эпидуральная анестезия
Каталожные номера: [1]
Спинальная анестезия
- Определение
- Показания: используется для различных процедур на нижних конечностях, нижней части живота, таза и промежности (например, кесарево сечение, протезирование тазобедренного и коленного суставов)
- Кесарево сечение: Th5–6 (мамиллярная линия)
- Хирургия таза, уретры и таза: Th6–8 (мечевидная)
- Трансуретральная хирургия, включая растяжение мочевого пузыря, роды через естественные родовые пути, хирургию бедра: Th20 (пупок)
- Трансуретральная операция без растяжения мочевого пузыря: L1 (паховая связка)
- Хирургия колена и стопы: L2 / 3
- Хирургия промежности: S2–5
- Противопоказания: См. «Противопоказания» в разделе «Эпидуральная анестезия» выше.
- Процедура
- Место инъекции
- Доступ: почти всегда однократный метод
Осложнения
Все процедуры
Ссылки: [2] [3]
Перечислим наиболее важные осложнения. Выбор не исчерпывающий.
Список литературы
- Тернбулл Д.К., Шеперд Д.Б. Постдуральная пункционная головная боль: патогенез, профилактика и лечение. Br J Anaesth . 2003; 91 (5): с.718-729. DOI: 10.1093 / bja / aeg231. | Открыть в режиме чтения QxMD
- Клиническая значимость рефлекса Бецольда – Яриша. http://anesthesiology.pubs.asahq.org/article.aspx?articleid=1943118 . Обновлено: 1 мая 2003 г. Доступ: 20 февраля 2017 г.
- Химено AM, Errando CL. Нейроаксиальная региональная анестезия у пациентов с активной инфекцией и сепсисом: обзор клинического описания. Turk J Anaesthesiol Reanim . 2018; 46 (1): стр.8-14. DOI: 10.5152 / TJAR.2018.12979. | Открыть в режиме чтения QxMD
- Агабеги СС, Агабеги ЭД. Шаг вперед в медицину . Wolters Kluwer Health ; 2015 г.
Проникновение местного анестетика — TeachMeSurgery
Местный анестетик полезен во многих процедурах, от иссечения кожных поражений до послеоперационной анальгезии при обширных операциях, до для улучшения предоперационной или послеоперационной анальгезии .
Часто местный анестетик используется с адреналином для увеличения количества местного анестетика, которое можно использовать *, а также для уменьшения кровотечения из места операции.
* Помните, что адреналин нельзя использовать в областях с конечным артериальным кровотоком, таких как пальцы, ушная раковина, половой член или нос, поскольку сужение сосудов может вызвать ишемию и гангрену в этой области
[вставлять] https://youtu.be/lUVqKAMasDg [/ вставлять]
Процедура
При применении местного анестетика следует помнить о теории: он проникает по всему планируемому операционному полю, позволяя анестетику воздействовать на нервные окончания, которые снабжают эту область со всех сторон.
Перед запуском- Проверьте срок годности и концентрацию анестетика . Если пациент не спит, согрейте анестетик в руке, так как было показано, что это значительно уменьшает боль от инъекции.
- Начните с иглы с мелким отверстием . Последующая замена иглы на более длинную и широкую может быть использована после первоначальной инфильтрации после того, как место инъекции онемел.
Можно использовать два метода инфильтрации, оба с целью проникновения подкожно:
- Статическая — Вставьте иглу, выполните аспирацию, чтобы исключить возврат крови, затем введите * (как показано на видео)
- Непрерывно — Вставьте иглу, непрерывно вводите в окружающую область с непрерывным движением
Стремитесь проникнуть под кожу как можно реже.Поверните иглу под углом, чтобы обеспечить максимальную инфильтрацию через одно место прокола. При необходимости следует провести дополнительные проколы через уже проникшую область.
Перед любой процедурой убедитесь, что область адекватно анестезирована, проверив ощущения, например, осторожно ущипнув зубчатыми щипцами.
* Случайное введение местного анестетика в кровоток может привести к парестезии, головокружению, сердечным аритмиям и даже остановке сердца
Максимальная дозировка местного анестетика
Очень важно знать безопасную дозировку местного анестетика.Приведенная ниже таблица является руководством для взрослых, однако перед введением вам следует проверить местные протоколы.
| Анестетик | Без адреналина | С адреналином |
| Лигнокаин | 3 мг / кг | 6 мг / кг |
| Бупивикаин | 2 мг / кг | 2,5 мг / кг |
[старт-клиника]
Ключевые моменты
- Местный анестетик используется во многих процедурах для улучшения послеоперационного обезболивания
- При введении местного анестетика попытайтесь проникнуть вокруг всего планируемого операционного поля
- Можно использовать два метода подкожной инфильтрации: статический или непрерывный
- Перед любой процедурой убедитесь, что область адекватно анестезирована, проверив ощущения
[окончание клинической процедуры]
Чрескожная регионарная в сравнении с местной анестезией по поводу разрывов лица: рандомизированное контролируемое исследование
Примерно 1.Ежегодно в отделениях неотложной помощи США лечат 4 миллиона порезов лица. 1 Осмотр, подготовка и наложение швов на эти разрывы могут быть болезненными и должны предшествовать анестезии в той или иной форме. 2 Прямая инфильтрация местных анестетиков в рану или вокруг нее — простой и эффективный метод, который используется для анестезии большинства разрывов, которые лечатся в отделении неотложной помощи (ED). 2, 3 Его преимущества включают знакомство, скорость начала, надежность анестезии и простоту обучения.Несмотря на свою эффективность и простоту, местная инфильтрация имеет несколько потенциальных недостатков. Это может потребовать нескольких болезненных уколов иглой, потенциально способно распространять контаминанты раны, может вызвать локальное искажение тканей, затрудняющее точное приближение краев раны, может потребовать использования больших и потенциально токсичных количеств анестетика и может снизить местную перфузию тканей. 3 В результате многие выступают за использование регионарной блокады нервов, особенно при пальцевых и лицевых ранах.Хотя превосходство регионарной блокады нервов в дистальных отделах конечностей хорошо известно, 4 нам не известны исследования, сравнивающие местную и региональную анестезию при лицевых ранах. Целью этого исследования было сравнить боль от инъекции и эффективность анестезии при разрывах лица, анестезированных регионарной или местной инфильтрацией анестетиков. Наша нулевая гипотеза заключалась в том, что между группами не будет различий.
МЕТОДЫ
Дизайн исследования
Дизайн рандомизированного контролируемого клинического исследования использовался для сравнения боли при введении анестетика, необходимости в экстренной анестезии и боли при наложении швов после местной или региональной инфильтрации местных анестетиков для восстановления простых разрывов лица.Этот проект был одобрен институциональным наблюдательным советом.
Условия исследования и население
Испытание проводилось в отделении неотложной помощи университетской больницы в Государственном университете Нью-Йорка в Стони-Брук, центре третичной медицинской помощи с ежегодной переписью 75 000 человек. учиться. В таблице 1 приведены критерии включения и исключения. Приемлемые пациенты были включены, когда один из исследователей присутствовал в отделении неотложной помощи.
Таблица 1Критерии включения и исключения
Протокол исследования
Перед началом набора пациентов все исследователи приняли участие в стандартизированном обучении, состоящем из двухчасового дидактического занятия и практического использования модели трупа. Все врачи скорой помощи прошли обучение анатомии регионарной сенсорной иннервации лица и методам чрескожной блокады лицевого регионарного нерва.В исследовании приняли участие 13 врачей. Ориентиры для супраорбитальной (SO), инфраорбитальной (IO) и подбородочной (MN) блокады были показаны и отработаны на трупе. Нервы были вырезаны, чтобы практикующие могли мгновенно получить информацию о точности установки иглы. Все практики наблюдались и аттестовались одним из авторов до начала исследования.
После определения подходящих пациентов мы получили письменное информированное согласие пациентов или их законных опекунов.Затем пациенты были рандомизированы для проведения чрескожной регионарной блокады нерва или местной инфильтративной анестезии с использованием раствора 1% лидокаина (лигнокаина) с 1: 100 000 адреналина (адреналина), вводимого через иглу 27 калибра. Анестетик вводился медленно в течение нескольких секунд. В этом исследовании не использовались местные анестетики. Назначение регионарной или местной анестезии определялось открытием следующего из последовательно пронумерованных непрозрачных конвертов. Конверты были подготовлены персоналом аптек, не участвовавшим в исследовании, с использованием таблицы случайных чисел.Конверты содержали даже пропорции назначений на регионарную или местную анестезию. Из-за характера вмешательства невозможно было замаскировать пациентов или практикующих врачей.
Характеристики пациента и раны были проспективно зарегистрированы с использованием инструмента для сбора данных с закрытыми вопросами. 5 Мы записали демографическую информацию (возраст, пол) и характеристики раны (тупая по сравнению с острым механизмом, длина, ширина, форма, расположение раны и совпадение с линиями натяжения).До включения в исследование ни одна из ран не подвергалась местной анестезии.
Местная инфильтрация анестетика производилась медленно через края раны с помощью тонкой иглы. Нерв SO был заблокирован путем чрескожной инъекции анестетика в область нерва SO над бровью. Надратрохлеарные ветви блокировали путем поднятия подкожного волдыря анестетика параллельно брови. Нерв IO блокировали путем чрескожной инъекции анестетика в область отверстия IO под глазом.МН блокировали путем введения анестетика в область подбородочного отверстия через слизисто-буккальную складку.
Раны были обезболены назначенным методом. Сразу после инъекции анестетика пациенты и практикующие врачи оценивали боль от инъекции по ранее утвержденной 100-миллиметровой визуально-аналоговой шкале (ВАШ) с пометкой «наихудшая вообразимая боль» на верхнем уровне. 6 Адекватность анестезии была определена независимым практикующим врачом путем укола иглой 30 калибра сразу (в местной группе) или через 20 минут (в региональной группе).Если к тому времени рана не была полностью обезболивающей, чтобы уколоть иголку, выполняли экстренную анестезию путем инфильтрации местного анестетика. Осмотр, промывание, обследование и наложение швов выполнялись в соответствии со стандартными принципами ухода. 2 После закрытия раны пациенты и практикующие врачи оценивали боль от наложения швов с помощью той же ВАШ. Для детей до 8 лет опекуны заполняли VAS.
Пациентов оценивали на наличие инфекции через 5-10 дней. Раны считались инфицированными, если пациенту специально прописывали системный антибиотик для лечения предполагаемой раневой инфекции. 5 Пациенты также были обследованы на наличие постоянной анестезии, онемения в области раны или аллергической реакции.
Результатов
Первичным результатом была боль от инъекции анестетика. Вторичными исходами были необходимость в применении местного анестетика и наличие побочных эффектов (инфекция, стойкое онемение, аллергическая реакция).
Анализ данных
Данные были введены в Access 2000 (Microsoft, Redmond, WA) и импортированы в SPSS 11.0 для Windows (SPSS, Чикаго, Иллинойс) для статистического анализа. Пациенты были сгруппированы в зависимости от намерения лечить. Непрерывные переменные представлены в виде средних значений и стандартных отклонений. Категориальные данные представлены в виде процентной частоты встречаемости.
Как для характеристик до лечения, так и для исходов, непрерывные переменные сравнивали с тестом t или U-критерием Манна-Уитни, в зависимости от ситуации. Использование параметрической статистики специально для анализа VAS было ранее подтверждено. 7 Тест χ 2 и точный критерий Фишера использовались для сравнения категориальных переменных. Значимость была установлена на уровне 0,05.
Размер выборки, необходимый для выявления разницы в боли в 20 мм между группами с мощностью 0,80 и α 0,05, составлял 18 в каждой группе. Разница от 13 до 20 мм считалась клинически значимой. 8, 9
РЕЗУЛЬТАТЫ
В исследовании приняли участие тридцать шесть пациентов.Восемнадцать были рандомизированы для местной и 18 — для чрескожной регионарной анестезии. Все пациенты завершили назначенное им лечение. На рисунке 1 представлен поток участников. Средний (SD) возраст составлял 20 (14) лет. Семь пациентов (19%) были женщинами. Двадцать две (61%) раны были расположены в распределении SO (лоб), 12 (33%) в области IO (щека и верхняя губа) и две (6%) в распределении MN (нижняя губа). Средняя (SD) длина разрывов составила 2,4 (11,1) см, а их средняя (SD) ширина — 3 (1,4) мм.Исходные характеристики пациентов и ран были одинаковыми в двух группах (таблица 2). Пациенты в группе регионарной анестезии испытали более сильную боль во время инфильтрации анестетика (42,4 мм по сравнению с 24,8 мм, средняя разница 17,6 мм (95% доверительный интервал от 0,3 до 35,6, p = 0,05)). Пациентам, получавшим регионарную анестезию, также с большей вероятностью потребовался дополнительный «спасательный» местный анестетик (28% по сравнению с 0%, точный тест Фишера, 95% доверительный интервал от 6 до 50%, p = 0,04). Мы не обнаружили значительной разницы в боли при наложении швов, когда были включены только те пациенты, которым не потребовались спасательные препараты (местная инъекция: 10.1 мм по сравнению с регионарной инъекцией: 17,1 мм, средняя разница 7,0 мм (95% ДИ от -8,0 до 22,0, p = 0,35)) (см. Таблицу 3). Все пациенты были доступны для наблюдения в течение 5–10 дней. Ни в одной из групп не было раневых инфекций. О каких-либо осложнениях, таких как парестезии, анестезия или постоянная боль, не сообщалось. Распределение оценок метода инфильтрации и инъекционной боли было одинаковым для всех 13 врачей, участвовавших в исследовании.
Таблица 2Базовые характеристики
Рисунок 1Пациент поток.
ОБСУЖДЕНИЕ
Результаты этого исследования показывают, что выполнение чрескожной регионарной анестезии лица в этой группе пациентов до восстановления разрыва было более болезненным, чем местная инфильтрация анестетика. Мы также обнаружили, что использование чрескожной регионарной анестезии с большей вероятностью будет безуспешным и потребует дополнительной аварийной местной анестезии, чем местная инфильтрация. Наконец, даже когда региональная анестезия приводила к анестезии краев раны, наблюдалась тенденция к усилению боли во время наложения швов у пациентов, которым проводилась блокада нервов.
В нескольких авторитетных источниках по неотложной медицине, хирургии и анестезии упоминаются многочисленные преимущества регионарной блокады нервов перед местной анестезией. 3, 10, 11 Теоретические преимущества регионарной лицевой блокады включают уменьшение боли при введении, меньший риск распространения контаминантов, вторичных по отношению к инфильтрации, через загрязненный край раны и уменьшение анатомической деформации, которая сопровождает прямую инфильтрационную анестезию. К недостаткам может относиться отсроченное и менее надежное начало анестезии, необходимые навыки и знание местной анатомии, а также возможность нервно-сосудистого повреждения. 3, 10, 11 Эти потенциальные недостатки региональных блоков, вероятно, способствуют их непопулярности среди врачей неотложной помощи, особенно в связи с тем, что скорость и эффективность оказания помощи становятся все более важными. Недавний опрос врачей неотложной помощи показал, что 85% предпочитают локальную инфильтрацию раны региональным блокам при разрывах лица. 95% опрошенных назвали в качестве причины простоту процедуры, а 41% предпочли местную инфильтрацию из-за ее быстрого начала (неопубликованные данные).Даже те, кто предпочитал регионарные блокады нервов, чаще прибегали к местной инфильтрации.
Превосходство регионарной блокады логично и было показано на других участках тела, таких как пальцы, где объем местного анестетика не может быть легко размещен. Например, Робсон и др. обнаружили, что цифровые блоки превосходят местную инфильтрацию при восстановлении ран на пальцах. 4 Они изучали боль при наложении анестетика и боль при наложении швов с точки зрения пациентов, а также практикующих врачей.Однако они отметили, что блокады пальцев были особенно эффективны при больших разрывах и разрывах дистальной части пульпы, заявив, что в контексте интенсивной реанимации меньшие проксимальные разрывы могут быть лучше обезболены местной инфильтрацией.
Мы решили сравнить локальную инфильтрацию с чрескожными регионарными блоками лица. Однако некоторые предположили, что внутриротовой метод инъекции может быть менее болезненным и более эффективным. Syverud и др. и Lynch и др. обнаружили, что интраоральный доступ к интраоральной блокаде и блокаде ментального нерва после предварительной обработки местным анестетиком был менее болезненным, чем чрескожный доступ. 12, 13 Однако мы решили изучить только чрескожный метод в соответствии с рекомендациями ACEP, чтобы избежать процедур, которые соответствуют определению CDC подверженности воздействию из-за повышенного риска непреднамеренного укола иглой. 14, 15 Возможно, что оральный доступ мог привести к меньшей боли и был более эффективным для тех разрывов в распределении нервов MN или IO. Несмотря на это, у большинства пациентов в нашем исследовании были разрывы в распределении SO-нерва, где чрескожный доступ является единственным доступным.
Ограничения
Наше исследование имеет несколько ограничений, заслуживающих дальнейшего обсуждения. Мы попытались минимизировать вариативность врачей за счет стандартизации ухода за ранами. Тем не менее, все еще существует возможность вариативности и предвзятости практикующего врача. Кроме того, наша исследуемая популяция была удобной выборкой, что вносило возможность смещения отбора. Очевидно, что мы не могли ослепить пациентов или практикующих врачей по методу инфильтрации. Некоторые пациенты могли опасаться блокады нервов, и это могло повлиять на их оценку боли или эффективности.Несмотря на дидактические сеансы и моделирование трупа, проводимые практиками с большим опытом выполнения этих процедур, процент пациентов, нуждающихся в экстренной анестезии, был сравнительно высоким в группе регионарной блокады, что предполагает возможность неадекватной техники, из-за чего регионарная анестезия кажется менее эффективной, чем она есть на самом деле. . Вполне возможно, что различия между группами могли быть меньше у практикующих, у которых был больший опыт применения региональных блоков лица.У большинства пациентов в исследуемой группе были разрывы лба, что потребовало блокады нерва SO. Таким образом, анализ подгрупп на основе типа нервной блокады был невозможен. Вполне возможно, что указанная разница могла присутствовать не во всех типах регионального блока. Мы не проводили долгосрочного наблюдения. По-прежнему возможны различия в косметических результатах в зависимости от метода анестезии. Наконец, размер нашей выборки был сравнительно небольшим, что ограничивало возможность выявления небольших различий в неблагоприятных исходах.
Резюме
Мы обнаружили, что чрескожные регионарные блокады лицевых нервов более болезненны и менее эффективны, чем местная инфильтрация анестетиков перед восстановлением лицевых ран. Дальнейшие исследования должны быть проведены, чтобы определить влияние типа анестезии на конечные косметические результаты.
ССЫЛКИ
- ↵
McCaig LF , Ly N. Обследование амбулаторной медицинской помощи в национальной больнице: сводка отделения неотложной помощи за 2000 год.Предварительные данные статистики естественного движения населения и здоровья; № 326. Hyattsville, MD: Национальный центр статистики здравоохранения, 2001.
- ↵
Singer AJ , Hollander JE, Quinn JV. Оценка и лечение травматических ран. N Engl J Med1997; 37: 1142–8.
- ↵
Бартфилд Дж. М. . Анестезия раны. В: Singer AJ, Hollander JE, ред. Разрывы и острые раны: руководство, основанное на фактах.Филадельфия: F. A. Davis, 2003: 23–41.
- ↵
Робсон AK , Блум, Пенсильвания. Ушивание цифровых разрывов: цифровой блок или локальная инфильтрация? Ann R Coll Surg Engl 1990; 72: 360–1.
- ↵
Hollander JE , Singer AJ, Valentine S, et al. Реестр ран: разработка и проверка. Энн Эмерг Мед, 1995; 25: 675–85.
- ↵
Huskisson EC .Визуальные аналоговые весы. В: Melzack R, ed. Измерение и оценка боли. Нью-Йорк: Raven Press, 1983: 33–7.
- ↵
Максвелл С . Чувствительность и точность визуальной аналоговой шкалы. Br J Clin Pharmacol1978; 6: 15–24.
- ↵
Todd KH , Funk KG, Funk JP, и др. Клиническое значение сообщенных изменений тяжести боли. Энн Эмерг Мед 1996; 27: 485–9.
- ↵
Singer AJ , Kowalska A, Thode HC Jr. Определение значимости тяжести боли и минимальной клинически значимой разницы по шкале боли. [Абстрактный]. Acad Emerg Med1999; 6: 513.
- ↵
Мерфи MR . Регионарная анестезия в отделении неотложной помощи. Emerg Med Clin North Am 1988; 6: 783–810.
- ↵
Ласк GP , Рональд Л.Принципы и техники кожной хирургии. Нью-Йорк: McGraw Hill, 1996: 63–74.
- ↵
Syverud SA , Jenkins JM, Schwab RA, et al. Сравнительное исследование чрескожной и внутриротовой техники блокады подбородочного нерва. Acad Emerg Med1994; 1: 509–13.
- ↵
Lynch MT , Syverud SA, Schwab RA, et al. Сравнение внутриротового и чрескожного доступов при блокаде подглазничного нерва.Acad Emerg Med1994; 1: 514–19.
- ↵
- ↵
Центры по контролю за заболеваниями . Рекомендации по предотвращению передачи вируса иммунодефицита человека и вируса гепатита В пациентам во время инвазивных процедур, подверженных риску заражения. MMWR1991; 40 RR08: 1–9.
Наднадкостничные инъекции (местная инфильтрация) | Местная анестезия в детской стоматологии | Курс непрерывного образования
Надкостничная инъекция (широко известная как местная инфильтрация) показана всякий раз, когда стоматологические процедуры ограничиваются определенной областью верхней или нижней челюсти.Концевые окончания нервов, иннервирующих область, анестезируют. Показаниями являются анестезия пульпы всех зубов верхней челюсти (постоянных и первичных), передних зубов нижней челюсти (первичных и постоянных) и моляров нижней челюсти, когда лечение ограничено одним или двумя зубами. Он также обеспечивает анестезию мягких тканей в качестве дополнения к регионарной блокаде. Противопоказаниями являются инфекция или острое воспаление в области инъекции и в местах, где плотная кость покрывает вершины зубов, т.е.е., постоянные первые моляры у детей. Он не рекомендуется для больших площадей из-за необходимости вводить несколько игл и необходимости вводить большие объемы местного анестетика, что может привести к токсичности.
Местная инфильтрация моляров нижней челюсти
В ряде исследований сообщалось об эффективности инъекции раствора местного анестетика в слизисто-буккальную складку между корнями основных моляров нижней челюсти. Q23.При сравнении эффективности инфильтрации нижней челюсти с анестезией с блокадой нижней челюсти, было принято общее мнение, что эти два метода были одинаково эффективны для восстановительных процедур, но блокада нижней челюсти была более эффективной для пульпотомии и экстракции, чем инфильтрация нижней челюсти.Инфильтрацию нижней челюсти следует рассматривать в ситуациях, когда требуется выполнить двусторонние восстановительные процедуры без анестезии языка. Двусторонняя анестезия языка неудобна как для детей, так и для взрослых.
Местная инфильтрация резцов нижней челюсти
Показания к инфильтрации резцов нижней челюсти:
- Для дополнения блокады нижнего альвеол, когда требуется анестезия в общем квадранте.
- Удаление поверхностного кариеса резцов нижней челюсти или удаление частично расслаивающегося первичного резца.
Если планируется лечение квадранта с вовлечением передних и задних зубов, необходима инфильтрация нижней челюсти для анестезии терминальных концов нижних альвеолярных нервов, которые пересекают среднюю линию от контралатерального квадранта.
Местная инфильтрационная анальгезия для послеоперационного обезболивания после тотальной артропластики тазобедренного сустава: систематический обзор
Местная инфильтрационная анальгезия (ЛИА) — это метод обезболивания, который стал популярным с тех пор, как Керр и Кохан впервые привлекли к нему внимание в 2008 году.Методика включает инфильтрацию большого объема разбавленного раствора местного анестетика длительного действия, часто с адъювантами (например, адреналином, кеторолаком, опиоидом), по всей ране во время операции. Затем продолжительность обезболивающего эффекта может быть увеличена путем размещения катетера в месте операции для послеоперационного введения дополнительного местного анестетика. Метод был принят для использования для послеоперационной анальгезии после ряда хирургических вмешательств (ортопедических, общих, гинекологических операций и операций на груди).Основная цель этой статьи состояла в том, чтобы определить на основе имеющихся данных, является ли ЛИА лучше по сравнению с отсутствием вмешательства, плацебо и альтернативными анальгетическими методами у пациентов после тотального артропластики тазобедренного сустава с точки зрения определенных критериев исхода. Рассматривались следующие результаты: оценка послеоперационной анальгезии, функция сустава / реабилитация и продолжительность пребывания в больнице. Вторичными целями были обзор имеющихся доказательств и текущих знаний относительно фармакокинетики местных анестетиков и адъювантных препаратов при таком введении и возникновения побочных эффектов.
1. Методы
1.1. Поиск литературы
В базе данных Medline Национальной медицинской библиотеки и Кокрановском центральном регистре контролируемых исследований был проведен поиск за период с 1 января 1966 г. по настоящее время (последний поиск был выполнен 21 января 2012 г.). В качестве поисковых терминов использовались следующие термины: местная инфильтрационная анальгезия, суставная инфильтрация, суставная инфузия, раневая инфильтрация, непрерывная инфузия раны и инфузия местного анестетика, инфильтрация местного анестетика. Затем эти поисковые запросы были объединены с термином «полное эндопротезирование / замена тазобедренного сустава» и подвергнуты повторному поиску.Поиск был ограничен взрослыми (старше 18 лет) и клиническими испытаниями или рандомизированными контролируемыми испытаниями. Были указаны аннотации только на английском языке.
1.2. Критерии включения
Исследования были отобраны для включения, если они изучали использование интраоперационной инфильтрации местного анестетика для послеоперационного обезболивания после тотальной артропластики бедра (THA).
1.3. Критерии исключения
Исследования, в которых не регистрировались ни оценка боли, ни потребление анальгетиков, были исключены.Были исключены исследования, в которых использовалась только внутрисуставная инъекция (в отличие от техники тканевой инфильтрации) или только послеоперационная инфузия (без тканевой инфильтрации).
1,4. Извлечение и анализ данных
Были зарегистрированы методология и результаты каждого исследования. Рандомизированные контролируемые испытания (РКИ) оценивались с использованием критериев Jadad и оценивались по шкале от 0 до 5 [1]. Оценка Jadad основана на анкете с тремя пунктами, в которой задаются следующие вопросы: было ли исследование описано как рандомизированное, как двойное слепое, и было ли описание выбываний и отсева? За каждый утвердительный ответ начисляется балл.Дополнительным баллам присваивается один, если метод рандомизации был описан в статье, и этот метод был подходящим, и два, если был описан метод слепой проверки, и он был подходящим. Баллы снимаются, если метод рандомизации был описан, но неуместен, и / или метод слепой оценки был описан, но неуместен. По этим критериям возможна максимальная оценка 5 баллов. Оценка Джадада (где применимо) ≥3 считалась приемлемой для включения. Никакие исследования не требовали исключения на основании этого критерия.Результаты (оценка боли в состоянии покоя и при движении, ходьба, продолжительность пребывания в больнице, нежелательные явления) регистрировались в соответствии с исходными исследованиями.
2. Результаты
Десять исследований (всего 893 пациента) были определены как подходящие и включены для анализа — восемь РКИ и две серии случаев. Следует отметить, что в четырех из этих исследований изучалась смешанная популяция пациентов, перенесших артропластику по шлифовке тазобедренного сустава и тотальную артропластику коленного сустава. Исключения показаны на рисунке 1.Характеристики исследований всех включенных статей подробно описаны в таблице 1.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| THA: тотальное эндопротезирование тазобедренного сустава, HRA: эндопротезирование тазобедренного сустава, TKA: полное эндопротезирование коленного сустава, NRS: числовая шкала оценок, POD: послеоперационный день, РКИ: рандомизированное контролируемое исследование, N / R: не сообщается, NS: статистически недостоверно. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
3. Обсуждение
3.1. Введение
К общепринятым методам послеоперационной анальгезии при тотальной артропластике бедра относятся центральные нейроаксиальные опиоиды, эпидуральная анальгезия, внутривенная контролируемая пациентом опиоидная анальгезия (PCA) и блокада периферических нервов [2]. Предполагаемое сотрудничество, целью которого является предоставление научно обоснованных рекомендаций для конкретных процедур, выпустило руководство по анестезиологическому лечению THA в 2005 году. Группа пришла к выводу, что существуют «различные клинические пути, с помощью которых можно эффективно управлять болью после THA» и, в частности, Таким образом, рекомендуется использовать либо общую анестезию плюс сильные опиоиды, либо общую анестезию плюс блокаду периферических нервов (блокада бедренного или заднего поясничного сплетения) или местный спинальный анестетик (однократная инъекция) плюс морфин или эпидуральный местный анестетик плюс / минус опиоид.
Было показано, что блокада периферических нервов (PNB) обеспечивает эквивалентную анальгезию по сравнению с эпидуральной анальгезией с преимуществом меньшей частоты гипотонии и задержки мочи [3], однако PNB требует высокого уровня знаний для выполнения [4]. Недавно в отчете «объединенных данных» объединенных результатов трех отдельных исследований непрерывной блокады периферических нервов (CPNB) после тотального эндопротезирования тазобедренного (и коленного) сустава была предложена возможная причинно-следственная связь между CPNB, влияющим на силу четырехглавой мышцы, и риском падения. [5].Choi et al. рассмотрели использование эпидуральной анальгезии для облегчения боли после замены тазобедренного (и коленного) сустава в Кокрановском обзоре в 2003 г. и пришли к выводу, что положительный эффект эпидуральной анальгезии ограничен 4-6 часами после операции и побочными эффектами (гипотензия, зуд, задержка мочи) ) были более частыми при эпидуральной анальгезии по сравнению с системной анальгезией [3].
С переходом к более раннему перемещению пациентов после операции по замене сустава желательны комплексные режимы обезболивания, обеспечивающие отличное обезболивание как в покое, так и при движении, без снижения двигательной функции / мощности и с минимальными побочными эффектами.Ряд исследователей обнаружили, что ЛИА превосходит плацебо / отсутствие инфильтрации и эпидуральную анальгезию с точки зрения оценки послеоперационной анальгезии, функции суставов / реабилитации и продолжительности пребывания в больнице. Это может объяснить увеличение количества испытаний, посвященных изучению техники LIA в последние годы.
3.2. Обзор опубликованных исследований
Керр и Кохан опубликовали серию случаев из 325 пациентов, которым для послеоперационной анальгезии после тотального эндопротезирования тазобедренного или коленного сустава была сделана интра- и околосуставная инфильтрация [6].Смесь для инъекций состояла из ропивакаина 2 мг / мл, кеторолака 30 мг, адреналина 10 мкг / мл. Объем, использованный для THA и эндопротезирования тазобедренного сустава (HRA), составлял 150–200 мл. Максимальная доза ропивакаина была ограничена до 300 мг (или 250 мг в некоторых случаях). Если требовались объемы более 150 мл, вводимый раствор разбавляли физиологическим раствором. Смесь систематически вводили во все ткани операционного поля во время операции. Они назвали эту местную инфильтрационную анальгезию. Пациентам впоследствии вводили болюс из 50 мл смеси (100 мг ропивакаина) через 15–20 часов после операции через внутрисуставной катетер, установленный во время операции.Авторы сообщили, что оценка боли в целом была удовлетворительной (0–3 / 10) и что две трети пациентов не нуждались в морфине в послеоперационном периоде. Большинство пациентов могли ходить с посторонней помощью через 5-6 часов после операции. Точный метод инфильтрации, описанный Керром и Коханом, был использован в последующей серии из 24 пациентов, подвергшихся плановой HRA и TKA Otte et al. с аналогичной послеоперационной анальгетической эффективностью [7].
Parvataneni et al. исследовали использование инфильтрации местных анестетиков как части мультимодального протокола лечения боли после THA (и TKA) [8].Для инфильтрации использовалась смесь, содержащая 40–80 мг бупивакаина и адреналин (плюс морфин, метилпреднизолон и цефуроксим) в объеме 75–115 мл. Пациенты контрольной группы получали внутривенно морфин PCA (плюс блокада бедренного нерва для пациентов с TKA). Сообщалось о более низких показателях боли и более короткой продолжительности пребывания (3,2 против 4,2 дня) у пациентов с THA, которым была проведена инфильтрация.
В двух исследованиях [9, 10] сравнивали ЛИА с плацебо физиологическим раствором. Bianconi использовал 200 мг (40 мл) ропивакаина для инфильтрации, а затем внесуставную инфузию ропивакаина 10 мг / час в течение 35 часов [9].Контрольная группа получала внесуставную инфузию физиологического раствора. Группа LIA сообщила о более низких показателях боли в покое и при движении до 72 часов после операции и имела меньшее потребление опиоидов. В группе LIA была более короткая продолжительность пребывания (6,34 (0,67) против 8,79 (1,39) дней). Андерсен и др. использовали 300 мг (150 мл) ропивакаина плюс 30 мг кеторолака плюс 0,5 мг адреналина для инфильтрации, а затем, в первое послеоперационное утро, внутрисуставную болюсную дозу 150 мг (20 мл) ропивакаина (20 мл) плюс кеторолак 30 мг плюс адреналин 0.5 мг [10]. Группа LIA сообщила о более низких показателях боли от 4 часов до двух недель после операции и более низком потреблении опиоидов. Функция суставов улучшилась в группе LIA через неделю, но не позже.
Было опубликовано одно исследование, сравнивающее ЛИА с отсутствием инфильтрации [11]. Busch et al. инфильтрированный ропивакаин 400 мг (100 мл) плюс кеторолак 30 мг плюс адреналин 0,6 мг плюс морфин 5 мг [11]. Дальнейшей инфильтрации в послеоперационном периоде не проводилось. Контрольная группа получала стандартную помощь без инфильтрации.Группа LIA сообщила о более низких показателях боли в PACU при движении и более низком потреблении опиоидов в первые 24 часа.
Андерсен и др. [12] исследовали анальгетический эффект инфильтрации раны (интраоперационный болюс плюс добавление через катетер через 8 часов после операции) по сравнению с эпидуральной анальгезией у пациентов, перенесших THA. Пациенты, получившие LIA, снизили потребление опиоидов и продолжительность пребывания в больнице, а также улучшили мобилизацию. Интересно, что группа LIA сообщила о значительно более низком показателе ВАШ боли как в покое, так и при движении в период от 20 до 96 часов после операции, после того как активное лечение боли закончилось (через 20 часов после операции).
Specht et al. [13] сравнивали схему ЛИА, включающую интраоперационную инфильтрацию ропивакаином, адреналином и кеторолаком, с последующим внутрисуставным болюсным введением через 10 и 22 часа после операции, с режимом интраоперационной ЛИА, как описано выше, с последующим послеоперационным внутрисуставным болюсным введением физиологического раствора. у 60 пациентов, перенесших THA. Они не обнаружили различий в показателях боли или потребления опиоидов между двумя группами и незначительной тенденции к более короткому пребыванию в больнице в группе вмешательства.Следует отметить, что в этом исследовании обе группы получали интраоперационную ЛИА, разница заключалась в послеоперационном болюсном введении лекарственного средства (смесь ЛИА или физиологический раствор). Вывод из этого исследования заключался в том, что послеоперационный болюс, по-видимому, не дает дополнительных преимуществ по сравнению с интраоперационной ЛИА.
Исследования, описанные выше, показали, что метод LIA является эффективным обезболивающим методом после THA (превосходит плацебо / отсутствие инфильтрации или эпидуральной анальгезии) и что потребление опиоидов можно снизить с его использованием.В трех исследованиях сообщалось, что продолжительность пребывания в больнице можно сократить с помощью метода LIA [8, 9, 12], а в трех было обнаружено различие в послеоперационной функциональной оценке операционного бедра в пользу метода LIA [8, 10, 12].
Несмотря на то, что ряд исследований рекомендован, два недавних испытания не рекомендуют использование метода LIA в дополнение к мультимодальному режиму обезболивания. В исследовании, опубликованном в 2011 году, Андерсен и др. исследовали анальгетическую эффективность метода LIA, сравнивая его использование с плацебо у 12 пациентов, перенесших двустороннюю THA [14].В этом исследовании все пациенты получили интраоперационную инфильтрацию раствора ропивакаина и адреналина в одно бедро и 0,9% физиологического раствора в другое. Дополнительные болюсы использованных растворов вводились через 8 и 24 часа после операции. Все пациенты получали комплексную анальгетическую схему (габапентин, целекоксиб и ацетаминофен), начатую до операции. Авторы сообщили, что оценка послеоперационной боли была низкой и одинаковой для бедра, получавшего ропивакаин, и больного, получавшего физиологический раствор. Они пришли к выводу, что поэтому они не могут рекомендовать метод LIA в дополнение к мультимодальному подходу.
Также опубликовано в 2011 г. Lunn et al. сравнивали использование ЛИА (ропивакаина с адреналином) и инфильтрации плацебо физиологическим раствором у 120 пациентов, перенесших одностороннюю ТГА, опять же в условиях использования предоперационного мультимодального обезболивающего режима габапентина, целекоксиба и ацетаминофена [15]. Показатели послеоперационной боли в обеих группах были низкими (20 (14–38) против 22 (10–40), ропивакаин по сравнению с плацебо), и не было значительной разницы между группами (). Здесь авторы снова пришли к выводу, что они не могут рекомендовать LIA как более эффективный подход по сравнению с мультимодальным подходом.В этих двух исследованиях для ЛИА использовался только местный анестетик с адреналином. Следовательно, возможно, смешивающий эффект кеторолака или другого НПВП в инфильтрационной смеси, ответственный за обезболивающее действие ЛИА, был устранен. В обоих этих исследованиях авторы утверждали, что метод LIA может не иметь клинически значимого эффекта в сочетании с мультимодальным обезболивающим, и поэтому не рекомендовался. Разница в результатах между вышеупомянутыми испытаниями, в которых пропагандируется ЛИА, и этими двумя, по-видимому, связана с использованием комплексного мультимодального обезболивающего режима, который, по-видимому, столь же эффективен, как и метод ЛИА.Сообщается, что техника LIA проста в применении и кажется безопасной. Вопрос о том, обеспечивает ли он наиболее эффективную анальгезию после THA, был поставлен под сомнение, однако он может иметь значение для определенных подгрупп пациентов, таких как те, которые не переносят или не подходят для мультимодального режима, упомянутого выше. Пациентам, страдающим хронической болью или постоянно употребляющим опиоиды, может помочь применение LIA; однако эти пациенты обычно не включаются в исследования послеоперационной анальгезии, и поэтому данные отсутствуют.
3.3. Режимы LIA
Систематическая инфильтрация всех тканей в ране поэтапно по мере прогрессирования операции, как описано Керром и Коханом, была широко принята в качестве предпочтительного метода инфильтрационной анальгезии. Местный анестетик, наиболее часто используемый в опубликованных до сих пор работах, — это ропивакаин, который, вероятно, выбран из-за его пониженной кардиотоксичности по сравнению с бупивакаином, а также из-за его внутренних сосудосуживающих свойств [16, 17]. Оптимальная общая доза для максимального обезболивающего эффекта и безопасности не определена.Практикующие сообщают об использовании доз 200 мг [9, 12], 300 мг [6, 7, 10] и 400 мг [11] ропивакаина для инфильтрации. Использование фиксированного рецепта или дозы является обычным явлением; введение дозы, основанной на весе пациента, может быть рассмотрением в будущем.
Послеоперационное ведение также имеет ряд изменений. Большинство исследователей устанавливают катетер для послеоперационного введения местного анестетика, но неясно, лучше ли вводить послеоперационную болюсную дозу в фиксированное время или непрерывную послеоперационную инфузию местного анестетика.Используются болюсные внутрисуставные дозы [6, 7, 10, 15] и непрерывные внесуставные [9] инфузии. Время введения болюсной дозы, если она используется, варьируется. Одна группа ввела болюс через 8 часов [12], в то время как другие ждали до первого послеоперационного дня [6, 7, 10]. Однако в исследовании, проведенном для изучения эффекта добавления инфузии местного анестетика через внутрисуставной катетер к интраоперационному режиму LIA, авторы не обнаружили никаких доказательств улучшения показателей боли в группе, получавшей ропивакаин / инфузия кеторолака / адреналина по сравнению с группой плацебо и пришла к выводу, что инфузия, вводимая через катетер, не может быть рекомендована [13].
Хотя размещение катетера для дальнейшего введения местного анестетика является предпочтительным, окончательных доказательств относительно оптимального места размещения катетера нет. Используются как внутрисуставные, так и внесуставные катетеры.
Использование адъювантов в смеси для инфильтрации варьируется. В дополнение к адреналину использовались нестероидные противовоспалительные препараты (НПВП) — в основном кеторолак 30 мг [6, 10–12], который является инъекционным препаратом прямого действия, и морфин [8].Стероид (метилпреднизолон) также использовался в смеси для инфильтрации [8]. Трудно определить вклад этих агентов в обезболивающий эффект ЛИА. Существует мало данных, напрямую сравнивающих местное введение НПВП и опиоидов с энтеральным / парентеральным введением, и ни одно исследование не сравнивало ЛИА с адъювантами с ЛИА без адъювантов.
Использование мультимодального обезболивающего — важный фактор в успешной ранней мобилизации и реабилитации пациентов после THA.Вероятно, что успех адаптированных периоперационных программ в сокращении времени до мобилизации и продолжительности пребывания в больнице объясняется комплексным подходом, принятым для достижения этих целей [8, 14, 15].
В исследованиях пациентов, перенесших THA, в которых не применялась комплексная мультимодальная анальгетическая схема, было показано, что LIA превосходит плацебо как с точки зрения оценки послеоперационной боли, так и с точки зрения послеоперационной функциональной способности [10]. Однако не было доказано, что он превосходит эпидуральную анальгезию.Кроме того, он не представляет ценности при использовании в дополнение к периоперационному мультимодальному режиму обезболивания габапентином, целекоксибом и ацетаминофеном. Превосходная анальгезия, обеспечиваемая LIA по сравнению с плацебо, привела к вторичным преимуществам, а именно к снижению потребления опиоидов [9–12] и более ранней выписке из больницы [8, 9, 12]. Несмотря на то, что ряд исследователей изучали использование метода LIA, большинство исследований являются небольшими и не позволяют выявить такие осложнения, как инфекция или токсичность местного анестетика.
3.4. Фармакология анальгетиков, используемых для местной инфильтрационной анальгезии
Обезболивающий эффект местного анестетика может быть отнесен к прямому действию входящего в его состав лекарственного средства (блокирование ионно-управляемых Na-каналов на нервах A-дельта и C-типа и, следовательно, ноцицептивное действие). нервные окончания). Однако в ряде исследований положительный эффект (как с точки зрения оценки боли, так и подвижности) местной инфильтрационной анальгезии, по-видимому, выходит далеко за рамки ожидаемой продолжительности действия самого местного анестетика.Фактором может быть противовоспалительный эффект, который оказывают местные анестетики [18–20]. Местные анестетики уменьшают высвобождение медиаторов воспаления из нейтрофилов, уменьшают адгезию нейтрофилов к эндотелию, уменьшают образование свободных радикалов кислорода и уменьшают образование отеков [21, 22]. Однако недавнее исследование, направленное на изучение эффектов закапывания местного анестетика бупивакаина в хирургическую рану после кесарева сечения, довольно неожиданно обнаружило, что закапывание заметно уменьшило IL-10 и увеличило содержание вещества P в экссудате раны [23].Это может указывать на общую провоспалительную реакцию раны, вызванную бупивакаином. Похоже, что необходимы дальнейшие исследования в этой области, чтобы полностью выяснить влияние местных анестетиков на местную и системную воспалительную реакцию.
3.5. Адреналин
Адреналин добавляется из-за его сосудосуживающих свойств, которые могут снизить системную абсорбцию местного анестетика, а также помочь в уменьшении периоперационной кровопотери. Введение адреналина этим методом приведет к системной абсорбции с результирующими эффектами альфа- и бета-агонистов.В литературе по LIA не сообщалось о вредных эффектах в связи с этим. Однако не следует недооценивать способность пожилых пациентов или пациентов с ишемической болезнью сердца плохо переносить эти системные эффекты.
3.6. Нестероидные противовоспалительные препараты
Нестероидные противовоспалительные препараты (НПВП) снижают образование простагландинов. Простагландины сенсибилизируют ноцицептивные волокна и приводят к усилению и поддержанию боли. Однако точных данных, подтверждающих прямой периферический противовоспалительный эффект НПВП, нет.Использование этих препаратов в растворе ЛИА может иметь скорее системный, чем местный эффект.
3,7. Опиоиды
Было показано, что опиоиды могут вызывать сильное обезболивание, активируя опиоидные рецепторы на периферических сенсорных нейронах [24]. Воспаление вызывает ряд клеточных процессов, которые приводят к более высокой плотности опиоидных рецепторов на периферических нервных окончаниях [25, 26], и это, а также другие изменения во внутри- и внеклеточных механизмах приводят к повышенной антиноцицептивной эффективности периферически вводимых опиоидов в организме. воспаленная ткань [27].
3.8. Профиль фармакокинетики и безопасности
При тотальном артропластике тазобедренного сустава создается большая область разреза с обнаженными тканями, кровеносными сосудами и костью, в которые с помощью техники LIA вводится большой объем местного анестетика. Введение таких высоких доз местного анестетика вызывает потенциальную озабоченность по поводу возникновения системной токсичности местного анестетика, потенциально летального осложнения.
Лишь в небольшом количестве исследований был проведен забор крови на уровни местных анестетиков в сыворотке в различные моменты времени после интраоперационной инфильтрации и во время последующих внутри- и околосуставных инфузий в попытке уточнить фармакокинетику местных анестетиков, вводимых таким образом [9 , 11, 28].Самые высокие общие концентрации ропивакаина в плазме крови, наблюдаемые при инфильтрации 200 мг ропивакаина с последующей инфузией со скоростью 10 мг / час, составляли от 0,30 до 1,28 мкг / мл, в среднем 0,71 мкг / мл [9]. Стрингер и его коллеги провели исследование фармакокинетики и профиля безопасности ропивакаина 360-400 мг, вводимого через инфильтрацию раны с последующей непрерывной инфузией в рану 300 мг в течение 48 часов (6,25 мг / час), начатой через 12 часов после операции у пациентов, перенесших THA. (и ТКА) [28].Болюсная инфильтрация привела к пиковым уровням в плазме ниже 2 мкг / мл до начала инфузии, которая повысила уровни до 4,36 мкг / мл (диапазон пиков от 0,65 до 4,36 мкг / мл). Хотя пиковые уровни во время инфузии были выше безопасных пороговых значений, о которых сообщалось ранее, клинических доказательств токсичности не было.
Возникает вопрос о безопасных уровнях в плазме различных местных анестетиков. Одно исследование на добровольцах показало, что токсический уровень ропивакаина составляет 0,6 мкг / мл (диапазон 0.3–0,9 мкг / мл) [29]. Другие исследователи не обнаружили системных токсических эффектов с пиковыми уровнями в плазме у пациентов, получавших инфузию ропивакаина, до 3,70, 6,08 и 7,1 мкг / мл [30–32]. Сообщаемый токсический уровень бупивакаина составляет 0,3 мкг / мл (диапазон 0,1–0,5 мкг / мл) [29].
3.9. Осложнения
Информация о частоте потенциальных осложнений отсутствует из-за сравнительно недавнего внедрения метода и небольшого числа пациентов, включенных в опубликованные испытания.
3.10. Инфекция
Были высказаны опасения по поводу возможности инфицирования при наличии постоянного катетера [33]. В опубликованном сборнике клинических случаев было задокументировано 34 отчета, описывающих нежелательные явления у 40 пациентов во время использования инфузионных насосов непрерывного действия, доставляющих местный анестетик. Восемнадцать из этих пациентов (45%) перенесли ортопедические операции. Наиболее частым осложнением был некроз тканей (<42,5%) с последующим инфицированием хирургической раны (<37.5%). Возможной причиной было постулировано добавление адреналина к инфузии местного анестетика. Однако характер отчетов не позволяет сделать окончательных выводов относительно причинной связи между наличием инфузионного устройства и осложнением. Ряд авторов, использующих технику LIA, описывают использование раствора, содержащего адреналин, для инфильтрации глубоких тканей и раствора без адреналина для инфильтрации подкожной ткани.
В обзоре катетеров для непрерывной раны для всех типов хирургических вмешательств общая частота инфекции была равна 0.7% в катетерах активной группы и 1,2% в катетерах неактивной или контрольной группы [34]. Почти всем пациентам был установлен катетер; поэтому сравнение с группами без катетера в этом обзоре было невозможно. В исследовании Bianconi et al. кончики катетеров подверглись микробиологическому анализу после удаления через 55 часов, и результаты были отрицательными в отношении роста в двух группах (инфузии ропивакаина и физиологического раствора) [9].
Исследование пациентов, получавших инфузию послеоперационной раны после тотального эндопротезирования коленного сустава, выявило одну глубокую раневую инфекцию в серии из 154 пациентов [35].
Опубликованная работа, посвященная исследованию использования постоянных катетеров для введения местного анестетика, до сих пор не позволила определить, представляют ли катетеры дополнительный риск инфицирования. Было бы разумно осознавать тот факт, что они представляют собой потенциальный источник инфекции и как таковые должны вводиться в стерильных условиях и любые болюсы, вводимые с использованием асептической техники. Как долго можно безопасно оставлять катетер на месте после операции, остается неясным.
3.11. Системная токсичность местного анестетика
В исследованиях, посвященных изучению техники LIA, не сообщалось ни о каких случаях токсичности местного анестетика, несмотря на инфильтрацию больших доз местного анестетика. Однако это небольшие исследования с участием ограниченного числа пациентов, и, следовательно, это не может быть экстраполировано, чтобы означать отсутствие риска системной токсичности местных анестетиков.
3.12. Хондро- и миотоксичность
Местные анестетики могут быть непосредственно токсичными для тканей.Непрерывное введение местных анестетиков в полости суставов связано с последующим хондролизом [36–38]. Было высказано предположение, что этот прямой токсический эффект может быть связан с модуляцией местного воспалительного ответа местными анестетиками [23]. О хондротоксичности не сообщалось после использования LIA для THA. Пациенты, перенесшие эту операцию, обычно имеют ранее существовавшую серьезную дегенерацию сустава с связанной с этим потерей хряща, следовательно, необходимость в замене сустава.Сообщалось о миотоксичности в виде миопатии при использовании местных анестетиков [38, 39]. Это редкий, но иногда серьезный побочный эффект применения местного анестетика. По сравнению с ропивакаином, в одном экспериментальном исследовании степень поражения мышц, вызванная бупивакаином, была значительно больше [38].
3.13. Ограничения
Следует отметить ограничения этого документа. РКИ, изучающие ЛИА на сегодняшний день, представляют собой небольшие одноцентровые исследования. В других исследованиях могло быть задействовано большее количество, но это были ретроспективные серии.РКИ, подробно описанные в этой статье, различаются по своему дизайну и качеству. Лишь часть этих исследований были двойными слепыми, поэтому нельзя исключить риск систематической ошибки в отчетах о результатах других исследований. В этот документ вошли только исследования, опубликованные на английском языке, которые отражают врожденную предвзятость публикации.
4. Заключение
В заключение, существующие данные относительно использования местной инфильтрационной анальгезии после тотального эндопротезирования тазобедренного сустава состоят из результатов относительно небольшого числа небольших клинических исследований среднего размера.Было показано, что метод LIA является эффективным обезболивающим методом. Было доказано, что он превосходит отсутствие инфильтрации, инфильтрацию солевым раствором плацебо и, в одном исследовании, эпидуральную анальгезию.


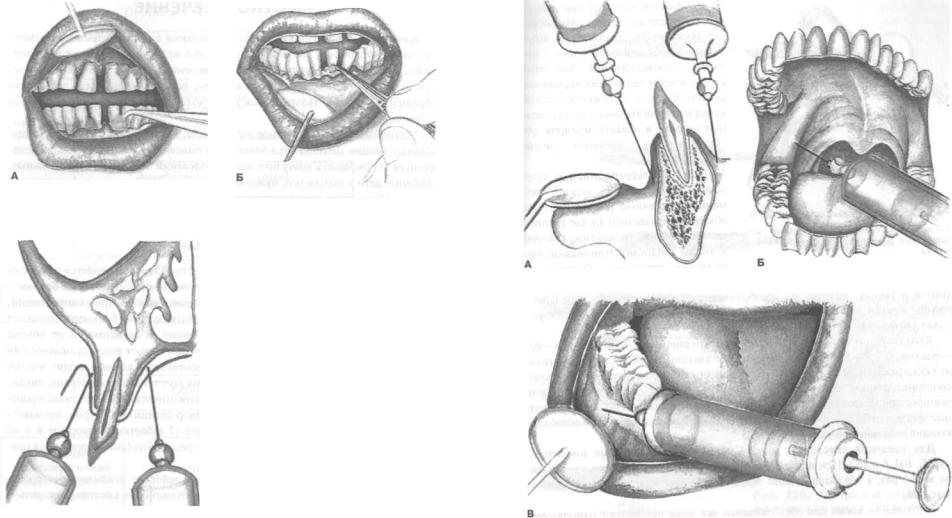 Местную анестезию могут применять в виде инъекции (укола) или крема. Вы остаетесь в сознании и можете ясно мыслить в течение всей процедуры.
Местную анестезию могут применять в виде инъекции (укола) или крема. Вы остаетесь в сознании и можете ясно мыслить в течение всей процедуры. Из-за этого в грудную клетку может попасть воздух. Это называется пневмоторакс. В этом случае может потребоваться ввести в грудную клетку небольшую трубку, чтобы выпустить воздух.
Из-за этого в грудную клетку может попасть воздух. Это называется пневмоторакс. В этом случае может потребоваться ввести в грудную клетку небольшую трубку, чтобы выпустить воздух.