Абсцесс легких — Симптомы, диагностика и лечение
Абсцесс легкого – это ограниченное накопление гноя в легких, которое приводит к образованию полости, обычно с уровнем «газ-жидкость», видимым на рентгенограмме.
Аспирация содержимого желудка является наиболее частой причиной.
Смешанная микробная флора, включая анаэробные бактерии и микроаэрофильные стрептококки, участвует в образовании абсцессов, связанных с аспирацией содержимого желудка.
Лихорадка, сочетающаяся с продуктивным кашлем и отхождением гнойной мокроты, является распространенным клиническим проявлением.
Диагноз основан на радиологических данных, показывающих наличие полости с уровнем «газ-жидкость». Подтверждение анаэробной инфекции обычно затруднено.
Варианты лечения включают противомикробные средства против аэробных и анаэробных бактерий, отдельно или в комбинации.
Дренаж и хирургическую резекцию с визуальным контролем оставляют для пациентов, не отвечающих на антимикробную терапию.
Абсцесс лёгких представляет собой локальное скопление гноя в легких, что приводит к образованию полости, обычно с толстой стенкой.[1]Tuddenham WJ. Glossary of terms for thoracic radiology: recommendations of the Nomenclature Committee of the Fleischner Society. AJR Am J Roentgenol. 1984 Sep;143(3):509-17.
http://www.ajronline.org/doi/pdf/10.2214/ajr.143.3.509
http://www.ncbi.nlm.nih.gov/pubmed/6380245?tool=bestpractice.com
[2]Bartlett JG. Anaerobic bacterial infections of the lung. Chest. 1987 Jun;91(6):901-9.
http://journal.chestnet.org/article/S0012-3692(15)43176-9/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/3556058?tool=bestpractice.com
Абсцессы встречаются чаще всего, когда микробная инфекция вызывает некроз паренхимы легкого, образуя одну и более полостей. Связь таких полостей с бронхиальным деревом приводит к кашлю с выделением гнойной мокроты и наличию уровня «газ-жидкость» на рентгенограмме грудной клетки.[3]Mansharamani NG, Koziel H.
Абсцесс лёгкого
Абсцесс лёгкого
Абсцесс легкого — это образовавшаяся вследствие некроза легочной ткани локальная полость с гноем, окруженная зоной пневмонита.
Обычно абсцесс является следствием воспаления легких, вызванного бактериями. Гнойное воспаление легочной ткани может начаться и в тех случаях, когда гной через кровь поступает в легкие из других гнойных очагов, имеющихся в организме, например, при воспалении внутреннего уха, фурункулах. Еще одна причина развития данного заболевания — инородные тела в дыхательных путях. Инородное тело может попасть в легкое при потере сознания или применении общего наркоза. Кроме того, абсцесс может образоваться и при бронхоэктазе — патологическом расширении бронхов.
Симптомы абсцесса легкого
- Озноб.
- Сильное кровотечение.
- Мокрота.
- Нарушение дыхания.
- Иногда боль в боку.
Лечение абсцесса легкого
Пациент, у которого выявлен абсцесс, немедленно госпитализируется. Ему назначают антибиотики и противогрибковые лекарства, а в крайне тяжелых случаях показано внутривенное введение этих лекарств. Один или два раза в день телу пациента придают такую позу, при которой ноги поднимают вверх, а туловище опускают вниз. Такая поза способствует выходу гнойной, часто зловонной, мокроты при абсцессе легких. В 80% случаев после применения различных средств лечения абсцесс легкого исчезает. В остальных случаях по истечении 6-8 недель пациента оперируют.
Самостоятельно лечить данную патологию легких нельзя. Кроме того, почти всегда абсцессы развиваются на фоне какой-либо другой болезни, характеризующейся появлением гнойного очага.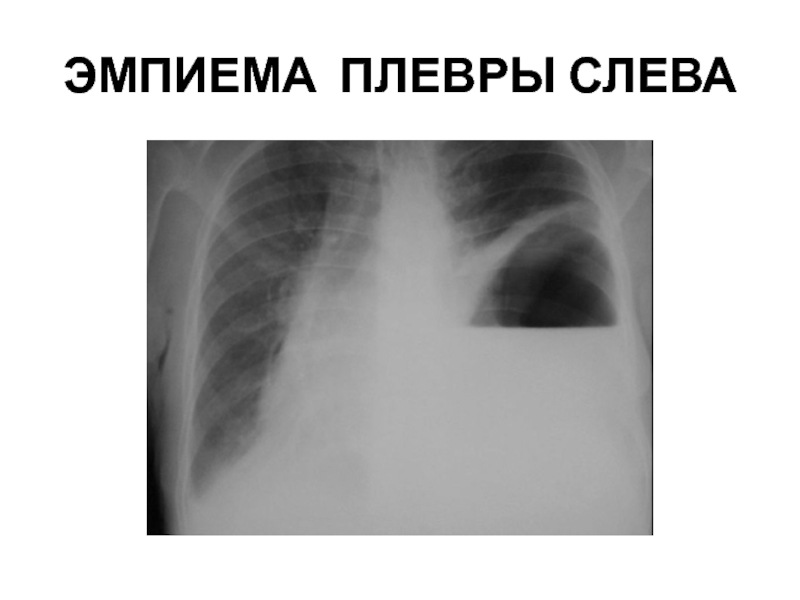 Все инфекционные заболевания нуждаются в тщательном лечении. Необходимо соблюдать все указания врача. Лечение следует продолжать, даже если все симптомы болезни исчезли, и общее самочувствие заметно улучшилось. В противном случае в организме могут остаться возбудители болезни.
Все инфекционные заболевания нуждаются в тщательном лечении. Необходимо соблюдать все указания врача. Лечение следует продолжать, даже если все симптомы болезни исчезли, и общее самочувствие заметно улучшилось. В противном случае в организме могут остаться возбудители болезни.
Абсцесс легкого вызывает ухудшение общего самочувствия. У больного наблюдается лихорадка, общая слабость, его знобит, поэтому показано соблюдение постельного режима. Всегда при наличии таких симптомов нужно вызывать врача.
Врач с помощью стетоскопа выслушает легкие, поинтересуется о ранее перенесенных заболеваниях легких. Если анамнез и состояние больного указывают на абсцесс, то врач направит пациента в больницу. С целью подтверждения диагноза в больнице делают рентгеновские снимки легких и анализ крови. На снимках гнойник выглядит как темная точка.
Течение болезни
После перенесения первичного инфекционного заболевания пациент и так ослаблен, а с возникновением абсцесса его самочувствие еще больше ухудшается. У него появляется лихорадка, дыхание затруднено, его знобит. Зачастую пациента мучает сильный кашель с пенистой, кровяной или гнойной мокротой. Правда, такая мокрота наблюдается не всегда. Отсутствие лечения в лучшем случае приводит к инкапсуляции абсцесса. Симптомы хронической болезни исчезают, но в любой момент могут рецидивировать. Кроме того, в той или иной степени нарушается деятельность легких. При тяжелом течении болезни может начаться кровотечение из легких. Возможно уплотнение легочной ткани, из-за чего она перестает выполнять свою функцию. Через кровь возбудители болезни легко попадают в другие части тела и становятся причиной образования в них новых гнойников (нередко они возникают в головном мозге), что может привести к смерти.
У него появляется лихорадка, дыхание затруднено, его знобит. Зачастую пациента мучает сильный кашель с пенистой, кровяной или гнойной мокротой. Правда, такая мокрота наблюдается не всегда. Отсутствие лечения в лучшем случае приводит к инкапсуляции абсцесса. Симптомы хронической болезни исчезают, но в любой момент могут рецидивировать. Кроме того, в той или иной степени нарушается деятельность легких. При тяжелом течении болезни может начаться кровотечение из легких. Возможно уплотнение легочной ткани, из-за чего она перестает выполнять свою функцию. Через кровь возбудители болезни легко попадают в другие части тела и становятся причиной образования в них новых гнойников (нередко они возникают в головном мозге), что может привести к смерти.
Абсцесс легкого опасен для жизни. Однако сегодня назначение эффективных антибиотиков увеличивает вероятность выздоровления. Продолжительность болезни — несколько недель, но даже при тщательном лечении могут проявиться осложнения.
Абсцесс легкого — признаки, причины, симптомы, лечение и профилактика
Виды
Недуг бывает острым и хроническим.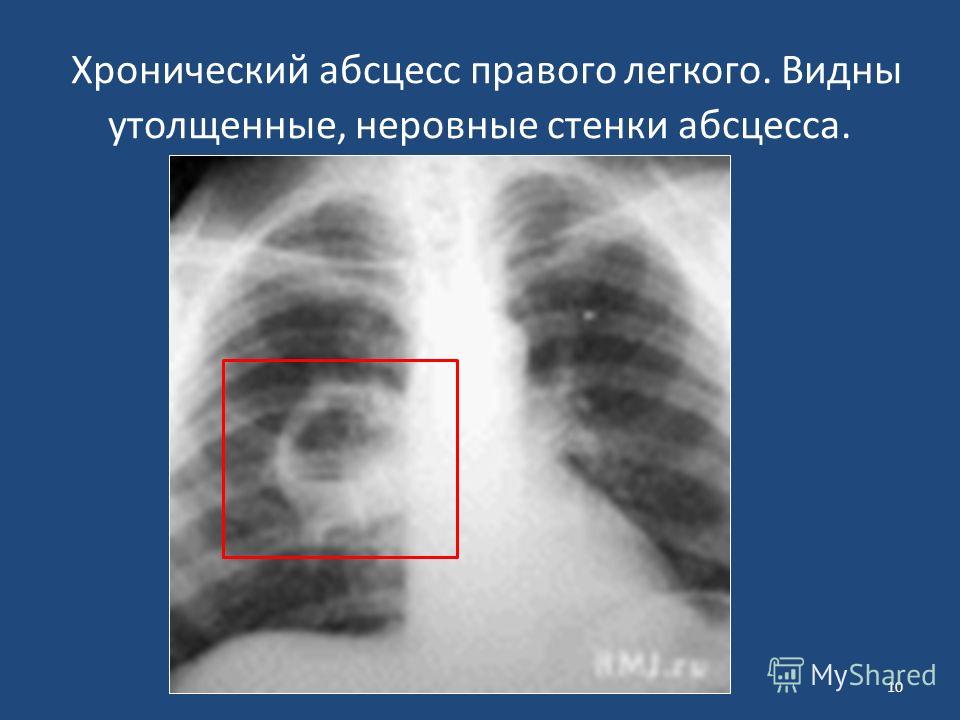 Первый заключается в пораженном участке, где образуется ихор, а ветви дыхательного горла расплавляются и погибают. Когда зловонная жидкость начинает частично выходить с кашлем, над образованием скапливается воздух. Далее наступает хроническое состояние или гангрена ветви.
Первый заключается в пораженном участке, где образуется ихор, а ветви дыхательного горла расплавляются и погибают. Когда зловонная жидкость начинает частично выходить с кашлем, над образованием скапливается воздух. Далее наступает хроническое состояние или гангрена ветви.
При первом виде наблюдается сильная боль в грудине, усиливающаяся при кашле и дыхании, появляется одышка, сухой кашель, отделения, дурно пахнущая мокрота, кровохарканье. По мере прогрессирования течения общее настроение ухудшается, проявляется интоксикация, головная боль, слабость в суставах, тошнота, потеря аппетита, повышенная утомляемость. Выявить эту стадию можно уже при визуальном осмотре. Так, та часть грудины, в которой располагается пораженный центр, будет отставать при дыхании. Бывает нарыв локализуется одновременно с двух сторон. Тогда движение грудной клетки будет ассиметричным. Как правило, длительность острой фазы составляет примерно десять дней. Но бывают и другие варианты. Она может как затянуться (до трех недель), так и очень быстро закончиться (в течение трех дней).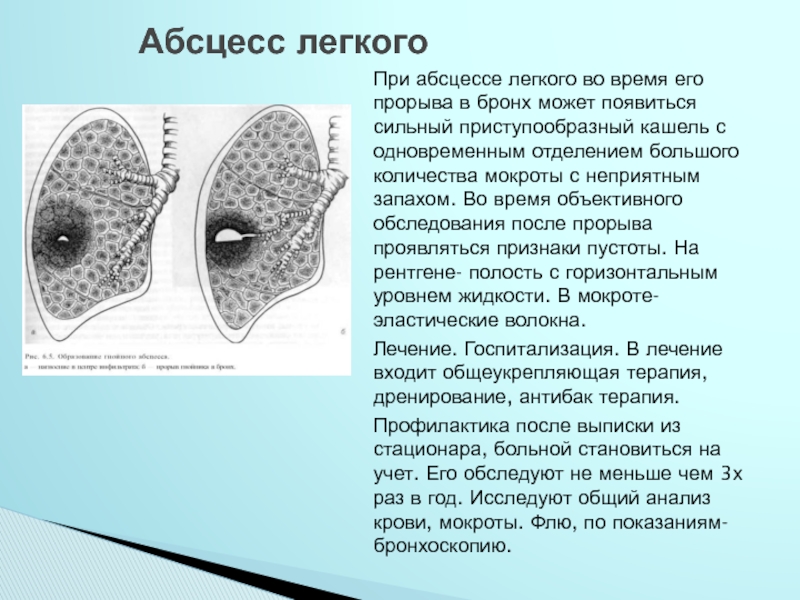
Второй период соответствует времени вскрытия полости центра, заполненной гноем. Последнее подтверждает наличие зловонной птизмы, отделяемой при кашле. За сутки же отделяется до литра жидкости. Самочувствие пациента чуть улучшается, поскольку интоксикация организма снижается, лихорадка уменьшается.
Острый процесс может перейти в затяжную стадию. В этом случае будет наблюдаться периодическое обострение заболевания.
Симптомы
Начало болезни зависит от локализации капсулы с воспалением. Прикрепляясь к стенке легкого, отклонение прогрессирует энергично и способно привести к тяжелым результатам, вплоть до разрыва легочной ткани.
Второй вариант представляет новообразование внутри полости дыхательного органа. В подобной ситуации долгое время диагноз проходит в скрытой форме, практически не беспокоя человека. Велика вероятность перерастания недуга в хроническую форму, проявляющуюся в самой серьезной стадии.
Развивается патология до момента прорыва оболочки как обычная инфекция, сопровождающаяся горячкой, однако после самопроизвольного разрыва не исключен гнойнистый кашель и чрезмерное отхаркивание птизмы.
причины, симптомы, диагностика, лечение, профилактика
Острое воспаление легочной ткани, сопровождающееся процессом её распада, а также образованием полости с гнойным содержимым. Чаще всего данная патология является осложнением течения инфекционных заболеваний легких.
Причины абсцесса легкого
Причиной развития абсцесса легкого является острый инфекционный процесс, провоцируемый бактериальной или грибковой микрофлорой. Возбудителями патологического процесса являются бактероиды, стрептококки, стафилококки, клебсиелла, пневмококки, синегнойная палочка, золотистый стафилококк, а также смешанная микрофлора. К провоцирующим факторам принадлежат: курение, общие переохлаждения организма, алкоголизм, снижение иммунитета, хронических болезни органов дыхания в анамнезе.
Симптомы абсцесса легкого
Основные симптомы: высокая температура тела, боль в области грудной клетки, озноб, повышенное потоотделение, одышка, кашель, снижение аппетита, общая слабость, боли в голове.
Диагностика абсцесса легкого
Выполняется анализ анамнеза болезни, проводится общий осмотр пациента. Из лабораторных методов проводится: общий анализ крови, биохимический анализ крови, бактериологический анализ мокроты с обязательным проведением чувствительности к антибиотикам. Из инструментальных методов проводится: рентгенография органов грудной клетки, фибробронхоскопия, компьютерная томография.
В случае появления симптомов абсцесса легкого, пациенту требуется неотложная медицинская помощь.
Лечение абсцесса легкого
В ходе медикаментозного лечения назначается прием антибактериальных средств, антисептических препаратов, муколитиков, также назначаются сульфаниламидные лекарственные средства (Бисептол), фторхинолоны, иммуномодуляторы, дезинтоксикационные лекарства и кислородные маски. В случае необходимости, выполняется хирургическое лечение, при котором проводится пункция абсцесса, дренирование абсцесса.
Существует опасность развития тяжелых осложнений: хронизация процесса, развитие дыхательной недостаточности, пиопневмоторакса, эмпиемы легких, септикопиемии, появление легочных кровотечений, дальнейшее распространение гнойного процесса.
Профилактика абсцесса легкого
В целях предупреждения развития абсцесса легкого, важно своевременное выявлять и проводить адекватное лечение всех болезней органов дыхательной системы. Рекомендуется также вести здоровый образ жизни, укреплять иммунную систему, заниматься спортом, питаться полноценно.
Хирургическое лечение гнойного процесса в пространстве вокруг легких в сравнении с нехирургическим
Вопрос обзора
Мы определяли, имеется ли разница в исходах у пациентов с гнойными процессами в пространстве вокруг легких (эмпиемой) при их хирургическом и нехирургическом лечении. Мы искали различия в количественном соотношении выживших детей и взрослых, продолжительности госпитализации, а также осложнениях лечения.
Актуальность
Гной может образоваться в пространстве вокруг легких вследствие пневмонии, осложнения травмы грудной стенки или операции. Твердые образования, называемые осумкованными камерами, могут формироваться внутри гноя. Обычно инфекция не устраняется при помощи одних лишь антибиотиков.
Существует несколько хирургических и нехирургических методов лечения. Нехирургическое лечение включает дренирование гноя с помощью иглы, вводимой через грудную стенку (торакоцентез), или путем введения трубки через грудную стенку для дренирования инфекции (торакостомия). Если вставлена дренажная трубка, то с лечебной целью в пространство вокруг легких можно вводить лекарства. Это называется фибринолизом. Нехирургическое лечение может нанести вред, включая попадание воздуха в пространство вокруг легких, повреждение тканей грудной клетки или заполнение легких жидкостью при их расправлении. Хирургическое лечение включает либо вскрытие грудной полости и удаление инфекции (торакотомия), либо удаление инфекции через небольшие разрезы на грудной стенке под контролем камеры (видеоассистированная торакоскопическая хирургия (ВАТС)).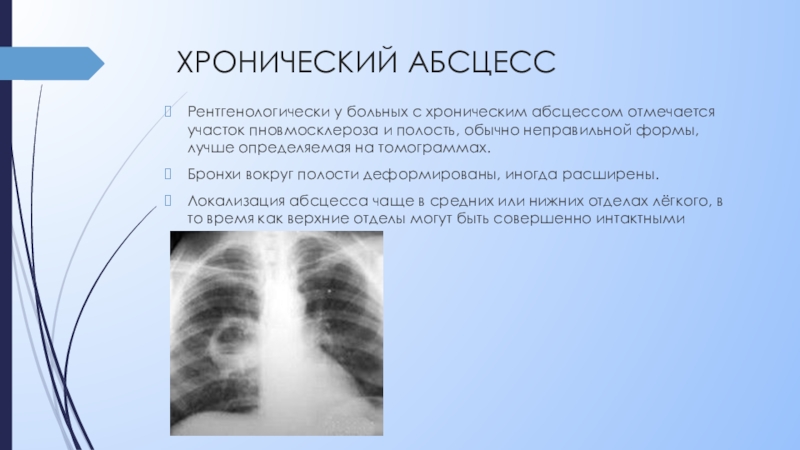 С помощью трубки выводятся любые жидкости после операции. Среди рисков, связанных с хирургическими вмешательствами, отметим попадание воздуха в пространство вокруг легких, боль в ребрах и осложнения анестезии.
С помощью трубки выводятся любые жидкости после операции. Среди рисков, связанных с хирургическими вмешательствами, отметим попадание воздуха в пространство вокруг легких, боль в ребрах и осложнения анестезии.
Дата поиска
Доказательства актуальны на октябрь 2016 года.
Характеристика исследований
Мы включили в обзор восемь исследований с 391 участником. Шесть исследований были сосредоточены на детях, а два на взрослых. В исследованиях дренирование (нехирургическое лечение) с фибринолизом или без сравнивалось с ВАТС или торакотомией (хирургическим лечением).
Источники финансирования исследований
В двух исследованиях заявлялось об отсутствии финансовых конфликтов интересов; в шести оставшихся исследованиях об источниках финансирования не сообщали.
Основные результаты
Различий в соотношении пациентов всех возрастов, которые пережили эмпиему при хирургическом и нехирургическом лечении, не было. Однако этот вывод был основан на ограниченных данных: в одном исследовании сообщалось об одной смерти при каждом виде лечения, а в семи исследованиях о случаях смерти не сообщалось. Между пациентами, получавшими хирургическое и нехирургическое лечение, различий в частоте осложнений не было.
Между пациентами, получавшими хирургическое и нехирургическое лечение, различий в частоте осложнений не было.
Имелись ограниченные доказательства для предположения о том, что ВАТС снижала продолжительность госпитализации в сравнении с нехирургическим лечением.
Качество доказательств
В целом качество доказательств было средним. Основными ограничениями были малое число исследований для каждого из анализов и противоречивость исследований.
симптомы и лечение – Medaboutme.ru
Абсцесс легкого — это достаточно тяжело протекающий патологический процесс, при котором легочная ткань расплавляется, и в ней формируется ограниченная гнойно-некротическая полость. При отсутствии необходимой медицинской помощи данное заболевание может стать причиной распространения гнойного воспаления на плевру. Нередко оно приводит к легочному кровотечению. В настоящее время уровень летальности при такой патологии составляет около десяти процентов.
Среди всех пульмонологических заболеваний, имеющих гнойно-некротический характер, на долю абсцесса легкого приходится более тридцати процентов случаев. При этом наиболее часто с данным патологическим процессом сталкиваются представители мужского пола, находящиеся в возрастном диапазоне от двадцати до пятидесяти лет. Согласно статистике, примерно в шестидесяти процентах случаев происходит поражение правого легкого. Двусторонний характер такая болезнь имеет не более чем в четырех процентах случаев.
При этом наиболее часто с данным патологическим процессом сталкиваются представители мужского пола, находящиеся в возрастном диапазоне от двадцати до пятидесяти лет. Согласно статистике, примерно в шестидесяти процентах случаев происходит поражение правого легкого. Двусторонний характер такая болезнь имеет не более чем в четырех процентах случаев.
Основной причиной возникновения абсцесса легкого является инфекционная флора. Наиболее часто в качестве возбудителя данной патологии выступает золотистый стафилококк. Однако другие патогенные микроорганизмы также могут сыграть свою роль. Достаточно часто такое воспаление бывает спровоцировано микробной ассоциацией.
Чаще всего инфекционная флора проникает в легкие посредством бронхогенного пути. В данном случае большое значение имеют инфекционные очаги, локализующиеся в верхних дыхательных путях. Иногда инфицирование легких происходит с помощью гематогенного или лимфогенного пути. Однако это встречается гораздо реже.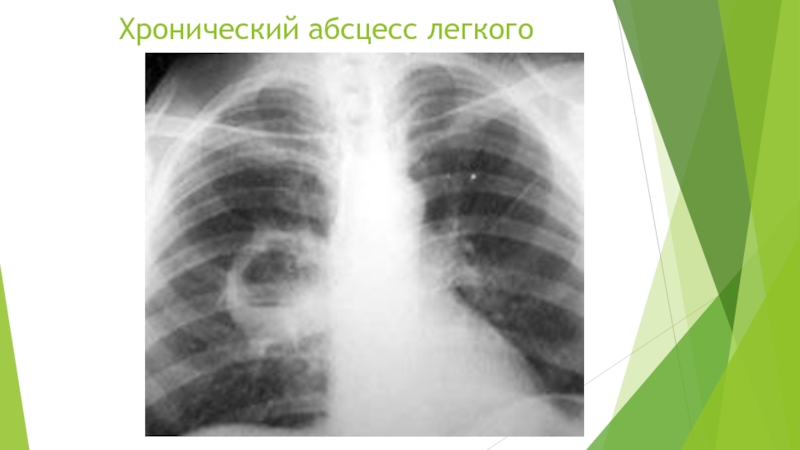 В ряде случаев абсцесс легкого связан с перенесенным травмирующим воздействием на грудную клетку.
В ряде случаев абсцесс легкого связан с перенесенным травмирующим воздействием на грудную клетку.
Механизм развития этой патологии заключается в том, что первично инфекционная флора способствует образованию в легком воспалительной инфильтрации. С течением времени инфильтрат подвергается гнойному расплавлению, за счет чего и формируется полость. В благоприятных случаях возникшая полость выстилается молодой соединительной тканью, которая называется грануляционной, и затем облитерируется. Однако иногда внутри полости появляется фиброзная ткань, способствующая длительному самоподдерживанию гнойного процесса.
В группе риска по возникновению данной болезни находятся люди с иммунодефицитными состояниями, вредными привычками, обменными нарушениями и хроническими инфекционными заболеваниями. Одним из основных провоцирующих факторов являются инородные тела, попавшие в дыхательную систему. Отдельно стоит сказать о лицах, страдающих от алкоголизма. Среди них нередко встречается аспирация рвотных масс, что также может привести к формированию гнойной полости.
На основании того, в какой части легкого расположен абсцесс, принято выделять его периферическую и центральную формы. Помимо этого, в классификацию данного патологического процесса включены его острый и хронический варианты. При остром варианте клиническая картина нарастает достаточно быстро и сопровождается ярко выраженными проявлениями. Хронический вариант формируется более медленно.
Абсцесс легкого: история болезни, патофизиология, этиология
Автор
Надер Камангар, доктор медицины, FACP, FCCP, FCCM Профессор клинической медицины, Калифорнийский университет, Лос-Анджелес, медицинская школа Дэвида Геффена; Заведующий отделением легочной медицины и реанимации, заместитель председателя отделения медицины, Медицинский центр Olive View-UCLA
Надер Камангар, доктор медицины, FACP, FCCP, FCCM является членом следующих медицинских обществ: Академия персидских врачей, Американская академия медицины сна, Американская ассоциация бронхологии и интервенционной пульмонологии, Американский колледж грудных врачей, Американский колледж реаниматологии, Американский колледж врачей, Американская ассоциация легких, Американская медицинская ассоциация, Американское торакальное общество, Ассоциация легочной и интенсивной терапии Директора медицинских программ, Ассоциация профильных профессоров, Калифорнийское общество сна, Калифорнийское торакальное общество, клерки по внутренним болезням, Общество реаниматологии, Лос-Анджелесское общество Трюдо, Всемирная ассоциация бронхологии и интервенционной пульмонологии
Раскрытие: Ничего не разглашать.
Соавтор (ы)
Джейсон Э. Бахк, MD Врач-резидент, Отделение внутренней медицины, Медицинский центр Olive View-UCLA
Раскрытие информации: Ничего не разглашать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Получил зарплату от Medscape за работу.для: Medscape.
Главный редактор
Гай Су Ху, доктор медицины, магистр здравоохранения Клинический профессор медицины, Калифорнийский университет, Лос-Анджелес, медицинская школа Дэвида Геффена; Директор отделения интенсивной терапии, отделение легочной и интенсивной терапии, Центр здравоохранения Западного Лос-Анджелеса, Отдел по делам ветеранов Система здравоохранения Большого Лос-Анджелеса
Гай Су Ху, доктор медицины, магистр здравоохранения является членом следующих медицинских обществ: Американский колледж грудных врачей , Американский колледж врачей, Американское торакальное общество, Общество интенсивной терапии, Калифорнийское торакальное общество, Американская ассоциация респираторной помощи
Раскрытие: Ничего не разглашать.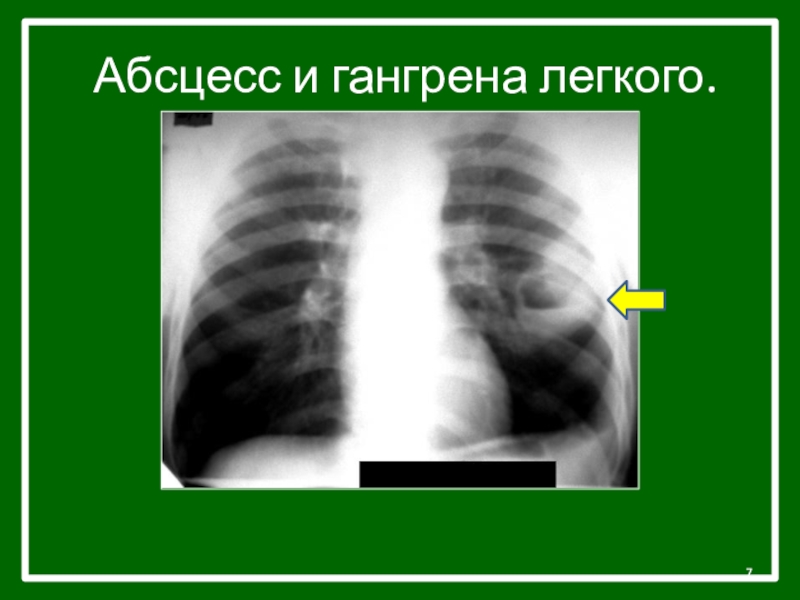
Дополнительные участники
Стивен Петерс, доктор медицинских наук, FACP, FAAAAI, FCCP, FCPP Томас Х. Дэвис Кафедра легочной медицины, руководитель секции легочной медицины, интенсивной терапии, аллергии и иммунологических заболеваний, профессор внутренней медицины, педиатрии и переводческих наук , Заместитель директора Центра исследований геномики и персонализированной медицины Медицинского факультета Университета Уэйк Форест; Исполнительный директор службы респираторной службы, Баптистский медицинский центр Уэйк Форест
Стивен Петерс, доктор медицинских наук, FACP, FAAAAI, FCCP, FCPP является членом следующих медицинских обществ: Американской академии аллергии, астмы и иммунологии, Американской ассоциации Иммунологи, Американский колледж грудных врачей, Американский колледж врачей, Американская федерация медицинских исследований, Американское торакальное общество, Sigma Xi, The Scientific Research Honor Society
Раскрытие информации: выступать (d) в качестве докладчика или члена бюро докладчиков для : Integrity CE, Merck
Полученный доход в размере 250 долларов США от: — Array Biopharma, AstraZeneca, Aerocrine, Airsonett AB, Boehringer-Ingelheim, Experts in Asthma, Gilead, GlaxoSmithKline, Merck, Novartis, Ono Фармацевтические препараты, Pfizer, PPD Development, Quintiles, Sunovion, Saatchi & Saatichi, Targacept, TEVA, Theron.
Благодарности
Curtis C Sather, доктор медицинских наук, научный сотрудник, отделение легочной медицины / реанимации, Cedars-Sinai Medical Center
Curtis C Sather, MD является членом следующих медицинских обществ: Американского колледжа грудных врачей, Американского колледжа врачей, Американской медицинской ассоциации и Американского торакального общества
Раскрытие: Ничего не нужно раскрывать.
Сат Шарма, доктор медицины, FRCPC Профессор и руководитель отделения легочной медицины, факультет внутренней медицины, Университет Манитобы; Директор отделения респираторной медицины, больница общего профиля Святого Бонифация
Сат Шарма, доктор медицины, FRCPC является членом следующих медицинских обществ: Американской академии медицины сна, Американского колледжа грудных врачей, Американского колледжа врачей-Американского общества внутренней медицины, Американского торакального общества, Канадской медицинской ассоциации, Королевского колледжа Врачи и хирурги Канады, Королевское медицинское общество, Общество реаниматологии и Всемирная медицинская ассоциация
webmd.com»> Раскрытие: Ничего не нужно раскрывать.Абсцесс легкого — легочные заболевания
Внутривенные антибиотики или, для менее серьезно пораженных пациентов, пероральные антибиотики
Чрескожное, эндобронхиальное или хирургическое дренирование любого абсцесса, который не реагирует на антибиотики или эмпиему
Основным выбором является комбинация ингибиторов бета-лактам / бета-лактамаз (например, ампициллин / сульбактам от 1 до 2 г внутривенно каждые 6 часов). Другие альтернативы включают карбапенем (например, имипенем / циластатин 500 мг внутривенно каждые 6 часов) или комбинированную терапию метронидазолом 500 мг каждые 8 часов плюс пенициллин 2 миллиона единиц внутривенно каждые 6 часов.Менее тяжелобольным можно назначать пероральные антибиотики, такие как амоксициллин / клавуланат 875/125 мг перорально каждые 12 часов или, у пациентов с аллергией на пенициллин, клиндамицин 300 мг перорально каждые 6 часов. Схемы внутривенного вливания могут быть преобразованы в пероральные, когда пациент откладывает прием. При очень серьезных инфекциях, связанных с MSRA, лучшим лечением является линезолид или ванкомицин. Если грамотрицательные бациллы культивируются в значительных концентрациях из мокроты или крови и обнаруживаются при окраске по Граму, схему антибиотикотерапии следует изменить, чтобы охватить конкретный патоген в дополнение к анаэробам.
Схемы внутривенного вливания могут быть преобразованы в пероральные, когда пациент откладывает прием. При очень серьезных инфекциях, связанных с MSRA, лучшим лечением является линезолид или ванкомицин. Если грамотрицательные бациллы культивируются в значительных концентрациях из мокроты или крови и обнаруживаются при окраске по Граму, схему антибиотикотерапии следует изменить, чтобы охватить конкретный патоген в дополнение к анаэробам.
Клиндамицин 600 мг внутривенно каждые 6-8 часов был предпочтительным препаратом, поскольку он обладает превосходной активностью против стрептококков и анаэробных организмов; тем не менее, он стал препаратом второго ряда из-за опасений по поводу высокой частоты инфицирования Clostridioides (ранее Clostridium ), difficile и , если терапия клиндамицином будет продолжаться. Это по-прежнему полезный выбор для пациентов с аллергией на пенициллин.
Оптимальная продолжительность лечения неизвестна, но обычной практикой является лечение до тех пор, пока рентгенограмма грудной клетки не покажет полное разрешение или небольшой стабильный остаточный рубец, что обычно занимает от 3 до 6 недель или дольше.Как правило, чем больше абсцесс, тем больше времени требуется, чтобы рентген показал разрешение.
Большинство авторитетов не рекомендуют физиотерапию грудной клетки и постуральный дренаж из-за возможности распространения инфекции в другие бронхи с распространением инфекции или острой непроходимостью.
Необходимо дренировать сопутствующую эмпиему. Хирургическое удаление или дренирование абсцессов легких необходимо примерно у 10% пациентов, у которых поражения не поддаются лечению антибиотиками, а также у тех, у кого развивается гангрена легких.Устойчивость к лечению антибиотиками чаще всего встречается при больших полостях и пост-обструктивных абсцессах. Если пациенту не удается уменьшить рефлексию или клиническое улучшение через 7-10 дней, их следует обследовать на предмет наличия резистентных или необычных патогенов, обструкции дыхательных путей и неинфекционных причин кавитации.
Когда необходимо хирургическое вмешательство, наиболее распространенной процедурой является лобэктомия; При небольших поражениях (полость диаметром 6 см) может быть достаточно сегментарной резекции. Пневмонэктомия может потребоваться при множественных абсцессах, не поддающихся лекарственной терапии, или при гангрене легких.У пациентов, которые могут плохо переносить операцию, чрескожный дренаж или, в редких случаях, бронхоскопическое размещение катетера типа косичка может помочь облегчить дренаж. Эндобронхиальное ультразвуковое исследование для определения установки интродьюсера стало еще одним методом дренирования.
Абсцесс легкого — обзор
Абсцесс легкого
Абсцесс легкого — это гнойные некротические поражения паренхимы легкого, которые возникают в результате аспирации бактериального секрета и показывают уровень жидкости и воздуха (см.рис.33-13). Абсцессы легких отличаются от некротической пневмонии, при которой в смежных областях легкого образуются множественные небольшие полости. 226,227 Абсцессы легких следует отличать от септических легочных эмболов, которые часто бывают множественными и двусторонними, затрагивают нижние доли (см. Рис. 33-6) и являются вторичными по отношению к эндоваскулярной инфекции.
В отличие от большинства других респираторных инфекций, вызываемых отдельными возбудителями, абсцессы легких вызываются смешанными популяциями бактерий.Наиболее распространенными компонентами смешанных бактериальных популяций в абсцессах легких являются анаэробные бактерии (в основном видов Peptostreptococcus (теперь обозначаются Finegoldia magna ), F. nucleatum, и Prevotella melaninogenica (ранее anininogenicusphilus Microbiol. streptococci и viridans streptococci также часто выделяются и могут способствовать неэффективности лечения, если не включены соответствующие антибиотики. 228 Абсцесс легкого также может быть связан с гноеродными бактериями, микобактериями, грибами и паразитами, такими как Paragonimus, Entamoeba, и Echinococcus (см. Главу 39).Вторичные абсцессы легких развиваются из врожденных аномалий легких, закупоривающих новообразований, инородных тел и бронхоэктазов. Абсцесс легкого может также осложнять инфаркт легкого, первичный рак легкого (центральная карцинома с некрозом), метастатические злокачественные новообразования и некротические конгломераты поражения силикоза и шахтерского пневмокониоза. Поражения при таких заболеваниях, как гранулематоз с полиангиитом (ранее называвшийся гранулематозом Вегенера) и ревматоидный артрит с ревматоидными узелками, также могут имитировать абсцесс легкого.
Клинические проявления абсцессов легких отличаются от таковых при ВБП, поскольку они обычно продолжаются во времени (от 2 недель до 3 месяцев и более) и включают лихорадку, ночную потливость, кашель с неприятным запахом мокроты, утомляемость, потерю веса и т. Д. а иногда и кровохарканье.
Типичный вид абсцесса легкого на рентгенограмме грудной клетки представляет собой полость с толстыми стенками и уровнем жидкости и воздуха (см. Рис. 33-13 и электронные рисунки 33-4A, 33-13A и 33-15). Иногда требуется КТ с контрастным усилением, чтобы отличить абсцесс легкого от других состояний, а также может потребоваться бронхоскопия, чтобы отличить абсцесс легкого от эндобронхиальной карциномы.
Антибиотики, обладающие активностью против анаэробных и аэробных бактерий и не подверженные действию β-лактамаз, продуцируемых анаэробами, являются основой лечения абсцессов легких. 228 Клиндамицин широко используется и превосходит один пенициллин, несомненно, из-за растущей распространенности продукции β-лактамазы анаэробами, вызывающими абсцессы легких. Совсем недавно было обнаружено, что комбинации ингибиторов β-лактам / β-лактамаз (амоксициллин-клавуланат или ампициллин-сульбактам) обеспечивают показатели излечения, неотличимые от таковых с клиндамицином; моксифлоксацин и карбапенемы также успешно применялись. 228 Сам по себе метронидазол не рекомендуется, поскольку он не обладает достаточной активностью в отношении микроаэрофильных стрептококков и стрептококков viridans, которые часто являются частью смешанной микробной флоры в абсцессах легких. Если используется метронидазол, следует добавить пенициллин для покрытия стрептококков. Оптимальная продолжительность лечения антибиотиками не определена, хотя обычно применяется лечение от 6 до 8 недель.
Отсутствие реакции на антибиотики в течение 7–10 дней требует исследования на предмет альтернативных диагнозов или осложнений.Лечение антибиотиками может быть неэффективным, если у пациента есть иммунодефицит, если полость большая (> 8 см) или если абсцесс вызван гноеродными бактериями, такими как P. aeruginosa или S. aureus . Чрескожный трансторакальный дренаж под контролем КТ 229 или эндоскопический дренаж 230 являются альтернативой хирургической резекции; Сообщенные показатели успеха обеих этих процедур высоки, хотя о проспективных контролируемых исследованиях не сообщалось. Осложнения дренажа через трубку под контролем КТ включают пневмоторакс, пиопневмоторакс и бронхоплевральный свищ.После дренирования у пациентов клиническое улучшение обычно наступает через 48 часов. Стойкая лихорадка также может наблюдаться при вторичной эмпиеме плевры, требующей дренирования.
Абсцесс легкого как осложнение инфекции COVID ‐ 19, отчет о болезни — Замани — 2021 — Сообщения о клинических случаях
1 ВВЕДЕНИЕ
53-летний мужчина попал в больницу и лечился от COVID-19. Через двадцать два дня после выписки больная записалась на прием с жалобами на непрекращающийся кашель и кровохарканье.Последующий рентген грудной клетки показал уровень жидкости и воздуха в правом легком. КТ грудной клетки показала абсцесс легкого
В конце 2019 года по всему миру распространилась новая респираторная инфекция. 1 Новое заболевание, вызванное коронавирусом (COVID-19), стало пандемией по данным Всемирной организации здравоохранения 11 марта 2020 года. Первый пациент COVID-19 в Иране был диагностирован 19 февраля 2020 года в городе Кум. В больнице общего профиля Хазрат-и-Расул первый пациент, получивший лечение, был диагностирован 20 февраля 2020 года после короткой поездки в Кум (рисунки 1-4).
Рентген грудной клетки при первом поступлении
КТ грудной клетки при первом поступлении
Рентген грудной клетки при повторном приеме
КТ грудной клетки при абсцессе легкого
Основными клиническими характеристиками болезни являются миалгия, лихорадка, кашель, респираторная недостаточность и одышка. 2, 3
Диагноз COVID-19 ставится на основании клинических проявлений, лабораторных исследований и изображений.Тест на полимеразную цепную реакцию с обратной транскрипцией (ОТ-ПЦР) из образцов мазка из носоглотки и типичные характеристики компьютерной томографии (КТ) грудной клетки подтверждают диагноз COVID-19. 4 КТ грудной клетки на основе опыта врачей показала чувствительность 97% для диагностики COVID-19, что даже превосходит ОТ-ПЦР. 5
Каждый день выявляется новое проявление COVID-19. Поздние осложнения инфекции COVID-19 до конца не изучены.Лечение и другие вмешательства, используемые для COVID-19, в основном экспериментальные, а эффективность и осложнения такого лечения до сих пор неизвестны. Как медицинские работники, мы должны информировать своих коллег и делиться своим опытом. В этой статье мы представляем пациента, инфицированного COVID-19, с серьезными осложнениями после лечения.
2 КОРПУСА
Мужчина 53 лет, ранее здоровый, госпитализирован в изолированное респираторное отделение с лихорадкой, миалгией, кашлем и одышкой.При первичном осмотре у него была субфебрильная температура с температурой 37,8 градуса по Цельсию и тахипноэ с частотой дыхания 23 в минуту. Насыщение кислородом воздуха в помещении составляло 90 процентов. Его обследование легких выявило легкие потрескивания в обоих базальных полях легких. КТ грудной клетки показала матовое стекло, очаговые плевральные уплотнения паренхимы легких.
Пациент получал гидроксихлорохин 200 мг каждые 12 часов, в сопровождении других поддерживающих процедур, таких как гидратация и кислородная терапия.
Через четыре дня после госпитализации симптом начал исчезать, и пациент был выписан для проведения оставшегося курса лечения дома. Пациент получает гидроксихлорохин в течение 14 дней. Пациенту было рекомендовано посетить дневную клинику для лучшего наблюдения за процессом заживления.
Пациент обратился в нашу дневную клинику через 22 дня после выписки с жалобами на непрекращающийся кашель и кровохарканье. Поэтому была сделана контрольная рентгенография грудной клетки.К нашему удивлению, уровень жидкости и воздуха был обнаружен в нижней доле правого легкого.
Для лучшего понимания этиологии этого открытия была заказана компьютерная томография легких, и пациент был помещен в изолированное респираторное отделение для дальнейшего обследования и лечения. КТ легких показала абсцесс с жидкостью в правой нижней доле. Пациенту вводили внутривенно ампициллин-сульбактам по три грамма каждые восемь часов и азитромицин перорально по 250 мг каждые 12 часов.Лабораторные данные представлены в таблице 1.
ТАБЛИЦА 1. Лабораторные данные| Тест | Блок | Первый прием | Второй прием | Разряд |
|---|---|---|---|---|
| WBC | * 1000 / мм3 | 6 | 6.1 | 7,3 |
| сегмент | процентов | 72 | 55,8 | 43,3 |
| лимфоцит | процентов | 19 | 39.2 | 42,1 |
| Hb | г / дл | 14,3 | 13,5 | 13,7 |
| MCV | эт. | 80.5 | 81,7 | 82,4 |
| Plt | * 1000 / мм3 | 214 | 278 | 275 |
| Креатинин | мг / дл | 1.2 | 1 | 1,2 |
| БУЛОЧКА | мг / дл | 16 | 14 | 13 |
| Na | мэкв / дл | 136 | 137 | |
| К | мэкв / дл | 4.2 | 5,4 | |
| п. | мг / дл | 3,5 | 3,8 | |
| Ca | мг / дл | 8.5 | 9,1 | |
| Альбом | г / дл | 3,8 | ||
| мг | мг / дл | 1.9 | 2,7 | |
| AST | МЕ / л | 49 | 30 | |
| ALT | МЕ / л | 44 | 36 | |
| Алк.p | МЕ / л | 93 | 176 | |
| Били Итого | мг / дл | 0,4 | ||
| Билли Директ | мг / дл | 0.2 | ||
| CPK | МЕ / л | |||
| LDH | U / L | 457 | 366 | |
| СОЭ | мм / час | 45 | 31 | 16 |
| CRP | мг / л | 6 | 6 | |
| PT | сек. | 13 | 13 | |
| индийских рупий | Индекс | 1 | 1 | |
| PTT | сек. | 39 | 29 |
Носоглоточный обмен был отрицательным, но серология антител COVID-19 как для IgM, так и для IgG была положительной.Через 11 дней внутривенной антибактериальной терапии кровохарканье исчезло. На контрольной КТ грудной клетки состояние абсцесса улучшилось, появились признаки ремиссии.
При выписке в течение недели был прописан пероральный амоксициллин – клавулановая кислота 625 мг каждые восемь часов с добавлением 500 мг ципрофлоксацина перорально каждые 12 часов.
3 ОБСУЖДЕНИЕ
Несмотря на то, что COVID-19 является респираторным вирусом, исследования показали, что эта вирусная инфекция может поражать многие другие органы тела.Поражение сердечно-сосудистой системы, сердечная недостаточность, почечная недостаточность, поражение печени, шок и полиорганная недостаточность — это другие проявления COVID-19. 6 Исследования показали даже неврологические осложнения COVID-19. 7 Коронавирус может вызывать некоторые гематологические осложнения, такие как лимфоцитопения, тромбоцитопения, коагулопатии и диссеминированная внутривенная коагуляция. 8
Абсцесс легкого — это обычно образование полости в результате некроза легочной ткани.Бактериальная инфекция и аспирация могут привести к образованию абсцесса.
Заболевания легочной ткани вызывают первичные абсцессы. С другой стороны, вторичные абсцессы обычно возникают из-за других заболеваний, таких как легочная тромбоэмболия или распространение внелегочных абсцессов в легкие.
У этого пациента легочные симптомы и абсцесс легкого начались после выписки. Пациент не употреблял алкоголь или злоупотреблял психоактивными веществами.Признаков дисфункции пищевода у него не было. У него не было ни потери сознания, ни судорог. Его гигиена полости рта была оптимальной. После точного сбора анамнеза и анализа лабораторных данных были исключены иммунодефицитные заболевания. Единственным недавним заболеванием была инфекция COVID-19.
Пациент прошел обследование на туберкулез, учитывая, что туберкулез является эндемическим заболеванием в Иране. Результаты оказались отрицательными. Из-за недавнего заражения COVID-19, положительного серологического исследования и клинического улучшения абсцесса легкого после приема антибиотиков терапевтическая бригада решила, что пациенту нет необходимости в бронхоскопии.
Насколько нам известно, в предыдущих исследованиях не сообщалось, что абсцесс легкого является осложнением инфекции COVID-19. Важно следить за пациентами после выписки на предмет таких осложнений, особенно если у пациентов есть симптомы.
4 ЗАКЛЮЧЕНИЕ
COVID-19 — новый вирус, и еще многое предстоит выяснить, чтобы понять патофизиологию этого заболевания. В этом отчете мы представили ранее здорового пациента, у которого развился абсцесс легкого после лечения от COVID-19.Практикующие должны знать о таких осложнениях и искать их.
БЛАГОДАРНОСТИ
Я хотел бы поблагодарить больницу Хазрат-э-Расул за предоставленную возможность исследования для нашей команды по изучению COVID-19. Публикуется с письменного согласия пациента.
КОНФЛИКТ ИНТЕРЕСОВ
Авторы заявляют об отсутствии конфликта интересов.
ВКЛАД АВТОРА
Доктор.Назанин Замани собирает информацию и готовит рукопись. Доктор Олдуз Алуш был лечащим врачом, ответственным за варианты лечения во втором приеме. Доктор Саман Асант отвечал за лечение пациента. Доктор Зейнаб Ясин была лечащим врачом, ответственным за вариант лечения во время первого приема. Доктор Аминреза Абху была радиологом, консультировавшим терапевтическую бригаду. Доктор Таги Риахи был начальником отделения пульмонологии и отвечал за план лечения пациента.
ЭТИЧЕСКОЕ ЗАЯВЛЕНИЕ
Для публикации этого отчета мы запросили одобрение этического комитета больницы Расул-Акрам. Мы проинформировали пациента о процессе публикации истории болезни, и он подписал форму согласия.
Данные, подтверждающие выводы этого исследования, доступны по запросу у соответствующего автора. Данные не являются общедоступными из-за того, что они содержат информацию, которая может поставить под угрозу конфиденциальность участников исследования.
ССЫЛКИ
- 1Коулинг Б.Дж., Леунг GM. Приоритеты эпидемиологических исследований для контроля общественного здравоохранения в связи с продолжающейся глобальной вспышкой нового коронавируса (2019-nCoV). Евро Surveill . 2020, 25 (6): 2000110.
- 2Chen N, Zhou M, Dong X, et al. Эпидемиологические и клинические характеристики 99 случаев новой коронавирусной пневмонии 2019 г. в Ухане, Китай: описательное исследование. Ланцет . 2020; 395 (10223): 507-513.
- 3Huang C, Wang Y, Li X и др. Клинические особенности пациентов, инфицированных новым коронавирусом 2019 г., в Ухане, Китай. Ланцет . 2020; 395 (10223): 497– 506.
- 4Udugama B, Kadhiresan P, Kozlowski HN, et al. Диагностика COVID-19: болезнь и инструменты для обнаружения. САУ Нано . 2020; 14 (4): 3822-3835.
- 5Ai, T, Yang Z, Hou H, et al. Корреляция КТ грудной клетки и ОТ-ПЦР при коронавирусной болезни 2019 (COVID-19) в Китае: отчет о 1014 случаях. Радиология . 2020; E32- E40.
- 6Займ С., Чонг Дж. Х., Шанкаранараян В., Харки А. COVID-19 и полиорганная реакция. Curr Probl Cardiol . 2020; 45: 100618 (8).
- 7Carod-Artal FJ. Неврологические осложнения коронавируса и COVID-19. Версия Neurol . 2020; 70 (9): 311-322.
- 8Terpos E, Ntanasis-Stathopoulos I, Elalamy I, et al. Гематологические данные и осложнения COVID-19. Ам Дж. Гематол . 2020; 95 (7): 834-847.
Абсцесс легкого Артикул
Непрерывное образование
Абсцесс легкого — это микробная инфекция легкого, которая приводит к некрозу легочной паренхимы. В зависимости от продолжительности его можно разделить на острый (менее четырех недель) или хронический (более четырех недель). Основываясь на их этиологии, они могут быть классифицированы как вторичные, если они возникают при наличии основных поражений легких, или как первичные, если они возникают при отсутствии основных поражений легких.В этом упражнении рассматривается причина, патофизиология, проявления абсцесса легкого и подчеркивается роль межпрофессиональной группы в ведении таких пациентов.
Целей:
- Опишите причины абсцесса легкого.
- Просмотрите представление пациента с абсцессом легкого.
- Обобщите варианты лечения абсцесса легкого.
- Опишите важность улучшения координации помощи между членами межпрофессиональной группы для улучшения результатов для пациентов, страдающих абсцессом легкого.
Введение
Абсцесс легкого — это микробная инфекция легкого, которая приводит к некрозу легочной паренхимы. Он классифицируется как острый (менее четырех недель) или хронический (более четырех недель) в зависимости от продолжительности.Основываясь на их этиологии, они могут быть классифицированы как первичные, если они возникают при отсутствии основных поражений легких, или как вторичные, если они возникают при наличии основных поражений легких [1].
Первичные абсцессы легких возникают у пациентов, склонных к аспирации, или у здоровых людей.
Этиология
Абсцесс можно охарактеризовать как неспецифический, если в отхаркиваемой мокроте не распознается вероятный патоген, или как гнилостный абсцесс, если предполагается, что причиной являются анаэробные бактерии.Классификация зависит от микроорганизма, вызывающего абсцесс. В большинстве случаев это полимикробные бактерии, которые включают анаэробные бактерии, такие как Bacteroides , Prevotella , Peptostreptococcus , Fusobacterium или стрептококки [2]. Мономикробный абсцесс легкого вызывается стрептококками: Staphylococcus aureus , Klebsiella pneumoniae , Streptococcus pyogenes , Burkholderia pseudomallei , Hemophilus influenzae , тип N , тип Hemophilus influenzae .[3] [4]
У пациентов с алкогольным расстройством наиболее частыми микроорганизмами, вызывающими абсцесс легкого, являются Staphylococcus aureus , Klebsiella pneumoniae , Streptococcus pyogenes и Actinomyces . Плохая гигиена полости рта является независимым фактором риска развития абсцесса легкого. [5]
Эпидемиология
Некоторые из наиболее распространенных факторов, предрасполагающих пациента к развитию абсцесса легкого:
- Хозяева с ослабленным иммунитетом (ВИЧ-СПИД, посттрансплантационный период или пациенты, получающие длительную иммуносупрессивную терапию).[6]
- Пациенты с высоким риском аспирации: судороги, бульбарная дисфункция, алкогольная интоксикация и когнитивные нарушения.
Патофизиология
В большинстве случаев абсцессы легких являются вторичными по сравнению с аспирацией содержимого ротоглотки с анаэробами, которая первоначально начинается как аспирационная пневмония, позже осложняется пневмонитом, прогрессирующим до некроза тканей в течение одной-двух недель, если не лечить [7]. Бронхогенные причины включают обструкцию бронхов опухолью, инородным телом, увеличенными лимфатическими узлами, аспирацией ротоглоточного секрета и врожденными пороками развития.В остальных случаях — гематогенным путем. Распространенными причинами гематогенного распространения являются абдоминальный сепсис, инфекционный эндокардит и септическая тромбоэмболия.
История и физика
В зависимости от иммунной системы пациента абсцесс легкого может протекать безболезненно или с симптомами. В анамнезе следует сосредоточить внимание на выявлении пациентов с риском аспирационных обстоятельств (нарушение когнитивных функций, потеря бульбарной моторной функции, неподвижность), причин иммунной недостаточности, орального или ректального вмешательства, злоупотребления наркотиками внутривенно и недавнего заболевания верхних дыхательных путей.Пациенты могут иметь лихорадку, озноб, потерю веса, усталость, потерю аппетита или кашель, который может быть продуктивным или непродуктивным в зависимости от близости абсцесса к дыхательным путям.
Оценка
Рентген и компьютерная томография (КТ) грудной клетки помогают в диагностике абсцесса легкого. При визуализации абсцесс легкого выглядит как полостное поражение с инфильтратами. [8] КТ сможет предоставить более мелкие детали наряду с анатомическими отношениями абсцесса.[9] Микробиологический анализ мокроты потенциально может помочь в лечении. Если у пациента в анамнезе присутствуют факторы риска грибков или микобактерий, следует запросить конкретные культуры. В редких случаях также использовались анализ плевральной жидкости и бронхоскопия с бронхоальвеолярным лаважем (БАЛ) [10].
Абсцессы легкого более склонны к развитию на заднем сегменте правой верхней доли и средней доле, за которым следует верхний сегмент правой нижней доли, а иногда и левое легкое в случае аспирации ротоглоточного содержимого.[8]
Осложненный абсцесс легкого может вызвать пиопневмоторакс или эмпиему плевры. В таких случаях анализ плевральной жидкости может помочь в диагностике. Абсцесс легкого может осложниться, если у пациента ослаблен иммунитет. У иммунокомпетентных пациентов при адекватном лечении вероятность осложнений меньше, и они обычно проходят через три недели. В случае абсцессов легких, вторичных по отношению к гематологическому распространению, посев крови и эхокардиография играют важную роль в лечении абсцесса легкого.
Лечение / менеджмент
Рассмотрите возможность эмпирической антибактериальной терапии при подозрении на абсцесс легкого. Эмпирический охват должен быть нацелен на колонизированные организмы верхних дыхательных путей и ротоглотки, такие как грамположительные кокки, респираторные грамотрицательные кокки, аэробные и анаэробные грамотрицательные палочки. Если пациент, обращающийся за медицинской помощью, установлен за три месяца до презентации, следует рассмотреть возможность покрытия MRSA. Атипичные организмы могут быть обнаружены в условиях абсцесса, состояние которого не улучшается при лечении антибиотиками широкого спектра действия.
К неблагоприятным прогностическим факторам относятся пожилой возраст, тяжелые сопутствующие заболевания, иммуносупрессия, обструкция бронхов и новообразования. Ингибиторы бета-лактамаз (тикарциллин-клавуланат, ампициллин-сульбактам, амоксициллин-клавуланат и пиперациллин-тазобактам) являются предпочтительными исходными эмпирическими антибиотиками, за которыми следует имипенем или меропенем. [11]
Клиндамицин в качестве эмпирического средства лечения абсцесса легкого больше не рекомендуется из-за риска инфекции Clostridioides difficile, но остается альтернативой для пациентов с аллергией на пенициллин.Для лечения метициллин-резистентного золотистого стафилококка (MRSA) предпочтительны ванкомицин или линезолид. Даптомицин не действует против легочных инфекций. [12] Для чувствительного к метициллину золотистого стафилококка (MSSA) можно выбрать цефазолин 2 г внутривенно каждые 8 часов или нафциллин 2 г внутривенно каждые четыре часа или оксациллин 2 г каждые 4 часа. У пациентов с нарушением функции почек рассматривается возможность корректировки дозировки.
Продолжительность приема антибиотиков обычно составляет около трех недель, но зависит от клинического ответа.Рассмотрите возможность перехода на пероральные (пероральные) антибиотики, когда пациенты станут афебрильными, стабильными и смогут переносить пероральную диету. Амоксициллин-клавуланат является препаратом выбора в качестве пероральных антибиотиков при абсцессе легкого. [13]
Метронидазол в качестве единственной терапии, по-видимому, не особенно полезен из-за полимикробной флоры. [14]
Абсцессы размером более шести сантиметров (см) вряд ли исчезнут с помощью только антибактериальной терапии и могут потребовать хирургического или чрескожного вмешательства.
У пациентов, которые не реагируют на медикаментозное лечение, рассматривается хирургическое вмешательство с лобэктомией или пневмонэктомией.
У пациентов, которые не подходят для хирургического вмешательства, рассматривается возможность чрескожного и эндоскопического дренирования. [15]
Когда клинический ответ неадекватен, рассматриваются сопутствующие состояния или альтернативные диагнозы, особенно такие, как некоторые грибы и микобактерии. Иногда эмпиему ошибочно принимают за паренхиматозный абсцесс.
Установки антибиотиков доказали свою эффективность в случае хронического абсцесса легкого. [16]
Кроме того, в случае гематологических причин абсцесса легкого следует тщательно лечить такие основные состояния, как инфекционный эндокардит, септическая тромбоэмболия и другие.
Дифференциальная диагностика
- Экскаваторная карцинома бронхов (плоскоклеточная или микроклеточная)
- Туберкулез на раскопках
- Локализованная эмпиема плевры
- Зараженные эмфизематозные буллы
- Полостной пневмокониоз
- Грыжа пищеводного отверстия диафрагмы
- Гематома легкого
- Эхинококковая киста легкого
- Инфаркт легкого полостной
- Полиангиит с гранулематозом (гранулематоз Вегенера)
- Аспирация инородного тела
- Септическая тромбоэмболия легочной артерии
Прогноз
В большинстве случаев первичные абсцессы легких успешно лечат эмпирической антибактериальной терапией, за которой следует таргетная терапия в зависимости от окрашивания по Граму и результатов посева с показателем излечения около 90%.Вторичные абсцессы требуют лечения первопричин для улучшения исхода. Прогноз плохой, особенно у пациентов с ослабленным иммунитетом и пациентов с новообразованием бронхов по сравнению с первичным абсцессом легкого с уровнем смертности около 75% [17].
Осложнения
Осложнения являются вторичными по отношению к нераспознанию, недостаточному лечению или невылеченной основной причине абсцесса легкого. Они включают разрыв плевральной полости, фиброз плевры, защемление легкого, дыхательную недостаточность, бронхоплевральный свищ и плеврокожный свищ.
Сдерживание и обучение пациентов
Информирование пациентов и их семей о факторах риска развития абсцесса легких, таких как недопущение чрезмерного употребления алкоголя, надлежащая стоматологическая помощь, подъем изголовья кровати в случае пациентов с высоким риском аспирации, является наиболее важным. Они должны быть проинформированы о том, как быстро распознать симптомы абсцесса легких, такие как лихорадка, одышка, кашель и выделение продуктивной или непродуктивной мокроты.Необходимы инструкции о важности соблюдения антибиотиков и отслеживания побочных эффектов лекарств, чтобы избежать их осложнений.
Жемчуг и другие предметы
Аспирация секрета из ротоглотки
- Стоматологическая инфекция и инфекция пародонта
- Параназальный синусит
- Измененный уровень сознания
- Гастроэзофагеальная рефлюксная болезнь
- Частая рвота
- Интубированные пациенты
- Пациенты с трахеостомией
- Паралич голосовых связок
- Расстройство, связанное с употреблением алкоголя
- Цереброваскулярное нарушение (CVA)
Гематогенное распространение
- Абдоминальный сепсис
- Инфекционный эндокардит
- Внутривенное употребление наркотиков
- Инфицированная канюля или центральный венозный катетер
- Септические тромбоэмболии
Сосуществующие заболевания легких
- Бронхоэктазы
- Муковисцидоз
- Буллезная эмфизема
- Бронхиальная обструкция опухолью, инородным телом или увеличенными лимфатическими узлами
- Врожденные пороки развития
- Инфаркт легких
- Ушиб легкого
- Бронхоэзофагеальный свищ
Улучшение результатов команды здравоохранения
Важно выявлять пациентов с высоким риском аспирации, и соблюдение строгих мер предосторожности при аспирации, учитывая, что вдыхание ротоглоточного содержимого является наиболее важным фактором риска развития абсцесса легкого.Незамедлительное выявление и лечение аспирационной пневмонии имеют важное значение, поскольку недолечивание и нераспознавание приводят к абсцессу легкого и его осложнениям. Пациенты, прикованные к постели, такие как CVA с гемиплегией, тяжелой болезнью Паркинсона, тяжелой болезнью Альцгеймера, а также послеоперационные пациенты, подверженные риску аспирации, должны находиться под тщательным наблюдением. Пациенты, находящиеся в больнице в течение длительного времени, должны получать адекватную физиотерапию, чтобы избежать постельного режима, утомления дыхательных мышц и предотвратить окончательную аспирацию содержимого ротоглотки.
(Щелкните изображение, чтобы увеличить)
Абсцесс легкого, компьютерная томография, компьютерная томография, толстостенное полостное поражение в правом легком — абсцесс, диффузные инфильтраты из матового стекла, присутствующие в обоих легких, представляют собой пневмонию
Предоставлено Wikimedia Commons, Йель Розен (CC by 2.0) https://creativecommons.org/licenses/by/2.0/
Этиология и исход внебольничного абсцесса легкого — FullText — Respiration 2010, Vol. 80, № 2
Аннотация
Общие сведения: Анаэробы являются первым видом, а Streptococcus — второй наиболее частой причиной внебольничного абсцесса легкого (CALA) на Западе. Этиологические патогены этого заболевания на Тайване изменились, и наиболее частой причиной CALA считается Klebsiella pneumoniae . Цель: Определить этиологию внебольничного абсцесса легкого. Методы: Мы ретроспективно проанализировали записи 205 взрослых японских пациентов с CALA для оценки этиологии и исходов. Мы использовали не только традиционные микробиологические исследования, но и чрескожную трансторакальную иглу под контролем УЗИ и защищенные кисти для образцов. Результаты: Из этих 205 пациентов у 122 были задокументированные бактериологические результаты, при этом было выделено 189 видов бактерий.Чистые аэробные, смешанные аэробные, анаэробные и чистые анаэробные бактерии были выделены у 90 (73,8%), 17 (13,9%) и 15 (12,3%) пациентов соответственно. Четырьмя наиболее распространенными этиологическими патогенами были Streptococcus вида (59,8%), анаэробы (26,2%), вид Gemella (9,8%) и K. pneumoniae (8,2%). Streptococcus mitis был наиболее распространенным среди видов Streptococcus . Средняя продолжительность приема антибиотиков составила 26 дней. Шесть пациентов (2.9% (3 с актиномикозом и 3 с нокардиозом) лечились антибиотиками в течение 76–189 дней. Два пациента с анаэробным абсцессом легкого скончались. Выводы: Первыми и вторыми по частоте этиологическими патогенами CALA в нашей больнице были St reptococcus видов и анаэробы, соответственно. Этиология в нашем исследовании отличается от таковой на Тайване и аналогична таковой на Западе, за исключением того, что Streptococcus вида были наиболее распространенными этиологическими патогенами в нашем исследовании, тогда как анаэробы являются наиболее частыми этиологическими патогенами в западных странах. Виды S. mitis и Gemella также являются важными этиологическими патогенами. Идентификация Actinomyces и Nocardia важна для определения адекватной продолжительности приема антибиотиков.
© 2010 S. Karger AG, Базель
Введение
До внедрения противомикробных препаратов в клиническую практику треть пациентов с абсцессом легкого умирала [1].Использование противомикробных препаратов улучшило прогноз, но смертность оценивалась в 2,0–38,2% в предыдущих отчетах, опубликованных с 1969 по 2005 гг. [2,3,4,5,6,7,8,9,10,11,12,13], абсцесс легкого остается важным респираторным заболеванием. Анаэробы составляют 60–80% этиологических патогенов абсцесса легких, а анаэробы и микроаэрофильные стрептококки составляют большинство этих микроорганизмов [1]. Однако Wang et al. [13] сообщил, что Klebsiella pneumoniae (33%) является наиболее частым этиологическим возбудителем внебольничного абсцесса легкого (CALA) на Тайване, и пришли к выводу, что бактериальная этиология абсцесса легкого изменилась.Неизвестно, отличается ли этиология в нашей японской больнице от тайваньской или западной. Кроме того, была изменена бактериологическая классификация одного из наиболее распространенных этиологических возбудителей абсцесса легкого — стрептококка вида . До 1974 г. микроаэрофильные стрептококки были включены в виды Peptococcus и Peptostreptococcus , а в 1986 г. род Streptococcus был разделен на три рода ( Enterococcus , Lactococcus и Streptococcus) [15,16].Следовательно, этиологические патогены CALA должны быть исследованы на основе настоящей бактериологической классификации.
Была исследована адекватная продолжительность приема антибиотиков при абсцессе легкого. Actinomyces и Nocardia известны как важные этиологические патогены абсцесса легкого, и эти два микроорганизма отличаются от других, поскольку им требуется более длительный (6 месяцев) прием антибиотиков [17].
В этом отчете мы исследовали причины и результаты CALA.Мы использовали не только традиционные микробиологические исследования, но и чрескожную трансторакальную иглу под контролем УЗИ (PUTA) и защищенные кисти для образцов (PSB). Также была исследована частота актиномикозов и нокардиозов в CALA.
Методы
Пациенты
Мы изучили 205 взрослых японских пациентов с CALA, получавших лечение с 1994 по 2008 гг. Диагноз CALA был установлен на основании клинических симптомов, лабораторных данных и результатов визуализационных исследований (полость на груди рентгенограмма подтверждена КТ грудной клетки).Это исследование было одобрено наблюдательным советом учреждения.
Дизайн исследования
Были ретроспективно проанализированы истории болезни взрослых пациентов с CALA. Были зарегистрированы следующие данные: возраст на момент постановки диагноза, основное заболевание, факторы риска, предшествующий прием антибиотиков, симптомы, рентгенографическая локализация абсцесса легкого, методы диагностики этиологии, этиологические микроорганизмы, осложнения, лечение и исход. Пациенты с CALA дистальнее окклюзии из-за рака легких были исключены из этого исследования.
Аэробное культивирование проводили на обычных средах. Анаэробное культивирование проводили с 3 средами: анаэробной средой Gifu Semisolid ‘Nissui’ (Nissui Pharmaceutical Co., Ltd., Япония), агаром Brucella HK с гемолизированной кровью кролика и дефибриллированной кровью овец (Kyokuto Pharmaceutical Industrial Co., Ltd., Япония). и Anaero Pack® (Mitsubishi Gas Chemical Company, Inc., Япония). Идентификацию грамположительных кокков проводили с помощью карты Vitek® 2 GP (Sysmex bioMérieux Co., Ltd., Япония), идентификацию стрептококков — с помощью системы api® 20 Strep (Sysmex bioMérieux Co., Ltd., Япония), а анаэробы идентифицировали с помощью системы Rapid ™ ANA II (Thermo Fisher Scientific Remel Products, США).
Анализ данных
Незагрязненные образцы включали образцы ткани легких, полученные с помощью PUTA, плеврального выпота, посева крови, интраоперационных образцов и образцов аутопсии. PUTA выполняли по методикам Yang et al. [18]. Отхаркиваемая мокрота, жидкость из лаважа при бронхоскопических исследованиях и образцы PSB не считались незагрязненными.PSB выполняли по методикам Hammond et al. [9] и используется с 1997 года.
Все аэробные и анаэробные микроорганизмы, культивируемые из незагрязненных образцов, считались патогенными. Следующие микроорганизмы, культивированные из зараженных образцов, считались патогенными: все аэробные и анаэробные микроорганизмы, культивируемые из образцов PSB, или аэробные микроорганизмы, культивируемые из образца гнойной мокроты или жидкости лаважа из бронхоскопических исследований с совместимым результатом по окраске по Граму.Мокрота прошла качественную проверку. Данные по мокроте оценивались только тогда, когда тест окрашивания по Граму выявлял> 25 гранулоцитов и <10 эпителиальных клеток на поле с малым увеличением. Результаты полуколичественных культур выражали от 1+ до 5+. Рост от умеренного до сильного (от 4+ до 5+) в посеве мокроты считался патогенным. Нормальные флоры рта, такие как Streptococcus видов или Gemella вида, были исключены. В этом отчете мы определили все микроорганизмы, выделенные как из незагрязненных, так и из зараженных образцов, отвечающие вышеуказанным критериям, как этиологические патогены, если не указано иное.Для сравнения групп использовался критерий χ 2 или точный критерий Фишера для непрерывных переменных.
Результаты
Характеристики пациентов и факторы риска
Возраст пациентов составлял 59,3 ± 12,2 года (среднее ± стандартное отклонение) (таблица 1). Из 205 пациентов 16,6% употребляли алкоголь, 61% страдали заболеваниями пародонта и 22,9% страдали сахарным диабетом.
Таблица 1
Исходные характеристики и факторы риска 205 пациентов с CALA
Симптомы и рентгенологическое местоположение
У 31 пациентов были симптомы.2 ± 41,8 дня (среднее ± стандартное отклонение). Локализация поражения включала правую верхнюю долю в 35,1%, левую верхнюю долю в 19,0% и оба легких в 8,0% случаев (таблица 2). Пациентам не потребовалось госпитализация в отделение интенсивной терапии.
Таблица 2
Симптомы и рентгенологическая локализация у 205 пациентов с CALA
Диагностические методы и результаты
PSB было выполнено 87 пациентам (таблица 3), а микроорганизмы были изолированы у 71 (81,6%). PUTA была проведена у 40 пациентов, а микроорганизмы выделены у 28 (70.0%). У пациентов, перенесших PSB, осложнений не было, пневмоторакс или эмпиема у пациентов, перенесших PUTA, не возникали. Предыдущее лечение антибиотиками не повлияло на чувствительность к PSB (73,5%, если антибиотики принимались против 87,8%, если не принимались антибиотики; p = 0,929), и не повлияло на чувствительность к PUTA (70,6% против 73,9%; p = 0,8159).
Таблица 3
Диагностические методы и результаты у 205 пациентов с CALA
Документированные бактериальные находки
Этиологические микроорганизмы были изолированы у 122 из 205 пациентов (59.5%) и включали 187 бактерий (таблица 4). Среди этих 122 пациентов инфицирование одним микроорганизмом произошло у 75 (61,5%), а заражение двумя микроорганизмами произошло у 35 (28,7%). Чистая аэробная инфекция произошла у 90 пациентов (73,8%), смешанная аэробная и анаэробная инфекция — у 17 (13,9%), а чистая анаэробная инфекция — у 15 (12,3%). Не было различий в частоте возникновения патогенов между пациентами с пародонтозом и без него (данные не показаны).
Таблица 4
Бактериологические находки у 122 пациентов с задокументированными бактериологическими результатами
Документированные бактериологические находки из незагрязненных образцов
В общей сложности 53 микроорганизма были выделены из незагрязненных образцов 38 пациентов, из которых 13 имели опыт (34.2%) смешанная инфекция. Из этих 53 изолированных микроорганизмов наиболее распространенными были Streptococcus вида (23 пациента, 60,5%), за которыми следовали анаэробы (16 пациентов, 42,1%), видов Gemella (5 пациентов, 13,2%), Staphylococcus aureus ( 2 пациента, 5,3%), Haemophilus influenzae, (2 пациента, 5,3%) и другие (5 пациентов, 13,2%).
Аэробные бактерии, выделенные у 107 пациентов
Сто сорок один штамм аэробных бактерий был выделен у 107 пациентов.Наиболее частыми возбудителями были Streptococcus вида. Заболеваемость другими этиологическими патогенами у 122 пациентов была следующей: Gemella , вида, 9,8%; K. pneumoniae , 8,2% (таблица 5). По сравнению с пациентами без сахарного диабета, у пациентов с сахарным диабетом наблюдалась тенденция к значительно большей доле пациентов с изолированным K. pneumoniae (2,6% против 12,8%; p = 0,083).
Таблица 5
Аэробные бактерии, выделенные у 107 пациентов с CALA
видов Streptococcus, выделенных у 73 пациентов
Восемьдесят пять штаммов Streptococcus вида были выделены у 73 из 122 пациентов с идентифицированными этиологическими патогенами: 24 пациента с Streptococcus mitis , 17 с S.constellatus , 16 с S. salivarius и 5 с S. intermediateus (таблица 6).
Таблица 6
Streptococcus видов, выделенных у 73 пациентов с CALA
Анаэробные бактерии, выделенные у 32 пациентов
46 штаммов анаэробов были идентифицированы у 32 из 122 пациентов с идентифицированными этиологическими патогенами: 10 пациентов с пептострептококком вида, 9 с видом Prevotella , 7 с видом Veillonella и 7 с видом Fusobacterium (таблица 7).
Таблица 7
Анаэробные бактерии, выделенные у 32 пациентов с CALA
Осложнения, лечение и исходы
Эмпиема наблюдалась у 11, а абсцесс мозга — у 2 пациентов. Ампициллин / сульбактам применяли в качестве эмпирической терапии 101 (49,3%) из 205 пациентов (таблица 8). Сорок два (21,0%) пациента получали цефалоспорин второго, третьего или четвертого поколения с клиндамицином или без него, а 34 (16,6%) пациента получали пиперациллин с клиндамицином или без него.Двадцать три (11,2%) пациента получали карбапенем, а 5 — фторхинолон. Двенадцать пациентов, которые первоначально получали ампициллин / сульбактам, впоследствии получали другие антибиотики, поскольку первоначальное лечение антибиотиками было неэффективным. Трое пациентов, которые первоначально лечились цефалоспорином второго или третьего поколения, получали карбапенем, а 1 пациент, первоначально получавший пиперациллин, впоследствии получил карбапенем. Продолжительность введения антибиотика составила 26 ± 20 дней (среднее ± стандартное отклонение).3 пациента с актиномикозом и 3 пациента с нокардиозом получали антибиотики в течение 76–189 дней. У ста девяноста пяти (95,1%) пациентов улучшилось состояние только при введении антибиотиков, у 3 (1,5%) улучшилось состояние после дренирования плевральной дренажной трубки (поскольку количество плеврального выпота у других 8 пациентов с эмпиемой было небольшим или умеренным, и медикаментозное лечение с помощью антибиотиков оказался эффективным, этим пациентам не потребовался дренаж через зонд), у 1 (0,5%) улучшилось состояние после дополнительного дренирования абсцесса головного мозга, а у 4 (2.0%) перенесли легочные операции. Из этих 4 пациентов 3 подверглись резекции легкого, поскольку очаг поражения не уменьшился, и нельзя было исключить рак легкого. Четвертому пациенту была выполнена резекция легкого в связи с развитием рецидивирующего кровохарканья. Мы не вставляли дренажную трубку в полость абсцесса. Два (1,0%) пациента умерли от абсцесса легкого. Этиологические патогены у этих 2 пациентов были исследованы с помощью PUTA и аутопсии и были идентифицированы как анаэробы.
Таблица 8
Антибиотики первой линии, частота неэффективности, антибиотики второй линии и исход у 205 пациентов с CALA
Обсуждение
Мы рассмотрели этиологию и исходы у 205 взрослых японских пациентов с CALA.Этиология выявлена у 122 пациентов (59,5%). Виды стрептококков и были наиболее распространенными, а анаэробы — вторыми по распространенности этиологическими патогенами. Эти этиологические патогены также были первым и вторым по частоте патогенами, обнаруженными в незараженных образцах. Wang et al. [13] сообщили, что K. pneumoniae является наиболее частым этиологическим патогеном CALA на Тайване и выявляется в 33% случаев. В нашем исследовании K. pneumoniae составили 8.2% от CALA. Этиологические патогены в нашем исследовании отличаются от таковых на Тайване и аналогичны патогенам на Западе, за исключением того, что Streptococcus вида были наиболее распространенными этиологическими патогенами в нашем исследовании, тогда как анаэробы являются наиболее частой этиологией на Западе.
Заболевание пародонта, известный фактор риска абсцесса легкого, присутствовало у 61% пациентов в этом исследовании. Мы сравнили этиологию с пародонтозом и без него и не обнаружили разницы в частоте патогенов.Сахарный диабет, также известный как фактор риска, был обнаружен у 22,9% пациентов и был вторым по частоте основным заболеванием. Wang et al. [13] сообщили, что сахарный диабет является важным фактором риска, связанным с абсцессом легкого K. pneumoniae ; 31% пациентов в их исследовании страдали сахарным диабетом. Мы также обнаружили, что K. pneumoniae несколько чаще выявляется у больных сахарным диабетом.
До 1970 г. для определения этиологии абсцесса легкого использовались в основном аэробные культуры мокроты.Поэтому во многих случаях этиологию установить не удалось [1]. В 1970-х годах транстрахеальная аспирация была введена в клиническую практику, и было начато анаэробное культивирование [3], что привело к увеличению числа идентифицированных этиологических организмов. Однако в настоящее время мы не используем эту процедуру, и она не используется широко [1]. Затем появился СБ. Этот метод, который мы используем, был разработан, чтобы избежать заражения из верхних дыхательных путей. Однако сообщается, что низкий уровень загрязнения может иметь место даже при использовании PSB [19].Истинные этиологические микроорганизмы культивируются в высокой концентрации, тогда как контаминирующие микроорганизмы культивируются в низкой концентрации [19,20]. К сожалению, мы не проводили количественные культуры из образцов PSB, поэтому количество бактерий в нашем исследовании неизвестно. Однако в предыдущих отчетах все бактерии, культивируемые из образцов PSB, рассматривались как этиологические патогены [9,21,22], и мы сделали то же самое. PUTA также используется для определения этиологии инфекций, и можно полностью избежать заражения из верхних дыхательных путей.В нашей больнице, когда поражение прикрепляется к грудной стенке, применяется ПУТА. PSB выполняется и в других ситуациях. В настоящем исследовании чувствительность составила 81,6% для PSB и 70% для PUTA.
Streptococcus вида были наиболее частыми этиологическими патогенами у наших пациентов. Многие грамположительные кокки, ранее классифицированные как Peptostreptococcus , были переклассифицированы как Streptococcus [23], и это может быть причиной того, что первый и второй наиболее распространенные этиологические микроорганизмы в нашем исследовании отличаются от тех, о которых сообщалось в предыдущем исследовании. Запад.Сообщалось, что из Streptococcus разновидностей, Streptococcus milleri является наиболее частым этиологическим патогеном абсцесса легкого [24,25,26]. Однако название «группа Streptococcus milleri » в последнее время не использовалось [16], поэтому в нашем исследовании каждый вид учитывался отдельно. О том, что S. mitis является этиологическим патогеном абсцесса легкого, впервые было сообщено в 1994 г. [27]. В нашем исследовании S. mitis был наиболее частым микроорганизмом среди 73 пациентов, у которых было выделено Streptococcus вида.
Peptostreptococcus видов, Fusobacterium видов, Prevotella видов и Veillonella , как сообщается, являются наиболее распространенными этиологическими микроорганизмами абсцесса легкого, вызванного анаэробами [1,7,8,9,13], и результаты настоящего исследования согласуются с этими отчетами.
Gemella haemolysans и G. morbillorum являются грамположительными кокками и являются комменсалами ротовой полости здоровых людей. G. morbillorum был отнесен к виду Streptococcus до 1988 г. и назывался S. morbillorum . Сообщается, что этот микроорганизм является причиной абсцесса легкого [28], но в предыдущем исследовании, посвященном изучению этиологии абсцесса легкого, этот микроорганизм не был включен в качестве этиологического патогена, за исключением Peña Griñan et al. [7]. Первое сообщение о G. haemolysans как этиологическом возбудителе абсцесса легкого было опубликовано в 2000 г. [29].В нашем исследовании вид Gemella были третьими по распространенности этиологическими патогенами. В нашей больнице карта Vitek® 2 GP используется для идентификации бактерий при выделении грамположительных кокков, а в случае неудачной идентификации бактерий мы используем систему api® 20 STREP. Виды Gemella могут быть легко изолированы с помощью этих методов.
Продолжительность приема антибиотиков в предыдущих отчетах оценивалась от 28 до 48 дней [11,22,30] и соответствовала нашим результатам.3 пациентам с нокардиозом и 3 с актиномикозом потребовалось введение антибиотиков в течение 76–189 дней. Wang et al. [13] сообщили о частоте развития нокардиоза при абсцессе легкого на уровне 4,4%, а Mansharamani et al. [11] сообщили, что частота актиномикоза составляет 8,8%. Хотя их частота могла быть несколько низкой, эти микроорганизмы требовали более длительного приема антибиотиков; поэтому важно правильно идентифицировать эти микроорганизмы.
Пациенты, которым требуется хирургическое вмешательство, составляют 5.1–41,2% всех пациентов с абсцессом легкого [5,6,7,11,12,13]. Легочная резекция требуется пациентам с отсутствием улучшения, подозрением на рак и кровохарканье. Хирургические процедуры, необходимые в нашем исследовании, включали дренирование эмпиемы у 3 пациентов, резекцию легкого у 4 пациентов (подозрение на рак у 3 и кровохарканье у 1) и дренирование абсцесса мозга у 1 пациента (3,9%). Ни у одного пациента не произошло улучшения.
Смертность от абсцесса легкого составляет от 2,0 до 38,2% [2,3,4,5,6,7,8,9,10,11,12,13].В нашем исследовании смертность составила всего 1,0%. Профили пациентов, патогены и применяемые антибиотики могут быть причинами такой низкой смертности. Только 2 пациента умерли в настоящем исследовании, и мы не смогли исследовать прогностические факторы, связанные с их смертью.
Одним из ограничений настоящего исследования является то, что оно было ретроспективным, и этиология CALA не могла быть полностью исследована. Второе ограничение заключается в том, что были включены зараженные образцы, которые не были культивированы анаэробно. Учитывая это, мы исследовали результаты, полученные на незагрязненных образцах.Мы обнаружили, что три основных этиологических патогена CALA в незагрязненных образцах были такими же, как и в зараженных и незараженных образцах. Однако результаты, включающие зараженные образцы, показали, что частота анаэробов в качестве причины составила 26,2%, тогда как заболеваемость увеличилась до 42,1%, если ограничиться результатами, полученными только на незараженных образцах. Следовательно, частота анаэробов в 26,2% может быть слишком низкой. Кроме того, в нашей больнице не проводились тесты на лекарственную чувствительность к анаэробам, и в наше исследование были включены пациенты с неизвестной этиологией.16 (7,8%) пациентов, которым вводили антибиотики, были изменены, включая пациентов с неизвестной этиологией или пациентов, у которых возбудителями были анаэробы; поэтому мы не смогли выяснить причину смены основных антибиотиков.
В заключение, тремя ведущими этиологическими патогенами CALA были Streptococcus вида, анаэробы и вид Gemella . S. mitis был наиболее распространенным из видов Streptococcus .Поскольку эти три вида бактерий принадлежат к нормальной флоре ротовой полости, мы не можем определить по отхаркиваемой мокроте, были ли эти микроорганизмы этиологическими патогенами. Для определения этиологии CALA, PUTA или PSB необходимо избегать заражения из верхних дыхательных путей. Для лечения абсцессов легких, вызванных Actinomyces и Nocardia , потребовалось длительное введение антибиотиков. Идентификация этих микроорганизмов важна для выбора правильных антибиотиков и адекватной продолжительности приема.
Благодарности
Мы искренне благодарим докторов наук. Цутому Янагисава, Кадзуёси Курашима, Микио Убуката, Хироо Сайто, Фумиаки Аоки, Юсуке Мияхара и Коитиро Йонеда из отделения респираторной медицины Центра сердечно-сосудистой системы Сайтамы и респираторного центра за диагностику и лечение CALA у исследуемых пациентов.
Список литературы
- Бартлетт Дж. Г.: Роль анаэробных бактерий в абсцессе легкого.Clin Infect Dis 2005; 40: 923–925.
- Перлман Л.В., Лернер Э., Д’Эзопо Н.: Клиническая классификация и анализ 97 случаев абсцесса легкого. Am Rev Res Dis 1969; 99: 390–398.
- Бартлетт Дж. Г., Горбач С. Л., Талли Ф. П. и др.: Бактериология и лечение первичного абсцесса легкого.Am Rev Respir Dis 1974; 109: 510–518.
- Харбер П., Терри П. Б.: Смертельные абсцессы легких: обзор 11-летнего опыта. South Med J 1981; 74: 281–283
- Хэган Дж. Л., Харди Дж. Д .: Повторное посещение абсцесса легкого.Обследование 184 случаев. Энн Сург, 1983; 197: 755–761.
- Pohlson EC, McNamara JJ, Char C, et al: Абсцесс легкого: изменяющаяся картина заболевания. Am J Surg 1985; 150: 97–101.
- Пенья Гриньян Н., Муньос Лусена Ф., Варгас Ромеро Дж. И др.: Результат чрескожной пункционной аспирации легкого при абсцессе легкого.Chest 1990; 97: 69–74.
- Мори Т., Эбе Т., Такахаши М. и др.: Абсцесс легкого: анализ 66 случаев с 1979 по 1991 год. Intern Med 1993; 32: 278–284.
- Hammond JM, Potgieter PD, Hanslo D, et al: Этиология и паттерны антимикробной чувствительности микроорганизмов в внебольничном абсцессе легкого.Chest 1995; 108: 937–941.
- Хиршберг Б., Склер-Леви М., Нир-Паз Р. и др.: Факторы, прогнозирующие смертность пациентов с абсцессом легкого. Сундук 1999; 115: 746–750.
- Mansharamani N, Balachandran D, Delaney D, et al: Абсцесс легкого у взрослых: клиническое сравнение пациентов с ослабленным иммунитетом и пациентов без ослабленного иммунитета.Респир Мед 2002; 96: 178–185.
- Moreira Jda S, Camargo Jde J, Felicetti JC, et al: Абсцесс легкого: анализ 252 последовательных случаев, диагностированных между 1968 и 2004 годами. J Bras Pneumol 2006; 32: 136–143.
- Wang JL, Chen KY, Fang CT и др.: Изменение бактериологии внебольничного абсцесса легкого у взрослых на Тайване: Klebsiella pneumoniae по сравнению с анаэробами.Clin Infect Dis 2005; 40: 915–922.
- Ирвин Р.С., Гаррити Флорида, Эриксон А.Д. и др.: Отбор проб секрета нижних дыхательных путей при первичном абсцессе легкого: сравнение точности четырех методов. Сундук 1981; 79: 559–565.
- Мердок Д.А.: грамположительные анаэробные кокки.Clin Microbiol Rev 1998; 11: 81–120.
- Facklam R: Что случилось со стрептококками: обзор таксономических и номенклатурных изменений. Clin Microbiol Rev 2002; 15: 613-630.
- Йылдыз О, Доганай М: Актиномикозы и легочные инфекции Nocardia.Курр Опин Пулм Мед 2006; 12: 228–234.
- Yang PC, Luh KT, Lee YC и др.: Абсцессы легких: УЗИ и трансторакальная аспирация под УЗИ. Радиология 1991; 180: 171–175.
- Уимберли Н., Фалинг Л. Дж., Бартлетт Дж. Г.: Метод волоконно-оптической бронхоскопии для получения незагрязненных секретов нижних дыхательных путей для бактериальной культуры.Am Rev Respir Dis 1979; 119: 337–343.
- Wimberley NW, Bass JB, Boyd BW и др.: Использование щетки с бронхоскопическим защищенным катетером для диагностики легочных инфекций. Сундук 1982; 81: 556–562.
- Allewelt M, Schüler P, Bölcskei P и др.: Ампициллин + сульбактам против клиндамицина +/– цефалоспорин для лечения аспирационной пневмонии и первичного абсцесса легкого.Clin Microbiol Infect 2004; 10: 163–170.
- Отт С.Р., Аллевельт М., Лоренц Дж. И др.: Моксифлоксацин против ампициллина / сульбактама при аспирационной пневмонии и первичном абсцессе легкого. Инфекция 2008; 36: 23–30.
- Бартлетт Дж. Г.: Анаэробные бактериальные инфекции легких и плевральной полости.Clin Infect Dis 1993; 16 (приложение 4): S248 – S255.
- Шинзато Т., Сайто А.: Группа Streptococcus milleri как причина легочных инфекций. Clin Infect Dis 1995; 21 (приложение 3): S238 – S243.
- Wong CA, Donald F, Macfarlane JT: Streptococcus milleri болезнь легких: обзор и клиническое описание 25 пациентов.Thorax 1995; 50: 1093–1096.
- Jerng JS, Hsueh PR, Teng LJ, et al: Empyema thoracis и абсцесс легкого, вызванные стрептококками viridans. Am J Respir Crit Care Med 1997; 156: 1508–1514.
- Carrascosa M, Pérez-Castrillón JL, Sampedro I, et al: Абсцесс легкого, вызванный Streptococcus mitis : отчет о случае и обзор.Clin Infect Dis 1994; 19: 781–783.
- Коллинз, доктор медицины: род Gemella; in Dworkin M, Falkow S, Rosenberg E, Schleifer K-H, Stackebrandt E (eds): Prokaryotes: A Handbook on the Biology of Bacteria, ed 3. New York / London, Springer, 2006, pp 511–518.
- Де Сойза А., Хиггинс Б., Гулд К.: необычный случай легочного абсцесса.Дж. Инфекция 2000; 41: 114.
- Фернандес-Сабе Н., Карратала Дж., Дорка Дж. И др.: Эффективность и безопасность последовательного применения амоксициллина-клавуланата при лечении анаэробных инфекций легких. Eur J Clin Microbiol Infect Dis 2003; 22: 185–187.
Автор Контакты
Нобору Такаянаги
Отделение респираторной медицины
Центр сердечно-сосудистой системы и дыхания Сайтама
1696 Итаи, Кумагая, Сайтама 360-0105 (Япония)
Тел.+81 48 536 9900, факс +81 48 536 9920, электронная почта [email protected]
Подробности статьи / публикации
Предварительный просмотр первой страницы
Получено: 13 октября 2009 г.
Принято: 9 февраля 2010 г.
Опубликовано в Интернете: 10 апреля 2010 г.
Дата выпуска: июль 2010 г.
Количество страниц для печати: 8
Количество рисунков: 0
Количество столов: 8
ISSN: 0025-7931 (печатный)
eISSN: 1423-0356 (онлайн)
Для дополнительной информации: https: // www.karger.com/RES
Авторские права / Дозировка препарата / Заявление об ограничении ответственности
Авторские права: Все права защищены. Никакая часть данной публикации не может быть переведена на другие языки, воспроизведена или использована в любой форме и любыми средствами, электронными или механическими, включая фотокопирование, запись, микрокопирование или с помощью какой-либо системы хранения и поиска информации, без письменного разрешения издателя. .
Дозировка лекарств: авторы и издатель приложили все усилия, чтобы гарантировать, что выбор и дозировка лекарств, указанные в этом тексте, соответствуют текущим рекомендациям и практике на момент публикации.Тем не менее, ввиду продолжающихся исследований, изменений в правительственных постановлениях и постоянного потока информации, касающейся лекарственной терапии и реакций на них, читателю рекомендуется проверять листок-вкладыш для каждого препарата на предмет любых изменений показаний и дозировки, а также дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендованным агентом является новый и / или редко применяемый препарат.
Отказ от ответственности: утверждения, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и соавторам, а не издателям и редакторам.Появление в публикации рекламы и / или ссылок на продукты не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности. Издатель и редактор (-ы) не несут ответственности за любой ущерб, причиненный людям или имуществу в результате любых идей, методов, инструкций или продуктов, упомянутых в контенте или рекламе.
Гнойничковые поражения кожи у больного абсцессом легкого | QJM: Международный медицинский журнал
Мужчина 42 лет, страдающий сахарным диабетом, в течение 1 недели обращался с жаром и продуктивным кашлем.Рентгенография грудной клетки выявила большое поражение полости с уровнем воздуха и жидкости в левой верхней доле (рис. 1), что указывает на абсцесс легкого. Посев мокроты выявил Klebsiella pneumoniae . После лечения цефалоспориновыми антибиотиками третьего поколения в течение 1 недели контрольная рентгенография грудной клетки показала улучшение. Однако на пальцах появились пустулезные поражения кожи (рис. 2), а из аспирированного гноя также было обнаружено K. pneumoniae . Рассматривались септические эмболы, но компьютерная томография брюшной полости, колоноскопия и эхокардиограмма не выявили отклонений от нормы.После лечения антибиотиками гнойничковые поражения кожи покрылись коркой (рис. 3), и пациент выздоровел.
Рис. 1.
Рентгенограмма грудной клетки, показывающая большое поражение полости с уровнем жидкости и воздуха в левой верхней доле.
Рис. 1.
Рентгенограмма грудной клетки, показывающая большое поражение полости с уровнем воздух-жидкость в левой верхней доле.
Рис. 2.
Гнойничковые поражения кожи на пальцах рук.
Рис 2.
Пустулезные поражения кожи на пальцах рук.
Рис. 3.
Гнойничковые поражения кожи покрылись коркой после лечения антибиотиками.
Рис. 3.
Гнойничковые поражения кожи покрылись коркой после лечения антибиотиками.
Метастатическая инфекция, связанная с Klebsiella pneumoniae- , обычно возникает у пациентов с первичным абсцессом печени. 1 , 2 Общие места метастазирования инфекции включали центральную нервную систему, глаза и мочевыводящие пути.Кроме того, K. pneumoniae является наиболее частым возбудителем абсцесса легкого, часто связанным с сахарным диабетом. 3 Об этой ассоциации первичного абсцесса легкого с кожными метастазами ранее сообщалось редко.
Конфликт интересов : Не объявлен.
Список литературы
1« и др.[Случай бактериемии Klebsiella с абсцессами мозга, легких, печени и кожи]
,Nippon Naika Gakkai Zasshi
,1988
, vol.77
(стр.404
—8
) 2« и др.Предикторы септической метастатической инфекции и смертности среди пациентов с абсцессом печени Klebsiella pneumoniae
,Clin Infect Dis
,2008
, vol.47
(стр.642
—50
) 3« и др.Изменяющаяся бактериология внебольничного абсцесса легкого у взрослых на Тайване: Klebsiella pneumoniae в сравнении с анаэробами
,Clin Infect Dis
,2005
, vol.40
(стр.915
—22
)© Автор, 2010. Опубликовано Oxford University Press от имени Ассоциации врачей. Все права защищены.

