Переломы пятой плюсневой кости
Сегодня я хотел бы рассказать о уникальном опыте лечения одной из самых неприятных проблем, с которыми сталкиваются футболисты и врачи — переломах пятой плюсневой кости.
Их лечение очень сложное и эти травмы часто рецидивируют (как, например, у Неймара и Мануэля Нойера).
Написал с коллегами из ФК «Зенит» Владимиром Хайтиным и ФК «Локомотив» Глебом Черновым небольшой материал на эту тему с актуальными ссылками, которые просто обязаны быть приняты к сведению и врачами и тренерами по физподготовке и реабилитации, чтобы дальше не множить мифы и предания старины глубокой))
«Наш опыт лечения переломов пятой плюсневой кости у профессиональных футболистов с использованием богатой тромбоцитами плазмы»
Повреждения плюсневых костей в футболе встречаются относительно редко и в большинстве случаев локализуются в пятой плюсневой кости.
Основным методом диагностики переломов этой локализации можно назвать рентгенографию, которая в большинстве случаев позволяет верифицировать диагноз.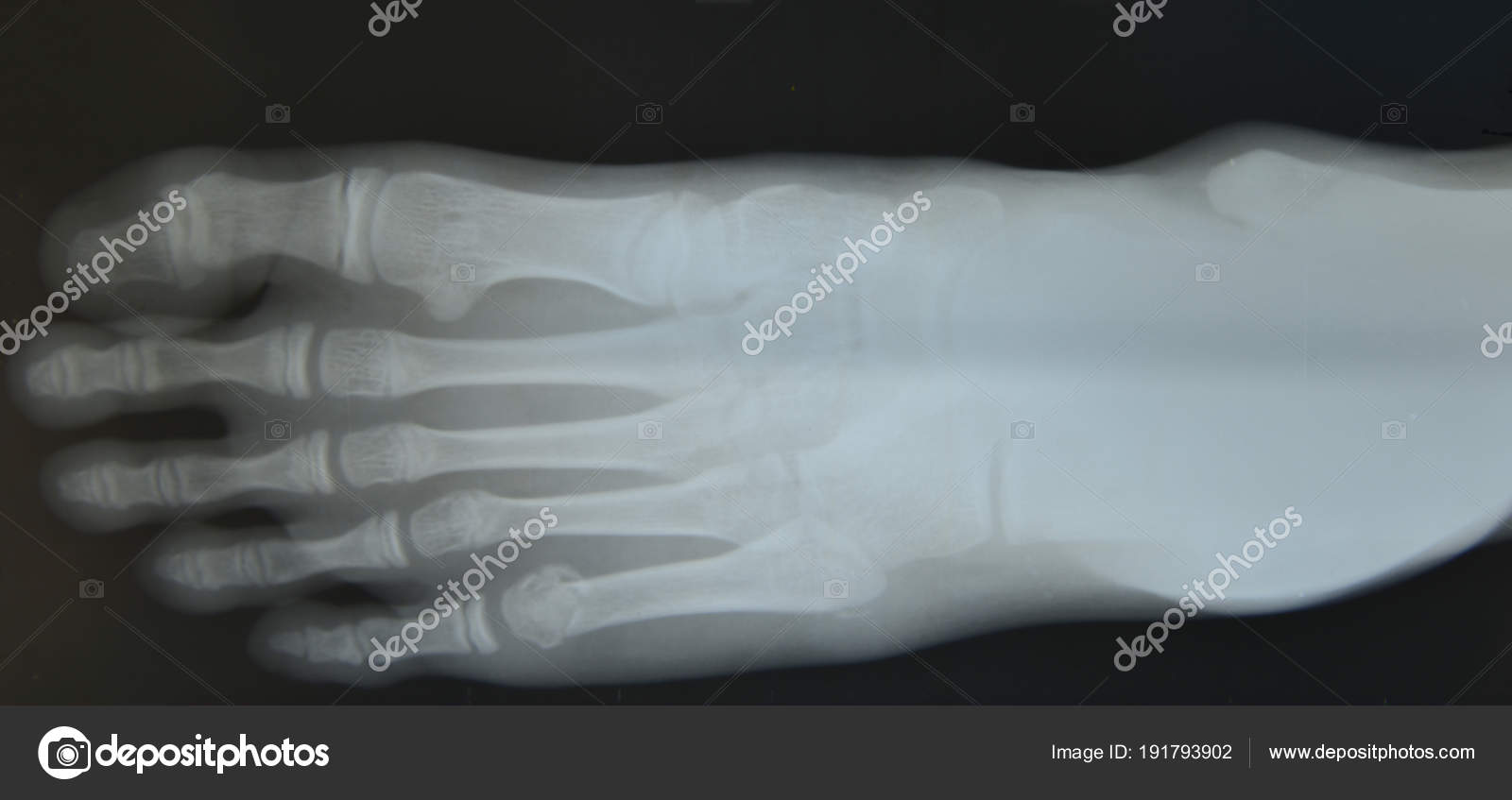
Тактика лечения зависит от локализации перелома по классификации Lawrence and Botte’s, согласно которой выделяют три зоны их локализации.
Переломы, расположенные во 2-3 зонах относятся к группе высокого риска по замедленной консолидации и несращению и поэтому у спортсменов чаще всего лечатся с помощью остеосинтеза с использованием интрамедулярных винтов.
Средний срок восстановления при таком виде лечения составляет не менее 8 недель.
В данном сообщении описаны пять случаев переломов пятой плюсневой кости, расположенных в 2-3 зонах у профессиональных футболистов, лечение которых проходило с использованием иммобилизационного сапожка, криотерапии, пищевых добавок кальция и витамина D и локальных инъекций богатой тромбоцитами плазмы, в которой содержатся многочисленные факторы роста.
Срок возвращения к регулярной тренировочной деятельности составлял 43-50 дней, а рецидивов повреждения в течение 6 месяцев наблюдения выявлено не было.
Введение
Лечение переломов пятой плюсневой кости среди спортсменов являются актуальной проблемой ввиду длительных сроков лечения (8 недель и более) и большого количества рецидивов [1].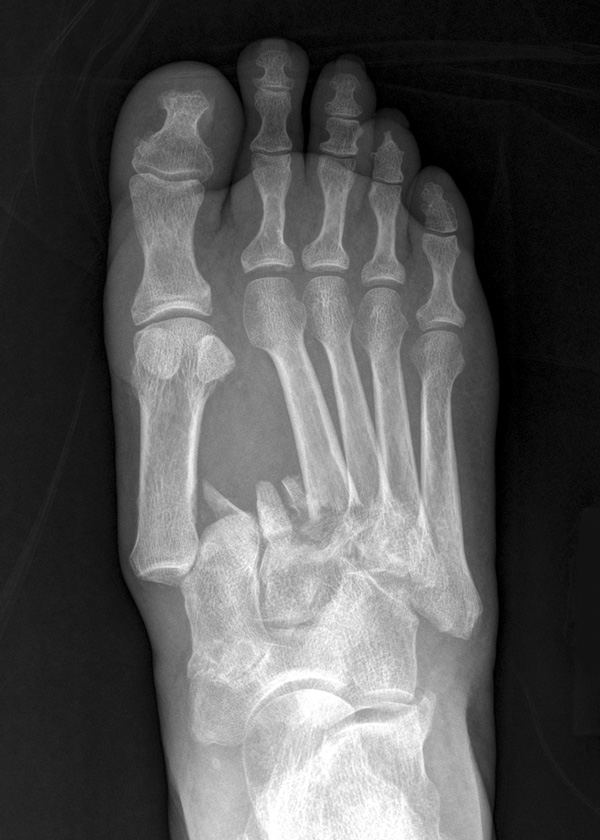
В футболе на их долю приходится 0,5% от всех травм, полученных элитными европейскими футболистами со средним сроком лечения около 80 дней вне зависимости от выбранного вида лечения [2]
Данный вид переломов один из немногих в основе диагностики, которых лежит рентгенография, в большинстве случаев позволяющая верифицировать диагноз.
This type of fracture is one of the few diagnoses that are based on X-ray, which in most cases allows the diagnosis to be verified.
В популяции спортсменов тактика лечения таких повреждений зависит от их локализации согласно классификации Lawrence and Botte’s, в которой выделяют три зоны [3].
Переломы первой зоны чаще всего лечатся консервативно с хорошими функциональными результатами в любой из категорий населения.
Переломы второй и третьей зон при консервативном лечении имеют тенденцию замедленной консолидации и несращению поэтому наиболее распространённым способом их лечения особенно в популяции спортсменов является остеосинтез с использованием интрамедуллярных винтов [4].
Разработка новых методик консервативного лечения таких переломов с минимальными сроками лечения и количеством рецидивов является актуальной задачей для современного профессионального футбола.
Одним из таких методик может являться использование БТП, в которой содержатся многочисленные факторы роста.
БТП активно применяется в лечении острых и хронических повреждений опорно-двигательного аппарата, в частности мышечных повреждений, тендинопатий и артрозов с позитивными результатами [5,6].
В опытах на животных показан благоприятный эффект БТП на заживление как травматических так остепоротических переломов [7,8].
Однако данных о применении БТП при лечении переломов плюсневых костей нам найти не удалось.
Описание случаев
Представлены результаты лечения переломов пятой плюсневой кости у пяти молодых футболистов.
Возраст футболистов составлял 19-21 год, рост 178 см, вес 71-75 кг.
Все травмы произошли в период с ноября 2016 года по июнь 2018 года во время матчей в течение соревновательного сезона. Во всех случаях игра проходила на искусственном газоне.
Ни в одном случае до момента получения травмы в области пятой плюсневой кости не было дискомфорта и боли.
Механизм травм в трёх случаях был контактным, в двух бесконтактным- во время бега с ускорением появлялась резкая локальная болезненность в проекции пятой плюсневой кости.
Все футболисты немедленно прекращали спортивную деятельность и проводилась иммобилизация с помощью ортеза.
Во всех случаях выполненная рентгенография подтверждала диагноз (рисунок 1).
В первые трое суток проводилась стартовая терапия по протоколу POLICE, включающая использование циклической компрессионной терапии (7-8 раз в день по 20 минут), ношение компрессионного трикотажа , а также иммобилизационного ортеза mediROM Walker.
Ни в одном случае не использовались нестероидные противоспалительные препараты.
С первого дня лечения начиналось применение кальция в дозе 1000 мг в день и витамин D в дозе 5000 МЕ в течение 60 дней.
Через 3 дня после получения травмы выполнялась первая инъекция богатой тромбоцитами плазмы (4-5 мл).
Выполнились три такие инъекции с интервалом в 7-10 дней.
С 3-го дня после первой инъекции БТП начинались низкоинтенсивные тренировки на велоэргометре по 30-40
С 7-го дня лечения начинались реабилитационные тренировки, направленные на улучшение кровообращения с использования упражнений без осевой нагрузки на стопу.
Во всех случаях через 5-7 дней после второй инъекции БТП болевой синдром при обычной ходьбе купировался, однако использование ортеза продолжалось в течение 30 дней с момента получения травмы.
Через три дня после исчезновения болевого синдрома начиналась низкоинтенсивная беговая работа (10-15 минут) с последующей прогрессией.
С 30-го дня все футболисты приступали к индивидуальной работе с мячом в бутсах.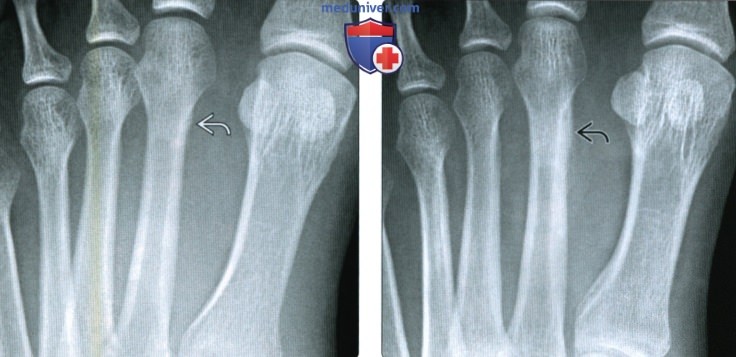
Срок возвращения к регулярной тренировочной деятельности варьировался в диапазоне 43-50 дней.
Контрольная рентгенография проводилась за 3-5 дней до начала РТД.
Во время лечения никаких аллергических реакций и иных побочных реакций не было.
Дискуссия
Переломы 2-3 зон пятой плюсневой кости относятся к группе высокого риска по замедленной консолидации и несращению.
Имеющиеся до настоящего времени данные о консервативном лечении сообщают о длительных сроках возвращения к РТД и большом количестве рецидивов.
Так, в работе Japjec et al. средний срок Лечения большинства переломов 2-3 зон после остеосинтеза составлял 8 недель, а при консервативном лечении даже через 6 месяцев более чем у половины пациентов отсутствовали признаки консолидации и сохранялся болевой синдром [9].
В связи с этим в большинстве случаев в группе профессиональных спортсменов методом выбора при лечении таких переломов в настоящее время считается оперативное лечение.
В работе Hunt KJ, et al. сообщается о 21 прооперированном спортсмене со средним сроком восстановления 12,3 недели с помощью остеосинтеза с использованием интрамедулярных винтов и всего одним повторным переломом.
O’ Malley et al.пронализировали результаты оперативного лечения 10 баскетболистов из НБА, средний срок восстановления которых составил 9,8 недель. При этом в трёх случаях случались повторные переломы [10].
Таким образом, имеющиеся на настоящее время данные показывают, что даже оперативное лечение переломов 2-3 зоны пятой плюсневой кости характеризуются длительным сроком реабилитации и частыми повторными переломами.
В связи с этим, Полученные нами данные по консервативному лечению таких повреждений с помощью локальных инъекций БТП могут представлять интерес для дальнейших исследований.
Список литературы
1. Chi Nok Cheung1 and Tun Hing Lui1,*. Proximal Fifth Metatarsal Fractures: Anatomy, Classification, Treatment and Complications Arch Trauma Res. 2016 Dec; 5(4): e33298. Published online 2016 Jun 13. doi: 10.5812/atr.33298
2016 Dec; 5(4): e33298. Published online 2016 Jun 13. doi: 10.5812/atr.33298
2. Ekstrand J1, van Dijk CN. Fifth metatarsal fractures among male professional footballers: a potential career-ending disease. Br J Sports Med. 2013 Aug;47(12):754-8. doi: 10.1136/bjsports-2012-092096. Epub 2013 Apr 9.
3. Lawrence SJ1, Botte MJ. Jones’ fractures and related fractures of the proximal fifth metatarsal. Foot Ankle. 1993 Jul-Aug;14(6):358-65.
4. Hunt KJ1, Anderson RB. Treatment of Jones fracture nonunions and refractures in the elite athlete: outcomes of intramedullary screw fixation with bone grafting. Am J Sports Med. 2011 Sep;39(9):1948-54. doi: 10.1177/0363546511408868. Epub 2011 Jun 1.
5. Grambart ST1. Sports medicine and platelet-rich plasma: nonsurgical therapy. Clin Podiatr Med Surg. 2015 Jan;32(1):99-107. doi: 10.1016/j.cpm.2014.09.006.
6. Laudy AB1, Bakker EW2, Rekers M3, Moen Mh5. Efficacy of platelet-rich plasma injections in osteoarthritis of the knee: a systematic review and meta-analysis. Br J Sports Med. 2015 May;49(10):657-72. doi: 10.1136/bjsports-2014-094036. Epub 2014 Nov 21.
Br J Sports Med. 2015 May;49(10):657-72. doi: 10.1136/bjsports-2014-094036. Epub 2014 Nov 21.
7. Simman R1, Hoffmann A, Bohinc RJ, Peterson WC, Russ AJ. Role of platelet-rich plasma in acceleration of bone fracture healing. Ann Plast Surg. 2008 Sep;61(3):337-44. doi: 10.1097/SAP.0b013e318157a185.
8. Chen L1, Yang X, Huang G, Song D, Ye XS, Xu H, Li W. Platelet-rich plasma promotes healing of osteoporotic fractures. Orthopedics. 2013 Jun;36(6):e687-94. doi: 10.3928/01477447-20130523-10.
9. Japjec M1, Starešinić M2, Starjački M2, Žgaljardić I3, Štivičić J2, Šebečić B2. Treatment of proximal fifth metatarsal bone fractures in athletes. Injury. 2015 Nov;46 Suppl 6:S134-6. doi: 10.1016/j.injury.2015.10.052. Epub 2015 Nov 10.
10. O’Malley M1, DeSandis B2, Allen A1, Levitsky M1, O’Malley Q1, Williams R1. Operative Treatment of Fifth Metatarsal Jones Fractures (Zones II and III) in the NBA. Foot Ankle Int. 2016 May;37(5):488-500. doi: 10.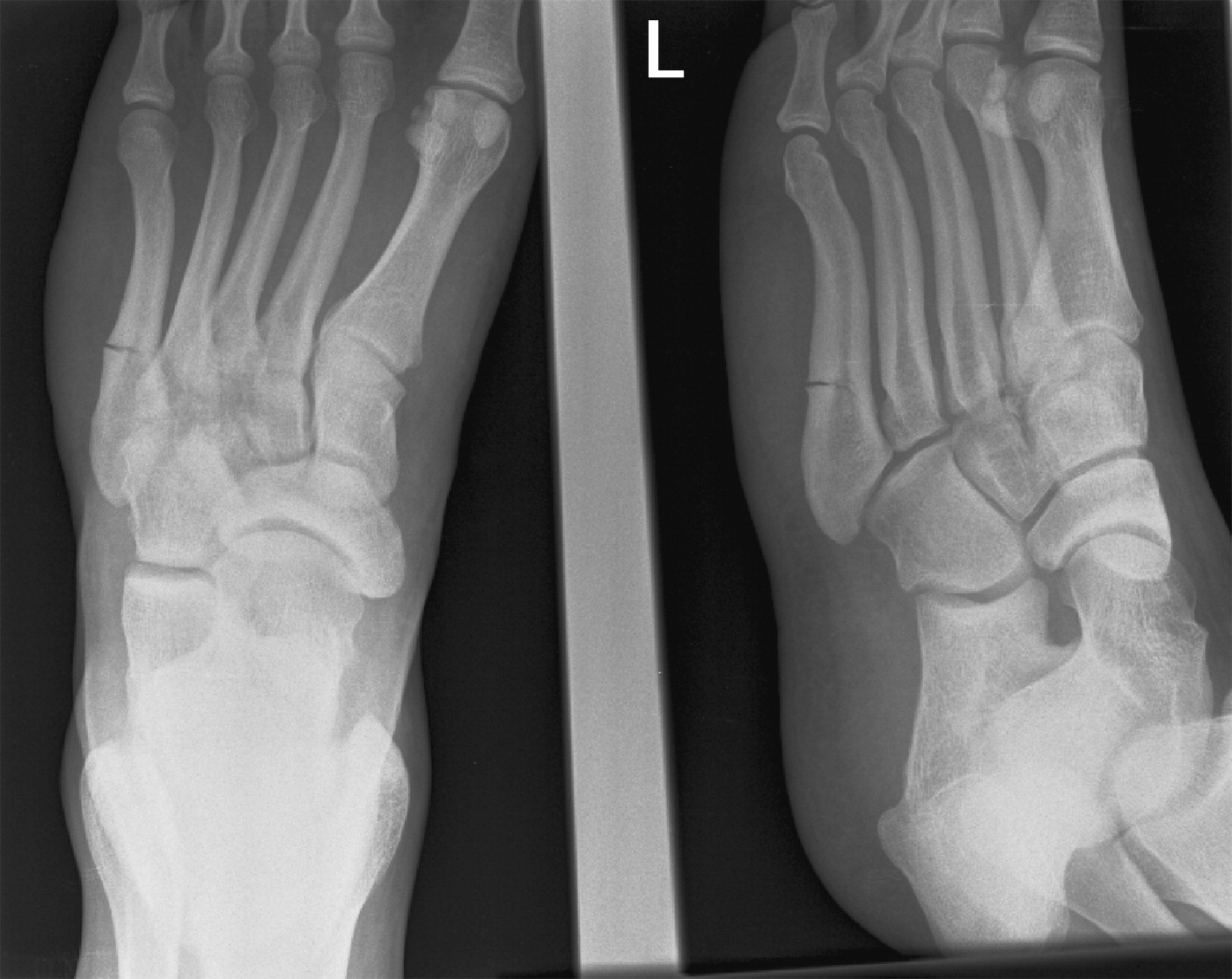 1177/1071100715625290. Epub 2016 Jan 18.
1177/1071100715625290. Epub 2016 Jan 18.
Лечение перелома пятой плюсневой кости
Болезненная травма, характерная для футболистов и танцоров – перелом пятой плюсневой кости. Травмироваться может и любой другой человек при ходьбе по неровной дороге, неудачно прыгнув или задев ногой бордюрный камень.
Столкнувшись с такой проблемой, обратитесь в медицинский центр «МареМед». Это гарантия проведения детального диагностического обследования, правильной постановки диагноза с учетом индивидуальных особенностей и назначения эффективного лечения.
Скорейшему выздоровлению будут способствовать высококвалифицированные травматологи‐ортопеды, опытные рентгенологи, использование современной голландской аппаратуры, а также приятная комфортная атмосфера в клинике.
Симптоматика травмы
Между фалангами пальцев и предплюсной костью располагаются трубчатые плюсневые кости. Их миссия – приводить в действие стопу при ходьбе, беге, прыжках. Они оказывают помощь в поддержании устойчивого положения.
Они оказывают помощь в поддержании устойчивого положения.
Получив перелом пятой плюсневой кости, легко передвигаться не получится. Характерная симптоматика:
- Хрустящий звук в момент падения (или удара).
- Резкая боль, усиливающаяся при снятии обуви.
- Прикасаться к стопе больно.
- Пострадавший хромает, пытаясь идти дальше.
- Отекает ступня.
- Синеют ткани на поврежденном участке.
Не стоит успокаивать себя, что просто ушиблись или получили растяжение. Определить степень повреждения сможет только доктор. При обращении в центр «МареМед» вы получите точную оценку состояния.
Перелом пятой плюсневой кости может относиться и к стрессовому типу. Небольшая трещина провоцирует болезненность при нагрузках, которая исчезает в спокойном состоянии.
Как лечиться
Подход к лечению обуславливается состоянием пациента. Легче проходит восстановление, если нет смещения костных фрагментов (перелом Джонса). Но существует вероятность развития некроза в костных тканях, поэтому своевременное оказание медпомощи важно.
Если медлить с обращением к травматологу при переломе пятой плюсневой кости со смещением, может развиться кровотечение, появиться нагноение, произойти неправильное сращение.
Диагностировав тип травмы, врачи центра «МареМед» назначают лечение. Они принимают решение о наложении гипса либо использовании фиксатора из полимерных материалов. Заживление может занять до 2 месяцев, после чего потребуется реабилитация. Пострадавшему следует обратить внимание на рацион питания и прием витаминных препаратов.
Цены
| Прием травматолога‐ортопеда первичный прием | 1 600,00 |
| Прием травматолога‐ортопеда, после прохождения МРТ/рентгена в нашем Центре | 1 500,00 |
| Прием травматолога‐отропеда повторный прием | 1 300,00 |
| Манипуляции | |
| Новокаиновая блокада | 1 200,00 |
| Внутрисуставное введение препаратов Без стоимости препаратов | 2 500,00 |
| Наложение малой пластиковой повязки | 2 500,00 |
| Наложение средней пластиковой повязки | 3 500,00 |
| Наложение большой пластиковой повязки | 5 000,00 |
| Снятие повязки | 1 500,00 |
| Репозиция костей, вправление вывиха | 2 000,00 |
| Удаление клеща | 500,00 |
| Удаление спиц снаружи 1 шт | 500,00 |
| Местная анестезия | 500,00 |
| ПХО с лейкопластырными швами | 1 200,00 |
| ПХО раны до 5 см | 1 200,00 |
| ПХО раны более 5 см | 2 500,00 |
| Обработка ожога до 1% | 2 000,00 |
| Обработка ожога более 1% | 5 000,00 |
| Перевязка ран до 5 см | 800,00 |
| Перевязка ран более 5 см | 1 000,00 |
| Вскрытие гематомы | 1 500,00 |
| Вскрытие и дренирование абсцесса | 2 000,00 |
| Удаление доброкачественного образования | 3 000,00 |
| Наложение косметических швов до 5 см | 1 000,00 |
| Наложение косметических швов более 5 см | 2 500,00 |
| Удаление ногтевой пластины | 3 700,00 |
| Удаление инородных тел | 2 500,00 |
| Диагностическая пункция сустава | 2 250,00 |
| Удаление спиц изнутри 1шт | 2 500,00 |
| Купирование болевого синдрома | 500,00 |
| Параартикулярное введение препаратов | 1 500,00 |
| Операция при вросшем ногте | 1 500,00 |
| Тейпирование | 1 300,00 |
| Наложение ортеза, шинирование без стоимости расходников | 500,00 |
| Снятие швов | 1 000,00 |
| Внутримышечная инъекция без стоимости лекарственных препаратов | 250,00 |
Показать всю таблицу
Перелом костей плюсны и предплюсны
Переломом предплюсны называется любой из переломов ладьевидной, кубовидной или клиновидной кости. Независимо от тяжести перелома опорная функция стопы нарушается, человек не может ходить или опираться на травмированную конечность.
Независимо от тяжести перелома опорная функция стопы нарушается, человек не может ходить или опираться на травмированную конечность.
Возможные причины перелома
Прямой перелом возникает при падении с высоты прямо на стопу или при ударе непосредственно по стопе. Также кости плюсны и предплюсны могут деформироваться при зажатии стопы и одновременном скручивании голени, например, если пытаться вызволить застрявшую стопу.
Симптомы перелома костей плюсны и предплюсны
- Резкая боль, еще более усиливающаяся при попытке совершить стопой любое движение
- Отек стопы, включая тыльную сторону
- Изменение цвета кожи
- Внешняя деформация
Диагностика
- Уточнение обстоятельств, которые привели к травмирующему действию
- Осмотр, проверка пульса и чувствительности в поврежденном отделе
- Компьютерная томография;
- МРТ;
- Рентгенография
- При необходимости может быть проведена консультация узкого специалиста – нейрохирурга, ангиохирурга
Лечение
Каждая клиническая картина индивидуальна.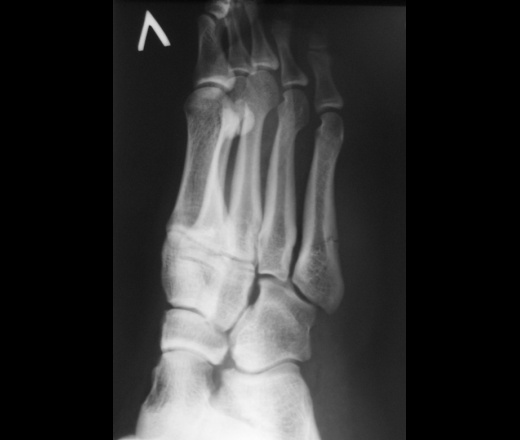 В некоторых случаях достаточно обездвиживания конечности, комплекса терапевтических и физиотерапевтических мер. Открытые переломы и необходимость извлечения костных фрагментов определяют необходимость операции. Важным является точное соблюдение рекомендация на реабилитационный период.
В некоторых случаях достаточно обездвиживания конечности, комплекса терапевтических и физиотерапевтических мер. Открытые переломы и необходимость извлечения костных фрагментов определяют необходимость операции. Важным является точное соблюдение рекомендация на реабилитационный период.
Возможные последствия и осложнения без своевременного лечения
Без лечения и профессионального обездвиживания конечности даже простой закрытый перелом перерастет в глобальную проблему и может привести к инвалидности. Обращение за консультацией к врачу травматологу должно быть как можно более быстрым – это сократит физические мучения пациента, повысит шансы на быстрое восстановление функциональности нижней конечности.
К какому врачу обратиться
С подозрением на перелом плюсневых костей обратитесь в отделение травматологии ЦКБ РАН в Москве. Они безошибочно диагностируют проблему, и при подтверждении факта перелома назначат курс эффективного лечения с четким контролем процесса сращивания костей. Звоните, чтобы записаться на прием к специалисту +7 (499) 400-47-33 или приезжайте в травмпункт без записи.
Звоните, чтобы записаться на прием к специалисту +7 (499) 400-47-33 или приезжайте в травмпункт без записи.
Перелом плюсневых костей стопы: признаки, лечение, восстановление
Пять трубчатых косточек в среднем отделе стопы, соединённых с фалангами пальцев, называют плюсневыми костями. Переломы плюсневых костей составляют четверть всех случаев повреждения стоп. Отличить перелом плюсны от растяжения или ушиба поможет рентген. Метод лечения и период восстановления зависят от тяжести перелома, особенностей организма.Больше информации про переломе плюсневых костей читайте на сайте https://plannt.ru/perelom-plyusnevyh-kostey-stopy
Признаки перелома плюсны
Возникают переломы плюсневых костей у женщин, мужчин, детей по причине:

Перелом бывает закрытым или открытым, со смещением костей или без него. Характерные признаки перелома плюсны:
При падении с подворачиванием ноги, например, с подножки автобуса, высокой лестницы констатируют травму 5-ой плюсневой кости, которая ведёт к мизинцу. Перелом пятой кости у основания назван переломом Джонса. Хирург ортопед Роберт Джонс изучил и подробно описал повреждения пятой плюсневой кости в 1902 году. Повреждение структуры 1-ой и 2-ой плюсневых костей наблюдают у спортсменов — конькобежцев, хоккеистов, балерин.
Симптомы повреждения костей плюсны требуют немедленного обращения к медикам. Оказанная в первые часы помощь предупредит осложнения, повысит эффективность лечения перелома плюсневых костей стопы.
Лечение
Сразу после травмы нужно сесть или лечь, чтобы разгрузить повреждённую стопу.
 Снять обувь, к отёку приложить холод на 20 минут. Повторить холодный компресс через полтора часа. Больную конечность желательно приподнять для снижения отёка и зафиксировать стопу эластичным бинтом. Пострадавшему дать обезболивающее средство (Анальгин, Пенталгин, Ибупрофен).
Снять обувь, к отёку приложить холод на 20 минут. Повторить холодный компресс через полтора часа. Больную конечность желательно приподнять для снижения отёка и зафиксировать стопу эластичным бинтом. Пострадавшему дать обезболивающее средство (Анальгин, Пенталгин, Ибупрофен).
После рентгенографии, исходя из характера повреждений, врач назначит лечение перелома плюсневых костей стопы. Согласно десятому пересмотру Международной классификации болезней (МКБ — 10), перелом костей плюсны обозначается S92.3.
Консервативное лечение
Консервативное лечение имеет смысл при следующем характере повреждений:
Промедление с оказанием медицинской помощи при травме плюсны обернётся пониженной подвижностью стопы, болью при ходьбе, развитием артроза.
Оперативное лечение
Операцию делают при сильном смещении костных обломков. Основные способы хирургического вмешательства:
Иногда при операции повреждаются нервы и сухожилия стопы, неверно собирают отломки. Это чревато хромотой, изменением формы стопы, болезненностью, отёками.
Восстановление
Полноценное заживление костной ткани плюсны произойдёт через несколько месяцев. Особенно плохо срастается перелом Джонса, что обусловлено замедленным кровообращением области 5-ой плюсневой кости. Период восстановления может растянуться до полугода.
Ранний восстановительный период
Пока не снят гипс, опираться на стопу нельзя. Можно сгибать и разгибать ногу в колене, лёжа на спине попеременно поднимать ноги на небольшую высоту.
Питание много значит для заживления костей плюсны. Рацион должен включать:
Вследствие ограничения подвижности рекомендуется сократить калорийность рациона, убрав мучное, сладкое, жирное, копчёное, острое и пряное. Иначе набранный вес создаст излишнюю нагрузку на неокрепшую стопу.
После снятия гипса
Гипс убирают примерно через 3-5 недель. Реабилитация для восстановления нормальной работы конечности состоит из:

От тщательности соблюдения врачебных рекомендаций зависит успех лечения перелома плюсневых костей.
Массаж
Массаж устранит застой крови и лимфы, снимет боль, улучшит питание тканей стопы. После снятия иммобилизации на месте перелома применяют поглаживающие и растирающие спиралевидные движения. Допускается прерывистая вибрация и точечное воздействие.
Время процедуры начинается с 10 минут, постепенно увеличиваясь до 25 минут. Курс массажа – 15-20 сеансов. Эффективность ручного массажа повышается в комбинации с гидромассажем и ЛФК.
Лечебная физкультура
Комплекс упражнений подбирается инструктором по ЛФК индивидуально. Можно рекомендовать упражнения:

Упражнения делают 2-3 раза в день, начиная с 5 минут и постепенно увеличивая нагрузку. После гимнастики хорошо сделать расслабляющую ванночку для ног с отваром ромашки (t=400С).
Физиотерапия
Набор физиотерапевтических процедур для лечения перелома плюсневых костей:
Процедуры улучшают циркуляцию крови, повышают трофику костной и мышечной тканей, ускоряют деление остеоцитов.
Перелом плюсневых костей стопы распространённое бытовое явление. Диагностика и лечение травмы осуществляется в медицинском учреждении. Восстановление повреждённых костных структур может занять до полугода.
Больше статей по медицине — на plannt.ru
Источник: Pharmindex.ru для газеты «Аптека»
Ортез при переломе 5 плюсневой кости: как подобрать и носить?
Автор статьи: Эдуард Свитич — врач ортопед-травматолог
Переломы 5-й плюсневой кости – достаточно частая травма, в вопросах лечения которой есть много нюансов. Неправильное лечение повреждения на первый взгляд маленькой косточки иногда приводит к тяжелым нарушениям. Иногда при очевидной необходимости фиксации перелома это почему-то не делается, иногда же ситуация обратная: при возможности назначения легкого ортеза стопа необоснованно заковывается в тяжелый давящий гипс.
Неправильное лечение повреждения на первый взгляд маленькой косточки иногда приводит к тяжелым нарушениям. Иногда при очевидной необходимости фиксации перелома это почему-то не делается, иногда же ситуация обратная: при возможности назначения легкого ортеза стопа необоснованно заковывается в тяжелый давящий гипс.
Представленные в «Медтехника Ортосалон» ортезы отвечают всем требованиям правильного фиксатора: они легкие, анатомичные, дышащие и удобные. Ожидаемый позитивный эффект такие устройства дают как при консервативном лечении травмы, так и в послеоперационном периоде. На том, какие бывают переломы плюсневой кости, как их заподозрить и чем лучше лечить, подробнее остановимся далее.
Содержание
Разновидности переломовПлюсневые кости – часть скелета, которая является «фундаментом» пальцев стопы. Именно с головкой плюсневой кости связана фаланга пальца. 5-я плюсневая кость расположена на наружном крае стопы, ее костный выступ – шиловидный отросток – достаточно легко прощупать под кожей.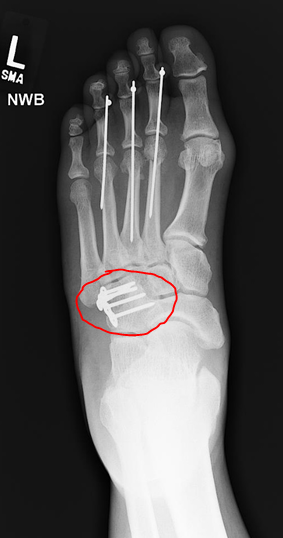 Эта косточка имеет несколько особенностей:
Эта косточка имеет несколько особенностей:
- Головка 5-й плюсневой кости – одна из трех точек опоры стопы. Во время ходьбы на этот крошечный участок давит как минимум треть веса тела.
- К основанию, а точнее, шиловидному отростку косточки крепится короткая малоберцовая мышца и прочная связка. При отклонении стопы кнутри эти структуры натягиваются и тянут за собой плюсневую кость.
После травм или перегрузок может ломаться головка, диафиз (тело) или основание кости. Из-за ряда особенностей чаще всего возникает перелом в основании косточки – наиболее широкой ее части. В таком случае наиболее характерными являются два вида травмы:
- перелом Джонса или перелом танцора – типичный перелом основания, более неблагоприятный из-за плохого кровообращения в этом участке;
- перелом шиловидного отростка – отрыв небольшого участка кости, более благоприятный из-за хорошего кровообращения и небольшой нагрузки.
Переломы основания 5-й плюсневой кости бывают травматическими и стрессорными.
Травматический перелом – следствие одномоментной перегрузки кости при падении, прыжке, подворачивании стопы. При отрывном переломе шиловидный отросток отрывается тягой мощного сухожилия и связки. Диафиз косточки может ломаться при падении на него тяжелого предмета или потере равновесия, во время чрезмерной нагрузки на наружный край стопы.
Интересно, что так называемый перелом танцора впервые был описан английским травматологом Джонсом еще в 1902 году. Травму доктор получил во время танцев и сначала считал, что повредил связку или сухожилие. Сделав рентгенограмму, он обнаружил наличие перелома в основании 5-й плюсневой кости. Все это врач описал в статье для медицинского журнала, после чего такой травме было присвоено имя Джонса.
Стрессорный перелом – следствие перегрузки опорно-двигательного аппарата. При этом микроповреждения накапливаются, а «трещина» формируется постепенно. Этот тип травмы характерен для спортсменов, людей физического труда, военнослужащих. Иногда состояние остается не замеченным, а его последствия выявляются при обследовании по совершенно другому поводу.
Иногда состояние остается не замеченным, а его последствия выявляются при обследовании по совершенно другому поводу.
В момент перелома можно услышать хруст, ощущается резкая боль. Стопа может сильно отекать, реже отек и болезненность располагаются лишь в проекции основания косточки. Наступать на ногу, шевелить стопой или прикасаться к ней также больно. Без рентгенограммы бывает сложно отличить такую травму от банального надрыва связок или серьезного ушиба.
Симптомы стрессорного перелома часто нечеткие. Может беспокоить ноющая боль, незначительный отек по наружному краю стопы. Когда прочность кости снижается до минимума, может происходить полный перелом с типичной картиной острой травмы: резкой болью, отеком, нарушением функции стопы. Как и в случае травматического перелома при диагностике не обойтись без рентгенографии.
Варианты леченияЛегче всего переносится отрывной перелом шиловидного отростка.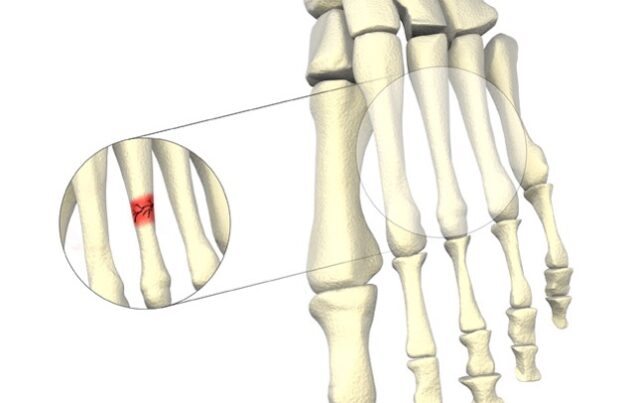 Как правило, стопу фиксируют гипсовой повязкой или полимерным ортопедическим сапожком на срок от 2-х до 4-х недель. Если болевой синдром незначителен, и пациент не занимается тяжелым физическим трудом или спортом, допустима ранняя нагрузка в ортезе – ходьба с опорой на поврежденную ногу. У спортсменов из-за повышенных требований к состоянию стоп лечение более строгое, иногда включает операцию – остеосинтез.
Как правило, стопу фиксируют гипсовой повязкой или полимерным ортопедическим сапожком на срок от 2-х до 4-х недель. Если болевой синдром незначителен, и пациент не занимается тяжелым физическим трудом или спортом, допустима ранняя нагрузка в ортезе – ходьба с опорой на поврежденную ногу. У спортсменов из-за повышенных требований к состоянию стоп лечение более строгое, иногда включает операцию – остеосинтез.
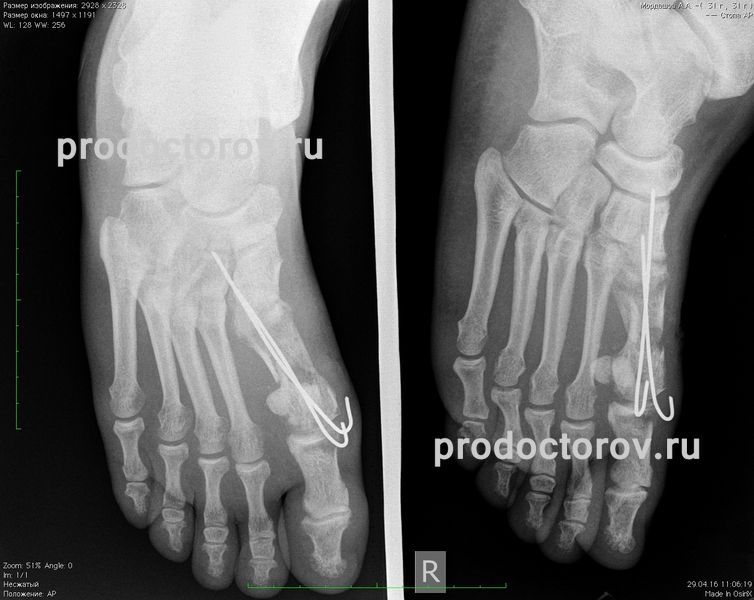
Из-за плохого кровообращения и большой нагрузки при ходьбе перелом основания плюсневой кости (перелом Джонса) срастается крайне плохо. Нередким осложнением является образование ложного сустава, вторичное смещение отломков. Сроки иммобилизации варьируют от 6-ти до 12-ти недель. Если в течение первого месяца в ортезе или гипсе признаков сращения незаметно, рекомендуется оперативное сопоставление отломков с дальнейшей фиксацией винтом, спицей или пластиной.
Ортез при переломе 5-й плюсневой костиПри любых переломах 5-й плюсневой кости стоит обязательно фиксировать стопу на тот или иной срок.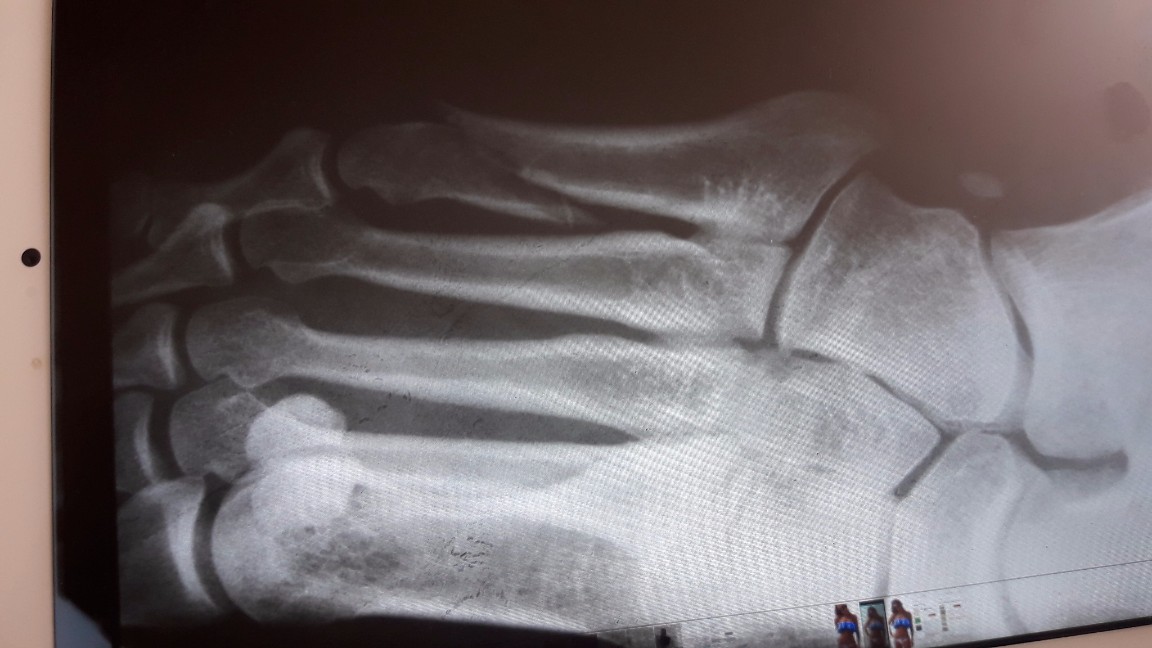 Стандартные гипсовые повязки обладают рядом недостатков: они тяжелые, преющие, на них нельзя наступать, нет доступа к коже или послеоперационной ране. Современные полимерные ортезы для голеностопа лишены таких недостатков и отличаются яркими преимуществами. Они легкие, удобные, их несложно снимать и фиксировать вновь, есть возможность полноценной ходьбы при разрешении доктора.
Стандартные гипсовые повязки обладают рядом недостатков: они тяжелые, преющие, на них нельзя наступать, нет доступа к коже или послеоперационной ране. Современные полимерные ортезы для голеностопа лишены таких недостатков и отличаются яркими преимуществами. Они легкие, удобные, их несложно снимать и фиксировать вновь, есть возможность полноценной ходьбы при разрешении доктора.
Чаще всего для лечения переломов плюсневых костей назначаются короткие ортопедические сапожки. Эти ортезы надежно фиксируют стопу и обеспечивают полный покой в месте перелома. Наличие съемной пластины с ремешками позволяет легко «раскрывать» ортез для регулярного ухода и наблюдения за кожей. Подошва изделия имеет слегка выгнутую форму для обеспечения естественного алгоритма шага в случае разрешения полной нагрузки. Найти такие реабилитационные изделия можно в Ортосалонах Днепра, Одессы, Львове, Харькова, Киева и других городов Украины, где есть магазины нашей сети.
Дополнительной опцией в таких ортезах являются пневматические шины. Они представляют собой две симметричные подушечки, расположенные по бокам пятки и голеностопного сустава. С помощью небольшого насоса-груши есть возможность увеличивать или уменьшать объем этих шин, меняя степень фиксации и компрессии тканей. Таким образом удается добиться максимально надежной и комфортной фиксации, адаптироваться к нарастающему или спадающему отеку.
Они представляют собой две симметричные подушечки, расположенные по бокам пятки и голеностопного сустава. С помощью небольшого насоса-груши есть возможность увеличивать или уменьшать объем этих шин, меняя степень фиксации и компрессии тканей. Таким образом удается добиться максимально надежной и комфортной фиксации, адаптироваться к нарастающему или спадающему отеку.
Иногда доктор может отдать предпочтение высокому ортопедическому сапогу – устройству, более существенно фиксирующему область голеностопного сустава. Несмотря на большие габариты, такой ортез имеет ненамного больший вес благодаря продуманной конструкции и уникальному составу полимерных пластин. После успешного выздоровления для уменьшения возможных болей и отека эффективны эластичные бандажи для стопы и голеностопа. Они препятствуют отечности тканей, мягко массажируют ткани и стимулируют функцию мышц-стабилизаторов стопы для профилактики повторной травмы.
Ортезы при переломе плюсневой кости стопы
Что такое плюсна
Плюсной называют средний отдел стопы, расположенный между предплюсной и пальцами. У человека она состоит из 5 трубчатых костей. Основная функция плюсны — обеспечивать правильное положение стопы во время ходьбы, бега и прыжка.
У человека она состоит из 5 трубчатых костей. Основная функция плюсны — обеспечивать правильное положение стопы во время ходьбы, бега и прыжка.
Переломы плюсневых костей – это довольно распространенные травмы стопы, возникающие вследствие прямого удара или непрямого повреждения (скручивание стопы).
Постановка диагноза при переломе плюсневых костей не вызывает затруднений. Он в большинстве случаев сопровождается сильными болями и нарастающим дискомфортом: в первые часы появляются плотные отёки, а движения стопы становятся ограниченными.
Симптомы
- Боль при попытке наступить на стопу или при пальпации травмированного участка;
- Локальный отек в месте травмы;
- Визуальная деформация стопы;
- Наличие подкожных кровоизлияний или гематом;
- Крепитация (хруст) при пальпации стопы;
- Визуальное укорачивание пальцев.
Переломы области плюсны наблюдаются как у детей, так и у взрослых. Это связано в большой функциональной нагрузкой на область стоп. Наиболее часто повреждаются первая и пятая плюсневые кости, однако могут затрагиваться и другие. При этом, наиболее часто выявляют повреждения именно пятой плюсневой кости, которые возникают у больных разных возрастных интервалов.
Это связано в большой функциональной нагрузкой на область стоп. Наиболее часто повреждаются первая и пятая плюсневые кости, однако могут затрагиваться и другие. При этом, наиболее часто выявляют повреждения именно пятой плюсневой кости, которые возникают у больных разных возрастных интервалов.
Виды переломов
Переломы плюсны бывают:
- Травматическими
То есть возникающими вследствие повреждающего агента извне: при занятиях спортивными играми, во время ударов и прыжков. - Стрессовыми
Их возникновение связывают с чрезмерными нагрузками на своды стоп.
Перелом пятой кости стопы
Этот вид травмы по-другому называют перелом Джонса или «танцора». Повреждается 5 плюсневая кость в результате неудачного приземления или прыжка. Травма требует продолжительного лечения.
Перелом первой кости стопы
Такая травма плюсны часто встречается у профессиональных спортсменов — конькобежцев, бегунов, фигуристов.
Перелом свода стопы
Травма предполагает наложение гипса или вытяжение.
Перелом четвертой плюсневой кости
Возникает в результате травмы и может лечиться как наложением гипса, так и без него. Основной метод диагностики — рентгенологическое исследование.
Стрессовый перелом плюсневой кости
Обычно происходит на уровне диафиза или шейки и долго остается незаметным. Стрессовые переломы возникают вследствие усиления физических нагрузок.
Субкапитальный перелом плюсневой кости стопы
В этом случае у пациента диагностируют перелом шейки плюсневой кости.
Лечение при переломе плюсневой кости
Назначаемая терапия при диагностике перелома плюсны определяется с учетом сложности и характера смещения:
- Простой перелом без смещения — на поврежденное место накладывается гипсовая лонгета сроком на 1 месяц. Повязка снимается после контрольного рентгеновского снимка.
 В некоторых случаях срок увеличивается — обычно это происходит из-за недостатка кальция в организме человека.
В некоторых случаях срок увеличивается — обычно это происходит из-за недостатка кальция в организме человека. - Сложный перелом со смещением — в этом случае врачом производится репозиция (сопоставление отломков), которая может проходить в закрытой или открытой форме. При проведении открытой операции для фиксации костных отломков используют специальные винты и пластины, а гипс накладывается на срок до 12 недель.
На весь период пациентам назначается покой и исключение нагрузки на поврежденную стопу. Также проводится медикаментозное лечение, включающее применение нестероидных противовоспалительных средств, хондропротекторов, мочегонных средств и кальцийсодержащих препаратов.
Реабилитация после перелома плюсневой кости
После снятия гипса пациенту рекомендуют носить специальный бандаж, а в обувь вставлять стельку для профилактики плоскостопия. Период реабилитации у каждого разный – он зависит от характера перелома и возраста больного. Для скорого возвращения к полноценной жизни врачи назначают комплекс дополнительных мер:
Для скорого возвращения к полноценной жизни врачи назначают комплекс дополнительных мер:
- УФО;
- электрофорез;
- магнитная терапия;
- лазерная терапия;
- грязевые ванны;
- массаж;
- лечебная гимнастика.
Ознакомьтесь с текстом по ссылке
Y N
Выпирающая косточка стопы. Лечение по ОМС.
Шишка на внутренней части стопы – это не просто косметический дефект, это ортопедическое заболевание, именуемое Hallux valgus, или, как говорят многие пациенты, “косточка на ноге”.
Данная деформация конечности неизбежно прогрессирует с возрастом и приносит существенный косметический дефект, но и дискомфорт при ходьбе.
К профилактике и лечению данной патологии надо отнестись серьезно и обратиться к врачу для определения степени заболевания.
Так как на ранних стадиях возможно консервативное лечение (специальная физкультура, ортопедические стельки, массаж, физиотерапия и т.д.). На поздних стадиях заболевания для исправления деформации показано хирургическое лечение.
Почему образуется косточка?
В норме пальцы располагаются параллельно. Но с возрастом у многих людей ослабевают соединительные ткани, происходит растяжение связок и мышц, что приходит к отклонению первой плюсневой кости кнутри, а первый палец кнаружи. Вследствие этого и образуется так называемая «косточка».
Часто при этом происходит искривление 2-го и иногда 3-го пальцев (молоткообразная деформация). В результате палец постоянно находится в согнутом положении, что провоцирует сильную боль и доставляет пациенту значительный дискомфорт при ношении обуви. Сопровождает данное заболевание появление больших мозолей и натоптышей на стопах.
Основные причины патологий:
— Врожденная патология (редко)
— Наследственная предрасположенность;
-Неравномерное распределение нагрузки на стопу: ношение узкой обуви или обуви на высоких каблуках;
— Возрастное дегенеративное изменение (растяжение) связок стопы.
Хирургическое лечение
Вид операции выбирается индивидуально для каждого пациента с учетом возраста, давности заболевания, степени деформации, состояния суставов и особенностей строения стопы.
Существуют следующие виды операций:
— Мягкотканные вмешательства. Операцию производят на связках и сухожилиях стопы
— Операции на костях переднего и среднего отделов стопы. Нормальную анатомию стопы восстанавливают путем остеотомии (пересечения) одной, иногда двух или трех плюсневых костей, сопоставлении и фиксации их для сращения в нормальном положении.
При наличии деформации 2-го и 3-го пальцев стопывыполняют операцию на 2-й и 3-й плюсневых костях, что нормализует натяжение сухожилий, возвращая положение пальцев в норму.
Послеоперационный период
Госпитализация занимает 1 день.
После операции пациент может быть отпущен домой либо вечером в день операции, либо утром на следующий день.
Перевязки выполняются амбулаторно 1 раз в 5-6 дней.
Швы снимаются через 12-16 дней. Надо отметить, что для достижения наибольшего эстетического эффекта мы накладываем косметические швы.
В течение 3-6 недель пациенту необходимо носить специальную обувь – туфли Барука (продается практически во всех ортопедических салонах).
Далее пациенту разрешают ходить в обычной удобной обуви с ортопедическими стельками.
В течение 3-4 месяцев после операции не рекомендуется:
— Ходить на каблуках
— Заниматься спортом, связанным со значительной нагрузкой на стопы.
Вышеописанные операции с успехом проводят специалисты Центра травматологии и ортопедии Южного медицинского округа Ленинградской области.
Консультативный прием осуществляют:
Исаев Максим Вадимович Руководитель центра, Врач травматолог-ортопед высшей квалификационной категории
Череватый Никита Игоревич Врач травматолог-ортопед.
Подробнее о специалистах
Контакты
обзор и текущие концепции
Acta Biomed. 2020; 91 (4-S): 36–46.
, 1 , 1 , 1 , 2 , 3, * и 1, *Елена Мануэла Самайла
1 Отделение травматологии и хирургии , Веронский университет
Алессандро Дитта
1 Кафедра ортопедии и травматологической хирургии, Веронский университет
Стефано Негри
1 Кафедра ортопедии и травматологической хирургии, Веронский университет
Массимилиано Лейгеб
Ортопедия и травматология, А.ОУ. «Маджоре, округ Колумбия» Университет Восточного Пьемонта, НовараГабриэле Коло
3 Отделение ортопедии и травматологии, Региональный центр артропластики суставов, Алессандрия
* Эти авторы разделяют старшее авторство
Бруно Маньян
1 9000 и травматологической хирургии, Веронский университет
* Эти авторы имеют общие авторские права
1 Кафедра ортопедии и травматологической хирургии, Веронский университет
2 Ортопедия и травматология, А.:max_bytes(150000):strip_icc()/Jones-ORIF-Dr-Neal-Blitz-NYC-56a315d23df78cf7727bbaae.jpg) ОУ. «Маджоре, округ Колумбия» Университет Восточного Пьемонта, Новара
ОУ. «Маджоре, округ Колумбия» Университет Восточного Пьемонта, Новара
3 Отделение ортопедии и травматологии, Региональный центр артропластики суставов, Алессандрия
* Эти авторы имеют общее старшее авторство
Автор для переписки. Verona Piazzale Aristide Stefani, 1, 37126 Verona VR Тел .: 045 8123542 Факс: 045 8123578 Электронная почта: [email protected]Поступила в редакцию 10 апреля 2020 г .; Принята в печать 10 мая 2020 г.
Авторские права: © 2020 ACTA BIO MEDICA ОБЩЕСТВО МЕДИЦИНЫ И ЕСТЕСТВЕННЫХ НАУК PARMAЭта работа находится под лицензией Creative Commons Attribution 4.0 International License
. Эта статья цитируется другими статьями в PMC.Abstract
Переломы центральной плюсневой кости (CMF) — частые травмы. Чаще всего возникают переломы пятой плюсневой кости, за которой следует CMF и, следовательно, первая плюсневая кость. Третья плюсневая кость травмируется чаще других, и до 63% связаны с переломами второй или четвертой плюсневой кости и до 28% — с обоими.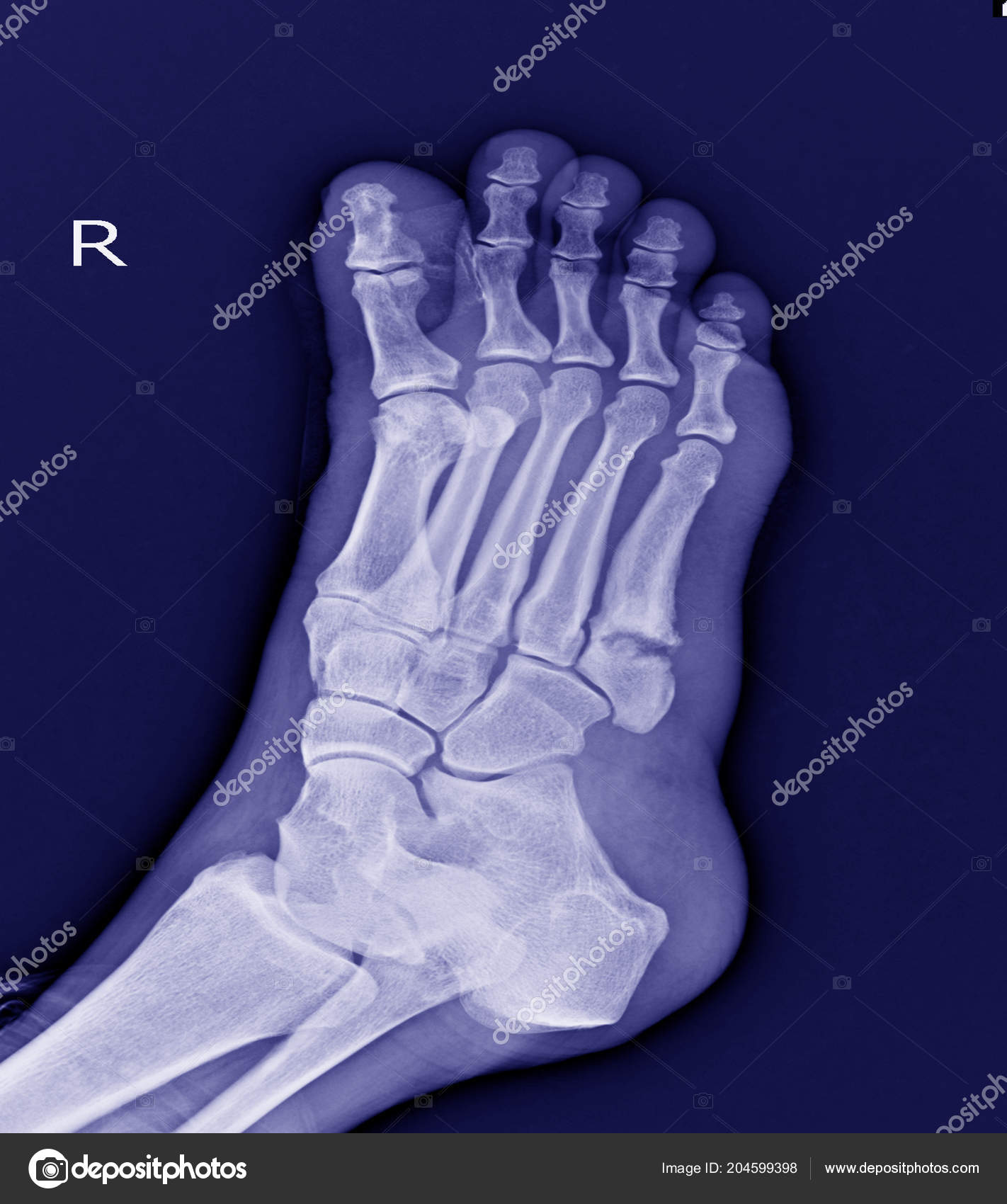 Анатомия и кинематика плюсны заслуживают внимания из-за ее влияния на функции, травмы и варианты лечения. Диагноз ставится на основании истории травм и клинического обследования, связанного с инструментальными исследованиями. Переломы с углом наклона менее 10 ° и смещением 3-4 мм в любой плоскости обычно лечат консервативно, в то время как оперативное лечение обычно сохраняется для переломов, если эти значения. Интрамедуллярная фиксация с помощью спиц К-спица кажется наиболее распространенным и действенным хирургическим методом лечения простых переломов.Спиральные переломы следует лечить межфрагментарными винтами, установка которых может быть затруднена из-за соседних плюсневых костей. Поэтому альтернативным подходом является остеосинтез спинной пластиной. Множественные переломы плюсневой кости часто возникают в смежных костях, поэтому клиницистам также необходимо тщательно обследовать плюсневые кости и прилегающие суставы, такие как сустав Лисфранка. Клинические и функциональные результаты часто зависят от характера переломов и состояния пациента, и в литературе сообщается о 39% плохих результатов.
Анатомия и кинематика плюсны заслуживают внимания из-за ее влияния на функции, травмы и варианты лечения. Диагноз ставится на основании истории травм и клинического обследования, связанного с инструментальными исследованиями. Переломы с углом наклона менее 10 ° и смещением 3-4 мм в любой плоскости обычно лечат консервативно, в то время как оперативное лечение обычно сохраняется для переломов, если эти значения. Интрамедуллярная фиксация с помощью спиц К-спица кажется наиболее распространенным и действенным хирургическим методом лечения простых переломов.Спиральные переломы следует лечить межфрагментарными винтами, установка которых может быть затруднена из-за соседних плюсневых костей. Поэтому альтернативным подходом является остеосинтез спинной пластиной. Множественные переломы плюсневой кости часто возникают в смежных костях, поэтому клиницистам также необходимо тщательно обследовать плюсневые кости и прилегающие суставы, такие как сустав Лисфранка. Клинические и функциональные результаты часто зависят от характера переломов и состояния пациента, и в литературе сообщается о 39% плохих результатов.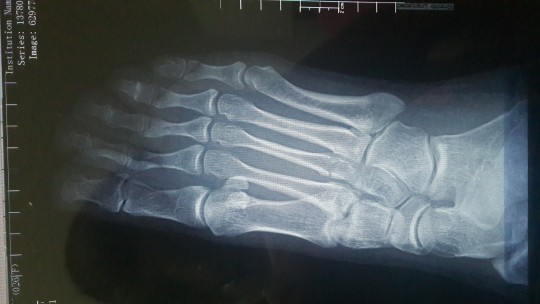 (www.actabiomedica.it)
(www.actabiomedica.it)
Введение
Переломы плюсны (MF) составляют около 88% всех переломов стопы и голеностопного сустава, составляя до 35% всех переломов стопы и до 7% всех травм скелета. 1 — 4 Больше всего страдает женский пол пожилого возраста, при этом соотношение женщин и мужчин составляет 2: 1 в общей популяции, тогда как мужчины чаще поражаются у спортсменов. 1, 4-6
Об этих типах поражений часто сообщалось во втором-пятом десятилетии жизни 4 , но, по-видимому, страдают и дети, составляя до 61% всех переломов стопы 7 и возникает в пятом (41%) и первом (19%) анатомическом воздействии. 7
МФ может быть вызвано изолированной травмой, связанной с другими переломами плюсневых костей или суставами Лисфранка. Как прямые, так и косвенные травмы могут привести к МФ, но, как правило, они являются результатом травм с низким уровнем энергии; 4 однако высокоэнергетические травмы с раздавливанием могут возникать довольно часто, затрагивая мягкие ткани 2 и вызывая до 1% всех открытых поражений плюсневых костей. 5
5
Другой тип травмы, такой как стрессовые переломы, может произойти в плюсневых костей, чаще всего во второй, но также в третьей и пятой.Обычно они наблюдаются у женщин с остеопорозом и людей с повторяющимися стрессовыми травмами, у артистов балета и призывников. 8
МФ может возникать на любом уровне плюсневой кости, и специальной классификации не существует. 9 Переломы проксимального метафиза и основания центральной плюсневой кости иногда связаны с травмами Лисфранка. Переломы вала обычно косые, и их следует исследовать на предмет укорочения, изгиба и смещения. 4, 10-12
Плюсневые кости можно разделить на 3 группы: первую, центральную и пятую плюсневые кости.Вторая, третья и четвертая плюсневые кости отличаются от центральных плюсневых костей (CM). 3
Чаще всего возникают переломы пятой плюсневой кости, за которой следует CMF и, следовательно, первая плюсневая кость. В нескольких исследованиях утверждается, что среди центральных плюсневых костей третья плюсневая кость травмируется чаще других, и до 63% связаны с переломами второй или четвертой плюсневой кости и до 28% — с обоими. 4
4
Хотя переломы первой и пятой плюсневых костей обычно являются изолированными, множественные переломы плюсневых костей часто возникают в смежных костях, поэтому клиницистам также необходимо тщательно осматривать плюсневые кости и прилегающие суставы, такие как переломы Лисфранка. 4
Переломы центральной плюсневой кости (CMF) чаще возникают в результате прямой травмы и реже — в результате непрямой крутильной травмы. Основания центральных плюсневых костей сочленяются с костями предплюсны, поэтому диагностика и лечение этого типа переломов могут быть затруднены. 13
Анатомия
Плюсневые кости образуют скелет стопы, примыкающий к областям средней и передней части стопы, расположенным между предплюсневыми костями и фалангами. Все плюсневые кости включают основание, стержень и дистальную часть конечности или головы.Они имеют призмоидную форму, сужаются дистально и шире у основания. Основание сочленяется с костями предплюсны и имеет форму клина, стержень изогнут на дорсальной стороне и имеет шероховатую поверхность для прикрепления связок. Голова имеет выпуклую суставную поверхность, которая выступает вниз больше, чем сверху, подошвенная поверхность вспахана двумя суставными выступами для прохождения сухожилий сгибателей. 14
Вторая плюсневая кость — самая длинная среди плюсневых костей, ее основание имеет пять суставных фасеток и проходит между тремя клинописными костями.Третья и четвертая плюсневые кости сочленяются с соседними плюсневыми и предплюсневыми костями. 15
Кровоснабжение плюсневой кости стопы человека показывает значительные анатомические вариации в первом 16 и пятом луче 17 , в то время как центральные плюсневые кости обычно васкуляризируются подошвенной плюсневой артерией, которая разделяется около головок плюсневой кости на медиальную и медиальную. боковая ветвь. 18 Первичная питательная артерия ЦМ проходит латерально, более или менее 3.1 см от хряща дистального сустава. 19
CM имеют важные связочные структуры, которые соединяют каждую кость с соседними. Основание каждой центральной плюсневой кости охватывает 3 связки (подошвенную, центральную, дорсальную), которые поддерживают и стабилизируют каждую соответствующую плюсневую и прилегающую к ней плюсневую кость, за исключением между основанием первой и второй плюсневой кости, где отсутствует соединение. Связка Лисфранка переходит подошвенно от второй плюсневой кости к медиальной клинописи для придания устойчивости.Дорсальные и подошвенные межкостные мышцы, которые обеспечивают стабилизацию плюсневых костей, берут начало в основном из этих плюсневых костей, так что разгибатель и длинный сгибатель могут иметь правильное мышечное действие. 20
Однако эти мышцы также могут выступать в качестве деформирующей силы в случае переломов плюсневых костей. Увеличивается подвижность тарзо-плюсневых суставов с пиком в четвертом и пятом тарзо-плюсневых суставах. Приспособленность к земле головок плюсневых костей обеспечивается за счет увеличения подвижности в сагиттальной плоскости этих центральных плюсневых костей.Тарзо-плюсневые суставы второго и третьего луча относительно устойчивы к этому сагиттальному движению, поэтому стрессовые переломы более распространены на второй и третьей плюсневых костей, чем на остальных плюсневых костей. 9
Биомеханика
Кинематика плюсны заслуживает внимания из-за ее влияния на функции, травмы и варианты лечения. Плюсна играет важную роль с точки зрения осанки и цикла походки. Первый луч несет в два раза большую нагрузку, чем каждый из меньших лучей во время фазы стойки шага, придавая ему особые биомеханические особенности.Суставы на базальных концах плюсневых костей совпадают с расширением продольной дуги во время фазы отталкивания. 21 Точно так же положение плюсневых костей и ориентация фасеток сустава определяют ротацию дистальной дуги по отношению к супинации и пронации стопы. 22 На кинематику стопы могут влиять различные факторы, такие как возраст, патологический процесс и ИМТ. 23
Так или иначе, последние исследования предоставили важную информацию о механическом функционировании стопы во время нормальной и патологической фаз.Наиболее значительная эволюция произошла с многосегментной кинематической моделью. Несколько исследований, проведенных на здоровых пациентах, подтвердили эти многосегментные концепции, особенно подчеркнув динамическую взаимосвязь между различными сегментами во время движения переднего и заднего отдела стопы, а также подъема и опускания свода стопы. 24
Шерефф рассмотрел патологические последствия изменения биомеханики передней части стопы. 25 Во время фазы опоры походки CM поддерживают один и тот же вес друг друга, перелом плюсневой кости со смещением может измениться в стопе без стопы.Подошвенный вывих дистального фрагмента приводит к перегрузке, которая может привести к неуправляемому подошвенному кератозу. Вывих на тыльной стороне дистального фрагмента снижает нагрузку на соответствующую плюсневую кость, но вызывает перегрузку плюсневой кости на соседних головках плюсневых костей. Боковое смещение фрагмента приводит к механическому конфликту с соседней плюсневой костью или к образованию межпальцевой невромы. Наконец, медиальный вывих дистального фрагмента первой плюсневой кости или латеральный вывих пятой плюсневой кости приводит к выступу кости, что может вызвать проблемы при ношении обуви. 26
Стресс-переломы
CM устойчивы к сагиттальному движению, поэтому стресс-переломы на этом участке чаще встречаются у профессиональных спортсменов, военнослужащих и артистов балета, составляющих до 23% всех стресс-переломов. Редко стрессовые переломы первой и пятой плюсневых костей. 27 — 29
Несколько исследований показали, что большинство стрессовых переломов второй плюсневой кости происходит в диафизе или в шее, и у танцоров эти переломы могут повлиять на основание. 30 — 31
Стрессовые переломы обычно вызваны повторяющимися травмами, низкоэнергетическими внешними силами, непреднамеренным сокращением мышц и слабостью костей. 32 Высокий продольный свод стопы, несоответствие длины ног и варус передней части стопы, по-видимому, являются одними из биомеханических факторов, связанных с этим типом переломов. 33 Длинная вторая плюсневая кость и чрезмерно подвижный первый луч могут способствовать чрезмерной повторяющейся нагрузке на вторую плюсневую кость. 34
С другой стороны, короткая первая плюсневая кость вызвала аномальную перегрузку вдоль второй плюсневой кости, особенно пациенты с длиной первой плюсневой кости 80% по сравнению со второй плюсневой костью были более склонны к переломам. 28, 35 Контрактура ахиллова сухожилия увеличивает подошвенное давление и риск стрессовых переломов. 36 Ringham et al. продемонстрировали, что чрезмерное внешнее вращение бедра может вызвать гиперпронирование стопы, и это состояние может увеличить риск стрессовых переломов нижней конечности. 37
Следовательно, допустимо наблюдать, что существует сложное суставное взаимодействие, на которое влияют ориентация плюсневой кости, топография и кинематика. Эти выводы касаются не только травматолога и хирурга-ортопеда, но также могут быть важны для реабилитолога. 9
Этиология
CMF возникает при косвенной или прямой травме.4, 38 Редкие травмы с раздавливанием, обычно возникающие на промышленных рабочих местах, могут вызывать этот тип переломов, часто связанных с травмой мягких тканей; 4 вместо стрессовых переломов обычно возникают с устойчивым и резким увеличением интенсивности активности и часто связаны с эндокринным или метаболическим дефицитом.39
При переломах второй и третьей плюсневых костей важно оценить внутрисуставное поражение или сопутствующие поражения, такие как перелом Лисфранка. Кроме того, учитывая относительно ограниченную структуру мягких тканей вокруг плюсневых костей, настоятельно рекомендуется оценка возможных повреждений или дефектов, сообщающихся с местом перелома. 20
Lindholm et al. показали, что смещение CMF было редкостью из-за жесткости связок между плюсневыми костями.Авторы отметили, что переломы диафизарной плюсневой кости редко смещались при сохранении межкостных и поясничных мышц и связок. Однако переломы шеи могут смещаться из-за действия сухожилий сгибателей, которые оказывают давление и смещают головку плюсны в проксимальном или подошвенном отделе. 26
Хотя исследования сообщили о связи между вальгусной деформацией заднего отдела стопы и остеопорозом с переломами второй плюсневой кости, ни одно из этих состояний не объясняет причину увеличения частоты переломов в непроксимальной области плюсневой кости. 40 — 42 Boden et al. продемонстрировали, что заживление проксимального перелома обычно длится дольше, чем непроксимального перелома, и представляет высокий риск осложнений. 43 — 44
Клиническая оценка и диагностика
Диагностика CMF основана на истории механизма поражения, клиническом осмотре и рентгенографии. Чаще всего механизм поражения является следствием падения с высоты стояния или скручивания при неподвижной передней части стопы. 4 Важно определить факторы риска, такие как прием кортикостероидов, аменорея и остеопороз, в случае подозрения на стрессовые переломы; Пациенты, страдающие этим типом переломов, обычно имеют в анамнезе боль в передней части стопы. 27
Клиническая картина этих переломов характеризуется опухолью, болью и невозможностью держать вес; костная деформация незначительна, если нет сопутствующей травмы сустава Лисфранка, серийных переломов плюсневой кости или сопутствующих проксимальных / дистальных травм. 45
Первоначальная клиническая оценка выявляет синяк, боль при пальпации и усиление боли при нагрузке на переднюю часть стопы 46 ; В случае открытого перелома важно оценить сосудисто-нервное состояние.
Клиническая оценка переломов плюсневых костей должна включать осмотр проксимальных и дистальных суставов. 47 Еще одним важным признаком, который необходимо исследовать в случае травмы раздавливания и подозрении на травму Лисфранка, является подошвенная гематома в средней части стопы. 48
Стандартный диагностический рентген должен включать переднезадний, боковой и косой (45 °) вид стопы. 45 Однако при подозрении на сопутствующие переломы, например, на V плюсневую кость, рекомендуется дополнительный осмотр основания пятой плюсневой кости, полученный с помощью переднезаднего рентгеновского снимка голеностопного сустава, который составляет проксимальную часть пятой плюсневой кости. До 23% отрыва пятой плюсневой кости не видно на трех стандартных проекциях. 49 В случае сомнений для диагностики рекомендуются дополнительные рентгенограммы, например, контрлатеральная проекция стопы, особенно у педиатрических пациентов. 45
Более того, важно идентифицировать добавочные кости в области, чтобы исключить оторванные фрагменты, такие как os vesalianum, os peroneum, os inter-metatarseum и os cuneometatarsal. 50
В некоторых случаях стрессовые переломы не могли быть очевидны на исходных рентгенограммах; эти последние обычно демонстрируют признаки радиолинейной прозрачности и / или периостальной реакции в течение периода времени от двух до шести недель. 51 Следовательно, целесообразно повторить рентгенограммы через 10–15 дней, чтобы выявить признаки резорбционной щели в месте перелома. 30
Хотя они и используются иногда, магнитно-резонансная томография (МРТ) и сканирование костей с помощью ядерной медицины (NM Bone Scan) редко требуются в диагностических исследованиях; 52 В частности, МРТ рекомендуется только при скрытых переломах с историей болезни или подозрении на стрессовые переломы, 30 и широко признана в качестве золотого стандарта для ранней диагностики стрессовых переломов плюсневых костей с помощью T1-взвешенных изображений, которые демонстрируют снижение медуллярного сигнала с костью. реакция на напряжение и очертание излома. 53
Banal et al изучили использование ультразвука (УЗИ) для ранней диагностики этих переломов и продемонстрировали удовлетворительный уровень диагностической надежности с чувствительностью 83% и специфичностью 76%, в дополнение к его низкой продолжительности выполнения, стоимости и немедленная доступность. 53
При наличии множественных и серийных переломов плюсневой кости требуется компьютерная томография (КТ) для определения внутрисуставного поражения, измельчения и целостности сустава Лисфранка.Значительная часть переломов плюсневой кости может быть пропущена на начальных рентгенограммах, а в случае политравмы со сложной травмой стопы и голеностопного сустава показана компьютерная томография. Тщательная оценка, основанная на понимании механизма травмы и тщательное клиническое обследование в сочетании со стандартным рентгеновским снимком стопы с тремя проекциями, остается основополагающим в диагностике CMF. 54
Классификация
CMF классифицируются топографически в зависимости от расположения места перелома: основание, диафиз, шея и голова.; однако эти плюсневые кости не имеют специальной классификации, в отличие от переломов пятой плюсневой кости. 9 По классификации AO эти переломы разделены на: тип (A) внесуставной перелом, тип (B) внутрисуставные переломы, тип (C) вывих перелома и тип (D) чистый вывих плюсневой кости, последний также называемый «плавающим». плюсневая кость ». Каждый из этих типов, в свою очередь, подразделяется на проксимальные метафизы, диафизы и дистальные метафизы. 55
Лечение
Цель лечения — добиться правильного заживления перелома с сохранением параболы плюсневой кости, сагиттального положения головок плюсневых костей и контакта кости с костью для сохранения функциональной передней части стопы.Стабильность CM поддерживается анатомическим положением и мягкими тканями, которые ограничивают смещение при множественных переломах плюсневых костей, поскольку они обычно смещаются в унисон и сохраняют свои анатомические соотношения, что приводит к снижению риска последующих осложнений. 45
Все переломы плюсневой кости без смещения, включая переломы напряжения, можно лечить консервативно. Величина смещения CMF может повлиять на выбор лечения, а также коррелирует с результатами лечения пациентов.Действительно, в своем исследовании Cakir et al. зарегистрировано, что смещение более чем на 2 мм в любом направлении было связано с худшим исходом. 1 Значения смещения или изгиба, которые влияют на выбор лечения (оперативное или неоперативное), все еще обсуждаются, хотя существует консенсус, что для переломов с углом наклона менее 10 ° и смещением 3-4 мм в любой плоскости требуется безоперационное лечение. 2,56-59 Кроме того, при ШМТ со смещением во фронтальной плоскости без укорочения возможно проведение консервативного лечения. 60
Дистальное вытяжение пальца может быть полезно для репозиции при переломах со смещением CMF. Однако иногда сохранение репозиции с помощью внешних маневров может быть затруднено и требует продолжения открытой репозиции и, в конечном итоге, использования чрескожного закрепления. 2 Следует внимательно рассмотреть перелом основания плюсневой кости, который может быть связан с сопутствующей травмой Лисфанка и часто требует хирургического вмешательства.
В случае стрессовых трещин важно выяснить причину их возникновения.Стресс-переломы у профессиональных спортсменов следует лечить в соответствии с функциональными требованиями пациента, чтобы избежать длительного периода иммобилизации. Стресс-переломы плюсневой кости или шеи можно лечить с помощью гипса с короткой ногой, гипсового ботинка или обуви с жесткой подошвой, с заживлением в течение 6-8 недель. Более того, у пациентов с высоким риском нарушения заживления стрессовых переломов Raghavan et al. продемонстрировали, что терипаратид может быть полезен в клинических условиях для ускорения заживления. 61
Консервативное лечение
Безоперационное лечение часто включает иммобилизацию на 3-6 недель с обезболиванием в первые дни после перелома. 1,9,62 В нашей клинической практике мы обычно выполняем функциональное тейпирование в течение 6 недель (с обновлением тейпирования через 3 недели) в таранной подошве и с допустимой нагрузкой ().
Клинический случай женщины 27 лет с переломом без смещения основания II, III и IV левой плюсневой кости. a-b: передняя и косая рентгенограммы после тяжелой травмы; c-d: рентгеновские снимки через 2 месяца FU после консервативного лечения с хорошей консолидацией в месте перелома
Rammelt et al.описали несколько неоперационных методов лечения, которые включают: тейп плюс жесткую подошву с ненагруженной головкой плюсневой кости, короткую ходовую повязку на ногу и не поддерживающую нагрузку повязку на 3 недели с последующей ходьбой на 3 недели. 45 Более того, Sammarco и Conti предложили использовать гипс без нагрузки на 2–3 недели, а затем — ходьбу на другие 3 недели. 63
Zenios et al. провели проспективное рандомизированное исследование с участием 50 пациентов с острыми переломами плюсневой кости, получавших гипсовую повязку (n = 25) или тейп (n = 25).Авторы не выявили существенных долгосрочных (3 месяца) различий в оценке боли, окружности средней части стопы, потребности в анальгетиках, независимой подвижности и рентгенологическом слиянии. Однако пациенты, получавшие тейп, показали значительно лучшие результаты по шкале AOFAS (Американское общество ортопедов стопы и голеностопного сустава) средней части стопы (p <0,05). 64
Консервативное лечение требует регулярного наблюдения с серией рентгеновских снимков (1-я, 4-я и 6-я недели), чтобы предотвратить последующее смещение отломков и проследить развитие перелома с течением времени.
Хирургическое лечение
Согласно литературным данным, рекомендуется репозиция любого перелома со смещением более 3-4 мм и углом наклона более 10 °. 58 Предпочтительным методом является близкая репозиция или миниинвазивная репозиция через небольшой разрез. Действительно, открытая репозиция может быть связана с высоким риском деваскуляризации и раневых осложнений. Однако классическая открытая репозиция с последующей внутренней фиксацией показана, когда закрытая репозиция и правильное выравнивание не могут быть сохранены.
Операция необходима для лечения острых, смещенных, нестабильных или множественных переломов центральной плюсневой кости. Интрамедуллярная фиксация спицами K на сегодняшний день считается золотым стандартом лечения. 45
Существуют различные техники выполнения пиннинга, такие как ретроградный, антеградный и антеградный / ретроградный.
Обычно ретроградная интрамедуллярная фиксация с помощью спицы K представляет собой наиболее распространенный метод лечения простых переломов центральной плюсневой кости.В этой технике К-спица должна быть введена через головку плюсневой кости или основание соответствующей проксимальной фаланги. 2, 45, 60 ().
Клинический случай мужчины 22 лет, пострадавшего от CMF в результате автомобильной аварии. a-b: передняя и косая рентгенограмма множественных переломов шейки правой центральной плюсневой кости; компакт диск. интраоперационный рентген после репозиции и фиксации спицами; е-ф. Рентген через 2 месяца после операции.
Вместо ретроградной стабилизации с помощью проволоки K можно стабилизировать перелом шейки с помощью реабсорбируемого штифта, преимущество которого состоит в том, что он не блокирует соединение MTF, не требующее удаления оборудования ().
Клинический случай 27-летнего мужчины, пораженного двусторонним КМП в результате автомобильной аварии. a-b: передняя и косая рентгенограмма множественных переломов шейки центральных плюсневых костей с обеих сторон; компакт диск. интраоперационный рентген после репозиции и фиксации рассасывающейся штифтом II, III и IV плюсневых костей с обеих сторон; е-ф. Рентген через 3 месяца после операции.
Baumfeld et al. продемонстрировали, что чрескожное антеградное хирургическое лечение является действенной альтернативой ретроградному методу с меньшей частотой осложнений, таких как риск инфекции или повреждения хондры в MTFJ, вызванных подошвенным положением и пересечением проволоки через проксимальное основание фаланги. 65 Также Kim et al. показали хорошие результаты при использовании закрытого антеградного интрамедуллярного штифта для репозиции и фиксации переломов шейки плюсневой кости. Через 6 недель после операции разрешается переносить полный вес, а К-образную проволоку обычно удаляют через 6-8 недель. 66 — 67
Зарей и др. предложили антеградную / ретроградную технику. К-спица вводится антеградно, проксимальнее перелома, в костномозговой канал, затем К-спица просверливается через головку плюсневой кости, при этом ее край выходит из подошвенной кожи стопы.Наконец, к проксимальному сегменту ретроградно вводится К-образная проволока. 68
Были предложены другие хирургические подходы для лечения переломов шеи и головы. Что касается переломов шейки плюсневой кости, Donahue et al. описал технику, при которой штифт вводится поперечно от пятой плюсневой кости в качестве латеральной опоры для шеи другой плюсневой кости. 69
Verzin et al. предложили модификацию техники Капанджи, при которой К-образная спица вводится от дистального и латерального к проксимальному и медиальному направлениям, чтобы служить опорой для головки плюсневой кости. 70 В случае множественных переломов плюсневой кости, требующих открытого доступа, Ozer et al. предложили поперечный разрез для снижения риска деваскуляризации из-за продольных разрезов на каждой плюсне. 71
Спиральные переломы следует лечить межфрагментарными винтами, установка которых может быть затруднена из-за соседних плюсневых костей. Следовательно, альтернативным подходом может быть остеосинтез спинной пластиной. При оскольчатых переломах диафиза плюсневой кости в результате высокоэнергетической травмы можно использовать пластину мостовидного протеза для стабилизации перелома и предотвращения вмешательства в биологические процессы заживления.В качестве альтернативы, для стабилизации этих переломов полезна внешняя фиксация, и эта конструкция должна быть параллельна оси плюсневой кости, чтобы предотвратить выравнивание сагиттальной плоскости и неправильное сращение или несращение плюсневой кости. 3
Открытые переломы центральных плюсневых костей требуют лечения в соответствии с протоколами Gustilo и Anderson. Их следует лечить промыванием и обработкой раны, антибиотиками и стабилизацией скелета с помощью внутренних конструкций или внешней фиксации в зависимости от состояния мягких тканей. 3, 72
Результаты
В литературе мало исследований, в которых приводятся функциональные и рентгенографические результаты лечения CMF. Sánchez Alepuz et al. сообщить об эволюции и окончательных результатах 57 пациентов с CMF, пролеченных консервативно (36 случаев) и оперативно в 21 случае. Переломы были классифицированы в зависимости от межатомной локализации и того, были ли они закрытыми (44 случая) или открытыми (13 случаев). 13 Функциональные результаты, полученные в соответствии с клиническими критериями (боль при ходьбе, интенсивность боли, тип обычно используемой обуви, подошвенный гиперкератоз после перелома и деформация первого пальца стопы): 39% плохие результаты, 30% удовлетворительные, и 32% хорошие результаты (32%).Используя те же критерии, для открытых переломов: 64% плохих результатов, 17% удовлетворительных и 17% хороших результатов.
Метатарзалгия была наиболее важным долговременным симптомом у 56,8% пациентов. Боль была связана с изменениями остаточного смещения диафиза плюсневой кости, невромой Мортона (2 пациента), плюснефаланговым артрозом (4 пациента) и остеомиелитом (1 пациент). 13
Наиболее частым осложнением после консервативного лечения CMF является метатарзалгия, вторичная по причине неправильного сращения или остаточной деформации и разрыва плюсневой параболы.Может наблюдаться отсроченное сращение, и наоборот, несращение — это редкость из-за васкуляризации, которая способствует заживлению, и обычно это происходит в результате длительного стрессового перелома, а не в случае острых травм. 2
Если заживление стрессового перелома затягивается, следует рассмотреть возможность хирургического вмешательства. Sarimo et al. успешно применили технику сверления для лечения переломов с замедленным сращением под напряжением на основании второй и третьей плюсневых костей, чтобы стимулировать заживление. 73
Перелом с подошвенным смещением в сагиттальной плоскости коррелирует с худшим исходом, вызывающим болезненные мозоли, механическую метатарзалгию и образование невромы, что приводит к изменению распределения веса на головках плюсневых костей. Кроме того, переломы со спинным углом могут вызвать раздражение мягких тканей спины. И наоборот, неправильное совмещение поперечной плоскости лучше переносится, но может вызывать раздражение во время походки и может вызывать посттравматические вальгусные или варусные деформации, приводящие к раннему дегенеративному остеоартриту. 45, 60
На заживление может влиять исходное состояние пациента и Cakir et al. показали, что сахарный диабет, избыточный вес и женский пол могут негативно повлиять на исходы; 1 Однако заживление часто не обязательно происходит в результате открытой или острой травмы. Мерфи и др. показали, что отсроченное сращение в результате CMF обычно связано с нетравматическим фактором (курение, плохое питание, системные заболевания и нарушение иммунитета). 74
Выводы
CMF — распространенные травмы.Понимание механизма травмы и клиническая оценка в сочетании со стандартными рентгеновскими снимками стопы с тремя проекциями остаются основополагающими в диагностике CMF. МРТ и КТ используются соответственно при стрессовых переломах и пациентах с множественными переломами суставов. Консервативное лечение с помощью тейпирования, гипсовой повязки или корсета сначала без нагрузки на кости в течение 3 недель, а затем на нагрузку в течение еще 3 недель показано при переломах без смещения, но требует регулярного последующего наблюдения с помощью серийных рентгеновских снимков, чтобы предотвратить последующее смещение отломков и проследить развитие перелом со временем.Сегодня хирургия представляет собой золотой стандарт лечения смещенных, суставных и множественных переломов с хорошими результатами. Первая попытка должна быть закрытой редукцией и закреплением, а в случае неудачи указывается мини-открытая редукция и закрепление. Клинические и функциональные результаты часто зависят от характера переломов и состояния пациента.
При оперативном или неоперативном лечении перелома центральной плюсневой кости мы всегда должны помнить об осложнениях при последующем наблюдении, таких как метатарзалгия, вторичная по причине неправильного сращения или остаточной деформации и разрыва плюсневой параболы.
Конфликт интересов:
Каждый автор заявляет, что у него нет коммерческих ассоциаций (например, консалтинговых компаний, владения акциями, долевого участия, патентных / лицензионных соглашений и т. Д.), Которые могли бы представлять конфликт интересов в связи с поданной статьей
.Ссылки
1. Чакир Х., Ван Влит-Копперт С.Т., Ван Лисхаут Э.М., Де Врис М.Р., Ван Дер Эльст М., Шеперс Т. Демография и исход переломов плюсневой кости. Arch Orthop Trauma Surg. 2011; 131: 241–5. [PubMed] [Google Scholar] 2.Buddecke DE, Polk MA, Barp EA. Переломы плюсны. Clin Podiatr Med Surg. 2010 Октябрь; 27 (4): 601–24. [PubMed] [Google Scholar] 3. Клементс Дж. Р., Шопф Р. Успехи в лечении травм передней части стопы. Clin Podiatr Med Surg. 2013 июл; 30 (3): 435–44. [PubMed] [Google Scholar] 4. Петрисор Б.А., Экрол И., Корт-Браун С. Эпидемиология переломов плюсневых костей. Foot Ankle Int. 2006; 27: 172–4. [PubMed] [Google Scholar] 5. Urteaga AJ, Lynch M. Переломы центральных плюсневых костей. Clin Podiatr Med Surg. 1995. 12 (4): 759–72. [PubMed] [Google Scholar] 6.Вуори JP, Аро HT. Травмы суставов Лисфранка: механизмы травм и сопутствующие травмы. J Trauma. 1993. 35 (1): 40–5. [PubMed] [Google Scholar] 7. Цвипп Х., Ранфт Т. Неправильные ювенильные переломы в области стопы. Ортопедия. 1991. 20 (6): 374–80. [PubMed] [Google Scholar] 8. Shindle MK, Endo Y, Warren RF и др. Стресс-переломы большеберцовой кости, стопы и лодыжки. J Am Acad Orthop Surg. 2012 Март; 20 (3): 167–76. [PubMed] [Google Scholar] 9. Бутефнуше Т., Будаир Б., Бакшайеш П., Али С.А. Переломы плюсны: обзор и современные концепции.Травма. 2014. 16 (3): 147–63. [Google Scholar] 10. Маскилл Дж., Бохай Д., Андерсон Дж. Травмы первого луча. Стопа голеностопного сустава Clin N Am. 2006; 11: 143–63. [PubMed] [Google Scholar] 12. Максвелл Дж. Открытое или закрытое лечение переломов плюсневой кости: показания и методы. J Am Podiatry Assoc. 1983; 73: 100–6. [PubMed] [Google Scholar] 13. Санчес Алепуз Э., Висент Карси В., Алькантара П., Ллабрес А.Дж. Переломы центральной плюсневой кости. Foot Ankle Int. 1996. 17 (4): 200–3. [PubMed] [Google Scholar] 14. Стандринг С. Анатомические основы клинической практики.40-е изд. Черчилль Ливингстон; 2009. Анатомия Грея. [Google Scholar] 15. Cheung J, Au-Yong I. Анатомия костей стопы. BMJ. 2011; 343: d7830. [PubMed] [Google Scholar] 16. Рат Б., Нотерманс Х.П., Францен Дж. И др. Микрососудистая анатомия плюсневых костей: исследование пластинации. Хирург Радиол Анат. 2009; 31: 271–77. [PubMed] [Google Scholar] 17. Smith JW, Arnoczky SP, Hersh A. Внутрикостное кровоснабжение пятой плюсневой кости: значение для заживления проксимального фартука. Нога голеностопного сустава. 1992; 13: 143–52.[PubMed] [Google Scholar] 18. Петерсен WJ, Lankes JM, Paulsen F, Hassenpflug J. Артериальное снабжение головок малых плюсневых костей: исследование сосудистой инъекции на трупах человека. Foot Ankle Int. 2002 июн; 23 (6): 491–5. [PubMed] [Google Scholar] 19. Jaworek T. Чикаго (Иллинойс): шестой ежегодный хирургический семинар в Нортлейк; 1976. Внутреннее кровоснабжение первой и малой плюсневых костей: хирургические соображения. [Google Scholar] 20. Нана О., Сарпонг, доктор медицины, магистр делового администрирования, Хасани В., Свинделл, доктор медицины, Эван П., Трупиа, доктор медицины, Тернер Восселлер, доктор медицины.Переломы плюсны. Ортопедия стопы и голеностопного сустава. 2018; 3 (3) [Google Scholar] 21. Скотт С., Винтер Д. Биомеханическая модель стопы человека: кинематика и кинетика во время фазы опоры при ходьбе. J Biomech. 1993; 26: 1091–104. [PubMed] [Google Scholar] 23. Рой К.Дж. Измерения силы, давления и движения в стопе: современные концепции. Clin Podiatr Med Surg. 1998. 5: 491–508. [PubMed] [Google Scholar] 24. Jenkyn TR, Anas K, Nichol A. Кинематика сегмента стопы при нормальной ходьбе с использованием многосегментной модели комплекса стопы и голеностопного сустава.J Biomech Eng. 2009; 131: 034504. [PubMed] [Google Scholar] 25. Шерефф MJ. Переломы переднего отдела стопы. Instr Course Lect. 1990; 39: 133–140. [PubMed] [Google Scholar] 26. Линдхольм Р. Оперативное лечение простого перелома шейки плюсневой кости с вывихом. Ann Chir Gynaecol Tenn <мн. 1961; 50: 328–331. [Google Scholar] 27. Мерт М., Ункар Е.А., Озлюк А.В., Тузунер Т., Эрдоган С. Множественные одновременные стрессовые переломы плюсневой кости одной и той же стопы. J Am Podiatr Med Assoc. 2015 Март; 105 (2): 177–80. [PubMed] [Google Scholar] 28.Чакпайвонг Б., Повар С., Пьетробон Р., Нанли Дж. Стресс-перелом второй плюсневой кости в спорте: сравнительные факторы риска между проксимальным и непроксимальным отделами. Br J Sports Med. 2007. 41 (8): 510–4. [Бесплатная статья PMC] [PubMed] [Google Scholar] 29. Чакпайвонг Б., Повар С., Нанли Дж. Стресс-переломы основания второй плюсневой кости встречаются у здоровых людей. Clin Ortop Relat Res. 2007; 461: 197. [PubMed] [Google Scholar] 30. Харрингтон Т., Крайтон К.Дж., Андерсон И.Ф. Чрезмерная балетная травма основания второй плюсневой кости.Диагностическая проблема. Являюсь. J. Sports Med. 1993; 21: 591–8. [PubMed] [Google Scholar] 31. Micheli LJ, Sohn RS, Solomon R. Стресс-переломы второй плюсневой кости с вовлечением сустава Лисфранка у артистов балета. Новая травма стопы, вызванная чрезмерным перенапряжением. J. Bone Joint Surg. 1985; 67-A: 1372–5. [PubMed] [Google Scholar] 32. Нива М.Х., Сормаала М.Дж., Киуру М.Дж., Хаатая Р., Аховуо Д.А., Пихладжамаки Н.К. Костные стрессовые травмы лодыжки и стопы: 86-месячное исследование физически активных молодых людей на основе магнитно-резонансной томографии.Am J Sports Med. 2007; 35: 643. [PubMed] [Google Scholar] 33. Корпелайнен Р., Орава С., Карпакка Дж., Сиира П., Халкко А. Факторы риска повторных стрессовых переломов у спортсменов. Am J Sports Med. 2001; 29: 304. [PubMed] [Google Scholar] 34. Германн Р.М., Ренард Р.Л. Обзор современных концепций: стрессовые переломы стопы. Foot & Ankle International. 2006. 27 (9): 750–7. [PubMed] [Google Scholar] 35. О’Мэлли MJ, Гамильтон WG, Munyak J, ДеФранко MJ. Стресс-переломы основания второй плюсневой кости у артистов балета.Foot Ankle Int. 1996; 17: 89–94. [PubMed] [Google Scholar] 36. Aronow MS, Diaz-Doran V, Sullivan RJ, Adams DJ. Влияние силы контрактуры трехглавой мышцы бедра на распределение давления на подошву стопы. Foot Ankle Int. 2006; 27: 43–52. [PubMed] [Google Scholar] 37. Рингхэм Р., Кламп К., Кэй В. и др. Симптоматология расстройства пищевого поведения у артистов балета. Int J Eat Disord. 2006; 39: 503–8. [PubMed] [Google Scholar] 38. Ли Д.К., Малдер Г.Д., Шварц А.К. Травмы большого пальца стопы, сесамовидной кости и первой плюсневой кости. Clin Podiatr Med Surg.2011. 28 (1): 43–56. [PubMed] [Google Scholar] 39. Чакпайвонг Б., Королева Р.М., Исли МЭ, Нанли Дж. А. Различают переломы Джонса и проксимального диафиза пятой плюсневой кости. Clin Orthop Relat Res. 2008. 466 (8): 1966–70. [Бесплатная статья PMC] [PubMed] [Google Scholar] 40. Маенпаа Х., Сойни И., Лехто М.Ю., Белт Э.А. Недостаточные переломы у пациентов с хроническими воспалительными заболеваниями суставов. Clin Exp Rheumatol. 2002; 20: 77–9. [PubMed] [Google Scholar] 41. Арндт А., Экенман И., Вестблад П., Лундберг А. Влияние усталости и изменения нагрузки на деформацию плюсневой кости in vivo при ходьбе босиком.J Biomech. 2002; 35: 621–8. [PubMed] [Google Scholar] 42. Донахью SW, Шарки NA. Деформации плюсневой кости во время фазы опоры при походке влияют на стрессовые переломы. J Bone Joint Surg [Am] 1999; 81: 1236–44. [PubMed] [Google Scholar] 43. Боден Б.П., Осбар округ Колумбия. Стресс-переломы высокого риска: оценка и лечение. J Am Acad Orthop Surg. 2000; 8: 344–53. [PubMed] [Google Scholar] 44. Боден Б.П., Осбар Д.К., Хименес К. Стресс-переломы с низким риском. Am J Sports Med. 2001; 29: 100–11. [PubMed] [Google Scholar] 45.Rammelt S, Heineck J, Zwipp H. Переломы плюсны. Травма, повреждение. 2004; 35 (Дополнение 2): SB77–86. [PubMed] [Google Scholar] 46. Цвицер Э.В., Бридервельд РС. Переломы пятой плюсневой кости; диагностика и лечение. Травма, повреждение. 2010. 41: 555–62. [PubMed] [Google Scholar] 47. Хэтч Р.Л., Олсбрук Дж. А., Клагстон-младший. Диагностика и лечение переломов плюсневой кости. Я семейный врач. 2007 15 сентября; 76: 817–26. [PubMed] [Google Scholar] 48. Росс Г., Кронин Р., Хаузенблас Дж, Джулиано П. Признак подошвенного экхимоза: клиническая помощь в диагностике скрытых травм предплюсны Лисфранка.J Orthop Trauma. 1996. 10 (2): 119–22. [PubMed] [Google Scholar] 49. Пао Д.Г., Китс Т.Э., Дюссо Р.Г. Отрывной перелом основания пятой плюсневой кости, не видимый на обычной рентгенографии стопы: необходимость в дополнительной проекции. AJR Am J Roentgenol. 2000 августа; 175: 549–52. [PubMed] [Google Scholar] 50. Dameron TB., Jr Переломы и анатомические изменения проксимального отдела пятой плюсневой кости. J Bone Joint Surg Am. 1975 сентябрь; 57: 788–92. [PubMed] [Google Scholar] 51. Патель Д.С., Рот М., Капил Н.Стресс-переломы: диагностика, лечение и профилактика. Я семейный врач. 1 января 2011 г .; 83 (1): 39–46. [PubMed] [Google Scholar] 52. Гуларт М., О’Мэлли М.Дж., Ходжкинс К.В., Чарльтон Т.П. Переломы стопы и лодыжки у танцоров. Clin Sports Med. 2008 Апрель; 27 (2): 295–304. [PubMed] [Google Scholar] 53. Банал Ф., Гянджбахч Ф., Фольц В. и др. Чувствительность и специфичность ультразвукового исследования в ранней диагностике стрессовых переломов плюсневых костей: пилотное исследование 37 пациентов. J Rheumatol. 2009 август; 36 (8): 1715–9. [PubMed] [Google Scholar] 54.Хаапамаки В., Киуру М., Коскинен С. Перелом-вывих Лисфранка с множественной травмой: диагностика с помощью компьютерной томографии с мультидетектором. Foot Ankle Int. 2004; 25: 614–9. [PubMed] [Google Scholar] 55. Цвипп Х., Баумгарт Ф., Кронье П. и др. Интегральная классификация повреждений (ICI) костей, суставов и связок - приложение к травмам стопы. Травма, повреждение. 2004 сентябрь; 35 (Дополнение 2): SB3–9. [PubMed] [Google Scholar] 56. Hansen ST. Скелетная травма. В: Browner BD, Jupiter JB, Levine AM и др., Редакторы.Травмы стопы. Филадельфия: WB Saunders Company; 1998. С. 2405–38. [Google Scholar] 57. Ранний Дж. Роквуд и переломы Грина у взрослых. В: Bucholz R, Heckman J, Rockwood C, et al., Редакторы. Переломы плюсны. Липпинкотт, Уильямс и Уилкинс; 2001. с. 2215. [Google Scholar] 58. Шерефф М. Сложные переломы плюсневых костей. Ортопедия. 1990. 13 (8): 875–82. [PubMed] [Google Scholar] 59. Армаган О., Шерефф М. Травмы пальцев стопы и плюсневых костей. Orthop Clin North Am. 2001; 32 (1): 1–10. [PubMed] [Google Scholar] 60.Сандерс Р. Хирургия стопы и голеностопного сустава. В: Манн Р.А., Кафлин М.Дж., редакторы. Переломы средней и передней части стопы. Сент-Луис: Мосби; 1999. С. 1574–1605. [Google Scholar] 61. Рагхаван П., Христофидес Э. Роль терипаратида в ускорении заживления стрессовых переломов плюсневых костей: серия случаев и обзор литературы. Clin Med Insights Endocrinol Diabetes. 2012; 5: 39–45. [Бесплатная статья PMC] [PubMed] [Google Scholar] 62. Gray AC, Rooney BP, Ingram R. Проспективное сравнение двух вариантов лечения бугристых переломов проксимальной пятой плюсневой кости.Foot (Edinb) 2008 сен; 18 (3): 156–8. [PubMed] [Google Scholar] 63. Sammarco GJ, Conti SF. Хирургическое лечение нейроартропатической деформации стопы. Foot Ankle Int. 1998. 19: 102–9. [PubMed] [Google Scholar] 64. Зениос М., Ким В.Й., Сампатх Дж., Мудду Б.Н. Функциональное лечение острых переломов плюсневых костей. Проспективное рандомизированное сравнение лечения гипсовой повязкой и эластичной поддерживающей повязки. Травма, повреждение. Июль 2005 г.; 36 (7): 832–5. [PubMed] [Google Scholar] 65. Баумфельд Д., Маседо Б. Д., Нери С., Эспер Л. Э., Филхо М. А.. Антероградное чрескожное лечение переломов малых плюсневых костей: техническое описание и клинические результаты.Rev Bras Ortop. 2015 4 ноября; 47 (6): 760–4. [Бесплатная статья PMC] [PubMed] [Google Scholar] 66. Ким Х.Н., Пак Ю.В. Вправление и фиксация переломов шейки плюсневой кости закрытым антеградным интрамедуллярным гвоздем: рекомендации по технике. Foot Ankle Int. 2011; 32 (11): 1098–100. [PubMed] [Google Scholar] 67. Kim HN, et al. Закрытый антеградный интрамедуллярный штифт для репозиции и фиксации переломов плюсневой кости. J FootAnkle Surg. 2012. 51 (4): 445–449. [PubMed] [Google Scholar] 68. Зарей М., Багери Н., Нили А., Вафаей А., Гадими Э.Закрытая антеградная / ретроградная интрамедуллярная фиксация переломов центральной плюсневой кости: хирургическая техника и клинические результаты. Травма, повреждение. 2020. 3 марта [PubMed] [Google Scholar] 69. Донахью М.П., Маноли А., 2-й Технический совет: поперечное чрескожное закрепление переломов шейки плюсневой кости. Foot Ankle Int. 2004 июн; 25 (6): 438–9. [PubMed] [Google Scholar] 70. Верзин Э.Дж., Хендерсон С.А. Новый метод лечения сложных переломов шейки плюсневой кости. Стопа и лодыжка международный. 2000. 21 (10): 868–9. [PubMed] [Google Scholar] 71.Ozer H, Oznur A. Поперечный дорсальный доступ к переломам нескольких плюсневых костей со смещением. J Foot Ankle Surg. 2006 Май-июнь; 45 (3): 190–1. [PubMed] [Google Scholar] 72. Густило РБ, Андерсон Дж. Т.. Профилактика инфекции при лечении тысячи двадцати пяти открытых переломов длинных костей: ретроспективный и проспективный анализ. J Bone Joint Surg Am. 1976; 58: 453–8. [PubMed] [Google Scholar] 73. Саримо Дж., Орава С., Аланен Дж. Оперативное лечение стрессовых переломов проксимальной второй плюсневой кости.Scand J Med Sci Sports. 2007. 17: 383–6. [PubMed] [Google Scholar] 74. Мерфи Г.А. Оперативное лечение стрессовых переломов плюсневых костей. Oper Tech Sports Med. 2006; 14: 239–47. [Google Scholar]Перелом плюсны | Ассоциация ортопедов-травматологов (OTA)
Базовая анатомия
В нормальной стопе пять плюсневых костей, пронумерованных от 1 до 5, от кости, прикрепленной к большому пальцу стопы, до внешней стороны стопы соответственно. Они имеют прямую форму со слегка расширенным основанием и шишковидной частью (головкой) на конце, который соединяется с костями пальцев.Они начинаются примерно на середине стопы и заканчиваются прямо перед перепонками пальцев ног. Для первой-третьей плюсневых костей более близкие концы плюсневых костей (около середины стопы) образуют суставы с другими костями средней части стопы, но эти суставы мало двигаются. Однако на другом конце костей возле пальцев стопы суставы плюсневых костей и костей пальцев стопы очень сильно двигаются. Это движение и местоположение определяют выбор лечения для каждой конкретной травмы стопы.
Рис. 1. Расположение пяти плюсневых костей обозначено от 1 до 5.Механизм и эпидемиология
Плюсневые кости обычно ломаются в результате раздавливания, падения тяжелого предмета, травмы скручивания или попадания стопы во что-то, в то время как тело продолжает двигаться. Иногда кость может сломаться в результате стрессовой травмы из-за чрезмерного использования, например, внезапного увеличения дистанции бега во время подготовки к марафону.
Рисунок 2: Переломы 1-й и 2-й плюсневых костей. Рисунок 3: Перелом 5-й плюсневой кости. Рисунок 4: Стресс-перелом 2-й плюсневой кости.Первоначальное лечение
Если перелом плюсневой кости произошел в результате раздавливания или скручивания, боль, вероятно, будет достаточно сильной, чтобы вы немедленно обратились за медицинской помощью. Вы можете обратиться в отделение неотложной помощи или к своему лечащему врачу. Диагноз обычно ставится на основании рентгенологического исследования. Если кость не проткнула кожу, врач отделения неотложной помощи обычно накладывает на вас шину (полугипс), ставит на костыли, прописывает лекарства, которые помогут вам справиться с болью, и порекомендует вам продолжить лечение. поставщик медицинских услуг или хирург-ортопед.Вы также должны максимально приподнять ногу в течение первых 2-3 дней и прикладывать лед, чтобы уменьшить отек и уменьшить боль.
Общее лечение
Большинство переломов плюсневой кости можно вылечить без хирургического вмешательства. Можно использовать обувь с жесткой подошвой, прогулочные ботинки или даже гипс. Степень давления, которую вы можете оказать на ногу, будет зависеть от того, какие кости сломаны. Это решит ваш лечащий врач. По мере заживления сломанной кости в течение 8–12 недель боль уменьшится.Возможно, со временем вы сможете оказывать большее давление на ногу.
Если у вас диагностирован стрессовый перелом плюсневой кости, вам будет рекомендовано прекратить деятельность, которая его вызвала. Скорее всего, вам посоветуют не ходить на ногу в течение 4-6 недель или даже дольше, пока боль не утихнет. После периода заживления вы можете начать медленное возвращение к активности.
Есть несколько переломов плюсневой кости, при которых требуется хирургическое вмешательство. К ним относятся переломы, которые проткнули кожу, и любые переломы, которые настолько разделены, что не совпадают достаточно хорошо, чтобы впоследствии зажить или работать должным образом.Это особенно актуально для переломов первой плюсневой кости. Если требуется операция, кости часто можно выровнять и удерживать на месте с помощью временных штифтов. Эти булавки могут быть удалены в офисе примерно через 6-10 недель. Иногда необходимо сделать разрез на верхней части стопы, чтобы выровнять кости, и кость будет стабилизирована металлическими пластинами и винтами.
Есть особый перелом, который происходит около основания пятой плюсневой кости (выпуклость на внешней стороне стопы на полпути вдоль стопы), который требует особого внимания.Это называется перелом Джонса. Этот перелом возникает, когда пятая плюсневая кость уменьшается в размере от широкого основания к более узкому стержню. Этот перелом может быть вызван скручиванием. Некоторые формы стопы могут увеличить вероятность этого перелома. Хирургическое вмешательство обычно рекомендуется спортсменам или тем, кому необходимо быстро вернуться к тяжелым физическим нагрузкам. Безоперационное лечение также может излечить большинство этих переломов. Вы должны обсудить преимущества и недостатки оперативного vs.безоперационное лечение этого конкретного перелома у лечащего врача или хирурга. Есть несколько других типов переломов 5-й плюсневой кости, которые не относятся к переломам Джонса, и они хорошо заживают без хирургического вмешательства. Это обсуждение для вас и вашего врача.
Рисунок 5: Перелом Джонса 5-й плюсневой кости.Послеоперационный уход
Если требуется операция, вам, как правило, нужно не стоять на ногах в течение как минимум 6-8 недель, чтобы перелом зажил. Вы также можете быть помещены в гипс или жесткий ботинок.Если вставлены булавки, они обычно удаляются в офисе примерно через 6-8 недель. Пластины и винты могут потребоваться, а могут и не сниматься. Вы будете посещать врача каждые несколько недель или месяцев, чтобы убедиться, что разрыв и раны хорошо заживают.
Долгосрочные
Поскольку ваша ступня принимает на себя весь ваш вес при ходьбе или беге, она должна выдерживать большую нагрузку. К счастью, переломы плюсневой кости обычно заживают полностью, и пациенты обычно могут без проблем возобновить свою деятельность до травмы.Иногда они не заживают, и может потребоваться операция, фиксация или изменение активности. У некоторых пациентов после перелома плюсневой кости появляются болезненные ощущения в стопах, даже если перелом полностью заживает.
Дополнительная информация
—
Алан Т. Кавагути, MD
Отредактировано Комитетом по обучению пациентов OTA и Дэвидом Сандерсом, доктором медицины (руководитель секции)
Все рентгеновские снимки и фотографии взяты из личной коллекции доктора Кавагути
Переломы плюсны | Сломанная плюсневая кость | Симптомы, причины и лечение
Где находятся плюсневые кости?
Плюсневые кости — одни из наиболее часто переломованных костей стопы.На каждой стопе по пять плюсневых костей. Это длинные тонкие кости, которые проходят по всей длине стопы до основания пальцев. Для получения дополнительной информации об анатомии стопы см. Отдельную брошюру «Боль в пятке и стопе (подошвенный фасциит)».
Перелом плюсны — это перелом одной из пяти длинных костей, образующих среднюю часть стопы.
Перелом 5-й плюсневой кости
Пятая плюсневая кость — это наиболее частая плюсневая кость, которая ломается при внезапной (острой) травме стопы.Он может быть сломан в разных точках по длине, в зависимости от механизма повреждения. Другие плюсневые кости также могут быть сломаны. Первая, вторая и пятая плюсневые кости являются наиболее частыми травмами в спорте. У нескольких известных футболистов в последние годы были переломы плюсневой кости.
Существуют ли разные виды перерывов?
Переломы (переломы) могут быть острыми или возникать сразу в результате травмы. Они также могут возникать в течение более длительного периода времени, когда они называются переломами под напряжением и .
Острый перелом плюсневой кости может быть открытым или закрытым, а также смещенным или несмещенным:
- Открытый или закрытый : открытый перелом — это перелом, при котором кожа над переломом разорвана таким образом, что существует возможный путь инфекция извне в сломанные кости. Это более серьезный тип перелома, при котором более сильные повреждения мягких тканей вокруг него усложняют лечение и заживление. Требуется оценка специалиста.
- Смещенный или несмещенный : перелом со смещением — это перелом, в котором после перелома кости выскользнули из линии.Перелом со смещением требует специализированной помощи, так как кости должны быть правильно выровнены и стабилизированы. Это может быть анестетик и какой-то металлический стержень или металлическое покрытие к костям.
Острый перелом плюсны обычно возникает в результате внезапной сильной травмы стопы, например, падения на стопу тяжелого предмета, падения, удара ногой о твердый предмет при спотыкании или спортивной травмы.
Стресс-перелом — это перелом в кости, вызванный повторяющимися нагрузками.Это растрескивание, которое проходит через кость только частично. В кости может быть один раскол или несколько небольших трещин. Изломы или трещины на линии роста волос не проходят через всю толщину кости, поэтому переломы обычно не смещаются. Однако со временем в одной и той же области может развиться несколько небольших стрессовых трещин.
Что вызывает переломы плюсневой кости?
Острые переломы плюсневой кости
- Они могут быть вызваны прямой травмой стопы. Это может произойти, например, когда кто-то наступит на ногу или ударит ее ногой, уронит что-то на ступню или упадет на ступню.
- Скручивание стопы или голеностопного сустава также может вызвать перелом основания пятой плюсневой кости. При этой травме скручивающий механизм натягивает прочную связку, которая прикрепляется к основанию пятой плюсневой кости, которая затем отрывает фрагмент кости.
- Ствол плюсневой кости обычно травмируется из-за перекручивания стопы при приземлении в прыжке. Это обычная проблема у артистов балета.
Стресс-переломы
- Этот тип перелома плюсневой кости обычно возникает из-за повторяющейся нагрузки на кость, что также называется чрезмерным использованием.
- Обычно наблюдаются у тех, кто прошел или бежал на длинные дистанции, особенно с тяжелыми рюкзаками (поэтому их раньше называли «маршевые переломы»).
- Часто поражают спортсменов и спортсменов, хотя могут поражать любых бегунов, даже тех, кто мало бегает. Их обычно можно увидеть в вооруженных силах во время учений.
- Они часто встречаются у бегунов, которые:
- Внезапно увеличивают пробег или интенсивность бега.
- Бегите в плохой обуви, которая не подходит их ногам:
- Выбор и потребности людей в кроссовках различаются.Однако, прежде чем выбрать что-то необычное, например обувь босиком или обувь для коррекции фигуры, обязательно прислушайтесь к совету. Например, для бега босиком вас нужно научить правильной технике. Носите новые кроссовки постепенно — многие травмы возникают в результате внезапной смены кроссовок.
- Только что сменили кроссовки, а не «приласкали» их аккуратно.
- Продолжайте тренироваться, несмотря на боль в стопе.
- Их также часто можно увидеть у артистов балета и гимнасток.
- Нарушения строения стопы и костей и суставов, такие как ревматоидный артрит или «истончение» костей (остеопороз), могут повысить вероятность стрессовых переломов.
- Они также могут возникать у людей, которые потеряли чувствительность нервов в ногах из-за неврологических проблем — например, диабета, поражающего стопы.
Вызывает ли остеопороз переломы плюсневой кости?
Переломы плюсны (обоих типов) легче возникают, если кости плюсны ослаблены из-за «истончения» костей (остеопороз).
См. Дополнительную информацию в отдельной брошюре «Остеопороз».
Повышает ли старение переломы плюсневой кости?
Чаще всего переломы плюсны случаются у молодых людей, поскольку они чаще занимаются такими видами спорта и маршируют, что делает их более вероятными. Однако по мере того, как мы становимся старше, «упругость» и мягкость наших стоп имеют тенденцию уменьшаться. Это означает, что наши ступни хуже поглощают удары и легче ломаются кости. Поддерживающая обувь сделает это намного менее вероятным.
См. Дополнительную информацию в отдельной брошюре Aging Feet.
Каковы симптомы перелома плюсневой кости?
Острый перелом плюсневой кости
- Во время разрыва может издаваться слышимый звук, и обычно сразу же возникает боль и болезненность в области перелома.
- Боль часто называют «точечной болью», поскольку она довольно хорошо локализуется в месте удара о кость.
- Сломанные кости кровоточат, поэтому могут развиться синяки и отеки, и вам может быть трудно перенести вес на пораженную стопу.
- Движение стопы также может быть ограничено. Однако удивительно, что боль может утихнуть в течение нескольких часов.
Иногда говорят, что со сломанной ногой нельзя ходить, но это неверно. Сможете ли вы ходить на сломанной стопе, зависит от того, какая кость сломана (и где находится по ее длине), от того, смещен ли перелом, насколько хорошо ваша обувь поддерживает, а также от вашей личной терпимости к боли. Таким образом, можно ходить со сломанной ногой, хотя, вероятно, это будет очень неудобно, а если вы сделаете это, это может усугубить ситуацию.
Стресс-переломы
- Симптомы схожи с острыми переломами плюсневой кости (см. Выше), хотя обычно нет синяков и трещин.
- Поначалу основным симптомом может быть просто боль в стопе во время тренировки, которая облегчается в покое. Боль имеет тенденцию к распространению и распространению в стопе.
- Через некоторое время боль может стать постоянной, так что отдых не проходит. Болезненная область имеет тенденцию становиться более локализованной в области перелома, и боль постепенно усиливается.
- Обычно стрессовый перелом вызывает болезненную область вдоль линии второй или третьей плюсневой кости.
- Может быть припухлость, но синяка обычно нет.
Люди с стрессовыми переломами могут некоторое время продолжать ходить. Со временем это становится все более болезненным, поскольку трещины в кости имеют тенденцию к ухудшению, а сама кость начинает реагировать и воспаляться, и становится невозможным выдерживать нагрузку. Стрессовый перелом плюсневой кости может прогрессировать до перелома на всю толщину.
Будет ли боль усилиться?
Стресс-переломы плюсны могут начаться с очень небольших травм, не вызывающих сильной боли. Однако, если вы продолжаете подвергать кость нагрузке, трещина часто будет углубляться и расширяться, постепенно становясь более болезненной. В конце концов, в худшем случае, трещина под напряжением может перерасти в полную трещину.
Если у вас острый перелом, и вы продолжаете подвергать кость нагрузке, боль будет усиливаться, поскольку сломанные концы кости начнут слегка тереться друг о друга, и эта область воспаляется.В худшем случае трещина может сместиться.
Нужно ли мне расследование?
Ваш врач, скорее всего, порекомендует сделать рентгеновский снимок стопы, если заподозрит перелом плюсневой кости.
Острые переломы плюсневой кости
- Большинство из них можно легко увидеть на рентгеновском снимке. Первоначально врачи могут увидеть трещину в кости, а через несколько дней они также могут увидеть неровности в кости, поскольку она начинает заживать и реконструироваться.
- Иногда требуется компьютерная томография (КТ) или магнитно-резонансная томография (МРТ).
- Врачам нужно будет определить, смещен ли перелом, что может означать, что кости необходимо выровнять и удерживать на месте. Это довольно часто встречается при острых переломах плюсневых костей, так как вес вашего тела имеет тенденцию давить на сломанную кость, и это может привести к небольшому разрыву двух сломанных концов.
Стресс-переломы
- Не так легко выявляются на рентгеновском снимке, особенно сначала. Половина из них никогда не появляется на обычном рентгеновском снимке.
- В кости могут быть множественные очень крошечные переломы и трещины или одна тонкая трещина, которая не проходит сквозь кость.Поскольку они сформировались очень постепенно, кость могла не очень сильно «отреагировать» на травму.
- Специальное ультразвуковое исследование может показать перелом, который нельзя увидеть на рентгеновском снимке.
- Стрессовые переломы плюсны обычно можно увидеть при сканировании костей.
- МРТ также иногда используется для обнаружения стрессовых переломов.
Нужно ли мне обращаться к врачу, если я подозреваю перелом плюсневой кости?
Вам следует обратиться за медицинской помощью, если вы подозреваете, что у вас перелом плюсневой кости.Врач может провести тесты, включая визуализацию, которые предложат наилучший курс действий — не только для того, чтобы как можно быстрее улучшить ситуацию, но и для предотвращения ухудшения ситуации.
Как лечить переломы плюсневой кости?
Это зависит от:
- Какая из плюсневых костей сломана (переломана).
- Какая часть плюсневой кости сломана.
- Насколько серьезны повреждения.
- Будь то острый перелом или стрессовый перелом.
Это также зависит от:
- Смещена или не смещена сломанная кость (см. Выше).
- Тяжело ли повреждены ткани стопы вокруг перелома, в результате чего перелом является открытым переломом.
Основные принципы лечения переломов плюсневой кости заключаются в следующем.
Простые обезболивающие
Обезболивающие, такие как парацетамол, и нестероидные противовоспалительные обезболивающие, такие как ибупрофен, которые могут помочь облегчить боль.
Ice
Прикладывание льда к стопе также может облегчить боль. Приложить лед следует как можно скорее после травмы, на 10-30 минут. (Менее 10 минут малоэффективно. Более 30 минут могут повредить кожу.) Сделайте пакет со льдом, завернув кубики льда в полиэтиленовый пакет или полотенце, или используя пакет с замороженным горошком. Не кладите лед непосредственно на кожу, так как это может вызвать ожог льда. Осторожно прижмите пакет со льдом к поврежденной части. Считается, что холод снижает приток крови к поврежденному участку.Это может уменьшить боль, воспаление и синяки. Некоторые врачи рекомендуют повторно применять по 15 минут каждые два часа (в дневное время) в течение первых 48-72 часов. Не оставляйте лед включенным во время сна.
Для получения более подробной информации см. Отдельную брошюру «Обработка боли теплом и льдом».
Отдых и приподнятие
Повышение изначально направлено на ограничение и уменьшение любого отека. Например, когда вы сидите, держите ногу на стуле как минимум на уровне бедер. Когда ложитесь спать, положите ногу на подушку.Иногда отдых — единственное необходимое лечение, даже при травматическом переломе.
Прекратите нагружать стопу
Если вам поставили диагноз «стрессовый перелом», для выздоровления важно избегать действий, вызвавших его. Это может означать использование костылей или даже инвалидного кресла.
ИммобилизацияНекоторым переломам просто необходима поддержка, чтобы помочь заживлению. Например, поддерживающая эластичная трубчатая повязка с поддерживающей жесткой обувью или ботинком. При необходимости доступна специальная обувь, которая поможет иммобилизовать перелом и поддержать стопу, чтобы вы могли ходить.Затем, если позволяет боль, может последовать прогрессивная нагрузка на стопу. При других переломах может потребоваться наложение гипсовой повязки ниже колена.
Хирургия
В очень редких случаях может потребоваться хирургическое вмешательство — например, для повторного выравнивания любой части кости, которая сместилась со своего места. При стрессовых переломах хирургическое вмешательство не требуется.
Последующий уход
Физиотерапия и постепенное возвращение к физическим упражнениям являются частью хорошего последующего ухода.
Когда я смогу вернуться к физической активности после перелома плюсневой кости?
- Острые переломы плюсневой кости обычно заживают от шести до восьми недель.Однако может пройти больше времени, прежде чем спортсмен полностью вернется в строй.
- Стресс-переломы обычно заживают без каких-либо осложнений, и со временем люди могут полностью вернуться к своей прежней деятельности. Вы можете вернуться к своим занятиям, когда сможете выполнять их без боли. Обычно это занимает от шести до двенадцати недель. Когда вы снова начнете тренироваться, вам следует постепенно повышать уровень активности. Внезапное возвращение к упражнениям высокой интенсивности после перерыва может вызвать повторный или новый стрессовый перелом или другую травму.
Что, если боль снова усилится?
Если боль усиливается, обратитесь к врачу. Ожидаемый образец заживления при костных травмах любого типа состоит в том, что они будут постепенно уменьшать боль по мере заживления, и что любое постепенное усиление боли предполагает, что травма также ухудшается или что у вас есть новая травма.
Если боль в ногах со временем усиливается, возможно, ваша активность усугубляет существующую проблему. В случае стрессового перелома это может означать прогрессирование до острого перелома.В случае острого перелома это может привести к ухудшению смещения костей и предотвращению сращивания двух концов кости. Всегда возвращайтесь к своему врачу или медицинскому работнику за советом, если у вас постепенно ухудшаются симптомы.
Каковы осложнения переломов плюсневой кости?
При правильном лечении переломы плюсны должны зажить без долгосрочных последствий. Если не распознать и не лечить, могут возникнуть некоторые из этих проблем:
- Напряженный перелом плюсневой кости может постепенно ухудшаться, если повторное воздействие на кость продолжается.В конечном итоге это может стать переломом плюсневой кости на всю толщину.
- Перелом первой плюсневой кости может привести к более позднему артриту сустава большого пальца ноги.
- Перелом основания пятой плюсневой кости часто ошибочно принимают за растяжение связок голеностопного сустава и поэтому недостаточно отдыхают или поддерживают. Это может привести к проблемам с заживлением и продолжающейся боли.
- Перелом на всю толщину, который смещен, а не «вернут» в линию, может залечить «не по форме», что приведет к деформации стопы, что иногда затрудняет подгонку обуви.Стопа может быть болезненной.
- Острый перелом плюсневой кости также может иногда приводить к «несращению», когда два конца сломанной кости перестают пытаться заживать, потому что движение между ними делает это невозможным. Это может привести к снижению способности стопы справляться со стрессами и напряжениями при ходьбе и беге, а также может привести к хронической боли в стопе.
Можно ли предотвратить стрессовые переломы плюсневой кости?
Есть несколько способов предотвратить стрессовые переломы:
- Интенсивность и продолжительность упражнений следует увеличивать медленно и постепенно.
- Время отдыха и время восстановления необходимо учитывать в любом расписании тренировок.
- Обувь должна хорошо сидеть и соответствовать вашему стилю бега. При переходе, например, с поддерживающей спортивной обуви на кроссовки для бега босиком, вам следует показать, как адаптировать свой стиль. Вы должны практиковать это постепенно.
- Вы должны знать о симптомах стрессовых переломов и не должны продолжать бегать на больной ноге.
Если стрессовые переломы распознаются и быстро устраняются, это может сократить количество времени, которое вам нужно, чтобы не заниматься деятельностью.
Сломанные пальцы ног — Боль от перелома пальца ноги | Факты о здоровье стопы
Для просмотра содержимого на этой странице требуется Javascript. Пожалуйста, включите поддержку джаваскрипта в вашем браузере.Сломанные пальцы ног и переломы плюсневых костей могут быть болезненными и серьезными травмами. Строение стопы сложное, состоит из костей, мышц, сухожилий и других мягких тканей. Из 28 костей стопы 19 — это кости пальцев (фаланги) и плюсневые кости (длинные кости в средней части стопы). Переломы пальцев стопы и плюсневых костей являются обычным явлением и требуют обследования у специалиста.Для постановки правильного диагноза и лечения следует обратиться к хирургу стопы и голеностопного сустава, даже если первоначальное лечение было получено в отделении неотложной помощи.
Что такое переломы пальцев стопы и плюсны?
Перелом — это перелом кости. Переломы можно разделить на две категории: травматические переломы и переломы напряжения.
Травматические переломы (также называемые острыми переломами) возникают в результате прямого удара или удара, например, серьезной травмы пальца ноги. Травматические переломы могут быть смещенными или несмещенными.Если перелом смещен, кость ломается таким образом, что ее положение изменилось (неправильное положение).
Признаки и симптомы травматического перелома включают:
- Вы можете услышать звук во время перерыва.
- Точечная боль (боль в месте удара) в момент возникновения перелома и, возможно, в течение нескольких часов спустя, но часто боль проходит через несколько часов.
- Искривленный или ненормальный внешний вид пальца ноги.
- Синяки и опухоли на следующий день.
Неправда, что «если по ней можно ходить, она не сломана». Всегда рекомендуется осмотр хирурга стопы и голеностопного сустава.
Стрессовые переломы — это крошечные трещины на волосах, которые обычно возникают в результате повторяющихся нагрузок. Стресс-переломы часто поражают спортсменов, которые, например, слишком быстро увеличивают пробег. Они также могут быть вызваны аномальным строением стопы, деформациями или остеопорозом. Неправильная обувь также может привести к стрессовым переломам.Нельзя игнорировать стресс-переломы. Для правильного выздоровления им требуется надлежащая медицинская помощь.
Симптомы стрессовых переломов включают:
- Боль при нормальной активности или после нее
- Боль, которая проходит в состоянии покоя, а затем возвращается в положении стоя или во время активности
- Точечная боль (боль в месте перелома) при прикосновении
- Отек, но без синяков
Последствия неправильного лечения сломанного пальца ноги
Некоторые говорят, что «врач ничего не может сделать со сломанной костью стопы.«Обычно это неправда. На самом деле, если перелом пальца стопы или плюсневой кости лечить неправильно, могут развиться серьезные осложнения. Например:
- Деформация костной структуры, которая может ограничивать способность двигать стопой или затруднять подгонку обуви.
- Артрит, который может быть вызван переломом сустава (место соединения двух костей) или может быть результатом угловых деформаций, которые развиваются, когда перелом со смещением является серьезным или не был должным образом исправлен.
- Хроническая боль и деформация.
- Несращение или отсутствие заживления может привести к последующей операции или хронической боли.
Лечение переломов пальцев стопы
Переломы костей пальцев стопы почти всегда являются травматическими. Лечение травматических переломов зависит от самого перелома и может включать следующие варианты:
- Остальное. Иногда отдых — это все, что нужно для лечения травматического перелома пальца ноги.
- Шинирование. На палец может быть наложена шина, чтобы удерживать его в фиксированном положении.
- Башмак с жесткой или жесткой подошвой. Ношение обуви с жесткой подошвой защищает палец ноги и помогает удерживать его в правильном положении. Также полезно использование послеоперационной обуви или ботинок.
- Привязать друг другу сломанный палец ноги к другому пальцу ноги иногда уместно, но в других случаях это может быть вредно.
- Хирургия. Если разрыв сильно смещен или поражен сустав, может потребоваться операция.Хирургия часто предполагает использование фиксирующих устройств, например, булавок.
Лечение переломов плюсневых костей
Переломы плюсневых костей могут быть стрессовыми или травматическими. Определенные виды переломов плюсневых костей представляют собой уникальные проблемы.
Например, иногда перелом первой плюсневой кости (за большим пальцем ноги) может привести к артриту. Поскольку большой палец ноги используется так часто и имеет больший вес, чем другие пальцы, артрит в этой области может вызвать боль при ходьбе, сгибании или даже стоянии.
Другой тип перелома, называемый переломом Джонса, происходит в основании пятой плюсневой кости (за мизинцем). Его часто ошибочно принимают за растяжение связок голеностопного сустава, и неправильный диагноз может иметь серьезные последствия, поскольку растяжения и переломы требуют различных методов лечения. Ваш хирург стопы и голеностопного сустава является экспертом в правильном определении этих состояний, а также других проблем стопы.
Лечение переломов плюсневой кости зависит от типа и степени перелома и может включать:
- Остальное. Иногда отдых — единственное лечение, необходимое для ускорения заживления стресса или травматического перелома плюсневой кости.
- Избегайте оскорбительных действий. Поскольку стрессовые переломы возникают в результате повторяющихся нагрузок, важно избегать действий, которые привели к перелому. Иногда требуются костыли или инвалидная коляска, чтобы снять нагрузку со стопы и дать ей время на заживление.
- I мммобилизационная, литая или жесткая колодка. Обувь с жесткой подошвой или другая форма иммобилизации могут использоваться для защиты сломанной кости во время ее заживления.Также полезно использование послеоперационной обуви или ботинок.
- Хирургия. Некоторые травматические переломы плюсневых костей требуют хирургического вмешательства, особенно если перелом сильно смещен.
- Последующий уход. Ваш хирург стопы и голеностопного сустава предоставит инструкции по уходу после хирургического или нехирургического лечения. Физическая терапия, упражнения и реабилитация могут быть включены в график для возвращения к нормальной деятельности.
Перелом плюсны — обзор
Стресс-перелом пятой плюсневой кости
Напряженные переломы пятой плюсневой кости составляют менее 2% переломов плюсневой кости у футболистов колледжа, но могут быть источником значительной временной нетрудоспособности и потери игрового времени. 21
Спортсмены обычно сообщают об остром эпизоде боковой боли в стопе, который в некоторых случаях следует за 1-2-месячным продромальным анамнезом боковой «боли» в стопе. Они также часто сообщают о боли от легкой до умеренной при ходьбе, но об интенсивной, острой боли в основании пятой плюсневой кости при попытках бегать, прыгать, порезаться пораженной стопой, перекатиться на боковую сторону или приземлиться на боковую сторону оплачивать. 22
Механизм травмы редко возникает в результате прямого удара или раздавливания, которые могут возникнуть при таких действиях, как наложение.Некоторые описывают положение супинации стопы от 30 до 50 градусов как наиболее вероятное положение для максимальной нагрузки на основание пятой плюсневой кости. Независимо от наличия продромальных симптомов спортсмены сообщают об острой боли в латеральном отделе стопы в области метафизарно-диафизарного соединения пятой плюсневой кости. Обычно спортсмен не может или не уверен в продолжении полноценной игры. 21
Напряженные переломы пятой плюсневой кости обычно затрагивают проксимально-среднюю часть диафиза, обычно более дистально, чем травматическое основание отрывного перелома бугристости пятой плюсневой кости.
Физикальное обследование подтверждает отек от легкой до умеренной, локализованный в боковой средней части стопы, и резкую болезненность у основания пятой плюсневой кости. Важно обследовать спортсмена как сидя, так и стоя, чтобы оценить полное выравнивание голени, особенно положение задней и средней части стопы. Может присутствовать кавус средней части стопы или варус задней части стопы, но не однороден. Более поздние исследования показали, что вывернутый задний отдел стопы и перевернутое положение переднего отдела стопы связаны с стрессовыми переломами пятой плюсневой кости. 23
Переднезадняя (ПЗ), латеральная и косая рентгенограмма пораженной стопы является обязательной. Дополнительные специальные изображения, такие как сканирование костей, МРТ или компьютерная томография (КТ), используются в уникальных обстоятельствах. 24
Результаты рентгенографии и МРТ стрессовых переломов пятой плюсневой кости включают признаки как диафизарных (преобладающих кортикальных), так и метафизарных (преобладающих трабекулярных) стрессовых переломов, учитывая их расположение на стыке метафиза и диафиза.Первоначальные рентгенологические данные включают периостальную реакцию с увеличением степени интрамедуллярного склероза при заживлении и хронических переломах. Важные прогностические данные включают наличие подошвенной щели в месте перелома, которая связана с более плохим заживлением. МРТ демонстрирует периостальный и интрамедуллярный отек с линией коркового перелома, очевидной при травмах более высокой степени. 24
Серьезное медицинское обследование спортсменов с переломами Джонса обычно не требуется.Однако дефицит витамина D, низкое потребление кальция и общая оценка питания полезны для спортсменов на всех уровнях. Было показано, что дефицит витамина D встречается у 50% спортсменов дивизиона I, а в некоторых исследованиях отмечается, что он выше у афроамериканцев. 25
У спортсменки в анамнезе следует исследовать нарушения менструального цикла, поскольку низкий уровень эстрогена и другие гормональные нарушения могут привести к более высокому риску отсроченного сращения или несращения.Оценка сканирования методом двухэнергетической рентгеновской абсорбциометрии (DEXA) предназначена для спортсменов с множественными стрессовыми переломами или повторяющимися несращениями, а также для спортсменов среднего и старшего возраста. Сканирование DEXA с использованием новейших технологий позволяет более детально оценить аномалии губчатой кости, несмотря на нормальную генерализованную кость. 26
Переломы проксимальной пятой плюсневой кости, возникающие в проксимальном диафизе (более 1,5 см от бугорка), имеют повышенный риск плохого заживления, что, как полагают, по крайней мере частично, связано с относительным отсутствием кровоснабжение проксимального отдела диафиза.В отличие от метафиза, который снабжен богатой сетью метафизарных артерий, проксимальный диафиз снабжен единственной питательной артерией, которая может быть повреждена при проксимальных переломах диафиза.
В недавнем обзоре литературы описано, что оперативное лечение стрессовых переломов пятой плюсневой кости приводит к меньшему количеству отсроченных сращений или несращений по сравнению с консервативным лечением. Кроме того, целью раннего хирургического лечения является минимизация риска несращения и повторного перелома, а также сокращение времени для возвращения в спорт.Следует учитывать анатомию стопы и рассматривать дополнительные процедуры, такие как латерализирующая остеотомия пяточной кости при кавоварусной стопе.
Внутренняя фиксация твердым IM-винтом из нержавеющей стали стала предпочтительной процедурой. 24 Пациент находится без нагрузки в течение 3 недель; затем разрешается частичная нагрузка со съемным ботинком, и начинается стационарная терапия на велосипеде и в бассейне. Переход к полной нагрузке начинается в 5 недель.Как правило, возвращение к физической активности разрешается через 2 месяца после операции, в зависимости от разрешения боли и рентгенологических свидетельств заживления.
Клинические рекомендации: переломы плюсневой кости
1. Резюме
Переломы плюсны часто встречаются у детей и редко требуют оперативного лечения.
Следует проявлять осторожность при дифференциации отрывного перелома пятой плюсневой кости от перелома Джонса из-за риска несращения последнего.
2. Как они классифицируются?
Переломы плюсны классифицируются следующим образом:
- Открыто или закрыто
- Какая цифра задействована
- Расположение перелома (основание, средняя, проксимальная плюсневая кость)
- Смещение и изгиб
- Поражение пластинки роста (Классификация Солтера-Харриса)
3. Насколько они распространены и как возникают?
Переломы плюсневых костей — частая травма у детей.
Дети 5 лет и младше более склонны к перелому 1-й плюсневой кости, тогда как дети старше 5 лет чаще травмируют 5-ю плюсневую кость
Общие механизмы травм включают:
- Падение с высоты
- Травмы, связанные со спортом
- Инверсионная травма голеностопного сустава
- Размозжение, вызванное падением тяжелого предмета на ступню или наездом шины автомобиля на ступню
- Осевая нагрузка
- Стресс от тяжелых / повторяющихся интенсивных тренировок
Переломы 2-й, 3-й и 4-й плюсневых костей редко возникают изолированно и обычно приводят к переломам соседних плюсневых костей.Иногда это часть травмы по Лис-Франку (перелом-вывих тарзо-плюсневой кости)
4. Как они выглядят клинически?
Передняя часть стопы обычно выглядит опухшей с синяками, и пациент может не хотеть или неспособен переносить вес.
5. Какие радиологические исследования следует заказать?
Детям с болью, отеком и / или деформацией переднего отдела стопы требуется рентгенограмма стопы.
Обычная пленка — передне-задний, косой и боковой виды
CT требуется редко.Исключением является подозрение на травму Лисфранка, где ее следует лечить после консультации с ортопедом.
6. Как они выглядят на рентгеновском снимке?
Переломы пятой плюсневой кости:
Рис. 1 и 2: Нормальные снимки пятой плюсневой кости у 2 разных 12-летних. Апофиз (вертикальный просвет) хорошо виден на правом изображении — его часто принимают за перелом.
Рис. 3 и 4. Два примера отрывных переломов пятой плюсневой кости
Переломы других плюсневых костей
Рисунок 7: Перелом без смещения головки 4-й дистальной плюсневой кости
Рисунок 8: Перелом 3-й и 4-й плюсневых костей без смещения
Рисунок 9: Перелом первой плюсневой кости с минимальным смещением
Травмы Лисфранка
Эти сложные травмы представляют собой переломы тарзо-плюсневой кости, вызванные большой силой.Стопа обычно очень опухшая и в синяках, и пациент не может выдерживать вес, но рентгеновские снимки могут быть незаметными. Расширение суставных щелей предплюсны и плюсны или пространство между первой и второй плюсневыми костью намекают на серьезную травму. Компьютерная томография необходима для четкого определения перелома / вывиха.
Рис. 10 и 11: Рентгенограммы двух отдельных пациентов с переломом-вывихом Лис-Франка, показывающие расширенное пространство между первой и второй плюсневой костью, перелом у основания второй плюсневой кости и оторванный фрагмент от костей предплюсны.У второго пациента также перелом клинописи с оторвавшимся фрагментом, переломы 3-й и 4-й плюсневых костей, грубая деформация.
7. Когда требуется редукция (неоперативная и оперативная)?
Оперативное управление требуется для:
— Переломы со значительным углом или со смещением
— Множественные переломы плюсневой кости, нестабильные
— Переломы Джонса. Это связано с высокой частотой несращения и повторных переломов после снятия гипса из-за слабого кровоснабжения этой области.Впоследствии они могут потребовать фиксации.
8. Нужно ли мне сейчас обращаться к ортопеду?
Консультация в день презентации необходима:
— Открытые переломы
— Переломы со смещением (угол наклона> 20 градусов или значительное смещение)
— Множественные переломы плюсневой кости
— Подозрение на травму Лисфранка
— Переломы Джонса
— Нейроваскулярный компромисс
9. Каковы обычные методы ведения неотложной помощи и последующее наблюдение при этих травмах?
| Тип перелома | ЭД менеджмент | Последующая деятельность |
Отрывной перелом у основания бугорка 5 плюсневой кости | Ботинки с твердой подошвой или прогулочные ботинки (CAM), если требуется дополнительная поддержка.Носите до тех пор, пока не сможете ходить без симптомов. Обычно это 2-3 недели. | Дальнейшие действия не требуются. |
Джонс Перелом проксимального отдела диафиза | Обратитесь в ортопедию | Наблюдение в отделении переломов через 7-14 дней. |
Диафиз плюсны без смещения | Обувь с твердой подошвой или прогулочный гипс (CAM) | При несмещении одиночной плюсневой кости наблюдение не требуется |
Диафиз плюсны со смещением | Минимально смещенная — подкожная пластина ниже колена При полном смещении и / или 20 или более угле поворота обратитесь в ортопедию | Наблюдение в отделении переломов в течение 7 дней |
Переломы физиологической пластинки (Salter Harris I-IV) | Подкладка под колено | Наблюдение в отделении переломов в течение 7 дней |
Травмы Лисфранка | Обратитесь к ортопеду | CT стопа; специализированное ортопедическое лечение и наблюдение. |
9. Каковы возможные осложнения, связанные с этими травмами?
- Несращение и задержка роста — редкие осложнения переломов плюсневой кости у детей
- При консервативном лечении возможен повторный перелом перелома Джонса после снятия гипса
- Неизвестные травмы Лисфранка могут привести к хронической боли в стопе.
10. Что мне посоветовать родителям?
- Важно дать ноге отдохнуть, держать ее в приподнятом положении в течение первых нескольких дней после травмы и прикладывать лед на 20 минут за один раз несколько раз в день.
- Обычная простая анальгезия в течение первых нескольких дней (например, парацетамол и / или ибупрофен) часто показана
- Переломы плюсневой кости без смещения (кроме перелома Джонса) заживают очень хорошо: они эффективно шинируются изнутри другими структурами стопы и часто не требуют наблюдения специалиста
- Там, где произошел перелом проксимальной пятой плюсневой кости по Джонсу, это требует тщательного наблюдения и рассмотрения внутренней фиксации из-за значительной вероятности плохого заживления в этом месте.
11. Список литературы
Бутис, К., 2018. Переломы плюсневой кости и стопы у детей, UpTodate.
Fox, S.M., 2018. Переломы плюсны у детей, PEM.
Mahan, S., Hoellwarth, J., Spencer, S., Kramer, D., Hedequist, D., and Kasser, J. 2015 Journal of Children’s Orthopaedics, 35, 3 296-302
Зингер, Г., Цихоцки, М., Шаламон, Дж., Эберл, Р., и Холлварт, М. 2008 г. Исследование переломов плюсневых костей у детей. Журнал костной и суставной хирургии 90: 772-6
Все о стрессовых переломах стопы
Стресс-переломы, иногда называемые переломами по волосам, часто возникают в стопах из-за того, что эти кости несут нагрузку.Стресс-переломы — это небольшие микроскопические трещины в кости, которые возникают, когда кость не может выдержать нагрузку или вес, возложенный на нее.
Стресс-переломы стопы часто возникают в результате чрезмерного использования или повторяющихся действий. Из-за этого стрессовые переломы обычно наблюдаются у спортсменов, таких как бегуны, футболисты или танцоры, но они также могут быть замечены у нормальных людей, которые изменили свою повседневную деятельность.
Посмотреть все о стрессовых переломах
Стрессовые переломы стопы также чаще возникают у людей с проблемами здоровья, поражающими кости, такими как остеопороз, или у людей с аномальной походкой или другими проблемами, такими как бурсит или тендинит.
объявление
Механизм травмы: стрессовые переломы стопы
Кости — это живые ткани, которые постоянно адаптируются к нагрузкам, восстанавливаясь и восстанавливаясь. Этот процесс называется ремоделированием и является причиной того, что кости могут зажить после травмы. Этот процесс также помогает костям стать сильнее при правильной нагрузке, и причина того, что кости становятся слабее, если они не подвергаются достаточным нагрузкам. 1
В этой статье:
Стресс-переломы возникают, когда нагрузка на кость превышает ее способность адаптироваться к нагрузке.Перед переломом костей может возникнуть боль в этой области из-за отека и аномального ремоделирования. Это называется стрессовой реакцией, и ее можно увидеть на специализированных изображениях.
Анатомия стопы: где возникают стрессовые переломы
СохранитьСтрессовые переломы стопы чаще всего возникают во 2-й и 3-й плюсневых костях, пяточной кости и ладьевидной кости.
Стресс-переломы могут возникать в любой кости стопы, однако одни кости поражаются чаще, чем другие.
- Плюсневые кости , которые соединяют пальцы стопы со средней частью стопы. Вторая и третья плюсневые кости, которые соединяют второй и третий палец стопы, травмируются чаще всего и составляют 17-35% всех стрессовых переломов стопы и лодыжки. 2 Переломы плюсны часто встречаются у танцоров и бегунов. 3
- Пяточная кость, , также называемая пяточной костью, образует основу тыльной стороны стопы. На пяточную кость приходится примерно 21–28% стрессовых переломов стопы и голеностопного сустава. 1 , 2
- Ладьевидная кость , которая находится в верхней части стопы.
реклама
У детей стрессовые переломы стопы могут возникать в местах роста костей. Наиболее частые локализации стрессовых переломов стопы у детей включают пяточную, кубовидную, таранную кости и ладьевидную кость. 4
Анатомическое расположение стрессового перелома определяет, как он заживает. Стресс-переломы в областях с растягивающими силами или с плохим кровотоком не заживают, как и стрессовые переломы в областях с сжимающими силами и хорошим кровотоком. 1
Ссылки
- 1.Mandell JC, Khurana B, Smith SE. Стресс-переломы стопы и голеностопного сустава, часть 1: биомеханика кости, принципы визуализации и лечения. Skeletal Radiol. 2017 август; 46 (8): 1021-1029. DOI: 10.1007 / s00256-017-2640-7. Epub 2017 4 апреля.
- 2.Манделл Дж. К., Хурана Б., Смит С. Е.. Стресс-переломы стопы и голеностопного сустава, часть 2: локальная этиология, визуализация и лечение, а также дифференциальный диагноз. Skeletal Radiol.


 В некоторых случаях срок увеличивается — обычно это происходит из-за недостатка кальция в организме человека.
В некоторых случаях срок увеличивается — обычно это происходит из-за недостатка кальция в организме человека.