Рассечение синехий
В 90% случаев у переболевших covid выявляют остаточные явления изменения легких. Наиболее распространен фиброз, когда в легких появляется рубцовая ткань и нарушается насыщение крови кислородом. При ковид-инфекции также могут поражаться почки, печень, желудочно-кишечный тракт, сердце.
Распространенные последствия
Поражение легких:
- одышка при физической нагрузке
- кашель
- повышенная температура тела в пределах 37.0° — 37.5° продолжительное время
опасное для жизни состояние, в результате образования тромбов может развиваться инсульт, инфаркт миокарда или тромбоэмболия.
Заболевания сердца:
нарушения ритма, воспаление миокарда, проявляющимися тяжестью в области сердца, перебоями в работе сердца.
Заболевание почек:
нарушение выделительной функции, развитие почечной недостаточности.
Расстройство нервной системы:
головная боль, нарушение зрения, рассеянность, снижение памяти, снижение концентрации внимания, нарушение сна, чувство страха, депрессия.
Расстройство желудочно-кишечного тракта:
боли в животе, тяжесть в правом подреберье, тошнота, нарушение пищеварения.
Слабость и боль в мышцах
Мужское бесплодие
Консультация врачом пульмонологом
- Исследование функции внешнего дыхания (ФВД)
- Лабораторную диагностику
- Пульсоксиметрия
Программа реабилитации после Ковид-19
Программа может корректироваться и дополняться лечащим врачом с учетом состояния пациента и особенности перенесенного заболевания.
Индивидуальный подбор лекарственных препаратов
Дыхательная гимнастика
Позволяет улучшить вентиляцию лёгких и насыщения крови кислородом.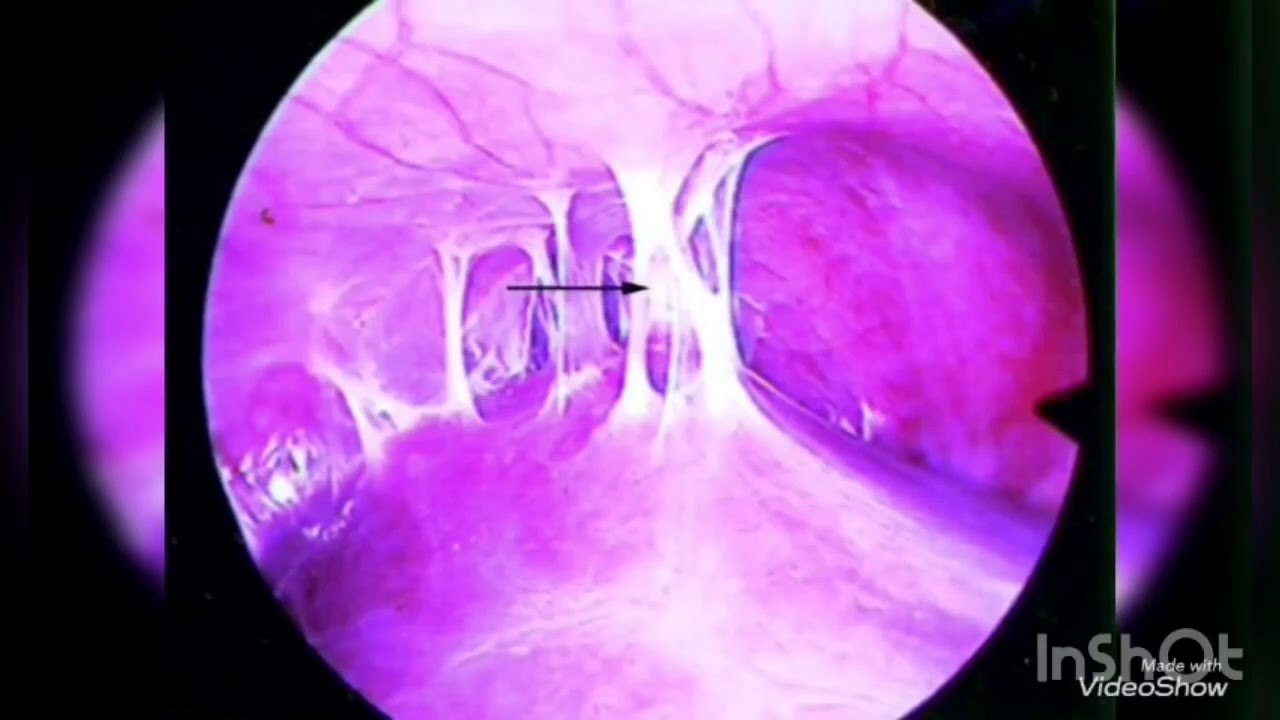
ВЛОК (внутривенное лазерное облучение крови)
Оздоровление организма при помощи действия световой энергии на кровь непосредственно в самих сосудах. Процедура проводится с помощью аппарата — АЛТ «Матрикс-ВЛОК». Сеанс длится 15-20 мин. Помогает улучшить свойства крови, повысить иммунитет, снизить отёчность, снабдить органы кислородом, восстановить обмен веществ.
Ингаляции
Лечение, основанное на вдыхании паров необходимых лекарств через небулайзер в дыхательные пути. Местный эффект от использования ингалятора наступает моментально.
Лечебный массаж
Нормализует работу дыхательной системы. Массирующие движения обеспечивают повышение интенсивности кровоснабжения и проходимости бронхов.
Рефлексотерапия
Лечебный способ воздействия на определённые акупунктурные точки организма при помощи специальных игл. Активизирует и восстанавливает внутренние природные силы организма человека.
Комплексная реабилитация позволит полностью восстановиться
- Уменьшить очаги воспаления в кратчайшие сроки;
- Улучшить вентиляцию легких;
- Нормализовать поступления кислорода в организм;
- Устранить обструкцию бронхов;
- Предотвратить формирование фиброзной ткани, как основной причины развития дыхательной недостаточности после пневмонии.
Реабилитация необходима абсолютно всем пациентам, перенесшим коронавирусную инфекцию, пневмонию и ОРВИ, для восстановления и сохранения качества жизни!
Программу ведут
Лечение синехии (сращение малых половых губ) в Житомире
Стоит быть внимательным к состоянию своего ребенка и всегда прислушиваться к его проблемам. Во многих случаях у маленьких девочек развивается проблема роста половых губ, что приводит к значительному дискомфорту и даже боли. В медицине это состояние называется синехий.
Синехии — это патология, которая характерна сращением малых половых губ (в процесс могут вовлекаться и большие половые губы). Это состояние приводит к перекрытию влагалища и иногда уретры, может затруднять или даже делать невозможным мочеиспускание.
Какая причина развития синехий?
Синехии могут быть врожденным явлением или приобретенным. Врожденные синехии возникают вследствии незначительного нарушения внутриутробного развития малыша. Приобретенные синехии возникают как следствие:
- слишком частого подмывания ребенка, что приводит к постоянной незначительной травматизации слизистых оболочек половых губ, которые при заживлении могут сращиватся с появлением тонкой прозрачной пленки;
- использования агрессивных спиртосодержащих средств для подмывания ребенка;
- использования некачественных подгузников, длительного пребывания в одном подгузнике;
- неспецифических воспалительных заболеваний слизистых оболочек (вульвитов, вульвовагинитов), обусловленных условно-патогенной флорой;
- аллергической реакции на средства ухода;
- травм наружных половых органов;
- использования присыпок с оксидом цинка;
- использования влажных салфеток вместо подмывания;
- недостаточности эстрогенов.

Какие симптомы возникают у ребенка при синехии?
Врожденные синехии может сразу диагностировать врач-педиатр во время стандартного осмотра ребенка еще в роддоме. Приобретенные синехии родители могут заметить визуально при смене подгузника у девочки. Также меняется поведение ребенка: каждое мочеиспускание невероятно болезненное для девочки, поэтому она может плакать, сильно тужиться, нервничать.
На слизистой наружных половых органов могут развиваться воспалительные симптомы: покраснение, незначительный отек, жжение. Также ребенок жалуется на зуд наружных половых органов. Если же синехия кажется беззаботной проблемой, то ее последствия могут принести в разы больше проблем. Синехия способствует задержке выделений и мочи, что провоцирует активное размножение условно-патогенной флоры и развитие вторичных вульвитов и вагинитов. Инфекция может распространиться и на внутренние половые органы.
Игнорирование проблемы в детском возрасте умножает ее многократно уже во взрослом возрасте. Запущение синехий может даже привести к нарушению репродуктивной функции.
Запущение синехий может даже привести к нарушению репродуктивной функции.
Диагностика и методы лечения синехий в Оксфорд Медикал
Если вы заметили сращение или подозреваете эту проблему из-за поведения ребенка, следует обратиться сразу же к врачу, а именно к детскому гинекологу. Диагностируют синехии визуально, однако врачу необходимо знать, нет ли сопутствующие осложнений и нет ли противопоказаний к лечению.
Поэтому проводится забор мазков из вульвы и уретры и определения флоры, также забор крови для общеклинического исследования и для диагностики коагулопатии.
Есть два метода лечения синехий. Первый метод — консервативный — заключается во втирании специального крема с эстрогеном, который за несколько использований устраняет проблему патологического роста губ. Если крем не действует, тогда врачи рекомендуют хирургический метод — рассечение пленки под местным обезболиванием. Процедура выполняется быстро в условиях процедурного кабинета. После манипуляции врач предоставляет родителям информацию на счет ухода и гигиены девочки.
После манипуляции врач предоставляет родителям информацию на счет ухода и гигиены девочки.
Детские гинекологи клиники Оксфорд Медикал гарантируют чуткий и заботливый подход к ребенку, безопасность и комфорт. Нам можно доверить самое ценное!
ЗАПИСАТЬСЯ НА ПРИЕМ
Резектоскопическое удаление синехий полости матки
Резектоскопическое удаление синехий полости матки
Резектоскопия синехий полости матки.Внутриматочные синехии – это спайки между отдельными участками слизистой полости матки(эндометрия) между собой, приводящие к ее полному или частичному заращению.Синехии могут являться причиной бесплодия, гипо и олигоменореи(скудные и редкие менструации).
Симптомы К симптомам синехий полости матки относятся: боль в низу живота, скудные менструации, вплоть до их отсутствия, бесплодие. В НМЦ Парацельс проводится оперативное лечение синехий путем их резектоскопического удаления.
Резектоскопическое удаление синехий – выполняется с помощью гистерорезектоскопа, видеоскопического устройства, вводимого в полость матки, имеющего дополнительный канал для введения электрода. Через электрический провод энергия поступает на наконечник в виде петли либо иглы,с помощью которых удаляются синехии.Через видеокамеру изображение передается на монитор, хирург-гинеколог проводит все манипуляции строго под контролем изображения. Таким образом риск осложнений и травмы здорового эндометрия сводится к нулю.
Показания:
-Нарушение репродуктивной функции, причиной которой являются синехии полости матки;
-Необходимость сохранения фертильности;
-Выраженные нарушения ментсруального цикла
Обследование на оперативное вмешательство и сроки действия результатов обследования:Весь объем предоперационного обследования Вы можете пройти в Нашем МЦ Парацель за один день!
- кольпоскопия-12мес
- УЗИ органов малого таза
- УЗИ вен нижних конечностей – 3мес
- Мазок на флору, бактериологический посев из цервикального канала -10дн
- онкоцитология с шейки матки – 6мес
- Общий анализ мочи-10 дн, Анализ кала на скрытую кровь-10дн,Общий анализ крови и ретикулоциты -10 дн,
- Электрокардиограмма с расшифровкой -14дн,
- Кровь на ВИЧ, Гепатит В, Гепатит С, Сифилис 3мес.

- Биохимический анализ крови: общий, прямой, непрямой Билир., Общий Белок, альбумин, мочевина, глюкоза, креатинин, мочевая кислота, АСТ,АЛТ, ЩФ, натрий и калий крови,холестерин -10дн
- Коагулограмма — 10дн
- Группа Крови и резус фактор
- Флюрография — 6мес.
- Маммография -24мес (после 36 лет), 12 месяцев (после 50 лет), УЗИ молочных желез (до 36 лет) -12мес
- Консультация Терапевта, анестезиолога и других специалистов по показаниям.По показаниям могут быть добавлены другие обследования.
Обезболивание: Данные операции проводятся под эндотрахеальным наркозом либо под спинальной анестезией. При этом методе обезболивания пациентка полностью расслаблена.Болевые ощущения после пробуждения минимизируются путем введения специальных препаратов.
-Подозрение на наличие лейосаркомы и рака эндометрия;
-Плановое вмешательство не проводят при клинически значимых нарушениях свертываемости крови, острых инфекциях, декомпенсированных соматических заболеваниях (гипертонии, нестабильной стенокардии, тяжело протекающем сахарном диабете, выраженной анемии). Перед проведением данного оперативного вмешательства, пациентке необходимо обратиться на прием хирурга-гинеколога.На приеме врач подробно объяснит суть процедуры, альтернативные методы лечения и ответит на все вопросы пациентки
Перед проведением данного оперативного вмешательства, пациентке необходимо обратиться на прием хирурга-гинеколога.На приеме врач подробно объяснит суть процедуры, альтернативные методы лечения и ответит на все вопросы пациентки
Данная процедура требует госпитализации в стационар на 1 сутки.При необходимости, выдается больничный лист.
Внутриматочные синехии | Полезное от клиники «Геном» в Волгограде
Женское бесплодие во многих случаях обусловлено маточной патологией, которая препятствует наступлению беременности. Одна из них — внутриматочные синехии (спайки). При этом заболевании различные участки внутренней поверхности органа соединяются между собой, образуя тяжи. В итоге, происходит заращение полости матки и её деформация. Внутриматочные синехии приводят к нарушению менструального цикла, являются основной причиной невынашивания беременности, ранних родов, безуспешной имплантации и отрицательных исходов ЭКО.
Внутриматочные синехии провоцируют патологию развития плаценты: она может прирасти к маточной стенке.Первые публикации с подробным описанием заболевания появились в 1948 году. Автором статей был Джозеф Ашерман, поэтому внутриматочные синехии принято называть также «синдром Ашермана».Из-за высокого риска не выносить ребенка лучше планировать беременность после рассечения внутриматочных синехий.
Внутриматочные синехии часто появляются в первый месяц после родов или прерывания беременности, так как в это время происходит активное восстановление эндометрия на фоне обширной раневой поверхности.

Симптомы синдрома Ашермана, а также успех проводимой терапии, зависят от степени заращения маточной полости. В большинстве случаев, заболевание проходит без явных проявлений. Обнаруживается оно случайно, когда пациентка обращается к врачу по причине бесплодия. Основным симптомом заболевания является менструальная дисфункция, при которой уменьшается объём кровопотери (гипоменорея) или менструации прекращаются в течение нескольких циклов (аменорея). Возможно также нарушение оттока крови из маточной полости, из-за чего она начинает скапливаться в органе (гематометра). Такое явление приводит к различным осложнениям. Женщина при этом может чувствовать слабость, головокружение, боль.
Своевременное обращение к специалисту позволяет, как правило, устранить патологию и восстановить репродуктивную функцию. Особое внимание при решении проблем внутриматочных синехий уделяется профилактике рецидива, так как в 60% случаев процесс формирования спаек возобновляется.
«Золотым стандартом» решения проблемы внутриматочных синехий является гистероскопия, при которой можно рассмотреть внутреннюю поверхность матки изнутри. Спайки при этом визуализируются в виде бессосудистых тяжей светлых оттенков различной длины и плотности, которые располагаются между стенками матки, в цервикальном канале.
Удалить внутриматочные синехии возможно только путем рассечения. После такого хирургического вмешательства требуется повторный гистероскопический контроль. Он должен показать, что синехий нет, свободны углы матки, около которых расположены фаллопиевы трубы. Предотвратить образование новых спаек помогает введение внутриматочной спирали (типа петли Липпса), хотя бы на один месяц. Далее, для восстановления нормального строения и функционирования эндометрия, применяют циклическую гормональную терапию на протяжении 3-6 месяцев.
Беременность после устранения проблемы синехий следует планировать только после восстановления эндометрия и проведения терапии, направленной на исключение инфекционной составляющей и воссоздание правильной гормональной функции. В этом случае, вероятность осложнений будет минимальна.
В этом случае, вероятность осложнений будет минимальна.
Лечение синехий в полости матки
Лечение внутриматочных синехий – необходимое условие для восстановления способности к зачатию. Если женщина бесплодна, ей нужно обязательно пройти обследование для обнаружения этих спаек между стенками матки. Специалисты амбулаторного отделения гинекологии клиники на Барклая проводят быструю и качественную диагностику и лечение при этой патологии.
Если у пациентки обнаружены синехии в матке, лечение направлено на их ликвидацию и устранение возможных причин заболевания.
Подготовка к процедуре
Для диагностики внутриматочных сращений применяется гистероскопия, гистерография, зондирование полости матки, в некоторых случаях – УЗИ. Выбор оптимального метода производит врач-гинеколог. После консультации пациентка сдает обычные анализы, мазок со стенки влагалища и из цервикального канала.
Удаление синехий в матке возможно после полного устранения инфекционно-воспалительных процессов репродуктивной системы.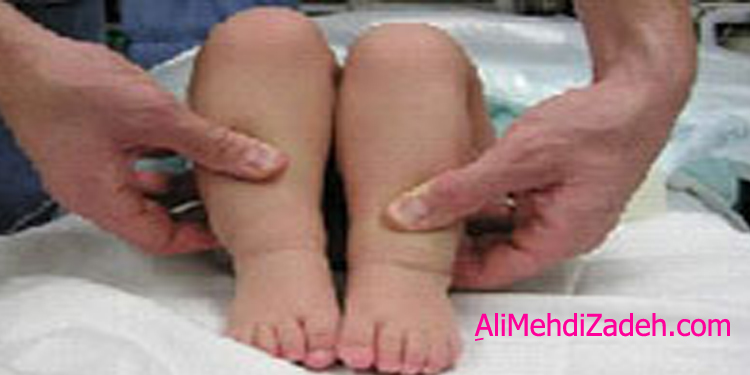 Сама процедура рекомендуется в первой половине менструального цикла. С утра перед процедурой нежелательно завтракать и пить много жидкости. Необходимо обмыть наружные половые органы теплой водой с мылом.
Сама процедура рекомендуется в первой половине менструального цикла. С утра перед процедурой нежелательно завтракать и пить много жидкости. Необходимо обмыть наружные половые органы теплой водой с мылом.
Показания к процедуре
Лечение синехии в полости матки проводится в случае, если женщина желает, но не может забеременеть. Если же беременность не планируется, а само заболевание не сопровождается неприятными симптомами, лечение можно не проводить.
Повторное рассечение внутриматочных сращений производится и при рецидиве заболевания.
Проведение процедуры
Удаление синехий в матке производится без обезболивания либо с применением внутривенной анестезии. Манипуляция выполняется с помощью введенного в полость органа гистероскопа, электроножа или лазерного аппарата под контролем УЗИ. Процедура проводится в амбулаторных условиях.
После удаления спаек в матке для профилактики рецидива назначаются гормональные препараты. В течение нескольких дней после вмешательства показаны антибиотики. Лечение проводится под регулярным наблюдением гинеколога.
Лечение проводится под регулярным наблюдением гинеколога.
Почему стоит обратиться в клинику на Барклая?
Для удаления синехий в полости матки в Москве мы предлагаем обратиться в клинику на Барклая. Наши преимущества:
- большой практический опыт врачей в проведении внутриматочных вмешательств;
- проведение процедуры без госпитализации;
- тщательное врачебное наблюдение в восстановительном периоде;
- лечение сопутствующих гинекологических заболеваний;
- использование современного гистероскопа и другой аппаратуры;
- доступные цены на услуги.
Приглашаем пациенток с этой патологией записаться на прием к гинекологу по телефону в удобное время.
Разделение спаек при фимозе (обведение головки полового члена)
Разделение синехий крайней плоти — это оперативное вмешательство, направленное на устранение такого явления, как сращение между головкой полового органа и внутренней стороны крайней плоти. Синехия в раннем возрасте не является патологическим состоянием и широко распространена. В случае, если она не приводит к воспалительным процессам или появлению рубцов, вмешательство не требуется, поскольку спайки рассасываются самостоятельно и в возрасте 17-ти лет они отсутствуют у 97% юношей.
Синехия в раннем возрасте не является патологическим состоянием и широко распространена. В случае, если она не приводит к воспалительным процессам или появлению рубцов, вмешательство не требуется, поскольку спайки рассасываются самостоятельно и в возрасте 17-ти лет они отсутствуют у 97% юношей.
Однако, если этого не случилось или у пациента развивается болевая симптоматика или воспалительные процессы — без профессиональной медицинской помощи не обойтись.
Обведение головки у ребёнка и разделение синехий можно пройти в сети клиник «Доктор рядом». У нас работают опытные урологи, которые знают, как устранить эту деликатную проблему и сложности, возникающие из-за неё. Вы можете записаться к ним на приём заранее на любое удобное для Вас время.
Почему своевременное разделение синехий у мальчика — это важно?
Как уже упоминалось, спайки/синехии у детей далеко не всегда являются патологическим состоянием. Они характеризуются областями, где крайняя плоть сращена с головкой полового органа, и обнаруживаются у 96% новорождённых мальчиков. По мере роста ребёнка крайняя плоть становится более подвижной, поэтому уже в полгода она позволяет открывать головку более чем у 20% малышей — и эта цифра стремится к 90% по достижении трёх лет.
По мере роста ребёнка крайняя плоть становится более подвижной, поэтому уже в полгода она позволяет открывать головку более чем у 20% малышей — и эта цифра стремится к 90% по достижении трёх лет.
Разделение спаек происходит за счёт работы сальных желёз, которые начинают выделать смегму, а также наряду с тем, что кожа крайней плоти постепенно становится более пластичной и нежной. Конечно же, сам процесс не происходит быстро, однако постепенно он набирает обороты. В случае, если этого не произошло и головку невозможно полностью обнажить, состояние является патологическим и требует лечения.
Состояние может развиться по разным причинам: к примеру, вследствие инфицирования организма малыша, когда запускаются защитные механизмы. Подобное состояние и осложнения, развивающиеся при нём, способно оказать негативное влияние на половую жизнь уже взрослого мужчины, поэтому своевременное обращение к урологу просто необходимо. Синехии, которые сохранились, способны:
- серьёзно усложнять проведение гигиенических манипуляции головки полового органа и стать причиной развития воспалительных процессов — баланит;
- привести к аномальному скоплению смегмы и воспалительным процессам крайней плоти с внутренней стороны — баланопостит;
- привести к развитию фимоза спайки, который является патологическим состоянием, характеризующимся её огрубением и сморщиванием с последующим формированием рубцов и ещё более затруднённым обнажением головки из-за сужения крайней плоти.

Клинические проявления осложнений спаек
Любое из вышеперечисленных заболеваний способно оказать негативное воздействие на жизнь не только ребёнка, но и взрослого мужчины. К примеру, при воспалительных процессах крайней плоти и головки наблюдаются следующие клинические проявления:
- отёчность и покраснение полового органа;
- болевая симптоматика при мочеиспускании;
- появление налёта, который неприятно пахнет;
- зуд и болевая симптоматика.
К баланиту и баланопоститу может присоединиться фимоз, при котором урина может не выходить природным путём, а скапливаться под крайней плотью, раздувая её. В процессе развивается реакция паховых лимфоузлов, что выражается в таком патологическом состоянии, как лимфаденит, со всеми его клиническими проявлениями.
Спайки при фимозе у детей требуют хирургического вмешательства, направленного на их устранение. Не допускается самостоятельное устранение и попытки разделения путём прикладывания силовых усилий. Такие действия могут привести не только к сильнейшей болевой симптоматике, но и загрубению спаек после их срастания, что лишь усугубит ситуацию.
Такие действия могут привести не только к сильнейшей болевой симптоматике, но и загрубению спаек после их срастания, что лишь усугубит ситуацию.
Методы лечения спаек при фимозе
Удаление спайки при фимозе — далеко не единственный способ лечения. Родителям важно своевременно привести ребёнка на приём к педиатру или урологу. Как правило, это необходимо если в возрасте 6-ти лет спайки, не позволяющие обнажить головку, не рассосались. В данном случае важно понимать, что обращение за помощью может потребоваться и раньше. Родителям важно наблюдать за малышом и привести его к врачу в случае, если появились следующие проявления:
- покраснение и отёчность органа;
- жалобы на болевую симптоматику;
- сложности с мочеиспусканием;
- наличие гнойных выделений.
Для детей в возрасте до двенадцати лет, как правило, подбирают консервативные методики лечения, которые предусматривают постепенное мягкое воздействие на крайнюю плоть во время приёма ванны в тёплой воде. Лечение предусматривает аккуратное растягивание кожи и её смещение. Процесс не должен вызывать у ребёнка неприятных ощущений и боли и требует от трёх до пяти месяцев систематического проведения процедур.
Лечение предусматривает аккуратное растягивание кожи и её смещение. Процесс не должен вызывать у ребёнка неприятных ощущений и боли и требует от трёх до пяти месяцев систематического проведения процедур.
Важно понимать, что, несмотря на длительность, такой подход предпочтителен, поскольку позволяет исключить проведение разделения спаек хирургическим способом. Он отличается болезненностью и проводится вручную под местным наркозом. При необходимости врач может применять специальный зонд. Важную роль в процессе играет восстановительный период, который длится около десяти дней. В это время нужно соблюдать все рекомендации уролога для того, чтобы исключить риск появления спаек снова. Для этого нужно систематически соблюдать личную гигиену и применять назначенные врачом мази и средства.
Операцию не проводят если у ребёнка имеются воспалительные процессы в острой стадии. В этом случае ему назначают соответствующий курс лечения, который позволяет устранить воспаление, после чего проводят разделение синехии.
Взрослым мужчинам, которые страдают от первой или второй стадий фимоза, назначают консервативную терапию. Она предусматривает длительное применение кортикостероидных мазей, которые повышают эластичность кожного покрова, уменьшают воспалительные процессы и отёки. При её нанесении аккуратными движениями проводят массаж головки и крайней плоти. Ещё один атравматичный способ направлен на растяжение крайней плоти при помощи специальных колец-расширителей.
В случае, если такое лечение не дало желаемого результата или если у пациента имеются рубцы, проводят циркумцизио. Это радикальное оперативное вмешательство, направленное на иссечение излишков крайней плоти, что позволяет обнажить головку. Ещё одна хирургическая методика называется «препуциопластика». Она позволяет сохранить крайнюю плоть, сделав её надрез и расширив отверстие.
Требуется лечение? Не медлите! Обращайтесь в «Доктор рядом»: +7 (495) 153-01-77.
Спайки (синехии) радужки — почему возникает, методы диагностики и лечения
Передние сращения могут стать причиной закрытоугольной глаукомы, так как в этом случае радужка создает препятствие для оттока водянистой влаги из передней камеры. При этом нарастает внутриглазная гипертензия. Если на фоне передних синехий имеется повышенное давление внутри глазного яблока, то необходимо выполнить циклодиализ.
При этом нарастает внутриглазная гипертензия. Если на фоне передних синехий имеется повышенное давление внутри глазного яблока, то необходимо выполнить циклодиализ.
При задних синехиях также может возникнуть глаукома, однако механизм повышения давления в этом случае иной. Радужка, срастаясь с хрусталиком, нарушает отток внутриглазной влаги из задней камеры в область передней. Такой блок приводит к повышению уровня внутриглазного давления.
При задних сращениях синехии могут быть отдельные или образовывать непрерывную ленту между краем радужки и хрусталиком. В случае вторичных изменений экссудат в районе зрачка может возникнуть полное заращение отверстия. Предхрусталиковая мембрана (круговое сращение) вызывает полное разобщение камер (передней и задней) глазного яблока, в результате чего возникает внутриглазная гипертензия. При достаточном скоплении водянистой влаги в задней капере, радужная оболочка под действием давления начинает выбухать в переднюю камеру, то есть возникает так называемый бомбаж радужки. При образовании кольцевой синехии между радужкой и хрусталиком (передней его капсулой) может возникать полное заращение зрачкового отверстия.
При образовании кольцевой синехии между радужкой и хрусталиком (передней его капсулой) может возникать полное заращение зрачкового отверстия.
Интересно, что синехии могут формироваться как при естественном хрусталике, так и после операции по трансплантации ИОЛ. Степень сращений различается в зависимости от тяжести и продолжительности перенесенного воспалительного заболевания.
Лечение синехий глаза
При начале формирования сращений эффективность могут проявлять различные протеолитические ферменты, к которым относят фибринолизин, химотрипсин, лекозим, трипсин, стрептодеказу и коллализин. При этом важным является не столько протеолитическое воздействие препарата, сколько увеличение проницаемости тканей для питательных соединений, а также торможение формирования соединительнотканных клеток в области воспаления.
При лечении синехий используют лидазу, которая приводит к улучшению текучих свойств гиалуроновой кислоты. Кроме того, она повышает проницаемость тканей для межклеточной жидкости.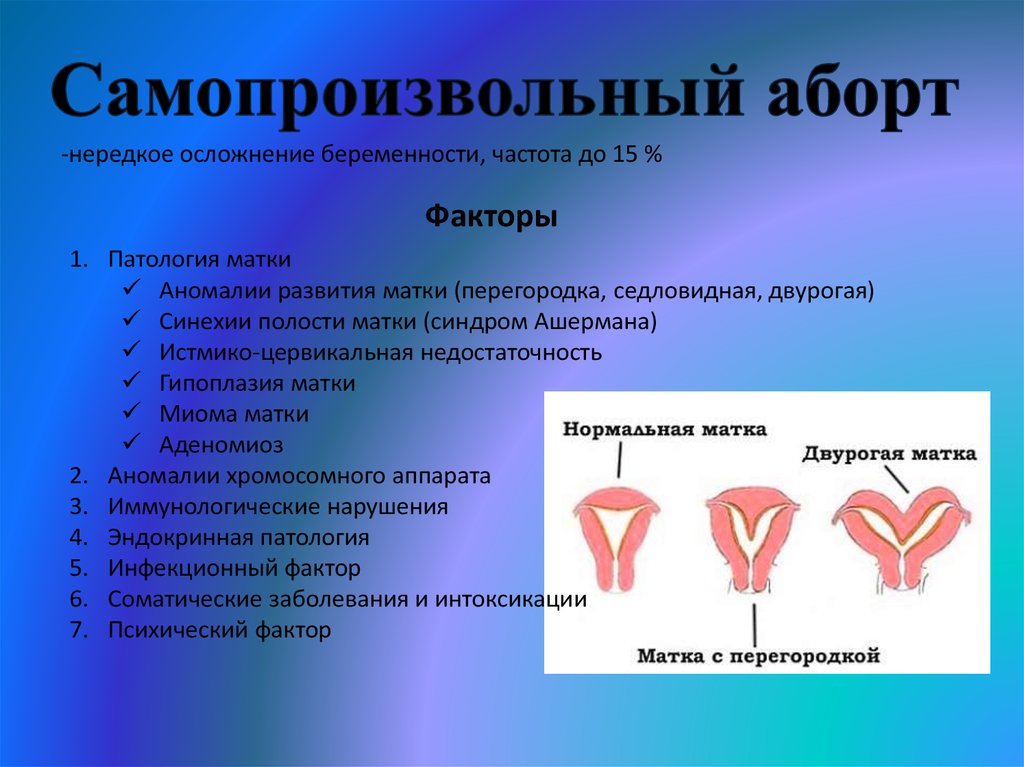 В результате последняя в меньшем количестве скапливается в этой области.
В результате последняя в меньшем количестве скапливается в этой области.
Для проведения ферментотерапии применяют традиционные методики (инстилляция капель, введенение парабульбарную область или под конъюнктиву) или физиотерапевтические методы (фонофорез, электрофорез). Дополнительно применяют местное или системное введение ангиопротекторов.
Цитоплегические препараты (мидриатики), к которым относят гоматропин (действие аналогично атропину) используют при задних синехиях. Эти средства сохраняют зрачок в расширенном состоянии, в результате чего он находится на некотором удалении от капсулы хрусталика. Таком образом предотвращается сращение. При наличии синехий введение атропиноподобных препаратов приводит к изменению формы зрачкового отверстия. Оно становится не круглой. Прогноз заболевания определяется степенью раскрытия отверстия под влиянием лекарств. В случае полного открытия – прогноз благоприятный, то есть сращения являются обратимыми.
С целью противовоспалительной терапии назначают кортикостероидные средства.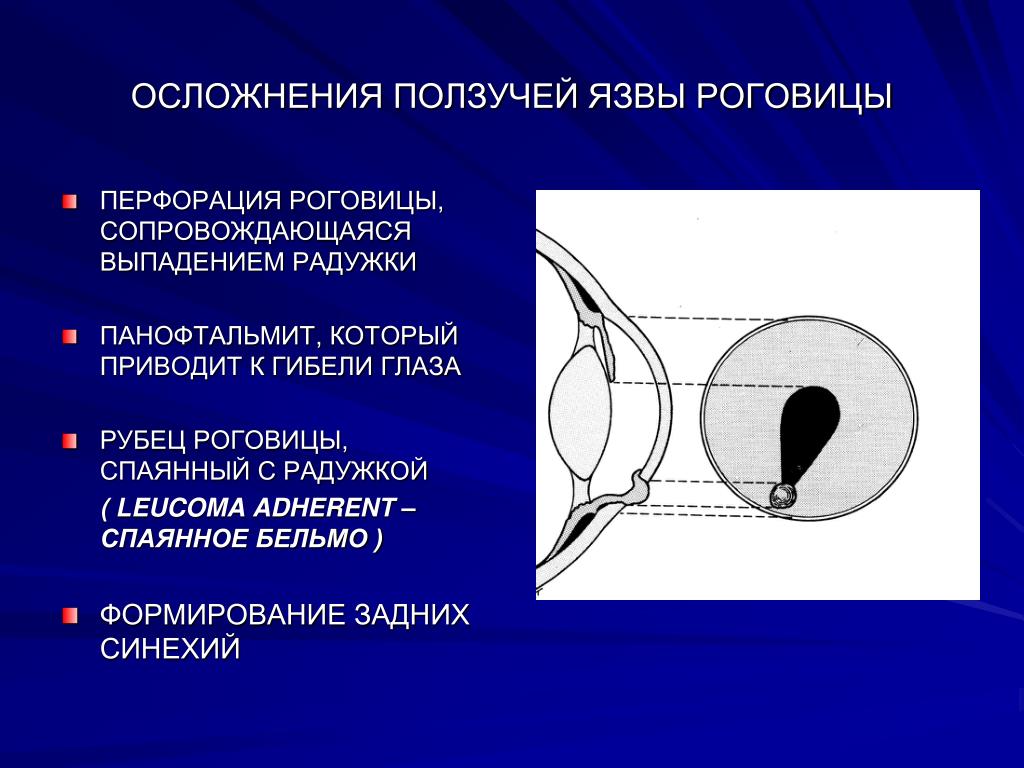 При повышении внутриглазного давления к терапии добавляют противоглаукомные лекарства (фотил, траватан).
При повышении внутриглазного давления к терапии добавляют противоглаукомные лекарства (фотил, траватан).
К хирургическому рассечению сращений при помощи скальпеля, шпателя, ножниц прибегают в более серьезных случаях. Для того, чтобы предотвратить развитие глаукомы подобную манипуляцию могут выполнять в качестве самостоятельного вмешательства. Иногда это является частью других операций (лечение катаракты, пластика радужки, реконструкция переднего отдела глазного яблока).
При наличии плотных и массивных сращений необходимо использовать ножницы Ваннаса и ирис-ножницы. Они проникают в переднюю камеру глаза через небольшой надрез в области лимба, который носят специальным кератомом. Надрез должен находиться в непосредственной близости от синехий, но не напротив них. Если внутри синехии проходят сосуды, то есть она васкуляризирована, то при рассечении может сформироваться гифема.
Если задние сращения расположены за неповрежденной радужной оболочкой, то стоит их рассекать очень осторожно, чтобы не повредить капсулу хрусталика.
Старые синехии после операции могут вызывать обострение воспаления (иридоциклита, ирита), в связи с чем в послеоперационном периоде необходимо проводить лечение кортизоном и атропином.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника открыта семь дней в неделю и работает ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
В нашей клинике прием проводится лучшими специалистами–офтальмологами с большим опытом профессиональной деятельности, высочайшей квалификацией, огромным багажом знаний.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефонам в Москве 8 (800) 777-38-81 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.
Рекомендации по подходу, медицинская помощь, хирургическая помощь
Автор
Мария Ханна Пиа У де Гусман, доктор медицины, DPBO, FPAO Консультант, отделение офтальмологии, отделение глаукомы, Азиатская больница и медицинский центр; Консультант, Глазной институт, Служба глаукомы, Медицинский центр Святого Луки, Филиппины
Мария Ханна Пиа У де Гусман, доктор медицины, DPBO, FPAO является членом следующих медицинских обществ: Филиппинская академия офтальмологии, Филиппинское общество глаукомы, Филиппинское общество катаракты и Refractive Surgery
Раскрытие информации: раскрывать нечего.
Специальная редакционная коллегия
Саймон К. Лоу, доктор медицины, фармацевт Клинический профессор медицинских наук, кафедра офтальмологии, Глазной институт Жюля Стейна, Калифорнийский университет, Лос-Анджелес, медицинская школа Дэвида Геффена
Саймон К. Лоу, доктор медицины, PharmD является членом следующие медицинские общества: Американская академия офтальмологии, Ассоциация исследований в области зрения и офтальмологии, Американское общество глаукомы
Раскрытие: Ничего не разглашать.
Джей Джеймс Роуси, доктор медицины Бывший директор службы роговицы, Институт катаракты и лазера Св. Луки
Джей Джеймс Роуси, доктор медицины, является членом следующих медицинских обществ: Американской академии офтальмологии, Американской ассоциации содействия развитию науки, Американской Медицинская ассоциация, Ассоциация исследований в области зрения и офтальмологии, Медицинская ассоциация Флориды, Сигма Си, Общество почетных научных исследований, Южная медицинская ассоциация, Панамериканская ассоциация офтальмологов
Раскрытие: нечего раскрывать.
Главный редактор
Хэмптон Рой, старший доктор медицины † Доцент кафедры офтальмологии Университета медицинских наук Арканзаса
Хэмптон Рой старший врач является членом следующих медицинских обществ: Американской академии офтальмологии, Американского колледжа хирургов , Панамериканская ассоциация офтальмологов
Раскрытие информации: нечего раскрывать.
Дополнительные участники
Брэдфорд Шинглтон, доктор медицины Ассистент клинического профессора офтальмологии Гарвардской медицинской школы; Персонал-консультант отделения офтальмологии Массачусетского глазного и ушного госпиталя
Брэдфорд Шинглтон, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия офтальмологии
Раскрытие информации: не раскрывать.
Икбал Айк К Ахмед, доктор медицины, FRCSC Доцент кафедры офтальмологии, Университет штата Юта
Икбал Айк К Ахмед, доктор медицины, FRCSC является членом следующих медицинских обществ: Американской академии офтальмологии, Американского общества катаракты и рефракционной хирургии, Канадское офтальмологическое общество, Медицинская ассоциация Онтарио
Раскрытие информации: раскрытие информации отсутствует.
Baseer U Khan, MD
Baseer U Khan, MD является членом следующих медицинских обществ: Канадское офтальмологическое общество
Раскрытие: нечего раскрывать.
Халид Хасани, доктор медицины Сотрудник по глаукоме и переднему сегменту, кафедра офтальмологии, Университет Торонто
Халид Хасани, доктор медицины, является членом следующих медицинских обществ: Канадская медицинская ассоциация, Канадское офтальмологическое общество, Медицинская ассоциация Онтарио
Раскрытие: Нечего раскрывать.
Эндрю Дж. Татхам, доктор медицины, магистр делового администрирования, FRCOphth, FEBO, FRCS (Ed) Консультант-офтальмохирург, глазной павильон принцессы Александры; Почетный старший клинический преподаватель Эдинбургского университета; Научный сотрудник NHS Scotland
Эндрю Дж. Татхам, доктор медицины, магистр делового администрирования, FRCOphth, FEBO, FRCS (Ed) является членом следующих медицинских обществ: Американского общества глаукомы, Ассоциации исследований в области зрения и офтальмологии, Королевского колледжа офтальмологов, Королевского Колледж хирургов Эдинбурга, Великобритания и Общество глаукомы Ирландии
Раскрытие информации: Служить (d) в качестве директора, должностного лица, партнера, сотрудника, советника, консультанта или попечителя для: Allergan; Сантен; Теа; Glaukos
Служить (d) в качестве докладчика или члена бюро докладчиков для: Allergan; Heidelberg Engineering; Алкон; Сантен.
Развитие вспышки увеита
Передний увеит — сложное и тяжелое заболевание. Воспаление передней камеры может варьироваться от очень редких клеток при трабекулите до плазмоидной воды с гипопионом. Некоторые пациенты с хроническим иридоциклитом могут иметь минимальные симптомы, в то время как пациенты с острым передним увеитом могут испытывать агонию. Мы видели, что ВГД колеблется от 3 мм рт. Ст. До более 85 мм рт.
У некоторых пациентов с передним увеитом наблюдаются отличные визуальные результаты, в то время как другие теряют зрение и, возможно, даже заболевают слепотой. 1,2
Большинство пациентов с передним увеитом, которых мы наблюдаем клинически, попадают в этот широкий спектр. Однако любой клиницист, который лечил пациентов с передним увеитом, может рассказать случай, связанный с экстремальной ситуацией.
Из-за обширных клинических проявлений переднего увеита необходимы знания, навыки и опыт для ведения пациентов с этим заболеванием.В этом месяце мы поделимся своим опытом и принципами лечения этого заболевания, чтобы у вас могли развиться обострения увеита.
Признаки и симптомы
Типичными проявлениями переднего увеита являются боль, светобоязнь и гиперлакримация. Пациенты сообщают о глубокой тупой боли в пораженном глазу и окружающей его орбите. Связанная с этим чувствительность к свету может быть серьезной. Острота зрения варьируется от легкого нечеткости до значительной потери зрения, если присутствуют синехии или циклитическая мембрана.Типична глубокая перилимбальная инъекция конъюнктивы и эписклеры. Отличительный признак переднего увеита: клетки и вспышка в передней камере.
Глубокая перилимбальная инъекция конъюнктивы и эписклеры типична при переднем увеите. |
Находки радужки могут включать спайки к капсуле хрусталика (задние синехии) или, реже, к периферической роговице (передние синехии). Кроме того, на поверхности стромы радужки могут появиться гранулематозные узелки.Первоначально ВГД в пораженном глазу снижено из-за секреторной гипотонии цилиарного тела. Однако, поскольку увеитическая реакция сохраняется, в трабекулах могут накапливаться побочные продукты воспаления. Кроме того, развитие трабекулярного воспаления и передних синехий может еще больше затруднить отток водянистой влаги. Если отток водянистой жидкости значительно затруднен и цилиарное тело возобновляет свой нормальный секреторный выход, ВГД может резко повыситься, что приведет к вторичной увеитической глаукоме.
| В этом случае видны кератические выделения. |
Увеит, как следует из названия, представляет собой воспаление увеальных тканей, в основном радужной оболочки и цилиарного тела. Это воспаление может быть связано с основным системным заболеванием, таким как аутоиммунное заболевание, или может быть результатом травмы глаза. Иногда воспалительные реакции в соседних тканях (например, кератит) могут вызывать вторичный увеит.
Лечение
Быстрый контроль воспаления является обязательным при лечении острого переднего увеита. Если приступ не купирован раньше, требуется более длительная терапия.Чтобы контролировать воспаление, необходимо использовать соответствующие стероидные и циклоплегические препараты в соответствующих дозах.
Клинически наиболее сильнодействующим стероидом для местного применения является Пред Форте (преднизолона ацетат 1%, Аллерган). Обычно мы настаиваем на использовании этого препарата (и только этого препарата), поскольку при лечении переднего увеита у нас был меньший успех как с дженериками, так и с другими стероидами. Типичное дозирование при представлении — каждые 15 минут в течение шести часов с последующим ежечасным дозированием в бодрствующем состоянии до последующего обследования (обычно на следующий день, но всегда в течение 72 часов).Мы не назначаем стероидные мази перед сном; мы рекомендуем пациенту закапывать по одной капле каждую минуту в течение пяти минут перед сном.
Благодаря нашему клиническому опыту мы обнаружили, что диагностические агенты, такие как тропикамид или циклогель (циклопентолат), не вызывают адекватной циклоплегии. Вместо этого мы обнаружили скополмин 0,25% три раза в день. или атропин 1% два раза в день быть более подходящими агентами. Иногда гоматропин 5% три раза в день. достаточно в легких случаях.
При соответствующей терапии каждый острый эпизод должен длиться максимум шесть-восемь недель.Более длительная продолжительность обычно указывает на то, что начальная терапия была недостаточной.
Лечение переднего увеита |
Задние синехии и фиброзные мембраны вызывают беспокойство. без надлежащего лечения они могут привести к блокаде зрачка и вторичной закрытоугольной глаукоме. Предлагаемые здесь высокие дозы стероидов не только уменьшают воспаление, но и растворяют фибрин, позволяя разорвать задние синехии.
Однако даже такого сильного циклоплегического агента, как атропин, может быть недостаточно для разрушения задних синехий. Помните: циклоплегический агент парализует только сфинктер радужной оболочки, а мидриаз возникает из-за беспрепятственного действия лучевой мышцы радужной оболочки. Когда фиброзные мембраны образуют задние синехии, действие лучевой мышцы может быть недостаточным для разрушения сращения. В этом случае симпатомиметический препарат, например фенилэфрин 10%, следует вводить местно в вашем офисе при последующем наблюдении.Эта комбинация стероидов, циклоплегиков и симпатомиметиков обычно устраняет большинство случаев задних синехий.
Мы ожидаем любой степени клинического улучшения при первом контрольном посещении. Когда пациент показывает ответ на терапию, мы снижаем дозировку стероидов до терапевтического уровня каждые 2 часа в бодрствующем состоянии. Обратите внимание, что мы не снижаем дозировку лекарства, а меняем его на новую терапевтическую дозировку. Мы не уменьшаем дозу стероидов до тех пор, пока в передней камере не останется видимых нулевых клеток.
Одна из частых проблем, с которыми мы сталкиваемся при лечении переднего увеита, — это преждевременное прекращение приема стероидов. Некоторым врачам неудобно лечить пациентов местными стероидами в течение нескольких недель. Даже в этом случае неосложненный случай острого переднего увеита обычно проходит через шесть-восемь недель, в то время как в других случаях может потребоваться много месяцев. Мы часто видим, как врачи отмечают уменьшение клеточной и вспышечной реакции, и поэтому начинают постепенно снижать дозу. Это неизменно приводит к повторному усилению воспаления и требует повторного начала лечения.Сужаются только тогда, когда в передней камере нет клеток. Если при попытке постепенного снижения дозы стероидов происходит несколько эпизодов рецидива, используйте НПВП (перорально) с более медленным снижением дозы стероидов.
Лечение переднего увеита преследует три цели: отсутствие клеток, отсутствие стероидов (т.е. возможность в конечном итоге прекратить лечение стероидами) и отсутствие осложнений. Позволяя пациентам хромать вместе с реакцией клеток 1+ и вспышками, в конечном итоге приводит к потере зрения. Хроническое воспаление, вызванное недостаточным лечением, скорее всего, приведет к неблагоприятному исходу.Вы должны проявлять агрессию с самого начала, чтобы дать пациенту больше шансов на хороший результат.
Поймите, что некоторые пациенты никогда не освободятся от клеток, а у других может быть неуправляемая болезнь. Некоторые пациенты могут не реагировать на местное лечение и будут прогрессировать при приеме пероральных стероидов и нестероидных препаратов, инъекционных стероидов, системных иммунодепрессантов и даже химиотерапии у онколога. Однако ранняя агрессивная терапия дает пациентам с передним увеитом наилучшие шансы на хороший визуальный результат.
1. Поттер AR. Причины слепоты и нарушения зрения в Центральноафриканской Республике. Br J Ophthalmol, 1991 июн; 75 (6): 326-8.
2. Зак М., Фледелиус Х., Педерсен Ф.К. Глазные осложнения и зрительные исходы при ювенильном хроническом артрите: последующее 25-летнее исследование. Acta Ophthalmol Scand 2003 июн; 81 (3): 211-5.
Vol. №: 143: 01Выпуск: 15.01.2006
Синехия глаза — обзор
ТИПЫ ГЛАУКОМЫ И ИХ ВЛИЯНИЕ НА ЛЕЧЕНИЕ КАТАРАКТЫ
При отсутствии периферических передних синехий глаза с катарактой, глаукомой и постепенно узкими углами могут реагировать на подходы, отличные от комбинированной процедуры.Размер линзы увеличивается с возрастом и может еще больше сузить и без того скомпрометированный угол. Лазерная иридотомия у таких пациентов может облегчить контроль ВГД за счет снятия любого компонента зрачкового блока и расширения угла. Многие такие пациенты с первичной закрытоугольной глаукомой (PACG) часто демонстрируют значительное улучшение контроля ВГД после удаления катаракты, что подразумевает наличие некоторого факоморфного компонента их основного заболевания даже при наличии иридотомии. 14–16 Соответственно, если у пациента неазиатского происхождения с ПАКГ наблюдается относительно хороший контроль ВГД при минимальной медикаментозной терапии и доказательства наличия более чем 50% доступной трабекулярной сети, может быть достаточно продолжить только экстракцию катаракты и имплантацию ИОЛ. 17 разумно ожидая хороших шансов, что глаукома останется контролируемой, если не улучшится.Также рекомендуется альтернативный подход, сочетающий факоэмульсификацию с гониосинехиализом, позволяющий избежать хирургического вмешательства. 18
Диабетические глаза с первичной открытоугольной глаукомой рискуют ухудшить состояние глаз после операции по удалению катаракты, с имплантацией линзы или без нее. В дни интракапсулярной экстракции катаракты сообщалось, что частота неоваскулярной глаукомы достигала 9% после интракапсулярной хирургии, что почти идентично тому, которое сообщалось для неоваскулярной глаукомы после операции ECCE при наличии либо непреднамеренной, либо преднамеренной капсулотомии ( 11%). 19 Эти показатели контрастируют с гораздо меньшим риском рубеотической глаукомы при наличии интактной капсулы. Часто нарушение капсулы неизбежно во время операции по поводу катаракты / ИОЛ; позже это может быть неизбежно из-за необходимости капсулотомии для максимального улучшения зрения или офтальмологической визуализации глазного дна.
Подобные результаты были получены в большом ретроспективном исследовании случаев ECEE с большим разрезом, в котором было сделано важное различие в отношении наличия пролиферативной диабетической ретинопатии до операции по удалению катаракты.Если присутствует, частота неоваскулярной глаукомы составляет 40%, а кровоизлияние в стекловидное тело, связанное с удалением катаракты, превышает 20%. 20 Необходимо приложить все усилия для лечения препролиферативной сетчатки с помощью панретинальной фотокоагуляции перед удалением катаракты. При наличии фактической неоваскуляризации радужной оболочки или пролиферативной ретинопатии сообщения об эффективности интравитреального бевацизумаба (Авастин ™) для временного стимулирования регрессии неоваскуляра в переднем сегменте (и, следовательно, его потенциальной полезности в предоперационных условиях) обнадеживают. 21–24
Хотя наблюдаются немедленные послеоперационные проблемы с образованием фибрина и гифема, общий уровень успеха как для улучшения зрения, так и для контроля ВГД остается хорошим в глазах пациентов с диабетом. 25 Однако существует более высокая вероятность развития глаукомы с блокадой зрачков в таких глазах. 26 Хотя периферическая иридэктомия в настоящее время обычно не выполняется большинством хирургов по имплантации линз (особенно при височных разрезах роговицы), при планировании операции по удалению катаракты у пациентов с диабетическая ретинопатия.
Пациенты с псевдоэксфолиацией , безусловно, более склонны к развитию катаракты и имеют гораздо более высокую ассоциацию с глаукомой (а также с тонкими системными аномалиями 27 ), которые должны быть обнаружены до удаления катаракты. 28,29 Многие особенности глаза с псевдоэксфолиацией делают операцию по удалению катаракты особенно сложной, включая (1) тенденцию к неполному мидриазу с последующим маленьким зрачком, который может осложнить удаление катаракты; (2) склонность к множеству хирургических проблем — факодонез, подвывих хрусталика, дряблость или расхождение зональной оболочки и разрыв капсулы с вывихом хрусталика и потерей стекловидного тела 30 ; (3) роговица, которая может быть более уязвимой к повреждению эндотелия; (4) склонность к гифеме во время операции и (5) склонность к ненадежной целостности зоны, так что даже имплантат линзы в пакете может сместиться в стекловидное тело. 31 Недиагностированный подвывих хрусталика из слабых зонул часто отмечается во время операции, 32 , но когда это состояние ожидается, хорошие результаты, тем не менее, возможны при тщательной факоэмульсификации, 33 разумное использование вязкоупругих материалов, ретракторов зрачков, колец натяжения капсулы и другие продвинутые методы лечения катаракты. 34
Глаза с увеитической глаукомой охватывают широкий спектр заболеваний и хирургических вмешательств. Хотя операция по удалению катаракты / ИОЛ может быть выполнена без инцидентов в глазах с гетерохромным увеитом Фукса, 35 другие отчеты наблюдали несколько специфических особенностей этого состояния, которые имеют прямое отношение к лечению катаракты глаза. 36 Из более чем 103 пациентов с этим заболеванием около 25% страдали открытоугольной глаукомой. 37 Однако у многих пациентов развилось стойкое воспаление и периферические передние синехии, рубеоз радужной оболочки и угла, зрачковый блок и повторяющиеся гифемы. Когда эти пациенты перенесли операцию по поводу глаукомы, более половины из них не прошли стандартные операции фильтрации (в отсутствие антиметаболитов). Подобные проблемы могут возникнуть в глазах при других состояниях хронического увеита и вторичной глаукомы.Основное воспалительное состояние, а не глаукома, является причиной множества потенциальных послеоперационных осложнений комбинированной хирургии: недостаточность фильтрации, ускоренный задний капсульный фиброз, кистозный макулярный отек (CME), фибринозный ирит и т. Д. Очень важен максимальный периоперационный контроль воспаления. . 38
Иногда можно оценить ослабление или подвывих хрусталика в результате травматического разрыва некоторых зонул. В таких случаях линза может сместиться вперед, увеличивая зрачковый блок и сужая угол.Это можно заподозрить, если камера неглубока в одностороннем порядке, если в анамнезе имеется травма или очевиден иридодонис. В таких случаях циклоплегия может углубить камеру, расширить угол и позволить хирургу обнаружить стекловидное тело перед линзой, если существует истинный подвывих. Для улучшения контроля глаукомы на этих глазах можно попытаться выполнить лазерную иридотомию, выполняемую вдали от любой области пролапса стекловидного тела. Как и в случае травматической катаракты, в таких хирургических ситуациях могут потребоваться сложные маневры: линзэктомия с витрэктомией; капсульные натяжные кольца и зрачковые ретракторы; поддержка борозды-ИОЛ и др. 39
Если угол открыт и роговица здорова, возможна имплантация ИОЛ передней камеры. Альтернативой является склеральная фиксация ИОЛ задней камеры за плоскостью радужной оболочки после витрэктомии или потери капсулы. 40–45 Этот сложный вариант должен быть зарезервирован для хирургов, опытных в этой процедуре. Сообщалось о многих осложнениях, связанных с этой техникой, у пациентов, перенесших проникающую кератопластику, включая CME, обострение глаукомы и децентрированные ИОЛ. 46,47 Этот профиль повышенного риска заслуживает осторожности при рассмотрении операции на глаукомном глазу.
Симптомы, причины, диагностика и лечение
Обзор
Что такое синдром Ашермана?
Синдром Ашермана — это приобретенное заболевание (с которым вы не родились), которое относится к наличию рубцовой ткани в матке или шейке матки (вход в матку). Эта рубцовая ткань заставляет стенки этих органов слипаться и уменьшает размер матки.Синдром Ашермана также известен как внутриматочные синехии или маточные синехии. Синехии — это спайки. Синдром Ашермана также называют внутриматочными спайками (ВМС).
Насколько распространен синдром Ашермана?
Синдром Ашермана считается редким заболеванием. Трудно сказать, как часто это происходит на самом деле, потому что не всегда диагностируется. По оценкам некоторых исследований, IUA случается почти у 20% женщин, перенесших дилатацию и выскабливание после осложнений беременности.
Симптомы и причины
Каковы симптомы синдрома Ашермана?
- Очень легкие месячные (гипоменорея).
- Отсутствие менструации (аменорея).
- Сильные спазмы или боль.
- Невозможность забеременеть или оставаться беременной.
У некоторых женщин симптомы отсутствуют, а у некоторых нормальные месячные.
Что вызывает синдром Ашермана?
- Рубцовая ткань в результате операций на матке, таких как расширение и выскабливание (D&C).(Это причина более 90% IUA.)
- Рубцовая ткань после кесарева сечения или от швов, используемых для остановки кровотечения.
- Эндометриоз.
- Инфекции репродуктивных органов.
- Лучевая терапия.
Диагностика и тесты
Какие тесты используются для диагностики синдрома Ашермана?
Ваш врач изучит историю болезни и проведет медицинский осмотр. Спайки не будут обнаружены при физикальном осмотре.Если инструмент не может войти в шейку матки, может быть указана закупорка шейки матки.
Ваш врач может назначить гормональные тесты, чтобы исключить эндокринные проблемы, или он или она могут использовать гормоны, чтобы попытаться вызвать кровотечение.
Другой вариант — сонография с инфузией физиологического раствора (SIS), также называемая соногистеросонографией или ультразвуком матки. SIS использует физиологический раствор, который течет в матку, чтобы сделать изображения более четкими.
При гистеросальпингографии используется рентгеновский снимок матки.Эта процедура позволяет вашему лечащему врачу увидеть, есть ли какие-либо новообразования или закупорки в вашей матке или фаллопиевых трубах.
Лучший способ диагностировать синдром Ашермана — гистероскопия. Эта процедура позволяет врачу ввести телескоп и камеру в матку, чтобы увидеть всю полость матки.
Ведение и лечение
Как лечится синдром Ашермана?
Цель лечения — вернуть матке нормальный размер и форму.В дополнение к диагностике, гистероскопия также может использоваться для лечения IUA путем разрезания спаек очень маленькими ножницами, лазерами или другими типами инструментов, в которых используются крючки или электроды. Возможно, вам придется провести более одной процедуры. Кроме того, после процедур ваш врач может назначить гормоны, чтобы слизистая оболочка матки вырастала правильно. Это позволит вам снова иметь нормальные месячные.
Профилактика
Можно ли предотвратить синдром Ашермана?
Некоторые исследователи считают, что женщины, перенесшие какие-либо операции на матке или травмы матки, также должны пройти гормональную терапию или механическое разделение стенок матки после процедур, чтобы предотвратить ВМА.Это означает, что стент остается в матке на некоторое время, чтобы остановить ВМА. Перед попыткой забеременеть женщинам, перенесшим операции на матке, можно посоветовать сделать снимки, чтобы определить, есть ли у них какие-либо спайки.
Кроме того, исследования показали, что время проведения D&C может иметь некоторое влияние на образование адгезии. Например, спаек более вероятно, если послеродовой D&C проводится через две-четыре недели после родов.
Перспективы / Прогноз
Каковы перспективы синдрома Ашермана?
После лечения, когда матка возвращается к своей правильной форме и размеру, проблемы с менструацией должны быть решены.Это должно помочь женщине забеременеть, если она этого хочет.
Лечение задних синехий, периферических передних синехий, иридокорнеальных спаек и иридэктомии
Abstract
■ Хирургические вмешательства у пациентов с увеитом часто приводят к разочаровывающим результатам либо из-за интраоперационных осложнений, либо из-за сильного послеоперационного воспаления. Следовательно, основной целью любого лечения увеита должно быть предотвращение повреждения глаз, требующего последующего хирургического вмешательства.
■ Задние синехии — наиболее частые глазные осложнения при хроническом или рецидивирующем переднем увеите, встречающиеся в 13–91% пораженных глаз.
■ Передние периферические синехии обычно протекают бессимптомно, если не затрагиваются большие области, по крайней мере, 270 °.
■ Центральные иридокорнеальные синехии часто связаны с рубцевидными сосудами радужки. Таким образом, из-за высокой частоты интраоперационных кровотечений и высокой частоты рецидивов следует по возможности избегать синехиолиза.
■ Следует добиваться полного покоя; однако, когда требуются острые хирургические вмешательства, особенно в случае иридэктомии, их не следует откладывать до тех пор, пока не возникнут новые необратимые побочные эффекты.
Ключевые слова
Иттрий-алюминиевый гранат Трабекулярная сетка Передний увеит Промежуточный увеит Пациент с увеитомЭти ключевые слова были добавлены машиной, а не авторами. Это экспериментальный процесс, и ключевые слова могут обновляться по мере улучшения алгоритма обучения.
Это предварительный просмотр содержимого подписки,
войдите в, чтобы проверить доступ.
Предварительный просмотр
Невозможно отобразить предварительный просмотр. Скачать превью PDF.
Список литературы
1.
Foster CS, Vitale AT. Диагностика и лечение увеита. Филадельфия: Сондерс; 2002
Google Scholar2.
Nussenblatt RB, Palestine AG, Whitecup SM. Увеит: основы клинической практики. Сент-Луис: Мосби; 2003
Google Scholar3.
Чанг Дж. Х., МакКласки П. Дж., Уэйкфилд Д. Острый передний увеит и HLA-B27. Surv Ophthalmol 2005; 50 (4): 364–88
PubMedCrossRefGoogle Scholar4.
Линссен А., Минкен С. Исходы HLA-B27-положительного и HLA-B27-отрицательного острого переднего увеита. Am J Ophthalmol 1995; 120 (3): 351–61
PubMedGoogle Scholar5.
Monnet D, Breban M, Hudry C, et al. Офтальмологические данные и частота экстраокулярных проявлений у пациентов с увеитом HLA-B27: исследование 175 случаев.Офтальмология 2004; 111 (4): 802–9
PubMedCrossRefGoogle Scholar6.
Пауэр В.Дж., Родригес А., Педроза-Серес М., Фостер С.С. Исходы при переднем увеите, связанном с гаплотипом HLA-B27. Офтальмология 1998; 105 (9): 1646–51
PubMedCrossRefGoogle Scholar7.
Heiligenhaus A, Heinz C, Becker MD. Лечение катаракты увеита. В кн .: Кригльштейн Г.К., Вайнреб Р.Н., ред. Катаракта и рефракционная хирургия — основы офтальмологии. Гейдельберг: Спрингер; 2004
Google Scholar8.
Spencer NA, Hall AJ, Stawell RJ. Nd: YAG-лазерная иридотомия при увеитической глаукоме. Clin Experiment Ophthalmol 2001; 29 (4): 217–9
PubMedCrossRefGoogle Scholar
Информация об авторских правах
© Springer-Verlag Berlin Heidelberg 2008
Авторы и аффилированные лица
- 1. Отделение офтальмологического департамента США 9026Графика причины и лечение для зачатия ребенка
Синехии матки — это спайки или рубцовая ткань, образующаяся в полости матки.Они классифицируются в зависимости от их местоположения и протяженности.
Обычно они покрывают небольшую часть полости матки и не мешают фертильности или нормальному развитию беременности; однако иногда они могут занимать слишком много места и заставлять стенки матки слипаться.
Основные симптомы маточных синехий
Фактическая частота маточных синехий неизвестна, поскольку они обычно бессимптомны, когда они маленькие. Однако если они серьезны, они могут вызвать:
- Аменорею или отсутствие менструации
- Гипоменорею (короткие или скудные менструации)
- Бесплодие
- Рецидивирующую потерю беременности (рецидивирующие выкидыши)
Синехии обычно являются следствием травмы матки, вызванной:
- Инфекциями
- Продолжительным использованием внутриматочных спиралей (ВМС)
- После выкидыша или послеродового выскабливания
- Кесарево сечение, при котором возникли проблемы с удалением инфекции Myoma
- процедуры
Однако бывают случаи, когда синехии матки не имеют видимой причины.
Как диагностируются синехии матки?
На основании истории болезни пациента диагностические процедуры для синехий матки могут включать:
Трансвагинальное (или тазовое вагинальное) ультразвуковое исследование , при котором специалист осторожно вводит ультразвуковой датчик во влагалище пациентки для исследования ее репродуктивных органов (матки). и яичники). Трансвагинальное УЗИ простое, безболезненное и обычно помогает поставить точный диагноз; однако в некоторых случаях могут потребоваться дополнительные тесты.
Гистероскопия , которая заключается во введении микроскопической камеры через влагалище и шейку матки для визуализации любых возможных аномалий в полости матки. Гистероскопия — это амбулаторная хирургическая процедура, и при обнаружении синехий их легко удалить во время той же процедуры.
Лечение для достижения беременности у пациенток, страдающих синехиями матки
Синехии матки редко влияют на фертильность. Тем не менее, женщинам с легкими и тяжелыми случаями рекомендуется рассмотреть возможность лечения, например, экстракорпорального оплодотворения (ЭКО), особенно если они старше 35 лет.
Экстракорпоральное оплодотворение (ЭКО) — особенно эффективное средство для достижения беременности. Хотя маточные синехии обычно влияют на транспорт сперматозоидов и имплантацию эмбриона, ЭКО позволяет нашим специалистам получать яйцеклетки непосредственно из яичников пациентки. Эти яйца оплодотворяются в контролируемых лабораторных условиях для создания эмбрионов с более высоким потенциалом имплантации, которые затем переносятся обратно в матку пациента.
Важно отметить, что в большинстве случаев женщины должны предварительно пройти небольшую операцию, известную как гистероскопия, для удаления маточных синехий, прежде чем продолжить лечение экстракорпорального оплодотворения (ЭКО).Гистероскопия — это амбулаторный процесс, выполняемый под анестезией, который заключается во введении небольшой оптической системы (снабженной микрохирургическими инструментами) через шейку матки пациента для рассечения спаек синехий.
Эта операция должна выполняться опытным специалистом, так как ее осложнения могут включать кровотечение, перфорацию матки и инфекции органов малого таза.
Увеит: задние синехии, отложения на хрусталике, CME, длительное послеоперационное воспаление и вторичная глаукома
Катаракта: осложненные случаи катаракты
Сентябрь 2012 г.Джеймс П.Данн, доктор медицины
В колонке «Осложненные случаи катаракты» этого месяца рассматривается увеит, который представляет собой воспаление увеального тракта, включая радужную оболочку, цилиарное тело и сосудистую оболочку.
Увеит — частая проблема в общей офтальмологической практике. Помимо развития катаракты, он предрасполагает к таким осложнениям, как передние и задние синехии, глаукома, цистоидный макулярный отек и снижение зрительного потенциала. Хирург должен быть готов решить эти проблемы до операции, во время операции и после операции.
Предоперационное лечение заключается в успокоении этих глаз перед операцией и консультировании пациентов по возможным послеоперационным проблемам, которые включают нерегулярность зрачка, оптический захват, линзовидные воспалительные отложения, глаукому либо из-за основного увеита, либо из-за кортикостероидных препаратов, используемых для лечения это, развитие эпиретинальной мембраны, кистозный макулярный отек и неидеальная острота зрения после операции.
Интраоперационное ведение может включать лечение синехий, миотических зрачков и бляшек задней капсулы.Размещение интраокулярной линзы является важным моментом во время операции. У лиц, формирующих синехии, следует серьезно подумать о размещении борозды правильно сконструированной линзы, чтобы предотвратить развитие спаек между радужной оболочкой и остаточной передней капсулой хрусталика.
Послеоперационное лечение заключается в купировании воспаления и устранении любых осложнений, которые могут возникнуть в последующие дни, недели и месяцы. Типичные послеоперационные проблемы включают кератические преципитаты, линзовидные преципитаты, рецидивирующие синехии, децентрацию хрусталика, оптический захват, помутнение задней капсулы и кистозный макулярный отек.
Помимо пациентов, поступающих на операцию по удалению катаракты с известным в анамнезе увеитом, есть пациенты, у которых увеит разовьется de novo или в результате хирургического осложнения. Хирург по лечению катаракты должен быть готов обработать и эти глаза.
В этом выпуске Джеймс П. Данн, доктор медицины, делится некоторыми исследованиями, клиническими жемчужинами и примерами случаев, которые офтальмологи сочтут полезными для освежения в памяти этого очень важного предмета.
— Кевин Миллер, М.Д., Редактор осложненных случаев катаракты
Увеит после операции по удалению катаракты увеличивает риск кистозного макулярного отека (CME), задних синехий и вторичной глаукомы, которые могут привести к замедленному восстановлению зрения или необратимой потере зрения. Важно различать пациентов с уже существовавшим увеитом, перенесших операцию по удалению катаракты, и пациентов без внутриглазного воспаления, у которых увеит развивается после операции. В последней группе обычно наблюдается какой-либо тип интраоперационного осложнения, хотя его можно не распознать во время операции, например, небольшой фрагмент ядра, который не аспирируется и ложится в угол.Для выявления и успешного лечения таких осложнений необходимо тщательное клиническое обследование.
Фостер и его коллеги популяризировали концепцию агрессивного предоперационного подавления увеита, по крайней мере, за несколько месяцев до операции по удалению катаракты. 1 Несмотря на то, что существует множество опубликованных схем с использованием комбинации местных, пероральных и периокулярных кортикостероидов, а также пероральных или местных нестероидных противовоспалительных препаратов (НПВП), основной принцип заключается в минимизации риска повторного увеита и его заболеваний. последствия — полный контроль над воспалением.За редкими исключениями, такими как травматическая или факолитическая катаракта, операцию по удалению катаракты нельзя проводить на активно воспаленном глазу. Более того, CME следует исключить или свести к минимуму; та же схема лечения увеита часто позволяет достичь этой цели. Недавний отчет показал, что пациенты с задним увеитом, которым была проведена установка интравитреального имплантата флуоцинолона до операции по удалению катаракты, имели лучшие визуальные результаты и меньше увеита (но также больше глаукомы) после операции по сравнению с глазами, перенесшими операцию по удалению катаракты без имплантата флуоцинолона. 2
При отсутствии медицинских противопоказаний в начале операции вводят метилпреднизолон 125-500 мг или гидрокортизон 100-400 мг в начале операции. Принципы хирургии увеитической катаракты включают минимизацию травмы радужки (которая нарушает водно-гематологический барьер и имеет тенденцию приводить к иридокапсулярным спайкам после операции), тщательное удаление кортикального слоя и осторожное размещение интраокулярной линзы внутри капсульного мешка. Литература относительно того, какой материал ИОЛ предпочтительнее в таких случаях, неубедительна, и есть сторонники цельных или трехкомпонентных акриловых линз, а также трехкомпонентных силиконовых линз.Отложения внутриглазных линз после операции по поводу увеитической катаракты, по-видимому, реже встречаются с гидрофобными акриловыми линзами, чем с линзами других типов, но некоторые врачи считают, что до- и послеоперационное лечение увеита и тщательная интраоперационная техника являются более важными факторами в исходе лечения. операция.
Были описаны различные методы лечения маленьких зрачков и задних синехий, включая вискодиссекцию, крючки радужной оболочки и средства для поддержания зрачков. Помните, что трипановый синий, который часто неоценим при лечении увеитической катаракты, окрашивает только открытую переднюю капсулу, поэтому перед окрашиванием необходимо добиться адекватного расширения, будь то прямая инъекция, под воздухом или под вязкоупругой тканью.После выполнения этого шага и выполнения непрерывного капсулорексиса катаракту можно удалить, используя любую технику, которую предпочитает хирург. Необходима полная гидродиссекция. Хотя увеитическая катаракта может быть довольно плотной, чаще она относительно мягкая (поскольку чаще встречается у молодых пациентов) и удаляется с помощью небольшого количества энергии факоэмульсификации.
Глаукома часто встречается у пациентов с увеитом и катарактой по разным причинам: применение кортикостероидов, нарушение оттока из-за периферических передних синехий, механизмы, вызванные линзой (факоморфная глаукома из-за опухолевых хрусталиков, натирание ИОЛ и зрачковая блокада), или сохранение фрагменты линз.Прогрессирующие иридокапсулярные спайки («застегивание молнии» зрачка) являются признаком неполного контроля увеита, поэтому следует добавить циклоплегическую терапию. Однако в лазерной периферической иридотомии (LPI) обычно нет необходимости и она может фактически ухудшить формирование задних синехий. Поток воды через зрачок уменьшается после выполнения LPI, и измененная динамика потока вызывает прогрессирующую блокаду зрачка. Если LPI впоследствии закрывается, как это часто бывает в глазах с увеитом, может возникнуть острая глаукома с блокадой зрачков.
Очаговый отек периферической роговицы может указывать на оставшийся фрагмент хрусталика; гониосокопия важна для обнаружения. Хирургическое удаление обычно простое и излечивает. У пациентов с увеитической катарактой и неконтролируемой глаукомой следует рассмотреть возможность сочетания факоэмульсификации и трабекулэктомии или зондового шунтирования. Если вторичная глаукома возникает после операции по удалению катаракты, следует снизить дозу кортикостероидов до минимальной эффективной дозы или вообще отменить, если это возможно; Может потребоваться стероидсберегающая иммуномодулирующая терапия, такая как метотрексат, микофенолат или антагонисты фактора некроза опухоли, особенно у детей.Медикаментозное лечение следует начинать с местных бета-блокаторов или ингибиторов карбоангидразы из-за потенциального риска CME от адренергических агентов или обострения увеита от аналогов простагландинов. Однако эти риски невелики, и, по крайней мере, пробное добавление таких лекарств может быть предпочтительнее хирургического вмешательства у некоторых пациентов. Хирургия глаукомы имеет более высокий процент неудач у пациентов с увеитом. Как и в случае операции по удалению катаракты, операция по фильтрации должна проводиться только после того, как увеит полностью купирован, если это возможно.Помните, что компьютеризированные тесты поля зрения могут быть трудными для интерпретации у этих пациентов из-за CME или эпиретинальной мембраны.
Небольшие пигментированные отложения на поверхности ИОЛ не обязательно вызывают беспокойство, но более крупные отложения, напоминающие гигантские клетки (рис. 1), обычно являются признаком стойкого увеита, даже если воспалительные клетки в водной оболочке не обнаруживаются. Гистопатологически отложения включают фибробластоподобные и гигантские клетки инородного тела. 3
Иногда такие отложения сливаются в тонкую мембрану переднего зрачка, что ухудшает зрение и требует маломощной мембранотомии YAG.Однако по-прежнему необходимо контролировать увеит и устранять обратимые причины увеита. Если ИОЛ находится в борозде или имеет асимметричную фиксацию капсульного мешка / борозды и увеит не удается легко контролировать, следует рассмотреть возможность удаления ИОЛ, позволяя глазу восстановиться, а затем рассмотреть возможность вторичной ИОЛ в более позднее время. Очевидно, что статус другого глаза имеет решающее значение для определения наилучшего подхода в любой конкретной ситуации.
Корпус 1
У 32-летней женщины европеоидной расы с односторонним рецидивирующим гранулематозным увеитом левого глаза с отрицательным результатом обследования развился CME, который отреагировал на повторные периокулярные инъекции триамцинолона ацетонида (рис. 2).Однако у нее развилась катаракта и стероид-индуцированная глаукома с ВГД до 46 мм рт. Ст., Что подействовало на лечение. Когда ее катаракта стала визуально значимой, ей была проведена комбинированная факоэмульсификация / ПК ИОЛ и трабекулэктомия с использованием антиметаболитных препаратов. Она восстановила зрение 20/20 и отличный контроль ВГД без лекарств. У нее продолжались периодические приступы одностороннего увеита и НМЭ, но периокулярные инъекции кортикостероидов переносились без резких скачков давления. Во время наблюдения у нее развился легкий бессимптомный увеит правого глаза с периферическими кератическими преципитатами из бараньего жира.При дальнейшем допросе она описала недавнее начало поражения кожи на пальце, после биопсии которого были обнаружены неказеозные гранулемы, соответствующие саркоидозу.
Рисунок 3A (Случай 2). Iris bombe из-за обширных задних синехий Рисунок 3B (Случай 2). Обширные отложения пигмента радужки на передней поверхности хрусталика, вызванные рецидивирующим острым передним увеитом. Рисунок 3C (Случай 2). Послеоперационная фотография левого глаза с помощью щелевой лампы, показывающая разрешение ирисовой бомбыКорпус 2
У 36-летнего мужчины с острым рецидивирующим передним увеитом, связанным с HLA B27, на обоих глазах развилась радужная оболочка из обширных задних синехий в левом глазу (рис. 3А).На передней поверхности хрусталика были обширные отложения пигмента (рис. 3В). Агрессивный контроль увеита с последующим синехиолизом с факоэмульсификацией и установкой ИОЛ ПК привел к разрешению радужной оболочки и отличному зрению (рис. 3С).
Список литературы
- Фостер С.С., Фонг Л.П., Сингх Г. Хирургия катаракты и имплантация интраокулярных линз у пациентов с увеитом. Офтальмология 1989; 96: 281-88.
- Шеппард Дж. Д., Нгуен Г. Д., Уснер Д. В., Комсток, TL. Clin Ophthalmol 2012; 6: 79-85.
- Охара К. Биомикроскопия поверхностных отложений, напоминающих гигантские клетки инородного тела, на имплантированных интраокулярных линзах. Am J Ophthalmol 1985; 99: 304-11.
Примечание редакции
Доктор Данн — адъюнкт-профессор офтальмологии Глазного института Уилмера Медицинской школы Джонса Хопкинса, Балтимор. У него нет финансовых интересов, связанных с этой статьей.
Контактная информация
Данн: 410-955-1966, jpdunn @ jhmi.edu
.




 Из-за высокого риска не выносить ребенка лучше планировать беременность после рассечения внутриматочных синехий.
Из-за высокого риска не выносить ребенка лучше планировать беременность после рассечения внутриматочных синехий.
