Пузырно-мочеточниковый рефлюкс у детей (ПМР) ✅ лечение, диагностика, операции — Николаев Василий Викторович
Пузырно-мочеточниковый рефлюкс
Что такое пузырно-мочеточниковый рефлюкс?
Пузырно-мочеточниковый рефлюкс (ПМР) представляет собой возвратный ток мочи из мочевого пузыря по мочеточнику в почку. В норме моча движется однонаправленно из почки по мочеточнику в мочевой пузырь, а возвратному току мочи препятствует клапан образованный пузырным отделом мочеточника. При наполнении мочевого пузыря давление в нем возрастает, что приводит к смыканию клапана. При рефлюксе клапан поврежден или ослаблен, и моча устремляется обратно к почке. Примерно у 20% детей с инфекцией мочевых путей при обследовании выявляется пузырно-мочеточниковый рефлюкс.
Чем опасен пузырно-мочеточниковый рефлюкс у детей?
У детей ПМР – наиболее частая причина вторичного сморщивания почек и нарушения почечной функции. Рефлюкс мешает удалению проникающей в мочевые пути микрофлоры, приводя к хроническому воспалению почек (пиелонефриту).
Каковы причины ПМР?
Выделяют несколько основных факторов, приводящих к нарушению функции клапана в нижнем отделе мочеточника. Повышенное давление в мочевом пузыре вместе с недостаточной фиксацией устья мочеточника, сопровождаются укорочением клапанного отдела мочеточника и возникновением ПМР. Хронический цистит (воспаление) нарушает эластичность тканей устья мочеточника, способствуя нарушению смыкания клапана. Особое место среди причин ПМР занимают врожденные аномалии пузырного отдела мочеточника, включающие различные варианты нарушения анатомии мочеточниково-пузырного соединения.
Каковы клинические проявления ПМР?
Атака острого пиелонефрита является первым клиническим проявлением наличия пузырно-мочеточникового рефлюкса у большинства детей. Заболевание начинается с повышение температуры выше 38,0 без катаральных явлений. В анализах мочи повышается количество лейкоцитов, количество белка. В анализах крови также определяется высокий уровень лейкоцитов, повышение СОЭ. Дети с острым пиелонефритом направляются на стационарное лечение, после которого обычно проводится урологическое обследование. Изредка встречаются жалобы на боли в животе или в поясничной области стороне поражения. У новорожденных подозрение на рефлюкс чаще возникает при обнаружении расширения лоханки (пиелоэктазии) по данным УЗИ.
Как устанавливается диагноз?
Основным методом диагностики ПМР является микционная цистография: в мочевой пузырь через катетер, проведенный по мочеиспускательному каналу, вводится 15-20%-ный раствор рентгеноконтрастного вещества до появления позыва к мочеиспусканию. Производится 2 рентгеновских снимка: первый – непосредственно после заполнения мочевого пузыря, второй — во время мочеиспускания. На основании цистографии ПМР разделяются по степеням от 1 до 5ст (Рис.1). Критериями — является уровень заброса мочи и выраженность расширения мочеточника. Наиболее легкой является первая степень, а наиболее тяжелой — 5степень рефлюкса.
Производится 2 рентгеновских снимка: первый – непосредственно после заполнения мочевого пузыря, второй — во время мочеиспускания. На основании цистографии ПМР разделяются по степеням от 1 до 5ст (Рис.1). Критериями — является уровень заброса мочи и выраженность расширения мочеточника. Наиболее легкой является первая степень, а наиболее тяжелой — 5степень рефлюкса.
Выявленные при цистографии рефлюксы также подразделяются на активные (во время мочеиспускания) и пассивные (вне мочеиспускания при низком давлении в мочевом пузыре). Помимо обнаружения рефлюкса и определения его степени, цистография позволяет получить важную информацию о проходимости мочеиспускательного канала, и заподозрить нарушения функции мочевого пузыря. Пузырно-мочеточниковый рефлюкс, появляющийся время от времени, носит название транзиторного.
Какие еще методы используются для обследования?
Дополнительную информацию о состоянии органов мочевыделения у детей с ПМР позволяют получить внутривенная урография, исследование функции мочевого пузыря (уродинамическое исследование), цистоскопия и лабораторные анализы. Функция почек определяется на основании радиоизотопного исследования (нефросцинтиграфия). В результате этих исследований рефлюксы дополнительно подразделяются на первичные (патология устья мочеточника) и вторичные, возникшие из-за воспаления и повышения давления в мочевом пузыре.
Функция почек определяется на основании радиоизотопного исследования (нефросцинтиграфия). В результате этих исследований рефлюксы дополнительно подразделяются на первичные (патология устья мочеточника) и вторичные, возникшие из-за воспаления и повышения давления в мочевом пузыре.
Как лечится вторичный рефлюкс?
При вторичном ПМР проводится лечение заболеваний, приводящих к его возникновению (лечение цистита, дисфункции мочевого пузыря, восстановление проходимости мочеиспускательного канала). Вероятность исчезновения вторичного рефлюкса после устранения причины составляет от 20 до 70% в зависимости от заболевания. Реже происходит «самоизлечение» вторичных ПМР при врожденной патологии. Нередко и после устранения причины, вторичный рефлюкс сохраняется, тогда лечение проводится оперативными методами.
Как лечится первичный ПМР?
При первичных рефлюксах, возникающих на фоне патологии устья мочеточника, выполняются хирургические или эндоскопические операции, направленные на восстановление клапанной функции мочеточника.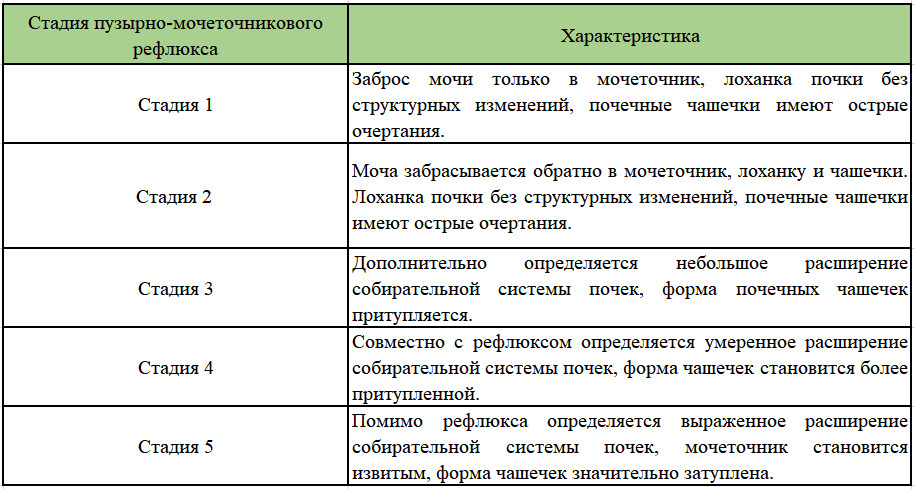
Как выбирается метод лечения рефлюкса?
И при хирургическом и при эндоскопическом лечении можно получить хорошие результаты лечения. Однако на практике результаты лечения в разных клиниках значительно варьируют. Как правило, хирург использует тот метод, которым он лучше владеет и который позволяет ему получить приемлемые результаты лечения. В российском здравоохранении выбор метода операции определяется установками, принятыми в данном учреждении. Нефрологи реже направляют больных для оперативного лечения, наблюдая детей и проводя антибактериальное лечение и профилактику инфекции. Следует отметить, что такой подход оправдан при малых степенях рефлюксов и отсутствии инфекции мочевых путей.
Может ли первичный ПМР исчезнуть без операции?
Если не лечить первичный рефлюкс оперативными методами, то с годами он может исчезнуть самостоятельно в 10-50% случаев, однако, за это время в почке происходят необратимые изменения. Чем выше степень рефлюкса, тем ниже вероятность его самоизлечения. Наиболее вероятно исчезновение рефлюкса 1ст, поэтому при ПМР 1 ст. операции обычно не проводятся. Маловероятно самоизлечение рефлюксов 3-5 степени – поэтому они подлежат оперативному лечению. Рефлюкс 2 степени и транзиторный рефлюкс оперируют при рецидивирующем пиелонефрите. Методом выбора является эндоскопический.
Чем выше степень рефлюкса, тем ниже вероятность его самоизлечения. Наиболее вероятно исчезновение рефлюкса 1ст, поэтому при ПМР 1 ст. операции обычно не проводятся. Маловероятно самоизлечение рефлюксов 3-5 степени – поэтому они подлежат оперативному лечению. Рефлюкс 2 степени и транзиторный рефлюкс оперируют при рецидивирующем пиелонефрите. Методом выбора является эндоскопический.
Насколько срочно нужно лечить ПМР?
Абсолютно показано оперативное лечение рефлюкса эндоскопическим или хирургическим методом, независимо от степени и возраста пациента, при рецидивирующем остром пиелонефрите. Рефлюкс 3-5 степени без обострений пиелонефрита так же, как правило, лечат оперативными методами. Стерильный рефлюкс 1-3 степени без воспалительных изменений в анализах мочи может быть оставлен под наблюдением.
Каков принцип хирургического лечения ПМР?
До настоящего времени в большинстве урологических отделений проводится хирургическое лечение пузырно-мочеточникового рефлюкса. Операции выполняются на открытом мочевом пузыре. Задачей антирефлюксных операций является создание туннеля под слизистой оболочкой мочевого пузыря, в который помещается участок мочеточника. При этом моча, заполняющая мочевой пузырь, прижимает эластичную верхнюю стенку мочеточника к нижней, препятствуя проникновению мочи из мочевого пузыря в мочеточник.
Операции выполняются на открытом мочевом пузыре. Задачей антирефлюксных операций является создание туннеля под слизистой оболочкой мочевого пузыря, в который помещается участок мочеточника. При этом моча, заполняющая мочевой пузырь, прижимает эластичную верхнюю стенку мочеточника к нижней, препятствуя проникновению мочи из мочевого пузыря в мочеточник.
Каковы недостатки хирургического лечения ПМР?
Различные хирургические методики в разных руках позволяют добиться положительных результатов в 75 — 98% случаев. Недостатки: травматичность, длительный наркоз, длительный послеоперационный период. При рецидиве рефлюкса повторные операции сложны и имеют более высокий риск неудач.
Что такое эндоскопическое лечение ПМР?
Суть метода заключается в восстановлении нарушенной антирефлюксной функции мочеточника путем введения под его выходной отдел белка коллагена или инертной пасты («безразличной» для человеческих тканей) (рис. 2). Полимер формирует бугорок, который прижимает нижнюю стенку мочеточника к верхней, восстанавливая клапанную функцию.
Полимер формирует бугорок, который прижимает нижнюю стенку мочеточника к верхней, восстанавливая клапанную функцию.
Как осуществляется эндоскопическое лечение?
Вмешательство проводится в процессе цистоскопии, под кратковременным ингаляционным (масочным) или внутривенным наркозом. Используются современные детские операционные цистоскопы фирмы и специальные иглы. Продолжительность процедуры составляет 10-15 минут. Через 1-3 часа состояние пациента нормализуется. Через 2-4 суток дети выписываются под амбулаторное наблюдение. До выписки проводится антибактериальная профилактика мочевой инфекции. Контрольное обследование — через 3-6 месяцев.
Каковы преимущества эндоскопического лечения?
Преимущества эндоскопических операций при рефлюксе очевидны: малая травматичность, короткий госпитальный период, минимальный риск осложнений. Если при этом достигается высокая эффективность (не менее 70-80% стойкого излечения после первой процедуры), то преимущества эндоскопического лечения оказываются бесспорными. В тоже время при низкой эффективности возрастает количество повторных вмешательств и наркозов, что снижает целесообразность использования метода, поэтому хирургическое лечение рефлюкса сохраняет актуальность. Следует отметить, что неправильно выполненная первичная эндоскопическая процедура резко снижает эффективность лечения, так как устье мочеточника фиксируется в невыгодном положении.
В тоже время при низкой эффективности возрастает количество повторных вмешательств и наркозов, что снижает целесообразность использования метода, поэтому хирургическое лечение рефлюкса сохраняет актуальность. Следует отметить, что неправильно выполненная первичная эндоскопическая процедура резко снижает эффективность лечения, так как устье мочеточника фиксируется в невыгодном положении.
От чего зависят результаты эндоскопического лечения?
Метод имеет множество технических нюансов, поэтому результаты его применения значительно различаются. Излечение после одной эндоскопической процедуры от 25 до 95% , а окончательные результаты лечения в разных руках сотавляют от 40 до 97%. Более надежные результаты получены при использовании нерассасывающихся паст – Тефлон, Дефлюкс, Дам+. Лучшие результаты отмечены при : первичных процедурах, рефлюксах малых степеней, отсутствии грубой аномалии устья мочеточника и патологии мочевого пузыря.
Каковы собственные результаты эндоскопического лечения ПМР?
По нашим данным (урологическое отделения РДКБ) стойкое излечение ПМР при эндоскопическом лечении всех его форм составляет 95%, при рефлюксе 2-3 степени 98%, при рефлюксах 4-5степени 84-89%. В настоящее время проведено лечение более 2.500 пациентов. Таким образом, эффективность эндоскопического лечения в нашей клинике выше, чем хирургических методов, что и определяет его приоритетное использование.
В настоящее время проведено лечение более 2.500 пациентов. Таким образом, эффективность эндоскопического лечения в нашей клинике выше, чем хирургических методов, что и определяет его приоритетное использование.
Консультации (от 0 до 18 лет) проводятся в поликлинике Российской Детской Клинической Больницы (Москва, Ленинский проспект 117)
+7 (495) 434-76-00
номер приемной Российской Детской Клинической Больницы
+7 (916) 610-70-82
Контактный номер (только WhatsApp) Николаева Василия Викторовича
НазадМочеточниковый рефлюкс у детей ПМР: операция, эндоскопическая коррекция гелем
Лечение ПМР у детей в «МедикаМенте»
Если у ребенка имеется пузырно мочеточниковый рефлюкс, следует обязательно лечить данное заболевание, в противном случае можно получить необратимые изменения в почке с потерей ее функции! Современное лечение ПМР включает в себя комплекс мероприятий (терапевтических и хирургических), направленных на устранение причины рефлюкса и ликвидацию его последствий.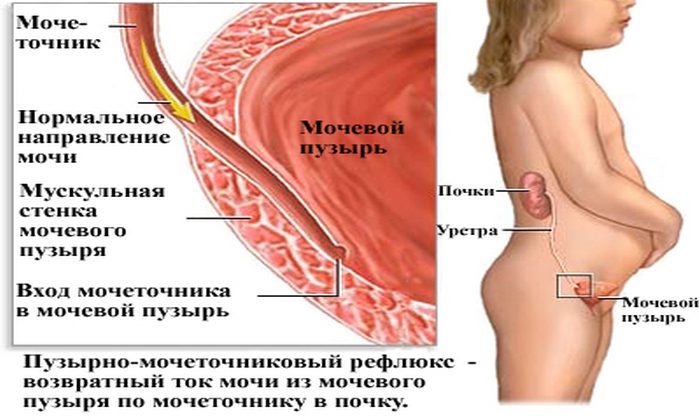 Для выбора верной тактики лечения необходимо тщательное обследование ребенка. Основным методом диагностики ПМР является микционная цистография — рентгенологическое исследование наполненного контрастным веществом мочевого пузыря. При цистоскопии по состоянию устьев мочеточников уточняется форма рефлюкса.
Для выбора верной тактики лечения необходимо тщательное обследование ребенка. Основным методом диагностики ПМР является микционная цистография — рентгенологическое исследование наполненного контрастным веществом мочевого пузыря. При цистоскопии по состоянию устьев мочеточников уточняется форма рефлюкса.
Детские урологи медцентра «МедикаМенте» накопили большой опыт лечения детских урологических заболеваний и готовы помочь Вашему ребенку. Специализированный детский хирургический стационар в Королеве оснащен современной медицинской аппаратурой, а детские хирурги Центра мастерски владеют современными методиками в области урологической эндоскопии. Дети, поступающие в стационар МедикаМенте с диагнозом пузырно-мочеточниковый рефлюкс, проходят лечение лично у главного врача клиники — к.м.н., детского уролога-андролога с большим опытом и стажем Никитского М.Н.
Никитский М.Н. в интервью
о стационаре Медика Менте
преимущества и возможности хирургии 1 дня, ролик всего 2 минуты
Хирургические операции при ПМР у детей имеют 2 основные разновидности. Это традиционная пересадка мочеточника (выполняемая лапароскопически или через разрез в области живота на открытом мочевом пузыре) и эндоскопическая коррекция рефлюкса. В случае необходимости операции хирург медцентра МедикаМенте отдает предпочтение наиболее современным и малотравматичным методам лечения, а именно: эндоскопической коррекции пузырно-мочеточникого рефлюкса у ребенка. В нашем центре можно выполнить подслизистую имплантацию любого объемобразующего препарата (Vantris, Urodex). Однако следует понимать, что выбор метода лечения зависит от множества факторов и проводится индивидуально в каждом конкретном случае. В ряде случаев (при высоких степенях рефлюкса, после неудачных инъекционных эндоскопических коррекций) предпочтение может быть отдано традиционной антирефлюксовой операции на открытом мочевом пузыре.
Это традиционная пересадка мочеточника (выполняемая лапароскопически или через разрез в области живота на открытом мочевом пузыре) и эндоскопическая коррекция рефлюкса. В случае необходимости операции хирург медцентра МедикаМенте отдает предпочтение наиболее современным и малотравматичным методам лечения, а именно: эндоскопической коррекции пузырно-мочеточникого рефлюкса у ребенка. В нашем центре можно выполнить подслизистую имплантацию любого объемобразующего препарата (Vantris, Urodex). Однако следует понимать, что выбор метода лечения зависит от множества факторов и проводится индивидуально в каждом конкретном случае. В ряде случаев (при высоких степенях рефлюкса, после неудачных инъекционных эндоскопических коррекций) предпочтение может быть отдано традиционной антирефлюксовой операции на открытом мочевом пузыре.
(*нам важно Ваше мнение о наших услугах)
Пузырно мочеточниковый рефлюкс у детей
ЧТО МЫ ГОТОВЫ ПРЕДЛОЖИТЬСовсем не больно!
В любом возрасте оперативное лечение пузырно-мочеточникового рефлюкса у детей выполняется под наркозом. Маленький пациент засыпает, а когда просыпается, все неприятности уже позади. Использование анестетика последнего поколения Севоран делает выход из наркоза и возвращение к нормальному состоянию достаточно скорым и комфортным. В центре детской хирургии «МедикаМенте» по согласованию с хирургом мама или папа могут находиться рядом с ребенком в операционной, пока он не уснет от наркоза.
Маленький пациент засыпает, а когда просыпается, все неприятности уже позади. Использование анестетика последнего поколения Севоран делает выход из наркоза и возвращение к нормальному состоянию достаточно скорым и комфортным. В центре детской хирургии «МедикаМенте» по согласованию с хирургом мама или папа могут находиться рядом с ребенком в операционной, пока он не уснет от наркоза.
Комфортные условия пребывания в стационаре
Высокий уровень сервиса в стационаре клиники «Медика Менте» и возможность совместного пребывания с ребенком делают процесс лечения максимально комфортным для родителей и юного пациента. Комфортабельные одно- и двухместные палаты оснащены импортной медицинской мебелью, отдельным санузлом, телевизором, беспроводным интернетом (Wi-Fi). Каждая кровать в стационаре оснащена кнопкой «вызов» для связи с медперсоналом. Питание для пациентов стационара организовывается в индивидуальном режиме …фото палат стационара
Без стрессов и очередей
Часто бывает что, что операцию пузырно-мочеточникового рефлюкса в стационаре городской больницы приходится ждать в очереди несколько месяцев. Госпитализация в стационар клиники МедикаМенте осуществляется в удобное для вас время и в кратчайшие сроки …как происходит госпитализация
Госпитализация в стационар клиники МедикаМенте осуществляется в удобное для вас время и в кратчайшие сроки …как происходит госпитализация
Всего 1 день в больнице
Эндоскопическая коррекция ПМР отличается минимальной травматичностью и коротким сроком госпитализации. Как правило, через 2-4 часа после операции состояние пациента полностью нормализуется. Через сутки после проведения контрольного УЗИ в случае удовлетворительного состояния дети выписываются под амбулаторное наблюдение.
Антирефлюксная операция: традиционная пересадка мочеточника
Открытое оперативное лечение пузырно-мочеточникового рефлюкса – достаточно серьезная операция. Длительность оперативного вмешательства составляет не менее полутора часов. Операция выполняется под эндотрахеальным наркозом, требует разреза в нижней части живота, пребывания в больнице (продолжительность неосложненного госпитального периода после полостной операции составляет в среднем от 7 суток), катетеризации пузыря после операции. Открытая операция рекомендуется, в основном, для лечения высоких степеней рефлюкса с нарушением анатомии устья мочеточника.
Открытая операция рекомендуется, в основном, для лечения высоких степеней рефлюкса с нарушением анатомии устья мочеточника.
Эндоскопическая операция при рефлюксе у детей
Эндоскопическая коррекция является альтернативой оперативному лечению пузырно-мочеточникового рефлюкса. В отличие от операции на открытом мочевом пузыре при эндоскопическом методе процедура занимает 30-40 минут, не оставляет шрамов, отличается меньшими послеоперационными осложнениями и сводит к минимуму период госпитализации и восстановления. Как правило, через 2-4 часа состояние пациента полностью нормализуется. Через сутки ребенок выписывается под амбулаторное наблюдение.
Метод обладает малой инвазивностью. Коррекция ПМР проводится с помощью прибора эндоскопа под кратковременным ингаляционным (масочным) наркозом. Используются современные детские (очень тонкие) операционные цистоскопы фирмы «STORZ» (Германия). В место, где мочеточник входит в мочевой пузырь, вводится специальный гель, препятствующий возвращению мочи в мочеточник. Используемый имплантат (объемобразующий гель) имеет огромное значение в эндоскопической методике лечения рефлюкса мочевого пузыря у детей. В стационаре МедикаМенте для эндоскопической коррекции пузырно-мочеточникового рефлюкса используются современные высокоэффективные препараты зарубежного производства. До 85% больных избавляются от ПМР после первой процедуры. Контрольная цистография выполняется через 6 месяцев.
Используемый имплантат (объемобразующий гель) имеет огромное значение в эндоскопической методике лечения рефлюкса мочевого пузыря у детей. В стационаре МедикаМенте для эндоскопической коррекции пузырно-мочеточникового рефлюкса используются современные высокоэффективные препараты зарубежного производства. До 85% больных избавляются от ПМР после первой процедуры. Контрольная цистография выполняется через 6 месяцев.
Анализы перед операцией ПМР у детей
Пройти предоперационное обследование можно в поликлинике по месту жительства или в любой коммерческой клинике. Сканы результатов анализов необходимо прислать на наш электронный адрес. Перед операцией необходимо будет предоставить оригиналы анализов, выписок и заключений врачей. Уточняйте у своего лечащего врача список анализов и обследований перед операцией, так как в некоторых случаях при сопутствующей патологии необходимы дополнительные консультации и обследования.
- анализ мочи
- анализ крови
- тромбоциты, время свертывания, кровотечения (коагулограмма)
- биохимический анализ: белок, билирубин, мочевина, креатинин
- ВИЧ, исследование на гепатиты «В» и «С»
- ЭКГ с расшифровкой или заключение кардиолога
- группа крови, резус фактор
Лутков Алексей — Пузырно-мочеточниковый рефлюкс
Пузырно-мочеточниковый рефлюкс у детей, что это?
Ретроградный, патологический заброс мочи во время сокращения детрузора мочевого пузыря (микции) так и во время фазы накопления, сопровождающийся повреждением почечной паренхимы почки (почек) называется пузырно-мочеточниковым рефлюксом.
Начало изучения пузырно-мочеточникового рефлюкса приходится на 1883 г. когда W.Semiblinon в эксперименте доказал существование пузырно-мочеточникового рефлюкса (далее в тексте – ПМР).
Причины возникновения пузырно-мочеточникового рефлюкса?
Мочеточник имеет два мышечных слоя, благодаря которому происходит его перистальтика и активный транспорт мочи из полости почки в мочевой пузырь. Это наружный циркулярный и внутренний продольный слой гладкой мускулатуры.
В области пузырно-мочеточникового соустья циркулярный слой у мочеточника отсутствует, а продольный расщепляясь, создает площадку треугольной формы. Так называемый глубокий и поверхностный треугольник мочевого пузыря. Притом волокна правого и левого мочеточника, переплетаются, их согласованное сокращение вызывает удлинение внутрипузырного отдела мочеточника, что приводит к замыканию внутреннего отверстия мочеточника и препятствует обратному току мочи.
В эксперименте Э.Танаго удалось доказать, что нарушения функции мочепузырного треугольника ведет к возникновению пузырно-мочеточникового рефлюкса. Для этого он пересекал мышечные волокна треугольника Льето, в итоге возникал ПМР. После регенерации структуры упомянутого треугольника рефлюкс прекращался.
Для этого он пересекал мышечные волокна треугольника Льето, в итоге возникал ПМР. После регенерации структуры упомянутого треугольника рефлюкс прекращался.
Это важное открытие дало ключ к пониманию механизма возникновения пузырно-мочеточникового рефлюкса (ПМР) у детей и взрослых. Так, например, хронический воспалительный процесс слизистой мочевого пузыря (хронический цистит) приводит к отеку и гиперемии слизистой, что меняет ее физические свойства, а так же приводит к снижению сократительной способности мышц мочепузырного треугольника. Подобным образом, у беременных женщин, под действием высокого уровня прогестерона, сократительная способность глубокого и поверхностного треугольника мочевого пузыря так же снижается. Что приводит к возникновению ПМР и как следствие – гестационному пиелонефриту (пиелонефриту беременных).
Перерастяжение мочевого пузыря при вынужденной, длительной задержке мочеиспускания, а так же у пациентов с нарушением сократительной функции мочевого пузыря либо в случае инфравезикальной обструкции (аденома, стриктура уретры, рак простаты) так же приводит к возникновению пузырно-мочеточникового рефлюкса.
Вышеперечисленное создает приобретенные и функциональные предпосылки для возникновения ПМР. Но, существуют и врожденные причины для возникновения пузырно-мочеточникового рефлюкса. Прежде всего, это полное удвоение мочеточника (по статистике встречается у одного из 140 новорожденных), в этом случае мочеточник, по закону Вейрта-Майера, идущий от нижней половины удвоенной почки, имеет короткий интрамуральный отдел мочеточника с нарушенной замыкательной функцией и локализуется проксимальнее.
Поэтому рефлюкс, как правило, поражает нижнюю половину удвоенной почки. Эктопия устья мочеточника, уретероцеле, парауретеральный дивертикул являются так же распространенной врожденной причиной возникновения ПМР.
К приобретенным анатомическим причинам необходимо отнести ятрогенное повреждение области мочевого треугольника и устья мочеточника во время ТУР мочевого пузыря или рассечение устья мочеточника при экстракции камня. При удалении предстательной железы происходит травматизация мышечных структур треугольника Льето, что часто приводит к временному, или сохраняющемуся ПМР. Этот механизм объясняет возникновение острого пиелонефрита после радикальной простатэктомии.
Этот механизм объясняет возникновение острого пиелонефрита после радикальной простатэктомии.
Как часто у детей встречается Пузырно-мочеточниковый рефлюкс?
В детской практике, более 50% случаев возникновения пиелонефрита, связано с наличием функционального интермитирующего или врожденного пузырно-мочеточникового рефлюкса.
Какое влияние на почку оказывает пузырно-мочеточниковый рефлюкс у детей?
В норме, давление в лоханке почки равно нулю мм.вод.ст. Мышечный слой лоханки и мочеточника по сути является единым органом, имеет два слоя, и не обладает большой силой. Мочевой пузырь, напротив, способен сокращаться с достаточной мощностью. Так, например, давление в наполненном мочевом пузыре составляет от 20 до 30 мм.вод.ст. И при мочеиспускании это давление многократно усиливается.
Теперь представьте, что мочеточник, не имеющий замыкательного аппарата в области мочевого пузыря (рефлюксирующий), передает это давление в неподготовленные для этого лоханки и чашечки почки. Моча попадает ретроградно под давлением в тубулярный аппарат и форниксы чашечек, повреждает их, попадая в интерстиций почки, вызывая асептическое воспаление. А при наличии бактерий воспаление становиться септическим.
Моча попадает ретроградно под давлением в тубулярный аппарат и форниксы чашечек, повреждает их, попадая в интерстиций почки, вызывая асептическое воспаление. А при наличии бактерий воспаление становиться септическим.
Если принять во внимание, что врожденный рефлюкс, связанный с аномалией мочеточников, начинается еще внутриутробно, то становиться понятным, почему пузырно-мочеточниковый рефлюкс является главной причиной ХПН (хронической почечной недостаточности), инвалидности и основной причиной пересадки почки либо перевода на аппарат «искусственная почка».
Бывает ли пузырно-мочеточниковый рефлюкс у взрослых?
У взрослых пациентов, на долю острого и хронического пиелонефрита приходится 8% пузырно-мочеточникового рефлюкса. Как правило, это приобретенные (рак мочевого пузыря, рак шейки матки, рак простаты, доброкачественная гиперплазия простаты) или ятрогенные причины возникновения.
Отдельная группа возникновения ПМР это пузырно-мочеточниковый рефлюкс после перенесенной уретероцистонеостомии (пересадка мочеточника), выполненной по причине обструктивного уретерогидронефроза, травмы мочеточника или во время пересадки донорской почки.
Диагностика Пузырно-мочеточникового рефлюкса у детей.
Специфической клинической картины ПМР у детей нет. Как правило, клинические проявления ПМР сопряжены с симптомами острого или хронического пиелонефрита. У небольшого количества пациентов отмечается боль в области живота или реберно-позвоночном углу во время мочеиспускания. Пальпация почек и мочевого пузыря в период ремиссии пиелонефрита безболезненные. Ректальный осмотр может выявить снижение тонуса анального сфинктера, что нередко при аномалии развития позвоночника в районе S2-S4 ( менингомиелоцеле, тетрапарез, рассеяный склероз).
Важное значение имеет лейкоцитурия и бактерийурия, особенно если изменения в ОАМ (общий анализ мочи) сопровождаются расширением верхних мочевых путей по типу пиелоэктазии обнаруживаемых по данным УЗИ. Необходимо отметить, что у мальчиков возможен стерильный пузырно-мочеточниковый рефлюкс. Наличие, которого, однако, не умаляет его разрушительной сути. Наличие пиелоэктазии, вместе с уровнем резидуальной мочи часто указывает на возможность обнаружения ПМР при проведении специальных методов обследования. За рубежом давно и активно используется ультразвуковой метод микционной цистографии с использованием ультразвуковых контрастов. Метод лишен лучевой нагрузки, а чувствительность метода превосходит таковую при традиционной рентгеновской цистографии.
За рубежом давно и активно используется ультразвуковой метод микционной цистографии с использованием ультразвуковых контрастов. Метод лишен лучевой нагрузки, а чувствительность метода превосходит таковую при традиционной рентгеновской цистографии.
По данным экскреторной урографии можно догадаться о наличии рефлюкса, в случае, если наблюдается расширенный дистальный участок мочеточника или же мочеточник контрастирован на всем протяжении. Если по данным экскреторной урографии обнаружена деформация ЧЛС (чашечно-лоханочная система), то это более чем в 85% случаев может оказаться следствием ПМР.
Традиционным методом диагностики пузырно-мочеточникового рефлюкса является рентгеновская микционная цистография.
Которая должна проводиться при строгом соблюдении правил антисептики. Желательно, чтобы проводил ее квалифицированный специалист. В нашей клинике это врачебная процедура. Суть ее выполнения заключается в физиологическом наполнении мочевого пузыря теплым, стерильным раствором рентген-контрастного препарата необходимой концентрации, после предварительного обезболивания мочеиспускательного канала одним из лидокаин содержащих препаратов (лидохлор, катаджель, инстиллягель). Я целенаправленно выделил в тексте слова: теплый, стерильный, необходимой концентрации, обезболивание.
Я целенаправленно выделил в тексте слова: теплый, стерильный, необходимой концентрации, обезболивание.
Так как предварительное введение вышеуказанных препаратов (например, катаджель) в уретру, обеспечивает ее максимальную безболезненность и предотвращает инфицирование мочевых путей, а, следовательно, профилактирует обострение хронического пиелонефрита.
Введение же теплого раствора рентгенконтрастного препарата в физиологическом объеме, позволяет избежать ложных результатов. Так как холодный и концетрированный растовор рентгенконтрастного препарата введенный даже в физиологическом объеме, способен вызвать нарушение работы замыкательного аппарата устья мочеточника, что в свою очередь дает неверный результат и может привести к ненужному оперативному вмешательству.
Какие степени пузырно-мочеточникового рефлюкса бывают?
Предложено несколько классификаций и степеней пузырно-мочеточникового рефлюкса, основанных на степени распространения контрастного препарата в мочевых путях при выполнении микционной цистографии.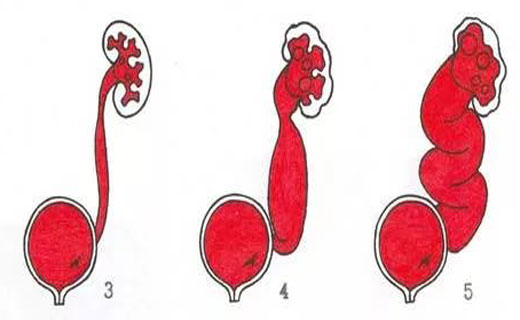 А так же в зависимости от степени деформации верхних мочевых путей и толщины паренхимы, а так же ее структурных изменений выявляемых по данным УЗИ. Все эти попытки достаточно не объективны и далеко не всегда отображают степень поражения ткани почки.
А так же в зависимости от степени деформации верхних мочевых путей и толщины паренхимы, а так же ее структурных изменений выявляемых по данным УЗИ. Все эти попытки достаточно не объективны и далеко не всегда отображают степень поражения ткани почки.
Гораздо важнее, с практической точки зрения, определение активного или пассивного пузырно-мочеточникового рефлюкса (рефлюкс малого давления). Рефлюкс малого давления регистрируется при выполнении микционной цистографии вне акта мочеиспускания. Его наличие говорит о глубокой структурной аномалии и в большинстве случаев соответствует выраженной латеропозиции устья мочеточника, дисплазии замыкательного аппарата треугольника Льето. Во время цистоскопии, такое устье имеет форму подковы или лунки для гольфа. Обнаружение , пассивного пузырно-мочеточникового рефлюкса у детей, в подавляющем большинстве случаев, является показанием для оперативного лечения.
Наличие пузырно-мочеточникового рефлюкса высокого давления (активного) в ряде случаев позволяет урологу или детскому урологу прибегнуть к консервативному лечению. Прежде всего, задачей такой терапии является нормализация функции мочевого пузыря (устранение гиперактивности) или инфравезикальной обструкции. Так, например устранение КЗУ (клапана задней уретры) у мальчиков в подавляющем большинстве случаев устраняет и ПМР. Либо лечение, направленное на купирование и профилактику рецидивирования хронического цистита, нормализует состояние слизистой мочевого пузыря и функцию мышечного аппарата треугольника Льето, что в свою очередь так же приводит к купированию ПМР.
Прежде всего, задачей такой терапии является нормализация функции мочевого пузыря (устранение гиперактивности) или инфравезикальной обструкции. Так, например устранение КЗУ (клапана задней уретры) у мальчиков в подавляющем большинстве случаев устраняет и ПМР. Либо лечение, направленное на купирование и профилактику рецидивирования хронического цистита, нормализует состояние слизистой мочевого пузыря и функцию мышечного аппарата треугольника Льето, что в свою очередь так же приводит к купированию ПМР.
Какие существуют методы лечения Пузырно-мочеточникового рефлюкса у детей.
Выше я уже вкратце упомянул о методах лечения активного пузырно-мочеточникового рефлюкса у детей. Они сводятся к консервативному лечению воспалительного процесса слизистой мочевого пузыря и восстановлению эвакуаторной функции мочевого пузыря. Однако, в случае, если при контрольном исследовании, выполненном через 6 месяцев с начала лечения, ПМР продолжает регистрироваться. Это является показанием для оперативного лечения.
В подавляющем большинстве случаев избавиться от ПМР можно при помощи эндоскопической коррекции объем образующим препаратом. Мы в своей практике лечения ПМР использовали все известные препараты, за исключением, разве что тефлоновой пасты.
С 2010 г. мы используем стабильный объем образующий препарат «Вантрис». Стабильный-значит не биодиградируемый, «не рассасывающийся» препарат. То есть с течением времени, после его имплантации в область устья мочеточника, данный препарат не исчезнет и рефлюкс не рецидивирует, проявившись очередной атакой пиелонефрита. Или что еще хуже станет стерильным. Что, тем не менее, продолжит процесс нефросклероза на субклиническом (незаметном) до поры уровне. И проявиться лишь при возникновении хронической почечной недостаточности при двустороннем процессе или потери функции одной почки.
Даже если рецидив заболевания будет вовремя диагностирован во время очередного выполнения рентгеновской микционной цистографии, а данный вид, малоприятного исследования необходимо проводить с интервалом 6 месяцев после введения препарата «коллагена» или «дефлюкс», мы не видим смысла в повторном введении биодеградируемых объем образующих препаратов.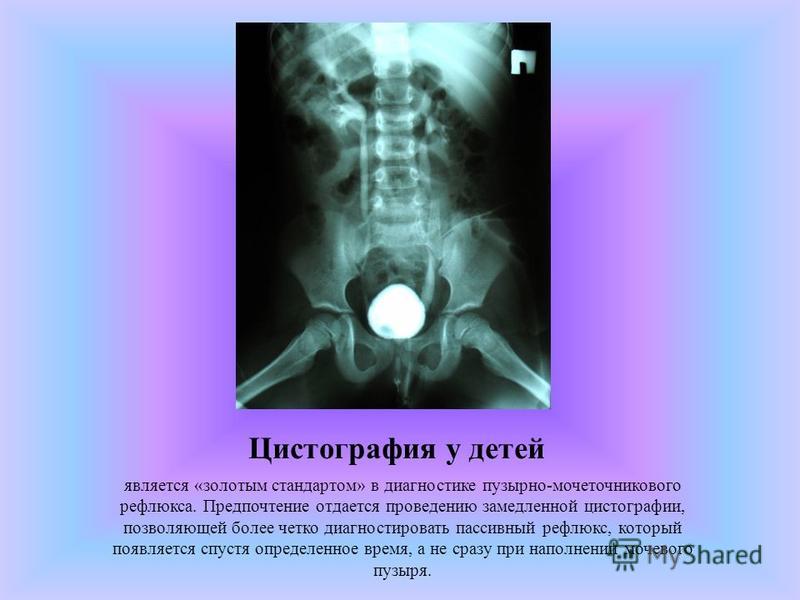 Ведь проблему ПМР можно закрыть однократным введением стабильного «вантриса» и больше к этому не возвращаться.
Ведь проблему ПМР можно закрыть однократным введением стабильного «вантриса» и больше к этому не возвращаться.
Тем более что выполнение микционной цистографии после введения «вантриса» требуется лишь однократно, спустя два месяца после коррекции. В 99% случаев при констатации выздоровления по данным цистографии, ПМР не возвращается.
Когда выполняются открытые оперативные вмешательства при наличии ПМР?
Эндоскопическая коррекция пузырно-мочеточникового рефлюкса имеет неоспоримые преимущества в тех случаях, когда выполнение данного вида оперативного вмешательства абсолютно показаны. Этот вид оперативного вмешательства малотравматичен, спустя несколько часов после операции под общим наркозом ребенок не ощущает дискомфорт. Продолжительность операции составляет две-три минуты. Продолжительность наркоза не многим больше. Таким образом, эндоскопическое пособие является абсолютно показанным в подавляющем большинстве случаев. Эффективность, если операция выполнена по четким показаниям и правильной технике выполнения, составляет от 95 до 98%.
В каких же случаях показана традиционная антирефлюксная защита мочеточника? Абсолютным показанием для антирефлюксной уретероцистонеостомии является дистопия устья при удвоении мочеточника или без такового. Уретероцеле и парауретеральный дивертикул, так же вынуждает оперирующего детского уролога прибегнуть к антирефлюксной пересадке мочеточника (уретероцистонеостомия). Неэффективность либо обструкция вызванная использованием стабильного объем-образующего препарата для коррекции ПМР — это прямое показание для выполнения уретероцистонеостомии. Выраженная латеропозиция устья мочеточника или его большой диаметр в виде лунки для гольфа, так же является показанием для уретероцистонеостомии. При выраженной дилатации (расширении) мочеточника, в ряде случаев выполняется его модуляция до необходимого диаметра.
Индивидуальный подход к лечению конкретного пациента с ПМР выбирает оптимальный вид оперативного лечения. В отдельных случаях мы выполняем операцию Личь Грегуар без отсечения мочеточника.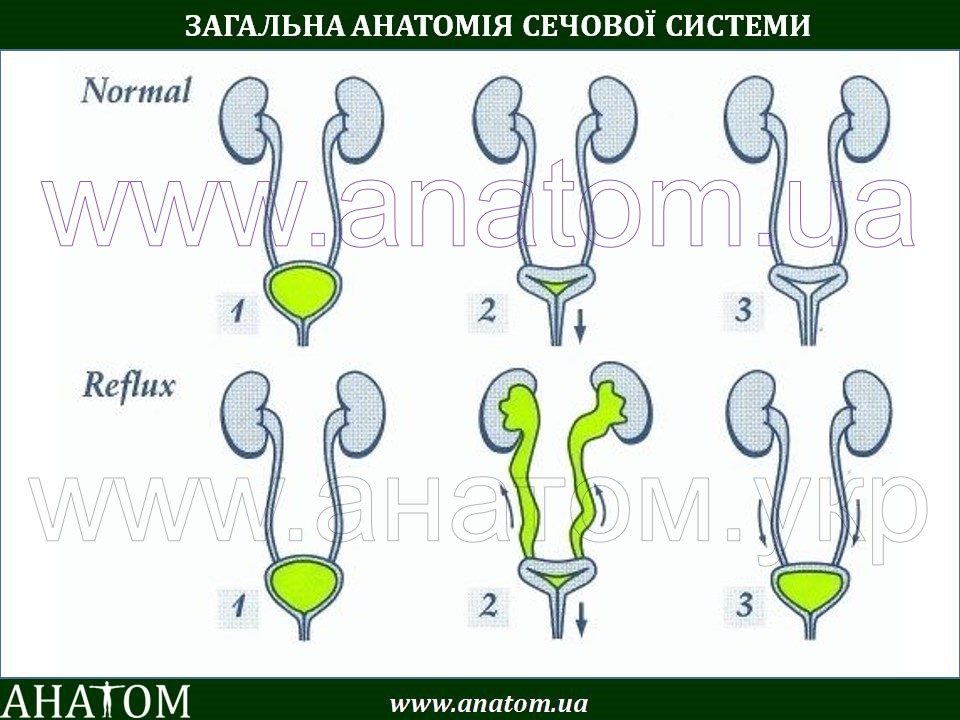 Прекрасные результаты дает лапароскопический вариант данной операции. Суть этой операции заключается в том, что мочеточник укладывается как бы в ложбину между предварительно рассеченными мышцами детрузора боковой стенки мочевого пузыря и нетронутой слизистой. Мышечный слой сшивается над мочеточником, таким образом, формируется тоннель, который обеспечивает антирефлюксную защиту.
Прекрасные результаты дает лапароскопический вариант данной операции. Суть этой операции заключается в том, что мочеточник укладывается как бы в ложбину между предварительно рассеченными мышцами детрузора боковой стенки мочевого пузыря и нетронутой слизистой. Мышечный слой сшивается над мочеточником, таким образом, формируется тоннель, который обеспечивает антирефлюксную защиту.
В иных случаях (эктопия устья мочеточника, выраженная дилатация мочеточника) мы выполняем внепузырный вариант уретероцистонеостомии. Эта операция выполняется аналогично предыдущему варианту и дополняется лишь предварительным отсечением мочеточника от стенки мочевого пузыря, в ряде случаев сопровождается модуляцией дистального отдела мочеточника до приемлемого диаметра. Мы любим данную модификацию в связи с малой травматичностью. Так как для создания антирефлюксного механизма мы выполняем тоннелинг в детрузоре без его рассечения, то есть, не повреждая его иннервацию как это происходит в предыдущем варианте.
Классической является чрезпузырная уретероцистонеостомия (антирефлюксная неоимплантация мочеточника) по Коэну или Политано. Мы выполняем и этот вид оперативного пособия, но, как правило, только при уретероцеле большого диаметра либо наличии парауретерального дивертикула.
Длительность госпитализации после оперативного лечения пузырно-мочеточникового рефлюкса?
Длительность госпитализации после эндоскопической коррекции — один день. Госпитализация после того или иного метода уретероцистонеостомии может быть от четырех до десяти суток. Зависит от продолжительности гематурии.
Методы лечения пузырно-мочеточникового рефлюкса при нейрогенной дисфункции мочевого пузыря.
Пациенты со спинальным мочевым пузырем, осложненным пузырно-мочеточниковым рефлюксом, это отдельная большая и сложная группа. Это, как правило, пациенты, перенесшие спинальную травму либо имеющие врожденное менингомиелоцеле. Детский церебральный паралич (ДЦП) так же в той или иной степени приводит к нарушению замыкательной функции дистального отдела мочеточника и развитию ПМР тяжелой степени.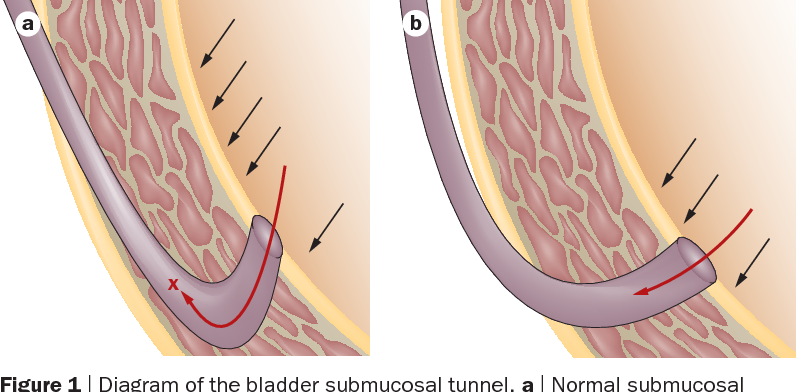 Выполнение простой антирефлюксной операции в данном случае не является выходом. Подробнее о методах оперативного лечения спинального мочевого пузыря осложненного пузырно-мочеточниковым рефлюксом мы рассказываем в отдельной статье нашего сайта.
Выполнение простой антирефлюксной операции в данном случае не является выходом. Подробнее о методах оперативного лечения спинального мочевого пузыря осложненного пузырно-мочеточниковым рефлюксом мы рассказываем в отдельной статье нашего сайта.
Реабилитация и исходы лечения Пузырно-мочеточникового рефлюкса
Реабилитация пациента в послеоперационном периоде заключается в профилактике обострения хронического пиелонефрита. С этой целью мы используем притивомикробную терапию, препараты, улучшающие микроциркуляцию в почке и иммунокоррегирующее лечение.
Антибактериальный препарат подбирается с учетом предварительного бактериологического исследования. Притом, забор мочи на посев, производится только по уретральному катетеру. Как правило, это происходит во время выполнения микционной цистографии. С целью улучшения фильтрационной функции почки, а так же в качестве иммуномодулятора, мы активно используем фитотерапию. Отсутствие побочных явлений, мягкое и комплексное действие фитопрепаратов позволяет нам назначать их на длительный срок.
Амбулаторное наблюдение, за пациентами, перенесшими ту или иную операцию по поводу пузырно-мочеточникового рефлюкса, мы так же оставляем за собой. В течение года, пациенты контролируют ОАМ ежемесячно. Затем, в последующие годы, только лишь при возникновении каких либо острых респираторных заболеваниях. УЗИ контроль в динамике, проводится дважды в год, желательно у одного и того же специалиста ультразвуковой диагностики.
Микционная цистография после выполнения эндоскопической коррекции ПМР препаратом «вантрис» проводится лишь однажды, спустя два месяца после выполнения операции. У пациентов перенесших уретероцистонеостомию тем или иным способом, микционная цистография в сочетании с УЗИ почек выполняется через 6 месяцев и через один год после проведенного оперативного лечения. В ряде случаев, перечисленные методы исследования дополняются выполнением изотопного исследования почек.
Возможна ли дистанционная консультация по поводу пузырно-мочеточникового рефлюкса?
Дистанционное, заочное консультирование пациентов с пузырно-мочеточниковым рефлюксом мы считаем целесообразным и весьма эффективным методом.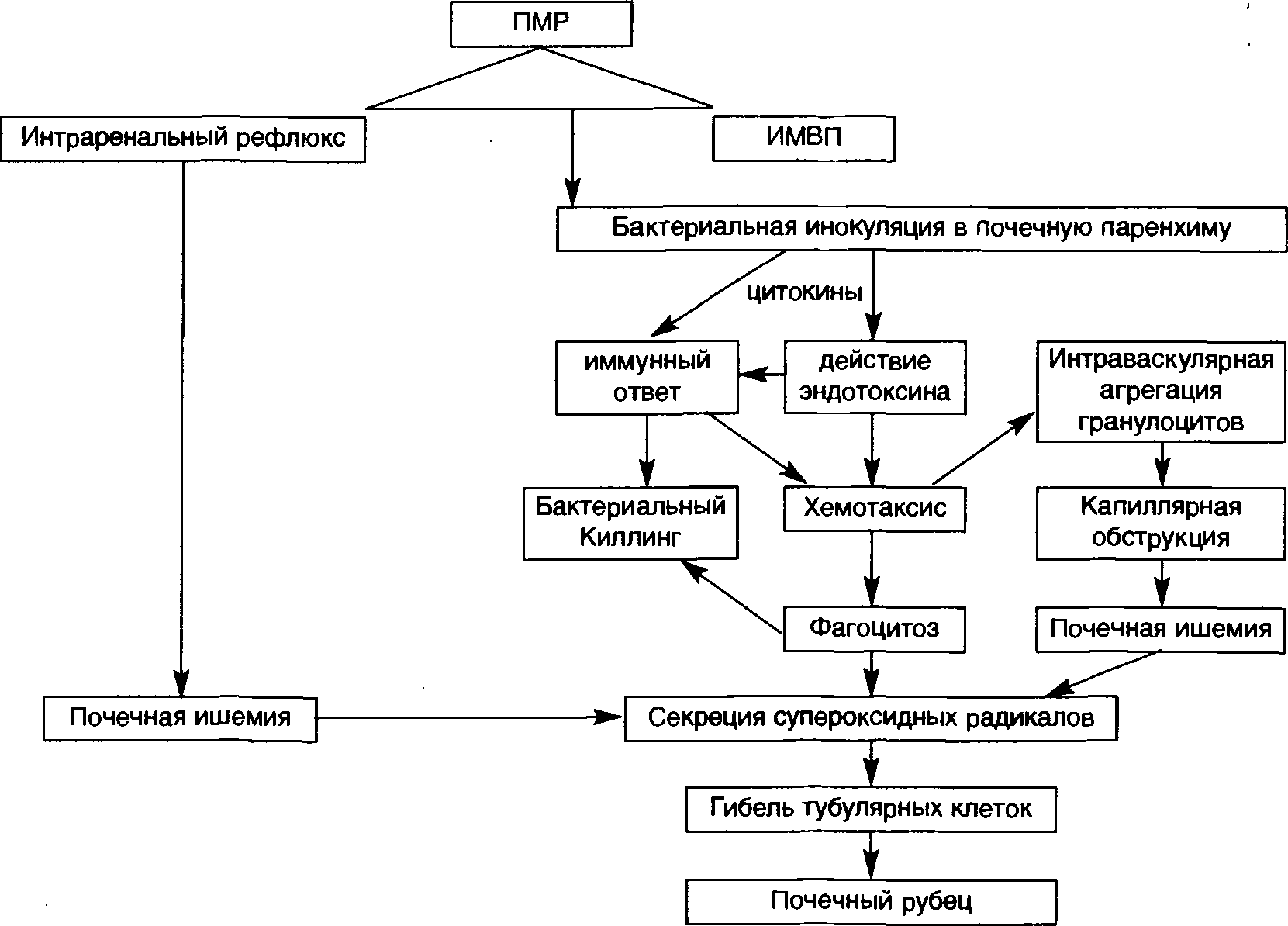 Для проведения качественной консультации нам необходимы данные рентгеновского исследования (микционная цистография, экскреторная урография), ультразвуковое исследование почек (желательно в динамике), данные лабораторного исследования (ОАМ, ОАК, биохимический анализ крови, результат посева мочи на стерильность).
Для проведения качественной консультации нам необходимы данные рентгеновского исследования (микционная цистография, экскреторная урография), ультразвуковое исследование почек (желательно в динамике), данные лабораторного исследования (ОАМ, ОАК, биохимический анализ крови, результат посева мочи на стерильность).
Возможно, не все из этого списка обследований у вас имеется, возможно, для постановки диагноза и рекомендаций по тактике лечения, что то и вовсе не понадобиться. Все это можно легко скорректировать дистанционно по мере поступления вопросов и информации от вас.
Пузырно мочеточниковый рефлюкс у детей причины симптомы и лечение.
Что такое пузырно-мочеточниковый рефлюкс?
Пузырно-мочеточниковый рефлюкс (ПМР) представляет собой возвратный ток мочи из мочевого пузыря по мочеточнику в почку. В норме моча движется однонаправлено из почки по мочеточнику в мочевой пузырь, а возвратному току мочи препятствует клапан образованный пузырным отделом мочеточника.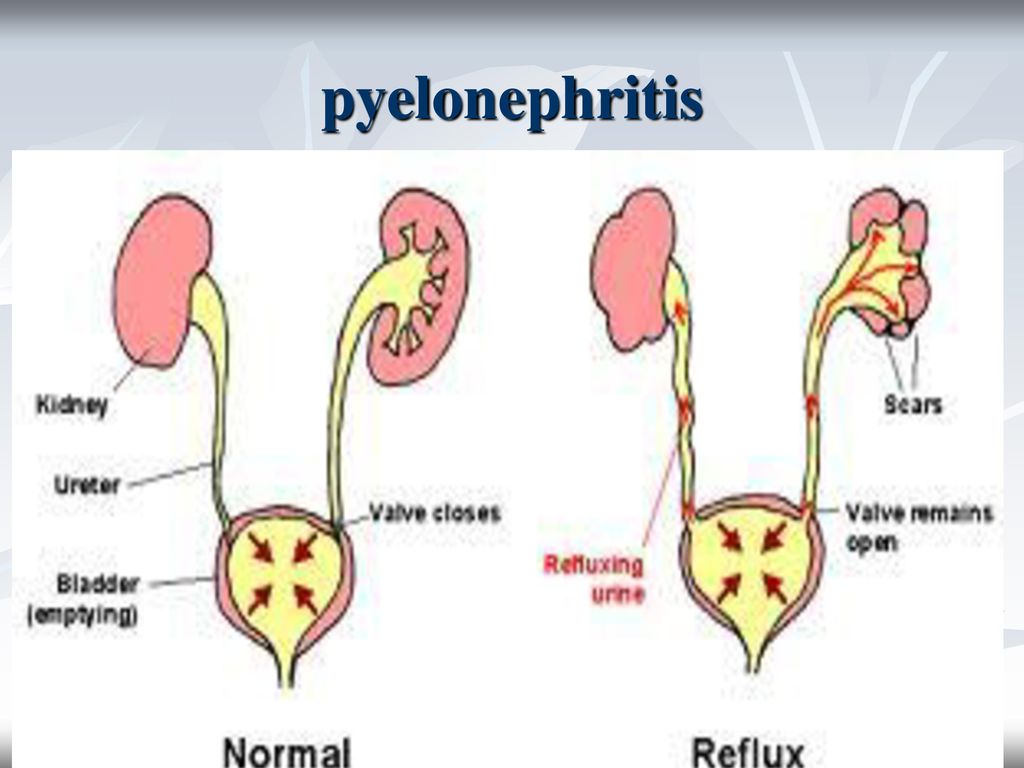 При наполнении мочевого пузыря давление в нем возрастает, что приводит к смыканию клапана. При рефлюксе клапан поврежден или ослаблен, и моча устремляется обратно к почке. Примерно у 22% детей с инфекцией мочевых путей при обследовании выявляется пузырно-мочеточниковый рефлюкс.
При наполнении мочевого пузыря давление в нем возрастает, что приводит к смыканию клапана. При рефлюксе клапан поврежден или ослаблен, и моча устремляется обратно к почке. Примерно у 22% детей с инфекцией мочевых путей при обследовании выявляется пузырно-мочеточниковый рефлюкс.Когда у ребенка пузырно-мочеточниковый рефлюкс, механизм, предотвращающий обратный ток мочи не работает, позволяя моче течь в обоих направлениях. Ребенок, у которого диагностируется пузырно-мочеточниковый рефлюкс, подвергается риску инфицирования почек, которое со временем может привести к повреждению и образованию рубцов на почке.
Причины пузырно-мочеточникового рефлюкса
Существует много различных причин для развития пузырно-мочеточникового рефлюкса у детей. Наиболее часто встречаемые причины:
- пузырно-мочеточниковый рефлюкс обычно встречается у детей, чьи родители или братья имеют отклонения в мочеполовой системе
- у детей, которые рождаются с дефектами нервной трубки, например, спина бифида, возможно развитие пузырно-мочеточникового рефлюкса
- в младенчестве заболевание чаще встречается среди мальчиков, так как в их мочеполовых путях давление больше.
 В раннем детстве, это нарушение чаще встречается у девочек
В раннем детстве, это нарушение чаще встречается у девочек
- пузырно-мочеточниковый рефлюкс может сочетаться также с другими аномалиями мочеполового тракта, например, наличие аномальных задних клапанов уретры, уретероцеле, или двойные мочеточники
- частота пузырно-мочеточникового рефлюкса зависит также от континентальных широт, например, часто встречается у кавказских детей.
Симптомы пузырно-мочеточникового рефлюкса
Ниже приведены наиболее распространенные симптомы пузырно-мочеточникового рефлюкса. Однако, каждый ребенок может испытывать симптомы по-разному. Различают следующие симптомы:
- инфекции мочевыводящих путей (инфекции мочевыводящих путей встречаются редко у детей до 5 лет и почти не встречаются у мальчиков с диагнозом пузырно-мочеточниковый рпефлюкс)
- нарушение мочеиспускания: недержание, мочеиспускание вялой струей, подтекание мочи
Симптомы пузырно-мочеточникового рефлюкса неспецифичны, встречаются и при других патологиях мочеполовой системы.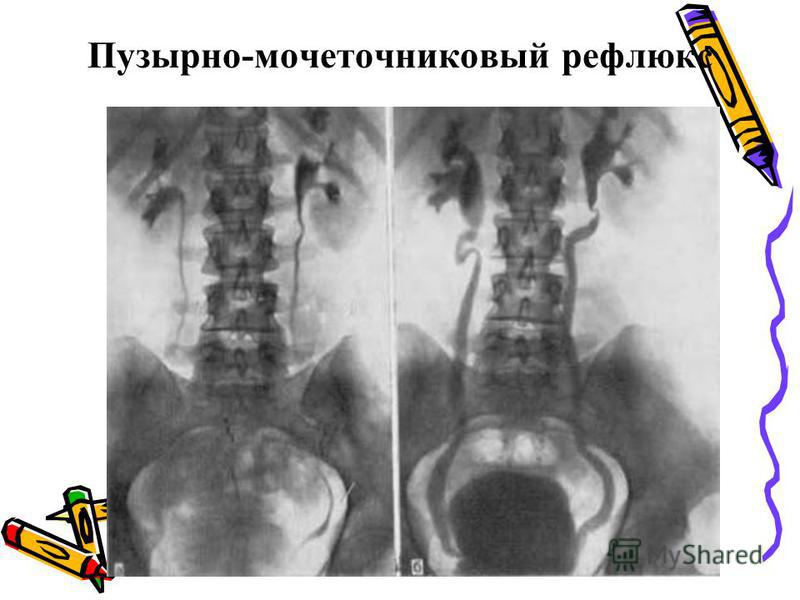 Поэтому необходимо при наличии какого-либо симптома обратиться к вашему врачу для постановки диагноза..
Поэтому необходимо при наличии какого-либо симптома обратиться к вашему врачу для постановки диагноза..
Диагноз пузырно-мочеточникового рефлюкса
Пузырно-мочеточниковый рефлюкс, как правило, можно обнаружить при ультразвуковом исследовании плода еще в утробе матери. Если отягощен семейный анамнез (наличие у родственников пузырно-мочеточникового рефлюкса), но у вашего ребенка нет симптомов поражения мочеполовой системы, то ваш доктор может назначить ряд исследований с диагностической целью для выявления или исключения данной патологии. Различают следующие виды диагностических исследований:
- цистоуретрография -использование рентгеновских лучей для изучения анатомического и функционального состояния мочеполовых путей. Мочевой катетер (полая трубка) устанавливается в мочеиспускательный канал (уретра), мочевой пузырь заполняют водорастворимым контрастным веществом. Рентгеновские изображения выполняются при полном и опорожненном мочевом пузыре.
 На рентгеновских снимках отображается нарушение пассажа мочи (есть ли обратный ток мочи в мочеточник и почку) и наполнение мочевого пузыря
На рентгеновских снимках отображается нарушение пассажа мочи (есть ли обратный ток мочи в мочеточник и почку) и наполнение мочевого пузыря
- радионуклидная цистография – радионуклидная цистография аналогично цистоуретрографии, выявляет нарушение тока мочи. При этом используются меченые радиоизтопным веществом белки. Также радионуклидная цистография определяет, где производится моча
- ультразвуковое исследование почек — неинвазивный метод диагностики, при котором звуковые волны сканируют орган и передают изображение на экран. Данный метод позволяет определить размер и форму почек, уровень обструкции или аномалию, а также выявить наличие камней, кист в почках
- анализ крови — для определения функционального состояния почек.
Лечение пузырно-мочеточникового рефлюкса
Пузырно-мочеточниковый рефлюкс может проявляться в различных степенях тяжести. При легкой степени тяжести отмечается обратный ток мочи на короткое расстояние в мочеточнике. При тяжелой степени тяжести пузырно-мочеточниковый рефлюкс ведет к инфицировании почек и постоянному повреждению почек. Выбор тактики лечения пузырно-мочеточникового рефлюкса определяет ваш лечащий доктор, основываясь на:
При тяжелой степени тяжести пузырно-мочеточниковый рефлюкс ведет к инфицировании почек и постоянному повреждению почек. Выбор тактики лечения пузырно-мочеточникового рефлюкса определяет ваш лечащий доктор, основываясь на:
- возрасте вашего ребенка, общее состояния здоровья и медицинскую историю
- степень тяжести заболевания
- толерантность вашего ребенка на препараты, процедуры, или терапию
- ожидании условий проведения лечения
- ваше мнение или предпочтения
Существует также оценка тяжести состояния по стадиям (от 1 до 5) для выявления степени рефлюкса у вашего ребенка. Чем выше стадия, тем тяжелее степень пузырно-мочеточникового рефлюкса.
 Детям с пузырно-мочеточниковым рефлюксом 4 или 5 стадии (тяжелой степени) показано хирургическое вмешательство. Во время операции, доктор создает клапанный аппарат мочеточника, который позволяет предотвратить обратный ток мочи в мочеточники и почки. В более тяжелых случаях, зарубцеванную почку и мочеточник, возможно, потребуется удалить хирургическим путем.
Детям с пузырно-мочеточниковым рефлюксом 4 или 5 стадии (тяжелой степени) показано хирургическое вмешательство. Во время операции, доктор создает клапанный аппарат мочеточника, который позволяет предотвратить обратный ток мочи в мочеточники и почки. В более тяжелых случаях, зарубцеванную почку и мочеточник, возможно, потребуется удалить хирургическим путем.Насколько срочно нужно лечить ПМР?
Абсолютно показано оперативное лечение рефлюкса эндоскопическим или хирургическим методом, независимо от степени и возраста пациента, при рецидивирующем остром пиелонефрите. Рефлюкс 3-5 степени без обострений пиелонефрита так же, как правило, лечат оперативными методами. Стерильный рефлюкс 1-3 степени без воспалительных изменений в анализах мочи может быть оставлен под наблюдением.
Каков принцип хирургического лечения ПМР?
До настоящего времени в большинстве урологических отделений проводится хирургическое лечение пузырно-мочеточникового рефлюкса. Операции выполняются на открытом мочевом пузыре. Задачей антирефлюксных операций является создание туннеля под слизистой оболочкой мочевого пузыря, в который помещается участок мочеточника. При этом моча, заполняющая мочевой пузырь, прижимает эластичную верхнюю стенку мочеточника к нижней, препятствуя проникновению мочи из мочевого пузыря в мочеточник.
Операции выполняются на открытом мочевом пузыре. Задачей антирефлюксных операций является создание туннеля под слизистой оболочкой мочевого пузыря, в который помещается участок мочеточника. При этом моча, заполняющая мочевой пузырь, прижимает эластичную верхнюю стенку мочеточника к нижней, препятствуя проникновению мочи из мочевого пузыря в мочеточник.
Каковы недостатки хирургического лечения ПМР?
Различные хирургические методики в разных руках позволяют добиться положительных результатов в 75 — 98% случаев. Недостатки: травматичность, длительный наркоз, длительный послеоперационный период. При рецидиве рефлюкса повторные операции сложны и имеют более высокий риск неудач.
Лапароскопическое лечение пузырно-мочеточникового рефлюкса
Лапароскопия при пузырно-мочеточниковом рефлюксе изучается, как новая альтернатива обычным хирургическим вмешательствам открытым доступом. Первоначальные попытки лечения рефлюкса были успешными, но требовали достаточно много времени, чтобы осуществить операцию. Появление новых технологий способствует усовершенствованию медицины и в том числе малоинвазивная лапароскопическая операция, которая представляется более эффективным методом лечения. Хотя при этом сохраняется высокий процент успешных операций открытым доступом, и составляет около 98 %, с минимальным количеством осложнений. При одностороннем пузырно-мочеточниковом рефлюксе предпочтительным методом является лапароскопический доступ оперативного вмешательста с минимальным послеоперационным периодом и быстрым восстановлением. При лапароскопии существенным фактором является миниинвазивность (минимальный разрез, низкая травматичность тканей), в результате незначительные послеоперационные рубцы. Рубец при открытой хирургической операции остается внизу живота, который обычно прикрыт бельем. Продолжение технического усовершенствования метода, скорее всего, обеспечит хорошую альтернативу оперативным вмешательствам открытым доступом
Появление новых технологий способствует усовершенствованию медицины и в том числе малоинвазивная лапароскопическая операция, которая представляется более эффективным методом лечения. Хотя при этом сохраняется высокий процент успешных операций открытым доступом, и составляет около 98 %, с минимальным количеством осложнений. При одностороннем пузырно-мочеточниковом рефлюксе предпочтительным методом является лапароскопический доступ оперативного вмешательста с минимальным послеоперационным периодом и быстрым восстановлением. При лапароскопии существенным фактором является миниинвазивность (минимальный разрез, низкая травматичность тканей), в результате незначительные послеоперационные рубцы. Рубец при открытой хирургической операции остается внизу живота, который обычно прикрыт бельем. Продолжение технического усовершенствования метода, скорее всего, обеспечит хорошую альтернативу оперативным вмешательствам открытым доступом
odbhmao.
 ru
ruОб отделении
Часто задаваемые вопросы
Варикоцеле
Термин варикоцеле происходит от слияния латинского «varix» (расширение) и греческого «kele» (опухоль/отек). Варикоце, или варикозное расширение вен семенного ка-натика, описал еще Цельс в I веке н.э. Затем в XVI веке Амбруаз Паре упоминает варикоцеле как сосудистое сплетение, заполненное «меланхолической» кровью. И уже в 1918 г. аргентинский хирург Иваниссевич характеризует его как анатомо-клинический синдром, прявляющийся варикозными узлами вен в мошонке и венозным рефлюксом.
Варикоцеле зачастую приводит к нарушению подвижности сперматозоидов, снижению функций яичка и сопровождается высокой частотой бесплодия или ранним «мужским климаксом». Считается что около 50% случаев мужского бесплодия обусловлено наличием варикоцеле (35% первичного бесплодия и более 80% вторичного).
Кистозные заболевания органов мошонки (водянка яичка, киста яичка)
К кистозным заболеваниям органов мошонки относятся водянка оболочек яичка (гидроцеле), киста придатка яичка, киста семенного канатика. Водянка оболочек яичка (гидроцеле) может быть приобретенной, либо врожденной. У взрослых гидроцеле чаще носит приобретенный характер, у детей — врожденный. Причинами приобретенной водян-ки оболочек яичка чаще всего бывают воспалительные заболевания придатка яичка и травма его. При острых воспалительных процессах в яичке и его придатке часто возникает реактивная водянка оболочек яичка, которая проходит по мере ликвидации основного за-болевания.
Водянка оболочек яичка (гидроцеле) может быть приобретенной, либо врожденной. У взрослых гидроцеле чаще носит приобретенный характер, у детей — врожденный. Причинами приобретенной водян-ки оболочек яичка чаще всего бывают воспалительные заболевания придатка яичка и травма его. При острых воспалительных процессах в яичке и его придатке часто возникает реактивная водянка оболочек яичка, которая проходит по мере ликвидации основного за-болевания.
Кисты придатка яичка, семенные кисты могут иметь и приобретенный характер, возникая под влиянием воспалительного процесса в семенных путях или травмы. Это ведет к задержке семенной жидкости, чаще в семявыносящем протоке, и к формированию ретенционной кисты. Обычно семенные кисты небольшие по размеру (не превышают 1,5 — 2,0 см.).
Лечение сообщающейся водянки оболочек яичка проводится в большинстве случаев лапароскопическим методом.
Гидронефроз
Что такое гидронефроз или обструкция лоханочно-мочеточникового сегмента?
Гидронефроз представляет собой расширение собирательной системы почки (особенно лоханки), возникающее вследствие наличия препятствия для выхода мочи в месте соединения лоханки и мочеточника (в области пиелоуретерального сегмента). Мочевые пути включают (сверху вниз) почечные чашечки, почечные лоханки, мочеточники, мочевой пузырь, мочеиспускательный канал. Лоханки и чашечки вместе составляют собирательную систему почек.
Мочевые пути включают (сверху вниз) почечные чашечки, почечные лоханки, мочеточники, мочевой пузырь, мочеиспускательный канал. Лоханки и чашечки вместе составляют собирательную систему почек.
Чем опасен гидронефроз?
Выраженные препятствия оттоку мочи из почки приводят к значительному расширению лоханки и, часто, к необратимому нарушению функции почки. Степень расширения собирательной системы почки пропорционально давлению мочи в ней и варьирует в широких пределах. Небольшое препятствие выходу мочи, вызывает умеренное расширение лоханки (пиелоэктазию) и обычно не сопровождается нарушением почечных функций, а лишь увеличивает риск пиелонефрита.
Как лечится гидронефроз?
Начальные проявления гидронефроза ( пиелоэктазия) часто исчезают самостоятельно, но иногда прогрессируют. Показано наблюдение специалиста с выполнением УЗИ 2-4 раза в год, на первых 3-х годах жизни, и одного раза в год в старшем возрасте.
Средняя степень гидронефроза может иметь, как положительную, так и отрицательную динамику. При увеличении расширения лоханки в процессе наблюдения необходимо провести оперативное лечение. УЗИ на первом году жизни при средней степени гидронефроза проводятся каждые 2-3 месяца.
При увеличении расширения лоханки в процессе наблюдения необходимо провести оперативное лечение. УЗИ на первом году жизни при средней степени гидронефроза проводятся каждые 2-3 месяца.
Выраженный гидронефроз с резким нарушением оттока мочи из почки требует выполнения хирургической операции без промедления.
Какова эффективность пиелопластики?
По нашим данным эффективность пиелопластики составляет около 92-95%. После выполнения операции функция почки почти всегда улучшается и в ряде наблюдений достигает функции здоровой почки. В то же время структурные изменения почки (деформация чашечек, уменьшение толщины паренхимы) могут сохраняться. Особенно значительные остаточные изменения наблюдаются при резко выраженном гидронефрозе.
Гипоспадия
Впервые описал болезнь и дал ей название Гален (род. 130, умер после 200 г.н.э.).
Полное определение слова гипоспадия может быть дано трояким образом (J. L. Bremer): 1) {от греч. hypo, книзу или вниз, +spadon ( ), спазма или судорога }- уродство полового члена, при котором головка искривлена, словно она с усилием оттянута книзу и назад, или 2) {+ spadon, трещина или разрыв}- состояние, при котором отверстие уретры находится на нижней стороне полового члена, или 3) {+ spadon ( ), импотент}- состояние импотенции вследствие расположения меатуса на вентральной стороне пениса.
hypo, книзу или вниз, +spadon ( ), спазма или судорога }- уродство полового члена, при котором головка искривлена, словно она с усилием оттянута книзу и назад, или 2) {+ spadon, трещина или разрыв}- состояние, при котором отверстие уретры находится на нижней стороне полового члена, или 3) {+ spadon ( ), импотент}- состояние импотенции вследствие расположения меатуса на вентральной стороне пениса.
Таким образом, гипоспадия — врожденный порок развития наружных половых органов мальчиков, характеризующийся отсутствием дистальной части уретры и соответствующей дистопией меатуса.
Причины возникновения гипоспадии
Что касается частоты порока, то большинство исследователей в 50-60 годах называли цифру 1 случай на 300-400 новорожденных мальчиков (Н.Е.Савченко, Н.А.Богораз, C.Beck, B.Smith). В настоящее время считается, что гипоспадия встречается в соотношении 1:200, 1:300 (J. Duckett, J.P.Murphy, D.T.Wilcox and P.G.Ransley). Таким образом, за последние 30 лет произошло увеличение встречаемости заболевания на 25-30%, или почти 1% в год, а по данным американского Центра контроля над болезнями (Centrs for Disease Control) количество детей с гипоспадией за последние 30 лет увеличилось в два раза. Если данная тенденция сохранится, то к 2030 году один ребенок с гипоспадией будет рождаться на 100-150 здоровых мальчиков.
Если данная тенденция сохранится, то к 2030 году один ребенок с гипоспадией будет рождаться на 100-150 здоровых мальчиков.
Киста почки
Малоинвазивное оперативное лечение кист почек
Введение
Простая киста почки — доброкачественное, тонкостенное, объемное образование, имеющее фиброзную капсулу и эпителиальную выстилку, развивающееся из паренхимы почки и содержащее, как правило, серозную жидкость. Диагностируется примерно у 3% всех взрослых урологических больных. Заболевание обнаруживают в 3-5% всех аутопсий, а при наличии урологических заболеваний — в 50% .В организме человека вряд ли можно найти орган, в котором чаще чем в почке формировались бы разнообразные кисты. Из всех кистозных образований наиболее часто встречается солитарная (одиночная) киста.
Лечение
Отношение специалистов к методам лечения простой кисты почки всегда было неоднозначным. Открытое оперативное лечение заключается в нефрэктомии, резекции почки, вылущивании кисты или иссечении её свободной стенки. Особое место занимают малоинвазивные методики, среди которых чрезкожная пункция кисты с удалением содержимого и введением в её полость склерозирующих веществ, является наиболее популярной у большинства специалистов. Другим малоинвазивным методом является лапароскопическое иссечение кисты. В нашей клинике в зависимости от размеров и локализации кисты используются все современные методы лечения.
Особое место занимают малоинвазивные методики, среди которых чрезкожная пункция кисты с удалением содержимого и введением в её полость склерозирующих веществ, является наиболее популярной у большинства специалистов. Другим малоинвазивным методом является лапароскопическое иссечение кисты. В нашей клинике в зависимости от размеров и локализации кисты используются все современные методы лечения.
Крипторхизм и эктопия яичка
Крипторхизмом называют состояние, при котором яичко не определяется в мошонке, а останавливается на одном их уровней своего нормального пути из брюшной полости (в эмбриогенезе). Если этот путь отклоняется от нормального наблюдается эктопия яичка. При эктопии происходит нормальное опущение яичка через наружное паховое кольцо, однако затем происходит его перемещение, после которого оно располагается эктопически ( в необычном для него месте).
Различают следующие варианты эктопии яичка:
- Поверхностная паховая (самая частая) — яичко располагается над апоневрозом наружной косой мышцы живота, так как после выхода из наружного пахового кольца оно смещается вверх и латерально.

- Промежностная (редкая) – яичко обнаруживают спереди от заднего прохода справа или слева от срединной линии
- Бедренная (редкая) – яичко располагается в бедренном треугольнике снаружи от бедренных сосудов, а семенной канатик проходит под паховой связкой
- Члено-лобковая (редкая) – яичко расположено под кожей на дорсальной поверхности у корня полового члена
- Поперечная или парадоксальная (редкая) – оба яичка опускаются через один паховый канал (описано всего 85 случаев в мировой литературе)
- Тазовая (редкая) – яичко обнаруживается в полости малого таза
У доношенных новорожденных крипторхизм находят в 3,4% случаев, а у недоношенных новорожденных – в 30%.
 У взрослых мужчин распространенность крипторхизма составляет 0,7-0,8%. Возможно самостоятельное опущение яичка в течение первого года жизни (в большинстве случаев в первые три месяца). Примерно у 74 % доношенных детей с крипторхизмом и 95 % недоношенных детей с крипторхизмом происходит самопроизвольное опущение яичка.
У взрослых мужчин распространенность крипторхизма составляет 0,7-0,8%. Возможно самостоятельное опущение яичка в течение первого года жизни (в большинстве случаев в первые три месяца). Примерно у 74 % доношенных детей с крипторхизмом и 95 % недоношенных детей с крипторхизмом происходит самопроизвольное опущение яичка.Этиология
Точная причина крипторхизма не известна, но выдвинуто несколько гипотез.
Мегауретер
Мегауретер (уретерогидронефроз) у детей. Хирургическое лечение мегауретера.
Что такое мегауретер?
Мегауретер это врожденное расширение мочеточника, сопровождающееся нарушением его опорожнения. Мочеточники это два трубчатых органа, расположенных между почечными лоханками и мочевым пузырем и их основной функцией является траспорт мочи из почек в мочевой пузырь.
В чем опасность мегауретера?
В детской практике мегауретер – одно из заболеваний, приводящих к нарушению функции почки, причем, при двухстороннем процессе вплоть до почечной недостаточности. При расширении мочеточника страдает его транспортная функция и возникает невозможность быстрого перемещения мочи в мочевой пузырь и выведения проникающей в мочевые пути микробной флоры, вызывающей хроническое воспаление почек (пиелонефрит). Другим опасным следствием застоя мочи в мочеточнике является повышение давления в почечной лоханке и чашечках, служащее причиной нарушения почечного кровообращения. Исходом хронического воспаления и нарушения почечного кровообращения является рубцевание почечной ткани (паренхимы) с потерей функции (вторичное сморщивание почки, нефросклероз).
При расширении мочеточника страдает его транспортная функция и возникает невозможность быстрого перемещения мочи в мочевой пузырь и выведения проникающей в мочевые пути микробной флоры, вызывающей хроническое воспаление почек (пиелонефрит). Другим опасным следствием застоя мочи в мочеточнике является повышение давления в почечной лоханке и чашечках, служащее причиной нарушения почечного кровообращения. Исходом хронического воспаления и нарушения почечного кровообращения является рубцевание почечной ткани (паренхимы) с потерей функции (вторичное сморщивание почки, нефросклероз).
Как лечится мегауретер?
Выбор метода лечения или режима наблюдения зависит от тяжести патологии, возраста ребенка, наличия пиелонефрита, степени нарушения функции почки.
Заболевание может разрешиться самостоятельно при умеренной обструкции, нерезком расширении мочеточника (уретерэктазии, ахалазии), или пузырно-мочеточниковом рефлюксе (ПМР) небольшой интенсивности. При измененной функции мочевого пузыря, инфекции мочевых путей, для достижения положительного эффекта требуется подбор и проведение лекарственной терапии. Оценка изменений (динамики) проводится при контрольных обследованиях (1 раз в 2-6 месяцев) и по результатам анализов.
Оценка изменений (динамики) проводится при контрольных обследованиях (1 раз в 2-6 месяцев) и по результатам анализов.
Хирургическое лечение необходимо у детей с более тяжелыми формами мегауретера негативно влияющими на функцию почки. Показания к хирургическому лечению при внутриутробной диагностике мегауретера обычно устанавливаются после периода наблюдения. от 1 до 6 месяцев после рождения.
Опухоль почки(Опухоль Вильмса)
Эмбриональная аденомиосаркома почки
Опухоль Вильмса – это опухоль почки, которая встречается в детском возрасте. Другое название этой опухоли — эмбриональная аденомиосаркома почки. Опухоли почек у детей составляют около 20% — 50% всех опухолей, встречающихся в детском возрасте. К сожалению, доброкачественные опухоли почек у детей встречаются очень редко. В 95% злокачественные опухоли почек у детей смешанные. Их принято называть опухолью Вильмса.
Опухоль Вильмса встречается у детей обычно в любом возрасте, начиная с новорожденных. Однако чаще всего она встречается у детей в возрасте от 2 до 7 лет. Эта опухоль одинаково часто встречается как у девочек, так и у мальчиков. В 5% случаев опухоль Вильмса бывает двухсторонней. Чаще это бывает у детей в раннем возрасте.
Однако чаще всего она встречается у детей в возрасте от 2 до 7 лет. Эта опухоль одинаково часто встречается как у девочек, так и у мальчиков. В 5% случаев опухоль Вильмса бывает двухсторонней. Чаще это бывает у детей в раннем возрасте.
Лечение опухоли Вильмса
Лечение опухоли Вильмса нужно начинать сразу посте того, как установлен диагноз. Наилучшие результаты показывает комбинированная терапия, то есть сочетание хирургического вмешательства с лучевой и химиотерапией.
Прогноз при опухоли Вильмса
Прогноз при опухоли Вильмса зависит от степени злокачественности опухоли и срока, когда опухоль была выявлена (то есть, стадии заболевания). Отмечается также зависимость прогноза этого заболевания от возраста ребенка. Частота 5-летней выживаемости после лечения у детей старшего возраста составляет до 30% — 50%, а у детей до 1 года – 80% — 90%.
Пузырно-мочеточниковый рефлюкс у детей
Что такое пузырно-мочеточниковый рефлюкс?
Пузырно-мочеточниковый рефлюкс (ПМР) представляет собой возвратный ток мочи из мочевого пузыря по мочеточнику в почку. В норме моча движется однонаправлено из почки по мочеточнику в мочевой пузырь, а возвратному току мочи препятствует клапан образованный пузырным отделом мочеточника. При наполнении мочевого пузыря давление в нем возрастает, что приводит к смыканию клапана. При рефлюксе клапан поврежден или ослаблен, и моча устремляется обратно к почке. Примерно у 20% детей с инфекцией мочевых путей при обследовании выявляется пузырно-мочеточниковый рефлюкс.
В норме моча движется однонаправлено из почки по мочеточнику в мочевой пузырь, а возвратному току мочи препятствует клапан образованный пузырным отделом мочеточника. При наполнении мочевого пузыря давление в нем возрастает, что приводит к смыканию клапана. При рефлюксе клапан поврежден или ослаблен, и моча устремляется обратно к почке. Примерно у 20% детей с инфекцией мочевых путей при обследовании выявляется пузырно-мочеточниковый рефлюкс.
Чем опасен пузырно-мочеточниковый рефлюкс?
У детей ПМР – наиболее частая причина вторичного сморщивания почек и нарушения почечной функции. Рефлюкс мешает удалению проникающей в мочевые пути микрофлоры, приводя к хроническому воспалению почек (пиелонефриту). Кроме того, при мочеиспускании давление в почечной лоханке резко возрастает, вызывая повреждение почечной ткани. Исходом хронического воспаления протекающего на фоне нарушения оттока мочи является рубцевание почечной ткани с потерей функции почки (вторичное сморщивание почки, нефросклероз).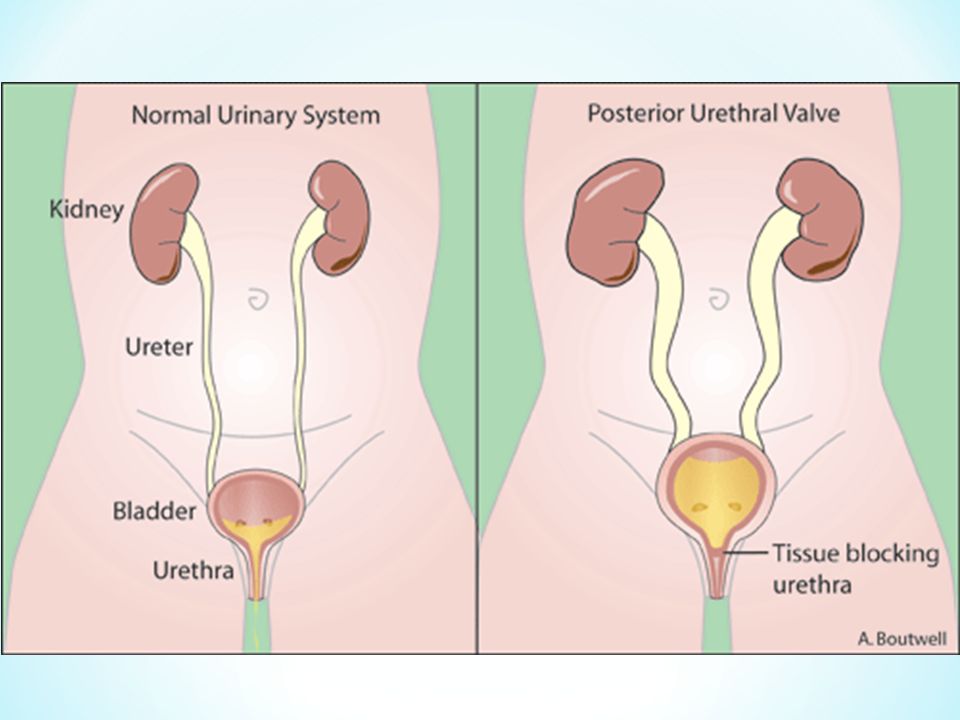 В случае когда ПМР двусторонний и пациенту вовремя неустановлен диагноз и соответственно не начато адекватное лечение, в раннем возрасте развивается хроническая почечная недостаточность. Рубцевание почки нередко сопровождается устойчивым высоким артериальным давлением, плохо поддающимся консервативной терапии, что вызывает необходимость удаления почки.
В случае когда ПМР двусторонний и пациенту вовремя неустановлен диагноз и соответственно не начато адекватное лечение, в раннем возрасте развивается хроническая почечная недостаточность. Рубцевание почки нередко сопровождается устойчивым высоким артериальным давлением, плохо поддающимся консервативной терапии, что вызывает необходимость удаления почки.
Стриктура уретры
Термин стриктура уретры описывает сужение или значительное уменьшение просвета мужского или женского мочеиспускательного канала. Степень сужения уретры бывает разной – в легких случаях беспокоят затруднения при мочеиспускании, при тяжелой степени стриктуры уретры мочеиспускание невозможно. Осложнениями стриктуры уретры помимо изменений в мочевом пузыре, может быть и повреждение почек.
Причины стриктуры уретры
Стриктуры уретры делятся на врожденные и приобретенные. Врожденные стриктуры встречаются редко, чаще всего они являются результатом переднего клапанного сужения уретры.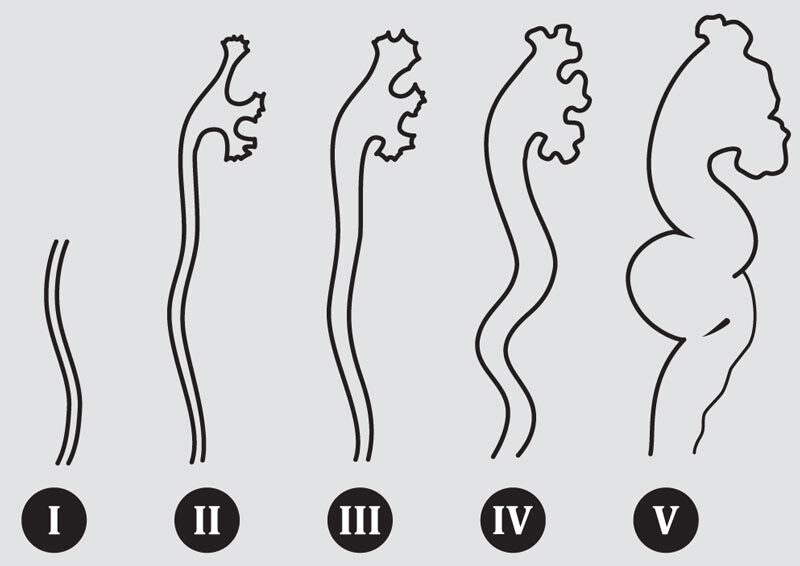
Фимоз
Термин стриктура уретры описывает сужение или значительное уменьшение просвета мужского или женского мочеиспускательного канала. Степень сужения уретры бывает разной – в легких случаях беспокоят затруднения при мочеиспускании, при тяжелой степени стриктуры уретры мочеиспускание невозможно. Осложнениями стриктуры уретры помимо изменений в мочевом пузыре, может быть и повреждение почек.
Причины стриктуры уретры
Стриктуры уретры делятся на врожденные и приобретенные. Врожденные стриктуры встречаются редко, чаще всего они являются результатом переднего клапанного сужения уретры.
Эписпадия
Эписпадия (мужская) — редкий порок развития полового члена, характеризующийся расщеплением (отсутствием замыкания) головки и мочеиспуска-тельного канала по дорсальной поверхности. Крайняя плоть также расщеплена и локализуется преимущественно в области уздечки во вентральной поверхности Заболевание встречается 1:100 000 новорожденных. Эписпадия входит в комплекс пороков экстрофия мочевого пузыря и эписпадия. Выделяют головчатую,венечную,стволовую, субтотальную и тотальную эписпадии. При субтотальной форме наблюдается частичное неудержание мочи, обусловленное пороком сфинктера мочевого пузыря.
Эписпадия входит в комплекс пороков экстрофия мочевого пузыря и эписпадия. Выделяют головчатую,венечную,стволовую, субтотальную и тотальную эписпадии. При субтотальной форме наблюдается частичное неудержание мочи, обусловленное пороком сфинктера мочевого пузыря.
При тотальной эписпадии наблюдается расщепленная головка, полностью открытый мочеиспускательный канал, лонные кости не соединены между собой, имеется дефект сфинктера мочевого пузыря. Дети с тотальной эписпадией имеют недержание мочи, постоянное выделение её наружу. Половой член у больных с эписпадией значительно уменьшен в размерах.. По данным JAUREGUIZAR, LOBATO , SUAREZ. 2007 Spain при обследовании взрослых мужчин, оперированных по поводу экстрофии мочевого пузыря и эписпадии, средняя длина полового члена составляет 7см ( т.е. только половину от нормальной длины)
Причиной тому расхождение лонного сочленения и выраженная деформация кавернозных тел вверх. Исследованиями Саввы Перовича установлено, что белочная оболочка по дорсальной поверхности полового члена у больных с экстрофией и эписпадией диспластична и укорочена.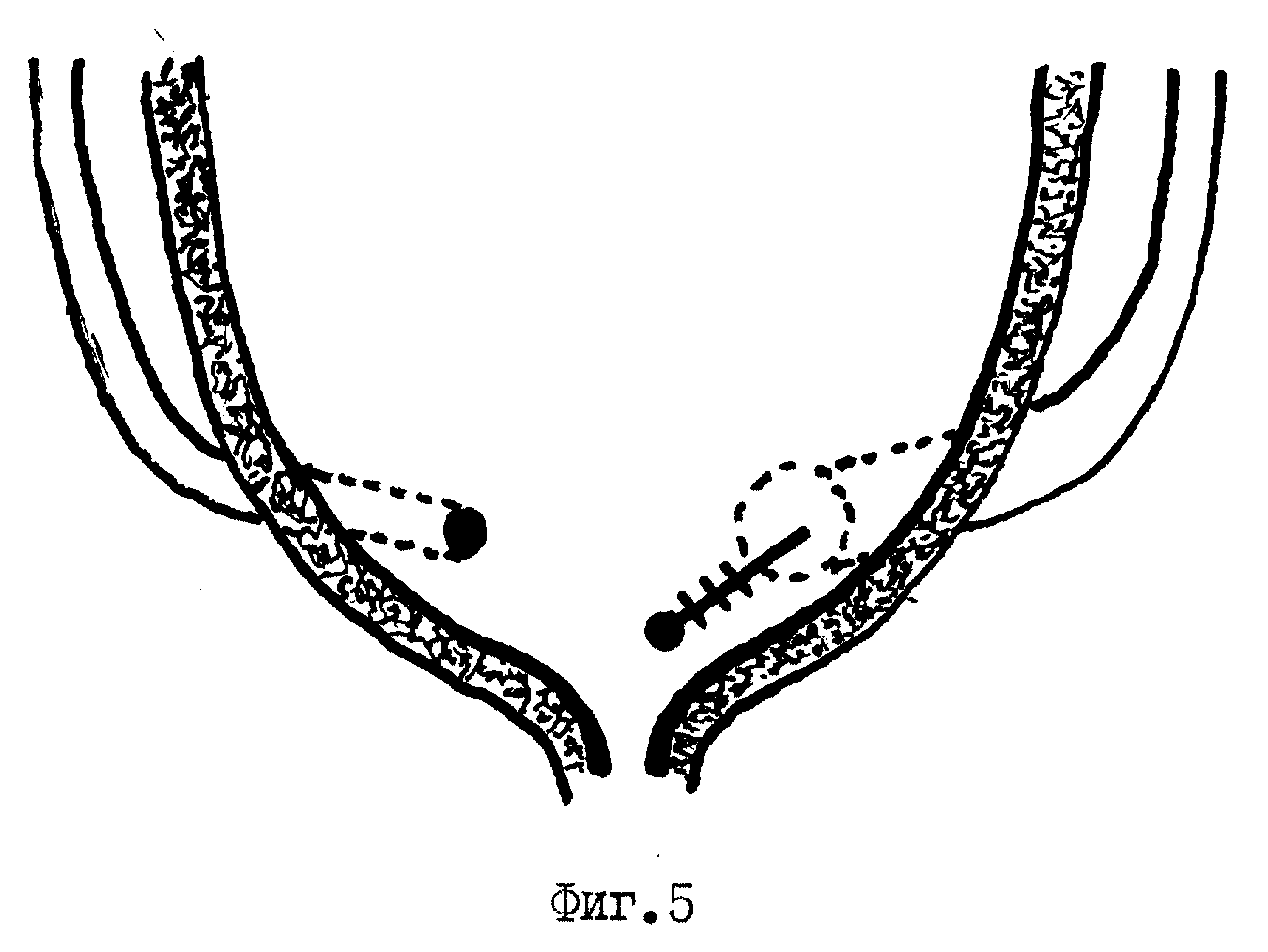 К сожалению иссечения рубцовой ткани бывает недостаточно для полного расправления кавернозных тел.
К сожалению иссечения рубцовой ткани бывает недостаточно для полного расправления кавернозных тел.
Коррекция деформации ствола полового члена при эписпадии требует довольно сложного хирургического лечения.
Лечение
Мы производим тотальную реконструкцию полового члена, формирование мочеиспускательного канала, головки полового члена, выпрямление кавернозных тел.
Лечение может быть одномоментным и этапным.
В нашей клинике мы используем одномоментный способ лечения эписпадии. Это минимизирует психоэмоциональную травму ребенка , обеспечивает сохранность кровообращения и эректильной функции после проведенных операций.
Вмешательства при первичном везикоуретральном рефлюксе
В чем суть проблемы?
Везикоуретеральный рефлюкс (ВУР) представляет собой состояние, при котором возникает обратный ток мочи из мочевого пузыря по мочеточникам в почки. Считается, что люди с ВУР более подвержены риску инфекций мочевыводящих путей (ИМВП) с вовлечением почечной ткани. Это может привести к необратимому поражению почек. Существующие на сегодняшний день варианты лечения включают хирургическую реимплантацию мочеточников, длительное лечение антибиотиками, эндоскопическую коррекцию посредством субуретрального введения вещества (инъекция в мочевой пузырь под мочеточником), комплиментарную (дополнительную) медицину или комбинированные вмешательства.
Это может привести к необратимому поражению почек. Существующие на сегодняшний день варианты лечения включают хирургическую реимплантацию мочеточников, длительное лечение антибиотиками, эндоскопическую коррекцию посредством субуретрального введения вещества (инъекция в мочевой пузырь под мочеточником), комплиментарную (дополнительную) медицину или комбинированные вмешательства.
Что мы сделали?
В ходе литературного поиска мы нашли все рандомизированные исследования, сравнивающие различные варианты лечения детей с везикоуретральным рефлюксом. Мы извлекли и скомпилировали результаты вместе с деталями дизайна исследования. Мы объединили данные исследований, сравнивающих похожие варианты лечения и исходы, чтобы оценить влияние на такие исходы как риск повторных ИМВП с симптомами, ИМВП с лихорадкой и повреждение почек.
Что мы нашли?
В общей сложности мы нашли 34 рандомизированных исследования с участием 4001 ребенка, данные которых извлекли и проанализировали.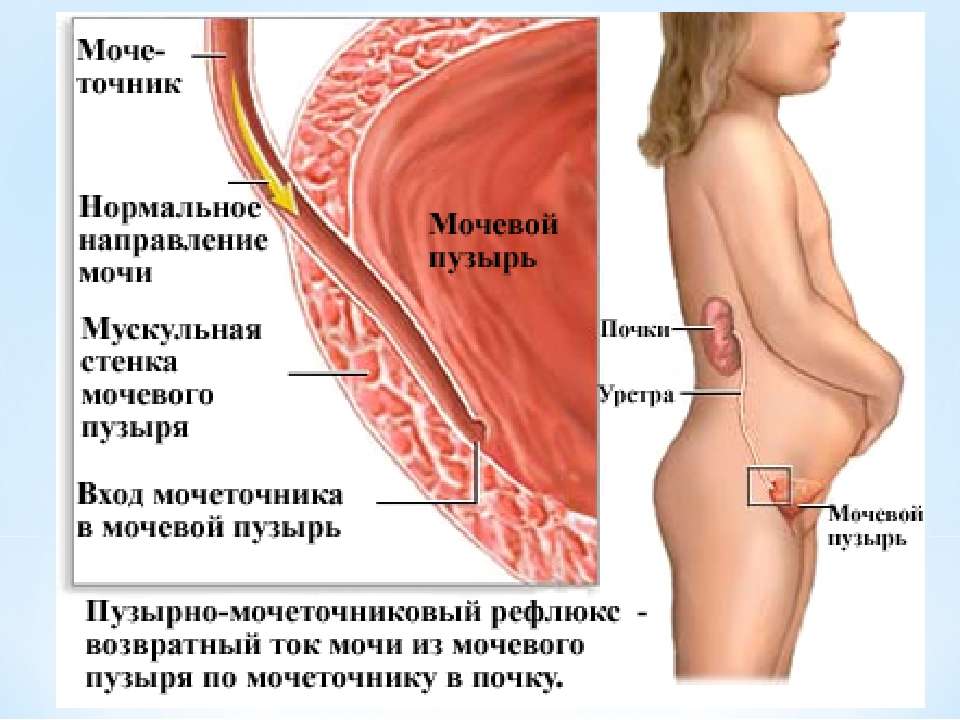 Наиболее часто сравнивали долгосрочное лечение низкими дозами антибиотиков с отсутствием лечения (8 исследований) или с плацебо (4 исследования), а также лечение антибиотиками сравнивали с хирургической реимплантацией мочеточников, проводимой в сочетании с приемом антибиотиков (7 исследований). Также рассматривали другие варианты лечения: эндоскопическую коррекцию посредством инъекции в сравнении с антибиотиками (3 исследования), различные материалы, применяемые для эндоскопической коррекции (2 исследования), обрезание (1 исследование), прием пробиотиков (1 исследование), прием клюквы (1 исследование) и прием оксибутинина (2 исследования).
Наиболее часто сравнивали долгосрочное лечение низкими дозами антибиотиков с отсутствием лечения (8 исследований) или с плацебо (4 исследования), а также лечение антибиотиками сравнивали с хирургической реимплантацией мочеточников, проводимой в сочетании с приемом антибиотиков (7 исследований). Также рассматривали другие варианты лечения: эндоскопическую коррекцию посредством инъекции в сравнении с антибиотиками (3 исследования), различные материалы, применяемые для эндоскопической коррекции (2 исследования), обрезание (1 исследование), прием пробиотиков (1 исследование), прием клюквы (1 исследование) и прием оксибутинина (2 исследования).
Метаанализ похожих исследований позволил выявить, что разница в отношении риска развития повторных ИМВП у детей с ВУР при долгосрочном лечении низкими дозами антибиотиков в сравнении с отсутствием лечения незначительна или отсутствует. Побочные эффекты были нечастыми и незначительными, но профилактика сопровождалась троекратным повышением риска бактериальной резистентности к используемому лекарству при развитии инфекции в дальнейшем. Операция уменьшала число повторных ИМВП с лихорадкой, но не влияла на число детей с ИМВП, сопровождающейся симптомами, и повреждение почек. Для многих исследований невозможно было проведение метаанализа, так как в них не сообщалось о соответствующих исходах, или же исследования были одиночными, в которых изучался вариант лечения, не используемый в других исследованиях, или в них использовали комбинированные методы лечения.
Операция уменьшала число повторных ИМВП с лихорадкой, но не влияла на число детей с ИМВП, сопровождающейся симптомами, и повреждение почек. Для многих исследований невозможно было проведение метаанализа, так как в них не сообщалось о соответствующих исходах, или же исследования были одиночными, в которых изучался вариант лечения, не используемый в других исследованиях, или в них использовали комбинированные методы лечения.
Выводы
При долгосрочном лечении низкими дозами антибиотиков детей с ВУР разница в риске повторной ИМВП, сопровождающейся ухудшением самочувствия пациента, была незначительной или отсутствовала. Хирургическое вмешательство может уменьшить риск повторных ИМВП с лихорадкой, однако, это заключение основано только на двух исследованиях с участием 429 детей, которые могут не представлять большинство. И соответственно, результаты исследований могут быть недостоверными для общей популяции детей с ВУР. Дополнительные (комплиментарные) методы лечения, такие как прием пробиотиков и клюквы, были изучены в одном или двух исследованиях.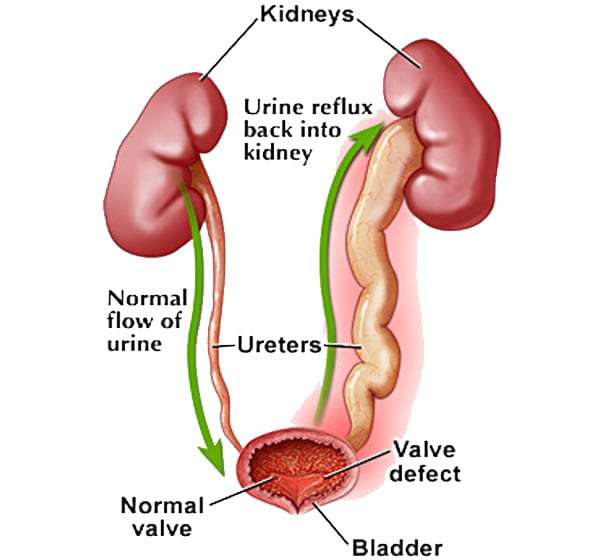 Не получено достаточно определенных (ясных) доказательств, чтобы поддержать или отказаться от их применения.
Не получено достаточно определенных (ясных) доказательств, чтобы поддержать или отказаться от их применения.
Пузырно-мочеточниковый рефлюкс | Отдел нейроурологии и уродинамики
Пузырно-мочеточниковый рефлюкс (ПМР) — возвратный противоестественный ток (рефлюкс) мочи из мочевого пузыря в мочеточники, приводящий к снижению функции почек и развитию хронической почечной недостаточности (ХПН).
У детей ПМР практически самая частая причина вторичного сморщивания почек с потерей их функции. Во-первых, ретроградный ток мочи не обеспечивает достаточной эвакуации проникающей в мочевые пути микрофлоры, что очень часто приводит к развитию хронического воспаления почек (хроническому пиелонефриту). Во-вторых, в момент заброса мочи в лоханку почки давление в ней значительно увеличивается, что приводит к механическому повреждению почечной ткани, развитию избыточной гидродинамической нагрузки, в итоге приводящему к рубцеванию почечной ткани с потерей функции (вторичное сморщивание почки, нефросклероз).
Можно выделить три причины развития ПМР:
Врожденная аномалия устьев мочеточников (чаще встречается у детей).
Повышенное давление в мочевом пузыре, обусловленное нарушением его функции (<strong>нейрогенная дисфункция мочевого пузыря</strong>) или препятствием в мочеиспускательном канале (стриктура, облитерация).
Хронический цистит, при котором нарушается эластичность тканей внутрипузырного отдела мочеточника.
Симптомы ПМР
Периодические боли в животе или в поясничной области стороне поражения, усиливающиеся при мочеиспускании. Наиболее часто ПМР не проявляет себя клинически до развития пиелонефрита. У последнего характерная клинико-лабораторную картина. В острой фазе заболевания отмечается высокая температура, симптомы интоксикации. В анализах мочи повышается количество лейкоцитов, появляется белок. В анализах крови также определяется повышенный уровень лейкоцитов, увеличенная СОЭ. Острые пиелонефрит необходимо лечить в условиях стационара с последующим определением причины его развития.
Методы обследования:
Цистография (микционная) позволяет получить информацию о анатомии мочевого пузыря, оценить степень ПМР, оценить проходимость мочеиспускательного канала.
Комплексное уродинамическое исследование (КУДИ) позволяет получить данные о функции мочевого пузыря как о возможно причине развития ПМР.
УЗИ почек и мочевого пузыря позволяет оценить оценка анатомо-функциональное состояние органов. .
Данные биохимических анализов крови (мочевина, креатинин) позволяет оценить функцию почек.
Нейрогенная дисфункция мочевого пузыря
Нейрогенная дисфункция мочевого пузыря (НДМП) встречаются у 23% детей в возрасте 4 — 8 лет. К 16 годам общее число больных сокращается до 2%. У взрослых такая патология чаще всего развивается в связи с перенесенными травмами позвоночника и развитием межпозвоночных грыж. Нейрогенная дисфункция мочевого пузыря проявляют себя ирритативной или обструктивной уропатией. К основным формам НДМП, вызывающих развитие пузырно-мочеточникового рефлюкса относятся: гиперактивность детрузора, гипотония детрузора и детрузорно-сфинктерная диссинергия (ДСД). При этих состояниях пузырно-мочеточниковый рефлюкс является вторичным заболеванием и, как следствие, развивается из-за повышения давления жидкости в мочевом пузыре.
При этих состояниях пузырно-мочеточниковый рефлюкс является вторичным заболеванием и, как следствие, развивается из-за повышения давления жидкости в мочевом пузыре.
Гиперактивность детрузора характеризуется резкими скачками внутрипузырного давления и нарушением накопительной функции мочевого пузыря, и при сокращении последнего происходи обратный ток мочи в мочеточники.
Гипотония детрузора характеризуется снижением чувствительности стенки пузыря, его переполнением и нарастанием давления мочи в его просвете выше критических цифр.
Детрузорно-сфинктерная диссинергия — нарушение синхронной работы детрузора и сфинктерного аппарата, приводящее к функциональной инфравезикальной обструкции (фИВО) при микции и развитию ретроградного тока мочи в мочеточники по градиенту давления.
Лечение
При аномалиях развития ВМП лечение, как правило, только хирургическое, как открытое, так и эндоскопическое (введение объемобразующих веществ в устье мочеточника). Вид оперативного вмешательства определяется степенью выраженности ПМР и степенью нарушения функции почек.
При развитии ПМР вследствие длительного воспаления мочевого пузыря (цистит) лечение сводится к подбору эффективной антибактериальной терапии, физиолечению, внутрипузырному вливанию препаратов, имеющих в своем составе гиалуроновую кислоту.
При нейрогенной дисфункции мочевого пузыря выполнение оперативных вмешательств и проведение антибактериальной терапии неэффективно. Для постановки диагноза НДМП пациенту необходимо выполнить комплексное уродинамическое исследование (КУДИ), определить тип нейрогенного нарушения мочевого пузыря и назначить эффективную терапию (возможна как консервативная, так и оперативная). В данном случае лечение ПМР сводится к лечению нейрогенного мочевого пузыря.
При развитии ПМР вследствие ряда причин, например аномалии развития ВМП и нейрогенной дисфункции мочевого пузыря, необходимо комплексное лечение. В данном примере выполнение одного оперативного вмешательства, направленного на коррекцию аномалия развития ВМП будет неэффективно, так как со временем НДМП приведет снова к развитию ПМР.
Больным с множественными этиологическими факторами перед назначением лечения необходимо выполнять комплексное уродинамическое исследование (КУДИ) с целью исключения нейрогенной дисфункции мочевого пузыря. При НДМП и/или аномалиях развития мочевыводящих путей первым этапом показано лечение НДМП.
Исследование, проведенное в НИИ урологии с участием более 300 пациентов, показало, что при своевременном выявлении и лечении нейрогенной дисфункции, половине из наблюдаемых не потребуется оперативного вмешательства по поводу рефлюкса. Восстановление нормальной функции мочевого пузыря обеспечит отсутствие возможности рефлюкса.
Этот факт способствовал тому, что КУДИ включено в разряд обязательных исследований при рефлюксах у взрослыхи детей.
Цистоскопическая картина и нарушения уродинамики у детей с пузырно-мочеточниковым рефлюксом и рецидивирующим циститом.
До настоящего времени дебатируются многие вопросы, касающиеся патогенеза и выбора оптимальных видов лечения пузырно-мочеточникового рефлюкса (ПМР) и нейро-мышечной дисплазии мочеточников у детей с различными вариантами дисфункций мочевого пузыря. При этом неоправданно малая роль в генезе развития как самой дисфункции, так и её осложнений отводится рецидивирующему циститу. Сторонники теории о роли нейрогенных дисфункций мочевого пузыря в возникновении ПМР у детей утверждают, что наблюдаемые при этом патологическом состоянии нарушения уродинамики нижних мочевых путей тесно связаны с процессами формирования и развития акта мочеиспускания.
В течение последних 7 лет в НИИ урологии наблюдалось более 400 детей с рецидивирующим циститом и ПМР. Срок наблюдения составлял от 1 до 7 лет. В группе наблюдения регулярно проводились обследования. Алгоритм обследования включал, помимо стандартных методов (Физикальное, рентгенологическое, цистоскопическое и пр. обследование) комбинированное исследование уродинамики, которое проводилось как обязательное.
Комбинированное уродинамическое исследование (КУДИ) с помощью системы MMS FAMILY 2000 (Голландия) с учетом особенностей детского возраста. Уродинамические исследования у детей применялись с некоторыми ограничениями, связанными с небольшими размерами мочеиспускательного канала и трудностями в сотрудничестве с ребенком во время исследования. Использовались катетеры с возможно минимальным диаметром, понижалась скорость наполнения мочевого пузыря, ограничивался объем наполнения. При цистоскопии определялось состояние пузырно-мочеточникового соустья и макроскопическая форма цистита (катаральный, буллезный, фибринозный).
Первичное обследование проведено у 320 детей (от 5 до 12 лет). Из исследования исключены пациенты, у которых выявлены комбинированные уродинамические расстройства детрузорно- сфинктерная диссинергия, гипотония детрузора, уретральные дисфункции, с механической обструкцией. Клинически (по данным опроса, оценки жалоб и дневников мочеиспускания) гиперактивность определена у 174 детей (54%). У 128 детей ведущими клиническими симптомами являлись непосредственные проявления рефлюкса, поллакиурия была умеренной, а ребенок не предъявлял жалоб на императивные позывы. При последующем обследовании у 282 из 320 детей (87%) зарегистрированы нарушения уродинамики по типу детрузорной гиперактивности (ДГ). Из них у 101 ребенка (35%) ДГ определялась как нейрогенная на фоне миелодисплазии, spina bifidae. В 86 (30,5%) случаях ДГ существовала на фоне признаков функциональной ИВО, т.е. имелось повышенное микционное давление при незначительном снижении объемной скорости мочеиспускания. У детей с признаками функциональной инфравезикальной обструкции наличие остаточной мочи наблюдалось редко в 15 случаях из 86 (17%) и не превышала 50 мл. Наиболее тяжелая форма цистита (по результатам цистоскопии) фибринозный цистит выявлен у 89 детей. Большинство из них (49 пациентов) соответствовали группе с нейрогенной ДГ; 26 детей имели ДГ и функциональную ИВО и 12; идеопатическую ДГ.
Таким образом, уродинамические исследования у детей являются чувствительными в отношении ДГ. Клинические данные не всегда достоверно свидетельствуют о гиперактивности. Наличие учащения мочеиспускания, а иногда и привычно частые микции зачастую связывают с незрелостью рефлекса мочеиспускания (особенно у детей младшего возраста). Тяжесть расстройств уродинамики коррелирует с выраженностью изменений слизистой мочевого пузыря при цистоскопии: у подавляющего числа детей с фибринозным циститом выявлены значительные уродинамические нарушения. Обследование детей с ПМР должно включать КУДИ как обязательное, а оценка состояния и выбор тактики лечения должны проводиться с учетом совокупности клинических и уродинамических нарушений, а также макроскопической формы цистита.
Детский пузырно-мочеточниковый рефлюкс — условия и методы лечения
Что такое пузырно-мочеточниковый рефлюкс?
Пузырно-мочеточниковый рефлюкс (ПМР) возникает, когда моча из мочевого пузыря попадает обратно в мочеточники и почки. Это состояние чаще всего диагностируется в младенчестве и детстве. Ребенок с пузырно-мочеточниковым рефлюксом подвержен риску развития рецидивирующих инфекций почек, которые со временем могут вызвать повреждение и рубцевание почек.
Что вызывает пузырно-мочеточниковый рефлюкс?
Есть много разных причин, по которым у ребенка может развиться пузырно-мочеточниковый рефлюкс.Некоторые из наиболее частых причин включают:
- Наличие у родителей или братьев и сестер VUR
- Тяжелые патологические паттерны мочеиспускания, такие как чрезмерное задержание мочи
- Рождение с дефектами нервной трубки, такими как расщелина позвоночника
- Наличие других аномалий мочевыводящих путей, например как задние уретральные клапаны, уретероцеле или дупликация мочеточника
В младенчестве это заболевание чаще встречается у мальчиков, потому что во время мочеиспускания все их мочевыводящие пути испытывают повышенное давление.В раннем детстве аномалия чаще встречается у девочек. VUR чаще встречается у детей европеоидной расы, чем у детей афроамериканского происхождения.
Каковы симптомы пузырно-мочеточникового рефлюкса?
Ниже приведены наиболее частые симптомы пузырно-мочеточникового рефлюкса, однако у каждого ребенка симптомы могут отличаться. Симптомы могут включать:
- Инфекция мочевыводящих путей (инфекции мочевыводящих путей редко встречаются у детей младше 5 лет и маловероятны у мальчиков в любом возрасте, если нет ПМР)
- Проблемы с мочеиспусканием, в том числе:
- Срочность
- Капание крови
- Смачивающие штаны
- Образование в брюшной полости из-за опухшей почки
- Плохая прибавка в весе
- Высокое кровяное давление
Симптомы ПМР могут напоминать другие состояния или медицинские проблемы.Всегда консультируйтесь с терапевтом вашего ребенка для постановки диагноза.
Как диагностируется пузырно-мочеточниковый рефлюкс?
ПМР часто можно заподозрить на УЗИ еще до рождения ребенка, если есть растяжение почки (гидронефроз), но это не доказывает наличие рефлюкса. Если в семейном анамнезе имеется VUR, но у вашего ребенка нет симптомов, врач вашего ребенка может решить провести диагностический тест, чтобы исключить VUR.
Диагностические процедуры для VUR включают:
- Цистоуретрограмма мочеиспускания (VCUG) : VCUG — это рентгеновский тест, который исследует мочевыводящие пути.Небольшой катетер (полая трубка) вводится в уретру (трубка, по которой моча выводится из мочевого пузыря за пределы тела), и мочевой пузырь заполняется жидким красителем. Рентгеновские снимки будут сделаны по мере наполнения и опорожнения мочевого пузыря. Изображения покажут, есть ли обратный поток мочи в мочеточники и почки.
Ультразвук почек : это неинвазивный тест, при котором зонд проводится над почкой, производя звуковые волны, которые отражаются от почки, передавая изображение органа на видеоэкран.Тест используется для определения размера и формы почки, а также для обнаружения новообразований, камней в почках, кисты или других препятствий или аномалий. Это не может доказать наличие рефлюкса, но позволяет увидеть растяжение почек, которое может вызвать рефлюкс, или рубцы, вызванные рефлюксом.
- Анализы крови для измерения функции почек.
Как лечить пузырно-мочеточниковый рефлюкс?
ПМР может возникать разной степени тяжести. Он может быть очень легким, когда моча задерживается только на небольшом расстоянии в мочеточниках.Или это может быть серьезным и привести к почечным инфекциям и необратимому повреждению почек (рубцеванию). Детское национальное специальное лечение для VUR будет определено врачом вашего ребенка на основании:
- Возраст вашего ребенка, общее состояние здоровья и история болезни
- Степень или степень рефлюкса
- Способность вашего ребенка принимать определенные лекарства и процедуры , или методы лечения
- Возможность самопроизвольного исчезновения рефлюкса
- Ваше мнение или предпочтение
Врач вашего ребенка может назначить систему оценок (от 1 до 5), чтобы указать степень рефлюкса.Чем выше оценка, тем тяжелее рефлюкс.
VUR 1-3 степени
Большинству детей с VUR 1-3 классами не требуется интенсивная терапия. Рефлюкс проходит сам по себе, обычно в течение пяти лет. Детям, у которых часто возникают лихорадка или инфекции, может потребоваться постоянная профилактическая антибактериальная терапия и периодические анализы мочи.
Доказано, что профилактические антибиотики в некоторых случаях останавливают инфекцию мочевыводящих путей и не создают риска возникновения проблем. Они не делают вашего ребенка менее защищенным от болезней или инфекций.Используемые дозы очень низкие, их достаточно, чтобы предотвратить начало инфекции мочевыводящих путей. Пока вы ждете, пока пройдет рефлюкс, иногда лучше оставить ребенку профилактический прием антибиотиков, чтобы у него больше не было инфекций.
Также возможно хирургическое лечение.
VUR Grade 4-5
Детям с рефлюксом 4 и 5 степени может потребоваться операция. Во время процедуры хирург создаст для мочеточника устройство с клапаном-откидным клапаном, которое будет препятствовать попаданию мочи в почки.В более тяжелых случаях может потребоваться хирургическое удаление рубцовой почки и мочеточника.
Процедура может быть выполнена посредством открытой хирургии, лапароскопической хирургии и роботизированной хирургии.
Открытая операция проводится через разрез внизу живота (разрез бикини), мочевой пузырь вскрывается и мочеточники восстанавливаются таким образом, чтобы предотвратить повторный рефлюкс. Уровень успеха очень высок (95–97 процентов). Лапароскопическая хирургия с роботизированной помощью (DaVinci) теперь может выполняться в отдельных больницах и предлагает в целом более короткое пребывание в больнице и более быстрое восстановление после трех небольших разрезов.Детская национальная больница предлагает все хирургические варианты коррекции ПМР, включая роботизированную хирургию и малоинвазивные процедуры. Педиатрические специалисты разработают план ухода, который наилучшим образом соответствует потребностям каждого отдельного ребенка.
Пузырно-мочеточниковый рефлюкс — Диагностика и лечение
Диагноз
Анализ мочи может определить, есть ли у вашего ребенка ИМП . Могут потребоваться другие тесты, в том числе:
- УЗИ почек и мочевого пузыря. В этом методе визуализации используются высокочастотные звуковые волны для получения изображений почек и мочевого пузыря. Ультразвук может обнаружить структурные аномалии. Эта же технология, часто используемая во время беременности для наблюдения за развитием плода, также может выявить опухшие почки у ребенка, что является признаком первичного пузырно-мочеточникового рефлюкса.
Специализированная рентгенография мочевыводящих путей. В этом тесте используются рентгеновские снимки мочевого пузыря, когда он наполнен и когда он опорожняется, для выявления отклонений.Тонкая гибкая трубка (катетер) вводится через уретру в мочевой пузырь, когда ваш ребенок лежит на спине на рентгеновском столе. После того, как контрастный краситель вводится в мочевой пузырь через катетер, мочевой пузырь вашего ребенка подвергается рентгеновскому обследованию в различных положениях.
Затем катетер удаляется, чтобы ребенок мог помочиться, и во время мочеиспускания делают дополнительные рентгеновские снимки мочевого пузыря и уретры, чтобы проверить, правильно ли функционируют мочевыводящие пути. Риски, связанные с этим тестом, включают дискомфорт от катетера или полного мочевого пузыря и возможность новой инфекции мочевыводящих путей.
- Ядерное сканирование. В этом тесте используется индикатор, называемый радиоизотопом. Сканер обнаруживает индикатор и показывает, правильно ли функционируют мочевыводящие пути. Риски включают дискомфорт от катетера и дискомфорт при мочеиспускании.
Оценка состояния
После обследования врачи оценивают степень рефлюкса. В самых легких случаях моча попадает только в мочеточник (степень I). В наиболее тяжелых случаях наблюдается сильный отек почек (гидронефроз) и перекручивание мочеточника (V степень).
Лечение
Варианты лечения пузырно-мочеточникового рефлюкса зависят от тяжести состояния. Дети с легкой формой первичного пузырно-мочеточникового рефлюкса могут со временем перерасти заболевание. В этом случае ваш врач может порекомендовать выжидательный подход.
Для более тяжелого пузырно-мочеточникового рефлюкса варианты лечения включают:
Лекарства
ИМП требуют немедленного лечения антибиотиками, чтобы инфекция не попала в почки.Чтобы предотвратить UTI s, врачи могут также назначать антибиотики в более низких дозах, чем для лечения инфекции.
Ребенок, принимающий лекарства, должен находиться под наблюдением, пока он или она принимает антибиотики. Сюда входят периодические медицинские осмотры и анализы мочи для выявления прорывных инфекций — ИМП, с, которые возникают, несмотря на лечение антибиотиками, — и периодическое рентгенографическое сканирование мочевого пузыря и почек, чтобы определить, перерос ли ваш ребенок пузырно-мочеточниковый рефлюкс.
Хирургия
Операция по поводу пузырно-мочеточникового рефлюкса устраняет дефект клапана между мочевым пузырем и каждым пораженным мочеточником. Дефект клапана не дает ему закрываться и препятствует обратному течению мочи.
Методы хирургического восстановления включают:
- Открытая хирургия. Эта операция проводится под общей анестезией и требует разреза в нижней части живота, через который хирург устраняет проблему.Этот тип операции обычно требует нескольких дней пребывания в больнице, в течение которых устанавливается катетер, чтобы опорожнить мочевой пузырь вашего ребенка. Пузырно-мочеточниковый рефлюкс может сохраняться у небольшого числа детей, но обычно проходит самостоятельно без необходимости дальнейшего вмешательства.
Роботизированная лапароскопическая хирургия. Подобно открытой хирургии, эта процедура включает восстановление клапана между мочеточником и мочевым пузырем, но выполняется с небольшими разрезами.Преимущества включают меньшие разрезы и, возможно, меньшее количество спазмов мочевого пузыря, чем открытая операция.
Но предварительные результаты показывают, что лапароскопическая операция с помощью роботов может не иметь такого высокого уровня успеха, как открытая операция. Процедура также была связана с более длительным временем операции, но более коротким пребыванием в больнице.
Эндоскопическая хирургия. В этой процедуре врач вводит освещенную трубку (цистоскоп) через уретру, чтобы заглянуть внутрь мочевого пузыря вашего ребенка, а затем вводит наполнитель вокруг отверстия пораженного мочеточника, чтобы попытаться усилить способность клапана правильно закрываться.
Этот метод является минимально инвазивным по сравнению с открытой хирургией и представляет меньший риск, хотя может быть не таким эффективным. Эта процедура также требует общей анестезии, но обычно может выполняться амбулаторно.
Лечение пузырно-мочеточникового рефлюкса в клинике Майо уникально в своем индивидуальном подходе к медицинскому обслуживанию. Не все случаи рефлюкса. Детские урологи клиники Mayo делают акцент на тщательном изучении истории болезни и обследовании, подходящих для каждого пациента и семьи.
Поскольку дисфункция кишечника и мочевого пузыря может оказывать значительное влияние на некоторых пациентов с рецидивирующими инфекциями мочевыводящих путей с рефлюксом или без него, в клинике Мэйо есть современная программа реабилитации тазового дна и биологической обратной связи, которая помогает вылечить эти состояния.
Когда операция необходима, ваша медицинская бригада клиники Mayo реализует план операции, разработанный для достижения наилучших результатов с помощью наименее инвазивного метода. Врачи клиники Мэйо являются новаторами процедуры эндоскопической хирургии скрытого разреза (HIdES), которая позволяет проводить операцию с разрезами, которые не видны, если ребенок носит купальный костюм.
Образ жизни и домашние средства
Инфекции мочевыводящих путей, которые так часто встречаются при пузырно-мочеточниковом рефлюксе, могут быть болезненными. Но вы можете принять меры, чтобы облегчить дискомфорт вашего ребенка, пока антибиотики не избавят его от инфекции. В их числе:
- Поощряйте ребенка пить жидкость, особенно воду. Питьевая вода разжижает мочу и помогает избавиться от бактерий.
- Приготовьте грелку, теплое одеяло или полотенце. Тепло помогает свести к минимуму чувство давления или боли. Если у вас нет грелки, поместите полотенце или одеяло в сушилку на несколько минут, чтобы нагреть ее. Убедитесь, что полотенце или одеяло только теплое, а не горячее, и накройте им живот ребенка.
Если дисфункция мочевого пузыря и кишечника ( BBD ) способствует пузырно-мочеточниковому рефлюксу у вашего ребенка, поощряйте здоровые привычки пользоваться туалетом. Может помочь предотвращение запоров и опорожнение мочевого пузыря каждые два часа в бодрствующем состоянии.
Подготовка к приему
Врачи обычно обнаруживают пузырно-мочеточниковый рефлюкс в ходе последующего обследования, когда у младенца или маленького ребенка диагностирована инфекция мочевыводящих путей. Если у вашего ребенка есть признаки и симптомы, такие как боль или жжение при мочеиспускании или стойкая необъяснимая температура, обратитесь к врачу вашего ребенка.
После обследования вашего ребенка могут направить к врачу, специализирующемуся на заболеваниях мочевыводящих путей (уролог), или к врачу, специализирующемуся на заболеваниях почек (нефролог).
Вот некоторая информация, которая поможет вам подготовиться и чего ожидать от врача вашего ребенка.
Что вы можете сделать
Перед встречей найдите время, чтобы записать ключевую информацию, в том числе:
- Признаки и симптомы, которые испытывает ваш ребенок, и как долго
- Информация об истории болезни вашего ребенка, , включая другие недавние проблемы со здоровьем
- Подробная информация о истории болезни вашей семьи, , в том числе о том, был ли у кого-либо из родственников первой степени родства (например, родителя или брата или сестры) диагностирован пузырно-мочеточниковый рефлюкс
- Названия и дозировки любых рецептурных и безрецептурных лекарств , которые принимает ваш ребенок
- Вопросы, которые следует задать вашему врачу
При пузырно-мочеточниковом рефлюксе врачу следует задать следующие основные вопросы:
- Какая наиболее вероятная причина признаков и симптомов у моего ребенка?
- Есть ли другие возможные причины, например инфекция мочевого пузыря или почек?
- Какие тесты нужны моему ребенку?
- Насколько вероятно, что состояние моего ребенка улучшится без лечения?
- Каковы преимущества и риски рекомендованного лечения для моего ребенка?
- Есть ли у моего ребенка риск осложнений из-за этого состояния?
- Как вы будете следить за здоровьем моего ребенка с течением времени?
- Какие шаги я могу предпринять, чтобы снизить риск заражения моего ребенка инфекциями мочевыводящих путей в будущем?
- Подвержены ли другие мои дети повышенному риску этого состояния?
- Вы рекомендуете моему ребенку обратиться к специалисту?
Не стесняйтесь задавать дополнительные вопросы, которые возникают у вас на приеме у вашего ребенка.Лучший вариант лечения пузырно-мочеточникового рефлюкса — от бдительного ожидания до операции — часто не является однозначным. Чтобы выбрать лечение, которое подходит вам и вашему ребенку, важно, чтобы вы понимали состояние вашего ребенка, а также преимущества и риски каждой доступной терапии.
Чего ожидать от врача
Врач вашего ребенка проведет физическое обследование вашего ребенка. Он или она, вероятно, также задаст вам ряд вопросов.Если вы будете готовы ответить на них, у вас останется время, чтобы обсудить те моменты, на которые вы хотите потратить больше времени. Ваш врач может спросить:
- Когда вы впервые заметили, что у вашего ребенка появились симптомы?
- Были ли эти симптомы постоянными или они приходят и уходят?
- Насколько серьезны симптомы у вашего ребенка?
- Кажется, что-нибудь улучшает эти симптомы?
- Что может ухудшить симптомы у вашего ребенка?
- Есть ли у кого-нибудь в вашей семье в анамнезе пузырно-мочеточниковый рефлюкс?
- Были ли у вашего ребенка проблемы с ростом?
- Какие виды антибиотиков получал ваш ребенок от других инфекций, например, от ушных инфекций?
Янв.15, 2020
Пузырно-мочеточниковый рефлюкс (ПМР) | NIDDK
На этой странице:
Что такое пузырно-мочеточниковый рефлюкс?
Пузырно-мочеточниковый рефлюкс (ПМР) — это состояние, при котором моча оттекает из мочевого пузыря в один или оба мочеточника, а иногда и в почки. VUR чаще всего встречается у младенцев и детей младшего возраста. У большинства детей не возникает долгосрочных проблем из-за VUR.
В норме моча течет по мочевыводящим путям из почек через мочеточники в мочевой пузырь.При ПМР некоторое количество мочи будет возвращаться вверх — или рефлюкс — через один или оба мочеточника и может достигать почек.
Врачи обычно оценивают VUR от 1 до 5. Степень 1 — самая легкая форма состояния, а степень 5 — самая серьезная.
VUR заставляет мочу возвращаться вверх по мочевыводящим путям, что часто приводит к инфекциям мочевыводящих путей.VUR может вызывать инфекции мочевыводящих путей (ИМП) и, реже, повреждение почек. Два основных типа VUR — это первичная и вторичная VUR.Большинство детей имеют первичную ПМР.
Насколько распространен пузырно-мочеточниковый рефлюкс?
Примерно каждый третий ребенок с ИМП с лихорадкой имеет ПМР. 1 Число детей с VUR может быть больше, потому что некоторые дети с VUR, у которых нет симптомов или проблем, не проходят тестирование.
У кого выше вероятность развития пузырно-мочеточникового рефлюкса?
Как правило, чем младше ребенок, тем выше вероятность того, что он или она будет иметь VUR. ПМР чаще встречается у младенцев и детей в возрасте 2 лет и младше, но также может присутствовать у детей старшего возраста и даже у взрослых. 2
Дети с аномалиями почек или мочевыводящих путей более склонны к ПМР. Девочки чаще, чем мальчики, имеют ДМР. 2
У ребенка больше шансов получить ДМР, если оно есть у брата, сестры или родителя. Немногим более чем у 1 из 4 братьев и сестер детей с VUR также будет это заболевание. Немногим более чем у 1 из 3 детей, у которых есть родитель с VUR, также будет это заболевание. 3
Каковы симптомы и осложнения пузырно-мочеточникового рефлюкса?
Иногда у ребенка с ПМР симптомы отсутствуют.Если у ребенка есть симптомы, наиболее распространенным является ИМП. Когда моча течет в обратном направлении, как это происходит при ПМР, бактерии легче размножаются в мочевыводящих путях ребенка, вызывая ИМП.
Проблемы с функцией мочевого пузыря или кишечника иногда могут быть связаны с ПМР. Ребенок с VUR, скорее всего, будет иметь
Большинство детей с ПМР, перенесших ИМП, выздоравливают без других проблем. Однако в некоторых случаях ИМП могут привести к рубцеванию почки, также называемому рубцеванием почек, или постоянным рубцам на почке.У ребенка больше шансов получить рубцевание почек, если его или ее не лечить вообще — или лечить недостаточно быстро — от ИМП, повторных ИМП или высокой степени ПМР. 4, 5
Дети с ПМР вместе с симптомами со стороны мочевого пузыря или кишечника имеют более высокий риск ИМП. Врачи используют определенные тесты, чтобы определить, подвержен ли ребенок проблемам с почками.
Что вызывает пузырно-мочеточниковый рефлюкс?
Первичный пузырно-мочеточниковый рефлюкс
Большинство детей с ПМР имеют первичную ПМР, что означает, что они рождаются с аномалией мочеточника.При первичной ПМР клапан между мочеточником и мочевым пузырем плохо закрывается, поэтому моча возвращается вверх по мочеточнику к почке. Если поражен только один мочеточник и одна почка, врачи называют ПМР односторонним рефлюксом.
Первичная ПМР может улучшиться или исчезнуть по мере взросления ребенка. По мере роста ребенка вход мочеточника в мочевой пузырь созревает и клапан работает лучше.
У детей с первичной ПМР клапан между мочеточником и мочевым пузырем не закрывается должным образом, поэтому моча возвращается по мочеточнику к почке.Вторичный пузырно-мочеточниковый рефлюкс
У детей может быть вторичная ПМР по многим причинам, включая закупорку или сужение шейки мочевого пузыря или уретры. Например, складка ткани может блокировать уретру. Блокировка останавливает выход части мочи из организма, поэтому моча возвращается в мочевыводящие пути.
У ребенка также может быть вторичная ПМР, потому что нервы мочевого пузыря могут плохо работать. Проблемы с нервом могут препятствовать нормальному расслаблению и сокращению мочевого пузыря с выделением мочи.
Дети со вторичной ПМР часто имеют двусторонний рефлюкс, то есть ПМР поражает оба мочеточника и обе почки. Иногда врачи могут диагностировать закупорку мочи у плода в утробе матери. Узнайте больше о закупорке мочи у новорожденных.
Как врачи диагностируют пузырно-мочеточниковый рефлюкс?
Для диагностики степени ПМР врачи используют визуализационные тесты.
Визуальные тесты
Прежде чем вы и врач вашего ребенка решите использовать визуализацию мочевыводящих путей для диагностики ПМР у вашего ребенка, врач принимает во внимание
ребенка.- возраст
- симптомы
- семейная история ВУР
- Уровень половой активности у старшего ребенка
Врачи используют следующие визуализационные тесты или тесты, чтобы увидеть органы внутри тела, чтобы помочь диагностировать VUR
- УЗИ брюшной полости. Ультразвук использует звуковые волны, чтобы заглянуть внутрь тела, не подвергая вашего ребенка воздействию рентгеновского излучения. Ультразвук брюшной полости, называемый УЗИ брюшной полости, может создавать изображения всего мочевыводящих путей, включая почки и мочевой пузырь. Ультразвук может показать, расширены ли у ребенка почки или мочеточники. Во время этого безболезненного теста ваш ребенок лежит на мягком столе. Техник осторожно перемещает палочку, называемую датчиком, по животу и спине вашего ребенка. Анестезия не требуется.Ультразвук можно использовать для поиска проблем с почками и мочевыводящими путями после того, как ребенок перенес ИМП.
- Цистоуретрограмма мочеиспускания (VCUG). VCUG использует рентгеновские снимки мочевого пузыря и уретры, чтобы показать, течет ли моча обратно в мочеточники. Для проведения теста техник использует небольшой катетер, чтобы заполнить мочевой пузырь вашего ребенка специальным красителем. Затем техник делает рентгеновские снимки до, во время и после мочеиспускания вашего ребенка. VCUG использует только небольшое количество излучения. Анестезия не требуется, но врач может предложить вашему ребенку успокаивающее лекарство, называемое седативным.
Лабораторные испытания
Медицинские работники часто берут образец мочи, который называется анализом мочи, для выявления ИМП. Лейкоциты и бактерии в моче могут быть признаком ИМП. Для подтверждения ИМП необходим посев мочи.
Как врачи лечат пузырно-мочеточниковый рефлюкс?
Врачи лечат ПМР в зависимости от возраста ребенка, симптомов, типа и степени ПМР.
Первичный пузырно-мочеточниковый рефлюкс
Первичная ПМР будет часто улучшаться и исчезнет по мере взросления ребенка.
До тех пор, пока ПМР не исчезнет сама по себе, врачи лечат любые развивающиеся ИМП с помощью антибиотиков — лекарства, которое борется с бактериями. Быстрое лечение ИМП и предотвращение их развития снизят вероятность заражения вашего ребенка почечной инфекцией.
Лечащий врач вашего ребенка также может рассмотреть возможность длительного приема низких доз антибиотиков для предотвращения ИМП.Исследователи обнаружили, что ежедневный прием антибиотиков в низких дозах может помочь многим детям с ПМР. Посоветуйтесь с лечащим врачом о применении антибиотиков. С бактериями, вызывающими эти инфекции, становится труднее бороться при длительном применении антибиотиков.
Иногда врачи рассматривают возможность операции ребенку с ПМР с повторными ИМП, особенно если у ребенка рубцевание почек или тяжелый рефлюкс, который не проходит. Врачи могут использовать операцию для коррекции рефлюкса у ребенка и предотвращения оттока мочи обратно в почки.
В некоторых случаях лечение может включать в себя инъекции для увеличения объема. Врачи вводят небольшое количество гелеобразной жидкости в стенку мочевого пузыря возле отверстия мочеточника. Гель вызывает выпуклость в стенке мочевого пузыря, которая действует как клапан для мочеточника, если клапан ребенка не работает должным образом. Врач проводит лечение под общей анестезией, и ребенок обычно может пойти домой в тот же день.
Вторичный пузырно-мочеточниковый рефлюкс
Врачи лечат вторичную ПМР после установления точной причины состояния.Лечение может включать
- Операция по устранению закупорки
- Антибиотики для профилактики или лечения ИМП
- Операция по исправлению аномалии мочевого пузыря или мочеточника
- периодическая катетеризация мочевого пузыря — дренирование мочевого пузыря путем введения катетера через уретру в мочевой пузырь. Вы можете сделать это дома, если мочевой пузырь вашего ребенка не опорожняется должным образом.
Можно ли предотвратить пузырно-мочеточниковый рефлюкс?
Вы не можете предотвратить ПМР, но хорошие привычки могут помочь сохранить здоровье мочевыводящих путей вашего ребенка, насколько это возможно.Чтобы предотвратить некоторые инфекции мочевого пузыря и проблемы с контролем мочевого пузыря, попросите вашего ребенка
- Пейте достаточно жидкости в соответствии с рекомендациями врача.
- придерживайтесь хороших привычек в ванной, таких как регулярное мочеиспускание и вытирание спереди назад.
- сменить его как можно скорее после того, как его или ее подгузник станет грязным, если он или она не приучены к горшку.
- при необходимости вылечите запор. Если возможно, постарайтесь предотвратить запор у ребенка.
- лечится от связанных проблем со здоровьем, таких как недержание мочи или недержание кала.
Клинические испытания
Национальный институт диабета, болезней органов пищеварения и почек (NIDDK) и другие подразделения Национального института здоровья (NIH) проводят и поддерживают исследования многих заболеваний и состояний.
Что такое клинические испытания и какую роль в исследованиях играют дети?
Клинические испытания — это исследования с участием людей всех возрастов. В клинических испытаниях рассматриваются новые безопасные и эффективные способы предотвращения, обнаружения или лечения заболеваний.Исследователи также используют клинические испытания, чтобы изучить другие аспекты лечения, такие как улучшение качества жизни. Исследования с участием детей помогают ученым
- Определите, какой уход лучше всего подходит для ребенка
- найди лучшую дозу лекарств
- найти методы лечения заболеваний, от которых страдают только дети
- лечат состояния, которые ведут себя иначе у детей
- понять, как лечение влияет на организм растущего ребенка
Узнайте больше о клинических испытаниях и детях.
Какие клинические испытания открыты?
Клинические испытания, которые в настоящее время открыты и набираются, можно просмотреть на сайте www.ClinicalTrials.gov.
Список литературы
[1] Hoberman A et al. Визуализирующие исследования после первой лихорадочной инфекции мочевыводящих путей у маленьких детей. Медицинский журнал Новой Англии. 2003; 348: 195–202.
[2] Литвин М.С., Сайгал С.С., ред. Урологические заболевания в Америке. Веб-сайт Национального института диабета, болезней органов пищеварения и почек.www.niddk.nih.gov/about-niddk/strategic-plans-reports/urologic-diseases-in-america. Опубликовано 2012 г. Проверено 4 июня 2018 г.
[3] Ведение и скрининг первичного пузырно-мочеточникового рефлюкса у детей. Сайт Американской урологической ассоциации. www.auanet.org/guidelines/vesicoureteral-reflux-(2010-reviewed-and-validity-confirmed-2017). Опубликован в 2010 г. Срок действия подтвержден в 2017 г. По состоянию на 4 июня 2018 г.
[4] Следователи РИВУРа. Почечное рубцевание в исследовании рандомизированного вмешательства для детей с пузырно-мочеточниковым рефлюксом (RIVUR). Клинический журнал Американского общества нефрологов. , 7 января 2016 г .; 11 (1): 54–61.
[5] Shaikh N, et al. Раннее лечение антибиотиками при лихорадочной инфекции мочевыводящих путей и рубцевании почек у детей. JAMA Pediatrics. 1 сентября 2016 г .; 170 (9): 848–54.
Пузырно-мочеточниковый рефлюкс (VUR) у младенцев и детей раннего возраста
Около 1-3% всех младенцев и детей имеют состояние, называемое пузырно-мочеточниковым рефлюксом (VUR), что означает, что часть их мочи после попадания в мочевой пузырь течет в неправильном направлении.
Часть мочи течет обратно к почкам и может увеличить вероятность развития инфекции мочевыводящих путей (ИМП).
Что вызывает ПМР у детей?
Большинство детей с ПМР рождаются с этим заболеванием, и врачи не уверены в его причине. Кажется, это случайно. Исследователи изучают наследственные или генетические факторы (условия, с которыми рождаются дети), которые могут быть причиной.
Мочевыводящие пути ребенка — это обычно улица с односторонним движением (см. Рисунки ниже). Моча течет из каждой почки по трубкам, называемым мочеточниками. Мочеточники входят в мочевой пузырь через канал мышцы мочевого пузыря, который создает специальные односторонние клапаны, предотвращающие возврат мочи обратно в почки. Моча в мочевом пузыре выходит из организма через другую трубку, называемую уретрой.
У детей с ПМР канал в мочевом пузыре для одного или обоих мочеточников может быть слишком коротким, что приводит к «негерметичности» клапана. ПМР также может возникнуть в результате того, что мочевой пузырь не опорожняется нормально.Это менее частая причина ПМР.
Каковы признаки и симптомы ПМР?
ПМР обычно не вызывает симптомов, пока у ребенка не разовьется ИМП.
ИМП могут быть в мочевом пузыре или почках.
ИМП мочевого пузыря: Это распространенное и неприятное явление, но инфекции мочевого пузыря обычно не вредны для здоровья в долгосрочной перспективе. Симптомы могут включать частое мочеиспускание или боль при мочеиспускании.
ИМП почек : ПМР может повышать риск ИМП почек (также называемый пиелонефритом). Это связано с тем, что моча, переносящая микробы, может попасть обратно в почки. ИМП почек может вызвать сильное заболевание ребенка. У ребенка может быть высокая температура, озноб и боли в спине. ИМП почек могут повредить почки. В редких случаях рубцы могут вызывать повышение артериального давления или снижение функции почек.
ПМР также можно заподозрить, если у ребенка гидронефроз, отек почек, вызванный скоплением жидкости. Это можно увидеть на УЗИ почек.
Следует ли моему ребенку пройти тестирование на ДМР?
VUR диагностируется с помощью теста, называемого цистоуретрограмма мочеиспускания (ЦУУГ). VCUG обычно выполняется, если:
Чего ожидать во время теста VCUG:
Тонкая пластиковая трубка, называемая катетером, вводится в уретру, а мочевой пузырь заполняется специальной жидкостью, которую можно увидеть по x- луч. Тест не является болезненным, но ребенок может испытывать некоторый стресс и кратковременный дискомфорт от введения катетера в мочевой пузырь.
Рентген делается по мере наполнения мочевого пузыря. ПМР диагностируется, если жидкость не проходит по мочеточнику в почку.
Какие еще тесты могут быть сделаны ребенку с VUR?
Ультразвук: В этом тесте используются звуковые волны для создания изображения почек и мочевого пузыря ребенка. Рекомендуется для всех младенцев и детей ясельного возраста после первой ИМП с лихорадкой.
Сканирование димеркаптоянтарной кислоты (DMSA): Сканирование DMSA может дать более подробную информацию о том, появились ли в почках рубцы в результате ИМП почек. Врач может назначить его, если у ребенка было много ИМП с лихорадкой.
Анализ крови: Креатинин измеряет функцию почек. У ребенка с повреждением почек уровень креатинина может быть слишком высоким.
Артериальное давление: Артериальное давление следует проверять не реже одного раза в год. Дети с проблемами почек подвержены более высокому риску высокого кровяного давления.
Как оценивается VUR?
VUR оценивается от 1 (легкая) до 5 (худшая). Оценка основана на том, насколько далеко моча задерживается и насколько широк мочеточник.Дети, у которых в раннем детстве обнаружена более низкая оценка ПМР (1-2), имеют хорошие шансы перерасти ее в течение 1–5 лет.
Какие врачи оказывают помощь детям с ПМР?
К педиатрам, которые заботятся о детях с ПМР, относятся:
Как лечится ПМР?
Лечение VUR зависит от возраста ребенка, степени его VUR и от того, вызывает ли оно какие-либо проблемы, например, частые ИМП. Во многих случаях VUR улучшается сама по себе с возрастом.
Подходы к лечению включают:
Наблюдение: Дети с низкими степенями VUR могут находиться под безопасным наблюдением под присмотром врачей. Обычно это включает регулярные контрольные визиты. Он может включать визуализацию, чтобы убедиться, что почки нормально растут. Детям с ПМР следует сдавать мочу на наличие инфекции всякий раз, когда у них поднимается температура, и нет другой причины, например, простуды.
Профилактические антибиотики (профилактика): Некоторым детям назначают низкие дозы антибиотик каждый день, чтобы снизить риск развития ИМП, пока вы ждете, чтобы увидеть, перерастут ли они ПМР.Американская академия педиатрии (AAP) рекомендует профилактические антибиотики в основном детям с более высокими степенями VUR (3-5 классы).
Хирургия: Если ПМР тяжелая и не проходит, или если повторяются ИМП почек с лихорадкой, ребенку может быть полезна операция по исправлению протекающего клапана между мочевым пузырем и мочеточником. Процедуры включают:
Реимплантация мочеточника: Соединение между мочеточником и мочевым пузырем исправлено, так что моча течет только в одном направлении.
Эндоскопическая инъекция: Вещество вводится в область, где мочеточник встречается с мочевым пузырем, чтобы предотвратить обратный поток мочи.
Эти процедуры распространены, как правило, очень безопасны и имеют отличный долгосрочный успех.
Что еще могут делать родители детей с ДМР?
Продолжайте помогать вашему ребенку со здоровым мочевым пузырем и кишечником. Всем приученным к горшку детям с ПМР необходимо поработать над этим, чтобы предотвратить ИМП.
Избегайте запоров. Большинство детей получают запор. Это обычное явление в возрасте приучения к горшку, когда они учатся удерживать кишечник. Запор затрудняет опорожнение мочевого пузыря и увеличивает риск ИМП. Важно избегать запора или лечить его.
Не рекомендуется «держать его в руках». Употребление достаточного количества воды и диета с высоким содержанием клетчатки может предотвратить или вылечить запор. Некоторым детям может потребоваться ежедневное легкое слабительное. У детей должен быть мягкий стул каждый день.
Также важно, чтобы дети полностью опорожняли мочевой пузырь каждые 2-3 часа, когда они бодрствуют. Детям не следует задерживать мочу в течение длительного времени. Это помогает поддерживать чистоту мочевого пузыря и предотвращает ИМП.
Узнайте о первых признаках ИМП:
Если у вашего ребенка есть какие-либо из этих симптомов, позвоните своему педиатру. На основании результатов анализов ваш педиатр решит, нужно ли вашему ребенку начинать лечение антибиотиком дома или в больнице.
Помните:
Многие дети вырастают из VUR со временем, часто к 5 годам. Раннее обнаружение VUR и тщательное наблюдение за ним с врачами вашего ребенка и, при необходимости, лечение — помогут избежать любых длительных проблем.
Дополнительная информация:
Информация, содержащаяся на этом веб-сайте, не должна использоваться в качестве замены медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
Пузырно-мочеточниковый рефлюкс (ПМР) | Диагностика и лечение
Как диагностируется пузырно-мочеточниковый рефлюкс?
Пузырно-мочеточниковый рефлюкс (ПМР) можно диагностировать только с помощью теста, называемого цистограммой, при котором катетер вводится через уретру в мочевой пузырь и мочевой пузырь заполняется жидкостью. Эта процедура позволяет врачам увидеть обратный поток мочи по направлению к почкам. Есть два типа цистограмм:
- Цистоуретрограмма мочеиспускания (VCUG): рентгеновский тест, который исследует мочевыводящие пути вашего ребенка.Мочевой пузырь заполняется контрастом с помощью катетера, и делается рентгеновский снимок. Изображения показывают, есть ли обратный поток мочи в мочеточники и почки. Цистограмма радионуклида
- (RNC): этот тест выполняется аналогично VCUG с катетером, помещенным в уретру и мочевой пузырь, за исключением того, что для выделения мочевыводящих путей вашего ребенка используется другая жидкость.
Цистограмма чаще всего выполняется у ребенка, перенесшего ИМП, но также может выполняться у младенцев с гидронефрозом (жидкость в почках) — заболеванием, которое определяется с помощью ультразвукового исследования еще до рождения.
Есть и другие тесты, которые иногда проводят детям с ПМР, в том числе:
Если у ребенка есть подозрение на инфекцию мочевыводящих путей (ИМП), необходимо взять образец мочи с использованием специальных методов, чтобы избежать заражения и получения ложных результатов анализов. Для детей младшего возраста и младенцев это обычно означает введение катетера в мочевой пузырь для получения образца мочи. В некоторых случаях на ребенка надевают мешок для сбора мочи, хотя этот метод часто дает ложные результаты.У детей старшего возраста, приученных к туалету, ребенок может мочиться в чашку.
Какие варианты лечения пузырно-мочеточникового рефлюкса?
На основании результатов диагностического тестирования пузырно-мочеточникового рефлюкса (ПМР) врач обычно присваивает количественный балл для ПМР. Баллы варьируются от одного до пяти или от одного до трех, в зависимости от типа выполненного теста. Чем выше число или балл, тем серьезнее VUR.
У детей с легкой ПМР, вероятно, со временем выздоровеют, и они реже нуждаются в хирургическом вмешательстве.Когда ПМР проходит сама собой, родителям важно знать, что их ребенок все еще может болеть ИМП.
Если у ребенка более тяжелая ПМР или часто возникают инфекции почек, несмотря на профилактические антибиотики, ему или ей может потребоваться операция для коррекции ПМР. Тяжелая форма VUR вряд ли разрешится сама по себе.
Операция по реимплантации мочеточника
Операция по реимплантации мочеточника — это хирургическая процедура, при которой восстанавливается соединение между мочеточником и мочевым пузырем для предотвращения ПМР.
Эндоскопическое лечение
Эндоскопическое лечение — вариант для некоторых детей с более низкой степенью ПМР. Процедура проводится в амбулаторных условиях под общим наркозом.
Врач вводит небольшой телескоп в мочевой пузырь через уретру (трубка соединяет мочевой пузырь с внешней стороной) и вводит небольшое количество гелеобразного материала под отверстие мочеточника. Введенный материал частично закрывает отверстие и предотвращает обратное движение мочи по направлению к почке.
Успешность этой процедуры составляет около 75 процентов, а осложнений очень мало. Однако мы не знаем, как долго сохранятся результаты, так как у некоторых детей ПМР может повториться через несколько месяцев или лет. Хотя эндоскопическое лечение имеет некоторые преимущества, это не всегда лучший вариант.
Роботизированная хирургия
Роботизированная лапароскопическая хирургия выполняется путем введения небольших инструментов через несколько крошечных разрезов в брюшной полости.Эта процедура обычно выполняется у пациентов, которым требуется повторная операция по поводу ПМР или для лечения ПМР у подростков и молодых людей. У детей младшего возраста этот доступ применяется редко, потому что открытая операция лучше (около 98%) и с небольшим количеством осложнений.
Дальнейшие технические улучшения в роботизированной хирургии, вероятно, станут хорошей альтернативой открытой хирургии в будущем. Мы добились больших успехов в роботизированной лапароскопической хирургии для VUR.
Пузырно-мочеточниковый рефлюкс (ПМР) | Бостонская детская больница
Что такое пузырно-мочеточниковый рефлюкс?
Пузырно-мочеточниковый рефлюкс (ПМР) является результатом аномального образования нормального клапана между почкой и мочевым пузырем. Этот клапан обеспечивает одностороннее движение мочи от почки к мочевому пузырю. Если у вашего ребенка ПМР, моча движется обратно в мочеточники и почки. У некоторых детей ПМР легкая, в то время как у других большое количество мочи возвращается обратно в почки.
Хотя ПМР сама по себе обычно безболезненна, ПМР может стать проблемой, если у ребенка развивается инфекция мочевыводящих путей (ИМП) в мочевом пузыре. При этом типе инфекции бактерии переносятся обратно из мочевого пузыря в почки, что может привести к серьезной инфекции и, возможно, к повреждению почек.
Насколько распространен пузырно-мочеточниковый рефлюкс?
VUR — это заболевание, которым страдают от 1 до 3 процентов всех детей. Однако есть определенные группы детей, у которых ПМР встречается гораздо чаще, в том числе:
- дети с гидронефрозом или избыточной жидкостью в почках.Среди этой группы ПМР выявляется примерно у 15 процентов этих детей, когда тестирование проводится после рождения ребенка.
- детей с инфекцией мочевыводящих путей, особенно если инфекция была связана с лихорадкой. Среди этой группы VUR обнаруживается у 50–70 процентов этих детей.
Каковы симптомы пузырно-мочеточникового рефлюкса?
Дети с пузырно-мочеточниковым рефлюксом (ПМР) могут не чувствовать себя больными, поскольку ПМР обычно не проявляет симптомов.ПМР чаще всего диагностируется после того, как ребенок перенес инфекцию мочевыводящих путей (ИМП), сопровождающуюся лихорадкой. Некоторым детям также ставят диагноз вскоре после рождения, если у них был обнаружен гидронефроз (жидкость в почках) на пренатальном (до рождения) ультразвуковом исследовании.
Общие симптомы ИМП у детей включают:
- лихорадка
- Боль или жжение при мочеиспускании
- Сильный или неприятный запах мочи
- внезапное начало частого мочеиспускания или недержания мочи
- Боль в животе или в боку (между бедром и ребром)
Что вызывает пузырно-мочеточниковый рефлюкс?
Причина ПМР неизвестна, однако имеется сильная генетическая составляющая.Хотя никаких специфических генов не идентифицировано, ПМР часто встречается у детей и братьев и сестер родителей с ПМР. В младенчестве ПМР чаще встречается у мальчиков. У детей старшего возраста ПМР чаще диагностируется у девочек.
VUR также может возникнуть в результате следующих менее распространенных проблем:
Как лечить пузырно-мочеточниковый рефлюкс
Команда отделения урологии Бостонской детской больницы придерживается консервативного подхода к VUR. Большинство детей вырастают из своего VUR самостоятельно, и мы даем им шанс сделать это.
Наша основная цель — лечить пузырно-мочеточниковый рефлюкс (ПМР) и предотвращать инфекции, которые могут повлиять на почки и, возможно, вызвать повреждение почек. Наши специалисты обеспечивают комплексный подход к лечению пузырно-мочеточникового рефлюкса от первоначальной диагностики до лечения и последующего наблюдения.
VUR Пузырно-мочеточниковый рефлюкс: симптомы, причины и лечение
Обзор
Что такое пузырно-мочеточниковый рефлюкс (ПМР)?
Пузырно-мочеточниковый рефлюкс (ПМР) — это состояние, при котором моча возвращается обратно в мочеточники / почки из мочевого пузыря.Моча обычно выходит из почек, стекает по мочеточникам и затем накапливается в мочевом пузыре.
Мочевыводящие пути — это дренажная система вашего тела для удаления отходов и лишней воды. Обычно моча течет вниз по основным структурам мочевыводящих путей. Эти структуры и что они делают:
- Почки: Два органа размером с кулак в форме бобов — по одному с каждой стороны позвоночника под грудной клеткой — фильтруют кровь тела, выделяя мочу.
- Мочеточники: Две тонкие мышечные трубки — по одной от каждой почки — переносят мочу из почек в мочевой пузырь.
- Мочевой пузырь: Полый орган в форме шара, расположенный между тазовыми костями, который расширяется для хранения мочи.
- Уретра: Тонкая трубка в нижней части мочевого пузыря, по которой моча выходит из организма. Мужская уретра расположена в половом члене, а женская уретра заканчивается в области вульвы.
При ПМР моча возвращается обратно — рефлюкс — в один или оба мочеточника, а в некоторых случаях — в одну или обе почки. ПМР, поражающая только один мочеточник и почку, называется односторонним рефлюксом.ПМР, поражающая как мочеточники, так и почки, называется двусторонним рефлюксом. Если посмотреть на медицинские слова «пузырно-мочеточниковый рефлюкс», то «vescio» относится к мочевому пузырю, а «мочеточниковый» — к мочеточникам. «Обратный поток» означает резервный или обратный поток. Таким образом, пузырно-мочеточниковый рефлюкс связан с обратным током между мочевым пузырем и мочеточниками.
Пузырно-мочеточниковый рефлюкс (ПМР) чаще всего поражает новорожденных, младенцев и детей младше двух лет, но также могут быть затронуты дети старшего возраста и (редко) взрослые. У детей с аномалиями почек или мочевыводящих путей вероятность развития ПМР выше.Заболевание чаще встречается у девочек, чем у мальчиков.
Насколько распространен пузырно-мочеточниковый рефлюкс (ПМР)?
Около 1–3% детей страдают пузырно-мочеточниковым рефлюксом (ПМР). Похоже, это наследственная связь с заболеванием. Если у одного ребенка в семье есть VUR, вероятность того, что у брата или сестры также будет это заболевание, составляет чуть больше одного из четырех. Если у одного из родителей была VUR, вероятность того, что у их ребенка будет VUR, составляет один из трех.
Первичная ПМР при укорочении мочеточника
Какие бывают типы пузырно-мочеточникового рефлюкса (ПМР)?
Два типа пузырно-мочеточникового рефлюкса (ПМР) — это «первичный» и «вторичный».«Большинство случаев ПМР являются первичными и чаще поражают только один мочеточник и почку. При первичной ПМР ребенок рождается с мочеточником, который неправильно имплантировался в мочевой пузырь. Лоскутный клапан, образующийся между мочеточником и стенкой мочевого пузыря, не закрывается должным образом, поэтому моча отталкивается из мочевого пузыря в мочеточник, а у некоторых детей даже возвращается в почки. Этот тип VUR может улучшиться, когда ваш ребенок станет старше. К счастью, по мере того, как ваш ребенок растет, длина внутримышечного туннеля становится больше, что может улучшить эффективность клапана-откидного клапана.
Вторичная ПМР возникает, когда закупорка мочевыводящих путей вызывает повышение давления и выталкивает мочу обратно из уретры в мочевой пузырь, мочеточники и даже почки. Закупорка может быть результатом аномальной складки ткани в уретре, которая препятствует свободному оттоку мочи из мочевого пузыря вашего ребенка. Другой причиной вторичной ПМР может быть проблема с нервами, которые не могут стимулировать мочевой пузырь к выделению мочи. У детей с вторичной ПМР часто бывает двусторонний рефлюкс.
Мочевыводящие пути
Как работает система оценки пузырно-мочеточникового рефлюкса (ПМР)?
Оценки от первого до пятого. Пятый — самая тяжелая форма пузырно-мочеточникового рефлюкса (ПМР). Система оценок основана на том, насколько далеко моча попадает в мочевыводящие пути, и на ширине мочеточника (ов).
- Первый класс: Моча поднимается вверх в мочеточник нормального размера.
- Уровень 2: Моча возвращается в лоханку почек через мочеточник нормального размера.Ни почечная лоханка (большой воронкообразный конец мочеточника, через который моча отводится из почки в мочеточник), ни чашечки (резервуар для сбора мочи почек; направляет мочу в почечную лоханку) не увеличились в размерах. .
- Третий класс: Мочеточник (и), почечная лоханка и чашечки увеличены от легкой до умеренной степени за счет накопления мочи.
- Четвертая степень: Мочеточник (-ы) изогнут и расширен, умеренно, а лоханка и чашечки почки также умеренно расширены из-за слишком большого количества мочи.
- Grade Five: Мочеточники сильно деформированы и увеличены. Почечная лоханка и чашечки очень большие из-за того, что в них задерживается чрезмерное количество мочи.
Симптомы и причины
Каковы симптомы пузырно-мочеточникового рефлюкса (ПМР)?
Во многих случаях у ребенка с пузырно-мочеточниковым рефлюксом (ПМР) симптомы отсутствуют.Когда симптомы присутствуют, наиболее распространенной является инфекция мочевыводящих путей (ИМП). ИМП обычно вызываются ПМР. По оценкам, от 30% до 50% детей с ИМП имеют ПМР. ПМР может привести к инфекциям мочевого пузыря и почек, поскольку моча, остающаяся в мочевыводящих путях вашего ребенка, предоставляет место для роста бактерий.
Каковы симптомы инфекции мочевыводящих путей?
Инфекции мочевыводящих путей (ИМП) часто возникают в результате ПМР. Если у вашего ребенка симптомы ИМП, у него также может быть ПМР.Симптомы ИМП включают:
- Лихорадка.
- Жжение или боль при мочеиспускании.
- Боль внизу живота.
- Боль в нижней или верхней части спины.
- Потребность в более частом мочеиспускании.
- При попытке помочиться выходит всего несколько капель.
- Утечка из мочевого пузыря.
- Мутная моча с неприятным запахом.
Болезнен ли пузырно-мочеточниковый рефлюкс (ПМР)?
Нет, пузырно-мочеточниковый рефлюкс (ПМР) безболезнен.Однако, если есть инфекция мочевыводящих путей, она может сопровождаться болью во время мочеиспускания и болью в области почек / бока.
Что вызывает пузырно-мочеточниковый рефлюкс (ПМР)?
Два типа пузырно-мочеточникового рефлюкса (ПМР), первичный и вторичный, имеют разные причины.
Первичная ПМР: Наиболее частой причиной первичной ПМР у детей является аномалия мочеточника. Лоскутный клапан между мочеточником и мочевым пузырем вашего ребенка не закрывается эффективно, поэтому моча возвращается к почкам.По мере роста вашего ребенка органы и структуры созревают, клапан может правильно закрываться, а первичная ПМР может улучшаться.
Вторичная ПМР: Наиболее частой причиной вторичной ПМР является закупорка тканью или сужение шейки мочевого пузыря или уретры. Эти проблемы заставляют мочу возвращаться в мочевыводящие пути, а не выходить через уретру. У ребенка также могут быть нервы мочевого пузыря, которые не работают должным образом. Эта проблема может мешать мочевому пузырю нормально сокращаться и расслабляться.Моча не выделяется скоординированным образом. Двусторонний ПМР — в отличие от одностороннего — чаще встречается при вторичном ПМР.
Что вызывает пузырно-мочеточниковый рефлюкс (ПМР) у взрослых?
Взрослые с пузырно-мочеточниковым рефлюксом (ПМР), как правило, имели доброкачественную гипертрофию простаты, нейрогенный мочевой пузырь или перенесли операции в областях тела рядом с мочеточниками.
Может ли пузырно-мочеточниковый рефлюкс (ПМР) вызывать камни в почках?
Да. Мочекаменная болезнь — это образование каменистых конкрементов в мочевом пузыре или мочевыводящих путях.Эти конкреции или камни называются по-разному в зависимости от местоположения. Итак, камни могут быть в почках, мочеточниках или мочевом пузыре. Эти камни могут вызывать пузырно-мочеточниковый рефлюкс (ПМР).
Каковы осложнения пузырно-мочеточникового рефлюкса (ПМР)?
Осложнения пузырно-мочеточникового рефлюкса (ПМР) у детей включают:
Опасен ли пузырно-мочеточниковый рефлюкс (ПМР) для жизни?
Пузырно-мочеточниковый рефлюкс (ПМР) сам по себе не опасен для жизни. Однако ПМР может привести к рецидивирующим инфекциям мочевыводящих путей (ИМП), что может привести к рубцеванию почек (рубцевание почки), а затем ухудшиться до почечной гипертензии (высокое кровяное давление, вызванное заболеванием почек) и почечной (почечной) болезни.Терминальная стадия заболевания почек требует диализа и / или трансплантации. Без этих вмешательств болезнь почек фатальна.
Диагностика и тесты
Как диагностируется пузырно-мочеточниковый рефлюкс (ПМР)?
Наиболее распространенные методы визуализации, используемые для диагностики пузырно-мочеточникового рефлюкса (ПМР), включают:
- Цистоуретрограмма мочеиспускания (VCUG): VCUG — это рентгеновское изображение мочевого пузыря и уретры, сделанное до, во время и после мочеиспускания, которое также называется мочеиспусканием.В уретру вводится небольшой катетер, который используется для наполнения мочевого пузыря вашего ребенка специальным красителем, который можно увидеть на рентгеновском снимке. Рентген показывает, течет ли моча из мочевого пузыря в мочеточники. Процедура проводится в офисе медицинского работника, поликлинике или больнице. Анестезия не требуется, но некоторым детям можно применять седацию.
- Радионуклидная цистограмма (RNC): RNC — это тип ядерного сканирования, при котором радиоактивный материал помещается в мочевой пузырь вашего ребенка.Затем сканер обнаруживает радиоактивный материал во время мочеиспускания или после опорожнения мочевого пузыря. Процедура выполняется в офисе поставщика медицинских услуг, амбулаторном центре или больнице специально обученным техником, а изображения интерпретируются рентгенологом. Анестезия не требуется, но некоторым детям можно применять седацию. RNC более чувствителен, чем VCUG, но не дает такой подробной информации об анатомии мочевого пузыря.
- Сканирование димеркаптоянтарной кислоты (DMSA): Этот визуализирующий тест показывает, появились ли рубцы на почке вашего ребенка в результате ИМП в почке.Это сканирование обычно рекомендуется при отклонении от нормы УЗИ почек.
- Ультразвук : Этот безопасный и безболезненный метод визуализации использует звуковые волны для создания изображений всего мочевыводящих путей вашего ребенка, включая почки и мочевой пузырь, однако не дает подробных сведений о степени VUR. Исследование проводится в офисе поставщика медицинских услуг, амбулаторном центре или больнице. Анестезия не нужна. Ультразвук можно использовать перед VCUG или RNC, если вы или ваш поставщик медицинских услуг хотите избежать воздействия рентгеновского излучения или радиоактивных материалов.
Ультразвуковое исследование обычно проводится на:
- У младенцев, у которых во время беременности (пока они находятся в утробе матери) диагностирована закупорка мочи, влияющая на почки.
- Дети младше пяти лет с ИМП.
- Дети с ИМП и лихорадкой, называемые фебрильными ИМП, независимо от возраста.
- Мужчины с ИМП, не ведущие половую жизнь, независимо от возраста и температуры.
- Дети с семейным анамнезом ПМР, включая брата или сестру с заболеванием.
- Дети от пяти лет и старше с ИМП.
Какие еще тесты нужны детям с пузырно-мочеточниковым рефлюксом (ПМР)?
Если вашему ребенку был поставлен диагноз пузырно-мочеточниковый рефлюкс (ПМР), ему необходимо пройти следующие анализы:
- Проверка артериального давления: Проблемы с почками повышают риск высокого кровяного давления у ребенка.
- Анализы крови: Высокий уровень белка или креатинина (нормальный продукт распада мышц) является признаком повреждения почек.
- Анализы мочи и посев: Белок в моче является признаком поражения почек; наличие бактерий в моче — признак инфекции.
Детей с ПМР также следует обследовать на предмет дисфункции мочевого пузыря / кишечника (BBD).
Симптомы проблем с кишечником и мочевым пузырем включают:
Дети, у которых ПМР наряду с какими-либо симптомами BBD, подвергаются большему риску поражения почек из-за инфекции.
Ведение и лечение
Как лечится пузырно-мочеточниковый рефлюкс (ПМР)?
Не существует домашних или отпускаемых без рецепта лекарств, которые помогают справиться с пузырно-мочеточниковым рефлюксом (ПМР).Управление VUR требует помощи поставщика медицинских услуг. Варианты лечения зависят от возраста вашего ребенка, симптомов, типа ПМР и его тяжести. Лечение включает антибиотики и другие лекарства, растворяемые инъекционные наполнители, краткосрочную катетеризацию и хирургическое вмешательство. Вы, ваш педиатр и специалисты обсудите эти варианты лечения и сделаете лучший выбор для VUR вашего ребенка.
Как лечится первичный пузырно-мочеточниковый рефлюкс (ПМР)?
По мере того, как ваш ребенок становится старше и анатомия его мочевыводящих путей растет и созревает, первичный пузырно-мочеточниковый рефлюкс (ПМР) часто улучшается сам по себе.А пока ваш лечащий врач пропишет вам антибиотик для лечения инфекции мочевыводящих путей (ИМП), если таковая имеется. ИМП могут привести к инфекциям мочевого пузыря и почек.
Однако использование антибиотиков длительного действия для профилактики ИМП вызывает несколько споров. Продолжительное использование антибиотиков может привести к устойчивости к антибиотикам, а это означает, что лекарство больше не будет работать против инфекции. Это затрудняет борьбу с инфекциями и приводит к необходимости принимать другие, потенциально более сильные препараты с большим количеством побочных эффектов.
В настоящее время Американская ассоциация урологов рекомендует использование антибиотиков при следующих условиях:
- Дети младше одного года: Постоянно применяйте антибиотики, если у вашего ребенка в анамнезе есть ИМП и лихорадка, или если у вашего ребенка ИМП без лихорадки с VUR степенями от третьего до пятого, выявленными в результате обследования.
- Дети старше одного года с дисфункцией мочевого пузыря / кишечника (BBD) : Во время лечения BBD следует постоянно применять антибиотики.
- Дети старше одного года без BBD: Антибиотики непрерывно можно использовать по усмотрению врача, но это не рекомендуется автоматически; однако ИМП следует немедленно лечить.
Прочие лекарства
Два типа лекарств — ингибиторы ангиотензин-превращающего фермента (АПФ) и блокаторы рецепторов ангиотензина — обычно используются для лечения высокого кровяного давления. Контроль артериального давления замедляет повреждение почек.
Хирургический
Операция рассматривается для детей с ПМР с повторными ИМП, особенно при наличии рубцов почек и тяжелого рефлюкса. Однако некоторые медицинские работники рекомендуют операцию, когда сканирование почек показывает только признаки рубцевания. Решение о коррекции ПМР принимается нелегко, и для достижения наилучшего результата необходимо тщательное рассмотрение и отбор пациентов.
Можно использовать несколько хирургических подходов для исправления соединения между мочеточниками и мочевым пузырем, чтобы предотвратить рефлюкс мочи.
Золотая стандартная процедура хирургической коррекции ПМР называется реимплантатом мочеточника. Целью реимплантата является создание механизма клапана-лоскута, что означает изменение направления мочеточника в стенке мочевого пузыря с туннелем соответствующей длины, чтобы моча не возвращалась обратно в мочеточник. Это может быть выполнено несколькими способами, включая открытый доступ (небольшой разрез брюшной полости) путем вскрытия мочевого пузыря (внутрипузырный) или выполнения операции сразу за мочевым пузырем (экстравезикальный).Точно так же тот же подход может быть реализован с помощью роботов для избранной группы пациентов. Обычно эти пациенты остаются на ночь и на следующий день отправляются домой.
Другой тип процедуры первичной ПМР — это использование гиалуроновой кислоты / декстранома (Deflux®), гелеобразной жидкости, содержащей сложные сахара, которая является альтернативой хирургическому лечению ПМР. Во время этой 30-минутной процедуры небольшое количество Deflux вводится в стенку мочевого пузыря вашего ребенка рядом с отверстием мочеточника.Эта инъекция создает выпуклость в ткани и действует как клапан, затрудняя отток мочи обратно по мочеточнику. Однако моча может поступать в уретру. Deflux медленно расщепляется организмом вашего ребенка. Он заменяется тканями вашего ребенка по мере роста ребенка, сохраняя при этом длину туннеля. Инъекция Deflux — это амбулаторная процедура, которая проводится под общей анестезией, поэтому ваш ребенок может отправиться домой в тот же день. Большинство рисков связано с использованием цистоскопа, специальной камеры, которая используется для наблюдения за мочевым пузырем во время процедуры.
Возможные побочные эффекты / осложнения от вышеуказанных процедур включают:
- Набухание.
- Ушиб
- Раздражение мочевого пузыря.
- Кровотечение.
- Инфекция.
- Сбой процедуры.
Позвоните лечащему врачу вашего ребенка после процедуры, если ваш ребенок:
- Не ходила в ванную помочиться от восьми до десяти часов.
- Появляется боль при мочеиспускании более двух дней после процедуры.
- Отказывается ходить в туалет, чтобы помочиться.
- Сильная боль в животе / спине / боку.
- Имеет температуру выше 101,5 ° F (38,6 ° C).
- Обостряется спазм мочевого пузыря, который не уменьшается в течение 24 часов.
- Сильная рвота.
- Боли в спине и бедрах.
Как лечится вторичный пузырно-мочеточниковый рефлюкс (ПМР)?
Вторичный пузырно-мочеточниковый рефлюкс (ПМР) лечится путем устранения закупорки или улучшения опорожнения мочевого пузыря, вызывающего рефлюкс.Лечение может включать:
- Операция по удалению закупорки или исправлению аномального мочевого пузыря или мочеточника.
- Антибиотики для профилактики или лечения ИМП.
- Прерывистая катетеризация (удаление мочи из мочевого пузыря путем введения тонкой трубки, называемой катетером, через уретру в мочевой пузырь).
- Лекарство для мышц мочевого пузыря.
Профилактика
Не существует известного способа предотвратить пузырно-мочеточниковый рефлюкс (ПМР), кроме еды, изменения образа жизни или лекарств.Однако есть шаги, которые вы можете предпринять, чтобы улучшить общее состояние мочевыводящих путей вашего ребенка. Убедитесь, что ваш ребенок:
- Пьет достаточно воды.
- Меняет подгузник сразу после загрязнения.
- Мочится регулярно.
- Как можно скорее получает лечение от запора и недержания мочи или кала.
Помогите своему ребенку быть здоровым во всех отношениях. Поощряйте физические упражнения и убедитесь, что еда сбалансирована и питательна.
Перспективы / Прогноз
Чего мне ожидать, если у моего ребенка пузырно-мочеточниковый рефлюкс (ПМР)?
Ожидайте, что ваш ребенок перенесет одну или несколько инфекций мочевыводящих путей (ИМП) и / или BBD (дисфункцию мочевого пузыря / кишечника).Весьма вероятно, что у вашего ребенка сначала будут ИМП, а затем ему поставят диагноз пузырно-мочеточниковый рефлюкс (ПМР). Большинство детей полностью перерастают рефлюкс, но некоторые этого не делают. Эти семьи работают со своими медицинскими бригадами, чтобы найти лучший подход для своего ребенка.
Как долго у моего ребенка будет пузырно-мочеточниковый рефлюкс (ПМР)?
У вашего ребенка должен быть пузырно-мочеточниковый рефлюкс (ПМР) менее года. Ваш лечащий врач, скорее всего, будет настаивать на хирургическом вмешательстве, если ДМР не разрешится до истечения одного года.
Может ли мой ребенок ходить в школу с пузырно-мочеточниковым рефлюксом (ПМР)?
Ответ на этот вопрос зависит от тяжести симптомов. Помните, что пузырно-мочеточниковый рефлюкс (ПМР) не мешает повседневной жизни вашего ребенка, в отличие от инфекций мочевыводящих путей. Хотя это не заразно, ваш ребенок может испытывать боль, запор или недержание мочи. Встретьтесь со своим врачом, чтобы обсудить варианты возвращения в школу и участия в игровых мероприятиях.
Жить с
Каково это жить с пузырно-мочеточниковым рефлюксом (ПМР)?
Пузырно-мочеточниковый рефлюкс (ПМР) не причинит вашему ребенку боли или дискомфорта. Вы даже не узнаете, что у вашего ребенка ПМР, пока не появится проблема с четкими симптомами, например инфекция мочевыводящих путей (ИМП).
Когда мне следует обратиться к врачу по поводу пузырно-мочеточникового рефлюкса (ПМР)?
Обратитесь к педиатру вашего ребенка, если вы подозреваете инфекцию мочевыводящих путей. Если пузырно-мочеточниковый рефлюкс (ПМР) обнаруживается как причина рубцевания ИМП / почек, его, вероятно, будут лечить, и, возможно, потребуется тщательное наблюдение и другие методы лечения. Ваш педиатр может направить вас к специалисту. Детский нефролог — это эксперт, который лечит детей с проблемами почек, а детский уролог — эксперт в хирургии половых и мочевыводящих путей.
Как мне позаботиться о своем ребенке?
Следуйте всем рекомендациям вашего лечащего врача в отношении пузырно-мочеточникового рефлюкса (ПМР). Сделайте все возможное, чтобы сохранить здоровье мочевыводящих путей вашего ребенка, включая достаточное количество питьевой воды. Немедленно меняйте подгузник младенцу, если он загрязнен, и следите за нечастым мочеиспусканием. Помните, что для защиты почек вашего ребенка вы должны делать все возможное, чтобы предотвратить инфекции мочевыводящих путей.
Какие вопросы я должен задать своему врачу?
Поговорите со своим лечащим врачом, и вы получите ответы на все свои вопросы о пузырно-мочеточниковом рефлюксе (ПМР).Рекомендуемые вопросы:
- Это ИМП или ПМР?
- Это BBD или VUR?
- Улучшится ли первичная VUR моего ребенка без лечения?
- Есть ли у моего ребенка проблемы с почками?
- Стоит ли обратиться к специалисту?
- Как вы будете относиться к VUR моего ребенка?
- Каковы последствия невылеченной ПМР?
- Что я могу сделать дома, чтобы улучшить состояние своего ребенка?
- Будет ли это состояние вызывать у моего ребенка боль?
- Как предотвратить инфекцию мочевыводящих путей?
- Как я могу предотвратить BBD?
- Следует ли проверять других моих детей на VUR?
Записка из клиники Кливленда
Помните, что пузырно-мочеточниковый рефлюкс (ПМР) обычно не является болезненным или опасным для жизни.Это поддается лечению, и лечение обычно бывает успешным. Невозможно предотвратить это, но все же убедитесь, что ваш ребенок пьет много воды, занимается спортом и ест питательную пищу, чтобы поддерживать общее состояние здоровья.
Положитесь на опыт вашего поставщика медицинских услуг. Они помогут диагностировать и лечить VUR вашего ребенка. Не стесняйтесь обращаться к ним с вопросами и проблемами, открыто и честно рассказывая о симптомах вашего ребенка, даже если о них неловко говорить.
.

 В раннем детстве, это нарушение чаще встречается у девочек
В раннем детстве, это нарушение чаще встречается у девочек
 На рентгеновских снимках отображается нарушение пассажа мочи (есть ли обратный ток мочи в мочеточник и почку) и наполнение мочевого пузыря
На рентгеновских снимках отображается нарушение пассажа мочи (есть ли обратный ток мочи в мочеточник и почку) и наполнение мочевого пузыря
