Лечение пневмоторакса легких в Германии — Симптомы болезни и диагностика в клинике Nordwest
Акин Атмача, торакальный онколог
C 2017 года — заведующий отделением торакальной онкологии при клинике онкологии и гематологии в клинике Нордвест.
Подробнее о специалисте →
Пневмотораксом называют болезнь, при которой происходит частичный или полный коллапс легкого: скопление воздуха между легким и грудной стенкой. Потеря физиологически отрицательного давления в этой области является основной причиной патологии. Ее лечением в Германии занимаются доктора медицинских наук на Отделении пульмонологии и торакальной хирургии клиники «Нордвест».
Виды заболевания
Диагноз «Пневмоторакс» делится на несколько видов, в соответствии с признаками которых подбираются методы диагностики и лечения данной патологии.
- Внешний или открытый
Воздух проникает снаружи через повреждение в результате травмы грудной стенки, например, прокола, выстрела или перелома ребра.
- Внутренний или закрытый
Воздух проникает изнутри через разрыв висцеральной плевры или ткани легкого, например, в результате врачебного вмешательства при установке катетера в подключичную вену, пункции плевры, операций в области плевральной щели, а так же во время подводного плавания. Закрытый пневмоторакс может возникать при негерметичности висцеральной плевры относительно поверхности легкого в случае различных легочных заболеваний: бронхиальной астмы, эмфиземы легких, туберкулёзе или раке легкого. - Спонтанный пневмоторакс
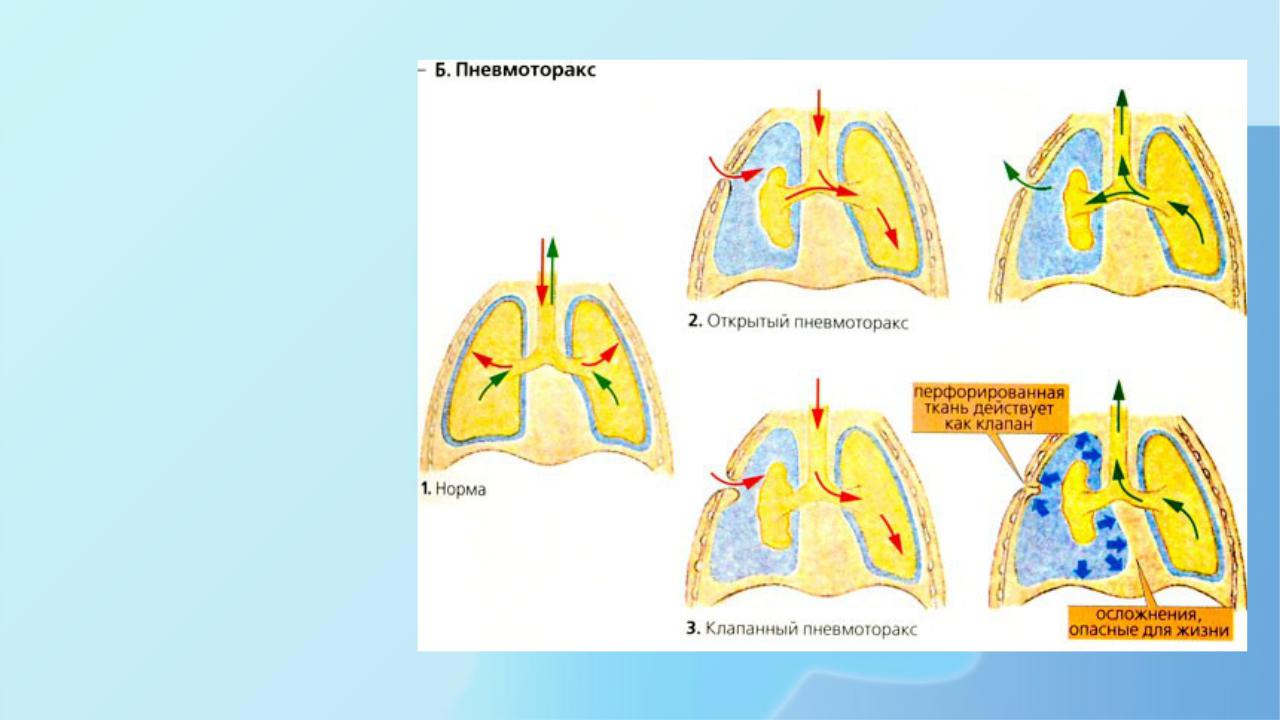
Возникает без видимой причины у людей со здоровыми легкими и называется также идиопатическим. Он встречается, как правило, у молодых, худых мужчин или женщин 15-30 лет, в основном, у курильщиков. На верхушке легкого обнаруживаются маленькие спонтанно лопнувшие воздушные пузырьки. Особой формой является напряженный пневмоторакс , при котором воздух поступает в плевральную полость и больше не выходит. Если это продолжается, что, прежде всего, случается при искусственной вентиляции с высоким положительным давлением, сторона грудной клетки наполняется воздухом, что вызывает большое напряжение и сдавление сердца и легкого на другой стороне. Подобная ситуация опасна для жизни и требует быстрого снятия давления с помощью установки торакального дренажа.
Подобная ситуация опасна для жизни и требует быстрого снятия давления с помощью установки торакального дренажа.
Симптомы пневмоторакса легких
Признаки этой болезни различны: от небольшого кашля или легкого чувства давления и болей до выраженной одышки и удушья. В случае острого течения проявления патологии, как правило, более выражены, тогда как при медленном развитии симптомы намного слабее. В большинстве случаев первым признаком пневмоторакса является учащенное дыхание. К этому добавляются чувство давления или боли, распространяющиеся в руки, голову или спину. При затрудненном дыхании может наблюдаться синюшно-серый оттенок кожи, свидетельствующий о недостатке кислорода в крови (
В случае травматического пневмоторакса воздух может поступать под кожу, так называемая кожная эмфизема. При напряженной форме в начальной фазе к уже указанным проявлениям добавляются тахикардия и гипотония. В поздней фазе — брадикардия и гипотония. Эти симптомы, в сочетании с нарастающим затруднением дыхания, быстро усиливаются и могут привести к остановке сердца и быстрой смерти.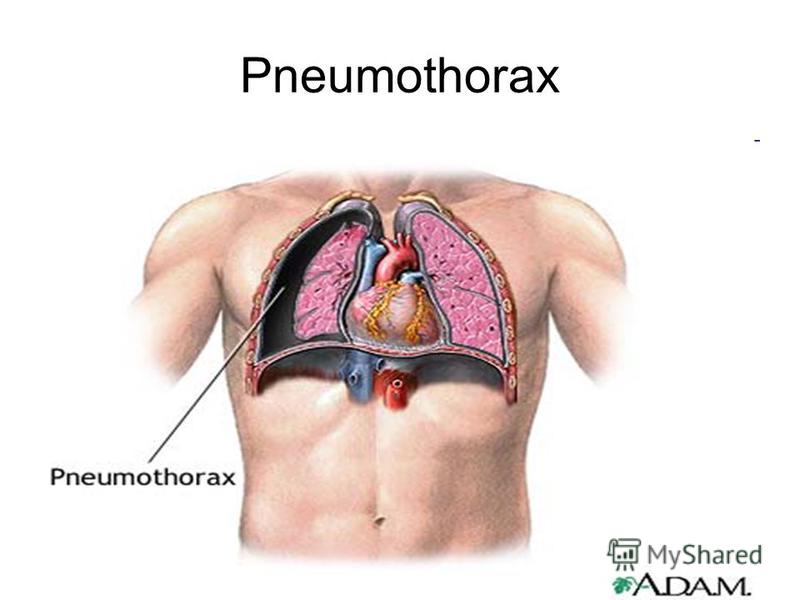
Своевременное обращение за помощью в клинику не только помогает спасти жизнь пациенту, но и избежать серьезных осложнений при обострении и после лечения запущенных форм пневмоторакса.
Диагностика заболевания
Как лечить легочный пневмоторакс, во многом зависит от результатов дифференциальной диагностики в Германии этой патологии и активности проявляемых симптомов.
При односторонней форме пораженная сторона вентилируется хуже, что проявляется в ассиметричных движениях при дыхании: грудная клетка растягивается неравномерно. При аускультации на этой стороне слышны только легкие дыхательные шумы. При перкуссии обращает на себя внимание пустой перкуторный тон, так называемый коробочный тон. Методом визуализационной диагностики при пневмотораксе является рентген грудной клетки, который проводится стоя, в двух плоскостях.
При возникновении рецидива, а также подозрении на прогрессирование заболевания легкого (вторичная форма) назначается проведение компьютерной томографии, чтобы подтвердить наличие сопровождающих повреждений или заболеваний.
Терапия заболевания
В случае идиопатического спонтанного пневмоторакса, возникшего впервые, как правило, применяется консервативная терапия. При незначительно выраженном спонтанном пневмотораксе (апикальное растяжение менее 2 см) проводятся частые рентген-контроли. Во всех других случаях производится установка торакального дренажа, для того чтобы восстановить отрицательное давление внутри грудной клетки и расправить легкое.
При возникновении пневмоторакса в результате травмы и наличии других повреждений, например, перелома ребер или гематом, установка торакального дренажа обязательна, а в случае пневмоторакса напряжения — является неотложной.
При рецидиве, сохраняющейся более 3-4 дней одышке или наличии вторичной формы (легочного заболевания), рекомендовано проведение хирургического лечения. Оно включает торакоскопию поврежденной грудной полости под полным наркозом. Чтобы устранить негерметичность легочной плевры, проводится клиновидная резекция пораженного участка легкого, располагающегося, как правило, в области верхушки. Кроме этого, проводится выскабливание поверхности ребер, так называемое огрубение для склеивания легкого с грудной стенкой. В случае рецидива возможно проведение талькового плевродеза, склеивания обоих полей с помощью тальковой пудры.
Кроме этого, проводится выскабливание поверхности ребер, так называемое огрубение для склеивания легкого с грудной стенкой. В случае рецидива возможно проведение талькового плевродеза, склеивания обоих полей с помощью тальковой пудры.
Стоимость лечения пневмоторакса в Германии
В клинике Nordwest прием пациентов осуществляют ведущие немецкие специалисты, торакальные хирурги и пульмонологи. Цены на пребывание в больнице и полный комплекс терапии вы можете уточнить у специалистов по работе с пациентами на этапе взаимодействия, а также по телефону 8 800 551 8099. Получить первую консультацию, а также обсудить возможные клинические рекомендации относительно лечения пневмоторакса в клинике «Нордвест», можно с помощью прямых видеоконсультаций.
Спонтанный пневмоторакс — лечение, симптомы, причины, операция.
Спонтанный пневмоторакс – это проникновение воздуха в плевральную полость из окружающей среды вследствие нарушения целостности поверхности легкого.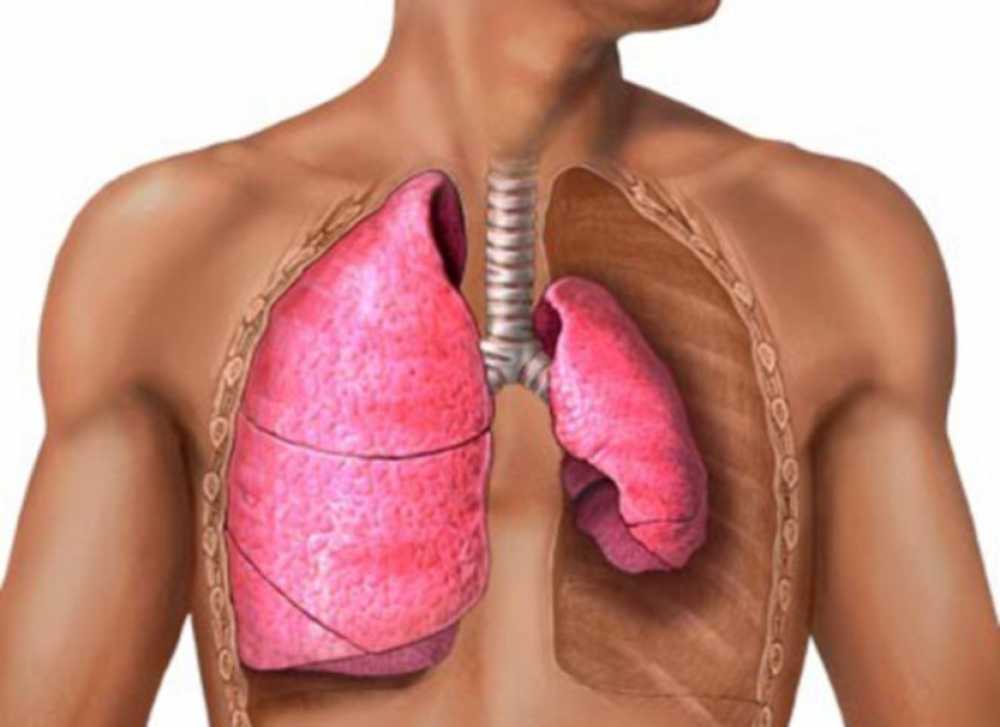 Принято различать первичный и вторичный (т.е. связанный с каким либо заболеванием легких) пневмоторакс.
Принято различать первичный и вторичный (т.е. связанный с каким либо заболеванием легких) пневмоторакс.
Спонтанный пневмоторакс развивается, как правило, у мужчин молодого возраста, у женщин он встречается в 5 раз реже. Первый момент от развития пневмоторакса пациенты чаще жалуются на боль в грудной клетке на стороне пневмоторакса колющего или ноющего характера, ощущение затрудненного дыхания, кашель, как правило, сухой, снижение переносимости физической нагрузки. Через несколько дней часто появляется повышение температуры тела. Диагноз чаще не вызывает затруднений у опытного специалиста. При обзорной рентгенографии грудной клетки в двух проекциях в большинстве случаев удается установить диагноз.
Малый пневмоторакс не требует оперативного вмешательства, однако пациенты должны быть госпитализированы в стационар для наблюдения, обезболивания, проведения кислородотерапии. В течение нескольких дней воздух из плевральной полости при малом пневмотораксе рассасывается самостоятельно.
Буллы могут встречаться и у здоровых людей и не обязательно приводят к развитию пневмоторакса. Причиной вторичного пневмоторакса является заболевание какое-либо легких, приводящее к разрушению легочной ткани. К таким заболеваниям относятся хроническая обструктивная болезнь легких, бронхиальная астма, лимфангиолейомиоматоз, диссеминированные процессы в легких, муковисцидоз и другие.
При расправлении легкого и прекращении поступления воздуха дренаж удаляют. При нерасправлении легкого или сохранении дефекта в легком необходимо оперативное вмешательство.
Риск рецидива первичного спонтанного пневмоторакса, как правило, составляет около 30% после первого эпизода. После второго около 60%, а после третьего около 80%. Поэтому в большинстве клиник рецидив пневмоторакса является показанием к оперативному вмешательству.
Оперативное вмешательство при спонтанном пневмотораксе выполняют под общей анестезией. Цель операции: герметизация дефекта в легком, краевая резекция легочной ткани, удаление плевры (оболочки, выстилающей внутреннюю поверхность грудной стенки) для создания сращений между легким и грудной стенкой с целью предотвращения повторных пневмотораксов. Оперативное вмешательство в 97-98% помогает предотвратить последующие рецидивы пневмоторакса.
Оперативное вмешательство выполняется при помощи эндоскопической техники из 3-4 маленьких разрезов размером 1-1,5см. Продолжительность операции 40-50 минут. Пациенты выписываются из стационара на 3-5 сутки после операции.
Продолжительность операции 40-50 минут. Пациенты выписываются из стационара на 3-5 сутки после операции.
Диагностическая и лечебная тактика при спонтанном пневмотораксе, использующаяся в нашем Центре, соответствует «Протоколам оказания лечебно-диагностической помощи при острых заболеваниях грудной полости (спонтанный пневмоторакс)» утвержденным Ассоциацией хирургов Санкт-Петербурга в 2007 году.
Протокол стандартов по спонтанному пневмотораксу
Спонтанный пневмоторакс — методические рекомендации
Чтобы записаться на консультацию к врачу по поводу диагностики и лечения спонтанного пневмоторакса в нашем центре —
позвоните по тел.: +7 952 3598179 – Санкт-Петербург (СПб).
Задать вопрос онлайн по лечению спонтанного пневмоторакса
заболевание, симптомы, лечение, причины, диагностика
Пневмоторакс – это наличие воздуха в плевральной полости между грудной стенкой и легким из-за травмы грудной стенки или лёгкого с повреждением одной из веточек бронха. Пневмоторакс также может возникнуть спонтанно у людей без хронических заболеваний лёгких («первичный») или у лиц с заболеваниями лёгких («вторичный»).
Пневмоторакс также может возникнуть спонтанно у людей без хронических заболеваний лёгких («первичный») или у лиц с заболеваниями лёгких («вторичный»). Симптомы пневмоторакса определяются размером и скоростью поступления воздуха в плевральную полость; в большинстве случаев — это боль в груди и затруднённое дыхание. Если поступление воздуха в плевральную полость прекратилось, пневмоторакс считают закрытым. При открытом пневмотораксе воздух свободно поступает в нее и при выдохе перемещается в обратном направлении. При клапанном пневмотораксе воздух на вдохе проникает в плевральную полость, но не имеет выхода из нее. При интенсивной боли может возникать острая сосудистая недостаточность. Выраженность одышки и тяжесть состояния больного зависят от вида пневмоторакса (закрытый, открытый, клапанный) и степени коллапса легкого. Наиболее тяжело протекает клапанный пневмоторакс, при котором отмечаются возбуждение больного, затруднение вдоха, быстро прогрессирующие одышка и цианоз, нарастающая слабость вплоть до потери сознания.
При медленном поступлении воздуха в плевральную полость, постепенном коллапсе легкого и хорошем исходном состоянии дыхательной и сердечно-сосудистой систем боль в пораженной половине грудной клетки незначительна и быстро прекращается, иногда отмечается умеренная одышка и тахикардия (подостро протекающий пневмоторакс). Закрытый пневмоторакс с небольшим объемом газового пузыря может протекать бессимптомно (латентный пневмоторакс).
При подозрении на пневмоторакс следует немедленно вызвать скорую помощь или обратиться к врачу.
Преимущества услуги
Удобный график работы
Работаем до позднего вечера, чтобы вам было удобно заняться своим здоровьем после работы
Отсутствие очередей
Система записи пациентов отлажена за много лет работы и действует так, что вас примут точно в выбранное время
Уютный интерьер
Нам важно, чтобы пациенты чувствовали себя комфортно в стенах клиники, и мы сделали все, чтобы окружить вас уютом
Внимание к пациенту
К вашим услугам – внимательный персонал, который ответит на любой вопрос и поможет сориентироваться
Пневмоторакс – лечение, симптомы, причины болезни, первые признаки
Описание
Пневмоторакс – патологическое состояние, при котором воздух скапливается в плевральной полости.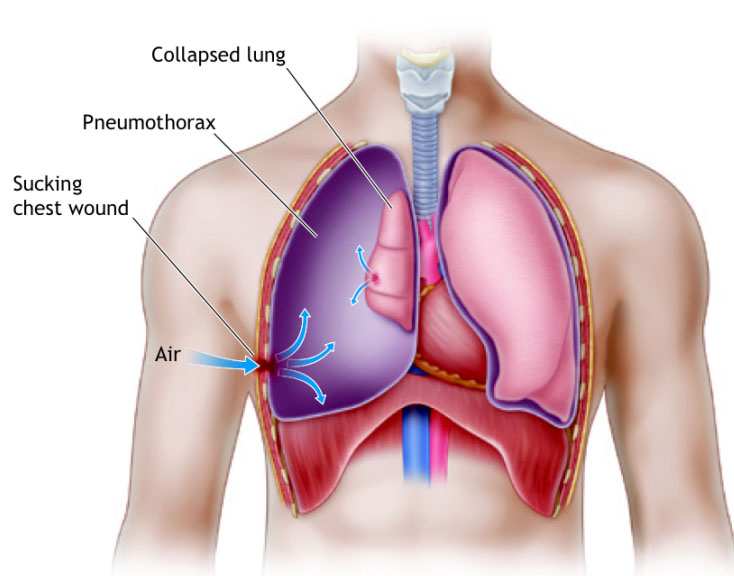 Имеет код J93 по МКБ. Возникает при повреждениях и некоторых заболеваниях органов грудной клетки. Является причиной повышения внутригрудного давления, вызывает частичное или полное спадание легкого, смещение органов средостения. Быстрое накопление значительного объема воздуха представляет опасность для жизни больного из-за развития острой дыхательной недостаточности, сдавления крупных сосудов и нарушений работы сердца.
Имеет код J93 по МКБ. Возникает при повреждениях и некоторых заболеваниях органов грудной клетки. Является причиной повышения внутригрудного давления, вызывает частичное или полное спадание легкого, смещение органов средостения. Быстрое накопление значительного объема воздуха представляет опасность для жизни больного из-за развития острой дыхательной недостаточности, сдавления крупных сосудов и нарушений работы сердца.
Причины развития
Выделяют две основных группы причин возникновения пневмоторакса: механические и немеханические. К механическим относятся:
- Закрытые травмы: переломы ребер со смещением отломков, нарушением целостности плевры и легкого костными фрагментами.
- Открытые повреждения: колотые, колото-резаные, реже рваные и огнестрельные проникающие раны грудной клетки.
- Ятрогенные повреждения: травмы легкого в ходе медицинских манипуляций, например, постановки подключичного катетера, плевральной пункции, межреберной блокады.

Немеханический (спонтанный) пневмоторакс может быть первичным или вторичным. При первичном варианте легкое разрывается во время кашля, смеха, глубокого дыхания из-за врожденной слабости плевры или нарушения целостности булл у пациентов с эмфиземой легких. У здоровых людей причиной может стать резкое изменение внешнего давления при погружении на глубину во время занятий дайвингом, полете на большой высоте.
Вторичный спонтанный пневмоторакс провоцируется расплавлением ткани легкого при обширных патологических процессах: абсцессе или гангрене легкого, тяжелом туберкулезе.
При легочном кровотечении, инфильтративном, кавернозном и очаговом туберкулезе легких возможно наложение искусственного пневмоторакса. В этом случае некоторое количество газа специально вводят в плевральную полость, чтобы добиться прижатия кровоточащих сосудов или обеспечить более благоприятные условия для заживления туберкулезных очагов.
Патогенез
Механизм развития пневмоторакса связан с разницей давления в грудной клетке и внешней среде. В норме давление в плевральной полости ниже атмосферного, а в легких соответствует атмосферному. За счет этого легкие находятся в расправленном состоянии. Когда воздух снаружи или из других органов попадает в полость плевры, внутреннее давление повышается, легкое сжимается и перестает работать.
В норме давление в плевральной полости ниже атмосферного, а в легких соответствует атмосферному. За счет этого легкие находятся в расправленном состоянии. Когда воздух снаружи или из других органов попадает в полость плевры, внутреннее давление повышается, легкое сжимается и перестает работать.
Классификация
С учетом особенностей связи с окружающей средой различают 3 вида пневмоторакса:
- Закрытый. Самый благоприятный вариант. В плевральную полость поступает небольшое количество воздуха, легкое остается частично расправленным.
- Открытый. Сообщение с внешней средой сохраняется. Газ продолжает поступать, пока внутреннее и внешнее давление не сравняются. Легкое на стороне повреждения полностью спадается и выключается из акта дыхания.
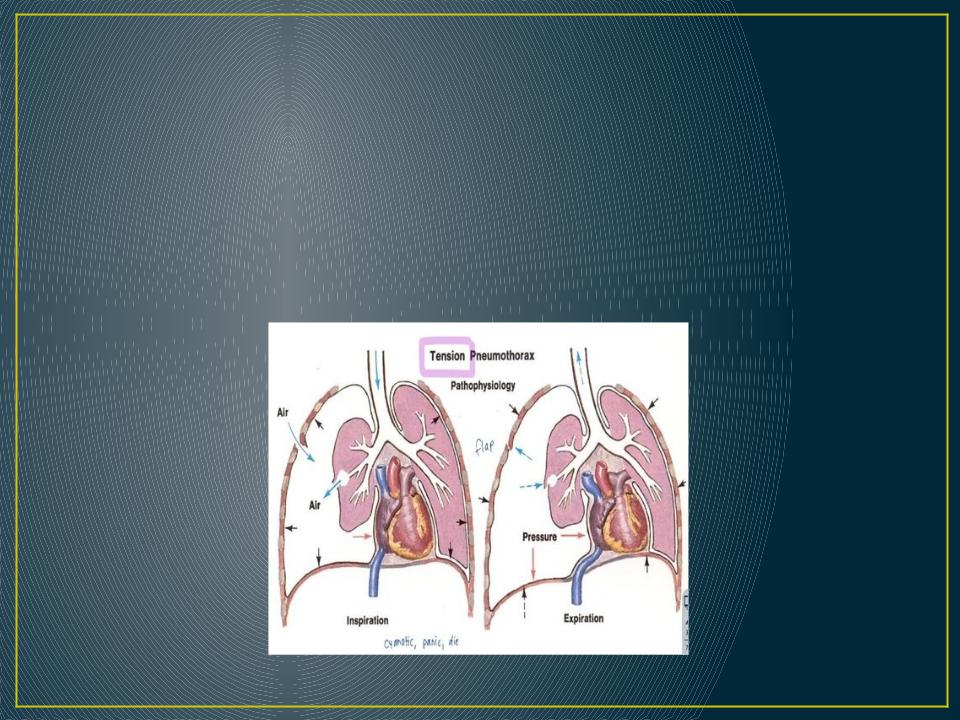
- Клапанный. Из-за особенностей отверстия воздух поступает внутрь при каждом вдохе, но наружу не выходит. Давление продолжает повышаться, превышает атмосферное, вызывает резкое смещение органов средостения, сдавление крупных сосудов.
 На фоне раздражения болевых рецепторов плевры развивается плевропульмональный шок.
На фоне раздражения болевых рецепторов плевры развивается плевропульмональный шок.
В зависимости от объема выделяют ограниченный (частичный, парциальный) и тотальный (полный) пневмоторакс. С учетом распространенности различают одностороннее и двухстороннее поражение. Чем больший объем легкого выключен из акта дыхания, тем сильнее выражены дыхательные расстройства – от одышки при ограниченном варианте патологии до удушья и быстрой гибели больного при полном двухстороннем пневмотораксе.
Симптомы
Фото: medicalnewstoday.com
Закрытый пневмоторакс
Проявления зависят от вида и распространенности патологии. При сдавлении легкого менее чем на 30-40% специфические симптомы могут отсутствовать или быть выражены незначительно, клиническая картина определяется основным заболеванием. При более тяжелых поражениях пациент жалуется на нехватку воздуха, острую боль в груди, усиливающуюся во время вдоха. Типичными симптомами являются панический страх смерти, приступообразный сухой кашель.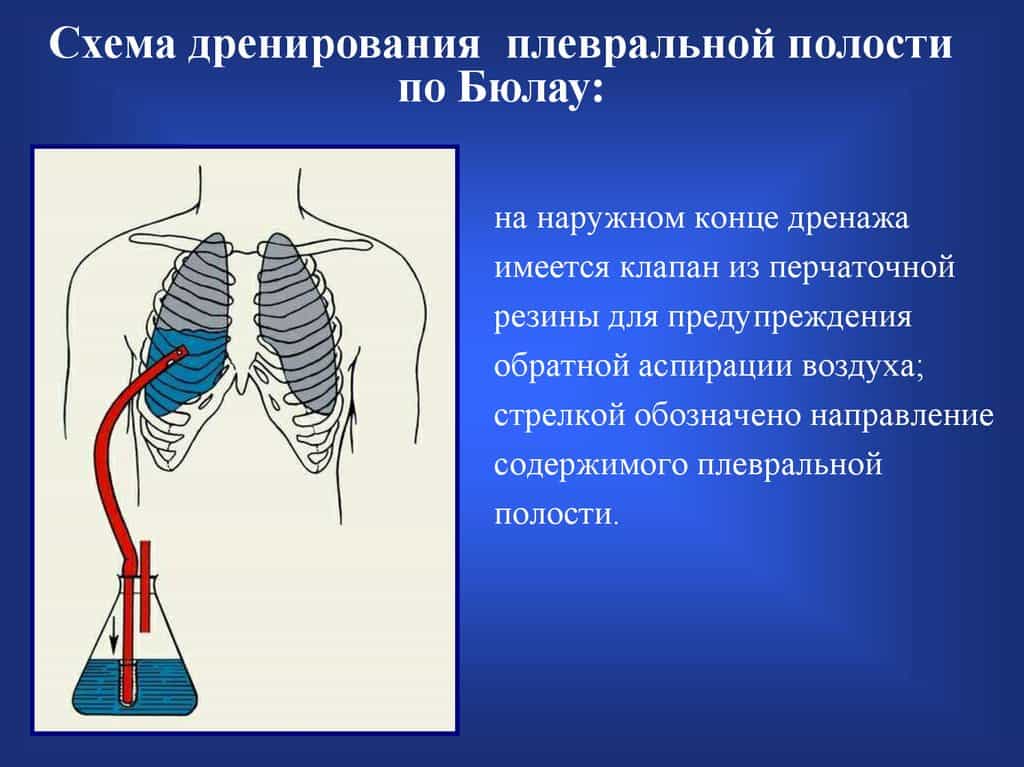
Дыхание учащенное, поверхностное, определяются одышка, тахикардия. Кожа и слизистые оболочки бледные, иногда с синеватым оттенком. При аускультации пораженной половины грудной клетки дыхание ослаблено или не выслушивается. При перкуссии определяется коробочный звук. Если воздух проник не только в плевральную полость, но и в поверхностные мягкие ткани, выявляется подкожная эмфизема. Поверхность груди выглядит припухшей, пальпаторно обнаруживается нежный хруст.
Открытый пневмоторакс
Определение патологии обычно не представляет затруднений. Пострадавший старается прекратить доступ газа в грудь, ложась на больную сторону и зажимая рану. Во время вдоха слышен свистящий шум воздуха, всасывающегося в грудную клетку. Кровь в ране пенистая из-за смешивания с газом. При колотых ранениях с узким раневым каналом отверстие может перекрываться тканями и сгустками крови. В этом случае клиника будет напоминать закрытый пневмоторакс.
Спонтанный пневмоторакс
Пациенты жалуются на резкую колющую боль, которая появилась внезапно после смеха, кашля, глубокого вдоха, физической нагрузки. Боль отдает в шею и руку, усиливается при любых движениях, включая экскурсии грудной клетки. Через некоторое время выраженность одышки и болевого синдрома уменьшается. В области грудной клетки, лица и шеи может определяться подкожная эмфизема. При небольшом количестве воздуха симптомы спонтанного пневмоторакса выражены неярко.
Боль отдает в шею и руку, усиливается при любых движениях, включая экскурсии грудной клетки. Через некоторое время выраженность одышки и болевого синдрома уменьшается. В области грудной клетки, лица и шеи может определяться подкожная эмфизема. При небольшом количестве воздуха симптомы спонтанного пневмоторакса выражены неярко.
Клапанный пневмоторакс
Состояние больного крайне тяжелое. Пациент возбужден, жалуется на чрезвычайно интенсивную кинжальную боль в грудной клетке. Одышка, слабость, синюшность кожных покровов быстро нарастают. Шейные вены набухают. Из-за распространенной эмфиземы лицо становится лунообразным, плечи и грудь визуально «раздуваются», речь приобретает гнусавый оттенок.
Артериальное давление снижено, пульс учащен. Дыхание частое, поверхностное. Пораженная сторона грудной клетки выглядит больше здоровой, межреберные промежутки расширены. Возможны нарушения сознания. При развитии плевропульмонального шока одышка усиливается, гипотония усугубляется, тахикардия сменяется брадикардией из-за раздражения блуждающего нерва. Иногда пульс остается частым, но становится едва ощутимым. При отсутствии медицинской помощи наступает смерть.
Иногда пульс остается частым, но становится едва ощутимым. При отсутствии медицинской помощи наступает смерть.
Осложнения
В половине случаев пневмоторакса возникают осложнения. Грозным ранним негативным последствием является острая дыхательная недостаточность. У пациентов с травмами нередко наблюдается гемоторакс, у больных с гнойными процессами возможна эмпиема плевры. В периоде восстановления может развиваться экссудативный плеврит. В отдаленные сроки формируются спайки, препятствующие свободным движениям легкого.
Диагностика
Фото: twitter.com
Определение патологии производится на основании данных внешнего осмотра и результатов визуализационных методик.
- Физикальное обследование. Пациент принимает вынужденное положение для облегчения дыхания. Кожа влажная, холодная, бледная или цианотичная. Экскурсии грудной клетки на стороне поражения ограничены, межреберные промежутки расширены. Наблюдаются одышка, тахипноэ, тахикардия.

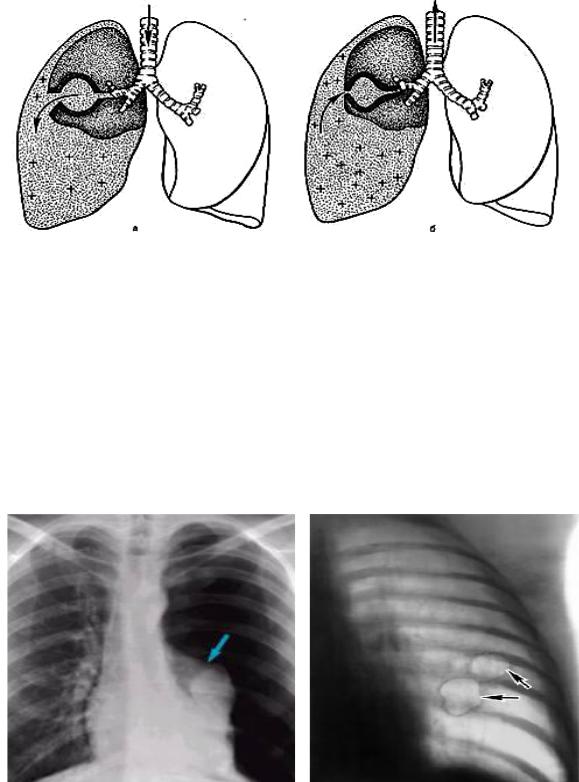
- Рентгенография. Наилучшие условия для подтверждения пневмоторакса создаются при вертикальном положении больного, использовании прямой проекции. На снимках визуализируется область просветления без легочного рисунка, смещение средостения, низкое стояние купола диафрагмы.
- Компьютерная томография. Более чувствительное и информативное исследование, применяемое при неоднозначных данных рентгенографии. Выявляет небольшие ограниченные пневмотораксы, позволяет дифференцировать газ в полости плевры и крупные воздушные кисты при эмфиземе, проводится для уточнения причины спонтанного пневмоторакса.
Лабораторные исследования для постановки диагноза неинформативны. Определение газового состава крови, КЩС осуществляется для оценки тяжести состояния больных, выяснения необходимости и объема реанимационных мероприятий при наличии обширного поражения, хронических фоновых заболеваний легких.
Лечение
Фото: canberraweekly.com.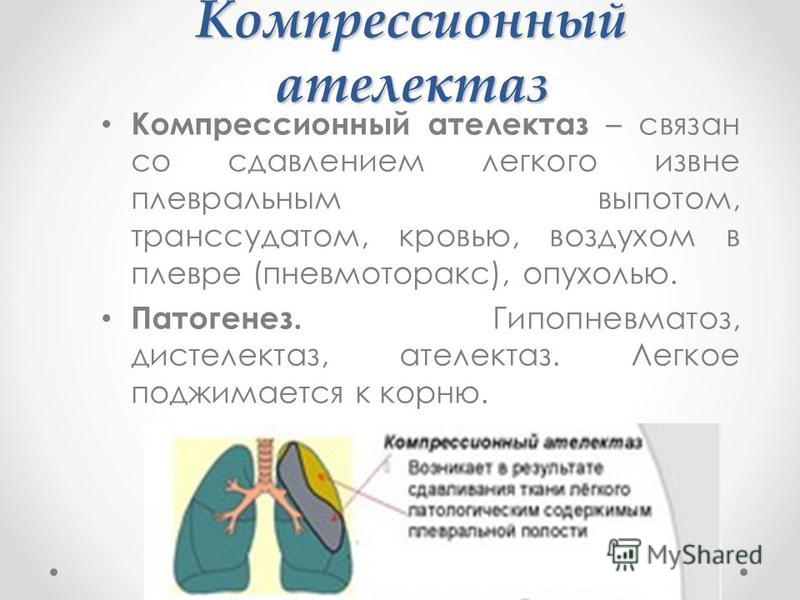 au
au
Пневмоторакс является жизнеугрожающим состоянием, необходима экстренная госпитализация в отделение травматологии или пульмонологии. До приезда скорой помощи следует обеспечить доступ воздуха, помочь больному принять удобное положение. При наличии раны нужно герметично закрыть отверстие многослойной марлевой салфеткой с наложенным сверху куском полиэтилена.
Сразу при поступлении пациента транспортируют в манипуляционную или операционную, где при небольшом пневмотораксе производят плевральную пункцию, а при значительном – накладывают дренаж. Прокол или разрез для введения дренажа делают во втором межреберье на уровне среднеключичной линии. Давление в полости плевры восстанавливают постепенно, чтобы избежать шока от слишком быстрого расправления легкого.
Больным с открытым пневмотораксом ушивают рану. При клапанном варианте патологии внутриплевральное давление снижают с помощью толстой иглы. Затем проводят лечение по представленной выше схеме. При неэффективности перечисленных методов выполняют торакотомию для устранения причины патологического состояния.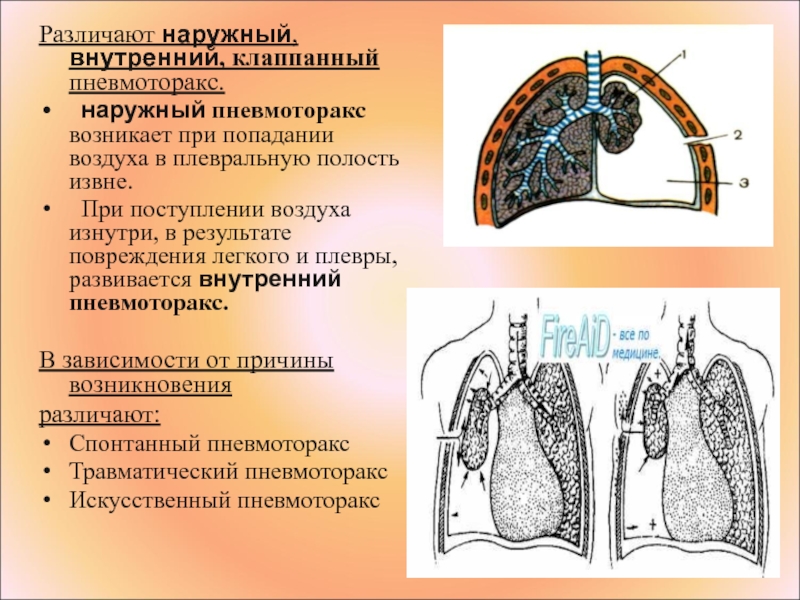
Лекарства
Фото: zmina.info
Медикаментозная терапия играет вспомогательную роль в лечении пневмоторакса. В дополнение к перечисленным выше мероприятиям применяются:
- Анальгетики. В первые дни после поступления вводятся внутримышечно. В зависимости от интенсивности болевых ощущений используются ненаркотические (анальгин и аналоги) или наркотические средства. После уменьшения выраженности болевого синдрома переходят на таблетированные формы ненаркотических препаратов.
- Местные анестетики. Вводятся в ходе шейной вагосимпатической блокады. Уменьшают боли, повышают артериальное давление, улучшают сосудистый тонус, устраняют кашлевой рефлекс.
- Антибиотики. Необходимы при открытых повреждениях, гнойных процессах. Вначале применяют медикаменты широкого спектра действия. После получения результатов микробиологического исследования схему антибиотикотерапии корректируют с учетом чувствительности возбудителя.

- Бронхолитики. Показаны на этапе восстановления для улучшения дренирования бронхиальной системы, предупреждения застоя мокроты и развития пневмонии.
Важную роль в профилактике осложнений играет дыхательная гимнастика, которую проводят с первых дней пребывания больного в стационаре.
Народные средства
Пневмоторакс – серьезное патологическое состояние, представляющее опасность для жизни и здоровья больного. Попытки самостоятельного лечения с использованием народных средств и аптечных препаратов могут привести к гибели пациента или развитию серьезных осложнений. При подозрении на развитие этого заболевания следует немедленно вызвать скорую помощь или доставить пострадавшего в специализированное медицинское учреждение.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.Источники
- Клинические рекомендации по пульмонологии/ Чучалин А.
 Г. – 2011.
Г. – 2011. - Диагностика и лечение пневмоторакса/ Скворцов В.В., Тумаренко А.В., Скворцова Е.М. // Справочник врача общей практики – 2010 — №4.
- Торакальная хирургия. Руководство для врачей/ Бисенков Д.Н. – 2004.
- Травматология/ Корнилов Н.В. – 2011.
Ваши комментарии о симптомах и лечении
Торакоскопическая резекция легкого при спонтанном пневмотораксе
В Хирургическую клинику ЕМС обратился пациент (20 лет) с часто встречающимся заболеванием — буллезной болезнью легких. При первом обращении в августе 2013 г. пациент жаловался на боли в груди и одышку, внезапно возникшие при незначительной физической нагрузке. При компьютерной томографии органов грудной клетки выявлен спонтанный левосторонний пневмоторакс (воздух в плевральной полости) с коллапсом (спадением) левого легкого, заподозрена буллезная болезнь легких с расположением булл в верхушках обоих легких. В экстренном порядке в плевральную полость установлен дренаж, воздух эвакуирован, левое легкое расправлено.
Булла — наполненный воздухом тонкостенный пузырь, который образуется преимущественно в верхних отделах легких. Буллы легких могут быть как врожденными, возникающими в результате нарушения развития легочной ткани, так и приобретенными, связанными с нарушением проходимости бронхиол и мелких бронхов вследствие различных заболеваний. Переполненные воздухом альвеолы постепенно растягиваются, возникают тонкостенные полости, которые, медленно увеличиваясь, могут достигать больших размеров. Буллезная болезнь обычно протекает бессимптомно, но часто, как в случае с нашим пациентом, осложняется разрывом булл и возникновением спонтанного пневмоторакса.
Пациент продолжал амбулаторное наблюдение, чувствовал себя хорошо, однако в ноябре, фактически через два месяца после первого эпизода пневмоторакса возник рецидив заболевания. При повторной компьютерной томографии отчетливо выявлена причина пневмоторакса — буллы в верхушке левого легкого (рис.1).
Рис. 1
Пациенту была выполнена операция: торакоскопическая резекция (удаление небольшой части) верхней доли левого легкого, частичная плеврэктомия (удаление части плевры).
Возможности Хирургической клиники ЕМС позволяют выполнить большинство операций на органах грудной клетки торакоскопическим доступом, т.е. с использованием видеотехники и специальных инструментов, вводимых через небольшие разрезы в межреберных промежутках. Открытые операции на органах грудной клетки нередко сопровождаются длительным и выраженным болевым синдромом, причина которого — травма, наносимая при разведении ребер. При использовании торакоскопической техники минимальное повреждение тканей снижает интенсивность и продолжительность послеоперационного болевого синдрома, уменьшает вероятность послеоперационных осложнений и сроки пребывания в стационаре.
В нашем случае операция и период реабилитации прошли без осложнений, и пациент был выписан из стационара уже на 4 сутки после хирургического вмешательства.
Виды пневмоторакса легких: симптомы, лечение, причины
Оглавление:
Что такое пневмоторакс?
Пневмоторакс — наличие воздуха в плевральной полости между грудной стенкой и легким, обусловленное раной грудной стенки или лёгкого с повреждением одной из веточек бронха. Обычно заболевание встречается в возрасте 20 — 40 лет.
Обычно заболевание встречается в возрасте 20 — 40 лет.
Каковы причины пневмоторакса?
- закрытая травма грудной клетки: повреждение лёгкого отломками рёбер;
- открытая травма грудной клетки: проникающие ранения;
- ятрогенные повреждения (осложнение после лечебного или диагностического вмешательства): ранение лёгкого при попытке катетеризации подключичной вены, акупунктуре, блокаде межрёберного нерва, плевральной пункции;
- спонтанный пневмоторакс;
- неспецифический пневмоторакс: разрыв булл (очаговая буллезная эмфизема), кист, прорыв абсцесса лёгкого в плевральную полость (пиопневмоторакс), спонтанный разрыв пищевода;
- туберкулёзный пневмоторакс: разрыв каверны, прорывы казеозных очагов;
- искусственный пневмоторакс накладывают с лечебной целью при туберкулёзе лёгких, с диагностической — для торакоскопии, для дифференциальной диагностики образований грудной стенки.
Какие виды пневмоторакса выделяют?
По связи с окружающей средой различают:
Закрытый пневмоторакс — в плевральную полость попадает какое-то количество газа, которое не нарастает. Сообщение с внешней средой отсутствует, поэтому поступление его прекращается. Считается самым лёгким видом пневмоторакса, поскольку воздух потенциально может самостоятельно постепенно рассосаться из плевральной полости, при этом лёгкое расправляется.
Сообщение с внешней средой отсутствует, поэтому поступление его прекращается. Считается самым лёгким видом пневмоторакса, поскольку воздух потенциально может самостоятельно постепенно рассосаться из плевральной полости, при этом лёгкое расправляется.
Открытый пневмоторакс — наличие отверстия в грудной стенке, свободно сообщающегося с внешней средой, поэтому в плевральной полости создаётся давление, равное атмосферному. При этом лёгкое спадается, поскольку важнейшим условием для расправления лёгкого является отрицательное давление в плевральной полости. Спавшееся лёгкое выключается из дыхания, в нём не происходит газообмен, кровь не обогащается кислородом.
Клапанный («напряженный») пневмоторакс — прогрессирующее накопление воздуха в плевральной полости. Возникает в случае образования клапанной структуры, пропускающей воздух в одностороннем направлении, из лёгкого или из окружающей среды в плевральную полость, и препятствующее его выходу обратно. Воздух поступает в момент вдоха, а в момент выдоха, не находя себе выхода, остаётся в плевральной полости.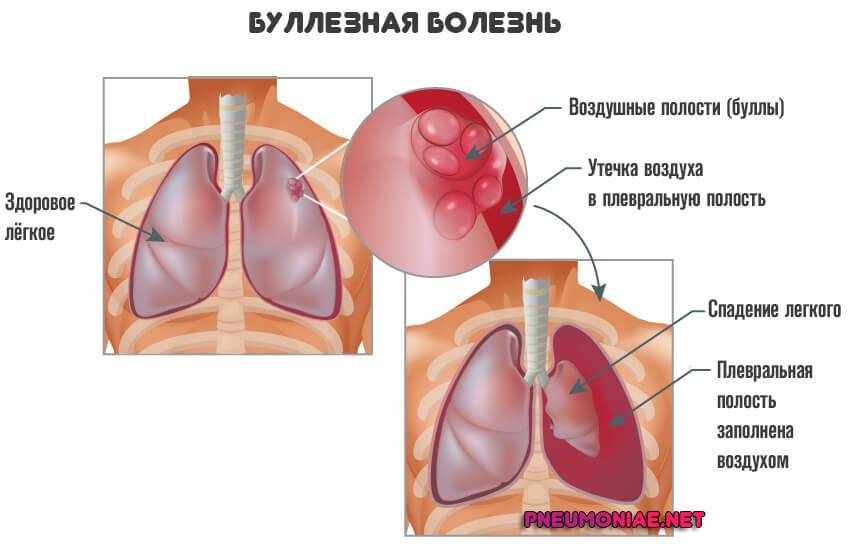 Для клапанного пневмоторакса характерна триада: положительное внутриплевральное давление, приводящее к выключению лёгкого из дыхания, присоединению раздражения нервных окончаний плевры, приводящее к плевропульмональному шоку; стойкое смещение органов средостения, что нарушает их функцию, прежде всего сдавливая крупные сосуды; острая дыхательная недостаточность.
Для клапанного пневмоторакса характерна триада: положительное внутриплевральное давление, приводящее к выключению лёгкого из дыхания, присоединению раздражения нервных окончаний плевры, приводящее к плевропульмональному шоку; стойкое смещение органов средостения, что нарушает их функцию, прежде всего сдавливая крупные сосуды; острая дыхательная недостаточность.
В зависимости от объема воздуха в плевральной полости и степени спадения легкого различают полный и частичный пневмоторакс.
Двусторонний полный пневмоторакс при неоказании помощи приводит к быстрому летальному исходу из-за критического нарушения дыхательной функции.
Симптомы пневмоторакса
Клиническая картина зависит от механизма возникновения заболевания, степени спадения легкого и причины, вызвавшей его.
Болезнь начинается остро после физического напряжения, приступа кашля или без видимых причин с резкой колющей боли в грудной клетке, отдающей в шею, верхнюю конечность, иногда в верхнюю половину живота, усиливающейся при дыхании, кашле или движениях грудной клетки, затруднения дыхания, сухого кашля. Больной дышит часто и поверхностно, имеется сильная одышка, ощущает «нехватку воздуха». Проявляется бледность или синюшность (цианоз) кожных покровов, в частности лица.
Больной дышит часто и поверхностно, имеется сильная одышка, ощущает «нехватку воздуха». Проявляется бледность или синюшность (цианоз) кожных покровов, в частности лица.
При открытом пневмотораксе больной лежит на стороне повреждения, плотно прижимая рану. При осмотре раны слышен шум присасывания воздуха. Из раны может выделяться пенистая кровь. Движения грудной клетки асимметричны.
Осложнения
Возникают часто (до 50% случаев). К ним относятся: внутриплевральные кровотечения вследствие надрыва легочной ткани, серозно-фибринозный пневмоплеврит с образованием «ригидного» легкого (образование шварт — тяжей из соединительной ткани , исключающих расправление легкого), эмпиема плевры (гнойный плеврит, пиоторакс). При клапанном («напряженном») пневмотораксе может развиться подкожная эмфизема (скопление небольшого количества воздуха под кожей в подкожно-жировой клетчатке).
У 15 — 50% больных наблюдаются рецидивы пневмоторакса.
Что можете сделать Вы?
Первая помощь при пневмотораксе
При подозрении на пневмоторакс следует немедленно вызвать скорую помощь или обратиться к врачу, потому что это экстренная ситуация, особенно если имеет место клапанный пневмоторакс, которая при неоказании необходимой помощи, может привести к летальному исходу.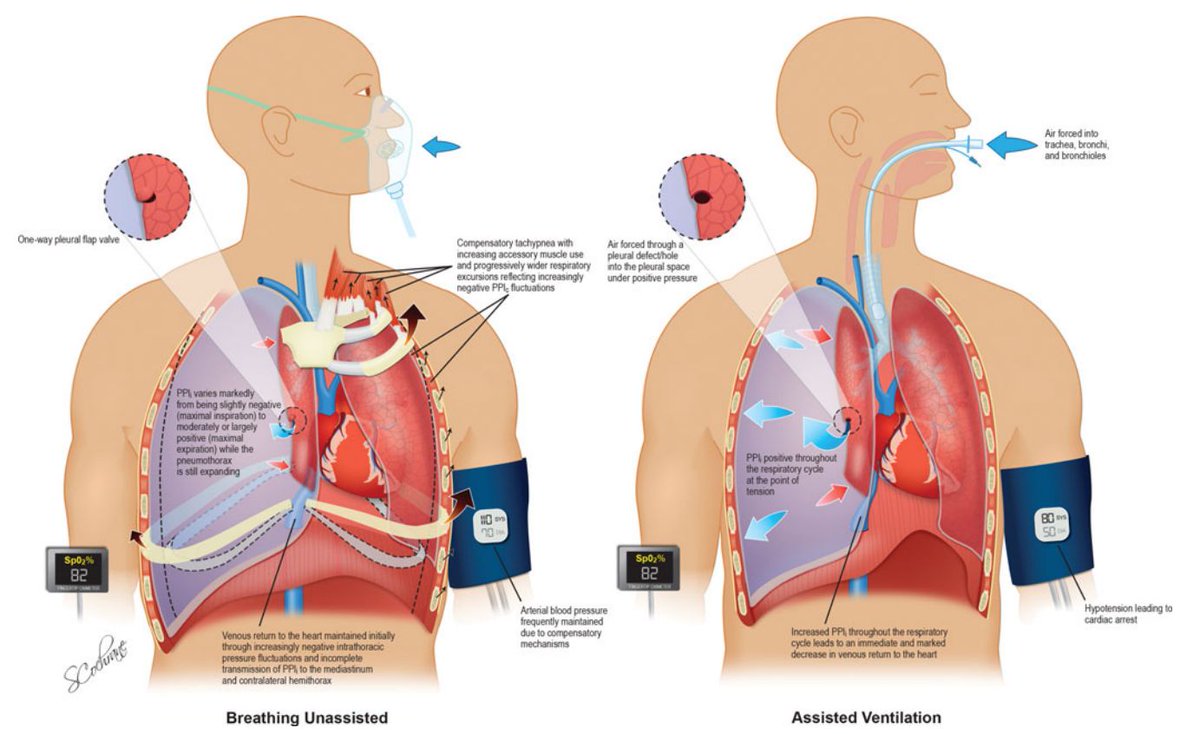
Если имеет место открытый пневмоторакс, его необходимо превратить в закрытый путём наложения не пропускающей воздух герметичной повязки («окклюзионная повязка») на открытую рану грудной клетки. Например, это можно сделать при помощи клеёнчатого материала или неповреждённой герметичной полиэтиленовой плёнки, вполне подойдет и толстая ватно-марлевая повязка.
Что можете сделать врач?
Ваш доктор сделает тщательный осмотр грудной клетки на предмет возможного ранения, после чего назначит все необходимые исследования, включающие, в первую очередь, рентгенографию органов грудной клетки.
Лечение пневмоторакса включает:
- немедленная госпитализация в хирургическое отделение;
- ликвидация пневмоторакса путём отсасывания воздуха из плевральной полости и восстановления в ней отрицательного давления.
Закрытый пневмоторакс протекает доброкачественно и постепенно рассасывается. Но иногда необходима плевральная пункция для удаления воздуха.
Открытый пневмоторакс требует первоначального перевода в закрытый пневмоторакс (то есть ликвидации сообщения с внешней средой путём герметичного ушивания раны).
Клапанный пневмоторакс требует хирургического вмешательства.
Аспирация пневмоторакса у новорожденных с помощью небольшой иглы в сравнении с установкой трубки большего размера в межреберном пространстве
Вопрос обзора: Приводит ли использование иглы для аспирации пневмоторакса к уменьшению смертности у новорожденных по сравнению с использованием межреберной трубки (трубки, которую вводят между ребрами)?
Актуальность: Пневмоторакс — это наличие воздуха в плевральном пространстве (пространство между легкими и грудной стенкой). Это серьезное состояние у новорожденного, которое можно лечить с помощью игольной аспирации или установки трубки в грудной клетке. Первый метод является менее инвазивным и позволяет избежать необходимости установки трубки в грудной клетке, что сокращает продолжительность госпитализации. Однако неудачная игольная аспирация может впоследствии привести к необходимости установки дренажной трубки, что является дополнительной инвазивной процедурой. Этот систематический обзор оценивает имеющиеся доказательства эффективности этих двух методов лечения пневмоторакса у новорожденных.
Однако неудачная игольная аспирация может впоследствии привести к необходимости установки дренажной трубки, что является дополнительной инвазивной процедурой. Этот систематический обзор оценивает имеющиеся доказательства эффективности этих двух методов лечения пневмоторакса у новорожденных.
Характеристика исследований: Мы включили одно исследование (с участием 70 новорожденных), в котором игольную аспирацию с последующим немедленным удалением иглы сравнивали с установкой дренажной трубки в грудной клетке при лечении пневмоторакса, и еще одно исследование (72 новорожденных), в котором игольную аспирацию с оставленным на месте сосудистым катетером сравнивали с установкой дренажной трубки в грудной клетке при лечении пневмоторакса. Доказательства актуальны по состоянию на июнь 2018 года.
Основные результаты: Использование игольной аспирации по сравнению с установкой дренажной трубки в в грудной клетке не привело к снижению смертности или каких-либо осложнений, связанных с процедурой. Около 30% младенцев с пневмотораксом, которых лечили при помощи игольной аспирации с последующим немедленным удалением иглы, не нуждались в установке дренажной трубки в межреберном пространстве; ни один из младенцев с пневмотораксом, которых лечили при помощи игольной аспирации с оставленной на месте иглой (сосудистым катетером) не нуждались в установке дренажной трубки в межреберном пространстве. Однако множество факторов могли бы объяснить эти результаты.
Около 30% младенцев с пневмотораксом, которых лечили при помощи игольной аспирации с последующим немедленным удалением иглы, не нуждались в установке дренажной трубки в межреберном пространстве; ни один из младенцев с пневмотораксом, которых лечили при помощи игольной аспирации с оставленной на месте иглой (сосудистым катетером) не нуждались в установке дренажной трубки в межреберном пространстве. Однако множество факторов могли бы объяснить эти результаты.
Качество доказательств Два небольших выявленных испытания не дают достаточной информации, чтобы определить, какой из двух методов лучше для лечения пневмоторакса у новорожденных. Однако, игольная аспирация может снизить потребность в установке дренажной трубки в межреберном пространстве у соответствующей доли новорожденных.
Пневмоторакс — Диагностика и лечение
Диагноз
Пневмоторакс обычно диагностируется с помощью рентгена грудной клетки. В некоторых случаях может потребоваться компьютерная томография (КТ) для получения более детальных изображений. Ультразвуковое исследование также может использоваться для выявления пневмоторакса.
Лечение
Целью лечения пневмоторакса является снижение давления на легкое, позволяющее ему снова расшириться.В зависимости от причины пневмоторакса второй целью может быть предотвращение рецидивов. Методы достижения этих целей зависят от тяжести коллапса легких, а иногда и от вашего общего состояния здоровья.
Варианты лечения могут включать наблюдение, пункционную аспирацию, введение плевральной дренажной трубки, нехирургическое восстановление или хирургическое вмешательство. Вы можете получить дополнительную кислородную терапию для ускорения реабсорбции воздуха и расширения легких.
Наблюдение
Если только небольшая часть вашего легкого коллапсирует, ваш врач может просто контролировать ваше состояние с помощью серии рентгеновских снимков грудной клетки до тех пор, пока лишний воздух полностью не впитается и ваше легкое снова не расширится.Это может занять несколько недель.
Аспирационная игла или введение дренажной трубки
Если большая часть вашего легкого спала, вероятно, для удаления лишнего воздуха будет использована игла или дренажная дренажная трубка.
- Игла аспирационная. Полая игла с небольшой гибкой трубкой (катетером) вводится между ребрами в заполненное воздухом пространство, которое давит на спавшееся легкое. Затем врач удаляет иглу, присоединяет к катетеру шприц и вытягивает лишний воздух.Катетер можно оставить на несколько часов, чтобы убедиться, что легкое повторно расширилось и пневмоторакс не повторился.
- Установка грудной трубки. Гибкая грудная трубка вставляется в заполненное воздухом пространство и может быть присоединена к устройству с односторонним клапаном, которое непрерывно удаляет воздух из грудной полости, пока ваше легкое не расширится и не заживет.
Нехирургическое лечение
Если дренажная трубка не расширяет ваше легкое, нехирургические варианты устранения утечки воздуха могут включать:
- Использование вещества для раздражения тканей вокруг легких, чтобы они слиплись и закрыли любые протечки.Это можно сделать через дренажную трубку, но можно и во время операции.
- Взять кровь из руки и поместить ее в грудную трубку. Кровь образует фибринозное пятно на легком (участок аутокрови), закрывая утечку воздуха.
- Проведение тонкой трубки (бронхоскопа) через горло в легкие для осмотра легких и дыхательных путей и установка одностороннего клапана. Клапан позволяет легкому снова расшириться и зажить утечке воздуха.
Хирургия
Иногда может потребоваться операция, чтобы закрыть утечку воздуха.В большинстве случаев операция может быть выполнена через небольшие разрезы с использованием крошечной оптоволоконной камеры и узких хирургических инструментов с длинной ручкой. Хирург будет искать место утечки или разорванный пузырь с воздухом и закрывать его.
В редких случаях хирургу приходится делать больший разрез между ребрами, чтобы получить лучший доступ к множественным или более крупным утечкам воздуха.
Постоянный уход
Возможно, вам придется избегать определенных видов деятельности, которые оказывают дополнительное давление на легкие в течение некоторого времени после заживления пневмоторакса.Примеры включают полет, подводное плавание с аквалангом или игру на духовом инструменте. Поговорите со своим врачом о типе и продолжительности ограничений вашей активности. Наблюдайте за своим врачом, чтобы следить за своим выздоровлением.
Пневмоторакс — Уход в клинике Мэйо
Лечение пневмоторакса в клинике Мэйо
Ваша команда по уходу в клинике Мэйо
Пульмонологи клиники Мэйо являются частью единой команды высокоспециализированных медицинских и хирургических экспертов, которые работают вместе, чтобы заботиться о людях всех возрастов.Они используют новейшие технологии, чтобы обеспечить именно тот уход, который вам необходим при пневмотораксе.
Ваш пульмонолог может сотрудничать с экспертами в различных областях, чтобы обеспечить эффективный индивидуальный уход. Эта традиция сотрудничества помогает убедиться, что ваш врач разработает индивидуальный план лечения вашего пневмоторакса, который учитывает ваши потребности и все аспекты вашего состояния.
Расширенная диагностика и лечение
Специалисты по пульмонологии и реанимации в Mayo Clinic являются экспертами в решении самых серьезных и сложных медицинских проблем, с которыми сталкиваются люди с заболеваниями, влияющими на легкие и дыхание.
Специалисты используют новейшее оборудование и, по возможности, малоинвазивные методы лечения пневмоторакса. А их приверженность инновациям и исследованиям означает, что у вас есть доступ к передовым вариантам лечения.
Экспертиза и рейтинг
- Экспертиза. Высококвалифицированные пульмонологи, радиологи, торакальные хирурги и другие специалисты клиники Майо работают вместе как одна команда, чтобы обеспечить наилучшее качество лечения людям с пневмотораксом.
- Опыт. Mayo Clinic — одно из ведущих медицинских учреждений в Северной Америке по диагностике и лечению легочных (легочных) состояний и заболеваний. Ежегодно специалисты клиники Майо лечат более 1000 человек с пневмотораксом.
Расположение, проезд и проживание
Mayo Clinic имеет крупные кампусы в Фениксе и Скоттсдейле, штат Аризона; Джексонвилл, Флорида; и Рочестер, штат Миннесота. Система здравоохранения клиники Мэйо имеет десятки отделений в нескольких штатах.
Для получения дополнительной информации о посещении клиники Мэйо выберите свое местоположение ниже:
Расходы и страхование
Mayo Clinic работает с сотнями страховых компаний и является поставщиком услуг внутри сети для миллионов людей.
В большинстве случаев клиника Мэйо не требует направления к врачу. Некоторые страховщики требуют направления или могут иметь дополнительные требования для определенного медицинского обслуживания. Приоритет всех посещений определяется медицинской потребностью.
Узнайте больше о приемах в клинику Мэйо.
Пожалуйста, свяжитесь со своей страховой компанией, чтобы подтвердить медицинское страхование и получить необходимое разрешение до вашего визита. Часто номер службы поддержки вашего страховщика напечатан на обратной стороне вашей страховой карты.
Дополнительная информация о выставлении счетов и страховании:
Клиника Майо в Аризоне, Флориде и Миннесоте
Система здравоохранения клиники Мэйо
Острый респираторный дистресс-синдром (ОРДС): симптомы, лечение
Обзор
Что такое острый респираторный дистресс-синдром (ОРДС)?
Острый респираторный дистресс-синдром или ОРДС — это воспалительное повреждение легких, которое возникает, когда жидкость накапливается в небольших воздушных мешочках (называемых альвеолами) в легких.ОРДС предотвращает наполнение легких воздухом и вызывает опасно низкий уровень кислорода в крови (гипоксемия).
Это состояние не позволяет другим органам, таким как мозг, сердце, почки и желудок, получать кислород, необходимый для функционирования. ОРДС опасен и может привести к ряду серьезных и опасных для жизни проблем.
ОРДС обычно случается в больницах, когда пациент лечится от инфекции или травмы. Если вы не попали в больницу и у вас появились симптомы ОРДС, немедленно обратитесь за медицинской помощью.
Симптомы и причины
Что вызывает острый респираторный дистресс-синдром (ОРДС)?
ARDS возникает при утечке жидкости из мелких сосудов легких в воздушные мешочки легких (альвеолы). Когда защитная мембрана между кровеносными сосудами и воздушными мешками нарушена, уровень кислорода в крови снижается.
Причины ОРДС включают:
- Сепсис : наиболее частая причина ОРДС, серьезной инфекции легких (пневмония) или других органов с широко распространенным воспалением.
- Аспирация пневмония : Аспирация содержимого желудка в легкие может вызвать серьезное повреждение легких и ОРДС.
- Коронавирус (COVID-19): Инфекция COVID-19 может перерасти в тяжелый ОРДС.
- Панкреатит (тяжелое воспаление поджелудочной железы) и массивное переливание крови .
- Сильная травма и ожоги: Несчастные случаи и падения могут напрямую повредить легкие или другие органы тела, что приведет к тяжелому воспалительному поражению легких.
- Травма при вдыхании: Дыхание и воздействие высоких концентраций химических паров или дыма.
- Передозировка наркотиками: Передозировка наркотиками, такими как кокаин и опиоиды.
Каковы симптомы острого респираторного дистресс-синдрома (ОРДС)?
Симптомы ОРДС зависят от причины и тяжести заболевания, а также от ранее существовавших заболеваний легких или сердца. Симптомы включают:
- Сильная одышка или одышка.
- Учащенное и затрудненное дыхание.
- Сильная усталость и мышечная усталость.
- Путаница.
- Учащенное сердцебиение.
- Синеватый цвет ногтей и губ из-за низкого уровня кислорода в крови.
- Кашель и боль в груди.
Если ОРДС вызван тяжелой инфекцией (сепсисом), также могут присутствовать симптомы сепсиса (лихорадка, низкое кровяное давление).
Как быстро может развиться острый респираторный дистресс-синдром (ОРДС)?
ARDS имеет тенденцию развиваться в течение от нескольких часов до нескольких дней после события, которое его вызвало.ОРДС может быстро ухудшиться.
Диагностика и тесты
Какие тесты проводятся для диагностики острого респираторного дистресс-синдрома (ОРДС)?
При появлении симптомов ОРДС можно провести несколько тестов:
- Рентген грудной клетки для измерения жидкости в легких.
- Анализ крови для определения уровня кислорода в крови для определения степени тяжести ОРДС.
- Эхокардиограмма (УЗИ сердца) для оценки функции сердца.
Иногда симптомы и признаки ОРДС могут потребовать дополнительных тестов для диагностики других причин, похожих на ОРДС.
- Компьютерная томография (компьютерная томография) может быть сделана для получения подробной информации о легких.
- Для выяснения причины инфекции могут быть взяты образцы секрета из дыхательных путей.
Ведение и лечение
Как лечится острый респираторный дистресс-синдром (ОРДС)?
ОРДС обычно лечат в отделении интенсивной терапии (ОИТ) вместе с лечением основной причины.
Механическая вентиляция легких (вентилятор) часто используется при уходе за пациентами с ОРДС.В более легких случаях ОРДС кислород можно вводить через подходящую маску для лица или канюлю, установленную на носу.
Обычно используются шаги по минимизации осложнений (см. Ниже) от ОРДС. К ним относятся:
- Седативное средство для снятия боли.
- Дыхательные тесты, чтобы определить, когда безопасно снимать трубку и вентилятор.
- Разжижители крови для предотвращения образования тромбов.
- Сведение к минимуму скопления жидкости в легких.
- Минимизация стрессовых язв желудка.
- Активная подвижность и физиотерапия для предотвращения мышечной слабости.
Доказано, что прямая лекарственная терапия не улучшает выживаемость при ОРДС, но исследователи продолжают работать над поиском лечения.
Какие осложнения могут развиться при остром респираторном дистресс-синдроме (ОРДС)?
Осложнения и проблемы при ОРДС могут развиться во время пребывания пациента в больнице или после выписки.
Перспективы / Прогноз
Каковы перспективы острого респираторного дистресс-синдрома (ОРДС)?
ARDS может быть опасным для жизни и смертельным.Но улучшенный уход и искусственная вентиляция легких, в том числе вентиляция на животе, когда пациенты лежат лицом вниз для улучшения притока кислорода, теперь помогают большему количеству людей выжить и снизить риск осложнений от ОРДС.
Восстановление из ARDS может занять много времени. Большинство пациентов можно отключить от аппарата ИВЛ и начать дышать свободно. Некоторые полностью выздоравливают, но у других могут развиться хронические проблемы с легкими, требующие лечения легочных врачей (пульмонологов). У некоторых пациентов может развиться синдром после интенсивной терапии (PICS), они могут испытывать посттравматическое стрессовое расстройство, физическую слабость, тревогу и депрессию.
Записка из клиники Кливленда
Время в отделении интенсивной терапии может быть тяжелым и тяжелым. Люди, выздоравливающие от ОРДС, могут быть не в состоянии быстро вернуться к повседневной жизни и работе и нуждаются в поддержке. Получение профессиональной помощи и совета важно на пути к выздоровлению от ОРДС. Спросите свою медицинскую бригаду о доступных программах восстановления после интенсивной терапии в вашем районе и группах поддержки в Интернете (например, aftertheicu.org).
Механическая вентиляция
Что такое механический вентилятор?
Механический вентилятор — это аппарат, который помогает пациенту дышать (вентилировать), когда он переносит операцию или не может дышать самостоятельно из-за тяжелого заболевания.Пациент подключен к аппарату искусственной вентиляции легких с помощью полой трубки (искусственного дыхательного пути), которая проходит у него во рту и спускается в основной дыхательный путь или трахею. Они остаются на аппарате ИВЛ до тех пор, пока не станут достаточно хорошо, чтобы дышать самостоятельно.
Почему мы используем механические вентиляторы?
Механический вентилятор используется для уменьшения работы дыхания до тех пор, пока состояние пациента не улучшится настолько, что он больше не понадобится. Аппарат обеспечивает поступление в организм достаточного количества кислорода и удаление углекислого газа.Это необходимо, когда определенные заболевания препятствуют нормальному дыханию.
Каковы преимущества механической вентиляции легких?
Основные преимущества механической вентиляции:
- Пациенту не нужно так много работать, чтобы дышать — его дыхательные мышцы отдыхают.
- Пациенту нужно время на восстановление в надежде, что дыхание снова станет нормальным.
- Помогает пациенту получать достаточное количество кислорода и выводит углекислый газ.
- Сохраняет стабильные дыхательные пути и предотвращает травмы от аспирации.
Важно отметить, что искусственная вентиляция легких не лечит пациента. Скорее, это дает пациенту шанс быть стабильным, пока лекарства и лечение помогают ему выздороветь.
Каковы риски механической вентиляции легких?
Основной риск искусственной вентиляции легких — это инфекция, поскольку искусственный дыхательный путь (дыхательная трубка) может позволить микробам проникнуть в легкие. Этот риск инфицирования увеличивается по мере необходимости более длительной механической вентиляции и достигает максимума примерно через две недели.Другой риск — повреждение легких, вызванное либо чрезмерным раздувом, либо повторяющимся открытием и схлопыванием небольших воздушных мешочков (Ialveoli) легких. Иногда пациентов невозможно отлучить от аппарата ИВЛ, и им может потребоваться длительная поддержка. Когда это происходит, трубка удаляется изо рта и заменяется на более мелкие дыхательные пути в шее. Это называется трахеостомией. Использование аппарата ИВЛ может продлить процесс смерти, если считается, что выздоровление пациента маловероятно.
Какие процедуры могут помочь пациенту с искусственным дыханием, подключенным к аппарату искусственной вентиляции легких?
- Отсасывание: Это процедура, при которой катетер (тонкая полая трубка) вставляется в дыхательную трубку, чтобы помочь удалить выделения (слизь).Эта процедура может вызвать у пациента кашель или рвоту, и на нее может быть неудобно смотреть. Кроме того, во время всасывания в выделениях может появиться кровавый оттенок. Важно понимать, что это жизненно важная процедура для очистки дыхательных путей от выделений.
- Лекарства в аэрозольной форме (спреи): Пациенту могут потребоваться лекарства, которые вводятся через дыхательную трубку. Эти лекарства могут быть нацелены на дыхательные пути или легкие и могут быть более эффективными при доставке таким образом.
- Бронхоскопия : В этой процедуре врач вводит небольшой светильник с камерой в дыхательные пути пациента через дыхательную трубку. Это очень эффективный инструмент для проверки дыхательных путей в легких. Иногда врач берет образцы слизи или ткани, чтобы направлять терапию пациента.
Как долго пациент остается подключенным к аппарату искусственной вентиляции легких?
Основное назначение аппарата ИВЛ — дать пациенту время на выздоровление.Обычно, как только пациент может самостоятельно дышать, его отключают от аппарата искусственной вентиляции легких.
Лица, осуществляющие уход, проведут серию тестов, чтобы проверить способность пациента дышать самостоятельно. Когда причина проблемы с дыханием устранена и становится очевидным, что пациент может эффективно дышать самостоятельно, их снимают с аппарата ИВЛ.
Кто ухаживает за пациентом на аппарате искусственной вентиляции легких?
- Врач: Врач обычно является анестезиологом, пульмонологом или реаниматологом (терапевтом).Эти врачи прошли специальную подготовку в области искусственной вентиляции легких и занимаются искусственной вентиляцией легких и ежедневно заботятся о таких пациентах.
- Практикующая медсестра: Практикующая медсестра помогает врачу оценивать состояние пациента и составлять заказы на терапию. Практикующие медсестры в отделениях интенсивной терапии проходят специальную подготовку по уходу за пациентами, подключенными к аппаратам искусственной вентиляции легких.
- Дипломированная медсестра: Дипломированные медсестры, ухаживающие за пациентами на ИВЛ, прошли специальную подготовку по уходу за этими пациентами.
- Респираторный терапевт: Респираторный терапевт обучен оценке, лечению и уходу за пациентами с респираторными (дыхательными) заболеваниями и пациентами с искусственными дыхательными путями, подключенными к аппаратам искусственной вентиляции легких.
- Сотрудник по уходу за пациентом: Сотрудник по уходу за пациентом обучен уходу за пациентами в условиях интенсивной терапии.
Лимфангиолейомиоматоз: симптомы, причины, лечение
Обзор
Что такое лимфангиолейомиоматоз (ЛАМ)?
Лимфангиолейомиоматоз (ЛАМ) — заболевание легких, вызванное аномальным ростом гладкомышечных клеток, особенно в легких и лимфатической системе.Этот ненормальный рост приводит к образованию дыр или кист в легких.
Люди с ЛАМ имеют проблемы с дыханием, потому что им труднее вводить и выводить воздух из бронхов. Кроме того, замена нормальной легочной ткани кистами или отверстиями ослабляет способность легких перемещать кислород в кровоток.
Кисты или отверстия также подвергают пациентов риску развития пневмоторакса, который представляет собой скопление воздуха или газа в слизистой оболочке (плевре) легких, вызывающее коллапс легкого.
У пациентов с ЛАМ также могут развиваться новообразования в почках, называемые ангиомиолипомами. Они безвредны, если не станут большими, и в этом случае могут вызвать кровотечение.
Кто заболевает лимфангиолейомиоматозом (ЛАМ)?
Лимфангиолейомиоматоз (ЛАМ) поражает почти исключительно женщин. У женщин, страдающих этим заболеванием, обычно диагностируют заболевание в возрасте от 20 до 40 лет. Около 30% женщин с туберозным склерозом также страдают ЛАМ.
Симптомы и причины
Что вызывает лимфангиолейомиоматоз (ЛАМ)?
Лимфангиолейомиоматоз (ЛАМ) возникает в результате изменений двух генов, называемых TSC1 и TSC2.Существует наследственная форма заболевания, которая возникает у пациентов, страдающих туберозным склерозом.
Существует вторая форма ЛАМ, не связанная с туберозным склерозом, называемая спорадической ЛАМ. Люди со спорадической LAM также имеют генетические мутации, но генные мутации не являются наследственными и не могут передаваться детям. Причина возникновения этих генных мутаций неясна.
Каковы симптомы лимфангиолейомиоматоза (ЛАМ)?
Аномальный рост гладкомышечных клеток и кист в легких у пациентов с лимфангиолейомиоматозом (ЛАМ) может вызывать следующие симптомы:
Диагностика и тесты
Как диагностируется лимфангиолейомиоматоз (ЛАМ)?
Поскольку симптомы лимфангиолейомиоматоза (ЛАМ) аналогичны симптомам астмы или бронхита, многие женщины с ЛАМ могут не сразу понять это или получить неверный диагноз от врачей, незнакомых с этим заболеванием.Точно так же кисты в легких можно ошибочно принять за эмфизему.
ЛАМ обычно лечит пульмонолог, врач, специализирующийся на лечении заболеваний легких. Важно, чтобы врач был знаком с ЛАМ и заболеваниями, которые могут имитировать ЛАМ, чтобы правильно диагностировать и лечить болезнь. Врач осмотрит вас и спросит о ваших симптомах. Врач также может назначить определенные анализы, в том числе следующие:
- Компьютерная томография (КТ) с высоким разрешением : Это сканирование создает четкое изображение легких, чтобы увидеть, присутствуют ли в легких кисты, главный признак заболевания.Это сканирование также может показать, есть ли жидкость (плевральный выпот) вокруг легких.
- Функциональные тесты легких : В этом тесте вы дышите в аппарат, называемый спирометром, чтобы определить, сколько воздуха вы можете вдохнуть и выдохнуть и нормально ли функционируют ваши легкие.
- Пульсоксиметрия : В этом тесте используется небольшой инструмент, прикрепленный к вашему пальцу, для измерения количества кислорода в крови.
- Анализ крови на VEGF-D : Этот анализ крови измеряет уровень гормона VEGF-D в вашем организме.Если у вас есть кисты в легком и чрезвычайно высокий уровень VEGF-D, диагноз LAM может быть установлен без биопсии. Однако нормальный уровень не исключает возможности ЛАМ.
- КТ или МРТ брюшной полости: Эти снимки создают изображение брюшной полости и могут помочь в диагностике ЛАМ.
- Биопсия легкого : В некоторых случаях необходимо получить небольшой кусочек ткани легкого и изучить его под микроскопом для диагностики ЛАМ или поиска других заболеваний, которые могут выглядеть как ЛАМ.Это можно сделать одним из двух способов:
- Трансбронхиальная биопсия: с помощью этого метода врач вводит в легкие через трахею (дыхательное горло) трубку с подсветкой, называемую бронхоскопом, чтобы взять образцы легкого. Это можно сделать амбулаторно и без хирургического вмешательства.
- Видео-торакоскопия: Этот метод представляет собой хирургическое вмешательство, выполняемое под общим наркозом. Хирург делает небольшие надрезы (разрезы) на груди и вставляет прицел с подсветкой, чтобы осмотреть легкие.Врач также может взять биопсию легкого для более тщательного изучения.
Ведение и лечение
Как лечится лимфангиолейомиоматоз (ЛАМ)?
Нет лекарства от лимфангиолейомиоматоза (ЛАМ), но в настоящее время существует эффективное лечение, которое стабилизирует болезнь и предотвращает ее прогрессирование (ухудшение). Препарат сиролимус (также известный как рапамицин или под торговой маркой Rapamune®) используется у пациентов, у которых проявляются признаки потери функции легких в результате LAM.Сиролимус также можно использовать для уменьшения больших ангиомиолипом почек. В некоторых случаях для лечения ЛАМ можно использовать другой препарат того же класса, эверолимус (Афинитор®, Зортресс®).
Другие методы лечения, которые могут использоваться в некоторых ситуациях, включают:
- Кислородная терапия.
- Лекарства для ингаляций, улучшающие циркуляцию воздуха в легких.
- Различные процедуры по удалению жидкости из грудной клетки или уменьшению ангиомиолипом.
- Пересадка легких (в тяжелых случаях ЛАМ).
Перспективы / Прогноз
Каков прогноз (перспективы) для пациентов с лимфангиолейомиоматозом (ЛАМ)?
Без лечения лимфангиолейомиоматоз (ЛАМ) может быть прогрессирующим заболеванием, а это означает, что со временем он может ухудшиться. Есть надежда, что с применением сиролимуса болезнь может быть стабилизирована для большинства пациентов (хотя не все пациенты реагируют на препарат). В прошлом прогноз для пациентов с ЛАМ был плохим, но теперь это неверно. В настоящее время более 90% пациентов живы через 10 лет после постановки диагноза.
Если вам поставили диагноз ЛАМ, регулярно посещайте врачей и старайтесь вести здоровый образ жизни. ЛАМ также может вызвать беспокойство и депрессию, поэтому при необходимости обратитесь за эмоциональной поддержкой.
Симптомы, диагностика и лечение пневмоторакса
Каковы симптомы пневмоторакса?
Симптомы обычно возникают почти сразу и обычно начинаются с боли в груди. Другими сигналами того, что проблема может быть в коллапсе легкого, являются:
- Острая колющая боль в груди, усиливающаяся при попытке вдохнуть
- Одышка
- Синеватая кожа, вызванная недостатком кислорода
- Усталость
- Учащенное дыхание и сердцебиение
- Сухой отрывистый кашель
Как диагностируется пневмоторакс
Во время первичного медицинского осмотра ваш врач захочет специально послушать вашу грудь через стетоскоп.Когда вы дышите, они могут постукивать вас по груди и прислушиваться к пустым звукам. Поскольку показателями могут быть более высокие, чем обычно, уровни углекислого газа и низкий уровень кислорода, ваш врач может предложить анализ газов артериальной крови, чтобы проверить эти уровни. Чтобы поставить точный диагноз, вашему врачу, скорее всего, потребуется назначить визуализационный тест, такой как рентген грудной клетки, ультразвук или компьютерная томография.
Как лечить спавшееся легкое
Цель лечения — уменьшить давление на легкое и дать ему возможность снова надуть.Выбранный тип лечения будет зависеть от причины и тяжести коллапса, а также от общего состояния здоровья пациента.
В случае легкого пневмоторакса ваш врач может просто присмотреть за вами, поскольку легкое может повторно раздуваться само по себе, обычно в течение нескольких недель. В этих случаях ваш врач может порекомендовать дополнительный кислород и потребовать от вас запланировать последующие посещения, чтобы убедиться, что проблема не усугубится.
При более серьезном пневмотораксе в грудную полость можно ввести иглу для аспирации или дренажную трубку для удаления лишнего воздуха.Во время аспирации иглой игла, прикрепленная к шприцу, вставляется между ребрами в заполненное воздухом пространство, которое давит на спавшееся легкое и используется для отсасывания лишнего воздуха. Пневматическая дренажная трубка включает аналогичную вставку, в которой используется устройство с односторонним клапаном, которое непрерывно удаляет воздух, пока легкое снова не наполнится. Трубку, возможно, придется оставить на несколько часов или даже несколько дней, чтобы легкое не разрушилось снова.
В случае аварии или повторного коллапса легких следующим шагом является безоперационное устранение утечки.Это можно сделать несколькими способами, иногда это называется плевродезом.
В самых крайних случаях может потребоваться операция, чтобы закрыть утечку или удалить спавшуюся часть легкого.
Профилактика пневмоторакса
Любой, кто страдает от коллапса легкого, должен следить за своим здоровьем, чтобы убедиться, что это не повторится снова. Часто рекомендуется избегать авиаперелетов в течение первой недели после обморока. Дайвинг подвергает пациентов высокому риску, поэтому большинство врачей советуют полностью его избегать.Кроме того, курящие люди подвержены повышенному риску пневмоторакса, поэтому настоятельно рекомендуется бросить курить.
Подход к лечению пневмоторакса
Реферат
Пневмоторакс может возникнуть в нескольких ситуациях, например: хроническая обструктивная болезнь легких (ХОБЛ), при которой наблюдается эмфизема или биопсия при подозрении на злокачественность. В любом случае это опасная ситуация, требующая немедленного внимания и лечения. Пневмоторакс можно разделить на первичный и вторичный.Стадия пневмоторакса также очень важна. В нашей текущей редакционной статье мы резюмируем этиологию и лечение пневмоторакса от группы легочных врачей, онкологов и торакальных хирургов.
Ключевые слова: Пневмоторакс, медицинская торакоскопия, вмешательство
Принципы лечения пневмоторакса включают пять принципов: удаление воздуха, уменьшение утечки воздуха, заживление плевральной фистулы, содействие повторному расширению и предотвращение рецидивов в будущем, но лечение основных заболеваний, предотвращение и осложнения при решении также важны.В основе лечения лежит разная этиология и патогенез. Если бы пациенты не получали своевременно и полностью лечение, которое сочеталось бы с пневмотораксом или сопутствующими заболеваниями, респираторная недостаточность была бы наиболее опасной. Поэтому поддержание необходимой респираторной функции и стабильной гемодинамики является первым шагом лечения (1-8).
Удаление воздуха — первое и наиболее важное лечение пневмоторакса с помощью игольной аспирации и катетерного дренажа. Их улучшения основаны на развитии материала и работе в особых положениях / обстоятельствах.Требуется игольчатая аспирация для полного удаления воздуха в первый раз. Чтобы приблизиться к цели, аспирацию следует проводить в любом положении грудной полости, даже в некоторых традиционных опасных положениях, таких как надключичная ямка и подключичная область, под контролем УЗИ или компьютерной томографии. Кроме того, во время повторного расширения следует избегать новых повреждений, вызванных иглой. Текущий подход заключается в использовании канюли или лозы, оставшейся Needlleiv, даже подключенной к одностороннему клапану Heimlich для повышения эффективности и удобства для пациентов.В будущем могут появиться чувствительные методы обнаружения или использование неметаллической иглы. У пациентов с вторичным пневмотораксом, особенно с ранее существовавшими заболеваниями легких со структурой, такими как хроническая обструктивная болезнь легких (ХОБЛ) или туберкулез, эффективность лечения с помощью игольной аспирации, как правило, низкая (9-15).
Дренаж катетера такой же, как и аспирация, которая должна выполняться в большинстве доступных положений. Кроме того, требуется простая и безопасная операция, менее болезненный, эффективный дренаж и меньшее количество заблокированных катетеров.Там кажутся противоречивыми. «Эффективный дренаж и меньшее количество заблокированных катетеров» требуют катетера большего размера, жесткости и большего количества отверстий. С другой стороны, это причина сложности установки катетера и послеоперационной боли. В настоящее время обычно используются одноразовые катетеры с поддерживающей их иглой катетера, например, катетер с косичками меньшего диаметра, который может быть соединен с клапаном Геймлиха. Преимуществами этих катетеров являются их материал и пористое тело, которые сложно складывать, деформировать, выдавливать и блокировать.Благодаря своему характеру они могут использоваться в некоторых опасных районах для местного дренирования пневмоторакса. Все больше и больше испытаний предполагают, что дренаж катетера меньшего диаметра будет не менее эффективным, чем катетер большего диаметра, тогда меньший диаметр является простым, безопасным, минимально инвазивным, менее болезненным, меньшим количеством осложнений, более быстрым восстановлением и экономией средств. Однако диаметр не должен быть слишком маленьким, обычно 8 ~ 10 F или 10 ~ 12 G, 14 F — самый большой. Травматический пневмоторакс может потребовать установки грудной трубки большего диаметра (15-25).
В соответствии с рекомендациями по пневмотораксу Британского торакального общества, 2010 г., игла (14 ~ 16 G) так же эффективна, как и дренаж грудной клетки большого диаметра (> 20 F). Но в случае неудачи не следует повторять пункционную аспирацию, и дренирование грудной клетки с малым диаметром (<14 F) может быть хорошей заменой. С другой стороны, грудные дренажи с малым диаметром отверстия должны быть первым выбором, особенно для пациентов с уже существующими заболеваниями легких с структурной структурой.
Дистальное дренажное устройство включает в себя емкость с водяным затвором и всасывающее устройство отрицательного давления.Нет специального улучшения дренажной емкости с водяным затвором, и она может собирать дренажную жидкость или соединять дренажную емкость и регулятор отрицательного давления, интегрированные вместе. Есть еще одна тенденция: более точное регулирование отрицательного давления. Непрерывное отсасывание под отрицательным давлением все еще вызывает некоторые споры, тогда «подходящее» отсасывание под отрицательным давлением может не только ускорить эвакуацию воздуха и заживление плеврального свища, но и избежать обструкции катетера, вызванной плевральным клеем или фиброзными связками.Если существует постоянная утечка воздуха или неполное повторное расширение, следует учитывать всасывание под отрицательным давлением. В настоящее время применяется аспирационная система большого объема с низким давлением и общий регулятор давления в диапазоне 5-20 см H 2 О. Повторное расширение отека легких является наиболее опасным, но редко встречающимся осложнением.
Помимо искусственного пневмоторакса без висцерального свища плевры, перед экстубацией может потребоваться наблюдение с зажимом. Группа консенсуса ACCP предполагает, что трубка должна быть зажата примерно на 4 часа при первичном спонтанном пневмотораксе и на 5–12 часов при вторичном спонтанном пневмотораксе.Времени так мало, но есть некоторые сомнения относительно того, почему руководство BTS 2010 не относилось к ограниченному наблюдению (15-25).
Необходимо контролировать постоянную утечку воздуха. Основное лечение заключается в блокировании трещины висцеральной плевры с помощью титановых зажимов, эндоскопического линейного сшивающего устройства, биологического клея или других адгезивных материалов. Но кроме этого возможно удаление или ремонт поврежденных деталей. Эти операции выполняются во время операции или торакоскопа. Однако показания к хирургическому вмешательству различаются от страны к стране.К хирургическому вмешательству склонны те пациенты, у которых наблюдаются нежелательные результаты, высокие рецидивы, опасный для жизни и сложный механизм патологии. С развитием технологий видеоассистированная торакоскопическая хирургия (VATS) и медицинский торакоскоп имеют меньше различий, например, торакоскопическая хирургия склонна отдавать предпочтение наименьшему повреждению организма. Другой способ — использовать игольчатый видеоторакоскоп (25-35).
Еще один способ уменьшить утечку воздуха — эндобронхиальная операция, этот подход относительно громоздкий, но подходит для трудноизлечимого пневмоторакса.Первым шагом является обнаружение связанной плевральной фистулы между долей легкого или сегментом с помощью блокирующего баллона для наблюдения за переполнением пузырьков в дренажной бутылке, изменением давления или без него, что можно использовать с помощью системы Chartis. Без структурированного заболевания легких, торакальной хирургии или травмы верхняя доля является наиболее вероятным местом повреждения и может быть подвергнута предварительному лечению. КТ-сканирование необходимо, чтобы сделать вывод о возможном сегменте по изображению пузыря и прилегающей ленты.
Есть несколько общих методов между эндобронхиальной блокадой и медикаментозным уменьшением объема легких.В качестве блокирующих материалов можно использовать односторонний клапан или автокрови. Во время операции необходимо полностью заблокировать всю долю, особенно верхнюю. В противном случае возник бы новый пневмоторакс из-за резкого увеличения вентиляции в других сегментах. Следует уделять больше внимания, если закупорка эффективна.
Основным методом заживления трещины является полное повторное расширение легкого, что означает совмещение двух слоев плевры друг с другом. И методы упомянуты ранее. Также доступна внешняя сила, такая как блокирование разрыва непосредственно от разрыва висцеральной плевры, как упоминалось ранее.
Повторное расширение легких и выход воздуха почти одновременно, но для поддержания повторного расширения требуется уменьшение утечки воздуха и заживление трещин. Поскольку три основных лечения были выполнены, глубокое дыхание, кашель и функциональные упражнения также могут помочь в повторном расширении легких. Если мокрота приводит к ателектазу, необходимо провести бронхоскопическое отсасывание для улучшения очищения дыхательных путей (25–35).
За исключением травматических или ятрогенных факторов, пневмоторакс обычно также является рецидивирующим заболеванием, особенно вызванным структурированными заболеваниями легких, получившими название вторичного пневмоторакса.Некоторые исследования показали, что частота рецидивов составляет 70% и более. Поэтому предотвращение рецидивов — другой важный аспект принципов лечения. Операция более эффективна благодаря тщательной резекции и наложению пластырей, даже при удалении вицинальных пузырей, пузырей, изменений, подобных эмфиземе, или пористости плевры. Несмотря на большую хирургическую травму, открытая торакотомия и плеврэктомия имеют самый низкий уровень рецидивов (примерно 1%). Однако, если пациенту требуется операция, сначала его следует оценить, подходит ли ВАТС или нет.Хотя частота рецидивов немного увеличилась (примерно на 5%), это принесет больше клинических преимуществ, особенно для пациентов с худшим состоянием. Аутофлуоресцентная торакоскопия с усилением флуоресцеина (FEAT) может выявить больше потенциальных плевральных аномалий в качестве направления последующей операции.
Плевродез обычно проводится пациентам с трудноизлечимым или рецидивирующим пневмотораксом и стал стандартным этапом торакоскопических или хирургических вмешательств. Независимо от того, какой плевродез, ссадина плевры или химический плевродез, как ожидается, будут прикреплены как можно более равномерно ко всей плевральной полости.А медицинский химический плевродез подойдет неоперабельным пациентам. Чтобы закрыть плевральную полость полностью, необходимо использовать тальк (не более 5 г стерильного талька без асбеста в суспензии или пудре) или другие склерозирующие средства, вызывающие асептическое воспаление. Помимо медицинского торакоскопа, альтернативными путями могут быть игла или дренажная трубка.
Отказ от курения, постоянные упражнения на дыхательную функцию, упражнения на правильное дыхание и тренировка отхаркивания также являются средствами уменьшения рецидивов пневмоторакса, особенно для пациентов с основной структурной болезнью легких.В последнее время есть несколько хирургов, которые пытаются укрепить висцеральную плевру. Укрепление находящихся под угрозой исчезновения частей висцеральной плевры рассасывающимися полимерами может предотвратить развитие новых субплевральных пузырей или булл эмфиземы, ответственных за рецидив заболевания (32,35-40).
Осложнения пневмоторакса включают выпот, кровотечение, эмпиему; респираторная недостаточность, пневмомедиастинум, аритмии и нестабильная гемодинамика требуют соответствующего лечения. Осложнения лечения включают сильную боль, подкожную эмфизему, кровотечение и инфекцию, редко повторный отек легких.Квалифицированное и стандартизированное лечение является ключом к предотвращению и уменьшению осложнений (32,35-40).
Что касается лечения, то некоторые страны опубликовали руководства последовательно. Хотя терапевтические методы примерно одинаковы, несколько конкретных критериев выбора и оценки различаются, даже противоречат друг другу. Кроме того, существуют очевидные различия в соблюдении врачами рекомендаций. Факторы, влияющие на выбор, могут быть просто связаны с тяжестью симптомов, сложностью / удобством лечения и вероятностью рецидива в будущем.Основные факторы следующие:
Возраст и общее состояние: пациенты старше 60 лет или хуже, чем эктоморфный тип телосложения, более склонны к рецидиву и хуже переносят хирургическое вмешательство.
История курения: курильщики более склонны к рецидивам, а также к осложнениям и последствиям.
Основные заболевания и особые состояния: пациенты с ХОБЛ, бронхоэктазами, туберкулезом, муковисцидозом, интерстициальными заболеваниями легких, СПИДом и др.Также будет уделяться больше внимания вентиляции пациентов и беременных женщин.
Первичный или рецидивирующий пневмоторакс: последний требует более агрессивного лечения, включая плевродез.
Симптомы: степень одышки и респираторный дистресс — два наиболее важных стандарта. При снижении сатурации кислорода и нестабильной гемодинамике пациенты должны лечиться активно и своевременно.
Размер пневмоторакса: менее важен, чем типичные симптомы.В основных рекомендациях просто различали малый или большой размер на основе двух расстояний между висцеральной плевральной поверхностью и грудной стенкой на обычном рентгеновском снимке.


 Подобная ситуация опасна для жизни и требует быстрого снятия давления с помощью установки торакального дренажа.
Подобная ситуация опасна для жизни и требует быстрого снятия давления с помощью установки торакального дренажа.
 На фоне раздражения болевых рецепторов плевры развивается плевропульмональный шок.
На фоне раздражения болевых рецепторов плевры развивается плевропульмональный шок.

 Г. – 2011.
Г. – 2011.