Лечение диафрагмальной грыжи
Кому необходимо хирургическое лечение при грыже пищеводного отверстия диафрагмы?
Целью хирургического лечения при грыже пищеводного отверстия диафрагмы является устранение или существенное уменьшение имеющихся симптомов грыжи (изжога, дискомфорт и боль в грудной клетке, одышка, срыгивание), а так же восстановление нормальной анатомии.
Хирургическое лечение избавляет пациента от необходимости медикаментозного лечения, повышает качество жизни, устраняет угрозу тяжелых осложнений грыжи и рефлюкса в виде ущемления, развития кровотечения, сужения пищевода и т.д., устраняет воспалительный процесс в стенке пищевода и улучшает его функцию.
Устранение грыжи пищеводного отверстия диафрагмы необходимо пациентам с околопищеводной (параэзофагеальной) грыжей из-за риска ее ущемления при наличии симптомов, а так же пациентам со скользящей грыжей пищеводного отверстия диафрагмы, имеющей выраженные клинические проявления в виде изжоги, регургитации (срыгивания) пищей и требующей постоянного медикаментозного лечения.
Рисунок — Различные типы грыжи пищеводного отверстия диафрагмы
Почему лучше выполнять операцию в клинике «Гранд Медика»?
В нашем центре используется только лапароскопический доступ, который легко переносится пациентами, позволяет быстро вернуться к привычному образу жизни и физической активности.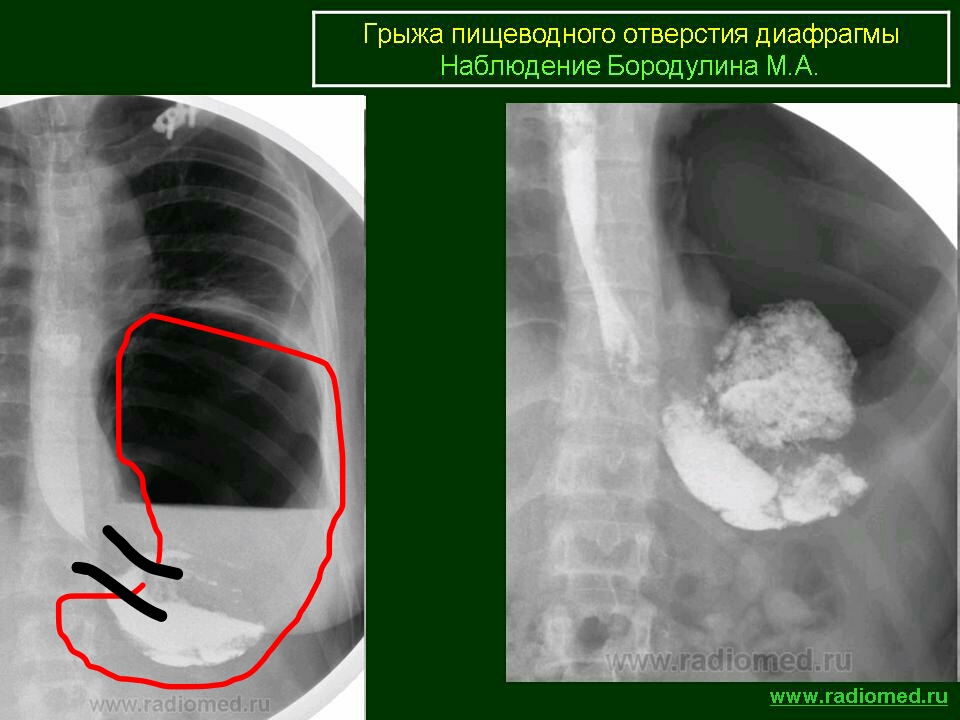 Операции выполняет эксперт, специализирующийся на данной проблеме. Проводится диагностика и лечение короткого пищевода в сочетании с диафрагмальной грыжей. Тщательное техническое исполнение методики, зарекомендовавших себя в мире и в России является профилактикой новых патологических синдромов, связанных с операцией. Лапароскопическая фундопликация в нашем центре выполняется в варианте полной или частичной фундопликации («короткий мягкий» Ниссен, методика Тупе). При повторных операциях по поводу диафрагмальной грыжи мы выполняем симметричную фундопликацию по А.Ф. Черноусову, при необходимости выполняем удлинение пищевода.
Операции выполняет эксперт, специализирующийся на данной проблеме. Проводится диагностика и лечение короткого пищевода в сочетании с диафрагмальной грыжей. Тщательное техническое исполнение методики, зарекомендовавших себя в мире и в России является профилактикой новых патологических синдромов, связанных с операцией. Лапароскопическая фундопликация в нашем центре выполняется в варианте полной или частичной фундопликации («короткий мягкий» Ниссен, методика Тупе). При повторных операциях по поводу диафрагмальной грыжи мы выполняем симметричную фундопликацию по А.Ф. Черноусову, при необходимости выполняем удлинение пищевода.
Рисунок — Фундопликация по Ниссену и ушивание ножек диафрагмы (схема)
Применение лучших методик фундопликации, избирательная постановка сетки, соблюдение показаний, поиск и сбережение нервов во время операции позволяет избавить от имеющихся симптомов пациентов с любым типом дифрагмальной грыжи, включая гигантские грыжи с полной миграцией желудка в средостение.
У пациентов с укорочением пищевода, для профилактики осложнений и снижения угрозы рецидива грыжи – одномоментно с удалением грыжи, фундопликацией, выполняем удлинение пищевода по Коллису-Ниссену.
Рисунок — Удлинение пищевода за счет стенки желудка – операция Коллиса-Ниссена (схема)
Пациентам, имеющим патологическое (морбидное) ожирение с индексом массы тела более 35 кг/м2 в сочетании с грыжей пищеводного отверстия диафрагмы имеющей выраженные клинические проявления, согласно существующим международным клиническим рекомендациям, целесообразно выполнение бариатрического вмешательства (шунтирование желудка или продольная гастропластика).
Для профилактики рецидива диафрагмальной грыжи у пациентов с гигантскими грыжами, атрофией (истончением) ножек диафрагмы и, как правило с ожирением, при лапароскопии может быть установлена необходимость постановки сетки – в варианте циркулярной или U-пластики. Для этого в нашем центре вынужденно используется макропористая полипропиленовая сетка с размером ячейки 1,5 мм и более, которая быстро интегрируется в ткани и не имеет тенденции к сморщиванию. Использование подобной сетки сокращает число рецидивов диафрагмальной грыжи в 5-7 раз в отдаленных сроках и сопровождается осложнениями менее чем у 1% пациентов (миграция сетки в просвет пищевода).
Для этого в нашем центре вынужденно используется макропористая полипропиленовая сетка с размером ячейки 1,5 мм и более, которая быстро интегрируется в ткани и не имеет тенденции к сморщиванию. Использование подобной сетки сокращает число рецидивов диафрагмальной грыжи в 5-7 раз в отдаленных сроках и сопровождается осложнениями менее чем у 1% пациентов (миграция сетки в просвет пищевода).
Рисунок — Фундопликация по Ниссену в сочетании с U-пластикой грыжи сеткой (схема)
Отличные и хорошие отдаленные результаты хирургического лечения грыжи пищеводного отверстия диафрагмы, отсутствие рецидива грыжи на сроках пять и более лет наблюдают у 80-85%, отсутствие рефлюкса – у 87-92% пациентов после лапароскопической операции.
Диафрагмальная грыжа — симптомы, современные методы диагностики и лечения
Грыжа пищеводного отверстия диафрагмы (диафрагмальная грыжа) возникает, если через пищеводное отверстие диафрагмы — отверстие, через которое пищевод из грудной полости проникает в брюшную — брюшная часть пищевода, часть желудка или брюшная часть пищевода вместе с частью желудка смещается в грудную полость.
В начале заболевания смещение органов полости живота в грудную полость возникает периодически, под воздействием физических нагрузок, кашля, рвоты, переедания и т.д. Затем такое выпадение становится более частым или постоянным. Чаще всего встречается грыжа аксиальная или скользящая. При этом в пищеводное отверстие диафрагмы выпадает брюшная часть пищевода или конечный отдел пищевода с частью желудка.
Причины заболевания
Причиной диафрагмальной грыжи бывает повышенная эластичность тканей ограничивающих пищеводное отверстие диафрагмы. Такая эластичность может быть врожденной. Иногда встречается аномалия развития — так называемый «короткий пищевод с грудным желудком». Но чаще грыжа возникает в течение жизни пациента под воздействием условий, способствующих повышению внутрибрюшного давления: тяжелый физический труд, ожирение, асцит (накопление жидкости в брюшной полости), эндокринные заболевания.
Записаться на консультацию перед операцией
Первая консультация бесплатно!
Симптомы заболевания
Одной из самых распространенных жалоб является изжога (возникает вследствие рефлюкса желудочного содержимого в пищевод). При грыже диафрагмы изжога чаще возникает ночью или после еды. Так же изжога может возникнуть после физической нагрузки, при этом часто сопровождается болью.
Боль при грыже пищеводного отверстия диафрагмы возникает у 40 – 50% пациентов. Боль бывает довольно интенсивной, ощущается загрудинно, имеет жгучий характер и, поэтому, нередко путается пациентами с болью при стенокардии. Боль при грыже пищевода чаще всего связана с наклонами, физической нагрузкой и усиливаются в положении лежа. При перемене положения тела боль часто стихает.
Следующим частым симптомом грыжи пищеводного отверстия диафрагмы является отрыжка. Отрыжка — непроизвольное внезапное выделение газов через рот из желудка или пищевода, иногда с примесью содержимого желудка, встречается у 30 — 73% больных. Отрыгивание происходит желудочным содержимым или воздухом. Отрыжке, как правило, предшествует чувство распирания в подложечной области. Данное состояние возникает после еды или во время разговора. Прием спазмолитиков бывает неэффективным, облегчение приносит лишь отрыжка значительным количеством пищи.
Затруднение при прохождении пищи по пищеводу при грыже пищеводного отверстия диафрагмы носит перемежающийся характер. Часто провоцируется приемом очень холодной или наоборот очень горячей пищей, а также нервными перегрузками. Постоянный характер затруднений прохождения пищи по пищеводу должен насторожить в отношении осложнений.
Осложнения
Осложнением грыжи пищеводного отверстия диафрагмы чаще всего бывает рефлюкс-эзофагит, но может развиться пептическая язва пищевода, при длительном течении которой в свою очередь может произойти рубцовый стеноз (сужение) пищевода. Встречаются острое и хроническое кровотечение из пищевода, перфорация пищевода или ущемление грыжи в пищеводном отверстии диафрагмы.
Встречаются острое и хроническое кровотечение из пищевода, перфорация пищевода или ущемление грыжи в пищеводном отверстии диафрагмы.
Диагностика
Диагноз грыжи пищеводного отверстия диафрагмы устанавливают при рентгеновском исследовании. Часто бывает достаточно обычной рентгеноскопии пищевода и желудка при помощи контрастирования барием. Для уточнения диагноза проводят эзофагогасроскопию.
Лечение
Назначается диета с дробным питанием небольшими порциями, лечение запоров. Обязательно используется лечебная физкультура. Выполнение определенных упражнений позволяет избежать смещения желудка. Применяются препараты для уменьшения желудочной секреции и снижения кислотной агрессивности желудочного содержимого, нормализации дискинезий желудочно-кишечного тракта.
Возникновение осложнений грыжи пищеводного отверстия диафрагмы является показанием для назначения оперативного лечения.
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним
Наши ведущие специалисты
Преимущества Госпитального центра
Индивидуальная схема лечения для каждого пациента
Для каждого пациента в обязательном порядке, ещё на догоспитальном этапе, разрабатывается индивидуальная схема лечения, с учетом всех особенностей организма: возраста, состояния здоровья, анамнеза заболевания и т.д. – данный подход позволяет минимизировать риски как во время операции, так и в послеоперационном периоде, и как следствие, обеспечить максимально быструю реабилитацию при минимальном сроке нахождения в стационаре.
Мультидисциплинарный подход
Медицинский персонал Госпитального центра представляет собой единую команду, составленную из врачей – экспертов разной специализации, что позволяет осуществлять мультидисциплинарный подход. Мы лечим пациента, видя перед собой не список имеющихся у него заболеваний, а человека, проблемы которого взаимосвязаны и взаимообусловлены. Предпринимаемые лечебные меры всегда направлены на общее улучшение здоровья, самочувствия и качества жизни больного, а не исчерпываются устранением симптомов конкретного заболевания.
Мы лечим пациента, видя перед собой не список имеющихся у него заболеваний, а человека, проблемы которого взаимосвязаны и взаимообусловлены. Предпринимаемые лечебные меры всегда направлены на общее улучшение здоровья, самочувствия и качества жизни больного, а не исчерпываются устранением симптомов конкретного заболевания.
Оперативное лечение любого уровня сложности
Оперирующие врачи Госпитального центра владеют передовыми и высокотехнологичными способами выполнения операций. Сочетание высокой квалификации врачей и инновационного оборудования позволяет проводить оперативное лечение самого высокого уровня сложности.
Высокотехнологичные, малоинвазивные методы лечения
Основу методологии лечения, проводимого в Госпитальном центре, составляют принципы минимизации рисков для пациента и максимально быстрой реабилитации.
Осуществление подобного подхода возможно только при использовании самых высокотехнологичных методик, современного оборудования и применения последних достижений медицинской науки.
Квалификация врачей в сочетании с современным оборудованием позволяет нам успешно реализовывать данный подход к лечению.
Fast-track хирургия
Fast-track — это комплексная методика, позволяющая свести к минимуму сроки пребывания пациента в стационаре без ущерба качества лечения.
В основе подхода лежит минимизация хирургической травмы, снижение риска послеоперационных осложнений и ускоренное восстановление после хирургических операций, что обеспечивает нашим пациентам минимальное время пребывания в стационаре.
Даже такие сложные операции, как, например, холецистэктомия, благодаря данному подходу требуют пребывания в стационаре не более 3-х дней.
Персональное врачебное наблюдение в послеоперационном периоде
Для полного исключения развития возможных осложнений ранний послеоперационный период все пациенты, независимо от сложности операции, проводят в отделении реанимации под индивидуальным наблюдением врача-реаниматолога.
Перевод пациента в палату осуществляется только при полном отсутствии даже минимально возможных рисков.
Информирование родственников 24/7
Мы максимально открыты и проявляем заботу не только о пациенте, но и его близких. Информация о состоянии здоровья пациентов предоставляется родственникам семь дней в неделю, 24 часа в сутки.
Посещение пациентов так же возможно в любое удобное время.
Высококомфортабельные одно- и двухместные палаты
К услугам пациентов просторные комфортабельные палаты одно- и двухместного размещения, оборудованные всем необходимым для отдыха и восстановления.
В детском отделении наши маленькие пациенты размещаются совместно с родителями.
Налоговый вычет
Согласно налоговому законодательству РФ каждый пациент имеет право на компенсацию до 13% от суммы, потраченной им на свое лечение, а так же лечение близких родственников.
Наши специалисты подготовят для вас пакет документов для налоговой инспекции на возврат 13% от суммы расходов на лечение, а так же дадут рекомендации по различным способам взаимодействия с налоговой инспекцией.
Контакты
+7 (499) 583-86-76 Москва, улица Бакунинская, дом 1-3
Ближайшая станция метро: Бауманская
Диафрагмальная грыжа (грыжа пищеводного отверстия диафрагмы)
Симптомы диафрагмальной грыжи
Проявление диафрагмальных грыж обусловлено перемещением в грудную клетку органов брюшной полости, их перегибом в грыжевых воротах, а также сдавлением легкого и смещением средостения в здоровую сторону. Симптомы зависят от того, какие органы были вовлечены в патологический процесс. При грыже пищеводного отверстия диафрагмы больные жалуются на изжогу, отрыжку, боли в верхней части живота, грудной клетке и подреберье, одышку и сердцебиение после приема пищи, особенно обильной. Натощак, как правило, этих явлений не наблюдается. У некоторых больных после еды возникает рвота, приносящая облегчение. Характерными симптомами являются ощущаемые больными звуки «бульканья и урчания» в грудной клетке.
Диагноз грыжи пищеводного отверстия диафрагмы
Устанавливают на основании жалоб, анамнеза, осмотра и инструментальной диагностики, основными методами которой являются: компьютерная томография с использованием водорастворимого йодсодержащего препарата, полипозиционная рентгеноскопия пищевода и желудка при помощи контрастирования йодсодержащим веществом, эзофагогастродуоденоскопия.
Осложнения грыжи пищеводного отверстия диафрагмы
Чаще всего бывает рефлюкс-эзофагит, эрозийный эзофагит (эрозии в пищеводе), пищевод Баррета, пептическая язва пищевода, при длительном течении которой может произойти рубцовый стеноз (сужение) пищевода. Ущемление грыжи в пищеводном отверстии диафрагмы, что свою очередь может привести к очень серьезным последствиям (некрозу внутренних органов).
Лечение грыжи пищеводного отверстия диафрагмы
На первом этапе совместно с гастроэнтерологом применяются препараты для уменьшения желудочной секреции и снижения кислотной активности желудочного содержимого, нормализации желудочно-кишечного тракта. Показаниями к оперативному лечению являются отсутствие эффекта от консервативного лечения и развитие осложнений. В настоящее время существуют два основных метода хирургического лечения диафрагмальной грыжи (фундопликация по Nissen, фундопликация по Toupe), которые выполняются лапароскопическим способом. Своевременно выполненная операция избавляет пациента от вынужденного постоянного приема лекарственных препаратов, отказа от приема пищи (ввиду наличия рвоты) и возможных осложнений, которыми чревата запущенная форма диафрагмальной грыжи. После перенесенной операции пациент забывает о дискомфорте и продолжает вести нормальный образ жизни.
Грыжа пищеводного отверстия диафрагмы — диагностика, клинические рекомендации, цены на лечение в клинике СПб
Диафрагмальная грыжа – это врожденный или приобретенный дефект диафрагмы, то есть грыжевое отверстие, через которое в грудную клетку перемещаются органы брюшной полости – желудок, петли кишечника, селезенка, часть печень.
Причины появления грыжи
- Травмирование – проникающие раны живота или грудной клетки, удары.
- Недоразвитость диафрагмы в период эмбрионального развития.
- Повышенное внутрибрюшное давление – сухой кашель, постоянные запоры, частые роды, многоплодная беременность.
- Пожилой возраст – тонус диафрагмы изменяется после 60 лет.
- Хронические болезни ЖКТ – панкреатит, язвенная болезнь, эзофагит.
- Неправильная иннервация диафрагмы.
В зависимости от причины появления, диафрагмальные грыжи классифицируют на три вида:
- врожденные;
- невропатические;
- травматические.
Симптоматика
Небольшие грыжи диафрагмы долгое время могут не давать симптомов и выявляться на обследовании другого органа случайно.
Крупные грыжевые мешки, содержащие внутренние органы, обычно имеют достаточно четкую клиническую картину.
Симптомы у новорожденных:
- нарушение сна, раздражительность;
- одышка после еды;
- рвота, частые срыгивания;
- посинение кожи.
Симптомы у взрослых людей:
- отрыжка воздухом;
- вздутие живота;
- боль за грудиной из-за того, что в грыжевом мешке сдавливаются органы ЖКТ;
- изжога после еды, при наклонах вперед;
- трудности при дыхании, потому что средостение и легкое смещается в здоровую сторону.
Если болезнь протекает с осложнениями, то начинается кровотечение из грыжевого мешка, слизистая оболочка пищевода воспаляется.
Опасно для жизни, когда ущемлен желудок или кишечник. При этом больной чувствует сильную боль в груди, его рвет, наблюдается задержка стула, ухудшается общее состояние. Если вовремя не оказать медицинскую помощь, то начнется перитонит, часто приводящий к смерти.
Методы диагностики
«Золотой стандарт» диагностики этого заболеваний – рентгенография грудной клетки с контрастом. Дополнительно может назначаться ФГДС, МРТ или КТ.
Осложнения заболевания
Диафрагмальная грыжа может давать следующие осложнения:
- пищеводное кровотечение;
- сужение пищевода;
- рефлюкс-эзофагит;
- рефлекторная стенокардия;
- ущемление органов в грыжевом мешке с последующим перитонитом;
- язвенная болезнь желудка, пищевода;
- перфорация пищевода.
Лечение без операции
В легких случаях возможна консервативная терапия. Она проводится при небольшом размере грыжевого мешка и сниженном риске ущемления органов. Пациентам назначают антациды, чтобы убрать изжогу, а также спазмолитики для устранения боли. рекомендуется дробное питание – 5-6 раз в день небольшими порциями. В рационе должна присутствовать пресная, хорошо проваренная пища. Под запретом копчения, острое, соленое, потому что все это повышается выработку соляной кислоты в желудке.
Оперативное лечение
Операция нужна, когда грыжа диафрагмы достигает больших размеров, а также при неэффективности консервативной терапии и ущемлении внутренних органов.
Операция заключается в том, что грыжевой мешок удаляется, а грыжевое отверстие ушивается. В некоторых случаях на дефект диафрагмы ставят сетчатый имплантат.
Послеоперационный период
Пациент проводит в стационаре около 3 дней. После выписки необходимо соблюдать назначенную врачом диету, не подвергать себя тяжелым нагрузкам. Полное восстановление после операции занимает 1-1,5 месяца.
Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online — администратор свяжется с Вами для подтверждения записи.
«СМ-Клиника» гарантирует полную конфиденциальность Вашего обращения.
Ведущие врачи
Сенько Владимир Владимирович
Руководитель Центра хирургии и Онкологии
Дунайский пр., 47
Михайлов Алексей Геннадьевич
Хирург, онколог, маммолог, эндокринный хирург
пр. Ударников, 19, ул. Маршала Захарова, 20
Масленников Дмитрий Юрьевич
Хирург, проктолог, маммолог
ул. Маршала Захарова, 20
Хохлов Сергей Викторович
Хирург, онколог, колопроктолог
пр. Ударников, 19, Выборгское шоссе, 17-1
Карапетян Завен Суренович
Колопроктолог, хирург
ул. Маршала Захарова, 20
Крикунов Дмитрий Юрьевич
Хирург
Дунайский пр., 47
Осокин Антон Владимирович
Врач-хирург/онколог (маммолог), врач-колопроктолог
Дунайский пр., 47, ул. Малая Балканская, 23
Хангиреев Александр Бахытович
Хирург, онколог, колопроктолог
пр. Ударников, 19, ул. Малая Балканская, 23
Шишкин Андрей Андреевич
Хирург, флеболог, проктолог. Кандидат медицинских наук
Дунайский пр., 47, ул. Малая Балканская, 23
Колосовский Ярослав Викторович
Хирург, маммолог, онколог
пр. Ударников, 19, ул. Маршала Захарова, 20
Посмотреть всех
Винцковский Станислав Геннадьевич
Дунайский пр., 47
Огородников Виталий Викторович
Выборгское шоссе, 17-1
Горбачев Виктор Николаевич
Дунайский пр., 47
Петрушина Марина Борисовна
пр. Ударников, 19
Арамян Давид Суренович
Дунайский пр., 47, ул. Малая Балканская, 23
Устинов Павел Николаевич
Дунайский пр., 47, ул. Малая Балканская, 23
Ардашов Павел Сергеевич
пр. Ударников, 19
Волков Антон Максимович
пр. Ударников, 19
Гриневич Владимир Станиславович
Выборгское шоссе, 17-1
Измайлов Руслан Расимович
ул. Маршала Захарова, 20
Петрова Виталина Васильевна
Выборгское шоссе, 17-1
Салимов Вахоб Валиевич
Дунайский пр., 47, ул. Малая Балканская, 23
Синягина (Назарова) Мария Андреевна
ул. Маршала Захарова, 20
Слабкова Елена Николаевна
Выборгское шоссе, 17-1
Скрыть
Адреса
Грыжа пищеводного отверстия диафрагмы | Украинский центр хирургического лечения грыж живота
Что такое диафрагмальная грыжа?
Диафрагмальная грыжа или грыжа пищеводного отверстия диафрагмы возникает, когда верхняя часть желудка проталкивается через отверстие в диафрагме в грудную полость.
Диафрагма — это тонкий мышечный слой, отделяющий грудную полость от брюшной. Отверстие в диафрагме — это место, где соединяются пищевод и желудок.
Кто находится в зоне риска возникновения грыжи?
Диафрагмальные грыжи могут развиваться у людей разного возраста, хотя чаще встречается у людей в возрасте от 50 лет. В зоне риска люди с избыточным весом и курильщики.
Что вызывает диафрагмальную грыжу?
Наиболее распространенной причиной возникновения грыжи является увеличение давления в брюшной полости. Давление может возникать от кашля, рвоты, напряжения во время движения кишечника, тяжелой физической нагрузке. Беременность и ожирение также способствуют возникновению грыжи.
Симптомы диафрагмальной грыжи?
Многие люди с грыжей пищеводного отверстия диафрагмы никогда не наблюдают определенных симптомов. Некоторые из них наблюдаются у гастроэнтеролога по поводу гастроэзофагеальной рефлюксной болезни (ГЭРБ). Симптомы, характерные для ГЭРБ это:
1. Изжога
2. Горький или кислый привкус во рту
3. Вздутие и отрыжка
4. Дискомфорт или боль в желудке или пищеводе
Диагностика грыжи
Диафрагмальную грыжу можно заподозрить при эндоскопическом обследовании, но для окончательной постановки диагноза нужно рентгенография желудка с контрастом. Грыжа пищеводного отверстия диафрагмы часто выявляется внезапно, при определении причины изжоги или спастической бели в животе.
При рентгенографии верхних отделов желудочно-кишечного тракта, рентгеновский снимок выполняют после приема контрастного вещества, которое покрывает и наполняет внутреннюю оболочку желудочно-кишечного тракта. Это позволяет врачу увидеть силуэт вашего пищевода, желудка и двенадцатиперстной кишки.
Лечение грыжи
Большинство людей с диафрагмальной грыжей не испытывают никаких признаков или симптомов и не требуют лечения. Если у вас возникают симптомы, такие как постоянная изжога и рефлюкс с кислотой, вам может понадобиться медикаментозное или даже хирургическое лечение.
Медикаментозная терапия включает прием антацидов, которые нейтрализуют желудочную кислоту и могут обеспечить быстрое облегчение. Блокаторы H-2-рецепторов, снижающих желудочную секрецию, ингибиторы протонной помпы.
Хирургическое лечение
Часто диафрагмальная грыжа требует операции. Оперативное вмешательство, как правило, необходимо для людей, которым не помогают лекарства, чтобы облегчить изжогу и кислотный рефлюкс, или имеют такие осложнения, как тяжелое воспаление или сужение пищевода.
Обычно хирургическое лечение проводится методом малоинвазивного вмешательства, таким, как лапароскопическое лечение грыжи пищеводного отверстия диафрагмы, ушивание грыжевого дефекта.
Грыжа, симптомы, диагностика и лечение | Альфа
Грыжа пищевода: симптомы и лечение
Грыжа пищеводного отверстия диафрагмы (грыжа пищевода) – это состояние, при котором верхние отделы желудка и часть пищевода проникают в область грудной клетки через отверстие диафрагмы. Диафрагмальная грыжа пищевода доставляет значительный дискомфорт и мешает человеку в повседневной жизни. Со временем заболевание может спровоцировать опасные осложнения, поэтому требует серьезного лечения.
Причины болезни
В детском возрасте грыжа диафрагмы пищевода возникает вследствие анатомических патологий формирования плода. У ребенка наблюдается смещение кардиального отдела желудка в грудную полость.
Возможные причины грыжи пищевода у взрослых:
- слабость связочного аппарата пищеварительной системы;
- воспалительные заболевания желудка: язва, хронический гастродуоденит, панкреатит и т. д.;
- патологии пищевода: ожоги слизистой, эзофагит, варикозное расширение вен и т. д.;
- травмы органов желудочно-кишечного тракта;
- повреждения, вызванные длительным повышением давления в брюшной полости, например, при тяжелых физических нагрузках;
- ожирения, запоры, метеоризм;
- опухоли.
Классификация диафрагмальных грыж
- Скользящая (аксиальная). Дно желудка и часть пищевода свободно скользят в грудную полость. Аксиальные грыжи диагностируются чаще всего. Риск ущемления минимальный.
- Околопищеводная (параэзофагеальная). Реже встречается патология, при которой пищевод остается на месте, а дно желудка и другие органы брюшной полости выпячиваются через отверстие диафрагмы. Параэзофагеальные грыжи часто ущемляются, поэтому, как правило, требуют оперативного лечения.
- Смешанная. Грыжа пищевода желудка имеет признаки обоих выше описанных типов.
- Приобретенный короткий пищевод. Патология возникает в результате травм и воспалительных заболеваний. Желудок через диафрагмальное отверстие втягивается в средостение.
Стадии грыжи пищевода
- I – абдоминальный отдел пищевода смещен в средостение, дно желудка расположено вплотную к диафрагме.
- II – дно и кардиальный отдел желудка находятся в пищеводном отверстии.
- III – желудок и часть пищевода смещены в средостение.
Симптомы грыжи
Заболевание может в течение многих лет протекать без выраженных симптомов. Чаще всего патологию диагностируют во время планового обследования или диспансеризации.
Можно выделить несколько неспецифических симптомов грыжи пищевода, при возникновении которых необходимо обратиться к врачу-гастроэнтерологу:
- Изжога, которая усиливается при физических нагрузках, наклонах.
- Боли за грудиной, причиной которых является сдавливание смещенных органов.
- Отрыжка с кислым или горьким привкусом.
- Дисфагия после быстрого проглатывания еды или употребления жареной пищи.
- Икота, которая может усиливаться до рвоты.
Признаки грыжи пищевода часто путают с кардиальными симптомами. У больного может наблюдаться непроходящий кашель, одышка, тахикардия, побледнение кожных покровов после еды. Боли при грыже пищевода могут локализоваться в области сердца.
Диагностика болезни
Наиболее информативными являются инструментальные методы диагностики:
- Рентгенография с барием. Снимки выполняют в нескольких проекциях. Рентгенография позволяет обнаружить выпячивание органов в пищеводное отверстие диафрагмы и оценить степень тяжести болезни.
- Компьютерная томография. По снимкам врач устанавливает размеры, локализацию дефекта. На картинке КТ хорошо видны кровеносные сосуды и содержимое грыжи.
- Фиброэзогастроскопия. В пищевод проталкивают тонкую трубку с видеокамерой. Врач на экране видит слизистую оболочку внутренних органов, может обнаружить воспаленные участки, язвы, рубцы и другие дефекты.
- УЗИ. На обследовании определяют степень смещения границ средостения, сердца, измеряют дефект диафрагмы.
- Эзофагеальная манометрия. Обследование назначают для оценки работоспособности сфинктеров пищевода. Эзофагеальная манометрия помогает не только в диагностике, но и в оценке эффективности назначенной терапии.
Лечение
На 1 и 2 стадии показано консервативное лечение грыжи пищевода. Для уменьшения изжоги назначают препараты, снижающие уровень кислотности в желудке, антациды. Возможен прием лекарств, стимулирующих перистальтику желудка.
Большую роль в лечении играет правильное питание. Больной должен делить дневную норму на 5-6 небольших порций, ужинать не позднее чем за 2 часа до сна. Из рациона исключают жареную, острую, жирную пищу, алкогольные и газированные напитки. Меню составляют на основе овощных супов отварной рыбы, мяса, киселей, каш, фруктов. Нормализация питания при грыже пищевода позволяет практически полностью избавиться от неприятных симптомов.
В тяжелых клинических случаях показана операция. Задача хирурга – устранить рефлюкс и уменьшить пищеводное отверстие в диафрагме. Реабилитация после операции занимает несколько дней. Для профилактики рецидивов пациентам рекомендуют соблюдать диету, отказаться от вредных привычек и избегать физических нагрузок.
Чем опасна грыжа пищевода без лечения:
- ущемление внутренних органов;
- усиление рефлюкса до рвоты;
- развитие язвы, эрозии в пищеварительном тракте;
- возникновение внутреннего кровотечения.
Диагностика и лечение грыжи пищевода в Нижнем Новгороде
Клиника «Альфа-Центр Здоровья» приглашает пройти комплексное обследование желудочно-кишечного тракта. Наши специалисты поставят диагноз, назначат грамотное лечение, помогут избавиться от дискомфортных проявлений болезни. Номер телефона для записи указан на сайте.
Лечение диафрагмальной грыжи в Израиле
Получить ценыПолучить квалифицированную медицинскую помощь в Израиле может каждый – врачи клиники проводят успешное лечение как приобретенных, так и врожденных диафрагмальных грыж у пациентов любого возраста, включая новорожденных. Израильские хирурги являются настоящими профессионалами в своем деле, поэтому обращение к ним дает самые высокие шансы на выздоровление и возможность получить наиболее стойкий результат.
Как лечат диафрагмальную грыжу в Израиле
Конкретные методы терапии в каждом случае подбираются индивидуально, в зависимости от вида грыжи (скользящая или параэзофагеальная), причин ее развития (врожденные аномалии, травмы грудной клетки, пр.), возраста пациента и других факторов. Несмотря на то, что лечение данной патологии преимущественно хирургическое, врачи медицинского центра Топ Ихилов далеко не всегда спешат назначать операцию. Если грыжа особо не беспокоит больного и не ухудшает качество его жизни, некоторое время допускается применение выжидательной тактики. В остальных случаях, особенно при врожденном характере патологии, хирургическое вмешательство желательно провести как можно раньше – это позволит не только избавиться от целого ряда болезненных симптомов, но и избежать развития сопутствующих осложнений.
- Консервативная терапия. Полностью избавиться от грыжи с помощью приема лекарственных препаратов и других безоперационных методик невозможно, однако купировать болезненную симптоматику и остановить дальнейшее прогрессирование патологии – вполне. Наилучшие результаты такой подход дает при минимальных размерах дефекта диафрагмы, в частности при скользящем типе грыжевого образования. Для предупреждения развития воспалительного процесса в пищеводе пациентам могут назначаться препараты, направленные на снижение кислотности желудочного сока. Для устранения изжоги и болезненных ощущений также используются соответствующие лекарства. Кроме того, пациентам рекомендуется соблюдать специальную диету, предусматривающую дробное питание, отказ от алкоголя и газированных напитков, слишком острой и кислой пищи, копченостей и солений. Ускорить выздоровление помогают и занятия лечебной физкультурой (в то же время тяжелых физических нагрузок желательно избегать).
- Фундопликация. Операция, направленная на устранение желудочно-пищеводного рефлюкса. Для того, чтобы содержимое желудка не попадало в пищевод и не вызывало раздражения его слизистой оболочки, врачи выполняют следующие манипуляции. Сначала в брюшную полость через небольшие проколы на животе вводятся лапароскопические инструменты. С их помощью хирург формирует манжету из верхней части желудка и оборачивает ее вокруг нижнего пищеводного сфинктера. Параллельно с этим осуществляется коррекция грыжи пищевого отверстия диафрагмы, после чего патология считается полностью устраненной. Одним из самых популярных вариантов проведения данного вмешательства является фундопликация по Ниссену. Она может выполняться как открытым, так и лапароскопическим доступом – врачи клиники Ихилов предпочитают использовать последний метод, поскольку он исключает значительные повреждения здоровых тканей и ускоряет процесс восстановления. В некоторых случаях, требующих особой точности манипуляций, фундопликация проводится с помощью роботизированной системы Да Винчи – это делает ее еще более эффективной и безопасной.
- Гастрокардиопексия. С целью устранения грыжи пищеводного отверстия диафрагмы израильские специалисты также могут проводить другой вид операции – подшивание верхней трети желудка и пищевода к структурам, расположенным под диафрагмой (чаще всего к большому сальнику или круглой связке печени). Гастрокардиопексия также выполняется преимущественно малоинвазивным доступом, за счет чего она легко переносится пациентами и не требует долгой госпитализации. Отзывы о лечении диафрагмальной грыжи в Топ Ихилов свидетельствуют о том, что в большинстве случаев выписка из клиники происходит уже на 3-5-й день после операции.
- Крурорафия. Операция, заключающаяся в ушивании ножек диафрагмы (так называемых грыжевых ворот). Это способствует укреплению пищеводно-диафрагмальных мышц и предотвращению смещения положения верхней части желудка. Чаще всего данный метод хирургической коррекции грыжи применяется при незначительных дефектах диафрагмы. При запущенных формах болезни и значительных повреждениях диафрагмальных мышц вместо их пластики проводится установка искусственных имплантов – они изготавливаются из высококачественных биосовместимых материалов, поэтому хорошо приживаются и выполняют свои задачи на все 100%.
- Резекция пищевода. Если на фоне длительного прогрессирования болезни какая-то часть пищевода подверглась рубцовым изменениям, она иссекается, после чего свободные концы органа сшиваются. Данный вид операции чаще всего проводится открытым доступом, но, благодаря высочайшему уровню профессионализма работающих в клинике хирургов, вероятность развития осложнений в послеоперационном периоде сводится практически к нулю.
Диагностика диафрагмальной грыжи в Израиле
Весь комплекс необходимых исследований в медицинском центре Топ Ихилов можно пройти всего за три-четыре дня. Ориентировочная программа диагностики для пациента составляется еще до прилета в Израиль, поэтому длительное ожидание в очередях исключено – на первичную консультацию к лечащему врачу он направляется буквально с трапа самолета.
Для тех, кто не имеет возможности отправиться на обследование за рубеж, предусмотрен и альтернативный вариант. Это видеоконсультация с израильским доктором по скайпу. Достаточно отправить врачу выписки из истории болезни и результаты диагностики, пройденной на родине, в электронном формате и дождаться, пока он составит по ним свое заключение (это занимает всего несколько дней). Проанализировав всю информацию, доктор подтвердит или опровергнет диагноз, после чего даст рекомендации по дальнейшему обследованию и лечению. Если пациент после видеоконсультации все же решит отправиться в Израиль, первый очный прием специалиста будет бесплатным.
День первый. Знакомство с лечащим врачом
Пациента осматривает ведущий профильный специалист, который и составляет точную программу диагностики. На приеме доктор также проводит базовое физикальное обследование, уточняет жалобы и тщательно изучает историю болезни.
День второй. Диагностические процедуры
С целью уточнения диагноза и выявления сопутствующих патологий пациенту могут быть назначены следующие исследования:
- УЗИ.
- Рентгенография.
- Эзофагогастроскопия.
- рН-метрия.
- Лабораторные анализы крови и мочи.
- Эзофагоманометрия и другие.
День третий. Назначение терапии
После получения результатов всех исследований лечащий врач созывает консилиум специалистов по лечению диафрагмальной грыжи (как правило, это гастроэнтерологи и абдоминальные хирурги). Они коллегиально устанавливают окончательный диагноз и составляют для пациента персональный план терапии.
Сколько стоит лечение диафрагмальной грыжи в Израиле
Точная сумма будет озвучена уже после прохождения диагностики, поскольку именно от ее результатов зависит назначение тех или иных методов терапии. В целом, стоимость лечения диафрагмальной грыжи в Израиле пациенты называют вполне доступной. Цены на медицинские услуги в израильских клиниках примерно на 25-45% ниже, чем в США или Западной Европе, при этом качество обслуживания находится на самом высоком уровне.
Получить цены в клинике- Врачи с многолетним практическим опытом и высочайшим уровнем квалификации.
- Оперативность и 100% точность диагностики.
- Применение современных малоинвазивных методик хирургической коррекции грыж, способствующих максимально быстрому выздоровлению.
- Приемлемая цена лечения диафрагмальной грыжи в Израиле позволяет пациентам сэкономить от 25 до 45%, по сравнению с Германией или США.
- Гарантия индивидуального подхода и помощи в решении всех организационно-бытовых вопросов (каждого пациента из-за рубежа сопровождает личный куратор-переводчик).
Чтобы узнать точную стоимость лечения, просто заполните форму заявки на сайте. В ближайшее время представитель клиники свяжется с вами и ответит на все вопросы.
- 5
- 4
- 3
- 2
- 1
Диафрагмальные грыжи | Отделение хирургии Колумбийского университета
Что такое диафрагмальные грыжи?
Диафрагмальные грыжи возникают при слабости или раскрытии диафрагмы, листовой мышцы, которая находится под легкими и обычно отделяет грудную полость (где находятся легкие и сердце) от брюшной полости. Если в диафрагме есть отверстие, содержимое брюшной полости — таких органов, как желудок, кишечник, селезенка или печень — может прорваться через отверстие и появиться в грудной полости, что требует неотложной хирургической помощи.
Диафрагмальные грыжи часто называют в честь их местоположения. Грыжа Морганьи расположена ближе к передней части, где толстая кишка или сальник наиболее подвержены риску продвижения через грыжу в грудную полость. В случае грыжи Бохдалека, расположенной ближе к спине, почка подвергается большему риску.
Каковы причины диафрагмальных грыж?
Обычно диафрагмальные грыжи присутствуют при рождении как порок развития, но могут возникнуть во взрослом возрасте из-за травмы или травмы.Врожденные диафрагмальные грыжи связаны с генетическими заболеваниями, такими как врожденные пороки сердца и синдром Дауна.
Каковы симптомы диафрагмальной грыжи?
Некоторые диафрагмальные грыжи могут протекать бессимптомно. Когда симптомы действительно возникают, они включают:
- Затрудненное дыхание
- Учащенное дыхание
- Гоночный пульс
- Пониженный аппетит
Как диагностировать диафрагмальные грыжи?
Диафрагмальные грыжи можно увидеть на обычных изображениях, таких как рентген, УЗИ, МРТ и компьютерная томография.Тесты, измеряющие газы крови, помогают дополнительно оценить, насколько хорошо функционируют легкие.
Как лечить диафрагмальную грыжу?
Хирургическое лечение грыжи является наиболее распространенным методом лечения, при котором грыжа закрывается швами для восстановления целостности диафрагмы и предотвращения попадания органов брюшной полости в грудную полость.
Следующие шаги
Если вам нужна помощь по поводу диафрагмы, мы готовы помочь. Позвоните по телефону (212) 305-3408 для существующих пациентов, (212) 304-7535 для новых пациентов или запросите онлайн-запись, чтобы начать работу сегодня.
Сопутствующие услуги
Связанные темы
Врожденная диафрагмальная грыжа (ВДГ) | Детская больница Филадельфии
При CDH отверстие в диафрагме позволяет органам брюшной полости перемещаться в грудную клетку во время развития плода. Там они могут переполнять сердце и легкие и препятствовать нормальному росту легких. © CHOP / CFDT Врожденная диафрагмальная грыжа (ВДГ) возникает, когда диафрагма, мышца, отделяющая грудную клетку от брюшной полости, не может смыкаться во время внутриутробного развития.Это отверстие позволяет содержимому брюшной полости (желудка, кишечника и / или печени) перемещаться в грудную клетку, влияя на рост и развитие легких. Легкие будут меньше, чем ожидалось (гипоплазия легких), и будут иметь менее развитые кровеносные сосуды. Это вызывает повышенное кровяное давление в легких (легочная гипертензия).
CDH — одна из наиболее распространенных серьезных врожденных аномалий, встречающаяся у 1 из каждых 2500–3000 живорождений. CDH может возникать слева или справа, а редко — с обеих сторон.Новорожденным с CDH потребуется немедленная помощь при родах, поэтому важен ранний и точный диагноз.
Причина CDH неизвестна. Обычно CDH является изолированной находкой, хотя она может возникать вместе с сердечным заболеванием или генетической аномалией, которая может привести к дополнительным осложнениям.
Левая CDH показывает печень (выделено) и грыжу кишечника в грудную клетку плода. © CHOP / CFDT CHOP участвует в активных исследовательских проектах, направленных на лучшее понимание ассоциаций и причин CDH.Генетические исследователи используют инновационные методы, чтобы попытаться найти потенциальную генетическую этиологию CDH. Выявление генетической причины (причин) CDH позволит нашим клиницистам лучше управлять семьями с пострадавшим ребенком и консультировать их.
CDH обычно обнаруживается во время обычного пренатального ультразвукового исследования. Сонограф может заметить желудок, кишечник или печень в груди вашего ребенка там, где должны быть легкие. Сердце ребенка также может быть оттеснено в сторону дополнительными органами в груди.
Пренатальное ультразвуковое исследование, показывающее, что CDH следует дополнительно обследовать в центре плода с большим объемом.
Если вы выберете Центр диагностики и лечения плода при детской больнице Филадельфии (CHOP), вы сначала поговорите со знающим координатором фетальной терапии или консультантом по генетическим вопросам, который ответит на ваши вопросы и назначит комплексную однодневную оценку. Более 1609 пациентов с CDH были направлены в нашу команду, и этот опыт дает нам уникальные возможности для оценки и лечения диагноза вашего ребенка.
Наша команда преданных своему делу специалистов по визуализации использует самые передовые методы пренатальной визуализации и самые современные технологии для сбора подробной информации о диагнозе вашего ребенка.
Эти специализированные тесты помогают нам определить, какая сторона диафрагмы поражена CDH (левая, правая или обе), какие органы находятся в грудной клетке (желудок, кишечник и / или печень), а также измерить легкие. как можно повлиять на ребенка после рождения.
Определение степени тяжести CDH перед родами
Эта сверхбыстрая МРТ плода подтверждает грыжу печени в груди. Самый надежный прогноз тяжести CDH — это расположение печени.Когда печень находится вверху в груди, наблюдается более выраженная гипоплазия легких (маленькие легкие). Степень гипоплазии легких можно предсказать по измерениям, полученным во время УЗИ плода и МРТ.
- Отношение площади легких к окружности головы (LHR)
- Отношение площади легких к окружности головы соответствует ожидаемому (LHR O / E)
- Общий объем легких соответствует ожидаемому (MRI O / E)
Хотя эти расчеты дают оценку объема (размера) развивающихся легких, они не могут предсказать степень легочной гипертензии, которая влияет на то, насколько хорошо легкие будут работать после рождения. (Для врачей: диагностический прибор CDH)
Левая CDH или правая CDH: в чем разница?
Примерно у 83% детей с ХДГ имеется дефект левой диафрагмы. Левосторонняя CDH допускает возможность перемещения желудка, кишечника, а иногда и печени (грыжи) вверх в грудную клетку ребенка.
Остальные 17% детей с ХДГ имеют дефект правой части диафрагмы. Правосторонняя CDH почти всегда позволяет печени перемещаться в грудную клетку.
Для постановки точного диагноза важно посетить центр терапии плода с многопрофильной командой, имеющей опыт в оценке беременностей, затронутых CDH. Это важный шаг в определении доступных вариантов лечения и обеспечении наилучших возможных результатов для вашего ребенка.
После завершения всех исследований наша команда под руководством специалиста по материнско-фетальной медицине и детского хирурга, имеющих опыт ведения беременных, затронутых CDH, встречается с вами и вашей семьей.Вместе мы изучаем изображения и результаты тестов, обсуждаем диагноз, объясняем варианты лечения и возможные результаты и отвечаем на любые ваши вопросы.
Как правило, вас будут осматривать каждые четыре недели для последующего наблюдения вплоть до более поздних сроков беременности, когда вас будет чаще посещать акушерская бригада, имеющая опыт ведения беременных, затронутых CDH, и возглавляемая специалистом по медицине матери и плода. Во время последующего ультразвукового исследования будут обновляться измерения легких, будет внимательно наблюдаться рост вашего ребенка и будет измеряться количество околоплодных вод вокруг ребенка.Еженедельное тестирование начинается в 34 недели, чтобы внимательно следить за благополучием плода.
В настоящее время переезд необходим, если вы живете более чем в часе езды от нашего центра. Вам нужно будет переехать раньше, если вы перенесете дородовое вмешательство, если вокруг вашего ребенка образуется излишняя жидкость (многоводие) или если есть признаки преждевременных родов. Это гарантирует, что вы будете рядом в случае, если роды начнутся или будут указаны раньше, чем ожидалось. Наши социальные работники помогут согласовать варианты жилья с учетом потребностей вашей семьи.
Посмотрите видео, чтобы проследить путь одной семьи от пренатальной диагностики CDH до выписки домой и узнать больше о том, почему так важно обращаться за помощью в опытный центр CDH.
Фетоскопическая эндолюминальная окклюзия трахеи (FETO) — это операция на плодах, которая может улучшить исходы у детей с тяжелыми случаями CDH.
В тяжелых случаях CDH может привести к серьезным заболеваниям и смерти при рождении. Для этих детей лечение до рождения может позволить легким достаточно вырасти до рождения, чтобы эти дети могли выжить и развиваться.Ваш врач по материнско-фетальной медицине и детский хирург обсудят с вами этот вариант лечения во время вашего обследования, чтобы определить, подходит ли он для вашего ребенка.
Здоровье ребенка, рожденного с CDH, может неожиданно измениться, что делает критически важным рожать в больнице, где будет оказана послеродовая помощь, и все аспекты специализированной помощи будут немедленно доступны в одном месте.
С CDH вы можете рассчитывать на роды в возрасте 38–39 недель.Большинство детей с CDH рождаются естественным путем, если нет акушерских показаний для кесарева сечения. Медицинская бригада матери и плода обсудит с вами варианты родов. Вы будете рожать ребенка в специальном семейном отделении CHOP Garbose Family Special Delivery Unit (SDU), специально разработанном для того, чтобы мать и ребенок находились вместе в одной больнице и избежать транспортировки хрупких детей.
Во время родов о вашем ребенке заботятся в соседней палате, где бригада стабилизации новорожденных / младенцев и хирургическая бригада новорожденных, включая неонатологов, медсестер передового хирургического профиля, неонатальных и хирургов, неонатальных хирургических медсестер и респираторных терапевтов, ждут стабилизации Ваш ребенок.
Вашему ребенку немедленно наденут дыхательную трубку и подключат к аппарату искусственной вентиляции легких (дыхательный аппарат). У них также будет трубка, помещенная в нос (NG) или рот (OG) в желудок, чтобы поддерживать его в сжатом состоянии, чтобы у легких было место для расширения во время дыхания. Ребенку будут лечить с помощью «мягкой вентиляции», которая представляет собой специализированную технику оказания поддержки дыханию младенцам с CDH.
В кровеносные сосуды пуповины ребенка также будут помещены специальные линии для контроля различных уровней в крови и обеспечения жидкости и лекарств.При необходимости в руки или ноги ребенка будут помещены дополнительные внутривенные шланги. Как только состояние ребенка стабилизируется, бригада доставит ребенка к вам, прежде чем доставить его в отделение интенсивной терапии новорожденных / младенцев (N / IICU) для дальнейшего ухода.
Родители — важная часть команды ребенка. У вас будет круглосуточный доступ к вашему ребенку во время его пребывания в N / IICU, и мы максимально поощряем ваше присутствие и взаимодействие с вашим ребенком.
Для детей, рожденных с CDH, каждая мелочь имеет значение и может повлиять на результат.Важно, чтобы вашего ребенка лечила команда, имеющая опыт ухода за детьми с CDH.
В CHOP мы ежегодно наблюдаем около 50 детей с CDH — больше, чем кто-либо в США. Наша бригада неонатальных хирургов — единственная бригада такого рода в мире, работающая вместе с 2004 года. Ваш ребенок будет заботиться о соблюдении оптимальных рекомендаций по уходу. разработан нашей опытной многопрофильной командой.
Помимо хирургического вмешательства, лечение CDH вашего ребенка может включать в себя специальное оборудование, такое как осциллятор, вентилятор, сердечно-легочный аппарат (ЭКМО) или оксид азота.Даже если они не нуждаются в этих возможностях, важно, чтобы они имели немедленный доступ, когда это необходимо.
Б / ИОТ для младенцев с CDH
Ваш ребенок будет помещен в N / IICU, где первоначальная цель — сохранить состояние ребенка как можно более стабильным. Свет будет слабым; шум и манипуляции будут сведены к минимуму, чтобы оптимизировать работу маленьких легких ребенка, которые сильно реагируют на стимуляцию из-за связанной с ним легочной гипертензии.
Если ребенок плохо реагирует на первоначальную вентиляцию, режим вентиляции можно изменить на высокочастотную колебательную вентиляцию (HFOV), которая обеспечивает вдох и давление иначе, чем обычный вентилятор.
ЭКМО
Если ребенок нестабилен, он может перейти на экстракорпоральную мембранную оксигенацию (ЭКМО).
ECMO позволяет легким отдыхать, в то время как машина берет на себя функцию сердца и легких, доставляя кислород ребенку и удаляя углекислый газ, отходы дыхания.
Центр ЭКМО при CHOP был назначен центром передового опыта Организацией экстракорпоральной жизнеобеспечения с 2008 года. С момента открытия в 1990 году у нас было более 1500 случаев ЭКМО, и мы оказали поддержку почти 250 младенцам с CDH.
Врожденная герниопластика диафрагмальной грыжи
Хирургическое лечение CDH после родов зависит от индивидуального прогресса вашего ребенка в дни после рождения.
Многопрофильная бригада под руководством детского хирурга и неонатолога вашего ребенка определит время восстановления дефекта диафрагмы. По нашему опыту, лучше подождать, пока легкие не проявят меньшее сопротивление из-за легочной гипертензии и ребенок не перейдет из ЭКМО. Наша опытная команда использует различные лекарства и ингаляционную терапию для улучшения этого процесса.
Младенцы с CDH чрезвычайно чувствительны к шуму и движениям, поэтому хирургическое восстановление CDH часто выполняется в N / IICU. Когда приходит время ремонта, хирургическая бригада превращает прикроватную тумбочку вашего ребенка в операционную. Это устраняет дополнительный стресс для ребенка, связанный с транспортировкой.
Вашему ребенку сделают общий наркоз и будет наблюдать детский анестезиолог. Разрез делается чуть ниже грудной клетки ребенка, грудные органы направляются обратно в брюшную полость, а отверстие в диафрагме зашивается.Пространство, созданное в груди, позволяет легким продолжать расти.
Для младенцев с большими дефектами или полностью лишенными диафрагмы отверстие закрывается пластырем GORE-TEX® или мышечным лоскутом. По мере роста вашего ребенка врачи будут регулярно контролировать состояние пластыря, чтобы убедиться, что он не поврежден.
Хирургическое лечение врожденной диафрагмальной грыжи (ВДГ)
Осторожно вернув печень, желудок и кишечник на место, хирурги восстанавливают отверстие в диафрагме, используя швы для сшивания мышц.
Часто пластырь Gore-Tex используется для закрытия больших отверстий.
1 из 1
Восстановление после операции CDH
Ваш ребенок выздоровеет после операции и начнет процесс отлучения от аппарата ИВЛ. Когда ребенок будет готов, через трубку NG или OG постепенно начнется кормление грудным молоком или смесью. Когда дыхательная трубка будет удалена, логопед и консультант по грудному вскармливанию будут работать с вашим ребенком, чтобы начать кормление через рот.
Продолжительность пребывания вашего ребенка в больнице от рождения до выписки во многом зависит от тяжести CDH вашего ребенка и его реакции на лечение. Когда младенцы получают комплексную медицинскую помощь, социальные работники и психологи помогают членам семьи пережить все взлеты и падения, с которыми вы сталкиваетесь.
Как только ваш ребенок будет выписан домой, мы назначим ему дальнейшее наблюдение в рамках нашей Программы легочной гипоплазии (PHP). Ваш ребенок встретится с несколькими специалистами в одном месте, чтобы контролировать и лечить любые потребности, связанные с CDH.Узнайте больше о долгосрочном уходе, предоставляемом нашей командой PHP.
Долгосрочное наблюдение со стороны группы экспертов важно для обеспечения наилучшего клинического ухода за вашим ребенком. Уникальная программа детской больницы Филадельфии по лечению легочной гипоплазии (PHP) обеспечивает комплексное междисциплинарное наблюдение за детьми с CDH. Команда состоит из врачей общей хирургии, развивающей педиатрии, легочной медицины, кардиологии, психологии, диетологии, аудиологии, социальных служб и других по мере необходимости.
PHP сопровождает почти 600 детей с CDH в школьном возрасте. Первоначальное наблюдение со стороны PHP будет организовано, когда ваш ребенок будет находиться в N / IICU. Назначения составлены с учетом потребностей вашего ребенка, но обычно назначаются в 6 месяцев, 12 месяцев, 2 года, 4,5 года и 6 лет, а затем каждые 2 года по мере необходимости. Запись на прием рассчитана на посещение нескольких специалистов за один день.
CHOP стремится к всесторонней оценке на протяжении всей жизни вашего ребенка, чтобы мы могли постоянно улучшать уход и понимать долгосрочные результаты.
Большинство детей с CDH, за которыми ухаживает CHOP, достигают ожидаемых этапов роста и развития к детскому саду. Некоторым детям потребуется постоянная поддержка через PHP для оптимизации результатов. Наша команда готова помочь вам на каждом этапе пути.
Рассмотрение подходов, медицинская терапия, хирургическая терапия
Ирландский магистр наук, Холм Б.А., Глик П.Л. Врожденная диафрагмальная грыжа. Исторический обзор. Клин Перинатол . 1996 г., 23 (4): 625-53. [Медлайн].
Ladd WE, Gross RE.Врожденная диафрагмальная грыжа. N Engl J Med . 1940. 223: 917-25.
KOOP CE, JOHNSON J. Трансторакальная пластика диафрагмальной грыжи у младенцев. Энн Сург . 1952 Декабрь 136 (6): 1007-11. [Медлайн].
Иритани И. Экспериментальное исследование эмбриогенеза врожденной диафрагмальной грыжи. Анат Эмбриол (Берл) . 1984. 169 (2): 133-9. [Медлайн].
Гупта В.С., Хартинг MT. Врожденная легочная гипертензия, связанная с диафрагмальной грыжей. Семин Перинатол . 2019 30 июля 151167. [Medline].
Койвусало А.И., Пакаринен М.П., Линдаль Х.Г., Ринтала Р.Дж. Кумулятивная частота значительного гастроэзофагеального рефлюкса у пациентов с врожденной диафрагмальной грыжей — систематическое клиническое, pH-метрическое и эндоскопическое катамнестическое исследование. Дж. Педиатр Хирургия . 2008 Февраль 43 (2): 279-82. [Медлайн].
Glick PL, Pohlson EC, Resta R, Payne C, Mosbarger H, Luthy DA, et al.Альфа-фетопротеин материнской сыворотки является маркером аномалий плода в детской хирургии. Дж. Педиатр Хирургия . 1988, 23 января (1, часть 2): 16-20. [Медлайн].
Janssen DJ, Tibboel D, Carnielli VP, van Emmen E, Luijendijk IH, Darcos Wattimena JL, et al. Размер пула поверхностно-активного фосфатидилхолина у новорожденных с врожденной диафрагмальной грыжей, требующей ЭКМО. J Педиатр . 2003 Март 142 (3): 247-52. [Медлайн].
Лотце А., Найт Г. Р., Андерсон К. Д., Халл В. М., Уитсетт Д. А., О’Доннелл Р. М. и др.Терапия сурфактантом (берактантом) у младенцев с врожденной диафрагмальной грыжей на ЭКМО: свидетельство стойкого дефицита сурфактанта. Дж. Педиатр Хирургия . 1994 29 марта (3): 407-12. [Медлайн].
Торфс С.П., Карри С.Дж., Бейтсон Т.Ф., Оноре Л.Х. Популяционное исследование врожденной диафрагмальной грыжи. Тератология . 1992 Декабрь 46 (6): 555-65. [Медлайн].
Митикава Т., Ямадзаки С., Секияма М., Курода Т., Накаяма С.Ф., Исобе Т. и др.Потребление матери витамина А во время беременности было обратно пропорционально связано с врожденной диафрагмальной грыжей: японское исследование окружающей среды и детей. Бр Дж Нутрь . 2019 2. 1-18 сентября. [Медлайн].
Shanmugam H, Brunelli L, Botto LD, Krikov S, Feldkamp ML. Эпидемиология и прогноз врожденной диафрагмальной грыжи: популяционное когортное исследование в Юте. Врожденные дефекты Res . 2017 г. 1. 109 (18): 1451-1459. [Медлайн].
Кларк Р.Х., Хардин В.Д.-младший, Хиршл Р.Б., Яксич Т., Лалли К.П., Лангхам М.Р.-младший и др.Текущее хирургическое лечение врожденной диафрагмальной грыжи: отчет Исследовательской группы по врожденной диафрагмальной грыже. Дж. Педиатр Хирургия . 1998 июл.33 (7): 1004-9. [Медлайн].
Downard CD, Jaksic T., Garza JJ, Dzakovic A, Nemes L, Jennings RW и др. Анализ повышения выживаемости при врожденной диафрагмальной грыже. Дж. Педиатр Хирургия . 2003 май. 38 (5): 729-32. [Медлайн].
Дариэль А., Розе Дж. К., Пилокет Х., Подевин Г., Французская исследовательская группа CDH.Влияние профилактической фундопликации на выживаемость без нарушения роста левой врожденной диафрагмальной грыжи, требующей пластыря. J Педиатр . 2010 Октябрь 157 (4): 688-90, 690.e1. [Медлайн].
Кавахара Х., Окуяма Х., Нос К., Накаи Х., Йонеда А., Кубота А. и др. Физиологическая и клиническая характеристика гастроэзофагеального рефлюкса после пластики врожденной диафрагмальной грыжи. Дж. Педиатр Хирургия . 2010 декабрь 45 (12): 2346-50. [Медлайн].
Фриск В., Якобсон Л.С., Унгер С., Трачсел Д., О’Брайен К.Отдаленные результаты неврологического развития выживших после врожденной диафрагмальной грыжи, не получавших экстракорпоральную мембранную оксигенацию. Дж. Педиатр Хирургия . 2011 июл. 46 (7): 1309-18. [Медлайн].
Тонкс А., Уайлдс М., Сомерсет Д.А., Дент К., Абхьянкар А., Багчи И. и др. Врожденные аномалии диафрагмы: данные Регистра врожденных аномалий Уэст-Мидлендса с 1995 по 2000 год. Prenat Diagn . 2004 24 августа (8): 596-604. [Медлайн].
Кипфмюллер Ф, Шредер Л., Мелаку Т., Гейпель А., Берг С., Гембрух У и др.Прогнозирование ЭКМО и смертности новорожденных с врожденной диафрагмальной грыжей с использованием шкалы SNAP-II. Клинский Падиатр . 2019 30 сентября. [Medline].
Fauza DO, Wilson JM. Врожденная диафрагмальная грыжа и связанные с ней аномалии: частота возникновения, идентификация и влияние на прогноз. Дж. Педиатр Хирургия . 1994 29 августа (8): 1113-7. [Медлайн].
Танака Т., Инамура Н., Исии Р., Каятани Ф., Йонеда А., Тазуке Ю. и др.Оценка диастолической функции с использованием деформации диастолической стенки (DWS) до и после радикальной операции по поводу врожденной диафрагмальной грыжи. Педиатр Хирург Инт . 2015 31 октября (10): 905-10. [Медлайн].
Britto IS, Sananes N, Olutoye OO, Cass DL, Sangi-Haghpeykar H, Lee TC и др. Стандартизация сонографических измерений отношения легких к голове при изолированной врожденной диафрагмальной грыже: влияние на воспроизводимость и эффективность для прогнозирования результатов. J Ультразвуковая медицина .2015 окт. 34 (10): 1721-7. [Медлайн].
Усуи Н., Китано И., Окуяма Х., Сайто М., Морикава Н., Такаясу Х. и др. Надежность соотношения поперечной площади легкого и грудной клетки как прогностический параметр у плодов с врожденной диафрагмальной грыжей. Педиатр Хирург Инт . 2011 27 января (1): 39-45. [Медлайн].
Kido S, Hidaka N, Sato Y, Fujita Y, Miyoshi K, Nagata K и др. Повторная оценка соотношения поперечной площади легких и грудной клетки непосредственно перед рождением для прогнозирования краткосрочных послеродовых исходов у плодов с изолированной левосторонней врожденной диафрагмальной грыжей: анализ единого центра. Конгенит Аном (Киото) . 2018 май. 58 (3): 87-92. [Медлайн].
Bagolan P, Casaccia G, Crescenzi F, Nahom A, Trucchi A, Giorlandino C. Влияние текущего протокола лечения на исход врожденной диафрагмальной грыжи высокого риска. Дж. Педиатр Хирургия . 2004 г., 39 (3): 313-8; обсуждение 313-8. [Медлайн].
Шахматы пр. Влияние щадящей вентиляции на выживаемость при врожденной диафрагмальной грыже. Педиатрия .2004 г., 113 (4): 917. [Медлайн].
Reyes C, Chang LK, Waffarn F, Mir H, Warden MJ, Sills J. Отсроченное восстановление врожденной диафрагмальной грыжи с ранней высокочастотной колебательной вентиляцией во время предоперационной стабилизации. Дж. Педиатр Хирургия . 1998 июл. 33 (7): 1010-4; обсуждение 1014-6. [Медлайн].
Ng GY, Дерри К., Марстон Л., Чоудхури М., Холмс К., Калверт С.А. Уменьшение количества повреждений легких, вызванных вентилятором, улучшает исход врожденной диафрагмальной грыжи ?. Педиатр Хирург Инт . 2008 24 февраля (2): 145-50. [Медлайн].
Bos AP, Tibboel D, Hazebroek FW, Molenaar JC, Lachmann B, Gommers D. Заместительная терапия сурфактантом при врожденной диафрагмальной грыже высокого риска. Ланцет . 1991 16 ноября. 338 (8777): 1279. [Медлайн].
Glick PL, Leach CL, Besner GE, Egan EA, Morin FC, Malanowska-Kantoch A, et al. Патофизиология врожденной диафрагмальной грыжи. III: Экзогенная сурфактантная терапия для новорожденных из группы высокого риска с CDH. Дж. Педиатр Хирургия . 1992, 27 июля (7): 866-9. [Медлайн].
Colby CE, Lally KP, Hintz SR, Lally PA, Tibboel D, Moya FR и др. Заместительная сурфактантная терапия на ЭКМО не улучшает исход у новорожденных с врожденной диафрагмальной грыжей. Дж. Педиатр Хирургия . 2004 ноябрь 39 (11): 1632-7. [Медлайн].
Karamanoukian HL, O’Toole SJ, Glick PL. Современные стратегии ведения плода и новорожденного с врожденной диафрагмальной грыжей. Дж Перинатол . 1996 март-апрель. 16 (2 пт 2 вс): S40-7. [Медлайн].
Scaife ER, Johnson DG, Meyers RL, Johnson SM, Matlak ME. Расщепление мышечного лоскута брюшной стенки — простой способ лечения большой диафрагмальной грыжи без использования сетки. Дж. Педиатр Хирургия . 2003 Декабрь 38 (12): 1748-51. [Медлайн].
Окадзаки Т., Хасэгава С., Урушихара Н., Фукумото К., Огура К., Минато С. и др. Лоскут фасции Тольдта: новый метод лечения больших диафрагмальных грыж. Педиатр Хирург Инт . 2005 21 января (1): 64-7. [Медлайн].
Масумото К., Нагата К., Сузаки Р., Уэсуги Т., Такахаши Ю., Тагучи Т. Эффективность восстановления диафрагмы с использованием лоскута брюшной мышцы у пациентов с рецидивирующей врожденной диафрагмальной грыжей. Дж. Педиатр Хирургия . 2007 декабрь 42 (12): 2007-11. [Медлайн].
Окадзаки Т., Окавада М., Исии Дж., Кога Х., Мияно Г., Дои Т. и др. Интраоперационная вентиляция при торакоскопической пластике врожденной диафрагмальной грыжи новорожденных. Педиатр Хирург Инт . 2017 Октябрь 33 (10): 1097-1101. [Медлайн].
Gander JW, Fisher JC, Gross ER, Reichstein AR, Cowles RA, Aspelund G, et al. Ранние рецидивы врожденной диафрагмальной грыжи чаще возникают после торакоскопии, чем после открытой пластики: единичное институциональное исследование. Дж. Педиатр Хирургия . 2011 Июль 46 (7): 1303-8. [Медлайн].
Окадзаки Т., Нисимура К., Такахаши Т., Сёдзи Х., Симидзу Т., Танака Т. и др. Показания к торакоскопической пластике врожденной диафрагмальной грыжи у новорожденных. Педиатр Хирург Инт . 2011 27 января (1): 35-8. [Медлайн].
Теруи К., Нагата К., Ито М., Ямото М., Сираиси М., Тагучи Т. и др. Хирургические подходы при неонатальной врожденной диафрагмальной грыже: систематический обзор и метаанализ. Педиатр Хирург Инт . 2015 31 октября (10): 891-7. [Медлайн].
Тайсон А.Ф., Сола Р. мл., Арнольд М. Р., Коспер Г. Х., Шульман А. М.. Сравнение торакоскопической и открытой пластики врожденной диафрагмальной грыжи: обзор одного третичного центра. J Laparoendosc Adv Surg Tech A . 2017 27 ноября (11): 1209-1216. [Медлайн].
Wilson JM, Bower LK, Lund DP. Эволюция техники герниопластики врожденных диафрагмальных грыж на ЭКМО. Дж. Педиатр Хирургия . 1994 29 августа (8): 1109-12. [Медлайн].
Гривелл Р.М., Андерсен К., Додд Дж. М.. Пренатальные вмешательства при врожденной диафрагмальной грыже для улучшения результатов. Кокрановская база данных Syst Rev . 2015 27 ноя.CD008925. [Медлайн].
Серавалли В., Джелин Е.Б., Миллер Дж.Л., Текес А., Вричелла Л., Башат А.А. Фетоскопическая окклюзия трахеи для лечения неизолированной врожденной диафрагмальной грыжи. Пренат Диагностика . 2017 окт.37 (10): 1046-1049. [Медлайн].
Лалли К.П., Баголан П., Хози С., Лалли П.А., Стюарт М., Коттен С.М. и др. Кортикостероиды для плода с врожденной диафрагмальной грыжей: можем ли мы показать пользу ?. Дж. Педиатр Хирургия .2006, апр. 41 (4): 668–74; обсуждение 668-74. [Медлайн].
Beurskens LW, Tibboel D, Lindemans J, Duvekot JJ, Cohen-Overbeek TE, Veenma DC, et al. Ретиноловый статус новорожденных связан с врожденной диафрагмальной грыжей. Педиатрия . 2010 Октябрь 126 (4): 712-20. [Медлайн].
Major D, Cadenas M, Fournier L, Leclerc S, Lefebvre M, Cloutier R. Статус ретинола новорожденных с врожденной диафрагмальной грыжей. Педиатр Хирург Инт . 1998 13 октября (8): 547-9. [Медлайн].
Льюис Н.А., Холм Б.А., Россман Дж., Шварц Д., Глик П.Л. Позднее введение дородового витамина А способствует структурному созреванию легких и улучшает вентиляцию в модели врожденной диафрагмальной грыжи ягненка. Педиатр Хирург Инт . 2011 27 февраля (2): 119-24. [Медлайн].
Льюис Н.А., Холм Б.А., Шварц Д., Соколовски Дж., Россман Дж., Глик П.Л. Антенатальный прием витамина А снижает повреждение легких, вызванное вентиляцией, на модели врожденной диафрагмальной грыжи ягненка. Азиатский J Surg . 2006 июл.29 (3): 193-7. [Медлайн].
Бабюк Р.П., Тебо Б., Грир Дж. Снижение частоты возникновения диафрагмальной грыжи, вызванной нитрофеном, благодаря витамину А и ретиноевой кислоте. Am J Physiol Lung Cell Mol Physiol . 2004 Май. 286 (5): L970-3. [Медлайн].
St Peter SD, Valusek PA, Tsao K, Holcomb GW 3rd, Ostlie DJ, Snyder CL. Осложнения со стороны брюшной полости, связанные с типом пластики врожденной диафрагмальной грыжи. J Surg Res . 2007 15 июня. 140 (2): 234-6. [Медлайн].
[Рекомендации] Канадская врожденная диафрагмальная грыжа, коллаборатив., Пулигандла П.С., Скарсгард Э.Д., Оффринга М., Адатиа I, Бэрд Р. и др. Диагностика и лечение врожденной диафрагмальной грыжи: руководство по клинической практике. CMAJ . 2018 29 января. 190 (4): E103-E112. [Медлайн]. [Полный текст].
фактов о диафрагмальной грыже | CDC
Диафрагмальная грыжа — это врожденный дефект, при котором имеется отверстие в диафрагме.
Что такое диафрагмальная грыжа?
Диафрагмальная грыжа — это врожденный дефект, при котором имеется отверстие в диафрагме (большой мышце, отделяющей грудную клетку от брюшной полости). Органы в брюшной полости (например, кишечник, желудок и печень) могут перемещаться через отверстие в диафрагме вверх, в грудную клетку ребенка. Когда орган проталкивается через отверстие, это называется грыжей. Диафрагмальная грыжа может препятствовать полному развитию легких ребенка, вызывая затруднения дыхания у ребенка при рождении.
Сколько детей рождается с диафрагмальной грыжей?
По оценкам исследователей, в США примерно 1 из 3600 детей рождается с диафрагмальной грыжей. 1 Около половины всех новорожденных с диафрагмальной грыжей также имеют другие заболевания, включая врожденные дефекты головного мозга, сердца и кишечника. 2
Причины и факторы риска
Хотя причины диафрагмальной грыжи у большинства младенцев неизвестны, исследователи полагают, что некоторые случаи диафрагмальной грыжи могут быть вызваны аномалиями в генах ребенка.
Понимание факторов, которые чаще встречаются у младенцев с врожденным дефектом, поможет нам больше узнать о причинах. CDC финансирует Центры исследования и профилактики врожденных дефектов, которые сотрудничают с крупными исследованиями, такими как Национальное исследование по профилактике врожденных дефектов (NBDPS; 1997-2011 гг.) И Исследование врожденных дефектов для оценки воздействия беременных (BD-STEPS; началось с родов) в 2014 г.), чтобы понять причины и риски врожденных дефектов, таких как диафрагмальная грыжа.
Если вы беременны или собираетесь забеременеть, поговорите со своим врачом о способах увеличения ваших шансов на рождение здорового ребенка.
Диагностика
Во время беременности проводятся скрининговые тесты для выявления некоторых врожденных дефектов и других состояний. Врачи обычно могут диагностировать диафрагмальную грыжу еще до рождения ребенка. Врачи используют ультразвук, чтобы сделать снимок диафрагмы и легких для выявления аномалий.
В некоторых случаях УЗИ во время беременности не выявляют диафрагмальную грыжу.Однако после рождения ребенка врачи могут диагностировать состояние, заметив, что у ребенка проблемы с дыханием. Рентген грудной клетки может показать, что органы, обычно находящиеся в брюшной полости, находятся в груди, а легкие выглядят меньше, чем обычно, или смещены в сторону.
Менеджмент и лечение
Операция необходима для восстановления диафрагмальной грыжи вскоре после рождения ребенка. После операции ребенку потребуется постоянная помощь, чтобы дышать, пока легкие не восстановятся и не расширятся.
Список литературы
- Mai CT, Isenburg JL, Canfield MA, Meyer RE, Correa A, Alverson CJ, Lupo PJ, Riehle ‐ Colarusso T, Cho SJ, Aggarwal D, Kirby RS.Национальные популяционные оценки основных врожденных дефектов, 2010–2014 гг. Исследование врожденных дефектов. 2019; 111 (18): 1420-1435.
- Pober BR, Russell MK, Ackerman KG. Обзор врожденной диафрагмальной грыжи. 1 февраля 2006 г. [Обновлено 16 марта 2010 г.]. В: Pagon RA, Adam MP, Ardinger HH, et al., Редакторы. GeneReviews® [Интернет]. Сиэтл (Вашингтон): Вашингтонский университет, Сиэтл; 1993-2016 гг. Доступно по адресу: http://www.ncbi.nlm.nih.gov/books/NBK1359/external icon
Изображения находятся в общественном достоянии и, следовательно, свободны от каких-либо ограничений авторских прав.В порядке любезности мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр по врожденным дефектам и порокам развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Изображения находятся в общественном достоянии и, следовательно, свободны от каких-либо ограничений авторских прав. В порядке любезности мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр по врожденным дефектам и порокам развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Варианты лечения врожденной диафрагмальной грыжи
Каковы мои варианты лечения?Если нет признаков болезни плода, в преждевременных родах или кесаревом сечении нет необходимости. Однако кесарево сечение может быть необходимо по акушерским причинам.
Исход легких случаев CDH — когда легкие почти правильного размера и печень полностью находится в брюшной полости — часто бывает очень хорошим при рождении. В тяжелых случаях ребенку может потребоваться немедленная агрессивная реанимация.Независимо от прогноза, матерям рекомендуется рожать в специализированном центре, который имеет немедленный доступ к специализированному отделению интенсивной терапии новорожденных (NICU) и к передовым технологиям, таким как экстракорпоральная мембранная оксигенация, в присутствии специалиста-детского хирурга.
Что будет при рождении?Младенцам с CDH часто требуется респиратор, чтобы дышать после рождения. В серьезных случаях может потребоваться лечение с помощью экстракорпоральной мембранной оксигенации (ЭКМО), аппарата обходного анастомоза легких, который обеспечивает газообмен (прием кислорода и выделение углекислого газа), когда легкие ребенка находятся в состоянии покоя.ЭКМО не может заменить легкие навсегда и может использоваться только в течение нескольких недель — после этого существует значительный риск, например, долгосрочное повреждение легких, мозга и других органов.
Как только состояние ребенка улучшится (это может занять до недели или дольше), ему или ей будет сделана операция по перемещению органов в брюшную полость и заживлению отверстия в диафрагме. Если отверстие большое, может потребоваться искусственная заплатка. (Может показаться странным ждать, чтобы закрыть отверстие, вызвавшее заболевание; однако реальную опасность для ребенка представляет гипоплазия легких, поэтому в первую очередь необходимо исправить функцию легких.) После операции ребенок будет находиться в отделении интенсивной терапии новорожденных до полного выздоровления. Многим младенцам требуется респиратор в течение нескольких дней или недель после операции, пока легкие не успеют восстановиться и улучшить свою функцию.
Каков долгосрочный результат?Долгосрочный результат зависит в первую очередь от того, насколько развиты легкие при рождении. Ребенку может потребоваться дополнительный кислород через респиратор на некоторое время, даже дома, и ему могут потребоваться лекарства, чтобы помочь с дыханием (как у детей, страдающих астмой).Ребенку также может потребоваться профессиональная терапия для улучшения мышечной силы и координации, особенно если ребенок был очень болен в течение нескольких недель и особенно если ребенок лечился с помощью ЭКМО. Желудочно-кишечный тракт (пищевод, желудок и кишечник) может не функционировать идеально, потому что органы развиваются в грудной клетке, что приводит к проблемам с кормлением, затруднениям с набором веса и гастроэзофагеальному рефлюксу. Чтобы получить достаточно питательных веществ, младенцы иногда нуждаются в дополнительном кормлении с помощью зонда для кормления.
CDH также связан с врожденными дефектами, включая те, которые влияют на сердце, почки и центральную нервную систему. Хромосомные дефекты (чаще всего трисомия 21 [синдром Дауна], 18 и 13) обнаруживаются примерно у 10 процентов детей с CDH.
Сопутствующие исследования
В исследовании «Вмешательство плода при тяжелой врожденной диафрагмальной грыже » мы предлагаем малоинвазивную окклюзию трахеи плода пациентам с наиболее тяжелой формой CDH.Узнать больше »
Скачать информацию о врожденной диафрагмальной грыже (PDF)
Хирургическое отделение — Врожденная диафрагмальная грыжа
Широкая плоская мышца, разделяющая грудную и брюшную полости, называется диафрагмой. Диафрагма формируется у плода в течение 6–12 недель беременности. Когда он не формируется полностью, образуется дефект, называемый врожденной диафрагмальной грыжей (ВГД). Это дефект или отверстие в мышце диафрагмы.
CDH чаще всего встречается с левой стороны. Отверстие позволяет содержимому брюшной полости (включая желудок, кишечник, печень, селезенку или почки) подниматься в грудную клетку плода. Грыжа этих органов брюшной полости в грудную клетку занимает это пространство и препятствует росту легких до нормального размера. Это может повлиять на рост обоих легких. Это называется гипоплазией легких.
Находясь в матке, плод не нуждается в легких, чтобы дышать, потому что эту функцию выполняет плацента.Однако, если после рождения ребенка легкие станут слишком маленькими, ребенок не сможет обеспечить себя достаточным количеством кислорода, чтобы выжить.
Пренатальная диагностика и лечение плода CDH
CDH обычно диагностируется до рождения во время обычных скрининговых тестов. После того, как этот первоначальный диагноз поставлен, важно получить экспертную оценку состояния вашего плода, чтобы определить тяжесть. Серьезность состояния вашего плода является важным критерием для определения наилучших вариантов лечения.
Большинство плодов с CDH требуют определенного уровня пренатального наблюдения. Следует с осторожностью подходить к выбору места для родов. Семьи захотят разработать план родов и послеродового ухода со своим акушером / перинатологом, неонатологом и детскими хирургами, чтобы стабилизировать состояние ребенка и лечить его в одном центре.
Плоды в наиболее тяжелом конце спектра с печенью вверх в грудную клетку и отношением легких к сердцу (LHR) менее 1,0 могут быть кандидатами на пренатальное вмешательство, включая окклюзию трахеи с помощью фетоскопического баллона.Более подробную информацию о пренатальном тестировании, диагностике и лечении плода по поводу CDH можно найти в Центре лечения плода: Врожденная диафрагмальная грыжа.
Каков исход для ребенка с CDH?
Существует широкий диапазон степени тяжести и исходов CDH. В лучшем случае некоторые младенцы хорошо переносят рутинное неонтологическое и хирургическое лечение после рождения. Несмотря на то, что легкое не имеет нормального размера при рождении, оно способно расти и адаптироваться в течение многих лет, поэтому эти дети могут вести нормальный активный образ жизни без ограничений.
С другой стороны, младенцы с тяжелой формой CDH и очень маленькими легкими гарантированно столкнутся с тяжелой борьбой после рождения, и некоторые из них не выживут. Даже когда CDH тяжелый, более 70% пострадавших младенцев могут быть спасены с помощью интенсивной поддержки. Однако часто возникают долгосрочные проблемы со здоровьем, связанные с дыханием, кормлением, ростом, слухом и развитием.
Большинство плодов с CDH находятся где-то посередине между этими крайностями тяжести. Для получения дополнительной информации прочтите нашу страницу о долгосрочных осложнениях CDH.
Управление доставкой CDH
Младенцы из лучшей части спектра имеют отличный шанс вести совершенно нормальный образ жизни. Они не требуют особого дородового ведения с точки зрения сроков или типа родов, но должны быть доставлены в перинатальный центр с отделением интенсивной терапии уровня III с опытными поставщиками неонатальной и детской хирургии. Место родов очень важно, потому что транспортировка этих младенцев после рождения может быть опасной для младенца.Большинство младенцев будут находиться в отделении интенсивной терапии в течение нескольких недель.
Младенцам с тяжелым диагнозом CDH требуется очень квалифицированная интенсивная терапия, чтобы остаться в живых: высокочастотная осцилляторная вентиляция, вдыхание оксида азота и, в некоторых случаях, экстракорпоральная мембранная оксигенация (ЭКМО). ЭКМО обеспечивает временную поддержку при легочной недостаточности за счет циркуляции крови ребенка через аппарат искусственного кровообращения. Это может спасти жизнь, но может использоваться только ограниченное время, прежде чем осложнения станут чрезмерными.Эти дети должны быть доставлены в высокопрофессиональный перинатальный центр с большим опытом и возможностями ЭКМО.
Послеродовое хирургическое восстановление CDH
Операция по восстановлению диафрагмальной грыжи после родов не является экстренной и обычно проводится после стабилизации состояния ребенка в течение первой недели жизни. После ремонта этим малышам потребуется интенсивная поддержка в течение многих недель или даже месяцев.
Тяжесть и точное расположение грыжи оценивает хирург во время операции.На основании этих выводов грыжу можно лечить одним из трех способов. Если отверстие в диафрагме небольшое и количество диафрагмальных мышц достаточное, отверстие можно зашить. Это называется первичным ремонтом.
Если отверстие в диафрагме большое или значительная часть диафрагмы отсутствует, хирургу потребуется дополнительная ткань или материал для закрытия дефекта. Часто синтетический биосовместимый материал используется для исправления отверстия, что называется пластырем.У некоторых пациентов хирург закрывает отверстие в диафрагме мышечным лоскутом — внутренней косой мышцей или широчайшей мышцей спины от живота / спины младенца. Это называется восстановлением мышечного лоскута. В определенных обстоятельствах младенцы могут быть кандидатом на минимально инвазивную торакоскопическую пластику. Во время операции хирург определит тип необходимого ремонта и материал, который будет использоваться.
Последующие приемы к врачу и долгосрочное лечение
Сводка выписки из больницы вашего ребенка будет отправлена вашему педиатру.Мы рекомендуем вам обратиться к педиатру в течение одной недели после выписки из больницы. Мы назначим встречу для вашего ребенка, чтобы он впервые посетил нашу многопрофильную клинику CDH вскоре после выписки. Если у вас возникнут вопросы до и в перерывах между приемами, вы можете позвонить в педиатрический хирургический кабинет.
Долгосрочные осложнения CDH
То, как ребенок с врожденной диафрагмальной грыжей выздоравливает после рождения, определяется многими факторами. Младенцы, перенесшие более тяжелую CDH, могут столкнуться с проблемами, которые могут включать легкие проблемы с обучением, заболевания дыхания, потерю слуха и проблемы роста.
Рецидив CDH
Некоторым детям требуются последующие операции для лечения рецидива CDH. Часто это связано с тяжестью CDH при рождении, а также с тем, требовалась ли синтетическая повязка для закрытия отверстия в диафрагме. По нашему опыту, рецидив реже встречается у детей с первичным ремонтом и чаще встречается у детей, которым требуется наложение пластыря. Пластырь может отрываться от грудной клетки по мере роста ребенка, вызывая рецидив.
Симптомы рецидива включают рвоту, рвоту и рвоту, боль или учащенное дыхание.У некоторых детей симптомы не проявляются. Если вы подозреваете рецидив, отведите ребенка в отделение неотложной помощи и объясните его историю болезни и свои подозрения бригаде отделения неотложной помощи. Вы и врачи отделения неотложной помощи можете связаться с нашими хирургами в любое время.
Респираторные проблемы
Младенцы с CDH часто страдают респираторными заболеваниями. Это происходит из-за нарушения роста легких (гипоплазия легких), которое происходит до рождения. Некоторым детям с респираторными проблемами может потребоваться дополнительный кислород дома.Дополнительный кислород помогает поддерживать нормальный уровень кислорода в крови и снижает работу дыхания (экономия калорий, необходимых для роста).
Некоторые дети легко утомляются при физических упражнениях или имеют респираторные проблемы, такие как астма, которые улучшаются с помощью дыхательных препаратов.
Респираторно-синцитиальный вирус (RSV)
Дети с CDH не имеют нормального развития легких и более восприимчивы к инфекциям респираторно-синцитиального вируса (RSV). RSV — это вирус простуды, который каждую зиму заражает множество людей.Считается, что дети наиболее уязвимы в первые несколько лет жизни. По этим причинам мы рекомендуем, чтобы ваш ребенок получил Synagis®, чтобы предотвратить заражение RSV как минимум в течение первой зимы жизни. Эта инъекция делается ежемесячно в течение сезона RSV, обычно с ноября по март. Если ваш ребенок находится в ИЦН зимой, первую дозу можно ввести в больнице перед выпиской, а оставшуюся часть инъекции сделать амбулаторно.
Легочная гипертензия
Кровоток к легким плода ограничен, так как дыхание не требуется.После рождения приток крови к легким увеличивается, поскольку кровеносные сосуды постепенно расслабляются. Если кровеносные сосуды остаются суженными или «суженными», дыхание может быть затруднено даже при использовании аппарата ИВЛ. Это состояние называется легочной гипертензией. Новорожденные с CDH могут иметь легочную гипертензию, которая сохраняется от нескольких недель до, в редких случаях, многих месяцев после рождения. Это контролируется эхокардиограммой в ICN и, если не разрешается, оценивается катетеризацией сердца. После выписки этих младенцев будут осматривать в клинике легочной гипертензии для постоянного обследования и лечения.
Желудочно-кишечные проблемы
Питание и оральное отвращение
Перед хирургическим вмешательством детям с CDH часто необходимо кормить через вены, поскольку их кишечник еще не работает должным образом. Таким образом они по-прежнему могут получать калории, белок, витамины и минералы. После хирургического вмешательства они могут начать получать питание через желудочно-кишечный тракт. Некоторые дети с CDH легко устают, так как они изо всех сил стараются дышать, поэтому им трудно проглотить все, что им нужно, через рот.
Когда дети не могут принимать достаточное количество пищи через рот, чтобы оставаться питательными, гидратированными и расти, может потребоваться кормление через назогастральный зонд. Зонд для кормления используется для подачи грудного молока или смеси и лекарств. Ребенок обычно все еще может есть через рот с установленной трубкой для кормления. Зонд для кормления можно использовать в качестве дополнения к кормлению через рот. Назогастральный зонд можно заменить и заменить в домашних условиях.
В некоторых случаях ребенок с CDH вообще не может кормить через рот. Это может произойти по разным причинам, например, если они слишком слабы или устали после операции, или они не могут безопасно принимать пищу через рот, не кашляя или не задыхаясь.В этих случаях ребенку может потребоваться более длительный зонд для кормления, называемый гастростомической трубкой. Если детский хирург определит, что вашему ребенку понадобится трубка для кормления дольше нескольких недель, может потребоваться хирургическая установка гастростомической трубки. Установка гастростомического зонда — обычная процедура, обычно не требующая длительного пребывания в больнице.
Всем детям с CDH требуется больше еды и калорий, чем детям без CDH. Это связано с тем, что дети с CDH работают тяжелее, чтобы дышать, и работают над развитием своих легких после рождения, а не в утробе матери.Чаще всего детям с CDH требуется грудное молоко или смесь более концентрированной, чем обычно. Его можно приготовить дома по рецепту, который вам даст диетолог. Даже когда дети с CDH становятся старше, им по-прежнему требуется более высокое потребление калорий, чем их сверстникам. Как правило, большую часть детства они будут придерживаться высококалорийной диеты с высоким содержанием белка.
Многие дети с CDH испытывают трудности с кормлением из-за рвоты и рефлюкса (см. Ниже). Иногда для преодоления этих трудностей используются диетические изменения.Например, обеспечение более частых кормлений меньшим количеством раз или кормления с медленной, непрерывной скоростью. В тяжелых случаях может помочь кормление, проводимое терапевтом.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) и фундопликация
Дети с CDH часто страдают гастроэзофагеальной рефлюксной болезнью или ГЭРБ. Рефлюкс означает рефлюкс содержимого желудка или его возврат из желудка в пищевод. Гастроэзофагеальный рефлюкс может вызвать рвоту, изжогу и боль при кормлении, проблемы с дыханием, включая пневмонию, апноэ (периоды задержки дыхания) и замедление роста.Поскольку ГЭРБ так часто встречается у пациентов с ХДГ, большинство пациентов с ХРБ в течение некоторого времени принимают антирефлюксные препараты. В тяжелых случаях может быть рекомендована фундопликация. Фундопликация — это антирефлюксная операция, которая помогает остановить заброс содержимого желудка в пищевод. Эта операция выполняется путем обертывания верхней части желудка вокруг нижней части пищевода. Это помогает сузить клапан в нижней части пищевода, чтобы пища и жидкости попадали в желудок, но не возвращались в пищевод.
Боль в животе и аппендицит
Дети с CDH имеют атипичное положение кишечника, потому что кишечник, который находился в грудной клетке, вручную перемещали в брюшную полость. Аппендикс обычно находится в правой нижней части живота, однако у детей с CDH может быть аппендикс в другом месте, в зависимости от положения кишечника после операции. Это важно знать, если у вашего ребенка появятся боли в животе и есть подозрение на аппендицит.Вы должны сообщить поставщикам, ухаживающим за вашим ребенком, что у него или нее в анамнезе есть CDH, и его или кишечник не вращается нормально.
Запор
По неизвестным причинам дети с CDH часто страдают запорами. Это облегчается с помощью обычных педиатрических слабительных.
Непроходимость кишечника
До операции CDH некоторые органы брюшной полости вашего ребенка находились в грудной клетке. Во время операции хирург переместил эти органы в брюшную полость и заделал отверстие в диафрагме.Из-за этой операции у вашего ребенка могут образоваться спайки или рубцы в брюшной полости, которые могут перегибать кишечник. Этот перегиб блокирует ток жидкости в кишечнике. Это называется непроходимостью кишечника. Признаками непроходимости кишечника являются зеленая рвота, боль и плач, вздутие живота и плохой аппетит. Это серьезная проблема, которая считается аварийной. Если у вашего ребенка развиваются эти симптомы, доставьте его в отделение неотложной помощи. Врачи отделения неотложной помощи могут связаться с нашими хирургами в любое время.
Проблемы с развитием скелета
Сколиоз
У детей с CDH по мере роста может развиться сколиоз или искривление позвоночника. Это может быть связано с различиями в двух сторонах грудной клетки у детей с CDH. Поскольку легкое на стороне CDH меньше, это может вызвать искривление позвоночника в эту сторону. Кроме того, грудь меньше на стороне CDH, что может способствовать искривлению позвоночника. Если у вашего ребенка разовьется сколиоз, его направят к хирургу-ортопеду для обследования.
Деформация грудной стенки грудной клетки
У некоторых детей с CDH может развиться депрессия грудины или грудины. Это называется грудной клеткой. Это может произойти в результате усиленной дыхательной работы или различий в двух сторонах грудной клетки. Это состояние встречается не только у детей с CDH. У большинства детей это не вызывает риска для здоровья, однако в клинике CDH это будет контролироваться хирургом.
Проверка слуха
Дети, которым была проведена интубация на аппарате искусственной вентиляции легких с дополнительным кислородом, которые получали несколько лекарств или лечили ЭКМО, подвержены риску потери слуха.Перед выпиской в отделении интенсивной терапии (ICN) проводится проверка слуха. Поскольку потеря слуха может развиваться в течение многих месяцев, после выписки координатор медсестер CDH назначит повторное обследование. Эти проверки слуха могут проводиться в UCSF или в центре слуха рядом с вашим домом. После проведения проверки слуха и получения результатов персонал слухового центра порекомендует график последующих проверок.
Задержка развития
Дети, которые были больны и находились в стационаре на длительное время, подвержены риску задержки нормального развития.Важно как можно раньше выявлять задержку в развитии, чтобы своевременно начать лечение и максимально раскрыть потенциал вашего ребенка. Наши педиатры по развитию будут оценивать и задокументировать развитие вашего ребенка через определенные промежутки времени в течение первых 5 лет жизни. Педиатры по развитию дадут рекомендации и направления для получения услуг в вашем районе.
CDH Уход на дому
Мы понимаем, что наличие ребенка с врожденной диафрагмальной грыжей (ВДГ) ставит перед вашей семьей особые задачи.У вашего ребенка могут быть долгосрочные осложнения из-за CDH. Приведенная ниже информация содержит информацию, которая поможет вам подготовиться к уходу за вашим ребенком на дому и ответит на вопросы, которые могут у вас возникнуть о будущем вашего ребенка.
LIFE Clinic — длительное наблюдение
Когда ваш ребенок вернется домой, мы хотим внимательно следить за его развитием в нашей многопрофильной амбулаторной клинике по лечению врожденных диафрагмальных грыж в рамках программы LIFE. Наши специалисты обладают специальными знаниями в области ухода за детьми с CDH и могут обеспечить постоянный уход за вашим ребенком.В состав команды входят специалисты из детской хирургии, неонатологии, пульмонологии, диетологии, педиатрии развития, гастроэнтерологии, социальных служб и сестринского дела. Перед выпиской вашего ребенка назначат на прием в нашей клинике CDH.
Посещения медсестер на дому
Вы можете иметь право на посещение медсестрой на дому, чтобы вы узнали, как ухаживать за своим ребенком дома. Это направление будет сделано до того, как вы заберете ребенка домой из больницы. Когда вы вернетесь домой, медсестра позвонит вам, чтобы записаться на прием.
Товары для дома
Перед выпиской вашего ребенка из больницы домой специалист по выписке из ICN поможет вам перебраться домой. Она закажет все необходимые расходные материалы / оборудование в компании, уполномоченной вашим страховым агентом. Эти материалы включают кислород, насосы для кормления и принадлежности для гастростомии. Эти материалы будут отправляться вам домой каждый месяц. Поставщик услуг по уходу на дому должен будет поговорить с вами перед отправкой в следующем месяце. Пожалуйста, свяжитесь с компанией по крайней мере через неделю после того, как вы ожидаете, что вам понадобится новая партия, чтобы запасы не закончились.
Рост, кормление и питание
Одним из наиболее важных факторов, обеспечивающих хорошее здоровье вашего ребенка, является правильное питание. Вашему ребенку могут потребоваться дополнительные калории, потому что усиленная работа дыхания требует усилий и расходует энергию. Дополнительные калории можно получать, предлагая больше кормлений, более концентрированных кормлений или добавляя калорийные добавки к кормлениям. За ростом вашего ребенка будут внимательно следить в отделении интенсивной терапии и после выписки. Детский диетолог составит индивидуальный план кормления для вашего ребенка в зависимости от его роста.
Смесь и грудное молоко
Если вы даете ребенку молочную смесь, детский диетолог поможет вам выбрать лучшую смесь для вашего ребенка. Большинство формул содержат 20 калорий на унцию. Некоторым детям с CDH требуется более концентрированное питание, чем 20 калорий на унцию. Если вашему ребенку нужна концентрированная смесь, детский диетолог даст вам инструкции, как смешивать кормление вашего ребенка до определенной концентрации. Для безопасного смешивания кормов важно внимательно следовать инструкциям.Если смесь и план кормления изменились, и у вашего ребенка появляются рвота, рвота, газообразование или диарея, пожалуйста, свяжитесь с нашим офисом.
Витаминные добавки
Добавки, содержащие витамины и железо, могут быть прописаны в зависимости от типа кормления, которое принимает ваш ребенок, а также от того, родился он или нет преждевременно. Детский диетолог и неонатолог вместе определят, что ваш ребенок должен получать дома. Обсудите это с детским диетологом или неонатологом вашего ребенка.
Отвращение к ротовой полости и гастроэзофагеальный рефлюкс
У младенцев с CDH могут развиваться симптомы отвращения к оральному приему, отказа или неспособности принимать пищу через рот. Если у вашего ребенка развивается отвращение к оральным приемам, важно знать, что это не ваша ошибка. Это может произойти по многим причинам. Во-первых, у детей, которые болеют и находятся в стационаре на длительный период времени, нет возможности практиковать кормление сразу после рождения. Это задерживает развитие навыков, необходимых для легкого кормления.Кроме того, у некоторых детей с CDH наблюдается тяжелый гастроэзофагеальный рефлюкс. Это может привести к раздражению пищевода и боли во время кормления.
Детям со значительным отвращением к полости рта потребуется назогастральный зонд или гастростомический зонд для дополнительного кормления до тех пор, пока они не смогут принимать все кормления через рот. Детям с оральным отвращением полезно кормление или трудотерапия. В нашей клинике есть терапевты, которые помогут вам побудить вашего ребенка принимать пищу через рот.Часто эрготерапевты доступны в вашем районе, недалеко от дома, через местный региональный центр в вашем районе. Мы дадим направление на терапию кормлением, чтобы помочь вашему ребенку научиться принимать пищу через рот. К счастью, большинство наших пациентов перерастают эту проблему, но небольшой группе детей может потребоваться помощь в кормлении в течение многих лет.
Зонд для кормления: назогастральный и гастростомический зонд
Планы кормления индивидуальны и варьируются от ребенка к ребенку. Некоторым детям с зондами для кормления потребуется кормление с помощью шприца каждые несколько часов (так называемое болюсное кормление), а другим потребуется многочасовое кормление с помощью насоса, называемое непрерывным кормлением.Некоторые дети будут кормиться как через рот, так и через зонд, если одного только перорального кормления недостаточно.
Если у вашего ребенка есть зонд для кормления, то специалист по выписке в ICN закажет принадлежности и оборудование. Вам важно знать название и номер телефона компании-поставщика, а также список предметов снабжения, в которых нуждается ваш ребенок. Каждый месяц необходимо будет звонить в компанию-поставщика, чтобы запросить отгрузку материалов следующего месяца. Невыполнение этого требования может привести к задержке доставки этих важных предметов.
Когда вы вернетесь домой, время, в течение которого вашему ребенку понадобится назогастральный зонд или гастростомический зонд, зависит от того, сможет ли он научиться принимать все кормления через рот и набрать вес. Некоторые дети могут отказаться от зонда для кормления через несколько месяцев, а другим детям потребуется использовать зонд для кормления в течение нескольких лет или дольше. Мы будем внимательно следить за вашим ребенком с нашим детским хирургом, неонатологом, диетологом и терапевтом, чтобы определить, когда ваш ребенок будет готов к удалению зонда для кормления.
Респираторная помощь и дополнительный кислород
Важно помнить, что вы являетесь экспертом в области нормального дыхания вашего ребенка. Перед выпиской из больницы вы узнаете, как грудь вашего ребенка движется при каждом вдохе, и сможете распознать изменения в этой схеме. При первом посещении педиатра расскажите лечащему врачу, как выглядит ваш ребенок при нормальном дыхании.
Вы научитесь распознавать, когда у вашего ребенка повышенное усилие при дыхании, изменение цвета, втягивание или раздражительность.Все эти изменения говорят о том, что у вашего ребенка проблемы с дыханием. Эти трудности могут усугубляться инфекцией RSV (вирус простуды) или другой проблемой. По этим причинам мы рекомендуем, чтобы ваш ребенок получил Synagis®, чтобы предотвратить заражение RSV, по крайней мере, в течение первой зимы жизни.
Дополнительный кислород
Некоторым детям с респираторными проблемами может потребоваться дополнительный кислород дома. Организатор разряда ICN позаботится о подаче домашнего кислорода.Компания по уходу за домом доставит вам кислородные баллоны и расходные материалы. Будут предоставлены инструкции относительно правильного использования оборудования и материалов, необходимых для кислородной терапии. Мониторинг, изменение или прекращение подачи кислорода в домашних условиях будет назначено легочным специалистом во время амбулаторных посещений.
Служба защиты детей Калифорнии (CCS)
CCS — это программа страхования на уровне штата, которая лечит детей с особыми заболеваниями, включая CDH. CCS санкционирует и оплачивает определенные медицинские услуги и оборудование, предоставляемые специалистами по утверждению CCS, в том числе в UCSF.Дети, рожденные в UCSF или находящиеся под присмотром в больнице UCSF с CDH, получат направление в CCS сотрудниками нашего офиса CCS. Социальный работник вашего ребенка может предоставить дополнительную информацию об этой программе, если у вас возникнут вопросы.
Для получения дополнительной информации посетите веб-сайт Службы защиты детей Калифорнии
Общие медиации
Ваш ребенок будет выписан из больницы из-за приема лекарств. Перед тем, как вы пойдете домой, вам сообщат название каждого лекарства, причину его приема (как оно поможет вашему ребенку) и правильный способ введения лекарства.Типичные примеры включают витамины, железо, антациды, антирефлюксные средства, диуретики и лекарства, помогающие расслабить кровеносные сосуды в легких. В день выписки вашего ребенка домой вам дадут рецепты, которые вы можете взять с собой в местную аптеку.
Когда вы вернетесь домой, возможно, потребуется скорректировать дозу каждого лекарства с учетом роста. Пожалуйста, поговорите об этом с педиатром вашего ребенка. Ваш педиатр может изменить дозы лекарств для вашего ребенка или направить вас к специалисту в UCSF, который прописал вам лекарство и наблюдает за вашим ребенком.Вам будет полезно приносить все лекарства вашего ребенка на каждый прием в UCSF, чтобы соблюдать точные дозы и рецепты.
Ранитидин (Зантак)
- Используется для лечения гастроэзофагеальной рефлюксной болезни
- Изменяет pH секрета желудка с кислого на щелочной
- Предотвращает симптомы и повреждения желудочно-кишечного тракта, вызванные кислотой желудка или инфекцией
Метоклопромид (Реглан)
- Используется для профилактики или лечения тошноты и рвоты
- Используется для лечения гастроэзофагеальной рефлюксной болезни
- Может улучшить проблемы с кормлением и отрыгивание
- Увеличивает опорожнение желудка и уменьшает симптомы тошноты, рвоты, изжоги и полноты.
- Дайте это лекарство за 15-30 минут до еды и перед сном
Силденафил (Виагра)
- Используется для лечения повышенного артериального давления в легких
- Может расслаблять сосуды легких
Босентиан
- Используется для лечения повышения артериального давления в легких
- Может расслаблять сосуды легких
Фуросемид (Лазикс)
- Используется для избавления от лишней жидкости
- Используется для лечения высокого кровяного давления
- Используется для лечения ослабленного сердца
- Избавляется от излишков соли и воды в организме через почки
будесонид (пульмикорт)
- Используется для лечения астмы
- Используется для снятия симптомов аллергии
- Предотвращает или уменьшает раздражение, воспаление и отек
Группы поддержки и другие ресурсы
Уход за ребенком, выздоравливающим после ремонта CDH, может быть трудным и временами обескураживающим.Во время выздоровления вашего ребенка важно, чтобы члены семьи помогали друг другу, а пары
находили время, чтобы побыть вместе. Это может означать, что вы оставите своего ребенка на попечении другого взрослого, которому доверяете, даже если это всего на несколько часов.
Нельзя недооценивать комфорт и поддержку других родителей в подобных обстоятельствах. Направление к ресурсам в вашем местном сообществе будет делаться командой ICN и персоналом клиники CDH. Наша команда специалистов готова помочь вам в этот непростой переходный период после того, как ваш ребенок
покинет детскую.
Дополнительные ресурсы поддержки можно найти в следующих некоммерческих группах:
- Херувимы — Ассоциация исследований, защиты и поддержки врожденных диафрагмальных грыж.
- Nayeli Faith Foundation — Предлагает финансовую помощь и поддержку семьям CDH в UCSF.
Врожденная диафрагмальная грыжа (ВДГ) | Центр лечения плода UCSF
Что такое CDH?
смотреть видео
Широкая плоская мышца, разделяющая грудную и брюшную полости, называется диафрагмой.Диафрагма формируется, когда плод находится на 8 неделе беременности. Когда он не формируется полностью, образуется дефект, называемый врожденной диафрагмальной грыжей (ВДГ). Это отверстие в мышце между грудью и животом.
Большинство CDH находятся на левой стороне. Отверстие позволяет содержимому брюшной полости (желудка, кишечника, печени, селезенки и почек) подниматься в грудную клетку плода. Грыжа этих органов брюшной полости в грудную клетку занимает это пространство и препятствует росту легких до нормального размера.Это может повлиять на рост обоих легких. Результат этого называется гипоплазией легких.
Находясь в матке, плод не нуждается в легких, чтобы дышать, потому что эту функцию выполняет плацента. Однако, если после рождения ребенка легкие станут слишком маленькими, ребенок не сможет обеспечить себя достаточным количеством кислорода, чтобы выжить.
Каков исход для плода с CDH?
смотреть видео
Существует широкий диапазон степени тяжести и исходов CDH.В лучшем случае некоторые младенцы очень хорошо переносят лечение после родов, операции и уход в отделении интенсивной терапии. В самых тяжелых случаях некоторым не выжить, как бы мы ни старались. А в середине, некоторые будут жить нормально, в то время как другим будут тяжелые времена и могут быть некоторые недостатки, начиная от легких проблем с обучением до проблем с дыханием и ростом. Состояние ребенка после рождения определяется тем, насколько хорошо легкое растет до рождения и его функцией.
Плоды в лучшем конце спектра имеют отличный шанс вести совершенно нормальный образ жизни.Они не требуют особого дородового ведения с точки зрения сроков или типа родов, но должны быть доставлены в перинатальный центр с отделением интенсивной терапии уровня III с поддержкой неонатальной и детской хирургии. Место родов очень важно, потому что транспортировка этих младенцев после рождения может быть опасной для младенца. Младенцы все еще нуждаются в ремонте отверстия диафрагмы после рождения и будут находиться в отделении интенсивной терапии в течение нескольких недель. Несмотря на то, что легкие не имеют нормального размера при рождении, они могут расти и адаптироваться в течение многих лет, поэтому эти дети могут вести нормальный активный образ жизни без каких-либо ограничений.
С другой стороны, младенцы с тяжелой формой CDH и очень маленькими легкими могут столкнуться с трудностями после рождения, и некоторые из них не выживут. Чтобы выжить, этим младенцам требуется очень квалифицированная интенсивная терапия — такие вещи, как высокочастотная или колебательная вентиляция, вдыхание оксида азота и, в некоторых случаях, экстракорпоральная мембранная оксигенация (ЭКМО). ЭКМО обеспечивает временную поддержку при легочной недостаточности за счет циркуляции крови ребенка через аппарат сердечно-легочного типа. Это может спасти жизнь, но его можно использовать только ограниченное время.
Младенцы с CDH должны быть доставлены в опытный перинатальный центр третичного уровня с возможностью ЭКМО. Операция по восстановлению диафрагмальной грыжи после родов не является экстренной и обычно проводится, когда состояние ребенка стабилизируется, обычно в течение первой недели жизни. После ремонта этим малышам потребуется интенсивная поддержка в течение многих недель или даже месяцев. Даже когда CDH тяжелый, более 70% пострадавших младенцев могут быть спасены с помощью интенсивной поддержки. Однако могут возникнуть долгосрочные проблемы со здоровьем, связанные с дыханием, кормлением, ростом и развитием.
Насколько серьезна диафрагмальная грыжа у моего плода?
смотреть видео
Чтобы определить тяжесть состояния вашего плода, важно собрать информацию с помощью различных тестов и определить, есть ли какие-либо дополнительные проблемы. Эти тесты вместе с рекомендациями экспертов важны для вас, чтобы вы могли принять наилучшее решение о правильном лечении.
Сюда входят:
- Тип дефекта, позволяющий отличить его от других похожих проблем.
- Степень тяжести дефекта — является ли дефект вашего плода легкой или тяжелой.
- Сопутствующие дефекты — это другая проблема или группа проблем (синдром).
Амниоцентез и / или микрочип может быть рекомендован для тестирования хромосом. Сонография — лучший инструмент для визуализации, но он зависит от опыта и знаний врача. В некоторых случаях может использоваться магнитно-резонансная томография (МРТ). Многие проблемы впервые обнаруживаются во время рутинных процедур скрининга, проводимых в кабинете вашего врача (амниоцентез, скрининг материнской сыворотки, рутинная сонография).Однако для комплексной оценки обычно требуется специализированный перинатальный / неонатальный центр с опытом лечения сложных и редких проблем плода. Мы можем вместе с вашим врачом подобрать вам удобный центр.
Тщательная и точная пренатальная оценка [сонограмма уровня II, эхокардиограмма, иногда магнитно-резонансная томография (МРТ)] может помочь нам предсказать до рождения тяжесть CDH. Один из наиболее важных вопросов — убедиться, что нет других врожденных дефектов (например, проблем с сердцем), которые могут повлиять на исход и варианты лечения.
Основные факторы при определении степени серьезности
Когда CDH является единственной проблемой, мы узнали, что серьезность и, следовательно, исход определяется двумя факторами: 1) положением печени и 2) отношением легких к голове или LHR. Положение печени относится к тому, была ли какая-либо часть печени грыжа или поднята в грудную клетку плода. Плоды с печенью вверх в грудной клетке имеют более тяжелую форму CDH и более низкую выживаемость. У большинства пациентов с CDH, которых мы обследуем, некоторая часть грыжи печени попадает в грудную клетку.Отношение легких к головке, или LHR, представляет собой числовую оценку размера легких плода, основанную на измерении количества видимого легкого. Высокие значения LHR, превышающие 1,0, связаны с лучшими результатами.
Плоды без грыжи печени в грудную клетку (печень вниз) обычно имеют менее тяжелую форму CDH и, следовательно, лучший прогноз. По нашему опыту оценки многих сотен пациентов с CDH, эти пациенты чувствуют себя хорошо после рождения. Мы, конечно, рады, когда можем предсказать хороший результат.После рождения этим младенцам по-прежнему потребуется специализированный уход. Мы рекомендуем рожать этих детей в ближайшем будущем в центре с отделением интенсивной терапии, детской хирургией и отделением ЭКМО.
Плоды с грыжей печени в грудную клетку и соотношением головки легкого менее 1,0 имеют более тяжелую форму CDH. Мы можем предсказать, что им будет очень трудно после рождения. Большинству из них может помочь интенсивная терапия очень высокого уровня, и может потребоваться ЭКМО. Однако очень интенсивная терапия, необходимая в наиболее тяжелых случаях, может привести к осложнениям и долгосрочным проблемам, включая затруднения с дыханием и кормлением.
Несмотря на то, что вам может быть дан прогноз тяжести CDH, пока ребенок точно не родится, не существует теста, который можно было бы выполнить во время беременности, который мог бы предсказать функцию легких. Как функция легких вашего ребенка будет определена только после его рождения.
Что я могу сделать во время этой беременности?
смотреть видео
Для тех семей, которые решили продолжить беременность, наиболее важным следующим шагом является точная пренатальная диагностика тяжести состояния, которая определяет доступные варианты дородового ведения.Если ваш плод находится в лучшем конце спектра, наиболее важным выбором будет место для рождения ребенка.
Время и тип доставки не сильно повлияют на результат, но место доставки, безусловно, повлияет. Семьи захотят разработать план родов и послеродового ухода со своим акушером / перинатологом, неонатологом и детскими хирургами, чтобы стабилизировать состояние ребенка и лечить его в одном центре.
Для плодов середины спектра место родов становится еще более важным.Эти дети будут нуждаться в очень интенсивной поддержке после рождения и должны быть доставлены в высококвалифицированные центры с возможностью ЭКМО. ЭКМО — это аппарат искусственного кровообращения, который обеспечивает ребенка кислородом, когда легкие не в состоянии это сделать. Это медикаментозная терапия, которую можно использовать в течение ограниченного времени, обычно до двух недель.
Тщательное планирование и координация сроков родов необходимы, чтобы избежать ситуаций высокого риска, таких как роды в одной больнице, а затем необходимость транспортировки тяжелобольного ребенка в специализированный центр.
Вмешательство плода
смотреть видео
Плоды в самом тяжелом конце спектра с приподнятой печенью и LHR менее 1,0 могут быть кандидатами на пренатальное вмешательство. Более двух десятилетий мы работали над способами улучшения результатов для этих плодов, заставляя легкие расти до рождения, чтобы их было достаточно во время родов. Наиболее многообещающим является использование фетальной хирургии FETENDO, в частности фетоскопическая временная окклюзия трахеи для увеличения легкого плода.
Находясь в матке, легкие плода постоянно выделяют жидкость, которая выходит через рот в околоплодные воды. Когда трахея заблокирована, эта жидкость остается в легких. По мере накопления легочная жидкость расширяет легкие, стимулирует их рост и выталкивает содержимое брюшной полости (печень, кишечник) из грудной клетки в брюшную полость. Цель этого лечения — родить ребенка с достаточно большими легкими, чтобы обеспечить ребенка достаточным количеством кислорода.
Минимально инвазивная хирургия: окклюзия трахеи
смотреть видео
FTC в UCSF уже давно является мировым лидером в области лечения CDH.Мы получили одобрение (исключение для исследуемого устройства) на использование нового медицинского устройства для окклюзии трахеи при тяжелой CDH. У нас есть единственный значительный опыт окклюзии трахеи в Соединенных Штатах, поскольку в прошлом мы провели проспективное рандомизированное исследование, спонсируемое NIH и опубликованное в New England Journal of Medicine. Хотя мы не обнаружили разницы между группой с окклюзией трахеи и контрольной группой, мы многому научились из исследования. Мы предлагаем окклюзию трахеи избранной группе пациентов, которые, по нашему мнению, потенциально могут извлечь наибольшую пользу из этой процедуры.
Используя только крошечный разрез в замочной скважине в матке матери и матери, и крошечный съемный баллон помещается в трахею плода. Как только легкое плода вырастет, баллон можно снять или спустить, чтобы ребенок мог родиться нормально. Как введение, так и удаление трахеального баллона происходит до рождения; в результате в большинстве случаев матери могут родить естественным путем, не прибегая к процедуре EXIT. Мы считаем, что эта более минимально инвазивная стратегия позволит матерям дольше оставаться беременными и избежать осложнений преждевременных родов, связанных с предыдущими попытками окклюзии трахеи.
Кто является кандидатом на баллонную окклюзию трахеи?
Баллонная окклюзия трахеи предлагается только тем пациентам, у плода которых имеется наиболее тяжелая форма врожденной диафрагмальной грыжи. Мы определили эту группу как: 1) часть печени переместилась в грудную полость плода и 2) измеренное легкое на правой стороне (не на стороне грыжи) маленькое и имеет соотношение легкого к голове ( LHR) меньше или равно 1,0.
Для того чтобы быть рассмотренным для вмешательства на плод, вы должны сначала пройти амниоцентез, чтобы определить, что у плода нет хромосомных проблем.Результаты этого теста обычно занимают 7-10 рабочих дней.
Критерии включения | Критерии исключения |
|
|
* Правосторонние грыжи могут соответствовать критериям для сострадательного использования трахеального баллона
Если вы соответствуете всем этим критериям и хотите, чтобы у вас была диагностирована окклюзия трахеи, вам необходимо поехать в Сан-Франциско для официального обследования.Формальная оценка между 22 и 26 неделями беременности будет включать: УЗИ (для определения положения печени и LHR) и ECHO (УЗИ сердца для исключения любых отклонений), а также консультации ряда членов нашего Центра лечения плода. бригада (хирург, социальный работник, перинатолог, медсестра и т. д.).
Операция баллонной окклюзии трахеи
Если будет установлено, что вы являетесь кандидатом на окклюзию трахеи, и вы решили пройти эту процедуру, операция окклюзии трахеи будет выполнена между 26-й и 28-й неделями вашей беременности.Процедура требует пребывания в больнице на ночь. После выписки из больницы вам нужно будет остаться в Сан-Франциско, пока баллон находится в трахее вашего плода. Обычно это длится 4-6 недель. В это время вам нужно будет еженедельно проходить УЗИ и посещать врача. Через 4-6 недель вы снова попадете в больницу на ночь, чтобы удалить баллон из трахеи плода. Если процедуры пройдут успешно, вы сможете вернуться домой, чтобы продолжить беременность и родить ребенка.
Требование предварительного разрешения на страхование
И оценка, и операции должны быть санкционированы вашей страховой компанией. Большинство страховых компаний оплатили эту процедуру своим застрахованным. Вам следует связаться со своей страховой компанией, чтобы узнать, требуется ли предварительная авторизация. Мы можем предоставить вам коды диагностики и процедур.
За дополнительной информацией обращайтесь в наш центр.
Что будет после рождения?
смотреть видео
Младенцы с CDH должны быть доставлены в специализированный перинатальный центр с отделением интенсивной терапии высокого уровня и детской хирургией.Хотя у некоторых младенцев будет очень благоприятный прогноз (LHR> 1,4), они все равно будут нуждаться в интенсивной терапии высокого уровня, и о них должны заботиться неонатологи и хирурги в ICN, имеющие опыт высокочастотной и колебательной вентиляции, ингаляции оксида азота и особенно экстракорпоральной мембранная оксигенация (ЭКМО). До рождения невозможно сказать, какая поддержка потребуется ребенку после рождения. Младенцы с CDH, которые были известны до рождения, не должны быть доставлены в учреждение, не способное оказать всю необходимую поддержку, поскольку транспортировка больного ребенка может быть опасной.
Младенцы с CDH должны быть доставлены в «установку», где неонатологи забирают ребенка у акушеров и немедленно обеспечивают жизнеобеспечение — дыхание, кислород, внутривенное введение жидкостей и т. Д. По мере необходимости. Реакция ребенка будет определять количество необходимой поддержки дыхания, от небольшого количества кислорода до дыхательного аппарата и ЭКМО.
Серьезность проблемы с легкими также будет определять курс лечения в отделении интенсивной терапии — опять же, от хирургического вмешательства в первый день и дома через несколько недель до полной поддержки, включая ЭКМО, хирургическое восстановление (иногда проводится, пока ребенок находится в состоянии покоя). на ЭКМО), а затем месяцы очень интенсивной поддержки перед отъездом домой.
Долгосрочный результат зависит от тяжести CDH и потребности в очень интенсивной поддержке.
Долгосрочные осложнения CDH
То, как ребенок с врожденной диафрагмальной грыжей выздоравливает после рождения, определяется многими факторами. Младенцы, перенесшие более тяжелую CDH, могут столкнуться с проблемами, которые могут включать легкие проблемы с обучением, заболевания дыхания, потерю слуха и проблемы роста.
Осложнения могут включать:
- Рецидив CDH — Некоторым детям требуются последующие операции для восстановления рецидива CDH.Часто это связано с тяжестью ХДБ при рождении
- Респираторные проблемы — Младенцы с CDH часто имеют респираторные проблемы из-за нарушения роста легких (гипоплазия легких), которое возникает до рождения. Некоторым детям может потребоваться дополнительный кислород дома. Некоторые дети легко утомляются от упражнений или имеют респираторные проблемы, такие как астма, которые улучшаются с помощью дыхательных препаратов.
- Респираторно-синцитиальный вирус (RSV ). RSV — это вирус простуды, который каждую зиму заражает множество людей.Дети с CDH не имеют нормального развития легких и более восприимчивы к инфекциям RSV.
- Легочная гипертензия — Новорожденные с CDH могут иметь легочную гипертензию (ограничение кровотока в легких), которая сохраняется в течение от нескольких недель до, в редких случаях, многих месяцев после рождения.
- Желудочно-кишечные проблемы
- Питание и отвращение к полости рта — Некоторые дети с CDH легко устают, так как они усердно работают, чтобы дышать, поэтому им трудно принимать все, что им нужно, через рот.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — Дети с ГЭРБ часто страдают гастроэзофагеальной рефлюксной болезнью (ГЭРБ), при которой содержимое желудка отталкивается или возвращается из желудка в пищевод. Поскольку ГЭРБ так часто встречается у пациентов с ХДГ, большинство пациентов с ХРБ в течение некоторого времени принимают антирефлюксные препараты. В тяжелых случаях может быть рекомендована операция по удалению фундопликации.
- Боль в животе и аппендицит — Дети с CDH имеют атипичное положение кишечника, потому что кишечник, который находился в грудной клетке, вручную перемещали в брюшную полость.Это важно знать, если у вашего ребенка появятся боли в животе и есть подозрение на аппендицит. Приложение может находиться в другом положении, и медицинская бригада должна знать об этом.
- Запор — По неизвестным причинам дети с CDH часто страдают от запора. Это облегчается с помощью обычных педиатрических слабительных.
- Непроходимость кишечника — Операция по перемещению органов вашего ребенка из грудной клетки в брюшную полость может иногда вызывать спайки или рубцовую ткань в брюшной полости, которые могут перегибать кишечник.Этот перегиб блокирует ток жидкости в кишечнике. Это называется непроходимостью кишечника.
- Проблемы с развитием скелета
- Сколиоз — У детей с CDH по мере роста может развиться сколиоз или искривление позвоночника. Это может быть связано с различиями в размерах легких на двух сторонах грудной клетки у детей с CDH.
- Деформация грудной клетки грудной клетки — У некоторых детей с CDH может развиться депрессия грудины или грудины.Это называется грудной клеткой.
- Проверка слуха — Дети, которым была проведена интубация на аппарате искусственной вентиляции легких с дополнительным кислородом, которые получали несколько лекарств или лечили ЭКМО, подвержены риску потери слуха. Рекомендуется регулярно проверять слух.
- Задержка развития — Дети, которые были больны и госпитализированы на длительные периоды, подвержены риску задержки нормального развития. Важно как можно раньше выявить задержку в развитии.
Для получения дополнительной информации о долгосрочном соблюдении требований CDH и уходе на дому посетите UCSF Pediatric Surgery: CDH
Клиника UCSF LIFE, долгосрочное лечение CDH
Клиника LIFE — это многопрофильная программа, которая является частью педиатрической хирургии UCSF, в которой участвует команда специалистов, в которую входят гастроэнтерологи, неонатологи, пульмонологи, диетологи и группа разработчиков педиатрии, возглавляемая службой детской хирургии. Пациенты, посещаемые в клинике LIFE. Дети варьируются от младенцев до подростков с CDH и другими врожденными дефектами.
Предвидение и лечение проблем со здоровьем, связанных с CDH и другими врожденными дефектами, является основным направлением работы клиники LIFE. Контролируя или предотвращая эти проблемы, наши пациенты могут жить более комфортно, оставаться здоровыми и наслаждаться лучшим качеством жизни. Мы считаем, что сведение к минимуму хронических заболеваний и связанных с ними нарушений помогает нашим пациентам LIFE максимально раскрыть свои возможности.
Запись на прием в клинику LIFE
Для получения дополнительной информации о нашей клинике посетите клинику UCSF LIFE.Чтобы узнать, имеет ли ваш ребенок право на лечение в клинике UCSF LIFE, позвоните по телефону 415-476-2538
.Текущее исследование CDH
смотреть видео
Центр лечения плода UCSF находится в авангарде исследований по лечению плода с момента его основания. Первая в мире открытая хирургия плода была проведена в UCSF более 3 десятилетий назад, и мы продолжаем посвящать себя исследованиям и инновациям.
- Влияние окклюзии трахеи на рост и развитие легких плода
- Техника временной окклюзии трахеи
- Разработка моделей мелких животных
- Влияние окклюзии трахеи на выработку сурфактанта
- Оптимальные сроки и продолжительность окклюзии трахеи
- Прогностические показатели CDH плода: соотношение головки легкого (LHR)
- Влияние пренатальной окклюзии трахеи на рост легких a и дифференциация на модели врожденной диафрагмальной грыжи у крыс — Исследование, анализирующее использование фетальной хирургии при использовании окклюзии трахеи при лечении CDH
Группы поддержки и другие ресурсы
- Херувимы — Ассоциация CDH, занимающаяся исследованиями, защитой и поддержкой.Информация, форумы, блоги участников и многое другое.
- Дыхание надежды — борется с раком легких путем финансирования инновационных исследований и повышения осведомленности посредством обучения и поддержки пациентов
- March of Dimes — Исследователи, волонтеры, педагоги, аутрич-работники и правозащитники работают вместе, чтобы дать всем младенцам шанс на борьбу
- «Исследование врожденных дефектов у детей» — служба родительской сети, которая объединяет семьи, у которых есть дети с такими же врожденными дефектами
- Kids Health — утвержденная врачом информация о здоровье детей от до рождения до подросткового возраста
- CDC — Врожденные дефекты — Dept.

