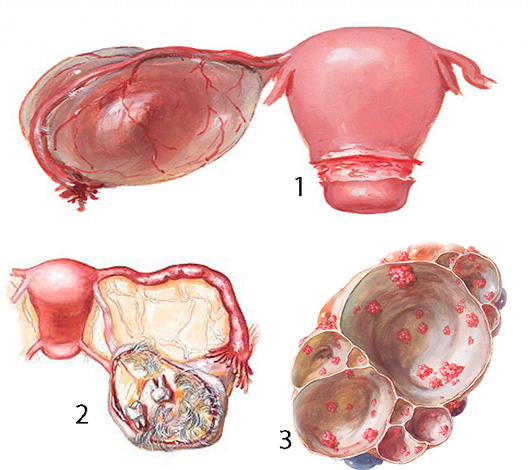
Параовариальная киста
Параовариальная киста – опухолеподобное полостное образование, формирующееся из придатка яичника. Параовариальная киста может протекать бессимптомно или вызывать периодические боли в животе и пояснице; иногда киста сопровождаться нарушением менструального цикла и бесплодием. Осложнениями могут служить нагноение параовариальной кисты, перекрут ножки, разрыв капсулы. Диагностируется параовариальная киста с помощью влагалищного исследования и УЗИ. Лечение заключается в вылущивании кисты с сохранением яичника и маточной трубы.
- Характеристика параовариальной кисты
- Симптомы параовариальной кисты
- Диагностика параовариальной кисты
- Лечение параовариальной кисты
- Осложнения параовариальной кисты
- Прогноз при параовариальной кисте
Параовариальная киста располагается интралигаментарно, в пространстве, ограниченном листками широкой маточной связки, между яичником и фаллопиевой трубой.
Характеристика параовариальной кисты
Параовариальная киста представляет собой гладкостенное образование овальной или округлой формы, тугоэластической консистенции, расположенное сбоку или над маткой. Стенки параовариальной кисты тонкие (1- 2 мм) и прозрачные, внутри имеют выстилку из однорядного плоского, кубического и цилиндрического эпителия. Паровариальная киста заключает в себе однородную по характеру, прозрачную водянистую жидкость с большим количеством белка и малым содержанием муцина.
Вдоль верхнего полюса параовариальной кисты проходит расширенная маточная труба; у задненижней поверхности располагается яичник. Кровоснабжение полостного образования осуществляется сосудами брыжейки, фаллопиевой трубы и собственными сосудами стенки кисты.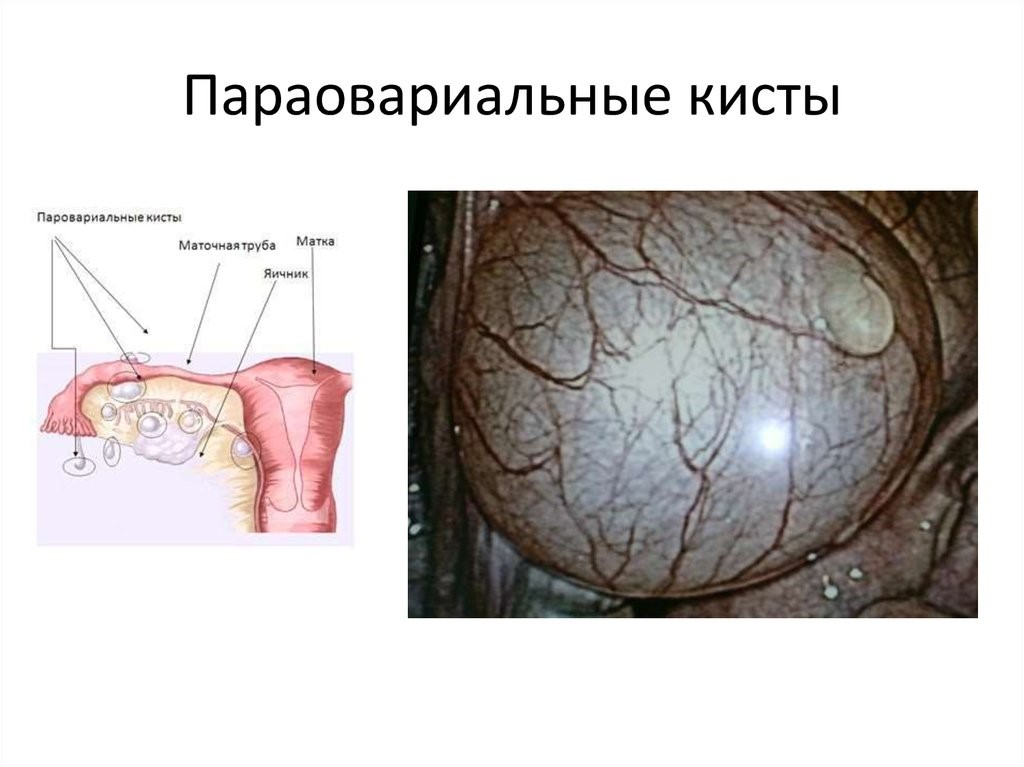
Параовариальная киста малоподвижна, растет медленно и длительно может иметь незначительные размеры. Увеличение кисты происходит вследствие накопления содержимого и растяжения ее стенок. Средние размеры симптомных параовариальных кист – 8-10 см; в редких случаях величина кисты может достигать головки новорожденного. Параовариальные кисты никогда не малигнизируются.
Увеличению и росту параовариальной кисты могут способствовать воспаления яичника и придатка матки (оофориты, аднекситы), эндокринные заболевания (в т. ч., гипотиреоз), раннее половое развитие, неоднократное хирургическое прерывание беременности, ИППП, бесконтрольная гормональная контрацепция, инсоляция (загар в солярии или под солнцем), локальная гипертермия (горячие общие ванны, прогревания). Тенденция к увеличению параовариальной кисты наблюдается в период беременности.
Симптомы параовариальной кисты
Параовариальные кисты небольших размеров (диаметром 0,5-2,5 см) не имеют клинической симптоматики. Симптомы обычно появляются, когда параовариальная киста достигает размеров 5 и более см. При росте кисты наблюдаются периодические ноющие или распирающие боли в боку и крестце, не связанные с менструацией и овуляцией, усиливающиеся при активности и нагрузке и спонтанно купирующиеся.
Симптомы обычно появляются, когда параовариальная киста достигает размеров 5 и более см. При росте кисты наблюдаются периодические ноющие или распирающие боли в боку и крестце, не связанные с менструацией и овуляцией, усиливающиеся при активности и нагрузке и спонтанно купирующиеся.
Сдавливание мочевого пузыря или кишечника вызывает дизурические расстройства, запоры или часты позывы к дефекации; может отмечаться диспаурения и увеличение живота. В некоторых случаях на фоне параовариальных кист развиваются нарушение менструального цикла и бесплодие. При осложненных вариантах параовариальной кисты (перекруте ножки, разрыве капсулы) развивается симптоматика острого живота.
Диагностика параовариальной кисты
Обнаружение параовариальной кисты чаще происходит во время планового УЗИ или консультации гинеколога, иногда – при выполнении диагностической лапароскопии по поводу бесплодия. При бимануальном гинекологическом исследовании сбоку или над маткой пальпируется одностороннее безболезненное опухолеподобное образование, имеющее гладкие контуры, эластическую консистенцию, ограниченную подвижность.
В процессе трансвагинального УЗИ определяется округлое или овоидное тонкостенное образование с однородным анэхогенным содержимым, реже — с мелкодисперсной взвесью внутри. Эхоскопическим критерием параовариальной кисты служит визуализация интактного яичника. Параовариальную кисту дифференцируют с внематочной беременностью, кистой яичника, истинными опухолями яичника.
Лечение параовариальной кисты
В отличие от функциональных ретенционных образований яичника (кисты желтого тела, фолликулярной кисты) параовариальные кисты самостоятельно не исчезают. Бессимптомная параовариальная киста малых размеров может быть оставлена под динамическое наблюдение. Однако в связи с тем, что параовариальные кисты диагностируются у пациенток репродуктивного возраста, нередко осложняются и не всегда правильно дифференцируются, в их отношении предпочтительна хирургическая тактика – энуклеация кисты. Также плановое удаление параовариальной кисты требуется перед планированием беременности или ЭКО.
Удаление параовариальной кисты, как правило, производится в ходе оперативной лапароскопии, реже — лапаротомии. При неосложненном течении параовариальной кисты в ходе операции рассекается передний листок широкой маточной связки, и киста вылущивается из интралигаментарного пространства. Яичник и маточную трубу при энуклеации параовариальной кисты сохраняют. После удаления параовариальной кисты благодаря ретракционным свойствам деформированная маточная труба сокращается и принимает прежнюю форму. В исключительных случаях возможно проведение прицельной пункции параовариальной кисты с аспирацией серозного содержимого и одномоментным введением в нее спирта, способствующего облитерации полости.
Осложнения параовариальной кисты
При интенсивной физической нагрузке, резких изменениях положения тела, чрезмерной инсоляции или локальном гипертермическом воздействии параовариальная киста может осложняться перекрутом ножки, нагноением содержимого, разрывом капсулы.
При перекруте ножки кисты происходит пережатие маточной связки, нервных и сосудистых стволов, нередко – маточной трубы. В этом случае развивается некроз параовариальной кисты, который сопровождается резким ухудшением самочувствия: схваткообразными болями по всему животу, не снимающимися приемом анальгетиков; напряжением переднем брюшной стенки, задержкой газов, тахикардией, падением АД, бледностью кожи, липким холодным потом.
Нагноение параовариальной кисты бывает вызвано лимфогенным или гематогенным заносом болезнетворной микрофлоры. Данное осложнение проявляется лихорадкой с t° до 38-39 ºС, интоксикацией, резкой разлитой болезненностью в животе, рвотой. При разрыве параовариальной кисты отмечаются общие явления шока, резкие боли, признаки внутреннего кровотечения. Все осложнения параовариальной кисты требуют экстренного оперативного вмешательства в объемах, диктуемых клинической ситуацией (например, оофорэктомия, аднексэктомия).
Прогноз при параовариальной кисте
Зачатие на фоне параовариальной кисты вполне вероятно, однако, с увеличением матки и ее выходом за пределы малого таза возрастают риски перекрута ножки кисты.
После хирургического лечения параовариальной кисты рецидивов не отмечается, поскольку рудиментные ткани, из элементов которых формируется образование, целиком удаляются. Современная гинекология рекомендует планировать беременность не ранее, чем через 3-4 менструальных цикла после проведенной операции.
Лапароскопия, кистэктомия (киста яичника, параовариальная киста)
Лапароскопия, кистэктомия (киста яичника, параовариальная киста)
Лапароскопия Кистэктомия.
Новообразование яичника(киста)- это образование с тонкими стенками, заполненное жидкостью или полужидким содержимым, располагается в толще яичника или на его поверхности.
Среди прочих гинекологических заболеваний кисты яичников занимают по распространенности от 8 до 20%К факторам, увеличивающим риск возникновения и развития кисты яичника, относят раннее начало менструаций, бесплодие, снижение функции щитовидной железы, прием некоторых фармацевтических препаратов.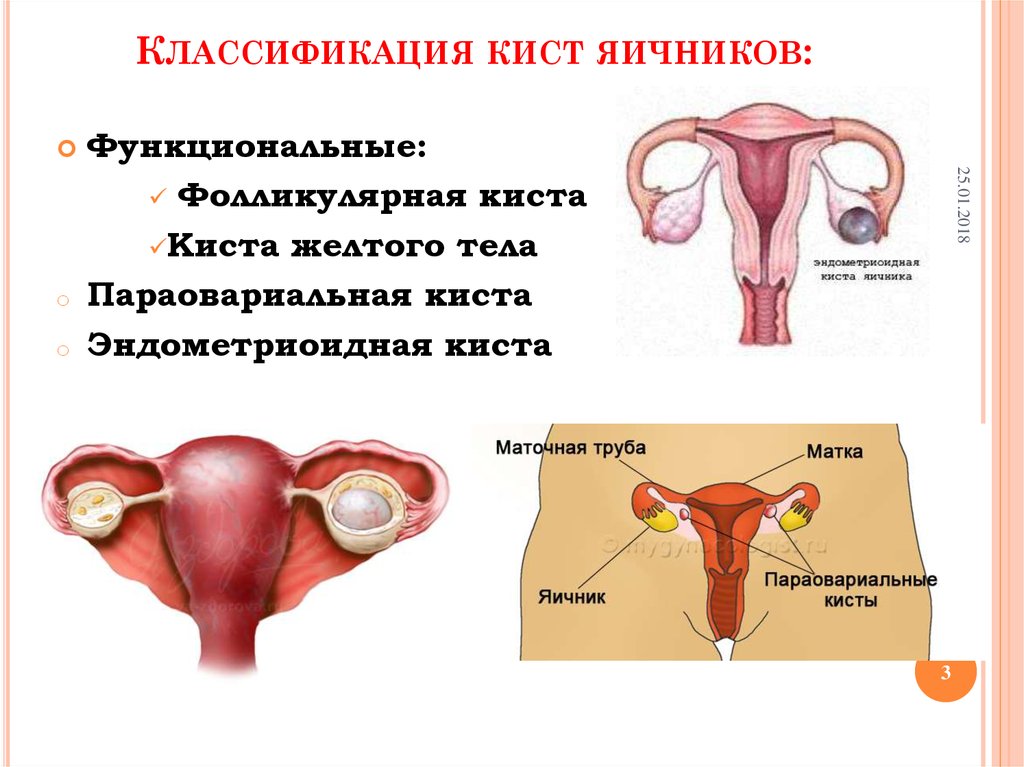
Кисты яичников могут иметь разное строение и происхождение, соответственно для каждой из них есть свои методы лечения, от гормональной и противовоспалительной терапии до оперативного вмешательства.
Виды кист яичников:
- Фолликулярная;
- Киста желтого тела
- Серозная
- Эндометриоидная («шоколадная»)
- Дермоидная (тератома)
- Синдром поликистозных яичников.
Клиническая картина при данной патологии зависит от этиологии кисты.К основным симптомам при данном диагнозе можно отнести следующее: тянущие, режущие боли в низу живота, боль в животе при половом акте, боль, отдающая в задний проход, нарушение менструального цикла.При осложнениях: разрыв кисты, перекрут кисты, появляются такие симптомы, как слабость, головокружение, обморочное состояние, рвота. При появлении данных симптомов требуется госпитализация в гинекологическое отделение в неотложном порядке.
Для диагностики кист яичников применяют УЗИ, МРТ малого таза, лапароскопию, исследование гормонального баланса крови, пункция полости малого таза. Также проводится анализ крови на присутствие онкомаркеров.
Также проводится анализ крови на присутствие онкомаркеров.
В НМЦ Парацельс за один день можно провести полную диагностику для выявления кист яичников, определения причины их появления и получить консультацию гинеколога-эндокринолога, гинеколога-хирурга для выбора метода лечения.
В НМЦ Парацельс проводится оперативное лечение кист яичников любых размеров и этиологии( кроме злокачественных новообразований).Оперативное вмешательство при данной патологии проводится путем лапароскопии, лапаротомии.Выбор доступа и объема оперативного вмешательства определяется на консультации гинеколога-хирурга.
Лапароскопия — современный метод хирургии, при котором операции на внутренних половых органах проводят через небольшие (обычно 0,5—1,5 см) отверстия на передней брюшной стенке
Лапароскопический доступ- это наиболее щадящий метод оперативного вмешательства, приводящий к быстрой реабилитации пациенток, минимизирующий вероятность возникновения послеоперационных спаек. Операция на органах малого таза осуществляется из нескольких небольших разрезов, куда вводятся специальные инструменты. Предварительно брюшная полость наполняется стерильным газом, который позволяет отодвинуть внутренние органы друг от друга. Обзор осуществляется с помощью видеокамеры, которая также вводится в брюшную полость.
Операция на органах малого таза осуществляется из нескольких небольших разрезов, куда вводятся специальные инструменты. Предварительно брюшная полость наполняется стерильным газом, который позволяет отодвинуть внутренние органы друг от друга. Обзор осуществляется с помощью видеокамеры, которая также вводится в брюшную полость.
С помощью введенных инструментов хирург проводит удаление кисты яичника, параовариальной кисты. Удаляется только стенка кисты, с максимальным сохранением здоровых тканей.
В Нашем МЦ Парацельс во время лапароскопических операций используется оборудование фирмы Karl Storz (производитель №1 в мире лапароскопии), электрокоагуляция проводится биполярным электродом, что исключает электротравму пациентки во время операции, минимизирую термическую травму внутренних половых органов, что очень важно для сохранения репродуктивного резерва яичников.После осмотра и очищения(санации) брюшной полости, контроля отсутствия кровотечения, инструменты удаляются. Выводится газ и брюшной полости.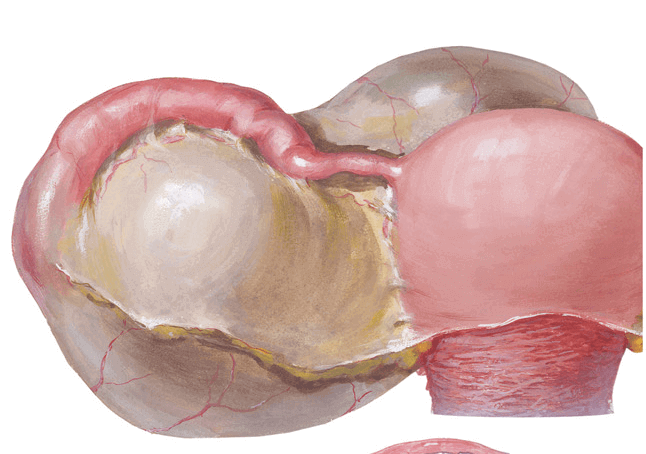 На сегодняшний день существует ряд специальных гелей, который хирург вводит в брюшную полость для профилактики спайкообразования
На сегодняшний день существует ряд специальных гелей, который хирург вводит в брюшную полость для профилактики спайкообразования
Показания:
- Наличие доброкачественного новообразования яичников или широкой связки(параовариальная киста), диаметром более 30мм, неподдающиеся консервативному лечению.
- Наличие доброкачественного новообразования яичников в постменопаузе.
- Наличие доброкачественного новообразования яичников у пациенток, требующих назначение гормональных препаратов для лечения рака молочной железы.
Обследование на оперативное вмешательство и срокидействия результатов обследования:Весь объем предоперационного обследования Вы можете пройти в Нашем МЦ Парацель за один день!
- кольпоскопия-12мес
- УЗИ органов малого таза
- УЗИ вен нижних конечностей — 3мес
- Мазок на флору -10дн
- онкоцитология с шейки матки – 6месСА крови(онкомаркер)-3мес
- Общий анализ мочи-10 дн, Общий анализ крови и ретикулоциты -10 дн,
- Электрокардиограмма с расшифровкой -14дн,
- Кровь на ВИЧ, Гепатит В, Гепатит С, Сифилис 3мес.

- Биохимический анализ крови: общий, прямой, непрямой Билир., Общий Белок, альбумин,
- мочевина, глюкоза, креатинин, мочевая кислота, АСТ,АЛТ, ЩФ, натрий и калий крови,холестерин -10дн
- Коагулограмма — 10дн
- Группа Крови и резус фактор
- Флюрография — 6мес.
- Маммография -24мес (после 36 лет до 50лет),12мес (после 50 лет) УЗИ молочных желез (до 36 лет) -12мес
- Консультация Терапевта, анестезиолога и других специалистов по показаниям.По показаниям могут быть добавлены другие обследования.Обезболивание: Данные операции проводятся под эндотрахеальным наркозом. При этом методе обезболивания пациентка полностью расслаблена, во время проведения операции спит.Болевые ощущения после пробуждения минимизируются путем введения специальных препаратов.Противопоказания:
Плановое вмешательство не проводят при клинически значимых нарушениях свертываемости крови, острых инфекциях, декомпенсированных соматических заболеваниях (гипертонии, нестабильной стенокардии, тяжело протекающем сахарном диабете, выраженной анемии).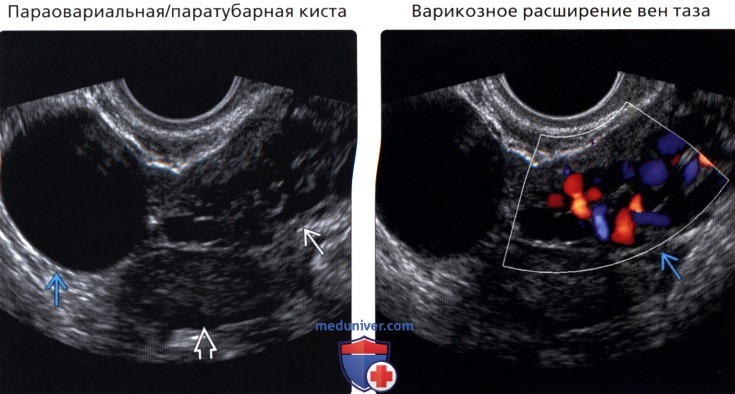 После проведения оперативного лечения в Нашем МЦ Парацельс с 1х послеоперационных суток пациентки начинают физиолечение, что благоприятно сказывается на послеоперационном течении и профилактирует образование спаек.Нахождение в стационаре после кистэктомии 2-3 дня.
После проведения оперативного лечения в Нашем МЦ Парацельс с 1х послеоперационных суток пациентки начинают физиолечение, что благоприятно сказывается на послеоперационном течении и профилактирует образование спаек.Нахождение в стационаре после кистэктомии 2-3 дня.
Параовариальная киста яичника лечение при беременности: симптомы, диагностика и лечение.
Параовариальная киста яичника – это округлое опухолевидное образование, заполненное прозрачной жидкостью (секретом) и образующееся в связках, соединяющих матку и яичники.
Параовариальная киста встречается примерно в 10% случаев кист яичников. На фоне этого заболевания проблем с зачатием у женщин не возникает, но если беременность уже наступила, то риск осложнений параовариальной кисты яичника несколько возрастает. Кроме того, параовариальная киста никогда самостоятельно «не рассасывается». Скорость ее роста и максимальный размер не предсказуемы. Поэтому кисту лучше диагностировать и в случае необходимости удалить еще до наступления беременности. Но если ее обнаружили у женщины, которая уже находится в положении, впадать в панику не стоит!
Но если ее обнаружили у женщины, которая уже находится в положении, впадать в панику не стоит!
Обратитесь за консультацией к опытному врачу-гинекологу!
Причины образования параовариальной кисты
В подавляющем большинстве случаев параовариальная киста яичника образуется только с одной стороны матки. В связи с этим врачи различают:
- параовариальную кисту левого яичника,
- параовариальную кисту правого яичника.
Параовариальная киста появляется обычно у женщин детородного возраста. Спровоцировать ее образование могут:
- сбои в работе яичников,
- неправильное созревание фолликул,
- нарушения в функционировании эндокринной системы,
- инфекционные заболевания,
- медицинские аборты в прошлом.
Параовариальные кисты часто достигают больших размеров у представительниц прекрасного пола, ожидающих ребенка. Причина – колебание гормонального фона, в частности, значительное повышение уровня женских гормонов. В этом случае, необходимо регулярно наблюдаться у гинеколога, чтобы врач следил за ростом кисты и в случае необходимости имел возможность быстро принять меры по ее удалению.
Причина – колебание гормонального фона, в частности, значительное повышение уровня женских гормонов. В этом случае, необходимо регулярно наблюдаться у гинеколога, чтобы врач следил за ростом кисты и в случае необходимости имел возможность быстро принять меры по ее удалению.
Симптомы и диагностика
Часто параовариальная киста не достигает больших размеров (ее диаметр обычно колеблется от нескольких миллиметров до 2-х сантиметров) и практически никак себя не проявляет, поэтому ее находят случайно во время планового ультразвукового обследования.
А вот при разрастании киста может сдавливать кишечник или мочевой пузырь, вызывая тянущие, ноющие боли в области живота и крестца, неприятные ощущения во время интимной близости. Большие параовариальные кисты, как левого яичника, так и правого гинеколог легко обнаружит и без УЗИ во время пальпации.
Осложнения параовариальной кисты
Обычно при параовариальной кисте яичника нет угрозы для беременности или развития плода. Большие кисты не перерастают в злокачественные опухоли и разрываются довольно в редких случаях, но, тем не менее, требуют постоянного наблюдения со стороны гинеколога, поскольку несут другую опасность. В отличие от маленьких большие параовариальные кисты у беременных женщин смещаются по мере роста матки и формируют ножку, которая может перекручиваться и вызывать резкую боль в области малого таза. Перекручивание способствует также развитию некроза (омертвлению) самой кисты. В этом случае, скорее всего, потребуется оперативное вмешательство.
Большие кисты не перерастают в злокачественные опухоли и разрываются довольно в редких случаях, но, тем не менее, требуют постоянного наблюдения со стороны гинеколога, поскольку несут другую опасность. В отличие от маленьких большие параовариальные кисты у беременных женщин смещаются по мере роста матки и формируют ножку, которая может перекручиваться и вызывать резкую боль в области малого таза. Перекручивание способствует также развитию некроза (омертвлению) самой кисты. В этом случае, скорее всего, потребуется оперативное вмешательство.
Лечение параовариальной кисты яичника
При параовариальной кисте яичника небольшого размера терапия не нужна. Если же киста постоянно растет или в ходе обследования выявлен воспалительный процесс, то потребуется хирургическое вмешательство. Поэтому операцию нужно делать либо при планировании беременности до зачатия, либо после беременности.
Раньше проводили обширную полосную операцию с большим разрезом внизу живота (лапаротомия). Современный метод хирургического лечения – лапароскопическая операция, которая проводится через 3 небольших прокола в животе и практически не оставляет после себя косметических дефектов.
Современный метод хирургического лечения – лапароскопическая операция, которая проводится через 3 небольших прокола в животе и практически не оставляет после себя косметических дефектов.
По всем вопросам, связанным с диагностикой и лечением, а также удалением параовариальной кисты Вы можете в любое время обратиться к врачам-гинекологам нашего центра! Записаться на прием можно как по телефону (495) 223-22-22, так и заполнив online форму, приведенную ниже.
причины, симптомы, лечение в Минске
Параовариальная киста – округлое или овальное гладкостенное жидкостное однокамерное полостное образование, формирующееся из придатка яичника. Поскольку она является результатом скопления жидкости, а не размножения клеток, параовариальная киста никогда не перерождается в злокачественную опухоль (не малигнизируется). Параовариальные кисты могут развиваться у женщин разного возраста и, нередко, у подростков.
Основными причинами формирования параовариальных кист являются:
- нарушения в эмбриогенезе
- воспалительные процессы матки, яичников и маточных труб
- нарушения процесса созревания фолликулов
- избыточное воздействие ультрафиолета (при длительном пребывании на открытом солнце, посещении солярия)
- чрезмерные термические процедуры (бани, сауны, горячие ванны)
Клинические проявления наличия образования различаются в зависимости от его размеров. При малом размере кисты (до 3-4 см) патологический процесс протекает бессимптомно.
При малом размере кисты (до 3-4 см) патологический процесс протекает бессимптомно.
Наиболее частыми проявлениями больших овариальных (5-10 см) и гигантских (10-30 см) кист являются:
- тянущие и распирающие боли в нижней части живота, поясничной области, боковых отделов туловища независимо от фаз менструального цикла
- наличие овального туго-элластичного образование при бимануальном осмотре
- увеличение размеров живота при отсутствии беременности
- болезненное, учащенное мочеиспускание
- нарушение дефекации
- боли или дискомфорт при половых отношениях.
Методы исследования параовариальной кисты
Как правило, параовариальные кисты больших размеров выявляются при бимануальном гинекологическом осмотре. В ряде случаев выполняется ректо-вагинальное исследование. Наиболее информативными методами диагностики являются:
- УЗИ органов малого таза (трансабдоминальное, трансвагинальное или трансректальное) — выполняется на 8-10 день менструального цикла
- диагностическая лапароскопия
Наиболее частые осложнения заболевания – это перекрут параовариальной кисты, у которой есть ножка (кисты более 5 см), и нагноение образования.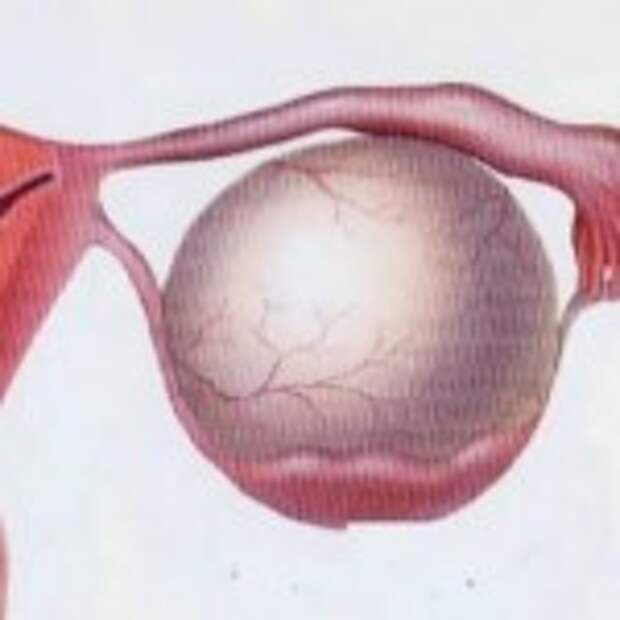 И в том, и в другом случае развиваются боли и повышение температуры. Самое грозное осложнение – разрыв нагноившейся кисты, что сопровождается острым воспалением брюшины таза и развитием перитонита. По-этому, при возникновении даже незначительных болезненных ощущений без причины (например, вне менструального цикла) стоит обратиться к гинекологу.
И в том, и в другом случае развиваются боли и повышение температуры. Самое грозное осложнение – разрыв нагноившейся кисты, что сопровождается острым воспалением брюшины таза и развитием перитонита. По-этому, при возникновении даже незначительных болезненных ощущений без причины (например, вне менструального цикла) стоит обратиться к гинекологу.
Лечение параовариальных кист только хирургическое. Динамическое наблюдение не реже 2 раз в год рекомендовано при наличии бессимптомных кист до 5 см.
Профилактика осложнений при наличии параовариальной кисты яичника малых размеров:
- исключить тяжелые физические нагрузки
- избегать тряски и падений
- не злоупотреблять пребыванием на солнце и посещением солярия
- избегать болезненных половых отношений
Планирование беременности на фоне параовариальной кисты больших размеров нежелательно, так как во время беременности киста может существенно увеличиться в размерах и осложнить течение беременности и родов.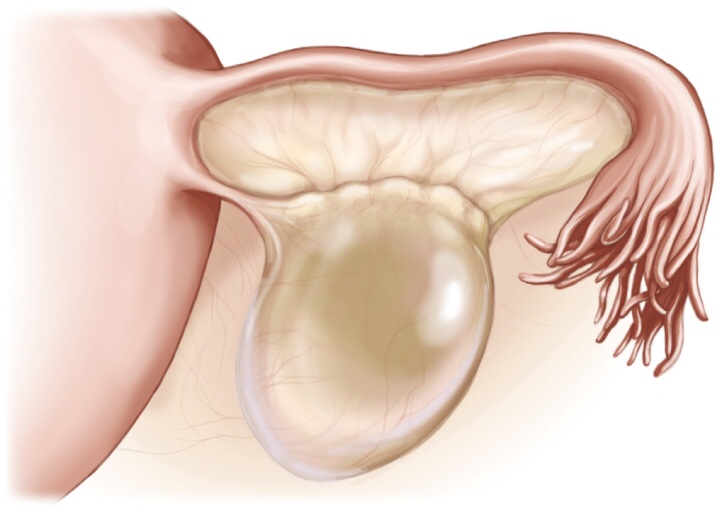 В связи с этим, перед планированием беременности параовариальные кисты более 5 см подлежат хирургическому удалению. Планирование беременности желательно не ранее, чем через 3 месяца после операции.
В связи с этим, перед планированием беременности параовариальные кисты более 5 см подлежат хирургическому удалению. Планирование беременности желательно не ранее, чем через 3 месяца после операции.
Киста яичника — лечение и симптомы, диагностика кисты яичника в Москве, Клинический Госпиталь на Яузе
— Врачи Клинического госпиталя на Яузе могут диагностировать кисты яичников на гинекологическом осмотре с помощью грамотного сбора анамнеза, УЗИ органов малого таза с цветным допплеровским картированием, клинического обследования.
— В ряде случаев необходимо применить дополнительные методы исследования, такие как КТ или МРТ и тесты на половые гормоны.
— В большинстве случаев функциональные кисты яичника через некоторое время исчезают самостоятельно. В противном случае наши специалисты назначают лечение – консервативное или хирургическое.
Киста яичника — доброкачественное образование, заполненное каким-либо содержимым. По статистике, киста яичника встречается в течение жизни у 30–50% женщин репродуктивного возраста.
По статистике, киста яичника встречается в течение жизни у 30–50% женщин репродуктивного возраста.
Записаться к гинекологу
Виды кист яичника
Самый распространенный вид кист яичников — это функциональные, которые подразделяются на фолликулярные и кисты желтого тела. Причинами их развития в большинстве случаев являются гормональные нарушения, вызванные дисфункцией яичников. Наличие хронических воспалительных заболеваний и наследственная предрасположенность так же увеличивают риск их возникновения.
Фолликулярная киста возникает из фолликула, в котором не произошла овуляция и представляет собой жидкостное образование с тонкими стенками. Размер данного вида кисты обычно не превышает 5–6 см.
Киста жёлтого тела. После того как яйцеклетка выходит из фолликула, он перерождается в желтое тело. Если беременность не наступает, желтое тело разрушается. В некоторых случаях оно может заполниться кровью или жидкостью и на некоторое время остаться в яичнике.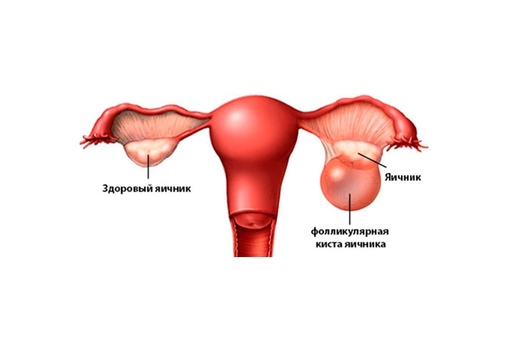 Так формируется киста желтого тела. Размер кисты обычно не более 6–8 см.
Так формируется киста желтого тела. Размер кисты обычно не более 6–8 см.
Чаще всего функциональные кисты исчезают естественным образом и требуют динамического наблюдения и минимального лечения. Но возможны и осложнения, связанные с их прекрутом, разрывом и, как следствие, возможным кровотечением.
Параовариальные кисты развиваются из тканей, окружающих яичник и наполнены серозной жидкостью. Это однокамерное тонкостенное доброкачественное образование. Они располагаются рядом с яичником или маточной трубой, не рассасываются и могут достигать 20 см в диаметре.
Дермоидные кисты формируются из остатков эмбриональной ткани. Могут включать зубы и волосы, жировые клетки, косную и хрящевую ткань.
Эндометриоидные кисты развиваются из очагов эндометриоза в яичниках. Во время менструации выделяют небольшое количество крови, которое заполняет кисту густой тёмной жидкостью.
Серозные и муцинозные кисты могут возникать из эпителиальных клеток яичника.
Все кисты могут достигать больших размеров, нарушая репродуктивную функцию, вызывая болевой синдром.
Симптомы кисты яичника
Чаще всего заболевание протекает бессимптомно, изредка могут беспокоить:
- боли внизу живота, которые могут отдавать в прямую кишку,
- нарушения менструального цикла, маточные кровотечения, связанные с дисфункцией яичников, задержки менструации,
- болезненные ощущения во время полового акта,
- иногда – увеличение живота (при большой кисте),
- киста яичника, особенно эндометриоидная, может являться причиной бесплодия.
Чем опасно это заболевание?
Киста может осложняться: перекрутом её ножки, разрывом образования, распространением эндометриоза. Эти ситуации требуют экстренной госпитализации в стационар для проведения операции.Также возможна малигнизация (озлокачествление) некоторых видов длительно существующих кист.
Записаться на прием
Диагностика
Врачи Клинического госпиталя на Яузе диагностируют кисту яичника на гинекологическом осмотре с помощью ультразвукового исследования.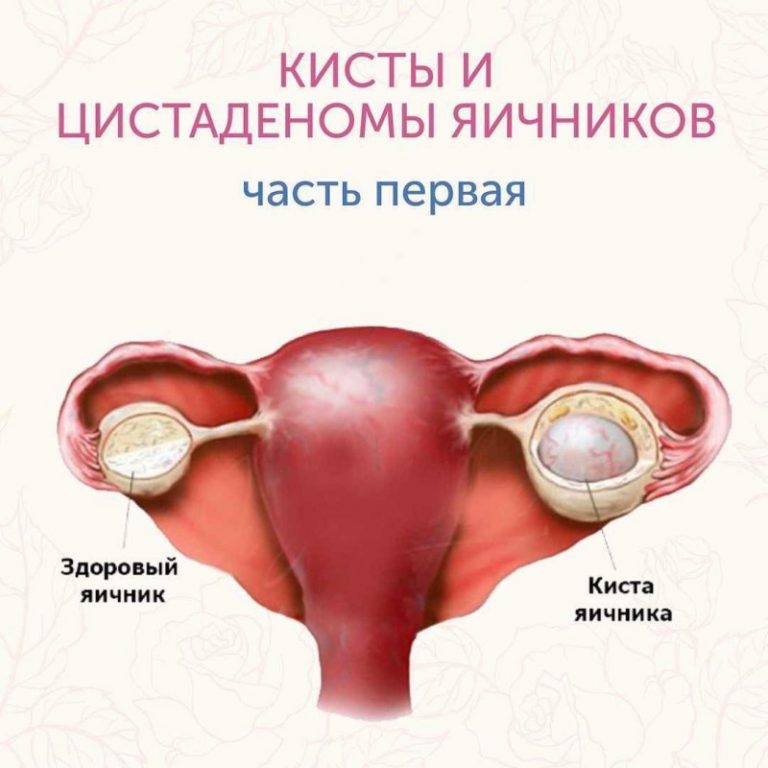 В ряде случаев для уточнения диагноза, выяснения причин образования кисты необходимо проводить КТ или МРТ органов малого таза, анализы на онкомаркеры СА-125, тесты на половые гормоны.
В ряде случаев для уточнения диагноза, выяснения причин образования кисты необходимо проводить КТ или МРТ органов малого таза, анализы на онкомаркеры СА-125, тесты на половые гормоны.
Любые образования на яичниках требуют дифференциальной диагностики с онкологическим процессом.
Лечение
Чаще всего функциональные кисты яичника в течение 2-3 месяцев самостоятельно исчезают, если же этого не происходит, наши специалисты назначают лечение.
Консервативная терапия
В большинстве случаев врач прописывает консервативную противовоспалительную терапию и, в случае необходимости, прием оральных контрацептивов, после чего состояние пациентки контролируется при помощи УЗИ.
Если требуется оперативное вмешательство, то женщина направляется на лапароскопию — эффективный и малотравматичный метод удаления кист. После операции для успешного восстановления организма и предотвращения повторного появления кисты яичника наши специалисты назначают специальную фармакотерапию.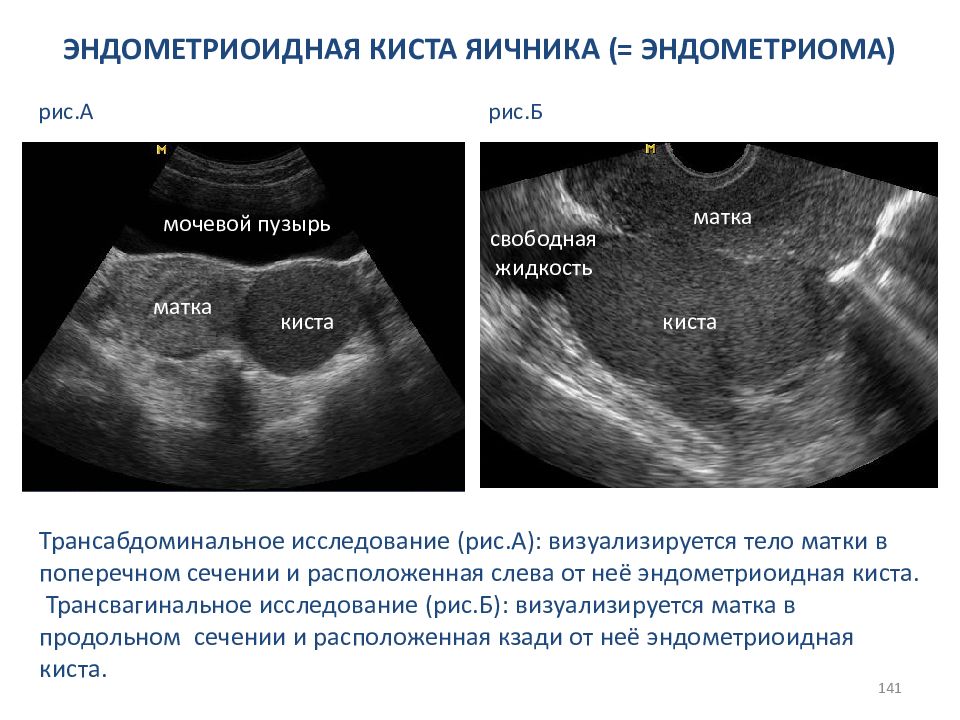
Лапароскопические операции при кисте яичника
Если киста яичника (эндометриоидная, серозная, муцинозная, дермоидная или параовариальная) достигает значительных размеров (более 4–5 см), вызывает болевой синдром и разрушает здоровые ткани яичника или нарушает его функцию и функции соседних органов, ее необходимо удалить. Это делается с помощью лапароскопической операции.
Своевременное выявление и лечение кист яичников позволяет пациентам максимально быстро вернуться к обычному образу жизни.
Наши преимущества
- В нашем медицинском центре принимают врачи, имеющие богатый практический опыт.
- У нас особая инновационная конструкция операционных: устойчивые к инфекциям бесшовные монолитные блоки, 5 уровней стерильности, благодаря сложной системе вентиляции.
- Отделение гинекологии оснащено оборудованием последнего поколения — хирургической техникой признанных мировых производителей медицинского оборудования — «Karl Storz», «Covidien», «Erbe» и др.

- Все процедуры проводятся в максимально комфортных для пациентки условиях.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Статья проверена врачом акушером-гинекологом, к.м.н. Сазоновой Ю.М., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Отзывы
Юлия
Хотелось бы выразить свою благодарность вашим врачам. Решиться на операцию всегда страшно. Я, как и сотни других людей, старалась отказаться от нее. Хорошо что врач доступно объяснил последствия отказа в моем случае. Операция прошла быстро и легко, послеоперационный период провела у вас. всем довольна, избавилась от проблемы, и снова могу жить полноценной жизнью.
Игорь
То, что работа клиники организована на высоком уровне, заметно уже на входе. Прием, диагностика, консультация врача, также оставили самое приятное впечатление.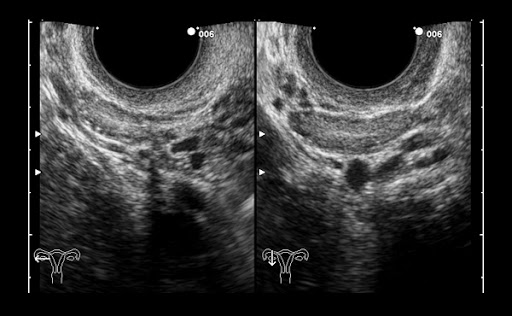 Лечение подобрали очень грамотно. Киста исчезла, а вместе с ней и болезненные ощущения.
Лечение подобрали очень грамотно. Киста исчезла, а вместе с ней и болезненные ощущения.
Екатерина
Клиника оснащена отличным современным аппаратом для ультразвуковой диагностикиврачи выявили кисту, смогли подобрать лечение пока не появились осложнения.почти сразу после пройденной терапии я смогла забеременеть, за что искренне благодарна врачам госпиталя.
Влада
Спасибо Игорю Анатольевичу за чудесно проведенную операцию. Ни боли, ни страха я не испытала. Зато после операции чувствовать себя стала гораздо лучше. Отношение к пациентам в клинике просто замечательное. Умеют и успокоить и ободрить.
Ольга
В клинике работают замечательные специалисты. применяются самые современные щадящие методы. Для меня это стало основным критерием при выборе клиники.
Лечение и профилактика кисты яичников в медцентре в г.Бор
Планируя беременность, женщины проходят различные обследования, в том числе УЗИ органов малого таза – матки и яичников. При этом иногда ставится диагноз «киста яичника». Могут ли такие кисты помешать наступлению беременности и нужно ли их лечить или оперировать, чтобы родить здорового малыша?
При этом иногда ставится диагноз «киста яичника». Могут ли такие кисты помешать наступлению беременности и нужно ли их лечить или оперировать, чтобы родить здорового малыша?
Киста яичника – образование в яичнике, представляющее собой пузырь, наполненный жидкостью. Размеры этого образования могут быть различными, что и определяет симптомы данного заболевания. Маленькие кисты обычно никак себя не проявляют и, как правило, случайно обнаруживаются при проведении ультразвукового исследования. Большие кисты яичников вызывают ощущение тяжести внизу живота и даже боли.
Киста яичника: причины
В норме у каждой женщины в течение менструального цикла в яичнике созревает доминантный фолликул, из которого в середине цикла выходит половая клетка – яйцеклетка. На месте же разорвавшегося фолликула формируется так называемое желтое тело – образование с толстыми стенками, которое выделяет в кровь гормон прогестерон, способствующий прикреплению плодного яйца в полости матки и его развитию до момента формирования плаценты.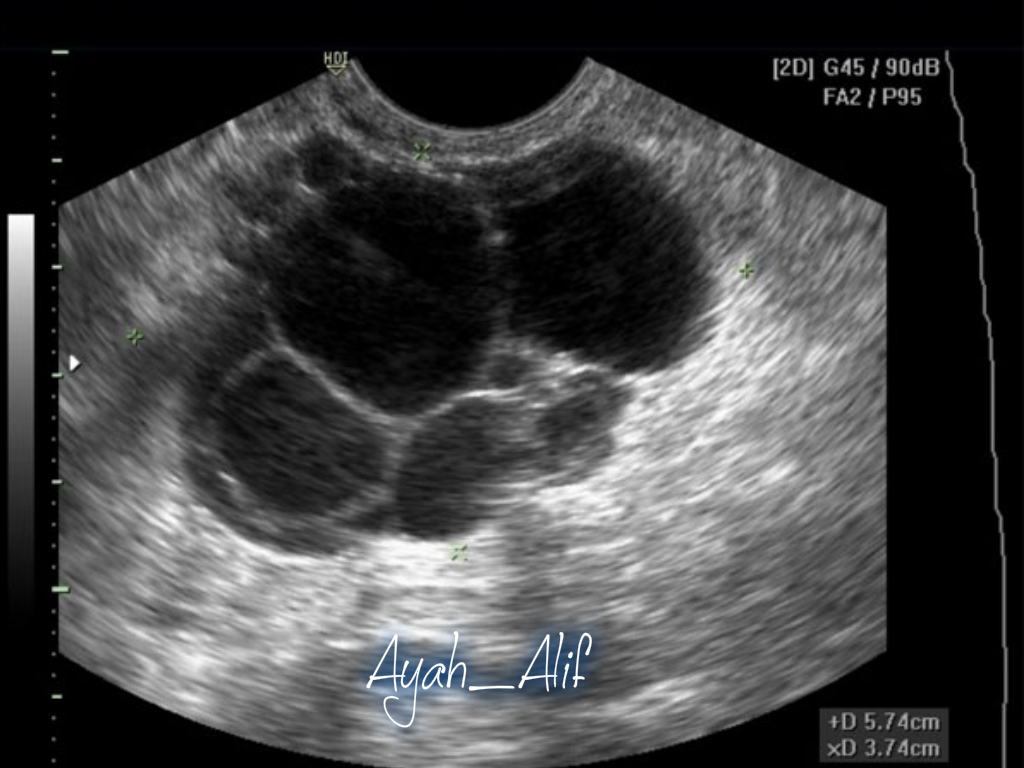 Если яйцеклетка не оплодотворяется и беременность не наступает, желтое тело подвергается обратному развитию.
Если яйцеклетка не оплодотворяется и беременность не наступает, желтое тело подвергается обратному развитию.
При нарушении созревания фолликулов и процессов овуляции могут образовываться кисты яичников. Механизмы их разрастания очень разнообразны. К примеру, если фолликул в яичнике достигает 20 мм в диаметре, однако по какой-либо причине овуляция (выход яйцеклетки – женской половой клетки из яичника) не происходит, то есть фолликул не лопается, он продолжает расти дальше, и образуется так называемая фолликулярная киста яичника.
Если же овуляция происходит, но нарушения гормонального фона приводят к избыточному накоплению жидкости в просвете желтого тела, может сформироваться киста желтого тела. Кисты могут возникать без видимой причины, на фоне смены климата, стрессовой ситуации, гормональных нарушений в организме.
Киста яичника: симптомы и лечение
По своей природе кисты яичника бывают функциональными и органическими.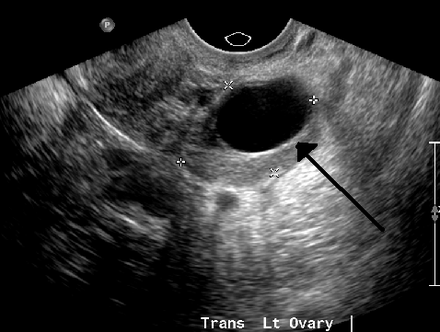
К функциональным относят фолликулярные кисты и кисты желтого тела, чаще всего они самопроизвольно рассасываются в течение нескольких менструальных циклов. Если функциональные кисты небольшого диаметра, не сдавливают окружающие органы и не вызывают болевых ощущений, их лечение обычно не проводят. При больших размерах кист проводят гормональное лечение, чаще всего назначают гормональные контрацептивы, нормализующие гормональный фон и способствующие рассасыванию кисты.
На течение беременности функциональные кисты влияния, как правило, не оказывают. При наступлении беременности они обычно рассасываются до 16-19 недель. Кроме того, на малых сроках беременности врач очень часто диагностирует наличие кисты желтого тела, которая способствует вынашиванию за счет повышенной выработки прогестерона (гормона беременности). Такие кисты уменьшаются в размерах и рассасываются после формирования плаценты, то есть после 12 недель беременности.
Органические кисты – это кисты, которые сами по себе не рассасываются и чаще всего требуют оперативного лечения. К ним относятся эндометриоидные кисты, цистоаденомы, дермоидные и параовариальные кисты.
К ним относятся эндометриоидные кисты, цистоаденомы, дермоидные и параовариальные кисты.
Эндометриоидные кисты — это доброкачественные органические кисты, они медленно растут и легко подвергаются хирургическому лечению. Внутри них находится ткань эндометрия внутренней оболочки полости матки, которая ежемесячно видоизменяется и отторгается во время менструации.
Эндометрий – это гормонально зависимая ткань, соответственно, внутри кисты протекают все те же процессы, что и в полости матки, то есть эндометрий разрастается в первой фазе менструального цикла, созревает во второй фазе и отторгается с кровотечением во время менструации. Из-за этих процессов происходит постепенное увеличение диаметра эндометриоидной кисты.
Чаще всего небольшие эндометриоидные кисты яичника бессимптомны, и их случайно находят при УЗИ.
Кисты большого диаметра могут вызывать боли, усиливающиеся во время менструации. Они нередко бывают двухсторонними и могут достигать значительных размеров.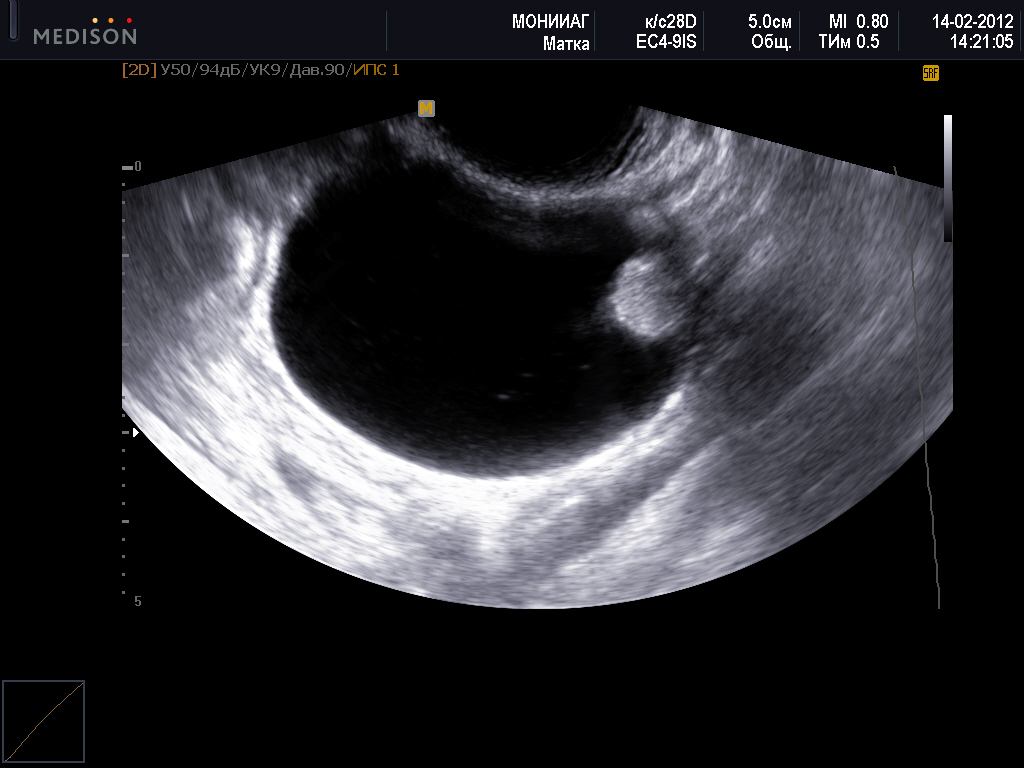 Эндометриоидные кисты имеют небольшой риск перерождения в злокачественную кисту яичника, чаще всего это встречается у женщин после 40 лет.
Эндометриоидные кисты имеют небольшой риск перерождения в злокачественную кисту яичника, чаще всего это встречается у женщин после 40 лет.
Наличие эндометриоидных кист яичников может препятствовать наступлению беременности и является показанием для оперативного лечения. Сначала производится удаление кисты, а затем гормональная терапия, поскольку эндометриоидные кисты склонны к появлению вновь. Чаще всего назначают гормональные контрацептивы и лекарства, вызывающие искусственную менопаузу. В отсутствии гормональной стимуляции эндометриоидные клетки гибнут, что предотвращает повторное развитие заболевания. В зависимости от диаметра и количества эндометриоидных кист, наличия очагов эндометриоза на маточных трубах и внутренних тканях брюшной полости выбирают лекарственный препарат.
Цистаденомы
Это достаточно распространенный вид кист яичника, чаще всего цистаденомы представляют собой односторонние кисты небольших размеров. В зависимости от содержимого различают серозную цистаденому, внутри которой находится прозрачная жидкость светло-соломенного цвета, и муцинозную цистаденому, с густой слизью внутри.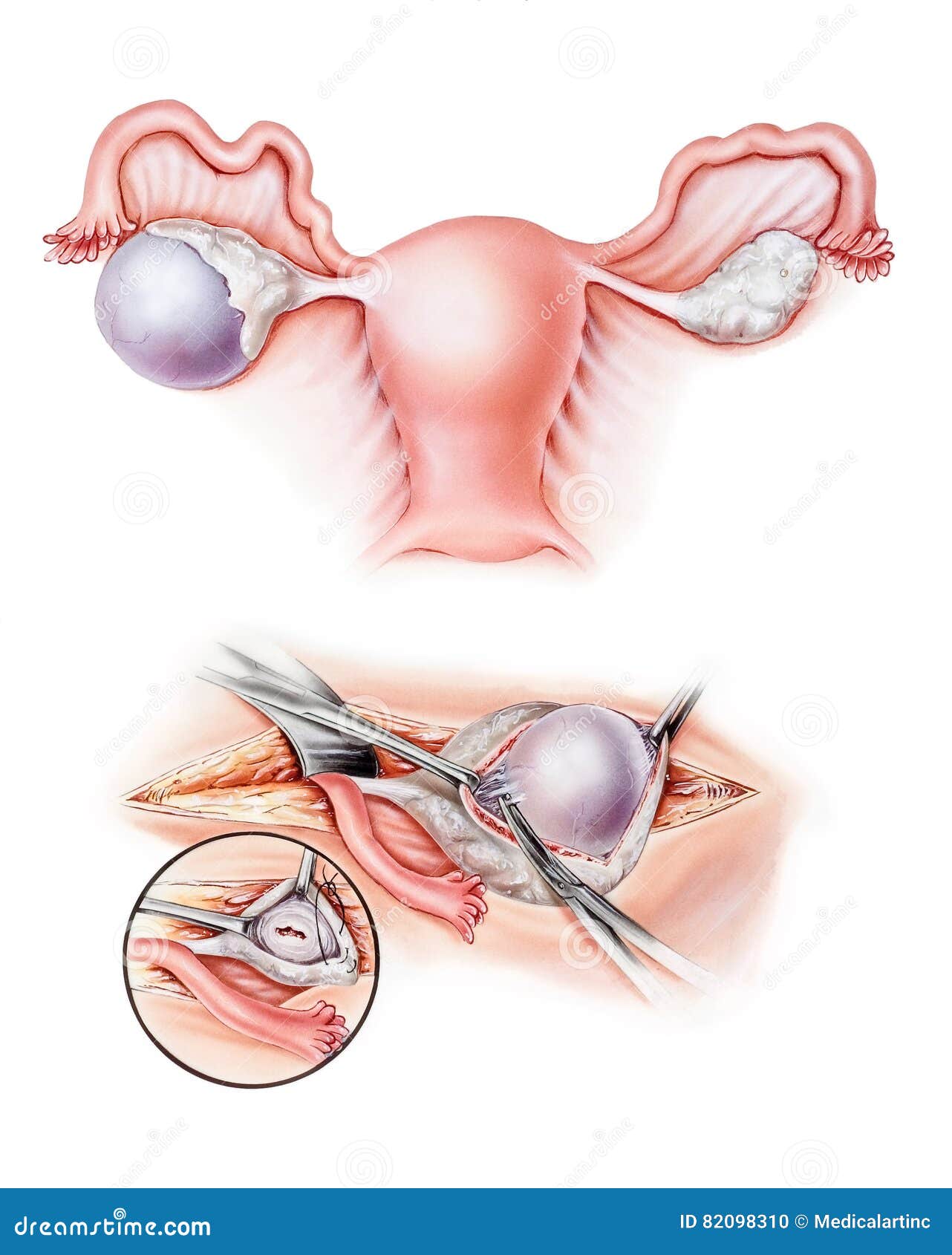
Цистаденомы – это доброкачественные кисты, однако они могут становиться злокачественными, что и определяет тактику их лечения: хирургическое удаление образования.
Во время беременности цистаденомы могут увеличиваться в объеме и вызывать постоянные боли в животе.
Дермоидная киста (зрелая тератома)
Это врожденная опухоль яичника, представляет собой округлое образование в яичнике и содержит в своей структуре элементы волос, кожи, ногтей, сала. Такие кисты могут быть разной величины – от нескольких сантиметров до образований гигантских размеров. Однако чаще всего они небольшие и поэтому никак себя клинически не проявляют. На зачатие и вынашивание беременности дермоидные кисты маленького размера влияния, как правило, не оказывают, однако, поскольку имеется небольшая вероятность злокачественного перерождения тератом, лечение их хирургическое.
Параовариальные кисты
Это образование, наполненное жидкостью, которое находится между связками матки рядом с яичником. Параовариальная киста чаще всего имеет небольшие размеры и не уменьшается с течением времени или под действием лекарственных средств. Однако она может увеличиваться. Чаще всего это происходит из-за длительных перегреваний, например, если женщина любит посещать сауну, злоупотребляет обертываниями, часто принимает ванны с температурой воды более 38 градусов С. Прогрессированию параовариальной кисты также способствует загар под солнцем или в солярии.
Параовариальная киста чаще всего имеет небольшие размеры и не уменьшается с течением времени или под действием лекарственных средств. Однако она может увеличиваться. Чаще всего это происходит из-за длительных перегреваний, например, если женщина любит посещать сауну, злоупотребляет обертываниями, часто принимает ванны с температурой воды более 38 градусов С. Прогрессированию параовариальной кисты также способствует загар под солнцем или в солярии.
Данный вид образований при небольших размерах обычно не влияет на течение беременности и не требует какого-либо лечения. При активном росте кисты показано ее хирургическое удаление.
Может ли киста яичника нести опасность для жизни и зачатия ребенка?
Бывают случаи, когда фолликулярная киста или киста желтого тела лопается, и ее содержимое изливается в брюшную полость. При этом может начаться кровотечение, и, как следствие, необходимость госпитализации в стационар. Кроме того, возможен перекрут кисты яичника, который сопровождается сильными болями в животе и также требует лечения в стационаре.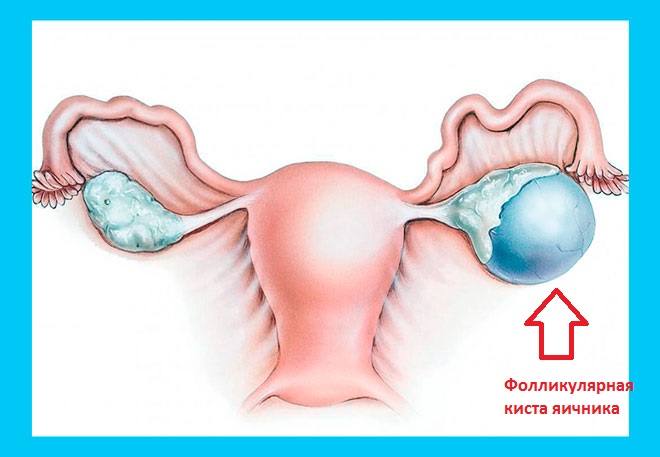
При беременности потенциальную опасность представляют кисты яичников больших размеров, поскольку может произойти разрыв кисты или перекрут, в этом случае без хирургического вмешательства не обойтись.
В редких случаях формирование множественных кист яичников становится причиной бесплодия.
Диагностика
Первым этапом диагностики кист является осмотр гинекологом в кресле, врач может обнаружить одностороннее (реже двустороннее) увеличение яичника, при больших размерах кист иногда отмечается болезненность во время осмотра.
Для диагностики кист яичника широко применяется ультразвуковое исследование органов малого таза, позволяющее определить вид кисты, так как все описанные выше образования имеют свои отличительные особенности.
В ряде случаев для правильной постановки диагноза необходимо провести повторные ультразвуковые осмотры в течение одного или нескольких менструальных циклов.
При спорных вопросах врач дополнительно может порекомендовать провести МРТ органов малого таза.
Лечение кист
Лечение кист проводится двумя способами – консервативно, то есть с помощью лекарственных препаратов, и оперативно, то есть хирургически.
Медикаментозное лечение
Киста яичника — без операции лечение возможно. Консервативная терапия в данном случае основана на применении гормональных препаратов. С целью лечения кист широко используются гормональные контрацептивы, но назначать их может только врач гинеколог.
Гормональные противозачаточные средства назначаются для лечения функциональных кист яичников и в послеоперационном периоде после удаления остальных кист яичников для профилактики их повторного образования.
При эндометриоидных кистах яичников в послеоперационном периоде с целью профилактики рецидива обычно применяются гормональные средства, вызывающие искусственную менопаузу.
Хирургическое лечение: лапароскопия кисты яичника
Оперативное лечение при функциональных кистах требуется только в случае появления осложнений, таких как разрыв кисты или перекрут. При органических кистах чаще всего необходимо проведение хирургического вмешательства.
Операции по удалению кист яичников выполняются лапароскопическим доступом (специальными инструментами, введенными в живот через маленькие разрезы под контролем видеокамеры). После лапароскопии кисты яичника осложнения почти исключены. Лапароскопия возможна также и во время беременности, при возникновении осложнений со стороны кисты яичника. Лишь при больших размерах кист требуется делать разрез на передней брюшной стенке.
Особенностью операций на яичниках является удаление кисты или опухоли в пределах здоровых тканей, то есть ткань яичника, в которой содержится множество фолликулов, должна остаться в целости и сохранности, а кисту вместе с ее капсулой аккуратно «вынимают» из яичника. В редких случаях проводят так называемую резекцию яичника, то есть удаление его части. Если размеры кист очень большие, то в некоторых ситуациях ткани яичника практически не удается найти. В этом случае удаляется весь яичник.
После оперативного лечения лапароскопическим доступом женщина быстро восстанавливается, обычно через неделю после операции она уже может выйти на работу.
Ведение беременности. Планирование беременности, как правило, зависит от вида кисты. Чаще всего зачатие рекомендуется через 3-6 месяцев после операции.
Во время беременности за кистами яичника наблюдают при помощи УЗИ и допплеровского исследования – изучения кровотока в яичнике и в кисте, контроля маркера опухолевых заболевания СА-125, концентрация которого резко увеличивается, если киста перерождается в злокачественную опухоль.
При необходимости хирургического лечения во время беременности, наиболее безопасно проведение лапароскопии на 16-18 неделе.
ПрофилактикаДля профилактики возникновения кист большое значение имеют своевременная диагностика и лечение заболеваний щитовидной железы, а также нормализация веса, поскольку это поможет избежать гормональных нарушений в организме женщины.
Важно соблюдение личной гигиены и предупреждение воспалительных заболеваний матки и яичников, а также болезней, передающихся половым путем.
Нередко кисты яичников могут возникать после абортов.
Применение гормональных контрацептивов значительно снижает риск возникновения любых кист яичников.
В Медицинском центре «Гарантия» диагностику кист яичников проводят врачи гинекологи на амбулаторном приеме, вспомогательными методами диагностики служат УЗИ, МРТ и лабораторные анализы. Лечение кист яичников должен осуществлять только квалифицированный врач гинеколог. Лечение самостоятельно народными средствами может привести к осложнениям.
Параовариальная киста: причины, симптомы и лечение
Параовариальная киста — это опухолеподобное полостное образование, формирующееся из придатка яичника. Согласно медицинской статистике у большинства женщин разного возраста может развиваться киста яичника. На ранних стадиях развития эта патология не сопровождается болью, поэтому многие женщины не воспринимают её всерьез. Но как только появляется болевой синдром и разного рода неприятные симптомы или осложнения, представительницы прекрасного пола спешат на прием к врачу. К сожалению, в такие моменты специалисту довольно сложно поставить диагноз, ведь некоторые формы заболевания, в том числе и параовариальная киста, не определяются даже после проведения УЗИ. Что же это за патология? Какие существуют методы её исследования? И как проходит лечение?
В гинекологической практике под параовариальной кистой принято понимать полостное новообразование придатка яичника, которое состоит из одной камеры, заполненной прозрачной жидкостью. Обычно оно располагается между яичником и фаллопиевой трубой, и при этом она увеличивается в размерах за счет растяжения стенок, а не за счет деления клеток, поэтому данный вид кисты не подвергается злокачественному перерождению. Параовариальная киста яичника образуется у женщин в период половой зрелости. К тому же скорость её развития непредсказуема и не зависит от наследственной или генетической предрасположенности.
Характерные черты заболевания
Параовариальная киста яичника представляет собой гладкостенную, упругую капсулу овальной формы, которая локализуется с правой стороны или над маткой. Она имеет тонкие и прозрачные стенки, которые покрыты эпителием. К тому же параовариальная киста справа заполнена прозрачной консистенцией с большим количеством белка и малым содержанием муцина. Вдоль её верхнего полюса находится маточная труба, а у нижней поверхности расположен яичник. Кровоснабжение к новообразованию поступает через сосуды брыжейки и фаллопиевой трубы. Обычно данная форма кисты закреплена жестко и подвижность её ограничена. И развивается она довольно медленно, но вследствие накопления жидкости и растяжения ею стенок, её величина может измениться до 30 см. Причинами появления параовариальной кисты яичника может быть воспаление последнего или заболевания органов эндокринной системы, а также частые аборты и даже беременность. Также следует отметить тот факт, что это новообразование в момент своего развития практически не вызывает никаких субъективных ощущений, но как только оно начинает увеличиваться, то может вызывать незначительные боли внизу живота. На какие симптомы следует все же обратить внимание?
Опасная сторона параовариальной кисты
Итак, если женщине был поставлен диагноз параовариальной кисты яичника, то специалист рекомендует ей соблюдать следующие правила:
- устранить физические нагрузки;
- не поднимать тяжести;
- избегать падений;
- исключить перелеты и смену климата;
- ограничить половую жизнь удобными позами;
- не принимать солнечные ванны и не посещать солярий.
В противном случае, несоблюдение этих простых рекомендаций может привести к осложнению параовариальной кисты, которое сопровождается перекрутом ножки, нагноением содержимого, разрывом капсулы. Перекрут ножки может быть как частичным, так и полным, при котором сдавливаются маточные связки и трубы, а также её нервные и сосудистые стволы. В результате чего у женщины появляются сильные боли и напряжение живота, сопровождаемые высокой температурой тела. В случае нагноения в организм женщины попадает инфекция, которая вызывает лихорадку, рвоту и резкую боль по всей брюшной полости. Если же происходит разрыв кисты, то у женщины проявляется тахикардия и снижение давления. Кровоснабжение яичника нарушается и начинается некроз тканей, что влечет за собой внутреннее кровотечение. Независимо от формы осложнения этого новообразования специалист незамедлительно удаляет его.
Прогноз лечения опасного образования
Исходя из того, что во время оперативного вмешательства удаляются все элементы параовариальной кисты, то прогноз вполне благоприятный. Даже в том случае, если это новообразование было обнаружено на одном из сроков беременности пациентки. В данной ситуации врач постоянно отслеживает состояние кисты и устраняет её только после рождения ребенка. Что же касается непосредственно зачатия, то оно вполне вероятно, однако, существует риск перекрута ножки кисты, который может возникнуть при увеличении матки. Поэтому женщине рекомендуют планировать беременность только через месяц после удаления кисты. Все же при своевременной диагностике и лечении можно не только избежать осложнений, но и самого возникновения параовариальной кисты.
Симптомы параовариальной кисты
Как уже было отмечено ранее, начальное развитие параовариальной кисты не сопровождается клиническими симптомами. Признаки её наличия проявляются тогда, когда её размеры превышают 5 см. В результате женщину могут беспокоить ноющие болевые ощущения в области крестца, в нижней части живота и спине, которые усиливаются и спонтанно исчезают при физических нагрузках. Помимо этого у женщины могут наблюдаться следующие симптомы:
- сжатие мочевого пузыря, сопровождаемое болью при мочеиспускании;
- запоры или постоянные позывы к дефекации;
- расстройство пищеварительного тракта;
- увеличение объема живота;
- болевые ощущения во время полового акта;
- сбои менструального цикла;
- бесплодие.
Самым непредсказуемым и болезненным признаком параовариальной кисты яичника является симптом острого живота, который сопровождается сильными болями и разного рода осложнениями. В данном случае проводят экстренное удаление параовариальной кисты.
Учитывая то, что это новообразование развивается довольно незаметно, то специалисты рекомендуют своим пациенткам при возникновении болезненных ощущений, не относящихся к менструальному циклу, сразу же обратиться за медицинской помощью и пройти диагностику для предотвращения необратимых последствий.
Обнаружили симптомы данного заболевания?Звоните
Наши специалисты проконсультируют Вас!
Диагностика параовариальной кисты
Для того чтобы обнаружить параовариальную кисту яичника врач осматривает пациентку и пальпирует живот. Во время гинекологического обследования области матки специалист может обнаружить параовариальную кисту справа. Помимо этого пациентку обследуют с помощью УЗИ брюшной полости, которое помогает увидеть и определить место локализации полостного образования. Для точного подтверждения диагноза используется диагностический метод лапароскопии: в брюшную полость вводят специальную трубку, которая позволяет определить размер кисты и взять биопсию для дифференцирования новообразования. После этого специалист назначает соответствующий курс лечения.
Лечение параовариальной кисты
Лечение параовариальной кисты назначается сугубо индивидуально. Если у женщины была обнаружена подобная патология, но небольшого размера, то пациентке рекомендуют посещать специалиста один раз в несколько месяцев. Также следует отметить и то, что это новообразование не является причиной проявления воспалительных процессов, поэтому в данном случае медикаментозная терапия не способствует положительным результатам лечения.
Если же киста увеличилась до средних размеров и вызывает болевые ощущения и нарушения менструального цикла, то врач проводит лапароскопию параовариальной кисты яичника. Данный метод лечения подразумевает удаление через небольшой разрез в брюшной полости не только кисты, но и её капсулы. Эта операция проходит совершенно без травматических повреждений матки и яичников, и послеоперационный период длится всего несколько дней.
Но, если у пациентки была обнаружена параовариальная киста яичника большого размера, то специалисту приходится удалить и яичник вместе с новообразованием. Как правило, рецидивы после хирургического вмешательства не возникают, так как удаляется непосредственно сама параовариальная киста. Но все же эта патология может сопровождаться осложнениями.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Осложнения и лечение параовариальной кисты: ретроспективный анализ
J Obstet Gynaecol India. 2019 Apr; 69 (2): 180–184.
Оригинальная статья
иАнита Дурайрадж
Отделение акушерства и гинекологии, Больница и научно-исследовательский институт Медицинского колледжа Веламмал, Мадурай, Тамил Наду 625014 Индия
Отделение Кавита Гандхираман и Кавита Гандтехираман
Больница и научно-исследовательский институт медицинского колледжа, Мадурай, Тамил Наду 625014 ИндияОтделение акушерства и гинекологии, Больница медицинского колледжа Веламмал и научно-исследовательский институт, Мадурай, Тамил Наду 625014 Индия
Автор, отвечающий за переписку.Поступило 06.11.2017; Принято 19 июня 2018 г.
Авторское право © Федерация акушерских и гинекологических обществ Индии, 2018 г. Эта статья цитируется в других статьях в PMC.Abstract
Introduction
Параовариальные кисты, несмотря на их относительную частоту, не получили должного внимания. Клиницист должен знать об осложнениях параовариальной кисты.
Цель
Анализировать клинический профиль, осложнения и лечение параовариальной кисты.
Материалы и методы
Ретроспективный анализ 51 пациента с оперативным диагнозом параовариальной кисты был проведен в нашем учреждении за 5-летний период.
Результаты
Большинство (60,78%) параовариальных кист было обнаружено в третьем и четвертом десятилетиях, а средний возраст пациентов составил 31,8 года. 62,74% пациентов с параовариальной кистой жаловались на боль в животе, а остальные были случайной находкой. Ультразвук поставил правильный диагноз в 47 лет.05% пациентов. Средний размер параовариальной кисты 7,51 см. Осложнениями параовариальной кисты, отмеченными в нашем исследовании, являются увеличение кисты (79,62%), перекрут придатка (18,51%), кровотечение (7,4%), разрыв (1,85%) и доброкачественная опухоль (12,96%). В 84,31% случаев параовариальные кисты лечились лапароскопией. Операции по сохранению фертильности были выполнены у 57,39% параовариальных кист.
Заключение
Параовариальная киста должна учитываться при дифференциальной диагностике образования придатков. Невозможно переоценить важность дифференциации его от кисты яичника.При лечении осложнений параовариальной кисты следует рассматривать лапароскопический подход и, желательно, операцию по сохранению фертильности.
Ключевые слова: Параовариальная киста, Осложнения, Лапароскопия
Введение
Параовариальную кисту необходимо дифференцировать от кисты яичника, поскольку считается, что она не ведет себя одинаково как с клинической, так и с биологической точки зрения. Параовариальная киста составляет всего 5–20% всех образований придатков. Параовариальная киста возникает в широкой связке между маточной трубой и яичником.Термины параовариальная киста и паратубальная киста используются взаимозаменяемо в зависимости от их близости к яичнику или маточной трубе. Они развиваются либо из мезотелия широкой связки (68%), либо из парамезонефрических (30%) или мезонефрических остатков (2%). Их точная частота неизвестна из-за их частого бессимптомного присутствия. Они выявляются у 15,7% пациентов, перенесших оперативную лапароскопию. Параовариальная киста привлекает клиническое внимание в случае таких осложнений, как увеличение кисты, перекрут, разрыв, кровотечение и новообразование [1, 2].
Поскольку нет четких рекомендаций по лечению параовариальной кисты и ее осложнений, это исследование направлено на анализ клинического профиля, осложнений и лечения параовариальной кисты.
Материалы и методы
Из медицинских карт нашего учреждения был идентифицирован 51 пациент с оперативным диагнозом параовариальная киста за 5-летний период с 2012 по 2017 год. Возраст, менархе, семейное положение, менопаузальный статус и подробности клинических проявлений пациенток были отмечены в записях о поступлении.Были отмечены ультразвуковые и КТ / МРТ-диагностика и результаты с точки зрения латеральности, размера, эхогенности, расслоения и папиллярной проекции.
Из оперативной документации были получены показания к операции, тип оперативного вмешательства, оперативные данные и осложнения, такие как перекрут придатка, кровоизлияние и разрыв параовариальной кисты. Были собраны гистопатологические отчеты этих пациентов. Эти данные были проанализированы.
Результаты
В таблице показаны клинический профиль, изображения и осложнения параовариальной кисты.
Таблица 1
Клинический профиль, визуализация и осложнения параовариальной кисты
| Характеристики параовариальной кисты | Абсолютное значение | Частота (%) |
|---|---|---|
| Возрастная группа | ||
| Подростки | 10 | 19,6 |
| Репродуктивная | 31 | 60,78 |
| Перименопауза | 6 | 11,76 |
| Менопауза | 4 | 7.84 |
| Клиническая картина | ||
| Боль в животе | 32 | 62,74 |
| Случайные | 19 | 37,25 |
| Ультразвуковая диагностика | ||
| Правильный диагноз | 24 | 47,05 |
| Неправильный диагноз | 27 | 52,94 |
| МРТ сделано в | 12 | |
| Правильный диагноз | 7 | 58.33 |
| Неправильный диагноз | 5 | 47.05 |
| Боковой | ||
| Правый | 29 | 56,86 |
| Левый | 19 | 37,25 |
| Двусторонний | 3 | 5,88 |
| Осложнения | ||
| Увеличение кисты | 43 | 79,62 |
| Торсион | 10 | 18.51 |
| Кровоизлияние | 4 | 7,4 |
| Разрыв | 1 | 1,85 |
| Доброкачественная опухоль | 7 | 12,96 |
Средний возраст пациентов в нашем исследовании составлял 31,8 лет (диапазон 13–72 года), и большинство из них (60,78%) относятся к группе репродуктивного возраста. Около двух третей пациентов жаловались на боли в животе, а остальные были обнаружены случайно при визуализации или хирургическом вмешательстве, сделанном по другим причинам.Боль в животе при параовариальной кисте возникла из-за увеличения кисты у 17 пациентов, перекрут придатка отмечен у 10 пациентов, кровотечение — у 4 пациентов, разрыв кисты — у одного пациента. Из случаев случайной параовариальной кисты 10 случаев были выявлены при оценке нарушения менструального цикла, 4 случая при обследовании на бесплодие, 1 случай при медицинском осмотре, 2 случая при кесаревом сечении и 1 случай при послеродовой стерилизации. Две параовариальные кисты, каждая из которых была обнаружена при кесаревом сечении и послеродовой стерилизации, ранее лечились путем аспирации кист в первом триместре.
Ультразвук поставил правильный диагноз менее чем у половины пациентов. У 23 пациенток была диагностирована киста яичника, а у 4 — гидросальпинкс. Даже МРТ поставила правильный диагноз только у половины пациентов. Параовариальная киста чаще встречалась с правой стороны, и лишь немногие из них были двусторонними. Осложнениями параовариальной кисты, отмеченными в нашем исследовании, являются увеличение кисты (79,62%), перекрут придатка (18,51%), кровотечение (7,4%), разрыв (1,85%) и доброкачественная опухоль (12,96%).
Среди 51 пациента с 54 параовариальными кистами 20.34% были размером ≤ 5 см, 66,66% — размером 6–10 см и 12,96% — размером> 10 см. Средний диаметр кисты в нашем исследовании составлял 7,51 см (от 3 до 18 см). Как показано в таблице, из 11 параовариальных кист размером ≤ 5 см 72,72% были обнаружены случайно. Среди 36 параовариальных кист размером 6–10 см 72,2% имели боли в животе. Из 7 параовариальных кист размером> 10 см у 71,4% наблюдалась боль в животе.
Таблица 2
Анализ параовариальной кисты разного размера
| Характеристика параовариальной кисты | Размер кисты ≤ 5 см ( n = 11) | Размер кисты 6–10 см ( n = 36 ) | Размер кисты> 10 см ( n = 7) |
|---|---|---|---|
| Возраст | |||
| Подросток | — | 9 | 3 |
| Репродуктивный возраст | 6 | 22 | 3 |
| Перименопауза | 4 | 2 | 1 |
| Менопауза | 1 | 3 | — |
| Презентация | |||
| Боль в животе | 3 | 26 | 5 |
| Случайное происшествие | 8 | 10 | 2 |
| Осложнения | |||
| Скручивание | 9008 9 26 | 2 | |
| Кровоизлияние | 2 | 2 | — |
| Разрыв | — | 1 | — |
| Доброкачественная опухоль | 2 | 5 | — |
В таблице показано 10 параовариальных кист, подвергшихся перекруту придатков.50% случаев перекрута зафиксировано у женщин репродуктивного возраста. 60% перекрута произошли в кисте размером 6–10 см. Кручение чаще встречалось на правом фланге (3: 2). Только 40% из них удалось вылечить путем деторсии и параовариальной цистэктомии.
Таблица 3
Анализ перекрута параовариальной кисты
| Характеристика параовариальной кисты | Перекрут ( n = 10) |
|---|---|
| Возрастная группа | |
| Подросток | 3 |
| Репродуктивная | 5 |
| Перименопауза | 0 |
| Менопауза | 2 |
| Размер кисты (см) | |
| ≤ 5 | 2 |
| 6–10 | 6 |
| > 10 | 2 |
| Боковой вид | |
| Правый | 6 |
| Левый | 4 |
| Двусторонний | — |
| Операционная процедура | |
| Лапароскопия | |
| Параовариальная цистэктомия | 4 | Сальпингэктомия и параовариальная цистэктомия | 2 |
| Аднексэктомия | 2 |
| Открытая | |
| Аднексэктомия | 2 |
Среди 54 параовариальных кист 47 были простыми парагнитными кистами, 7 были простыми парагнитными опухоль, и ни одна из них не была злокачественной параовариальной опухолью.Как показано в таблице, среди 6 пациентов с мультилокулированными кистами 5 были простыми параовариальными кистами и 1 — доброкачественной опухолью. Из 6 пациентов с эхогенными кистами у 4 была простая геморрагическая параовариальная киста и у 2 — доброкачественная опухоль. Все 4 параовариальные кисты с папиллярным выступом оказались доброкачественными опухолями. Пять параовариальных опухолей лечили лапароскопической цистэктомией и по две — лапароскопической и открытой аднексэктомией. Гистологический тип доброкачественной опухоли: серозная цистаденома у 5 пациентов и серозная цистаденофиброма у 2 пациентов с параовариальной кистой.
Таблица 4
Анализ неопластической параовариальной кисты
| Характеристика параовариальной кисты | Доброкачественная опухоль ( n = 7) | Простая киста ( n = 47) |
|---|---|---|
| Возрастная группа | ||
| Подросток | — | 12 |
| Репродуктивная | 6 | 25 |
| Перименопауза | 1 | 6 |
| Менопаузальная | — | 4 |
| Клиническая картина | ||
| Боль в животе | 3 | 32 |
| Случайно | 4 | 15 |
| Размер кисты (см) | ||
| ≤ 5 | 2 | 9 |
| 6– 10 | 5 | 31 |
| > 10 | — | 7 90 086 |
| Содержимое | ||
| Прозрачный | 5 | 43 |
| Эхо | 2 | 4 |
| Разделение | ||
| Отсутствует | 6 | 42 |
| Присутствует | 1 | 5 |
| Сосочки | ||
| Присутствуют | 4 | — |
| Отсутствуют | 3 | 47 |
Лечение (подход и тип операции) параовариальной кисты в нашем исследовании был основан на возрасте пациента, клинической картине, размере и осложнениях параовариальной кисты, сопутствующей патологии и стремлении к будущей фертильности.Как показано в таблице, 84,3% пациентов лечились лапароскопией, 13,72% пациентов — открытым хирургическим вмешательством и 1,96% пациентов — вагинальным путем. 57,39% пациентов с параовариальной кистой прошли лечение параовариальной цистэктомией, 14,81% пациентов прошли сальпингэктомию и параовариальную цистэктомию, а 27,77% пациентов прошли аднексэктомию.
Таблица 5
Анализ лечения параовариальной кисты
| Ведение параовариальной кисты | Абсолютное значение | Частота (%) |
|---|---|---|
| Хирургический доступ | ||
| Лапароскопия | 43 | 84 .31 |
| Открытый | 7 | 13,72 |
| Вагинальный | 1 | 1,96 |
| Оперативное вмешательство | ||
| Лапароскопия | ||
| Параовариальная цистэктомия | 26 | 48,14 |
| Сальпингэктомия и параовариальная цистэктомия | 8 | 14,81 |
| Аднексэктомия | 11 | 20.37 |
| Открыть | ||
| Параовариальная цистэктомия | 4 | 7,4 |
| Сальпингэктомия и параовариальная цистэктомия | — | |
| Аднексэктомия | 4 | 7,4 |
| 7,4 | ||
| Параовариальная цистэктомия | 1 | 1,85 |
Обсуждение
Параовариальная киста может возникнуть в любой возрастной группе от новорожденного до менопаузы [3].Факторы риска развития параовариальной кисты изучаются. Выявлена связь между ожирением и параовариальной кистой [4, 5]. Предполагается, что параовариальная киста играет роль в бесплодии и внематочной беременности, нарушая перистальтику маточных труб и сужая просвет маточных труб.
Увеличение параовариальной кисты происходит из-за кистозного расширения выстилающего эпителия трубного типа. Увеличение размера кисты в постпубертатном периоде и во время беременности предполагает гормональное влияние на рост параовариальной кисты, но прямая связь не была четко продемонстрирована.В отличие от кисты яичника они нефизиологичны и не реагируют на гормоны. Увеличение параовариальной кисты проявляется хронической болью в животе или образованием в брюшной полости или придатках. Клинически параовариальная киста неотличима от кисты яичника. Даже на УЗИ ее сложно отличить от кисты яичника.
Перекрут придатка более выражен при параовариальной кисте, чем при кисте яичника (2,1–16% против 2,3%). Поскольку параовариальная киста не имеет собственной ножки, она разрывается вместе с яичником, маточной трубой или и тем, и другим.Перекрут придатка чаще встречается с правой стороны (3: 1). Таким образом, его часто ошибочно диагностируют как аппендицит и мочеточниковую колику, и пациент может быть госпитализирован в хирургическое отделение. Поскольку это неотложная хирургическая операция, очень важен высокий индекс подозрительности.
Параовариальные кисты неопластического происхождения обычно не регистрируются. Хотя злокачественные параовариальные опухоли очень редки и в литературе описано лишь несколько случаев, доброкачественные параовариальные опухоли не редкость. Гистологические типы доброкачественной параовариальной опухоли: серозная цистаденома, папиллярная серозная цистаденома, серозная цистаденофиброма, муцинозная цистаденома и эндометроидная цистаденома.
Диагностика параовариальной кисты с помощью ультразвука требует большей осведомленности и точности [6]. На УЗИ обнаруживается четко очерченная овальная или круглая киста, расположенная близко, но отдельно от ипсилатерального яичника, отсутствие окружающего фолликула и демонстрация признака расщепления. Признаком расщепления является небольшое колебательное движение в противоположную сторону между кистой и яичником, которое проталкивается эндовагинальным зондом. Дифференциальный диагноз с помощью УЗИ — киста яичника, гидросальфинкс и киста перитонеального включения.
Для более точного диагноза можно сделать МРТ, но стоимость очень высока, а точность диагностики все еще сомнительна. На МРТ параовариальная киста выглядит как однородная масса, которая находится между маткой и круглой связкой, но отделена от ипсилатерального яичника. Характеристика кисты с помощью ультразвука помогает отличить простую параовариальную кисту от опухолевой. Эхогенная параовариальная киста может быть кровоизлиянием или новообразованием. Наличие папиллярной проекции должно вызывать подозрение на новообразование.Помимо клинической картины, знак Whirlpool на УЗИ помогает диагностировать перекрут придатка при параовариальной кисте [7]. Использование допплера в такой ситуации не является обязательным, поскольку поток все еще может быть нормальным с частичным скручиванием, что приводит к задержке в управлении [8].
Ведение параовариальной кисты зависит от возраста, наличия и тяжести симптомов, размера кисты и ее осложнений [9]. До сих пор лечение — это просто экстраполяция кисты яичника. Но в отличие от кисты яичника, они нефизиологичны, и нельзя ожидать, что они разрешатся аналогичным образом; они более предрасположены к перекруту придатка, и, независимо от его размера, сообщалось об опухолях [10].Ни одно общество не разработало строгий числовой критерий для определения параовариальной кисты, до какого размера можно вылечить выжидательно. Гормональное лечение параовариальной кисты не играет роли. Параовариальные кисты, обнаруженные случайно во время операции, требуют удаления независимо от размера, чтобы избежать возможных осложнений.
Предпочтительно лапароскопический доступ. Интраоперационная диагностика параовариальной кисты проводится по ее локализации, а в сложных ситуациях, таких как плотные спайки, идентификация проводится по характерному пересечению сосудов по поверхности кисты.Лапароскопическая параовариальная цистэктомия технически проста и требует меньше времени, чем киста яичника, и выполнима почти во всех случаях.
Наличие перекрута придатков в параовариальной кисте не должно препятствовать выполнению деторсии и параовариальной цистэктомии с сохранением придатков для обеспечения будущей фертильности и функции гонад [11]. Независимо от общего вида, безопасность и полное функциональное восстановление придатков после деторсии хорошо изучены.
Возраст, менопаузальный статус, клиническая картина, размер кисты, септация и CA 125 — плохие показатели новообразования.Следовательно, они бесполезны для дифференциации простой параовариальной кисты от новообразования. Таким образом, при наличии сосочковой проекции следует соблюдать осторожность во время операции с использованием эндобаги для предотвращения внутрибрюшинного разлива и анализа замороженных срезов [12]. Доброкачественные параовариальные опухоли лечат параовариальной цистэктомией. Редкость злокачественной параовариальной опухоли делает ее лечение особенно сложным, и нет единого мнения об оптимальном лечении. Пациенты со злокачественной параовариальной опухолью и пограничной параовариальной опухолью без стремления к фертильности лечатся как злокачественная опухоль яичников [13].Пациентам с пограничной параовариальной опухолью и стремлением к будущей фертильности можно лечить с помощью комплексного определения стадии и аднексэктомии, поскольку они обычно ведут себя доброкачественно [14].
Заключение
Оптимальное лечение придаточного образования требует точного знания природы образования. Параовариальная киста должна учитываться при дифференциальной диагностике новообразования придатков как клиницистом, так и рентгенологом. Невозможно переоценить важность дифференциации параовариальной кисты от кисты яичника.
Необходимо изучить роль выжидательной тактики при параовариальной кисте. Лапароскопический доступ возможен во всех случаях. В каждом случае следует рассматривать возможность операции по сохранению фертильности. Лапароскопическая параовариальная цистэктомия технически проще и не требует много времени.
Биография
Анита Дурайрадж
— доцент, а Кавита Гандираман — доцент кафедры акушерства и гинекологии в больнице и исследовательском институте медицинского колледжа Веламмал, Мадурай, Тамил Наду, Индия.
Примечания
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Этическое заявление
Это исследование было одобрено институциональным этическим комитетом. Поскольку это исследование является ретроспективным анализом, этические вопросы не затрагиваются.
Сноски
Доктор Анита Дурайрадж — доцент кафедры акушерства и гинекологии больницы и научно-исследовательского института медицинского колледжа Веламмал, Мадурай.Она получила степень доктора медицины в области OBG в 2011 году в Институте акушерства и гинекологии Медицинского колледжа Мадраса, Ченнаи. У нее особый интерес к обучению, эндоскопическим операциям и акушерству высокого риска.
Ссылки
1. Кисели М., Чаглар Г.С., Дженгиз С.Д. и др. Клинический диагноз и осложнения паратубальных кист: обзор литературы и отчет о необычных проявлениях. Arch Gynecol Obstet. 2012. 285 (6): 1563–1569. DOI: 10.1007 / s00404-012-2304-8. [PubMed] [CrossRef] [Google Scholar] 2.Гупта А., Гупта П., Манактала У. и др. Клинический, радиологический и гистопатологический анализ параовариальных кист. J Здоровье среднего возраста. 2016; 7 (2): 78–82. [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Bosnalı O, Moralıoğlu S, Cerrah-Celayir A. Возникновение паратубальных кист в детстве: анализ 26 случаев. Turk J Pediatr. 2016; 58 (3): 266–270. DOI: 10.24953 / turkjped.2016.03.006. [PubMed] [CrossRef] [Google Scholar] 4. Муолокву Э., Санчес Дж., Беркоу Дж. Л. и др. Паратубальные кисты, ожирение и гиперандрогения.J Pediatr Surg. 2011. 46 (11): 2164–2167. DOI: 10.1016 / j.jpedsurg.2011.07.011. [PubMed] [CrossRef] [Google Scholar] 5. Дитрих Дж. Э., Адейеми О., Хаким Дж. И др. Размер паратубальной кисты коррелирует с ожирением и нарушением регуляции пути передачи сигналов Wnt. J Pediatr Adolesc Gynecol. 2017; 30 (5): 571–577. DOI: 10.1016 / j.jpag.2017.04.002. [PubMed] [CrossRef] [Google Scholar] 6. Сокальска А., Тиммерман Д., Теста А.С. и др. Диагностическая точность трансвагинального ультразвукового исследования для постановки конкретного диагноза новообразованиям придатков.Ультразвуковой акушерский гинекол. 2009. 34 (4): 462–470. DOI: 10.1002 / uog.6444. [PubMed] [CrossRef] [Google Scholar] 7. Вальский Д.В., Эш-Бродер Э., Коэн С.М. и др. Дополнительное значение серого знака водоворота в диагностике перекрута придатков. Ультразвуковой акушерский гинекол. 2010. 36 (5): 630–634. DOI: 10.1002 / uog.7732. [PubMed] [CrossRef] [Google Scholar] 8. Сасаки KJ, Миллер CE. Придаточный кручение: обзор литературы. J Minim Invasive Gynecol. 2014. 21 (2): 196–202. DOI: 10.1016 / j.jmig.2013.09.010. [PubMed] [CrossRef] [Google Scholar] 9.Де Санктис V, Солиман А.Т., Эльседфи Х. и др. Подросток с бессимптомной кистой придатка: волноваться или не волноваться? Варианты лечения: медикаментозное и хирургическое. Acta Biomed. 2017; 88 (2): 232–236. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Муолокву Э., Санчес Дж., Беркоу Дж. Л. и др. Заболеваемость и хирургическое лечение паратубальных кист в педиатрической и подростковой популяции. J Pediatr Surg. 2011. 46 (11): 2161–2163. DOI: 10.1016 / j.jpedsurg.2011.04.054. [PubMed] [CrossRef] [Google Scholar] 11.Агарвал П., Агарвал П., Багди Р. и др. Сохранение яичников у детей при аденексальной патологии, современные тенденции в лапароскопическом лечении и наш опыт. J Indian Assoc Pediatr Surg. 2014. 19 (2): 65–69. DOI: 10.4103 / 0971-9261.129594. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 13. Рю К.Дж., Ким И.С., Бэ Х.С. и др. Рак околопаточной трубы, обнаруженный во время лапароскопической операции по поводу перекрута придатка: отчет о болезни и обзор литературы. Eur J Gynaecol Oncol. 2014; 35 (6): 741–744. [PubMed] [Google Scholar] 14.Ли С., Ан К. Х., Парк Х. Т. и др. Паратубальная пограничная злокачественная опухоль: случай 17-летнего подростка, которому была проведена лапаро-эндоскопическая операция на одном узле, и обзор литературы. J Pediatr Adolesc Gynecol. 2016; 29 (1): 74–76. DOI: 10.1016 / j.jpag.2014.07.012. [PubMed] [CrossRef] [Google Scholar]осложнений и лечение параовариальной кисты: ретроспективный анализ
J Obstet Gynaecol India. 2019 Apr; 69 (2): 180–184.
Оригинальная статья
иАнита Дурайрадж
Отделение акушерства и гинекологии, Больница и научно-исследовательский институт Медицинского колледжа Веламмал, Мадурай, Тамил Наду 625014 Индия
Отделение Кавита Гандхираман и Кавита Гандтехираман
Больница и научно-исследовательский институт медицинского колледжа, Мадурай, Тамил Наду 625014 ИндияОтделение акушерства и гинекологии, Больница медицинского колледжа Веламмал и научно-исследовательский институт, Мадурай, Тамил Наду 625014 Индия
Автор, отвечающий за переписку.Поступило 06.11.2017; Принято 19 июня 2018 г.
Авторское право © Федерация акушерских и гинекологических обществ Индии, 2018 г. Эта статья цитируется в других статьях в PMC.Abstract
Introduction
Параовариальные кисты, несмотря на их относительную частоту, не получили должного внимания. Клиницист должен знать об осложнениях параовариальной кисты.
Цель
Анализировать клинический профиль, осложнения и лечение параовариальной кисты.
Материалы и методы
Ретроспективный анализ 51 пациента с оперативным диагнозом параовариальной кисты был проведен в нашем учреждении за 5-летний период.
Результаты
Большинство (60,78%) параовариальных кист было обнаружено в третьем и четвертом десятилетиях, а средний возраст пациентов составил 31,8 года. 62,74% пациентов с параовариальной кистой жаловались на боль в животе, а остальные были случайной находкой. Ультразвук поставил правильный диагноз в 47 лет.05% пациентов. Средний размер параовариальной кисты 7,51 см. Осложнениями параовариальной кисты, отмеченными в нашем исследовании, являются увеличение кисты (79,62%), перекрут придатка (18,51%), кровотечение (7,4%), разрыв (1,85%) и доброкачественная опухоль (12,96%). В 84,31% случаев параовариальные кисты лечились лапароскопией. Операции по сохранению фертильности были выполнены у 57,39% параовариальных кист.
Заключение
Параовариальная киста должна учитываться при дифференциальной диагностике образования придатков. Невозможно переоценить важность дифференциации его от кисты яичника.При лечении осложнений параовариальной кисты следует рассматривать лапароскопический подход и, желательно, операцию по сохранению фертильности.
Ключевые слова: Параовариальная киста, Осложнения, Лапароскопия
Введение
Параовариальную кисту необходимо дифференцировать от кисты яичника, поскольку считается, что она не ведет себя одинаково как с клинической, так и с биологической точки зрения. Параовариальная киста составляет всего 5–20% всех образований придатков. Параовариальная киста возникает в широкой связке между маточной трубой и яичником.Термины параовариальная киста и паратубальная киста используются взаимозаменяемо в зависимости от их близости к яичнику или маточной трубе. Они развиваются либо из мезотелия широкой связки (68%), либо из парамезонефрических (30%) или мезонефрических остатков (2%). Их точная частота неизвестна из-за их частого бессимптомного присутствия. Они выявляются у 15,7% пациентов, перенесших оперативную лапароскопию. Параовариальная киста привлекает клиническое внимание в случае таких осложнений, как увеличение кисты, перекрут, разрыв, кровотечение и новообразование [1, 2].
Поскольку нет четких рекомендаций по лечению параовариальной кисты и ее осложнений, это исследование направлено на анализ клинического профиля, осложнений и лечения параовариальной кисты.
Материалы и методы
Из медицинских карт нашего учреждения был идентифицирован 51 пациент с оперативным диагнозом параовариальная киста за 5-летний период с 2012 по 2017 год. Возраст, менархе, семейное положение, менопаузальный статус и подробности клинических проявлений пациенток были отмечены в записях о поступлении.Были отмечены ультразвуковые и КТ / МРТ-диагностика и результаты с точки зрения латеральности, размера, эхогенности, расслоения и папиллярной проекции.
Из оперативной документации были получены показания к операции, тип оперативного вмешательства, оперативные данные и осложнения, такие как перекрут придатка, кровоизлияние и разрыв параовариальной кисты. Были собраны гистопатологические отчеты этих пациентов. Эти данные были проанализированы.
Результаты
В таблице показаны клинический профиль, изображения и осложнения параовариальной кисты.
Таблица 1
Клинический профиль, визуализация и осложнения параовариальной кисты
| Характеристики параовариальной кисты | Абсолютное значение | Частота (%) |
|---|---|---|
| Возрастная группа | ||
| Подростки | 10 | 19,6 |
| Репродуктивная | 31 | 60,78 |
| Перименопауза | 6 | 11,76 |
| Менопауза | 4 | 7.84 |
| Клиническая картина | ||
| Боль в животе | 32 | 62,74 |
| Случайные | 19 | 37,25 |
| Ультразвуковая диагностика | ||
| Правильный диагноз | 24 | 47,05 |
| Неправильный диагноз | 27 | 52,94 |
| МРТ сделано в | 12 | |
| Правильный диагноз | 7 | 58.33 |
| Неправильный диагноз | 5 | 47.05 |
| Боковой | ||
| Правый | 29 | 56,86 |
| Левый | 19 | 37,25 |
| Двусторонний | 3 | 5,88 |
| Осложнения | ||
| Увеличение кисты | 43 | 79,62 |
| Торсион | 10 | 18.51 |
| Кровоизлияние | 4 | 7,4 |
| Разрыв | 1 | 1,85 |
| Доброкачественная опухоль | 7 | 12,96 |
Средний возраст пациентов в нашем исследовании составлял 31,8 лет (диапазон 13–72 года), и большинство из них (60,78%) относятся к группе репродуктивного возраста. Около двух третей пациентов жаловались на боли в животе, а остальные были обнаружены случайно при визуализации или хирургическом вмешательстве, сделанном по другим причинам.Боль в животе при параовариальной кисте возникла из-за увеличения кисты у 17 пациентов, перекрут придатка отмечен у 10 пациентов, кровотечение — у 4 пациентов, разрыв кисты — у одного пациента. Из случаев случайной параовариальной кисты 10 случаев были выявлены при оценке нарушения менструального цикла, 4 случая при обследовании на бесплодие, 1 случай при медицинском осмотре, 2 случая при кесаревом сечении и 1 случай при послеродовой стерилизации. Две параовариальные кисты, каждая из которых была обнаружена при кесаревом сечении и послеродовой стерилизации, ранее лечились путем аспирации кист в первом триместре.
Ультразвук поставил правильный диагноз менее чем у половины пациентов. У 23 пациенток была диагностирована киста яичника, а у 4 — гидросальпинкс. Даже МРТ поставила правильный диагноз только у половины пациентов. Параовариальная киста чаще встречалась с правой стороны, и лишь немногие из них были двусторонними. Осложнениями параовариальной кисты, отмеченными в нашем исследовании, являются увеличение кисты (79,62%), перекрут придатка (18,51%), кровотечение (7,4%), разрыв (1,85%) и доброкачественная опухоль (12,96%).
Среди 51 пациента с 54 параовариальными кистами 20.34% были размером ≤ 5 см, 66,66% — размером 6–10 см и 12,96% — размером> 10 см. Средний диаметр кисты в нашем исследовании составлял 7,51 см (от 3 до 18 см). Как показано в таблице, из 11 параовариальных кист размером ≤ 5 см 72,72% были обнаружены случайно. Среди 36 параовариальных кист размером 6–10 см 72,2% имели боли в животе. Из 7 параовариальных кист размером> 10 см у 71,4% наблюдалась боль в животе.
Таблица 2
Анализ параовариальной кисты разного размера
| Характеристика параовариальной кисты | Размер кисты ≤ 5 см ( n = 11) | Размер кисты 6–10 см ( n = 36 ) | Размер кисты> 10 см ( n = 7) |
|---|---|---|---|
| Возраст | |||
| Подросток | — | 9 | 3 |
| Репродуктивный возраст | 6 | 22 | 3 |
| Перименопауза | 4 | 2 | 1 |
| Менопауза | 1 | 3 | — |
| Презентация | |||
| Боль в животе | 3 | 26 | 5 |
| Случайное происшествие | 8 | 10 | 2 |
| Осложнения | |||
| Скручивание | 9008 9 26 | 2 | |
| Кровоизлияние | 2 | 2 | — |
| Разрыв | — | 1 | — |
| Доброкачественная опухоль | 2 | 5 | — |
В таблице показано 10 параовариальных кист, подвергшихся перекруту придатков.50% случаев перекрута зафиксировано у женщин репродуктивного возраста. 60% перекрута произошли в кисте размером 6–10 см. Кручение чаще встречалось на правом фланге (3: 2). Только 40% из них удалось вылечить путем деторсии и параовариальной цистэктомии.
Таблица 3
Анализ перекрута параовариальной кисты
| Характеристика параовариальной кисты | Перекрут ( n = 10) |
|---|---|
| Возрастная группа | |
| Подросток | 3 |
| Репродуктивная | 5 |
| Перименопауза | 0 |
| Менопауза | 2 |
| Размер кисты (см) | |
| ≤ 5 | 2 |
| 6–10 | 6 |
| > 10 | 2 |
| Боковой вид | |
| Правый | 6 |
| Левый | 4 |
| Двусторонний | — |
| Операционная процедура | |
| Лапароскопия | |
| Параовариальная цистэктомия | 4 | Сальпингэктомия и параовариальная цистэктомия | 2 |
| Аднексэктомия | 2 |
| Открытая | |
| Аднексэктомия | 2 |
Среди 54 параовариальных кист 47 были простыми парагнитными кистами, 7 были простыми парагнитными опухоль, и ни одна из них не была злокачественной параовариальной опухолью.Как показано в таблице, среди 6 пациентов с мультилокулированными кистами 5 были простыми параовариальными кистами и 1 — доброкачественной опухолью. Из 6 пациентов с эхогенными кистами у 4 была простая геморрагическая параовариальная киста и у 2 — доброкачественная опухоль. Все 4 параовариальные кисты с папиллярным выступом оказались доброкачественными опухолями. Пять параовариальных опухолей лечили лапароскопической цистэктомией и по две — лапароскопической и открытой аднексэктомией. Гистологический тип доброкачественной опухоли: серозная цистаденома у 5 пациентов и серозная цистаденофиброма у 2 пациентов с параовариальной кистой.
Таблица 4
Анализ неопластической параовариальной кисты
| Характеристика параовариальной кисты | Доброкачественная опухоль ( n = 7) | Простая киста ( n = 47) |
|---|---|---|
| Возрастная группа | ||
| Подросток | — | 12 |
| Репродуктивная | 6 | 25 |
| Перименопауза | 1 | 6 |
| Менопаузальная | — | 4 |
| Клиническая картина | ||
| Боль в животе | 3 | 32 |
| Случайно | 4 | 15 |
| Размер кисты (см) | ||
| ≤ 5 | 2 | 9 |
| 6– 10 | 5 | 31 |
| > 10 | — | 7 90 086 |
| Содержимое | ||
| Прозрачный | 5 | 43 |
| Эхо | 2 | 4 |
| Разделение | ||
| Отсутствует | 6 | 42 |
| Присутствует | 1 | 5 |
| Сосочки | ||
| Присутствуют | 4 | — |
| Отсутствуют | 3 | 47 |
Лечение (подход и тип операции) параовариальной кисты в нашем исследовании был основан на возрасте пациента, клинической картине, размере и осложнениях параовариальной кисты, сопутствующей патологии и стремлении к будущей фертильности.Как показано в таблице, 84,3% пациентов лечились лапароскопией, 13,72% пациентов — открытым хирургическим вмешательством и 1,96% пациентов — вагинальным путем. 57,39% пациентов с параовариальной кистой прошли лечение параовариальной цистэктомией, 14,81% пациентов прошли сальпингэктомию и параовариальную цистэктомию, а 27,77% пациентов прошли аднексэктомию.
Таблица 5
Анализ лечения параовариальной кисты
| Ведение параовариальной кисты | Абсолютное значение | Частота (%) |
|---|---|---|
| Хирургический доступ | ||
| Лапароскопия | 43 | 84 .31 |
| Открытый | 7 | 13,72 |
| Вагинальный | 1 | 1,96 |
| Оперативное вмешательство | ||
| Лапароскопия | ||
| Параовариальная цистэктомия | 26 | 48,14 |
| Сальпингэктомия и параовариальная цистэктомия | 8 | 14,81 |
| Аднексэктомия | 11 | 20.37 |
| Открыть | ||
| Параовариальная цистэктомия | 4 | 7,4 |
| Сальпингэктомия и параовариальная цистэктомия | — | |
| Аднексэктомия | 4 | 7,4 |
| 7,4 | ||
| Параовариальная цистэктомия | 1 | 1,85 |
Обсуждение
Параовариальная киста может возникнуть в любой возрастной группе от новорожденного до менопаузы [3].Факторы риска развития параовариальной кисты изучаются. Выявлена связь между ожирением и параовариальной кистой [4, 5]. Предполагается, что параовариальная киста играет роль в бесплодии и внематочной беременности, нарушая перистальтику маточных труб и сужая просвет маточных труб.
Увеличение параовариальной кисты происходит из-за кистозного расширения выстилающего эпителия трубного типа. Увеличение размера кисты в постпубертатном периоде и во время беременности предполагает гормональное влияние на рост параовариальной кисты, но прямая связь не была четко продемонстрирована.В отличие от кисты яичника они нефизиологичны и не реагируют на гормоны. Увеличение параовариальной кисты проявляется хронической болью в животе или образованием в брюшной полости или придатках. Клинически параовариальная киста неотличима от кисты яичника. Даже на УЗИ ее сложно отличить от кисты яичника.
Перекрут придатка более выражен при параовариальной кисте, чем при кисте яичника (2,1–16% против 2,3%). Поскольку параовариальная киста не имеет собственной ножки, она разрывается вместе с яичником, маточной трубой или и тем, и другим.Перекрут придатка чаще встречается с правой стороны (3: 1). Таким образом, его часто ошибочно диагностируют как аппендицит и мочеточниковую колику, и пациент может быть госпитализирован в хирургическое отделение. Поскольку это неотложная хирургическая операция, очень важен высокий индекс подозрительности.
Параовариальные кисты неопластического происхождения обычно не регистрируются. Хотя злокачественные параовариальные опухоли очень редки и в литературе описано лишь несколько случаев, доброкачественные параовариальные опухоли не редкость. Гистологические типы доброкачественной параовариальной опухоли: серозная цистаденома, папиллярная серозная цистаденома, серозная цистаденофиброма, муцинозная цистаденома и эндометроидная цистаденома.
Диагностика параовариальной кисты с помощью ультразвука требует большей осведомленности и точности [6]. На УЗИ обнаруживается четко очерченная овальная или круглая киста, расположенная близко, но отдельно от ипсилатерального яичника, отсутствие окружающего фолликула и демонстрация признака расщепления. Признаком расщепления является небольшое колебательное движение в противоположную сторону между кистой и яичником, которое проталкивается эндовагинальным зондом. Дифференциальный диагноз с помощью УЗИ — киста яичника, гидросальфинкс и киста перитонеального включения.
Для более точного диагноза можно сделать МРТ, но стоимость очень высока, а точность диагностики все еще сомнительна. На МРТ параовариальная киста выглядит как однородная масса, которая находится между маткой и круглой связкой, но отделена от ипсилатерального яичника. Характеристика кисты с помощью ультразвука помогает отличить простую параовариальную кисту от опухолевой. Эхогенная параовариальная киста может быть кровоизлиянием или новообразованием. Наличие папиллярной проекции должно вызывать подозрение на новообразование.Помимо клинической картины, знак Whirlpool на УЗИ помогает диагностировать перекрут придатка при параовариальной кисте [7]. Использование допплера в такой ситуации не является обязательным, поскольку поток все еще может быть нормальным с частичным скручиванием, что приводит к задержке в управлении [8].
Ведение параовариальной кисты зависит от возраста, наличия и тяжести симптомов, размера кисты и ее осложнений [9]. До сих пор лечение — это просто экстраполяция кисты яичника. Но в отличие от кисты яичника, они нефизиологичны, и нельзя ожидать, что они разрешатся аналогичным образом; они более предрасположены к перекруту придатка, и, независимо от его размера, сообщалось об опухолях [10].Ни одно общество не разработало строгий числовой критерий для определения параовариальной кисты, до какого размера можно вылечить выжидательно. Гормональное лечение параовариальной кисты не играет роли. Параовариальные кисты, обнаруженные случайно во время операции, требуют удаления независимо от размера, чтобы избежать возможных осложнений.
Предпочтительно лапароскопический доступ. Интраоперационная диагностика параовариальной кисты проводится по ее локализации, а в сложных ситуациях, таких как плотные спайки, идентификация проводится по характерному пересечению сосудов по поверхности кисты.Лапароскопическая параовариальная цистэктомия технически проста и требует меньше времени, чем киста яичника, и выполнима почти во всех случаях.
Наличие перекрута придатков в параовариальной кисте не должно препятствовать выполнению деторсии и параовариальной цистэктомии с сохранением придатков для обеспечения будущей фертильности и функции гонад [11]. Независимо от общего вида, безопасность и полное функциональное восстановление придатков после деторсии хорошо изучены.
Возраст, менопаузальный статус, клиническая картина, размер кисты, септация и CA 125 — плохие показатели новообразования.Следовательно, они бесполезны для дифференциации простой параовариальной кисты от новообразования. Таким образом, при наличии сосочковой проекции следует соблюдать осторожность во время операции с использованием эндобаги для предотвращения внутрибрюшинного разлива и анализа замороженных срезов [12]. Доброкачественные параовариальные опухоли лечат параовариальной цистэктомией. Редкость злокачественной параовариальной опухоли делает ее лечение особенно сложным, и нет единого мнения об оптимальном лечении. Пациенты со злокачественной параовариальной опухолью и пограничной параовариальной опухолью без стремления к фертильности лечатся как злокачественная опухоль яичников [13].Пациентам с пограничной параовариальной опухолью и стремлением к будущей фертильности можно лечить с помощью комплексного определения стадии и аднексэктомии, поскольку они обычно ведут себя доброкачественно [14].
Заключение
Оптимальное лечение придаточного образования требует точного знания природы образования. Параовариальная киста должна учитываться при дифференциальной диагностике новообразования придатков как клиницистом, так и рентгенологом. Невозможно переоценить важность дифференциации параовариальной кисты от кисты яичника.
Необходимо изучить роль выжидательной тактики при параовариальной кисте. Лапароскопический доступ возможен во всех случаях. В каждом случае следует рассматривать возможность операции по сохранению фертильности. Лапароскопическая параовариальная цистэктомия технически проще и не требует много времени.
Биография
Анита Дурайрадж
— доцент, а Кавита Гандираман — доцент кафедры акушерства и гинекологии в больнице и исследовательском институте медицинского колледжа Веламмал, Мадурай, Тамил Наду, Индия.
Примечания
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Этическое заявление
Это исследование было одобрено институциональным этическим комитетом. Поскольку это исследование является ретроспективным анализом, этические вопросы не затрагиваются.
Сноски
Доктор Анита Дурайрадж — доцент кафедры акушерства и гинекологии больницы и научно-исследовательского института медицинского колледжа Веламмал, Мадурай.Она получила степень доктора медицины в области OBG в 2011 году в Институте акушерства и гинекологии Медицинского колледжа Мадраса, Ченнаи. У нее особый интерес к обучению, эндоскопическим операциям и акушерству высокого риска.
Ссылки
1. Кисели М., Чаглар Г.С., Дженгиз С.Д. и др. Клинический диагноз и осложнения паратубальных кист: обзор литературы и отчет о необычных проявлениях. Arch Gynecol Obstet. 2012. 285 (6): 1563–1569. DOI: 10.1007 / s00404-012-2304-8. [PubMed] [CrossRef] [Google Scholar] 2.Гупта А., Гупта П., Манактала У. и др. Клинический, радиологический и гистопатологический анализ параовариальных кист. J Здоровье среднего возраста. 2016; 7 (2): 78–82. [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Bosnalı O, Moralıoğlu S, Cerrah-Celayir A. Возникновение паратубальных кист в детстве: анализ 26 случаев. Turk J Pediatr. 2016; 58 (3): 266–270. DOI: 10.24953 / turkjped.2016.03.006. [PubMed] [CrossRef] [Google Scholar] 4. Муолокву Э., Санчес Дж., Беркоу Дж. Л. и др. Паратубальные кисты, ожирение и гиперандрогения.J Pediatr Surg. 2011. 46 (11): 2164–2167. DOI: 10.1016 / j.jpedsurg.2011.07.011. [PubMed] [CrossRef] [Google Scholar] 5. Дитрих Дж. Э., Адейеми О., Хаким Дж. И др. Размер паратубальной кисты коррелирует с ожирением и нарушением регуляции пути передачи сигналов Wnt. J Pediatr Adolesc Gynecol. 2017; 30 (5): 571–577. DOI: 10.1016 / j.jpag.2017.04.002. [PubMed] [CrossRef] [Google Scholar] 6. Сокальска А., Тиммерман Д., Теста А.С. и др. Диагностическая точность трансвагинального ультразвукового исследования для постановки конкретного диагноза новообразованиям придатков.Ультразвуковой акушерский гинекол. 2009. 34 (4): 462–470. DOI: 10.1002 / uog.6444. [PubMed] [CrossRef] [Google Scholar] 7. Вальский Д.В., Эш-Бродер Э., Коэн С.М. и др. Дополнительное значение серого знака водоворота в диагностике перекрута придатков. Ультразвуковой акушерский гинекол. 2010. 36 (5): 630–634. DOI: 10.1002 / uog.7732. [PubMed] [CrossRef] [Google Scholar] 8. Сасаки KJ, Миллер CE. Придаточный кручение: обзор литературы. J Minim Invasive Gynecol. 2014. 21 (2): 196–202. DOI: 10.1016 / j.jmig.2013.09.010. [PubMed] [CrossRef] [Google Scholar] 9.Де Санктис V, Солиман А.Т., Эльседфи Х. и др. Подросток с бессимптомной кистой придатка: волноваться или не волноваться? Варианты лечения: медикаментозное и хирургическое. Acta Biomed. 2017; 88 (2): 232–236. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Муолокву Э., Санчес Дж., Беркоу Дж. Л. и др. Заболеваемость и хирургическое лечение паратубальных кист в педиатрической и подростковой популяции. J Pediatr Surg. 2011. 46 (11): 2161–2163. DOI: 10.1016 / j.jpedsurg.2011.04.054. [PubMed] [CrossRef] [Google Scholar] 11.Агарвал П., Агарвал П., Багди Р. и др. Сохранение яичников у детей при аденексальной патологии, современные тенденции в лапароскопическом лечении и наш опыт. J Indian Assoc Pediatr Surg. 2014. 19 (2): 65–69. DOI: 10.4103 / 0971-9261.129594. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 13. Рю К.Дж., Ким И.С., Бэ Х.С. и др. Рак околопаточной трубы, обнаруженный во время лапароскопической операции по поводу перекрута придатка: отчет о болезни и обзор литературы. Eur J Gynaecol Oncol. 2014; 35 (6): 741–744. [PubMed] [Google Scholar] 14.Ли С., Ан К. Х., Парк Х. Т. и др. Паратубальная пограничная злокачественная опухоль: случай 17-летнего подростка, которому была проведена лапаро-эндоскопическая операция на одном узле, и обзор литературы. J Pediatr Adolesc Gynecol. 2016; 29 (1): 74–76. DOI: 10.1016 / j.jpag.2014.07.012. [PubMed] [CrossRef] [Google Scholar]осложнений и лечение параовариальной кисты: ретроспективный анализ
J Obstet Gynaecol India. 2019 Apr; 69 (2): 180–184.
Оригинальная статья
иАнита Дурайрадж
Отделение акушерства и гинекологии, Больница и научно-исследовательский институт Медицинского колледжа Веламмал, Мадурай, Тамил Наду 625014 Индия
Отделение Кавита Гандхираман и Кавита Гандтехираман
Больница и научно-исследовательский институт медицинского колледжа, Мадурай, Тамил Наду 625014 ИндияОтделение акушерства и гинекологии, Больница медицинского колледжа Веламмал и научно-исследовательский институт, Мадурай, Тамил Наду 625014 Индия
Автор, отвечающий за переписку.Поступило 06.11.2017; Принято 19 июня 2018 г.
Авторское право © Федерация акушерских и гинекологических обществ Индии, 2018 г. Эта статья цитируется в других статьях в PMC.Abstract
Introduction
Параовариальные кисты, несмотря на их относительную частоту, не получили должного внимания. Клиницист должен знать об осложнениях параовариальной кисты.
Цель
Анализировать клинический профиль, осложнения и лечение параовариальной кисты.
Материалы и методы
Ретроспективный анализ 51 пациента с оперативным диагнозом параовариальной кисты был проведен в нашем учреждении за 5-летний период.
Результаты
Большинство (60,78%) параовариальных кист было обнаружено в третьем и четвертом десятилетиях, а средний возраст пациентов составил 31,8 года. 62,74% пациентов с параовариальной кистой жаловались на боль в животе, а остальные были случайной находкой. Ультразвук поставил правильный диагноз в 47 лет.05% пациентов. Средний размер параовариальной кисты 7,51 см. Осложнениями параовариальной кисты, отмеченными в нашем исследовании, являются увеличение кисты (79,62%), перекрут придатка (18,51%), кровотечение (7,4%), разрыв (1,85%) и доброкачественная опухоль (12,96%). В 84,31% случаев параовариальные кисты лечились лапароскопией. Операции по сохранению фертильности были выполнены у 57,39% параовариальных кист.
Заключение
Параовариальная киста должна учитываться при дифференциальной диагностике образования придатков. Невозможно переоценить важность дифференциации его от кисты яичника.При лечении осложнений параовариальной кисты следует рассматривать лапароскопический подход и, желательно, операцию по сохранению фертильности.
Ключевые слова: Параовариальная киста, Осложнения, Лапароскопия
Введение
Параовариальную кисту необходимо дифференцировать от кисты яичника, поскольку считается, что она не ведет себя одинаково как с клинической, так и с биологической точки зрения. Параовариальная киста составляет всего 5–20% всех образований придатков. Параовариальная киста возникает в широкой связке между маточной трубой и яичником.Термины параовариальная киста и паратубальная киста используются взаимозаменяемо в зависимости от их близости к яичнику или маточной трубе. Они развиваются либо из мезотелия широкой связки (68%), либо из парамезонефрических (30%) или мезонефрических остатков (2%). Их точная частота неизвестна из-за их частого бессимптомного присутствия. Они выявляются у 15,7% пациентов, перенесших оперативную лапароскопию. Параовариальная киста привлекает клиническое внимание в случае таких осложнений, как увеличение кисты, перекрут, разрыв, кровотечение и новообразование [1, 2].
Поскольку нет четких рекомендаций по лечению параовариальной кисты и ее осложнений, это исследование направлено на анализ клинического профиля, осложнений и лечения параовариальной кисты.
Материалы и методы
Из медицинских карт нашего учреждения был идентифицирован 51 пациент с оперативным диагнозом параовариальная киста за 5-летний период с 2012 по 2017 год. Возраст, менархе, семейное положение, менопаузальный статус и подробности клинических проявлений пациенток были отмечены в записях о поступлении.Были отмечены ультразвуковые и КТ / МРТ-диагностика и результаты с точки зрения латеральности, размера, эхогенности, расслоения и папиллярной проекции.
Из оперативной документации были получены показания к операции, тип оперативного вмешательства, оперативные данные и осложнения, такие как перекрут придатка, кровоизлияние и разрыв параовариальной кисты. Были собраны гистопатологические отчеты этих пациентов. Эти данные были проанализированы.
Результаты
В таблице показаны клинический профиль, изображения и осложнения параовариальной кисты.
Таблица 1
Клинический профиль, визуализация и осложнения параовариальной кисты
| Характеристики параовариальной кисты | Абсолютное значение | Частота (%) |
|---|---|---|
| Возрастная группа | ||
| Подростки | 10 | 19,6 |
| Репродуктивная | 31 | 60,78 |
| Перименопауза | 6 | 11,76 |
| Менопауза | 4 | 7.84 |
| Клиническая картина | ||
| Боль в животе | 32 | 62,74 |
| Случайные | 19 | 37,25 |
| Ультразвуковая диагностика | ||
| Правильный диагноз | 24 | 47,05 |
| Неправильный диагноз | 27 | 52,94 |
| МРТ сделано в | 12 | |
| Правильный диагноз | 7 | 58.33 |
| Неправильный диагноз | 5 | 47.05 |
| Боковой | ||
| Правый | 29 | 56,86 |
| Левый | 19 | 37,25 |
| Двусторонний | 3 | 5,88 |
| Осложнения | ||
| Увеличение кисты | 43 | 79,62 |
| Торсион | 10 | 18.51 |
| Кровоизлияние | 4 | 7,4 |
| Разрыв | 1 | 1,85 |
| Доброкачественная опухоль | 7 | 12,96 |
Средний возраст пациентов в нашем исследовании составлял 31,8 лет (диапазон 13–72 года), и большинство из них (60,78%) относятся к группе репродуктивного возраста. Около двух третей пациентов жаловались на боли в животе, а остальные были обнаружены случайно при визуализации или хирургическом вмешательстве, сделанном по другим причинам.Боль в животе при параовариальной кисте возникла из-за увеличения кисты у 17 пациентов, перекрут придатка отмечен у 10 пациентов, кровотечение — у 4 пациентов, разрыв кисты — у одного пациента. Из случаев случайной параовариальной кисты 10 случаев были выявлены при оценке нарушения менструального цикла, 4 случая при обследовании на бесплодие, 1 случай при медицинском осмотре, 2 случая при кесаревом сечении и 1 случай при послеродовой стерилизации. Две параовариальные кисты, каждая из которых была обнаружена при кесаревом сечении и послеродовой стерилизации, ранее лечились путем аспирации кист в первом триместре.
Ультразвук поставил правильный диагноз менее чем у половины пациентов. У 23 пациенток была диагностирована киста яичника, а у 4 — гидросальпинкс. Даже МРТ поставила правильный диагноз только у половины пациентов. Параовариальная киста чаще встречалась с правой стороны, и лишь немногие из них были двусторонними. Осложнениями параовариальной кисты, отмеченными в нашем исследовании, являются увеличение кисты (79,62%), перекрут придатка (18,51%), кровотечение (7,4%), разрыв (1,85%) и доброкачественная опухоль (12,96%).
Среди 51 пациента с 54 параовариальными кистами 20.34% были размером ≤ 5 см, 66,66% — размером 6–10 см и 12,96% — размером> 10 см. Средний диаметр кисты в нашем исследовании составлял 7,51 см (от 3 до 18 см). Как показано в таблице, из 11 параовариальных кист размером ≤ 5 см 72,72% были обнаружены случайно. Среди 36 параовариальных кист размером 6–10 см 72,2% имели боли в животе. Из 7 параовариальных кист размером> 10 см у 71,4% наблюдалась боль в животе.
Таблица 2
Анализ параовариальной кисты разного размера
| Характеристика параовариальной кисты | Размер кисты ≤ 5 см ( n = 11) | Размер кисты 6–10 см ( n = 36 ) | Размер кисты> 10 см ( n = 7) |
|---|---|---|---|
| Возраст | |||
| Подросток | — | 9 | 3 |
| Репродуктивный возраст | 6 | 22 | 3 |
| Перименопауза | 4 | 2 | 1 |
| Менопауза | 1 | 3 | — |
| Презентация | |||
| Боль в животе | 3 | 26 | 5 |
| Случайное происшествие | 8 | 10 | 2 |
| Осложнения | |||
| Скручивание | 9008 9 26 | 2 | |
| Кровоизлияние | 2 | 2 | — |
| Разрыв | — | 1 | — |
| Доброкачественная опухоль | 2 | 5 | — |
В таблице показано 10 параовариальных кист, подвергшихся перекруту придатков.50% случаев перекрута зафиксировано у женщин репродуктивного возраста. 60% перекрута произошли в кисте размером 6–10 см. Кручение чаще встречалось на правом фланге (3: 2). Только 40% из них удалось вылечить путем деторсии и параовариальной цистэктомии.
Таблица 3
Анализ перекрута параовариальной кисты
| Характеристика параовариальной кисты | Перекрут ( n = 10) |
|---|---|
| Возрастная группа | |
| Подросток | 3 |
| Репродуктивная | 5 |
| Перименопауза | 0 |
| Менопауза | 2 |
| Размер кисты (см) | |
| ≤ 5 | 2 |
| 6–10 | 6 |
| > 10 | 2 |
| Боковой вид | |
| Правый | 6 |
| Левый | 4 |
| Двусторонний | — |
| Операционная процедура | |
| Лапароскопия | |
| Параовариальная цистэктомия | 4 | Сальпингэктомия и параовариальная цистэктомия | 2 |
| Аднексэктомия | 2 |
| Открытая | |
| Аднексэктомия | 2 |
Среди 54 параовариальных кист 47 были простыми парагнитными кистами, 7 были простыми парагнитными опухоль, и ни одна из них не была злокачественной параовариальной опухолью.Как показано в таблице, среди 6 пациентов с мультилокулированными кистами 5 были простыми параовариальными кистами и 1 — доброкачественной опухолью. Из 6 пациентов с эхогенными кистами у 4 была простая геморрагическая параовариальная киста и у 2 — доброкачественная опухоль. Все 4 параовариальные кисты с папиллярным выступом оказались доброкачественными опухолями. Пять параовариальных опухолей лечили лапароскопической цистэктомией и по две — лапароскопической и открытой аднексэктомией. Гистологический тип доброкачественной опухоли: серозная цистаденома у 5 пациентов и серозная цистаденофиброма у 2 пациентов с параовариальной кистой.
Таблица 4
Анализ неопластической параовариальной кисты
| Характеристика параовариальной кисты | Доброкачественная опухоль ( n = 7) | Простая киста ( n = 47) |
|---|---|---|
| Возрастная группа | ||
| Подросток | — | 12 |
| Репродуктивная | 6 | 25 |
| Перименопауза | 1 | 6 |
| Менопаузальная | — | 4 |
| Клиническая картина | ||
| Боль в животе | 3 | 32 |
| Случайно | 4 | 15 |
| Размер кисты (см) | ||
| ≤ 5 | 2 | 9 |
| 6– 10 | 5 | 31 |
| > 10 | — | 7 90 086 |
| Содержимое | ||
| Прозрачный | 5 | 43 |
| Эхо | 2 | 4 |
| Разделение | ||
| Отсутствует | 6 | 42 |
| Присутствует | 1 | 5 |
| Сосочки | ||
| Присутствуют | 4 | — |
| Отсутствуют | 3 | 47 |
Лечение (подход и тип операции) параовариальной кисты в нашем исследовании был основан на возрасте пациента, клинической картине, размере и осложнениях параовариальной кисты, сопутствующей патологии и стремлении к будущей фертильности.Как показано в таблице, 84,3% пациентов лечились лапароскопией, 13,72% пациентов — открытым хирургическим вмешательством и 1,96% пациентов — вагинальным путем. 57,39% пациентов с параовариальной кистой прошли лечение параовариальной цистэктомией, 14,81% пациентов прошли сальпингэктомию и параовариальную цистэктомию, а 27,77% пациентов прошли аднексэктомию.
Таблица 5
Анализ лечения параовариальной кисты
| Ведение параовариальной кисты | Абсолютное значение | Частота (%) |
|---|---|---|
| Хирургический доступ | ||
| Лапароскопия | 43 | 84 .31 |
| Открытый | 7 | 13,72 |
| Вагинальный | 1 | 1,96 |
| Оперативное вмешательство | ||
| Лапароскопия | ||
| Параовариальная цистэктомия | 26 | 48,14 |
| Сальпингэктомия и параовариальная цистэктомия | 8 | 14,81 |
| Аднексэктомия | 11 | 20.37 |
| Открыть | ||
| Параовариальная цистэктомия | 4 | 7,4 |
| Сальпингэктомия и параовариальная цистэктомия | — | |
| Аднексэктомия | 4 | 7,4 |
| 7,4 | ||
| Параовариальная цистэктомия | 1 | 1,85 |
Обсуждение
Параовариальная киста может возникнуть в любой возрастной группе от новорожденного до менопаузы [3].Факторы риска развития параовариальной кисты изучаются. Выявлена связь между ожирением и параовариальной кистой [4, 5]. Предполагается, что параовариальная киста играет роль в бесплодии и внематочной беременности, нарушая перистальтику маточных труб и сужая просвет маточных труб.
Увеличение параовариальной кисты происходит из-за кистозного расширения выстилающего эпителия трубного типа. Увеличение размера кисты в постпубертатном периоде и во время беременности предполагает гормональное влияние на рост параовариальной кисты, но прямая связь не была четко продемонстрирована.В отличие от кисты яичника они нефизиологичны и не реагируют на гормоны. Увеличение параовариальной кисты проявляется хронической болью в животе или образованием в брюшной полости или придатках. Клинически параовариальная киста неотличима от кисты яичника. Даже на УЗИ ее сложно отличить от кисты яичника.
Перекрут придатка более выражен при параовариальной кисте, чем при кисте яичника (2,1–16% против 2,3%). Поскольку параовариальная киста не имеет собственной ножки, она разрывается вместе с яичником, маточной трубой или и тем, и другим.Перекрут придатка чаще встречается с правой стороны (3: 1). Таким образом, его часто ошибочно диагностируют как аппендицит и мочеточниковую колику, и пациент может быть госпитализирован в хирургическое отделение. Поскольку это неотложная хирургическая операция, очень важен высокий индекс подозрительности.
Параовариальные кисты неопластического происхождения обычно не регистрируются. Хотя злокачественные параовариальные опухоли очень редки и в литературе описано лишь несколько случаев, доброкачественные параовариальные опухоли не редкость. Гистологические типы доброкачественной параовариальной опухоли: серозная цистаденома, папиллярная серозная цистаденома, серозная цистаденофиброма, муцинозная цистаденома и эндометроидная цистаденома.
Диагностика параовариальной кисты с помощью ультразвука требует большей осведомленности и точности [6]. На УЗИ обнаруживается четко очерченная овальная или круглая киста, расположенная близко, но отдельно от ипсилатерального яичника, отсутствие окружающего фолликула и демонстрация признака расщепления. Признаком расщепления является небольшое колебательное движение в противоположную сторону между кистой и яичником, которое проталкивается эндовагинальным зондом. Дифференциальный диагноз с помощью УЗИ — киста яичника, гидросальфинкс и киста перитонеального включения.
Для более точного диагноза можно сделать МРТ, но стоимость очень высока, а точность диагностики все еще сомнительна. На МРТ параовариальная киста выглядит как однородная масса, которая находится между маткой и круглой связкой, но отделена от ипсилатерального яичника. Характеристика кисты с помощью ультразвука помогает отличить простую параовариальную кисту от опухолевой. Эхогенная параовариальная киста может быть кровоизлиянием или новообразованием. Наличие папиллярной проекции должно вызывать подозрение на новообразование.Помимо клинической картины, знак Whirlpool на УЗИ помогает диагностировать перекрут придатка при параовариальной кисте [7]. Использование допплера в такой ситуации не является обязательным, поскольку поток все еще может быть нормальным с частичным скручиванием, что приводит к задержке в управлении [8].
Ведение параовариальной кисты зависит от возраста, наличия и тяжести симптомов, размера кисты и ее осложнений [9]. До сих пор лечение — это просто экстраполяция кисты яичника. Но в отличие от кисты яичника, они нефизиологичны, и нельзя ожидать, что они разрешатся аналогичным образом; они более предрасположены к перекруту придатка, и, независимо от его размера, сообщалось об опухолях [10].Ни одно общество не разработало строгий числовой критерий для определения параовариальной кисты, до какого размера можно вылечить выжидательно. Гормональное лечение параовариальной кисты не играет роли. Параовариальные кисты, обнаруженные случайно во время операции, требуют удаления независимо от размера, чтобы избежать возможных осложнений.
Предпочтительно лапароскопический доступ. Интраоперационная диагностика параовариальной кисты проводится по ее локализации, а в сложных ситуациях, таких как плотные спайки, идентификация проводится по характерному пересечению сосудов по поверхности кисты.Лапароскопическая параовариальная цистэктомия технически проста и требует меньше времени, чем киста яичника, и выполнима почти во всех случаях.
Наличие перекрута придатков в параовариальной кисте не должно препятствовать выполнению деторсии и параовариальной цистэктомии с сохранением придатков для обеспечения будущей фертильности и функции гонад [11]. Независимо от общего вида, безопасность и полное функциональное восстановление придатков после деторсии хорошо изучены.
Возраст, менопаузальный статус, клиническая картина, размер кисты, септация и CA 125 — плохие показатели новообразования.Следовательно, они бесполезны для дифференциации простой параовариальной кисты от новообразования. Таким образом, при наличии сосочковой проекции следует соблюдать осторожность во время операции с использованием эндобаги для предотвращения внутрибрюшинного разлива и анализа замороженных срезов [12]. Доброкачественные параовариальные опухоли лечат параовариальной цистэктомией. Редкость злокачественной параовариальной опухоли делает ее лечение особенно сложным, и нет единого мнения об оптимальном лечении. Пациенты со злокачественной параовариальной опухолью и пограничной параовариальной опухолью без стремления к фертильности лечатся как злокачественная опухоль яичников [13].Пациентам с пограничной параовариальной опухолью и стремлением к будущей фертильности можно лечить с помощью комплексного определения стадии и аднексэктомии, поскольку они обычно ведут себя доброкачественно [14].
Заключение
Оптимальное лечение придаточного образования требует точного знания природы образования. Параовариальная киста должна учитываться при дифференциальной диагностике новообразования придатков как клиницистом, так и рентгенологом. Невозможно переоценить важность дифференциации параовариальной кисты от кисты яичника.
Необходимо изучить роль выжидательной тактики при параовариальной кисте. Лапароскопический доступ возможен во всех случаях. В каждом случае следует рассматривать возможность операции по сохранению фертильности. Лапароскопическая параовариальная цистэктомия технически проще и не требует много времени.
Биография
Анита Дурайрадж
— доцент, а Кавита Гандираман — доцент кафедры акушерства и гинекологии в больнице и исследовательском институте медицинского колледжа Веламмал, Мадурай, Тамил Наду, Индия.
Примечания
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Этическое заявление
Это исследование было одобрено институциональным этическим комитетом. Поскольку это исследование является ретроспективным анализом, этические вопросы не затрагиваются.
Сноски
Доктор Анита Дурайрадж — доцент кафедры акушерства и гинекологии больницы и научно-исследовательского института медицинского колледжа Веламмал, Мадурай.Она получила степень доктора медицины в области OBG в 2011 году в Институте акушерства и гинекологии Медицинского колледжа Мадраса, Ченнаи. У нее особый интерес к обучению, эндоскопическим операциям и акушерству высокого риска.
Ссылки
1. Кисели М., Чаглар Г.С., Дженгиз С.Д. и др. Клинический диагноз и осложнения паратубальных кист: обзор литературы и отчет о необычных проявлениях. Arch Gynecol Obstet. 2012. 285 (6): 1563–1569. DOI: 10.1007 / s00404-012-2304-8. [PubMed] [CrossRef] [Google Scholar] 2.Гупта А., Гупта П., Манактала У. и др. Клинический, радиологический и гистопатологический анализ параовариальных кист. J Здоровье среднего возраста. 2016; 7 (2): 78–82. [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Bosnalı O, Moralıoğlu S, Cerrah-Celayir A. Возникновение паратубальных кист в детстве: анализ 26 случаев. Turk J Pediatr. 2016; 58 (3): 266–270. DOI: 10.24953 / turkjped.2016.03.006. [PubMed] [CrossRef] [Google Scholar] 4. Муолокву Э., Санчес Дж., Беркоу Дж. Л. и др. Паратубальные кисты, ожирение и гиперандрогения.J Pediatr Surg. 2011. 46 (11): 2164–2167. DOI: 10.1016 / j.jpedsurg.2011.07.011. [PubMed] [CrossRef] [Google Scholar] 5. Дитрих Дж. Э., Адейеми О., Хаким Дж. И др. Размер паратубальной кисты коррелирует с ожирением и нарушением регуляции пути передачи сигналов Wnt. J Pediatr Adolesc Gynecol. 2017; 30 (5): 571–577. DOI: 10.1016 / j.jpag.2017.04.002. [PubMed] [CrossRef] [Google Scholar] 6. Сокальска А., Тиммерман Д., Теста А.С. и др. Диагностическая точность трансвагинального ультразвукового исследования для постановки конкретного диагноза новообразованиям придатков.Ультразвуковой акушерский гинекол. 2009. 34 (4): 462–470. DOI: 10.1002 / uog.6444. [PubMed] [CrossRef] [Google Scholar] 7. Вальский Д.В., Эш-Бродер Э., Коэн С.М. и др. Дополнительное значение серого знака водоворота в диагностике перекрута придатков. Ультразвуковой акушерский гинекол. 2010. 36 (5): 630–634. DOI: 10.1002 / uog.7732. [PubMed] [CrossRef] [Google Scholar] 8. Сасаки KJ, Миллер CE. Придаточный кручение: обзор литературы. J Minim Invasive Gynecol. 2014. 21 (2): 196–202. DOI: 10.1016 / j.jmig.2013.09.010. [PubMed] [CrossRef] [Google Scholar] 9.Де Санктис V, Солиман А.Т., Эльседфи Х. и др. Подросток с бессимптомной кистой придатка: волноваться или не волноваться? Варианты лечения: медикаментозное и хирургическое. Acta Biomed. 2017; 88 (2): 232–236. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Муолокву Э., Санчес Дж., Беркоу Дж. Л. и др. Заболеваемость и хирургическое лечение паратубальных кист в педиатрической и подростковой популяции. J Pediatr Surg. 2011. 46 (11): 2161–2163. DOI: 10.1016 / j.jpedsurg.2011.04.054. [PubMed] [CrossRef] [Google Scholar] 11.Агарвал П., Агарвал П., Багди Р. и др. Сохранение яичников у детей при аденексальной патологии, современные тенденции в лапароскопическом лечении и наш опыт. J Indian Assoc Pediatr Surg. 2014. 19 (2): 65–69. DOI: 10.4103 / 0971-9261.129594. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 13. Рю К.Дж., Ким И.С., Бэ Х.С. и др. Рак околопаточной трубы, обнаруженный во время лапароскопической операции по поводу перекрута придатка: отчет о болезни и обзор литературы. Eur J Gynaecol Oncol. 2014; 35 (6): 741–744. [PubMed] [Google Scholar] 14.Ли С., Ан К. Х., Парк Х. Т. и др. Паратубальная пограничная злокачественная опухоль: случай 17-летнего подростка, которому была проведена лапаро-эндоскопическая операция на одном узле, и обзор литературы. J Pediatr Adolesc Gynecol. 2016; 29 (1): 74–76. DOI: 10.1016 / j.jpag.2014.07.012. [PubMed] [CrossRef] [Google Scholar]осложнений и лечение параовариальной кисты: ретроспективный анализ
J Obstet Gynaecol India. 2019 Apr; 69 (2): 180–184.
Оригинальная статья
иАнита Дурайрадж
Отделение акушерства и гинекологии, Больница и научно-исследовательский институт Медицинского колледжа Веламмал, Мадурай, Тамил Наду 625014 Индия
Отделение Кавита Гандхираман и Кавита Гандтехираман
Больница и научно-исследовательский институт медицинского колледжа, Мадурай, Тамил Наду 625014 ИндияОтделение акушерства и гинекологии, Больница медицинского колледжа Веламмал и научно-исследовательский институт, Мадурай, Тамил Наду 625014 Индия
Автор, отвечающий за переписку.Поступило 06.11.2017; Принято 19 июня 2018 г.
Авторское право © Федерация акушерских и гинекологических обществ Индии, 2018 г. Эта статья цитируется в других статьях в PMC.Abstract
Introduction
Параовариальные кисты, несмотря на их относительную частоту, не получили должного внимания. Клиницист должен знать об осложнениях параовариальной кисты.
Цель
Анализировать клинический профиль, осложнения и лечение параовариальной кисты.
Материалы и методы
Ретроспективный анализ 51 пациента с оперативным диагнозом параовариальной кисты был проведен в нашем учреждении за 5-летний период.
Результаты
Большинство (60,78%) параовариальных кист было обнаружено в третьем и четвертом десятилетиях, а средний возраст пациентов составил 31,8 года. 62,74% пациентов с параовариальной кистой жаловались на боль в животе, а остальные были случайной находкой. Ультразвук поставил правильный диагноз в 47 лет.05% пациентов. Средний размер параовариальной кисты 7,51 см. Осложнениями параовариальной кисты, отмеченными в нашем исследовании, являются увеличение кисты (79,62%), перекрут придатка (18,51%), кровотечение (7,4%), разрыв (1,85%) и доброкачественная опухоль (12,96%). В 84,31% случаев параовариальные кисты лечились лапароскопией. Операции по сохранению фертильности были выполнены у 57,39% параовариальных кист.
Заключение
Параовариальная киста должна учитываться при дифференциальной диагностике образования придатков. Невозможно переоценить важность дифференциации его от кисты яичника.При лечении осложнений параовариальной кисты следует рассматривать лапароскопический подход и, желательно, операцию по сохранению фертильности.
Ключевые слова: Параовариальная киста, Осложнения, Лапароскопия
Введение
Параовариальную кисту необходимо дифференцировать от кисты яичника, поскольку считается, что она не ведет себя одинаково как с клинической, так и с биологической точки зрения. Параовариальная киста составляет всего 5–20% всех образований придатков. Параовариальная киста возникает в широкой связке между маточной трубой и яичником.Термины параовариальная киста и паратубальная киста используются взаимозаменяемо в зависимости от их близости к яичнику или маточной трубе. Они развиваются либо из мезотелия широкой связки (68%), либо из парамезонефрических (30%) или мезонефрических остатков (2%). Их точная частота неизвестна из-за их частого бессимптомного присутствия. Они выявляются у 15,7% пациентов, перенесших оперативную лапароскопию. Параовариальная киста привлекает клиническое внимание в случае таких осложнений, как увеличение кисты, перекрут, разрыв, кровотечение и новообразование [1, 2].
Поскольку нет четких рекомендаций по лечению параовариальной кисты и ее осложнений, это исследование направлено на анализ клинического профиля, осложнений и лечения параовариальной кисты.
Материалы и методы
Из медицинских карт нашего учреждения был идентифицирован 51 пациент с оперативным диагнозом параовариальная киста за 5-летний период с 2012 по 2017 год. Возраст, менархе, семейное положение, менопаузальный статус и подробности клинических проявлений пациенток были отмечены в записях о поступлении.Были отмечены ультразвуковые и КТ / МРТ-диагностика и результаты с точки зрения латеральности, размера, эхогенности, расслоения и папиллярной проекции.
Из оперативной документации были получены показания к операции, тип оперативного вмешательства, оперативные данные и осложнения, такие как перекрут придатка, кровоизлияние и разрыв параовариальной кисты. Были собраны гистопатологические отчеты этих пациентов. Эти данные были проанализированы.
Результаты
В таблице показаны клинический профиль, изображения и осложнения параовариальной кисты.
Таблица 1
Клинический профиль, визуализация и осложнения параовариальной кисты
| Характеристики параовариальной кисты | Абсолютное значение | Частота (%) |
|---|---|---|
| Возрастная группа | ||
| Подростки | 10 | 19,6 |
| Репродуктивная | 31 | 60,78 |
| Перименопауза | 6 | 11,76 |
| Менопауза | 4 | 7.84 |
| Клиническая картина | ||
| Боль в животе | 32 | 62,74 |
| Случайные | 19 | 37,25 |
| Ультразвуковая диагностика | ||
| Правильный диагноз | 24 | 47,05 |
| Неправильный диагноз | 27 | 52,94 |
| МРТ сделано в | 12 | |
| Правильный диагноз | 7 | 58.33 |
| Неправильный диагноз | 5 | 47.05 |
| Боковой | ||
| Правый | 29 | 56,86 |
| Левый | 19 | 37,25 |
| Двусторонний | 3 | 5,88 |
| Осложнения | ||
| Увеличение кисты | 43 | 79,62 |
| Торсион | 10 | 18.51 |
| Кровоизлияние | 4 | 7,4 |
| Разрыв | 1 | 1,85 |
| Доброкачественная опухоль | 7 | 12,96 |
Средний возраст пациентов в нашем исследовании составлял 31,8 лет (диапазон 13–72 года), и большинство из них (60,78%) относятся к группе репродуктивного возраста. Около двух третей пациентов жаловались на боли в животе, а остальные были обнаружены случайно при визуализации или хирургическом вмешательстве, сделанном по другим причинам.Боль в животе при параовариальной кисте возникла из-за увеличения кисты у 17 пациентов, перекрут придатка отмечен у 10 пациентов, кровотечение — у 4 пациентов, разрыв кисты — у одного пациента. Из случаев случайной параовариальной кисты 10 случаев были выявлены при оценке нарушения менструального цикла, 4 случая при обследовании на бесплодие, 1 случай при медицинском осмотре, 2 случая при кесаревом сечении и 1 случай при послеродовой стерилизации. Две параовариальные кисты, каждая из которых была обнаружена при кесаревом сечении и послеродовой стерилизации, ранее лечились путем аспирации кист в первом триместре.
Ультразвук поставил правильный диагноз менее чем у половины пациентов. У 23 пациенток была диагностирована киста яичника, а у 4 — гидросальпинкс. Даже МРТ поставила правильный диагноз только у половины пациентов. Параовариальная киста чаще встречалась с правой стороны, и лишь немногие из них были двусторонними. Осложнениями параовариальной кисты, отмеченными в нашем исследовании, являются увеличение кисты (79,62%), перекрут придатка (18,51%), кровотечение (7,4%), разрыв (1,85%) и доброкачественная опухоль (12,96%).
Среди 51 пациента с 54 параовариальными кистами 20.34% были размером ≤ 5 см, 66,66% — размером 6–10 см и 12,96% — размером> 10 см. Средний диаметр кисты в нашем исследовании составлял 7,51 см (от 3 до 18 см). Как показано в таблице, из 11 параовариальных кист размером ≤ 5 см 72,72% были обнаружены случайно. Среди 36 параовариальных кист размером 6–10 см 72,2% имели боли в животе. Из 7 параовариальных кист размером> 10 см у 71,4% наблюдалась боль в животе.
Таблица 2
Анализ параовариальной кисты разного размера
| Характеристика параовариальной кисты | Размер кисты ≤ 5 см ( n = 11) | Размер кисты 6–10 см ( n = 36 ) | Размер кисты> 10 см ( n = 7) |
|---|---|---|---|
| Возраст | |||
| Подросток | — | 9 | 3 |
| Репродуктивный возраст | 6 | 22 | 3 |
| Перименопауза | 4 | 2 | 1 |
| Менопауза | 1 | 3 | — |
| Презентация | |||
| Боль в животе | 3 | 26 | 5 |
| Случайное происшествие | 8 | 10 | 2 |
| Осложнения | |||
| Скручивание | 9008 9 26 | 2 | |
| Кровоизлияние | 2 | 2 | — |
| Разрыв | — | 1 | — |
| Доброкачественная опухоль | 2 | 5 | — |
В таблице показано 10 параовариальных кист, подвергшихся перекруту придатков.50% случаев перекрута зафиксировано у женщин репродуктивного возраста. 60% перекрута произошли в кисте размером 6–10 см. Кручение чаще встречалось на правом фланге (3: 2). Только 40% из них удалось вылечить путем деторсии и параовариальной цистэктомии.
Таблица 3
Анализ перекрута параовариальной кисты
| Характеристика параовариальной кисты | Перекрут ( n = 10) |
|---|---|
| Возрастная группа | |
| Подросток | 3 |
| Репродуктивная | 5 |
| Перименопауза | 0 |
| Менопауза | 2 |
| Размер кисты (см) | |
| ≤ 5 | 2 |
| 6–10 | 6 |
| > 10 | 2 |
| Боковой вид | |
| Правый | 6 |
| Левый | 4 |
| Двусторонний | — |
| Операционная процедура | |
| Лапароскопия | |
| Параовариальная цистэктомия | 4 | Сальпингэктомия и параовариальная цистэктомия | 2 |
| Аднексэктомия | 2 |
| Открытая | |
| Аднексэктомия | 2 |
Среди 54 параовариальных кист 47 были простыми парагнитными кистами, 7 были простыми парагнитными опухоль, и ни одна из них не была злокачественной параовариальной опухолью.Как показано в таблице, среди 6 пациентов с мультилокулированными кистами 5 были простыми параовариальными кистами и 1 — доброкачественной опухолью. Из 6 пациентов с эхогенными кистами у 4 была простая геморрагическая параовариальная киста и у 2 — доброкачественная опухоль. Все 4 параовариальные кисты с папиллярным выступом оказались доброкачественными опухолями. Пять параовариальных опухолей лечили лапароскопической цистэктомией и по две — лапароскопической и открытой аднексэктомией. Гистологический тип доброкачественной опухоли: серозная цистаденома у 5 пациентов и серозная цистаденофиброма у 2 пациентов с параовариальной кистой.
Таблица 4
Анализ неопластической параовариальной кисты
| Характеристика параовариальной кисты | Доброкачественная опухоль ( n = 7) | Простая киста ( n = 47) |
|---|---|---|
| Возрастная группа | ||
| Подросток | — | 12 |
| Репродуктивная | 6 | 25 |
| Перименопауза | 1 | 6 |
| Менопаузальная | — | 4 |
| Клиническая картина | ||
| Боль в животе | 3 | 32 |
| Случайно | 4 | 15 |
| Размер кисты (см) | ||
| ≤ 5 | 2 | 9 |
| 6– 10 | 5 | 31 |
| > 10 | — | 7 90 086 |
| Содержимое | ||
| Прозрачный | 5 | 43 |
| Эхо | 2 | 4 |
| Разделение | ||
| Отсутствует | 6 | 42 |
| Присутствует | 1 | 5 |
| Сосочки | ||
| Присутствуют | 4 | — |
| Отсутствуют | 3 | 47 |
Лечение (подход и тип операции) параовариальной кисты в нашем исследовании был основан на возрасте пациента, клинической картине, размере и осложнениях параовариальной кисты, сопутствующей патологии и стремлении к будущей фертильности.Как показано в таблице, 84,3% пациентов лечились лапароскопией, 13,72% пациентов — открытым хирургическим вмешательством и 1,96% пациентов — вагинальным путем. 57,39% пациентов с параовариальной кистой прошли лечение параовариальной цистэктомией, 14,81% пациентов прошли сальпингэктомию и параовариальную цистэктомию, а 27,77% пациентов прошли аднексэктомию.
Таблица 5
Анализ лечения параовариальной кисты
| Ведение параовариальной кисты | Абсолютное значение | Частота (%) |
|---|---|---|
| Хирургический доступ | ||
| Лапароскопия | 43 | 84 .31 |
| Открытый | 7 | 13,72 |
| Вагинальный | 1 | 1,96 |
| Оперативное вмешательство | ||
| Лапароскопия | ||
| Параовариальная цистэктомия | 26 | 48,14 |
| Сальпингэктомия и параовариальная цистэктомия | 8 | 14,81 |
| Аднексэктомия | 11 | 20.37 |
| Открыть | ||
| Параовариальная цистэктомия | 4 | 7,4 |
| Сальпингэктомия и параовариальная цистэктомия | — | |
| Аднексэктомия | 4 | 7,4 |
| 7,4 | ||
| Параовариальная цистэктомия | 1 | 1,85 |
Обсуждение
Параовариальная киста может возникнуть в любой возрастной группе от новорожденного до менопаузы [3].Факторы риска развития параовариальной кисты изучаются. Выявлена связь между ожирением и параовариальной кистой [4, 5]. Предполагается, что параовариальная киста играет роль в бесплодии и внематочной беременности, нарушая перистальтику маточных труб и сужая просвет маточных труб.
Увеличение параовариальной кисты происходит из-за кистозного расширения выстилающего эпителия трубного типа. Увеличение размера кисты в постпубертатном периоде и во время беременности предполагает гормональное влияние на рост параовариальной кисты, но прямая связь не была четко продемонстрирована.В отличие от кисты яичника они нефизиологичны и не реагируют на гормоны. Увеличение параовариальной кисты проявляется хронической болью в животе или образованием в брюшной полости или придатках. Клинически параовариальная киста неотличима от кисты яичника. Даже на УЗИ ее сложно отличить от кисты яичника.
Перекрут придатка более выражен при параовариальной кисте, чем при кисте яичника (2,1–16% против 2,3%). Поскольку параовариальная киста не имеет собственной ножки, она разрывается вместе с яичником, маточной трубой или и тем, и другим.Перекрут придатка чаще встречается с правой стороны (3: 1). Таким образом, его часто ошибочно диагностируют как аппендицит и мочеточниковую колику, и пациент может быть госпитализирован в хирургическое отделение. Поскольку это неотложная хирургическая операция, очень важен высокий индекс подозрительности.
Параовариальные кисты неопластического происхождения обычно не регистрируются. Хотя злокачественные параовариальные опухоли очень редки и в литературе описано лишь несколько случаев, доброкачественные параовариальные опухоли не редкость. Гистологические типы доброкачественной параовариальной опухоли: серозная цистаденома, папиллярная серозная цистаденома, серозная цистаденофиброма, муцинозная цистаденома и эндометроидная цистаденома.
Диагностика параовариальной кисты с помощью ультразвука требует большей осведомленности и точности [6]. На УЗИ обнаруживается четко очерченная овальная или круглая киста, расположенная близко, но отдельно от ипсилатерального яичника, отсутствие окружающего фолликула и демонстрация признака расщепления. Признаком расщепления является небольшое колебательное движение в противоположную сторону между кистой и яичником, которое проталкивается эндовагинальным зондом. Дифференциальный диагноз с помощью УЗИ — киста яичника, гидросальфинкс и киста перитонеального включения.
Для более точного диагноза можно сделать МРТ, но стоимость очень высока, а точность диагностики все еще сомнительна. На МРТ параовариальная киста выглядит как однородная масса, которая находится между маткой и круглой связкой, но отделена от ипсилатерального яичника. Характеристика кисты с помощью ультразвука помогает отличить простую параовариальную кисту от опухолевой. Эхогенная параовариальная киста может быть кровоизлиянием или новообразованием. Наличие папиллярной проекции должно вызывать подозрение на новообразование.Помимо клинической картины, знак Whirlpool на УЗИ помогает диагностировать перекрут придатка при параовариальной кисте [7]. Использование допплера в такой ситуации не является обязательным, поскольку поток все еще может быть нормальным с частичным скручиванием, что приводит к задержке в управлении [8].
Ведение параовариальной кисты зависит от возраста, наличия и тяжести симптомов, размера кисты и ее осложнений [9]. До сих пор лечение — это просто экстраполяция кисты яичника. Но в отличие от кисты яичника, они нефизиологичны, и нельзя ожидать, что они разрешатся аналогичным образом; они более предрасположены к перекруту придатка, и, независимо от его размера, сообщалось об опухолях [10].Ни одно общество не разработало строгий числовой критерий для определения параовариальной кисты, до какого размера можно вылечить выжидательно. Гормональное лечение параовариальной кисты не играет роли. Параовариальные кисты, обнаруженные случайно во время операции, требуют удаления независимо от размера, чтобы избежать возможных осложнений.
Предпочтительно лапароскопический доступ. Интраоперационная диагностика параовариальной кисты проводится по ее локализации, а в сложных ситуациях, таких как плотные спайки, идентификация проводится по характерному пересечению сосудов по поверхности кисты.Лапароскопическая параовариальная цистэктомия технически проста и требует меньше времени, чем киста яичника, и выполнима почти во всех случаях.
Наличие перекрута придатков в параовариальной кисте не должно препятствовать выполнению деторсии и параовариальной цистэктомии с сохранением придатков для обеспечения будущей фертильности и функции гонад [11]. Независимо от общего вида, безопасность и полное функциональное восстановление придатков после деторсии хорошо изучены.
Возраст, менопаузальный статус, клиническая картина, размер кисты, септация и CA 125 — плохие показатели новообразования.Следовательно, они бесполезны для дифференциации простой параовариальной кисты от новообразования. Таким образом, при наличии сосочковой проекции следует соблюдать осторожность во время операции с использованием эндобаги для предотвращения внутрибрюшинного разлива и анализа замороженных срезов [12]. Доброкачественные параовариальные опухоли лечат параовариальной цистэктомией. Редкость злокачественной параовариальной опухоли делает ее лечение особенно сложным, и нет единого мнения об оптимальном лечении. Пациенты со злокачественной параовариальной опухолью и пограничной параовариальной опухолью без стремления к фертильности лечатся как злокачественная опухоль яичников [13].Пациентам с пограничной параовариальной опухолью и стремлением к будущей фертильности можно лечить с помощью комплексного определения стадии и аднексэктомии, поскольку они обычно ведут себя доброкачественно [14].
Заключение
Оптимальное лечение придаточного образования требует точного знания природы образования. Параовариальная киста должна учитываться при дифференциальной диагностике новообразования придатков как клиницистом, так и рентгенологом. Невозможно переоценить важность дифференциации параовариальной кисты от кисты яичника.
Необходимо изучить роль выжидательной тактики при параовариальной кисте. Лапароскопический доступ возможен во всех случаях. В каждом случае следует рассматривать возможность операции по сохранению фертильности. Лапароскопическая параовариальная цистэктомия технически проще и не требует много времени.
Биография
Анита Дурайрадж
— доцент, а Кавита Гандираман — доцент кафедры акушерства и гинекологии в больнице и исследовательском институте медицинского колледжа Веламмал, Мадурай, Тамил Наду, Индия.
Примечания
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Этическое заявление
Это исследование было одобрено институциональным этическим комитетом. Поскольку это исследование является ретроспективным анализом, этические вопросы не затрагиваются.
Сноски
Доктор Анита Дурайрадж — доцент кафедры акушерства и гинекологии больницы и научно-исследовательского института медицинского колледжа Веламмал, Мадурай.Она получила степень доктора медицины в области OBG в 2011 году в Институте акушерства и гинекологии Медицинского колледжа Мадраса, Ченнаи. У нее особый интерес к обучению, эндоскопическим операциям и акушерству высокого риска.
Ссылки
1. Кисели М., Чаглар Г.С., Дженгиз С.Д. и др. Клинический диагноз и осложнения паратубальных кист: обзор литературы и отчет о необычных проявлениях. Arch Gynecol Obstet. 2012. 285 (6): 1563–1569. DOI: 10.1007 / s00404-012-2304-8. [PubMed] [CrossRef] [Google Scholar] 2.Гупта А., Гупта П., Манактала У. и др. Клинический, радиологический и гистопатологический анализ параовариальных кист. J Здоровье среднего возраста. 2016; 7 (2): 78–82. [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Bosnalı O, Moralıoğlu S, Cerrah-Celayir A. Возникновение паратубальных кист в детстве: анализ 26 случаев. Turk J Pediatr. 2016; 58 (3): 266–270. DOI: 10.24953 / turkjped.2016.03.006. [PubMed] [CrossRef] [Google Scholar] 4. Муолокву Э., Санчес Дж., Беркоу Дж. Л. и др. Паратубальные кисты, ожирение и гиперандрогения.J Pediatr Surg. 2011. 46 (11): 2164–2167. DOI: 10.1016 / j.jpedsurg.2011.07.011. [PubMed] [CrossRef] [Google Scholar] 5. Дитрих Дж. Э., Адейеми О., Хаким Дж. И др. Размер паратубальной кисты коррелирует с ожирением и нарушением регуляции пути передачи сигналов Wnt. J Pediatr Adolesc Gynecol. 2017; 30 (5): 571–577. DOI: 10.1016 / j.jpag.2017.04.002. [PubMed] [CrossRef] [Google Scholar] 6. Сокальска А., Тиммерман Д., Теста А.С. и др. Диагностическая точность трансвагинального ультразвукового исследования для постановки конкретного диагноза новообразованиям придатков.Ультразвуковой акушерский гинекол. 2009. 34 (4): 462–470. DOI: 10.1002 / uog.6444. [PubMed] [CrossRef] [Google Scholar] 7. Вальский Д.В., Эш-Бродер Э., Коэн С.М. и др. Дополнительное значение серого знака водоворота в диагностике перекрута придатков. Ультразвуковой акушерский гинекол. 2010. 36 (5): 630–634. DOI: 10.1002 / uog.7732. [PubMed] [CrossRef] [Google Scholar] 8. Сасаки KJ, Миллер CE. Придаточный кручение: обзор литературы. J Minim Invasive Gynecol. 2014. 21 (2): 196–202. DOI: 10.1016 / j.jmig.2013.09.010. [PubMed] [CrossRef] [Google Scholar] 9.Де Санктис V, Солиман А.Т., Эльседфи Х. и др. Подросток с бессимптомной кистой придатка: волноваться или не волноваться? Варианты лечения: медикаментозное и хирургическое. Acta Biomed. 2017; 88 (2): 232–236. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Муолокву Э., Санчес Дж., Беркоу Дж. Л. и др. Заболеваемость и хирургическое лечение паратубальных кист в педиатрической и подростковой популяции. J Pediatr Surg. 2011. 46 (11): 2161–2163. DOI: 10.1016 / j.jpedsurg.2011.04.054. [PubMed] [CrossRef] [Google Scholar] 11.Агарвал П., Агарвал П., Багди Р. и др. Сохранение яичников у детей при аденексальной патологии, современные тенденции в лапароскопическом лечении и наш опыт. J Indian Assoc Pediatr Surg. 2014. 19 (2): 65–69. DOI: 10.4103 / 0971-9261.129594. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 13. Рю К.Дж., Ким И.С., Бэ Х.С. и др. Рак околопаточной трубы, обнаруженный во время лапароскопической операции по поводу перекрута придатка: отчет о болезни и обзор литературы. Eur J Gynaecol Oncol. 2014; 35 (6): 741–744. [PubMed] [Google Scholar] 14.Ли С., Ан К. Х., Парк Х. Т. и др. Паратубальная пограничная злокачественная опухоль: случай 17-летнего подростка, которому была проведена лапаро-эндоскопическая операция на одном узле, и обзор литературы. J Pediatr Adolesc Gynecol. 2016; 29 (1): 74–76. DOI: 10.1016 / j.jpag.2014.07.012. [PubMed] [CrossRef] [Google Scholar]осложнений и лечение параовариальной кисты: ретроспективный анализ
J Obstet Gynaecol India. 2019 Apr; 69 (2): 180–184.
Оригинальная статья
иАнита Дурайрадж
Отделение акушерства и гинекологии, Больница и научно-исследовательский институт Медицинского колледжа Веламмал, Мадурай, Тамил Наду 625014 Индия
Отделение Кавита Гандхираман и Кавита Гандтехираман
Больница и научно-исследовательский институт медицинского колледжа, Мадурай, Тамил Наду 625014 ИндияОтделение акушерства и гинекологии, Больница медицинского колледжа Веламмал и научно-исследовательский институт, Мадурай, Тамил Наду 625014 Индия
Автор, отвечающий за переписку.Поступило 06.11.2017; Принято 19 июня 2018 г.
Авторское право © Федерация акушерских и гинекологических обществ Индии, 2018 г. Эта статья цитируется в других статьях в PMC.Abstract
Introduction
Параовариальные кисты, несмотря на их относительную частоту, не получили должного внимания. Клиницист должен знать об осложнениях параовариальной кисты.
Цель
Анализировать клинический профиль, осложнения и лечение параовариальной кисты.
Материалы и методы
Ретроспективный анализ 51 пациента с оперативным диагнозом параовариальной кисты был проведен в нашем учреждении за 5-летний период.
Результаты
Большинство (60,78%) параовариальных кист было обнаружено в третьем и четвертом десятилетиях, а средний возраст пациентов составил 31,8 года. 62,74% пациентов с параовариальной кистой жаловались на боль в животе, а остальные были случайной находкой. Ультразвук поставил правильный диагноз в 47 лет.05% пациентов. Средний размер параовариальной кисты 7,51 см. Осложнениями параовариальной кисты, отмеченными в нашем исследовании, являются увеличение кисты (79,62%), перекрут придатка (18,51%), кровотечение (7,4%), разрыв (1,85%) и доброкачественная опухоль (12,96%). В 84,31% случаев параовариальные кисты лечились лапароскопией. Операции по сохранению фертильности были выполнены у 57,39% параовариальных кист.
Заключение
Параовариальная киста должна учитываться при дифференциальной диагностике образования придатков. Невозможно переоценить важность дифференциации его от кисты яичника.При лечении осложнений параовариальной кисты следует рассматривать лапароскопический подход и, желательно, операцию по сохранению фертильности.
Ключевые слова: Параовариальная киста, Осложнения, Лапароскопия
Введение
Параовариальную кисту необходимо дифференцировать от кисты яичника, поскольку считается, что она не ведет себя одинаково как с клинической, так и с биологической точки зрения. Параовариальная киста составляет всего 5–20% всех образований придатков. Параовариальная киста возникает в широкой связке между маточной трубой и яичником.Термины параовариальная киста и паратубальная киста используются взаимозаменяемо в зависимости от их близости к яичнику или маточной трубе. Они развиваются либо из мезотелия широкой связки (68%), либо из парамезонефрических (30%) или мезонефрических остатков (2%). Их точная частота неизвестна из-за их частого бессимптомного присутствия. Они выявляются у 15,7% пациентов, перенесших оперативную лапароскопию. Параовариальная киста привлекает клиническое внимание в случае таких осложнений, как увеличение кисты, перекрут, разрыв, кровотечение и новообразование [1, 2].
Поскольку нет четких рекомендаций по лечению параовариальной кисты и ее осложнений, это исследование направлено на анализ клинического профиля, осложнений и лечения параовариальной кисты.
Материалы и методы
Из медицинских карт нашего учреждения был идентифицирован 51 пациент с оперативным диагнозом параовариальная киста за 5-летний период с 2012 по 2017 год. Возраст, менархе, семейное положение, менопаузальный статус и подробности клинических проявлений пациенток были отмечены в записях о поступлении.Были отмечены ультразвуковые и КТ / МРТ-диагностика и результаты с точки зрения латеральности, размера, эхогенности, расслоения и папиллярной проекции.
Из оперативной документации были получены показания к операции, тип оперативного вмешательства, оперативные данные и осложнения, такие как перекрут придатка, кровоизлияние и разрыв параовариальной кисты. Были собраны гистопатологические отчеты этих пациентов. Эти данные были проанализированы.
Результаты
В таблице показаны клинический профиль, изображения и осложнения параовариальной кисты.
Таблица 1
Клинический профиль, визуализация и осложнения параовариальной кисты
| Характеристики параовариальной кисты | Абсолютное значение | Частота (%) |
|---|---|---|
| Возрастная группа | ||
| Подростки | 10 | 19,6 |
| Репродуктивная | 31 | 60,78 |
| Перименопауза | 6 | 11,76 |
| Менопауза | 4 | 7.84 |
| Клиническая картина | ||
| Боль в животе | 32 | 62,74 |
| Случайные | 19 | 37,25 |
| Ультразвуковая диагностика | ||
| Правильный диагноз | 24 | 47,05 |
| Неправильный диагноз | 27 | 52,94 |
| МРТ сделано в | 12 | |
| Правильный диагноз | 7 | 58.33 |
| Неправильный диагноз | 5 | 47.05 |
| Боковой | ||
| Правый | 29 | 56,86 |
| Левый | 19 | 37,25 |
| Двусторонний | 3 | 5,88 |
| Осложнения | ||
| Увеличение кисты | 43 | 79,62 |
| Торсион | 10 | 18.51 |
| Кровоизлияние | 4 | 7,4 |
| Разрыв | 1 | 1,85 |
| Доброкачественная опухоль | 7 | 12,96 |
Средний возраст пациентов в нашем исследовании составлял 31,8 лет (диапазон 13–72 года), и большинство из них (60,78%) относятся к группе репродуктивного возраста. Около двух третей пациентов жаловались на боли в животе, а остальные были обнаружены случайно при визуализации или хирургическом вмешательстве, сделанном по другим причинам.Боль в животе при параовариальной кисте возникла из-за увеличения кисты у 17 пациентов, перекрут придатка отмечен у 10 пациентов, кровотечение — у 4 пациентов, разрыв кисты — у одного пациента. Из случаев случайной параовариальной кисты 10 случаев были выявлены при оценке нарушения менструального цикла, 4 случая при обследовании на бесплодие, 1 случай при медицинском осмотре, 2 случая при кесаревом сечении и 1 случай при послеродовой стерилизации. Две параовариальные кисты, каждая из которых была обнаружена при кесаревом сечении и послеродовой стерилизации, ранее лечились путем аспирации кист в первом триместре.
Ультразвук поставил правильный диагноз менее чем у половины пациентов. У 23 пациенток была диагностирована киста яичника, а у 4 — гидросальпинкс. Даже МРТ поставила правильный диагноз только у половины пациентов. Параовариальная киста чаще встречалась с правой стороны, и лишь немногие из них были двусторонними. Осложнениями параовариальной кисты, отмеченными в нашем исследовании, являются увеличение кисты (79,62%), перекрут придатка (18,51%), кровотечение (7,4%), разрыв (1,85%) и доброкачественная опухоль (12,96%).
Среди 51 пациента с 54 параовариальными кистами 20.34% были размером ≤ 5 см, 66,66% — размером 6–10 см и 12,96% — размером> 10 см. Средний диаметр кисты в нашем исследовании составлял 7,51 см (от 3 до 18 см). Как показано в таблице, из 11 параовариальных кист размером ≤ 5 см 72,72% были обнаружены случайно. Среди 36 параовариальных кист размером 6–10 см 72,2% имели боли в животе. Из 7 параовариальных кист размером> 10 см у 71,4% наблюдалась боль в животе.
Таблица 2
Анализ параовариальной кисты разного размера
| Характеристика параовариальной кисты | Размер кисты ≤ 5 см ( n = 11) | Размер кисты 6–10 см ( n = 36 ) | Размер кисты> 10 см ( n = 7) |
|---|---|---|---|
| Возраст | |||
| Подросток | — | 9 | 3 |
| Репродуктивный возраст | 6 | 22 | 3 |
| Перименопауза | 4 | 2 | 1 |
| Менопауза | 1 | 3 | — |
| Презентация | |||
| Боль в животе | 3 | 26 | 5 |
| Случайное происшествие | 8 | 10 | 2 |
| Осложнения | |||
| Скручивание | 9008 9 26 | 2 | |
| Кровоизлияние | 2 | 2 | — |
| Разрыв | — | 1 | — |
| Доброкачественная опухоль | 2 | 5 | — |
В таблице показано 10 параовариальных кист, подвергшихся перекруту придатков.50% случаев перекрута зафиксировано у женщин репродуктивного возраста. 60% перекрута произошли в кисте размером 6–10 см. Кручение чаще встречалось на правом фланге (3: 2). Только 40% из них удалось вылечить путем деторсии и параовариальной цистэктомии.
Таблица 3
Анализ перекрута параовариальной кисты
| Характеристика параовариальной кисты | Перекрут ( n = 10) |
|---|---|
| Возрастная группа | |
| Подросток | 3 |
| Репродуктивная | 5 |
| Перименопауза | 0 |
| Менопауза | 2 |
| Размер кисты (см) | |
| ≤ 5 | 2 |
| 6–10 | 6 |
| > 10 | 2 |
| Боковой вид | |
| Правый | 6 |
| Левый | 4 |
| Двусторонний | — |
| Операционная процедура | |
| Лапароскопия | |
| Параовариальная цистэктомия | 4 | Сальпингэктомия и параовариальная цистэктомия | 2 |
| Аднексэктомия | 2 |
| Открытая | |
| Аднексэктомия | 2 |
Среди 54 параовариальных кист 47 были простыми парагнитными кистами, 7 были простыми парагнитными опухоль, и ни одна из них не была злокачественной параовариальной опухолью.Как показано в таблице, среди 6 пациентов с мультилокулированными кистами 5 были простыми параовариальными кистами и 1 — доброкачественной опухолью. Из 6 пациентов с эхогенными кистами у 4 была простая геморрагическая параовариальная киста и у 2 — доброкачественная опухоль. Все 4 параовариальные кисты с папиллярным выступом оказались доброкачественными опухолями. Пять параовариальных опухолей лечили лапароскопической цистэктомией и по две — лапароскопической и открытой аднексэктомией. Гистологический тип доброкачественной опухоли: серозная цистаденома у 5 пациентов и серозная цистаденофиброма у 2 пациентов с параовариальной кистой.
Таблица 4
Анализ неопластической параовариальной кисты
| Характеристика параовариальной кисты | Доброкачественная опухоль ( n = 7) | Простая киста ( n = 47) |
|---|---|---|
| Возрастная группа | ||
| Подросток | — | 12 |
| Репродуктивная | 6 | 25 |
| Перименопауза | 1 | 6 |
| Менопаузальная | — | 4 |
| Клиническая картина | ||
| Боль в животе | 3 | 32 |
| Случайно | 4 | 15 |
| Размер кисты (см) | ||
| ≤ 5 | 2 | 9 |
| 6– 10 | 5 | 31 |
| > 10 | — | 7 90 086 |
| Содержимое | ||
| Прозрачный | 5 | 43 |
| Эхо | 2 | 4 |
| Разделение | ||
| Отсутствует | 6 | 42 |
| Присутствует | 1 | 5 |
| Сосочки | ||
| Присутствуют | 4 | — |
| Отсутствуют | 3 | 47 |
Лечение (подход и тип операции) параовариальной кисты в нашем исследовании был основан на возрасте пациента, клинической картине, размере и осложнениях параовариальной кисты, сопутствующей патологии и стремлении к будущей фертильности.Как показано в таблице, 84,3% пациентов лечились лапароскопией, 13,72% пациентов — открытым хирургическим вмешательством и 1,96% пациентов — вагинальным путем. 57,39% пациентов с параовариальной кистой прошли лечение параовариальной цистэктомией, 14,81% пациентов прошли сальпингэктомию и параовариальную цистэктомию, а 27,77% пациентов прошли аднексэктомию.
Таблица 5
Анализ лечения параовариальной кисты
| Ведение параовариальной кисты | Абсолютное значение | Частота (%) |
|---|---|---|
| Хирургический доступ | ||
| Лапароскопия | 43 | 84 .31 |
| Открытый | 7 | 13,72 |
| Вагинальный | 1 | 1,96 |
| Оперативное вмешательство | ||
| Лапароскопия | ||
| Параовариальная цистэктомия | 26 | 48,14 |
| Сальпингэктомия и параовариальная цистэктомия | 8 | 14,81 |
| Аднексэктомия | 11 | 20.37 |
| Открыть | ||
| Параовариальная цистэктомия | 4 | 7,4 |
| Сальпингэктомия и параовариальная цистэктомия | — | |
| Аднексэктомия | 4 | 7,4 |
| 7,4 | ||
| Параовариальная цистэктомия | 1 | 1,85 |
Обсуждение
Параовариальная киста может возникнуть в любой возрастной группе от новорожденного до менопаузы [3].Факторы риска развития параовариальной кисты изучаются. Выявлена связь между ожирением и параовариальной кистой [4, 5]. Предполагается, что параовариальная киста играет роль в бесплодии и внематочной беременности, нарушая перистальтику маточных труб и сужая просвет маточных труб.
Увеличение параовариальной кисты происходит из-за кистозного расширения выстилающего эпителия трубного типа. Увеличение размера кисты в постпубертатном периоде и во время беременности предполагает гормональное влияние на рост параовариальной кисты, но прямая связь не была четко продемонстрирована.В отличие от кисты яичника они нефизиологичны и не реагируют на гормоны. Увеличение параовариальной кисты проявляется хронической болью в животе или образованием в брюшной полости или придатках. Клинически параовариальная киста неотличима от кисты яичника. Даже на УЗИ ее сложно отличить от кисты яичника.
Перекрут придатка более выражен при параовариальной кисте, чем при кисте яичника (2,1–16% против 2,3%). Поскольку параовариальная киста не имеет собственной ножки, она разрывается вместе с яичником, маточной трубой или и тем, и другим.Перекрут придатка чаще встречается с правой стороны (3: 1). Таким образом, его часто ошибочно диагностируют как аппендицит и мочеточниковую колику, и пациент может быть госпитализирован в хирургическое отделение. Поскольку это неотложная хирургическая операция, очень важен высокий индекс подозрительности.
Параовариальные кисты неопластического происхождения обычно не регистрируются. Хотя злокачественные параовариальные опухоли очень редки и в литературе описано лишь несколько случаев, доброкачественные параовариальные опухоли не редкость. Гистологические типы доброкачественной параовариальной опухоли: серозная цистаденома, папиллярная серозная цистаденома, серозная цистаденофиброма, муцинозная цистаденома и эндометроидная цистаденома.
Диагностика параовариальной кисты с помощью ультразвука требует большей осведомленности и точности [6]. На УЗИ обнаруживается четко очерченная овальная или круглая киста, расположенная близко, но отдельно от ипсилатерального яичника, отсутствие окружающего фолликула и демонстрация признака расщепления. Признаком расщепления является небольшое колебательное движение в противоположную сторону между кистой и яичником, которое проталкивается эндовагинальным зондом. Дифференциальный диагноз с помощью УЗИ — киста яичника, гидросальфинкс и киста перитонеального включения.
Для более точного диагноза можно сделать МРТ, но стоимость очень высока, а точность диагностики все еще сомнительна. На МРТ параовариальная киста выглядит как однородная масса, которая находится между маткой и круглой связкой, но отделена от ипсилатерального яичника. Характеристика кисты с помощью ультразвука помогает отличить простую параовариальную кисту от опухолевой. Эхогенная параовариальная киста может быть кровоизлиянием или новообразованием. Наличие папиллярной проекции должно вызывать подозрение на новообразование.Помимо клинической картины, знак Whirlpool на УЗИ помогает диагностировать перекрут придатка при параовариальной кисте [7]. Использование допплера в такой ситуации не является обязательным, поскольку поток все еще может быть нормальным с частичным скручиванием, что приводит к задержке в управлении [8].
Ведение параовариальной кисты зависит от возраста, наличия и тяжести симптомов, размера кисты и ее осложнений [9]. До сих пор лечение — это просто экстраполяция кисты яичника. Но в отличие от кисты яичника, они нефизиологичны, и нельзя ожидать, что они разрешатся аналогичным образом; они более предрасположены к перекруту придатка, и, независимо от его размера, сообщалось об опухолях [10].Ни одно общество не разработало строгий числовой критерий для определения параовариальной кисты, до какого размера можно вылечить выжидательно. Гормональное лечение параовариальной кисты не играет роли. Параовариальные кисты, обнаруженные случайно во время операции, требуют удаления независимо от размера, чтобы избежать возможных осложнений.
Предпочтительно лапароскопический доступ. Интраоперационная диагностика параовариальной кисты проводится по ее локализации, а в сложных ситуациях, таких как плотные спайки, идентификация проводится по характерному пересечению сосудов по поверхности кисты.Лапароскопическая параовариальная цистэктомия технически проста и требует меньше времени, чем киста яичника, и выполнима почти во всех случаях.
Наличие перекрута придатков в параовариальной кисте не должно препятствовать выполнению деторсии и параовариальной цистэктомии с сохранением придатков для обеспечения будущей фертильности и функции гонад [11]. Независимо от общего вида, безопасность и полное функциональное восстановление придатков после деторсии хорошо изучены.
Возраст, менопаузальный статус, клиническая картина, размер кисты, септация и CA 125 — плохие показатели новообразования.Следовательно, они бесполезны для дифференциации простой параовариальной кисты от новообразования. Таким образом, при наличии сосочковой проекции следует соблюдать осторожность во время операции с использованием эндобаги для предотвращения внутрибрюшинного разлива и анализа замороженных срезов [12]. Доброкачественные параовариальные опухоли лечат параовариальной цистэктомией. Редкость злокачественной параовариальной опухоли делает ее лечение особенно сложным, и нет единого мнения об оптимальном лечении. Пациенты со злокачественной параовариальной опухолью и пограничной параовариальной опухолью без стремления к фертильности лечатся как злокачественная опухоль яичников [13].Пациентам с пограничной параовариальной опухолью и стремлением к будущей фертильности можно лечить с помощью комплексного определения стадии и аднексэктомии, поскольку они обычно ведут себя доброкачественно [14].
Заключение
Оптимальное лечение придаточного образования требует точного знания природы образования. Параовариальная киста должна учитываться при дифференциальной диагностике новообразования придатков как клиницистом, так и рентгенологом. Невозможно переоценить важность дифференциации параовариальной кисты от кисты яичника.
Необходимо изучить роль выжидательной тактики при параовариальной кисте. Лапароскопический доступ возможен во всех случаях. В каждом случае следует рассматривать возможность операции по сохранению фертильности. Лапароскопическая параовариальная цистэктомия технически проще и не требует много времени.
Биография
Анита Дурайрадж
— доцент, а Кавита Гандираман — доцент кафедры акушерства и гинекологии в больнице и исследовательском институте медицинского колледжа Веламмал, Мадурай, Тамил Наду, Индия.
Примечания
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Этическое заявление
Это исследование было одобрено институциональным этическим комитетом. Поскольку это исследование является ретроспективным анализом, этические вопросы не затрагиваются.
Сноски
Доктор Анита Дурайрадж — доцент кафедры акушерства и гинекологии больницы и научно-исследовательского института медицинского колледжа Веламмал, Мадурай.Она получила степень доктора медицины в области OBG в 2011 году в Институте акушерства и гинекологии Медицинского колледжа Мадраса, Ченнаи. У нее особый интерес к обучению, эндоскопическим операциям и акушерству высокого риска.
Ссылки
1. Кисели М., Чаглар Г.С., Дженгиз С.Д. и др. Клинический диагноз и осложнения паратубальных кист: обзор литературы и отчет о необычных проявлениях. Arch Gynecol Obstet. 2012. 285 (6): 1563–1569. DOI: 10.1007 / s00404-012-2304-8. [PubMed] [CrossRef] [Google Scholar] 2.Гупта А., Гупта П., Манактала У. и др. Клинический, радиологический и гистопатологический анализ параовариальных кист. J Здоровье среднего возраста. 2016; 7 (2): 78–82. [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Bosnalı O, Moralıoğlu S, Cerrah-Celayir A. Возникновение паратубальных кист в детстве: анализ 26 случаев. Turk J Pediatr. 2016; 58 (3): 266–270. DOI: 10.24953 / turkjped.2016.03.006. [PubMed] [CrossRef] [Google Scholar] 4. Муолокву Э., Санчес Дж., Беркоу Дж. Л. и др. Паратубальные кисты, ожирение и гиперандрогения.J Pediatr Surg. 2011. 46 (11): 2164–2167. DOI: 10.1016 / j.jpedsurg.2011.07.011. [PubMed] [CrossRef] [Google Scholar] 5. Дитрих Дж. Э., Адейеми О., Хаким Дж. И др. Размер паратубальной кисты коррелирует с ожирением и нарушением регуляции пути передачи сигналов Wnt. J Pediatr Adolesc Gynecol. 2017; 30 (5): 571–577. DOI: 10.1016 / j.jpag.2017.04.002. [PubMed] [CrossRef] [Google Scholar] 6. Сокальска А., Тиммерман Д., Теста А.С. и др. Диагностическая точность трансвагинального ультразвукового исследования для постановки конкретного диагноза новообразованиям придатков.Ультразвуковой акушерский гинекол. 2009. 34 (4): 462–470. DOI: 10.1002 / uog.6444. [PubMed] [CrossRef] [Google Scholar] 7. Вальский Д.В., Эш-Бродер Э., Коэн С.М. и др. Дополнительное значение серого знака водоворота в диагностике перекрута придатков. Ультразвуковой акушерский гинекол. 2010. 36 (5): 630–634. DOI: 10.1002 / uog.7732. [PubMed] [CrossRef] [Google Scholar] 8. Сасаки KJ, Миллер CE. Придаточный кручение: обзор литературы. J Minim Invasive Gynecol. 2014. 21 (2): 196–202. DOI: 10.1016 / j.jmig.2013.09.010. [PubMed] [CrossRef] [Google Scholar] 9.Де Санктис V, Солиман А.Т., Эльседфи Х. и др. Подросток с бессимптомной кистой придатка: волноваться или не волноваться? Варианты лечения: медикаментозное и хирургическое. Acta Biomed. 2017; 88 (2): 232–236. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Муолокву Э., Санчес Дж., Беркоу Дж. Л. и др. Заболеваемость и хирургическое лечение паратубальных кист в педиатрической и подростковой популяции. J Pediatr Surg. 2011. 46 (11): 2161–2163. DOI: 10.1016 / j.jpedsurg.2011.04.054. [PubMed] [CrossRef] [Google Scholar] 11.Агарвал П., Агарвал П., Багди Р. и др. Сохранение яичников у детей при аденексальной патологии, современные тенденции в лапароскопическом лечении и наш опыт. J Indian Assoc Pediatr Surg. 2014. 19 (2): 65–69. DOI: 10.4103 / 0971-9261.129594. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 13. Рю К.Дж., Ким И.С., Бэ Х.С. и др. Рак околопаточной трубы, обнаруженный во время лапароскопической операции по поводу перекрута придатка: отчет о болезни и обзор литературы. Eur J Gynaecol Oncol. 2014; 35 (6): 741–744. [PubMed] [Google Scholar] 14.Ли С., Ан К. Х., Парк Х. Т. и др. Паратубальная пограничная злокачественная опухоль: случай 17-летнего подростка, которому была проведена лапаро-эндоскопическая операция на одном узле, и обзор литературы. J Pediatr Adolesc Gynecol. 2016; 29 (1): 74–76. DOI: 10.1016 / j.jpag.2014.07.012. [PubMed] [CrossRef] [Google Scholar]паратубальная киста | Лучший гинеколог Лос-Анджелеса доктор Тайс …
Что такое паратубальная киста?
Паратубальная киста, также известная как параовариальная киста или эхинококковая киста Морганьи, представляет собой замкнутую, заполненную жидкостью массу, которая развивается рядом или рядом с яичником и маточной трубой (также называемыми придатками), но никогда не прикрепляется к ним.Придатки — это «придатки» матки, то есть маточные трубы, яичники и поддерживающие связки. Паратубальные или параовариальные кисты составляют примерно 10% всех образований придатков. В отличие от некоторых кист яичников, паратубальные кисты или параовариальные кисты обычно доброкачественные, но в редких случаях могут вызывать параовариальные опухоли, пограничные опухоли и злокачественные новообразования.
Врачи полагают, что паратубальные кисты происходят из мезотелиального покрытия брюшины или из парамезонефрального и мезонефрического протоков и предположительно являются остатками протока Мллера и протока Вольфа.Вольфов проток — это эмбриональная структура, которая формирует мужские репродуктивные органы. У всех плодов, независимо от пола, на ранних сроках беременности есть вольфовы протоки, но у женских эмбрионов протоки со временем сжимаются, уступая место женским репродуктивным органам. Однако у некоторых младенцев женского пола части этого протока могут оставаться и вызывать паратубальные кисты.
Хотя большинство паратубальных кист развиваются как одна киста («простая»), в редких случаях в одной и той же области могут возникать множественные кисты. Гигантские параовариальные кисты встречаются редко, и только несколько сообщений о случаях известны у некоторых девушек-подростков, и только два случая первичной параовариальной серозной цистаденокарциномы были зарегистрированы у двух женщин в постменопаузе.
Симптомы паратубальной кисты
Большинство паратубальных кист не вызывают никаких симптомов, и женщины, у которых они есть, могут не знать об их наличии. Однако большие кисты могут вызывать боль в области таза и острую боль в животе. Это наиболее частый симптом паратубальной кисты. В большинстве случаев ошибочный диагноз образования яичников остается проблемой. Паратубальные кисты могут стать очень большими до появления симптомов. Перекрут придатка — еще одна актуальная проблема при паратубальных кистах, требующая срочного хирургического вмешательства для сохранения яичника и трубы.
Осложнения паратубальных кист
Паратубальные кисты, в отличие от настоящих кист яичников, доброкачественные, то есть они не станут злокачественными. Однако, даже если ваша паратубальная киста протекает бессимптомно, вам следует ее лечить. Некоторые женщины могут испытывать осложнения из-за кист, которые могут быть болезненными и вредными для их здоровья и фертильности. К наиболее частым осложнениям относятся:
- Кровотечение (кровотечение)
- Разрыв маточной трубы
- Перекрут яичника
Диагностика паратубальных кист
При обследовании брюшной полости или таза может быть обнаружена гладкая напряженная кистозная масса, исходящая из таза и распространяющаяся на мезогастральную область, иногда вызывающая острую боль в брюшной или тазовой области.
Обычно для предоперационной диагностики паратубальных кист используются трансвагинальная сонография, УЗИ органов малого таза, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). Если какой-либо из этих тестов не может диагностировать кисту, могут быть назначены анализы крови, чтобы исключить раковые кисты.
Диагностическая лапароскопия или биопсия также могут быть полезны в сложных случаях. При ультразвуковом исследовании кисты паратуба могут быть похожи на кисты яичников, поэтому ваш врач может также предложить этот хирургический тест.Диагностическая лапароскопия требует небольшого разреза в брюшной полости. Врач вставит в разрез трубку, на конце которой прикреплена крошечная видеокамера. Это позволяет вашему врачу увидеть всю область таза и дает возможность собрать ткань для биопсии для выявления патологических данных.
Лечение кисты паратубального канала
Лечение паратрубной кисты (также известной как параовариальная или придаточная киста) зависит от нескольких факторов.
Размер паратубальной кисты
Маленькие кисты могут исчезнуть сами по себе.Как правило, киста размером менее 1 см не требует длительного наблюдения врача. Однако кисты размером более 7 см следует удалять хирургическим путем. Большая кистозная масса может вызвать болезненные осложнения.
Возраст
Для женщин репродуктивного возраста ваш врач будет следить за небольшими кистами, но может не порекомендовать какое-либо агрессивное лечение. Однако женщинам, пережившим менопаузу, может потребоваться более интенсивная терапия, независимо от размера кисты. Паратубальные кисты диагностированы у девочек в подростковом возрасте, хотя и редко.
Варианты лечения включают:
Противозачаточные таблетки
Противозачаточные таблетки могут предотвратить рост кист придатков и часто могут облегчить боль, связанную с кистами.
Лапароскопия
Это хирургическая процедура, при которой крошечная вставная камера используется для удаления кисты через небольшой разрез брюшной полости.
Сальпингэктомия или овариэктомия
В редких случаях может потребоваться хирургическое удаление пораженной маточной трубы или яичника для предотвращения или лечения тяжелых осложнений.
Если вы считаете, что испытываете симптомы паратубальной кисты или страдаете от нее, или у вас есть вопросы по этому поводу, обратитесь к врачу.Мы также приглашаем вас обратиться за помощью к доктору Алиабади. Нажмите здесь, чтобы записаться на прием, или позвоните нам по телефону (844) 863-6700.
Сохранить
Высококвалифицированный и заслуженный медицинским сообществом доктор Тайс Алиабади сертифицирован Американским советом акушерства и гинекологии и дипломатом Американского колледжа акушерства и гинекологии.Она применяет самые передовые, современные технологии и варианты лечения. Доктор Алиабади специализируется на современных минимально инвазивных хирургических методах, обещая своим пациентам более короткое время восстановления, уменьшение боли и минимальное прерывание их повседневной жизни.При поддержке своей дружной профессиональной команды доктор Алиабади лечит женщин на всех этапах жизни и дорожит особыми отношениями один на один между пациентом и врачом.
Последние сообщения доктора Таиса Алиабади (посмотреть все)Доброкачественные кисты яичников
Киста яичника — это заполненный жидкостью мешок, который формируется в яичнике.Кисты яичников встречаются часто и в подавляющем большинстве случаев доброкачественные (доброкачественные). Они различаются по размеру и могут располагаться на разных участках яичника; наиболее распространенный тип развивается, когда фолликул, производящий яйцеклетку, не разрывается и не высвобождает яйцеклетку, а вместо этого набухает жидкостью и образует фолликулярную кисту.
Кисты часто исчезают сами по себе без лечения, но в некоторых случаях может потребоваться хирургическое удаление. В редких случаях перекрученная или разорванная киста может вызвать серьезные осложнения, требующие неотложной операции.
В Johns Hopkins наши врачи являются экспертами в диагностике и лечении кист яичников. Хотя кисты яичников в основном доброкачественные и безвредные, бывают случаи, когда они могут быть злокачественными или опасными для будущей фертильности женщины. Вот почему так важно пройти обследование у специалиста по кистам яичников в Johns Hopkins.
Симптомы могут включать:
- Во многих случаях кисты яичников не вызывают никаких симптомов.
- Легкая боль в животе.
- Вздутие живота или чувство распирания или давления.
- Боль во время полового акта.
- Нарушения менструального цикла, включая отсутствие менструального кровотечения (аменорея), сильное кровотечение (меноррагия) и болезненные периоды (дисменорея).
- Необычный рост волос на лице и теле, вызванный повышенной выработкой маскулинизирующих гормонов (гирсутизм).
- Внезапная резкая боль в животе, жар и тошнота, если киста перекручивается или разрывается.
- Редко, болезненное, частое мочеиспускание или задержка мочи, если киста давит на мочевой пузырь.
Если вы испытываете какие-либо симптомы кисты яичников, обратитесь к гинекологу. Если вам поставили диагноз киста яичника и вы испытываете внезапную резкую боль в животе, жар или рвоту, немедленно обратитесь к врачу .
Диагностика кисты яичника
Для диагностики кисты яичника необходимо гинекологическое обследование. Если обнаружено уплотнение или образование в яичнике, необходимы дальнейшие анализы, чтобы исключить возможность рака яичников.
Ваш врач может выполнить один или несколько тестов для диагностики доброкачественной кисты яичника:
- Обследование органов малого таза
Часто кисты яичников обнаруживаются во время обычного осмотра органов малого таза.Но поскольку гинекологический осмотр не может поставить окончательный диагноз, следующим шагом будет проведение вагинальной сонограммы. - Влагалищная сонограмма
Этот визуализирующий тест позволяет врачу получить наиболее точное изображение яичника и кисты. Тест выполняется путем введения небольшого инструмента во влагалище, который затем отражает звуковые волны от матки, маточных труб и яичников, формируя изображение на мониторе. Это изображение позволяет врачу точно определить размер кисты и, что не менее важно, увидеть ее изнутри и определить, является ли она твердой или заполненной жидкостью.Хотя вагинальная сонограмма определяет наличие кисты, она не может определить, доброкачественная она или злокачественная. Поэтому, если сонограмма обнаруживает кисту, следующим шагом может быть хирургическое удаление кисты, чтобы выяснить, является ли она злокачественной или доброкачественной. - Лапароскопия
Эта минимально инвазивная хирургическая процедура позволяет вашему врачу увидеть и удалить кисту, сделав небольшой разрез в брюшной полости, а не длинный разрез. Лапароскоп, тонкий телескоп с подсветкой, вводится через небольшой разрез в брюшную полость.Небольшие инструменты, помещенные рядом с лобковой костью, позволяют врачу удалить кисту.