Дисплазия тазобедренных суставов: симптомы, причины
Тазобедренная дисплазия является врождённым заболеванием, которое при запуске с большой вероятностью способна привести к вывиху или подвывиху головки бедренной кости. Эта болезнь – недоразвитие соединительной ткани, которая участвует в его формировании (в том числе и связочного аппарата). Если говорить о степени недоразвития, то она существенно варьируется. Это может быть незначительная гипермобильность, либо грубые нарушения подвижности.
Факторы появления дисплазии ТБС
Появлению тазобедренной дисплазии может послужить значительный ряд факторов. При некоторых моментах возможность её появления растёт в несколько раз. К главным факторам её появления стоит отнести:
-
Предрасположенность по наследству. Болезнь может начаться у детей, чьи родственники заболевали этим недугом. Такие случаи считаются не редкостью,
-
Лежание плода в тазовой части.

-
Токсикоз беременных нередко порождает этот недуг,
-
Маловодие в период беременности женщины,
-
Многоплодная беременность,
-
Значительный вес ребёнка при рождении,
-
Болезнь может начать прогрессировать после приёма некоторых лекарственных средств для сохранности беременности,
Симптомы выявления дисплазии тазобедренного сустава
Любой родитель может заметить прогрессирование заболевания у грудного ребёнка. К типичным симптомам развития недуга стоит отнести:
-
Укорочение бедра,
-
Угол между ножками ребёнка в разведённом состоянии, если он лежит на спине, составит более 160 градусов.
В таком случае развитие дисплазии проявляется сразу,
-
Симптом Маркса-Ортолани, либо симптом щелчка (если медленно разводить согнутые в коленях ножки, слышится щелчок в зоне поражения. Заметно подёргивание ноги в зоне поражения,
-
Возникающая асимметрия кожных складок в области паха, ягодиц, а также под коленями (такую асимметрию можно явно заметить у детей старше 2 месяцев),
Способы лечения недуга
Чем раньше начать процедуру лечения тазобедренной дисплазии, тем эффективнее и заметнее будет результат. Восстановительный процесс может занять долгое время, но при использовании современных ортопедических средств можно добиться хорошего результата. В процессе лечения проводится разработка поражённых суставов. В список входят шины, стремена, подушки, а также другие аппараты. Они выступают в качестве предметов, помогающих удерживать ноги в разведённом состоянии.
Наши специалисты
Детский ортопед
Стаж: 16 лет
Записаться на приём
Ортопед, травматологСтаж: 10 лет
Записаться на приём
Ортопед, травматолог
Стаж: 26 лет
Записаться на приём
Лечение заболевания «Дисплазия тазобедренных суставов» в нашем центре
| group | Номенклатура | Номенклатура | Цена | Цена |
|---|
Запишитесь на прием
имеются противопоказания необходима консультация специалиста
Дисплазия тазобедренных суставов у детей.
 Причины. Симптомы. Рекомендации.
Причины. Симптомы. Рекомендации.Содержание
Вступление- Определение
- Эпидемиология
- Этиология и патогенез
- Факторы риска
- Клинические стадии
- Классификация по МКБ-10
- Диагностика
- Лечение
- Прогноз
- Вывод
«Ваш ребенок родился с дисплазией тазобедренного сустава», — эта новость в роддоме может шокировать неподготовленных родителей, потому что сразу возникает куча вопросов: «Почему именно у нашего ребенка?», «А это теперь навсегда?», «Что же нам теперь делать?» и т.п. Первое, что нужно сделать – прекратить паниковать. Дисплазия тазобедренных суставов была всегда, в медицинской литературе ее первым описал Гиппократ в 300-х годах до нашей эры.
 В большинстве случаев ситуация разрешается самостоятельно, в других для этого потребуется только использование специальных фиксирующих шин и лишь незначительному числу детей может потребоваться более серьезное вмешательство – гипсование или оперативное лечение. Дисплазия тазобедренных суставов описывает спектр различных патологий у новорожденных и детей младшего возраста. Сюда включается аномальное развитие вертлужной впадины и проксимального отдела бедра, а также механическая нестабильность тазобедренного сустава. По мере накопления информации изменялась терминология. Изначально зачастую говорили о врожденном вывихе бедра, однако патология не всегда идентифицируется при рождении, развиваясь в раннем детстве, так что от определения «врожденный» отказались. Далее выяснилось, что проявлением патологии может быть не только вывих, а и ряд других состояний, так что в итоге сформировался современный термин «дисплазия тазобедренного (или тазобедренных) суставов».
Оценки заболеваемости дисплазией тазобедренных суставов довольно изменчивы и зависят от средств обнаружения, возраст ребенка, а также диагностических критериев.
В большинстве случаев ситуация разрешается самостоятельно, в других для этого потребуется только использование специальных фиксирующих шин и лишь незначительному числу детей может потребоваться более серьезное вмешательство – гипсование или оперативное лечение. Дисплазия тазобедренных суставов описывает спектр различных патологий у новорожденных и детей младшего возраста. Сюда включается аномальное развитие вертлужной впадины и проксимального отдела бедра, а также механическая нестабильность тазобедренного сустава. По мере накопления информации изменялась терминология. Изначально зачастую говорили о врожденном вывихе бедра, однако патология не всегда идентифицируется при рождении, развиваясь в раннем детстве, так что от определения «врожденный» отказались. Далее выяснилось, что проявлением патологии может быть не только вывих, а и ряд других состояний, так что в итоге сформировался современный термин «дисплазия тазобедренного (или тазобедренных) суставов».
Оценки заболеваемости дисплазией тазобедренных суставов довольно изменчивы и зависят от средств обнаружения, возраст ребенка, а также диагностических критериев. Подсчитано, что вывих бедра или бедер с тяжелой или стойкой дисплазией встречается у 3–5 детей на 1000. Исторически заболеваемость дисплазией тазобедренных суставов с вывихом составляет от 1 до 2 на 1000 детей. Легкая нестабильность тазобедренного сустава чаще встречается у новорожденных, с зарегистрированной частотой до 40 %. Однако легкая нестабильность и/или легкая дисплазия в период новорожденности часто проходят самостоятельно, без вмешательства специалистов. Младенцы с легкой нестабильностью и/или легкой дисплазией в период новорожденности по современным понятиям не должны включаться в оценку общей заболеваемости, иначе возникает искажение, существенно завышающее общую оценку распространенности патологии.
Подсчитано, что вывих бедра или бедер с тяжелой или стойкой дисплазией встречается у 3–5 детей на 1000. Исторически заболеваемость дисплазией тазобедренных суставов с вывихом составляет от 1 до 2 на 1000 детей. Легкая нестабильность тазобедренного сустава чаще встречается у новорожденных, с зарегистрированной частотой до 40 %. Однако легкая нестабильность и/или легкая дисплазия в период новорожденности часто проходят самостоятельно, без вмешательства специалистов. Младенцы с легкой нестабильностью и/или легкой дисплазией в период новорожденности по современным понятиям не должны включаться в оценку общей заболеваемости, иначе возникает искажение, существенно завышающее общую оценку распространенности патологии.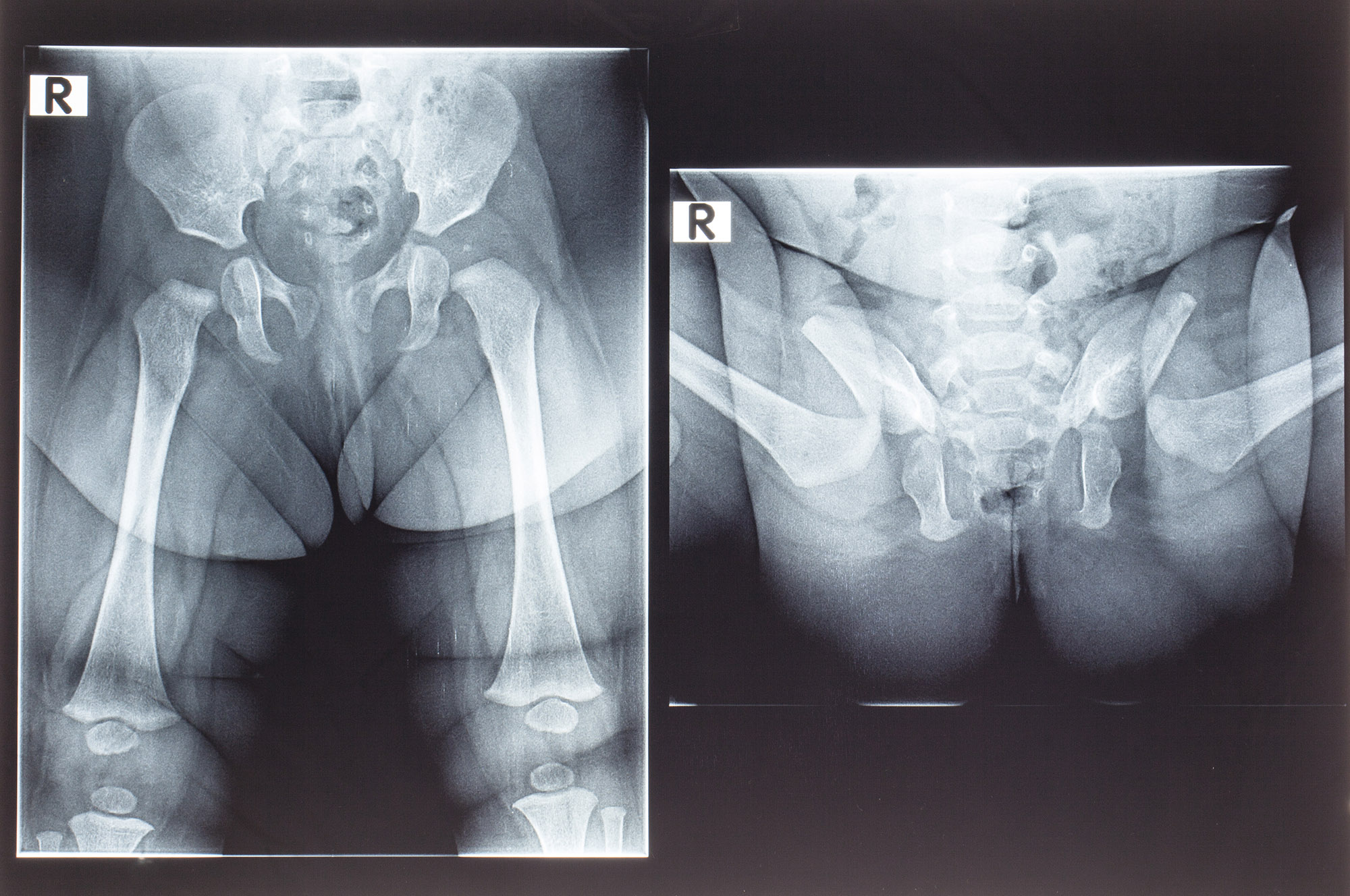 УЗИ-аномалии были обнаружены в 995 суставах, заболеваемость составила 5,5 %. Однако при повторном обследовании в возрасте от двух до шести недель без предшествующего лечения остаточные аномалии были обнаружены всего в 90 тазобедренных суставах, что в итоге и соответствует истинной встречаемости дисплазии в 0,5 %. Именно этим детям в дальнейшем потребовалось лечение. Другими словами, 90 % новорожденных с клиническими или ультразвуковыми признаками дисплазии тазобедренных суставов улучшились спонтанно в возрасте от двух до шести недель до такой степени, что медицинское вмешательство им не потребовалось.
УЗИ-аномалии были обнаружены в 995 суставах, заболеваемость составила 5,5 %. Однако при повторном обследовании в возрасте от двух до шести недель без предшествующего лечения остаточные аномалии были обнаружены всего в 90 тазобедренных суставах, что в итоге и соответствует истинной встречаемости дисплазии в 0,5 %. Именно этим детям в дальнейшем потребовалось лечение. Другими словами, 90 % новорожденных с клиническими или ультразвуковыми признаками дисплазии тазобедренных суставов улучшились спонтанно в возрасте от двух до шести недель до такой степени, что медицинское вмешательство им не потребовалось. Заболеваемость дисплазией тазобедренных суставов в некоторой степени зависит от этнических факторов. Максимальна она у саамов и американских индейцев (от 25 до 50 случаев на 1000 рождений), минимальна – в популяциях африканского и азиатского происхождения.
Оба сустава поражены у 37 % пациентов. Среди односторонних случаев чаще поражается левый тазобедренный сустав, чем правый.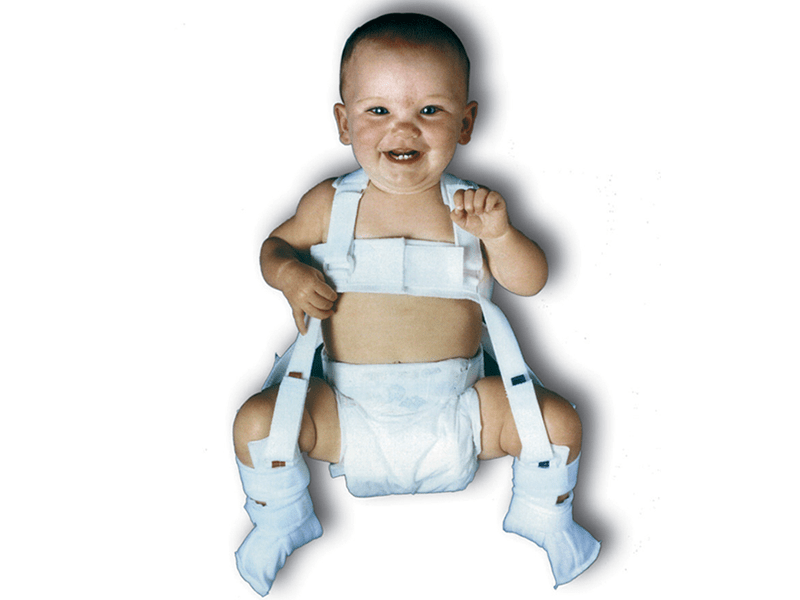 Преобладание левосторонних случаев может быть связано с типичным расположением плода в матке, при котором левое бедро прижимается к крестцу матери.
Преобладание левосторонних случаев может быть связано с типичным расположением плода в матке, при котором левое бедро прижимается к крестцу матери.
Развитие тазобедренного сустава зависит от нормального контакта между вертлужной впадиной и головкой бедренной кости, способствующей взаимной индукции. Аномальное развитие может быть результатом нарушения этого контакта в результате множества генетических факторов и факторов окружающей среды, как внутриутробных, так и послеродовых.
К 11-й неделе беременности тазобедренный сустав обычно уже полностью сформирован. Головка бедренной кости имеет сферическую форму и глубоко посажена в вертлужную впадину. Однако она растет быстрее, чем впадина, так что к концу беременности головка бедренной кости покрывается крышей вертлужной впадины менее чем на 50 %. В течение последних четырех недель беременности бедро уязвимо для механических воздействий, таких как приведение, которые направляют головку бедренной кости от центральной части вертлужной впадины.
 Условия, ограничивающие подвижность плода, включая ягодичное предлежание, усиливают эти механические факторы. Всё это приводит к эксцентрическому контакту между головкой бедренной кости и вертлужной впадиной.
Условия, ограничивающие подвижность плода, включая ягодичное предлежание, усиливают эти механические факторы. Всё это приводит к эксцентрическому контакту между головкой бедренной кости и вертлужной впадиной.В период новорожденности слабость связок делает развивающееся бедро восприимчивым к другим внешним механическим воздействиям. Фиксированное положение с вытянутыми бедрами, например, тугое пеленание, может привести к эксцентрическому контакту тазобедренного сустава, поскольку головка бедренной кости скользит внутри или выходит за пределы вертлужной впадины. Если эти факторы сохраняются, аномальный контакт тазобедренного сустава приводит к структурным анатомическим изменениям. Если головка бедренной кости не вошла глубоко в вертлужную впадину, верхняя губа может вывернуться и уплощиться, а круглая связка удлиниться. Происходит аномальное окостенение вертлужной впадины и развивается неглубокий ее вариант.
Со временем происходит гипертрофия внутрисуставных структур, включая верхнюю губу с утолщенным гребнем (неолимбус), круглую связку и фибро-жировую ткань (пульвинар). Контрактуры развиваются в подвздошно-поясничных и тазобедренных аддукторах, и нижняя капсула втягивается в пустую вертлужную впадину, что еще больше снижает вероятность перехода головки бедренной кости в вертлужную впадину. Ложная вертлужная впадина может образоваться там, где головка бедренной кости соприкасается с боковой стенкой таза над истинной вертлужной впадиной. Отсутствие контакта между головкой бедренной кости и вертлужной впадиной тормозит дальнейшее нормальное развитие тазобедренного сустава.
Контрактуры развиваются в подвздошно-поясничных и тазобедренных аддукторах, и нижняя капсула втягивается в пустую вертлужную впадину, что еще больше снижает вероятность перехода головки бедренной кости в вертлужную впадину. Ложная вертлужная впадина может образоваться там, где головка бедренной кости соприкасается с боковой стенкой таза над истинной вертлужной впадиной. Отсутствие контакта между головкой бедренной кости и вертлужной впадиной тормозит дальнейшее нормальное развитие тазобедренного сустава.
При полном вывихе бедра или без него могут развиться диспластические изменения. Чаще всего результатом является неглубокая вертлужная впадина с уменьшенным передним и латеральным покрытием головки бедренной кости. Также может наблюдаться асферичность головки бедренной кости, вальгусный угол шейки и диафиза и сохранение избыточной антеверсии бедренной кости.
Дисплазия чаще встречается среди младенцев с определенными факторами риска (например, женский пол, ягодичное предлежание в третьем триместре, семейный анамнез, тугое пеленание нижних конечностей).
 Однако, за исключением женского пола, большинство младенцев с подтвержденным диагнозом дисплазии тазобедренных суставов не имеют каки-то особых факторов риска, которые могли бы реализоваться.
Однако, за исключением женского пола, большинство младенцев с подтвержденным диагнозом дисплазии тазобедренных суставов не имеют каки-то особых факторов риска, которые могли бы реализоваться.Женский пол. Риск дисплазии у девочек оценивается в 1,9 %. Дисплазия тазобедренных суставов встречается у них в два-три раза чаще, чем у мальчиков. В метаанализе 2011 года, результаты которого опубликованы в Европейском журнале радиологии, авторы которого оценили 24 исследования и более 556 000 пациентов, относительный риск дисплазии для девочек составил 2,5 по сравнению с мальчиками.
Увеличение заболеваемости у девочек связывают с временным увеличением слабости связок, связанной с повышенной восприимчивостью младенцев женского пола к материнскому гормону релаксину. Однако некоторые исследования опровергают эту гипотезу.
Повышенную встречаемость дисплазии у девочек трудно отделить от повышенного риска этого состояния при ягодичном предлежании, которое также достоверно чаще встречается у девочек.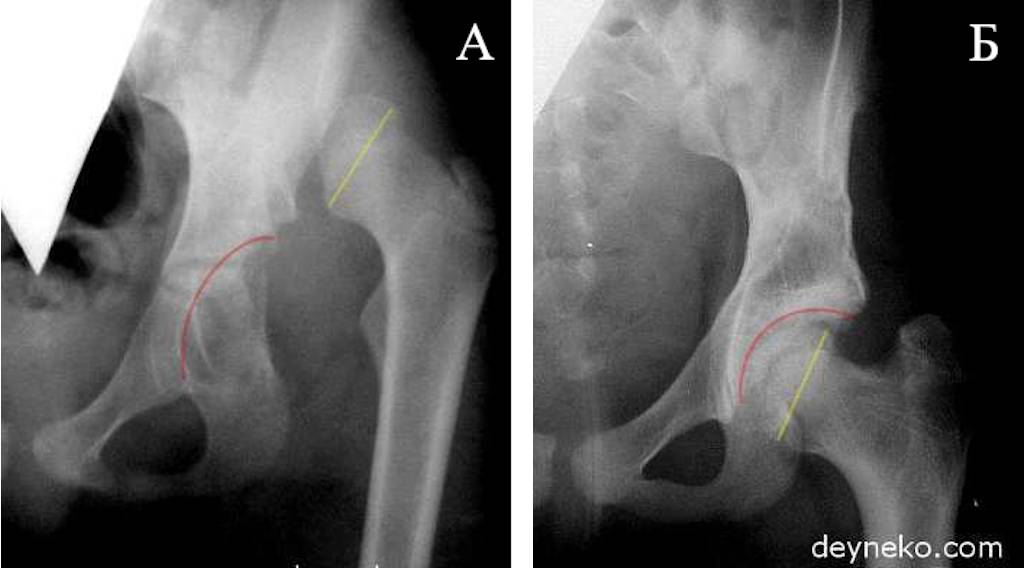
Предлежание.Тазовое и ягодичное предлежание в течение третьего триместра является наиболее значимым единичным фактором риска для дисплазии тазобедренных суставов у детей. Абсолютный риск дисплазии оценивается в 12 % у девочек с тазовым предлежанием и в 2,6 % у мальчиков с тазовым предлежанием. В уже упоминавшемся метаанализе факторов риска были рассмотрены 15 исследований (более 359 300 пациентов) по предлежанию, и относительный риск именно тазового предлежания составил 3,8. В литературе неясно, влияет ли количество времени, проведенное в тазовом предлежании, или точка на таймлайне беременности, в которой плод находился в тазовом предлежании, на риск дисплазии.
Повышенный риск дисплазии присутствует независимо от способа родоразрешения. Тем не менее, уменьшение времени пребывания в тазовом предлежании за счет планового кесарева сечения может снизить риск клинически значимой дисплазии тазобедренных суставов. Это было проиллюстрировано в ретроспективном обзоре 2019 года, опубликованного в журнале Paediatrics & Child Health , который выявил снижение частоты дисплазий среди детей с тазовым предлежанием, которые родились путем планового кесарева сечения (3,7 % по сравнению с 6,6 % среди детей, родившихся путем кесарева сечения во время родов, и 8,1 % среди детей, родившихся естественным путем).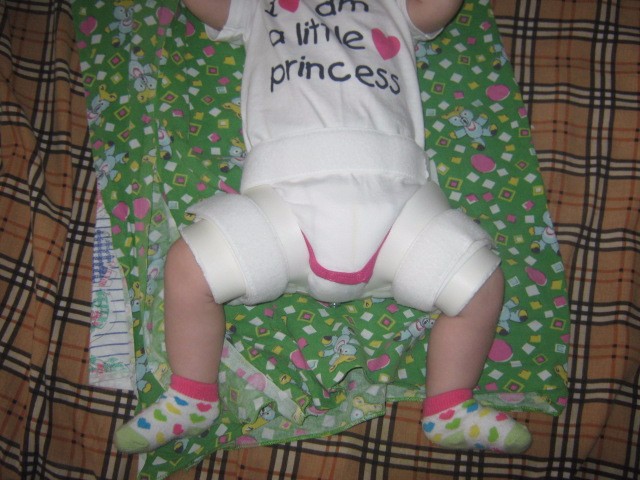
Семейный анамнез. Генетические факторы, по- видимому, играет свою роль в развитии дисплазии тазобедренного сустава у детей. Абсолютный риск у младенцев с положительным семейным анамнезом составляет примерно от 1 до 4 %. В уже упоминавшемся метаанализе 2011 года в журнале Европейском журнале радиологии авторы изучили четыре исследования (более 14 000 пациентов) по теме и определили, что относительный риск положительного семейного анамнеза составил 1,39. Если у одного из близнецов дисплазия, риск аналогичной патологии у другого близнеца выше, если они монозиготные, чем дизиготные (40 % против 3 %).
Члены семей детей с дисплазией также подвержены повышенному риску скрытой дисплазии вертлужной впадины, которая часто развивается до 30 лет.
Пеленание. Заболеваемость дисплазией тазобедренного сустава увеличиваются в популяциях, которые используют пеленки и колыбельные доски. Эти практики ограничивают подвижность тазобедренного сустава и фиксируют бедро в приведении и разгибании, что может играть роль в развитии дисплазии.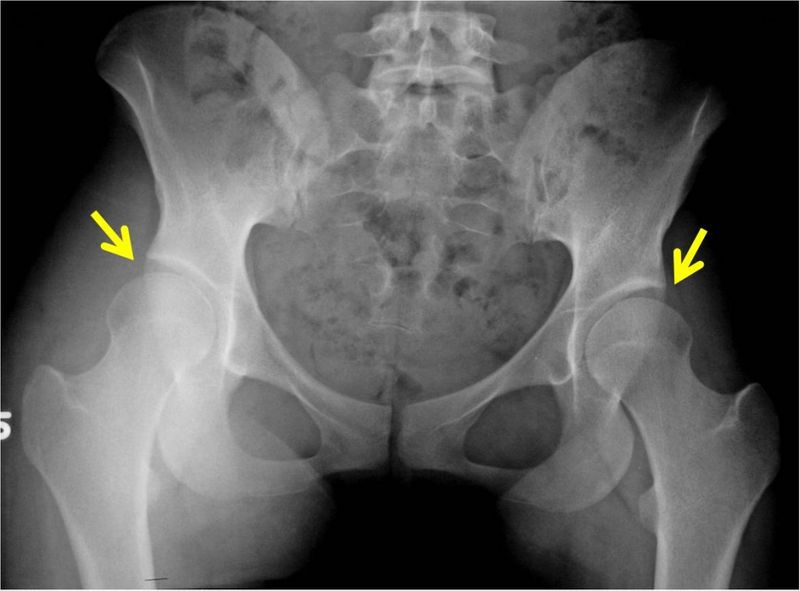 В экспериментальном исследовании на крысах традиционное пеленание при приведении и разгибании бедра приводило к большей частоте вывихов и дисплазии, чем отсутствие пеленания.
В экспериментальном исследовании на крысах традиционное пеленание при приведении и разгибании бедра приводило к большей частоте вывихов и дисплазии, чем отсутствие пеленания.
Американская академия педиатрии (AAP), Детское ортопедическое общество Северной Америки (POSNA) и Международный институт дисплазии тазобедренного сустава (IHDI) рекомендуют «здоровое пеленание бедра», известное также как «свободное пеленание», которое дает достаточно места для сгибания бедра и колена и свободного движение ног.
Прочие факторы. Была обнаружена корреляция некоторых других факторов, связанных с уменьшением подвижности движения или его ненормальным положением, с дисплазией тазобедренного сустава у детей, но не была доказана причинно-следственная связь. К ним относятся кривошея, плагиоцефалия, приведенная плюсна, косолапость, первые роды, маловодие, масса тела при рождении> 4 кг и многоплодная беременность.
Дисплазия у детей в зависимости от выраженности процесса можно разделить на следующие стадии:
Дисплазия.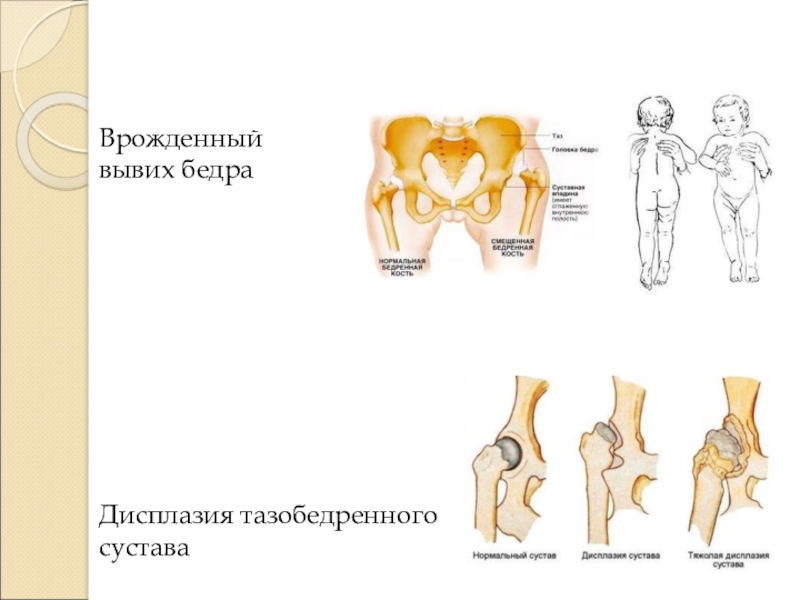 Нарушение формы тазобедренного сустава, обычно это неглубокая вертлужная впадина, у которой патологическим процессом затронуты верхний и передний края.
Нарушение формы тазобедренного сустава, обычно это неглубокая вертлужная впадина, у которой патологическим процессом затронуты верхний и передний края.
Редуктивная стадия. Бедро вывихнуто в состоянии покоя, но головка бедра может быть помещена в вертлужную впадину с помощью манипуляций, обычно – сгибания и отведения.
Подвывих. Головка бедренной кости в покое находится на месте, но может быть частично вывихнута или подвывихнута при осмотре. Сустав с легкой нестабильностью.
Смещаемый вариант. Головка бедренной кости в пределах впадины в состоянии покоя, но легко выходит за ее пределы не только при осмотре, но и просто при смене положения. Сустав с нестабильностью.
Подвывих. Головка бедренной кости частично выходит за пределы вертлужной впадины и в покое, но всегда остается с ней в контакте.
Вывих. Полная потеря контакта между головкой бедренной кости и вертлужной впадиной.
 К ним относятся следующие варианты:
К ним относятся следующие варианты:Q65.0. Врожденный вывих бедра односторонний
Q65.1. Врожденный вывих бедра двусторонний
Q65.2. Врожденный вывих бедра неуточненный
Q65.3. Врожденный подвывих бедра односторонний
Q65.4. Врожденный подвывих бедра двусторонний
Q65.5. Врожденный подвывих бедра неуточненный
Q65.6. Неустойчивое бедро
- Предрасположенность к вывиху бедра
- Предрасположенность к подвывиху бедра
- Смещение шейки бедра кпереди
- Врожденная дисплазия вертлужной впадины
- Врожденное:
√ варусное положение [coxa vara]
Q65.9. Врожденная деформация бедра неуточненная
Общий осмотр. Для постановки диагноза важно неврологическое обследование и обследование позвоночника и голеней, в ходе которого ищутся, связанные с дисплазией тазобедренного сустава и другими причинами его нестабильности.
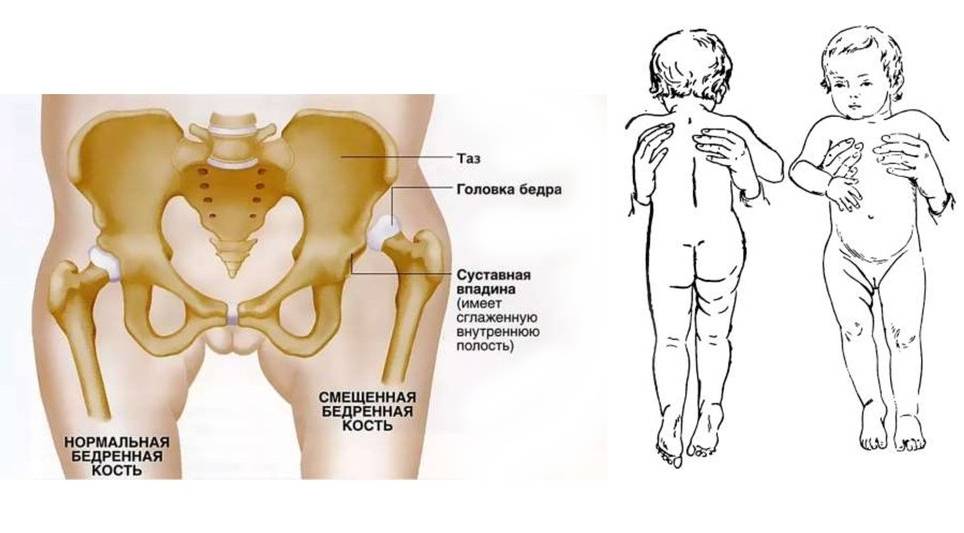
- Неврологическое обследование должно включать оценку спонтанных движений всех четырех конечностей и оценку спастичности.
- Обследование позвоночника должно включать в себя диапазон движений (поиск кривошеи) и кожные проявления спинального дизрафизма.
- Обследование конечностей должно включать осмотр стопы на наличие плюсневой мышцы.
- У детей младше трех месяцев важно оценить устойчивость бедренных суставов с помощью маневра Ортолани. Также могут оказаться полезными маневр Барлоу, тест Галеацци и тест Клисича. Ограничений отведения сустава в этом возрасте обычно нет
- У детей старше трех месяцев можно заметить очевидное несоответствие длины ног (для односторонних случаев). Тесты Галеацци для односторонних случаев и тест Клисича могут считаться лучшими индикаторами дисплазии тазобедренного сустава, чем нестабильность.
- У детей, умеющих ходить, слабость тазобедренных суставов на пораженной стороне может быть распознана при помощи положительного теста Тределенбурга (неспособность поддерживать таз в горизонтальном положении, стоя на ипсилатеральной ноге), а также наличие крена Тределенбурга при ходьбе.

Рентгенография. Может оказаться полезной для диагностики дисплазии тазобедренного сустава у детей в возрасте 4–6 месяцев. У более юных младенцев она малоинформативна, так как головка бедренной кости и вертлужная впадина еще не окостенели и потому не контрастируются на снимках.
Другие методы визуализации. Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) не подходят для диагностики дисплазии тазобедренного сустава у детей, но могут использоваться для оценки качества репозиции после хирургического вмешательства. При этом при КТ следует использовать специальные педиатрические протоколы, предусматривающие снижение лучевой нагрузки при исследовании.
При этом при КТ следует использовать специальные педиатрические протоколы, предусматривающие снижение лучевой нагрузки при исследовании.
Дифференциальная диагностика. Основная патология, от которой следует отличать дисплазию тазобедренного сустава у детей, также сопровождается укорочением конечности:
- Проксимальный очаговый дефицит бедренной кости, редкое врожденное заболевание, спектр которого варьирует от гипоплазии головки бедренной кости до отсутствия всего, кроме дистального эпифиза бедренной кости.
- Coxa vara, определяемая углом менее 120° между шейкой бедра и диафизом, что приводит к возвышению большого вертела.
- Гемигипертрофия или гемигиперплазия (например, синдром Беквита-Видемана).
- Агенезия крестца с деформацией конечности.
В подавляющем большинстве случаев дисплазия тазобедренного сустава у детей стабилизируется самостоятельно вскоре после рождения и никаких особых и отдельных вмешательств не требует.
 В редких случаях с возрастом может наблюдаться постепенное прогрессирование заболевания, появление хронической боли и ускоренного развития остеоартроза. Риск подобных осложнений не определен, но он может быть связан с формированием ложной вертлужной впадины.
В редких случаях с возрастом может наблюдаться постепенное прогрессирование заболевания, появление хронической боли и ускоренного развития остеоартроза. Риск подобных осложнений не определен, но он может быть связан с формированием ложной вертлужной впадины.Цель лечения дисплазии тазобедренного сустава у детей – получение и поддержание концентрического сокращения сустава, то есть выравнивание геометрических центров головки бедренной кости и вертлужной впадины. У маленьких детей концентрическая редукция обеспечивает оптимальную среду для развития составных частей сустава, у более старших позволяет предотвратить или отсрочить развитие остеоартроза бедренного сустава.
Оптимальная среда для развития головки бедренной кости и вертлужной впадины та, в которой хрящевая поверхность головки бедренной кости контактирует с хрящевым дном вертлужной впадины. И головка бедренной кости, и вертлужная впадина обладают способностью к росту и изменению формы, что может привести к постепенному разрешению дисплазии с течением времени (от месяцев до лет), если сохраняется концентрическое сокращение. Верхний возрастной предел для ремоделирования вертлужной впадины оценивается от 18 месяцев до 11 лет, с максимальным ремоделированием вертлужной впадины через 4–6 лет после репозиции вывихнутого бедра.
Верхний возрастной предел для ремоделирования вертлужной впадины оценивается от 18 месяцев до 11 лет, с максимальным ремоделированием вертлужной впадины через 4–6 лет после репозиции вывихнутого бедра.
0—4 недели. Вывих бедра редко встречается у детей младше четырех недель, но обычно наблюдается слабость сустава (легкая нестабильность) и/или неглубокая вертлужная впадина (дисплазия). Ведение детей младше четырех недель зависит от клинических данных и факторов риска. При этом в ретроспективных исследованиях не было показано преимущества максимально раннего начала использования фиксирующих устройств, поэтому таких детей ведут наблюдательно, при необходимости выполняя контрольные УЗИ.
4 недели – 6 месяцев. Рекомендуется использование различных фиксирующих устройств: стремена Павлика, шина Абердина, шина фон Розена для младенцев младше шести месяцев с вывихом бедра или постоянно вывихнутыми или подвывихнутыми суставами. При этом предпочтение лучше отдавать стременам Павлика, которые по сути являются динамической шиной, предотвращающей разгибание бедра и ограничивающей приведение, что может привести к вывиху, но допускающая сгибание и отведение.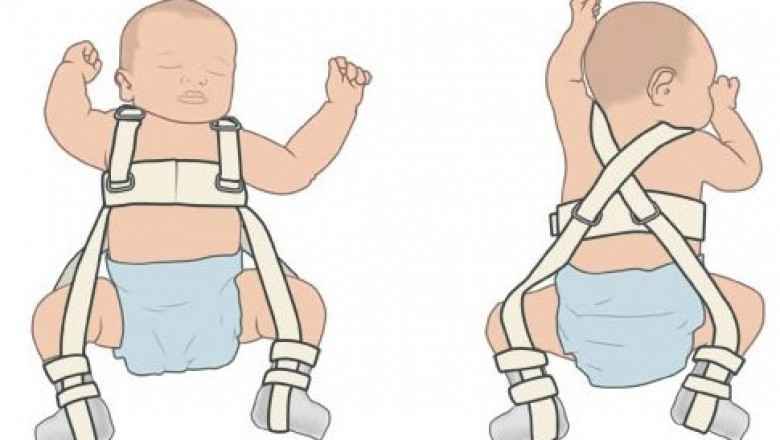 Такое положение способствует нормальному развитию диспластического сустава, стабилизации его подвывиха и обычно приводит к постепенному сокращению степени вывиха, даже если сустав не возвращается к норме при физикальном осмотре. Не рекомендуется надевать двойные или тройные подгузники на ребенка, хотя раньше такой подход практиковался. Он оказался не только неэффективным, но и потенциально вредным, так как может способствовать разгибанию бедра, что неблагоприятно для нормального развития сустава.
Такое положение способствует нормальному развитию диспластического сустава, стабилизации его подвывиха и обычно приводит к постепенному сокращению степени вывиха, даже если сустав не возвращается к норме при физикальном осмотре. Не рекомендуется надевать двойные или тройные подгузники на ребенка, хотя раньше такой подход практиковался. Он оказался не только неэффективным, но и потенциально вредным, так как может способствовать разгибанию бедра, что неблагоприятно для нормального развития сустава.
6–18 месяцев. В случае безуспешности использования фиксирующих устройств, может быть предпринято хирургическое вмешательство, например, открытое или закрытое вправление под наркозом. У детей старше шести месяцев вероятность успешного восстановления с помощью стремян Павлика составляет менее 50 %, и существует более высокий риск остеонекроза (аваскулярного некроза) головки бедренной кости.
Ортопеды в большинстве центров рекомендуют лечение вывиха бедра вскоре после постановки диагноза. На результат влияет возраст ребенка и развитие тазобедренного сустава на момент лечения. В обсервационных исследованиях, чем раньше предпринято вмешательство, тем выше вероятность успеха закрытого вправления; чем старше пациент, тем больше вероятность необходимости в открытой репозиции и возможной остеотомии бедра и таза.
На результат влияет возраст ребенка и развитие тазобедренного сустава на момент лечения. В обсервационных исследованиях, чем раньше предпринято вмешательство, тем выше вероятность успеха закрытого вправления; чем старше пациент, тем больше вероятность необходимости в открытой репозиции и возможной остеотомии бедра и таза.
Если дисплазия тазоберденных суставов диагностирована в возрасте до шести месяцев, лечение стременами Павлика позволяет добиться и сохранить сокращение бедра примерно у 95 % пациентов.
 Долгосрочное наблюдение важно для мониторинга остаточной дисплазии, которая может возникнуть у 20% пациентов после успешного лечения. После стабилизации тазобедренного сустава и выздоровления пациента после любых хирургических процедур рекомендуется ежегодное или двухгодичное наблюдение до достижения зрелости скелета.
Долгосрочное наблюдение важно для мониторинга остаточной дисплазии, которая может возникнуть у 20% пациентов после успешного лечения. После стабилизации тазобедренного сустава и выздоровления пациента после любых хирургических процедур рекомендуется ежегодное или двухгодичное наблюдение до достижения зрелости скелета. Остаточная дисплазия после лечения или недиагностированная дисплазия может прогрессировать до остеоартроза. У большинства молодых людей, перенесших замену тазобедренного сустава, вызванную дисплазией, не было
Дисплазия тазобедренного сустава у детей – патология нередкая, однако в подавляющем большинстве она разрешается самостоятельно и не требует специального медицинского вмешательства. В более сложных случаях в течение нескольких недель – до завершения нормального формирования сустава – может потребоваться ношение различных фиксирующих устройств, при этом не требуется ни гипсования, ни «строгого» пеленания. В единичных случаях может потребоваться хирургическое вмешательство, и чем раньше оно проводится, тем выше шансы на успех.
Литература
1. Wedge JH, Wasylenko MJ. The natural history of congenital dislocation of the hip: a critical review // Clin Orthop Relat Res 1978; :154.
2. Wedge JH, Wasylenko MJ. The natural history of congenital disease of the hip // J Bone Joint Surg Br 1979; 61-B:334.
3. Crawford AH, Mehlman CT, Slovek RW. The fate of untreated developmental dislocation of the hip: long-term follow-up of eleven patients // J Pediatr Orthop 1999; 19:641.
4. Bialik V, Bialik GM, Blazer S, et al. Developmental dysplasia of the hip: a new approach to incidence // Pediatrics 1999; 103:93.
5. Castelein RM, Sauter AJ. Ultrasound screening for congenital dysplasia of the hip in newborns: its value // J Pediatr Orthop 1988; 8:666.
6. Terjesen T, Holen KJ, Tegnander A. Hip abnormalities detected by ultrasound in clinically normal newborn infants // J Bone Joint Surg Br 1996; 78:636.
7. Marks DS, Clegg J, al-Chalabi AN. Routine ultrasound screening for neonatal hip instability.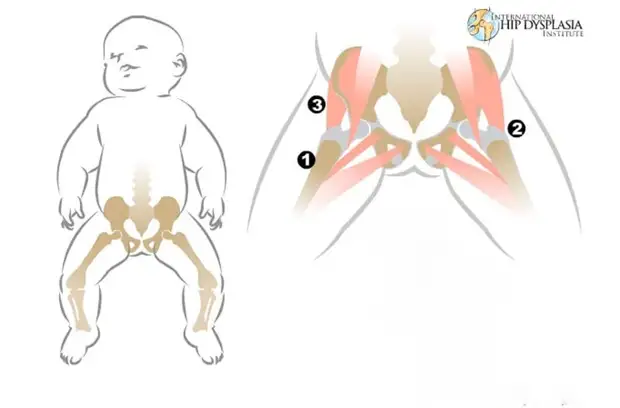 Can it abolish late-presenting congenital dislocation of the hip? // J Bone Joint Surg Br 1994; 76:534.
Can it abolish late-presenting congenital dislocation of the hip? // J Bone Joint Surg Br 1994; 76:534.
8. Dezateux C, Rosendahl K. Developmental dysplasia of the hip // Lancet 2007; 369:1541.
9. Harris NH, Lloyd-Roberts GC, Gallien R. Acetabular development in congenital dislocation of the hip. With special reference to the indications for acetabuloplasty and pelvic or femoral realignment osteotomy // J Bone Joint Surg Br 1975; 57:46.
10. Schwend RM, Pratt WB, Fultz J. Untreated acetabular dysplasia of the hip in the Navajo. A 34 year case series followup // Clin Orthop Relat Res 1999; :108.
11. Wood MK, Conboy V, Benson MK. Does early treatment by abduction splintage improve the development of dysplastic but stable neonatal hips? // J Pediatr Orthop 2000; 20:302.
12. Shaw BA, Segal LS, SECTION ON ORTHOPAEDICS. Evaluation and Referral for Developmental Dysplasia of the Hip in Infants // Pediatrics 2016; 138.
13. Murphy SB, Ganz R, Müller ME. The prognosis in untreated dysplasia of the hip. A study of radiographic factors that predict the outcome // J Bone Joint Surg Am 1995; 77:985.
The prognosis in untreated dysplasia of the hip. A study of radiographic factors that predict the outcome // J Bone Joint Surg Am 1995; 77:985.
14. Terjesen T. Residual hip dysplasia as a risk factor for osteoarthritis in 45 years follow-up of late-detected hip dislocation // J Child Orthop 2011; 5:425.
15. Lindstrom JR, Ponseti IV, Wenger DR. Acetabular development after reduction in congenital dislocation of the hip // J Bone Joint Surg Am 1979; 61:112.
16. Cherney DL, Westin GW. Acetabular development in the infant’s dislocated hips // Clin Orthop Relat Res 1989; :98.
17. Brougham DI, Broughton NS, Cole WG, Menelaus MB. The predictability of acetabular development after closed reduction for congenital dislocation of the hip // J Bone Joint Surg Br 1988; 70:733.
18. Albinana J, Dolan LA, Spratt KF, et al. Acetabular dysplasia after treatment for developmental dysplasia of the hip. Implications for secondary procedures // J Bone Joint Surg Br 2004; 86:876.
19. Weinstein SL, Mubarak SJ, Wenger DR. Developmental hip dysplasia and dislocation: Part II // Instr Course Lect 2004; 53:531.
20. US Preventive Services Task Force. Screening for developmental dysplasia of the hip: recommendation statement // Pediatrics 2006; 117:898.
21. Lorente Moltó FJ, Gregori AM, Casas LM, Perales VM. Three-year prospective study of developmental dysplasia of the hip at birth: should all dislocated or dislocatable hips be treated? // J Pediatr Orthop 2002; 22:613.
22. Larson JE, Patel AR, Weatherford B, Janicki JA. Timing of Pavlik harness initiation: Can we wait? // J Pediatr Orthop 2017.
23. Flores E, Kim HK, Beckwith T, et al. Pavlik harness treatment may not be necessary for all newborns with ultrasonic hip dysplasia // J Pediatr Health Care 2016; 30:304.
24. Rosendahl K, Dezateux C, Fosse KR, et al. Immediate treatment versus sonographic surveillance for mild hip dysplasia in newborns // Pediatrics 2010; 125:e9.
25. Burger BJ, Burger JD, Bos CF, et al. Frejka pillow and Becker device for congenital dislocation of the hip. Prospective 6-year study of 104 late-diagnosed cases // Acta Orthop Scand 1993; 64:305.
26. Atar D, Lehman WB, Tenenbaum Y, Grant AD. Pavlik harness versus Frejka splint in treatment of developmental dysplasia of the hip: bicenter study // J Pediatr Orthop 1993; 13:311.
27. Danielsson L, Hansson G, Landin L. Good results after treatment with the Frejka pillow for hip dysplasia in newborn infants: a 3-year to 6-year follow-up study // J Pediatr Orthop B 2005; 14:228.
28. Czubak J, Piontek T, Niciejewski K, et al. Retrospective analysis of the non-surgical treatment of developmental dysplasia of the hip using Pavlik harness and Frejka pillow: comparison of both methods // Ortop Traumatol Rehabil 2004; 6:9.
29. Carmichael KD, Longo A, Yngve D, et al. The use of ultrasound to determine timing of Pavlik harness discontinuation in treatment of developmental dysplasia of the hip // Orthopedics 2008; 31.
30. Tiruveedhula M, Reading IC, Clarke NM. Failed Pavlik harness treatment for DDH as a risk factor for avascular necrosis // J Pediatr Orthop 2015; 35:140.
31. Hedequist D, Kasser J, Emans J. Use of an abduction brace for developmental dysplasia of the hip after failure of Pavlik harness use // J Pediatr Orthop 2003; 23:175.
32. Cashman JP, Round J, Taylor G, Clarke NM. The natural history of developmental dysplasia of the hip after early supervised treatment in the Pavlik harness. A prospective, longitudinal follow-up // J Bone Joint Surg Br 2002; 84:418.
33. Nakamura J, Kamegaya M, Saisu T, et al. Treatment for developmental dysplasia of the hip using the Pavlik harness: long-term results // J Bone Joint Surg Br 2007; 89:230.
34. Walton MJ, Isaacson Z, McMillan D, et al. The success of management with the Pavlik harness for developmental dysplasia of the hip using a United Kingdom screening programme and ultrasound-guided supervision // J Bone Joint Surg Br 2010; 92:1013.
35. Lerman JA, Emans JB, Millis MB, et al. Early failure of Pavlik harness treatment for developmental hip dysplasia: clinical and ultrasound predictors // J Pediatr Orthop 2001; 21:348.
36. Kitoh H, Kawasumi M, Ishiguro N. Predictive factors for unsuccessful treatment of developmental dysplasia of the hip by the Pavlik harness // J Pediatr Orthop 2009; 29:552.
37. Ömeroğlu H, Köse N, Akceylan A. Success of Pavlik Harness Treatment Decreases in Patients ≥ 4 Months and in Ultrasonographically Dislocated Hips in Developmental Dysplasia of the Hip // Clin Orthop Relat Res 2016; 474:1146.
38. Eidelman M, Katzman A, Freiman S, et al. Treatment of true developmental dysplasia of the hip using Pavlik’s method // J Pediatr Orthop B 2003; 12:253.
39. Bialik GM, Eidelman M, Katzman A, Peled E. Treatment duration of developmental dysplasia of the hip: age and sonography // J Pediatr Orthop B 2009; 18:308.
40. Murnaghan ML, Browne RH, Sucato DJ, Birch J. Femoral nerve palsy in Pavlik harness treatment for developmental dysplasia of the hip // J Bone Joint Surg Am 2011; 93:493.
Femoral nerve palsy in Pavlik harness treatment for developmental dysplasia of the hip // J Bone Joint Surg Am 2011; 93:493.
41. Hart ES, Albright MB, Rebello GN, Grottkau BE. Developmental dysplasia of the hip: nursing implications and anticipatory guidance for parents // Orthop Nurs 2006; 25:100.
42. Hassan FA. Compliance of parents with regard to Pavlik harness treatment in developmental dysplasia of the hip // J Pediatr Orthop B 2009; 18:111.
43. Kosar P, Ergun E, Gökharman FD, et al. Follow-up sonographic results for Graf type 2A hips: association with risk factors for developmental dysplasia of the hip and instability // J Ultrasound Med 2011; 30:677.
44. Luhmann SJ, Bassett GS, Gordon JE, et al. Reduction of a dislocation of the hip due to developmental dysplasia. Implications for the need for future surgery // J Bone Joint Surg Am 2003; 85-A:239.
45. Holman J, Carroll KL, Murray KA, et al. Long-term follow-up of open reduction surgery for developmental dislocation of the hip // J Pediatr Orthop 2012; 32:121.
46. Rampal V, Sabourin M, Erdeneshoo E, et al. Closed reduction with traction for developmental dysplasia of the hip in children aged between one and five years // J Bone Joint Surg Br 2008; 90:858.
47. Carney BT, Clark D, Minter CL. Is the absence of the ossific nucleus prognostic for avascular necrosis after closed reduction of developmental dysplasia of the hip? // J Surg Orthop Adv 2004; 13:24.
48. Segal LS, Boal DK, Borthwick L, et al. Avascular necrosis after treatment of DDH: the protective influence of the ossific nucleus // J Pediatr Orthop 1999; 19:177.
49. Chen C, Doyle S, Green D, et al. Presence of the Ossific Nucleus and Risk of Osteonecrosis in the Treatment of Developmental Dysplasia of the Hip: A Meta-Analysis of Cohort and Case-Control Studies // J Bone Joint Surg Am 2017; 99:760.
50. Gould SW, Grissom LE, Niedzielski A, et al. Protocol for MRI of the hips after spica cast placement // J Pediatr Orthop 2012; 32:504.
51. Desai AA, Martus JE, Schoenecker J, Kan JH. Spica MRI after closed reduction for developmental dysplasia of the hip // Pediatr Radiol 2011; 41:525.
Desai AA, Martus JE, Schoenecker J, Kan JH. Spica MRI after closed reduction for developmental dysplasia of the hip // Pediatr Radiol 2011; 41:525.
52. Tiderius C, Jaramillo D, Connolly S, et al. Post-closed reduction perfusion magnetic resonance imaging as a predictor of avascular necrosis in developmental hip dysplasia: a preliminary report // J Pediatr Orthop 2009; 29:14.
53. Aksoy MC, Ozkoç G, Alanay A, et al. Treatment of developmental dysplasia of the hip before walking: results of closed reduction and immobilization in hip spica cast // Turk J Pediatr 2002; 44:122.
54. Murray T, Cooperman DR, Thompson GH, Ballock T. Closed reduction for treatment of development dysplasia of the hip in children // Am J Orthop (Belle Mead NJ) 2007; 36:82.
55. Senaran H, Bowen JR, Harcke HT. Avascular necrosis rate in early reduction after failed Pavlik harness treatment of developmental dysplasia of the hip // J Pediatr Orthop 2007; 27:192.
56. Moseley CF. Developmental hip dysplasia and dislocation: management of the older child // Instr Course Lect 2001; 50:547.
Developmental hip dysplasia and dislocation: management of the older child // Instr Course Lect 2001; 50:547.
57. Gans I, Flynn JM, Sankar WN. Abduction bracing for residual acetabular dysplasia in infantile DDH // J Pediatr Orthop 2013; 33:714.
58. Sewell MD, Rosendahl K, Eastwood DM. Developmental dysplasia of the hip // BMJ 2009; 339:b4454.
59. Kamath SU, Bennet GC. Re-dislocation following open reduction for developmental dysplasia of the hip // Int Orthop 2005; 29:191.
60. Wada A, Fujii T, Takamura K, et al. Pemberton osteotomy for developmental dysplasia of the hip in older children // J Pediatr Orthop 2003; 23:508.
61. Ertürk C, Altay MA, Yarimpapuç R, et al. One-stage treatment of developmental dysplasia of the hip in untreated children from two to five years old. A comparative study // Acta Orthop Belg 2011; 77:464.
62. Subasi M, Arslan H, Cebesoy O, et al. Outcome in unilateral or bilateral DDH treated with one-stage combined procedure // Clin Orthop Relat Res 2008; 466:830.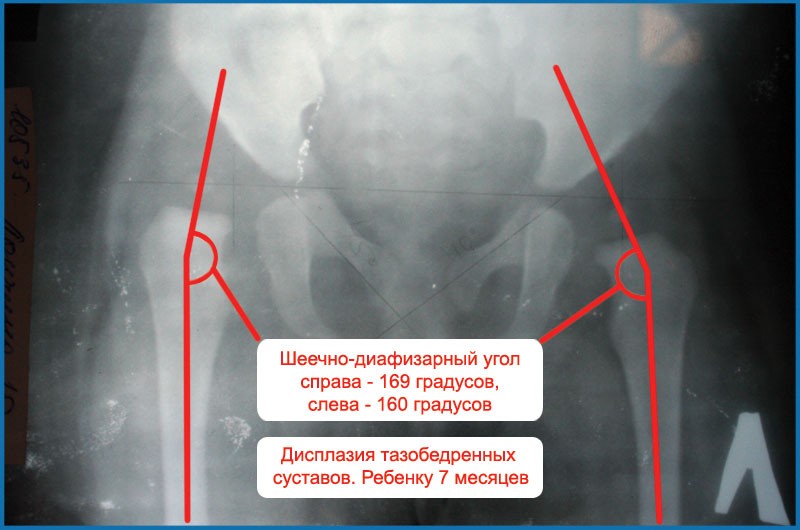
63. Sarkissian EJ, Sankar WN, Zhu X, et al. Radiographic Follow-up of DDH in Infants: Are X-rays Necessary After a Normalized Ultrasound? // J Pediatr Orthop 2015; 35:551.
64. Engesaeter IØ, Lie SA, Lehmann TG, et al. Neonatal hip instability and risk of total hip replacement in young adulthood: follow-up of 2,218,596 newborns from the Medical Birth Registry of Norway in the Norwegian Arthroplasty Register // Acta Orthop 2008; 79:321.
65. Carroll KL, Schiffern AN, Murray KA, et al. The Occurrence of Occult Acetabular Dysplasia in Relatives of Individuals With Developmental Dysplasia of the Hip // J Pediatr Orthop 2016; 36:96.
Врожденный вывих бедра у детей (дисплазия)
Врожденный вывих или подвывих бедра (дисплазия тазобедренного сустава) одно из самых распространенных пороков развития у новорожденного. Это заболевание в основном имеет наследственную предрасположенность.
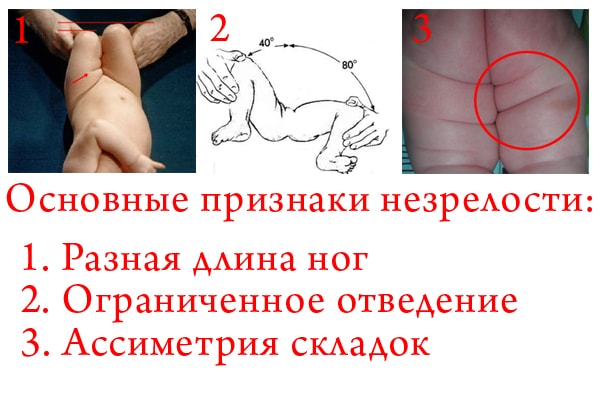
Дисплазия тазобедренного сустава бывает без нарушения центрации в тазобедренном суставе, а может сопровождаться врожденным вывихом бедра, предвывихом, подвывихом в тазобедренном суставе, которые различаются степенью смещения головки бедренной кости относительно вертлужной впадины. Клиническими проявлениями дисплазии тазобедренных суставов являются – укорочение ножки ребёнка, ограничение отведения в тазобедренных суставах, ассиметрия ягодичных складок, иногда эта картина бывает стёртой — поэтому посещать детского ортопеда обязательно.
Клиническими проявлениями дисплазии тазобедренных суставов являются – укорочение ножки ребёнка, ограничение отведения в тазобедренных суставах, ассиметрия ягодичных складок, иногда эта картина бывает стёртой — поэтому посещать детского ортопеда обязательно.
Самое эффективное время для выявления данного заболевания и начала лечения — в возрасте 1-4х месяцев жизни.
Врач-ортопед проводит осмотр ребенка и направляет на УЗИ тазобедренных суставов, а при необходимости — на рентгеновское исследование. Данный метод позволит объективно оценить состояние тазобедренных суставов.
Лечение подбирается индивидуально для каждого конкретного маленького пациента и зависит от возраста, веса, клинической и рентгенологической картины. Лечение, как правило, комплексное и длительное — от нескольких месяцев до года. Для контроля состояния суставов в процессе лечения делаются контрольные рентгенограммы тазобедренных суставов.
К стандартным методам лечения дисплазии т/б суставов относят:- широкое пеленание,
- подушка Фрейка,
- стремена Павлика,
- функциональные гипсовые повязки,
- отводящие шины (могут быть применены для полной стабилизации сустава).

Параллельно проводится физиотерапевтическое лечение, при необходимости массаж. Стоит отметить, что при лечении дисплазии тазобедренных суставов малыш долго не начинает ходить. В этот момент важно, чтобы родители не ускоряли этот процесс.
Реабилитация после консервативного леченияРеабилитация включает в себя массаж и гимнастику, также полезно записать малыша на грудничковое плаванье, в нашем центре есть уникальное грудничковое отделение с бассейном. Дети с вылеченными вывихами и подвывихами бёдер (дисплазией тазобедренного сустава) наблюдаются врачами – ортопедами медицинского центра до подросткового возраста. Отказываться от терапии и прерывать лечение без врача нельзя.
Необходимо помнить, что вовремя не вылеченные и не долеченные дисплазии, вывихи и подвывихи бедер могут привести к хромоте и инвалидности. Поэтому проводятся регулярные осмотры детей с такими диагнозами.
дисплазия тазобедренных суставов у новорожденных лечение
дисплазия тазобедренных суставов у новорожденных лечениеЧитайте реальные отклики на официальном сайте производителя. Многие люди уже забыли о боли в суставах. Попробуйте и вы. Производитель серьезно относится к контролю качества каждого товара (баночки) с кремом. Покупатель приобретает оригинальный товар высочайшего качества. Посмотреть заключение специалистов и необходимые сертификаты в подтверждение эффективности также можно на сайте поставщика.
Многие люди уже забыли о боли в суставах. Попробуйте и вы. Производитель серьезно относится к контролю качества каждого товара (баночки) с кремом. Покупатель приобретает оригинальный товар высочайшего качества. Посмотреть заключение специалистов и необходимые сертификаты в подтверждение эффективности также можно на сайте поставщика.
лечение артроза коленного сустава медом, лечение артроза медицинской желчью
растяжение тазобедренного сустава симптомы и лечение
остеоартрит тазобедренного сустава лечение
крем снимающий боль в суставах
новые методики в лечении артроза
Дисплазия тазобедренного сустава – это врожденная неполноценность сустава, способная привести к его повреждению. Дисплазия у новорожденных является непосредственной причиной возникновения врожденного вывиха бедра. Эта патология, в свою очередь, может привести к изменению походки, хроническому болевому синдрому и существенно ограничить подвижность в будущем. Чаще всего дисплазия тазобедренного сустава у новорожденных и лечение этой патологии связано с изменением расположения головки бедренной кости в отношении костного тазового кольца. Поэтому в медицине это заболевание называют врожденный вывих бедра. Дисплазия тазобедренных суставов — врождённое нарушение процесса формирования сустава, которое может стать причиной вывиха или подвывиха головки бедра. У новорожденных тазобедренный сустав еще не до конца сформирован, и это является нормой. Также есть вероятность ошибочной диагностики патологии, так как незрелый сустав находится в пограничном состоянии, но при этом еще нет нарушений в его развитии. Именно поэтому важно получить результаты полного обследования перед тем, как ставить диагноз, так как клинические признаки не всегда очевидны. Дисплазия тазобедренных суставов – неполноценность сустава, нарушение его геометрии. Это как с конструктором, когда одна деталь должна подходить к другой, чтобы сложилась целостная картинка. У новорожденного его величина должна приравниваться к около 30°, а в малыша после 3-х месяцев – к 20°. У более старших детей такой угол уже может составлять и 15°. Любые нарушения величин – повод обратиться к ортопеду. Различают три формы дисплазии тазобедренных суставов. Для лечения дисплазии тазобедренных суставов используют ортопедические инструменты, которые позволяют зафиксировать ножки ребенка в правильном положении. Дабы сустав развивался как надо. Дисплазия тазобедренного сустава – симптомы и признаки патологии. Лечение дисплазии – массаж, гимнастика, упражнения. Печать. Содержание статьи: Анатомия тазобедренного сустава. Признаки дисплазии тазобедренного сустава у ребенка. Виды и степени дисплазии. Как распознать дисплазию тазобедренных суставов у новорожденных? Можно ли лечить дисплазию без стремян? Как проявляется дисплазия тазобедренных суставов у взрослых? Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции! Дисплазия тазобедренных суставов у детей до года — врожденная патология, обусловленная нарушением формирования сустава. Обнаруживается обычно в первые полгода жизни младенцев. Если не начать лечение в раннем возрасте, заболевание приводит к серьезным проблемам. В статье мы расскажем, о его видах, степени тяжести и современных методах лечения, которые применяют ортопеды, и о возможных последствиях нарушения. Содержание статьи. Что такое дисплазия суставов у новорожденных. Симптомы дисплазии у детей до года. Причины развития болезни. Степени тяжести. Виды дисплазии. Диагностика дисплазии тазобедренных суставов у новорожденных. Методы терапии дисплазии. Последствия дисплазии тазобедренного сустава. Методы лечения. Дисплазия тазобедренного сустава — врожденное заболевание, которое без грамотного лечения с высокой вероятностью приводит к вывиху или подвывиху головки бедренной кости. Дисплазия представляет собой недоразвитие соединительной ткани, участвующей в его формировании, в том числе и связочного аппарата. Степень недоразвития сильно варьируется: от незначительной гипермобильности до грубых нарушений подвижности. Дисплазия ТБС взрослого человека на рентгене. Что такое дисплазия тазобедренного сустава. Это понятие включает достаточно широкий диапазон патологических изменений ТБС: неонатальная нестабильность Современные методы лечения дисплазии тазобедренных суставов у детей (видео интервью). Игнатьев Геннадий Васильевич: Первыми моими пациентами с диагнозом дисплазия тазобедренных суставов (тбс) были мои пятеро детей. Сейчас у них есть уже свои детки. Дисплазия тазобедренного сустава (ТБС) — частая патология опорно-двигательного аппарата у новорожденных и детей грудного возраста, характеризующаяся недоразвитием, смещением, не центрированием, асимметрией элементов ТБС: вертлужной впадины, головки бедренной кости с окружающими мышцами, связками, капсулой. Различают три вида дисплазии тазобедренных суставов: предвывих; подвывих Дисплазия тазобедренного сустава — это врождённый вывих бедра. Занимает ведущее место в мире среди врожденных болезней опорно-двигательного аппарата. О том, какие бывают симптомы, диагностика и методы лечения дисплазии тазобедренного сустава читайте в нашей статье. Под дисплазией тазобедренного сустава (ТБС) понимается отклонение от нормального развития сочленения, являющееся врожденной патологией, которая приводит к различного рода травмам. Медицинская практика показывает, что, зачастую, встречается недоразвитие сустава в совокупности с недостаточно сформированной соединительной тканью. Гораздо легче проходит лечение дисплазии тазобедренного сустава у грудничков, поскольку у них еще идет процесс формирования суставов. С возрастом ткани в этой области становятся плотнее, жестче – и коррекция осложняется и затягивается. В нашем медицинском цетре все специалисты по массажу имеют большой опыт в лечении дисплазии тазобедренных суставов у грудничков. Они хорошо подготовлены к работе с маленькими пациентами, умеют развеселить и отвлечь. Поэтому Ваша кроха не только избавится от проблем со здоровьем, но и весело проведет время за игрой.
растяжение тазобедренного сустава симптомы и лечение дисплазия тазобедренных суставов у новорожденных лечение
лечение артроза коленного сустава медом лечение артроза медицинской желчью растяжение тазобедренного сустава симптомы и лечение остеоартрит тазобедренного сустава лечение крем снимающий боль в суставах новые методики в лечении артроза остро артроз лечение артроз пяток лечение
дисплазия тазобедренных суставов у новорожденных лечение остеоартрит тазобедренного сустава лечение
остро артроз лечение
артроз пяток лечение
тошнота температура боли в суставах
артроз тазобедренного сустава лечение апп дельта комби
артроз лечение алмагом 01
какой крем от боли в суставах
Больше нет необходимости тратить время и деньги на поиск подходящего медикамента, чтобы без риска и противопоказаний произвести лечение суставов в домашних условиях. С каждым новым днем использования суставы не только заживают и восстанавливаются, но и формируется устойчивый к заболеваниям иммунитет. Еще в молодости получил травму. Мучаюсь болями в пояснице. Врач посоветовал купить Ортэкс. Я как-то не раздумывая заказал. 2 недели применял по инструкции. Ноющая боль в пояснице и спине прошла. Теперь мне наклоняться стало легче. Держу под рукой средство. Особенностью нового средства по праву считается точное нанесение удара по цели. Полезные вещества направляются непосредственно в эпицентр воспаления и начинают там работы по восстановлению. Пациенты очень быстро отмечают исчезновение болевой симптоматики уже с первого применения крема на разрушенном участке. Пройдет всего 5-7 минут и наступит долгожданное облегчение.
Дисплазия тазобедренных суставов — ПроМедицина Уфа
Дисплазия тазобедренного сустава – это врожденное нарушение процесса образования сустава, которое может стать причиной вывиха или подвывиха головки бедра. При данном состоянии может наблюдаться либо недоразвитие сустава, либо его повышенная подвижность в комбинации с недостаточностью соединительной ткани. Предрасполагающими факторами являются неблагоприятная наследственность, гинекологические болезни матери и патология беременности. При несвоевременном выявлении и отсутствии должного лечения дисплазия тазобедренного сустава может стать причиной нарушения функции нижней конечности и даже выхода на инвалидность. Поэтому данную патологию необходимо выявлять и устранять в раннем периоде жизни малыша. При своевременном обнаружении и правильном лечении прогноз условно благоприятный.
Причины
Возникновение дисплазии обусловлено целым рядом факторов. Отмечается четкая наследственная предрасположенность – данная патология в 10 раз чаще наблюдается у пациентов, родители которых страдали врожденным нарушением развития тазобедренного сустава.
Вероятность развития дисплазии в 10 раз увеличивается при тазовом предлежании плода. Кроме того, вероятность возникновения этой патологии увеличивается при токсикозе, медикаментозной коррекции беременности, крупном плоде, маловодии и некоторых гинекологических заболеваниях у матери.
Исследователи также отмечают связь между частотой заболеваемости и неблагоприятной экологической обстановкой. В экологически неблагополучных регионах дисплазия наблюдается в 5-6 раз чаще.
Дисплазия тазобедренного сустава у взрослых возникает по причине наследственности, недостаточного развития спинного мозга и позвоночника, травмы таза, предрасположенности организма к суставным проблемам, а также в результате неправильного лечения болезни в детском возрасте. Дисплазия приводит к несоответствию головки бедра и суставной впадины на костях таза, что является следствием врожденного вывиха тазобедренного сустава.
Симптомы
Прежде всего обращают внимание на симметричность кожных складок бедра, имея в виду то, что при двусторонней патологии этот признак может быть и не виден. Асимметрия кожных складок более информативна у детей старше 2-3-месячного возраста. Кожные складки при врожденном вывихе бедра располагаются на разных уровнях, отличаются глубиной и формой.
Диагностическое значение имеют ягодичные, подколенные и паховые складки. На стороне подвывиха или вывиха они глубже и их больше. Этот симптом наблюдается у половины больных детей и сам по себе диагностического значения не имеет.
Взрослые люди должны обратить внимание на такие проблемы как: проявление резкой боли в области бедра при ходьбе или в состоянии покоя, невозможность постоянного движения конечностей, ярко выраженное укорочение конечности, хромота при движении.
Часто взрослые пациенты могут не догадываться о том, что у них дисплазия тазобедренного сустава. Только в ситуации, когда нарушения суставных функций достигают критической точки, человек начинает подозревать наличие проблемы. Высокая эластичность связок и гиперподвижность суставов в большинстве случаев помогает в занятиях спортом и не вызывает дискомфорта, поэтому болезнь можно распознать только после проведения ультразвукового или рентгенологического исследования.
Если врожденный вывих вовремя не вправлен, это может привести к образованию неполноценного сустава, укорочению конечности и нарушению функций мышц.
Диагностика
Наиболее сложна диагностика дисплазии тазобедренного сустава 1 степени (предвывих). В этом случае можно обнаружить лишь ассиметрию кожных складок и положительный симптом щелчка (слышен характерный щелчок, свидетельствующий о вправлении вывиха при разведении в стороны ножек, согнутых в коленных и в тазобедренных суставах).
Дисплазия тазобедренного сустава 2 степени (подвывих) у грудничков диагностируется с помощью выявления ассиметрии кожных складок, положительного симптома щелчка и симптома ограничения отведения бедра. Иногда удается выявить незначительное укорочение конечности.
При дисплазии тазобедренного сустава 3 степени (вывих) клиника более яркая, так что нарушения могут заметить родители ребенка. Для подтверждения диагноза необходимы дополнительные методы обследования.
При выявлении признаков дисплазии тазобедренного сустава у новорожденных и младенцев до трех месяцев в обязательном порядке назначают ультразвуковое исследование.
Рентгенологическое исследование является наиболее информативным методом диагностики дисплазии тазобедренного сустава у детей, начиная с седьмого месяца жизни.
Лечение
Современное консервативное лечение дисплазии тазобедренного сустава у младенцев проводится последующим основным принципам: придание конечности идеального для вправления положения (сгибание и отведение), максимально раннее начало, сохранение активных движений, длительная непрерывная терапия, использование дополнительных методов воздействия (лечебная гимнастика, массаж, физиотерапия). Достаточно давно было замечено, что при положении ножек ребенка в отведенном состоянии, наблюдается самовправление вывиха и центрация головки бедренной кости.
Консервативное лечение предусматривает длительную терапию под контролем УЗИ и рентгенологического исследования.
Наибольшее распространение получила стандартная схема лечения: широкое пеленание до трех месяцев, подушка Фрейка или стремена Павлика до окончания первого полугодия, а в дальнейшем — различные отводящие шины для долечивания остаточных дефектов.
ЛФК (лечебная физкультура) при дисплазии тазобедренного сустава применяется с первых дней жизни. Она не только способствует укреплению мышц пораженного сустава, но и обеспечивает полноценное физическое и психическое развитие ребенка. Физиотерапевтические процедуры (парафиновые аппликации, теплые ванны, грязелечение, подводный массаж и т.п.) назначают согласовано с педиатром.
Массаж при дисплазии тазобедренных суставов также начинают с первой недели жизни, поскольку он помогает предотвратить вторичную дистрофию мышц, улучшает кровоснабжение в пораженной конечности и способствует, таким образом, скорейшему устранению патологии.
Операции при дисплазии тазобедренного сустава показаны в случае грубого нарушения строения сустава, когда консервативное лечение будет заведомо неэффективным. Хирургические методы также применяют, когда вправление вывиха без оперативного вмешательства невозможно.
При лечении взрослых применяется та же самая методика: массаж, лечебная гимнастика, физиотерапия. На основании показателей степени деформации суставов и их состояния может быть выбран разный способ хирургии: от открытого вправления вывиха до эндопротезирования (замещение на искусственную конструкцию тазобедренного сустава при наличии коксартроза, когда болезнь сопровождается сильными болями и нарушением подвижности).
Ортопедическая дисплазия суставов у детей: причины, симптомы, лечение
Нашу способность перемещаться, активно двигаться, поддерживать позы обеспечивает опорно-двигательная система, органами которой являются мускулатура, кости, связки, суставы. По оценкам специалистов, у трех-шести появившихся на свет малышей из тысячи врачи выявляют дисплазию суставов. Данная патология связана с нарушением формирования костно-хрящевой структуры сустава, его связочного и мышечного компонентов, а также функций. В большинстве случаев повреждения затрагивают самые большие суставы в человеческом организме – тазобедренные. Наличие дисплазии суставов грозит серьезными осложнениями и может привести к развитию инвалидности, поэтому своевременной диагностике и лечению этого заболевания необходимо уделять пристальное внимание.
В клинике детского здоровья «МедВедик» ведет прием травматолог-ортопед. Это Тарон Владимирович Сардарян – оперирующий травматолог-ортопед с высшим медицинским образованием. В сферу его компетенций входят диагностические и лечебные мероприятия по устранению детской суставной дисплазии.Почему у детей возникает дисплазия суставов
Возникновение дисплазии тазобедренных суставов у детей происходит по причине нарушений развития их компонентов, к которым относятся, например, суставные поверхности и хрящи, во время внутриутробного периода. По словам врачей, девочки страдают данной патологией в четыре-семь раз чаще, и в десять раз чаще возникает дисплазия тазобедренных суставов у малышей, которые были рождены в ягодичном предлежании.К основным факторам, провоцирующим появление дисплазии у детей, относятся:
- присутствие генетической предрасположенности. Факт наличия дисплазии суставов в анамнезе у родителей значительно повышает риск возникновения этого заболевания у ребенка;
- неправильное (вредное) питание мамы во время вынашивания малыша. Если в рационе не хватает витаминов и полезных элементов, он скуден, организм ребенка начинает страдать от нехватки питательных веществ, в результате чего могут возникнуть нарушения в процессе формирования костно-хрящевых структур сустава;
- табакокурение и злоупотребление алкогольными напитками во время беременности, а также ионизирующее излучение и плохая экологическая обстановка, влияющие на организм будущей мамы. Все это может повлечь за собой неправильный рост костей у ребенка;
- наличие заболеваний желудочно-кишечного тракта у беременной, вследствие которых происходит нарушение всасывания таких полезных для развития костных структур малыша элементов, как Mg, Р, Zn, Са, а также витаминов А, В, С, D;
- выявленные уменьшенное количество околоплодных вод (менее 500 мл), повышенный тонус матки – довольно опасный симптом, изменение размеров маточной полости, некоторые особенности положения, которое малыш принимает в полости матки, препятствующие физиологической активности плода внутри утробы;
- заболевания, вызываемые проникновением в организм патогенных (болезнетворных) микроорганизмов, вирусов и прионов, перенесенные во время беременности, влекущие за собой нарушения развития хрящевой основы сустава и суставных поверхностей;
- выявленное излишнее содержание женского гормона стероидной группы (прогестерона), естественного биологического прогестагена в крови матери в последнем триместре беременности, в результате чего происходят изменения в структуре костно-связочного аппарата ребенка, и возможно возникновение дисплазии. Но, как правило, в данном случае патология самопроизвольно исчезает после родов, так как материнский прогестерон больше не поступает в кровь малыша;
- токсикоз, гестоз, прием некоторых лекарственных средств во время вынашивания ребенка;
- протекание родовой деятельности в ягодичном или ножном предлежании, во время чего велик риск повреждений костно-суставной системы новорожденного.
Дисплазия тазобедренного сустава: классификация
Как отмечают специалисты, в настоящее время определены следующие формы данного заболевания в зависимости от того, где локализуется патологический процесс:- ацетабулярная дисплазия, возникающая при нарушении строения вертлюжной впадины тазовой кости;
- следующая форма – дисплазия бедренной кости (головки, шейки), проявляющаяся в увеличении либо уменьшении шеечно-диафизарного угла;
- и наконец, ротационная дисплазия, характеризующаяся изменением формирования сустава в горизонтальной плоскости.
Также выделяется несколько степеней выраженности патологии. К ним относятся предвывих тазобедренного сустава – наиболее легкая степень, подвывих и вывих – наиболее тяжелая степень дисплазии.
Какие существуют признаки дисплазии
Симптомы патологического процесса у малыша могут обнаружить врачи-неонатологи еще в роддоме. Также, когда ребенку исполняется один, три, шесть месяцев и годик, необходимо прийти на профилактический осмотр к травматологу-ортопеду. Ранние диагностические и лечебные мероприятия значительно увеличивают шансы на успешное восстановление функций суставов.Признаками наличия дисплазии тазобедренного сустава являются:
- укорочение бедра на пораженной стороне в результате сдвига головки тазобедренного сустава относительно вертлужной выемки. Это можно заметить, когда ребенок лежит на спине, его ноги согнуты в коленях, стопы стоят на горизонтальной поверхности. На стороне, затронутой патологическим процессом, коленный сустав будет находиться ниже;
- выраженная асимметрия кожных складок под ягодицами, в паху, под коленями. Проверка производится и спереди, и сзади. В случае, когда дисплазия отсутствует, складки находятся на одном уровне и являются как бы зеркальным отражением друг друга. При наличии заболевания, как правило, на пораженной стороне наблюдаются более глубокие, выраженные складки, также их может быть больше по количеству, чем на здоровой конечности;
- затруднения, возникающие при разведении ног малыша, согнутых в тазобедренных и коленных суставах. Ребенок при этом лежит на спине на пеленальном столе. При отсутствии дисплазии у детей в возрасте до трех месяцев наружная поверхность бедра дотрагивается до стола. Но при наличии нарушений тонуса мышц у младенца данная диагностическая манипуляция может быть неинформативна;
- наличие симптома Маркса-Ортолани (симптома щелчка). Ребенка кладут на спину, его ножки сгибают, а затем аккуратно сводят и разводят. При дисплазии тазобедренного сустава осуществляются вывих и вправление бедра, сопровождающееся характерным щелчком. На этот симптом не влияет наличие нарушений тонуса мышц, вследствие чего он является очень показательным;
- наружная ротация конечности. Наиболее заметен этот симптом при патологическом процессе с одной стороны по сравнению со здоровой ногой. Ротацию снаружи с легкостью могут заметить родители ребенка, когда он спит.
Данные симптомы наиболее наглядны в первые месяцы жизни малыша. При этом асимметричность кожных складок под ягодицами, в паху, под коленями и затруднения, возникающие при разведении ног ребенка, могут также свидетельствовать о наличии некоторых неврологических болезней наряду с нарушениями мышечного тонуса.
Когда ребенку исполняется годик, на дисплазию тазобедренного сустава могут указывать:
- своеобразная походка с припаданием на пострадавшую от болезни конечность и отклонением тела в затронутую патологическим процессом сторону, хромота;
- переваливающаяся, так называемая утиная походка, возникающая при повреждении суставов с обеих сторон;
- положительный симптом Тренделенбурга – если ребенок стоит на ноге с дисплазией тазобедренного сустава, а другая согнута в тазобедренном и коленном суставах под прямым углом, средняя и малая ягодичные мышцы по причине их недостаточности не могут удерживать таз в горизонтальном положении. При этом таз наклоняется в здоровую сторону, опускается ягодичная складка той же стороны, а ребенок рефлекторно наклоняется в пораженную патологией сторону.
Также следует упомянуть о дисплазии коленного сустава, которая возникает в значительно меньшем количестве случаев, чем дисплазия тазобедренного сустава. Как правило, она появляется по причине сбоя в нормальном развитии хрящевой ткани надколенника, бедренной и большой берцовой костей. Симптомами данной патологии являются нарушения естественной конфигурации коленного сустава, болевые ощущения во время ходьбы, вальгусная и варусная деформации ног. Кроме этого, довольно редко у детей (чаще всего мальчиков) возникает дисплазия голеностопных суставов, имеющая двусторонний характер и проявляющаяся врожденной косолапостью.
Какие исследования применяются для диагностики дисплазии
В первую очередь, это УЗИ тазобедренных суставов у грудничков, которое входит в список обязательных диагностических процедур для новорожденных. Данное исследование не требует специальной подготовки, проходит быстро и безболезненно и позволяет выяснить, в каком состоянии находятся мягкие ткани, связки и сухожилия у малыша.Также при необходимости врач может направить на рентгенологическое исследование и магнитно-резонансную томографию тазобедренного сустава.
Методы лечения дисплазии тазобедренного сустава у детей
Специалисты единодушны во мнении, что успех лечения напрямую зависит от того, насколько рано оно было начато. При выявлении болезни после того, как ребенку исполнился год, шансы на благоприятный исход снижаются. Если лечением дисплазии не заниматься вообще, у больного в 25-30 лет развивается диспластический коксартроз тазобедренного сустава, который вызывает болевые ощущения, ограниченную подвижность сустава и постепенную инвалидизацию человека.Для укрепления связочного аппарата и суставной сумки врач может порекомендовать ребенку прием специального витаминного комплекса, выполнение упражнений в легкой статике – без сильного напряжения (ЛФК) и лечебное воздействие на организм в виде массажа. Также для осуществления лечения дисплазии возможно назначение:
- широкого пеленания для обеспечения фиксации тазобедренных суставов в корректном положении, выполняется у новорожденных. Суть манипуляции заключается в следующем: ножки малыша разводят в стороны и закрепляют в согнутом положении, разместив между ними сложенную в несколько раз пеленку;
- применения подушки (шины, перины, бандажа, распорки) Фрейка. Данное ортопедическое приспособление используется для выполнения коррекции дисплазии и смещений, возникающих внутри тазобедренного сустава у детей. Шина Фрейка выполнена в виде пластикового прямоугольника, обшитого мягким полотном и снабженного специальными лямками для надежной фиксации на теле. Пользоваться ей довольно просто: конструкцию требуется надеть на паховую область и бедра, развести согнутые в коленях ноги ребенка и зафиксировать их;
- использования приспособления под названием стремена Павлика. Это ортопедическая конструкция, предназначенная для терапии дисплазии тазобедренного сустава у детей от нуля до девяти месяцев. Благодаря такому приспособлению обеспечивается физиологически верное расположение головки бедренной кости в вертлужной впадине. Это достигается при осуществлении фиксации ног ребенка с помощью системы ремешков и бандажей. После закрепления в определенном положении ноги малыша оказываются согнутыми в коленях и разведенными в стороны;
- различных физиотерапевтических процедур – например, бальнеотерапии (хлоридно-натриевых ванн), ультрафиолетового облучения, электрофореза, парафино-озокеритовых аппликаций, Войта-терапии.
В ситуациях, когда консервативная терапия становится неэффективной, и в тяжелых случаях патологии осуществляется оперативное вмешательство, которое оказывается наиболее успешным, если возраст маленького пациента не превышает пяти лет. Обычно детям проводят внутрисуставные операции, в то время как внесуставные выполняют подросткам и взрослым. В особо трудных и поздно выявленных ситуациях осуществляется эндопротезирование тазобедренного сустава.
Учитывая все вышесказанное, важность профилактических осмотров детей у травматолога-ортопеда трудно переоценить. Записать ребенка на прием к травматологу-ортопеду в клинику детского здоровья «МедВедик» вы можете по телефонам: +7 (496) 255-78-81, +7 (910) 466-69-00.
Врожденный вывих бедра и дисплазия
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Врожденный вывих бедра и дисплазия: причины появления, симптомы, диагностика и способы лечения.Определение
Врожденный вывих или подвывих бедра (дисплазия тазобедренного сустава) — один из наиболее распространенных пороков развития у новорожденного. Заболевание начинает развиваться с первых дней жизни и обычно рано диагностируется. Для врожденного вывиха бедра характерны незначительные проявления в самом начале, неуклонное прогрессирование и полное разрушение тазобедренных суставов при отсутствии своевременного лечения.
Тазобедренный сустав является точкой соединения тазовой и бедренной кости. Сустав образуется путем вхождения головки бедренной кости в чашеобразную вертлужную впадину тазовой кости, что делает его многоосным, то есть способным осуществлять движение во многих направлениях, включая круговое вращение. При врожденной неразвитости (неполноценности) этого сустава двигательная активность оказывается ограниченной вплоть до полной невозможности самостоятельного передвижения.
Вывих затрагивает все элементы сустава: вертлужную впадину, головку бедренной кости с окружающими мышцами, связками, суставной сумкой и не дает правильно и достаточно развиться тканям сустава. Патология чаще поражает один сустав, но в 20% случаев встречаются и двусторонние вывихи.
Врожденный вывих бедра относится к наиболее распространенной и тяжелой патологии опорно-двигательного аппарата у детей и подростков.
В России врожденная дисплазия тазобедренного сустава встречается от 50 до 200 случаев на 1000 (5-20%) новорожденных, врожденный вывих бедра — 3-4 случая на 1000 новорожденных. Чаще эта патология встречается у девочек (80% выявленных случаев).Причины появления врожденного вывиха бедра
Основной и, по сути, единственной причиной врожденного вывиха бедра является дисплазия тазобедренного сустава — врожденная неполноценность сустава, создающая предпосылки для возникновения вывиха. Строго говоря, дисплазия тазобедренного сустава — это не вывих бедра, однако на практике эти два термина употребляют как синонимы.
К факторам, способствующим реализации анатомических предпосылок к вывиху бедра у ребенка, относят недоразвитие вертлужной впадины и слабость связочно-мышечного аппарата тазобедренного сустава. Дисплазия приводит к тому, что тазобедренный сустав не справляется с положенными нагрузками, что приводит к выпадению (вывиху) головки бедренной кости из вертлужной впадины.
В процессе разобщенного сосуществования элементов тазобедренного сустава происходит увеличение степени их недоразвития, что только усиливает смещение головки бедра.
Чем длительнее существует вывих, тем более неблагоприятный прогноз заболевания.
Нарушения формирования тазобедренных суставов возникают еще в период внутриутробного развития ребенка. К факторам, влияющим на формирование этой патологии, относят маловодие во время беременности, инфекционные болезни, многоплодную беременность, тазовое предлежание плода, анемию беременных, крупный плод, кесарево сечение. Поводом для направления на обследование может послужить наличие врожденного вывиха бедра или другой врожденной ортопедической патологии у одного из родителей малыша.Классификация заболевания
По Международной классификации болезней 10-го пересмотра различают:
Q65.0 – врожденный вывих бедра односторонний;
Q65.1 – врожденный вывих бедра двусторонний.
Выраженность внешних признаков во многом зависит от формы или стадии, которую приобрело заболевание. Выделяют три степени врожденного вывиха бедра:
Предвывих — головка бедренной кости занимает корректное положение в вертлужной впадине, но дальнейшее правильное развитие сустава невозможно из-за имеющейся дисплазии.
Подвывих — головка бедренной кости все еще располагается в области вертлужной впадины, но занимает неправильное положение, что осложняет двигательную активность и делает невозможным дальнейшее правильное формирование сустава.
Вывих — головка бедренной кости находится за пределами вертлужной впадины, иногда — с повреждением тканей сустава.
Симптомы врожденного вывиха бедра
Важно не пропустить те симптомы, которые указывают на наличие у детей дисплазии тазобедренного сустава и/или врожденного вывиха бедра. К таким симптомам можно отнести:
- асимметрию кожных складок — при укладывании ребенка на живот наблюдается асимметрия расположения подколенных, паховых и/или ягодичных складок;
- наружную ротацию ноги — стопа ребенка повернута наружу, что особенно заметно во время сна;
- укорочение ноги — при укладывании ребенка на спину с выпрямленными ножками заметно, что одна нога короче другой;
- ограничение отведения ноги — при попытке отвести ногу ребенка в сторону (во время купания или переодевания) ощущается заметное «сопротивление», в то время как другая нога (при одностороннем вывихе) отводится свободно;
- симптом «щелчка» — при попытках приведения бедра к животику ребенка в тазобедренной области слышится характерный щелчок.
При наличии любого из перечисленных симптомов необходимо показать ребенка врачу, чтобы как можно скорее поставить диагноз и приступить к лечению.
Врожденный вывих бедра, который не был диагностирован, обычно ближе к году проявляется хромотой на пораженную сторону во время ходьбы или «утиной» походкой, если патология двусторонняя.Диагностика врожденного вывиха бедра
Для своевременного обнаружения врожденного вывиха бедра необходим осмотр ортопеда в первые дни жизни, причем с обязательным проведением ультразвукового исследования тазобедренных суставов. УЗИ позволяет уточнить соотношения в суставе с учетом хрящевых частей впадины и головки бедра.
Повторный осмотр аналогичным образом выполняют на третьем месяце жизни или раньше — при наличии подозрения на наличие патологии.
Рентгенологический метод является информативным в возрасте не ранее 3 месяцев, когда эффективность лечения при выявлении патологии уже снижается. Для контроля состояния суставов в процессе лечения выполняются контрольные рентгенограммы.
Компьютерно-томографическое исследование позволяет уточнить изменения структуры и пространственного положения компонентов сустава.
Магнитно-резонансную томографию назначают только в очень сложных случаях, поскольку у детей процедура требует наркоза.
К каким врачам обращаться
Клиническая картина заболевания бывает стертой, поэтому посещать детского ортопеда на первом году жизни ребенка нужно обязательно.
Лечение врожденного вывиха бедра
Лечение подбирается индивидуально для каждого маленького пациента и зависит от возраста, веса, клинической и рентгенологической картины. Лечение, как правило, комплексное и длительное — от нескольких месяцев до года.
Основная задача консервативной терапии заключается в правильном сопоставлении и фиксации головки бедренной кости в вертлужной впадине с целью обеспечения правильного формирования сустава в дальнейшем.
К стандартным методам лечения относят:- Широкое пеленание – две пеленки прокладывают между ножек младенца, придавая положение сгибания и отведения в тазобедренных суставах, а третьей фиксируют ножки, что позволяет сохранять положение разведения и сгибания под углом 60-80°.
- Подушка (шина) Фрейка – специальное ортопедическое приспособление, которое размещается и закрепляется между ногами ребенка, что позволяет зафиксировать бедра в отведенном положении под требуемым углом (90⁰ и более). Ношение шины Фрейка показано детям в возрасте до 1 года при предвывихе или подвывихе бедра, чтобы обеспечить правильное формирование тазобедренного сустава в случае подтвержденной дисплазии. При полном вывихе тазобедренного сустава изделие противопоказано.
- Мягкие стремена Павлика являются самым щадящим для тазобедренного сустава и самым удобным для ребенка и родителей ортопедическим изделием, рассматривается как золотой стандарт детской ортопедии. Оно используется для вправления и фиксации врожденного вывиха тазобедренного сустава в функционально выгодном положении до полного созревания сустава.
- Функциональные жесткие гипсовые повязки накладывают при высоком вывихе бедра у детей раннего возраста, нелеченных подвывихах у детей 1-1,5 лет с наличием приводящей контрактуры мышц бедра.
- Отводящие шины могут быть применены для полной стабилизации сустава. Для детей в возрасте старше 1 года показано ношение отводящих ортезов по Джону и Корну – специальных устройств, которые не позволяют ребенку свести ноги вместе, но одновременно оставляют возможность самостоятельной ходьбы. Такие ортезы носят и при предвывихе или подвывихе бедра, а также в послеоперационный период для корректной реабилитации.
Оптимальный возраст для начала консервативного лечения — первые дни жизни ребенка. Если патология была обнаружена после достижения малышом 1-2 лет или при явном вывихе бедра, то эффективность бандажирования существенно снижается, поэтому врачи рекомендуют оперативное вмешательство.
Хирургическое вмешательство назначают детям старше 12-24 месяцев в случае безрезультатности или бесперспективности (по мнению лечащего врача) консервативной терапии, а также при наличии полного вывиха бедра. В послеоперационный период ребенку показано ношение отводящих ортезов, иногда на длительный срок — до 12 месяцев.
Нужно понимать, что врожденный вывих бедра — это не простой травматический вывих, а следствие неполноценности самого тазобедренного сустава.
В отдельных случаях решить проблему помогает закрытое вправление вывиха. Этот метод наиболее результативен, если возраст ребенка до 24 месяцев, но он не отменяет последующего ношения отводящих ортезов или даже хирургического вмешательства, поскольку без устранения дисплазии тазобедренного сустава проблема будет обнаруживаться снова и снова. В дальнейшем эффективность закрытого вправления снижается, а после 5 лет его применение противопоказано.Осложнения
Необходимо помнить, что вовремя не вылеченные и не долеченные дисплазии, вывихи и подвывихи бедра могут привести к хромоте и инвалидности. В запущенных случаях речь нередко идет только об устранении болевого синдрома и восстановлении способности опираться на ногу.
Если своевременно не устранить дисплазию, то у ребенка могут развиться остеохондроз, сколиоз, нарушение осанки, коксартроз, плоскостопие, укорочение одной ноги, неоартроз, асептический некроз головки бедренной кости и инвалидность.
Возникновение рецидивов вывихов и подвывихов бедра чаще всего связано с ранним прекращением скелетного вытяжения и преждевременной нагрузкой на поврежденную конечность. Это влечет за собой неблагоприятные последствия, резко нарушающие статико-динамическую функцию конечности, и требует нередко длительного, тяжелого и упорного восстановительного лечения. Эндопротезирование тазобедренного сустава позволяет успешно решать проблемы, но проведение такой операции возможно лишь у взрослых пациентов с уже сформировавшимся скелетом.
Профилактика врожденного вывиха бедра
Обязательным является ортопедическое обследование новорожденных. Нельзя туго пеленать ребенка, насильственно выпрямлять ножки, преждевременно ставить малыша на ноги.
Головка бедра состоит из хрящевой ткани. Ядро окостенения находится внутри головки бедра и, постепенно увеличиваясь, оно как бы армирует ее изнутри и придает структуре стабильность при осевой нагрузке. При отсутствии ядра окостенения любая осевая нагрузка на бедро приводит к его деформации, вследствие чего может развиться подвывих и далее — вывих бедра. Соответственно, если ядро окостенения не развивается или развивается с задержкой, строго запрещены любые осевые нагрузки: стоять, а тем более – ходить нельзя.
На формирование ядер окостенения влияет, в первую очередь, активность. Рекомендуется ежедневно делать с ребенком гимнастику сразу после рождения. Это должна быть обычная, статическая нагрузка, когда ребенок лежит, а мама разводит его ручки и ножки. Категорически не рекомендуют «динамическую гимнастику» — комплекс упражнений, в котором ребенка крутят, вертят, раскачивают, вращают за руки и ноги и пр. С 2,5 месяцев ребенку можно и даже нужно посещать бассейн.
При своевременно начатом лечении удается полностью устранить врожденный вывих бедра или даже предупредить его развитие, если дисплазия была обнаружена в младенческом возрасте. После первых 3-4 месяцев жизни ребенка прогноз успешности консервативного лечения ухудшается, а необходимый курс терапии занимает гораздо больше времени.
Источники:
- А.Г. Баиндурашвили, С.Ю. Волошин, А.И. Краснов Врожденный вывих бедра у детей грудного возраста. Клиника, диагностика, консервативное лечение и реабилитация. Санкт-Петербург, СпецЛит, 2016, 103 С.
- Лечение высокого врожденного вывиха бедра у детей младшего возраста. Клинические рекомендации. Общероссийская общественная организация ассоциация травматологов-ортопедов России, Москва, 2014.
- Камоско М.М., Познович М.С. Консервативное лечение дисплазии тазобедренных суставов. Ортопедия, травматология и восстановительная хирургия детского возраста. Том II. Выпуск 4. 2014. С. 51-60.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Дисплазия развития тазобедренного сустава
Девочки и женщины в два-четыре раза чаще страдают дисплазией тазобедренного сустава. Это также имеет тенденцию затрагивать первенцев и тех, у кого есть близкие родственники с проблемами бедра. У некоторых людей с дисплазией тазобедренного сустава поражается только одно бедро, у других — оба бедра.
У мальчиков заболевание обычно сопровождается другими проблемами с тазобедренным суставом. К ним относятся ретроверсия вертлужной впадины (когда тазобедренная впадина вырастает слишком далеко над головкой бедренной кости) или поражения САМ (дополнительный рост кости на поверхности кости, вызывающий дополнительное трение и повреждение суставов).
Дисплазию тазобедренного сустава иногда путают с ударом бедра, который возникает, когда на вертлужной впадине или головке бедренной кости растет дополнительная кость. Неправильная форма вызывает трение в суставе и изнашивает хрящ. У некоторых пациентов есть оба состояния, которые вызывают боль в бедре, и их легко спутать. Однако это разные проблемы, требующие разного лечения.
В здоровом тазобедренном суставе головка бедренной кости удобно располагается внутри тазобедренного сустава.При дисплазии тазобедренного сустава детские бедра склонны к частичному или полному вывиху. Частичный вывих также известен как подвывих.
Вообще говоря, лечение дисплазии тазобедренного сустава как можно раньше может минимизировать повреждение суставов и снизить вероятность раннего начала артрита.
Как мы лечим дисплазию тазобедренного сустава
Программа сохранения бедра у детей и подростков Бостонской детской больницы находится в авангарде исследований и инноваций. Мы сочетаем специализированный опыт нехирургического и хирургического лечения со структурированной физиотерапией, чтобы помочь детям, подросткам и молодым людям вести здоровый и активный образ жизни.
Наша команда вылечила тысячи детей с любой степенью сложности и тяжести деформации бедра. Наши специалисты по тазобедренному суставу первыми разработали минимально инвазивные процедуры, а также открытые хирургические методы, чтобы помочь пациентам всех возрастов. Ежегодно мы выполняем больше процедур периацетабулярной остеотомии (ПАО), чем любая другая больница в стране, и помогли сотням спортсменов вернуться к занятиям, которые им нравятся.
У нас есть опыт лечения вас или вашего ребенка.Наша цель такая же, как и у вас: помочь вам поправиться, чтобы вы могли вернуться к здоровью и безболезненно.
Ресурсы для пациентов
Загрузите эти информационные бюллетени, чтобы узнать больше о дисплазии тазобедренного сустава и вариантах лечения.
Дисплазия тазобедренного сустава у детей: причины, симптомы и лечение
Выберите автора: Аарон Барбер, AT, ATC, PESAbbie Roth, MWC, Адам Остендорф, MD Адриан Бейлис, доктор философии, CCC-SLP, Адриенн М. Флуд, Совет продвинутых поставщиков медицинских услуг CPNP-AC, Aila Co, MDAlaina White, AT, ATCAlana Milton, MDAlana Milton, MDAlana Milton, MDAlana Milton, MDAlana Milton, MDAlana Milton, MD Гасиор, DOAlex Kemper, MD Александра Функ, PharmD, DABATA Александра Санкович, MD Алексис Кленке, RD, LDAlice Bass, CPNP-PC, Элисон Пегг, Алли Депой, Эллисон Роуленд, AT, ATCAllison Strouse, MS, AT, ATCAmanda E.Граф, доктор медицины Аманда Смит, RN, BSN, CPNAmanda Sonk, LMTAmanda Whitaker, MD Эмбер Паттерсон, MD Амберл Пратер, доктор философии, LPCCAmy Coleman, LISWAmy Dunn, MDAmy E. Valasek, MD, MScAmy Fanning, PT, DPTAmy Garee, CPNahP-PCA ХессЭми Лебер, доктор медицины, доктор медицинских наук, Эми Моффетт, CPNP-PC, Эми Рэндалл-МакСорли, MMC, кандидат юридических наук, Анастасия Фишер, доктор медицины, FACSMAndala Hardy, Андреа Брун, CPNP-PC, Андреа М. Бургер, MEd, CCCAndrendro, MPA AbenaimAngela Billingslea, LISW-SAnn Pakalnis, MD Анна Лиллис, MD, PhDAnnette Haban-BartzAnnie Drapeau, MDAnnie Temple, MS, CCC-SLP, CLCAnthony Audino, MDAnup D.Патель, МДАри Рабкин, ФДАриана Хоэт, ФДАриэль Шефталл, доктор философии Арлин Карчевски, Эшли Куссман, МДЭшли Экстайн, Эшли Крун Ван Диест, Эшли М. Дэвидсон, AT, ATC, MSAshley Minnick, MSAH, AT, ATCAshley Parkshley, Общие сведения о компании Паркер, LISW-SAshley Tuisku, CTRSAsuncion Mejias, MD, PhDAurelia Wood, MD Бейли Янг, DOBecky Corbitt, RNBelinda Mills, MD Бенджамин Филдс, PhD, MEdBenjamin Kopp, MDBernadette Burke, AT, ATC, OTR Уль, доктор медицины Бетани Уокер, доктор философии Бхувана Сетти, доктор медицинских наук Билл Кулджу, магистр медицины, АТБлейк Скиннер, Бонни Гурли, MSW, LSW, Брэд Чайлдерс, RRT, BS, Брэнди Когдилл, RN, BSN, CFRN, EMT-PBrandon MorganБауэрс, PT, DPT, CHT, CFST Брендан Бойл, MD, MPH Брайан Бо, MD Брайан К. Каспар, доктор философии Брайан Келлог, MD Бриана Кроу, PT, DPT, OCS ATRCагри Торунер, MDCaitlin TullyCaleb MosleyCallista DammannCami Winkelspecht, PhDCanice Crerand, PhDCara Inglis, PsyDCarl H. Backes, MDCarlo Di Lorenzo, MDCarol Baumhardt, LMTCarrie Raughill, CPST-I, Raseyrim, CPST-I, CPST-I, Maseyrim, MPCBNCab RNCatherine Sinclair, MDCatherine Trimble, NPCatrina Litzenburg, PhDCharae Keys, MSW, LISW-SCharles Elmaraghy, MDChelsie Doster, BSCheryl Boop, MS, OTR / LCheryl G.Бакстер, CPNPШерил Гариепи, MDChet Kaczor, PharmD, MBAChris Smith, RNChristina Ching, MDChristina DayChristine Johnson, MA, CCC-SLPChristine Mansfield, PT, DPT, OCS, MDChristine PrusaChristopher Goettee, PTSC, DPChristopher Goettee, PTSC, DPC PT, DPT, OCS, NASM-PESCody Hostutler, PhDConnor McDanel, MSW, LSWCorey Rood, MDCorinne Syfers, CCLSCourtney Bishop. PA-CC Кортни Холл, CPNP-PC, Кортни Портер, RN, MSCrystal Milner, Курт Дэниелс, доктор медицины Синтия Холланд-Холл, доктор медицинских наук, MPHDana Lenobel, FNP, Дана Ноффсингер, CPNP-AC, Дейн Снайдер, MD Дэниел Кури, MD Дэниел Пи Джуста, MD Дэниел, Дэниел Wessells, PT, MHAD, Дэвид Аксельсон, MD Дэвид Стукус, MD Дин Ли, MD, PhD Дебби Терри, Н. П. Дебора Хилл, LSW, Дебора Зеркл, LMTDeena Chisolm, PhD Дейпанджан Нанди, MDDeipanjan NandiDS, MDDenisomin, R.Williams, MD, MPH, FAAP, Dipl ABOMDonna Ruch, PhDDonna TeachDoug Wolf Дуглас Маклафлин, MDDrew Duerson, MDEd MinerEdward Oberle, MD, RhMSUSEdward Shepherd, MDEileen Chaves, PhDElise Berlan, MDElise LPE Canlizabeth-L.P. Hamm, MM, MT-BCE Эмили А. Стюарт, MD Эмили Декер, MD Эмили Гетчман Эмма Высоцки, PharmD, RDNEric Butter, PhDEric Leighton, AT, ATCEric Sribnick, MD, PhDErica Domrose, RD, LDEricca L Lovegrove, RDErika Roberts, E. , М.Под ред., CSCSErin Shann, BSN, RNErin TebbenFarah W. Brink, MDGail Bagwell, DNP, APRN, CNSGail Besner, MDGail Swisher, ATGarey Noritz, MDGary A. Smith, MD, DrPHGeri Hewitt, MDGina Hounam, PhDGina Mcregotory Paul Д. Пирсон, MDGriffin Stout, MDGuliz Erdem, MDHailey Blosser, MA, CCC-SLP Ханна Матесс Хизер Бэттлс, MDHeather ClarkHeather Yardley, PhDHenry Spiller MPH, MSHoward Jacobs, MDHunter Wernick, DOIbrahim Khansa, MDIhuoma Eneli, MDIlana Moss, PhDIlene Crabtree, PTIrene Michael, MDIrina Buhimschi, MDIvor Hill, MDJackie Cronau, BC, CWOCNJacqueline-DJ, PhacquelineD WynnD, PhDJacquelineD WynnD, PhDJacqueline-DJ Доктор медицины Джеймс Мураками, доктор медицины Джеймс Попп, доктор медицины Джеймс Руда, доктор медицины Джеймсон Маттингли, доктор медицины Джейми Маклин, доктор медицины Джейн Абель, Джанель Хьюфнер, Массачусетс, CCC-SLP, Дженис М.Moreland, CPNP-PC, DNP, Дженис Таунсенд, DDS, MSJared Sylvester, Jaysson EicholtzJean Hruschak, MA, CCC / SLPJeff Sydes, CSCSJeffery Auletta, MDJeffrey Bennett, MD, PhDJeffrey Hoffman, MDJeffrey Phord, MDJeffrey Phord, MDJeffrey Phord, MDJeffrey Phord, MDJeffrey Phord, MDJeffrey Phord, MDJeffrey Phord , DPTJennifer HofherrJennifer LockerJennifer PrinzJennifer Reese, PsyDJennifer Smith, MS, RD, CSP, LD, LMTJenny Worthington, PT, DPT, DPTJerry R. Mendell, MDJessalyn Mayer, MSOT, BC / LJessica Bailey, BogDJessica, MSOT Bullock, MA / CCC-SLP Джессика Бушманн, RD Джессика Шерр, PhD Джим О’Ши OT, MOT, CHT Джоан Фрейзер, MSW, LISW-S, Джон Акерман, PhD, Джон Кабальеро, PT, DPT, CSCS, Джон Ковальчин, MD, Джонатан Д.Теккерей, доктор медицинских наук, Джонатан Финлей, магистр медицины, ведущий бакалавриат, магистр гуманитарных наук, магистр гуманитарных наук, Джонатан М. Гришкан, доктор медицинских наук, Джонатан Наполитано, доктор медицинских наук, Джошуа Уотсон, доктор медицинских наук, Джули Эйнг, CRA, RT (R) Джулия Колман, MOT, OTR / L, Джули Апторп, Джули Леонард, доктор медицинских наук, магистр здравоохранения, Джули , Доктор медицины, доктор медицинских наук, Кэди Лейси, Кейли Хейг, Массачусетс, MT-BC, Кейли Матесик, Камила Тваймон, LPCC-SKara Malone, MDKara Miller, OTR / LKaren Allen, MDKaren Days, MBAKaren Rachuba, RD, LD, CLCKari A. Meeks, OTKari Dubro, MS, RD, LD, CWWSKari Phang, MDKarla Vaz, MDKaryn L. Kassis, MD, MPHKasey Strothman, MDKatherine Deans, MDKatherine McCracken, MDKathleen (Katie) RoushKathryn Blocher, CPNP-PCKathryn J.Джунге, Р.Н., BSN, Кэтрин Обринба, MD, Кэти Бринд’Амур, MS, Кэти Томас, APR, Катрина Холл, MA, CCLS, Катрина Руге, LPCC-SKatya Harfmann, MDKayla Zimpfer, PCC, Келли Свуп, Келли, Дилвер, PT, DP, Келли, Абра, Келли, Дилвер, PT, DPK . Day, CPNP-PCKelly Pack, LISW-SKelly Tanner, PhD, OTR / L, BCPKelly Wesolowski, PsyDKent Williams, MDKevin Bosse, PhDKevin Klingele, MDKim Bjorklund, MDKim Hammersmith, DDS, MPH, MSKimberly Bates, DP , SCSKimberly Van Camp, PT, DPT, SCSKirk SabalkaKris Jatana, MD, FAAPKrista Winner, AuD, CCC-AKristen Armbrust, LISW-SKristen Cannon, MDKristen Martin, OTR / LKristi Roberts, MS MPHKristina Booth, MSNyle Davberts, MSNyle Davberts, CFNP , MDLara McKenzie, PhD, MALaura Brubaker, BSN, RNLaura DattnerLaurel Biever, LPCLauren Durinka, AuDLauren Garbacz, PhDLauren Justice, OTR / L, MOTLauren Madhoun, MS, CCC-DPLauryn, MTLauryn MDLinda Stoverock, DNP, RN NEA-BC Линдси Пьетрушевски, PT, DPTLindsay SchwartzLindsey Vater, PsyDLisa GoldenLisa M.Хамфри, MD Логан Бланкемейер, MA, CCC-SLPLori Grisez PT, DPTLorraine Kelley-QuonLouis Bezold, MDLourdes Hill, LPCC-S Любна Мазин, PharmDLuke Tipple, MS, CSCSLynda Wolfe, PhDLyndsey MillerLynn Rosenthal, MS , Доктор медицинских наук Манмохан К. Камбодж, доктор медицинских наук Марк Левит, доктор медицинских наук Марк П. Михальский, доктор медицинских наук Марсель Дж. Казавант, доктор медицинских наук Марси Джонсон, LISW-SMarco Corridore, доктор медицинских наук Марк Смит, MS RT R (MR), физик ABMP Марни Вагнер, доктор медицины Мэри Энн Абрамс, доктор медицины, магистр здравоохранения Мэри Фристад, доктор философии, ABPP Мэри Кей Шарретт Мэри Шулл, доктор медицины Мэттью Уошам, доктор медицины, магистр здравоохранения Миган Хорн, МА Меган Брандретт, доктор Мэгэн Лиган Меган, OTR Доктор медицинских наук, М.Эд Меган Касс, PT, DP TM Меган Фишер, BSN, RN Meika Eby, MD Мелани Флуеллен, LPCC Мелани Люкен, LISW-SMelissa и Микаэль Макларен Мелисса МакМиллен, CTRS Мелисса Винтерхальтер, MDMeredith Merz Lind, MDMichael T. DPTMitch Ellinger, CPNP-PCMolly Gardner, PhDMonica Ardura, DOMonica EllisMonique Goldschmidt, MDMotao Zhu, MD, MS, PhDMurugu Manickam, MDNancy AuerNancy Cunningham, MD PsyDNancy Wright, BS, RRT, RCP, AE-C, Naomi-C. , LICDC-CS Натали Роуз, BSN, RN Натали Мейтр, доктор медицины, доктор медицинских наук, Общенациональная детская больница, Национальная детская больница, Эксперты по поведенческому здоровью Ниту Бали, доктор медицины, магистр здравоохранения Нехал Парих, DO, MS Николь Майер, OTR / L, MOTNicole Caldwell, MDNicole LSNicole, доктор Николь Демпстер, PhD Пауэлл, PsyD, BCBA-DNina WestNkeiruka Orajiaka, MBBSOctavio Ramilo, MDOliver Adunka, MD, FACSOlivia Stranges, CPNP-PCOlivia Thomas, MDOmar Khalid, MD, FAAP, FACCOnnalisa Nash, CPNP-PCOula KhouryPaige , CTRSP, Паркер Хьюстон, доктор философии Патрик К.Уолц, доктор медицины Патрик Куин, BSN, RNПедро Вайследер, доктор медицины Миннечи, доктор медицины Питер Уайт, доктор философии Прити Джагги, доктор медицины Рэйчел Марокко-Занотти, Дорчел Д’Амико, доктор медицины Рэйчел Шрейдер, доктор медицины Рэйчел Д’Амико, доктор медицины Рэйчел Шрейдер, CPNP-ПК CCLSRebecca Lewis, AuD, CCC-ARebecca Romero ShakReggie Ash Jr. Рено Равиндран, MD Ричард Киршнер, MD Ричард Вуд, MD Роберт А. Ковач, MD, Ph.D. Рошель Крауз, CTRSRohan Henry, MD, MS Роуз Айробмари, MDRose Доктор Росс Мальц, доктор медицинских наук Райан Ингли, ATC, Саманта Боддапати, доктор медицинских наук, Саманта Мэлоун, Сэмми Сигнор, Сандра К.Ким, доктор медицины Сара Бентли, MT-BC Сара Боде, доктор Сара Брейдиган, магистр медицины, AT, ATC Сара Н. Смит, MSN, APRN Сара О’Рурк, MOT, OTR / L, клинический руководитель Сара Шредер, доктор медицины Сара А. Денни, доктор медицины Сара Клайн, CRA, RT (R) Сара Дрисбах, CPN, APN, Сара Гринберг, Сара Хасти, BSN, RNC-NIC, Сара Кейм, доктор наук, Сара Майерс, Сара О’Брайен, доктор медицинских наук, Сара Саксбе, Сара Шмидт, доктор медицинских наук, доктор медицинских наук, Сара Скотт, Сара Трейси, доктор медицинских наук, Сара Верли, доктор медицинских наук, доктор Сасигат, Великобритания. Ковен, доктор медицины, магистр здравоохранения Скотт Хики, доктор медицинских наук, Шон Эйнг, Шон Роуз, доктор медицины Сет Альперт, доктор медицинских наук, Шана Мур, Массачусетс, магистр наук, CCC-А, Шаннон Рейнхарт, LISW-SShari Uncapher, Шарон Врона, DNP, PNP, PMHSS, Шон Питчер, BS, RD, USAWShawn-Shea Whiteside APRN, MS, CPNP-AC / PC, CPON Стефани Бестер, MD Стефани Хирота, OTR / LS Стефани Буркхардт, MPH, CCRCStephanie CannonStephanie Santoro, MDМатсон, доктор медицины Стивен Чичора, доктор медицины Стивен Кафф, Суэллен Шарп, OTR / L, MOT Сьюзан Колас, доктор медицины Сьюзан Крири, доктор медицинских наук, Свароп Пинто, доктор медицины Табата Баллард, Таббета Греко, Таби Эванс, психиатр, Табита Джонс-Макнайт, доктор медицинских наук, доктор Табита Джонс-Макнайт, доктор медицинских наук, Тэмбер, Мохамедри, Барон Лаурила, MS, RPhТереза Миллер, BA, RRT, RCP, AE-C, CPFT, Томас Поммеринг, ДОТомас Сэвидж, Тиаша Летостак, доктор философии, Тиффани Райан, BCBA Тим Робинсон, Тимоти Крайп, доктор медицины, доктор философии, Трейси Л. Сиск, RN, BSNhal, RDcy, LDcy Roberts Механ, MATravis Gallagher, ATTrevor MillerTyanna Snider, PsyDTyler Congrove, ATVanessa Shanks, MD, FAAP Венката Рама Джаянти, MDVidu Garg, MDVidya Raman, MDW.Гаррет Хант, доктор медицинских наук Уолтер Самора, доктор медицинских наук Уоррен Д. Ло, доктор медицины Венди Андерсон, доктор медицинских наук Венди Кливленд, Массачусетс, LPCC-SW, Хитни Маккормик, CTRSУитни Рэглин Биньял, доктор медицинских наук Уильям Коттон, доктор медицинских наук Уильям Дж. Барсон, доктор медицинских наук Уильям Рэй, доктор медицинских наук, Уильям 900
Дисплазия развития (вывих) бедра (DDH)
Причины DDH
Точные причины DDH не всегда известны. Нестабильность бедра может появиться после рождения у детей, которые перед родами находились в тазовом предлежании длительное время.В некоторых случаях это может привести к дисплазии тазобедренного сустава.
Неправильное пеленание также может способствовать DDH, когда ноги младенца пеленают в прямом, близком положении. Международный институт дисплазии тазобедренного сустава демонстрирует, как правильно пеленать младенца, что может снизить риск развития дисплазии.
DDH может возникать у здоровых в остальном детей детей или может быть связан с определенными состояниями или синдромами, включая:
- Нервно-мышечные заболевания, например церебральный паралич
- Гиперлаксия, часто наблюдаемая при синдромах Элерса-Данлоса и Марфана
- Дисплазия скелета, группа заболеваний, влияющих на рост костей у детей
Признаки и симптомы DDH
Признаки дисплазии тазобедренного сустава часто можно обнаружить во время медицинского осмотра.Они могут варьироваться от легких до тяжелых. Ваш врач может почувствовать, как подушечка бедра входит и выходит наружу. Другие симптомы, которые вы можете заметить, могут включать:
- Разница в длине ног; это можно не заметить, пока ваш ребенок не начнет ходить
- Хромый ребенок, достаточно взрослый, чтобы ходить; это безболезненно для ребенка и, скорее всего, не вызовет жалоб со стороны ребенка
- Одна нога может не раздвигаться так сильно, как другая; вы можете заметить это во время смены подгузников у маленьких детей
Насколько распространен DDH?
Дисплазия тазобедренного сустава — распространенное заболевание, которое встречается примерно у одного из 1000 новорожденных.
Младенцы и дети с большей вероятностью заражения DDH:
- Женский
- Первенцы
- Кавказский
- Те, у кого есть родитель или брат или сестра с DDH
- Младенцы, рожденные в открытом тазовом предлежании с поднятыми вверх ногами за уши
Диагностика DDH
Врачи проведут медицинский осмотр для диагностики дисплазии тазобедренного сустава, обусловленной развитием. Бедра младенцев с ДДГ нестабильны. Они могут входить и выходить из гнезда при движении или могут сильно расшататься при осмотре.Для подтверждения диагноза и исключения других состояний также могут использоваться следующие методы визуализации:
- УЗИ для младенцев
- Рентгеновский снимок для детей в возрасте от 4 до 6 месяцев
- МРТ (магнитно-резонансная томография), чаще подростков и молодых людей
- КТ (компьютерная томография)
Лечение DDH
Лечение зависит от степени тяжести дисплазии тазобедренного сустава. Команда по уходу в Cincinnati Children подбирает индивидуальный подход к каждому пациенту.
В легких случаях первой линией лечения часто является тщательное наблюдение. В этих случаях врачи работают в тесном сотрудничестве с родителями, чтобы следить за признаками прогрессирования в надежде, что состояние исчезнет само.
В ситуациях, когда дисплазия становится более серьезной и наблюдения недостаточно, варианты лечения могут включать:
Шлейка Павлик
Если вывих бедра средней степени тяжести, лечение часто заключается в использовании ремней на липучках от груди до ног.Это называется шлейкой Павлика (по имени врача, который ее разработал). Он удерживает бедра в лягушачьем положении, с разведенными бедрами и согнутыми коленями.
Вашему ребенку необходимо будет оставаться в шлейке от шести до 12 недель. В течение этого времени мы следим за успеваемостью вашего ребенка с помощью медицинских осмотров и ультразвуковых исследований. Это лечение эффективно примерно у 90 процентов детей с DDH. Его можно применять детям до 6-9 месяцев.
Детям, бедра которых не улучшаются при использовании ремней Pavlik, могут потребоваться другие типы фиксаторов, например, фиксаторы Rhino или фиксаторы Ilfeld.Во многих случаях ребенку может потребоваться операция.
Закрытая редукция
Закрытая репозиция — это операция, при которой бедро ребенка перемещается в суставную впадину. Часто одновременно могут выполняться другие процедуры, такие как расслабление сухожилия, когда сухожилие перерезают, чтобы бедро могло легче разводиться. После операции вашему ребенку будет наложена повязка на бедро как минимум на три месяца, чтобы бедро зажило должным образом.
Открытое сокращение
Если закрытая редукция не работает, может потребоваться открытая редукция.Это более инвазивная операция, используемая в более тяжелых случаях дисплазии тазобедренного сустава. Открытые редукции обычно проводят, когда ребенку больше 1 года. В этой операции будет сделан разрез в передней части бедра, чтобы открыть тазобедренный сустав. Хирург удалит ткань из тазобедренного сустава, чтобы шейка бедра лучше вошла в лунку. Кости таза и бедра, возможно, также придется разрезать и переставить, чтобы мяч лучше удерживался в лунке. Как и при закрытой репозиции, вашему ребенку будет наложена повязка на бедро после операции на три месяца.Часто для завершения процесса заживления ребенку понадобится фиксатор для отведения бедра (также называемый фиксатором Rhino).
После всех этих процедур детям обычно не требуется реабилитация.
Долгосрочная перспектива
В целом, чем раньше ребенок лечится от дисплазии тазобедренного сустава, тем меньше нагрузки на бедро требуется в более позднем возрасте.
Детям, использующим шлейку Павлика или успешно прошедшим закрытое репозиционирование, в большинстве случаев после этого не требуется никакого другого лечения.У небольшого числа пациентов может потребоваться дополнительное хирургическое вмешательство в более позднем детстве или в подростковом возрасте.
У детей, которым требуется открытая редукция, бедра никогда не бывают нормальными. По мере роста они могут замечать проблемы с бедрами. Скорее всего, этим детям может потребоваться полная замена тазобедренного сустава, когда они станут старше.
Если оставить DDH без лечения, это может привести к боли и артриту в раннем взрослом возрасте. Даже у тех, кто проходит лечение, в более позднем возрасте иногда возникает деформация бедра и артрит.
Дисплазия развития тазобедренного сустава
1. Барлоу Т.Г. Ранняя диагностика и лечение врожденного вывиха бедра. Proc R Soc Med . 1963; 56: 804–6 ….
2. Полная относительная влажность, Wisnefske M, Говард ТК III, Хитч М. Документ Премии Отто Ауфранка. Скрининг тазобедренного сустава у младенцев. Бедро . 1982: 50–67.
3. Tredwell SJ. Неонатальный скрининг на нестабильность тазобедренного сустава. Его клиническая и экономическая значимость. Clin Orthop Relat Res . 1992: 63–8.
4. Бьеркрейм I, Арсет PH. Врожденный вывих бедра в Норвегии. Поздний диагноз: CDH в 1970–1974 годах. Acta Paediatr Scand . 1978; 67: 329–32.
5. Haasbeek JF, Райт Дж. Г., Hedden DM. Есть ли разница между эпидемиологическими характеристиками раннего и позднего диагноза вывиха бедра? Банка J Surg . 1995; 38: 437–8.
6.Винн-Дэвис Р. Дисплазия вертлужной впадины и семейная слабость суставов: два этиологических фактора врожденного вывиха бедра. Обзор 589 пациентов и их семей. J Bone Joint Surg Br . 1970; 52: 704–16.
7. Wilkinson JA. Послеродовое обследование при врожденном смещении бедра. J Bone Joint Surg Br . 1972; 54: 40–9.
8. Данн П.М. Перинатальные наблюдения за этиологией врожденного вывиха бедра. Clin Orthop Relat Res . 1976; 119: 11–22.
9. Солтер РБ. Этиология, патогенез и возможная профилактика врожденного вывиха бедра. Кан Мед Ассо Дж. . 1968; 98: 933–45.
10. Плинтус AP, Scadden WJ. Африканское неонатальное бедро и его иммунитет от врожденного вывиха. J Bone Joint Surg Br . 1979; 61 – B: 339–41.
11. Coleman SS. Врожденная дисплазия бедра у младенца навахо. Clin Orthop Relat Res . 1968; 56: 179–93.
12. Комитет по улучшению качества, Подкомитет по дисплазии тазобедренного сустава. Американская академия педиатрии. Руководство по клинической практике: раннее выявление дисплазии тазобедренного сустава. Педиатрия . 2000; 105 (4 пт 1): 896–905.
13. Ортолани М. Врожденная дисплазия тазобедренного сустава в свете ранней и очень ранней диагностики. Clin Orthop Relat Res . 1976; 119: 6–10.
14. Перри Дж. Патологическая походка. Instr Course Lect . 1990; 39: 325–31.
15. Граф Р. Новые возможности диагностики врожденного вывиха тазобедренного сустава с помощью УЗИ. Дж. Педиатр Ортоп . 1983; 3: 354–9.
16. Harcke HT, Гриссон Л.Е. Выполнение динамической сонографии тазобедренного сустава младенца. AJR Am J Рентгенол . 1990; 155: 837–44.
17. Хардинг М.Г., Харке HT, Боуэн-младший, Гилле Дж. Т., Глаттинг Дж.Лечение вывиха бедра с помощью шлейки Павлика и ультразвукового мониторинга. Дж. Педиатр Ортоп . 1997; 17: 189–98.
18. Годвард S, Дезате К. Операция по поводу врожденного вывиха бедра в Великобритании как мера оценки результатов. Рабочая группа MRC по вопросам врожденного вывиха бедра. Совет по медицинским исследованиям [Опубликованное исправление есть в Lancet 1998; 351: 1664]. Ланцет . 1998; 351: 1149–52.
19. У.S. Целевая группа по профилактическим услугам. Скрининг дисплазии тазобедренного сустава: изложение рекомендаций. Педиатрия . 2006; 117: 898–902.
20. Suzuki S, Кашиваги N, Касахара Y, Сето Y, Футами Т. Аваскулярный некроз и шлейка Павлика. Частота аваскулярного некроза при трех типах врожденного вывиха бедра, классифицированных с помощью ультразвукового исследования. J Bone Joint Surg Br . 1996; 78: 631–5.
21.Мубарак С, Гарфин С, Вэнс Р, Маккиннон Б, Сазерленд Д. Подводные камни использования шлейки Павлик для лечения врожденной дисплазии, подвывиха и вывиха бедра. J Bone Joint Surg Am . 1981; 63: 1239–48.
22. Гриль F, Бенсахель Х, Канаделл Дж, Дунгл П, Матасович Т, Визкелеты Т. Ремни Павлика в лечении врожденного вывиха бедра: отчет о многоцентровом исследовании Европейского общества педиатров-ортопедов. Дж. Педиатр Ортоп . 1988; 8: 1–8.
23. Кэшман JP, Раунд J, Тейлор Г, Кларк Н.М. Естественное течение дисплазии тазобедренного сустава после раннего лечения с использованием шлейки Павлик. Перспективное продолжительное наблюдение. J Bone Joint Surg Br . 2002; 84: 418–25.
24. Смит Б.Г., Миллис МБ, Привет, Лос-Анджелес, Харамилло Д, Kasser JR. Постредукционная компьютерная томография при вывихе бедра в процессе развития: часть II: прогностическая ценность для исхода. Дж. Педиатр Ортоп . 1997; 17: 631–6.
25. McNally EG, Таскер А, Бенсон МК. МРТ после операции по поводу дисплазии тазобедренного сустава. J Bone Joint Surg Br . 1997: 79: 724–6.
26. Витале М.Г., Skaggs DL. Дисплазия развития тазобедренного сустава от шести месяцев до четырех лет. J Am Acad Orthop Surg . 2001; 9: 401–11.
27. Вайнштейн С.Л., Мубарак С.Дж., Венгер ДР.Дисплазия и вывих тазобедренного сустава в процессе развития: часть II. Instr Course Lect . 2004; 53: 531–42.
28. Пауэлл Э. Н., Герратана Ф.Дж., Гейдж-младший. Открытая репозиция при врожденном вывихе бедра: риск аваскулярного некроза с тремя различными подходами. Дж. Педиатр Ортоп . 1986; 6: 127–32.
29. Lalonde FD, Фрик С.Л., Венгер ДР. Хирургическая коррекция остаточной дисплазии тазобедренного сустава в двух детских возрастных группах. J Bone Joint Surg Am . 2002; 84 – A: 1148–56.
30. Hartofilakidis G, Карачалиос Т, Stamos KG. Эпидемиология, демография, естественное течение врожденного порока бедра у взрослых. Ортопедия . 2000; 23: 823–7.
31. Клисич П, Янкович Л, Басара В. Отдаленные результаты комбинированного оперативного вправления бедра у детей старшего возраста. Дж. Педиатр Ортоп . 1988; 8: 532–4.
32.Миго Х, Шантелот C, Жиро Ф, Фонтейн С, Дукенной А. Долговременная выживаемость после артропластики тазобедренной полки и остеотомии Киари у взрослых. Clin Orthop Relat Res . 2004; 418: 81–6.
33. Chougle A, Хаммади М.В., Hodgkinson JP. Длительная выживаемость вертлужного компонента после тотального эндопротезирования тазобедренного сустава цементом у пациентов с дисплазией тазобедренного сустава. J Bone Joint Surg Am . 2006; 88: 71–9.
34. Fujioka F, Тераяма К., Сугимото Н, Таникава Х. Отдаленные результаты врожденного вывиха бедра после лечения шлейкой Павлик. Дж. Педиатр Ортоп . 1995; 15: 747–52.
35. Туччи Дж. Дж., Кумар SJ, Гилле Дж. Т., Rubbo ER. Поздняя дисплазия вертлужной впадины после раннего успешного лечения врожденного вывиха бедра с помощью ремня Павлика. Дж. Педиатр Ортоп . 1991; 11: 502–5.
36. Линдстрем Дж. Р., Понсети IV, Венгер ДР. Развитие вертлужной впадины после вправления врожденного вывиха бедра. J Bone Joint Surg Am . 1979; 61: 112–8.
37. Вайнштейн С.Л. Естественная история врожденного вывиха бедра (ВДГ) и дисплазии бедра. Clin Orthop Relat Res . 1987; 225: 62–76.
38. Альбинана Дж., Долан Л.А., Спратт К.Ф., Моркуенде Дж, Мейер, доктор медицины, Вайнштейн SL.Дисплазия вертлужной впадины после лечения дисплазии тазобедренного сустава. Последствия для вторичных процедур. J Bone Joint Surg Br . 2004. 86: 876–86.
Врожденная дисплазия тазобедренного сустава у младенцев и детей — Детская ортопедия | Университетские больницы
Детские хирурги-ортопеды в университетских больницах Rainbow Babies & Children’s Hospital являются экспертами в лечении дисплазии тазобедренного сустава, или DDH, у младенцев, детей и подростков.
Что такое дисплазия тазобедренного сустава?
Дисплазия тазобедренного сустава возникает, когда тазобедренный сустав не развивается должным образом, в результате чего возникает неглубокая впадина, которая не вмещает подушечку бедра. Состояние может варьироваться от легкого до тяжелого.
Тяжелые случаи дисплазии тазобедренного сустава у младенцев обычно диагностируются в первые несколько месяцев жизни ребенка, хотя иногда диагноз диагностируется позже, в младенчестве или детстве. Если дисплазия тазобедренного сустава протекает в очень легкой форме, симптомы могут остаться незамеченными, при этом состояние либо проходит само по себе, либо диагностируется позже, в подростковом или юношеском возрасте.
Если не лечить, дисплазия тазобедренного сустава может привести к боли и потере функции в более позднем возрасте, включая ранний артрит тазобедренного сустава. Дисплазия тазобедренного сустава также является наиболее частой причиной необходимости полной замены тазобедренного сустава во взрослом возрасте. Вот почему детские ортопеды в UH Rainbow Babies & Children’s рекомендуют тщательное наблюдение и раннее вмешательство, чтобы предотвратить негативное влияние DDH на качество жизни в детстве, подростковом возрасте и за его пределами.
Что вызывает дисплазию тазобедренного сустава?
Ряд факторов может способствовать развитию дисплазии тазобедренного сустава у младенцев.Считается, что генетика играет роль в возникновении врожденной дисплазии тазобедренного сустава, а также от положения плода по мере его развития или положения ягодичного предлежания на поздних сроках беременности и родов. У женщин больше шансов заболеть врожденной дисплазией тазобедренного сустава, чем у мужчин, и первенцы также более склонны к ее развитию. Еще одним фактором, способствующим этому, может быть тугое пеленание ног в младенчестве, при котором бедра не могут сгибаться. Важно отметить, что, хотя руки младенца можно пеленать, ноги всегда должны быть свободны для движения.
Симптомы дисплазии тазобедренного сустава
Хотя дисплазия тазобедренного сустава у младенцев и детей обычно не вызывает болезненных ощущений, иногда у идущего ребенка младшего возраста отмечается хромота. Если не лечить, дисплазия тазобедренного сустава может вызвать симптомы, так как ребенок становится тяжелее и выполняет больше занятий спортом. Это включает боль в паху или за пределами бедра, которая усиливается со временем или при физической активности. Пациенты также могут испытывать чувство нестабильности и другие проблемы при ходьбе или движении. Возраст, в котором впервые проявляются симптомы дисплазии тазобедренного сустава, будет зависеть от тяжести заболевания и / или уровня активности ребенка.
Диагностика врожденной дисплазии тазобедренного сустава у детей
Педиатры-специалисты UH Rainbow могут диагностировать дисплазию тазобедренного сустава, обусловленную развитием. Во время визита врач обсудит историю болезни и симптомы вашего ребенка, изучит диапазон движений и оценит другие движения. Чтобы исключить другие причины боли в бедре и помочь подтвердить диагноз, можно заказать визуализационные исследования, такие как рентгенография, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ).
Лечение дисплазии тазобедренного сустава у детей
Лечение дисплазии тазобедренного сустава в раннем детстве и подростковом возрасте является ключом к предотвращению проблем с тазобедренным суставом в более позднем возрасте, включая ранний артрит тазобедренного сустава.Специалисты-педиатры-ортопеды в UH Rainbow Babies & Children специализируются на предоставлении ряда нехирургических и хирургических вариантов лечения дисплазии тазобедренного сустава. Эти методы лечения эффективны как для восстановления механики тазобедренного сустава, так и для предотвращения дегенерации, которая может привести к проблемам в будущем. Применяя превентивный подход к лечению в детстве, наши врачи-ортопеды могут помочь свести к минимуму необходимость вмешательства при дисплазии тазобедренного сустава во взрослом возрасте.
Нехирургическое лечение DDH
Безоперационные варианты включают физиотерапию, изменение образа жизни и лекарства для снятия боли.Для коррекции дисплазии у младенцев также могут использоваться специальные ремни безопасности, скобы или гипсовые повязки. В более легких случаях может быть рекомендовано простое наблюдение, чтобы убедиться, что состояние не прогрессирует. В этих случаях ребенок будет периодически находиться под наблюдением и повторным осмотром, чтобы выяснить, требуется ли дальнейшее лечение.
Хирургическое лечение DDH
В некоторых случаях может быть рекомендовано хирургическое вмешательство, особенно если дисплазия тазобедренного сустава более серьезна или вызывает боль. Такие процедуры, как остеотомия, могут помочь изменить форму и выровнять тазобедренный сустав.Это когда кость разрезают и меняют форму, чтобы восстановить форму лунки. Есть несколько типов процедур остеотомии, которые можно использовать; конкретная используемая процедура будет определяться серьезностью дисплазии, степенью любого повреждения хряща, возрастом вашего ребенка и другими факторами. В некоторых случаях, когда имеется также повреждение верхней губы (хрящевого кольца бедра), артроскопия тазобедренного сустава может быть включена в план лечения. Во время этой части процедуры хирург вставляет небольшую камеру или артроскоп и использует изображения, чтобы направлять небольшие хирургические инструменты, чтобы повторно прикрепить разорванную губу или удалить поврежденную ткань.
Последующий уход
Дети с дисплазией тазобедренного сустава будут регулярно осматриваться детским ортопедом после лечения, чтобы убедиться, что тазобедренный сустав продолжает правильно развиваться. Это последующее наблюдение важно, потому что врач вашего ребенка сможет выявить любые другие проблемы, которые развиваются раньше, поэтому он сможет быстро вылечить проблему, прежде чем она станет хуже.
Дисплазия развития тазобедренного сустава у детей старшего возраста
Что такое дисплазия развития тазобедренного сустава (DDH)?
DDH — это состояние, при котором шаровидная впадина тазобедренного сустава не может нормально развиваться.Это может произойти до рождения или в первые месяцы жизни. Гнездо тазобедренного сустава (вертлужная впадина) обычно неглубокое, а шар (головка бедренной кости — верхняя часть бедренной кости) может быть расшатан или полностью вывихнут вместо того, чтобы плотно прилегать к гнезду (степень тяжести состояния варьируется).
Хотя программы скрининга позволяют нам выявлять большинство детей с нестабильными или аномальными тазобедренными суставами, у некоторых детей есть аномалии, которые просто не могут быть обнаружены при клиническом обследовании, и тазобедренный сустав может не развиваться нормально.
Обычно при небольшом или полном смещении бедра нога ребенка ложится со складками бедра, которые не совпадают идеально, а пораженная нога выглядит немного короче и выкатывается вбок. Осмотр бедра может показать, что бедро не сгибается так же полностью в стороны или двигается так же свободно, как другое бедро. Иногда могут быть задействованы оба бедра.
Менеджмент
Когда терапевт, патронажный врач или педиатр обнаруживает эти проблемы у более старшего ребенка (в возрасте от 10 до 12 месяцев), важно сделать рентген, чтобы можно было увидеть и оценить степень смещения.
Лечение
У ребенка четырех или пяти месяцев иногда возможно сокращение бедра, то есть возвращение мяча в лунку, без необходимости какого-либо дополнительного лечения. В этих обстоятельствах вполне разумно посмотреть, позволяет ли период в привязи Pavlic (привязь, которая удерживает бедра и колени ребенка согнутыми вверх и наружу) более надежно стабилизировать бедро в суставе и позволяет суставу более удовлетворительно расти вокруг. шарнир тазобедренного сустава.
Если бедро не сокращается или привязь Pavlic не позволяет бедру должным образом расти, необходимо другое лечение. Детям до двух лет большинство хирургов устраивают госпитализацию на период предварительного вытяжения. Это означает, что осторожно потяните за ногу, чтобы расслабить мышцы и т. Д.
После периода такой тракции обычно исследуют бедра ребенка под общим наркозом. Часто вместе с этим анестетиком выполняется артрограмма.В этом тесте небольшое количество красителя, которое обнаруживается на рентгеновском снимке, вводится в тазобедренный сустав, пока ребенок спит, и делается рентгеновский снимок, чтобы увидеть, можно ли безопасно и полностью вставить мяч обратно в лунку. . Если после вытяжения можно вернуть бедро в сустав таким образом, ребенку помещают гипсовую повязку на бедро, которая простирается от талии до колен или ступней. Такие пластыри всегда нужно менять через шесть недель, а иногда и раньше, под общим наркозом.За ними следует проявлять особую осторожность!
Продолжительность нахождения детей в гипсе может быть разной. Вероятно, это займет не менее трех месяцев и может быть значительно дольше, если для правильного роста бедра требуется много времени. Часто после снятия гипса можно использовать более гибкую шину, чтобы бедро оставалось в безопасном положении. Подавляющее большинство младенцев хорошо переносят эти пластыри или шины, и иммобилизация их не беспокоит.
Иногда ребенок ходит или становится старше, когда обнаруживается проблема.Задержка с диагностикой, вероятно, будет больше, если поражены оба бедра, потому что любая хромота менее заметна при смещении обоих бедер. Когда дети начинают ходить, вероятность успешной закрытой репозиции (т. Е. Попадания бедра в сустав без операции) становится меньше. Для детей старше ходового возраста существует значительная вероятность того, что потребуется хирургическая операция, чтобы правильно вставить мяч в лунку. Часто внутри гнезда есть небольшие препятствия, которые не позволяют шарику правильно встать на место.Открытая репозиция устраняет эти препятствия на пути репозиции и часто удлиняет некоторые из сухожилий, которые ощущаются в тазобедренном суставе. Опять же, после операции необходим период в гипсовой повязке, и еще раз вполне вероятно, что потребуется как минимум три месяца в гипсе.
Бывает, что дети впервые замечают проблему с бедром в возрасте от 2 до 3 лет. Иногда у детей старшего возраста предварительное вытяжение кажется не таким эффективным, и часто бывает необходимо, когда выполняется открытое сокращение бедра, чтобы немного укоротить и раскрутить бедренную кость, чтобы сделать репозицию более безопасной и простой.Еще раз, вероятно, потребуется период в гипсовой повязке после операции.
Продолжение
Каждый раз, когда дети лечатся по поводу проблемы с бедром, важно, чтобы они находились под долгосрочным амбулаторным наблюдением. Первоначальное лечение (гипс или хирургическое вмешательство) направлено на перемещение головки бедренной кости в лунку тазобедренного сустава. Однако шар и впадина не всегда имеют совершенно нормальную форму, и дальнейшее развитие бедра зависит от способности тела реконструировать (изменять форму) тазобедренного сустава после его перемещения.Большинство детей, особенно младшего возраста, хорошо справляются с этой задачей. Некоторые этого не делают, и могут потребоваться дополнительные операции для изменения формы лунки или верхней части бедренной кости. Поэтому иногда необходимы вторичные процедуры, если бедро не может развиваться так хорошо, как хотелось бы. Рентген обычно необходим для наблюдения за развитием тазобедренного сустава. Мы принимаем рентгеновские лучи, которые доставляют гораздо меньшую дозу облучения, чем обычная. Это намного безопаснее.
В целом, чем старше ребенок при постановке диагноза дисплазия развития тазобедренного сустава, тем сложнее лечение и тем непредсказуемее результаты лечения.Другими словами, лучше всего, если проблема распознается в младенчестве, а хуже всего — у ребенка старше трех лет. У детей старшего возраста подушечка тазобедренного сустава больше не имеет правильной сферической формы, а лунка больше не круглая, и хотя, когда бедро помещено в правильное место, со временем можно ожидать улучшения, совпадение двух слегка неровных форм может не совпадать. быть идеальным и может привести к преждевременному износу во взрослой жизни.
Дисплазия развития тазобедренного сустава (Детская) | ColumbiaDoctors
Что такое дисплазия тазобедренного сустава?Дисплазия развития тазобедренного сустава (DDH) — это заболевание у детей, при котором кости тазобедренного сустава неправильно формируются или срастаются.Вывих бедра происходит, когда шар (или головка бедренной кости) тазобедренного сустава выскальзывает из гнезда (таза).
Что вызывает дисплазию тазобедренного сустава?
Обычно это происходит, когда ребенок еще находится в стадии развития, но может возникать, реже, и в раннем детстве. Связки тазобедренного сустава могут быть слишком рыхлыми или растянутыми, и в результате тазобедренная впадина не развивается так глубоко, как это необходимо для нормального тазобедренного сустава.
Факторы риска включают женское начало, первенец, тазовое предлежание при рождении и семейный анамнез дисплазии тазобедренного сустава.
Как диагностируется дисплазия тазобедренного сустава?
Бедра ребенка проверяются педиатром при рождении и во время осмотров ребенка до 6 месяцев, а иногда и дольше. Если есть беспокойство при рождении, то через 2 недели ребенка обычно снова проверяют с помощью медицинского осмотра. Если по-прежнему существует проблема, такая как разница в длине двух ног, кожные складки на задней стороне бедра неровные из стороны в сторону или трудности с отводом ноги от тела с одной стороны, тогда ребенок Вас направят к детскому ортопеду и сделают УЗИ бедер.
Обычно нет серьезных симптомов DDH, потому что он часто выявляется у младенцев вскоре после рождения и лечится без осложнений, но если ребенок старшего возраста начинает ходить на одной стороне ноги или хромает, его следует проверить на наличие проблем с бедром.
Как лечится дисплазия тазобедренного сустава?
Если не лечить, сустав может сместиться, при этом шарик окажется полностью вне лунки. Эта нестабильность может вызвать остеоартрит сустава, что приведет к болезненной хромоте в относительно молодом возрасте.
Существует множество методов лечения DDH, и наиболее важным фактором при выборе подходящего лечения является возраст ребенка. Все методы предназначены для более правильного расположения бедер вместе и повышения стабильности сустава в будущем.
Если DDH обнаруживается вскоре после рождения, новорожденного помещают в привязную привязь Павлика — простое устройство, которое привязано к ногам и плечам ребенка. Он предназначен для того, чтобы ноги оставались в правильном положении для тазобедренного сустава, при этом мяч плотно прилегал к гнезду, чтобы гнездо развивалось нормально.Шлейку Павлик обычно носят до 3 месяцев, она на удивление мягкая и удобная. Ваш детский ортопед скажет вам, можно ли снимать павлик для купания. Использование шлейки не влияет на развитие ребенка.
У некоторых детей бедро не сразу нормализуется даже при использовании шлейки Павлика. Затем в операционной проводится процедура, позволяющая вернуть бедро в правильное положение, после чего ребенку накладывают гипсовую повязку. Шип обычно держат в течение 6 недель, а затем заменяют новой повязкой в операционной.Вторая гипсовая повязка держится еще 6 недель, всего 12 недель с гипсовой повязкой.
Каждый ребенок индивидуален, и время, проведенное в шлейке Павлика или в гипсовой повязке, может варьироваться в зависимости от результатов ультразвукового исследования или рентгеновских снимков.
Преодоление DDH
DDH у ребенка может быть трудным состоянием для некоторых родителей, особенно потому, что их ребенок обычно полностью здоров, часто с нормальными ногами и бедрами. Поэтому для детей, которым необходимо носить гипс или делать операцию, лечение может показаться несколько экстремальным.Однако важно помнить, что такие меры значительно улучшают здоровье ребенка в будущем и предотвращают то, что в противном случае могло бы стать изнурительным состоянием.