Профилактика внебольничной пневмонии
30-00-34 телефон коллцентра поликлиники, 72-80-88, 72-81-99 телефоны «горячей линии» по вопросам оказания бесплатной медицинской помощи: c понедельника по пятницу с 8:00 до 16:00.
По техническим проблемам работы сервиса электронная запись к врачу https://www.gosuslugi.ru обращаться по телефону 672756
По вопросам качества оказания медицинской помощи в учреждениях здравоохранения Сахалинской области обращайтесь на единый номер министерства здравоохранения Сахалинской области «1300». Звонок бесплатный для абонента
Профилактика внебольничной пневмонии
Внебольничные пневмонии являются одним из наиболее распространенных инфекционных заболеваний в мире и РФ и занимают ведущее место среди причин смерти от инфекционных заболеваний.
Внебольничная пневмония острое заболевание, возникшее во внебольничных условиях (вне стационара) или диагностированное в первые 48 часов с момента госпитализации, или развившееся у пациента, не находившегося в домах сестринского ухода длительного медицинского наблюдения более 14 суток, сопровождающееся симптомами инфекции нижних отделов дыхательных путей (лихорадка, кашель, выделение мокроты, боль в грудной клетке, одышка) и рентгенологическими признаками не обнаруживаемых ранее очагово-инфильтративных изменений в легких.
Внебольничная пневмония является полиэтиологическим заболеванием, преимущественно бактериальной, бактериально-вирусной или вирусной этиологии.
Наиболее частым возбудителем внебольничной пневмонии бактериальной этиологии являются пневмококки, микоплазмы, гемофильная палочка, легионеллы, стафилококк.
Основными возбудителями вирусных и вирусно-бактериальных пневмоний у иммунокомпетентных взрослых являются вирусы гриппа A и B, аденовирусы, PC-вирус, вирусы парагриппа, реже обнаруживается метапневмовирус. У взрослых больных гриппом в 10 — 15% случаев развиваются осложнения, причем 80% из них приходится на пневмонию. В последние годы отмечено появление ряда новых возбудителей, вызывающих тяжелые клинические формы внебольничных пневмоний, например, коронавирус, вызывающий тяжелый острый респираторный синдром (ТОРС) и новый коронавирус, вызывающий Ближневосточный респираторный синдром.
Основным механизмом передачи внебольничной пневмонии является аэрозольный, который реализуется воздушно-капельным и воздушно-пылевыми путями.
Источником инфекции при внебольничной пневмонии является больной человек или носитель возбудителя.
При легионеллезе инфекция распространяется с помощью инфицированного водного аэрозоля и от человека к человеку не передается.
При заболеваниях, вызванных высокопатогенными вирусами гриппа (AH5N1, AH7N9 и другими), некоторыми коронавирусами, зоонозных инфекциях (орнитоз, коксиелез и другие) источником возбудителя инфекции могут явиться птицы и различные теплокровные животные.
Внебольничная пневмония среди людей распространена повсеместно, проявляется в виде спорадической заболеваемости и эпидемических очагов (преимущественно, в организованных коллективах или в семьях).
В годовой динамике заболеваемость внебольничной пневмонией ниже в летние месяцы, но при этом удельный вес смертельных исходов остается практически неизменным в различные периоды.
Основные рекомендации по профилактике пневмонии:
1. Необходимо вести здоровый образ жизни: заниматься физкультурой и спортом, совершать частые прогулки на свежем воздухе.
 Очень важно не курить в помещении, где может находиться ребенок, пассивное курение пагубно сказывается на функции бронхов и иммунитете.
Очень важно не курить в помещении, где может находиться ребенок, пассивное курение пагубно сказывается на функции бронхов и иммунитете.2. Необходимо здоровое полноценное питание с достаточным содержанием белков, микроэлементов и витаминов (ежедневно в рационе должны быть свежие овощи, фрукты, мясо, рыба, молоко и молочные продукты).
4. В холодное время года нужно одеваться по погоде, избегать переохлаждений и сквозняков.
5. Следует соблюдать режимы проветривания и влажной уборки в помещениях.
6. Как можно чаще мыть руки.
7. В период подъема заболеваемости гриппом рекомендуется избегать контакта с больными людьми, использовать маску для защиты органов дыхания, воздержаться от посещения мест с большим скоплением людей.
8. Избегать переохлаждений и других стрессорных факторов. К примеру, очень вредно для легочной ткани вдыхание пыли, паров бензола или других сильнодействующих химических соединений
9. Возможен прием иммуномодулирующих, противовирусных и противомикробных препаратов, поливитамины, адаптогены.
10. Важно помнить, что если вы хотите оградить от болезни своего ребенка, следите за своим здоровьем, ведь зачастую родители являются источником инфекции для ребенка, особенно при тех заболеваниях, которые передаются при тесном контакте (микоплазменная инфекция, стафилококк, многие вирусные инфекции).
11. Если у вас дома или в учреждении, где Вы или Ваш ребенок пребываете длительное время, есть кондиционер, следите за его чистотой.
Необходимо помнить: если заболели Вы или ваш ребенок, то не стоит идти на работу или вести ребенка в сад, школу, так как можете заразить людей находящихся с вами или вашим ребенком в контакте. Не занимайтесь самолечением.

Врач-терапевт и врач-педиатр поможет Вам и вашему ребенку снова стать здоровыми.
Симптомы воспаления легких у взрослых
Воспаление легких у взрослых могут спровоцировать различные патогенные микроорганизмы. В процессе развития патологического состояния поражаются альвеолы. Они заполняются жидкостью или гноем, что вызывает сильный кашель с мокротой. В тяжелых случаях может наблюдаться кровохаркание. Дополнительными симптомами является повышение температуры тела и затрудненное дыхание, что в значительной степени ухудшает самочувствие человека.
Содержание:
Основные виды
Понимая, что такое пневмония, необходимо знать каких видов она бывает. Это важно для выбора лечения и прогноза.
Это важно для выбора лечения и прогноза.
По провоцирующим факторам пневмонию классифицируют на следующие виды:
-
Бактериальную. Ее вызывают пневмококки при попадании в дыхательные пути. Чаще всего болезнь развивается как осложнение ОРВИ или других хронических заболеваний, которые приводят к ослаблению иммунитета.
-
Вирусную. Болезнь развивается при заражении вирусами различных типов. Особенность заболевания – стремительное развитие.
-
Грибковую. Патология возникает на фоне присутствия в организме человека хронической грибковой инфекции, в частности грибка Кандида. Болезнь характеризуется отсутствием ярко выраженных симптомов.
Симптомы различных видов пневмонии могут отличаться. Заболевание в каждом конкретном случае отличается характером течения. При подтверждении определенного провоцирующего фактора необходимо будет купить различные лекарства. Именно поэтому, если симптомы пневмонии у взрослого человека появились, то необходимо в срочном порядке пройти обследование. Самолечением категорически нельзя заниматься.
Именно поэтому, если симптомы пневмонии у взрослого человека появились, то необходимо в срочном порядке пройти обследование. Самолечением категорически нельзя заниматься.
При сильном иммунитете риски развития воспаления легких у взрослых, даже на фоне провоцирующих воздействий, значительно снижаются. Ухудшают природные защитные реакции организма человека следующие факторы:
-
Переохлаждение.
-
Несбалансированное питание.
-
Табакокурение.
-
Стрессовые ситуации.
-
Злоупотребление спиртными напитками.
-
Хронические заболевания.
В группу риска относят людей старше 65 лет, а также тех, кто имеет различные хронические заболевания. Увеличивает вероятность пневмонии работа на вредных производствах, где приходится вдыхать вредные вещества.
Отличие симптомов при вирусной и бактериальной пневмонии
Сегодня на фоне распространения коронавирусной инфекции возникают риски развития вирусной пневмонии. Явные признаки воспаления легких у взрослых при вирусном характере заболевания появляются очень быстро – в течение 1-3 дней после заражения. Если не начать своевременное лечение, то может развиться легочная недостаточность. Бактериальная пневмония характеризуется более длительным развитием. Очень часто явные признаки появляются приблизительно через пару недель. До этого времени человек может отмечать ухудшение общего самочувствия.
С самого начала вирусная пневмония проявляется выраженными признаками интоксикации. Они сохраняются до полного выздоровления. Это:
-
Сильная головная боль.
-
Температура тела выше 38°С.
-
Боли в мышцах.
-
Изнуряющий кашель с мокротой, в которой могут наблюдаться следы крови.

-
Болевые ощущения в зоне груди.
-
Одышка.
При воспалении легких бактериального характера после появления легких симптомов наступает облегчение. Но через определенное время проявления болезни резко усиливаются. Поднимается температура тела, которую трудно понизить лекарственными средствами, возникают головные боли и сильный кашель с гнойной мокротой.
Диагностика
Диагностикой и лечением воспаления легких занимается врач-пульмонолог. Именно к нему дает направление участковый терапевт при подозрении на развитие пневмонии. При постановке диагноза учитывается общая клиническая картина, анализируются результаты лабораторных анализов и инструментальных обследований.
Для выявления возбудителя проводится исследование мокроты. Это позволяет правильно подобрать лекарственные средства для лечения. Обязательно проводят рентгенограмму грудной клетки. Это исследование позволяет уточнить локализацию воспаления легких. При подтверждении диагноза выполняют пульсоксиметрию для измерения уровня кислорода в крови. Дело в том, что пневмония приводит к газообмену в легких, поэтому важно понимать необходимость подключения аппарата поддерживающего дыхательный процесс.
Это исследование позволяет уточнить локализацию воспаления легких. При подтверждении диагноза выполняют пульсоксиметрию для измерения уровня кислорода в крови. Дело в том, что пневмония приводит к газообмену в легких, поэтому важно понимать необходимость подключения аппарата поддерживающего дыхательный процесс.
В тяжелых случаях при наличии серьезных симптомов доктор может назначить для уточнения диагноза компьютерную томографию. Она позволяет провести более детальное послойное исследование легочной ткани.
Осложнения после пневмонии
Воспаление легких при неправильном или несвоевременном лечении грозит опасными осложнениями. Если бактерии, спровоцировавшие пневмонию, попадут в кровоток, то это может привести к боям в работе многих органов. Кроме того, когда инфекция разносится по организму, возникают сложности с лечением основного заболевания.
При воспалении легких возникают риски:
-
Накопления жидкости в пространстве вокруг легких.

-
Развития абсцесса легкого, кода в тканях образуется гной.
-
Возникновения острой дыхательной недостаточности.
Лечение пневмонии у взрослых предусматривает комплексный подход. Обязательно назначаются на базе полученных исследований противовирусные или антимикробные препараты. При легком течении болезни назначается домашнее лечение. При этом помимо приема, назначенных доктором препаратов, необходимо соблюдать постельный режим и пить больше жидкости. Важно включать в рацион легкоусвояемые продукты и, как можно чаще, проветривать помещение.
В тяжелых случаях при воспалении легких проводится госпитализация пациентов. Курс лечения взрослых в больнице составляет 21 день. При необходимости назначают капельницы и проводят искусственную вентиляцию легких. При своевременно начатом лечении прогноз всегда благоприятный.
Пневмония у взрослых: симптомы и признаки, диагностика и лечение
«Не дайте себя обмануть». С приходом холодного времени года увеличивается частота простудных заболеваний. Под их «маской» может скрываться более серьезная проблема, о которой больной человек может даже не подозревать.
С приходом холодного времени года увеличивается частота простудных заболеваний. Под их «маской» может скрываться более серьезная проблема, о которой больной человек может даже не подозревать.
О такой патологии, как пневмония, мы беседуем с кандидатом медицинских наук, доцентом кафедры пропедевтики внутренних болезней Курского государственного медицинского университета, врачом-пульмонологом ООО «Клиника Эксперт Курск» Поляковым Дмитрием Викторовичем.
- Дмитрий Викторович, что представляет собой пневмония и чем она опасна?
Это острое инфекционное заболевание, в основе которого — воспаление легочной ткани.
Через легкие осуществляется поступление в организм кислорода и выделение из него углекислого газа. Нарушение этих функций, а также прогрессирование инфекционного процесса могут вызывать расстройство деятельности жизненно важных органов, приводя в далеко зашедших случаях к летальному исходу.
- Если пневмония расценивается как инфекционное заболевание, то это означает, что болезнь заразна?
Да, передача ее от человека к человеку в принципе возможна, однако здесь имеет значение, в частности, разновидность пневмонии, а также сопротивляемость организма лиц, контактирующих с больным человеком.
- А какие бывают пневмонии? Их как-то классифицируют?
Да, классификаций достаточно много. Их могут подразделять на группы по причине возникновения — этиологическому фактору (например, бактериальная, вирусная, грибковая, смешанная), степеням тяжести (средней степени, тяжелая), по локализации (право- и левосторонняя, сегментарная, долевая, очаговая), по месту встречаемости (внутри- и внебольничная) и т.д.
- Насколько распространена пневмония в России?
В нашей стране регистрируется ежегодно более пяти миллионов случаев этой патологии. Смертность же от нее составляет порядка 1,2 на 10 тысяч человек.
– Существует ли зависимость частоты возникновения пневмонии и времени года?
Безусловно. В холодное время года она регистрируется гораздо чаще.
- Каковы причины и механизм возникновения пневмонии?
Этиологических факторов много. Статистически более часто встречаются бактериальные поражения легочной ткани. Для запуска развития воспалительного процесса необходим контакт причинного фактора с тканью легкого, с альвеолами. Он может попасть сюда с кровью, лимфой, при травме, а также непосредственно через дыхательные пути. При этом патоген оказывает на них непосредственное повреждающее действие. В ответ на атаку, организм реагирует запуском процессов воспаления. Возникают как местные реакции в виде прилива крови к области внедрения микроорганизмов, отека, накопления в альвеолах воспалительной жидкости (экссудата), так и общие. Развивающиеся патологические изменения и обусловливают появление признаков этого заболевания.
Для запуска развития воспалительного процесса необходим контакт причинного фактора с тканью легкого, с альвеолами. Он может попасть сюда с кровью, лимфой, при травме, а также непосредственно через дыхательные пути. При этом патоген оказывает на них непосредственное повреждающее действие. В ответ на атаку, организм реагирует запуском процессов воспаления. Возникают как местные реакции в виде прилива крови к области внедрения микроорганизмов, отека, накопления в альвеолах воспалительной жидкости (экссудата), так и общие. Развивающиеся патологические изменения и обусловливают появление признаков этого заболевания.
— Какие группы населения входят в группы риска по возникновению пневмонии?
Таких людей немало. Назову некоторые категории повышенного риска:
— болеющие любой ОРВИ;
Что такое ОРВИ? Рассказывает врач-педиатр «Клиника Эксперт Смоленск» Чемова Ульяна Владимировна
— ВИЧ-инфицированные или имеющие другие проблемы с иммунной системой — например, аутоиммунные патологии, состояния после химиотерапии по поводу онкологических заболеваний или иммуносупрессивной терапии;
— больные с тяжелыми хроническими заболеваниями, прежде всего дыхательной и сердечно-сосудистой систем;
— курильщики;
— перенесшие сильное переохлаждение.
Как жить с хронической обструктивной болезнью лёгких, не теряя качества жизни? Узнать здесь
- Расскажите, пожалуйста, о симптомах пневмонии у взрослого человека. Как понять, что обратиться к врачу необходимо?
Типичными проявлениями болезни являются выраженные в разной степени лихорадка, кашель, затруднение дыхания, одышка, общая слабость, быстрая утомляемость, потливость. Если воспаление захватывает и плевру (тонкую пленку, покрывающую легкое снаружи), то могут отмечаться боли в грудной клетке.
На число этих симптомов и их выраженность в каждом конкретном случае влияют, в частности, возраст пациента, наличие у него перенесенных и имеющихся в данный момент заболеваний, факт самолечения до обращения к врачу.
Как нетрудно заметить, некоторые симптомы, встречающиеся при пневмонии, отмечаются и при других заболеваниях дыхательной системы — например при ОРВИ. В связи с этим, при любой простуде нужно всегда допускать возможность того, что это может быть воспаление легкого. Поэтому не следует заниматься самолечением, а сразу обращаться к врачу.
Поэтому не следует заниматься самолечением, а сразу обращаться к врачу.
- Всегда ли пневмония сопровождается температурой и кашлем?
Нет, не всегда — эта болезнь в ряде случаев протекает и без этих симптомов. На наличие и выраженность кашля и лихорадки оказывает влияние множество факторов — в частности: возраст больного; сопутствующие заболевания; объем пораженной легочной ткани; стадия воспалительного процесса; самолечение какими-то препаратами, которые могли «смазать» проявления заболевания.
Таким образом, отсутствие кашля и лихорадки не исключает возможного наличия пневмонии.
- Дмитрий Викторович, какие диагностические методы имеют решающее значение в диагностике пневмонии?
Это комплекс исследований, включающий:
— сбор анамнеза и осмотр пациента с обязательным проведением выслушивания грудной клетки;
— рентгенологические методы исследования органов грудной клетки: флюорография, обзорная рентгенография, компьютерная томография.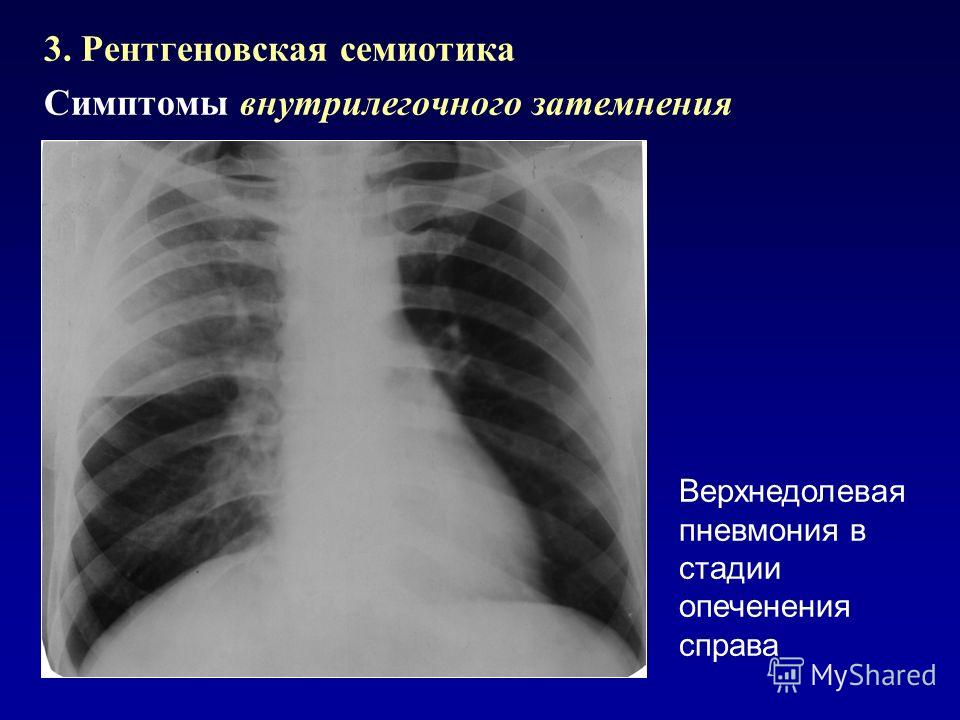 С их помощью можно с уверенностью говорить о наличии воспалительных изменений в легких;
С их помощью можно с уверенностью говорить о наличии воспалительных изменений в легких;
— лабораторные методы. Основные их задачи — определение причинного фактора, вызвавшего пневмонию, и его чувствительности к лекарственным препаратам;
— спирометрия для оценки функциональной способности легких.
- Какая тактика лечения применяется при пневмонии? Обязательно ли нахождение больного в стационаре или же возможно лечение дома?
Если пациент страдает тяжелой пневмонией, то здесь ответ однозначный: такие больные должны обязательно лечиться в условиях стационара.
Если диагностирована пневмония средней тяжести, по решению врача можно проходить лечение амбулаторно, под строгим контролем и с выполнением всех его назначений.
- Каковы принципы лечения пневмонии в условиях больницы?
Основа терапии — воздействие на причинный фактор. Назначаются антибактериальные препараты двух, а иногда и более разновидностей. При необходимости используются отхаркивающие и жаропонижающие средства.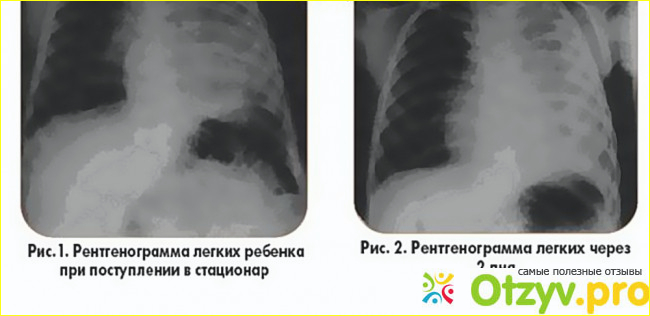
Как правильно применять антибиотики? Инструкция по применению
- Сколько по времени занимает лечение воспаления лёгких?
Очень условно этот срок составляет 10-14 дней. Однако в зависимости от тяжести патологии, возраста больного, наличия сопутствующих заболеваний продолжительность лечения может существенно увеличиваться.
- Как вы считаете, нужна ли взрослому прививка от пневмонии?
Правильнее говорить о вакцинация против этиологического фактора, вызывающего пневмонию — чаще всего это пневмококк. При отсутствии противопоказаний она целесообразна: научные исследования показали, что ее проведение снижает как частоту возникновения заболевания, так и риск развития осложнений, включая летальные.
- По отзывам пациентов и вашим наблюдениям, после прививки от пневмонии часто возникают побочные эффекты?
Они возникают не чаще, чем от других вакцин.
- Врач какой специальности лечит пневмонию? К кому обратиться за помощью?
В идеале нужно сразу обратиться к пульмонологу. Если такой возможности нет — к терапевту или врачу общей практики.
Если такой возможности нет — к терапевту или врачу общей практики.
Записаться на прием к врачу-пульмонологу можно здесь
внимание: услуга доступна не во всех городах
Для справки
Поляков Дмитрий Викторович
Окончил лечебный факультет Курского государственного медицинского университета в 2004 году.
С 2004 по 2006 год проходил обучение в клинической ординатуре на базе кафедры пропедевтики внутренних болезней. Имеет специализацию врача-терапевта и врача-пульмонолога. Получена дополнительная квалификация – преподаватель высшей школы.
С 2006 года является ассистентом кафедры пропедевтики внутренних болезней вышеназванного ВУЗа.
В 2009 году защитил кандидатскую диссертацию, автор более 60 научных и учебно-методических публикаций.
С 2010 года является заместителем декана международного факультета.
С 2012 года – доцент кафедры пропедевтики внутренних болезней.
В настоящее время работает в качестве врача-пульмонолога в ООО «Клиника Эксперт Курск»
симптомы и лечение у взрослых. МЦ «Здоровье» в Москве ЮАО (Варшавская и Аннино), ЦАО (Краснопресненская и Рижская).
Воспаление легких — чрезвычайно опасное заболевание, причиной которого могут стать как осложнения ОРВИ, так и попадание в легкие жидкости, и заражение ЗППП, туберкулезом. Воспаление легких угрожает жизни: легочная ткань быстро поддается инфекции, и, в отсутствии адекватного лечения инфекция может находиться в легких долгие годы, вызывая рецидивы.
Пневмония представляет собой воспаление тканей легких. Есть несколько форм патологии, дифференцирующихся по своей тяжести. Часть пневмоний приводит к летальному исходу.
Причины пневмонии
Нередко причиной этой патологии является бактериальный агент, в частности, одноимённый стрептококк. Такая пневмония развивается после простуды или же гриппа на фоне общего ослабления иммунитета. Также воспаление может развиться в результате вирусного инфицирования. Чаще вирусная пневмония развивается в холодное время года и протекает не настолько выраженно, как бактериальная.
Такая пневмония развивается после простуды или же гриппа на фоне общего ослабления иммунитета. Также воспаление может развиться в результате вирусного инфицирования. Чаще вирусная пневмония развивается в холодное время года и протекает не настолько выраженно, как бактериальная.
Иногда пневмонию могут вызвать микоплазмы, грибы и даже паразиты, но это встречается намного реже.
Симптомы воспаления легких
Симптоматика схожа с проявлениями гриппа: лихорадка, слабость, боль в груди, потоотделение, мучительный кашель. Пациент откашливает густую мокроту зеленоватого или даже рыжеватого цвета. Ногти и губы слегка синеватые, пульс учащен, дыхание ускоряется. Для вирусной пневмонии более характерны мышечная и головная боли, одышка, сухой кашель, сильный жар, переутомление. Симптомокомплекс пневмоний, обусловленных воздействием других агентов, схож с описанным, но выражается слабее.
Осложнения пневмонии
Это действительно серьезное заболевание, которое опасно грозными осложнениями:
- Плевритом
- Отеком лёгких
- Абсцедированием тканей легких
- Бактериемией и сепсисом
- Эмпиемой плевры
- Менингитом
- Эндокардитом
- Перикардитом
Лечение пневмонии
Заболевание чрезвычайно опасно, может привести к фатальному исходу. Чтобы определить масштабы заражения, врач назначит снимок. Для лечения пневмонии используют сильные антибиотики, а также поддерживающие препараты, которые увеличивают объем легких, снимают одышку, избавляют от возможной аллергической реакции и т.д.
Чтобы определить масштабы заражения, врач назначит снимок. Для лечения пневмонии используют сильные антибиотики, а также поддерживающие препараты, которые увеличивают объем легких, снимают одышку, избавляют от возможной аллергической реакции и т.д.
Немедленно обратитесь к специалисту! Чем раньше будет начато правильное лечение, тем больше шансов, что пневмония будет вылечена в кратчайшие сроки и без осложнений. Приходите в сеть МЦ «Здоровье»: мы проведем все необходимые диагностические манипуляции, поставим диагноз и назначим правильное лечение.
Пневмония
Что такое пневмония?
Пневмония — это инфекция одного или обоих легких, вызванная бактериями, вирусами или грибками. Это серьезная инфекция, при которой воздушные мешочки заполняются гноем и другой жидкостью.
Что вызывает пневмонию?
Существует более 30 различных причин пневмонии, сгруппированных по причинам. Основные виды пневмонии:
Основные виды пневмонии:
Бактериальная пневмония. Этот тип вызывается различными бактериями. Чаще всего встречается Streptococcus pneumoniae. Часто возникает, когда организм каким-то образом ослаблен. Это может быть из-за болезни, плохого питания, пожилого возраста или нарушения иммунитета. Затем бактерии могут проникнуть в легкие. Бактериальная пневмония может поражать людей любого возраста. Но вы подвергаетесь большему риску, если злоупотребляете алкоголем, курите, ослаблены, только что перенесли операцию, страдаете респираторным заболеванием или вирусной инфекцией или имеете слабую иммунную систему.
Вирусная пневмония. Этот тип вызывается различными вирусами, в том числе гриппом. На его долю приходится около трети всех случаев пневмонии. SARS-CoV-2, вирус, ответственный за COVID-19, также может вызывать вирусную пневмонию. У вас может быть больше шансов заболеть бактериальной пневмонией, если у вас вирусная пневмония.

Микоплазменная пневмония. Этот тип имеет несколько иные симптомы и физические признаки. Это называется атипичная пневмония. Это вызвано бактериями Mycoplasma pneumoniae.Обычно это вызывает легкую, широко распространенную пневмонию, которая поражает все возрастные группы.
Пневмонии прочие. Существуют и другие, менее распространенные пневмонии, которые могут быть вызваны другими инфекциями, в том числе грибками.
Кто подвержен риску пневмонии?
Любой может заболеть пневмонией. Но наибольшему риску подвергаются следующие группы:
Взрослые в возрасте 65 лет и старше
Дети младше 2 лет
Люди с определенными заболеваниями
Люди, которые курят или используют устройства для вейпинга
Каковы симптомы пневмонии?
Симптомы бактериальной пневмонии включают:
Голубоватый цвет губ и ногтей
спутанное психическое состояние или делирий, особенно у пожилых людей
Кашель с выделением зеленой, желтой или кровянистой слизи
Лихорадка
Сильное потоотделение
Потеря аппетита
Низкая энергия и сильная усталость (утомляемость)
Учащенное дыхание
Учащенный пульс
Озноб
Острая или колющая боль в груди, усиливающаяся при глубоком дыхании или кашле
Одышка, усиливающаяся при физической активности
Ранние симптомы вирусной пневмонии такие же, как и при бактериальной пневмонии, за которыми могут следовать:
Микоплазменная пневмония имеет несколько другие симптомы. К ним относится сильный кашель, который может выделять слизь.
К ним относится сильный кашель, который может выделять слизь.
Как диагностируется пневмония?
Диагноз часто ставится на основании вашей недавней истории болезни, такой как операция, простуда или путешествия. Ваш лечащий врач также отметит степень заболевания. Основываясь на этих факторах, ваш врач может диагностировать пневмонию просто на основе тщательного анамнеза и физического осмотра. Эти тесты могут быть использованы для подтверждения диагноза:
Рентген грудной клетки. Этот тест позволяет сфотографировать внутренние ткани, кости и органы, включая легкие.
Анализы крови. Этот тест можно использовать для проверки наличия инфекции и распространения инфекции в кровоток (посев крови). Анализ газов артериальной крови проверяет количество кислорода в кровотоке.
Посев мокроты. Этот тест проводится на материале, который кашляет из легких и попадает в рот.
 Его часто используют, чтобы узнать, есть ли в легких инфекция.
Его часто используют, чтобы узнать, есть ли в легких инфекция.Пульсоксиметрия. Оксиметр — это небольшой прибор, который измеряет количество кислорода в крови. Небольшой датчик приклеен или прикреплен к пальцу. Когда машина включена, на датчике виден небольшой красный свет. Тест безболезненный, красный свет не нагревается.
КТ грудной клетки. Эта процедура визуализации использует комбинацию рентгеновских лучей и компьютерных технологий для получения четких, подробных горизонтальных или осевых изображений (часто называемых срезами) тела. Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы. КТ более детализирована, чем обычные рентгеновские снимки.
Бронхоскопия. Это прямое исследование основных дыхательных путей легких (бронхов) с помощью гибкой трубки (бронхоскопа).
 Это помогает проверять и диагностировать проблемы с легкими, оценивать закупорки и брать образцы ткани или жидкости для анализа,
Это помогает проверять и диагностировать проблемы с легкими, оценивать закупорки и брать образцы ткани или жидкости для анализа,Посев плевральной жидкости. В этом тесте образец жидкости берется из плевральной полости. Это пространство между легкими и грудной стенкой. Через кожу между ребрами в плевральную полость вводится длинная тонкая игла. Жидкость набирается в шприц, прикрепленный к игле. Его отправляют в лабораторию, где проверяют, какие бактерии вызывают пневмонию.
Как лечится пневмония?
Лечение зависит от типа пневмонии. Чаще всего пневмонию лечат в домашних условиях. Но в тяжелых случаях можно лечить в больнице. Антибиотики используются при бактериальной пневмонии. Антибиотики также могут ускорить выздоровление от микоплазменной пневмонии и в некоторых особых случаях. Большинство вирусных пневмоний не требуют специального лечения. Часто они поправляются сами.
Другое лечение может включать в себя хорошее питание, увеличение потребления жидкости, отдых, кислородную терапию, обезболивающие, контроль температуры и, возможно, лекарства от кашля, если кашель сильный.Если вы курите или используете устройства для вейпинга, поговорите со своим врачом о том, как это бросить.
Можно ли предотвратить пневмонию?
Проконсультируйтесь с вашим лечащим врачом о вакцинации. Грипп — частая причина пневмонии. Таким образом, ежегодная прививка от гриппа может помочь предотвратить как грипп, так и пневмонию.
Есть также 2 пневмококковые вакцины. Они защитят вас от распространенной формы бактериальной пневмонии. Детям младше 5 лет и взрослым 65 лет и старше следует делать прививку.
Прививка от пневмококка также рекомендуется всем детям и взрослым, которые подвержены повышенному риску пневмококковой инфекции из-за других заболеваний.
Риск передачи COVID-19 можно снизить за счет: частого мытья рук, избегания скопления людей, держания на расстоянии 1,8 метра от людей, которые не живут в вашем непосредственном доме, и ношения маски.
Какие возможные осложнения пневмонии?
Большинство людей с пневмонией хорошо поддаются лечению.Но пневмония может быть очень серьезной и даже смертельной.
У вас больше шансов получить осложнения, если вы пожилой человек, очень маленький ребенок, у вас слабая иммунная система или у вас серьезные проблемы со здоровьем, такие как диабет или цирроз. Осложнения могут включать:
Острый респираторный дистресс-синдром (ОРДС). Это тяжелая форма дыхательной недостаточности.
Абсцессы легких. Это карманы гноя, которые образуются внутри или вокруг легкого. Возможно, их потребуется опорожнить хирургическим путем.
Дыхательная недостаточность. Это требует использования дыхательного аппарата или вентилятора.
Сепсис. Это когда инфекция попадает в кровь.
 Это может привести к органной недостаточности.
Это может привести к органной недостаточности.
Основные сведения о пневмонии
Пневмония — это инфекция одного или обоих легких, вызванная бактериями, вирусами или грибками.
Получить его может любой желающий. Но к группе повышенного риска относятся дети младше 2 лет, взрослые 65 лет и старше, курильщики и люди с определенными заболеваниями.
Самый частый симптом — кашель с выделением зеленой, желтой или кровянистой слизи. Другие симптомы включают жар, озноб, одышку, упадок сил и сильную усталость.
Пневмонию часто можно диагностировать на основании истории болезни и физического осмотра.Также можно использовать тесты, используемые для проверки легких, анализы крови и анализы мокроты, которую вы откашливаете.
Большинство людей с пневмонией хорошо поддаются лечению, но пневмония может вызвать серьезные проблемы с легкими и инфекционные заболевания.
 Это даже может быть смертельно опасно.
Это даже может быть смертельно опасно.Риск заражения вирусной пневмонией COVID-19 можно снизить с помощью: частого мытья рук, избегания скопления людей, нахождения на расстоянии 6 футов от людей, которые не живут в вашем непосредственном доме, и ношении маски.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
Знайте причину вашего визита и то, что вы хотите.
Перед визитом запишите вопросы, на которые хотите получить ответы.
Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит врач.
Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш лечащий врач.

Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
Спросите, можно ли вылечить ваше состояние другими способами.
Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
Узнайте, как вы можете связаться с вашим лечащим врачом, если у вас возникнут вопросы.
(PDF) Пневмония у детей и подростков
ПНЕВМОНИЯ У ДЕТЕЙ И ПОДРОСТКОВ 301
Пневмония у младенцев и детей. Педиатр. Заразить. Дис., 1,
19–23.
Клаэссон, Б. А., Троллфорс, Б., Бролин, И., Гранстром, М.,
А., Троллфорс, Б., Бролин, И., Гранстром, М.,
Хенрихсен, Дж., Йодал, У., Юто, П., Каллингс, И., Канклэрски,
К., Лагергард Т., Стейнвалл Л. и Страннегард О. (1989).
Этиология внебольничной пневмонии у детей
на основе ответа антител на бактериальные и вирусные антигены.
Педиатр. Заразить. Дис. J., 8, 856–862.
Комбс, Д. Л., О’Брайен, Р. Дж., И Гейтер, Л. Дж. (1990). USPHS
, исследование короткого курса химиотерапии туберкулеза 21: эффективность —
, токсичность и приемлемость. Отчет об окончательных результатах.
Ann. Междунар. Мед., 112, 397–406.
Дэвис, Х. Д., Мэтлоу, А., Петрик, М., Глейзер, Р., и Ван, Э. Э.
L. (I996a). Проспективное сравнительное исследование вирусных, бактериальных
и атипичных агентов, выявленных при пневмонии и бронхиальном хиолите
у госпитализированных канадских младенцев.Педиатр. Заразить.
Дис. J., 15, 371–375.
Дэвис, Х. О., Ван, Э. Л., Мэнсон, Д. , Бабин, П., & Schuc-
, Бабин, П., & Schuc-
kett, B. (1996b). Рентгенограмма грудной клетки в диагностике пнев-
моний у детей раннего возраста. Педиатр. Заразить. Дис. J., 15,
600–604.
де ла Роша, А. Г. (1982). Эмпиема грудной клетки. Surg. Гинеколь.
Акушерство, 155, 839–845.
Денни, Ф. В. и Клайд, В. А. (1986). Острые инфекции нижних дыхательных путей
у детей, не находящихся в стационаре.J. Pediatr., 108,
635–646.
Денни, Ф. В., Клайд, В. А., и Глезен, В. П. (1971). Mycoplasma
pneumoniae: клинический спектр, патофизиология, эпидемиология
и меры борьбы. J. Infect. Дис., 123, 74–92.
Доуэлл, С.Ф., Папик, З., Брези, Дж. С., Ларранага, К., Мендес,
,М., Соуэлл, А.Л., Гэри, HE, Андерсон, Л.Дж., и Авен, —
,дано, Л.Ф. (1996) . Лечение респираторно-синцитиального вируса
витамином А: рандомизированное плацебо-контролируемое испытание
в Сантьяго, Чили.Педиатр. Заразить. Дис. J., 15, 782–786.
Фахардо, Дж. Э. и Чанг, М. Дж. (1987). Эмпиема плевры у
детей: общенациональное ретроспективное исследование. South Med. J.,
80, 593–596.
Фанг, Г.Д., Файн, М., Орлофф, Дж., Арисуми, Д., Ю, В.Л., Капур,
В., Грейстон, Д.Т., Ван, С.П., Колер, Р., Мудер, Р.Р.,
Йи, Ю.С., Риз, Дж. Д. и Викерс, Р. М. (1990). Новые и
появляющиеся этиологии внебольничной пневмонии
с последствиями для терапии.Проспективное многоцентровое исследование
359 случаев. Медицина, 69, 307–316.
Файн, Н. Л., Смит, Л. Р., и Шиди, П. Ф. (1970). Частота
плевральных выпотов при микоплазменных и вирусных пневмониях. №
англ. J. Med., 283, 790–793.
Фой, Х. М., Куни, М. К., Малецки, А. Дж., И Грейстон, Дж. Т.
(1973). Заболеваемость и этиология пневмонии, крупа и бронхиолита
у детей дошкольного возраста, принадлежащих к предоплаченной медицинской группе
за четырехлетний период.Являюсь. J. Epidemiol. ,
,
97, 80–92.
Годфри, С., Эдвардс, Р. Х. Т., Кэмпбелл, Э. Дж. М., Армитаж, П.,
,и Оппенгеймер, Э. А. (1969). Повторяемость физических
признаков обструкции дыхательных путей. Грудь, 24, 4–9.
Гроссман, Л. К., и Каплан, С. Е. (1988). Клиническая, лабораторная,
,и радиологическая информация в диагностике пневмонии
у детей. Анна. Emerg. Мед., 17, 43–46.
Холл, К. Б., Холл, У. Дж., И Спирс, Д.М. (1979). Клинические и
физиологические проявления бронхиолита и пнев-
мониа. Исход респираторно-синцитиального вируса. Являюсь. J. Dis.
Детский, 133, 798–802.
Hammerschlag, M. R. (1995). Атипичные пневмонии у детей.
Доп. Педиатр. Заразить. Дис., 10, 1–39.
Харрис, Дж. С., Колокатис, А., Кэмпбелл, М., Касселл, Г. Х.,
,и Хаммершлаг, М. Р. (1998). Безопасность и эффективность
азитромицина в лечении внебольничной пневмонии
у детей.Педиатр. Заразить. Дис. J., 17, 865–871.
Харрисон, Х. Р., Инглиш, М. Г., Ли, К. К., и Александр, Е. Р.
(1978). Детский пневмонит, вызванный Chlamydia trachomatis: соавтор
с подобранной контрольной группой и другой детский пневмонит
монит. N. Engl. J. Med., 298, 702–708.
Heiskanen-Kosma, T., Korppi, M., Jokinen, C., Kurki, S.,
Heiskanen, L., Juvonen, H., Kallinen, S., Sten, M., Tar-
kiainen, A., Ronnberg, P.-R., Kleemola, M., Макела П. Х.,
и Лейнонен М. (1998). Этиология детской пневмонии:
серологических результатов проспективного популяционного исследования.
Педиатр. Заразить. Дис. J., 17, 986–991.
Хенриксон, К. Дж. (1998). Вирусная пневмония у детей. Семин.
Педиатр. Заразить. Дис., 9, 217–233.
Hierholzer, J. C., Bingham, P. G., Coombs, R. A., Johansson, K.
H., Anderson, L. J., & Halonen, P. E. (1989). Сравнение анализа моноклональных антител
,с временным разрешением и биотинилированного детектора с захватом моноклональных антител, эн-
, иммуноанализна респираторно-синцитиальный вирус и обнаружение антигена вируса парагриппа
. J. Clin. Microbiol.,
J. Clin. Microbiol.,
27, 1243–1249.
Хиетала, Дж., Ухари, М., Туокко, Х., и Лейнонен, М. (1989).
Смешанные бактериальные и вирусные инфекции часто встречаются у детей.
dren. Педиатр. Заразить. Дис. J., 8, 683–686.
Хофф, С. Дж., Неблетт, В. В., Эдвардс, К. М., Хеллер, Р. М.,
Питч, Дж. Б., Холкомб, Г. У. мл., И Холкомб Г. В. III.
(1991). Парапневмоническая эмпиема у детей: декортикация
ускоряет выздоровление у пациентов с тяжелыми плевральными выпотами.
Педиатр. Заразить. Дис. J., 10, 194–199.
Айзекс Д. (1989). Проблемы определения этиологии
внебольничной детской пневмонии. Педиатр. Заразить.
Дис. J., 8, 143–148.
Айзекс, Д., Диксон, Х., О’Каллаган, К., Шивз, Р., Винтер,
,А., и Моксон, Э. Р. (1991). Мытье рук и когортация в
Профилактика внутрибольничных инфекций, вызванных респираторным
синцитиальным вирусом. Arch. Дис. Ребенок., 66, 227–231.
Джадавджи, Т., Ло, Б., Лебель, М. Х., Кеннеди, В. А., Голд, Р., &
Ван, Э. Е. Л. (1997). Практическое руководство по диагностике
и лечению детской пневмонии. Жестяная банка. Med. Доц. J.,
156, S703 – S7I1.
Johnston, S. L., & Bloy, H. (1993). Оценка иммуноферментного экспресс-теста
для обнаружения вируса гриппа А. J. Clin.
Microbiol., 31, 142–143.
Келлнер, Дж. Д., Форд-Джонс, Э. Л., Мэтлоу, А., Лоу, Д. Э., Кори,
М., Уотсон, Х., Палмерино, Л., и Голд. Р. К. (1996).
Назофарингеальное (NP) носительство Streptococcus pneu-
moniae (SP) у детей в детских садах (DCC). Новый
Орлеан: ASM, стр. 252.
Кенни Г. Э., Кайзер Г. Г. и Куни М. К. (1990). Диагностика
Mycoplasma pneumoniae pneumonia: чувствительность и специфичность
серологии с липидным антигеном и выделение
организма в среде соевого пептона для идентификации
инфекций.J. Clin. Microbiol., 28, 2087–2093.
Выявление пневмонии у детей ⋆ Здоровье детей
Пневмония — это легочная инфекция, при которой воспаляются воздушные мешочки легких и затрудняется дыхание. Это серьезное заболевание, но большинство детей легко выздоравливают при правильной медицинской помощи.
Признаки и симптомы пневмонии
У большинства детей пневмония вызывается вирусом, который может начаться с простуды, гриппа или боли в горле. Некоторые формы пневмонии вызваны бактериальной инфекцией.
Затрудненное дыхание — один из наиболее частых симптомов пневмонии; в некоторых случаях он может быть единственным. Быстрое поверхностное дыхание, а также шум во время дыхания — вот некоторые из проблем, которые может вызвать пневмония.
Другие симптомы пневмонии включают:
- боль в груди
- кашель, особенно кашель с выделением мокроты
- усталость
- чувство одышки
- лихорадка
- потеря аппетита
- тошнота или рвота, особенно у детей младшего возраста
- дрожь и / или озноб
Симптомы пневмонии обычно появляются через два-три дня после заражения вирусом.
Могу ли я предотвратить пневмонию?
Да, пневмонию можно предотвратить. К счастью, профилактика пневмонии аналогична профилактике простуды и гриппа и включает:
- делать прививку от гриппа каждый год и делать ее ребенку
- Часто мыть руки с мылом или использовать дезинфицирующее средство для рук на спиртовой основе, если мыло и вода недоступны
Поддержание здорового образа жизни при хорошо сбалансированной диете физическая активность и необходимое количество сна также могут помочь предотвратить заболевание вашего ребенка.Если ваш ребенок и заболел, правильные привычки в отношении здоровья могут способствовать скорейшему выздоровлению.
Зайдите внутрь, вы поймаете пневмонию… Верно?
Связь между болезнью и холодом понятна; пневмония чаще встречается в сезон простуды и гриппа. Однако риск вашего ребенка не меняется в зависимости от погоды или того, сколько слоев одежды он или она носит.
Лечение пневмонии
Если вы подозреваете, что у вашего ребенка пневмония, немедленно позвоните своему педиатру.Он или она посоветуют вам правильное лечение.
Поскольку большинство случаев детской пневмонии вызвано вирусными инфекциями, лечение симптомов может быть единственным необходимым лечением. Поощряйте ребенка пить много жидкости и много отдыхать.
Измеряйте температуру вашего ребенка не реже двух раз в день. Если температура превышает 102 градуса по Фаренгейту (100,4 градуса у детей младше шести месяцев), обратитесь к педиатру.
Запишитесь на прием к нашим опытным педиатрам в нашем педиатрическом центре, Детской больнице Джорджии.
внебольничная пневмония (ВП) | NIH
Эпидемиология
Бактериальные респираторные заболевания, включая синусит, бронхит, отит и пневмонию, являются одними из наиболее частых инфекционных осложнений у пациентов с ВИЧ, возникающих с повышенной частотой при подсчете всех лимфоцитов CD4 (CD4). 1 Эта глава будет посвящена диагностике, профилактике и лечению бактериальной внебольничной пневмонии (ВП) у пациентов с ВИЧ.
В целом, хотя данные ограничены, внутрибольничная пневмония и пневмония, связанная с аппаратом искусственной вентиляции легких, не отличаются по микробиологии, клиническому течению, лечению или профилактике у людей с ВИЧ по сравнению с людьми без ВИЧ с аналогичными сопутствующими заболеваниями, не связанными с ВИЧ.Поэтому они не будут рассматриваться в данном руководстве.
Бактериальная пневмония — частая причина заболеваемости, связанной с ВИЧ. Рецидивирующая пневмония, рассматриваемая как два или более эпизода в течение 1 года, является заболеванием, определяющим СПИД. Заболеваемость бактериальной пневмонией у людей с ВИЧ постепенно снизилась с появлением комбинированной антиретровирусной терапии (АРТ). 2-7 В одном исследовании заболеваемость бактериальной пневмонией снизилась с 22,7 эпизодов на 100 человеко-лет до введения АРТ до 9.1 эпизод на 100 человеко-лет к 1997 году после введения АРТ. С тех пор заболеваемость бактериальной пневмонией среди людей с ВИЧ в развитых странах продолжала снижаться. В исследовании «Стратегическое время антиретровирусного лечения» (START) частота серьезных бактериальных инфекций в целом составила 0,87 на 100 человеко-лет, и примерно 40% этих инфекций были вызваны бактериальной пневмонией. 4 Рецидивирующая бактериальная пневмония как заболевание, определяющее СПИД, также реже встречается у лиц, получающих АРТ; однако его точную частоту трудно оценить, поскольку данные эпиднадзора по нему не собираются систематически, как для других оппортунистических инфекций. 8
Несмотря на АРТ, бактериальная пневмония по-прежнему чаще встречается у людей с ВИЧ, чем у людей, не инфицированных ВИЧ. 9-11 Бактериальная пневмония может быть первым проявлением лежащей в основе ВИЧ-инфекции и может возникать на любой стадии ВИЧ-инфекции и при любом количестве CD4. Бактериальная пневмония у людей с ВИЧ возникает в результате множества факторов риска, в частности иммунных дефектов. Снижение числа CD4, особенно при уровне ниже 100 клеток / мм 3 продолжает оставаться основным фактором риска пневмонии из-за обычных бактериальных патогенов.Другие иммунные дефекты включают количественные и качественные аномалии В-клеток, которые приводят к нарушению продукции патоген-специфических антител, аномалии функции или количества нейтрофилов и аномалии функции альвеолярных макрофагов. 12,13 Отсутствие АРТ или периодическое использование АРТ увеличивает риск пневмонии, вероятно, из-за неконтролируемой вирусемии ВИЧ. 14
Дополнительные факторы риска, которые способствуют сохранению риска бактериальной пневмонии у людей с ВИЧ, включают употребление табака, алкоголя и / или инъекционных наркотиков; и хронический вирусный гепатит. 3,10,15,16 Хроническая обструктивная болезнь легких (ХОБЛ), злокачественные новообразования, почечная недостаточность и застойная сердечная недостаточность становятся факторами риска пневмонии, особенно среди пожилых людей с ВИЧ. 17 Риск ВП также может возрасти с ожирением, 4 — возникающая проблема со здоровьем у людей, живущих с ВИЧ.
Микробиология
У людей с ВИЧ наиболее часто выявляемыми причинами внебольничной бактериальной пневмонии, как и у людей без ВИЧ, являются Streptococcus pneumoniae ( S. pneumoniae ) и Haemophilus . 18-24 Staphylococcus aureus ( S. aureus ) и S. pneumoniae являются одними из наиболее частых этиологий пневмонии, связанной с инфекцией гриппа. 25,26 Атипичные бактериальные патогены, такие как Legionella pneumophila , Mycoplasma pneumoniae и Chlamydophila , были зарегистрированы как нечастые причины ВП у людей с ВИЧ. 21,27 Однако, когда было проведено более обширное тестирование, такое как серология для обнаружения антител IgM и / или положительная полимеразная цепная реакция (ПЦР) респираторного секрета, были обнаружены дополнительные инфекции, вызванные Mycoplasma и Chlamydia . 28 Респираторные вирусы также являются частой причиной ВП. Хотя вирусно-индуцированная ВП менее изучена у людей с ВИЧ, данные исследования эпидемиологии ВП у взрослых пациентов, проведенного Центрами по контролю и профилактике заболеваний (CDC) в пяти больницах в Нэшвилле и Чикаго, показали, что респираторные вирусы были обнаружены почти у четверть взрослых с ВП (23% имели один или несколько респираторных вирусов и 3% имели и респираторные вирусы, и бактерии). 29
Частота синегнойной палочки ( P.aeruginosa ) и S. aureus как внебольничных патогенов чаще встречается у людей с ВИЧ, чем у людей без ВИЧ, согласно исследованиям, проведенным в начале эры комбинированной АРТ. 22,30 Многие из этих пациентов часто имели плохо контролируемый ВИЧ или наличие других сопутствующих факторов риска, которые способствовали риску P. aeruginosa или S. aureus . Пациенты с запущенным заболеванием ВИЧ (число CD4 ≤50 клеток / мм 3 ) или нейтропенией, а также с уже существующими заболеваниями легких, такими как бронхоэктазы или тяжелая ХОБЛ, имеют повышенный риск инфицирования P.Ашхабад . Другие факторы риска инфицирования включают использование кортикостероидов, тяжелое недоедание, госпитализацию в течение последних 90 дней, проживание в медицинском учреждении или доме престарелых и хронический гемодиализ. 31
S. aureus следует рассматривать у пациентов с недавней вирусной инфекцией (особенно гриппом), употреблением наркотиков в анамнезе или тяжелой двусторонней некротической пневмонией. Факторы риска пневмонии, вызванной S. aureus , у пациентов с ВИЧ включают прием антибиотиков до госпитализации, сопутствующие заболевания и недавнее обращение за медицинской помощью. 32 Вспышки метициллин-устойчивой инфекции S. aureus (MRSA) также наблюдались среди мужчин, практикующих секс с мужчинами. 33 Исследования пациентов без ВИЧ выявили, что гемодиализ, известная предшествующая колонизация или инфицирование MRSA, а также рецидивирующие кожные инфекции являются факторами риска MRSA-пневмонии. 31 Примечательно, что носительство через нос и колонизация участков кожи MRSA чаще встречается у людей с ВИЧ, чем у людей без ВИЧ, и более вероятно у пациентов, недавно заключенных в тюрьму и / или госпитализированных. 34,35
Клинические проявления
Клинические и рентгенологические проявления бактериальной пневмонии у людей с ВИЧ, особенно у людей с более высоким числом CD4 и подавлением вируса ВИЧ, аналогичны таковым у людей без ВИЧ. 36 Пациенты с пневмонией, вызванной бактериями, такими как S. pneumoniae или Haemophilus , обычно имеют острое начало (3-5 дней) симптомов, включая лихорадку, озноб, озноб, боль в груди или плеврит, гнойный кашель. мокрота и одышка. 37 Наличие лихорадки, тахикардии и / или гипотонии может быть признаком сепсиса. Тахипноэ и снижение сатурации артериальной крови кислородом указывают на пневмонию от умеренной до тяжелой, и в таких случаях клиницистам следует настоятельно рассмотреть вопрос о госпитализации пациента.
Пациенты с бактериальной пневмонией обычно имеют признаки очаговой консолидации, такие как эгофония и / или плевральный выпот при обследовании легких. Напротив, у пациентов с пневмонией Pneumocystis (PCP) обследование легких часто является нормальным, а при отклонении от нормы выявляет хрипы на вдохе.У пациентов с бактериальной пневмонией количество лейкоцитов (лейкоцитов) обычно повышено. Повышение может относиться к исходному количеству лейкоцитов у людей с продвинутой стадией ВИЧ. Может присутствовать нейтрофилия или сдвиг влево дифференциала лейкоцитов.
У людей с бактериальной пневмонией на рентгенограмме грудной клетки характерна односторонняя, фокальная, сегментарная или долевая консолидация. Однако частота этих типичных рентгенографических результатов может зависеть от основного бактериального патогена.Пациенты с пневмонией, вызванной S. pneumoniae или Haemophilus , обычно имеют уплотнение, тогда как кавитация может быть признаком P. aeruginosa или S. aureus .
У людей с ВИЧ частота бактериемии, сопровождающей пневмонию, выше, чем у людей без ВИЧ, особенно когда инфекция вызвана S. pneumoniae . 38 По данным CDC, частота инвазивного пневмококкового заболевания, включая бактериемию, была значительно выше у людей с ВИЧ; показатели составляли 173 случая на 100 000 среди людей с ВИЧ-инфекцией, по сравнению с 3 случаями.8 на 100 000 среди молодых людей в возрасте 18–34 лет и 36,4 на 100 000 среди людей в возрасте ≥ 65 лет среди населения в целом. 39 Аналогичным образом, в исследовании, проведенном в Кении, частота пневмококковой бактериемии была значительно выше у людей с ВИЧ-инфекцией (соотношение уровней ВИЧ-положительных и ВИЧ-отрицательных взрослых, 19,7, 95% ДИ, 12,4–31,1). 40 С введением АРТ и пневмококковых конъюгированных вакцин как для общей педиатрической популяции, так и для людей, живущих с ВИЧ, это различие в уровне заболеваемости бактериемией между людьми с ВИЧ и без него уменьшилось, но не устранено. 41-45 Факторы риска, связанные с бактериемией, включают отсутствие АРТ, низкий уровень CD4 (особенно <100 клеток / мм 3 ), а также злоупотребление алкоголем, текущее курение и сопутствующие заболевания, особенно заболевания печени. 42
У всех пациентов с пневмонией следует оценивать тяжесть заболевания и оксигенацию артерий. Неинвазивное измерение сатурации артериальной крови кислородом с помощью пульсоксиметрии является подходящим скрининговым тестом. Анализ газов артериальной крови показан пациентам с признаками гипоксемии, предполагаемыми неинвазивным обследованием, а также пациентам с тахипноэ и / или респираторным дистресс-синдромом.Использование систем оценки тяжести пневмонии и их применение к пациентам с ВИЧ обсуждается в разделе «Лечение заболеваний».
Хотя некоторые исследования предполагают, что бактериальная пневмония связана с повышенной смертностью среди людей с ВИЧ, 22,46,47 другие нет. 36,48-50 Независимыми предикторами повышения смертности в проспективном многоцентровом исследовании людей с ВИЧ и внебольничной бактериальной пневмонией были число CD4 <100 клеток / мм 3 , рентгенологическое прогрессирование заболевания и наличие шока. 51 В этом исследовании многодолевые инфильтраты, полостные инфильтраты и плевральный выпот на исходных изображениях были независимыми предикторами рентгенологического прогрессирования заболевания. Однако у пациентов, получающих АРТ, с контролируемой ВИЧ-виремией и высоким числом CD4 (> 350 клеток / мм 3 ), клиническое течение и исходы пневмонии, по-видимому, аналогичны таковым у пациентов без ВИЧ. 36
Как и у пациентов без ВИЧ, пневмония может повлиять на долгосрочные результаты лечения пациентов с ВИЧ.Это включает более высокую долгосрочную смертность, поскольку госпитализация по поводу пневмонии была связана с увеличением смертности до одного года спустя. 52 Пневмония также связана с нарушением функции легких и риском последующего рака легких у людей с ВИЧ. 53-55
Диагностика
Общий подход
Пациентам с клиническими симптомами и признаками, указывающими на ВП, следует делать задне-переднюю и боковую рентгенограммы грудной клетки; Признаки пневмонии также можно найти на компьютерной томографии (КТ) грудной клетки, но рутинное использование компьютерной томографии грудной клетки для этой цели не рекомендуется.Ультразвук легких также может использоваться для диагностики пневмонии. Если доступны предыдущие рентгенограммы, их следует просмотреть для оценки новых результатов. Клинический диагноз бактериальной пневмонии требует очевидного инфильтрата на рентгенограмме грудной клетки или других методов визуализации в сочетании с совместимыми клиническими симптомами и признаками.
Дифференциальный диагноз пневмонии у людей с ВИЧ является широким, и необходимо проводить подтвержденный микробиологический диагноз. Идентификация микробов может позволить клиницистам нацелить на конкретный патоген (ы) и прекратить терапию антибиотиками широкого спектра и / или эмпирическую терапию, направленную на небактериальные патогены.Учитывая рост заболеваемости Mycobacterium tuberculosis ( M. tuberculosis ) у людей с ВИЧ, у пациентов с ВИЧ, у которых есть пневмония, всегда следует учитывать диагноз туберкулеза (ТБ). Пациенты с клиническими и рентгенологическими данными, указывающими на туберкулез, должны лечиться как потенциально больные туберкулезом (т. Е. Респираторная изоляция для госпитализированных пациентов), и для оценки кислотоустойчивых бацилл следует брать от двух до трех образцов мокроты (включая ПЦР на ТБ; см. Mycobacterium tuberculosis Инфекция и болезнь).Следует рассмотреть возможность проведения бронхоскопии с бронхоальвеолярным лаважом, особенно если дифференциальный диагноз включает условно-патогенные микроорганизмы, такие как Pneumocystis jirovecii .
Тест на прокальцитонин (ПКТ) был предложен в качестве инструмента для различения бактериальных и вирусных респираторных инфекций. В одном исследовании, проведенном в Африке, специально оценивалась полезность тестирования PCT для выявления ВП, вызванного бактериями (не туберкулезом), M. tuberculosis и PCP у людей с ВИЧ.В целом уровни ПКТ, связанные с бактериальной пневмонией, выше, чем уровни, связанные с вирусными или грибковыми пневмониями, но уровни также могут быть повышены при небактериальных легочных инфекциях. 56 Конкретные пороговые значения ПКТ не установлены и не подтверждены при ВИЧ-ассоциированной бактериальной пневмонии. Таким образом, учитывая отсутствие данных, использование ПКТ для принятия решений относительно этиологии пневмонии, начала антибактериального лечения или продолжительности лечения у пациентов с ВИЧ не рекомендуется.
Рекомендуемая диагностическая оценка при внебольничной пневмонии
Рекомендации по микробиологическому тестированию для диагностики ВП у людей без ВИЧ, как правило, также применимы к людям с ВИЧ. 57
- У пациентов с ВИЧ с ВП, которые достаточно здоровы для амбулаторного лечения, обычные диагностические тесты для выявления бактериального этиологического диагноза не являются обязательными, особенно если микробиологические исследования не могут быть выполнены в кратчайшие сроки.
- Пациентам с ВИЧ, госпитализированным по поводу ВП, рекомендуется окрашивание по Граму откашливаемой мокроты и два посева крови, особенно при тяжелой пневмонии, у тех, кто не получает АРТ; или у тех, у кого количество CD4 <350 клеток / мм 3 (и особенно если <100 клеток / мм 3 ) до госпитализации.В идеале образцы должны быть получены до начала приема антибиотиков или в течение 12-18 часов после начала лечения.
- Тесты на антиген в моче на L. pneumophila и S. pneumoniae рекомендуются госпитализированным пациентам, особенно с тяжелой ВП. Кроме того, секреты нижних дыхательных путей следует культивировать на Legionella на селективных средах или пройти тестирование амплификации нуклеиновых кислот Legionella у взрослых с тяжелой ВП.Тестирование на легионеллу также следует проводить у пациентов с ВИЧ с нетяжелой ВП, если на это указывают эпидемиологические факторы, такие как связь со вспышкой легионеллы или недавнее путешествие.
- Микробиологическое диагностическое тестирование показано, когда эпидемиологические, клинические или радиологические признаки вызывают подозрение на конкретные патогены, которые могут повлиять на стандартные эмпирические управленческие решения.
- Если возможно, следует провести быстрое назальное исследование MRSA, особенно у пациентов с факторами риска MRSA или в условиях высокой распространенности, поскольку результаты могут влиять на эмпирическую терапию антибиотиками. 58
Окраска по Граму и посев мокроты рекомендуется всем госпитализированным пациентам, отвечающим указанным выше критериям, и необязателен для людей с ВИЧ и ВП, не соответствующих этим критериям. Как правило, окрашивание по Граму и посев откашливаемой мокроты следует выполнять только в том случае, если образец хорошего качества можно получить до (или не более чем через 12–18 часов после) начала приема антибиотиков, а также меры качества для сбора, транспортировки и обработка образцов может быть встречена.Было показано, что посев мокроты у пациентов с ВИЧ выявляет бактериальную этиологию в 30–40% образцов хорошего качества 47,59 , хотя в других исследованиях результат был меньше. 14,28 Корреляция посева мокроты с окраской по Граму может помочь в интерпретации данных посева мокроты. У интубированных пациентов образец эндотрахеального аспирата должен быть получен сразу после интубации, в противном случае может быть показана бронхоскопия.
Посев крови более вероятен у людей с ВИЧ, чем у людей без ВИЧ.Пациенты с ВИЧ, особенно с более низким числом CD4, подвергаются повышенному риску инвазивной инфекции, вызванной S. pneumoniae . Учитывая опасения по поводу лекарственно-устойчивых S. pneumoniae , 60,61 , а также S. aureus и / или других лекарственно-устойчивых патогенов, посев крови рекомендуется пациентам с ВИЧ, которые соответствуют критериям, указанным выше. и являются необязательными для тех, кто не соответствует перечисленным критериям.
Диагностический торакоцентез должен выполняться всем пациентам с плевральным выпотом, если есть опасения по поводу сопутствующей эмпиемы, и плевральная жидкость должна быть отправлена на микробиологические исследования.Терапевтический плевроцентез следует выполнять для облегчения респираторного дистресса, вторичного по отношению к плевральному выпоту от умеренного до большого размера. Учитывая повышенный риск инвазивного пневмококкового заболевания у пациентов с ВИЧ, клиницисты должны внимательно следить за доказательствами внелегочных осложнений инфекции.
Предотвращение воздействия
Не существует эффективных средств для снижения воздействия S. pneumoniae и Haemophilus influenzae , которые широко распространены в обществе.Общие меры предосторожности для поддержания здоровья, такие как соблюдение гигиены рук и этикета при кашле, а также воздержание от тесного контакта с людьми, страдающими респираторными инфекциями, должны быть подчеркнуты для пациентов с ВИЧ, как и для других групп пациентов.
Профилактика болезней
Вакцинация против S. pneumoniae и гриппа, АРТ и изменение образа жизни — все это важные меры профилактики бактериальной пневмонии. Многочисленные обсервационные исследования показали преимущества пневмококковой полисахаридной вакцины (PPV) у людей с ВИЧ. 16,62-68 Несколько исследований также документально подтвердили связь между вакцинацией и снижением риска пневмококковой бактериемии. 42,67 Одно рандомизированное плацебо-контролируемое исследование PPV в Африке парадоксальным образом обнаружило, что вакцинация связана с повышенным риском пневмонии. 69 Последующее наблюдение этой когорты подтвердило увеличение заболеваемости пневмонией у вакцинированных участников, но также показало снижение общей смертности. 70 Однако последующие обсервационные исследования показали, что вакцинация PPV обеспечивает людям с ВИЧ умеренную защиту от пневмококковой инфекции. 71
13-валентная пневмококковая конъюгированная вакцина (PCV13) рекомендована Консультативным комитетом по практике иммунизации для использования у взрослых с иммунодефицитными состояниями, включая ВИЧ-инфекцию. 39 Рандомизированное двойное слепое плацебо-контролируемое исследование 7-валентной ПКВ среди взрослых с ВИЧ в Малави продемонстрировало 74% эффективность против инвазивного пневмококкового заболевания вакцинного типа с четкими доказательствами эффективности у пациентов с числом CD4 <200 клеток / мм 3 . 72
Взрослые и подростки с ВИЧ, которые никогда не получали пневмококковой вакцины, должны получить однократную дозу PCV13 независимо от числа CD4. (AI) . 39 Пациенты с числом CD4> 200 клеток / мм 3 должны получить дозу 23-валентного PPV (PPV23) по крайней мере через 8 недель (AI) . 62-68,73,74 В то время как людям с ВИЧ с количеством CD4 <200 клеток / мм 3 также можно предложить PPV23 по крайней мере через 8 недель после получения PCV13 (CIII) (e.g., когда есть проблемы с удержанием в лечении), PPV23 предпочтительно следует отложить до тех пор, пока количество CD4 индивидуума не возрастет до> 200 клеток / мм 3 при АРТ (BIII) . Клинические данные, подтверждающие использование PPV23 у лиц с числом CD4 <200 клеток / мм 3 , наиболее убедительны у пациентов, у которых также РНК ВИЧ <100 000 копий / мл; 73,74 доказательств также свидетельствует о пользе для тех, кто начинает АРТ до вакцинации против PPV. 67,75
Продолжительность защитного эффекта PPV23 неизвестна; однократная ревакцинация PPV рекомендуется, если прошло ≥5 лет с момента введения первой дозы PPV23 (BII) . 66 Последняя доза PPV23 рекомендуется после 65 лет и должна вводиться ≥5 лет после любых доз, которые были введены до 65 лет. (BII) . Обычно в течение жизни вводится не более трех доз PPV23.
PCV13 следует также назначать пациентам с ВИЧ, которые уже получили PPV23 (AII) . 76 Однако в таких случаях взрослым пациентам следует подождать ≥1 года после их последней дозы PPV23, прежде чем получить однократную дозу PCV13 (BIII) ; 39 подростки в возрасте <19 лет должны ждать ≥8 недель (BIII) .Последующие дозы PPV23 следует вводить в соответствии с графиком, изложенным выше (т. Е. ≥5 лет между дозами PPV23 и не более чем 3-мя пожизненными дозами).
Инактивированную или рекомбинантную вакцину против гриппа следует вводить ежегодно в течение сезона гриппа всем людям с ВИЧ (AII) . 77 Эта рекомендация относится к профилактике бактериальной пневмонии, которая может возникать как осложнение гриппа. Во время одного визита можно вводить вакцины против гриппа и пневмококка.Использование живой аттенуированной противогриппозной вакцины противопоказано, и вакцина не рекомендуется людям с ВИЧ (AIII) .
Использование высоких доз инактивированной противогриппозной вакцины связано со снижением заболеваемости гриппом и повышением уровня антител у взрослых без ВИЧ в возрасте ≥65 лет. 78 Одно исследование показало большую иммуногенность у людей с ВИЧ в возрасте ≥18 лет, которым вводили вакцину против гриппа в высоких дозах, по сравнению со стандартной дозой инактивированной вакцины. 79 Хотя поставщики медицинских услуг также могут вводить высокие дозы вакцины против гриппа своим пациентам с ВИЧ в возрасте ≥65 лет (CIII) , нет данных об эффективности высоких доз вакцины против гриппа у людей с ВИЧ. В настоящее время вакцина с высокими дозами является трехвалентной, а не четырехвалентной, обеспечивая защиту от одного, а не двух вирусов гриппа B и двух вирусов гриппа A.
Заболеваемость инфекцией H. influenzae типа b среди взрослых с ВИЧ низкая.Следовательно, вакцина типа H. influenzae обычно не рекомендуется для использования взрослыми. (BIII) 75 , если только у пациента нет анатомической или функциональной асплении.
Несколько факторов связаны со снижением риска бактериальной пневмонии при ВИЧ, включая использование АРТ и триметоприм-сульфаметоксазола (TMP-SMX) для профилактики PCP. 47 Во многих исследованиях ежедневное назначение TMP-SMX для профилактики PCP снижало частоту бактериальных респираторных инфекций. 9,80,81 Этот момент следует учитывать при выборе средства для профилактики PCP; однако неизбирательное использование TMP-SMX (если не показано для профилактики PCP или по другим причинам) может способствовать развитию TMP-SMX-устойчивых организмов. Таким образом, в Соединенных Штатах TMP-SMX не следует назначать исключительно для предотвращения бактериальной респираторной инфекции (AIII) . Точно так же кларитромицин или азитромицин не следует назначать исключительно для предотвращения бактериальной респираторной инфекции (AIII) .
Снижение абсолютного количества нейтрофилов (например, <500 клеток / мм 3 ) связано с повышенным риском бактериальных инфекций, включая пневмонию, хотя этот риск был продемонстрирован в первую очередь у людей со злокачественными новообразованиями. Чтобы снизить риск таких бактериальных инфекций, клиницисты должны предпринять шаги по обращению нейтропении, например, отменить миелосупрессивные препараты (CIII) . Исследования гранулоцитарно-колониестимулирующего фактора у людей с ВИЧ не подтвердили положительных результатов. 82,83
Поддающиеся изменению факторы, связанные с повышенным риском бактериальной пневмонии, включают курение сигарет, употребление инъекционных наркотиков и употребление алкоголя. 9,68,84-86 Клиницисты должны поощрять прекращение такого поведения, направлять пациентов в соответствующие службы и / или прописывать лекарства для поддержки отказа от курения. Данные показывают, что отказ от курения может снизить риск бактериальной пневмонии. 15
Лечение болезней
Общий подход к лечению
Основные принципы лечения ВП антибиотиками для пациентов с ВИЧ такие же, как и для пациентов, не инфицированных ВИЧ. 57 Как обсуждалось в разделе «Диагностика», если образцы должны быть собраны для диагностики, их предпочтительно следует собирать до начала антибактериальной терапии или в течение от 12 до 18 часов после начала приема антибиотиков. Однако антибактериальную терапию следует назначать своевременно, не дожидаясь результатов диагностических исследований. Эмпирическая терапия варьируется в зависимости от географического региона и распространенных патогенов в этих регионах и должна учитывать местные закономерности резистентности, результаты экспресс-теста мазка на MRSA, если он был проведен, и индивидуальные факторы риска пациента, включая тяжесть иммунодефицита (недавний подсчет клеток CD4, вирусная инфекция ВИЧ). нагрузка) и использование АРТ.
У пациентов с ВИЧ медработники также должны учитывать риск оппортунистических инфекций легких, таких как PCP, которые могут повлиять на эмпирическое лечение. В условиях высокой распространенности туберкулеза начало эмпирической терапии как бактериальной пневмонии, так и туберкулеза может быть целесообразным для пациентов, у которых оба диагноза имеют большое значение, и после проведения диагностических исследований. Поскольку респираторные фторхинолоны также активны в отношении M. tuberculosis , их следует применять с осторожностью у пациентов с подозрением на ТБ, которые не получают одновременного лечения стандартной четырехкомпонентной терапией ТБ.Таким образом, пациенты с ТБ, которые лечатся фторхинолонами в отсутствие стандартной четырехкомпонентной терапии ТБ, могут иметь начальный, но вводящий в заблуждение ответ, который может отсрочить диагностику ТБ и начало соответствующей комбинированной терапии ТБ, увеличивая риск лекарственно-устойчивой терапии. Передача туберкулеза и туберкулеза.
Оценка степени тяжести заболевания и место лечения
Следует ли лечить пациентов амбулаторно или госпитализировать, зависит от нескольких факторов. В дополнение к соображениям относительно способности принимать пероральные препараты, соблюдения режима лечения и других мешающих факторов (например,g., жилье, сопутствующие заболевания), тяжесть заболевания является ключевым фактором, который помогает принимать решения относительно места лечения ВП — амбулаторно или стационарно, включая отделение интенсивной терапии (ОИТ). Примечательно, что никакие проспективные рандомизированные клинические испытания не оценивали эффективность индекса тяжести пневмонии (PSI) для ВП или других показателей тяжести (например, степень тяжести Американского общества инфекционных заболеваний [IDSA] / Американского торакального общества [ATS] [ATS / IDSA] критерии 57 или CURB-65 Score for Pneumonia Severity) для принятия решений относительно места стационарного или амбулаторного лечения для людей с ВИЧ.Однако PSI, CURB-65, критерии тяжести ATS / IDSA и другие системы оценки, по-видимому, пригодны для прогнозирования смертности у пациентов с ВИЧ с ВП, особенно при использовании в сочетании с подсчетом CD4. 51,87,88 В одном исследовании было высказано предположение, что решение о месте оказания помощи должно определяться путем одновременного рассмотрения показателей PSI и числа CD4. 87 Смертность была увеличена у пациентов с более высоким классом риска PSI; однако даже у тех, у кого не было повышенного риска смертности по PSI, количество CD4 <200 клеток / мм 3 было связано с повышенным риском смерти. 87 Это привело к предложению госпитализировать пациентов с ВП с количеством CD4 <200 клеток / мм 3 и использовать PSI для помощи в принятии решений пациентам с более высоким количеством CD4. 89 Однако другие исследования показали, что PSI позволяет прогнозировать исходы независимо от количества CD4. 90 Кроме того, количество CD4 или уровень РНК ВИЧ не связаны с краткосрочными исходами ВП. 91 Другие системы оценки ВИЧ, такие как индекс когортного исследования ветеранов старения (VACS), хотя изначально были разработаны для прогнозирования общей смертности, также могут быть полезны для прогнозирования поступления в ОИТ и смертности.В исследовании пожилых пациентов с ВП и без ВИЧ-инфекции более высокий индекс VACS был связан с более высокой 30-дневной смертностью, повторной госпитализацией и продолжительностью пребывания в стационаре. 92
Таким образом, как правило, подтвержденные оценки клинического прогноза для прогноза могут использоваться у пациентов с ВИЧ в сочетании с клинической оценкой для определения места лечения ВП. Пациенты с низким уровнем риска, у которых нет других опасений относительно приверженности или осложняющих факторов, могут лечиться амбулаторно.Пациенты с тяжелой формой ВП, включая пациентов с шоком или дыхательной недостаточностью, обычно требуют более высокого уровня лечения, как правило, в отделении интенсивной терапии. Кроме того, критерии тяжелой ВП могут включать класс риска по PSI III или IV или баллы CURB-65 ≥3. Пациенты с ≥3 критериями незначительной степени тяжести ATS / IDSA для CAP 57 часто также нуждаются в отделении интенсивной терапии или более высоком уровне помощи.
Эмпирическая антибиотикотерапия в зависимости от условий лечения и тяжести заболеваний
Клинических испытаний, оценивающих различные схемы лечения ВП для лечения ВП в популяциях с ВИЧ, очень мало, а также отсутствие доказательств того, что ответ на лечение антибиотиками отличается у людей с ВИЧ, чем у людей без ВИЧ.Таким образом, рекомендации по лечению ВП у людей с ВИЧ в целом соответствуют рекомендациям для людей без ВИЧ.
Амбулаторное лечение внебольничной пневмонии
Лица с ВИЧ, получающие амбулаторное лечение, должны получать пероральный бета-лактам плюс пероральный макролид (AI) или пероральный респираторный фторхинолон (AI) . Предпочтительными бета-лактамами являются амоксициллин в высоких дозах или клавуланат амоксициллина; альтернативными вариантами являются цефподоксим или цефуроксим.Предпочтительными макролидами являются азитромицин или кларитромицин. Предпочтительными пероральными респираторными фторхинолонами являются моксифлоксацин или левофлоксацин. Респираторный пероральный фторхинолон (моксифлоксацин или левофлоксацин) следует использовать в качестве альтернативы бета-лактаму у пациентов с аллергией на пенициллин. Если у пациента есть противопоказания к применению макролида или фторхинолона, то вместо бета-лактама следует назначить доксициклин (BIII) в качестве альтернативы.
Эмпирическая монотерапия макролидом при амбулаторной ВП обычно не рекомендуется пациентам с ВИЧ по двум причинам (BIII) .Во-первых, сообщалось о повышении показателей резистентности пневмококков с показателями резистентности к макролидам до 30%, 93 , что вызывает опасения по поводу возможной неэффективности лечения. В этом отношении местные образцы лекарственной устойчивости, если таковые имеются, могут помочь при принятии решения о лечении. Во-вторых, пациенты, которые уже получают макролиды для профилактики МАК, могут иметь резистентность из-за хронического воздействия и также не должны получать монотерапию макролидами для эмпирического лечения бактериальной пневмонии. Однако макролиды можно использовать как часть комбинированного режима ВП.
Стационарное лечение нетяжелой внебольничной пневмонии
Лица с ВИЧ, которые проходят стационарное лечение, должны получать внутривенный (IV) бета-лактам плюс макролид (AI) или респираторный фторхинолон (AI) внутривенно. Монотерапия макролидом в стационарных условиях не рекомендуется. Роль двойной терапии макролидом несколько противоречива, основываясь на предыдущих наблюдательных исследованиях и двух проспективных клинических испытаниях с участием пациентов без ВИЧ с ВП, в которых оценивались исходы у пациентов, получавших монотерапию бета-лактамом, и у пациентов, получавших двойную терапию, включая макролид. 94,95 В одном исследовании не было обнаружено, что монотерапия бета-лактамом не уступает комбинированной терапии бета-лактамом / макролидом. Примечательно, что в группе монотерапии пациенты с более тяжелой ВБП, на что указывает PSI ≥IV, или у которых были атипичные патогены, с меньшей вероятностью достигли клинической стабильности. Среди пациентов, получавших монотерапию, также было больше 30-дневных повторных госпитализаций. 94 Хотя наблюдалась тенденция к улучшению результатов у пациентов, получавших двойную терапию, разница между группами не была статистически значимой.В прагматическом кластерно-рандомизированном перекрестном исследовании госпитализированных пациентов с ВП, не находящихся в отделении интенсивной терапии, было обнаружено, что монотерапия бета-лактамом не уступает комбинированной терапии бета-лактамом / макролидами или монотерапии фторхинолоном. 95 Однако в этом исследовании диагноз ВП не требовал рентгенологического подтверждения, заболевание было легким, и между группами наблюдались перекрестные изменения. На данный момент только в одном исследовании сравнивали цефалоспорин (цефтриаксон) с двойной терапией цефалоспорином (цефтриаксон) и макролидом у 225 человек с ВИЧ с ВП, не обнаружив разницы между внутрибольничной или 14-дневной смертностью между группами; большинство пациентов имели более низкую степень тяжести заболевания: только 7% когорты имели балл CURB-65> 2 и 17% с классом риска PSI> III. 96 Учитывая неоднородность и ограничения недавних исследований и скудность данных по пациентам с ВИЧ, пациентам с ВИЧ, госпитализированным с нетяжелой ВП, остается рекомендация назначать либо комбинированную терапию бета-лактамом / макролидом, либо режим приема одного лекарства. респираторного фторхинолона (AI) .
Предпочтительными бета-лактамами являются цефтриаксон, цефотаксим или ампициллин-сульбактам. Предпочтительными макролидами являются азитромицин и кларитромицин. Предпочтительными респираторными фторхинолонами являются моксифлоксацин или левофлоксацин.Если у пациента есть противопоказания к применению макролида или фторхинолона, то вместо бета-лактама следует назначить доксициклин (BIII) в качестве альтернативы. Изменения Института клинических и лабораторных стандартов и Управления по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) в контрольных точках пенициллина для лечения неменингитного пневмококкового заболевания подразумевают, что пенициллин внутривенно является приемлемым вариантом лечения пневмококковой инфекции у пациентов с ВИЧ (BIII) . 97 Пациентам с аллергией на пенициллин следует вводить только респираторный фторхинолон (моксифлоксацин или левофлоксацин [750 мг / день]) внутривенно. (AI) .Как уже отмечалось, монотерапию фторхинолоном следует применять с осторожностью у пациентов, у которых есть подозрение на ТБ, но которые не проходят одновременное лечение стандартной четырехкомпонентной терапией ТБ.
Лечение тяжелой внебольничной пневмонии
Пациенты с тяжелой ВП не должны получать эмпирическую монотерапию даже фторхинолоном из-за ряда потенциальных патогенов и желательности быстрой и микробиологически активной терапии. (AI) . В одном исследовании использование двойной терапии (обычно с бета-лактамом и макролидом) было связано со снижением смертности у пациентов с бактериемической пневмококковой пневмонией, в том числе госпитализированных в отделение интенсивной терапии. 98 Пациентам с тяжелой пневмонией следует назначать бета-лактам внутривенно плюс азитромицин (AI) внутривенно или респираторный фторхинолон (моксифлоксацин или левофлоксацин [750 мг / день]) (AI) . Предпочтительными бета-лактамами являются цефтриаксон, цефотаксим или ампициллин-сульбактам. Пациентам с аллергией на пенициллин следует назначать азтреонам плюс респираторный фторхинолон внутривенно (моксифлоксацин или левофлоксацин [750 мг / день]) (BIII) .
Большинство патогенов ВП можно адекватно лечить с помощью рекомендуемых эмпирических схем.Исключением является повышенная заболеваемость P. aeruginosa и S. aureus (включая внебольничный MRSA) в качестве причин ВП. Оба патогена встречаются в определенных эпидемиологических паттернах с различными клиническими проявлениями, для которых может потребоваться эмпирический охват антибиотиками. Диагностические тесты (окраска мокроты по Граму и посев мокроты), вероятно, дадут высокий результат в отношении этих патогенов, что позволит досрочно прекратить эмпирическое лечение, если результаты будут отрицательными.
Добавление кортикостероидов для лечения ВП не изучалось у людей с ВИЧ.Данные исследований с участием людей без ВИЧ с ВП позволяют предположить, что кортикостероиды могут снижать совокупный исход смертности, время достижения клинической стабильности и продолжительность пребывания в больнице, 99 , за исключением гриппозной пневмонии, где кортикостероиды повышают смертность. 100 Оптимальная схема, включая дозу, продолжительность и формулировку кортикостероидов, а также популяция пациентов с бактериальной ВП, не связанной с гриппом, с наибольшей вероятностью выиграет от дополнительного использования кортикостероидов, остается неопределенным.Отбор пациентов без ВИЧ с тяжелой ВП и усиленным воспалением, определяемым уровнем С-реактивного белка> 150 мг / мл, является одной из стратегий лечения ВП, которая оказалась полезной. 101 В целом, использование кортикостероидов у пациентов с ВИЧ с тяжелой ВП обычно не рекомендуется (CIII) из-за отсутствия данных, конкретно касающихся популяций с ВИЧ. Если поставщики услуг назначают кортикостероиды пациентам с ВИЧ с тяжелой ВП, они должны убедиться в отсутствии других противопоказаний к применению стероидов; У пациентов, у которых нет противопоказаний и которые имеют стойкий шок, несмотря на жидкостную реанимацию, целесообразно соблюдать рекомендации по выживанию с сепсисом 102 и вводить гидрокортизон 200 мг внутривенно ежедневно в течение 3-7 дней (или постепенно снижать дозу после того, как вазопрессоры больше не нужны). (CIII) .
Empiric
Pseudomonas aeruginosa ЛечениеПри наличии факторов риска инфекции Pseudomonas следует использовать антипневмококковый, антипсевдомональный бета-лактам плюс ципрофлоксацин или левофлоксацин (доза 750 мг). (AI) . Предпочтительными бета-лактамами являются пиперациллин-тазобактам, цефепим, имипенем или меропенем. Рекомендуются альтернативные терапевтические агенты: антипневмококковый, антипсевдомональный бета-лактам плюс аминогликозид и азитромицин (BII) или антипневмококковый, антипсевдомональный бета-лактам плюс аминогликозид и антипневмококковый фторхинолон 13 (BII).Пациентам с аллергией на пенициллин рекомендуется использовать азтреонам вместо бета-лактама (BII) .
Empiric
Staphylococcus aureus ЛечениеМазок из носа на MRSA может помочь в принятии решения о том, должно ли начальное эмпирическое обследование включать MRSA. В исследованиях пациентов без ВИЧ отрицательные результаты тестов имеют высокую отрицательную прогностическую ценность для пневмонии, вызванной MRSA. Если мазок из носа отрицательный на MRSA, а пневмония не является тяжелой и отсутствуют другие факторы риска или признаки, указывающие на MRSA-пневмонию, в эмпирическом охвате MRSA может быть отказано (BII) . 58
Однако у пациентов с факторами риска инфекции S. aureus к схеме антибиотиков (AII) следует добавить ванкомицин или линезолид. Эмпирический охват для MRSA также должен быть добавлен, если быстрый мазок из носа положителен на MRSA, хотя положительная прогностическая ценность для пневмонии является умеренной, и терапию следует снизить, если посев отрицательный. (BIII) . Хотя это обычно не рекомендуется, добавление клиндамицина к ванкомицину (но не к линезолиду) или использование одного линезолида рекомендуется многими экспертами при наличии тяжелой некротической пневмонии для минимизации продукции бактериального токсина (CII) .
Телаванцин — альтернативный агент, который может быть использован против S. aureus pneumonia (BIII) ; В настоящее время он одобрен FDA для лечения внутрибольничной и связанной с аппаратом искусственной вентиляции легких (а не внебольничной) пневмонии на основании исследований на лицах без ВИЧ-инфекции. 103 Хотя цефтаролин обладает активностью против MRSA, и данные показывают, что он может быть эффективным при пневмонии MRSA, он был одобрен FDA для лечения внебольничной бактериальной пневмонии на основании двух исследований, в которые не были включены изоляты MRSA. 104 Ни телаванцин, ни цефтаролин специально не изучались у пациентов с ВИЧ и бактериальной пневмонией. Даптомицин не следует использовать для лечения пневмонии, поскольку он не активен в легких (AI) .
Терапия, направленная на патогенез
Когда этиология пневмонии установлена на основе надежных микробиологических методов, антимикробную терапию следует изменить и направить на выявленный патоген. (BIII) .
Переход с внутривенной на пероральную терапию
Следует рассмотреть возможность перехода на пероральную терапию у пациентов с ВП, получающих внутривенную антибактериальную терапию, у которых клиническое улучшение улучшилось, они могут глотать и переносить пероральные препараты и имеют сохранную функцию желудочно-кишечного тракта.Предлагаемые критерии клинической стабильности включают температуру полости рта <37,8 ° C, частоту сердечных сокращений <100 ударов в минуту, частоту дыхания <24 вдохов в минуту, систолическое артериальное давление ≥90 мм рт.ст. и сатурацию кислорода в помещении> 90% или парциальное давление кислорода. в артериальной крови> 60 мм рт. ст. (BII) . 57 Более длительная внутривенная и общая антибактериальная терапия часто необходима пациентам с тяжелой ВП или бактериемией, особенно если это вызвано S. pneumoniae или S.aureus и присутствует осложненная инфекция.
Особые соображения относительно того, когда начинать антиретровирусную терапию
У пациентов с бактериальной пневмонией, которые еще не получают АРТ, АРТ следует начинать незамедлительно (т. Е. В течение 2 недель после начала терапии пневмонии), если сопутствующие заболевания не делают АРТ неразумной (AI) .
Мониторинг ответа на терапию и нежелательных явлений (включая ВСВИ)
Клинический ответ на соответствующую противомикробную терапию ВП у пациентов с ВИЧ и без него одинаков. 36,50 Клинический ответ (т. Е. Снижение температуры и улучшение респираторных симптомов, физические данные и лабораторные исследования) обычно наблюдается в течение 48-72 часов после начала соответствующей противомикробной терапии. Обзор пациентов с ВП показал, что прогрессирующая ВИЧ-инфекция и количество CD4 <100 клеток / мм 3 были предикторами более длительного времени клинической стабильности (т.е.> 7 дней) и что пациенты, получавшие АРТ, как правило, становились клинически стабильными раньше и результаты были лучше. 89,92 Наличие бактериемии — важный фактор, влияющий на исход. Среди пациентов с пневмококковой пневмонией более длительное время до клинической стабильности чаще наблюдается на фоне бактериемии. Как и у пациентов без ВИЧ, улучшение рентгенологического исследования обычно отстает от клинического улучшения.
Воспалительный синдром восстановления иммунитета (ВСВИ) редко описывается в связи с бактериальной ВП и началом лечения АРТ у пациентов с ВИЧ. Это могло быть вторичным по ряду причин:
- Пациенты с рецидивирующей пневмонией не были включены в исследуемую популяцию;
- IRIS среди участников с бактериальной пневмонией не указан, или
- Это осложнение действительно не наблюдалось. 2,105
Только отчеты о случаях описывают ВСВИ с пневмонией, вызванной Rhodococcus equii . Чаще всего ВСВИ возникает при пневмонии, вызванной Pneumocystis и микобактериальными инфекциями.
Управление отказом от лечения
Пациенты, которые не отвечают на соответствующую противомикробную терапию, должны пройти дополнительное обследование для поиска вторичных осложнений пневмонии (эмпиема, образование абсцесса, метастатическая инфекция), другого инфекционного процесса и / или неинфекционных причин легочной дисфункции (тромбоэмболия легочной артерии, ХОБЛ).
Предотвращение рецидивов
Пациенты с ВИЧ должны получить пневмококковую вакцину (AI) и противогриппозную вакцину (AII) в соответствии с рекомендациями. Химиопрофилактика антибиотиками обычно не рекомендуется специально для предотвращения рецидивов бактериальных респираторных инфекций из-за возможности развития устойчивых к лекарствам микроорганизмов и токсичности лекарств (AI) . Отказ от курения снижает риск бактериальной пневмонии примерно на 27%, 106 , и пациентов, которые курят табак, следует побуждать к отказу от курения и предоставлять соответствующие инструменты и направления, когда это возможно (AI) .Аналогичным образом, пациентов с расстройствами, связанными с употреблением психоактивных веществ (алкоголь, инъекционные или неинъекционные наркотики), следует направлять для получения соответствующих консультаций и услуг (AI) . Однако, вероятно, наиболее важным вмешательством для профилактики бактериальной пневмонии (первого эпизода или рецидива) является начало и соблюдение АРТ, что полезно даже для людей с высоким числом CD4 на момент начала АРТ. 4 Таким образом, быстрое начало или повторное начало АРТ рекомендуется всем пациентам с ВИЧ и бактериальной пневмонией (AI) .
Особенности беременности
Диагностика бактериальных инфекций дыхательных путей у беременных женщин такая же, как и у небеременных, с соответствующей защитой брюшной полости во время рентгенологических процедур. У беременных женщин, как и у небеременных, следует лечить бактериальные инфекции дыхательных путей, за некоторыми исключениями. Среди макролидов кларитромицин не рекомендуется из-за повышенного риска врожденных дефектов, наблюдаемого в некоторых исследованиях на животных.Два исследования, в каждом из которых участвовало ≥100 женщин, подвергшихся воздействию кларитромицина в первом триместре, не выявили явного увеличения или конкретной картины врожденных дефектов, хотя в одном исследовании был отмечен повышенный риск самопроизвольного аборта. 107,108 Азитромицин не вызывал врожденных дефектов в исследованиях на животных, но опыт использования человека в первом триместре ограничен. Азитромицин рекомендуется при назначении макролидов при беременности (BIII) . Артропатия была отмечена у неполовозрелых животных с in utero, экспозицией хинолонов.Исследования, оценивающие использование хинолонов у беременных женщин, не обнаружили повышенного риска врожденных дефектов или нарушений опорно-двигательного аппарата. 109,110 При наличии показаний хинолоны могут использоваться во время беременности при серьезных респираторных инфекциях, только если нет более безопасной альтернативы. (CIII) . 111
Доксициклин не рекомендуется применять во время беременности из-за повышенной гепатотоксичности и окрашивания зубов и костей плода. Бета-лактамные антибиотики не были связаны с тератогенным действием или повышенной токсичностью во время беременности.Использование клиндамицина во время беременности не было связано с повышенным риском врожденных дефектов или неблагоприятных исходов. 112 Аминогликозиды можно использовать по мере необходимости. Теоретический риск повреждения почек или восьмого нерва плода существует при воздействии аминогликозидов во время беременности, но этот результат не был задокументирован у людей, за исключением стрептомицина (риск 10%) и канамицина (риск 2%). Исследования репродуктивной токсичности животных на крысах и кроликах дали отрицательный результат на ванкомицин, но данные о воздействии на человека в первом триместре ограничены. 113 Исследование новорожденных после воздействия in utero не обнаружило доказательств почечной или ототоксичности. 114 Исследования репродуктивной токсичности телаванцина на животных показали повышенную частоту пороков развития конечностей у крыс, кроликов и мини-свиней при дозах, аналогичных воздействию на человека; данные о людях отсутствуют. 113 Следует избегать использования телаванцина в первом триместре, если доступны альтернативные препараты с большим опытом использования во время беременности. О случаях воздействия телаванцина во время беременности следует сообщать в регистр беременных телаванцина по телефону 1-855-633-8479.Опыт применения линезолида при беременности человека был ограничен, но он не оказывал тератогенного действия на мышей, крыс и кроликов.
Пневмония во время беременности связана с повышенным риском преждевременных родов. Беременные женщины с пневмонией после 20 недель беременности должны находиться под наблюдением на наличие сокращений (BII) . Пневмококковая вакцина (AIII) может вводиться во время беременности с использованием PPV23 взрослым, у которых есть указанные выше показания для PPV23. Хотя безопасность вакцины в течение первого триместра не оценивалась, о побочных эффектах у новорожденных, матери которых были случайно вакцинированы во время беременности, не сообщалось.Нет данных, чтобы дать рекомендации по применению PCV13 во время беременности, но вскоре ожидаются результаты испытаний (NCT02717494).
Инактивированная вакцина против гриппа рекомендуется всем беременным женщинам во время сезона гриппа (AIII) . Живую аттенуированную вакцину против гриппа нельзя использовать у людей с ВИЧ (AIII) . Поскольку введение вакцин может быть связано с временным повышением уровня РНК ВИЧ в плазме, вакцинация беременных женщин рекомендуется после начала АРТ, чтобы минимизировать повышение уровней РНК ВИЧ в плазме, которое может повысить риск перинатальной передачи ВИЧ.
| Профилактика Streptococcus pneumoniae Инфекции Показания для вакцинации от пневмококков:
Рекомендации по вакцинации Для лиц, не получивших пневмококковой вакцины Предпочтительная вакцинация :
Профилактика гриппа и бактериальной пневмонии как осложнения гриппа Показания к вакцинации против гриппа:
|
| Лечение внебольничной бактериальной пневмонии Примечание: Эмпирическую противомикробную терапию следует начинать незамедлительно для пациентов, у которых имеются клинические и рентгенографические данные, соответствующие бактериальной пневмонии. Приведенные ниже рекомендации являются рекомендуемой эмпирической терапией. Схема должна быть изменена по мере необходимости после получения результатов микробиологических исследований и определения лекарственной чувствительности.Медицинские работники также должны учитывать риск оппортунистических инфекций легких (например, PCP, TB), которые могут повлиять на эмпирическую терапию. Эмпирическая амбулаторная терапия (перорально)
Эмпирическая терапия госпитализированных пациентов с нетяжелой ВП Предпочтительная терапия:
Эмпирическая терапия для пациентов с тяжелой ВБ Предпочтительная терапия:
Для пациентов с аллергией на пенициллин:
Эмпирическая терапия для пациентов с риском Pseudomonas Пневмония Предпочтительная терапия:
Эмпирическая терапия для пациентов с риском MRSA-пневмонии Предпочтительная терапия:
|
Продолжительность терапии:
|
- Уоллес Дж. М., Хансен Н. И., Лаванж Л. и др. Тенденции респираторных заболеваний в когорте исследования легочных осложнений ВИЧ-инфекции. Группа изучения легочных осложнений ВИЧ-инфекции. Am J Respir Crit Care Med. 1997; 155 (1): 72-80. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/
92.
- Золопа А., Андерсен Дж., Пудерли В. и др. Ранняя антиретровирусная терапия снижает прогрессирование / смертность от СПИДа у лиц с острыми оппортунистическими инфекциями: многоцентровое рандомизированное стратегическое исследование. PLoS One . 2009; 4 (5): e5575. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/19440326.
- Mussini C, Galli L, Lepri AC и др. Заболеваемость, время и детерминанты бактериальной пневмонии среди ВИЧ-инфицированных: данные когорты фонда ICONA. J Acquir Immune Defic Syndr. 2013; 63 (3): 339-345. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/235
- .
- О’Коннор Дж., Вжеча М.Дж., Филипс А.Н. и др. Влияние немедленного начала антиретровирусной терапии на риск тяжелых бактериальных инфекций у ВИЧ-положительных людей с количеством клеток CD4 более 500 на мкл: вторичный результат является результатом рандомизированного контролируемого исследования. Ланцет ВИЧ. 2017; 4 (3): e105-e112. Доступно на: https://www.ncbi.nlm.nih.gov / pubmed / 28063815.
- Джонс Дж. Л., Хэнсон Д. Л., Дворкин М. С. и др. Эпиднадзор за оппортунистическими заболеваниями, определяющими СПИД, 1992–1997 годы. MMWR CDC Surveill Summ. 1999; 48 (2): 1-22. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/12412613.
- Салливан Дж. Х., Мур Р. Д., Керули Дж. К., Чейссон РЭ. Влияние антиретровирусной терапии на частоту бактериальной пневмонии у пациентов с запущенной ВИЧ-инфекцией. Am J Respir Crit Care Med. 2000; 162 (1): 64-67. Доступно по адресу: https: // www.ncbi.nlm.nih.gov/pubmed/10
1.
- Serraino D, Puro V, Boumis E, et al. Эпидемиологические аспекты основных оппортунистических инфекций дыхательных путей у людей со СПИДом: Европа, 1993-2000 гг. СПИД . 2003; 17 (14): 2109-2116. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/14502014.
- Buchacz K, Lau B, Jing Y, et al. Заболеваемость оппортунистическими инфекциями, определяющими СПИД, в многокомпонентном анализе ВИЧ-инфицированных в США и Канаде, 2000–2010 гг. J Заразить Dis . 2016; 214 (6): 862-872. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/27559122.
- Hirschtick RE, Glassroth J, Jordan MC, et al. Бактериальная пневмония у лиц, инфицированных вирусом иммунодефицита человека. Группа изучения легочных осложнений ВИЧ-инфекции. N Engl J Med. , 1995; 333 (13): 845-851. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/7651475.
- Sogaard OS, Lohse N, Gerstoft J, et al. Госпитализация по поводу пневмонии среди людей с ВИЧ-инфекцией и без нее, 1995–2007 годы: датское популяционное общенациональное когортное исследование. Clin Infect Dis. 2008; 47 (10): 1345-1353. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/18834317.
- Aston SJ, Ho A, Jary H и др. Этиология и факторы риска смертности в когорте взрослых пациентов с внебольничной пневмонией в Малави. Am J Respir Crit Care Med. 2019; 200 (3): 359-369. Доступно на: https://www.ncbi.nlm.nih.gov/pubmed/30625278.
- Jambo KC, Banda DH, Kankwatira AM и др. Маленькие альвеолярные макрофаги инфицированы преимущественно ВИЧ и обладают нарушенной фагоцитарной функцией. Mucosal Immunol. 2014; 7 (5): 1116-1126. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/24472847.
- Чарльз Т.П., Шеллито Дж. Э. Инфекция вируса иммунодефицита человека и защита хозяина в легких. Semin Respir Crit Care Med. 2016; 37 (2): 147-156. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/26974294.
- Gordin FM, Roediger MP, Girard PM, et al. Пневмония у ВИЧ-инфицированных: повышенный риск при курении сигарет и прерывании лечения. Am J Respir Crit Care Med . 2008; 178 (6): 630-636. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/18617640.
- Бенард А., Мерси П., Алиум А. и др. Бактериальная пневмония у ВИЧ-инфицированных: снижение риска после прекращения курения. ANRS CO3 Aquitaine Cohort, 2000-2007. PLoS One. 2010; 5 (1): e8896. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/20126646.
- Lamas CC, Coelho LE, Grinsztejn BJ, Veloso VG. Внебольничные инфекции нижних дыхательных путей у ВИЧ-инфицированных пациентов, получающих антиретровирусную терапию: предикторы в современном когортном исследовании. Инфекция . 2017; 45 (6): 801-809. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/28660356.
- Attia EF, McGinnis KA, Feemster LC и др. Связь ХОБЛ с риском легочных инфекций, требующих госпитализации у ВИЧ-инфицированных ветеранов. J Acquir Immune Defic Syndr. 2015; 70 (3): 280-288. Доступно на: https://www.ncbi.nlm.nih.gov/pubmed/26181820.
- Polsky B, Gold JW, Whimbey E и др. Бактериальная пневмония у больных с синдромом приобретенного иммунодефицита. Энн Интерн Мед. . 1986; 104 (1): 38-41. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/3484420.
- Burack JH, Hahn JA, Saint-Maurice D, Jacobson MA. Микробиология внебольничной бактериальной пневмонии у лиц с инфекцией вируса иммунодефицита человека 1 типа и из группы риска. Значение для рациональной эмпирической антибактериальной терапии. Arch Intern Med. , 1994; 154 (22): 2589-2596. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/7979856.
- Миллер РФ, Фоли Н.М., Кессель Д., Джеффри А.А.Внебольничная крупозная пневмония у больных ВИЧ-инфекцией и СПИДом. Грудь . 1994; 49 (4): 367-368. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/8202910.
- Манди Л.М., Аувертер П.Г., Олдах Д. и др. Внебольничная пневмония: влияние иммунного статуса. Am J Respir Crit Care Med. 1995; 152 (4 Пт 1): 1309-1315. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/7551387.
- Афесса Б., Грин Б. Бактериальная пневмония у госпитализированных пациентов с ВИЧ-инфекцией: исследование легочных осложнений, поддержки в отделении интенсивной терапии и прогностических факторов у госпитализированных пациентов с ВИЧ (PIP). Сундук . 2000; 117 (4): 1017-1022. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/10767233.
- Парк Д.Р., Щербин В.Л., Гудман М.С. и др. Этиология внебольничной пневмонии в городской государственной больнице: влияние инфекции вируса иммунодефицита человека и исходная тяжесть заболевания. J Infect Dis. 2001; 184 (3): 268-277. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/11443551.
- Rimland D, Navin TR, Lennox JL и др. Проспективное изучение этиологических агентов внебольничной пневмонии у пациентов с ВИЧ-инфекцией. СПИД. 2002; 16 (1): 85-95. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/11741166.
- Лобо Л.Дж., Рид К.Д., Вундеринк Р.Г. Расширенная клиническая картина внебольничной метициллин-резистентной пневмонии Staphylococcus aureus. Сундук. 2010; 138 (1): 130-136. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/20173050.
- Кляйн Е.Ю., Монтефорте Б., Гупта А. и др. Частота гриппа и бактериальной коинфекции: систематический обзор и метаанализ. Другие респирные вирусы гриппа. 2016; 10 (5): 394-403. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/27232677.
- Tarp B, Jensen JS, Ostergaard L, Andersen PL. Поиск агентов, вызывающих атипичную пневмонию у ВИЧ-инфицированных пациентов, с помощью ПЦР-тестов с ингибитором. Eur Respir J . 1999; 13 (1): 175-179. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/10836344.
- Фигейредо-Мелло С., Науклер П., Негра, доктор медицины, Левин А.С. Проспективное этиологическое исследование внебольничных легочных инфекций у госпитализированных людей, живущих с ВИЧ. Медицина (Балтимор). 2017; 96 (4): e5778. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/28121925.
- Jain S, Self WH, Wunderink RG и др. Внебольничная пневмония среди взрослых в США, требующая госпитализации. N Engl J Med. 2015; 373 (5): 415-427. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/26172429.
- Levine SJ, White DA, Fels AO. Частота и значение Staphylococcus aureus в респираторных культурах от пациентов, инфицированных вирусом иммунодефицита человека. Am Rev Respir Dis. 1990; 141 (1): 89-93. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/2297190.
- Shorr AF, Zilberberg MD, Micek ST, Kollef MH. Прогнозирование инфекции, вызванной устойчивыми к антибиотикам бактериями, с помощью отдельных факторов риска пневмонии, связанной с оказанием медицинской помощи. Arch Intern Med. 2008; 168 (20): 2205-2210. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/1
- 96.
- Эверетт К.К., Субраманиан А., Джарисберг Л.Г., Фей М., Хуанг Л. Характеристики лекарственно-чувствительной и лекарственно-устойчивой пневмонии Staphylococcus aureus у пациентов с ВИЧ. Эпидемиология (Саннивейл) . 2013; 3 (1). Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/25346868.
- Diep BA, Chambers HF, Graber CJ, et al. Появление клона USA300 стафилококка золотистого стафилококка с множественной лекарственной устойчивостью, ассоциированного с населением, устойчивого к метициллину у мужчин, практикующих секс с мужчинами. Ann Intern Med. 2008; 148 (4): 249-257. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/18283202.
- Попович К.Ю., Хота Б., Аручева А. и др. Бремя колонизации устойчивых к метициллину Staphylococcus aureus, связанных с сообществом, у ВИЧ-инфицированных пациентов. Clin Infect Dis. 2013; 56 (8): 1067-1074. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/23325428.
- Zervou FN, Zacharioudakis IM, Ziakas PD, Rich JD, Mylonakis E. Распространенность и факторы риска колонизации метициллин-резистентного золотистого стафилококка при ВИЧ-инфекции: метаанализ. Clin Infect Dis. 2014; 59 (9): 1302-1311. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/25031291.
- Cilloniz C, Torres A, Manzardo C и др. Внебольничная пневмококковая пневмония у взрослых пациентов с вирусологически подавленной ВИЧ-инфекцией: исследование случай-контроль. Сундук. 2017; 152 (2): 295-303. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/28302496.
- Selwyn PA, Pumerantz AS, Durante A, et al. Клинические предикторы пневмонии, вызванной Pneumocystis carinii, бактериальной пневмонии и туберкулеза у ВИЧ-инфицированных. СПИД. 1998; 12 (8): 885-893. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/9631142.
- Bordon JM, Fernandez-Botran R, Wiemken TL, et al. Бактериемическая пневмококковая пневмония: клинические исходы и предварительные результаты воспалительной реакции. Инфекция. 2015; 43 (6): 729-738. Доступно на: https://www.ncbi.nlm.nih.gov/pubmed/26424683.
- Центры профилактики заболеваний C. Использование 13-валентной пневмококковой конъюгированной вакцины и 23-валентной пневмококковой полисахаридной вакцины для взрослых с иммунодефицитными состояниями: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Morb Mortal Wkly Rep. 2012; 61 (40): 816-819. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/23051612.
- Feikin DR, Jagero G, Aura B и др.Высокий уровень пневмококковой бактериемии в потенциальной когорте детей старшего возраста и взрослых в районе с высокой распространенностью ВИЧ в сельских районах западной Кении. BMC Infect Dis. 2010; 10: 186. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/20573224.
- Heffernan RT, Barrett NL, Gallagher KM, et al. Снижение заболеваемости инвазивными инфекциями Streptococcus pneumoniae среди людей со СПИДом в эпоху высокоактивной антиретровирусной терапии, 1995–2000 годы. J Infect Dis. 2005; 191 (12): 2038-2045.Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/15897989.
- Грау I, Палларес Р., Тубау Ф. и др. Эпидемиологические изменения бактериальной пневмококковой инфекции у пациентов с вирусом иммунодефицита человека в эпоху высокоактивной антиретровирусной терапии. Arch Intern Med. 2005; 165 (13): 1533-1540. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/16009870.
- Flannery B, Heffernan RT, Harrison LH, et al. Изменения в заболеваемости инвазивным пневмококком среди ВИЧ-инфицированных взрослых, живущих в эпоху детской пневмококковой иммунизации. Ann Intern Med. 2006; 144 (1): 1-9. Доступно на: https://www.ncbi.nlm.nih.gov/pubmed/16389249.
- Коэн А.Л., Харрисон Л.Х., Фарли М.М. и др. Профилактика инвазивного пневмококкового заболевания среди ВИЧ-инфицированных взрослых в эпоху детской пневмококковой иммунизации. СПИД. 2010; 24 (14): 2253-2262. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/20671543.
- Burgos J, Penaranda M, Payeras A, et al. Инвазивное пневмококковое заболевание у ВИЧ-инфицированных взрослых: клинические изменения после введения пневмококковой конъюгированной вакцины у детей. J Acquir Immune Defic Syndr. 2012; 59 (1): 31-38. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/22156821.
- Осмонд Д.Х., Чин Д.П., Глассрот Дж. И др. Влияние бактериальной пневмонии и пневмонии, вызванной Pneumocystis carinii, на прогрессирование болезни, вызванной вирусом иммунодефицита человека. Легочные осложнения группы исследования ВИЧ. Clin Infect Dis. 1999; 29 (3): 536-543. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/10530443.
- Kohli R, Lo Y, Homel P, et al. Бактериальная пневмония, терапия ВИЧ и прогрессирование заболевания среди ВИЧ-инфицированных женщин в исследовании эпидемиологических исследований ВИЧ (HER). Клин Инфекция Дис . 2006; 43 (1): 90-98. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/16758423.
- Малинис М., Майерс Дж., Бордон Дж. И др. Клинические результаты госпитализированных ВИЧ-инфицированных с бактериальной внебольничной пневмонией. Int J Заражение Dis . 2010; 14 (1): e22-27. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/19586789.
- Сандерс К.М., Маррас ТК, Чан СК. Индекс тяжести пневмонии у лиц с ослабленным иммунитетом. Джан Респир Дж. 2006; 13 (2): 89-93.Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/16550266.
- Кристенсен Д., Фельдман С., Росси П. и др. ВИЧ-инфекция не влияет на клинические исходы у госпитализированных пациентов с бактериальной внебольничной пневмонией: результаты международного когортного исследования CAPO. Clin Infect Dis. 2005; 41 (4): 554-556. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/16028168.
- Cordero E, Pachon J, Rivero A, et al. Внебольничная бактериальная пневмония у пациентов, инфицированных вирусом иммунодефицита человека: проверка критериев тяжести.Grupo Andaluz para el Estudio de las Enfermedades Infecciosas. Am J Respir Crit Care Med. , 2000; 162 (6): 2063-2068. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/11112115.
- Sogaard OS, Lohse N, Gerstoft J, et al. Смертность после госпитализации по поводу пневмонии среди людей с ВИЧ, 1995–2008 годы: датское когортное исследование. PLoS One. 2009; 4 (9): e7022. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/19750011.
- Маркус Дж. Л., Лейден, Вашингтон, Чао С. Р. и др.Иммунодефицит, пневмония, связанная со СПИДом, и риск рака легких у ВИЧ-инфицированных. СПИД. 2017; 31 (7): 989-993. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/28252529.
- Sigel K, Wisnivesky J, Crothers K и др. Иммунологические и инфекционные факторы риска рака легких у ветеранов США с ВИЧ: продольное когортное исследование. Ланцет ВИЧ. 2017; 4 (2): e67-e73. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/274.
- Моррис А.М., Хуанг Л., Баккетти П. и др.Постоянное снижение легочной функции после пневмонии у людей, инфицированных вирусом иммунодефицита человека. Группа изучения легочных осложнений ВИЧ-инфекции. Am J Respir Crit Care Med . 2000; 162 (2 Пет 1): 612-616. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/10934095.
- Nyamande K, Lalloo UG. Прокальцитонин в сыворотке различает ВП, вызванную бактериями, Mycobacterium tuberculosis и PJP. Int J Tuberc Lung Dis. , 2006; 10 (5): 510-515. Доступно по адресу: https: // www.ncbi.nlm.nih.gov/pubmed/16704032.
- Mandell LA, Wunderink RG, Anzueto A, et al. Общество инфекционных болезней Америки / Американское торакальное общество согласовали руководящие принципы ведения внебольничной пневмонии у взрослых. Clin Infect Dis. 2007; 44 Приложение 2: S27-72. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/17278083.
- Parente DM, Cunha CB, Mylonakis E, Timbrook TT. Клиническая применимость назального скрининга на метициллин-резистентный золотистый стафилококк (MRSA) для исключения пневмонии MRSA: диагностический мета-анализ с последствиями для управления антимикробными препаратами. Clin Infect Dis. 2018; 67 (1): 1-7. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/29340593.
- Cordero E, Pachon J, Rivero A, et al. Полезность посева мокроты для диагностики бактериальной пневмонии у ВИЧ-инфицированных. Eur J Clin Microbiol Infect Dis. 2002; 21 (5): 362-367. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/12072920.
- Джордано К., Фалько В., Альмиранте Б. и др. Инвазивное пневмококковое заболевание у пациентов, инфицированных ВИЧ: все еще угроза в эпоху высокоактивной антиретровирусной терапии. Clin Infect Dis. 2004; 38 (11): 1623-1628. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/15156452.
- Хамель М.Дж., Грин С., Чиллер Т. и др. Выбирает ли профилактика котримоксазолом для профилактики ВИЧ-ассоциированных оппортунистических инфекций резистентные патогены у взрослых в Кении? Ам Дж. Троп Мед Хиг . 2008; 79 (3): 320-330. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/18784222.
- Дворкин М.С., Хэнсон Д.Л., Навин Т.Р. Выживаемость пациентов со СПИДом после диагноза пневмонии, вызванной Pneumocystis carinii, в США. J Infect Dis. 2001; 183 (9): 1409-1412. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/11294675.
- Gebo KA, Moore RD, Keruly JC, Chaisson RE. Факторы риска пневмококковой инфекции у пациентов, инфицированных вирусом иммунодефицита человека. J Infect Dis. 1996; 173 (4): 857-862. Доступно на: https://www.ncbi.nlm.nih.gov/pubmed/8603963.
- Герреро М., Крюгер С., Сайто А. и др. Пневмония у ВИЧ-инфицированных пациентов: исследование факторов риска и профилактики методом случай-контроль. СПИД. 1999; 13 (14): 1971-1975. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/10513657.
- Брейман РФ, Келлер Д.В., Фелан М.А. и др. Оценка эффективности 23-валентной пневмококковой капсульной полисахаридной вакцины для ВИЧ-инфицированных пациентов. Arch Intern Med. , 2000; 160 (17): 2633-2638. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/10999977.
- Консультативный комитет по иммунизации P. Рекомендуемый график иммунизации взрослых: США, октябрь 2007 г. — сентябрь 2008 г. Ann Intern Med. 2007; 147 (10): 725-729. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/17947396.
- Hung CC, Chen MY, Hsieh SM, Hsiao CF, Sheng WH, Chang SC. Клинический опыт вакцинации 23-валентной капсульной полисахаридной пневмококковой вакциной у ВИЧ-1-инфицированных пациентов, получающих высокоактивную антиретровирусную терапию: проспективное обсервационное исследование. Вакцина. 2004; 22 (15-16): 2006-2012. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/15121313.
- Родригес-Баррадас М.С., Гуле Дж., Браун С. и др.Влияние пневмококковой вакцинации на заболеваемость пневмонией в зависимости от статуса ВИЧ-инфекции среди пациентов, включенных в 5-местное когортное исследование ветеранов старения. Клин Инфекция Дис . 2008; 46 (7): 1093-1100. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/18444830.
- French N, Nakiyingi J, Carpenter LM, et al. 23-валентная пневмококковая полисахаридная вакцина у взрослых жителей Уганды, инфицированных ВИЧ-1: двойное слепое, рандомизированное и плацебо-контролируемое исследование. Ланцет. 2000; 355 (9221): 2106-2111.Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/10
4.
- Watera C, Nakiyingi J, Miiro G и др. Пневмококковая полисахаридная вакцина 23-Valent у ВИЧ-инфицированных взрослых в Уганде: 6-летнее наблюдение за группой клинических испытаний. СПИД. 2004; 18 (8): 1210-1213. Доступно на: https://www.ncbi.nlm.nih.gov/pubmed/15166540.
- Pedersen RH, Lohse N, Ostergaard L, Sogaard OS. Эффективность вакцинации против пневмококковых полисахаридов у ВИЧ-инфицированных взрослых: систематический обзор. HIV Med. 2011; 12 (6): 323-333. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/21059168.
- French N, Gordon SB, Mwalukomo T, et al. Испытание 7-валентной пневмококковой конъюгированной вакцины на ВИЧ-инфицированных взрослых. N Engl J Med . 2010; 362 (9): 812-822. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/20200385.
- Penaranda M, Falco V, Payeras A, et al. Эффективность полисахаридной пневмококковой вакцины у ВИЧ-инфицированных пациентов: исследование случай-контроль. Clin Infect Dis. 2007; 45 (7): e82-87. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/17806042.
- Teshale EH, Hanson D, Flannery B и др. Эффективность 23-валентной полисахаридной пневмококковой вакцины против пневмонии у ВИЧ-инфицированных взрослых в США, 1998-2003 гг. Вакцина. 2008; 26 (46): 5830-5834. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/18786586.
- Рубин Л.Г., Левин М.Дж., Люнгман П. и др. Руководство IDSA по клинической практике для вакцинации хозяев с ослабленным иммунитетом, 2013 г. Clin Infect Dis. 2014; 58 (3): 309-318. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/24421306.
- Глесби М.Дж., Уотсон В., Бринсон С. и др. Иммуногенность и безопасность 13-валентной пневмококковой конъюгированной вакцины у ВИЧ-инфицированных взрослых, ранее вакцинированных пневмококковой полисахаридной вакциной. J Infect Dis. 2015; 212 (1): 18-27. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/25395187.
- Fiore AE, Uyeki TM, Broder K и др. Профилактика гриппа и борьба с ним с помощью вакцин: рекомендации Консультативного комитета по практике иммунизации (ACIP), 2010 г. MMWR Recomm Rep . 2010; 59 (РР-8): 1-62. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/20689501.
- DiazGranados CA, Dunning AJ, Kimmel M и др. Эффективность высоких доз вакцины против гриппа по сравнению со стандартной дозой у пожилых людей. N Engl J Med. 2014; 371 (7): 635-645. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/25119609.
- McKittrick N, Frank I., Jacobson JM, et al. Повышенная иммуногенность высокодозной вакцины против сезонного гриппа у ВИЧ-инфицированных: одноцентровое параллельное рандомизированное исследование. Ann Intern Med. 2013; 158 (1): 19-26. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/23277897.
- Anglaret X, Chene G, Attia A и др. Ранняя химиопрофилактика триметоприм-сульфаметоксазолом для ВИЧ-1-инфицированных взрослых в Абиджане, Кот-д’Ивуар: рандомизированное исследование. Cotrimo-CI Study Group. Ланцет. 1999; 353 (9163): 1463-1468. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/10232311.
- Харди В.Д., Файнберг Дж., Финкельштейн Д.М. и др. Контролируемое исследование триметоприм-сульфаметоксазола или пентамидина в аэрозольной форме для вторичной профилактики пневмонии, вызванной Pneumocystis carinii, у пациентов с синдромом приобретенного иммунодефицита.Протокол группы клинических испытаний СПИДа 021. N Engl J Med. , 1992; 327 (26): 1842-1848. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/1448121.
- Angel JB, High K, Rhame F и др. Исследование фазы III гранулоцитарно-макрофагального колониестимулирующего фактора при запущенной стадии ВИЧ-инфекции: влияние на инфекции, количество клеток CD4 и подавление ВИЧ. Группа изучения лейкина / ВИЧ. СПИД . 2000; 14 (4): 387-395. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/10770541.
- Кейзер П., Радемахер С., Смит Дж. В., Скист Д., Вадде В.Использование гранулоцитарного колониестимулирующего фактора связано со снижением бактериемии и увеличением выживаемости у ВИЧ-инфицированных пациентов с нейтропенией. Am J Med. 1998; 104 (1): 48-55. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/9528719.
- Кротерс К., Гриффит Т.А., Макгиннис К.А. и др. Влияние курения сигарет на смертность, качество жизни и сопутствующие заболевания среди ВИЧ-инфицированных ветеранов. J Gen Intern Med. 2005; 20 (12): 1142-1145. Доступно по адресу: https: //www.ncbi.nlm.nih.gov/pubmed/16423106.
- Navin TR, Rimland D, Lennox JL, et al. Факторы риска внебольничной пневмонии у лиц, инфицированных вирусом иммунодефицита человека. J Infect Dis. 2000; 181 (1): 158-164. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/10608762.
- Justice AC, Lasky E, McGinnis KA, et al. Медицинские заболевания и употребление алкоголя среди ветеранов с инфекцией иммунодефицита человека: сравнение стратегий измерения заболеваний. Медицинское обслуживание .2006; 44 (8 приложение 2): S52-60. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/16849969.
- Курран А., Фалько В., Креспо М. и др. Бактериальная пневмония у ВИЧ-инфицированных пациентов: использование индекса тяжести пневмонии и влияние текущего лечения на заболеваемость, этиологию и исход. HIV Med. 2008; 9 (8): 609-615. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/18557951.
- Almeida A, Almeida AR, Castelo Branco S, Vesza Z, Pereira R. CURB-65 и другие маркеры тяжести болезни при внебольничной пневмонии среди ВИЧ-положительных пациентов. Int J ЗППП, СПИД. 2016; 27 (11): 998-1004. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/26394997.
- Madeddu G, Laura Fiori M, Stella Mura M. Бактериальная внебольничная пневмония у ВИЧ-инфицированных пациентов. Curr Opin Pulm Med. 2010; 16 (3): 201-207. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/20154625.
- Chew KW, Yen IH, Li JZ, Winston LG. Предикторы тяжести пневмонии у ВИЧ-инфицированных взрослых, поступивших в городскую государственную больницу. Уход за больными СПИДом ЗППП. 2011; 25 (5): 273-277. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/21488749.
- Бордон Дж., Капур Р., Мартинес С. и др. Подсчет CD4 + клеток и уровни РНК ВИЧ не позволяют предсказать исход внебольничной пневмонии у госпитализированных ВИЧ-инфицированных пациентов. Int J Infect Dis. 2011; 15 (12): e822-827. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/21885316.
- Barakat LA, Juthani-Mehta M, Allore H, et al. Сравнение клинических исходов у ВИЧ-инфицированных и неинфицированных пожилых мужчин, госпитализированных с внебольничной пневмонией. Мед. О ВИЧ . 2015; 16 (7): 421-430. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/25959543.
- Центры профилактики заболеваний C. Streptococcus pneumoniae, 2016. 2018. Доступно по адресу: https://www.cdc.gov/abcs/reports-findings/survreports/spneu16.pdf.
- Гарин Н., Дженн Д., Карбалло С. и др. Монотерапия бета-лактамом в сравнении с комбинированным лечением бета-лактамом-макролидом при внебольничной пневмонии средней тяжести: рандомизированное исследование не меньшей эффективности. JAMA Intern Med., 2014; 174 (12): 1894-1901. Доступно на: https://www.ncbi.nlm.nih.gov/pubmed/25286173.
- Postma DF, van Werkhoven CH, van Elden LJ, et al. Стратегии лечения антибиотиками внебольничной пневмонии у взрослых. N Engl J Med. 2015; 372 (14): 1312-1323. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/25830421.
- Фигейредо-Мелло С., Науклер П., Негра, доктор медицины, Левин А.С. Цефтриаксон в сравнении с цефтриаксоном плюс макролид при внебольничной пневмонии у госпитализированных пациентов с ВИЧ / СПИДом: рандомизированное контролируемое исследование. Clin Microbiol Infect. 2018; 24 (2): 146-151. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/28648859.
- Вайнштейн М.П., Клугман К.П., Джонс Р.Н. Обоснование пересмотра контрольных точек чувствительности к пенициллину в сравнении с Streptococcus pneumoniae: преодоление чувствительности к противомикробным препаратам в эпоху устойчивости . Clin Infect Dis. 2009; 48 (11): 1596-1600. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/19400744.
- Баддур Л.М., Ю.В.Л., Клугман К.П. и др. Комбинированная антибактериальная терапия снижает смертность среди тяжелых больных пневмококковой бактериемией .Am J Respir Crit Care Med. 2004; 170 (4): 440-444. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/15184200.
- Семенюк Р.А., Мид М.О., Алонсо-Коэльо П. и др. Кортикостероидная терапия для пациентов, госпитализированных с внебольничной пневмонией: систематический обзор и метаанализ. Ann Intern Med. 2015; 163 (7): 519-528. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/26258555.
- Ni YN, Chen G, Sun J, Liang BM, Liang ZA. Влияние кортикостероидов на смертность пациентов с гриппной пневмонией: систематический обзор и метаанализ. Crit Care. 2019; 23 (1): 99. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/306.
- Торрес А., Сибила О, Феррер М. и др. Влияние кортикостероидов на неэффективность лечения среди госпитализированных пациентов с тяжелой внебольничной пневмонией и высокой воспалительной реакцией: рандомизированное клиническое исследование. JAMA. 2015; 313 (7): 677-686. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/25688779.
- Родос А., Эванс Л. Е., Альхазани В. и др. Кампания по выживанию после сепсиса: международные рекомендации по ведению сепсиса и септического шока: 2016 г. Мед. Интенсивной терапии . 2017; 43 (3): 304-377. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/28101605.
- Рубинштейн Э, Лалани Т., Кори Г.Р. и др. Сравнение телаванцина с ванкомицином при внутрибольничной пневмонии, вызванной грамположительными возбудителями. Clin Infect Dis. 2011; 52 (1): 31-40. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/21148517.
- File TM, Jr., Low DE, Eckburg PB, et al. Комплексный анализ FOCUS 1 и FOCUS 2: рандомизированные, двойные слепые, многоцентровые испытания фазы 3 эффективности и безопасности цефтаролина фозамила по сравнению с цефтриаксоном у пациентов с внебольничной пневмонией. Clin Infect Dis. 2010; 51 (12): 1395-1405. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/21067350.
- Новак Р.М., Ричардсон Дж. Т., Бухач К. и др. Воспалительный синдром восстановления иммунитета: частота возникновения и последствия для смертности. СПИД. 2012; 26 (6): 721-730. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/22233655.
- Де П., Фарли А., Линдсон Н., Авеард П. Систематический обзор и метаанализ: влияние отказа от курения на заболеваемость пневмонией у ВИЧ. BMC Med. 2013; 11:15. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/23339513.
- Эйнарсон А., Филипс Э., Моуджи Ф. и др. Проспективное контролируемое многоцентровое исследование применения кларитромицина при беременности. Am J Perinatol. 1998; 15 (9): 523-525. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/98 .
- Дринкард К.Р., Шатин Д., Клауз Дж. Постмаркетинговый надзор за лекарствами и исходами беременности: кларитромицин и врожденные пороки развития. Pharmacoepidemiol Drug Saf. 2000; 9 (7): 549-556. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/11338912.
- Schaefer C, Amoura-Elefant E, Vial T и др. Исход беременности после дородового воздействия хинолонов. Оценка реестра случаев Европейской сети тератологических информационных служб (ENTIS). Eur J Obstet Gynecol Reprod Biol. 1996; 69 (2): 83-89. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/88.
- Loebstein R, Addis A, Ho E, et al. Исход беременности после гестационного воздействия фторхинолонов: многоцентровое проспективное контролируемое исследование. Противомикробные агенты Chemother. 1998; 42 (6): 1336-1339. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/9624471.
- Nahum GG, Uhl K, Kennedy DL. Использование антибиотиков при беременности и кормлении грудью: что известно и что неизвестно о тератогенных и токсических рисках. Акушерский гинекол . 2006; 107 (5): 1120-1138. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/16648419.
- McCormack WM, Rosner B, Lee YH, Munoz A, Charles D, Kass EH. Влияние лечения беременных женщин эритромицином на массу тела при рождении. Obstet Gynecol. 1987; 69 (2): 202-207. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/3543767.
- Bookstaver PB, Bland CM, Griffin B, Stover KR, Eiland LS, McLaughlin M. Обзор использования антибиотиков во время беременности. Фармакотерапия. 2015; 35 (11): 1052-1062. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/26598097.
- Reyes MP, Ostrea EM, Jr., Cabinian AE, Schmitt C, Rintelmann W. Ванкомицин во время беременности: вызывает ли он потерю слуха или нефротоксичность у младенца? Am J Obstet Gynecol. 1989; 161 (4): 977-981. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/2801848.
Железистая лихорадка — NHS
Железистая лихорадка чаще всего поражает подростков и молодых людей. Он поправляется без лечения, но может вызывать сильное недомогание и длиться неделями.
Несрочный совет: обратитесь к терапевту, если у вас:
- очень высокая температура или вы чувствуете жар и дрожь
- сильная боль в горле
- опухоль с обеих сторон шеи — опухшие железы
- крайняя усталость или истощение
- тонзиллит, который не проходит
Это железистая лихорадка симптомы.
Обычно железистая лихорадка возникает не чаще одного раза.
Что происходит на приеме
Врач общей практики может назначить анализ крови, чтобы подтвердить, что у вас гландулярная лихорадка, и исключить другие заболевания, например тонзиллит. Это позволит проверить наличие вируса Эпштейна-Барра, вызывающего железистую лихорадку.
Врач не назначит вам антибиотики. Железистая лихорадка вызывается вирусом, поэтому антибиотики не действуют.
Требуются немедленные действия: обратитесь в скорую помощь или позвоните по номеру 999, если у вас есть:
- затрудненное глотание
- затрудненное дыхание
- сильная боль в животе
Как лечить железистую лихорадку самостоятельно
От железистой лихорадки нет лекарства — она проходит сама по себе.
Видео: Самостоятельный уход при железистой лихорадке
В этом видео рассказывается, как лечить железистую лихорадку самостоятельно.
Последний раз обзор СМИ: 1 июня 2020 г.
Срок сдачи обзора СМИ: 1 июня 2023 г.
Сколько длится железистая лихорадка
Вы должны почувствовать себя лучше в течение 2–3 недель. Некоторые люди могут чувствовать сильную усталость в течение нескольких месяцев.
Постарайтесь постепенно увеличивать активность, когда энергия начнет возвращаться.
Железистая лихорадка может вызвать отек селезенки. В течение первого месяца избегайте подъема тяжестей и занятий спортом или занятий, которые могут увеличить риск падения, так как это может повредить селезенку.
Как остановить распространение железистой лихорадки
Железистая лихорадка передается через слюну, поэтому вы можете заразиться ею через поцелуи или при совместном использовании чашек или столовых приборов.
Вы заразны на срок до 7 недель, прежде чем у вас появятся симптомы.
Вы можете вернуться в школу или на работу, как только почувствуете себя лучше.
Для предотвращения распространения железистой лихорадки:
Не
не целуй других (железистая лихорадка известна как болезнь поцелуев)
не делитесь чашками, столовыми приборами или полотенцами
Осложнения железистой лихорадки
Большинство людей поправляются без проблем.Но иногда железистая лихорадка может привести к другим проблемам, например:
Последняя проверка страницы: 1 декабря 2020 г.
Срок следующей проверки: 1 декабря 2023 г.
covidLINK | Департамент здравоохранения Мэриленда
Как медицинский работник вы можете чувствовать себя ошеломленным. Как человек, работающий с потенциально больными людьми, вы также, вероятно, опасаетесь заразиться сами. Вы также можете беспокоиться о своей финансовой безопасности и своей семье в случае карантина или заражения.
Важно заботиться о себе и сохранять уравновешенный взгляд на ситуацию. Есть некоторые вещи, которые вы можете контролировать, а другие вещи, с которыми вы ничего не можете поделать. Задача состоит в том, чтобы разделить эти вещи, чтобы вы могли предпринять разумные шаги, чтобы защитить себя, но при этом отпустить беспокойство и беспокойство, которые просто мешают вам. Будет важно помочь вашим клиентам сделать то же самое.
Важно понимать, что медицинские работники могут получить вторичную травму в результате их эмоциональной вовлеченности в тяжелые ситуации.Проверьте себя, отметив, есть ли у вас какие-либо симптомы тревоги или депрессии. Они могут включать бессонницу, усталость, раздражительность, депрессию, гнев, болезнь, вину и ломку. В Интернете доступны ресурсы, которые помогут вам справиться. Пожалуйста, используйте их, если они вам нужны.
Подумайте о том, что вам нужно, чтобы помочь себе и тем, кому вы помогаете, справиться со стрессом, связанным с этой ситуацией — какие вещи вы можете контролировать?
Убедитесь, что вы понимаете, как ваш работодатель будет бороться со вспышкой.Помните, что ваша реакция на ситуацию может отличаться от реакции ваших коллег или клиентов. Все по-разному реагируют на факторы стресса, в том числе вызванные этой вспышкой. Уважайте чувства других людей.
Соблюдайте надлежащие методы инфекционного контроля, такие как ношение маски, мытье рук и социальное дистанцирование — и сделайте вакцинацию.
Проверьте, насколько реалистично вы смотрите на ситуацию. Центры по контролю и профилактике заболеваний (CDC) постоянно указывают на то, что подавляющее большинство людей, даже если они заболеют, не заболеют ужасно.Избегайте драматических СМИ и придерживайтесь надежных источников информации, таких как CDC. Социальные сети — не лучший источник информации.
Держите себя под землей. Делайте упражнения, медитируйте. Поговорите с друзьями по телефону. Старайтесь регулярно спать и придерживаться здорового питания. Часто люди испытывают перебои в еде и сне во время кризиса, и очень важно стараться поддерживать здоровые привычки и избегать таких стратегий, как употребление наркотиков или алкоголя для преодоления стресса.
Какие вещи вы не можете контролировать? Беспокойство лишь усугубит ситуацию.
Все, что вы можете сделать, это обратить внимание на те вещи, которые вы можете контролировать выше.
Планирование приносит пользу. Но после того, как у вас есть план, двигайтесь дальше и сосредоточьтесь на том, чтобы жить своей жизнью, а не беспокоиться о вирусе. Не пытайтесь контролировать реакцию других людей. Слушайте и помогайте людям разобраться с фактами, касающимися вируса, но поймите, что шумиха или отрицание существования угрозы бесполезны.
Информацию и ресурсы по уходу за собой и психическому здоровью для работников штата Мэриленд можно найти в письме BHA «Help the Helpers Clinician Letter».
Что нужно знать о вспышке коронавируса
А как насчет путешествий во время пандемии?Прежде чем планировать поездку, обязательно перепроверьте все правила, касающиеся пункта назначения и способа передвижения.Во многих штатах, городах и странах действуют ограничения на поездки или правила, которые могут повлиять на вашу поездку. У AARP есть список ограничений на коронавирус в каждом штате. Кроме того, у CDC есть рекомендации по путешествиям для конкретных стран, основанные на уровнях риска COVID-19.
CDC говорит, что как вакцинированные, так и невакцинированные путешественники по-прежнему должны следовать этим рекомендациям для безопасного путешествия:
- Наденьте маску на нос и рот. Маски необходимы в самолетах, автобусах, поездах и других видах общественного транспорта, а также в U.S. транспортные узлы, такие как аэропорты и вокзалы.
- Держитесь на безопасном расстоянии от других и избегайте скопления людей.
- Часто мойте руки или используйте дезинфицирующее средство для рук.
Полностью вакцинированные путешественники «с меньшей вероятностью заразятся и распространят COVID-19», по словам представителей здравоохранения, но им все равно следует быть начеку. Они могут покинуть страну, не пройдя тест на COVID-19, если этого не требует пункт назначения, и им не нужно проходить карантин после возвращения в США, если этого не требует местная юрисдикция.
Тем не менее, вакцинированные люди по-прежнему должны иметь отрицательный результат теста на COVID-19 перед посадкой на международный рейс, чтобы вернуться в США, сообщает CDC, и они должны пройти тест на COVID-19 через три-пять дней после возвращения. . Люди проходят полную вакцинацию через две недели после получения второй дозы вакцин Pfizer или Moderna или однократной вакцины Johnson & Johnson. Если вы не вакцинированы: CDC рекомендует отложить поездку до тех пор, пока вы не будете полностью вакцинированы, потому что путешествие увеличивает ваши шансы заразиться и распространить COVID-19.CDC заявляет, что тестирование может помочь вам путешествовать более безопасно. CDC рекомендует пройти тест на вирус за один-три дня до поездки. Держите копию результатов теста при себе во время путешествия; вас могут попросить о них.
Лица, не прошедшие вакцинацию, не совершают международных поездок. Те, кто должен путешествовать, должны иметь отрицательный результат теста на вирус COVID-19 не ранее, чем за три дня до выезда из страны, и они должны иметь отрицательный результат теста на вирус COVID-19 не позднее, чем за три дня до возвращения в США.С.
По возвращении также рекомендуется пройти тестирование и поместить в карантин. В AARP есть информация о конкретных туристических рекомендациях и сборах за смену авиакомпании, а также советы о том, как оставаться в безопасности во время путешествий.
.

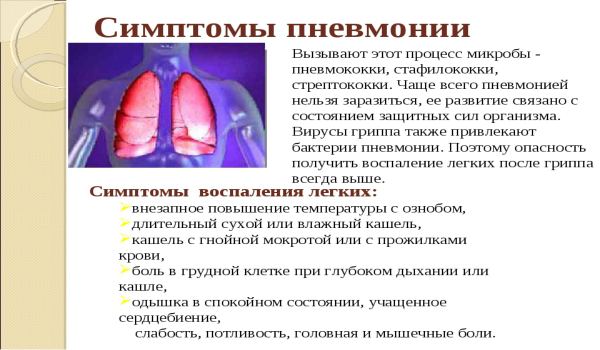
 Его часто используют, чтобы узнать, есть ли в легких инфекция.
Его часто используют, чтобы узнать, есть ли в легких инфекция. Это помогает проверять и диагностировать проблемы с легкими, оценивать закупорки и брать образцы ткани или жидкости для анализа,
Это помогает проверять и диагностировать проблемы с легкими, оценивать закупорки и брать образцы ткани или жидкости для анализа, Это может привести к органной недостаточности.
Это может привести к органной недостаточности. Это даже может быть смертельно опасно.
Это даже может быть смертельно опасно.