Медики рассказали о новых симптомах «ковида» у детей :: Санкт-Петербург :: РБК
Фото: Интерпресс / PhotoXPress.ru
Рост детской заболеваемости «ковидом» в ряде стран вызывает серьезное беспокойство у эпидемиологов.
О росте детской заболеваемости в начале лета говорили и петербургские медики. Причем, как отмечают опрошенные РБК Петербург педиатры частных клиник, в третью волну «ковида» изменилась симптоматика инфекции у детей. Вирус стал скрываться за маской других болезней, из-за чего распознать его на первых стадиях заражения очень сложно.
Вирус за маской
По словам медиков, с начала лета в Петербурге коронавирус стали выявлять у детей с симптомами, которые в прошлом году при протекании «ковида» отсутствовали. Как говорит заведующая отделением педиатрии Международного медицинского центра «СОГАЗ» Анна Никитенок, раньше коронавирус у детей больше проявлялся в виде ринофарингитов (воспаление слизистой оболочки носоглотки), сейчас педиатры центра чаще диагностируют вирус с проявлением кишечной симптоматикой.
«Если в первую и вторую волны были похожие симптомы, то третья волна полна сюрпризов. Видимо, это связано с мутацией вируса. Если раньше симптомы кишечной инфекции могли указывать на гастроэнтерит, то сейчас при любых кишечных симптомах сразу начинаешь подозревать коронавирус», — говорит педиатр клиники Euromed Kids Мария Лихачева. По её словам, сейчас по первым симптомам сложно установить, болен ли ребёнок коронавирусом. «Много масок других болезней — и вирус искусно научился за ними скрываться», — отмечает педиатр.
Еще одна особенность мутировавшего «ковида» — более частые случаи осложнений у детей. Например, по данным Марии Лихачевой, в третью волну у детей стали чаще проявляться пневмонии. О том, что летом среди детей с «ковидом» стало больше тяжелых пациентов, говорил ранее и заведующий отделением анестезиологии и реанимации № 1 Филатовской больницы Валентин Есиков. «В моей реанимации 16 коек, семь из них постоянно развернуты под COVID-19, все постоянно заняты <…> Если год назад детские реаниматологи иногда, простите, скучали на работе, то теперь скучать не приходится — дети поступают тяжелые и инфекция протекает значительно тяжелее», — рассказывал он (цитата по «Петербургскому дневнику»).
Симптомы коронавируса у детей | Лечение коронавируса у детей в АО «Медицина»
2020 год ознаменовался пандемией нового коронавируса SARS-CoV-2. Свое шествие по планете он начал с рыбного рынка в китайском городе Ухань в конце ноября 2019 года, охватив за несколько месяцев весь мир. В некоторых странах ситуация развивается по сложному сценарию: врачи не успевают оказывать помощь всем заболевшим. В числе жертв вируса оказались и дети: в Бельгии умерла 12-летняя девочка, а в США – младенец.
Коронавирус SARS-CoV-2 вызывает у взрослых и детей заболевание, получившее официальное название COVID-19. Оно может протекать по-разному: от совершенно бессимптомного процесса до тяжелейшей пневмонии. У молодых людей чаще всего отмечается легкая форма, однако болезнь усугубляется, если имеются хронические недуги (диабет, сердечно-сосудистые патологии, онкология, астма). Тем не менее статистика свидетельствует, что от COVID-19 умирали и молодые, ничем ранее не болевшие люди. И медики пока не могут ответить на вопрос, почему организм этих пациентов не справился с болезнью.
И медики пока не могут ответить на вопрос, почему организм этих пациентов не справился с болезнью.
Вакцинация от коронавируса
АО «Медицина» (Клиника академика Ройтберга) проводит вакцинацию от коронавирусной инфекции (COVID-19). Вы можете пройти процедуру в комфортных условиях. Услуга доступна всем гражданам РФ.
Коронавирусы
Сегодня ученым известно около 40 видов коронавирусов. Большинство из них не представляют серьезной опасности для человека. Они вызывают ОРВИ, причем чаще всего симптомы проходят за несколько дней без особых последствий для здоровья. Однако в 2002 году ситуация изменилась. В Китае началась вспышка нового, ранее неизвестного коронавируса SARS-CoV, который провоцировал атипичную пневмонию. Позже, в 2015 году, на Ближнем Востоке появился коронавирус MERS-CoV, который также большей частью вызывал вирусную пневмонию. Тогда пандемии удалось избежать, потому что возбудители не отличались особой контагиозностью. Но новый коронавирус SARS-CoV-2 оказался очень заразным. Выяснилось, что его белковые образования в форме шипа захватывают клетки человека в 4 раза интенсивнее, чем другие виды SARS. Это значит, что при попадании в дыхательные пути вирус наверняка там закрепится и спровоцирует заболевание.
Но новый коронавирус SARS-CoV-2 оказался очень заразным. Выяснилось, что его белковые образования в форме шипа захватывают клетки человека в 4 раза интенсивнее, чем другие виды SARS. Это значит, что при попадании в дыхательные пути вирус наверняка там закрепится и спровоцирует заболевание.
Однако в целом дети легче переносят заражение коронавирусом в сравнении с взрослым населением. На данный момент в разных странах число заболевших ребятишек было разным, однако оно не превышало 2-3%.
Симптомы COVID-19 у детей
У большинства инфицированных коронавирусом детей заболевание напоминает легкую простуду со стандартным набором характерных симптомов. Среди них:
-
насморк;
-
першение, боль в горле;
-
сухой кашель, одышка;
-
повышенная температура, лихорадка;
-
ломота в теле, головная боль;
-
отсутствие аппетита;
-
тошнота;
-
диарея (реже).

Заболевание развивается на 3-4-й день с момента инфицирования. Температура при коронавирусе у детей может быть невысокой, хотя у некоторых она может резко повышаться до критической отметки. Сложно однозначно сказать, что является первым признаком коронавируса у детей, потому что у одних все начинается с сухого кашля, у других – с першения в горле, а у третьих – с заложенности носа. У многих детей болезнь не проявляется вообще, однако они являются носителями возбудителя и представляют опасность для окружающих. Ученые пока не дают ответа на вопрос, почему эти дети не болеют коронавирусом. Среди взрослых вирусоносительство встречается также, однако в гораздо меньшей степени.
Заболевание у детей, как и у взрослых, может проявляться в трех основных клинических формах:
-
легкая острая респираторная вирусная инфекция;
-
пневмония в легкой форме без угрозы жизни;
-
тяжелая пневмония с острым респираторным дистресс-синдромом.

Гораздо реже наблюдается развитие гастроэнтероколита. В особо сложных случаях на фоне инфекции может развиться сепсис и септический шок.
Особенности COVID-19 у детей
Статистика гласит, что у 50 % детей, заболевших COVID-19, не отмечалось ярко выраженных симптомов. Температура была субфебрильной или же не повышалась вообще, кашель был несильным, одышки не наблюдалось, пневмония не развивалась. У 39% детей симптоматика была умеренно тяжелой. Им диагностировали воспаление легких, но серьезных проблем с дыханием не было. У 4% детей симптомов не было вообще. Однако у 6% детей болезнь имела тяжелый характер, некоторые из них находились в критическом состоянии, развивалась тяжелейшая пневмония, отказывали органы. В отдельных случаях у таких пациентов были сопутствующие заболевания, однако некоторые из них до этого были совершенно здоровы.
Особенно опасным коронавирус является для детей первого года жизни, потому что иммунная система малышей в принципе еще очень слабая, она не может противостоять большинству бактерий и вирусов. В грудном возрасте возможно одновременное заражение сразу несколькими вирусами, проникающими в организм респираторным путем, а также присоединение бактериальной инфекции.
В грудном возрасте возможно одновременное заражение сразу несколькими вирусами, проникающими в организм респираторным путем, а также присоединение бактериальной инфекции.
Диагностика коронавируса у детей
Коронавирусная инфекция у детей диагностируется по итогам лабораторного исследования. Применяют два вида тестов:
Первый менее эффективен, потому что направлен на выявление антител к вирусу (иммуноглобулинов), а они появляются на 5-7-й день с начала болезни. То есть на начальном этапе инфекция может быть не обнаружена.
Второй тест – полимеразная цепная реакция – дает более точный результат. Его выполняют только в лабораторных условиях на специальном оборудовании.
Детям могут назначать дополнительные лабораторные исследования мочи и крови для контроля общего состояния, если болезнь приобретает более тяжелый характер, а также для своевременного выявления бактериальной инфекции, которая может присоединиться к вирусной.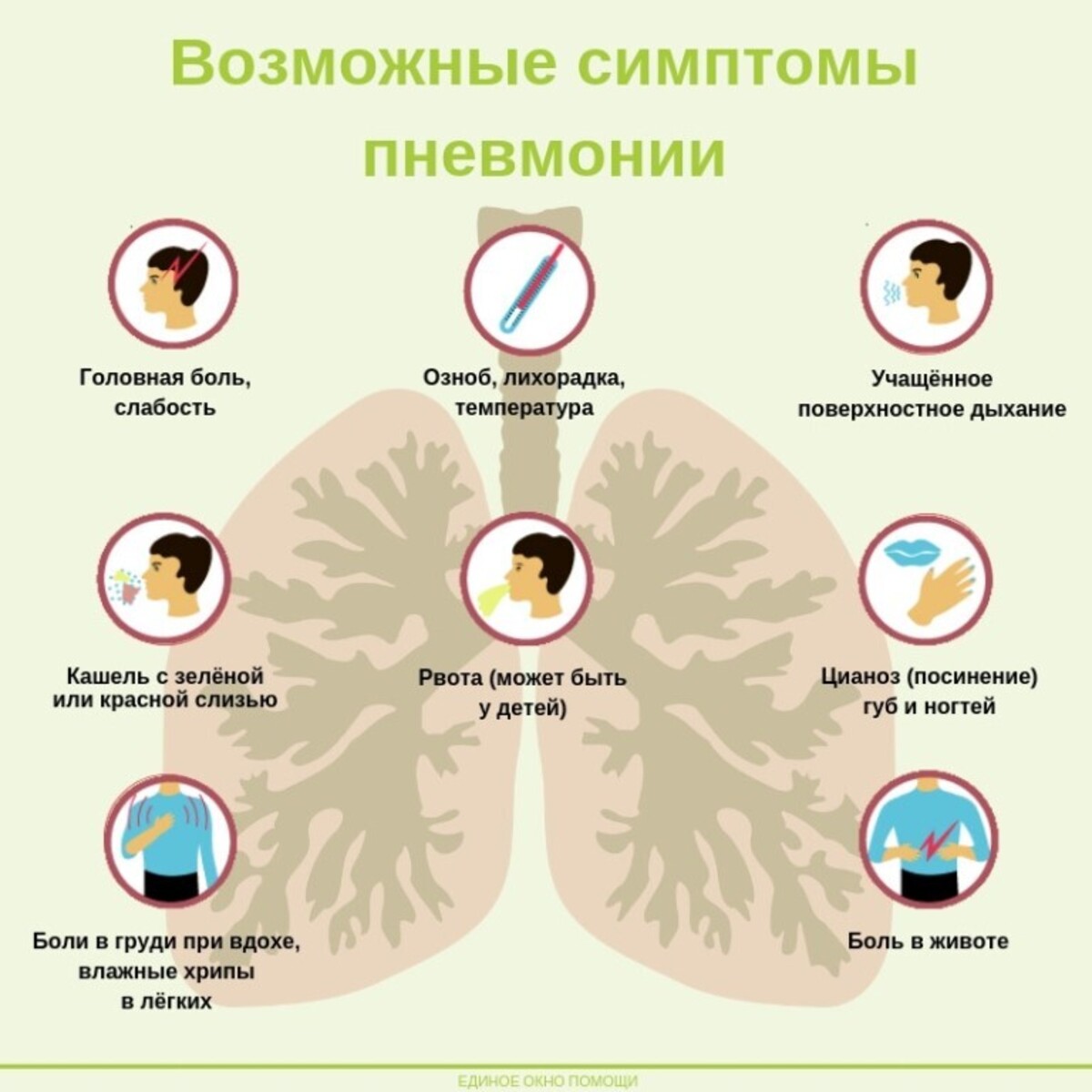 В случае развития острого бронхита и пневмонии рекомендуется компьютерная томография. Традиционное рентгенографическое исследование легких при вирусной пневмонии не всегда показывает реальную картину, потому что пневмония в этом случае имеет диффузный характер. Если при бактериальном воспалении легких наблюдаются плотные концентрированные очаги поражения легочной ткани, хорошо просматривающиеся на рентгенографическом снимке, то при COVID-19 имеют место множественные очаги поражения разных участков легких. Чем их больше, тем тяжелее протекает пневмония.
В случае развития острого бронхита и пневмонии рекомендуется компьютерная томография. Традиционное рентгенографическое исследование легких при вирусной пневмонии не всегда показывает реальную картину, потому что пневмония в этом случае имеет диффузный характер. Если при бактериальном воспалении легких наблюдаются плотные концентрированные очаги поражения легочной ткани, хорошо просматривающиеся на рентгенографическом снимке, то при COVID-19 имеют место множественные очаги поражения разных участков легких. Чем их больше, тем тяжелее протекает пневмония.
Лечение COVID-19 у детей
После лабораторного подтверждения диагноза COVID-19 за ребенком ведется наблюдение. Обычно госпитализация не требуется, ведь большинство детей переносят болезнь легко. Препаратов, специально предназначенных для лечения данной инфекции, пока не существует, терапия имеет симптоматический характер. Применяются жаропонижающие средства для нормализации температуры, рекомендуется обильное питье, отдых и сбалансированное питание. Родители ребенка все это время должны находиться в тесном контакте с врачом. Госпитализация показана, если у ребенка долгое время держится высокая температура, усиливается кашель, возникает одышка, резко ухудшается общее состояние, что может свидетельствовать о развитии пневмонии.
При неблагоприятном течении болезни возможно развитие острого респираторного дистресс-синдрома. В этом случае применяется кислородная терапия, предполагающая механическую вентиляцию легких. В еще более сложных случаях используется экстракорпоральная мембранная оксигенация. Это комплексный и дорогостоящий метод поддержки пациентов с острой дыхательной недостаточностью.
Во многих странах медики пытаются использовать для лечения COVID-19 уже известные фармацевтические средства, эффективные при борьбе с другими болезнями. В их число входят препараты, применяемые при терапии малярии и ревматоидного артрита. Они показали неплохой результат в лабораторных тестах, однако к ним есть много вопросов в плане побочных эффектов.
Однако все эти подходы являются экспериментальными и пока не имеют достаточной доказательной базы. Их назначение оправдано только в случае реальной угрозы жизни.
БЦЖ и SARS-CoV-2
Группа ученых из Нью-Йорка обнаружила связь между вакцинацией БЦЖ и низкой смертностью от COVID-19. Позже их поддержали эпидемиологи из Университета Техаса, опиравшиеся на статистику 178 стран. Они утверждают, что количество инфицированных на душу населения в странах, где БЦЖ-вакцинация является обязательной, примерно в 10 раз меньше, а число жертв – в 20 раз меньше.
Вакцина БЦЖ была разработана в 1921 году, и до сих пор она считается эффективным средством профилактики туберкулеза. Интересно, что задолго до появления коронавируса датские ученые Петер Ааби и Кристина Стабелл Бенн заявили: БЦЖ дает защиту от многих инфекций, способствуя укреплению иммунитета в целом. Они считают, что люди после вакцинации БЦЖ становятся на 30% более стойкими ко всем вирусам, бактериям и грибкам. Однако это утверждение пока еще только гипотеза, не имеющая достаточной доказательной базы. В любом случае БЦЖ делать нужно – в первую очередь для того, чтобы организм ребенка научился бороться с туберкулезной палочкой.
Вакцин против коронавирусов пока нет. Единственными эффективными методами профилактики являются следующие:
-
ограничение социальных контактов;
-
личная гигиена (частое мытье рук, использование санитайзеров).
Родителям следует сделать все возможное, чтобы ребенок не заболел, даже с учетом того, что COVID-19 у большинства малышей протекает легко. Ведь вирус до конца не изучен, неизвестно, какие последствия он может оставить после себя.
[11] Можно сделать справочно на серой подложке
Карта распространения коронавируса в России
Пневмония у детей. Симптомы, диагностика и лечение
Пневмония у детей — острый инфекционно-воспалительный процесс различной этиологии. Механизмы развития заболевания связаны с преимущественным поражением респираторных отделов легких.
Респираторными отделами легких являются анатомические структуры, расположенные за терминальными бронхами, — респираторные, альвеолярные ходы и альвеолы. Заболеваемость пневмонией у детей на первом году жизни составляет 15–20 на 1 000 детей, от 1 года до 3 лет — 5–6 на 1000 детей.Предрасполагающими факторами у детей могут быть следующие заболевания: перинатальная патология аспирации, гипотрофия, врожденный порок сердца с недостаточностью кровообращения, иммунодефицитные состояния.
У более старших детей предрасполагающими факторами являются очаги хронической инфекции, пассивное и активное курение, переохлаждение организма.
По этиологии острые пневмонии подразделяют на:
- бактериальные;
- вирусные;
- микоплазменные;
- риккетсиозные;
- грибковые;
- аллергические;
- пневмонии, возникающие при инвазиях гельминтами;
- пневмонии, возникающие при воздействии физических и химических факторов.
Различают семь форм бактериальной пневмонии:
- пневмококковая;
- фридлендеровская;
- синегнойная;
- гемофильная;
- стрептококковая;
- стафилококковая;
- группа пневмоний, вызванных протеем и кишечной палочкой.
Из вирусных пневмоний чаще всего встречаются:
- гриппозная пневмония;
- аденовирусная пневмония;
- парагриппозная пневмония;
- респираторно-синтициальная пневмония.
В соответствии с причинами и механизмами возникновения различают первичные и вторичные пневмонии. Последние возникают на фоне обострений хронических заболеваний бронхо-легочной системы и других соматических заболеваний ребенка.
Для возникновения пневмонии у ребенка, кроме бактериальных или вирусных агентов, необходим определенный комплекс факторов:
- попадание слизи в легкие из верхних дыхательных путей — аэрогенный путь;
- попадание микроорганизма в бронхи;
- разрушение защитных механизмов дыхательных путей;
- гематогенный, лимфогенный пути распространения инфекции.
При возникновении пневмонии у детей нарушаются вентиляция легких и газообмен, снижается питание миокарда желудочков. По протяженности поражения пневмонии могут быть сегментарными, долевыми, тотальными, одно- и двусторонними. В механизме развития пневмонии большую роль играет гипоксия с гиперкапнией, развивающиеся в результате нарушения как внешнего, легочного, так и тканевого дыхания.
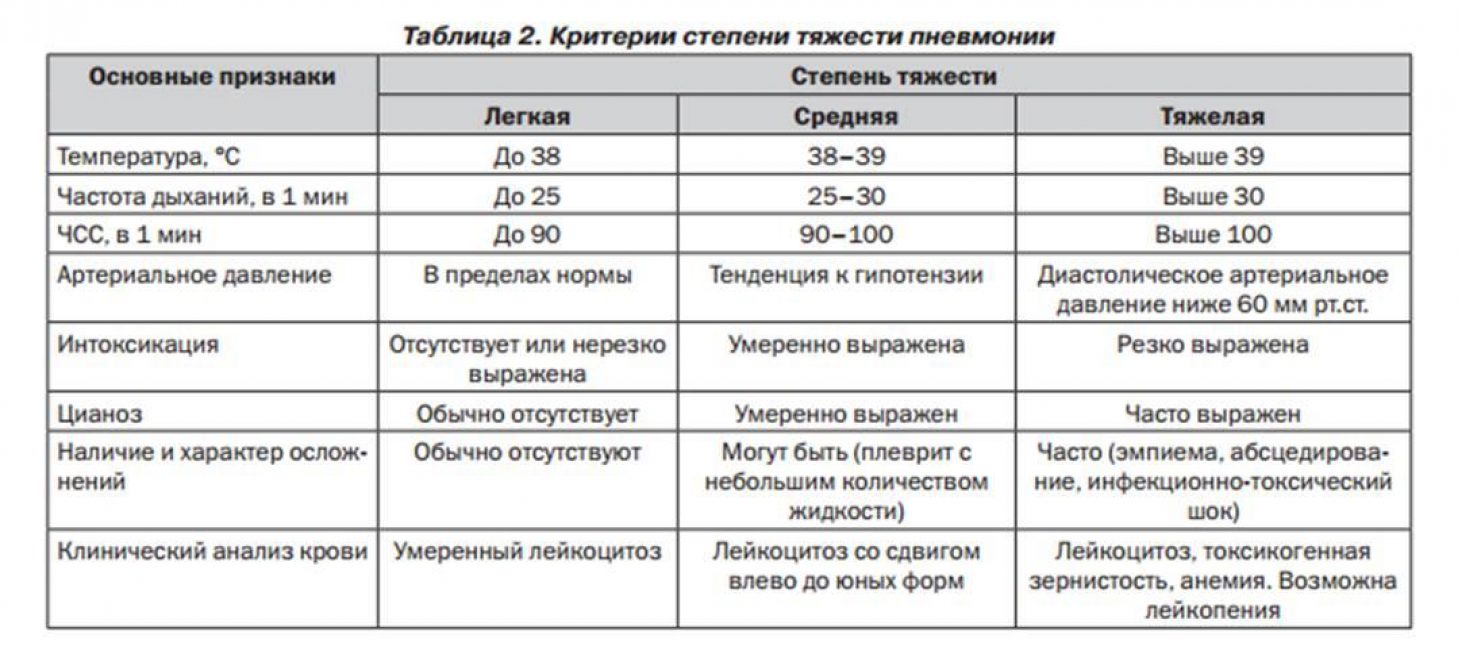
Клинические симптомы пневмонии зависят от вида пневмонии, величины и распространенности процесса. При очаговой пневмонии (бронхопневмонии) процесс идет остро или подостро и развивается на 5–7‑й день острого респираторного заболевания в виде его второй волны.
Характерными являются следующие симптомы:
- повышение температуры;
- слабость;
- головная боль;
- боль в груди или под лопатками;
- кашель;
- усиление интоксикации.
Над зоной поражения отмечается укорочение перкуторного звука, при аускультации — бронхофония, ослабленное дыхание, иногда крепитация. Рентгенологически определяется усиление легочного рисунка между очагами воспаления и корнями легкого. В анализе крови определяется нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ.
Сегментарная пневмония
В случае гематогенного пути распространения поражаются один или несколько сегментов легкого. Обычно чаще поражаются правые сегменты. Сегментарная пневмония начинается остро с повышения температуры, обычно выражены симптомы интоксикации, появляются боли в области грудной клетки, иногда — в животе, кашель — редкий. Появляются симптомы дыхательной недостаточности, объективные данные выражены слабо. Вторичная сегментарная пневмония развивается на фоне протекающей респираторной инфекции, при этом симптомы интоксикации выражены слабо. Сегментарная пневмония рентгенологически проявляется в отдельных очагах, которые сливаются, а затем захватывают целый сегмент.
Крупозная пневмония
Воспалительный процесс захватывает долю легкого или его часть и плевру. Встречается редко. Часто вызывается пневмококком. Начало острое. Заболевание начинается с головокружения, ухудшения самочувствия, резкой головной боли. Отмечается температура до 40–41 °С, часто больные жалуются на озноб. Кашель в первые три дня редкий, сухой, затем — с выделением ржавой мокроты. Быстро появляются цианоз, одышка. Часто у детей появляется абдоминальный синдром, проявляющийся болями в области пупка, метеоризмом, рвотой. Различают четыре стадии в течении крупозной пневмонии.
При первой стадии — стадии прилива, — определяется укорочение перкуторного звука с тимпаническим оттенком, ослабленное дыхание, периодически прослушивается крепитация. Во второй стадии развивается гиперемия лица, часто — на стороне поражения, тяжелое состояние. На стороне поражения определяются укорочение перкуторного звука, бронхиальное дыхание, бронхофония. Хрипы не прослушиваются. Третья стадия развивается на 4–7‑й день — усиливается кашель, температура падает, часто критически. Перкуторный звук принимает тимпанический оттенок, появляется крепитация.
В четвертой стадии — стадии разрешения, — снижается температура, появляется частый кашель, появляются обильные разнокалиберные хрипы. На рентгенограммах также определяется стадийность процесса: в первой стадии — усиление сосудистого рисунка, ограничение подвижности диафрагмы; во второй стадии появляются плотные тени, соответствующие долям с вовлечением корня и плевры; в третьей и четвертой стадиях инфильтрация исчезает постепенно.
При крупозной пневмонии отмечается резкий нейтрофильный лейкоцитоз со сдвигом влево, ускорение СОЭ. Атипично протекает крупозная пневмония у детей раннего возраста. Обычно нечетко выражены основные симптомы заболевания. Под влиянием антибактериальной терапии укорачиваются стадии воспалительного процесса. В случае нерациональной терапии возникает затяжное течение заболевания.
Интерстициальная пневмония
Интерстициальная пневмония возникает при вирусной, микоплазменной, пневмоцистной, грибковой и стафилококковой инфекциях. Чаще эта пневмония регистрируется у недоношенных и новорожденных детей, а также на фоне дистрофии, иммунодефицитных состояний у детей. Заболевание может сопровождаться выраженной интоксикацией, возможно падение артериального давления, кроме этого, часто отмечаются изменения со стороны центральной нервной системы, а также желудочно-кишечного тракта. Отмечается изнурительный кашель со скудной пенистой мокротой. При интерстициальной пневмонии отмечается вздутие грудной клетки. Перкуторно — тимпанит. Прослушиваются единичные крепитирующие и сухие хрипы на фоне ослабленного дыхания. Рентгенологически выявляются эмфизема, перебронхиальная инфильтрация, ячеистость интерстициально-сосудистого рисунка. Со стороны крови выявляется лейкоцитоз, повышение СОЭ.
Диагностика пневмонии
Диагностика проводится на основании клинико-рентгенологических данных.
Клиническими симптомами являются:
- температурная реакция;
- признаки дыхательной недостаточности: одышка, цианоз, участие в дыхании вспомогательной мускулатуры;
- стойкие аускультативные и перкуторные отклонения со стороны легких;
- рентгенологически — очаговые, сегментарные, лобарные инфильтративные тени;
- со стороны крови: лейкоцитоз, нейтрофилез, повышение СОЭ;
- эффект от проводимой этиологической терапии.
Течение пневмоний у детей зависит от этиологии, возраста и наличия различных сопутствующих заболеваний. Особенно тяжело протекают пневмонии, вызванные госпитальными штаммами золотистого стафилококка или грамотрицательными бактериями. Течение пневмоний в этих случаях характеризуется ранним абсцедированием, быстрым прорывом воспалительного очага в плевру и возникновением пиопневмоторакса с бурным течением заболевания.
В периоде новорожденности пневмония имеет серьезный прогноз. Различают приобретенные и внутриутробные пневмонии новорожденных. Внутриутробные пневмонии возникают в результате инфицирования плода во время беременности или аспирации инфицированными околоплодными водами, при этом аспирация может быть как внутриутробной, так и интранатальной. У новорожденных пневмонии часто сопровождаются ателектазами, а также деструкцией легочной ткани.
Важную роль в развитии пневмонии могут играть предрасположенность к аллергическому воздействию внешних факторов и возникновение катарального воспаления слизистых оболочек. При данных пневмониях характерным является присоединение астматического синдрома. Течение пневмонии в этих случаях принимает рецидивирующий характер. У детей, страдающих рахитом, пневмония развивается чаще и имеет затяжное течение. У детей с гипотрофией возникает чаще в связи со значительным снижением иммунитета, отмечается слабая выраженность симптомов пневмонии.
Лечение пневмонии у детей
В случае среднетяжелых и тяжелых форм дети подлежат стационарному лечению. Дети первого года жизни — при любых формах.
Лечение пневмоний проводится комплексно и состоит в:
- применении этиотропных средств;
- оксигенотерапии при развитии дыхательной недостаточности;
- назначении средств, улучшающих бронхиальную проводимость;
- применении средств и методов, обеспечивающих транспорт кислорода крови;
- назначении препаратов, улучшающих процессы тканевого дыхания;
- использовании средств, улучшающих обменные процессы в организме.
Питание ребенка должно соответствовать возрасту и потребностям детского организма. Однако в период интоксикации пища должна быть механически и химически щадящей. В связи с кашлем из рациона исключаются продукты, содержащие частицы, которые могут аспирироваться. Назначается дополнительно жидкость в виде питья. Для этого используются отвары шиповника, черной смородины, соки.
Сразу после поступления в стационар производятся забор мокроты, смывы для бактериологического обследования, затем назначается этиотропное лечение, которое проводят под контролем клинической эффективности, в последующем — с учетом полученных результатов чувствительности мокроты к антибиотикам. В случае внебольничной пневмонии назначаются макролиды нового поколения. В случае внутрибольничных пневмоний назначают цефалоспорины второго, третьего поколений и антибиотики группы резерва.
При пневмониях у детей, возникших в результате внутриутробной инфекции, назначают новое поколение макролидов — спиромицин, рокситромицин, азитромицин. В случае пневмонии у детей с иммунодефицитами назначаются цефалоспорины третьего, четвертого поколений. При смешанной инфекции, взаимодействии возбудителя гриппа и стафилококка наряду с введением антибиотиков широкого спектра действия вводится противогриппозный у‑глобулин по 3–6 мл.
Антибиотики применяют комплексно по следующей схеме:
- цефалоспорины;
- цефалоспорины плюс аминогликозиды.
Назначаются муколитическая терапия, бронхолитические средства, физиотерапия, иммунокоррегирующее лечение. При скоплении секрета в дыхательных путях необходимо удалять содержимое носоглотки, гортани, крупных бронхов. При выраженных симптомах дыхательной недостаточности применяется оксигенотерапия.
При признаках сердечной недостаточности назначают сердечные гликозиды — строфантин, а также сульфокамфокаин. Применяются и средства иммунотерапии. При лечении пневмонии проводят симптоматическую и посиндромную терапии. В периоде выздоровления большое значение имеют дыхательная гимнастика, физиотерапевтические методы лечения. Для улучшения дренажной функции бронхов применяются средства, способствующие повышению секреции мокроты или ее разжижению.
Отхаркивающие средства:
- Натрия бензоат
- Аммония хлорид
- Калия йодид
- Бромгексин
- Терпингидрат
- Термопсис
- N‑ацетилцистин
- Мукалтин
- Пертусин
- Корень алтея
- Лакричный корень
- Эликсир грудной
- Плод аниса
- Листья мать-и-мачехи
Применяются средства, уменьшающие спазм бронхов. К ним относится эуфиллин.
Прогноз
Прогноз при своевременном применении антибактериальной терапии благоприятный. Выписанные из стационара в период клинического выздоровления берутся на диспансерный учет. После выписки из стационара 2–4 недели ребенок не должен посещать детские учреждения. Дети до шести месяцев первый месяц осматриваются раз в неделю, затем — два раза в месяц; с шести до двенадцати месяцев — раз в десять дней в течение первого месяца, затем — раз в месяц. После одного года до трех лет — раз в первый месяц, затем — раз в три месяца.
Дети осматриваются отоларингологом и пульмонологом после трехлетнего возраста — через месяц после выписки из стационара, затем — раз в квартал. Оптимальной является реабилитация в отделениях больниц или в санаториях. Режим назначается с максимальным использованием свежего воздуха. Назначаются ежедневно дыхательная гимнастика, ЛФК с постепенным повышением физических нагрузок. Питание должно быть рациональным для соответствующего возраста. Медикаментозная реабилитация осуществляется по индивидуальным показаниям. Стимулирующая терапия проводится повторными 2–3‑недельными курсами: нуклеинат натрия, метилурацил, дибазол, женьшень, алоэ, настой элеутерококка, витамины B этих целях используется и фитотерапия. Она применяется для санации бронхов и успокаивающего влияния на центральную нервную систему: корень алтея, лист мяты перечной, трава шалфея, корень девясила, мать-и-мачеха, липовый цвет, сосновые почки, чабрец и др. У детей, склонных к аллергическим реакциям, применяется с большой осторожностью. Широко используется физиотерапия. Применяются горчичники, щелочные и фитоингаляции, компрессы, озокеритовые аппликации на грудную клетку. Широко применяется массаж грудной клетки. После пневмонии рекомендуется санаторное лечение в местных санаториях, а также на курортах Гагра, Нальчик, Геленджик, Новый Афон, Южного берега Крыма.
Противопоказаниями к санаторному лечению являются:
- активность воспалительного процесса в бронхо-легочной системе;
- признаки астматического состояния;
- наличие «легочного сердца».
К первичной профилактике относятся здоровый образ жизни родителей, исключающий воздействие вредностей на плод во время беременности, рациональное вскармливание детей, закаливающие процедуры.
Вторичная профилактика включает:
- профилактику и лечение ОРВИ;
- раннюю госпитализацию больных пневмонией детей с отягощенным преморбидным фоном;
- своевременное лечение гипотрофии, рахита, иммунодефицитных состояний;
- санацию хронических очагов инфекции.
Источник: Здоровье ребенка
Обращаем ваше внимание, что информация, представленная на сайте, носит ознакомительный и просветительский характер и не предназначена для самодиагностики и самолечения. Выбор и назначение лекарственных препаратов, методов лечения, а также контроль за их применением может осуществлять только лечащий врач. Обязательно проконсультируйтесь со специалистом.
Пневмония у детей ясельного возраста: причины, признаки и лечение
Наша цель FirstCry Parenting — предоставить вам наиболее полную, точную и актуальную информацию.Каждая статья, которую мы публикуем, соответствует строгим правилам и включает несколько уровней рецензирования как нашей редакционной командой, так и экспертами. Мы приветствуем ваши предложения по повышению полезности этой платформы для всех наших пользователей. Напишите нам по адресу [email protected]
Последнее обновление
Иммунная система растущего ребенка все еще находится на стадии развития, это означает, что он подвержен многочисленным состояниям и болезням.Одними из самых сложных состояний, с которыми приходится иметь дело, являются проблемы с легкими из-за деликатной важности этого органа. Одно из заболеваний легких — пневмония, которая может привести к летальному исходу, если ее не лечить вовремя. Первым шагом к своевременному лечению является понимание состояния.
Видео: Пневмония у детей — признаки, причины и профилактика
Что такое пневмония?
Легкое состоит из многочисленных воздушных мешков, известных как альвеолы. Когда эти воздушные мешочки наполняются жидкостью или гноем, они заражаются.Это затрудняет нормальное дыхание вашему ребенку, а также снижает количество кислорода в вашем теле и, в свою очередь, ваш кровоток. Этот вид инфекции называется пневмонией. Это состояние может быть легким, но без лечения может стать опасным для жизни.
Кто рискует заболеть пневмонией
Из-за слаборазвитой иммунной системы дети в возрасте до 2 лет более других подвержены риску заболевания пневмонией. Люди старше 65 лет также подвержены риску из-за слабости их иммунной системы в этом возрасте.Это, однако, не ограничивает заболевание лиц, находящихся между этими возрастными группами. Заболеть этой болезнью может любой человек.
Типы пневмонии
Существуют разные виды пневмонии, и все они по-разному влияют на организм.
Бактериальная пневмония
Из трех видов пневмонии бактериальная пневмония считается наиболее тяжелой разновидностью. У больных бактериальной пневмонией симптомы развиваются очень внезапно, и они могут стать очень слабыми. Когда бактериальная пневмония начинает распространяться на часть легкого, называемую бронхами, это называется бронхопневмонией.Бактериальная пневмония проявляется очень быстро, и у пациентов внезапно поднимается высокая температура, появляется кашель, а их дыхание становится частым и прерывистым. Они также теряют аппетит и очень быстро становятся слабыми. При этом типе пневмонии обратите внимание на расширенные ноздри, посинение губ или ногтей, втянутую грудную клетку, боли в животе, рвоту и диарею.
Вирусная пневмония
Эта форма инфекции требует больше времени для инкубации и ее легче лечить. Это также менее тяжело, чем бактериальная пневмония.Вирусный штамм пневмонии обычно проявляет симптомы, похожие на простуду, и со временем ухудшаются. Этот штамм болезни может вызвать у человека лихорадку, близкую к температуре 103 градусов по Фаренгейту (39 градусов по Цельсию). Вирусная пневмония, хотя и менее серьезная, может значительно ослабить иммунную систему вашего ребенка. Риск вирусной формы этого заболевания заключается в том, что он оставляет организм вашего ребенка открытым для других вирусных инфекций и заболеваний, таких как вирус гриппа, респираторно-синцитиальный вирус и т. Д.
Пневмония при ходьбе
Ходячая пневмония у детей — атипичная форма пневмонии, которая гораздо менее опасна, чем другие формы инфекции. Иногда она может оставаться незамеченной и просто напоминать простуду.Эта форма болезни не будет сильно мешать вашему ребенку, но может длиться от недели до месяца и может доставлять ему дискомфорт.
Причины пневмонии у детей
Существует множество причин пневмонии, которые можно разделить на три основные категории.
Первая категория причин — это многочисленные типы вирусов. Наиболее распространенные вирусы, вызывающие пневмонию:
- Грипп
- Респираторно-синцитиальный вирус
- Вирусы простуды
Вторая категория причин — бактерии, наиболее распространенными бактериями, вызывающими пневмонию, являются:
- Streptococcus pneumoniae
- Mycoplasma pneumoniae
Третья категория — грибы.Многочисленные грибки любого происхождения могут вызывать инфекции легких и пневмонию. Не существует распространенных грибов, вызывающих это заболевание. Организм может отрицательно отреагировать на определенный тип грибов, что может привести к пневмонии.
Признаки и симптомы пневмонии у детей
Существует множество способов определить пневмонию. Симптомы пневмонии у детей ясельного возраста могут быть более агрессивными, но в целом такие же, как у взрослых. Вот некоторые признаки и симптомы пневмонии:
- Высокая температура
- Экстремальная усталость
- Рвота
- Диарея
- Воспаленное дыхательное горло
- Одышка
- Высокое кровяное давление
- Головная боль
- Мышечные боли
- Боль в суставах
Для точного диагноза и уточнения симптомов проконсультируйтесь с лечащим врачом.
Диагностика детской пневмонии
Врачи обычно могут диагностировать пневмонию с помощью комбинации анализов крови и рентгеновских лучей, а также тестов на дыхание, проводимых для измерения уровня кислорода с помощью устройства, называемого оксиметром. Также проводится плановый медицинский осмотр. Чем раньше вашему ребенку будет поставлен диагноз и начато лечение, тем меньше тяжесть и отдаленные последствия пневмонии.
Заразна ли пневмония?
Нет никаких доказательств того, что пневмония является заразной или передается от животного к человеку или от человека к человеку.Однако существует риск, что ваш ребенок может заразиться бактериальными или вирусными инфекциями, которые могут привести к пневмонии.
Возможные осложнения
Пневмония может сильно ослабить вашу иммунную систему. Это может привести к многочисленным побочным эффектам, поскольку организм вашего ребенка становится восприимчивым к различным типам инфекций и лихорадке. В крайних случаях это может привести к отключению органов. Пневмония может привести к коллапсу легких или воспалению дыхательных путей, что затрудняет дыхание, в то время как лихорадка, вызванная инфекцией, может привести к учащенному сердцебиению или отказу органов.Пневмония, если ее не лечить, может привести к летальному исходу.
Как долго длится пневмония у ребенка?
Продолжительность самой инфекции может зависеть от варианта пневмонии, в лучшем случае она может длиться от четырех дней до недели, а в худшем случае — до шести недель.
Лечение детской пневмонии
В зависимости от типа пневмонии у вашего ребенка могут быть разные методы лечения. Например, антибиотики при пневмонии у детей рекомендуются только в качестве лечения бактериального штамма заболевания.Рекомендуется сначала обратиться за помощью к практикующему врачу, поскольку тип лечения также во многом зависит от состояния вашего ребенка, количества времени, прошедшего с момента первого проявления симптомов, и скорости ухудшения.
Примечание: Пожалуйста, убедитесь, что все антибиотики принимаются в течение всего срока действия рецепта, болезни, такие как человеческое тело, научитесь адаптироваться, это означает, что невыполнение полного курса может сделать бактерии невосприимчивыми к антибиотикам и привести к появлению мутанта. штамм бактерий pneumoniae, которые могут стать опасными.
Как позаботиться о своем ребенке дома
В большинстве случаев вирусные и ходячие штаммы пневмонии не требуют лекарств, но в достаточно тяжелых случаях могут потребовать медицинской помощи. В большинстве случаев с болезнью можно бороться дома. Вот что вам нужно сделать для своего ребенка:
- Держите их на открытом воздухе
- Держите их в удобной одежде
- Убедитесь, что вы поддерживаете их обезвоживание
- Они потеряют аппетит, убедитесь, что они едят, чтобы поддерживать уровень энергии
- Поддерживайте связь со своим врачом и регулярно сообщайте ему о состоянии вашего ребенка
- Лечите симптомы лихорадки парацетамолом и холодными компрессами
- Лечить боль в горле теплыми напитками
- Посещайте врача или вызывайте его на дом каждые 3-4 дня
Обязательно запишите статус вашего ребенка, новые симптомы и любые изменения в его состоянии.Сообщите своему врачу обо всех этих изменениях, если они почувствуют, что ваш ребенок заболел до такой степени, что его нужно держать в больнице для наблюдения, признайте их. Это не является чем-то необычным, поскольку у детей может быть более слабая иммунная система, врачи будут относиться к ним так же, как и вы дома, но в случае ухудшения они смогут действовать быстрее, чем если бы ваш ребенок был дома. .
Как уберечь ребенка от пневмонии
Вот несколько профилактических мер пневмонии, которые вы можете предпринять для своего ребенка:
- Убедитесь, что у вашего ребенка установлены новейшие вакцины
- Следить за соблюдением правил гигиены
- Убедитесь, что они не подвергаются воздействию вредных химических веществ и табака.
Когда нужно обратиться к педиатру?
Как можно скорее. Рекомендуется обратиться к врачу и поставить диагноз сразу после того, как симптомы начнут проявляться. Если это бактериальный штамм, чем быстрее вы начнете принимать лекарства, тем лучше. Как упоминалось ранее, тяжелая пневмония у детей может привести к летальному исходу, если ее не лечить или не лечить. Немедленно обратитесь к врачу, если начнут проявляться какие-либо симптомы.
Пневмония может быть сложной болезнью для лечения, но если ее провести на ранней стадии и с осторожностью, можно избежать летального исхода.Убедитесь, что ваш ребенок всегда гидратирован, хорошо питается и что вы следуете инструкциям врача по уходу за ним. Борьба с пневмонией может длиться месяц: будьте бдительны и внимательны, попросите своего партнера, семью или друзей помочь с заботой о ребенке, чтобы вы тоже могли отдохнуть.
Пневмония у детей (от 1 года до 5 лет)
Что такое пневмония?
Пневмония — это тип инфекции грудной клетки (BLF 2016), которая возникает, когда вирус или бактерия попадают в легкие вашего ребенка.У некоторых детей он развивается вскоре после простуды или гриппа (BLF, 2016).Пневмония иногда протекает в легкой форме, и для нее нужен только курс антибиотиков и небольшая TLC (BLF 2018). Если у вашего ребенка только легкая форма болезни, ему должно стать лучше в течение недели или около того, хотя иногда могут потребоваться недели или даже месяцы, чтобы полностью вернуться к своему прежнему состоянию (NHS 2018).
Однако в некоторых случаях пневмония может быть серьезной и требовать стационарного лечения (BLF, 2016).
Что вызывает пневмонию?
Пневмония обычно возникает, когда вирус или бактерия попадают в легкие вашего ребенка.Если это вызвано вирусом, это называется вирусной пневмонией, а если вызвано бактериями, это называется бактериальной пневмонией.Вирусная пневмония чаще встречается у детей. Однако бывает сложно определить разницу между этими двумя типами, потому что симптомы обычно одинаковы (BLF 2016).
Реже пневмония может возникнуть, если ваш ребенок вдыхает то, что ему запрещено, например дым, химические вещества, собственную рвоту или посторонние предметы, например арахис. Это известно как аспирационная пневмония (NHS 2018).Если вам кажется, что ваш ребенок что-то вдохнул или проглотил, немедленно обратитесь за медицинской помощью.
В редких случаях пневмония может быть вызвана грибком, но в основном это поражает людей с ослабленной иммунной системой (NHS 2018) (например, тех, кто проходит химиотерапию). С вашим ребенком такое вряд ли случится.
Каковы симптомы пневмонии у детей ясельного возраста?
Может быть трудно определить, есть ли у вашего малыша пневмония, бронхиолит, сильный кашель или простуда (BLF 2016, NICE 2017).Но если это пневмония, вы можете заметить следующие симптомы:- Кашель, при котором может выделяться густая желтая, зеленая, коричневая или окровавленная слизь, а может и не выделяться (NHS 2018). Ваш малыш также может жаловаться на боль в груди, особенно когда она кашляет или тяжело дышит (NHS 2018).
- Проблемы с дыханием (BLF 2016, NHS 2018), такие как учащенное и поверхностное дыхание или постоянная одышка (NHS 2018). Вы также можете заметить, что ваш малыш сосет животик, когда дышит (BLF, 2016).
- Повышенная температура (NHS 2018) или колебания температуры (BLF 2016).
- В целом выглядит плохо и отличается от обычного (NHS 2018).
- Потливость и дрожь (NHS 2018).
- Учащенное сердцебиение (NHS 2018).
- Отсутствие аппетита (BLF 2016, NHS 2018).
Реже вы также можете заметить своего ребенка:
- Он устает намного больше, чем обычно (NHS 2018).
- Чувство или болезнь (BLF 2016, NHS 2018).
- Хрипит при дыхании (BLF 2016, NHS 2018).
- Жалуется на головные боли или боли в суставах и мышцах (NHS 2018).
Симптомы могут появиться внезапно в течение дня или развиваться медленнее в течение нескольких дней (NHS 2018).
Что мне делать, если я думаю, что у моего ребенка пневмония?
Если кажется, что у вашего малыша проблемы с дыханием или сильные боли в груди, вызовите скорую помощь по номеру 999 или сразу же отвезите ее в отделение неотложной помощи (NHS 2018).Если у вашего ребенка есть и другие незначительные признаки пневмонии, отвезите его к терапевту.Он задаст вам вопросы о ее симптомах, чтобы попытаться выяснить, пневмония это или что-то еще.
Ваш терапевт также может прослушать легкие вашего ребенка с помощью стетоскопа, чтобы проверить наличие жидкости и каких-либо потрескивающих звуков (NHS 2018). Это может помочь ему определить причину болезни вашего ребенка, чтобы он получил правильное лечение.
Как будут лечить пневмонию моего ребенка?
Если у вашего малыша легкая форма пневмонии, ваш терапевт может назначить вам недельный курс антибиотиков, чтобы вы дали ему дома (NICE 2017).Хотя антибиотики действуют только при бактериальной пневмонии, ваш терапевт не сможет сразу определить, вирусная она или бактериальная. Так что он на всякий случай пропишет антибиотики.Если ваш ребенок действительно болен бактериальной пневмонией, он, вероятно, начнет чувствовать себя намного лучше в течение первых двух дней лечения (NICE, 2017). Но убедитесь, что она принимает весь курс антибиотиков, даже если кажется, что она вернулась к своему нормальному состоянию (NHS 2018).
Если вашему ребенку не станет лучше в течение нескольких дней, отведите его к терапевту (NHS 2018).Он может порекомендовать такие тесты, как рентген грудной клетки или анализ слизи или крови вашего ребенка, чтобы выяснить, что вызывает у него симптомы (NHS 2018).
Ваш терапевт может порекомендовать вам попробовать антибиотики другого типа для лечения бактериальной пневмонии вашего ребенка, если ему не становится лучше (NHS 2018). Если у нее вирусная пневмония, антибиотики не помогут, и вирусу просто нужно будет пройти курсом (NHS 2018).
Если ваш ребенок очень плохо себя чувствует, ваш терапевт может направить вас в больницу, чтобы убедиться, что он получает наилучшее лечение (NHS 2018, NICE 2017).Врачи могут вводить ей антибиотики через капельницу (внутривенно) (NHS 2018). Они также могут дать ей кислород через маску, чтобы облегчить ей дыхание (NHS 2018). А если ей трудно пить достаточно, они могут дать ей жидкости через капельницу, чтобы она была хорошо гидратирована (BLF, 2016, NHS, 2018).В очень тяжелых случаях вашему малышу может потребоваться некоторое время в педиатрическом отделении интенсивной терапии (PICU). Ей будет поставлен аппарат искусственной вентиляции легких, чтобы помочь ей дышать (NHS 2018), а врачи и медсестры будут внимательно следить за ней.К сожалению, пневмония иногда может быть смертельной, хотя в Великобритании это случается редко. Получение правильного лечения как можно скорее означает, что у вашего ребенка есть хорошие шансы на полное выздоровление (NICE 2017).
Видеть вашего ребенка в больнице может быть очень неприятно. Возможно, вам будет полезно поговорить с благотворительной организацией, которая помогает родителям с детьми в больнице. Такие благотворительные организации, как Rainbow Trust, могут предоставить совет и практическую поддержку. Или поговорите с другими родителями, которые знают, что вы переживаете, в нашей общественной группе для родителей детей, находящихся в больнице.
Как я могу ухаживать за своим ребенком, пока он выздоравливает от пневмонии?
Если вы ухаживаете за своим ребенком дома, эти советы помогут ему почувствовать себя лучше:- Дайте ему много отдыхать (BLF 2016, NHS 2018). Ей может быть удобнее всего устроиться в постели или на диване.
- Внимательно следите за ее симптомами. Пневмония может быстро ухудшиться, поэтому проверяйте ее почаще, в том числе ночью. Если ей становится хуже или у вас есть какие-либо опасения, немедленно обратитесь за медицинской помощью (NICE, 2017).
- Поощряйте ее регулярно пить, чтобы не терять водный баланс (NICE, 2017). Следите за признаками обезвоживания, такими как сильная жажда, темно-желтая моча с неприятным запахом, сухость во рту и глазах, а также чувство усталости, головокружения или головокружения (NHS 2017). Если вы считаете, что у вашего ребенка может начаться обезвоживание, обратитесь к терапевту.
- Если у нее поднялась температура и, похоже, у нее возникли какие-либо проблемы, дайте ей рекомендованную дозу детского парацетамола или ибупрофена (NHS 2018, NICE 2017). Следуйте инструкциям по дозировке на упаковке или спросите своего фармацевта, если вы не уверены.Нет необходимости давать ребенку лекарства для снижения температуры, если в остальном он выглядит здоровым (NICE, 2017).
- Оденьте ребенка как обычно и не пытайтесь сбить его температуру, обтирая его холодной водой (NICE 2017). Это вряд ли поможет, и ей будет неудобно.
- Не курите и не позволяйте никому курить рядом с вашим ребенком, так как это может усугубить пневмонию (NICE 2017).
- Не давайте ей безрецептурные лекарства от кашля или простуды. Они не подходят для детей младше семи лет из-за риска побочных эффектов, и мало доказательств того, что они могут помочь в любом случае (NICE 2016).Если у вас есть какие-либо сомнения, ваш фармацевт может сказать вам, что безопасно для вашего малыша.
Существует ли вакцина против пневмонии?
Существует множество различных вирусов и бактерий, которые могут вызывать пневмонию (NHS 2018, NICE 2017), поэтому нет ни одной вакцины, которая могла бы защитить от болезни. Однако следующие плановые прививки снизят риск заражения вашего ребенка пневмонией:- Пневмококковая конъюгированная вакцина (ПКВ): предлагается в возрасте двух, четырех и 12 месяцев.Эта вакцинация помогает защитить от наиболее распространенных причин пневмонии (NHS 2016a).
- Haemophilus influenzae типа b (Hib): предлагается как часть вакцины «шесть в одном» на восьми, 12 и 16 неделях и как часть бустерной вакцины против Hib / MenC через один год. Защищает от бактерий Haemophilus influenzae типа b, которые могут вызывать пневмонию, а также другие серьезные заболевания, такие как менингит и сепсис (NHS 2016b).
- Вакцина против гриппа: предлагается ежегодно детям, подверженным риску заболевания гриппом.Поскольку грипп иногда может перерасти в пневмонию, эта вакцинация также помогает защитить от болезни (NHS 2016c).
Если вы не уверены, сделал ли ваш ребенок все эти прививки, проконсультируйтесь с терапевтом. Полная иммунизация поможет защитить вашего ребенка от целого ряда различных болезней, а также от пневмонии.
Как еще я могу защитить своего ребенка от пневмонии?
Большинство случаев пневмонии являются бактериальными, а это означает, что они нелегко передаются от человека к человеку.Но вирусная пневмония может передаваться так же, как и простуда.Соблюдение правил личной гигиены может помочь предотвратить распространение вирусной пневмонии. Поэтому регулярно мойте руки и руки вашего ребенка, поощряйте его кашлять в салфетку и сразу же убирайте салфетки (NHS 2018).
Последний совет по защите от пневмонии — следить за тем, чтобы рядом с ребенком никто не курил. Пассивное курение повреждает легкие и увеличивает риск многих видов инфекций, включая пневмонию (BLF 2016, NHS 2018).И держать вашего ребенка в среде, свободной от табачного дыма, важно для его общего здоровья.
Не уверены, что вызывает кашель у вашего ребенка? Прочтите о симптомах:
Список литературы
BLF. 2016. Пневмония у детей. Британский фонд легких. www.blf.org.uk. [Доступ в июле 2018 г.]Cilloniz C, Torres A. 2018. Внебольничная пневмония. BMJ Best Practice. bestpractice.bmj.com [по состоянию на июль 2018 г.]
NHS. 2016a. Пневмококковая вакцина. NHS Choices, Health A-Z. www.nhs.uk [Проверено в июле 2018 г.]
NHS. 2016b. Haemophilus influenzae типа b (Hib). NHS Choices, Health A-Z. www.nhs.uk [Проверено в июле 2018 г.]
NHS. 2016c. Детская вакцина против гриппа. NHS Choices, Health A-Z. www.nhs.uk [Проверено в июле 2018 г.]
NHS. 2017. Обезвоживание. NHS Choices, Health A-Z. www.nhs.uk [Проверено в июле 2018 г.]
NHS. 2018. Пневмония. NHS Inform, болезни и состояния.www.nhsinform.scot [По состоянию на июль 2018 г.]
NICE. 2016. Простуда. Национальный институт здравоохранения и передового опыта, Сводка клинических знаний. cks.nice.org.uk [Проверено в июле 2018 г.]
NICE. 2017. Кашель — острый с грудными признаками у детей. Национальный институт здравоохранения и передового опыта, Сводка клинических знаний. cks.nice.org.uk [по состоянию на июль 2018 г.]
RSV у моего ребенка: следует ли мне беспокоиться?
Я слышал, что появился новый вирус R.С.В. распространяется среди детей. Стоит ли мне волноваться как родитель?
Респираторно-синцитиальный вирус, более известный как R.S.V., представляет собой заболевание верхних дыхательных путей, которое очень часто встречается у детей. К 2 годам почти все дети болеют. В большинстве случаев вирус вызывает легкие симптомы простуды и гриппа, такие как насморк, заложенность носа или лихорадка.
Но у некоторых детей, особенно младенцев, это может привести к более серьезным осложнениям, таким как пневмония и бронхиолит, состояние, при котором воспаляются небольшие дыхательные пути в легких.Около 58000 детей в возрасте до 5 лет госпитализированы с R.S.V. каждый год в США. По словам доктора Этана Винера, начальника педиатрической службы неотложной медицинской помощи в Нью-Йоркском университете, для детей младше года это основная причина госпитализаций. Langone Health.
Вирус обычно циркулирует в осенние и зимние месяцы, пик приходится на февраль. Но пандемия нарушила обычные модели RSV: прошлой зимой во многих больницах почти не было случаев RSV, поскольку люди носили маски и физически дистанцировались друг от друга во время карантина, а Центры по контролю и профилактике заболеваний сообщили, что положительные результаты тестов для Р.С.В. (а также грипп и другие сезонные инфекции) достигли исторически низкого уровня. Когда в начале лета государства начали открываться заново и люди перестали маскироваться и дистанцироваться от общества, случаи R.S.V. у младенцев и детей ясельного возраста резко возросла по всей стране.
В Детской больнице Филадельфии в мае врачи стали замечать рост заболеваемости, который ускорился за последние восемь недель, сказала доктор Одри Джон, руководитель отделения детских инфекционных болезней больницы.«Для сравнения: ни один из детей, прошедших тестирование на R.S.V. зимой были положительными », — сказала она. «Но за последние пару недель каждый четвертый ребенок, прошедший тестирование, имеет положительный результат на R.S.V. Там очень много вирусов «.
Распространение R.S.V. По всей видимости, зародился на северо-востоке, а затем распространился на другие части страны, где детские больницы в таких штатах, как Техас, Флорида и Луизиана, сообщили о резких скачках в июне. Вирус довольно заразен и может выжить на твердых поверхностях в течение многих часов.Эксперты говорят, что он гораздо более вероятно передается через инфицированные поверхности, чем SARS-CoV-2, вирус, вызывающий Covid-19.
Но специалисты говорят, что родителям детей школьного возраста не стоит сильно волноваться. В то время как дети старшего возраста могут заразиться, тяжелые случаи R.S.V. в основном беспокоят детей в возрасте до 2 лет, — сказала д-р Дженнифер Лайтер, педиатрический инфекционист и больничный эпидемиолог детской больницы Хассенфельда в Нью-Йоркском университете. Langone Health. По ее словам, наибольшему риску подвержены младенцы, особенно те, кто родился недоношенным или страдает сердечными, легочными или нервно-мышечными заболеваниями.
Один из способов, которым врачи предотвращают тяжелые случаи R.S.V. заключается в том, чтобы давать детям из группы высокого риска лекарство под названием паливизумаб, которое вводят через пять ежемесячных инъекций в течение зимнего сезона. Но из-за необычного всплеска заболеваемости этим летом Американская академия педиатрии в этом месяце выпустила заявление, в котором призвала педиатров рассмотреть возможность немедленного введения препарата младенцам, которые могут иметь право на него.
Дети старшего возраста менее подвержены серьезным заболеваниям, но они все же могут передать вирус более уязвимым детям. В целом врачи рекомендуют соблюдать разумные меры предосторожности, такие как частое мытье или дезинфекция рук, избегать людных мест в помещении и — для детей старше 2 лет — носить маски. Детям и взрослым, у которых есть симптомы простуды или гриппа, следует избегать тесного контакта с младенцами. А родители должны не пускать своих детей в школу или детский сад, если они больны и испытывают такие симптомы, как кашель, насморк или боль в горле, — сказал доктор.Джон в Детской больнице Филадельфии.
«Меня беспокоит ребенок с двумя из этих трех симптомов», — сказала она. «Но если ребенок бегает на улице и приходит с насморком, который быстро уходит, это не имеет значения».
Доктор Джон сказал, что содержание больного ребенка дома — это отчасти вопрос социальной ответственности, поскольку один больной ребенок может доставить неудобства многим другим семьям. «Если ваш ребенок пойдет в детский сад и заразит еще пятерых детей, то родители этих пятерых детей должны будут оставаться дома, когда их ребенок заболеет», — сказала она.
Есть мазок из носа, который врачи могут сделать для проверки на R.S.V. Но Американская академия педиатрии обычно не рекомендует рутинное тестирование на его наличие у детей старше 6 недель. Родители, которые беспокоятся о том, есть ли у их ребенка R.S.V. или Covid-19, однако, могут спросить своего педиатра, есть ли смысл проходить тестирование.
R.S.V. у младенцев и детей из группы повышенного риска требует немедленной медицинской помощи. В редких случаях здоровые дети старшего возраста с R.S.V. может обезвоживаться и возникать проблемы с дыханием, что может быть признаком пневмонии.В таких случаях вам следует обратиться за медицинской помощью. Но в целом, по мнению экспертов, большинство детей полностью выздоравливают от Р.С.В. за одну-две недели дома.
«Подавляющее большинство детей, заразившихся R.S.V. не заболеют серьезно — они простудятся », — сказал доктор Винер. «В подавляющем большинстве случаев на самом деле нужно обеспечить ребенку комфорт, как если бы это было с простудой, и следить за любым прогрессированием симптомов».
Что такое пневмония | Спасите детей
Пневмония — инфекционная причина №1 предотвратимой детской смертности, уносящая жизни более 800 000 человек в год.
Пневмония — это форма острой респираторной инфекции, которая возникает, когда легкие воспаляются из-за вдыхания загрязненного воздуха, такого как вирусы, бактерии и другие опасные токсины. Хотя симптомы пневмонии похожи на простуду, она становится опасной для жизни, когда дети подвергаются загрязнению воздуха внутри и снаружи помещений и не имеют доступа к чистой воде, питанию, богатому питательными веществами, и доступному медицинскому обслуживанию.
Для бесчисленных миллионов детей пневмония является источником страданий, страданий и изнурительных долгосрочных проблем со здоровьем.Новорожденные младенцы и дети в возрасте до двух лет являются наиболее уязвимыми из всех, иногда им приходится бороться за каждое затрудненное дыхание, прежде чем даже научиться ходить или говорить.
Несмотря на наши усилия и прогресс, от пневмонии по-прежнему умирает более 800 000 детей в возрасте до 5 лет каждый год.
Почему важна борьба с пневмонией
Каждые 39 секунд от пневмонии умирает ребенок.
Пневмония имеет значение, потому что ее можно предотвратить и вылечить, но она остается основным источником инфекционной детской смертности из года в год.При точном и раннем диагнозе пневмония лечится с помощью трех-пятидневного курса антибиотиков, стоимость которого составляет всего 0,40 доллара. Однако это заболевание процветает в бедных районах или районах, где поблизости нет медицинских ресурсов.
Из-за отсутствия экономически эффективных методов лечения и диагностики пневмонии почти все связанные с пневмонией летальные исходы у детей происходят в развивающихся странах. Организация «Спасите детей» действует в странах, где наиболее опасно для ребенка быть заболевшим пневмонией.В их число входят Демократическая Республика Конго, Эфиопия, Индия, Нигерия и Пакистан.
Без надлежащей медицинской помощи дети в возрасте до пяти лет будут продолжать умирать.
Когда наступает Всемирный день борьбы с пневмонией?
В этом году Всемирный день пневмонии выпадает на пятницу, 12 ноября 2021 года. С 2009 года мир ежегодно отмечает Всемирный день пневмонии 12 ноября, чтобы способствовать повышению осведомленности, профилактике и защите от основной инфекционной причины предотвратимой детской смертности.
Организация «Спасите детей» признает, что угроза пневмонии для маргинализованных детей требует большего внимания и действий, чем один день.«Спасите детей» — лидер в борьбе с пневмонией. Дети, пережившие пневмонию, такие как Сулека и Хакарум, подчеркивают наш успех и ответные меры в нестабильных сообществах.
Как ваше пожертвование помогает
Благодаря таким сторонникам, как вы, организация «Спасите детей» работает над профилактикой и лечением пневмонии у детей во всем мире. Мы также поддерживаем исследования и влияем на политику, чтобы помочь спасти молодые жизни от этой трагической — и часто забытой — болезни.
Вместе мы стремимся спасти 5 миллионов жизней к 2030 году.
Сделайте пожертвование, чтобы участвовать в нашей борьбе с пневмонией.
[i] ВОЗ
астма у младенцев | AAFA.org
Астма у младенцев
Признаки астмы у младенца или малыша включают:
- Быстрое дыхание
- Усложняется дыхание (ноздри раздуваются, кожа втягивается вокруг и между ребрами или над грудиной, или чрезмерное движение живота)
- Задыхание при нормальной деятельности, например, при игре
- Свистящее дыхание (свистящий звук)
- Постоянный кашель
- Затрудненное сосание или есть
- Усталость, отсутствие интереса к обычным или любимым занятиям
- Цианоз, который представляет собой изменение цвета тканей слизистых оболочек (например, губ и вокруг глаз), кончиков пальцев или ногтевого ложа — цвет кажется сероватым или беловатым на более темных тонах кожи и голубоватым на более светлых тонах кожи
Что вызывает астму у детей грудного и раннего возраста?
Мы до сих пор не знаем, что вызывает у некоторых людей астму.Если у ребенка в семейном анамнезе есть астма или аллергия, конкретная аллергия или если его мать курила во время беременности, у него больше шансов заболеть астмой в раннем возрасте.
Респираторный вирус, заболевание, поражающее легкие, является одной из наиболее частых причин симптомов астмы у детей в возрасте 5 лет и младше. Хотя и взрослые, и дети страдают респираторными инфекциями, у детей их больше. Некоторые дошкольники часто заражаются вирусными инфекциями. По крайней мере, половина детей, страдающих астмой, проявляют некоторые признаки астмы в возрасте до 5 лет.Вирусы являются наиболее частой причиной обострения астмы у младенцев в возрасте 6 месяцев и младше.
Чем отличается астма у детей грудного и раннего возраста от астмы у взрослых?
У младенцев и детей ясельного возраста дыхательные пути намного меньше, чем у детей старшего возраста и взрослых. Фактически, эти дыхательные пути настолько малы, что даже небольшая закупорка, вызванная вирусными инфекциями, затрудненными дыхательными путями или слизью, может затруднить дыхание для ребенка.
Это астма или что-то еще?
Симптомы астмы могут выглядеть как симптомы других болезней или болезней.Следующие люди могут иметь симптомы, похожие на симптомы астмы:
- Бронхиолит
- Круп
- Кислотный рефлюкс
- Пневмония
- Вирусы верхних дыхательных путей
- Стремление
- Вдыхаемый объект
- Надгортанник
- Муковисцидоз
- Врожденные дефекты
Как диагностируют астму у младенцев и детей ясельного возраста?
Трудно диагностировать астму у младенцев и детей ясельного возраста.Поскольку они не могут хорошо говорить, они не могут описать, что они чувствуют. Суетливый ребенок может означать многое. Малыши и дошкольники часто активны, даже при стеснении в груди или затрудненном дыхании.
Родители должны предоставить лечащему врачу своего ребенка следующую информацию:
- Семейный анамнез астмы или аллергии
- Поведение ребенка
- Типы респираторных симптомов (ночью или днем, при активности или в состоянии покоя, реакция на любые лекарства, затруднение дыхания или дыхание).в)
- Возможные триггеры и реакции на продукты питания или возможные триггеры аллергии
Функциональные тесты легких, которые часто используются для постановки полного диагноза астмы, трудно провести с маленькими детьми. Вместо этого врач может посмотреть, как ребенок реагирует на лекарства, улучшающие дыхание. Врач может назначить анализы крови, аллергию и рентген, чтобы получить дополнительную информацию.
Используя эту информацию, врач может поставить точный диагноз. Родителям может потребоваться отвести ребенка к детскому аллергологу или пульмонологу (специалисту по легким) для специального обследования или лечения.
Как лечить астму у младенцев и детей ясельного возраста?
Младенцы и дети ясельного возраста могут использовать большинство лекарств, используемых для детей старшего возраста и взрослых. Дозировка может быть ниже, и ребенок ее воспринимает иначе. Вдыхаемые лекарства действуют быстро, облегчая симптомы и вызывая мало побочных эффектов.
Лекарства, используемые для лечения симптомов астмы у младенцев и детей ясельного возраста, обычно вводятся в виде ингаляций. Младенцы обычно лечатся лекарствами, вводимыми из небулайзера, или с помощью ингалятора с использованием спейсера с маской.Небулайзер (иногда называемый «дыхательный аппарат») — это небольшой аппарат, который использует нагнетаемый воздух для создания лекарственного тумана, чтобы ребенок мог дышать через небольшую лицевую маску. Обработка небулайзером занимает около 10 минут. Спейсер — это небольшая трубка или аэрокамера, в которой содержится лекарство, высвобождаемое встроенным в нее ингалятором. Ингалятор / спейсер позволяет детям вдыхать лекарство. Лекарства, вводимые через ингалятор со спейсером и маской, действуют так же, как и лекарства, вводимые через небулайзер.В некоторых случаях ребенок может лучше переносить ингалятор со спейсером и маской.
Астма лечится несколькими различными лекарствами. Бронходилататоры, такие как ProAir®, PROVENTIL®, VENTOLIN® и XOPENEX HFA®, являются лекарствами быстрого облегчения, которые сразу же открывают дыхательные пути, чтобы облегчить дыхание. Лекарства длительного действия, такие как ингаляционные кортикостероиды (FLOVENT®, Pulmicort, Asmanex®, QVAR®) или модификаторы лейкотриена (SINGULAIR®), используются для снятия воспаления в дыхательных путях и снижения симптомов астмы.Многим людям, страдающим астмой, в том числе младенцам и детям ясельного возраста, назначают различные лекарства в зависимости от степени тяжести и частоты появления симптомов. Совместно с лечащим врачом вашего ребенка разработайте план лечения астмы.
Что я могу сделать, чтобы справиться с астмой моего ребенка?
Когда ребенок страдает хроническим заболеванием, родители могут испытывать стресс до предела. Вот несколько советов по преодолению трудностей:
- Изучите предупреждающие знаки об увеличении астмы у младенцев и детей ясельного возраста.Знайте, какой у вашего ребенка «характер» симптомов астмы.
- Составьте план лечения астмы (план действий при астме) вместе с врачом вашего ребенка. Убедитесь, что в плане есть план действий, которым нужно следовать, если симптомы астмы ухудшатся. Узнайте, когда вашему ребенку требуется неотложная помощь.
- Выполняйте план действий вашего ребенка по поводу астмы каждый день! Не меняйте план, пока не проконсультируетесь со своим врачом. Даже если симптомы у вашего ребенка исчезли, придерживайтесь плана, пока не обсудите изменения с врачом.
- Научите вашего малыша или дошкольника говорить вам, когда они плохо себя чувствуют.
- Составьте план действий на случай чрезвычайной ситуации, если у вашего ребенка серьезный приступ астмы. В какую больницу вы будете обращаться? (Убедитесь, что ваш врач посещает эту больницу и она входит в ваш план медицинского обслуживания.) Кто будет заботиться о ваших других детях? Как ваше медицинское страхование предусматривает оказание неотложной помощи?
Что я могу сделать, чтобы уменьшить симптомы астмы?
- Изучите триггеры вашего ребенка.
- Аллергены, такие как пылевые клещи, домашние животные, вредители, плесень и пыльца, могут играть определенную роль в развитии астмы у некоторых детей. Обсудите со своим лечащим врачом, может ли вам помочь оценка аллерголога.
- Следуйте своему плану лечения астмы и давайте лекарства, прописанные врачом вашего ребенка.
- Не курите рядом с ребенком.
Может ли ребенок перерасти астму?
Когда у кого-то появляются чувствительные дыхательные пути, он остается таким на всю жизнь.Это так, даже если симптомы астмы могут меняться с годами. По мере того, как ребенок становится старше, он может лучше справляться с воспалением дыхательных путей и раздражителями, поэтому их симптомы могут улучшиться. Примерно у половины этих детей снова появляются симптомы астмы, когда им исполняется 30–40 лет. Невозможно узнать, у каких детей симптомы могут уменьшаться по мере взросления. Новые триггеры могут вызвать симптомы в любое время у людей, страдающих астмой. Если у вашего ребенка астма, держите под рукой (и в актуальном состоянии) лекарства быстрого действия и их план действий по лечению астмы, даже если симптомы проявляются нечасто.
Медицинское обследование, сентябрь 2015 г.
Грипп у детей | Уход за детьми
Грипп (или «грипп») — респираторная инфекция, вызываемая вирусом гриппа. Вспышки гриппа случаются ежегодно, обычно с ноября по апрель. Поскольку вирусы гриппа меняются — часто из года в год, — люди не сохраняют иммунитет надолго. Вот почему люди могут заразиться гриппом более одного раза. Термин «сезонный грипп» используется для вирусов гриппа, которые распространяются ежегодно.
Как распространяется грипп?
Вирусы гриппа обнаружены в носу и горле. Дети могут заразиться гриппом от братьев и сестер, родителей, других членов семьи, товарищей по играм или опекунов.
Микробы обычно распространяются одним из трех способов:
- Прямой контакт — например, поцелуи, прикосновения или держание за руки — с инфицированным человеком. Если у вас есть вирус, у вас будут микробы в носу, рту, глазах или на коже. Прикасаясь к другим людям, вы можете передать вирус.
- Косвенный контакт означает прикосновение к чему-либо — игрушке, дверной ручке или использованной ткани — к чему прикоснулся инфицированный человек, и теперь на нем есть микробы. Некоторые микробы, например вызывающие простуду и диарею, могут оставаться на поверхности в течение многих часов.
- По воздуху при кашле или чихании. Капли от кашля или чихания могут попасть в нос или рот другого человека.
Как мне узнать, что у моего ребенка грипп?
Грипп поражает быстрее, чем простуда, и ухудшает самочувствие людей.У детей, больных простудой, обычно есть энергия, чтобы играть и поддерживать свой распорядок дня. Дети, заболевшие гриппом, обычно лежат в постели.
Типичные симптомы гриппа включают:
- внезапная лихорадка,
- озноб и дрожь,
- головная боль,
- мышечные боли,
- крайняя усталость,
- сухой кашель,
- боль в горле и
- потеря аппетита.
Дети, заболевшие гриппом, могут иметь многие из симптомов, сходных с симптомами взрослых, но могут иметь отличия:
- У новорожденных и младенцев может быть высокая температура, которую невозможно объяснить, и никаких других признаков болезни.
- Маленькие дети обычно имеют температуру выше 39,5 ° C и могут иметь лихорадочные припадки (судороги).
- Расстройство желудка и боли, рвота и диарея часто встречаются у детей младшего возраста. Часто встречаются боли в ушах и красные глаза.
- В некоторых случаях воспаление мышц может привести к сильной боли в ногах или спине.
Может ли грипп вызвать другие осложнения?
Большинство здоровых людей выздоравливают от гриппа без каких-либо серьезных проблем. Лихорадка и мышечные боли обычно длятся от 2 до 4 дней, но кашель и усталость могут продолжаться от 1 до 2 недель и более.
У маленьких детей грипп может вызвать круп (инфекция горла и голосовых связок, вызывающая охриплость голоса, лающий кашель, шумное дыхание), пневмонию (инфекцию легких) и бронхиолит (инфекцию крошечных дыхательных путей, которые приводят к легким, вызывая хрипы и затруднения. дыхание).
Грипп может ослабить иммунную систему, что приведет к бактериальным инфекциям уха (отит), легких (пневмония) или носовых пазух (синусит).
Грипп протекает тяжелее у детей в возрасте до 2 лет и у детей с определенными хроническими заболеваниями, такими как проблемы с сердцем, легкими или неврологическими проблемами.
В редких случаях грипп может поражать мозг или сердце.
Что мне делать, если у моего ребенка грипп?
- Сделайте так, чтобы вашему ребенку было как можно комфортнее. Предлагайте много жидкости и небольшую питательную пищу.
- Если у них жар, оденьте их в легкую одежду и поддерживайте температуру в помещении около 20 ° C.
- Чтобы облегчить боль, ломоту или жар при температуре выше 38,5 ° C, используйте ацетаминофен. Ибупрофен можно применять детям старше 6 месяцев.Если врач не назначил иное, давайте ребенку дозу, указанную на упаковке, каждые 4-6 часов, пока температура ребенка не снизится. Не давайте ацетилсалициловую кислоту (АСК [например, аспирин]) или любое лекарство, содержащее ее, детям и подросткам, больным простудой, потому что это может привести к повреждению мозга и печени (синдром Рейе).
- Не давайте безрецептурные лекарства от кашля и простуды детям младше 6 лет, если их не прописал врач.
- Полоскание горла теплой водой облегчит боль в горле.Детям от 3 лет, которые могут безопасно сосать леденцы, не задыхаясь, можно использовать леденцы без сахара или леденцы, содержащие мед, травы или пектин. Пастилки для горла, содержащие лекарства, обезболивающие горло (диклонин, бензокаин, гексилрезорцин, ментол и фенол), не должны использоваться маленькими детьми, потому что они могут затруднить их глотание.
Противовирусные препараты
Если у вашего ребенка заболевание легких или сердца, заболевание, влияющее на иммунную систему, или другое хроническое состояние, требующее регулярного медицинского обслуживания, и вы считаете, что у вашего ребенка грипп, немедленно обратитесь к врачу.Ваш врач может назначить противовирусный препарат. Эти препараты также могут быть назначены здоровым людям с тяжелым гриппом. Их следует принимать в течение 48 часов с момента появления первых симптомов, чтобы они были наиболее эффективными.
Когда мне следует позвонить своему врачу?
Позвоните своему врачу или отвезите ребенка в отделение неотложной помощи, если вашему ребенку меньше 3 месяцев и:
- затрудненное дыхание,
- не ест или его рвет, или У
- высокая температура (ректальная температура 38.5 ° C или выше).
Позвоните своему врачу или отвезите ребенка в отделение неотложной помощи, если ваш ребенок:
- дышит быстро или кажется, что тяжело дышит,
- при болях в груди или при кашле кровавой мокроты (мокроты или слюны)
- кашляют настолько сильно, что задыхаются или рвут,
- пьет очень мало жидкости и не мочился (не мочился) по крайней мере каждые 6 часов в бодрствующем состоянии,
- рвота более 4 часов или сильная диарея,
- намного сонливее, чем обычно, не хочет ни есть, ни играть, или очень суетлив, и его невозможно утешить,
- не чувствует себя лучше через 5 дней и по-прежнему имеет лихорадку, или чувствует себя лучше, и у него внезапно поднимается температура, или появляются признаки гриппа, и у него серьезное хроническое заболевание.
Немедленно отвезите ребенка в отделение неотложной помощи больницы или позвоните 911, если ваш ребенок:
- имеет серьезные проблемы с дыханием или посинение губ,
- хромает или не может двигаться,
- трудно просыпается или не отвечает,
- имеет жесткую шейку,
- кажется сбитым с толку или
- имеет припадок (судороги).
Как предотвратить распространение гриппа?
- Грипп можно предотвратить с помощью иммунизации.Детям старше 6 месяцев следует делать прививку от гриппа каждый год.
- Если в вашем доме есть дети младше 5 лет или кто-то с серьезным хроническим заболеванием, все, кто живет в доме, должны сделать прививку от гриппа. Это особенно важно, если в доме есть дети младше 6 месяцев, поскольку дети этого возраста не могут сами сделать прививку от гриппа и могут заразиться, если кто-то из членов семьи заболеет гриппом.
- Мытье рук — самый важный способ уменьшить распространение вирусов.
- По возможности не подпускайте детей младше 3 месяцев к больным людям.
- Научите детей прикрывать нос и рот салфетками, когда они чихают или кашляют, а также кашляют в верхний рукав или локоть.
- Не делитесь игрушками, которые маленькие дети кладут в рот, пока игрушки не будут очищены.
- Не используйте вместе чашки, посуду или полотенца, пока они не будут вымыты.
- Если ваш ребенок посещает детский сад, сообщите опекуну о любых симптомах и спросите, следует ли вашему ребенку оставаться дома в этот день.
- Убедитесь, что ваш ребенок получил все рекомендованные вакцины. Они помогут предотвратить некоторые осложнения, такие как бактериальные инфекции ушей или легких.
Дополнительная информация в CPS
Проверено следующими комитетами CPS
- Комитет по инфекционным болезням и иммунизации
Последнее изменение: август 2021 г.
Почему дети не застрахованы от Covid-19
Существует много споров о достоверности недавнего твита предпринимателя Илона Маска, в котором говорится, что дети «по существу иммунны» к коронавирусу.До сих пор ходили слухи, что, хотя коронавирус может вызывать тяжелые или даже смертельные заболевания у пожилых людей, результаты для детей обнадеживают.
Тем не менее, было несколько сообщений о том, что молодые люди серьезно пострадали от вируса. Все это вместе с закрытием школ, введенным на прошлой неделе во многих странах по всему миру наряду со строгими мерами по социальному дистанцированию, заставило многих родителей беспокоиться о том, какое влияние это может оказать на их детей.
Могут ли дети заразиться коронавирусом?
Да.Как и взрослые, дети, подвергшиеся воздействию коронавируса, могут быть инфицированы им и проявлять признаки Covid-19. «В начале пандемии считалось, что дети не заражаются коронавирусом, но теперь ясно, что количество инфицированных у детей такое же, как у взрослых», — объясняет Эндрю Поллард, профессор педиатрических инфекций и иммунитет в Оксфордском университете. «Просто, когда они действительно заражаются, у них появляются гораздо более легкие симптомы».
Данные Китайского центра по контролю и профилактике заболеваний показали, что дети в возрасте до 19 лет составляли 2% из 72 314 случаев Covid-19, зарегистрированных к 20 февраля, в то время как исследование, проведенное в США с участием 508 пациентов, не показало летальных исходов среди детей с на эту группу приходится менее 1% пациентов, находящихся в стационаре.
«Возможно, в настоящее время вирус преимущественно поражает взрослых, потому что передача происходит на рабочем месте и во время путешествий», — говорит Санджай Патель, консультант по педиатрическим инфекционным заболеваниям в Детской больнице Саутгемптона. «Теперь, когда взрослые проводят больше времени со своими детьми, мы можем увидеть рост заболеваемости среди детей, но не можем».
Вам также может понравиться:
• Как долго коронавирус сохраняется на поверхности?
• Почему социальное дистанцирование может длиться некоторое время
• Убьет ли более жаркая погода коронавирус?
Общие глобальные тенденции, похоже, предполагают, что дети реже заражаются, чем взрослые, особенно пожилые люди, но вполне возможно, что данные искажены тем фактом, что в некоторых странах тестирование предлагается только тем, кто приходит в больницу.