Опущение почки (нефроптоз): лечение
Также к нефроптозу могут привести резкие изменения массы тела (классическая ситуация – «возвращение в форму» после родов).
Почки фиксированы в определенном анатомическом положении с помощью связочного аппарата и околопочечной жировой клетчатки. При этом они имеют физиологическую подвижность, смещаясь при дыхании и движениях. Однако эта подвижность ограничена несколькими сантиметрами.
В ситуации, когда по различным причинам поддерживающий аппарат почки оказывается несостоятельным, она обретает патологическую подвижность.
К чему это приводит?
Почка существует не сама по себе. К ней подходят сосуды – артерия и вена, а из нее выходит мочеточник, по которому образованная моча поступает в мочевой пузырь. В ситуации, когда почка начинает «гулять», может нарушаться ее кровоснабжение (перегибаются почечные сосуды) или затрудняется отток мочи по мочеточнику, который также может деформироваться (см.
Основными методами диагностики нефроптоза являются – экскреторная урография (снимки мочевыводящих путей) в горизонтальном и вертикальном положении тела, УЗИ с допплерографией (определение изменений кровотока в почке в вертикальном положении тела), радиоизотопное исследование с «диуретической (мочегонной) нагрузкой» (для выявления нарушений оттока мочи из почки).
Обращаем Ваше внимание на то, что интернет-сайт uroportal.ru несет исключительно информационный характер. В действительности заболевание может протекать по другому.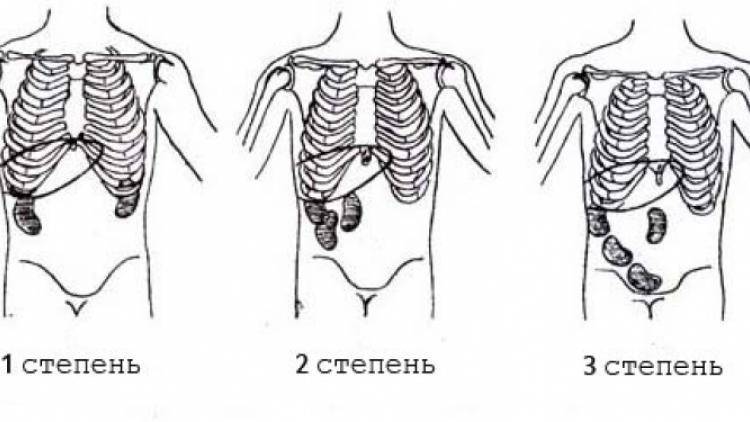 Не пытайтесь заниматься самостоятельной диагностикой и лечением, при наличии симптомов заболевания настоятельно рекомендуем обратиться за консультацией к специалисту.
Не пытайтесь заниматься самостоятельной диагностикой и лечением, при наличии симптомов заболевания настоятельно рекомендуем обратиться за консультацией к специалисту.
Запись на консультацию к урологу
Лечение нефроптоза
Если выявлено опущение почки, но нет болей, нарушений кровоснабжения почки и затруднения выделения мочи из органа – ничего делать не надо! Только наблюдаться у уролога. И не чувствовать себя глубоко больным человеком.
В случае наличия болей, периодических острых пиелонефритов, и объективных подтверждений нефроптоза – необходимо хирургическое лечение. Оптимальным методом лечения опущения почки является лапароскопическая нефропексия с использованием сетчатого импланта. Суть операции заключается в «подвешивании» почки к поясничной мышце. Операция обычно переносится легко, и пациент выписывается домой на следующий день.
Самое важное:
- наличие нефроптоза (без функциональных нарушений) – не показание к операции,
- операция «для профилактики» — тоже абсурд,
- если есть показания к оперативному лечению лучше предпочесть лапароскопическую нефропексию.

Нефроптоз. Симптомы, диагностика и лечение опущения почки
Клинико-диагностические центры «Клиника Здоровья» специализируются на лечении и поддержании здоровья пациентов с необратимыми заболеваниями почек. Наши методы и способы лечения – не затратные и эффективные.
Нефроптоз представляет собой изменение места расположения одной или обеих почек в результате различных патологических процессов и провоцирующих факторов, в результате которых парный орган выделительной системы смещается со своего ложа.
Причиной ослабления и прекращения функционирования связочного аппарата, поддерживающего почку в физиологически правильном положении, может крыться в различных факторах, наиболее распространенными из которых являются:
- перенесенные инфекционные заболевания,
- стремительная потеря веса,
- снижение мышечного тонуса брюшной полости,
- травмы,
- разрывы связок,
- повреждения соединительных тканей и т.
 п.
п.
Опущение почки гораздо чаще встречается у представительниц прекрасного пола. Связано это с определенными периодами в жизни женщины – беременностью и родами, которые часто являются причиной ослабления связочного аппарата почки. И большинство случаев нефроптоза касается правой почки, у которой место «крепления» более слабое, чем у левой.
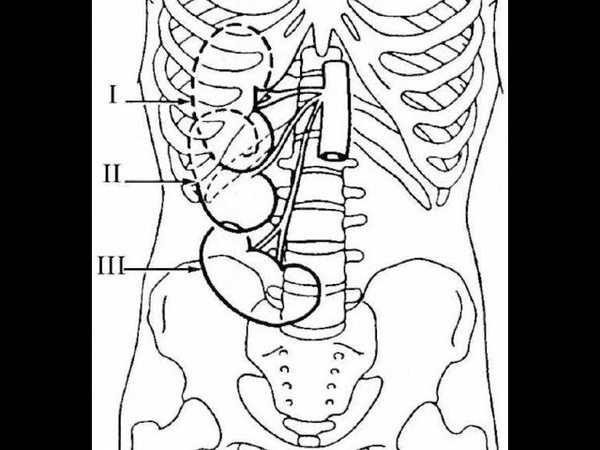
Опущение почки происходит в несколько стадий, на протяжении которых симптомы нефроптоза усиливаются с каждым новым миллиметром перемещения органа:
Первая стадия характеризуется выходом нижнего сегмента почки из-под ребер.Вторая – вся почка выходит за пределы подреберья, когда человек находится в положении стоя. При лежании орган безболезненно возвращается на привычное место.
Характерная особенность третьей стадии – перемещение почки в малый или большой таз.
Значительные перемещения почек в различных направлениях чреваты вытягиванием и перекручиванием ее магистральных сосудов, которые при повреждении неспособны обеспечивать полноценное питание органа.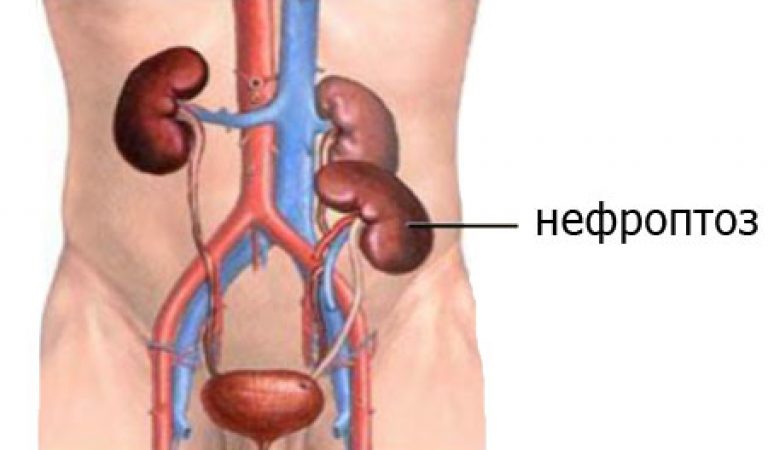
Консультацию можно получить по телефону: +7(495) 961-27-67
Успешное лечение опущения почек – решаемая задача для нефрологов нашей клиники
Нефроптоз почек сопровождается необратимыми изменениями и серьезными осложнениями, предотвратить которые можно при своевременном обнаружении патологии и принятии соответствующих мер. Поэтому при первых симптомах недомогания рекомендуем записаться на прием к специалистам нашей клиники и провести комплекс исследований, позволяющих подтвердить или опровергнуть подозрения на нефроптоз.
Симптомами, которые могут указывать на опущение почек, являются:
-
потеря аппетита,
-
сбои в функционировании кишечного тракта,
-
депрессивные состояния,
-
общая слабость и быстрая утомляемость.

В наших клиниках есть все необходимое для эффективного лечения начальных стадий нефроптоза – квалифицированные специалисты, огромный опыт работы, современное оборудование и последние достижения в области медицины. Обращайтесь к нам, и лечение нефроптоза не станет для вас тягостной задачей с неизвестным результатом. Мы сделаем все возможное, чтобы вернуть вам хорошее самочувствие и уверенность в здоровом завтрашнем дне.
Почему же наши нефрологи и терапевты лучше других?
-
Знания и опыт врачей нашей клиники позволяют добиться поразительных успехов в лечении нефроптоза почек.
-
В Клинике Здоровья самое современное диагностическое оборудование, которое позволяет поставить точный диагноз и начать лечение.
-
Расположение в самом центре Москвы, в шаговой доступности от двух станций метро.
- Привлекательные цены
-
Удобное время для посещения врача.

Мы работаем для того, что бы вы были здоровы.
Консультацию можно получить по телефону: +7(495) 961-27-67
Клиническая больница | Нефроптоз
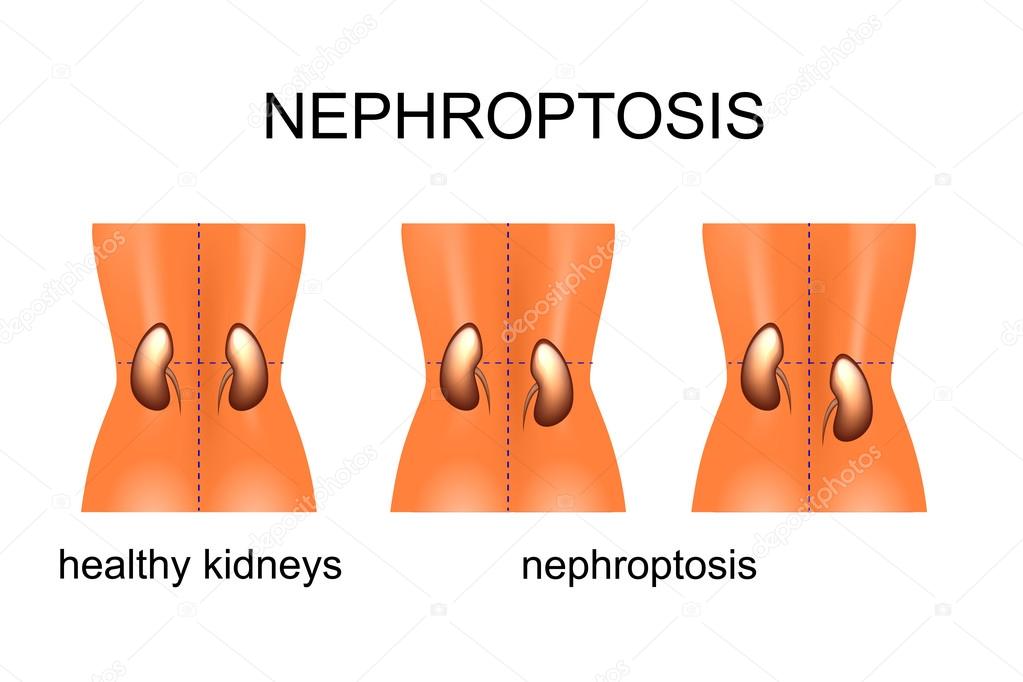
Нефроптоз — патологическая подвижность почки, при котором в вертикальном положении тела происходит смещение почки вниз в сторону таза. Нефроптоз широко распространенное заболевание, им страдают до 2% женщин и около 0,1% мужчин.
Нефроптоз (опущение почки) в основном диагностируют в молодом возрасте, когда излишки жировой клетчатки в забрюшинном пространстве еще отсутствуют. На самом деле жировые отложения, окружающие почку входят в состав ее фиксирующего аппарата и наряду со связками и сосудами поддерживают почку. В норме правая почка располагается несколько ниже левой, поэтому при действии ряда дополнительных факторов нефроптоз (опущение почки) чаще встречается справа.
Основным предрасполагающим фактором в развитии нефроптоза (опущение почки) является врожденный дефект развития соединительной ткани связочного аппарата — мезенхимальная дисплазия, что наблюдается у высоких, стройных, людей астенического телосложения. Отсюда укрепившееся за нефроптозом (опущение почки) неформальное название «болезнь фотомоделей».
Отсюда укрепившееся за нефроптозом (опущение почки) неформальное название «болезнь фотомоделей».
Приобретенный нефроптоз (опущение почки) может наблюдаться после травм, резкого похудания, снижения тонуса мышц брюшной стенки. Нефроптоз (опущение почки) следует дифференцировать от дистопии почки — при которой еще при внутриутробном развитии закладка почки как самостоятельного органа происходит ниже обычного уровня, например в поясничной области или тазу.
Положение почек в норме
Особенностью конституции ряда людей с широким тазом, является чуть более низкая закладка всех органов — спланхноптоз. Дистопия и спланхноптоз — не являются показаниями к операции (нефропексии). При нефроптозе (опущении почки) вследствие патологической подвижности почки при переходе больного в вертикальное положение происходит смещение органа, которое сопровождается натяжением питающих почечных сосудов и повышением давления в них.
Лечение нефроптоза
Как правило, у больных нефроптозом (опущением почки) наблюдается перегиб мочеточника, который приводит к нарушению оттока мочи из почки в мочевой пузырь. Эти изменения могут сопровождаться появлением болей, повышением артериального давления, появлением примеси крови в моче, присоединением воспалительного процесса — пиелонефрита.
Эти изменения могут сопровождаться появлением болей, повышением артериального давления, появлением примеси крови в моче, присоединением воспалительного процесса — пиелонефрита.
Со временем у больных нефроптозом (опущением почки) наблюдается развитие хронического пиелонефрита, стойкой артериальной гипертонии, снижается работоспособность, возможно образование камней почки и мочеточника.
Диагностика нефроптоза (опущения почки) состоит из нескольких частей:
1. Выявление нефроптоза (опущения почки) и его степени в положении стоя по данным лучевого исследования;
КТ — томограмма, нефроптоз справа
2. Диагностика дистопии почки, состояния сосудов почечной ножки, выявление возможных перегибов, сужений, перекрутов мочеточника и уретеровазальных конфликтов с использованием современных технологий трехмерной КТ-ангиографии;
КТ-томограмма, дистопия и ротация правой почки
3. Определение степени нарушения оттока мочи из почки, почечной функции и стадии хронического пиелонефрита.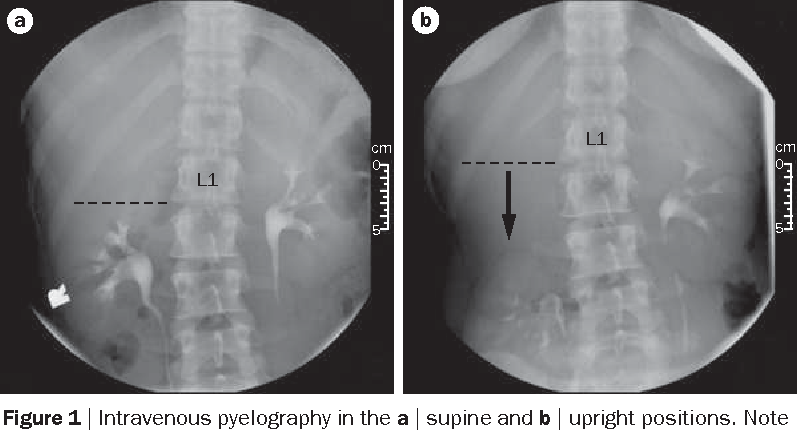
Показаниями к оперативной коррекции при нефроптозе (опущении почки) являются: боли, повторяющиеся атаки пиелонефрита, вазоренальная артериальная гипертензия, периодическая примесь крови в моче, нарушение пассажа мочи из опущенной почки.
До настоящего времени наиболее широко распространенной операцией при нефроптозе (опущении почки) являлась открытая нефропексия, при которой из поясничного разреза подвешивание почки осуществляется лоскутом поясничной мышцы проведенным под капсулой нижнего сегмента.
Сегодня в Федеральном государственном учреждении «Клиническая больница» Управления делами Президента Российской Федерации для лечения нефроптоза используется опыт передовых зарубежных клиник по выполнению нефропексии с использованием лапароскопической техники. Операция лапароскопической нефропексии выполняется из 3 проколов (в области пупка и правой половине живота). При помощи эндоскопических инструментов и проленовой синтетической сетки почка укрепляется клипсами в физиологическом положении.
Лапароскопическая нефропексия
Продолжительность операции лапароскопической нефропексии не превышает часа, послеоперационный период занимает 5–7 дней, которые пациент проводит горизонтальном положении на кровати с приподнятым ножным концом в палатах повышенной комфортности.
опущение почки: лечение. Нефроптоз справа и слева. Опущение почки: лечение или операция?
— Мда… — Я рассматриваю снимки, и понимаю, что здесь не помогут ни лечебная физкультура, ни ношение специального бандажа. Почка опущена на высоту трех позвонков, нижняя ее треть в положении стоя находится аж в тазу.— Знаете, я рекомендую вам хирургическое вмешательство.
— Я знала, что этим все закончится, — как-то обреченно говорит пациентка, — прямо, как у тети.
— У тети?
— Да… У сестры моей мамы тоже было опущение почки. Ей сделали операцию. Это стало кошмаром всей ее жизни. После операции она лежала тридцать дней, у нее были страшные боли. Из-за шрама она развелась с мужем.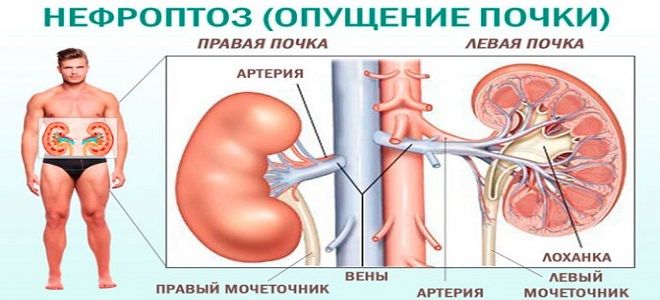 Через 15 лет после операции у нее на месте шрама развилась грыжа, которую оперировали 7 раз. Я не хочу операцию.
Через 15 лет после операции у нее на месте шрама развилась грыжа, которую оперировали 7 раз. Я не хочу операцию.
— Ну, или вы не хотите такую же операцию, верно?
— Да. Мне лучше таблетки пить всю жизнь, чем потом страдать так же, как моя тетя.
— Видите ли, сейчас опущение почки практически не оперируют открытым способом. Есть же лапароскопическая хирургия. Вместо большого разреза — три прокола, каждый из которых не более 5 мм диаметром.
— Я думала, лапароскопия — это когда яичники смотрят.
— Далеко не только. Лапароскопическим способом сейчас выполняют очень большое количество операций. Ряд операций выполняют только этим способом. Например — поднятие и фиксация почки при нефроптозе.
— Как понять «фиксация почки»?
— Ну, под почку заводится специальная сетка. Она крепится таким способом, что почка как бы висит в гамаке. Сетка поддерживает почку, не дает ей опуститься ниже физиологического уровня. Нормализуется отток мочи, соответственно, моча не задерживается в лоханке, бактерии не успевают размножаться и прекращаются пиелонефриты. Артерия возвращается в нормальное положение, ее диаметр возвращается к норме, и уходят проблемы с артериальным давлением.
Артерия возвращается в нормальное положение, ее диаметр возвращается к норме, и уходят проблемы с артериальным давлением.
— А шрамы? Ну, после операции остаются же шрамы? И сколько я буду лежать в больнице?
— Через полгода вы их будете искать и не найдете. Лежать 2–3 дня. Максимум.
— А потом эту сетку надо удалять?
— Нет. Она остается в организме пожизненно.
— А я не буду ее чувствовать?
— Нет, конечно. Вы же не чувствуете, например, пломбу в зубе.
— Доктор, скажите… А мне можно будет рожать?
— Конечно. Уйдут проблемы с пиелонефритами, с артериальным давлением — других противопоказаний же нет.
— А… — Пациентка смущенно отводит глаза, — А мне можно будет прыгать с парашютом? Это моя мечта. Глупо, конечно, но вдруг эта сетка оторвется?
— Ну, что же в этом глупого? Через месяц после операции вокруг почки образуется мощная соединительнотканная капсула — практически естественный поддерживающий аппарат для почки. Прыгайте, сколько хочется.
Лечение нефроптоза — Клиники Беларуси
Лечение нефроптоза
Нефроптоз (опущение почки) – заболевание, характеризующееся избыточной подвижностью почки. В положении пациента лёжа почка, как правило, возвращается в своё нормальное положение. В положении пациента стоя почка, в зависимости от степени выраженности заболевания, опускается и несколько поворачивается вокруг своей оси. Нефроптоз чаще встречается у лиц высокого роста и худощавого телосложения.
В положении пациента лёжа почка, как правило, возвращается в своё нормальное положение. В положении пациента стоя почка, в зависимости от степени выраженности заболевания, опускается и несколько поворачивается вокруг своей оси. Нефроптоз чаще встречается у лиц высокого роста и худощавого телосложения.
Часто нефроптоз не имеет клинических проявлений и пациента может ничего не беспокоить. Однако при выраженной степени нефроптоза сосуды, питающие почку, могут пережиматься. В результате из-за периодического нарушения кровообращения пациенты могут ощущать боль в поясничной области. Наличие нефроптоза повышает риск развития камней в почке, изменений в осадке мочи и инфекционно-воспалительных заболеваний мочевыводящих путей.
Выделяют три степени нефроптоза.
1) Нефроптоз 1 степени, как правило, не имеет клинических проявлений. Иногда почка пальпируется в брюшной полости.
2) Нефроптоз 2 степени характеризуется большей подвижностью почки, что будет проявляться ноющей болью в пояснице на стороне поражения. При этом в положении пациента стоя боль может усиливаться. При пальпации почка может определяться ниже подреберья.
При этом в положении пациента стоя боль может усиливаться. При пальпации почка может определяться ниже подреберья.
3) Нефроптоз 3 степени проявляется частыми ноющими болями в пояснице на стороне поражения, особенно при перемене положения тела. При пальпации почка может определяться в полости малого таза. При 3 степени нефроптоза в анализе мочи чаще всего будут определяться характерные изменения ( повышение лейкоцитов, эритроцитов и эпителия).
Для правильной постановки диагноза врачу необходимо тщательно изучить жалобы и собрать анамнез у пациента. При физикальном обследовании зачастую удается пропальпировать почку в положении пациента лежа и стоя. При перемене положения тела будет отмечаться повышенная подвижность почки на стороне поражения. В общем анализе мочи может наблюдаться повышение эритроцитов, лейкоцитов и эпителия, что будет свидетельствовать в пользу наличия нефроптоза. Однако в большинстве случаев анализ мочи у таких пациентов может быть абсолютно нормальным.
Для точной диагностики нефроптоза необходимо выполнить следующие инструментальные исследования.
— Ультразвуковая диагностика – позволяет оценить размеры почек, состояние чашечно-лоханочной системы и расположение почек.
— Обзорная и внутривенная урография в положении лёжа и стоя является золотым стандартом диагностики нефроптоза, так как позволяет с высокой точностью определить степень подвижности пораженной почки.
На начальных стадиях нефроптоза можно рекомендовать ношение эластичного корсета и физические упражнения. Однако при выраженной избыточной подвижности почки может помочь только оперативное лечение. Самым эффективным методом хирургического лечения нефроптоза во всём мире является лапароскопическая нефропексия.
Лапароскопическая нефропексия – малоинвазивный современный метод хирургического лечения нефроптоза. Суть операции заключается в фиксации почки в её нормальном положении с помощью полипропиленовой сетки, которая препятствует опущению почки и вращению её вокруг своей оси.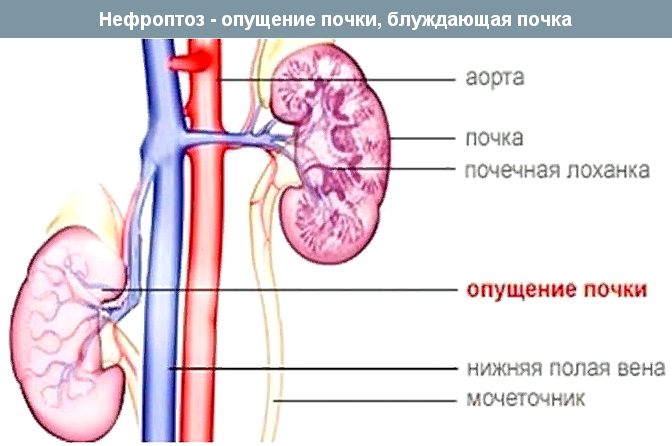 Операция выполняется под общим наркозом. Длительность лапароскопической нефропексии составляет около 1,5-2 часов. Средняя длительность пребывания в стационаре составляет 2-4 суток.
Операция выполняется под общим наркозом. Длительность лапароскопической нефропексии составляет около 1,5-2 часов. Средняя длительность пребывания в стационаре составляет 2-4 суток.
В медицинских учреждениях Республики Беларусь, оснащенных самым современным оборудованием, работает квалифицированный персонал, готовый оказать Вам весь спектр медицинских услуг для своевременной диагностики и лечения нефроптоза.
Нефроптоз — причины, симптомы и лечение — Медкомпас
Нефроптоз – это патологическое состояние, при котором наблюдается повышенная подвижность почек. У здорового человека почки могут двигаться по вертикали на 1-2 см в зависимости от положения тела.
При нефроптозе орган может опускаться в нижние отделы брюшной полости или даже в полость малого таза.
Чтобы судить об изменении локализации почек нужно знать их положение в нормальных условиях. Правая почка располагается на уровне от 12 грудного позвонка до 3 поясничного, левая – от 11 грудного позвонка до 2 поясничного.
Симптомы болезни
Клиническая картина заболевания неспецифична, и диагностировать нефроптоз на основе жалоб и объективного осмотра не всегда удается.
Выделяют 3 степени опущения почек:
- Первая степень характеризируется незначительным опущением почки. Врач может прощупать нижний полюс органа на вдохе (в норме почки не пальпируются). При выдохе почка возвращается на место.
- Вторая степень. Нижний полюс почки можно прощупать в положении больного стоя, при горизонтальном положении почка возвращается на свое место.
- Третья степень. Почку легко прощупать в любом положении пациента. В некоторых, особо тяжелых, случаях она опускается в полость малого таза.
Основным признаком нефроптоза считают болевой синдром. Его интенсивность зависит от стадии опущения. Боли имеют тянущий, ноющий характер, локализируются в поясничной области, имеют связь с изменением положения тела – усиливаются в вертикальном положении.
В третьей стадии заболевания у некоторых больных могут наблюдаться приступы почечной колики – резкие боли (часто при смене положения тела) с типичной иррадиацией, которые потом самостоятельно проходят.
Возможны изменения в моче. При гематурии (кровь в моче) она имеет розовый оттенок. У некоторых отмечаются нарушения мочеиспускания: учащение позывов, увеличение ночного диуреза.
Для таких пациентов характерна общая слабость, быстрая утомляемость. На поздних стадиях повышается артериальное давление, появляются признаки почечной недостаточности. Также больные с нефроптозом склонны к частым рецидивирующим пиелонефритам.
Причины болезни
В нормальных условиях почка удерживается на месте благодаря многочисленным связкам, которые фиксируют орган к костям и окружающим тканям, жировой околопочечной капсуле, мышцам поясничной области и почечной ножке (артерия, вена и мочеточник). Как только один из фиксирующих факторов теряет свою функцию, становится возможным развитие нефроптоза.
Можно выделить следующие основные причины :
- Быстрое похудение (теряется жировая капсула почки)
- Сниженный тонус мышц поясничного отдела и передней брюшной стенки (заболевания мышц, нервов)
- Травмы, при которых возможен разрыв связок, которые фиксируют почки
- Беременность и роды
- Врожденные дефекты фиксирующего аппарата почек.

Диагностика
Диагностика нефроптоза должна быть только комплексной. Почти 2/3 диагноза врачу дает правильно собранный анамнез у больного и жалобы.
Важным этапом в постановке диагноза является и объективное обследование. Если при пальпации врач нащупывает почки, то наверняка у пациента нефроптоз. В норме почки не пальпируются, или их можно нащупать у очень худых людей.
Для подтверждения диагноза, установления причины нефроптоза и диагностики осложнений нужен комплекс дополнительных лабораторных и инструментальных методов исследования, таких как:
- Общий анализ крови и мочи
- Биохимическое исследование мочи и крови
- Исследование суточной мочи на белок
- Анализ мочи по Зимницкому и Нечипоренко
- Исследование функции почек (скорость клубочковой фильтрации).
Среди инструментальных методов диагностики используют:
- УЗИ почек. Делать исследование необходимо в положении больного стоя и лежа, чтобы определить нефроптоз
- Рентгенологическое обследование – экскреторная урография позволяет получить данные не только об анатомии почек, но и о функции органа
- В некоторых неясных случаях необходимо проведение МРТ или КТ.

Осложнения
Среди наиболее частых осложнений нефроптоза нужно выделить:
- Развитие вторичной (почечной) артериальной гипертонии
- Частые рецидивирующие пиелонефриты
- Развитие мочекаменной болезни
- Хроническую почечную недостаточность
- Почечную колику
- Развитие гидронефроза.
Лечение болезни
Методы лечения нефроптоза можно поделить на консервативные и хирургические.
На первых 2 стадиях болезни используют консервативную терапию. Сюда можно отнести ношение специальных поясов-бандажей, лечебную гимнастику, массаж, санаторно-курортное лечение. Такие мероприятия направлены на укрепление мышц почечного ложа и предупреждение прогрессирования нефроптоза, но самой причины болезни они не ликвидируют.
Радикальным методом лечения нефроптоза является хирургическая операция, которая называется нефропексия (хирургическая фиксация почки в ее ложе). Выполняют такие оперативные вмешательства урологи. Сегодня практически все подобные вмешательства делают с помощью лапароскопии.
Опущение почек: чем опасно и что делать?
Доктор Иванов о том, как модные диеты, поднятие тяжестей и травмы приводят к болезням почек
Почки — это очень подвижный орган. За день они фильтруют большие объемы крови и «проходят» до 600 метров. Однако вследствие резкого снижения веса, травм, поднятия тяжестей, неиспользования бандажа во время беременности и просто наследственной предрасположенности почки могут опуститься, в том числе в таз. О том, как избежать опущения почек и чем чревато такое заболевание, в своей новой статье рассказал доктор Александр Иванов.
Почки, как и все внутренние органы, обладают подвижностью: при движении диафрагмы во время дыхания почки «проходят» около 3 см, а за сутки — до 600 метров! Фото: pixabay.com
ИНТЕРЕСНЫЕ ФАКТЫ О ПОЧКАХ
Почки, как и все внутренние органы, обладают подвижностью, то есть при движении диафрагмы во время дыхания почки «проходят» около 3 см, а за сутки — до 600 метров! Теперь представьте, что что-то привело к нарушению биомеханики этого органа. Последствия могут быть разными, в том числе и появление боли из-за избыточного раздражения спинномозговых корешков.
Последствия могут быть разными, в том числе и появление боли из-за избыточного раздражения спинномозговых корешков.
Почка представляет собой парный орган бобовидной формы. Он выводит из организма токсины. Размеры одной почки составляют примерно 10–12 см в длину, 3–4 см в толщину, ее масса — 250–300 граммов. Данный орган расположен глубоко в брюшной полости. За одну минуту через почки проходит около 1,2 л крови. За сутки они фильтруют большой объем крови, образуя до 170 л «первичной мочи», из нее образуется вторичная моча в объеме 1,5 л в сутки, с которой из нашего организма выводятся токсины, например лекарства. Особенностью почек является то, что они не имеют собственных фиксирующих связок, поэтому так часто случается их смещение вниз или опущение.
АНОМАЛЬНАЯ ПОДВИЖНОСТЬ ПОЧКИ
Опущение почек, или нефроптоз, — это аномальная подвижность почки, вследствие чего она спускается в таз. Опущение может давать боль в пояснице, подреберье. Также это приводит к воспалительным заболеваниям самих почек, образованию камней в почечных лоханках.
ЧТО СПОСОБСТВУЕТ ОПУЩЕНИЮ ПОЧЕК
Опущение и фиксация почек может происходить по многим причинам: резкое снижение веса, травмы копчика, сидячий образ жизни, эмоциональный стресс, затяжные роды, беременность, поднятие тяжестей, спайки после операций. Близость почек к диафрагме (основной дыхательной мышце) может приводить к опущению из-за длительного кашля. Существует также наследственная предрасположенность к нефроптозу.
КАК ПРОЯВЛЯЕТСЯ ОПУЩЕНИЕ ПОЧЕК
Проявления дисфункции (нарушение биомеханики) почек могут быть многообразны. Чаще всего опущение и фиксация почек выдает себя болью в поясничном отделе позвоночника и маскируется под радикулопатию (боль в пояснице). Человек может ощущать дискомфорт в животе, как при заболеваниях желудочно-кишечного тракта. Могут быть также колебания артериального давления, отеки под глазами, шум в ушах, судороги икроножных мышц, изменения в моче — наличие белка, эритроцитов и лейкоцитов.
Однако данные симптомы опущения почек проявляются далеко не у всех: по статистике, только 15% людей, больных нефроптозом, могут заметить это.
Правая почка опускается чаще, чем левая, из-за близости печени. Женщины страдают опущением почек чаще, чем мужчины, из-за особенностей женского организма в период беременности и пристрастия к различным диетам.
При поражении почек боль возникает, как правило, рано утром в покое. Днем в процессе активной деятельности боль может стихать. Ее ослабление происходит в положении лежа и на четвереньках.
СТЕПЕНИ ОПУЩЕНИЯ ПОЧЕК
Выделяют три степени опущения почек. При первой степени нижний полюс опускается на 0,5 тела позвонка. В этом положении почку называют замороженной из-за относительной неподвижности. Проявления «замороженной» почки: дискомфорт в поясничной области, боли в подреберье, которые отдают в пупочную область.
При второй степени почка опускается на один позвонок и вращается наружу, при этом нарушается кровообращение и отток мочи. Почка раздражает подвздошно-подчревный, подвздошно-паховый, бедренно-половой нервы, а также кожный нерв бедра, что проявляется болью в пояснице и паховой области, иногда в передней поверхности бедра.
При опущении третьей степени почка уходит вниз более чем на один позвонок, как бы соскальзывает. Это состояние еще называют подвывихом почки. При этом задевается бедренный нерв. Пациенты жалуются на боли в поясничной области, в передней поверхности бедра и в области коленного сустава.
КАК ВЫЯВЛЯЮТ И ЛЕЧАТ ОПУЩЕНИЕ ПОЧЕК
Чаще всего опущение почек выявляют при проведении УЗИ-исследования брюшной полости и почек, однако данный метод не является информативным, поскольку при опущении 1-й и 2-й степени в положении лежа почка возвращается в свое ложе. Для диагностики лучше использовать метод урографии почек с контрастным веществом, сдать анализ мочи.
Лечение проводится консервативно: посещение врача-остеопата, исключение факторов риска (ношение тяжестей, бег, прыжки и т. д.), ношение бандажа, специальные упражнения, направленные на укрепление мышц брюшной стенки.
В случае неэффективности консервативного лечения показана операция по фиксации почки.
ОСТЕОПАТИЯ ПРИ ОПУЩЕНИИ ПОЧЕК
Врач-остеопат может пропальпировать (ощутить руками) опущение почек.
В остеопатии существуют техники, позволяющие поставить почку на место. Лечение дополняется ношением бандажа, специальным дыханием (диафрагмальное) и упражнениями для укрепления мышц брюшного пресса. Остеопатическая коррекция может быть эффективна при 1-й и 2-й степени опущения почек.
СЛУЧАЙ ИЗ ПРАКТИКИ
На прием пришла девушка с жалобами на боли в спине. Лечилась у невролога без результата. Выяснилось, что она сидела на жесткой диете и резко похудела. При обследовании обнаружили опущение правой почки на 3 сантиметра. Диагноз подтвердился на УЗИ. После коррекции положения почки боль в спине ушла.
УПРАЖНЕНИЕ «ДИАФРАГМАЛЬНОЕ ДЫХАНИЕ» ПРИ ОПУЩЕНИИ ПОЧЕК
Дыхательные упражнения следует выполнять 3–4 раза в день за 1 час до еды или через 2 часа после еды. При правильном выполнении упражнений не должно быть головокружения, сердцебиения, одышки, зевоты, головной боли, онемения пальцев и других неприятных симптомов.
Исходное положение: лежа на спине, ноги согнуты в коленях, кисти рук на животе, глаза закрыты, тело расслаблено. Сделайте активный выдох, сокращая брюшной пресс, живот при этом втягивается, диафрагма поднимается. После выдоха задержите дыхание на 3 секунды, пока не возникнет потребности сделать вдох. Затем сделайте вдох, при этом живот выпячивается, надувается, как шар, диафрагма напрягается и ее купол опускается. Далее повторяем цикл. Выполняем 8–10 раз.
ПРОФИЛАКТИКА ОПУЩЕНИЯ ПОЧЕК
- регулярно заниматься физкультурой
- регулярно посещать врача-остеопата
- носить бандаж во время беременности
- избегать резкого снижения веса
- избегать поднятия тяжестей
РЕЗЮМЕ
1. Опущение почек, или нефроптоз, — распространенное явление, встречается чаще у женщин: его выявляют на УЗИ или урографии.
2. Нефроптоз может имитировать радикулопатию — боль в пояснице.
3. Причины опущения почек многообразны: снижение веса, травмы, поднятие тяжестей, беременность, наследственная предрасположенность.
4. Выделяют 3 степени опущения почек: 1-я и 2-я поддаются консервативному лечению, 3-я требует оперативного лечения.
5. Консервативное лечение включает остеопатию, лечебную физкультуру и бандаж. Также нужно исключить факторы риска.
Будьте здоровы!
Искренне ваш,
Иванов Александр Александрович — кандидат медицинских наук, врач-остеопат, невролог, натуропат, член российской остеопатической ассоциации, популяризатор здорового образа жизни и осознанного подхода к здоровью
Мнение автора может не совпадать с позицией редакции
Случай нарушения функции почек, вызванный пролапсом тазовых органов
Резюме
Выпадение тазовых органов (ПОП) — опускание органов малого таза через влагалище, иногда вызывающее гидронефроз. Хотя связь между ПОЗ и гидронефрозом давно признана, тяжелый гидронефроз и почечная дисфункция наблюдаются редко. Мы сообщаем о случае 66-летней женщины, роды через естественные родовые пути с проявившимся выпадением матки и мочевого пузыря в течение предыдущих 2 лет.У нее была 3-дневная история гипофагии и рвоты, и лабораторный анализ показал, что креатинин сыворотки составил 5,75 мг / дл и мочевина крови 78,1 мг / дл. Пациентке срочно сделали вагинальный пессарий, чтобы вернуть матку и мочевой пузырь в таз. Через 2 недели уровень креатинина в сыворотке снизился до 3,66 мг / дл, но хроническая почечная недостаточность сохранилась. Гидронефроз, вызванный POP, может привести к нарушению функции почек и может привести к необратимому повреждению почек, если его не лечить. Важным является ранняя оценка функции почек и изображения почек и мочеточника.
Хотя связь между ПОЗ и гидронефрозом давно признана, тяжелый гидронефроз и почечная дисфункция наблюдаются редко. Мы сообщаем о случае 66-летней женщины, роды через естественные родовые пути с проявившимся выпадением матки и мочевого пузыря в течение предыдущих 2 лет.У нее была 3-дневная история гипофагии и рвоты, и лабораторный анализ показал, что креатинин сыворотки составил 5,75 мг / дл и мочевина крови 78,1 мг / дл. Пациентке срочно сделали вагинальный пессарий, чтобы вернуть матку и мочевой пузырь в таз. Через 2 недели уровень креатинина в сыворотке снизился до 3,66 мг / дл, но хроническая почечная недостаточность сохранилась. Гидронефроз, вызванный POP, может привести к нарушению функции почек и может привести к необратимому повреждению почек, если его не лечить. Важным является ранняя оценка функции почек и изображения почек и мочеточника.
Ключевые слова: Выпадение тазовых органов, Почечная дисфункция, гидронефроз, обструктивная нефропатия
Введение
Выпадение тазовых органов (POP) — это опускание органов малого таза (мочевого пузыря, матки и прямой кишки) до выхода органов через влагалище. и является частой проблемой у пожилых женщин [1]. Распространенность ПОЗ, определяемая как стадия II или выше, в общей популяции составляет 37% и увеличивается до 64,8% у пожилых женщин [2]. Хотя связь между ПОЗ и гидронефрозом давно признана, тяжелый гидронефроз и почечная дисфункция наблюдаются редко [3].Мы сообщаем о случае двустороннего гидронефроза и хронической почечной недостаточности, вызванных POP.
и является частой проблемой у пожилых женщин [1]. Распространенность ПОЗ, определяемая как стадия II или выше, в общей популяции составляет 37% и увеличивается до 64,8% у пожилых женщин [2]. Хотя связь между ПОЗ и гидронефрозом давно признана, тяжелый гидронефроз и почечная дисфункция наблюдаются редко [3].Мы сообщаем о случае двустороннего гидронефроза и хронической почечной недостаточности, вызванных POP.
История болезни
66-летняя женщина была направлена в нашу больницу из стороннего учреждения для оценки гипофагии, рвоты и почечной дисфункции в течение 3 дней. У этой пациентки были роды через естественные родовые пути с выпадением матки и мочевого пузыря наружу в течение предыдущих 2 лет. Креатинин сыворотки пациента 3 года назад составлял 0,5 мг / дл. Пациент не имел в анамнезе каких-либо операций или травм.
При поступлении рост пациентки составлял 150 см, вес 52,8 кг. Температура пациента составляла 36,4 ° C, артериальное давление — 128/76 мм рт. Ее пульс составлял 94 удара в минуту и был регулярным, а сатурация кислорода составляла 96%. Болезни реберно-позвоночного угла не выявлено, а тазовое обследование выявило выпадение матки четвертой степени и цистоцеле.
Болезни реберно-позвоночного угла не выявлено, а тазовое обследование выявило выпадение матки четвертой степени и цистоцеле.
Лабораторный анализ показал: креатинин сыворотки 5,75 мг / дл, мочевина крови 78,1 мг / дл, калий 3,6 ммоль / л, количество лейкоцитов 10 000 / мм 3 , гемоглобин 6.4 г / дл и С-реактивный белок 10,07 мг / дл. Газы венозной крови имели pH 7,314, pCO 2 27,7 мм рт. Анализ мочи показал пиурию, но посев мочи не показал бактерий.
Компьютерная томография показала, что почки имеют двусторонний тяжелый гидронефроз, корковую потерю и конечные мочеточники, расширенные из лоханки (рис. A, b). Пациентке срочно сделали вагинальный пессарий, чтобы вернуть матку и мочевой пузырь в таз (рис.). Внутривенное введение жидкости и бикарбоната натрия сопровождалось лечением антибиотиками, что привело к улучшению ее системного состояния.
a День 1: При поступлении почек отмечался двусторонний тяжелый гидронефроз и корковая потеря. b День 1: Концевые мочеточники расширены из таза
b День 1: Концевые мочеточники расширены из таза
День 9: После введения пессария матка и мочевой пузырь вернулись в таз
Через 2 недели уровень креатинина в сыворотке снизился до 3.66 мг / дл, и она была выписана на 16 день госпитализации. После выписки пациентка вела нормальную повседневную жизнь, и ее функция почек постепенно улучшилась. На 106 день креатинин сыворотки пациента составлял 2,88 мг / дл и 2,57 мг / дл на 211 день. Повторное исследование компьютерной томографии на 211 день показало исчезновение гидронефроза и выраженную атрофию почек (рис.). У нее было необратимое нарушение функции почек.
День 211: улучшение гидронефроза и усиление атрофии почек
Обсуждение
Число пациентов с пролапсом тазовых органов (POP) увеличивается в стареющем обществе, и растет потребность в улучшении качества жизни пациентов с этим симптомом [4].Факторы риска ПОЗ многофакторны, включая семейный анамнез, вагинальные роды, преклонный возраст, ожирение, поднятие тяжестей, повреждение нервов, перенесенную гистерэктомию, быстрое снижение прочности тканей и повреждение мышцы, поднимающей задний проход [5, 6]. В нашем случае были роды через естественные родовые пути и грыжа пищеводного отверстия диафрагмы, что может указывать на хрупкость тканей.
В нашем случае были роды через естественные родовые пути и грыжа пищеводного отверстия диафрагмы, что может указывать на хрупкость тканей.
ПОЗ вызывает различные симптомы, такие как дисфункция мочеиспускания (частота, недержание мочи), дисхезия (тенезмы и запоры), боль в боку и дискомфорт в области таза [3]. Хотя многие пациенты с ПОП протекают бессимптомно и не нуждаются в лечении [5], у некоторых пациентов обнаруживаются серьезные осложнения.Гидронефроз — одно из наиболее серьезных осложнений ПОЗ, которое может привести к нарушению функции почек или инфекции мочевыводящих путей [1, 3].
Система Бадена-Уокера или система количественной оценки пролапса тазовых органов (POP-Q) в основном используется для определения степени пролапса тазовых органов (таблица). Частота гидронефроза увеличивается с увеличением степени выпадения [7, 8]. Leanza et al. сообщили, что у пациентов с ПОП четвертой степени частота гидронефроза составляла 13,7%, а почечная недостаточность при уровне креатинина сыворотки 141–215 мкмоль / л (1. 60–2,43 мг / дл) составляла 3,3% [9].
60–2,43 мг / дл) составляла 3,3% [9].
Таблица 1
Стадия пролапса тазовых органов
| Система Бадена – Уокера [10] | Система POP-Q [11] | ||
|---|---|---|---|
| Оценка | Описание | Стадия | Описание |
| 0 | Нормальное положение для каждого соответствующего участка, без пролапса | 0 | Без пролапса |
| 1 | Спуск на полпути к девственной плеве | I | > 1 см выше девственной плевы |
| 2 | Спуск к девственной плеве | II | ≤ 1 см проксимальнее или дистальнее плоскости девственной плевы |
| 3 | Спуск на полпути мимо девственной плевы | III | > 1 см ниже плоскости девственной плевы, но выступает не более чем на 2 см меньше общей длины влагалища |
| 4 | Максимально возможное опускание для каждого участка | IV | Эверсия нижних половых путей полное |
Механизм гидронефроза и гидроуретера, вызванного ПОЗ, не ясен, но существует несколько гипотез о механизме симптомов [12, 13]: (1) Сдавление и обструкция мочеточники вне мочевого пузыря; (2) перегиб мочеточников, вызванный маточной артерией или связкой; и (3) застой в цистоцеле, вызванный дизурией.
Основной причиной нарушения функции почек в нашем случае была обструктивная нефропатия [14]. Длительная обструкция мочеточника вызывает гидронефроз и сопровождается потерей ткани, атрофией эпителиальных клеток канальцев и развитием интерстициального фиброза [15]. Мало что известно о возможности восстановления функции почек после купирования обструкции мочеточника. В эксперименте на собаках показано, что необратимое повреждение почек произошло на 40-й день в результате односторонней полной непроходимости мочеточника [16].Shokeir et al. сообщается, что необходимо до 8 недель, прежде чем почки выйдут на новый базовый уровень функции [17].
Креатинин сыворотки нашей пациентки был 0,5 мг / дл 3 года назад, и у нее был урогенитальный пролапс около 2 лет. Ее функция почек могла быть нарушена из-за прогрессирования ПОЗ. Из-за длительной непроходимости пациентка получила лишь частичное улучшение. Costantini et al. сообщил, что у одного пациента с ПОП с гидронефрозом была высокая концентрация креатинина в сыворотке крови 220 мкмоль / л (2. 49 мг / дл). Кроме того, через три месяца после операции креатинин сыворотки пациента снизился до 170 мкмоль / л (1,92 мг / дл) [1].
49 мг / дл). Кроме того, через три месяца после операции креатинин сыворотки пациента снизился до 170 мкмоль / л (1,92 мг / дл) [1].
Хирургическое вмешательство (например, нефростомия с использованием катетера Форли) может быть показано при обструктивной нефропатии, если улучшение функции почек представляется вероятным [17]. Однако в почках нашего пациента обнаружена двусторонняя корковая потеря, что указывает на хронические изменения и необратимые повреждения. Таким образом, мы справились только с POP с информированного согласия.
Варианты лечения ПОП включают пессарий и хирургическое вмешательство.Вагинальные пессарии уже давно используются для лечения ПОЗ [18]. Эти устройства вводятся во влагалище для поддержки связанных структур таза и для снятия давления на мочевой пузырь и кишечник [5]. Осложнениями пессариев являются выделения из влагалища, запах, кровотечение, запор и уросепсис, а также пузырно-влагалищные и ректовагинальные свищи [5, 18]. Чтобы избежать этих побочных эффектов, важно регулярное последующее лечение.
Вариантами хирургического лечения ПОП ранее были кольпоклеиз, кольпосуспензия, вагинальная пангистерэктомия и передняя или задняя кольпорафия.Однако в последнее время комплекты трансвагинальных синтетических сеток в хирургии используются для лечения ПОЗ [19].
Женщины с диагнозом ПОП часто испытывают тревогу, стыд и страх быть отвергнутыми [9]. Из-за этих негативных эмоций женщины с ПОЗ иногда остаются без лечения, и у них возникают серьезные осложнения. Чтобы сохранить функцию почек нашей пациентки, мы предложили ей изменить свой образ жизни, чтобы избежать факторов риска СОЗ, таких как ожирение и поднятие тяжестей [5]. Кроме того, мы предоставили ей информацию об осложнениях при ПОП и посоветовали использовать пессарий.Мы также сказали ей о важности регулярного наблюдения.
Сообщается, что ингибиторы ангиотензина могут иметь положительные эффекты при односторонней обструкции мочеточника [20, 21]. Таким образом, мы использовали блокатор рецепторов ангиотензина, чтобы контролировать ее кровяное давление.
В заключение, гидронефроз, вызванный СОЗ, может привести к необратимому повреждению почек, если его не лечить. У женщин с тяжелым СОЗ часто наблюдается осложнение гидронефроза. Гидронефроз на ранней стадии обычно протекает бессимптомно.Поэтому его часто обнаруживают на запущенной стадии почечной дисфункции. Важным является ранняя оценка функции почек и изображения почек и мочеточника, чтобы предотвратить необратимое повреждение почек. Также важно предоставить пациентам информацию об осложнениях ПОЗ и поощрять адекватные последующие посещения.
Причины, симптомы, лечение выпадения мочевого пузыря
Мочевой пузырь — это полый орган в тазу, в котором хранится моча. Давление, создаваемое при наполнении мочевого пузыря мочой, вызывает позывы к мочеиспусканию.Во время мочеиспускания моча выходит из мочевого пузыря и выходит из организма через уретру.
У женщин передняя стенка влагалища поддерживает мочевой пузырь. Эта стена может ослабнуть или ослабнуть с возрастом.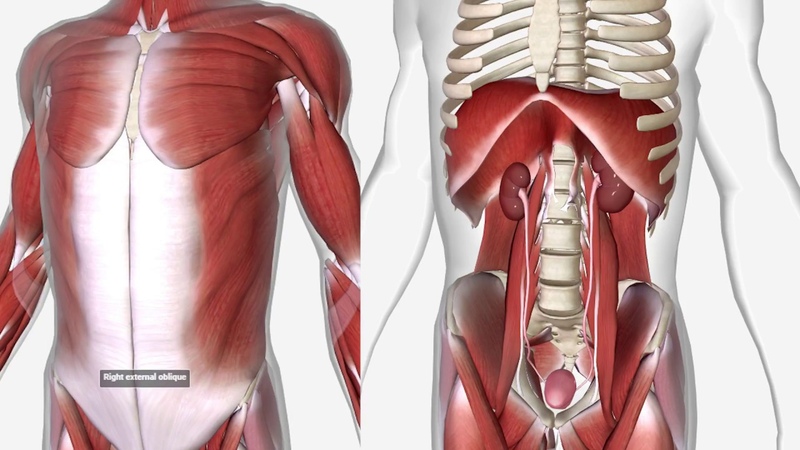 Сильный физический стресс, например, роды, также может повредить эту часть стенки влагалища. Если он сильно ухудшается, мочевой пузырь может выпадать, что означает, что он больше не поддерживается и опускается во влагалище. Это может вызвать такие проблемы, как затрудненное мочеиспускание, дискомфорт и недержание мочи (например, подтекание мочи, вызванное чиханием, кашлем и физической нагрузкой).
Сильный физический стресс, например, роды, также может повредить эту часть стенки влагалища. Если он сильно ухудшается, мочевой пузырь может выпадать, что означает, что он больше не поддерживается и опускается во влагалище. Это может вызвать такие проблемы, как затрудненное мочеиспускание, дискомфорт и недержание мочи (например, подтекание мочи, вызванное чиханием, кашлем и физической нагрузкой).
Выпавшие мочевые пузыри (также называемые цистоцеле или опавшие мочевые пузыри) делятся на четыре степени в зависимости от того, насколько далеко мочевой пузырь опускается во влагалище.
- Степень 1 (легкая): только небольшая часть мочевого пузыря опускается во влагалище.
- Степень 2 (умеренная): Мочевой пузырь опускается настолько, чтобы дотянуться до отверстия влагалища.
- Степень 3 (тяжелая): мочевой пузырь выступает из тела через отверстие влагалища.
- Уровень 4 (полный): весь мочевой пузырь полностью выступает за пределы влагалища; обычно ассоциируется с другими формами пролапса тазовых органов (выпадение матки, ректоцеле, энтероцеле).

Выпадение мочевого пузыря обычно связано с менопаузой. До наступления менопаузы в организме женщины вырабатывается гормон эстроген, который помогает сохранять мышцы во влагалище и вокруг него сильными. Женские тела перестают вырабатывать столько эстрогена после менопаузы, и в результате эти мышцы имеют тенденцию к ослаблению.
Причины выпадения мочевого пузыря
Следующие факторы обычно связаны с причиной выпадения мочевого пузыря:
- Роды: это наиболее частая причина выпадения мочевого пузыря.Процесс родов вызывает стресс для тканей и мышц влагалища, которые поддерживают мочевой пузырь женщины.
- Менопауза: эстроген, гормон, который помогает поддерживать силу и здоровье мускулов влагалища, не вырабатывается после менопаузы.
- Напряжение: подъем тяжелых предметов, напряжение во время дефекации, длительное состояние, включающее кашель, или длительный запор могут повредить мышцы тазового дна.
Симптомы выпадения мочевого пузыря
Первым симптомом, который обычно замечают женщины с выпадением мочевого пузыря, является наличие ткани во влагалище, которую многие женщины описывают как нечто похожее на клубок.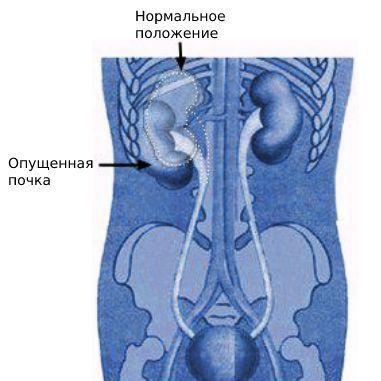
К другим симптомам выпадения мочевого пузыря относятся следующие:
- Дискомфорт или боль в тазу
- Ткань выступает из влагалища (ткань может быть нежной и кровоточить.)
- Затруднение при мочеиспускании
- A что мочевой пузырь не опорожняется сразу после мочеиспускания (неполное мочеиспускание)
- Стрессовое недержание мочи (подтекание мочи при чихании, кашле или физической нагрузке)
- Более частые инфекции мочевого пузыря
- Болезненные половые акты (диспареуния)
- Боль в пояснице
Некоторые женщины могут не испытывать или не замечать симптомы легкого выпадения мочевого пузыря (степень 1).
Когда обращаться за медицинской помощью при выпадении мочевого пузыря
Любая женщина, заметившая симптомы выпадения мочевого пузыря, должна обратиться к своему врачу. Выпадение мочевого пузыря обычно связано с выпадением других органов таза женщины. Таким образом, рекомендуется своевременная медицинская помощь для оценки и предотвращения проблемных симптомов и осложнений, вызванных ослаблением тканей и мышц во влагалище. Выпавшие органы не могут излечиться сами по себе, и со временем их состояние ухудшается. Существует несколько методов лечения выпадения мочевого пузыря.
Выпавшие органы не могут излечиться сами по себе, и со временем их состояние ухудшается. Существует несколько методов лечения выпадения мочевого пузыря.
Обследование и анализы выпадения мочевого пузыря
Обследование женских гениталий и таза, известное как тазовое обследование, необходимо для диагностики выпадения мочевого пузыря. Попавший во влагалище мочевой пузырь подтверждает диагноз.
В менее очевидных случаях врач может использовать цистоуретрограмму при мочеиспускании, чтобы помочь с диагностикой. Цистоуретрограмма при мочеиспускании — это серия рентгеновских снимков, сделанных во время мочеиспускания. Это помогает врачу определить форму мочевого пузыря и причину затруднения мочеиспускания.Врач также может проверить или сделать рентген различных частей живота, чтобы исключить другие возможные причины дискомфорта или затруднения мочеиспускания.
После постановки диагноза врач может проверить нервы, мышцы и интенсивность потока мочи, чтобы решить, какой тип лечения подходит.
Тест, называемый уродинамикой или видеоуродинамикой, может проводиться по усмотрению врача. Эти тесты иногда называют «ЭКГ мочевого пузыря». Уродинамика измеряет соотношение давления и объема в мочевом пузыре и может иметь решающее значение при принятии решения урологом.
Цистоскопия (осмотр мочевого пузыря с помощью эндоскопа) также может выполняться для определения вариантов лечения. Этот тест является амбулаторной процедурой, которую иногда проводят на экране телевизора, чтобы человек мог видеть то, что видит уролог. Цистоскопия имеет небольшой риск и терпима для подавляющего большинства людей.
Лечение выпадения мочевого пузыря
Легкое (степень 1) выпадение мочевого пузыря, которое не вызывает боли или дискомфорта, обычно не требует медицинского или хирургического лечения.Врач может порекомендовать женщине с выпадением мочевого пузыря 1 степени избегать подъема тяжестей или напряжения, хотя доказательств в поддержку этой рекомендации мало.
В более серьезных случаях врач принимает во внимание различные факторы, такие как возраст женщины, общее состояние здоровья, предпочтения в лечении и тяжесть выпадения мочевого пузыря, чтобы определить, какое лечение подходит.
Нехирургические методы лечения выпадения мочевого пузыря включают следующее:
- Пессарий: Пессарий — это устройство, которое помещается во влагалище, чтобы удерживать мочевой пузырь на месте.Пессарии необходимо регулярно снимать и очищать, чтобы предотвратить заражение. Некоторые пессарии предназначены для того, чтобы женщина могла делать это самостоятельно. Врач должен удалить и очистить другие типы. Крем с эстрогеном обычно используется вместе с пессарием, чтобы предотвратить инфекцию и эрозию стенки влагалища. Некоторые женщины считают, что пессарии неудобны или легко выпадают.
- Заместительная терапия эстрогенами: многим женщинам с выпадением мочевого пузыря может помочь эта терапия. Эстроген помогает укреплять и поддерживать мышцы влагалища.
Уход за выпадением мочевого пузыря в домашних условиях
При легких и умеренных случаях выпадения мочевого пузыря врач может порекомендовать изменение активности, например, избегание подъема тяжестей или напряжения. Врач также может порекомендовать упражнения Кегеля. Это упражнения, которые используются для подтягивания мышц тазового дна. Упражнения Кегеля могут использоваться для лечения пролапса легкой и средней степени тяжести или в качестве дополнения к другим более серьезным методам лечения пролапса.
Врач также может порекомендовать упражнения Кегеля. Это упражнения, которые используются для подтягивания мышц тазового дна. Упражнения Кегеля могут использоваться для лечения пролапса легкой и средней степени тяжести или в качестве дополнения к другим более серьезным методам лечения пролапса.
Лекарства от выпадения мочевого пузыря
Заместительная терапия эстрогенами может использоваться при выпадении мочевого пузыря, чтобы помочь организму укрепить ткани во влагалище и вокруг него.Заместительную терапию эстрогенами могут использовать не все (например, люди с определенными типами рака). После менопаузы организм женщины перестает вырабатывать столько эстрогена естественным образом, что может ослабить мышцы влагалища. В легких случаях выпадения мочевого пузыря может быть назначен эстроген, чтобы попытаться обратить вспять симптомы выпадения мочевого пузыря, такие как ослабление влагалища и недержание мочи. При более тяжелых степенях пролапса заместительная терапия эстрогенами может использоваться вместе с другими видами лечения.![]()
Эстроген можно вводить перорально в виде таблеток или местно в виде пластыря или крема. Крем имеет очень слабую системную абсорбцию и оказывает сильное местное воздействие на место применения. Местное применение имеет меньший риск, чем пероральные препараты. Нанесение эстрогенов на переднюю часть влагалища и область уретры может быть очень полезным для облегчения симптомов мочеиспускания, таких как позывы на мочеиспускание и частые позывы, даже при выпадении мочевого пузыря.
Хирургия выпадения мочевого пузыря
Тяжелые формы выпадения мочевого пузыря, которые невозможно вылечить с помощью пессария, обычно требуют хирургического вмешательства для их коррекции.Операция на выпадении мочевого пузыря обычно проводится через влагалище, и цель состоит в том, чтобы закрепить мочевой пузырь в правильном положении. Мочевой пузырь восстанавливается с помощью разреза в стенке влагалища. Выпавшее место закрывают и укрепляют стену.
В зависимости от процедуры операция может проводиться под общей, регионарной или местной анестезией. Для небольших операций многие женщины отправляются домой в тот же день операции.
Для небольших операций многие женщины отправляются домой в тот же день операции.
Различные материалы использовались для усиления слабости таза, связанной с выпадением мочевого пузыря.
По мнению FDA, риски введения сетки через влагалище для лечения пролапса тазовых органов могут перевесить ее преимущества. Однако в некоторых ситуациях может оказаться целесообразным использование сетки. Хирург должен подробно объяснить риски, преимущества и возможные осложнения, связанные с этими материалами, а также рассказать о самой процедуре, прежде чем приступить к операции.
После операции большинство женщин могут вернуться к нормальному уровню активности через шесть недель. Тем не менее, хирурги могут порекомендовать уменьшить или исключить действия, вызывающие напряжение, на срок до шести месяцев.
Другая терапия выпадения мочевого пузыря
Физическая терапия, такая как электростимуляция и биологическая обратная связь, может использоваться при выпадении мочевого пузыря для укрепления мышц таза.
- Электростимуляция : врач может применить зонд к целевым мышцам во влагалище или на тазовом дне. Зонд прикреплен к устройству, которое измеряет и подает небольшие электрические токи, которые сокращают мышцы. Эти сокращения помогают укрепить мышцы.Доступен менее инвазивный тип электростимуляции, который стимулирует половой нерв извне. Это активирует мышцы тазового дна и может помочь в лечении недержания мочи.
- Биологическая обратная связь : датчик используется для мониторинга мышечной активности во влагалище и на тазовом дне. Врач может порекомендовать упражнения, укрепляющие эти мышцы. Эти упражнения могут помочь укрепить мышцы, обратить вспять или облегчить некоторые симптомы, связанные с выпадением мочевого пузыря.Датчик может отслеживать мышечные сокращения во время упражнений, и врач может определить, выиграют ли целевые мышцы от упражнений.
Последующее наблюдение при выпадении мочевого пузыря
Женщина, проходящая курс лечения, должна запланировать последующие посещения врача для оценки прогресса. Пессарии необходимо снимать и чистить через регулярные промежутки времени, чтобы предотвратить осложнения.
Пессарии необходимо снимать и чистить через регулярные промежутки времени, чтобы предотвратить осложнения.
Профилактика выпадения мочевого пузыря
Для предотвращения выпадения мочевого пузыря диета с высоким содержанием клетчатки и ежедневное потребление большого количества жидкости могут снизить риск развития запора.По возможности следует избегать напряжения во время дефекации. Женщинам с длительным запором следует обратиться за медицинской помощью, чтобы снизить вероятность выпадения мочевого пузыря.
Поднятие тяжестей связано с выпадением мочевого пузыря, и этого следует по возможности избегать.
Ожирение — фактор риска развития выпадения мочевого пузыря. Контроль веса может помочь предотвратить развитие этого состояния.
Перспективы выпадения мочевого пузыря
Выпадение мочевого пузыря редко является опасным для жизни состоянием.Большинство легких случаев можно лечить без хирургического вмешательства, а наиболее тяжелые формы выпадения мочевого пузыря можно полностью исправить хирургическим путем.
Мультимедиа
Медиа-файл 1: Линейный рисунок, показывающий взаимосвязь между почкой, мочеточниками и мочевым пузырем.
Диагностика и лечение пролапса влагалища | Гора Синай
Если один из органов малого таза — мочевой пузырь, матка, кишечник или прямая кишка — упал во влагалище, мы называем это «опущенным мочевым пузырем» или пролапсом тазового органа.Пролапс варьируется по степени тяжести от очень легкой (то есть пролапс, который может почувствовать только ваш врач при осмотре) до тяжелого (когда один или несколько органов малого таза фактически выступают через отверстие влагалища). Сильный пролапс выглядит как красный шарик, торчащий из влагалища.
Причины
Пролапс возникает, когда мышцы, которые обычно удерживают органы малого таза, становятся слабыми. Роды (роды и роды) — наиболее частая причина ослабления этих мышц. Другой причиной может быть сам процесс старения, особенно у женщин, которые много поднимают тяжести.
Профилактика
Регулярное выполнение укрепляющих упражнений, называемых упражнениями Кегеля, может помочь вашим мышцам сохранить свою силу и избежать пролапса. Многие врачи считают, что кесарево сечение вместо естественных родов также снижает вероятность выпадения. Это не значит, что по этой причине следует выбирать кесарево сечение; возможны осложнения, и если вы думаете об этом, вам следует подробно обсудить проблему со своим врачом.
Симптомы
Если у вас выпадение, вы можете почувствовать давление в нижней части живота, влагалища или прямой кишки — ощущение, будто вы «сидите на мяче». В тяжелых случаях вы можете увидеть выпадение, выступающее из влагалища; он может вызвать раздражение и вызвать выделения или кровотечение. Сильный пролапс также может затруднить мочеиспускание, вынуждая вас давить или напрягаться. Вы можете почувствовать слабую струю мочи и почувствовать, что мочевой пузырь не опорожнен. В редких случаях вы можете вообще не мочиться.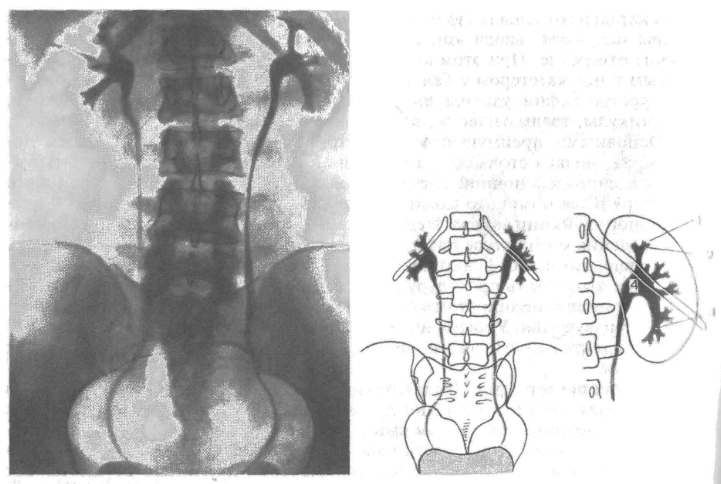
Пролапс может вызвать множество проблем, в том числе:
- Закупорка почек, которая может привести к почечной недостаточности. К счастью, когда выпадение восстанавливается, почки обычно возвращаются в норму при условии, что заболевание было обнаружено достаточно рано.
- Запор, вызванный толчками или натуживанием. Вы можете толкнуть прямую кишку вниз, и стул может застрять в «кармане».
- Недержание мочи с легким выпадением
- Закупорка уретры с сильным выпадением.Иногда закупорка уретры предотвращает недержание мочи; в этом случае хирургическое лечение пролапса может вызвать или усугубить недержание мочи. Часто мы можем диагностировать недержание мочи до операции и лечить его одновременно с пролапсом.
Лечение
Для большинства людей вы, а не ваш врач, можете решить, достаточно ли серьезны ваши симптомы, чтобы требовать лечения. Это не так, если вы испытываете закупорку почек или серьезную закупорку мочевого пузыря. Варианты лечения: пессарий и операция.
Варианты лечения: пессарий и операция.
Пессарий
Пессарий — это устройство, обычно сделанное из пластика и имеющее форму буквы «О», пончика или кольца. Ваш врач поместит пессарий во влагалище, как тампон, чтобы удерживать органы на месте. Они могут облегчить все симптомы со стороны мочевого пузыря. Пессарии бывают разных размеров и форм, и ваш врач подберет их для вашего влагалища. Пессарии вполне безопасны, хотя могут быть связаны с повторяющимися инфекциями мочевого пузыря. Вам также следует регулярно проверять его, поскольку пессарии могут вызвать воспаление, инфекцию или даже эрозию стенки влагалища.Пессарий может быть лечением на всю жизнь. Мы оставляем его на месте примерно на три месяца, и ваш врач или вы (после соответствующих инструкций) можете изменить его. Однако пессарии могут быть эффективными не для всех пациентов.
Установить пессарий непросто, и нужно полагаться на метод проб и ошибок. Ваш врач осмотрит вас и попробует один пессарий. Затем вы ходите вокруг и смотрите, каково это. Многие люди используют пессарий только тогда, когда им это нужно, например, когда они выходят на улицу или тренируются. Единственный способ узнать, подходит ли вам пессарий, — это попробовать.
Многие люди используют пессарий только тогда, когда им это нужно, например, когда они выходят на улицу или тренируются. Единственный способ узнать, подходит ли вам пессарий, — это попробовать.
Хирургия
Если пессарий вам не подходит или приводит к недержанию мочи, вы можете решить, что операция — лучший выбор для вас, чтобы создать надежную опору и защитить ваши органы от падения. Есть много видов хирургических операций по поводу пролапса. Некоторые процедуры выполняются через живот, а другие — через влагалище. В то время как некоторые хирурги используют сетку для поддержки тканей, большинство, включая наших врачей на горе Синай, используют для восстановления только ваши собственные натуральные ткани.Третья проблема заключается в том, что при выпадении матки вам может потребоваться гистерэктомия. Кроме того, вам может потребоваться лечение недержания мочи. Учитывая все эти переменные, для вас очень важно сделать домашнее задание о различных вариантах хирургического вмешательства и обсудить особенности вашего случая с хирургом, которому вы очень доверяете.
Пролапс тазового органа | Мичиган Медицина
Обзор темы
Что такое пролапс тазовых органов?
Выпадение тазового органа происходит, когда орган малого таза, например мочевой пузырь, опускается (выпадает) из своего нормального места в нижней части живота и прижимается к стенкам влагалища.Это может произойти, когда мышцы, удерживающие органы малого таза, становятся слабыми или растягиваются после родов или операции.
Многие женщины страдают опущением тазовых органов. Это может быть неудобно или болезненно. Но обычно это не большая проблема со здоровьем. Не всегда становится хуже. А у некоторых женщин со временем может стать лучше.
Одновременно может выпадать несколько органов малого таза. Органы, которые могут быть задействованы при пролапсе таза, включают:
Что вызывает опущение тазовых органов?
Выпадение тазовых органов чаще всего связано с перенапряжением во время родов. Обычно органы малого таза удерживаются на месте мышцами и тканями в нижней части живота. Во время родов эти мышцы могут ослабевать или растягиваться. Если они не выздоравливают, они не смогут поддерживать ваши тазовые органы.
Обычно органы малого таза удерживаются на месте мышцами и тканями в нижней части живота. Во время родов эти мышцы могут ослабевать или растягиваться. Если они не выздоравливают, они не смогут поддерживать ваши тазовые органы.
Выпадение тазовых органов может усугубляться любым воздействием на живот, например:
- Избыточный вес (ожирение).
- Продолжительный кашель.
- Частые запоры.
- Опухоли органов малого таза.
У пожилых женщин чаще наблюдается опущение тазовых органов. Он также имеет тенденцию передаваться по наследству.
Какие симптомы?
Симптомы пролапса тазовых органов включают:
- Ощущение давления органов малого таза на стенку влагалища. Это самый частый симптом.
- Чувство переполнения в нижней части живота.
- Ощущение, будто что-то выпадает из влагалища.
- Ощущение тяги или растяжения в области паха или боли в пояснице.

- Моча выделяется без намерения (недержание мочи) или при частом мочеиспускании.
- Боль во влагалище во время секса.
- Проблемы с кишечником, например запор.
Как диагностируется опущение тазовых органов?
Ваш врач задаст вопросы о ваших симптомах, а также о беременности или проблемах со здоровьем.Ваш врач также проведет медицинский осмотр, который будет включать осмотр органов малого таза.
Как лечится?
Решение о вашем лечении будет основано на том, какие органы малого таза выпали и насколько серьезны ваши симптомы.
Если у вас легкие симптомы, возможно, вы сможете делать что-нибудь дома, чтобы почувствовать себя лучше. Вы можете облегчить многие из своих симптомов, приняв новые здоровые привычки. Попробуйте специальные упражнения (так называемые упражнения Кегеля), которые укрепят мышцы таза.Достигните здорового веса и сохраняйте его.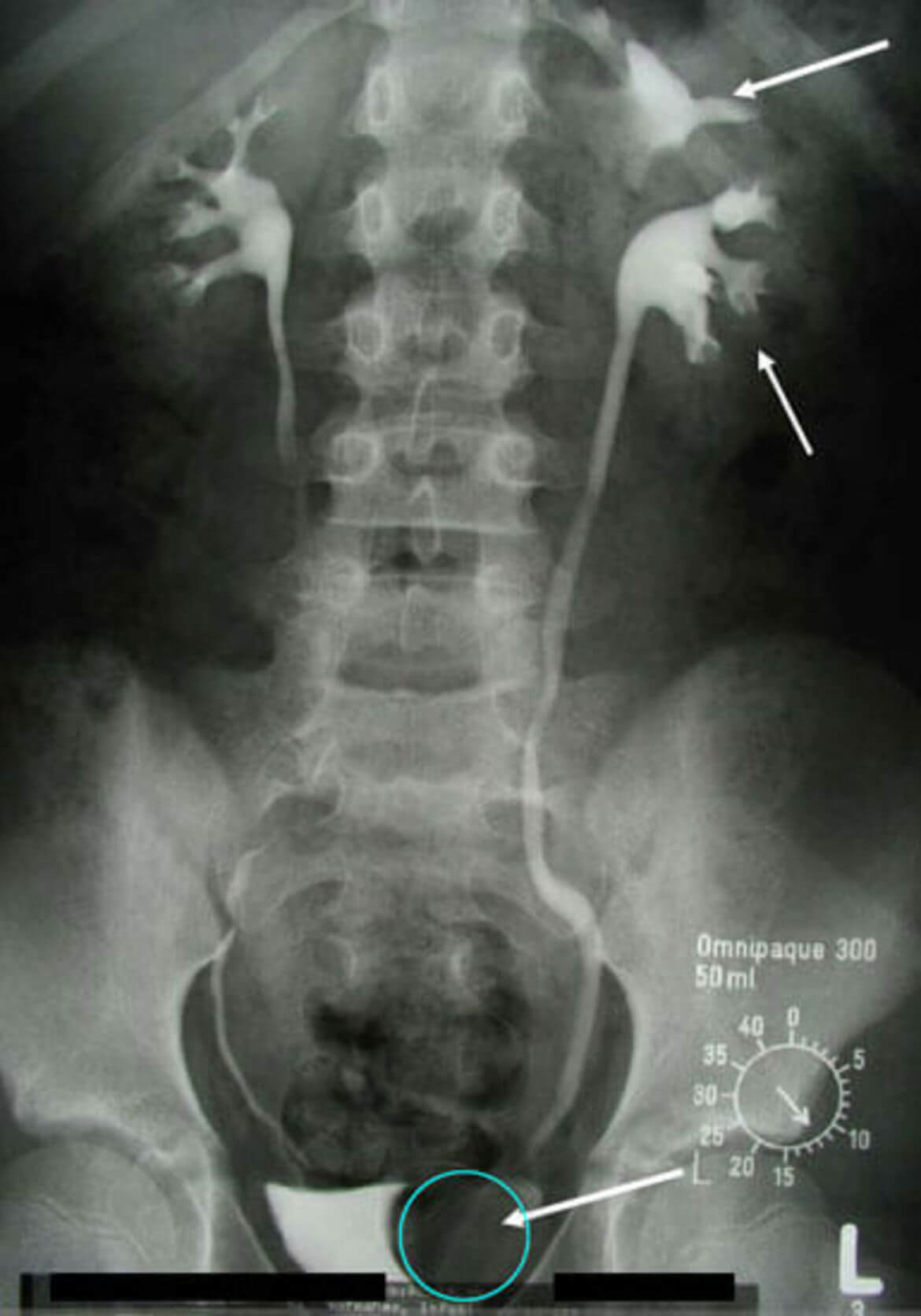 Избегайте подъема тяжелых предметов, которые нагружают мышцы таза.
Избегайте подъема тяжелых предметов, которые нагружают мышцы таза.
Если у вас все еще есть симптомы, ваш врач может назначить вам устройство, называемое пессарием, чтобы облегчить боль и давление при пролапсе тазовых органов. Это съемное устройство, которое вы вставляете во влагалище. Это помогает удерживать органы малого таза на месте. Но если у вас сильный пролапс, у вас могут возникнуть проблемы с удержанием пессария на месте.
Хирургия — еще один вариант лечения серьезных симптомов пролапса тазовых органов.Но вы можете отложить операцию, если планируете иметь детей. Напряжение при родах может привести к рецидиву выпадения.
Вы можете рассмотреть возможность операции, если:
- У вас сильная боль из-за выпадения органа.
- У вас проблемы с мочевым пузырем и кишечником.
- Из-за пролапса вам трудно получать удовольствие от секса.
Типы операций по поводу пролапса тазовых органов включают:
- Операция по восстановлению ткани, поддерживающей выпавший орган.
- Операция по восстановлению тканей вокруг влагалища.
- Операция по закрытию отверстия влагалища.
- Операция по удалению матки (гистерэктомия).
Выпадение тазовых органов может возобновиться после операции. Выполнение упражнений Кегеля для укрепления мышц таза поможет вам быстрее восстановиться после операции. Вместе они могут помочь вам больше, чем одна операция.
Причина
Выпадение тазовых органов обычно вызывается повреждением тканей (мышц, связок и соединительной ткани), поддерживающих органы малого таза.Повреждение или растяжение этих тканей позволяет органам выходить из своего нормального положения. Это заставляет их давить (а иногда и двигать) внутренние стенки влагалища.
Рождение ребенка повышает вероятность того, что в дальнейшем у вас будет опущение тазовых органов. Вагинальные роды во многом связаны с ослаблением и растяжением опорных структур в области таза. Эта потеря опоры является основной причиной выпадения тазовых органов. С другой стороны, кесарево сечение менее сильно связано с пролапсом тазовых органов.
Другая причина снижения опоры в тазу — более низкий уровень гормона эстрогена. Уровни эстрогена ниже во время и после менопаузы. Более низкий уровень эстрогена в организме означает меньшее количество коллагена — белка, который помогает соединительным тканям таза растягиваться и возвращаться в нормальное положение.
Другие состояния, которые могут вызвать пролапс тазовых органов, включают:
- Ожирение, которое может привести к длительному давлению в брюшной полости.
- Курение и / или заболевания легких, которые часто являются причиной хронического кашля.
- Заболевания, поражающие спинной мозг, такие как мышечная дистрофия, рассеянный склероз и травмы спинного мозга, вызывающие паралич мышц тазового дна.
Симптомы
Хотя у многих женщин с опущением тазовых органов симптомы отсутствуют, наиболее частым и беспокоящим симптомом является давление матки или других органов на стенку влагалища.Давление на влагалище может вызвать небольшой дискомфорт или проблемы с работой органов малого таза. Симптомы пролапса тазовых органов включают:
- Чувство давления в тазу.
- Ощущение, будто что-то действительно выпадает из влагалища.
- Тяга или растяжение в области паха или поясничная боль.
- Болезненный половой акт.
- Кровянистые выделения или кровотечение из влагалища.
- Проблемы с мочеиспусканием, такие как непроизвольное мочеиспускание (недержание мочи) или частые или срочные позывы к мочеиспусканию, особенно ночью.
- Проблемы с дефекацией, такие как запор или необходимость поддерживать заднюю (заднюю) стенку влагалища для дефекации.
Симптомы пролапса тазовых органов усиливаются при стоянии, прыжках и подъеме тяжестей и обычно облегчаются в положении лежа.
Что происходит
Органы малого таза удерживаются на месте мышцами и соединительными тканями таза (тазовая диафрагма). Влагалище взрослой женщины обычно представляет собой круглую мышечную трубку, которая также поддерживает другие органы малого таза.Мышцы и ткани таза могут быть растянуты или повреждены, чаще всего во время родов. Когда они не выздоравливают, они теряют способность поддерживать органы.
Расположение и тяжесть пролапса тазовых органов зависят от того, где в тазу произошло повреждение или мышечное повреждение. У вас может быть несколько травм, которые способствуют пролапсу. Выпадение может произойти после операции по удалению матки (гистерэктомии), если процедура удаляет или повреждает опору мочевого пузыря, уретры или стенки кишечника.Если другие условия, такие как роды, повреждают мышцы или нервы в тазу, диафрагма таза может потерять куполообразную форму. Он может стать больше похожим на воронку, а затем выпучиться во влагалище или выйти из него.
Выпадение тазовых органов может увеличивать давление на влагалище и мешать сексуальной активности, иногда приводя к сексуальной дисфункции. Дополнительную информацию см. В разделе Сексуальные проблемы у женщин.
Более низкий уровень эстрогена во время и после менопаузы повышает вероятность пролапса тазовых органов.Эстроген помогает организму вырабатывать коллаген — белок, который позволяет поддерживающим тканям таза растягиваться и возвращаться в нормальное положение. Когда уровень эстрогена понижается, понижается и уровень коллагена. Меньшее количество коллагена повышает вероятность разрыва этих поддерживающих тканей.
Выпадение тазовых органов может быть прогрессирующим заболеванием, которое постепенно ухудшается и вызывает более серьезные симптомы. Но во многих случаях это не прогрессирует и со временем может улучшиться.
Что увеличивает ваш риск
Выпадение тазовых органов часто связано с растяжением и давлением во время схваток и родов.Это может произойти, когда женщина рожает крупного ребенка [более 9 фунтов (4 кг)] или когда у нее долгие и тяжелые роды. Выпадение тазовых органов чаще всего возникает в период менопаузы, так как ткани таза повреждаются в детородном возрасте и теряют силу.
Другие факторы, которые могут увеличить риск пролапса тазовых органов, включают:
- Ожирение. У женщин с избыточным весом повышается давление в брюшной полости и чаще наблюдается выпадение тазовых органов.
- Курение и заболевания легких, вызывающие хронический кашель, повышающий давление в брюшной полости и тазу.
- Запор. Хронический запор вызывает повышенное давление кишечника на стенку влагалища.
- Определенные профессии, требующие подъема тяжестей.
- Заболевания нервной системы. Выпадение тазовых органов чаще встречается у женщин с рассеянным склерозом, мышечной дистрофией или травмой спинного мозга, чем у женщин, у которых таких состояний нет.
- Генетические факторы. Слабость в поддерживающей ткани таза может передаваться через семьи.Если у вашей матери или сестры было опущение тазовых органов, у вас также может быть больше шансов получить его.
Когда вам следует позвонить своему врачу?
Позвоните своему врачу, чтобы записаться на прием, если:
- Вы замечаете выпуклость ткани внутри влагалища или выпуклость из влагалища.
- У вас есть ощущение тяги или повышенного давления в тазу, которое усиливается, когда вы напрягаетесь или поднимаетесь, но облегчается, когда вы ложитесь.
- Боль в пояснице или области таза мешает повседневной деятельности.
- Половой акт стал трудным или болезненным.
- У вас нерегулярные кровянистые выделения или кровотечение из влагалища.
- Симптомы мочеиспускания, такие как непроизвольное выделение мочи (недержание мочи), частое мочеиспускание, острая потребность в мочеиспускании или частое мочеиспускание ночью, появились и мешают вашей повседневной деятельности.
- У вас проблемы с опорожнением кишечника.
Бдительное ожидание
Бдительное ожидание — это период времени, в течение которого вы и ваш врач наблюдаете за вашими симптомами или состоянием, не прибегая к медицинской помощи. Этот период может варьироваться от нескольких дней до недель, месяцев или лет. Если вам поставили диагноз опущение тазовых органов и у вас нет симптомов или если у вас есть легкие симптомы, которые не мешают вашей повседневной деятельности, вы можете попробовать осторожное ожидание.У многих женщин с опущением тазовых органов симптомы отсутствуют, поэтому лечение им не требуется.
Если у вас есть симптомы, например чувство давления во влагалище, запишитесь на прием к врачу.
Кого смотреть
Ваш врач может оценить симптомы, вызванные опущением тазовых органов. Выпадение тазовых органов могут диагностировать и лечить следующие специалисты в области здравоохранения:
Экзамены
Опущение тазового органа иногда трудно диагностировать.Выпадение тазовых органов, не вызывающее симптомов, часто обнаруживается при обычном осмотре. Вы можете знать, что есть проблема, но не знаете точное место или причину. Если есть подозрение на пролапс, ваш врач изучит вашу историю болезни, включая ваши симптомы, историю беременностей и других проблем со здоровьем, и проведет медицинский осмотр, в том числе тазовый.
Можно провести обследование, чтобы выяснить природу выпадения, особенно если оно вызывает проблемы с функцией мочевого пузыря или кишечника.Эти тесты включают:
Врачи используют систему классификации для определения степени опущения органа. Определение точного уровня пролапса помогает принять решение о том, какое лечение с наибольшей вероятностью принесет долгосрочный успех. Одна стандартная классификация использует «стадии» пролапса и основана на том, насколько близко самая нижняя часть органа находится к отверстию влагалища (девственной плеве).
Обзор лечения
Многие женщины с пролапсом тазовых органов не имеют симптомов и не нуждаются в лечении.Если ваши симптомы беспокоят, вы можете рассмотреть возможность лечения. При принятии решения о лечении следует учитывать, какие органы поражены, насколько серьезны симптомы и присутствуют ли другие заболевания. Другими важными факторами являются ваш возраст и сексуальная активность.
Многие женщины могут уменьшить боль и давление при пролапсе тазового органа с помощью нехирургического лечения, которое может включать изменение образа жизни, выполнение упражнений и / или использование съемного устройства, называемого пессарием, которое вводится во влагалище для поддержки участков пролапса. .
Если пролапс тазового органа вызывает боль или проблемы с функциями кишечника и мочевого пузыря или мешает вашей сексуальной активности, вы можете рассмотреть возможность операции. Хирургические процедуры, используемые для коррекции различных типов пролапса тазовых органов, включают восстановление поддерживающей ткани выпавшего органа или стенки влагалища. Другой вариант — удаление матки (гистерэктомия), если это выпавший орган или если он вызывает выпадение других органов (например, влагалища).
Иногда хирургическое вмешательство не может восстановить все выпавшие органы. Иногда после операции возвращается выпадение тазовых органов.
Первичное лечение
Выпадение тазовых органов может быть длительным заболеванием. Но это не обязательно должно быть причиной симптомов, нарушающих вашу жизнь. Многие женщины с пролапсом тазовых органов могут облегчить симптомы без лечения, изменив свою деятельность и образ жизни. Эти изменения могут включать:
- Ежедневное выполнение упражнений для тазового дна (Кегеля) для подтягивания и укрепления мышц таза.
- Употребление продуктов с высоким содержанием клетчатки для предотвращения запоров. Употребляйте не менее 20 г клетчатки в день.
- Достижение и сохранение здорового веса.
- Избегайте нагрузок на мышцы таза, например, поднятие тяжестей.
Если эти изменения образа жизни не уменьшают ваши симптомы, вы можете рассмотреть возможность лечения пролапса тазовых органов. Лечение будет отличаться в зависимости от того, какие органы поражены, насколько серьезны ваши симптомы и какие другие заболевания присутствуют.Лечение может включать использование пессария — съемного устройства, которое вводится во влагалище для поддержки участков пролапса.
Текущее лечение
Выпадение тазовых органов может быть длительным заболеванием. Но он часто реагирует на изменения в занятиях и привычках образа жизни. Если вы пробовали заниматься самообслуживанием, например, употребляли продукты с высоким содержанием клетчатки, поддерживали здоровый вес и выполняли упражнения для тазового дна (Кегеля), но ваши симптомы все больше беспокоят, вы можете рассмотреть вариант нехирургического лечения.Лечение будет отличаться в зависимости от того, какие органы поражены, насколько серьезны ваши симптомы и какие другие заболевания присутствуют. Лечение может включать использование пессария, съемного устройства, которое вводится во влагалище для поддержки участков пролапса тазовых органов.
Лечение при ухудшении состояния
Если вы испытываете боль и дискомфорт от пролапса тазовых органов, которые не поддаются консервативному лечению и изменению образа жизни, вы можете рассмотреть возможность операции.Выбор операции зависит от того, какие органы поражены, насколько серьезны ваши симптомы и какие другие заболевания присутствуют. Кроме того, ваш хирург может иметь опыт и предпочтения в отношении определенной процедуры. Типы операций по поводу пролапса тазовых органов включают:
Часто врач проводит более одной операции одновременно. Эти операции предназначены для лечения определенных симптомов. Таким образом, после операции могут остаться и другие симптомы.
Для получения помощи в выборе хирургического вмешательства см .:
Что думать о
Если вы планируете завести детей, вы можете отложить операцию на органах малого таза.Если вы перенесете операцию и затем родите ребенка естественным путем, нагрузка на органы малого таза может привести к их повторному выпадению.
Иногда хирургическое вмешательство не может восстановить все выпавшие органы. А иногда операция по восстановлению пролапса тазовых органов приводит к пролапсу в другой области.
Выпадение тазовых органов может быть прогрессирующим заболеванием, которое постепенно ухудшается и вызывает более серьезные симптомы. Но во многих случаях это не прогрессирует и со временем может улучшиться.
Профилактика
Выпадение тазовых органов чаще всего является результатом повреждения тканей, вызванного родами.Хотя вы не сможете предотвратить повреждение органов малого таза, вызванное вынашиванием ребенка, вы можете контролировать прогрессирование пролапса. Изменения в образе жизни, которые могут замедлить процесс пролапса, включают:
- Достижение и сохранение веса, соответствующего вашему росту.
- Не курить. Хронический кашель, связанный с курением, может вызвать или ускорить выпадение тазовых органов.
- Коррекция запора. Напряжение, вызванное запором, ослабляет и повреждает соединительную ткань и мышцы таза.
- Избегать подъема тяжестей и прыжков.
- Ежедневно выполнять упражнения для укрепления таза (упражнения Кегеля). Эти упражнения помогают укрепить мышцы таза.
Домашнее лечение
Домашнее лечение может облегчить дискомфорт при пролапсе тазовых органов. Это также может помочь предотвратить ухудшение пролапса.
- Выполняйте упражнения Кегеля каждый день для укрепления мышц и связок таза.
- Предотвратить или исправить запор. Напряжение, вызванное запором, увеличивает давление кишечника на стенку влагалища, ослабляет и повреждает соединительную ткань и мышцы таза.
- Попробуйте легкие упражнения. Совершайте короткие прогулки каждый день. Постепенно увеличивайте время ходьбы до тех пор, пока вы не будете ходить не менее 20 минут каждый день.
- Убедитесь, что вы пьете достаточно жидкости.
- Ежедневно ешьте много продуктов с высоким содержанием клетчатки, таких как цельнозерновые, фрукты и овощи.Съешьте кекс с отрубями или хлопья на завтрак и попробуйте съесть фрукт на полдник. Старайтесь ежедневно съедать около 20 г клетчатки.
- Планируйте время для дефекации каждый день — например, после завтрака. Может помочь распорядок дня. Не торопитесь.
- Если у вас по-прежнему запор, попробуйте ежедневно принимать обработанные или синтетические волокна (например, Citrucel, Metamucil или Perdiem).
- Если стул очень твердый, попробуйте принять смягчитель стула, например Colace, чтобы предотвратить натуживание.
- Достигните здорового веса и сохраняйте его.
- Избегайте нагрузок на мышцы таза, например, поднятие тяжестей.
Лекарства
Хотя прием или применение гормона эстрогена не излечивает существующее пролапс тазовых органов, его иногда прописывают женщинам во время менопаузы для сохранения или укрепления тканей таза, что может помочь предотвратить выпадение. Эстроген предотвращает высыхание и истончение тканей влагалища (атрофия влагалища) и улучшает вашу способность эффективно использовать поддерживающее устройство для влагалища (пессарий).
Исследования показали, что прием эстрогеновой терапии (ЭТ) или гормональной терапии (ГТ) может увеличить риск серьезных заболеваний. Считается, что эстроген в виде вагинального крема с низкой дозой не представляет такого же риска для здоровья женщины. Поговорите со своим врачом о приеме или применении эстрогена.
Хирургия
Если вы испытываете боль и дискомфорт от пролапса тазовых органов, которые не поддаются консервативному лечению и изменению образа жизни, вы можете рассмотреть возможность операции.Выбор операции зависит от того, какие органы поражены, насколько серьезны ваши симптомы и какие другие заболевания присутствуют. Кроме того, ваш хирург может иметь опыт и предпочтения в отношении определенной процедуры. Цели операции — облегчить симптомы и восстановить нормальное функционирование органов малого таза.
Существует несколько видов операций по коррекции стрессового недержания мочи. Это можно сделать одновременно с операцией по исправлению пролапса. Эти операции возвращают уретру и / или мочевой пузырь в их нормальное положение.
Для получения помощи в выборе хирургического вмешательства см .:
Выбор операции
Хирургические процедуры, используемые для коррекции различных типов пролапса тазовых органов, включают:
Что думать о
Операции предназначены для лечения определенных симптомов, поэтому после операции у вас могут остаться другие симптомы. Осмотр, когда у вас во влагалище находится пессарий, может помочь врачу определить, не возникнет ли проблема с недержанием мочи после операции.Если обследование показывает, что недержание мочи будет проблемой, одновременно с этим можно сделать еще одну операцию, чтобы решить эту проблему.
Операция в одной части таза может усугубить пролапс в другой части, что в будущем может потребовать отдельного лечения.
Выпадение тазовых органов тесно связано с родами и вагинальными родами. Поэтому вы можете отложить операцию, если планируете иметь детей.
Другое лечение
Вы можете облегчить симптомы опущения тазовых органов с помощью пессария.Пессарий — это съемное устройство, которое вставляется во влагалище и поддерживает органы малого таза, помогая удерживать их на месте.
Что думать о
Многие женщины могут годами успешно контролировать симптомы опущения тазовых органов с помощью вагинального пессария. Но если у вас сильный пролапс, вам может быть трудно удерживать пессарий на месте.
Список литературы
Консультации по другим работам
- Дэн Д.Ю. (2008).Женская урология и сексуальная дисфункция. В EA Tanagho, JW McAninch, eds., Smith’s General Urology, 17th ed., Pp. 611-624. Нью-Йорк: Макгроу-Хилл.
- Feiner MC, et al. (2010). Хирургическое лечение пролапса тазовых органов у женщин. Кокрановская база данных систематических обзоров (5).
- Gleason JL, et al. (2012). Выпадение тазовых органов. В JS Berek, ed., Berek and Novak’s Gynecology, 15-е изд., Стр. 906–939. Филадельфия: Липпинкотт Уильямс и Уилкинс.
- Гамильтон С. и др.(2015). Гинекология. В FC Brunicardi et al., Eds., Schwartz’s Principles of Surgery, 10th ed., Pp. 1671–1707. Нью-Йорк: McGraw-Hill Education.
- Ленц GM (2012). Анатомические дефекты брюшной стенки и тазового дна. В GM Lentz et al., Под ред., «Комплексная гинекология», 6-е изд., Стр. 453–474. Филадельфия: Мосби Эльзевьер.
- Onwude JL (2012). Выпадение гениталий у женщин, дата поиска август 2011 г. Клинические данные BMJ. Доступно в Интернете: http: //www.clinicalevidence.com.
- Рейнольдс Р.К., Лоар П.В. (2010) Гинекология. В издании GM Doherty, Current Diagnosis and Treatment: Surgery, 13th ed., Pp. 966-984. Нью-Йорк: Макгроу-Хилл.
- Winters JC, et al. (2012). Реконструктивная хирургия влагалища и брюшной полости при пролапсе тазовых органов. В AJ Wein et al., Eds., Campbell-Walsh Urology, 10th ed., Vol. 3. С. 2069–2114. Филадельфия: Сондерс.
Кредиты
Текущий по состоянию на: 17 июля 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Сара Маршалл, доктор медицины, семейная медицина
Кэтлин Ромито, доктор медицины, семейная медицина,
Мартин Дж.Габица MD — Семейная медицина
Femi Olatunbosun MB, FRCSC — Акушерство и гинекология
Более пристальный взгляд на гидронефроз
Гидронефроз — аномальное состояние почек. Почки — это жизненно важные внутренние органы, расположенные в верхней части живота. Обычно у людей есть две почки в форме фасоли, которые являются частью мочевыводящих путей в мочеполовой системе.
Гидронефроз возникает, когда основное заболевание, расстройство или состояние создают частичную или полную непроходимость или закупорку мочеточника, трубки, по которой моча из почки поступает в мочевой пузырь.Это приводит к скоплению мочи в почках, сопровождающемуся набуханием и вздутием почек. Эта проблема чаще затрагивает только одну почку, но может поражать обе (двусторонние). Вот почему у больных часто нет ранних симптомов, поскольку другая почка продолжает функционировать.
Гидронефроз также может быть результатом состояния, которое вызывает аномальный обратный поток мочи из мочевого пузыря обратно через мочеточник в почки. Гидронефроз может возникнуть в любом возрасте, в том числе у новорожденных, рожденных с этим заболеванием.
Гидронефроз — серьезный медицинский признак множества заболеваний. Как гидронефроз, так и его основные причины могут привести к повреждению почек и ухудшению способности почек выполнять функции, которые имеют решающее значение для жизни и вашего общего состояния здоровья, включая:
Фильтрация продуктов жизнедеятельности, избытка воды и солей из крови, которые затем выводятся из организма через мочеточники, мочевой пузырь и уретру в виде мочи
Вырабатывает определенные гормоны, такие как ренин, который помогает регулировать кровяное давление
Производство активной формы витамина D (кальцитриол)
Регулирование электролитов и других жизненно важных веществ, таких как натрий, кальций и калий
Регулировка уровня и качества жидкости в организме
Стимуляция выработки красных кровяных телец
Гидронефроз может возникнуть в одной или обеих почках.Это особенно серьезно, если это происходит в обеих почках из-за возможности необратимого повреждения обоих жизненно важных органов и риска почечной недостаточности.
Гидронефроз часто вызывается серьезным заболеванием мочевыводящих путей. Быстрая диагностика и лечение многих основных причин гидронефроза могут предотвратить гидронефроз в целом или предотвратить или замедлить прогрессирование серьезного поражения почек. Немедленно обратитесь за медицинской помощью , если у вас есть необъяснимые симптомы, такие как болезненное или частое мочеиспускание, тошнота или рвота.
Немедленно обратитесь за медицинской помощью (позвоните 911). обратитесь за помощью, если у вас или вашего близкого есть серьезные симптомы, такие как одышка, кровянистая или розовая моча, уменьшение мочеиспускания или недостаток мочи, сильная боль в боку или животе или изменение сознания или настороженности.
Выпадение мочевого пузыря и пессариев
Что такое опавший мочевой пузырь / пролапс?
Упавший мочевой пузырь — это общий термин, используемый врачами и пациентами для описания состояния, известного как пролапс тазовых органов.Пролапс тазового органа означает, что один из органов малого таза — мочевой пузырь, матка, кишечник или прямая кишка упал во влагалище. Пролапс варьируется по степени тяжести от очень легкой (то есть пролапс, который может почувствовать только врач при осмотре) до тяжелого, когда один или несколько органов малого таза фактически выступают через отверстие влагалища. Когда пролапс серьезный, вы его действительно можете увидеть; это похоже на красный шарик, торчащий из влагалища.
Что вызывает пролапс?
Пролапс вызывается ослаблением мышц, которые обычно удерживают органы малого таза на месте.Роды (роды и роды) — наиболее частая причина ослабления этих мышц. Другой причиной может быть сам процесс старения, особенно у женщин, которые много поднимают тяжести.
Можно ли что-нибудь сделать для предотвращения пролапса?
Хотя никто не знает наверняка, есть смысл в том, что если вы будете выполнять регулярные укрепляющие упражнения, называемые упражнениями Кегеля, мышцы сохранят свою силу и будет предотвращено выпадение. Многие врачи считают, что кесарево сечение вместо естественных родов снизит вероятность последующего выпадения.Однако будьте осторожны, кесарево сечение имеет свои осложнения и может быть не лучшим решением для вас. Плановое кесарево сечение — спорная тема, которую вам следует подробно обсудить со своим врачом, если вы рассматриваете ее.
Каковы симптомы пролапса?
Наиболее частым симптомом пролапса является ощущение давления в нижней части живота, влагалища или прямой кишки — ощущение, будто вы «сидите на шаре». В тяжелых случаях вы можете увидеть выпадение, выступающее из влагалища, и если это так, это может вызвать раздражение и вызвать выделения или даже кровотечение.При более тяжелых степенях пролапса может быть затруднено мочеиспускание, из-за чего вам придется давить или напрягаться. Вы можете почувствовать слабую струю мочи и почувствовать, что мочевой пузырь не опорожняется. Вы можете (хотя это бывает редко) вообще не мочиться, и в этом случае вам потребуется ввести катетер (трубку) в мочевой пузырь, чтобы опорожнить мочу. Иногда пролапс может блокировать почки, вызывая почечную недостаточность. К счастью, когда выпадение восстанавливается, почки обычно возвращаются в норму при условии, что заболевание было обнаружено достаточно рано.
Пролапс также может вызвать запор. Если вы толкаете или напрягаете, вместо того, чтобы вывести стул, вы можете толкнуть прямую кишку вниз, и стул может застрять в «кармане».
Вызывает ли пролапс недержание мочи (потерю контроля над мочеиспусканием)?
Это звучит сбивающе с толку, но пролапс может не только вызвать недержание мочи, но и предотвратить его. Когда выпадение мягкое, часть мочевого пузыря и уретры, которая опускается вниз, на самом деле вызывает недержание мочи. Но когда пролапс серьезный, он может фактически заблокировать уретру, предотвращая недержание мочи.Это очень важно понимать, потому что, если вы решите провести операцию по исправлению пролапса, если заранее не будет оценена возможность недержания, операция часто значительно усугубляет недержание мочи или даже вызывает новое недержание. К счастью, при надлежащей предоперационной оценке это можно распознать и одновременно устранить недержание, так что операция будет успешной.
Как узнать, нужно ли мне лечение?
Для подавляющего большинства пациентов лечение пролапса полностью планово.Это означает, что вы (а не ваш врач) решаете, достаточно ли серьезны симптомы, чтобы требовать лечения. Однако для некоторых пациентов лечение необходимо с медицинской точки зрения, поскольку выпадение вызывает закупорку почек или настолько серьезную закупорку мочевого пузыря, что вы вообще не можете мочиться.
Какие варианты лечения?
Их всего два. Пессарий или операция.
Что такое пессарий?
Пессарий — это устройство, которое обычно изготавливается из материала пластикового типа и обычно имеет форму буквы «О», пончика или кольца.Его вводят во влагалище, как тампон, чтобы удерживать органы на месте. Пессарии бывают разных размеров и форм, и врач должен подгонять их к влагалищу. Пессарии вполне безопасны, хотя у некоторых пациентов они могут вызывать рецидивирующие инфекции мочевого пузыря. Если вам подходит пессарий, и он удобен, его можно лечить на всю жизнь. Его можно оставлять на несколько месяцев за раз и менять либо ваш врач, либо вы сами (при условии, что вы сначала получите надлежащие инструкции).Однако они эффективны не для всех пациентов.
Многие люди с пролапсом имеют симптомы мочевого пузыря. Иногда опавший мочевой пузырь на самом деле вызывает закупорку, и вы либо не можете полностью помочиться, либо испытываете затруднения при мочеиспускании. Если вы надавливаете или напрягаетесь, это только усугубляет пролапс, и его становится еще труднее опорожнить. У других людей пролапс вызывает дискомфорт, боль или постоянное ощущение необходимости помочиться. У некоторых людей мочевой пузырь становится сверхчувствительным или гиперактивным, и вам приходится очень часто мочиться.Если у вас есть какие-либо из этих симптомов, и у вас опавший мочевой пузырь, матка или прямая кишка, пессарий может облегчить все ваши симптомы.
К сожалению, не существует простого способа подобрать подходящий суппорт или выбрать лучший вариант. Это все метод проб и ошибок. Ваш врач осмотрит вас и попробует определенную модель или размер. Затем, если вы чувствуете себя комфортно, вам следует встать, пройтись и посмотреть, каково это. Кроме того, некоторые пессарии имеют такую форму, что они также удерживают сфинктер на месте, и могут использоваться для лечения стрессового недержания мочи.Они действительно работают у некоторых людей и, насколько нам известно, не причиняют серьезного вреда. Конечно, любой протез пессария или шейки мочевого пузыря может вызвать воспаление, инфекцию или даже эрозию стенки влагалища, поэтому врач должен периодически их проверять. Если у вас нет особых недугов, вы, вероятно, сможете самостоятельно вставлять и извлекать пессарий. Многие люди используют пессарий только тогда, когда выходят на улицу, тренируются или когда хотят. Даже если вы не можете вставить и вынуть его самостоятельно, вы можете использовать пессарий, если хотите.Ваш врач может подобрать вам, вставить его, затем удалить с интервалом в 3 месяца, смыть, осмотреть влагалище и вставить обратно, при условии, что нет вагинальных эрозий или инфекций.
Как узнать, подойдет ли мне пессарий?
Единственный способ узнать, подходит ли вам пессарий, — это попробовать. Попытайся. Вам может понравиться … Но внимательно следуйте инструкциям.
Если пессарий настолько хорош, почему я должен рассматривать операцию?
Если пессарий помогает, не нужно думать об операции.Однако это работает не для всех. У некоторых женщин пессарий хорошо удерживает органы на месте, но он «разоблачает» недержание мочи. Это означает, что при использовании пессария у вас начинает выделяться моча. Когда это происходит, выбор — не использовать пессарий, жить с пролапсом и оставаться сухим или сделать операцию.
Какие есть операции?
Когда дело доходит до пролапса, существует почти столько же различных операций, сколько и хирургов.Это означает, что для вас очень важно обсудить детали вашего случая с хирургом, которому вы очень доверяете. В общих чертах есть операции, которые проводятся через влагалище, и операции, которые проводятся через брюшную полость.
В любом случае, однако, цели операции одинаковы — создать прочную опору для предотвращения падения органов. Многие хирурги используют пластиковый материал, называемый сеткой, для поддержки ткани, но это может привести к серьезным осложнениям (FDA выпустило предупреждение об этом).Доктор Блайвас не делает эти операции с сеткой — для восстановления используются только ваши собственные натуральные ткани.
При выпадении матки может потребоваться гистерэктомия. Кроме того, может потребоваться лечение недержания мочи.
Итак, если вы подумываете об операции, убедитесь, что вы выполнили свою домашнюю работу и много узнали о различных хирургических возможностях, потенциальных рисках и преимуществах и, что наиболее важно, о том, как выбрать своего врача.
Запросить приемЛичное здоровье женщин — Пролапс тазовых органов
Выпадение тазовых органов возникает, когда тазовые структуры, такие как мочевой пузырь, матка или прямая кишка, выпячиваются или выступают в стенку влагалища.Это часто приводит к давлению, дискомфорту и даже вагинальной боли.
По оценкам, 34 миллиона женщин во всем мире страдают от пролапса тазовых органов, однако многие из этих женщин часто слишком стесняются обсуждать проблему со своим врачом. В результате многие женщины с этим заболеванием молча страдают.
Общие симптомы пролапса
- Выпуклость или уплотнение во влагалище
- Ощущение тяги или растяжения в нижней части паха
- Трудный или болезненный половой акт
- Боль во влагалище, давление, нерегулярное кровотечение или кровянистые выделения
- Частые позывы к мочеиспусканию (гиперактивный мочевой пузырь)
- Затруднение при опорожнении мочевого пузыря
- Затруднения при опорожнении кишечника
- Ощущение, что мочевой пузырь не опорожняется полностью (стрессовое недержание мочи)
- Задержка или замедление мочеиспускания
Что вызывает пролапс?
Пролапс возникает из-за ослабленных или поврежденных со временем мышц и связок таза.Наиболее частые причины выпадения:
- Возраст
- Роды
- Гистерэктомия и другие операции на органах малого таза
- Менопауза
- Ожирение
- Сильная физическая нагрузка
- Семейная история
Изображение: выпадение матки
Виды пролапса
- Цистоцеле — это выпадение передней стенки влагалища, которое часто приводит к выпадению мочевого пузыря во влагалище.Стрессовое недержание мочи — частый симптом цистоцеле.
- Ректоцеле — это выпадение задней стенки влагалища. В результате стенка прямой кишки давит на стенку влагалища, создавая выпуклость.
- Энтероцеле — Когда передняя и задняя стенки влагалища разделяются, кишечник прижимается к коже влагалища. Энтероцеле обычно возникает после гистерэктомии.
- Выпадение матки — Ослабление группы связок в верхней части влагалища вызывает выпадение матки во влагалище
- Выпадение свода влагалища — Верхняя часть влагалища опускается к входу во влагалище.


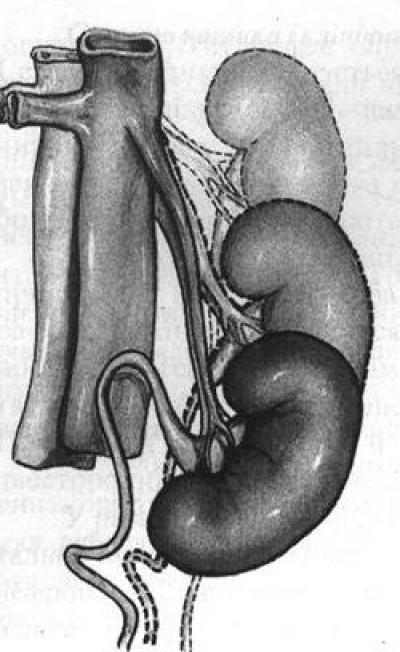
 п.
п.