причины возникновения, симптомы, лечение —
Практически каждая девушка во время беременности сталкивается с таким явлением, как тонус матки. Данное состояние опасно для ребенка и в зависимости от срока может привести к преждевременным родам, выкидышу или замиранию плода. Выражается это в напряжении и сокращении мышц, а определить самостоятельно его можно по слишком упругому животу, тянущим или ноющим болям внизу, а также по слишком активным движениям плода.
К основным причинам возникновения тонуса матки относятся: вредные привычки, чрезмерные физические нагрузки, стрессы, недостаток сна, инфекционные заболевания и различные осложнения беременности. Это состояние требует обязательного обследования и лечения под контролем врача.
Самостоятельно ослабить спазмы можно и в домашних условиях, но только после консультации, с наблюдающим беременность, врачом. И в любом случае в больницу обратиться необходимо как можно быстрее. Уменьшают маточную активность обычно с помощью токолитиков, относящихся к разным фармакологическим группам и имеющих различные механизмы воздействия, а также других сохраняющих и поддерживающих беременность препаратов.
Параллельно для снятия стресса прописывают успокоительные препараты на растительной основе: настойку пустырника или валерианы. Если же они неэффективны, то назначают более серьезные лекарства. Исход проблемы зависит от многих факторов: состояния и положения плода, сопутствующих заболеваний, целостности оболочек, срока беременности и др.
На позднем сроке беременности снять мышечную нагрузку поможет бандаж, либо удобная одежда, поддерживающая животик. Благодаря этому мышцы будут меньше напрягаться, что является отличной профилактикой тонуса матки. Но размер следует подбирать с осторожностью, дабы бандаж или одежда не давили, не сковывали движения.
Беременным женщинам с повышенным тонусом матки рекомендуется полностью отказаться от половых актов, соблюдать постельный режим, перестать волноваться, принимать витаминные комплексы и правильно питаться. Если придерживаться всех рекомендаций и своевременно обращаться в больницу, то ребенок родится в положенный срок.
Тонус матки
То́нус (греч. τόνος — напряжение) или гипертонус матки – это состояние повышенной напряженности мышечного слоя матки, сопровождающееся непроизвольными сокращениями.
Нормотонус – это нормальное состояние, которое помогает удерживать форму матки и сохранять беременность. С 20-22 недели может ощущаться легкими сокращениями, которые возникают не чаще 5-6 раз в день и длятся не дольше 20-30 секунд. Повышенный тонус матки (гипертонус) является признаком угрозы преждевременных родов и требует консультации врача.
Симптомы тонуса матки
Онемение и чувство напряжения внизу живота.
Боли и непроизвольные сокращения внизу живота, которые возникают чаще 5-6 раз в день и\или длятся дольше 30 секунд.
Что может стать причиной повышенного тонуса матки?
- Стрессовые ситуации и повышенная физическая активность. Они стимулируют выработку ряда гормонов и активных веществ, которые провоцируют возбуждение и сокращение матки.
- Инфекции влагалища, а также инфекции других органов и систем, которые приводят к выработке «гормонов воспаления». А они в свою очередь многократно повышают сократительную активность мышечного слоя матки. Боли и непроизвольные сокращения внизу живота, которые возникают чаще 5-6 раз в день и\или длятся дольше 30 секунд.
- Гормональные заболевания: гиперпролактинемия, гипо- или гипертиреоз, эндометриоз, другие заболевания, сопровождающиеся снижением уровня прогестерона.
- Пороки развития и заболевания матки: миома матки, двурогая или седловидная матки и т.д.

Чем опасен тонус матки?
- Гипоксия плода. При избыточном напряжении матки, сдавливаются кровеносные сосуды, доставляющие малышу кислород и питательные вещества.
- Преждевременные роды. Напряжение и сокращение матки, проталкивает плод вниз, который давит головкой на шейку матки, провоцируя ее раскрытие и укорочение.
- Преждевременный разрыв плодных оболочек и подтекание околоплодных вод.
 При постоянном давлении на плодные оболочки, они истончаются и легко разрываются, что провоцирует усиление сокращения матки и преждевременные роды.
При постоянном давлении на плодные оболочки, они истончаются и легко разрываются, что провоцирует усиление сокращения матки и преждевременные роды.
Что делать?
- Избегать стрессов и чрезмерных физических нагрузок. Беременность должна приносить позитивные эмоции и сопровождаться достаточным отдыхом.
- Всегда лечить любые инфекции, в том числе и «безобидную молочницу», особенно в 1 и 2 триместрах беременности.
- При появлении гипертонуса, обращаться к врачу, не заниматься самолечением.
- При длительном или часто возникающем тонусе обязательно иметь в домашней аптечке тест Амнишур на подтекание околоплодных вод. Своевременная диагностика (в первые часы) позволит сохранить и\или продлить беременность, обеспечив рождение здорового ребенка.
- Иметь в аптечке лекарственные средства, которые помогут немного снять напряжение до приезда бригады «скорой помощи» или до приезда к врачу: но-шпа, папаверин, препараты магния.
Тонус матки во время беременности: причины, симптомы, что делать
О повышенном тонусе матки идет речь, когда она часто сокращается. Процесс не всегда рискован, и его провоцируют разнообразные причины.
Процесс не всегда рискован, и его провоцируют разнообразные причины.
Что такое тонус матки? Причины тонуса
Фото: https://unsplash.com/У матки постоянно есть активность, которую считают здоровой. Но частые и сильные движения — это гипертонус, они вредны для нерожденного малыша. Что значит матка в тонусе? Она сокращается 1-2 минуты, в результате возникает ощущение отвердения внизу живота. Его вызывают токсикоз, особенности развития органа, его растяжение из-за большого размера ребенка или нескольких зародышей, опухоль, резус-конфликт (разные резус-факторы у матери и отца), недостаток сна, тревога и просто газы в кишечнике.
Симптомы тонуса матки при беременности
Как определить сокращения органа? В начале беременности появляются боли, как при менструациях, живот внизу тянет, болит спина. Во 2-м триместре область внизу словно каменеет, возникают выделения с кровью. Тонус при беременности на ранних сроках грозит потерей ребенка, а в 3-м триместре — ранними родами, при которых возможна гибель малыша. На Западе проблему не диагностируют, не считая ее опасной. Но при пережатии во время приступов пуповины плода повышается вероятность нехватки кислорода и питательных веществ, что задерживает развитие ребенка.
На Западе проблему не диагностируют, не считая ее опасной. Но при пережатии во время приступов пуповины плода повышается вероятность нехватки кислорода и питательных веществ, что задерживает развитие ребенка.
Симптомы опасны, только когда они сопровождаются неприятными ощущениями и продолжаются больше 2-3 минут. Тонус безобиден, если возникает пару раз за день. В первые 2-3 недели вынашивания организм адаптируется к новому состоянию. Во время смеха, оргазма и рвоты при беременности репродуктивный орган тоже сокращается. Это не значит, что смеяться или заниматься сексом запрещено. Но многократная рвота при токсикозе представляет риск. За несколько дней или недель до родов матка сокращается, потому что готовится к ним. Это физиологический процесс, который не приносит вреда.
Как снять тонус матки при беременности
Подходы к снятию тонуса матки при беременности зависят от причины. При газах садятся на диету, которая уменьшает их образование. Отказываются от газированных напитков, крепкого кофе, черного хлеба, бобовых, капусты, лука, молока. Стресс снижают, стараясь находиться в спокойной обстановке среди благожелательно настроенных людей. Будущая мать стремится высыпаться, пропивает курс витаминов Е и фолиевой кислоты. По назначению врача принимают успокаивающие и препараты, которые снижают тонус при беременности. Полезно делать статические упражнения, отказаться от интенсивных и продолжительных физических нагрузок. Снять сокращения при беременности с резус-конфликтом помогают уколы антирезусного иммуноглобулина.
Стресс снижают, стараясь находиться в спокойной обстановке среди благожелательно настроенных людей. Будущая мать стремится высыпаться, пропивает курс витаминов Е и фолиевой кислоты. По назначению врача принимают успокаивающие и препараты, которые снижают тонус при беременности. Полезно делать статические упражнения, отказаться от интенсивных и продолжительных физических нагрузок. Снять сокращения при беременности с резус-конфликтом помогают уколы антирезусного иммуноглобулина.
В крайнем случае, если есть угроза потери ребенка, врач предлагает женщине госпитализацию. В просторечии это называется «лечь на сохранение». За пациенткой постоянно наблюдают врачи, дают ей витамины, успокаивающие, препараты, которые снимают спазмы, гормональные средства. Если риск преждевременных родов высок, гормональными препаратами доктора ускоряют созревание ребенка. Когда ранние роды из-за активности мускулатуры активизировались раньше 28-й недели, дают лекарства, которые расслабляют, чтобы прервать процесс. В идеале малыша удерживают в животе матери до 34-й недели, когда шансы на выживание по статистике хорошие, или хотя бы до 28-й.
В идеале малыша удерживают в животе матери до 34-й недели, когда шансы на выживание по статистике хорошие, или хотя бы до 28-й.
Повышенный тонус матки при беременности
Повышенный тонус матки при беременности
— это патологическое состояние, при котором тоническое напряжение миометрия усиливается до ожидаемой даты родов. Проявляется дискомфортом, болью, напряжением в области таза, живота, поясницы, крестца, промежности, повышением плотности маточной стенки, при более тяжелом течении — учащением мочеиспускания, позывами на дефекацию, изменением активности плода. Диагностируется при помощи пальпации, УЗИ матки, тонусометрии, оценки уровня гормонов. Для лечения применяют спазмолитики, токолитики, седативные средства, прогестагенные препараты.Общие сведения
В норме гладкомышечные волокна миометрия всегда находятся в тонически сокращенном состоянии, создавая в полости матки давление от 8 до 12 мм рт. ст. При увеличении внутриматочного давления выше этих показателей говорят о физиологическом или патологическом повышенном тонусе. Распространенность расстройства при беременности достигает 60-65%. Вероятность его развития после 35 лет повышается в 3 раза, что связано с увеличением количества перенесенных гинекологических болезней, абортов, диагностических и лечебных инвазивных вмешательств. Группу риска составляют беременные, которые работают на вредных производствах или в посуточном режиме, недостаточно спят, курят, употребляют алкоголь, разведены или имеют конфликтные отношения с партнером.
ст. При увеличении внутриматочного давления выше этих показателей говорят о физиологическом или патологическом повышенном тонусе. Распространенность расстройства при беременности достигает 60-65%. Вероятность его развития после 35 лет повышается в 3 раза, что связано с увеличением количества перенесенных гинекологических болезней, абортов, диагностических и лечебных инвазивных вмешательств. Группу риска составляют беременные, которые работают на вредных производствах или в посуточном режиме, недостаточно спят, курят, употребляют алкоголь, разведены или имеют конфликтные отношения с партнером.
Повышенный тонус матки при беременности
Причины
Сократительная активность миометрия усиливается в результате нейрогуморальных воздействий и патоморфологических изменений в мускульном слое матки. Иногда повышение тонуса имеет физиологический характер (сокращения маточной мускулатуры при половом акте, тренировочные схватки во второй половине гестационного срока). Однако в большинстве случаев усиление тонической активности свидетельствует о развитии патологических процессов, представляющих угрозу для нормального течения гестации.
- Гормональный дисбаланс. Тонические сокращения гладкомышечных клеток миометрия усиливаются в условиях дефицита прогестерона. Гипопрогестеронемия возникает при повышенном содержании андрогенов у беременных с яичниковыми или надпочечниковыми нарушениями стероидогенеза, увеличении уровня пролактина при гипотиреозе, синдроме поликистозных яичников, циррозе печени, опухолях гипофиза, приеме противорвотных и антигистаминных препаратов.
- Перерастяжение маточной стенки. Мышечные волокна рефлекторно сокращаются при значительном растяжении стенок растущим ребенком и его оболочками. Повышение маточного тонуса чаще наблюдается у пациенток, страдающих многоводием, вынашивающих многоплодную беременность, крупный плод. При нормальных размерах единственного плода миометрий перерастягивается у женщин с генитальным инфантилизмом, аномалиями развития (седловидной маткой и др.).
- Патологические изменения маточной стенки.
 Воспалительные и неопластические процессы в слизистой, мускульной, серозной оболочках матки снижают ее способность к растяжению и создают очаги патологической импульсации, вызывающие локальные либо генерализованные сокращения мускулатуры. Причинами повышенного тонуса могут стать интерстициальные и подслизистые миомы, эндометриоз, цервицит, эндометрит, спайки в малом тазу.
Воспалительные и неопластические процессы в слизистой, мускульной, серозной оболочках матки снижают ее способность к растяжению и создают очаги патологической импульсации, вызывающие локальные либо генерализованные сокращения мускулатуры. Причинами повышенного тонуса могут стать интерстициальные и подслизистые миомы, эндометриоз, цервицит, эндометрит, спайки в малом тазу. - Нарушения нервной регуляции. В норме до 38-39-й недели беременности возбудимость внутриматочных рецепторов, спинного мозга и зон коры головного мозга, отвечающих за сокращения матки, является минимальной. При эмоциональных стрессах, значительных физнагрузках, острых инфекциях с гипертермией (гриппе, ОРВИ, ангине) в ЦНС может сформироваться участок возбуждения, активность которого негативно влияет на тонус матки.
Усиление и учащение сокращений миометрия, способное спровоцировать прерывание беременности, также наблюдается при нарушениях иммунитета (Rh-конфликте, изоиммунной несовместимости), когда матка пытается избавиться от ребенка, воспринимаемого как чужеродный организм.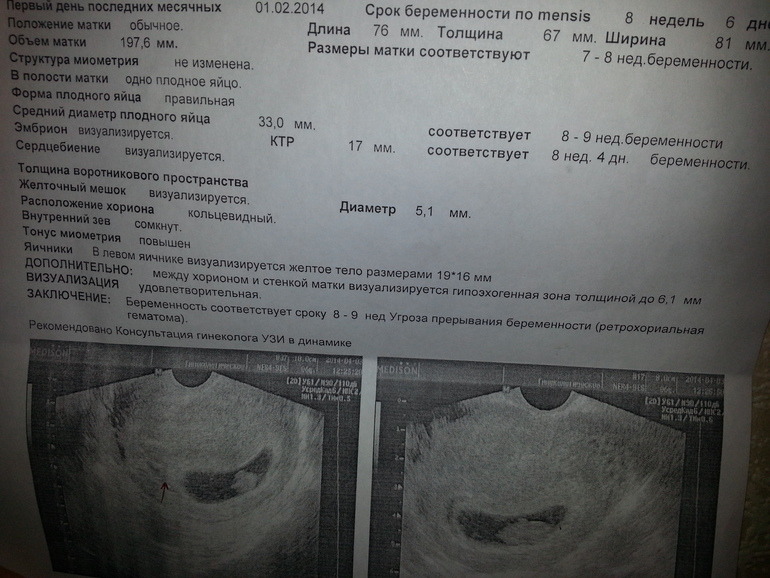 Похожая ситуация возникает при несовместимых с жизнью аномалиях развития плода или его антенатальной гибели.
Похожая ситуация возникает при несовместимых с жизнью аномалиях развития плода или его антенатальной гибели.
Патогенез
Ключевое звено, которое приводит к возникновению повышенного тонуса матки при беременности, — усиление сократимости мышечных волокон под влиянием внешних или внутренних раздражителей. Физиологический тонус миометрия обеспечивает автономная нервная система. Повышению сократимости препятствуют прогестерон, расслабляющий гладкомышечные волокна, и гестационная доминанта — очаг возбуждения, который формируется в коре головного мозга под влиянием афферентной импульсации из интрорецепторов матки и тормозит нервные процессы, способные нарушить гестацию. С учетом этого специалисты в сфере акушерства выделяют два механизма усиления тонуса матки — гуморальный и нейрогенный.
В первом случае повышенное тоническое сокращение развивается в ответ на уменьшение уровня прогестерона, во втором — вследствие возникновения патологического очага возбуждения в ЦНС либо ослабления гестационной доминанты из-за изменений в потоке нервных импульсов от беременной матки в случае ее перерастяжения, наличия воспалительных процессов, неоплазии. Иногда гуморальные и нейрогенные звенья патогенеза сочетаются. Усиленным физиологическим сокращением миометрия сопровождается повышенный выброс в кровь катехоламинов, других биоактивных соединений при физическом напряжении, эмоциональных переживаниях, интимной близости, вагинальном исследовании, шевелениях плода.
Иногда гуморальные и нейрогенные звенья патогенеза сочетаются. Усиленным физиологическим сокращением миометрия сопровождается повышенный выброс в кровь катехоламинов, других биоактивных соединений при физическом напряжении, эмоциональных переживаниях, интимной близости, вагинальном исследовании, шевелениях плода.
Классификация
Основными критериями систематизации повышения маточного тонуса при беременности являются характер, интенсивность и длительность патологических ощущений, частота их возникновения. Такой подход позволяет выработать оптимальную тактику сопровождения беременной и вовремя предупредить прерывание гестации. Различают 3 степени выраженности высокого тонуса миометрия:
- I степень. Беременную беспокоит незначительная или умеренная кратковременная боль в нижней части живота. Дискомфортные ощущения и уплотнение матки исчезают в покое без назначения медикаментозного лечения.
- II степень. Более выраженная болезненность отмечается не только внизу живота, но и пояснично-крестцовом отделе позвоночника.
 Матка существенно уплотняется. Для устранения патологических симптомов требуется прием спазмолитиков.
Матка существенно уплотняется. Для устранения патологических симптомов требуется прием спазмолитиков. - III степень. Интенсивные болезненные ощущения в животе, крестце и пояснице отмечаются даже при небольших физических нагрузках и эмоциональных переживаниях. Пальпаторно матка очень твердая. Беременную необходимо госпитализировать.
Симптомы гипертонуса матки
Признаком усиленного сокращения миометрия является появление дискомфорта в тазовой области. Женщина жалуется на тянущую или распирающую боль разной интенсивности — от легкой до выраженной, локализованную над лобком, внизу живота, в крестце, пояснице, иногда в промежности. Одновременно возникает ощущение напряжения и «твердения» живота, при котором во 2-3-м триместрах беременности через брюшную стенку пальпируется уплотненная матка. У некоторых пациенток учащается мочеиспускание, возникают позывы к дефекации, становятся более интенсивными шевеления плода. В легких случаях признаки повышенного тонуса проходят при глубоком спокойном дыхании в положении лежа. При прогрессировании состояния тоническое сокращение мускулатуры матки может перейти в схватки.
При прогрессировании состояния тоническое сокращение мускулатуры матки может перейти в схватки.
Осложнения
Нарастающее повышение тонуса гладкомышечных волокон матки способно спровоцировать ранний или поздний выкидыш в первой половине беременности и преждевременные роды во второй. Сокращение маточной стенки зачастую сопровождается нарушением кровотока в сосудах матки и плаценты, ухудшением кровоснабжения ребенка. При частом повышении тонуса II-III степени возможно возникновение фетоплацентарной недостаточности, внутриутробной гипоксии плода, задержка его развития. Расстройство повышает риск преждевременного излития околоплодных вод, истмико-цервикальной недостаточности, отслойки нормально расположенной плаценты. В родах у пациенток, которые отмечали усиление тонуса матки, чаще наблюдается бурная родовая деятельность, дискоординированные сокращения миометрия.
Диагностика
Основной задачей диагностического поиска при повышенном тонусе матки является установление причин, вызвавших расстройство, оценка его влияния на течение гестации. В некоторых случаях состояние не проявляется клинически и становится случайной находкой во время УЗИ-скрининга беременности. Рекомендованными методами обследования при подозрении на повышение тонуса маточной мускулатуры являются:
- Пальпация живота. При нормальном тонусе во время 2-3 триместров беременности живот мягкий, на больших сроках гестации через стенку матки легко определяется положение и предлежание ребенка. О повышенном тонусе свидетельствуют уплотнение и напряженность маточной стенки, иногда достигающие степени каменистой твердости. Плод не удается пропальпировать.
- УЗИ матки. Стенка матки локально или тотально утолщена за счет сокращения мышечных волокон. При небольшом участке уплотнения клиническая симптоматика может отсутствовать. Метод позволяет вовремя выявить признаки отслойки плаценты. При возможной фетоплацентарной недостаточности УЗИоо дополняют допплерографией маточно-плацентарного кровотока.
- Тонусометрия. Степень сокращения миометрия оценивается в условных единицах, измеряемых специальными тонусометрами. Датчик устройства устанавливается над проекцией матки, после чего глубина погружения его штифта в маточную стенку регистрируется на шкале прибора. Для исследования используют пружинные и электрические тонусометры.
- Анализ уровня половых гормонов. Поскольку усиление сократимости матки часто связано с дисгормональными состояниями, причины патологии удается выявить с помощью методов лабораторной диагностики. У беременных женщин с высоким маточным тонусом может определяться пониженное содержание прогестерона, повышенная концентрация тестостерона, пролактина.
В качестве дополнительных методов обследования рекомендованы цервикометрия, позволяющая обнаружить укорочение шейки матки, КТГ, фетометрия и фонокардиография плода, направленные на своевременное выявление угрозы ребенку. Дифференциальная диагностика проводится между различными заболеваниями, сопровождающимися повышенным тонусом миометрия, а также естественным локальным утолщением стенки матки в месте имплантации плода. По показаниям беременную консультируют эндокринолог, инфекционист, невропатолог, психотерапевт.
Лечение гипертонуса матки
Тактика ведения пациентки определяется степенью выраженности патологии. При легком повышении тонуса рекомендовано уменьшение физических и психологических нагрузок, нормализация режима сна и отдыха, отказ от острых продуктов и специй. Беременным с умеренным или выраженным тоническим сокращением миометрия кроме ограничения активности показана токолитическая терапия, направленная на расслабление матки. При расстройстве II степени консервативное лечение проводится амбулаторно с применением таблетированных форм спазмолитиков, при III степени — стационарно со строгим соблюдением постельного режима и преимущественно парентеральным введением лекарственных средств. Для уменьшения тонуса матки назначают:
- Седативные препараты. Успокаивающие средства помогают уменьшить волнение, эмоциональную напряженность, страх потери ребенка, ослабить альтернативные очаги возбуждения, усилить доминанту беременности в ЦНС. При умеренно повышенном тонусе используют седативные фитосредства, при тяжелом состоянии возможно назначение транквилизаторов и даже нейролептиков.
- Спазмолитики. Расслабление гладкой мускулатуры достигается за счет селективного угнетения активности фосфодиэстеразы IV типа и снижения внутриклеточного содержания кальция. Спазмолитические средства эффективно устраняют спазм гладкомышечных волокон как нервного, так и мышечного происхождения, усиливают кровоток в тканях.
- Токолитики. С токолитической целью применяют β-2-симпатомиметики, активирующие аденилатциклазу. В результате повышенного синтеза цАМФ, стимуляции работы кальциевого насоса концентрация кальция в миофибриллах снижается, а сократительная активность матки угнетается. Для расслабления миометрия традиционно применяют сернокислую магнезию (ионы магния являются конкурентами кальция).
Если изменение тонуса матки вызвано прогестероновой недостаточностью, пациентке показаны препараты с селективным прогестагенным действием. Беременность у больных с повышенной сократительной активностью миометрия рекомендуется завершать естественными родами в физиологический срок. Кесарево сечение выполняется только при наличии акушерских показаний (отслойке плаценты, анатомически или клинически узком тазе, косом или поперечном положении плода, угрозе разрыва матки, обвитии пуповиной и т. п.).
Прогноз и профилактика
При 1-2 степени повышения тонуса миофибрилл матки беременность обычно протекает без серьезных осложнений, при 3 степени расстройства в отсутствие адекватной терапии прогноз ухудшается. При планировании беременности женщинам, страдающим гинекологическими заболеваниями (эндометритом, цервицитом, аднекситом, эндометриозом, миомами матки) необходимо учитывать мнение акушера-гинеколога, после наступления гестации рекомендована ранняя постановка на учет в женской консультации. С профилактической целью беременным следует уменьшить производственные, бытовые нагрузки, при необходимости и возможности перевестись на легкий труд, соблюдать режим отдыха. В момент повышения тонуса матки важно воздерживаться от сексуальных контактов.
УЗИ при беременности. УЗИ плода в Самаре и Тольятти. УЗИ на всех сроках беременности. УЗИ ранней беременности.
УЗИ при беременности — обязательная диагностическая процедура, в ходе которой определяется состояние и место прикрепления плаценты, положение ребенка в утробе, количество околоплодных вод, соответствие физических показателей малыша сроку вынашивания.
УЗИ при беременности в КДК — это безопасная диагностика и установление сроков беременности, а так же своевременное выявление патологий развития плода.
Плановое УЗИ при беременности, проводиться с целью выявления любых нарушений в развитии плода, а также позволяет медикам удостовериться в наличии либо отсутствии патологий у беременных женщин, у которых проводились предварительные специфические исследования крови.
Как правило, в течение всего срока беременности назначается три процедуры УЗИ – ориентировочно на 12, 20 и 32-й неделях. Один сеанс длится 20-35 минут.
УЗИ плода — безопасный и эффективный метод исследования
УЗИ плода, включенное в скрининговые исследования проводится для выявления возможных генетических аномалий.
При отсутствии помех на довольно ранних сроках опытный узи-диагност может назвать пол малыша.
Особенное значение данный вид исследования приобретает в случаях многоплодной беременности, зрелого возраста матери или предшествующего невынашивания.
УЗИ на ранних сроках беременности поможет своевременно выявить различные нарушения
Наиболее частыми объектами при осуществлении УЗИ беременной пациентки являются шейка и миометрий матки, плацента и воды.
-
Измерение тонуса матки во время узи при беременности имеет первостепенное значение, поскольку при возникновении гипертонуса врач может обнаружить утолщение тела матки – свидетельство спазма гладкой мускулатуры. Если это происходит не в последнем триместре, возможна угроза прерывания беременности.
Средняя длина шейки матки во время беременности –3 см. Конечно, она варьируется с увеличением срока. В нормальном состоянии внутренний и наружный зевы должны быть закрыты. С приближением родов происходит сглаживание шейки. При более раннем начале этого процесса может идти речь об аномалии. Скорее всего, на шейку придется наложить стягивающие швы.
- Задача плаценты – поставка кислорода и питательных веществ, защита плода от вредных воздействий. При УЗИ проверяется расположение плаценты, ее структура, степень зрелости. Во избежание наступления риска преждевременной отслойки плаценты минимально допустимым расстоянием от нижнего ее края до зева матки представляется 5 см. В противном случае необходимо кесарево сечение.
- Количество и структура вод также становятся объектом УЗИ плода. При этом нормальное количество амниотической жидкости является субъективным мнением врача. Чаще всего пределами, которые не должно превышать расстояние между телом ребенка и стенкой матки, являются от 2 до 8 см.
- При исследовании околоплодных вод могут быть поставлены разные диагнозы: маловодие – на раннем сроке – в связи с инфекцией, в конце – следствие перенашивания; многоводие – причины различны: от инфекции до особенностей организма женщины; мутные воды и взвеси – в последнее время допустимы с 35-й недели.
УЗИ на всех сроках беременности может быть двух видов:
- Скрининговое УЗИ проводится на протяжении всего срока беременности с целью выявления патологий, определения сроков, а также размеров плода и соответствия их действительному сроку.
- Селективное УЗИ проводится при выявлении патологий, связанных с развитием плода. Для данной процедуры необходимо направление, выданное лечащим врачом.
Как часто проводят УЗИ плода?
В течение всего срока беременности женщине может быть рекомендовано сделать узи плода не менее 3 — 4 раз. Однако в некоторых случаях может возникнуть необходимость и в прохождении дополнительного обследования.
УЗИ на ранних сроках беременности, составляющей 4-6 недель, может быть рекомендовано для подтверждения беременности, установки её сроков, а также для определения внематочного развития эмбриона при наличии симптомов, характерных такому нарушению. Сегодня сделать узи при беременности на начальном сроке можно с помощью влагалищных датчиков, позволяющих получение максимально достоверных сведений, касающихся состояния матки, придатков и эмбриона.
Следует отметить, что плановое УЗИ плода проходят женщины с определёнными сроками беременности в каждом триместре. Проведение ультразвукового исследования на 10-12 неделе беременности позволяет подтвердить её развитие, определить место прикрепления плаценты, количество и качество околоплодных вод, выявить различные признаки осложнений (например, отслойку плаценты, гипертонус матки либо истмико — цервикальную недостаточность).
При наступлении второго триместра беременности (на 20-24 неделе) предусматривается прохождение следующего УЗИ плода с целью определения и исключения всевозможных пороков, связанных с развитием плода и формированием его внутренних органов, а также измерения его параметров, выяснения соответствия полученных результатов размерам, установленным для предполагаемого срока беременности.
При нахождении на 30-34 неделе беременности женщине будет предложено пройти плановое УЗИ плода показатели которого важны для определения расположения плаценты, предлежания будущего младенца, наличия либо отсутствия задержки, связанной с его внутриутробным развитием. Благодаря УЗИ на третьем триместре возможно тщательное изучение размеров лицевой части черепа, а также костей носа плода, что даёт возможность диагностировать наличие таких патологий, как волчья пасть либо заячья губа. Кроме того, на третьем триместре может быть рекомендовано врачом профилактическое предродовое УЗИ для определения веса будущего малыша, его расположения, состояния и вероятности обвития шеи пуповиной.
Тонус матки во время беременности: причины и симптомы — Мамочки
Если же во время беременности, но до начала родовой деятельности, матка начинает сокращаться, говорят, что тонус матки при беременности повышен. Тут стоит оговориться: поскольку процесс сокращения мышц является естественным, вовсе не всегда то, что матка в тонусе является проблемой.
В западной медицине такое состояние считается нормальным физиологическим процессом. Конечно, в том случае, если данный диагноз не сопряжен с другими симптомами, доставляющими дискомфорт, а также свидетельствующих о серьезных нарушениях. Доля здравого смысла в таком рассуждении есть, ведь даже в процессе чихания или смеха сокращаются почти все мышцы, в том числе и матка. Тоже самое касается и обыкновенного оргазма. Влияет на состояние матки и психологическое состояние беременной. Очень часто напряжение мышц матки наблюдается именно во время гинекологического осмотра.
Однако, особенность тонуса матки во всех этих случаях заключается в его кратковременности. Да и неприятных ощущений обычно такое состояние не доставляет. Другое дело, если матка находится в тонусе длительное время. Постоянный тонус матки при беременности чреват самыми неприятными последствиями для плода, да и для сохранения беременности тоже.
Чем опасен тонус матки?
Последствия гипертонуса матки могут быть весьма плачевными, вплоть до самопроизвольного выкидыша, если речь идет о тонусе матки на ранних сроках беременности, до преждевременных родов, если говорят о тонусе матки во втором или третьем триместре беременности.
Чаще всего тонус матки наблюдается именно на ранних сроках, когда напряжение матки может затруднить процесс имплантации плодного яйца, а также может вызвать его отторжение или смерть. В этом случае говорят о самопроизвольном выкидыше. О выкидыше принято говорить до 28 недели беременности, после этого срока уже можно говорить о преждевременных родах.
Иногда возникает тонус матки перед родами, в том случае принято говорить о тренировочным схватках. Они, как правило, не опасны. Таким образом матка готовится к процессу родов, грубо говоря, тренируется.
Может угрожать тонус матки и состоянию малыша. Так, из-за того, что напряженные мышцы матки пережимают сосуды пуповины, плод может недополучать кислорода, что влечет за собой развитие гипоксии. Если же по этой же причине малыш не дополучит питательных веществ, то возможно развитие гипотрофии, остановка роста.
Причины гипертонуса матки
На ранних сроках причиной матки в тонусе чаще всего является недостаток гормона прогестерона. Этот гормон во время беременности до 4 месяца вырабатывается так называемым желтым телом, образовавшимся на месте, лопнувшей во время выхода, созревшей яйцеклетки фолликулы. Главная функция прогестерона заключается в подготовке эндометрия к имплантации плодного яйца, а также расслаблении гладкой мускулатуры, в целях предотвращения развития тонуса матки. Нехватка прогестерона, таким образом, может стать причиной гипертонуса.
Бывают и другие гормональные нарушения, последствием которых может стать тот же диагноз. В частности, избыток некоторых мужских гормонов. Именно поэтому очень важно во время беременности внимательно следить за гормональным фоном женщины.
Запор при беременности | Официальный сайт Johnson & Johnson
На дискомфорт, связанный с задержкой стула, жалуются две трети женщин во время беременности и каждая третья после родов.1 Многие при этом предпочитают терпеть неприятные симптомы, считая их естественными для данного периода. Однако такой подход может быть опасным как для мамы, так и для малыша. Важно вовремя диагностировать нарушение стула и начать лечение. Выясним, чем же бывает вызван запор при беременности, какие последствия он может иметь и как решить эту проблему.
Как распознать запор
Запор – это нарушение функций кишечника, которое проявляется увеличением интервалов между актами дефекации по сравнению с индивидуальной физиологической нормой, затруднением акта дефекации (даже при сохранении нормальной периодичности стула) или систематическими ощущениями недостаточного опорожнения кишечника.2 При запоре масса кала уменьшается, изменяется и его консистенция (он становится твердым, сегментированным). Нередко запор при беременности также проявляется необходимостью долгого натуживания и болью при дефекации, метеоризмом и болевыми ощущениями в области кишечника.
Причины запоров на ранних сроках
Изменение гормонального фона. Это является одной из частых причин запоров у беременных. В первые месяцы после зачатия в организме женщины происходит активная гормональная перестройка для подготовки к вынашиванию ребенка, в частности, существенно возрастает выработка прогестерона. Он снижает тонус мускулатуры органов малого таза для того, чтобы оплодотворенная яйцеклетка благополучно закрепилась в матке. К сожалению, это имеет и своеобразный побочный эффект – замедляется работа пищеварительного тракта, ухудшается перистальтика кишечника, может возникнуть запор на ранних сроках. Кроме того, женщины часто резко снижают свою физическую активность, что также может спровоцировать нарушение. Учитывая все это, неудивительно, что будущая мама несколько раз в неделю может задаваться вопросом: «Что делать беременной при запоре?». Действенные слабительные во время беременности на ранних сроках нередко оказываются одним из самых востребованных препаратов среди будущих мам.
Нарушение рациона питания. Еще одной распространенной проблемой являются отеки, поэтому многие женщины ограничивают употребление жидкости и продуктов, содержащих большое количество воды (овощей, фруктов). Гастроэнтерологи не рекомендуют делать этого, так как жидкость и клетчатка (пищевые волокна) крайне важны для нормальной работы прямой кишки.
Прием железо- и кальцийсодержащих препаратов. Врачи иногда назначают беременным специальные препараты, способствующие нормальному питанию плода, – лекарства и биологически активные добавки, содержащие кальций и железо. Эти вещества обладают закрепляющим эффектом и могут вызвать запор на ранних сроках. Именно поэтому слабительное для беременных встречается в аптечках очень многих женщин.
Причины запоров на поздних сроках
Все описанные выше факторы также влияют на работу кишечника беременных на поздних сроках (с 16 недели до родов). Однако к ним добавляются еще несколько моментов, делающих для многих женщин необходимым прием слабительного средства при беременности.
Снижение физической активности. Двигательная активность по мере приближения к родам еще более ограничивается. Это связано с увеличением массы тела женщины и нагрузки на позвоночник из-за растущего плода.
Изменение положения плода. На последних неделях головка малыша опускается и через стенку матки сильно сдавливает кишечник.
Изменение эмоционального фона. Наконец, многие будущие мамы начинают сильно волноваться перед родами, снижается их аппетит, что также может привести к задержке стула. Поэтому слабительное для беременной женщины может стать первым решением проблемы.
Возможные последствия запора при беременности
Выше мы упоминали, что женщинам следует бороться с запорами при беременности. И вот почему. При систематической задержке стула в прямой кишке скапливаются переваренные остатки пищи, которые являются благоприятной средой для размножения микробов. Запор при беременности может привести к неприятным последствиям, а именно:
- запор у беременных может стать причиной нарушения микрофлоры кишечника;
- хронические запоры во время беременности могут спровоцировать воспалительные заболевания женских половых органов;
- при запоре в кишечнике могут развиваться гнилостные процессы, выделяющиеся токсины попадают в кровь и влияют на самочувствие женщины и состояние плода;
- натуживание при запорах на поздних сроках может дать толчок к преждевременному началу родов;
переполненная толстая кишка при запоре у беременных нередко влияет на тонус матки, что повышает риск невынашивания.
Профилактика запоров при беременности
Для профилактики нарушений стула во время беременности женщинам можно соблюдать несколько простых правил. Во-первых, стараться употреблять больше продуктов, содержащих клетчатку (овощей, фруктов, отрубей и др.). Пищевые волокна являются простейшим средством от запора при беременности. Не следует увлекаться крепким чаем или кофе, шоколадом и мучными продуктами. Во-вторых, пить больше жидкости (до 1,5-2 литров при отсутствии противопоказаний). В-третьих, больше двигаться. Речь идет о допустимой физической активности, например, о регулярных прогулках на свежем воздухе или специальной йоге для беременных.
Лечение запоров при беременности
Лечением запоров у беременных женщин должен заниматься квалифицированный врач. Проблема состоит в том, что многие общеизвестные препараты просто запрещено принимать в таком положении. Физиотерапевтические методы лечения также противопоказаны женщинам в положении из-за опасности стимуляции сокращений матки и неблагоприятного воздействия на плод. При жалобах на запоры беременным не советуют использовать слабительные средства, вызывающие спазмы. К ним относятся препараты, в состав которых входит сульфат магния, карловарская соль, касторовое масло, а также кора крушины, ревень и листья сенны. Перед использованием подобных средств от запоров во время беременности женщине следует обратиться за консультацией к специалисту.
Слабительное средство МИКРОЛАКС
® при беременностиДля того, чтобы избавиться от запора при беременности, мы рекомендуем использовать современный препарат, например МИКРОЛАКС®, в формате микроклизмы. Его допустимо применять даже в качестве слабительного при беременности, а также давать детям. Средство начинает действовать уже через 5-20 минут3, так как не проходит через пищеварительный тракт и действует местно – непосредственно на каловые массы. В основе механизма его работы лежит процесс пептизации: облегчение опорожнения кишечника достигается за счет размягчения плотных каловых масс. Это один из самых физиологичных методов, способствующих опорожнению кишечника. Удобная форма выпуска препарата (микроклизма) повышает комфортность использования слабительного при беременности.
1 Catherine S Bradley, Colleen M Kennedy, Anne M Turcea, Satish S C Rao, Ingrid E Nygaard ‘Constipation in pregnancy: prevalence, symptoms, and risk factors’ ,Obstetrics and gynecology. 01/01/2008; 110(6):1351-7.
(Кэтрин С. Брэдли, Коллин М. Кеннеди, Энн М. Турчеа, Сатиш С.К. Рао, Ингрид Е. Нигаард «Запоры при беременности: уровень распространенности, симптомы и факторы риска», журнал «Акушерство и гинекология. 01.01.2008; 110(6):1351-7»)
2 А. И. Хавкин. Хронические запоры у детей: принципы терапии, Детский доктор, 2000, № 5.
3 Инструкция для применения медицинского лекарственного средства МИКРОЛАКС® (MICROLAX®)
Реклама лекарственного средства. Перед применением необходимо ознакомиться с инструкцией и проконсультироваться с врачом. РУ № UA/15636/01/01 от 01.12.2016, приказ МЗО №1299
Атония матки: симптомы, диагностика и лечение
Атония матки, также называемая атонией матки, является осложнением беременности, которое возникает после родов. Это нарушение сокращения матки после родов.
Это может привести к очень серьезному — даже опасному для жизни — состоянию, известному как послеродовое кровотечение (кровотечение), если не лечить немедленно. Атония матки считается наиболее частой причиной послеродового кровотечения.
В этой статье обсуждаются причины, симптомы, диагностика и лечение атонии матки.
Джастин Пэджет / Getty Images
Насколько распространена атония матки?
Атония матки встречается примерно у одного из 40 рождений в Соединенных Штатах. С этим заболеванием связано не менее 80% случаев послеродовых кровотечений.
Причины
Известно несколько факторов, препятствующих сокращению мышц матки после родов, к общим факторам относятся:
- Чрезмерное растяжение (чрезмерное растяжение) или чрезмерное увеличение матки по разным причинам, включая многоплодную беременность (рождение более одного ребенка за раз) и многоводие (большое количество околоплодных вод)
- Длительные роды
- Быстрые роды
- Использование окситоцина (гормона, вызывающего схватки)
- Использование общей анестезии или других лекарств во время родов
Есть несколько факторов, связанных с повышенным риском атонии матки, в том числе:
- Макросомия плода (размер плода больше обычного)
- Высокое оплодотворение (много предшествующих родов)
- Внутриамниотическая инфекция или хориоамнионит (инфицирование плодных оболочек и околоплодных вод)
- Агенты, расслабляющие матку ( (например, препараты, применяемые для обезболивания во время родов)
- Возраст более 35 лет
- Ожирение
- Роды с использованием щипцов или вакуумной помощи
Важно отметить, что атония матки может возникнуть даже у тех, у кого отсутствуют какие-либо факторы риска.
Симптомы
Первичный симптом атонии матки — расслабленная матка, которая не показывает признаков стеснения или напряжения после рождения. При пальпации (нащупывании вручную) после родов медицинским работником матка может казаться мокрой (губчатой) или увеличенной.
Симптомы послеродового кровотечения, вызванного атонией матки, включают:
- Неконтролируемое кровотечение
- Низкое артериальное давление
- Увеличение частоты сердечных сокращений (пульса)
- Боль в спине
- Другая боль
Осложнения (кровотечение)
Осложнения атонии матки могут включать:
- Ортостатическая / постуральная гипотензия : головокружение из-за низкого кровяного давления, которое обычно возникает, когда человек встает после того, как сядет или лягнет
- Анемия : низкое количество эритроцитов
- Гиповолемический шок : серьезное, потенциально опасное для жизни осложнение атонии матки, связанное с низким объемом крови из-за потери крови или других жидкостей
Геморрагический шок — это гиповолемический шок от кровопотери.Симптомы гиповолемического шока и геморрагического шока включают:
- Обильное кровотечение
- Бледная прохладная кожа
- Потоотделение (обильное потоотделение)
- Тахикардия (учащенное сердцебиение / учащенный пульс)
- Учащенное дыхание
- Летаргия (крайняя усталость, спутанность сознания и, возможно, потеря сознания)
Диагностика
Когда появляются признаки обильного кровотечения, и матка кажется болотистой, мягкой и расслабленной, после родов часто ставится диагноз атонии матки.
Кровопотерю можно рассчитать путем оценки количества пропитанных гигиенических прокладок или путем взвешивания прокладок или губок, используемых для впитывания крови.
Другие источники кровотечения (например, разрыв шейки матки или влагалища) будут исключены.
Признаки и симптомы будут тщательно контролироваться для выявления осложнений, таких как анемия или гиповолемический шок. Они могут включать тщательное наблюдение за артериальным давлением, пульсом, количеством эритроцитов и т. Д.
Лечение
С атонией матки обычно можно справиться с помощью ручного массажа матки вместе с лекарствами, способствующими сокращению матки (так называемые утеротонические препараты).
Эти препараты способствуют усилению сокращений матки и контролю кровотечения, к ним относятся:
- Окситоцин
- Метергин
- Простагландины (например, гемабат)
- Алкалоиды спорыньи
- Мизопростол
В случаях атонии матки с осложнениями может потребоваться другое лечение, чтобы восполнить потерю жидкости и крови, например:
- Внутривенные (в / в) жидкости
- Переливания крови
- Продукты крови
Лечение очень тяжелой атонии матки с осложнениями может включать:
- Операция: Для перевязки кровеносных сосудов
- Эмболизация маточной артерии: Блокирование кровотока в матку
- Гистерэктомия: Хирургическое удаление матки при неудаче всех остальных мер
Часто задаваемые вопросы
Как атония матки вызывает послеродовое кровотечение?
Послеродовое кровотечение тесно связано с атонией матки.Это связано с тем, что сокращения матки способствуют процессу свертывания крови и помогают матке остановить кровотечение после родов (особенно после выхода плаценты).
Насколько распространена атония матки?
Довольно часто, поскольку атония матки возникает примерно у одного из 40 рождений (2,5%) в США. Однако это состояние очень серьезное, потому что на него приходится не менее 80% случаев послеродовых кровотечений.
Как лечится атония матки?
Атония матки лечится по-разному в зависимости от тяжести состояния и имеющихся осложнений.В первую очередь, лечение направлено на стимулирование сокращений матки и остановку кровотечения.
Массаж матки после родов, а также введение окситоцина сегодня являются обычной профилактической практикой.
Тонус матки при беременности
И самый главный вопрос, волнующий беременных: что делать с тонусом матки при постановке такого диагноза. Попробуем разобраться с этими проблемами.
Какой тонус матки?
Тонус матки — это понятие, относящееся к напряжению мышц матки во время беременности.Также очень часто можно услышать термин гипертонус, который означает то же самое. Первое понятие используется чаще в связи с тем, что оно короче.
В норме матка спокойна и расслаблена. Именно поэтому при первых проявлениях этого состояния следует обратиться за неотложной медицинской помощью.
Тонус матки на ранних сроках беременности может быть первым, а иногда и единственным признаком выкидыша.
Поскольку тонус матки можно наблюдать на поздних сроках беременности, это может привести к преждевременным родам.Однако повышенный тонус матки — это не так уж плохо, как кажется. Главное — вовремя распознать это и назначить соответствующее лечение.
Нормальный тонус матки во время беременности возникает только до родов, и в этот момент это физиологическое явление, позволяющее матке изгнать плод. В результате такого действия на свет рождается новый человек.
Симптомы тонуса матки
Наиболее частые симптомы тонуса матки — это субъективные ощущения беременной женщины.Гипертонус часто проявляется дискомфортом в области живота, который может быть рисунком в поясничной области или напоминать менструальную боль.
При появлении у беременной ощущения острой необходимости обратиться к участковому акушеру-гинекологу, чтобы он назначил правильное лечение с целью сохранения или продления беременности.
Симптомы тонуса матки следует подтверждать клинически. Для этого женщине назначен УЗИ контроль, проведено вагинальное исследование и пальпируется живот.
Если врач ощупывает живот при пальпации матки, по консистенции похож на камень. Подобные ощущения возникают при двуручном вагинальном исследовании. Но в США показано, что мышцы матки находятся в сокращенном состоянии.
Но не только опытный гинеколог может определить только внешний вид беременной женщины. Женщина также может понять, что необходимо обратиться к специалисту. Все вышеперечисленные симптомы достаточно очевидны и требуют дополнительных исследований.
Причины тонуса матки
Причины тонуса матки могут быть самыми разными, и у каждой женщины они свои. Однако можно выделить те из них, которые встречаются наиболее часто. Среди них особое место отводится причинам внешней среды: стрессам, недосыпанию, повышенной физической активности.
Также немаловажную роль в развитии гипертонуса матки придают курение и прием спиртных напитков во время беременности. Возрастная категория до восемнадцати и старше тридцати лет подвержена риску развития тонуса матки у беременных.
Тонус матки в первом триместре беременности может быть вызван недостатком прогестерона — гормона, который отвечает за снижение мышечного напряжения матки во время беременности. Недостаток этого гормона может вызвать активность матки и, как следствие, развитие выкидыша.
Тонус матки во втором триместре может быть обусловлен факторами, связанными как с маткой, так и находящимися вне ее. Маточная причина — это всевозможные опухолевые заболевания воспалительного происхождения или гормональные заболевания.Риск гипертонуса у женщин, страдающих эндометриозом или раком матки.
Тонус матки в третьем триместре чаще всего обусловлен причинами, связанными с плодом. Это крупный плод, многоплодная беременность и развившееся во время нее многоводие. Это происходит из-за того, что плод прижимается к стенкам матки, что приводит к развитию ее сокращения.
Профилактика тонуса матки
Тонус матки во время беременности обязательно нужно остановить, чтобы избежать выкидыша или преждевременных родов.Именно поэтому своевременная запись в женскую поликлинику, регулярные посещения гинеколога и активное участие в процессе беременности позволяют предотвратить нежелательные последствия этого состояния.
Чтобы тонус матки при беременности не развивался, нужно меньше нервничать, больше времени проводить на природе, предпочитая походы, однако доводя их до фанатизма.
Также для нормального развития беременности необходимо принимать в достаточном количестве витамины, а лучше в виде свежих овощей и фруктов.
Лечение тонуса матки
Если диагноз тонуса матки уже выявлен, обычно женщину госпитализируют. При этом назначается постельный режим.
Лечение тонуса матки начинается с седации или расслабления. Потому что лекарства являются очень эффективными успокаивающими средствами на травах, таких как валериана, пустырник или травяной чай на основе мяты перечной. Очень часто всего один прием этих средств позволяет полностью избавиться от гипертонуса матки. Следовательно, можно предположить, что в данном случае стрессовые факторы вызвали гипертонус или физическую нагрузку.
Если симптомы снимаются успокаивающим тоном, женщине можно посоветовать выказывать себе меньше негативных эмоций, предпочитая вести спокойный образ жизни.
Если успокоительные не помогли, нужен более сильный прием медикаментов. К ним относятся спазмолитики или миотропные средства, которые вызывают расслабление гладкой мускулатуры и обладают легким седативным эффектом. В этой группе препаратов особое внимание уделяется папаверину, дротаверину или но-шпе. Чаще всего назначают папаверин, так как он относительно недорог и не оказывает неблагоприятного воздействия на плод.
Клинические эксперименты на беременных женщинах по применению папаверина не проводились, однако эффективность его видна на лице. Применять папаверин начали в начале двадцатого века, и с тех пор не было обнаружено его негативного воздействия на мать и плод.
Беременные женщины часто применяли папаверин в ректальных суппозиториях трижды в день. Именно в этом и заключается главный недостаток.
Тонизирующее средство для матки, получающее папаверин, позволяет ей расслабить мышцы, снизить артериальное давление, а также оказывает успокаивающее действие, уменьшающее раздражение нервной системы матери.Все это благотворно влияет на плод, который начинает получать больше кислорода и тем самым дальше развиваться.
Если причина гипертонуса связана с маткой, ее необходимо лечить. Только комплекс всех возможных методов лечения снизит активность матки и предотвратит выкидыш или преждевременные роды.
И помните, гипертонус матки возникает довольно часто. Если вам поставили такой диагноз, не паникуйте. Просто подумай о своем ребенке. Это позволит немного расслабиться, что благоприятно скажется на назначенном врачом лечении.
схваток Брэкстона-Хикса | Американская ассоциация беременности
Возможно, вы слышали эту забавную фразу до беременности, но теперь вы хотите знать, что она означает. Этот термин возник в 1872 году, когда английский врач по имени Джон Брэкстон Хикс описал схватки, которые происходят перед настоящими родами.
Представьте, что вы постоянно думаете: «Это должно быть то», но обнаруживаете, что это не так. Доктора и беременные женщины должны поблагодарить доктора Хикса за устранение путаницы.Следующая информация должна быть полезна при определении разницы между истинными схватками и схватками Брэкстона-Хикса .
Что такое схватки Брэкстона-Хикса?
Сокращения Брэкстона-Хикса могут начаться уже во втором триместре. Однако чаще всего они возникают в третьем триместре. Когда это происходит, мышцы матки напрягаются примерно на 30-60 секунд, а иногда и на две минуты.
Брэкстон-Хикс также называют «тренировочными схватками», потому что они являются подготовкой к реальному событию и дают возможность практиковать дыхательные упражнения, которым обучают на уроках родовспоможения.
На что похожи схватки Брэкстона-Хикса?
Сокращения Брэкстона-Хикса начинаются с дискомфортного, но безболезненного сжатия, которое начинается в верхней части маточных мышц и распространяется вниз. Из-за них ваш живот становится очень твердым и странно искривленным (почти острым). Как только вы приблизитесь к предполагаемой дате родов, они станут более частыми и интенсивными.
Они описаны как:
- Нерегулярная по интенсивности и обычно длится от 15 до 30 секунд, но иногда и до двух минут
- Нечасто
- непредсказуемо
- неритмичный
- Скорее неудобно, чем болезненно (хотя некоторым женщинам Брэкстон-Хикс может причинять боль)
- Они не увеличиваются ни по интенсивности, ни по частоте
- Они сужаются, а затем полностью исчезают
Если ваши схватки хоть как-то ослабевают, скорее всего, это схватки Брэкстона-Хикса.
Что их вызывает?
Есть возможные причины сокращений. Некоторые врачи и акушерки считают, что они играют роль в укреплении мышц матки и обеспечении притока крови к плаценте. Считается, что они не играют роли в расширении шейки матки, но могут иметь некоторое влияние на ее размягчение.
Однако, поскольку схватки Брэкстона-Хикса усиливаются ближе ко времени родов, схватки часто называют ложными родами. Когда это происходит, это может помочь процессу расширения и сглаживания.
Что их запускает?
Ниже перечислены триггеры Брэкстона-Хикса:
- Когда мать или ребенок очень активны
- Если кто-то коснется живота матери
- Когда мочевой пузырь полон
- После секса
- Обезвоживание
Что я могу сделать, чтобы облегчить схватки Брэкстона-Хикса?
- Изменить позиции. Вы можете лечь, если стояли, или прогуляться, если сидели или лежали
- Примите теплую ванну не более 30 минут
- Поскольку схватки могут быть вызваны обезвоживанием, выпейте пару стаканов воды
- Выпейте чашку теплого травяного чая или молока
Если ни один из этих шагов не помог, обратитесь к своему врачу.
Хотите узнать больше?
Составлено с использованием информации из следующих источников:
1. Акушерство Уильяма двадцать второе изд. Каннингем, Ф. Гэри и др., Гл. 17.
2. Руководство клиники Мэйо по здоровой беременности: вред, Роджер В., доктор медицины и др., Гл. 11.
схваток во время беременности: чего ожидать
Обзор темы
Регулярные сокращения могут означать, что ваша маточная мышца стягивается (сокращения Брэкстона-Хикса) или что у вас роды.Может быть трудно отличить схватки Брэкстона-Хикса от настоящих схваток. Если есть сомнения, позвоните своему врачу.
схватки Брэкстона-Хикса
Во втором и третьем триместрах беременности у вас могут быть эпизоды, когда живот сжимается и становится твердым на ощупь, а затем расслабляется. Это эпизоды сжатия (сокращения) мышц матки, называемые сокращениями Брэкстона-Хикса. Эти нормальные сокращения могут быть легкими или достаточно сильными, чтобы заставить вас прекратить делать то, что вы делаете.
схватки Брэкстона-Хикса могут начаться уже на 20-й неделе беременности, но чаще всего они начинаются между 28-й и 30-й неделями.
Схватки Брэкстона-Хикса могут происходить часто в течение 9-го месяца, например, каждые 10–20 минут.
схватки Брэкстона-Хикса:
- Обычно уходят во время тренировки или активности. Истинные схватки продолжаются или усиливаются при активности.
- Больше ощущаются во время отдыха.
Преждевременные роды
Продолжительность нормальной беременности составляет от 37 до 42 недель, считая с даты последней менструации женщины. Преждевременные роды происходят до 37 недели беременности. До 20 недель преждевременные роды, которые приводят к родам, представляют собой выкидыш (самопроизвольный аборт).
Преждевременные роды диагностируются у женщины на сроке от 20 до 37 недель беременности, у которой регулярные сокращения матки. Это означает около 6 или более схваток за 1 час.
Позвоните своему врачу, если у вас были регулярные схватки в течение часа, даже после того, как вы выпили стакан воды и отдыхаете.
Ранние роды
Ранние роды часто являются самой продолжительной частью процесса родов, иногда продолжительностью от 2 до 3 дней. Сокращения матки:
- От легкой до умеренной и длятся от 30 до 45 секунд. Вы можете продолжать говорить во время этих схваток.
- Может быть нерегулярным, с интервалом от 5 до 20 минут, а может даже остановиться на некоторое время.
При ранних родах шейка матки открывается (расширяется) примерно на 3 см (1,2 дюйма).
У рожениц-новичка могут быть многочасовые ранние роды без расширения шейки матки. Вы можете пойти в больницу, и вас снова отправят домой до тех пор, пока у вас не начнутся активные роды или у вас не начнутся водные отрывы (разрыв плодных оболочек).
Активный труд
Первый период активных родов начинается, когда длина шейки матки составляет от 3 см (1,2 дюйма) до 4 см (1,1 дюйма).6 дюймов) расширены. Этот этап завершается, когда шейка матки полностью раскрывается и ребенок готов к выталкиванию. Во время последней части этого этапа (перехода) работа становится действительно напряженной.
По сравнению с ранними родами, схваток во время первого периода родов:
- Более напряженные.
- Возникают чаще, примерно каждые 2–3 минуты.
- Длится дольше, примерно от 50 до 70 секунд.
Во время активных родов вы можете чувствовать беспокойство или возбуждение.Пришло время пойти в больницу или родильный дом. Если ваш мешок с водой (амниотический мешок) не разорвался до этого, то теперь может. Если вы прошли уроки труда и научились выполнять специальное дыхание во время схваток, вы захотите начать специальное дыхание прямо сейчас.
Раздражение матки — что это такое и есть ли лечение?
Вы когда-нибудь задумывались, чем занимается ваша матка во время беременности?
Чем еще он занимается, кроме растяжки с растущим ребенком?
Возможно, вы слышали о схватках Брэкстона-Хикса, также известных как «тренировочные схватки».
В отличие от обычных схваток, схватки Брэкстона-Хикса обычно нерегулярные и довольно легкие. Через некоторое время они прекращаются, особенно если вы отдыхаете или увлажняете.
Однако у некоторых женщин во время беременности наблюдается так называемое раздражение матки (МЕ).
Это когда матка сокращается во время беременности, но на самом деле это не роды.
Вот некоторая информация о том, что такое раздраженная матка и есть ли лечение.
Что такое матка?
Матка — это электростанция мышечных слоев.Во время беременности внутренний горизонтальный слой мышц удерживает шейку матки закрытой.
Внешний вертикальный мышечный слой сокращается, когда начинаются роды, открывая шейку матки и выталкивая ребенка наружу.
Вы можете узнать больше об этом в Что ваша матка делает во время родов.
Что такое раздраженная матка?
Раздражение матки — это когда матка сокращается во время беременности, не воздействуя на шейку матки.
Схватки похожи на схватки Брэкстона-Хикса, но они регулярны и не проходят, если вы пьете или отдыхаете.
Раздражительные сокращения матки не похожи на обычные схватки.
схватки регулярные и сильные.
Было проведено очень мало исследований по изучению МЕ во время беременности, поэтому мы действительно не знаем, что вызывает это.
Однако из того, что сообщают об этом женщины, мы знаем, что есть несколько распространенных триггеров:
- Упражнение
- Подъем тяжелых предметов
- оргазм
- Обезвоживание
- Напряжение
- Запор
- Полный мочевой пузырь
- Инфекция мочевыводящих путей
- Чрезмерное шевеление плода.
Считается, что причиной преждевременных родов является раздражение матки.
Раздражение матки и продромальные роды
Раздражение матки можно спутать с продромальными родами, но это не одно и то же.
Продромальные роды также известны как ложные роды. Обычно это происходит через 37 недель и является предварением реальных родов. Сокращения сильнее раздраженных сокращений матки.
Чаще всего встречается при первой беременности, но не у всех женщин.
Prodromal происходит от греческого слова prodromos , что означает «бегать раньше».
Это прекрасное объяснение этой формы родов, которые происходят за часы, дни или недели до начала реальных активных родов.
Другими словами, это ранний признак того, что ваше тело готовится к настоящему.
Продромальные роды могут быть неприятными, но они не вредны для вас или вашего ребенка, поэтому не о чем беспокоиться.
На что похожа раздраженная матка?
Раздражение матки описывается как ощущение, напоминающее менструальные спазмы, которые возникают часто, имеют регулярную продолжительность и время.
Они могут казаться похожими на схватки Брэкстона-Хикса, только немного сильнее.
Из-за интенсивности схваток женщины с раздражительностью матки часто принимают их за настоящие.
Сжатия также могут сопровождаться чувством давления и / или боли в спине.
В отличие от сокращений Брэкстона-Хикса, раздраженные сокращения матки усиливаются при повышенной активности.
IU также может ощущаться как постоянное напряжение в животе, которое ухудшается при стоянии или ходьбе.
У многих женщин сжатый живот может длиться более часа за раз.
Как диагностировать раздражение матки
Если у вас начались схватки до 37 недель, ваш лечащий врач проведет несколько тестов, чтобы узнать, что происходит.
Во-первых, ваш врач будет следить за вашими схватками. Это делается путем обвязывания живота специальным поясом для измерения силы, длины и продолжительности сокращений.
Он также измеряет частоту сердечных сокращений вашего ребенка, чтобы увидеть, как он справляется.
Ваш врач может также назначить другие анализы, чтобы определить, есть ли у вас риск преждевременных родов.
Эти тесты включают:
- Тест на фибронектин плода. Образец вагинального секрета исследуется на белок, который прикрепляет амниотический мешок к матке. Если результат анализа окажется положительным, это означает, что у вас есть риск преждевременных родов. Но это не гарантия, что вы родите раньше срока.
- Ультразвук для проверки длины шейки матки, которая начинает укорачиваться и истончаться, когда схватки активно расширяют шейку матки.
Борьба с раздражительностью матки может быть очень сложной задачей.
Он может нарушить ваш сон и заставить вас нервничать из-за преждевременных родов. Все это может усугубить ваше истощение.
Если у вас частые схватки, врач может порекомендовать постельный режим или отправить вас в больницу.
Ваш врач может назначить лекарство, если ничто другое не помогает вашему МЕ. Нифедипин (Прокардия) и гидроксизин (Вистарил) — два лекарства, которые могут помочь при схватках.
Поскольку мы не знаем, что вызывает раздражение матки, трудно определить лучшее лечение.
Как я могу расслабить матку?
Вы можете попробовать положить одну руку на грудь, а другую — на живот, чуть ниже грудной клетки.
Глубоко вдохните на счет до трех, затем медленно выдохните на счет до четырех. Ваше тазовое дно расслабляется на вдохе и возвращается в исходное положение на выдохе. Это может побудить вашу матку расслабиться и перестать сокращаться.
Другие способы избежать раздражения сокращений матки:
- Держите мочевой пузырь пустым; полный мочевой пузырь может вызвать дальнейшее раздражение
- Оставайтесь гидратированными
- Снизьте уровень стресса
- Высыпайтесь
- Избегайте подъема тяжелых предметов
- Лягте на левый бок
- Ешьте небольшими порциями, чаще
- Избегайте кофеина
- Принимайте добавки магния, но сначала проконсультируйтесь с врачом, чтобы узнать, есть ли у вас дефицит.
Если раздражение матки очень сильное, врач может прописать лекарство для предотвращения или уменьшения интенсивности сокращений.
Сульфат магния обычно назначают женщинам для облегчения раздражения матки.
Вы также можете включать в свой рацион продукты с высоким содержанием магния, такие как темный шоколад, жирную рыбу, авокадо, орехи, тофу, бобовые и цельнозерновые.
Может ли раздраженная матка привести к постельному режиму?
Если ваш врач считает, что у вас повышенный риск преждевременных родов, вам может быть положен постельный режим.
Постельный режим может быть:
- Полный постельный режим, когда вы проводите почти все свое время в постели
- Частичный постельный режим, когда вы проводите дополнительные четыре часа в день в постели
- Тазовый отдых, что означает отказ от сексуальной активности, включая мастурбацию.
Является ли раздраженная матка фактором риска преждевременных родов?
Принято считать, что раздражительность матки увеличивает шансы на то, что женщина родит раньше 37 недель.
Исследование этой ссылки довольно старое, датируется 1995 годом.Эта исследовательская статья показала, что преждевременные роды с большей вероятностью были связаны с другими факторами высокого риска, но данные также показали, что почти 19% женщин с раздражительностью матки испытали преждевременные роды.
К сожалению, дальнейших исследований для изучения этой связи не проводилось, поэтому причина повышенного риска остается неизвестной.
Раздражение матки — когда обращаться в больницу
Когда вам следует обращаться за медицинской помощью при раздраженной матке, зависит от того, на какой неделе вы беременны.
Существует большая разница между беременной женщиной, испытывающей раздражение матки на 28 неделе, по сравнению с 37 неделей.
В 37 недель ваш ребенок уже не недоношенный, он созревает и способен справиться с переходом к жизни вне матки.
До этого времени у вашего ребенка есть риск таких осложнений, как затрудненное дыхание.
Вам следует обратиться за медицинской помощью, если вы испытываете одно из следующего:
- Болезненные сокращения, сокращения каждые 5-10 минут или более пяти сокращений в час
- Любое вагинальное кровотечение или утечка из влагалища
- Ограниченные шевеления плода или отличия от обычных движений вашего ребенка
- Давление в тазу или влагалище
- Боль в пояснице регулярная.
Если у вас есть какие-либо опасения по поводу этих симптомов или общего самочувствия, немедленно обратитесь к акушерке или врачу.
Важно пройти обследование в случае риска преждевременных родов, чтобы вы и ваш ребенок могли получить соответствующее лечение.
Если вы страдаете от IU, вы, вероятно, очень расстроены отсутствием информации о вашем состоянии.
Раздражение матки может сбивать с толку и утомлять, поэтому обязательно обратитесь за помощью к своему врачу, семье и друзьям.
Постарайтесь расслабиться и как можно больше отдыхайте. Если вы найдете что-то, что уменьшает схватки, продолжайте это делать!
Физические изменения во время беременности — проблемы женского здоровья
Тошнота и рвота можно уменьшить, изменив диету или режим питания, например, выполнив следующие действия:
Часто пить и есть небольшими порциями
Прием пищи до голоден
Употребление мягкой пищи (например, бульона, консоме, риса и макарон)
Употребление простых газированных крекеров и потягивание газированного напитка
Держите крекеры у кровати и съешьте один или два, прежде чем съесть для облегчения утреннего недомогания
Изжога и отрыжка являются обычными явлениями, возможно, потому, что пища дольше остается в желудке и потому что кольцеобразная мышца (сфинктер) в нижнем конце пищевода имеет тенденцию расслабляться, позволяя содержимому желудка стекать обратно в пищевод.Некоторые меры могут помочь облегчить изжогу:
Не наклоняться и не лежать в течение нескольких часов после еды
Избегать кофеина, табака, алкоголя, аспирина и родственных препаратов (салицилатов)
Прием жидких антацидов, но не антациды, которые содержат бикарбонат натрия, потому что они содержат много соли (натрия)
Изжогу в течение ночи можно облегчить следующими способами:
Отсутствие еды в течение нескольких часов перед сном
Повышение уровня изголовье кровати или использование подушек для поднятия головы и плеч
Во время беременности желудок вырабатывает меньше кислоты.Следовательно, язвы желудка редко развиваются во время беременности, а уже существующие часто начинают заживать.
По мере развития беременности давление увеличивающейся матки на прямую кишку и нижнюю часть кишечника может вызвать запор. Запор может усугубиться, потому что высокий уровень прогестерона во время беременности замедляет автоматические волны мышечных сокращений в кишечнике, которые обычно перемещают пищу. Диета с высоким содержанием клетчатки, употребление большого количества жидкости и регулярные физические упражнения могут помочь предотвратить запоры.
Геморрой, распространенная проблема, может быть результатом давления увеличивающейся матки или запора. Если геморрой болит, можно использовать смягчители стула, обезболивающий гель или теплые ванны.
Pica, может развиться тяга к необычным продуктам или непищевым продуктам (таким как крахмал или глина).
Иногда у беременных женщин, обычно у которых также наблюдается утреннее недомогание, наблюдается избыток слюны. Этот симптом может вызывать беспокойство, но безвреден.
5 вопросов о схватках Брэкстона-Хикса
Некоторые телесные изменения во время беременности могут сбивать с толку.Для некоторых женщин схватки Брэкстона-Хикса могут вызывать особенное недоумение. Они вызывают дискомфортные, но безболезненные схватки во время беременности и иногда называются «ложными схватками».
Вот ответы на 5 распространенных вопросов о схватках Брэкстона-Хикса:
1. На что похожи схватки Брэкстона-Хикса?
Схватки Брэкстона-Хикса — это мягкие нерегулярные сокращения во время беременности. Они ощущаются как напряжение в животе. Некоторые женщины часто ощущают схватки Брэкстона-Хикса, а некоторые совсем их не чувствуют.Обычно они длятся менее 30 секунд и доставляют дискомфорт, но редко вызывают боль.
Эти схватки также имеют тенденцию происходить чаще и усиливаться по мере приближения срока родов. Наконец, они чаще возникают днем или вечером, после физической активности или после секса.
2. Какова цель схваток Брэкстона-Хикса?
Сокращения Брэкстона-Хикса помогают тонизировать мышцы матки и подготовить шейку матки к родам.
3.Как отличить схватки Брэкстона-Хикса от схваток?
Между сокращениями Брэкстона-Хикса и настоящими сокращениями есть три основных различия:
- Паттерн
Измерьте время схваток от начала одного до начала следующего. Ищите регулярные сокращения, которые становятся все сильнее и ближе друг к другу. Схватки Брэкстона-Хикса останутся нерегулярными. - Продолжительность
Время, как долго длится каждое сокращение.Истинные схватки длятся от 30 до 70 секунд. - Изменить
Истинные схватки продолжаются независимо от вашего уровня активности или положения. При ложных родах схватки могут прекратиться, когда вы ходите, отдыхаете или меняете положение.
Обратитесь к своему врачу, если схватки становятся регулярными и неуклонно усиливаются.
4. Как облегчить дискомфорт при схватках Брэкстона-Хикса?
Для некоторых женщин схватки Брэкстона-Хикса могут быть неудобными, и они имеют тенденцию становиться сильнее по мере приближения срока родов.
Вот несколько вещей, которые помогут избавиться от неприятных ощущений:
- Измените положение, например лягте или отправьтесь на прогулку.
- Примите теплую ванну.
- Получите массаж от вашего партнера.
- Практикуйте дыхательные упражнения.
5. Что произойдет, если вы обратитесь в больницу, но на самом деле у вас нет родов?
Во время беременности стоит ожидать ложных срабатываний. Никто не знает наверняка, что вызывает роды, и у каждой женщины свой опыт.Иногда трудно сказать, когда начинаются роды.
Не стесняйтесь звонить своему врачу, если вы не уверены, рожаете ли вы или испытываете схватки Брэкстона-Хикса. Преждевременные роды могут быть особенно незаметными. Если у вас есть какие-либо признаки родов до 37 недель, особенно если вы также испытываете мажущие выделения из влагалища, проконсультируйтесь с врачом.


 Воспалительные и неопластические процессы в слизистой, мускульной, серозной оболочках матки снижают ее способность к растяжению и создают очаги патологической импульсации, вызывающие локальные либо генерализованные сокращения мускулатуры. Причинами повышенного тонуса могут стать интерстициальные и подслизистые миомы, эндометриоз, цервицит, эндометрит, спайки в малом тазу.
Воспалительные и неопластические процессы в слизистой, мускульной, серозной оболочках матки снижают ее способность к растяжению и создают очаги патологической импульсации, вызывающие локальные либо генерализованные сокращения мускулатуры. Причинами повышенного тонуса могут стать интерстициальные и подслизистые миомы, эндометриоз, цервицит, эндометрит, спайки в малом тазу.