Самопроизвольный выкидыш и замершая беременность
За последние 10 лет количество самопроизвольных выкидышей стремительно растет. Организация международной гистологической классификации (FIGO) объявила эпидемией ситуацию с повышением частоты замерших беременностей.Самопроизвольный выкидыш – это прерывание беременности до достижения плодом жизнеспособного срока (до 22-х недель беременности и массе плода 500гр.).
Большая часть выкидышей (около 80%) происходит до 12 недель беременности. Причем, на ранних сроках до 8 недель беременности, причиной выкидыша являются хромосомные нарушения в 50% случаев. Получается, что природа отсеивает неполноценный продукт зачатия. И эти причины сложно предотвратить, особенно при наличии наследственных заболеваний. К счастью случайные поломки бывают значительно чаще, чем генетически обусловленные. Поэтому последующие беременности обычно заканчиваются благополучно. Но остальные 50% выкидышей имеют совершенно реальные и устранимые причины. Их легко можно выявить на этапе подготовки к беременности у врача гинеколога.
Какие это причины?
— хронические заболевания: воспалительные заболевания матки и придатков, синдром поликистозных яичников, миома матки, эндометриоз, пороки развития половых органов.
— инфекции: токсоплазмоз, листериоз, туберкулез половых органов, половые инфекции –хламидии, микоплазмы, уреаплазмы, сифилис.
— антифосфолипидный синдром.
— эндокринные заболевания: диабет, болезни щитовидной железы.
— нарушение обмена веществ в организме: ожирение, дефицит фолиевой кислоты, дефицит железа, витамина Д.
— мужской фактор.
Конечно, эти причины выявляются и устраняются до момента планируемого зачатия.
Существуют вредные факторы, которые могут повлиять на развитие плода на ранних этапах беременности и привести к выкидышу:
— употребление алкоголя.
— использование кофеина (4-5 чашек кофе в день).
— курение (более 10 сигарет в день).
— употребление наркотиков.
— прием медикаментов с тератогенным действием (например: аспирин, найз и другие из этой группы препаратов; противогрибковые средства; антидепрессанты; некоторые антибиотики и ряд других препаратов).
— токсины и профессиональные вредности: ионизирующее излучение, пестициды, вдыхание анестезиологических газов.
Какие признаки возможной потери беременности?
Это жалобы на боли внизу живота и пояснице, кровянистые выделения из половых путей. Необходимо обратиться к врачу для исключения внематочной беременности и проведения дополнительного обследования (теста ХГЧ, анализа крови на прогестерон, УЗИ).
На ранних сроках беременности при сомнительных данных УЗИ или подозрении на неразвивающуюся (замершую) беременность выбирается выжидательная тактика с повторением осмотра гинеколога, УЗИ, тестов через 7-10 дней. Если
диагноз поставлен и факт маточной беременности подтвержден, при угрожающем выкидыше проводится сохраняющая терапия в условиях амбулаторного дневного стационара. Начавшийся выкидыш требует госпитализации в гинекологическое отделение. В случае неразвивающейся беременности проводится прерывание беременности.
В соответствии с клиническим протоколом лечения, утвержденным МЗ РФ от 07.06.2016г. предпочтение отдается медикаментозной терапии, направленной на прерывание беременности аналогами простагландинов (мизопростол) с предварительным использованием или без использования антипрогестина (мифепристона). В случае необходимости хирургического лечения (при неполном выкидыше при инфицированном выкидыше) рекомендуется использовать аспирационный кюретаж (с электрическим источником вакуума или мануальный вакуум-аспиратор). Что имеет существенное преимущество перед выскабливанием полости матки поскольку менее травматичен и может быть выполнен в амбулаторных условиях.
Все женщины, у которых произошел самопроизвольный выкидыш, нуждаются в лечении, направленном на профилактику осложнений и предотвращение повторных выкидышей.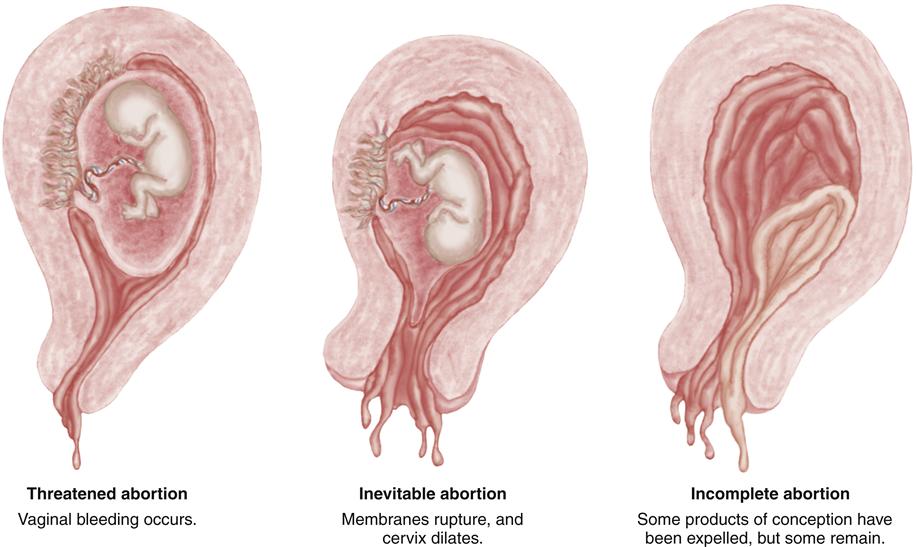
Согласно решению XVIII Всемирного конгресса акушеров-гинекологов диагноз хронического эндометрита следует ставить абсолютно всем женщинам, перенесшим неразвивающуюся беременность. Два из трех выкидышей по мнению профессора В.Е. Радзинского обусловлены именно этим заболеванием. При исследовании материала из полости матки были выделены инфекционные возбудители: уреаплазмы, микоплазмы, стрептококки, стафилококки, кишечная палочка, вирусы (герпес, ВПЧ). Поэтому очень важно лечение провести сразу после прерывания беременности.
Если время упущено, необходимо провести дополнительную диагностику: пайпель-биопсию эндометрия с гистологическим исследованием и исследованием на инфекции, в том числе на туберкулез. Затем с учетом полученных результатов проводится симптоматическая противовоспалительная терапия (иммуномодуляторы, антибактериальные препараты, физиолечение, гинекологический массаж, грязелечение). Параллельно назначается обследование на выявление других причин выкидыша (мужского фактора, хронических заболеваний матери, половых инфекций, антифосфолипидного синдрома).
МЫ ОБЯЗАТЕЛЬНО ВАМ ПОМОЖЕМ!
ул. Яковлева, 16 ул. Кирова 47 Б
тел. 244-744 тел. 46-43-57
Выкидыш на ранних сроках: причины и признаки
Источник фото: shutterstock. com
com
Самопроизвольное прерывание беременности организмом на сроке до 22 недель называют выкидышем. О выкидыше на ранних сроках говорят, когда организм беременной отторгает плодное яйцо до 12 недель беременности.
Несостоявшаяся беременность, закончившаяся потерей ребенка, вне зависимости от срока гестации, – болезненная тема для каждой женщины. Серьезное психологическое расстройство переживают более половины (55%) пациенток на протяжении длительного срока – от 3 месяцев до полугода. Пережить утрату и справиться с болью поможет поддержка близких людей. Консультация психолога важна, чтобы объективно оценить произошедшее, справиться с переживаниями и страхами, быстрее восстановиться в психологическом плане.
Как происходит выкидыш
Согласно исследованиям, от 15 до 20% установленных беременностей заканчиваются выкидышами.
Иногда на момент самопроизвольного аборта женщина может и не подозревать о своей беременности. Это возможно, если кровотечению предшествовала небольшая задержка, которую можно объяснить физиологическими причинами или гормональным сбоем, либо когда месячные пришли в срок. В этом случае происходящее будет воспринято как обычная менструация. Возможно, немного более болезненная и с более обильными выделениями.
О несостоявшейся беременности можно судить по признакам выкидыша на раннем сроке – одному или нескольким крупным сгусткам, но не всегда возможно проконтролировать все выделения в период кровотечения. На сроке от 6 до 12 недель их размеры могут составлять до 5 см. Плодное яйцо может быть отторгнуто целиком либо по частям. С 6-й недели выкидыш может сопровождаться схваткообразными болями средней интенсивности. Весь процесс занимает от нескольких часов до нескольких дней и в среднем по длительности не превышает менструацию.
Как может выглядеть плодное яйцо, исторгнутое при выкидыше на ранних сроках? Фото дают общее представление:
6 недель
Источник фото: desprecopii. com
com
То, что имела место беременность, подтвердит повышенный ХГЧ, если сдать анализ крови или мочи после предполагаемого выкидыша. Некоторое время он будет выше нормы для небеременных. Можно использовать и тест-полоску на беременность, в большинстве случаев он тоже информативен.
Если женщина знала о том, что зачатие произошло, клиническая картина не меняется, но происходящее воспринимается совершенно по-другому, особенно если она знает, как происходит выкидыш. Мажущие или кровянистые выделения из влагалища – серьезный признак угрозы прерывания беременности и повод для срочного обращения к врачу. При открывшемся кровотечении необходимо вызвать скорую помощь либо самостоятельно как можно скорее показаться специалисту. При угрозе выкидыша показана госпитализация. Возможно, беременность удастся спасти своевременной и грамотной медикаментозной поддержкой.
Причины выкидыша на ранних сроках
Спровоцировать выкидыш могут различные факторы. Установление причины самопроизвольного аборта необходимо для последующего планирования беременности, чтобы свести риск потери ребенка к минимуму.
Генетические аномалии плода
В числе одной из основных причин самопроизвольного прерывания беременности медики называют наличие различных генетических аномалий развития плода. С вероятностью 95% такая беременность закончится выкидышем на первых неделях. Это могут быть нарушения в количестве хромосом или в их структуре. Так случается, что на момент появления первой клетки зародыша – зиготы, происходит сбой, образуется неверное количество хромосом или возникают аномальные изменения их структуры. Организм женщины распознает эти нарушения, плод воспринимается как нежизнеспособный, и происходит его отторжение, чаще всего на 3-й неделе беременности. Именно поэтому при обнаружении выкидыша на раннем сроке так важно обратиться за консультацией к гинекологу. Возможно, у кого-то из партнеров есть наследственная предрасположенность, обуславливающая такого вида нарушения, и для того, чтобы снизить вероятность рождения малыша с генетическими аномалиями, может потребоваться обследование у врача-генетика.
Возможно, у кого-то из партнеров есть наследственная предрасположенность, обуславливающая такого вида нарушения, и для того, чтобы снизить вероятность рождения малыша с генетическими аномалиями, может потребоваться обследование у врача-генетика.
Неблагоприятный гормональный фон
На зачатие и протекание беременности влияет гормональный фон. Значение имеет не только уровень прогестерона. Необходимо контролировать уровень гормонов надпочечников и щитовидной железы и при критических отклонениях от нормальных значений корректировать его приемом гормональных препаратов.
Аутоиммунные заболевания
Невынашивание беременности может быть обусловлено аутоиммунными заболеваниями. Чтобы минимизировать риски, при планировании беременности необходимо пройти обследование и определить тактику ведения беременности с врачом, чтобы держать под контролем состояние матери и ребенка.
Резус-конфликт
Если у матери отрицательный резус-фактор, а у отца – положительный, то ребенок может унаследовать резус-фактор отца. Женский организм будет воспринимать плод как чужеродное тело и стараться исторгнуть его.
Инфекционные болезни
Половые инфекции и перенесенные опасные вирусные заболевания могут вызвать патологии плода и стать причиной выкидыша на ранних сроках. Пролечить имеющиеся инфекционные и воспалительные заболевания необходимо до наступления беременности. При заболевании после зачатия лечиться нужно под контролем врача и только средствами, разрешенными для приема в I-м триместре беременности.
Аборты и хирургические операции на матке в анамнезе
Любое оперативное вмешательство оставляет след на тканях матки. От того, насколько аккуратно был выполнен хирургический аборт, диагностическое выскабливание, удаление полипа и прочие процедуры, зависит состояние эндометрия, его состоятельность на момент наступления беременности. Рубцы, спайки, атрофия железистых тканей и замена их соединительными тканями делают отдельные участки внутренней поверхности матки непригодными для прикрепления плодного яйца. Выкидыш на 3-й неделе беременности может быть связан с неудавшейся имплантацией эмбриона в стенку матки. В ходе дальнейшего развития беременности имеющиеся проблемы могут вызвать плацентарную недостаточность, отслойку плаценты.
Рубцы, спайки, атрофия железистых тканей и замена их соединительными тканями делают отдельные участки внутренней поверхности матки непригодными для прикрепления плодного яйца. Выкидыш на 3-й неделе беременности может быть связан с неудавшейся имплантацией эмбриона в стенку матки. В ходе дальнейшего развития беременности имеющиеся проблемы могут вызвать плацентарную недостаточность, отслойку плаценты.
Прием лекарственных средств, противопоказанных в I-м триместре беременности
В период закладки жизненно важных органов у эмбриона нежелателен прием медикаментов, чтобы исключить их воздействие на плод. Существует ряд препаратов, категорически запрещенных к приему в период беременности (всей или на определенных сроках). Поэтому перед приемом медикаментов необходимо ознакомиться с аннотацией и проконсультироваться с лечащим врачом, поставив его в известность о беременности.
Прочие факторы
Другие факторы, способные спровоцировать выкидыш на ранних сроках, связаны с неблагоприятным эмоциональным фоном (сильный стресс), тяжелыми физическими нагрузками, агрессивным воздействием окружающей среды (радиационный фон, воздействие химических веществ).
Источник фото: shutterstock.com
Симптомы: как определить, что беременность прервалась
О начавшемся процессе свидетельствуют кровянистые выделения из влагалища. Им могут предшествовать тянущие боли внизу живота, ломота в пояснице, как это бывает перед менструацией. Позднее к симптомам выкидыша на раннем сроке могут присоединиться боли спастического характера, а на сроке ближе к 12 неделям они могут напоминать схватки, но менее интенсивные и болезненные, чем при родах. Схваткообразные боли возникают с определенной периодичностью и предшествуют изгнанию плодного яйца из матки.
Если плодное яйцо и отслоившийся эндометрий вышли в течение одного дня (зная, как выглядит выкидыш, можно определить плодное яйцо в виде крупного сгустка на прокладке), то кровотечение после выкидыша продлится 3-5 дней. Эндометрий может выходить частями на протяжении нескольких дней. При этом кровотечение может продлиться до 10-14 дней.
Лечение
Выкидыш на ранних сроках, симптомы которого можно установить как самостоятельно, так и с помощью гинеколога, не всегда требует медицинского вмешательства. Но наблюдение специалиста необходимо. В большинстве случаев в процессе самопроизвольного аборта на сроке до 12 недель матка очищается полностью – отторгается и выходит плодное яйцо и эндометрий. После завершения кровотечения, которое будет сопровождаться выделением сгустков крови, необходимо сделать УЗИ, чтобы убедиться в том, что в матке не осталось частей плодного яйца.
Полному очищению матки можно посодействовать медикаментозным способом. Лекарственный препарат «Мизопростол» способствует раскрытию шейки матки и очищению ее полости во время самопроизвольного аборта.
Эффективным методом очищения полости матки при выкидыше является вакуум-аспирация. При этом воздействие на внутренние половые органы и риск осложнений минимальны.
При выкидыше врач может назначить чистку (выскабливание матки). Процедура показана при:
-
обнаружении на УЗИ оставшихся в матке частей плодного яйца и плодных оболочек;
-
длительном обильном кровотечении;
-
признаках воспаления в матке/симптомах инфицирования;
-
при невозможности провести контрольное УЗИ в целях профилактики.

Чистка проводится на гинекологическом кресле. Специальным хирургическим инструментом – кюреткой, вводимой через влагалище и шейку матки, – выскабливается верхний слой эндометрия. Процедура занимает порядка 20 минут и проводится под местной анестезией или общим наркозом. В первые часы присутствуют болезненные ощущения в области малого таза. Несколько дней после чистки наблюдаются кровянистые выделения из влагалища. Как правило, врач назначает курс антибиотиков для предотвращения воспаления полости матки и развития инфекции.
Полное восстановление после выскабливания занимает от 1 до 2 месяцев. Очередная менструация приходит через 4-6 недель.
При помощи врача-гинеколога желательно установить причину произошедшего, особенно это важно, если в будущем планируется беременность. Обследование определит «слабые места». Выявленные отклонения или факторы риска обязательно должны учитываться в дальнейшем при планировании беременности и вынашивании ребенка. Может потребоваться консультация эндокринолога, генетика, терапевта. При обнаружении инфекции необходимо лечиться. Возможно, будет назначена гормональная терапия для нормализации уровня половых гормонов или другое лечение.
Последствия выкидыша на ранних сроках
Выкидыш – стресс для организма. Ему требуется время для восстановления физиологических функций. Процесс длится несколько дольше, если было проведено выскабливание матки. При должном уровне врачебной помощи и надлежащем контроле с использованием УЗИ-диагностики риск для репродуктивной функции и здоровья женщины в целом минимален.
Если при обследовании не выявлено патологий органов малого таза, не стоит бояться, что из-за самопроизвольного аборта возникнут проблемы с зачатием и вынашиванием беременности в дальнейшем.
Какие нежелательные последствия может иметь выкидыш на ранних сроках:
-
Воспалительные процессы в матке.
 Если при выкидыше плодное яйцо и фетальные оболочки не вышли полностью, может начаться процесс разложения. Когда причиной выкидыша является инфекция половых органов, ее дальнейшее развитие может иметь серьезные осложнения. Инфекция может развиться после выскабливания матки, выполненного ненадлежащим образом. Инфекции и воспаления требуют обследования и лечения.
Если при выкидыше плодное яйцо и фетальные оболочки не вышли полностью, может начаться процесс разложения. Когда причиной выкидыша является инфекция половых органов, ее дальнейшее развитие может иметь серьезные осложнения. Инфекция может развиться после выскабливания матки, выполненного ненадлежащим образом. Инфекции и воспаления требуют обследования и лечения.
-
Кровотечения. Патологическое кровотечение может открыться в процессе самопроизвольного изгнания плодного яйца, а также при медицинских манипуляциях – вакуум-аспирации и выскабливании. Требуется госпитализация для остановки кровотечения и нормализации состояния пациентки.
-
Депрессия. Тяжелые психологические состояния после выкидыша требуют помощи психолога или психотерапевта. Это важно не только для эмоционального, но и для физического здоровья. Могут быть назначены седативные средства и антидепрессанты.
О том, как происходит выкидыш на раннем сроке, о причинах, опасных симптомах и профилактических мерах рассказывает врач – акушер-гинеколог Н. В. Гончаренко.
Самопроизвольный выкидыш | «СМ-Клиника»
Самопроизвольный выкидыш — самостоятельное прерывание беременности до достижения плодом сроков жизнеспособности. Различают ранние и поздние самопроизвольные выкидыши — ранние происходят на при сроке беременности до 12 недель, поздние — до 22 недель. Прерывание беременности в более поздние сроки называют преждевременными родами. Самопроизвольный выкидыш — самое частое осложнение беременности, его частота составляет до 20 % от всех наступивших и уточненных беременностей.

Причины самопроизвольного выкидыша
- Гормональные нарушения. Наиболее частой гормональной причиной, провоцирующей сампроизвольный выкидыш, является недостаток прогестерона — гормона , синтезируемого желтым телом яичника в ранние сроки беременности. В более поздние сроки (после 12 недель беременности) прогестерон вырабатывается плацентой. Основная цель прогестерона при беременности — снижение тонуса миометрия и предотвращение отторжения плодного яйца. При дефиците прогестерона мышцы матки становятся легко возбудимы, возникает гипертонус миометрия — угроза прерывания беременности. Причины снижения уровня прогестерона многообразны — нарушение процесса овуляции, дефект формирования желтого тела, нарушение формирования плаценты, нарушения кровообращения в малом тазу и т.д. При раннем выявлении данной причины угроза прерывания легко корректируется препаратами прогестерона.
- Вторым по частоте гормональным фактором, провоцирующим самопроизвольный выкидыш, является гиперандрогения — повышенный уровень мужских половых гормонов. Избыточный уровень андрогенов при беременности подавляет синтез прогестерона и эстрогенов, повышая тем самым риск прерывания беременности.
- Нарушение баланса гормонов щитовидной железы — гипотиреоз, либо тиреотоксикоз также могут существенно повышать вероятность неблагоприятного исхода беременности.
- Генетические аномалии являются частыми причинами ранних самопроизвольных выкидышей. В таких случаях у формирующегося эмбриона регистрируется неправильный набор хромосом. Аномальный хромосомный набор может стать как следствием генетических нарушений одного из родителей, так и результатом единичной случайной мутации, произошедшей под влиянием вредных факторов среды Большинство хромосомных нарушений приводит к тяжелым порокам развития внутренних органов плода и являются несовместимыми с жизнедеятельностью, и в таких случаях в силу вступает естественный отбор, всеми силами способствуя прерыванию подобной беременности.
 Как правило, сначала происходит гибель, а затем отторжение плодного яйца из полости матки, что проявляется обильными кровянистыми выделениями. Причины хромосомных аномалий у эмбриона многочисленны — к ним относятся воздействие каких-либо неблагоприятных факторов воздействующих на организм в момент оплодотворения яйцеклетки — прием лекарственных препаратов, инфекционные процессы, влияние вредных факторов окружающей среды, радиация, употребление наркотиков и алкоголя.
Как правило, сначала происходит гибель, а затем отторжение плодного яйца из полости матки, что проявляется обильными кровянистыми выделениями. Причины хромосомных аномалий у эмбриона многочисленны — к ним относятся воздействие каких-либо неблагоприятных факторов воздействующих на организм в момент оплодотворения яйцеклетки — прием лекарственных препаратов, инфекционные процессы, влияние вредных факторов окружающей среды, радиация, употребление наркотиков и алкоголя. - Инфекционные причины. Наибольшую опасность для беременности представляют вирусные инфекции, особенно если беременная женщина во время беременности перенесла из впервые в жизни. К таким инфекциям относится вирус простого герпеса 1 и 2 типов, краснуха, цитомегаловирус, токсоплазмоз. Значительно повышают риск прерывания беременности и инфекции, передающиеся половым путем — хламидиоз, микоплазмоз, некоторые виды уреаплазменной инфекции и т. д. Осложненное течение респираторных вирусных инфекций, особенно вируса гриппа, также могут привести к неблагоприятному завершению беременности.
- Анатомические факторы. Нарушение анатомии матки приводят к деформации полости матки, тем самым нарушая процесс имплантации плодного яйца; а в случае наступления беременности механически воздействуют на плодное яйцо, нарушая его развитие. К таким анатомическим факторам относятся врожденные аномалии развития матки — седловидная матка с деформацией полости, перегородки в матке, двурогая матка. Наиболее частым приобретенным анатомическим фактором, способствующим самопроизвольному выкидышу, является миома матки. Наибольшей опасности подвергаются женщины с миоматозными узлами больших размеров (более 5 см), множественными и аномально расположенными узлами (шеечная, перешеечная локализация), а также с миоматозными узлами, деформирующими полость матки.
- Анатомическим фактором, повышающим вероятность самопроизвольного выкидыша в поздние сроки является патология шейки матки — цстмико — цервикальная недостаточность, процесс, когда укорочение и открытие шейки матки происходит раньше срока предполагаемых родов.

- Аутоимунные, гемостазиологические нарушения. Наличие аутоиммунных заболеваний (процессов, когда собственная иммунная система выделяет антитела против своих органов и тканей) достоверно повышает риск неблагоприятных исходов беременности на ранних и поздних сроках.
Что делать, если беременность завершилась самопроизвольным выкидышем? В первую очередь, важен позитивный настрой на последующую беременность. Достижения современной медицины позволяют справится со всеми причинами и последствиями выкидыша, и, после определенной подготовки, выносить и родить здорового малыша.
- Сразу после случившегося самопроизвольного выкидыша необходимо пройти курс антибактериальной терапии, который всегда назначается в таких случаях гинекологом. Цель приема данных препаратов — профилактика инфекционных осложнений в органах малого таза после перенесенного вмешательства.
- Контрацепция. После перенесенного выкидыша не рекомендуется планировать следующую беременность минимум 3 месяца, оптимальный же срок контрацепции — полгода. При отсутствии противопоказаний лучшим способом контрацепции являются гормональные препараты — помимо высочайшей контрацептивной эффективности они позволяют восстановить нарушенный гормональный фон после прервавшейся беременности.
- Комплексное обследование. Перед планированием следующей беременности необходимо установить причину самопроизвольного выкидыша, и устранить ее. Для этого необходимо пройти комплексное обследование, составить план которого индивидуально в зависимости от ситуации вам поможет опытный и квалифицированный врач — гинеколог. В план данного обследования всегда входит полный инфекционный скрининг, исследование гормонального фона, выявление аутоимунных и гемостазиологических нарушений. У супружеских пар старше 35 лет проводится генетическое исследование — определение кариотипа с консультацией генетика.
 Остальные пункты дообследования составляются гинекологом индивидуально в зависимости от особенностей каждого конкретного случая.
Остальные пункты дообследования составляются гинекологом индивидуально в зависимости от особенностей каждого конкретного случая.
Замершая беременность: причины, симптомы, диагностика, профилактика
Замершая беременность на раннем сроке – это гибель плода в утробе. Он прекращает свое развитие и погибает на сроке до 28 недель. Симптомы могут быть незначительными, что повышает риск интоксикации материнского организма. Если во время беременности плод замер и прекратил свое развитие, необходимо срочное посещение акушера-гинеколога.
Симптомы и признаки замершей беременности
Замершая беременность на раннем сроке протекает абсолютно незаметно, может длиться в течение 1-2 недель. В этом заключается опасность ситуации.
Спустя 10-12 дней у женщины появляются первые симптомы замершей беременности:
- выделения с кровью;
- сильная боль внизу живота;
- после 18 недели можно отследить прекращение шевеления плода.
Симптомов замершей беременности на первом триместре нет. Иногда проявляются мажущие кровянистые выделения, появляется тянущее чувство ниже пупка.
Вторая замершая беременность говорит о наличии патологии, которая требует тщательного изучения.
У вас появились симптомы замершей беременности??
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Причины развития
К сожалению, чаще встречается первая замершая беременность. Это связано с отсутствием подготовки собственного организма. Такое может случиться у любой женщины.
Это связано с отсутствием подготовки собственного организма. Такое может случиться у любой женщины.
Основные причины:
- генетические и хромосомные отклонения вызывают развитие аномалий, которые несовместимы с жизнью плода;
- плод был инфицирован инфекциями и вирусами, передаваемыми половым путем – еще до беременности необходимо исключить риск наличия или развития таких заболеваний;
- гормональный сбой увеличивает риск выкидыша, во время вынашивания следует контролировать уровень прогестерона;
- проблема свертывания крови провоцирует образование тромбов, они не позволяют доставлять достаточное количество кислорода ребенку;
- резус-конфликт вызывает выработку антител, провоцирующих кислородное голодание плода.
Факторы риска
Точно ответить на вопрос «Почему замирает беременность?» довольно сложно.
Рассмотрим наиболее распространенные факторы:
- вирусные заболевания способны повлиять на развитие плода;
- основная причина – нарушения гормонального фона;
- несоблюдение рекомендаций врача;
- сильные стрессы;
- перегрев или сильное промерзание запрещены во время вынашивания ребенка;
- курение и алкоголь;
- очень тесная одежда может навредить протеканию беременности;
- следует отказаться от самолечения и приема препаратов, непрописанных врачом, химические процессы организма тесно взаимосвязаны друг с другом, эффект может быть непредсказуемым.
Осложнения
Признаки замершей беременности вызывают следующие осложнения:
- депрессия.
 Требует медикаментозного лечения, посещения психиатра;
Требует медикаментозного лечения, посещения психиатра; - мумифицирование плода, наступает при длительной замершей беременности, мумификация происходит за счет солей кальция, требует оперативного вмешательства;
- инфицирование организма матери. Токсины, которые образовываются из-за разложения плода, быстро попадают в кровь женщины. Возникает сепсис, интоксикация, нарушается правильная свертываемость крови;
- литопедион – это окаменелый плод, который подвергся кальцификации в организме. Женщина при этом может не ощущать болезненных симптомов.
Когда следует обратиться к врачу
Гинеколог должен наблюдать своих пациентов на протяжении всего периода беременности. Если возникает риск замершей беременности, сроки которой не превышают 12 недель, необходимо сразу обратиться к врачу. Он определит состояние плода и назначит дальнейшие обследования, лечение.
Подготовка к посещению гинеколога
- Необходимо принять душ перед посещением врача.
- Посещать врача лучше с пустым мочевым пузырем, чтобы не мешать пальпации.
- Не принимать лекарств, которые могут повлиять на микрофлору или общее состояние организма, это помешает врачу собрать точный анамнез.
Симптомы замершей беременности могут вовсе не проявляться. Чтобы избежать интоксикации организма, следует регулярно посещать гинеколога.
Диагностика замершей беременности
Диагностика проводится 2 способами: анализ крови и УЗИ. Если на ультразвуковой диагностике выявляется остановка сердца плода, пациентку направляют к гинекологу для дальнейших процедур.
Если на ультразвуковой диагностике выявляется остановка сердца плода, пациентку направляют к гинекологу для дальнейших процедур.
Пациент может записаться и получить консультацию в удобное для него время. Программа ведения беременности полностью соответствует клиническим рекомендациям и новейшим стандартам.
АО «Медицина» (клиника академика Ройтберга) находится в ЦАО Москвы, недалеко от м Маяковская, м Белорусская, м Новослободская, м Тверская, м Чеховская. По адресу: 2-й Тверской-Ямской переулок, дом 10.
Лечение
Лечение происходит 3 способами:
- кюретаж;
- аспирация;
- искусственные роды.
Кюретаж – выскабливание полости матки. Чистка после замершей беременности проводится на сроке от 5 недель.
Аспирация – откачивание остатков плодного яйца. Проводят на ранних сроках до 5 недель.
Кюретаж и аспирацию проводят под наркозом. Процедура занимает около 30 минут. После операции обязательно выписывают курс антибиотиков. Затем пациентка посещает врача в течение каждой недели. Если осложнения не проявятся, а причины замершей беременности устранены, женщина может продолжать жизнь в своем привычном ритме.
После потери эмбриона многие женщины находятся в подавленном состоянии, начинают винить себя, что могли что-то сделать неверно. Это абсолютная ошибка, которая может привести к депрессии. Чтобы облегчить свое состояние, следует обратиться к психологу, а также к гинекологу и другим специалистам, которые помогут подготовить организм к беременности.
После лечения, женщина может планировать беременность после замершей беременности уже через полгода.
Домашние средства лечения
Лечение замершей беременности, сроки которой превысили 12 недель, подразумевает оперативное вмешательство. В домашних условиях и восстановление организма невозможно. Для успешного выздоровления необходима сдача большого количества анализов и длительное восстановление, сопряженное с приемом антибиотиков. В домашних условиях возможно поднять общий тонус организма.
Важно! Во время вынашивания плода, любые препараты должны приниматься по назначению врача. Многие отвары и травы негативно воздействуют на плод и даже могут спровоцировать ранние роды или выкидыш.
Чтобы повысить уровень прогестерона, необходимо:
- включить в рацион кисломолочные продукты, сыры, творог, молоко, сливки;
- питаться жирными сортами рыбы;
- не забывать об орехах, ягодах, фруктах и овощах;
- пить отвар из семян подорожника, боровой матки, листьев малины.
Употреблять отвары лучше во второй половине цикла. Употреблять напиток в объеме 200 мл, не более 2 раз в день.
Важно! Отвары, повышающие прогестерон нельзя пить одновременно с гормональными препаратами.
Чтобы подготовиться к беременности, нужно:
- заменить кофе на чай с ромашкой, мятой, шиповником и душицей;
- заменить сахар и подсластители на натуральный мед;
- пить больше чистой воды;
- пролечиться от половых инфекций и поддерживать здоровье с помощью отвара красной щетки, боровой матки, мать-и-мачехи.
Профилактика
Профилактикой выступает тщательная подготовка к новому вынашиванию плода. Для этого необходимо изучить проблему предыдущей остановки развития эмбриона.
Для этого необходимо изучить проблему предыдущей остановки развития эмбриона.
Чтобы исключить признаки замершей беременности, нужно:
- посетить генетика, который проконсультирует мужчину и женщину. Он просчитает вероятность замершей беременности;
- обоим партнерам необходимо обследоваться на наличие половых инфекций. При их наличии не приступать к зачатию, пока организм полностью не восстановиться;
- до зачатия нужно узнать резус-фактор и группу крови. Если резус будет отрицательным, женщина должна наблюдаться у врача, который проконтролирует динамическое наблюдение и будет контролировать титр антител;
- контроль гормона прогестерона снизит риск выкидыша и остановку развития. Если его уровень слишком низок, женщине назначают специальные препараты.
Также есть смысл отказаться от курения и распития увеселительных напитков. Сделать это необходимо не только женщине, но и мужчине.
Как записаться к акушеру-гинекологу?
Записаться на прием к врачу можно, заполнив простую форму на сайте или позвонив по номеру телефона +7 (495) 775-73-60. Звонить можно круглосуточно. Причины замершей беременности невозможно обнаружить самостоятельно, обязательна консультация нескольких специалистов.
Мы находимся недалеко от метро Маяковская и метро Белорусская.
Замершая беременность на ранних сроках
Замершая беременность – патологическое состояние, характеризующееся нежизнеспособностью плода, вялостью мышечного слоя матки, нарушениями системы свертывания крови (гемостаза).
Гибель эмбриона обычно сопровождается самопроизвольным выкидышем. По ряду причин не происходит опорожнение полости матки и погибшее плодное яйцо остается внутри – диагностируют замершую (неразвивающуюся) беременность.
Причины замершей беременности
Точные механизмы прекращения развития беременности не выяснены.
Среди основных причин патологического состояния выделяют следующие нарушения:
- генетические дефекты эмбриона – главная причина замершей беременности. Чем старше мать, тем чаще возникают хромосомные мутации;
- анатомические аномалии половых органов – врожденные либо приобретенные пороки матки;
- патологию свертывающей системы крови – антифосфолипидный синдром (АФС): состояние значительно снижает вероятность нормального вынашивания беременности;
- неполноценность эндометрия, вызванную эндокринными, аутоиммунными или инфекционными причинами.
Зачастую «виновник» замершей беременности остается невыясненным. Это может быть патологическая активность естественных клеток киллеров, присутствие антиотцовских цитотоксических антител, банальная несовместимость партнеров.
Общество акушеров-гинекологов США обозначило следующие факторы риска патологии:
- большое число выкидышей в анамнезе;
- поздний репродуктивный возраст женщины;
- хронические заболевания матери: поликистоз яичников, патологии почек, недостаточно компенсированный сахарный диабет, гипотиреоз, артериальная гипертензия, системная красная волчанка;
- нарушения репродуктивного здоровья мужа;
- курение;
- истощение;
- злоупотребление алкоголем;
- прием тератогенных (нарушающих развитие эмбриона) препаратов;
- стресс.
Симптомы замершей беременности
- При раннем токсикозе отмечают исчезновение слюнотечения, тошноты, рвоты.
- Не наблюдается шевеление плода в положенный срок.
- Уходит нагрубание молочных желез.
- Через некоторое время женщина может почувствовать слабость, головокружение, озноб.
- Спустя 2–6 недель после гибели плода появляется боль, кровянистые выделения.
Большинство симптомов замершей беременности являются субъективными. Поставить диагноз должен гинеколог (на основании анализов, УЗИ, осмотра).
Поставить диагноз должен гинеколог (на основании анализов, УЗИ, осмотра).
Профилактика замершей беременности
Профилактические меры предупреждения замершей беременности заключаются прежде всего в ответственном отношении семейной пары к своему здоровью и к планированию беременности, подготовку к которой следует проводить задолго до зачатия.
Необходимо:
- пройти полное обследование, причем обоим партнерам;
- пролечить инфекционные заболевания, включая ЗППП;
- провести коррекцию хронических болезней;
- исследовать гормональный, иммунный статус;
- посетить генетика;
- сделать положенные прививки;
- отказаться от вредных привычек.
Жизнь и здоровье еще не родившегося и даже не зачатого малыша зависит от сознательности родителей. Планируете беременность? Посетите гинеколога. Врач назначит обследование, направит к профильным специалистам, даст необходимые рекомендации.
Чтобы предотвратить возникновение замершей беременности обращайтесь за консультацией к гинекологам медицинских центров «Президент-Мед»
Автор: Лаврова Нина Авенировна
Заместитель генерального директора по медицинской части
Окончила Ярославский государственный медицинский институт по специальности «Лечебное дело»
Медицинский опыт работы — 25 лет
Записаться к врачу
ОТЗЫВЫ КЛИЕНТОВ
Евгения
Была на приёме у гинеколога Ольги Александровны, была только один раз, но врач показался очень квалифицированный, далее судить буду в процессе лечения, и отпишусь. Клиника платная, но деньги не дерут! Профессионализм на высшем уровне, а цены ниже чем во многих псевдоклиниках. Девушка на телефоне очень приятная и уважительно относится к клиентам, старается помочь и выгодно для…[…]Анастасия
Спасибо огромнейшее за Вашу работу! Все четко, ясно, понятно и быстро! Без лишних разговоров «о судьбе отечества». Просто невероятно позитивные эмоции после общения![…]Инна
Прекрасный врач, имеет огромный опыт, может правильно поставить диагноз, все объяснить клиенту. К каждому находит свой подход.[…]Наталья
Спасибо от меня и всей моей семьи за профессионализм, поддержку, чуткое и внимательное отношение. Это – огромное счастье, что такие компетентные, умелые и талантливые, неравнодушные люди работают именно там, где они больше всего нужны. Ваши терпение, отзывчивость, чуткость, понимание, забота, доброжелательное и внимательное отношение, лечат и успокаивают. Желаю крепкого…[…]Светлана
Хочу выразить огромную благодарность Чулак Ольге Александровне, за внимательность, инд. подход к пациенту, а так же профессионализм, доброжелательность и заботу! А ТАк же клинику Президент-мед и всему персоналу на ресепшн. Ольга Александровна- вы лучшая :)[…]Светлана
Хочу выразить огромную благодарность Чулак Ольге Александровне, за внимательность, инд. подход к пациенту, а так же профессионализм, доброжелательность и заботу! А ТАк же клинику Президент-мед и всему персоналу на ресепшн. Ольга Александровна- вы лучшая :)[…]Екатерина
Добрый день, хочу выразить свое восхищение Екатериной Викторовной, врач высшей категории, с первой секунды располагает пациента, чувствуется высокий профессионализм, очень доброжелательная, внимательная, реально всегда на связи со своими пациентами, что очень важно, так как в наше время мало кто может брать на себя ответственность. Всем советую![…]О нежелательной беременности
В современном мире данное явление получило очень широкое распространение. Около 75 миллионов женщин во всем мире каждый год сталкиваются с нежелательной беременностью. Основными причинами данной проблемы можно назвать элементарную беспечность, насилие, нежелание или запрет партнера предохраняться, низкую эффективность используемого контрацептива.
На ранних сроках беременности различают два вида вакуум аспирации: медикаментозную и хирургическую.
Медикаментозная вакуумная аспирация
Считается более щадящей процедурой по причине отсутствия операционного вмешательства в матку. Проводится в срок до 7 недель беременности, когда плодное яйцо слабо прикреплено к стенке матки.
При фармокологической вакуум аспирации используют различные средства. Мифепристон с простагландином на 94% гарантируют результат, побочными явлениями могут быть рвота и тошнота, продолжительное кровотечение, проблемы с кишечником.
При введении в организм метотрекстата с простагландином эффективность составляет около 90%. Данный метод занимает длительный промежуток времени, однако прост в использовании и недорогой.
Мизопростол используется самостоятельно и вместе с метотрексатом. При применении мизопростола нужный результат получают в 90% случаях. Данный препарат, в сравнении с другими средствами, оказывает на организм не столь зловредное влияние, однако у него невысокая эффективность.
Мануальная вакуумная аспирация проводится в срок до 6 недель, спустя несколько дней после задержки менструации. При данной процедуре полость матки абсорбируется при местной анастезии. Преимуществом метода является небольшое количество осложнений.
Хирургический метод
Проводится в срок от 6 до 10 недель. Плодное яйцо и слизистая оболочка извлекаются из полости матки, что является серьёзной травмой и впоследствии может негативно отразиться на здоровье женщины. Чем раньше будет проведена процедура, тем меньше последствий можно ожидать.
Определение беременности на раннем сроке
Задержка менструального цикла не всегда означает беременность. Употребление различных препаратов, стресс, напряжение, усталость могут способствовать задержке менструации.
Одним из наиболее эффективных методов определения беременности является УЗИ, однако на ранних стадиях он не всегда работает на 100%.
Широкое распространение получили тесты-полоски для определения концентрации гормонов. С момента зачатия в организме изменяется уровень гормонов. Поскольку уровень гормонов в моче утром выше, рекомендуется использовать тест-полоску именно в это время.
На вопрос о вероятной беременности помогут ответить лабораторные исследования, для этого необходимо сдать кровь или мочу.
Что делать при подозрении на беременность?
Обсудите этот вопрос с мужчиной, от которого наступила беременность, и примите совместное решение. За помощью и консультацией обращайтесь к гинекологу.
К вопросу выбора метода вакуум аспирации подойдите серьезно и обдуманно, а в дальнейшем используйте контрацепцию, чтобы избежать пагубного влияния на организм.
Выкидыш на раннем сроке | Клиника «Центр ЭКО» в Москве
Как известно из статистических отчётов гинекологических клиник, каждая четвёртая беременность заканчивается выкидышем на раннем сроке. Но самопроизвольный выкидыш случается гораздо чаще, просто женщина, у которой после задержки месячных началось кровотечение, даже не подозревает, что она была беременна. Выкидыши случаются на пути оплодотворённой яйцеклетки в матку и на этапе имплантации эмбриона.
Как происходит выкидыш
Выкидышем на раннем сроке беременности считают самопроизвольное прерывание беременности на сроке до двадцати двух недель. В эти сроки вес выкидышей не превышает пятисот грамм, и у плода нет шансов выжить. Благодаря достижениям современной неонатологии плод, который весит более половины килограмма, научились выхаживать, у него есть перспектива остаться в живых.
Большинство женщин даже не подозревают, что у них произошёл первый выкидыш. Женщину практически ничего не беспокоит, она ждёт наступления месячных и регистрирует задержку. Спустя несколько дней начинаются месячные, они обильные, сопровождаются болью и длятся более продолжительное время, чем обычно. УЗИ выкидыша не показывает.
Иногда в один из дней менструации с кровью выходит сгусток, который позволяет сказать, что был выкидыш на раннем сроке беременности. Признаки выкидыша таковы: он напоминает пузырь с кровью, который лопнул. Первый выкидыш всегда пугает женщину. После того, как выйдет сгусток, обязательно надо посетит гинеколога для того чтобы убедиться, что это было, и выяснить, не нужна ли чистка. Так происходит выкидыш на раннем сроке, симптомы которого не всегда замечает женщина.
Для того чтобы понять, как происходит выкидыш, необходимо разобраться, каковы причины выкидыша на раннем сроке. В течение беременности наиболее важным является первый триместр: в это время развивается эмбрион, формируется плацента и налаживаются сложные взаимоотношения между плодом и матерью. Угроза выкидыша в эти сроки часто осложняет течение этих процессов. Это может привести к спонтанным абортам, внутриутробной гипоксии плода или развитию плацентарной недостаточности.
Каковы же причины выкидыша? Прежде всего, это генетические нарушения, которые могут произойти после зачатия. Как известно, при слиянии мужской и женской половых клеток, которые несут половинный объём генетической информации, образуется зигота. В процессе деления клеток происходит образование эмбриона. Его гены являются наполовину чужими для организма матери. Он пытается изгнать эмбрион, как и любое инородное тело.
Если беременность протекает нормально, то в это время включаются механизмы гипосенсибилизации, например, происходит гиперплазия коры надпочечников, которые в большом количестве продуцируют кортикостероидные гормоны, обладающие антистрессовым и десенсибилизирующим эффектом. Если же происходят какие-либо нарушения, этот защитный механизм не запускается и беременность прерывается. В момент образования зиготы гаметы обмениваются локусами хромосом, и в это время может произойти аберрация хромосом, которая впоследствии приведёт к выкидышу на раннем сроке.
Второй по значимости причиной выкидыша на ранних сроках беременности считается генетическая совместимость. Гены матери и отца отличаются друг от друга. Если же они по какой-то причине, например, родственного брака, обладают высокой степенью аналогичности, то организм матери не справляется с нагрузкой и происходит выкидыш на раннем сроке.
Установлено, что супружеская несовместимость HLA-антигенам и имеющееся отличие эмбриона от организма матери является крайне важным моментом, который необходим для того чтобы сохранить и выносить беременность. Если беременность развивается нормально, то «блокирующие» антитела к антигенам отца образуются с ранних сроков беременности. Известно, что наиболее ранними являются антитела, которые синтезируются к антигенам второго класса гистологической совместимости.
Если супруги имеют большое сходство по антигенам тканевой совместимости, то это приводит к тому, что зародыш слишком уж «похож» на материнский организм. По этой причине антигенная стимуляция иммунной системы женщины является недостаточной для запуска реакций, необходимых для сохранения беременности. Организм матери воспринимает плод в качестве чужеродного объекта. Это приводит к самопроизвольному прерыванию беременности и выкидышу.
Известно о том, что на ранних этапах имплантации существует тесная взаимосвязь и взаиморегуляция между эндокринной и иммунной системами беременной женщины. Огромна роль прогестерона на этом этапе беременности, поскольку под его воздействием происходит децидуальная трансформация эндометрия. В период гестации он вызывает рост и васкуляризацию миометрия, а также нейтрализует окситоцин, чем снижает возбудимость матки. Он также угнетает синтез простагландинов. При нарушении экспрессии прогестерона повышается риск выкидыша на раннем сроке беременности.
Роль прогестерона состоит и в том, что он позволяет иммунной системе женщины распознать беременность. Угроза выкидыша на раннем сроке, признаки которого мы обсудим, возникает в том случае, когда количество клеток, которые содержат рецепторы прогестерона, становится меньше критического уровня.
Ранние выкидыши осложняют беременность. Если у женщины произошли три или более самопроизвольных выкидыша, говорят о привычном невынашивании. Оно встречается у трёх процентов женщин. При этом риск невынашивания беременности, угроза выкидыша после трёх повторных выкидышей достигает пятидесяти пяти процентов. К другим причинам, по которым происходит выкидыш на раннем сроке беременности, относятся инфекционные заболевания, ИППП, аномалии развития или приобретенные пороки анатомического строения матки.
Выкидыш — лечение
Симптомы раннего выкидыша не всегда женщина может заметить вовремя. Но если она сориентируется в ситуации и своевременно обратится к врачу, то угрожающий выкидыш можно остановить. Для этого назначают препараты прогестерона. Современным эффективным препаратом, которым лечат выкидыш беременных, является Дюфастон (дидрогестерон). Дидрогестерон, назначаемый в дозе двадцать или тридцать миллиграмм вызывает в эндометрии матки полноценную фазу секреции. Его отличием от других гестагенов является то, что дюфастон не является производным тестостерона. У него отсутствуют все побочные эффекты, характерные для этой группы лекарственных препаратов, а также он обладает выраженной биологической доступностью после перорального приёма и отсутствием метаболитов с выраженной андрогенной или эстрогенной активностью.
Препараты прогестерона моделирует материнский иммунный ответ, что также используется для лечения выкидыша. Он возмещает недостаточность лютеиновой фазы при угрозе раннего выкидыша или же привычном прерывании беременности, и оказывает расслабляющий эффект на мышцы матки. Положительным моментом является то, что Дюфастон, в отличие от многих синтетических прогестагенов, не провоцирует феминизацию плода мужского пола, а также не вызывает угревой сыпи и гирсутизма.
Для лечения угрожающего выкидыша назначают сорок миллиграмм препарата одномоментно, а затем по десять миллиграмм каждые восемь часов до исчезновения симптомов выкидыша на раннем сроке. При привычном выкидыше обычно назначают десять миллиграмм Дюфастона два раза в день до восемнадцатой или двадцатой недели беременности.
При угрозе выкидыша на раннем сроке, признаки которого описаны выше, лечение должно включать мероприятия по лечебно-охранительному режиму, проведение сеансов психотерапии и седативных средств. Также назначают спазмолитики (но-шпу по 0,04 г трижды в сутки, риабал, а также свечи с папаверином 0,02 г три или четыре раза в день) по два миллилитра но-шпы или баралгина. Также для лечения угрозы прерывания беременности (выкидыша) проводят эндоназальную гальванизацию и электроанальгезию.
Также нужно устранить причины выкидыша на раннем сроке. Так, женщинам, страдающим гипофункцией яичников, пороками анатомического строения матки и генитальным инфантилизмом, для профилактики выкидыша на раннем сроке, признаки которого ещё не наступили, лечение рекомендуется начинать с пятой недели беременности. Им назначают небольшие дозы микрофоллина, а при угрозе выкидыша на сроке семь недель добавляют туринал.
Если у женщины могут быть признаки выкидыша на раннем сроке по причине низкой экспрессии ХГЧ, то им два раза в неделю вводят хориогонин. Лечение раннего выкидыша гормонами можно продолжать до пятнадцатой недели, пока не сформируется плацента. Если появляются признаки выкидыша на раннем сроке, появляются кровянистые выделения, то лечение начинают с гемостатической терапии. Женщине, у которой диагностирована беременность и существует угроза выкидыша, вводят внутримышечно эстрадиола дипропионат, а затем назначают микрофоллин в сочетании с гормонами. Одновременно ей вводят спазмолитики. Также им показан дицинон или этамзилат, аскорутин и аминокапроновая кислота.
Для предупреждения развития фетоплацентарной недостаточности, которая также является причиной раннего выкидыша, пациенткам назначают глюкозу с кокарбоксилазой внутривенно струйно, а позже добавляют теоникол. Хороший эффект отмечается от гипербарической оксигенации. При наличии гиперандрогении надпочечников, при которой беременность заканчивается выкидышем, показано лечение пациентки кортикостероидными гормонами (дексаметазон, преднизолон). Если у женщины может случиться выкидыш беременных по причине выраженной гипофункции яичников в сочетании с надпочечниковой гиперандрогенией, назначают дексаметазоном или преднизолон одновременно с микрофоллином.
Если же начался самопроизвольный аборт, полный или неполный, который сопровождается кровотечением, то для того чтобы удалить плодное яйцо, что приведёт к гемостазу, делают выскабливание полости матки. После операции женщине назначают антибиотики.
Одной из причин угрозы выкидыша при беременности является истмикоцервикальная недостаточность. Её лечат как консервативными методами, так и оперативным вмешательством. Выполняют такие операции:
- механическое сужение внутреннего зева шейки матки, который функционально неполноценный;
- зашивание наружного зева шейки матки;
- создание дубликатуры мышц по боковым стенкам шейки матки для её сужения.
Иногда оперативные методы лечения истмикоцервикальной недостаточности накануне беременности, при которой возможна угроза выкидыша, оказывает положительное воздействие.
Если при беременности существует угроза выкидыша, причиной которого является экстрагенитальная патология, то лечение проводится совместно с врачами других специальностей. Если у пациентов существует патология органов сердечнососудистой системы, то, независимо от угрозы выкидыша на раннем сроке беременности, необходимо решать вопрос о пролонгации беременности. Если беременность оставляется, то в дальнейшем за пациенткой должен наблюдать не только акушер, но и кардиолог.
Если у пациентов имеются заболевания органов мочевыделительной системы, то им проводят антибактериальную терапию. В данном случае препаратами выбора являются карбенициллин, ампициллин и оксациллин. Начиная со второго триместра беременности, назначают уросептики (нитроксолин или невиграмон), а также нитрофураны (фурагин). Если появляются признаки интоксикации, что может привести к выкидышу на раннем сроке, проводят детоксикацию организма.
Если у женщины, страдающей сахарным диабетом, во время беременности возникает угроза выкидыша, то, прежде всего, решается вопрос о том, возможна ли пролонгация беременности. Если принято решение беременность оставить, то помимо мероприятий по профилактике самопроизвольного выкидыша, ей корригируют дозу инсулина.
Причиной угрозы выкидыша на ранних сроках беременности может быть анемия женщины. В таком случае помимо препаратов, направленных на сохранение беременности, ей назначают препараты железа. Это Феррум Лек, который вводят внутримышечно, и некоторые препараты, предназначенные для энтерального приёма: ферро-градумент, конферон, тардиферон, а также комбинированные препараты (ферроплекс, сорбифер дурулес и мальтоферфол).
Последствия выкидыша
Если женщине нужен выкидыш, и она пытается спровоцировать его народными средствами или лекарственными препаратами, ей следует задуматься о последствиях. Если случился первый выкидыш, то вероятность того, что последующая беременность закончится самопроизвольным абортом, возрастает на двадцать процентов. С каждым последующим выкидышем шансы выносить беременность снижаются.
Конечно же, после выкидыша на раннем сроке беременности вероятность родить ребёнка есть, но для того чтобы это случилось, надо будет приложить немало усилий. К тому же, во время выкидыша сохраняется угроза профузного кровотечения, которое может закончиться плачевно. Не исключается вероятность инфицирования матки после выкидыша, которое может привести у необходимости ампутации органа.
Ранние выкидыши и беременность — не всегда совместимые понятия. Врачи никогда не смогут гарантировать, что после первого выкидыша последующая беременность будет успешной.
по 31 марта 2021Акция завершается сегодня!
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Начните свой путь к счастью — прямо сейчас!
Другие статьи
Уважаемые пациенты! Мы знаем, что даже при большом желании родительства не все имеют возможность сразу оплатить подходящую вам программу.
Как отличить
Выкидыш — одна из тех вещей, которые находятся в глубине души женщины во время беременности, и это вызывает серьезную озабоченность, учитывая, что частота выкидышей может составлять от 10% до 20% среди женщин, которые знают, что они беременны. четверть выкидышей произойдет в течение первого триместра. Через 20 недель этот показатель снижается до 2%.
Признаки и симптомы выкидыша
Признаки выкидыша могут включать кровянистые выделения или вагинальное кровотечение, подобное менструальному периоду.Во время кровотечения часто бывает больше сгустков, чем в обычный период, которые появляются в виде крошечных комочков в выделениях из влагалища. Также могут сопровождаться спазмы в животе.
Хотя кровотечение не обязательно является признаком выкидыша, важно проверить его, если оно действительно произошло. Вообще говоря, если кровотечение небольшое и длится всего день или два, у вас, вероятно, не будет никаких проблем.
Другое дело — более сильное кровотечение, особенно если оно сопровождается спазмами. В некоторых случаях также может наблюдаться боль в спине или выход тканей из влагалища.Симптомы утреннего недомогания (тошнота, рвота) также могут внезапно и необъяснимо исчезнуть.
Не следует игнорировать серьезные симптомы. Сильное кровотечение, сопровождающееся сильной болью в животе и / или головокружением, может быть признаком внематочной беременности и требует неотложной медицинской помощи.
Это не означает, что все выкидыши будут иметь симптомы, хотя многие из них имеют симптомы. Некоторые случаются без предупреждения или вообще без предупреждения.
Что такое химическая беременность?
Хотя каждая пятая известная беременность приводит к выкидышу, исследования показывают, что этот показатель может достигать 50%, если включить женщин, которые не знают о своей беременности.
Очень ранний выкидыш (также известный как химическая беременность) происходит, когда беременность прерывается вскоре после имплантации. Обычно это приводит к сильному кровотечению, которое обычно не длится дольше обычного. Таким образом, возможно, что поздние и / или особенно тяжелые месячные на самом деле могли быть химической беременностью.
Вопрос о том, важно это или нет, остается спорным. В конце концов, если не было теста на беременность, действительно невозможно узнать наверняка, была ли у вас химическая беременность, и может быть любое количество причин обильных и / или поздних менструаций.
Причины выкидыша в первом триместре
Среди выкидышей, происходящих в первом триместре, более половины являются результатом хромосомных аномалий. Эти генетические аномалии сами по себе препятствуют нормальному развитию плода. Таким образом, выкидыш произойдет не потому, что родители сделали что-то «неправильно»; это был просто результат беременности, которую нельзя было донести до срока.
Другие причины первого триместра могут включать дефицит прогестерона, гормона, который иногда называют «гормоном беременности».«Без достаточного производства прогестерона матка не может должным образом принимать и поддерживать эмбрион во время беременности.
Причины выкидыша во втором триместре
Существует несколько возможных причин выкидыша во втором триместре. Хромосомные и структурные аномалии плода являются факторами выкидыша во втором триместре. Но на этой стадии выкидыш чаще всего связан с пороком развития матки или развитием новообразований в матке (так называемых миом).
Более того, 20% выкидышей во втором триместре вызваны проблемами с пуповиной или результатом отслойки плаценты (полное или частичное отделение плаценты от матки) или предлежанием плаценты (когда плацента закрывает отверстие шейки матки). ).
Другие факторы могут вызвать или способствовать развитию выкидыша. Они включают:
- Определенные бактериальные инфекции, вызывающие воспаление слизистой оболочки матки
- Определенные хронические заболевания, такие как диабет и проблемы с щитовидной железой
- Чрезмерное употребление наркотиков или алкоголя
- Гормональные проблемы
- Расстройства иммунной системы, включая антифосфолипидный синдром (APS)
- Пожилой возраст (поскольку хромосомные аномалии чаще встречаются у родителей старше 35 лет)
- Предыдущие или множественные выкидыши
- Курение
После 20-й недели потеря беременности больше не считается выкидышем, а скорее называется мертворождением.
Слово от Verywell
Если вы думаете, что у вас выкидыш, немедленно позвоните своему врачу или обратитесь в ближайшее отделение неотложной помощи. Это особенно верно, если кровотечение сильное, боль сильная, или вы испытываете головокружение или теряете сознание.
Даже если ваши симптомы не являются серьезными, избегайте секса и физических нагрузок до тех пор, пока ваш врач не проведет полное обследование и не получит полного разрешения.
Признаков выкидыша | Беременность, рождение и ребенок
начало содержания2-минутное чтение
Выкидыш может произойти внезапно или в течение нескольких недель.Симптомы обычно включают вагинальное кровотечение и боль в нижней части живота. При появлении признаков выкидыша важно обратиться к врачу или в отделение неотложной помощи.
Наиболее частым признаком выкидыша является вагинальное кровотечение, которое может варьироваться от светло-красных или коричневых пятен до сильного кровотечения. Если беременность находится на очень раннем сроке, вы можете подумать, что у вас месячные.
Другие знаки могут включать:
- схваткообразная боль в нижней части живота, которая может варьироваться от боли во время менструации до сильных схваток во время схваток
- Жидкость выходит из влагалища
- Выход сгустков крови или тканей беременных из влагалища
Если вы считаете, что у вас выкидыш
Если вас беспокоит выкидыш, обратитесь к врачу или акушерке за советом и поддержкой.
Имейте в виду, что у многих женщин в первом триместре беременности наблюдаются выделения из влагалища, которые не приводят к выкидышу.
Если вы один, подумайте о том, чтобы позвонить своему партнеру или другу за помощью и поддержкой.
Если у вас очень сильное кровотечение, сильная боль или плохое самочувствие, позвоните по номеру Triple Zero (000) или попросите кого-нибудь отвезти вас в ближайшее отделение неотложной помощи.
Что произойдет, если у вас случится выкидыш дома
У некоторых женщин выкидыш происходит дома до того, как они успеют обратиться к врачу или попасть в больницу.
Если это произойдет, то:
- использовать прокладки для остановки кровотечения
- , если можете, сохраните любые ткани беременных, которые вы пройдете, так как ваш врач может порекомендовать их проверить, чтобы выяснить, почему произошел выкидыш.
- принимать лекарства, такие как парацетамол, если у вас болит
- остальное
- позвоните своему врачу или акушерке
Есть вероятность, что вы узнаете своего ребенка по ткани, которую вы проходите, но часто ребенок слишком мал, чтобы распознать его, или может быть не обнаружен вовсе.Хотеть посмотреть на останки — это нормально, но вы можете решить, что этого не хотите. Нет ничего правильного или неправильного.
У некоторых женщин случаются выкидыши в туалете. Это также может произойти, если вы находитесь вне дома или в больнице. Нет правильного или неправильного способа справиться с этим.
Дополнительная информация
Подробнее о выкидышах:
Позвоните по телефону «Беременность, роды и рождение ребенка» по телефону 1800 882 436, с 7 утра до полуночи (AET), чтобы поговорить с медсестрой по охране здоровья матери и ребенка за советом и эмоциональной поддержкой.
Узнайте больше о разработке и обеспечении качества контента healthdirect.
Последний раз рассмотрено: август 2019 г.
Причины, признаки и симптомы потери беременности
Потеря беременности — душераздирающий поворот событий, но он очень, очень распространен. Вот ответы на ваши вопросы о выкидышах.
Что такое выкидыш?
Выкидыш, известный на медицинском жаргоне как самопроизвольный аборт, — это неожиданное завершение беременности на сроке до 20 недель.Во время выкидыша эмбрион или плод самопроизвольно выходят из матки, но еще не могут жить во внешнем мире.
После 20 недель потеря плода называется мертворождением, а не выкидышем.
Тот факт, что это часто происходит на ранних сроках беременности, не означает, что выкидыш не является болезненным для будущих родителей. Что важно помнить: выкидыш — это , а не ваша вина. И хотя многие родители могут не говорить открыто о том, чтобы иметь такой, знайте, что это происходит гораздо чаще, чем вы можете себе представить.Читайте дальше, чтобы узнать больше о причинах и типах, а также о факторах риска.
Что происходит, если у вас выкидыш?
Во время выкидыша ваш эмбрион или плод самопроизвольно выходит из матки до 20-й недели беременности. У вас будут симптомы, включая сильное кровотечение и спазмы в животе, иногда в течение нескольких дней или дольше.
Каковы признаки и симптомы выкидыша?
Симптомы выкидыша могут отличаться от женщины к женщине и даже могут быть совершенно разными, если у одной женщины с течением времени произошло несколько выкидышей.Но наиболее частыми признаками являются:
- Спазмы или боль в нижней части спины или живота
- Сильное кровотечение, возможно со сгустками или тканью, которое похоже на период
- Более легкое кровотечение, которое длится более трех дней
- A исчезновение каких-либо признаков беременности, которые вы испытывали, таких как тошнота и болезненность груди
Имейте в виду, кратковременные легкие кровянистые выделения обычно совершенно нормальны — и нет причин для немедленного беспокойства. Но если вы проходите через прокладку более часа или кровотечение длилось более трех дней, сразу же обратитесь к врачу.
Что вызывает выкидыш?
Выкидыши не связаны с умеренными физическими нагрузками, падениями, сексом, стрессом на работе, ссорами с супругом или утренним недомоганием. Скорее, выкидыш — это просто биологический способ прервать беременность, которая не идет нормально.
Потеря эмбриона или плода и его изгнание из матки может быть вызвано многими факторами, от генетических дефектов растущего ребенка до иммунных реакций организма матери. Фактически, около половины всех ранних выкидышей связаны с аномальными хромосомами.
Часто причина выкидыша вообще никогда не определяется. И почти во всех случаях мать не сделала ничего плохого, чтобы вызвать выкидыш, или могла бы сделать иначе, чтобы предотвратить его.
Насколько часто бывают выкидыши?
Гораздо чаще, чем вы думаете: по оценкам исследователей, от 10 до 20 процентов беременностей заканчиваются выкидышем. Но даже это число может быть заниженным, поскольку многие выкидыши происходят так рано, что они остаются незамеченными и ошибочно принимаются за нормальные месячные.
Даже если вы не слышали о том, чтобы кто-то из членов вашей семьи или группы друзей пережил выкидыш, скорее всего, кто-то из вашего близкого окружения пережил выкидыш. Поэтому, если у вас случился выкидыш, знайте, что вы точно не одиноки.
Хотя вы, возможно, слышали, что некоторые люди говорят, что выкидыши сегодня более распространены, чем в прошлом, на самом деле они всегда были обычным явлением — просто теперь они могут быть обнаружены чаще из-за появления доступных, раннее тестирование на беременность на дому.
Когда чаще всего случаются выкидыши?
- Ранние выкидыши происходят в первом триместре и составляют 80 процентов всех выкидышей. Многие из них происходят в первые недели беременности, часто еще до того, как женщина узнает о своей беременности. В течение первого триместра во время вашей беременности многое происходит: клетки эмбриона начинают делиться, образуя органы, эмбрион имплантируется в боковую часть матки, плацента должна устанавливать связь между кровотоком вашего ребенка и вашего ребенка, а ваша иммунная система нуждается в привыкнуть к новому зародышу внутри себя.Все это означает, что есть много шагов, которые могут пойти не так, как надо, и привести к выкидышу.
- Поздние выкидыши встречаются гораздо реже, случаются у 6 из 1000 беременностей и случаются в период между концом первого триместра и 20-й неделей. Они также с большей вероятностью вызваны проблемами с плацентой или шейкой матки, воздействием токсинов или здоровье матери.
Типы невынашивания беременности
Существует ряд различных типов выкидыша, в зависимости от того, когда и почему он произошел.Вот некоторые из наиболее распространенных:
- Химическая беременность. Многие ранние выкидыши известны как химическая беременность, что означает, что яйцеклетка была оплодотворена, но не имплантирована в матку. Хотя химическая беременность вызывает повышение уровня гормона беременности ХГЧ, что дает положительный результат теста на беременность, УЗИ не покажет ни плаценты, ни гестационного мешка. Однако из-за того, что химическая беременность наступает так рано, без теста на беременность она обычно остается незамеченной для матери.
- Зараженная яйцеклетка. Оплодотворенная яйцеклетка, которая прикрепляется к стенке матки и начинает развивать плаценту (которая производит ХГЧ) до того, как перестает расти, — это пораженная яйцеклетка или пустой гестационный мешок, который можно увидеть на УЗИ.
- Угроза выкидыша. Если практикующий врач подозревает — в любой момент до 20 недель — что сильное кровотечение указывает на вероятность выкидыша, он или она может диагностировать угрозу выкидыша. В этом случае выкидыша на самом деле еще не было; сердцебиение плода все еще можно услышать во время УЗИ.Фактически, более половины женщин с угрозой выкидыша продолжают иметь здоровую доношенную беременность, следуя указаниям своего лечащего врача, который может порекомендовать отдых или лекарства, чтобы предотвратить выкидыш.
- Неизбежный выкидыш. Если у женщины сильное кровотечение и медицинский осмотр показывает, что шейка матки открыта, выкидыш называется «неизбежным». Это означает, что это уже происходит — открытая шейка матки — это то, как организм естественным образом выталкивает ткани из беременности — и, к сожалению, это невозможно остановить.
- Пропущенный выкидыш. Иногда у женщин случаются выкидыши без кровотечения, известные как невынашивание беременности. В этих случаях вы не узнаете, что у вас случился выкидыш, до следующего дородового осмотра, когда ультразвуковое исследование не сможет определить сердцебиение плода.
Хотя следующие осложнения технически не считаются выкидышем, они все же являются потерей беременности:
- Внематочная беременность. При внематочной беременности эмбрион имплантируется, но не в нужном месте; обычно он имплантируется в маточную трубу или шейку матки вместо матки.Спазмы и кровотечение, вызванные внематочной беременностью, похожи на обычные признаки выкидыша, но они могут привести к еще более серьезным осложнениям, если эмбрион разорвется, оторвавшись от области, в которую он неправильно имплантировал. Чтобы исключить внематочную беременность, всегда проверяйте кровотечение и спазмы на ранних сроках беременности у практикующего врача.
- Молярная беременность. Когда яйцеклетка, в которой отсутствуют некоторые части, а именно генетический материал, оплодотворяется спермой, она может начать превращаться в массу кист в матке.Хотя клетки никогда не начинают развиваться в плод, они могут вызвать повышение уровня гормонов беременности, заставляя женщину думать, что она беременна на короткое время, хотя эти беременности всегда заканчиваются выкидышем.
Как диагностировать выкидыш?
Если вы испытываете какие-либо из вышеперечисленных симптомов, позвоните своему врачу. Он или она оценит кровотечение, а затем, возможно, измерит ваш уровень ХГЧ (гормона), проверит, открыта ли ваша шейка матки (она должна быть закрыта во время беременности), проведет УЗИ, чтобы найти здоровый гестационный мешок и плаценту, и послушать плод. стук сердца.Результаты этих тестов помогут вашему врачу определить, не было ли у вас выкидыша.
В редких случаях выкидыш может быть диагностирован неправильно. Если у вас кровотечение и ваш врач не может определить сердцебиение плода — что иногда может быть непросто даже при здоровой беременности — есть небольшая вероятность того, что он или она могут диагностировать выкидыш, когда эмбрион все еще процветает. Однако, если вы остановите кровотечение и по-прежнему сохраняете симптомы беременности, повторное ультразвуковое исследование, на котором, как мы надеемся, слышно сердцебиение, может подтвердить, что ваш ребенок все еще процветает.
Что происходит после выкидыша
Если ваша шейка матки начала расширяться, но у вас нет кровотечения или боли, ваш врач может диагностировать у вас некомпетентность шейки матки и выполнить серкляж, то есть зашивание шейки матки, чтобы предотвратить поздний выкидыш.
Примерно две из трех женщин, у которых произошел выкидыш, имеют полный выкидыш. Другими словами, все содержимое матки, включая не только плод, но и плаценту, и всю дополнительную слизистую оболочку матки, выводится естественным путем самостоятельно.Этот процесс может занять до двух недель.
Примерно у трети женщин части беременности (называемые врачами «задержанными продуктами зачатия») остаются в матке. Чтобы организм восстановился и возобновил нормальный менструальный цикл, необходимо опорожнить матку.
Ваш терапевт, скорее всего, начнет с прописывания лекарства, которое поможет вашему организму очистить матку. Возможно, вам придется принимать это лекарство более одного раза. Примерно в 25% случаев лекарства не работают, и вашему врачу нужно будет провести операцию, называемую дилатацией и выскабливанием, или D&C.
После выкидыша вам также нужно будет принять некоторые дополнительные меры предосторожности, в том числе не вставлять что-либо во влагалище в течение двух недель, чтобы предотвратить инфекцию.
Факторы риска
Несмотря на то, что выкидыши распространены в любой группе женщин во всем мире, есть несколько факторов, которые могут повысить ваш риск:
- Возраст. Исследования показали, что у матерей старшего возраста выше вероятность выкидыша — скорее всего, потому, что их яйцеклетки и сперма их партнеров с большей вероятностью имеют аномальные хромосомы.Примерно каждая третья беременность после 40 лет заканчивается выкидышем.
- Уровни витаминов. Исследователи обнаружили, что дефицит витамина D и витамина B12 может увеличить риск выкидыша у женщины. Другие витамины, такие как витамин А, имеют противоположную картину: высокие уровни могут быть опасны во время беременности. Прием витаминов для беременных и проверка уровня витаминов у врача могут помочь снизить эти риски. Обратите внимание, что помимо витаминов для беременных, большинство исследований не показали, что витаминные добавки вообще влияют на вероятность выкидыша.
- Нелеченый дисбаланс щитовидной железы. Гормоны щитовидной железы влияют на все тело и могут изменять уровни других гормонов, включая те, которые играют роль во время беременности. И гипотиреоз, и гипертиреоз связаны с риском выкидыша. Большинство медицинских работников проверяют уровень щитовидной железы у женщины на протяжении всей беременности, особенно если у нее в прошлом были диагностированы проблемы с щитовидной железой.
- Избыточный или недостаточный вес. Женщины с ожирением или женщины с ИМТ 30 или выше имеют значительно более высокий риск выкидыша.Точно так же женщины с ИМТ до 18 более склонны к выкидышу.
- Курение или употребление алкоголя. Как нынешние, так и бывшие курильщики имеют повышенный риск выкидыша по сравнению с людьми, которые никогда не курили. Исследования также показали, что высокий уровень потребления алкоголя во время зачатия как мамой, так и папой может повысить вероятность выкидыша. Если вы беременны или пытаетесь забеременеть, самое время бросить курить и сократить употребление алкоголя.
- Некоторые ИППП. Инфекции, передаваемые половым путем, включая сифилис и некоторые формы вирусного гепатита, могут сделать женщину более склонной к выкидышу.
- Миома матки больших размеров. Эти доброкачественные опухоли, которые очень часто встречаются у женщин с возрастом, могут вызывать осложнения беременности, включая повышенный риск выкидыша, если они особенно большие, в определенных областях матки или если они начинают расти в ответ на гормоны беременности.
- Хронические болезни. Беременные женщины с заболеванием почек, аутоиммунными заболеваниями, синдромом поликистозных яичников (СПКЯ) и диабетом имеют более высокий, чем обычно, риск выкидыша. Если у вас есть одно из этих состояний, ваша беременность может быть отнесена к группе повышенного риска, и вам нужно будет больше встречаться с вами и наблюдать, чем другим женщинам, чтобы помочь контролировать свое заболевание и обеспечить безопасность вашего растущего ребенка.
- Лекарства. Врачи рекомендуют беременным женщинам избегать приема ряда безрецептурных лекарств, в том числе обычных обезболивающих, во время беременности.Многие из них вызывают врожденные дефекты, но некоторые также связаны с выкидышами.
- Экологические токсины и опасности. Было обнаружено, что воздействие свинца, ртути, органических растворителей и ионизирующего излучения увеличивает риск выкидыша. Эти токсины, скорее всего, не найдены в вашем доме, но иногда они присутствуют на рабочих местах сельскохозяйственных предприятий или промышленных предприятий. Хотя уровни, необходимые для воздействия на беременность, скорее всего, вызовут у вас и заметные неблагоприятные побочные эффекты, если вас беспокоит воздействие, поговорите со своим врачом.
- Интервал между беременностями. Повторная беременность менее чем через шесть месяцев после последней доношенной беременности может немного повысить риск выкидыша, хотя доказательства неоднозначны. Поскольку такой короткий интервал между беременностями может привести к другим осложнениям, включая преждевременные роды, лучше дать матке более длительное время для восстановления.
Имейте в виду, конечно, что большинство этих факторов риска приводят лишь к очень незначительному увеличению риска выкидыша — один стакан вина, прежде чем вы узнаете, что вы беременны, или отсутствие витаминов для беременных в течение нескольких дней — это не так. что-то повод для беспокойства.И у многих женщин, у которых нет ни одного из этих факторов риска, по-прежнему случаются выкидыши. Помните также, что многие предполагаемые факторы риска вообще не связаны с вашими шансами на выкидыш. Например, если у вашей мамы был один или два выкидыша, это не увеличивает вероятность одного выкидыша.)
Предотвращение выкидыша
Большинство выкидышей предотвратить невозможно. Поэтому, если ваш лечащий врач не диагностировал конкретный фактор риска, такой как дисбаланс щитовидной железы или нарушение свертывания крови, он или она обычно порекомендует просто вести здоровый образ жизни, который включает:
- Контроль хронических состояний до зачатия
- Поддержание нормального набора веса
- Прием витаминов для беременных, которые включают фолиевую кислоту и другие витамины группы B; исследования показали, что у некоторых женщин возникают проблемы с зачатием и / или поддержанием беременности из-за дефицита фолиевой кислоты или витамина B12, который можно лечить соответствующими добавками
- Принятие мер по предотвращению и лечению таких инфекций, как ИППП
- Воздержание от сигарет и алкоголь
- Принимаю только те лекарства, которые получили зеленый свет от вашего практикующего врача
Что делать, если у меня было несколько выкидышей?
Если у вас было два или три выкидыша, ваш акушер-гинеколог, вероятно, проведет обширное обследование, чтобы выяснить, сможет ли он или она найти причину.Примерно в половине случаев врач не сможет найти ни одной причины, по которой у вас было несколько выкидышей. Но иногда он или она может обнаружить нелеченную проблему со здоровьем, такую как аутоиммунное заболевание, когда иммунная система матери атакует эмбрион, проблему щитовидной железы, деформированную матку или одно из очень редких заболеваний, которые могут заставить ваше тело отказаться от беременности.
Вы и ваш партнер можете пройти обследование на нарушение свертываемости крови; некоторые женщины вырабатывают антитела, которые атакуют их собственные ткани, вызывая тромбы, которые могут закупорить материнские кровеносные сосуды, питающие плаценту.Ультразвук, МРТ или компьютерная томография могут быть выполнены на вашей матке, ваша полость матки может быть оценена с помощью гистероскопии, а сам выкидыш можно проверить на хромосомные аномалии.
Если ваш врач определит одну из этих причин, он или она сможет помочь снизить ваши шансы на выкидыш в будущем с помощью лечения, в том числе хирургического вмешательства по исправлению шейных или маточных проблем и лекарств для управления гормональным дисбалансом.
Хорошие новости: у большинства женщин, у которых был выкидыш (даже более одного), в конечном итоге вынашивается здоровая беременность, хотя вам, возможно, придется по-другому вести беременность в будущем.По данным Американского колледжа акушеров и гинекологов (ACOG), даже после двух или более смертей подряд около 65 процентов женщин вынашивают следующую беременность до срока.
Ресурсы по поддержке выкидышей
Будь то первый или пятый выкидыш, после выкидыша важно заботиться как о теле, так и о душе. После выкидыша посоветуйтесь со своим врачом и дайте себе время скорбеть. Затем, когда будете готовы, найдите кого-нибудь, с кем можно поговорить, будь то группа поддержки или друг, который прошел через то же самое.Открытый обмен чувствами с партнером тоже может помочь. Помните: вы в этом вместе.
Кроме того, вам могут быть полезны следующие ресурсы:
Ранняя потеря беременности — familydoctor.org
Существует два основных типа лечения выкидыша: безоперационное и хирургическое.
Безоперационное
Во многих случаях ваше тело естественным образом передает все ткани беременности. Это может занять от нескольких дней до нескольких недель. Никакого лечения не требуется.Если это занимает много времени, ваш врач может дать вам лекарство, которое поможет пройти через ткани.
Процесс прохождения ткани может включать сильное кровотечение, схваткообразную боль, диарею и тошноту. Ваш врач может дать вам обезболивающее, чтобы облегчить симптомы. Если вы находитесь в первом триместре, ткани будут небольшими. Это будет похоже на тромб. Это не будет похоже на ребенка.
Ваш врач может сделать УЗИ или анализы крови после того, как у вас закончится выкидыш.Это подтвердит, что выкидыш завершен и никаких тканей не осталось.
Хирургический
Хирургическое лечение обычно проводится в случае осложнений, связанных с выкидышем.
Осложнения могут включать:
- инфекция .
- Сильное кровотечение.
- Любое заболевание, при котором ткани беременных остаются внутри матки.
Общие хирургические методы лечения включают:
- Вакуумная аспирация. В этой процедуре в матку вводится тонкая трубка. Он подключен к всасывающему устройству. Ткань беременных отсасывается из вашего тела. Процедура проводится под местной анестезией . Ваш врач может выполнить это в своем офисе.
- Расширение и кюретаж (D&C) . Эта процедура открывает шейку матки и использует инструмент для удаления ткани беременных. Обычно это делается под регионарной или общей анестезией. Ваш врач выполнит это в больнице или хирургическом центре.
После лечения ваш врач может порекомендовать вам ничего не вводить во влагалище в течение нескольких недель. Это включает использование тампонов и секс. Это помогает предотвратить заражение. Признаки инфекции включают:
- сильное кровотечение
- лихорадка
- озноб
- сильная боль
Немедленно позвоните своему врачу, если у вас есть какие-либо из этих симптомов.
признаков раннего выкидыша | Акушерство и гинекология
Часто задаваемые вопросы о выкидышах
Q: Означает ли выкидыш, у меня больше шансов иметь еще один?
A: Один выкидыш не увеличивает ваши шансы на другой.Если у вас был только один выкидыш в прошлом, частота выкидышей при следующей беременности аналогична общей частоте выкидыша в общей популяции.
В: Может ли чрезмерная активность стать причиной выкидыша?
A: Нет. Работа, физические упражнения и сексуальная активность не увеличивают риск выкидыша.
В: Как долго мне ждать после выкидыша, прежде чем я снова попытаюсь зачать ребенка?
A: Несколько лет назад пациенткам сказали подождать один или два менструальных цикла, чтобы подождать, чтобы забеременеть.Мы знаем, что очень маловероятно, что возникнут какие-либо проблемы во время следующей беременности, если вы забеременеете сразу же. Как скоро вы решите попробовать еще раз, будет зависеть от того, хотите ли вы сразу же забеременеть и чувствуете ли вы, что вам нужно время, чтобы эмоционально оправиться от выкидыша. Овуляция может возобновиться уже через две недели после выкидыша, поэтому, если вы не хотите сразу же забеременеть, вам немедленно понадобятся эффективные средства контрацепции.
Q: У меня было два ранних выкидыша. Следует ли мне пройти специальное тестирование?
A: Поскольку большинство ранних выкидышей вызваны проблемами, специфичными для этой оплодотворенной яйцеклетки, и выкидыш в целом является относительно частым, большинство экспертов не рекомендуют специальное обследование до тех пор, пока у вас не будет трех ранних выкидышей (или двух выкидышей у женщин 40 лет и старше). старший).В этом случае это называется «повторяющимся» выкидышем, и может потребоваться дальнейшее обследование. Исследования показали, что даже после того, как женщина пережила три выкидыша подряд, ее шанс на нормальную беременность по-прежнему составляет около 70%. Всем женщинам, потерпевшим беременность на более поздних сроках, следует пройти дополнительное тестирование.
Признаки и симптомы выкидыша | Как распознать выкидыш
Наиболее частые признаки выкидыша — кровотечение и спазмы.Если вы думаете, что у вас выкидыш, позвоните своему врачу.
Каковы признаки выкидыша?
Иногда нет симптомов выкидыша, и вы не узнаете об этом до ультразвукового исследования, или вы больше не чувствуете себя беременным. Обычно есть признаки и симптомы. В их числе:
Другие вещи, менее серьезные, чем выкидыш, также могут вызывать эти симптомы. Но если вы думаете, что у вас может быть выкидыш, немедленно обратитесь к врачу на всякий случай.
Что происходит во время выкидыша?
Выкидыши у разных людей разные, но есть некоторые общие симптомы.
Не все выкидыши являются физически болезненными, но у большинства людей бывают спазмы. Судороги действительно сильные для одних людей и легкие для других (например, период или меньше). Также часто бывает вагинальное кровотечение и выделяются большие сгустки крови размером с лимон. Сильное кровотечение во время выкидыша может пугать или удивлять, но обычно это нормально.
Кровотечение и спазмы могут быстро закончиться или длиться несколько часов. Врач может дать вам лекарство и посоветовать, как справиться с болью и спазмами во время выкидыша.
Независимо от того, как быстро это происходит и не причиняет ли боль выкидыш, выкидыш может расстраивать. Сообщите своему врачу, что происходит и как вы себя чувствуете. Ваш врач может сообщить вам, что является нормальным, а что нет, и предоставит вам ресурсы для эмоциональной поддержки, если она вам понадобится.
Что я могу ожидать после выкидыша?
Нет одного единственного чувства, которое чувствовали бы все люди после выкидыша. Вы можете испытывать смесь эмоций, включая разочарование, отчаяние, шок, вину, горе и облегчение — иногда все одновременно.Все эти чувства действительно нормальны и обычно исчезают со временем.
Позаботьтесь о себе физически и эмоционально и позвольте себе горевать о своей потере, если вам нужно. Горе и грусть — вполне нормальные реакции на выкидыш. Постарайтесь окружить себя поддерживающими и любящими людьми, которые позволят вам горевать и утешать вас. Если у вас есть партнер, он может горевать о потере и иметь дело с целым рядом эмоций. Если вы поговорите о своих чувствах и будете поддерживать друг друга, это поможет вам обоим справиться.
Время, необходимое для эмоционального восстановления после выкидыша, у всех разное. Дайте себе столько времени, чтобы скорбеть. Большинство людей чувствуют себя лучше, когда есть с кем поговорить. Даже если вы не думаете, что в вашей жизни есть на кого опереться, знайте, что вы не одиноки. Ваша медсестра или врач могут поговорить с вами или помочь вам найти консультанта или группу поддержки в вашем районе. Есть также много онлайн-групп поддержки, где вы можете связаться с другими людьми, которые проходят через то же самое, что и вы.All-Options имеет бесплатную горячую линию, которая дает вам личное пространство, чтобы поговорить о своих чувствах после потери беременности.
Если вы хотите снова забеременеть, ваш врач или местный центр планирования семьи могут посоветовать вам, как спланировать следующую беременность, и помогут выяснить, когда лучше всего попробовать еще раз. Они также могут дать вам советы по предотвращению беременности и помочь вам получить противозачаточные средства, если вы не хотите забеременеть прямо сейчас.
Что делать, если у меня было более одного выкидыша?
Если у вас было два или более выкидыша подряд, ваш врач может провести несколько анализов, чтобы выяснить, не вызывает ли что-то конкретное проблемы с вашей беременностью.Тесты проверят наличие гормонального дисбаланса, генетических нарушений или других проблем. Некоторые заболевания можно вылечить, чтобы в будущем вы могли иметь здоровую беременность.
Еще вопросы пациентов:
Как выглядит выкидыш?Выкидыши у всех разные, но есть некоторые общие симптомы. В их числе:
вагинальное кровотечение или кровянистые выделения
сильная боль в животе
сильные спазмы
тупая боль в пояснице, давление или боль
изменение выделений из влагалища
Эти симптомы могут вызывать и другие вещи, менее серьезные, чем выкидыш.Но если вы думаете, что у вас выкидыш, немедленно обратитесь к врачу, в местный центр планирования семьи или в больницу, чтобы обезопасить себя.
Если это выкидыш, симптомы могут быстро исчезнуть или длиться несколько часов. Судороги действительно сильные для одних людей и легкие для других. Кровотечение может быть сильным, и в нем могут образоваться большие сгустки крови размером с лимон.
Иногда нет никаких признаков выкидыша, и вы не узнаете об этом до тех пор, пока не сделаете УЗИ или пока не почувствуете себя беременной.
Независимо от того, как быстро это происходит и не причиняет ли боль выкидыш, выкидыш может быть очень тяжелым. Сообщите своему врачу, что происходит и как вы себя чувствуете. Ваш врач может сообщить вам, что является нормальным, а что нет, и предоставит вам ресурсы для эмоциональной поддержки, если она вам понадобится.
Была ли эта страница полезной?Помогите нам стать лучше — чем эта информация может быть полезнее?
Как эта информация вам помогла?
Ты лучший! Спасибо за ваш отзыв.
Спасибо за ваш отзыв.
Выкидыш | Предупреждающие знаки, мифы, симптомы и причины
Что вызывает кровотечение на ранних сроках беременности?
Что такое выкидыш?
Проф Лесли Риган
У многих женщин может быть небольшое кровотечение (кровянистые выделения) во время задержки менструации. Иногда это называют «имплантационным кровотечением». Это происходит, когда оплодотворенная яйцеклетка имплантируется в стенку матки (матки).Это безвредно.
Самой частой причиной кровотечения после задержки менструации является выкидыш. Выкидыш — это прерывание беременности на любом сроке до 24 недели. Потеря по истечении этого времени называется мертворождением. По крайней мере, 8 выкидышей из 10 происходят на сроке до 13 недель беременности. Это называется ранним выкидышем. Поздний выкидыш — это выкидыш, который происходит на сроке от 13 до 24 недель беременности.
Менее частой причиной кровотечений во время беременности является внематочная беременность.Это беременность, протекающая вне матки. Это происходит примерно в 1 из 100 беременностей.
Всегда сообщайте своему врачу, если у вас есть вагинальное кровотечение во время беременности.
Насколько распространены выкидыши?
Выкидыш является причиной более 40 000 госпитализаций в Великобритании каждый год. Примерно 1 из 4 признанных беременностей заканчивается выкидышем. Гораздо больше беременностей, чем эта, не наступает — аж половина. Это связано с тем, что во многих случаях очень ранняя беременность заканчивается до того, как вы пропустите менструацию, и даже до того, как вы узнаете, что беременны.
Подавляющее большинство женщин, у которых случился выкидыш, в следующий раз забеременеют успешно. Повторные выкидыши (три и более выкидыша подряд) случаются примерно у 1 из 100 женщин.
Что вызывает выкидыш?
Считается, что большинство ранних выкидышей вызвано единовременной проблемой с хромосомами развивающегося ребенка (плода) в утробе матери. Хромосомы — это структуры, которые содержат генетическую информацию, которую мы унаследовали от наших родителей. Если у ребенка (плода) нет правильных хромосом, он не может развиваться должным образом, и беременность закончится.Обычно это разовая ошибка, которая редко повторяется снова. Такие генетические ошибки становятся более распространенными, когда мать старше — то есть старше 35 лет. Это означает, что у рожающих женщин старше 35 лет вероятность выкидыша выше. Это также может быть причиной того, что, если вашему партнеру больше 45 лет, у вас больше шансов на выкидыш, даже если вам меньше 35 лет.
Вы также подвергаетесь большему риску выкидыша, если:
Расследование причин выкидыша обычно не проводится, если у вас нет трех или более выкидышей подряд.Это потому, что у большинства женщин, у которых случился выкидыш, выкидыш больше не будет. Даже два выкидыша с большей вероятностью будут вызваны случайностью, чем какой-либо основной причиной. Даже после трех выкидышей подряд у более семи женщин из каждых десяти не будет выкидыша в следующий раз.
Некоторые мифы о причине выкидыша
После выкидыша принято чувствовать себя виноватым и винить выкидыш из-за того, что вы сделали или не сделали. Это почти всегда не так.В частности, выкидыш не вызван поднятием тяжестей, напряжением, чрезмерной работой, запором, натуживанием в туалете, сексом, употреблением острой пищи или обычными физическими упражнениями.
Также нет доказательств того, что ожидание определенного периода времени после выкидыша увеличивает ваши шансы на здоровую беременность в следующий раз.
Что такое угроза выкидыша?
Легкое вагинальное кровотечение в первые 12 недель беременности является обычным явлением. Это не всегда означает, что у вас случится выкидыш.Часто кровотечение утихает, и развивающийся младенец здоров. Это называется угрозой выкидыша. У вас обычно нет боли при угрозе выкидыша. Если беременность продолжится, вреда для ребенка не будет.
В некоторых случаях угроза выкидыша перерастает в выкидыш.
Каковы симптомы выкидыша?
Обычными симптомами выкидыша являются вагинальное кровотечение и спазмы внизу живота (брюшной полости). Затем вы можете вывести что-то из влагалища, что часто выглядит как сгусток крови или сгустки крови.Во многих случаях кровотечение постепенно утихает. Время, необходимое для прекращения кровотечения, варьируется. Обычно это несколько дней, но может длиться две недели и более. У большинства женщин кровотечение обильное со сгустками, но не тяжелое — это больше похоже на обильные месячные. Однако в некоторых случаях кровотечение может быть очень сильным.
В некоторых случаях выкидыш нет никаких симптомов. Ребенок перестает развиваться или умирает, но остается в утробе матери. У вас может не быть боли или кровотечения. Возможно, у вас больше не будет симптомов, указывающих на то, что вы беременны (например, утреннее недомогание или болезненность груди).Этот тип выкидыша может быть обнаружен только после обычного ультразвукового исследования. Врачи могут называть это невынашиванием беременности (также называемым преждевременной гибелью плода, пустым мешочком или пораженной яйцеклеткой).
Типичная боль при невынашивании беременности — спастическая боль в нижней части живота. Если у вас сильная, острая или односторонняя боль в животе, это может указывать на внематочную беременность. Это беременность, которая развивается вне матки. Симптомы внематочной беременности обычно проявляются примерно на 6-8 неделе беременности.Крови может быть потеряно очень мало или она может выглядеть почти черной. Могут возникнуть и другие симптомы, такие как диарея, слабость и боль при открытии кишечника. Иногда симптомы не проявляются до тех пор, пока вы не упадете в обморок из-за сильного кровотечения изнутри живота (внутреннее кровотечение). Это называется прерванной внематочной беременностью и представляет собой потенциально опасную для жизни ситуацию, требующую неотложной операции. Вам следует вызвать скорую помощь или обратиться в ближайшее отделение неотложной помощи, если вы беспокоитесь, что у вас может быть внематочная беременность.
Мне нужно в больницу?
Вы всегда должны сообщать своему врачу о любом кровотечении во время беременности. Важно поставить правильный диагноз, так как выкидыш — не единственная причина вагинального кровотечения. Однако, если у вас очень сильное кровотечение или сильная боль в животе (животе) во время беременности, немедленно вызовите скорую помощь.
Большинство женщин с кровотечением на ранних сроках беременности обращаются к врачу-акушеру, специализирующемуся на беременности. Часто это делается в отделении оценки ранней беременности в вашей местной больнице.Обычно проводится ультразвуковое исследование. Обычно это делается путем введения небольшого зонда во влагалище. Это помогает определить, вызвано ли кровотечение:
- Угроза выкидыша (сердцебиение будет наблюдаться внутри матки (матки)).
- Выкидыш (сердцебиение отсутствует).
- Другая причина кровотечения (например, внематочная беременность — см. Выше).
Если по вашему ультразвуковому сканированию неясно, здорова беременность или нет, вас могут попросить вернуться на повторное сканирование через одну-две недели.
Обычными симптомами выкидыша являются вагинальное кровотечение и спазмы внизу живота (брюшной полости)
Нужно ли мне какое-либо лечение?
Как только причина кровотечения станет известна, ваш врач посоветует вам варианты лечения.
Естественное или выжидательное ведение
Многие женщины теперь предпочитают «позволить природе идти своим чередом». Это называется выжидательной тактикой. В большинстве случаев остатки вашей беременности выделяются естественным путем, и кровотечение прекращается в течение нескольких дней после этого, хотя может потребоваться до 14 дней.Однако, если кровотечение усиливается, усиливается или не прекращается, вам может быть предложено альтернативное лечение. Ожидаемое лечение не может быть предложено, если у вас в прошлом был выкидыш, или если у вас есть нарушение свертываемости крови или какие-либо признаки инфекции. Вы можете решить, что предпочли бы окончательное лечение, а не такой подход.
Если кровотечение и боль утихнут, вам следует выполнить тест на беременность через три недели. Если результат положительный, вам нужно будет обратиться к врачу для обследования.
Лечение лекарствами
В некоторых случаях вам может быть предложено то, что врачи называют лечением выкидыша. То есть вам могут предложить таблетку для приема внутрь или для введения во влагалище. Лекарство помогает опорожнить матку (матку) и может иметь такой же эффект, как и операция. Обычно для этого не требуется госпитализация. Некоторые женщины после этого лечения испытывают довольно сильные спазмы живота (брюшной полости).
У вас может продолжаться кровотечение в течение трех недель после оказания медицинской помощи.Однако кровотечение не должно быть слишком сильным. Многие женщины предпочитают это лечение, потому что обычно это означает, что им не нужно госпитализировать и не нужна операция.
Вы должны сделать тест на беременность через три недели после лечения. Если результат положительный, вам нужно будет обратиться к врачу для обследования.
Вам могут предложить операцию, если кровотечение не остановится в течение нескольких дней или если кровотечение сильное.
Лечение с помощью операции
Если вышеперечисленные варианты не подходят или безуспешны, вам, скорее всего, предложат операцию.



 Если при выкидыше плодное яйцо и фетальные оболочки не вышли полностью, может начаться процесс разложения. Когда причиной выкидыша является инфекция половых органов, ее дальнейшее развитие может иметь серьезные осложнения. Инфекция может развиться после выскабливания матки, выполненного ненадлежащим образом. Инфекции и воспаления требуют обследования и лечения.
Если при выкидыше плодное яйцо и фетальные оболочки не вышли полностью, может начаться процесс разложения. Когда причиной выкидыша является инфекция половых органов, ее дальнейшее развитие может иметь серьезные осложнения. Инфекция может развиться после выскабливания матки, выполненного ненадлежащим образом. Инфекции и воспаления требуют обследования и лечения.
 Как правило, сначала происходит гибель, а затем отторжение плодного яйца из полости матки, что проявляется обильными кровянистыми выделениями. Причины хромосомных аномалий у эмбриона многочисленны — к ним относятся воздействие каких-либо неблагоприятных факторов воздействующих на организм в момент оплодотворения яйцеклетки — прием лекарственных препаратов, инфекционные процессы, влияние вредных факторов окружающей среды, радиация, употребление наркотиков и алкоголя.
Как правило, сначала происходит гибель, а затем отторжение плодного яйца из полости матки, что проявляется обильными кровянистыми выделениями. Причины хромосомных аномалий у эмбриона многочисленны — к ним относятся воздействие каких-либо неблагоприятных факторов воздействующих на организм в момент оплодотворения яйцеклетки — прием лекарственных препаратов, инфекционные процессы, влияние вредных факторов окружающей среды, радиация, употребление наркотиков и алкоголя.
 Остальные пункты дообследования составляются гинекологом индивидуально в зависимости от особенностей каждого конкретного случая.
Остальные пункты дообследования составляются гинекологом индивидуально в зависимости от особенностей каждого конкретного случая. Требует медикаментозного лечения, посещения психиатра;
Требует медикаментозного лечения, посещения психиатра;